அட்ரீனல் நீரிழிவு நோய்
அட்ரீனல் கோர்டெக்ஸால் உற்பத்தி செய்யப்படும் ஹார்மோன்களின் அதிகப்படியான பிளாஸ்மா அளவிலான பின்னணிக்கு எதிராக உருவாகும் ஒரு மனித நோய் ஸ்டீராய்டு நீரிழிவு என அழைக்கப்படுகிறது. மருத்துவத்தில், இந்த நோய் இரண்டாம் நிலை இன்சுலின் சார்ந்த வகை 1 நீரிழிவு நோய் என்றும் அழைக்கப்படுகிறது.
இந்த வகை நீரிழிவு என்பது இன்சுலின் சார்ந்த நோயின் கடுமையான வடிவமாகும்.
நோய்க்கான முக்கிய காரணங்கள் மற்றும் ஆபத்து காரணிகள்
ஸ்டீராய்டு நீரிழிவு ஆரம்பத்தில் கணையத்தின் செயல்பாட்டில் உள்ள சிக்கல்களுடன் தொடர்புபடுத்தப்படாத ஒரு நோயாகும்.
சாதாரண கார்போஹைட்ரேட் வளர்சிதை மாற்றம் உள்ளவர்கள் உடலில் குளுக்கோகார்டிகோஸ்டீராய்டுகளின் அதிகப்படியான அளவு ஏற்பட்டால் முதன்மை வடிவத்தில் இந்த வகை நோயால் பாதிக்கப்படுகின்றனர். உடலில் இந்த ஹார்மோன்களின் அளவை இயல்பாக்கிய பிறகு, அதன் செயல்பாடு இயல்பாக்குகிறது மற்றும் நோயின் அறிகுறிகள் மறைந்துவிடும்.
சில வகையான மருந்துகளை உட்கொள்வது புரதம் மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் செயல்முறைகளில் எதிர்மறையான விளைவைக் கொண்டிருக்கிறது, எதிர்மறையான விளைவின் விளைவாக, அவற்றின் இயல்பான போக்கில் ஒரு இடையூறு ஏற்படுகிறது, இது இரத்த பிளாஸ்மாவில் நைட்ரஜனின் அளவு அதிகரிக்க வழிவகுக்கிறது.
உடலில் சர்க்கரை 11.5 மிமீல் / எல் அளவில் இருப்பதை சோதனைகள் வெளிப்படுத்தும்போது, உட்சுரப்பியல் நிபுணர்கள் இந்த வழக்கில் நீரிழிவு நோயைக் கண்டறியின்றனர், கூடுதலாக, சிறுநீரில் குளுக்கோஸின் இருப்பு கண்டறியப்படுகிறது.
நோயியல் மெதுவாக முன்னேறும். இந்த காரணத்திற்காக, ஆரம்ப கட்டம், இது நீரிழிவு நோய்க்கு முந்தைய கட்டமாகும், இதில் குளுக்கோஸ் சகிப்புத்தன்மை வெளிப்படுகிறது, கண்டறிவது கடினம்.
நோயாளியின் உடலில் இன்சுலின் சார்ந்த வகை நீரிழிவு நோயின் வளர்ச்சியைத் தூண்டும் முக்கிய ஆபத்து காரணிகள் பின்வருமாறு:
- கார்டிகோஸ்டீராய்டுகளை அடிப்படையாகக் கொண்ட நீண்ட கால மருந்துகளை எடுத்துக்கொள்வது,
- அதிகரித்த அளவிலான ஸ்டீராய்டு மருந்துகளின் சிகிச்சை முறையை நடத்தும் செயல்பாட்டில் பயன்படுத்தவும்,
- சர்க்கரை அளவுகளில் நோயாளியின் உடலில் தாவல்கள் ஏற்படுவது, அடையாளம் தெரியாத காரணங்களால் தூண்டப்படுகிறது,
- எந்த அளவிலும் உடல் பருமன் கொண்ட ஒரு நோயாளியின் வளர்ச்சி.
ஒரு நோயாளிக்கு இந்த காரணிகள் ஏதேனும் இருப்பது நோயாளியின் உடலில் ஸ்டீராய்டு நீரிழிவு நோயை உருவாக்கும் வாய்ப்பை பெரிதும் அதிகரிக்கிறது.
ஸ்டீராய்டு நீரிழிவு நோயின் வளர்ச்சியின் அறிகுறிகள்
 இந்த நோய் உடனடியாக மனித உடலில் உச்சரிக்கப்படும் சிறப்பியல்பு அறிகுறிகளுடன் தோன்றாது என்பதன் மூலம் ஸ்டீராய்டு நீரிழிவு சிகிச்சையானது கணிசமாக சிக்கலானது.
இந்த நோய் உடனடியாக மனித உடலில் உச்சரிக்கப்படும் சிறப்பியல்பு அறிகுறிகளுடன் தோன்றாது என்பதன் மூலம் ஸ்டீராய்டு நீரிழிவு சிகிச்சையானது கணிசமாக சிக்கலானது.
பெரும்பாலும், இந்த வகை நீரிழிவு நோயின் வளர்ச்சிக்கான மூல காரணம் அட்ரீனல் சுரப்பிகளின் செயல்பாட்டில் ஒரு மீறலாகும், இது இந்த சுரப்பிகளின் செயல்பாட்டை பாதிக்கும் சில வியாதிகள் ஏற்பட்டதன் விளைவாக வெளிப்படுகிறது.
சில சந்தர்ப்பங்களில், மனித நிணநீரில் இந்த எண்டோகிரைன் சுரப்பிகளின் ஹார்மோன்களின் அதிகரித்த உள்ளடக்கம் தோன்றுவதால் ஸ்டீராய்டு நீரிழிவு நோயைத் தூண்டலாம்.
ஒரு நோயியல் கோளாறு ஏற்படுவதையும் ஒரு நபரில் ஸ்டீராய்டு நீரிழிவு நோயின் வளர்ச்சியையும் குறிக்கும் பொதுவான அறிகுறிகள் பின்வருமாறு:
- நிலையான மற்றும் தணிக்க முடியாத தாகத்தின் தோற்றம் மற்றும் முடிந்தவரை திரவத்தை உட்கொள்ளும் விருப்பம்.
- நீங்கள் கழிப்பறைக்குச் செல்லும் எண்ணிக்கையின் அதிகரிப்பு மற்றும் அதிகப்படியான சிறுநீர் கழித்தல்.
- உடலில் கிளைசெமிக் ஏற்றத்தாழ்வின் வளர்ச்சி.
- உடல் முழுவதும் பலவீனத்தின் தோற்றம்.
- விரைவான சோர்வு உணர்வின் தோற்றம்.
- உடலின் பொதுவான நிலை மற்றும் மனித நல்வாழ்வின் சரிவு.
ஒரு நோயைக் கண்டறிவதில் உள்ள சிரமம், எண்டோகிரைன் அமைப்பின் வேலைகளுடன் தொடர்புடைய பல நோய்களின் மனித உடலில் வளர்ச்சியின் போது இந்த அறிகுறிகள் தோன்றும் என்பதே.எனவே, எடுத்துக்காட்டாக, இந்த அறிகுறிகள் உடலில் செயலிழப்புகள் ஏற்படுவதற்கான சிறப்பியல்புகளாகும், அவை அட்ரீனல் கோர்டெக்ஸின் இயல்பான செயல்பாட்டின் மீறல்களுடன் தொடர்புடையவை.
உடலில் நீரிழிவு நோயின் ஸ்டீராய்டு வடிவத்தின் வளர்ச்சியுடன், கெட்டோஅசிடோசிஸின் வளர்ச்சி பெரும்பாலும் கவனிக்கப்படுவதில்லை.
விதிவிலக்கான விஷயத்தில், மனித உடலில் இந்த நோய் நீண்ட காலமாக முன்னேறும் போது, இந்த வகை வியாதி உள்ள ஒரு நோயாளி வாயிலிருந்து அசிட்டோனின் ஒரு சிறப்பியல்பு வாசனையை அனுபவிக்கக்கூடும், மேலும் சிறுநீரின் கலவையை பகுப்பாய்வு செய்யும் போது, அதில் கீட்டோன்களின் இருப்பு கண்டறியப்படுகிறது.
டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களில் 60% பேர் நோயின் ஸ்டீராய்டு வடிவம் உடலில் உருவாகும்போது இன்சுலின் சார்ந்த நோயாளிகளின் குழுவிற்கு மாறுவதற்கான வாய்ப்புகள் இருப்பதாக மருத்துவ புள்ளிவிவரங்கள் தெரிவிக்கின்றன.
பெரும்பாலும், இன்சுலின் எதிர்ப்பு சிகிச்சை விரும்பிய நேர்மறையான முடிவுக்கு வழிவகுக்காது. இதுபோன்ற சந்தர்ப்பங்களில், நீரிழிவு நோயாளிகள் கார்போஹைட்ரேட் உணவுகளில் குறைவாக இருக்கும் கண்டிப்பான உணவைப் பயன்படுத்த வேண்டும்.
கூடுதலாக, நீரிழிவு நோயாளிக்கு கூடுதல் செயலில் ஓய்வு மற்றும் சிறப்பு உடல் பயிற்சிகள் பரிந்துரைக்கப்படுகின்றன.
அட்ரீனல் சுரப்பி பிரச்சினைகளிலிருந்து நீரிழிவு நோய்க்கு சிகிச்சை மற்றும் தடுப்பு
 நீரிழிவு நோயின் ஸ்டீராய்டு வடிவத்திற்கான சிகிச்சையின் நிதியைத் தேர்ந்தெடுப்பது நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்துகளின் தேர்வைப் போன்றது, இது இன்சுலின் சார்ந்ததாகும்.
நீரிழிவு நோயின் ஸ்டீராய்டு வடிவத்திற்கான சிகிச்சையின் நிதியைத் தேர்ந்தெடுப்பது நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்துகளின் தேர்வைப் போன்றது, இது இன்சுலின் சார்ந்ததாகும்.
முறைகளின் தேர்வு நோயின் வடிவம் மற்றும் நோயால் பாதிக்கப்பட்ட மனித உடலின் பண்புகள் ஆகியவற்றைப் பொறுத்தது.
சிகிச்சைக்கான அனைத்து நடவடிக்கைகள் மற்றும் மருந்துகளின் தேவையான சிக்கலை பரிந்துரைக்க கலந்துகொண்ட மருத்துவருக்கு மட்டுமே உரிமை உண்டு.
ஸ்டீராய்டு நீரிழிவு சிகிச்சையில் பின்வரும் சிக்கலான நடவடிக்கைகளின் பயன்பாடு அடங்கும்:
- இன்சுலின் கொண்ட தயாரிப்புகளின் ஊசி செயல்படுத்துதல், அத்தகைய ஊசி கணையத்தின் வேலையை இயல்பாக்க உதவுகிறது,
- ஒரு ஸ்டீராய்டு வகை நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு நபரை ஒரு சிறப்பு உணவு ஊட்டச்சத்துக்கு மாற்றுவது, ஊட்டச்சத்துக்காக பயன்படுத்தப்படும் தயாரிப்புகளில் சிறிய அளவு கார்போஹைட்ரேட்டுகள் இருக்க வேண்டும்,
- நோயாளியின் உடலில் சர்க்கரைகளின் அளவை இயல்பாக்குவதற்கு இரத்தச் சர்க்கரைக் குறைவு மருந்துகளின் பயன்பாடு,
- சிக்கலான வடிவத்தில் நோயின் வளர்ச்சியின் போது, அதிகப்படியான அட்ரீனல் திசுக்களை அகற்ற அறுவை சிகிச்சை செய்யப்படுகிறது, இது நோயாளியின் உடலில் உள்ள அட்ரீனல் ஹார்மோன்களின் தீங்கு விளைவிக்கும் விளைவுகளை குறைக்கிறது, அவை பெரிய அளவில் உற்பத்தி செய்யப்படுகின்றன,
- நோய்வாய்ப்பட்ட நபரின் உடலில் வளர்சிதை மாற்றக் கோளாறுகள் ஏற்படுவதைத் தூண்டும் மருந்துகளை உட்கொள்வது நிறுத்தப்படுதல்.
எண்டோகிரைனாலஜி துறையில் உள்ள பெரும்பாலான மருத்துவ வல்லுநர்கள் சிகிச்சை முறைகளின் சேர்க்கைகளின் பயன்பாடு விரும்பிய நேர்மறையான விளைவை அடைய முடியும் என்று நம்புகிறார்கள்.
அதனால்தான், மிகவும் பயனுள்ள சிகிச்சைக்காகவும், சிகிச்சையின் நேர்மறையான முடிவைப் பெறுவதற்கும், வாய்வழி மருந்துகளுடன், இன்சுலின் கொண்ட மருந்துகளின் ஊசி ஒரே நேரத்தில் பரிந்துரைக்கப்படுகிறது.
திறமையான ஹைப்போகிளைசெமிக் மருந்துகளின் பயன்பாடு விரும்பிய நேர்மறையான விளைவைக் கொடுக்காதபோது, இன்சுலின் கொண்ட மருந்துகளின் ஊசி பரிந்துரைக்கப்படுகிறது.
நோயாளியின் உடலில் குளுக்கோஸின் அளவை இயல்பாக்குவதற்கு இன்சுலின் கொண்ட மருந்துகளை உட்செலுத்துவது தற்போதுள்ள ஒரே வழி அல்ல என்பதை நினைவில் கொள்ள வேண்டும்.
அட்ரீனல் திசுக்களின் ஒரு பகுதியை அகற்ற அறுவை சிகிச்சை என்பது ஒரு தீவிர நடவடிக்கை மற்றும் விதிவிலக்கான சந்தர்ப்பங்களில் மட்டுமே மேற்கொள்ளப்படுகிறது. சிகிச்சையின் பிற முறைகளின் பயன்பாடு விரும்பிய நேர்மறையான முடிவைக் கொண்டு வரவில்லை.
உடலில் அறுவை சிகிச்சை தலையீட்டை மேற்கொள்வது, இதில் அட்ரீனல் திசுக்களை ஓரளவு நீக்குவது மனித ஆரோக்கியத்திற்கு ஏராளமான அபாயங்கள் தோன்றுவதோடு தொடர்புடையது, எனவே இந்த சிகிச்சையின் முறையைப் பயன்படுத்துவது மிகவும் விரும்பத்தகாதது.
குறைந்த கார்ப் உணவு
 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான சிகிச்சை நடவடிக்கைகளின் முக்கிய குறிக்கோள், நோய்வாய்ப்பட்ட நபரின் உடலில் குளுக்கோஸின் அளவை இயல்பாக்குவதாகும். நீரிழிவு நோய்க்கான சிகிச்சையின் மற்றொரு குறிக்கோள், நீரிழிவு நோய்க்கு எதிராக உடலில் எழக்கூடிய சிக்கல்களின் தோற்றத்தை மிக நீண்ட காலத்திற்கு தாமதப்படுத்துவதாகும்.
நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான சிகிச்சை நடவடிக்கைகளின் முக்கிய குறிக்கோள், நோய்வாய்ப்பட்ட நபரின் உடலில் குளுக்கோஸின் அளவை இயல்பாக்குவதாகும். நீரிழிவு நோய்க்கான சிகிச்சையின் மற்றொரு குறிக்கோள், நீரிழிவு நோய்க்கு எதிராக உடலில் எழக்கூடிய சிக்கல்களின் தோற்றத்தை மிக நீண்ட காலத்திற்கு தாமதப்படுத்துவதாகும்.
நீரிழிவு நோயின் ஸ்டீராய்டு வடிவத்தின் ஆரம்பம் மற்றும் சிகிச்சையைத் தடுக்க எளிதான வழி உணவு சரிசெய்தல் ஆகும். இந்த முறை, அதன் எளிமை இருந்தபோதிலும், மிகவும் பயனுள்ளதாக இருக்கும் மற்றும் இன்சுலின் ஊசி மருந்துகளுக்கு அதன் செயல்திறனில் தாழ்ந்ததல்ல.
அட்ரீனல் சுரப்பிகள் மற்றும் முழு உடலிலும் குறைந்த கார்ப் உணவின் நேர்மறையான விளைவு பல அறிகுறிகளால் வகைப்படுத்தப்படுகிறது.
குறைந்த கார்ப் உணவின் உடலில் நேர்மறையான விளைவின் முக்கிய அறிகுறிகள் பின்வருமாறு:
- இன்சுலின் அல்லது இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுக்கான உடலின் தேவையை குறைத்தல்.
- நீண்ட நேரம் சாப்பிட்ட பிறகு குளுக்கோஸை இயல்பாக்குதல்.
- நோயாளியின் பொது நல்வாழ்வை மேம்படுத்துதல் மற்றும் நீரிழிவு நோயின் சிறப்பியல்புகளின் அறிகுறிகள் காணாமல் போதல்.
- நீரிழிவு நோயின் மேலும் கடுமையான சிக்கல்களின் நிகழ்வு மற்றும் முன்னேற்றத்தின் ஆபத்து கணிசமாகக் குறைக்கப்படுகிறது.
- நோயாளியின் உடலில் கொழுப்பைக் கணிசமாகக் குறைத்தது.
குறைந்த கார்போஹைட்ரேட் உணவு என்பது காய்கறிகள், பழங்கள் மற்றும் புதிய மூலிகைகள் ஆகியவற்றை அடிப்படையாகக் கொண்ட ஒரு சிறப்பு உணவாகும். இந்த உணவைப் பயன்படுத்தும் போது, இறைச்சி மற்றும் பால் பொருட்கள் குறைந்த அளவிலேயே உட்கொள்ளப்படுகின்றன.
ஒரு நபருக்கு உடல் பருமனின் மோசமான வடிவம் மற்றும் பிளாஸ்மா சர்க்கரை 2-3 மடங்கிற்கும் அதிகமாக இருந்தால், நோயாளிகள் உணவில் கார்போஹைட்ரேட் இல்லாத உணவைப் பின்பற்ற அறிவுறுத்தப்படுகிறார்கள் - உணவு எண் 8.
உணவு பரிந்துரைகள்
 ஸ்டீராய்டு நீரிழிவு நோயைத் தடுப்பதற்கான ஒரு வழியாக ஒரு குறிப்பிட்ட உணவு உருவாக்கப்பட்டுள்ளது.
ஸ்டீராய்டு நீரிழிவு நோயைத் தடுப்பதற்கான ஒரு வழியாக ஒரு குறிப்பிட்ட உணவு உருவாக்கப்பட்டுள்ளது.
உணவு உட்கொள்ளும் அதிர்வெண் ஒரு நோய்வாய்ப்பட்ட நபரால் எடுக்கப்படும் இரத்தச் சர்க்கரைக் குறைவு மருந்தின் வகையை நேரடியாக சார்ந்துள்ளது.
ஒரு சிறப்பு உணவைப் பயன்படுத்தும் போது, நீங்கள் சில விதிகளையும் தேவைகளையும் கடைபிடிக்க வேண்டும்.
உணவு உணவைப் பயன்படுத்தும் போது பின்பற்ற வேண்டிய அடிப்படை விதிகள் பின்வருமாறு:
- தினசரி உணவின் அடிப்படையில் நார்ச்சத்து நிறைந்த உணவுகள் இருக்க வேண்டும்,
- ஒரு உணவைப் பின்பற்றும்போது தயாரிப்புகளின் வெப்ப சிகிச்சையின் முக்கிய முறைகள் குண்டுகள், கொதித்தல் அல்லது தயாரிப்புகளின் நீராவி செயலாக்கம்,
- உணவில் சிவப்பு இறைச்சியை மீன்களால் மாற்ற வேண்டும் அல்லது கோழி அல்லது முயல் இறைச்சி போன்ற மெலிந்த இறைச்சிகளை சாப்பிட வேண்டும்,
- ஒரு நாளைக்கு குறைந்தது 1.5 லிட்டர் தூய நீரைக் குடிப்பது,
- பாஸ்தா, பேஸ்ட்ரிகள், சர்க்கரை, மிட்டாய், அரிசி, பேக்கரி பொருட்கள் போன்ற பொருட்களின் பயன்பாட்டில் கட்டுப்பாடு.
கூடுதல் மருந்தாக, நோயாளிக்கு வலி நிவாரணி பண்புகளைக் கொண்ட ஹார்மோன்கள் பரிந்துரைக்கப்படுகின்றன. இந்த மருந்துகளைப் பயன்படுத்துவதற்கான பணி குளுக்கோகார்டிகாய்டு ஹார்மோன்களின் அளவை சமநிலைப்படுத்துவதாகும்.
சிகிச்சையின் போது, நீங்கள் உடலில் குளுக்கோஸின் அளவை தவறாமல் கண்காணிக்க வேண்டும் மற்றும் ஆரோக்கியமான மற்றும் சுறுசுறுப்பான வாழ்க்கை முறையை கடைபிடிக்க வேண்டும். நீரிழிவு நோய்க்கான ஒழுங்காக கட்டமைக்கப்பட்ட உடற்பயிற்சி சிகிச்சை தலையிடாது.
ஸ்டீராய்டு நீரிழிவு குறித்த தகவல்கள் இந்த கட்டுரையில் உள்ள வீடியோவில் வழங்கப்பட்டுள்ளன.
காரணங்கள் மற்றும் ஆபத்து காரணிகள்
ஆரம்பத்தில், இந்த நோய் பலவீனமான கணைய செயல்பாட்டுடன் நேரடியாக தொடர்புபடுத்தப்படவில்லை. சாதாரண கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கொண்டவர்களில், குளுக்கோகார்ட்டிகாய்டுகளின் அளவு அதிகமாக இருந்தால் இந்த வடிவ நீரிழிவு முதன்மை வடிவத்தில் ஏற்படலாம்.உடலில் இருந்து அவற்றை அகற்றிய பிறகு, அறிகுறிகள் மறைந்துவிடும். மருந்துகள் உடலில் உள்ள புரதங்கள் மற்றும் கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தை மோசமாக பாதிக்கின்றன, இதன் விளைவாக அவற்றின் இயற்கையான வளர்சிதை மாற்றத்தை மீறுகிறது, பின்னர் ஒரு நபர் இரத்தத்தில் நைட்ரஜனின் அளவை உயர்த்துகிறார்.
பெரிய அளவில் மருந்துகளை உட்கொள்வது புரதங்கள் மற்றும் கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தை சீர்குலைக்கிறது.
இரத்தத்தில் சர்க்கரை இருப்பது 11.5 மிமீல் மட்டத்தில் இருப்பதாகவும், சிறுநீரில் குளுக்கோஸ் இருப்பது உறுதிப்படுத்தப்படுவதாகவும் சோதனைகள் காண்பிக்கும் போது உட்சுரப்பியல் நிபுணர்கள் அதிகாரப்பூர்வமாக ஒரு நோயறிதலை நிறுவுகின்றனர். நோயியல் மிகவும் மெதுவாக முன்னேறுகிறது, எனவே குளுக்கோஸ் சகிப்புத்தன்மையின் மீறல் இருக்கும்போது ஆரம்ப கட்டம் நீரிழிவு நோய்க்கு முந்தைய கட்டமாகும். அப்போதுதான் மருத்துவர் இறுதி நோயறிதலைச் செய்கிறார்.
ஸ்டீராய்டு நீரிழிவு நோய்க்கு வழிவகுக்கும் ஆபத்து காரணிகள்:
- கார்டிகோஸ்டீராய்டுகளை எடுத்துக்கொள்வதற்கான நீண்ட படிப்பு,
- அதிகரித்த அளவில் ஸ்டீராய்டு மருந்துகளை எடுத்துக்கொள்வது,
- அறியப்படாத காரணங்களுக்காக இரத்த சர்க்கரையின் அதிகரிப்பு,
- எந்த அளவிலும் உடல் பருமன்.
குளுக்கோகார்டிகாய்டு ஏற்பாடுகள்
குளுக்கோகார்ட்டிகாய்டுகளின் பயன்பாடு நீரிழிவு நோயின் வளர்ச்சிக்கான நிலைமைகளை உருவாக்குகிறது, இது நோயின் அறிகுறிகளின் பலவீனமான வெளிப்பாடு காரணமாக முன்னர் அறியப்படவில்லை. அத்தகைய சந்தர்ப்பத்தில், கோமா வரை நோயாளியின் பொது நல்வாழ்வில் எதிர்பாராத மோசமடைவதற்கான வாய்ப்பு உள்ளது. எனவே, ஸ்டெராய்டுகளை எடுத்துக்கொள்வதற்கு முன்பு நீங்கள் ஒரு மருத்துவரை அணுகி நீரிழிவு நோயைப் பரிசோதிக்குமாறு மருத்துவர்கள் பரிந்துரைக்கின்றனர் (எடுத்துக்காட்டாக, பிறப்பு கட்டுப்பாடு அல்லது டையூரிடிக்ஸ்). இந்த பரிந்துரை வயதானவர்களுக்கும், அதிக உடல் கொழுப்பு உள்ளவர்களுக்கும் மிகவும் பொருத்தமானது.
மருந்துகள், இதன் பயன்பாடு ஸ்டீராய்டு நீரிழிவு நோயைத் தூண்டுகிறது:
- வீக்கம் அல்லது ஆஸ்துமாவுக்கு பரிந்துரைக்கப்படும் குளுக்கோகார்டிகாய்டு மருந்துகள் (எடுத்துக்காட்டாக, "டெக்ஸாமெதாசோன்", "ப்ரெட்னிசோலோன்"),
- டையூரிடிக் மாத்திரைகள் ("ஹைப்போதியாசைடு", "நாவிட்ரெக்ஸ்", "டிக்ளோதியாசைடு"),
- ஹார்மோன் கருத்தடை.
நீரிழிவு நோய்க்கான ஆபத்தில் இருக்கும் பருமனான மக்களுக்கு இந்த மருந்துகள் குறிப்பாக ஆபத்தானவை.
குளுக்கோகார்ட்டிகாய்டுகள் ஒரு சிறப்பு வகை ஹார்மோன் ஆகும், இது அட்ரீனல் சுரப்பி வேலையின் போது உற்பத்தி செய்கிறது. ஒரு விதியாக, சிறுநீரக மாற்று அறுவை சிகிச்சையில் இருந்து மீண்டு வரும் ஒரு நோயாளிக்கு இந்த மருந்துகளின் அதிக அளவு பரிந்துரைக்கப்படுகிறது. நோயாளிக்கு இத்தகைய நோய்கள் இருக்கும்போது குளுக்கோகார்ட்டிகாய்டு மருந்துகளின் நியமனமும் மேற்கொள்ளப்படுகிறது:
- மூச்சுக்குழாய் ஆஸ்துமா,
- கீல்வாதம்,
- பல்வேறு தன்னுடல் தாக்க நோய்கள்
- மல்டிபிள் ஸ்களீரோசிஸ்.
இட்சென்கோ-குஷிங் நோய்
இந்த நோய்க்கான மற்றொரு பெயர் ஹைபர்கார்டிசம், இது 25-40 வயதுடைய பெண்களை பாதிக்கிறது. நியூரோஎண்டோகிரைன் நோய்களின் குழுவில் மிகக் கடுமையான ஒன்றாகும். அட்ரீனல் சுரப்பிகள், பிட்யூட்டரி சுரப்பி மற்றும் ஹைபோதாலமஸ் ஆகியவற்றின் இயல்பான செயல்பாட்டில் தோல்விகள் மூல காரணம். முக்கிய அறிகுறி உடல் பருமன், மற்றும் அதிக எடை வயிறு, முதுகு, கழுத்து மற்றும் முகத்தில் குவிந்துள்ளது. கூடுதல் அறிகுறிகள்:
- சுறுசுறுப்பான தசைகள் மற்றும் உடற்பயிற்சி செய்ய விருப்பமின்மை,
- தோல் புண்கள், முகத்தின் எபிட்டிலியம் ஒரு சிறப்பியல்பு கிரிம்சன் சாயலைப் பெறலாம்,
- இதய துடிப்பு குறைந்தது
- நரம்பு கோளாறுகள் - மனச்சோர்வு, நாட்பட்ட சோர்வு, திடீர் மனநிலை மாற்றங்கள்.
மனித உடலில் இந்த நோயின் விளைவு மாற்ற முடியாதது. புள்ளிவிவரங்களின்படி, சுமார் 30-50% வழக்குகள் ஆபத்தானவை, எனவே சரியான நேரத்தில் நோயறிதல் மற்றும் சரியான சிகிச்சையே நோயாளியின் உயிரைப் பாதுகாப்பதற்கான முக்கியமாகும். கதிர்வீச்சு சிகிச்சை மூலம் அல்லது அறுவை சிகிச்சை மூலம் சிகிச்சை மேற்கொள்ளப்படுகிறது. ஒரு முழுமையான மீட்டெடுப்பின் வெற்றி சிறப்பு அறுவை சிகிச்சைக்குப் பின் மேற்கொள்ளப்படும் நடவடிக்கைகளால் உறுதி செய்யப்படுகிறது.
ஸ்டீராய்டு நீரிழிவு நோயின் அறிகுறிகள்
ஸ்டீராய்டு நீரிழிவு சிகிச்சையானது உச்சரிக்கப்படும் அறிகுறிகளுடன் தன்னை வெளிப்படுத்துவதில்லை என்பதன் மூலம் மேலும் சிக்கலானது. ஒரு விதியாக, நோய் இருப்பதற்கான முக்கிய மூல காரணம் அட்ரீனல் சுரப்பிகளின் வேலையில் மீறலாகும். சில நேரங்களில் நிணநீரில் உள்ள அட்ரீனல் ஹார்மோன்களின் அளவு அதிகரிப்பால் நோய் தூண்டப்படுகிறது.
ஸ்டீராய்டு நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கும் பொதுவான அறிகுறிகள்:
- ஏராளமான திரவங்களை குடிக்கவும் குடிக்கவும் நிலையான ஆசை,
- அதிகப்படியான சிறுநீர் கழிப்பதன் மூலம் கழிப்பறைக்கு அதிகரித்த பயணங்கள்,
- கிளைசெமிக் ஏற்றத்தாழ்வு
- பலவீனம்
- சோர்வு,
- ஒட்டுமொத்த ஆரோக்கியத்தில் சரிவு.
சிரமம் என்னவென்றால், இவை மிகவும் அறியப்பட்ட நோய்களைக் குறிக்கும் அறிகுறிகளாகும். எடுத்துக்காட்டாக, இத்தகைய தோல்விகள் அட்ரீனல் கோர்டெக்ஸின் இயல்பான செயல்பாட்டை மீறுவதைக் குறிக்கலாம். நீரிழிவு நோயின் ஸ்டீராய்டு வடிவத்துடன், கெட்டோஅசிடோசிஸ் கணிசமாக வெளிப்படவில்லை. விதிவிலக்கான சந்தர்ப்பங்களில், இந்த நோய் நீண்ட காலமாக வளர்ந்து வரும் போது, நோயாளிக்கு வாயிலிருந்து அசிட்டோனின் ஒரு சிறப்பியல்பு வாசனை இருக்கலாம். சில நேரங்களில் சிறுநீர் சோதனைகள் கீட்டோன்களைக் காட்டுகின்றன.
புள்ளிவிவரங்களின்படி, டைப் 2 நீரிழிவு நோயாளிகளில் சுமார் 60% பேர் நோயின் ஸ்டீராய்டு வடிவத்துடன் இன்சுலின் சார்ந்த நோயாளிகளின் குழுவில் செல்ல முனைகிறார்கள். பெரும்பாலான சந்தர்ப்பங்களில், இன்சுலின் எதிர்ப்பு சிகிச்சை விரும்பிய முடிவைக் கொண்டுவருவதில்லை, எனவே நோயாளிகளுக்கு கார்போஹைட்ரேட் தயாரிப்புகள், வெளிப்புற நடவடிக்கைகள் மற்றும் உடல் பயிற்சிகளின் குறைந்த உள்ளடக்கம் கொண்ட ஆரோக்கியமான உணவை பரிந்துரைக்கப்படுகிறது.
அட்ரீனல் சுரப்பி பிரச்சினைகளிலிருந்து நீரிழிவு நோய்க்கு சிகிச்சை மற்றும் தடுப்பு
ஸ்டீராய்டு நீரிழிவு நோய்க்கான சிகிச்சையின் தேர்வு இன்சுலின் சார்ந்த நீரிழிவு சிகிச்சைக்கு ஒத்ததாகும். நுட்பம் நோயின் வடிவம் மற்றும் நோயாளியின் உடலின் தனிப்பட்ட பண்புகள் ஆகியவற்றைப் பொறுத்தது. மீட்க தேவையான நடவடிக்கைகள் மற்றும் மருந்துகள் ஒரு அனுபவமிக்க மருத்துவரால் மட்டுமே பரிந்துரைக்க முடியும்.
தேவையான செயல்களின் தொகுப்பு பின்வரும் நடவடிக்கைகளை உள்ளடக்கியது:
- கணையத்தின் செயல்பாட்டை இயல்பாக்குவதற்கு இன்சுலின் ஊசி,
- கார்போஹைட்ரேட்டுகள் குறைவாக உள்ள ஒரு சிறப்பு உணவுக்கு மாறவும்,
- சர்க்கரை குறைக்கும் மருந்துகளின் பயன்பாடு,
- கடினமான சந்தர்ப்பங்களில், அட்ரீனல் சுரப்பிகளில் உள்ள அதிகப்படியான திசுக்களை அகற்றவும், ஹார்மோன்களின் தீங்கு விளைவிக்கும் விளைவுகளை குறைக்கவும் அறுவை சிகிச்சை தலையீடு அவசியம்,
- உடலில் வளர்சிதை மாற்றக் கோளாறுகளை ஏற்படுத்தும் மருந்துகளை நிறுத்துதல்.
சிகிச்சை முறைகளின் கலவையே விரும்பிய விளைவை அடைகிறது என்று பெரும்பான்மையான மருத்துவர்கள் நம்புகிறார்கள். எனவே, வாய்வழி மருந்துகளுக்கு கூடுதலாக, இன்சுலின் ஊசி பரிந்துரைக்கப்படுகிறது.
சர்க்கரையை குறைக்கும் மருந்துகள் பணியை சமாளிக்காதபோது இன்சுலின் அறிமுகம் வழக்கில் பரிந்துரைக்கப்படுகிறது. இரத்த சர்க்கரை அளவை இயல்பாக்குவதற்கு இன்சுலின் நிர்வாகம் தற்போதுள்ள ஒரே வழி அல்ல என்பதை கவனத்தில் கொள்ள வேண்டும். அட்ரீனல் சுரப்பியின் ஒரு பகுதியை அகற்றுவது ஒரு தீவிர நடவடிக்கை மற்றும் பிற முறைகள் உதவாதபோது வழக்கில் மேற்கொள்ளப்படுகிறது. இந்த உறுப்பின் திசுக்களை அகற்றுவதற்கான அறுவை சிகிச்சை மனித ஆரோக்கியத்திற்கு பல ஆபத்துகளுடன் தொடர்புடையது.
குறைந்த கார்ப் உணவு
நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான முக்கிய குறிக்கோள், நோயாளியின் நிலையை இயல்பாக்குவதும், சாத்தியமான சிக்கல்களை முடிந்தவரை ஒத்திவைப்பதும் ஆகும். ஊட்டச்சத்து சரிசெய்தல் என்பது ஸ்டீராய்டு நீரிழிவு நோயைத் தடுப்பதற்கும் சிகிச்சையளிப்பதற்கும் எளிய முறையாகும், ஆனால் இது இன்சுலின் அல்லது அறுவை சிகிச்சையை விட குறைவான செயல்திறன் கொண்டதல்ல. அட்ரீனல் சுரப்பிகள் மற்றும் ஒட்டுமொத்த உடலிலும் குறைந்த கார்ப் உணவின் நேர்மறையான விளைவு அத்தகைய அறிகுறிகளால் வகைப்படுத்தப்படுகிறது:
- இன்சுலின் அல்லது சர்க்கரை குறைக்கும் மருந்துகளின் தேவை குறைந்தது,
- சாப்பிட்ட பிறகு நீண்ட நேரம் சர்க்கரையை இயல்பாக்குதல்,
- பொது நல்வாழ்வு மற்றும் நீரிழிவு அறிகுறிகளின் பற்றாக்குறை,
- மேலும் சிக்கல்களின் ஆபத்து குறைகிறது,
- உடலில் கொழுப்பின் அளவு குறைகிறது.
குறைந்த கார்ப் உணவு என்பது ஏராளமான காய்கறிகள், பழங்கள் மற்றும் புதிய மூலிகைகள் சாப்பிடுவதை அடிப்படையாகக் கொண்ட ஒரு சிறப்பு உணவாகும். பால் பொருட்கள் மற்றும் இறைச்சியை குறைந்த அளவில் சாப்பிடலாம். உடல் பருமன் ஒரு மோசமான வடிவம் மற்றும் இரத்த சர்க்கரையின் 2-3 மடங்கு அதிகமாக இருப்பதால், நோயாளிகள் கார்போஹைட்ரேட் இல்லாத உணவை (உணவு 8) பின்பற்ற அறிவுறுத்தப்படுகிறார்கள்.
உணவு பரிந்துரைகள்
ஸ்டீராய்டு நீரிழிவு நோயைத் தடுப்பதற்கான ஒரு வழியாக ஒரு சிறப்பு உணவு உருவாக்கப்பட்டுள்ளது. அடிப்படை விதிகள்:
- தினசரி உணவின் அடிப்படை நார்ச்சத்து நிறைந்த உணவு,
- தயாரிப்புகளை செயலாக்குவதற்கான வழிகள் - சுண்டல், சமையல் அல்லது நீராவி,
- சிவப்பு இறைச்சியை மீன் அல்லது கோழி, முயல், மெலிந்த இறைச்சியுடன் மாற்ற வேண்டும்
- குறைந்தது 1.5 லிட்டர் தூய நீர்,
- "வெற்று" கார்போஹைட்ரேட்டுகளின் வரம்பு - பாஸ்தா, பேஸ்ட்ரிகள், சர்க்கரை, மிட்டாய், அரிசி, ரோல்ஸ் மற்றும் ரொட்டி.
உணவின் அதிர்வெண் நோயாளி எடுக்கும் சர்க்கரையை குறைக்கும் மருந்தின் வகையைப் பொறுத்தது.
கூடுதல் கருவியாக, நோயாளிக்கு அனபோலிக் ஹார்மோன்கள் பரிந்துரைக்கப்படுகின்றன, இதன் பணி குளுக்கோகார்ட்டிகாய்டு ஹார்மோன்களை சமநிலைப்படுத்துவதாகும். வழக்கமான நீரிழிவு போன்ற தெளிவான அறிகுறிகளில் ஸ்டீராய்டு நீரிழிவு நோய் வெளிப்படவில்லை, ஆனால் இது புறக்கணிக்கப்பட வேண்டும் என்று அர்த்தமல்ல, மீட்க எந்த நடவடிக்கையும் எடுக்கக்கூடாது. எல்லாவற்றிற்கும் மேலாக, நோயாளியின் ஆரோக்கியத்தின் நிலையான நல்ல நிலையை பராமரிக்க அனைத்து வகையான சர்க்கரை நோய்களுக்கும் சிகிச்சையளிக்கப்பட வேண்டும். தடுப்பு நடவடிக்கைகளைப் பின்பற்றுவது, குளுக்கோஸ் அளவைக் கண்காணிப்பது, உடற்பயிற்சி செய்வது மற்றும் ஆரோக்கியமான உணவை பராமரிப்பது முக்கியம்.
அட்ரீனல் நீரிழிவு நோய்

ஸ்டீராய்டு நீரிழிவு - நீரிழிவு இன்சுலின் சார்ந்த வடிவம்.
அட்ரீனல் சுரப்பிகளின் செயலிழப்பு மற்றும் அட்ரீனல் கோர்டெக்ஸால் சுரக்கும் ஹார்மோன்களின் செறிவு நீடித்ததால் இந்த நோய் உருவாகிறது.
இந்த வகை நீரிழிவு உடலின் தற்போதைய நோயியல் அல்லது சில மருந்துகளை உட்கொள்வதன் மூலம் தூண்டப்படுகிறது. நீரிழிவு அறிகுறிகள் படிப்படியாக உருவாகின்றன மற்றும் உச்சரிக்கப்படும் வெளிப்பாடுகள் இல்லை.
கடுமையான அட்ரீனல் பற்றாக்குறை

கடுமையான அட்ரீனல் பற்றாக்குறை (அடிசன் நெருக்கடி) என்பது அட்ரீனல் கோர்டெக்ஸால் ஹார்மோன் உற்பத்தியைக் கூர்மையாகக் குறைத்தல் அல்லது நிறுத்துவதன் விளைவாக ஏற்படும் கடுமையான நிலை.
கடுமையான அட்ரீனல் பற்றாக்குறை பெரும்பாலும் நாள்பட்ட அட்ரீனல் பற்றாக்குறை நோயாளிகளுக்கு ஏற்படுகிறது.
உதாரணமாக, அவர்கள் தங்கள் சொந்த பற்றாக்குறையை ஈடுசெய்ய கார்டிகோஸ்டீராய்டு ஹார்மோன்களை உட்கொள்வதை நிறுத்தினால்.
காயங்கள், செயல்பாடுகள், கடுமையான தொற்று நோய்கள், காலநிலை மாறும்போது, கடுமையான உடல் உழைப்பு, கடுமையான மன-உணர்ச்சி மன அழுத்தத்தின் பின்னணியில் இதே விஷயம் நிகழலாம்.
கூடுதலாக, ஒரு அடிமை நெருக்கடி ஏற்படுகிறது:
- அட்ரீனல் சுரப்பிகளில் கடுமையான இரத்தக்கசிவில் அல்லது அவற்றில் மாரடைப்பின் வளர்ச்சியுடன் (திசு நெக்ரோசிஸ்),
- மூளைக்காய்ச்சல், செப்சிஸ், கடுமையான இரத்த இழப்பு (காயங்கள், பிரசவம்), எரியும் நோய்.
என்ன நடக்கிறது?
அட்ரீனல் சுரப்பிகள் ஹார்மோன்களை உற்பத்தி செய்வதை முற்றிலுமாக நிறுத்துகின்றன, இது அனைத்து வகையான வளர்சிதை மாற்றத்தையும் மீறுவதற்கு வழிவகுக்கிறது. முதலாவதாக, உடலின் கூர்மையான நீரிழப்பு ஏற்படுகிறது மற்றும் இரத்த ஓட்டத்தின் அளவு குறைகிறது.
பொட்டாசியம் வளர்சிதை மாற்றத்தை மீறுவது இதய தசை மோசமாக சுருங்கத் தொடங்குகிறது. அதே நேரத்தில், கார்போஹைட்ரேட் வளர்சிதை மாற்றம் பாதிக்கப்படுகிறது: இரத்தத்தில் சர்க்கரை அளவு குறைகிறது, இன்சுலின் செல்கள் உணர்திறன் அதிகரிக்கிறது.
சிறுநீரகங்களின் வேலை தொந்தரவு.
ஒரு நபரின் நிலை திடீரென்று மிக விரைவாக மோசமடைகிறது:
அட்ரீனல் நெருக்கடி சில மணிநேரங்கள் முதல் பல நாட்கள் வரை உருவாகிறது. நெருக்கடிக்கு முந்தைய காலத்தில், தசை பலவீனம் அதிகரிக்கிறது, பசி மறைந்துவிடும், தசை வலிகள் தோன்றும்.
கடுமையான அட்ரீனல் பற்றாக்குறையின் அறிகுறிகள் (நெருக்கடி):
- இரத்த அழுத்தம் கூர்மையாக குறைகிறது, இது மிகுந்த வியர்வை, கை, கால்களை குளிர்வித்தல், திடீர் பலவீனம்,
- இதயத்தின் வேலை உடைந்துவிட்டது, அரித்மியா உருவாகிறது,
- குமட்டல் மற்றும் வாந்தி, கடுமையான வயிற்று வலி, வயிற்றுப்போக்கு,
- சிறுநீர் வெளியீடு கடுமையாக குறைகிறது (ஒலிகோவானூரியா),
- உணர்வு தொந்தரவு. முதலில், நோயாளி சோர்வாக இருந்தார், பேசுவதில் சிரமத்துடன், அவரது குரல் அமைதியாக இருந்தது, மந்தமானது. பின்னர் மாயத்தோற்றம், மயக்கம், கோமா ஏற்படுகிறது
இத்தகைய அறிகுறிகள் தோன்றினால், அவசர மருத்துவமனையில் அனுமதிப்பது அவசியம்.
டயக்னோசிஸ் மற்றும் சிகிச்சை
கடுமையான அட்ரீனல் பற்றாக்குறை கண்டறியப்படுவதற்கு:
- பொது இரத்த பரிசோதனை.சிவப்பு ரத்த அணுக்கள் (எரித்ரோசைட்டோசிஸ்) மற்றும் ஹீமோகுளோபின் (இரத்த உறைவு காரணமாக) ஆகியவற்றின் எண்ணிக்கையில் அதிகரிப்பு உள்ளது, லுகோசைட்டுகள் மற்றும் ஈ.எஸ்.ஆரின் எண்ணிக்கையில் அதிகரிப்பு,
- சர்க்கரைக்கான இரத்த பரிசோதனை: இரத்தச் சர்க்கரைக் குறைவு (சர்க்கரை அளவு குறைதல்),
- இரத்தத்தின் உயிர்வேதியியல் பகுப்பாய்வு: பொட்டாசியம் மற்றும் கிரியேட்டினின் அளவின் அதிகரிப்பு உள்ளது, சோடியம், குளோரைடுகள்,
- சிறுநீரக பகுப்பாய்வு: தீர்மானிக்கப்பட்ட புரதம், சிவப்பு இரத்த அணுக்கள், சில நேரங்களில் அசிட்டோன்,
- சிறுநீர் மற்றும் இரத்தத்தில் அட்ரீனல் ஹார்மோன்களின் அளவைப் பற்றிய ஆய்வு: கார்டிகோஸ்டீராய்டுகளின் எண்ணிக்கையில் (கார்டிசோல், ஆல்டோஸ்டிரோன் போன்றவை) கூர்மையான குறைவு கண்டறியப்பட்டுள்ளது
- ஈ.சி.ஜி: ஹைபர்கேமியாவின் அறிகுறிகள்.
சிகிச்சை தீவிர சிகிச்சை பிரிவு அல்லது தீவிர சிகிச்சை பிரிவில் மேற்கொள்ளப்படுகிறது. சிகிச்சையின் அடிப்படை கார்டிகோஸ்டீராய்டுகள் மற்றும் சிறப்பு தீர்வுகள் கொண்ட துளிசொட்டிகளாகும். நோயாளியை அதிர்ச்சியிலிருந்து அகற்றுவதற்கான நடவடிக்கைகளும் எடுக்கப்படுகின்றன.
சரியான நேரத்தில் சிகிச்சை தொடங்கினால், நோயாளியை நெருக்கடியிலிருந்து வெளியேற்றுவதற்கான வாய்ப்புகள் அதிகரிக்கும்.
மீட்டெடுத்த பிறகு, நோயாளிகள் இன்னும் அட்ரீனல் செயலிழப்பு அறிகுறிகளைக் காட்டுகிறார்கள், எனவே அவர்களுக்கு அட்ரீனல் கார்டெக்ஸ் ஹார்மோன்களின் செயற்கை ஒப்புமைகளுடன் வாழ்நாள் மாற்று சிகிச்சை தேவைப்படுகிறது.
தடுக்கும்
அட்ரீனல் நெருக்கடியைத் தடுக்க, நாள்பட்ட அட்ரீனல் கோர்டெக்ஸ் பற்றாக்குறை மற்றும் கார்டிகோஸ்டீராய்டுகளின் தொடர்ச்சியான பயன்பாடு தேவைப்படும் பிற நோய்களுக்கு போதுமான ஹார்மோன் மாற்று சிகிச்சையை நடத்துவது அவசியம்.
எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் கார்டிகோஸ்டீராய்டுகளை உட்கொள்வதை சுயாதீனமாக நிறுத்தக்கூடாது அல்லது அவற்றின் அளவைக் குறைக்கக்கூடாது.
நோயாளியின் உடல் செயல்பாடு மற்றும் சுகாதார நிலையைப் பொறுத்து மருந்துகளின் அளவை சரிசெய்யும் உட்சுரப்பியல் நிபுணருடன் தொடர்ந்து தொடர்பைப் பேணுவது அவசியம்.
Medportal.ru என்ற தளத்தில் இந்த கட்டுரையை நீங்கள் படிக்கலாம்
நீரிழிவு நோய்க்கான வாஸ்குலர் செயல்முறைகளில் அட்ரீனல் சுரப்பிகளின் பங்கு பற்றிய கேள்வி
நீரிழிவு நோய்க்கான வாஸ்குலர் செயல்முறைகளில் அட்ரீனல் சுரப்பிகளின் பங்கு பற்றிய கேள்வி ஆர்வமாக உள்ளது.
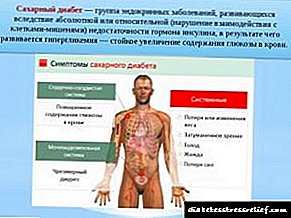
நீரிழிவு நோய் மற்றும் ரெட்டினோபதி நோயாளிகளில் 6 பேரில், அட்ரீனல் சுரப்பிகள் அகற்றப்பட்டன, இதன் விளைவாக நீரிழிவு நோய் மற்றும் ரெட்டினோபதி ஆகியவை மேம்பட்டன.
அத்தகைய செயல்பாட்டிற்கான அறிகுறிகள், மெலின்ஸின் கூற்றுப்படி, வாஸ்குலர் கோளாறுகள், உயர் இரத்த அழுத்தம், குளோமெருலோஸ்கிளிரோசிஸ் மற்றும் ஆல்புமினுரியா ஆகியவை ஆகும்.
ஹெட்ஸ்ட்ரோம் மற்றும் வெர்தம் (ஹெட்ஸ்ட்ரீம் ஏ.
வோர்டாம்), நீரிழிவு நோயாளிகளுக்கு அட்ரீனல் செயல்பாட்டுடன் இரத்த நாளங்களில் ஏற்படும் சீரழிவு மாற்றங்களை இணைத்து, கடுமையான நீரிழிவு நோய் மற்றும் குறிப்பிடத்தக்க வாஸ்குலர் கோளாறுகள் உள்ள 7 நோயாளிகளுக்கு இருதரப்பு அட்ரினெலக்டோமியை நிகழ்த்தியது.
அறுவை சிகிச்சைக்கு முன் மற்றும் அடுத்த நாட்களில், நோயாளிகளுக்கு கார்டிசோன் வழங்கப்பட்டது. அட்ரீனல் பற்றாக்குறையின் நிகழ்வுகளை ஆசிரியர்கள் கவனிக்கவில்லை. எல்லா நோயாளிகளிலும், இன்சுலின் தேவை குறைந்து, இரத்த அழுத்தம் குறைந்தது, மேலும் இரத்தத்தில் பொட்டாசியம் மற்றும் எஞ்சிய நைட்ரஜனும் குறைந்தது.
சிறுநீரில், புரதத்தின் அளவு குறைந்து வீக்கம் மறைந்தது. சில நோயாளிகள் பார்வைக் கூர்மை மற்றும் மேம்பட்ட நல்வாழ்வை மேம்படுத்தினர். இருப்பினும், ஆசிரியர்கள் குறிப்பிடுவது போல, சில நோயாளிகளில், விழித்திரையின் நிலை மாறவில்லை மற்றும் சிறுநீரக செயலிழப்பு நிகழ்வுகள் அதிகரித்தன.
இந்த மருத்துவ பரிசோதனைகள் அட்ரீனல் சுரப்பிகளை அகற்றுவது நீரிழிவு நோயின் போக்கை மிதப்படுத்தும் என்பதைக் காட்டுகிறது. மேலும், இது அட்ரீனல் கோர்டெக்ஸின் ஹைப்பர்ஃபங்க்ஷன், அட்ரீனல் சிண்ட்ரோம், நீரிழிவு நோயால் மோசமடைகிறது.
எனவே, ஸ்ப்ரெக், பிரீஸ்ட்லி மற்றும் டோகெட்டி விஷயத்தில் (ஸ்ப்ராக், பிரிஸ்ட்லி அ.
3 ஆண்டுகளுக்கு முன்பு நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு நோயாளிக்கு, அட்ரீனல் கோர்டெக்ஸில் இருந்து தோன்றும் ஒரு வீரியம் மிக்க கட்டி அகற்றப்பட்டது, இது முழுமையான மீட்புக்கு வழிவகுத்தது.
கட்டி ஒரு கால்பந்து பந்தின் அளவை எட்டியது மற்றும் 1550 கிராம் எடையைக் கொண்டிருந்தது. அறுவை சிகிச்சைக்கு முன் இரத்த சர்க்கரை 252 - 375 மிகி%, அறுவை சிகிச்சைக்குப் பிறகு 3 வது நாளில் 107 மி.கி% ஆகவும், பின்னர் - 88 மி.கி% ஆகவும் குறைந்தது. கார்போஹைட்ரேட் சகிப்புத்தன்மை சாதாரணமாகிவிட்டது.
அட்ரீனல் கட்டிகளின் விதிவிலக்கான அபூர்வத்தைக் கருத்தில் கொண்டு, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மீறுவதால், நாம் கவனிக்கும் நோயாளிகளைப் பற்றி புகாரளிக்க வேண்டியது அவசியம் என்று நாங்கள் கருதுகிறோம்.
அட்ரீனல் கோர்டெக்ஸின் ஹைபோஃபங்க்ஷன் மற்றும் நோயின் முதல் அறிகுறிகளின் சந்தேகம்
அட்ரீனல் கோர்டெக்ஸின் செயலிழப்பு என்பது ஒரு நோய்க்குறி ஆகும், இது ஒவ்வொரு சிறுநீரகத்தின் மேற்புறத்திலும் அமைந்துள்ள முக்கிய பொருளின் ஹார்மோன்களின் உற்பத்தியை மீறுவதால் ஏற்படுகிறது. அட்ரீனல் கோர்டெக்ஸின் செயலிழப்பு பின்வருமாறு:
இந்த ரகசியங்கள் ஒரு நபரின் வாழ்நாள் முழுவதும் அவற்றின் ஹைபோஃபங்க்ஷனை நிறைவேற்றுகின்றன. பெண்களில் அட்ரீனல் சுரப்பிகளின் வேலை ஆண்களில் இந்த உறுப்புகளின் செயல்பாட்டிலிருந்து வேறுபடுவதில்லை. அட்ரீனல் கோர்டெக்ஸ் பற்றாக்குறை பல்வேறு காரணங்களால் ஏற்படலாம். அவற்றின் துல்லியமான தீர்மானத்திற்கு, கிளினிக்கில் நோயறிதல்கள் மேற்கொள்ளப்படுகின்றன.
பொது ஏற்பாடுகள்
குழந்தைகளில், முதன்மை அட்ரீனல் பற்றாக்குறையும் ஏற்படலாம். அதே நேரத்தில், அட்ரீனல் சுரப்பிகளின் செயல்பாடுகள் குறைக்கப்படுகின்றன. நோயியலின் சந்தேகம் ஹைபர்கார்டிசத்தை ஏற்படுத்துகிறது, இது உடலில் ஹார்மோன்களின் பற்றாக்குறையைக் குறிக்கிறது.
குழந்தைகளிலும் ஹைப்பர்ஃபங்க்ஷன் ஏற்படலாம். கரு வளர்ச்சியின் போது விதிமுறையிலிருந்து விலகல்கள் மீறலுக்கு வழிவகுக்கிறது. ஒரு அறிகுறி போதுமான ஹார்மோன் உற்பத்தியாக இருக்கலாம், இது ஒரு குழந்தையின் வளர்சிதை மாற்ற செயல்முறைகளின் வேலையை பாதிக்கும்.
இது வி.சி.டி குறைபாட்டை ஏற்படுத்தும். இந்த வழக்கில், அட்ரீனல் சுரப்பிகள் தங்கள் வேலையைச் சரியாகச் செய்வதை நிறுத்துகின்றன. அட்ரீனல் பற்றாக்குறையின் அறிகுறிகள் வேறுபட்டிருக்கலாம்.
நோயியலைத் தீர்மானிக்க பல்வேறு நோயறிதல் நடவடிக்கைகளையும் அவர் மேற்கொள்ள வேண்டும். சரியான நோயறிதல் நோய்க்கான காரணத்தை இன்னும் துல்லியமாக தீர்மானிக்கவும் சரியான சிகிச்சையை பரிந்துரைக்கவும் செய்கிறது.
அட்ரீனல் சுரப்பிகள்: அது என்ன?
பலவீனமான சுரப்பு காரணமாக அட்ரீனல் கோர்டெக்ஸின் செயலிழப்பு ஏற்படலாம். இந்த சுரப்பிகள் மனித உடலுக்கு மிகவும் முக்கியத்துவம் வாய்ந்தவை. அவை பல அமைப்புகளின் நிலையான செயல்பாட்டை ஆதரிக்கின்றன. இரும்பு வேறுபட்ட பாத்திரத்தை வகிக்கும் இரண்டு அடுக்குகளைக் கொண்டுள்ளது.
கார்டிகல் பொருள் சராசரியாக 30 வகையான ஹார்மோன்களை உருவாக்குகிறது, இது இதற்கு காரணமாக இருக்கலாம்:
- மனித பாலியல் வளர்ச்சி.
- அழற்சியின் தடுப்பு.
- கார்போஹைட்ரேட் வளர்சிதை மாற்றம்.
- உப்பு மற்றும் நீர் சமநிலை.
சிஎன்எஸ் மத்தியஸ்தர்களின் உற்பத்திக்கு மூளை பொருள் காரணமாகும். இது:
இந்த சுரப்பிகளில் இருந்து வரும் ஹார்மோன்கள் மற்ற அமைப்புகளின் செயல்பாட்டையும் பாதிக்கின்றன. குறிப்பாக, அத்தகைய செயல்முறைகளுக்கு அவை பொறுப்பு:
- இரத்த அழுத்தத்தின் விதிமுறையை கொண்டு வாருங்கள்.
- உடலில் உப்புக்கள் மற்றும் நீரின் நெறியை வழங்குங்கள்.
- ஒரு நபரை மன அழுத்தத்திலிருந்து பாதுகாக்கவும்.
- நோய் எதிர்ப்பு சக்தியை பாதிக்கும்.
அட்ரீனல் கோர்டெக்ஸின் ஹைபோஃபங்க்ஷன்: காரணங்கள்
அட்ரீனல் சுரப்பிகளின் மீறல் இருந்தால், இது உடலில் போதுமான அளவு ஹார்மோன்கள் இருக்கும் என்ற உண்மையுடன் தொடர்புடைய கடுமையான சிக்கல்களையும் நோயியலையும் ஏற்படுத்துகிறது.
நோய் எவ்வாறு தொடர்கிறது என்பதன் அடிப்படையில், மருத்துவர்கள் இதைப் பிரிக்கிறார்கள்:
மேலும், நோய்க்குறியீட்டை சேதத்தின் அளவைப் பொறுத்து வகைப்படுத்தலாம். இது:
- முதன்மை. பிரசவத்திற்குப் பிறகு அல்லது ஒரு மரபணு நோய் காரணமாக ஏற்படலாம்.
- இரண்டாம். பிட்யூட்டரி சுரப்பி சேதமடையும் போது நிகழ்கிறது.
- மூன்றாம் நிலை. ஹார்மோன்களின் தொகுப்பு தவறானது. இது அட்ரீனல் அடைப்புக்கு வழிவகுக்கும்.
அறிகுறியல்
அட்ரீனல் நோயால், அறிகுறிகள் வேறுபட்டிருக்கலாம். உடலில் பல்வேறு எதிர்மறை செயல்முறைகள் நிகழ்கின்றன என்பதே இதற்குக் காரணம். அவற்றில்:
- ஒரு சிறிய அளவு ஆல்டோஸ்டிரோன் நீர் குறைபாட்டை ஏற்படுத்துகிறது, இது மத்திய நரம்பு மண்டலம், இரைப்பை குடல் மற்றும் இதயம் ஆகியவற்றில் எதிர்மறையான விளைவை ஏற்படுத்துகிறது.
- ஒரு சிறிய அளவு கார்டிசோல் வளர்சிதை மாற்றக் கோளாறுகளை ஏற்படுத்துகிறது. உடல் கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதை நிறுத்துகிறது.
நோயியலின் வெளிப்பாடுகள்
நோயின் வளர்ச்சியின் ஆரம்பத்தில், ஒரு நபர் உணர முடியும்:
- பசி குறைந்தது.
- செயல்திறன் குறைந்தது.
- எடை இழப்பு.
- செரிமான மண்டலத்தின் மீறல்கள்.
- மஞ்சள் நிறத்தில் மேல்தோல் நிறம்.
- உப்புக்காக ஏங்குகிறது.
உடலில் நிறைய கார்டிசோல் உற்பத்தி செய்யப்படுவதால் தோல் நிறமி ஏற்படுகிறது. இது ஹார்மோன் அதிக அளவில் உற்பத்தி செய்யத் தொடங்குகிறது என்பதற்கு இது வழிவகுக்கிறது, இது தோல் செல்களின் நிறத்திற்கு காரணமாகும். இந்த வெளிப்பாட்டின் தீவிரம் அத்தகைய ஹார்மோனின் உடலில் உள்ள அளவைப் பொறுத்தது.
நோயின் வளர்ச்சியுடன், ஒரு நபர் இதைப் பற்றி புகார் செய்யலாம்:
- நினைவகக் குறைபாடு.
- விரைவான மாரடைப்பு வேலை.
- இரத்த அழுத்தத்தில் குறைவு.
- மன அழுத்தம்.
- பெரினியத்தில் முடி உதிர்தல்.
- சிறுநீரின் விரைவான உமிழ்வு.
இரண்டாம் நிலை நோயியலுடன் சில அறிகுறிகளும் ஏற்படலாம். இது குறிப்பிடப்படாத அறிகுறிகளாக இருக்கலாம். இரத்தத்தில் குளுக்கோஸ் குறைவாக இருக்கும் என்பதன் மூலம் இந்த நிலை பாதிக்கப்படுகிறது. இது ஏற்படலாம்:
- வியர்த்தல்.
- பலவீனம்.
- தலையில் வலி.
- குளிர்நடுக்கம்.
- தலை சுழல்.
- அதிகரித்த மாரடைப்பு செயல்பாடு.
- மேல்தோலின் தூண்டுதல்.
- பசி.
- பலவீனமான ஒருங்கிணைப்பு.
நாள்பட்ட வகை நோயியல் அதன் சொந்த குறிப்பிட்ட அறிகுறிகளையும் கொண்டுள்ளது, இது பரிசோதனையின் போது மருத்துவர் சரியாக கண்டறிய உதவுகிறது. வழக்கமாக, ஹார்மோன் அடிப்படையிலான மருந்துகளின் பெரிய அளவுகளைப் பயன்படுத்துவதால் இந்த வகை நோய் வெளிப்படுகிறது.
கண்டறியும் முறைகள்
இன்று நோயறிதல் பொதுவாக நவீன முறைகளைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது. ஒரு துல்லியமான முடிவுக்கு வர, நோயாளி சில கருவி மற்றும் ஆய்வக சோதனைகளுக்கு உட்படுத்த வேண்டியிருக்கும், அதாவது:
ஆனால் அத்தகைய நோயியலுடன், நிபுணர்கள் சொல்வது போல், ஆய்வக முறைகளைக் கண்டறிவது கடினம். பொதுவாக, நோயாளிக்கு ஒரு ஹார்மோன் மூலம் நரம்புக்குள் செலுத்தப்படுகிறது, பின்னர் அவர்கள் அவரது உடலின் நிலையை கண்காணிக்கிறார்கள். ஹார்மோன் அறிமுகப்படுத்தப்பட்ட பின்னர் நோயியலின் ஒரு சிறப்பியல்பு பின்வருமாறு:
- இரத்தத்தில் கார்டிசோனின் அளவு குறைந்தது.
- இரத்தத்தில் பொட்டாசியம் அதிகரிப்பு.
- குளுக்கோஸில் குறைவு.
துல்லியமான நோயறிதல் ஒரு எச்.ஐ.வி பரிசோதனையை உள்ளடக்கியது. பரிசோதனையின் போது, தைராய்டு சுரப்பி மற்றும் நோய் எதிர்ப்பு சக்தி ஆகியவற்றின் வேலை கட்டாயமாக சரிபார்க்கப்படுகிறது.
ஹைபோகார்டிகிசம்: சிகிச்சை மற்றும் அதன் முறைகள்
இன்று, மருத்துவர்கள் அத்தகைய நோய்க்கு சிகிச்சையை நடத்த பல்வேறு நவீன முறைகளைப் பயன்படுத்தலாம். சிகிச்சையின் போது, நோயியலின் வெளிப்பாட்டின் காரணங்களை அகற்றி, ஹார்மோன்களின் அளவை இயல்பு நிலைக்குக் கொண்டுவருவதே மருத்துவரின் முக்கிய பணியாகும்.
நோய்க்கான காரணத்தை அகற்ற, பின்வரும் முறைகள் பயன்படுத்தப்படுகின்றன:
- மருந்து.
- அறுவை சிகிச்சை.
- கதிர்வீச்சு.
நோயின் ஆரம்ப கட்டத்தில், நோயாளிக்கு ஹார்மோன்கள் மற்றும் தாதுக்கள் அடங்கிய மருந்துகள் பரிந்துரைக்கப்படுகின்றன. இரண்டாம் வகை நோய்களில், குளுக்கோகார்ட்டிகாய்டுகளின் பயன்பாடு மட்டுமே பரிந்துரைக்கப்படுகிறது. நாள்பட்ட வகை நோயியலில், பாலியல் ஹார்மோன்களின் பயன்பாடு பரிந்துரைக்கப்படுகிறது.
மேலும், மருந்துகளின் உதவியுடன் சிகிச்சையை நடத்தும் பணியில், நோயாளியின் நிலையை மருத்துவர் தவறாமல் மதிப்பீடு செய்கிறார். அவர் இதை வரையறுக்கிறார்:
- எடையை இயல்பாக்குங்கள்.
- இரத்த அழுத்தம்.
- மேல்தோல் நிறத்தை மேம்படுத்தவும்.
- மனச்சோர்வு காணாமல் போதல்.
- நல்வாழ்வை மேம்படுத்துதல்.
மறுபிறப்பு ஏற்படும் போது, நோயாளிக்கு அவசர சிகிச்சை தேவைப்படுகிறது. இதைச் செய்ய, அவருக்குத் தேவை:
- உடலில் உள்ள நீரின் சமநிலையை நிரப்பவும்.
- ஹார்மோன்களை எடுத்துக் கொள்ளுங்கள்.
- அறிகுறிகளை அகற்றவும்.
பல்வேறு மன அழுத்த சூழ்நிலைகளில், எதிர்மறை அறிகுறிகள் தோன்றாமல் இருக்க மூன்று முறை ஹார்மோன்களின் அளவை அதிகரிக்க பரிந்துரைக்கப்படுகிறது. ஆனால் கர்ப்ப காலத்தில், அளவை அதிகரிக்கக்கூடாது.
தடுப்பு
ஒரு நோயைக் கண்டறிந்த பிறகு, அது சரியாக சிகிச்சையளிக்கத் தொடங்கினால், மருத்துவர்கள் முன்கணிப்பு சாதகமானது. சிகிச்சையின் பின்னர் நபரின் அடுத்த வாழ்க்கை முந்தைய வாழ்க்கையிலிருந்து வேறுபட்டதாக இருக்காது.
தடுப்புக்கான குறிப்பிட்ட பரிந்துரைகள் தற்போது இல்லை என்பதும் குறிப்பிடத்தக்கது. தடுப்புக்கான முக்கிய முறைகள் ஆல்கஹால் மற்றும் நிகோடின் நுகர்வு குறைப்பதாகும்.
இந்த நோயியல் மூலம், ஒரு நபர் கிளினிக்கில் பதிவு செய்யப்பட வேண்டும் மற்றும் தொடர்ந்து ஒரு மருத்துவரால் பரிசோதிக்கப்பட வேண்டும். இந்த பரிந்துரை ஆபத்தில் உள்ளவர்களுக்கும் பொருந்தும். புதிதாகப் பிறந்த குழந்தைகளில் அட்ரீனல் பற்றாக்குறை ஒரு குழந்தையை பதிவு செய்வதற்கு ஒரு காரணம்.
முடிவுக்கு
மேற்கூறியவற்றிலிருந்து தீர்மானிக்கப்படுவது போல, அட்ரீனல் பற்றாக்குறை என்பது மிகவும் ஆபத்தான மற்றும் கணிக்க முடியாத நோயாகும், எனவே அவதிப்படும் ஒரு நபர் அவர்களின் ஆரோக்கியத்தை தொடர்ந்து கண்காணிக்க வேண்டும்.
அதிதைராய்டியம். தைராய்டு சுரப்பியின் நோய்கள் பகுதி 2 செயல்பாட்டு மற்றும் தடுப்பு மருந்தின் பின்னணியில் இரைப்பை குடல் செயலிழப்பு. அட்ரீனல் செயலிழப்புக்கான அடாப்டோஜன்கள் அட்ரீனல் பற்றாக்குறை. அடிசனின் நோய் அட்ரீனல் பற்றாக்குறை மற்றும் ஃப்ளோரெவிடிஸ்.செயலில் நீண்ட ஆயுள் அமைப்பு என்பது புளோரெவிடிஸைப் பற்றியது .. அட்ரீனல் சுரப்பி செயலிழப்பு. அட்ரீனல் சுரப்பிகளின் செயலிழப்பு சிறுநீரக செயலிழப்பு அறிகுறிகள் + பெண்களில்
உட்சுரப்பியல் அறுவை சிகிச்சை நிபுணர் செர்ஜி செரென்கோ: “அட்ரீனல் கட்டிகள் தொடர்ச்சியான அதிகரிப்பால் தங்களை உணரவைக்கின்றன ..
தைராய்டு சுரப்பியைக் கையாண்டு நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் ஒரு மருத்துவர் எண்டோகிரைனாலஜிஸ்ட் என்று ஒரு கருத்து உள்ளது. சில நேரங்களில் மருத்துவரே அப்படி நினைப்பார் என்று தெரிகிறது.
அட்ரீனல் சுரப்பிகளில் ஒரு சிக்கல் இருப்பதாக தன்னை சந்தேகிக்கும் ஒரு நோயாளி, உட்சுரப்பியல் நிபுணரின் புரியாத நிலையில் சந்திக்கும் போது நிலைமையை வேறு என்ன விளக்க முடியும்? பிராந்திய உட்சுரப்பியல் கிளினிக்குகளில் ஒன்றிற்கு வந்த ஒரு பெண் மற்ற கிளினிக்குகளைத் தேட வேண்டியிருந்தபோது, நோயறிதலை உறுதிப்படுத்த அவற்றை பரிசோதிக்க முடியும்.
இருப்பினும், நம்பகமான முடிவுகளைப் பார்த்த பிறகும், நிபுணர் தனது சொந்தமாக வலியுறுத்தினார்: எந்த நோயும் இல்லை, ஏனென்றால் இது மிகவும் அரிதானது ... உண்மைகளின் நேரடி வரியின் போது இலாப நோக்கற்ற இந்த வெளிப்படையான அத்தியாயத்தைப் பற்றி அவர் பேசினார் உட்சுரப்பியல் அறுவை சிகிச்சை, எண்டோகிரைன் அறுவை சிகிச்சைக்கான உக்ரேனிய அறிவியல் மற்றும் நடைமுறை மையத்தின் எண்டோகிரைன் அறுவை சிகிச்சை துறையின் தலைவர், நாளமில்லா உறுப்புகள் மற்றும் திசுக்களை இடமாற்றம் செய்தல், மருத்துவ அறிவியல் மருத்துவர் பேராசிரியர் செர்ஜி செரென்கோ. அட்ரீனல் நோயைக் கண்டறிவதில் உள்ள சிரமங்கள் என்ன? அவர்களுக்கு எப்படி சிகிச்சையளிப்பது? ஒரு அறுவை சிகிச்சை எப்போது அவசியம்? இந்த மற்றும் பிற கேள்விகளுக்கான பதில்களை இன்று படியுங்கள்.
* - வணக்கம், செர்ஜி மகரோவிச்! கியேவைச் சேர்ந்த நடேஷ்டா மிகைலோவ்னாவைப் பற்றி நீங்கள் கவலைப்படுகிறீர்கள். எனக்கு இப்போது 45 வயதாகிறது, அது 32 வயதாக இருக்கும்போது அழுத்தம் அதிகரிக்கத் தொடங்கியது. இப்போது அது 180 முதல் 110 வரை அடையும். நான் என்ன செய்ய வேண்டும்?
- தொடர்ச்சியான உயர் இரத்த அழுத்தத்திற்கான காரணத்தைத் தேடுங்கள், இதற்காக - கவனமாக ஆராயப்பட்டது. இளம் மற்றும் நடுத்தர வயதில் எழுந்த அழுத்தம் அதிகரித்து, உடலில் ஒரு மீறலைக் குறிக்கிறது - இதயம், இரத்த நாளங்கள், சிறுநீரகங்களின் நோய்.
அறிகுறி உயர் இரத்த அழுத்தம் பெரும்பாலும் அட்ரீனல் புண்களுடன் நேரடியாக தொடர்புடையது.
இந்த நாளமில்லா சுரப்பிகளில் தோன்றும் கிட்டத்தட்ட அனைத்து கட்டிகளும் உயர் இரத்த அழுத்தத்தை ஏற்படுத்தும்: அதிகப்படியான ஹார்மோன்கள் உற்பத்தி செய்யப்படுகின்றன - மேலும் பாத்திரங்கள் குறுகின.
உயர் இரத்த அழுத்தத்திற்கு மிகவும் பொதுவான காரணம் ஆல்டோஸ்டிரோன் என்ற ஹார்மோனின் அதிகப்படியான அளவு என்பது நிரூபிக்கப்பட்டுள்ளது.
நோயைக் கண்டறிவதை தெளிவுபடுத்துவதற்கு (இது ஹைபரால்டோஸ்டிரோனிசம் என்று அழைக்கப்படுகிறது), நீங்கள் ஒரு சிறப்பு இரத்த பரிசோதனையில் தேர்ச்சி பெற வேண்டும், இது உட்சுரப்பியல் நிபுணர் பரிந்துரைக்கும், கணக்கிடப்பட்ட டோமோகிராஃபிக்கு உட்படுத்தப்படும்.
பரிசோதனையின் முடிவுகளால் பரிந்துரைக்கப்பட்ட சிகிச்சையானது அட்ரீனல் சுரப்பிகளை இயல்பாக்குகிறது என்றால், அழுத்தமும் குறையும். விளைவு பெரும்பாலும் நோயின் நீளத்தைப் பொறுத்தது: ஒரு நபர் ஐந்து முதல் ஆறு ஆண்டுகளுக்கு மேல் அவதிப்பட்டால், ஒரு நல்ல முடிவை அடைவது மிகவும் கடினம்.
* - "உண்மைகள்"? இது 47 வயதான ஜைடோமிர் பகுதியைச் சேர்ந்த ஓல்கா. கடந்த ஆண்டு எனது இரத்த அழுத்தம் குதிக்க ஆரம்பித்தது. இது அட்ரீனல் சுரப்பிகள் காரணமாக இருக்கலாம் என்று நான் நம்புகிறேன். சரிபார்க்க எப்படி?
- இது அவ்வாறானதா என்பதை அறிய, உட்சுரப்பியல் நிபுணரை அணுகவும். சிறுநீரகங்களால் (ரெனின்) உற்பத்தி செய்யப்படும் நொதிக்கு ஆல்டோஸ்டிரோனின் விகிதத்தைப் பகுப்பாய்வு செய்வதன் மூலம் பரிசோதனை தொடங்குகிறது.
நீங்கள் ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகளை உட்கொண்டால் மருத்துவரை எச்சரிக்குமாறு நான் உங்களுக்கு அறிவுறுத்துகிறேன்: அவற்றில் சில முடிவை சிதைக்கக்கூடும்.
நிபுணர், நோயாளியை பகுப்பாய்விற்கு வழிநடத்துகிறார், டையூரிடிக் (வெரோஷ்பிரான்) ஐ நேரத்திற்கு முன்பே திரும்பப் பெற வேண்டும், மேலும் பீட்டா-தடுப்பான்கள் மற்றும் ஏ.சி.இ தடுப்பான்களை தற்காலிகமாக மற்ற மருந்துகளுடன் மாற்ற வேண்டும்.
செய்ய வேண்டிய மற்றொரு முக்கியமான சோதனை இரத்தத்தில் உள்ள பொட்டாசியத்தின் அளவு. இது ஒரு தானியங்கி பகுப்பாய்வியைப் பயன்படுத்தி செய்யப்படும் மிகவும் எளிமையான ஆய்வு.
சில நேரங்களில் பொட்டாசியம் பற்றாக்குறை சிறுநீரகத்தின் சில வியாதிகள், குடல்களுக்கு கடுமையான சேதம் (பொதுவாக இது வாந்தி, வயிற்றுப்போக்கு ஆகியவற்றுடன் ஏற்படுகிறது) ஏற்படுகிறது, ஆனால் பெரும்பாலும் இது அதிகரித்த ஆல்டோஸ்டிரோனைக் குறிக்கிறது. பொட்டாசியம் குறைக்கப்படும் அவருக்கு முன்னால் உயர் இரத்த அழுத்தத்தை மருத்துவர் கண்டால், அட்ரீனல் சுரப்பிகளில் உள்ள காரணத்தை ஒருவர் தேட வேண்டும்.
எனவே, இது வெளிநாட்டில் வழக்கம்: உயர் அழுத்தத்தின் பின்னணிக்கு எதிராக பலவீனம், தசை முடக்கம், குடலில் சிக்கல் உள்ளது, தவறாமல் இரத்தத்தில் பொட்டாசியத்திற்கான பகுப்பாய்வை அனுப்புகிறது.
சில உக்ரேனிய உட்சுரப்பியல் நிபுணர்களின் சிக்கல் என்னவென்றால், அட்ரீனல் நோய்கள் மிகவும் அரிதானவை என்று அவர்கள் கருதுகிறார்கள். எனது நடைமுறையில், போலந்தில் பணிபுரியும் ஒரு பெண் ஹைபரால்டோஸ்டிரோனிசத்தை உருவாக்கத் தொடங்கியபோது ஒரு வெளிப்படையான வழக்கு இருந்தது, அவர், போலந்து மருத்துவர்களுடன் கலந்தாலோசித்த பின்னர், சிகிச்சைக்காக வீட்டிற்குச் சென்றார்.
ஆனால் பிராந்திய மையங்களில் ஒன்றின் உட்சுரப்பியல் கிளினிக்கில், மருத்துவர் பிரச்சினையை "பார்க்கவில்லை". ஒரு வணிக மையத்தில் சி.டி ஸ்கேன் செய்ய, தேவையான சோதனைகளைச் செய்ய நோயாளி ஒரு ஆய்வகத்தைத் தேட வேண்டிய கட்டாயம் ஏற்பட்டது. இருப்பினும், இது துக்க நிபுணரை நம்ப முடியவில்லை.
கியேவில் ஆலோசிக்க வந்த திசையில், முற்றிலும் மாறுபட்ட (மற்றும் கேள்விக்குரிய) நோயறிதல் இருந்தது.
* - நல்ல மதியம்! இவான் ரோமானோவிச் அழைக்கிறார், 51 வயது. உடலில் பொட்டாசியம் இல்லாததால் பலவீனம், தலைச்சுற்றல், அதிகரித்த தாகம் மற்றும் அடிக்கடி சிறுநீர் கழித்தல் ஏற்படுகிறது என்று “உண்மைகள்” இல் படித்தேன். அதிக பொட்டாசியம் பெற எனக்கு என்ன உணவுகள் தேவை?
- உலர்ந்த பழங்களில் நிறைய பொட்டாசியம் காணப்படுகிறது: உலர்ந்த பாதாமி, திராட்சையும், கொடிமுந்திரி, அத்துடன் வாழைப்பழங்கள், வேகவைத்த உருளைக்கிழங்கு. ஆனால் ஒரு ஆரோக்கியமான நபர் மற்றும் வழக்கமான உணவுடன் தேவையான அனைத்து சுவடு கூறுகளையும் போதுமான அளவு பெறுகிறார்.
இந்த அறிகுறிகளைப் பற்றி நீங்கள் கவலைப்படுகிறீர்கள் என்றால், அட்ரீனல் சுரப்பிகளைச் சரிபார்க்க நான் உங்களுக்கு அறிவுறுத்துகிறேன்: அவற்றின் செயல்பாட்டின் சில மீறல்கள் பொட்டாசியம் குறைபாட்டிற்கு வழிவகுக்கும், மேலும் ஹைபோகாலேமியா ஏற்படுகிறது. எலக்ட்ரோலைட்டுகளுக்கு (பொட்டாசியம், கால்சியம், குளோரின்) நீங்கள் இரத்த பரிசோதனை செய்ய வேண்டும்.
வெறுமனே, இது ஒரு பொதுவான இரத்த பரிசோதனை அல்லது இரத்த சர்க்கரை பரிசோதனை போன்றவற்றை தவறாமல் செய்ய வேண்டும். தேவைப்பட்டால், மருத்துவர் மற்றொரு சிறப்பு பகுப்பாய்வை பரிந்துரைப்பார் (ஆல்டோஸ்டிரோன் என்ற ஹார்மோனுக்கு).
ஆனால் அதன் முடிவுகள் நம்பகமானவை என்பதால், உடலில் பொட்டாசியத்தின் அளவை எவ்வாறு இயல்பாக்குவது என்று ஒரு நிபுணர் பரிந்துரைப்பார். வழக்கமாக நீங்கள் பொட்டாசியம் கொண்ட மருந்துகள் மற்றும் ஒரு நுண்ணூட்டச்சத்து வைத்திருக்கும் முகவரை எடுக்க வேண்டும்.
* - நேரான கோடு? என் பெயர் நடாலியா. நான் கியேவ் பிராந்தியத்தின் யாகோட்டினில் வசிக்கிறேன். பத்து ஆண்டுகளாக, அழுத்தம் அதிகரிப்பது தொந்தரவாக உள்ளது, சில நேரங்களில் உடல் வெப்பநிலை குறைகிறது. காரணம் தைராய்டு சுரப்பியில் இருப்பதாக நான் நினைக்கிறேன். அப்படியா?
- பிட்யூட்டரி சுரப்பியின் (டி.எஸ்.எச்) தைராய்டு-தூண்டுதல் ஹார்மோன் குறித்து ஒரு பகுப்பாய்வு செய்ய நான் உங்களுக்கு அறிவுறுத்துகிறேன். முடிவுகளின் அடிப்படையில், உட்சுரப்பியல் நிபுணர், தேவை எனக் கருதினால், கூடுதல் ஆய்வுகளை பரிந்துரைப்பார். பொதுவாக, தைராய்டு சுரப்பி அழுத்தத்தில் சிறிதளவு தாக்கத்தை ஏற்படுத்தாது என்று நினைக்கிறேன்.
கடுமையான தைரோடாக்சிகோசிஸ் கூட பெரும்பாலும் மேல் அழுத்தத்தில் சிறிது அதிகரிப்பு ஏற்படுகிறது, மேலும் குறைந்த அளவு சாதாரண வரம்புகளுக்குள் இருக்கும்.
ஆனால் எதிர் சூழ்நிலையில் - ஹைப்போ தைராய்டிசத்துடன் - பெருந்தமனி தடிப்புத் தோல் அழற்சியின் விரைவான முன்னேற்றம் சாத்தியமாகும், இதன் காரணமாக தொடர்ந்து உயர் இரத்த அழுத்தம் உருவாகிறது.
* - நல்ல மதியம்! கிரோவோகிராட்டைச் சேர்ந்த நினா உங்களைத் தொடர்பு கொள்கிறார். உயர் இரத்த அழுத்தத்தால் தாகம் துன்புறுத்தப்பட்டால் - இந்த பிரச்சினைகள் அட்ரீனல் சுரப்பிகளில் உள்ளதா அல்லது நான் நீரிழிவு நோயைப் பார்க்க வேண்டுமா?
- கணக்கெடுப்பின் முடிவுகளைப் பார்த்த பின்னரே உங்கள் கேள்விக்கு சந்தேகத்திற்கு இடமின்றி பதிலளிக்கவும். உயர் இரத்த அழுத்த நோயாளிகளுக்கு நான் தொடர்ந்து சொல்கிறேன்: இந்த நோய் 40 வயதிற்கு முன்பே தொடங்கி சிகிச்சையளிப்பது கடினம் என்றால், அட்ரீனல் சுரப்பிகளை பரிசோதிப்பது நல்லது.
முதல் கட்டமாக உட்சுரப்பியல் நிபுணர் பரிந்துரைக்கும் சோதனைகளை எடுக்க வேண்டும், இரண்டாவது படி கணக்கிடப்பட்ட டோமோகிராபி செய்ய வேண்டும்.
டோமோகிராஃப் தெளிவாகக் காணக்கூடிய கட்டிகளைக் காண்பிப்பதால் சிறிய வரிசைமுறைகள் அல்லது சுரப்பியின் சிறிதளவு விரிவாக்கம் போன்றவற்றை இது செய்யக்கூடாது.
இருப்பினும், நாம் மறந்துவிடக் கூடாது: உயர் இரத்த அழுத்தம் மற்ற நோய்களின் அறிகுறியாகும். உயர் இரத்த அழுத்தம் பெரும்பாலும் நீரிழிவு நோயைக் கொண்டிருக்கும். அதிகப்படியான இரத்த சர்க்கரை, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் கீழ் ஆக்ஸிஜனேற்றப்பட்ட தயாரிப்புகளால் இரத்த நாளங்கள் சேதமடைகின்றன என்பதன் காரணமாக நீரிழிவு நோயாளிக்கு ஒரு உயர்ந்த அழுத்தம் ஏற்படுகிறது.
அதனால்தான் நீரிழிவு நோய் மற்றும் உயர் இரத்த அழுத்தம் ஆகிய இரண்டையும் அனுபவிக்கும் ஒருவரை முழுமையாக ஆராய வேண்டும். ஒவ்வொரு ஏழாம் முதல் பத்தாவது நீரிழிவு நோயாளியும் அட்ரீனல் ஹார்மோன்களை உருவாக்குகிறது என்பதை பயிற்சி காட்டுகிறது.
மீறல் அகற்றப்பட்டால், இரு நோய்களையும் கட்டுப்படுத்துவது மிகவும் எளிதானது, அதாவது நோயாளியின் வாழ்க்கைத் தரம் மேம்படுகிறது, மேலும் அதன் காலம் அதிகரிக்கிறது.
* - வணக்கம்! இது மெலிடோபோலைச் சேர்ந்த இன்னா வியாசஸ்லாவோவ்னா. என் கணவர் இருபது வருட அனுபவமுள்ள உயர் இரத்த அழுத்த நோயாளி. இப்போது அவர் ஒரே நேரத்தில் மூன்று மருந்துகளை எடுத்து வருகிறார், இன்னும் சில நேரங்களில் அழுத்தம் அதிகரிக்கப்படுகிறது.கணவர் அவரை பரிசோதனைக்கு அனுப்புமாறு மருத்துவரிடம் கேட்கிறார், ஆனால் முக்கிய விஷயம் மாத்திரைகள் எடுத்துக்கொள்வது என்று கூறுகிறார் ... நாம் என்ன செய்ய வேண்டும்?
- நீங்கள் பேசும் நிலைமை சாதாரணமானது அல்ல. உயர் இரத்த அழுத்தத்திற்கான காரணத்தை நிபுணர்கள் தேடுவது ஏன் "ஆர்வமற்றது" என்று மட்டுமே என்னால் யூகிக்க முடியும்.
தொடர்ச்சியான உயர் இரத்த அழுத்தம் அட்ரீனல் ஹார்மோன் ஆல்டோஸ்டிரோனின் அதிகப்படியான தொடர்புடையதாக இருந்தால், பெரும்பாலான சந்தர்ப்பங்களில், நோயாளி சிகிச்சையின் தந்திரங்களை தீவிரமாக மாற்ற வேண்டும்.
இந்த கோளாறு உள்ள நோயாளிகளில் 70 சதவிகிதம் ஆல்டோஸ்டிரோன் ஏற்பிகளைத் தடுக்கும் மிகவும் மலிவான மருந்து மூலம் உதவுகிறது.
அட்ரீனல் நோய்களைக் கண்டறிந்து சிகிச்சையளிப்பதில் நல்ல அனுபவமுள்ள நிபுணர்களிடம் திரும்புமாறு உங்கள் கணவருக்கு நான் அறிவுறுத்துகிறேன். எண்டோகிரைன் அறுவை சிகிச்சை, உக்ரைன் சுகாதார அமைச்சின் எண்டோகிரைன் உறுப்புகள் மற்றும் திசுக்களை இடமாற்றம் செய்வதற்கான எங்கள் உக்ரேனிய அறிவியல் மற்றும் நடைமுறை மையத்தில் நீங்கள் ஆலோசிக்கலாம்.
ஆய்வு செய்ய, மீண்டும் அழைக்கவும்: 0(44) 564-09-20 அல்லது 0(44) 560-75-46 அல்லது முகவரியில் அமைந்துள்ள கிளினிக்கிற்கு வாருங்கள்: கியேவ், க்ளோவ்ஸ்கி வம்சாவளி, 13 அ. ஆன்லைனில் கேள்விகளை www.endosurg.com.ua இல் கேளுங்கள்.
- எந்த சந்தர்ப்பங்களில் ஒரு அறுவை சிகிச்சை அவசியம்?
- அறுவைசிகிச்சை எப்போதும் ஒரு அறுவை சிகிச்சையை சந்தேகத்திற்கு இடமின்றி ஆதரிப்பதாக நினைப்பது வழக்கம், ஆனால் இது ஒரு தவறு. அதிகரித்த ஆல்டோஸ்டிரோனால் பாதிக்கப்பட்ட நோயாளிகளில் சுமார் 30 சதவீதம், எடுத்துக்காட்டாக, ஒரு கட்டி அல்லது கடுமையான அட்ரீனல் ஹைப்பர் பிளேசியாவுடன், அறுவை சிகிச்சை செய்யப்பட வேண்டும்.
அறுவை சிகிச்சையை நீண்ட காலத்திற்கு ஒத்திவைக்க முடியாது: மேம்பட்ட சந்தர்ப்பங்களில், கப்பல்கள் ஏற்கனவே வீங்கியிருக்கும் போது, ஸ்கெலரோடிக், அழுத்தம் இயல்பு நிலைக்கு வராது.
ஆனால் நோயாளி தலையிடத் துணியவில்லை அல்லது மருத்துவ காரணங்களுக்காக மருத்துவர் ஆபத்துக்களை எடுக்க விரும்பவில்லை என்று அது நிகழ்கிறது - பின்னர் நீங்கள் ஹார்மோன் உணர்திறன் ஏற்பிகளைத் தடுக்கும் ஒரு மருந்தை பரிந்துரைக்கலாம்.
ஆனால் எந்த முறை, சிகிச்சை அல்லது அறுவை சிகிச்சை, ஒருவர் சிகிச்சையை மறுக்க முடியாது. இது இரத்த அழுத்தத்தைக் குறைக்கிறது மற்றும் பக்கவாதத்தைத் தடுக்கிறது, மேலும் இதயத்தையும் பாதுகாக்கிறது.
அதிகப்படியான ஆல்டோஸ்டிரோன் இரத்த நாளங்களை சேதப்படுத்துவது மட்டுமல்லாமல், இதய தசையின் அதிகரிப்புக்கும் வழிவகுக்கிறது. இதயம் ஆக்ஸிஜன், கரோனரி தமனி நோயால் அவதிப்பட்டால், மாரடைப்பு ஏற்படுகிறது.
அதிகரித்த அழுத்தம் காரணமாக, பார்வை பலவீனமடைகிறது, சிறுநீரகங்கள் பாதிக்கப்படுகின்றன, காலப்போக்கில், சிறுநீரக செயலிழப்பு ஏற்படுகிறது.
* - நல்ல மதியம்! மெலிடோபோலில் இருந்து டினா டிமிட்ரிவ்னாவைத் தொந்தரவு செய்கிறது. 2008 ஆம் ஆண்டில், வலது அட்ரீனல் சுரப்பியில் கார்டிகோஸ்டிரோமா இருப்பது எனக்கு கண்டறியப்பட்டது. இப்போது கட்டி சற்று குறைந்துவிட்டது, ஆனால் கார்டிசோல் என்ற ஹார்மோன் இயல்பை விட அதிகமாக உள்ளது. நீங்கள் என்ன சிகிச்சையை பரிந்துரைக்கிறீர்கள்?
- உங்களைப் போன்ற ஒரு கட்டியின் நோயறிதல் ஹிஸ்டோலாஜிக்கலாக உறுதிப்படுத்தப்பட வேண்டும்.
உருவாக்கம் வளரவில்லை என்றால், நீங்கள் சொல்வது போல், இது ஒரு நல்ல அறிகுறியாகும்: கட்டியின் அளவு நான்கு சென்டிமீட்டருக்கும் அதிகமாக இருந்தால், வீரியம் மிக்க சீரழிவு ஆபத்து அதிகரிக்கிறது.
உங்கள் விஷயத்தில் பதட்டத்திற்கு காரணம் கட்டியின் அதிகரித்த ஹார்மோன் செயல்பாடு - கார்டிசோலின் அதிகரிப்பு இதைக் குறிக்கிறது. சிகிச்சையைத் தீர்மானிக்க, நீங்கள் இரவு டெக்ஸாமெதாசோன் சோதனை என்று அழைக்கப்பட வேண்டும்.
உங்கள் கலந்துகொள்ளும் உட்சுரப்பியல் நிபுணரைத் தொடர்பு கொள்ளுங்கள் - அவர் ஒரு ஆய்வைத் திட்டமிடுவார். இது எளிமையானது, ஆனால் நம்பகமானது மற்றும் துல்லியமானது. இரவில், மாலை பதினொரு மணிக்கு, டெக்ஸாமெதாசோன் என்ற மருந்தின் ஒரு மில்லிகிராம் எடுத்துக்கொள்வீர்கள், காலையில் ஆய்வகத்தில் கார்டிசோல் இரத்த பரிசோதனை செய்யுங்கள்.
விதிமுறை மீறப்பட்டால், நீங்கள் ஒரு செயல்பாட்டை முடிவு செய்ய வேண்டும் என்று நினைக்கிறேன். அட்ரீனல் சுரப்பிகள் இப்போது முக்கியமாக ஒரு மென்மையான முறையுடன், ஒரு கீறல் இல்லாமல் இயக்கப்படுவதால், அத்தகைய தலையீட்டிற்கு பயப்பட வேண்டிய அவசியமில்லை.
கார்டிசோலின் நீடித்த அதிகப்படியான விஷயத்தில் ஒருவர் எச்சரிக்கையாக இருக்க வேண்டும், இதன் காரணமாக இணைப்பு திசு, எலும்புகள் மற்றும் மூட்டுகள் பாதிக்கப்படுகின்றன.
- ஆம், எனக்கு ஆர்த்ரோசிஸ் உள்ளது ...
- பெரும்பாலும், இது கார்டிசோலின் அதிகப்படியான விளைவாகும். நீங்கள் அவதிப்படும் நோய் ஆபத்தானது, ஏனெனில் இது ஒரு நபரை நோய்த்தொற்றுகளுக்கு ஆளாக்குகிறது, நீரிழிவு அபாயத்தை அதிகரிக்கிறது, எடை அதிகரிக்க பங்களிக்கிறது.நீங்கள் மற்ற அட்ரீனல் ஹார்மோன்களின் உற்பத்தியை அதிகரித்துள்ளீர்கள், எனவே நன்கு ஆராய்ந்து சிகிச்சை பெற நான் உங்களுக்கு அறிவுறுத்துகிறேன்.
* - செர்ஜி மகரோவிச், வணக்கம்! கிவேட்டைச் சேர்ந்த விளாடிமிர் அலெக்ஸாண்ட்ரோவிச் உங்களை அழைக்கிறார். எனக்கு கண்புரை கிடைத்தது. இது அட்ரீனல் நோயுடன் தொடர்புடையதா?
"நான் அப்படி நினைக்கவில்லை." ஆனால் பார்வைக் குறைபாடு அட்ரீனல் சுரப்பி சேதத்தின் அறிகுறிகளில் ஒன்றாக இருக்கலாம். ஒரு விதியாக, ஒரு நபர் உயர் இரத்த அழுத்தத்தால் பாதிக்கப்படுகிறார். நீங்கள் உட்சுரப்பியல் நிபுணரைத் தொடர்புகொண்டு ஹார்மோன்களுக்கான இரத்த பரிசோதனையையும் பொட்டாசியம் அளவை சரிபார்க்கவும் அவரிடம் கேட்க வேண்டும்.
* - எனது பெயர் லிலியா விக்டோரோவ்னா, நான் கியேவ் பகுதியைச் சேர்ந்தவன். சில நேரங்களில், சில அறியப்படாத காரணங்களுக்காக, அது மோசமாகிறது: தலை கூர்மையாக வலிக்கிறது, அழுத்தம் மிகவும் தாவுகிறது. ஃபியோக்ரோமோசைட்டோமா இருப்பதை நீங்கள் அட்ரீனல் சுரப்பிகளை சரிபார்க்க வேண்டும் என்று மருத்துவர் கூறுகிறார். இந்த நோயின் அறிகுறிகள் யாவை?
- தாக்குதலின் போது நீங்கள் நடுங்குகிறீர்களா?
- சில நேரங்களில் அது நடக்கும்.
- இது அட்ரினலின் ஹார்மோன் வெளியிடுவதால் ஏற்படுகிறது. பொதுவாக ஒரு நபர் ஆபத்திலிருந்து தப்பிக்க வேண்டுமானால் - கோபமான நாயிடமிருந்து ஓட, குண்டர்களின் தாக்குதலைத் தவிர்க்க இது தனித்து நிற்கிறது.
ஆனால் தலைவலி தாக்குதல் மற்றும் அழுத்தத்தின் அதிகரிப்பு ஆகியவற்றுடன் உடலில் நடுங்குவது நியாயமற்றதாகக் கருதப்படுவதால், அட்ரினலின் - ஃபியோக்ரோமோசைட்டோமாவை உருவாக்கும் அட்ரீனல் மெடுல்லாவிலிருந்து நீங்கள் ஒரு கட்டியைத் தேட வேண்டும்.
இது அட்ரினலின் மற்றும் ஒத்த பொருட்களின் அதிகப்படியான இரத்த நாளங்களின் கூர்மையான குறுகலை ஏற்படுத்துகிறது, இது ஒரு நொடியில் அழுத்தத்தை அதிகரிக்கும். ஒரு தாக்குதலுக்குப் பிறகு, ஒரு நபர் பெரும்பாலும் முறிவு, பலவீனம், படுத்துக் கொள்ள விரும்புவதை உணர்கிறார் - இது அட்ரினலின் மற்றும் வாசோடைலேஷன் இல்லாததால் ஏற்படுகிறது.
ஃபியோக்ரோமோசைட்டோமா பொதுவாக மெதுவாக வளர்கிறது என்பதை அறிந்து கொள்வது அவசியம், மேலும் ஒரு கட்டி, இரண்டு முதல் மூன்று சென்டிமீட்டரை எட்டும் போது, நிறைய அட்ரினலின் உற்பத்தி செய்யத் தொடங்கும் போது ஒரு நபர் ஒரு பிரச்சினையை கவனிக்கிறார், இதனால் அழுத்தம் அதிகரிக்கும்.
எல்லா ஃபியோக்ரோமோசைட்டுகளும் தற்செயலாகக் காணப்படுகின்றன - அல்ட்ராசவுண்ட், கம்ப்யூட்டட் டோமோகிராபி அல்லது முதுகெலும்பின் எம்ஆர்ஐ.
நான் பேசிய அறிகுறிகள் உங்களிடம் இருந்தால், நீங்கள் ஒரு சிறப்பு உட்சுரப்பியல் மையத்தில் ஆய்வு செய்யப்பட வேண்டும்.
95 சதவிகித வழக்குகளில், பியோக்ரோமோசைட்டோமா தீங்கற்றது, அது அகற்றப்பட்ட பிறகு, ஒரு நபர் தனது வழக்கமான வாழ்க்கை முறைக்குத் திரும்புகிறார். ஒரு அட்ரீனல் சுரப்பி அகற்றப்பட்டாலும், இன்னொருவருக்கு எந்த பிரச்சனையும் இல்லை.
- இரண்டு "துளைகள்" வழியாக செயல்படுகிறதா?
- லேபராஸ்கோபியைப் பயன்படுத்துதல், இடது பக்க கட்டிகளின் விஷயத்தில், நாங்கள் மூன்று பஞ்சர்களைச் செய்கிறோம், வலது பக்க - நான்கு. கல்லீரலை "நகர்த்த" கூடுதல் "துளை" தேவை.
லாபரோஸ்கோபிக் அறுவை சிகிச்சை என்பது தசைகளை சேதப்படுத்தாத மற்றும் முன்புற வயிற்று சுவரை அதிர்ச்சியடையச் செய்யாத மிக மென்மையான தலையீடு ஆகும்.
நோயாளியைப் பொறுத்தவரை, இரத்தப்போக்கு ஆபத்து இல்லாததும் முக்கியம், ஏனென்றால் ஒரு மினியேச்சர் வீடியோ கேமராவின் கட்டுப்பாட்டின் கீழ், அறுவைசிகிச்சை கிளிப்புகள் அல்லது சிறப்பு சாதனங்கள் (அல்ட்ராசவுண்ட் அல்லது மின்சார) மூலம் பாத்திரங்களை துல்லியமாக கசக்கிவிடலாம். வழக்கமாக அறுவை சிகிச்சைக்குப் பிறகு மாலை, நபர் எழுந்து, இரண்டு நாட்களுக்குப் பிறகு வீட்டை விட்டு வெளியேறுகிறார்.
நோயின் அறிகுறிகள் யாவை?
ஸ்டீராய்டு நீரிழிவு படிப்படியாக உருவாகிறது. நோயாளியின் நல்வாழ்வின் சீரழிவு ஒரு தெளிவான மருத்துவ படம் இல்லாமல் சில அறிகுறிகளின் கலவையால் வெளிப்படுகிறது, குறிப்பாக அடிப்படை நோயின் வளர்ச்சியுடன். இரத்தம் மற்றும் சிறுநீரின் ஆய்வக சோதனைகளில் குறிப்பிடத்தக்க விலகல்கள் இல்லை, சர்க்கரை மதிப்புகள் விதிமுறைகளின் எல்லை, அசிட்டோன் இல்லை.
நோயின் முக்கிய அறிகுறிகள்:
- தாகம், அதிகப்படியான திரவத்தை குடிப்பது,
- விரைவான மற்றும் மிகுந்த சிறுநீர் கழித்தல்,
- சோர்வு,
- பலவீனம், சோம்பல்,
- பொது நிலையில் சரிவு.
நோயின் தனிப்பட்ட வெளிப்பாடுகள்:
- அடிக்கடி பசி
- உடல் எடையில் சிறிது குறைவு,
- பாலியல் செயலிழப்பு,
- கால்களில் கூச்ச உணர்வு மற்றும் உணர்வின்மை,
- காட்சி இடையூறுகள் - சரிவு, மங்கலான பார்வை,
- பெண்களுக்கு யோனி நோய்த்தொற்றுகள் ஏற்பட வாய்ப்புள்ளது,
- வாயிலிருந்து அசிட்டோனின் வாசனை.
நீரிழிவு நோயுடன் அட்ரீனல் சுரப்பிகளின் சிகிச்சை
போதைப்பொருள் அதிகப்படியான மற்றும் அவை திரும்பப் பெறுவதற்கான சாத்தியக்கூறுகளில், ஸ்டீராய்டு நீரிழிவு விளைவுகள் இல்லாமல் செல்கிறது. அடிப்படை நோய்க்கு சிகிச்சையளிக்கும் போது அறிகுறிகள் தொடங்கியவுடன், பக்க விளைவுகள் இல்லாமல் மருந்துகளை மாற்றியமைப்பது கருதப்படுகிறது. ஸ்டீராய்டு நீரிழிவு நோய்க்கு சிகிச்சையளிக்க பின்வரும் முறைகள் பயன்படுத்தப்படுகின்றன:
- குறைந்த கார்ப் உணவுக்கு மாற்றத்துடன் ஊட்டச்சத்து திருத்தம்,
- போதுமான ஓய்வு நேரம் மற்றும் உடல் செயல்பாடுகளுடன் ஆரோக்கியமான வாழ்க்கை முறையை பராமரித்தல்,
- அடிப்படை நோய் மற்றும் ஸ்டீராய்டு நீரிழிவு நோயின் வெளிப்பாடுகளை கணக்கில் எடுத்துக் கொள்ளும் மருந்துகள்,
- ஊசி சிகிச்சை
- ஹார்மோன் அளவை இயல்பாக்குவதற்கு அட்ரீனல் திசுக்களை அறுவை சிகிச்சை மூலம் அகற்றுதல்.
அடிப்படை மருந்து சிகிச்சை
மருந்து சிகிச்சை ஒரு உட்சுரப்பியல் நிபுணரின் மேற்பார்வையில் உள்ளது. மருந்துகளின் தேர்வு நோயாளியின் பொது ஆரோக்கியம் மற்றும் நல்வாழ்வு, இணக்க நோய்களின் இருப்பு, நோயின் அறிகுறிகளின் தீவிரம் ஆகியவற்றைப் பொறுத்தது. மருந்து சிகிச்சையில் பின்வருவன அடங்கும்:
- ஆண்டிடியாபெடிக் - ஆண்டிபிரைடிக் மருந்துகள். சர்க்கரை அளவை ஒழுங்குபடுத்துங்கள், ஒட்டுமொத்த நல்வாழ்வை மேம்படுத்துங்கள், செயல்திறனை அதிகரிக்கும்.
- இன்சுலின் ஊசி. இது இரத்த சர்க்கரையை இயல்பாக்குவதற்கும், கணைய செயல்பாட்டை மேம்படுத்துவதற்கும் பயன்படுகிறது.
- அனபோலிக் மருந்துகள். அவை வளர்சிதை மாற்றத்தை மேம்படுத்தவும், திசுக்களால் குளுக்கோஸை உறிஞ்சி செயலாக்கவும், ஹார்மோன் மருந்துகளின் விளைவுகளை குறைக்கவும் பயன்படுத்தப்படுகின்றன.
தடுப்பு நடவடிக்கைகள்
நோயின் வளர்ச்சியைத் தடுப்பதற்கான தடுப்பு அல்லது உடலில் எதிர்மறையான விளைவுகளை குறைக்க தற்போதுள்ள நோயியலுடன் பின்வரும் விதிகளைப் பின்பற்றுகிறது: ஏற்றுக்கொள்ளக்கூடிய உடல் உழைப்பு, உணவு முறை, உடல் எடை கட்டுப்பாடு, அனைத்து கெட்ட பழக்கங்களையும் நிராகரித்தல் ஆகியவற்றுடன் ஆரோக்கியமான வாழ்க்கை முறையை பராமரித்தல். நிலையான மருத்துவ மேற்பார்வை மற்றும் இரத்த சர்க்கரையின் வழக்கமான அளவீட்டு தேவை.
அட்ரீனல் ஹைபர்பிளாசியா மற்றும் நீரிழிவு நோய்
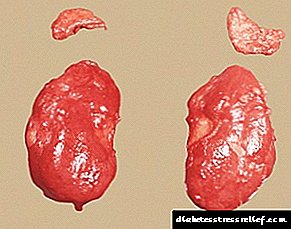
அட்ரீனல் சுரப்பிகள் உடலில் பல அத்தியாவசிய செயல்பாடுகளைச் செய்கின்றன, இதில் பங்களிப்பு சில ஹார்மோன்களின் உற்பத்தி (அட்ரினலின், நோர்பைன்ப்ரைன், கார்டிகாய்டு குழு ஹார்மோன்கள், பாலியல் ஹார்மோன்கள்).
அட்ரீனல் சுரப்பிகளின் மீறல், எடுத்துக்காட்டாக, அவற்றின் ஹைப்பர் பிளேசியாவுடன், ஹார்மோன் பின்னணியின் நிலை, உடலின் பொதுவான நிலை, அதன் அனைத்து உறுப்புகள் மற்றும் அமைப்புகளை எதிர்மறையாக பாதிக்கிறது.
அது என்ன: நோயின் அம்சங்கள்
அட்ரீனல் சுரப்பி சுரப்பி திசு, மெடுல்லா மற்றும் புறணி ஆகியவற்றைக் கொண்டுள்ளது.
ஹைப்பர் பிளேசியா ஏற்படும் போது உறுப்பு திசு பெருக்கம், இதன் விளைவாக, அதன் அளவு அதிகரிக்க வழிவகுக்கிறது. இந்த வழக்கில், உறுப்பின் சிறப்பியல்பு மாறாமல் உள்ளது.
அட்ரீனல் திசுக்களின் வளர்ச்சி அவற்றின் ஹார்மோன் செயல்பாட்டை மீறுவதற்கு வழிவகுக்கிறது, இதன் விளைவாக உடலில் பல்வேறு ஹார்மோன்கள் அதிக அளவில் உற்பத்தி செய்யப்படுகின்றன, இது முழு உயிரினத்தின் செயல்பாட்டையும் எதிர்மறையாக பாதிக்கிறது.
குறிப்பாக, அட்ரீனல் ஹைப்பர் பிளேசியா பலவீனமான இனப்பெருக்க செயல்பாட்டை ஏற்படுத்தும்.
ஹார்மோன் உற்பத்தியின் செயல்முறை நோயின் வடிவத்தைப் பொறுத்தது. எனவே, உடன் ஆண்ட்ரோஜெனிக் வடிவம் ஆண்ட்ரோஜன் மற்றும் கனிம கார்டிகாய்டுகள் என்ற ஹார்மோன் அதிகரித்த சுரப்பு உள்ளது, இது உடலின் வாஸ்குலர் அமைப்பின் நிலையை எதிர்மறையாக பாதிக்கிறது.
உப்பு வடிவம் அதிகப்படியான ஆண்ட்ரோஜன்களின் உற்பத்தியால் வகைப்படுத்தப்படுகிறது, அதே நேரத்தில் உற்பத்தி செய்யப்படும் பிற ஹார்மோன்களின் அளவு கணிசமாகக் குறைக்கப்படுகிறது. இதன் விளைவாக, ஒரு நபருக்கு நீரிழப்பு மற்றும் எடை இழப்பு உள்ளது.
மணிக்கு virile வடிவம் அட்ரினலின் உற்பத்தி இன்னும் செயலில் உள்ளது, இது இனப்பெருக்க உறுப்புகளை சீர்குலைக்க வழிவகுக்கிறது.
இந்த நோய் பல்வேறு வயதுடையவர்களிடமும், பாலினத்தைப் பொருட்படுத்தாமல் உருவாகலாம். குழந்தைகளில், நோயியலின் ஒரு பிறவி வடிவம் பெரும்பாலும் நிகழ்கிறது, இருப்பினும் இது ஒரு வாங்கிய தன்மையைக் கொண்டிருக்கலாம்.
அட்ரீனல் ஹைப்பர் பிளாசியா மற்ற வகையான உறுப்பு சேதங்களிலிருந்து வேறுபடுகிறது.குறிப்பாக, ஹைப்போபிளாசியா அல்லது டிஸ்ப்ளாசியாவுடன் தயாரிக்கப்படுகிறது குறைவான ஹார்மோன்கள், இது ஒட்டுமொத்தமாக உடலின் செயல்பாட்டை எதிர்மறையாக பாதிக்கிறது.
வகைப்பாடு மற்றும் நோயியல் வகைகள்
நோயின் பல்வேறு வடிவங்கள் வேறுபடுகின்றன, அவை ஒருவருக்கொருவர் பண்புக்கூறு அறிகுறிகளின் தொகுப்பில், பாடத்தின் பல்வேறு வகைகளில் வேறுபடுகின்றன.
நோயின் இந்த வடிவம் திசுக்களில் ஒரு உறுப்பு தோற்றத்தால் வகைப்படுத்தப்படுகிறது. குறிப்பிட்ட முடிச்சுகள்இது ஒற்றை அல்லது பல இருக்கலாம்.
நோயியல் ஒரு இருதரப்பு வடிவத்தைக் கொண்டுள்ளது, அதாவது, இது உடனடியாக வலது மற்றும் இடது அட்ரீனல் சுரப்பிகளை பாதிக்கிறது. பெரும்பாலும் வயதானவர்களில் கண்டறியப்படுகிறது. முடிச்சுகள் ஒரேவிதமானதாக இருக்கலாம் அல்லது ஒரு அமைப்பைக் கொண்டிருக்கலாம்.
நோய் தன்னை வெளிப்படுத்துகிறது சிறப்பியல்பு அறிகுறிகள் போன்ற:
- அதிகரித்த இரத்த அழுத்தத்தின் அறிகுறிகள்,
- பலவீனமான சிறுநீரக செயல்பாடு,
- தசை திசுக்களில் உள்ள நரம்பு செல்கள் செயலிழப்பு, வலிப்புத்தாக்கங்கள், தசை பலவீனம் போன்ற வடிவங்களில் வெளிப்படுகிறது.
இந்த வடிவம் அட்ரீனல் சுரப்பிகளின் தோற்றத்தை பராமரிப்பதன் மூலம் வகைப்படுத்தப்படுகிறது உறுப்பு அளவு கணிசமாக அதிகரிக்கிறது. அட்ரீனல் திசுக்களில் கொழுப்பு திசு வடிவத்தால் சூழப்பட்ட ஒரு முக்கோண வடிவத்தின் குறிப்பிட்ட ஹைபோகோயிக் கட்டமைப்புகள்.
முடிச்சு நோடல்
இந்த வகையான நோயியல் ஏற்படுகிறது கார்டிசோல் என்ற ஹார்மோனின் சுரப்பு அதிகரித்தது, இது நோயின் மருத்துவ அறிகுறிகளின் தோற்றத்திற்கு பங்களிக்கிறது:

புறணி ஹைப்பர் பிளாசியா
இந்த வடிவம் ஒரு நோயியல் கார்டிசோன் உற்பத்தி பாதிக்கப்படுகிறது. இதன் விளைவாக, இது போன்ற சிறப்பியல்பு அறிகுறிகள் உள்ளன:

காரணங்கள்
பல்வேறு காரணங்கள் நோயியலின் தோற்றத்திற்கும் வளர்ச்சிக்கும் வழிவகுக்கும், அவற்றில் அடங்கும் பாதகமான காரணிகளைப் பின்பற்றுகிறது:
- கருவின் சுரப்பி திசுக்களின் கருப்பையக வளர்ச்சியில் முரண்பாடுகள்,
- மரபணு மட்டத்தில் பரம்பரை முன்கணிப்பு மற்றும் பல்வேறு அசாதாரணங்கள்,
- எதிர்பார்த்த தாயின் மன அழுத்தத்துடன் தொடர்புடைய கடுமையான கர்ப்பம், நச்சுத்தன்மையின் வளர்ச்சி, பிற எதிர்மறை காரணிகள்,
- அடிக்கடி ஏற்படும் அழுத்தங்கள், மனச்சோர்வு, அதிகப்படியான உணர்ச்சிவசப்படுதல்,
- புகைபிடித்தல் அல்லது மது அருந்துதல் போன்ற கெட்ட பழக்கங்களைக் கொண்டிருத்தல்
- சக்திவாய்ந்த மருந்துகளின் நீண்டகால பயன்பாடு
- உடலில் வளர்சிதை மாற்ற செயல்முறைகளின் மீறல்,
- குஷிங் நோய்.
அறிகுறிகள் மற்றும் மருத்துவ வெளிப்பாடுகள்
பெரிய எண்ணிக்கையில் உள்ளன குறிப்பிட்ட அறிகுறிகள், இதன் இருப்பு அட்ரீனல் ஹைப்பர் பிளேசியாவின் வளர்ச்சியைக் குறிக்கலாம். இந்த மருத்துவ வெளிப்பாடுகளில் பின்வருவன அடங்கும்:
கண்டறியும்
நோயின் இருப்பை அடையாளம் காண, நோயாளியின் கணக்கெடுப்பு, அவரது காட்சி பரிசோதனை, அத்துடன் அவசியம் பல ஆய்வக மற்றும் கருவி ஆய்வுகள்.
குறிப்பாக, நோயாளி கண்டிப்பாக:
- அட்ரீனல் சுரப்பிகளால் உற்பத்தி செய்யப்படும் ஹார்மோன்களுக்கு சிறுநீர் மற்றும் இரத்த பரிசோதனைகளை மேற்கொள்ளுங்கள்,
- சிறுநீரகங்கள் மற்றும் அட்ரீனல் சுரப்பிகளின் எக்ஸ்ரே பரிசோதனைக்கு உட்படுத்தவும்,
- மின்மாற்றியின்
- எம்ஆர்ஐ
- ரேடியோனூக்ளைடு ஆய்வு.
சி.டி அட்ரீனல் சுரப்பிகள் எங்கள் கட்டுரையில் எவ்வாறு படிக்கப்படுகின்றன.
மருந்து
மிகவும் பிரபலமான சிகிச்சை ஹார்மோன் மாற்று சிகிச்சை சில மருந்துகளைப் பயன்படுத்துதல். பெரும்பாலும், நோயாளிக்கு இதுபோன்ற ஹார்மோன் மருந்துகள் பரிந்துரைக்கப்படுகின்றன:

சில சந்தர்ப்பங்களில், மேலே குறிப்பிட்டுள்ளபடி, ஹார்மோன் மருந்துகளின் முழு சிக்கலானது குறிக்கப்படுகிறது. மருந்துகள் எடுக்கப்படுகின்றன ஒரு நாளைக்கு 3 முறை ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக மருத்துவரால் தீர்மானிக்கப்படும் அளவுகளில்.
ஹார்மோன் மருந்துகள் பெரும்பாலும் கொடுப்பதால் எதிர்மறை பக்க விளைவுகள், நோயாளி அவற்றின் வெளிப்பாட்டைக் குறைக்கும் மருந்துகளை எடுக்க வேண்டும்.
கூடுதலாக, பாலினத்தைப் பொறுத்து, நோயாளிக்கு சில மருந்துகள் பரிந்துரைக்கப்படுகின்றன பாலியல் ஹார்மோன்கள் (பெண்களுக்கு, ஈஸ்ட்ரோஜன் ஏற்பாடுகள், ஆண்களுக்கு - ஆண்ட்ரோஜன்).
அறுவை சிகிச்சை
கடுமையான சந்தர்ப்பங்களில், நோயாளிக்கு அட்ரீனல் சுரப்பி அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது. அறுவை சிகிச்சை மேற்கொள்ளப்படுகிறது லேப்ராஸ்கோப்பி. இந்த முறை மிகவும் மென்மையான, குறைந்தபட்ச ஆக்கிரமிப்பு என்று கருதப்படுகிறது.
ஆரோக்கியமான திசுக்கள் நடைமுறையில் பாதிக்கப்படுவதில்லை, இரத்த இழப்பு மிகக் குறைவு. இதன் விளைவாக, அறுவை சிகிச்சைக்குப் பிறகு மறுவாழ்வு காலம் முடிந்தவரை குறுகியதாக இருக்கும்.
இன்னும், அறுவை சிகிச்சை முடிந்த உடனேயே, நோயாளி சில விதிகளை கடைபிடிக்க வேண்டும்.
குறிப்பாக, அறுவை சிகிச்சைக்குப் பிறகு ஒரு நாளில், நீங்கள் உணவை உண்ண முடியாது, எந்தவொரு உடல் செயல்பாடுகளையும் காட்ட முடியாது.
பாரம்பரிய மருத்துவம்
ஒரு துணை சிகிச்சையாக, மருந்து சிகிச்சைக்கு நிரப்பு, நீங்கள் பயன்படுத்தலாம் பாரம்பரிய மருந்து சமையல்.
குறிப்பாக, மூலிகை காபி தண்ணீரின் பயன்பாடு அட்ரீனல் சுரப்பிகளின் வேலையில் சாதகமான விளைவைக் கொண்டுள்ளது. அவற்றின் தயாரிப்புக்காக, நீங்கள் மல்பெரி இலைகள், சரம், மெடுனிகா போன்ற தாவரங்களைப் பயன்படுத்தலாம்.
நீங்கள் 2 டீஸ்பூன் எடுக்க வேண்டும். உலர்ந்த மூலப்பொருட்களை, ஒரு கிளாஸ் கொதிக்கும் நீரில் ஊற்றவும், 10-15 நிமிடங்கள் தண்ணீர் குளியல் செய்யவும். இதற்குப் பிறகு, தயாரிக்கப்பட்ட குழம்பு குளிர்ந்து, வடிகட்டப்படுகிறது. இதன் விளைவாக குழம்பு அசல் தொகுதிக்கு கொதிக்கும் நீருடன் கூடுதலாக, 2 அளவுகளாக பிரிக்கப்படுகிறது. கருவி ஒரு நாளைக்கு 2 முறை, காலை மற்றும் மாலை எடுக்கப்படுகிறது.
அட்ரீனல் ஹைபர்பிளாசியா ஒரு ஆபத்தான நோயாகும், இது பல கடுமையான சிக்கல்களுக்கு வழிவகுக்கும். அட்ரீனல் சுரப்பிகளின் மீறல் பெரும்பாலும் ஆகிறது புற்றுநோயை ஏற்படுத்தும். சரியான நேரத்தில் கண்டறிதல் மற்றும் சிகிச்சையுடன், மீட்புக்கான முன்கணிப்பு மிகவும் சாதகமானது.
சரியான நேரத்தில் ஒரு மருத்துவரை சந்தித்து சிகிச்சையைத் தொடங்க, நீங்கள் உங்கள் சொந்த ஆரோக்கியத்தை கவனமாக கண்காணிக்க வேண்டும், நிலையில் ஏதேனும் மாற்றங்கள் ஏற்பட்டால் கவனம் செலுத்த வேண்டும். இது நோயியலின் மருத்துவ வெளிப்பாடுகள் இருப்பதை தீர்மானிக்க நேரத்தை அனுமதிக்கும்.
பிறவி அட்ரீனல் ஹைப்பர் பிளேசியா மற்றும் அதன் விளைவுகள் பற்றி வீடியோவில் இருந்து அறிக:
அட்ரீனல் நீரிழிவு நோய்
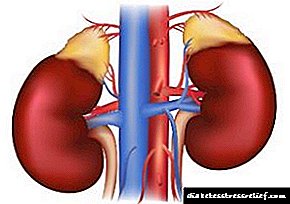
அட்ரீனல் கோர்டெக்ஸின் இரத்தத்தில் அதிகப்படியான ஹார்மோன்களின் விளைவாக உருவாகும் ஒரு நோயை ஸ்டீராய்டு நீரிழிவு நோய் என்று அழைக்கப்படுகிறது. ஒரு நோய்க்கான இரண்டாவது மருத்துவ சொல் இரண்டாம் நிலை இன்சுலின் சார்ந்த நீரிழிவு நோய் 1 ஆகும்.சர்க்கரை நோயின் இன்சுலின் சார்ந்த வடிவத்தின் கடுமையான வடிவத்தைக் குறிக்கிறது.
வகை 2 நீரிழிவு நோய்
வகை 2 நீரிழிவு நோய் - கணைய பீட்டா செல்கள் இன்சுலின் எதிர்ப்பு மற்றும் செயலிழப்பு ஆகியவற்றின் விளைவாக உருவாகும் ஒரு நாள்பட்ட எண்டோகிரைன் நோய், ஹைப்பர் கிளைசீமியாவால் வகைப்படுத்தப்படுகிறது.
இது ஏராளமான சிறுநீர் கழித்தல் (பாலியூரியா), அதிகரித்த தாகம் (பாலிடிப்சியா), தோல் மற்றும் சளி சவ்வுகளின் அரிப்பு, அதிகரித்த பசி, சூடான ஃப்ளாஷ், தசை பலவீனம் ஆகியவற்றால் வெளிப்படுகிறது. நோயறிதல் ஆய்வக கண்டுபிடிப்புகளின் அடிப்படையில் அமைந்துள்ளது.
குளுக்கோஸ் செறிவு, கிளைகோசைலேட்டட் ஹீமோகுளோபின் நிலை, குளுக்கோஸ் சகிப்புத்தன்மை சோதனைக்கு இரத்த பரிசோதனை செய்யப்படுகிறது. சிகிச்சையில், இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், குறைந்த கார்ப் உணவு மற்றும் அதிகரித்த உடல் செயல்பாடு ஆகியவை பயன்படுத்தப்படுகின்றன.
“நீரிழிவு” என்ற சொல் கிரேக்க மொழியிலிருந்து “ரன் அவுட், கசிவு” என்று மொழிபெயர்க்கப்பட்டுள்ளது, உண்மையில், நோயின் பெயர் “சர்க்கரையின் வெளியேற்றம்”, “சர்க்கரை இழப்பு” என்பதாகும், இது ஒரு முக்கிய அறிகுறியை வரையறுக்கிறது - சிறுநீரில் குளுக்கோஸை வெளியேற்றுவது.
டைப் 2 நீரிழிவு நோய், அல்லது இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய், இன்சுலின் திசு எதிர்ப்பின் அதிகரிப்பு மற்றும் லாங்கர்ஹான்ஸ் தீவுகளின் உயிரணுக்களின் செயல்பாடுகளில் அடுத்தடுத்த குறைவு ஆகியவற்றின் பின்னணியில் உருவாகிறது.
டைப் 1 நீரிழிவு நோயைப் போலல்லாமல், இன்சுலின் குறைபாடு முதன்மையானது, வகை 2 நோயில், ஹார்மோன் குறைபாடு என்பது நீண்டகால இன்சுலின் எதிர்ப்பின் விளைவாகும். தொற்றுநோயியல் தகவல்கள் இனப் பண்புகள், சமூக-பொருளாதார வாழ்க்கை நிலைமைகளைப் பொறுத்து மிகவும் பன்முகத்தன்மை கொண்டவை.
ரஷ்யாவில், மதிப்பிடப்பட்ட பாதிப்பு 7% ஆகும், இது அனைத்து வகையான நீரிழிவு நோய்களிலும் 85-90% ஆகும். இந்த நிகழ்வு 40-45 வயதுக்கு மேற்பட்டவர்களிடையே அதிகம்.
வகை 2 நீரிழிவு நோய்க்கான காரணங்கள்
நோயின் வளர்ச்சி ஒரு பரம்பரை முன்கணிப்பு மற்றும் வாழ்நாள் முழுவதும் உடலை பாதிக்கும் காரணிகளின் கலவையால் தூண்டப்படுகிறது. முதிர்வயதில், பாதகமான வெளிப்புற விளைவுகள் உடலின் செல்கள் இன்சுலின் உணர்திறனைக் குறைக்கின்றன, இதன் விளைவாக அவை போதுமான அளவு குளுக்கோஸைப் பெறுவதை நிறுத்துகின்றன. வகை II நீரிழிவு நோய்க்கான காரணங்கள் பின்வருமாறு:
- உடற் பருமன். கொழுப்பு திசு இன்சுலின் பயன்படுத்தும் உயிரணுக்களின் திறனைக் குறைக்கிறது. அதிக எடை என்பது நோயின் வளர்ச்சிக்கு ஒரு முக்கிய ஆபத்து காரணி, இது 80-90% நோயாளிகளில் தீர்மானிக்கப்படுகிறது.
- உடல் மந்த. மோட்டார் செயல்பாட்டின் குறைபாடு பெரும்பாலான உறுப்புகளின் வேலையை எதிர்மறையாக பாதிக்கிறது மற்றும் உயிரணுக்களில் வளர்சிதை மாற்ற செயல்முறைகளை குறைக்க உதவுகிறது. ஒரு ஹைப்போடைனமிக் வாழ்க்கை முறை தசைகளால் குளுக்கோஸின் குறைந்த நுகர்வு மற்றும் இரத்தத்தில் திரட்டப்படுவதோடு சேர்ந்துள்ளது.
- முறையற்ற ஊட்டச்சத்து. நீரிழிவு நோயாளிகளில் உடல் பருமனுக்கு முக்கிய காரணம் அதிகப்படியான உணவு - அதிகப்படியான கலோரி உட்கொள்ளல். மற்றொரு எதிர்மறை காரணி, அதிக அளவு சுத்திகரிக்கப்பட்ட சர்க்கரையின் பயன்பாடு ஆகும், இது விரைவாக இரத்த ஓட்டத்தில் நுழைகிறது, இதனால் இன்சுலின் சுரப்பில் “தாவல்கள்” ஏற்படுகின்றன.
- நாளமில்லா நோய்கள். நீரிழிவு நோயின் வெளிப்பாடு எண்டோகிரைன் நோயியல் மூலம் தூண்டப்படலாம். கணைய அழற்சி, கணையக் கட்டிகள், பிட்யூட்டரி பற்றாக்குறை, ஹைபோ- அல்லது தைராய்டு சுரப்பி அல்லது அட்ரீனல் சுரப்பிகளின் உயர் செயல்பாடு ஆகியவற்றுடன் தொடர்புடைய நோயுற்ற வழக்குகள் குறிப்பிடப்பட்டுள்ளன.
- தொற்று நோய்கள். பரம்பரை சுமை உள்ளவர்களில், நீரிழிவு நோயின் முதன்மை வெளிப்பாடு ஒரு வைரஸ் நோயின் சிக்கலாக பதிவு செய்யப்படுகிறது. மிகவும் ஆபத்தானது இன்ஃப்ளூயன்ஸா, ஹெர்பெஸ் மற்றும் ஹெபடைடிஸ்.
டைப் 2 நீரிழிவு நோயின் இதயத்தில் இன்சுலின் செல்கள் அதிகரித்த எதிர்ப்பின் காரணமாக கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தை மீறுவதாகும்.
குளுக்கோஸை எடுத்துப் பயன்படுத்துவதற்கான திசுக்களின் திறன் குறைகிறது, பிளாஸ்மா சர்க்கரையின் அதிகரித்த நிலை ஹைப்பர் கிளைசீமியாவின் நிலை உருவாகி வருகிறது, இலவச கொழுப்பு அமிலங்கள் மற்றும் அமினோ அமிலங்களிலிருந்து ஆற்றலை உருவாக்கும் மாற்று முறைகள் செயல்படுத்தப்படுகின்றன.
ஹைப்பர் கிளைசீமியாவை ஈடுசெய்ய, உடல் சிறுநீரகங்கள் வழியாக அதிகப்படியான குளுக்கோஸை தீவிரமாக நீக்குகிறது. சிறுநீரில் அதன் அளவு அதிகரிக்கிறது, குளுக்கோசூரியா உருவாகிறது.
உயிரியல் திரவங்களில் சர்க்கரையின் அதிக செறிவு ஆஸ்மோடிக் அழுத்தத்தின் அதிகரிப்புக்கு காரணமாகிறது, இது பாலியூரியாவைத் தூண்டுகிறது - திரவம் மற்றும் உப்புகளை இழப்பதன் மூலம் அடிக்கடி சிறுநீர் கழித்தல், நீரிழப்பு மற்றும் நீர்-எலக்ட்ரோலைட் ஏற்றத்தாழ்வுக்கு வழிவகுக்கிறது. நீரிழிவு நோயின் பெரும்பாலான அறிகுறிகள் இந்த வழிமுறைகளால் விளக்கப்பட்டுள்ளன - தீவிர தாகம், வறண்ட தோல், பலவீனம், அரித்மியா.
ஹைப்பர் கிளைசீமியா பெப்டைட் மற்றும் லிப்பிட் வளர்சிதை மாற்றத்தின் செயல்முறைகளை மாற்றுகிறது.
சர்க்கரை எச்சங்கள் புரதங்கள் மற்றும் கொழுப்புகளின் மூலக்கூறுகளுடன் இணைக்கப்படுகின்றன, அவற்றின் செயல்பாடுகளை சீர்குலைக்கின்றன, கணையத்தில் குளுக்ககனின் உயர் உற்பத்தி ஏற்படுகிறது, ஆற்றல் மூலமாக கொழுப்புகளின் முறிவு செயல்படுத்தப்படுகிறது, சிறுநீரகங்களால் குளுக்கோஸின் மறுஉருவாக்கம் அதிகரிக்கிறது, டிரான்ஸ்மிட்டர் நரம்பு மண்டலத்தில் பலவீனமடைகிறது, மற்றும் குடல் திசுக்கள் வீக்கமடைகின்றன. இதனால், நீரிழிவு நோய்க்கான நோய்க்கிரும வழிமுறைகள் வாஸ்குலர் நோயியல் (ஆஞ்சியோபதி), நரம்பு மண்டலம் (நரம்பியல்), செரிமான அமைப்பு மற்றும் நாளமில்லா சுரப்பு சுரப்பிகளைத் தூண்டுகின்றன. இன்சுலின் குறைபாடு என்பது பிற்கால நோய்க்கிருமி வழிமுறையாகும். இது பல ஆண்டுகளில் படிப்படியாக உருவாகிறது, β- கலங்களின் குறைவு மற்றும் இயற்கையான திட்டமிடப்பட்ட மரணம் காரணமாக. காலப்போக்கில், மிதமான இன்சுலின் குறைபாடு உச்சரிக்கப்படுகிறது. இரண்டாம் நிலை இன்சுலின் சார்பு உருவாகிறது, நோயாளிகளுக்கு இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
சிக்கல்கள்
வகை 2 நீரிழிவு நோயின் சிதைந்த படிப்பு கடுமையான மற்றும் நாள்பட்ட சிக்கல்களின் வளர்ச்சியுடன் சேர்ந்துள்ளது. கடுமையான நிலைமைகள் விரைவாகவும், திடீரெனவும், இறப்பு அபாயத்துடன் தொடர்புடையவையாகும் - ஹைப்பர் கிளைசெமிக் கோமா, லாக்டிக் அமில கோமா மற்றும் இரத்தச் சர்க்கரைக் கோமா.
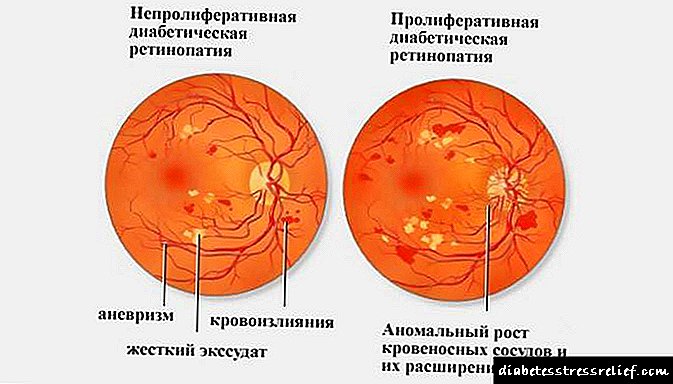
நீரிழிவு மைக்ரோ- மற்றும் மேக்ரோஆங்கியோபதிஸ் உள்ளிட்ட நீண்டகால சிக்கல்கள் படிப்படியாக உருவாகின்றன, அவை ரெட்டினோபதி, நெஃப்ரோபதி, த்ரோம்போசிஸ், வாஸ்குலர் பெருந்தமனி தடிப்புத் தோல் அழற்சி ஆகியவற்றால் வெளிப்படுகின்றன.
நீரிழிவு பாலிநியூரோபதிகள் கண்டறியப்படுகின்றன, அதாவது, புற நரம்பு பாலிநியூரிடிஸ், பரேசிஸ், பக்கவாதம், உள் உறுப்புகளின் வேலையில் தன்னாட்சி கோளாறுகள்.
நீரிழிவு ஆர்த்ரோபதிகள் கவனிக்கப்படுகின்றன - மூட்டு வலி, இயக்கம் கட்டுப்பாடுகள், சினோவியல் திரவ அளவின் குறைவு, அத்துடன் நீரிழிவு என்செபலோபதிகள் - மனச்சோர்வு மற்றும் உணர்ச்சி உறுதியற்ற தன்மை ஆகியவற்றால் வெளிப்படும் மனநல கோளாறுகள்.
வகை 2 நீரிழிவு நோய்
உட்சுரப்பியல் துறையில், சிகிச்சையின் முறையான அணுகுமுறை பொதுவானது. நோயின் ஆரம்ப கட்டங்களில், நோயாளிகளின் வாழ்க்கை முறையை மாற்றுவதிலும், நீரிழிவு மற்றும் சர்க்கரையை கட்டுப்படுத்தும் வழிகளைப் பற்றி நிபுணர் பேசும் ஆலோசனைகளிலும் முக்கிய கவனம் செலுத்தப்படுகிறது. தொடர்ச்சியான ஹைப்பர் கிளைசீமியாவுடன், மருந்து திருத்தம் பயன்படுத்துவது பற்றிய கேள்வி தீர்க்கப்படுகிறது. சிகிச்சை நடவடிக்கைகளின் முழு வீச்சு பின்வருமாறு:
- உணவுமுறை. கொழுப்பு மற்றும் கார்போஹைட்ரேட்டுகள் அதிகம் உள்ள உணவுகளின் அளவைக் குறைப்பதே ஊட்டச்சத்தின் அடிப்படைக் கொள்கை. குறிப்பாக “ஆபத்தானது” சுத்திகரிக்கப்பட்ட சர்க்கரை பொருட்கள் - மிட்டாய், இனிப்புகள், சாக்லேட், இனிப்பு கார்பனேற்றப்பட்ட பானங்கள். நோயாளிகளின் உணவில் காய்கறிகள், பால் பொருட்கள், இறைச்சி, முட்டை, மிதமான அளவு தானியங்கள் உள்ளன. ஒரு பகுதியளவு உணவு, சிறிய அளவு பரிமாறல், ஆல்கஹால் மறுப்பு மற்றும் மசாலா தேவை.
- வழக்கமான உடல் செயல்பாடு. கடுமையான நீரிழிவு சிக்கல்கள் இல்லாத நோயாளிகளுக்கு ஆக்ஸிஜனேற்ற செயல்முறைகளை (ஏரோபிக் உடற்பயிற்சி) மேம்படுத்தும் விளையாட்டு நடவடிக்கைகள் காட்டப்படுகின்றன. அவற்றின் அதிர்வெண், காலம் மற்றும் தீவிரம் தனித்தனியாக தீர்மானிக்கப்படுகின்றன. பெரும்பாலான நோயாளிகளுக்கு நடைபயிற்சி, நீச்சல் மற்றும் நடைபயிற்சி அனுமதிக்கப்படுகிறது. ஒரு பாடத்தின் சராசரி நேரம் 30-60 நிமிடங்கள், அதிர்வெண் வாரத்திற்கு 3-6 முறை.
- மருந்து சிகிச்சை. பல குழுக்களின் பயன்படுத்தப்பட்ட மருந்துகள். பிகுவானைடுகள் மற்றும் தியாசோலிடினியோன்களின் பயன்பாடு, உயிரணுக்களின் இன்சுலின் எதிர்ப்பைக் குறைக்கும் மருந்துகள், செரிமான மண்டலத்தில் குளுக்கோஸை உறிஞ்சுதல் மற்றும் கல்லீரலில் அதன் உற்பத்தி ஆகியவை பரவலாக உள்ளன. அவற்றின் செயல்திறன் இல்லாததால், இன்சுலின் செயல்பாட்டை மேம்படுத்தும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன: டிபிபி -4 இன்ஹிபிட்டர்கள், சல்போனிலூரியாஸ், மெக்லிடினைடுகள்.
முன்னறிவிப்பு மற்றும் தடுப்பு
சரியான நேரத்தில் நோயறிதல் மற்றும் நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் நோயாளிகளின் பொறுப்பான அணுகுமுறை ஆகியவை நிலையான இழப்பீட்டு நிலையை அடைய முடியும், இதில் நார்மோகிளைசீமியா நீண்ட காலமாக நீடிக்கிறது, நோயாளிகளின் வாழ்க்கைத் தரம் உயர்ந்ததாகவே உள்ளது.
நோயைத் தடுப்பதற்கு, அதிக நார்ச்சத்துள்ள உள்ளடக்கம், இனிப்பு மற்றும் கொழுப்பு நிறைந்த உணவுகளின் கட்டுப்பாடு, உணவின் ஒரு பகுதியளவு விதிமுறை ஆகியவற்றைக் கொண்ட சீரான உணவைக் கடைப்பிடிக்க வேண்டியது அவசியம். உடல் செயலற்ற தன்மையைத் தவிர்ப்பது முக்கியம், ஒவ்வொரு நாளும் நடைபயிற்சி வடிவத்தில் உடலுக்கு உடல் செயல்பாடுகளை வழங்குவது, வாரத்திற்கு 2-3 முறை விளையாடுவது.
குளுக்கோஸை தொடர்ந்து கண்காணிப்பது ஆபத்தில் உள்ளவர்களுக்கு (அதிக எடை, முதிர்ந்த மற்றும் முதுமை, உறவினர்களிடையே நீரிழிவு நோய்கள்) அவசியம்.
ஹார்மோன்கள் மற்றும் நீரிழிவு நோய்
மனித உடலில் ஏராளமான ஹார்மோன்கள் உள்ளன, அவை ஒவ்வொன்றும் அதன் செயல்பாட்டைச் செய்கின்றன. நீரிழிவு நோயில் உள்ள மெலடோனின் இன்சுலின் அல்லது வளர்ச்சி ஹார்மோன் போன்றது முக்கியமானது. வளர்சிதை மாற்ற செயல்பாடு மற்றும் பயோரிதம் ஆகியவற்றிற்கு அவர் பொறுப்பு.
ஹார்மோன்களின் பற்றாக்குறை நீரிழிவு நோய் அல்லது உறுப்புகள் மற்றும் அமைப்புகளில் பிற நோயியல் வளர்ச்சிக்கு வழிவகுக்கும். எனவே, உடலின் நிலையை கண்காணிப்பது அவசியம் மற்றும் நோயின் முதல் அறிகுறிகளில், ஒரு நிபுணரை அணுகவும்.
மருத்துவர் நோயின் தன்மையை தீர்மானிப்பார் மற்றும் எந்தவொரு நோயின் வளர்ச்சியையும் தடுக்க உதவும் திறமையான சிகிச்சையை பரிந்துரைப்பார்.
நோயியலின் வளர்ச்சிக்கான காரணங்கள்
ஸ்டீராய்டு நீரிழிவு நோய் என்பது இரண்டாம் நிலை இன்சுலின் சார்ந்த நோயியல் ஆகும். அட்ரீனல் கோர்டெக்ஸால் உற்பத்தி செய்யப்படும் கார்டிகோஸ்டீராய்டுகள் உடலின் வளர்சிதை மாற்ற மற்றும் பாதுகாப்பு செயல்முறைகளை கட்டுப்படுத்த வடிவமைக்கப்பட்டுள்ளன.
அதிகமாக, ஸ்டீராய்டு ஹார்மோன்கள் உறுப்புகளில் எதிர்மறையான விளைவை ஏற்படுத்தும் மற்றும் நோயின் வளர்ச்சியைத் தூண்டும்.
இருப்பினும், நோயின் வளர்ச்சிக்கு முதன்மைக் காரணம் ஹார்மோன் மருந்துகளின் பயன்பாடு ஆகும், அதனால்தான் மருந்து வகை நீரிழிவு தோன்றும்.
ஸ்டீராய்டு நீரிழிவு நோயைத் தூண்டும்:
- அழற்சி எதிர்ப்பு மருந்துகள். மூச்சுக்குழாய் ஆஸ்துமா, ஆட்டோ இம்யூன் நோய்களின் வளர்ச்சியில் பயன்படுத்தப்படுகிறது. டெக்ஸாமெதாசோன், ஹைட்ரோகார்ட்டிசோன், ப்ரெட்னிசோலோன் ஆகியவை இதில் அடங்கும்.
- வளர்ச்சி ஹார்மோன். புரதத் தொகுப்பை துரிதப்படுத்த உதவுகிறது மற்றும் தோலடி கொழுப்பு வைப்புகளை தீவிரமாக நீக்குகிறது. இது அவர்களின் உடலை மாடலிங் செய்வதில் ஈடுபட்டுள்ள விளையாட்டு வீரர்களால் பயன்படுத்தப்படுகிறது. உடலில் அதன் அதிகப்படியான நீரிழிவு உருவாவதை பாதிக்கிறது.
- டையூரிடிக் நடவடிக்கை அர்த்தம். தியாசைட் டையூரிடிக்ஸ்: டிக்ளோதியாசைட், ஹைப்போதியாசைட், நெஃப்ரிக்ஸ் நீரிழிவு நோயைத் தூண்டும்.
- தூக்கத்தை மேம்படுத்தும் பொருட்கள். குறிப்பாக குளுக்கோஸ் அளவை அதிகரிக்கவோ குறைக்கவோ காரணமான "மெலக்ஸன்" மருந்து.
ஸ்டீராய்டு வகை நீரிழிவு கணையக் குழுவின் ஒரு பகுதியாக இல்லை மற்றும் பலவீனமான தைராய்டு செயல்பாட்டுடன் தொடர்புடையது அல்ல.
நோயின் வளர்ச்சியின் அறிகுறிகள்
நோயின் வளர்ச்சியின் தொடக்கத்தில், பீட்டா செல்கள் செயல்படுகின்றன.
ஸ்டீராய்டு நீரிழிவு நோய் நோயியல் வகை 1 மற்றும் 2 இன் வெளிப்பாட்டின் அம்சங்களை ஒருங்கிணைக்கிறது. முதலில், கணையத்தை உருவாக்கும் பீட்டா கலங்களின் சிதைவு ஏற்படுகிறது.
வகை 1 நீரிழிவு நோயில், செல்கள் சில நேரம் தொடர்ந்து செயல்படுகின்றன. முன்னேறும், நோய் இன்சுலின் குறைவதற்கும் திசுக்களின் உணர்திறன் மீறுவதற்கும் வழிவகுக்கிறது, 2 வது வகை நோய் உருவாகிறது. இன்சுலின் உற்பத்தியை முழுமையாக நிறுத்துவது இன்சுலின் சார்ந்த நீரிழிவு நோயின் சிறப்பியல்பு ஆகும்.
நீரிழிவு நோயுடன் கூடிய மருத்துவ படம் மற்ற வகைகளுக்கு ஒத்ததாக இருக்கிறது:
- சிறுநீர் கழித்தல் அதிகரிக்கிறது
- தண்ணீரின் தேவை அதிகரித்து வருகிறது
- உடலின் விரைவான சோர்வு உள்ளது.
இன்சுலின் மற்றும் உடலில் அதன் குறைபாடு
அட்ரீனல் சுரப்பிகளால் உற்பத்தி செய்யப்படும் ஹார்மோன்களின் எண்ணிக்கை தனித்தனியாக அதிகரிக்கிறது. குளுக்கோகார்டிகாய்டுகளைப் பயன்படுத்திய பிறகு, எல்லா மக்களுக்கும் நீரிழிவு நோய் ஏற்படாது.
இத்தகைய பொருட்கள் ஒரே நேரத்தில் கணையத்தை பாதிக்கின்றன மற்றும் இன்சுலின் உற்பத்தியைக் குறைக்கின்றன. சாதாரண குளுக்கோஸ் அளவை பராமரிக்க, உடல் கடினமாக உழைக்க வேண்டும்.
அதே நேரத்தில், நீரிழிவு நோயாளி ஏற்கனவே கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை பலவீனப்படுத்தியுள்ளார் மற்றும் இரும்பு முழுமையற்ற வலிமையுடன் செயல்படுகிறது, இது ஊக்க மருந்துகளை கவனக்குறைவாகப் பயன்படுத்துவதில் சிக்கல்களுக்கு வழிவகுக்கிறது.
நோயியல் சோதனைகள்
வரவேற்பறையில், உட்சுரப்பியல் நிபுணர் தேவையான தேர்வுகளின் பட்டியலை வரைவார்.
நோயியலின் அறிகுறிகள் தோன்றினால், உட்சுரப்பியல் நிபுணரை அணுகவும். அவர் நோயின் முதன்மை வரலாற்றை உருவாக்கி பின்வரும் நோயறிதல் நடவடிக்கைகளை பரிந்துரைப்பார்:
- இரத்த மற்றும் சிறுநீர் சோதனைகள்,
- சாப்பிடுவதற்கு முன்பு இரத்தத்தில் குளுக்கோஸ் செறிவு பற்றிய ஆய்வு,
- சாப்பிட்ட பிறகு குளுக்கோஸுக்கு இரத்த பரிசோதனை,
- கீட்டோன் உடல்களின் அளவை சரிபார்க்கிறது,
- ஹார்மோன் சோதனைகள்.
உடலில் இன்சுலின் அளவை அதிகரிக்க என்ன மருந்துகள் உதவுகின்றன
நீரிழிவு நோயில் உற்பத்தி செய்யப்படும் ஹார்மோனின் குறைபாடு நிரப்பப்பட வேண்டும். இதைச் செய்ய, நீங்கள் பயன்படுத்தலாம்:
- நோய்க்கு எதிரான போராட்டத்தில் கரையக்கூடிய இன்சுலின் ஒரு தவிர்க்க முடியாத கருவி. அதன் நன்மை தோலடி, நரம்பு மற்றும் உள்விழி நிர்வாகத்தின் சாத்தியமாகும். நிர்வாகத்திற்குப் பிறகு, இது 15-30 நிமிடங்களுக்குள் செயல்படத் தொடங்கி 6-8 மணி நேரத்தில் முடிகிறது.
- மறுசீரமைப்பு வடிவத்தின் ஒப்புமைகள். சிகிச்சைக்கு தொடர்ச்சியான தோலடி நிர்வாகம் தேவைப்பட்டால் ஒதுக்கப்படும். அத்தகைய நிதிகளின் தனித்தன்மை உணவுக்கு முன்பே அவை பயன்படுத்தப்படுவதற்கான சாத்தியக்கூறுகளில் உள்ளது. உடலுக்கான வெளிப்பாடு நேரம் 3 மணி நேரத்திற்கு மேல் இல்லை.
- "ஐசோபன்-இன்சுலின் PE" - குளுக்கோஸ் மற்றும் அயனிகளின் சவ்வு போக்குவரத்தை மாற்றுகிறது.
- பல்வேறு மருத்துவ பொருட்களின் கலவைகள். அவை சிரிஞ்ச் பேனாக்களுக்கான சிறப்பு தோட்டாக்களில் கிடைக்கின்றன. பயன்படுத்த மிகவும் எளிதானது.
எந்த வகையான நோயியல் மற்றும் அவற்றின் அம்சங்கள் உள்ளன?
நோயில் உள்ள ஹார்மோன் கோளாறுகள் அவற்றின் சொந்த வேறுபாடுகளைக் கொண்டுள்ளன. பின்வரும் வகைகள் வேறுபடுகின்றன:
MODY- வகை நோய் அதிக நிகழ்தகவுடன் மரபணு ரீதியாக பரவுகிறது.
- MODY நீரிழிவு நோய். இது 2 வது வகையின் விலகலாகும், இது இளம் வயதிலேயே (15-30 வயதுக்கு இடையில்) வெளிப்படுகிறது. அதன் வளர்ச்சியை பாதிக்கும் முக்கிய காரணி இன்சுலின் சுரப்பின் மரபணு கோளாறுகள் ஆகும். இது ஆட்டோசோமால் - ஆதிக்கம் செலுத்துகிறது (பெற்றோர்களில் ஒருவர் நோயால் அவதிப்பட்டால் வளர்ச்சியின் ஆபத்து 75% ஆகும்) மற்றும் மைட்டோகாண்ட்ரியல் (தாயால் மட்டுமே நோயியல் மரபணுவை பரப்ப முடியும்).
- லடா நீரிழிவு. அதிக வயது வந்தோரை (35–45 ஆண்டுகள்) பாதிக்கும் ஆட்டோ இம்யூன் நோயியல். நோயின் போது அதிக எடை மற்றும் உயர் இரத்த அழுத்தத்திற்கு ஆளாகாத நபர்களுக்கு இது முக்கியமாக கண்டறியப்படுகிறது. சிகிச்சைக்கு செயலில் இன்சுலின் சிகிச்சை தேவைப்படுகிறது, ஏனென்றால் வாய்வழி முகவர்கள் விரும்பிய விளைவைக் கொண்டுவருவதில்லை மற்றும் பெரும்பாலும் முற்றிலும் பயனற்றவை.
நீரிழிவு நோயிலுள்ள மெலடோனின், எந்த ஹார்மோனையும் போலவே, எச்சரிக்கையுடன் பயன்படுத்த வேண்டும். குறுகிய கால பயன்பாட்டின் மூலம், மருந்து தூக்கமின்மையை எதிர்த்துப் போராட தீவிரமாக உதவுகிறது மற்றும் நோயாளியின் நிலையை மேம்படுத்துகிறது.
ஆனால் அதன் நீண்டகால விளைவு கிளைகேட்டட் ஹீமோகுளோபினைக் குறைக்கிறது மற்றும் சிக்கல்களைத் தூண்டும்.
ஆகையால், ஹார்மோன் ஏற்றத்தாழ்வின் முதல் வெளிப்பாடுகளில், நோயின் சிறப்பியல்புகளை கணக்கில் எடுத்துக்கொண்டு, தனிப்பட்ட சிகிச்சையை கண்டறிந்து பரிந்துரைக்கும் உங்கள் மருத்துவரை நீங்கள் அணுக வேண்டும்.