நீரிழிவு நோய்க்கு நான் கருக்கலைப்பு செய்யலாமா?
ஒரு கேள்வியைக் கேளுங்கள் மற்றும் மருத்துவர்களுடன் இலவச ஆலோசனையைப் பெறுங்கள். உங்கள் வசதிக்காக, மொபைல் பயன்பாட்டிலும் ஆலோசனைகள் கிடைக்கின்றன. உங்களுக்கு உதவிய மருத்துவர்களுக்கு நன்றி சொல்ல மறக்காதீர்கள்! போர்ட்டலில் ஒரு செயல் உள்ளது "நன்றி - இது எளிதானது!"
நீங்கள் ஒரு மருத்துவரா மற்றும் போர்ட்டலில் ஆலோசிக்க விரும்புகிறீர்களா? ஒரு ஆலோசகராக மாறுவது குறித்த வழிமுறைகளைப் படியுங்கள்.
சுய மருந்து செய்ய வேண்டாம். ஒரு மருத்துவ நிபுணருடன் ஒரு பொறுப்பான அணுகுமுறை மற்றும் ஆலோசனை மட்டுமே சுய மருந்துகளின் எதிர்மறையான விளைவுகளைத் தவிர்க்க உதவும். மெடிஹோஸ்ட் போர்ட்டலில் இடுகையிடப்பட்ட அனைத்து தகவல்களும் வழிகாட்டுதலுக்காக மட்டுமே, மருத்துவரின் வருகையை மாற்ற முடியாது. நோய் அல்லது உடல்நலக்குறைவு ஏதேனும் அறிகுறிகள் ஏற்பட்டால், மருத்துவ நிலையத்தில் மருத்துவரை அணுகவும்.
மருந்துகளைத் தேர்ந்தெடுப்பது மற்றும் பரிந்துரைப்பது ஒரு மருத்துவ நிபுணராக மட்டுமே இருக்க முடியும். மருந்துகளின் பயன்பாடு மற்றும் அளவுக்கான அறிகுறிகள் உங்கள் மருத்துவரிடம் ஒப்புக் கொள்ளப்பட வேண்டும்.
மருத்துவ போர்டல் மெடிஹோஸ்ட் ஒரு தகவல் வளமாகும் மற்றும் பின்னணி தகவல்களை மட்டுமே கொண்டுள்ளது. சிகிச்சை திட்டம் மற்றும் மருத்துவரின் பரிந்துரைகளில் அங்கீகரிக்கப்படாத மாற்றங்களுக்கு பல்வேறு நோய்கள் மற்றும் சிகிச்சை முறைகள் பற்றிய பொருட்களை நோயாளிகளால் பயன்படுத்த முடியாது.
மெடிஹோஸ்ட் இணையதளத்தில் வெளியிடப்பட்ட தகவல்களைப் பயன்படுத்துவதன் விளைவாக பொருள் சேதத்திற்கும், உடல்நலத்திற்கு சேதம் ஏற்படுவதற்கும் போர்டல் நிர்வாகம் பொறுப்பேற்காது.
நீரிழிவு நோய்க்கு கருக்கலைப்பு எப்போது செய்யப்படுகிறது?
 கர்ப்பத்தை நிறுத்த வேண்டிய பல காரணிகள் உள்ளன. இத்தகைய முரண்பாடுகளில் சீரான நீரிழிவு நோய் அடங்கும், ஏனெனில் அதன் போக்கை ஒரு பெண்ணுக்கு மட்டுமல்ல, அவளுடைய குழந்தைக்கும் தீங்கு விளைவிக்கும்.
கர்ப்பத்தை நிறுத்த வேண்டிய பல காரணிகள் உள்ளன. இத்தகைய முரண்பாடுகளில் சீரான நீரிழிவு நோய் அடங்கும், ஏனெனில் அதன் போக்கை ஒரு பெண்ணுக்கு மட்டுமல்ல, அவளுடைய குழந்தைக்கும் தீங்கு விளைவிக்கும்.
பெரும்பாலும், நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களின் குழந்தைகள் வாஸ்குலர், இருதய நோயியல் மற்றும் எலும்புக்கூடு குறைபாடுகளுடன் பிறக்கின்றனர். இந்த நிகழ்வு ஃபெட்டோபதி என்று அழைக்கப்படுகிறது.
கர்ப்பத் திட்டத்தின் போது, ஒரு பெண்ணின் நோயின் வகை மற்றும் தந்தைக்கு இதுபோன்ற நோய் இருக்கிறதா என்பதைக் கருத்தில் கொள்ள வேண்டும். இந்த காரணிகள் பரம்பரை முன்கணிப்பின் அளவை பாதிக்கின்றன.
உதாரணமாக, ஒரு தாய்க்கு டைப் 1 நீரிழிவு நோய் இருந்தால் மற்றும் அவரது தந்தை ஆரோக்கியமாக இருந்தால், ஒரு குழந்தையில் ஒரு நோயை உருவாக்கும் நிகழ்தகவு மிகக் குறைவு - 1% மட்டுமே. இரு பெற்றோர்களிடமும் இன்சுலின் சார்ந்த நீரிழிவு முன்னிலையில், இது அவர்களின் குழந்தைக்கு ஏற்படுவதற்கான வாய்ப்புகள் 6% ஆகும்.
ஒரு பெண்ணுக்கு டைப் 2 நீரிழிவு நோய் இருந்தால், அவரது தந்தை ஆரோக்கியமாக இருந்தால், குழந்தை ஆரோக்கியமாக இருப்பதற்கான வாய்ப்பு 70 முதல் 80% வரை மாறுபடும். இரு பெற்றோருக்கும் இன்சுலின் சார்ந்த வடிவம் இருந்தால், அவர்களின் சந்ததியினர் அத்தகைய நோயால் பாதிக்கப்பட மாட்டார்கள் என்பதற்கான வாய்ப்புகள் 30% ஆகும்.
நீரிழிவு நோய்க்கான கருக்கலைப்பு அத்தகைய சந்தர்ப்பங்களில் குறிக்கப்படுகிறது:
- கண் சேதம்
- நாள்பட்ட காசநோய்
- தாயின் வயது 40,
- ரீசஸ் மோதலின் இருப்பு
- கரோனரி இதய நோய்
- ஒரு பெண்ணுக்கும் ஆணுக்கும் வகை 2 நீரிழிவு நோய் இருக்கும்போது,
- நெஃப்ரோபதி மற்றும் கடுமையான சிறுநீரக செயலிழப்பு,
- சிறுநீரக நுண்குழலழற்சி.
மேற்கூறிய அனைத்து காரணிகளும் இருப்பதால் கரு முடக்கம் ஏற்படலாம், இது ஒரு பெண்ணின் ஆரோக்கியத்தில் எதிர்மறையான விளைவை ஏற்படுத்தும். ஆனால் பெரும்பாலும் நீரிழிவு நோயால் கர்ப்பமாக இருக்க முடியுமா என்பது தொடர்பான கேள்வி தனித்தனியாக தீர்க்கப்படுகிறது.
பல பெண்கள் பொறுப்பற்ற முறையில் இந்த பிரச்சினையை அணுகினாலும், மருத்துவர்களை சந்திக்காதது மற்றும் தேவையான அனைத்து தேர்வுகளிலும் தேர்ச்சி பெறவில்லை. எனவே, கருச்சிதைவுகள் மற்றும் கட்டாய கருக்கலைப்புகள் ஒவ்வொரு ஆண்டும் அதிகரித்து வருகின்றன.
இதைத் தடுக்க, நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்கள் கருவின் நிலையை தவறாமல் கண்காணிப்பதன் மூலம் தங்கள் கர்ப்பத்தை கவனமாக கண்காணிக்க வேண்டும். இந்த வழக்கில், இரத்த ஓட்டத்தில் குளுக்கோஸின் செறிவை ஈடுசெய்யும் ஒரு சிறப்பு உணவை கடைபிடிப்பது முக்கியம். மேலும், ஒரு குழந்தையைத் தாங்கும்போது, ஒரு கண் மருத்துவர், மகளிர் மருத்துவ நிபுணர் மற்றும் உட்சுரப்பியல் நிபுணரை சந்திக்க வேண்டியது அவசியம்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்ணுக்கு கருக்கலைப்பு செய்வது எப்படி ஆபத்தானது? இந்த செயல்முறைக்குப் பிறகு, நோயாளி ஆரோக்கியமான பெண்களைப் போலவே அதே சிக்கல்களை உருவாக்கக்கூடும். தொற்று மற்றும் ஹார்மோன் கோளாறுகள் அதிகரிக்கும் அபாயம் இதில் அடங்கும்.
கர்ப்பத்தைத் தடுக்க, சில நீரிழிவு நோயாளிகள் ஒரு கருப்பையக சாதனத்தைப் பயன்படுத்துகிறார்கள் (ஆண்டெனாவுடன், கிருமி நாசினிகளுடன், சுற்று), இருப்பினும், அவை தொற்று பரவுவதற்கு பங்களிக்கின்றன. கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை பாதிக்காத பிறப்பு கட்டுப்பாட்டு மாத்திரைகளையும் பயன்படுத்தலாம். ஆனால் இத்தகைய மருந்துகள் வாஸ்குலர் நோய்களில் முரணாக உள்ளன.
கர்ப்பகால நீரிழிவு வரலாற்றைக் கொண்ட பெண்களுக்கு புரோஜெஸ்டின் கொண்ட மருந்துகள் காட்டப்படுகின்றன. ஆனால் கர்ப்பத்தைத் தடுக்க மிகவும் நம்பகமான மற்றும் பாதுகாப்பான வழி கருத்தடை ஆகும். இருப்பினும், இந்த பாதுகாப்பு முறை ஏற்கனவே குழந்தைகளைப் பெற்ற பெண்களால் மட்டுமே பயன்படுத்தப்படுகிறது.
ஆனால் நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்கள் உண்மையிலேயே பாதுகாப்பாக தாங்கி ஆரோக்கியமான குழந்தையைப் பெற்றெடுக்க விரும்புகிறார்கள்?
அத்தகைய நிகழ்வுக்கு கவனமாகத் தயாரிப்பது அவசியம், தேவைப்பட்டால், பல்வேறு சிகிச்சை நடவடிக்கைகளை மேற்கொள்ளலாம்.
ஸ்பிரிடோனோவா நடேஷ்டா விக்டோரோவ்னா
உளவியலாளர். தளத்தின் நிபுணர் b17.ru
ஆம், நான் இருப்பேன்.
நீரிழிவு குழந்தை இல்லாததை சமப்படுத்தாது!
உங்களுக்கு அத்தகைய பயம் இருந்தால், கருத்தடை பற்றி சிந்திப்பது மிகவும் தர்க்கரீதியானதல்லவா?
பிறக்கும், சர்க்கரையை கட்டுப்படுத்தலாம்
நீரிழிவு நோய் இருந்தபோதிலும் ஆரோக்கியமான 2 குழந்தைகளைப் பெற்றெடுத்த ஒரு பெண்ணை நான் அறிவேன், மருத்துவர்கள் கருக்கலைப்பு செய்யும்படி அவளை வற்புறுத்துகிறார்கள்
நீரிழிவு நோய் அச்சுறுத்தல் என்றால், அது பிறக்கும். நான் அந்த நிறுவனத்தில் அந்தப் பெண்ணுடன் படித்தேன், அவளுடைய தாய் அவரிடம் (சிறுமியை) இதயக் குறைபாடு இருப்பதாகக் கண்டறிந்ததாகவும், மேலும் குழந்தை ஒரு முட்டாள்தனமாகப் பிறந்து வாழ்க்கையின் முதல் ஆண்டுகளில் இறந்துவிடும் என்றும், கருக்கலைப்பு செய்வதைத் தூண்டுவதாகவும் கூறினார். அம்மா அதைச் செய்யவில்லை, இதயக் குறைபாடு இருந்தது, ஆனால் அவருக்கு அறுவை சிகிச்சை செய்யப்பட்டது. அங்கே போ! அவர் inst இல் பட்டம் பெற்றார். க ors ரவங்களுடன்! அங்கே போ.
சாதாரண குழந்தைகள் நீரிழிவு நோயைப் பெற்றெடுக்கிறார்கள். சிறப்பு மகப்பேறு மருத்துவமனைகள் மற்றும் நிபுணர்கள் நல்லவர்கள். மற்றொரு கேள்வி என்னவென்றால், அத்தகைய மருத்துவர் ஆரம்ப கட்டங்களில் நல்லதைத் தேட வேண்டும், இதனால் சிகிச்சை பரிந்துரைக்கப்படுகிறது, முதலியன. சில சோதனைகளுக்கு பணம் செலுத்த வேண்டியிருக்கும், அல்லது ஒரு மருத்துவர் கூட இருக்கலாம். நிச்சயமாக ஒத்திசைக்க வேண்டியது அவசியம். வயது இன்னும் அனுமதித்தால். பின்னர் பரம்பரை பாதிப்பு ஏற்படாதவாறு பிரதான குழந்தைக்கு சரியாக உணவளிக்கவும்.
எனக்கு அப்படி ஒரு கேள்வி இருக்கிறது. மருத்துவம் அல்லது உளவியல் துறையில் இருந்து கூட இல்லை. உங்கள் கருத்தை நான் தெரிந்து கொள்ள விரும்புகிறேன்)) உங்களுக்கு நீரிழிவு நோய் இருந்தால் (இன்சுலின் சார்ந்தது), குழந்தையும் பிறக்கலாம் அல்லது குழந்தை பருவத்தில் நீரிழிவு நோயாளியாக மாறக்கூடும் என்ற பயத்தின் காரணமாக நீங்கள் கருக்கலைப்பு செய்வீர்களா? அல்லது நான் இதை வேறு வழியில் வைக்கிறேன்: ஒரு குழந்தைக்கு அவர் உடல்நிலை சரியில்லாமல் இருப்பதற்கான ஒவ்வொரு வாய்ப்பும் இருப்பதாக அவர்கள் அறிந்தால் அவர்கள் பெற்றெடுப்பார்களா?
நீரிழிவு நோய் இருந்தபோதிலும் ஆரோக்கியமான 2 குழந்தைகளைப் பெற்றெடுத்த ஒரு பெண்ணை நான் அறிவேன், மருத்துவர்கள் கருக்கலைப்பு செய்யும்படி அவளை வற்புறுத்துகிறார்கள்
விருந்தினர் 8. பெற்றோருக்கு பிரச்சினைகள் இருக்காது, குழந்தைகள் நோய்வாய்ப்பட்டிருக்கிறார்கள். அவர்கள் நன்கு அறிந்தவர்கள் என்று அழைக்கப்படும் மரபியல் மருத்துவர்கள் உள்ளனர். ஒவ்வொரு குடும்பத்திற்கும் உயர் இரத்த அழுத்தம் உள்ளது மற்றும் குடும்பத்தில் பிறந்த அனைவருக்கும் நோயின் நிகழ்தகவு மிக அதிகம். இதய நோய் உள்ளவர்கள் இருக்கிறார்கள், மீண்டும் குழந்தைகளிலும் இது இருக்கலாம். இங்கே, சிலருக்கு குடும்பத்தில் புற்றுநோய் நோயாளிகள் இல்லை, பின்னர் அவர்கள் தோன்றும். விதி நமக்குத் தெரியாது.
இருதய குடும்பத்தில் எனக்கு ஒரு பரம்பரை நோய் உள்ளது. என்ன பரவுகிறது என்று எனக்குத் தெரியும். நாங்கள் என்றென்றும் வாழ மாட்டோம். நீங்கள் குடிக்கவோ புகைபிடிக்கவோ இல்லையென்றால், மற்றவர்களைப் போலவே ஆயுட்காலம். நீங்கள் குடித்துவிட்டு புகைபிடித்தால், அனைவரும் சாப்பிட்டால், 55 வரை.
விருந்தினர் 8. பெற்றோருக்கு பிரச்சினைகள் இருக்காது, குழந்தைகள் நோய்வாய்ப்பட்டிருக்கிறார்கள். அவர்கள் நன்கு அறிந்தவர்கள் என்று அழைக்கப்படும் மரபியல் மருத்துவர்கள் உள்ளனர். ஒவ்வொரு குடும்பத்திற்கும் உயர் இரத்த அழுத்தம் உள்ளது மற்றும் குடும்பத்தில் பிறந்த அனைவருக்கும் நோயின் நிகழ்தகவு மிக அதிகம். இதய நோய் உள்ளவர்கள் இருக்கிறார்கள், மீண்டும் குழந்தைகளிலும் இது இருக்கலாம். இங்கே, சிலருக்கு குடும்பத்தில் புற்றுநோய் நோயாளிகள் இல்லை, பின்னர் அவர்கள் தோன்றும். விதி நமக்குத் தெரியாது.
இருதய குடும்பத்தில் எனக்கு ஒரு பரம்பரை நோய் உள்ளது. என்ன பரவுகிறது என்று எனக்குத் தெரியும். நாங்கள் என்றென்றும் வாழ மாட்டோம். நீங்கள் குடிக்கவோ புகைபிடிக்கவோ இல்லையென்றால், மற்றவர்களைப் போலவே ஆயுட்காலம். நீங்கள் குடித்துவிட்டு புகைபிடித்தால், அனைவரும் சாப்பிட்டால், 55 வரை.
நான் பிறக்க மாட்டேன் .. எனது குழந்தையின் வாழ்க்கையை வேண்டுமென்றே பாழாக்கிவிட்டேன் என்ற எண்ணத்துடன் பின்னர் எப்படி வாழ்வது.
நீரிழிவு நாள்பட்ட சிறுநீரக செயலிழப்பு காரணமாக கருக்கலைப்பு செய்யப்படுகிறது, நீரிழிவு என்பது சிக்கல்கள் இல்லாமல் ஒரு தடையாக இருக்காது
நீங்களே இனப்பெருக்கம் செய்ய வேண்டாம் என்று மருத்துவர் அறிவுறுத்தினார்
1. நீரிழிவு பரம்பரை இல்லை.
2. பெற்றெடுப்பதா இல்லையா என்பது மருத்துவரிடம் ஒரு கேள்வி.அது நீரிழிவு நிலையைப் பொறுத்தது.
நீரிழிவு நோயாளிகள் எனக் கூறும் டைப் I நீரிழிவு நோயை பரப்புவதற்கான 10% வாய்ப்புகளும் முற்றிலும் ஆரோக்கியமானவை. நானும் எனது கணவரும் ஆரோக்கியமாக இருக்கிறோம், கடந்த காலங்களில் எங்கள் பிறப்பில் நீரிழிவு நோயாளிகள் யாரும் இல்லை, என் மகன் 14 வயதில் நீரிழிவு நோயை அடையாளம் கண்டான். இப்போது ஒரு பதிப்பு நீரிழிவு ஒரு வைரஸ் நோய். யூகிக்க வேண்டாம்.
என் மகனும் மருமகளும் குழந்தைகளைப் பெற விரும்புகிறார்களா என்பது எனக்கு இந்த பிரச்சினை மிகவும் முக்கியமானது.
நான் கருக்கலைப்பு செய்ய மாட்டேன். அவள் கவனமாக பாதுகாக்கப்பட்டிருப்பாள், ஆனால் கடவுள் கொடுத்ததிலிருந்து, அவள் பெற்றெடுத்திருப்பாள்.
எனக்கு நீரிழிவு நோய் உள்ளது, இருப்பினும், இன்சுலின் சார்ந்தது அல்ல. மகப்பேறு மருத்துவர் கருக்கலைப்பு செய்ய வலியுறுத்தினார் - அனுப்பப்பட்டார். எனது எல்சிடியின் ஒரு பகுதியாக மருத்துவரை மாற்றினார், மேலாளரால் அவதூறு செய்யப்பட்டார், சாமாவைப் பெற்றெடுத்தார்!
இப்போது அவரது மகனுக்கு 5 வயது. ஆரோக்கியமான பையன், ttt. ஆனால் இரண்டாவது, அநேகமாக, நாங்கள் அதைச் செய்ய வாய்ப்பில்லை - ஏற்கனவே எனது உடல்நிலை சரியில்லை
நான் கருக்கலைப்பு செய்வேன். உங்களை கவனித்துக் கொள்வது நல்லது.
நீங்களே இனப்பெருக்கம் செய்ய வேண்டாம் என்று மருத்துவர் அறிவுறுத்தினார்
நீங்கள் குழந்தைகளை விரும்பினால், பெற்றெடுங்கள். நீரிழிவு நோயால், நீங்கள் 100 ஆண்டுகள் வரை வாழலாம், இது ஒரு வாழ்க்கை முறையாக அவ்வளவு நோய் அல்ல. நீரிழிவு வடிவத்தைப் பொருட்படுத்தாமல் விளையாட்டு மற்றும் ஆரோக்கியமான உணவு.
உங்களுக்கு நீரிழிவு நோய் இருந்தால் (இன்சுலின் சார்ந்தது), குழந்தையும் பிறந்து அல்லது குழந்தை பருவத்தில் நீரிழிவு நோயாளியாக மாறக்கூடும் என்ற பயத்தினால் நீங்கள் கருக்கலைப்பு செய்வீர்களா? அல்லது நான் இதை வேறு வழியில் வைக்கிறேன்: ஒரு குழந்தைக்கு அவர் உடல்நிலை சரியில்லாமல் இருப்பதற்கான ஒவ்வொரு வாய்ப்பும் இருப்பதாக அவர்கள் அறிந்தால் அவர்கள் பெற்றெடுப்பார்களா?
நீரிழிவு நோயால், நீங்கள் 100 ஆண்டுகள் வரை வாழலாம்
நீரிழிவு மற்றும் கர்ப்பம் முற்றிலும் ஒத்துப்போகும், ஆம், நான் பெற்றெடுப்பேன். ஏனெனில் நீரிழிவு நோயாளிகள் ஒரே நபர்கள்! எனக்கு நீரிழிவு நோய் மற்றும் நீரிழிவு நோயைப் பெற்ற பல நண்பர்கள் உள்ளனர். நீரிழிவு நோயுள்ள பெண்கள் மற்றும் ஆண்கள் ஏற்கனவே வயது வந்த குழந்தைகளைப் பெற்றிருக்கிறார்கள்! தாயிடமிருந்து சந்ததியினருக்கு இது பரவுவதற்கான நிகழ்தகவு தந்தையின் 2% 5% ஆகும்.
குழந்தைகளை கொன்ற தாய்மார்களுக்கு இது ஒரு அவமானம் மற்றும் பாவம் என்று இங்கே எழுதுபவர்கள், நீங்கள் இந்த விஷயத்தில் எழுத்தறிவு பெற்றவர்கள்!
மாறாக, குடிகாரர்களுக்கும் சேரிகளுக்கும் பிறப்பதை நான் தடை செய்திருப்பேன், அதில் 5 வீடற்ற குழந்தைகள் குற்றவாளிகளாக வளர்ந்து தங்கள் தேவையற்ற முறையில் இயங்குகிறார்கள்!
மதிப்பீட்டாளர், உரையில் உள்ள உண்மைக்கு உங்கள் கவனத்தை ஈர்க்கிறேன்:
கருத்துக்களம்: உளவியல்
இன்றைக்கு புதியது
இன்றைக்கு பிரபலமானது
Woman.ru சேவையைப் பயன்படுத்தி ஓரளவு அல்லது முழுமையாக அவர் வெளியிட்ட அனைத்து பொருட்களுக்கும் அவர் முழு பொறுப்பு என்பதை Woman.ru வலைத்தளத்தின் பயனர் புரிந்துகொண்டு ஏற்றுக்கொள்கிறார்.
அவர் சமர்ப்பித்த பொருட்களின் இடம் மூன்றாம் தரப்பினரின் உரிமைகளை மீறுவதில்லை (உட்பட, ஆனால் பதிப்புரிமைக்கு மட்டும் அல்ல), மற்றும் அவர்களின் மரியாதை மற்றும் க ity ரவத்தை பாரபட்சம் காட்டாது என்று Woman.ru தளத்தின் பயனர் உத்தரவாதம் அளிக்கிறார்.
Woman.ru இன் பயனர், பொருட்களை அனுப்புவதன் மூலம் அவற்றை தளத்தில் வெளியிடுவதில் ஆர்வம் காட்டுகிறார், மேலும் Woman.ru இன் ஆசிரியர்களால் அவை மேலும் பயன்படுத்தப்படுவதற்கு தனது சம்மதத்தை வெளிப்படுத்துகிறார்.
பிணைய வெளியீடு "WOMAN.RU" (Woman.RU)
தகவல்தொடர்புகளை மேற்பார்வையிடுவதற்கான பெடரல் சேவையால் வழங்கப்பட்ட வெகுஜன ஊடக பதிவு சான்றிதழ் EL எண் FS77-65950,
தகவல் தொழில்நுட்பம் மற்றும் வெகுஜன தகவல்தொடர்புகள் (ரோஸ்கோம்னாட்ஸர்) ஜூன் 10, 2016. 16+
நிறுவனர்: ஹர்ஸ்ட் ஷ்குலேவ் பப்ளிஷிங் லிமிடெட் பொறுப்பு நிறுவனம்
நீரிழிவு கர்ப்ப திட்டமிடல்
 முதலாவதாக, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் குறைபாடுகள் உள்ள ஒரு பெண் 20-25 வயதில் கர்ப்பமாக இருக்க பரிந்துரைக்கப்படுவது கவனிக்கத்தக்கது. அவள் வயதாகிவிட்டால், இது சிக்கல்களின் அபாயத்தை அதிகரிக்கிறது.
முதலாவதாக, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் குறைபாடுகள் உள்ள ஒரு பெண் 20-25 வயதில் கர்ப்பமாக இருக்க பரிந்துரைக்கப்படுவது கவனிக்கத்தக்கது. அவள் வயதாகிவிட்டால், இது சிக்கல்களின் அபாயத்தை அதிகரிக்கிறது.
பலருக்குத் தெரியாது, ஆனால் கருவின் வளர்ச்சியின் குறைபாடுகள் (அனோசெபலி, மைக்ரோசெபாலி, இதய நோய்) கர்ப்பத்தின் ஆரம்பத்திலேயே (7 வாரங்கள் வரை) வைக்கப்படுகின்றன. மேலும் நீரிழிவு நோயாளிகளுக்கு பெரும்பாலும் கருப்பையில் குறைபாடுகள் உள்ளன, எனவே மாதவிடாய் இல்லாதது ஒரு நோயியல் அல்லது கர்ப்பமா என்பதை அவர்களால் எப்போதும் தீர்மானிக்க முடியாது.
இந்த நேரத்தில், ஏற்கனவே உருவாகத் தொடங்கிய ஒரு கரு பாதிக்கப்படலாம். இதைத் தடுக்க, நீரிழிவு நோயை முதலில் குறைக்க வேண்டும், இது குறைபாடுகள் தோன்றுவதைத் தடுக்கும்.
எனவே, கிளைகேட்டட் ஹீமோகுளோபினின் அளவு 10% க்கும் அதிகமாக இருந்தால், ஒரு குழந்தையில் ஆபத்தான நோய்க்குறியியல் தோன்றுவதற்கான நிகழ்தகவு 25% ஆகும். கரு சாதாரணமாகவும் முழுமையாகவும் வளர, குறிகாட்டிகள் 6% க்கு மேல் இருக்கக்கூடாது.
எனவே, நீரிழிவு நோயால், ஒரு கர்ப்பத்தைத் திட்டமிடுவது மிகவும் முக்கியம். மேலும், வாஸ்குலர் சிக்கல்களுக்கு தாய்க்கு ஒரு மரபணு முன்கணிப்பு என்ன என்பதை இன்று நீங்கள் கண்டுபிடிக்கலாம். இது நீரிழிவு மற்றும் மகப்பேறியல் சிக்கல்களின் அபாயங்களை ஒப்பிட்டுப் பார்க்க உங்களை அனுமதிக்கும்.
மேலும், மரபணு சோதனைகளின் உதவியுடன், ஒரு குழந்தைக்கு நீரிழிவு நோயின் அபாயத்தை நீங்கள் மதிப்பிடலாம். இருப்பினும், எந்தவொரு சந்தர்ப்பத்திலும், கர்ப்பம் திட்டமிடப்பட வேண்டும், ஏனென்றால் ஆபத்தான சிக்கல்களின் வளர்ச்சியைத் தவிர்ப்பதற்கான ஒரே வழி இதுதான்.
இந்த நோக்கத்திற்காக, கருத்தரிப்பதற்கு குறைந்தது 2-3 மாதங்களுக்கு முன்பே, நீரிழிவு நோயை ஈடுசெய்து கிளைகேட்டட் ஹீமோகுளோபின் அளவு இயல்பாக்கப்பட வேண்டும். இந்த வழக்கில், ஒரு பெண் கர்ப்ப காலத்தில், உண்ணாவிரத இரத்த சர்க்கரை 3.3 முதல் 6.7 வரை இருக்க வேண்டும் என்பதை அறிந்து கொள்ள வேண்டும்.
 கூடுதலாக, ஒரு பெண் உடலை முழுமையாக கண்டறிய வேண்டும். ஆராய்ச்சியின் செயல்பாட்டில் நாள்பட்ட நோய்கள் அல்லது நோய்த்தொற்றுகள் கண்டறியப்பட்டால், அவற்றின் முழு சிகிச்சையையும் மேற்கொள்ள வேண்டியது அவசியம். ஆரம்ப கட்டங்களில் நீரிழிவு நோயால் கர்ப்பம் தரித்த பிறகு, ஒரு பெண் மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும், இது மருத்துவர்கள் அவரது உடல்நிலையை கவனமாக கண்காணிக்க அனுமதிக்கும்.
கூடுதலாக, ஒரு பெண் உடலை முழுமையாக கண்டறிய வேண்டும். ஆராய்ச்சியின் செயல்பாட்டில் நாள்பட்ட நோய்கள் அல்லது நோய்த்தொற்றுகள் கண்டறியப்பட்டால், அவற்றின் முழு சிகிச்சையையும் மேற்கொள்ள வேண்டியது அவசியம். ஆரம்ப கட்டங்களில் நீரிழிவு நோயால் கர்ப்பம் தரித்த பிறகு, ஒரு பெண் மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும், இது மருத்துவர்கள் அவரது உடல்நிலையை கவனமாக கண்காணிக்க அனுமதிக்கும்.
நீரிழிவு நோயாளிகளில் கர்ப்பம் பெரும்பாலும் அலை போன்ற போக்கைக் கொண்டுள்ளது. முதல் மூன்று மாதங்களில், கிளைசீமியாவின் அளவும் இன்சுலின் தேவையும் குறைக்கப்படுகின்றன, இது இரத்தச் சர்க்கரைக் குறைவின் வாய்ப்பை அதிகரிக்கிறது. இது ஹார்மோன் மாற்றங்களால் ஏற்படுகிறது, இதன் விளைவாக மேம்பட்ட புற குளுக்கோஸ் உயர்வு ஏற்படுகிறது.
இருப்பினும், கர்ப்பத்தின் 2 மற்றும் 3 வது மூன்று மாதங்களில், அனைத்தும் வியத்தகு முறையில் மாறுகின்றன. கரு ஒரு நஞ்சுக்கொடியுடன் அதிகமாக வளர்கிறது, இது எதிர் பண்புகளைக் கொண்டுள்ளது. எனவே, 24-26 வாரங்களில், நீரிழிவு நோய் கணிசமாக மோசமடையக்கூடும். இந்த காலகட்டத்தில், குளுக்கோஸின் செறிவு அதிகரிக்கிறது மற்றும் இன்சுலின் தேவை, அத்துடன் அசிட்டோன் ஆகியவை பெரும்பாலும் இரத்தத்தில் காணப்படுகின்றன. பெரும்பாலும் நீரிழிவு நோயில் துர்நாற்றம் வீசுகிறது.
கர்ப்பத்தின் மூன்றாவது மாதத்தில், நஞ்சுக்கொடி வயதாகிறது, இதன் விளைவாக எதிர்நிலை விளைவு சமன் செய்யப்படுகிறது மற்றும் இன்சுலின் தேவை மீண்டும் குறைகிறது. ஆனால் நீரிழிவு நோயாளிகளில் கர்ப்பத்தின் ஆரம்ப கட்டங்களில், இது நடைமுறையில் வழக்கத்திலிருந்து வேறுபட்டதல்ல, இருப்பினும் நாள்பட்ட ஹைப்பர் கிளைசீமியாவில் கருச்சிதைவுகள் அடிக்கடி நிகழ்கின்றன.
இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் பல்வேறு சிக்கல்களுடன் அரிதாகவே இல்லை. இந்த நிலை தாமதமான கெஸ்டோசிஸ் என்று அழைக்கப்படுகிறது, இதில் வீக்கம் தோன்றும் மற்றும் இரத்த அழுத்தம் அதிகரிக்கும். மகப்பேறியல் நடைமுறையில், 50-80% நிகழ்வுகளில் நோயியல் ஏற்படுகிறது.
ஆனால் வாஸ்குலர் சிக்கல்களின் முன்னிலையில், கெஸ்டோசிஸ் 18-20 வாரங்களில் உருவாகலாம். இது கருக்கலைப்புக்கான ஒரு குறிகாட்டியாகும். மேலும், ஒரு பெண் ஹைபோக்ஸியா மற்றும் பாலிஹைட்ராம்னியோஸை உருவாக்கலாம்.
பெரும்பாலும், ஒரு குழந்தையைத் தாங்கும் நீரிழிவு நோயாளிகளுக்கு சிறுநீர் பாதை நோய்த்தொற்றுகள் உருவாகின்றன. பலவீனமான நோய் எதிர்ப்பு சக்தி மற்றும் குறைக்கப்படாத நீரிழிவு இதற்கு பங்களிக்கிறது.
கூடுதலாக, அதிக குளுக்கோஸ் அளவின் பின்னணிக்கு எதிராக, கருப்பை பிளாசண்டல் சுழற்சியின் செயலிழப்பு ஏற்படுகிறது, மேலும் கருவில் ஊட்டச்சத்துக்கள் மற்றும் ஆக்ஸிஜன் இல்லை.
பிரசவத்தின்போது என்ன சிரமங்கள் ஏற்படலாம்?
 பிரசவத்தின் மிகவும் பொதுவான சிக்கல் உழைப்பின் பலவீனம். நீரிழிவு நோயாளிகளுக்கு அனபோலிக் செயல்முறைகளின் போக்கைப் பொறுத்து குறைந்தபட்ச ஆற்றல் இருப்பு உள்ளது.
பிரசவத்தின் மிகவும் பொதுவான சிக்கல் உழைப்பின் பலவீனம். நீரிழிவு நோயாளிகளுக்கு அனபோலிக் செயல்முறைகளின் போக்கைப் பொறுத்து குறைந்தபட்ச ஆற்றல் இருப்பு உள்ளது.
அதே நேரத்தில், இரத்தத்தில் சர்க்கரை அளவு பெரும்பாலும் குறைகிறது, ஏனென்றால் பிரசவத்தின் போது நிறைய குளுக்கோஸ் உட்கொள்ளப்படுகிறது. எனவே, பெண்களுக்கு இன்சுலின் கொண்ட துளிசொட்டிகள் வழங்கப்படுகின்றன, குளுக்கோஸ் மற்றும் கிளைசீமியா குறிகாட்டிகள் ஒவ்வொரு மணி நேரமும் அளவிடப்படுகின்றன. அறுவை சிகிச்சையின் போது இதேபோன்ற நிகழ்வுகள் செய்யப்படுகின்றன, ஏனெனில் 60-80% வழக்குகளில், நீரிழிவு நோயாளிகள் அறுவைசிகிச்சை பிரிவுக்கு உட்படுகிறார்கள், ஏனெனில் அவர்களில் பலருக்கு வாஸ்குலர் சிக்கல்கள் உள்ளன.
ஆனால் பெரும்பாலான சந்தர்ப்பங்களில் நீரிழிவு நோய் உள்ள பெண்கள் நீரிழிவு நோயுடன் இயற்கையான பிறப்புகளில் முரண்படுகிறார்கள் என்ற போதிலும், பெரும்பாலும் அவர்கள் தங்களைத் தாங்களே பெற்றெடுக்கிறார்கள். இருப்பினும், இது கர்ப்பத் திட்டமிடல் மற்றும் அடிப்படை நோய்க்கான இழப்பீடு ஆகியவற்றால் மட்டுமே சாத்தியமாகும், இது பெரினாட்டல் மரணத்தைத் தவிர்க்கிறது.
உண்மையில், 80 களுடன் ஒப்பிடுகையில், அபாயகரமான விளைவுகள் அசாதாரணமாக இல்லாதபோது, இன்று நீரிழிவு நோயுடன் கர்ப்பத்தின் போக்கை கவனமாகக் கட்டுப்படுத்துகிறது. இப்போது புதிய வகை இன்சுலின், ஒரு சிரிஞ்ச் பேனா பயன்படுத்தப்படுகிறது மற்றும் அனைத்து வகையான சிகிச்சை நடவடிக்கைகளும் மேற்கொள்ளப்படுகின்றன, அவை கருவில்லாமல் மற்றும் சரியான நேரத்தில் ஒரு குழந்தையைப் பெற்றெடுக்க அனுமதிக்கின்றன. இந்த கட்டுரையில் உள்ள வீடியோ நீரிழிவு நோயை என்ன செய்வது என்று உங்களுக்குத் தெரிவிக்கும்.
வகை 2 நீரிழிவு மருந்துகள்

பல ஆண்டுகளாக தோல்வியுற்றது DIABETES உடன் போராடுகிறதா?
நிறுவனத்தின் தலைவர்: “நீரிழிவு நோயை ஒவ்வொரு நாளும் எடுத்துக்கொள்வதன் மூலம் அதை குணப்படுத்துவது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
இரத்த அழுத்தம் எண்கள் ஏற்றுக்கொள்ளக்கூடிய மேல் வரம்பை மீறும் ஒரு நிலை உயர் இரத்த அழுத்தம் என்று அழைக்கப்படுகிறது. ஒரு விதியாக, நாங்கள் 140 மிமீ ஆர்டி பற்றி பேசுகிறோம். கலை. சிஸ்டாலிக் அழுத்தம் மற்றும் 90 மிமீ ஆர்டி. கலை. இதய. உயர் இரத்த அழுத்தம் மற்றும் நீரிழிவு நோய் ஆகியவை இணையாக உருவாகக்கூடிய நோயியல், ஒருவருக்கொருவர் எதிர்மறையான விளைவுகளை வலுப்படுத்துகின்றன.
"இனிமையான நோயின்" பின்னணிக்கு எதிராக இரத்த அழுத்தம் அதிகரிப்பதன் மூலம், இதய நோய்க்குறியியல், சிறுநீரக செயலிழப்பு, குருட்டுத்தன்மை மற்றும் கீழ் முனைகளின் குடலிறக்கம் ஆகியவற்றின் ஆபத்து பத்து மடங்கு அதிகரிக்கிறது. எண்களை ஏற்றுக்கொள்ளக்கூடிய தரத்தில் வைத்திருப்பது முக்கியம். இந்த நோக்கத்திற்காக, மருத்துவர்கள் ஒரு உணவை பரிந்துரைக்கின்றனர் மற்றும் மருந்துகளை பரிந்துரைக்கின்றனர். வகை 2 நீரிழிவு நோய்க்கு என்ன அழுத்தம் மாத்திரைகள் பரிந்துரைக்கப்படுகின்றன, அவற்றின் பயன்பாட்டின் அம்சங்கள் என்ன என்பது கட்டுரையில் கருதப்படுகிறது.
நீரிழிவு நோயுடன் இரத்த அழுத்தம் ஏன் உயர்கிறது?
"இனிப்பு நோய்" இன் வெவ்வேறு வடிவங்கள் உயர் இரத்த அழுத்தத்தை உருவாக்குவதற்கு வெவ்வேறு வழிமுறைகளைக் கொண்டுள்ளன. இன்சுலின் சார்ந்த வகை சிறுநீரக குளோமருலர் புண்களுக்கு எதிராக அதிக எண்ணிக்கையிலான இரத்த அழுத்தத்துடன் உள்ளது. இன்சுலின் அல்லாத சார்பு வகை முதன்மையாக உயர் இரத்த அழுத்தத்தால் வெளிப்படுகிறது, முக்கிய நோயியலின் குறிப்பிட்ட அறிகுறிகள் தோன்றுவதற்கு முன்பே, அதிக அளவு அழுத்தம் வளர்சிதை மாற்ற நோய்க்குறி என்று அழைக்கப்படுபவற்றின் ஒருங்கிணைந்த பகுதியாகும்.
இரண்டாவது வகை நீரிழிவு நோயின் பின்னணிக்கு எதிராக வளரும் உயர் இரத்த அழுத்தத்தின் மருத்துவ வகைகள்:
- முதன்மை வடிவம் - ஒவ்வொரு மூன்றாவது நோயாளிக்கும் ஏற்படுகிறது,
- தனிமைப்படுத்தப்பட்ட சிஸ்டாலிக் வடிவம் - வயதான நோயாளிகளில் உருவாகிறது, சாதாரண குறைந்த எண்கள் மற்றும் உயர் மேல் எண்களால் வகைப்படுத்தப்படுகிறது (40% நோயாளிகளில்),
- சிறுநீரக சேதத்துடன் உயர் இரத்த அழுத்தம் - மருத்துவ வழக்குகளில் 13-18%,
- அட்ரீனல் சுரப்பி நோயியலில் (கட்டி, இட்சென்கோ-குஷிங்ஸ் நோய்க்குறி) உயர் இரத்த அழுத்தம் - 2%.
இன்சுலின் அல்லாத வகை நீரிழிவு வகை இன்சுலின் எதிர்ப்பால் வகைப்படுத்தப்படுகிறது, அதாவது கணையம் போதுமான அளவு இன்சுலின் (ஒரு ஹார்மோன்-செயலில் உள்ள பொருள்) உற்பத்தி செய்கிறது, ஆனால் மனித உடலின் சுற்றளவில் உள்ள செல்கள் மற்றும் திசுக்கள் அதை "கவனிக்கவில்லை". ஈடுசெய்யும் வழிமுறைகள் மேம்பட்ட ஹார்மோன் தொகுப்பை இலக்காகக் கொண்டுள்ளன, இது அழுத்தத்தின் அளவை அதிகரிக்கிறது.
இது பின்வருமாறு நடக்கிறது:
- தேசிய சட்டமன்றத்தின் அனுதாபத் துறையின் செயல்படுத்தல் உள்ளது,
- சிறுநீரக எந்திரத்தால் திரவம் மற்றும் உப்புகளை வெளியேற்றுவது பலவீனமடைகிறது,
- உப்புக்கள் மற்றும் கால்சியம் அயனிகள் உடலின் உயிரணுக்களில் குவிகின்றன,
- ஹைபரின்சுலினிசம் இரத்த நாளங்களின் நெகிழ்ச்சியின் கோளாறுகள் ஏற்படுவதைத் தூண்டுகிறது.
அடிப்படை நோயின் வளர்ச்சியுடன், புற மற்றும் கரோனரி நாளங்கள் பாதிக்கப்படுகின்றன. பிளேக்குகள் அவற்றின் உள் அடுக்கில் வைக்கப்படுகின்றன, இது வாஸ்குலர் லுமேன் குறுகுவதற்கும், பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சிக்கும் வழிவகுக்கிறது. உயர் இரத்த அழுத்தம் தொடங்கும் பொறிமுறையில் இது மற்றொரு இணைப்பு.
மேலும், நோயாளியின் உடல் எடை அதிகரிக்கிறது, குறிப்பாக உட்புற உறுப்புகளைச் சுற்றி கொழுப்பின் அடுக்கு வரும்போது. இத்தகைய லிப்பிட்கள் இரத்த அழுத்தத்தை அதிகரிக்க தூண்டும் பல பொருட்களை உருவாக்குகின்றன.
அழுத்தம் உள்ளவர்கள் எந்த எண்ணிக்கையில் குறைக்கப்பட வேண்டும்?
நீரிழிவு நோயாளிகள் - இதய தசை மற்றும் இரத்த நாளங்களிலிருந்து நோய்க்குறியியல் உருவாகும் ஆபத்து உள்ள நோயாளிகள். சிகிச்சைக்கு நோயாளிகள் நன்கு பதிலளித்தால், சிகிச்சையின் முதல் 30 நாட்களில், இரத்த அழுத்தத்தை 140/90 மிமீ ஆர்டிக்கு குறைப்பது விரும்பத்தக்கது. கலை. அடுத்து, 130 மிமீ எச்ஜி சிஸ்டாலிக் புள்ளிவிவரங்களுக்கு நீங்கள் பாடுபட வேண்டும். கலை. மற்றும் டயஸ்டாலிக் - 80 மிமீ ஆர்டி. கலை.
மருந்து சிகிச்சையை நோயாளி பொறுத்துக்கொள்வது கடினம் என்றால், அதிக விகிதங்களை மெதுவான வேகத்தில் நிறுத்த வேண்டும், இது 30 நாட்களில் ஆரம்ப மட்டத்திலிருந்து 10% வரை குறைகிறது. தழுவலுடன், அளவு விதிமுறை மதிப்பாய்வு செய்யப்படுகிறது, மருந்துகளின் அளவை அதிகரிக்க ஏற்கனவே சாத்தியமாகும்.
கர்ப்பம் மற்றும் பிரசவத்திற்கு எவ்வாறு தயாரிப்பது
கர்ப்பம் திட்டமிடப்பட வேண்டும். இந்த விஷயத்தில் மட்டுமே பல்வேறு சிக்கல்களைத் தவிர்க்க முடியும். திட்டமிடல் பெரும்பாலும் கருத்தடைகளைப் பயன்படுத்துவதாக மட்டுமே புரிந்து கொள்ளப்படுகிறது - இது தவறு.
முதலாவதாக, இது கர்ப்பத்திற்கு சில மாதங்களுக்கு முன்பு நீரிழிவு நோய்க்கான இழப்பீடு ஆகும், சாதாரண கிளைகேட்டட் ஹீமோகுளோபின். அனைத்து எதிர்பார்க்கும் தாய்மார்களுக்கும் அறிவுறுத்தப்பட வேண்டும், ஆனால் அறிவுறுத்தப்படுவது மட்டுமல்லாமல், கர்ப்பத்திற்குத் தேவையான அனைத்தையும் அறிந்து கொள்ளுங்கள். உதாரணமாக, ஒரு சாதாரண நீரிழிவு வாழ்க்கையில், சர்க்கரை வெற்று வயிற்றில் 5 வரை மற்றும் உணவுக்குப் பிறகு 8 வரை இருக்க வேண்டும். மேலும் கர்ப்பிணிப் பெண்களுக்கு இது 3.3-4.4 முதல் 6.7 வரை அவசியம்.
ஒரு முழுமையான நோயறிதலை நடத்துவது அவசியம், அதாவது நீரிழிவு நோயாளிகளில் பெரும்பாலும் காணப்படும் அனைத்து யூரோஜெனிட்டல் தொற்றுநோய்களையும் அடையாளம் கண்டு சிகிச்சை அளித்தல். நோய்க்கிருமியை அடையாளம் கண்டுள்ளதால், எடுத்துக்காட்டாக, பைலோனெப்ரிடிஸ், நீங்கள் கர்ப்பத்திற்கு முன்பு இந்த நோயை குணப்படுத்த வேண்டும். ஃபண்டஸை ஆராய்ந்து, தேவைப்பட்டால், லேசர் சிகிச்சை. இந்த பின்னணியில் மட்டுமே கர்ப்பம் ஏற்பட வேண்டும். அது வந்தபின், ஆரம்ப கட்டங்களில் ஒரு பெண் மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும், மேலும் கர்ப்பம் அறிவுறுத்தப்படுகிறதா என்று இன்னும் சிந்திக்க வேண்டும், ஏனெனில் நீரிழிவு நோயாளிகள் இருப்பதால், அவர் முரணாக இருக்கிறார். இவர்கள் நீரிழிவு நெஃப்ரோபதி நோயாளிகள், பெருக்கக்கூடிய ரெட்டினோபதியுடன் சிகிச்சையளிக்கப்படாதவர்கள், காசநோயுடன் உள்ளனர். கணவனுக்கும் நீரிழிவு நோய் உள்ள பெண்கள். வாஸ்குலர் சிக்கல்கள் சிறியதாக இருந்தால், எடுத்துக்காட்டாக, மைக்ரோஅல்புமினுரியா உள்ளது, பின்னர் பிரசவத்தை தீர்க்க முடியும். ஆனால், கர்ப்பத்திற்கு முன்பே, நோயாளிக்கு புரதம், எடிமா, உயர் இரத்த அழுத்தம் இருந்தால், கர்ப்பம் அவளுக்கு முரணாக இருக்கும்.
டைப் 2 நீரிழிவு நோய் உள்ள பெண்கள் பிரசவிக்கிறார்களா?
அவை குறைவாக உள்ளன, ஆனால் அவை கூட. இந்த வகை கர்ப்பம் இன்சுலின் மீது நடக்கிறது, அதற்கு முன் மாத்திரைகள் எடுத்துக் கொண்டால். அனைத்து வகையான நீரிழிவு நோய்களுக்கும் கர்ப்பம் சாத்தியமாகும்.
கர்ப்பகாலத்தில் நீரிழிவு நோய் ஏற்படுகிறது மற்றும் அது முடிந்ததும் மறைந்துவிடும். அடிப்படையில், இது காலத்தின் இரண்டாம் பாதியில் உருவாகிறது, ஏனெனில் கணையம் சுமைகளை சமாளிக்க முடியாது. இந்த பெண்களும் படிப்புகளை எடுத்துக்கொள்கிறார்கள், அவர்கள் பெரும்பாலும் இன்சுலின் ஊசி போடுகிறார்கள், மேலும் அவர்களுக்கு கரு வளர்ச்சியை உருவாக்கும் அபாயமும் உள்ளது.
கர்ப்பகால நீரிழிவு நோய்க்கு யார் ஆபத்து?
இவர்கள் சுமை பரம்பரை கொண்ட பெண்கள், 4.5 கிலோவுக்கு மேல் எடையுள்ள பெரிய குழந்தைகளைக் கொண்ட பெண்கள், செயலற்ற மகப்பேறியல் வரலாற்றைக் கொண்ட பெண்கள், அதாவது, அறியப்படாத நோய்க்குறியியல், தன்னிச்சையான கருக்கலைப்பு, பாலிஹைட்ராம்னியோஸ் ஆகியவற்றின் பிறப்புகள். 24-26 வாரங்களில், அவர்கள் நிச்சயமாக இரத்த சர்க்கரையை சரிபார்க்க வேண்டும்.
கர்ப்ப காலத்தில் நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு பெண்ணின் ஊட்டச்சத்து முறைக்கு என்ன வித்தியாசம்
இந்த நேரத்தில், ஊட்டச்சத்து பெண்ணுக்கு மட்டுமல்ல, குழந்தைக்கும் போதுமானதாக இருக்க வேண்டும். கார்போஹைட்ரேட்டுகளின் குறைந்தபட்ச அளவு 12 கார்போஹைட்ரேட் அலகுகள் மற்றும் 2000 கிலோகலோரி ஆக இருக்க வேண்டும், அவற்றில் 400 கருவின் வளர்ச்சிக்கு செல்கிறது. கூடுதலாக, கர்ப்பத்தின் ஒவ்வொரு மாதத்தின் படி, அவர்கள் சில வைட்டமின்களைப் பெற வேண்டும். கால்சியம் நிறைந்த உணவுகள் தேவை, ஆக்ஸிஜனேற்ற மற்றும் ஹார்மோன் குறிக்கோள்களுடன் வைட்டமின் ஈ. நீரிழிவு நோயாளிக்கு கர்ப்ப காலத்தில் ஊட்டச்சத்து குறைபாடு இருந்தால், அவளுக்கு நிச்சயமாக அசிட்டோன் இருக்கும். நீங்கள் சுய கட்டுப்பாட்டு ஒரு நாட்குறிப்பை வைத்திருக்க வேண்டும், அதில் தினசரி குறிப்பு மற்றும் "சர்க்கரை", மற்றும் எக்ஸ்இ மற்றும் இன்சுலின் அளவுகள்.
9 மாதங்களில் நீரிழிவு முறை எவ்வாறு மாறுகிறது
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோய் குறைக்கப்படுகிறது. முதல் மாதங்களில், கிளைசீமியாவின் அளவு இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிப்பதால், இன்சுலின் தேவை குறைகிறது. பல ஹார்மோன் செயல்முறைகளின் செல்வாக்கு மற்றும் சுற்றளவில் குளுக்கோஸ் நுகர்வு மேம்படுகிறது என்பதன் மூலம் இது விளக்கப்படுகிறது. கர்ப்பத்தின் இரண்டாம் பாதியில், எதிர்மாறானது உண்மை: நஞ்சுக்கொடி உருவாகிறது, மேலும் இது பல எதிர்-இன்சுலர் பண்புகளைக் கொண்டுள்ளது. எனவே, நீரிழிவு நோயின் போக்கு மோசமடைகிறது, குறிப்பாக 24-26 வாரங்கள் போன்ற காலங்களில். இந்த நேரத்தில், சர்க்கரை அளவு உயர்கிறது, இன்சுலின் தேவை, மற்றும் அசிட்டோன் பெரும்பாலும் தோன்றும்.

கர்ப்பத்தின் மூன்றாவது மூன்று மாதங்களில், நஞ்சுக்கொடி வயது வரத் தொடங்குகிறது, கான்ட்ரா-இன்சுலர் விளைவுகள் மென்மையாக்கப்படுகின்றன, மேலும் இன்சுலின் தேவை மீண்டும் குறைகிறது. ஆரம்ப கட்டங்களில் நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களின் கர்ப்பம் வழக்கத்திலிருந்து வேறுபட்டதல்ல.
ஆனால் கர்ப்பம் தன்னிச்சையாக குறுக்கிடப்படுவது, பெண்ணுக்கு நன்கு ஈடுசெய்யப்பட்டாலும் கூட அடிக்கடி நிகழ்கிறது: ஆயினும்கூட, அவளுக்குள் “சர்க்கரைகள்” பரவுவது சாதாரண வரம்பை மீறுகிறது.
பல்வேறு சிக்கல்கள் சேரும்போது, கர்ப்பத்தின் இரண்டாம் பாதியில் மிகவும் சாதகமற்றது. இது தாமதமாக கெஸ்டோசிஸ் ஆகும், அழுத்தம் அதிகரிக்கும் போது, எடிமா தோன்றும். இது மிகவும் பொதுவான மகப்பேறியல் நோயியல் (50 முதல் 80% வழக்குகள் வரை). மிக ஆரம்பத்தில், சில நேரங்களில் 18-20 வாரங்களிலிருந்து, நீரிழிவு நோயின் வாஸ்குலர் சிக்கல்கள் உள்ள பெண்களில் கெஸ்டோசிஸ் தொடங்குகிறது. இது பெரும்பாலும் கருக்கலைப்புக்கான அறிகுறியாகும். பாலிஹைட்ராம்னியோஸ் மற்றும் கரு ஹைபோக்ஸியா ஆகியவை பிற சிக்கல்கள். பெரும்பாலும் சிறுநீர் பாதை நோய்த்தொற்று உருவாகிறது, யூரோஜெனிட்டல் நோய்த்தொற்றுகள் மோசமடைகின்றன.
இது ஏன் நடக்கிறது?
நிச்சயமாக, இது நீரிழிவு நோய்க்கான மோசமான இழப்பீடு மற்றும் நோய் எதிர்ப்பு சக்தி குறைவதால் ஏற்படுகிறது. நோயாளியின் நீரிழிவு நோய்க்கு ஈடுசெய்யப்பட்டால், மற்றும் கர்ப்பத்திற்கு முன்பே கூட, இந்த சிக்கல்கள் குறைவாகவே உருவாகின்றன. அதிக சர்க்கரையுடன், கருப்பை-நஞ்சுக்கொடி சுழற்சி தொந்தரவு செய்யப்படுகிறது, ஆக்ஸிஜன் மற்றும் ஊட்டச்சத்துக்கள் கருவுக்கு மோசமாக வழங்கப்படுகின்றன. நிச்சயமாக, சிக்கல் மிகவும் விரிவானது, எல்லாவற்றையும் இரத்த சர்க்கரையால் மட்டுமே தீர்மானிக்க முடியாது. ஆனால் இன்னும், இது முக்கிய விஷயம்.
மருந்து பயன்பாடு
சிகிச்சைக்கான மருந்துகளின் தேர்வு பின்வரும் புள்ளிகளை தெளிவுபடுத்தும் ஒரு தகுதி வாய்ந்த நிபுணரால் மேற்கொள்ளப்படுகிறது:
- நோயாளியின் கிளைசீமியா நிலை,
- இரத்த அழுத்த குறிகாட்டிகள்
- அடிப்படை நோய்க்கான இழப்பீட்டை அடைய என்ன மருந்துகள் பயன்படுத்தப்படுகின்றன,
- சிறுநீரகங்களிலிருந்து நாள்பட்ட சிக்கல்களின் இருப்பு, காட்சி பகுப்பாய்வி,
- இணையான நோய்கள்.
நீரிழிவு நோய்க்கான அழுத்தத்திற்கான பயனுள்ள மருந்துகள் குறிகாட்டிகளைக் குறைக்க வேண்டும், இதனால் நோயாளியின் உடல் பக்க விளைவுகள் மற்றும் சிக்கல்களின் வளர்ச்சி இல்லாமல் பதிலளிக்கும். கூடுதலாக, மருந்துகள் இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் இணைக்கப்பட வேண்டும், லிப்பிட் வளர்சிதை மாற்றத்தின் நிலைக்கு எதிர்மறையான விளைவை ஏற்படுத்தக்கூடாது. உயர் இரத்த அழுத்தத்தின் எதிர்மறை விளைவுகளிலிருந்து சிறுநீரக கருவி மற்றும் இதய தசையை மருந்துகள் "பாதுகாக்க வேண்டும்".
நவீன மருத்துவம் பல குழு மருந்துகளைப் பயன்படுத்துகிறது:
- சிறுநீரிறக்கிகள்,
- ஏஆர்பி-இரண்டாம்
- ACE தடுப்பான்கள்
- BPC,
- β-பிளாக்கர்ஸ்.
கூடுதல் மருந்துகள் α- தடுப்பான்கள் மற்றும் ரசிலெஸ் மருந்து எனக் கருதப்படுகின்றன.
பிரசவத்தில் உள்ள சிரமங்கள் என்ன?
மிகவும் பொதுவான பிறப்பு சிக்கல்களில் ஒன்று பிறப்பு சக்திகளின் பலவீனம். நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்கு ஒரு சிறிய ஆற்றல் இருப்பு உள்ளது. இது தசைகளை சார்ந்தது அல்ல, ஆனால் அனபோலிக் செயல்முறைகளை சார்ந்தது. சுருக்கங்களுக்கு குளுக்கோஸ் அதிகரிப்பதால் இரத்த சர்க்கரை பெரும்பாலும் குறைகிறது. அவர்கள் எப்போதும் ஒரு துளிசொட்டியைக் கொண்டுள்ளனர் - இன்சுலின் கொண்ட குளுக்கோஸ். சர்க்கரை மணிநேரத்திற்கு கட்டுப்படுத்தப்படுகிறது. அறுவை சிகிச்சையின் போதும் இதேதான் நடக்கிறது.
பெரும்பாலும் என்ன பயன்படுத்தப்படுகிறது, அறுவைசிகிச்சை பிரிவு அல்லது இயற்கை பிறப்பு
பெரும்பாலான சந்தர்ப்பங்களில் (60 முதல் 80% வரை) - செயல்பாட்டு விநியோகம். எல்லாவற்றிற்கும் மேலாக, ஒரு விதியாக, பெண்கள் ஏற்கனவே வாஸ்குலர் சிக்கல்களுடன் வருகிறார்கள். சிறார் நீரிழிவு குழந்தை பருவத்திலேயே தொடங்குகிறது, மேலும் கருத்தரிக்கும் நேரத்தில் இது ஏற்கனவே 10-15-20 ஆண்டுகள் வரை நிகழ்கிறது. நீரிழிவு நோயாளிகளில் இயற்கையான பிறப்புக்கு எதிராக இன்னும் பல முரண்பாடுகள் உள்ளன.
ஆனால் ஒவ்வொரு ஆண்டும் அவர்கள் தங்களைத் தாங்களே பெற்றெடுக்கிறார்கள், குறிப்பாக ஒரு கர்ப்பத்தைத் திட்டமிட்டு நீரிழிவு நோயை ஈடுசெய்கிறவர்கள். இதற்கு முன்னர், நீரிழிவு நோயை மருத்துவர்கள் ஈடுசெய்யத் தொடங்குவதற்கு முன்பு, மிக அதிகமான பெரினாட்டல் இறப்பு இருந்தது. சர்க்கரை அரிதாகவே எடுக்கப்பட்டது - வாரத்திற்கு 2-3 முறை சுயவிவரம். நீரிழிவு இழப்பீடு மோசமாக இருந்தது என்பது காலவரையறை வரை கர்ப்பத்தை நிறுத்த அனுமதிக்கவில்லை, மேலும் பெண்கள் 36 வாரங்களில் "பிரசவிக்கப்பட்டனர்", சில சமயங்களில் முன்னதாக. குழந்தைகள் முதிர்ச்சியற்றவர்களாக பிறந்தார்கள், பிறந்த பிறகு இறக்கலாம். 80 களில் பெரினாட்டல் இறப்பு 10% ஆகும். இப்போதெல்லாம், சிறந்த இரத்த குளுக்கோமீட்டர்கள், மற்றும் நல்ல இன்சுலின் மற்றும் சிரிஞ்ச் பேனாக்கள் உள்ளன. இப்போது அவர்கள் சரியான நேரத்தில் பிரசவிக்கிறார்கள், 38-40 வாரங்களில், கடுமையான கருவுற்றிருக்கும் குழந்தைகள் இல்லை.
நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்க்கு பிறக்கும் குழந்தைகள் எவ்வாறு உருவாகிறார்கள்?
மனரீதியாக, குழந்தைகள் எல்லோரிடமிருந்தும் வேறுபட்டவர்கள் அல்ல. ஆனால் பருவமடையும் போது, அவர்களுக்கு உடல் பருமன் உருவாகும் ஆபத்து அதிகம். மேலும் இந்த குழந்தைகளுக்கு நீரிழிவு நோய் ஏற்படும் அபாயம் உள்ளது. வெளிநாட்டு ஆய்வுகளின்படி, இந்த ஆபத்து 4% ஆகும். சந்ததியினரில் நீரிழிவு நோயின் வளர்ச்சி பெற்றோரிடமிருந்து பெறப்பட்ட மரபணுக்களால் மட்டுமல்ல, கர்ப்ப காலத்தில் மோசமாக ஈடுசெய்யப்பட்ட நீரிழிவு நோயால் பாதிக்கப்படுகிறது, இது குழந்தையின் இன்சுலர் கருவியை சேதப்படுத்துகிறது. இந்த குழந்தைகள் அனைவரும் உட்சுரப்பியல் மருந்தகத்தில் காணப்படுகிறார்கள்.

நீரிழிவு நோயுள்ள ஒரு பெண் கருக்கலைப்பு செய்வது எவ்வளவு ஆபத்தானது?
கருக்கலைப்பு எந்தவொரு பெண்ணுக்கும் உள்ள அதே சிக்கல்களால் நிறைந்துள்ளது: ஹார்மோன் செயலிழப்பு, தொற்றுநோய்க்கான ஆபத்து, ஆனால் அவள் நோய் எதிர்ப்பு சக்தியைக் குறைத்துவிட்டாள், எனவே அது அவளுக்கு மிகவும் ஆபத்தானது. இந்த துறையில் முன்னணி வல்லுநர்கள் கர்ப்பம் மற்றும் கருக்கலைப்பைத் தவிர்க்க இப்போது ஒவ்வொரு வாய்ப்பும் இருப்பதாக நம்புகிறார்கள்.
நீரிழிவு நோயாளிகளுக்காக சிறப்பு கருப்பையக சாதனங்கள் வடிவமைக்கப்பட்டுள்ளன - சுற்று, ஆண்டிசெப்டிக் மருந்துகளுடன், ஆண்டெனாக்கள் இல்லாமல் (அவை நோய்த்தொற்றின் கடத்திகள்). கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் தலையிடாத பிறப்பு கட்டுப்பாட்டு மாத்திரைகளை நீங்கள் பயன்படுத்தலாம். வாஸ்குலர் சிக்கல்கள் உள்ள பெண்களுக்கு மட்டுமே அவற்றைப் பயன்படுத்த முடியாது. புவிசார் நீரிழிவு வரலாற்றைக் கொண்ட பெண்களுக்கு கருத்தடை மருந்துகள் உள்ளன, இதில் புரோஜெஸ்டின் மட்டுமே உள்ளது. சிலருக்கு ஏற்கனவே குழந்தைகள் இருந்தால் கருத்தடை செய்யப்படலாம்.
ACE தடுப்பான்கள்
இந்த நிதிகள் முதலில் ஒதுக்கப்படுகின்றன. குழுவின் செயலில் உள்ள பொருட்கள் ஆஞ்சியோடென்சின்- II இன் தொகுப்பை ஊக்குவிக்கும் ஒரு நொதியின் உற்பத்தியைத் தடுக்கின்றன. கடைசி பொருள் தமனிகள் மற்றும் நுண்குழாய்களின் குறுகலைத் தூண்டுகிறது மற்றும் உடலில் நீர் மற்றும் உப்புகளைத் தக்கவைத்துக்கொள்வது அவசியம் என்று அட்ரீனல் சுரப்பிகளுக்கு ஒரு சமிக்ஞையை அளிக்கிறது. சிகிச்சையின் விளைவாக பின்வருமாறு: அதிகப்படியான நீர் மற்றும் உப்பு வெளியேற்றப்படுகின்றன, இரத்த நாளங்கள் விரிவடைகின்றன, அழுத்தம் புள்ளிவிவரங்கள் குறைகின்றன.
நோயாளிகளுக்கு இந்த குழுவை மருத்துவர்கள் ஏன் பரிந்துரைக்கிறார்கள்:
- மருந்துகள் உயர் இரத்த அழுத்தத்தின் எதிர்மறையான விளைவுகளிலிருந்து சிறுநீரக நாளங்களை பாதுகாக்கின்றன,
- சிறுநீரில் ஒரு சிறிய அளவு புரதம் ஏற்கனவே தோன்றியிருந்தாலும், சிறுநீரக கருவிக்கு சேதம் ஏற்படுவதைத் தடுக்கவும்,
- இரத்த அழுத்தம் இயல்பை விட குறையாது,
- சில வைத்தியங்கள் இதய தசை மற்றும் கரோனரி நாளங்களை பாதுகாக்கின்றன,
- மருந்துகள் இன்சுலின் செயல்பாட்டிற்கு செல்கள் மற்றும் திசுக்களின் உணர்திறனை அதிகரிக்கின்றன.
ஏ.சி.இ இன்ஹிபிட்டர்களுடன் சிகிச்சையளிக்க நோயாளி உணவில் உப்பை முழுமையாக நிராகரிக்க வேண்டும். இரத்தத்தில் உள்ள எலக்ட்ரோலைட்டுகளின் ஆய்வக கண்காணிப்பை மேற்கொள்ள உறுதிப்படுத்தவும் (பொட்டாசியம், குறிப்பாக).
குழுவின் பிரதிநிதிகளின் பட்டியல்:
- எனலாப்ரில்,
- captopril,
- லிஸினோப்ரில்,
- fosinopril,
- ஸ்பிராபிரில் மற்றும் பலர்.
டையூரிடிக் மருந்துகளின் பிரதிநிதிகளுடன் ACE தடுப்பான்களின் சிக்கலான பயன்பாடு. இது இரத்த அழுத்தத்தில் விரைவான குறைவை வழங்குகிறது, எனவே, சிகிச்சைக்கு நன்கு பதிலளிக்கும் நோயாளிகளுக்கு மட்டுமே இது அனுமதிக்கப்படுகிறது.
இந்த குழுவைப் பயன்படுத்த வேண்டிய அவசியம் இருந்தால், குறைந்த பக்க விளைவுகளுடன் அதிக செயல்திறனுடன் கூடிய பிரதிநிதிகளை நீங்கள் தேர்வு செய்ய வேண்டும். டையூரிடிக்ஸ் மூலம் எடுத்துச் செல்வது நல்லதல்ல, ஏனெனில் அவை உடலில் இருந்து பொட்டாசியம் அயனிகளை பெருமளவில் அகற்றுகின்றன, கால்சியத்தைத் தக்கவைத்துக்கொள்ளும், மற்றும் இரத்த ஓட்டத்தில் உள்ள கொழுப்பின் புள்ளிவிவரங்களை அதிகரிக்கின்றன.
டையூரிடிக்ஸ் உயர் இரத்த அழுத்தத்தின் வெளிப்பாடுகளை நிறுத்தும் மருந்துகளாகக் கருதப்படுகின்றன, ஆனால் அதன் மூல காரணத்தை அகற்றாது. டையூரிடிக் மருந்துகளின் பல துணைக்குழுக்கள் உள்ளன. மருத்துவர்கள் தியாசைட்களை மிகவும் மதிக்கிறார்கள் - உயர் இரத்த அழுத்தத்தின் பின்னணியால் இதய தசையில் சேதம் ஏற்படும் அபாயத்தை கால் பகுதியால் குறைக்க முடிகிறது. இந்த துணைக்குழு தான் டைப் 2 நீரிழிவு நோயின் பின்னணிக்கு எதிராக உயர் இரத்த அழுத்தம் சிகிச்சையில் பயன்படுத்தப்படுகிறது.
சிறிய அளவிலான தியாசைடுகள் "இனிப்பு நோய்க்கு" இழப்பீடு பெறுவதற்கான சாத்தியத்தை பாதிக்காது, லிப்பிட் வளர்சிதை மாற்றத்தின் செயல்முறைகளில் தலையிட வேண்டாம்.தியாசைடுகள் சிறுநீரக செயலிழப்புக்கு முரணாக உள்ளன. அவை லூப் டையூரிடிக்ஸ் மூலம் மாற்றப்படுகின்றன, குறிப்பாக நோயாளியின் உடலில் எடிமா முன்னிலையில்.
Β-பிளாக்கர்கள்
குழுவின் பிரதிநிதிகள் பல துணைக்குழுக்களாக பிரிக்கப்பட்டுள்ளனர். ஒரு நோயாளிக்கு β- தடுப்பான் சிகிச்சை பரிந்துரைக்கப்பட்டிருந்தால், அவற்றின் வகைப்பாட்டைப் புரிந்துகொள்ள சிறிது நேரம் செலவிட வேண்டும். β- தடுப்பான்கள் β- அட்ரினெர்ஜிக் ஏற்பிகளை பாதிக்கும் மருந்துகள். பிந்தையது இரண்டு வகைகள்:
- β1 - இதய தசை, சிறுநீரகங்கள்,
- β2 - மூச்சுக்குழாயில், ஹெபடோசைட்டுகளில் மொழிபெயர்க்கப்பட்டுள்ளது.
- தடுப்பான்களின் தேர்ந்தெடுக்கப்பட்ட பிரதிநிதிகள் நேரடியாக β1- அட்ரினெர்ஜிக் ஏற்பிகளில் செயல்படுகிறார்கள், ஆனால் செல் ஏற்பிகளின் இரு குழுக்களிலும் தேர்ந்தெடுக்கப்பட்டவர்கள் அல்ல. உயர் இரத்த அழுத்தத்தை எதிர்ப்பதில் இரு துணைக்குழுக்களும் சமமாக செயல்படுகின்றன, ஆனால் தேர்ந்தெடுக்கப்பட்ட மருந்துகள் நோயாளியின் உடலில் இருந்து குறைவான பக்க விளைவுகளால் வகைப்படுத்தப்படுகின்றன. நீரிழிவு நோயாளிகளுக்கு அவை பரிந்துரைக்கப்படுகின்றன.
குழு மருந்துகள் பின்வரும் நிபந்தனைகளில் அவசியம் பயன்படுத்தப்படுகின்றன:
- இஸ்கிமிக் இதய நோய்,
- மாரடைப்பு பற்றாக்குறை
- மாரடைப்பிற்குப் பிறகு கடுமையான காலம்.
நீரிழிவு நோயின் இன்சுலின்-சுயாதீன வடிவத்துடன், பின்வருபவை அழுத்தத்திற்கு பரவலாகப் பயன்படுத்தப்படும் மருந்துகள்:
பி.கே.கே (கால்சியம் எதிரிகள்)
குழு மருந்துகள் இரண்டு பெரிய துணைக்குழுக்களாக பிரிக்கப்பட்டுள்ளன:
- அல்லாத டைஹைட்ரோபிரிடின் பி.சி.சி (வெராபமில், டில்டியாசெம்),
- டைஹைட்ரோபிரிடின் பி.சி.சி (அம்லோடிபைன், நிஃபெடிபைன்).
இரண்டாவது துணைக்குழு இதய தசையின் சுருக்கத்தின் செயல்பாட்டில் கிட்டத்தட்ட எந்த பாதிப்பும் இல்லாமல் பாத்திரங்களின் லுமனை விரிவுபடுத்துகிறது. முதல் துணைக்குழு, மாறாக, முதன்மையாக மாரடைப்பின் சுருக்கத்தை பாதிக்கிறது.
உயர் இரத்த அழுத்தத்தை எதிர்த்துப் போராடுவதற்கான கூடுதல் வழிமுறையாக டைஹைட்ரோபிரிடின் அல்லாத துணைக்குழு பயன்படுத்தப்படுகிறது. பிரதிநிதிகள் சிறுநீரில் வெளியேற்றப்படும் புரதம் மற்றும் அல்புமின் அளவைக் குறைக்கிறார்கள், ஆனால் சிறுநீரக கருவியில் பாதுகாப்பு விளைவைக் கொண்டிருக்கவில்லை. மேலும், மருந்துகள் சர்க்கரை மற்றும் லிப்பிட்களின் வளர்சிதை மாற்றத்தை பாதிக்காது.
டைஹைட்ரோபிரிடின் துணைக்குழு β- தடுப்பான்கள் மற்றும் ஏ.சி.இ இன்ஹிபிட்டர்களுடன் இணைக்கப்பட்டுள்ளது, ஆனால் நீரிழிவு நோயாளிகளில் கரோனரி இதய நோய் முன்னிலையில் பரிந்துரைக்கப்படவில்லை. வயதான நோயாளிகளில் தனிமைப்படுத்தப்பட்ட சிஸ்டாலிக் உயர் இரத்த அழுத்தத்தை எதிர்த்து இரண்டு துணைக்குழுக்களின் கால்சியம் எதிரிகள் திறம்பட பயன்படுத்தப்படுகிறார்கள். இந்த வழக்கில், பக்கவாதம் உருவாகும் ஆபத்து பல மடங்கு குறைக்கப்படுகிறது.
சிகிச்சையின் சாத்தியமான பக்க விளைவுகள்:
- தலைச்சுற்றல்,
- கீழ் முனைகளின் வீக்கம்,
- cephalalgia,
- வெப்ப உணர்வு
- இதய துடிப்பு
- ஈறு ஹைபர்பிளாசியா (நிஃபெடிபைனுடன் நீண்டகால சிகிச்சையின் பின்னணிக்கு எதிராக, இது நுணுக்கமாக எடுக்கப்படுவதால்).
ARB-II (ஆஞ்சியோடென்சின் ஏற்பி எதிரிகள்)
ACE தடுப்பான்களுடன் உயர் இரத்த அழுத்தத்திற்கு சிகிச்சையளிக்கப்படும் ஒவ்வொரு ஐந்தாவது நோயாளிக்கும் ஒரு பக்க விளைவு என இருமல் உள்ளது. இந்த வழக்கில், மருத்துவர் நோயாளியை ஆஞ்சியோடென்சின் ஏற்பி எதிரிகளைப் பெற மாற்றுகிறார். மருந்துகளின் இந்த குழு ஏ.சி.இ இன்ஹிபிட்டர் மருந்துகளுடன் முற்றிலும் ஒத்துப்போகிறது. இது ஒத்த முரண்பாடுகளையும் பயன்பாட்டின் அம்சங்களையும் கொண்டுள்ளது.
மருந்து ரெனினின் தேர்ந்தெடுக்கப்பட்ட தடுப்பானாகும், இது ஒரு உச்சரிக்கப்படும் செயல்பாட்டைக் கொண்டுள்ளது. ஆஞ்சியோடென்சின்- I ஐ ஆஞ்சியோடென்சின்- II ஆக மாற்றும் செயல்முறையை செயலில் உள்ள பொருள் தடுக்கிறது. மருந்துடன் நீண்டகால சிகிச்சையின் மூலம் இரத்த அழுத்தத்தில் நிலையான குறைவு அடையப்படுகிறது.
மருந்து சிகிச்சை மற்றும் மோனோ தெரபி வடிவத்தில் மருந்து பயன்படுத்தப்படுகிறது. வயதானவர்களுக்கு மருந்தின் அளவை சரிசெய்ய வேண்டிய அவசியமில்லை. ஆண்டிஹைபர்டென்சிவ் விளைவு மற்றும் அதன் தொடக்கத்தின் வேகம் நோயாளியின் பாலினம், எடை மற்றும் வயது ஆகியவற்றைப் பொறுத்தது அல்ல.
குழந்தையைத் தாங்கும் காலத்திலும், எதிர்காலத்தில் ஒரு குழந்தையை கருத்தரிக்கத் திட்டமிடும் பெண்களிலும் ரசிலெஸ் பரிந்துரைக்கப்படவில்லை. கர்ப்பம் ஏற்படும்போது, மருந்து சிகிச்சையை உடனடியாக நிறுத்த வேண்டும்.
சாத்தியமான பக்க விளைவுகள்:
- வயிற்றுப்போக்கு,
- தோல் மீது தடிப்புகள்,
- இரத்த சோகை,
- இரத்தத்தில் பொட்டாசியம் அதிகரிப்பு,
- உலர் இருமல்.
மருந்தின் குறிப்பிடத்தக்க அளவுகளை எடுத்துக்கொள்வதன் பின்னணியில், இரத்த அழுத்தத்தில் ஒரு குறிப்பிடத்தக்க குறைவு சாத்தியமாகும், இது பராமரிப்பு சிகிச்சையுடன் மீட்டெடுக்கப்பட வேண்டும்.
Α-பிளாக்கர்ஸ்
நீரிழிவு நோய்க்கான உயர் இரத்த அழுத்தத்திற்கு சிகிச்சையளிக்க மூன்று முக்கிய குழு மருந்துகள் பயன்படுத்தப்படுகின்றன. இவை பிரசோசின், டெராசோசின், டோக்சோசின். பிற ஆண்டிஹைபர்டென்சிவ் மருந்துகளைப் போலன்றி, α- தடுப்பான்களின் பிரதிநிதிகள் இரத்தக் கொழுப்பை சாதகமாக பாதிக்கிறார்கள், கிளைசீமியாவைப் பாதிக்காது, இதயத் துடிப்பில் குறிப்பிடத்தக்க அதிகரிப்பு இல்லாமல் இரத்த அழுத்த புள்ளிவிவரங்களைக் குறைக்கிறார்கள்.
இந்த மருந்துகளின் குழுவுடன் சிகிச்சையானது விண்வெளியில் உடல் நிலையில் மாற்றத்தின் பின்னணியில் இரத்த அழுத்தத்தில் கூர்மையான வீழ்ச்சியுடன் சேர்ந்துள்ளது. இது நனவின் இழப்பு கூட. வழக்கமாக, அத்தகைய பக்க விளைவு மருந்தின் முதல் அளவை எடுத்துக்கொள்வதற்கான சிறப்பியல்பு. உணவில் உப்பை சேர்க்க மறுத்து, ஆல்பா-தடுப்பான்களின் முதல் அளவை டையூரிடிக் மருந்துகளுடன் இணைத்த நோயாளிகளுக்கு ஒரு நோயியல் நிலை ஏற்படுகிறது.
நிபந்தனை தடுப்பு பின்வரும் பரிந்துரைகளை உள்ளடக்கியது:
- மருந்தின் முதல் டோஸுக்கு பல நாட்களுக்கு முன்பு டையூரிடிக்ஸ் எடுக்க மறுப்பது,
- முதல் டோஸ் முடிந்தவரை சிறியதாக இருக்க வேண்டும்,
- நோயாளி ஏற்கனவே படுக்கையில் இருக்கும்போது, ஒரு இரவு ஓய்வுக்கு முன் முதல் மருந்து அறிவுறுத்தப்படுகிறது.
ஒரு குறிப்பிட்ட மருத்துவ வழக்குக்கு மாத்திரைகள் எவ்வாறு தேர்வு செய்வது?
நவீன வல்லுநர்கள் ஒரே நேரத்தில் வெவ்வேறு குழுக்களின் பல மருந்துகளைப் பயன்படுத்த பரிந்துரைக்கின்றனர். உயர் இரத்த அழுத்தத்தின் வளர்ச்சியின் பொறிமுறையின் பல்வேறு இணைப்புகளில் ஒரு இணையான விளைவு ஒரு நோயியல் நிலை சிகிச்சையை மிகவும் பயனுள்ளதாக ஆக்குகிறது.
காம்பினேஷன் தெரபி மருந்துகளின் மிகச்சிறிய அளவைப் பயன்படுத்த உங்களை அனுமதிக்கிறது, மேலும் பெரும்பாலான மருந்துகள் ஒருவருக்கொருவர் பக்க விளைவுகளை நிறுத்துகின்றன. நீரிழிவு நோய் (மாரடைப்பு, பக்கவாதம், சிறுநீரக செயலிழப்பு, காட்சி நோயியல்) சிக்கல்களை உருவாக்கும் அபாயத்தின் அடிப்படையில் கலந்துகொள்ளும் மருத்துவரால் சிகிச்சை முறை தேர்ந்தெடுக்கப்படுகிறது.
குறைந்த ஆபத்தில், குறைந்த அளவிலான மோனோ தெரபி பரிந்துரைக்கப்படுகிறது. உகந்த இரத்த அழுத்தத்தை அடைய இயலாது என்றால், நிபுணர் வேறு ஒரு தீர்வை பரிந்துரைக்கிறார், அது பயனற்றதாக இருந்தால், வெவ்வேறு குழுக்களின் பல மருந்துகளின் கலவையாகும்.
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
இதயம் மற்றும் இரத்த நாளங்களுக்கு சேதம் விளைவிக்கும் அதிக ஆபத்து குறைந்த அளவுகளில் 2 மருந்துகளின் கலவையுடன் ஆரம்ப சிகிச்சை தேவைப்படுகிறது. சிகிச்சையானது உகந்த முடிவை அடைய அனுமதிக்காவிட்டால், மூன்றாவது மருந்தை குறைந்த அளவில் சேர்க்க மருத்துவர் பரிந்துரைக்கலாம் அல்லது அதே இரண்டு மருந்துகளையும் பரிந்துரைக்கலாம், ஆனால் அதிகபட்ச அளவிலேயே. இரத்த அழுத்தத்தின் இலக்கு அளவை அடைய முடியாத நிலையில், 3 மருந்துகளின் சிகிச்சை முறை மிக அதிக அளவுகளில் பரிந்துரைக்கப்படுகிறது.
"இனிப்பு நோயின்" பின்னணியில் உயர் இரத்த அழுத்தத்திற்கான மருந்துகளைத் தேர்ந்தெடுப்பதற்கான வழிமுறை (நிலைகளில்):
- இரத்த அழுத்தத்தின் முதன்மை அதிகரிப்பு ACE இன்ஹிபிட்டர் அல்லது ARB-II ஐ நியமிப்பதாகும்.
- இரத்த அழுத்தம் இயல்பை விட அதிகமாக உள்ளது, ஆனால் சிறுநீரில் உள்ள புரதம் கண்டறியப்படவில்லை - ஒரு டையூரிடிக் பி.கே.கே.
- இரத்த அழுத்தம் இயல்பை விட அதிகமாக உள்ளது, சிறுநீரில் ஒரு சிறிய அளவு புரதம் காணப்படுகிறது - நீடித்த பி.கே.கே, தியாசைடுகளின் கூடுதலாக.
- நாள்பட்ட சிறுநீரக செயலிழப்புடன் இணைந்து இயல்பை விட மேலே உதவுங்கள் - லூப் டையூரிடிக், பி.கே.கே.
தேவையான அனைத்து ஆய்வக மற்றும் கருவி ஆய்வுகளையும் மேற்கொண்ட பின்னரே ஒரு நிபுணர் எந்தவொரு சிகிச்சை முறையையும் வரைகிறார் என்பதை நினைவில் கொள்ள வேண்டும். மருந்துகளை உட்கொள்வதன் பக்க விளைவுகள் கடுமையான விளைவுகளுக்கும் மரணத்திற்கும் கூட வழிவகுக்கும் என்பதால் சுய மருந்துகள் விலக்கப்படுகின்றன. ஒரு நிபுணரின் அனுபவம் நோயாளியின் ஆரோக்கியத்திற்கு கூடுதல் சேதம் ஏற்படாமல் சிறந்த சிகிச்சை விருப்பத்தைத் தேர்வுசெய்ய உங்களை அனுமதிக்கும்.
நீரிழிவு நோய்க்கு நான் கருக்கலைப்பு செய்யலாமா?
இன்று, பெண்களுக்கு நீரிழிவு என்பது மிகவும் பொதுவான நோயாகும். இந்த வழக்கில், நோயின் வகை வேறுபட்டிருக்கலாம்: இன்சுலின் சார்ந்த, இன்சுலின் அல்லாத சார்புடைய, கர்ப்பகால. ஆனால் ஒவ்வொரு இனமும் ஒரு பொதுவான அறிகுறியுடன் - உயர் இரத்த சர்க்கரை.
உங்களுக்குத் தெரியும், இது நீரிழிவு நோயல்ல, ஆனால் கணையத்தின் செயலிழப்பால் எழும் சிக்கல்கள். மேலும், சமீபத்திய ஆண்டுகளில், டைப் 2 நீரிழிவு இளம் வயதிலேயே உருவாகிறது, ஆகையால், நாள்பட்ட ஹைப்பர் கிளைசீமியா இருந்தபோதிலும் குழந்தையைப் பெற விரும்பும் பெண்களின் எண்ணிக்கை அதிகரித்து வருகிறது.
நிச்சயமாக, நீரிழிவு நோயால், ஒரு குழந்தையைப் பெறுவது எளிதானது அல்ல. எனவே, பல சந்தர்ப்பங்களில், மருத்துவர்கள் கருக்கலைப்பு செய்ய வலியுறுத்துகின்றனர். கூடுதலாக, தன்னிச்சையான கருச்சிதைவு ஏற்படுவதற்கான வாய்ப்புகள் அதிகம்.
நீரிழிவு மற்றும் கர்ப்பம்
நீரிழிவு போன்ற நோயறிதலின் முன்னிலையில் ஆரோக்கியமான குழந்தையைப் பெற்றெடுப்பது கடினம். ஐம்பது ஆண்டுகளுக்கு முன்புதான், நீரிழிவு நோய் மற்றும் கர்ப்பம் ஆகியவை பொருந்தாத கருத்துக்கள் என்று நம்பப்பட்டது. இருப்பினும், இன்று இந்த நோயைத் தடுப்பதற்கும் சிகிச்சையளிப்பதற்கும் பல முறைகள் உள்ளன, அவை பெண்கள் கர்ப்பமாக இருக்கவும் நீண்டகாலமாக எதிர்பார்க்கப்பட்ட குழந்தைகளைத் தாங்கவும் அனுமதிக்கின்றன. இருப்பினும், எதிர்பார்ப்புள்ள தாய்மார்களுக்கு மிகப்பெரிய மன உறுதி, உறுதிப்பாடு மற்றும் அவர்கள் கர்ப்பத்தின் பெரும்பகுதியை மருத்துவமனை சுவர்களில் செலவிட வேண்டியிருக்கும் என்ற புரிதல் தேவை.

கர்ப்பிணிப் பெண்களில் நீரிழிவு வகைகள்
தற்போது, கர்ப்பிணிப் பெண்களுக்கு நீரிழிவு பிரச்சினை என்பது நியோனாட்டாலஜிஸ்டுகள், மகப்பேறியல் நிபுணர்கள் மற்றும் உட்சுரப்பியல் நிபுணர்களின் கவனத்தை மையமாகக் கொண்டுள்ளது. இந்த நோயியல் போதுமான அளவு பல்வேறு மகப்பேறியல் சிக்கல்களுக்கு காரணம், இது தாய் மற்றும் குழந்தை இருவரின் ஆரோக்கியத்தையும் மோசமாக பாதிக்கிறது. கர்ப்பத்துடன் வரக்கூடிய பின்வரும் வகை நீரிழிவு நோயை நிபுணர்கள் வேறுபடுத்துகிறார்கள்:
- மறைந்த (துணைக் கிளினிக்கல்).
இந்த வழக்கில், நோயின் மருத்துவ அறிகுறிகள் தோன்றாமல் போகலாம், மேலும் குளுக்கோஸுக்கு உடலின் சிறப்பு உணர்திறனை வெளிப்படுத்தும் சோதனைகளின் முடிவுகளால் மட்டுமே நோயறிதல் செய்யப்படுகிறது. - அச்சுறுத்தும்.
இந்த நோய்க்கு முன்கூட்டியே இருக்கும் கர்ப்பிணிப் பெண்களில் இது ஒரு சாத்தியமான நீரிழிவு நோயாகும். இந்த குழுவில் "மோசமான" பரம்பரை, அதிக எடை, குளுக்கோசூரியா, அதேபோல் ஏற்கனவே 4.5 கிலோவுக்கு மேல் உடல் எடையுடன் பிறந்த குழந்தைகளும் உள்ளனர். எதிர்பார்க்கும் தாய்மார்களில் குளுக்கோசூரியா (சிறுநீரில் குளுக்கோஸ்) தோற்றம் இணைக்கப்பட்டுள்ளது, பொதுவாக குளுக்கோஸின் சிறுநீரக நுழைவாயிலைக் குறைப்பதன் மூலம். கர்ப்ப காலத்தில் தீவிரமாக உற்பத்தி செய்யப்படும் புரோஜெஸ்ட்டிரோன் குளுக்கோஸுக்கு சிறுநீரகங்களின் ஊடுருவலை அதிகரிக்கிறது என்று நிபுணர்கள் நம்புகின்றனர். அதனால்தான், ஒரு முழுமையான பரிசோதனையுடன், நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களில் கிட்டத்தட்ட 50% குளுக்கோசூரியாவைக் கண்டறிய முடியும். அதன்படி, நிலைமை தொடர்ந்து கண்காணிக்கப்படுவதற்கும், தாய் மற்றும் குழந்தையின் ஆரோக்கியத்திற்கு எதுவும் அச்சுறுத்தல் ஏற்படுவதற்கும், இந்த வகை நீரிழிவு நோயாளிகள் அனைவரும் தொடர்ந்து சர்க்கரையின் அளவை அளவிட வேண்டும் இரத்தத்தில் (இது வெறும் வயிற்றில் செய்யப்படுகிறது). எண்கள் 6.66 mmol / L ஐத் தாண்டினால், குளுக்கோஸ் சகிப்புத்தன்மைக்கான கூடுதல் சோதனை பயனுள்ளது. கூடுதலாக, கர்ப்ப காலத்தில் நீரிழிவு நோயை அச்சுறுத்துவதற்கு கிளைகோசூரிக் மற்றும் கிளைசெமிக் சுயவிவரங்களை மறுபரிசீலனை செய்ய வேண்டும். - வெளிப்படையான.
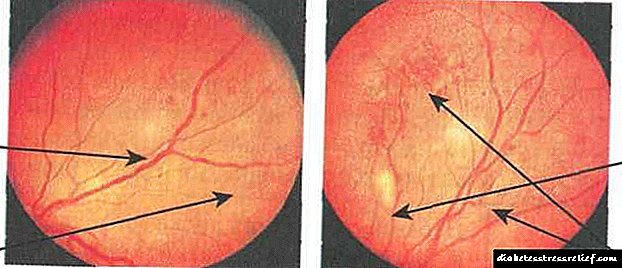
குளுக்கோசூரியா மற்றும் ஹைப்பர் கிளைசீமியாவின் அடிப்படையில் இந்த வகை நீரிழிவு நோய் கண்டறியப்படுகிறது. வெளிப்படையான நீரிழிவு நோயின் லேசான வடிவத்துடன், இரத்தத்தில் சர்க்கரை அளவு 6.66 mmol / L க்கும் குறைவாக உள்ளது, மேலும் சிறுநீரில் கீட்டோன் உடல்கள் இல்லை. மிதமான தீவிரத்தன்மையின் நோய் இரத்தத்தில் சர்க்கரை அளவை 12.21 மிமீல் / எல் க்கு மிகாமல் குறிக்கிறது, மேலும் சிறுநீரில் உள்ள கெட்டோன் உடல்கள் (கெட்டோசிஸ்) இல்லாமல் இருக்கலாம் அல்லது உணவைப் பின்பற்றுவதன் மூலம் எளிதில் அகற்றலாம். கடுமையான நீரிழிவு நோயில், இரத்தத்தில் சர்க்கரை அளவு 12.21 mmol / L ஐ விட அதிகமாக இருக்கலாம், மேலும் கெட்டோசிஸ் பெரும்பாலும் உருவாகிறது. கூடுதலாக, வாஸ்குலர் புண்கள் பெரும்பாலும் குறிப்பிடப்படுகின்றன - நெஃப்ரோபதி (சிறுநீரக பாதிப்பு), ரெட்டினோபதி (விழித்திரை சேதம்) மற்றும் பல்வேறு ஆஞ்சியோபாதிகள் (கால்களின் கோப்பை புண்கள், கரோனரி மாரடைப்பு நோய், தமனி உயர் இரத்த அழுத்தம்).
கர்ப்பகால நீரிழிவு நோய்
சிறப்பு கவனம் செலுத்த வேண்டிய மற்றொரு வகை நீரிழிவு நோயும் உள்ளது. நோயின் இந்த வடிவம் கர்ப்பகால அல்லது இடைநிலை என்று அழைக்கப்படுகிறது மற்றும் முற்றிலும் ஆரோக்கியமான பெண்களில் 3-5% வழக்குகளில் உருவாகிறது (பொதுவாக கர்ப்பத்தின் 20 வாரங்களுக்குப் பிறகு). இதன் முக்கிய அம்சம் என்னவென்றால், இது கர்ப்பத்துடன் நெருக்கமாக தொடர்புடையது: பிரசவத்திற்குப் பிறகு, நோயின் அனைத்து அறிகுறிகளும் ஒரு தடயமும் இல்லாமல் மறைந்துவிடும், ஆனால் மீண்டும் மீண்டும் கர்ப்பத்துடன் மறுபிறப்பு சாத்தியமாகும்.

இப்போது வரை, கர்ப்பகால நீரிழிவு நோய்க்கான காரணங்கள் இன்னும் நிறுவப்படவில்லை. நோயின் வளர்ச்சிக்கான பொதுவான வழிமுறை மட்டுமே அறியப்படுகிறது. கர்ப்ப காலத்தில் நஞ்சுக்கொடி கருவின் வளர்ச்சிக்கு காரணமான ஹார்மோன்களை உருவாக்குகிறது. இது சாதாரணமானது, ஆனால் சில சந்தர்ப்பங்களில் அவை தாய்வழி இன்சுலின் தடுக்கத் தொடங்குகின்றன. இதன் விளைவாக, உடல் செல்கள் இன்சுலின் மீதான உணர்திறனை இழந்து, இரத்த சர்க்கரையின் அதிகரிப்புக்கு காரணமாகின்றன.
டிராசிட்டோர்னி நீரிழிவு நோய் முன்கூட்டியே உள்ளது:
- நாற்பது வயதுக்கு மேற்பட்ட பெண்கள் (கர்ப்பகால நீரிழிவு நோய் வருவதற்கான ஆபத்து 30 வயது கர்ப்பிணிப் பெண்களை விட இரு மடங்கு அதிகம்).
- நீரிழிவு நோயுடன் உடனடி உறவினர்களுடன் எதிர்பார்க்கும் தாய்மார்கள்.
- "வெள்ளை" இனம் அல்ல பிரதிநிதிகள்.
- கர்ப்பத்திற்கு முன்னர் அதிக உடல் நிறை குறியீட்டெண் (பி.எம்.ஐ) கொண்ட கர்ப்பிணிப் பெண்கள், அதேபோல் இளமை பருவத்தில் மற்றும் குழந்தைக்காக காத்திருக்கும்போது கூடுதல் பவுண்டுகளை தீவிரமாகப் பெற்றவர்கள்.
- புகைபிடிக்கும் பெண்கள்.
- 4.5 கிலோவுக்கு மேல் எடையுள்ள முந்தைய குழந்தையைப் பெற்றெடுத்த அம்மாக்கள். அல்லது அறியப்படாத காரணங்களுக்காக இறந்த குழந்தையைப் பெற்ற வரலாறு.
குழந்தைக்கு தாய்வழி குளுக்கோஸின் தாக்கம் என்ன?
குழந்தை தாயில் குளுக்கோஸின் குறைபாடு அல்லது அதிகப்படியான நோயால் மிகவும் பாதிக்கப்படுகிறது. சர்க்கரை அளவு உயர்ந்தால், அதிகப்படியான குளுக்கோஸ் கருவுக்குள் நுழைகிறது. இதன் விளைவாக, ஒரு குழந்தைக்கு பிறவி குறைபாடு இருக்கலாம். ஆனால் மிகக் குறைந்த அளவு குளுக்கோஸும் ஆபத்தானது - இந்த விஷயத்தில், கருப்பையக வளர்ச்சி தாமதமாகலாம். இரத்தத்தில் சர்க்கரை அளவு குறைந்து அல்லது மிகக் கூர்மையாக உயர்ந்தால் அது மிகவும் மோசமானது - பின்னர் கருச்சிதைவு ஏற்படுவதற்கான வாய்ப்பு பல பத்து மடங்கு அதிகரிக்கும்.
கூடுதலாக, கர்ப்பகால அல்லது வழக்கமான நீரிழிவு நோயால், குளுக்கோஸின் அதிகப்படியான சப்ளை குழந்தையின் உடலில் குவிந்து கொழுப்பாக மாறுகிறது. அதாவது, குழந்தை மிகப் பெரியதாக பிறக்கக்கூடும், இது பிரசவத்தின்போது ஹுமரஸுக்கு சேதம் விளைவிக்கும் அபாயத்தை அதிகரிக்கிறது. மேலும், அத்தகைய குழந்தைகளில், கணையம் தாயிடமிருந்து குளுக்கோஸைப் பயன்படுத்துவதற்கு அதிக அளவு இன்சுலின் உற்பத்தி செய்கிறது. எனவே, அவர்களின் இரத்த சர்க்கரையை குறைக்கலாம்.
நீரிழிவு நோயின் முதல் அறிகுறிகள்
அதன்படி, எதிர்பார்ப்புள்ள தாய் கர்ப்பத் திட்டத்திற்கு மிகவும் பொறுப்பான அணுகுமுறையை எடுக்க வேண்டும் மற்றும் குழந்தைக்காக காத்திருக்கும்போது அவரது ஆரோக்கியத்தை கவனமாக கண்காணிக்க வேண்டும். பின்வரும் அறிகுறிகள் தோன்றினால் திட்டமிடப்படாத மருத்துவ கவனிப்பு அவசியம்:
- உலர்ந்த வாய்
- பாலியூரியா (அதிகப்படியான அடிக்கடி சிறுநீர் கழித்தல்),
- நிலையான தாகம்
- எடை இழப்பு மற்றும் பலவீனம் அதிகரித்த பசியுடன் இணைந்து,
- நமைச்சல் தோல்
- சிராய்ப்புகள்.
நீரிழிவு நோயுடன் தொடர்ந்து கர்ப்பம் செலுத்துவதற்கான முரண்பாடுகள்
துரதிர்ஷ்டவசமாக, சில சந்தர்ப்பங்களில் கர்ப்பத்தைத் தொடர பரிந்துரைக்கப்படவில்லை, ஏனென்றால் இது தாயின் வாழ்க்கைக்கு மிகவும் ஆபத்தானது அல்லது கருவின் முறையற்ற கருப்பையக வளர்ச்சியால் நிறைந்துள்ளது. எப்போது கர்ப்பம் நிறுத்தப்பட வேண்டும் என்று மருத்துவர்கள் நம்புகிறார்கள்:
- இரு பெற்றோர்களிடமும் நீரிழிவு நோய் இருப்பது.
- கெட்டோஅசிடோசிஸின் போக்குடன் இன்சுலின் எதிர்ப்பு நீரிழிவு நோய்.
- ஆஞ்சியோபதியால் சிக்கலான இளம் நீரிழிவு நோய்.
- செயலில் காசநோய் மற்றும் நீரிழிவு நோயின் கலவை.
- ரீசஸ் மோதல் மற்றும் நீரிழிவு ஆகியவற்றின் கலவை.
ஊட்டச்சத்து மற்றும் மருந்து சிகிச்சை
கர்ப்பத்தை பராமரிக்க முடியும் என்று மருத்துவர்கள் முடிவு செய்தால், அவர்களின் முக்கிய குறிக்கோள் நீரிழிவு நோயை முழுமையாக ஈடுசெய்வதாகும். இதன் பொருள், எதிர்பார்ப்புள்ள தாய் 9 ஆம் உணவில் செல்ல வேண்டும், இதில் முழுமையான புரதங்கள் (ஒரு நாளைக்கு 120 கிராம் வரை) கார்போஹைட்ரேட்டுகளின் அளவை 300-500 கிராம் மற்றும் கொழுப்புகளை 50-60 கிராம் வரை கட்டுப்படுத்துகிறது. எந்த மிட்டாய் பொருட்களும் முற்றிலும் விலக்கப்படுகின்றன. பொருட்கள், தேன், ஜாம் மற்றும் சர்க்கரை.அதன் கலோரி உள்ளடக்கத்தில் தினசரி உணவு 2500-3000 கிலோகலோரிக்கு மிகாமல் இருக்க வேண்டும். இருப்பினும், இந்த உணவு சீரானதாக இருக்க வேண்டும் மற்றும் அதிக எண்ணிக்கையிலான வைட்டமின்கள் மற்றும் தாதுக்கள் இருக்க வேண்டும்.

கூடுதலாக, உணவு உட்கொள்ளல் மற்றும் இன்சுலின் ஊசி ஆகியவற்றின் கண்டிப்பாக வரையறுக்கப்பட்ட நேர சார்பு கவனிக்கப்பட வேண்டும். நீரிழிவு நோயுள்ள அனைத்து கர்ப்பிணிப் பெண்களும் இன்சுலின் பெற வேண்டும், இந்த விஷயத்தில், வாய்வழி ஆண்டிடியாபெடிக் மருந்துகள் பயன்படுத்தப்படுவதில்லை.
மருத்துவமனையில் அனுமதித்தல் மற்றும் பிரசவ முறை
கர்ப்ப காலத்தில் இன்சுலின் மாற்றங்கள் தேவைப்படுவதால், நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களை குறைந்தது 3 முறை மருத்துவமனையில் சேர்க்கவும்:
- மருத்துவரிடம் முதல் வருகைக்குப் பிறகு.
- கர்ப்பத்தின் 20-24 வாரங்களில், இன்சுலின் தேவை பெரும்பாலும் மாறும்போது.
- 32-36 வாரங்களில், தாமதமாக நச்சுத்தன்மையின் அச்சுறுத்தல் இருக்கும்போது, குழந்தையின் நிலையை கவனமாக கண்காணிக்க வேண்டும். கடைசியாக மருத்துவமனையில் சேர்க்கப்பட்டபோது, பிரசவ நேரம் மற்றும் முறை குறித்து ஒரு முடிவு எடுக்கப்படுகிறது.
மருத்துவமனைக்கு வெளியே, அத்தகைய கர்ப்பிணி பெண்கள் ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் மகப்பேறியல் நிபுணரின் முறையான கண்காணிப்பில் இருக்க வேண்டும். நஞ்சுக்கொடி பற்றாக்குறை வளர்ந்து வருவதால், கரு மரணத்திற்கு அச்சுறுத்தல் இருப்பதால், பிரசவ காலத்தின் தேர்வு மிகவும் கடினமான பிரச்சினைகளில் ஒன்றாக கருதப்படுகிறது. தாயில் நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைக்கு பெரும்பாலும் உச்சரிக்கக்கூடிய செயல்பாட்டு முதிர்ச்சி இல்லாததால் நிலைமை சிக்கலானது.
பெரும்பாலான வல்லுநர்கள் ஆரம்பகால பிரசவத்தை அவசியமாகக் கருதுகின்றனர் (35 முதல் 38 வது வாரம் வரையிலான காலம் மிகவும் உகந்ததாகக் கருதப்படுகிறது). குழந்தை, தாய் மற்றும் மகப்பேறியல் வரலாறு ஆகியவற்றின் நிலையை கணக்கில் கொண்டு ஒவ்வொரு வழக்கிலும் பிரசவ முறை தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. கிட்டத்தட்ட 50% வழக்குகளில், நீரிழிவு நோயாளிகளுக்கு அறுவைசிகிச்சை பிரிவு வழங்கப்படுகிறது.
பிரசவத்தின்போது, கர்ப்பிணிப் பெண் தானாகவே பெற்றெடுப்பாரா, அல்லது அறுவை சிகிச்சைக்கு உட்படுத்தப்படுவாரா என்பதைப் பொருட்படுத்தாமல், இன்சுலின் சிகிச்சை நிறுத்தப்படாது. கூடுதலாக, அத்தகைய தாய்மார்களிடமிருந்து புதிதாகப் பிறந்தவர்கள், அவர்களுக்கு பெரிய உடல் எடை இருந்தாலும், டாக்டர்களால் முன்கூட்டியே கருதப்படுகிறார்கள், சிறப்பு கவனிப்பு தேவைப்படுகிறது. எனவே, வாழ்க்கையின் முதல் மணிநேரத்தில், நிபுணர்களின் கவனம் சுவாசக் கோளாறுகள், அமிலத்தன்மை, இரத்தச் சர்க்கரைக் குறைவு மற்றும் மத்திய நரம்பு மண்டலத்திற்கு சேதம் ஆகியவற்றை அடையாளம் கண்டு எதிர்ப்பதை நோக்கமாகக் கொண்டுள்ளது.