வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான பயனுள்ள மருந்துகள்
டைப் 2 நீரிழிவு நோய்க்கு பலர் ஹைப்போகிளைசெமிக் மாத்திரைகளைப் பயன்படுத்த வேண்டும், ஒவ்வொரு ஆண்டும் புதிய முன்னேற்றங்களுடன் ஒரு புதிய தலைமுறையின் பட்டியல் புதுப்பிக்கப்படுகிறது. ஆரம்பத்தில் “சர்க்கரை நோய்” மற்றும் குளுக்கோஸ் அளவின் அறிகுறிகளை உணவு மற்றும் உடல் செயல்பாடுகளால் கட்டுப்படுத்த முடியும் என்றால், காலப்போக்கில் உடலின் இருப்புக்கள் செலவிடப்படுகின்றன, மேலும் அது பிரச்சினையை தானாகவே சமாளிக்க முடியாது.
நீரிழிவு நோயில் இரண்டு வகைகள் உள்ளன என்பதை கவனத்தில் கொள்ள வேண்டும் - இன்சுலின் சார்ந்த மற்றும் இன்சுலின் அல்லாதவை. இரண்டாவது வழக்கில், நோயியலின் நீடித்த போக்கில், நீரிழிவு நோயாளிகள் இன்சுலின் எதிர்ப்பை அடக்கும் மருந்துகளைப் பயன்படுத்தத் தொடங்குகிறார்கள்.
மருந்தியல் சந்தை அதிக எண்ணிக்கையிலான சர்க்கரையை குறைக்கும் மருந்துகளை முன்வைக்கிறது, ஆனால் அவை ஒவ்வொன்றும் ஒரு சிறப்பு வழிமுறை, முரண்பாடுகள் மற்றும் சாத்தியமான எதிர்மறை எதிர்வினைகளைக் கொண்டுள்ளன. இரத்தச் சர்க்கரைக் குறைவு மருந்துகளின் முக்கிய வகைகளைக் கவனியுங்கள்.
அத்தியாவசிய வகை 2 நீரிழிவு மருந்துகள்
 வகை 1 நீரிழிவு நோயின் வளர்ச்சி முக்கியமாக ஆட்டோ இம்யூன் கோளாறுடன் தொடர்புடையது. இந்த வழக்கில், கணையத்தின் செயல்பாடு பலவீனமடைகிறது, இதன் விளைவாக தீவு எந்திரத்தின் பீட்டா செல்கள் சர்க்கரையை குறைக்கும் ஹார்மோனை - இன்சுலின் உற்பத்தி செய்வதை நிறுத்துகின்றன. முதல் போலல்லாமல், டைப் 2 நீரிழிவு நோயுடன், ஹார்மோன் உற்பத்தி நிறுத்தப்படாது. சிக்கல் இன்சுலினை அங்கீகரிக்கும் செல் ஏற்பிகளின் உணர்திறன் தொடர்பானது.
வகை 1 நீரிழிவு நோயின் வளர்ச்சி முக்கியமாக ஆட்டோ இம்யூன் கோளாறுடன் தொடர்புடையது. இந்த வழக்கில், கணையத்தின் செயல்பாடு பலவீனமடைகிறது, இதன் விளைவாக தீவு எந்திரத்தின் பீட்டா செல்கள் சர்க்கரையை குறைக்கும் ஹார்மோனை - இன்சுலின் உற்பத்தி செய்வதை நிறுத்துகின்றன. முதல் போலல்லாமல், டைப் 2 நீரிழிவு நோயுடன், ஹார்மோன் உற்பத்தி நிறுத்தப்படாது. சிக்கல் இன்சுலினை அங்கீகரிக்கும் செல் ஏற்பிகளின் உணர்திறன் தொடர்பானது.
இரண்டாவது வகை நோயியல் அனைத்து நீரிழிவு நோயாளிகளிலும் 90% பாதிக்கிறது. பெரும்பாலும் இவர்கள் 40-45 வயதிற்கு மேற்பட்டவர்கள் உடல் பருமனுக்கு ஆளாகக்கூடியவர்கள் அல்லது நீரிழிவு நோயால் பாதிக்கப்பட்டவர்கள் (மரபணு காரணி).
2017 க்குள், குளுக்கோஸைக் குறைக்கும் பல மருந்துகள் உருவாக்கப்பட்டு மேம்படுத்தப்பட்டுள்ளன. இன்றுவரை, பின்வரும் வகை இரத்தச் சர்க்கரைக் குறைவு முகவர்கள் உள்ளன.
உயிரணுக்களின் இன்சுலின் உணர்திறனை மேம்படுத்துதல்:
- தியாசோலிடினியோன்ஸ் (பியோக்லர் மற்றும் டயக்ளிடசோன்),
- biguanides (மெட்ஃபோர்மின்).
2000 களில் உருவாக்கத் தொடங்கிய புதிய மருந்துகள்:
- டிபிபி -4 தடுப்பான்கள் (ஓங்லிசா மற்றும் யானுவியா),
- ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள் (குளுக்கோபாய்),
- GLP-1 ஏற்பி அகோனிஸ்டுகள் (விக்டோசா மற்றும் பீட்டா).
ஹார்மோன் தூண்டுதல்கள்:
- மெக்லிட்டினைடுகள் (ஸ்டார்லிக்ஸ் மற்றும் நோவோனார்ம்),
- sulfonylurea வழித்தோன்றல்கள் (Maninyl, Glurenorm மற்றும் Diabeton).
மூன்றாவது வகை மருந்துகள் கணைய செயல்பாட்டை மோசமாக பாதிக்கிறது மற்றும் அதை குறைக்கிறது. இந்த மருந்துகளை எடுத்துக் கொள்ளும்போது, வகை 2 நீரிழிவு நோயை முதன்முதலில் மாற்றுவதற்கான வாய்ப்பு எப்போதும் உண்டு.
வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க முன்னர் குறிப்பிடப்பட்ட மருந்துகள் ஒரு புதிய தலைமுறை மருந்துகளாகக் கருதப்படுகின்றன, இது குறித்த விரிவான தகவல்கள் பின்னர் வழங்கப்படும்.
நீரிழிவு மருந்துகளை பரிந்துரைக்கும் அம்சங்கள்
முதலாவதாக, இரத்தச் சர்க்கரைக் குறைவின் குறைந்த ஆபத்து உள்ள மருந்துகளுக்கு முன்னுரிமை அளிக்கப்படுகிறது: biguanides, gliptins, incretins. ஒரு நபர் உடல் பருமன் மற்றும் உயர் இரத்த அழுத்தத்தால் பாதிக்கப்படுகிறார் என்றால், இன்ரெடின்கள் மிகவும் பொருத்தமானவை - அவை எடையைக் குறைக்கவும் அழுத்தத்தைக் கட்டுப்படுத்தவும் உங்களை அனுமதிக்கின்றன.
பிக்வானைடுகளை நியமிக்கும் திட்டம்: மெட்ஃபோர்மினின் ஆரம்ப டோஸ் உணவுக்குப் பிறகு ஒரு நாளைக்கு 500 மி.கி 2-3 முறை ஆகும். சிகிச்சையைத் தொடங்கிய சுமார் 2 வாரங்களுக்குப் பிறகு பின்வரும் டோஸ் அதிகரிப்பு சாத்தியமாகும். இந்த மருந்தின் அதிகபட்ச தினசரி அளவு 3000 மி.கி.க்கு மிகாமல் இருக்க வேண்டும். படிப்படியாக அதிகரிப்பு என்பது இரைப்பைக் குழாயிலிருந்து குறைவான பக்க விளைவுகளுடன் தொடர்புடையது.
Gliptiny: கடந்த தலைமுறையின் நீரிழிவு நோய்க்கான மருந்துகள், உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் ஒரு நாளைக்கு 1 மாத்திரை (25 மி.கி) எடுத்துக்கொள்ளப்படுகின்றன.
incretins: இந்த குழுவின் மருந்துகள் ஊசி போடுவதற்கான தீர்வுகள் வடிவில் வழங்கப்படுகின்றன. தலைமுறையைப் பொறுத்து அவை ஒரு நாளைக்கு 1 அல்லது 2 முறை நிர்வகிக்கப்படுகின்றன.
மோனோ தெரபி மோசமான முடிவுகளைக் கொடுத்தால், இரத்தச் சர்க்கரைக் குறைவு முகவர்களின் பின்வரும் சேர்க்கைகள் பயன்படுத்தப்படுகின்றன:
- மெட்ஃபோர்மின் + கிளிப்டின்கள்.
- Incretins + metformin.
- மெட்ஃபோர்மின் + சல்போனிலூரியா ஏற்பாடுகள்.
- கிளைனைட்ஸ் + மெட்ஃபோர்மின்.
முதல் இரண்டு சேர்க்கைகள் இரத்தச் சர்க்கரைக் குறைவின் குறைந்தபட்ச ஆபத்தைக் கொண்டுள்ளன, அவற்றின் எடை நிலையானதாக இருக்கும்.
சல்போனிலூரியா தயாரிப்புகளை பரிந்துரைக்கும் திட்டம்: இது மருந்தின் தலைமுறையைப் பொறுத்தது. வழக்கமாக மருந்துகள் ஒரு நாளைக்கு 1 முறை காலையில் எடுத்துக் கொள்ளப்படுகின்றன. அளவு அதிகரிப்பதன் மூலம், முறைகளை காலை மற்றும் மாலை என பிரிக்கலாம்.
கிளினிட் மருந்து திட்டம்: இந்த மருந்துகளின் பயன்பாட்டின் ஒரு அம்சம் என்னவென்றால், இந்த குழுவின் மருந்துகள் உணவு உட்கொள்ளலுடன் மட்டுப்படுத்தப்பட்டு உடனடியாக அதன் முன் எடுக்கப்படுகின்றன. பொதுவாக மாத்திரைகள் ஒரு நாளைக்கு 3 முறை எடுக்கப்படுகின்றன.
ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள்: உணவுக்கு முன் உடனடியாக மாத்திரைகளை எடுத்துக் கொண்டால் மட்டுமே மருந்துகளை உட்கொள்வதன் செயல்திறன் காணப்படுகிறது. 50 மி.கி ஆரம்ப டோஸ் ஒரு நாளைக்கு 3 முறை குடிக்கப்படுகிறது. சராசரி தினசரி அளவு 300 மி.கி. அதிகபட்சம் 200 மி.கி 3 முறை ஒரு நாளைக்கு. தேவைப்பட்டால், 4-8 வாரங்களுக்குப் பிறகு அளவை அதிகரிக்கவும்.
தைசோலிடினேடியோன்கள்: மருந்துகள் ஒரு நாளைக்கு 1-2 முறை எடுக்கப்படுகின்றன, இது தலைமுறையைப் பொறுத்து. உணவு நேரம் அவற்றின் செயல்திறனை பாதிக்காது. தேவைப்பட்டால், அளவை அதிகரிக்கவும், இது 1-2 மாதங்களுக்குப் பிறகு அதிகரிக்கிறது.
சர்க்கரை குறைக்கும் மருந்துகளின் பட்டியல்
மருத்துவர் சில மருந்துகளின் குழுக்களைத் தேர்ந்தெடுத்து, நபரின் தனிப்பட்ட குணாதிசயங்களை கணக்கில் எடுத்துக்கொள்கிறார்: இணக்க நோய்கள், அதிக எடையின் இருப்பு, சி.வி.எஸ் பிரச்சினைகள், உணவு போன்றவை.
| மருந்து குழு | வர்த்தக பெயர் | உற்பத்தியாளர் | அதிகபட்ச அளவு, மி.கி. |
| biguanides | Siofor | பெர்லின் செமி, ஜெர்மனி | 1000 |
| சல்போனைல்யூரியாக்களைக் | Diabeton | சேவையக ஆய்வகங்கள், பிரான்ஸ் | 60 |
| Amaryl | சனோஃபி அவென்டிஸ், ஜெர்மனி | 4 | |
| Glyurenorm | பெரிங்கர் இங்கெல்ஹெய்ம் இன்டர்நேஷனல், ஜெர்மனி | 30 | |
| கிளிபெனெஸ் ரிடார்ட் | ஃபைசர், பிரான்ஸ் | 10 | |
| Manin | பெர்லின் செமி, ஜெர்மனி | 5 மி.கி. | |
| incretins | Byetta | எலி லில்லி அண்ட் கம்பெனி, சுவிட்சர்லாந்து | 250 எம்.சி.ஜி / மிலி |
| Viktoza | நோவோ நோர்டிஸ்க், டென்மார்க் | 6 மி.கி / மிலி | |
| Gliptiny | Janow | மெர்க் ஷார்ப் மற்றும் டோம் பி.வி., நெதர்லாந்து | 100 |
| Galvus | நோவார்டிஸ் பார்மா, சுவிட்சர்லாந்து | 50 | |
| Ongliza | அஸ்ட்ராஜெனெகா, யுகே | 5 | |
| Trazhenta | பெரிங்கர் இங்கெல்ஹெய்ம் இன்டர்நேஷனல், ஜெர்மனி | 5 | |
| Vipidiya | டக்கேடா பார்மாசூட்டிகல்ஸ், அமெரிக்கா | 25 | |
| ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள் | Glyukobay | பேயர், ஜெர்மனி | 100 |
| glinides | NovoNorm | நோவோ நோர்டிஸ்க், டென்மார்க் | 2 |
| Starliks | நோவார்டிஸ் பார்மா, சுவிட்சர்லாந்து | 180 | |
| தைசோலிடினேடியோன்கள் | Pioglar | சான் பார்மாசூட்டிகல் இண்டஸ்ட்ரீஸ், இந்தியா | 30 |
| Avandia | கிளாசோஸ்மித்க்லைன் வர்த்தகம், ஸ்பெயின் | 8 |
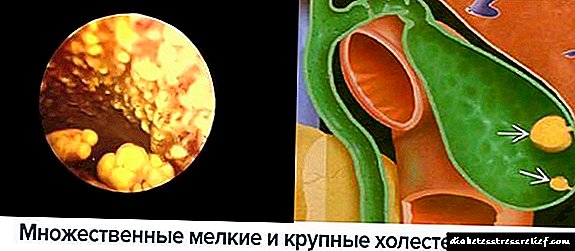
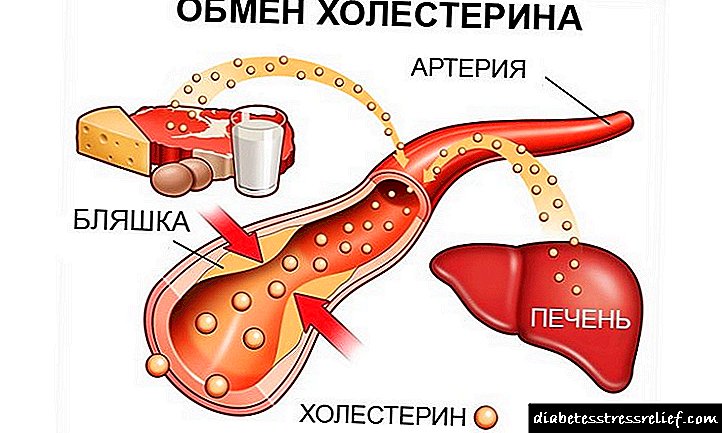
இந்த குழுவில் உள்ள அனைத்து மருந்துகளிலும், மெத்தில்பிகுவானைடு வழித்தோன்றல்கள், மெட்ஃபோர்மின், மிகப் பெரிய புகழைப் பெற்றன. கல்லீரலின் குளுக்கோஸ் உற்பத்தியில் குறைவு மற்றும் தசை மற்றும் கொழுப்பு திசுக்களால் இன்சுலின் எதிர்ப்பு குறைதல் போன்ற வடிவத்தில் அதன் செயல்பாட்டு வழிமுறைகள் வழங்கப்படுகின்றன.
முக்கிய செயலில் உள்ள பொருள் மெட்ஃபோர்மின் ஆகும். அதன் அடிப்படையில் ஏற்பாடுகள்:
- Merifatin,
- ஃபார்மின் நீண்டது
- Gliformin,
- Diasfor,
- க்ளுகோபேஜ்,
- Siofor,
- Diaformin.

- உடல் எடையை பாதிக்கவோ குறைக்கவோ கூடாது,
- இரத்தச் சர்க்கரைக் குறைவு முகவர்களின் பிற டேப்லெட் வடிவங்களுடன் இணைக்கலாம்,
- இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து குறைவாக உள்ளது,
- உங்கள் சொந்த இன்சுலின் சுரப்பை அதிகரிக்க வேண்டாம்,
- சில இருதய நோய்களின் அபாயத்தைக் குறைக்க,
- பலவீனமான கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் உள்ளவர்களுக்கு நீரிழிவு நோயின் வளர்ச்சியை குறைக்க அல்லது தடுக்கவும்,
- செலவு.
- பெரும்பாலும் இரைப்பைக் குழாயிலிருந்து பக்க விளைவுகளை ஏற்படுத்துகிறது, எனவே, இது முதலில் குறைந்த அளவுகளில் பரிந்துரைக்கப்படுகிறது,
- லாக்டிக் அமிலத்தன்மை ஏற்படலாம்.
- குறைந்த கலோரி உணவுடன் இணங்குதல் (ஒரு நாளைக்கு 1000 கிலோகலோரிக்கும் குறைவானது).
- எந்தவொரு கூறுகளுக்கும் ஒவ்வாமை.
- குடிப்பழக்கம் உள்ளிட்ட கல்லீரல் பிரச்சினைகள்.
- சிறுநீரக மற்றும் இதய செயலிழப்பின் கடுமையான வடிவங்கள்.
- கர்ப்ப காலம்.
- குழந்தைகளின் வயது 10 வயது வரை.
சல்போனைல்யூரியாக்களைக்
ஒருவரின் சொந்த இன்சுலின் சுரப்பைத் தூண்டுவதே செயலின் முக்கிய வழிமுறை. இந்த குழுவின் வகை 2 நீரிழிவு நோய்க்கான முக்கிய செயலில் உள்ள பொருட்கள் மற்றும் மருந்துகள்:
- gliclazide. வர்த்தக பெயர்கள்: கோல்டா எம்.வி, க்ளிக்லாட், டயபெடலோங், கிளிடியாப். டயாபெட்டன் எம்.வி, டயாபெர்ம், டயபினாக்ஸ்.
- glimepiride: இன்ஸ்டோலிட், க்ளைம், டயமரிட், அமரில், மெக்லிமிட்.
- gliquidone: யுக்லின், க்ளூரெர்ம்.
- glipizide: கிளிபெனெஸ் ரிடார்ட்.
- glibenclamide: ஸ்டாடிக்ளின், மணினில், கிளிபெக்ஸ், கிளிமிட்ஸ்டாட்.

சில மருந்துகள் நீண்ட வடிவத்தில் கிடைக்கின்றன - இது எம்.வி (மாற்றியமைக்கப்பட்ட வெளியீடு) அல்லது பின்னடைவு என குறிப்பிடப்படுகிறது. ஒரு நாளைக்கு மாத்திரைகளின் எண்ணிக்கையைக் குறைப்பதற்காக இது செய்யப்படுகிறது. எடுத்துக்காட்டாக, கிளிடியாப் எம்.வி 30 மி.கி பொருளைக் கொண்டுள்ளது மற்றும் ஒரு நாளைக்கு ஒரு முறை எடுத்துக் கொள்ளப்படுகிறது, டோஸ் அதிகரித்தாலும், வழக்கமான கிளிடியாப் - 80 மி.கி, வரவேற்பு காலை மற்றும் மாலை என பிரிக்கப்படுகிறது.
குழுவின் முக்கிய நன்மைகள்:
- விரைவான விளைவு
- வகை 2 நீரிழிவு நோயின் வாஸ்குலர் சிக்கல்களின் அபாயத்தைக் குறைக்க,
- செலவு.
- இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் ஆபத்து,
- உடல் விரைவில் அவர்களுடன் பழகும் - எதிர்ப்பு உருவாகிறது,
- உடல் எடையில் அதிகரிப்பு,
- இருதய அமைப்பில் உள்ள சிக்கல்களுக்கு ஆபத்தானது.
- வகை 1 நீரிழிவு நோய்
- குழந்தைகள் வயது
- கர்ப்பம் மற்றும் பாலூட்டுதல்
- சல்போனமைடுகள் மற்றும் சல்போனிலூரியாக்களுக்கு ஒவ்வாமை,
- இரைப்பை குடல் நோய்கள்
- கெட்டோஅசிடோசிஸ், நீரிழிவு நோய் மற்றும் கோமா.
இன்சுலின் உற்பத்தியைத் தூண்டும் ஹார்மோன்களுக்கான பொதுவான பெயர் இது. இதில் குளுக்ககோன் போன்ற பெப்டைட் -1 (ஜி.எல்.பி -1) மற்றும் குளுக்கோஸ் சார்ந்த இன்சுலினோட்ரோபிக் பாலிபெப்டைட் (எச்.ஐ.பி) ஆகியவை அடங்கும். உணவு உட்கொள்ளலுக்கு பதிலளிக்கும் விதமாக செரிமான மண்டலத்தில் எண்டோஜெனஸ் (தனியுரிம) இன்ரெடின்கள் உற்பத்தி செய்யப்படுகின்றன மற்றும் சில நிமிடங்கள் மட்டுமே செயல்படுகின்றன. நீரிழிவு நோயாளிகளுக்கு, வெளிப்புற (வெளியில் இருந்து வரும்) இன்ரெடின்கள் கண்டுபிடிக்கப்பட்டுள்ளன, அவை நீண்ட செயல்பாட்டைக் கொண்டுள்ளன.
குளுகோகன் போன்ற பெப்டைடு - 1 ஏற்பி அகோனிஸ்டுகளின் செயல்பாட்டின் வழிமுறைகள்:
- இன்சுலின் குளுக்கோஸ் சார்ந்த தூண்டுதல்.
- குளுகோகன் சுரப்பு குறைந்தது.
- கல்லீரலால் குளுக்கோஸ் உற்பத்தி குறைந்தது.
- உணவுக் கட்டி வயிற்றை மெதுவாக விட்டுவிடுகிறது, இதன் விளைவாக உணவு உட்கொள்ளல் குறைகிறது மற்றும் எடை குறைகிறது.
GLP-1 இன் விளைவுகளைப் பிரதிபலிக்கும் செயலில் உள்ள பொருட்கள் மற்றும் மருந்துகள்:
- exenatide: பைட்டா.
- liraglutide: விக்டோசா, சாக்செண்டா.

- அவற்றின் சொந்த GLP-1 போன்ற விளைவுகளைக் கொண்டிருக்கின்றன,
- பயன்பாட்டின் பின்னணிக்கு எதிராக, உடல் எடையில் குறைவு உள்ளது,
- கிளைகேட்டட் ஹீமோகுளோபின் குறைகிறது.
- டேப்லெட் படிவங்கள் எதுவும் இல்லை, மருந்துகள் செலுத்தப்படுகின்றன,
- இரத்தச் சர்க்கரைக் குறைவின் அதிக ஆபத்து,
- இரைப்பைக் குழாயிலிருந்து அடிக்கடி பக்க விளைவுகள்,
- செலவு.
- வகை 1 நீரிழிவு நோய்
- கர்ப்பம் மற்றும் பாலூட்டுதல்
- எந்தவொரு கூறுகளுக்கும் தனிப்பட்ட சகிப்புத்தன்மை,
- குழந்தைகள் வயது.
விஞ்ஞான ரீதியாக, அவை ஐடிபிபி -4 அல்லது வகை 4 டிபெப்டைடில் பெப்டிடேஸ் தடுப்பான்கள் என்று அழைக்கப்படுகின்றன. இன்ரெடின்களின் குழுவையும் சேர்ந்தவர்கள், ஆனால் அவை மிகவும் சரியானவை. சர்க்கரையின் செறிவுக்கு ஏற்ப கணையத்தில் இன்சுலின் தொகுப்பைத் தூண்டும் அதன் சொந்த இரைப்பை குடல் ஹார்மோன்களின் உற்பத்தியின் முடுக்கம் மூலம் செயல்பாட்டின் வழிமுறை தீர்மானிக்கப்படுகிறது. அவை குளுக்கோஸைச் சார்ந்து குளுக்ககோன் உற்பத்தியைக் குறைக்கின்றன மற்றும் கல்லீரலால் குளுக்கோஸ் உற்பத்தியைக் குறைக்கின்றன.
பல பொருட்கள் மற்றும் அவற்றின் ஏற்பாடுகள் உள்ளன:
- sitagliptin: ஜானுவியஸ், யசிதாரா, ஜெலெவியா.
- vildagliptin: கால்வஸ்.
- saxagliptin: ஓங்லிசா.
- Linagliptin: டிராஜெண்டா.
- Alogliptin: விபிடியா.

- இரத்தச் சர்க்கரைக் குறைவின் குறைந்த ஆபத்து,
- உடல் எடையை பாதிக்காது,
- கணைய திசுக்களின் மீளுருவாக்கத்தை தூண்டுகிறது, இது நீரிழிவு நோயை மிகவும் மெதுவாக முன்னேற அனுமதிக்கிறது,
- டேப்லெட் வடிவத்தில் கிடைக்கிறது.
- நீண்ட கால பயன்பாட்டுடன் நம்பகமான பாதுகாப்பு தரவு இல்லை,
- செலவு.
- கர்ப்பம் மற்றும் பாலூட்டுதல் காலம்.
- வகை 1 நீரிழிவு நோய்.
- நீரிழிவு கெட்டோஅசிடோசிஸ்.
- குழந்தைகளின் வயது.
ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள்
குடலில் உள்ள கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதை மெதுவாக்குவதே செயலின் முக்கிய வழிமுறை. சிறுகுடலின் லுமினில் குளுக்கோஸ் மற்றும் பிரக்டோஸ் ஆகியவற்றுக்கான டிசாக்கரைடுகள் மற்றும் ஒலிகோசாக்கரைடுகளின் முறிவுக்கு காரணமான நொதிகளின் செயல்பாட்டை பொருட்கள் தலைகீழாக தடுக்கின்றன. கூடுதலாக, அவை கணைய செல்களை பாதிக்காது.
இந்த குழுவில் குளுக்கோபே என்ற மருந்தின் ஒரு பகுதியான அகார்போஸ் என்ற பொருள் அடங்கும்.
மருந்தின் பிளஸ்கள்:
- எடை அதிகரிப்பை பாதிக்காது,
- இரத்தச் சர்க்கரைக் குறைவின் மிகக் குறைந்த ஆபத்து,
- பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை உள்ளவர்களுக்கு வகை 2 நீரிழிவு நோயை உருவாக்கும் அபாயத்தை குறைக்கிறது,
- இருதய சிக்கல்களின் அபாயத்தை குறைக்கிறது.
- இரைப்பைக் குழாயிலிருந்து அடிக்கடி பக்க விளைவுகள்,
- பிற வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களைக் காட்டிலும் குறைந்த செயல்திறன்,
- அடிக்கடி சேர்க்கை - ஒரு நாளைக்கு 3 முறை.
- கர்ப்பம் மற்றும் பாலூட்டுதல் காலம்.
- குழந்தைகளின் வயது.
- மருந்தின் எந்தவொரு கூறுகளுக்கும் ஒவ்வாமை.
- குடல் நோய்.
- கடுமையான சிறுநீரக செயலிழப்பு.
செயலின் முக்கிய வழிமுறை இன்சுலின் உற்பத்தியைத் தூண்டுவதாகும். மற்ற மருந்தியல் குழுக்களைப் போலல்லாமல், அவை சாப்பிட்ட முதல் 15 நிமிடங்களில் இன்சுலின் சுரப்பு அதிகரிப்பதை ஏற்படுத்துகின்றன, இதன் காரணமாக இரத்த குளுக்கோஸ் செறிவில் உள்ள “சிகரங்கள்” குறைக்கப்படுகின்றன. ஹார்மோனின் செறிவு கடைசி டோஸுக்கு 3-4 மணி நேரத்திற்குப் பிறகு அதன் அசல் மதிப்புக்குத் திரும்புகிறது.
முக்கிய பொருட்கள் மற்றும் மருந்துகள்:
- repaglinide. வர்த்தக பெயர்கள்: இக்லினிட், டிக்லினிட், நோவோநார்ம்.
- nateglinide: ஸ்டார்லிக்ஸ்.

- சிகிச்சையின் தொடக்கத்தில் செயல்பாட்டின் வேகம்,
- ஒழுங்கற்ற உணவைக் கொண்ட நபர்களால் பயன்படுத்தப்படுவதற்கான வாய்ப்பு,
- போஸ்ட்ராண்டியல் ஹைப்பர் கிளைசீமியாவின் கட்டுப்பாடு - ஒரு சாதாரண உணவுக்குப் பிறகு இரத்த சர்க்கரை அளவு 10 மிமீல் / எல் அல்லது அதற்கு மேற்பட்டதாக உயரும்போது.
- எடை அதிகரிப்பு
- மருந்துகளின் பாதுகாப்பு நீண்டகால பயன்பாட்டுடன் உறுதிப்படுத்தப்படவில்லை,
- பயன்பாட்டின் அதிர்வெண் உணவின் எண்ணிக்கைக்கு சமம்,
- செலவு.
- குழந்தைகள் மற்றும் வயதான வயது
- கர்ப்பம் மற்றும் தாய்ப்பால் கொடுக்கும் காலம்,
- வகை 1 நீரிழிவு நோய்
- நீரிழிவு கெட்டோஅசிடோசிஸ்.
தைசோலிடினேடியோன்கள்
அவர்களின் மற்றொரு பெயர் கிளிட்டாசோன். அவை உணர்திறன் கொண்ட ஒரு குழு - அவை இன்சுலின் திசுக்களின் பாதிப்பை அதிகரிக்கின்றன, அதாவது இன்சுலின் எதிர்ப்பைக் குறைக்கின்றன. கல்லீரலில் குளுக்கோஸ் பயன்பாட்டை அதிகரிப்பதே செயலின் வழிமுறை. சல்போனிலூரியா வழித்தோன்றல்களைப் போலன்றி, இந்த மருந்துகள் இன்சுலின் மூலம் கணைய பீட்டா செல்கள் உற்பத்தியைத் தூண்டுவதில்லை.
முக்கிய பொருட்கள் மற்றும் அவற்றின் தயாரிப்புகள்:
- பையோகிளிட்டசோன். வர்த்தக பெயர்கள்: பியோக்லர், டயப்-நார்ம், அமல்வியா, டயக்ளிடசோன், ஆஸ்ட்ரோசோன், பியோகிளிட்.
- ராசிகிளிட்டசோன்: அவாண்டியா.

- மேக்ரோவாஸ்குலர் சிக்கல்களின் ஆபத்து குறைந்தது,
- இரத்தச் சர்க்கரைக் குறைவின் குறைந்த ஆபத்து,
- கணையத்தின் பீட்டா செல்கள் எதிராக பாதுகாப்பு விளைவு,
- வகை 2 நீரிழிவு நோயை உருவாக்கும் அபாயத்தை குறைக்கிறது,
- ட்ரைகிளிசரைட்களில் குறைவு மற்றும் இரத்தத்தில் அதிக அடர்த்தி கொண்ட கொழுப்புப்புரதங்களின் அதிகரிப்பு.
- எடை அதிகரிப்பு
- முனைகளின் வீக்கம் பெரும்பாலும் ஏற்படுகிறது,
- பெண்களில் குழாய் எலும்புகளின் எலும்பு முறிவுகளின் ஆபத்து அதிகரித்தது,
- விளைவு மெதுவாக உருவாகிறது
- செலவு.
- கல்லீரல் நோய்
- வகை 1 நீரிழிவு நோய்
- நீரிழிவு கெட்டோஅசிடோசிஸ்,
- கர்ப்பம் மற்றும் தாய்ப்பால் கொடுக்கும் காலம்,
- கடுமையான இதய செயலிழப்பு
- குழந்தைகள் வயது
- எந்த தோற்றத்தின் எடிமா.
வகை 2 நீரிழிவு இன்சுலின்
கடைசியாக இன்சுலின் தயாரிப்புகளை பரிந்துரைக்க அவர்கள் முயற்சிக்கிறார்கள் - முதலில் அவை டேப்லெட் வடிவத்தில் நிர்வகிக்கப்படுகின்றன. ஆனால் சில நேரங்களில் இன்சுலின் ஊசி சிகிச்சையின் ஆரம்பத்திலேயே கூட அவசியமாகிறது.
- வகை 2 நீரிழிவு நோயின் முதல் கண்டறிதல், கிளைகேட்டட் ஹீமோகுளோபின்> 9% வீதம் மற்றும் சிதைவின் அறிகுறிகளை வெளிப்படுத்தும்போது.
- சர்க்கரையை குறைக்கும் மருந்துகளின் மாத்திரை வடிவங்களின் அதிகபட்ச அனுமதிக்கப்பட்ட அளவுகளை பரிந்துரைக்கும்போது விளைவு இல்லாமை.
- மாத்திரைகளிலிருந்து முரண்பாடுகள் மற்றும் உச்சரிக்கப்படும் பக்க விளைவுகளின் இருப்பு.
- கீட்டோஅசிடோசிசுடன் இணைந்தது.
- அறுவை சிகிச்சை ஒரு நபருக்காக காத்திருக்கும்போது ஒரு தற்காலிக பரிமாற்றம் சாத்தியமாகும் அல்லது சில நாட்பட்ட நோய்களின் அதிகரிப்புகள் தோன்றியுள்ளன, இதில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் சிதைவு சாத்தியமாகும்.
- கர்ப்பம் (பல சந்தர்ப்பங்களில்).
ஆண்டிஹைபர்டென்சிவ் மருந்துகள்
நீரிழிவு நோயுடன் உயர் இரத்த அழுத்தம் ஒரு உண்மையான வெடிக்கும் கலவையை உருவாக்குகிறது - மாரடைப்பு, பக்கவாதம், குருட்டுத்தன்மை மற்றும் பிற ஆபத்தான சிக்கல்களின் ஆபத்து அதிகரிக்கிறது. அவர்களின் வளர்ச்சியின் வாய்ப்பைக் குறைக்க, நீரிழிவு நோயாளிகள் மற்றவர்களை விட அவர்களின் அழுத்தத்தை கவனமாக கண்காணிக்க வேண்டிய கட்டாயத்தில் உள்ளனர்.
ஆண்டிஹைபர்டென்சிவ் குழுக்கள்:
- கால்சியம் சேனல் தடுப்பான்கள்.
- ACE தடுப்பான்கள்.
- நீர்ப்பெருக்கிகள்.
- பீட்டா தடுப்பான்கள்.
- ஆஞ்சியோடென்சின்- II ஏற்பி தடுப்பான்கள்.

பெரும்பாலும், வகை 2 நீரிழிவு நோயால், ACE தடுப்பான்கள் பரிந்துரைக்கப்படுகின்றன.இந்த குழுவில் பின்வருவன அடங்கும்:
அவை குறைந்த அடர்த்தி கொண்ட கொழுப்புப்புரதங்கள் மற்றும் இரத்தக் கொழுப்பைக் குறைக்க உதவும் பொருட்களின் குழு. பல தலைமுறை ஸ்டேடின்கள் உள்ளன:
- லோவாஸ்டாடின், சிம்வாஸ்டாடின், பிரவாஸ்டாடின்.
- Fluvastatin.
- Atorvastatin.
- பிடாவாஸ்டாடின், ரோசுவாஸ்டாடின்.
மருந்துகள், அதோர்வாஸ்டாடின் செயலில் உள்ள பொருள்:
ரோசுவாஸ்டாட்டின் அடிப்படையில்:

ஸ்டேடின்களின் நேர்மறையான விளைவுகள்:
- இரத்த உறைவு தடுப்பு.
- இரத்த நாளங்களின் உள் புறணி நிலையை மேம்படுத்துதல்.
- இஸ்கிமிக் சிக்கல்கள், மாரடைப்பு, பக்கவாதம் மற்றும் அவை காரணமாக இறக்கும் அபாயம் குறைகிறது.
ஆல்பா லிபோயிக் (தியோக்டிக்) அமிலம்
இது ஒரு வளர்சிதை மாற்ற முகவர் மற்றும் ஒரு எண்டோஜெனஸ் ஆக்ஸிஜனேற்றியாகும். இது லிப்பிட் மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்தவும், கொலஸ்ட்ரால் வளர்சிதை மாற்றத்தைத் தூண்டவும் பயன்படுகிறது. இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைக்கவும், கல்லீரலில் கிளைகோஜனை அதிகரிக்கவும், இன்சுலின் எதிர்ப்பைக் கடக்கவும் இந்த பொருள் உதவுகிறது.
அதை அடிப்படையாகக் கொண்ட மருந்துகள் பின்வரும் நேர்மறையான விளைவுகளைக் கொண்டுள்ளன:
- Hepatoprotective.
- லிபிட் குறைப்பது.
- கொழுப்பு-குறைக்கும்.
- இரத்த சர்க்கரை குறை.
- நியூரான்களின் கோப்பை மேம்படுகிறது.
தியோக்டிக் அமிலம் சார்ந்த மருந்துகள் வெவ்வேறு அளவுகளில் மற்றும் வெளியீட்டு வடிவங்களில் கிடைக்கின்றன. சில வர்த்தக பெயர்கள்:

நீரிழிவு நோயாளிகள் பாலிநியூரோபதிக்கு இந்த மருந்துகளை எடுத்துக்கொள்கிறார்கள் - நரம்பு முடிவுகளுக்கு சேதம் ஏற்படுவதால் உணர்திறன் இழப்பு, முக்கியமாக கால்களில்.
நரம்பு
நரம்பியக்கடத்திகள் பல குழுக்களின் கலவையாகும், இதன் நோக்கம் மூளை நியூரான்களை சேதத்திலிருந்து பாதுகாப்பதாகும், அவை வளர்சிதை மாற்றத்தை சாதகமாக பாதிக்கவும், நரம்பு செல்களின் ஆற்றல் விநியோகத்தை மேம்படுத்தவும் மற்றும் ஆக்கிரமிப்பு காரணிகளிலிருந்து பாதுகாக்கவும் முடியும்.
- நூட்ரோப்பிக்குகள்.
- ஆண்டிஆக்சிடெண்ட்ஸ்.
- Adaptogens.
- தாவர தோற்றத்தின் பொருட்கள்.
இந்த குழுக்களின் மருந்துகள் வகை 2 நீரிழிவு நோயாளிகளால் பயன்படுத்தப்படுகின்றன, இதில் நீரிழிவு அல்லது இரத்தச் சர்க்கரைக் குறைவு என்செபலோபதி கண்டறியப்படுகிறது. நீரிழிவு காரணமாக வளர்சிதை மாற்ற மற்றும் வாஸ்குலர் கோளாறுகள் காரணமாக நோய்கள் எழுகின்றன.
டைப் 2 நீரிழிவு என்றால் என்ன
டைப் 2 நீரிழிவு என்பது ஒரு நாளமில்லா நோயாகும், இதில் உடலின் திசுக்களில் இன்சுலின் செயல்பாட்டின் உணர்திறன் மீறல் ஏற்படுகிறது. நோயால் தூண்டப்பட்ட கணைய β- கலங்களின் அதிக உற்பத்தித்திறன் உயிரணுக்களின் வளத்தை குறைக்கிறது, இன்சுலின் உற்பத்தி குறையத் தொடங்குகிறது, இது அதன் ஊசி தேவைக்கு வழிவகுக்கிறது. இந்த நோய் பெரும்பாலும் 40 ஆண்டுகளுக்குப் பிறகு தொடங்குகிறது. நோயின் ஆரம்பம் ஊடுருவும் சுகாதார கோளாறுகளால் மட்டுமே ஏற்படுகிறது மற்றும் மரபணு கோளாறுகளை சார்ந்தது அல்ல. பெரும்பாலான நோயாளிகளுக்கு அதிகரித்த உடல் நிறை குறியீட்டெண் உள்ளது.
நீரிழிவு என்பது அந்த வகையான நோய்களைக் குறிக்கிறது, இதில் நோய் தொடங்குவதற்கான காரணத்தை அடையாளம் காண்பது முக்கிய பங்கு வகிக்கிறது. மருந்து சிகிச்சையின் பின்னணியில், நோயாளியின் வாழ்க்கை முறையை மறுசீரமைப்பது ஒரு முன்நிபந்தனை, குறிப்பாக கெட்ட பழக்கங்களை நிராகரிப்பது தொடர்பாக. அதிக கிளைசெமிக் குறியீட்டைக் கொண்ட உணவுகளின் நுகர்வு (இரத்த சர்க்கரையை அதிகரிக்கும் திறன்) குறைக்கப்பட வேண்டும். ஆண்கள், பெண்கள், குழந்தைகள் மற்றும் வயதானவர்களுக்கு நீரிழிவு நோய்க்கான பொதுவான சிகிச்சை முறை தோராயமாக ஒரே மாதிரியாக இருக்கிறது.
உங்கள் உணவில் விலங்குகளின் கொழுப்புகள், எளிய கார்போஹைட்ரேட்டுகளின் அளவைக் குறைக்க பரிந்துரைக்கப்படுகிறது. உணவு வழக்கமானதாகவும் சிறிய பகுதிகளாகவும் இருக்க வேண்டும். பகலில் ஆற்றல் செலவுகள் குறித்து ஒரு யோசனை செய்ய வேண்டியது அவசியம், இதைப் பொறுத்து, உணவின் கலோரி உள்ளடக்கத்தைத் திட்டமிடுங்கள். உட்கார்ந்த வாழ்க்கை முறையுடன், நீங்கள் ஒரு கிண்ணம் சூப் மற்றும் உருளைக்கிழங்கு ஒரு பாத்திரத்தை இறைச்சியுடன் சாப்பிடக்கூடாது, இனிப்பு தேநீருடன் கழுவ வேண்டும். பரிந்துரைக்கப்பட்டால் மருந்துகள் புறக்கணிக்கப்படக்கூடாது. ஜாகிங் அல்லது நீச்சல் வடிவத்தில் உடல் செயல்பாடுகளைக் காட்டுகிறது.

சிகிச்சையின் முக்கிய குறிக்கோள்கள்
சிகிச்சையானது ஒரு மருந்தைப் பயன்படுத்துவதன் மூலம் தொடங்குகிறது மற்றும் படிப்படியாக பலவற்றிற்கு மாறுகிறது, பின்னர் தேவைப்பட்டால், இன்சுலின். வகை 2 நீரிழிவு நோயின் சிக்கலான சிகிச்சை பல திசைகளிலிருந்து நோயைத் தாக்கும் வகையில் வடிவமைக்கப்பட்டுள்ளது:
- சிகிச்சையானது இன்சுலின் உற்பத்தியை மேம்படுத்த வேண்டும், இது நீரிழிவு நோய்க்கான இழப்பீட்டிற்கு வழிவகுக்கும்.
- உடல் திசுக்களின் இன்சுலின் எதிர்ப்பின் அளவைக் குறைப்பது அவசியம்.
- குளுக்கோஸின் தொகுப்பு மற்றும் இரைப்பைக் குழாயிலிருந்து இரத்தத்தில் உறிஞ்சப்படுவதை மெதுவாக்க.
- இரத்தத்தில் உள்ள லிப்பிட்களின் விகிதாச்சாரத்தை இயல்பான நிலைக்கு கொண்டு வர (டிஸ்லிபிடெமியா).
மருந்து இல்லாமல் வகை 2 நீரிழிவு நோய்க்கான சிகிச்சை
நாள்பட்ட நீரிழிவு நோயாளிகள் இன்சுலின் ஊசி போட வேண்டும் மற்றும் சர்க்கரை இயல்பாக்கும் மருந்துகளை தங்கள் வாழ்நாள் முழுவதும் எடுத்துக் கொள்ள வேண்டும் என்ற கருத்தை மருந்து நிறுவனங்கள் ஆதரிப்பது நன்மை பயக்கும். ஆனால் இன்சுலின் மற்றும் "வேதியியல்" ஆகியவை அவற்றின் பக்க விளைவுகளைக் கொண்டுள்ளன. எனவே, மருந்துகள் இல்லாமல் குணப்படுத்துவது பெருகிய முறையில் பொருத்தமானதாகி வருகிறது. மருந்து இல்லாத சிகிச்சையின் பல முறைகள் அறியப்படுகின்றன:
- குறைந்த கார்ப் உணவுகளுக்கு மாறுதல் மற்றும் உணவின் அதிர்வெண் அதிகரிக்கும்.
- மூலிகை மருந்து சமையல், தாவரங்கள் மற்றும் வேர்களை உணவில் அதிகபட்ச நிலைக்கு கொண்டு வருவதை நோக்கமாகக் கொண்டது, இது சர்க்கரை அளவைக் குறைக்கும்.
- குத்தூசி. இன்சுலின் உற்பத்தியை ஒழுங்குபடுத்துகிறது, இரத்த எண்ணிக்கையை மேம்படுத்துகிறது.
- இரத்த குளுக்கோஸை எரிக்க உடற்பயிற்சி உதவுகிறது.
பிசியோதெரபி
பல்வேறு உடல் காரணிகளின் (ஒளி, கதிர்வீச்சு, வெப்பம் மற்றும் பிற) பயன்பாடு மருத்துவ செயல்திறனை நிரூபித்துள்ளது. பின்வரும் முறைகள் பின்பற்றப்படுகின்றன:
- மின்பிரிகை. தோல் வழியாக, உடலில் ஒரு சிகிச்சை விளைவை ஏற்படுத்தும் மருந்துகள் உடலில் அறிமுகப்படுத்தப்படுகின்றன. நீரிழிவு நோயாளிகளுக்கு மெக்னீசியத்துடன் எலக்ட்ரோபோரேசிஸ் பரிந்துரைக்கப்படுகிறது.
- காந்த சிகிச்சை. சிறப்பு உபகரணங்களின் உதவியுடன், கணையத்திற்கு ஒரு காந்தப்புலம் பயன்படுத்தப்படுகிறது.
- ஆக்சிஜனேற்றம். ஒரு சிறப்பு அறைக்குள் ஆக்ஸிஜனை செலுத்துவதே முறை. நீரிழிவு நோயாளிகளில் ஹைபோக்ஸியாவுக்கு பயனுள்ளதாக இருக்கும்.
- ப்ளாஸ்மாஃபெரெசிஸ். இது இரத்த சுத்திகரிப்பு. சிறுநீரக செயலிழப்பு, செப்டிக் போதை கொண்ட நீரிழிவு நோயாளிகளுக்கு குறிக்கப்படுகிறது.
- ஓசோன் சிகிச்சை சிகிச்சையின் போது, குளுக்கோஸுக்கு உயிரணுக்களின் ஊடுருவல் அதிகரிக்கிறது, இரத்த சர்க்கரை குறைகிறது.

உடல் பயிற்சிகள்
உடல் சிகிச்சை இரத்தத்தில் அதிகப்படியான குளுக்கோஸை எரிக்கவும், உடல் எடையைக் குறைக்கவும், தசைகளுக்கு இரத்த ஓட்டத்தை அதிகரிக்கவும் உங்களை அனுமதிக்கிறது. நீரிழிவு நோயில், மருத்துவர் பயிற்சிகளை பரிந்துரைக்கலாம்:
- இடத்தில் நடப்பது: உங்கள் முழங்கால்களை உயர்த்தி, 2-4 நிமிடங்கள் அந்த இடத்தில் அணிவகுத்துச் செல்லுங்கள்.
- படிகள்: நேராக எழுந்து நிற்கவும், ஆயுதங்கள் கீழே. உங்கள் கைகளை உயர்த்தி, அதே நேரத்தில் சுவாசிக்கும்போது, உங்கள் இடது காலால் பின்வாங்கவும். பின்னர் சுவாசிக்கவும், உங்கள் கைகளை குறைக்கவும், சமமான நிலைப்பாட்டை எடுக்கவும்.
- சாய்வு: நேராக எழுந்து நிற்க, உங்கள் கால்விரல்களைத் தொடும் திருப்பங்களை எடுத்துக் கொள்ளுங்கள்.
நாட்டுப்புற வைத்தியம்
நீரிழிவு பழங்காலத்திலிருந்தே அறியப்பட்டது மற்றும் பாரம்பரிய மருத்துவம் நோயை எதிர்த்துப் போராட பல வழிகளையும் சமையல் குறிப்புகளையும் உருவாக்கியுள்ளது. வகை 2 நீரிழிவு நோய்க்கான நாட்டுப்புற வைத்தியம்:
- தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி: புதிதாகத் தேர்ந்தெடுத்த இலைகளை கொதிக்கும் நீரில் ஊற்றி 8 மணி நேரம் விட்டு, கால் கப், ஒரு நாளைக்கு மூன்று முறை சாப்பிடுவதற்கு முன் உட்கொள்ளவும்.
- ஹார்செட்டில்: தண்டுகளை சேகரிக்க, கொதிக்கும் நீரை ஊற்றி 5 நிமிடங்கள் சமைக்கவும். இரண்டு மணி நேரம் வலியுறுத்துங்கள். உணவுக்கு முன் ஒரு நாளைக்கு இரண்டு முறை அரை கிளாஸ் எடுத்துக் கொள்ளுங்கள்.
- டேன்டேலியன் ரூட்: இரண்டு தேக்கரண்டி உலர்ந்த வேர்களை 0.5 லிட்டர் கொதிக்கும் நீரில் காய்ச்சி 4 மணி நேரம் விட்டு விடுங்கள். உணவுக்கு முன் அரை கிளாஸை எடுத்துக் கொள்ளுங்கள், ஒரு நாளைக்கு இரண்டு முறை. டைப் 2 நீரிழிவு நோயை நாட்டுப்புற வைத்தியம் மூலம் சிகிச்சையளிப்பது மருத்துவரை அணுகிய பின்னர் மேற்கொள்ளப்பட வேண்டும்.
வகை 2 நீரிழிவு நோய்க்கு மருந்துகளுடன் சிகிச்சை
நோயின் தீவிரத்தன்மை மற்றும் நோயாளியின் சிக்கல்கள் இருப்பதை அடிப்படையாகக் கொண்டு டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க சிறந்த சர்க்கரை குறைக்கும் மருந்துகளைக் கண்டறிய ஒரு மருத்துவர் உங்களுக்கு உதவுவார். பிரபலமான மருந்து குழுக்கள்:
- சல்போனிலூரியா ஏற்பாடுகள் - கிளிமிபிரைடு, குளோர்ப்ரோபமைடு. அவை கணைய ஹார்மோனின் சுரப்பைத் தூண்டுகின்றன, இன்சுலின் புற திசுக்களின் எதிர்ப்பைக் குறைக்கின்றன.
- பிகுவானைடுகள் - மெட்ஃபோர்மின், கல்லீரல் திசு மற்றும் தசைகளின் இன்சுலின் உணர்திறனை அதிகரிக்கிறது, இது எடை இழப்புக்கு வழிவகுக்கிறது, கொழுப்பு வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது.
- தியாசோலிடினியோனின் வழித்தோன்றல்கள் - ட்ரோக்ளிடசோன், ரோசிகிளிட்டசோன். அவை இன்சுலின் ஏற்பிகளின் செயல்பாட்டை அதிகரிக்கின்றன, குளுக்கோஸ் அளவைக் குறைக்கின்றன.
- ஆல்பா-குளுக்கோசிடேஸ் தடுப்பான்கள் - அகார்போஸ், மிக்லிடோல், இரைப்பைக் குழாயில் உள்ள கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதை சீர்குலைத்து, ஹைப்பர் கிளைசீமியாவைக் குறைக்கின்றன.
- டிபெப்டைடில் பெப்டிடேஸ் தடுப்பான்கள் - சிட்டாக்ளிப்டின், கணைய உயிரணுக்களின் உணர்திறன் அதிகரிப்பை ஏற்படுத்துகிறது.
வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்து விபிடியா ஆகும், இது கிளைசீமியாவின் பிளாஸ்மா வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது. மருந்துகளை மோனோ தெரபியில் அல்லது இன்சுலின் உள்ளிட்ட பிற வழிகளில் பயன்படுத்தலாம். அலோபிளிப்டின், கெட்டோஅசிடோசிஸ், கல்லீரல் மற்றும் சிறுநீரக கோளாறுகள், கர்ப்பம் மற்றும் நல்வாழ்வின் சீரழிவு ஆகியவற்றுக்கு ஹைபர்சென்சிட்டிவிட்டி இருப்பது விபிடியாவின் பயன்பாட்டிற்கான முரண்பாடுகள் ஆகும். மருந்தின் சிகிச்சை டோஸ் உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் ஒரு நாளைக்கு 25 மி.கி.
வகை 2 நீரிழிவு சிகிச்சையில் பயன்படுத்தப்படும் உயிரியல் ரீதியாக செயலில் உள்ள சேர்க்கைகள் (பிஏஏ) இயற்கை தீர்வு டயபில் அடங்கும். இரத்த சர்க்கரையை குறைக்கவும், கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தை இயல்பாக்கவும், நீரிழிவு நோயின் சிக்கல்களின் வளர்ச்சியைத் தடுக்கவும் இது பரிந்துரைக்கப்படுகிறது. உணவு நிரப்பியின் கலவையில் ஆண்ட்ரோகிராபிஸ் என்ற மூலிகையின் சாறு உள்ளது, இது அழற்சி எதிர்ப்பு மற்றும் டானிக் விளைவைக் கொண்டுள்ளது. டயபில் எடுக்கும் நோயாளிகளின் மதிப்புரைகளின்படி, மருந்து இன்சுலின் தேவையை குறைக்கிறது.
வகை 2 நீரிழிவு நோய்க்கு மிகவும் பயனுள்ள சிகிச்சை
வகை 2 நீரிழிவு நோய்க்கான மருந்துகளில் மெட்ஃபோர்மின் அடிப்படையில் பின்வரும் பயனுள்ள மருந்துகள் உள்ளன:
- குளுக்கோபேஜ் என்ற மருந்து - நீடித்த நடவடிக்கையின் அசல் மருந்து, இரவில் எடுக்கப்பட்டது, 10 மணி நேரத்திற்குப் பிறகு செல்லுபடியாகும். உட்கொள்ளும் விளைவு காலையில் வெற்று வயிற்றில் குளுக்கோஸ் குறைவாக இருக்கும்.
- சியோஃபோர் - குளுக்கோஃபேஜின் மலிவான அனலாக், வகை 2 நீரிழிவு நோயின் வளர்ச்சியைத் தடுக்க பயன்படுத்தலாம். மெட்ஃபோர்மின் 1-2 மாத்திரைகளை ஒரு நாளைக்கு இரண்டு முறை எடுத்துக் கொள்ளுங்கள். மருந்து அரை மணி நேரத்தில் பயனுள்ளதாக இருக்கும். அளவை அதிகரிப்பது படிப்படியாக மேற்கொள்ளப்படுகிறது, இதனால் அமிலத்தன்மை உருவாகாது.
வகை 2 நீரிழிவு நோயில் புதியது
இன்றுவரை, விஞ்ஞானிகள் மற்றும் மருத்துவர்கள் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான புதிய முறைகளைக் கண்டறிய ஆராய்ச்சி செய்துள்ளனர்:
- உடல் செயல்பாடுகளுடன் இணைந்து குறைந்த கார்ப் ஊட்டச்சத்து பெரும்பாலும் மாத்திரைகளை விட சிறப்பாக செயல்படுகிறது.
- சிறுநீரகங்கள் வழியாக அதிகப்படியான சர்க்கரையை அகற்றும் மருந்துகளின் குழுக்கள்.
- புதிதாகப் பிறந்த குழந்தைகளின் தொப்புள் கொடியிலிருந்து பெறப்பட்ட ஸ்டெம் செல்கள் மூலம் ஊசி.

இரத்த சர்க்கரையை கட்டுப்படுத்த, நீங்கள் ஒரு குறிப்பிட்ட உணவை பின்பற்ற வேண்டும். இது கிளைசெமிக் குறியீட்டின் (ஜிஐ) கணக்கீட்டை அடிப்படையாகக் கொண்டது. குறைந்த அளவிலான கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவுகள் கிட்டத்தட்ட எந்த கட்டுப்பாடுகளும் இல்லாமல், அதிக அளவில் - உணவில் அனுமதிக்கப்படுகின்றன - கண்டிப்பாக தடைசெய்யப்பட்டுள்ளன. அனுமதிக்கப்பட்ட மற்றும் தடைசெய்யப்பட்ட உணவுகளின் மாதிரி பட்டியல்:
பூண்டு, வெங்காயம், தக்காளி, அனைத்து வகையான முட்டைக்கோஸ், வெள்ளரிகள், பச்சை பீன்ஸ், டர்னிப்ஸ்
இனிப்பு பதிவு செய்யப்பட்ட சோளம், பீட், உருளைக்கிழங்கு, பூசணி
பாதாமி, திராட்சைப்பழம், பிளம்ஸ், ஆப்பிள்,
முலாம்பழம், வாழைப்பழம், அன்னாசிப்பழம்
பார்லி, பட்டாணி, பயறு, சோளம், புல்கர், ஓட்மீல், பக்வீட்
ரவை, கிரானோலா, உடனடி தானியங்கள்
பிரக்டோஸ், டார்க் சாக்லேட்,
திராட்சையும், பால் சாக்லேட், பார்கள், சர்க்கரை, வாஃபிள்ஸ்
காளான்கள், அரிசி தவிடு, ரொட்டி, இயற்கை ஆரவாரம்
பன்ஸ், பிஸ்கட், பாஸ்தா, குக்கீகள், பழுப்பு ரொட்டி, கோதுமை மாவு, பாலாடை, சாஸ்கள், மசாலா
சீஸ், ஸ்கீம் பால், விலங்கு கொழுப்புகள்
சிவப்பு கொழுப்பு இறைச்சி, தொத்திறைச்சி, க்ரீஸ் உப்பு மீன், புகைபிடித்த இறைச்சிகள்
இனிப்பு கார்பனேற்றப்பட்ட பானங்கள், பீர், ஒயின், க்வாஸ்
நீரிழிவு நோயாளிகளுக்கு ஃபைபர் நன்மைகள்
எளிய கார்போஹைட்ரேட்டுடன் கூடிய உணவு உடலில் நுழையும் போது, அவை உடனடியாக சர்க்கரையாக மாறும். நீரிழிவு நோயால், குளுக்கோஸ் உற்பத்தி செய்யப்படுகிறது, இது மோசமாக உறிஞ்சப்படுகிறது, இது கணையத்தின் செயலிழப்புக்கு வழிவகுக்கிறது. சிக்கலான கார்போஹைட்ரேட்டுகள் (ஃபைபர், ஸ்டார்ச், பெக்டின்கள்) பயன்படுத்தப்பட்டால், உறிஞ்சுதல் குறைகிறது, குளுக்கோஸில் எந்த முறிவும் இல்லை, ஒரு நபர் நீண்ட காலம் தங்குவார்.
நீரிழிவு நோயாளியின் உணவில் உணவு நார்ச்சத்து அவசியம், ஏனெனில் இது இரத்த குளுக்கோஸ் அளவைக் குறைக்கிறது. சாப்பிடும்போது, நீங்கள் தினமும் 25-40 கிராம் நார்ச்சத்து விதிக்க வேண்டும், உட்கொள்ளல் மெதுவாக இருக்க வேண்டும், இதனால் உடல் உணவை முழுமையாக செயலாக்க முடியும் மற்றும் குடல்களை அதிக சுமை செய்யாது. கரையக்கூடிய நார் கொழுப்பைக் குறைக்கிறது, சர்க்கரையின் செரிமானத்தை குறைக்கிறது, மேலும் வாஸ்குலர் நோயியலின் நோய்த்தடுப்பு நோயாக செயல்படுகிறது. கரையாத வகை பூஜ்ஜிய கலோரி உள்ளடக்கத்தைக் கொண்டுள்ளது, இரத்த அழுத்தம் மற்றும் ஹோமோசைஸ்டீன் உள்ளடக்கத்தைக் குறைக்கிறது.
வகை 2 நீரிழிவு நோய்க்கான கார்போஹைட்ரேட்டுகள்
டைப் 2 நீரிழிவு நோயாளியின் உணவில் கார்போஹைட்ரேட்டுகள் இருக்க வேண்டும், ஏனென்றால் உடல் அவர்களிடமிருந்து சக்தியைப் பெறுகிறது, ஆனால் அவை வேறுபட்டவை என்பதை நினைவில் கொள்வது அவசியம். நீரிழிவு நோயாளிகளுக்கு மிகவும் பயனுள்ளதாக கருதப்படுகிறது - ஃபைபர், உணவு நார் மற்றும் தீங்கு விளைவிக்கும் - எளிமையானது, இது உடனடியாக குளுக்கோஸில் ஒரு "தாவலை" ஏற்படுத்துகிறது. நீரிழிவு நோயாளிகள் குறைந்த கார்போஹைட்ரேட் உணவைக் கடைப்பிடிக்க வேண்டும், இது சர்க்கரையை அதிகரிக்காது, கடுமையான இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைக் குறைக்கிறது.

தடுப்பு
இரண்டாவது வகை நீரிழிவு நோய் இன்சுலின் சார்ந்த நீரிழிவு நோயாக உருவாகாமல் தடுப்பதற்காக அல்லது ஒட்டுமொத்தமாக நோயின் வளர்ச்சியைத் தடுக்க, பின்வரும் தடுப்பு நடவடிக்கைகள் பயன்படுத்தப்படுகின்றன:
- ஊட்டச்சத்து திருத்தம்,
- குறைந்த கார்போஹைட்ரேட் உணவில் ஒட்டிக்கொள்க, வைட்டமின்கள் குடிக்கவும்,
- உடல் ரீதியாக சுறுசுறுப்பாக இருங்கள்
- நோய்க்கு ஒரு முன்னோடியுடன் ஆண்டுதோறும் திரையிடப்படுகிறது,
- புகைபிடிப்பதை நிறுத்துங்கள், மது அருந்துவது,
- சாதாரண எடையை பராமரிக்கவும், உடல் பருமனைத் தடுக்கவும்.
இன்சுலின் பாதிப்பை அதிகரிக்கும் மருந்துகள்
தியாசோலிடினியோன்கள் மிக சமீபத்தில் ஹைப்பர் கிளைசீமியாவைக் குறைக்கும் முகவர்களாகப் பயன்படுத்தத் தொடங்கின. இந்த நீரிழிவு மருந்துகள் பீட்டா செல்களை பாதிக்காது; மாறாக, அவை இன்சுலின் புற திசுக்களின் உணர்திறனை மேம்படுத்துகின்றன. இதன் விளைவாக, தியாசோலிடினியோன்கள் குளுக்கோஸைக் குறைக்கின்றன, மேலும் லிப்பிட் செறிவுக்கு நன்மை பயக்கும்.
பொதுவாக, இந்த குழுவின் மருந்துகள் சர்க்கரை செறிவை 0.5-2% குறைக்க முடியும், எனவே அவை பெரும்பாலும் மெட்ஃபோர்மின், இன்சுலின் ஊசி அல்லது சல்போனிலூரியா வழித்தோன்றல்களுடன் இணைந்து எடுக்கப்படுகின்றன. தியாசோலிடினியோன்களின் வகுப்பைச் சேர்ந்த மாத்திரைகளில் உள்ள மருந்துகளின் எடுத்துக்காட்டுகள் பியோக்லர், ஆக்டோஸ் மற்றும் டயக்ளிடசோன். அவற்றின் பயன்பாட்டின் நேர்மறையான பக்கமானது சர்க்கரை அளவுகள் விரைவாகக் குறைவதற்கான குறைந்த நிகழ்தகவு ஆகும். இத்தகைய நீரிழிவு மருந்துகள் இன்சுலின் எதிர்ப்பை நீக்குவதற்கு மிகவும் நம்பிக்கைக்குரியதாக கருதப்படுகின்றன.
இந்த குழுவின் மருந்துகளின் ஒரு பகுதியாக இருக்கும் மெட்ஃபோர்மின் என்ற ஒரே பிரதிநிதியால் பிகுவானைடுகள் குறிப்பிடப்படுகின்றன. மருத்துவ நடைமுறை 1994 க்குப் பிறகு பொருளைப் பயன்படுத்தத் தொடங்கியது. 2017 ஆம் ஆண்டளவில், டைப் 2 நீரிழிவு சிகிச்சையில் மிகவும் பிரபலமான பிக்வானைடுகள் இதுவாகும். மெட்ஃபோர்மின் கல்லீரலால் குளுக்கோஸ் உற்பத்தியின் செயல்முறையையும் அதன் இரத்தத்தில் நுழைவதையும் தடுக்கிறது. கூடுதலாக, இது இன்சுலின் புற திசுக்களின் உணர்திறனை மேம்படுத்துகிறது. மெட்ஃபோர்மின் ஹைட்ரோகுளோரைடு - செயலில் உள்ள மூலப்பொருள் கொண்ட வகை 2 நீரிழிவு நோய்க்கு ரஷ்யாவின் மருந்தியல் சந்தை ஏராளமான மாத்திரைகளை வழங்குகிறது. பிரபலமான ஒப்புமைகள் மெட்ஃபோர்மின், சியோஃபோர், குளுக்கோஃபேஜ் மற்றும் பிற.
இந்த மருந்துகளின் பயன்பாட்டின் நேர்மறையான அம்சங்களில், ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலை, பெருந்தமனி தடிப்புத் தோல் அழற்சியைத் தடுப்பது, எடை இழப்பு மற்றும் இன்சுலின் சிகிச்சை மற்றும் பிற சர்க்கரை குறைக்கும் மருந்துகளுடன் இணைந்து எடுக்கும் திறன் ஆகியவை உள்ளன என்பதைக் கவனத்தில் கொள்ள வேண்டும்.
மெட்ஃபோர்மின் பயன்பாட்டின் எதிர்மறை அம்சங்களில், மூன்று காரணிகளை வேறுபடுத்தி அறியலாம்.
- சிகிச்சையின் ஆரம்பத்தில் செரிமானக் கோளாறு என்பது உடலின் போதைப்பொருளுடன் தொடர்புடையது. குமட்டல் மற்றும் வாந்தி, வயிற்றுப்போக்கு, பசியின்மை, வாய்வு போன்றவை பொதுவான அறிகுறிகளாகும்.
- லாக்டிக் அமிலத்தன்மைக்கான வாய்ப்பு.
- நீண்ட கால சிகிச்சையானது உடலில் வைட்டமின் பி 12 இன் செறிவைக் குறைக்கிறது.
கல்லீரலின் நோயியல், சுவாசக்குழாய், சிறுநீரக அல்லது இதய செயலிழப்புக்கு மெட்ஃபோர்மின் மாத்திரைகளைப் பயன்படுத்த முடியாது.
சமீபத்திய மருந்துகள்
 2006 முதல், மருத்துவ நடைமுறையில், அவர்கள் "டிபிபி -4 இன்ஹிபிட்டர்கள்" என்று அழைக்கப்படும் புதிய மருந்துகளைப் பயன்படுத்தத் தொடங்கினர். அவை பீட்டா செல்கள் மூலம் இன்சுலின் உற்பத்தியுடன் தொடர்புடையவை அல்ல.அவற்றின் நடவடிக்கை முதல் வகை (ஜி.எல்.பி -1) இன் குளுக்கன் போன்ற பாலிபெப்டைடை பாதுகாப்பதை நோக்கமாகக் கொண்டுள்ளது, இதன் உற்பத்தி குடலில் நிகழ்கிறது, டிபிபி -4 நொதியின் அழிவு விளைவுகளிலிருந்து. இந்த குழுவில் உள்ள மருந்துகளின் பெயர் நொதியின் பெயரிலிருந்து வருகிறது.
2006 முதல், மருத்துவ நடைமுறையில், அவர்கள் "டிபிபி -4 இன்ஹிபிட்டர்கள்" என்று அழைக்கப்படும் புதிய மருந்துகளைப் பயன்படுத்தத் தொடங்கினர். அவை பீட்டா செல்கள் மூலம் இன்சுலின் உற்பத்தியுடன் தொடர்புடையவை அல்ல.அவற்றின் நடவடிக்கை முதல் வகை (ஜி.எல்.பி -1) இன் குளுக்கன் போன்ற பாலிபெப்டைடை பாதுகாப்பதை நோக்கமாகக் கொண்டுள்ளது, இதன் உற்பத்தி குடலில் நிகழ்கிறது, டிபிபி -4 நொதியின் அழிவு விளைவுகளிலிருந்து. இந்த குழுவில் உள்ள மருந்துகளின் பெயர் நொதியின் பெயரிலிருந்து வருகிறது.
ஜி.எல்.பி -1 கணையத்தை மேம்படுத்துகிறது, இதன் விளைவாக இன்சுலின் அதிக அளவில் உற்பத்தி செய்யத் தொடங்குகிறது. ஜி.எல்.பி -1 குளுக்ககனின் வளர்ச்சியை எதிர்க்கிறது, இது சர்க்கரையை குறைக்கும் ஹார்மோனை எதிர்மறையாக பாதிக்கிறது.
டிபிபி -4 தடுப்பான்களைப் பயன்படுத்துவதன் நன்மைகள்:
- குளுக்கோஸ் அளவை இயல்பாக்கிய பின்னர் மருந்து அதன் செயலை முடிப்பதால் இரத்தச் சர்க்கரைக் குறைவின் சாத்தியமற்றது.
- மாத்திரைகள் எடுத்துக்கொள்வதால் உடல் எடை அதிகரிக்கும் நிகழ்தகவு விலக்கப்படுகிறது.
- ஜி.எல்.பி -1 ஏற்பிகள் மற்றும் இன்சுலின் ஆகியவற்றின் அகோனிஸ்டுகளை உட்செலுத்துவதோடு கூடுதலாக, கிட்டத்தட்ட எல்லா வழிகளிலும் ஒரு வளாகத்தில் அவற்றைப் பயன்படுத்தலாம்.
எதிர்மறையான விளைவுகளில், நீங்கள் செரிமான வருத்தத்தில் கவனம் செலுத்தலாம், இது பெரும்பாலும் வயிற்று வலி மற்றும் குமட்டல் மூலம் வெளிப்படுகிறது. இத்தகைய நீரிழிவு மாத்திரைகள் கல்லீரல் அல்லது சிறுநீரகங்களை மீறுவதற்கு பரிந்துரைக்கப்படவில்லை. இந்த மருந்துகளின் குழு பின்வருமாறு பிரிக்கப்பட்டுள்ளது: சாக்சிளிப்டின் (ஓங்லிசா), வில்டாக்ளிப்டின் (கால்வஸ்), சிட்டாக்ளிப்டின் (ஓங்லிசா).
ஜி.எல்.பி -1 ஏற்பி அகோனிஸ்டுகள் கணைய இன்சுலின் உற்பத்தியைத் தூண்டும் மற்றும் சேதமடைந்த தீவு செல்களை சரிசெய்யும் ஹார்மோன்கள். கூடுதலாக, இந்த வகை மருந்து பருமனான நோயாளிகளுக்கு அதிக எடையைக் குறைக்கிறது. இந்த மருந்துகள் மாத்திரைகள் வடிவில் தயாரிக்கப்படுவதில்லை, அவை ஊசிக்கு ஆம்பூல்ஸ் வடிவில் மட்டுமே வாங்க முடியும். குழுவின் பிரதிநிதி புதிய மருந்து விக்டோசா, அதே போல் பீட்டா.
ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள் கார்போஹைட்ரேட்டுகளிலிருந்து குளுக்கோஸை மாற்றுவதைத் தடுக்கின்றன. நோயாளிக்கு சாப்பிட்ட பிறகு குளுக்கோஸ் செறிவு அதிகரிக்கும் போது இந்த குழுவின் மருந்துகள் பயன்படுத்தப்படுகின்றன. இந்த நிதியை எந்த சர்க்கரையும் குறைக்கும் மருந்துகளுடன் இணைக்கலாம். ஆல்பா-குளுக்கோசிடேஸ் தடுப்பான்களின் ஒரே கழித்தல் குடல் நோயியலில் அவற்றின் பயன்பாடு தடைசெய்யப்பட்டுள்ளது.
மருந்துகளை உட்கொண்ட பிறகு மிகவும் பொதுவான பாதகமான எதிர்வினைகள் செரிமான பிரச்சினைகள் - குடல் மற்றும் வயிற்றுப்போக்கு ஆகியவற்றில் அதிகரித்த வாயு உருவாக்கம். மெட்ஃபோர்மினுடன், இந்த மருந்து பயன்படுத்தாமல் இருப்பது நல்லது, ஏனென்றால் இது மனித செரிமான அமைப்பையும் பாதிக்கிறது. இந்த குழுவின் பிரதிநிதிகள் டயஸ்டாபோல் மற்றும் குளுக்கோபே.
ஹார்மோன் தூண்டுதல்கள்
சல்போனிலூரியா வழித்தோன்றல்களைப் பற்றி மனிதகுலம் நீண்ட காலமாக அறிந்திருக்கிறது, ஆனால் தொற்று நோய்களுக்கான சிகிச்சையில் மட்டுமே இதைப் பயன்படுத்தியது. அவற்றின் இரத்தச் சர்க்கரைக் குறைவு விளைவு இரண்டாம் உலகப் போரின்போது கவனக்குறைவாக கண்டுபிடிக்கப்பட்டது.
இந்த நீரிழிவு மருந்து கணையத்தில் காணப்படும் பீட்டா உயிரணுக்களின் செயல்பாட்டை பாதிக்கிறது, இது ஹார்மோனை ஒருங்கிணைக்கிறது. சல்போனிலூரியா வழித்தோன்றல்கள் இன்சுலின் உற்பத்தியை மீண்டும் தொடங்குகின்றன மற்றும் இன்சுலின் செல் ஏற்பிகளின் உணர்திறனை அதிகரிக்கின்றன.
இருப்பினும், இந்த நிதிகள் தேவையற்ற பக்க விளைவுகளை ஏற்படுத்துகின்றன:
- இரத்தச் சர்க்கரைக் குறைவு நிலை
- பீட்டா செல் சிதைவு,
- எடை அதிகரிப்பு.
கணையத்தின் தொடர்ச்சியான ஓவர்ஸ்ட்ரெய்ன் இரண்டாவது வகை நோயியல் முதல்வருக்குள் செல்கிறது என்பதற்கு வழிவகுக்கிறது. இதன் பொருள் குளுக்கோஸ் மதிப்புகளை சாதாரண வரம்பிற்குள் பராமரிக்க, நோயாளி தொடர்ந்து ஹார்மோனை செலுத்த வேண்டும். சல்போனிலூரியாக்களின் வழித்தோன்றல்கள் பல வகுப்புகளாக பிரிக்கப்பட்டுள்ளன:
- கிளைகிளாஸைடு - டையபெட்டன் எம்.வி மற்றும் கிளிடியாப் எம்.வி.
- கிளிமிபிரைட் - க்ளெமாஸ் மற்றும் அமரில்.
- கிளைக்விடான் - குளுரெர்ம்.
- கிளிபென்க்ளாமைடு (மனினில்).
மெக்லிடினைடு குழுவின் மருந்துகள் சர்க்கரையை குறைக்கும் ஹார்மோனின் உற்பத்தியையும் தூண்டுகின்றன. நீரிழிவு நோயாளிகளுக்கு அவை பரிந்துரைக்கப்படுகின்றன, அவற்றில் சாப்பிட்ட பிறகு இரத்தத்தில் சர்க்கரை செறிவு அதிகரிக்கிறது. இந்த குழுவில் இரண்டு வகை மருந்துகள் உள்ளன - நட்லெக்லைனைடு (ஸ்டார்லிக்ஸ்) மற்றும் ரெபாக்ளின்னைடு (நோவோனார்ம்).
இந்த மருந்துகளைப் பயன்படுத்துவதன் நன்மைகள் அவை நோயாளியின் உடல் எடையை பாதிக்காது என்றும் நடைமுறையில் இரத்தச் சர்க்கரைக் குறைவின் நிலைக்கு வழிவகுக்காது என்றும் கருதலாம்.
இருப்பினும், இந்த குழுவில் உள்ள மருந்துகள் செரிமான மற்றும் நரம்பு மண்டலத்துடன் தொடர்புடைய சில மோசமான எதிர்விளைவுகளை ஏற்படுத்துகின்றன, மேல் சுவாசக் குழாயின் வீக்கம்.
மருந்துகளின் தீமை என்பது அதிக விலை, மிகவும் பயனுள்ள இரத்தச் சர்க்கரைக் குறைவு விளைவு மற்றும் பகலில் மீண்டும் மீண்டும் பயன்படுத்துவது அல்ல.
சிகிச்சை மற்றும் அதன் மறுப்பின் விளைவுகள்
 நீரிழிவு நோயின் முக்கிய அறிகுறிகள் ஓய்வறைக்கு அடிக்கடி பயணிப்பது மற்றும் நிலையான தாகம். இந்த இரண்டு முக்கிய அறிகுறிகள் கிளைசீமியாவின் அளவை மீறுவதைக் குறிக்கலாம். ஒரு நபர் அத்தகைய அறிகுறிகளை தனக்குள்ளேயே கவனித்தால், அவர் எதிர்காலத்தில் ஒரு சிகிச்சையாளரைப் பார்க்க வேண்டும்.
நீரிழிவு நோயின் முக்கிய அறிகுறிகள் ஓய்வறைக்கு அடிக்கடி பயணிப்பது மற்றும் நிலையான தாகம். இந்த இரண்டு முக்கிய அறிகுறிகள் கிளைசீமியாவின் அளவை மீறுவதைக் குறிக்கலாம். ஒரு நபர் அத்தகைய அறிகுறிகளை தனக்குள்ளேயே கவனித்தால், அவர் எதிர்காலத்தில் ஒரு சிகிச்சையாளரைப் பார்க்க வேண்டும்.
நீரிழிவு நோயாளிகளின் அதிக இறப்புக்கான காரணம் சரியான நேரத்தில் மற்றும் பயனற்ற சிகிச்சையுடன் துல்லியமாக தொடர்புடையது. சிகிச்சையளிக்கும் நிபுணருடனான சந்திப்பில், நோயாளி அவரைப் பற்றி கவலைப்படும் அனைத்து அறிகுறிகளையும் பற்றி விரிவாகக் கூற வேண்டும். உரையாடலுக்குப் பிறகு, நீரிழிவு நோயைக் கண்டறிய மருத்துவர் பரிந்துரைக்கிறார்.
சர்க்கரையின் அளவை தீர்மானிக்க பல சோதனைகள் பயன்படுத்தப்படலாம், ஆனால் எளிமையான மற்றும் வேகமான ஒரு விரலிலிருந்து அல்லது நரம்பிலிருந்து இரத்தத்தை பரிசோதிப்பது. முடிவுகள் 5.5 மிமீல் / எல் (கேபிலரி ரத்தம்) மற்றும் 6.1 மிமீல் / எல் (சிரை இரத்தம்) ஐ விட அதிகமாக இருந்தால், இது ப்ரீடியாபயாட்டீஸ் அல்லது நீரிழிவு நோயைக் குறிக்கலாம். நோயின் வகையைத் தீர்மானிக்க, சி-பெப்டைட்களுக்கும் GAD ஆன்டிபாடிகளின் உள்ளடக்கத்திற்கும் ஒரு பகுப்பாய்வு மேற்கொள்ளப்படுகிறது.
டைப் 2 நீரிழிவு நோயை மருத்துவர் கண்டறிந்தால், அவர் நான்கு முக்கிய கூறுகளைக் கொண்ட ஒரு சிறப்பு சிகிச்சை முறையை உருவாக்கி வருகிறார்:
- வழக்கமான கிளைசெமிக் கட்டுப்பாடு,
- சிறப்பு ஊட்டச்சத்து
- நகரும் வாழ்க்கை முறை
- மருந்துகளை எடுத்துக்கொள்வது.
இந்த விதிகள் அனைத்தையும் கடைபிடிப்பதன் மூலம் மட்டுமே இரத்தத்தில் உள்ள சர்க்கரையின் அளவைக் கட்டுப்படுத்தலாம் மற்றும் நீரிழிவு நோயின் கடுமையான விளைவுகளின் வளர்ச்சியைத் தடுக்க முடியும். உங்கள் உடல்நலத்திற்கு ஒரு கவனக்குறைவான அணுகுமுறை இதன் வளர்ச்சிக்கு வழிவகுக்கும்:
- கடுமையான சிறுநீரக செயலிழப்பு.
- நீரிழிவு ரெட்டினோபதி - விழித்திரை அழற்சியின் விளைவாக ஏற்படும் பார்வைக் குறைபாடு.
- நீரிழிவு நரம்பியல் என்பது நரம்பு மண்டலத்தின் கோளாறு.
- கீழ் முனைகளின் கேங்கிரீன். இந்த வழக்கில், நீரிழிவு நோய்க்கு கால் ஊனம் தேவைப்படலாம்.
- கிளைசெமிக் கோமா.
- மாரடைப்பு அல்லது பக்கவாதம்.
நீங்கள் சரியான நேரத்தில் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க வேண்டும். இந்த நோய் ஒரு வாக்கியம் அல்ல, கடந்த நூற்றாண்டு, சமீபத்திய தொழில்நுட்பத்திற்கு நன்றி, மக்கள் அதை முழுமையாக வாழ்கின்றனர்.
முக்கிய விஷயம் விட்டுவிடக்கூடாது. நவீன மருத்துவம் இன்னும் நிற்கவில்லை: ஒவ்வொரு நாளும், விஞ்ஞானிகள் ஒரு புதிய மருந்தை உருவாக்குகிறார்கள், இது குறைவான முரண்பாடுகளைக் கொண்டுள்ளது மற்றும் சிறந்த சிகிச்சை விளைவைக் கொண்டுள்ளது.
மருந்தைப் பயன்படுத்தும் போது, நீங்கள் மருத்துவரின் சரியான அளவுகளையும் பரிந்துரைகளையும் கடைபிடிக்க வேண்டும் என்பதை நினைவில் கொள்ள வேண்டும். இந்த வழியில், குளுக்கோஸ் அளவை சாதாரண மட்டத்தில் பராமரிக்க முடியும். இந்த கட்டுரையில் உள்ள வீடியோ வகை 2 நீரிழிவு நோயின் சிகிச்சையை உள்ளடக்கியது.