இன்சுலின் எதிர்ப்பின் அறிகுறிகள் - காரணங்கள் மற்றும் சிகிச்சை உணவு
இன்சுலின் எதிர்ப்பு என்பது இன்சுலின் செயல்பாட்டிற்கு உடல் திசுக்களின் சீர்குலைந்த உயிரியல் பதில். கணையத்திலிருந்து (எண்டோஜெனஸ்) அல்லது ஊசி மூலம் (வெளிப்புறம்) இன்சுலின் எங்கிருந்து வருகிறது என்பது முக்கியமல்ல.
இன்சுலின் எதிர்ப்பு வகை 2 நீரிழிவு நோயை மட்டுமல்லாமல், பெருந்தமனி தடிப்பு, மாரடைப்பு மற்றும் அடைபட்ட பாத்திரத்தின் காரணமாக திடீர் மரணம் ஏற்படுவதற்கான வாய்ப்பையும் அதிகரிக்கிறது.
இன்சுலின் செயல் வளர்சிதை மாற்றத்தை (கார்போஹைட்ரேட்டுகள் மட்டுமல்ல, கொழுப்புகள் மற்றும் புரதங்களையும் கட்டுப்படுத்துகிறது), அத்துடன் மைட்டோஜெனிக் செயல்முறைகளையும் கட்டுப்படுத்துவதாகும் - இது உயிரணுக்களின் வளர்ச்சி, இனப்பெருக்கம், டி.என்.ஏ தொகுப்பு, மரபணு படியெடுத்தல்.
இன்சுலின் எதிர்ப்பின் நவீன கருத்து கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் வகை 2 நீரிழிவு நோய்க்கான ஆபத்து மட்டுமல்ல. கொழுப்புகள், புரதங்கள், மரபணு வெளிப்பாடு ஆகியவற்றின் வளர்சிதை மாற்றத்தில் மாற்றங்களும் இதில் அடங்கும். குறிப்பாக, இன்சுலின் எதிர்ப்பு உட்புறத்திலிருந்து இரத்த நாளங்களின் சுவர்களை மறைக்கும் எண்டோடெலியல் செல்கள் பிரச்சினைகளுக்கு வழிவகுக்கிறது. இதன் காரணமாக, பாத்திரங்களின் லுமேன் குறுகி, பெருந்தமனி தடிப்புத் தோல் அழற்சி முன்னேறுகிறது.
இன்சுலின் எதிர்ப்பு மற்றும் நோயறிதலின் அறிகுறிகள்
உங்கள் அறிகுறிகள் மற்றும் / அல்லது சோதனைகள் உங்களுக்கு வளர்சிதை மாற்ற நோய்க்குறி இருப்பதைக் காட்டினால் இன்சுலின் எதிர்ப்பு இருப்பதாக நீங்கள் சந்தேகிக்கப்படலாம். இதில் பின்வருவன அடங்கும்:
- இடுப்பில் உடல் பருமன் (வயிற்று),
- உயர் இரத்த அழுத்தம் (உயர் இரத்த அழுத்தம்),
- கொழுப்பு மற்றும் ட்ரைகிளிசரைட்களுக்கான மோசமான இரத்த பரிசோதனைகள்,
- சிறுநீரில் புரதத்தைக் கண்டறிதல்.
வயிற்று உடல் பருமன் என்பது இன்சுலின் எதிர்ப்பின் பொதுவான அறிகுறியாகும். இரண்டாவது இடத்தில் தமனி உயர் இரத்த அழுத்தம் (உயர் இரத்த அழுத்தம்) உள்ளது. குறைவாக அடிக்கடி, ஒரு நபருக்கு இன்னும் உடல் பருமன் மற்றும் உயர் இரத்த அழுத்தம் இல்லை, ஆனால் கொழுப்பு மற்றும் கொழுப்புகளுக்கான இரத்த பரிசோதனைகள் ஏற்கனவே மோசமாக உள்ளன.
சோதனைகளைப் பயன்படுத்தி இன்சுலின் எதிர்ப்பைக் கண்டறிவது சிக்கலானது. ஏனெனில் இரத்த பிளாஸ்மாவில் இன்சுலின் செறிவு பெரிதும் மாறுபடும், இது சாதாரணமானது. உண்ணாவிரத பிளாஸ்மா இன்சுலின் பகுப்பாய்வு செய்யும் போது, விதிமுறை 3 முதல் 28 எம்.சி.யு / மில்லி வரை இருக்கும். உண்ணாவிரதத்தில் இன்சுலின் இயல்பை விட அதிகமாக இருந்தால், நோயாளிக்கு ஹைப்பர் இன்சுலினிசம் இருப்பதாக அர்த்தம்.
திசுக்களில் இன்சுலின் எதிர்ப்பை ஈடுசெய்ய கணையம் அதிகப்படியான ஒன்றை உற்பத்தி செய்யும் போது இரத்தத்தில் இன்சுலின் அதிக செறிவு ஏற்படுகிறது. இந்த பகுப்பாய்வு முடிவு நோயாளிக்கு வகை 2 நீரிழிவு மற்றும் / அல்லது இருதய நோய்க்கு குறிப்பிடத்தக்க ஆபத்து இருப்பதைக் குறிக்கிறது.
இன்சுலின் எதிர்ப்பை தீர்மானிக்க மிகவும் துல்லியமான முறை ஹைப்பர் இன்சுலினெமிக் இன்சுலின் கிளாம்ப் என்று அழைக்கப்படுகிறது. இது 4-6 மணி நேரம் இன்சுலின் மற்றும் குளுக்கோஸின் தொடர்ச்சியான நரம்பு நிர்வாகத்தை உள்ளடக்கியது. இது ஒரு உழைப்பு முறை, எனவே இது நடைமுறையில் அரிதாகவே பயன்படுத்தப்படுகிறது. அவை பிளாஸ்மா இன்சுலின் அளவிற்கான உண்ணாவிரத இரத்த பரிசோதனைகளுக்கு மட்டுமே.
இன்சுலின் எதிர்ப்பு காணப்படுவதாக ஆய்வுகள் தெரிவிக்கின்றன:
- வளர்சிதை மாற்றக் கோளாறுகள் இல்லாத அனைத்து மக்களில் 10%,
- உயர் இரத்த அழுத்தம் உள்ள 58% நோயாளிகளில் (160/95 மிமீ எச்ஜிக்கு மேல் இரத்த அழுத்தம்),
- ஹைப்பர்யூரிசிமியா கொண்ட 63% மக்கள் (சீரம் யூரிக் அமிலம் ஆண்களில் 416 μmol / l க்கும் பெண்களுக்கும் 387 μmol / l க்கும் அதிகமாக உள்ளது),
- உயர் இரத்த கொழுப்புள்ள 84% மக்களில் (2.85 mmol / l க்கும் அதிகமான ட்ரைகிளிசரைடுகள்),
- குறைந்த அளவிலான “நல்ல” கொழுப்புள்ள 88% மக்கள் (ஆண்களில் 0.9 மிமீல் / எல் மற்றும் பெண்களில் 1.0 மிமீல் / எல் கீழே),
- வகை 2 நீரிழிவு நோயாளிகளில் 84% நோயாளிகளில்,
- பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட 66% மக்கள்.
நீங்கள் கொலஸ்ட்ராலுக்கு இரத்த பரிசோதனை செய்யும்போது - மொத்த கொழுப்பை சரிபார்க்க வேண்டாம், ஆனால் தனித்தனியாக “நல்லது” மற்றும் “கெட்டது”.
இன்சுலின் வளர்சிதை மாற்றத்தை எவ்வாறு கட்டுப்படுத்துகிறது
பொதுவாக, ஒரு இன்சுலின் மூலக்கூறு தசை, கொழுப்பு அல்லது கல்லீரல் திசுக்களில் உள்ள உயிரணுக்களின் மேற்பரப்பில் அதன் ஏற்பியுடன் பிணைக்கிறது. இதற்குப் பிறகு, டைரோசின் கைனேஸின் பங்கேற்புடன் இன்சுலின் ஏற்பியின் ஆட்டோஃபோஸ்ஃபோரிலேஷன் மற்றும் இன்சுலின் ஏற்பி 1 அல்லது 2 (ஐஆர்எஸ் -1 மற்றும் 2) இன் அடி மூலக்கூறுடன் அதன் அடுத்தடுத்த இணைப்பு.
ஐஆர்எஸ் மூலக்கூறுகள், பாஸ்பாடிடிலினோசிட்டால் -3-கைனேஸை செயல்படுத்துகின்றன, இது GLUT-4 இடமாற்றத்தைத் தூண்டுகிறது. இது சவ்வு வழியாக செல்லுக்குள் குளுக்கோஸின் கேரியர் ஆகும். இத்தகைய வழிமுறை இன்சுலின் வளர்சிதை மாற்ற (குளுக்கோஸ் போக்குவரத்து, கிளைகோஜன் தொகுப்பு) மற்றும் மைட்டோஜெனிக் (டி.என்.ஏ தொகுப்பு) விளைவுகளை செயல்படுத்துகிறது.
- தசை செல்கள், கல்லீரல் மற்றும் கொழுப்பு திசுக்களால் குளுக்கோஸ் அதிகரிப்பு,
- கல்லீரலில் கிளைகோஜனின் தொகுப்பு (இருப்பிடத்தில் “வேகமான” குளுக்கோஸின் சேமிப்பு),
- செல்கள் மூலம் அமினோ அமிலங்களின் பிடிப்பு,
- டி.என்.ஏ தொகுப்பு
- புரத தொகுப்பு
- கொழுப்பு அமில தொகுப்பு
- அயன் போக்குவரத்து.
- லிபோலிசிஸ் (கொழுப்பு அமிலங்கள் இரத்தத்தில் நுழைவதால் கொழுப்பு திசுக்களின் முறிவு),
- குளுக்கோனோஜெனெசிஸ் (கல்லீரலில் கிளைகோஜன் மற்றும் குளுக்கோஸை இரத்தமாக மாற்றுவது),
- அப்போப்டொசிஸ் (உயிரணுக்களின் சுய அழிவு).
கொழுப்பு திசுக்களின் முறிவை இன்சுலின் தடுக்கிறது என்பதை நினைவில் கொள்க. அதனால்தான், இரத்தத்தில் இன்சுலின் அளவு உயர்த்தப்பட்டால் (ஹைப்பர் இன்சுலினிசம் என்பது இன்சுலின் எதிர்ப்பைக் கொண்ட ஒரு பொதுவான நிகழ்வு), பின்னர் உடல் எடையை குறைப்பது மிகவும் கடினம், கிட்டத்தட்ட சாத்தியமற்றது.
இன்சுலின் எதிர்ப்பின் மரபணு காரணங்கள்
இன்சுலின் எதிர்ப்பு என்பது ஒரு பெரிய சதவீத மக்களின் பிரச்சினை. பரிணாம வளர்ச்சியின் போது ஆதிக்கம் செலுத்திய மரபணுக்களால் இது ஏற்படுகிறது என்று நம்பப்படுகிறது. 1962 ஆம் ஆண்டில், நீடித்த பசியின் போது இன்சுலின் எதிர்ப்பு என்பது ஒரு உயிர்வாழும் பொறிமுறையாகும் என்று அனுமானிக்கப்பட்டது. ஏனெனில் இது ஏராளமான ஊட்டச்சத்து காலங்களில் உடலில் கொழுப்பு சேருவதை அதிகரிக்கிறது.
விஞ்ஞானிகள் நீண்ட காலமாக எலிகள் பட்டினி கிடந்தனர். மரபணு ரீதியாக மத்தியஸ்தம் செய்யப்பட்ட இன்சுலின் எதிர்ப்பைக் கண்டறிந்தவர்கள் மிக நீண்ட காலம் தப்பிப்பிழைத்தவர்கள். துரதிர்ஷ்டவசமாக, நவீன நிலைமைகளில், உடல் பருமன், உயர் இரத்த அழுத்தம் மற்றும் வகை 2 நீரிழிவு நோயின் வளர்ச்சிக்கு இன்சுலின் எதிர்ப்பின் வழிமுறை “செயல்படுகிறது”.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலினை அவற்றின் ஏற்பியுடன் இணைத்த பின்னர் சமிக்ஞை பரிமாற்றத்தில் மரபணு குறைபாடுகள் இருப்பதாக ஆய்வுகள் தெரிவிக்கின்றன. இது போஸ்ட்ரெசெப்டர் குறைபாடுகள் என்று அழைக்கப்படுகிறது. முதலாவதாக, குளுக்கோஸ் டிரான்ஸ்போர்ட்டர் ஜி.எல்.யு.டி -4 இன் இடமாற்றம் பாதிக்கப்படுகிறது.
வகை 2 நீரிழிவு நோயாளிகளில், குளுக்கோஸ் மற்றும் லிப்பிட்களின் (கொழுப்புகள்) வளர்சிதை மாற்றத்தை வழங்கும் பிற மரபணுக்களின் பலவீனமான வெளிப்பாடும் கண்டறியப்பட்டது. இவை குளுக்கோஸ் -6-பாஸ்பேட் டீஹைட்ரஜனேஸ், குளுக்கோகினேஸ், லிப்போபுரோட்டீன் லிபேஸ், கொழுப்பு அமில சின்தேஸ் மற்றும் பிறவற்றிற்கான மரபணுக்கள்.
டைப் 2 நீரிழிவு நோயை வளர்ப்பதற்கு ஒரு நபருக்கு மரபணு முன்கணிப்பு இருந்தால், அது உணரப்படலாம் அல்லது வளர்சிதை மாற்ற நோய்க்குறி மற்றும் நீரிழிவு நோயை ஏற்படுத்தாது. இது வாழ்க்கை முறையைப் பொறுத்தது. முக்கிய ஆபத்து காரணிகள் அதிகப்படியான ஊட்டச்சத்து, குறிப்பாக சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகளின் நுகர்வு (சர்க்கரை மற்றும் மாவு), அத்துடன் குறைந்த உடல் செயல்பாடு.
பல்வேறு உடல் திசுக்களில் இன்சுலின் உணர்திறன் என்ன
நோய்களுக்கான சிகிச்சையைப் பொறுத்தவரை, தசை மற்றும் கொழுப்பு திசுக்களின் இன்சுலின் உணர்திறன், அத்துடன் கல்லீரல் செல்கள் ஆகியவை மிக முக்கியத்துவம் வாய்ந்தவை. ஆனால் இந்த திசுக்களின் இன்சுலின் எதிர்ப்பின் அளவு ஒன்றா? 1999 இல், சோதனைகள் இல்லை என்று காட்டியது.
பொதுவாக, கொழுப்பு திசுக்களில் 50% லிபோலிசிஸை (கொழுப்பு முறிவு) அடக்க, 10 mcED / ml க்கு மிகாமல் இரத்தத்தில் இன்சுலின் செறிவு போதுமானது. கல்லீரலால் இரத்தத்தில் குளுக்கோஸை வெளியிடுவதை 50% அடக்குவதற்கு, இரத்தத்தில் சுமார் 30 எம்சிஇடி / மில்லி இன்சுலின் ஏற்கனவே தேவைப்படுகிறது. மேலும் தசை திசுக்களால் குளுக்கோஸ் அதிகரிப்பை 50% அதிகரிக்க, 100 எம்.சி.இ.டி / மில்லி மற்றும் அதற்கும் அதிகமான இரத்த இன்சுலின் செறிவு தேவைப்படுகிறது.
கொழுப்பு திசுக்களின் முறிவுதான் லிபோலிசிஸ் என்பதை நாங்கள் உங்களுக்கு நினைவூட்டுகிறோம். கல்லீரலால் குளுக்கோஸ் உற்பத்தியைப் போலவே இன்சுலின் செயலும் அதை அடக்குகிறது. மற்றும் இன்சுலின் மூலம் தசை குளுக்கோஸ் அதிகரிப்பது மாறாக, அதிகரிக்கிறது. டைப் 2 நீரிழிவு நோயில், இரத்தத்தில் இன்சுலின் தேவையான செறிவின் சுட்டிக்காட்டப்பட்ட மதிப்புகள் வலதுபுறமாக மாற்றப்படுகின்றன, அதாவது இன்சுலின் எதிர்ப்பின் அதிகரிப்பு நோக்கி. நீரிழிவு தன்னை வெளிப்படுத்துவதற்கு நீண்ட காலத்திற்கு முன்பே இந்த செயல்முறை தொடங்குகிறது.
உடல் திசுக்களின் இன்சுலின் உணர்திறன் ஒரு மரபணு முன்கணிப்பு காரணமாக குறைகிறது, மற்றும் மிக முக்கியமாக - ஆரோக்கியமற்ற வாழ்க்கை முறை காரணமாக. இறுதியில், பல ஆண்டுகளுக்குப் பிறகு, கணையம் அதிகரித்த மன அழுத்தத்தை சமாளிப்பதை நிறுத்துகிறது. பின்னர் அவர்கள் “உண்மையான” வகை 2 நீரிழிவு நோயைக் கண்டறியின்றனர். வளர்சிதை மாற்ற நோய்க்குறியின் சிகிச்சையை சீக்கிரம் ஆரம்பித்தால் அது நோயாளிக்கு மிகுந்த நன்மை பயக்கும்.
இன்சுலின் எதிர்ப்புக்கும் வளர்சிதை மாற்ற நோய்க்குறிக்கும் என்ன வித்தியாசம்
“வளர்சிதை மாற்ற நோய்க்குறி” என்ற கருத்தில் சேர்க்கப்படாத பிற உடல்நலப் பிரச்சினைகள் உள்ளவர்களுக்கு இன்சுலின் எதிர்ப்பு ஏற்படுகிறது என்பதை நீங்கள் அறிந்திருக்க வேண்டும். இது:
- பெண்களில் பாலிசிஸ்டிக் கருப்பை,
- நாள்பட்ட சிறுநீரக செயலிழப்பு
- தொற்று நோய்கள்
- குளுக்கோகார்டிகாய்டு சிகிச்சை.
கர்ப்ப காலத்தில் இன்சுலின் எதிர்ப்பு சில நேரங்களில் உருவாகிறது, மற்றும் பிரசவத்திற்குப் பிறகு செல்கிறது. இது பொதுவாக வயதைக் கொண்டு உயரும். இது ஒரு வயதான நபர் எந்த வாழ்க்கை முறையை வழிநடத்துகிறது என்பதைப் பொறுத்தது, இது வகை 2 நீரிழிவு மற்றும் / அல்லது இருதய பிரச்சினைகளை ஏற்படுத்துமா. “வயதானவர்களுக்கு நீரிழிவு நோய்” என்ற கட்டுரையில் உங்களுக்கு நிறைய பயனுள்ள தகவல்கள் கிடைக்கும்.
டைப் 2 நீரிழிவு நோய்க்கு இன்சுலின் எதிர்ப்பு காரணம்
வகை 2 நீரிழிவு நோயில், தசை செல்கள், கல்லீரல் மற்றும் கொழுப்பு திசுக்களின் இன்சுலின் எதிர்ப்பு மிகப் பெரிய மருத்துவ முக்கியத்துவம் வாய்ந்தது. இன்சுலின் உணர்திறன் இழப்பால், குறைவான குளுக்கோஸ் தசை செல்களில் நுழைந்து “எரிகிறது”. கல்லீரலில், அதே காரணத்திற்காக, கிளைகோஜனின் குளுக்கோஸின் (கிளைகோஜெனோலிசிஸ்) சிதைவு செயல்படுத்தப்படுகிறது, அதே போல் அமினோ அமிலங்கள் மற்றும் பிற “மூலப்பொருட்களில்” (குளுக்கோனோஜெனீசிஸ்) இருந்து குளுக்கோஸின் தொகுப்பு.
கொழுப்பு திசுக்களின் இன்சுலின் எதிர்ப்பு இன்சுலின் ஆண்டிலிபோலிடிக் விளைவு பலவீனமடைகிறது என்பதில் வெளிப்படுகிறது. முதலில், கணைய இன்சுலின் உற்பத்தியை அதிகரிப்பதன் மூலம் இது ஈடுசெய்யப்படுகிறது. நோயின் அடுத்த கட்டங்களில், அதிக கொழுப்பு கிளிசரின் மற்றும் இலவச கொழுப்பு அமிலங்களாக உடைகிறது. ஆனால் இந்த காலகட்டத்தில், எடை இழப்பது அதிக மகிழ்ச்சியை அளிக்காது.
கிளிசரின் மற்றும் இலவச கொழுப்பு அமிலங்கள் கல்லீரலுக்குள் நுழைகின்றன, அவற்றில் இருந்து மிகக் குறைந்த அடர்த்தி கொண்ட கொழுப்புப்புரதங்கள் உருவாகின்றன. இவை தீங்கு விளைவிக்கும் துகள்கள், அவை இரத்த நாளங்களின் சுவர்களில் வைக்கப்படுகின்றன, மேலும் பெருந்தமனி தடிப்புத் தோல் அழற்சி முன்னேறுகிறது. கிளைகோஜெனோலிசிஸ் மற்றும் குளுக்கோனோஜெனீசிஸின் விளைவாக தோன்றும் அதிகப்படியான குளுக்கோஸ் கல்லீரலில் இருந்து இரத்த ஓட்டத்தில் நுழைகிறது.
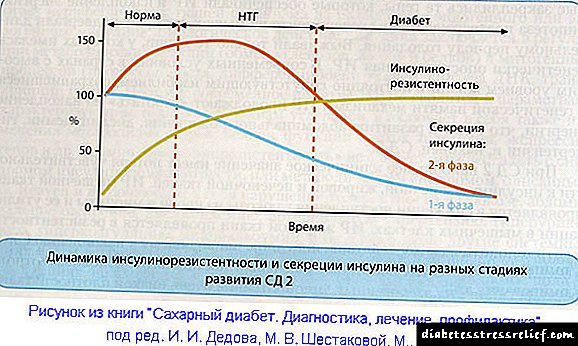
மனிதர்களில் வளர்சிதை மாற்ற நோய்க்குறியின் இன்சுலின் எதிர்ப்பு மற்றும் அறிகுறிகள் நீரிழிவு நோயின் வளர்ச்சிக்கு நீண்ட காலத்திற்கு முன்பே உள்ளன. ஏனெனில் பல ஆண்டுகளாக இன்சுலின் எதிர்ப்பு கணையத்தின் பீட்டா செல்கள் மூலம் இன்சுலின் அதிகப்படியான உற்பத்தியால் ஈடுசெய்யப்படுகிறது. அத்தகைய சூழ்நிலையில், இரத்தத்தில் இன்சுலின் அதிகரித்த செறிவு காணப்படுகிறது - ஹைப்பர் இன்சுலினீமியா.
சாதாரண இரத்த குளுக்கோஸுடன் கூடிய ஹைபரின்சுலினீமியா என்பது இன்சுலின் எதிர்ப்பைக் குறிக்கும் மற்றும் வகை 2 நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கிறது. காலப்போக்கில், இன்சுலின் எதிர்ப்பை ஈடுசெய்ய கணைய பீட்டா செல்கள் இனி சுமைகளை சமாளிக்காது. அவை குறைவாகவும் குறைவாகவும் இன்சுலின் உற்பத்தி செய்கின்றன, நோயாளிக்கு உயர் இரத்த சர்க்கரை மற்றும் நீரிழிவு நோய் உள்ளது.
முதலாவதாக, இன்சுலின் சுரப்பின் முதல் கட்டம் பாதிக்கப்படுகிறது, அதாவது, உணவு சுமைக்கு பதிலளிக்கும் விதமாக இன்சுலின் இரத்தத்தில் விரைவாக வெளியிடப்படுகிறது. மற்றும் இன்சுலின் அடித்தள (பின்னணி) சுரப்பு அதிகமாக உள்ளது. இரத்தத்தில் சர்க்கரை அளவு உயரும்போது, இது திசு இன்சுலின் எதிர்ப்பை மேலும் மேம்படுத்துகிறது மற்றும் இன்சுலின் சுரப்பில் பீட்டா செல்களின் செயல்பாட்டைத் தடுக்கிறது. நீரிழிவு நோயை வளர்ப்பதற்கான இந்த வழிமுறை "குளுக்கோஸ் நச்சுத்தன்மை" என்று அழைக்கப்படுகிறது.
இன்சுலின் எதிர்ப்பு மற்றும் இருதய ஆபத்து
வகை 2 நீரிழிவு நோயாளிகளில், வளர்சிதை மாற்றக் கோளாறுகள் இல்லாதவர்களுடன் ஒப்பிடும்போது, இருதய இறப்பு 3-4 மடங்கு அதிகரிக்கிறது என்பது அறியப்படுகிறது. இன்சுலின் எதிர்ப்பு மற்றும் அதனுடன் சேர்ந்து, ஹைப்பர் இன்சுலினீமியா மாரடைப்பு மற்றும் பக்கவாதத்திற்கு ஒரு தீவிர ஆபத்து காரணி என்று இப்போது மேலும் அதிகமான விஞ்ஞானிகள் மற்றும் பயிற்சியாளர்கள் நம்புகின்றனர். மேலும், இந்த ஆபத்து நோயாளி நீரிழிவு நோயை உருவாக்கியதா இல்லையா என்பதைப் பொறுத்தது அல்ல.
1980 களில் இருந்து, ஆய்வுகள் இரத்த நாளங்களின் சுவர்களில் இன்சுலின் நேரடி ஆத்தரோஜெனிக் விளைவைக் கொண்டிருப்பதாகக் காட்டுகின்றன. இதன் பொருள், பெருந்தமனி தடிப்புத் தகடுகள் மற்றும் பாத்திரங்களின் லுமேன் குறுகுவது ஆகியவை அவற்றின் வழியாகப் பாயும் இரத்தத்தில் இன்சுலின் செயல்பாட்டின் கீழ் முன்னேறுகின்றன.
இன்சுலின் மென்மையான தசை செல்கள் பெருக்கம் மற்றும் இடம்பெயர்வு, அவற்றில் உள்ள லிப்பிட்களின் தொகுப்பு, ஃபைப்ரோபிளாஸ்ட்களின் பெருக்கம், இரத்த உறைதல் அமைப்பை செயல்படுத்துதல் மற்றும் ஃபைப்ரினோலிசிஸ் செயல்பாடு குறைதல் ஆகியவற்றை ஏற்படுத்துகிறது. ஆகவே, ஹைபரின்சுலினீமியா (இன்சுலின் எதிர்ப்பு காரணமாக இரத்தத்தில் இன்சுலின் அதிகரித்த செறிவு) பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சிக்கு ஒரு முக்கிய காரணமாகும். ஒரு நோயாளிக்கு டைப் 2 நீரிழிவு தோன்றுவதற்கு நீண்ட காலத்திற்கு முன்பே இது நிகழ்கிறது.
ஆய்வுகள் இன்சுலின் எதிர்ப்பின் அளவிற்கும் இருதய நோய்க்கான ஆபத்து காரணிகளுக்கும் இடையே ஒரு தெளிவான நேரடி உறவைக் காட்டுகின்றன. இன்சுலின் எதிர்ப்பு இதற்கு வழிவகுக்கிறது:
- அதிகரித்த வயிற்று உடல் பருமன்,
- இரத்த கொழுப்பின் சுயவிவரம் மோசமடைகிறது, மேலும் இரத்த நாளங்களின் சுவர்களில் “கெட்ட” கொழுப்பிலிருந்து வரும் தகடுகள்,
- பாத்திரங்களில் இரத்த உறைவு ஏற்படுவதற்கான வாய்ப்பு அதிகரிக்கிறது,
- கரோடிட் தமனியின் சுவர் தடிமனாகிறது (தமனி குறுகும்).
இந்த நிலையான உறவு வகை 2 நீரிழிவு நோயாளிகளிடமும், அது இல்லாத நபர்களிடமும் நிரூபிக்கப்பட்டுள்ளது.
இன்சுலின் எதிர்ப்பு சிகிச்சை
டைப் 2 நீரிழிவு நோயின் ஆரம்ப கட்டங்களில் இன்சுலின் எதிர்ப்புக்கு சிகிச்சையளிப்பதற்கான ஒரு சிறந்த வழி, அது உருவாகும் முன்பே இன்னும் சிறந்தது, உங்கள் உணவில் கார்போஹைட்ரேட்டுகளை கட்டுப்படுத்தும் உணவைப் பயன்படுத்துவது. துல்லியமாகச் சொல்வதானால், இது இன்சுலின் எதிர்ப்புக்கு சிகிச்சையளிப்பதற்கான ஒரு வழி அல்ல, ஆனால் அதைக் கட்டுப்படுத்த மட்டுமே. இன்சுலின் எதிர்ப்பைக் கொண்ட குறைந்த கார்போஹைட்ரேட் உணவு - இது வாழ்க்கைக்கு கட்டுப்பட வேண்டும்.
இன்சுலின் எதிர்ப்பின் 3-4 நாட்கள் உணவு சிகிச்சைக்குப் பிறகு, பெரும்பாலான மக்கள் தங்கள் நல்வாழ்வில் முன்னேற்றத்தைக் கவனிக்கிறார்கள். 6-8 வாரங்களுக்குப் பிறகு, இரத்தத்தில் உள்ள “நல்ல” கொழுப்பு உயர்ந்து “கெட்டது” விழும் என்பதை சோதனைகள் காட்டுகின்றன. மேலும் இரத்தத்தில் உள்ள ட்ரைகிளிசரைட்களின் அளவு சாதாரண நிலைக்கு குறைகிறது. இதன் பொருள் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் ஆபத்து பல மடங்கு குறைந்துள்ளது.
இன்சுலின் எதிர்ப்புக்கு தற்போது உண்மையான சிகிச்சைகள் எதுவும் இல்லை. மரபியல் மற்றும் உயிரியல் துறையில் வல்லுநர்கள் இது குறித்து பணியாற்றி வருகின்றனர். குறைந்த கார்ப் உணவைப் பின்பற்றுவதன் மூலம் நீங்கள் இன்சுலின் எதிர்ப்பை நன்கு கட்டுப்படுத்தலாம். முதலில், நீங்கள் சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகளை சாப்பிடுவதை நிறுத்த வேண்டும், அதாவது சர்க்கரை, இனிப்புகள் மற்றும் வெள்ளை மாவு பொருட்கள்.
இன்சுலின் எதிர்ப்பைக் கொண்டு, மெட்ஃபோர்மின் (சியோஃபோர், குளுக்கோபேஜ்) நல்ல முடிவுகளைத் தருகிறது. உணவுக்கு கூடுதலாக இதைப் பயன்படுத்துங்கள், அதற்குப் பதிலாக அல்ல, மாத்திரைகள் எடுப்பது பற்றி முதலில் உங்கள் மருத்துவரிடம் ஆலோசிக்கவும். ஒவ்வொரு நாளும் இன்சுலின் எதிர்ப்பு சிகிச்சையில் செய்திகளைப் பின்பற்றுகிறோம். நவீன மரபியல் மற்றும் நுண்ணுயிரியல் உண்மையான அற்புதங்களைச் செய்கின்றன. மேலும் வரும் ஆண்டுகளில் அவர்களால் இந்த பிரச்சினையை இறுதியாக தீர்க்க முடியும் என்ற நம்பிக்கை உள்ளது. நீங்கள் முதலில் தெரிந்து கொள்ள விரும்பினால், எங்கள் செய்திமடலுக்கு குழுசேரவும், இது இலவசம்.
இன்சுலின் எதிர்ப்பு என்றால் என்ன
கால இன்சுலின் எதிர்ப்பு சுட்டிக்காட்டுகிறது இன்சுலின் என்ற ஹார்மோனுக்கு பதிலளிக்க உடல் செல்கள் இயலாமை. செல்கள் ஹார்மோனை பிணைக்க இயலாமை மற்றும் அதன் சமிக்ஞைக்கு பதிலளிப்பது குளுக்கோஸ் உயிரணுக்களால் உறிஞ்சப்படுவதில்லை என்பதற்கு வழிவகுக்கிறது.
இது வழிவகுக்கிறது குளுக்கோஸை அதிகரிக்கும் இரத்தம் மற்றும் அதே நேரத்தில், நிலை உயர்கிறது இரத்த இன்சுலின்ஏனெனில் ஹார்மோனை சரியாகப் பயன்படுத்த முடியாது.

இந்த நிலைக்கு என்ன காரணம்?
காரணங்கள்: இன்சுலின் அதிகப்படியான சுரப்பு அல்லது மரபணு குறைபாடு
குளுக்கோஸ் வளர்சிதை மாற்றம் நெருங்கிய தொடர்புடையது இன்சுலின் உற்பத்தி கணையத்தின் பீட்டா கலங்களிலிருந்து. நமது உடலின் செல்கள் உயிரணு சவ்வில் அமைந்துள்ள இன்சுலின் ஏற்பிகளைக் கொண்டுள்ளன, அவை போக்குவரத்தின் பொறிமுறையையும், பின்னர் செல்கள் சர்க்கரையை உறிஞ்சுவதையும் செயல்படுத்த அனுமதிக்கின்றன.
இருப்பினும், சில சந்தர்ப்பங்களில், செல்கள் இன்சுலின் பதிலளிக்க இயலாது:
- அதிகப்படியான இன்சுலின் உற்பத்தி: பல்வேறு காரணங்களால் கணையத்திலிருந்து இன்சுலின் அதிகப்படியான உற்பத்தி இருக்கும்போது, எடுத்துக்காட்டாக, முறையற்ற ஊட்டச்சத்தால் ஏற்படும் இரத்த சர்க்கரையின் நிலையான அளவு.
- மரபணு குறைபாடு: ஒரு கலத்தின் மேற்பரப்பில் இருக்கும் ஏற்பிகள் மரபணு குறைபாட்டைக் கொண்டிருக்கும்போது அல்லது ஆன்டிபாடிகளால் அழிக்கப்படும் போது.
வகை A அல்லது வகை B இன்சுலின் எதிர்ப்பு
இன்சுலின் எதிர்ப்பு எப்போதும் ஒரு விளைவுக்கு வழிவகுக்கிறது என்றாலும், அதாவது. செல்கள் இன்சுலின் பதிலளிக்க இயலாமை, இரண்டு வெவ்வேறு வடிவங்களில் இருக்கலாம்:
- ஒரு இன்சுலின் எதிர்ப்பைத் தட்டச்சு செய்க: மிகவும் பொதுவானது, வளர்சிதை மாற்ற நோய்க்குறி, வகை 2 நீரிழிவு மற்றும் பாலிசிஸ்டிக் கருப்பைகள் போன்ற நோய்களுடன் தொடர்புடையது.
- வகை B இன்சுலின் எதிர்ப்பு: நோயின் ஒரு அரிய வடிவம், நோய் எதிர்ப்பு சக்தி. இன்சுலின் ஏற்பிகளுக்கு எதிரான ஆன்டிபாடிகள் இருப்பது ஒரு அம்சமாகும்.
இன்சுலின் மதிப்பு சாதாரண வரம்புகளுக்குள் இருக்கும் வரம்புகள் யாவை?
நோயறிதலுக்கான சோதனைகள் மற்றும் மதிப்பீட்டு முறைகள்
சாதாரண நிலை மதிப்பு இரத்த இன்சுலின் 6-29 μl / ml ஆகும். இன்சுலின் எதிர்ப்பைக் கண்டறிதல் பல்வேறு பரிசோதனை முறைகள், ஆய்வக அல்லது மருத்துவ ஆய்வுகளைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது.
ஆய்வக ஆய்வுகளைப் பொறுத்தவரை, இன்சுலின் எதிர்ப்பிற்கான குறிப்புகள்:
- ஹைபரின்சுலினெமிக்-யூக்ளிசெமிக் டெஸ்ட்: இரத்தச் சர்க்கரைக் குறைவு இல்லாமல் இன்சுலின் அதிகரிப்பை ஈடுசெய்ய எவ்வளவு குளுக்கோஸ் தேவை என்பதை மதிப்பிட உங்களை அனுமதிக்கிறது.
- இன்சுலின் சகிப்புத்தன்மை சோதனை: ஒரு சிறப்பு சோதனை மூலம் மருத்துவ சோதனை செய்யப்படுகிறது.
இந்த முறைகள் துல்லியமானவை என்றாலும், அவை மருத்துவ நோக்கங்களுக்காகப் பயன்படுத்துவது மிகவும் கடினம், அவை முக்கியமாக அறிவியல் நோக்கங்களுக்காகப் பயன்படுத்தப்படுகின்றன.
அன்றாட மருத்துவ நடைமுறையில், அதற்கு பதிலாக, பின்வரும் முறைகள் பயன்படுத்தப்படுகின்றன:
- நோயாளி கண்காணிப்பு: உடல் பருமன் அல்லது இடுப்பு சுற்றளவு இயல்பான நோயாளிகளுக்கு பெரும்பாலும் இன்சுலின் எதிர்ப்பு இருக்கும்.
- வாய்வழி சுமை சோதனை: வெற்று வயிற்றில் இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவை அளவிடுவதன் மூலமும், 75 கிராம் குளுக்கோஸை உள்ளே எடுத்தபின்னும் மேற்கொள்ளப்படுகிறது.
- இன்சுலின் வளைவு: வெற்று வயிற்றில் மற்றும் சாப்பிட்ட பிறகு இன்சுலின் சுரப்பில் ஏற்ற இறக்கங்களை அளவிடுதல். இது பொதுவாக வாய்வழி குளுக்கோஸ் சுமை வளைவுடன் செய்யப்படுகிறது.
- ஹோமா அட்டவணை: இன்சுலின் எதிர்ப்பை மதிப்பிடுவதற்கான ஒரு முக்கியமான அளவுரு HOMA குறியீடு (ஹோமியோஸ்டாஸிஸ் மாதிரி மதிப்பீடு) ஆகும்.
அதிகரித்த இன்சுலின் எதிர்ப்பை ஏற்படுத்தக்கூடிய காரணிகள்
இன்சுலின் எதிர்ப்பின் காரணங்கள் வேறுபட்டவை, ஆனால் இன்சுலின் ஹார்மோனுக்கு பதிலளிக்க உயிரணுக்களின் இயலாமைக்கு எப்போதும் வழிவகுக்கும்:
- ஊட்டச்சத்து மற்றும் வாழ்க்கை முறை: ஊட்டச்சத்து குறைபாடு, இதில் ஏராளமான எளிய சர்க்கரைகள், இனிப்புகள் மற்றும் கொழுப்பு நிறைந்த உணவுகள், ஒரு இணக்கமான உட்கார்ந்த வாழ்க்கை முறை மற்றும் உடற்பயிற்சியின் முழுமையான பற்றாக்குறை ஆகியவை வளர்சிதை மாற்ற நோய்க்குறி, உடல் பருமன் மற்றும் இன்சுலின் எதிர்ப்பின் வளர்ச்சிக்கு வழிவகுக்கும்.
- மரபியல்: சில சந்தர்ப்பங்களில், இன்சுலின் ஏற்பிகளில் மரபணு குறைபாடுகள் உள்ளன, இதன் விளைவாக, சரியாக வேலை செய்யாது. குழந்தைகளில் இன்சுலின் எதிர்ப்பை நிர்ணயிக்கும் டோனோஹூ நோய்க்குறி மற்றும் ராப்சன்-மெண்டன்ஹால் நோய்க்குறி போன்ற சில குழந்தை நோய்கள் ஒரு எடுத்துக்காட்டு.
- நோயெதிர்ப்பியல்: இன்சுலின் ஏற்பிகளுக்கு எதிராக செயல்படும் ஆன்டிபாடிகள் உருவாகும் நோயெதிர்ப்பு அமைப்பு நோயியல். இன்றுவரை, இந்த வழிமுறைகள் மிகவும் தெளிவாக புரிந்து கொள்ளப்படவில்லை, ஆனால் அவை வகை B இன்சுலின் எதிர்ப்புக்கு வழிவகுக்கும்.
- ஹார்மோன்கள்: குஷிங்ஸ் நோய்க்குறி அல்லது அக்ரோமேகலி போன்ற சில நாளமில்லா கோளாறுகள் இன்சுலின் எதிர்ப்பின் வளர்ச்சியை தீர்மானிக்கின்றன, ஏனெனில் இன்சுலின் எதிரிகளான ஜி.ஹெச் (வளர்ச்சி ஹார்மோன்), கார்டிசோல் மற்றும் குளுக்கோகார்டிகாய்டுகள் போன்ற பல ஹார்மோன்கள் உருவாகின்றன.
- கட்டிகள்: பியோக்ரோமோசைட்டோமா மற்றும் குளுகோகன் போன்ற சில கட்டிகள், இன்சுலின் எதிரிகளான பெரிய அளவிலான ஹார்மோன்களின் உற்பத்தியை தீர்மானிக்கின்றன.
- மருந்து: கார்டிகோஸ்டீராய்டுகள் அல்லது வளர்ச்சி ஹார்மோன்களின் (ஜிஹெச்) பயன்பாடு இன்சுலின் எதிர்ப்புக்கு வழிவகுக்கும்.
சில நோய்கள் காரணமாக இருக்கலாம் என்பதையும், அதே நேரத்தில் இன்சுலின் எதிர்ப்பின் விளைவாகவும் இருக்கலாம் என்பதையும் கவனத்தில் கொள்ள வேண்டும், அடுத்த பகுதியில் நாம் பார்ப்போம்.
இன்சுலின் எதிர்ப்புடன் தொடர்புடைய அறிகுறிகள்
இன்சுலின் எதிர்ப்பின் முக்கிய அறிகுறி அதிகரித்த இரத்த குளுக்கோஸ், அதாவது. ஹைப்பர் கிளைசீமியா மற்றும் இன்சுலின் (ஹைபரின்சுலினீமியா) இரத்த அளவின் அதிகரிப்பு, இது சோர்வு, மயக்கம் மற்றும் பொதுவான பலவீனம் போன்ற அறிகுறிகளுடன் தொடர்புடையது.
இருப்பினும், பின்விளைவுகளில் மிகைப்படுத்தப்பட்ட பல அறிகுறிகள் உள்ளன, மேலும் சில நேரங்களில் இந்த கோளாறுக்கான காரணங்கள் உள்ளன, அவை பல்வேறு உறுப்புகளையும் அமைப்புகளையும் உள்ளடக்கியது, குறிப்பாக:
- இனப்பெருக்க அமைப்பிலிருந்து: இன்சுலின் எதிர்ப்பின் நிலை ஹைபராண்ட்ரோஜனிசத்தின் நிலைமைக்கு வழிவகுக்கிறது, அதாவது பெண்களில் ஆண் ஹார்மோன்களின் அதிக அளவு. இது கருவுறாமை, அமினோரியா மற்றும் பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் போன்ற கோளாறுகளுக்கு வழிவகுக்கும். கர்ப்ப காலத்தில் இன்சுலின் எதிர்ப்பு ஏற்பட்டால், அது கருச்சிதைவை ஏற்படுத்தும், குறிப்பாக கர்ப்பத்தின் முதல் மாதங்களில். ஈஸ்ட்ரோஜன் பற்றாக்குறையால் வளர்சிதை மாற்றத்தில் மாற்றம் இருப்பதால், வளர்சிதை மாற்ற நோய்க்குறியின் வளர்ச்சிக்கான ஆபத்து காரணி மெனோபாஸ் இன்சுலின் எதிர்ப்பிற்கும் வழிவகுக்கும்.
- கொழுப்பு அமில வளர்சிதை மாற்றம்: இன்சுலின் எதிர்ப்பு கொழுப்பு அமிலங்களின் வளர்சிதை மாற்றத்தில் மாற்றங்களை ஏற்படுத்துகிறது. குறிப்பாக, உடலில் இலவச கொழுப்பு அமிலங்களின் அளவு அதிகரிக்கிறது, இது இரத்தத்தில் அதிகப்படியான குளுக்கோஸிலிருந்து வருகிறது. இது கொழுப்பு திசுக்களின் மட்டத்தில் பல்வேறு விளைவுகளைத் தீர்மானிக்கிறது: கொழுப்பு அமிலங்களின் குவிப்பு வயிற்றுத் துவாரத்தில் எடை அதிகரிப்பு மற்றும் கொழுப்பு படிதல், கல்லீரலின் உடல் பருமன் மற்றும் தமனிகளின் மட்டத்தில் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அபாயத்தை அதிகரிக்கிறது.
- இருதய அமைப்பு: இன்சுலின் எதிர்ப்பு இருதய பிரச்சினைகளை ஏற்படுத்தும், அதாவது ஹைபரின்சுலினீமியா காரணமாக சோடியம் தக்கவைப்பு அதிகரிப்பதன் காரணமாக ஏற்படும் இரத்த அழுத்தம், இதயத்திற்கு இரத்த ஓட்டத்தை குறைக்கும் தமனிகளில் கொழுப்பு பிளேக்குகள் உருவாகின்றன.
- தோல் புண்கள்: இன்சுலின் எதிர்ப்பின் சிறப்பியல்புகளில் ஒன்று அகாந்தோசிஸ் எனப்படும் தோல் புண்களின் வளர்ச்சியாகும், இது சருமத்தின் நிறமாற்றத்தை ஏற்படுத்துகிறது, இது கருமையாகவும் அடர்த்தியாகவும் மாறும். இருப்பினும், இன்சுலின் எதிர்ப்புடன் தொடர்பு கொள்ளும் வழிமுறை இன்னும் அறியப்படவில்லை.
- வகை 2 நீரிழிவு நோய்: இன்சுலின் எதிர்ப்பின் மிகவும் பொதுவான விளைவு. கடுமையான தாகம், அடிக்கடி சிறுநீர் கழித்தல், சோர்வு, குழப்பம் போன்ற நீரிழிவு நோயின் உன்னதமான அறிகுறிகளாக இது வெளிப்படுகிறது.
- பிற விளைவுகள்: இன்சுலின் எதிர்ப்பின் பிற விளைவுகளில், பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் மற்றும் ஹைபராண்ட்ரோஜனிசம், முடி உதிர்தல் ஆகியவற்றுடன் நெருக்கமாக தொடர்புடைய முகப்பருவின் தோற்றமும் ஆண்ட்ரோஜன்களின் உற்பத்தியில் அதிகரிப்புடன் தொடர்புடையது.
பொருட்கள்:
|
| பயன்படுத்த: |
இந்த மூலிகைகள் கலந்து, பத்து நிமிடங்கள் விட்டுவிட்டு ஒரு நாளைக்கு மூன்று முறை குடிக்கவும்.
இன்சுலின் எதிர்ப்புக்கான மருந்து சிகிச்சை
மருந்து சிகிச்சையானது இரத்த சர்க்கரையை குறைப்பதை நோக்கமாகக் கொண்டுள்ளது, எனவே, ஹைபரின்சுலினீமியாவை அகற்றும்.
நீங்கள் பயன்படுத்தும் மருந்துகள் வாய்வழி இரத்தச் சர்க்கரைக் குறைவு, அவற்றில் நீங்கள் கவனிக்கக்கூடியவை:
- biguanides: மெட்ஃபோர்மின் இந்த வகையைச் சேர்ந்தது, மேலும் உடல் பருமனிலிருந்து இன்சுலின் எதிர்ப்பு விஷயத்தில் இது மிகவும் பொருத்தமானது, ஏனெனில் இது பசியின் உணர்வையும் குறைக்கிறது.
- glinides: சாப்பிட்ட பிறகு இரத்த சர்க்கரையை குறைக்க பயன்படும் மருந்துகள், அவற்றில் நாம் ரெபாக்ளின்னைடை தனிமைப்படுத்துவோம்.
- sulfonylurea: இன்சுலின் செல்கள் உணர்திறனை அதிகரிக்கிறது, ஆனால் எப்போதும் பயன்படுத்த முடியாது, ஏனெனில் அவை பிளாஸ்மா புரதங்களின் அளவில் மாற்றங்களை ஏற்படுத்தும். கிளைகிடோன், கிளிபிசைடு மற்றும் கிளிபென்கிளாமைடு ஆகியவை இந்த வகையைச் சேர்ந்தவை.
இன்சுலின் எதிர்ப்பின் பொதுவான படத்தை உருவாக்க முயற்சித்தோம். கடுமையான சந்தர்ப்பங்களில் இந்த நோயியல் மிகவும் ஆபத்தானது, எனவே தடுப்பு முக்கியமானது.