நீரிழிவு நோயாளிகளுக்கு இன்சுலின் குத்துவது (வழங்குவது) எப்படி
இன்சுலின் என்பது ஒரு ஹார்மோன் பொருளாகும், இது கணையத்தால் உற்பத்தி செய்யப்படுகிறது, அதன் பீட்டா செல்கள். இந்த உறுப்பின் செயல்பாட்டின் அளவையும் உடலில் உள்ள ஹார்மோனின் அளவையும் கணக்கில் எடுத்துக்கொள்வது ஒரு நபருக்கு நீரிழிவு நோய் ஏற்படுகிறதா இல்லையா என்பதை நீங்கள் தீர்மானிக்க முடியும்.

பல வகையான நோய்கள் உள்ளன:
- வகை 1 நீரிழிவு நோய். நோயியல் ஒரு தன்னுடல் தாக்க தன்மையைக் கொண்டுள்ளது. இந்த வழக்கில், சுரப்பி செல்கள் சேதமடைந்த பின்னணிக்கு எதிராக, இரத்த ஓட்டத்தில் குளுக்கோஸின் அளவை சாதாரணமாக கட்டுப்படுத்த தேவையான அவற்றின் சொந்த இன்சுலின் உற்பத்தி குறைகிறது அல்லது ஹார்மோன் உற்பத்தி முற்றிலும் நிறுத்தப்படும்.
- வகை 2 நீரிழிவு நோய். அத்தகைய நோயாளிகளில், உற்பத்தி செய்யப்படும் இன்சுலின் அளவும் குறைகிறது அல்லது அது ஒரு சாதாரண மட்டத்தில் உற்பத்தி செய்யப்படுகிறது, ஆனால் உடல் அதை உணரவில்லை, அதை ஒரு வெளிநாட்டு பொருளாக நிராகரிக்கிறது.
உட்செலுத்துவதன் மூலம் உடலில் இன்சுலினை சரியாக செலுத்துவதன் மூலம், அதன் காணாமல் போன அளவை நிரப்ப முடியும், இது பொதுவான நிலையை சீராக்க உதவுகிறது மற்றும் நோயின் ஆபத்தான விளைவுகளைத் தடுக்க உதவுகிறது.
சரியான இன்சுலின் நிர்வாகம் ஏன் அவசியம்
ஒரு திறமையான இன்சுலின் ஊசி நுட்பம் உங்களை வழங்க அனுமதிக்கிறது:
- அதிகபட்சம் (சுமார் 90%) மற்றும் இரத்தத்தை சரியான நேரத்தில் உறிஞ்சுதல்.
- இரத்தச் சர்க்கரைக் குறைவுக்கான வாய்ப்பு குறைகிறது.
- வலி இல்லாமை.
- தோல் மற்றும் தோலடி கொழுப்புக்கு குறைந்தபட்ச அதிர்ச்சி.
- ஊசிக்குப் பிறகு ஹீமாடோமாக்கள் இல்லாதது.
- லிபோஹைபர்ட்ரோபியின் அபாயத்தில் குறைவு - அடிக்கடி சேதமடையும் இடங்களில் கொழுப்பு திசுக்களின் வளர்ச்சி.
- ஒவ்வொரு ஊசிக்கு முன் ஊசி, பயம் அல்லது உளவியல் மன அழுத்தத்தைக் குறைத்தல்.
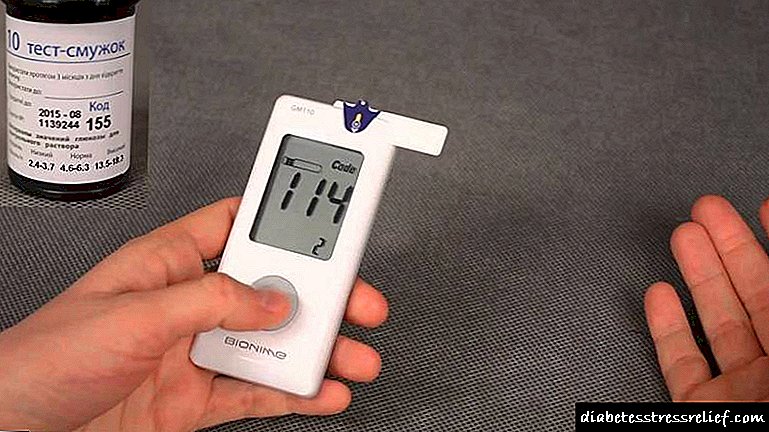
இன்சுலின் சரியான நிர்வாகத்திற்கான முக்கிய அளவுகோல் எழுந்தபின் சாதாரண சர்க்கரை மற்றும் பகலில் இரண்டு மணி நேரம் சாப்பிட்ட பிறகு.
வெறுமனே, அனைத்து வகையான நோய்களைக் கொண்ட நீரிழிவு நோயாளிகளும் இன்சுலின் சிகிச்சையின் நோக்கத்தைப் பொருட்படுத்தாமல், அவர்களது உறவினர்கள் மற்றும் உறவினர்களைப் பொருட்படுத்தாமல் இன்சுலின் ஊசி மருந்துகளை வழங்க முடியும். டைப் 2 நீரிழிவு நோயால், காயங்கள், கடுமையான மன அழுத்தம், வீக்கத்துடன் வரும் நோய்கள் காரணமாக சர்க்கரையில் திடீர் தாவல்கள் சாத்தியமாகும். சில சந்தர்ப்பங்களில், உயர் ஹைப்பர் கிளைசீமியா கோமா வரை கடுமையான வளர்சிதை மாற்ற இடையூறுகளை ஏற்படுத்தும் (ஹைப்பர் கிளைசெமிக் கோமாவைப் பற்றி படிக்கவும்). இந்த வழக்கில், இன்சுலின் ஊசி நோயாளியின் ஆரோக்கியத்தை பராமரிக்க சிறந்த வழியாகும்.
எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் காலாவதியான இன்சுலின் பயன்படுத்தக்கூடாது, ஏனெனில் அதன் விளைவை கணிக்க முடியாது. இது இரண்டும் அதன் பண்புகளின் ஒரு பகுதியை இழக்கக்கூடும், மேலும் அவற்றை கணிசமாக பலப்படுத்தும்.
பாரம்பரிய
பாரம்பரிய இன்சுலின் சிகிச்சை முறை எளிதானது. ஊசி மருந்துகளை ஒரு நாளைக்கு 2 முறை மட்டுமே செய்ய வேண்டும், சர்க்கரையை அளவிட வேண்டும், இன்னும் குறைவாகவும் செய்ய வேண்டும். இன்சுலின் சிகிச்சையின் இந்த விதிமுறையின் எளிமை, துரதிர்ஷ்டவசமாக, அதன் குறைந்த செயல்திறனாக மாறும். நோயாளிகளில் சர்க்கரை 8 மிமீல் / எல் அளவில் சிறப்பாக வைக்கப்படுகிறது, எனவே பல ஆண்டுகளாக அவை நீரிழிவு நோயின் சிக்கல்களைக் குவித்துள்ளன - பாத்திரங்கள் மற்றும் நரம்பு மண்டலத்தில் உள்ள சிக்கல்கள். மேஜையில் உள்ள ஒவ்வொரு கார்போஹைட்ரேட் நிறைந்த உணவும் குளுக்கோஸின் மற்றொரு ஸ்பைக்காக மாறும். சர்க்கரையை குறைக்க, பாரம்பரிய திட்டத்தில் நீரிழிவு நோயாளிகள் தங்கள் உணவை கணிசமாகக் குறைக்க வேண்டும், இரண்டாவது வகை நீரிழிவு நோயாளிகள் செய்வது போல, ஊட்டச்சத்தின் ஒழுங்குமுறை மற்றும் துண்டு துண்டாக இருப்பதை உறுதி செய்ய வேண்டும்.
தீவிர
ஒரு தீவிர இன்சுலின் விதிமுறை ஒரு நாளைக்கு குறைந்தபட்சம் 5 ஊசி மருந்துகளை வழங்குகிறது. அவற்றில் இரண்டு நீண்ட இன்சுலின், 3 குறுகியவை. சர்க்கரையை காலையில், உணவுக்கு முன் மற்றும் படுக்கை நேரத்திற்கு தயாரிக்க வேண்டும். ஒவ்வொரு முறையும் நீங்கள் தினசரி எத்தனை யூனிட், வேகமாக இன்சுலின் செலுத்தப்பட வேண்டும் என்பதை மீண்டும் கணக்கிட வேண்டும். ஆனால் இன்சுலின் சிகிச்சையின் இந்த விதிமுறையில் நடைமுறையில் உணவு கட்டுப்பாடுகள் எதுவும் இல்லை: நீங்கள் எல்லாவற்றையும் செய்யலாம், முக்கிய விஷயம் டிஷில் உள்ள கார்போஹைட்ரேட் உள்ளடக்கத்தை கணக்கிட்டு, தேவையான அளவு இன்சுலின் ஊசி போடுவது.
கூடுதலாக: இன்சுலின் சிகிச்சை முறைகள் பற்றி மேலும் வாசிக்க இங்கே.

இதற்கு சிறப்பு கணித திறன்கள் எதுவும் தேவையில்லை, தேவையான அளவு இன்சுலின் கணக்கிட, தொடக்க பள்ளி மட்டத்தில் அறிவு போதுமானது. எப்போதும் இன்சுலின் சரியாக செலுத்த, ஒரு வாரம் பயிற்சி போதும். இப்போது தீவிரமான திட்டம் மிகவும் முற்போக்கானதாகவும் பயனுள்ளதாகவும் கருதப்படுகிறது, இதன் பயன்பாடு நீரிழிவு நோயாளிகளுக்கு குறைந்தபட்ச சிக்கல்களையும் அதிகபட்ச ஆயுட்காலத்தையும் வழங்குகிறது.
இன்சுலின் அளவை எவ்வாறு சுயாதீனமாக கணக்கிடுவது (படிப்பது மிகவும் முக்கியம், நீங்கள் பல அட்டவணைகள் மற்றும் உதவிக்குறிப்புகளைக் காண்பீர்கள்)
நீரிழிவு நோயாளிகளுக்கு இன்சுலின் எங்கே செலுத்த முடியும்?
கொழுப்பு திசுக்களில், சருமத்தின் கீழ் இன்சுலின் செலுத்த வேண்டும். எனவே, ஊசி போடப்படும் இடங்கள் வளர்ந்த தோலடி கொழுப்புடன் இருக்க வேண்டும்:
- அடிவயிறு என்பது கீழ் விலா எலும்புகளிலிருந்து இடுப்பு வரையிலான பகுதி, பின்புறத்திற்கு லேசான அணுகுமுறையுடன் பக்கங்களும் அடங்கும், பொதுவாக கொழுப்பு முகடுகள் உருவாகின்றன. நீங்கள் தொப்புளுக்குள் இன்சுலின் செலுத்த முடியாது மற்றும் அதற்கு 3 செ.மீ.
- பிட்டம் - பக்கத்தின் கீழ் கீழ் முதுகின் கீழ் ஒரு நால்வர்.
- இடுப்பு - இடுப்பிலிருந்து தொடையின் நடுப்பகுதி வரை காலின் முன்பக்கம்.
- தோள்பட்டையின் வெளிப்புற பகுதி முழங்கையில் இருந்து தோள்பட்டை மூட்டு வரை உள்ளது. இந்த பகுதியில் போதுமான கொழுப்பு அடுக்கு இருந்தால் மட்டுமே ஊசி அனுமதிக்கப்படுகிறது.
உடலின் வெவ்வேறு பகுதிகளிலிருந்து இன்சுலின் உறிஞ்சப்படுவதற்கான வேகம் மற்றும் முழுமை வேறுபட்டது. வேகமான மற்றும் முழுமையான, ஹார்மோன் அடிவயிற்றின் தோலடி திசுக்களில் இருந்து இரத்தத்தில் நுழைகிறது. மெதுவாக - தோள்பட்டை, பிட்டம் மற்றும் குறிப்பாக தொடையின் முன்புறம். எனவே, வயிற்றில் இன்சுலின் செலுத்துவது உகந்ததாகும். நோயாளிக்கு நீண்ட இன்சுலின் மட்டுமே பரிந்துரைக்கப்பட்டால், அதை இந்த பகுதிக்குள் செலுத்துவது நல்லது. ஆனால் ஒரு தீவிர சிகிச்சை முறையுடன், குறுகிய இன்சுலின் வயிற்றைக் காப்பாற்றுவது நல்லது, ஏனெனில் இந்த விஷயத்தில் சர்க்கரை உடனடியாக திசுக்களுக்கு மாற்றப்படும், ஏனெனில் அது இரத்த ஓட்டத்தில் நுழைகிறது. இந்த வழக்கில் நீண்ட இன்சுலின் ஊசி போடுவதற்கு, பிட்டத்துடன் இடுப்புகளைப் பயன்படுத்துவது நல்லது. அல்ட்ராஷார்ட் இன்சுலின் இந்த பகுதிகளில் ஏதேனும் ஒரு இடத்தில் செலுத்தப்படலாம், ஏனெனில் இது வெவ்வேறு இடங்களிலிருந்து உறிஞ்சும் விகிதத்தில் வேறுபாடுகள் இல்லை. கர்ப்ப காலத்தில் இன்சுலின் வயிற்றில் செலுத்துவது உளவியல் ரீதியாக கடினமாக இருந்தால், மருத்துவருடன் உடன்பட்டால், நீங்கள் முன்கை அல்லது தொடையைப் பயன்படுத்தலாம்.
உட்செலுத்தப்பட்ட இடத்தை சூடான நீரில் சூடாக்கினால் அல்லது வெறுமனே தேய்த்தால் இரத்தத்தில் இன்சுலின் நுழைவு விகிதம் அதிகரிக்கும். மேலும், தசைகள் வேலை செய்யும் இடங்களில் ஹார்மோனின் ஊடுருவல் வேகமாக இருக்கும். எதிர்காலத்தில் இன்சுலின் செலுத்தப்படும் இடங்கள் அதிக வெப்பம் மற்றும் தீவிரமாக நகரக்கூடாது. உதாரணமாக, நீங்கள் கரடுமுரடான நிலப்பரப்பில் நீண்ட நடைப்பயணத்தைத் திட்டமிடுகிறீர்களானால், மருந்தை வயிற்றில் செலுத்துவது நல்லது, மேலும் நீங்கள் பத்திரிகைகளை பம்ப் செய்ய விரும்பினால் - இடுப்புக்குள். அனைத்து வகையான இன்சுலின்களிலும், மிகவும் ஆபத்தானது நீண்டகாலமாக செயல்படும் ஹார்மோன் அனலாக்ஸை விரைவாக உறிஞ்சுவதாகும்; இந்த விஷயத்தில் ஊசி இடத்தை சூடாக்குவது இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை பெரிதும் அதிகரிக்கிறது.
ஊசி தளங்கள் தொடர்ந்து மாற்றப்பட வேண்டும். முந்தைய ஊசி இடத்திலிருந்து 2 செ.மீ தூரத்தில் நீங்கள் மருந்தைக் குத்தலாம். தோலில் தடயங்கள் இல்லாவிட்டால் 3 நாட்களுக்குப் பிறகு அதே இடத்தில் இரண்டாவது ஊசி போடுவது சாத்தியமாகும்.
இன்சுலின் சரியாக செலுத்த கற்றுக்கொள்வது
இன்சுலின் இன்ட்ராமுஸ்குலர் நிர்வாகம் விரும்பத்தகாதது, ஏனெனில் இந்த விஷயத்தில் ஹார்மோனின் செயல் முற்றிலும் கணிக்க முடியாத அளவுக்கு தீவிரமடைகிறது, எனவே, சர்க்கரையின் வலுவான வீழ்ச்சியின் வாய்ப்பு அதிகமாக உள்ளது. சரியான சிரிஞ்ச், இருப்பிடம் மற்றும் ஊசி நுட்பத்தைத் தேர்ந்தெடுப்பதன் மூலம், கொழுப்பு திசுக்களைக் காட்டிலும், இன்சுலின் தசையில் சேரும் அபாயத்தைக் குறைக்க முடியும்.
சிரிஞ்சின் ஊசி மிக நீளமாக இருந்தால் அல்லது கொழுப்பின் அடுக்கு போதுமானதாக இல்லாவிட்டால், தோல் மடிக்குள் ஊசி போடப்படுகிறது: சருமத்தை இரண்டு விரல்களால் மெதுவாக கசக்கி, இன்சுலின் மடிப்பின் மேல் ஊசி, சிரிஞ்சை வெளியே எடுத்து, பின்னர் விரல்களை அகற்றவும். சிரிஞ்சின் ஊடுருவலின் ஆழத்தை குறைக்க தோல் மேற்பரப்பில் 45% க்கு அறிமுகப்படுத்துவதன் மூலம் சாத்தியமாகும்.
ஊசியின் உகந்த நீளம் மற்றும் ஊசியின் அம்சங்கள்:
நீரிழிவு நோயாளிகள் இன்சுலின் செலுத்தாவிட்டால் என்ன நடக்கும்
உடலில் சர்க்கரையின் அளவு நீண்ட காலமாக சரியாக நிர்வகிக்கப்படாவிட்டால், உள் உறுப்புகள் மற்றும் அமைப்புகள் குறித்து ஆபத்தான நிலைமைகள் எழுகின்றன. இன்சுலின் சிகிச்சை இல்லாமை அல்லது அதன் முறையற்ற நடத்தை போன்ற நிகழ்வுகளுக்கு இது பொருந்தும்.
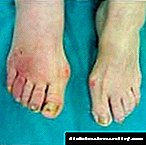
நீரிழிவு நோயின் வளர்ச்சி இரத்த ஓட்டம், வாஸ்குலர், நரம்பு மண்டலத்தில் எதிர்மறையான விளைவால் வகைப்படுத்தப்படுவதால், முதலில் சிக்கல்கள் அவற்றில் இருந்து எழுகின்றன. கூடுதலாக, காட்சி மற்றும் செவிப்புலன் அமைப்பு, பெண்களிடமும் ஆண்களிடமும் மரபணு உறுப்புகளின் செயல்பாடு தொந்தரவு செய்யப்படுகிறது.
நீரிழிவு நோயின் சாத்தியமான சிக்கல்கள் பின்வருமாறு:
- இதய மீறல் (அரித்மியா, ஸ்டெர்னம் வலி, டாக்ரிக்கார்டியா போன்றவை),
- , பக்கவாதம்
- மேலும் ஊனமுற்றோருக்கான கேங்க்ரீன் (பெரும்பாலும் குறைந்த கால்கள்),
- பகுதி அல்லது முழுமையான பார்வைக் குறைபாடு,
- சிறுநீர்ப்பை மற்றும் சிறுநீரகங்களில் தொற்று நோய்களின் வளர்ச்சி,
- விறைப்புத்தன்மை, ஆண்மைக் குறைவு.
இரத்த சர்க்கரை அளவை தொடர்ந்து பராமரிப்பதன் மூலமும், ஆரோக்கியமான மற்றும் சுறுசுறுப்பான வாழ்க்கை முறையை கவனிப்பதன் மூலமும் இத்தகைய சிக்கல்களைத் தவிர்க்கலாம். கூடுதலாக, பின்வரும் பரிந்துரைகளை கடைப்பிடிப்பது முக்கியம்:
- அதிக எடையை அகற்றவும், உடல் பருமனை குணப்படுத்தவும்,
- சரியான மற்றும் சீரான ஊட்டச்சத்தை பராமரிக்க,
- சர்க்கரை நிறைந்த உணவுகளுடன் சிற்றுண்டியை விலக்கு,
- கெட்ட பழக்கங்களை நீக்கு: புகைபிடித்தல், மது அருந்துதல், போதை மருந்து உட்கொள்வது,
- சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்துங்கள்.
நீரிழிவு நோய்க்கான மருந்து ஒரு மருத்துவரால் பரிந்துரைக்கப்படுகிறது, நோயின் வகையை, குறிப்பாக பொது ஆரோக்கியத்தை கணக்கில் எடுத்துக்கொள்கிறது.
இன்சுலின் ஊசி போடுவது வலிக்கிறதா?
பெரும்பாலான சந்தர்ப்பங்களில், ஒரு ஹார்மோன் பொருளின் நிர்வாகத்தின் போது, வலி அறிகுறிகள் இல்லை. செலவழிப்பு ஊசியை மீண்டும் பயன்படுத்தும் போது அச om கரியம் அடிக்கடி ஏற்படுகிறது. முதல் உட்செலுத்தலுக்குப் பிறகு, ஊசியின் முடிவு சிதைக்கப்படுகிறது, இது ஒரு பூதக்க சாதனத்தைப் பயன்படுத்தும் போது காணலாம்.
இன்சுலின் நிர்வாகத்திற்கான ஊசியை மீண்டும் பயன்படுத்துவது ஊசி பகுதியில் திசு காயத்தை ஏற்படுத்துகிறது, இது வலி அறிகுறிகளை ஏற்படுத்துகிறது, இரத்தக்கசிவு. எனவே, ஒவ்வொரு ஹார்மோன் ஊசி போதும் புதிய ஊசியைப் பயன்படுத்துவது முக்கியம்.
நீங்கள் ஒரு ஊசி தவறவிட்டால் என்ன ஆகும்
ஹார்மோன் நிர்வாக விதிமுறை மீறப்பட்டால், அதாவது, நீண்ட இன்சுலின் ஒரு காட்சியை நீங்கள் தவிர்க்க முடிந்தால், கூடுதல் மணிநேரங்களை நீங்கள் செலுத்த தேவையில்லை. இந்த வழக்கில், பொருளின் பற்றாக்குறைக்கான இழப்பீடு உடல் செயல்பாடுகளை அதிகரிக்கும் முறையால் காட்டப்படுகிறது. வேறு வார்த்தைகளில் கூறுவதானால், உடற்பயிற்சிகளைச் செய்ய நீங்கள் அவ்வப்போது நாள் முழுவதும் நாள் முழுவதும் செல்ல வேண்டும்.

நீடித்த இன்சுலின் ஊசி தவறவிட்டால், ஹார்மோனின் நிர்வாகம் பகலில் 2 முறை தேவைப்படும் போது, தவறவிட்ட 0.5 டோஸ் ஊசி ஒன்றில் சேர்க்கப்படுகிறது.
குறுகிய இன்சுலின் ஊசி போடுவதை நீங்கள் தவறவிட்டால், நீங்கள் ஒரு ஊசி கொடுக்க வேண்டும், ஆனால் தொலைதூரத்தன்மை என்றால், உணவு முடிந்த உடனேயே அல்லது முதல் 1-2 மணிநேரத்தில் ஆட்சியின் மீறலை நினைவில் வைத்தால் மட்டுமே.
போலஸ் இன்சுலின் ஊசி போடுவதை நீங்கள் தவறவிட்டால், ஒரு ஊசி கொடுக்க பரிந்துரைக்கப்படுகிறது, ஆனால் ஹார்மோனின் குறைக்கப்பட்ட அளவைப் பயன்படுத்துதல், இது ஹைபர்கேமியாவைத் தணிக்க உங்களை அனுமதிக்கிறது.
நீங்கள் எவ்வளவு அடிக்கடி இன்சுலின் செலுத்த வேண்டும்
இன்சுலின் நிர்வாகத்திற்கு இடையிலான காலம் எந்த வகை மருந்து பயன்படுத்தப்படுகிறது என்பதைப் பொறுத்தது. எனவே, குறுகிய மற்றும் நீண்ட நடிப்பு இன்சுலின் சுரக்கிறது.
குறுகிய செயல்பாட்டு இன்சுலின் உணவுக்கு முன் எடுக்கப்பட வேண்டும், ஏனெனில் இரத்த ஓட்டத்தில் நுழைய சுமார் 25-30 நிமிடங்கள் ஆகும். குறுகிய நடிப்பு இன்சுலின் அம்சங்கள்:
- விலங்கு அல்லது மனித இன்சுலின் உள்ளது
- அதிகபட்ச சிகிச்சை விளைவு 2-4 மணி நேரம் நீடிக்கும்,
- இரத்த ஓட்டத்தில் 8 மணி நேரம் இருக்கும், இனி இல்லை.
நீண்ட காலமாக செயல்படும் இன்சுலின் பின்வரும் அம்சங்களால் வகைப்படுத்தப்படுகிறது:
- விலங்கு அடிப்படையிலானது
- பெரும்பாலான சந்தர்ப்பங்களில், நாள் முழுவதும் ஒற்றை ஊசி தேவைப்படுகிறது,
- இரத்தத்தில் உள்ள ஹார்மோனின் அதிகபட்ச செறிவு 30 நிமிடங்களுக்குப் பிறகு காணப்படுகிறது,
- உடலில் ஹார்மோன் 24 மணி நேரம் இருக்கும், இனி இல்லை.
தினமும் ஒரே நேரத்தில் ஹார்மோனை நிர்வகிக்க பரிந்துரைக்கப்படுகிறது. இது பொருட்களின் உட்கொள்ளலில் ஏற்படும் தாமதங்களைத் தடுக்கவும் எதிர்மறை எதிர்வினைகளின் வளர்ச்சிக்கு வழிவகுக்கிறது.
குறுகிய மற்றும் நீண்ட நடிப்பு இன்சுலின் தினசரி அளவு பின்வருமாறு கணக்கிடப்படுகிறது:
- காலையில் - 35%,
- மதிய உணவில் - 25%,
- இரவு உணவிற்கு முன் - 30%,
- படுக்கைக்குச் செல்வதற்கு முன் - தினசரி அளவுகளில் 10.
ஒரு சிரிஞ்சில் 14-16 யூனிட்டுகளுக்கு மேல் சேகரிக்க பரிந்துரைக்கப்படவில்லை. ஒரு பெரிய அளவை அறிமுகப்படுத்த வேண்டியது அவசியமானால், அவற்றுக்கிடையேயான இடைவெளிகளைக் குறைப்பதன் மூலம் ஊசி மருந்துகளின் எண்ணிக்கை அதிகரிக்கப்படுகிறது.
சிரிஞ்ச் மற்றும் ஊசி தேர்வு
நீரிழிவு நோய்க்கான சிகிச்சை மற்றும் ஹார்மோனை அறிமுகப்படுத்துவதற்கு, சிரிஞ்சிற்கு சரியான ஊசியைத் தேர்ந்தெடுப்பது முக்கியம். அதன் தடிமன் கேஜ் அளவுகோலுக்கு (ஜி) ஏற்ப தீர்மானிக்கப்படுகிறது: பெரிய காட்டி, தடிமனான ஊசி. நீரிழிவு நோயாளிகளுக்கு மெல்லிய ஊசிகளைப் பயன்படுத்துங்கள், பெரியவர்களுக்கு - நிறத்தை கணக்கில் எடுத்துக் கொள்ளுங்கள்.

மெல்லிய ஊசிகளின் அறிமுகம் மிகவும் வசதியானது மற்றும் எந்த அச om கரியத்தையும் ஏற்படுத்தாது, ஏனெனில் துளையிடும் போது மேல்தோல் மீது அதிக அழுத்தம் இல்லை. "மெல்லிய சுவர்கள்" என்று குறிக்கப்பட்ட ஊசிகள் உள்ளன, இது "மெல்லிய சுவர்கள்" என்று மொழிபெயர்க்கப்பட்டுள்ளது. சருமத்தின் வலியற்ற பஞ்சர் இருந்தபோதிலும், இன்சுலின் அத்தகைய ஊசிகளுடன் இறுக்கமாக நகர்கிறது, இது ஒரு குறுகிய பத்தியால் விளக்கப்படலாம்.
இன்சுலின் ஊசி நுட்பம்
நீரிழிவு நோய்க்கான ஹார்மோனின் நிர்வாகத்தின் படி பின்வருமாறு:
- ஊசி செருகப்பட வேண்டிய பகுதியின் வெளியீடு (ஆல்கஹால் அல்லது பிற வழிகளில் சிகிச்சை தேவையில்லை),
- கட்டைவிரல் மற்றும் கைவிரல் மூலம் தோல் மடிப்பை எடுத்துக்கொள்வது, இது தசையின் கட்டமைப்பிற்குள் வருவதற்கான ஆபத்தை குறைக்கிறது,
- 45 டிகிரி கோணத்தில் அல்லது தோலின் மேற்பரப்பில் செங்குத்தாக, மேல்தோல் மடிப்பின் மேல் விளிம்பில் ஒரு ஊசியைச் செருகுவது,
- சில நொடிகளில் மருந்து அறிமுகம்,
- ஊசி அகற்றுதல்.
மேற்கண்ட விதிகளைப் பின்பற்றுவதன் மூலம், இன்சுலின் முறையற்ற நிர்வாகத்தால் எதிர்மறையான விளைவுகளின் அபாயத்தை நீங்கள் குறைக்கலாம்.
இன்சுலின் முன் நான் என் தோலை ஆல்கஹால் துடைக்க வேண்டுமா?
ஆல்கஹால் கூறுகள் இன்சுலின் அழிவுக்கு பங்களிக்கின்றன. இந்த காரணத்திற்காக, பொருத்தமான கருவியுடன் தேவையான பகுதியை முன்கூட்டியே சிகிச்சை செய்ய தேவையில்லை. நவீன மருந்து மற்றும் சிரிஞ்ச்களைப் பயன்படுத்துவதன் மூலம் ஊசி ஊசி மண்டலத்தில் ஊடுருவி தொற்றுநோய்க்கான ஆபத்து இல்லாததாலும் இதை விளக்கலாம்.
இன்சுலின் ஊசி போடுவது எப்படி
ஒரு மேல்தோல் மடிப்பு உருவாகாமல் இன்சுலின் அறிமுகம் சாத்தியமானது, மேலும், வயது வந்த நோயாளிகள் மற்றும் குழந்தைகள் இருவருக்கும் சிகிச்சையில். இருப்பினும், தோலடி திசு தடிமனாக இருந்தால் மட்டுமே இது அனுமதிக்கப்படும். இந்த வழக்கில், சிரிஞ்ச் மற்றும் சிறிய அளவிற்கு மெல்லிய ஊசியைத் தேர்ந்தெடுக்கவும்.
பிற நோயாளிகள் 8 மற்றும் 12.7 மிமீ நீளமுள்ள ஊசியைத் தேர்வு செய்ய பரிந்துரைக்கப்படுகிறார்கள்.
இன்சுலின் நிர்வகிக்க சிறந்தது
உடலின் பின்வரும் பகுதிகளில் ஒன்றில் இன்சுலின் செலுத்த பரிந்துரைக்கப்படுகிறது:
ஹார்மோன் ஆழ்ந்த மேல்தோல் அடுக்குக்குள் நுழைவதைத் தடுப்பது முக்கியம், அதாவது தசை கட்டமைப்புகளுக்குள். இல்லையெனில், இது வேகமாக செயல்படும், இது சர்க்கரையின் கூர்மையான வீழ்ச்சியின் அபாயத்தை உருவாக்குகிறது. ஊசியின் போதிய ஆழத்துடன், அதாவது, உள்நோக்கி, இன்சுலின் உறிஞ்சுதல் குறைகிறது, இது தேவையான சர்க்கரையை குறைக்கும் விளைவை நீக்குகிறது.

வயிற்றில் அறிமுகப்படுத்தப்படும்போது, மெதுவாக - குளுட்டியல் மற்றும் தொடை மண்டலங்களில் மருந்துகளின் விரைவான உறிஞ்சுதல் காணப்படுகிறது.
நான் குறைந்த சர்க்கரையுடன் இன்சுலின் செலுத்த வேண்டுமா?
இந்த கேள்விக்கு ஒரு திட்டவட்டமான பதிலைக் கொடுக்க முடியாது. குறுகிய அல்லது அல்ட்ராஷார்ட் இன்சுலின், உணவுக்கு முன் நிர்வகிக்கப்படுகிறது, இதில் உணவு மற்றும் திருத்தும் போலஸ் அடங்கும். சாப்பிட்ட கார்போஹைட்ரேட்டுகள் மற்றும் புரதங்கள் உறிஞ்சப்படுவதற்கு முதலாவது அவசியம், இரண்டாவது - அதிக சர்க்கரையின் அளவை இயல்பாக்குவதற்கு.
உடலில் குறைந்த அளவு சர்க்கரையுடன், ஒரு திருத்தம் போலஸை அறிமுகப்படுத்துவது தேவையில்லை. இந்த வழக்கில், உணவு போலஸும் குறைக்கப்படுகிறது.
காலாவதியான இன்சுலின் பயன்படுத்தலாமா?
எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் காலாவதியான மருந்தைப் பயன்படுத்தக்கூடாது. விரும்பிய சிகிச்சை விளைவைக் கொண்டுவராத கெட்டுப்போன தீர்வுக்கும் இது பொருந்தும். கூடுதலாக, இது ஆரோக்கியத்திற்கு கூடுதல் தீங்கு விளைவிக்கும். இத்தகைய மருந்துகள் வீட்டு மருந்து அமைச்சரவையில் இருந்து அகற்ற பரிந்துரைக்கப்படுகின்றன, அதாவது நிராகரிக்கப்படுகின்றன.
ஒரே சிரிஞ்சில் எத்தனை முறை இன்சுலின் செலுத்தலாம்
சிரிஞ்ச் மருந்தை மீண்டும் எடுத்துக்கொள்வதற்கான சாத்தியம் மற்றும் மனித உடலில் அதன் அறிமுகம் இல்லாமல் ஒற்றை பயன்பாட்டிற்காக மட்டுமே வடிவமைக்கப்பட்டுள்ளது.ஒவ்வொரு ஊசியிலும் அதன் இரட்டை பயன்பாட்டை தடைசெய்யும் குறி உள்ளது. ஊசியை மீண்டும் மீண்டும் பயன்படுத்துவதன் ஆரோக்கியத்திற்கு உற்பத்தியாளர் பொறுப்பல்ல.
ஊசியின் மறுபயன்பாட்டைத் தடை செய்வதற்கான மற்றொரு காரணம் என்னவென்றால், ஹார்மோன் அறிமுகப்படுத்தப்பட்ட பின்னர், இன்சுலின் துகள்கள் அதன் லுமினில் இருக்கின்றன, இது உலர்த்திய பின் படிகங்களை உருவாக்குவதை ஊக்குவிக்கிறது. சிரிஞ்சை மீண்டும் பயன்படுத்தும் போது, பிந்தையது லுமினில் மருந்தின் முன்னேற்றத்தை மோசமாக்குகிறது, இதனால் சிரிஞ்ச் உடைந்து விடும்.
கர்ப்ப காலத்தில் இன்சுலின் ஊசி போடுவது எப்படி
கர்ப்பத்தில் இன்சுலின் ஒரு பாதுகாப்பான மருந்து, இது சாதாரண இரத்த சர்க்கரை அளவை பராமரிக்க உதவுகிறது. அளவு, குறிப்பாக மருந்தின் பயன்பாடு, கலந்துகொள்ளும் மருத்துவரால் தீர்மானிக்கப்படுகிறது. தினசரி அளவைக் குறைக்கலாம், எடுத்துக்காட்டாக, கடுமையான நச்சுத்தன்மையின் முன்னிலையில், அல்லது அதிகரிக்கலாம் (விதிவிலக்கான சந்தர்ப்பங்களில்).

2 மற்றும் 3 வது மூன்று மாதங்களில் ஹார்மோன்களுக்கான உடலின் தேவை அதிகரிக்கிறது, கரு தீவிரமாக வளர்ந்து வளர்ந்து வரும் போது. சிரிஞ்ச் மற்றும் சிரிஞ்ச் பேனாக்களைப் பயன்படுத்தி பாரம்பரிய ஹார்மோன் ஊசி இரண்டையும், இன்சுலின் பம்பையும் பயன்படுத்தவும்.
அதிகப்படியான மற்றும் பாதகமான எதிர்வினைகள்
மருத்துவரால் பரிந்துரைக்கப்பட்ட இன்சுலின் அளவை கடுமையான தற்செயலாக மீறினால், விரைவான இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறி ஏற்படுகிறது. கிடைக்கக்கூடிய அனைத்து குளுக்கோஸையும் பிணைப்பதன் மூலம் இதை விளக்க முடியும், இது ஹார்மோன் பற்றாக்குறையை ஏற்படுத்துகிறது.
ஒரு பொருளின் அதிகப்படியான மருந்தின் சிறப்பியல்பு மருத்துவ வெளிப்பாடுகள் பின்வருவனவற்றில் வெளிப்படுத்தப்படுகின்றன:
- பலவீனமான உணர்வு
- குமட்டல்-வாந்தி நோய்க்குறி
- நீடித்த மாணவர்கள்
- மயக்கம் நிலை
- , தலைவலி
- வியர்த்தல் மேம்பாடு,
- எரிச்சல்.
இன்சுலின் தோலடி நிர்வாகம் மருந்தின் நிர்வாகப் பகுதியில் லிபோடிஸ்ட்ரோபியை (தோலடி திசுக்களில் கொழுப்பு திசுக்களின் அளவு குறைதல்) ஏற்படுத்துகிறது. விதிவிலக்கான சந்தர்ப்பங்களில் எந்தவொரு நவீன மிகவும் சுத்திகரிக்கப்பட்ட இன்சுலின் தயாரிப்பும் ஒரு ஒவ்வாமை எதிர்வினையைத் தூண்டுகிறது.
பாதகமான அறிகுறிகளுக்கு சிகிச்சையளிப்பது அறிகுறியாகும். உடனடி தேய்மான சிகிச்சை மேற்கொள்ளப்படுகிறது, மேலும் மருந்து ஒரு அனலாக் மூலம் மாற்றப்படுகிறது.
முரண்
நீரிழிவு நோயாளிகளுக்கு உடலுக்கு இன்சுலின் தேவை இருந்தபோதிலும், மருந்து சில சந்தர்ப்பங்களில் பயன்படுத்த முரணாக இருக்கலாம். கட்டுப்பாடுகள் பின்வருமாறு:
- நோயியல், இரத்தச் சர்க்கரைக் குறைவின் ஒரு சிறப்பியல்பு அறிகுறி,
- கடுமையான ஹெபடைடிஸ் வளர்ச்சி,
- கல்லீரலின் சிரோசிஸின் வளர்ச்சி,
- இரத்த சிவப்பணுக்களின் முறிவின் பின்னணியில் நிகழும் ஹீமோலிடிக் மஞ்சள் காமாலை வளர்ச்சி,
- கணைய அழற்சியின் வளர்ச்சி - கணையத்தில் ஒரு அழற்சி செயல்முறை,
- ஜேட் வளர்ச்சி - சிறுநீரகத்தில் ஒரு அழற்சி செயல்முறை,
- சிறுநீரக அமிலாய்டோசிஸின் வளர்ச்சி - புரதம் தொடர்பாக வளர்சிதை மாற்ற செயல்முறைகளில் செயலிழப்பால் ஏற்படும் நோயியல்,
- யூரோலிதியாசிஸின் வளர்ச்சி,
- வயிறு அல்லது டூடெனினத்தில் ஒரு பெப்டிக் அல்சர் இருப்பது,
- சிதைந்த இதய நோய்.
சிறப்பு கவனிப்புடன், இன்சுலின் ஏற்பாடுகள் நீரிழிவு நோய்க்கும், கரோனரி பற்றாக்குறை போன்ற ஒத்த நோய்க்குறியீட்டிற்கும் பயன்படுத்தப்படுகின்றன. பிந்தைய வழக்கில், இதய தசையின் ஆக்ஸிஜன் தேவைக்கும் அதில் ஆக்ஸிஜனை உட்கொள்வதற்கும் இடையே ஏற்றத்தாழ்வு உள்ளது.
கூடுதலாக, இன்சுலின் சிகிச்சையின் போது நிலைமையை கண்காணிக்க வேண்டியது அவசியம்:
- கடுமையான பெருமூளை விபத்து,
- நாளமில்லா நோயியல்,
- அடிசன் நோய் (அட்ரீனல் சுரப்பி பற்றாக்குறை),
- சிறுநீரக செயலிழப்பு.
இன்சுலின் அதிகபட்ச சிகிச்சை பலனைக் கொண்டுவருவதற்கு, அதன் பயன்பாட்டிற்கான விதிகளைப் பின்பற்றுவது முக்கியம், கலந்துகொண்ட மருத்துவர் பரிந்துரைத்த பரிந்துரைக்கப்பட்ட அளவு. நீரிழிவு நோய்க்கு சுய சிகிச்சை செய்வது ஏற்றுக்கொள்ள முடியாதது. இந்த விஷயத்தில், மீட்பு குறைவது மட்டுமல்லாமல், கூடுதல் சுகாதார சேதம் எழுகிறது, குறிப்பிட்ட சிகிச்சை தேவைப்படுகிறது.
நீங்கள் ஒரு தவறை கவனித்தீர்களா? அதைத் தேர்ந்தெடுத்து அழுத்தவும் Ctrl + Enterஎங்களுக்கு தெரியப்படுத்த.