நீரிழிவு நோய்க்கான கணைய மாற்று அறுவை சிகிச்சை: அறிகுறிகள், செயல்பாட்டின் அம்சங்கள், முடிவுகள்
டைப் 1 நீரிழிவு நோய் (இன்சுலின் சார்ந்தவை) உலகளவில் மிகவும் பொதுவான நோயாகும். உலக சுகாதார அமைப்பின் புள்ளிவிவரங்களின்படி, இன்று சுமார் 80 மில்லியன் மக்கள் இந்த நோயால் பாதிக்கப்பட்டுள்ளனர், மேலும் இந்த காட்டி அதிகரிப்பதற்கான ஒரு குறிப்பிட்ட போக்கு உள்ளது.
சிகிச்சையின் உன்னதமான முறைகளைப் பயன்படுத்தி மருத்துவர்கள் இத்தகைய நோய்களை மிகவும் வெற்றிகரமாக சமாளிக்கிறார்கள் என்ற போதிலும், நீரிழிவு நோயின் சிக்கல்களின் தொடக்கத்துடன் தொடர்புடைய சிக்கல்கள் உள்ளன, மேலும் கணைய மாற்று அறுவை சிகிச்சை இங்கே தேவைப்படலாம். எண்ணிக்கையில் பேசுகையில், இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகள்:
- மற்றவர்களை விட 25 மடங்கு அதிகமாக பார்வையற்றவர்களாக இருங்கள்
- சிறுநீரக செயலிழப்பால் 17 மடங்கு அதிகமாக பாதிக்கப்படுகிறார்
- 5 மடங்கு அதிகமாக குடலிறக்கத்தால் பாதிக்கப்படுகிறது,
- மற்றவர்களை விட 2 மடங்கு அதிகமாக இதய பிரச்சினைகள் உள்ளன.
கூடுதலாக, நீரிழிவு நோயாளிகளின் சராசரி ஆயுட்காலம் இரத்த சர்க்கரையை சார்ந்து இல்லாதவர்களை விட கிட்டத்தட்ட மூன்றில் ஒரு பங்கு குறைவாக உள்ளது.
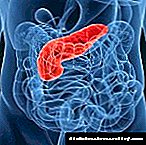
கணைய சிகிச்சைகள்
மாற்று சிகிச்சையைப் பயன்படுத்தும் போது, அதன் விளைவு எல்லா நோயாளிகளுக்கும் இருக்காது, அத்தகைய சிகிச்சையின் செலவு அனைவருக்கும் மலிவு இல்லை. சிகிச்சைக்கான மருந்துகள் மற்றும் அதன் சரியான அளவைத் தேர்ந்தெடுப்பது மிகவும் கடினம் என்பதன் மூலம் இதை எளிதாக விளக்க முடியும், குறிப்பாக தனித்தனியாக உற்பத்தி செய்ய வேண்டியது அவசியம் என்பதால்.
சிகிச்சையின் புதிய முறைகளைத் தேட மருத்துவர்கள் தள்ளப்பட்டனர்:
- நீரிழிவு நோயின் தீவிரம்
- நோயின் விளைவுகளின் தன்மை,
- கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் சிக்கல்களை சரிசெய்வதில் சிரமம்.
நோயிலிருந்து விடுபடுவதற்கான நவீன முறைகள் பின்வருமாறு:
- சிகிச்சையின் வன்பொருள் முறைகள்,
- கணைய மாற்று அறுவை சிகிச்சை,
- கணைய மாற்று அறுவை சிகிச்சை
- தீவு செல் மாற்று.
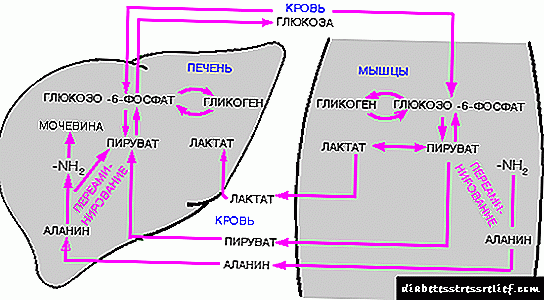
நீரிழிவு நோயில், பீட்டா உயிரணுக்களின் செயலிழப்பு காரணமாக தோன்றும் வளர்சிதை மாற்றங்களைக் கண்டறிய முடியும் என்ற காரணத்தால், இந்த நோய்க்கு சிகிச்சையளிப்பது லாங்கர்ஹான்ஸ் தீவுகளின் இடமாற்றம் காரணமாக இருக்கலாம்.
 இத்தகைய அறுவை சிகிச்சை தலையீடு வளர்சிதை மாற்ற செயல்முறைகளில் விலகல்களைக் கட்டுப்படுத்த உதவும் அல்லது நீரிழிவு நோயின் போக்கின் தீவிர இரண்டாம் நிலை சிக்கல்களின் வளர்ச்சியைத் தடுப்பதற்கான உத்தரவாதமாக மாறும், இன்சுலின் சார்ந்த, அறுவை சிகிச்சைக்கு அதிக செலவு இருந்தபோதிலும், நீரிழிவு நோயுடன் இந்த முடிவு நியாயப்படுத்தப்படுகிறது.
இத்தகைய அறுவை சிகிச்சை தலையீடு வளர்சிதை மாற்ற செயல்முறைகளில் விலகல்களைக் கட்டுப்படுத்த உதவும் அல்லது நீரிழிவு நோயின் போக்கின் தீவிர இரண்டாம் நிலை சிக்கல்களின் வளர்ச்சியைத் தடுப்பதற்கான உத்தரவாதமாக மாறும், இன்சுலின் சார்ந்த, அறுவை சிகிச்சைக்கு அதிக செலவு இருந்தபோதிலும், நீரிழிவு நோயுடன் இந்த முடிவு நியாயப்படுத்தப்படுகிறது.
நோயாளிகளில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை சரிசெய்ய தீவு செல்கள் நீண்ட காலமாக பொறுப்பேற்க முடியாது. அதனால்தான், நன்கொடை கணையத்தின் அலோட்ரான்ஸ் பிளான்டேஷனை நாடுவது நல்லது, இது அதன் செயல்பாடுகளை அதிகபட்சமாக தக்க வைத்துக் கொண்டுள்ளது. இதேபோன்ற செயல்முறையானது நார்மோகிளைசீமியாவுக்கான நிலைமைகளை வழங்குவதும், பின்னர் வளர்சிதை மாற்ற வழிமுறைகள் தோல்விகளைத் தடுப்பதும் அடங்கும்.
சில சந்தர்ப்பங்களில், நீரிழிவு நோயின் சிக்கல்களைத் தொடங்குவதற்கு அல்லது அவற்றைத் தடுக்க ஒரு உண்மையான வாய்ப்பு உள்ளது.
மாற்று சாதனைகள்
முதல் கணைய மாற்று அறுவை சிகிச்சை டிசம்பர் 1966 இல் செய்யப்பட்டது. பெறுநர் நார்மோகிளைசீமியாவையும் இன்சுலினிலிருந்து சுதந்திரத்தையும் அடைய முடிந்தது, ஆனால் இது ஆபரேஷனை வெற்றிகரமாக அழைக்க முடியாது, ஏனென்றால் உறுப்பு நிராகரிப்பு மற்றும் இரத்த விஷத்தின் விளைவாக பெண் 2 மாதங்களுக்குப் பிறகு இறந்தார்.
இதுபோன்ற போதிலும், அடுத்தடுத்த கணைய மாற்று சிகிச்சையின் முடிவுகள் அனைத்தும் வெற்றிகரமாக இருந்தன. இந்த நேரத்தில், மாற்று செயல்திறனைப் பொறுத்தவரை இந்த முக்கியமான உறுப்பு மாற்று அறுவை சிகிச்சை தரக்குறைவாக இருக்க முடியாது:
சமீபத்திய ஆண்டுகளில், மருத்துவம் இந்த பகுதியில் வெகுதூரம் முன்னேற முடிந்தது. சிறிய அளவுகளில் ஸ்டெராய்டுகளுடன் சைக்ளோஸ்போரின் ஏ (சிஏஏ) பயன்படுத்துவதன் மூலம், நோயாளிகள் மற்றும் ஒட்டுண்ணிகளின் உயிர்வாழ்வு அதிகரித்தது.
 நீரிழிவு நோயாளிகளுக்கு உறுப்பு மாற்று அறுவை சிகிச்சையின் போது குறிப்பிடத்தக்க ஆபத்து உள்ளது. நோயெதிர்ப்பு மற்றும் நோயெதிர்ப்பு அல்லாத தன்மை ஆகிய இரண்டின் சிக்கல்களின் மிக உயர்ந்த நிகழ்தகவு உள்ளது. அவை இடமாற்றப்பட்ட உறுப்பின் செயல்பாட்டை நிறுத்தவும், மரணத்திற்கு கூட வழிவகுக்கும்.
நீரிழிவு நோயாளிகளுக்கு உறுப்பு மாற்று அறுவை சிகிச்சையின் போது குறிப்பிடத்தக்க ஆபத்து உள்ளது. நோயெதிர்ப்பு மற்றும் நோயெதிர்ப்பு அல்லாத தன்மை ஆகிய இரண்டின் சிக்கல்களின் மிக உயர்ந்த நிகழ்தகவு உள்ளது. அவை இடமாற்றப்பட்ட உறுப்பின் செயல்பாட்டை நிறுத்தவும், மரணத்திற்கு கூட வழிவகுக்கும்.
அறுவை சிகிச்சையின் போது நீரிழிவு நோயாளிகளின் இறப்பு விகிதம் அதிகமாக இருப்பதால், இந்த நோய் அவர்களின் உயிருக்கு அச்சுறுத்தலாக இருக்காது என்ற தகவல் ஒரு முக்கியமான கருத்தாகும். கல்லீரல் அல்லது இதய மாற்று அறுவை சிகிச்சையை தாமதப்படுத்த முடியாவிட்டால், கணைய மாற்று அறுவை சிகிச்சை என்பது சுகாதார காரணங்களுக்காக அறுவை சிகிச்சை தலையீடு அல்ல.
உறுப்பு மாற்று அறுவை சிகிச்சையின் அவசியத்தின் தடுமாற்றத்தை தீர்க்க, முதலில், உங்களுக்கு இது தேவை:
- நோயாளியின் வாழ்க்கைத் தரத்தை மேம்படுத்துதல்,
- இரண்டாம் நிலை சிக்கல்களின் அளவை அறுவை சிகிச்சையின் அபாயங்களுடன் ஒப்பிடுக,
- நோயாளியின் நோயெதிர்ப்பு நிலையை மதிப்பீடு செய்ய.
அது எப்படியிருந்தாலும், முனைய சிறுநீரக செயலிழப்பு நிலையில் இருக்கும் ஒரு நோய்வாய்ப்பட்ட நபருக்கு கணைய மாற்று அறுவை சிகிச்சை என்பது தனிப்பட்ட விருப்பம். இவர்களில் பெரும்பாலோருக்கு நீரிழிவு அறிகுறிகள் இருக்கும், எடுத்துக்காட்டாக, நெஃப்ரோபதி அல்லது ரெட்டினோபதி.
அறுவை சிகிச்சையின் வெற்றிகரமான முடிவுடன் மட்டுமே, நீரிழிவு நோயின் இரண்டாம் நிலை சிக்கல்களின் நிவாரணம் மற்றும் நெஃப்ரோபதியின் வெளிப்பாடுகள் பற்றி பேச முடியும். இந்த வழக்கில், மாற்று அறுவை சிகிச்சை ஒரே நேரத்தில் அல்லது தொடர்ச்சியாக இருக்க வேண்டும். முதல் விருப்பம் ஒரு நன்கொடையாளரிடமிருந்து உறுப்புகளை அகற்றுவது, இரண்டாவது - சிறுநீரகத்தை மாற்றுதல், பின்னர் கணையம்.
சிறுநீரக செயலிழப்பின் முனைய நிலை பொதுவாக 20-30 ஆண்டுகளுக்கு முன்பு இன்சுலின் சார்ந்த நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களுக்கு உருவாகிறது, மேலும் அறுவை சிகிச்சை செய்யப்படும் நோயாளிகளின் சராசரி வயது 25 முதல் 45 வயது வரை இருக்கும்.
எந்த வகையான மாற்று சிகிச்சையை தேர்வு செய்வது நல்லது?
அறுவைசிகிச்சை தலையீட்டின் உகந்த முறையின் கேள்வி இன்னும் ஒரு குறிப்பிட்ட திசையில் தீர்க்கப்படவில்லை, ஏனென்றால் ஒரே நேரத்தில் அல்லது தொடர்ச்சியான இடமாற்றம் குறித்த சர்ச்சைகள் நீண்ட காலமாக நடந்து வருகின்றன. புள்ளிவிவரங்கள் மற்றும் மருத்துவ ஆய்வுகளின்படி, ஒரே நேரத்தில் மாற்று அறுவை சிகிச்சை செய்தால், அறுவை சிகிச்சைக்குப் பிறகு கணைய மாற்று அறுவை சிகிச்சையின் செயல்பாடு மிகவும் சிறந்தது. உறுப்பு நிராகரிப்பதற்கான குறைந்தபட்ச சாத்தியக்கூறு இதற்குக் காரணம். இருப்பினும், உயிர்வாழும் சதவீதத்தை நாம் கருத்தில் கொண்டால், இந்த விஷயத்தில் ஒரு தொடர்ச்சியான மாற்று அறுவை சிகிச்சை மேலோங்கும், இது நோயாளிகளை மிகவும் கவனமாக தேர்ந்தெடுப்பதன் மூலம் தீர்மானிக்கப்படுகிறது.
 நீரிழிவு நோயின் இரண்டாம் நிலை நோய்க்குறியியல் வளர்ச்சியைத் தடுக்க கணைய மாற்று அறுவை சிகிச்சை நோயின் வளர்ச்சியின் ஆரம்ப கட்டங்களில் செய்யப்பட வேண்டும். இடமாற்றத்திற்கான முக்கிய அறிகுறி உறுதியான இரண்டாம் நிலை சிக்கல்களின் தீவிர அச்சுறுத்தலாக மட்டுமே இருக்கலாம் என்ற உண்மையின் காரணமாக, சில கணிப்புகளை முன்னிலைப்படுத்துவது முக்கியம். இவற்றில் முதலாவது புரோட்டினூரியா. நிலையான புரோட்டினூரியா ஏற்படுவதால், சிறுநீரக செயல்பாடு விரைவாக மோசமடைகிறது, இருப்பினும், இதேபோன்ற செயல்முறை வெவ்வேறு வளர்ச்சி விகிதங்களைக் கொண்டிருக்கலாம்.
நீரிழிவு நோயின் இரண்டாம் நிலை நோய்க்குறியியல் வளர்ச்சியைத் தடுக்க கணைய மாற்று அறுவை சிகிச்சை நோயின் வளர்ச்சியின் ஆரம்ப கட்டங்களில் செய்யப்பட வேண்டும். இடமாற்றத்திற்கான முக்கிய அறிகுறி உறுதியான இரண்டாம் நிலை சிக்கல்களின் தீவிர அச்சுறுத்தலாக மட்டுமே இருக்கலாம் என்ற உண்மையின் காரணமாக, சில கணிப்புகளை முன்னிலைப்படுத்துவது முக்கியம். இவற்றில் முதலாவது புரோட்டினூரியா. நிலையான புரோட்டினூரியா ஏற்படுவதால், சிறுநீரக செயல்பாடு விரைவாக மோசமடைகிறது, இருப்பினும், இதேபோன்ற செயல்முறை வெவ்வேறு வளர்ச்சி விகிதங்களைக் கொண்டிருக்கலாம்.
ஒரு விதியாக, நிலையான புரோட்டினூரியாவின் ஆரம்ப கட்டத்தில் கண்டறியப்பட்ட நோயாளிகளில் பாதி பேரில், சுமார் 7 ஆண்டுகளுக்குப் பிறகு, சிறுநீரக செயலிழப்பு, குறிப்பாக, முனைய கட்டத்தில், தொடங்குகிறது. புரோட்டினூரியா இல்லாமல் நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு நபர் பின்னணி அளவை விட 2 மடங்கு அதிகமாக அபாயகரமான விளைவைக் கொண்டிருந்தால், நிலையான புரோட்டினூரியா உள்ளவர்களில் இந்த காட்டி 100 சதவீதம் அதிகரிக்கிறது. அதே கொள்கையின்படி, வளர்ந்து வரும் அந்த நெஃப்ரோபதி, கணையத்தின் நியாயமான இடமாற்றமாக கருதப்பட வேண்டும்.
இன்சுலின் உட்கொள்ளலைச் சார்ந்துள்ள நீரிழிவு நோயின் வளர்ச்சியின் அடுத்த கட்டங்களில், உறுப்பு மாற்று அறுவை சிகிச்சை மிகவும் விரும்பத்தகாதது. கணிசமாகக் குறைக்கப்பட்ட சிறுநீரக செயல்பாடு இருந்தால், இந்த உறுப்பின் திசுக்களில் நோயியல் செயல்முறையை நீக்குவது கிட்டத்தட்ட சாத்தியமற்றது. இந்த காரணத்திற்காக, அத்தகைய நோயாளிகள் இனி நெஃப்ரோடிக் நிலையில் இருந்து தப்பிக்க முடியாது, இது உறுப்பு மாற்று அறுவை சிகிச்சைக்குப் பிறகு SuA இன் நோயெதிர்ப்பு சக்தியால் ஏற்படுகிறது.
நீரிழிவு நோயாளியின் சிறுநீரகத்தின் செயல்பாட்டு நிலையின் குறைந்த சாத்தியமான அம்சம் 60 மில்லி / நிமிடம் குளோமருலர் வடிகட்டுதல் வீதத்துடன் கருதப்பட வேண்டும். சுட்டிக்காட்டப்பட்ட காட்டி இந்த குறிக்குக் கீழே இருந்தால், இதுபோன்ற சந்தர்ப்பங்களில் சிறுநீரகம் மற்றும் கணையத்தின் ஒருங்கிணைந்த மாற்று சிகிச்சைக்கான சாத்தியக்கூறுகள் பற்றி பேசலாம். 60 மில்லி / நிமிடத்திற்கு மேல் குளோமருலர் வடிகட்டுதல் வீதத்துடன், நோயாளிக்கு சிறுநீரக செயல்பாட்டை விரைவாக உறுதிப்படுத்துவதற்கான குறிப்பிடத்தக்க வாய்ப்பு உள்ளது. இந்த வழக்கில், ஒரு கணைய மாற்று மட்டுமே உகந்ததாக இருக்கும்.
மாற்று வழக்குகள்
சமீபத்திய ஆண்டுகளில், இன்சுலின் சார்ந்த நீரிழிவு நோய்க்கு கணைய மாற்று அறுவை சிகிச்சை பயன்படுத்தப்படுகிறது. இதுபோன்ற சந்தர்ப்பங்களில், நாங்கள் நோயாளிகளைப் பற்றி பேசுகிறோம்:
- ஹைப்பர்லேபிள் நீரிழிவு நோயாளிகள்
- இரத்தச் சர்க்கரைக் குறைவின் ஹார்மோன் மாற்றீட்டின் இல்லாமை அல்லது மீறலுடன் நீரிழிவு நோய்,
- மாறுபட்ட அளவிலான உறிஞ்சுதலின் இன்சுலின் தோலடி நிர்வாகத்திற்கு எதிர்ப்பைக் கொண்டவர்கள்.
சிக்கல்களின் தீவிர ஆபத்து மற்றும் அவற்றுக்கு ஏற்படும் கடுமையான அச om கரியம் ஆகியவற்றின் பார்வையில் கூட, நோயாளிகள் சிறுநீரக செயல்பாட்டை முழுமையாக பராமரிக்க முடியும் மற்றும் SuA உடன் சிகிச்சையை மேற்கொள்ள முடியும்.
 இந்த நேரத்தில், இந்த வழியில் சிகிச்சை ஏற்கனவே ஒவ்வொரு சுட்டிக்காட்டப்பட்ட குழுவிலிருந்தும் பல நோயாளிகளால் செய்யப்பட்டுள்ளது. ஒவ்வொரு சூழ்நிலையிலும், அவர்களின் ஆரோக்கிய நிலையில் குறிப்பிடத்தக்க நேர்மறையான மாற்றங்கள் குறிப்பிடப்பட்டன. நாள்பட்ட கணைய அழற்சியால் ஏற்படும் முழுமையான கணைய அழற்சிக்குப் பிறகு கணைய மாற்று அறுவை சிகிச்சையும் உள்ளது. வெளிப்புற மற்றும் நாளமில்லா செயல்பாடுகள் மீட்டமைக்கப்பட்டுள்ளன.
இந்த நேரத்தில், இந்த வழியில் சிகிச்சை ஏற்கனவே ஒவ்வொரு சுட்டிக்காட்டப்பட்ட குழுவிலிருந்தும் பல நோயாளிகளால் செய்யப்பட்டுள்ளது. ஒவ்வொரு சூழ்நிலையிலும், அவர்களின் ஆரோக்கிய நிலையில் குறிப்பிடத்தக்க நேர்மறையான மாற்றங்கள் குறிப்பிடப்பட்டன. நாள்பட்ட கணைய அழற்சியால் ஏற்படும் முழுமையான கணைய அழற்சிக்குப் பிறகு கணைய மாற்று அறுவை சிகிச்சையும் உள்ளது. வெளிப்புற மற்றும் நாளமில்லா செயல்பாடுகள் மீட்டமைக்கப்பட்டுள்ளன.
முற்போக்கான ரெட்டினோபதி காரணமாக கணைய மாற்று அறுவை சிகிச்சையில் இருந்து தப்பியவர்கள் அவர்களின் நிலையில் குறிப்பிடத்தக்க முன்னேற்றங்களை அனுபவிக்க முடியவில்லை. சில சூழ்நிலைகளில், பின்னடைவும் குறிப்பிடப்பட்டது. உடலில் மிகவும் கடுமையான மாற்றங்களின் பின்னணியில் உறுப்பு மாற்று அறுவை சிகிச்சை செய்யப்பட்டது என்பதை இந்த சிக்கலில் சேர்ப்பது முக்கியம். நீரிழிவு நோயின் ஆரம்ப கட்டத்தில் அறுவை சிகிச்சை செய்தால் அதிக செயல்திறனை அடைய முடியும் என்று நம்பப்படுகிறது, ஏனெனில், எடுத்துக்காட்டாக, ஒரு பெண்ணில் நீரிழிவு அறிகுறிகளைக் கண்டறிவது எளிது.
உறுப்பு மாற்று சிகிச்சைக்கான முக்கிய முரண்பாடுகள்
உடலில் வீரியம் மிக்க கட்டிகள் இருக்கும்போது, சரிசெய்ய முடியாத, அதே போல் மனநோய்களும் இருக்கும்போது, இதுபோன்ற ஒரு நடவடிக்கையை மேற்கொள்வதற்கான முக்கிய தடை. கடுமையான வடிவத்தில் உள்ள எந்தவொரு நோயும் அறுவை சிகிச்சைக்கு முன்னர் அகற்றப்பட்டிருக்க வேண்டும். இன்சுலின் சார்ந்த நீரிழிவு நோயால் மட்டுமல்ல, தொற்று இயற்கையின் நோய்களைப் பற்றியும் பேசுகிறோம்.
கணையம் வேலை செய்யாது: விளைவுகள்
ஒரு நோய் காரணமாக ஒரு உறுப்பு பொதுவாக செயல்பட முடியாவிட்டால், அதன் விளைவுகள் மிகவும் கடுமையானதாக இருக்கும், முடக்கப்பட்ட நிலைக்கு கூட. தீவிர நிகழ்வுகளில், மரணத்திற்கு வாய்ப்பு உள்ளது. நிகழ்வுகளின் இத்தகைய எதிர்மறையான வளர்ச்சியைத் தடுக்க, நீரிழிவு நோய், கணைய அழற்சி மற்றும் பிற கடுமையான நோய்கள் ஏற்பட்டால் கணைய மாற்று அறுவை சிகிச்சை செய்யப்படுகிறது.
அறுவை சிகிச்சை தொழில்நுட்ப ரீதியாக மிகவும் சிக்கலானது, எனவே இது எந்த கிளினிக்கிலும் கிடைக்காது. இதற்கு மிக நவீன உபகரணங்கள் தேவை, மற்றும் மருத்துவர் அதிக தகுதி பெற்றவராக இருக்க வேண்டும்.
செயல்பாடுகள்: எங்கே, எப்படி?
சில தசாப்தங்களுக்கு முன்னர், ரஷ்யாவில் கணைய மாற்று அறுவை சிகிச்சை மிகக் குறைந்த எண்ணிக்கையிலான கிளினிக்குகளில் மேற்கொள்ளப்பட்டது - நீங்கள் ஒரு கையால் விரல்களை நம்பலாம். இவை சோதனை வழக்குகள், அவை அனுபவத்தை குவிப்பதை சாத்தியமாக்கியது, ஆனால் ஒரு தத்துவார்த்த மற்றும் நடைமுறை தளத்தின் திறமையான முறைப்படுத்தல் மற்றும் வளர்ச்சி இல்லாமல்.
சிறந்த அமெரிக்க மற்றும் ஐரோப்பிய கிளினிக்குகளில் மேற்கொள்ளப்பட்ட ஆராய்ச்சி மற்றும் சோதனைகளின் போது தீவு செல் மாற்று சிகிச்சையின் அம்சங்கள் பற்றிய மிக முக்கியமான மற்றும் பயனுள்ள தகவல்கள் பெறப்பட்டன. இந்த துறையில் இஸ்ரேலிய மருத்துவர்களின் பங்களிப்பை கவனத்தில் கொள்ள வேண்டும். நம் காலத்தில், அறுவை சிகிச்சையின் பாதிப்பு ஆண்டுக்கு சுமார் ஆயிரம் வழக்குகள் என்று புள்ளிவிவரங்கள் கூறுகின்றன. நீரிழிவு நோய்க்கான கணைய மாற்று அறுவை சிகிச்சை ரஷ்யாவிலும் வேறு சில சிஐஎஸ் நாடுகளிலும் கிடைக்கிறது.
அறுவை சிகிச்சைக்கான அறிகுறிகள்
நீரிழிவு நோயில், கணைய மாற்று அறுவை சிகிச்சை கலந்துகொள்ளும் மருத்துவரின் அனுமதியுடன் மட்டுமே செய்யப்படுகிறது, அவர் முன்னர் நோயாளியின் சோதனைகளை நோயியலின் அம்சங்களை அடையாளம் காண எடுத்துக்கொள்கிறார். தலையீட்டிற்கு முன், மிகவும் மோசமான பரிசோதனைக்கு உட்படுத்த வேண்டியது அவசியம், இதனால் அறுவை சிகிச்சை நிலைமை மோசமடைய வழிவகுக்காது. சில நேரங்களில் அத்தகைய முறை கொள்கை அடிப்படையில் பொருந்தாது என்பதை புரிந்து கொள்ள வேண்டும். ஏதோ ஒரு உடல்நலக் கோளாறின் பிரத்தியேகங்களைப் பொறுத்தது, ஆனால் நிறைய வயது, பொது நிலை ஆகியவற்றால் தீர்மானிக்கப்படுகிறது.

கணையம், ஆய்வகத்தை மாற்றுவதற்கு முன், கருவி நோயறிதல் முதலில் செய்யப்படுகிறது. நோயாளி ஒரு இரைப்பைக் குடலியல் நிபுணர், சிகிச்சையாளரை சந்திக்கிறார், மேலும் குறுகிய பகுதிகளில் நிபுணத்துவம் பெற்ற மருத்துவர்களுடன் ஆலோசிக்கிறார். இருதய மருத்துவர், பல் மருத்துவரின் முடிவுகள் அவசியம், பெண்கள் மகளிர் மருத்துவ நிபுணர் மூலம் செல்ல வேண்டியிருக்கும்.
அறுவை சிகிச்சைக்குத் தயாராகுதல்: என்ன, எப்படி ஆராய்வது?
கணைய மாற்று அறுவை சிகிச்சை செய்வதற்கு முன், நோயாளியின் உடலில் ஏற்படும் குறைபாடுகள் குறித்த முழுமையான படத்தைப் பெற வேண்டும். அல்ட்ராசவுண்ட் மீட்புக்கு வருகிறது. இரத்த ஓட்ட அமைப்பு, வயிற்று குழி ஆகியவற்றை சரிபார்க்கவும். தனித்தனியாக மற்ற உடல்களின் கட்டுப்பாட்டை நியமிக்க முடியும்.
உடலின் நிலையை மதிப்பிடுவதற்கு, சிறுநீர், செரோலாஜிக்கல், உயிர்வேதியியல் உள்ளிட்ட இரத்த பரிசோதனைகள் எடுக்கப்படுகின்றன, இரத்தக் குழு குறிப்பிடப்படுகிறது. ஈ.சி.ஜி மற்றும் மார்பு எக்ஸ்ரே எடுக்க வேண்டியது அவசியம். கணைய மாற்று அறுவை சிகிச்சைக்கு முன்னதாக, நன்கொடையாளர் மற்றும் பெறுநரின் திசுக்களின் பொருந்தக்கூடிய அளவு வெளிப்படுகிறது.
அறுவை சிகிச்சை மற்றும் நீரிழிவு நோய்
அறிகுறிகளின்படி, இரண்டாம் நிலை நீரிழிவு நோய் கண்டறியப்படும்போது அவர்கள் கணைய மாற்று அறுவை சிகிச்சை செய்யலாம். இந்த நோய் பல்வேறு காரணிகளால் தூண்டப்படுகிறது, ஆனால் மிகவும் பொதுவான துவக்கிகள்:
- கணைய அழற்சி,
- , புற்றுநோயியல்
- ஹீமோகுரோமடோடிஸ்,
- குஷிங்ஸ் நோய்க்குறி.

திசு நெக்ரோசிஸ் காரணமாக கணைய செயல்பாடு பாதிக்கப்படுகிறது. இது வீக்கம், வீக்கத்தை ஏற்படுத்தும். இருப்பினும், அவர்கள் இடமாற்றத்தை அவ்வப்போது நாடுகிறார்கள். காரணம் தொழில்நுட்ப சிரமம் மட்டுமல்ல, நீரிழிவு நோய்க்கான கணைய மாற்று சிகிச்சையின் விலை மிகவும் அதிகமாக இருப்பதால்.
எப்போது இல்லை?
தேவையான நிதி நோயாளிகளால், இன்னும் அறுவை சிகிச்சை செய்ய முடியாதபோது பல வழக்குகள் இருந்தன. காரணம் முரண்பாடுகள். எடுத்துக்காட்டாக, சில வகையான இருதய இஸ்கெமியா, பெருந்தமனி தடிப்புத் தோல் அழற்சி மற்றும் இருதயநோய்க்கான மாற்று சிகிச்சையை திட்டவட்டமாக செய்ய முடியாது. சில நோயாளிகளில், நீரிழிவு மாற்ற முடியாத சிக்கல்களை ஏற்படுத்துகிறது, இது மாற்று அறுவை சிகிச்சையைத் தடுக்கிறது.
ஒரு நபர் போதைப்பொருள் அல்லது ஆல்கஹால் அடிமையாக இருந்தால், எய்ட்ஸ் கண்டறியப்பட்டால் கணையத்தை இடமாற்றம் செய்ய முடியாது. பல மன நோய்களும் அறுவை சிகிச்சைக்கு திட்டவட்டமான முரண்பாடுகளாகும்.
மாற்று: என்ன நடக்கும்?
நுட்பம் ஒப்பீட்டளவில் இளமையாக இருந்தாலும், பல வகையான மாற்று சிகிச்சைகள் அறியப்படுகின்றன. சில சந்தர்ப்பங்களில், ஒரு உறுப்பு மாற்று அறுவை சிகிச்சை முற்றிலும் அவசியம், ஆனால் சில நேரங்களில் சுரப்பியின் உடலின் வால் அல்லது பிற உறுப்பை இடமாற்றம் செய்தால் மட்டுமே போதுமானது. சில சந்தர்ப்பங்களில், கணையத்திற்கு கூடுதலாக, டியோடனத்தில் தலையீடு செய்யப்படும்போது சிக்கலான மாற்று அறுவை சிகிச்சை செய்யப்படுகிறது. பல நோயாளிகளுக்கு பீட்டா செல்கள் தேவை, அதன் கலாச்சாரம் நரம்புகளில் (லாங்கர்ஹான்ஸ் தீவுகள்) செலுத்தப்படுகிறது. சரியாக தேர்ந்தெடுக்கப்பட்ட வகை செயல்பாடு மற்றும் அனைத்து நிலைகளின் உயர்தர செயலாக்கமும் அனைத்து கணைய செயல்பாடுகளையும் மீட்டெடுப்பதற்கான உயர் நிகழ்தகவை அளிக்கிறது.

ஒரு குறிப்பிட்ட விருப்பத்திற்கு ஆதரவான தேர்வு பகுப்பாய்வுகளை எடுத்து முடிவுகளை கவனமாக படிப்பதன் மூலம் செய்யப்படுகிறது. சுரப்பி ஏற்கனவே நீரிழிவு நோயால் எவ்வளவு பாதிக்கப்பட்டுள்ளது என்பதைப் பொறுத்தது, மேலும் ஏதோ ஒன்று ஒட்டுமொத்த மனித உடலின் நிலையால் தீர்மானிக்கப்படுகிறது.
இது எப்படி நடக்கிறது?
மாற்று கட்டம் ஆயத்த கட்டத்துடன் தொடங்குகிறது. பொது மயக்க மருந்து தேவை. சில குறிப்பாக கடினமான சந்தர்ப்பங்களில், அறுவை சிகிச்சை நீண்ட காலத்திற்கு தாமதமாகிறது, ஆனால் அறுவை சிகிச்சை நிபுணரின் தகுதிகள் மற்றும் மயக்க மருந்து நிபுணர்களின் குழுவின் ஒருங்கிணைந்த பணிகளைப் பொறுத்தது. ஒரு அறுவை சிகிச்சை அவசரமாக தேவைப்படும்போது மிகவும் கடினமான நிகழ்வுகள்.
மாற்று சிகிச்சைக்கு, சமீபத்தில் இறந்தவர்களிடமிருந்து உறுப்புகள் பெறப்படுகின்றன. நன்கொடையாளர்கள் இளமையாக இருக்க வேண்டும், மரணத்திற்கு ஏற்றுக்கொள்ளக்கூடிய ஒரே காரணம் மூளைதான். இறந்த நேரத்தில் ஆரோக்கியமான, 55 வயதிற்கு மேல் உயிர் பிழைத்த ஒரு நபரின் உடலில் இருந்து நீங்கள் இரும்பு எடுக்கலாம். வாழ்நாளில் நன்கொடையாளர் சில வகையான பெருந்தமனி தடிப்புத் தோல் அழற்சி, நீரிழிவு நோயால் பாதிக்கப்பட்டிருந்தால் ஒரு உறுப்பை எடுத்துக்கொள்வது ஏற்கத்தக்கது அல்ல. மேலும், நன்கொடையாளர் வயிற்றுப் பகுதியில் தொற்று இருப்பது கண்டறியப்பட்டால், மாற்றுப் பொருளைப் பெற முடியாது, கணையம் காயமடைந்தது, வீக்கமடைந்தது என்பது அறியப்பட்டது.
செயல்பாட்டு அம்சங்கள்
உறுப்புகளைப் பெற்று, அவை கல்லீரல், குடலை அகற்றி, பின்னர் தேவையான கூறுகளை சுரக்கின்றன, பிற திசுக்களைப் பாதுகாக்கின்றன. டாக்டர்கள் "டுபோன்ட்", "விஸ்பான்" என்ற சிறப்புப் பொருட்களைப் பயன்படுத்துகின்றனர். உறுப்பு மற்றும் தீர்வு ஒரு மருத்துவ கொள்கலனில் வைக்கப்பட்டு மிகவும் குறைந்த வெப்பநிலையில் சேமிக்கப்படுகிறது. பயன்பாட்டு காலம் 30 மணி நேரம்.

நீரிழிவு நோயாளிகளில், சிறுநீரகங்கள் மற்றும் கணையம் ஒரே நேரத்தில் இடமாற்றம் செய்யப்படுபவர்களுக்கு சிறந்த முன்கணிப்பு. உண்மை, இது மிகவும் விலை உயர்ந்தது மற்றும் நேரத்தை எடுத்துக்கொள்ளும். செயல்பாட்டிற்கு முன், ஒரு பொருந்தக்கூடிய பகுப்பாய்வு செய்யப்படுகிறது, நன்கொடையாளர் திசு பெறுநருக்குள் பொருத்தப்படுவது எவ்வளவு சாத்தியம் என்பதை சரிபார்க்கிறது. பொருந்தாத திசுக்களைத் தேர்ந்தெடுக்கும்போது, நிராகரிப்பதற்கான அதிக நிகழ்தகவு உள்ளது, இது மரணம் வரை கடுமையான விளைவுகளுக்கு வழிவகுக்கும்.
நிறுவன மற்றும் நிதி சிக்கல்கள்
உங்கள் மாற்று சிகிச்சையை முன்கூட்டியே கவனமாக திட்டமிடுவது சிறந்த வழி. நீங்கள் ஒரு அவசர நடவடிக்கையை ஏற்பாடு செய்தால், சிக்கல்களுக்கான சாத்தியக்கூறுகள் அதிகம், ஏனெனில் நோயாளி, உபகரணங்கள், உறுப்புகளை மாற்று சிகிச்சைக்கு சரியாக தயாரிக்க முடியாது.
பல வழிகளில், உங்களிடம் பெரிய பட்ஜெட் இருந்தால் மருத்துவ தலையீட்டின் சிக்கலான அம்சங்களைக் குறைக்க முடியும். இது மிகவும் தொழில்முறை, அனுபவம் வாய்ந்த அறுவை சிகிச்சை நிபுணர்களிடம் திரும்பவும், உயர் தரமான மறுவாழ்வுக்கு உத்தரவாதம் அளிக்கவும் உங்களை அனுமதிக்கிறது. ஒரு சிறப்பு திசு மாற்று மையத்துடன் பணியாற்றுவதே சிறந்த தீர்வாகும். கடந்த சில ஆண்டுகளில், ரஷ்யா மற்றும் சிஐஎஸ் நாடுகளில் இத்தகைய மையங்கள் திறக்கப்பட்டுள்ளன. பாரம்பரியமாக, அமெரிக்கா, இஸ்ரேல், ஐரோப்பாவில் உள்ள சிறப்பு கிளினிக்குகளில் செய்யப்படும் செயல்பாடுகளில் உயர் தரம்.
மறுவாழ்வு, முன்கணிப்பு
எந்தவொரு மாற்று அறுவை சிகிச்சையின் பின்னரும் மறுவாழ்வு படிப்பு மிக நீண்ட காலம் நீடிக்கும், கணையம் இதற்கு விதிவிலக்கல்ல. கண்டறியப்பட்ட நீரிழிவு நோய்க்கான அறுவை சிகிச்சையின் போது, உடலின் மோசமான நிலை மீளுருவாக்கம் செயல்முறையை மெதுவாக்கும் மற்றொரு காரணியாகும். நோயெதிர்ப்பு சக்தியை பாதிக்கும் மருந்துகள், அறிகுறிகளுக்கு எதிரான பல மருந்துகள் உள்ளிட்ட மருந்து ஆதரவின் ஒரு போக்கை நோயாளி பரிந்துரைக்கிறார், குறிப்பிட்ட வழக்கை கணக்கில் எடுத்துக்கொள்வார். வேர் எடுக்க உறுப்புக்கு இடையூறு ஏற்படாதவாறு மருத்துவர்கள் மருந்துகளைத் தேர்வு செய்கிறார்கள். கிளினிக்கில் ஒரு குறிப்பிட்ட நேரத்திற்குப் பிறகு, மறுவாழ்வு படிப்பு வீட்டிலேயே தொடர்கிறது.

2 ஆண்டு உயிர்வாழும் வீதம் 83% ஐ எட்டுகிறது என்று புள்ளிவிவரங்கள் கூறுகின்றன. இதன் விளைவாக பெரும்பாலும் இடமாற்றப்பட்ட உறுப்பு, வயது, இறப்பதற்கு முன் நன்கொடையாளர் உடல்நலம் மற்றும் திசு பொருந்தக்கூடிய அளவு ஆகியவற்றைப் பொறுத்தது. ஹீமோடைனமிக் நிலை ஒரு வலுவான செல்வாக்கைக் கொண்டுள்ளது, அதாவது துடிப்பு, அழுத்தம், ஹீமோகுளோபின் மற்றும் பிற குறிகாட்டிகள் எவ்வளவு பெரியவை.
அறுவை சிகிச்சையின் மாற்று முறைகள்
சமீபத்திய ஆண்டுகளில், உயிருள்ள நன்கொடையாளர்களிடமிருந்து திசு மாற்று அறுவை சிகிச்சை சாத்தியம் குறித்த கோட்பாடு தீவிரமாக உருவாக்கப்பட்டுள்ளது. இத்தகைய அறுவை சிகிச்சை தலையீடுகளின் அனுபவம் மிகவும் சிறியது, ஆனால் கிடைக்கக்கூடிய முடிவுகள் நுட்பம் மிகவும் நம்பிக்கைக்குரியது என்று கூறுகின்றன. நோயாளிகளுக்கு ஆண்டு உயிர்வாழ்வு விகிதம் 68%, மற்றும் பத்து ஆண்டு உயிர்வாழ்வு விகிதம் 38%.
மற்றொரு விருப்பம் பீட்டா செல்களை நரம்புக்குள் அறிமுகப்படுத்துவது, அதாவது லாங்கர்ஹான்ஸ் தீவுகள். இந்த தொழில்நுட்பம் ஒப்பீட்டளவில் குறைவாகவே அறியப்படுகிறது, சுத்திகரிப்பு தேவைப்படுகிறது. இதன் முக்கிய நன்மை ஒரு சிறிய ஆக்கிரமிப்பு ஆகும், ஆனால் நடைமுறையில், தொழில்நுட்ப திறன்களைக் கொண்டு, தலையீட்டை செயல்படுத்துவது சிக்கலானது. ஒரு நன்கொடையாளர் குறைந்த எண்ணிக்கையிலான கலங்களின் மூலமாக இருக்கலாம்.
கருவில் இருந்து பெறப்பட்ட உயிரணுக்களை இடமாற்றம் செய்யும் முறை மிகவும் நம்பிக்கைக்குரியதாக தோன்றுகிறது. மறைமுகமாக, கரு 16-20 வாரங்களில் போதுமானதாக இருக்கும். இந்த கோட்பாடு வளர்ச்சியில் உள்ளது. காலப்போக்கில் சுரப்பி வளர்கிறது, உடலுக்குத் தேவையான அளவில் இன்சுலின் உற்பத்தி செய்கிறது என்பது ஏற்கனவே அறியப்பட்டதாகும். நிச்சயமாக, இது உடனடியாக நடக்காது, ஆனால் வளர்ச்சி காலம் ஒப்பீட்டளவில் குறுகியதாகும்.
நீரிழிவு நோய்: நோயின் அம்சங்கள்
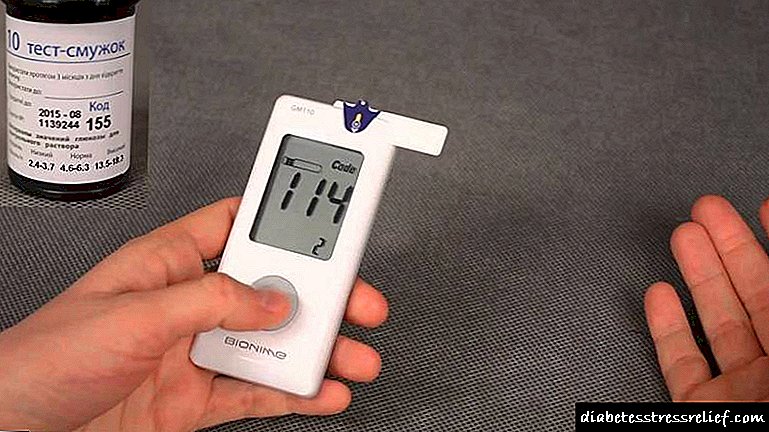
கணையத்தின் இன்சுலின் உற்பத்தி செய்ய இயலாமையால் முதல் வகை நீரிழிவு நோய் தூண்டப்படுகிறது. இது உறுப்புகளின் திசுக்களில் அழிவுகரமான செயல்முறைகள் காரணமாகும் மற்றும் முழுமையான தோல்விக்கு வழிவகுக்கிறது. மிக நவீன தொழில்நுட்பங்கள் தொடர்ந்து இரத்தத்தை சரிபார்த்து இன்சுலின் ஊசி போட உங்களை அனுமதிக்கின்றன, இது ஒரு தசாப்தத்திற்கு முன்னர் இன்சுலின் இல்லாததற்கு என்ன முறைகள் ஈடுசெய்ய முடியும் என்பதை ஒப்பிடுகையில் நோயாளிகளின் வாழ்க்கையை பெரிதும் எளிதாக்குகிறது. ஆயினும்கூட, இந்த நோய் பெரும் தொல்லைகளுடன் தொடர்புடையது, உங்களைப் பற்றி கவனமாக கவனம் செலுத்த வேண்டும் மற்றும் இரத்தத்தின் தரத்தை தொடர்ந்து கண்காணிக்க வேண்டும்.

நிலைமையைத் தணிக்க, நோயாளி ஊட்டச்சத்தை கண்காணிக்க வேண்டும், குறிப்பாக கார்போஹைட்ரேட்டுகளின் அளவு உறிஞ்சப்படுகிறது. லிப்பிட் வளர்சிதை மாற்றத்தின் தரத்தை கண்காணிக்கவும், ஒவ்வொரு நாளும் அழுத்தத்தை சரிபார்க்கவும் முக்கியம். நீரிழிவு நோயாளி எப்போதுமே இரத்தச் சர்க்கரைக் குறைவின் "டோமோக்ளோவி வாள்" கீழ் இருக்கிறார், அதன் தாக்குதல்கள் உயிருக்கு ஆபத்தானவை. ரஷ்யாவில் குறைந்தது 300,000 நோயாளிகள் டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர் என்பது அறியப்படுகிறது, மேலும் அமெரிக்காவில் நோயாளிகளின் எண்ணிக்கை நீண்ட காலமாக ஒரு மில்லியனை தாண்டியுள்ளது.
மாற்று அறுவை சிகிச்சை: இது எப்படி தொடங்கியது?
கணையம் முதன்முதலில் 1967 இல் இடமாற்றம் செய்யப்பட்டது. அப்போதிருந்து இன்றுவரை, இதுபோன்ற அறுவை சிகிச்சை தலையீட்டின் மூலம் உயிர்வாழும் அளவு மிகவும் குறைவாக உள்ளது, இருப்பினும் இது பல ஆண்டுகளாக சிறப்பாகிறது. இந்த பகுதியில் ஏற்பட்ட முன்னேற்றங்களில் ஒன்று நோயெதிர்ப்பு தடுப்பு மருந்துகளின் பயன்பாடு ஆகும், இது திசு நிராகரிப்பின் அதிர்வெண்ணைக் குறைத்தது. இடமாற்றப்பட்ட உறுப்பை நிராகரிப்பதற்கு எதிராக மருத்துவர்களின் மிக முக்கியமான ஆயுதம் லிம்போசைட் எதிர்ப்பு சீரம் ஆகும், இதன் செயல்திறன் அதிகாரப்பூர்வமாக நிரூபிக்கப்பட்டுள்ளது. வேறு சில நுட்பங்களும் கண்டுபிடிக்கப்பட்டன, அவை நல்ல முடிவுகளைத் தரும், ஆனால் இன்றுவரை துல்லியமான தகவல்கள் இல்லை.