நீரிழிவு நோயின் கடுமையான மற்றும் நீண்டகால சிக்கல்கள்: புள்ளிவிவரங்கள்
நீரிழிவு நோய் என்பது ஒரு நாள்பட்ட நோயியல் ஆகும், இது பெரும்பாலும் பல்வேறு ஆபத்தான சிக்கல்களை ஏற்படுத்துகிறது. நீங்கள் சரியான சிகிச்சையை மேற்கொள்ளாவிட்டால் மற்றும் ஒரு உணவைக் கடைப்பிடிக்காவிட்டால், நீரிழிவு பார்வை, சிறுநீரகங்கள், கல்லீரல் மற்றும் பிற உறுப்புகளின் செயல்பாட்டில் கடுமையான குறைபாடுகளுக்கு வழிவகுக்கிறது.
நீரிழிவு நோயின் சிக்கல்கள் கடுமையான மற்றும் நாள்பட்டவைகளாக பிரிக்கப்படுகின்றன. இரத்த சர்க்கரையின் விரைவான அதிகரிப்பு அல்லது குறைவுக்கு பதிலளிக்கும் விதமாக குறுகிய காலத்திற்குப் பிறகு நீரிழிவு நோயின் கடுமையான சிக்கல்கள் ஏற்படுகின்றன. நரம்பு திசு மற்றும் இரத்த நாளங்களில் ஹைப்பர் கிளைசீமியாவின் தீங்கு விளைவிக்கும் விளைவுகளின் விளைவாக பிற்கால சிக்கல்கள் தோன்றும்.
நீரிழிவு நோயின் சிக்கல்கள் நோயின் முறையற்ற அல்லது தாமதமான சிகிச்சையுடன் தோன்றும்.
கடுமையான சிக்கல்கள்
ஆஞ்சியோபதி, அதாவது, நீரிழிவு நோயின் வாஸ்குலர் சிக்கல்கள், சேதமடைந்த பாத்திரங்களின் அளவைப் பொறுத்து, மேக்ரோஆஞ்சியோபதி மற்றும் மைக்ரோஅஞ்சியோபதி என வேறுபடுகின்றன.
நீரிழிவு நோயின் மைக்ரோவாஸ்குலர் சிக்கல்கள் கண்கள் மற்றும் சிறுநீரகங்களுக்கு சேதத்தை ஏற்படுத்துகின்றன. மேக்ரோஆஞ்சியோபதி இருந்தால், மூளை, இதயம் மற்றும் புற திசுக்களில் பிரச்சினைகள் தோன்றும்.
இரத்தத்தில் உள்ள குளுக்கோஸின் தீவிர சொட்டுகளுக்கு எதிர்வினையாக நீரிழிவு நோயில் கோமா உருவாகிறது. பெரும்பாலும் நீரிழிவு நோயின் இந்த கடுமையான சிக்கல் இரத்தச் சர்க்கரைக் குறைவின் பின்னணியில் உருவாகிறது.
கடுமையான சிக்கல்கள் மரணம் ஏற்படலாம்.
இரத்தச் சர்க்கரைக் கோமா
 மூளை செல்கள் ஆற்றல் பற்றாக்குறையால் பாதிக்கப்படும் அளவுக்கு குளுக்கோஸ் அளவு குறையும் போது, வரவிருக்கும் கோமாவின் அறிகுறிகள் தோன்றும். இரத்தச் சர்க்கரைக் குறைவு 3.3 மிமீல் / எல் க்கும் குறைவான குளுக்கோஸ் மதிப்பால் வகைப்படுத்தப்படுகிறது.
மூளை செல்கள் ஆற்றல் பற்றாக்குறையால் பாதிக்கப்படும் அளவுக்கு குளுக்கோஸ் அளவு குறையும் போது, வரவிருக்கும் கோமாவின் அறிகுறிகள் தோன்றும். இரத்தச் சர்க்கரைக் குறைவு 3.3 மிமீல் / எல் க்கும் குறைவான குளுக்கோஸ் மதிப்பால் வகைப்படுத்தப்படுகிறது.
கோமாவின் ஆபத்து என்னவென்றால், மூளை திசு பாதிக்கப்படலாம். ஆபத்தான சூழ்நிலைகளும் உருவாகலாம், எடுத்துக்காட்டாக, ஒரு நபர் திடீரென்று சுயநினைவை இழக்கும்போது. இது ஒரு காரை ஓட்டும் போது அல்லது அதிக கவனம் தேவைப்படும் பிற சூழ்நிலைகளில் கூட இருக்கலாம்.
பின்வரும் காரணங்களுக்காக இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது:
- முறையற்ற இன்சுலின் சிகிச்சை அல்லது பொருத்தமற்ற சர்க்கரை குறைக்கும் மருந்துகளின் பயன்பாடு,
- உணவுக் கோளாறுகள்,
- கார்போஹைட்ரேட்டுகளின் சரியான அளவு இல்லாமல் உடல் செயல்பாடு,
- பட்டினி,
- மது குடிப்பது
- பல்வேறு மருந்துகளை எடுத்துக்கொள்வது, அவற்றில்: லித்தியம் தயாரிப்புகள், சல்போனமைடுகள், பீட்டா-தடுப்பான்கள்.
இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் பின்வருமாறு:
- வியர்த்தல்,
- உடலின் நடுக்கம்
- மிகை இதயத் துடிப்பு,
- பசியின் வலுவான உணர்வு
- உதடுகளைச் சுற்றி உணர்வின்மை
- கவலை மற்றும் பயம்
- குமட்டல்.
இந்த நிகழ்வுகள் அனைத்தும் மூளை நோய்க்குறியீட்டிற்கு முந்தியவை, எனவே, கோமாவைத் தடுக்க சிகிச்சை நடவடிக்கைகள் மேற்கொள்ளப்பட வேண்டும். சிகிச்சை செய்யப்படாவிட்டால், தோன்றுகிறது:
- அயர்வு,
- பலவீனமான கவனம்
- இலக்கற்ற,
- தலைவலி.
பல அறிகுறிகள் தோன்றினால், உடனடியாக மருத்துவரை அணுகவும்.
ஹைப்பர் கிளைசெமிக் கோமா
 இரத்த சர்க்கரையின் குறிப்பிடத்தக்க அதிகரிப்பு காரணமாக ஏற்படும் கோமா, கெட்டோஅசிடோடிக் (கெட்டோஅசிடோசிஸ்), அத்துடன் ஹைப்பர்ஸ்மோலார் மற்றும் லாக்டிசிடல் ஆகியவையாகவும் இருக்கலாம்.
இரத்த சர்க்கரையின் குறிப்பிடத்தக்க அதிகரிப்பு காரணமாக ஏற்படும் கோமா, கெட்டோஅசிடோடிக் (கெட்டோஅசிடோசிஸ்), அத்துடன் ஹைப்பர்ஸ்மோலார் மற்றும் லாக்டிசிடல் ஆகியவையாகவும் இருக்கலாம்.
சர்க்கரை மற்றும் வளர்சிதை மாற்ற பொருட்களின் அதிகரிப்பு காரணமாக கெட்டோஅசிடோசிஸ் ஏற்படுகிறது, அதாவது கீட்டோன்கள் உடலை எதிர்மறையாக பாதிக்கின்றன. காரணம் தொற்று, சிகிச்சையின் பற்றாக்குறை அல்லது அதில் உள்ள பிழைகள், அத்துடன் காயங்கள், செயல்பாடுகள் மற்றும் பிற காரணிகளாக இருக்கலாம்.
அதிக ஆஸ்மோலரிட்டி கொண்ட இரத்தம் உயிரணுக்களிலிருந்து திரவத்தை “இழுத்து” நீரிழப்பு செய்யும் போது ஒரு ஹைபரோஸ்மோலார் கோமா (நீரிழப்பு) உருவாகிறது. இன்சுலின் பற்றாக்குறையால் இந்த நிலை ஏற்படுகிறது.
இந்த கோமாவுக்கு வழிவகுக்கும் காரணிகள் கெட்டோஅசிடோசிஸின் காரணங்களைப் போலவே இருக்கின்றன, மேலும் திரவ இழப்புக்கு வழிவகுக்கும் எந்தவொரு நோய்க்குறியீடுகளும் இதற்குக் காரணமாக இருக்கலாம்.
கோமாவுக்கு முந்தைய பொதுவான அறிகுறிகள்:
- சிறுநீரின் அளவு அதிகரிப்பு (8 லிட்டர் வரை),
- தீவிர தாகம்
- சோர்வு, பலவீனம், ஒற்றைத் தலைவலி,
- இரத்த சர்க்கரையின் மாற்றத்துடன், காட்டி 16.5 mmol / l க்கும் அதிகமாக உள்ளது,
- உலர்ந்த சளி சவ்வு மற்றும் தோல்,
- சில நாட்களுக்குப் பிறகு, பலவீனமான நனவின் தோற்றம், பின்னர் கோமா.
இந்த அறிகுறிகள் ஒரு ஹைபரோஸ்மோலார் நிலை மற்றும் கெட்டோஅசிடோசிஸ் ஆகிய இரண்டின் சிறப்பியல்பு. இருப்பினும், கெட்டோஅசிடோசிஸ் பின்வரும் வேறுபாடுகளைக் கொண்டுள்ளது:
- குஸ்மாலின் சுவாசம் ஏற்படுகிறது (சத்தம், அரிதான மற்றும் ஆழமான),
- "இனிப்பு ஆப்பிள்களின்" வாசனை தோன்றும்
- கடுமையான வயிற்று வலியின் அடிக்கடி சண்டைகள்.
ஹைபரோஸ்மோலரிட்டி மூலம், பரேசிஸ், பக்கவாதம், பேச்சு கோளாறுகள் மற்றும் பிரமைகள் பெரும்பாலும் ஏற்படுகின்றன. ஹைப்பரோஸ்மோலர் கோமா வெப்பநிலை அதிகரிப்பால் வகைப்படுத்தப்படுகிறது.
லாக்டிக் அமிலத்தன்மை கோமா மிகவும் அரிதாகவே உருவாகிறது என்று புள்ளிவிவரங்கள் காட்டுகின்றன. இதய நோயியல், சுவாச அமைப்பு செயலிழப்பு, இரத்த சோகை, காயங்கள், இரத்த இழப்பு மற்றும் தொற்றுநோய்களின் போது திசுக்களில் நுழையும் ஆக்ஸிஜனின் அளவு குறைவதால் தோன்றும்.
லாக்டிக் அமில கோமா உடல் உழைப்பு, நாட்பட்ட குடிப்பழக்கம் அல்லது 65 ஆண்டுகளுக்குப் பிறகு ஏற்படலாம்.
அறிகுறிகள் மற்ற கோமாக்களைப் போலவே இருக்கின்றன, ஆனால் சிறுநீரில் கீட்டோன்கள் மற்றும் உயர் ஹைப்பர் கிளைசீமியா இல்லை.
தாமதமான சிக்கல்கள்
 நீரிழிவு நோயின் நீண்டகால சிக்கல்கள் அல்லது நீரிழிவு நோயின் தாமத நோய்கள் இரத்த நாள புண்கள், அதாவது நீரிழிவு ஆஞ்சியோபாதிகள்.
நீரிழிவு நோயின் நீண்டகால சிக்கல்கள் அல்லது நீரிழிவு நோயின் தாமத நோய்கள் இரத்த நாள புண்கள், அதாவது நீரிழிவு ஆஞ்சியோபாதிகள்.
நீரிழிவு ஆஞ்சியோபதி என்பது சிறிய, நடுத்தர மற்றும் பெரிய பாத்திரங்களின் புண் ஆகும். சிறிய பாத்திரங்கள் (தமனிகள், தந்துகிகள் மற்றும் வீனல்கள்) பாதிக்கப்பட்டால், மைக்ரோஅஞ்சியோபதி உருவாகிறது.
பெரிய மற்றும் நடுத்தர அளவிலான கப்பல்களின் தோல்வி மேக்ரோஆங்கியோபதி என்று அழைக்கப்படுகிறது. இந்த நோயியல் கண் மற்றும் சிறுநீரக பாதிப்புக்கு வழிவகுக்கிறது. கப்பல்களும் பாதிக்கப்படுகின்றன:
நீரிழிவு நெஃப்ரோபதி
 நீரிழிவு நெஃப்ரோபதி என்பது நீரிழிவு நோயில் சிறுநீரக பாதிப்பு, இது நீண்டகால சிறுநீரக செயலிழப்புக்கு வழிவகுக்கிறது.
நீரிழிவு நெஃப்ரோபதி என்பது நீரிழிவு நோயில் சிறுநீரக பாதிப்பு, இது நீண்டகால சிறுநீரக செயலிழப்புக்கு வழிவகுக்கிறது.
நீரிழிவு நோய் தோன்றிய 5-10 ஆண்டுகளுக்குப் பிறகு நெஃப்ரோபதியின் முதல் வெளிப்பாடுகள் தோன்றும். வகை 1 நீரிழிவு நோயாளியின் மரணத்திற்கு பெரும்பாலும் காரணமான நெஃப்ரோபதி இந்த வகை சிக்கலாகும்.
சிறுநீரகத்தின் இந்த நோயியல் பல கட்டங்களைக் கொண்டுள்ளது:
- மைக்ரோஆல்புமினூரியா,
- புரோட்டினூரியா,
- நாள்பட்ட சிறுநீரக செயலிழப்பு.
நெஃப்ரோடிக் நோய்க்குறி இரத்தத்தின் ஒரு யூனிட் தொகுதிக்கு புரத அளவு குறைவதற்கு வழிவகுக்கிறது. தொடர்ச்சியான புரோட்டினூரியா நிறுவப்பட்டதிலிருந்து, நாள்பட்ட சிறுநீரக செயலிழப்பின் சிறப்பியல்புடைய அனைத்து அறிகுறிகளும் இணைகின்றன. மேடை வேறுபட்ட வேகத்தில் ஒரு முற்போக்கான போக்கைக் கொண்டுள்ளது.
நாள்பட்ட சிறுநீரக செயலிழப்பின் வளர்ச்சியில் தீர்மானிக்கும் காரணி தமனி உயர் இரத்த அழுத்தம் என்று கருதப்படுகிறது, அதாவது இரத்த அழுத்தத்தின் அதிகரிப்பு. ஒரு விதியாக, இந்த கட்டத்தில், சிறுநீர் மண்டலத்தில் கடந்து செல்லும் பல்வேறு அழற்சி செயல்முறைகள் தோன்றும்.
ஒரு குறிப்பிட்ட அளவிலான இரத்த அழுத்தத்தை அடைவது அவசியம், இது 130/85 மிமீ ஆர்டிக்கு மிகாமல் இருக்க வேண்டும். கலை. Enalapril மற்றும் ஒத்த மருந்துகள் பயனற்றவை என கண்டறியப்பட்டால், வெராபமில் அல்லது டில்டியாசெமுடன் கூடுதல் சிகிச்சை பரிந்துரைக்கப்பட வேண்டும்.
கூடுதலாக, நீங்கள் டையூரிடிக்ஸ் பயன்படுத்தலாம், எடுத்துக்காட்டாக, ஃபுரோஸ்மைடு, அதே போல் அட்டெனோலோல். சிறுநீரக செயலிழப்பை உருவாக்குவதற்கான சிகிச்சை நோயியலின் கட்டத்தால் தீர்மானிக்கப்படுகிறது.
சிறுநீரக செயலிழப்பு பழமைவாத மற்றும் முனையமாக இருக்கலாம்.
நீரிழிவு ரெட்டினோபதி
 இந்த சிக்கலானது விழித்திரை, தமனிகள் மற்றும் நுண்குழாய்களின் நரம்புகளுக்கு சேதத்தை ஏற்படுத்துகிறது. நீரிழிவு நோயில், பாத்திரங்களை சுருக்கும் செயல்முறை குறிப்பிடப்பட்டுள்ளது. இந்த வழக்கில், பாத்திரங்கள் இரத்த பற்றாக்குறையால் பாதிக்கத் தொடங்குகின்றன. சிதைவு நோயியல் ஏற்படுகிறது, பாத்திரங்களில் சாக்லார் வடிவங்கள் தோன்றும், சுவர்கள் மெல்லியதாகின்றன.
இந்த சிக்கலானது விழித்திரை, தமனிகள் மற்றும் நுண்குழாய்களின் நரம்புகளுக்கு சேதத்தை ஏற்படுத்துகிறது. நீரிழிவு நோயில், பாத்திரங்களை சுருக்கும் செயல்முறை குறிப்பிடப்பட்டுள்ளது. இந்த வழக்கில், பாத்திரங்கள் இரத்த பற்றாக்குறையால் பாதிக்கத் தொடங்குகின்றன. சிதைவு நோயியல் ஏற்படுகிறது, பாத்திரங்களில் சாக்லார் வடிவங்கள் தோன்றும், சுவர்கள் மெல்லியதாகின்றன.
ஆக்ஸிஜன் குறைபாடு நீண்ட நேரம் ஏற்படும்போது, லிப்பிடுகள் மற்றும் கால்சியம் உப்புகள் விழித்திரையில் வைக்கத் தொடங்குகின்றன. இத்தகைய செயல்முறைகள் சில அடர்த்தியான பகுதிகளின் தோற்றத்திற்கு வழிவகுக்கும். நோயியல் மாற்றங்களின் மொத்தம் காரணமாக, விழித்திரையின் பாத்திரங்களில் வடுக்கள் மற்றும் ஊடுருவல்கள் உருவாகின்றன.
சிகிச்சை பெறப்படாவிட்டால் மற்றும் செயல்முறை தாமதமாகிவிட்டால், விழித்திரைப் பற்றின்மை ஏற்படலாம், இதன் விளைவாக, குருட்டுத்தன்மை. மாரடைப்பு மற்றும் சேதமடைந்த நாளங்களின் சிதைவுகள் கண்ணின் உடலில் கடுமையான இரத்தக்கசிவுக்கு வழிவகுக்கிறது. மேலும், கிள la கோமா உருவாகும் ஆபத்து விலக்கப்படவில்லை.
நீரிழிவு ரெட்டினோபதியை அடையாளம் காண, தொடர்ச்சியான சோதனைகள் செய்யப்பட வேண்டும். பயன்படுத்தப்பட்ட ஆராய்ச்சி முறைகள்:
- கண் பரிசோதனை
- பார்வை நிலை மற்றும் துறைகளின் நிர்ணயம்,
- கருவிழி, கார்னியா மற்றும் ஒரு பிளவு விளக்கைப் பயன்படுத்தி கண்ணின் முன்புற அறையின் கோணம் ஆகியவற்றின் பகுப்பாய்வு.
விட்ரஸ் மற்றும் படிக லென்ஸ் மேகமூட்டமாக மாறினால், கண்ணின் அல்ட்ராசவுண்ட் ஸ்கேன் செய்யப்பட வேண்டும்.
நீரிழிவு நரம்பியல்
 நீரிழிவு நரம்பியல் என்பது நீரிழிவு நோயின் புற மற்றும் மத்திய நரம்பு மண்டலத்தின் புண் ஆகும். இந்த சிக்கலுக்கு முக்கிய காரணம் இரத்த குளுக்கோஸின் அதிகரிப்பு ஆகும்.
நீரிழிவு நரம்பியல் என்பது நீரிழிவு நோயின் புற மற்றும் மத்திய நரம்பு மண்டலத்தின் புண் ஆகும். இந்த சிக்கலுக்கு முக்கிய காரணம் இரத்த குளுக்கோஸின் அதிகரிப்பு ஆகும்.
நீரிழிவு நரம்பியல் நோயின் பல கோட்பாடுகள் உள்ளன. மிகவும் பிரபலமான கோட்பாட்டின் படி, இரத்தத்தில் குளுக்கோஸின் அதிக உள்ளடக்கம் காரணமாக, குளுக்கோஸின் அளவின் குறிப்பிடத்தக்க அதிகரிப்பு நரம்பில் ஏற்படுகிறது. பெரிய அளவில் குளுக்கோஸ் முழுமையான வளர்சிதை மாற்றத்திற்கு உட்பட்டது அல்ல என்பதால், இது சர்பிடால் உருவாவதற்கு பங்களிக்கிறது.
உணர்ச்சி நரம்பியல் காரணமாக, அதிர்வு உணர்திறன் ஆரம்பத்தில் பலவீனமடைகிறது. இந்த மீறலை அடையாளம் காண்பது பட்டம் பெற்ற ட்யூனிங் ஃபோர்க்கைப் பயன்படுத்தி செய்யப்படுகிறது, இது டார்சஸின் முதல் எலும்பின் தலையில் நிறுவப்பட்டுள்ளது.
நீரிழிவு நோயின் இந்த சிக்கலின் மிகவும் பொதுவான அறிகுறி, கால்களில் உணர்வின்மை மற்றும் வாத்து புடைப்புகள் தோன்றுவது. நீரிழிவு நோயில், நரம்பு மண்டலத்திற்கு சேதம் விளைவிப்பதன் விளைவாக கீழ் முனைகளில் நிலையான குளிர்ச்சியாக கருதப்படுகிறது, இது பக்கச்சார்பானது.
நோய் முன்னேறும்போது, வயிறு, மார்பு மற்றும் கைகளில் அச om கரியம் தோன்றும். நீரிழிவு நோயின் நீண்ட போக்கில், சிறிய வலி நரம்பு இழைகள் இறக்கத் தொடங்குகின்றன, இது கைகால்களில் வலியை தன்னிச்சையாக நிறுத்துவதாக வெளிப்படுகிறது.
சென்சோமோட்டர் நரம்பியல் பெரும்பாலும் உணர்திறன் குறைவுடன் சேர்ந்துள்ளது. குறிப்பாக, கால்கள் மற்றும் கைகளில் உணர்திறன் பாதியாக குறைகிறது.
கூடுதலாக, நடைபயிற்சி சிரமங்கள் மற்றும் இயக்கத்தின் பலவீனமான ஒருங்கிணைப்பு தோன்றக்கூடும். உணர்திறன் மீறல் இருப்பதால், ஒரு நபர் பெரும்பாலும் கால்களுக்கு சேதம் ஏற்படுவதைக் கவனிக்கவில்லை, இது எதிர்காலத்தில் பாதிக்கப்படும்.
கார்டியோவாஸ்குலர் என்பது நரம்பியல் நோயின் இருதய வடிவமாகும், இது ஓய்வில் இதயத் துடிப்பு அதிகரிப்பதன் மூலம் வகைப்படுத்தப்படுகிறது, அதாவது உடல் செயல்பாடு இல்லாமல்.
நீரிழிவு நரம்பியலின் இரைப்பை அல்லது இரைப்பை குடல் வடிவம் இரைப்பைக் குழாயின் நரம்பு ஒழுங்குமுறை காரணமாக உருவாகிறது. உணவுக்குழாய் வழியாக உணவுப் பாதை சீர்குலைந்து, உணவுக்குழாயின் சுவரின் வீக்கம் உருவாகிறது.
பலவீனமான குடல் இயக்கம் காரணமாக, மலச்சிக்கல் மற்றும் வயிற்றுப்போக்கு ஏற்படுகிறது. கூடுதலாக, கணையத்தால் செரிமான சாறு உற்பத்தியை மீறுவது பதிவு செய்யப்பட்டுள்ளது. மிகுந்த உமிழ்நீர் மற்றும் பித்தநீர் டிஸ்கினீசியா பெரும்பாலும் உருவாகின்றன, இது பித்த நாளங்களில் கற்களை உருவாக்க வழிவகுக்கிறது.
பெரும்பாலும் ஆண்களில் பாலியல் செயல்பாடு குறைகிறது, பெண்களில் பிறப்புறுப்புகளின் நீரேற்றம் மீறப்படுகிறது.
நீரிழிவு நரம்பியல் மாணவர் செயல்பாட்டில் குறைவுடன் சேர்ந்து, இருட்டில் பார்வை தழுவல் பலவீனமடைகிறது.
நீரிழிவு கால்
 நீரிழிவு கால் நோய்க்குறி என்பது நீரிழிவு நோயில் ஒரு கால் நோயியல் ஆகும், இது புற நரம்புகள், மென்மையான திசுக்கள், தோல், மூட்டுகள் மற்றும் எலும்புகளுக்கு சேதம் ஏற்படுவதால் உருவாகிறது. நோயியல் நாள்பட்ட மற்றும் கடுமையான புண்கள், எலும்பு-மூட்டு புண்கள் மற்றும் purulent-necrotic செயல்முறைகளில் வெளிப்படுத்தப்படுகிறது.
நீரிழிவு கால் நோய்க்குறி என்பது நீரிழிவு நோயில் ஒரு கால் நோயியல் ஆகும், இது புற நரம்புகள், மென்மையான திசுக்கள், தோல், மூட்டுகள் மற்றும் எலும்புகளுக்கு சேதம் ஏற்படுவதால் உருவாகிறது. நோயியல் நாள்பட்ட மற்றும் கடுமையான புண்கள், எலும்பு-மூட்டு புண்கள் மற்றும் purulent-necrotic செயல்முறைகளில் வெளிப்படுத்தப்படுகிறது.
நீரிழிவு பாதத்தின் ஒரு நரம்பியல் வகை உருவாக்கம் கைகால்களின் பாத்திரங்களில் மாற்றத்துடன் சேர்ந்துள்ளது. பாதத்தின் பாத்திரங்களின் விரிவாக்கம் காரணமாக, எடிமா மற்றும் வெப்பநிலை அதிகரிப்பு ஏற்படுகிறது. இரத்த ஓட்டம் பலவீனமடைவதால், பாதங்கள் திசுக்களுக்குள் நுழையும் ஆக்ஸிஜன் பற்றாக்குறையால் பாத்திரங்கள் பாதிக்கத் தொடங்குகின்றன.
கால் வீங்கி வெட்கத் தொடங்குகிறது. எலும்பு-தசைநார் கட்டமைப்பில் சிதைக்கும் செயல்முறைகள் நீண்ட காலமாக உருவாகலாம்.
நீரிழிவு பாதத்தின் சிகிச்சைக்கு, வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குவதற்கான நடவடிக்கைகள் எடுக்கப்பட வேண்டும், அத்துடன்:
- கொல்லிகள்,
- காயம் சிகிச்சை
- இறக்குதல் மற்றும் கால் மீதமுள்ள,
- தோல் தடிமனாக இருக்கும் பகுதியை நீக்குதல்,
- சிறப்பு காலணிகள் அணிந்துள்ளார்.
காலில் உள்ள தோல் வெளிர் அல்லது சயனோடிக் ஆகிறது. சில நேரங்களில் தந்துகிகள் விரிவடைந்ததன் விளைவாக, தோல் இளஞ்சிவப்பு-சிவப்பு நிறமாக மாறும்.
கண்டறியும் நோக்கங்களுக்காக பொருந்தும்:
- டாப்ளர் முறை
- கால்களின் நாளங்களின் ஆஞ்சியோகிராபி,
- கணக்கிடப்பட்ட மற்றும் காந்த அதிர்வு இமேஜிங்,
- இரத்த நாளங்களின் அல்ட்ராசவுண்ட் ஸ்கேனிங்.
தடுப்பு
 வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் சிக்கல்களுக்கான சிகிச்சையில் முதன்மையாக நோய்த்தடுப்பு மருந்துகள் அடங்கும். நீரிழிவு சிக்கல்கள் உருவாகாமல் தடுக்கவும், இரத்த குளுக்கோஸில் ஏதேனும் ஏற்ற இறக்கங்களைக் கட்டுப்படுத்தவும் அனைத்து மருத்துவ பரிந்துரைகளையும் முறையாகப் பின்பற்றுவது முக்கியம்.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் சிக்கல்களுக்கான சிகிச்சையில் முதன்மையாக நோய்த்தடுப்பு மருந்துகள் அடங்கும். நீரிழிவு சிக்கல்கள் உருவாகாமல் தடுக்கவும், இரத்த குளுக்கோஸில் ஏதேனும் ஏற்ற இறக்கங்களைக் கட்டுப்படுத்தவும் அனைத்து மருத்துவ பரிந்துரைகளையும் முறையாகப் பின்பற்றுவது முக்கியம்.
ஏதேனும் சிக்கல்களை உருவாக்கும் போது, பிளாஸ்மா சர்க்கரை அளவை இயல்பாக்குவதற்கான நடவடிக்கைகள் விரைவாக எடுக்கப்பட வேண்டும், ஏனெனில் நீரிழிவு நோயின் போக்கையும், அதனால் ஏற்படும் விளைவுகளையும் இது சார்ந்துள்ளது.
தடுப்பு நடவடிக்கைகள் பின்வருமாறு:
- முறையான மருத்துவ மேற்பார்வை மற்றும் மருந்தக பதிவுகள்,
- இரத்த குளுக்கோஸ் கட்டுப்பாடு
- உணவு விதிகளுக்கு இணங்க,
- தெளிவான தினசரி
- சில உடல் செயல்பாடுகள் மற்றும் ஓய்வு,
- தனிப்பட்ட சுகாதாரம் மற்றும் வீட்டின் தூய்மை,
- நோயெதிர்ப்பு மண்டலத்தின் ஆதரவு மற்றும் தொற்று மற்றும் சளி நோய்க்கு சரியான நேரத்தில் சிகிச்சை அளித்தல்.
இந்த பரிந்துரைகளுடன் இணங்குவது நோயின் ஸ்திரத்தன்மையை திறம்பட பராமரிக்கவும் சிக்கல்களின் அபாயத்தை குறைக்கவும் செய்கிறது.
நீரிழிவு நோயால் என்ன சிக்கல்கள் உருவாகக்கூடும் என்பதை இந்த கட்டுரையில் உள்ள வீடியோவின் நிபுணர் விவரிப்பார்.
நீரிழிவு சிக்கல்கள் புள்ளிவிவரம்

நீரிழிவு நோய் என்பது ஒரு தீவிர மருத்துவ மற்றும் சமூகப் பிரச்சினையாகும், இது ஒவ்வொரு ஆண்டும் வேகத்தை அதிகரித்து வருகிறது. இது பரவலாக இருப்பதால், இந்த நோய் தொற்று அல்லாத தொற்றுநோயாக கருதப்படுகிறது.
கணையத்தின் வேலையுடன் தொடர்புடைய இந்த கோளாறு உள்ள நோயாளிகளின் எண்ணிக்கையை அதிகரிக்கும் போக்கும் உள்ளது.
இன்றுவரை, உலக சுகாதார அமைப்பின் கூற்றுப்படி, இந்த நோய் உலகளவில் சுமார் 246 மில்லியன் மக்களை பாதிக்கிறது. கணிப்புகளின்படி, இந்த தொகை கிட்டத்தட்ட இரட்டிப்பாகும்.
இந்த நோய் முன்கூட்டிய இயலாமை மற்றும் இரத்த ஓட்ட அமைப்பில் தோன்றும் மாற்ற முடியாத மாற்றங்களால் இறப்புகளுக்கு வழிவகுக்கிறது என்பதன் மூலம் பிரச்சினையின் சமூக முக்கியத்துவம் மேம்படுகிறது. உலக மக்கள்தொகையில் நீரிழிவு நோய் பரவுவது எவ்வளவு தீவிரமானது?
உலக நீரிழிவு புள்ளிவிவரங்கள்
நீரிழிவு நோய் என்பது நாட்பட்ட ஹைப்பர் கிளைசீமியாவின் நிலை.
இந்த நேரத்தில், இந்த நோய்க்கான சரியான காரணம் தெரியவில்லை. செல்லுலார் கட்டமைப்புகளின் இயல்பான செயல்பாட்டில் தலையிடும் ஏதேனும் குறைபாடுகள் காணப்பட்டால் அது தோன்றும்.
இந்த நோயின் தோற்றத்தைத் தூண்டும் காரணங்கள் இதற்குக் காரணமாக இருக்கலாம்: நாள்பட்ட இயற்கையின் கணையத்தின் கடுமையான மற்றும் ஆபத்தான புண்கள், சில நாளமில்லா சுரப்பிகளின் உயர் செயல்பாடு (பிட்யூட்டரி, அட்ரீனல் சுரப்பி, தைராய்டு சுரப்பி), நச்சு பொருட்கள் மற்றும் தொற்றுநோய்களின் விளைவு. மிக நீண்ட காலமாக, இருதய அமைப்பின் நோய்கள் தோன்றுவதற்கான முக்கிய ஆபத்து காரணியாக நீரிழிவு நோய் அங்கீகரிக்கப்பட்டுள்ளது.
மேம்பட்ட இரத்தச் சர்க்கரைக் கட்டுப்பாட்டின் பின்னணியில் இருந்து எழும் வாஸ்குலர், இருதய, மூளை அல்லது புற சிக்கல்களின் நிலையான சிறப்பியல்பு வெளிப்பாடுகள் காரணமாக, நீரிழிவு ஒரு உண்மையான வாஸ்குலர் நோயாகக் கருதப்படுகிறது.
நீரிழிவு பெரும்பாலும் இருதய அமைப்பின் நோய்களுக்கு வழிவகுக்கிறது
ஐரோப்பிய நாடுகளில், நீரிழிவு நோயால் சுமார் 250 மில்லியன் மக்கள் உள்ளனர். மேலும், ஒரு வியக்கத்தக்க தொகை ஒரு வியாதி இருப்பதைக் கூட சந்தேகிக்கவில்லை.
எடுத்துக்காட்டாக, பிரான்சில், சுமார் 10 மில்லியன் மக்களில் உடல் பருமன் ஏற்படுகிறது, இது வகை 2 நீரிழிவு நோயின் வளர்ச்சிக்கு ஒரு முன்நிபந்தனையாகும். இந்த நோய் விரும்பத்தகாத சிக்கல்களின் தோற்றத்தைத் தூண்டுகிறது, இது நிலைமையை அதிகப்படுத்துகிறது.
உலக நோய் புள்ளிவிவரங்கள்:
- வயதுக் குழு.விஞ்ஞானிகளால் நடத்தப்பட்ட ஆய்வுகள், நீரிழிவு நோயின் உண்மையான பாதிப்பு வயது நோயாளிகளுக்கு 3.3 மடங்கு, 4.3 மடங்கு - வயது, 2.3 முறை - கோடைகாலத்திற்கும் 2.7 மடங்கு - பல ஆண்டுகளாக பதிவு செய்யப்பட்டதை விட அதிகமாக உள்ளது என்பதைக் காட்டுகிறது.
- தரை. உடலியல் பண்புகள் காரணமாக, ஆண்களை விட பெண்கள் பெரும்பாலும் நீரிழிவு நோயால் பாதிக்கப்படுகின்றனர். முதல் வகை நோய் 30 வயதிற்குட்பட்டவர்களுக்கு தோன்றும். அடிப்படையில், இது பெரும்பாலும் பாதிக்கப்படுவது பெண்கள் தான். ஆனால் டைப் 2 நீரிழிவு நோய் பருமனானவர்களுக்கு எப்போதும் கண்டறியப்படுகிறது. ஒரு விதியாக, அவர்கள் 44 வயதுக்கு மேற்பட்டவர்களுக்கு நோய்வாய்ப்பட்டுள்ளனர்,
- நிகழ்வு விகிதம். நம் நாட்டின் பிரதேசத்தின் புள்ளிவிவரங்களை நாம் கருத்தில் கொண்டால், 2000 களின் தொடக்கத்திலிருந்து 2009 இல் முடிவடைந்த காலகட்டத்தில், மக்களிடையே நிகழ்வுகள் கிட்டத்தட்ட இரு மடங்காகிவிட்டன என்று நாம் முடிவு செய்யலாம். ஒரு விதியாக, இது பெரும்பாலும் நோய்வாய்ப்பட்ட இரண்டாவது வகை நோயாகும். உலகெங்கிலும், நீரிழிவு நோயாளிகளில் சுமார் 90% பேர் கணையச் செயல்பாட்டோடு தொடர்புடைய இரண்டாவது வகை கோளாறால் பாதிக்கப்படுகின்றனர்.
ஆனால் கர்ப்பகால நீரிழிவு விகிதம் 0.04 முதல் 0.24% வரை அதிகரித்தது. பிறப்பு விகிதத்தை அதிகரிப்பதை நோக்கமாகக் கொண்ட நாடுகளின் சமூகக் கொள்கைகள் தொடர்பாக கர்ப்பிணிப் பெண்களின் மொத்த எண்ணிக்கையில் அதிகரிப்பு மற்றும் கர்ப்பகால நீரிழிவு நோயின் ஆரம்பகால பரிசோதனை நோயறிதல்களை அறிமுகப்படுத்துதல் ஆகிய இரண்டுமே இதற்குக் காரணம்.
குழந்தைகள் மற்றும் இளம்பருவத்தில் இந்த நோயின் தோற்றத்தின் புள்ளிவிவரங்களை நாம் கருத்தில் கொண்டால், அதிர்ச்சியூட்டும் புள்ளிவிவரங்களை நாம் காணலாம்: பெரும்பாலும் இந்த நோய் 9 முதல் 15 வயது வரையிலான குழந்தைகளை பாதிக்கிறது.
நீரிழிவு நோயாளிகளுக்கு ஏற்படும் சிக்கல்கள்
நீரிழிவு என்பது நம் நாட்டிற்கு மட்டுமல்ல, முழு உலகிற்கும் ஒரு பிரச்சினையாகும். நீரிழிவு நோயாளிகளின் எண்ணிக்கை தினமும் அதிகரித்து வருகிறது.
புள்ளிவிவரங்களைப் பார்த்தால், உலகெங்கிலும் சுமார் 371 மில்லியன் மக்கள் இந்த நோயால் பாதிக்கப்படுகின்றனர் என்று நாம் முடிவு செய்யலாம். இது, ஒரு நொடிக்கு, முழு கிரகத்தின் மக்கள்தொகையில் சரியாக 7.1% ஆகும்.
இந்த நாளமில்லா கோளாறு பரவுவதற்கு முக்கிய காரணம் வாழ்க்கை முறையின் அடிப்படை மாற்றம். விஞ்ஞானிகளின் கூற்றுப்படி, நிலைமை சிறப்பாக மாறாவிட்டால், சுமார் 2030 க்குள் நோயாளிகளின் எண்ணிக்கை பல மடங்கு அதிகரிக்கும்.
அதிக எண்ணிக்கையிலான நீரிழிவு நோயாளிகளின் நாடுகளில் பின்வருவன அடங்கும்:
- இந்தியா. சுமார் 51 மில்லியன் வழக்குகள்
- சீனா - 44 மில்லியன்
- அமெரிக்கா - 27,
- ரஷ்ய கூட்டமைப்பு - 10,
- பிரேசில் - 8,
- ஜெர்மனி - 7.7,
- பாகிஸ்தான் - 7.3,
- ஜப்பான் - 7,
- இந்தோனேசியா - 6.9,
- மெக்சிகோ - 6.8.
நிகழ்வு விகிதத்தின் ஈர்க்கக்கூடிய சதவீதம் அமெரிக்காவில் காணப்பட்டது. இந்த நாட்டில், சுமார் 21% மக்கள் நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர். ஆனால் நம் நாட்டில், புள்ளிவிவரங்கள் குறைவாக உள்ளன - சுமார் 6%.
ஆயினும்கூட, நம் நாட்டில் அமெரிக்காவைப் போல நோய் அளவு அதிகமாக இல்லை என்ற போதிலும், மிக விரைவில் குறிகாட்டிகள் அமெரிக்காவிற்கு அருகில் வரக்கூடும் என்று நிபுணர்கள் கணித்துள்ளனர். இதனால், இந்த நோய் ஒரு தொற்றுநோய் என்று அழைக்கப்படும்.
டைப் 1 நீரிழிவு, முன்னர் குறிப்பிட்டபடி, 29 வயதுக்கு குறைவானவர்களுக்கு ஏற்படுகிறது. நம் நாட்டில், இந்த நோய் விரைவாக இளமையாகி வருகிறது: இந்த நேரத்தில் இது 11 முதல் 17 வயது நோயாளிகளில் காணப்படுகிறது.
சமீபத்தில் தேர்வில் தேர்ச்சி பெற்ற நபர்கள் குறித்த புள்ளிவிவரங்களால் பயமுறுத்தும் எண்கள் வழங்கப்படுகின்றன.
இந்த கிரகத்தில் வசிப்பவர்களில் பாதி பேருக்கு இந்த நோய் ஏற்கனவே அவர்களுக்காக காத்திருக்கிறது என்பது கூட தெரியாது. இது பரம்பரைக்கு பொருந்தும். நோயின் அறிகுறிகளைத் தூண்டாமல், இந்த நோய் நீண்ட காலமாக அறிகுறியின்றி உருவாகலாம். மேலும், உலகின் பொருளாதார ரீதியாக வளர்ந்த நாடுகளில் இந்த நோய் எப்போதும் சரியாக கண்டறியப்படவில்லை.
ஆப்பிரிக்க நாடுகளில் நீரிழிவு நோய் பரவுவது மிகக் குறைவாகக் கருதப்பட்டாலும், இங்குதான் ஒரு சிறப்பு தேர்வில் தேர்ச்சி பெறாதவர்களில் அதிக சதவீதம் பேர் உள்ளனர். முழு காரணமும் இந்த வியாதியைப் பற்றிய குறைந்த அளவிலான கல்வியறிவு மற்றும் அறியாமை ஆகியவற்றில் உள்ளது.
இரண்டு வகையான நீரிழிவு நோயாளிகளிலும் சிக்கல்களின் பரவல்
உங்களுக்குத் தெரியும், இது கடுமையான சிக்கல்களைக் கொண்டுவருகிறது.
அவை மனித உயிருக்கு மிகப்பெரிய அச்சுறுத்தலாக இருக்கின்றன. குறைந்தபட்ச காலப்பகுதியில் வளர்ச்சி ஏற்படும் மாநிலங்கள் இதில் அடங்கும்.
இது ஒரு சில மணிநேரம் கூட இருக்கலாம். பொதுவாக, இத்தகைய வெளிப்பாடுகள் மரணத்திற்கு வழிவகுக்கும். இந்த காரணத்திற்காக, உடனடியாக தகுதிவாய்ந்த உதவிகளை வழங்குவது அவசியம். கடுமையான சிக்கல்களுக்கு பல பொதுவான விருப்பங்கள் உள்ளன, அவை ஒவ்வொன்றும் முந்தையவற்றிலிருந்து வேறுபடுகின்றன.
மிகவும் பொதுவான கடுமையான சிக்கல்கள் பின்வருமாறு: கெட்டோஅசிடோசிஸ், இரத்தச் சர்க்கரைக் குறைவு, ஹைபரோஸ்மோலார் கோமா, லாக்டிக் அமிலத்தன்மை கோமா மற்றும் பிற. நோயின் சில ஆண்டுகளில் பிற்கால விளைவுகள் தோன்றும். அவற்றின் தீங்கு வெளிப்பாட்டில் இல்லை, ஆனால் அவை மெதுவாக ஒரு நபரின் நிலையை மோசமாக்குகின்றன.
தொழில்முறை சிகிச்சை கூட எப்போதும் உதவாது. அவற்றில் பின்வருவன அடங்கும்: ரெட்டினோபதி, ஆஞ்சியோபதி, பாலிநியூரோபதி, அத்துடன் நீரிழிவு கால்.
நாள்பட்ட இயற்கையின் சிக்கல்கள் வாழ்க்கையின் கடைசி ஆண்டுகளில் குறிப்பிடப்பட்டுள்ளன.
சிகிச்சையின் அனைத்து தேவைகளையும் கண்டிப்பாக கடைபிடித்தாலும், இரத்த நாளங்கள், வெளியேற்றும் அமைப்பின் உறுப்புகள், தோல், நரம்பு மண்டலம், இதயம் போன்றவை பாதிக்கப்படுகின்றன. வலுவான பாலினத்தின் பிரதிநிதிகள் நீரிழிவு நோயின் பின்னணிக்கு எதிராக தோன்றும் சிக்கல்களைக் கொண்டுள்ளனர், பெண்களைக் காட்டிலும் மிகக் குறைவாகவே கண்டறியப்படுகிறார்கள்.
பிந்தையவர்கள் அத்தகைய நாளமில்லா கோளாறின் விளைவுகளால் அதிகம் பாதிக்கப்படுகின்றனர். முன்பே குறிப்பிட்டபடி, இந்த நோய் இதயம் மற்றும் இரத்த நாளங்களின் செயல்திறனுடன் தொடர்புடைய ஆபத்தான கோளாறுகளின் தோற்றத்திற்கு வழிவகுக்கிறது. ஓய்வூதிய வயதிற்குட்பட்டவர்கள் பெரும்பாலும் குருட்டுத்தன்மையால் கண்டறியப்படுகிறார்கள், இது நீரிழிவு ரெட்டினோபதி இருப்பதால் தோன்றுகிறது.
ஆனால் சிறுநீரக பிரச்சினைகள் வெப்ப சிறுநீரக செயலிழப்புக்கு வழிவகுக்கிறது. இந்த நோய்க்கான காரணம் நீரிழிவு ரெட்டினோபதியும் கூட.
நீரிழிவு நோயாளிகளில் பாதிக்கு மேற்பட்டவர்கள் நரம்பு மண்டலத்தை பாதிக்கும் சிக்கல்களைக் கொண்டுள்ளனர். பின்னர், நரம்பியல் உணர்திறன் குறைதல் மற்றும் கீழ் முனைகளுக்கு சேதம் ஏற்படுவதைத் தூண்டுகிறது.
நரம்பு மண்டலத்தில் ஏற்படும் கடுமையான மாற்றங்கள் காரணமாக, கணையத்தின் செயல்திறன் பலவீனமானவர்களுக்கு நீரிழிவு கால் போன்ற சிக்கல் தோன்றக்கூடும். இது மிகவும் ஆபத்தான நிகழ்வு, இது இருதய அமைப்பின் மீறல்களுடன் நேரடியாக தொடர்புடையது. பெரும்பாலும் இது கைகால்களை வெட்டுவதை ஏற்படுத்தும்.
நீரிழிவு இந்த தீர்வைப் பற்றி பயப்படுகின்றது, நெருப்பைப் போல!
விண்ணப்பிப்பது மட்டுமே அவசியம்.
இந்த வீடியோ நீரிழிவு நோயின் பொதுவான விளக்கம், வகைகள், சிகிச்சை முறைகள், அறிகுறிகள் மற்றும் புள்ளிவிவரங்களைப் பற்றி விவாதிக்கிறது:
உங்களுக்கு நீரிழிவு நோய் இருந்தால், நீங்கள் சிகிச்சையை புறக்கணிக்கக்கூடாது, இது சிறப்பு மருந்துகள் மட்டுமல்லாமல், சரியான மற்றும் சீரான ஊட்டச்சத்து, உடற்பயிற்சி மற்றும் போதைப்பொருட்களை மறுப்பது (புகைபிடித்தல் மற்றும் ஆல்கஹால் துஷ்பிரயோகம் ஆகியவை அடங்கும்) ஆகியவற்றைக் கொண்டுள்ளது. ஆரோக்கியத்தின் சரியான நிலையைப் பற்றி அறிய குறிப்பிட்ட கால இடைவெளியில் நீங்கள் ஒரு தனிப்பட்ட உட்சுரப்பியல் நிபுணர் மற்றும் இருதய மருத்துவரை சந்திக்க வேண்டும்.
- சர்க்கரை அளவை நீண்ட நேரம் உறுதிப்படுத்துகிறது
- கணைய இன்சுலின் உற்பத்தியை மீட்டெடுக்கிறது
நீரிழிவு நோய்: நோய் புள்ளிவிவரங்கள்
நீரிழிவு நோய் (டி.எம்) என்பது "நாட்பட்ட ஹைப்பர் கிளைசீமியா" என்ற நிலை. நீரிழிவு நோய்க்கான சரியான காரணம் இன்னும் அறியப்படவில்லை. உயிரணுக்களின் இயல்பான செயல்பாட்டில் குறுக்கிடும் அல்லது இன்சுலினை அசாதாரணமாக பாதிக்கும் மரபணு குறைபாடுகள் முன்னிலையில் இந்த நோய் தோன்றக்கூடும்.
நீரிழிவு நோய்க்கான காரணங்களில் கடுமையான நாள்பட்ட கணையப் புண்கள், சில நாளமில்லா சுரப்பிகளின் உயர் செயல்பாடு (பிட்யூட்டரி, அட்ரீனல் சுரப்பி, தைராய்டு சுரப்பி), விஷம் அல்லது தொற்று காரணிகளின் செயல் ஆகியவை அடங்கும்.
நீண்ட காலமாக, நீரிழிவு இருதய (எஸ்.எஸ்) நோய்களை உருவாக்குவதற்கான முக்கிய ஆபத்து காரணியாக அங்கீகரிக்கப்பட்டுள்ளது.
மோசமான கிளைசெமிக் கட்டுப்பாட்டின் பின்னணிக்கு எதிராக ஏற்படும் தமனி, இருதய, மூளை அல்லது புற சிக்கல்களின் அடிக்கடி மருத்துவ வெளிப்பாடுகள் காரணமாக, நீரிழிவு ஒரு உண்மையான வாஸ்குலர் நோயாக கருதப்படுகிறது.
நீரிழிவு புள்ளிவிவரங்கள்
பிரான்சில், நீரிழிவு நோயாளிகளின் எண்ணிக்கை சுமார் 2.7 மில்லியன் ஆகும், அவர்களில் 90% வகை 2 நீரிழிவு நோயாளிகள். நீரிழிவு நோயால் பாதிக்கப்பட்ட மனிதர்களுக்கு (10-15%) நோயாளிகள் இந்த நோய் இருப்பதைக் கூட சந்தேகிக்கவில்லை. மேலும், வயிற்று உடல் பருமன் கிட்டத்தட்ட 10 மில்லியனில் ஏற்படுகிறது.
ஒரு நபர், இது T2DM இன் வளர்ச்சிக்கு ஒரு முன்நிபந்தனை. நீரிழிவு நோயாளிகளில் எஸ்எஸ் சிக்கல்கள் 2.4 மடங்கு அதிகமாக கண்டறியப்படுகின்றன.
அவை நீரிழிவு நோயின் முன்கணிப்பைத் தீர்மானிக்கின்றன மற்றும் நோயாளிகளின் ஆயுட்காலம் 8 வயது மற்றும் வயதானவர்களுக்கு 4 வயது குறைவதற்கு பங்களிக்கின்றன.
ஏறக்குறைய 65-80% வழக்குகளில், நீரிழிவு நோயாளிகளின் இறப்புக்கான காரணம் இருதய சிக்கல்கள், குறிப்பாக மாரடைப்பு (எம்ஐ), பக்கவாதம். மாரடைப்பு மறுசீரமைப்பிற்குப் பிறகு, நீரிழிவு நோயாளிகளுக்கு இருதய நிகழ்வுகள் பெரும்பாலும் நிகழ்கின்றன.
கப்பல்களில் பிளாஸ்டிக் கரோனரி தலையீட்டிற்குப் பிறகு 9 ஆண்டுகள் உயிர்வாழ்வதற்கான வாய்ப்பு நீரிழிவு நோயாளிகளுக்கு 68% மற்றும் சாதாரண மக்களுக்கு 83.5% ஆகும், ஏனெனில் இரண்டாம் நிலை ஸ்டெனோசிஸ் மற்றும் ஆக்கிரமிப்பு அதிரோமாடோசிஸ் காரணமாக, நீரிழிவு அனுபவம் உள்ள நோயாளிகள் மாரடைப்பு மீண்டும் மீண்டும் நிகழ்கின்றனர்.
இருதயவியல் துறையில் நீரிழிவு நோயாளிகளின் விகிதம் தொடர்ந்து வளர்ந்து வருகிறது மற்றும் அனைத்து நோயாளிகளிலும் 33% க்கும் அதிகமாக உள்ளது. எனவே, எஸ்.எஸ் நோய்களை உருவாக்குவதற்கு நீரிழிவு ஒரு முக்கியமான தனி ஆபத்து காரணியாக அங்கீகரிக்கப்பட்டுள்ளது.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் கடுமையான மற்றும் நீண்டகால சிக்கல்கள், அவற்றின் தடுப்பு

நீரிழிவு நோயில், சிக்கல்கள் கடுமையான, நாள்பட்ட மற்றும் நோயியலின் பிற்கால கட்டங்களில் வெளிப்படும்.
இதுபோன்ற விளைவுகளைத் தவிர்ப்பது, பின்னர் அவர்களுக்கு சிகிச்சையளிப்பதை விட மிகவும் எளிதானது அல்லது, அதைவிட மோசமானது, மீறல்கள் காரணமாக முடக்கப்பட்டுள்ளது.
எனவே, நீரிழிவு நோயின் சிக்கல்களை விரிவாக ஆய்வு செய்ய பரிந்துரைக்கப்படுகிறது, அறிகுறிகள், சிகிச்சை மற்றும் தடுப்பு அம்சங்கள் பற்றி அனைத்தையும் தெரிந்து கொள்ளுங்கள்.
நீரிழிவு சிக்கல்களின் வகைகள்
நீரிழிவு நோயின் சிக்கல்களை தீவிரத்தினால் வகைப்படுத்தலாம் - மிகவும் லேசானது முதல் மிகக் கடுமையான நிகழ்வுகள் வரை. கூடுதலாக, ஆரம்ப மற்றும் தாமதமான சிக்கல்கள் வேறுபடுகின்றன, அவற்றின் வகைப்பாடு குறைவான சிக்கலானது அல்ல. வல்லுநர்கள் அடையாளம் காணும் விஷயத்தில் கவனம் செலுத்த வேண்டியது அவசியம்:
- நீரிழிவு நோயின் நுண்ணுயிர் சிக்கல்கள்,
- நீரிழிவு நோயின் அறுவை சிகிச்சை சிக்கல்கள்
- குழந்தைகளுக்கு விளைவுகள்
- கடுமையான மற்றும் நாள்பட்ட வழக்குகள்.
வகைப்பாட்டின் சிக்கலான தன்மையைக் கருத்தில் கொண்டு, வகை 2 நீரிழிவு நோயின் சிக்கல்கள் உட்பட அனைத்து நிகழ்வுகளையும் தனித்தனியாகக் கருத்தில் கொள்வது அவசியம்.
நாள்பட்ட விளைவுகள்
நாள்பட்ட சிக்கல்கள் தாமதமாகவும் அழைக்கப்படுகின்றன. நீரிழிவு நோயாளியின் உறுப்புகள் மற்றும் அமைப்புகளில் அதிக சர்க்கரை குறியீடுகளின் நீடித்த செல்வாக்கால் அவை உருவாகின்றன. வகை 2 நீரிழிவு நோயின் சிக்கல்கள் மிகவும் உணர்திறன் வாய்ந்த உள் உறுப்புகளை பாதிக்கின்றன, அவை ஒரு வகையான நோய் இலக்குகளாக மாறும்.
நீரிழிவு ரெட்டினோபதி இந்த பட்டியலில் முதல் நிபந்தனை. இது மிகவும் அடிக்கடி நிகழ்கிறது மற்றும் தோராயமாக 90% நோயாளிகளுக்கு ஏற்படுகிறது.
ரெட்டினோபதி நோயின் நீடித்த போக்கின் காரணமாக உருவாகிறது மற்றும் விழித்திரையின் நாளங்கள் மோசமடைவதைக் கொண்டுள்ளது. இத்தகைய மீறல்கள் பெரும்பாலும் நீரிழிவு நோயாளிகளின் இயலாமைக்கு வழிவகுக்கும்.
நிபுணர்களின் கூற்றுப்படி, நீரிழிவு நோயின் இத்தகைய நீண்டகால சிக்கல்கள் ஆரோக்கியமானவர்களை விட 25 மடங்கு அதிகம்.
நீரிழிவு நெஃப்ரோபதி என்பது சிறுநீரகங்களின் சிக்கலான புண் ஆகும், அதாவது தமனிகள், குளோமருலி, குழாய் மற்றும் தமனிகள். கார்போஹைட்ரேட்டுகள் மற்றும் லிப்பிட்களின் பலவீனமான வளர்சிதை மாற்றத்தின் தயாரிப்புகளின் செல்வாக்கின் கீழ் நோயியல் உருவாகிறது. நீரிழிவு நோயாளிகளிடையே நெஃப்ரோபதியின் பாதிப்பு 75% ஐ அடைகிறது.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் சிக்கல்கள் நரம்பியல் நோயாக இருக்கலாம். புற நரம்புகளுக்கு சேதம் ஏற்படுவதைப் பற்றி நாங்கள் பேசுகிறோம், இது மிகவும் அடிக்கடி விலகும்.
சேதத்தின் செயல்பாட்டில் நரம்பு மண்டலத்தின் பல்வேறு பகுதிகள் பாதிக்கப்படலாம் என்பதன் மூலம் நிலைமை மோசமடைகிறது.
கூடுதலாக, நீரிழிவு பாதத்தின் தோற்றத்திற்கு வழிவகுக்கும் முக்கிய காரணிகளில் ஒன்று நரம்பியல்.
அடுத்து, நீரிழிவு என்செபலோபதிக்கு நீங்கள் கவனம் செலுத்த வேண்டும், அதாவது உண்மை:
- இது ஒரு முற்போக்கான மூளை புண்,
- இது நாள்பட்ட மற்றும் கடுமையான வாஸ்குலர் மற்றும் வளர்சிதை மாற்றக் கோளாறுகளின் செல்வாக்கின் கீழ் உருவாகிறது,
- நோயியலின் அறிகுறியியல் பலவீனம், வேலை செய்யும் திறன் அதிகரித்தல், அதிக சோர்வு, உணர்ச்சி உறுதியற்ற தன்மை மற்றும் பிற அறிகுறிகளுடன் தொடர்புடையது.
- சிகிச்சை கிடைக்கவில்லை என்றால், நீரிழிவு நோயாளியின் மரணம் உட்பட விளைவுகள் மிகவும் கடுமையானதாக இருக்கலாம்.
டைப் 2 நீரிழிவு நோய் மற்றும் இணக்க நோய்கள் குறிப்பிட்ட தோல் புண்களுடன் தொடர்புடையவை.
பலவீனமான கார்போஹைட்ரேட் வளர்சிதை மாற்றம் மற்றும் அத்துடன் வளர்சிதை மாற்ற தயாரிப்புகளின் குவிப்பு காரணமாக மேல்தோல், நுண்ணறைகள் மற்றும் வியர்வை சுரப்பிகளின் கட்டமைப்பில் ஏற்படும் மாற்றங்கள் அடையாளம் காணப்படுகின்றன. ஒரு நீரிழிவு நோயாளிக்கு சொறி, அல்சரேஷன், வயது புள்ளிகள் மற்றும் பியூரூல்ட்-செப்டிக் சிக்கல்கள் உள்ளன.
நோயியலின் மிகக் கடுமையான போக்கில், தோல் கரடுமுரடானது, உரித்தல், கால்சோசிட்டி, அத்துடன் ஏராளமான விரிசல்கள், நகங்களின் சிதைவு உருவாகின்றன.
நாள்பட்ட சிக்கல்களின் பட்டியல் நீரிழிவு கால் மற்றும் கைகளின் நோய்க்குறியை நிறைவு செய்கிறது. இதைப் பற்றி பேசும்போது, அவை உடற்கூறியல் மற்றும் செயல்பாட்டு மாற்றங்களின் சிக்கலான தொகுப்பைக் குறிக்கின்றன. நீரிழிவு நோயாளிகளில் குறைந்தது 30% நோயாளிகளில் அவை காணப்படுகின்றன.
அவை வழக்கமாக கீழ் காலில் பழுப்பு நிற புள்ளிகள், கீழ் காலின் பின்புறத்தில் அல்சரேட்டிவ் புண்கள், அதே போல் விரல்களின் கால் அல்லது ஃபாலாங்க்கள் போன்றவற்றில் தோன்றும்.
மிகவும் கடினமான சூழ்நிலைகளில், ஒரு குடலிறக்க புண் உருவாகிறது, இது கைகால்களை வெட்டுவதற்கு வழிவகுக்கிறது.
நீரிழிவு நோய்க்கான காரணங்கள்
இந்த நோய் தோன்றுவதற்கான முக்கிய காரணம் எண்டோகிரைன் கோளாறுகள் என்று அழைக்கப்படலாம். கணையத்தால் ஹார்மோனின் போதிய உற்பத்தி இல்லாத நிலையில், உடலில் குளுக்கோஸ் அளவு தொடர்ந்து அதிகரித்து வருகிறது, வளர்சிதை மாற்ற செயல்முறைகள் தொந்தரவு செய்கின்றன. சரியான வெளியேற்ற செயல்முறை ஏற்படாது, பதப்படுத்தப்பட்ட பொருட்கள் இரத்தத்தில் குவிகின்றன.

அடுத்த காரணம் பரம்பரை. குடும்பத்திற்கு ஏற்கனவே இந்த நோயறிதலின் கேரியர்கள் இருந்தபோது, நீரிழிவு நோய் வருவதற்கான ஆபத்து பல மடங்கு அதிகம். பரம்பரை காரணிகள் இல்லாத ஒரு ஆரோக்கியமான நபரும் இந்த நோயால் பாதிக்கப்படுகிறார்:
- குப்பை உணவின் பயன்பாடு, அதிக அளவு சர்க்கரை கொண்ட பொருட்கள்,
- அதிக எடை
- கடுமையான நோய்கள்,
- அழுத்தங்களும்,
- கல்லீரலில் தொந்தரவுகள்.
இந்த நோய் பெரியவர்களை மட்டுமல்ல, குழந்தைகளையும் ஆச்சரியத்தில் ஆழ்த்துகிறது. அடிக்கடி ஏற்படும் நோய்கள், நோய் எதிர்ப்பு சக்தி குறைவாக இருப்பதால் அவை பிறக்கும்போதே ஏற்பட வாய்ப்புள்ளது. அதிகப்படியான எடை ஒரு முன்கணிப்பு குழுவில் விழும் அபாயத்தையும் ஏற்படுத்துகிறது.
நீரிழிவு நோயின் அதிகரிப்பு
நோயின் எந்த அறிகுறிகளுக்கும் உடனடி மருத்துவ கவனிப்பு தேவைப்படுகிறது. நீரிழிவு நோயின் அதிகரிப்புகள் மற்றும் சிக்கல்களைத் தடுக்க இது அவசியம். மருத்துவர் தேவையான சிகிச்சையைத் தேர்ந்தெடுக்கிறார், நிலைமையைக் கட்டுக்குள் வைத்திருக்க மருந்துகளை பரிந்துரைக்கிறார்.
நீரிழிவு நோயின் கண்டுபிடிப்பு - ஒவ்வொரு நாளும் குடிக்கவும்.

சிகிச்சையின் வகை நோயின் வகையைப் பொறுத்தது, அதாவது:
- 1 வகை. இளம் வயதிலேயே நீரிழிவு நோய் உருவாகிறது, ஆரம்பம் கடுமையானது. தேவையான அளவுகளில் இன்சுலின் உற்பத்தி செய்யப்படுவதில்லை, சர்க்கரை இரத்தத்தில் சேரும், அதே நேரத்தில் செல்கள் அதைப் பெறாது. இதைக் கருத்தில் கொண்டு, உடலின் வளர்சிதை மாற்ற செயல்முறைகள் சீர்குலைக்கப்படுகின்றன, மேலும் சிக்கலை மேலும் மோசமாக்கும் வழிமுறைகள் தொடங்கப்படுகின்றன. செல்கள் போதுமான கொழுப்புகள் மற்றும் புரதங்களைப் பெறுவதை நிறுத்துகின்றன, இது புதிய நோய்களுக்கு வழிவகுக்கிறது. பின்னர் முழு உயிரினத்தின் போதை, நீரிழப்பு வருகிறது. நிலைமையை சரிசெய்தல் மற்றும் போதுமான சிகிச்சை இல்லாத நிலையில், இயலாமை மற்றும் இறப்பு சாத்தியமாகும்.
- வகை 2 - இன்சுலின் அளவு போதுமானதாக இருக்கும் ஒரு நிலை, ஆனால் அதற்கான உயிரணுக்களின் கருத்து பலவீனமடைகிறது. உடல் எடையில் உள்ள இன்சுலின் பதப்படுத்த இயலாது போது, பெரும்பாலும் அதிக எடையில் காணப்படுகிறது. வகை 1 போலல்லாமல், ஆரம்பம் அவ்வளவு உச்சரிக்கப்படவில்லை, அறிகுறிகள் மங்கலாகின்றன. தாமதமான நோய் இன்னும் வேகத்தை அடைந்து, உயர் இரத்த அழுத்த தாவல்கள், பக்கவாதம் மற்றும் மாரடைப்புக்கு வழிவகுக்கிறது. முதலில் இந்த வகை நோயை உணவின் மூலம் சரிசெய்ய முடிந்தால், மருந்து தலையீட்டிற்குப் பிறகு தவிர்க்க முடியாது.
நீரிழிவு நோய் அதிகரிக்கும் காலங்கள் அனைத்து நோயாளிகளிலும் காணப்படுகின்றன.
ஹைப்பர்கிளைசீமியா
இது சாதாரண குறிகாட்டிகளுடன் (3.3 - 5.5 மிமீல் / லிட்டர்) ஒப்பிடுகையில் இரத்த சர்க்கரையின் அதிகரிப்பு தீர்மானிக்கப்படும் அறிகுறியாகும். இந்த வகை இரண்டு வகையான நோய்களிலும் காணப்படுகிறது. இது ஊட்டச்சத்து குறைபாட்டால் ஏற்படுகிறது, கலோரிகள் மற்றும் கொழுப்புகளால் நிரம்பி வழிகிறது, அதிகப்படியான உணவு. மனோ-உணர்ச்சி அதிர்ச்சிகள், நரம்பு முறிவுகள் வகை 2 மற்றும் வகை 1 ஆகிய இரண்டின் நீரிழிவு நோயையும் அதிகரிக்கச் செய்யலாம். கீட்டோஅசிடோசிஸின் நிகழ்வு ஹைபர்கிளைசீமியாவுடன் நீரிழிவு நோயின் கடுமையான சிக்கலாகக் கருதப்படுகிறது.
கீட்டோஅசிடோசிசுடன் இணைந்தது
மனித சிறுநீரில் உள்ள கீட்டோன் உடல்கள் விதிமுறைக்கு அதிகமாக குவியத் தொடங்கும் ஒரு நிலை. இது இரத்தத்தில் போதுமான அளவு இன்சுலின் அல்லது டைப் 2 நீரிழிவு நோயுடன் நிகழ்கிறது. அழற்சி, முந்தைய அறுவை சிகிச்சை முறைகள், கர்ப்பம் மற்றும் நீரிழிவு நோயாளிகளால் தடைசெய்யப்பட்ட மருந்துகளின் பயன்பாடு இத்தகைய மோசமடைவதைத் தூண்டும். அதே நேரத்தில், இரத்த சர்க்கரை காட்டி சீராக வளர்ந்து வருகிறது (14.9 மிமீல் / லிட்டருக்கு மேல்), அசிட்டோன் உள்ளடக்கம் மற்றும் இரத்த அமிலத்தன்மையும் அதிகரிக்கும்.
நாள்பட்ட சிக்கல்கள்
நீரிழிவு நோயின் சிக்கல்கள் கடுமையானவை மட்டுமல்ல, நாள்பட்டவையும் கூட.

இவை பின்வருமாறு:
- அதிரோஸ்கிளிரோஸ்,
- நீரிழிவு நெஃப்ரோபதி,
- நீரிழிவு மைக்ரோஅங்கியோபதி,
- நீரிழிவு நரம்பியல்,
- தொற்று நோய்கள்
- இதயத்தசைநோய்.
இது நீரிழிவு நோயின் சிக்கல்களின் குறுகிய பட்டியல். அவை ஒவ்வொன்றையும் இன்னும் விரிவாகக் கருத்தில் கொள்வது மதிப்பு.
அதிரோஸ்கிளிரோஸ்
வகை 2 நீரிழிவு நோயின் சிக்கல்களைக் குறிக்கிறது. இந்த நோயியல் மூலம், வாசோகன்ஸ்டிரிக்ஷன் ஏற்படுகிறது, இரத்த ஓட்டம் மோசமடைகிறது மற்றும் குறைகிறது.

நோயாளிகள் செயல்பாட்டிற்குப் பிறகு, தூக்கத்திற்குப் பிறகு கால்களில் வலி இருப்பதாக புகார் கூறுகின்றனர். பாதங்களின் முனைகளுக்கு இரத்த ஓட்டம் பலவீனமடைவதால், பாதங்கள் குளிர்ச்சியாக இருக்கின்றன, உணர்வின்மை அதிகரித்து வருகிறது. தமனி துடிப்பு கண்டறியப்படுவதை நிறுத்துகிறது, வாஸ்குலர் கால்சிஃபிகேஷன் மற்றும் த்ரோம்போசிஸ் உருவாகின்றன.
நீரிழிவு நரம்பியல்
நோயியல் என்பது முழு நரம்பு மண்டலத்தின் செயல்பாட்டை மீறுவதாகும்.


மூளையின் சில பகுதிகளுக்கு தவறான சமிக்ஞைகள் பரவுகின்றன, நோயாளி கூச்ச உணர்வை உணர்கிறார், அவரது உடல் முழுவதும் கூஸ்பம்ப்கள். வலி உணர்வுகள் சாத்தியம், ஆனால் சருமத்தில் எந்த விளைவும் இல்லை.
எதிர்காலத்தில், கைகால்களின் உணர்திறன் ஒரு முழுமையான இழப்பு ஏற்படுகிறது. தசை பலவீனம், சுற்ற இயலாமை, செரிமானம் மற்றும் இதயத்தின் செயல்பாட்டில் ஏற்படும் இடையூறுகள் அனைத்தும் இந்த மீறலின் விளைவுகள்,
தொற்று நோய்கள்
நீரிழிவு நோயாளிக்கு கடுமையான விளைவுகள் மற்றும் சிரமங்கள்.

நோயெதிர்ப்பு மண்டலத்தின் முறையற்ற செயல்பாடு பல பூஞ்சை மற்றும் பாக்டீரியா தொற்றுகளுக்கு எதிராக நோயாளியின் பாதுகாப்பை இழக்கிறது. காயங்கள் தொற்றுநோய்க்கான ஆபத்து அதிகரிக்கிறது, கைகால்களை வெட்டுவதற்கான அச்சுறுத்தல் உள்ளது (குணப்படுத்தாத புண்களுடன்), மரணம். ஆண்டிபயாடிக் சிகிச்சை எப்போதும் எதிர்பார்த்த முடிவுகளைத் தருவதில்லை, நோய் எதிர்ப்பு சக்தி உருவாகிறது. வகை 2 நீரிழிவு நோயின் இத்தகைய சிக்கலுக்கு இன்சுலின் சிகிச்சை முக்கிய நோயறிதலுக்கான சிகிச்சையுடன் தேவைப்படுகிறது,
குழந்தைகள் மற்றும் இளம்பருவத்தில் நீரிழிவு சிக்கல்கள்
குழந்தைகளின் உயிருக்கு அச்சுறுத்தலாக இருக்கும் விளைவுகளின் வளர்ச்சியால் குழந்தைகளில் நோயின் போக்கை ஆபத்தானது. குழந்தைகள் மற்றும் இளம்பருவத்தில் நீரிழிவு நோயின் சிக்கல்கள் என்ன என்று பெற்றோர்கள் அடிக்கடி ஆச்சரியப்படுகிறார்கள்.

- கைபோகிலைசிமியா. இது உடலில் சர்க்கரை அளவின் கூர்மையான குறைவால் வகைப்படுத்தப்படுகிறது, நடவடிக்கைகள் இல்லாத நிலையில், வலிப்பு, கோமா ஏற்படலாம்.
- கீட்டோஅசிடோசிசுடன் இணைந்தது. ஒரு சில நாட்களில் இரத்தத்தில் உள்ள கீட்டோன் உடல்களின் ஆபத்தான வளர்ச்சி ஒரு கெட்டோஅசிடோடிக் கோமாவாக உருவாகிறது.
பிற நோயியல் நிலைமைகள் (நீரிழிவு நோயின் குறிப்பிட்ட சிக்கல்கள்) உருவாகலாம்: நெஃப்ரோபதி, மைக்ரோஅஞ்சியோபதி, நரம்பியல், கார்டியோமயோபதி, கண்புரை மற்றும் பிற.
சிக்கல்கள் எவ்வாறு சிகிச்சையளிக்கப்படுகின்றன?
நீரிழிவு சிக்கல்களுக்கு, நோயின் வகையின் அடிப்படையில் சிகிச்சை மற்றும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன. எடுத்துக்காட்டாக, டைப் 2 நீரிழிவு நோயிலிருந்து வரும் சிக்கல்கள் 40 வயதுக்கு மேற்பட்டவர்களில் அதிகம் காணப்படுகின்றன. கீட்டோஅசிடோசிஸ், ஹைபோகிளைசீமியா சிகிச்சை முறையுடன் இணங்காததால் ஏற்படுகிறது, நரம்பு சோர்வு மற்றும் மருந்துகளின் முறையற்ற தேர்வு.

நீரிழிவு நோயின் தாமதமான சிக்கல்கள், நாள்பட்டவைகளைப் போலவே, பெரும்பாலும் இரத்த அமைப்புக்கு சேதம் ஏற்படுவதால் ஏற்படுகின்றன. உறுப்புகள் மற்றும் திசுக்கள் அவற்றின் செயல்பாட்டை முழுமையாக நிறைவேற்றுவதை நிறுத்துகின்றன; எப்போதும் புதிய நோய்கள் எழுகின்றன. வகை 2 நீரிழிவு நோயின் இந்த சிக்கல்களில் ஒன்று தைராய்டிடிஸ் (தைராய்டு சுரப்பியின் திசுக்களில் உள்ளூர்மயமாக்கப்பட்ட வீக்கம்) ஆகும்.
ரெட்டினோபதி என்பது பாதி நிகழ்வுகளில் ஏற்படும் ஒரு நிலை. வகை 2 நீரிழிவு நோயின் இந்த சிக்கலையும் அதன் அறிகுறிகளையும் விரிவாகக் கருத்தில் கொள்வது மதிப்பு.
நோயின் ஆரம்பத்தில், கண்ணின் விழித்திரையில் உள்ள பாத்திரங்களின் செயல்பாடு தொந்தரவு செய்யப்படுகிறது, பார்வைக் கூர்மை மோசமடைகிறது. வளர்ச்சியின் படம் பெரும்பாலும் மங்கலாகிறது, ஆரம்பம் படிப்படியாக இருக்கும். அறிகுறிகள் பின்வருமாறு: பார்வையின் தரம் குறைதல், கண்களுக்கு முன்னால் "ஈக்கள்" உணர்வு, வாசிப்பதில் சிரமம். இது மின்னல் வேகத்தில் வளர்கிறது, நீரிழிவு நோயின் தாமதமான சிக்கலாக வகைப்படுத்தப்படுகிறது, இது சிகிச்சையளிப்பது கடினம்.
நீரிழிவு நோயின் தாமதமான சிக்கல்களில் பின்வருவன அடங்கும்: மூளை, இதயம், நெஃப்ரோபதி ஆகியவற்றின் பாத்திரங்களுக்கு சேதம். இந்த அனைத்து நிலைமைகளுக்கும் சிகிச்சையானது மருத்துவ வெளிப்பாடுகளைக் குறைப்பதை நோக்கமாகக் கொண்டுள்ளது. தைராய்டிடிஸ் ஹார்மோன் சிகிச்சை, ரெட்டினோபதி - மருந்து மற்றும் லேசர் தலையீட்டின் உதவியுடன் சரி செய்யப்படுகிறது.
நீரிழிவு நோயின் தாமதமான சிக்கல்கள் மிகவும் நயவஞ்சகமானவை, புரிந்துகொள்ள முடியாத வளர்ச்சி மற்றும் மீளமுடியாத விளைவுகளை கருத்தில் கொண்டு.
பார்வை, சிறுநீரகம் மற்றும் கைகால்களை பாதிக்கும் நோய்கள் நீரிழிவு நோயின் குறிப்பிட்ட சிக்கல்களில் ஒன்றாகும். இதயம் மற்றும் இரத்த நாளங்கள் பாதிக்கப்பட்டால், குறிப்பிடப்படாதது.
நீரிழிவு நோயின் முக்கிய சிக்கல்கள்
உலகில் 100 ஆயிரத்துக்கும் மேற்பட்ட மக்கள் நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர், அதேபோல் பிரீடியாபயாட்டீஸ் நிலையிலும் உள்ளது. இந்த நோய் மிகவும் ஆபத்தான எண்டோகிரைன் நோய்களில் ஒன்றாகக் கருதப்படுகிறது, விரைவில் அல்லது பின்னர் இது பல கடுமையான சிக்கல்களின் தோற்றத்திற்கு வழிவகுக்கிறது. இரத்தத்தில் குளுக்கோஸின் அளவு அதிகரிப்பதால் நீரிழிவு நோயின் சிக்கல்கள் உருவாகின்றன.

கண்கள், இரத்த நாளங்கள், நரம்பு மண்டலம், சிறுநீரகங்கள், தோல், இரத்தம் போன்றவற்றிலிருந்து நோயியல் மாற்றங்களைக் காணலாம். நீரிழிவு நோயின் அனைத்து சிக்கல்களையும் நாள்பட்ட மற்றும் கடுமையானதாக பிரிக்கலாம். ஒவ்வொரு இனத்திற்கும் அதன் சொந்த பண்புகள் மற்றும் வளர்ச்சிக்கான காரணங்கள் உள்ளன.
நீரிழிவு நோயின் கடுமையான சிக்கல்கள் மிகவும் ஆபத்தானதாகக் கருதப்படுகின்றன, ஏனெனில் அவை நோயாளியின் நிலை விரைவாக மோசமடைய வழிவகுக்கும், மேலும் மரணம் நிராகரிக்கப்படவில்லை. பெரும்பாலான கடுமையான சிக்கல்கள் வகை 1 நீரிழிவு நோயால் மட்டுமே காணப்படுகின்றன. நீரிழிவு நோயால் ஏற்படும் மிகவும் பொதுவான கடுமையான நிலைகள் பின்வருமாறு:
- கைபோகிலைசிமியா. இது பிளாஸ்மா குளுக்கோஸின் கூர்மையான குறைவால் வகைப்படுத்தப்படும் ஒரு நோயியல் நிலை. இந்த நிலையின் வளர்ச்சியுடன், நோயாளிகள் ஒளிக்கு ஒரு மாணவர் எதிர்வினை கவனிக்கவில்லை, அதிகப்படியான வியர்வை, நனவு இழப்பு, மற்றும் வலிப்பு ஏற்படுகிறது. சாதகமற்ற போக்கில், கோமா உருவாகலாம். அரிதான சந்தர்ப்பங்களில், இந்த சிக்கல் டைப் 1 நீரிழிவு நோயாளிகளுக்கு மட்டுமல்ல, டைப் 2 நீரிழிவு நோயாளிகளுக்கும் உருவாகலாம்.
- கீட்டோஅசிடோசிசுடன் இணைந்தது. இந்த சிக்கலானது இரத்தத்தில் சிதைவு தயாரிப்புகளின் குறிப்பிடத்தக்க குவிப்பால் வகைப்படுத்தப்படுகிறது, இது நனவின் இழப்பை ஏற்படுத்தும், அத்துடன் உள் உறுப்புகளின் முறையான செயல்பாட்டுக் கோளாறுகளையும் ஏற்படுத்தும். இந்த நோயியல் நிலை பொதுவாக வகை 1 நீரிழிவு நோயாளிகளுக்கு பொதுவானது. சில சந்தர்ப்பங்களில், கீட்டோஅசிடோசிஸ் ஒரு நீரிழிவு கோமாவுக்கு வழிவகுக்கிறது.
- லாக்டாசிடோடிக் கோமா. இரத்தத்தில் கணிசமான அளவு லாக்டிக் அமிலம் குவிவதால் இந்த நிலை உருவாகிறது. சரியான மற்றும் சரியான நேரத்தில் மருந்து ஆதரவு இல்லாத நிலையில், நோயாளிகள் நனவில் குறைவு, சுவாசப் பிரச்சினைகள், சிறுநீர் கழிப்பதில் சிரமம், இரத்த அழுத்தத்தில் கூர்மையான தாவல்கள் மற்றும் உயிருக்கு ஆபத்தான அறிகுறிகளை அனுபவிக்கின்றனர். பொதுவாக, இந்த நிலை 35 ஆண்டுகளுக்கும் மேலாக நீரிழிவு நோயாளிகளில் காணப்படுகிறது.
- ஹைப்பரோஸ்மோலர் கோமா. கீட்டோஅசிடோசிஸால் தூண்டப்பட்ட நீரிழிவு கோமாவை விட இந்த சிக்கலானது மிகவும் ஆபத்தானதாக கருதப்படுகிறது. இந்த கோமா பொதுவாக வகை 2 நீரிழிவு நோயாளிகளில் காணப்படுகிறது. இந்த நிலையின் வெளிப்பாடுகள் பல நாட்களில் அதிகரிக்கின்றன. ஒரு நபருக்கு பாலிடிப்சியா, பாலியூரியா அறிகுறிகள் உள்ளன, மேலும் கடுமையான தசை பலவீனம், பிடிப்புகள் மற்றும் நனவு இழப்பு ஆகியவை உள்ளன. பல வழிகளில், நோயாளிகளின் புகார்கள் கெட்டோஅசிடோசிஸின் வெளிப்பாடுகளுக்கு ஒத்தவை. இந்த நிலையின் விளைவாக இறப்பு விகிதம் சுமார் 30% ஆகும், ஆனால் நோயாளிக்கு வேறு சிக்கல்கள் இருந்தால், இறப்பு ஆபத்து 70% ஆக அதிகரிக்கிறது.
நீரிழிவு நோயின் கடுமையான சிக்கல்கள் குழந்தைகள் மற்றும் பெரியவர்கள் இருவருக்கும் ஏற்படலாம், ஆனால் இன்னும் அவை வயதானவர்களில் மிகவும் பொதுவானவை. ஒரு நோயியல் நிலையின் வளர்ச்சியுடன், கடுமையான கட்டத்தின் தொடக்கத்தைத் தீர்மானிக்க ஒரு முக்கியமான கட்டத்தின் தொடக்கத்திற்கு முன்பே அனுமதிக்கும் சிறப்பியல்பு அறிகுறிகள் எப்போதும் உள்ளன.
ஒரு குறிப்பிட்ட சிக்கலின் அறிகுறிகள் இருந்தால், தகுதிவாய்ந்த உதவிக்கு அவசரமாக ஒரு மருத்துவ நிறுவனத்தை தொடர்பு கொள்வது அவசியம்.
சுய சிகிச்சை நிலைமையை மோசமாக்கும். விஷயம் என்னவென்றால், எப்போதுமே மருத்துவரிடம் சரியான நேரத்தில் வருகை தருவதால், அது முழு சக்தியைப் பெறுவதற்கு முன்பு ஒரு கடுமையான சிக்கலைத் தடுக்க ஒரு வாய்ப்பு உள்ளது.
நீரிழிவு சிக்கல்களைத் தடுக்கும்
தங்கள் ஆட்சியை கவனமாக பின்பற்றும் நபர்களுக்கு மட்டுமே கடுமையான சிக்கல்களைத் தவிர்க்க வாய்ப்பு உள்ளது என்பதை கவனத்தில் கொள்ள வேண்டும். நீரிழிவு நோயால் பாதிக்கப்பட்ட பெரும்பாலான மக்கள் தங்கள் நோயை பெரிதாக எடுத்துக்கொள்வதில்லை, உணவை மீறுவதில்லை, அவர்களின் இரத்த குளுக்கோஸ் அளவை எப்போதும் கண்காணிப்பதில்லை மற்றும் சிகிச்சை தொடர்பான அனைத்து மருத்துவரின் அறிவுறுத்தல்களையும் பின்பற்றுவதில்லை. மாறுபட்ட அளவிலான சிக்கலான நீரிழிவு நோயின் நீண்டகால சிக்கல்களை உருவாக்கும் வாய்ப்பு 100% ஐ நெருங்குகிறது.
நீரிழிவு நோயின் சிக்கல்களைக் கட்டுப்படுத்த, நோயாளிகள் மருத்துவர்களின் பரிந்துரைகளை கண்டிப்பாக பின்பற்ற வேண்டும், சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்த வேண்டும் மற்றும் ஒரு உணவைப் பின்பற்ற வேண்டும். கூடுதலாக, இரத்தத்தில் குளுக்கோஸின் அளவை சரிபார்த்து, அதைக் குறைக்க நடவடிக்கை எடுக்க வேண்டும்.
நீரிழிவு நோய்களின் சிக்கல்கள்
நீரிழிவு நோய்களின் சிக்கல்கள்
நீரிழிவு நோய் ஆபத்தானது உயர் இரத்த சர்க்கரையுடன் அல்ல, இது போதுமான சிகிச்சையால் இயல்பாக்கப்படலாம், ஆனால் அதன் வாஸ்குலர் சிக்கல்களால், இது தற்போது நீரிழிவு நோயாளிகளிடையே இயலாமை மற்றும் இறப்புக்கு முக்கிய காரணமாகும்.
சரியான நேரத்தில் நோயறிதல் அல்லது முறையற்ற சிகிச்சை குறுகிய காலத்திற்கு (கடுமையான) அல்லது ஆண்டுகளில் (தாமதமாக) உருவாகும் சிக்கல்களுக்கு வழிவகுக்கிறது.
கண்கள், சிறுநீரகங்கள் மற்றும் கைகால்களின் சிறிய பாத்திரங்களின் புண்கள் தாமதமான சிக்கல்களில் அடங்கும். இந்த சிக்கல்கள் மிக மெதுவாக உருவாகின்றன, ஆண்டுகள் மற்றும் பல தசாப்தங்களாக, எனவே அவை தாமதமான சிக்கல்கள் என்று அழைக்கப்படுகின்றன. நீரிழிவு நோய்க்கு ஒரு நல்ல சிகிச்சையுடன், அது ஈடுசெய்யப்படும்போது, அதாவது, இரத்த சர்க்கரை மருந்துகளின் செல்வாக்கின் கீழ் இயல்பாகவே இருக்கும், இந்த சிக்கல்கள் அனைத்தும் உருவாகாது. இந்த சிக்கல்கள் அடுத்த அத்தியாயத்தில் விவாதிக்கப்படும். இதற்கிடையில், நீரிழிவு நோயின் கடுமையான சிக்கல்களில் நாங்கள் வாழ்கிறோம்.
கடுமையான சிக்கல்களில், நீங்கள் ஒரு நிமிடத்தை இழக்க முடியாது - கடுமையான சிக்கல்கள் விரைவாக உருவாகின்றன, சில நேரங்களில் சில வினாடிகள், நிமிடங்கள் அல்லது மணிநேரங்களுக்குள் நீங்கள் உடனடியாக நோயாளிக்கு உதவ வேண்டும். சரியான நேரத்தில் உதவி வழங்கப்படாவிட்டால், விளைவுகள் மிகவும் தீவிரமானவை, ஆபத்தானவை கூட.
நீரிழிவு நோயின் ஐந்து கடுமையான சிக்கல்கள் உள்ளன. இவை இரத்தச் சர்க்கரைக் குறைவு (இரத்த சர்க்கரையின் ஒரு துளி), ஹைப்பர் கிளைசீமியா (இரத்த சர்க்கரையின் அதிகரிப்பு), கெட்டோஅசிட் அளவுகள் (அமிலத்தன்மையின் அதிகரிப்பு), குளுக்கோசூரியா (சிறுநீரில் குளுக்கோஸ் இருப்பது) மற்றும் நீரிழிவு கோமா. அவை ஒவ்வொன்றையும் இன்னும் விரிவாக வாசிப்போம்.
இந்த நிலை நோயாளிக்கு முன்பு இருந்த அளவை ஒப்பிடும்போது இரத்த சர்க்கரையின் வீழ்ச்சியால் வகைப்படுத்தப்படுகிறது: ஒவ்வொன்றிற்கும், இவை வெவ்வேறு மதிப்புகளாக இருக்கலாம். சர்க்கரை அளவு சாதாரணமாக பராமரிக்கப்பட்டிருந்தால், அதன் குறைவு 3.3 மிமீல் / எல் மற்றும் குறைவானது நோயாளியின் நல்வாழ்வை பாதிக்கும் மற்றும் இது இரத்தச் சர்க்கரைக் குறைவு என வரையறுக்கப்படுகிறது. சர்க்கரை அளவின் வீழ்ச்சியின் வீதமும் மிக முக்கியமானது. கூர்மையான குறைவுடன், 5.5 மிமீல் / எல் கூட நோயாளிக்கு மிகக் குறைவாகத் தோன்றும், மேலும் அவர் மிகுந்த அச .கரியத்தை உணருவார். மாறாக, சர்க்கரை அளவு மெதுவாக குறைந்துவிட்டால், சர்க்கரை அளவு 2.8 மிமீல் / எல் அளவை எவ்வாறு அடைகிறது என்பதை நோயாளி கவனிக்கக்கூடாது - அதே நேரத்தில் அவர் நன்றாக உணருவார். ஆகவே, இரத்த சர்க்கரையின் வீழ்ச்சியின் வீதம் இரத்த சர்க்கரை அளவிலான குறிகாட்டியைக் காட்டிலும் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியில் இன்னும் பெரிய பங்கைக் கொண்டுள்ளது.
எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளுடன் குளுக்கோஸின் நுகர்வு நிரப்பப்படாவிட்டால், நிறைய தசை வேலைகளைச் செய்தபின் ஆரோக்கியமான நபர்களிடமும் தோன்றும் ஒரு நிலைதான் இரத்தச் சர்க்கரைக் குறைவு. குறிப்பிடத்தக்க அளவு ஆற்றலின் போது இரத்த குளுக்கோஸின் குறைவைக் காணலாம். இந்த வழக்கில், நீங்கள் ஒரு துண்டு சர்க்கரை சாப்பிட வேண்டும், மற்றும் அச om கரியத்தின் நிலை மறைந்துவிடும். ஆரோக்கியமான மக்களில் இரத்தச் சர்க்கரைக் குறைவின் நிலை அதிகமாகவோ அல்லது குறைவாகவோ உச்சரிக்கப்படலாம், மேலும் பலர் இந்த நிலையை அனுபவிக்கக்கூடும்.
இரத்தச் சர்க்கரை குறைவதே இரத்தச் சர்க்கரைக் குறைவுக்கு காரணம். இருப்பினும், இது ஒரு குறைபாட்டின் விளைவாக மட்டுமல்ல, அதிகமான கார்போஹைட்ரேட்டுகள் சாப்பிடுவதாலும் ஏற்படலாம். உதாரணமாக, ஒரு மனிதன் ஒரே நேரத்தில் மூன்று கேக்குகளை சாப்பிட்டான், அவன் ஒரு கூர்மையான பலவீனத்தை வளர்த்துக் கொண்டான், அவன் நெற்றியில் வியர்வை தோன்றியது. கணையம் ஒரு பெரிய அளவிலான கார்போஹைட்ரேட்டுகளை உட்கொள்வதற்கு ஒரு பெரிய அளவிலான இன்சுலினை வெளியிடுவதன் மூலம் பதிலளித்தது, இது சர்க்கரையை தீவிர வரம்பிற்குக் குறைத்தது. இதன் விளைவாக, முற்றிலும் ஆரோக்கியமான நபர் இரத்தச் சர்க்கரைக் குறைவின் தாக்குதலை அனுபவித்தார்.
இரத்தச் சர்க்கரைக் குறைவின் பிற காரணங்கள் பின்வருமாறு: ஒரு நபர் எடுத்துக்கொண்ட போதிய உணவு (பசியின் விளைவாக பலவீனம்), மிகவும் தீவிரமான உடற்பயிற்சி, கணையம் மற்றும் நாளமில்லா சுரப்பிகளின் சில நோய்கள்.
டெட்ராசைக்ளின், ஆக்ஸிடெட்ராசைக்ளின், டெர்ராமைசின், சல்பமைடுகள், ஆன்டிகோகுலண்டுகள், அசிடைல்சாலிசிலிக் அமிலம், அனாபிரிலின், ரெசர்பைன், குளோனிடைன் மற்றும் அனபோலிக் ஸ்டெராய்டுகள் மற்றும் ஆல்கஹால் போன்ற சில மருந்துகளால் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி ஊக்குவிக்கப்படலாம்.
இந்த நிலை சில நிமிடங்களில் மிக விரைவாக உருவாகிறது. இது பசி மற்றும் கடுமையான பலவீனத்தின் கடுமையான உணர்வால் வகைப்படுத்தப்படுகிறது, இது அதிகரிக்கும் மற்றும் அதன் உச்சத்தை அடைகிறது, இதனால் ஒரு நபர் ஒரு வலுவான வியர்வையை உடைத்து, ஒரு இதய துடிப்பு மற்றும் ஒரு வலுவான உள் நடுக்கம், இரட்டை பார்வை மற்றும் குழப்பம் கூட தொடங்குகிறது.
இரத்தச் சர்க்கரைக் குறைவின் தாக்குதலை எவ்வாறு அகற்றுவது
நீங்கள் விரைவாக ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளை எடுக்க வேண்டும்: ஒரு சிறிய துண்டு ரொட்டி, ஒரு சில சர்க்கரை துண்டுகள், ஒரு கப் இனிப்பு தேநீர் குடிக்கவும். சில நிமிடங்களுக்குப் பிறகு, நிலை மேம்படவில்லை என்றால், மீண்டும் சர்க்கரையை எடுத்துக் கொள்ளுங்கள். 15-20 நிமிடங்களுக்குள், அதில் உள்ள சர்க்கரை மோசமாகவும் மெதுவாகவும் உறிஞ்சப்படுவதால், அதை இனிப்புகள், குக்கீகள் அல்லது சாக்லேட் மூலம் மாற்றாமல் இருப்பது நல்லது. நீங்கள் நீண்ட நேரம் காத்திருக்க முடியாது. எனவே, ஒரு நபர் இந்த நிலைக்கு ஆளாக நேரிட்டால், எப்போதும் உங்களுடன் ஒரு சில சர்க்கரை துண்டுகளை எடுத்துச் செல்வது நல்லது.
இரத்தச் சர்க்கரையின் மிகக் கூர்மையான குறைவு இரத்தச் சர்க்கரைக் குறைவு ஆகும், இது கணையம் இன்சுலின் மூலம் செயற்கையாக அறிமுகப்படுத்தப்பட்ட அல்லது சுரக்கும் மிகப் பெரிய அளவில் நிகழ்கிறது. இந்த நிலை மிகவும் ஆபத்தானது, இது விரைவாக உருவாகி கோமாவாக மாறும். முதல் கட்டம் மத்திய நரம்பு மண்டலத்தின் உற்சாகம், இரண்டாவது கட்டம் பலவீனம், மயக்கம் மற்றும் பசி ஆகியவற்றின் கூர்மையான உணர்வு, சில சமயங்களில் போதிய மன எதிர்விளைவுகளுடன் சேர்ந்து, இறுதியாக, மூன்றாம் கட்டம் (இரத்த குளுக்கோஸின் குறைவு 40% அல்லது அதற்கும் குறைவாக) - நடுங்குதல், பிடிப்புகள், நனவு இழப்பு.
இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால், ஒரு நபருக்கு அவசர உதவி தேவை - 40% குளுக்கோஸ் கரைசலில் 20-60 மில்லி அல்லது தோலின் கீழ் 1 மி.கி குளுக்ககனை ஒரு நரம்புக்குள் செலுத்துங்கள், இது மிக விரைவான நேர்மறையான விளைவை அளிக்கிறது. நிச்சயமாக, இந்த நடைமுறைகள் அனைத்தும் மருத்துவரால் செய்யப்பட வேண்டும், மருத்துவர் வருவதற்கு முன்பு நெருங்கிய நபர்கள் நோயாளிக்கு இந்த வழியில் உதவலாம்: நாக்கில் போடுங்கள் அல்லது ஈறுகளில் இனிமையான ஒன்றை தேய்க்கவும் - சர்க்கரை அல்லது தேன்.
உண்மையான இரத்தச் சர்க்கரைக் குறைவைப் போலவே பரபரப்புகள் - முனைகளில் நடுங்குதல், பலவீனம், குளிர் வியர்வை. இருப்பினும், இரத்தத்தில் சர்க்கரை அளவு இயல்பானது, ஆனால் இது நீடித்த ஹைப்பர் கிளைசீமியா (உயர் இரத்த குளுக்கோஸ்), அதாவது இன்சுலின் நிர்வாகத்திற்குப் பிறகு சாதாரண நிலைக்கு வந்துவிட்டது.ஒரு நபர் அத்தகைய அச om கரியத்தை உணரக்கூடாது என்பதற்காக, அவர் ஏதாவது சாப்பிட வேண்டும் அல்லது குடிக்க வேண்டும்.
லேசான இரத்தச் சர்க்கரைக் குறைவு நிலை ஒரு அடையாளத்தை விடாது, ஆனால் மூளை உயிரணுக்களில் மாற்றமுடியாத சீரழிவு மாற்றங்களின் வளர்ச்சியால் ஒரு இரத்தச் சர்க்கரைக் கோமா ஆபத்தானது, இது அடுத்தடுத்த பலவீனமான நுண்ணறிவு, கால்-கை வலிப்பு போன்றவற்றில் மருத்துவ ரீதியாக வெளிப்படுத்தப்படுகிறது.
இரத்தத்தில் சர்க்கரை அளவு உயர்ந்தால், அனுமதிக்கப்பட்ட சாதாரண மதிப்புகளை மீறுகிறது என்றால், ஹைப்பர் கிளைசீமியா ஏற்படுகிறது. அதிகப்படியான சர்க்கரை சிறுநீரக செயல்பாட்டை அதிகரிக்கும், இது சிறுநீரில் அதிகப்படியான சர்க்கரையை வெளியேற்ற முற்படுகிறது, எனவே ஒரு நபர் அடிக்கடி சிறுநீர் கழிப்பார் (1-2 மணி நேரத்திற்குப் பிறகு). இதன் விளைவாக, உடல் நிறைய தண்ணீரை இழந்து, வலுவான தாகம் மற்றும் வறண்ட வாய் தோன்றும். இரவில் கூட, ஒரு நபர் இந்த அறிகுறிகளிலிருந்து எழுந்திருக்க முடியும். இவை அனைத்தும் பொதுவான பலவீனம் மற்றும் எடை இழப்பு ஆகியவற்றுடன் சேர்ந்துள்ளன, மேலும் ஒரு நபர் வேகமாக உடல் எடையை இழக்கிறான், அவனது நிலை மிகவும் தீவிரமானது.
இருப்பினும், இரத்தத்தில் சர்க்கரை அளவு மெதுவாக உயர்ந்தால், ஒரு நபர் அதை கவனிக்காமல் இருக்கலாம். சர்க்கரை அளவு படிப்படியாகக் குறைவது உடலில் ஆபத்தான மாற்றங்களை ஏற்படுத்துகிறது, மேலும் நோயாளி அவர்களுடன் பழகுவார், தன்னை நோய்வாய்ப்பட்டவராக கருதுவதில்லை. இது ஹைப்பர் கிளைசீமியாவின் நயவஞ்சகமாகும்.
இரத்தச் சர்க்கரைக் குறைவுக்குப் பிறகு உடனடியாக ஹைப்பர் கிளைசீமியா ஏற்படலாம். இது பின்வருமாறு நிகழ்கிறது: இரத்த சர்க்கரை குறைவதற்கு கல்லீரல் உடனடியாக பதிலளிக்கிறது மற்றும் குளுக்கோஸ் இருப்புக்களை இரத்தத்தில் வெளியிடுகிறது, இதன் விளைவாக, இரத்த சர்க்கரை விதிமுறைக்கு மேல் உயர்கிறது. பெரும்பாலும், இதுபோன்ற ஹைப்பர் கிளைசீமியா காலையில் ஏற்படுகிறது, இரவில் தூக்கத்தின் போது ஒரு நபருக்கு இரத்த சர்க்கரை குறைகிறது. எனவே, காலையில் இரத்த சர்க்கரையின் அதிகரித்த காட்டி, பகலில் சாதாரண சர்க்கரையுடன், எச்சரிக்கையாக இருக்கலாம்.
இரத்தத்தில் சர்க்கரையின் செறிவைப் பொறுத்து, ஹைப்பர் கிளைசீமியா மூன்று நிலைகளாகப் பிரிக்கப்படுகிறது - லேசான, மிதமான மற்றும் கடுமையான (அட்டவணை 6).
ஹைப்பர் கிளைசீமியாவின் வெவ்வேறு கட்டங்களில் இரத்த சர்க்கரையை உண்ணாவிரதம்
கெட்டோஅசிடோசிஸ் பின்வரும் அறிகுறிகளால் வெளிப்படுகிறது: வாந்தி, வயிற்று வலி, வாயிலிருந்து அசிட்டோனின் வாசனை, அடிக்கடி மற்றும் பலவீனமான துடிப்பு, குறைந்த இரத்த அழுத்தம், அத்துடன் சிறுநீரில் அசிட்டோனின் வாசனை மற்றும் தோற்றம். பிந்தையது மிகவும் ஆபத்தான நிலைக்கு வழிவகுக்கும் - ஒரு கெட்டோஅசிடோடிக் கோமா.
கெட்டோஅசிடோசிஸ் என்றால் என்ன, அது ஏன் ஏற்படுகிறது? நீரிழிவு நோயாளியில், இரத்த சர்க்கரை பெரும்பாலும் உயர்கிறது, மேலும் சிறுநீரில் உள்ள சர்க்கரையை நீக்குவதன் மூலம் உடல் இந்த நிலைக்கு பதிலளிக்கிறது. இதன் விளைவாக, செல்கள் பட்டினி கிடக்கத் தொடங்குகின்றன, மேலும் கல்லீரல் அவற்றின் உதவிக்கு விரைந்து, அதில் குவிந்திருக்கும் குளுக்கோஸை இரத்தத்தில் வீசி, இரத்த சர்க்கரையை இன்னும் உயர்த்தும். ஆனால் இது செல்களை நிறைவு செய்யாது, ஏனென்றால் இன்னும் இன்சுலின் இல்லை. பின்னர் உடல் நிலைமையை வேறு வழியில் சமாளிக்க முயல்கிறது: அது தன்னை ஆற்றலுடன் வழங்குவதற்காக அதன் சொந்த கொழுப்புகளை உடைக்கிறது. இந்த வழக்கில், அமில நச்சுகள் உருவாகின்றன, இது உடலுக்கு விஷம் தருகிறது. இந்த நச்சுகள் கீட்டோன் உடல்கள் என்று அழைக்கப்படுகின்றன. அவை இரத்தத்தின் வழியாக செல்களை ஊடுருவி, அதன் அமில சமநிலையை சீர்குலைக்கின்றன. கெட்டோசிஸ் உடலில் ஏற்படுகிறது - கெட்டோன் உடல்கள் குவிந்திருக்கும் ஒரு நிலை. அவை எவ்வளவு அதிகமாக உற்பத்தி செய்யப்படுகிறதோ, அவ்வளவு அதிகமாக இரத்தத்தின் அமில-அடிப்படை சமநிலை மாறுகிறது. கீட்டோன் உடல்களுடன் கடுமையான நச்சுத்தன்மையுடன், கெட்டோஅசிடோசிஸ் ஏற்படுகிறது, இது ஒரு கெட்டோஅசிடோடிக் கோமாவுக்குள் செல்லக்கூடும்.
ஒரு அமில-அடிப்படை சமநிலை மிகக் குறைவு.
Acid அமில-அடிப்படை சமநிலையின் சாதாரண நிலை 7.38-7.42 pH ஆகும்.
• ஆபத்தான நிலை - 7.2 pH.
• கோமா வருகிறது - 7.0 pH.
• அபாயகரமான - 6.8 pH.
கெட்டோஅசிடோசிஸ் மூலம், அவசர மருத்துவ கவனிப்பு தேவை. மருத்துவர் நோயாளியின் நரம்புக்கு இன்சுலின் செலுத்துகிறார் மற்றும் நரம்பு சொட்டு கரைசல்களின் உதவியுடன் அசிட்டோனை சுத்தப்படுத்துகிறார். இது பொதுவாக ஒரு மருத்துவமனையில் செய்யப்படுகிறது. நோயாளியால் அவரின் நிலையை சமாளிக்க முடியாது, எனவே உங்களுக்கு கெட்டோஅசிடோசிஸ் அறிகுறிகள் இருந்தால், உடனடியாக ஒரு மருத்துவரை அழைக்கவும்.
இது நீரிழிவு நோயின் மற்றொரு கடுமையான சிக்கலாகும், இதில் சிறுநீரில் சர்க்கரை தோன்றும். வழக்கமாக, சர்க்கரை சிறுநீரக நுழைவாயில் - 8-11 மிமீல் / எல் (160-170 மி.கி%) எனப்படும் அளவை விட அதிகமாக இருக்கும்போது சிறுநீரில் நுழைகிறது. ஆனால் இரத்தத்தில் இயல்பான நிலை இருந்தபோதிலும், சிறுநீரில் சர்க்கரை தோன்றும் என்று அது நிகழ்கிறது. சிறுநீருடன் கூடிய சர்க்கரை நீண்ட காலமாக வெளியேற்றப்பட்டு, சிறுநீரகங்கள் ஏற்கனவே இந்த செயல்முறைக்கு "பயன்படுத்தப்படுகின்றன", எனவே சர்க்கரை இரத்தத்தில் இயல்பான மட்டத்திலிருந்தும் வெளியேற்றப்படுகிறது. இந்த நிலை சிறுநீரக நீரிழிவு நோய்.
இது நோயாளியின் கடுமையான உயிருக்கு ஆபத்தான நிலை, இது ஒரு முழுமையான நனவு இழப்பு, வெளிப்புற தூண்டுதல்களுக்கு பதிலளிக்காதது மற்றும் உடலின் முக்கிய செயல்பாடுகளை ஒழுங்குபடுத்துதல் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. கோமாவுடன், மத்திய நரம்பு மண்டலத்தின் செயல்பாடுகளைத் தடுக்கிறது. கடுமையான இன்சுலின் குறைபாட்டுடன் கோமா ஏற்படுகிறது, இது மிக கடுமையான கட்டத்தில் ஹைப்பர் கிளைசீமியா மற்றும் கெட்டோஅசிடோசிஸுடன் தொடர்புடையது.
நீரிழிவு கோமாவின் காரணங்கள் கடுமையான மன அழுத்தம், ஒரு தொற்று அல்லது இருதய நோய், சேதமடைந்த செயற்கை இன்சுலின்.
நீரிழிவு நோயாளிகள் தங்கள் உணர்ச்சிகளைக் கட்டுப்படுத்த முயற்சிக்க வேண்டும், இதனால் குழப்பமான சூழ்நிலைகளுக்கு உடலின் மன எதிர்வினையைத் தூண்டக்கூடாது, இதயத்தை சோதித்துப் பாருங்கள், தொற்று நோய்களிலிருந்து தங்களைக் காப்பாற்றிக் கொள்ள முயற்சி செய்யுங்கள், இன்சுலின் காலாவதி தேதிகளை கவனமாக சரிபார்க்கவும்.
நீரிழிவு கெட்டோஅசிடோசிஸ்
டைப் 1 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் குறைபாடு மற்றும் குளுக்ககோனின் உறவினர் அல்லது முழுமையான அதிகப்படியான நோயாளிகளுக்கு நீரிழிவு கெட்டோஅசிடோசிஸ் உருவாகிறது. இந்த சிக்கல் பொதுவாக இன்சுலின் ஊசி முறிவால் ஏற்படுகிறது. நோய்த்தொற்றுகள், அறுவை சிகிச்சை தலையீடுகள், உணர்ச்சி மன அழுத்தம் மற்றும் அதிகப்படியான மது அருந்துதல் போன்ற நிகழ்வுகளில் இன்சுலின் சிகிச்சையின் பின்னணிக்கு எதிராகவும் இது சாத்தியமாகும், இது இன்சுலின் தேவையை அதிகரிக்கும்.
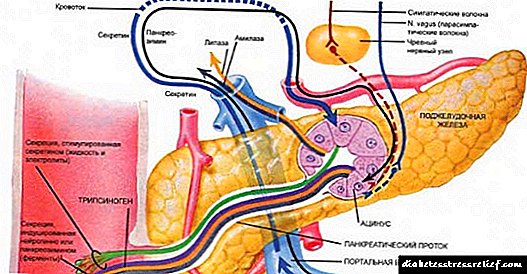
இன்சுலின் குறைபாடு குளுகோகன் அளவை அதிகரிக்கச் செய்தால், மன அழுத்தத்தின் போது அதிக குளுக்ககன் உள்ளடக்கம் மன அழுத்த ஹார்மோன்களால் (அட்ரினலின், நோர்பைன்ப்ரைன், கார்டிசோல் மற்றும் எஸ்.டி.எச்) ஏற்படுகிறது, இது குளுகோகன் சுரப்பைத் தூண்டும் மற்றும் இன்சுலின் சுரப்பைத் தடுக்கும். இதன் விளைவாக, புற திசுக்களால் குளுக்கோஸ் பயன்பாடு பலவீனமடைகிறது மற்றும் குளுக்கோனோஜெனீசிஸ், கிளைகோஜெனோலிசிஸ் மற்றும் கிளைகோலிசிஸின் தடுப்பின் விளைவாக கல்லீரலில் குளுக்கோஸ் உருவாக்கம் அதிகரிக்கிறது.
குளுக்கோனோஜெனோலிசிஸின் அடி மூலக்கூறு புற திசுக்களில் புரதத்தின் முறிவின் போது உருவாகும் அமினோ அமிலங்கள் ஆகும். வளர்ந்த கடுமையான ஹைப்பர் கிளைசீமியா ஆஸ்மோடிக் டையூரிசிஸை ஏற்படுத்துகிறது, இது ஹைபோவோலீமியா, நீரிழப்பு மற்றும் இரத்த இழப்பு, பொட்டாசியம், பாஸ்பேட் மற்றும் சிறுநீரில் உள்ள பிற பொருட்களுடன் சேர்ந்துள்ளது. அதே நேரத்தில், டெப்போவிலிருந்து கொழுப்பு திசுக்களில் இலவச கொழுப்பு அமிலங்களிலிருந்து கீட்டோன் உடல்கள் (கெட்டோஜெனெசிஸ்) உருவாக்கம் கல்லீரலில் தொடங்குகிறது. கல்லீரல் அதிகமாக β- ஹைட்ராக்ஸிபியூட்ரிக் மற்றும் அசிட்டோஅசெடிக் அமிலங்களை உருவாக்குகிறது, இதன் பயன்பாடு புற திசுக்களால் பலவீனமடைகிறது.
கெட்டோஜெனீசிஸின் நோய்க்கிரும வளர்ச்சியில், குளுகோகன் அதிக முக்கியத்துவம் வாய்ந்தது. குளுகோகன் கல்லீரலில் சோளத்தின் அளவை அதிகரிக்கிறது, இது மைட்டோகாண்ட்ரியாவுக்குள் கொழுப்பு அமிலங்களின் ஓட்டத்திற்கு பங்களிக்கிறது, அங்கு அவை கீட்டோன் உடல்கள் உருவாகுவதன் மூலம் β- ஆக்சிஜனேற்றத்திற்கு உட்படுகின்றன. குளுகோகன், கூடுதலாக, கொழுப்பு அமில ஆக்ஸிஜனேற்ற தடுப்பானின் மாலோனில்-கோஏவின் கல்லீரலில் உள்ள உள்ளடக்கத்தை குறைக்கிறது. இந்த எதிர்வினைகள் கார்னைடைன் பால்மிடோல்ட்ரான்ஸ்ஃபெரேஸ் I ஐ செயல்படுத்துவதற்கும் கெட்டோஜெனீசிஸை அதிகரிப்பதற்கும் வழிவகுக்கிறது. இரத்தத்தில், பைகார்பனேட்டுடன் கீட்டோன் உடல்களின் ஹைட்ரஜன் அயனிகளின் கலவையானது நிகழ்கிறது, இது சீரம் இடையக உள்ளடக்கம் மற்றும் pH இன் குறைவுடன் சேர்ந்துள்ளது. ஹைப்பர்வென்டிலேஷனை உருவாக்குவது தமனி இரத்தத்தில் கார்பன் டை ஆக்சைடு செறிவைக் குறைக்கிறது, மேலும் β- ஹைட்ராக்ஸிபியூட்ரிக் மற்றும் அசிட்டோஅசெடிக் அமிலங்கள் அயனிக் வேறுபாட்டை அதிகரிக்கும். இதன் விளைவாக, வளர்சிதை மாற்ற அமிலத்தன்மை அதிகரித்த அனானிக் வேறுபாட்டுடன் இணைந்து உருவாகிறது.
அறிகுறிகள். நீரிழிவு கெட்டோஅசிடோசிஸ் திடீரென்று, பல மணிநேரங்களுக்கு மேல் அல்லது படிப்படியாக, பல நாட்களில் உருவாகலாம். நோயாளிகளில், பசி குறைகிறது, டையூரிசிஸ் அதிகரிக்கிறது, குமட்டல், வாந்தி மற்றும் வயிற்று வலி தோன்றும், இது பரவுகிறது மற்றும் தெளிவான உள்ளூர்மயமாக்கல் இல்லை.
கடுமையான அமிலத்தன்மை ஹைபர்வென்டிலேஷனை (குஸ்ம ul ல் சுவாசம்) ஏற்படுத்துகிறது, இது ஈடுசெய்யும் எதிர்வினையாகும், ஏனெனில் இது கார்பன் டை ஆக்சைடு வெளியீட்டை மேம்படுத்துகிறது மற்றும் அதன் வளர்சிதை மாற்ற அமிலத்தன்மையை குறைக்கிறது. வெளியேற்றப்பட்ட காற்றில், அசிட்டோனின் வாசனை பெரும்பாலும் தீர்மானிக்கப்படுகிறது.
பரிசோதனையில், வறண்ட சருமம் மற்றும் சளி சவ்வுகள், தோல் டர்கர் மற்றும் புற தசைக் குறைவு, நீரிழப்பு நிலையை பிரதிபலிக்கிறது. உடல் வெப்பநிலை சாதாரணமானது அல்லது குறைவாக இருக்கும். இரத்த ஓட்டத்தின் அளவு குறைகிறது, ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன் ஏற்படுகிறது, ஆனால் அதிர்ச்சி அரிதாகவே உருவாகிறது. கெட்டோஅசிடோசிஸின் வளர்ச்சியுடன், நனவு பலவீனமடைகிறது, 10% நோயாளிகளுக்கு நீரிழிவு கோமா உருவாகிறது.
நோய் கண்டறிதல். பிளாஸ்மா குளுக்கோஸ் அளவு கணிசமாக அதிகரிக்கப்படுகிறது, சராசரியாக 22 மிமீல் / எல் (400 மி.கி%). கிமில்ஸ்டில்-வில்சன் நோய்க்குறியில் மிக உயர்ந்த பிளாஸ்மா குளுக்கோஸ் அளவு கண்டறியப்பட்டுள்ளது. சீரம் hyd- ஹைட்ராக்ஸிபியூட்ரிக் மற்றும் அசிட்டோஅசெடிக் அமிலங்கள் மற்றும் அசிட்டோன் அளவுகள் உயர்த்தப்படுகின்றன. சீரம் பைகார்பனேட் அளவு 10 மெக் / எல் குறைவாக உள்ளது, அனானிக் வேறுபாடு அதிகரிக்கப்படுகிறது. சீரம் பொட்டாசியம் நிலை ஆரம்பத்தில் இயல்பானது அல்லது அதிகமாக உள்ளது (அதன் இயக்கத்தின் விளைவாக உள்விளைவிலிருந்து புறவெளிக்கு). பின்னர், சீரம் பொட்டாசியம் செறிவு குறைகிறது. உயிரணுக்களிலிருந்து பிளாஸ்மாவுக்கு ஆஸ்மோடிக் சாய்வு அகற்றப்படுவதால் சீரம் சோடியத்தின் செறிவு பொதுவாக குறைகிறது. சீரம் சவ்வூடுபரவல் பொதுவாக 300 மோஸ்மால் / கிலோவை விட அதிகமாக இருக்கும். சிறுநீரில் குளுக்கோஸ் மற்றும் கீட்டோன் உடல்கள் உயர்ந்துள்ளன.
டைப் 1 நீரிழிவு நோய், மருத்துவ வெளிப்பாடுகள், ஹைப்பர் கிளைசீமியா, ஹைபர்கெட்டோனீமியா, குளுக்கோசூரியா மற்றும் கெட்டோனூரியா ஆகியவற்றைக் கொண்ட ஒரு நோயாளியின் அனாமினெஸ்டிக் அறிகுறிகள் நீரிழிவு கெட்டோஅசிடோசிஸை விரைவாகவும் துல்லியமாகவும் கண்டறிய உதவுகிறது.
நீரிழிவு கெட்டோஅசிடோசிஸின் மாறுபட்ட நோயறிதல் மேற்கொள்ளப்படுகிறது:
- லாக்டிக் அமிலத்தன்மை, யுரேமியா மற்றும் பட்டினியுடன், இதில் வளர்சிதை மாற்ற அமிலத்தன்மை அதிகரித்த அனானிக் இடைவெளியுடன் உருவாகிறது. நீரிழிவு கெட்டோஅசிடோசிஸுக்கு மாறாக, இந்த நிலைமைகளில், குளுக்கோஸ் மற்றும் கீட்டோன் உடல்கள் சிறுநீரில் இல்லை.
- ஆல்கஹால் கெட்டோஅசிடோசிஸுடன், இது பொதுவாக அதிகப்படியான பிறகு உருவாகிறது. ஆல்கஹால் கெட்டோஅசிடோசிஸ் டிஸ்பெப்டிக் கோளாறுகள், வயிற்று வலி ஆகியவற்றுடன் சேர்ந்துள்ளது, ஆனால் பிளாஸ்மா குளுக்கோஸ் அளவு குறைவாக உள்ளது. ஹைப்பர் கிளைசீமியா தனிப்பட்ட நோயாளிகளுக்கு மட்டுமே கண்டறியப்படுகிறது மற்றும் 15 மிமீல் / எல் தாண்டாது. ஆல்கஹால் கெட்டோஅசிடோசிஸ், நீரிழிவு நோயாளியைப் போலல்லாமல், குளுக்கோஸின் ஐ.வி உட்செலுத்துதல் மற்றும் தியாமின் மற்றும் பிற நீரில் கரையக்கூடிய வைட்டமின்களை நியமிப்பதன் மூலம் எளிதில் அகற்றப்படுகிறது.
சிகிச்சை. இன்சுலின் சிகிச்சை, நீரிழப்பு, தாதுக்கள் மற்றும் எலக்ட்ரோலைட்டுகளின் இழப்புக்கான இழப்பீடு மற்றும் இணக்கமான சிக்கல்கள் மற்றும் நிலைமைகளின் சிகிச்சை ஆகியவை அடங்கும்.
நீரிழிவு கீட்டோஅசிடோசிஸில், இன்சுலின் நரம்பு வழியாக செலுத்தப்பட வேண்டும். 0.1 U / kg என்ற குறுகிய-செயல்பாட்டு இன்சுலின் ஆரம்ப டோஸ் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது, அதைத் தொடர்ந்து 0.1 U / kg / h உட்செலுத்துதல், அதாவது. கெட்டோஅசிடோசிஸை அகற்றும் வரை சுமார் 4 முதல் 8 அலகுகள் / மணி. இன்சுலின் சிகிச்சை தொடங்கிய 2 முதல் 3 மணி நேரத்திற்குப் பிறகு கிளைசீமியா அளவு குறையவில்லை என்றால், இன்சுலின் அளவு அடுத்த ஒரு மணி நேரத்தில் இரட்டிப்பாகும். கிளைசீமியாவின் குறைவு விகிதம் முதல் நாளில் 5.5 mmol / l / h க்கும் அதிகமாக இல்லை மற்றும் முதல் நாளில் 13-14 mmol / l க்கும் குறைவாக இல்லை. வேகமாக குறைந்து வருவதால், ஆஸ்மோடிக் ஏற்றத்தாழ்வு நோய்க்குறி மற்றும் பெருமூளை வீக்கம் ஏற்படும் அபாயம் உள்ளது.
பிளாஸ்மா குளுக்கோஸ் 5.5 mol / L (75-100 mg%), கீட்டோன் உடல்கள் மற்றும் pH அதிகரிக்கும் வரை உட்செலுத்துதல் சிகிச்சை பொதுவாக பல மணி நேரம் நீடிக்கும். ஆனால் சில நோயாளிகளுக்கு இந்த அளவுகள் போதுமானதாக இல்லை, இது இன்சுலின் எதிர்ப்பை வலுவாக வெளிப்படுத்தியதன் காரணமாக இருக்கலாம், அதிக அளவு இன்சுலின் 20 முதல் 50 PIECES / h என்ற விகிதத்தில் நிர்வகிப்பது அவசியம், இன்சுலின் ஏற்பிகளின் இன்சுலின் செறிவூட்டலின் பெரிய அளவுகளின் உதவியுடன் ஆட்டோஆன்டிபாடிகளின் முன்னிலையிலும், இன்சுலின் எதிர்ப்புக்கு பங்களிக்கும் பிற காரணிகள். இன்ட்ரெவனஸ் இன்சுலின் சிகிச்சையை மேற்கொள்வது சாத்தியமில்லை என்றால், பின்வரும் திட்டத்தின் படி இன்சுலினை இன்ட்ராமுஸ்குலர் முறையில் நிர்வகிக்க முடியும்: ஆரம்ப டோஸ் 20 யூனிட் குறுகிய-செயல்பாட்டு இன்சுலின் ஐ / மீ ஆகும், அடுத்தடுத்த ஊசி ஒரு மணி நேரத்திற்கு ஒரு முறை 6 யூனிட் குறுகிய-செயல்பாட்டு இன்சுலின் ஆகும்.
ஹைப்பர் கிளைசீமியா மற்றும் அமிலத்தன்மை மற்றும் சிறுநீரில் இருந்து கீட்டோன் உடல்கள் காணாமல் போனதை நிறுத்திய பின்னர், அவை கிளைசீமியாவின் அளவைப் பொறுத்து, ஒவ்வொரு 4 முதல் 5 மணி நேர அளவிலும் குறுகிய-செயல்பாட்டு இன்சுலின் மூலம் தோலடிப் பகுதியளவு சிகிச்சைக்கு மாறுகின்றன. தோலடி இன்சுலின் சிகிச்சைக்கு மாற்றப்பட்ட முதல் நாளிலிருந்து, ஒரு நாளைக்கு 2 - முறை 10 - 12 PIECES அளவுகளில் குறுகிய-செயல்பாட்டு இன்சுலின் கூடுதலாக நீடித்த இன்சுலினை நிர்வகிக்க முடியும்.
உட்செலுத்துதல் சிகிச்சையால் நீரிழப்பு சரி செய்யப்படுகிறது. கெட்டோஅசிடோசிஸில் உள்ள திரவ குறைபாடு 3-5 லிட்டர் ஆகும், இது உமிழ்நீர் கரைசல்களால் ஈடுசெய்யப்படுகிறது. மருத்துவமனையில் சேர்க்கப்பட்ட முதல் 2 மணி நேரத்தில், 1-2 லிட்டர் ஐசோடோனிக் 0.9% சோடியம் குளோரைடு கரைசல் விரைவாக நிர்வகிக்கப்படுகிறது iv. சோடியம் செறிவு 155 மெக் / எல் ஆக அதிகரிப்பதன் மூலம், ஒரு ஹைபோடோனிக் (0.45%) NaCl கரைசல் குறைந்த விகிதத்தில் அறிமுகப்படுத்தப்படுகிறது (பின்வரும் மணிநேரங்களில் 300-500 மில்லி உப்பு).
கெட்டோஅசிடோசிஸை அகற்றுவதற்கு முன்பே இன்சுலின் சிகிச்சை பிளாஸ்மா குளுக்கோஸைக் குறைக்கிறது. குளுக்கோஸ் அளவு 11-12 மிமீல் / எல் (200-250 மி.கி%) ஆகக் குறையும் போது, இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க 5% குளுக்கோஸ் தீர்வு நிர்வகிக்கப்படுகிறது. ஆரம்ப பிளாஸ்மா குளுக்கோஸ் 20 மிமீல் / எல் (400 மி.கி%) க்கும் குறைவாக இருந்தால், சிகிச்சையின் ஆரம்பத்திலிருந்தே குளுக்கோஸ் நிர்வகிக்கப்படுகிறது. சில நேரங்களில் ரீஹைட்ரேஷன் அதிகரித்த டையூரிசிஸின் விளைவாக பிளாஸ்மா குளுக்கோஸைக் குறைக்கிறது, இதன் விளைவாக, குளுக்கோசூரியா மற்றும் இன்சுலின் பயன்படுத்தாமல் கேடோகோலமைன்கள் மற்றும் கார்டிசோல் குறைகிறது.
நீரிழிவு அமிலத்தன்மை சிகிச்சையில் ஒரு முக்கியமான கருத்தாகும் பொட்டாசியத்தை மாற்றுவது, உடலில் இருப்பு குறைவாக உள்ளது. வளர்சிதை மாற்ற அமிலத்தன்மையின் தொடக்கத்தில், சீரம் பொட்டாசியம் செறிவு அதிகரிக்கிறது. ஆனால் இன்சுலின் சிகிச்சையின் பின்னணியில், பொட்டாசியம் குறைபாடு உருவாகிறது, நோயாளியின் உயிருக்கு அச்சுறுத்தல் ஏற்படுகிறது. எனவே, சீரம் இயல்பான அல்லது குறைந்த பொட்டாசியம் மட்டத்தில் சிறுநீர் உற்பத்தியை அதிகரித்த தருணத்திலிருந்து சிகிச்சையின் தொடக்கத்திலிருந்து 2 மணி நேரத்திற்குப் பிறகு இது அவசியம், பொட்டாசியம் குளோரைட்டின் ஒரு தீர்வை 15-20 மெகா / மணி வேகத்தில் புற நரம்புகளில் மட்டுமே அறிமுகப்படுத்துகிறது. பொட்டாசியம் அறிமுகப்படுத்தப்பட்டதன் மூலம், ஈ.சி.ஜி யை தொடர்ந்து கண்காணிக்க பரிந்துரைக்கப்படுகிறது.
இன்சுலின் சிகிச்சையால், பாஸ்பேட் உயிரணுக்களுக்குள் நுழைந்து அவற்றை பிளாஸ்மாவில் குறைக்கலாம். பொட்டாசியம் இழப்பை பொட்டாசியம் பாஸ்பேட் 10-20 மிமீல் / மணி என்ற விகிதத்தில் மொத்த டோஸ் 40-60 மிமீல் / எல் வரை அறிமுகப்படுத்துவதன் மூலம் ஈடுசெய்யப்படுகிறது. தமனி இரத்த pH 7.1 க்குக் கீழே குறையும் போது பைகார்பனேட் நிர்வகிக்கப்படுகிறது. ஆனால் நீரிழிவு கெட்டோஅசிடோசிஸ் அதிர்ச்சி அல்லது கோமாவுடன் இருந்தால், அல்லது கடுமையான ஹைபர்கேமியா இருந்தால், சிகிச்சையின் தொடக்கத்தில் பைகார்பனேட் நிர்வகிக்கப்படலாம். சோடியம் பைகார்பனேட்டை 88 லிட்டர் (2 ஆம்பூல்ஸ்) 1 லிட்டரில் 0.45% NaCl இல் கரைத்து, உடலியல் உமிழ்நீருக்கு பதிலாக செலுத்தவும்.
நீரிழிவு கெட்டோஅசிடோசிஸ் சிறுநீர் மண்டலத்தின் தொற்றுநோயால் சிக்கலாகிவிடும், கெட்டோஅசிடோசிஸிற்கான சிகிச்சையின் தொடக்கத்தோடு அடையாளம் காணவும் சிகிச்சையும் மேற்கொள்ளப்பட வேண்டும். ஒருவேளை பெருமூளை வீக்கத்தின் வளர்ச்சி, தலைவலி, குழப்பம் மற்றும் மனநல கோளாறுகளால் வெளிப்படுகிறது. ஃபண்டஸை ஆராயும்போது, பார்வை நரம்பின் எடிமா கண்டறியப்படுகிறது. பெருமூளை எடிமாவில் இறப்பு மிக அதிகம். இந்த சிக்கலுக்கு அவசர சிறப்பு சிகிச்சை தேவைப்படுகிறது. தமனி த்ரோம்போசிஸ் (பக்கவாதம், மாரடைப்பு, மூட்டு இஸ்கெமியா) ஆன்டிகோகுலண்டுகளுடன் சிகிச்சையளிக்கப்படுகிறது மற்றும் ஒரு த்ரோம்பெக்டோமி செய்யப்படுகிறது.
ஹைப்பரோஸ்மோலர் கோமா
ஒரு ஹைபோரோஸ்மோலார் அல்லாத கெட்டோஅசிடோடிக் கோமா ஒரு கெட்டோஅசிடோடிக் கோமாவை விட குறைவாகவே காணப்படுகிறது, பெரும்பாலும் வகை 2 நீரிழிவு நோயாளிகளுக்கு. கடுமையான மன அழுத்தத்திற்குப் பிறகு, பக்கவாதம் மற்றும் கார்போஹைட்ரேட்டுகளின் அதிகப்படியான நுகர்வு ஆகியவற்றால் ஹைப்பரோஸ்மோலார் நோய்க்குறி உருவாகலாம். முன்கணிப்பு காரணிகள் தொற்று, டையூரிடிக்ஸ் எடுக்கும்போது திரவ இழப்பு மற்றும் உள்ளார்ந்த நோய்கள்.
இந்த நோய்க்குறியின் நோய்க்கிரும வளர்ச்சியில், கடுமையான சிறுநீரக செயலிழப்பு அல்லது சிறுநீரக அசோடீமியாவால் சிக்கலான நெஃப்ரோஆங்கியோஸ்கிளிரோசிஸ் விஷயத்தில் பலவீனமான சிறுநீரக குளுக்கோஸ் வெளியேற்றம் முக்கியமானது. ஹைப்பர் கிளைசீமியா பல நாட்கள் அல்லது வாரங்களில் அதிகரிக்கிறது, ஆஸ்மோடிக் டையூரிசிஸ் மற்றும் நீரிழப்புடன் சேர்ந்து. ஆனால் இன்சுலின் அளவு போதுமானது, கல்லீரலில் உள்ள கெட்டோஜெனீசிஸ் அதைத் தடுக்கிறது. எனவே, அதிக எண்ணிக்கையிலான கீட்டோன் உடல்களின் உருவாக்கம் ஏற்படாது. கெட்டோஅசிடோசிஸ் இல்லாதது அல்லது லேசானது.
அறிகுறிகள். நோயாளிகளின் நிலை பொதுவாக கடுமையானது, சோம்பல் அல்லது கோமா உருவாகிறது, இது கடுமையான நீரிழப்பால் வகைப்படுத்தப்படுகிறது. ஒரு விதியாக, இணக்க நோய்கள் கண்டறியப்படுகின்றன.நீரிழப்பு மற்றும் ஹைபரோஸ்மோலாலிட்டி அதிகரிப்புடன், நோயாளிகள் நனவை இழக்கிறார்கள், வலிப்புத்தாக்கங்கள் மற்றும் உள்ளூர் நரம்பியல் அறிகுறிகள் உருவாகக்கூடும்.
நோய் கண்டறிதல். ஆய்வக ஆய்வுகளில், உச்சரிக்கப்படும் ஹைப்பர் கிளைசீமியா 35 மிமீல் / எல், மிக உயர்ந்த சீரம் ஆஸ்மோலாலிட்டி (320 எம்.எஸ்.எம்.எல் / கிலோ), கெட்டோன் உடல்கள் இயல்பானவை அல்லது சற்று உயர்ந்தவை என்று கண்டறியப்பட்டுள்ளது. ஹைபோவோலீமியா கடுமையான அசோடீமியா மற்றும் லாக்டிக் அமிலத்தன்மைக்கு வழிவகுக்கும், இது முன்கணிப்பை கணிசமாக மோசமாக்குகிறது.
சிகிச்சை. நீரிழிவு கெட்டோஅசிடோசிஸைப் போலவே நடத்தப்படுகிறது. முக்கிய பணிகள் ஹைப்பர் கிளைசீமியாவின் நிவாரணம் மற்றும் பி.சி.சி யின் மறுசீரமைப்பு ஆகும்.
நீரிழிவு கெட்டோஅசிடோடிக் கோமாவில் உள்ள அதே கொள்கைகளின்படி பிளாஸ்மா குளுக்கோஸின் கட்டுப்பாட்டின் கீழ் இன்சுலின் சிகிச்சை மேற்கொள்ளப்படுகிறது. இந்த வகை கோமாவில் இன்சுலினுக்கு அதிக உணர்திறன் இருப்பதால், இன்சுலின் சிறிய அளவுகளில் உட்செலுத்துதல் சிகிச்சையின் ஆரம்பத்தில் நிர்வகிக்கப்பட வேண்டும் (ஒரு மணி நேரத்திற்கு 2 யூனிட் குறுகிய-செயல்பாட்டு இன்சுலின் / இன்). பகுதி மறுசீரமைப்பு மற்றும் Na + அளவைக் குறைத்த 4-5 மணிநேரங்களுக்குப் பிறகு கடுமையான ஹைப்பர் கிளைசீமியா தொடர்ந்தால், அவை நீரிழிவு கெட்டோஅசிடோடிக் கோமா சிகிச்சைக்கு பரிந்துரைக்கப்பட்ட இன்சுலின் வீக்க முறைக்கு மாறுகின்றன.
பி.சி.சி மீட்டமைக்கப்படும் வரை உடலியல் உமிழ்நீருடன் விரைவாக (1 எல் / மணி அல்லது வேகமாக) மறுசீரமைப்பு மேற்கொள்ளப்படுகிறது. இருதய அமைப்பின் ஒத்த நோய்களுடன் வயதான நோயாளிகளுக்கு உட்செலுத்துதல் சிகிச்சை இதய செயலிழப்பைத் தடுக்க தீவிர எச்சரிக்கையுடன் மேற்கொள்ளப்படுகிறது. பராமரிப்பு உட்செலுத்துதல் 100 - 250 மிலி / மணி வேகத்தில் மேற்கொள்ளப்படுகிறது.
தோல் நோய்கள்
நீரிழிவு நோய் பல்வேறு தோல் நோய்களால் (லிபோயிட் நெக்ரோபயோசிஸ் மற்றும் நீரிழிவு டெர்மடோபதி) சிக்கலாகிவிடும். லிபோயிட் நெக்ரோபயோசிஸ் கால்களின் முன்புற மேற்பரப்புகளை பாதிக்கிறது மற்றும் பிளேக்குகள், மையத்தில் மஞ்சள் அல்லது ஆரஞ்சு மற்றும் சுற்றளவில் பழுப்பு ஆகியவற்றால் வெளிப்படுகிறது. நீரிழிவு தோல் தோல் பொதுவாக கால்களின் முன் மேற்பரப்பில் நிகழ்கிறது, உயர்த்தப்பட்ட விளிம்புகளுடன் சிறிய வட்ட புள்ளிகளின் வடிவத்தைக் கொண்டுள்ளது. இடத்தின் மையத்தில் புண்கள் உருவாகலாம், மற்றும் விளிம்புகளில் மேலோடு உருவாகலாம்.
குழந்தைகளுக்கு நீரிழிவு நோயின் சிக்கல்கள்
ஒரு குழந்தையின் நீரிழிவு நோயின் போக்கை மிகவும் லேபிள் என்று மதிப்பிடப்படுகிறது. இரத்தச் சர்க்கரைக் குறைவு, கெட்டோஅசிடோசிஸ், அத்துடன் கெட்டோஅசிடோடிக் கோமா போன்ற முக்கியமான நிலைகளை உருவாக்கும் போக்கால் இது வகைப்படுத்தப்படுகிறது.
இரத்த சர்க்கரையின் திடீர் மற்றும் தீவிர குறைவு காரணமாக இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது. இது மன அழுத்தம், உடல் உழைப்பு, அத்துடன் இன்சுலின் அதிகப்படியான அளவு, மோசமான உணவு மற்றும் பிற காரணிகளால் இருக்கலாம். ஹைபோகிளைசெமிக் கோமா அறிகுறிகளின் பட்டியலுக்கு முன்னதாக உள்ளது, எடுத்துக்காட்டாக:
- சோம்பல் மற்றும் பலவீனம்
- அசாதாரண வியர்வை
- , தலைவலி
- பெரும் பசி உணர்வு
- கைகால்களில் நடுங்குகிறது.
இரத்த சர்க்கரையை சரியான நேரத்தில் அதிகரிப்பதற்கான நடவடிக்கைகளை நீங்கள் எடுக்காவிட்டால், குழந்தை மன உளைச்சலை, அதிகப்படியான கிளர்ச்சியை உருவாக்குகிறது, இது நனவின் மோசத்தால் மாற்றப்படுகிறது.
இரத்தச் சர்க்கரைக் குறைப்புடன், உடல் வெப்பநிலை மற்றும் இரத்த அழுத்தம் சாதாரண வரம்புகளுக்குள் இருக்கும். வாய்வழி குழியிலிருந்து அசிட்டோனின் வாசனை இல்லை என்பதும், தோல் ஈரப்பதமாக இருப்பதும், இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கம் மூன்று மிமீலுக்கும் குறைவாக இருப்பதும் குறிப்பிடத்தக்கது.
கெட்டோஅசிடோசிஸ் ஒரு குழந்தைக்கு நீரிழிவு நோயின் தீவிர சிக்கலின் ஒரு முன்னோடியாக கருதப்பட வேண்டும், அதாவது கெட்டோஅசிடோடிக் கோமா. இது லிபோலிசிஸ் மற்றும் கெட்டோஜெனீசிஸின் செயல்பாட்டின் காரணமாகும், அதைத் தொடர்ந்து ஏராளமான கீட்டோன் உடல்கள் உருவாகின்றன.
குழந்தை பருவத்தில், இந்த விஷயத்தில், பலவீனம் மற்றும் மயக்கம் அதிகரிக்கும், மற்றும் பசியும் அதிகரிக்கிறது. குமட்டல், வாந்தி மற்றும் மூச்சுத் திணறல் போன்ற அறிகுறிகள் இணைகின்றன, வாயிலிருந்து அசிட்டோனின் வாசனை இருக்கிறது. சரியான நேரத்தில் சிகிச்சை நடவடிக்கைகள் இல்லாத நிலையில், கெட்டோஅசிடோசிஸ் ஒரு சில நாட்களில் கெட்டோஅசிடோடிக் கோமாவாக மாறும்.
அதே நிலை முழு நனவு இழப்பு, தமனி ஹைபோடென்ஷன், அத்துடன் அடிக்கடி மற்றும் பலவீனமான துடிப்பு ஆகியவற்றுடன் தொடர்புடையது. மற்ற அறிகுறிகள் சீரற்ற சுவாசம் மற்றும் அனூரியா (சிறுநீர் இல்லாமை) ஆகியவை அடங்கும்.
குழந்தைகளில் கெட்டோஅசிடோடிக் கோமாவுக்கான ஆய்வக அளவுகோல்கள் 20 மிமீல், அமிலத்தன்மை, அத்துடன் குளுக்கோசூரியா மற்றும் அசிட்டோனூரியா ஆகியவற்றின் ஹைப்பர் கிளைசீமியாவாக கருதப்பட வேண்டும்.
குழந்தைகளில் நீரிழிவு நோயின் சிக்கல்கள் மிகக் குறைவு (நோயின் மோசமான அல்லது சரிசெய்யப்படாத போக்கில்) ஹைபரோஸ்மோலார் அல்லது லாக்டிசாசிடெமிக் (லாக்டிக் அமிலம்) கோமாவுடன் தொடர்புடையது. கூடுதலாக, ஒரு குழந்தைக்கு ஒரு வியாதி ஏற்படுவது நீண்டகால சிக்கல்களின் முழு பட்டியலிலும் ஒரு ஆபத்து காரணியாக கருதப்பட வேண்டும்:
- நீரிழிவு மைக்ரோஅங்கியோபதி,
- நெப்ரோபதி,
- நரம்புக் கோளாறு,
- இதயத்தசைநோய்,
- விழித்திரை.
வழங்கப்பட்ட பட்டியலை கண்புரை, ஆரம்பகால பெருந்தமனி தடிப்பு, அத்துடன் கரோனரி இதய நோய் (கரோனரி இதய நோய்) மற்றும் நாள்பட்ட சிறுநீரக செயலிழப்பு (நாள்பட்ட சிறுநீரக செயலிழப்பு) ஆகியவற்றால் கூடுதலாக சேர்க்கலாம்.