நீரிழிவு இன்சுலின் அதிகப்படியான அளவு

பல ஆண்டுகளாக தோல்வியுற்றது DIABETES உடன் போராடுகிறதா?
நிறுவனத்தின் தலைவர்: “நீரிழிவு நோயை ஒவ்வொரு நாளும் எடுத்துக்கொள்வதன் மூலம் அதை குணப்படுத்துவது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிக்கு உடலின் இயல்பான செயல்பாட்டைப் பராமரிக்கவும், நோய் மீண்டும் ஏற்பட்டால் உதவவும் இன்சுலின் அளவைக் கணக்கிடுவது அவசியம். இன்சுலின் அளவு உயிரியல் அலகுகளால் குறிக்கப்படுகிறது - ED. இந்த மருந்து சிறப்பு பாட்டில்களில் விற்கப்படுகிறது. ஒரு 5 மில்லி பாட்டில் 200 யூனிட் இன்சுலின் உள்ளது. எளிய கணக்கீடுகளைப் பயன்படுத்தி, 1 மில்லி பொருளில் 40 அலகுகள் உள்ளன என்பதை நீங்கள் தீர்மானிக்க முடியும். இன்சுலின் அளவை அறிமுகப்படுத்த, ஒரு சிறப்பு சிரிஞ்ச் பயன்படுத்தப்படுகிறது, அதில் UNIT மதிப்பெண்கள் பயன்படுத்தப்படுகின்றன.
ரொட்டி அலகுகளின் எண்ணிக்கையை எவ்வாறு தீர்மானிப்பது
நீரிழிவு நோயாளிகளின் உணவின் முக்கிய "மார்க்கர்" கார்போஹைட்ரேட்டுகள் ஆகும். ஒரு குறிப்பிட்ட தயாரிப்பில் அவற்றின் உள்ளடக்கத்தை தீர்மானிக்க, ரொட்டி அலகு XE பயன்படுத்தப்படுகிறது, இது வழக்கமான கணக்கீட்டு அலகுகளாக செயல்படுகிறது. இதில் 12 கிராம் தூய கார்போஹைட்ரேட்டுகள் இருப்பதாகவும், இது இரத்தத்தில் சர்க்கரை அளவை 1.7-2.7 மிமீல் / எல் அதிகரிக்க முடியும் என்றும் நம்பப்படுகிறது. முடிக்கப்பட்ட உற்பத்தியில் எவ்வளவு கார்போஹைட்ரேட் உள்ளது என்பதை தீர்மானிக்க, தயாரிப்பு பேக்கேஜிங்கில் சுட்டிக்காட்டப்பட்ட கார்போஹைட்ரேட்டுகளின் அளவை 12 ஆல் வகுக்க வேண்டும். எடுத்துக்காட்டாக, ரொட்டியுடன் கூடிய தொழிற்சாலை பேக்கேஜிங் 100 கிராம் உற்பத்தியில் 90 கிராம் கார்போஹைட்ரேட்டுகள் இருப்பதைக் குறிக்கிறது, இந்த எண்ணை 12 ஆல் வகுத்தால் அது மாறிவிடும் 100 கிராம் ரொட்டியில் 7.5 எக்ஸ்இ உள்ளது.

கிளைசெமிக் குறியீட்டை எவ்வாறு தீர்மானிப்பது
ஜி.என் - கிளைசெமிக் சுமை என்பது உணவுகளில் உள்ள கார்போஹைட்ரேட்டுகளின் தரம் மற்றும் அளவை பிரதிபலிக்கும் ஒரு குறிகாட்டியாகும். அதைக் கணக்கிட, நீங்கள் கிளைசெமிக் குறியீட்டை அறிந்து கொள்ள வேண்டும் - ஜி.ஐ. இந்த காட்டி உடலில் கார்போஹைட்ரேட்டுகளின் உறிஞ்சுதல் ஏற்படும் விகிதத்தை பிரதிபலிக்கிறது. தரத்துடன் ஒப்பிடும்போது ஒரு தயாரிப்பு செரிமானத்திற்குப் பிறகு இரத்தத்தில் சர்க்கரை அளவு எவ்வாறு அதிகரிக்கும் என்பதை தோராயமாக தீர்மானிக்க இது உங்களை அனுமதிக்கிறது. எடுத்துக்காட்டாக, 80 இன் ஜி.ஐ என்றால், நோயாளி ஒரு குறிப்பிட்ட உற்பத்தியில் 50 கிராம் சாப்பிட்ட பிறகு, இரத்தத்தில் சர்க்கரை அளவு 50 கிராம் தூய குளுக்கோஸை உட்கொண்ட பிறகு இரத்தத்தில் காணப்படும் மதிப்பில் 80% இருக்கும்.

இன்சுலின் தேவையான அளவு அறிமுகம் மற்றும் கணக்கீடு
இன்சுலின் கணக்கிடும்போது, நீரிழிவு இழப்பீட்டின் அளவைக் கருத்தில் கொள்ள வேண்டும். நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிக்கு ஒரு நாளைக்கு 1 கிலோ உடல் எடையில் 1 யூனிட்டுக்கு மேல் மருந்து வழங்க முடியாது என்பதையும் நீங்கள் நினைவில் கொள்ள வேண்டும், இல்லையெனில் அதிகப்படியான அளவு ஏற்படலாம்.
மாறுபட்ட அளவிலான நோயுள்ள நோயாளிகளுக்கு அளவு:
- இந்த நோயின் 1 டிகிரி சமீபத்தில் அடையாளம் காணப்பட்டது - 0.5 அலகுகள் / கிலோ.
- யாருக்கு 1 டிகிரி நீரிழிவு நோய் உள்ளது, மற்றும் இழப்பீட்டு காலம் 1 வருடம் அல்லது அதற்கு மேற்பட்டது - 0.6 அலகுகள் / கிலோ.
- யார் 1 டிகிரி நீரிழிவு தீவிரம் மற்றும் நிலையற்ற இழப்பீட்டு நிலை - 0.7 யு / கிலோ.
- நீரிழிவு நோயைக் குறைத்தவர் - 0.8 அலகுகள் / கிலோ.
- கீட்டோஅசிடோசிஸால் சிக்கலான நீரிழிவு நோய் கொண்டவர் - 0.9 யு / கிலோ.
- 3 வது மூன்று மாதங்களில் கர்ப்பிணிப் பெண்களுக்கு 1.0 யூனிட் / கிலோ ஒதுக்கப்படுகிறது.
நீடித்த இன்சுலின் அறிமுகத்திற்கு நன்றி, இயற்கை ஹார்மோனின் நடத்தை பின்பற்றுவதன் விளைவு அடையப்படுகிறது. இந்த மருந்து வழக்கமாக காலை உணவுக்கு முன் மற்றும் இரவு உணவிற்கு முன் நிர்வகிக்கப்படுகிறது. மற்ற உணவுகளில், மருந்து பொதுவாக நிர்வகிக்கப்படுவதில்லை. ஒரு நாளைக்கு ஒரு குறுகிய மற்றும் அல்ட்ராஷார்ட் மருந்தின் பயனுள்ள அளவு 14 முதல் 28 அலகுகள் வரை மாறுபடும். இந்த காட்டி சூழ்நிலைகள் மற்றும் இரத்த சர்க்கரை அளவைப் பொறுத்து மாறுபடலாம். இதற்கு நிலையான சுய கண்காணிப்பு தேவைப்படுகிறது, இது குளுக்கோமீட்டரைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது.
இன்சுலின் அளவை தீர்மானிக்கும்போது, தரவை நம்புவது அவசியம்:
- சிறுநீர் மற்றும் இரத்த குளுக்கோஸ் அளவு
- நாள் நேரம்
- உட்செலுத்தலுக்குப் பிறகு நுகர திட்டமிடப்பட்டுள்ள கார்போஹைட்ரேட்டுகளின் அளவு,
- உணவுக்கு முன்னும் பின்னும் உடல் செயல்பாடு.
மேற்கூறிய காரணிகள் கணக்கீட்டில் தீர்க்கமானவை, ஆனால் அவை மட்டுமல்ல.
இன்சுலின் கணக்கிடும்போது, நீங்கள் பின்வரும் சூத்திரத்தைப் பயன்படுத்த வேண்டும்: தினசரி அளவு அலகு × உடல் எடை, பின்னர் 2 ஆல் வகுக்கப்படுகிறது. எடுத்துக்காட்டாக, தினசரி அளவு 0.7 அலகுகள். உடல் எடையை 70 கிலோ எடையால் பெருக்கினால், நமக்கு 49 கிடைக்கிறது. 2 ஆல் வகுத்தால், நமக்கு 24 கிடைக்கிறது (மதிப்பைச் சுற்றிலும்). அதாவது, காலை உணவில் நீங்கள் 14 அலகுகளையும், இரவு உணவில் 10 அலகுகளையும் உள்ளிட வேண்டும்.
ஐ.சி.டி.யைக் கணக்கிடுங்கள்: 49-24 = 25. இதிலிருந்து காலை உணவுக்கு முன் நீங்கள் 9-11 அலகுகளையும், மதிய உணவுக்கு 6-8 அலகுகளையும், இரவு உணவுக்கு முன் 4-6 அலகுகளையும் உள்ளிட வேண்டும். அடுத்து, கிளைசீமியாவின் அளவைப் பொறுத்து நீங்கள் மருந்தின் அளவை சரிசெய்ய வேண்டும். எச்சரிக்கை: இந்த கணக்கீடு தோராயமானது மற்றும் கட்டாய திருத்தம் தேவைப்படுகிறது. அதிகரித்த குறிகாட்டிகளை வெற்றிகரமாக குறைக்க, குளுக்கோஸின் தற்போதைய செறிவை கணக்கில் எடுத்துக்கொள்வது அவசியம்.
இரத்த சர்க்கரை அளவை நீங்கள் தொடர்ந்து கண்காணித்து, இன்சுலின் அளவை சரியாகக் கணக்கிட்டு, மருத்துவரின் அனைத்து பரிந்துரைகளையும் பின்பற்றினால், நீங்கள் நீண்ட மற்றும் சுறுசுறுப்பான வாழ்க்கையை வாழ முடியும்.
இன்சுலின் அதிகப்படியான அளவு
- 1 சரியான அளவு
- 2 வகையான அதிகப்படியான அளவு
- 3 நோயியலின் காரணங்கள்
- 4 முக்கிய அறிகுறிகள்
- 5 இன்சுலின் அளவுக்கதிகமான விளைவுகள்
- 5.1 இரத்தச் சர்க்கரைக் குறைவு
- 5.2 இரத்தச் சர்க்கரைக் கோமா
- 6 அளவுக்கு அதிகமாக இருந்தால் என்ன செய்வது?
- 7 ஆபத்தான அளவு
- 8 அதிகப்படியான தடுப்பு
டைப் 1 நீரிழிவு நோய் இன்சுலின் சார்ந்தது மற்றும் இன்சுலின் ஹார்மோனின் நிலையான ஊசி தேவைப்படுகிறது. சில காரணங்களால், இன்சுலின் அதிகப்படியான அளவு ஏற்படுகிறது - இது பல சிக்கல்களைத் தூண்டும் ஒரு ஆபத்தான நிகழ்வு. ஹார்மோன் வகை மற்றும் அதன் அளவைத் தேர்ந்தெடுப்பது கலந்துகொள்ளும் மருத்துவரால் செய்யப்பட வேண்டும். ஊசி மருந்துகளின் அளவு அல்லது அதிர்வெண்ணில் அங்கீகரிக்கப்படாத மாற்றங்கள் ஆபத்தானவை.
சரியான அளவு
டைப் 1 நீரிழிவு நோயாளிகள் இன்சுலின் ஊசி போடுவது மட்டுமல்லாமல், விளையாட்டு வீரர்களும் அனபோலிக் தயாரிப்பின் ஒரு பகுதியாக உள்ளனர்.
இன்சுலின் அளவுகள் அலகுகளில் அளவிடப்படுகின்றன மற்றும் "ED" அல்லது "ME" ஐக் குறிக்கின்றன. 1ED = 1/24 மிகி ஹார்மோன் படிக வடிவத்தில் உள்ளது என்று கூறும் நவீன தரநிலை 1958 இல் மீண்டும் ஏற்றுக்கொள்ளப்பட்டது. 2-4 அலகுகளுக்கு மிகாமல் ஒரு ஆரோக்கியமான நபருக்கு இன்சுலின் வழங்கலாம். பயிற்சியின் தொடக்கத்தில் விளையாட்டு வீரர்கள் 2 அலகுகளுடன் தொடங்கவும், படிப்படியாக அளவை அதிகரிக்கவும் பரிந்துரைக்கப்படுகிறார்கள், 20 அலகுகளுக்கு மிகாமல். நீரிழிவு நோயாளிகளுக்கு, நோயின் இழப்பீட்டின் ஒரு பகுதியாக, பகலில் சுமார் 20-50 அலகுகள் அறிமுகப்படுத்தப்படுகின்றன. கலந்துகொள்ளும் மருத்துவரால் சரியான காட்டி தேர்ந்தெடுக்கப்படுகிறது, மேலும் இது பின்வரும் அளவுருக்களைப் பொறுத்தது:
- மருந்து நடவடிக்கை வகை,
- நோயாளியின் வயது மற்றும் எடை
- நோயின் நிலை
- மனித நல்வாழ்வு
- கர்ப்ப காலத்தில் மூன்று மாதங்கள்,
- நாள் மற்றும் உணவு உட்கொள்ளும் நேரத்தில் மருந்தின் பயன்பாட்டின் சார்பு.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
அளவுக்கதிகமான வகைகள்
 ஹார்மோனின் கடுமையான அளவுக்கு அதிகமாக, நோயாளிக்கு கோமா ஏற்படலாம்.
ஹார்மோனின் கடுமையான அளவுக்கு அதிகமாக, நோயாளிக்கு கோமா ஏற்படலாம்.
ஒரு ஆரோக்கியமான நபரில், நீரிழிவு நோயாளிகளை விட இன்சுலின் அதிகப்படியான அளவு ஹார்மோனைப் பயன்படுத்தும்போது கூட வேகமாக நிகழ்கிறது. அதிக அளவு வகைகள் ஹார்மோனின் அளவு மற்றும் முறையற்ற சிகிச்சையின் காலத்தைப் பொறுத்து மாறுபடும். பின்வரும் வகைகளை வேறுபடுத்தலாம்:
- நாள்பட்ட அதிகப்படியான நோய்க்குறி. ஹார்மோனின் முறையற்ற நிர்வாகம் நீண்ட காலம் நீடித்தால் அது உருவாகிறது. இது 35% வழக்குகளில் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளாக வெளிப்படுகிறது.
- ரிகோசெட் ஹைப்பர் கிளைசீமியா. நோயியலின் வளர்ச்சி ஒரு நிகழ்வாகக் கருதப்படுகிறது. இரவில் ஏற்படும் இரத்தச் சர்க்கரைக் குறைவுக்குப் பிறகு, நோயாளி காலையில் ஹைப்பர் கிளைசீமியாவை உருவாக்குகிறார்.
- கடுமையான அளவு. சிறப்பியல்பு அறிகுறிகளுடன் உச்சரிக்கப்படும் இரத்தச் சர்க்கரைக் குறைவு. நீங்கள் ஒரு முறை பெரிய அளவிலான மருந்தை உள்ளிட்டால் நோயியலின் வளர்ச்சி ஏற்படுகிறது. கடுமையான மூளை பாதிப்பு, கோமா மற்றும் மரணம் சாத்தியமாகும்.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
நோயியலின் காரணங்கள்
ஹார்மோன் அதிகப்படியான பின்வரும் காரணங்கள் அடையாளம் காணப்படுகின்றன:
- நீரிழிவு இல்லாத ஒருவருக்கு ஹார்மோனின் தவறான நிர்வாகம்,
- அளவைக் கணக்கிடுவதில் மீறல்,
- மற்றொரு மருந்துக்கு மாறுதல் அல்லது வேறு வகை சிரிஞ்சைப் பயன்படுத்துதல்,
- உட்புற, தோலடி அல்ல,
- கார்போஹைட்ரேட் உணவுகளை உட்கொள்ளாமல் உடல் செயல்பாடு,
- குறுகிய மற்றும் நீடித்த வகை நடவடிக்கைகளின் ஹார்மோனைப் பகிரும்போது நோயாளியின் தவறுகள்,
- ஒரு ஊசிக்குப் பிறகு உணவு மறுப்பது,
- ஆல்கஹால் உட்கொள்ளல்.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
முக்கிய அறிகுறிகள்
இன்சுலின் என்ற ஹார்மோனின் குறிப்பிடத்தக்க அளவு கோமாவுக்கு வழிவகுக்கிறது. ஒரு கடுமையான வழக்கில், ஒரு நபர் இறக்கக்கூடும்.
 இரத்தச் சர்க்கரைக் குறைவின் தாக்குதலை நிறுத்த, கொஞ்சம் சாக்லேட் சாப்பிட்டால் போதும்.
இரத்தச் சர்க்கரைக் குறைவின் தாக்குதலை நிறுத்த, கொஞ்சம் சாக்லேட் சாப்பிட்டால் போதும்.
ஒரு நீரிழிவு நோயாளி கிளர்ச்சியடைந்து, மற்றவர்களுக்கு போதுமானதாக செயல்படவில்லை என்றால், அவருக்கு இரத்தச் சர்க்கரைக் குறைவு இருக்கலாம். இந்த நிலை மயக்கம் மற்றும் ஆழ்ந்த கோமாவை ஏற்படுத்தும். எனவே, உடலில் ஹார்மோன் அதிகரிப்பதை முன்கூட்டியே அடையாளம் காண வேண்டியது அவசியம். அதிகரித்த பிளாஸ்மா இன்சுலின் அளவின் முக்கிய அறிகுறி பசியின் தாங்க முடியாத உணர்வு. இந்த நேரத்தில், நீங்கள் இனிமையான ஒன்றை சாப்பிட வேண்டும், எடுத்துக்காட்டாக, ஒரு துண்டு சாக்லேட் அல்லது ஒரு ஸ்பூன் தூய சர்க்கரை. இது செய்யப்படாவிட்டால், பின்வரும் அறிகுறிகள் ஏற்படுகின்றன:
- உடலில் பலவீனம்
- நடுங்கும் கைகள்
- நாவின் உணர்வின்மை
- பார்வைக் குறைபாடு
- அதிகரித்த வியர்வை
- மிகை இதயத் துடிப்பு,
- ஆன்மாவின் அடக்குமுறை அல்லது கிளர்ச்சி,
- நனவு இழப்பு.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
இரத்தச் சர்க்கரைக் குறைவு
இன்சுலின் அதிகப்படியான அளவு ஆபத்தான நோயியல். அதன் விளைவுகள், அவற்றின் தீவிரத்தை பொருட்படுத்தாமல், முழு உயிரினத்தின் நிலையையும் எதிர்மறையாக பாதிக்கின்றன. இரத்தச் சர்க்கரைக் குறைவு நீண்ட காலம் நீடிக்கும் மற்றும் உயிருக்கு ஆபத்தை ஏற்படுத்தாது. நோயியல் அடிக்கடி ஏற்பட்டால், நோயாளி மனநல கோளாறுகளை உருவாக்குகிறார். குழந்தைகளில், இரத்தச் சர்க்கரைக் குறைவு காரணமாக, அறிவுசார் வளர்ச்சி தடுக்கப்படுகிறது அல்லது நிறுத்தப்படுகிறது. இந்த நிலை கட்டுப்படுத்தப்படாவிட்டால், கோமா ஏற்படலாம்.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
இரத்தச் சர்க்கரைக் கோமா
இன்சுலின் அதிகப்படியான அளவு அல்லது ஊசி போட்ட பிறகு சாப்பிட மறுத்ததால் ஏற்படும் இந்த தீவிர நிலை மயக்கம் அல்லது மரணத்திற்கு வழிவகுக்கும். நோயியலின் அறிகுறிகளை 4 நிலைகளாகப் பிரிக்கலாம்:
 உதவி இல்லாமல் நனவை இழப்பது மரணத்திற்கு வழிவகுக்கும்.
உதவி இல்லாமல் நனவை இழப்பது மரணத்திற்கு வழிவகுக்கும்.
- பெருமூளைப் புறணி ஆக்ஸிஜன் பட்டினி. அறிகுறிகள் முன்னர் சுட்டிக்காட்டப்பட்ட இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளாகும்.
- மூளையின் ஹைபோதாலமிக்-பிட்யூட்டரி பகுதியின் மீறல், பின்னர் வியர்த்தல் அதிகரிக்கும், ஒரு நபர் தகாத முறையில் நடந்து கொள்ளத் தொடங்குகிறார்.
- நடுப்பகுதியின் செயலிழப்பு. நீடித்த மாணவர்கள், பிடிப்புகள் உடன். பொதுவாக, ஒரு தாக்குதல் கால்-கை வலிப்பின் வெளிப்பாட்டிற்கு ஒத்ததாகும்.
- உணர்வு இழப்பு. ஒரு முக்கியமான காலம், தேவையான உதவி இல்லாத நிலையில், பெருமூளை வீக்கம் மற்றும் இறப்பு.
இரத்தச் சர்க்கரைக் குறைவுக்குப் பின் எந்தவொரு நபருக்கும் அதன் விளைவுகள் இருக்கும். இந்த நிலை நோயாளியின் ஆரோக்கியத்தில் அதன் அடையாளத்தை விட்டுச்செல்கிறது. ஒரு நபர் இந்த நிலையில் இருந்து விரைவாக அகற்றப்பட்டால், இன்சுலின் ஊசி மீது அவர் சார்ந்திருப்பது மோசமடைகிறது. இந்த நோயியலுக்கு முன்னர் ஹார்மோன் குறைபாட்டின் வெளிப்பாடுகள் 2-3 மணி நேரத்திற்குப் பிறகு தோன்றியிருந்தால், நீரிழிவு நோயாளிக்கு உட்செலுத்துதல் தாமதமான 1 மணி நேரத்திற்குப் பிறகு பலவீனமடைகிறது.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
அதிக அளவு இருந்தால் என்ன செய்வது?
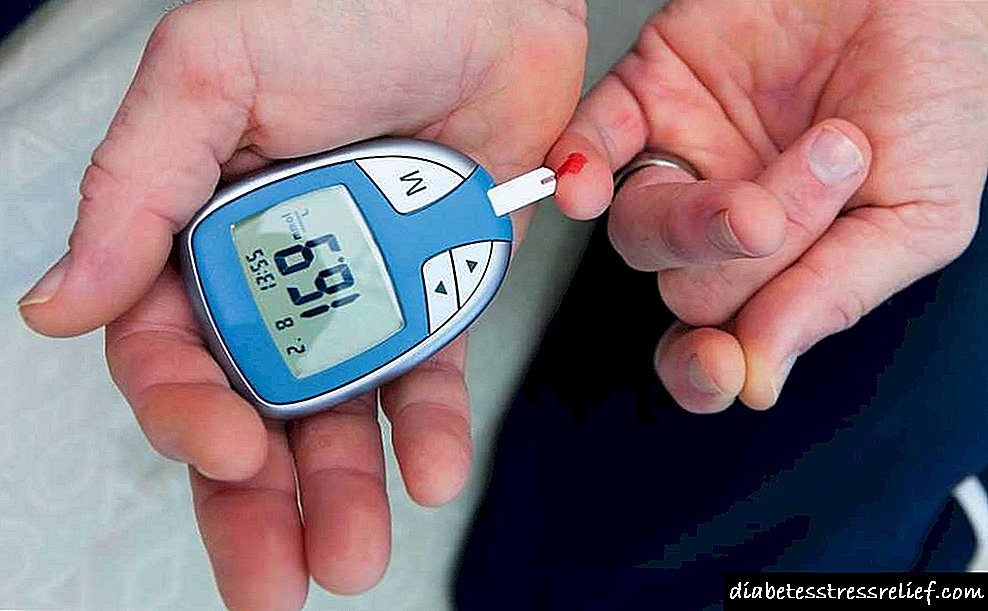
இன்சுலின் அளவு அதிகமாக இருந்தால், பாதிக்கப்பட்டவருக்கு உதவி வழங்குவது முக்கியம். ஆனால் நடவடிக்கைக்கு வருவதற்கு முன், தோன்றும் அறிகுறிகள் உண்மையில் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறியாக இருப்பதை உறுதி செய்ய வேண்டும். இதைச் செய்ய, குளுக்கோமீட்டரைப் பயன்படுத்தி நீரிழிவு நோயாளியில் இரத்த சர்க்கரையின் தற்போதைய குறிகாட்டியை நிறுவ பரிந்துரைக்கப்படுகிறது. சாதனம் 5 விநாடிகளுக்குள் முடிவைப் பெற உங்களை அனுமதிக்கிறது. இதன் விளைவாக 5.7 mmol / l என்றால், சர்க்கரை சாதாரணமானது. இந்த மதிப்பு குறைவாக, அதிக அளவு அதிக அளவு.
 ஒரு நபரின் நிலையைப் போக்க, நீங்கள் அவருக்கு இனிப்பு தேநீர் கொடுக்கலாம்.
ஒரு நபரின் நிலையைப் போக்க, நீங்கள் அவருக்கு இனிப்பு தேநீர் கொடுக்கலாம்.
இரத்தச் சர்க்கரைக் குறைவுக்கான முதலுதவி பின்வரும் விதிகளுக்கு கீழே கொதிக்கிறது:
- மனிதனுக்கு இனிமையாக உணவளிக்கவும். மிட்டாய், ரொட்டி, தூய சர்க்கரை அல்லது இனிப்பு தேநீர் செய்யும்.
- குளுக்கோஸ் கரைசலை ஒரு நரம்பு ஊசி போடுங்கள். நிதியின் அளவு நோயாளியின் நிலையைப் பொறுத்தது.
இரத்தத்தில் இன்சுலின் அளவு அதிகரிப்பதன் மூலம் முதலுதவி அளிக்கும்போது, குளுக்கோஸின் அளவு அதிகமாக அனுமதிக்க முடியாது. நீரிழிவு நோயால், இது நீரிழப்புக்கு வழிவகுக்கும்.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
ஆபத்தான அளவு
மருத்துவ பராமரிப்பு இல்லாத நிலையில், அதிகப்படியான இன்சுலின் ஒரு அபாயகரமான விளைவைத் தூண்டுகிறது.நீரிழிவு நோயாளிகளுக்கு இன்சுலின் ஆபத்தான அளவு உடலின் தனிப்பட்ட பண்புகள், மனித உடல் எடை, உணவு உட்கொள்ளல் மற்றும் மது பானங்கள் ஆகியவற்றால் தீர்மானிக்கப்படுகிறது. சிலருக்கு, 100 IU என்பது இன்சுலின் ஆபத்தான அளவு. மற்ற சந்தர்ப்பங்களில், மருந்தின் 300-500 IU ஐ அறிமுகப்படுத்துவதன் மூலம் மரணம் நிகழ்கிறது. ஆனால் இன்சுலின் அளவின் குறிப்பிடத்தக்க அளவு எப்போதும் மரணத்தைத் தூண்டாது. 3000 IU அளவு இன்சுலின் பெற்ற பிறகு நோயாளிகள் உயிர் பிழைத்தபோது வழக்குகள் அறியப்படுகின்றன.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
அதிகப்படியான தடுப்பு
இன்சுலின் அதிகப்படியான அளவைத் தடுப்பதற்கான முக்கிய முறை, அவர் சுட்டிக்காட்டிய டோஸில் மருத்துவரின் பரிந்துரைப்படி கண்டிப்பாக ஹார்மோன் தயாரிப்புகளைப் பயன்படுத்துவதாகும். ஒரு உட்சுரப்பியல் நிபுணர் இன்சுலின் சிகிச்சையை பரிந்துரைக்கிறார். ஊசி மருந்துகள் ஒரே நேரத்தில் மேற்கொள்ளப்பட வேண்டும். ஊசி மற்றும் அளவை நீங்கள் தன்னிச்சையாக மாற்ற முடியாது, அல்லது ஊசி முழுவதுமாக ரத்து செய்ய முடியாது. ஹார்மோன் விரைவாக உறிஞ்சப்படுவதற்கு, வயிற்றுக்கு ஊசி கொடுக்க பரிந்துரைக்கப்படுகிறது. இன்சுலின் சிகிச்சை என்பது மதுபானங்களை முழுமையாக நிராகரிப்பதாகும்.
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
அதிகப்படியான அளவு என்ன வழிவகுக்கிறது
மருத்துவர் பரிந்துரைத்த அளவைத் தாண்டுவது தவிர்க்க முடியாமல் இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் வளர்ச்சிக்கு வழிவகுக்கிறது. இந்த நிலை குறைந்த இரத்த சர்க்கரையால் வகைப்படுத்தப்படுகிறது, இது ஆபத்தானது. ஒரு முக்கியமான டோஸின் விஷயத்தில், உடனடி முதலுதவி தேவைப்படுகிறது, இது நீரிழிவு நோயாளியின் உயிரைக் காப்பாற்றும். இருப்பினும், இந்த காலகட்டத்தில் இரத்தச் சர்க்கரைக் குறைவு மற்றும் ஹைப்பர் கிளைசெமிக் நோய்க்குறி ஆகியவற்றை வேறுபடுத்துவது மிகவும் முக்கியம், ஏனென்றால் சில நேரங்களில் இன்சுலின் நிர்வாகத்திற்குப் பிறகு, நோயாளியின் நிலை மோசமடைவது குளுக்கோஸின் தாவலால் ஏற்படலாம்.
ஹைப்பர் கிளைசெமிக் நோய்க்குறிக்கு, பின்வரும் அறிகுறிகள் சிறப்பியல்பு:
- அதிக தாகம்
- அடிக்கடி சிறுநீர் கழித்தல்
- சோர்வாக உணர்கிறேன்
- மங்கலான பார்வை
- சருமத்தின் வறட்சி மற்றும் அரிப்பு,
- உலர்ந்த வாய்
- துடித்தல்,
- பலவீனமான உணர்வு
- கோமா ஆகியவை.
இந்த நிலையில், மூளையின் செயல்பாட்டின் மீறல் உள்ளது, இது வயதானவர்களுக்கு குறிப்பாக ஆபத்தானது. அவர்கள் பக்கவாதம், பரேசிஸ், கணிசமாகக் குறைக்கப்பட்ட மன திறனை உருவாக்கலாம். இருதய அமைப்பும் பாதிக்கப்படுகிறது - இரத்த அழுத்தம் குறைகிறது, இது பெரும்பாலும் மாரடைப்பு, வாஸ்குலர் த்ரோம்போசிஸ் மற்றும் டிராபிக் புண்கள் விரைவில் தோன்றும். இந்த வழக்கில், ஆம்புலன்ஸ் வருவதற்கு முன்பு நோயாளிக்கு ஹார்மோனை செலுத்த உதவ வேண்டும்.
அதிகப்படியான அளவு இரத்தச் சர்க்கரைக் குறைவு நிலையை ஏற்படுத்தினால், பின்வரும் அறிகுறிகள் காணப்படுகின்றன:
- அதிகரித்த ஆக்கிரமிப்பு, பயம்,
- வியர்த்தல்,
- தசை தொனி
- நீடித்த மாணவர்கள்
- குமட்டல் மற்றும் வாந்தி கூட
- தலைச்சுற்றல், தலைவலி,
- பொருத்தமற்ற நடத்தை
- தேவனே.
அவசர நடவடிக்கைகள் எடுக்கப்படாவிட்டால், நோயாளி பெருமூளை வீக்கத்தை உருவாக்கக்கூடும், இதன் விளைவாக மத்திய நரம்பு மண்டலத்திற்கு மீளமுடியாத சேதம் ஏற்படும். பெரியவர்களில் அடிக்கடி ஏற்படும் இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள் கடுமையான ஆளுமை மாற்றங்களை ஏற்படுத்துகின்றன, மேலும் குழந்தைகளில் புத்திசாலித்தனம் குறைகிறது. மேலும், மரணம் விலக்கப்படவில்லை.
முதலுதவி
இரத்தச் சர்க்கரைக் கோமாவின் அறிகுறிகள் இருந்தால், நோயாளியின் நிலையை உறுதிப்படுத்த பின்வரும் நடவடிக்கைகள் செய்யப்பட வேண்டும்:
- நீரிழிவு நோயாளிகளுக்கு ஒரு பானம் அல்லது இனிப்பு ஏதாவது கொடுக்க வேண்டும் - சர்க்கரை, சாக்லேட் அல்லது தேன் கொண்ட தேநீர்.
- ஒரு நிலையான உட்கார்ந்து அல்லது பொய் நிலையை உறுதிப்படுத்தவும்.
- சுயநினைவு ஏற்பட்டால், நோயாளியை கவனமாக தனது பக்கத்தில் வைத்து, சுத்திகரிக்கப்பட்ட சர்க்கரையின் ஒரு பகுதியை அவரது கன்னத்தில் வைக்க வேண்டும்.
- ஆம்புலன்ஸ் குழுவினரை அழைக்க மறக்காதீர்கள்.
நனவு இழந்தால், 40% குளுக்கோஸ் (50 மில்லி) நோயாளிக்கு நரம்பு வழியாக வழங்கப்படுகிறது. மருந்தை நரம்பு வழியாக நிர்வகிக்க முடியாவிட்டால், அது தோலடி முறையில் நிர்வகிக்கப்படுகிறது - ஒரு எனிமாவில் 500 மில்லி 6% குளுக்கோஸ் அல்லது 150 மில்லி 10% குளுக்கோஸ்.
நீரிழிவு நோயில் இன்சுலின் அளவு அதிகமாக இருப்பதைத் தவிர்ப்பதற்கு, தடுப்பு நடவடிக்கைகளை அவதானிக்க வேண்டியது அவசியம்: இரவில் ஊசி போடாதீர்கள், நோயாளி மருத்துவ பணியாளர்களின் மேற்பார்வையில் இரவில் இல்லை என்று வழங்கப்பட்டால். எல்லாவற்றிற்கும் மேலாக, ஒரு நபர் உதவி இல்லாமல் இருக்கும்போது, இரவில் கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம். நீரிழிவு நோயாளிகளுக்கு எப்போதும் எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகள் இருக்க வேண்டும்.
அளவை எவ்வாறு கணக்கிடுவது
நீரிழிவு நோயாளிகளுக்கு ஹார்மோனின் அளவை ஒரு மருத்துவர் மட்டுமே பரிந்துரைக்கிறார். ஒரு பொருளின் அளவை தீர்மானிப்பதற்கான முக்கிய காரணி ஒரு நபரின் எடை என்று கருதப்படுகிறது. இருப்பினும், இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை தீர்மானிக்கும் காரணி என்று சிலர் இன்னும் உறுதியாக நம்புகிறார்கள். இந்த அறிக்கை தவறானது, இது நீண்ட காலமாக அறிவியலால் மறுக்கப்படுகிறது. ஒரு நபர் எடையுள்ள அளவுக்கு நீங்கள் இன்சுலின் பல அலகுகளை உள்ளிட வேண்டும் என்று உட்சுரப்பியல் நிபுணர்கள் வாதிடுகின்றனர்.
ஒவ்வொரு நபருக்கும் ஆபத்தான அளவு. ஒரு விசேஷ டிஸ்பென்சரைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது, இது ஒரு குழாயைப் பயன்படுத்தி வயிற்றுத் துவாரத்தின் தோலில் இணைக்கப்பட்டுள்ளது, மேலும் தேவையான அளவு ஹார்மோன் நோயாளியின் இரத்தத்திற்கு தொடர்ந்து வழங்கப்படுகிறது.
அதிகப்படியான காரணங்கள்
இன்சுலின் முக்கியமாக நீரிழிவு நோயாளிகளால் பயன்படுத்தப்படுகிறது, ஆனால் அதன் பல விளைவுகள் மற்ற சந்தர்ப்பங்களில் பயன்படுத்தப்படுகின்றன. எடுத்துக்காட்டாக, இன்சுலின் அனபோலிக் விளைவு உடற்கட்டமைப்பில் பயன்பாட்டைக் கண்டறிந்துள்ளது.
இன்சுலின் அளவு ஒரு மருத்துவரின் மேற்பார்வையில் தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. இந்த வழக்கில், இரத்தத்தில் குளுக்கோஸை அளவிடுவது அவசியம், நோயின் சுய கட்டுப்பாட்டு முறைகளை மாஸ்டர் செய்ய.
ஒரு ஆரோக்கியமான நபருக்கு, மருந்தின் “பாதிப்பில்லாத” டோஸ் 2 முதல் 4 IU வரை இருக்கும். பாடி பில்டர்கள் இந்த தொகையை ஒரு நாளைக்கு 20 IU க்கு கொண்டு வருகிறார்கள். நீரிழிவு நோயின் சிகிச்சையில், ஒரு நாளைக்கு வழங்கப்படும் மருந்துகளின் அளவு 20-50 அலகுகளுக்கு இடையில் வேறுபடுகிறது.
மருந்தின் அதிகப்படியான அளவு பல காரணங்களுக்காக ஏற்படலாம்:
 மருத்துவரின் தவறுகள் - ஆரோக்கியமான நபருக்கு இன்சுலின் ஊசி,
மருத்துவரின் தவறுகள் - ஆரோக்கியமான நபருக்கு இன்சுலின் ஊசி,- தவறான டோஸ்
- புதிய மருந்தைப் பயன்படுத்துதல் அல்லது மற்றொரு வகை சிரிஞ்சிற்கு மாறுதல்,
- உட்செலுத்தலின் போது பிழைகள் - அறிமுகம் தோலடி அல்ல, ஆனால் உள்ளுறுப்புடன்,
- கார்போஹைட்ரேட்டுகளை எடுத்துக் கொள்ளாமல் உடல் செயல்பாடு,
- மெதுவான மற்றும் வேகமான இன்சுலின் பயன்படுத்தும் போது நோயாளியின் தவறுகள்,
- உட்செலுத்தப்பட்ட பிறகு உணவு பற்றாக்குறை.
கர்ப்பத்தின் முதல் மூன்று மாதங்களில், நீண்டகால சிறுநீரக செயலிழப்பின் பின்னணியில், கொழுப்பு கல்லீரலுடன் இன்சுலின் உணர்திறன் அதிகரிக்கிறது.
உடலில் அதிகப்படியான இன்சுலின் எப்போது ஏற்படுகிறது? கணையத்தால் ஹார்மோன் உற்பத்தியை மீறுவதாக இருந்தால் இது நிகழலாம் (எடுத்துக்காட்டாக, கட்டிகளுடன்).

இன்சுலின் மற்றும் ஆல்கஹால் ஆகியவற்றின் ஒருங்கிணைந்த பயன்பாடு குறித்து நீங்கள் மிகவும் கவனமாக இருக்க வேண்டும். கொள்கையளவில், நீரிழிவு நோயாளிகளுக்கு மது பானங்கள் பரிந்துரைக்கப்படவில்லை. ஆனால் மருத்துவர்களின் தடைகள் அனைவரையும் நிறுத்தாது என்பதால், பக்கவிளைவுகளின் அபாயத்தைக் குறைக்க பின்வரும் விதிகளை கடைப்பிடிக்க மருத்துவர்கள் அறிவுறுத்துகிறார்கள்:
- ஆல்கஹால் எடுத்துக்கொள்வதற்கு முன், இன்சுலின் வழக்கமான அளவைக் குறைக்க வேண்டும்,
- ஆல்கஹால் குடிப்பதற்கு முன்னும் பின்னும், மெதுவான கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவுகளை நீங்கள் சாப்பிட வேண்டும்,
- லேசான மது பானங்களுக்கு முன்னுரிமை கொடுங்கள்,
- அடுத்த நாள் வலுவான ஆல்கஹால் குடிக்கும்போது, இரத்த சர்க்கரையின் அளவீடுகளால் வழிநடத்தப்படும் இன்சுலின் அளவை சரிசெய்ய வேண்டியது அவசியம்.
ஹைபோகிளைசெமிக் கோமாவின் விளைவாக இன்சுலின் அளவுக்கதிகமாக மரணம் ஏற்படுகிறது. மரணத்திற்கு வழிவகுக்கும் மருந்தின் அளவு, ஒவ்வொரு குறிப்பிட்ட உயிரினத்தினாலும் இன்சுலின் சகிப்புத்தன்மை, நோயாளியின் எடை, தொடர்புடைய காரணிகள் - உணவு, ஆல்கஹால் மற்றும் பலவற்றைப் பொறுத்தது. சிலருக்கு, ஏற்கனவே 100 IU மருந்தை அறிமுகப்படுத்துவது ஆபத்தானது; மற்றவர்களுக்கு, புள்ளிவிவரங்கள் 300-500 IU வரை இருக்கும். 3000 IU அளவில் இன்சுலின் செலுத்தப்பட்ட பின்னரும் மக்கள் உயிர் பிழைத்தபோது வழக்குகள் அறியப்படுகின்றன.
அதிகப்படியான இன்சுலின் அறிகுறிகள்
இரத்தத்தில் அதிகப்படியான இன்சுலின் குளுக்கோஸ் அளவு குறைவதற்கு வழிவகுக்கிறது. தந்துகி இரத்தத்தில் 3.3 மிமீல் / எல் க்கும் குறைவான காட்டி மூலம் நீங்கள் இரத்தச் சர்க்கரைக் குறைவைப் பற்றி பேசலாம். அறிகுறிகளின் வளர்ச்சியின் வீதம் பயன்படுத்தப்படும் மருந்துகளின் வகையைப் பொறுத்தது.வேகமான இன்சுலின் அறிமுகப்படுத்தப்பட்டதன் மூலம், அறிகுறிகள் குறுகிய காலத்திற்குப் பிறகு, மெதுவான இன்சுலின் நீண்ட காலத்திற்கு செலுத்தப்படுவதன் மூலம் உருவாகின்றன.
இரத்தத்தில் அதிகப்படியான இன்சுலின் அறிகுறிகள் பின்வருமாறு.

முதல் கட்டத்தில், பசி, பொது பலவீனம், தலைவலி, இதயத் துடிப்பு போன்ற உணர்வு உள்ளது.
அனைத்து செயல்பாடுகளிலும் குறைவு ஏற்பட்டு மரணம் நிகழ்கிறது - சுவாசம், இரத்த ஓட்டம் மற்றும் அனிச்சை இல்லாதது.
நாள்பட்ட அளவு
நீரிழிவு சிகிச்சையில் இன்சுலின் ஒரு தொடர்ச்சியான அதிகப்படியான நாள்பட்ட அளவுக்கு அதிகமாக வழிவகுக்கிறது, இது இரத்த சர்க்கரை அளவைக் குறைப்பதைத் தடுக்கும் ஹார்மோன்களின் உற்பத்தியுடன் சேர்ந்துள்ளது - அட்ரினலின், கார்டிகோஸ்டீராய்டுகள், குளுகோகன் - இது "சோமோஜி நோய்க்குறி" என்று அழைக்கப்படுகிறது. நீரிழிவு நோயாளிகளுக்கு நாள்பட்ட அளவுக்கதிகமான அறிகுறிகள்:

நோயின் கடுமையான போக்கை
பெரும்பாலும் இரத்தச் சர்க்கரைக் குறைவு மறைக்கப்படுகிறது. நன்கு அறியப்பட்ட "காலை விடியல் நிகழ்வு". ஹைப்பர் கிளைசீமியா காலையில் 5 மணி முதல் 7 மணி வரை உருவாகிறது, இது முரண்பாடான ஹார்மோன்களின் அதிகரித்த சுரப்பு மற்றும் மாலை இன்சுலின் ஊசியின் பலவீனமான விளைவு ஆகியவற்றால் விளக்கப்படுகிறது. சோமோஜி நோய்க்குறி காலை விடியல் நிகழ்விலிருந்து வேறுபடுகிறது, அதில் 2 முதல் 4 மணிநேரம் வரை இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது - சர்க்கரை அளவு 4 மிமீல் / எல் கீழே குறைகிறது, இதன் விளைவாக உடல் ஈடுசெய்யும் வழிமுறைகளைத் தொடங்குகிறது. இதன் விளைவாக, காலையில் நோயாளிக்கு மாலை இன்சுலின் அதிகப்படியான அளவு காரணமாக கடுமையான ஹைப்பர் கிளைசீமியா ஏற்படுகிறது.
இன்சுலின் அளவுக்கதிகமாக உதவுங்கள்
 இன்சுலின் அளவுக்கதிகமாக என்ன செய்வது? இரத்தச் சர்க்கரைக் குறைவின் நிலையின் ஆரம்ப அறிகுறிகளுடன் முதலுதவி அல்லது சுய உதவி பின்வரும் செயல்களில் அடங்கும்.
இன்சுலின் அளவுக்கதிகமாக என்ன செய்வது? இரத்தச் சர்க்கரைக் குறைவின் நிலையின் ஆரம்ப அறிகுறிகளுடன் முதலுதவி அல்லது சுய உதவி பின்வரும் செயல்களில் அடங்கும்.
- 50-100 கிராம் வெள்ளை ரொட்டி சாப்பிடுங்கள்.
- 3-5 நிமிடங்களுக்குப் பிறகு அறிகுறிகள் மறைந்துவிடவில்லை என்றால், சில இனிப்புகள் அல்லது 2-3 டீஸ்பூன் சர்க்கரை சாப்பிடுங்கள்.
- 5 நிமிடங்களுக்குப் பிறகு அறிகுறிகள் தொடர்ந்தால், கார்போஹைட்ரேட்டுகளின் உட்கொள்ளலை மீண்டும் செய்யவும்.
கடுமையான இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியுடன் (நனவு இழப்பு, வலிப்பு), இன்சுலின் அதிகப்படியான அளவுக்கான முக்கிய தீர்வு குளுக்கோஸின் நரம்பு நிர்வாகமாகும். 30-50 மில்லி அளவிலான 40% கரைசலை உட்செலுத்துதல் செய்யப்படுகிறது, 10 நிமிடங்களுக்குப் பிறகு நோயாளி சுயநினைவு பெறவில்லை என்றால், உட்செலுத்துதல் மீண்டும் நிகழ்கிறது.
இன்சுலின் அளவுக்கு அதிகமாக உட்கொண்டதன் விளைவுகள்
அதிகப்படியான அளவின் விளைவுகள் எதிர்வினையின் அளவைப் பொறுத்தது. லேசான இரத்தச் சர்க்கரைக் குறைவு நிலை அனைத்து நீரிழிவு நோயாளிகளாலும் அனுபவிக்கப்படுகிறது. மருத்துவ தரவுகளின்படி, கிட்டத்தட்ட மூன்றில் ஒரு பங்கு நோயாளிகள் தொடர்ந்து இரத்தச் சர்க்கரைக் குறைவை அனுபவிக்கின்றனர். இங்குள்ள முக்கிய ஆபத்து சோமோஜி நோய்க்குறியின் வளர்ச்சியில் உள்ளது, இதன் விளைவாக, நீரிழிவு நோய்க்கான முறையற்ற சிகிச்சை, இது நோயின் போக்கைத் தணிக்காது, இறுதியில் கெட்டோஅசிடோசிஸின் வளர்ச்சிக்கு வழிவகுக்கிறது.

மிதமான இரத்தச் சர்க்கரைக் குறைவின் தாக்குதல் ஏற்பட்டால் ஏற்படும் விளைவுகள் பொருத்தமான மருந்துகளை அறிமுகப்படுத்துவதன் மூலம் அகற்றப்பட வேண்டும், இது நீண்ட நேரம் ஆகலாம்.
இன்சுலின் விஷத்தின் கடுமையான நிகழ்வுகளில், அவை மத்திய நரம்பு மண்டலத்தின் கோளாறுகளை ஏற்படுத்தும்:
- பெருமூளை எடிமா
- மூளைக்காய்ச்சல் அறிகுறிகள்
- பலவீனமான மன செயல்பாடு (முதுமை).
மேலும், இருதய செயல்பாட்டின் கோளாறு உள்ளவர்களுக்கு அடிக்கடி இரத்தச் சர்க்கரைக் குறைவு நிலைகள் மாரடைப்பு, பக்கவாதம் மற்றும் விழித்திரை இரத்தக்கசிவுக்கு வழிவகுக்கும்.
முடிவில், இன்சுலின் அளவுக்கதிகமாக சரியான நேரத்தில் சிகிச்சையளிப்பதன் மூலம், மரணத்தின் வடிவத்தில் ஏற்படும் விளைவுகள் நடைமுறையில் அகற்றப்படுகின்றன என்பது கவனிக்கத்தக்கது. இத்தகைய சூழ்நிலைகளைத் தடுப்பது இன்சுலின் மற்றும் நிலையான சுய கண்காணிப்பை நிர்வகிப்பதற்கான நடைமுறைக்கு ஒரு கவனமான அணுகுமுறையாகும். சர்க்கரை, இனிப்புகள், ஒரு இனிப்பு பானம் - வேகமான கார்போஹைட்ரேட்டுகள் கொண்ட உணவை சாப்பிடுவதன் மூலம் இரத்தச் சர்க்கரைக் குறைவின் சரியான நேரத்தில் தாக்குதலை நிறுத்தலாம்.
அடிப்படை போலஸ் இன்சுலின் விதிமுறை
இன்சுலின் நிர்வாகத்திற்கான ஒரு அடிப்படை போலஸ் விதிமுறையுடன் (தற்போதுள்ள விதிமுறைகளைப் பற்றிய கூடுதல் தகவலுக்கு, இந்த கட்டுரையைப் பார்க்கவும்), மொத்த தினசரி மொத்த டோஸில் பாதி நீண்ட காலமாக செயல்படும் இன்சுலின் மீதும், பாதி சுருக்கமாகவும் இருக்கும். மூன்றில் இரண்டு பங்கு நீடித்த இன்சுலின் காலை மற்றும் பிற்பகலில் நிர்வகிக்கப்படுகிறது, மீதமுள்ளவை மாலையில்.
- குறுகிய நடிப்பு இன்சுலின் - காலையில் (7), பிற்பகல் (10), மாலை (7),
- இடைநிலை இன்சுலின் - காலையில் (10), மாலை (6),
- மாலையில் நீண்ட நேரம் செயல்படும் இன்சுலின் (16).
உணவுக்கு முன் ஊசி செலுத்தப்பட வேண்டும். சாப்பிடுவதற்கு முன்பே இரத்தத்தில் குளுக்கோஸின் அளவு அதிகரித்திருந்தால், குறுகிய செயல்பாட்டு இன்சுலின் அளவை UNITS இன் அளவால் அதிகரிக்க வேண்டும்:
- குளுக்கோஸுடன் 11 - 2 மிமீல் / எல் 2 க்கு,
- குளுக்கோஸுடன் 13 - 15 மிமீல் / எல் 4 இல்,
- 6 இல் குளுக்கோஸ் 16 - 18 மிமீல் / எல் உடன்,
- குளுக்கோஸுடன் 18 மிமீல் / எல் 12 ஐ விட அதிகமாக உள்ளது.
ஒரு நீரிழிவு நோயாளி கணையத்தை தனது கைகளாலும் ஒரு சிரிஞ்சிலும் மாற்ற வேண்டும், இது சாதாரண நிலையில், உட்கொள்ளும் உணவின் அளவு மற்றும் கலவை மற்றும் உடல் செயல்பாடுகளின் அளவைப் பொறுத்து, இரத்த குளுக்கோஸைக் குறைக்க தேவையான அளவு இன்சுலின் சுரக்கிறது. நோயுற்ற சுரப்பியுடன், ஒரு நபர் இந்த செயல்முறையை கட்டுப்படுத்த வேண்டும், இன்சுலின் செலுத்தப்பட்ட அளவை கண்டிப்பாக கருத்தில் கொள்ளுங்கள். மருந்துகளின் தோராயமான அளவு அனுபவபூர்வமாக கணக்கிடப்படுகிறது - உணவுக்கு முன்னும் பின்னும் குளுக்கோஸ் அளவை அளவிடுவதன் மூலம். கூடுதலாக, உற்பத்தியின் ரொட்டி அலகுகளின் மதிப்புகள் மற்றும் இந்த தயாரிப்பை உட்கொள்ளும்போது தேவையான இன்சுலின் அளவைக் காட்டும் அட்டவணைகள் உள்ளன.
- சிகிச்சையின் தீவிரம் - இன்சுலின் ஊசி ஒரு நாளைக்கு 4 முதல் 5 முறை நிர்வகிக்கப்படுகிறது,
- ஊசி மருந்துகள் நாள் முழுவதும் மேற்கொள்ளப்படுகின்றன, இது வழக்கமான வாழ்க்கை முறைக்கு சிரமமாக உள்ளது (ஆய்வு, வேலை, பொது போக்குவரத்தில் பயணம்), நீங்கள் எப்போதும் ஒரு சிரிஞ்ச் வைத்திருக்க வேண்டும் - ஒரு பேனா,
- போதிய உணவு உட்கொள்ளல் அல்லது அதிகப்படியான இன்சுலின் அளவுகளுடன் தொடர்புடைய சர்க்கரையின் கூர்மையான அதிகரிப்புக்கான அதிக வாய்ப்பு உள்ளது.
இரத்த சர்க்கரை
ஆரோக்கியமான நபரின் சர்க்கரை அளவு (நிலைமை A):
| நிலைமை a | mmol / l |
| வெற்று வயிற்றில் | 3,3 – 5,5 |
| சாப்பிட்ட இரண்டு மணி நேரம் கழித்து | 4,4 – 7,8 |
| இரவில் (2 - 4 மணி நேரம்) | 3,9 – 5,5 |
நீரிழிவு நோயாளிகளுக்கு சர்க்கரை அளவு (நிலைமை பி):
| நிலைமை ஆ | 60 வயதிற்குட்பட்டவர்கள் | 60 ஆண்டுகளுக்குப் பிறகு |
| mmol / l | ||
| வெற்று வயிற்றில் | 3,9 – 6,7 | 8.0 வரை |
| சாப்பிட்ட இரண்டு மணி நேரம் கழித்து | 4,4 – 7,8 | 10.0 வரை |
| இரவில் (2 - 4 மணி நேரம்) | 3,9 – 6,7 | 10.0 வரை |
நீரிழிவு நோயாளிகளின் ஆரோக்கியமான நபர்களின் சிறப்பியல்பு சர்க்கரை அளவிலான குறிகாட்டிகளைக் கடைப்பிடிக்க வேண்டும், ஏனெனில் நீரிழிவு நோயாளிகளின் நீடித்த உயர்ந்த குளுக்கோஸ் அளவு சிறப்பியல்பு நாட்பட்ட நோய்களின் வளர்ச்சியை ஏற்படுத்துகிறது (சிறுநீரகங்கள், கால்கள், கண்களின் பாத்திரங்களுக்கு சேதம்).
- குழந்தை பருவத்திலோ அல்லது இளம் வயதிலோ நீரிழிவு நோயால், ஆரோக்கியமான நபரின் பரிந்துரைக்கப்பட்ட குளுக்கோஸ் அளவிலான பண்புடன் இணங்காத நிலையில், 20 முதல் 30 ஆண்டுகளுக்குள் ஒரு நாள்பட்ட நோயைப் பெறுவதற்கான அதிக நிகழ்தகவு உள்ளது.
- 50 வயதிற்குப் பிறகு நீரிழிவு நோயாளிகள் அதிக சர்க்கரை அளவைக் கொண்டிருக்கலாம், ஏனெனில் நாட்பட்ட நோய்கள் உருவாக நேரமில்லை, அல்லது அவை ஒரு நபரின் இயற்கையான மரணத்துடன் வருகின்றன. வயதான நீரிழிவு நோயாளிகள் 9 - 10 மிமீல் / எல் குளுக்கோஸ் அளவைக் கடைப்பிடிக்க வேண்டும். 10 மிமீல் / எல் தாண்டி நீண்ட நேரம் சர்க்கரை அளவு நாட்பட்ட நோய்களின் திடீர் வளர்ச்சிக்கு வழிவகுக்கிறது.
இன்சுலின் மாலை அளவு. ஊசி நேரம்
 இன்சுலின் நிர்வாகத்திற்கு ஒரு அடிப்படை - போலஸ் விதிமுறையைப் பயன்படுத்தாத நோயாளிகளுக்கு, இரவு 10 மணிக்குப் பிறகு ஒரு ஊசி கொடுக்க பரிந்துரைக்கப்படவில்லை, ஏனெனில் அடுத்தடுத்த 11 மணி நேர சிற்றுண்டி அதிகாலை இரண்டு மணிக்கு நீடித்த இன்சுலின் செயல்பாட்டில் உச்சநிலைக்கு வழிவகுக்கும், நீரிழிவு நோயாளி தூங்கும் போது மற்றும் அவரது நிலையை கட்டுப்படுத்த முடியாது . மாலை 12 மணியளவில் இன்சுலின் செயல்பாட்டின் உச்சநிலை ஏற்பட்டால் நல்லது (ஊசி 9 மணிநேரத்தில் செய்யப்பட வேண்டும்) மற்றும் நீரிழிவு நோயாளி தூக்கமில்லாத நிலையில் இருந்தால் நல்லது.
இன்சுலின் நிர்வாகத்திற்கு ஒரு அடிப்படை - போலஸ் விதிமுறையைப் பயன்படுத்தாத நோயாளிகளுக்கு, இரவு 10 மணிக்குப் பிறகு ஒரு ஊசி கொடுக்க பரிந்துரைக்கப்படவில்லை, ஏனெனில் அடுத்தடுத்த 11 மணி நேர சிற்றுண்டி அதிகாலை இரண்டு மணிக்கு நீடித்த இன்சுலின் செயல்பாட்டில் உச்சநிலைக்கு வழிவகுக்கும், நீரிழிவு நோயாளி தூங்கும் போது மற்றும் அவரது நிலையை கட்டுப்படுத்த முடியாது . மாலை 12 மணியளவில் இன்சுலின் செயல்பாட்டின் உச்சநிலை ஏற்பட்டால் நல்லது (ஊசி 9 மணிநேரத்தில் செய்யப்பட வேண்டும்) மற்றும் நீரிழிவு நோயாளி தூக்கமில்லாத நிலையில் இருந்தால் நல்லது.- போலஸ் சிகிச்சையின் அடிப்படையில் பயிற்சி பெறும் நோயாளிகளுக்கு, மாலை உணவின் நேரம் ஒரு சிறப்புப் பாத்திரத்தை வகிக்காது, ஏனென்றால் சிற்றுண்டியின் நேரத்தைப் பொருட்படுத்தாமல், சிகிச்சையில் அத்தகைய இன்சுலின் அளவைத் தேர்ந்தெடுப்பது சர்க்கரை அளவைக் குறைக்காது, காலையில் வெறும் வயிற்றில் காலையில் சாதாரண குளுக்கோஸ் அளவை ஒத்திருக்கும்.
கிளைகேட்டட் ஹீமோகுளோபின் பகுப்பாய்வு எதைக் காட்டுகிறது? குளுக்கோஸ் சோதனையிலிருந்து என்ன வித்தியாசம்?
சர்க்கரையை குறைக்க ஒரு டோஸ் மிகக் குறைவாக இருக்கும்போது குளுக்கோஸ் அளவு:
| நேரம் (மணிநேரம்) | குளுக்கோஸ் நிலை, மோல் / எல் |
| 20.00 – 22.00 | 16 |
| 24.00 | 10 |
| 2.00 | 12 |
| 8.00 | 13 |
சர்க்கரையை குறைக்க அளவு அதிகம்:
| நேரம் (மணிநேரம்) | குளுக்கோஸ் நிலை, மோல் / எல் |
| 20.00 – 22.00 | 16 |
| 24.00 | 10 |
| 2.00 | 3 |
| 8.00 | 4 |
இரத்தச் சர்க்கரைக்குப் பிறகு இரத்த சர்க்கரையின் அதிகரிப்பு, கல்லீரல் இருப்புகளில் உடல் சர்க்கரையை வெளியிடுகிறது, இதனால் குளுக்கோஸின் கூர்மையான வீழ்ச்சியிலிருந்து தன்னைக் காப்பாற்றுகிறது. ஹைப்போகிளைசீமியா அமைக்கும் வரம்பு வெவ்வேறு நீரிழிவு நோயாளிகளுக்கு வேறுபட்டது, சிலருக்கு 3–4 மிமீல் / எல், மற்றவர்கள் 6–7 மிமீல் / எல். எல்லாம் மிகவும் தனிப்பட்டவை.
அதிக சர்க்கரைக்கான காரணங்கள்
 இயல்பை விட கணிசமாக அதிகமாக இருக்கும் அதிக சர்க்கரை அளவு ஜலதோஷத்துடன் தொடர்புடையது, இது கனமான உணவை சாப்பிட்ட பிறகு உடலில் ஏற்படும் ஒரு அழற்சி செயல்முறை. குறைக்க இரண்டு வழிகள் உள்ளன:
இயல்பை விட கணிசமாக அதிகமாக இருக்கும் அதிக சர்க்கரை அளவு ஜலதோஷத்துடன் தொடர்புடையது, இது கனமான உணவை சாப்பிட்ட பிறகு உடலில் ஏற்படும் ஒரு அழற்சி செயல்முறை. குறைக்க இரண்டு வழிகள் உள்ளன:
- கூடுதல் இன்சுலின் ஊசி
- உடல் செயல்பாடு.
CaxH உணவுக்கு முன் சர்க்கரை,
சர்க்கரை - உணவுக்குப் பிறகு சர்க்கரை அளவு,
டோஸ்நாள் - நோயாளியின் இன்சுலின் மொத்த தினசரி டோஸ்.
எடுத்துக்காட்டாக, இன்சுலின் கூடுதல் அளவை 32 PIECES, உணவுக்கு முன் சர்க்கரை அளவு - 14 mmol / L மற்றும் உணவுக்குப் பிறகு சர்க்கரை அளவை 8 mmol / L (SahK) ஆகக் குறைக்க வேண்டிய அவசியத்துடன் கணக்கிட, நாம் பெறுகிறோம்:
இதன் பொருள், கிடைக்கக்கூடிய உணவின் அளவைக் கணக்கிட்டு இன்சுலின் அளவிற்கு, நீங்கள் மேலும் 2 அலகுகளைச் சேர்க்க வேண்டும். மதிய உணவுக்கு நோக்கம் கொண்ட தயாரிப்புகளின் மொத்த காட்டி 4 ரொட்டி அலகுகளாக இருந்தால், 8 யூனிட் குறுகிய-செயல்பாட்டு இன்சுலின் அதற்கு ஒத்திருக்கிறது. ஆனால் உயர்ந்த குளுக்கோஸ் அளவைக் கொண்டு, சாப்பிடுவதற்கு முன்பு இது ஏற்கனவே 14 மிமீல் / எல் ஆகும், கூடுதலாக 2 PIECES இன்சுலின் 8 PIECES இல் சேர்க்க வேண்டியது அவசியம். அதன்படி, 10 அலகுகளுக்கு ஒரு ஊசி கொடுக்கப்படுகிறது.
ஒரு ஆரோக்கியமான நபருக்கு இது நாளின் தொடக்கத்திற்கு முந்தைய ஒரு சாதாரண செயல்முறையாக இருந்தால், நீரிழிவு நோயாளிக்கு, சர்க்கரையின் காலை அதிகரிப்பு ஹைப்பர் கிளைசீமியாவை அச்சுறுத்துகிறது. காலை சர்க்கரை அதிகரிப்பு நோய்க்குறி ஒரு அரிதான மற்றும் குணப்படுத்த முடியாத நிகழ்வு. சர்க்கரை அளவை இயல்பாக்குவதற்கு செய்யக்கூடியது என்னவென்றால், காலையில் 5 - 6 மணிநேரத்தில் 2 முதல் 6 அலகுகள் அளவுக்கு “குறுகிய” இன்சுலின் கூடுதல் அளவை அறிமுகப்படுத்த வேண்டும்.
அதிகப்படியான அளவு என்னவாகும்?
உடலில் நுழையும் இன்சுலின், அனைத்து வகையான வளர்சிதை மாற்றத்திலும் செயல்படுகிறது: கார்போஹைட்ரேட், கொழுப்பு மற்றும் புரதம்.
அதிக அளவு இருந்தால், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் விளைவு மிகவும் குறிப்பிடத்தக்கதாக இருக்கும். இந்த ஹார்மோனின் செல்வாக்கின் கீழ், செல்கள் குளுக்கோஸ் பயன்பாடு மேம்படுத்தப்பட்டு கிளைகோஜன் தொகுப்பு (உடலில் குளுக்கோஸை சேமிக்கும் ஒரு வடிவம்) செயல்படுத்தப்படுகிறது. இதன் விளைவாக, இரத்தத்தில் சர்க்கரை அளவு கூர்மையாக குறைகிறது, இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது, இதன் விளைவு நேரடியாக நிர்வகிக்கப்படும் அளவைப் பொறுத்தது.
மூலம், ஆரோக்கியமான மக்களில் வழக்கமான இன்சுலின் ஊசி மிகவும் விரும்பத்தகாதது. பெரும்பாலும் இது கணையக் கட்டிகளுக்கு வழிவகுக்கிறது.
கொழுப்பு வளர்சிதை மாற்றத்தின் விளைவு குளுக்கோஸிலிருந்து கொழுப்பு அமிலங்களின் உருவாக்கம் அதிகரிப்போடு தொடர்புடையது. ஆகையால், இன்சுலின் நாள்பட்ட அளவுடன், கொழுப்பு அடுக்கு மற்றும் உடல் எடை குறிப்பிடத்தக்க அளவில் அதிகரிக்கும்.
இன்சுலின்: அது என்ன, அதில் என்ன வகைகள் உள்ளன?

நீரிழிவு நோய் போன்ற ஒரு விரும்பத்தகாத நோயைப் பற்றியும், மாற்று சிகிச்சையாக நோயாளிகளுக்கு அறிமுகப்படுத்தப்படும் இன்சுலின் பற்றியும் நாம் ஒவ்வொருவரும் கேள்விப்பட்டிருக்கிறோம்.
விஷயம் என்னவென்றால், நீரிழிவு நோயாளிகளில், இன்சுலின் உற்பத்தி செய்யப்படுவதில்லை, அல்லது அதன் செயல்பாடுகளைச் செய்யாது.
எங்கள் கட்டுரையில், இன்சுலின் என்றால் என்ன, அது நம் உடலில் என்ன பாதிப்பை ஏற்படுத்துகிறது என்ற கேள்வியைக் கருத்தில் கொள்வோம். மருத்துவ உலகில் ஒரு அற்புதமான பயணம் உங்களுக்கு காத்திருக்கிறது.
இன்சுலின் என்பது ...
இன்சுலின் கணையத்தால் உற்பத்தி செய்யப்படும் ஹார்மோன் ஆகும். அதன் சிறப்பு எண்டோகிரைன் செல்கள், தீவுகள் ஆஃப் லாங்கர்ஹான்ஸ் (பீட்டா செல்கள்) என அழைக்கப்படுகின்றன. ஒரு வயது வந்தவரின் கணையத்தில் சுமார் ஒரு மில்லியன் தீவுகள் உள்ளன, அவற்றின் செயல்பாடுகளில் இன்சுலின் உற்பத்தி அடங்கும்.
மருத்துவ பார்வையில் இன்சுலின் என்றால் என்ன? இது புரத இயற்கையின் ஹார்மோன் ஆகும், இது உடலில் மிக முக்கியமான தேவையான செயல்பாடுகளை செய்கிறது. இரைப்பைக் குழாயில், அது வெளியில் இருந்து நுழைய முடியாது, ஏனெனில் இது ஒரு புரத இயற்கையின் வேறு எந்தப் பொருளையும் போல ஜீரணமாகும்.
கணையத்தால் தினமும் ஒரு சிறிய அளவு பின்னணி (பாசல்) இன்சுலின் உற்பத்தி செய்யப்படுகிறது. சாப்பிட்ட பிறகு, உள்வரும் புரதங்கள், கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகளை நம் உடலுக்கு ஜீரணிக்க வேண்டிய அளவுக்கு உடல் அதை வழங்குகிறது.
உடலில் இன்சுலின் பாதிப்பு என்ன என்ற கேள்விக்கு நாம் வாழ்வோம்.
இன்சுலின் செயல்பாடு
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை பராமரிக்கவும் ஒழுங்குபடுத்தவும் இன்சுலின் பொறுப்பு. அதாவது, இந்த ஹார்மோன் அனைத்து உடல் திசுக்களிலும் ஒரு சிக்கலான பன்முக விளைவைக் கொண்டிருக்கிறது, பெரும்பாலும் பல என்சைம்களில் அதன் செயல்படுத்தும் விளைவு காரணமாக.
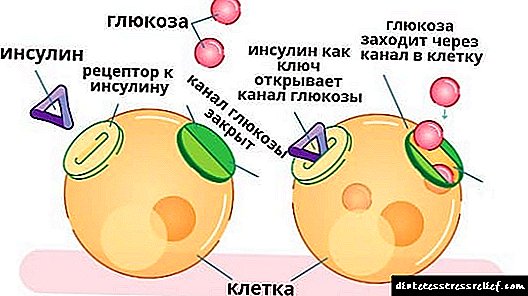
இந்த ஹார்மோனின் முக்கிய மற்றும் மிகவும் பிரபலமான செயல்பாடுகளில் ஒன்று இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவதாகும். உடலுக்கு தொடர்ந்து தேவைப்படுகிறது, ஏனெனில் இது உயிரணுக்களின் வளர்ச்சி மற்றும் வளர்ச்சிக்கு தேவையான ஊட்டச்சத்துக்களைக் குறிக்கிறது.
இன்சுலின் அதை ஒரு எளிய பொருளாக உடைத்து, இரத்தத்தில் உறிஞ்சப்படுவதற்கு பங்களிக்கிறது. கணையம் அதை போதுமான அளவில் உற்பத்தி செய்யாவிட்டால், குளுக்கோஸ் உயிரணுக்களுக்கு உணவளிக்காது, ஆனால் இரத்தத்தில் சேரும்.
இது இரத்த சர்க்கரையின் அதிகரிப்பு (ஹைப்பர் கிளைசீமியா) நிறைந்ததாக இருக்கிறது, இது கடுமையான விளைவுகளை ஏற்படுத்துகிறது.
மேலும், இன்சுலின் உதவியுடன், அமினோ அமிலங்கள் மற்றும் பொட்டாசியம் ஆகியவை கொண்டு செல்லப்படுகின்றன.
சிலருக்கு இன்சுலின் அனபோலிக் பண்புகள் தெரியும், இது ஸ்டெராய்டுகளின் விளைவை விட உயர்ந்தது (பிந்தையது, எனினும் தேர்ந்தெடுக்கப்பட்ட முறையில் செயல்படுகிறது).
இன்சுலின் வகைகள்
இன்சுலின் வகைகளை தோற்றம் மற்றும் செயல் மூலம் வேறுபடுத்துங்கள்.
வேகமாக நடிப்பது உடலில் அல்ட்ராஷார்ட் விளைவைக் கொண்டிருக்கிறது. இந்த வகை இன்சுலின் நிர்வாகத்திற்குப் பிறகு உடனடியாக அதன் பணியைத் தொடங்குகிறது, மேலும் அதன் உச்சநிலை 1-1.5 இல் அடையும். நடவடிக்கையின் காலம் 3-4 மணி நேரம். உணவுக்கு முன் அல்லது அதற்கு முன் உடனடியாக அதை உள்ளிடவும். இதேபோன்ற விளைவைக் கொண்ட தயாரிப்புகளில் நோவோ-ரேபிட், இன்சுலின் அப்பிட்ரா மற்றும் இன்சுலின் ஹுமலாக் ஆகியவை அடங்கும்.
குறுகிய இன்சுலின் பயன்பாட்டிற்கு 20-30 நிமிடங்களுக்குள் ஒரு விளைவைக் கொண்டுள்ளது. 2-3 மணி நேரம் கழித்து, இரத்தத்தில் மருந்தின் செறிவு அதிகபட்ச புள்ளியை அடைகிறது. மொத்தம் சுமார் 5-6 மணி நேரம். உணவுக்கு 15-20 நிமிடங்களுக்கு முன்பு ஒரு ஊசி செலுத்தப்படுகிறது.
அதே நேரத்தில், இன்சுலின் நிர்வாகத்திற்கு சுமார் 2-3 மணி நேரத்திற்குப் பிறகு, "தின்பண்டங்கள்" செய்ய பரிந்துரைக்கப்படுகிறது. உணவு நேரம் மருந்தின் அதிகபட்ச விளைவின் நேரத்துடன் ஒத்துப்போக வேண்டும்.
குறுகிய செயல்பாட்டு மருந்துகள் - ஏற்பாடுகள் “ஹுமுலின் ரெகுலியா”, “இன்சுலின் ஆக்ட்ராபிட்”, “மோனோடார் ஹுமோதர்”.
நடுத்தர கால இன்சுலின் உடலை அதிக நேரம் பாதிக்கிறது - 12 முதல் 16 மணி நேரம் வரை.
ஒரு நாளைக்கு 2-3 ஊசி மருந்துகள் செய்ய வேண்டியது அவசியம், பெரும்பாலும் 8-12 மணிநேர இடைவெளியுடன், அவர்கள் உடனடியாக தங்கள் செயலைத் தொடங்குவதில்லை, ஆனால் நிர்வாகத்திற்குப் பிறகு 2-3 மணிநேரம். அவற்றின் அதிகபட்ச விளைவு 6-8 மணி நேரத்திற்குப் பிறகு அடையப்படுகிறது.
நடுத்தர கால இன்சுலின் - புரோட்டாஃபான் (மனித இன்சுலின்), ஹுமுதார் பி.ஆர், இன்சுலின் நோவோமிக்ஸ்.
இறுதியாக, நீண்ட காலமாக செயல்படும் இன்சுலின், அதிகபட்ச செறிவு நிர்வாகத்திற்கு 2-3 நாட்களுக்குப் பிறகு அடையப்படுகிறது, இது 4-6 மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது. ஒரு நாளைக்கு 1-2 முறை தடவவும்.
இவை “இன்சுலின் லாண்டஸ்”, “மோனோடர் லாங்”, “அல்ட்ராலென்ட்” போன்ற மருந்துகள். "உச்சமற்ற" இன்சுலின் என்று அழைக்கப்படுபவை இந்த குழுவிற்கும் காரணமாக இருக்கலாம்.
இது என்ன இது இன்சுலின் ஆகும், இது உச்சரிக்கக்கூடிய விளைவைக் கொண்டிருக்கவில்லை, மென்மையாகவும், தடையின்றி செயல்படுகிறது, எனவே, இது நடைமுறையில் கணையத்தால் உற்பத்தி செய்யப்படும் “பூர்வீகத்தை” மாற்றுகிறது.
இன்சுலின் வகைகள்
மனித இன்சுலின் – இது நமது கணையத்தால் உற்பத்தி செய்யப்படும் ஹார்மோனின் அனலாக் ஆகும். இத்தகைய இன்சுலின் மற்றும் அதன் மரபணு பொறியியல் “சகோதரர்கள்” விலங்குகளின் பிற வகை இன்சுலின் விட மேம்பட்டதாகக் கருதப்படுகிறது.
பன்றி இறைச்சி ஹார்மோன் மேலே உள்ளதைப் போன்றது, கலவையில் ஒரு அமினோ அமிலத்தைத் தவிர. இது ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்தும்.
கால்நடை இன்சுலின் மனிதனுக்கு மிகக் குறைவானது. இது பெரும்பாலும் ஒவ்வாமையை ஏற்படுத்துகிறது, ஏனெனில் இது நம் உடலுக்கு வெளிநாட்டு புரதத்தைக் கொண்டுள்ளது. ஆரோக்கியமான நபரின் இரத்தத்தில் இன்சுலின் அளவு கடுமையான வரம்புகளைக் கொண்டுள்ளது. அவற்றை இன்னும் விரிவாகக் கருதுவோம்.
இரத்தத்தில் இன்சுலின் அளவு என்னவாக இருக்க வேண்டும்?
சராசரியாக, ஒரு ஆரோக்கியமான நபரில், வெற்று வயிற்றில் இரத்தத்தில் இன்சுலின் சாதாரண விகிதம் 2 முதல் 28 எம்சிஇடி / மோல் வரை மாறுபடும்.
குழந்தைகளில், இது சற்று குறைவாக உள்ளது - 3 முதல் 20 அலகுகள் வரை, மற்றும் கர்ப்பிணிப் பெண்களில், மாறாக, உயர்ந்தது - விதிமுறை 6 முதல் 27 எம்சிஇடி / மோல் வரை.
விதிமுறையிலிருந்து இன்சுலின் நியாயமற்ற விலகலின் போது (இரத்தத்தில் இன்சுலின் அளவு அதிகரிக்கிறது அல்லது குறைகிறது), உங்கள் உணவு மற்றும் வாழ்க்கை முறைக்கு கவனம் செலுத்த பரிந்துரைக்கப்படுகிறது.
இரத்த ஹார்மோன் அதிகரிப்பு
அதிகரித்த இன்சுலின் அதன் அனைத்து நேர்மறையான குணங்களையும் இழக்கச் செய்கிறது, இது ஆரோக்கியத்தின் நிலையை எதிர்மறையாக பாதிக்கிறது.
இது இரத்த அழுத்தத்தை அதிகரிக்கிறது, உடல் பருமனை ஊக்குவிக்கிறது (முறையற்ற முறையில் குளுக்கோஸ் காரணமாக), புற்றுநோயைக் கொண்டிருக்கிறது மற்றும் நீரிழிவு அபாயத்தை அதிகரிக்கிறது.
உங்களிடம் அதிக இன்சுலின் இருந்தால், உங்கள் உணவில் கவனம் செலுத்த வேண்டும், குறைந்த ஹைபோகிளைசெமிக் குறியீட்டுடன் (குறைந்த கொழுப்பு புளிப்பு-பால் பொருட்கள், காய்கறிகள், புளிப்பு-இனிப்பு பழங்கள், தவிடு ரொட்டி) முடிந்தவரை பல உணவுகளை உண்ண முயற்சிக்கிறீர்கள்.
குறைந்த இரத்த இன்சுலின்
இரத்தத்தில் இன்சுலின் குறைக்கப்படும்போது வழக்குகள் உள்ளன. அது என்ன, அதை எவ்வாறு நடத்துவது? இரத்தத்தில் அதிக அளவு சர்க்கரை இருப்பது மூளையின் செயல்பாட்டை பலவீனப்படுத்துகிறது.
இந்த வழக்கில், கணையத்தைத் தூண்டும் தயாரிப்புகளுக்கு கவனம் செலுத்த பரிந்துரைக்கப்படுகிறது - இது கெஃபிர், புதிய அவுரிநெல்லிகள், வேகவைத்த ஒல்லியான இறைச்சி, ஆப்பிள்கள், முட்டைக்கோஸ் மற்றும் வோக்கோசு வேர்கள் (வெற்று வயிற்றில் எடுக்கும்போது குழம்பு குறிப்பாக பயனுள்ளதாக இருக்கும்).
சரியான ஊட்டச்சத்துக்கு நன்றி, நீங்கள் இன்சுலின் அளவை இயல்பாக்கலாம் மற்றும் சிக்கல்களைத் தவிர்க்கலாம், குறிப்பாக நீரிழிவு நோய்.
இன்சுலின் மற்றும் நீரிழிவு நோய்
நீரிழிவு நோயில் இரண்டு வகைகள் உள்ளன - 1 மற்றும் 2. முதலாவது பிறவி நோய்களைக் குறிக்கிறது மற்றும் கணைய பீட்டா செல்களை படிப்படியாக அழிப்பதன் மூலம் வகைப்படுத்தப்படுகிறது.
அவை 20% க்கும் குறைவாக இருந்தால், உடல் சமாளிப்பதை நிறுத்துகிறது, மாற்று சிகிச்சை அவசியம். ஆனால் தீவுகள் 20% க்கும் அதிகமாக இருக்கும்போது, உங்கள் ஆரோக்கியத்தில் எந்த மாற்றங்களையும் நீங்கள் கவனிக்கக்கூடாது.
பெரும்பாலும், குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின் சிகிச்சையில் பயன்படுத்தப்படுகிறது, அத்துடன் பின்னணி (நீட்டிக்கப்பட்ட).
இரண்டாவது வகை நீரிழிவு நோய் பெறப்படுகிறது.
இந்த நோயறிதலுடன் கூடிய பீட்டா செல்கள் "மனசாட்சியில்" செயல்படுகின்றன, இருப்பினும், இன்சுலின் செயல்பாடு பலவீனமடைகிறது - இது இனி அதன் செயல்பாடுகளைச் செய்ய முடியாது, இதன் விளைவாக சர்க்கரை மீண்டும் இரத்தத்தில் குவிந்து கடுமையான சிக்கல்களை ஏற்படுத்தும், ஹைபோகிளைசெமிக் கோமா வரை. அதன் சிகிச்சைக்காக, இழந்த ஹார்மோன் செயல்பாட்டை மீட்டெடுக்க உதவும் மருந்துகள் பயன்படுத்தப்படுகின்றன.
முதல் வகை நீரிழிவு நோயாளிகளுக்கு இன்சுலின் ஊசி மிகவும் அவசியம், ஆனால் வகை 2 நீரிழிவு நோயாளிகள் பெரும்பாலும் நீண்ட காலத்திற்கு (ஆண்டுகள் மற்றும் பல தசாப்தங்களாக) மருந்துகளை செலவு செய்கிறார்கள்.உண்மை, காலப்போக்கில், நீங்கள் இன்னும் இன்சுலின் மீது "உட்கார" வேண்டும்.
இன்சுலின் சிகிச்சையானது உடலின் தேவையை வெளியில் இருந்து புறக்கணிக்கும்போது உருவாகும் சிக்கல்களில் இருந்து விடுபட உதவுகிறது, மேலும் கணையத்தின் மீதான சுமையை குறைக்க உதவுகிறது மற்றும் அதன் பீட்டா செல்களை ஓரளவு மீட்டெடுக்க உதவுகிறது.
இன்சுலின் சிகிச்சையைத் தொடங்கினால், இனி மருந்துகளுக்கு (மாத்திரைகள்) திரும்ப முடியாது என்று நம்பப்படுகிறது. இருப்பினும், நீங்கள் ஒப்புக் கொள்ள வேண்டும், தேவைப்பட்டால் இன்சுலின் மறுப்பதை விட முன்னதாகவே தொடங்குவது நல்லது - இந்த விஷயத்தில், கடுமையான சிக்கல்களைத் தவிர்க்க முடியாது.
சரியான நேரத்தில் இன்சுலின் சிகிச்சை தொடங்கப்பட்டால், டைப் 2 நீரிழிவு நோய்க்கான ஊசி மருந்துகளை கைவிட எதிர்காலத்தில் வாய்ப்பு இருப்பதாக மருத்துவர்கள் கூறுகின்றனர். எனவே, உங்கள் நல்வாழ்வை கவனமாக கண்காணிக்கவும், உணவுகளை கடைபிடிக்க மறக்காதீர்கள் - அவை நல்வாழ்வில் ஒரு ஒருங்கிணைந்த காரணியாகும்.
நீரிழிவு என்பது ஒரு வாக்கியம் அல்ல, ஆனால் ஒரு வாழ்க்கை முறை என்பதை நினைவில் கொள்ளுங்கள்.
புதிய ஆராய்ச்சி
நீரிழிவு நோயாளிகளுக்கு வாழ்க்கையை எளிதாக்குவதற்கான வழியை விஞ்ஞானிகள் தொடர்ந்து தீவிரமாக முயல்கின்றனர். 2015 ஆம் ஆண்டில், அமெரிக்கா ஒரு புதிய வளர்ச்சியை அறிமுகப்படுத்தியது - இன்சுலின் உள்ளிழுக்கும் சாதனம் சிரிஞ்ச்களை மாற்றும், இது நீரிழிவு நோயாளிகளுக்கு வாழ்க்கையை எளிதாக்குகிறது. இந்த சாதனம் ஏற்கனவே அமெரிக்காவில் உள்ள மருந்தகங்களில் மருந்து மூலம் கிடைக்கிறது.
அதே ஆண்டில் (மீண்டும் அமெரிக்காவில்) "ஸ்மார்ட் இன்சுலின்" என்று அழைக்கப்படுவது அறிமுகப்படுத்தப்பட்டது, இது ஒரு நாளைக்கு ஒரு முறை உடலில் அறிமுகப்படுத்தப்படுகிறது, தேவைப்பட்டால் சுயாதீனமாக செயல்படுகிறது.
இதுவரை இது விலங்குகள் மீது மட்டுமே சோதனை செய்யப்பட்டு, இன்னும் மனிதர்கள் மீது சோதனை செய்யப்படவில்லை என்ற போதிலும், விஞ்ஞானிகள் 2015 ஆம் ஆண்டின் தொடக்கத்தில் மிக முக்கியமான கண்டுபிடிப்புகளை மேற்கொண்டனர் என்பது தெளிவாகிறது.
எதிர்காலத்தில் அவர்கள் கண்டுபிடிப்புகளால் நீரிழிவு நோயாளிகளை மகிழ்விப்பார்கள் என்று நம்புகிறோம்.
இரத்த இன்சுலின்

இன்சுலின் ஒரு கணைய ஹார்மோன் ஆகும், இது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துகிறது, இரத்தத்தில் குளுக்கோஸின் செறிவை உகந்த மட்டத்தில் பராமரிக்கிறது மற்றும் கொழுப்புகளின் வளர்சிதை மாற்றத்தில் ஈடுபட்டுள்ளது. இன்சுலின் குறைபாடு இரத்த சர்க்கரை மற்றும் உயிரணுக்களின் ஆற்றல் பட்டினியின் அதிகரிப்புக்கு வழிவகுக்கிறது, இது உள் செயல்முறைகளை எதிர்மறையாக பாதிக்கிறது மற்றும் பல்வேறு நாளமில்லா நோய்க்குறியீடுகளை ஏற்படுத்துகிறது.
இரத்தத்தில் உள்ள இன்சுலின் பகுப்பாய்வு, வளர்சிதை மாற்றக் கோளாறுகள் (வளர்சிதை மாற்ற நோய்க்குறி), இன்சுலின் உணர்திறன் அளவு (இன்சுலின் எதிர்ப்பு) மற்றும் நீரிழிவு நோய் மற்றும் இன்சுலினோமா (கணைய பீட்டா செல்களின் ஹார்மோன்-சுரக்கும் கட்டி) போன்ற தீவிர நோய்களைக் கண்டறிய உங்களை அனுமதிக்கிறது.
இன்சுலின் என்பது ஒரு குறிப்பிட்ட புரதமாகும், இது புரோன்சுலினிலிருந்து கணைய பீட்டா செல்களில் சுரக்கிறது. பின்னர் அது இரத்த ஓட்டத்தில் வெளியிடப்படுகிறது, அங்கு அது அதன் முக்கிய செயல்பாட்டை செய்கிறது - கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துதல் மற்றும் இரத்த சீரம் உள்ள உடலியல் ரீதியாக தேவையான குளுக்கோஸின் பராமரிப்பு.
ஹார்மோனின் போதிய உற்பத்தி இல்லாவிட்டால், நோயாளி நீரிழிவு நோயை உருவாக்குகிறார், இது தசை மற்றும் கல்லீரல் திசுக்களில் கிளைகோஜனின் (ஒரு சிக்கலான கார்போஹைட்ரேட்) விரைவான முறிவால் வகைப்படுத்தப்படுகிறது. மேலும், நோயின் பின்னணிக்கு எதிராக, குளுக்கோஸ் ஆக்சிஜனேற்றத்தின் வீதம் குறைகிறது, லிப்பிட் மற்றும் புரத வளர்சிதை மாற்றம் குறைகிறது, எதிர்மறை நைட்ரஜன் சமநிலை தோன்றுகிறது, மேலும் இரத்தத்தில் கெட்ட கொழுப்பின் செறிவு உயர்கிறது.
நீரிழிவு நோயில் 2 வகைகள் உள்ளன.
- முதல் வகையிலேயே, இன்சுலின் உற்பத்தி செய்யப்படுவதில்லை. இந்த வழக்கில், ஹார்மோன் மாற்று சிகிச்சை அவசியம், மற்றும் நோயாளிகள் இன்சுலின் சார்ந்த நோயாளிகளின் குழுவுக்கு ஒதுக்கப்படுகிறார்கள்.
- இரண்டாவது வகையாக, கணையம் ஹார்மோனை சுரக்கிறது, இருப்பினும், இது குளுக்கோஸ் அளவை முழுமையாக கட்டுப்படுத்த முடியாது. நீரிழிவு நோயின் பொதுவான அறிகுறிகள் இன்னும் உருவாகாத ஒரு இடைநிலை நிலை (ஆரம்ப கட்டம்) உள்ளது, ஆனால் இன்சுலின் உற்பத்தியில் சிக்கல்கள் ஏற்கனவே உள்ளன.
முக்கியம்! நீரிழிவு நோய் என்பது ஒரு ஆபத்தான நோயாகும், இது வாழ்க்கைத் தரத்தை கணிசமாகக் குறைக்கிறது, கடுமையான சிக்கல்களுக்கு வழிவகுக்கிறது மற்றும் நீரிழிவு கோமாவை ஏற்படுத்தும் (பெரும்பாலும் ஆபத்தானது).எனவே, இரத்தத்தில் இன்சுலின் அளவை பகுப்பாய்வு செய்வதன் மூலம் நீரிழிவு நோயை சரியான நேரத்தில் கண்டறிவது மிகவும் மருத்துவ முக்கியத்துவம் வாய்ந்தது.
பகுப்பாய்வுக்கான அறிகுறிகள்
- முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோயின் போக்கைக் கண்டறிதல் மற்றும் கட்டுப்படுத்துதல்,
- நீரிழிவு நோய்க்கு பரம்பரை முன்கணிப்பு நோயாளிகளின் பரிசோதனை,
- கர்ப்பிணிப் பெண்களுக்கு கர்ப்பகால நீரிழிவு நோய் கண்டறிதல்,
- இன்சுலின் உடலின் நோய் எதிர்ப்பு சக்தியை தீர்மானித்தல்,
- இரத்தச் சர்க்கரைக் குறைவின் காரணங்களை நிறுவுதல் (இரத்த குளுக்கோஸைக் குறைத்தல்),
- இன்சுலின் என சந்தேகிக்கப்படுகிறது
- இன்சுலின் தயாரிப்புகள் மற்றும் அளவு தேர்வு பரிந்துரைத்தல்,
- வளர்சிதை மாற்றக் கோளாறுகள் உள்ள நோயாளிகளின் விரிவான பரிசோதனை,
- உடல் பருமன்,
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் நோயாளிகளின் பரிசோதனை (மாதவிடாய் முறைகேடுகளுடன் கருப்பை செயலிழப்பு),
- நாளமில்லா கோளாறுகளின் நோய் கண்டறிதல்,
- தீவு செல்கள் இடமாற்றம் செய்யப்பட்ட பின்னர் நோயாளிகளைக் கண்காணித்தல் (லாங்கர்ஹான்ஸ் தீவுகளின் பீட்டா செல்கள்).
இன்சுலின் ஆய்வு பரிந்துரைக்கப்படும் முன்னிலையில் அறிகுறிகள்
- எரிச்சல், மனச்சோர்வு, நாட்பட்ட சோர்வு,
- நினைவகக் குறைபாடு
- வழக்கமான உணவு மற்றும் உடல் செயல்பாடுகளின் அளவைப் பராமரிக்கும் போது உடல் எடையில் ஒரு கூர்மையான மாற்றம்,
- தாகம் மற்றும் பசியின் நிலையான உணர்வு, அதிகப்படியான திரவ உட்கொள்ளல்,
- வறண்ட தோல் மற்றும் சளி சவ்வு (வறண்ட வாய்),
- அதிகப்படியான வியர்வை, பலவீனம்,
- டாக்ரிக்கார்டியா மற்றும் மாரடைப்பின் வரலாறு,
- மங்கலான உணர்வு, இரட்டை பார்வை, தலைச்சுற்றல்,
- தோல் காயங்கள் போன்றவற்றை நீடித்த குணப்படுத்துதல்.
ஒரு விரிவான பரிசோதனை மற்றும் இந்த ஆய்வின் நோக்கம் ஒரு உட்சுரப்பியல் நிபுணர், அறுவை சிகிச்சை நிபுணர், சிகிச்சையாளர் அல்லது குடும்ப மருத்துவரால் மேற்கொள்ளப்படுகிறது. கர்ப்பகால நீரிழிவு ஏற்பட்டால், மகளிர் மருத்துவ நிபுணரை அணுக வேண்டும். கணையத்தின் இன்சுலினோமாக்கள் அல்லது பிற அமைப்புகளைக் கண்டறியும் போது, புற்றுநோயியல் நிபுணர் சோதனை முடிவுகளை டிக்ரிப்ட் செய்கிறார்.
தமிழாக்கம்
அளவீட்டின் பொதுவான அலகுகள்: μU / ml அல்லது தேன் / எல்.
மாற்று அலகு: pmol / லிட்டர் (mkED * 0.138 mked / ml).
பொதுவாக, இரத்தத்தில் உள்ள இன்சுலின் அளவு
இதன் விளைவாக செல்வாக்கின் காரணிகள்
ஆய்வின் முடிவு மருந்துகளின் பயன்பாட்டால் பாதிக்கப்படலாம்:
- லெவோடோபா
- ஹார்மோன்கள் (வாய்வழி கருத்தடை உட்பட),
- கார்டிகோஸ்டீராய்டுகள்,
- இன்சுலின்
- ஆல்ப்யுடரோல்,
- chlorpropamide,
- குளுக்கோஜென்
- , குளுக்கோஸ்
- சுக்ரோஸ்
- பிரக்டோஸ்,
- நியாசின்,
- pancreozymin,
- , quinidine
- spironolkton,
- prednizol,
- டோல்பூட்டமைடு போன்றவை.
அதிக இன்சுலின்
- வகை 2 நீரிழிவு நோய் (நோயாளி இன்சுலின் தயாரிப்புகளை சார்ந்து இல்லை),
- கணைய ஹார்மோன்-சுரக்கும் கட்டிகளான இன்சுலினோமா,
- அக்ரோமெகலி (முன்புற பிட்யூட்டரி சுரப்பியின் செயலிழப்பு),
- கல்லீரல் நோயியல்
- மயோடோனிக் டிஸ்ட்ரோபி (தசைகளுக்கு மரபணு சேதம்),
- குஷிங்ஸ் நோய்க்குறி (அட்ரீனல் ஹார்மோன்களின் ஹைப்பர்செக்ரிஷன்),
- சர்க்கரைகளுக்கு பரம்பரை சகிப்புத்தன்மை (குளுக்கோஸ், பிரக்டோஸ், லாக்டோஸ் போன்றவை),
- உடல் பருமனின் அனைத்து நிலைகளும்.
எச்சரிக்கை!
நீங்கள் 3 கேள்விகளுக்கு பதிலளித்தால் எங்களுக்கு நிறைய உதவுவீர்கள். ஒரு நிமிடத்திற்கு மேல் இல்லை.
பகுப்பாய்வு தயாரிப்பு
இன்சுலின் தீர்மானிக்க, வெற்று வயிற்றில் சிரை இரத்தத்தை அனுப்ப வேண்டியது அவசியம். உண்ணாவிரத காலம் சுமார் 8-10 மணி நேரம் ஆகும், பகுப்பாய்வு நாளில் நீங்கள் உப்புக்கள் மற்றும் வாயு இல்லாமல் சாதாரண தண்ணீரை மட்டுமே குடிக்க முடியும்.
பல நாட்களுக்கு, நீங்கள் மது மற்றும் ஆற்றல் பானங்கள் எடுக்க மறுக்க வேண்டும், மன மற்றும் உடல் அழுத்தங்களைத் தவிர்க்கவும். இரத்த மாதிரி நாளில் புகைபிடிப்பதும் விரும்பத்தகாதது.
ஒரு நாளுக்கு, கொழுப்பு மற்றும் காரமான உணவுகள், மசாலாப் பொருள்களை உணவில் இருந்து விலக்க பரிந்துரைக்கப்படுகிறது.
படிப்புக்கு 30 நிமிடங்களுக்கு முன்பு, நீங்கள் உட்கார்ந்திருக்கும் நிலையை எடுத்து முழுமையாக ஓய்வெடுக்க வேண்டும். இந்த கட்டத்தில் எந்தவொரு உடல் அல்லது உணர்ச்சி அழுத்தமும் கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது, ஏனெனில் மன அழுத்தம் இன்சுலின் வெளியீட்டைத் தூண்டும், இது சோதனை முடிவுகளை சிதைக்கும்.
குறிப்பு: தவறான முடிவுகளைத் தவிர்ப்பதற்காக, பழமைவாத சிகிச்சை மற்றும் கண்டறியும் நடைமுறைகள் (அல்ட்ராசவுண்ட், எக்ஸ்ரே, மலக்குடல் பரிசோதனை, சி.டி, எம்.ஆர்.ஐ, பிசியோதெரபி, முதலியன) அல்லது அவற்றுக்கு 1-2 வாரங்களுக்குப் பிறகு பகுப்பாய்வு பரிந்துரைக்கப்படுகிறது.
நீங்கள் நியமிக்கப்பட்டிருக்கலாம்:
ஹார்மோன் இன்சுலின் - பொதுவான தகவல்
நீரிழிவு நோயில், இன்சுலின் போதுமான அளவுகளில் (வகை 1 நீரிழிவு) உற்பத்தி செய்யப்படுவதில்லை, அல்லது செல்கள் மற்றும் திசுக்கள் அதற்கு சரியாக பதிலளிப்பதில்லை (வகை 2 நீரிழிவு நோய்). கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு இன்சுலின் மிகவும் முக்கியமானது.
இன்சுலின் என்பது இரத்தத்தில் இருந்து உயிரணுக்களுக்கு குளுக்கோஸை வழங்கும் வாகனம். உயர்த்தப்பட்ட இரத்த சர்க்கரை இன்சுலின் குறைபாட்டின் நேரடி விளைவாகும். இந்த ஹார்மோன் போதுமானதாக இல்லாவிட்டால் (அல்லது செல்கள் அதற்கு பதிலளிக்கவில்லை), அனைத்து வளர்சிதை மாற்ற செயல்முறைகளும் தொந்தரவு செய்யப்படுகின்றன. இன்சுலின் குறைபாடு இரத்த நாளங்கள், தசைகள் மற்றும் நரம்பு மண்டலத்தின் நிலையை பாதிக்கிறது.
உயர்த்தப்பட்ட இரத்த குளுக்கோஸ் மனித உடலின் அனைத்து உறுப்புகளுக்கும் ஒரு நிலையான அச்சுறுத்தலாகும்.
நீரிழிவு நோய்க்கு இன்சுலின் சிகிச்சை
வகை 1 நீரிழிவு நோய்க்கு இன்சுலின் சிகிச்சை எப்போதும் அவசியம். வகை 2 நீரிழிவு நோயில், அறிகுறிகளின் தீவிரம் மற்றும் இழப்பீட்டின் அளவைப் பொறுத்து இன்சுலின் ஊசி பரிந்துரைக்கப்படுகிறது.
இன்சுலின் சிகிச்சை - இந்த ஹார்மோனின் இயற்கையான குறைபாட்டுடன் உடலில் கூடுதல் இன்சுலின் அறிமுகம். இருப்பினும், சிறந்த மருந்துகள் கூட உடலின் சொந்த இன்சுலினை முழுமையாக மாற்ற முடியாது என்பதை புரிந்து கொள்ள வேண்டும்.
இன்சுலின் சிகிச்சையுடன், மருந்து தோலடி திசுக்களில் செலுத்தப்படுகிறது, அதன் பிறகு அது படிப்படியாக இரத்த ஓட்டத்தில் நுழைகிறது. இது 15 முதல் 25 நிமிடங்கள் வரை ஆகும். இந்த நேரத்தில், இரத்தத்தில் குளுக்கோஸின் அளவு உயர்ந்துள்ளது, இது பாத்திரங்கள், நரம்பு திசுக்கள் மற்றும் உள் உறுப்புகளை எதிர்மறையாக பாதிக்கிறது. அதனால்தான் மிகவும் திறமையான இன்சுலின் சிகிச்சை கூட நீரிழிவு சிக்கல்களை முற்றிலும் தவிர்க்க உதவாது.
இன்சுலின் சிகிச்சையின் வெவ்வேறு திட்டங்கள் உள்ளன, அவை நோயாளியின் தனிப்பட்ட மருத்துவ நிலையைப் பொறுத்து மருத்துவரால் பரிந்துரைக்கப்படுகின்றன. விரைவான, நடுத்தர மற்றும் நீண்ட காலமாக செயல்படும் மருந்துகள் உருவாக்கப்பட்டுள்ளன: அவை பல்வேறு சிகிச்சை முறைகளுக்குப் பயன்படுத்தப்படுகின்றன.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் விளைவுகளுக்கு ஈடுசெய்வதும், இரத்தத்தில் உள்ள குளுக்கோஸின் அளவைக் குறைப்பதும், அதன் மூலம் நீரிழிவு சிக்கல்களைத் தடுப்பதும் இன்சுலின் சிகிச்சையின் முக்கிய குறிக்கோள்
இன்சுலின் சராசரி தினசரி டோஸ் (எஸ்.எஸ்.டி) இயற்கையான ஹார்மோன் சுரக்கும் அளவுக்கு முடிந்தவரை நெருக்கமாக இருக்க வேண்டும். வழக்கமான சந்தர்ப்பங்களில், குறுகிய-செயல்பாட்டு இன்சுலின் மற்றும் நீண்டகால விளைவைக் கொண்ட மருந்துகள் சிகிச்சை முறைகளில் சேர்க்கப்பட்டுள்ளன. காலை உணவு, மதிய உணவு, இரவு உணவு மற்றும் இரவில் ஊசி போடப்படுகிறது.
மருந்துகள் ஒரு சிரிஞ்ச் பேனா, ஒரு செலவழிப்பு சிரிஞ்ச் அல்லது இன்சுலின் பம்ப் பயன்படுத்தி நிர்வகிக்கப்படுகின்றன. கடைசி முறை மிகவும் நம்பிக்கைக்குரியதாக கருதப்படுகிறது: மருந்து நிர்வாகத்தின் அளவு மற்றும் நேரம் தானாக கணக்கிடப்படுகிறது. இருப்பினும், இன்சுலின் விசையியக்கக் குழாய்கள் அவற்றின் சொந்த குறைபாடுகளைக் கொண்டுள்ளன.
இன்சுலின் சிகிச்சை வகைகள், அளவு, இன்சுலின் தயாரிப்புகள் பற்றிய கூடுதல் தகவலுக்கு, இந்த பிரிவில் உள்ள கட்டுரைகளைப் படியுங்கள்.
இன்சுலின் எவ்வாறு செயல்படுகிறது: அது எதற்காக, அது எவ்வாறு இயங்குகிறது
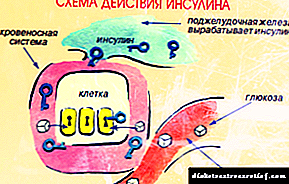
மனித உடலின் அனைத்து திசுக்களிலும் வளர்சிதை மாற்ற செயல்முறைகளின் மிக முக்கியமான உறுப்பு இன்சுலின் என்ற புரத ஹார்மோன் ஆகும், இது இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைப்பது போன்ற ஒரு குறிப்பிடத்தக்க செயல்பாட்டைச் செய்கிறது.
இருப்பினும், இன்சுலின் செயல்பாடு மிகவும் பன்முகத்தன்மை வாய்ந்தது, ஏனெனில் இது மனித உடலில் உள்ள அனைத்து வகையான வளர்சிதை மாற்ற செயல்முறைகளையும் பாதிக்கிறது மற்றும் கார்போஹைட்ரேட் சமநிலையை ஒழுங்குபடுத்துவதில் மட்டும் இல்லை.
இன்சுலின் உற்பத்தியின் மீறல் மற்றும் திசுக்களில் அதன் விளைவுகள் ஒரு ஆபத்தான நோயியல் நிலையின் வளர்ச்சியில் அடிப்படை காரணிகளாகும் - நீரிழிவு நோய்.
இன்சுலின் தொகுப்பு
இந்த புரத ஹார்மோனின் உயிரியக்கவியல் ஒரு சிக்கலான செயல்முறையாகும், இது பல கடினமான உயிரியல் நிலைகளைக் கொண்டுள்ளது.
முதலாவதாக, புரோன்சுலின் எனப்படும் இன்சுலின் புரத மூலக்கூறின் செயலற்ற வடிவம் உடலில் உருவாகிறது.
இந்த புரோஹார்மோன், இன்சுலின் முன்னோடி, கணைய செயல்பாட்டின் முக்கிய குறிகாட்டியாகும். மேலும், தொகுப்பு செயல்பாட்டில், தொடர்ச்சியான இரசாயன மாற்றங்களுக்குப் பிறகு, புரோன்சுலின் ஒரு செயலில் வடிவம் பெறுகிறது.
ஒரு ஆரோக்கியமான நபரில் இன்சுலின் உற்பத்தி பகல் மற்றும் இரவு முழுவதும் மேற்கொள்ளப்படுகிறது, இருப்பினும், இந்த பெப்டைட் ஹார்மோனின் மிக முக்கியமான உற்பத்தி காலை உணவுக்குப் பிறகு உடனடியாகக் காணப்படுகிறது.
கணையத்தால் உற்பத்தி செய்யப்படும் உயிரியல் ரீதியாக செயல்படும் உறுப்பு என இன்சுலின், பின்வரும் செயல்முறைகளின் காரணமாக அதன் சுரப்பை மேம்படுத்துகிறது:
- நீரிழிவு நோயின் கட்டத்தில் உயர்ந்த இரத்த சீரம் சர்க்கரை. பின்னர், இன்சுலின் வீழ்ச்சி சர்க்கரையின் வளர்ச்சிக்கு நேரடியாக விகிதாசாரமாக இருக்கும்.
- அதிக இலவச கொழுப்பு அமில விகிதம். உடல் கொழுப்பு நிறை (உடல் பருமன்) தொடர்ந்து அதிகரிப்பதன் பின்னணியில், இரத்தத்தில் இலவச கொழுப்பு அமிலங்களின் அளவு குறிப்பிடத்தக்க அதிகரிப்பு உள்ளது. இந்த செயல்முறைகள் மனித ஆரோக்கியத்திற்கு தீங்கு விளைவிக்கும், சர்க்கரையை குறைக்கும் ஹார்மோனின் அதிகப்படியான சுரப்பைத் தூண்டுகின்றன, திசுக்களின் செல்லுலார் கட்டமைப்பை சேதப்படுத்துகின்றன, மேலும் ஆபத்தான நோயியல் வளர்ச்சிக்கு பங்களிக்கின்றன.
- அமினோ அமிலங்களின் விளைவு, முக்கியமாக அர்ஜினைன் மற்றும் லுசின். இந்த கரிம சேர்மங்கள் கணையத்திலிருந்து இன்சுலின் உற்பத்தியைத் தூண்டுகின்றன. உடலில் அதிகமான அமினோ அமிலங்கள், அதிக இன்சுலின் வெளியிடப்படுகிறது.
- கால்சியம் மற்றும் பொட்டாசியம் அதிகரித்தது. இந்த பொருட்களின் அதிகரித்த செறிவு புரத-பெப்டைட் ஹார்மோனின் சுரப்பை அதிகரிக்கிறது, இது உயிரியல் சூழலின் நிலைமைகளில் கூர்மையான மாற்றம் காரணமாக வெளியிடப்படுகிறது.
- செரிமான அமைப்பு மற்றும் கணையத்தின் உயிரணுக்களால் உற்பத்தி செய்யப்படும் ஹார்மோன்களின் வெளிப்பாடு. இத்தகைய ஹார்மோன்களில் பின்வருவன அடங்கும்: காஸ்ட்ரின், கோலிசிஸ்டோகினின், ரகசியம் மற்றும் பிற. இந்த செயலில் உள்ள பொருட்கள் இன்சுலின் சுரக்கத்தில் மிதமான அதிகரிப்புக்கு வழிவகுக்கும் மற்றும் சாப்பிட்ட உடனேயே வயிற்றின் உயிரணுக்களால் உற்பத்தி செய்யப்படுகின்றன.
- கெட்டோன் உடல்கள் கல்லீரலால் உருவாகும் வேதியியல் சேர்மங்கள் மற்றும் வளர்சிதை மாற்ற செயல்முறைகளின் இடைநிலை தயாரிப்புகள்: கார்போஹைட்ரேட், புரதம் மற்றும் கொழுப்பு. உடலில் இந்த பொருட்களின் அதிகப்படியான குறிகாட்டிகள், வளர்சிதை மாற்றத்தில் ஒரு நோயியல் தொந்தரவைக் குறிக்கிறது, இதன் விளைவாக, கூடுதல் இன்சுலின் சுரப்பு.
அட்ரினலின், நோர்பைன்ப்ரைன் மற்றும் கார்டிசோல் போன்ற அழுத்த ஹார்மோன்கள் இரத்தத்தில் இன்சுலின் குறிப்பிடத்தக்க வெளியீட்டைத் தூண்டுகின்றன. உட்புற சுரப்பின் இந்த செயலில் உள்ள பொருட்கள் உடலை அணிதிரட்டுவதற்காக, கடுமையான அதிகப்படியான மின்னழுத்தத்தின் போது உற்பத்தி செய்யப்படுகின்றன.
இரத்த சர்க்கரையின் கூர்மையான தாவலின் பின்னணியில் மன அழுத்த செயல்முறைகள் நிகழ்கின்றன, இது ஆபத்தான சூழ்நிலைகளில் உடலின் உயிர்வாழ்வதற்கான நேரடி நிபந்தனையாகும். ஒரு கருத்து உள்ளது - மன அழுத்த ஹைப்பர் கிளைசீமியா, ஒரு ஹார்மோன் எதிர்வினை, இது கடுமையான நரம்பு கோளாறுகளின் காலகட்டத்தில் இரத்தத்தில் குளுக்கோஸின் செறிவு அதிகரிப்பால் வகைப்படுத்தப்படுகிறது.
நீரிழிவு தடுப்பு: நீரிழிவு நோயைத் தவிர்ப்பதற்கான உதவிக்குறிப்புகள்
கார்போஹைட்ரேட் வளர்சிதை மாற்றம்
இன்சுலின் விளைவு, இந்த விஷயத்தில், குளுக்கோஸிற்கான செல் கட்டமைப்புகளின் திறனை அதிகரிப்பதாகும்.
மேலும், பெப்டைட்-புரத ஹார்மோன் குளுக்கோகினேஸ் என்ற முக்கியமான நொதியின் தொகுப்பை உருவாக்குவதையும் பலப்படுத்துவதையும் ஊக்குவிக்கிறது, இதன் மூலம் உயிரணுக்களில் குளுக்கோஸ் முறிவு (கிளைகோலிசிஸ்) செயல்முறையை துரிதப்படுத்துகிறது.
கூடுதலாக, இன்சுலின் முக்கிய புரத கிளைகோலிசிஸ் மூலக்கூறுகளின் செயல்பாட்டை அதிகரிக்கிறது, மேலும் அவற்றின் எண்ணிக்கையையும் அதிகரிக்கிறது. சர்க்கரையை குறைக்கும் ஹார்மோன் குளுக்கோனோஜெனீசிஸைத் தடுக்கிறது, இது கல்லீரலில் குளுக்கோஸ் மூலக்கூறுகள் மற்றும் கார்போஹைட்ரேட் அல்லாத சேர்மங்களிலிருந்து சிறுநீரகங்களில் உருவாகிறது.
புரத பரிமாற்றம்
புரத வளர்சிதை மாற்றத்தில் இன்சுலின் ஒரு குறிப்பிட்ட தகுதி தசை திசு மற்றும் கல்லீரலில் உள்ள அமினோ அமிலங்களின் போக்குவரத்து செயல்பாட்டை மேம்படுத்துவதாகும். பெப்டைட் ஹார்மோனின் செல்வாக்கின் கீழ், தசை திசுக்கள் மற்றும் உள் உறுப்புகளில் உள்ள புரதங்களின் தொகுப்பு மேம்படுத்தப்படுகிறது, மேலும் இது உடலில் உள்ள புரதத்தின் முறிவைத் தடுக்கிறது. இன்சுலின் உள்விளைவு கட்டமைப்புகளின் வளர்ச்சியைத் தூண்டுகிறது, உயிரணுக்களின் இனப்பெருக்கம் மற்றும் பிரிவை ஊக்குவிக்கிறது.
கொழுப்பு வளர்சிதை மாற்றம்
கொழுப்பு திசு மற்றும் கல்லீரலில் கொழுப்பு முறிவு (லிபோலிசிஸ்) விகிதத்தை இன்சுலின் குறைக்கிறது.
மேலும், புரத ஹார்மோன் மனித உடலின் கொழுப்பு திசுக்களில் நடுநிலை கொழுப்புகளின் (ட்ரையசில்கிளிசெரால்) தொகுப்பை செயல்படுத்த முடியும்.
கரிம கொழுப்பு அமிலங்களின் தொகுப்பை இன்சுலின் துரிதப்படுத்த முடியும், மேலும் கல்லீரல் திசுக்களில் உள்ள கீட்டோன் உடல்களின் தொகுப்பைத் தடுக்கிறது. கீட்டோன் உடல்கள் அதிகமாக இருப்பது கல்லீரலில் ஏற்படும் குறைபாடுகள் மற்றும் நோயியல் மாற்றங்களைக் குறிக்கிறது.
இரத்த சர்க்கரை கட்டுப்பாடு
ஆரோக்கியமான மக்களில் இரத்த குளுக்கோஸைக் கட்டுப்படுத்தும் வழிமுறை சில உணவுகளைப் பயன்படுத்தி மேற்கொள்ளப்படலாம். நீரிழிவு நோயாளிகள் சர்க்கரை அளவைக் கட்டுப்படுத்த சில மருந்துகளை எடுத்துக் கொள்ளலாம்.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை உயிரியல் அமைப்புகளின் அமைப்பின் வெவ்வேறு நிலைகளில் நிகழ்கிறது: செல்லுலார், திசு, உறுப்பு மற்றும் உயிரினம். குளுக்கோஸ் உள்ளடக்கத்தை சரிசெய்தல் பல காரணிகளின் அடிப்படையில் மேற்கொள்ளப்படுகிறது, அவற்றில் நோயாளியின் பொது சுகாதார நிலை, பிற நோயியலின் இருப்பு, தரம் மற்றும் வாழ்க்கை முறை ஆகியவை தீர்க்கமான முக்கியத்துவம் வாய்ந்தவை.
ஹைப்பர் கிளைசீமியா மற்றும் இரத்தச் சர்க்கரைக் குறைவு
ஹைப்பர் கிளைசீமியா மற்றும் இரத்தச் சர்க்கரைக் குறைவு என்பது உடலில் பலவீனமான குளுக்கோஸ் அளவின் பின்னணிக்கு எதிராக உருவாகும் இரண்டு நோயியல் செயல்முறைகள். இந்த நோயியல் நோயாளிக்கு மிகவும் வேதனையான விளைவுகளை ஏற்படுத்தும், எனவே இந்த நோய்களின் சிறப்பியல்பு அறிகுறிகளுக்கு சரியான நேரத்தில் கவனம் செலுத்துவது மற்றும் அவசர சிகிச்சையை ஏற்பாடு செய்வது மிகவும் முக்கியம்!
ஹைப்பர் கிளைசீமியா என்பது பிளாஸ்மா சர்க்கரையின் தொடர்ச்சியான அதிகரிப்பால் வகைப்படுத்தப்படும் ஒரு நிலை.
நீரிழிவு நோயாளிகளில், பின்வரும் காரணிகள் ஹைப்பர் கிளைசீமியாவின் வளர்ச்சியைத் தூண்டும்: அதிகப்படியான உணவு, தீங்கு விளைவிக்கும் உணவுகளை உண்ணுதல், உண்ணும் விதிகளை மீறுதல், குறைந்த உடல் உழைப்பு இல்லாதது, சர்க்கரை கொண்ட உணவுகளை துஷ்பிரயோகம் செய்தல், மன அழுத்தம் நிறைந்த சூழ்நிலைகள் அல்லது சரியான நேரத்தில் வழங்கப்படாத இன்சுலின் ஊசி.
உங்களைப் பழக்கப்படுத்திக்கொள்ளவும் நாங்கள் பரிந்துரைக்கிறோம்: இன்சுலின் சிரிஞ்சின் வகைகள் மற்றும் தேர்வு.
இந்த நிலையின் அறிகுறிகள்:
- தாகத்தின் வலுவான உணர்வு.
- அடிக்கடி சிறுநீர் கழித்தல்.
- தலைவலி மற்றும் செறிவு இழப்பு.
- அதிக வேலை உணர்வு.
- கண்களுக்கு முன்னால் "நட்சத்திரங்களின்" தோற்றம்.
ஹைப்பர் கிளைசீமியா சிகிச்சையில், குளுக்கோஸ் குறிகாட்டிகளை கவனமாக கண்காணிப்பதற்கும், ஒரு சிறப்பு கருவியைப் பயன்படுத்துவதற்கும், ஒரு சிகிச்சை உணவை கண்டிப்பாக கடைப்பிடிப்பதற்கும் முன்னுரிமை அளிக்கப்படுகிறது. மேலும், இரத்த ஓட்டத்தில் குளுக்கோஸைக் குறைக்கும் மருந்துகளை மருத்துவர் பரிந்துரைக்கிறார்.
வகை 1 நீரிழிவு நோய்
டைப் 1 நீரிழிவு என்பது உடலில் இன்சுலின் பற்றாக்குறையுடன் தொடர்புடைய ஒரு ஆட்டோ இம்யூன் எண்டோகிரைன் நோயியல் ஆகும். புரதம்-பெப்டைட் ஹார்மோனின் சுய உற்பத்தி கிட்டத்தட்ட முற்றிலும் நிறுத்தப்பட்டுள்ளது.
நோயின் வளர்ச்சிக்கு ஒரு முன்நிபந்தனை மனித நோயெதிர்ப்பு மண்டலத்தின் கோளாறு ஆகும். பெரும்பாலும், இந்த வகை நீரிழிவு கடுமையான உணர்ச்சி எழுச்சி காரணமாக அல்லது மரபணு முன்கணிப்பு காரணமாக உருவாகிறது.
நோயின் வலி வெளிப்பாடுகளின் முழு சிக்கலையும் நோயாளிகள் உணர்கிறார்கள்: உடல் எடையில் கூர்மையான குறைவு, நல்வாழ்வில் விரைவான சரிவு, ஆண்மைக் குறைவு, வறண்ட சருமம், குணப்படுத்தாத காயங்கள். கூடுதலாக, அடிக்கடி சிறுநீர் கழிப்பதால் நீரிழப்பு ஏற்படுகிறது, இது ஒரு நிலையான தாகம் நோய்க்குறிக்கு வழிவகுக்கிறது.
இந்த நோய் உள்ளவர்களுக்கு தினசரி இன்சுலின் சிகிச்சை தேவைப்படுகிறது. இந்த கடுமையான நோயின் போது இறக்கும் உயிரணுக்களை ஒரு மருந்து கூட புதுப்பிக்க முடியாது என்பதால், டைப் 1 நீரிழிவு குணப்படுத்த முடியாதது என்பதை புரிந்து கொள்ள வேண்டும்.
இரத்த சர்க்கரையை நெருக்கமாக கண்காணித்தல் மற்றும் இன்சுலின் சிகிச்சை ஆகியவை நோய்க்கு சிகிச்சையளிப்பதற்கான ஒரே முறைகள்.
நோயாளியின் உடலில் இயற்கையான இன்சுலின் கடுமையான பற்றாக்குறை காரணமாக, நோவோராபிட் போன்ற மனித இன்சுலின் நேரடி மாற்றியமைக்கப்பட்ட ஒப்புமைகளை மருத்துவர் பரிந்துரைக்கிறார்.
இந்த அல்ட்ராஷார்ட் இன்சுலின் 10 நிமிடங்களுக்குப் பிறகு, நிர்வாகத்திற்குப் பிறகு ஒரு விளைவைக் கொண்டிருக்கிறது, அதே நேரத்தில் குறுகிய மனித இன்சுலின் அரை மணி நேரத்திற்கு முன்பே தூண்டப்படுகிறது.வேகமான வகை இன்சுலின் வெளிப்பாடு சுமார் 5 மணி நேரம் நீடிக்கும்.
வகை 2 நீரிழிவு நோய்
இந்த நோயியல் அசாதாரணமாக அதிக சீரம் சர்க்கரை உள்ளடக்கம் காரணமாகும். உடலின் திசுக்கள் மற்றும் செல்கள் இன்சுலின் பாதிக்கப்படுவதற்கான ஒரு கோளாறு இந்த வகை நோயின் சிறப்பியல்பு. இந்த வகை நீரிழிவு நோயாளிகள் மத்தியில் மிகவும் பொதுவானது. நோயின் முக்கிய ஆத்திரமூட்டிகள்:
- உடற் பருமன்.
- மோசமான ஊட்டச்சத்து.
- ஹைப்போடைனமியா ஒரு உட்கார்ந்த வாழ்க்கை முறை.
- இதேபோன்ற நோயியல் கொண்ட நெருங்கிய உறவினர்களின் இருப்பு.
- தொடர்ந்து உயர் அழுத்தம்.
டைப் 2 நீரிழிவு நோயால் மனித உடலுக்கு என்ன நடக்கும்?
ஒரு நிலையான உணவுக்குப் பிறகு, சர்க்கரையின் குறிப்பிடத்தக்க அதிகரிப்பு உள்ளது, அதே நேரத்தில் கணையத்தால் இன்சுலின் வெளியிட முடியவில்லை, இது அதிக குளுக்கோஸ் அளவிற்கு பொதுவானது.
இந்த செயல்முறையின் விளைவாக, சர்க்கரையை குறைக்கும் ஹார்மோனை அங்கீகரிப்பதற்கு காரணமான செல்லுலார் உணர்திறன் பலவீனமடைகிறது.
இந்த நிலை இன்சுலின் எதிர்ப்பு, இன்சுலின் செல்வாக்கிற்கு செல் சவ்வின் எதிர்ப்பு என குறிப்பிடப்படுகிறது.
கண்டறியும்
நோயை அடையாளம் காண, பின்வரும் ஆய்வுகள் மேற்கொள்ளப்படுகின்றன:
- ஆய்வக இரத்த குளுக்கோஸ் சோதனை.
- கிளைகோசைலேட்டட் ஹீமோகுளோபின் அளவை தீர்மானித்தல். நீரிழிவு நோயாளிகளில் இதன் குறிகாட்டிகள் பெரிதும் அதிகமாக உள்ளன.
- குளுக்கோஸ் சகிப்புத்தன்மை சோதனை.
- சர்க்கரை மற்றும் கீட்டோன் சேர்மங்களுக்கான சிறுநீர் கழித்தல்.
நோயறிதல் நடவடிக்கைகளை மேற்கொள்வதில் தோல்வி மற்றும் வகை 2 நீரிழிவு நோய்க்கு சரியான சிகிச்சை இல்லாதது நோயாளியை கடுமையான சிக்கல்களுக்கு இட்டுச் செல்லும், பெரும்பாலும் மறைந்திருக்கும் வளர்ச்சியுடன்.
மிகவும் பொதுவான சிக்கல்கள் பின்வருமாறு: சிறுநீரக செயலிழப்பு, உயர் இரத்த அழுத்தம் (உயர் இரத்த அழுத்தம்), பலவீனமான பார்வை செயல்பாடு மற்றும் கண்புரை, கீழ் முனைகளின் திசுக்களுக்கு சேதம் மற்றும் புண்கள் உருவாகின்றன.
: இன்சுலின் ஏன் தேவைப்படுகிறது, அது எவ்வாறு இயங்குகிறது?
நாளமில்லா அமைப்பின் இந்த நோயின் தீவிரத்தை புரிந்துகொள்வது மற்றும் நோயின் வளர்ச்சியைத் தடுக்க முயற்சிப்பது முக்கியம், ஆரம்பகால நோயறிதல், திறமையான சிகிச்சை முறை மற்றும் கடுமையான உணவு வழிகாட்டுதல்கள் மூலம். இல்லையெனில், நீரிழிவு நோய்க்கான செயல்முறைகள் மனித ஆரோக்கியத்திற்கு மாற்ற முடியாத விளைவுகளுக்கு வழிவகுக்கும்.
இன்சுலின் வகைகள்
வெளிப்பாட்டின் வேகத்தால், இன்சுலின் பல குழுக்களாக பிரிக்கப்பட்டுள்ளது:
- அல்ட்ரா குறுகிய-செயல்பாட்டு இன்சுலின்
- குறுகிய செயல்படும் மருந்துகள்
- நடுத்தர செயல்படும் இன்சுலின்
- நீண்ட நேரம் செயல்படும் மருந்துகள்
- ஒருங்கிணைந்த அல்லது கலப்பு இன்சுலின்.
ஒரு எளிய வகைப்பாடு உள்ளது, அங்கு மருந்துகள் குறுகிய-நடிப்பு மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின் தயாரிப்புகளாக பிரிக்கப்படுகின்றன.
குறுகிய இன்சுலின்
இந்த வகை மருந்து மிக விரைவாக செயல்படத் தொடங்குகிறது, பெரும்பாலான சந்தர்ப்பங்களில் ஏற்கனவே முதல் அரை மணி நேரத்தில், எப்போதாவது வெளிப்பாடு தொடங்குவது இரண்டு மணி நேரம் தாமதமாகும். ஆனால் அத்தகைய பொருள் நீண்ட காலம் நீடிக்காது: ஆறு முதல் எட்டு மணி நேரம் மட்டுமே.
குறுகிய இன்சுலின் நிர்வகிக்க பல வழிகள் உள்ளன, மேலும் வேகமாக செயல்படும் இன்சுலின் செயல்படத் தொடங்கும் போது அது அவற்றைப் பொறுத்தது:
- நரம்பு நிர்வாகத்துடன், பொருள் ஒரு நிமிடத்தில் செயல்படத் தொடங்குகிறது,
- இன்ட்ரானசல் முறையும் மிக வேகமாக உள்ளது - ஹார்மோன் பத்து நிமிடங்களில் வேலை செய்யத் தொடங்குகிறது,
- இன்ட்ரோபெரிட்டோனியல் நிர்வாகம் (அதாவது பெரிட்டோனியத்திற்குள்) செயலில் உள்ள பொருள் பதினைந்து நிமிடங்களுக்குப் பிறகு அதன் வெளிப்பாட்டின் உச்சத்தை அடைய அனுமதிக்கிறது,
- இன்ட்ராமுஸ்குலர் நிர்வாகத்துடன், ஹார்மோன் ஒரு மணி நேரத்திற்குப் பிறகு குளுக்கோஸ் அளவைக் குறைக்கத் தொடங்குகிறது,
- நிர்வாகத்தின் தோலடி பாதை இன்னும் மெதுவாக உள்ளது - இந்த விஷயத்தில், ஹார்மோன் ஒன்றரை மணி நேரம் கழித்து மட்டுமே செயல்படுகிறது.
உடலுக்கு குளுக்கோஸை உடைக்க ஏதுவாக ஊசிக்கு குறைந்தது நாற்பது நிமிடங்களுக்கு முன்பே ஊசி போட வேண்டும். குறுகிய இன்சுலின் குறைபாடு ஒவ்வொரு ஆறு முதல் எட்டு மணி நேரத்திற்கு புதிய ஊசி போடுவது அவசியம்.
இந்த வகையின் பிரதிநிதிகள் கரையக்கூடியவை:
- போர்சினிலிருந்து பெறப்பட்ட மனித மரபணு பொறியியல் ஹார்மோன், இதில் ஒரு அமினோ அமிலம் மாற்றப்படுகிறது, எடுத்துக்காட்டாக, பயோயின்சுலின் ஆர், இன்சுரான் ஆர், ரின்சுலின் ஆர் மற்றும் பல,
- ஈ.கோலியின் பயன்பாட்டால் பெறப்பட்ட அரை-செயற்கை மனித இன்சுலின், எடுத்துக்காட்டாக, ஹுமோதர் பி,
- பன்றி மோனோகாம்பொனென்ட், இது ஒரு அமினோ அமிலத்தில் மனிதனிடமிருந்து வேறுபடுகிறது, எடுத்துக்காட்டாக, மோனோடார்.
வேகமாக செயல்படும் இன்சுலின்
இந்த வகை பொருள் அறிமுகப்படுத்தப்பட்ட பின்னர் பதினைந்து நிமிடங்களுக்குள் செயல்படத் தொடங்குகிறது, ஆனால் அதே நேரத்தில் அது உடலில் இருந்து மிக விரைவாக வெளியேற்றப்படுகிறது, நான்கு மணி நேரத்திற்குப் பிறகு அதன் செயலை நிறுத்துகிறது.
இத்தகைய இன்சுலின்கள் சாதகமாக இருக்கின்றன, அவை உணவுக்கு ஒரு மணி நேரம் காத்திருக்கத் தேவையில்லை, இது மிக வேகமாக உறிஞ்சப்பட்டு ஊசி போடப்பட்ட ஐந்து முதல் பத்து நிமிடங்களுக்குள் சாப்பிடலாம், மேலும் மருந்து சாப்பிடுவதற்கு முன்பே அல்ல, ஆனால் சாப்பிட்ட பிறகு.
இந்த ஹார்மோனை அடிப்படையாகக் கொண்ட அனைத்து மருந்துகளிலும் அல்ட்ராஷார்ட் இன்சுலின் மிகவும் சக்திவாய்ந்ததாகக் கருதப்படுகிறது, உடலில் அதன் தாக்கம் குறுகிய மற்றும் நீடித்த மருந்துகளை விட இரு மடங்கு வலிமையானது. பெரும்பாலும் இது இரத்த சர்க்கரையில் கூர்மையான கூர்முனை முன்னிலையில் பயன்படுத்தப்படுகிறது, ஏனெனில் இது கடுமையான சிக்கல்களுக்கும் கோமாவுக்கும் கூட வழிவகுக்கும்.
அத்தகைய மருந்து அவசரகால சூழ்நிலைகளில் இன்றியமையாதது, எடுத்துக்காட்டாக, உணவின் நேரத்தைக் கணக்கிட இயலாது, பொருளை மிக வேகமாக உறிஞ்சுவது சாத்தியமான ஹைப்பர் கிளைசெமிக் கோமாவைப் பற்றி கவலைப்பட வேண்டாம்.
ஆனால் ஒரு அல்ட்ராஷார்ட் பொருளை அடிப்படையாகக் கொண்ட மருந்தின் ஒரு அலகு சர்க்கரை செறிவை இரண்டிலிருந்து இரண்டரை மடங்கு குறைக்கும் என்பதால், விரும்பிய அளவைக் கணக்கிட வேண்டியது அவசியம், மேலும் அதிகப்படியான அளவு மற்றொரு கோமா - ஹைபோகிளைசெமிக் சாத்தியத்தை அதிகரிக்கும்.
உட்செலுத்தலுக்கான மருந்தின் அளவு குறுகிய இன்சுலின் அளவின் 0.04 ஐ விட அதிகமாக இருக்கக்கூடாது.
அல்ட்ராஷார்ட் இன்சுலின் முக்கிய வகைகளில் பின்வரும் பெயர்கள் உள்ளன:
நீடித்த இன்சுலின்
குறுகிய இன்சுலின் மற்றும் நீண்ட காலமாக செயல்படும் பொருட்களின் ஒப்பீட்டு பண்புகள் பின்வரும் அட்டவணையில் வழங்கப்படுகின்றன:
| குறுகிய நடிப்பு இன்சுலின் | நீடித்த இன்சுலின் |
| பொருளின் அறிமுகம் வயிற்றுக்கு விரும்பத்தக்கது, ஏனெனில் இது விரைவான உறிஞ்சுதலை உறுதி செய்கிறது. | மெதுவாக உறிஞ்சுவதற்கு, தொடையில் ஊசி செலுத்தப்படுகிறது. |
| இது உணவுக்கு சிறிது நேரம் முன்பு (குறுகிய-செயல்பாட்டு இன்சுலின் வகையைப் பொறுத்து) நிர்வகிக்கப்படுகிறது, பொதுவாக பதினைந்து நிமிடங்கள் அல்லது அரை மணி நேரத்தில். | காலையிலும் மாலையிலும் ஒரே நேரத்தில் ஊசி போடுவது அவசியம், காலை இன்ஜெக்ஷன் குறுகிய இன்சுலினுடன் இணைந்து செய்யப்படுகிறது. |
| எளிய இன்சுலின் உணவுக்கு முன்புதான் நிர்வகிக்கப்பட வேண்டும், இது உணவு உட்கொள்ளலை மறுக்க முடியாது, ஏனெனில் இது ஒரு இரத்தச் சர்க்கரைக் கோமாவை அச்சுறுத்துகிறது. | இந்த வகை மருந்து உணவுடன் தொடர்புபடுத்தப்படவில்லை, இது இன்சுலின் வெளியீட்டை உணவுக்கு முன் அல்ல, ஆனால் நாள் முழுவதும் பின்பற்றுகிறது. |
நீண்ட காலமாக செயல்படும் மருந்துகளில் இதுபோன்ற இன்சுலின் வகைகள் அடங்கும்:
- வெளிப்பாட்டின் சராசரி கால மருந்துகள், எடுத்துக்காட்டாக, NPH மற்றும் டேப்,
- டிடெமிர் மற்றும் கிளார்கின் போன்ற நீண்டகால மருந்துகள்.
இன்சுலின் அடித்தள சுரப்பை உருவகப்படுத்துவதே அதன் முக்கிய குறிக்கோள் என்றாலும், பெரும்பாலும் நீண்ட காலமாக செயல்படும் மருந்துகள் ஒரே நோயாளியில் நாள் முழுவதும் வெவ்வேறு வேகத்தில் உறிஞ்சப்படுகின்றன. அதனால்தான் சர்க்கரை அளவை தொடர்ந்து கண்காணிப்பது அவசியம், இது இன்சுலின் அடிப்படையிலான மருந்துகளைப் பயன்படுத்துவதால் கூட கூர்மையாக முன்னேறக்கூடும்.
கலப்பு இன்சுலின்
கலப்பு இன்சுலின்கள் உடலில் தேவையான விளைவைப் பொறுத்து வெவ்வேறு விகிதாச்சாரங்களில் குறுகிய மற்றும் நீடித்த செயலின் பொருள்களைக் கொண்டுள்ளன.
அத்தகைய மருந்துகளின் முக்கிய நன்மை என்னவென்றால், உட்செலுத்தப்பட்ட அரை மணி நேரத்திற்குள் அவற்றின் விளைவு விரைவாக நிகழ்கிறது, மேலும் பதினான்கு முதல் பதினாறு மணி நேரம் வரை நீடிக்கும்.
உடலில் ஏற்படும் விளைவின் நுணுக்கங்கள் மருந்துகளில் சேர்க்கப்பட்டுள்ள ஹார்மோன்களின் விகிதாச்சாரத்தைப் பொறுத்தது என்பதால், நோயாளியின் உடலின் தனிப்பட்ட குணாதிசயங்கள், நீரிழிவு வகை மற்றும் பலவற்றைக் கருத்தில் கொண்டு, அளவைக் கணக்கிட்டு மருந்தைத் தேர்வுசெய்ய வேண்டிய கட்டாயத்தில் உள்ள ஒரு மருத்துவரை அணுகாமல் நீங்கள் ஒரு சுயாதீன சந்திப்பைத் தொடங்க முடியாது.
கலப்பு மருந்துகளின் முக்கிய பிரதிநிதி நோவோமிக்ஸ் 30 ஆகும், இது கர்ப்பிணிப் பெண்களால் கூட பயன்படுத்தப்படலாம்.
இன்சுலின் எடுப்பதற்கான விதிகள்
இன்சுலின் சிகிச்சையின் தொடக்கத்தில், மருத்துவர் வயது, எடை, நீரிழிவு வகை மற்றும் நோயாளியின் தனிப்பட்ட பண்புகள் ஆகியவற்றின் அடிப்படையில் மருந்தின் தேவையான தினசரி அளவைக் கணக்கிட வேண்டும்.
ஒரு நாளைக்கு கணக்கிடப்படும் தொகையை மூன்று அல்லது நான்கு பகுதிகளாகப் பிரிக்க வேண்டும், இது ஒரு முறை அளவாக இருக்கும்.
குளுக்கோஸ் அளவை தொடர்ந்து கண்காணிப்பது தேவையான செயலில் உள்ள மூலப்பொருளின் அளவை இன்னும் துல்லியமாக கணக்கிட உங்களை அனுமதிக்கிறது.
இன்று, சிரிஞ்ச் பேனாக்கள் மிகவும் பிரபலமாக உள்ளன, அவை மிக மெல்லிய ஊசியைக் கொண்டுள்ளன, அவற்றை உங்கள் சட்டைப் பையில் பாதுகாப்பாக எடுத்துச் செல்லலாம், உங்களுக்கு தேவையான ஒவ்வொரு முறையும் ஒரு ஊசி கொடுக்கிறது. உட்செலுத்தலுக்கு முன், நீங்கள் தோல் பகுதியை நன்றாக மசாஜ் செய்ய வேண்டும், அடுத்த ஊசி அதே இடத்தில் செய்ய வேண்டாம், மாற்றீடு செய்வது நல்லது.
மிகவும் பொதுவான அளவு விதிமுறை:
- காலையில் - குறுகிய மற்றும் நீடித்த வெளிப்பாட்டின் ஹார்மோன் ஒன்றாக,
- நாள் ஒரு குறுகிய வெளிப்பாடு
- மாலை ஒரு குறுகிய வெளிப்பாடு
- இரவு என்பது நீண்ட கால செயலின் ஹார்மோன்.
பக்க விளைவுகள்
தவறாக எடுத்துக் கொண்டால், பின்வரும் சிக்கல்கள் ஏற்படலாம்:
- உட்செலுத்தப்பட்ட இடத்தில் அரிப்பு மற்றும் சிவத்தல், ஒவ்வாமை எதிர்வினைகள்,
- இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள்: கடுமையான பசி, படபடப்பு, நடுக்கம், பலவீனம். ஒரு நபர் மருந்தின் அளவை மீறியிருந்தால் அல்லது ஊசி போட்ட பிறகு சாப்பிடாவிட்டால் இந்த நிலை ஏற்படலாம்,
- லிபோடிஸ்ட்ரோபி, அல்லது ஊசி இடத்திலுள்ள தோலடி திசுக்களின் ஒருமைப்பாட்டை மீறுதல். காரணம் ஊசி நுட்பத்தை மீறுவதாகும்: ஊசியை ஒரே இடத்தில் செருகுவது, மிகவும் குளிரான தீர்வு, அப்பட்டமான ஊசி மற்றும் பல.
உடலமைப்பு இன்சுலின்
கணைய ஹார்மோன் அடிப்படையிலான மருந்துகள் உச்சரிக்கப்படும் அனபோலிக் விளைவைக் கொண்டிருக்கின்றன, எனவே அவை உடற் கட்டமைப்பில் தீவிரமாகப் பயன்படுத்தப்படுகின்றன. இன்சுலின் காரணமாக, வளர்சிதை மாற்றம் மேம்படுகிறது, கொழுப்பு அடுக்கு வேகமாக எரிகிறது, மற்றும் தசை வெகுஜன தீவிரமாக வளர்ந்து வருகிறது. பொருளின் எதிர்விளைவு விளைவு கணிசமாக வளர்ந்த தசைகளை சேமிக்க உங்களை அனுமதிக்கிறது, அவை சுருங்க அனுமதிக்காது.
உடற் கட்டமைப்பில் இன்சுலின் பயன்படுத்துவதன் அனைத்து நன்மைகள் இருந்தபோதிலும், ஒரு இரத்தச் சர்க்கரைக் கோமாவை உருவாக்கும் ஆபத்து உள்ளது, இது சரியான முதலுதவி இல்லாமல் மரணத்திற்கு வழிவகுக்கும்.
100 PIECES க்கு மேலான மருந்துகள் ஏற்கனவே ஆபத்தானவை என்று கருதப்படுகிறது, மேலும் 3000 யூனிட்டுகளுக்குப் பிறகும் சில ஆரோக்கியமாக இருந்தபோதிலும், அழகான மற்றும் சிற்பமான தசைகளின் பொருட்டு கூட உங்கள் ஆரோக்கியத்தை நீங்கள் ஆபத்தில் கொள்ளக்கூடாது.
கோமா உடனடியாக ஏற்படாது, ஒரு நபருக்கு உடலில் குளுக்கோஸ் உட்கொள்வதை அதிகரிக்க நேரம் இருக்கிறது, எனவே ஒரு அபாயகரமான விளைவு மிகவும் அரிதானது, ஆனால் இது அதன் சாத்தியத்தை ரத்து செய்யாது.
நிர்வாகத்தின் போக்கு மிகவும் சிக்கலானது, இதை இரண்டு மாதங்களுக்கும் மேலாக பயன்படுத்த முடியாது, ஏனெனில் இந்த விஷயத்தில் ஒருவரின் சொந்த ஹார்மோன் உற்பத்தியை மீறுவது சாத்தியமாகும்.
முதல் ஊசி இரண்டு அலகுகளுடன் தொடங்குகிறது, பின்னர் இந்த அளவு படிப்படியாக மற்றொரு இரண்டால் அதிகரிக்கிறது. எதிர்வினை இயல்பானதாக இருந்தால், நீங்கள் அளவை 15 அலகுகளுக்கு கொண்டு வரலாம்.
நிர்வாகத்தின் லேசான முறை ஒவ்வொரு நாளும் ஒரு சிறிய அளவிலான பொருளை செலுத்துகிறது. எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் பயிற்சிக்கு முன் மற்றும் படுக்கைக்கு முன் மருந்தில் நுழையக்கூடாது.
இன்சுலின் என்பது உடலில் மிக முக்கிய பங்கு வகிக்கும் ஒரு பொருளாகும், அதனால்தான் அதன் சுரப்பில் ஏற்படும் மாற்றங்களை உன்னிப்பாகக் கண்காணிப்பது நல்ல ஆரோக்கியத்தையும் ஆரோக்கியத்தையும் பராமரிக்க உதவும். ஹார்மோனின் பலவகையான வடிவங்கள் எந்தவொரு நோயாளிக்கும் அதைத் தேர்வுசெய்ய உங்களை அனுமதிக்கிறது, மேலும் அவர் ஒரு முழு வாழ்க்கையை வாழ அனுமதிக்கிறது மற்றும் கோமா வருவதைப் பற்றி பயப்பட வேண்டாம்.
நீரிழிவு இன்சுலின் அளவுக்கதிகமான அறிகுறிகள்
இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் படிப்படியாக ஏற்படுகின்றன.குளுக்கோஸ் அளவு 3.3 மிமீல் / எல் கீழே இருக்கும்போது முதல் அறிகுறிகள் தோன்றும். குறைக்கப்பட்ட சர்க்கரையின் சிறிதளவு சந்தேகம் அல்லது குறைந்தது ஒரு அறிகுறி ஏற்பட்டால், குளுக்கோமீட்டரைப் பயன்படுத்துவது அவசரம்.
ஆரம்பத்தில் பசி, கை நடுக்கம், கிளர்ச்சி, ஆக்கிரமிப்பு, வியர்த்தல், படபடப்பு, வலி போன்ற கூர்மையான உணர்வு வருகிறது. இந்த கட்டத்தில், வேகமான கார்போஹைட்ரேட்டுகள் நிறைந்த ஒன்றை உடனடியாக சாப்பிடுவதன் மூலம் நோயாளி தனக்கு உதவ முடியும். அத்தகைய உணவுகளில் சாக்லேட், சர்க்கரை, இனிப்பு சாறு, தேன், மஃபின் மற்றும் குளுக்கோஸ் மாத்திரைகள் உள்ளன. ஒவ்வொரு நீரிழிவு நோயாளியும் எப்போதும் அவருடன் ஒருவித இனிமையைக் கொண்டிருக்க வேண்டும்.
 இரத்த குளுக்கோஸ் மீட்டர்
இரத்த குளுக்கோஸ் மீட்டர்
எந்த நடவடிக்கையும் எடுக்கப்படவில்லை என்றால், மேலும் மோசமடைகிறது. பலவீனம், தலைவலி, குழப்பம் உள்ளது. பின்னர், ஒருங்கிணைப்பு, பார்வை மற்றும் பேச்சு ஆகியவற்றில் இடையூறுகள் ஏற்படுகின்றன, மன உளைச்சல் தொடங்கலாம். இந்த கட்டத்தில், நோயாளியால் பிரச்சினையை சொந்தமாக சமாளிக்க முடியாது, மருத்துவ பணியாளர்களின் அவசர உதவி தேவை. அவை சுமார் 40 மில்லி அளவிலான 40% குளுக்கோஸ் கரைசலின் நரம்பு உட்செலுத்தலைச் செய்கின்றன, மேலும் இரத்த குளுக்கோஸ் அளவை அதிகரிக்கக் காரணமான குளுகோகன் என்ற ஹார்மோனையும் செலுத்துகின்றன.
இந்த கட்டத்தில் உதவி வழங்கப்படாவிட்டால், கோமா ஏற்படுகிறது, இது பெரும்பாலும் அபாயகரமாக முடிகிறது.
ஒரு ஆரோக்கியமான நபர் மற்றும் நீரிழிவு நோயாளி ஆகிய இருவருக்கும் ஆபத்தான அளவு ஒரு நாளைக்கு 100-500 IU வரை இருக்கும், மேலும் அந்த நபரின் தனிப்பட்ட பண்புகளைப் பொறுத்தது. ஆனால் இது ஊசி மருந்துகளுக்கு துல்லியமாக பொருந்தும், நீங்கள் ஒரே அளவைக் குடித்தால், முற்றிலும் எதுவும் நடக்காது, ஏனென்றால் இன்சுலின் இரைப்பைச் சாற்றால் முற்றிலும் அழிக்கப்படுகிறது. இந்த காரணத்தினால்தான் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஹார்மோனின் டேப்லெட் வடிவங்கள் இன்னும் இல்லை.
டோஸ் மிகப் பெரியதாக இருந்தால், ஒரு கட்டத்திலிருந்து இன்னொரு கட்டத்திற்கு மாறுவது மிக விரைவாக நிகழ்கிறது, மேலும் உதவி சரியான நேரத்தில் வர நேரமில்லை. எனவே, நீங்கள் இன்சுலின் நிர்வாகத்தை கண்டிப்பாக கண்காணிக்க வேண்டும் மற்றும் மருத்துவரின் அனைத்து வழிமுறைகளையும் பின்பற்ற வேண்டும். ஆபத்து நாட்களில், எடுத்துக்காட்டாக, ஒரு மருந்து மாற்றப்படும்போது, குளுக்கோஸை குளுக்கோமீட்டருடன் அடிக்கடி கண்காணிக்க வேண்டும். இன்சுலின் அதிகப்படியான அளவு இறக்கக்கூடும் என்பதை நினைவில் கொள்ள வேண்டும்.
நாள்பட்ட இரத்தச் சர்க்கரைக் குறைவில், நோயாளி அவர் நினைத்ததை விட ஒரு பெரிய மருந்தை எடுத்துக் கொள்ளும்போது, பின்வரும் அறிகுறிகள் ஏற்படக்கூடும்:
- அதிகரித்த பசி
- விரைவான எடை அதிகரிப்பு, ஒரு உணவோடு கூட,
- இரத்தச் சர்க்கரைக் குறைவின் அடிக்கடி தாக்குதல்கள்,
- மிகவும் கடுமையான நீரிழிவு நோய்
- சோமோஜி நோய்க்குறி ஏற்படலாம்.

இரத்தச் சர்க்கரைக் குறைவின் விளைவுகள்
நீரிழிவு நோயாளிகள் கிட்டத்தட்ட அனைத்து இரத்தச் சர்க்கரைக் குறைவு நிலைகளையும் எதிர்கொள்கின்றனர். இன்சுலின் அதிகப்படியான அளவின் விளைவுகள் கடுமையான கடுமையான இரத்தச் சர்க்கரைக் குறைவுக்குப் பிறகு அல்லது ஹார்மோனின் அதிக அளவு தொடர்ந்து உட்கொள்வதன் மூலம் இருக்கலாம்.
முதல் வழக்கில், மாற்றங்கள் குறிப்பாக நரம்பு மண்டலத்துடன் தொடர்புடையவை, ஆற்றல் பட்டினியின் விளைவாக, மூளை அதன் சில செயல்பாடுகளை இழக்கிறது, நோயாளி என்றென்றும் அறிவுசார் சிக்கல்களுடன் இருந்து டிமென்ஷியா உருவாகலாம்.
மேலே குறிப்பிட்டுள்ளபடி, ஹார்மோனின் பெரிய அளவுகளை தொடர்ந்து அறிமுகப்படுத்துவதன் மூலம், நாள்பட்ட இன்சுலின் அதிகப்படியான நோய்க்குறி என குறிப்பிடப்படும் சோமோஜி நோய்க்குறி ஏற்படலாம்.
சோமோஜி நோய்க்குறி
இந்த நோய்க்குறி நிலையான இரத்தச் சர்க்கரைக் குறைவுக்கு விடையிறுக்கும் வகையில் கான்ட்ரா-ஹார்மோன் ஹார்மோன்களின் (குளுக்ககன், அட்ரினலின், குளுக்கோகார்டிகோஸ்டீராய்டுகள்) உற்பத்தியைத் தூண்டுகிறது. ஒரு முரண்பாடான விளைவு உள்ளது, இன்சுலின் அளவு பெரியது, மற்றும் குளுக்கோஸ் அளவு அதிகமாக உள்ளது. இதன் விளைவாக, நோயாளி சர்க்கரையில் ஒரு நிலையான தாவலை அனுபவிக்கிறார், பின்னர் இரத்தச் சர்க்கரைக் குறைவு, பின்னர் ஹைப்பர் கிளைசீமியா. இது நோயின் போக்கில் மோசமான விளைவைக் கொண்டிருக்கிறது.
சோமோஜி நோய்க்குறியின் அறிகுறிகள்:
 பலவீனம், மயக்கம்,
பலவீனம், மயக்கம்,- , தலைவலி
- அமைதியற்ற, ஆழமற்ற தூக்கம்,
- நிலையான பசி
- வெகுஜன ஆதாயம்
- கீட்டோன் உடல்கள் சிறுநீரில் தோன்றும்,
- நோயாளி குளுக்கோமீட்டருடன் குறைந்த அல்லது உயர் குறிகாட்டிகளுடன் பதிவு செய்கிறார்,
- ஹார்மோனின் அளவைக் குறைத்த பிறகு நோயின் போக்கை மேம்படுத்துகிறது.
இந்த நோயியலின் சிக்கலானது என்னவென்றால், இன்சுலின் அதிகப்படியான அளவு மற்றும் குறைபாடு ஆகிய இரண்டின் அறிகுறிகளும் உள்ளன.நோயறிதலைச் செய்வது மிகவும் கடினம், எனவே உட்சுரப்பியல் வல்லுநர்கள் கூட சிகிச்சை போதாது என்று தவறாக நம்புகிறார்கள், மேலும் மருந்தின் அளவைக் கூட அதிகரிக்கிறார்கள்.
சரியான நோயறிதலைச் செய்ய, நீங்கள் சர்க்கரை அளவை அதிகாலை நேரத்தில், 2 முதல் 4 மணி நேரம் இடைவெளியில் அளவிட வேண்டும். சோமோகியின் நோய்க்குறியுடன், கடுமையான இரத்தச் சர்க்கரைக் குறைவு இருக்கும், ஹார்மோனின் சாதாரண அளவைக் கொண்டு, அது இயல்பானது அல்லது உயர்ந்தது.
சிகிச்சையானது போதிய அளவு மருந்துகளை நியமிப்பதில் உள்ளது, இதிலிருந்து நோயாளியின் நிலை படிப்படியாக இயல்பு நிலைக்கு வரும்.
நீரிழிவு நோயின் எந்தவொரு சிக்கலையும் சிகிச்சையளிப்பதை விட தடுப்பது எளிதானது - ஒவ்வொரு நோயாளியும் இதை நினைவில் கொள்ள வேண்டும், அவர்கள் ஊட்டச்சத்து மற்றும் சிகிச்சையை கண்டிப்பாக கண்காணிக்க வேண்டும், கலந்துகொள்ளும் மருத்துவரின் அனைத்து பரிந்துரைகளையும் பின்பற்ற வேண்டும், சுய மருந்து அல்ல.

 மருத்துவரின் தவறுகள் - ஆரோக்கியமான நபருக்கு இன்சுலின் ஊசி,
மருத்துவரின் தவறுகள் - ஆரோக்கியமான நபருக்கு இன்சுலின் ஊசி, இன்சுலின் நிர்வாகத்திற்கு ஒரு அடிப்படை - போலஸ் விதிமுறையைப் பயன்படுத்தாத நோயாளிகளுக்கு, இரவு 10 மணிக்குப் பிறகு ஒரு ஊசி கொடுக்க பரிந்துரைக்கப்படவில்லை, ஏனெனில் அடுத்தடுத்த 11 மணி நேர சிற்றுண்டி அதிகாலை இரண்டு மணிக்கு நீடித்த இன்சுலின் செயல்பாட்டில் உச்சநிலைக்கு வழிவகுக்கும், நீரிழிவு நோயாளி தூங்கும் போது மற்றும் அவரது நிலையை கட்டுப்படுத்த முடியாது . மாலை 12 மணியளவில் இன்சுலின் செயல்பாட்டின் உச்சநிலை ஏற்பட்டால் நல்லது (ஊசி 9 மணிநேரத்தில் செய்யப்பட வேண்டும்) மற்றும் நீரிழிவு நோயாளி தூக்கமில்லாத நிலையில் இருந்தால் நல்லது.
இன்சுலின் நிர்வாகத்திற்கு ஒரு அடிப்படை - போலஸ் விதிமுறையைப் பயன்படுத்தாத நோயாளிகளுக்கு, இரவு 10 மணிக்குப் பிறகு ஒரு ஊசி கொடுக்க பரிந்துரைக்கப்படவில்லை, ஏனெனில் அடுத்தடுத்த 11 மணி நேர சிற்றுண்டி அதிகாலை இரண்டு மணிக்கு நீடித்த இன்சுலின் செயல்பாட்டில் உச்சநிலைக்கு வழிவகுக்கும், நீரிழிவு நோயாளி தூங்கும் போது மற்றும் அவரது நிலையை கட்டுப்படுத்த முடியாது . மாலை 12 மணியளவில் இன்சுலின் செயல்பாட்டின் உச்சநிலை ஏற்பட்டால் நல்லது (ஊசி 9 மணிநேரத்தில் செய்யப்பட வேண்டும்) மற்றும் நீரிழிவு நோயாளி தூக்கமில்லாத நிலையில் இருந்தால் நல்லது. பலவீனம், மயக்கம்,
பலவீனம், மயக்கம்,