நீரிழிவு நோய் - வளர்சிதை மாற்றக் கோளாறு
இன்சுலின் முழுமையான அல்லது உறவினர் பற்றாக்குறை (நீரிழிவு நோயின் முதன்மை வளர்சிதை மாற்றக் குறைபாடு) அனைத்து வகையான வளர்சிதை மாற்றத்தையும் மீறுவதற்கு வழிவகுக்கிறது, எல்லாவற்றிற்கும் மேலாக - கார்போஹைட்ரேட்:
முக்கிய குளுக்கோனோஜெனெசிஸ் என்சைம்களில் இன்சுலின் அடக்கும் விளைவை இழப்பதால் குளுக்கோனோஜெனீசிஸ் அதிகரித்தது,
குளுகோகனின் செல்வாக்கின் கீழ் அதிகரித்த கிளைகோஜெனோலிசிஸ், அதிகரித்த குளுக்கோனோஜெனீசிஸ் மற்றும் கிளைகோஜெனோலிசிஸ் ஆகியவை இரத்தத்தில் குளுக்கோஸின் அதிகப்படியான தன்மையை உருவாக்குகின்றன, மற்றும்
இன்சுலின் சார்ந்த திசுக்களில் சவ்வுகள் வழியாக அதன் பரிமாற்றம் இன்சுலின் பற்றாக்குறையால் பலவீனமடைகிறது.
இவ்வாறு, ஒரு விசித்திரமான ஒரு நிகழ்வுஇரத்தத்தில் உள்ள ஆற்றல் மூலத்தின் அதிகப்படியான உள்ளடக்கத்துடன் உடல் ஆற்றல் பசியை அனுபவிக்கும் போது.
ஹைப்பர் கிளைசீமியா - நீரிழிவு நோயின் முக்கிய அறிகுறி - அதிகரிக்கிறது பிளாஸ்மா ஆஸ்மோலரிட்டிமற்றும் வழிவகுக்கிறதுசெல் நீரிழப்பு. குளுக்கோஸின் (8-10 மிமீல் / எல்) சிறுநீரக வாசல் மீறியவுடன், அது சிறுநீரில் தோன்றுகிறது, இதனால்சிறுநீரில் இனிப்புக் கலந்திருக்கும் நோய்மற்றும்பாலியூரியா(டி.எம் சிதைவின் அறிகுறிகள்). முதன்மை சிறுநீரின் அதிக சவ்வூடுபரவல் காரணமாக பாலியூரியா நீர் மற்றும் எலக்ட்ரோலைட்டுகளின் பலவீனமான மறு உறிஞ்சுதலுடன் தொடர்புடையது. பாலியூரியா மற்றும் ஹைபரோஸ்மியா காரணம்தாகம்மற்றும்பாலிடிப்ஸீயாஅத்துடன்நாக்டியூரியா(டி.எம் சிதைவின் அறிகுறிகள்).
ஆஸ்மோடிக் டையூரிசிஸ் கடுமையானது மொத்த நீரிழப்புமற்றும்diselektrolitemii. நீரிழப்பின் விளைவாகும்ஹைபோவோலிமியாவிடமிருந்து, இரத்த அழுத்தம் குறைதல், மூளையின் மோசமடைதல், சிறுநீரகங்கள், வடிகட்டுதல் அழுத்தம் குறைதல்,oliguria(கடுமையான சிறுநீரக செயலிழப்பு வளர்ச்சி வரை). கூடுதலாக, நீரிழப்பு காரணமாக, இரத்த தடித்தல் ஏற்படுகிறது, கசடு, ICE உருவாகிறது, மற்றும் மைக்ரோசர்குலேஷன் கோளாறுகள் வழிவகுக்கும்ஹைப்போக்ஸியாதிசுக்கள்.
ஹைப்பர் கிளைசீமியாவும் செயல்படுத்த வழிவகுக்கிறது பாலியோல் சுழற்சி(ஆல்டோரடக்டேஸை செயல்படுத்துவதன் மூலம்). இது சர்பிடால் மற்றும் பிரக்டோஸ் உருவாவதோடு இன்சுலின்-சுயாதீன குளுக்கோஸ் வளர்சிதை மாற்றமாகும். இந்த தயாரிப்புகள் இன்சுலின் அல்லாத சார்பு திசுக்களில் (லென்ஸ், நரம்பு திசு, கல்லீரல் செல்கள், சிவப்பு ரத்த அணுக்கள், வாஸ்குலர் சுவர்கள், பாசோபிலிக் இன்சுலோசைட்டுகள்) குவிந்து, ஆஸ்மோடிக் என்பதால், தண்ணீரை ஈர்க்கின்றன, இது இந்த திசுக்களுக்கு சேதத்தை ஏற்படுத்துகிறது.
சர்பிடால் குவிப்பதன் மூலம் ஹைப்பர் கிளைசீமியா (மற்றும், எனவே, NADPH இருப்புக்கள் குறைதல்2), மேலும் புரத கைனேஸ் சி இன் செயல்பாடு குறைவதால், தொகுப்பு குறைவதற்கு வழிவகுக்கிறதுநைட்ரிக் ஆக்சைடு (எண்டோடெலியல் தளர்வு காரணி), இது வாசோகன்ஸ்டிரிக்ஷன் மற்றும் திசு இஸ்கெமியாவுக்கு வழிவகுக்கிறது,
ஹைப்பர் கிளைசீமியாவும் வழிவகுக்கிறது hyalinosisமற்றும் இரத்த நாளங்களின் சுவர்களை தடித்தல் (ஹைலினோசிஸ் - கிளைகோபுரோட்டின்களின் உருவாக்கம், இது, தந்துகிகளின் அடித்தள சவ்வு வழியாகச் சென்று, எளிதில் வெளியேறி, ஹைலினைஸ் செய்யப்படுகிறது).
ஹைப்பர் கிளைசீமியா செயல்முறையைத் தூண்டுகிறது புரத கிளைகோசைலேஷன்(கிளைகோசைலேஷன் என்பது புரதங்களின் அமினோ குழுக்களுடன் குளுக்கோஸின் நொதி அல்லாத இணைப்பின் செயல்முறையாகும்). இதன் விளைவாக, நிலையான கிளைகோசைலேஷன் தயாரிப்புகள் உருவாகின்றன:
கிளைகோசைலேட்டட் ஹீமோகுளோபின். ஆக்ஸிஜனுடன் அதிக ஈடுபாட்டைக் கொண்டிருப்பது, திசுக்களுக்குக் கொடுக்காது, ஹைபோக்ஸியா உருவாகிறது,
எல்.டி.எல் மற்றும் எச்.டி.எல் இன் கிளைகோசைலேட்டட் அப்போபுரோட்டின்கள், இது எல்.டி.எல் / எச்.டி.எல் விகிதத்தில் அதிகரிப்புக்கு வழிவகுக்கிறது.
உறைதல் மற்றும் எதிர்விளைவு அமைப்பின் புரதங்களின் கிளைகோசைலேஷன், இது அதிகரித்த த்ரோம்போசிஸுக்கு வழிவகுக்கிறது,
அடித்தள சவ்வு மற்றும் கொலாஜனின் அடிப்படை புரதங்களின் கிளைகோசைலேஷன்,
மயிலின் கிளைகோசைலேஷன், இது அதன் கட்டமைப்பின் மாற்றத்தில் வழிவகுக்கிறது,
கண்புரை வளர்ச்சிக்கு வழிவகுக்கும் லென்ஸ் புரதங்களின் கிளைகோசைலேஷன்,
இன்சுலின் டிரான்ஸ்போர்ட்டர் புரதங்களின் கிளைகோசைலேஷன், இது இன்சுலின் எதிர்ப்பு போன்றவற்றுக்கு வழிவகுக்கிறது.
அனைத்து கிளைகோசைலேஷன் தயாரிப்புகளும் மாற்றப்பட்ட கட்டமைப்பைக் கொண்டுள்ளன, அதாவது அவை ஆன்டிஜெனிக் பண்புகளைப் பெற முடியும், இதன் விளைவாக தொடர்புடைய உறுப்புகள் மற்றும் திசுக்களுக்கு தன்னுடல் தாக்கம் ஏற்படுகிறது.
இன்சுலின் குறைபாடும் வளர்ச்சிக்கு வழிவகுக்கிறது லாக்டிக் அமிலத்தன்மை. வழிமுறைகள்:
இன்சுலின் குறைபாடு பைருவேட் டீஹைட்ரஜனேஸைத் தடுப்பதற்கு வழிவகுக்கிறது, இதன் விளைவாக பி.வி.ஏ அகோஆவாக மாறாது (சி. கிரெப்ஸில் எரிக்க). இந்த சூழ்நிலையில், பி.வி.சியின் அதிகப்படியான லாக்டேட்டாக மாறுகிறது,
இன்சுலின் குறைபாடு புரத வினையூக்கத்தை மேம்படுத்துகிறது, இது பைருவேட் மற்றும் லாக்டேட் உற்பத்திக்கு அதிகப்படியான அடி மூலக்கூறுகளை உருவாக்குவதற்கு வழிவகுக்கிறது,
திசு ஹைபோக்ஸியா, அத்துடன் முரணான ஹார்மோன்களின் (குறிப்பாக அட்ரினலின் மற்றும் எஸ்.டி.எச்) செயல்பாட்டின் அதிகரிப்பு காற்றில்லா கிளைகோலிசிஸின் செயல்பாட்டிற்கு வழிவகுக்கிறது, அதாவது லாக்டேட் உருவாவதில் அதிகரிப்பு.
கொழுப்பு வளர்சிதை மாற்றம்வகை 1 நீரிழிவு நோயுடன், அவை இன்சுலின் முழுமையான பற்றாக்குறை மற்றும் முரணான ஹார்மோன்களின் செயல்பாட்டின் அதிகரிப்பு ஆகியவற்றுடன் தொடர்புடையவை. இது கொழுப்பு திசுக்களால் குளுக்கோஸின் பயன்பாடு குறைவதற்கு வழிவகுக்கிறது, அதே நேரத்தில் லிபோஜெனீசிஸைக் குறைத்து லிபோலிசிஸை அதிகரிக்கிறது. (வகை 1 நீரிழிவு நோயாளிகள் மெல்லியவர்கள்).
இதன் விளைவாக, கெட்டோஜெனிக் அமினோ அமிலங்கள் (லுசின், ஐசோலூசின், வாலின்) மற்றும் எஃப்.எஃப்.ஏ ஆகியவை கல்லீரலுக்குள் நுழைகின்றன, அங்கு அவை கீட்டோன் உடல்களின் (அசிட்டோஅசெடிக், பி-ஹைட்ராக்ஸிபியூட்ரிக், அசிட்டோன்) அதிகப்படியான தொகுப்புக்கான அடி மூலக்கூறாகின்றன. வளர்ந்து வருகிறதுgiperketonemiya.
கீட்டோன் உடல்களின் நச்சு செறிவுகள்:
இன்சுலின் தொகுப்பைத் தடுக்கிறது மற்றும் அதை செயலிழக்கச் செய்கிறது,
சவ்வு கட்டமைப்பு லிப்பிட்களைக் கரைக்கவும், இது செல் சேதத்தை மேம்படுத்துகிறது,
பல நொதிகளின் செயல்பாட்டைத் தடுக்கிறது,
மத்திய நரம்பு மண்டலத்தின் செயல்பாடுகளைத் தடுக்கிறது,
கெட்டோஅசிடோசிஸின் வளர்ச்சியை ஏற்படுத்தும்,
ஈடுசெய்யும் ஹைப்பர்வென்டிலேஷனின் வளர்ச்சியை ஏற்படுத்தும்,
ஹீமோடைனமிக்ஸை மீறுதல்: மாரடைப்புச் சுருக்கத்தைத் தடுக்கிறது மற்றும் புற நாளங்களின் விரிவாக்கம் காரணமாக இரத்த அழுத்தத்தைக் குறைக்கும்.
புரத வளர்சிதை மாற்ற கோளாறுகள்நீரிழிவு நோயால் வகைப்படுத்தப்படும்:
புரதத் தொகுப்பின் தடுப்பு (இன்சுலின் தொகுப்பு நொதிகளை செயல்படுத்துகிறது) மற்றும்
தசைகளில் அதன் முறிவின் அதிகரிப்பு (இன்சுலின் குளுக்கோனோஜெனெசிஸ் என்சைம்களைத் தடுக்கிறது, இன்சுலின் பற்றாக்குறையுடன், ஏ.கே குளுக்கோஸ் உருவாவதற்கு செல்கிறது),
கூடுதலாக, உயிரணு சவ்வுகள் வழியாக ஏ.கே. கடத்தல் பாதிக்கப்படுகிறது.
இதன் விளைவாக, உடலில் ஒரு புரதக் குறைபாடு உருவாகிறது, இது வழிவகுக்கிறது:
குழந்தைகளில் வளர்ச்சி குன்றியது
பிளாஸ்டிக் செயல்முறைகளின் பற்றாக்குறைக்கு,
காயம் குணப்படுத்துதல்
அதி தயாரிப்புகளை குறைத்தல்
நோய்த்தொற்றுகளுக்கு எதிர்ப்பு குறைதல்,
கூடுதலாக, உடல் புரதங்களின் ஆன்டிஜெனிக் பண்புகளில் ஏற்படும் மாற்றம் தன்னுடல் தாக்க செயல்முறைகளைத் தூண்டும்.
நீரிழிவு நோயின் சிக்கல்கள்கடுமையான மற்றும் நாள்பட்டதாக பிரிக்கப்படுகின்றன. நீரிழிவு நோயின் கடுமையான சிக்கல்கள் - கோமா. நாள்பட்ட - ஆஞ்சியோபதி மற்றும் நரம்பியல்.
நீரிழிவு ஆஞ்சியோபாதிகள் மைக்ரோ மற்றும் மேக்ரோஆஞ்சியோபதிகளாக பிரிக்கப்படுகின்றன.
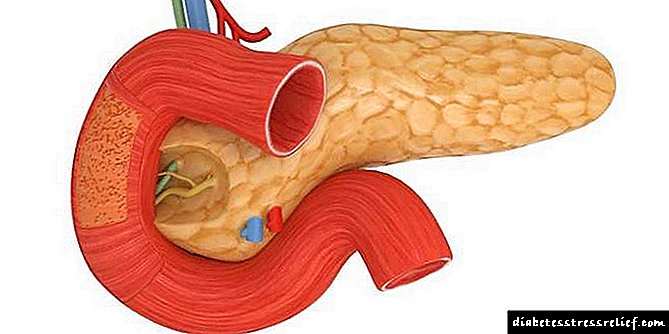
நீரிழிவு நுண்ணுயிரியல் - மைக்ரோவாஸ்குலேச்சரின் பாத்திரங்களில் நோயியல் மாற்றங்கள்.
கப்பல் சுவரில் சர்பிடால் மற்றும் பிரக்டோஸ் குவிதல்,
அடித்தள சவ்வின் புரதங்களின் கிளைகோசைலேஷன் தயாரிப்புகள்,
கப்பல் சுவரின் ஹைலினோசிஸ்,
இதன் விளைவாக, கப்பல் சுவரின் கட்டமைப்பு, வளர்சிதை மாற்றம் மற்றும் செயல்பாடுகள் மீறப்படுகின்றன, திசு இஸ்கெமியா உருவாகிறது. மைக்ரோஅஞ்சியோபதிகளின் முக்கிய வடிவங்கள்: ரெட்டினோபதி மற்றும் நெஃப்ரோபதி.
நீரிழிவு ரெட்டினோபதி- விழித்திரை நாளங்களின் மைக்ரோஅங்கியோபதி, முனைய கட்டத்தில் பார்வை இழப்புக்கு வழிவகுக்கிறது. மைக்ரோஅனியூரிம்ஸ், மேகுலோபதி, விட்ரஸ் ஹெமரேஜஸ். சிக்கல்கள் - விழித்திரைப் பற்றின்மை, இரண்டாம் நிலை கிள la கோமா.
நீரிழிவு நெஃப்ரோபதி- சிறுநீரகங்களின் பாத்திரங்களின் மைக்ரோவாஸ்குலேச்சருக்கு குறிப்பிட்ட சேதம், முனைய கட்டத்தில் முடிச்சு அல்லது பரவக்கூடிய குளோமெருலோஸ்கிளிரோசிஸ் மற்றும் சி.ஆர்.எஃப்.
நீரிழிவு மேக்ரோஆங்கியோபதி- நடுத்தர திறனின் தமனிகளுக்கு சேதம்.வழிமுறைகள்:
அடித்தள சவ்வு புரதங்களின் கிளைகோசைலேஷன்,
கப்பல் சுவரில் சர்பிடால் மற்றும் பிரக்டோஸ் குவிதல்,
இவை அனைத்தும் தடித்தல், கப்பல் சுவரின் நெகிழ்ச்சி குறைதல், அதிகரித்த ஊடுருவல், ஹெப்பரின் ஏற்பிகளின் காணாமல் போதல், பிளேட்லெட் ஒட்டுதல் அதிகரித்தல் மற்றும் மென்மையான தசை செல் பெருக்கத்தின் தூண்டுதல் ஆகியவற்றிற்கு வழிவகுக்கிறது, அதாவது முந்தைய மற்றும் மேம்படுத்தப்பட்டவளர்ச்சிஅதிரோஸ்கிளிரோஸ். நீரிழிவு மேக்ரோஆஞ்சியோபதிகளின் முக்கிய வடிவங்கள்:
கரோனரி சேதம், எனவே, கரோனரி இதய நோய் மற்றும் இதய செயலிழப்பு அதன் சிக்கலாக,
பக்கவாதம், பெருமூளை சுழற்சி மற்றும் முதுமை மறதி ஆகியவற்றின் நிலையற்ற கோளாறுகள், பெருமூளைக் குழாய்களுக்கு சேதம்,
இடைப்பட்ட கிளாடிகேஷன், நெக்ரோசிஸ், கேங்க்ரீன் வடிவத்தில் கீழ் முனைகளின் பாத்திரங்களின் மறைந்த புண்கள்.
நீரிழிவு நரம்பியல்- நீரிழிவு நோயில் நரம்பு மண்டலத்திற்கு சேதம்.
புற நரம்பு புரதம் கிளைகோசைலேஷன்,
நரம்பு திசுக்களின் ஆன்டிஜென்கள் தொடர்பாக மாற்றியமைக்கப்பட்ட புரதங்களுக்கான ஆன்டிபாடிகள் மற்றும் தன்னியக்க முன்னேற்றம்,
நியூரான்கள் மற்றும் ஸ்க்வான் கலங்களில் சர்பிடால் மற்றும் பிரக்டோஸ் குவிதல்,
கப்பல் சுவரில் NO தொகுப்பு குறைந்தது.
இவை அனைத்தும் உள்ளார்ந்த இரத்த விநியோகத்தை சீர்குலைப்பதற்கும், மெய்லின் தொகுப்பில் குறைவு மற்றும் நரம்பு தூண்டுதலின் நடத்தை குறைவதற்கும் வழிவகுக்கிறது. நீரிழிவு நரம்பியல் வடிவங்கள்:
சிஎன்எஸ் சேதம் (என்செபலோபதி, மைலோபதி),
புற நரம்பு சேதம் (பாலிநியூரோபதி, மோனோநியூரோபதி): மோட்டார் மற்றும் உணர்ச்சி கோளாறுகள்,
தன்னியக்க நரம்புகளுக்கு சேதம் (தன்னியக்க நரம்பியல்): இருதய செயல்பாடு, வாஸ்குலர் தொனி, சிறுநீர்ப்பை, இரைப்பை குடல் ஆகியவற்றைக் கட்டுப்படுத்தும் கோளாறுகள்.
ஆஞ்சியோபதி மற்றும் நரம்பியல் நோயால் நீரிழிவு கால் போன்ற நீரிழிவு சிக்கல்கள் ஏற்படலாம்.
நீரிழிவு கால்- நீரிழிவு நோயின் பாதத்தின் நோயியல் நிலை, தோல் மற்றும் மென்மையான திசுக்கள், எலும்புகள் மற்றும் மூட்டுகளுக்கு சேதம் ஏற்படுவதன் மூலம் வகைப்படுத்தப்படுகிறது மற்றும் டிராபிக் புண்கள், எலும்பு-கூட்டு மாற்றங்கள் மற்றும் பியூரூல்ட்-நெக்ரோடிக் செயல்முறைகள் (கேங்க்ரீன் வரை) வடிவத்தில் வெளிப்படுகிறது.
நீரிழிவு நோயின் கடுமையான சிக்கல்கள் - கோமா.
நீரிழிவு கோமா. நீரிழிவு நோயில் நீரிழிவு கோமா (டி.சி) உருவாவதற்கு நேரடி காரணம் நீரிழிவு அல்ல, ஏனெனில் கோமாவின் வளர்ச்சியால் அதன் போக்கை சிக்கலாக்குவதில்லை, ஆனால்திறனற்ற.
நீரிழிவு நீக்கம்- நோயில் உள்ளார்ந்த வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் உறுப்பு செயல்பாடுகள் ஒரு முக்கியமான நிலையை அடைகின்றன மற்றும் ஹோமியோஸ்டாசிஸின் பேரழிவு கோளாறுகளுடன் சேர்ந்துள்ளன: ஹைபரோஸ்மோலரிட்டி மற்றும் நீரிழப்பு, டைசெலக்ட்ரோலிதீமியா, கெட்டோஅசிடோசிஸ், லாக்டிக் அமிலத்தன்மை, கடுமையான ஹைபோக்ஸியா போன்றவை.மூளைக்கு இடையூறு விளைவிக்கும், அதாவது கோமாவின் வளர்ச்சிக்கு வழிவகுக்கும்.
நீரிழிவு நோய் வகை மற்றும் தூண்டும் காரணியின் சிறப்பியல்புகளைப் பொறுத்து, ஒரு குறிப்பிட்ட நோயாளிக்கு ஒரு கெட்டோஅசிடோசிஸ், அல்லது ஹைபரோஸ்மோலரிட்டி, அல்லது லாக்டிக் அமிலத்தன்மை ஆகியவை இருக்கலாம். இது சம்பந்தமாக, DC க்கு 3 விருப்பங்கள் உள்ளன:
கெட்டோஅசிடோடிக் ஹைப்பர் கிளைசெமிக் கோமா,
ஹைபரோஸ்மோலார் ஹைப்பர் கிளைசெமிக் கோமா,
டி.சியின் இந்த 3 வகைகளும் நீரிழிவு நோயின் சிதைவுடன் தொடர்புடைய ஒத்த நோய்க்கிருமிகளைக் கொண்டிருக்கின்றன, ஆனால் ஒவ்வொரு விஷயத்திலும் ஒரு குறிப்பிட்ட நோய்க்குறியின் ஆதிக்கத்துடன்.
வகை 1 நீரிழிவு நோய் (ஐடிடிஎம்)
 உடல் இன்சுலின் உற்பத்தி செய்யாது. சிலர் இந்த வகையை இன்சுலின் சார்ந்த நீரிழிவு நோய், இளம் நீரிழிவு நோய் அல்லது ஆரம்பகால நீரிழிவு நோய் என்று குறிப்பிடுகின்றனர். வகை 1 நீரிழிவு பொதுவாக 40 வயதிற்கு முன்னர் சுருங்குகிறது, பெரும்பாலும் முதிர்வயது அல்லது இளமை பருவத்தில். வகை 1 நீரிழிவு இரண்டாவது வகையைப் போல பொதுவானதல்ல. நீரிழிவு நோய்களில் ஏறக்குறைய 10% வகை 1 ஆகும். டைப் 1 நீரிழிவு நோயாளிகள் தங்கள் வாழ்நாள் முழுவதும் இன்சுலின் செலுத்த வேண்டும். வழக்கமான இரத்த பரிசோதனைகள் மற்றும் சிறப்பு உணவைப் பின்பற்றுவதன் மூலம் அவர்கள் சரியான இரத்த குளுக்கோஸ் அளவை உறுதிப்படுத்த வேண்டும். துரதிர்ஷ்டவசமாக, டைப் 1 நீரிழிவு நோய் இன்னும் குணப்படுத்த முடியாதது, இந்த நோயில் இன்சுலின் இல்லாமல், கடுமையான இயலாமை விரைவில் ஏற்படுகிறது, பின்னர் ஒரு அபாயகரமான விளைவு. டைப் 1 நீரிழிவு நோயின் நீண்டகால சிக்கல்கள் (நீரிழிவு ஆஞ்சியோபதியின் விளைவுகள்) பின்வருமாறு: குருட்டுத்தன்மை, மாரடைப்பு, சிறுநீரக செயலிழப்பு, பல் இழப்பு, முதுமை, கோப்பை புண்கள் (கைகால்கள் வெட்டுதல் வரை).
உடல் இன்சுலின் உற்பத்தி செய்யாது. சிலர் இந்த வகையை இன்சுலின் சார்ந்த நீரிழிவு நோய், இளம் நீரிழிவு நோய் அல்லது ஆரம்பகால நீரிழிவு நோய் என்று குறிப்பிடுகின்றனர். வகை 1 நீரிழிவு பொதுவாக 40 வயதிற்கு முன்னர் சுருங்குகிறது, பெரும்பாலும் முதிர்வயது அல்லது இளமை பருவத்தில். வகை 1 நீரிழிவு இரண்டாவது வகையைப் போல பொதுவானதல்ல. நீரிழிவு நோய்களில் ஏறக்குறைய 10% வகை 1 ஆகும். டைப் 1 நீரிழிவு நோயாளிகள் தங்கள் வாழ்நாள் முழுவதும் இன்சுலின் செலுத்த வேண்டும். வழக்கமான இரத்த பரிசோதனைகள் மற்றும் சிறப்பு உணவைப் பின்பற்றுவதன் மூலம் அவர்கள் சரியான இரத்த குளுக்கோஸ் அளவை உறுதிப்படுத்த வேண்டும். துரதிர்ஷ்டவசமாக, டைப் 1 நீரிழிவு நோய் இன்னும் குணப்படுத்த முடியாதது, இந்த நோயில் இன்சுலின் இல்லாமல், கடுமையான இயலாமை விரைவில் ஏற்படுகிறது, பின்னர் ஒரு அபாயகரமான விளைவு. டைப் 1 நீரிழிவு நோயின் நீண்டகால சிக்கல்கள் (நீரிழிவு ஆஞ்சியோபதியின் விளைவுகள்) பின்வருமாறு: குருட்டுத்தன்மை, மாரடைப்பு, சிறுநீரக செயலிழப்பு, பல் இழப்பு, முதுமை, கோப்பை புண்கள் (கைகால்கள் வெட்டுதல் வரை).
வகை 2 நீரிழிவு நோய் (என்ஐடிடிஎம்)
 உடல் சரியான செயல்பாட்டிற்கு போதுமான இன்சுலின் உற்பத்தி செய்யாது, அல்லது உடலில் உள்ள செல்கள் இன்சுலின் (இன்சுலின் எதிர்ப்பு) க்கு பதிலளிப்பதில்லை. உலகளவில் நீரிழிவு நோயாளிகளில் 90% பேர் டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர்.
உடல் சரியான செயல்பாட்டிற்கு போதுமான இன்சுலின் உற்பத்தி செய்யாது, அல்லது உடலில் உள்ள செல்கள் இன்சுலின் (இன்சுலின் எதிர்ப்பு) க்கு பதிலளிப்பதில்லை. உலகளவில் நீரிழிவு நோயாளிகளில் 90% பேர் டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர்.
சிலர் டைப் 2 நீரிழிவு நோயின் அறிகுறிகளை நிர்வகிக்கவும், உடல் எடையை குறைக்கவும், ஆரோக்கியமான உணவை பராமரிக்கவும், உடற்பயிற்சி செய்யவும் மற்றும் அவர்களின் இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்தவும் முடிகிறது. இருப்பினும், வகை 2 பொதுவாக ஒரு முற்போக்கான நோயாகும் - இது படிப்படியாக மோசமடைகிறது - மேலும் நோயாளி இறுதியில் சர்க்கரையை குறைக்கும் மாத்திரைகள் அல்லது இன்சுலின் ஊசி கூட எடுக்க வேண்டும்.
அதிக எடை மற்றும் பருமனான மக்கள் ஆரோக்கியமான உடல் எடை கொண்டவர்களுடன் ஒப்பிடும்போது வகை 2 ஐ உருவாக்கும் அபாயம் அதிகம். மத்திய உடல் பருமன், வயிற்று கொழுப்பு அல்லது வயிற்று உடல் பருமன் என்றும் அழைக்கப்படும் நிறைய உள் கொழுப்பு உள்ளவர்கள் குறிப்பாக ஆபத்தில் உள்ளனர்.
டைப் 2 நீரிழிவு நோய் வருவதற்கான அபாயமும் நம் வயதில் அதிகமாக உள்ளது. வல்லுநர்கள் ஏன் என்று உறுதியாக தெரியவில்லை, ஆனால் அவர்கள் வயதாகும்போது, நாங்கள் எடை போடுகிறோம், உடல் ரீதியாக சுறுசுறுப்பாக இருக்கிறோம் என்று அவர்கள் கூறுகிறார்கள். நெருங்கிய உறவினர்கள் நோய்வாய்ப்பட்டவர்கள் அல்லது வகை 2 உடையவர்கள் இந்த நோயைக் குறைக்கும் அபாயத்தில் உள்ளனர்.
கர்ப்ப காலத்தில் நீரிழிவு நோய் (கர்ப்பகால நீரிழிவு நோய்)
இந்த வகை கர்ப்ப காலத்தில் பெண்களை பாதிக்கிறது. சில பெண்களுக்கு இரத்தத்தில் குளுக்கோஸ் அளவு மிக அதிகமாக உள்ளது, அவர்களின் உடல்கள் அனைத்து குளுக்கோஸையும் உயிரணுக்களுக்கு கொண்டு செல்ல போதுமான இன்சுலின் தயாரிக்க இயலாது, இதன் விளைவாக படிப்படியாக குளுக்கோஸ் அளவு அதிகரிக்கும். கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோய் கண்டறியப்படுகிறது.
கர்ப்ப காலத்தில் நீரிழிவு நோயாளிகள் பெரும்பாலானவர்கள் உடற்பயிற்சி மற்றும் உணவு மூலம் தங்கள் நோயைக் கட்டுப்படுத்தலாம். ஆனால் இன்னும் 10% -20% பேர் இரத்த குளுக்கோஸைக் கட்டுப்படுத்த சில மருந்துகளை எடுக்க வேண்டும். கர்ப்ப காலத்தில் கண்டறியப்படாத அல்லது கட்டுப்பாடற்ற நீரிழிவு பிரசவத்தின்போது சிக்கல்களின் அபாயத்தை அதிகரிக்கும். ஒரு குழந்தை பெரியதாக பிறக்கக்கூடும்.
பூர்வாங்க நீரிழிவு நோய்
உடல் எடையை குறைப்பது (உங்கள் ஆரம்ப எடையில் குறைந்தது 5 முதல் 10 சதவிகிதம் வரை) நீரிழிவு நோயைத் தடுக்கலாம் அல்லது தாமதப்படுத்தலாம் அல்லது நீரிழிவு நோய்க்கு முந்தைய நோயை முழுமையாக குணப்படுத்தலாம் என்பதைக் கவனத்தில் கொள்ள வேண்டும். காண்க: உடல் பருமனுக்கு எதிரான புரோபயாடிக்குகள்
வகை 2 நோயாளிகளில் பெரும்பான்மையானவர்களுக்கு ஆரம்பத்தில் ஆரம்ப நீரிழிவு நோய் இருந்தது. மேம்பட்ட நீரிழிவு நோயாளிகளுக்கு பெரும்பாலான அறிகுறிகள் இல்லை. உங்கள் இரத்த குளுக்கோஸ் அளவு இயல்பை விட அதிகமாக இருக்கிறதா என்று உங்கள் மருத்துவர் பரிசோதிக்கலாம். நீரிழிவு நோய்க்கு முந்தைய, இரத்த குளுக்கோஸ் அளவு இயல்பை விட அதிகமாக உள்ளது, ஆனால் நீரிழிவு நோயைக் கண்டறிய போதுமானதாக இல்லை. உடலின் செல்கள் இன்சுலினை எதிர்க்கின்றன. நீரிழிவு நோய்க்கு முந்தைய கட்டத்தில் கூட, இருதய அமைப்பு மற்றும் இதயத்திற்கு சில சேதம் ஏற்பட்டுள்ளதாக ஆய்வுகள் தெரிவிக்கின்றன.
* டிஸ்லிபிடீமியா மற்றும் நீரிழிவு நோய்க்கான சிகிச்சை மற்றும் தடுப்புக்கான புதுமையான மருந்துகளை உருவாக்குவதில் புரோபயாடிக் நுண்ணுயிரிகளின் பண்புகளின் நடைமுறை பயன்பாட்டிற்கு, புரோபயாடிக் "பிஃபிகார்டியோ" க்கான விளக்கத்தைக் காண்க:
பருமன், இன்சுலின் மற்றும் கார்போஹைட்ரேட்டுகள்
அல்லது பருமனுக்கான வழியில் 12 படிகள்
நீரிழிவு நோயின் வளர்ச்சியில் தீர்மானிக்கும் காரணிகளில் ஒன்று அதிக எடை என்பதால், இந்த செயல்முறை உடலில் எவ்வாறு நிகழ்கிறது மற்றும் அதைத் தூண்டுகிறது என்பதைப் புரிந்துகொள்வது பயனுள்ளதாக இருக்கும்.
உடல் பருமன் வழிமுறை பின்வருமாறு குறிப்பிடலாம்: 1. நீங்கள் உணவைப் பற்றி சிந்திக்கிறீர்கள், 2. நீங்கள் இன்சுலினை வெளியிடத் தொடங்குகிறீர்கள், 3. இன்சுலின் உடலுக்கு கொழுப்பு அமிலங்களை சேமித்து அவற்றை எரிக்காமல், ஆற்றலை வெளியிடுகிறது, 4. நீங்கள் பசியுடன் உணர்கிறீர்கள், 5. இரத்த சர்க்கரை உயர்கிறது, 6. எளிய கார்போஹைட்ரேட்டுகள் குளுக்கோஸ் வடிவில் உங்கள் இரத்தத்தில் ஊடுருவுகின்றன; 7. நீங்கள் இன்னும் இன்சுலின் சுரக்கத் தொடங்குகிறீர்கள்; 8. நீங்கள் சாப்பிடத் தொடங்குகிறீர்கள்; 9. நீங்கள் இன்னும் இன்சுலினை சுரக்கிறீர்கள்; 10. கொழுப்பு செல்கள் ட்ரைகிளிசரைட்களாக கொழுப்பு வைக்கப்படுகிறது; 11. கொழுப்பு செல்கள். இன்னும் கொழுப்பு கிடைக்கும் 12. நீங்கள் கொழுப்பு பெறுவீர்கள்
கொழுப்புகள் தொடர்ந்து வந்து உடலின் உயிரணுக்களிலிருந்து செல்லுங்கள். மேலும் உடலில் இருந்த கொழுப்புகளிலிருந்து மீண்டு வருகிறோம். ட்ரைகிளிசரைடுகளின் வடிவத்தில் கொழுப்பு கலத்தில் கொழுப்பு சேமிக்கப்படுகிறது. ட்ரைகிளிசரைடுகள் ஒரு கொழுப்பு கலத்தின் உள்ளே ஒரு கிளிசரால் மூலக்கூறு மூலம் இணைக்கப்பட்ட மூன்று கொழுப்பு அமிலங்களிலிருந்து உருவாகின்றன. கொழுப்பு செல்கள் சவ்வு வழியாக வெளியேற அவை மிகப் பெரியவை, கொழுப்பு அமிலங்களைப் போலன்றி, அவை எளிதில் வெளியேறும். அதாவது அதிக ட்ரைகிளிசரைடுகள் குவிந்து, செல்கள் பெரிதாகி, பெரியதாகின்றன.
கார்போஹைட்ரேட் எளிய (வேகமான) மற்றும் சிக்கலானவை உள்ளன. வேகமான அல்லது எளிமையான கார்போஹைட்ரேட்டுகள் ஒன்று அல்லது இரண்டு மோனோசாக்கரைடு மூலக்கூறுகளைக் கொண்ட சேர்மங்கள் ஆகும், மேலும் அவை உடல் பருமனை ஏற்படுத்தும் வகையில் மிகவும் தீங்கு விளைவிக்கும்.
எளிய கார்போஹைட்ரேட்டுகள் இரண்டு குழுக்களாக பிரிக்கப்பட்டுள்ளன:
- மோனோசாக்கரைடுகள் (குளுக்கோஸ், பிரக்டோஸ், கேலக்டோஸ்),
- டிசாக்கரைடுகள் (சுக்ரோஸ், லாக்டோஸ், மால்டோஸ்)
எளிய கார்போஹைட்ரேட்டுகள் இரத்தத்தில் குளுக்கோஸை செலுத்துவதன் மூலம் உடனடியாக உறிஞ்சப்படுகிறது. இது இன்சுலின் உற்பத்திக்கு பங்களிக்கிறது.
இன்சுலின் - இது வளர்சிதை மாற்றத்தின் முக்கிய சீராக்கி ஆகும். கொழுப்பு செல்கள் ஒருங்கிணைக்கப்படுமா அல்லது பிரிக்கப்படுமா என்பது அதன் அளவைப் பொறுத்தது. இன்சுலின் அளவு உயரும்போது, லிபோபுரோட்டீன் லிபேஸ் - (எல்பிஎல்) என்ற நொதி செயல்படுத்தப்படுகிறது, இது செல்லுக்குள் கொழுப்பு பாய்வதற்கு காரணமாகிறது. அதாவது நாம் எவ்வளவு இன்சுலின் உற்பத்தி செய்கிறோமோ, அவ்வளவு சுறுசுறுப்பான எல்பிஎல் கொழுப்புடன் செல்களை உந்தி வருகிறது.
எனவே, ஐசுலின் உற்பத்தி கார்போஹைட்ரேட்டுகளால் ஏற்படுகிறது. உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவு மற்றும் தரம் எவ்வளவு கொழுப்பு தேங்குகிறது என்பதை தீர்மானிக்கும்.
அது பொருள்
கார்போஹைட்ரேட்டுகள் இன்சுலின் அதிகரிக்கும் -
- இன்சுலின் கொழுப்பு படிவதை ஊக்குவிக்கிறது
தலைப்பில், மேலும் காண்க:
ஆரோக்கியமாக இருங்கள்!
இணைப்புகள் பிரிவுபுரோபயாடிக் மருந்துகளைப் பற்றி