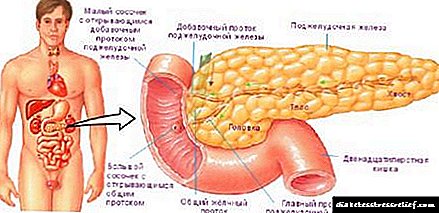
இன்சுலின் ஹுமலாக்
இன்சுலின் சார்ந்த நீரிழிவு நோய் என்பது இன்சுலின் வாழ்நாள் முழுவதும் நிர்வாகம் தேவை என்று அறியப்படும் ஒரு நோயாகும். இன்சுலின் செலுத்தப்படுகிறது.
இன்றுவரை, மருந்தியல் நிறுவனங்கள் நீரிழிவு நோயாளிகளுக்கு பல்வேறு இன்சுலின் தயாரிப்புகளை உருவாக்குகின்றன, அவை ஊசி போடுவதற்கு நோக்கமாக உள்ளன. இந்த வெவ்வேறு மருந்துகள் வெவ்வேறு பெயர்கள், தரம் மற்றும் செலவு ஆகியவற்றைக் கொண்டிருக்கலாம். அவற்றில் ஒன்று ஹுமலாக் இன்சுலின்.
பார்மாகோடைனமிக்ஸ்
ஹுமலாக் இன்சுலின் என்பது மனித உடலால் சுரக்கும் ஹார்மோனின் டி.என்.ஏ மறுசீரமைப்பு அனலாக் ஆகும். ஹுமலாக் மற்றும் இயற்கை இன்சுலின் இடையிலான வேறுபாடு இன்சுலின் பி சங்கிலியின் 29 மற்றும் 28 நிலைகளில் எதிர் அமினோ அமில வரிசை ஆகும். அவருக்கு உள்ள முக்கிய விளைவு குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும்
ஹுமலாக் ஒரு அனபோலிக் விளைவையும் கொண்டுள்ளது. தசை செல்களில், உள்ள கொழுப்பு அமிலங்கள், கிளைகோஜன் மற்றும் கிளிசரால் அளவு அதிகரிக்கிறது, புரத உற்பத்தி அதிகரிக்கிறது, அமினோ அமில பயன்பாட்டின் அளவு அதிகரிக்கிறது, ஆனால் கிளைகோஜெனோலிசிஸ், குளுக்கோனோஜெனீசிஸ் மற்றும் அமினோ அமிலங்களின் வெளியீடு குறைகிறது.
ஹுமலாக் பயன்பாட்டின் காரணமாக இரு வகை நீரிழிவு நோயாளிகளின் உடலில், உணவுக்குப் பிறகு தோன்றும் ஹைப்பர் கிளைசீமியாவின் தீவிரம் கரையக்கூடிய மனித இன்சுலின் பயன்பாட்டைப் பொறுத்தவரை அதிக அளவில் குறைக்கப்படுகிறது.
குறுகிய காலத்திற்கு ஒரே நேரத்தில் அடிப்படை வகை இன்சுலின் பெறும் நோயாளிகளுக்கு, நாள் முழுவதும் சரியான குளுக்கோஸ் உள்ளடக்கத்தை அடைய நீங்கள் இரண்டு வகையான இன்சுலின் அளவையும் தேர்வு செய்ய வேண்டும்.
மற்ற இன்சுலின் தயாரிப்புகளைப் போலவே, ஹுமலாக் மருந்தின் விளைவின் காலம் வெவ்வேறு நோயாளிகளுக்கு அல்லது ஒரு நோயாளிக்கு வெவ்வேறு காலங்களில் மாறுபடும். குழந்தைகளில் ஹுமலாக் மருந்தியல் பெரியவர்களில் அதன் மருந்தியக்கவியலுடன் ஒத்துப்போகிறது.
டைப் 2 நீரிழிவு நோயாளிகளில் மற்றும் அதிக அளவு சல்போனிலூரியா டெரிவேடிவ்களை எடுத்துக் கொண்டால், ஹுமலாக் பயன்பாடு கிளைகேட்டட் ஹீமோகுளோபின் அளவைக் கணிசமாகக் குறைக்கிறது. ஹுமலாக் இரண்டு வகையான நீரிழிவு நோயையும் பயன்படுத்தும் போது, இரவில் இரத்தச் சர்க்கரைக் குறைவு அத்தியாயங்களின் எண்ணிக்கையில் ஒரு துளி உள்ளது.
ஹுமலாக் குளுக்கோடைனமிக் எதிர்வினை கல்லீரல் மற்றும் சிறுநீரக செயல்பாடுகளின் பற்றாக்குறையுடன் தொடர்புடையது அல்ல. மனித இன்சுலினுக்கு மருந்தின் துருவமுனைப்பு நிறுவப்பட்டுள்ளது, இருப்பினும், மருந்தின் விளைவு வேகமாக நிகழ்கிறது மற்றும் குறைவாக நீடிக்கும்.
குறிப்பிடத்தக்க உறிஞ்சுதல் வீதத்தின் காரணமாக அதன் விளைவு விரைவாக (சுமார் 15 நிமிடங்களில்) தொடங்குகிறது என்பதில் ஹுமலாக் வகைப்படுத்தப்படுகிறது, இது உணவுக்கு முன் (1-15 நிமிடங்களில்) அறிமுகப்படுத்துவதை சாத்தியமாக்குகிறது, அதே நேரத்தில் குறுகிய கால நடவடிக்கை கொண்ட சாதாரண இன்சுலின் 30 இல் நிர்வகிக்கப்படலாம் -45 நிமிடங்கள் சாப்பிடுவதற்கு முன்.
ஹுமலாக் விளைவின் காலம் சாதாரண மனித இன்சுலினுடன் தொடர்புடையது.
மருந்தியக்கத்தாக்கியல்
தோலடி ஊசி மூலம், லிஸ்ப்ரோ இன்சுலின் உறிஞ்சுதல் உடனடியாக நிகழ்கிறது, அதன் சிமாக்ஸ் 1-2 மணி நேரத்திற்குப் பிறகு அடையப்படுகிறது. மருந்தின் கலவையில் இன்சுலின் வி.டி மற்றும் சாதாரண மனித இன்சுலின் ஒரே மாதிரியானவை, அவை ஒரு கிலோவுக்கு 0.26 முதல் 0.36 லிட்டர் வரை இருக்கும்.
நீரிழிவு நோயின் இன்சுலின் சார்ந்த வடிவம்: பிற இன்சுலின் தயாரிப்புகளுக்கு தனிப்பட்ட சகிப்புத்தன்மை, போஸ்ட்ராண்டியல் ஹைப்பர் கிளைசீமியா, இது மற்ற இன்சுலின் தயாரிப்புகளால் சரிசெய்ய முடியாது.
நீரிழிவு நோயின் இன்சுலின் அல்லாத வடிவம்: வாய்வழியாக எடுக்கப்பட்ட நீரிழிவு எதிர்ப்பு மருந்துகளுக்கு எதிர்ப்பு (பிற இன்சுலின் தயாரிப்புகளின் குறைபாடு, சரிசெய்ய முடியாத போஸ்ட்ராண்டியல் ஹைப்பர் கிளைசீமியா), அறுவை சிகிச்சை தலையீடுகள் மற்றும் இடைப்பட்ட நோய்கள் (இது நீரிழிவு நோயின் போக்கை சிக்கலாக்குகிறது).
விண்ணப்ப
அளவு ஹுமலாக் தனித்தனியாக தீர்மானிக்கப்படுகிறது. குப்பிகளின் வடிவத்தில் உள்ள ஹுமலாக் தோலடி மற்றும் நரம்பு வழியாக மற்றும் இன்ட்ராமுஸ்குலர் முறையில் நிர்வகிக்கப்படுகிறது. தோட்டாக்களின் வடிவத்தில் உள்ள ஹுமலாக் தோலடி மட்டுமே.உணவுக்கு 1-15 நிமிடங்களுக்கு முன் ஊசி போடப்படுகிறது.
அதன் தூய்மையான வடிவத்தில், மருந்து ஒரு நாளைக்கு 4-6 முறை நிர்வகிக்கப்படுகிறது, இன்சுலின் தயாரிப்புகளுடன் நீண்ட கால விளைவுடன், தினமும் மூன்று முறை நிர்வகிக்கப்படுகிறது. ஒரு டோஸின் அளவு 40 அலகுகளுக்கு மிகாமல் இருக்க வேண்டும். குப்பிகளில் உள்ள ஹுமலாக் இன்சுலின் தயாரிப்புகளுடன் ஒரு சிரிஞ்சில் நீண்ட விளைவைக் கலக்கலாம்.
ஹூட்லாக் மற்ற இன்சுலின் தயாரிப்புகளுடன் கலப்பதற்கும் மீண்டும் மீண்டும் பயன்படுத்துவதற்கும் கார்ட்ரிட்ஜ் வடிவமைக்கப்படவில்லை.
உணவுப் பொருட்களில் கார்போஹைட்ரேட்டுகளின் உள்ளடக்கம் குறைதல், குறிப்பிடத்தக்க உடல் அழுத்தம், இரத்தச் சர்க்கரைக் குறைவு விளைவிக்கும் மருந்துகளின் கூடுதல் உட்கொள்ளல் போன்றவற்றில் இன்சுலின் அளவைக் குறைப்பதற்கான தேவை எழலாம் - சல்போனமைடுகள், தேர்ந்தெடுக்கப்பட்ட பீட்டா-தடுப்பான்கள்.
குளோனிடைன், பீட்டா-தடுப்பான்கள் மற்றும் ரெசர்பைன் ஆகியவற்றை எடுத்துக் கொள்ளும்போது, இரத்தச் சர்க்கரைக் குறைவு அறிகுறிகள் பெரும்பாலும் ஏற்படுகின்றன.
பக்க விளைவுகள்
இந்த மருந்தின் முக்கிய விளைவு பின்வரும் பக்க விளைவுகளை ஏற்படுத்துகிறது: அதிகரித்த வியர்வை, தூக்கக் கோளாறுகள், கோமா. அரிதான சந்தர்ப்பங்களில், ஒவ்வாமை மற்றும் லிபோடிஸ்ட்ரோபி ஏற்படலாம்.

தற்போது, கர்ப்பிணிப் பெண் மற்றும் கருவின் நிலை குறித்து ஹுமலாக் எந்த மோசமான விளைவுகளும் கண்டறியப்படவில்லை. தொடர்புடைய ஆய்வுகள் எதுவும் நடத்தப்படவில்லை.
நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தை பிறக்கும் வயதுடைய ஒரு பெண், திட்டமிட்ட அல்லது வரவிருக்கும் கர்ப்பத்தைப் பற்றி மருத்துவரிடம் தெரிவிக்க வேண்டும். நீரிழிவு நோயாளிகளுக்கு, பாலூட்டலுக்கு சில நேரங்களில் இன்சுலின் டோஸ் அல்லது டயட்டில் மாற்றங்கள் தேவைப்படுகின்றன.
அளவுக்கும் அதிகமான
வெளிப்பாடுகள்: இரத்த குளுக்கோஸில் ஒரு துளி, இது சோம்பல், வியர்வை, விரைவான துடிப்பு, தலைவலி, வாந்தி, குழப்பம் ஆகியவற்றுடன் இருக்கும்.
சிகிச்சை: லேசான வடிவத்தில், குளுக்கோஸின் உள் உட்கொள்ளல் அல்லது சர்க்கரைக் குழுவிலிருந்து மற்றொரு பொருள் அல்லது சர்க்கரையைக் கொண்ட தயாரிப்புகளால் இரத்தச் சர்க்கரைக் குறைவு நிறுத்தப்படலாம்.
மிதமான அளவிற்கு ஹைப்போகிளைசீமியாவை குளுகோகனின் இன்ட்ராமுஸ்குலர் அல்லது தோலடி ஊசி மூலம் சரிசெய்யலாம் மற்றும் நோயாளியின் நிலை உறுதிப்படுத்தப்பட்ட பிறகு கார்போஹைட்ரேட்டுகளின் உள் உட்கொள்ளல்.
குளுக்ககனுக்கு பதிலளிக்காத நோயாளிகளுக்கு ஒரு நரம்பு குளுக்கோஸ் தீர்வு வழங்கப்படுகிறது. கோமா விஷயத்தில், குளுகோகன் தோலடி அல்லது உள்முகமாக நிர்வகிக்கப்படுகிறது. குளுக்கோகன் இல்லாதிருந்தால் அல்லது இந்த பொருளை உட்செலுத்துவதற்கான எதிர்வினை, குளுக்கோஸ் கரைசலின் நரம்பு நிர்வாகம் செய்யப்பட வேண்டும்.
நோயாளி சுயநினைவு அடைந்தவுடனேயே, அவர் கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவை எடுத்துக் கொள்ள வேண்டும். எதிர்காலத்தில் நீங்கள் கார்போஹைட்ரேட்டுகளை எடுக்க வேண்டியிருக்கலாம், மேலும் இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து ஏற்படும் என்பதால் நோயாளியையும் கண்காணிக்க வேண்டும்.
ஹுமலாக் +2 முதல் +5 வெப்பநிலையில் (குளிர்சாதன பெட்டியில்) சேமிக்கப்பட வேண்டும். உறைபனி ஏற்றுக்கொள்ள முடியாதது. ஏற்கனவே தொடங்கப்பட்ட ஒரு கெட்டி அல்லது பாட்டில் அறை வெப்பநிலையில் 28 நாட்களுக்கு மேல் நீடிக்க முடியாது. நேரடி சூரிய ஒளியில் இருந்து நீங்கள் ஹுமலாக் பாதுகாக்க வேண்டும்.
ஒரு மேகமூட்டமான தோற்றம், அதே போல் தடிமனாக அல்லது வண்ணமாக இருக்கும்போது, அதில் திடமான துகள்கள் முன்னிலையில் இருக்கும்போது வழக்கைப் பயன்படுத்துவது ஏற்றுக்கொள்ள முடியாதது.
மருந்தியல் தொடர்பு
வாய்வழி கருத்தடை மருந்துகள், தைராய்டு ஹார்மோன்களை அடிப்படையாகக் கொண்ட மருந்துகள், பீட்டா 2-அட்ரினெர்ஜிக் அகோனிஸ்டுகள், டானசோல், ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், தியாசைட் வகை டையூரிடிக்ஸ், டயாசாக்சைடு, குளோர்ப்ரோடிக்சன், ஐசோனியாசிட், நிகோடினிக் அமிலம், லித்தியம் கார்பனேட் அமிலம், லித்தியம் கார்பனேட் அமிலம், லித்தியம் கார்பனேட் அமிலம், லித்தியம் கார்பனேட் அமிலம், லித்தியம் கார்பனேட் அமிலம், லித்தியம் கார்பனேட் அமிலம், லித்தியம் கார்பனேட் அமிலம்
பீட்டா-தடுப்பான்கள், எத்தில் ஆல்கஹால் மற்றும் அதைக் கொண்டிருக்கும் மருந்துகள், ஃபென்ஃப்ளூரமைன், அனபோலிக் ஸ்டெராய்டுகள், டெட்ராசைக்ளின்கள், குவானெடின், சாலிசிலேட்டுகள், வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சல்போனமைடுகள், ஏ.சி.இ இன்ஹிபிட்டர்கள் மற்றும் எம்.ஏ.ஓ மற்றும் ஆக்ட்ரே ஆகியவற்றுடன் ஹுமலாக் ஹைப்போகிளைசெமிக் விளைவு அதிகரிக்கிறது.
விலங்கு தோற்றத்தின் இன்சுலின் கொண்ட பிற தயாரிப்புகளுடன் மருந்து கலக்கப்படக்கூடாது.
மனித இன்சுலினுடன் இணைந்து (மருத்துவ மேற்பார்வைக்கு உட்பட்டு) ஹுமலாக் பயன்படுத்தப்படலாம், இது நீண்ட கால விளைவைக் கொண்டிருக்கிறது, அல்லது வாய்வழியாக எடுக்கப்பட்ட இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுடன் இணைந்து சல்போனிலூரியாவின் வழித்தோன்றல்கள் ஆகும்.
மருத்துவங்களின் மருத்துவ பயன்பாட்டிற்கான வழிமுறைகள்
சர்வதேச லாப நோக்கற்ற பெயர்
ஊசி 100 IU / ml 3 மில்லி
1 மில்லி கரைசல் உள்ளது
செயலில் உள்ள பொருள் - இன்சுலின் லிஸ்ப்ரோ 100 IU / ml,
excipients: pH ஐ சரிசெய்ய மெட்டாக்ரெசோல், கிளிசரின், துத்தநாக ஆக்சைடு, சோடியம் ஹைட்ரஜன் பாஸ்பேட், ஹைட்ரோகுளோரிக் அமிலம் 10%, pH ஐ சரிசெய்ய சோடியம் ஹைட்ராக்சைடு 10% தீர்வு, ஊசிக்கு நீர்.
நிறமற்ற திரவத்தை அழிக்கவும்
நீரிழிவு சிகிச்சைக்கான மருந்துகள். இன்சுலின் மற்றும் விரைவாக செயல்படும் அனலாக்ஸ்.
தானியங்கி தொலைபேசி பரிமாற்ற குறியீடு A10AV04
தோலடி நிர்வாகத்திற்குப் பிறகு லிஸ்ப்ரோ இன்சுலின் ஆரம்பம் சுமார் 15 நிமிடங்கள், அதிகபட்ச நடவடிக்கை 30 முதல் 70 நிமிடங்கள் வரை, செயலின் காலம் 2 முதல் 5 மணி நேரம் ஆகும். டோஸ், ஊசி தளம், இரத்த வழங்கல், வெப்பநிலை, நோயாளியின் உடல் செயல்பாடு போன்றவற்றைப் பொறுத்து லிஸ்ப்ரோ இன்சுலின் செயல்படும் காலம் மாறுபடலாம். இரத்தத்தில், லிஸ்ப்ரோ இன்சுலின் ஆல்பா மற்றும் பீட்டா குளோபுலின்ஸுடன் பிணைக்கிறது. பொதுவாக, பிணைப்பு 5-25% மட்டுமே, ஆனால் இது சிகிச்சையின் போது தோன்றும் சீரம் ஆன்டிபாடிகளின் முன்னிலையில் கணிசமாக அதிகரிக்கும். இன்சுலின் லிஸ்ப்ரோவின் விநியோக அளவு மனிதனுக்கு ஒத்ததாக இருக்கிறது மற்றும் இது 0.26 - 0.36 எல் / கிலோ ஆகும். கல்லீரல் மற்றும் சிறுநீரகங்களில் லிஸ்ப்ரோ இன்சுலின் வளர்சிதை மாற்றம் ஏற்படுகிறது. கல்லீரலில், ஒரு இரத்த ஓட்டத்தின் போது, திரும்பப் பெறப்பட்ட அளவின் 50% வரை செயலிழக்கப்படுகிறது, சிறுநீரகங்களில் ஹார்மோன் குளோமருலியில் வடிகட்டப்பட்டு குழாய்களில் அழிக்கப்படுகிறது (உறிஞ்சப்பட்ட மருந்தின் 30% வரை). லிஸ்ப்ரோ இன்சுலின் 1.5% க்கும் குறைவானது சிறுநீரில் மாறாமல் வெளியேற்றப்படுகிறது. அரை ஆயுள் சுமார் 1 மணி நேரம்.
ஹுமலாக் human என்பது மனித இன்சுலின் ஒரு அனலாக் ஆகும், மேலும் இன்சுலின் பி சங்கிலியின் 28 மற்றும் 29 நிலைகளில் புரோலின் மற்றும் லைசின் அமினோ அமில எச்சங்களின் தலைகீழ் வரிசையில் மட்டுமே வேறுபடுகிறது. ஹுமலாக் of இன் முக்கிய செயல் குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும். கூடுதலாக, அனைத்து இன்சுலின்களும் உடலின் பல திசுக்களில் வெவ்வேறு அனபோலிக் மற்றும் எதிர்ப்பு கேடபாலிக் விளைவுகளைக் கொண்டுள்ளன. தசை திசு மற்றும் பிற திசுக்களில் (மூளையைத் தவிர), ஹுமலாக் gl குளுக்கோஸ் மற்றும் அமினோ அமிலங்களின் விரைவான உள்விளைவு போக்குவரத்தைத் தூண்டுகிறது, அனபோலிக் செயல்முறைகளை துரிதப்படுத்துகிறது மற்றும் புரத வினையூக்கத்தைத் தடுக்கிறது. கல்லீரலில், ஹுமலாக் gl கிளைகோஜன் வடிவில் குளுக்கோஸ் அதிகரிப்பையும் குளுக்கோஸ் கடைகளையும் அதிகரிக்கிறது, குளுக்கோனோஜெனீசிஸைத் தடுக்கிறது மற்றும் அதிகப்படியான குளுக்கோஸை கொழுப்புகளாக மாற்றுவதை துரிதப்படுத்துகிறது. ஹுமலாக் to க்கான குளுக்கோடைனமிக் பதில் கல்லீரல் மற்றும் சிறுநீரக செயலிழப்பிலிருந்து சுயாதீனமாக உள்ளது. குழந்தைகளில் ஹுமலாக் of இன் மருந்தியக்கவியல் பெரியவர்களுக்கு ஒத்ததாக இருக்கிறது.
பயன்பாட்டிற்கான அறிகுறிகள்
3 வயதுக்கு மேற்பட்ட பெரியவர்கள் மற்றும் குழந்தைகளில் நீரிழிவு நோய், இதில் இன்சுலின் சிகிச்சை குளுக்கோஸின் சாதாரண ஹோமியோஸ்டாஸிஸைப் பராமரிப்பதாகக் காட்டப்படுகிறது
ஆரம்ப கட்டத்தில் நீரிழிவு நோயை உறுதிப்படுத்துதல்
அளவு மற்றும் நிர்வாகம்
ஹுமலாக் of இன் அளவுகள் நோயாளியின் நிலையைப் பொறுத்து மருத்துவரால் தீர்மானிக்கப்படுகின்றன. வெளிப்புற இன்சுலின் நோயாளிகளுக்கு உணர்திறன் வேறுபட்டது, தோலடி முறையில் நிர்வகிக்கப்படும் இன்சுலின் 1 அலகு 2 முதல் 5 கிராம் குளுக்கோஸை உறிஞ்சுவதை ஊக்குவிக்கிறது. ஹுமலாக் ® சாப்பிடுவதற்கு 15 நிமிடங்களுக்கு முன்னதாகவோ அல்லது ஒரு நாளைக்கு 4-6 முறை (மோனோ தெரபி) அல்லது ஒரு நாளைக்கு 3 முறை நீண்ட நேரம் செயல்படும் இன்சுலினுடன் இணைந்து நிர்வகிக்க பரிந்துரைக்கப்படுகிறது. நிர்வகிக்கப்படும் மருந்து அறை வெப்பநிலையில் இருக்க வேண்டும்.
பெரியவர்கள் மற்றும் குழந்தைகளில் ஹுமலாக் of இன் நிர்வாக முறை தனிப்பட்டது! பகல் நேரத்தில் இரத்தத்திலும் சிறுநிலும் குளுக்கோஸைப் பற்றிய தொடர்ச்சியான ஆய்வுகளின் முடிவுகளின்படி மற்றும் நோயாளியின் வளர்சிதை மாற்றத் தேவைகளைப் பொறுத்து ஒற்றை மற்றும் தினசரி அளவு சரிசெய்யப்படுகிறது.
ஹுமலாக் for க்கான மொத்த தினசரி தேவை மாறுபடலாம், பொதுவாக 0.5-1.0 IU / kg / day.
ஹுமலாக் of இன் நரம்பு நிர்வாகம் ஒரு வழக்கமான நரம்பு ஊசியாக மேற்கொள்ளப்படுகிறது.கெட்டோஅசிடோசிஸ், கடுமையான நோய்கள், அல்லது அறுவை சிகிச்சையின் போது மற்றும் அறுவை சிகிச்சைக்குப் பிந்தைய காலகட்டத்தில் இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்த ஹுமலாக் of இன் நரம்பு நிர்வாகம் செய்யப்படலாம். இந்த வழக்கில், இரத்தத்தில் குளுக்கோஸின் அளவைக் கட்டுப்படுத்துவது பெரும்பாலும் அவசியம். 0.9% சோடியம் குளோரைடு கரைசலில் 0.1 IU / ml மற்றும் 1 IU / ml ஹுமலாக் ® அல்லது 5% டெக்ஸ்ட்ரோஸ் கொண்ட உட்செலுத்துதலுக்கான அமைப்புகள் அறை வெப்பநிலையில் 48 மணி நேரம் நிலையானவை.
இன்சுலின் பம்புடன் ஹுமலோகாவின் தோலடி உட்செலுத்தலுக்கு, பம்பிற்கான வழிமுறைகளை கண்டிப்பாக பின்பற்ற வேண்டும். ஒவ்வொரு 48 மணி நேரத்திற்கும் உட்செலுத்துதல் முறை மாற்றப்படுகிறது. இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால், உட்செலுத்துதல் நிறுத்தப்படும். ஒரு பம்பைப் பயன்படுத்தும் போது, ஹுமலாக் other மற்ற இன்சுலின்களுடன் கலக்கக்கூடாது.
தோள்கள், இடுப்பு, பிட்டம் அல்லது அடிவயிற்றுக்கு தோலடி ஊசி கொடுக்க வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் பயன்படுத்தப்படாது. ஹுமலாக் of இன் ஹைப்போடெர்மிக் நிர்வாகத்துடன், ஒரு நரம்பு நாளம் ஊசி போடுவதைத் தடுக்க கவனமாக இருக்க வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நோயாளிகளுக்கு இன்சுலின் வழங்குவதற்கான சரியான நுட்பத்தில் பயிற்சி அளிக்கப்பட வேண்டும்.
ஹுமலாக் ® தோட்டாக்களுக்கு மறுசீரமைப்பு தேவையில்லை, அவற்றின் உள்ளடக்கங்கள் தெளிவான, நிறமற்ற திரவமாக இருந்தால், புலப்படும் துகள்கள் இல்லாமல் மட்டுமே பயன்படுத்த முடியும்.
தயாரிப்புகளில் செதில்களாக இருந்தால் அதைப் பயன்படுத்த வேண்டாம். தோட்டாக்களின் வடிவமைப்பு அவற்றின் உள்ளடக்கங்களை மற்ற இன்சுலின் அமின்களுடன் நேரடியாக கெட்டியில் கலக்க அனுமதிக்காது. தோட்டாக்கள் மீண்டும் நிரப்ப வடிவமைக்கப்படவில்லை. கெட்டி நிரப்பும்போது, ஊசியை இணைக்கும்போது, இன்சுலின் ஊசி போடும்போது ஒவ்வொரு சிரிஞ்ச் பேனாவிற்கும் உற்பத்தியாளரின் வழிமுறைகளைப் பின்பற்றவும்.
ஒரு ஊசி தளத்தைத் தேர்வுசெய்க.
ஊசி இடத்திலுள்ள தோலை பருத்தி துணியால் துடைக்கவும்.
ஊசியிலிருந்து வெளிப்புற பாதுகாப்பு தொப்பியை அகற்றவும்.
சருமத்தை இழுத்து அல்லது ஒரு பெரிய மடிப்பாக மாற்றுவதன் மூலம் அதை சரிசெய்யவும்.
ஊசியைச் செருகவும், ஊசி போடவும்.
ஊசியை அகற்றி, சில விநாடிகளுக்கு ஊசி தளத்தை மெதுவாக அழுத்தவும். ஊசி இடத்தைத் தேய்க்க வேண்டாம்.
வெளிப்புற ஊசி தொப்பியைப் பயன்படுத்தி, மருந்தை அறிமுகப்படுத்திய உடனேயே, ஊசியை அவிழ்த்து பாதுகாப்பான இடத்தில் கண்டுபிடிக்கவும்.
அதே பகுதி ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் பயன்படுத்தப்படாத வகையில் ஊசி தளங்களை மாற்றுவது அவசியம்.
குப்பைகளில் இன்சுலின் கரைசலை குப்பிகளில் கலக்க வேண்டாம்.
ஒற்றை நிகழ்வுகளை விட அடிக்கடி நிகழும் பாதகமான எதிர்வினைகள் பின்வரும் தரத்தின்படி பட்டியலிடப்பட்டுள்ளன: மிக பெரும்பாலும் (≥ 10%), பெரும்பாலும் (≥ 1%, 0.1%, 0.01%, 0.1%, 0.01% , அளவு வடிவம்: & நரம்பு மற்றும் தோலடி நிர்வாகத்திற்கான & nbsp தீர்வு கலவை:
1 மில்லி கொண்டுள்ளது:
செயலில் உள்ள பொருள் : இன்சுலின் லிஸ்ப்ரோ 100 ME,
excipients : கிளிசரால் (கிளிசரின்) 16 மி.கி, மெட்டாக்ரெசால் 3.15 மி.கி, துத்தநாக ஆக்ஸைடு q .s. Zn ++ 0.0197 மிகி, சோடியம் ஹைட்ரஜன் பாஸ்பேட் ஹெப்டாஹைட்ரேட் 1.88 மிகி, ஹைட்ரோகுளோரிக் அமிலக் கரைசல் 10% மற்றும் / அல்லது சோடியம் ஹைட்ராக்சைடு கரைசல் 10% q .s. pH 7.0-8.0 க்கு, உட்செலுத்தலுக்கான நீர் q .s. 1 மில்லி வரை.
தெளிவான, நிறமற்ற தீர்வு.
மருந்தியல் சிகிச்சை குழு: இரத்தச் சர்க்கரைக் குறைவு முகவர் - குறுகிய-செயல்பாட்டு இன்சுலின் அனலாக் ATX: & nbsp
A.10.A.D.04 இன்சுலின் லிஸ்ப்ரோ
ஹுமலாக் human என்பது மனித இன்சுலின் டி.என்.ஏ மறுசீரமைப்பு அனலாக் ஆகும். இது இன்சுலின் பி சங்கிலியின் 28 மற்றும் 29 நிலைகளில் அமினோ அமிலங்களின் தலைகீழ் வரிசையில் மனித இன்சுலினிலிருந்து வேறுபடுகிறது.
இன்சுலின் லிஸ்ப்ரோவின் முக்கிய நடவடிக்கை குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும். கூடுதலாக, இது பல்வேறு உடல் திசுக்களில் அனபோலிக் மற்றும் எதிர்ப்பு கேடபாலிக் விளைவுகளைக் கொண்டுள்ளது. தசை திசுக்களில், கிளைகோஜன், கொழுப்பு அமிலங்கள், கிளிசரால், புரதத் தொகுப்பின் அதிகரிப்பு மற்றும் அமினோ அமிலங்களின் நுகர்வு அதிகரிப்பு ஆகியவை உள்ளன, ஆனால் அதே நேரத்தில் கிளைகோஜெனோலிசிஸ், குளுக்கோனோஜெனெசிஸ், கெட்டோஜெனெசிஸ், லிபோலிசிஸ், புரத வினையூக்கம் மற்றும் அமினோ அமிலங்களின் வெளியீடு ஆகியவற்றில் குறைவு காணப்படுகிறது.
இது மனித இன்சுலினுக்கு சமமானது என்று காட்டப்பட்டுள்ளது, ஆனால் அதன் செயல் மிக விரைவாக நிகழ்கிறது மற்றும் குறுகிய காலத்திற்கு நீடிக்கும்.
லிஸ்ப்ரோ இன்சுலின் விரைவான செயலால் (சுமார் 15 நிமிடங்கள்) வகைப்படுத்தப்படுகிறது, ஏனெனில் இது அதிக உறிஞ்சுதல் வீதத்தைக் கொண்டுள்ளது, மேலும் இது வழக்கமான குறுகிய-செயல்பாட்டு இன்சுலின் (30-45 நிமிடங்கள்) போலல்லாமல், உணவுக்கு முன் (உணவுக்கு 0-15 நிமிடங்கள்) உடனடியாக நிர்வகிக்க அனுமதிக்கிறது. சாப்பாட்டுக்கு முன்). சாதாரண மனித இன்சுலினுடன் ஒப்பிடும்போது, அதன் விளைவை விரைவாகச் செலுத்துகிறது மற்றும் குறுகிய கால நடவடிக்கைகளை (2 முதல் 5 மணி வரை) கொண்டுள்ளது.
டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோயாளிகளில், உட்கொண்ட பிறகு ஏற்படும் ஹைப்பர் கிளைசீமியா கரையக்கூடிய மனித இன்சுலினுடன் ஒப்பிடும்போது லிஸ்ப்ரோவுடன் மிகவும் கணிசமாகக் குறைகிறது. குறுகிய நடிப்பு மற்றும் பாசல் இன்சுலின் பெறும் நோயாளிகளுக்கு, நாள் முழுவதும் இரத்தத்தில் குளுக்கோஸின் உகந்த செறிவை அடைவதற்கு இரு இன்சுலின் அளவையும் தேர்ந்தெடுக்க வேண்டியது அவசியம்.
அனைத்து இன்சுலின் தயாரிப்புகளையும் போலவே, லிஸ்ப்ரோ இன்சுலின் நடவடிக்கையின் காலம் வெவ்வேறு நோயாளிகளில் அல்லது ஒரே நோயாளியின் வெவ்வேறு காலங்களில் மாறுபடும் மற்றும் டோஸ், ஊசி தளம், இரத்த வழங்கல், உடல் வெப்பநிலை மற்றும் உடல் செயல்பாடு ஆகியவற்றைப் பொறுத்தது. குழந்தைகள் மற்றும் இளம்பருவத்தில் உள்ள லிஸ்ப்ரோ இன்சுலின் மருந்தியல் பண்புகள் பெரியவர்களில் காணப்படுவதைப் போன்றது.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு அதிகபட்ச அளவு சல்போனிலூரியா வழித்தோன்றல்களைப் பெறும் நோயாளிகளில், லிஸ்ப்ரோ இன்சுலின் சேர்ப்பது இந்த வகை நோயாளிகளில் கிளைகோசைலேட்டட் ஹீமோகுளோபினில் கணிசமான குறைப்புக்கு வழிவகுக்கிறது.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயாளிகளுக்கு லிஸ்ப்ரோ இன்சுலின் சிகிச்சையானது இரவு நேர இரத்தச் சர்க்கரைக் குறைவின் அத்தியாயங்களின் எண்ணிக்கையில் குறைவோடு வருகிறது.
குளுக்கோடைனமிக் பதில் சிறுநீரகங்கள் அல்லது கல்லீரலின் செயல்பாட்டு தோல்வியைப் பொறுத்தது அல்ல.
தோலடி நிர்வாகத்திற்குப் பிறகு, அது விரைவாக உறிஞ்சப்பட்டு 30-70 நிமிடங்களுக்குப் பிறகு இரத்தத்தில் அதிகபட்ச செறிவை அடைகிறது.
இன்சுலின் லிஸ்ப்ரோவின் விநியோக அளவு சாதாரண மனித இன்சுலின் விநியோக அளவிற்கு ஒத்திருக்கிறது மற்றும் இது 0.26-0.36 எல் / கிலோ வரம்பில் உள்ளது
தோலடி நிர்வாகத்துடன், இன்சுலின் லிஸ்ப்ரோவின் அரை ஆயுள் சுமார் 1 மணி நேரம் ஆகும்.
சிறுநீரக மற்றும் கல்லீரல் பற்றாக்குறை உள்ள நோயாளிகளில், வழக்கமான மனித இன்சுலினுடன் ஒப்பிடும்போது லிஸ்ப்ரோ இன்சுலின் உறிஞ்சுதலின் அதிக விகிதம் உள்ளது.
பெரியவர்கள் மற்றும் குழந்தைகளில் நீரிழிவு நோய், சாதாரண இரத்த குளுக்கோஸ் அளவை பராமரிக்க இன்சுலின் சிகிச்சை தேவைப்படுகிறது.
லிஸ்ப்ரோ இன்சுலின் அல்லது எந்தவொரு தூண்டுதலுக்கும் ஹைபர்சென்சிட்டிவிட்டி.
கர்ப்பம் மற்றும் பாலூட்டுதல்:
இந்த நேரத்தில், கர்ப்பத்தில் அல்லது கருவின் / புதிதாகப் பிறந்த குழந்தையின் ஆரோக்கியத்தில் லிஸ்ப்ரோ இன்சுலின் விரும்பத்தகாத விளைவுகள் எதுவும் அடையாளம் காணப்படவில்லை. இன்றுவரை, தொடர்புடைய தொற்றுநோயியல் ஆய்வுகள் எதுவும் நடத்தப்படவில்லை.
கர்ப்ப காலத்தில், இன்சுலின் மூலம் சிகிச்சை பெறும் நீரிழிவு நோயாளிகளுக்கு நல்ல கிளைசெமிக் கட்டுப்பாட்டை பராமரிப்பது முக்கிய விஷயம். இன்சுலின் தேவை பொதுவாக முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது. பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும். நீரிழிவு நோயாளிகள் கர்ப்பம் ஏற்பட்டால் அல்லது திட்டமிட்டால் மருத்துவரை அணுக வேண்டும். நீரிழிவு நோயாளிகளுக்கு கர்ப்பத்தின் விஷயத்தில், முக்கிய விஷயம் குளுக்கோஸை கவனமாக கண்காணிப்பது, அத்துடன் பொது ஆரோக்கியம்.
தாய்ப்பால் கொடுக்கும் போது நீரிழிவு நோயாளிகளுக்கு, இன்சுலின், உணவு அல்லது இரண்டின் அளவைத் தேர்ந்தெடுப்பது அவசியம்.
அளவு மற்றும் நிர்வாகம்:
இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவைப் பொறுத்து ஹுமலாக் of இன் அளவு மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது. இன்சுலின் நிர்வாகத்தின் விதிமுறை தனிப்பட்டது. ஹுமலாக் ® உணவுக்கு சற்று முன்பு நிர்வகிக்கப்படலாம். தேவைப்பட்டால், ஹுமலாக் a உணவுக்குப் பிறகு விரைவில் நிர்வகிக்கப்படலாம். நிர்வகிக்கப்படும் மருந்தின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும்.
ஹுமலாக் a ஒரு தோலடி ஊசி அல்லது இன்சுலின் பம்பைப் பயன்படுத்தி நீட்டிக்கப்பட்ட தோலடி உட்செலுத்தலாக நிர்வகிக்கப்பட வேண்டும். தேவைப்பட்டால் (கெட்டோஅசிடோசிஸ், கடுமையான நோய், செயல்பாடுகளுக்கு இடையிலான காலம் அல்லது அறுவை சிகிச்சைக்குப் பின் காலம்), ஹுமலாக் தயாரிப்பையும் நரம்பு வழியாக நிர்வகிக்கலாம்.
தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றில் தோலடி செலுத்தப்பட வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் அதே இடம் மாதத்திற்கு 1 நேரத்திற்கு மேல் பயன்படுத்தப்படாது.
ஹுமலாக் தயாரிப்பின் தோலடி நிர்வாகத்துடன், இரத்த நாளத்தில் மருந்து வருவதைத் தவிர்க்க கவனமாக இருக்க வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நோயாளிக்கு சரியான ஊசி நுட்பத்தில் பயிற்சி அளிக்கப்பட வேண்டும்.
ஹுமலாக் என்ற மருந்தின் நிர்வாகத்திற்கான வழிமுறைகள்
அ) அறிமுகத்திற்கான தயாரிப்பு
ஹுமலாக் தீர்வு தெளிவானதாகவும் நிறமற்றதாகவும் இருக்க வேண்டும். மேகமூட்டமாகவோ, தடிமனாகவோ, பலவீனமாக நிறமாகவோ அல்லது திடமான துகள்கள் பார்வைக்கு கண்டறியப்பட்டால் ஹுமலாக் கரைசலைப் பயன்படுத்த வேண்டாம்.
சிரிஞ்ச் பேனாவில் கெட்டி நிறுவும் போது, ஊசியை இணைத்து இன்சுலின் செலுத்தும்போது, ஒவ்வொரு சிரிஞ்ச் பேனாவிலும் சேர்க்கப்பட்டுள்ள உற்பத்தியாளரின் வழிமுறைகளைப் பின்பற்றவும்.
2. ஒரு ஊசி தளத்தைத் தேர்ந்தெடுக்கவும்.
3. ஊசி போடும் இடத்தில் தோலைத் துடைக்கவும்.
4. ஊசியிலிருந்து தொப்பியை அகற்றவும்.
5. சருமத்தை இழுத்து அல்லது ஒரு பெரிய மடிப்பாக சேகரிப்பதன் மூலம் அதை சரிசெய்யவும். சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான வழிமுறைகளுக்கு ஏற்ப ஊசியைச் செருகவும்.
6. பொத்தானை அழுத்தவும்.
7. ஊசியை அகற்றி, ஊசி போடும் இடத்தை பருத்தி துணியால் மெதுவாக பல நொடிகள் கசக்கவும். ஊசி இடத்தைத் தேய்க்க வேண்டாம்.
8. ஊசி தொப்பியைப் பயன்படுத்தி, ஊசியை அவிழ்த்து நிராகரிக்கவும்.
9. மாற்று ஊசி தளங்கள், இதனால் ஒரே இடம் ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் பயன்படுத்தப்படாது.
ஹுமலாக் என்ற மருந்துக்கு® விரைவு பென் சிரிஞ்சில்™
இன்சுலின் வழங்குவதற்கு முன், நீங்கள் பயன்படுத்த குவிக்பென் ™ சிரிஞ்ச் பேனா வழிமுறைகளைப் படிக்க வேண்டும்.
c) இன்சுலின் நரம்பு நிர்வாகம்
ஹுமலாக் தயாரிப்பின் நரம்பு ஊசி மருந்துகள் நரம்பு ஊசி மருந்துகளின் வழக்கமான மருத்துவ நடைமுறைக்கு ஏற்ப மேற்கொள்ளப்பட வேண்டும், எடுத்துக்காட்டாக, நரம்பு ஊடுருவல் நிர்வாகம் அல்லது உட்செலுத்துதல் முறையைப் பயன்படுத்துதல். இந்த வழக்கில், இரத்தத்தில் குளுக்கோஸின் செறிவைக் கட்டுப்படுத்துவது பெரும்பாலும் அவசியம்.
0.9% சோடியம் குளோரைடு கரைசலில் 0.1 IU / ml முதல் 1.0 IU / ml இன்சுலின் லிஸ்ப்ரோ அல்லது 5% டெக்ஸ்ட்ரோஸ் செறிவுகளைக் கொண்ட உட்செலுத்துதல் அமைப்புகள் அறை வெப்பநிலையில் 48 மணி நேரம் நிலையானவை.
d) இன்சுலின் பம்பைப் பயன்படுத்தி தோலடி இன்சுலின் உட்செலுத்துதல்
ஹுமலாக் of இன் உட்செலுத்தலுக்கு, இன்சுலின் உட்செலுத்தலுக்கு குறைந்தபட்ச மற்றும் டிஸெட்ரோனிக் பம்புகளைப் பயன்படுத்தலாம். பம்புடன் வந்த வழிமுறைகளை நீங்கள் கண்டிப்பாக பின்பற்ற வேண்டும். ஒவ்வொரு 48 மணி நேரத்திற்கும் உட்செலுத்துதல் முறை மாற்றப்படுகிறது. உட்செலுத்துதலுக்காக கணினியை இணைக்கும்போது, அசெப்டிக் விதிகளைக் கவனியுங்கள். ஒரு இரத்தச் சர்க்கரைக் குறைவு எபிசோட் ஏற்பட்டால், அத்தியாயம் தீர்க்கப்படும் வரை உட்செலுத்துதல் நிறுத்தப்படும். இரத்தத்தில் குளுக்கோஸின் மிகக் குறைந்த செறிவு குறிப்பிடப்பட்டால், இதைப் பற்றி மருத்துவரிடம் தெரிவிப்பது மற்றும் இன்சுலின் உட்செலுத்துதல் குறைவது அல்லது நிறுத்தப்படுவது அவசியம்.
ஒரு பம்ப் செயலிழப்பு அல்லது அடைபட்ட உட்செலுத்துதல் அமைப்பு குளுக்கோஸ் செறிவு விரைவாக அதிகரிக்க வழிவகுக்கும். இன்சுலின் வழங்கல் மீறப்பட்டதாக சந்தேகம் ஏற்பட்டால், நீங்கள் வழிமுறைகளைப் பின்பற்ற வேண்டும், தேவைப்பட்டால், மருத்துவரிடம் தெரிவிக்கவும். ஒரு பம்பைப் பயன்படுத்தும் போது, ஹுமலாக் ® தயாரிப்பை மற்ற இன்சுலின்களுடன் கலக்கக்கூடாது.
இரத்தச் சர்க்கரைக் குறைவு நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சையில் மிகவும் பொதுவான விரும்பத்தகாத பக்க விளைவு ஆகும். கடுமையான இரத்தச் சர்க்கரைக் குறைவு நனவை இழக்க (ஹைபோகிளைசெமிக் கோமா) மற்றும் விதிவிலக்கான சந்தர்ப்பங்களில் மரணத்திற்கு வழிவகுக்கும்.
நோயாளிகள் அனுபவிக்கலாம் உள்ளூர் ஒவ்வாமை எதிர்வினைகள் ஊசி போடும் இடத்தில் சிவத்தல், வீக்கம் அல்லது அரிப்பு வடிவில். பொதுவாக, இந்த அறிகுறிகள் சில நாட்கள் அல்லது வாரங்களுக்குள் மறைந்துவிடும். மிகவும் அரிதாகவே நிகழ்கிறது பொதுவான ஒவ்வாமை எதிர்வினைகள் இதில் உடல் முழுவதும் அரிப்பு ஏற்படலாம், யூர்டிகேரியா, ஆஞ்சியோடீமா, காய்ச்சல், மூச்சுத் திணறல், இரத்த அழுத்தத்தைக் குறைத்தல், டாக்ரிக்கார்டியா, அதிகரித்த வியர்வை. பொதுவான ஒவ்வாமை எதிர்விளைவுகளின் கடுமையான வழக்குகள் உயிருக்கு ஆபத்தானவை.
ஊசி தளம் உருவாகலாம் கொழுப்பணு சிதைவு.
வளர்ச்சி வழக்குகள் அடையாளம் காணப்பட்டுள்ளன. நீர்க்கட்டு ஆரம்பத்தில் திருப்தியற்ற கிளைசெமிக் கட்டுப்பாட்டுடன் தீவிர இன்சுலின் சிகிச்சையின் பின்னணிக்கு எதிராக இரத்த குளுக்கோஸ் செறிவை விரைவாக இயல்பாக்குவதன் மூலம் ("சிறப்பு வழிமுறைகள்" என்ற பகுதியைப் பார்க்கவும்).
அதிகப்படியான அளவு வளர்ச்சியுடன் சேர்ந்துள்ளது இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் : சோம்பல், வியர்வை, பசி, நடுக்கம், டாக் கார்டியா, தலைவலி, தலைச்சுற்றல், மங்கலான பார்வை, வாந்தி, குழப்பம்.
லேசான இரத்தச் சர்க்கரைக் குறைவு அத்தியாயங்கள் குளுக்கோஸ் அல்லது பிற சர்க்கரை அல்லது சர்க்கரை கொண்ட தயாரிப்புகளை உட்கொள்வதன் மூலம் நிறுத்தப்படும் (எப்போதும் உங்களுடன் குறைந்தது 20 கிராம் குளுக்கோஸை வைத்திருக்க பரிந்துரைக்கப்படுகிறது). மாற்றப்பட்ட இரத்தச் சர்க்கரைக் குறைவு பற்றி கலந்துகொண்ட மருத்துவரிடம் தெரிவிக்க வேண்டியது அவசியம்.
திருத்தம் மிதமான கடுமையான இரத்தச் சர்க்கரைக் குறைவு குளுக்ககனின் உள்ளார்ந்த அல்லது தோலடி நிர்வாகத்தைப் பயன்படுத்தி மேற்கொள்ளப்படலாம், பின்னர் நோயாளியின் நிலையை உறுதிப்படுத்திய பின் கார்போஹைட்ரேட்டுகளை உட்கொள்வது. பதிலளிக்காத நோயாளிகளுக்கு, டெக்ஸ்ட்ரோஸ் (குளுக்கோஸ்) தீர்வு நரம்பு வழியாக நிர்வகிக்கப்படுகிறது.
நோயாளி இருந்தால் கோமா நிலையில் , இது உள்நோக்கி அல்லது தோலடி முறையில் நிர்வகிக்கப்பட வேண்டும். குளுகோகன் இல்லாத நிலையில் அல்லது அதன் அறிமுகத்திற்கு எந்த எதிர்வினையும் இல்லாவிட்டால், டெக்ஸ்ட்ரோஸ் கரைசலை நரம்பு வழியாக நிர்வகிப்பது அவசியம். குணமடைந்த உடனேயே - நனவு, நோயாளிக்கு கார்போஹைட்ரேட்டுகள் நிறைந்த உணவு கொடுக்கப்பட வேண்டும். இரத்தச் சர்க்கரைக் குறைவின் மறுபிறப்பு சாத்தியம் என்பதால், கார்போஹைட்ரேட்டுகளை மேலும் ஆதரிப்பது மற்றும் நோயாளியைக் கண்காணித்தல் தேவைப்படலாம்.
மாற்றப்பட்ட இரத்தச் சர்க்கரைக் குறைவு பற்றி கலந்துகொண்ட மருத்துவரிடம் தெரிவிக்க வேண்டியது அவசியம்.
பின்வரும் மருந்துகளுடன் இணைந்து பரிந்துரைக்கும்போது இரத்தச் சர்க்கரைக் குறைவின் செயலின் தீவிரம் குறைகிறது : வாய்வழி கருத்தடை மருந்துகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள், அயோடின் கொண்ட தைராய்டு ஹார்மோன்கள், பீட்டா 2 -அட்ரெனோமிமெடிக்ஸ் (எ.கா. ரிடோட்ரின், டெர்பூட்டலின்), ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், தியாசைட் டையூரிடிக்ஸ், டயாசாக்சைடு, பினோதியசின் வழித்தோன்றல்கள்.
இரத்தச் சர்க்கரைக் குறைவின் செயலின் தீவிரம் அதிகரிக்கிறதுபின்வரும் மருந்துகளுடன் இணைந்து பரிந்துரைக்கப்படும் போது : பீட்டா-தடுப்பான்கள் மற்றும் எத்தனால் கொண்ட மருந்துகள், அனபோலிக் ஸ்டெராய்டுகள், ஃபென்ஃப்ளூரமைன், குவானெடிடின், டெட்ராசைக்ளின்கள், வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சாலிசிலேட்டுகள் (எடுத்துக்காட்டாக), சல்போனமைடு நுண்ணுயிர் எதிர்ப்பிகள், சில ஆண்டிடிரஸன் மருந்துகள் (மோனோஅமைன் ஆக்ஸிடேஸ் தடுப்பான்கள்), ஆஞ்சியோடென்சின் தடுப்பான்கள், ஆஞ்சியோடென்சின் தடுப்பான்கள் . ஹுமலாக் animal விலங்கு இன்சுலின் தயாரிப்புகளுடன் கலக்கக்கூடாது.
ஹுமலாக் தயாரிப்போடு இணைந்து மற்ற மருந்துகளை எடுத்துக் கொள்ளும்போது, மருத்துவரை அணுகுவது அவசியம்.
நீங்கள் மற்ற மருந்துகளைப் பயன்படுத்த வேண்டியிருந்தால், இன்சுலின் கூடுதலாக, நீங்கள் உங்கள் மருத்துவரை அணுக வேண்டும் ("சிறப்பு வழிமுறைகள்" என்ற பகுதியைப் பார்க்கவும்).
ஒரு நோயாளியை வேறொரு வகை அல்லது இன்சுலின் பிராண்டுக்கு மாற்றுவது கடுமையான மருத்துவ மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும். செயல்பாடு, பிராண்ட் (உற்பத்தியாளர்), வகை (வழக்கமான, என்.பி.எச், முதலியன), இனங்கள் (விலங்கு, மனித, மனித இன்சுலின் அனலாக்) மற்றும் / அல்லது உற்பத்தி முறை (டி.என்.ஏ மறுசீரமைப்பு இன்சுலின் அல்லது விலங்கு தோற்றத்தின் இன்சுலின்) ஆகியவற்றில் மாற்றங்கள் ஏற்படலாம் ஒரு டோஸ் மாற்றத்தின் தேவை.
நீரிழிவு நோய், தீவிர இன்சுலின் சிகிச்சை, நீரிழிவு நோயில் உள்ள நரம்பு மண்டல நோய்கள் அல்லது பீட்டா-தடுப்பான்கள் போன்ற மருந்துகள் தொடர்ந்து இருப்பது ஹைபோகிளைசீமியாவின் ஆரம்ப எச்சரிக்கை அறிகுறிகள் குறிப்பிடப்படாத மற்றும் குறைவாக உச்சரிக்கப்படக்கூடிய நிபந்தனைகள்.
விலங்குகளிலிருந்து பெறப்பட்ட இன்சுலினிலிருந்து மனித இன்சுலினுக்கு மாற்றப்பட்ட பின்னர் இரத்தச் சர்க்கரைக் குறைவு எதிர்விளைவு உள்ள நோயாளிகளில், இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப அறிகுறிகள் குறைவாகவே உச்சரிக்கப்படலாம் அல்லது அவற்றின் முந்தைய இன்சுலின் அனுபவத்திலிருந்து வேறுபட்டிருக்கலாம். சரிசெய்யப்படாத இரத்தச் சர்க்கரைக் குறைவு அல்லது ஹைப்பர் கிளைசெமிக் எதிர்வினைகள் நனவு, கோமா அல்லது இறப்பை இழக்கக்கூடும். போதிய அளவு அல்லது சிகிச்சையை நிறுத்துதல், குறிப்பாக டைப் I நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸ் ஆகியவற்றுக்கு வழிவகுக்கும் - இது நோயாளிக்கு உயிருக்கு ஆபத்தான சூழ்நிலைகள்.
சிறுநீரக செயலிழப்பு ஏற்பட்டால் இன்சுலின் தேவை குறையக்கூடும், அதே போல் குளுக்கோனோஜெனீசிஸ் மற்றும் இன்சுலின் வளர்சிதை மாற்றத்தின் செயல்முறைகள் குறைந்து வருவதன் விளைவாக கல்லீரல் பற்றாக்குறை உள்ள நோயாளிகளுக்கும். இருப்பினும், நாள்பட்ட கல்லீரல் செயலிழப்பு நோயாளிகளில், இன்சுலின் எதிர்ப்பு அதிகரிப்பது இன்சுலின் தேவை அதிகரிக்க வழிவகுக்கும். ஒரு தொற்று நோயின் போது, உணர்ச்சி மன அழுத்தத்துடன், உணவில் கார்போஹைட்ரேட்டுகளின் அளவு அதிகரிப்பதன் மூலம் இன்சுலின் தேவை அதிகரிக்கும்.
நோயாளியின் உடல் செயல்பாடு அதிகரித்தால் அல்லது சாதாரண உணவு மாறினால் ஒரு டோஸ் சரிசெய்தல் தேவைப்படலாம். சாப்பிட்ட உடனேயே உடற்பயிற்சி செய்வது இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிக்கும். வேகமாக செயல்படும் மனித இன்சுலின் அனலாக்ஸின் மருந்தியக்கவியலின் விளைவு என்னவென்றால், இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால், அது கரையக்கூடிய மனித இன்சுலின் ஊசி போடுவதை விட முந்தைய ஊசிக்குப் பிறகு உருவாகலாம்.
உங்கள் மருத்துவர் ஒரு குப்பியில் 40 IU / ml செறிவுடன் இன்சுலின் தயாரிப்பை பரிந்துரைத்திருந்தால், 40 IU / ml செறிவுடன் இன்சுலின் ஊசி போடுவதற்கு ஒரு சிரிஞ்சைப் பயன்படுத்தி 100 IU / ml இன்சுலின் செறிவு கொண்ட ஒரு கெட்டியில் இருந்து இன்சுலின் சேகரிக்கக்கூடாது.
தியாசோலிடினியோன் குழுவின் மருந்துகளுடன் இணைந்து இன்சுலின் தயாரிப்புகளைப் பயன்படுத்தும் போது, எடிமா மற்றும் நாள்பட்ட இதய செயலிழப்பு ஏற்படும் அபாயம் அதிகரிக்கிறது, குறிப்பாக இருதய அமைப்பின் நோய்கள் மற்றும் நீண்டகால இதய செயலிழப்புக்கான ஆபத்து காரணிகள் உள்ள நோயாளிகளுக்கு.
சிரிங் ஹேண்டில்களைப் பயன்படுத்துவதற்கான கையேடுகுவிக்பென்
ஹுமலாக் ® குவிக்வென் Hum, ஹுமலாக் ® மிக்ஸ் 25 குவிக்பென் Hum, ஹுமலாக் ® மிக்ஸ் 50 குவிக்பென்
இன்சுலின் அறிமுகப்படுத்த சிரிங் ஹேண்டில்
பயன்பாட்டிற்கு முன் இந்த வழிமுறைகளைப் படிக்கவும்
விரைவு பேனா சிரிஞ்ச் பேனா பயன்படுத்த எளிதானது. இது 100 IU / ml செயல்பாட்டுடன் இன்சுலின் தயாரிப்பின் 3 மில்லி (300 அலகுகள்) கொண்ட இன்சுலின் (ஒரு "இன்சுலின் சிரிஞ்ச் பேனா") நிர்வகிப்பதற்கான ஒரு சாதனமாகும். ஒரு ஊசிக்கு 1 முதல் 60 யூனிட் இன்சுலின் செலுத்தலாம். ஒரு அலகு துல்லியத்துடன் நீங்கள் அளவை அமைக்கலாம். நீங்கள் பல அலகுகளை நிறுவியிருந்தால். இன்சுலின் இழக்காமல் நீங்கள் அளவை சரிசெய்யலாம்.
குவிக்பென் பேனா சிரிஞ்சைப் பயன்படுத்துவதற்கு முன்பு, இந்த கையேட்டை முழுவதுமாகப் படித்து அதன் வழிமுறைகளைப் பின்பற்றவும். இந்த வழிமுறைகளுக்கு நீங்கள் முழுமையாக இணங்கவில்லை என்றால், நீங்கள் இன்சுலின் அளவை மிகக் குறைவாகவோ அல்லது அதிகமாகவோ பெறலாம்.
உங்கள் குவிக்பென் இன்சுலின் பேனா உங்கள் ஊசிக்கு மட்டுமே பயன்படுத்தப்பட வேண்டும். பேனா அல்லது ஊசிகளை மற்றவர்களுக்கு அனுப்ப வேண்டாம், ஏனெனில் இது நோய்த்தொற்று பரவுகிறது. ஒவ்வொரு ஊசிக்கும் புதிய ஊசியைப் பயன்படுத்துங்கள்.
சிரிஞ்ச் பேனா அதன் பாகங்கள் ஏதேனும் சேதமடைந்தாலோ அல்லது உடைந்தாலோ பயன்படுத்த வேண்டாம். நீங்கள் சிரிஞ்ச் பேனாவை இழந்தால் அல்லது சேதமடைந்தால் எப்போதும் உதிரி சிரிஞ்ச் பேனாவை எடுத்துச் செல்லுங்கள்.
விரைவு பேனா சிரிஞ்ச் தயாரிப்பு
போதைப்பொருளைப் பயன்படுத்துவதற்கான வழிமுறைகளில் விவரிக்கப்பட்டுள்ள பயன்பாட்டிற்கான வழிமுறைகளைப் படித்து பின்பற்றவும்.
மருந்தின் காலாவதி தேதி காலாவதியாகவில்லை என்பதையும், நீங்கள் சரியான வகை இன்சுலினைப் பயன்படுத்துகிறீர்கள் என்பதையும் உறுதிப்படுத்த ஒவ்வொரு ஊசிக்கு முன் சிரிஞ்ச் பேனாவில் உள்ள லேபிளைச் சரிபார்க்கவும், சிரிஞ்ச் பேனாவிலிருந்து லேபிளை அகற்ற வேண்டாம்.
கருத்து : குவிக்பென் சிரிஞ்ச் பேனாவிற்கான விரைவான-வெளியீட்டு பொத்தானின் நிறம் சிரிஞ்ச் பேனா லேபிளில் உள்ள துண்டுகளின் நிறத்துடன் ஒத்திருக்கிறது மற்றும் இன்சுலின் வகையைப் பொறுத்தது.இந்த கையேட்டில், டோஸ் பொத்தான் சாம்பல் நிறத்தில் உள்ளது. குவிக்பென் சிரிஞ்ச் பேனா உடலின் நீல நிறம் இது ஹுமலாக் தயாரிப்புகளுடன் பயன்படுத்தப்படுவதைக் குறிக்கிறது.
உங்கள் மருத்துவர் உங்களுக்கு மிகவும் பொருத்தமான வகை இன்சுலின் பரிந்துரைத்துள்ளார். இன்சுலின் சிகிச்சையில் ஏதேனும் மாற்றங்கள் ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் மட்டுமே செய்யப்பட வேண்டும்.
சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கு முன்பு, ஊசி முழுமையாக சிரிஞ்ச் பேனாவுடன் இணைக்கப்பட்டுள்ளதா என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
இனி கொடுக்கப்பட்ட வழிமுறைகளைப் பின்பற்றவும்.
குவிக்பென் சிரிஞ்ச் பேனாவைப் பயன்படுத்துவது குறித்து அடிக்கடி கேட்கப்படும் கேள்விகள்
-எனது இன்சுலின் தயாரிப்பு எப்படி இருக்க வேண்டும்? சில இன்சுலின் தயாரிப்புகள் கொந்தளிப்பான இடைநீக்கங்கள், மற்றவை தெளிவான தீர்வுகள், பயன்படுத்த இணைக்கப்பட்ட வழிமுறைகளில் இன்சுலின் விளக்கத்தைப் படிக்க மறக்காதீர்கள்.
- எனது பரிந்துரைக்கப்பட்ட டோஸ் 60 யூனிட்டுகளுக்கு மேல் இருந்தால் நான் என்ன செய்ய வேண்டும்? உங்களுக்கு பரிந்துரைக்கப்பட்ட டோஸ் 60 யூனிட்டுகளுக்கு மேல் இருந்தால், உங்களுக்கு இரண்டாவது ஊசி தேவைப்படும், அல்லது இந்த பிரச்சினை குறித்து உங்கள் மருத்துவரை தொடர்பு கொள்ளலாம்.
- ஒவ்வொரு ஊசிக்கும் ஒரு புதிய ஊசியை நான் ஏன் பயன்படுத்த வேண்டும்? ஊசிகள் மீண்டும் பயன்படுத்தப்பட்டால், நீங்கள் இன்சுலின் தவறான அளவைப் பெறலாம், ஊசி அடைக்கப்படலாம், அல்லது சிரிஞ்ச் பேனா கைப்பற்றப்படும், அல்லது மலட்டுத்தன்மை பிரச்சினைகள் காரணமாக நீங்கள் பாதிக்கப்படலாம்.
- எனது கெட்டியில் எவ்வளவு இன்சுலின் உள்ளது என்று எனக்குத் தெரியாவிட்டால் நான் என்ன செய்ய வேண்டும் ? கைப்பிடியைப் பிடுங்குவதன் மூலம் ஊசியின் நுனி கீழே சுட்டிக்காட்டுகிறது. தெளிவான கார்ட்ரிட்ஜ் வைத்திருப்பவரின் அளவு இன்சுலின் மீதமுள்ள அலகுகளின் எண்ணிக்கையைக் காட்டுகிறது. இந்த எண்கள் அளவை அமைக்க பயன்படுத்தக்கூடாது.
"சிரிஞ்ச் பேனாவிலிருந்து தொப்பியை அகற்ற முடியாவிட்டால் நான் என்ன செய்ய வேண்டும்?" தொப்பியை அகற்ற, அதை இழுக்கவும். தொப்பியை அகற்றுவதில் சிக்கல் இருந்தால், அதை விடுவிக்க தொப்பியை கடிகார திசையிலும், கடிகார திசையிலும் கவனமாக சுழற்றுங்கள், பின்னர் தொப்பியை அகற்ற அதை இழுக்கவும்.
இன்சுலினுக்கு குவிக்பென் சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது
ஒவ்வொரு முறையும் உங்கள் இன்சுலின் உட்கொள்ளலை சரிபார்க்கவும். சிரிஞ்ச் பேனாவிலிருந்து இன்சுலின் டெலிவரி சரிபார்ப்பு ஒவ்வொரு ஊசிக்கு முன்பும் செய்யப்பட வேண்டும், இன்சுலின் ஒரு தந்திரம் தோன்றுவதற்கு முன், சிரிஞ்ச் பேனா டோஸுக்கு தயாராக இருப்பதை உறுதிசெய்கிறது.
ஒரு தந்திரம் தோன்றுவதற்கு முன்பு உங்கள் இன்சுலின் உட்கொள்ளலை நீங்கள் சரிபார்க்கவில்லை என்றால், நீங்கள் மிகக் குறைந்த அல்லது அதிக இன்சுலின் பெறலாம்.
இன்சுலின் காசோலைகளைச் செய்வது பற்றி அடிக்கடி கேட்கப்படும் கேள்விகள்
- ஒவ்வொரு ஊசிக்கு முன்பும் எனது இன்சுலின் உட்கொள்ளலை ஏன் சரிபார்க்க வேண்டும்?
1. பேனா டோஸுக்கு தயாராக இருப்பதை இது உறுதி செய்கிறது.
2. நீங்கள் டோஸ் பொத்தானை அழுத்தும்போது ஊசியிலிருந்து இன்சுலின் தந்திரம் வெளியே வருகிறது என்பதை இது உறுதிப்படுத்துகிறது.
3. இது சாதாரண பயன்பாட்டின் போது ஊசி அல்லது இன்சுலின் கார்ட்ரிட்ஜில் சேகரிக்கக்கூடிய காற்றை நீக்குகிறது.
- குவிக்பெனின் இன்சுலின் பரிசோதனையின் போது டோஸ் பொத்தானை முழுமையாக அழுத்த முடியாவிட்டால் நான் என்ன செய்ய வேண்டும்?
1. புதிய ஊசியை இணைக்கவும்.
2. பேனாவிலிருந்து இன்சுலின் சரிபார்க்கவும்.
"கெட்டியில் காற்று குமிழ்களைக் கண்டால் நான் என்ன செய்ய வேண்டும்?"
நீங்கள் பேனாவிலிருந்து இன்சுலின் சரிபார்க்க வேண்டும். ஒரு ஊசி மூலம் ஒரு சிரிஞ்ச் பேனாவை நீங்கள் சேமிக்க முடியாது என்பதை நினைவில் கொள்ளுங்கள், ஏனெனில் இது இன்சுலின் கெட்டியில் காற்று குமிழ்கள் உருவாக வழிவகுக்கும். ஒரு சிறிய காற்று குமிழி அளவை பாதிக்காது, வழக்கம் போல் உங்கள் அளவை உள்ளிடலாம்.
தேவையான அளவை அறிமுகப்படுத்துதல்
உங்கள் மருத்துவர் பரிந்துரைத்த அசெப்சிஸ் மற்றும் கிருமி நாசினிகளின் விதிகளைப் பின்பற்றுங்கள்.
டோஸ் பொத்தானை அழுத்திப் பிடித்து தேவையான அளவை உள்ளிடவும், ஊசியை அகற்றுவதற்கு முன் மெதுவாக 5 ஆக எண்ணவும். ஒரு ஊசியிலிருந்து இன்சுலின் சொட்டினால், பெரும்பாலும் நீங்கள் உங்கள் தோலின் கீழ் ஊசியை நீண்ட நேரம் வைத்திருக்கவில்லை.
ஊசியின் நுனியில் ஒரு துளி இன்சுலின் இருப்பது சாதாரணமானது. இது உங்கள் அளவை பாதிக்காது.
கெட்டியில் மீதமுள்ள இன்சுலின் அலகுகளின் எண்ணிக்கையை விட அதிகமான அளவை ஒரு சிரிஞ்ச் பேனா அனுமதிக்காது.
நீங்கள் முழு அளவை நிர்வகித்திருக்கிறீர்களா என்று சந்தேகம் இருந்தால், மற்றொரு அளவை நிர்வகிக்க வேண்டாம். உங்கள் லில்லி பிரதிநிதியை அழைக்கவும் அல்லது உதவிக்கு உங்கள் மருத்துவரை சந்திக்கவும்.
உங்கள் டோஸ் கெட்டியில் மீதமுள்ள அலகுகளின் எண்ணிக்கையை விட அதிகமாக இருந்தால், இந்த சிரிஞ்ச் பேனாவில் மீதமுள்ள இன்சுலின் அளவை உள்ளிடலாம், பின்னர் புதிய பேனாவைப் பயன்படுத்தி தேவையான அளவின் நிர்வாகத்தை முடிக்கலாம், அல்லது புதிய சிரிஞ்ச் பேனாவைப் பயன்படுத்தி முழு டோஸையும் உள்ளிடவும்.
டோஸ் பொத்தானை சுழற்றுவதன் மூலம் இன்சுலின் செலுத்த முயற்சிக்க வேண்டாம். டோஸ் பொத்தானை சுழற்றினால் உங்களுக்கு இன்சுலின் கிடைக்காது. இன்சுலின் அளவைப் பெற நீங்கள் நேராக அச்சில் டோஸ் பொத்தானை அழுத்த வேண்டும்.
உட்செலுத்தலின் போது இன்சுலின் அளவை மாற்ற முயற்சிக்காதீர்கள்.
பயன்படுத்தப்பட்ட ஊசியை உள்ளூர் மருத்துவ கழிவுகளை அகற்றும் தேவைகளுக்கு ஏற்ப அப்புறப்படுத்த வேண்டும்.
ஒவ்வொரு ஊசிக்குப் பிறகு ஊசியை அகற்றவும்.
டோஸ் அடிக்கடி கேட்கப்படும் கேள்விகள்
- டோஸ் பொத்தானை அழுத்துவது ஏன் கடினம், நான் எப்போது ஊசி போட முயற்சிக்கிறேன்?
1. உங்கள் ஊசி அடைக்கப்படலாம். புதிய ஊசியை இணைக்க முயற்சிக்கவும். இதைச் செய்தவுடன், ஊசியிலிருந்து இன்சுலின் எவ்வாறு வெளிவருகிறது என்பதைக் காணலாம். பின்னர் இன்சுலின் பேனாவை சரிபார்க்கவும்.
2. டோஸ் பொத்தானை விரைவாக அழுத்தினால் பொத்தானை அழுத்தவும். டோஸ் பொத்தானை மெதுவாக அழுத்துவதன் மூலம் அழுத்துவதை எளிதாக்கும்.
3. ஒரு பெரிய விட்டம் கொண்ட ஊசியைப் பயன்படுத்துவது உட்செலுத்தலின் போது டோஸ் பொத்தானை அழுத்துவதை எளிதாக்கும்.
எந்த ஊசி அளவு உங்களுக்கு சிறந்தது என்பதைப் பற்றி உங்கள் சுகாதார வழங்குநரை அணுகவும்.
4. டோஸ் நிர்வாகத்தின் போது பொத்தானை அழுத்தினால் மேலே உள்ள அனைத்து புள்ளிகளும் முடிந்தபின் இறுக்கமாக இருந்தால், சிரிஞ்ச் பேனா மாற்றப்பட வேண்டும்.
- குயிக் பென் சிரிஞ்ச் பயன்படுத்தும்போது நான் என்ன செய்ய வேண்டும்?
ஊசி போடுவது அல்லது அளவை அமைப்பது கடினம் என்றால் உங்கள் பேனா சிக்கிவிடும். சிரிஞ்ச் பேனா ஒட்டாமல் தடுக்க:
1. புதிய ஊசியை இணைக்கவும். இதைச் செய்தவுடன், ஊசியிலிருந்து இன்சுலின் எவ்வாறு வெளிவருகிறது என்பதைக் காணலாம்.
2. இன்சுலின் உட்கொள்ளலை சரிபார்க்கவும்.
3. தேவையான அளவை அமைத்து ஊசி போடவும்.
சிரிஞ்ச் பேனாவை உயவூட்ட முயற்சிக்காதீர்கள், ஏனெனில் இது சிரிஞ்ச் பேனா பொறிமுறையை சேதப்படுத்தும்.
சிரிஞ்ச் பேனாவுக்குள் வெளிநாட்டுப் பொருட்கள் (அழுக்கு, தூசி, உணவு, இன்சுலின் அல்லது ஏதேனும் திரவங்கள்) வந்தால் டோஸ் பொத்தானை அழுத்தினால் இறுக்கமாகிவிடும். அசுத்தங்கள் சிரிஞ்ச் பேனாவுக்குள் நுழைய அனுமதிக்காதீர்கள்.
- எனது அளவை நிர்வகித்த பிறகு இன்சுலின் ஏன் ஊசியிலிருந்து வெளியேறுகிறது?
நீங்கள் தோலில் இருந்து ஊசியை மிக விரைவாக அகற்றிவிட்டீர்கள்.
1. டோஸ் காட்டி சாளரத்தில் "0" எண்ணைக் காண்கிறீர்களா என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
2. அடுத்த டோஸை நிர்வகிக்க, டோஸ் பொத்தானை அழுத்திப் பிடித்து, ஊசியை அகற்றுவதற்கு முன் மெதுவாக 5 ஆக எண்ணவும்.
- எனது டோஸ் அமைக்கப்பட்டால் நான் என்ன செய்ய வேண்டும், மற்றும் டோஸ் பொத்தான் தற்செயலாக சிரிஞ்ச் பேனாவில் ஊசி இல்லாமல் உள்நோக்கி குறைக்கப்படுகிறது?
1. டோஸ் பொத்தானை மீண்டும் பூஜ்ஜியமாக மாற்றவும்.
2. புதிய ஊசியை இணைக்கவும்.
3. இன்சுலின் காசோலை செய்யுங்கள்.
4. அளவை அமைத்து ஊசி போடவும்.
- நான் தவறான அளவை அமைத்தால் நான் என்ன செய்ய வேண்டும் (மிகக் குறைவாக அல்லது மிக அதிகமாக)? அளவை சரிசெய்ய டோஸ் பொத்தானை பின்னால் அல்லது முன்னோக்கி திருப்புங்கள்.
- டோஸ் தேர்வு அல்லது சரிசெய்தலின் போது சிரிஞ்ச் பேனா ஊசியிலிருந்து இன்சுலின் வெளியேறுவதைக் கண்டால் நான் என்ன செய்ய வேண்டும்? உங்கள் முழு அளவைப் பெறாததால், ஒரு மருந்தை நிர்வகிக்க வேண்டாம். சிரிஞ்ச் பேனாவை பூஜ்ஜியமாக அமைத்து, சிரிஞ்ச் பேனாவிலிருந்து இன்சுலின் விநியோகத்தை மீண்டும் சரிபார்க்கவும் ("இன்சுலின் டெலிவரிக்கு குவிக்பென் சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது" என்ற பகுதியைப் பார்க்கவும்). தேவையான அளவை அமைத்து ஊசி போடவும்.
- எனது முழு அளவை நிறுவ முடியாவிட்டால் நான் என்ன செய்ய வேண்டும்? கெட்டியில் மீதமுள்ள இன்சுலின் அலகுகளின் எண்ணிக்கையை விட அதிகமான அளவை அமைக்க சிரிஞ்ச் பேனா உங்களை அனுமதிக்காது. எடுத்துக்காட்டாக, உங்களுக்கு 31 அலகுகள் தேவைப்பட்டால், 25 அலகுகள் மட்டுமே கெட்டியில் இருந்தால், நிறுவலின் போது நீங்கள் 25 என்ற எண்ணைக் கொண்டு செல்ல முடியாது. இந்த எண்ணைக் கொண்டு அளவை அமைக்க முயற்சிக்காதீர்கள். பகுதி டோஸ் பேனாவில் விடப்பட்டால், நீங்கள் இதைச் செய்யலாம்:
1. இந்த பகுதி அளவை உள்ளிடவும், பின்னர் ஒரு புதிய சிரிஞ்ச் பேனாவைப் பயன்படுத்தி மீதமுள்ள அளவை உள்ளிடவும், அல்லது
2. புதிய சிரிஞ்ச் பேனாவிலிருந்து முழு அளவை அறிமுகப்படுத்துங்கள்.
- எனது கெட்டியில் எஞ்சியிருக்கும் சிறிய அளவிலான இன்சுலின் பயன்படுத்த நான் ஏன் அளவை அமைக்க முடியாது? சிரிஞ்ச் பேனா குறைந்தது 300 யூனிட் இன்சுலின் நிர்வாகத்தை அனுமதிக்கும் வகையில் வடிவமைக்கப்பட்டுள்ளது. சிரிஞ்ச் பேனாவின் சாதனம் கெட்டியை முழுமையான காலியாக்கத்திலிருந்து பாதுகாக்கிறது, ஏனெனில் கெட்டியில் எஞ்சியுள்ள சிறிய அளவு இன்சுலின் தேவையான துல்லியத்துடன் செலுத்த முடியாது.
சேமிப்பு மற்றும் அகற்றல்
பயன்பாட்டிற்கான வழிமுறைகளில் குறிப்பிடப்பட்டுள்ள நேரத்தை விட குளிர்சாதன பெட்டியின் வெளியே இருந்திருந்தால் சிரிஞ்ச் பேனாவைப் பயன்படுத்த முடியாது.
சிரிஞ்ச் பேனாவை ஊசியுடன் இணைக்க வேண்டாம். ஊசி இணைக்கப்பட்டிருந்தால், இன்சுலின் பேனாவிலிருந்து வெளியேறக்கூடும், அல்லது இன்சுலின் ஊசிக்குள் உலரக்கூடும், இதனால் ஊசியை அடைத்துவிடும், அல்லது கெட்டிக்குள் காற்று குமிழ்கள் உருவாகலாம்.
பயன்பாட்டில் இல்லாத சிரிஞ்ச் பேனாக்கள் குளிர்சாதன பெட்டியில் 2 ° C முதல் 8 ° C வெப்பநிலையில் சேமிக்கப்பட வேண்டும். சிரிஞ்ச் பேனா உறைந்திருந்தால் அதைப் பயன்படுத்த வேண்டாம்.
நீங்கள் தற்போது பயன்படுத்தும் சிரிஞ்ச் பேனா 30 ° C க்கு மிகாமல் வெப்பநிலையிலும் வெப்பம் மற்றும் ஒளியிலிருந்து பாதுகாக்கப்பட்ட இடத்திலும் சேமிக்கப்பட வேண்டும்.
சிரிஞ்ச் பேனாவின் சேமிப்பக நிலைமைகளுடன் முழுமையான பரிச்சயத்தைப் பயன்படுத்துவதற்கான வழிமுறைகளைப் பார்க்கவும்.
சிரிஞ்ச் பேனாவை குழந்தைகளுக்கு எட்டாதவாறு வைத்திருங்கள்.
பயன்படுத்தப்பட்ட ஊசிகளை பஞ்சர்-ப்ரூஃப், மறுவிற்பனை செய்யக்கூடிய கொள்கலன்களில் (எடுத்துக்காட்டாக, உயிர் அபாயகரமான பொருட்கள் அல்லது கழிவுகளுக்கான கொள்கலன்கள்) அல்லது உங்கள் சுகாதார பயிற்சியாளரால் பரிந்துரைக்கப்பட்டவற்றை அப்புறப்படுத்துங்கள்.
பயன்படுத்தப்பட்ட சிரிஞ்ச் பேனாக்களுடன் ஊசிகள் இல்லாமல் உங்கள் மருத்துவரின் பரிந்துரைகளுக்கு இணங்க அவற்றை அப்புறப்படுத்துங்கள்.
நிரப்பப்பட்ட ஷார்ப்ஸ் கொள்கலனை மறுசுழற்சி செய்ய வேண்டாம்.
உங்கள் பகுதியில் கிடைக்கும் நிரப்பப்பட்ட ஷார்ப்ஸ் கொள்கலன்களை அப்புறப்படுத்துவதற்கான வழிகளைப் பற்றி உங்கள் மருத்துவரிடம் கேளுங்கள்.
குவால்பென் ™ சிரிஞ்ச் பேனாவில் ஹுமலாக், ஹுமலாக், குவிக்பென் ™ சிரிஞ்ச் பேனாவில் ஹுமலாக் மிக்ஸ் 50, குவிக்பென் ™ சிரிஞ்ச் பேனாவில் ஹுமலாக் மிக்ஸ் 25 ஆகியவை எலி லில்லி மற்றும் நிறுவனத்தின் வர்த்தக முத்திரைகள்.
குவிக்பென் ™ சிரிஞ்ச் பென் ஐஎஸ்ஓ 11608 1: 2000 இன் சரியான அளவு மற்றும் செயல்பாட்டு தேவைகளை பூர்த்தி செய்கிறது
உங்களிடம் பின்வரும் கூறுகள் இருப்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்:
Ick விரைவு பேனா சிரிஞ்ச்
சிரிஞ்ச் பேனாவுக்கு புதிய ஊசி
Ab ஆல்கஹால் ஈரப்படுத்தப்பட்ட ஸ்வாப்
குவிக்பென் சிரிஞ்ச் பேனா கூறுகள் மற்றும் ஊசிகள் * (* தனித்தனியாக விற்கப்படுகிறது), சிரிஞ்ச் பேனா பாகங்கள் - படம் பார்க்கவும் 3 .
டோஸ் பட்டனின் வண்ண குறியீட்டு முறை - படம் பார்க்கவும் 2 .
பேனாவின் பொதுவான பயன்பாடு
ஒவ்வொரு ஊசியையும் முடிக்க இந்த வழிமுறைகளைப் பின்பற்றவும்.
1. விரைவு பேனா சிரிஞ்ச் தயாரித்தல்
அதை அகற்ற சிரிஞ்ச் பேனாவின் தொப்பியை இழுக்கவும். தொப்பியை சுழற்ற வேண்டாம். சிரிஞ்ச் பேனாவிலிருந்து லேபிளை அகற்ற வேண்டாம்.
இதற்காக உங்கள் இன்சுலின் சரிபார்க்கவும்:
காலாவதி தேதி
எச்சரிக்கை: நீங்கள் சரியான வகை இன்சுலின் பயன்படுத்துகிறீர்கள் என்பதை உறுதிப்படுத்த எப்போதும் சிரிஞ்ச் பேனா லேபிளைப் படியுங்கள்.
இன்சுலின் இடைநீக்கங்களுக்கு மட்டும்:
உங்கள் உள்ளங்கைகளுக்கு இடையில் சிரிஞ்ச் பேனாவை 10 முறை மெதுவாக உருட்டவும்
பேனாவை 10 முறைக்கு மேல் திருப்புங்கள்.
கலவை முக்கியம் சரியான அளவைப் பெறுவதில் உறுதியாக இருக்க வேண்டும். இன்சுலின் ஒரே மாதிரியாக கலந்ததாக இருக்க வேண்டும்.
ஒரு புதிய ஊசியை எடுத்துக் கொள்ளுங்கள்.
வெளிப்புற ஊசி தொப்பியில் இருந்து காகித ஸ்டிக்கரை அகற்றவும்.
கெட்டி வைத்திருப்பவரின் முடிவில் ரப்பர் வட்டை துடைக்க ஆல்கஹால் ஈரப்படுத்தப்பட்ட ஒரு துணியைப் பயன்படுத்தவும்.
தொப்பியில் ஊசி போடுங்கள் நேராக சிரிஞ்ச் பேனாவின் அச்சில்.
முழுமையாக இணைக்கப்படும் வரை ஊசியில் திருகுங்கள்.
2. இன்சுலின் குவிக்பென் சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது
எச்சரிக்கை: ஒவ்வொரு ஊசிக்கு முன்பும் நீங்கள் இன்சுலின் உட்கொள்ளலை சரிபார்க்கவில்லை என்றால், நீங்கள் இன்சுலின் அளவை மிகக் குறைவாகவோ அல்லது அதிகமாகவோ பெறலாம்.
வெளிப்புற ஊசி தொப்பியை அகற்றவும். அதைத் தூக்கி எறிய வேண்டாம்.
ஊசியின் உள் தொப்பியை அகற்றி அதை நிராகரிக்கவும்.
டோஸ் பொத்தானை சுழற்றுவதன் மூலம் 2 அலகுகளை அமைக்கவும்.
பேனாவை மேலே சுட்டிக்காட்டவும்.
காற்றை சேகரிக்க அனுமதிக்க கெட்டி வைத்திருப்பவரைத் தட்டவும்
ஊசி சுட்டிக்காட்டி, டோஸ் பொத்தானை நிறுத்தும் வரை அழுத்தி, டோஸ் காட்டி சாளரத்தில் “0” எண் தோன்றும்.
குறைக்கப்பட்ட நிலையில் டோஸ் பொத்தானைப் பிடித்து மெதுவாக 5 ஆக எண்ணவும்.
ஊசியின் முடிவில் இன்சுலின் ஒரு தந்திரம் தோன்றும்போது இன்சுலின் உட்கொள்ளல் சரிபார்ப்பு முடிந்ததாக கருதப்படுகிறது.
ஊசியின் முடிவில் இன்சுலின் ஒரு தந்திரம் தோன்றாவிட்டால், இன்சுலின் உட்கொள்ளலை நான்கு முறை சரிபார்க்கவும், புள்ளி 2 பி தொடங்கி புள்ளி 2 ஜி உடன் முடிவடையும்.
குறிப்பு: ஊசியிலிருந்து இன்சுலின் ஒரு தந்திரம் தோன்றுவதை நீங்கள் காணவில்லையென்றால், அளவை அமைப்பது கடினமாகிவிட்டால், ஊசியை மாற்றி, சிரிஞ்ச் பேனாவிலிருந்து இன்சுலின் உட்கொள்ளலைச் சரிபார்க்கவும்.
ஊசி போடுவதற்கு உங்களுக்கு தேவையான அலகுகளின் எண்ணிக்கையில் டோஸ் பொத்தானைத் திருப்புங்கள்.
நீங்கள் தற்செயலாக பல அலகுகளை அமைத்தால், டோஸ் பொத்தானை எதிர் திசையில் சுழற்றுவதன் மூலம் அளவை சரிசெய்யலாம்.
உங்கள் மருத்துவர் பரிந்துரைத்த ஊசி நுட்பத்தைப் பயன்படுத்தி தோலின் கீழ் ஊசியைச் செருகவும்.
டோஸ் பொத்தானில் உங்கள் கட்டைவிரலை வைத்து, டோஸ் பொத்தானை முழுமையாக நிறுத்தும் வரை உறுதியாக அழுத்தவும்.
முழு அளவை உள்ளிட, டோஸ் பொத்தானை அழுத்தி மெதுவாக 5 ஆக எண்ணவும்.
தோலின் கீழ் இருந்து ஊசியை அகற்றவும்.
கருத்து : நீங்கள் முழு அளவை உள்ளிட்டுள்ளீர்கள் என்பதை உறுதிப்படுத்த, டோஸ் காட்டி சாளரத்தில் "0" எண்ணைக் காண்கிறீர்களா என்பதை உறுதிசெய்து பாருங்கள்.
வெளிப்புற தொப்பியை கவனமாக ஊசியில் வைக்கவும்.
குறிப்பு: காற்று குமிழ்கள் கெட்டிக்குள் நுழைவதைத் தடுக்க ஒவ்வொரு ஊசிக்குப் பின் ஊசியை அகற்றவும்.
சிரிஞ்ச் பேனாவை ஊசியுடன் இணைக்க வேண்டாம்.
உங்கள் மருத்துவரின் அறிவுறுத்தல்களின்படி ஊசியை வெளிப்புற தொப்பியைக் கொண்டு அவிழ்த்து விடுங்கள்.
சிரிஞ்ச் பேனாவில் தொப்பியை வைத்து, தொப்பி கிளம்பை டோஸ் காட்டி மூலம் சீரமைத்து, சிரிஞ்ச் பேனாவில் நேரடியாக அச்சில் தொப்பியைத் தள்ளுங்கள்.
15 அலகுகளைக் காண்பிக்கும் (படம் பார்க்கவும் 4) .
எண்கள் கூட டோஸ் காட்டி சாளரத்தில் எண்களாக அச்சிடப்படுகின்றன, ஒற்றைப்படை எண்கள் சம எண்களுக்கு இடையில் நேர் கோடுகளாக அச்சிடப்படுகின்றன.
குறிப்பு: சிரிஞ்ச் பேனாவில் மீதமுள்ள அலகுகளின் எண்ணிக்கையை விட அதிகமான அலகுகளின் எண்ணிக்கையை அமைக்க சிரிஞ்ச் பேனா உங்களை அனுமதிக்காது.
நீங்கள் முழு அளவை நிர்வகித்துள்ளீர்கள் என்று உறுதியாக தெரியவில்லை என்றால், மற்றொரு அளவை நிர்வகிக்க வேண்டாம்.
டிரான்ஸ்பை இயக்கும் திறனில் செல்வாக்கு. பு மற்றும் ஃபர்.:
தவறான அளவு விதிமுறைகளுடன் தொடர்புடைய இரத்தச் சர்க்கரைக் குறைவு அல்லது ஹைப்பர் கிளைசீமியாவின் விளைவாக நோயாளியின் கவனம் செலுத்தும் திறன் மற்றும் எதிர்வினை வீதம் பலவீனமடையக்கூடும். இந்த திறன்கள் குறிப்பிட்ட முக்கியத்துவம் வாய்ந்த சூழ்நிலைகளில் இது ஆபத்தாக இருக்கலாம் (எடுத்துக்காட்டாக, வாகனங்களை ஓட்டுவது அல்லது இயந்திரங்களுடன் பணிபுரிதல்).
வாகனம் ஓட்டும்போது இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்க நோயாளிகள் கவனமாக இருக்க வேண்டும். இரத்தச் சர்க்கரைக் குறைவின் முன்கணிப்பு அறிகுறிகளின் குறைவான அல்லது இல்லாத உணர்வைக் கொண்ட நோயாளிகளுக்கு அல்லது இரத்தச் சர்க்கரைக் குறைவின் அத்தியாயங்கள் பெரும்பாலும் காணப்படுபவர்களுக்கு இது மிகவும் முக்கியமானது. இந்த சூழ்நிலைகளில், வாகனம் ஓட்டுவதன் தகுதியை மதிப்பிடுவது அவசியம்.
வெளியீட்டு படிவம் / அளவு: நரம்பு மற்றும் தோலடி நிர்வாகத்திற்கான தீர்வு, 100 IU / ml. பொதி:
ஒரு கெட்டிக்கு 3 மில்லி மருந்து. ஒரு கொப்புளத்திற்கு ஐந்து தோட்டாக்கள். ஒரு அட்டைப் பொதியில் பயன்படுத்துவதற்கான வழிமுறைகளுடன் ஒரு கொப்புளம்.
குவிக்பென் ™ சிரிஞ்ச் பேனாவில் ஒருங்கிணைந்த ஒரு கெட்டியில் 3 மில்லி மருந்து.ஐந்து குவிக்பென் ™ சிரிஞ்ச் பேனாக்கள், பயன்பாட்டுக்கான வழிமுறைகள் மற்றும் ஒரு அட்டை பெட்டியில் பயன்படுத்த ஒரு குவிக்பென் ™ சிரிஞ்ச் பேனா வழிமுறைகள்.
2-8 ° C வெப்பநிலையில் ஒரு குளிர்சாதன பெட்டியில் சேமிக்கவும்.
ஒரு கெட்டி / சிரிஞ்ச் பேனாவில் பயன்படுத்தப்பட்ட மருந்து அறை வெப்பநிலையில் 30 ° C க்கு மிகாமல், 28 நாட்களுக்கு மிகாமல் சேமிக்க வேண்டும்.
நேரடி சூரிய ஒளி மற்றும் வெப்பத்திலிருந்து பாதுகாக்கவும். உறைபனியை அனுமதிக்க வேண்டாம்.
குழந்தைகளுக்கு எட்டாதவாறு இருங்கள். 10/27/2015 விளக்க வழிமுறைகள்
பயன்பாட்டிற்கான வழிமுறைகள்:
ஹுமலாக் நீரிழிவு நோய்க்கான சிகிச்சையாகும்.
மருந்தியல் பண்புகள்
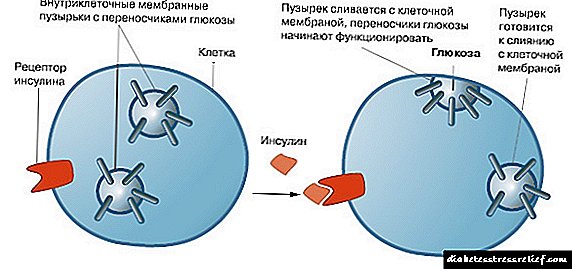
ஹுமலாக் என்பது மனித குறுகிய-செயல்பாட்டு இன்சுலின் ஒரு செயற்கை அனலாக் ஆகும். இது உடலில் குளுக்கோஸின் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துகிறது, இரத்தத்தில் அதன் அளவைக் குறைக்கிறது. இந்த வழக்கில், கிளைகோஜன் வடிவத்தில் அதிகப்படியான குளுக்கோஸ் தசைகள் மற்றும் கல்லீரலில் சேர்கிறது. இன்சுலின் ஹுமலாக் புரதப் பொருட்களின் தொகுப்பை துரிதப்படுத்துகிறது, அமினோ அமிலங்களின் நுகர்வு, கிளைகோஜனை குளுக்கோஸாக உடைப்பதை குறைக்கிறது, மேலும் கொழுப்புகள் மற்றும் புரதங்களிலிருந்து குளுக்கோஸ் உருவாவதை குறைக்கிறது.
குறுகிய-செயல்பாட்டு இன்சுலின் பொதுவாக இரத்த குளுக்கோஸை சிறப்பாக கட்டுப்படுத்த அடித்தளத்துடன் இணைக்கப்படுகிறது. ஹுமலாக் நடவடிக்கையின் காலம் வெவ்வேறு நோயாளிகளிடையே வேறுபடுகிறது மற்றும் பல காரணிகளைப் பொறுத்தது.
டைப் 2 நீரிழிவு நோயைப் பொறுத்தவரை, ஒரு நோயாளி ஒரே நேரத்தில் மாத்திரைகள் மற்றும் இந்த இன்சுலின் ஆகியவற்றில் இரத்தச் சர்க்கரைக் குறைவு முகவர்களைப் பெறும்போது, இரத்த சர்க்கரை கட்டுப்பாடு மிகவும் நம்பகமானது. சிகிச்சை கண்காணிப்பின் போது கிளைகேட்டட் ஹீமோகுளோபின் மதிப்புகள் குறைவதில் இது பிரதிபலிக்கிறது. ஹுமலாக் இரவில் இரத்த சர்க்கரையை குறைக்கும் அதிர்வெண்ணைக் குறைக்கிறது. நோயாளியின் கல்லீரல் மற்றும் சிறுநீரகங்களின் நிலை மருந்தின் வளர்சிதை மாற்றத்தை பாதிக்காது.
அறிவுறுத்தல்களின்படி, ஹுமலாக் விரைவாக உறிஞ்சப்பட்டு, நிர்வாகத்திற்கு 15 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது, எனவே இது 30 முதல் 45 நிமிடங்கள் வரை எடுக்கப்படும் மற்ற குறுகிய-செயல்பாட்டு இன்சுலின்களைப் போலல்லாமல், உணவுக்கு 15 நிமிடங்களுக்கு முன் நிர்வகிக்கப்படலாம். இதன் காலம் சாதாரண மனித இன்சுலினை விடக் குறைவு, இது 2 - 5 மணி நேரம் மட்டுமே.
ஹுமலாக் பயன்படுத்துவதற்கான வழிமுறைகள்
மருந்து உட்செலுத்துதல் அல்லது இன்சுலின் பம்ப் மூலம் உணவுக்கு முன் உடனடியாக வழங்கப்படுகிறது. ஊசி தளங்கள் தோள்பட்டை, தொடை, அடிவயிறு அல்லது பிட்டம். நீங்கள் அவற்றை மாற்ற வேண்டும், இதனால் ஒரு இடத்தில் ஊசி 1 மாதத்தில் இரண்டு முறை மீண்டும் செய்யப்படாது, இது தோலடி திசு மெலிந்து போவதைத் தடுக்கும். இரத்த நாளங்களுக்குள் வராமல் இருக்க நாம் முயற்சி செய்ய வேண்டும். மருந்தை சிறப்பாக உறிஞ்சுவதற்கு ஊசி போட்ட பிறகு ஊசி தளத்தை தேய்க்க வேண்டாம்.
அவசர சந்தர்ப்பங்களில், உடலியல் தீர்வுகளில் (அறுவை சிகிச்சை, கெட்டோஅசிடோசிஸ், முதலியன) ஹுமலாக் இன்சுலின் நரம்பு வழியாக செலுத்தப்படலாம். உட்செலுத்துவதற்கு முன், தீர்வு அறை வெப்பநிலையில் வெப்பமடைவதை உறுதிசெய்க.
 ஹுமலாக் டோஸ் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக உள்ளது மற்றும் மருத்துவரால் கணக்கிடப்படுகிறது. ஊசி பேனாவில் வெவ்வேறு இன்சுலின் கலக்க வேண்டாம்.
ஹுமலாக் டோஸ் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக உள்ளது மற்றும் மருத்துவரால் கணக்கிடப்படுகிறது. ஊசி பேனாவில் வெவ்வேறு இன்சுலின் கலக்க வேண்டாம்.
குளுக்கோகார்ட்டிகாய்டுகள், வாய்வழி கருத்தடை மருந்துகள், தைராய்டு மருந்துகள் மற்றும் நிகோடினிக் அமிலம் ஆகியவற்றுடன் ஒத்துப்போகும்போது ஹுமலாக் குறைவான செயல்திறன் கொண்டது. எத்தனால், சாலிசிலேட்டுகள், ஏ.சி.இ இன்ஹிபிட்டர்கள், பீட்டா-பிளாக்கர்கள் இன்சுலின் விளைவை அதிகரிக்கின்றன.
கர்ப்பம் மற்றும் பாலூட்டலின் போது, இந்த இன்சுலின் நிர்வாகம் ஏற்றுக்கொள்ளத்தக்கது, ஆனால் இரத்த சர்க்கரை அளவை மிகவும் கவனமாக கண்காணிப்பது அவசியம். தாய்ப்பால் கொடுக்கும் போது, இன்சுலின் அதிகரித்த தேவை காரணமாக அளவை மீண்டும் கணக்கிடுவது அவசியம். இந்த மருந்து குழந்தைகளில் பயன்படுத்த அனுமதிக்கப்படுகிறது.
பக்க விளைவுகள்
சில நேரங்களில் உடலின் எதிர்வினையின் அதிகப்படியான அல்லது தனிப்பட்ட குணாதிசயங்களுடன், ஹுமலாக் இரத்த குளுக்கோஸின் குறைவைத் தூண்டும் - இரத்தச் சர்க்கரைக் குறைவு.
எப்போதாவது, வெடிப்பு, சிவத்தல், சருமத்தின் அரிப்பு, கடுமையான சந்தர்ப்பங்களில் - ஆஞ்சியோடீமா போன்ற வடிவத்தில் மருந்துக்கு ஒவ்வாமை எதிர்வினைகள் உள்ளன.
உட்செலுத்தப்பட்ட இடத்தில், தோலடி கொழுப்பு அடுக்கின் குறைவு, லிபோடிஸ்ட்ரோபி குறிப்பிடப்படலாம்.
அளவு வடிவம்
Iv மற்றும் sc நிர்வாகத்திற்கான தீர்வு
இன்சுலின் லிஸ்ப்ரோ 100 IU
பெறுநர்கள்: கிளிசரால் (கிளிசரின்) - 16 மி.கி, மெட்டாக்ரெசால் - 3.15 மி.கி, துத்தநாக ஆக்ஸைடு (q.s.Zn2 + 0.0197) g), சோடியம் ஹைட்ரஜன் பாஸ்பேட் ஹெப்டாஹைட்ரேட் - 1.88 மிகி, ஹைட்ரோகுளோரிக் அமிலக் கரைசல் 10% மற்றும் / அல்லது சோடியம் ஹைட்ராக்சைடு கரைசல் 10% - q.s. pH 7.0-8.0 வரை, நீர் d / i - q.s. 1 மில்லி வரை.
சிறப்பு நிபந்தனைகள்
நோயாளியை வேறொரு வகை அல்லது இன்சுலின் பிராண்டுக்கு மாற்றுவது கடுமையான மருத்துவ மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும். செயல்பாட்டில் மாற்றங்கள், பிராண்ட் (உற்பத்தியாளர்), வகை (எ.கா., வழக்கமான, என்.பி.எச், டேப்), இனங்கள் (விலங்கு, மனித, மனித இன்சுலின் அனலாக்) மற்றும் / அல்லது உற்பத்தி முறை (டி.என்.ஏ மறுசீரமைப்பு இன்சுலின் அல்லது விலங்கு தோற்றத்தின் இன்சுலின்) தேவைப்படலாம் டோஸ் மாற்றங்கள்.
நீரிழிவு நோய், தீவிர இன்சுலின் சிகிச்சை, நீரிழிவு நோயில் உள்ள நரம்பு மண்டல நோய்கள் அல்லது பீட்டா-தடுப்பான்கள் போன்ற மருந்துகள் தொடர்ந்து இருப்பது ஹைபோகிளைசீமியாவின் ஆரம்ப எச்சரிக்கை அறிகுறிகள் குறிப்பிடப்படாத மற்றும் குறைவாக உச்சரிக்கப்படக்கூடிய நிபந்தனைகள்.
விலங்குகளிலிருந்து பெறப்பட்ட இன்சுலினிலிருந்து மனித இன்சுலினுக்கு மாற்றப்பட்ட பின்னர் இரத்தச் சர்க்கரைக் குறைவு எதிர்விளைவு உள்ள நோயாளிகளில், இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப அறிகுறிகள் குறைவாகவே உச்சரிக்கப்படலாம் அல்லது அவற்றின் முந்தைய இன்சுலின் அனுபவத்திலிருந்து வேறுபட்டிருக்கலாம். சரிசெய்யப்படாத இரத்தச் சர்க்கரைக் குறைவு அல்லது ஹைப்பர் கிளைசெமிக் எதிர்வினைகள் நனவு, கோமா அல்லது இறப்பை இழக்கக்கூடும்.
போதிய அளவு அல்லது சிகிச்சையை நிறுத்துதல், குறிப்பாக இன்சுலின் சார்ந்த நீரிழிவு நோயுடன், ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸ், நோயாளிக்கு உயிருக்கு ஆபத்தான நிலைமைகள் ஏற்படலாம்.
இன்சுலின் தேவை சிறுநீரக செயலிழப்பு நோயாளிகளுக்கும், குளுக்கோனோஜெனீசிஸ் மற்றும் இன்சுலின் வளர்சிதை மாற்றத்தின் செயல்முறைகளில் குறைவின் விளைவாக கல்லீரல் செயலிழப்பு நோயாளிகளுக்கும் குறையக்கூடும். இருப்பினும், நாள்பட்ட கல்லீரல் செயலிழப்பு நோயாளிகளில், இன்சுலின் எதிர்ப்பு அதிகரிப்பது இன்சுலின் தேவை அதிகரிக்க வழிவகுக்கும்.
இன்சுலின் தேவை தொற்று நோய்கள், உணர்ச்சி மன அழுத்தம், உணவில் கார்போஹைட்ரேட்டுகளின் அளவு அதிகரிப்பதன் மூலம் அதிகரிக்கலாம்.
நோயாளியின் உடல் செயல்பாடு அதிகரித்தால் அல்லது சாதாரண உணவு மாறினால் ஒரு டோஸ் சரிசெய்தல் தேவைப்படலாம். உணவு சாப்பிட்ட உடனேயே உடற்பயிற்சி செய்வது இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிக்கும். வேகமாக செயல்படும் இன்சுலின் அனலாக்ஸின் மருந்தியக்கவியலின் விளைவு என்னவென்றால், இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால், அது கரையக்கூடிய மனித இன்சுலினை செலுத்தும் நேரத்தை விட உட்செலுத்தலுக்குப் பிறகு உருவாகலாம்.
ஒரு குப்பியில் 40 IU / ml செறிவுடன் இன்சுலின் தயாரிப்பை மருத்துவர் பரிந்துரைத்தால், 40 IU / ml செறிவுடன் இன்சுலின் ஊசி போடுவதற்கு ஒரு சிரிஞ்சைப் பயன்படுத்தி 100 IU / ml இன்சுலின் செறிவு கொண்ட ஒரு கெட்டியில் இருந்து இன்சுலின் எடுக்கக்கூடாது என்று நோயாளிக்கு எச்சரிக்க வேண்டும்.
தேவைப்பட்டால், மருந்துடன் ஒரே நேரத்தில் மற்ற மருந்துகளையும் எடுத்துக் கொள்ளுங்கள்
பெரியவர்கள் மற்றும் குழந்தைகளில் நீரிழிவு நோய், சாதாரண குளுக்கோஸ் அளவை பராமரிக்க இன்சுலின் சிகிச்சை தேவைப்படுகிறது.
முரண்
மருந்தின் கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி.
பிற நகரங்களில் ஹுமலாக் விலைகள்
செயின்ட் பீட்டர்ஸ்பர்க்கில் ஹுமலாக், ஹுமலாக், நோவோசிபிர்ஸ்கில் ஹுமலாக்,
அல்ட்ராஷார்ட் இன்சுலின் ஹுமலாக்: உங்களுக்கு தேவையான அனைத்தையும் கற்றுக்கொள்ளுங்கள். எளிய மொழியில் எழுதப்பட்ட பயன்பாட்டிற்கான வழிமுறைகளை கீழே காணலாம். கேள்விகளுக்கான பதில்களைப் படியுங்கள்:
 அல்ட்ராஷார்ட் இன்சுலின் ஹுமலாக்: விரிவான கட்டுரை
அல்ட்ராஷார்ட் இன்சுலின் ஹுமலாக்: விரிவான கட்டுரை
விளம்பரங்களின்படி, கைகளிலிருந்து இன்சுலின் மற்றும் நீரிழிவு மாத்திரைகளை வாங்க தள தளம் பரிந்துரைக்கவில்லை. தனிநபர்களிடமிருந்து வாங்குதல், நீங்கள் பயனற்ற, பயனற்ற மருந்தைப் பெற அதிக வாய்ப்புள்ளது. கெட்டுப்போனதும், ஹுமலாக் பொதுவாக வெளிப்படையாகவே இருக்கும். இன்சுலின் தோற்றத்தால் அதன் தரத்தை தீர்மானிக்க முடியாது. எனவே, நீங்கள் அதை புகழ்பெற்ற, புகழ்பெற்ற மருந்தகங்களில் மட்டுமே வாங்க வேண்டும், அவை சேமிப்பு விதிகளுக்கு இணங்குகின்றன.
வெளியீட்டு வடிவம் மற்றும் அமைப்பு
இன்சுலின் ஹுமலாக் ஊசி போடுவதற்கு நிறமற்ற தீர்வாக கிடைக்கிறது. தோலடி மற்றும் நரம்பு நிர்வாகத்திற்கு பயன்படுத்தப்படுகிறது. மருந்தின் முக்கிய செயலில் உள்ள பொருள் லிஸ்ப்ரோ இன்சுலின் ஆகும், இதன் தனித்துவமான அம்சம் இன்சுலின் பி சங்கிலியில் உள்ள அமினோ அமில சேர்க்கைகளின் மாற்றம் ஆகும்.
மருந்து 3 மில்லி தோட்டாக்களில் விற்கப்படுகிறது. நிர்வாகத்தின் எளிமைக்கு, சிரிஞ்ச் பேனாக்கள் பயன்படுத்தப்படுகின்றன. விற்பனையில் நீங்கள் மருந்தின் வகைகளைக் காணலாம்: ஹுமலாக் மிக்ஸ் 25 மற்றும் ஹுமலாக் மிக்ஸ் 50. முதல் விருப்பத்தில் 25% லிஸ்ப்ரோ இன்சுலின் (குறுகிய-செயல்) மற்றும் 75% லிஸ்ப்ரோ இன்சுலின் இடைநீக்கம் (நடுத்தர காலம்) ஆகியவை உள்ளன, ஹார்மோனின் இரண்டாவது பதிப்பில் இரு பொருட்களும் சம விகிதத்தில் உள்ளன.
மருந்தின் கலவை கூடுதல் கூறுகளை உள்ளடக்கியது: கிளிசரால், மெட்டாக்ரெசோல், துத்தநாக ஆக்ஸைடு, சோடியம் ஹைட்ரஜன் பாஸ்பேட் ஹெப்டாஹைட்ரேட், ஹைட்ரோகுளோரிக் அமிலம் (சோடியம் ஹைட்ராக்சைடு கரைசல்) மற்றும் நீர்.
செயல்பாட்டின் கொள்கை
குளுக்கோஸில் பெறப்பட்ட உணவை உறிஞ்சி பதப்படுத்த உடலுக்கு நேரம் கிடைப்பதற்கு முன்பு அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் வேலை செய்யத் தொடங்குகிறது. இரத்த சர்க்கரை அளவை மிக விரைவாக இயல்பாக்குவது அவசியமானால், அத்தகைய மருந்து பெரும்பாலும் பயன்படுத்தப்படுகிறது, அதே நேரத்தில் அதன் உயர் விகிதங்கள் சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கவில்லை. இருப்பினும், மருத்துவரின் பரிந்துரைகளை கண்டிப்பாக கடைப்பிடித்து ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்தும் நோயாளிகளுக்கு கூட அல்ட்ரா-ஷார்ட் இன்சுலின் தேவைப்படும் சந்தர்ப்பங்கள் உள்ளன. உதாரணமாக, மன அழுத்தத்தின் போது குளுக்கோஸ் அளவுகளில் கூர்மையான தாவலுடன்.
அல்ட்ராஷார்ட் இன்சுலின் பயன்படுத்தும் போது, குறுகிய-செயல்பாட்டு ஹார்மோனின் ஒப்புமைகளை விட இது பல மடங்கு வலிமையானது என்பதை நினைவில் கொள்வது அவசியம். 1 யூனிட் ஹுமலாக் இரத்த இன் சர்க்கரையை 1 யூனிட் குறுகிய இன்சுலினை விட 2.5 மடங்கு வேகமாக குறைக்க முடியும். இருப்பினும், மருந்து சிகிச்சை திறம்பட தொடர, சரியான அளவைத் தேர்ந்தெடுப்பது அவசியம்.
நன்மைகள் மற்றும் தீமைகள்
ஒவ்வொரு வகை இன்சுலின் அதன் நன்மை தீமைகளைக் கொண்டுள்ளது. மருந்துகளின் செயல்திறன் இரத்தத்தில் அவற்றின் தாக்கத்தின் உச்சநிலை மற்றும் இன்சுலின் அளவு குறைவதன் மூலம் மதிப்பிடப்படுகிறது. ஹுமலாக் ஒரு கூர்மையான உச்சத்தால் வகைப்படுத்தப்படுகிறது. உட்கொண்ட 15 நிமிடங்களுக்குள் இது செயல்படத் தொடங்குகிறது. எனவே, உணவுக்கு 15-20 நிமிடங்களுக்கு முன் நுழைய பரிந்துரைக்கப்படுகிறது.
மருந்தின் வேகம் அதன் முக்கிய நன்மைகளில் ஒன்றாக கருதப்படுகிறது. பெரும்பாலும் உட்செலுத்த முடியாதவர்களுக்கு இந்த காட்டி மிகவும் முக்கியமானது. நடவடிக்கையின் காலம் மற்றும் தீவிரம் மருந்துகளின் நிர்வாகத்தின் இடம், பொது சுகாதாரம், தனிப்பட்ட பண்புகள் மற்றும் உடல் செயல்பாடு ஆகியவற்றைப் பொறுத்தது. இன்சுலின் ஹுமலாக் சிறந்த உறிஞ்சுதலைக் கொண்டுள்ளது. நிர்வாகத்தின் 30-60 நிமிடங்களுக்குப் பிறகு அதன் அதிகபட்ச செறிவு குறிப்பிடப்பட்டுள்ளது.
மருந்தின் பிற நன்மைகளில் குறிப்பிடலாம்:
- இரவு நேர கிளைசீமியாவின் வெளிப்பாடுகளின் எண்ணிக்கையை கணிசமாகக் குறைக்கும் திறன்,
- கொழுப்பு அமிலங்களின் உள்ளடக்கத்தை அதிகரிப்பதன் மூலமும் புரதத் தொகுப்பை அதிகரிப்பதன் மூலமும் தசையை உருவாக்கும் திறன்,
- அமினோ அமிலங்களின் நுகர்வு செயல்முறையின் முடுக்கம்.
ஹுமலாக் மிகப்பெரிய குறைபாடு அதன் உறுதியற்ற தன்மை. உடலில் மருந்தின் தாக்கம் தொடர்கிறதா அல்லது ஏற்கனவே முடிந்துவிட்டதா என்பதைக் கணக்கிட, குளுக்கோமீட்டருடன் அளவீடுகளை எடுக்க வேண்டியது அவசியம். இது எப்போதும் வசதியானது அல்ல.
அறிமுக விதிகள்
இன்சுலின் ஹுமலாக் 2 வழிகளில் நிர்வகிக்கப்படலாம்: தோலடி மற்றும் நரம்பு வழியாக. தோலடி நிர்வாகம் ஒரு ஊசி, உட்செலுத்துதல் அல்லது இன்சுலின் பம்ப் வடிவத்தில் உள்ளது. நரம்பு நிர்வாகம் கடைசி முயற்சியாக மட்டுமே பயன்படுத்தப்படுகிறது. இதைச் செய்ய, நீங்கள் இடுப்பு, தோள்கள், வயிறு மற்றும் பிட்டம் ஆகியவற்றின் பகுதியைப் பயன்படுத்தலாம். ஒரே இடத்தில் மருந்து வழங்க பரிந்துரைக்கப்படவில்லை.
இன்சுலின் சரியாக செலுத்த, நீங்கள் சில விதிகளை கடைபிடிக்க வேண்டும்.
- நிர்வாகத்திற்கு முன், அசுத்தங்கள், கொந்தளிப்பு மற்றும் வண்டல் இல்லாமல், தீர்வு முற்றிலும் வெளிப்படையானது என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
- உங்கள் கைகளை கழுவி, அறிமுக இடத்தை தீர்மானிக்கவும். ஒரு கிருமி நாசினியைக் கொண்டு சிகிச்சையளிக்கவும்.
- ஊசியிலிருந்து பாதுகாப்பு தொப்பியை அகற்றவும். மடிப்புக்குள் தோலை இழுக்கவும் அல்லது கிள்ளவும் மற்றும் அதை சரிசெய்யவும்.
- பயன்பாட்டிற்கான வழிமுறைகளின்படி ஊசியைச் செருகவும் மற்றும் பொத்தானை அழுத்தவும்.
- ஊசியை அகற்றவும்.ஊசி தளத்தை லேசாக அழுத்தவும். தேய்க்கவோ மசாஜ் செய்யவோ வேண்டாம்.
- பயன்படுத்தப்பட்ட ஊசியை ஒரு தொப்பியுடன் மூடு. அதை அவிழ்த்து அப்புறப்படுத்துங்கள்.
- சிரிஞ்ச் பேனாவை ஒரு தொப்பியுடன் மூடி ஒரு சேமிப்பு இடத்தில் வைக்கவும்.
நீங்கள் முதன்முறையாக ஹுமலாக் இன்சுலின் பயன்படுத்துகிறீர்கள் என்றால், நிர்வாகத்திற்கு முன் பயனர் கையேட்டை கவனமாகப் படியுங்கள். உங்களிடம் கேள்விகள் இருந்தால், அவற்றை உங்கள் மருத்துவரிடம் கலந்துரையாடுங்கள்.
எப்படி, எவ்வளவு குத்திக்கொள்வது?
மற்ற மருந்துகளை விட வேகமான ஹுமலாக் உயர் இரத்த சர்க்கரையை இயல்பாக்கும். எனவே, அவசர காலங்களில் அதை உங்களுடன் வைத்திருப்பது சிறந்தது. இருப்பினும், சில நீரிழிவு நோயாளிகள் குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின் இரண்டையும் பயன்படுத்த தயாராக உள்ளனர். குறைந்த கார்ப் உணவைக் கொண்டு உங்கள் குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்தினால், நீங்கள் ஒரு குறுகிய-செயல்பாட்டு மருந்து மூலம் பெறலாம்.
ஒவ்வொரு ஊசி எவ்வளவு காலம்?
ஹுமலாக் மருந்தின் ஒவ்வொரு ஊசி சுமார் 4 மணி நேரம் நீடிக்கும். பின்தொடரும் நீரிழிவு நோயாளிகளுக்கு இந்த இன்சுலின் மிகக் குறைந்த அளவு தேவைப்படுகிறது. 0.5-1 யூனிட்டுகளுக்கும் குறைவான அளவை துல்லியமாக செலுத்துவதற்கு இது பெரும்பாலும் நீர்த்தப்பட வேண்டும். டைப் 1 நீரிழிவு நோயாளிகளுக்கு மட்டுமல்ல, வயதுவந்த நோயாளிகளுக்கும் ஹுமலாக் நீர்த்தப்படலாம். ஏனெனில் இது மிகவும் சக்திவாய்ந்த மருந்து. குறைந்த அளவைப் பயன்படுத்தும் போது, இன்சுலின் அதிகாரப்பூர்வ அறிவுறுத்தல்களில் கூறப்பட்டதை விட வேகமாக செயல்படுவதை நிறுத்துகிறது. ஒருவேளை ஊசி 2.5-3 மணி நேரத்தில் முடிவடையும்.

அல்ட்ராஷார்ட் தயாரிப்பின் ஒவ்வொரு ஊசிக்குப் பிறகு, 3 மணி நேரத்திற்குப் பிறகு இரத்த சர்க்கரையை அளவிடவும். ஏனெனில் இந்த நேரம் வரை, இன்சுலின் பெறப்பட்ட டோஸ் அதன் முழு விளைவைக் காட்ட நேரமில்லை. ஒரு விதியாக, நீரிழிவு நோயாளிகள் வேகமாக இன்சுலின் ஊசி போட்டு, சாப்பிடுங்கள், பின்னர் அடுத்த உணவுக்கு முன்பே சர்க்கரையை அளவிடலாம். நோயாளி உணரும் சூழ்நிலைகளைத் தவிர. இதுபோன்ற சந்தர்ப்பங்களில், நீங்கள் உடனடியாக இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை சரிபார்த்து, தேவைப்பட்டால், நடவடிக்கை எடுக்க வேண்டும்.
ஹுமலாக் மற்றும் ஹுமலாக் கலவைக்கு என்ன வித்தியாசம்?
இன்சுலின் செயல்பாட்டை மெதுவாக்கும் நியூட்ரல் புரோட்டமைன் ஹாகெடோர்ன் (NPH), ஹுமலாக் மிக்ஸ் 25 மற்றும் 50 இல் சேர்க்கப்பட்டுள்ளது. இந்த வகையான இன்சுலின் NPH இன் உள்ளடக்கத்தில் வேறுபடுகிறது. இந்த பொருள் எவ்வளவு அதிகமாக இருக்கிறதோ, அவ்வளவு ஊசியின் செயல்பாட்டை நீட்டித்தது. இந்த மருந்துகள் பிரபலமாக உள்ளன, ஏனெனில் அவை தினசரி ஊசி மருந்துகளை குறைக்கலாம், இன்சுலின் சிகிச்சையின் முறையை எளிதாக்குகின்றன. இருப்பினும், அவர்கள் நல்ல இரத்த சர்க்கரை கட்டுப்பாட்டை வழங்க முடியாது. எனவே, தள தளம் அவற்றின் பயன்பாட்டை பரிந்துரைக்கவில்லை.
சிக்கல்களைத் தடுப்பது மற்றும் சிகிச்சையளிப்பது பற்றி படிக்கவும்:
எந்த இன்சுலின் சிறந்தது: ஹுமலாக் அல்லது நோவோராபிட்?
இந்த கேள்விக்கு பதிலளிக்க துல்லியமான தகவல்கள் இல்லாமல் இருக்கலாம், இது பெரும்பாலும் நோயாளிகளால் கேட்கப்படுகிறது. ஏனெனில் வெவ்வேறு வகையான இன்சுலின் ஒவ்வொரு நீரிழிவு நோயாளியையும் தனித்தனியாக பாதிக்கிறது. ஹுமலாக் போலவே, அவர்களுக்கு பல ரசிகர்கள் உள்ளனர். ஒரு விதியாக, நோயாளிகள் தங்களுக்கு வழங்கப்படும் மருந்தை இலவசமாக செலுத்துகிறார்கள்.

ஒவ்வாமை ஒரு வகை இன்சுலினிலிருந்து மற்றொரு வகைக்கு மாற சிலரை கட்டாயப்படுத்துகிறது. உணவுக்கு முன் வேகமாக இன்சுலின் எனக் கருதினால், அல்ட்ராஷார்ட் ஹுமலாக், நோவோராபிட் அல்லது அப்பிட்ராவைக் காட்டிலும், குறுகிய-செயல்படும் மருந்தைப் பயன்படுத்துவது நல்லது என்று நாங்கள் மீண்டும் சொல்கிறோம். நீட்டிக்கப்பட்ட மற்றும் வேகமான இன்சுலின் உகந்த வகைகளை நீங்கள் தேர்வு செய்ய விரும்பினால், சோதனை மற்றும் பிழை இல்லாமல் நீங்கள் செய்ய முடியாது.
இன்சுலின் ஹுமலாக் (லிஸ்ப்ரோ) இன் ஒப்புமைகள் - இவை மருந்துகள் மற்றும். அவற்றின் மூலக்கூறுகளின் அமைப்பு வேறுபட்டது, ஆனால் நடைமுறையில் அது ஒரு பொருட்டல்ல. ஹுமலாக் அதன் சகாக்களை விட வேகமாகவும் வலுவாகவும் செயல்படுகிறது என்று கூறுகிறது. இருப்பினும், எல்லா நோயாளிகளும் இந்த தகவலை உறுதிப்படுத்தவில்லை. ரஷ்ய மொழி பேசும் நீரிழிவு நோயாளிகளின் மன்றங்களில், நீங்கள் எதிர்க்கும் அறிக்கைகளைக் காணலாம்.
கவனிக்கும் வகை 1 மற்றும் வகை 2 நீரிழிவு நோயாளிகள் இன்சுலின் லிஸ்ப்ரோவை குறுகிய-செயல்பாட்டு மருந்துகளுடன் மாற்ற முயற்சி செய்யலாம். உதாரணமாக, இல். இது ஏன் செய்ய வேண்டியது என்று மேலே விரிவாக எழுதப்பட்டுள்ளது. மேலும், குறுகிய இன்சுலின் மலிவானது. ஏனென்றால் அவர் பல ஆண்டுகளுக்கு முன்பு சந்தையில் நுழைந்தார்.
குறுகிய மனித இன்சுலின் உடலில் அறிமுகப்படுத்தப்பட்ட 30-45 நிமிடங்களுக்குப் பிறகு அதன் வேலையைத் தொடங்குகிறது.செயற்கை இன்சுலின் நவீன அதி-குறுகிய வகைகள் உள்ளன, அவை 10 நிமிடங்களுக்குப் பிறகு வேலை செய்கின்றன. மனித இன்சுலின் மேம்பட்ட பதிப்புகள் இதில் அடங்கும்: அப்பிட்ரா, நோவோ-ரேபிட் மற்றும் ஹுமலாக். இயற்கையான இன்சுலின் இந்த ஒப்புமைகள், மிகவும் மேம்பட்ட சூத்திரத்திற்கு நன்றி, நீரிழிவு நோயாளியின் உடலில் ஊடுருவிய உடனேயே இரத்த குளுக்கோஸ் அளவைக் குறைக்க முடியும்.
செயற்கை இன்சுலின் என்றால் என்ன
ஒரு பாதிக்கப்பட்ட நபரின் கண்டிப்பான உணவை மீறியதன் விளைவாக சர்க்கரையின் கூர்முனைகளை விரைவாக தணிக்க செயற்கை இன்சுலின் சிறப்பாக வடிவமைக்கப்பட்டுள்ளது. நடைமுறையில் காண்பிக்கிறபடி, அதை 100 சதவீதம் செய்ய இயலாது, ஏனென்றால் நீரிழிவு நோயாளிகளுக்கு தடைசெய்யப்பட்ட உணவுகளை நீங்கள் பயன்படுத்தும்போது, இரத்த குளுக்கோஸ் மிக உயர்ந்த அளவிற்கு உயரக்கூடும்.
மாற்றியமைக்கப்பட்ட குளுக்கோஸ் இருந்தபோதிலும், குறைந்த கார்போஹைட்ரேட் உணவை புறக்கணிக்க முடியாது, ஏனென்றால் இரத்த சர்க்கரையின் இத்தகைய அதிகரிப்பு நோயின் போக்கின் ஒட்டுமொத்த படத்தையும் தீவிரமாக பாதிக்கிறது.
அல்ட்ராஷார்ட் இன்சுலின் சர்க்கரையை விரைவாக சாதாரண நிலைக்குக் குறைக்கப் பயன்படுகிறது, சில சமயங்களில் உணவுக்கு முன்பும் பயன்படுத்தப்படுகிறது. நீரிழிவு நோயாளி சாப்பிட்ட உடனேயே குளுக்கோஸை உயர்த்தும் சந்தர்ப்பங்களில் இது அவசியம்.
டைப் 1 அல்லது டைப் 2 நீரிழிவு நோயாளிகளுக்கு அவர்களின் இரத்த குளுக்கோஸ் அளவை முழுமையாகக் கட்டுப்படுத்த மருத்துவர் பரிந்துரைக்கிறார். இந்த செயல்முறை குறைந்தது ஒரு வாரமாவது மேற்கொள்ளப்பட வேண்டும், இந்த நேரத்திற்குப் பிறகுதான் எந்த வகையான இன்சுலின் செலுத்தப்பட வேண்டும், அதன் அளவு மற்றும் எந்த நேரத்தில் முடிவெடுக்க முடியும். ஒரு உலகளாவிய திட்டத்தை பரிந்துரைக்க இயலாது, ஏனென்றால் ஒவ்வொரு விஷயத்திலும் இது தனித்துவமாகவும் தனிப்பட்டதாகவும் இருக்கும்.
இன்சுலின் சிகிச்சை எவ்வாறு செயல்படுகிறது?
இன்சுலின் தீவிர-குறுகிய பதிப்பைப் பற்றி நாம் பேசினால், நோய்வாய்ப்பட்ட உடல் புரதத்தை இரத்த குளுக்கோஸாக மாற்றத் தொடங்கியதை விட இது மிகவும் முன்னதாகவே செயல்படுகிறது. இந்த காரணத்திற்காக, குறைந்த கார்போஹைட்ரேட் உணவை தரமான மற்றும் முறையான முறையில் பின்பற்றுபவர்கள் உணவுக்கு முன் வழக்கமான குறுகிய-செயல்பாட்டு இன்சுலின் பயன்படுத்தலாம்.
உணவுக்கு 45 நிமிடங்களுக்கு முன்பு இது உடலில் அறிமுகப்படுத்தப்பட வேண்டும். நேரம் சரியாக சுட்டிக்காட்டப்படவில்லை, ஏனென்றால் ஒவ்வொரு நோயாளியும் சோதனை மற்றும் பிழை மூலம், அத்தகைய ஊசிக்கு ஏற்ற நேரத்தைக் கண்டுபிடிக்க வேண்டும். மனித இன்சுலின் 5 மணி நேரம் வேலை செய்யும், ஏனென்றால் இந்த காலகட்டத்தில்தான் அனைத்து உணவுகளும் செரிக்கப்பட்டு குளுக்கோஸ் இரத்த ஓட்டத்தில் நுழைகிறது.
மாற்றியமைக்கப்பட்ட அல்ட்ராஷார்ட் இன்சுலினைப் பொறுத்தவரை, ஒரு நோயாளிக்கு சர்க்கரையை விரைவாகக் குறைக்க கட்டாய மஜூர் சூழ்நிலைகளில் இது அவசியம். இது மிகவும் முக்கியமானது, ஏனென்றால் அதன் உயர்ந்த மட்டத்தில் நீரிழிவு மற்றும் அதன் அறிகுறிகளின் சிக்கல்களுக்கு மிகவும் தீவிரமான வாய்ப்பு உள்ளது. இந்த காரணத்திற்காக, சாதாரண மனித இன்சுலின் பயன்படுத்துவது விரும்பத்தகாதது.
சில புள்ளிகளை வரையறுக்கவும்:
- லேசான வகை 2 நீரிழிவு நோயால் பாதிக்கப்படுபவர்களுக்கும், அவர்களின் இரத்த சர்க்கரையும் தானாகவே குறையக்கூடும், இரத்த சர்க்கரையை மேலும் குறைக்க இன்சுலின் செலுத்த வேண்டிய அவசியமில்லை.
- கார்போஹைட்ரேட்டுகளின் அளவு குறித்து மருத்துவரின் பரிந்துரைகளை நீங்கள் பின்பற்றினாலும், மனித இன்சுலின் அனலாக்ஸின் பங்குகள் கைக்கு வரக்கூடும். சர்க்கரை திடீரென குதித்தால், அல்ட்ரா-ஷார்ட் இன்சுலின் அதை பல மடங்கு வேகமாக குறைக்கும். இதிலிருந்து சர்க்கரை நோயின் போக்கின் சிக்கல்கள் அவற்றின் செயல்பாட்டைத் தொடங்க முடியாது.
- சில சந்தர்ப்பங்களில், சாப்பிடுவதற்கு 45 நிமிடங்கள் காத்திருக்க வேண்டும் என்ற விதியை நீங்கள் பின்பற்ற முடியாது, இருப்பினும், இது விதிவிலக்கு.
 அல்ட்ராஷார்ட் இன்சுலின்கள் குறுகியவற்றை விட பல மடங்கு சக்தி வாய்ந்தவை என்பதை நீங்கள் எப்போதும் நினைவில் கொள்ள வேண்டும். எண்களில் பேசும்போது, 1 யூனிட் ஹுமலாக் இன்சுலின் வழக்கமான குறுகிய இன்சுலின் 1 யூனிட்டை விட 2.5 மடங்கு வேகமாக குளுக்கோஸ் செறிவைக் குறைக்க முடியும்.
அல்ட்ராஷார்ட் இன்சுலின்கள் குறுகியவற்றை விட பல மடங்கு சக்தி வாய்ந்தவை என்பதை நீங்கள் எப்போதும் நினைவில் கொள்ள வேண்டும். எண்களில் பேசும்போது, 1 யூனிட் ஹுமலாக் இன்சுலின் வழக்கமான குறுகிய இன்சுலின் 1 யூனிட்டை விட 2.5 மடங்கு வேகமாக குளுக்கோஸ் செறிவைக் குறைக்க முடியும்.
பிற பிராண்டுகள் அல்ட்ரா-ஷார்ட் இன்சுலின் “அப்பிட்ரா” மற்றும் “நோவோ-ரேபிட்” ஆகியவற்றை வழங்குகின்றன - அவை 1.5 மடங்கு வேகமாக இருக்கும். இந்த புள்ளிவிவரங்களை முழுமையானதாக எடுத்துக்கொள்ள முடியாது, ஏனெனில் இந்த விகிதம் குறிக்கிறது.ஒவ்வொரு விஷயத்திலும் நடைமுறையில் மட்டுமே இந்த எண்ணிக்கை சாத்தியமாகும் என்பதைத் தெரிந்து கொள்ளுங்கள். அல்ட்ராஷார்ட் இன்சுலின் அளவுகளுக்கும் இது பொருந்தும். இது வழக்கமான குறுகிய இன்சுலின் சமமானதை விட கணிசமாகக் குறைவாக இருக்கும்.
"ஹுமலாக்", "அப்பிட்ரா" மற்றும் "நோவோ-ரேபிட்" ஆகியவற்றை ஒப்பிட்டுப் பார்த்தால், ஒவ்வொரு 5 க்கும் ஒரு முறை நடவடிக்கை வேகத்தால் வெல்லும் முதல் மருந்து இது.
இன்சுலின் முக்கிய நன்மைகள் மற்றும் தீமைகள்
எந்தவொரு மருத்துவமும் இன்சுலின் குறிப்பிடத்தக்க நன்மைகள் மற்றும் குறிப்பிடத்தக்க தீமைகள் இரண்டையும் கொண்டிருக்கக்கூடும் என்று பல மருத்துவ ஆய்வுகள் காட்டுகின்றன.
மனித குறுகிய இன்சுலின் பற்றி நாம் பேசினால், நீரிழிவு நோயாளியின் இரத்தத்தில் அதன் விளைவின் உச்சநிலை அல்ட்ராஷார்ட் விருப்பத்துடன் செலுத்தப்பட்டதை விட பிற்பாடு ஆகும், ஆனால் அதே நேரத்தில், அதன் செறிவு நிலை மிக வேகமாக குறைகிறது, மேலும் மாற முடியாது.
ஹுமலாக் மிகவும் கூர்மையான உச்சநிலையைக் கொண்டிருப்பதால், அந்த கார்போஹைட்ரேட்டுகளின் சரியான அளவை தரமாகக் கணிப்பது மிகவும் கடினம், இதனால் நோயாளியின் இரத்தத்தில் உள்ள குளுக்கோஸ் அளவு சாதாரண மட்டத்தில் இருக்கும். குறுகிய இன்சுலின் மென்மையான விளைவுகள் குளுக்கோஸ் அளவைக் கட்டுப்படுத்த ஒரு சிறப்பு உணவை முழுமையாக கடைப்பிடிப்பதற்கு உட்பட்டு, உணவில் இருந்து முக்கியமான பொருட்களை உகந்ததாக உறிஞ்சுவதற்கு பங்களிக்கின்றன.
மறுபுறம் இந்த சிக்கலைப் பார்த்தால், ஒவ்வொரு முறையும் சாப்பிடுவதற்கு முன்பு குறுகிய இன்சுலின் அதன் செயலைத் தொடங்க 45 நிமிடங்கள் காத்திருப்பது மிகவும் சிக்கலானது. இந்த நுணுக்கத்தை கணக்கில் எடுத்துக் கொள்ளாவிட்டால், உடலில் செலுத்தப்பட்ட பொருள் வேலை செய்யத் தொடங்குவதை விட இரத்தத்தில் உள்ள சர்க்கரை மிக வேகமாக வளரும்.
செயற்கை ஹார்மோன் உட்செலுத்தப்பட்ட 10-15 நிமிடங்களுக்குப் பிறகு இன்சுலின் குறைக்க முடியும். நிச்சயமாக, இது மிகவும் வசதியானது, குறிப்பாக ஒரு குறிப்பிட்ட கால அட்டவணையின்படி உணவு எடுத்துக் கொள்ளப்படாவிட்டால்.
நிஜ வாழ்க்கையில், குறுகிய மனித இன்சுலின் அல்ட்ராஷார்ட்டை விட மிகவும் நிலையானதாக செயல்படுகிறது. பிந்தையது மிகச்சிறிய அளவுகளில் பயன்படுத்தப்பட்டாலும் கூட, கணிக்கக்கூடியதாக இருக்கலாம், நோயாளிகள் தங்களை அதிக அளவு பொருள்களுடன் செலுத்தும்போது அந்த நிகழ்வுகளை குறிப்பிட வேண்டாம்.
மேம்பட்ட இன்சுலின் மனிதனை விட பல மடங்கு சக்தி வாய்ந்தது என்பதையும் நினைவில் கொள்ள வேண்டும். எடுத்துக்காட்டாக, ஹுமலோகாவின் 1 டோஸ் குறுகிய இன்சுலின் அளவின் கால் பகுதியும், அப்பிட்ரா மற்றும் நோவோ-ராபிடாவின் 1 டோஸ் சுமார் 2/3 ஆகும். இருப்பினும், இந்த புள்ளிவிவரங்கள் தோராயமானவை என்பதை அறிந்து கொள்வது அவசியம், மேலும் அவற்றின் சுத்திகரிப்பு சோதனை மூலம் மட்டுமே சாத்தியமாகும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட சில நோயாளிகள் நீண்ட காலமாக குறுகிய இன்சுலின் உறிஞ்சப்படுகிறார்கள். இந்த நேரம் சுமார் 60 நிமிடங்கள் முதல் 1.5 மணி நேரம் வரை மாறுபடும். இத்தகைய சூழ்நிலைகளில், உணவை ஆறுதலுடன் சாப்பிடுவது மிகவும் சிக்கலானது. அத்தகைய நோயாளிகளுக்கு வேகமான அல்ட்ராஷார்ட் ஹுமலாக் இன்சுலின் பயன்படுத்த பரிந்துரைக்கப்படுகிறது, இருப்பினும், நீண்டகால வெளிப்பாடு போன்ற வழக்குகள் மிகவும் அரிதானவை.
அளவு மற்றும் நிர்வாகம்
இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவைப் பொறுத்து ஹுமலாக் of இன் அளவு மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது. இன்சுலின் நிர்வாகத்தின் விதிமுறை தனிப்பட்டது.
ஹுமலாக் ® உணவுக்கு சற்று முன்பு நிர்வகிக்கப்படலாம். தேவைப்பட்டால், ஹுமலாக் a உணவுக்குப் பிறகு உடனடியாக நிர்வகிக்கப்படலாம்.
நிர்வகிக்கப்படும் மருந்தின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும்.
ஹுமலாக் a ஒரு தோலடி ஊசி அல்லது இன்சுலின் பம்பைப் பயன்படுத்தி நீட்டிக்கப்பட்ட தோலடி உட்செலுத்தலாக நிர்வகிக்கப்பட வேண்டும். தேவைப்பட்டால் (கெட்டோஅசிடோசிஸ், கடுமையான நோய், செயல்பாடுகளுக்கு இடையிலான காலம் அல்லது அறுவை சிகிச்சைக்குப் பின் காலம்), ஹுமலாக் தயாரிப்பையும் நரம்பு வழியாக நிர்வகிக்கலாம்.
தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றில் தோலடி செலுத்தப்பட வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் அதே இடம் மாதத்திற்கு 1 நேரத்திற்கு மேல் பயன்படுத்தப்படாது.
ஹுமலாக் தயாரிப்பின் தோலடி நிர்வாகத்துடன், இரத்த நாளத்தில் மருந்து வருவதைத் தவிர்க்க கவனமாக இருக்க வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது.நோயாளிக்கு சரியான ஊசி நுட்பத்தில் பயிற்சி அளிக்கப்பட வேண்டும்.
ஹுமலாக் என்ற மருந்தின் நிர்வாகத்திற்கான வழிமுறைகள்
அறிமுகத்திற்கான தயாரிப்பு
ஹுமலாக் தயாரிப்பின் தீர்வு வெளிப்படையானதாகவும் நிறமற்றதாகவும் இருக்க வேண்டும். மேகமூட்டமாக, தடிமனாக, பலவீனமாக நிறமாக அல்லது திடமான துகள்கள் பார்வைக்கு கண்டறியப்பட்டால் ஹுமலாக் கரைசலைப் பயன்படுத்த வேண்டாம்.
சிரிஞ்ச் பேனாவில் கெட்டி நிறுவும் போது, ஊசியை இணைத்து இன்சுலின் செலுத்தும்போது, ஒவ்வொரு சிரிஞ்ச் பேனாவிலும் சேர்க்கப்பட்டுள்ள உற்பத்தியாளரின் வழிமுறைகளைப் பின்பற்றவும்.
டோஸ் நிர்வாகம்
1. கைகளை கழுவ வேண்டும்.
2. ஒரு ஊசி தளத்தைத் தேர்ந்தெடுக்கவும்.
3. உங்கள் மருத்துவர் பரிந்துரைத்தபடி ஊசி இடத்திலேயே தோலைத் தயாரிக்கவும்.
4. ஊசியிலிருந்து வெளிப்புற பாதுகாப்பு தொப்பியை அகற்றவும்.
5. தோலைப் பூட்டு.
6. ஊசியை தோலடி செருகவும், சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான வழிமுறைகளுக்கு ஏற்ப ஊசி போடவும்.
7. ஊசியை அகற்றி, ஊசி போடும் இடத்தை பருத்தி துணியால் மெதுவாக பல நொடிகள் கசக்கவும். ஊசி இடத்தைத் தேய்க்க வேண்டாம்.
8. ஊசியின் வெளிப்புற பாதுகாப்பு தொப்பியைப் பயன்படுத்தி, ஊசியை அவிழ்த்து நிராகரிக்கவும்.
9. சிரிஞ்ச் பேனாவில் தொப்பியை வைக்கவும்.
குவிக்பென் ™ சிரிஞ்ச் பேனாவில் ஹுமலாக் தயாரிப்பிற்கு.
இன்சுலின் வழங்குவதற்கு முன், நீங்கள் பயன்படுத்த குவிக்பென் ™ சிரிஞ்ச் பேனா வழிமுறைகளைப் படிக்க வேண்டும்.
இன்ட்ரெவனஸ் இன்சுலின்
ஹுமலாக் தயாரிப்பின் நரம்பு ஊசி மருந்துகள் நரம்பு ஊசி மருந்துகளின் வழக்கமான மருத்துவ நடைமுறைக்கு ஏற்ப மேற்கொள்ளப்பட வேண்டும், எடுத்துக்காட்டாக, நரம்பு ஊடுருவல் நிர்வாகம் அல்லது உட்செலுத்துதல் முறையைப் பயன்படுத்துதல். இந்த வழக்கில், இரத்தத்தில் குளுக்கோஸின் செறிவைக் கட்டுப்படுத்துவது பெரும்பாலும் அவசியம்.
0.9% சோடியம் குளோரைடு கரைசலில் 0.1 IU / ml முதல் 1.0 IU / ml இன்சுலின் லிஸ்ப்ரோ அல்லது 5% டெக்ஸ்ட்ரோஸ் கரைசலில் செறிவுகளைக் கொண்ட உட்செலுத்துதல் அமைப்புகள் அறை வெப்பநிலையில் 48 மணி நேரம் நிலையானவை.
இன்சுலின் பம்புடன் தோலடி இன்சுலின் உட்செலுத்துதல்
ஹுமலாக் தயாரிப்பின் உட்செலுத்தலுக்கு, விசையியக்கக் குழாய்களைப் பயன்படுத்தலாம் - சி.இ. அடையாளத்துடன் இன்சுலின் தொடர்ச்சியான தோலடி நிர்வாகத்திற்கான அமைப்புகள். லிஸ்ப்ரோ இன்சுலின் வழங்குவதற்கு முன், ஒரு குறிப்பிட்ட பம்ப் பொருத்தமானது என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள். பம்புடன் வந்த வழிமுறைகளை நீங்கள் கண்டிப்பாக பின்பற்ற வேண்டும். பம்பிற்கு பொருத்தமான நீர்த்தேக்கம் மற்றும் வடிகுழாயைப் பயன்படுத்தவும். உட்செலுத்துதல் தொகுப்புடன் வழங்கப்பட்ட வழிமுறைகளுக்கு ஏற்ப உட்செலுத்துதல் தொகுப்பை மாற்ற வேண்டும். ஒரு இரத்தச் சர்க்கரைக் குறைவு எதிர்வினை ஏற்பட்டால், அத்தியாயம் தீர்க்கப்படும் வரை உட்செலுத்துதல் நிறுத்தப்படும். இரத்தத்தில் குளுக்கோஸின் மிகக் குறைந்த செறிவு குறிப்பிடப்பட்டால், இதைப் பற்றி மருத்துவரிடம் தெரிவிப்பது மற்றும் இன்சுலின் உட்செலுத்துதல் குறைவது அல்லது நிறுத்தப்படுவது அவசியம். ஒரு பம்ப் செயலிழப்பு அல்லது உட்செலுத்துதல் அமைப்பில் அடைப்பு ஏற்படுவது இரத்த குளுக்கோஸின் விரைவான உயர்வுக்கு வழிவகுக்கும். இன்சுலின் வழங்கல் மீறப்பட்டதாக சந்தேகம் ஏற்பட்டால், நீங்கள் வழிமுறைகளைப் பின்பற்ற வேண்டும், தேவைப்பட்டால், மருத்துவரிடம் தெரிவிக்கவும். ஒரு பம்பைப் பயன்படுத்தும் போது, ஹுமலாக் ® தயாரிப்பை மற்ற இன்சுலின்களுடன் கலக்கக்கூடாது.
பக்க விளைவு
நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சையில் ஹைபோகிளைசீமியா மிகவும் பொதுவான பாதகமான நிகழ்வு ஆகும். கடுமையான இரத்தச் சர்க்கரைக் குறைவு நனவை இழக்க (ஹைபோகிளைசெமிக் கோமா) மற்றும் விதிவிலக்கான சந்தர்ப்பங்களில் மரணத்திற்கு வழிவகுக்கும்.
உட்செலுத்தப்பட்ட இடத்தில் சிவத்தல், வீக்கம் அல்லது அரிப்பு போன்ற வடிவங்களில் நோயாளிகள் உள்ளூர் ஒவ்வாமை எதிர்வினைகளை அனுபவிக்கலாம். பொதுவாக, இந்த அறிகுறிகள் சில நாட்கள் அல்லது வாரங்களுக்குள் மறைந்துவிடும். சில சந்தர்ப்பங்களில், இந்த எதிர்வினைகள் இன்சுலின் சம்பந்தமில்லாத காரணங்களால் ஏற்படலாம், எடுத்துக்காட்டாக, ஒரு சுத்திகரிப்பு முகவருடன் தோல் எரிச்சல் அல்லது முறையற்ற ஊசி.
மிகவும் அரிதாக, பொதுவான ஒவ்வாமை எதிர்விளைவுகள் ஏற்படுகின்றன, இதில் உடல் முழுவதும் அரிப்பு, படை நோய், ஆஞ்சியோடீமா, காய்ச்சல், மூச்சுத் திணறல், இரத்த அழுத்தத்தைக் குறைத்தல், டாக்ரிக்கார்டியா மற்றும் வியர்வை ஏற்படலாம். பொதுவான ஒவ்வாமை எதிர்விளைவுகளின் கடுமையான வழக்குகள் உயிருக்கு ஆபத்தானவை.
உட்செலுத்தப்பட்ட இடத்தில் லிபோடிஸ்ட்ரோபி உருவாகலாம்.
தன்னிச்சையான செய்திகள்:
ஆரம்பத்தில் திருப்தியற்ற கிளைசெமிக் கட்டுப்பாட்டுடன் தீவிர இன்சுலின் சிகிச்சையின் பின்னணிக்கு எதிராக இரத்த குளுக்கோஸ் அளவை விரைவாக இயல்பாக்குவதன் மூலம் எடிமாவின் வளர்ச்சிக்கான வழக்குகள் அடையாளம் காணப்பட்டுள்ளன.
பிற மருந்துகளுடன் தொடர்பு
பின்வரும் மருந்துகளுடன் சேர்ந்து பயன்படுத்தும்போது இரத்தச் சர்க்கரைக் குறைவின் விளைவின் தீவிரம் குறைகிறது: வாய்வழி கருத்தடை மருந்துகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள், அயோடின் கொண்ட தைராய்டு ஹார்மோன்கள், டானாசோல், பீட்டா 2-அட்ரினெர்ஜிக் அகோனிஸ்டுகள் (எடுத்துக்காட்டாக, ரிபோட்ரின். சல்பூட்டமால், டெர்புடலின்) phenothiazines.
ஹைபோகிளைசெமிக் விளைவின் தீவிரம் பின்வரும் மருந்துகளுடன் கூட்டு மருந்துடன் அதிகரிக்கிறது: பீட்டா-தடுப்பான்கள், எத்தனால் மற்றும் எத்தனால் கொண்ட மருந்துகள், அனபோலிக் ஸ்டெராய்டுகள், ஃபென்ஃப்ளூரமைன். குவானெடிடின், டெட்ராசைக்ளின்கள், வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சாலிசிலேட்டுகள் (எ.கா. அசிடைல்சாலிசிலிக் அமிலம்), சல்போனமைடு நுண்ணுயிர் எதிர்ப்பிகள். சில ஆண்டிடிரஸன்ட்கள் (மோனோஅமைன் ஆக்சிடேஸ் தடுப்பான்கள், செரோடோனின் மறுபயன்பாட்டு தடுப்பான்கள்), ஆஞ்சியோடென்சின் மாற்றும் என்சைம் தடுப்பான்கள் (கேப்டோபிரில், எனாப்ரில்), ஆக்ட்ரியோடைடு, ஆஞ்சியோடென்சின் II ஏற்பி எதிரிகள்.
நீங்கள் மற்ற மருந்துகளைப் பயன்படுத்த வேண்டியிருந்தால், இன்சுலின் கூடுதலாக, உங்கள் மருத்துவரை அணுகவும்.
சிறப்பு வழிமுறைகள்
நோயாளியை வேறொரு வகைக்கு மாற்றுவது அல்லது இன்சுலின் தயாரிப்பது கடுமையான மருத்துவ மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும். செயல்பாடு, பிராண்ட் (உற்பத்தியாளர்), வகை (வழக்கமான, என்.பி.எச், முதலியன), இனங்கள் (விலங்கு, மனித, மனித இன்சுலின் அனலாக்) மற்றும் / அல்லது உற்பத்தி முறை (டி.என்.ஏ மறுசீரமைப்பு இன்சுலின் அல்லது விலங்கு தோற்றத்தின் இன்சுலின்) ஆகியவற்றில் மாற்றங்கள் ஏற்படலாம் டோஸ் சரிசெய்தல் தேவை.
விலங்குகளிலிருந்து பெறப்பட்ட இன்சுலினிலிருந்து மனித இன்சுலினுக்கு மாற்றப்பட்ட பின்னர் இரத்தச் சர்க்கரைக் குறைவு எதிர்விளைவு உள்ள நோயாளிகளில், இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப அறிகுறிகள் குறைவாகவே உச்சரிக்கப்படலாம் அல்லது அவற்றின் முந்தைய இன்சுலின் அனுபவத்திலிருந்து வேறுபட்டிருக்கலாம். சரிசெய்யப்படாத ஹைப்போ- மற்றும் ஹைப்பர் கிளைசெமிக் நிலைமைகள் நனவு, கோமா அல்லது இறப்பை இழக்க வழிவகுக்கும்.
மனித வேகமாக செயல்படும் இன்சுலின் ஒப்புமைகளின் மருந்தியக்கவியல் என்னவென்றால், இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால், அது கரையக்கூடிய மனித இன்சுலின் விட முந்தையதை விட வேகமாக செயல்படும் மனித இன்சுலின் அனலாக் ஊசி போட்ட பிறகு உருவாகலாம் என்பது நினைவில் கொள்ளப்பட வேண்டும்.
குறுகிய-செயல்பாட்டு மற்றும் பாசல் இன்சுலின் பெறும் நோயாளிகளுக்கு, பகலில், குறிப்பாக இரவில் அல்லது வெறும் வயிற்றில் இரத்தத்தில் குளுக்கோஸின் உகந்த செறிவை அடைய இரு இன்சுலின்களின் அளவையும் தேர்ந்தெடுக்க வேண்டியது அவசியம்.
நீரிழிவு நோய், நீரிழிவு நரம்பியல் அல்லது பீட்டா-தடுப்பான்கள் போன்ற மருந்துகளுடன் சிகிச்சையளித்தல் ஆகியவற்றின் நீண்டகால போக்கைக் கொண்டு இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அறிகுறிகள் மாறக்கூடும்.
போதிய அளவு அல்லது சிகிச்சையை நிறுத்துவது, குறிப்பாக டைப் 1 நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸ் ஆகியவற்றுக்கு வழிவகுக்கும் - இது நோயாளிக்கு உயிருக்கு ஆபத்தான சூழ்நிலைகள்.
சிறுநீரக செயலிழப்பு ஏற்பட்டால் இன்சுலின் தேவை குறையக்கூடும், அதே போல் குளுக்கோனோஜெனீசிஸ் மற்றும் இன்சுலின் வளர்சிதை மாற்றத்தின் செயல்முறைகள் குறைந்து வருவதன் விளைவாக கல்லீரல் பற்றாக்குறை உள்ள நோயாளிகளுக்கும். இருப்பினும், நாள்பட்ட கல்லீரல் செயலிழப்பு நோயாளிகளில், இன்சுலின் எதிர்ப்பு அதிகரிப்பது இன்சுலின் தேவை அதிகரிக்க வழிவகுக்கும்.
சில நோய்கள் அல்லது உணர்ச்சி மன அழுத்தத்துடன் இன்சுலின் தேவை அதிகரிக்கக்கூடும்.
நோயாளிகள் உடல் செயல்பாடுகளை அதிகரிக்கும்போது அல்லது சாதாரண உணவை மாற்றும்போது இன்சுலின் அளவைத் திருத்துதல் தேவைப்படலாம். உடற்பயிற்சி செய்வது இரத்தச் சர்க்கரைக் குறைவின் அபாயத்திற்கு வழிவகுக்கும்.
தியாசோலிடினியோன் குழுவின் மருந்துகளுடன் இணைந்து இன்சுலின் தயாரிப்புகளைப் பயன்படுத்தும் போது, எடிமா மற்றும் நாள்பட்ட இதய செயலிழப்பு ஏற்படும் அபாயம் அதிகரிக்கிறது, குறிப்பாக இருதய அமைப்பின் நோய்கள் மற்றும் நீண்டகால இதய செயலிழப்புக்கான ஆபத்து காரணிகள் உள்ள நோயாளிகளுக்கு.
கரையக்கூடிய மனித இன்சுலினுக்கு பதிலாக குழந்தைகளில் ஹுமலாக் பயன்படுத்துவது இன்சுலின் செயல்பாட்டை விரைவாகத் தொடங்க வேண்டியிருக்கும் போது (எடுத்துக்காட்டாக, உணவுக்கு உடனடியாக இன்சுலின் அறிமுகம்) விரும்பத்தக்கது.
ஒரு தொற்று நோய் பரவுவதைத் தவிர்க்க, ஒவ்வொரு கெட்டி / சிரிஞ்ச் பேனாவையும் ஊசி மாற்றப்பட்டாலும், ஒரு நோயாளி மட்டுமே பயன்படுத்த வேண்டும்.
சாதன உற்பத்தியாளரின் அறிவுறுத்தல்களின்படி சி.இ-லேபிளிடப்பட்ட சிரிஞ்ச்களுடன் ஹுமலாக் ® தோட்டாக்களைப் பயன்படுத்த வேண்டும்.
வாகனங்களை ஓட்டும் திறன் மற்றும் கட்டுப்பாட்டு வழிமுறைகளில் செல்வாக்கு
ஒரு நபரின் இரத்தச் சர்க்கரைக் குறைவின் போது, கவனத்தின் செறிவு மற்றும் சைக்கோமோட்டர் எதிர்வினைகளின் வேகம் குறையக்கூடும். இந்த திறன்கள் குறிப்பாக அவசியமான சூழ்நிலைகளில் இது ஆபத்தானது (எடுத்துக்காட்டாக, வாகனங்களை ஓட்டுதல் அல்லது இயக்க இயந்திரங்கள்).
நோயாளிகள் வாகனங்களை ஓட்டும் போது மற்றும் இயந்திரங்களைக் கட்டுப்படுத்தும் போது இரத்தச் சர்க்கரைக் குறைவுகளைத் தடுக்க முன்னெச்சரிக்கைகள் எடுக்க அறிவுறுத்தப்பட வேண்டும். லேசான அல்லது இல்லாத அறிகுறிகள், இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகள் அல்லது இரத்தச் சர்க்கரைக் குறைவின் தொடர்ச்சியான வளர்ச்சியுடன் நோயாளிகளுக்கு இது மிகவும் முக்கியமானது. இதுபோன்ற சந்தர்ப்பங்களில், நோயாளி வாகனம் ஓட்டுவது மற்றும் கட்டுப்படுத்தும் வழிமுறைகளின் சாத்தியக்கூறுகளை மருத்துவர் மதிப்பீடு செய்ய வேண்டும்.
சேமிப்பக நிலைமைகள்
2-8 ° C வெப்பநிலையில் ஒரு குளிர்சாதன பெட்டியில் சேமிக்கவும்.
ஒரு கெட்டி / சிரிஞ்ச் பேனாவில் பயன்பாட்டில் உள்ள ஒரு மருந்து அறை வெப்பநிலையில் 30 ° C க்கு மிகாமல் 28 நாட்களுக்கு மேல் சேமிக்கப்பட வேண்டும்.
நேரடி சூரிய ஒளி மற்றும் வெப்பத்திலிருந்து பாதுகாக்கவும். உறைபனியை அனுமதிக்க வேண்டாம்.
குழந்தைகளுக்கு எட்டாதவாறு இருங்கள்.
உற்பத்தி தளங்களின் பெயர்கள் மற்றும் முகவரிகள்
முடிக்கப்பட்ட அளவு படிவம் மற்றும் முதன்மை பேக்கேஜிங் உற்பத்தி:
"லில்லி பிரான்ஸ்." பிரான்ஸ் (தோட்டாக்கள், குவிக்பென் ™ சிரிஞ்ச் பேனாக்கள்)
2 ரு டு கர்னல் லில்லி, 67640 ஃபெகர்ஷெய்ம், பிரான்ஸ்
இரண்டாம் நிலை பேக்கேஜிங் மற்றும் தரக் கட்டுப்பாட்டை வழங்குதல்:
லில்லி பிரான்ஸ், பிரான்ஸ்
2 ரு டு கர்னல் லில்லி, 67640 ஃபெகர்ஷைம்
அல்லது
எலி லில்லி அண்ட் கம்பெனி, அமெரிக்கா
இண்டியானாபோலிஸ், இந்தியானா. 46285 (குவிக்பென் ™ சிரிஞ்ச் பேனாக்கள்)
அல்லது
JSC OPTAT, ரஷ்யா
157092, கோஸ்ட்ரோமா பகுதி, சூசனின்ஸ்கி மாவட்டம், உடன். வடக்கு, மைக்ரோ டிஸ்டிரிக்ட். Kharitonovo
பயன்படுத்துவதற்கு முன் குவிக்பென் ™ சிரிஞ்ச் பேனா வழிமுறைகளைப் படிக்கவும்
முதல் முறையாக இன்சுலின் பயன்படுத்துவதற்கு முன்பு இந்த கையேட்டைப் படியுங்கள். ஒவ்வொரு முறையும் குவிக்பென் ™ சிரிஞ்ச் பேனாக்களுடன் புதிய தொகுப்பைப் பெறும்போது, மீண்டும் பயன்படுத்துவதற்கான வழிமுறைகளைப் படிக்க வேண்டும் அதில் புதுப்பிக்கப்பட்ட தகவல்கள் இருக்கலாம். அறிவுறுத்தல்களில் உள்ள தகவல்கள் நோய் மற்றும் உங்கள் சிகிச்சையைப் பற்றி உங்கள் மருத்துவருடனான உரையாடல்களை மாற்றாது.
குவிக்பென் ™ சிரிஞ்ச் பேனா (“சிரிஞ்ச் பேனா”) என்பது 300 யூனிட் இன்சுலின் கொண்ட ஒரு செலவழிப்பு, முன் நிரப்பப்பட்ட சிரிஞ்ச் பேனா ஆகும். ஒற்றை பேனா மூலம், நீங்கள் இன்சுலின் பல அளவுகளை நிர்வகிக்கலாம். இந்த பேனாவைப் பயன்படுத்தி, 1 அலகு துல்லியத்துடன் அளவை உள்ளிடலாம். ஒரு ஊசிக்கு 1 முதல் 60 அலகுகள் வரை நீங்கள் நுழையலாம். உங்கள் டோஸ் 60 யூனிட்டுகளை தாண்டினால், நீங்கள் ஒன்றுக்கு மேற்பட்ட ஊசி செய்ய வேண்டும். ஒவ்வொரு ஊசி மூலம், பிஸ்டன் சற்று நகரும், அதன் நிலையில் ஒரு மாற்றத்தை நீங்கள் கவனிக்கக்கூடாது. சிரிஞ்ச் பேனாவில் உள்ள 300 அலகுகளையும் நீங்கள் பயன்படுத்தும்போது மட்டுமே பிஸ்டன் கெட்டியின் அடிப்பகுதியை அடைகிறது.
புதிய ஊசியைப் பயன்படுத்தும்போது கூட பேனாவை மற்றவர்களுடன் பகிர்ந்து கொள்ள முடியாது. ஊசிகளை மீண்டும் பயன்படுத்த வேண்டாம். மற்றவர்களுக்கு ஊசிகளை அனுப்ப வேண்டாம். ஊசியுடன் ஒரு தொற்று பரவுகிறது, இது தொற்றுநோய்க்கு வழிவகுக்கும்.
குவிக்பென் ™ சிரிஞ்ச் பேனாக்கள் எவ்வாறு வேறுபடுகின்றன:
| Humalog | ஹுமலாக் மிக்ஸ் 25 | ஹுமலாக் மிக்ஸ் 50 | |
| சிரிஞ்ச் பேனா வழக்கு நிறம் | நீல | நீல | நீல |
| டோஸ் பொத்தான் | |||
| லேபிள்கள் | பர்கண்டி வண்ண பட்டை கொண்ட வெள்ளை | மஞ்சள் நிற பட்டை கொண்ட வெள்ளை | சிவப்பு நிற பட்டை கொண்ட வெள்ளை |
இன்சுலின் நிர்வாகத்திற்கு ஒரு சிரிஞ்ச் பேனாவைத் தயாரித்தல்:
- கைகளை சோப்புடன் கழுவ வேண்டும்.
- உங்களுக்கு தேவையான இன்சுலின் வகை அதில் உள்ளதா என்பதை உறுதிப்படுத்த சிரிஞ்ச் பேனாவை சரிபார்க்கவும். நீங்கள் 1 க்கும் மேற்பட்ட வகை இன்சுலின் பயன்படுத்தினால் இது மிகவும் முக்கியம்.
- லேபிளில் சுட்டிக்காட்டப்பட்டுள்ளபடி காலாவதியான சிரிஞ்ச் பேனாக்களைப் பயன்படுத்த வேண்டாம்.
- தொற்றுநோயைத் தடுக்கவும், ஊசிகள் அடைப்பதைத் தடுக்கவும் ஒவ்வொரு ஊசி மூலம் எப்போதும் புதிய ஊசியைப் பயன்படுத்துங்கள்.

நிலை 2 (ஹுமலாக் மிக்ஸ் 25 மற்றும் ஹுமலாக் மிக்ஸ் 50 தயாரிப்புகளுக்கு மட்டுமே):
- உங்கள் உள்ளங்கைகளுக்கு இடையில் சிரிஞ்ச் பேனாவை 10 முறை மெதுவாக உருட்டவும்.
- சிரிஞ்சை 10 முறைக்கு மேல் திருப்புங்கள்.
டோஸ் துல்லியத்திற்கு அசை முக்கியம். இன்சுலின் சீராக இருக்க வேண்டும்.

- இன்சுலின் தோற்றத்தை சரிபார்க்கவும்.
ஹுமலாக் ® வெளிப்படையானதாகவும் நிறமற்றதாகவும் இருக்க வேண்டும். அது மேகமூட்டமாக இருந்தால், ஒரு வண்ணம் இருந்தால், அல்லது அதில் துகள்கள் அல்லது கட்டிகள் இருந்தால் பயன்படுத்த வேண்டாம்.
ஹுமலாக் ® மிக்ஸ் 25 கலந்த பின் வெள்ளை மற்றும் மேகமூட்டமாக இருக்க வேண்டும். இது வெளிப்படையானதாக இருந்தால் அல்லது துகள்கள் அல்லது கட்டிகள் இருந்தால் பயன்படுத்த வேண்டாம்.
ஹுமலாக் ® மிக்ஸ் 50 கலந்த பின் வெள்ளை மற்றும் மேகமூட்டமாக இருக்க வேண்டும். இது வெளிப்படையானதாக இருந்தால் அல்லது துகள்கள் அல்லது கட்டிகள் இருந்தால் பயன்படுத்த வேண்டாம்.



மருந்து உட்கொள்ள சிரிஞ்ச் பேனாவை சரிபார்க்கிறது
ஒவ்வொரு ஊசிக்கு முன்பும் இதுபோன்ற சோதனை மேற்கொள்ளப்பட வேண்டும்.
- ஊசி மற்றும் பொதியுறைகளிலிருந்து காற்றை அகற்றவும், சாதாரண சேமிப்பகத்தின் போது குவிந்து விடவும், சிரிஞ்ச் பேனா சரியாக வேலை செய்கிறதா என்பதை உறுதிப்படுத்தவும் மருந்து உட்கொள்வதற்கான சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது.
- ஒவ்வொரு ஊசிக்கு முன்பும் நீங்கள் அத்தகைய சோதனை செய்யாவிட்டால், நீங்கள் இன்சுலின் அளவை மிகக் குறைவாகவோ அல்லது அதிகமாகவோ உள்ளிடலாம்.


- சிரிஞ்ச் பேனாவை ஊசியுடன் மேலே வைத்திருங்கள். டோஸ் பொத்தானை நிறுத்தி, அது நிறுத்தப்படும் வரை மற்றும் டோஸ் காட்டி சாளரத்தில் “0” தோன்றும். டோஸ் பொத்தானை வைத்திருக்கும் போது, மெதுவாக 5 ஆக எண்ணவும்.
நீங்கள் ஊசியின் நுனியில் இன்சுலின் பார்க்க வேண்டும்.
ஊசியின் நுனியில் ஒரு துளி இன்சுலின் தோன்றவில்லை என்றால், மருந்து உட்கொள்வதற்கு சிரிஞ்ச் பேனாவை சரிபார்க்கும் படிகளை மீண்டும் செய்யவும். காசோலை 4 முறைக்கு மேல் மேற்கொள்ள முடியாது.
- இன்சுலின் இன்னும் தோன்றவில்லை என்றால், ஊசியை மாற்றி, மருந்து நிர்வாகத்திற்கான சிரிஞ்ச் பேனாவின் காசோலையை மீண்டும் செய்யவும்.
சிறிய காற்று குமிழ்கள் இருப்பது சாதாரணமானது மற்றும் நிர்வகிக்கப்படும் அளவை பாதிக்காது.
டோஸ் தேர்வு
- ஒரு ஊசிக்கு 1 முதல் 60 அலகுகள் வரை நீங்கள் நுழையலாம்.
- உங்கள் டோஸ் 60 அலகுகளை தாண்டினால். நீங்கள் ஒன்றுக்கு மேற்பட்ட ஊசி செய்ய வேண்டும்.
அளவை எவ்வாறு சரியாகப் பிரிப்பது என்பது குறித்து உங்களுக்கு உதவி தேவைப்பட்டால், உங்கள் மருத்துவரைத் தொடர்பு கொள்ளுங்கள்.
- ஒவ்வொரு ஊசிக்கும், ஒரு புதிய ஊசியைப் பயன்படுத்தி, மருந்து உட்கொள்வதற்கு சிரிஞ்ச் பேனாவைச் சரிபார்க்கும் முறையை மீண்டும் செய்யவும்.
- உங்களுக்கு தேவையான இன்சுலின் அளவைப் பெற டோஸ் பொத்தானை இயக்கவும். டோஸ் காட்டி உங்கள் டோஸுடன் தொடர்புடைய அலகுகளின் எண்ணிக்கையுடன் ஒரே வரியில் இருக்க வேண்டும்.
ஒரு முறை, டோஸ் மேலாண்மை பொத்தான் 1 அலகு நகரும்.
- ஒவ்வொரு முறையும் நீங்கள் டோஸ் பொத்தானைத் திருப்பும்போது, ஒரு கிளிக் செய்யப்படுகிறது.
- கிளிக்குகளை எண்ணுவதன் மூலம் நீங்கள் ஒரு டோஸைத் தேர்ந்தெடுக்கக்கூடாது, ஏனெனில் தவறான டோஸ் இந்த வழியில் தட்டச்சு செய்யப்படலாம்.
- அதுவரை விரும்பிய திசையில் டோஸ் பொத்தானை திருப்புவதன் மூலம் அளவை சரிசெய்ய முடியும். உங்கள் டோஸுடன் தொடர்புடைய ஒரு உருவம் டோஸ் காட்டி சாளரத்தில் டோஸ் காட்டி அதே வரியில் தோன்றும் வரை.
- எண்கள் கூட அளவில் குறிக்கப்படுகின்றன.
- ஒற்றை எண்கள், எண் 1 க்குப் பிறகு, திடமான கோடுகளால் குறிக்கப்படுகின்றன.
- நீங்கள் உள்ளிட்ட டோஸ் சரியானது என்பதை உறுதிப்படுத்த டோஸ் காட்டி சாளரத்தில் உள்ள எண்ணை எப்போதும் சரிபார்க்கவும்.
- உங்களுக்குத் தேவையானதை விட சிரிஞ்ச் பேனாவில் இன்சுலின் குறைவாக இருந்தால், உங்களுக்குத் தேவையான அளவை உள்ளிட சிரிஞ்ச் பேனாவைப் பயன்படுத்த முடியாது.
- சிரிஞ்ச் பேனாவில் விட அதிகமான அலகுகளை நீங்கள் உள்ளிட வேண்டும் என்றால். நீங்கள் செய்யலாம்:
உங்கள் சிரிஞ்ச் பேனாவில் மீதமுள்ள அளவை உள்ளிடவும், பின்னர் புதிய அளவை ஊசி போட புதிய சிரிஞ்ச் பேனாவைப் பயன்படுத்தவும், அல்லது
- ஒரு புதிய சிரிஞ்ச் பேனாவை எடுத்து முழு அளவை உள்ளிடவும்.
ஊசிகள்
- உங்கள் மருத்துவர் காட்டியதைப் போலவே இன்சுலின் செலுத்தவும்.
- ஒவ்வொரு ஊசியிலும், ஊசி தளத்தை மாற்றவும் (மாற்று).
- உட்செலுத்தலின் போது அளவை மாற்ற முயற்சிக்காதீர்கள்.
இன்சுலின் தோலின் கீழ் (தோலடி) முன்புற வயிற்று சுவர், பிட்டம், இடுப்பு அல்லது தோள்களில் செலுத்தப்படுகிறது.

- தோலின் கீழ் ஊசியைச் செருகவும்.
- டோஸ் பொத்தானை எல்லா வழிகளிலும் அழுத்தவும்.
டோஸ் பொத்தானை அழுத்தவும். மெதுவாக 5 ஆக எண்ணி, பின்னர் தோலில் இருந்து ஊசியை அகற்றவும்.
டோஸ் பொத்தானை திருப்புவதன் மூலம் இன்சுலின் நிர்வகிக்க முயற்சிக்காதீர்கள். நீங்கள் டோஸ் பொத்தானைச் சுழற்றும்போது, இன்சுலின் பாயவில்லை.
- தோலில் இருந்து ஊசியை அகற்றவும்.
"ஊசியின் நுனியில் ஒரு துளி இன்சுலின் இருந்தால் இது சாதாரணமானது." இது உங்கள் டோஸின் துல்லியத்தை பாதிக்காது. - டோஸ் காட்டி சாளரத்தில் எண்ணைச் சரிபார்க்கவும்.
- டோஸ் காட்டி சாளரம் “0” எனில், பின்னர். நீங்கள் முழுமையாக எடுத்துக் கொண்ட அளவை உள்ளிட்டுள்ளீர்கள்.
- டோஸ் காட்டி சாளரத்தில் “0” ஐ நீங்கள் காணவில்லை என்றால், அளவை மீண்டும் உள்ளிட வேண்டாம். மீண்டும் தோலின் கீழ் ஊசியைச் செருகவும், ஊசி போடவும்.
- நீங்கள் டயல் செய்த டோஸ் முழுமையாக உள்ளிடப்படவில்லை என்று நீங்கள் இன்னும் நினைத்தால், ஊசி மீண்டும் செய்ய வேண்டாம். உங்கள் இரத்த குளுக்கோஸை சரிபார்த்து, உங்கள் சுகாதார நிபுணரால் இயக்கப்பட்டபடி செயல்படுங்கள்.
- முழு டோஸுக்கு நீங்கள் 2 ஊசி போட வேண்டும் என்றால், இரண்டாவது ஊசி செலுத்த மறக்காதீர்கள்.
ஒவ்வொரு ஊசி மூலம், பிஸ்டன் சற்று நகரும், அதன் நிலையில் ஒரு மாற்றத்தை நீங்கள் கவனிக்கக்கூடாது.
தோலில் இருந்து ஊசியை நீக்கிய பின் ஒரு சொட்டு ரத்தத்தை நீங்கள் கவனித்தால், சுத்தமான துணி துணி அல்லது ஆல்கஹால் துணியை ஊசி இடத்திற்கு கவனமாக அழுத்தவும். இந்த பகுதியை தேய்க்க வேண்டாம்.
சிரிஞ்ச் பேனாக்கள் மற்றும் ஊசிகளை அகற்றுவது
- பயன்படுத்தப்பட்ட ஊசிகளை ஒரு ஷார்ப்ஸ் கொள்கலன் அல்லது திடமான பிளாஸ்டிக் கொள்கலனில் இறுக்கமான பொருத்தப்பட்ட மூடியுடன் வைக்கவும். வீட்டு கழிவுகளுக்கு நியமிக்கப்பட்ட இடத்தில் ஊசிகளை அப்புறப்படுத்த வேண்டாம்.
- பயன்படுத்தப்பட்ட சிரிஞ்ச் பேனாவை ஊசியை அகற்றிய பின் வீட்டுக் கழிவுகளுடன் தூக்கி எறியலாம்.
- உங்கள் ஷார்ப்ஸ் கொள்கலனை எவ்வாறு அப்புறப்படுத்துவது என்பது பற்றி உங்கள் மருத்துவரிடம் சரிபார்க்கவும்.
- இந்த கையேட்டில் ஊசிகளை அப்புறப்படுத்துவதற்கான வழிமுறைகள் ஒவ்வொரு நிறுவனமும் ஏற்றுக்கொண்ட விதிகள், ஒழுங்குமுறைகள் அல்லது கொள்கைகளை மாற்றாது.
பேனா சேமிப்பு
- பயன்படுத்தப்படாத சிரிஞ்ச் பேனாக்களை 2 ° C முதல் 8 ° C வெப்பநிலையில் குளிர்சாதன பெட்டியில் சேமிக்கவும்.
- உங்கள் இன்சுலினை உறைக்க வேண்டாம். அது உறைந்திருந்தால், அதைப் பயன்படுத்த வேண்டாம்.
- பயன்படுத்தப்படாத சிரிஞ்ச் பேனாக்கள் லேபிளில் குறிக்கப்பட்ட காலாவதி தேதி வரை சேமிக்கப்படலாம், அவை குளிர்சாதன பெட்டியில் சேமிக்கப்படுகின்றன.
தற்போது பயன்பாட்டில் உள்ள சிரிஞ்ச் பேனா
- அறை வெப்பநிலையில் 30 ° C வரை நீங்கள் தற்போது பயன்படுத்தும் சிரிஞ்ச் பேனாவை வெப்பம் மற்றும் ஒளியிலிருந்து பாதுகாக்கப்பட்ட இடத்தில் சேமிக்கவும்.
- தொகுப்பில் சுட்டிக்காட்டப்பட்ட காலாவதி தேதி காலாவதியாகும்போது, இன்சுலின் அதில் இருந்தாலும், பயன்படுத்தப்பட்ட பேனாவை நிராகரிக்க வேண்டும்.
பழுது
- சிரிஞ்ச் பேனாவிலிருந்து நீங்கள் தொப்பியை அகற்ற முடியாவிட்டால், அதை மெதுவாக முறுக்கி, பின்னர் தொப்பியை இழுக்கவும்.
- டோஸ் டயல் பொத்தானை கடினமாக அழுத்தினால்:
- டோஸ் டயல் பொத்தானை மிக மெதுவாக அழுத்தவும். டோஸ் டயல் பொத்தானை மெதுவாக அழுத்தினால் ஊசி எளிதானது.
"ஊசி அடைக்கப்படலாம்." ஒரு புதிய ஊசியைச் செருகவும், மருந்து உட்கொள்ள சிரிஞ்ச் பேனாவைச் சரிபார்க்கவும்.
- சிரிஞ்ச் பேனாவில் தூசி அல்லது பிற பொருட்கள் சிக்கியிருக்கலாம். அத்தகைய ஒரு சிரிஞ்ச் பேனாவை எறிந்துவிட்டு புதிய ஒன்றை எடுத்துக் கொள்ளுங்கள்.
குவிக்பென் சிரிஞ்ச் பேனாவைப் பயன்படுத்துவது குறித்து உங்களுக்கு கேள்விகள் அல்லது கவலைகள் இருந்தால், எலி லில்லி அல்லது உங்கள் சுகாதார வழங்குநரைத் தொடர்பு கொள்ளுங்கள்.
ரஷ்யாவில் பிரதிநிதித்துவம்:
எலி லில்லி வோஸ்டாக் எஸ்.ஏ., 123112, மாஸ்கோ
பிரெஸ்னென்ஸ்கயா கட்டு, டி. 10
உயர்தர பிரெஞ்சு மருந்து இன்சுலின் ஹுமலாக் அனலாக்ஸை விட அதன் மேன்மையை நிரூபித்துள்ளது, இது முக்கிய செயலில் மற்றும் துணைப் பொருட்களின் உகந்த கலவையின் காரணமாக அடையப்படுகிறது. இந்த இன்சுலின் பயன்பாடு நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு ஹைப்பர் கிளைசீமியாவுக்கு எதிரான போராட்டத்தை கணிசமாக எளிதாக்குகிறது.
இன்சுலின் ஹுமலாக் விளக்கம்
குறுகிய இன்சுலின் ஹுமலாக் பிரெஞ்சு நிறுவனமான லில்லி பிரான்ஸால் தயாரிக்கப்படுகிறது, மேலும் அதன் வெளியீட்டின் நிலையான வடிவம் ஒரு தெளிவான மற்றும் நிறமற்ற தீர்வாகும், இது ஒரு காப்ஸ்யூல் அல்லது கெட்டியில் இணைக்கப்பட்டுள்ளது. பிந்தையது ஏற்கனவே தயாரிக்கப்பட்ட விரைவு பென் சிரிஞ்சின் ஒரு பகுதியாக அல்லது ஒரு கொப்புளத்தில் 3 மில்லிக்கு ஐந்து ஆம்பூல்களுக்கு தனித்தனியாக விற்கப்படலாம். மாற்றாக, தொடர்ச்சியான ஹுமலாக் மிக்ஸ் தயாரிப்புகள் தோலடி நிர்வாகத்திற்கான இடைநீக்க வடிவத்தில் தயாரிக்கப்படுகின்றன, அதேசமயம் வழக்கமான ஹுமலாக் மிக்ஸை நரம்பு வழியாக நிர்வகிக்க முடியும்.
ஹுமலாக்ஸின் முக்கிய செயலில் உள்ள பொருள் இன்சுலின் லிஸ்ப்ரோ - 1 மில்லி கரைசலுக்கு 100 IU செறிவில் இரண்டு கட்ட மருந்து, இதன் செயல்பாடு பின்வரும் கூடுதல் கூறுகளால் கட்டுப்படுத்தப்படுகிறது:
- கிளிசெராலுக்கான
- கிண்ணவடிவான,
- துத்தநாக ஆக்ஸைடு
- சோடியம் ஹைட்ரஜன் பாஸ்பேட் ஹெப்டாஹைட்ரேட்,
- ஹைட்ரோகுளோரிக் அமிலக் கரைசல்,
- சோடியம் ஹைட்ராக்சைடு கரைசல்.
மருத்துவ மற்றும் மருந்தியல் குழுவின் பார்வையில், ஹுமலாக் குறுகிய செயல்பாட்டு மனித இன்சுலின் ஒப்புமைகளைக் குறிக்கிறது, ஆனால் பல அமினோ அமிலங்களின் தலைகீழ் வரிசையில் அவற்றிலிருந்து வேறுபடுகிறது. மருந்தின் முக்கிய செயல்பாடு குளுக்கோஸை உறிஞ்சுவதை ஒழுங்குபடுத்துவதாகும், இருப்பினும் இது அனபோலிக் பண்புகளையும் கொண்டுள்ளது. மருந்தியல் ரீதியாக, இது பின்வருமாறு செயல்படுகிறது: கிளைக்கோஜன், கொழுப்பு அமிலங்கள் மற்றும் கிளிசரால் ஆகியவற்றின் அளவு அதிகரிப்பு தசை திசுக்களில் தூண்டப்படுகிறது, அத்துடன் புரதங்களின் செறிவு அதிகரிப்பு மற்றும் உடலால் அமினோ அமிலங்களின் நுகர்வு. இதற்கு இணையாக, கிளைகோஜெனோலிசிஸ், குளுக்கோனோஜெனெசிஸ், லிபோலிசிஸ், புரோட்டீன் கேடபாலிசம் மற்றும் கெட்டோஜெனீசிஸ் போன்ற செயல்முறைகள் குறைகின்றன.
இரண்டு வகையான நீரிழிவு நோயாளிகளுக்கு சாப்பிட்ட பிறகு, மற்ற கரையக்கூடிய இன்சுலினுக்கு பதிலாக ஹுமலாக் பயன்படுத்தினால் அதிகரித்த சர்க்கரை அளவு கணிசமாகக் குறைகிறது என்று ஆய்வுகள் தெரிவிக்கின்றன.
நீரிழிவு நோயாளி ஒரே நேரத்தில் குறுகிய-செயல்பாட்டு இன்சுலின் மற்றும் பாசல் இன்சுலின் ஆகியவற்றைப் பெற்றால், சிறந்த முடிவை அடைய முதல் மற்றும் இரண்டாவது மருந்துகளின் அளவை சரிசெய்ய வேண்டியது அவசியம் என்பதை நினைவில் கொள்வது அவசியம். ஹுமலாக் குறுகிய-செயல்பாட்டு இன்சுலின்களுக்கு சொந்தமானது என்ற போதிலும், அதன் செயல்பாட்டின் இறுதி காலம் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக பல காரணிகளால் தீர்மானிக்கப்படுகிறது:
- அளவை,
- ஊசி தளம்
- உடல் வெப்பநிலை
- உடல் செயல்பாடு
- இரத்த விநியோகத்தின் தரம்.
 தனித்தனியாக, ஹுமலாக் இன்சுலின் வயதுவந்த நீரிழிவு நோயாளிகள் மற்றும் குழந்தைகள் அல்லது இளம் பருவத்தினருக்கு சிகிச்சையளிப்பதில் சமமாக பயனுள்ளதாக இருக்கும் என்பதைக் குறிப்பிடுவது மதிப்பு. மருந்தின் விளைவு நோயாளிக்கு சிறுநீரக அல்லது கல்லீரல் செயலிழப்பு ஏற்படுவதைப் பொறுத்தது அல்ல, மேலும் அதிக அளவு சல்போனிலூரியாவுடன் இணைந்தால், கிளைகேட்டட் ஹீமோகுளோபின் அளவு கணிசமாகக் குறைகிறது. பொதுவாக, இரவு நேர இரத்தச் சர்க்கரைக் குறைவு நோயாளிகளின் எண்ணிக்கையில் குறிப்பிடத்தக்க குறைவு ஏற்பட்டுள்ளது, இதிலிருந்து நீரிழிவு நோயாளிகள் தேவையான மருந்துகளை எடுத்துக் கொள்ளாவிட்டால் பெரும்பாலும் அவதிப்படுகிறார்கள்.
தனித்தனியாக, ஹுமலாக் இன்சுலின் வயதுவந்த நீரிழிவு நோயாளிகள் மற்றும் குழந்தைகள் அல்லது இளம் பருவத்தினருக்கு சிகிச்சையளிப்பதில் சமமாக பயனுள்ளதாக இருக்கும் என்பதைக் குறிப்பிடுவது மதிப்பு. மருந்தின் விளைவு நோயாளிக்கு சிறுநீரக அல்லது கல்லீரல் செயலிழப்பு ஏற்படுவதைப் பொறுத்தது அல்ல, மேலும் அதிக அளவு சல்போனிலூரியாவுடன் இணைந்தால், கிளைகேட்டட் ஹீமோகுளோபின் அளவு கணிசமாகக் குறைகிறது. பொதுவாக, இரவு நேர இரத்தச் சர்க்கரைக் குறைவு நோயாளிகளின் எண்ணிக்கையில் குறிப்பிடத்தக்க குறைவு ஏற்பட்டுள்ளது, இதிலிருந்து நீரிழிவு நோயாளிகள் தேவையான மருந்துகளை எடுத்துக் கொள்ளாவிட்டால் பெரும்பாலும் அவதிப்படுகிறார்கள்.
எண்களில் வெளிப்படுத்தப்படும் ஹுமலாக் இன்சுலின் பண்புகள் இதுபோன்று இருக்கின்றன: செயலின் ஆரம்பம் ஊசி போடப்பட்ட 15 நிமிடங்களுக்குப் பிறகு, செயல்பாட்டின் காலம் இரண்டு முதல் ஐந்து மணி நேரம் ஆகும். ஒருபுறம், மருந்தின் பயனுள்ள சொல் வழக்கமான ஒப்புமைகளை விடக் குறைவு, மறுபுறம், இது உணவுக்கு 15 நிமிடங்களுக்கு முன்பு பயன்படுத்தப்படலாம், மற்ற இன்சுலின்களைப் போலவே 30-35 அல்ல.
மருந்து பயன்படுத்துவதற்கான அறிகுறிகள்
இன்சுலின் ஹுமலாக் ஹைப்பர் கிளைசீமியாவால் பாதிக்கப்பட்ட மற்றும் இன்சுலின் சிகிச்சை தேவைப்படும் அனைத்து நோயாளிகளுக்கும் நோக்கம் கொண்டது. இது டைப் 1 நீரிழிவு நோய், இது இன்சுலின் சார்ந்த நோய், மற்றும் டைப் 2 நீரிழிவு ஆகிய இரண்டின் கேள்வியாக இருக்கலாம், இதில் கார்போஹைட்ரேட்டுகள் கொண்ட உணவுக்குப் பிறகு இரத்தத்தில் சர்க்கரை அளவு அவ்வப்போது அதிகரிக்கும்.
குறுகிய-செயல்பாட்டு இன்சுலின் ஹுமலாக் நோயின் எந்த கட்டத்திலும் பயனுள்ளதாக இருக்கும், அதே போல் பாலின மற்றும் அனைத்து வயதினருக்கும் நோயாளிகளுக்கு. ஒரு பயனுள்ள சிகிச்சையாக, நடுத்தர மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின்களுடன் அதன் கலவை, கலந்துகொள்ளும் மருத்துவரால் அங்கீகரிக்கப்படுகிறது.
இன்சுலின் ஹுமலாக் பயன்படுத்துவதற்கான வழிமுறைகள்
நீரிழிவு நோயாளிக்கு இன்சுலின் தேவையைப் பொறுத்து, கலந்துகொள்ளும் மருத்துவரால் தனித்தனியாக நிர்ணயிக்கப்படும் டோஸின் கணக்கீட்டில் ஹுமலாக் பயன்பாடு தொடங்குகிறது. இந்த மருந்தை உணவுக்கு முன்னும் பின்னும் நிர்வகிக்கலாம், இருப்பினும் முதல் விருப்பம் மிகவும் விரும்பத்தக்கது. தீர்வு குளிர்ச்சியாக இருக்கக்கூடாது, ஆனால் அறை வெப்பநிலையுடன் ஒப்பிடலாம் என்பதை நினைவில் கொள்ளுங்கள். பொதுவாக, ஒரு நிலையான சிரிஞ்ச், பேனா அல்லது இன்சுலின் பம்ப் அதை நிர்வகிக்கப் பயன்படுகிறது, தோலடி உட்செலுத்துகிறது, இருப்பினும், சில நிபந்தனைகளின் கீழ், நரம்பு உட்செலுத்துதலும் அனுமதிக்கப்படுகிறது.
தோலடி ஊசி முக்கியமாக தொடை, தோள்பட்டை, வயிறு அல்லது பிட்டம், மாற்று ஊசி தளங்களில் மேற்கொள்ளப்படுகிறது, இதனால் ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் பயன்படுத்தப்படுவதில்லை. நரம்புக்குள் வராமல் பார்த்துக் கொள்ள வேண்டும், மேலும் இது செய்யப்பட்டபின் உடலை உட்செலுத்துதல் பகுதியில் மசாஜ் செய்யவும் கண்டிப்பாக பரிந்துரைக்கப்படவில்லை. ஒரு சிரிஞ்ச் பேனாவிற்கான கெட்டி வடிவத்தில் வாங்கப்பட்ட ஹுமலாக் பின்வரும் வரிசையில் பயன்படுத்தப்படுகிறது:
- உங்கள் கைகளை வெதுவெதுப்பான நீரில் கழுவ வேண்டும் மற்றும் ஊசி போட ஒரு இடத்தை தேர்வு செய்ய வேண்டும்,
- உட்செலுத்துதல் பகுதியில் உள்ள தோல் ஒரு கிருமி நாசினியால் கிருமி நீக்கம் செய்யப்படுகிறது,
- பாதுகாப்பு தொப்பி ஊசியிலிருந்து அகற்றப்படுகிறது,
- இழுத்தல் அல்லது கிள்ளுதல் மூலம் தோல் கைமுறையாக சரி செய்யப்படுகிறது, இதனால் ஒரு மடிப்பு பெறப்படுகிறது,
- ஒரு ஊசி தோலில் செருகப்படுகிறது, சிரிஞ்ச் பேனாவில் ஒரு பொத்தானை அழுத்துகிறது,
- ஊசி அகற்றப்பட்டது, ஊசி தளம் பல விநாடிகளுக்கு மெதுவாக அழுத்தும் (மசாஜ் மற்றும் தேய்த்தல் இல்லாமல்),
- ஒரு பாதுகாப்பு தொப்பியின் உதவியுடன், ஊசி விலகி, அகற்றப்படுகிறது.
 இந்த விதிகள் அனைத்தும் சஸ்பென்ஷன் வடிவத்தில் தயாரிக்கப்படும் ஹுமலாக் மிக்ஸ் 25 மற்றும் ஹுமலாக் மிக்ஸ் 50 போன்ற மருந்து வகைகளுக்கு பொருந்தும். வித்தியாசம் பல்வேறு வகையான மருந்துகளின் தோற்றத்திலும் தயாரிப்பிலும் உள்ளது: தீர்வு நிறமற்றதாகவும், வெளிப்படையாகவும் இருக்க வேண்டும், அதே நேரத்தில் அது உடனடியாக பயன்படுத்தத் தயாராக உள்ளது, அதே நேரத்தில் சஸ்பென்ஷன் பல முறை அசைக்கப்பட வேண்டும், இதனால் கெட்டி ஒரு சீரான, மேகமூட்டமான திரவத்தைக் கொண்டிருக்கிறது.
இந்த விதிகள் அனைத்தும் சஸ்பென்ஷன் வடிவத்தில் தயாரிக்கப்படும் ஹுமலாக் மிக்ஸ் 25 மற்றும் ஹுமலாக் மிக்ஸ் 50 போன்ற மருந்து வகைகளுக்கு பொருந்தும். வித்தியாசம் பல்வேறு வகையான மருந்துகளின் தோற்றத்திலும் தயாரிப்பிலும் உள்ளது: தீர்வு நிறமற்றதாகவும், வெளிப்படையாகவும் இருக்க வேண்டும், அதே நேரத்தில் அது உடனடியாக பயன்படுத்தத் தயாராக உள்ளது, அதே நேரத்தில் சஸ்பென்ஷன் பல முறை அசைக்கப்பட வேண்டும், இதனால் கெட்டி ஒரு சீரான, மேகமூட்டமான திரவத்தைக் கொண்டிருக்கிறது.
ஹுமலாக் இன் நரம்பு நிர்வாகம் ஒரு நிலையான உட்செலுத்துதல் முறையைப் பயன்படுத்தி ஒரு மருத்துவ அமைப்பில் மேற்கொள்ளப்படுகிறது, அங்கு தீர்வு 0.9% சோடியம் குளோரைடு கரைசல் அல்லது 5% டெக்ஸ்ட்ரோஸ் கரைசலுடன் கலக்கப்படுகிறது. ஹுமலாக் அறிமுகப்படுத்த இன்சுலின் பம்புகளின் பயன்பாடு சாதனத்துடன் இணைக்கப்பட்டுள்ள அறிவுறுத்தல்களின்படி ஏற்பாடு செய்யப்பட்டுள்ளது. எந்தவொரு வகையிலும் ஊசி போடும்போது, உடலின் அளவையும் எதிர்வினையையும் சரியாக மதிப்பிடுவதற்கு சர்க்கரை 1 யூனிட் இன்சுலின் எவ்வளவு குறைக்கிறது என்பதை நினைவில் கொள்ள வேண்டும். சராசரியாக, பெரும்பாலான இன்சுலின் தயாரிப்புகளுக்கு இந்த காட்டி 2.0 மிமீல் / எல் ஆகும், இது ஹுமலாக் என்பதற்கும் பொருந்தும்.
பிற மருந்துகளுடன் தொடர்பு
பொதுவாக மற்ற மருந்துகளுடன் ஹுமலாக் போதைப்பொருள் தொடர்பு அதன் ஒப்புமைகளுக்கு ஒத்திருக்கிறது. எனவே, வாய்வழி கருத்தடை மருந்துகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள், தைராய்டு சுரப்பிக்கான ஹார்மோன்கள், பல டையூரிடிக்ஸ் மற்றும் ஆண்டிடிரஸன் மருந்துகள் மற்றும் நிகோடினிக் அமிலம் ஆகியவற்றுடன் இணைந்தால் கரைசலின் இரத்தச் சர்க்கரைக் குறைவு விளைவு குறையும்.
அதே நேரத்தில், இந்த இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு சிகிச்சையின் கலவையுடன் தீவிரமடையும்:
- பீட்டா தடுப்பான்கள்,
- எத்தனால் மற்றும் அதன் அடிப்படையில் மருந்துகள்,
- அனபோலிக் ஸ்டெராய்டுகள்
- வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்கள்,
- சல்போனமைடுகள்.
சேமிப்பகத்தின் விதிமுறைகள் மற்றும் நிபந்தனைகள்
ஒரு சாதாரண குளிர்சாதன பெட்டியில் குழந்தைகளுக்கு அணுக முடியாத இடத்தில் ஹுமலாக் சேமிக்கப்பட வேண்டும், +2 முதல் +8 டிகிரி செல்சியஸ் வெப்பநிலையில். நிலையான அடுக்கு வாழ்க்கை இரண்டு ஆண்டுகள். தொகுப்பு ஏற்கனவே திறக்கப்பட்டிருந்தால், இந்த இன்சுலின் அறை வெப்பநிலையில் +15 முதல் +25 டிகிரி செல்சியஸ் வரை வைக்கப்பட வேண்டும்.
மருந்து வெப்பமடையாமல், நேரடியாக சூரிய ஒளியில் இல்லை என்பதை உறுதிப்படுத்திக் கொள்ள வேண்டும். பயன்பாடு தொடங்கினால், அடுக்கு வாழ்க்கை 28 நாட்களாக குறைக்கப்படுகிறது.
ஹுமாலக்கின் நேரடி ஒப்புமைகள் நீரிழிவு நோயாளிக்கு ஒத்த வழியில் செயல்படும் அனைத்து இன்சுலின் தயாரிப்புகளையும் கருத்தில் கொள்ள வேண்டும்.மிகவும் பிரபலமான பிராண்டுகளில் ஆக்ட்ராபிட், வோசுலின், ஜென்சுலின், இன்சுஜென், இன்சுலர், ஹுமோதர், ஐசோபன், புரோட்டாஃபான் மற்றும் ஹோமோலாங் ஆகியவை அடங்கும்.