பேய்டா என்ற மருந்தைப் பயன்படுத்துவதற்கான வழிகாட்டுதல்கள் - சிறப்பு வழிமுறைகள் மற்றும் மதிப்புரைகள்
டைப் 2 நீரிழிவு நோயில் இரத்த குளுக்கோஸைக் கட்டுப்படுத்த வடிவமைக்கப்பட்ட ஹைபோகிளைசெமிக் முகவர் பீட்டா. Exenatide அமினோ அமிலம் அமிடோபெப்டைடுகள் என வகைப்படுத்தப்படுகிறது. ஒரு இன்ரெடின் மைமெடிக் என, இது செரிமானத்தை குறைக்கிறது, பி-கலங்களின் செயல்பாட்டை மேம்படுத்துகிறது. பாரம்பரிய இன்சுலினிலிருந்து, மருந்து மருந்தியல் திறன்கள் மற்றும் செலவு ஆகியவற்றால் வேறுபடுகிறது.
யார் exenatide காட்டப்படுகிறார்
 இரண்டாவது வகை நோயுடன் (குழந்தைகள் மற்றும் கர்ப்பிணிப் பெண்களைத் தவிர) நீரிழிவு நோயாளிகளுக்கு இந்த மருந்து பரிந்துரைக்கப்படுகிறது. மெட்ஃபோர்மின் மற்றும் பிற இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுடன் சிகிச்சையானது விரும்பிய முடிவுகளைத் தரவில்லை என்றால், பேயட் கூடுதல் தீர்வாக பரிந்துரைக்கப்படுகிறது. ஊசி மருந்துகள் மோனோ தெரபியாகவும் பயன்படுத்தப்படுகின்றன. இன்சுலின் அல்லாத நீரிழிவு நோயின் குறிப்பிட்ட மதிப்பு, பசியையும் உடல் எடையும் கட்டுப்படுத்த மருந்தின் திறன் ஆகும்.
இரண்டாவது வகை நோயுடன் (குழந்தைகள் மற்றும் கர்ப்பிணிப் பெண்களைத் தவிர) நீரிழிவு நோயாளிகளுக்கு இந்த மருந்து பரிந்துரைக்கப்படுகிறது. மெட்ஃபோர்மின் மற்றும் பிற இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுடன் சிகிச்சையானது விரும்பிய முடிவுகளைத் தரவில்லை என்றால், பேயட் கூடுதல் தீர்வாக பரிந்துரைக்கப்படுகிறது. ஊசி மருந்துகள் மோனோ தெரபியாகவும் பயன்படுத்தப்படுகின்றன. இன்சுலின் அல்லாத நீரிழிவு நோயின் குறிப்பிட்ட மதிப்பு, பசியையும் உடல் எடையும் கட்டுப்படுத்த மருந்தின் திறன் ஆகும்.
வெளியீட்டு படிவம்
பெய்டா நிறம் மற்றும் வாசனை இல்லாமல் ஒரு தீர்வு. எக்செட்டானைட்டின் செயலில் உள்ள 1 மில்லி 250 எம்.சி.ஜி. கூடுதல் பொருட்களின் பங்கு அசிட்டிக் அமிலம், சோடியம் அசிடேட் ட்ரைஹைட்ரேட், மாடாக்ரெசோல், மன்னிடோல் மற்றும் பிற எக்ஸிபீயர்கள் ஆகும்.
மருந்து ஒற்றை சிரிஞ்ச் பேனாவில் வெளியிடப்படுகிறது - புதிய தலைமுறை இன்சுலின் சிரிஞ்சின் அனலாக். அத்தகைய பேனாவில் மருந்தின் அளவு 1.2 அல்லது 2.4 மில்லி (ஒவ்வொரு தொகுப்பிலும் - அத்தகைய ஒரு சிரிஞ்ச்).
பேயட்டின் மருந்தைப் பொறுத்தவரை, எக்ஸனடைடு மட்டுமே அனலாக் ஆக செயல்பட முடியும்.
மருந்தியல் சாத்தியக்கூறுகள்
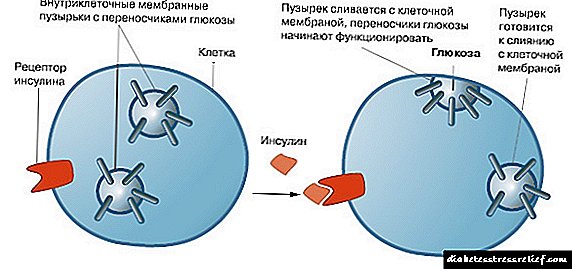
தோலடி நிர்வாகத்திற்குப் பிறகு பேயெட்டாவுக்கு என்ன நடக்கும்? மருந்தின் செயல்பாட்டின் வழிமுறை எளிதானது. இன்ரெடின்கள், இதன் பிரதிநிதி எக்ஸெனடைடு (மருந்தின் செயலில் உள்ள கூறு), இன்சுலின் உற்பத்தியை அதிகரிக்கிறது மற்றும் கல்லீரலால் குளுக்கோஸ் அனலாக் உற்பத்தியைத் தடுக்கிறது.
நீரிழிவு நோயாளிகளுக்கு சர்க்கரையை பின்வரும் வழிகளில் கட்டுப்படுத்த Exenatide Baeta உதவுகிறது:
- அதிக குளுக்கோமீட்டர் மதிப்புகளுடன், மருந்து பி-கலங்களில் இன்சுலின் பாரன்கிமா உற்பத்தியை செயல்படுத்துகிறது.
- இரத்தத்தில் சர்க்கரை உள்ளடக்கம் இயல்பானதை அடைந்தவுடன், ஹார்மோன் சுரப்பு நின்றுவிடும்.
- இன்சுலின் அல்லாத வகை நீரிழிவு நோய்க்கு, பீட்டாவின் குத்தலுக்குப் பிறகு, இன்சுலின் உற்பத்தி முதல் 10 நிமிடங்களுக்கு கவனிக்கப்படுவதில்லை. மருந்து அதன் இரண்டு கட்டங்களிலும் இன்சுலின் பதிலை மீட்டெடுக்கிறது.
உணவின் செரிமானத்தை மெதுவாக்குவதால், இது பசியையும் குடல் இயக்கத்தையும் (மலச்சிக்கல் வரை) அடக்குகிறது.
பார்மகோகினெடிக் அம்சங்கள்
மருந்து எவ்வாறு உறிஞ்சப்படுகிறது, விநியோகிக்கப்படுகிறது, உறிஞ்சப்படுகிறது மற்றும் வெளியேற்றப்படுகிறது?
- உட்செலுத்தலுக்குப் பிறகு, செயலில் உள்ள கூறு எக்ஸனடைடு விரைவாக சுற்றோட்ட அமைப்பு வழியாக பரவி ஒரு சிகிச்சை விளைவை செய்கிறது. சராசரி மதிப்புகள் 10 μg என்ற அளவில், இது 2 மணி நேரத்திற்குப் பிறகு அடையும். ஊசி மண்டலம் (தொடை, முன்கை அல்லது அடிவயிறு) உறிஞ்சுதல் வீதத்தையும் செயல்திறனையும் பாதிக்காது.
- மருந்து செரிமான அமைப்பு, சுற்றோட்ட அமைப்பு மற்றும் கணையத்தில் வளர்சிதை மாற்றப்படுகிறது. அதன் மருந்தியல் திறன்கள் அளவைச் சார்ந்தது அல்ல.
- சிறுநீரகங்கள் 10 மணி நேரத்தில் பேயெட்டை அகற்றும். சிறுநீரக நோய்க்குறியீடுகளில், டோஸ் சரிசெய்தல் தேவையில்லை, ஏனெனில் இந்த வகை நோயாளிகளில் செயலில் உள்ள பொருளின் அனுமதி இயல்புக்கு அருகில் உள்ளது.
- மருந்து சிறுநீரகத்தால் வெளியேற்றப்படுவதால், கல்லீரல் நோயியல் இரத்த பிளாஸ்மாவில் உள்ள எக்ஸனாடைட்டின் உள்ளடக்கத்தை மாற்றாது.
வயது தொடர்பான அம்சங்கள் செயலில் உள்ள கூறுகளின் செயல்பாட்டின் பொறிமுறையை பாதிக்காது, எனவே, இளமை பருவத்தில், டோஸ் சரிசெய்தல் தேவையில்லை. குழந்தை பருவத்தில் (12 ஆண்டுகள் வரை), எக்ஸனாடைட்டின் விளைவு ஆய்வு செய்யப்படவில்லை. 5 μg நீரிழிவு நோயாளிகளுக்கு ஒரு பருவத்தைப் பெற்றவர்களில் (12-18 வயது), எதிர்வினைகள் பெரியவர்களுக்கு ஒத்ததாக இருந்தன.
பேய்டாவின் சிகிச்சைக்கு ஆண்களும் பெண்களும் சமமாக பதிலளிக்கின்றனர். வெவ்வேறு இனங்களின் பிரதிநிதிகளிடையே வேறுபாடுகள் எதுவும் காணப்படவில்லை, அதாவது நீரிழிவு நோயாளிகளுக்கு இந்த வகைகளுக்கு அளவுகோல் சரிசெய்தல் தேவையில்லை.
கர்ப்ப காலத்தில் பீட்டா
கர்ப்பம் மற்றும் பாலூட்டலின் போது, பேயெட்டா ஊசி மருந்துகள் முரணாக உள்ளன, ஏனெனில் செயலில் உள்ள கூறுகள் கருவின் உருவாக்கத்தை எதிர்மறையாக பாதிக்கின்றன. குறிப்பாக, பீட்டாவின் பயன்பாடு இன்சுலின் சார்ந்த வகையின் பிறவி நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தையைத் தூண்டும் திறன் கொண்டது.
 வளரும், குழந்தையின் உடல் இன்சுலின் தொகுப்பின் செயல்பாட்டைக் கருதுகிறது. கருவின் கணையம் குழந்தை மற்றும் தாய் இரண்டிலும் கிளைசெமிக் குறியீடுகளை கட்டுப்படுத்துகிறது. எனவே, ஒரு கர்ப்பத்தைத் திட்டமிடும்போது, நீங்கள் ஒரு பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும் மற்றும் புதிய நிலைமைகளில் பாதுகாப்பான மருந்துகளை எடுத்துக்கொள்வது குறித்த விரிவான ஆலோசனையைப் பெற வேண்டும்.
வளரும், குழந்தையின் உடல் இன்சுலின் தொகுப்பின் செயல்பாட்டைக் கருதுகிறது. கருவின் கணையம் குழந்தை மற்றும் தாய் இரண்டிலும் கிளைசெமிக் குறியீடுகளை கட்டுப்படுத்துகிறது. எனவே, ஒரு கர்ப்பத்தைத் திட்டமிடும்போது, நீங்கள் ஒரு பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும் மற்றும் புதிய நிலைமைகளில் பாதுகாப்பான மருந்துகளை எடுத்துக்கொள்வது குறித்த விரிவான ஆலோசனையைப் பெற வேண்டும்.
முரண்
பேயட்டின் தீர்வை எடுத்துக்கொள்வதற்கான முரண்பாடுகளின் அடிப்படையானது சூத்திரத்தின் செயலில் உள்ள கூறுகளின் தனிப்பட்ட நோய் எதிர்ப்பு சக்தி ஆகும். முதல் வகை நோயைக் கொண்ட நீரிழிவு நோயாளிகளுக்கு மருந்து பரிந்துரைக்கப்படவில்லை, அதே போல் நீரிழிவு கெட்டோஅசிடோசிஸ் காலத்திலும். வயிறு, குடல், சிறுநீரகங்கள், அத்துடன் காஸ்ட்ரோபரேசிஸ் போன்ற நோய்க்குறியியல் நோயாளிகளுக்கு இந்த மருந்து பயனுள்ளதாக இருக்காது.
குழந்தைகளுக்கான மருந்துகளின் செயல்திறன் மற்றும் பாதுகாப்பின் அளவு சோதிக்கப்படாததால், சிறுபான்மையினருக்கும் பேயெட்டா காட்டப்படவில்லை. வளர்சிதை மாற்ற பொருட்களுக்கு ஒவ்வாமை ஏற்பட்டால், மருந்து பரிந்துரைக்கப்படவில்லை.



பக்க விளைவுகள்
பைட்டா அரிதாகவே தேவையற்ற விளைவுகளை ஏற்படுத்துகிறது. இது மோனோ தெரபியாகப் பயன்படுத்தப்பட்டால், இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் நிகழ்வு சுமார் 5% ஆகும் (1% மருந்துப்போலிக்கு ஒப்பிடும்போது).
இந்த நிகழ்வுகளில் பெரும்பாலானவை குறைந்த தீவிரத்தினால் வகைப்படுத்தப்படுகின்றன. அவை ஏற்பட்டால், பெரும்பாலும், மருத்துவ பரிந்துரைகள் பின்பற்றப்படாவிட்டால், மருந்து காலாவதியானது, அல்லது அது முறையாக சேமிக்கப்படாவிட்டால்.
 இன்னும் அரிதாக, பீட்டா சிறுநீரக நோய்க்குறியியல் அதிகரிக்கிறது மற்றும் கிரியேட்டினின் அதிகரிப்பு ஏற்படுகிறது. மருத்துவ நிகழ்வுகளில், கடுமையான கணைய அழற்சியின் தனிப்பட்ட அத்தியாயங்களைத் தவிர, எக்ஸனாடிட்டின் நெஃப்ரோடாக்சிசிட்டி பற்றிய தகவல்கள் பதிவு செய்யப்படவில்லை. நீரிழிவு நோயாளிகளுக்கு நோயின் அறிகுறிகள் (கடுமையான, தொடர்ந்து வயிற்று வலி) குறித்து தெரிவிக்கப்பட வேண்டும்.
இன்னும் அரிதாக, பீட்டா சிறுநீரக நோய்க்குறியியல் அதிகரிக்கிறது மற்றும் கிரியேட்டினின் அதிகரிப்பு ஏற்படுகிறது. மருத்துவ நிகழ்வுகளில், கடுமையான கணைய அழற்சியின் தனிப்பட்ட அத்தியாயங்களைத் தவிர, எக்ஸனாடிட்டின் நெஃப்ரோடாக்சிசிட்டி பற்றிய தகவல்கள் பதிவு செய்யப்படவில்லை. நீரிழிவு நோயாளிகளுக்கு நோயின் அறிகுறிகள் (கடுமையான, தொடர்ந்து வயிற்று வலி) குறித்து தெரிவிக்கப்பட வேண்டும்.
முதல் ஊசி பலவீனம், நடுக்கம், சில சந்தர்ப்பங்களில், ஆஞ்சியோடீமா மற்றும் அனாபிலாக்டிக் அதிர்ச்சியுடன் இருக்கலாம். பக்க விளைவுகள் அடையாளம் காணப்பட்டால், சிகிச்சையின் போக்கை நிறுத்தி, உட்சுரப்பியல் நிபுணரை அணுகலாம்.
 புரதங்கள் மற்றும் பெப்டைட்களை அடிப்படையாகக் கொண்ட அனைத்து மருந்துகளும் நோயெதிர்ப்புத் திறனைத் தூண்டக்கூடும் என்பதால், செயலில் உள்ள மூலப்பொருட்களுக்கான ஆன்டிபாடிகள் பேயெட்டா சிகிச்சையின் போது தயாரிக்கப்படலாம், அவற்றின் தலைப்பு காலப்போக்கில் குறைந்து குறைவாகவே இருக்கும். ஆன்டிபாடிகளின் இருப்பு பதிவு செய்யப்பட்ட பாதகமான விளைவுகளின் அதிர்வெண் மற்றும் வகைகளை பாதிக்காது.
புரதங்கள் மற்றும் பெப்டைட்களை அடிப்படையாகக் கொண்ட அனைத்து மருந்துகளும் நோயெதிர்ப்புத் திறனைத் தூண்டக்கூடும் என்பதால், செயலில் உள்ள மூலப்பொருட்களுக்கான ஆன்டிபாடிகள் பேயெட்டா சிகிச்சையின் போது தயாரிக்கப்படலாம், அவற்றின் தலைப்பு காலப்போக்கில் குறைந்து குறைவாகவே இருக்கும். ஆன்டிபாடிகளின் இருப்பு பதிவு செய்யப்பட்ட பாதகமான விளைவுகளின் அதிர்வெண் மற்றும் வகைகளை பாதிக்காது.
நீரிழிவு நோயாளிகளுக்கு பைட்டா ஊசி போடுவது பசியின்மை மற்றும் எடை இழப்புக்கு பங்களிக்கும் என்று எச்சரிக்க வேண்டும். உடலின் இந்த எதிர்வினைக்கு விதிமுறைகளை திருத்த தேவையில்லை.
பயன்பாட்டு வழிகாட்டி
 பேயெட்டு மோனோதெரபியாகப் பயன்படுத்தப்படுகிறது, இது குறைந்த கார்ப் உணவு மற்றும் தசை சுமைகளுக்கு கூடுதலாக, சர்க்கரை வீதத்தைக் கட்டுப்படுத்த உங்களை அனுமதிக்கிறது. ஒருங்கிணைந்த சிகிச்சையில், ஊசி மருந்துகள் மெட்ஃபோர்மின் மாத்திரைகள், தியாசோலிடினியோன், சல்போனிலூரியாக்கள் மற்றும் அவற்றின் சேர்க்கைகளுடன் இணைந்து உகந்த கிளைசெமிக் கட்டுப்பாட்டை அடைகின்றன.
பேயெட்டு மோனோதெரபியாகப் பயன்படுத்தப்படுகிறது, இது குறைந்த கார்ப் உணவு மற்றும் தசை சுமைகளுக்கு கூடுதலாக, சர்க்கரை வீதத்தைக் கட்டுப்படுத்த உங்களை அனுமதிக்கிறது. ஒருங்கிணைந்த சிகிச்சையில், ஊசி மருந்துகள் மெட்ஃபோர்மின் மாத்திரைகள், தியாசோலிடினியோன், சல்போனிலூரியாக்கள் மற்றும் அவற்றின் சேர்க்கைகளுடன் இணைந்து உகந்த கிளைசெமிக் கட்டுப்பாட்டை அடைகின்றன.
சிகிச்சை முறையை ஒரு மருத்துவர் உருவாக்கி வருகிறார். மருந்து அடிவயிறு, இடுப்பு, முன்கை ஆகியவற்றில் தோலின் கீழ் குத்தப்படுகிறது. சிகிச்சையின் முதல் கட்டத்தில், காலை மற்றும் மாலை நேரங்களில் குறைந்தபட்சம் 5 எம்.சி.ஜி. உணவுக்கு ஒரு மணி நேரத்திற்குள் மருந்து எடுக்க வேண்டும். சாப்பிட்ட பிறகு, ஊசி போடுவது பரிந்துரைக்கப்படவில்லை. ஒரு மாதத்திற்குப் பிறகு, சாதாரண தழுவலுடன், விதிமுறையை இரட்டிப்பாக்கலாம். இந்த திருத்தம் மூலம், பக்க விளைவுகள் எதுவும் இருக்காது.
உட்செலுத்துதல் நேரம் தவறவிட்டால், அடுத்த ஊசி அளவை மாற்றாமல் செய்யப்படுகிறது. கரைசலை ஒரு நரம்பு அல்லது தசையில் செலுத்த பரிந்துரைக்கப்படவில்லை. சல்போனிலூரியா வழித்தோன்றல்களுடன் சிக்கலான சிகிச்சையில் பைட்டா பயன்படுத்தப்பட்டால், பக்க விளைவுகள் அல்லது அதிகப்படியான அளவைக் குறைப்பதற்கான பிந்தைய விதிமுறை குறைக்கப்படுகிறது.
சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான விதிகள் குறித்து மருத்துவர் நீரிழிவு நோயாளிக்கு தெரிவிக்க வேண்டும். நடைமுறையைப் புரிந்துகொள்வது இந்த வீடியோவில் வீடியோ டுடோரியலைப் பெற உதவும்.
அதிகப்படியான அறிகுறிகள்
சுய மருந்து மற்றும் அளவு பரிசோதனைகள் மூலம், அதிகப்படியான அளவு உருவாகலாம். சிறப்பியல்பு அறிகுறிகளால் நீங்கள் நிலையை அடையாளம் காணலாம்: பசியின்மை, சுவை விருப்பங்களில் மாற்றம், டிஸ்பெப்டிக் கோளாறுகள், மலம் கழிக்கும் தாளத்தில் மாற்றம். நரம்பு மண்டலம் தலைவலி, ஒருங்கிணைப்பு இழப்பு, தூக்கத்தின் தரம் குறைதல் ஆகியவற்றுடன் போதைப்பொருளைக் குறிக்கிறது.
 ஆனால் பெரும்பாலும் அறிகுறிகள் தோலில் தோன்றும்: தடிப்புகள், வீக்கம், ஊசி போடும் இடத்தில் அரிப்பு. அறிகுறிகளின் தீவிரம் மிதமானது, சிகிச்சை அறிகுறியாகும். வழக்கமாக இதுபோன்ற சந்தர்ப்பங்களில், பஜெட்டாவின் அளவு தெளிவுபடுத்தப்படுகிறது, கடுமையான சிக்கல்களுடன், இதேபோன்ற ஸ்பெக்ட்ரம் வெளிப்பாட்டின் அனைத்து மருந்துகளும் ரத்து செய்யப்படுகின்றன.
ஆனால் பெரும்பாலும் அறிகுறிகள் தோலில் தோன்றும்: தடிப்புகள், வீக்கம், ஊசி போடும் இடத்தில் அரிப்பு. அறிகுறிகளின் தீவிரம் மிதமானது, சிகிச்சை அறிகுறியாகும். வழக்கமாக இதுபோன்ற சந்தர்ப்பங்களில், பஜெட்டாவின் அளவு தெளிவுபடுத்தப்படுகிறது, கடுமையான சிக்கல்களுடன், இதேபோன்ற ஸ்பெக்ட்ரம் வெளிப்பாட்டின் அனைத்து மருந்துகளும் ரத்து செய்யப்படுகின்றன.
கூட்டு சிகிச்சை முடிவுகள்
பேயெட்டாவுக்கு ஒரு சிகிச்சை முறையைத் தேர்ந்தெடுக்கும்போது, நீரிழிவு நோயாளி இந்த நேரத்தில் எடுக்கும் அனைத்து மருந்துகளையும் பற்றி உட்சுரப்பியல் நிபுணருக்கு தெரிவிக்க வேண்டும். வாய்வழியாக எடுத்து செரிமான மண்டலத்தில் உறிஞ்சப்படும் மாத்திரைகளுக்கு குறிப்பாக கவனம் செலுத்தப்படுகிறது. மருந்து இரைப்பைக் காலியாக்குவதை தாமதப்படுத்துவதால், மற்ற மருந்துகள் பீட்டாவின் ஊசிக்கு 2 மணி நேரத்திற்கு முன் எடுக்கப்பட வேண்டும்.
“பீட்டா பிளஸ் டிகோக்சின்” திட்டத்தின் படி இணையான சிகிச்சையுடன், சிகிச்சையின் செயல்திறன் கடைசியாக குறைகிறது. லிசினோபிரில் பயன்படுத்தும் உயர் இரத்த அழுத்த நோயாளிகள் ஊசி மற்றும் மாத்திரைகளுக்கு இடையிலான காலத்தையும் தாங்க வேண்டும். கூட்டு சிகிச்சையின் போது இரத்த கொழுப்பு கலவையை (குறைந்த மற்றும் அதிக அடர்த்தி கொண்ட லிப்பிடுகள், ட்ரைகிளிசரால், மொத்த கொழுப்பு) HMG-CoA ரிடக்டேஸ் தடுப்பான்கள் மாற்றாது.
 இன்சுலின் சிகிச்சையின் பின்னணியில் பீட்டாவின் பயன்பாடு, டி-ஃபைனிலலனைன், மெக்லிட்டினைடு அல்லது பி-குளுக்கோசிடேஸ் தடுப்பான்களின் தயாரிப்புகளுடன் ஆய்வு செய்யப்படவில்லை. பிற மருந்துகள் பேயெட்டாவுடன் இணைந்தால் பக்க விளைவுகளைத் தூண்டும், மேலும் ஒரு மருத்துவர் மட்டுமே அவற்றின் தொடர்புகளின் அனைத்து நுணுக்கங்களையும் கணக்கில் எடுத்துக்கொள்ள முடியும்.
இன்சுலின் சிகிச்சையின் பின்னணியில் பீட்டாவின் பயன்பாடு, டி-ஃபைனிலலனைன், மெக்லிட்டினைடு அல்லது பி-குளுக்கோசிடேஸ் தடுப்பான்களின் தயாரிப்புகளுடன் ஆய்வு செய்யப்படவில்லை. பிற மருந்துகள் பேயெட்டாவுடன் இணைந்தால் பக்க விளைவுகளைத் தூண்டும், மேலும் ஒரு மருத்துவர் மட்டுமே அவற்றின் தொடர்புகளின் அனைத்து நுணுக்கங்களையும் கணக்கில் எடுத்துக்கொள்ள முடியும்.
சிரிஞ்ச் பேனாக்களுக்கான சேமிப்பு நிலைமைகள்
பேயெட்டாவைப் பொறுத்தவரை, பயன்பாட்டிற்கான வழிமுறைகள் அதன் சேமிப்பிற்கான அனைத்து நிபந்தனைகளையும் விரிவாக விவரிக்கின்றன. முதலுதவி பெட்டிக்கு, 2-8 டிகிரி வெப்பத்தின் வெப்பநிலை ஆட்சியுடன் உலர்ந்த, இருண்ட மற்றும் குளிர்ந்த இடத்தை நீங்கள் தேர்வு செய்ய வேண்டும். இறுக்கம் உடைந்து, சிரிஞ்ச் பேனா ஏற்கனவே செயல்பாட்டில் இருந்தால், அதை அறை வெப்பநிலையில் (25 டிகிரி வரை) விட வேண்டும்.
அத்தகைய மருந்தின் அடுக்கு வாழ்க்கை ஒரு மாதத்திற்கு மேல் இல்லை. மருந்து அமைச்சரவையில் குழந்தைகளின் அணுகல் குறைவாக இருக்க வேண்டும். பேக்கேஜிங் குளிர்சாதன பெட்டியில் சேமிக்கும் போது, பேட் உறைந்து போகக்கூடாது.
 பயன்பாட்டின் காலத்திற்கு இணைக்கப்பட்ட ஊசியுடன் ஒரு சிரிஞ்ச் பேனாவை விட வேண்டாம். செயல்முறைக்குப் பிறகு, ஊசி அகற்றப்பட்டு, அடுத்த ஊசிக்கு முன், புதியது செருகப்படுகிறது. மருந்தின் சேமிப்பு நிலைகளை புறக்கணிப்பது அதன் சிகிச்சை விளைவைக் குறைக்கிறது. தெளிவான தீர்வு மேகமூட்டமாக மாறினால், அதில் செதில்கள் தோன்றினால், மருந்து நிறத்தை மாற்றுகிறது, மருந்து அகற்றப்பட வேண்டும்.
பயன்பாட்டின் காலத்திற்கு இணைக்கப்பட்ட ஊசியுடன் ஒரு சிரிஞ்ச் பேனாவை விட வேண்டாம். செயல்முறைக்குப் பிறகு, ஊசி அகற்றப்பட்டு, அடுத்த ஊசிக்கு முன், புதியது செருகப்படுகிறது. மருந்தின் சேமிப்பு நிலைகளை புறக்கணிப்பது அதன் சிகிச்சை விளைவைக் குறைக்கிறது. தெளிவான தீர்வு மேகமூட்டமாக மாறினால், அதில் செதில்கள் தோன்றினால், மருந்து நிறத்தை மாற்றுகிறது, மருந்து அகற்றப்பட வேண்டும்.
அவர்கள் அதை மருந்துப்படி சங்கிலி பேதுவில் மருந்துப்படி வெளியிடுகிறார்கள். பெட்டியில் சுட்டிக்காட்டப்பட்ட வெளியீட்டு ஆண்டிலிருந்து இரண்டு ஆண்டுகளுக்குள் மருந்து பயன்படுத்தப்பட வேண்டும். காலாவதியான மருந்தைப் பயன்படுத்த முடியாது - குறைந்த செயல்திறனுடன் கூடுதலாக, பாதகமான எதிர்விளைவுகளின் ஆபத்து அதிகரிக்கிறது. மருந்தின் தரமும் அதன் சேமிப்பு நிலைமைகளுக்கு இணங்குவதைப் பொறுத்தது.
சிறப்பு வழிமுறைகள்
பீட்டா என்பது மனித உடலின் குளுகோகன் போன்ற பெப்டைட் -1 இன் செயற்கை அனலாக்ஸாக உருவாக்கப்பட்ட ஒரு மருந்து, ஆனால் அதன் வெளிப்பாடு நேரம் மிக நீண்டது. நீரிழிவு நோயாளிகளுக்கு அதன் மதிப்பு துல்லியமாக இது ஒரு மனித ஹார்மோனாக செயல்படுகிறது. எடை திருத்தம் மற்றும் கிளைசெமிக் கட்டுப்பாட்டுக்கு கூடுதலாக, கிளைகோசைலேட்டட் ஹீமோகுளோபின் 1-1.8% அதிகரிக்கிறது.
மாற்று வழிகளுடன் ஒப்பிடுகையில், அதன் பல நன்மைகளுடன், பீட்டா குறைபாடுகள் இல்லாமல் இல்லை. மருந்துகளின் வெளியீட்டு வடிவத்தில் தோலடி ஊசி மட்டுமே அடங்கும், ஒரு டேப்லெட் அனலாக் உருவாக்கப்படவில்லை. நீரிழிவு நோயாளிகளில் மூன்றில் ஒரு பகுதியினர் நீண்ட காலமாக மருந்துகளைப் பயன்படுத்துகின்றனர், அவை பாதகமான எதிர்விளைவுகளின் நிலையற்ற அறிகுறிகளின் புகார்களைக் கொண்டுள்ளன.
வளர்சிதை மாற்றத்தைக் குறைக்கும்போது, ஜி.எல்.பி -1 இன் நிலை பல முறை தாவக்கூடும், அதனுடன் இரத்தச் சர்க்கரைக் குறைவு ஏற்பட வாய்ப்புள்ளது. வளர்சிதை மாற்ற முகவராக பேட்டா மற்ற இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுடன் சிக்கலான சிகிச்சையில் தன்னை நிரூபித்துள்ளார்.
புதிய தலைமுறை சிரிஞ்ச் பேனாக்களைப் பயன்படுத்துவதற்கான படிப்படியான வழிமுறைகளை வீடியோ காட்டுகிறது.
பயன்படுத்துவது எப்படி: அளவு மற்றும் சிகிச்சையின் போக்கை
தொடையில், அடிவயிற்றில் அல்லது முன்கையில் எஸ் / சி. பைட்டாவின் ஆரம்ப டோஸ் ஒரு நாளைக்கு 5 எம்.சி.ஜி 2 முறை எந்த நேரத்திலும் காலை மற்றும் மாலை உணவுக்கு 1 மணி நேரத்திற்குள் இருக்கும். சாப்பிட்ட பிறகு நீங்கள் மருந்து பரிந்துரைக்கக்கூடாது. மருந்தின் ஊசி காணாமல் போனால், அளவை மாற்றாமல் சிகிச்சை தொடர்கிறது.
சிகிச்சை தொடங்கி 1 மாதத்திற்குப் பிறகு, மருந்தின் அளவை ஒரு நாளைக்கு 10 எம்.சி.ஜி 2 முறை அதிகரிக்கலாம்.
மெட்ஃபோர்மின், தியாசோலினியோன் அல்லது இந்த இரண்டு மருந்துகளின் கலவையுடன் ஒரே நேரத்தில் பயன்படுத்துவதன் மூலம், அவற்றின் ஆரம்ப அளவு மாறாது. சல்போனிலூரியா வழித்தோன்றலுடன் இணைக்கும்போது, இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைக் குறைக்க சல்போனிலூரியா வழித்தோன்றலின் அளவைக் குறைத்தல் தேவைப்படலாம்.
மருந்தியல் நடவடிக்கை
ஒரு சக்திவாய்ந்த இன்ரெடின் தூண்டுதல் (குளுக்ககன் போன்ற பெப்டைட் -1), இன்சுலின் குளுக்கோஸ் சார்ந்த சுரப்பை மேம்படுத்துதல் மற்றும் இன்ரெடின்களின் பிற இரத்தச் சர்க்கரைக் குறைவு விளைவுகளைச் செலுத்துதல் (பீட்டா-செல் செயல்பாட்டை மேம்படுத்துதல், போதிய அளவு அதிகரித்த குளுக்கோகன் சுரப்பை அடக்குதல் மற்றும் குடலில் இருந்து பொது இரத்த ஓட்டத்தில் நுழைந்த பிறகு இரைப்பைக் காலியாக்குவதை குறைத்தல்).
எக்ஸெனடைட்டின் அமினோ அமில வரிசை (பீட்டாவின் செயலில் உள்ள பொருள்) மனித குளுக்ககன் போன்ற பெப்டைட் -1 இன் வரிசைக்கு ஓரளவு ஒத்திருக்கிறது, இதன் விளைவாக இது மனிதர்களில் அதன் ஏற்பிகளை பிணைக்கிறது மற்றும் செயல்படுத்துகிறது, இது குளுக்கோஸ் சார்ந்த சார்பு தொகுப்பு மற்றும் கணைய பீட்டா செல்களிலிருந்து இன்சுலின் சுரக்க சுழற்சிக்கு வழிவகுக்கிறது மற்றும் சுழற்சி AMP மற்றும் / அல்லது பிற உள்விளைவு சமிக்ஞை பாதைகள். உயர்ந்த குளுக்கோஸ் செறிவுகளின் முன்னிலையில் பீட்டா செல்களிலிருந்து இன்சுலின் வெளியீட்டைத் தூண்டுகிறது.
ஹைப்பர் கிளைசெமிக் நிலைமைகளில், இது கணையத்தின் பீட்டா செல்களிலிருந்து குளுக்கோஸ் சார்ந்த இன்சுலின் சுரப்பை மேம்படுத்துகிறது, இது இரத்தத்தில் குளுக்கோஸின் செறிவு குறைந்து சாதாரணமாக நெருங்குவதால் நின்றுவிடுகிறது, இதனால் இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை குறைக்கிறது.
முதல் 10 நிமிடங்களில் இன்சுலின் சுரப்பு (இன்சுலின் பதிலின் முதல் கட்டம்) வகை 2 நீரிழிவு நோயாளிகளுக்கு இல்லை; இன்சுலின் பதிலின் முதல் கட்ட இழப்பு வகை 2 நீரிழிவு நோயில் பீட்டா செல் செயல்பாட்டின் ஆரம்ப குறைபாடு ஆகும். அறிமுகம் பைட்டா அத்தகைய நோயாளிகளுக்கு இன்சுலின் பதிலின் முதல் மற்றும் இரண்டாம் கட்டங்களை மீட்டெடுக்கிறது அல்லது கணிசமாக மேம்படுத்துகிறது.
ஹைப்பர் கிளைசீமியாவின் பின்னணியில், பீட்டாவின் நிர்வாகம் குளுகோகனின் அதிகப்படியான சுரப்பை அடக்குகிறது, அதே நேரத்தில் இரத்தச் சர்க்கரைக் குறைவுக்கு சாதாரண குளுகோகன் பதில் தொந்தரவு செய்யாது.
அறிமுகம் பைட்டா பசியின்மை குறைவதற்கும் உணவு உட்கொள்வதில் குறைவுக்கும் வழிவகுக்கிறது, இரைப்பை இயக்கத்தை அடக்குதல், இது காலியாக இருப்பதில் மந்தநிலைக்கு வழிவகுக்கிறது.
பக்க விளைவுகள்
அதிர்வெண்: மிக பெரும்பாலும் (10% க்கும் அதிகமாக), பெரும்பாலும் (1% க்கும் அதிகமாக, 10% க்கும் குறைவாக), அரிதாக (0.1% க்கும் அதிகமாக, 1% க்கும் குறைவாக), அரிதாக (0.01% க்கும் அதிகமாக, 0.1% க்கும் குறைவாக), மிகவும் அரிதாக (0.01% க்கும் குறைவாக) .
மிக பெரும்பாலும்: குமட்டல், வாந்தி, வயிற்றுப்போக்கு, இரத்தச் சர்க்கரைக் குறைவு (மெட்ஃபோர்மின் மற்றும்
பெரும்பாலும்: டிஸ்பெப்சியா, நடுக்கம், தலைச்சுற்றல், தலைவலி, பசியின்மை குறைதல், பலவீனம், இரைப்பைஉணவுக்குழாய் ரிஃப்ளக்ஸ், ஹைப்பர்ஹைட்ரோசிஸ், ஊசி இடத்திலுள்ள தோல் எதிர்வினை,
அரிதாக: வயிற்று வலி, வீக்கம், பெல்ச்சிங், மலச்சிக்கல், சுவை தொந்தரவு, வாய்வு.
அரிதாக: மயக்கம், சொறி, அரிப்பு, நீரிழப்பு (குமட்டல், வாந்தி மற்றும் / அல்லது வயிற்றுப்போக்கு காரணமாக ஏற்படுகிறது), ஆஞ்சியோடீமா.
மிகவும் அரிதானது: அனாபிலாக்டிக் எதிர்வினைகள்.
சிகிச்சையின் பின்னணியில், பேட்டேவுக்கு ஆன்டிபாடிகள் தோன்றக்கூடும், இருப்பினும், பதிவு செய்யப்பட்ட பக்க விளைவுகளின் அதிர்வெண் மற்றும் வகையை இது பாதிக்காது.
இரத்த உறைவு அதிகரித்த பல நிகழ்வுகளைப் பற்றி இது தெரிவிக்கப்பட்டது, வார்ஃபரின் பயன்படுத்தும் போது அரிதாகவே இரத்தப்போக்கு ஏற்பட்டது.
தொடர்பு
செரிமான மண்டலத்தில் விரைவாக உறிஞ்சுதல் தேவைப்படும் வாய்வழி மருந்துகளைப் பயன்படுத்தும் போது, மருந்து இரைப்பைக் காலியாக்குவதை மெதுவாக்கும் என்பதை மனதில் கொள்ள வேண்டும். மருந்துகள் அவற்றின் நுழைவு செறிவைப் பொறுத்து (நுண்ணுயிர் எதிர்ப்பிகள் உட்பட) பெய்டாவின் நிர்வாகத்திற்கு 1 மணி நேரத்திற்குள் பயன்படுத்த பரிந்துரைக்கப்படுகிறது, இந்த மருந்துகள் உணவுடன் கட்டாயம் எடுக்கப்பட வேண்டும் என்றால், மருந்து இல்லாதபோது அவை அந்த உணவின் போது எடுக்கப்பட வேண்டும் அறிமுகப்படுத்தப்பட்டுள்ளது.
டிகோக்ஸின் சிமாக்ஸை 17%, டிசிமேக்ஸ் - 2.5 மணிநேரம் அதிகரிக்கிறது, அதே நேரத்தில் ஏ.யூ.சி மாறாது.
லோவாஸ்டாட்டின் AUC மற்றும் Cmax ஐ முறையே 40% மற்றும் 28% குறைக்கிறது, TCmax ஐ 4 மணிநேரம் அதிகரிக்கிறது.
லிசினோபிரிலின் டி.சிமாக்ஸை 2 மணிநேரம் அதிகரிக்கிறது (சராசரி தினசரி சிஸ்டாலிக் மற்றும் டயாஸ்டோலிக் இரத்த அழுத்தத்தில் எந்த மாற்றங்களும் காணப்படவில்லை).
பெய்டாவுக்கு 30 நிமிடங்களுக்குப் பிறகு வார்ஃபரின் அறிமுகப்படுத்தப்பட்டவுடன், டி.சிமேக்ஸ் ஆஃப் வார்ஃபரின் சுமார் 2 மணிநேரம் அதிகரித்தது, இருப்பினும், சிமாக்ஸ் அல்லது ஏ.யூ.சி மீது மருத்துவ ரீதியாக குறிப்பிடத்தக்க பாதிப்பு எதுவும் காணப்படவில்லை.