பெருந்தமனி தடிப்புத் தோல் அழற்சியை நீங்கள் சந்தேகித்தால் என்ன சோதனைகள் எடுக்கப்பட வேண்டும்

பல ஆண்டுகளாக CHOLESTEROL உடன் தோல்வியுற்றதா?
நிறுவனத்தின் தலைவர்: “ஒவ்வொரு நாளும் வெறுமனே எடுத்துக்கொள்வதன் மூலம் கொழுப்பைக் குறைப்பது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
இரத்த உறைதல் என்பது ஒரு சிக்கலான உயிர்வேதியியல் செயல்முறையாகும், இதன் பணி இரத்தப்போக்கு நிறுத்தப்படுவதாகும். இருப்பினும், உறைதல் காரணிகளில் ஒன்று இல்லாத நிலையில் இது சாத்தியமற்றது அல்லது தாமதமாகும், இதன் பட்டியல் ஃபைப்ரினோஜனைத் திறக்கும். உறைதல் ஹீமோஸ்டாஸிஸ் (எஃப்ஐ) செயல்படுத்துவதில் சம்பந்தப்பட்ட முதல் காரணி, பிளாஸ்மா புரோட்டீன் ஃபைப்ரினோஜென் கல்லீரலில் பிரத்தியேகமாக உற்பத்தி செய்யப்படுகிறது, இது ஒரு உறைதல் காரணி மட்டுமல்ல, காயம் மேற்பரப்புகளை இறுக்க உதவும் ஒரு கட்டிடப் பொருளும் (ஈடுசெய்யும் செயல்முறையின் போக்கை). கூடுதலாக, ஃபைப்ரினோஜென் கடுமையான கட்ட புரதங்களுக்கு சொந்தமானது, எனவே, அழற்சி நோய்களைக் கண்டறிவதில் இது கணக்கில் எடுத்துக்கொள்ளப்படுகிறது.
ஒரு நாளைக்கு 2 முதல் 5 கிராம் / எல் வரை நீரில் கரையக்கூடிய கிளைகோபுரோட்டீன் உற்பத்தி செய்யப்படுகிறது, அதன் அரை ஆயுள் (அல்லது சுழற்சி அரை ஆயுள்) சுமார் 4 நாட்கள் ஆகும்.
ஃபைப்ரினோஜனின் மதிப்பு மற்றும் பிளாஸ்மாவில் அதன் விதிமுறை
அவசரநிலை (இரத்தப்போக்கு) ஏற்பட்டால், பிளாஸ்மாவில் கரைந்து, 2.0-4.0 கிராம் / எல் செறிவில் இரத்த ஓட்டத்தில் சுதந்திரமாக புழக்கத்தில் இருக்கும் உறைதல் அமைப்பு மற்றும் ஃபைப்ரினோஜென் (ஃபைப்ரினோஜென் ஏ) ஆகியவற்றின் உடனடி பதில், பின் தொடரும், வேலை செய்யத் தொடங்கி இரத்தத்தை நிறுத்த முயற்சிக்கும். இதைச் செய்ய, இது த்ரோம்பின் நொதி செல்வாக்கின் கீழ் ஃபைப்ரின் மோனோமர் அல்லது ஃபைப்ரினோஜென் பி எனப்படும் ஒரு இடைநிலை தயாரிப்புக்கு சிதைந்துவிடும், இதனால் அடுத்த கட்டத்தில் (FXIII இன் பங்கேற்புடன்) இது கரையாத ஃபைப்ரின் பாலிமராக மாறுகிறது. ஒரு இரத்தக் குழாயில் உள்ள ஃபைப்ரின் பாலிமரை ஒரு சோதனைக் குழாயில் வெள்ளை ஃபைப்ரின் இழைகளாகக் காணலாம். ஒரு உயிரினத்தின் காயத்தில் உருவாகும் ஃபைப்ரின் இழைகள் திசு சரிசெய்தலில் பங்கேற்கின்றன, இது மீட்க உதவுகிறது. அவை த்ரோம்பஸின் அடிப்படையை உருவாக்குகின்றன, இது இரத்த நாளத்தின் துளை மூடுகிறது.
உறைதல் மற்றும் பிளேட்லெட் திரட்டுதல் செயல்பாட்டில் பங்கேற்பதோடு கூடுதலாக, ஃபைப்ரினோஜென் பிற பொறுப்புகளையும் கொண்டுள்ளது:
- இது இரத்தத்தின் உருவான கூறுகளுடன் வாஸ்குலர் சுவரின் தொடர்புக்கு பங்களிக்கிறது,
- இது இரத்தத்தின் பாகுத்தன்மையை (அடர்த்தி) தீர்மானிக்கும் ஒரு காரணியாகும்,
- இது கடுமையான கட்டத்தின் புரதங்களுக்கு சொந்தமானது, எனவே அதன் உயர்ந்த நிலை பல கடுமையான நோயியல் நிலைகளில் குறிப்பிடப்பட்டுள்ளது.
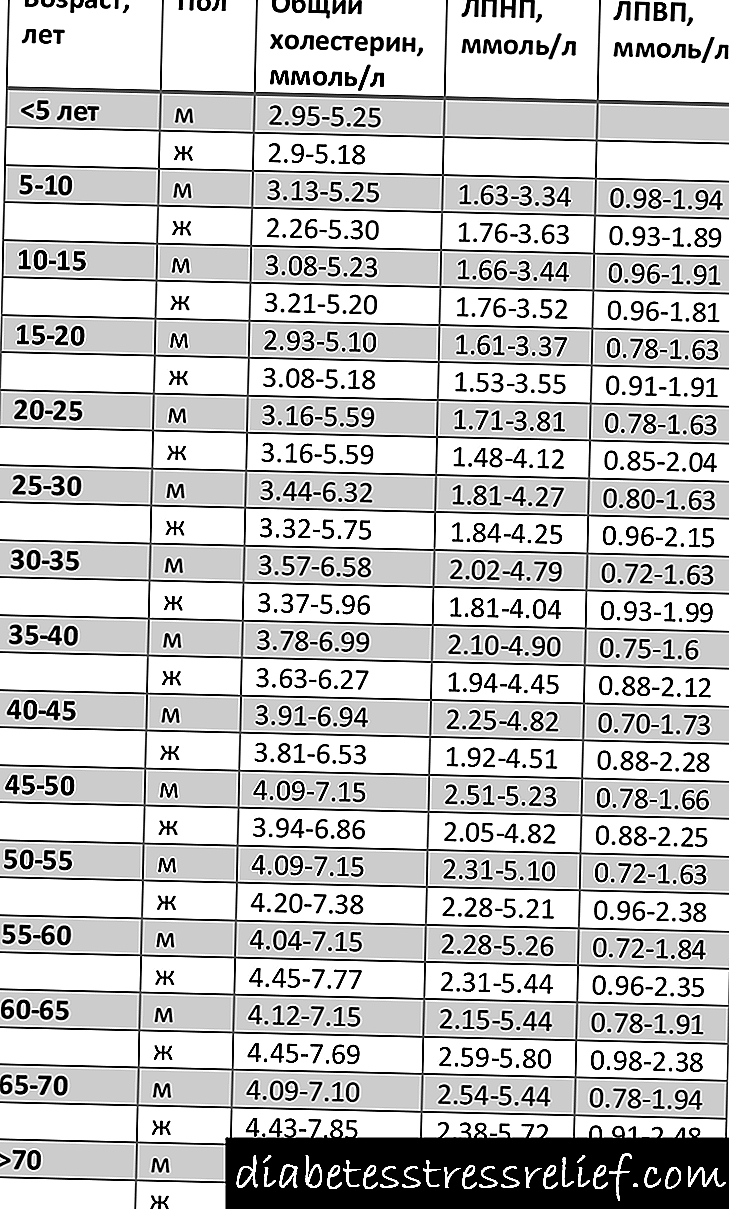
ஆரோக்கியமான மக்களில் இந்த முக்கியமான கிளைகோபுரோட்டினின் விதிமுறை 2.0 முதல் 4.0 கிராம் / எல் (அல்லது 5.8 முதல் 11.6 olmol / l) வரையிலான பரந்த அளவிலான மதிப்புகள் மற்றும் வரம்புகளைக் கொண்டுள்ளது.
புதிதாகப் பிறந்த குழந்தைகளில் ஒப்பீட்டளவில் குறைந்த அளவு காணப்படுகிறது, இது 1.25 முதல் 3.0 கிராம் / எல் வரை இருக்கும்.
பெண்களில், கர்ப்ப காலத்தில் ஃபைப்ரினோஜென் அதிகரிக்கிறது. பிரசவத்திற்கு நெருக்கமாக, அதன் செறிவு 6.0 கிராம் / எல் எட்டக்கூடும், மேலும் ஒரு முக்கியமான நிகழ்வுக்குத் தயாராகும் ஒரு உயிரினத்திற்கு இது முற்றிலும் சாதாரணமாகக் கருதப்படுகிறது (உறைதல் முறை தயாராக இருக்க வேண்டும், ஏனென்றால் பிரசவத்தின்போது எல்லாம் சாத்தியமாகும்). இருப்பினும், கர்ப்ப காலத்தில், ஃபைப்ரினோஜனின் அளவு சில நேரங்களில் குறைக்கப்படுகிறது, இது நஞ்சுக்கொடி சீர்குலைவு, அம்னோடிக் திரவ எம்போலிசம் மற்றும் பிற கடுமையான சிக்கல்களில் காணப்படுகிறது.
இயற்கை-திட்டமிடப்பட்ட அதிகரித்த காரணி I பெண்களிலும், மாதவிடாய் காலத்திலும், அதாவது, "பலவீனமான" பாலினத்தில் உறைதல் அமைப்பு, பெண் உடலில் நிகழும் உடலியல் செயல்முறைகளை சரிசெய்தல், ஆண் ஹீமோஸ்டாஸிஸ் முறையை விட சற்றே வித்தியாசமாக செயல்படுகிறது. மற்ற சந்தர்ப்பங்களில், பெண்களில் ஃபைப்ரினோஜென் உயர்கிறது மற்றும் ஆண்களைப் போலவே, அதாவது சில நோய்களின் வளர்ச்சியுடனும் விழுகிறது.
ஆய்வக நோயறிதலைப் பொறுத்தவரை, ஃபைப்ரினோஜென் சுவாரஸ்யமானது, அதன் உயர்ந்த நிலை த்ரோம்போசிஸ் மற்றும் பல்வேறு இருதய நோய்க்குறியீடுகளின் உருவாக்கத்திற்கான ஆபத்து காரணியாகக் கருதப்படுகிறது.
காரணி நான் இயல்பானதை விட அதிகமாக உள்ளது - இதன் பொருள் என்ன?

இயல்பானதை விட ஃபைப்ரினோஜென் என்றால் ஹீமோஸ்டாஸிஸ் அமைப்பு செயல்படுத்தப்படுகிறது மற்றும் அதிகப்படியான இரத்த உறைவு ஏற்படும் அபாயம் உள்ளது அல்லது அழற்சி செயல்முறையின் கடுமையான கட்டம் பொதுவாக கடுமையானது உடலில் நடைபெறுகிறது. எனவே, இந்த காரணியின் அதிகரித்த நிலை முக்கிய உறுப்புகளையும் ஒட்டுமொத்த உயிரினத்தையும் பாதிக்கும் கடுமையான நோயியல் நிலைமைகளில் குறிப்பிடப்பட்டுள்ளது:
- சுவாச மண்டலத்தை பாதிக்கும் அழற்சி, தொற்று மற்றும் வீரியம் மிக்க நியோபிளாம்கள் (பல்வேறு தோற்றங்களின் நிமோனியா, காசநோய், நுரையீரல் புற்றுநோய்),
- கடுமையான மற்றும் நாள்பட்ட சிறுநீரக நோய்கள் (பைலோனெப்ரிடிஸ், குளோமெருலோனெப்ரிடிஸ், நெஃப்ரோடிக் மற்றும் ஹீமோலிடிக்-யுரேமிக் நோய்க்குறிகள்),
- இணைப்பு திசுக்களுக்கு பரவக்கூடிய சேதத்துடன் தொடர்புடைய நோய்கள் (கொலாஜெனோஸ்கள் - முடக்கு வாதம், ஸ்க்லெரோடெர்மா),
- கதிர்வீச்சு நோய்
- தனிப்பட்ட நியோபிளாசியா (முதன்மையாக நுரையீரல் புற்றுநோய்),
- கல்லீரல் மற்றும் பெரிட்டோனியத்தின் கடுமையான அழற்சி நோய்கள் (கடுமையான பெரிட்டோனிட்டிஸ்),
இயல்பானதை விட ஃபைப்ரினோஜென் பெரும்பாலும் பெருந்தமனி தடிப்பு மற்றும் நீரிழிவு நோய்களில் காணப்படுகிறது. கூடுதலாக, 4.5 - 5 - 6 கிராம் / எல் வரம்பில் உள்ள முதல் காரணியின் மதிப்புகள் தங்களை ஒப்பீட்டளவில் ஆரோக்கியமாகக் கருதும் நோயாளிகளில் சரி செய்யப்படலாம், ஆனால் ஒரு சிகரெட்டுடன் பங்கெடுக்காதீர்கள், அதே போல் அவர்களின் இளம் வயதிலும் / அல்லது "ஒழுக்கமான" எடையிலும் இருக்கிறார்கள்.
எந்தவொரு தொற்று, அழற்சி மற்றும் நெக்ரோடிக் செயல்முறையின் கடுமையான காலகட்டத்தில் ஃபைப்ரினோஜென் உயர்த்தப்படுகிறது, எனவே இது காய்ச்சல், பக்கவாதம் அல்லது கடுமையான மாரடைப்பு, காயங்கள் மற்றும் தீக்காயங்கள் மற்றும் விரிவான அறுவை சிகிச்சை நடவடிக்கைகளில் அதிகமாக இருப்பதில் ஆச்சரியமில்லை. இதற்கிடையில், முடக்கு வாதம் 5-6 அல்லது 10 கிராம் / எல் வரை அதிகரிப்பதால், கொலாஜெனோஸுக்கான இந்த ஆய்வக சோதனை குறிப்பிட்டதல்ல. ஒரு குறிப்பிட்ட குறிகாட்டியாக, உறைதல் அமைப்பு, இருதய அமைப்பு மற்றும் அழற்சி செயல்முறையின் கடுமையான கட்டத்தை (பிற ஆய்வக ஆய்வுகளுடன் சேர்ந்து) நிர்ணயிக்கும் போது அதிகரித்த FI உள்ளடக்கம் கணக்கில் எடுத்துக்கொள்ளப்படுகிறது.
இரத்தத்தில் ஃபைப்ரினோஜெனின் அளவு அதிகரிப்பது சில மருந்துகளின் பயன்பாட்டின் விளைவாக ஏற்படக்கூடும் என்று நோயாளிகளின் கவனத்தை ஈர்க்க விரும்புகிறேன், அவை பெரும்பாலும் மகளிர் மருத்துவத்தில் மாதவிடாய் நிறுத்தத்தின் எதிர்மறை வெளிப்பாடுகளுக்கு சிகிச்சையளிக்க அல்லது தேவையற்ற கர்ப்பத்தைத் தடுக்க (ஈஸ்ட்ரோஜன்கள், வாய்வழி கருத்தடைகள்) பயன்படுத்தப்படுகின்றன. இத்தகைய மருந்துகளின் கட்டுப்பாடற்ற உட்கொள்ளல் ஃபைப்ரினோஜனின் செறிவை அதிகரிக்கும், த்ரோம்போசிஸுக்கு வழிவகுக்கும், இது வழக்கமாக “பக்க விளைவுகள்” என்ற நெடுவரிசையில் உள்ள சிறுகுறிப்பில் சுட்டிக்காட்டப்படுகிறது. இருதய நோய்க்குறியியல் வளர்ச்சிக்கு இரத்த உறைதல் மற்றும் பிற ஆபத்து காரணிகளுக்கு பங்களிக்கும் புகைபிடித்தல், நிலைமையை மோசமாக்குகிறது, எனவே, ஒரு குறிப்பிட்ட வகை நோயாளிகளின் விருப்பப்படி இத்தகைய மருந்துகளைப் பயன்படுத்துவது நடைமுறையில் இல்லை, இது சூடான ஃப்ளாஷ்களால் பாதிக்கப்பட்ட பெண்கள் மற்றும் ஹார்மோனைப் பயன்படுத்தி அவற்றை சமாளிக்க முயற்சிக்க வேண்டும். ஒரு அண்டை வீட்டாரால் "அறிவுறுத்தப்படுகிறது".
பெருந்தமனி தடிப்புக்கான சோதனைகள் வகைகள்
ஒரு நோயாளிக்கு ஒரு நோய் இருப்பது இரத்த நாளங்களின் பெருந்தமனி தடிப்புத் தோல் அழற்சிக்கான பின்வரும் சோதனைகளைத் தீர்மானிக்க உதவும்:
- சிறுநீர்,
- பொதுவான இரத்தம்
- உயிர்வேதியியல்,
- உறைதல்,
- கல்லீரல் நொதி செயல்பாடு,
- புரதத்தின் இருப்பு.
ஒரு முழுமையான இரத்த எண்ணிக்கை இதன் அளவை தீர்மானிக்கிறது:
நீங்கள் அதை வெறும் வயிற்றில் அனுப்ப வேண்டும். பின்னர் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் இரத்த எண்ணிக்கை சரியாக இருக்கும். ஒரு சிறப்பு ஊசியால் பஞ்சர் செய்வதன் மூலம் விரலிலிருந்து எடுத்துக் கொள்ளுங்கள். குறைபாடு - போதுமான தகவல்களை வழங்காது. அதிகரித்த சர்க்கரையுடன், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் ஆய்வு தேவைப்படும். கொழுப்பின் அதிகரிப்பு இரத்த நாளங்களின் சுவர்களில் அதன் அடுக்குக்கு பங்களிக்கிறது.
உள் உறுப்புகளின் செயலிழப்புக்கு சிறுநீர் ஆதாரம் அளிக்கிறது. இதன் விளைவாக 4-5 மணி நேரத்தில் தயாராக இருக்கும். அதிகரித்த கோகுலோகிராம், பிளேட்லெட் செயல்பாடு, ஃபைப்ரினோலிசிஸ் செயல்பாடு குறைதல் போன்ற அறிகுறிகளை ஒரு கோகுலோகிராம் அடையாளம் காட்டுகிறது. நன்மை - இரத்தக் கட்டிகளின் உருவாக்கத்துடன் தொடர்புடைய ஆபத்தை தீர்மானிக்க குறிகாட்டிகள் உங்களை அனுமதிக்கின்றன.
உயிர்வேதியியல் ஆராய்ச்சி இருப்பதை தீர்மானிக்க உங்களை அனுமதிக்கிறது:
- மொத்த கொழுப்பு
- ட்ரைகிளிசரைடுகள்,
- “தேவை” எச்.டி.எல் கொழுப்பு (அதிக அடர்த்தி கொண்ட கொழுப்புப்புரதங்கள்),
- “தேவையற்ற” எல்.டி.எல் கொழுப்பு (குறைந்த அடர்த்தி கொழுப்புப்புரதங்கள்).
வெற்று வயிற்றில் உள்ள நரம்பிலிருந்து அதை எடுக்க வேண்டியது அவசியம். ஆய்வுக்கு 10 மணி நேரத்திற்கு முன்பு, நீங்கள் இனிப்பு நீர், தேநீர், காபி குடிக்க முடியாது. வேலிக்கு 4 நாட்களுக்கு முன்பு உடல் செயல்பாடுகளுடன் உடலை ஓவர்லோட் செய்ய வேண்டாம். இதன் விளைவாக 3 மணி நேரத்தில் தயாராக உள்ளது.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அதிக ஆபத்துடன், கொழுப்பின் அளவை தொடர்ந்து கண்காணிப்பது அவசியம். இத்தகைய நோயாளிகள் வருடத்திற்கு 2 முறையாவது இரத்த தானம் செய்ய வேண்டும்.

என்ன முடிவுகள் நோயின் வளர்ச்சியைக் குறிக்கின்றன
ஒரு பொதுவான இரத்த பரிசோதனையுடன், அதிகரித்த ஈ.எஸ்.ஆர் (எரித்ரோசைட் வண்டல் வீதம்) பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைக் குறிக்கிறது: ஆண்களுக்கான விதிமுறை 1-10 மிமீ / மணி, பெண்களுக்கு - 2-15 மிமீ / மணி. காட்டி இயல்பை விட உயர்ந்தால், உள் உறுப்புகளின் வீக்கம் ஏற்படுகிறது.
சிறுநீர் மற்றும் இரத்த பரிசோதனைகளின் போது எல்.டி.எச் (லாக்டேட் டீஹைட்ரஜனேஸ்) அதிகரிப்பு குறிப்பிடப்பட்டால், இஸ்கெமியா, மாரடைப்பு ஏற்படும் அபாயம் உள்ளது.
நோயைத் தீர்மானிக்க பின்வரும் மதிப்புகள் முக்கியம்:
- மாரடைப்பு அபாயம் இருந்தால், ALT மற்றும் AST, சி-ரியாக்டிவ் புரதம்,
- திசு இஸ்கெமியாவுடன், பொட்டாசியம் காட்டி அதிகரிக்கும்.
கொழுப்பு வளர்சிதை மாற்றத்தை மீறுவது பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைக் குறிக்கிறது.
அறிகுறிகள்:
- அதிகரித்த கொழுப்பு, ட்ரைகிளிசரைடுகள், எல்.டி.எல்,
- HDL இல் குறைவு
- அபோலிபோபுரோட்டீன் A1 இன் குறைந்த அளவு,
- அபோலிபோபுரோட்டீன் பி இன் உயர் மதிப்பு.

பெருந்தமனி தடிப்புத் தோல் அழற்சியின் இரத்த எண்ணிக்கை
கொழுப்பின் அளவு கொழுப்பு, வறுத்த உணவுகளை துஷ்பிரயோகம் செய்வதைப் பொறுத்தது. விகிதம் 3 முதல் 5 மிமீ / எல் வரை இருக்கும். இத்தகைய குறிகாட்டிகள் நோயாளிக்கு எந்த நோயும் இல்லை என்று பொருள்.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் இரத்த எண்ணிக்கை:
- கீழ் - 5.2-6.5 மிமீ / எல்,
- மிதமான - 6.5-7.9 மிமீ / எல்,
- அதிகரித்தது - 8.0 மிமீ / எல்.
மூளை, இதயம் மற்றும் உள் உறுப்புகளின் பாத்திரங்களில் பெருந்தமனி தடிப்புத் தகடுகளின் வளர்ச்சி ஹோமோசைஸ்டீனின் அளவை தீர்மானிக்கிறது. இதன் விதிமுறை 9 முதல் 11 எம்.கே.எம் / எல் வரை ஏற்ற இறக்கங்கள் ஆகும்.
- HDL - 0.8-2.2 மிமீ / எல்,
- எல்.டி.எல் - 3.5 மிமீ / எல்க்கு மேல் இல்லை.
இஸ்கெமியா உருவாகும் அபாயம் இருப்பதால் மொத்த கொழுப்பு 8 மிமீல் / எல் விட அதிகமாக இருக்கக்கூடாது.
- மொத்த கொழுப்பு - 3.1 முதல் 5 மிமீல் / எல் வரை,
- ட்ரைகிளிசரைடுகள் 0.14-1.82 மிமீல் / எல்,
- “தேவையான” எச்.டி.எல் கொழுப்பு குறைந்தது 1 மி.மீ. / எல் ஆகும் (ஆண்களுக்கு, சாதாரண எச்.டி.எல் கொழுப்பு 1.68 மிமீல் / எல் அதிகமாக உள்ளது, பெண்களுக்கு - 1.42 மிமீல் / எல் க்கும் அதிகமாக),
- “தேவையற்ற” எல்டிஎல் கொழுப்பு 3 மிமீல் / எல்க்கு மேல் இல்லை.
2.29 mmol / l க்கும் அதிகமான ட்ரைகிளிசரைடுகள் இருப்பது நோயாளிக்கு இஸ்கெமியா இருப்பதைக் குறிக்கிறது, நீரிழிவு நோய் ஏற்பட வாய்ப்பு உள்ளது.
அவற்றின் வரம்பு 1.9 முதல் 2.2 மிமீல் / எல் வரை இருந்தால், நோயின் ஆரம்ப கட்டம் ஏற்பட வாய்ப்புள்ளது.

ஆண்களில் எச்.டி.எல் 1.16 மி.மீ. / எல்-க்கும் குறைவாக இருந்தால், பெண்களில் - 0.9 மி.மீ. / எல்-க்கு கீழே இருந்தால், ஒரு வியாதி, இஸ்கிமிக் இதய நோய் ஏற்பட வாய்ப்பு உள்ளது.
ஆண்களில் 1.16-1.68 மிமீல் / எல், பெண்களில் 0.9-1.42 மிமீல் / எல் வரம்பில் இருந்தால், நோயின் வளர்ச்சியின் ஆரம்ப கட்டம்.
ஆத்தரோஜெனசிட்டி குறியீட்டு மதிப்புகள்:
| காரணி | நோய்க்கான வாய்ப்பு |
| 3 க்கு கீழே | ஒரு நோயின் குறைந்தபட்ச நிகழ்தகவு. |
| 3 முதல் 4 வரை | கார்டியாக் இஸ்கெமியா, பெருந்தமனி தடிப்புத் தோல் அழற்சியின் ஆபத்து. |
| 5 க்கு மேல் | 100% வாஸ்குலர் சேதம். |
நோயாளியின் வயது, பாலினம் ஆகியவற்றைப் பொறுத்து குறியீட்டு மாறுபடலாம்:
- 20-30 ஆண்டுகளில் ஆண்கள் மற்றும் பெண்களில், விதிமுறை - 2.5 மற்றும் 2.2,
- 40-60 வயதுடைய ஆண்களில் - 3–3.5.
நெறிமுறையிலிருந்து குறிகாட்டிகளின் சிறிதளவு விலகலுடன், மருத்துவர் ஒரு உணவை பரிந்துரைக்கலாம். ஆனால் எச்.டி.எல் சிறிய அளவில் பராமரிக்க, காய்கறி கொழுப்புகளின் பயன்பாடு அவசியம்.
இரத்தக் கட்டிகள், இரத்த உறைதல் ஆகியவற்றின் விளைவாக கோகுலோகிராம் காட்டுகிறது.
பின்வரும் குறிகாட்டிகள் விதிமுறை:
- புரோத்ராம்பின் நேரம் - 11-16 விநாடிகள்,
- த்ரோம்பின் நேரம் - 11-18 வினாடிகள்,
- ஃபைப்ரினோஜென் புரத உள்ளடக்கம் 2-4 கிராம் / எல் ஆகும்.

என்ன சோதனைகள் தேர்ச்சி பெற வேண்டும்
பெருந்தமனி தடிப்பு, அதன் நோயறிதல், சோதனைகளுக்கு சரியான நேரத்தில் நடத்தை தேவை.
| இரத்த பரிசோதனைகள் | ஆய்வகத்தில் ஆய்வுகள் நடத்தப்படுகின்றன, உயிரியல் கலவை ஆராயப்படுகிறது: ஹோமோசைஸ்டீன், லிப்போபுரோட்டின்கள், ஃபைப்ரினோஜென், சீரம் ஃபெரிடின். அவை கொழுப்பை விட முக்கியம்.பி-லிபோபுரோட்டின்கள் பாத்திரத்தின் சுவர்களில் கொழுப்பை ஊடுருவ உதவுகின்றன. இதன் உயர் நிலை மாரடைப்பு அபாயத்தைக் குறிக்கிறது. ஆண்களுக்கான விதிமுறை 60-138 மி.கி / டி.எல், பெண்களுக்கு - 52-129. |
| angiography | ஆராய்ச்சியின் ஆக்கிரமிப்பு வழி. ஒரு மாறுபட்ட முகவர் கப்பலில் அறிமுகப்படுத்தப்படுகிறது, அதன் காப்புரிமை, விரிவாக்கம் தீர்மானிக்கப்படுகிறது. |
| டாப்ளர் | பரீட்சை அல்லாத ஆக்கிரமிப்பு முறை. பெருநாடியைப் பார்க்க உதவுகிறது, இரத்த ஓட்டத்தின் வேகம் மற்றும் வாஸ்குலர் நெகிழ்ச்சி மீறல்களின் காரணி ஆகியவற்றை தீர்மானிக்க உதவுகிறது. |
| அல்ட்ராசவுண்ட் ஸ்கேன் | தமனிகள் வழியாக இரத்த ஓட்டத்தின் வேகத்தை மதிப்பிடுவது, பெருந்தமனி தடிப்புத் தகடுகளுக்கு ஏற்படும் சேதத்தின் அளவு, கீழ் முனைகளின் பாத்திரங்களின் பெருந்தமனி தடிப்புத் தோல் அழற்சியை தீர்மானிக்கிறது. |
| எம்ஆர்ஐ | நோயறிதல் பிளேக்குகளின் இடங்களைக் கண்டறியவும், நோய்க்குறியியல் மற்றும் பாத்திரத்தின் குறுகலின் அளவைத் தீர்மானிக்கவும் உங்களை அனுமதிக்கிறது. |
| கணுக்கால் மூச்சுக்குழாய் அட்டவணை | இது பாதங்கள் மற்றும் கணுக்கால் ஆகியவற்றின் இரத்த நாளங்களில் நோயியலைக் காட்டுகிறது. எல்பிஐ 1.4 ஐ விட அதிகமாக இருக்கும்போது, நீரிழிவு அல்லது பிளேக்குகள் காரணமாக வாஸ்குலர் கால்சியம் வழங்குவதில் குறிப்பிடத்தக்க இடையூறுகள் ஏற்படுகின்றன. |
| ஈசிஜி | மின் சமிக்ஞைகளின் உதவியுடன் இதயத்தின் வேலையைக் கண்டறிந்து, மாரடைப்பு இருப்பதை தீர்மானிக்கிறது. பயனுள்ள, பட்ஜெட், பிரபலமான முறை. |
| உடற்பயிற்சியுடன் ஈ.சி.ஜி - சைக்கிள் எர்கோமெட்ரி | நோயறிதலின் போது, நோயாளி ஒரு டிரெட்மில்லில் ஜாகிங் செய்கிறார் அல்லது ஒரு உடற்பயிற்சி பைக்கை மிதித்து வருகிறார். உடல் செயல்பாடு அதிகரித்த இதயத் துடிப்பை உள்ளடக்கியது, மேலும் அதிக இரத்தத்தை செலுத்தும்படி கட்டாயப்படுத்துகிறது. முறையின் விளைவாக, நோயியல் தெளிவாக வரையறுக்கப்பட்டுள்ளது, இது சரியான நோயறிதலை அனுமதிக்கிறது. |
| எக்ஸ்-ரே | கரோனரி ஸ்களீரோசிஸ், நுரையீரல் தமனி ஆகியவற்றின் அறிகுறிகளை அடையாளம் காண உதவுகிறது. நோயியல்: இதயத்தின் அதிகரித்த அளவுருக்கள், வென்ட்ரிக்கிள், பெருநாடி நீளம், நோயியல் வளைவு. |
பெருந்தமனி தடிப்புத் தோல் அழற்சியைக் கண்டறிவதற்கு, பின்வரும் முறைகள் பயன்படுத்தப்படுகின்றன:
- பெருநாடியின் மல்டிஸ்பைரல் சி.டி ஸ்கேன், சிறுநீரகங்களின் தமனிகள், கைகால்கள், கரோனரி நாளங்கள்.
- பெருநாடியின் சி.டி.
- கைகால்களின் பாத்திரங்களின் எம்.ஆர்.ஐ.
- புற டோமோகிராஃபிக் தமனி.
அறுவை சிகிச்சையைக் குறிக்க கடினமான சூழ்நிலைகளில் முறைகள் பயன்படுத்தப்படுகின்றன. அவை நோயாளியின் இரத்த நாளங்களின் முழுமையான படத்தை வழங்குகின்றன.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைத் தீர்மானிக்க, நோயாளியின் புகார்கள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன. ஒரு துல்லியமான நோயறிதலின் பதவிக்கு இரத்த லிப்பிட் சோதனைகள் வழங்கப்பட வேண்டும். அல்ட்ராசவுண்ட், ஆஞ்சியோகிராஃபி நடத்த ஒரு முழு பரிசோதனை உதவுகிறது. டோமோகிராஃபிக் முறைகள் மூலம் தெளிவான தகவல்கள் வழங்கப்படுகின்றன.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் காரணங்கள்
அறிவியலின் வளர்ச்சியின் தற்போதைய கட்டத்தில், உடலில் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சிக்கான காரணங்கள் நம்பத்தகுந்த வகையில் நிறுவப்படவில்லை. மேலும், நோயியலின் தோற்றத்திற்கு பங்களிக்கும் வழிமுறை நம்பத்தகுந்த வகையில் நிறுவப்படவில்லை.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சிக்கு நம்பத்தகுந்த வகையில் நிறுவப்பட்ட ஆபத்து காரணிகள், இதன் இருப்பு ஒரு நோயியல் கோளாறின் சாத்தியத்தை கணிசமாக அதிகரிக்கிறது. அனைத்து ஆபத்து காரணிகளையும் பல குழுக்களாகப் பிரிக்கலாம் - மாற்றக்கூடியவை மற்றும் மாற்றக்கூடியவை அல்ல.
மாற்றக்கூடிய காரணிகள் பின்வருமாறு:
- விலங்குகளின் கொழுப்புகளின் நுகர்வு, அதிக கொழுப்பு உள்ள உணவுகள், நார்ச்சத்து மற்றும் பால் பொருட்களின் புறக்கணிப்பு காரணமாக ஹைப்பர்லிபிடீமியா.
- கெட்ட பழக்கங்களால் வாஸ்குலர் சுவரின் ஒருமைப்பாட்டை மீறுதல் - அதிகப்படியான குடிப்பழக்கம், புகைத்தல்.
- போதிய உடல் செயல்பாடு, அல்லது நேர்மாறாக, கனமான உடல் வேலைகளின் இருப்பு.
- உயர் இரத்த அழுத்தம் மற்றும் குளுக்கோஸின் இருப்பு.
- பிற காரணங்கள் தொற்று அல்லது நாளமில்லா (ஹைப்போ தைராய்டிசம், இட்சென்கோ-குஷிங்ஸ் நோய்க்குறி) நோய்கள், காயங்கள்.
மாற்ற முடியாத நோய்கள் பின்வருமாறு:
- வயது - 45 - 50 ஆண்டுகளுக்குப் பிறகு வளர்ச்சியின் ஆபத்து அதிகரிக்கிறது,
- பாலினம் - பெண் பாலியல் ஹார்மோன்கள் ஒரு பாதுகாப்பு விளைவைக் கொண்டிருப்பதால், ஆண்கள் இந்த நோயைத் தொடங்குவதற்கான வாய்ப்புகள் அதிகம்,
- பரம்பரை வளர்சிதை மாற்றக் கோளாறுகள் - குடும்ப டிஸ்லிபிடெமியா, ஹோமோசிஸ்டீனீமியா.
ஆரம்பகால நோயறிதல் வாழ்க்கையின் ஒரு அனமனிசிஸ் (வரலாறு) பற்றிய முழுமையான சேகரிப்புடன் தொடங்குகிறது, இதில் கடந்தகால நோய்கள், காயங்கள் மற்றும் செயல்பாடுகள், இருதய நோய்களுக்கான குடும்பப் போக்கு இருப்பது பற்றிய தகவல்கள் அடங்கும்.
நோயின் வரலாறு மிகவும் முக்கியமானது - ஆரம்பம், முதல் அறிகுறிகள், அவற்றின் காலம் மற்றும் இயல்பு, அறிகுறிகளின் தொடக்கத்தை நோயாளி ஏதேனும் தொடர்புபடுத்துகிறாரா என்ற கேள்வி எழுகிறது, எடுத்துக்காட்டாக, முன்னர் செய்யப்பட்ட நோயறிதல் மற்றும் சிகிச்சை, அவற்றின் முடிவுகள்.
பெருந்தமனி தடிப்பு புண்களின் அறிகுறிகள்
பெருந்தமனி தடிப்புச் செயல்முறையின் அறிகுறிகள் நோயியல் செயல்முறையின் வளர்ச்சியின் காலம், அதன் இருப்பிடம் மற்றும் தமனி குழியின் ஒன்றுடன் ஒன்று மற்றும் இரத்த விநியோகத்தின் பற்றாக்குறையின் அளவைப் பொறுத்தது.
கரோனரி பெருந்தமனி தடிப்பு, அல்லது நிலையான ஆஞ்சினா, பின்வரும் அறிகுறிகளைக் கொண்டுள்ளது - ஸ்டெர்னம், டாக்ரிக்கார்டியா மற்றும் அரித்மியாவின் பின்னால் அவ்வப்போது அமுக்க வலி.
பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன் (இத்தகைய வெளிப்பாடுகள் காணப்படுகின்றன - இரத்த அழுத்தத்தில் தொடர்ச்சியான அதிகரிப்பு, எரியும் உணர்வு, கைகளிலும் கால்களிலும் ஊர்ந்து செல்வது, கீழ் முனைகளின் தோலின் பல்லர், அவற்றின் உணர்திறன் குறைதல், வாய்வு மற்றும் வயிற்று வலி.
பெருமூளை தமனிகளுக்கு ஏற்படும் சேதம் தலைவலி, தலைச்சுற்றல், டின்னிடஸ், நினைவாற்றல் மற்றும் அறிவாற்றல் திறன் குறைதல், அதிகரித்த உள்விழி அழுத்தம் ஆகியவற்றால் வெளிப்படுகிறது.
கண்டறியும் நடவடிக்கைகளின் சிக்கலானது ஆய்வக மற்றும் கருவி ஆய்வுகள் அடங்கும்.
ஆய்வகத்தில் பொது மருத்துவ மற்றும் குறிப்பிட்ட பகுப்பாய்வு முறைகள் உள்ளன.
லுகோசைட் சூத்திரம், பொது சிறுநீர் கழித்தல் மற்றும் உண்ணாவிரத குளுக்கோஸ் தீர்மானத்துடன் கூடிய பொதுவான இரத்த பரிசோதனை ஆகியவை குறிப்பிட்டவை.
லிப்பிட் ஸ்பெக்ட்ரம், சீரம் லிபோபுரோட்டின்களின் எலக்ட்ரோபோரேசிஸ், பிளாஸ்மா அப்போ-பி புரதத்தின் அளவைக் கணக்கிடுதல், நோயெதிர்ப்பு கண்டறியும் முறைகள் மற்றும் கோகுலோகிராம் தீர்மானித்தல் ஆகியவற்றுடன் உயிர்வேதியியல் பகுப்பாய்வு குறிப்பிட்டவை.
பொது மருத்துவ ஆய்வக கண்டறிதல்
இரத்த பரிசோதனை ஹீமோகுளோபின் அளவு, சிவப்பு இரத்த அணுக்கள், பிளேட்லெட்டுகள் மற்றும் ஒரு யூனிட் தொகுதிக்கு வெள்ளை இரத்த அணுக்கள் மற்றும் எரித்ரோசைட் வண்டல் வீதம் (SOE) ஆகியவற்றை தீர்மானிக்கிறது.
பகுப்பாய்விற்கான இரத்தம் காலையில் வெறும் வயிற்றில் எடுக்கப்படுகிறது, முடிவுகள் சராசரியாக ஓரிரு மணி நேரத்தில் தயாராக இருக்கும்.
இந்த பகுப்பாய்வில், பெருந்தமனி தடிப்புத் தோல் அழற்சியின் இருப்பு SOE இன் அதிகரிப்பால் குறிக்கப்படலாம் - அழற்சியின் பதிலின் ஒரு காட்டி (ஆண்களுக்கு இயல்பானது - ஒரு மணி நேரத்திற்கு 1 முதல் 10 மிமீ வரை, பெண்களுக்கு - 2 முதல் 15 வரை). இந்த காட்டி குறிப்பிடப்படாதது என்பதை நினைவில் கொள்ள வேண்டும், மேலும் கொழுப்பு வளர்சிதை மாற்றத்தின் மீறலை துல்லியமாக கண்டறிய முடியாது.
சிறுநீரின் பகுப்பாய்வில், அத்தகைய அளவுருக்கள் தீர்மானிக்கப்படுகின்றன - நிறம், வெளிப்படைத்தன்மை, குறிப்பிட்ட ஈர்ப்பு, புரதம், குளுக்கோஸ், உப்புக்கள் மற்றும் கூடுதல் கூறுகளின் இருப்பு - செல்கள், சிதைவு பொருட்கள், நொதிகள்.
இதய தசையின் பலவீனமான வளர்சிதை மாற்றம் மற்றும் வளர்சிதை மாற்றத்தைக் குறிக்கும் ஒரு காட்டி லாக்டேட் டீஹைட்ரஜனேஸ் (எல்.டி.எச்) ஆகும்.
இந்த நொதி குளுக்கோஸின் முறிவு தயாரிப்பு ஆகும், சிறுநீரில் அதன் இருப்பு இருதய இஸ்கெமியா அல்லது மாரடைப்பு நோயைக் குறிக்கிறது.
நீரிழிவு நோயின் ஆரம்ப நோயறிதலுக்கும், குளுக்கோஸ் சகிப்புத்தன்மை மற்றும் பிற நாளமில்லா நோய்களுக்கும் குளுக்கோஸ் அளவு தீர்மானிக்கப்படுகிறது, சாதாரண காட்டி 3.3 முதல் 5.5 மிமீல் வரை இருக்கும்.
குளுக்கோஸின் அதிகரிப்பு நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கிறது, இது கரோனரி இதய நோய் மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன் ஏற்படலாம்.
குறிப்பிட்ட மருத்துவ ஆய்வக கண்டறிதல்
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் உருவாக்கத்திற்கான குறிப்பிட்ட சோதனைகள், லிப்பிட் வளர்சிதை மாற்றத்தின் அளவு மற்றும் வகை மாற்றங்கள், குடும்ப டிஸ்லிபிடெமியா மற்றும் அதிரோஜெனசிட்டி குணகம் ஆகியவற்றின் இருப்பை இன்னும் துல்லியமாக தீர்மானிக்க உதவுகிறது.
முதல் குறிப்பிட்ட சோதனை லிப்பிட் ஸ்பெக்ட்ரமின் தன்மையை அடையாளம் காண்பது அல்லது மொத்த கொழுப்பை தீர்மானித்தல் மற்றும் அதன் பின்னங்கள் ஆகும்.
லிப்பிட்களின் முக்கிய குறிகாட்டிகள் மொத்த கொழுப்பின் அளவு, குறைந்த அடர்த்தி கொண்ட கொழுப்புப்புரதங்களின் அளவு (ஆத்தரோஜெனிக் பின்னம்), அதிக அடர்த்தி கொண்ட கொழுப்புப்புரதங்களின் அளவு (ஆன்டிஆதரோஜெனிக்), ட்ரைகிளிசரைடுகள், கைலோமிக்ரான்கள்.
பொதுவாக, மொத்த கொழுப்பின் அளவு லிட்டருக்கு 3.1 முதல் 5 மி.மீ. வரை இருக்கும், எச்.டி.எல் இன் ஒரு பகுதி லிட்டருக்கு 1 மி.மீ.க்கு குறையாது, எல்.டி.எல் மற்றும் வி.எல்.டி.எல் உள்ளடக்கம் 3 மி.மீ. வரை, ட்ரைகிளிசரைடுகள் 1.7 மி.மீ.
எச்.டி.எல் தவிர, அனைத்து குறிகாட்டிகளிலும் அதிகரிப்பு, லிப்பிட் வளர்சிதை மாற்றத்தின் மீறல் மற்றும் இரத்த ஓட்டம் மற்றும் வாஸ்குலர் அழிப்பு ஆகியவற்றின் குறிப்பிடத்தக்க கட்டுப்பாடுடன் பெருந்தமனி தடிப்புத் தோல் அழற்சியை வளர்ப்பதற்கான அதிக நிகழ்தகவைக் குறிக்கிறது. மேலும், ட்ரைகிளிசரைட்களின் அதிகரிப்பு மட்டும் சாதகமற்ற குறிகாட்டியாகும், இது ஆஞ்சினா பெக்டோரிஸ் மற்றும் நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கிறது.
லிப்போபுரோட்டின்களின் அளவை தீர்மானிக்க பிளாஸ்மா எலக்ட்ரோபோரேசிஸ் செய்யப்படுகிறது - கொழுப்புகளை சுமக்கும் போக்குவரத்து புரதங்கள். ஹைப்பர்லிபிடெமியாவுடன், குறைந்த மற்றும் மிகக் குறைந்த அடர்த்தி கொண்ட லிப்போபுரோட்டின்களின் எண்ணிக்கை அதிகரிக்கிறது, மாறாக, எச்.டி.எல். இந்த பகுப்பாய்விற்கு சிறப்பு தயாரிப்பு தேவையில்லை, இது வெற்று வயிற்றில் மேற்கொள்ளப்படாமல் போகலாம், சிரை இரத்தம் பொருளாக செயல்படுகிறது.
ஆத்தரோஜெனசிட்டி குணகம் தீர்மானிக்கப்படுகிறது - எச்.டி.எல் அளவு மொத்த லிப்பிட்களின் மதிப்பிலிருந்து கழிக்கப்படுகிறது மற்றும் இதன் விளைவாக அதிக அடர்த்தி கொண்ட லிப்பிட்களின் எண்ணிக்கையால் வகுக்கப்படுகிறது.
இந்த காட்டிக்கான இயல்பான மதிப்புகள் 3 அலகுகள் வரை இருக்கும்.
3 முதல் 4 வரையிலான குணக நிலை என்பது இருதய அமைப்பின் நோயியலை வளர்ப்பதற்கான பெரிய ஆபத்து, 5 க்கும் மேற்பட்ட அதிகரிப்பு - தமனிகளின் பெருந்தமனி தடிப்பு புண்கள் ஏற்கனவே தொடங்கிவிட்டன.
அப்போ-பி-லிபோபுரோட்டீன் என்பது ஒரு போக்குவரத்து புரதமாகும், இது ட்ரைகிளிசரைட்களை குடலில் இருந்து கல்லீரலுக்கு எண்டோஜெனஸ் கொழுப்பு சேர்மங்களின் தொகுப்புக்காக மாற்றும்.
ஆண்களுக்கான விதிமுறை 60 முதல் 138 மி.கி / டி.எல் வரை, பெண்களுக்கு - 52 - 129.
முறையே அதன் மட்டத்தில் அதிகரிப்புடன், ட்ரைகிளிசரைட்களும் அதிகரிக்கப்படுகின்றன, இது சாதகமற்ற மருத்துவ அறிகுறியாகும்.
நோயெதிர்ப்பு மற்றும் என்சைம்-இணைக்கப்பட்ட இம்யூனோசார்பன்ட் கண்டறியும் முறைகள் ஆன்டிபாடிகளின் இருப்பை தீர்மானிக்க மற்றும் நோயெதிர்ப்பு வளாகங்களை சுழற்றுவதை சாத்தியமாக்குகின்றன.
இதய நோய்களின் வளர்ச்சி கார்டியோலிபின் மற்றும் கார்டியோமயோசினுக்கு ஆன்டிபாடிகளின் பிளாஸ்மாவில் இருப்பதோடு தொடர்புடையது, அவை மாரடைப்பு கூறுகள்.
இந்த முறைகளின் நன்மை என்னவென்றால், நோயியல் மாற்றங்களுக்கான முன்கணிப்பை தீர்மானிப்பதற்கான அதிக துல்லியம், குறிப்பிட்ட பயிற்சியின் பற்றாக்குறை.
இரத்த உறைவு முறையைக் கண்டறிய, ஒரு கோகுலோகிராம் செய்யப்படுகிறது.
இதில் பல குறிகாட்டிகள் உள்ளன, அவற்றில் முக்கியமானவை பிளேட்லெட்டுகளின் எண்ணிக்கை, புரோத்ராம்பின் நேரம், ஃபைப்ரினோஜென், த்ரோம்பின் நேரம், செயல்படுத்தப்பட்ட பகுதி த்ரோம்போபிளாஸ்டின் நேரம் மற்றும் எத்தனால் சோதனை.
பிளேட்லெட் விதிமுறை லிட்டருக்கு 180 முதல் 320 கிகா வரை (அல்லது லிட்டருக்கு 10 முதல் 9 டிகிரி வரை), புரோத்ராம்பின் நேரம் 10 முதல் 16 வினாடிகள் வரை, ஃபைப்ரினோஜென் லிட்டருக்கு 2 முதல் 4 கிராம் வரை, த்ரோம்பின் நேரம் 12 முதல் 18 வினாடிகள் மற்றும் எத்தனால் சோதனை - ஒரு பிளஸ் அல்லது கழித்தல்.
கருவி கண்டறியும் முறைகள்
நோயறிதலை உறுதிப்படுத்த அல்லது மறுக்க, நோயாளியின் உடலை பரிசோதிக்கும் கருவி முறைகள் பயன்படுத்தப்படுகின்றன.
இந்த முறைகளின் பயன்பாடு நோயின் உள்ளூர்மயமாக்கலின் பகுதியை அடையாளம் காண அனுமதிக்கிறது.
கூடுதலாக, கருவி பரிசோதனையின் சிறப்பு முறைகளைப் பயன்படுத்துவது நோயின் வளர்ச்சியின் அளவைத் தீர்மானிக்கவும், உடலுக்கு மருத்துவ வெளிப்பாட்டின் சில முறைகளைப் பயன்படுத்துவதைத் தீர்மானிக்கவும் செய்கிறது.
கருவி கண்டறியும் முறைகள் பின்வருமாறு:
- மார்பின் எக்ஸ்ரே, இரத்த நாளங்களின் எக்ஸ்ரே (ஆஞ்சியோகிராபி - ஆர்டோகிராபி, கரோனோகிராபி).
- கணுக்கால்-மூச்சுக்குழாய் குறியீட்டின் தீர்மானத்துடன் இரத்த அழுத்தத்தை அளவிடுதல்.
- எலக்ட்ரோ கார்டியோகிராபி, எக்கோ கார்டியோகிராபி.
- தமனிகளின் டாப்ளெரோகிராபி அல்லது அல்ட்ராசவுண்ட்.
- மாரடைப்பு இஸ்கெமியாவின் அளவை தீர்மானிக்க மன அழுத்த சோதனைகள்.
- தமனிகளின் எம்.ஆர்.ஐ அல்லது எம்.எஸ்.சி.டி (பெருநாடி, பெருமூளைக் குழாய்கள் மற்றும் கீழ் முனைகள்).
மார்பு குழியின் உறுப்புகளின் ரேடியோகிராஃபி மீது, இதயத்தின் அளவு, அதாவது இடது துறைகள், பெருநாடி வளைவின் அதிகரிப்பு, நோயியல் வளைவுகள், பாத்திரங்களின் சுவர்களின் கணக்கீடு ஆகியவை காணப்படுகின்றன. இதயத்தின் துவாரங்கள் மற்றும் பெருநாடி ஆகிய இரண்டின் அனூரிஸ்கள் சாத்தியமாகும். மேலும், நுரையீரல் தமனி செயல்பாட்டில் ஈடுபடும்போது, வாஸ்குலர் கூறு காரணமாக நுரையீரல் முறை மேம்படுத்தப்படுகிறது.
எலக்ட்ரோ கார்டியோகிராஃபியில், பெரும்பாலான மாற்றங்கள் குறிப்பிடப்படாதவை, மேலும் அவை முக்கியமாக மாரடைப்பு இஸ்கெமியா காரணமாக எழுகின்றன. இடது வென்ட்ரிக்குலர் ஹைபர்டிராபி, அரித்மியா, மற்றும் கடத்துதலில் மாற்றம் (முற்றுகை) போன்ற நோயியல் வல்லுநர்கள் காணப்படுகிறார்கள்.இதயத்தின் பெருந்தமனி தடிப்புத் தோல் அழற்சியைக் கண்டறிவதில் ஈ.சி.ஜி பயன்படுத்தப்படுகிறது.
நோயறிதலின் ஒரு முக்கிய கூறு வழக்கமான அழுத்தம் அளவீடு ஆகும். நோயாளிகளுக்கு ஒவ்வொரு நாளும் அல்லது இரண்டு நாட்களுக்கு ஒரு முறை இரத்த அழுத்தத்தை எடுக்க அறிவுறுத்தப்பட வேண்டும், மேலும் ஒரு அளவீட்டு நாட்குறிப்பை வைக்கவும். இத்தகைய கண்காணிப்பு முதல் கட்டங்களில் அழுத்தம் அதிகரிப்பதைக் கண்டறியவும், "வெள்ளை கோட் உயர் இரத்த அழுத்தம்" கொண்ட தவறான குறிகாட்டிகளின் தோற்றத்தைத் தடுக்கவும் உதவும்.
அளவீட்டின் போது, கணுக்கால்-மூச்சுக்குழாய் குறியீடும் கணக்கிடப்படுகிறது, அதாவது தோள்பட்டை மற்றும் கணுக்கால் மீது இரத்த அழுத்தத்தின் விகிதம். அத்தகைய அளவீட்டுக்கான சாதாரண வீதம் 1 முதல் 1.3 வரை ஆகும்.
வாஸ்குலர் காப்புரிமையை தீர்மானிக்க குறிப்பிட்ட ஆய்வுகள்:
- angiography,
- டாப்ளர்,
- காந்த அதிர்வு இமேஜிங்,
- மல்டிஸ்பைரல் கம்ப்யூட்டட் டோமோகிராபி.
ஆஞ்சியோகிராஃபி என்பது இரத்த நாளங்களின் மாறுபட்ட ஆய்வு ஆகும், இது இரத்த ஓட்டத்தில் மாறுபட்ட முகவர்களை வைப்பதில் உள்ளது. இந்த முறை தமனிகளின் காப்புரிமை மற்றும் விட்டம் தீர்மானிக்க, ஒன்றுடன் ஒன்று மற்றும் அதன் அளவை காட்சிப்படுத்த அனுமதிக்கிறது.
இரத்த நாளங்கள் அல்லது அல்ட்ராசவுண்டின் டாப்ளெரோகிராபி - ஒரு தகவல் பரிசோதனை, மேற்கூறிய சாத்தியக்கூறுகளுக்கு மேலதிகமாக, பாத்திரங்களில் இரத்த ஓட்டத்தின் வேகத்தையும் தீர்மானிக்கிறது. பெரும்பாலும், ஒரு இரட்டை அல்லது மூன்று ஆய்வு செய்யப்படுகிறது.
டோமோகிராஃபிக் ஆய்வுகள் தற்போது பெருந்தமனி தடிப்புத் தகடுகளைத் தீர்மானிப்பதற்கான மிகவும் கண்டறியும் மதிப்புமிக்க முறைகள். நடத்தையின் சாராம்சம் ஆஞ்சியோகிராஃபி போன்றது - ஒரு மாறுபட்ட முகவர் நரம்பு வழியாக செலுத்தப்பட்டு நோயாளி டோமோகிராப்பில் வைக்கப்படுகிறார்.
எம்.ஆர்.ஐ அல்லது சி.டி.யைப் பயன்படுத்தி, இரத்த நாளங்களின் அமைப்பு, அவற்றின் இருப்பிடம், சிதைவுகள் மற்றும் லுமனின் ஒன்றுடன் ஒன்று, பிராந்திய இரத்த ஓட்டம் மற்றும் இணை தமனிகள் ஆகியவற்றை நீங்கள் தீர்மானிக்க முடியும்.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அறிகுறிகள் இந்த கட்டுரையில் உள்ள வீடியோவில் விவரிக்கப்பட்டுள்ளன.
உங்கள் சர்க்கரையைக் குறிக்கவும் அல்லது பரிந்துரைகளுக்கு பாலினத்தைத் தேர்ந்தெடுக்கவும். தேடுகிறது, கிடைக்கவில்லை. காட்டு. தேடுகிறது. கிடைக்கவில்லை. காண்பி. தேடுகிறது. கிடைக்கவில்லை.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் முக்கிய குறிகாட்டிகள்
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வெளிப்பாடுகள் முதன்மையாக காயத்தின் உறுப்பைப் பொறுத்தது.
இது இதயம், மூளை, சிறுநீரகங்கள் மற்றும் கைகால்கள் போன்ற நோய்களாக இருக்கலாம்.
இதய பாதிப்பு ஏற்பட்டால், மார்பு பகுதியில் வலி காணப்படுகிறது, அதே நேரத்தில் கழுத்து, கைகள், முதுகு அல்லது அடிவயிற்றில் வலி கொடுக்கப்படலாம். தனித்தனியாக, பெருநாடியின் பெருந்தமனி தடிப்பு புண், ஒரு விதியாக, எந்த வகையிலும் தோன்றாது என்பது கவனிக்கத்தக்கது.
சிறுநீரக நோய்கள் முதன்மையாக உயர் இரத்த அழுத்தம் வடிவத்தில் வெளிப்படுகின்றன, அதே நேரத்தில் தலைவலி மற்றும் தலைச்சுற்றல் தோற்றம், இவை தவிர, மூச்சுத் திணறல் ஏற்படுகிறது.
மூளையின் பாத்திரங்களில் உள்ள பெருந்தமனி தடிப்புத் தோல் அழற்சி, தலைவலி மற்றும் தலைச்சுற்றலை ஏற்படுத்துகிறது. பல நோயாளிகள் செறிவு மற்றும் நினைவகக் குறைபாடு குறைவதையும் குறிப்பிடுகின்றனர், சில சந்தர்ப்பங்களில் தூக்கமின்மை மற்றும் மயக்கம் கூட.
கீழ் முனைகளின் நோய்கள் எந்த வகையிலும் வெளிப்படாது. நோயாளிகளில் பாதி பேர் நடைபயிற்சி போது தசைகளில் வலியை அனுபவிக்கிறார்கள், அவை கன்றுகளுக்கும் இடுப்புக்கும் கூட வழங்கப்படுகின்றன.
நோயின் மிகவும் சிக்கலான வடிவம் வலி, சருமத்தின் வலி மற்றும் ஓய்வில் கூட பிடிப்புகளுக்கு வழிவகுக்கிறது.
கீழ் முனைகளில் பலவீனம் உள்ளது, உணர்வின்மை, முடி உதிர்தல், நகங்களின் நிலையை மீறுதல், தீவிர நிகழ்வுகளில் புண்கள் உருவாகலாம்.
குறிப்பாக ஆபத்தானது பெருந்தமனி தடிப்புத் தோல் அழற்சி ஆகும்.
பெருந்தமனி தடிப்பு இரத்த பரிசோதனை
அதிரோஸ்கிளிரோசிஸிற்கான ஒரு பகுப்பாய்வு நோயின் ஏதேனும் அறிகுறிகள் ஏற்பட்டால் உடனடித் தேவையாகும், மேலும் லிப்பிட் வளர்சிதை மாற்றத்தின் அளவை மதிப்பீடு செய்யப்படுகிறது.
ஒரு மருத்துவ இரத்த பரிசோதனை என்பது நோயையும் அதன் கட்டத்தையும் சரியான மற்றும் நம்பகமான நோயறிதலுக்கான அவசியமாகும்.
ஆய்வக பகுப்பாய்வுக்குப் பிறகுதான் பொருத்தமான சிகிச்சையை பரிந்துரைக்க முடியும்.
ஒரு விதியாக, பெருந்தமனி தடிப்பு போன்ற நோயைக் கண்டறிவது தேவைப்படலாம்:
- சிறுநீர் மற்றும் இரத்தத்தின் பொதுவான பகுப்பாய்வு (பெருந்தமனி தடிப்புத் தோல் அழற்சியின் உயிர்வேதியியல் இரத்த பரிசோதனையும் விலக்கப்படக்கூடாது, ஏனெனில் இது மிகவும் துல்லியமானது),
- கல்லீரலில் உள்ள நொதிகளின் எண்ணிக்கையைக் கண்டறிவதற்கான பகுப்பாய்வு,
- இரத்தத்தில் உள்ள புரதங்களின் இருப்பு மற்றும் அளவுக்கான பகுப்பாய்வு,
- கோகுலோகிராம்களின் பகுப்பாய்வு.
உயிர்வேதியியல் ஆய்வக பகுப்பாய்வு பெருந்தமனி தடிப்புத் தோல் அழற்சியின் இரத்த எண்ணிக்கையை தீர்மானிக்க உங்களை அனுமதிக்கிறது என்பது கவனிக்கத்தக்கது, அதாவது கொழுப்பு, கொழுப்புப்புரதங்கள் மற்றும் ட்ரைகிளிசரைடுகளின் அளவு. ஆத்தரோஜெனிசிட்டியின் அதிகரிப்பு நோயின் முன்னேற்றத்தையும் கரோனரி தமனி நோய்க்கான சாத்தியத்தையும் குறிக்கிறது.
ஆத்தரோஜெனிக் குணகம் மொத்த கொழுப்பின் ஒரு குறிகாட்டியாகும், இது பொதுவாக 1.98-2.51 ஆக இருக்க வேண்டும். இந்த குறிகாட்டியின் அதிகப்படியான அளவு மனித ஆரோக்கியத்திற்கு ஆபத்துகள் இருப்பதைக் குறிக்கிறது, அதன் இருதய அமைப்பு. இந்த மட்டத்தில் 0.9 க்குக் கீழே உள்ள ஒரு குறிகாட்டியின் அதிகப்படியான குறைவு பெருந்தமனி தடிப்புத் தோல் அழற்சியின் தோற்றம் மற்றும் வளர்ச்சியின் அதிக ஆபத்தைக் குறிக்கிறது.
பெருந்தமனி தடிப்பு குறிகாட்டிகள் பின்வருமாறு இருக்கலாம்:
- 5.0 க்குக் கீழே உள்ள கொழுப்பின் அளவு நோயை உருவாக்கும் ஆபத்து நடைமுறையில் இல்லை என்பதைக் குறிக்கிறது,
- குறிகாட்டிகள் 5.2-6.5 ஒரு நபர் ஆபத்தில் இருப்பதைக் குறிக்கிறது,
- 6.5-8.0 என்பது மிதமான ஹைபர்கொலெஸ்டிரோலீமியாவின் ஒரு குறிகாட்டியாகும் (பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அபாயத்தை உறுதிப்படுத்துகிறது),
- 8.0 க்கு மேல் உள்ள கொழுப்பின் அளவு நோயின் உச்சரிக்கப்படும் போக்கைக் குறிக்கிறது.
ஒரு துல்லியமான நோயறிதலுக்கு பெரும்பாலும் கூடுதல் கண்டறியும் நுட்பங்கள் தேவைப்படுகின்றன, அதன் அடிப்படையில் மருத்துவர் ஏற்கனவே இருக்கும் நோயைப் பற்றி ஒரு முடிவை எடுக்க முடியும், மேலும் பொருத்தமான சிகிச்சையையும் பரிந்துரைக்க முடியும்.
40 வயதிற்கு மேற்பட்ட ஒவ்வொரு நபருக்கும் கொலஸ்ட்ரால் அளவை பரிசோதிக்க பரிந்துரைக்கப்படுகிறது, இது சரியான நேரத்தில் நோயைக் கண்டறிந்து அதன் சிகிச்சையைத் தொடங்க உதவும்.
கொழுப்பை அதிகரிப்பதற்கான முன்நிபந்தனைகள்
பெருந்தமனி தடிப்புத் தகடுகளை உருவாக்குவதற்கான முன்நிபந்தனைகள் நிறைய இருக்கலாம்.
எங்கள் வாசகர்களின் கதைகள்
வீட்டில் உயர் இரத்த அழுத்தத்தை வெல்லுங்கள். அழுத்தம் அதிகரிப்பதை நான் மறந்து ஒரு மாதம் கடந்துவிட்டது. ஓ, நான் எல்லாவற்றையும் எவ்வளவு முயற்சித்தேன் - எதுவும் உதவவில்லை. நான் எத்தனை முறை கிளினிக்கிற்குச் சென்றேன், ஆனால் பயனற்ற மருந்துகளை மீண்டும் மீண்டும் பரிந்துரைத்தேன், நான் திரும்பி வந்ததும், மருத்துவர்கள் வெறுமனே திணறினர். இறுதியாக, நான் அழுத்தத்தை சமாளித்தேன், எல்லா நன்றிகளும். அழுத்தத்தில் பிரச்சினைகள் உள்ள அனைவரும் படிக்க வேண்டும்!
நோயின் வளர்ச்சிக்கான மிகவும் பொதுவான முன்நிபந்தனைகளில், குறைந்த இயக்கம், கெட்ட பழக்கங்களை துஷ்பிரயோகம் செய்தல், உடலில் அதிக எடை இருப்பது மற்றும் ஒரு பரம்பரை முன்கணிப்பு ஆகியவை வேறுபடுகின்றன.
இடைவிடாத வாழ்க்கை முறை. இந்த வழக்கில், இரத்த ஓட்டத்தில் ஒரு சரிவு மற்றும் இரத்த நாளங்களின் சுவர்களில் கொழுப்பு படிவுகளின் தோற்றம் உள்ளது.
புகை. நோய்க்கான பொதுவான காரணங்களில் ஒன்று. நிகோடின் இரத்தத்தை தடிமனாக்குகிறது, இது இரத்த உறைவு தோற்றத்திற்கு பங்களிக்கிறது. புகைபிடித்தல் இரத்த நாளங்களையும் கட்டுப்படுத்துகிறது, இதன் விளைவாக, இருதய அமைப்புடன் தொடர்புடைய நோய்களின் அபாயத்தை அதிகரிக்கிறது.
உடற் பருமன். நோய்க்கான மற்றொரு பொதுவான காரணம், முன்னிலையில் அதிகப்படியான கொழுப்புகள் தோற்றத்தில் மட்டுமல்ல, பாத்திரங்களிலும் தோன்றும்.
மரபணு முன்கணிப்பு. மிகவும் பொதுவானதல்ல, மாறாக நோய்க்கு சிக்கலான காரணம். ஆபத்து குழு என்பது உறவினர்கள் அதிக கொழுப்பு அல்லது இருதய நோயால் பாதிக்கப்பட்டவர்கள். உறவினர் நீரிழிவு மற்றும் உயர் இரத்த அழுத்தம் ஆகியவை ஆபத்தில் உள்ள முக்கிய காரணிகளாகும்.
ஒரு பரிசோதனையை நடத்தியபின், முடிவுகளைப் புரிந்துகொண்டு, இருக்கும் நிலைமையை மதிப்பிட்ட பிறகு, மருத்துவர் பொருத்தமான சிகிச்சையை பரிந்துரைக்க வேண்டும். எடுத்துக்காட்டாக, கொழுப்பைக் குறைப்பதற்கான வழிகளில் ஒன்றாக வைட்டமின் ஈ பயன்படுத்துவது பயனுள்ளதாக கருதப்படுகிறது.
சூரியகாந்தி விதைகள், தக்காளி, வேர்க்கடலை மற்றும் பல்வேறு தாவர எண்ணெய்கள் போன்ற உணவுகளில் இந்த உறுப்பு உள்ளது.
கொழுப்பைக் குறைத்தல் மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சிக்கு சிகிச்சையளித்தல்
ஒமேகா -3 அமிலங்கள் கொழுப்பை எதிர்த்துப் போராடுவதற்கான ஒரு சிறந்த வழியாகும்.இந்த தனிமத்தின் மிகப்பெரிய அளவு கானாங்கெட்டியில் உள்ளது, ஆனால் மிகவும் திறமையான உறிஞ்சுதலுக்கு இந்த பொருளைக் கொண்ட சிறப்பு தயாரிப்புகளை வாங்குவது நல்லது.
சோயா புரதம் மற்றும் கிரீன் டீ ஆகியவை அதிகப்படியான கொழுப்பை நீக்குவதற்கு பங்களிக்கின்றன, முதலாவது செரிமானத்தை மேம்படுத்தும் பித்த அமிலங்களின் உற்பத்தியை அதிகரிக்க ஊக்குவிக்கிறது, அதே நேரத்தில் கிரீன் டீ வளர்சிதை மாற்றத்தை மேம்படுத்தவும் அதிகப்படியான கொழுப்பை அகற்றவும் உதவுகிறது.
நோயின் சிகிச்சை முதன்மையாக சிக்கலைப் பொறுத்தது. சில சந்தர்ப்பங்களில், ஒரு சிறப்பு உணவைக் கடைப்பிடிக்கவும், நிலையான மற்றும் சுறுசுறுப்பான உடல் பயிற்சிகளைச் செய்யவும் மருத்துவர் பரிந்துரைக்கிறார். நோயின் மிகவும் தீவிரமான நிகழ்வுகளுக்கு மருந்துகள் மற்றும் மருத்துவமனையில் அனுமதிக்கப்படலாம். ஒரு வழி அல்லது வேறு, சரியான நேரத்தில் நோயறிதல் தேவை.
பெருந்தமனி தடிப்புத் தடுப்புக்கு:
- ஒரு உணவைப் பின்பற்றுங்கள்.
- புகைப்பதை நிறுத்துங்கள்.
- சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்துங்கள்.
- உங்கள் இரத்த அழுத்தத்தை கண்காணிக்கவும்.
- நாட்பட்ட நோய்களின் நிலையை கண்காணிக்கவும்.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் மருத்துவ சிகிச்சையாக, நொதிகளின் உற்பத்தியில் தலையிடும் ஸ்டேடின்களைப் பயன்படுத்த மருத்துவர் பரிந்துரைக்கலாம், இது கொலஸ்ட்ரால் உருவாவதற்கு பங்களிக்கிறது.
“மோசமான” கொழுப்பின் காட்டி, அதே போல் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் இருப்பு ஆகியவை கூடுதல் மருந்துகளை பரிந்துரைக்கும் மருத்துவரின் முடிவை நேரடியாக பாதிக்கிறது. இந்த அல்லது அந்த மருந்தை உட்கொள்வதற்கு முன் முக்கிய விஷயம், எதிர்மறையான விளைவுகளை நீங்கள் அறிந்து கொள்வது.
ஏதேனும் முரண்பாடுகள் முன்னிலையில், பரிந்துரைக்கப்பட்ட மருந்தின் ஒப்புமைகளைத் தேர்ந்தெடுக்க வேண்டும்.
உலகில் கிட்டத்தட்ட 70% இறப்புகளுக்கு மாரடைப்பு மற்றும் பக்கவாதம் காரணமாகும். இதயம் அல்லது மூளையின் தமனிகள் அடைப்பதால் பத்து பேரில் ஏழு பேர் இறக்கின்றனர்.
குறிப்பாக கொடூரமான விஷயம் என்னவென்றால், நிறைய பேர் தங்களுக்கு உயர் இரத்த அழுத்தம் இருப்பதாக சந்தேகிக்கவில்லை. எதையாவது சரிசெய்யும் வாய்ப்பை அவர்கள் இழக்கிறார்கள், தங்களைத் தாங்களே மரணத்திற்குள்ளாக்குகிறார்கள்.
- தலைவலி
- இதயத் துடிப்பு
- கண்களுக்கு முன்னால் கருப்பு புள்ளிகள் (ஈக்கள்)
- அக்கறையின்மை, எரிச்சல், மயக்கம்
- மங்கலான பார்வை
- வியர்த்தல்
- நாள்பட்ட சோர்வு
- முகத்தின் வீக்கம்
- உணர்வின்மை மற்றும் விரல்களின் குளிர்
- அழுத்தம் அதிகரிக்கிறது
இந்த அறிகுறிகளில் ஒன்று கூட உங்களை சிந்திக்க வைக்க வேண்டும். இரண்டு இருந்தால், தயங்க வேண்டாம் - உங்களுக்கு உயர் இரத்த அழுத்தம் உள்ளது.
அதிக பணம் செலவழிக்கும் மருந்துகள் அதிக அளவில் இருக்கும்போது உயர் இரத்த அழுத்தத்திற்கு சிகிச்சையளிப்பது எப்படி?
பெரும்பாலான மருந்துகள் எந்த நன்மையையும் செய்யாது, மேலும் சில தீங்கு விளைவிக்கும்! இந்த நேரத்தில், உயர் இரத்த அழுத்த சிகிச்சைக்கு சுகாதார அமைச்சினால் அதிகாரப்பூர்வமாக பரிந்துரைக்கப்பட்ட ஒரே மருந்து இதுதான்.
க்கு இருதயவியல் நிறுவனம், சுகாதார அமைச்சகத்துடன் இணைந்து ஒரு திட்டத்தை நடத்துகிறது “ உயர் இரத்த அழுத்தம் இல்லாமல்". அதற்குள் மருந்து கிடைக்கிறது இலவசமாக, நகரம் மற்றும் பிராந்தியத்தில் வசிப்பவர்கள் அனைவரும்!
பொது தகவல்
மருத்துவ வரலாற்றைக் கொண்ட எந்தவொரு நோயாளிக்கும் சிகிச்சையைத் தொடங்குவது மிகவும் அறிவுறுத்தப்படுகிறது என்பதை ஒவ்வொரு தகுதிவாய்ந்த மருத்துவருக்கும் தெரியும், இது ஒரு நபரின் உடல்நிலை குறித்த தகவல்களின் தொகுப்பைத் தவிர வேறில்லை.
ஒரு விதியாக, எந்தவொரு மருத்துவ பரிசோதனையும் நோயாளியை அவர் முன்பு அனுபவித்த நோய்கள் அல்லது அறுவை சிகிச்சை தலையீடுகள், ஒவ்வாமை எதிர்வினைகள் அல்லது ஒன்று அல்லது மற்றொரு நோய்க்கு ஒரு பரம்பரை முன்கணிப்பு பற்றி கேள்வி எழுப்பத் தொடங்குகிறது.
பின்னர் மருத்துவர் தொடர்ச்சியான ஆய்வக சோதனைகள் அல்லது வெறுமனே சோதனைகளை பரிந்துரைக்கிறார், இது நோயின் வளர்ச்சியைப் பற்றிய தகவல்களுடன் அனாமினெஸிஸை நிரப்ப உதவும், அத்துடன் ஒரு சிகிச்சை முறையைத் தேர்ந்தெடுப்பதற்கு அல்லது மேலதிக நோயறிதலுக்குத் தேவையான தகவல்களையும் வழங்குகிறது.
உறை ஆய்வுகள் (சுருக்கமாக coagulogram) ஆய்வக இரத்த பரிசோதனைகளில் ஒரு முக்கிய இடத்தைப் பெறுங்கள், இது அறுவை சிகிச்சைக்கான தயாரிப்பில் மேற்கொள்ளப்பட வேண்டும், எடுத்துக்காட்டாக, திட்டமிட்டபடி அறுவைசிகிச்சை பிரிவு அல்லது போது கர்ப்பத்தின்.
கோகுலோகிராம் என்றால் என்ன?
பல நோயாளிகள் முதல் பார்வையில் அசாதாரணமான கலந்துகொண்ட மருத்துவரிடம் கேட்கும்போது வீணாக கவலைப்படத் தொடங்குகிறார்கள் coagulogram அல்லது வேறு hemostasiogram. இந்த கோகுலோகிராம் என்ன வகையான பகுப்பாய்வு மற்றும் அது ஏன் ஒப்படைக்கப்படுகிறது?
முதலாவதாக, இது நவீன மருத்துவத்தில் வேலையைப் படிப்பதற்கான மிகவும் பொதுவான முறையாகும் என்பது கவனிக்கத்தக்கது ஹீமோஸ்டாஸிஸ் அமைப்புகள் மனித உடல், இது போன்ற முக்கியமான முக்கிய செயல்பாடுகளுக்கு காரணமாகும்: சேதமடையும் போது இரத்தப்போக்கு நிறுத்தப்படும் இரத்த உறைவு அல்லது நாளங்கள், அத்துடன் இரத்தத்தின் சாதாரண திரவ நிலையை பராமரித்தல்.
எனவே அது என்ன என்ற கேள்விக்கு பதில் hemostasiogram - உடலின் ஹீமோஸ்டேடிக் அமைப்பு எவ்வளவு சிறப்பாக செயல்படுகிறது என்பதை தீர்மானிக்கும் ஒரு ஆய்வு. ஒரு கோகுலோகிராமிற்கான இரத்த பரிசோதனை, உறைதல் திறன் போன்ற ஒரு முக்கியமான இரத்த செயல்பாட்டைப் படிக்க உதவுகிறது, அதாவது. இரத்த உறைவு உருவாக்கம்.
முடிவுகளைப் பெறுதல் உறைதல், கலந்துகொள்ளும் மருத்துவர் அறுவை சிகிச்சை அல்லது பிரசவத்தின் முடிவை முன்கூட்டியே கணிக்க முடியும். அவசரகால சூழ்நிலைகளில் இரத்த உறைதல் பற்றிய தகவல்கள் மிக முக்கியமானவை, எடுத்துக்காட்டாக, ஒரு நபர் காயமடையும் போது, எண்ணிக்கை வினாடிகள் நீடிக்கும் போது, நீங்கள் விரைவில் நிறுத்த வேண்டும் இரத்தப்போக்கு.
எனவே, இந்த ஆய்வுக்கு எவ்வளவு செலவாகும் என்பது பற்றி அதிகம் கவலைப்படுவது மதிப்பு இல்லை. எல்லாவற்றிற்கும் மேலாக, ஒரு ஹீமோஸ்டாசியோகிராமின் விலையை நோயாளி உயிருடன் இருப்பார் என்ற நம்பிக்கையுடன் ஒப்பிட முடியாது.
ஹீமோஸ்டாசியோகிராம் போன்ற ஒரு பகுப்பாய்வை நியமிப்பதற்கான அறிகுறிகள் ஒரு நோயாளிக்கு பின்வரும் நோய்களின் இருப்பு:
- குடல் த்ரோம்போசிஸ்,
- , பக்கவாதம்
- உறைக்கட்டி,
- வாஸ்குலர் த்ரோம்போசிஸ்மற்றும் சுருள் சிரை நாளங்கள் குறைந்த கால்கள்
- இழைநார் வளர்ச்சி நாள்பட்ட வடிவம்
- முன்சூல்வலிப்பு,
- கடுமையான கட்டத்தில் அழற்சி செயல்முறைகள்,
- இரத்தக்கசிவு நோயியல், எடுத்துக்காட்டாக, உறைச்செல்லிறக்கம், இரத்த ஒழுக்குஅல்லது வான் வில்ப்ராண்ட் நோய்.
கூடுதலாக, திட்டமிடப்பட்ட செயல்பாடுகளுக்கான தயாரிப்பின் போது இரத்த உறைவு விகிதத்தை தீர்மானிக்க இதுபோன்ற ஒரு பகுப்பாய்வு பரிந்துரைக்கப்பட வேண்டும், எடுத்துக்காட்டாக, அறுவைசிகிச்சை பிரிவு, அதே போல் கர்ப்ப காலத்தில் ஹீமோஸ்டாசிஸின் நிலையை மதிப்பிடுவதற்கு மற்றும் சுயாதீனத்திற்கு முன் பிறந்த. பிரசவத்தில் இருக்கும் ஒவ்வொரு பெண்ணின் பரிமாற்ற அட்டையிலும், கோகுலோகிராம் போன்ற இரத்த பரிசோதனை வெறுமனே இருக்க வேண்டும்.
மனித ஹீமோஸ்டாஸிஸ் அமைப்பு
இந்த ஹீமோஸ்டாஸிஸ் பகுப்பாய்வு என்ன என்பதை தீர்மானித்த பின்னர், இதுபோன்ற ஒரு கருத்தை இன்னும் விரிவாக ஆராய்வது பயனுள்ளது இரத்த உறைதல். ஒரு வரையறையுடன் தொடங்குவது மதிப்பு. எனவே, மனித உடலின் ஹீமோஸ்டாஸிஸ் அமைப்பு மிக முக்கியமான உயிரியல் அமைப்பாகும், இதன் முக்கிய செயல்பாடுகள் இரத்தத்தின் முக்கிய அளவுருக்களைப் பாதுகாப்பதாகவும், இரத்தப்போக்கு நிறுத்தப்படுவதாகவும் கருதலாம்.
 மனித உடல் முழு பிரபஞ்சம் என்று அழைக்கப்படுவது வீணாக இல்லை மற்றும் ஒரு சிக்கலான பொறிமுறையுடன் ஒப்பிடப்படுகிறது. மக்கள் எவ்வளவு புத்திசாலித்தனமாக வடிவமைக்கப்பட்டுள்ளனர் என்பதற்கு ஹீமோஸ்டேடிக் அமைப்பு ஒரு சிறந்த எடுத்துக்காட்டு. இரத்தம் என்பது ஒரு தனித்துவமான உயிரியல் திரவமாகும், இது நம் உடலில் அதிசயங்களைச் செய்யக்கூடியது.
மனித உடல் முழு பிரபஞ்சம் என்று அழைக்கப்படுவது வீணாக இல்லை மற்றும் ஒரு சிக்கலான பொறிமுறையுடன் ஒப்பிடப்படுகிறது. மக்கள் எவ்வளவு புத்திசாலித்தனமாக வடிவமைக்கப்பட்டுள்ளனர் என்பதற்கு ஹீமோஸ்டேடிக் அமைப்பு ஒரு சிறந்த எடுத்துக்காட்டு. இரத்தம் என்பது ஒரு தனித்துவமான உயிரியல் திரவமாகும், இது நம் உடலில் அதிசயங்களைச் செய்யக்கூடியது.
இது பாத்திரங்கள் வழியாக சுற்றுவது மட்டுமல்லாமல், கண்ணுக்குத் தெரியாமல் மனிதர்களுக்கு மீட்டெடுக்கிறது நரம்புகள் மற்றும் தமனி அவர் உருவாக்கும் திறன் காரணமாக அவரது வாழ்நாள் முழுவதும் இரத்த உறைவு அல்லது அடர்த்தியான கட்டிகள், அதாவது. கெட்டியாக உறையச்.
மனித ஹீமோஸ்டாஸிஸ் அமைப்பின் மூன்று முக்கிய கூறுகள் உள்ளன:
- வாஸ்குலர் செல்கள் எண்டோதிலியத்துடன் (நிணநீர் மற்றும் இரத்த நாளங்கள் மற்றும் இதயத்தின் குழி போன்றவற்றைக் கொண்டிருக்கும் தட்டையான செல்களைக் கொண்ட உள் அடுக்கு), இது, வாஸ்குலர் சுவர்கள் கிழிந்தால் அல்லது பிற காயங்கள் போன்ற உயிரியல் செயலில் உள்ள கூறுகளை சுரக்கும் திறன் கொண்டவை prostacyclin, thrombomodulin மற்றும் நைட்ரிக் ஆக்சைடு. அவை இரத்தக் கட்டிகளை உருவாக்குவதைத் தூண்டுகின்றன.
- தட்டுக்கள் அல்லது இரத்தத் தகடுகள், முதன்மையை மேலும் உருவாக்குவதற்கு ஒருவருக்கொருவர் எப்படியாவது "ஒன்றாக ஒட்டிக்கொள்வதற்கான" திறனுடன் ஹீமோஸ்டேடிக் பிளக்.
- பிளாஸ்மா காரணிகள் (மொத்தம் 15 பிளாஸ்மா காரணிகள், பெரும்பாலானவை நொதிகள்) இரசாயன எதிர்வினைகளின் விளைவாக உருவாகிறது ஃபைப்ரின் உறைவுஇது இறுதியாக இரத்தப்போக்கு நிறுத்த வேண்டும்.
மேற்கூறிய அனைத்தையும் சுருக்கமாக, கர்ப்ப நிகழ்ச்சியின் போது, திட்டமிட்ட அறுவை சிகிச்சைக்கு அல்லது நோயறிதலின் போது ஹீமோஸ்டாசிஸுக்கு இரத்த பரிசோதனை என்ன செய்கிறது என்ற கேள்விக்கு நாம் சந்தேகத்திற்கு இடமின்றி பதிலளிக்க முடியும். இந்த பகுப்பாய்வு நோயாளியின் இரத்தம் எவ்வளவு நன்றாக அல்லது மோசமாக உறைந்து போகிறது என்பதற்கான ஒரு கருத்தை அளிக்கிறது. வேறு வார்த்தைகளில் கூறுவதானால், இரத்தப்போக்கு ஏற்படும் போது மருத்துவர்கள் எவ்வளவு விரைவாக அதை நிறுத்த முடியும்.
டிகோடிங் ரத்த கோகுலோகிராம்
ஒரு கோகுலோகிராமிற்கான இரத்த பரிசோதனையில் நீங்கள் சரியாகப் படிக்கக்கூடிய பல குறிகாட்டிகள் உள்ளன, அதாவது. புரிந்துகொண்டு பகுப்பாய்வு செய்யுங்கள், வேறுவிதமாகக் கூறினால், புரிந்துகொள்ளுதல். துரதிர்ஷ்டவசமாக, ஒவ்வொரு மருத்துவருக்கும் ஹீமோஸ்டாசியோகிராம் குறிகாட்டிகளைப் புரிந்துகொள்ளும் திறன் இல்லை. இந்த பகுப்பாய்வின் சில அளவுருக்களை மிகவும் தகுதிவாய்ந்த நிபுணர் மட்டுமே சரியாக விளக்க முடியும்.
நோயாளியின் இரத்தத்தின் ஆய்வக சோதனைகளை நடத்தி, முடிவுகளைப் பெற்ற பிறகு, கலந்துகொண்ட மருத்துவர், கோகுலோகிராமின் டிகோடிங்கை வயதுவந்த நோயாளிகளுக்கும் குழந்தைகளுக்கும் நிர்ணயிக்கப்பட்ட விதிமுறைகளுடன் ஒப்பிடுகிறார். ஒரு குழந்தை, ஒரு ஆண் அல்லது கர்ப்பிணிப் பெண்ணுக்கு உறைதல் விகிதம் மிகவும் வேறுபட்டது என்பதை நினைவில் கொள்வது அவசியம். இது, முதலில், வெவ்வேறு வயது பிரிவுகளில் உள்ள பன்முகத்தன்மை வாய்ந்த நபர்களின் உயிரினத்தின் செயல்பாட்டின் அம்சங்களுக்கு காரணமாகும்.
கோகுலோகிராம் குறிகாட்டிகள்
இரத்த உறைதல் பரிசோதனையின் அளவுருக்களைக் கவனியுங்கள், அதாவது சாதாரண ஹீமோஸ்டாசியோகிராம் மதிப்புகள். பின்னர் அவை ஒவ்வொன்றிலும் நாம் இன்னும் விரிவாக வசிப்போம், மேலும் விரிவாக்கப்பட்ட அல்லது விரிவாக்கப்பட்ட கோகுலோகிராம் பற்றியும் பேசுவோம்.
ஹீமோஸ்டாசியோகிராம் அளவுருக்களின் சாதாரண குறிகாட்டிகளுக்கான பல விருப்பங்களை கீழே உள்ள அட்டவணை காட்டுகிறது என்பது கவனிக்கத்தக்கது இரத்தப்போக்கு நேரம் மற்றும் இரத்த உறைதல் நேரம். இந்த அளவுருக்கள் தங்கள் ஆய்வில் ஈடுபட்டுள்ள நிபுணர்களால் வேறுபட்ட விளக்கத்தின் காரணமாக இது நிகழ்கிறது.
| காட்டி பெயர் (சுருக்கமான பெயர்) | குறிகாட்டியின் நிலையான மதிப்பு |
இரத்த உறைதல் நேரம்:
| |
இரத்தப்போக்கு நேரம்:
| |
| சர்வதேச இயல்பாக்கப்பட்ட அணுகுமுறை (INR அல்லது INR) | 0,82-1,18 |
| த்ரோம்பின் நேரம் (டிவி) | 14-21 வினாடி |
| புரோத்ராம்பின் அட்டவணை (பி.டி.ஐ) | 73-122 % |
| செயல்படுத்தப்பட்ட மறுசீரமைப்பு நேரம் (ஏடிஎஸ்) | 81-127 வினாடிகள் |
| டி இருபடியின் | 250.10-500.55 ng / ml * |
| குயின்க் புரோத்ராம்பின் நேரம் (பி.வி) | 11-15 வினாடிகள் |
| ஆண்டித்ரோம்பின் III (AT III) | 75,8-125,6 % |
| செயல்படுத்தப்பட்ட பகுதி த்ரோம்போபிளாஸ்டின் நேரம் (APTT) | 22.5-35.5 வினாடிகள் |
| fibrinogen | 2.7-4.013 கிராம் |
| கரையக்கூடிய ஃபைப்ரின்-மோனோமெரிக் வளாகங்கள் (RFMC) | 0.355-0.479 IU * |
*சர்வதேச பிரிவு (ME)அல்லது நடவடிக்கை பிரிவு (UNIT), அதாவது. அதன் உயிரியல் செயல்பாட்டின் அடிப்படையில் ஒரு பொருளின் அளவை அளவிடுதல்.
இரத்த உறைதல் நேரம்
நோயாளியின் இந்த ஆய்வக இரத்த பரிசோதனையானது, உடலுக்கு இரத்த உறைவு ஏற்பட வேண்டிய நேரம் குறித்த ஒரு கருத்தை மருத்துவருக்கு அளிக்கிறது. பகுப்பாய்வில் இந்த அளவுருவுக்கு சுருக்கமில்லை. ஆராய்ச்சியின் போது, ஒரு நோயாளியிடமிருந்து நரம்பிலிருந்து எடுக்கப்பட்ட உயிரியல் பொருள் (இரத்தம்) ஒரு மலட்டு மற்றும் உலர்ந்த சோதனைக் குழாயில் வைக்கப்படுகிறது, அதன் பிறகு, நேரம் குறிப்பிடப்பட்டு, அவை தெரியும் இரத்த உறைவு உருவாகும் வரை காத்திருக்கின்றன.
இரத்த உறைதல் நேரம் இயல்பானதாக இருக்கும்போது, ஹீமோஸ்டாஸிஸ் அமைப்பு சரியாக வேலை செய்கிறது என்று மருத்துவர் முடிவு செய்யலாம், மேலும் சில நோயியல் நிலைமைகளையும் விலக்கலாம், எடுத்துக்காட்டாக, இரத்தம் உறையாமை அல்லது டி.ஐ.இதில் ஒரு இரத்த உறைவு உருவாகாது. இரத்த உறைதலின் சாதாரண நேரத்திலிருந்து விலகல் ஏற்பட்டால் (குறிகாட்டிகளில் அதிகரிப்பு அல்லது குறைவு), காரணங்களை ஒருவர் மிகவும் கவனமாக புரிந்து கொள்ள வேண்டும்.
உதாரணமாக, நீண்ட இரத்தப்போக்கு நேரம் ஏற்படலாம் இரத்த ஒழுக்கு, லூபஸ் எரித்மாடோசஸ் அல்லது இல் முடக்கு வாதம்அத்துடன் பெரிட்டோனிட்டிஸ்நாள்பட்ட கல்லீரல் நோயியல்போது நிமோனியா மற்றும் ஒரு வீரியம் மிக்க கட்டியின் இருப்பு.சுருக்கப்பட்ட இரத்தப்போக்கு நேரம் வளர்ச்சியின் சமிக்ஞையாக இருக்கலாம் பிறழ்ந்த அல்லது இரத்தக்கசிவு அதிர்ச்சிஅத்துடன் வீக்கம்.
கூடுதலாக, இது உட்பட கோகுலோகிராமின் அனைத்து குறிகாட்டிகளும் கர்ப்ப காலத்தில் விதிமுறையிலிருந்து விலகக்கூடும். ஒரு விதியாக, பெண்கள் முதலில் கர்ப்ப காலத்தில் இரத்த உறைதல் பரிசோதனையின் பெயரைப் பற்றி அறிந்துகொள்கிறார்கள், தாய் மற்றும் பிறக்காத குழந்தையின் ஆரோக்கிய நிலையை கண்காணிக்கவும் விரைவாகவும் பாதிக்க நிறைய ஆய்வக சோதனைகளை அவர்கள் பரிந்துரைக்க வேண்டியிருக்கும் போது.
ஒரு கர்ப்பிணிப் பெண்ணின் உடலில் விரைவாக நிகழும் மாற்றங்கள் பண்புகளுக்கான தடயங்கள் இல்லாமல் கடந்து செல்வதில்லை, அத்துடன் இரத்தத்தின் பண்புகள். முதல் மூன்று மாதங்களிலிருந்து தொடங்கும் உறைதல் நேரத்தில் படிப்படியாக குறைவு காணப்படுவது குறிப்பிடத்தக்கது, மூன்றாவது மூன்று மாதங்களில் இந்த காட்டி விதிமுறையிலிருந்து கணிசமாக வேறுபடலாம். இருப்பினும், பயப்பட வேண்டாம், ஏனென்றால் இது பிரசவத்திற்கு பெண் உடலைத் தயாரிக்கவும், இரத்த இழப்பைக் குறைக்கவும் உதவும் பாதுகாப்பு வழிமுறைகளில் ஒன்றாகும்.
இரத்தப்போக்கு நேரம்
விதிமுறைகளுக்கு இணங்க, முதன்மை ஹீமோஸ்டாஸிஸ் என்று அழைக்கப்படும் பஞ்சர் தருணத்திலிருந்து இரத்தப்போக்கின் காலம் சில நிமிடங்களுக்கும் குறைவாகவோ அல்லது அதிகமாகவோ இருக்கக்கூடாது. செயல்முறையை முடிக்க, அதாவது. இரத்த உறைவு உருவாக்கம் சராசரியாக அதிகபட்சம் 10 நிமிடங்கள் ஆக வேண்டும். இரத்த உறைதல் நேரம் மிக முக்கியமான குறிகாட்டியாகும், இது ஒரு நோயாளியை அறுவை சிகிச்சைக்கு தயார்படுத்துவதில் பெரிய பங்கு வகிக்கிறது, எடுத்துக்காட்டாக, அறுவைசிகிச்சை செய்யும்போது.
பெண்களில் இரத்த உறைதல் விகிதம் பெரியவர்களுக்கு நிறுவப்பட்ட தரங்களிலிருந்து வேறுபடுவதில்லை. குழந்தைகளில் உறைதல் விகிதம் குழந்தையின் வயதைப் பொறுத்தது. சராசரியாக, இரத்தப்போக்கு காலம் 2-4 நிமிடங்களுக்கு மிகாமல் இருக்க வேண்டும், மேலும் 2-5 நிமிடங்களுக்குள் இரத்த உறைவு உருவாக வேண்டும்.
இதனுடன் இரத்தப்போக்கு நேரம் அதிகரிக்கப்படலாம்:
- இரத்த ஒழுக்கு,
- உறைச்செல்லிறக்கம், அதாவது. இரத்தத்தில் பிளேட்லெட்டுகள் இல்லாததால்,
- ரத்தக்கசிவு காய்ச்சல்எடுத்துக்காட்டாக, எப்போது எபோலா அல்லது கிரிமியன்-காங்கோ,
- கல்லீரல் பாதிப்பு ஆல்கஹால் (போதை),
- thrombocytopathia,
- மருந்துகளின் அளவு.
இரத்த உறைதல் பரிசோதனையை எவ்வாறு செய்வது?
ஆய்வக சோதனைகளை மேற்கொண்ட பின்னர் மருத்துவர் பட்டியலிடப்படாத தகவல்களைப் பெறுவதற்கு, இரத்த உறைதல் உட்பட எந்தவொரு பரிசோதனையையும் வழங்குவதை ஒருவர் சரியாக அணுக வேண்டும். உயிரியல் பொருள் காலையில் ஒப்படைக்கப்படுகிறது, எப்போதும் வெறும் வயிற்றில். கடைசி உணவில் இருந்து குறைந்தது 8, மற்றும் முன்னுரிமை 12 மணிநேரம் கடந்திருக்க வேண்டும் என்பதை நினைவில் கொள்ள வேண்டும்.
கூடுதலாக, ஆய்வின் முந்திய நாளில் மது பானங்கள் மற்றும் மருந்துகளை உட்கொள்வதைத் தவிர்ப்பது பயனுள்ளது, ஏனெனில் இது பகுப்பாய்வின் முடிவை பாதிக்கும். நோயாளி ஏதேனும் மருந்துகளை எடுக்க வேண்டிய கட்டாயத்தில் இருந்தால், இதைப் பற்றி மருத்துவ நிபுணருக்கு தெரிவிக்க அவர் மறந்துவிடக் கூடாது.
விகிதம் குறைக்கப்பட்டால்

குறைந்த அளவிலான ஃபைப்ரினோஜென் எதையும் நல்லதாக அர்த்தப்படுத்துவதில்லை; பிளாஸ்மாவில் அதன் அளவு பலரின் விஷயத்தில் குறைகிறது, முக்கியமாக, கடுமையான நோய்கள்:
- பரம்பரை அசாதாரணங்கள் (ஹைப்போ- மற்றும் அபிபிரினோஜெனீமியா) காரணமாக முதல் காரணியின் குறைவு மற்றும் இல்லாமை, அத்துடன் ஹீமோஸ்டேடிக் அமைப்பில் உள்ள பிற குறைபாடுகளின் விளைவாக உருவாகும் குறைபாடு (ஹைப்போ-, டி-, ஆபிபிரினோஜெனீமியா, நுகர்வு கோகுலோபதி),
- டி.ஐ.சி-நோய்க்குறி (பரவலான ஊடுருவும் உறைதல்) அதன் பல்வேறு வகைகளில்,
- இரத்த இழப்புக்குப் பிறகு நிலைமைகள்
- மகப்பேறியல் நோயியல் (கெஸ்டோசிஸ், விரைவான மற்றும் சிக்கலான பிரசவம், அறுவைசிகிச்சை பிரிவு),
- கல்லீரல் செயலிழப்பு (கடுமையான மற்றும் நாள்பட்ட), கல்லீரல் பாரன்கிமா உயிரணுக்களின் பிற கடுமையான புண்கள் (எல்லாவற்றிற்கும் மேலாக, கல்லீரல் செல்கள் மட்டுமே இந்த புரதத்தை உருவாக்குகின்றன),
- ஹெபடோட்ரோபிக் விஷங்கள் எனப்படும் சில பொருட்களால் ஹெபடோசைட்டுகளுக்கு சேதம். இது வெளிறிய டோட்ஸ்டூலுடன் தற்செயலான விஷமாக இருக்கலாம் அல்லது மருத்துவ நோக்கங்களுக்காக சில மருந்துகள் (நுண்ணுயிர் எதிர்ப்பிகள், அனபோலிக் ஸ்டெராய்டுகள்) பயன்படுத்தப்படலாம்,
- த்ரோம்போலிசிஸ் (ஒரு முக்கியமான இரத்த நாளத்தை அடைத்து ஒரு த்ரோம்பஸின் கலைப்பு மற்றும் சிறப்பு த்ரோம்போலிடிக் மருந்தியல் முகவர்களைப் பயன்படுத்தி பாதிக்கப்பட்ட பகுதியில் இரத்த ஓட்டத்தை மீட்டமைத்தல்),
- பாக்டீரியா தொற்று மூளைக்காய்ச்சல் (மெனிங்கோகோகஸ்)
- மெட்டாஸ்டாஸிஸ் கட்டத்தில் புரோஸ்டேட் புற்றுநோய்,
- எலும்பு மஜ்ஜைப் புண்கள் (எலும்பு மஜ்ஜை மெட்டாஸ்டேஸ்கள்),
- அஸ்பாரகினேஸுடன் சிகிச்சை (எல்-அஸ்பாரகினேஸ் - அஸ்பாரகின் பிளவுகளை துரிதப்படுத்துகிறது மற்றும் லுகேமிக் கட்டி உயிரணுக்களில் அதன் அளவைக் குறைக்க உதவுகிறது, எல்-அஸ்பாரகினேஸ் கடுமையான லிம்போபிளாஸ்டிக் லுகேமியா மற்றும் ஹாட்ஜ்கின் அல்லாத லிம்போமா சிகிச்சைக்கு மற்ற மருந்துகளுடன் இணைந்து பயன்படுத்தப்படுகிறது,
- ஹீமோபிளாஸ்டோசிஸ் (மைலோஜெனஸ் லுகேமியா, பாலிசித்தெமியா),
- உடலில் வைட்டமின் பி 12 மற்றும் அஸ்கார்பிக் அமிலம் இல்லாதது,
- ஆண்ட்ரோஜன்கள், சில நுண்ணுயிர் எதிர்ப்பிகள், அனபோலிக்ஸ், பார்பிட்யூரேட்டுகள் (பினோபார்பிட்டல்), மீன் எண்ணெய் பயன்பாடு.
மேலே உள்ள அனைத்து நோய்க்குறியீடுகளுக்கும் அல்லாமல், அதிக ஃபைப்ரினோஜென் உள்ளடக்கத்தைப் போலவே, காரணி பகுப்பாய்வு சில சிறப்புப் பாத்திரங்களை வகிக்கிறது, ஏனென்றால் இந்த கிளைகோபுரோட்டீன் தானே மேலே குறிப்பிட்டுள்ள நோய்களுக்கு காரணம் அல்ல, ஆனால் நோய்களால் ஏற்படும் உடலில் “கிழிந்து போவது” அமைப்பு பாதிப்புக்கு வழிவகுக்கிறது ஹீமோஸ்டாஸிஸ் மற்றும் சில புரதங்களின் விகிதம் மாறுபடும். எனவே, பாக்டீரியா மூளைக்காய்ச்சல் அல்லது புரோஸ்டேட் புற்றுநோயைக் கண்டறிவதில், இந்த ஆய்வக சோதனை முதலில் பரிந்துரைக்கப்படும். இருப்பினும், இந்த நிலைமைகள் ஃபைப்ரினோஜெனின் பகுப்பாய்வு முக்கியத்துவம் வாய்ந்த முடிவுகளை சிதைக்கும் திறன் கொண்டவை. இதை கருத்தில் கொள்ள வேண்டும்.
ஆய்வக கண்டறிதல் மற்றும் பகுப்பாய்வின் அம்சங்களில் ஃபைப்ரினோஜனின் முக்கியத்துவம்
முதலாவதாக, ஃபைப்ரினோஜெனின் பகுப்பாய்வு ஹீமோஸ்டேடிக் அமைப்பின் குறிகாட்டியாகவும் (ஒரு உறைதல் காரணியாக) மற்றும் அழற்சியையும் (ஒரு கடுமையான கட்ட புரதமாக) பயன்படுத்தப்படுகிறது - இது அதன் முக்கிய நோக்கம்.
கொலஸ்ட்ராலைக் குறைக்க எங்கள் வாசகர்கள் வெற்றிகரமாக அட்டெரோலைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
ஃபைப்ரினோஜெனின் வரையறை ஒரு கோகுலோகிராம் (ஹீமோஸ்டாசியோகிராம்) போன்ற நன்கு அறியப்பட்ட உயிர்வேதியியல் இரத்த பரிசோதனையில் சேர்க்கப்பட்டுள்ளது, இது FI ஐத் தவிர, மேலும் பல குறிகாட்டிகளையும் (APTT, PTV, PTI, INR) கொண்டுள்ளது. கோகுலோகிராம் முடிவுகளின் வடிவத்தில், காரணி I முதல் எண்ணின் கீழ் உள்ளது, அதாவது, அதற்கு முக்கிய இடம் ஒதுக்கப்பட்டுள்ளது என்று நாம் கூறலாம். இந்த பகுப்பாய்வு இல்லாமல் ஒரு கர்ப்பம் கூட முழுமையடையாது (இது இயல்பானது அல்லது அசாதாரணமானது), மற்றும் ஒரு கோகுலோகிராம் (மற்றும் அதில் ஃபைப்ரினோஜென்) நியமனம் இல்லாமல், த்ரோம்போசிஸ், பக்கவாதம் மற்றும் மாரடைப்பு அபாயத்துடன் தொடர்புடைய இருதய நோய்க்குறியீட்டைக் கண்டறிதல் இல்லாமல் ஒருபோதும் செய்யாது.
பகுப்பாய்வு செய்வதற்கு முன்னர் ஊட்டச்சத்து மற்றும் நடத்தைக்கு எந்த சிறப்பு கட்டுப்பாடுகளும் இருக்காது, இருப்பினும், இரத்த உறைதலை பாதிக்கும் சில மருந்துகளின் பயன்பாடு நிறுத்தப்பட வேண்டும்.
அதிகரிக்கும் திசையில் முடிவுகளை "சிதைக்க":
 ஹெப்பாரினை,
ஹெப்பாரினை,- வாய்வழி கருத்தடை
- எஸ்ட்ரோஜன்கள்.
கூடுதலாக, கர்ப்பத்தின் மூன்றாவது மூன்று மாதங்களில் ஃபைப்ரினோஜெனின் அளவு படிப்படியாக உயர்கிறது என்பதையும், உறைதல் அமைப்பு செயல்படுத்துவதற்கு பல்வேறு அறுவை சிகிச்சை தலையீடுகளுக்குப் பிறகு உயர்கிறது என்பதையும் நாம் மறந்துவிடக் கூடாது.
மருத்துவ நோக்கங்களுக்காகப் பயன்படுத்தப்படும் பிற பொருட்கள் முதல் காரணியின் மதிப்புகளைக் குறைக்க முடியும்:
- ஹெபரின் அதிக செறிவு,
- அனபோலிக் ஸ்டெராய்டுகள்,
- ஆண்ட்ரோஜன்கள்,
- வால்ப்ரோயிக் அமிலம்
- மீன் எண்ணெய்
- அஸ்பாராஜினாஸ்.
சோதனைக் குழாயில் எடுக்கப்பட்ட இரத்தத்தில் ஃபைப்ரினோஜென் இருப்பது அல்லது இல்லாதிருப்பது பிளாஸ்மாவை சீரம் இருந்து வேறுபடுத்துகிறது. இந்த புரதத்தின் சீரம் பறிக்கப்படுகிறது; இது ஃபைப்ரின் பாலிமர் வடிவத்தில் உறைவுக்குள் சென்றது. இது சம்பந்தமாக, இரத்தத்தில் ஃபைப்ரினோஜென் ஆய்வு செய்வதற்கான பொருள் ஒரு பாதுகாக்கும் (சோடியம் சிட்ரேட்) மட்டுமே தேர்ந்தெடுக்கப்பட வேண்டும், இல்லையெனில் முதல் காரணி, உறைதல் கட்டத்தை கடந்து, கரையாத ஃபைப்ரின் இழைகளை உருவாக்குகிறது, பின்னர் பகுப்பாய்வு சாத்தியமற்றது.
இரத்தம் கெட்டியாக இருப்பதற்கு என்ன காரணம்?
பெரும்பாலான சந்தர்ப்பங்களில் இரத்தத்தின் ஹைபர்கோகுலேஷன் வாஸ்குலர் படுக்கையில் இரத்த உறைவு ஏற்படுவதோடு இல்லை.ஆய்வக சோதனைகள் நோயாளியின் விரைவாக உறைவதற்கான போக்கைக் காண்பிக்கும் என்ற போதிலும், அவர் பீதியடையக்கூடாது, சிந்தனையின்றி இரத்தத்தை மெலிக்கும் மருந்துகளை எடுத்துக் கொள்ளக்கூடாது. அவனுக்குள் ஒரு இரத்த உறைவு ஏற்பட்டால், அவனது அமைப்பு தளர்வாக இருக்கும், இதன் காரணமாக அவன் நெகிழ்ச்சித்தன்மையை இழக்க நேரிடும்.
ஹைபர்கோகுலேஷனின் காரணங்கள் மாறுபடும். சில நோயாளிகளில், புற்றுநோய் காரணமாக இரத்த பிரச்சினைகள் உருவாகின. மற்றவர்களில், ஒரு பரம்பரை காரணி ஹைபர்கோகுலேஷனை ஏற்படுத்தியுள்ளது. இரத்தத்தின் கலவையை மாற்றக்கூடிய பின்வரும் காரணிகளைக் குறிப்பிடுவது மதிப்பு:
- பெருந்தமனி தடிப்பு உட்பட வாஸ்குலர் காயம்,
- த்ரோம்போபிலியா (ஹீமாடோஜெனஸ்),
- அதிக எடை (உடல் பருமனின் எந்த கட்டமும்),
- உட்கார்ந்த வாழ்க்கை முறை
- கெட்ட பழக்கங்கள்
- எரித்ரேமியா, ஹெமாஞ்சியோமா அல்லது ஆன்டிபாஸ்போலிப்பிட் நோய்க்குறி,
- இதய அறுவை சிகிச்சை, இதன் போது ஒரு செயற்கை வால்வு நிறுவப்பட்டது,
- ஆட்டோ இம்யூன் நோய்கள்
- கர்ப்பம் அல்லது கருத்தடை போன்றவை.
நோயியலை எவ்வாறு அடையாளம் காண்பது?
இந்த நோயியலின் நோயறிதலின் சிக்கலானது, ஹைபர்கோகுலேஷனில் ஒரு உச்சரிக்கப்படும் மருத்துவ படம் இல்லை என்பதில் உள்ளது. இந்த நோய்க்குறி உள்ள சில நோயாளிகள் சோம்பல், பொது பலவீனம், தலையில் வலி என்று புகார் கூறுகின்றனர். இந்த நோயை அடையாளம் காண, ஒரு ஆய்வக பரிசோதனைக்கு உட்படுத்த வேண்டியது அவசியம், இது சிரை இரத்தத்தின் சேகரிப்பைக் கொண்டுள்ளது. நோயாளியிடமிருந்து எடுக்கப்பட்ட உயிரியல் பொருள் ஹைபர்கோகுலேஷன் அறிகுறிகளைக் கொண்டிருப்பதை ஆய்வக உதவியாளர் உடனடியாக கவனிப்பார், ஏனெனில் இரத்தம் உடனடியாக ஊசியில் உறைந்துவிடும்.
கோகுலோகிராம் ஹைபர்கோகுலேபிள் நோய்க்குறியை அடையாளம் காண்பதை எளிதாக்குகிறது, ஏனெனில் ஆய்வக சோதனைகளின் போது, பின்வரும் குறிகாட்டிகளில் மாற்றம் கண்டறியப்படும்:
| பெயர் | ஹைபர்கோகுலேஷன் இன்டெக்ஸ் | விதிமுறை |
| fibrinogen | அதிகரித்து வருகிறது | 2.00-4.00 கிராம் / எல் |
| ஹெபரின் பிளாஸ்மா சகிப்புத்தன்மை | 7 நிமிடங்களுக்கும் குறைவாக | 7-15 நிமிடங்கள் |
| புரோத்ராம்பின் | மேம்படுத்தப்படும் | 78–142 % |
| RFMK சோதனை | அதிகரித்த | 3.36–4.0 மி.கி / 100 மில்லி |
| டிவி (த்ரோம்பின் நேரம்) | குறைகிறது | 12-16 வினாடிகள் |
| APTT (பகுதி த்ரோம்போபிளாஸ்ட் நேரம் செயல்படுத்தப்பட்டது) | சுருக்கப்பட்டது | 25–35 வினாடிகள் |
ஹைபர்கோகுலேஷன் சிகிச்சை
இந்த நோயால் கண்டறியப்பட்ட நோயாளிகள் சுய மருந்தை உட்கொள்ளக்கூடாது, ஏனெனில் இது விரும்பத்தகாத விளைவுகளுக்கு வழிவகுக்கும். தகுதிவாய்ந்த உதவி வழங்கப்படும் ஒரு மருத்துவ நிறுவனத்தை அவர்கள் தொடர்பு கொள்ள வேண்டும். குறுகிய-சுயவிவர வல்லுநர்கள் அத்தகைய நோயாளிகளுக்கு தனித்தனியாக சிகிச்சையைத் தேர்ந்தெடுப்பார்கள், அவர்களின் உடலின் அனைத்து அம்சங்களையும் கணக்கில் எடுத்துக்கொள்வார்கள்.
பெரும்பாலான சந்தர்ப்பங்களில், மருத்துவர்கள் மருந்துகளை பரிந்துரைக்கின்றனர் (எடுத்துக்காட்டாக, ஆஸ்பிரின் அடிப்படையில் தயாரிக்கப்பட்ட தனித்துவமான த்ரோம்போ ஏ.சி.சி மருந்து), பிளேட்லெட்டுகளை நீர்த்துப்போகச் செய்கிறது, இதற்கு இணையாக பாரம்பரிய மருந்து ரெசிபிகளைப் பயன்படுத்தலாம். ஒரு உதாரணம் புல்வெளிகள். இந்த ஆலையில் இருந்து, டிங்க்சர்கள் மட்டுமல்ல, பல்வேறு தயாரிப்புகளும் செய்யப்படுகின்றன. அதன் தனித்துவமான கூறுகள் ஆஸ்பிரின் மாற்றாக மாறும். பல மருத்துவர்கள் வாஸ்குலர் மற்றும் இரத்த அமைப்பு நோய்களுக்கு புல்வெளியை பரிந்துரைக்கின்றனர்.
ஒரு கர்ப்பிணி நோயாளிக்கு சிகிச்சையளிக்கப்பட வேண்டும் என்றால், நிபுணர்கள் சிகிச்சையின் போக்கை சிறப்பு கவனத்துடன் தேர்வு செய்கிறார்கள். பெரும்பாலும், அத்தகைய வகை நோயாளிகளுக்கு ஹெபரின் பரிந்துரைக்கப்படுகிறது (குறைந்த மூலக்கூறு எடை). ஹைபர்கோகுலேஷன் சிகிச்சையில், நீங்கள் பின்வரும் மருந்துகளை எடுத்துக் கொள்ளலாம் (உங்கள் மருத்துவருடன் கலந்தாலோசித்த பிறகு):
- ஆஸ்பிரின்,
- pentoxifylline,
- Kurantin,
- Clopidogrel.
நோயாளிகளின் சிகிச்சையில், நோய்க்குறிக்கு கூடுதலாக, பிற நோய்கள் காணப்படுகின்றன, மருத்துவர்கள் வார்ஃபரின் அல்லது சிங்குமாரை பரிந்துரைக்கின்றனர் (அவை ஆன்டிகோகுலண்டுகள்). வழக்கில் ஹைபர்கோகுலேஷன் பெரிய இரத்தப்போக்குடன் இருக்கும்போது, நன்கொடை செய்யப்பட்ட இரத்தம் நோயாளிகளுக்கு மாற்றப்படுகிறது. கூழ் அல்லது உப்பு கரைசல்களும் அனுமதிக்கப்படுகின்றன.
சிகிச்சையானது விரும்பிய முடிவுகளைக் கொண்டுவருவதற்கு, நோயாளிகள் கலந்துகொள்ளும் மருத்துவரின் அனைத்து வழிமுறைகளையும் கண்டிப்பாக பின்பற்ற வேண்டும் மற்றும் பின்வரும் பரிந்துரைகளைப் பின்பற்ற வேண்டும்:
- ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்துங்கள்
- கெட்ட பழக்கங்களை கைவிடுங்கள் (புகைபிடித்தல், எடுத்துக்காட்டாக, ஹைபர்கோகுலேஷன் வளர்ச்சிக்கு பங்களிக்கிறது,
- சரியாக சாப்பிடுங்கள்
- வலுவான உடல் உழைப்பை விலக்கு,
- வெளியில் அதிக நேரம் செலவிடுங்கள்.
ஹைபர்கோகுலேஷனுக்கான உணவை நான் பின்பற்ற வேண்டுமா?
ஆய்வக நிலைமைகளின் கீழ் ஹைபர்கோகுலேபிள் நோய்க்குறி இருப்பது கண்டறியப்பட்ட நோயாளிகளுக்கு, மருந்து சிகிச்சைக்கு கூடுதலாக, அவர்களின் உணவை மறுபரிசீலனை செய்ய வேண்டும் என்று மருத்துவர்கள் கடுமையாக பரிந்துரைக்கின்றனர். பின்வரும் தயாரிப்புகளை விலக்குவது கட்டாயமாகும்:
- எந்த பதிவு செய்யப்பட்ட உணவு
- புகைபிடித்த இறைச்சிகள்
- கொழுப்பு மற்றும் வறுத்த உணவுகள்,
- marinades,
- இனிப்புகள்,
- மாவு,
- buckwheat,
- வாழைப்பழங்கள்,
- உருளைக்கிழங்கு,
- காரமான மற்றும் அதிக உப்பு உணவு
- ஆல்கஹால்,
- கார்பனேற்றப்பட்ட பானங்கள் போன்றவை.
புளித்த பால் பொருட்கள் (குறைந்தபட்ச கொழுப்பு உள்ளடக்கத்துடன்), பழங்கள், காய்கறிகள், கோகோ, டார்க் சாக்லேட், பூண்டு, இஞ்சி வேர், எலுமிச்சை, கூனைப்பூக்கள் போன்றவற்றை தினசரி உணவில் சேர்க்க பரிந்துரைக்கப்படுகிறது.
முறையற்ற அல்லது உட்கார்ந்த வாழ்க்கை முறையால் ஹைபர்கோகுலேஷன் ஏற்பட்ட அந்த நோயாளிகள், அவர்களின் உடல்நலத்தில் அவசரமாக கவனம் செலுத்த வேண்டும். இந்த வகை நோயாளிகளுக்கு பக்கவாதம் ஏற்படும் அபாயம் அதிகம் என்பதே இதற்குக் காரணம்.
ஹைபர்கோகுலேஷன் மற்றும் கர்ப்பம்
கர்ப்ப காலத்தில், இரத்தத்தின் விரைவான உறைதல் பல்வேறு காரணிகளால் தூண்டப்படலாம், சில சமயங்களில் பெண்ணின் உடலின் நிலை அல்லது அவரது வாழ்க்கை முறையிலிருந்து சுயாதீனமாக இருக்கும்:
- சிறுநீரகம், கல்லீரல் நோய்,
- இருதய அமைப்பில் சிக்கல்கள்,
- மரபணு மாற்றம்
- மன அழுத்த நிலைமைகள், மனச்சோர்வு, நரம்பு கோளாறுகள்,
- வயதுவந்தோர் (40 வயதிற்கு மேற்பட்ட பெண்களில் பிரச்சினைகள் பெரும்பாலும் ஏற்படுகின்றன), முதலியன.
விரும்பத்தகாத விளைவுகளை விலக்க, ஒவ்வொரு கர்ப்பிணிப் பெண்ணும் ஹீமோஸ்டாசிஸைக் கட்டுப்படுத்த வேண்டும். இதைச் செய்ய, ஒரு மாதத்திற்கு ஒரு முறை ஒரு கோகுலோகிராம் எடுத்துக்கொள்வது போதுமானது (நோயறிதல் உறுதிசெய்யப்பட்டால், பகுப்பாய்வு ஒவ்வொரு 2 வாரங்களுக்கும் ஒரு முறை எடுக்கப்பட வேண்டும்) இரத்த உறைதலுக்கு. ஏதேனும் நோயியல் கண்டறியப்பட்டால், அத்தகைய நோயாளிகள் பாதுகாப்பான சிகிச்சையுடன் தேர்ந்தெடுக்கப்படுவார்கள், அவை வளரும் கருவுக்கு தீங்கு விளைவிக்காது. கலந்துகொள்ளும் மருத்துவர்களின் கட்டுப்பாட்டில் இருப்பது மற்றும் பரிந்துரைக்கப்பட்ட மருந்துகளை உட்கொள்வது, கர்ப்பிணிப் பெண்கள் இந்த கடினமான காலத்தை பாதுகாப்பாக தப்பிப்பிழைத்து ஆரோக்கியமான குழந்தைகளைப் பெற்றெடுக்க முடியும்.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் காரணங்கள்
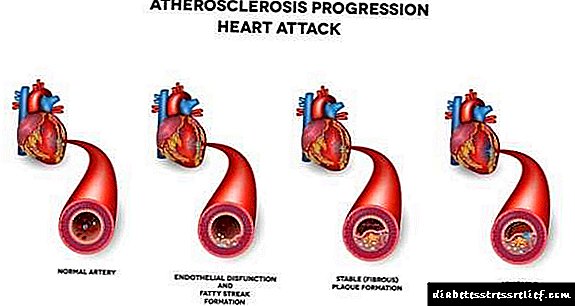
புற்றுநோய்க்குப் பிறகு ரஷ்யாவில் இறப்புக்கு இருதய நோய்கள் இருதய நோய்கள். பெருந்தமனி தடிப்பு இதய மற்றும் இரத்த நாளங்களின் மிகவும் வலிமையான நோய்க்குறியீடுகளில் ஒன்றாகும். இது ஒரு நோயாகும், இதில் பெரிய தமனிகளில் மாற்ற முடியாத மாற்றங்கள் அவற்றில் கொழுப்பைக் குவிப்பதன் விளைவாக ஏற்படுகின்றன. இதிலிருந்து, பாத்திரங்களில் உள்ள லுமேன் சுருங்குகிறது, அவை உடையக்கூடியவை. இதன் விளைவாக, கரோனரி இதய நோய், இஸ்கிமிக் ஸ்ட்ரோக் போன்ற அறிகுறிகள் உள்ளன, இதில் மூளை பாதிக்கப்படுகிறது. நோயின் பின்னணியில், கீழ் முனைகளின் புண்கள் பெரும்பாலும் உருவாகின்றன. பெருந்தமனி தடிப்புத் தோல் அழற்சியின் நோயறிதலில் இரத்தத்தில் உள்ள லிப்பிட்களின் அளவை தீர்மானித்தல், இரத்த நாளங்களின் எக்ஸ்ரே மற்றும் அல்ட்ராசவுண்ட் பரிசோதனைகள் மற்றும் இதயத்தின் அல்ட்ராசவுண்ட் ஆகியவை அடங்கும். நோயியல் சிகிச்சையானது மருத்துவ ரீதியாகவும், அறுவைசிகிச்சை மற்றும் சிறப்பு உணவுகளின் உதவியுடன் மேற்கொள்ளப்படுகிறது.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் காரணம் மீறலாகும் லிப்பிட்(அதாவது கொழுப்பு) மற்றும் இரத்த நாளங்களின் சுவர்களில் புரத வளர்சிதை மாற்றம், இதன் விளைவாக தமனிகள் பாதிக்கப்படுகின்றன. அவற்றில் கொலஸ்ட்ரால் பிளேக்குகள் தோன்றும், இதில் கொழுப்பு, குறைந்த அடர்த்தி கொண்ட கொழுப்புகள் மற்றும் கால்சியம் ஆகியவை அடங்கும். இரத்த நாளங்களுக்கு சேதம் விளைவிக்கும் இடங்களில் இந்த நிறை உருவாகிறது. பெரிய தகடு, பாத்திரத்தின் லுமேன் சிறியது. கப்பல் சேதமடைந்த இடத்தில், இரத்த உறைவு தோன்றும். இது ஏற்கனவே இரத்த ஓட்டத்தின் குறுகிய பாதையை அடைக்கிறது. த்ரோம்போசிஸின் முக்கிய ஆபத்து என்னவென்றால், அதன் துண்டு வெளியேறி, உறுப்புகளுக்கு ஆக்ஸிஜன் செறிவூட்டப்பட்ட இரத்தத்தை அணுகுவதைத் தடுக்கலாம். இது அவர்களின் மரணத்திற்கு வழிவகுக்கிறது.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைத் தூண்டும் பல காரணிகள் உள்ளன:
- பாரம்பரியம்,
- கெட்ட பழக்கங்கள்
- உட்கார்ந்த வாழ்க்கை முறை
- வளர்சிதை மாற்ற கோளாறு
- நீரிழிவு நோய்
- உடல் பருமன்
- உயர் இரத்த அழுத்தம்,
- மோசமான உணவுப் பழக்கம்,
- 45 ஆண்டுகளுக்குப் பிறகு வயது
- ஆண் பாலினம் (பெண்கள் நோய்வாய்ப்படும் அபாயத்தை விட பெரும்பாலும்)
- தைராய்டு நோய்.
ஒரு நபர் குறைந்தது இரண்டு காரணிகளில் ஆபத்தில் சேர்க்கப்பட்டால், அவரை ஒரு இருதய மருத்துவர் ஆண்டுதோறும் பரிசோதிக்க வேண்டும். இதற்காக, பின்வரும் பகுப்பாய்வுகள் மற்றும் ஆராய்ச்சி முறைகள் பரிந்துரைக்கப்படலாம்: பொது இரத்த மற்றும் சிறுநீர் பரிசோதனைகள், ஒரு உயிர்வேதியியல் இரத்த பரிசோதனை, ஒரு கோகுலோகிராம், கொழுப்பு மற்றும் தைராய்டு ஹார்மோன்களுக்கான இரத்தம், இதயம் மற்றும் இரத்த நாளங்களின் அல்ட்ராசவுண்ட், மார்பு எக்ஸ்ரே, அத்துடன் டாப்ளெரோகிராபி மற்றும் ஆஞ்சியோகிராபி.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அறிகுறிகள்
பெருந்தமனி தடிப்பு இதயத்தின் நாளங்களில் மட்டுமல்ல, பிற உறுப்புகளிலும் உருவாகிறது. நோயின் அறிகுறிகள் இரத்த ஓட்டத்தின் காயத்தின் இருப்பிடத்தைப் பொறுத்தது.
- கரோனரி பெருந்தமனி தடிப்புத் தோல் அழற்சியில், அதாவது. கொலஸ்ட்ரால் பிளேக்குகளால் இதயத்தின் நாளங்களுக்கு சேதம், பின்வரும் அறிகுறிகள் காணப்படுகின்றன:
- மார்பின் இடது பாதியில் வலி, இடது கை, தோள்பட்டை கத்தி, தோள்பட்டை,
- கைகால்களில் பலவீனம், குளிர்,
- சுவாசிக்கும்போது வலி,
- இதய தாள தொந்தரவு,
- தேவனே.
- முக்கிய இருதய தமனி, பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன், பின்வரும் மருத்துவ வெளிப்பாடுகள் காணப்படுகின்றன:
- உயர் இரத்த அழுத்தம்
- மார்பில் எரியும் உணர்வு
- தலைச்சுற்றல்,
- வென் இருப்பு, குறிப்பாக முகத்தில்,
- முன்கூட்டிய வயதான.
- வயிற்றுப் பகுதியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன், அதாவது. பெரிட்டோனியத்தில் பெருநாடிக்கு சேதம் ஏற்பட்டது:
- வாய்வு,
- சிறுநீரக செயலிழப்பு
- வருத்த மலம்
- கடுமையான வயிற்று வலி.
- கீழ் முனைகளின் பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன், அறிகுறிகள் காணப்படுகின்றன:
- ஒரு நீடித்த சிரை வடிவத்துடன் தோலின் பல்லர்,
- கால்களில் குளிர்ச்சியின் நிலையான உணர்வு.
- பெருமூளைக் குழாய்களின் பெருமூளை பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன்:
- அடிக்கடி தலைவலி மற்றும் தலைச்சுற்றல்,
- காதிரைச்சல்
- கடுமையான சோர்வு,
- உயர் இரத்த அழுத்தம்
- நினைவக சிக்கல்கள்
- மூச்சுத் திணறல்.
பெருந்தமனி தடிப்புத் தோல் அழற்சியைக் கண்டறிவதற்கான நவீன முறைகள்
கடந்த நூற்றாண்டின் நடுப்பகுதியில் இருந்து பெருந்தமனி தடிப்புத் தோல் அழற்சியைக் கண்டறியப் பயன்படுத்தப்படும் ஒரு லிப்பிட் மற்றும் உயிர்வேதியியல் இரத்த பரிசோதனையுடன், ஆய்வக முறைகள் உட்பட பிற தகவல் முறைகள் உள்ளன. இவை பின்வருமாறு:
- எக்ஸ்ரே கான்ட்ராஸ்ட் ஆஞ்சியோகிராபி.
- இரத்த நாளங்களின் அல்ட்ராசவுண்ட்.
- கணினி ஆஞ்சியோகிராபி முறை
- கரோனரி நாளங்களின் எம்.ஆர்.ஐ.
- எலக்ட்ரான் பீம் டோமோகிராபி.
ஒவ்வொரு முறையின் அம்சங்களையும் இன்னும் விரிவாகக் கருத்தில் கொள்வது அவசியம்.
பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன் இரத்தம் மற்றும் சிறுநீரின் பொதுவான பகுப்பாய்வு
எரித்ரோசைட் வண்டல் வீதம் (ஈ.எஸ்.ஆர்), ஹீமோகுளோபின், சிவப்பு ரத்த அணுக்கள், வெள்ளை இரத்த அணுக்கள் மற்றும் பிளேட்லெட்டுகள் ஆகியவற்றின் உள்ளடக்கத்தை தீர்மானிக்க கலந்துகொள்ளும் மருத்துவரால் ஒரு பொதுவான இரத்த பரிசோதனை பரிந்துரைக்கப்படுகிறது. காலையில் விரலில் இருந்து ரத்தம் எடுக்கப்படுகிறது, சோதனை செய்வதற்கு முன், நீங்கள் குறைந்தது ஒரு மணி நேரமாவது சாப்பிடுவதைத் தவிர்க்க வேண்டும்.
அதிகரித்த ஈ.எஸ்.ஆர் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் இருப்பைக் குறிக்கலாம். எனவே ஆண்களுக்கு, பொதுவாக 1-10 மிமீ / மணி, பெண்களுக்கு - 2-15 மிமீ / மணி. சாதாரண வரம்பிற்கு வெளியே இருக்கும் ஒரு காட்டி உடலில் ஒரு அழற்சி எதிர்வினை இருப்பதைக் குறிக்கிறது.
ஆய்வின் முடிவுகள் 2-3 மணி நேரத்திற்குள் தயாரிக்கப்படுகின்றன.
யூரிஅனாலிசிஸ்
ஒரு பொதுவான சிறுநீர் கழித்தல் பல்வேறு உறுப்புகளின் நோயியலைக் குறிக்கலாம். பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன், மிகவும் தகவலறிந்த நிலை எல்.டி.எச்லாக்டேட் டீஹைட்ரஜனேஸ் ஒரு குளுக்கோஸ் வளர்சிதை மாற்ற தயாரிப்பு ஆகும். சிறுநீரில் உள்ள இந்த காட்டி செல்லுக்கு ஆக்ஸிஜன் இல்லை என்று சொல்ல முடியும். அத்தகைய செயல்முறை மயோர்கார்டியத்தின் அழிவுடன் நிகழ்கிறது. நிலை மீறப்பட்டால், இது இஸ்கெமியா அல்லது மாரடைப்பு நோயைக் குறிக்கிறது.
வெளிப்புற பிறப்புறுப்பு உறுப்புகளின் முழுமையான கழிப்பறை தவிர, பொது சிறுநீர் கழிப்பதற்கான சிறப்பு தயாரிப்பு தேவையில்லை. ஆய்வின் முடிவுகள் சில மணி நேரங்களுக்குள் தயாரிக்கப்படுகின்றன.
இரத்த வேதியியல்
பெருந்தமனி தடிப்புத் தோல் அழற்சியைக் கண்டறிவதில் மிகவும் குறிப்பானது இரத்த உயிர் வேதியியல் ஆகும், இது இரத்தக் கொழுப்பைக் கண்டறிய உங்களை அனுமதிக்கிறது. இந்த ஆய்வு லிப்பிட் சுயவிவரம் என்று அழைக்கப்படுகிறது மற்றும் பல முக்கியமான குறிகாட்டிகளைக் கொண்டுள்ளது:
- மொத்த கொழுப்பு
- ட்ரைகிளிசரைடுகள்,
- எச்.டி.எல் (அதிக அடர்த்தி கொண்ட கொழுப்புப்புரதங்கள்) - "ஆரோக்கியமான கொழுப்பு" என்று அழைக்கப்படுபவை
- எல்.டி.எல் (குறைந்த அடர்த்தி கொண்ட கொழுப்புப்புரதங்கள்) - "கெட்ட கொழுப்பு" என்று அழைக்கப்படுபவை.
முடிவுகளின் விளக்கம்: அனைத்து குறிகாட்டிகளுக்கான விதிமுறைகளும் 5.9 - 6.5 mmol / l ஐ விட அதிகமாக இருக்கக்கூடாது, அதே நேரத்தில் பெண்களுக்கு இது குறைவாக இருக்க வேண்டும் - 5.2 mmol / l வரை. ஆய்வில் 7.9 மிமீல் / எல் வரை அதிகமாக இருந்தால், அத்தகைய புள்ளிவிவரங்கள் ஒரு நோயியல் அல்ல, ஆனால் நோயாளியின் உணவில் கொழுப்பு மற்றும் புகைபிடித்த உணவுகளின் ஆதிக்கத்தைக் குறிக்கின்றன. நீங்கள் ஒரு உணவைப் பின்பற்றினால் இந்த புள்ளிவிவரங்கள் இயல்பு நிலைக்குத் திரும்பும்.
சாதாரண HDL - 08 - 2.2 mmol / l, மற்றும் LDL - 3.5 வரை. இந்த வழக்கில், மொத்த கொழுப்பு 8 mmol / l ஐ விட அதிகமாக இருக்கக்கூடாது, இல்லையெனில் இது இதய நோய்களின் வளர்ச்சியைக் குறிக்கிறது.
இந்த பகுப்பாய்விற்கான உயிர் மூலப்பொருள் சிரை இரத்தமாகும். நீங்கள் அதன் முடிவுகளை 2-3 மணி நேரத்திற்குள் பெறலாம்.
இந்த பகுப்பாய்விற்கு சிறப்பு தயாரிப்பு தேவைப்படுகிறது: இது வெறும் வயிற்றில் கண்டிப்பாக எடுக்கப்பட வேண்டும்! இரத்த தானம் செய்வதற்கு 10 மணி நேரத்திற்கு முன்பு, நீங்கள் எந்த உணவையும் எடுத்துக் கொள்ளக்கூடாது, இன்னும் தண்ணீரைத் தவிர வேறு பானங்களை குடிக்க வேண்டும். அதே நேரத்தில், கடுமையான உடல் உழைப்பை 3-4 நாட்களுக்கு கைவிட வேண்டும், இந்த நேரத்தில் உணவை மாற்றக்கூடாது!
சீரம் லிபோபுரோட்டீன் எலக்ட்ரோபோரேசிஸ்
நோயின் வளர்ச்சியில் இரத்த லிப்போபுரோட்டின்களின் பங்கை தீர்மானிக்க இது அனுமதிக்கிறது என்பதன் காரணமாக பெருந்தமனி தடிப்புத் தோல் அழற்சியைக் கண்டறிய இந்த இரத்த பரிசோதனை அவசியம். இரத்த லிப்போபுரோட்டின்கள் இரத்த பிளாஸ்மாவில் கொழுப்புகளை (லிப்பிட்களை) கொண்டு செல்லும் போக்குவரத்து மூலக்கூறுகள்.
பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன், எல்.டி.எல் அதிகரிப்பு மற்றும் எச்.டி.எல் குறைவு ஆகியவை உள்ளன, அவற்றின் இயல்பான மதிப்புகள் மேலே விவாதிக்கப்பட்டன.
இந்த பகுப்பாய்வு சிறப்பு உபகரணங்களில் மேற்கொள்ளப்படுகிறது - சீரம் புரதங்கள் மின்சாரத்தால் பின்னங்களாக பிரிக்கப்படுகின்றன. பகுப்பாய்வுக்கான தயாரிப்பு தேவையில்லை. அவருக்கு சிரை இரத்தம் எடுக்கப்படுகிறது.
இரத்த சீரம் உள்ள அப்போ-பி புரதத்தை தீர்மானித்தல்
இரத்தத்தின் அப்போ-பி-புரதம் ஒரு நோயாளிக்கு பெருந்தமனி தடிப்புத் தோல் அழற்சியின் குறிகாட்டியாகும். ட்ரைகிளிசரைட்களை குடலில் இருந்து கொழுப்பு செல்களுக்கு மாற்றுவதே இதன் பணி. பி-லிபோபுரோட்டின்கள் பாத்திரத்தின் சுவர்களில் கொழுப்பை ஊடுருவுவதற்கு பங்களிக்கின்றன. எல்.டி.எல் காட்டி போல இது உயர்த்தப்பட்டால், இது மாரடைப்பு ஏற்படுவதற்கான அதிக ஆபத்தை குறிக்கிறது. பொதுவாக, ஆண்களில் இந்த காட்டி 60-138 மிகி / டி.எல், பெண்களில் - 52-129.
பிரசவத்திற்கு முன், பகுப்பாய்வுக்கு 8-10 மணி நேரத்திற்கு முன்பு, நீங்கள் உணவு, பானங்கள் சாப்பிட முடியாது. ஆய்வின் முடிவை சில மணி நேரங்களுக்குள் காணலாம்.
இரத்தத்தில் லிப்போபுரோட்டின்களை நிர்ணயிப்பதற்கான நோயெதிர்ப்பு முறை
லிபோபுரோட்டீன் ஏ கல்லீரலில் உற்பத்தி செய்யப்படுகிறது. இது புரதங்கள் மற்றும் கொழுப்புகளைக் கொண்டுள்ளது. உடலில் உள்ள கொழுப்புகளை கொண்டு செல்வதே இதன் முக்கிய செயல்பாடு. இது எல்.டி.எல் இலிருந்து அதிக புரத உள்ளடக்கத்தில் மட்டுமே வேறுபடுகிறது.
ஆண்கள் மற்றும் பெண்களில் அதன் உள்ளடக்கம் 30 மி.கி / டி.எல் அதிகமாக இருந்தால், நோயாளிக்கு மாரடைப்பு மற்றும் இஸ்கெமியா உருவாகும் அதிக ஆபத்து உள்ளது.
ஆய்வுப் பொருளாக, சிரை இரத்தம் பயன்படுத்தப்படுகிறது. இதன் விளைவாக சில மணி நேரத்தில் தயாரிக்கப்படுகிறது.
என்சைம் இம்யூனோஅஸ்ஸே
ஒரு நொதி இம்யூனோஅஸ்ஸே மனிதர்களில் இருதய நோயை உருவாக்கும் வாய்ப்பைக் கண்டறிய உங்களை அனுமதிக்கிறது. இந்த ஆய்வு "ஆன்டிஜென்-ஆன்டிபாடி" என்ற எதிர்வினையை அடிப்படையாகக் கொண்டது - இது ஒரு எதிர்வினை, இதில் ஒரு வெளிநாட்டு உறுப்பு (ஆன்டிஜென்) உடலில் நுழையும் போது நோயெதிர்ப்பு பதில் (ஆன்டிபாடி) உருவாகிறது. ஆன்டிபாடிகளின் அளவு மற்றும் தரத்தால், அழற்சியின் இருப்பு தீர்மானிக்கப்படுகிறது. இதன் விளைவாக, மயோர்கார்டியம் மற்றும் கார்டியோமயோசினுக்கு ஆன்டிபாடிகள் இருப்பது காட்டப்பட்டுள்ளது, இது நோய்கள் இருப்பதைக் குறிக்கிறது.
முறையின் நன்மைகளில் அதிக துல்லியம் உள்ளது, குறைபாடு என்னவென்றால், பகுப்பாய்வு செய்வதற்கு முன்பு, எந்த ஆன்டிஜென்கள் உடலில் ஒரு எதிர்வினையை ஏற்படுத்தின என்பதை மருத்துவர் கருத வேண்டும்.
உயிரியல் திரவமாக, சிரை இரத்தம் பயன்படுத்தப்படுகிறது, இது சிறப்பு உலைகளுடன் சுத்திகரிக்கப்படுகிறது. பகுப்பாய்வு வெறும் வயிற்றில் கொடுக்கப்பட்டுள்ளது. அதன் முடிவுகள் 2-3 நாட்களுக்குள் தயாரிக்கப்படுகின்றன.
கோகுலோகிராம் காசோலை
இதயம் மற்றும் இரத்த நாளங்களின் நோய்களில், ஒரு கோகுலோகிராம் ஒரு நோயறிதல் முறையாகப் பயன்படுத்தப்படுகிறது, இது இரத்த உறைதல் மற்றும் இரத்த உறைவு உருவாக்கம் எவ்வாறு தொடர்கிறது என்பதைக் காட்டுகிறது. இந்த செயல்பாட்டில் பல குறிகாட்டிகள் ஈடுபட்டுள்ளன, அவற்றின் இயல்பான மதிப்புகள் பின்வருமாறு:
- புரோத்ராம்பின் நேரம் - 11-16 விநாடிகள்,
- ஃபைப்ரினோஜென் புரத உள்ளடக்கம் - 2-4 கிராம் / எல்,
- த்ரோம்பின் நேரம் - 11-18 வினாடிகள்.
த்ரோம்பின் மற்றும் புரோத்ராம்பின் நேரத்தின் குறைவு ஹைபர்கோகுலேஷனுக்கான போக்கைக் குறிக்கிறது, அதாவது. உறைதல் மற்றும் த்ரோம்போசிஸின் போக்கு ஆகியவற்றின் விரைவான செயல்முறை. இந்த முடிவு பெருந்தமனி தடிப்புத் தன்மையின் சிறப்பியல்பு.
பகுப்பாய்வுக்கான தயாரிப்பு 12 மணி நேரம் உணவு மற்றும் பானம் (நீர் தவிர) மறுப்பது அடங்கும். 3-4 நாட்களுக்குள், முடிந்தால் அனைத்து மருந்துகளையும் உட்கொள்வதைத் தவிர்ப்பது அவசியம், அத்துடன் கடுமையான உடல் உழைப்பு மற்றும் மன அழுத்தம். ஆய்வக தொழில்நுட்ப வல்லுநர் ஒரு டூர்னிக்கெட்டின் உதவியின்றி ஒரு நரம்பிலிருந்து இரத்தத்தை எடுத்துக்கொள்கிறார். 1-2 மணி நேரத்திற்குள் பகுப்பாய்வு தயாரிக்கப்படுகிறது.
இரத்த உறைதல் பற்றி கொஞ்சம்
இரத்தம் என்பது ஒரு சிறப்பு திரவமாகும், இது பாத்திரங்கள் வழியாக புழக்கத்தில் இருப்பதோடு மட்டுமல்லாமல், அடர்த்தியான கட்டிகளையும் (இரத்த உறைவு) உருவாக்கும் திறனைக் கொண்டுள்ளது. இந்த தரம் நடுத்தர மற்றும் சிறிய தமனிகள் மற்றும் நரம்புகளில் உள்ள இடைவெளிகளை மூட அனுமதிக்கிறது, சில நேரங்களில் மனிதர்களுக்கு கூட கண்ணுக்கு தெரியாமல். ஒரு திரவ நிலை மற்றும் இரத்த உறைதல் ஆகியவற்றைப் பாதுகாப்பது ஒரு ஹீமோஸ்டேடிக் அமைப்பால் கட்டுப்படுத்தப்படுகிறது. உறைதல் அமைப்பு அல்லது ஹீமோஸ்டாஸிஸ் அமைப்பு மூன்று கூறுகளைக் கொண்டுள்ளது:
- வாஸ்குலர் செல்கள் மற்றும் குறிப்பாக உள் அடுக்கு (எண்டோடெலியம்) - ஒரு கப்பல் சுவர் சேதமடைந்தால் அல்லது சிதைந்தால், உயிரியல் ரீதியாக செயல்படும் பல பொருட்கள் (நைட்ரிக் ஆக்சைடு, புரோஸ்டாசைக்ளின், த்ரோம்போமோடூலின்) எண்டோடெலியல் செல்களிலிருந்து வெளியிடப்படுகின்றன, அவை த்ரோம்போசிஸைத் தூண்டும்,
- பிளேட்லெட்டுகள் இரத்த பிளேட்லெட்டுகள், அவை முதலில் சேதமடைந்த இடத்திற்கு விரைகின்றன. அவை ஒன்றாக ஒட்டிக்கொண்டு காயத்தை மூட முயற்சிக்கின்றன (முதன்மை ஹீமோஸ்டேடிக் செருகியை உருவாக்குகின்றன). பிளேட்லெட்டுகளால் இரத்தப்போக்கு நிறுத்த முடியாவிட்டால், பிளாஸ்மா உறைதல் காரணிகள் இயக்கப்படுகின்றன,
- பிளாஸ்மா காரணிகள் - ஹீமோஸ்டேடிக் அமைப்பில் 15 காரணிகள் சேர்க்கப்பட்டுள்ளன (பல என்சைம்கள்), அவை பல வேதியியல் எதிர்வினைகள் காரணமாக, அடர்த்தியான ஃபைப்ரின் உறைவை உருவாக்கி, இறுதியில் இரத்தப்போக்கு நிறுத்தப்படும்.
உறைதல் காரணிகளின் ஒரு அம்சம் என்னவென்றால், அவை அனைத்தும் வைட்டமின் கே பங்கேற்புடன் கல்லீரலில் உருவாகின்றன. மனித ஹீமோஸ்டாஸிஸ் ஆன்டிகோகுலண்ட் மற்றும் ஃபைப்ரினோலிடிக் அமைப்புகளால் கட்டுப்படுத்தப்படுகிறது. அவற்றின் முக்கிய செயல்பாடு தன்னிச்சையான த்ரோம்போசிஸைத் தடுப்பதாகும்.
ஹீமோஸ்டாசியோகிராம் நியமனம் செய்வதற்கான அறிகுறி
- ஹீமோஸ்டேடிக் அமைப்பின் நிலையின் பொதுவான மதிப்பீடு,
- அறுவை சிகிச்சைக்கு முந்தைய வழக்கமான பரிசோதனை,
- சுயாதீனமான பிறப்பு அல்லது அறுவைசிகிச்சை பிரிவு,
- கடுமையான கெஸ்டோசிஸ்,
- மறைமுக ஆன்டிகோகுலண்டுகள் (ஆஸ்பிரின், வார்ஃபரின், ட்ரெண்டல்), ஹெப்பரின் ஏற்பாடுகள் (க்ளெக்ஸேன், ஃப்ராக்சிபரின்),
- ரத்தக்கசிவு நோயியல் நோயறிதல் (ஹீமோபிலியா, த்ரோம்போசைட்டோபதி மற்றும் த்ரோம்போசைட்டோபீனியா, வான் வில்லெப்ரண்ட் நோய்),
- கீழ் முனைகளின் சுருள் சிரை நாளங்கள் (வீட்டில் வீங்கி பருத்து வலிக்கிற நரம்புகளின் சிகிச்சையைப் பார்க்கவும்),
- த்ரோம்போசிஸின் அதிக ஆபத்தில் (ஏட்ரியல் ஃபைப்ரிலேஷன், கரோனரி இதய நோய்),
- DIC இன் வரையறை
- வாய்வழி கருத்தடை மருந்துகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள், அனபோலிக்ஸ்,
- நாள்பட்ட கல்லீரல் நோய் (சிரோசிஸ்),
- உடலில் கடுமையான அழற்சி செயல்முறைகள்,
- பல்வேறு த்ரோம்போஸைக் கண்டறிதல் - கீழ் முனைகளின் பாத்திரங்கள், குடல்கள், இஸ்கிமிக் ஸ்ட்ரோக், நுரையீரல் தக்கையடைப்பு.
கோகுலோகிராமிற்கு எவ்வாறு தயாரிப்பது?
- பொருள் வெறும் வயிற்றில் கண்டிப்பாக எடுக்கப்படுகிறது, முந்தைய உணவு குறைந்தது 12 மணி நேரத்திற்கு முன்பு இருந்தது விரும்பத்தக்கது,
- அதற்கு முன்பு மசாலா, கொழுப்பு, புகைபிடித்த உணவுகள், ஆல்கஹால் போன்றவற்றை சாப்பிட வேண்டாம் என்று பரிந்துரைக்கப்படுகிறது
- பொருள் எடுப்பதற்கு முன் புகைபிடிப்பது தடைசெய்யப்பட்டுள்ளது,
- நேரடி மற்றும் மறைமுக ஆன்டிகோகுலண்டுகளை எடுத்துக்கொள்வதை நிறுத்துவது நல்லது, ஏனெனில் அவை இரத்தத்தில் இருப்பது கோகுலோகிராம் குறிகாட்டிகளை சிதைக்கும்,
- அத்தகைய மருந்துகளை எடுத்துக்கொள்வது நோயாளிக்கு இன்றியமையாதது என்றால், ஆய்வை பரிசீலிக்கும் ஆய்வக மருத்துவரை எச்சரிக்க வேண்டியது அவசியம்.
இரத்த உறைதல் சோதனை எப்படி?
- உலர்ந்த மலட்டு சிரிஞ்ச் அல்லது வெற்றிட வெற்றிட இரத்த சேகரிப்பு அமைப்புடன் பொருள் எடுக்கப்படுகிறது,
- ரத்த மாதிரியை ஒரு டூர்னிக்கெட் பயன்படுத்தாமல் பரந்த-அனுமதி ஊசியுடன் மேற்கொள்ள வேண்டும்,
- நரம்பு பஞ்சர் அட்ராமாடிக் இருக்க வேண்டும், இல்லையெனில் நிறைய திசு த்ரோம்போபிளாஸ்டின் குழாய்க்குள் வரும், இது முடிவுகளை சிதைக்கும்,
- ஆய்வக உதவியாளர் 2 குழாய்களை பொருள் நிரப்புகிறார், அதே நேரத்தில் இரண்டாவது ஒரு பரிசோதனைக்கு அனுப்பப்படுகிறது,
- குழாயில் ஒரு சிறப்பு கோகுலண்ட் (சோடியம் சிட்ரேட்) இருக்க வேண்டும்.
ஒரு பகுப்பாய்வை நான் எங்கே பெற முடியும்?
இந்த ஆய்வை எந்தவொரு தனியார் அல்லது பொது கிளினிக் அல்லது ஆய்வகத்தில் தேவையான எதிர்வினைகளைக் கொண்டிருக்கலாம். ஒரு ஹீமோஸ்டாசியோகிராம் செய்ய ஒரு கடினமான பகுப்பாய்வு மற்றும் ஆய்வக மருத்துவர்களின் போதுமான தகுதி தேவைப்படுகிறது. தேர்வின் விலை 1000 முதல் 3000 ரூபிள் வரை மாறுபடும், விலை நிர்ணயிக்கப்பட்ட காரணிகளின் எண்ணிக்கையைப் பொறுத்தது.
புரோத்ராம்பின் நேரம்
புரோத்ராம்பின் நேரம் என்றால் என்ன? ஒட்டுமொத்தமாக மனித உடலின் ஹீமோஸ்டேடிக் அமைப்பை மதிப்பிடுவதற்கும், இரத்த உறைதலைத் தடுக்கும் மருந்துகளின் செயல்திறனைத் தீர்மானிக்கவும் மருத்துவர்கள் பயன்படுத்தும் கோகுலோகிராமின் முக்கிய ஆய்வக குறிகாட்டிகளில் இதுவும் ஒன்றாகும்.
 பி.வி பிளாஸ்மா உறைதலின் 1 மற்றும் 2 வது கட்டத்தை பிரதிபலிக்கிறது. வேறு வார்த்தைகளில் கூறுவதானால், இரத்தத்தில் த்ரோம்போபிளாஸ்டின்கள் மற்றும் கால்சியம் கூடுதலாக ஒரு த்ரோம்பின் உறைவு உருவாகும் நேரம். இந்த அளவுருவுக்கு, பி.வி.யின் சுருக்கமான பெயர் சில நேரங்களில் ஏற்றுக்கொள்ளப்படுகிறது. போன்ற இரத்த உறைதல் அளவுருக்கள் சர்வதேச இயல்பாக்கப்பட்ட விகிதம் (INR)மற்றும் புரோத்ராம்பின் குறியீட்டு (PTI) புரோத்ராம்பின் நேரத்திலிருந்து பெறப்பட்டவை, நோயாளியின் வயது மற்றும் பாலினத்தைப் பொறுத்து இதன் விகிதம் மாறுபடும்.
பி.வி பிளாஸ்மா உறைதலின் 1 மற்றும் 2 வது கட்டத்தை பிரதிபலிக்கிறது. வேறு வார்த்தைகளில் கூறுவதானால், இரத்தத்தில் த்ரோம்போபிளாஸ்டின்கள் மற்றும் கால்சியம் கூடுதலாக ஒரு த்ரோம்பின் உறைவு உருவாகும் நேரம். இந்த அளவுருவுக்கு, பி.வி.யின் சுருக்கமான பெயர் சில நேரங்களில் ஏற்றுக்கொள்ளப்படுகிறது. போன்ற இரத்த உறைதல் அளவுருக்கள் சர்வதேச இயல்பாக்கப்பட்ட விகிதம் (INR)மற்றும் புரோத்ராம்பின் குறியீட்டு (PTI) புரோத்ராம்பின் நேரத்திலிருந்து பெறப்பட்டவை, நோயாளியின் வயது மற்றும் பாலினத்தைப் பொறுத்து இதன் விகிதம் மாறுபடும்.
உதாரணமாக, பெண்கள் மற்றும் ஆண்களில் த்ரோம்பின் நேரத்தின் வீதம் 11-15 வினாடிகள். குழந்தைகளைப் பொறுத்தவரை, அவர்களின் வயதைப் பொறுத்து தரநிலைகள் நிறுவப்படுகின்றன. உதாரணமாக, புதிதாகப் பிறந்த குழந்தைகளுக்கு - முன்கூட்டிய குழந்தைகளுக்கு 13-17 வினாடிகள் அல்லது 14-19 வினாடிகள். ஒரு வயதான குழந்தைக்கு (10 வயதிலிருந்து), விதிமுறை 12-16 வினாடிகள், மற்றும் இளையவருக்கு - 13-16 வினாடிகள்.
த்ரோம்பின் நேரம் இயல்பானதை விட - இதன் பொருள் என்ன? கோகுலோகிராமின் இந்த அளவுருவுக்கு நிறுவப்பட்ட நெறிமுறை குறிகாட்டிகளிலிருந்து விலகுவது பின்வருவனவற்றைக் குறிக்கலாம்:
- குறைபாடு வைட்டமின் கே உடலில்
- குறைந்த செறிவு அல்லது உறைதல் காரணிகளின் பற்றாக்குறை 1,2,5,7, மேலும் 10,
- கல்லீரலின் இயல்பான செயல்பாட்டில் இடையூறு, கல்லீரல் செயலிழப்பு அல்லது இந்த உறுப்பின் பிற நோய்கள்,
- கிடைக்கும் டி.ஐ..
புரோத்ராம்பின் நேரம் அதிகரித்தது, இதன் பொருள் என்ன? ஒரு விதியாக, பி.வி.யின் அதிகப்படியான தன்மை நோயாளிக்கு ஆன்டிகோகுலண்டுகளின் குழுவிற்கு சொந்தமான மருந்துகளை எடுத்துக்கொள்வதோடு தொடர்புடையது, அதாவது. ஆன்டிகோகுலண்ட் பண்புகளைக் கொண்ட மருந்துகள், எடுத்துக்காட்டாக ஹெப்பரின், கூமடினிலின் அல்லது வார்ஃபாரின்.
இரத்த நாளங்களின் ஆஞ்சியோகிராபி
இந்த முறை கான்ட்ராஸ்ட் எக்ஸ்ரே என்றும் அழைக்கப்படுகிறது. இதயம், மூளை, கீழ் முனைகளின் பாத்திரங்களின் நிலையை மதிப்பிடுவதற்கு இது பயன்படுத்தப்படுகிறது. இதைச் செய்ய, பாத்திரங்களில் ஒரு மாறுபட்ட முகவர் அறிமுகப்படுத்தப்பட்டு பல எக்ஸ்-கதிர்கள் எடுக்கப்படுகின்றன. அனைத்து இரத்த நாளங்களின் அளவைப் பொருட்படுத்தாமல் மதிப்பீடு செய்ய இந்த நுட்பம் உங்களை அனுமதிக்கிறது. இந்த ஆய்வு பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன் மேற்கொள்ளப்படுகிறது.
இந்த முறைக்கு முரண்பாடுகள் உள்ளன, இருப்பினும் அவற்றில் சில உள்ளன:
- மன நோய்
- அயோடினுக்கு ஒவ்வாமை எதிர்வினைகள் (செயல்முறைக்கு முன் அவர்கள் உணர்திறன் ஒரு சோதனை செய்கிறார்கள்),
- சிறுநீரக, கல்லீரல் மற்றும் இதய செயலிழப்பு,
- கர்ப்பம் மற்றும் பாலூட்டுதல்.
இரத்த நாளங்களின் ஆஞ்சியோகிராஃபிக்கு நோயாளியின் தீவிர தயாரிப்பு தேவைப்படுகிறது! அவர் ஒரு மருத்துவமனையில் வைக்கப்படுகிறார், தேவையான இரத்த பரிசோதனைகள் செய்யப்படுகின்றன, இதில் ஒரு மாறுபட்ட முகவருக்கு ஒவ்வாமை, மற்றும் சிறுநீர் ஆகியவை அடங்கும், அதன்பிறகுதான் அவை செயல்முறைக்கு தயாராகின்றன.
செயல்முறைக்கு முன், நோயாளி 8 மணி நேரம் சாப்பிடுவதைத் தவிர்க்க பரிந்துரைக்கப்படுகிறது. உள்ளூர் மயக்க மருந்துகளின் கீழ் ஆஞ்சியோகிராஃபிக்கு முன், ஒரு சிறிய கீறல் செய்யப்பட்டு, வடிகுழாய் செருகப்பட்ட இடத்தில் தமனி காணப்படுகிறது. அதன் மூலம், ஒரு மாறுபட்ட ஊடகம் கப்பலுக்குள் நுழையும்.
சுமார் 40 நிமிடங்கள் நீடித்த ஒரு செயல்முறைக்குப் பிறகு, வடிகுழாய் அகற்றப்படும். ஆஞ்சியோகிராஃபிக்கு பயன்படுத்தப்படும் கருவி ஒரு நாளைக்கு சிறுநீரகங்களால் சுயாதீனமாக வெளியேற்றப்படுகிறது.
சர்வதேச இயல்பாக்கப்பட்ட அணுகுமுறை
இரத்த பரிசோதனையில் புரோத்ராம்பின் குணகம் (பி.டி.ஐ என சுருக்கமாக) அல்லது ஐ.என்.ஆர், அது என்ன? நீங்கள் ஒரு சிறிய பின்னணியுடன் தொடங்க வேண்டும். 1983 ஆம் ஆண்டில், உலக சுகாதார நிறுவனம் (இனி WHO) ஆராய்ச்சி ஆய்வகங்களின் பணிகளை நெறிப்படுத்தவும், இரத்த உறைவு பகுப்பாய்வின் அனைத்து குறிகாட்டிகளையும் உலகெங்கிலும் உள்ள மருத்துவர்களுக்குப் புரியக்கூடிய ஒரே மாதிரியாகக் கொண்டு வரவும் முடிவு செய்தபோது, ஹீமோஸ்டாசியோகிராமில் ஐ.என்.ஆர் போன்ற ஒரு அளவுரு தோன்றியது.
முன்னதாக, ஒவ்வொரு ஆய்வகமும் வெவ்வேறுவற்றைப் பயன்படுத்தலாம் த்ரோம்போபிளாஸ்டின் உலைகள், இது இறுதி ஆராய்ச்சி முடிவுகளை சிதைக்கக்கூடும். இந்த கோகுலோகிராம் அளவுரு சுருக்கமாக ஐ.என்.ஆர் அல்லது ஐ.என்.ஆர். உள்நாட்டு மருத்துவத்தில், புரோத்ராம்பின் குறியீட்டு போன்ற ஒரு குறிகாட்டியை ஐ.என்.ஆருக்கு பதிலாக நீங்கள் இன்னும் காணலாம், இது நோயாளியின் இரத்தம் எவ்வளவு நன்றாக உறைகிறது என்பதைக் காட்டுகிறது.
இருப்பினும், இந்த அளவுருவைத் தீர்மானிப்பதற்கான பல்வேறு முறைகள் காரணமாக, இது நிலையற்றதாகக் கருதப்படுகிறது, எனவே வெளிநாட்டில் INR ஐப் பயன்படுத்துவது வழக்கம். பி.டி.ஐ மற்றும் ஐ.என்.ஆருக்கான இரத்த பரிசோதனையில், விதிமுறை இங்கு அமைக்கப்பட்டுள்ளது:
- ஐபிடி - 70-100, மற்றும் நோயாளிகளுக்கு வார்ஃபாரின் – 24,0-42,6,
- INR - 0.82-1.18.
இரத்த பரிசோதனையில் ஐ.என்.ஆர் என்றால் என்ன? இது நோயாளியின் பி.வி பகுப்பாய்வின் கட்டுப்பாட்டு மாதிரியின் பி.வி.க்கு விகிதத்தைத் தவிர வேறொன்றுமில்லை. சர்வதேச தரத்தின்படி மனித இரத்தத்தை பகுப்பாய்வு செய்வதில் ஐ.என்.ஆரின் விதிமுறை 0.82 முதல் 1.18 வரை இருக்கலாம்.
நோயாளி மேற்கண்ட மதிப்புகளிலிருந்து விலகினால், பின்வரும் நோய்களைக் கண்டறியலாம்:
- உயர்த்தப்பட்ட பி.வி மற்றும் ஐ.என்.ஆர் உடன்: நாள்பட்ட ஹெபடைடிஸ், பற்றாக்குறை வைட்டமின் கே, இழைநார் வளர்ச்சி, அமிலோய்டோசிஸ், டி.ஐ., குறைந்த நிலை ஃபைப்ரினோஜென், நெஃப்ரோடிக் நோய்க்குறி, குடல் டிஸ்பயோசிஸ், உறைதல் காரணி குறைபாடு(2,5, 7 மற்றும் 10),
- பி.வி மற்றும் ஐ.என்.ஆர் குறைக்கப்பட்ட விகிதங்களுடன்: வாஸ்குலர் த்ரோம்போம்போலிசம், 7 காரணிகளின் அதிகரித்த செயல்பாடு, இரத்த உறைவு அல்லது செயல்படுத்தும்fibrinolysis.
கூடுதலாக, ஐ.என்.ஆர் மற்றும் பி.வி அதிகரிப்பு நோயாளியின் இரத்தத்தில் ஆன்டிகோகுலண்ட் மருந்துகள் இருப்பதைக் குறிக்கும். எனவே, எடுக்கும்போது INR இன் விதிமுறை வார்ஃபாரின் நிறுவப்பட்ட தரங்களிலிருந்து வேறுபட்டது. இந்த மருந்து மற்றும் அதைப் போன்ற மருந்துகளை எடுத்துக்கொள்ளும் நோயாளிகளுக்கு, பின்வரும் சாதாரண ஐ.என்.ஆர் மதிப்புகள் பயன்படுத்தப்படுகின்றன - 2.0-3.0.
பெண்களின் இரத்தத்தில் ஐ.என்.ஆரின் விதிமுறை பொதுவாக பொதுவான மதிப்புகளிலிருந்து வேறுபடுவதில்லை. ஆனால் ஒரு குழந்தையின் கர்ப்ப காலத்தில், பெண் உடல் மிகவும் மாறுகிறது, கர்ப்ப காலத்தில் ஐ.என்.ஆரின் விதிமுறை மேலே சுட்டிக்காட்டப்பட்ட எண்களுடன் ஒத்துப்போகாது.
செயல்படுத்தப்பட்ட பகுதி த்ரோம்பின் நேரம்
APTT இரத்த பரிசோதனை - அது என்ன? இது பகுப்பாய்வின் மற்றொரு குறிகாட்டியாகும், இது இரத்தப்போக்கு விரைவாக நிறுத்த வடிவமைக்கப்பட்ட பிளாஸ்மா காரணிகளின் செயல்திறன் குறித்த தகவல்களை வழங்குகிறது. இந்த அளவுரு APTTV என சுருக்கமாக உள்ளது.
 APTT இரத்த பரிசோதனை - அது என்ன? பெரும்பாலும் செயல்படுத்தப்பட்ட பகுதி த்ரோம்போபிளாஸ்டின் நேரம் போன்ற ஒரு அளவுரு பெயர் உள்ளது. APTT மற்றும் APTT ஆகியவை ஃபைப்ரின் உறைவு உருவாகும் வேகம் குறித்த தகவல்களை வழங்குகின்றன மற்றும் ஹீமோஸ்டாசிஸின் உள் செயல்முறையை சிறப்பாக வகைப்படுத்துகின்றன. APTT காட்டி மிகவும் துல்லியமானது என்று நம்பப்படுகிறது, ஆனால் அதே நேரத்தில் மிகவும் உணர்திறன் கொண்டது ஆய்வக சோதனைகளில் பயன்படுத்தப்படும் உலைகளைப் பொறுத்து மாறுபடலாம்.
APTT இரத்த பரிசோதனை - அது என்ன? பெரும்பாலும் செயல்படுத்தப்பட்ட பகுதி த்ரோம்போபிளாஸ்டின் நேரம் போன்ற ஒரு அளவுரு பெயர் உள்ளது. APTT மற்றும் APTT ஆகியவை ஃபைப்ரின் உறைவு உருவாகும் வேகம் குறித்த தகவல்களை வழங்குகின்றன மற்றும் ஹீமோஸ்டாசிஸின் உள் செயல்முறையை சிறப்பாக வகைப்படுத்துகின்றன. APTT காட்டி மிகவும் துல்லியமானது என்று நம்பப்படுகிறது, ஆனால் அதே நேரத்தில் மிகவும் உணர்திறன் கொண்டது ஆய்வக சோதனைகளில் பயன்படுத்தப்படும் உலைகளைப் பொறுத்து மாறுபடலாம்.
மனித இரத்தத்தில் APTT இன் பொதுவான விதி 22.5-35.5 வினாடிகளில் அமைக்கப்பட்டுள்ளது. பெண்களில் APTT இன் விதிமுறை மேலே உள்ள மதிப்புகளுக்கு ஒத்திருக்கிறது. இருப்பினும், கோகுலோகிராமின் பிற அளவுருக்கள் விஷயத்தில், கர்ப்ப காலத்தில் APTT விதிமுறை எப்போதும் பொதுவான விதிகளுக்கு இணங்காது. இந்த குறிகாட்டியை விதிமுறையிலிருந்து விலகுவதற்கான காரணங்களைக் கவனியுங்கள்.
ஒரு பொதுவான விதியாக, APTT உயர்த்தப்பட்டால், இதன் பொருள் ஹீமோஸ்டேடிக் அமைப்பு நிலையற்றது அல்லது நோயாளி எடுத்துக்கொள்கிறார் ஹெப்பாரினை மற்றும் அதன் ஒப்புமைகள், எடுத்துக்காட்டாக fraxiparine, Clexaneஅத்துடன்Tsibor.
மேற்கூறிய காரணங்கள் விலக்கப்பட்டு, APTT இயல்பை விட அதிகமாக இருக்கும்போது, நோயாளி இது போன்ற நோய்களை அனுபவிக்கக்கூடும் என்பதாகும்:
- fibrinolysis,
- வாங்கிய அல்லது பிறவி உறைதல் காரணி குறைபாடு(8, 9, 11, 10, 12, 2 மற்றும் 5),
- டி.ஐ. (2 அல்லது 3 நிலைகள்),
- ஆட்டோ இம்யூன் நோயியல் (பெரும்பாலும் சிஸ்டமிக் லூபஸ் எரித்மாடோசஸ்),
- கல்லீரல் நோய்.
APTT தரமிறக்கப்படும் போது, இதன் பொருள் என்ன? குறிகாட்டியின் மதிப்பு இயல்பை விட குறைவாக இருந்தால், இரத்தத்தை உறைக்கும் திறன் குறைகிறது என்பதை இது குறிக்கிறது. இந்த நிலைக்கு முக்கிய காரணங்கள் இருக்கலாம்:
- டி.ஐ. 1 பட்டம்
- அதிகரித்த உறைதல்
- ஆய்வக சோதனைகளின் உற்பத்தியில் பிழை, எடுத்துக்காட்டாக, முறையற்ற இரத்த மாதிரி.
கரையக்கூடிய ஃபைப்ரின் மோனோமெரிக் வளாகங்கள்
கோகுலோகிராமில் சுருக்கமாக RFMK என குறிப்பிடப்படுகிறது. RFMC பகுப்பாய்வு, அது என்ன? வரையறுப்பதன் மூலம் தொடங்கவும்ஃபைப்ரின் மோனோமர் வளாகங்கள்செயல்பாட்டில் ஒரு இரத்த உறைவு முறிவின் தயாரிப்புகள் fibrinolysis. ஆராய்ச்சியாளர்களின் கூற்றுப்படி, இந்த காட்டி நம்பத்தகுந்த முறையில் தீர்மானிக்க கடினமாக உள்ளது, ஏனெனில் கரையக்கூடிய ஃபைப்ரின்-மோனோமர் வளாகங்கள் இரத்தத்திலிருந்து மிக விரைவாக அகற்றப்படுகின்றன.
RFMC போன்ற ஒரு அளவுரு நோயறிதலில் பெரிய பங்கு வகிக்கிறது டி.ஐ.சி-நோய்க்குறி (முழுப்பெயர் - பரப்பப்பட்ட ஊடுருவும் உறைவு நோய்க்குறி). மனித இரத்தத்தில் RFMC இன் விதிமுறை 0.355-0.479 IU ஆகும். இருப்பினும், கர்ப்ப காலத்தில், RFMC விதிமுறைகள் மேலே சுட்டிக்காட்டப்பட்ட மட்டத்திலிருந்து கணிசமாக வேறுபடலாம். பெண் உடல் வரவிருக்கும் பிறப்புக்கு தீவிரமாக தயாராகி வருவதால், இரத்தத்தின் அடிப்படை அளவுருக்கள், அதன் உறைதல் திறன் உட்பட, அதனுடன் மாறுகின்றன.
இது ஒரு வகையான பாதுகாப்பு பொறிமுறையாகும், இது இரத்தப்போக்கு அபாயத்தை குறைக்க உதவுகிறது. கர்ப்ப காலத்தில் 5.1 மில்லி வரை ஆர்.எஃப்.எம்.சி அளவின் விலகல்கள் சாதாரணமாகக் கருதப்படுகின்றன. 100 மில்லிக்கு. இரத்த. ஆர்.எஃப்.எம்.சி அதிகரித்தால், அத்தகைய பகுப்பாய்வு முடிவுகள் என்ன அர்த்தம்?
ஆர்.எஃப்.எம்.சி நோயாளியின் கோகுலோகிராம் உயர்த்தப்படும்போது, காரணங்கள் பின்வருமாறு இருக்கலாம்:
- அதிர்ச்சி
- உறைக்கட்டி கைகால்கள் அல்லது நுரையீரல் தமனியின் ஆழமான நரம்புகள்,
- சீழ்ப்பிடிப்பு,
- முன்சூல்வலிப்பு அல்லது கர்ப்ப காலத்தில் preeclampsia,
- இணைப்பு திசுக்களின் நோயியல்,
- நாள்பட்ட அல்லது கடுமையான சிறுநீரக செயலிழப்பு.
இந்த காட்டி அதிகரிப்பு பெரும்பாலும் சமீபத்தில் அறுவை சிகிச்சை தலையீடுகளுக்கு உட்பட்ட நோயாளிகளில் காணப்படுகிறது. ஆகையால், அறுவை சிகிச்சைக்குப் பிந்தைய காலகட்டத்தில், ஆர்.எஃப்.எம்.சி.யில் பகுப்பாய்வு விதிமுறையிலிருந்து விலகக்கூடும்.
செயல்படுத்தப்பட்ட மறுசீரமைப்பு நேரம்
பகுப்பாய்வில் சுருக்கமாக ஏபிபி உள்ளது மற்றும் பிளேட்லெட்டுகள் மற்றும் கால்சியத்துடன் நிறைவுற்ற இரத்த பிளாஸ்மாவில் ஃபைப்ரின் உருவாக தேவையான நேரத்தைக் குறிக்கிறது. இந்த அளவுரு ஒட்டுமொத்தமாக இரத்த உறைதல் முறையை மதிப்பீடு செய்ய பயன்படுத்தப்படுகிறது. ஏபிபி ஹீமோஸ்டாசிஸின் செல்லுலார் மற்றும் பிளாஸ்மா அலகுகளின் தொடர்புகளை பிரதிபலிக்கிறது.
ஆய்வக ஆய்வுகளில் பயன்படுத்தப்படும் உலைகளைப் பொறுத்து இந்த அளவுருவின் மதிப்பு மாறுபடலாம் என்பது குறிப்பிடத்தக்கது. ஒரு விதியாக, ஒரு குறுகிய மறுசீரமைப்பு நேரம் நோயாளியின் இரத்த உறைவுகளை உருவாக்கும் போக்கைக் குறிக்கிறது, மேலும் ஒரு நீளமானது ஹீமோபிலியாவையும், பிளேட்லெட் எண்ணிக்கையில் குறைவு மற்றும் அவற்றின் அடிப்படை பண்புகளில் ஏற்படும் மாற்றத்தையும் குறிக்கிறது.
புரோத்ராம்பின் குறியீட்டு. பெண்களுக்கு விதிமுறை
பகுப்பாய்வில் இந்த அளவுருவின் சுருக்கமான பெயர் ஐபிடி. பி.டி.ஐ இரத்த பரிசோதனை - அது என்ன? புரோத்ராம்பின் குறியீட்டு- இது நோயாளியின் பகுப்பாய்வில் 100% ஆல் பெருக்கப்படும் புரோத்ராம்பின் நேரத்தின் குறிகாட்டியாக புரோத்ராம்பின் நேரத்தின் நிறுவப்பட்ட இலட்சிய மதிப்பின் விகிதமாகும்.
 ஐ.என்.ஆர் போன்ற ஆய்வக சோதனைகளுக்கு மிகவும் எதிர்க்கும் அத்தகைய அளவுருவைப் பயன்படுத்த WHO பரிந்துரைப்பதால், இந்த காட்டி தற்போது கிட்டத்தட்ட பயன்படுத்தப்படவில்லை என்பது குறிப்பிடத்தக்கது. ஆரோக்கியமான நபருக்கான இரத்தத்தில் ஐபிடி விகிதம் 73-122% ஆக நிர்ணயிக்கப்பட்டுள்ளது.
ஐ.என்.ஆர் போன்ற ஆய்வக சோதனைகளுக்கு மிகவும் எதிர்க்கும் அத்தகைய அளவுருவைப் பயன்படுத்த WHO பரிந்துரைப்பதால், இந்த காட்டி தற்போது கிட்டத்தட்ட பயன்படுத்தப்படவில்லை என்பது குறிப்பிடத்தக்கது. ஆரோக்கியமான நபருக்கான இரத்தத்தில் ஐபிடி விகிதம் 73-122% ஆக நிர்ணயிக்கப்பட்டுள்ளது.
ஒரு பொதுவான விதியாக, பெண்களில் பி.டி.ஐ விகிதம் கர்ப்ப காலம் தவிர, மேலே உள்ள மதிப்புகளிலிருந்து வேறுபடக்கூடாது, இரத்த உறைதல் அதிகரிக்கும் போது. ஆகையால், ஒரு பெண் விதிமுறையிலிருந்து விலகினால், ஒரு கோகுலோகிராமில் உள்ள ஒரு பெண் மருத்துவரிடம் ஆலோசனை பெற வேண்டும்.இந்த அளவுரு ஒரு விதியாக, மனித உடலில் வைட்டமின் கே இல்லாதிருந்தால் அதிகரிக்கிறது, மேலும் உறைதல் காரணிகளின் குறைபாடும் உள்ளது.
கூடுதலாக, ஐபிடி அதிகரிப்பு என்பது போன்ற ஆன்டிகோகுலண்டுகளுடன் சிகிச்சையளிப்பதன் காரணமாகும் Sinkumar, வார்ஃபாரின்அல்லது neodikumarinஅத்துடன் எடுக்கும் போது ஹெப்பாரினை மற்றும் அதன் ஒப்புமைகள். கல்லீரல் பாதிப்புடன் ஐபிடி குறைகிறது, எடுத்துக்காட்டாக, சிரோசிஸ் மற்றும் ஹெபடைடிஸ், வாஸ்குலர் த்ரோம்போசிஸ் மற்றும் கர்ப்ப காலத்தில்.
இரத்தத்தில் உள்ள பெண்களுக்கு புரோத்ராம்பின் வீதம்
ஹீமோஸ்டேடிக் அமைப்பில், 15 உறைதல் காரணிகள் ஒரு அடிப்படை பாத்திரத்தை வகிக்கின்றன, அதாவது. அதன் வேலையின் சரியான தன்மையைக் குறிக்கும் பொருட்கள். மிக முக்கியமான காரணிகளில் ஒன்று கருதப்படுகிறது புரோத்ராம்பின் அல்லது காரணி II, என்றும் அழைக்கப்படுகிறது trombogen. இது த்ரோம்பினுக்கு முன்னோடியாக இருக்கும் ஒரு புரதமாகும், இது இரத்தத்தின் உறைதல் செயல்பாட்டிற்கு காரணமாகிறது - இது இரத்த உறைவு (இரத்த உறைவு) உருவாவதைத் தூண்டுகிறது.
இரத்தத்தில் புரோத்ராம்பின் அளவு பின்வரும் சோதனைகளைப் பயன்படுத்தி தீர்மானிக்கப்படுகிறது:
- பி.வி விரைவு - பெண்களுக்கான விதிமுறை 78-142%,
- INR அல்லது INR - பெண்களுக்கான விதிமுறை 0.85-1.15.
காரணி II இன் அளவு இயல்பை விட அதிகமாக இருந்தால், இரத்தம் பிசுபிசுப்பாக மாறுவதால் இரத்த ஓட்டம் கடினமாகிறது, இதன் விளைவாக, இரத்த நாளங்கள் அடைக்கப்படுகின்றன. இந்த நிலையில், நோயாளியின் உடல் முன்னெப்போதையும் விட அதிக ஆபத்தில் உள்ளது. பக்கவாதம் மற்றும் மாரடைப்பு, மேலும் வீரியம் மிக்க கட்டிகளை உருவாக்கும் அபாயத்தையும் கணிசமாக அதிகரிக்கிறது அல்லது உறைக்கட்டி.
வழக்கில் நிலை trombogena குறைக்கப்பட்டு, இரத்த உறைவு ஏற்படுவது அசாதாரணமாக மெதுவாக நிகழ்கிறது, இது இரத்தப்போக்கு ஏற்பட்டால் குறிப்பிடத்தக்க அளவு இரத்தத்தை இழக்கிறது. ஒரு விதியாக, ஹீமோஸ்டேடிக் அமைப்பில் இத்தகைய செயலிழப்புக்கான காரணங்கள்: உடலில் வைட்டமின் கே இல்லாமை அல்லது பிற பிறவி மற்றும் வாங்கிய காரணிகள்.
இரத்த கோகுலோகிராம்: டிகோடிங், விதிமுறைகள், விலகல்களுக்கான காரணங்கள்

ஒரு கோகுலோகிராம் (ஹீமோஸ்டாசியோகிராம்) என்பது ஒரு இரத்த பரிசோதனையாகும், இது அதன் உறைதல் குறியீட்டைப் படிக்க செய்யப்படுகிறது. நோயாளியை அறுவை சிகிச்சைக்கு தயார்படுத்தும்போது இரத்தக் கோகுலோகிராமைப் புரிந்துகொள்வது மிகவும் முக்கியமானது. இது த்ரோம்போசிஸ் மற்றும் இரத்தப்போக்கு போன்ற கடுமையான சிக்கல்களைத் தடுக்க உதவுகிறது. கர்ப்பகாலத்தின் போது, அதே போல் கல்லீரல், இதயம் மற்றும் இரத்த நாளங்களின் நோய்களின் வரலாறு இருந்தால், உறைதல் பற்றிய ஆய்வு அவசியம் மேற்கொள்ளப்படுகிறது. ஆட்டோ இம்யூன் நோயியலின் இருப்பு இரத்தக் கோகுலோகிராம்களைப் படிப்பதற்கான அறிகுறியாகும். பகுப்பாய்வு இரத்தப்போக்குக்கான காரணத்தை தீர்மானிக்க உங்களை அனுமதிக்கிறது.
அதிர்ச்சிகரமான காயங்கள் மற்றும் அறுவை சிகிச்சை தலையீடுகளின் பின்னணிக்கு எதிராக வாஸ்குலர் சுவர்களின் ஒருமைப்பாட்டை மீறும் பட்சத்தில் இரத்த உறைதல் அமைப்பு (ஹீமோஸ்டாஸிஸ்) ஒரு நபரை ஆபத்தான இரத்த இழப்பிலிருந்து பாதுகாக்கிறது. நரம்பு மற்றும் நாளமில்லா அமைப்புகள் உடலில் போதுமான ஹீமோஸ்டாசிஸுக்கு காரணமாகின்றன. இரத்தம் அதன் அடிப்படை செயல்பாடுகளை (ஆக்ஸிஜன் மற்றும் ஊட்டச்சத்துக்களுடன் திசுக்களை வழங்குதல் மற்றும் உடல் வெப்பநிலையை ஒழுங்குபடுத்துதல்) போதுமானதாக செய்ய வேண்டுமென்றால், அது சாதாரண வானியல் பண்புகளைக் கொண்டிருக்க வேண்டும், அதாவது திரவத்தன்மை. பல்வேறு நோய்க்குறியீடுகளின் பின்னணிக்கு எதிரான ஹைபோகோகுலேஷன் (உறைதல் குறைதல்) உயிருக்கு ஆபத்தான இரத்த இழப்புக்கு வழிவகுக்கும். இரத்தக் கட்டிகள் (இரத்த உறைவு) உருவாக, இரத்த நாளங்களின் லுமனைத் தடுப்பதற்கு ஹைபர்கோகுலேஷன் காரணமாகும். த்ரோம்போசிஸின் விளைவாக, திசு இஸ்கெமியா உருவாகிறது, இது மாரடைப்பு மற்றும் பக்கவாதம் உட்பட முன்னணி வகிக்கிறது.
ஹீமோஸ்டேடிக் அமைப்பின் முக்கிய கூறுகள்:
- வாஸ்குலர் சுவர் எண்டோடெலியல் செல்கள்,
- தட்டுக்கள்,
- பிளாஸ்மா காரணிகள்.
த்ரோம்பின் நேரம்
குறுகிய பெயர் - டிவி. இந்த அளவுரு ஹீமோஸ்டாசிஸின் இறுதி கட்டத்தை வகைப்படுத்துகிறது மற்றும் ஒரு உறைவு உருவாக தேவையான நேரத்தின் நீளத்தை தீர்மானிக்கிறது ஃபைப்ரின் இரத்த பிளாஸ்மாவில் சேர்க்கப்படும் போது thrombin. டி.வி கண்காணிப்பு எப்போதுமே பி.வி மற்றும் ஏ.பி.டி.டி உடன் இணைந்து பிறவி ஃபைப்ரினோஜன்களின் நோய்க்குறியீடுகளை மிகவும் பயனுள்ள முறையில் கண்டறிவதற்காகவும், ஃபைப்ரினோலிடிக் மற்றும் ஹெப்பரின் சிகிச்சையின் செயல்திறனை மதிப்பிடுவதற்காகவும் மேற்கொள்ளப்படுகிறது.
ஆண்டித்ரோம்பின் III
அதன் கட்டமைப்பில் இந்த உடலியல் எதிர்விளைவு குறிக்கிறது கிளைகோபுரோட்டீன்களால், அதாவது. 9,10 மற்றும் 12 உறைதல் காரணிகள் மற்றும் த்ரோம்பின் ஆகியவற்றைத் தடுக்கும் திறன் கொண்ட பொருட்கள். இது கல்லீரல் உயிரணுக்களில் ஒருங்கிணைக்கப்படுகிறது. கோகுலோகிராமின் இந்த அளவுருவின் நெறிமுறை குறிகாட்டிகள் நோயாளியின் வயதைப் பொறுத்து மாறுபடும்.
பெரியவர்களுக்கு, 75-125% வீதம் சாதாரணமாக இருக்கும், புதிதாகப் பிறந்தவர்களுக்கு - 40-80%, 10 முதல் 16 வயது வரையிலான குழந்தைகளுக்கு - 80-120%, மற்றும் 10 வயது வரை - 60-100%. ஆண்டித்ரோம்பின் 3 குறைவாக இருந்தால், இதன் பொருள் என்ன? இந்த ஆன்டிகோகுலண்டின் அளவு குறைவது போன்ற நோய்கள் இருப்பதோடு தொடர்புடையதாக இருக்கலாம் டி.ஐ.சி, செப்சிஸ், இஸ்கெமியா, சிரோசிஸ், த்ரோம்போம்போலிசம்அல்லதுஇரத்த உறைவு.
கூடுதலாக, ஆண்டித்ரோம்பின் III கர்ப்பத்தின் கடைசி மூன்று மாதங்களில் மற்றும் நோயாளியால் எடுக்கப்படும்போது குறையக்கூடும் ஹெப்பாரினை அல்லது ஃபைப்ரின் தடுப்பான்கள். ஆண்டித்ரோம்பின் 3 உயர்த்தப்படும்போது, அழற்சி நோயியல் காரணங்களாக மாறக்கூடும், எடுத்துக்காட்டாக, பெரிட்டோனிடிஸ், பைலோனெப்ரிடிஸ்மற்றும் நிமோனியா, அத்துடன் ஹெபடைடிஸ் மற்றும் குறைபாடு வைட்டமின் கே.
விரிவாக்கப்பட்ட கோகுலோகிராமின் மற்றொரு காட்டி, இதன் உதவியுடன் ஒரு மருத்துவர் இரத்தக் குழாய் தன்மையை மட்டுமல்லாமல், மனித உடலின் ஆன்டிகோகுலண்ட் அமைப்பையும் பகுப்பாய்வு செய்கிறார். டி இருபடியின் - இவை பிளவுபட்ட ஃபைப்ரின் இழைகளாகும். நோயாளியின் உடலில் கல்லீரல் நோய்களின் வளர்ச்சியைக் குறிக்கும் இந்த அளவுருவின் அதிகரித்த முடிவு மட்டுமே முக்கியத்துவம் வாய்ந்தது.டி.ஐ.சி, த்ரோம்போசிஸ், இஸ்கெமியா, ஆர்த்ரிடிஸ், மாரடைப்பு.
கூடுதலாக, டி-டைமரின் அதிகரிப்பு அதிக புகைப்பிடிப்பவர்களின் அறிகுறியாகும்.
கர்ப்ப காலத்தில் கோகுலோகிராம்
கர்ப்ப காலத்தில் கோகுலோகிராம் என்றால் என்ன? இது எல்லாவற்றையும் ஒரே கோகுலோகிராம் ஆகும், இது ஒரு குழந்தையைத் தாங்கும் காலகட்டத்தில் பெண்களுக்கு பரிந்துரைக்கப்படுகிறது, அதே போல் பிரசவத்திற்குத் தயாராகும் முன்.
 கர்ப்ப காலத்தில், இரத்த உறைதலின் பகுப்பாய்வின் அனைத்து குறிகாட்டிகளுக்கான விதிமுறை ஆரோக்கியமான வயது வந்தவரின் உடலுக்கு பொதுவாக ஏற்றுக்கொள்ளப்பட்ட மதிப்புகளுடன் பொருந்தாது.
கர்ப்ப காலத்தில், இரத்த உறைதலின் பகுப்பாய்வின் அனைத்து குறிகாட்டிகளுக்கான விதிமுறை ஆரோக்கியமான வயது வந்தவரின் உடலுக்கு பொதுவாக ஏற்றுக்கொள்ளப்பட்ட மதிப்புகளுடன் பொருந்தாது.
இது முதன்மையாக ஒரு கர்ப்பிணிப் பெண்ணின் ஹீமோஸ்டேடிக் அமைப்பு கடுமையான மாற்றங்களுக்கு உள்ளாகிறது, அதே போல் அவரது முழு உடலும் இரத்த ஓட்டத்தின் மற்றொரு வட்டத்தின் தோற்றத்தால் ஏற்படுகிறது - Uteroplacental. ஹார்மோன் பின்னணியால் ஒரு முக்கிய பங்கு வகிக்கப்படுகிறது, அதில் நிலவும் புரோஜெஸ்ட்டிரோன்.
கர்ப்ப காலத்தில், உறைதல் காரணிகளான 7.8 மற்றும் 10, மற்றும் ஃபைப்ரினோஜென் ஆகியவற்றின் செயல்பாடு கணிசமாக அதிகரிக்கிறது என்பது குறிப்பிடத்தக்கது. இது பிரசவத்தின் சாதகமான விளைவுகளின் வாய்ப்புகளை அதிகரிக்க உதவும் வகையில் வடிவமைக்கப்பட்ட ஒரு வகையான இயற்கை பாதுகாப்பு பொறிமுறையாகும்.
ஃபைப்ரின் துண்டுகள் இரத்த நாளங்களின் சுவர்களில் வைக்கப்படுகின்றன, இதனால், ஃபைப்ரினோலிசிஸ் அமைப்பு ஒடுக்கப்படுகிறது. இது நஞ்சுக்கொடி சீர்குலைவு அல்லது கருச்சிதைவு ஏற்பட்டால், கருப்பை இரத்தப்போக்கு மற்றும் ஊடுருவும் இரத்த உறைவுகளுடன் பெண் உடல் பாதுகாப்பாக விளையாட அனுமதிக்கிறது.
கர்ப்ப காலத்தில் கோகுலோகிராம் குறிகாட்டிகளைப் புரிந்துகொள்வது
| குறிகாட்டியின் சுருக்கமான பெயர், அளவீட்டு அலகு | நான் கர்ப்பத்தின் மூன்று மாதங்கள் | கர்ப்பத்தின் இரண்டாம் மூன்று மாதங்கள் | கர்ப்பத்தின் மூன்றாம் மூன்று மாதங்கள் |
| RFMK, ED | 78-130 | 85-135 | 90-140 |
| பிளேட்லெட்டுகள், * 10 9 / எல் | 301-317 | 273-298 | 242-263 |
| ஆண்டித்ரோம்பின் III, கிராம் / எல் | 0,222 | 0,176 | 0,155 |
| ஏபிபி, கள் | 60,1-72,6 | 56,7-67,8 | 48,2-55,3 |
| புரோத்ராம்பின் குறியீட்டு,% | 85,4-90,1 | 91,2-100,4 | 105,8-110,6 |
| ஃபைப்ரினோஜென், கிராம் / எல் | 2,91-3,11 | 3,03-3,46 | 4,42-5,12 |
| APTT, கள் | 35,7-41,2 | 33,6-37,4 | 36,9-39,6 |
கோகுலோகிராம் எடுப்பது எப்படி?
ஒரு கோகுலோகிராம் என்றால் என்ன, அவர்கள் ஏன் இந்த பகுப்பாய்வை கடந்து செல்கிறார்கள் என்பதைப் பற்றி பேசினோம். ஹீமோஸ்டாசியோகிராமை எவ்வாறு சரியாகப் பெறுவது என்பதை இப்போது கண்டுபிடிப்போம், இதன் விளைவாக, முடிவுகளின் அடிப்படையில், மருத்துவர் சரியான முடிவை எடுத்து, பயனுள்ள சிகிச்சை திட்டத்தைத் தேர்வு செய்யலாம்.
எனவே, நீங்கள் இரத்த உறைதல் பரிசோதனை செய்ய வேண்டியிருந்தால், பின்வரும் விதிகளை நினைவில் கொள்ளுங்கள்:
 இரத்தம் வெறும் வயிற்றில் பிரத்தியேகமாக வழங்கப்படுகிறது, உங்கள் கடைசி உணவுக்குப் பிறகு 12 மணி நேரத்திற்கும் மேலாக கடந்து செல்வது நல்லது,
இரத்தம் வெறும் வயிற்றில் பிரத்தியேகமாக வழங்கப்படுகிறது, உங்கள் கடைசி உணவுக்குப் பிறகு 12 மணி நேரத்திற்கும் மேலாக கடந்து செல்வது நல்லது,- பகுப்பாய்வின் முந்திய நாளில், நீங்கள் அதிக காரமான உணவை உண்ணக்கூடாது, புகைபிடித்த இறைச்சிகள் மற்றும் அதிகப்படியான கொழுப்பு நிறைந்த உணவுகளையும் நீங்கள் தவிர்க்க வேண்டும்,
- எந்தவொரு ஆல்கஹாலையும் குடிக்க கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது, பானத்தில் ஒரு சிறிய சதவீதம் இருந்தாலும்,
- புகைபிடிக்க வேண்டாம்
- பகுப்பாய்வு செய்வதற்கு முன்னர் மருந்துகளை உட்கொள்ள வேண்டாம் என்று பரிந்துரைக்கப்படுகிறது, மேலும் மருந்துகள் மிக முக்கியமானவை என்றால், நீங்கள் நிச்சயமாக ஆய்வக உதவியாளருக்கு அறிவித்து, உங்களுக்கு எந்த மருந்துகள் பரிந்துரைக்கப்படுகின்றன என்பதைக் குறிக்க வேண்டும்.
ஒரு நிலையான ஹீமோஸ்டாசியோகிராம் பெரும்பாலான அரசு கிளினிக்குகளில் செய்யப்படலாம், மேலும் விரிவான அல்லது விரிவான பகுப்பாய்வு பணம் செலுத்தும் மருத்துவ நிறுவனங்களில் பெரும்பாலும் கிடைக்கிறது. எடுத்துக்காட்டாக, இன்விட்ரோ ஆய்வகத்தில், ஒரு கோகுலோகிராம் மிக விரைவாக தயாரிக்கப்படலாம். ஒரு விதியாக, ஆய்வின் முடிவை ஓரிரு நாட்களில் எடுக்கலாம்.குறிப்பிட்ட நேர செலவுகள் தேவைப்படும் பல வேதியியல் எதிர்வினைகளின் நடத்தை தேவை என்பதே இதற்குக் காரணம், இதை வெறுமனே தவிர்க்க முடியாது.
எவ்வாறாயினும், ஒரு மாநில நிறுவனத்தை விட மிக விரைவாக கட்டண பகுப்பாய்வின் முடிவை நீங்கள் பெறுவீர்கள், நோயாளிகளின் வருகையால் ஆய்வகம் பெரிதும் ஏற்றப்படுகிறது அல்லது ஆய்வுக்கு தேவையான எந்த எதிர்வினைகளும் இல்லாமல் இருக்கலாம். பகுப்பாய்வு செலவு ஆய்வு செய்ய வேண்டிய அளவுருக்களின் எண்ணிக்கையைப் பொறுத்தது மற்றும் 1000 முதல் 3000 ரூபிள் வரை மாறுபடும்.
ஒரு கோகுலோகிராமிற்கு இரத்த தானம் செய்வது எப்படி
முழங்கையில் உள்ள நரம்பிலிருந்து இரத்தம் எடுக்கப்படுகிறது. முடிவுகளின் விலகல் மற்றும் தவறான விளக்கத்தைத் தவிர்க்க, அதற்கேற்ப பகுப்பாய்விற்கு நீங்கள் தயாராக வேண்டும்.
நோயாளி பின்பற்ற வேண்டிய அடிப்படை விதிகள்:
- பகுப்பாய்விற்கு 8-12 மணி நேரத்திற்கு முன்பு நீங்கள் சாப்பிட முடியாது,
- முந்தைய நாள் நீங்கள் இரவில் அதிகமாக சாப்பிடக்கூடாது,
- ஆல்கஹால், தேநீர், பழச்சாறுகள் மற்றும் பிற பானங்கள் விலக்கப்பட்டுள்ளன - நீங்கள் சுத்தமான தண்ணீரை மட்டுமே குடிக்க முடியும்,
- நிகோடின் போதை உள்ளவர்கள் பகுப்பாய்வு செய்வதற்கு ஒரு மணி நேரத்திற்கு முன்பே புகைபிடிக்கக்கூடாது,
- பகுப்பாய்வுக்கு 15 நிமிடங்களுக்கு முன் உடல் மற்றும் மன அழுத்தத்தை விலக்குவது முக்கியம்.
அது முக்கியம்:நோயாளி ஆன்டிகோகுலண்ட் மருந்தியல் முகவர்களை எடுத்துக் கொண்டால், அவர் மருத்துவரிடம் தெரிவிக்க வேண்டும்! இரத்தக் கோகுலோகிராம் தலைச்சுற்றல் பற்றிய ஆய்வுக்கான பொருள் தோன்றும் போது அல்லது மயக்கம் உருவாகத் தொடங்கினால், நல்வாழ்வில் ஏற்படும் மாற்றம் குறித்து நீங்கள் உடனடியாக சுகாதார ஊழியர்களுக்கு அறிவிக்க வேண்டும்.
இரத்தக் கோகுலோகிராம் எப்போது அவசியம்?
பகுப்பாய்வுக்கான அறிகுறிகள்:
 த்ரோம்போசிஸுக்கு அதிகரித்த போக்கு,
த்ரோம்போசிஸுக்கு அதிகரித்த போக்கு,- முந்தைய மாரடைப்பு மற்றும் பக்கவாதம்,
- வாஸ்குலர் நோயியல்,
- கல்லீரல் நோயியல்
- கர்ப்ப,
- அறுவை சிகிச்சை தயாரிப்பு.
இரத்தம் ஒரு மலட்டு சிரிஞ்ச் அல்லது ஒரு சிறப்பு வெற்றிட முறையைப் பயன்படுத்தி எடுக்கப்படுகிறது. கையில் உள்ள டூர்னிக்கெட் ஒன்றுடன் ஒன்று இல்லை. ஒரு பெரிய அளவிலான திசு த்ரோம்போபிளாஸ்டின் பொருளுக்குள் நுழைவதால் தரவு சிதைவைத் தவிர்ப்பதற்காக பஞ்சர் அட்ராமாடிக் இருக்க வேண்டும். இரண்டு குழாய்கள் இரத்தத்தால் நிரப்பப்படுகின்றன, ஆனால் இரண்டாவது மட்டுமே ஆராய்ச்சிக்கு பயன்படுத்தப்படுகிறது. மலட்டு குழாயில் ஒரு ஆன்டிகோகுலண்ட் உள்ளது - சோடியம் சிட்ரேட்.
குழந்தைகளில் இரத்தக் கோகுலோகிராம்

குழந்தைகளில் இரத்தக் கோகுலோகிராம் விதிமுறைக் குறியீடுகள் வயதுவந்த நோயாளிகளில் உள்ள சாதாரண மதிப்புகளிலிருந்து கணிசமாக வேறுபடுகின்றன. எனவே, புதிதாகப் பிறந்த குழந்தைகளில், ஃபைப்ரினோஜனின் சாதாரண நிலை 1.25 முதல் 3.0 கிராம் / எல் வரை இருக்கும்.
குழந்தையின் கோகுலோகிராம் படிப்பதற்கான அறிகுறிகள்:
- ஹீமோபிலியா என்று சந்தேகிக்கப்படுகிறது
- ஹீமாடோபாய்டிக் அமைப்பு நோயியல் கண்டறிதல்,
- வரவிருக்கும் அறுவை சிகிச்சை.
கர்ப்ப காலத்தில் இரத்த கோகுலோகிராம்
அது முக்கியம்:குழந்தையைத் தாங்கும் போது, ஒரு இரத்த கோகுலோகிராம் ஆய்வு குறைந்தது மூன்று முறை (ஒவ்வொரு மூன்று மாதங்களிலும்) மேற்கொள்ளப்படுகிறது.
கர்ப்ப காலத்தில், ஹீமோஸ்டேடிக் அளவுருக்கள் இயல்பான மாற்றம், இது பெண் உடலின் குறிப்பிடத்தக்க ஹார்மோன் மறுசீரமைப்பு, இரத்த ஓட்டத்தின் மொத்த அளவின் அதிகரிப்பு மற்றும் இரத்த ஓட்டத்தின் கூடுதல் (கருப்பை பிளாசண்டல்) வட்டத்தின் உருவாக்கம் ஆகியவற்றால் ஏற்படுகிறது.

முதல் மூன்று மாதங்களில், உறைதல் நேரம், ஒரு விதியாக, கணிசமாக அதிகரிக்கிறது, மூன்றாவது மூன்று மாதங்களில் இது கணிசமாகக் குறைக்கப்படுகிறது, இதன் மூலம் பிரசவத்தின்போது ஏற்படக்கூடிய இரத்த இழப்புக்கு எதிராக பெண்ணுக்கு பாதுகாப்பு அளிக்கிறது. இரத்தக் கட்டிகள் உருவாகுவதால் தன்னிச்சையான கருக்கலைப்பு அல்லது முன்கூட்டிய பிறப்பு அச்சுறுத்தலை அடையாளம் காண இரத்தக் கோகுலோகிராம் உங்களை அனுமதிக்கிறது. ஒரு கர்ப்பிணிப் பெண்ணின் உறைதல் அமைப்பின் மீறல்கள் பிறக்காத குழந்தையின் மைய நரம்பு மண்டலத்தை எதிர்மறையாக பாதிக்கின்றன.
ஒரு பெண்ணுக்கு வாஸ்குலர் நோய் (குறிப்பாக - வீங்கி பருத்து வலிக்கிற நரம்புகள்) இருந்தால் அல்லது கல்லீரல் செயலிழப்பு இருப்பது கண்டறியப்பட்டால் இரத்தக் கோகுலோகிராம் கட்டாய ஆய்வு அவசியம். நோய் எதிர்ப்பு சக்தி குறைவதற்கும் எதிர்மறை ரீசஸ் காரணிக்கும் இரத்தக் கோகுலோகிராம் சோதிக்கப்படுகிறது.
கர்ப்பிணிப் பெண்களில் இரத்த கோகிராமின் தனிப்பட்ட குறிகாட்டிகளின் குறிப்பு மதிப்புகள்:
- த்ரோம்பின் நேரம் - 11-18 வினாடிகள்.,
- APTTV - 17-20 நொடி.,
- ஃபைப்ரினோஜென் - 6 கிராம் / எல்,
- புரோத்ராம்பின் - 78-142%.
அது முக்கியம்:சாதாரண மதிப்புகளிலிருந்து புரோத்ராம்பின் அளவை விலகுவது நஞ்சுக்கொடி சீர்குலைவைக் குறிக்கலாம்!
லோட்டின் அலெக்சாண்டர், மருத்துவ பார்வையாளர்
மொத்த காட்சிகள் 28,941, இன்று 1 காட்சிகள்
பெருந்தமனி தடிப்புத் தோல் அழற்சி: நோயறிதலை உறுதிப்படுத்த அல்லது மறுக்க சோதனைகள் செய்யப்பட வேண்டும்

பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன், கொழுப்பு குவிந்து, தமனிச் சுவரில் இணைப்பு திசுக்களின் வளர்ச்சி ஏற்படுகிறது. பாத்திரங்களின் உள் ஷெல்லின் ஒருமைப்பாடு மீறப்படுகிறது, அவற்றின் லுமேன் குறுகியது, இது உறுப்புகள் மற்றும் திசுக்களுக்கு இரத்த விநியோகத்திற்கு ஒரு தடையாக வழிவகுக்கிறது. நோயறிதலுக்கு ஒரு சிகிச்சையாளர், இருதயநோய் நிபுணர், பிற நிபுணர்களின் ஆலோசனை தேவைப்படுகிறது, அத்துடன் இரத்த லிப்பிட் ஸ்பெக்ட்ரம், இரத்த நாளங்களின் அல்ட்ராசவுண்ட், இதயம், ஆஞ்சியோகிராபி பற்றிய ஆய்வு தேவைப்படுகிறது.
இந்த கட்டுரையைப் படியுங்கள்
பெருந்தமனி தடிப்புத் திறன் கொண்ட நிபுணர்களால் பரிசோதனை
 பெரும்பாலும், ஒரு நோயாளிக்கு பெருந்தமனி தடிப்புத் தன்மை இருப்பதாக ஒரு அனுமானம் உள்ளூர் ஜி.பி. அல்லது குடும்ப மருத்துவரிடம் ஏற்படலாம். இரத்த நாளங்களின் சுவர்களை மாற்றும் செயல்முறை 45 ஆண்டுகளுக்குப் பிறகு கிட்டத்தட்ட எல்லா மக்களிடமும் உருவாகிறது.
பெரும்பாலும், ஒரு நோயாளிக்கு பெருந்தமனி தடிப்புத் தன்மை இருப்பதாக ஒரு அனுமானம் உள்ளூர் ஜி.பி. அல்லது குடும்ப மருத்துவரிடம் ஏற்படலாம். இரத்த நாளங்களின் சுவர்களை மாற்றும் செயல்முறை 45 ஆண்டுகளுக்குப் பிறகு கிட்டத்தட்ட எல்லா மக்களிடமும் உருவாகிறது.
ஆனால் அதன் வெளிப்பாடுகள் மற்றும் தீவிரம் வேறுபட்டவை. மருத்துவர் புகார்களைக் கண்டறிந்த பிறகு, உயர்த்தப்பட்ட கொழுப்பு, குறைந்த அடர்த்தி கொண்ட லிப்பிடுகள் மற்றும் ஈ.சி.ஜி ஆகியவற்றை உறுதிப்படுத்த உயிர்வேதியியல் இரத்த பரிசோதனைகளுக்கு ஒரு பரிந்துரையை அளிக்கிறார்.
ஆரம்ப நோயறிதலைத் தொடர்ந்து, ஒரு விதியாக, அத்தகைய நிபுணர்களின் ஆலோசனையை இன்னும் ஆழமான பரிசோதனைக்கு உட்படுத்த பரிந்துரைக்கப்படுகிறது:
- இருதயநோய் நிபுணர் - இதயம் மற்றும் பெரிய தமனிகள் சேதத்தை ஆராய்கிறது,
- வாஸ்குலர் சர்ஜன் - கீழ் முனைகளில் சுற்றோட்டக் கோளாறுகளை வெளிப்படுத்துகிறது,
- நரம்பியல் நிபுணர் - மூளையின் பாத்திரங்களில் இரத்த ஓட்டத்தின் அளவை தீர்மானிக்கிறது,
- உட்சுரப்பியல் நிபுணர் - தைராய்டு சுரப்பி, ஹார்மோன்கள் போன்றவற்றை ஆராய்கிறார். (மற்றும் பெருந்தமனி தடிப்பு பெரும்பாலும் நீரிழிவு நோயின் அறிகுறியாகும்)
- ஆப்டோமெட்ரிஸ்ட் - பார்வை மாற்றங்களை ஆராய்கிறது.
பரிசோதனையின் போது மருத்துவர் என்ன வெளிப்படுத்துவார்
நோயறிதலுக்கு, பின்வரும் நோயாளி புகார்கள் பொருத்தமானவை:
- தலைவலி, தலைச்சுற்றல், டின்னிடஸ்,
- பராக்ஸிஸ்மல் பலவீனம் மற்றும் கைகால்களில் உணர்வின்மை,
- உடல் உழைப்பின் போது சுவாசிப்பதில் சிரமம், அதிகரித்த இதய துடிப்பு மற்றும் ஸ்டெர்னமுக்கு பின்னால் வலி உள்ளது,
- நடைபயிற்சி போது நீங்கள் கால்கள் வலி காரணமாக நிறுத்த வேண்டும்.
பரிசோதனையில், குறிப்பிட்ட அல்லாத அறிகுறிகள் வெளிப்படுத்தப்படுகின்றன:
- xanthomas - கீழ் கண் இமைகளில் மஞ்சள் புள்ளிகள்,
- xanthelasma - முழங்கை மூட்டுகளின் வெளிப்புற மேற்பரப்பில் கொழுப்பின் வைப்பு, கல்கேனியல் தசைநாண்கள்,
- அரை நிலவின் வடிவத்தில் கருவிழியின் மேகமூட்டம்,
- சுருண்ட, அடர்த்தியான தற்காலிக மற்றும் மூச்சுக்குழாய் தமனிகள்,
- கைகால்களில் துடிப்பு நிரப்புவதில் உள்ள வேறுபாடு.

பெரும்பாலும் உயர் இரத்த அழுத்தம், இதயத்தின் உச்சியில் சிஸ்டாலிக் முணுமுணுப்பு, பெருநாடிக்கு மேலே 2 தொனியைக் காட்டியது.
உயிர்வேதியியல் உள்ளிட்ட இரத்த பரிசோதனைகள்
 ஒரு முழுமையான இரத்த எண்ணிக்கை மிகவும் தகவலறிந்ததல்ல, சர்க்கரை உயர்த்தப்படலாம், இதற்கு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைப் பற்றி ஆழமான ஆய்வு தேவைப்படுகிறது.
ஒரு முழுமையான இரத்த எண்ணிக்கை மிகவும் தகவலறிந்ததல்ல, சர்க்கரை உயர்த்தப்படலாம், இதற்கு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைப் பற்றி ஆழமான ஆய்வு தேவைப்படுகிறது.
கோகுலோகிராமில், இரத்த உறைதல் அமைப்பின் அதிகரிப்பு, ஃபைப்ரினோலிசிஸின் செயல்பாடு குறைதல் மற்றும் பிளேட்லெட் செயல்பாடுகள் ஆகியவற்றின் அறிகுறிகள் வெளிப்படுகின்றன. த்ரோம்போசிஸின் அபாயத்தை மதிப்பிடுவதற்கு இது பயனுள்ளதாக இருக்கும்.
கார்டியோரிஸ்கை மேலும் மதிப்பீடு செய்ய, பின்வரும் குறிகாட்டிகள் தீர்மானிக்கப்படுகின்றன:
- சி-ரியாக்டிவ் புரதம், ALT மற்றும் AST ஆகியவை மாரடைப்பு என சந்தேகிக்கப்படும் சந்தர்ப்பங்களில்,
- இரத்த பொட்டாசியம் - திசு இஸ்கெமியாவுடன் அதிகரித்தது.
லிப்பிட் வளர்சிதை மாற்றத்தை தீர்மானித்தல்
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் முக்கிய ஆய்வக அறிகுறி ஒரு தொந்தரவான கொழுப்பு வளர்சிதை மாற்றமாகும். அதன் அறிகுறிகள்:
- கொழுப்பு, ட்ரைகிளிசரைடுகள் மற்றும் குறைந்த மற்றும் மிகக் குறைந்த அடர்த்தி கொண்ட கொழுப்புப்புரதங்களின் அதிகரிப்பு,
- அதிக அடர்த்தி கொண்ட கொழுப்புப்புரதங்களில் குறைவு,
- apolipoprotein A1 இயல்பானது கீழே
- apolipoprotein high.

இருதய நோயின் அபாயத்தை தீர்மானிக்க, ஒரு காட்டி பயன்படுத்தப்படுகிறது, இது அதிரோஜெனிக் குறியீட்டு என அழைக்கப்படுகிறது. மொத்த இரத்தக் கொழுப்பின் செறிவு குறைந்த அடர்த்தி கொண்ட கொழுப்புப்புரதங்களுக்கான விகிதமாகும். இது 2.9 க்குக் குறைவாக இருந்தால், நோயாளிக்கு பெருந்தமனி தடிப்புத் தோல் அழற்சியின் குறைந்த நிகழ்தகவு உள்ளது, சராசரி ஆபத்து 4.9 வரை உள்ளது, மேலும் அதிக விகிதங்கள் 100% பெருந்தமனி தடிப்பு வாஸ்குலர் சேதத்தைக் குறிக்கின்றன.
குறைந்த மூட்டுகள் உட்பட இரத்த நாளங்களின் அல்ட்ராசவுண்ட்
தமனிகளின் காப்புரிமை தீர்மானிக்கப்படுகிறது, இரத்த ஓட்டத்தின் மீறல், த்ரோம்போசிஸின் அறிகுறிகளின் இருப்பு அல்லது ஒரு பெருந்தமனி தடிப்புத் தகட்டின் அடைப்பு ஆகியவை மதிப்பிடப்படுகின்றன. கால்கள், போப்ளிட்டல் மற்றும் தொடை தமனிகள் ஆகியவற்றில் குறைக்கப்பட்ட துடிப்புக்கும், அதே போல் கீழ் முனைகளில் துடிப்பு நிரப்புவதில் உள்ள வேறுபாட்டிற்கும் இந்த முறை பயன்படுத்தப்படுகிறது. ஒரு மறைமுக அறிகுறி பலவீனமான இரத்த விநியோக இடத்தில் காயங்களை மெதுவாக குணப்படுத்துவதாகும்.
எக்ஸ்ரே பரிசோதனை
இதயத்தின் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அறிகுறிகளை (கரோனரி தமனிகள்), பெருநாடி, நுரையீரல் தமனி ஆகியவற்றை நிறுவ உங்களை அனுமதிக்கிறது:
- இதய அளவுகள் அதிகரிக்கின்றன, முக்கியமாக இடது வென்ட்ரிக்கிள் காரணமாக,
- சுவரின் அனீரிஸின் அறிகுறிகள் இருக்கலாம் - வீக்கம் நிறைந்த பகுதி, பெரும்பாலும் இடதுபுறத்தில்,
- பெருநாடி நீளம், நோயியல் வளைவு, நிழலின் அதிகரித்த மாறுபாடு, கால்சிஃபிகேஷன் தளங்கள்,
- நுரையீரல் தமனிக்கு சேதம் ஏற்படுவதால், நுரையீரல் முறை பலப்படுத்தப்படுகிறது, கிளைகளில் அனூரிஸ்மல் மாற்றங்கள் உள்ளன.
 எக்ஸ்ரே (நேரடித் திட்டம்): தவறான அனூரிஸம் (அம்புக்குறி மூலம் காட்டப்பட்டுள்ளது) உடன் பெருந்தமனி தடிப்பு பெருநாடி புண் ஊடுருவுகிறது.
எக்ஸ்ரே (நேரடித் திட்டம்): தவறான அனூரிஸம் (அம்புக்குறி மூலம் காட்டப்பட்டுள்ளது) உடன் பெருந்தமனி தடிப்பு பெருநாடி புண் ஊடுருவுகிறது.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அழுத்த சோதனை
அதன் சகிப்புத்தன்மையை தீர்மானிக்க உடல் செயல்பாடுகளுக்கு பல விருப்பங்களைப் பயன்படுத்தவும்:
- படி மேடையில் ஏறுங்கள் (மாஸ்டரின் சோதனை),
- சைக்கிள் எர்கோமெட்ரி - ஒரு சிறப்பு சைக்கிள் சவாரி,
- டிரெட்மில் - ஒரு டிரெட்மில்லில் நடைபயிற்சி.
 சைக்கிள் எர்கோமெட்ரி
சைக்கிள் எர்கோமெட்ரி
மூட்டு நோய்கள் அல்லது த்ரோம்போஃப்ளெபிடிஸ், அத்துடன் பொதுத் தடுப்பு போன்றவற்றில், அவை மருந்தியல் சோதனைகளால் இசட்ரின் அல்லது எர்கோமெட்ரின் மூலம் மாற்றப்படுகின்றன.
நோயாளி ஸ்டெர்னமுக்கு பின்னால் வலியை உருவாக்கினால், ஆஞ்சினா பெக்டோரிஸுக்கு பொதுவானது, இயல்பை விட அதிகமாக, அதிகரித்த இதய துடிப்பு, 25% அல்லது அதற்கும் குறைவான அழுத்தம் குறைதல் மற்றும் ஐசோலினுடன் தொடர்புடைய எஸ்.டி பிரிவின் இருப்பிடத்தில் மாற்றம் ஏற்பட்டால் இந்த ஆய்வுகள் நேர்மறையானதாக கருதப்படுகின்றன (நோயறிதல் உறுதிப்படுத்தப்படுகிறது).
கணுக்கால்-மூச்சுக்குழாய் குறியீட்டு
தோள்பட்டை மீது அழுத்தம் ஒரு நிலையான வழியில் சூப்பீன் நிலையில் அளவிடப்படுகிறது, பின்னர் சுற்றுப்பட்டை கணுக்கால் மேலே 5 செ.மீ. சிஸ்டாலிக் அழுத்தத்தின் குறிகாட்டிகளைப் பிரிப்பதன் மூலம் குறியீட்டு கணக்கிடப்படுகிறது - தோள்பட்டையில் கணுக்கால். 1 முதல் 1.3 வரை ஓய்வில் இயல்பானது.
 எல்பிஐ அளவீட்டு
எல்பிஐ அளவீட்டு
குணகத்தின் மாற்றங்களுடன், அத்தகைய நோயியலை ஒருவர் சந்தேகிக்க முடியும்:
- 0.4 க்கும் குறைவானது - தமனிகளின் கடுமையான அடைப்பு, டிராபிக் புண்கள் மற்றும் குடலிறக்க ஆபத்து,
- 0.41 முதல் 0.9 வரை - மிதமான அல்லது லேசான அளவிலான சுற்றோட்ட இடையூறு, ஆஞ்சியோகிராஃபிக் பரிசோதனை அவசியம்,
- 0.9 முதல் 1 வரை - இயல்பான மேல் வரம்பு, உடல் உழைப்புடன், வலி ஏற்படலாம்,
- 1.3 க்கும் அதிகமானவை - பாத்திரங்களின் சுவர் அடர்த்தியானது, கடுமையானது, நீரிழிவு நோய் அல்லது சிறுநீரக செயலிழப்பு அறிகுறியாகும்.
டாப்ளர்
டாப்ளெரோமெட்ரியைப் பயன்படுத்தி, கழுத்து, மூளை மற்றும் கீழ் முனைகளின் பாத்திரங்களில் இரத்த ஓட்டம் வேகம் தீர்மானிக்கப்படுகிறது. பெரும்பாலும், ஒரு இரட்டை அல்லது மூன்று ஆய்வு பரிந்துரைக்கப்படுகிறது, இதில் அல்ட்ராசவுண்ட் ஸ்கேனிங் செய்யப்படுகிறது மற்றும் இரத்த விநியோக இடையூறுகளை காட்சிப்படுத்துகிறது, திரையில் பெருந்தமனி தடிப்புத் தகடுகளின் இடம் செய்யப்படுகிறது.
 கழுத்தின் பாத்திரங்களின் அல்ட்ராசவுண்ட்: பெருந்தமனி தடிப்புத் தோல் அழற்சியின் காரணமாக வெளிப்புற கரோடிட் தமனியின் ஸ்டெனோசிஸ்
கழுத்தின் பாத்திரங்களின் அல்ட்ராசவுண்ட்: பெருந்தமனி தடிப்புத் தோல் அழற்சியின் காரணமாக வெளிப்புற கரோடிட் தமனியின் ஸ்டெனோசிஸ்
வாஸ்குலர் மாறுபாடு
ஒரு மாறுபட்ட முகவருடன் வாஸ்குலேச்சரை நிரப்புவதன் மூலம், லுமேன் குறுகுவது, அழித்தல் (அடைப்பு), புண்ணின் பகுதி மற்றும் பிராந்திய இரத்த ஓட்டத்தின் நிலை, ரவுண்டானாக்களின் வளர்ச்சி - பிணையங்கள் கண்டறியப்படலாம்.
பின்வரும் வகை நோயறிதல்கள் பயன்படுத்தப்படுகின்றன:
- aortography,
- புற ஆஞ்சியோகிராபி,
- கரோனரி angiography.
டோமோகிராஃபிக் ஆராய்ச்சி முறைகள்
இந்த நுட்பத்துடன், ஒரு மாறுபட்ட முகவர் நரம்பு வழியாக செலுத்தப்படுகிறது, பின்னர் ஒரு டோமோகிராப்பின் உதவியுடன் வாஸ்குலர் தமனி நெட்வொர்க்கின் படம் பெறப்படுகிறது. கருவியைப் பயன்படுத்தி, பெரிய மற்றும் புறக் கப்பல்களின் கட்டமைப்பு, இருப்பிடம் மற்றும் செயல்பாடு மீறல்கள் கண்டறியப்படுகின்றன. பெருந்தமனி தடிப்புத் தோல் அழற்சியின் நோயறிதலுக்குப் பயன்படுத்தப்படுகிறது:
- கைகால்களின் பாத்திரங்களின் எம்.ஆர்.ஐ.
- பெருநாடியின் சி.டி.
- புற டோமோகிராஃபிக் தமனி,
- பெருநாடி, கரோனரி நாளங்கள், சிறுநீரகங்கள் மற்றும் கைகால்களின் தமனிகள் ஆகியவற்றின் மல்டிஸ்பைரல் சி.டி ஸ்கேன்.
 கீழ் முனைகளின் பாத்திரங்களின் எம்.ஆர்.ஐ.
கீழ் முனைகளின் பாத்திரங்களின் எம்.ஆர்.ஐ.
இந்த முறைகள் மிகவும் தகவலறிந்தவை, அவை அறுவை சிகிச்சை தலையீட்டின் அளவை தீர்மானிக்க மற்றும் சிக்கலான நோயறிதல் நிகழ்வுகளில் பயன்படுத்தப்படுகின்றன.
பெருந்தமனி தடிப்புத் தோல் அழற்சியைக் கண்டறிய, நோயாளியின் புகார்கள் மற்றும் பரிசோதனைத் தகவல்கள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன, ஆனால் நோயறிதலை உறுதிப்படுத்த, இரத்தத்தின் லிப்பிட் கலவையை பகுப்பாய்வு செய்வது அவசியம், அத்துடன் தமனி வலையமைப்பின் அல்ட்ராசவுண்ட் மற்றும் ஆஞ்சியோகிராஃபிக் பரிசோதனை. டோமோகிராஃபிக் முறைகள் மிகவும் தகவலறிந்தவை.
பயனுள்ள வீடியோ
பெருந்தமனி தடிப்பு நோயைக் கண்டறிவதற்கான நவீன அணுகுமுறைகளைப் பற்றி, இந்த வீடியோவைப் பார்க்கவும்:

கழுத்து நாளங்களின் பெருந்தமனி தடிப்பு நோயாளிக்கு கடுமையான விளைவுகளை ஏற்படுத்துகிறது. நோயின் வளர்ச்சியைத் தடுப்பது மிகவும் முக்கியம். நோய் ஏற்கனவே தொடங்கிவிட்டால் என்ன செய்வது?

திடீரென்று நொண்டி, நடைபயிற்சி போது வலி என்றால், இந்த அறிகுறிகள் கீழ் முனைகளின் பாத்திரங்களின் பெருந்தமனி தடிப்புத் தோல் அழற்சியைக் குறிக்கலாம். 4 நிலைகளில் கடந்து செல்லும் நோயின் மேம்பட்ட நிலையில், ஒரு ஊனமுற்ற அறுவை சிகிச்சை தேவைப்படலாம். என்ன சிகிச்சை விருப்பங்கள் உள்ளன?

பெருந்தமனி தடிப்புத் தோல் அழற்சி தோன்றினால், கொழுப்பு அதிக நேரம் எடுக்காது. என்ன கொழுப்பு சாதாரணமாகக் கருதப்படுகிறது? நிராகரிக்கப்படும்போது என்ன செய்வது?

துரதிர்ஷ்டவசமாக, ஆரம்ப பெருந்தமனி தடிப்பு பெரும்பாலும் கண்டறியப்படவில்லை. பெருநாடி பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அறிகுறிகள் குறிப்பிடத்தக்க சுகாதாரப் பிரச்சினைகளில் வெளிப்படும் போது இது பிந்தைய கட்டங்களில் கவனிக்கப்படுகிறது. அல்ட்ராசவுண்ட் மற்றும் பிற ஆராய்ச்சி முறைகள் என்ன காண்பிக்கும்?

பெருமூளைக் குழாய்களின் பெருமூளை பெருந்தமனி தடிப்பு நோயாளிகளின் உயிரை அச்சுறுத்துகிறது. அதன் செல்வாக்கின் கீழ், ஒரு நபர் தன்மையில் கூட மாறுகிறார். என்ன செய்வது

பெருந்தமனி தடிப்பு மற்றும் உயர் இரத்த அழுத்தம் ஆகிய இரண்டு நோய்கள் ஒன்றோடொன்று இணைக்கப்பட்டுள்ளன, மேலும் நோயாளியின் நிலையில் குறிப்பிடத்தக்க சரிவுக்கு வழிவகுக்கிறது. இரத்த நாளங்களை மீட்டெடுப்பதில் ஊட்டச்சத்து முக்கிய பங்கு வகிக்கிறது. உணவு இல்லாமல், சிகிச்சை பயனற்றதாக இருக்கும்.

குளுக்கோஸ், கொலஸ்ட்ரால், இரத்த அழுத்தம், கெட்ட பழக்கங்கள் ஆகியவற்றின் அதிகரித்த அளவு காரணமாக, பெருந்தமனி தடிப்புத் தோல் அழற்சி உருவாகிறது. பி.சி.ஏ, கரோனரி மற்றும் கரோடிட் தமனிகள், கீழ் முனைகளின் பாத்திரங்கள், பெருமூளை பெருந்தமனி தடிப்புத் தோல் அழற்சி மற்றும் சிகிச்சையளிப்பது இன்னும் கடினம் என்பதை அடையாளம் காண்பது எளிதல்ல.

குடல் அடைப்பு குடல் பெருந்தமனி தடிப்புத் தோல் அழற்சியை ஏற்படுத்தும். அறிகுறிகள் - வலி, குமட்டல், நனவு இழப்பு மற்றும் பிற. சிகிச்சை மிகவும் நீண்ட மற்றும் சிக்கலானது.

சிறுநீரக தமனிகளின் பெருந்தமனி தடிப்பு வயது, கெட்ட பழக்கம், அதிக எடை காரணமாக உருவாகிறது. முதலில், அறிகுறிகள் மறைக்கப்படுகின்றன, அவை தோன்றினால், நோய் பெரிதும் முன்னேறும். இந்த வழக்கில், மருந்து அல்லது அறுவை சிகிச்சை அவசியம்.
கணக்கிடப்பட்ட டோமோகிராஃபிக் ஆஞ்சியோகிராபி
இந்த முறையைப் பயன்படுத்தி, மூளை, இதயம், கழுத்து, பெரிட்டோனியம் ஆகியவற்றின் பாத்திரங்கள் ஆராயப்படுகின்றன. ஆய்வின் விளைவாக, மனித உடலின் பல்வேறு பாகங்களின் இரத்த நாளங்களின் படங்கள் தோன்றும். அவற்றின் நிலை, இரத்த ஓட்டம் போன்றவற்றை மருத்துவர் மதிப்பீடு செய்யலாம்.
எக்ஸ்ரே மற்றும் கான்ட்ராஸ்ட் மீடியத்தைப் பயன்படுத்தி இந்த ஆய்வு மேற்கொள்ளப்படுகிறது. இருப்பினும், நவீன டோமோகிராஃப்கள் கதிர்வீச்சை பல மடங்கு குறைவாக வெளியிடுகின்றன, எனவே இது சாதாரண எக்ஸ்ரேயை விட பாதுகாப்பானது. மாறுபட்ட திரவம் இல்லாமல் பரிசோதனை மேற்கொள்ளப்பட்டால், தயாரிப்பு தேவையில்லை, இல்லையெனில் நோயாளி 4-5 மணி நேரம் சாப்பிட மறுக்க வேண்டும்.
நோயாளி ஒரு சிறப்பு மேசையில் வைக்கப்பட்டு, உலோகப் பொருள்களைக் கழற்றி கழற்றும்படி கேட்டுக் கொள்ளப்படுகிறார், பின்னர் அவர் டோமோகிராப்பின் காப்ஸ்யூலில் வைக்கப்படுகிறார், அங்கு பரிசோதனை நடைபெறுகிறது. நோயாளி தனியாக 30 நிமிடங்கள் இருக்கிறார். ஒரு மாறுபட்ட ஊடகத்தைப் பயன்படுத்தி ஆய்வு மேற்கொள்ளப்பட்டால், அது ஒரு நரம்பில் உள்ள வடிகுழாய் மூலம் ஆய்வுக்கு பல நிமிடங்களுக்கு முன் நிர்வகிக்கப்படுகிறது.
இந்த முறைக்கான ஆரம்ப மருத்துவமனையில் அனுமதி தேவையில்லை. சி.டி. ஆஞ்சியோகிராஃபியின் நன்மைகள் இருந்தபோதிலும், அவளுக்கு முரண்பாடுகள் உள்ளன:
- கிளாஸ்ட்ரோபோபியா (வரையறுக்கப்பட்ட இடங்களின் பயம்),
- கர்ப்ப,
- அதிக நோயாளி எடை
- துடித்தல்,
- அயோடினுக்கு ஒவ்வாமை எதிர்வினைகள் - ஒரு மாறுபட்ட முகவர் செலுத்தப்பட்டால்,
- குழந்தைகளின் வயது 5-7 வயது வரை.
அல்ட்ராசவுண்ட் பரிசோதனை
பெருந்தமனி தடிப்புத் தோல் அழற்சியைக் கண்டறியும் போது, அல்ட்ராசவுண்ட் முறை பயன்படுத்தப்படுகிறது.அவரது உதவியுடன், இதயத்தின் பாத்திரங்கள், கீழ் மூட்டுகள் மற்றும் கரோடிட் தமனி ஆகியவை ஆராயப்படுகின்றன. கொலஸ்ட்ரால் பிளேக்குகளின் முன்னிலையில், இரத்த ஓட்டம் குறைதல் மற்றும் பிளேக்குகள் மற்றும் இரத்த உறைவுகள் இருப்பது குறிப்பிடப்பட்டுள்ளது. கொடுக்கப்பட்ட நடைமுறைக்கு சிறப்பு பயிற்சி தேவையில்லை. அல்ட்ராசவுண்ட் முடிந்த உடனேயே நோயாளிக்கு கலந்துகொண்ட மருத்துவரால் விளக்கப்படக்கூடிய முடிவுகள் வழங்கப்படுகின்றன.
தமனிகளின் எம்.ஆர்.ஐ.
அல்ட்ராசவுண்ட் அல்லது எக்ஸ்ரே கண்டறியப்படுவதற்கு கிடைக்காத உடலில் உள்ள செயல்முறைகளை காட்சிப்படுத்த இது உங்களை அனுமதிக்கிறது என்பதே காந்த அதிர்வு இமேஜிங்கின் மறுக்க முடியாத நன்மை!
இந்த முறைக்கு நன்றி, நீங்கள் பெருந்தமனி தடிப்புத் தகடுகளின் இருப்பிடத்தைக் காணலாம், இரத்த நாளங்களின் கட்டமைப்பில் உள்ள அசாதாரணங்களை அடையாளம் காணலாம் மற்றும் குறுகும் அளவை தீர்மானிக்கலாம்.
செயல்முறை வலியற்றது மற்றும் 40 நிமிடங்கள் ஆகும். நோயாளி ஒரு சிறப்பு அட்டவணையில் மூழ்கி, பின்னர் ஒரு காந்தத்தால் சூழப்பட்ட காப்ஸ்யூலில் சறுக்குகிறார். அடுத்த அலுவலகத்தில் உண்மையான நேரத்தில் உடலின் ஆய்வு செய்யப்பட்ட பகுதியின் நிலை குறித்த தகவல்களை மருத்துவருக்கு வழங்கும் கணினிகள் உள்ளன.
செயல்முறைக்கு 2-3 மணி நேரத்திற்கு முன், உணவை சாப்பிட பரிந்துரைக்கப்படவில்லை, அலுவலகத்தின் நுழைவாயிலில் நீங்கள் அனைத்து உலோக பொருட்களையும் சாதனங்களையும் அகற்ற வேண்டும், இல்லையெனில் ஆய்வு சரியாக இருக்காது.
எலக்ட்ரான் பீம் டோமோகிராபி
இதயத்தின் வேலையைப் படிப்பதற்கு இந்த நுட்பம் முக்கியமானது, இது முப்பரிமாண வடிவத்தில் ஒரு மானிட்டரில் காட்டப்படும். அதன் உதவியுடன், கரோனரி தமனிகளில் ஏற்படும் செயல்முறைகளை நீங்கள் காணலாம், அதாவது, பாத்திரங்களில் கால்சியம் படிவு.
இந்த முறை நடைமுறையில் கர்ப்பத்தைத் தவிர வேறு எந்த முரண்பாடுகளையும் கொண்டிருக்கவில்லை, ஏனென்றால் முக்கிய விளைவு - கதிர்வீச்சு - கருவில் எதிர்மறையான விளைவை ஏற்படுத்தும்.
சிஆர்டி மிக வேகமாக உள்ளது. சில நொடிகளில், சாதனம் இதயம் மற்றும் இரத்த நாளங்களை ஸ்கேன் செய்து தகவல்களை கணினிக்கு மாற்றுகிறது. முழு செயல்முறை 10 நிமிடங்கள் ஆகும். ஆய்வு முடிந்த உடனேயே நோயாளிக்கு முடிவுகள் வழங்கப்படுகின்றன.
பெருந்தமனி தடிப்புத் தடுப்பு
பெருந்தமனி தடிப்புத் தோல் நோய் அதிகமாக இருப்பதால், மருத்துவ நிறுவனங்கள் இந்த நோயைத் தடுப்பதற்கான மெமோக்களை உருவாக்குகின்றன. பரிந்துரைகள் எல்லா மெமோக்களுக்கும் ஒரே மாதிரியானவை. அவை பின்வருவனவற்றிற்கு வருகின்றன:
- கெட்ட பழக்கங்களை மறுப்பது.
- உடல் பருமனைத் தவிர்த்து, எடையைக் கண்காணிக்கவும்.
- உணவின் கலோரி அளவைக் குறைக்கவும்: கொழுப்பு, வறுத்த மற்றும் புகைபிடித்த உணவுகளின் பயன்பாட்டைக் கட்டுப்படுத்துங்கள்.
- தவறாமல் உடற்பயிற்சி செய்யுங்கள்.
- மன அழுத்தத்தைத் தவிர்க்கவும்.
இந்த எளிய விதிகளை நீங்கள் பின்பற்றினால், உங்கள் ஆரோக்கியத்தை நீண்ட நேரம் பராமரிக்கலாம். இருப்பினும், நோய் இன்னும் ஏற்பட்டால், நீங்கள் விரைவில் தகுதியான மருத்துவ உதவியை நாட வேண்டும். சரியான நோயறிதலைச் செய்ய மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சிக்கு எதிரான போராட்டத்தைத் தொடங்க உதவும் தேவையான சோதனைகள் மற்றும் நடைமுறைகளை ஒரு மருத்துவர் மட்டுமே பரிந்துரைக்க முடியும்.

 ஹெப்பாரினை,
ஹெப்பாரினை,
 இரத்தம் வெறும் வயிற்றில் பிரத்தியேகமாக வழங்கப்படுகிறது, உங்கள் கடைசி உணவுக்குப் பிறகு 12 மணி நேரத்திற்கும் மேலாக கடந்து செல்வது நல்லது,
இரத்தம் வெறும் வயிற்றில் பிரத்தியேகமாக வழங்கப்படுகிறது, உங்கள் கடைசி உணவுக்குப் பிறகு 12 மணி நேரத்திற்கும் மேலாக கடந்து செல்வது நல்லது, த்ரோம்போசிஸுக்கு அதிகரித்த போக்கு,
த்ரோம்போசிஸுக்கு அதிகரித்த போக்கு,