நீரிழிவு நோயில் கோமா
| நீரிழிவு கோமா | |
|---|---|
| ஐசிடி -10 | E10.0, E11.0, E12.0, E13.0, E14.0 |
| ஐசிடி 9 | 250.2 250.2 , 250.3 250.3 |
| வலை | D003926 |
நீரிழிவு கோமா - நீரிழிவு நோயாளிகளுக்கு உடலில் இன்சுலின் பற்றாக்குறையின் விளைவாக உருவாகும் ஒரு நிலை. இன்சுலின் குறைபாடு இரத்தத்தில் குளுக்கோஸின் செறிவு அதிகரிப்பதற்கும், இன்சுலின் பங்கேற்காமல் குளுக்கோஸைப் பயன்படுத்த முடியாத புற இன்சுலின் சார்ந்த திசுக்களின் "பசி" க்கும் வழிவகுக்கிறது. கல்லீரலில் உயிரினத்தின் “பசிக்கு” பதிலளிக்கும் விதமாக, அசிடைல்- CoA இலிருந்து குளுக்கோஸ் (குளுக்கோனோஜெனீசிஸ்) மற்றும் கீட்டோன் உடல்களின் தொகுப்பு தொடங்குகிறது - கீட்டோசிஸ் உருவாகிறது, மேலும் கீட்டோன் உடல்களைப் போதுமான அளவில் பயன்படுத்துவதில்லை மற்றும் அமிலத்தன்மை மோசமடைகிறது - கெட்டோஅசிடோசிஸ். கீழ்-ஆக்ஸிஜனேற்றப்பட்ட வளர்சிதை மாற்ற தயாரிப்புகளின் குவிப்பு, குறிப்பாக லாக்டேட், லாக்டிக் அமிலத்தன்மையின் வளர்ச்சிக்கு வழிவகுக்கிறது. சில சந்தர்ப்பங்களில், நீரிழிவு நோய் சிதைவின் பின்னணிக்கு எதிரான மொத்த வளர்சிதை மாற்ற இடையூறுகள் ஹைபரோஸ்மோலார் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கிறது.
நீரிழிவு கோமா மிக நீண்ட காலம் நீடிக்கும் - ஒரு நோயாளி இந்த நிலையில் இருப்பது வரலாற்றில் மிக நீண்ட வழக்கு நான்கு தசாப்தங்களுக்கும் மேலாகும்.
முதலுதவி நடவடிக்கைகள்
ஹைப்பர் கிளைசெமிக் கோமா படிப்படியாக உருவாகிறது, ஒரு நாள் அல்லது அதற்கு மேல், உலர்ந்த வாயுடன், நோயாளி நிறைய குடிக்கிறார், இந்த நேரத்தில் இரத்தத்தில் குளுக்கோஸின் அளவு 2-3 மடங்கு அதிகரித்தால் (சாதாரண 3.3–5.5 மிமீல் / எல்).
அவளது தோற்றத்திற்கு முன்னால் உடல்நலக்குறைவு, பசியின்மை, தலைவலி, மலச்சிக்கல் அல்லது வயிற்றுப்போக்கு, குமட்டல், சில நேரங்களில் வயிற்று வலி, அவ்வப்போது வாந்தி போன்றவை ஏற்படுகின்றன.
நீரிழிவு கோமாவின் வளர்ச்சியின் ஆரம்ப காலகட்டத்தில் சிகிச்சையைத் தொடங்குவது சரியான நேரத்தில் இல்லை என்றால், நோயாளி சிரம் பணிந்து (அலட்சியம், மறதி, மயக்கம்) நிலைக்குச் சென்றால், அவரது உணர்வு இருட்டாகிவிடும்.
கோமாவின் ஒரு தனித்துவமான அம்சம் என்னவென்றால், முழுமையான நனவு இழப்புக்கு கூடுதலாக, தோல் வறண்டு, தொடுவதற்கு சூடாக இருக்கும், வாயிலிருந்து ஆப்பிள் அல்லது அசிட்டோனின் வாசனை, பலவீனமான துடிப்பு மற்றும் குறைந்த இரத்த அழுத்தம். உடல் வெப்பநிலை சாதாரணமானது அல்லது சற்று உயர்ந்தது. கண் இமைகள் தொடுவதற்கு மென்மையாக இருக்கும்.
முதலுதவி நடவடிக்கைகள்
நோயாளி சுயநினைவை இழந்தால், அவரது சுவாசத்தை கட்டுப்படுத்தாதபடி அதை வைக்க வேண்டும், அவசரமாக ஆம்புலன்ஸ் அழைக்கவும். ஹைப்பர் கிளைசெமிக் கோமாவின் மாறுபட்ட நோயறிதலில் சிரமம் ஏற்பட்டால், உலகளாவிய நடவடிக்கைகள் எடுக்கப்பட வேண்டும். முதலாவதாக, நோயாளியை சரியாக வைக்க வேண்டும், நாக்கைத் திரும்பப் பெறுவதைத் தடுக்க வேண்டும், குழாயில் நுழைய வேண்டும், பின்னர் நோய்க்குறி சிகிச்சையை நடத்த வேண்டும் - அறிகுறிகளின் படி இரத்த அழுத்தத்தை சரிசெய்தல், இதயம் மற்றும் சுவாசக் கோளாறு. கோமாவுக்கான உலகளாவிய தீர்வுகளில் ஒன்று 40% குளுக்கோஸின் 10-20 மில்லி நரம்பு வழியாக அறிமுகப்படுத்தப்பட வேண்டும். ஹைப்பர் கிளைசெமிக் கோமாவுடன், இந்த அளவு குளுக்கோஸ் வளர்சிதை மாற்ற செயல்முறைகளில் குறிப்பிடத்தக்க சரிவை ஏற்படுத்தாது, அதே நேரத்தில் இரத்தச் சர்க்கரைக் கோமாவுடன் இது ஒரு நோயாளியின் உயிரைக் காப்பாற்றும். குறைந்த இரத்த சர்க்கரையுடன் கூட, நோயாளி காலவரையின்றி வியர்த்திருக்க மாட்டார் என்பதை நினைவில் கொள்ள வேண்டும். நோயாளி கண்டறியப்படுவதற்கு முன்பே போதுமான நேரம் கடந்துவிட்டால், அவரது தோல் ஏற்கனவே வறண்டு இருக்கும், இது தவறாக வழிநடத்தும்.
கடுமையான போதைப்பொருட்களில், பெருமூளை கோமாவில் உள்ளதைப் போல 40% குளுக்கோஸின் நரம்பு நிர்வாகமும் காட்டப்படுகிறது (மூளைப் பொருளை ஒரு ஹீமாடோமா, இஸ்கிமிக் புண், பெருமூளை எடிமாவுடன் சுருக்கவும்). பிந்தைய வழக்கில், லசிக்ஸ் (ஃபுரோஸ்மைடு) இன் நரம்பு நிர்வாகமும் குறிக்கப்படுகிறது (2–4 மில்லி, இரத்த அழுத்தத்தில் குறிப்பிடத்தக்க குறைவு இல்லாவிட்டால்). கோமாவின் தன்மையை தெளிவுபடுத்துவதோடு சிறப்பு சிகிச்சையையும் மேற்கொள்வது இன்னும் விரும்பத்தக்கது. அறியப்படாத நோய்க்குறியீட்டில் உள்ள அனைத்து நோயாளிகளும் தீவிர சிகிச்சை பிரிவுக்கு, கடுமையான விஷத்துடன் - அங்கு, அல்லது நச்சுயியல் துறைக்கு, நரம்பியல் அறுவை சிகிச்சை துறைக்கு கிரானியோசெரெப்ரல் காயங்களுடன் கொண்டு செல்லப்படுகிறார்கள்.
கெட்டோஅசிடோடிக் கோமா (எப்படி)
நீரிழிவு நோயின் கடுமையான சிக்கல்களில் இது முதலிடத்தில் உள்ளது. இறப்பு 5-15% அடையும். நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளில் இது மிகவும் பொதுவான காரணம்.
காரணம் - முழுமையான அல்லது உறவினர் இன்சுலின் குறைபாடு:
முறையற்ற இன்சுலின் சிகிச்சை (இன்சுலின் நிர்வாகத்தை நிறுத்துதல், நியாயமற்ற அளவைக் குறைத்தல், காலாவதியான இன்சுலின் தயாரிப்புகளின் பயன்பாடு, அதன் நிர்வாக அமைப்புகளில் செயலிழப்பு),
உணவின் மொத்த மீறல்கள் (கொழுப்புகளின் துஷ்பிரயோகம், குறைந்த அளவிற்கு - கார்போஹைட்ரேட்டுகள்),
இன்சுலின் தேவை அதிகரித்தல் (ஏதேனும் இடைப்பட்ட நோய்கள், அறுவை சிகிச்சை தலையீடுகள், காயங்கள், மன அழுத்த சூழ்நிலைகள்).
முக்கிய இணைப்புகள் பேத்தோஜெனிஸிஸ் AS பின்வரும் மாற்றங்கள்:
ஹைப்பர் கிளைசீமியாவின் வளர்ச்சியுடன் இன்சுலின் சார்ந்த திசுக்களால் குளுக்கோஸ் பயன்பாட்டை மீறுதல்,
நீரிழப்பு, ஹைபோவோலீமியா, திசு ஹைபோக்ஸியா (மத்திய நரம்பு மண்டலம் உட்பட),
கெட்டோஜெனீசிஸை செயல்படுத்தும் திசுக்களில் ஆற்றல் “பசி”,
பல நாட்களில் படிப்படியாக எவ்வாறு உருவாகிறது. அதன் உருவாக்கத்தில், நீரிழிவு சிதைவுக்கான அறிகுறிகள் (தாகம், பாலியூரியா, ஆஸ்தெனிக் நோய்க்குறி, எடை இழப்பு) படிப்படியாக அதிகரிக்கும் போது, கெட்டோசிஸின் மருத்துவ சமமானவை (வெளியேற்றப்பட்ட காற்றில் அசிட்டோனின் வாசனை, அனோரெக்ஸியா, குமட்டல்) மற்றும் அமிலத்தன்மை (வாந்தி, வலி) படிப்படியாக அதிகரிக்கும் போது, ஒரு முன்கூட்டிய நிலையின் காலத்தை வேறுபடுத்துவது எப்போதுமே சாத்தியமாகும். வயிற்றில்). தீவிரத்தில் வயிற்று வலி அறுவை சிகிச்சை நோய்களைப் பிரதிபலிக்கும் என்பதை நினைவில் கொள்ள வேண்டும். தளர்வான மலத்தின் தோற்றம் சாத்தியமாகும்.
ஒரு முன்கூட்டிய நிலையை கோமாவாக மாற்றுவதில் தீர்க்கமான அளவுகோல் நனவின் அழிவு ஆகும். AS இன் மூன்று டிகிரி உள்ளன:
நான் கலை. - சந்தேகம்: உணர்வு குழப்பமடைகிறது, நோயாளி தடுக்கப்படுகிறார், எளிதில் தூங்குகிறார், ஆனால் மோனோசில்லாபிக் கேள்விகளுக்கு சுயாதீனமாக பதிலளிக்க முடியும்,
II கலை. - முட்டாள்: நோயாளி ஆழ்ந்த தூக்க நிலையில் இருக்கிறார், வலுவான எரிச்சலுக்கான எதிர்வினை பாதுகாக்கப்படுகிறது,
III கலை. - தூண்டுதல்களுக்கு பதிலளிக்காததால் நனவின் முழுமையான இழப்பு.
நனவின் மனச்சோர்வின் அடிப்படையானது வளர்சிதை மாற்றக் கோளாறுகளின் மைய நரம்பு மண்டலத்தில் (முதன்மையாக கெட்டோனீமியா), அத்துடன் மூளை ஹைபோக்ஸியாவிலும் உள்ள நச்சு விளைவு ஆகும்.
AS இன் பிற மருத்துவ அறிகுறிகள்:
கடுமையான நீரிழப்பின் அறிகுறிகள் (வறண்ட சருமம், சளி சவ்வு, திசு டர்கர் குறைதல்),
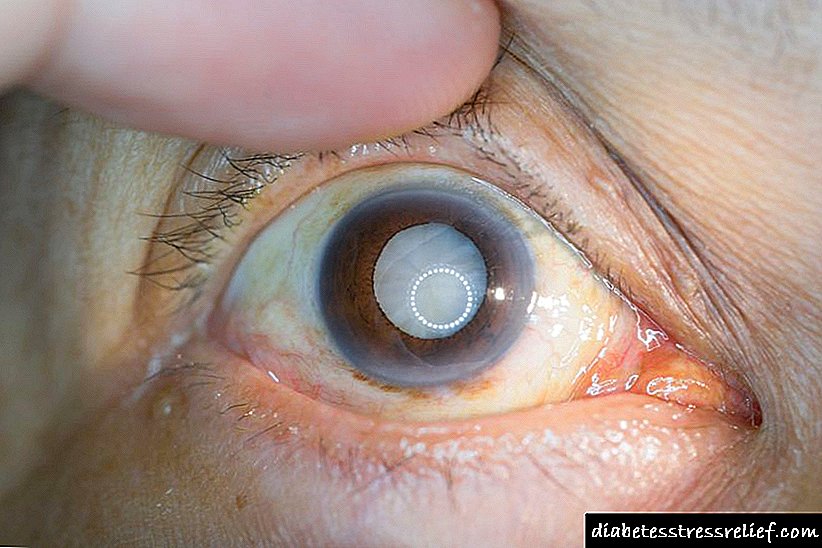
கன்னங்களில் நீரிழிவு ரூபியோசிஸ்,
குஸ்மாலின் அமில சுவாசம் (அரிதான, சத்தம், ஆழமானது) வளர்சிதை மாற்ற அமிலத்தன்மையின் சுவாச இழப்பீடு ஆகும்,
வெளியேற்றப்பட்ட காற்றில் அசிட்டோனின் கடுமையான வாசனை,
கண் தசைகளின் ஹைபோடென்ஷன் உட்பட தசை ஹைபோடென்ஷன், இது கண் பார்வைகளின் இணக்கத்தால் வெளிப்படுகிறது,
இருதய அமைப்பில் ஏற்படும் மாற்றங்கள் (தமனி ஹைபோடென்ஷன், டாக்ரிக்கார்டியா, மஃப்ளட் ஹார்ட் ஒலிகள், ரிதம் தொந்தரவுகள்),
வயிற்று தசைகளின் பதற்றம், பெரிட்டோனியத்தில் சிறிய-புள்ளி இரத்தக்கசிவின் விளைவாக பெரிட்டோனியல் எரிச்சலின் நேர்மறையான அறிகுறிகள், நரம்பு முடிவுகளில் கெட்டோஅசிடோசிஸின் எரிச்சலூட்டும் விளைவு,
உள் எரிப்பு இயந்திரத்தின் அறிகுறிகள் (வாந்தி “காபி மைதானம்”),
நரம்பியல் அறிகுறிகள் (ஹைப்போரெஃப்ளெக்ஸியா, நோயியல் அனிச்சை, பலவீனமான கிரானியோசெரெப்ரல் கண்டுபிடிப்பு, முதலியன).
AS இன் ஆய்வக அறிகுறிகள்:
ஹைபர்கெட்டோனீமியா மற்றும் கெட்டோனூரியா,
எலக்ட்ரோலைட் ஏற்றத்தாழ்வு: ஹைபோநெட்ரீமியா, ஹைபோகுளோரீமியா, முதல் மணிநேரத்தில் - ஹைபர்கேமியா (வளர்சிதை மாற்ற அமிலத்தன்மையின் நிலைமைகளில் உள்ளக மற்றும் புற-பொட்டாசியத்திற்கு இடையில் மறுவிநியோகம்), பின்னர் - ஹைபோகாலேமியா,
ஹைபராசோடீமியா (ஹைபோவோலீமியாவின் நிலைமைகளில் சிறுநீரகங்களில் வடிகட்டுதல் பலவீனமாக இருப்பதால்),
ஹீமாடோரனல் நோய்க்குறி (நியூட்ரோபிலிக் லுகோசைடோசிஸ் இடதுபுறமாக மாறுதல், சிறு புரோட்டினூரியா, சிலிண்டர் -, எரித்ரோசைட்டூரியா).
கெட்டோனூரியா மற்றும் வளர்சிதை மாற்ற அமிலத்தன்மை AS இன் முக்கிய ஆய்வக குறிப்பான்களாக கருதப்படுகின்றன என்பதை வலியுறுத்த வேண்டும்.
1. தீவிர சிகிச்சை பிரிவில் மருத்துவமனையில் சேர்க்கப்படுதல்.
2. சோடியம் பைகார்பனேட் கரைசலுடன் வயிறு மற்றும் குடல்களின் லாவேஜ், சிறுநீர்ப்பையின் வடிகுழாய்.
3. குழந்தையை வெப்பமயமாக்குதல்.
5. இன்சுலின் சிகிச்சை: குறுகிய-செயல்பாட்டு இன்சுலின் (எ.கா., ஆக்ட்ராபிட்) பயன்படுத்தப்படுகிறது, குப்பியை (1 மில்லி = 40 அலகுகள்), நிர்வாகத்தின் பாதை நரம்பு வழியாக உள்ளது.
இரத்த குளுக்கோஸ் மணிநேரத்திற்கு கண்டறியப்படுகிறது.
இன்சுலின் முதல் டோஸ் 100 மில்லி உடலியல் உமிழ்நீரில் 0.1-0.2 அலகுகள் / கிலோ என்ற விகிதத்தில் ஊடுருவி செலுத்தப்படுகிறது. பின்னர் அவை இன்சுலின் ஐ.வி சொட்டுக்கு 0.1-0.2 யூனிட் / கிலோ / மணிநேரத்திற்கு மாறுகின்றன.
இரத்த குளுக்கோஸை 10-11 மிமீல் / எல் ஆகக் குறைப்பதன் மூலம், அவை இன்சுலின் இன்ட்ராமுஸ்குலர் அல்லது தோலடி நிர்வாகத்திற்கு மாறுகின்றன, ஒவ்வொரு 4 மணி நேரத்திற்கும் 0.1-0.25 யூனிட் / கிலோ என்ற அளவில் 4 முறை நிர்வாகத்திற்கு படிப்படியாக மாறுவதால்.
6. பின்வரும் தினசரி தொகுதிகளில் உட்செலுத்துதல் சிகிச்சை: 1 கிராம் வரை - 1000 மில்லி, 1-5 ஆண்டுகள் - 1500, 5-10 ஆண்டுகள் - 2000, 10-15 ஆண்டுகள் - 2000-3000 மில்லி (சராசரியாக 50-150 மில்லி / கிலோ நாள்). முதல் 6 மணிநேரத்தில், மதிப்பிடப்பட்ட தினசரி டோஸில் 50% ஐ உள்ளிட வேண்டியது அவசியம், அடுத்த 6 மணி நேரத்தில் - 25%, சிகிச்சையின் முதல் நாளின் மீதமுள்ள 12 மணி நேரத்தில் - 25%. தீர்வுகள் ஒரு சூடான வடிவத்தில் அறிமுகப்படுத்தப்படுகின்றன (37).
உட்செலுத்துதல் சிகிச்சைக்கான தேர்வு மருந்து ஒரு ஐசோடோனிக் சோடியம் குளோரைடு தீர்வு.
இரத்த குளுக்கோஸை 14 மிமீல் / எல் ஆகக் குறைப்பதன் மூலம், அவை 5% குளுக்கோஸ் கரைசலின் மாற்று நிர்வாகத்திற்கும், உடலியல் உமிழ்நீரை சம அளவுகளில் மாற்றுகின்றன.
புரத தயாரிப்புகளை (அல்புமின் கரைசல்) பயன்படுத்த முடியும் - ஹைபராசோடீமியா இல்லாத நிலையில், பிளாஸ்மா 10-20 மில்லி / கிலோவை மாற்றுகிறது.
7. ஹெப்பரின் 100-150 யூனிட் / கிலோ ஒரு நாளைக்கு / இன் அல்லது கள் / சி.
8. பரந்த-ஸ்பெக்ட்ரம் நுண்ணுயிர் எதிர்ப்பிகள்.
9. கார சிகிச்சை (4% சோடியம் பைகார்பனேட் கரைசல், ட்ரைசமைன்) - இரத்தத்தின் pH 7.0 ஆக குறைந்து.
4% சோடியம் பைகார்பனேட் கரைசலின் அளவு (மில்லியில்) = எடை (கிலோ) BE 2 (அல்லது 3) (அல்லது சராசரியாக 4 மிலி / கிலோ).
நிர்வாகத்தின் பாதை iv சொட்டு, கணக்கிடப்பட்ட அளவின் முதல் பாதி நிர்வகிக்கப்படுகிறது, மேலும் CRR மீண்டும் தீர்மானிக்கப்படுகிறது.
10. அறிகுறி சிகிச்சை - இதய கிளைகோசைடுகள், ஹைபோகாலேமியாவுடன் - பொட்டாசியம் ஏற்பாடுகள் (பனாங்கின், 7.5% பொட்டாசியம் குளோரைடு கரைசல் 1 மில்லி / கிலோ), வைட்டமின்கள் பி, சி, கே.கே.பி போன்றவை.
11. நோயாளி மீண்டும் சுயநினைவைப் பெறுவதால் (பழச்சாறுகள் மற்றும் பிசைந்த உருளைக்கிழங்கு, தானியங்கள், ஜெல்லி, பிசைந்த காய்கறிகள், சூப்கள்) உள் ஊட்டச்சத்து உடனடியாக பரிந்துரைக்கப்படுகிறது. அனைத்து உணவுகளும் எண்ணெய் இல்லாமல் சமைக்கப்படுகின்றன.
இரத்தச் சர்க்கரைக் கோமா -இரத்த குளுக்கோஸின் குறிப்பிடத்தக்க அல்லது விரைவான வீழ்ச்சியின் காரணமாக இது நனவின் மீறலாகும்.
வழக்கமாக, இரத்த குளுக்கோஸ் 1.4-1.7 மிமீல் / எல் ஆக குறையும் போது நனவு இழக்கப்படுகிறது. நீரிழிவு நோயாளிகளில், மூளை திசு தொடர்ச்சியான ஹைப்பர் கிளைசீமியாவுக்கு ஏற்றது என்பதை நினைவில் கொள்வது நடைமுறையில் முக்கியமானது, எனவே இரத்தச் சர்க்கரைக் குறைவில் சிறிதளவு ஆனால் விரைவாக குறைந்து இரத்தச் சர்க்கரைக் குறைவின் நரம்பியல் அறிகுறிகள் தோன்றும்.
அடிப்படை காரணம் இரத்தச் சர்க்கரைக் குறைவு - ஒரு குறிப்பிட்ட காலகட்டத்தில் கிளைசீமியாவின் அளவிற்கு இன்சுலினீமியாவின் பொருத்தமின்மை (மிகவும் குறிப்பிடத்தக்க நிலை). மிகவும் பொதுவான காரணிகள்:
உணவை மீறுதல் (சரியான நேரத்தில் உணவைத் தவிர்ப்பது அல்லது அதில் கார்போஹைட்ரேட்டுகளின் போதுமான உள்ளடக்கம்),
திட்டமிடப்படாத உடல் செயல்பாடு,
பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு,
வாந்தி, தளர்வான மலம்,
முதல்வர் நோய்க்கிருமி காரணி இரத்தச் சர்க்கரைக் கோமாவின் வளர்ச்சியில் - மூளை உயிரணுக்களுக்கான ஆற்றல் பசி. பெரும்பாலும் தொடர்ச்சியான, குறிப்பாக ஆழ்ந்த இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள், விரைவில் அல்லது பின்னர் பெருமூளைப் புறணிக்கு மீளமுடியாத சேதத்திற்கு வழிவகுக்கும், இது மருத்துவ ரீதியாக செரிப்ரோஸ்தீனியாவால் வெளிப்படும் மற்றும் நுண்ணறிவின் குறைவு.
கெட்டோஅசிடோடிக் போலல்லாமல், இரத்தச் சர்க்கரைக் குறைப்பு பொதுவாக நோயாளியின் திருப்திகரமான நிலையின் பின்னணிக்கு எதிராக, திடீரென்று கூர்மையாக உருவாகிறது. இது ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலையின் வெளிப்பாடுகளின் குறுகிய காலத்திற்கு மட்டுமே முன்னதாக உள்ளது (வழக்கமாக கிளைசீமியா நிலை 1.7-2.8 மிமீல் / எல்).
இரத்தச் சர்க்கரைக் குறைவின் நிலையின் மருத்துவப் படத்தில், நியூரோகிளைகோபீனியாவின் அறிகுறிகள் (மத்திய நரம்பு மண்டலத்தில் குளுக்கோஸ் அதிகரிப்பதில் குறைவுடன் தொடர்புடையது) மற்றும் ஹைபர்கேட்டோகோலினீமியா (கான்ட்ரா-ஹார்மோன் ஹார்மோன்களின் மட்டத்தில் ஈடுசெய்யும் அதிகரிப்பு காரணமாக ஏற்படுகிறது) வேறுபடுகின்றன.
உடல் மற்றும் அறிவுசார் செயல்திறன் குறைந்தது,
பொருத்தமற்ற நடத்தை மற்றும் மனநிலை (தூண்டப்படாத அழுகை, பரவசம், ஆக்கிரமிப்பு, மன இறுக்கம், எதிர்மறைவாதம்),
பார்வையின் பக்கத்திலிருந்து மாற்றங்களை விரைவாக அனுப்பும் (“மூடுபனி”, “ஈக்கள்”, டிப்ளோபியா).
ஒரு விதியாக, நியூரோகிளைகோபீனியாவின் அறிகுறிகள் முன்னணி வகிக்கின்றன.
சரியான நேரத்தில் உதவி இல்லாத நிலையில், ஒரு இரத்தச் சர்க்கரைக் கோமா உருவாகிறது:
masticatory தசை ட்ரிஸ்மஸ், தசை விறைப்பு,
பாபின்ஸ்கியின் நேர்மறையான அறிகுறி,
சாதாரண கண் பார்வை தொனி
இரத்த அழுத்தம் பெரும்பாலும் அதிகரிக்கிறது.
பிரதான ஆய்வக அளவுகோல்கள் இரத்தச் சர்க்கரைக் குறைவு (இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் தோன்றும்போது உடனடியாக கிளைசீமியா அளவை தீர்மானித்தல்).
1. இரத்தச் சர்க்கரைக் குறைவு நிலையில், 1-2 ரொட்டி அலகுகள் அல்லது ஒரு சாதாரண உணவில் எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளை (குளுக்கோஸ் மாத்திரைகள், சாறு, இனிப்பு தேநீர்) எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது. கிளைசீமியாவை மீண்டும் மீண்டும் கண்காணிப்பது ஒரு மணி நேரத்திற்குப் பிறகு மேற்கொள்ளப்படுகிறது.
2. இரத்தச் சர்க்கரைக் குறைவு கோமா ஏற்பட்டால், குளுக்ககன்-குளுக்கஜென் (ஐஎம் அல்லது எஸ்சி) மருந்து முன் மருத்துவமனையில் நிர்வகிக்கப்படுகிறது: 10 ஆண்டுகள் வரை - 0.5 மி.கி, 10 வயதுக்கு மேற்பட்டது - 1 மி.கி.
3. மருத்துவமனை நிலைமைகளில், 20% குளுக்கோஸ் கரைசலை (1 மில்லி = 200 மி.கி) ஊடுருவி 200 மி.கி / கி.கி என்ற விகிதத்தில் மேற்கொள்ளப்படுகிறது. நனவு மீட்டெடுக்கப்படாவிட்டால், அவை 10-10 மி.கி / கி.கி / நிமிடம் 5-10% குளுக்கோஸ் கரைசலின் ஐ.வி சொட்டுக்கு (முறையே 1 மில்லி 50-100 மி.கி குளுக்கோஸ்) மாறுகின்றன. (நனவின் மீட்பு மற்றும் / அல்லது குளுக்கோசூரியாவின் தோற்றம் வரை).
4. கடுமையான சந்தர்ப்பங்களில், குளுக்கோகார்ட்டிகாய்டுகள் செலுத்தப்படுகின்றன iv. டெக்ஸாமெதாசோன் (தோராயமாக தினசரி டோஸ் 200-500 எம்.சி.ஜி / கி.கி), இது நடைமுறையில் மினரல் கார்டிகாய்டு செயல்பாட்டைக் கொண்டிருக்கவில்லை, விரும்பப்படுகிறது. வெளியீட்டு படிவம்: 1 மற்றும் 2 மில்லி ஆம்பூல்கள் (முறையே 4 மற்றும் 8 மி.கி டெக்ஸாமெதாசோன்).
நோயியல் மற்றும் நோய்க்கிருமி உருவாக்கம்
நீரிழிவு நோயில் எச்.ஏ வளர்ச்சியைத் தூண்டும் காரணிகள் ஒருபுறம், நீரிழப்பு, மற்றும் மறுபுறம், இன்சுலின் குறைபாட்டை அதிகரிக்கும் நோய்கள் மற்றும் நிலைமைகள். எனவே, வாந்தி, தொற்று நோய்களுடன் வயிற்றுப்போக்கு, கடுமையான கணைய அழற்சி, கடுமையான கோலிசிஸ்டிடிஸ், பக்கவாதம் போன்றவை, இரத்த இழப்பு, தீக்காயங்கள், டையூரிடிக்ஸ் பயன்பாடு, சிறுநீரகங்களின் செறிவு செயல்பாடு போன்றவை நீரிழப்புக்கு வழிவகுக்கும்.
இடைப்பட்ட நோய்கள், அறுவை சிகிச்சை தலையீடுகள், காயங்கள் மற்றும் சில மருந்துகளின் பயன்பாடு (குளுக்கோகார்ட்டிகாய்டுகள், கேடகோலமைன்கள், பாலியல் ஹார்மோன்கள் போன்றவை) இன்சுலின் குறைபாட்டை அதிகரிக்கும். HA இன் வளர்ச்சியின் நோய்க்கிருமி உருவாக்கம் முற்றிலும் தெளிவாக இல்லை. முழுமையான இன்சுலின் குறைபாடு இல்லாத நிலையில் இத்தகைய உச்சரிக்கப்படும் ஹைப்பர் கிளைசீமியாவின் தோற்றம் மிகவும் தெளிவாக இல்லை. இன்சுலின் தெளிவான குறைபாட்டைக் குறிக்கும் இவ்வளவு உயர்ந்த கிளைசீமியாவுடன், கெட்டோஅசிடோசிஸ் ஏன் இல்லை என்பதும் தெளிவாக இல்லை.
வகை 2 நீரிழிவு நோயாளிகளுக்கு இரத்த குளுக்கோஸ் செறிவின் ஆரம்ப அதிகரிப்பு பல காரணங்களுக்காக ஏற்படலாம்:
1. பல்வேறு காரணங்களால் நீரிழப்பு வாந்தி, வயிற்றுப்போக்கு, வயதானவர்களுக்கு தாகம் குறைதல், அதிக அளவு டையூரிடிக்ஸ் எடுத்துக்கொள்வது.
2. இடைக்கால நோயியல் அல்லது போதிய சிகிச்சையால் ஏற்படும் நீரிழிவு நோயின் சிதைவின் போது கல்லீரலில் குளுக்கோஸ் உருவாக்கம் அதிகரித்தது.
3. செறிவூட்டப்பட்ட குளுக்கோஸ் கரைசல்களின் நரம்பு உட்செலுத்தலின் போது உடலில் குளுக்கோஸின் அதிகப்படியான வெளிப்புற உட்கொள்ளல்.
ஹைபரோஸ்மோலார் கோமாவின் வளர்ச்சியின் போது இரத்தத்தில் குளுக்கோஸின் செறிவு மேலும் முற்போக்கான அதிகரிப்பு இரண்டு காரணங்களால் விளக்கப்படுகிறது.
முதலாவதாக, நீரிழிவு நோயாளிகளுக்கு சிறுநீரக செயல்பாடு பலவீனமடைகிறது, இது சிறுநீர் குளுக்கோஸ் வெளியேற்றத்தைக் குறைக்கிறது, இதில் ஒரு பங்கு வகிக்கிறது. குளோமருலர் வடிகட்டுதலில் வயது தொடர்பான குறைவால் இது எளிதாக்கப்படுகிறது, இது ஆரம்ப நீரிழப்பு மற்றும் முந்தைய சிறுநீரக நோய்க்குறியியல் நிலைமைகளால் அதிகரிக்கிறது.
இரண்டாவதாக, ஹைப்பர் கிளைசீமியாவின் வளர்ச்சியில் குளுக்கோஸ் நச்சுத்தன்மை ஒரு முக்கிய பங்கைக் கொண்டிருக்கலாம், இது இன்சுலின் சுரப்பு மற்றும் புற திசு குளுக்கோஸ் பயன்பாட்டில் ஒரு தடுப்பு விளைவைக் கொண்டுள்ளது. ஹைப்பர் கிளைசீமியாவை அதிகரிப்பது, பி உயிரணுக்களில் நச்சு விளைவைக் கொண்டிருப்பது, இன்சுலின் சுரப்பைத் தடுக்கிறது, இது ஹைப்பர் கிளைசீமியாவை மோசமாக்குகிறது, மேலும் பிந்தையது இன்சுலின் சுரப்பை மேலும் தடுக்கிறது.
ஹெபடைடிஸ் சி வளர்ச்சியுடன் நீரிழிவு நோயாளிகளுக்கு கீட்டோஅசிடோசிஸ் இல்லாததை விளக்கும் முயற்சியில் பல்வேறு பதிப்புகள் உள்ளன. வகை 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் பாதுகாக்கப்பட்ட உள்ளார்ந்த சுரப்பு மூலம் அவர்களில் ஒருவர் இந்த நிகழ்வை விளக்குகிறார், கல்லீரலுக்கு நேரடியாக வழங்கப்படும் இன்சுலின் லிபோலிசிஸ் மற்றும் கெட்டோஜெனீசிஸைத் தடுக்க போதுமானது, ஆனால் சுற்றளவில் குளுக்கோஸைப் பயன்படுத்த போதுமானதாக இல்லை.கூடுதலாக, கார்டிசோல் மற்றும் இரண்டு முக்கியமான லிபோலிடிக் ஹார்மோன்களின் குறைந்த செறிவு மூலம் இதில் ஒரு குறிப்பிட்ட பங்கு வகிக்கப்படலாம். வளர்ச்சி ஹார்மோன் (STG).
ஹைபரோஸ்மோலார் கோமாவுடன் கெட்டோஅசிடோசிஸ் இல்லாதது மேற்கண்ட நிலைமைகளில் இன்சுலின் மற்றும் குளுகோகனின் வெவ்வேறு விகிதத்தால் விளக்கப்படுகிறது - லிபோலிசிஸ் மற்றும் கெட்டோஜெனீசிஸ் தொடர்பாக எதிர் திசையின் ஹார்மோன்கள். இவ்வாறு, நீரிழிவு கோமாவில், குளுகோகன் / இன்சுலின் விகிதம் நிலவுகிறது, மற்றும் ஜி.கே. விஷயத்தில், இன்சுலின் / குளுகோகன் நிலவுகிறது, இது லிபோலிசிஸ் மற்றும் கெட்டோஜெனீசிஸை செயல்படுத்துவதைத் தடுக்கிறது. ஹைப்பரோஸ்மோலரிட்டி மற்றும் அது தாங்களாகவே ஏற்படுத்தும் நீரிழப்பு ஆகியவை லிபோலிசிஸ் மற்றும் கெட்டோஜெனீசிஸில் ஒரு தடுப்பு விளைவைக் கொண்டிருப்பதாக பல ஆராய்ச்சியாளர்கள் கருத்து தெரிவித்துள்ளனர்.
முற்போக்கான ஹைப்பர் கிளைசீமியாவுக்கு கூடுதலாக, HA இல் உள்ள ஹைபரோஸ்மோலரிட்டி ஹைப்பர்நெட்ரீமியாவிற்கும் பங்களிக்கிறது, இதன் தோற்றம் நீரிழப்புக்கு பதிலளிக்கும் விதமாக ஆல்டோஸ்டிரோனின் ஈடுசெய்யும் ஹைப்பர் உற்பத்தியுடன் தொடர்புடையது. இரத்த பிளாஸ்மாவின் ஹைப்பரோஸ்மோலரிட்டி மற்றும் ஹைபரோஸ்மோலார் கோமாவின் வளர்ச்சியின் ஆரம்ப கட்டங்களில் உயர் ஆஸ்மோடிக் டையூரிசிஸ் ஆகியவை ஹைபோவோலீமியாவின் விரைவான வளர்ச்சிக்கு காரணம், பொது நீரிழப்பு, உறுப்புகளில் இரத்த ஓட்டம் குறைந்து வாஸ்குலர் சரிவு.
மூளை உயிரணுக்களின் கடுமையான நீரிழப்பு, செரிப்ரோஸ்பைனல் திரவ அழுத்தத்தில் குறைவு, பலவீனமான மைக்ரோசர்குலேஷன் மற்றும் நியூரான்களின் சவ்வு திறன் ஆகியவை பலவீனமான நனவு மற்றும் பிற நரம்பியல் அறிகுறிகளை ஏற்படுத்துகின்றன. பிரேத பரிசோதனையில் பெரும்பாலும் கவனிக்கப்படுவது, மூளையின் பொருளில் உள்ள சிறிய பஞ்சர் ரத்தக்கசிவு ஹைப்பர்நெட்ரீமியாவின் விளைவாக கருதப்படுகிறது. இரத்த தடித்தல் மற்றும் திசு த்ரோம்போபிளாஸ்டின் இரத்த ஓட்டத்தில் நுழைவதால், ஹீமோஸ்டாஸிஸ் அமைப்பு செயல்படுத்தப்படுகிறது, மேலும் உள்ளூர் மற்றும் பரவும் த்ரோம்போசிஸின் போக்கு அதிகரிக்கிறது.
ஜி.சி.யின் மருத்துவ படம் ஒரு கெட்டோஅசிடோடிக் கோமாவை விட மெதுவாக வெளிப்படுகிறது - பல நாட்கள் மற்றும் வாரங்கள் கூட.
டி.எம் சிதைவுக்கான அறிகுறிகள் (தாகம், பாலியூரியா, எடை இழப்பு) ஒவ்வொரு நாளும் முன்னேறி வருகின்றன, இது அதிகரிக்கும் பொதுவான பலவீனம், தசை "இழுத்தல்" போன்ற தோற்றத்துடன், அடுத்த நாள் உள்ளூர் அல்லது பொதுவான வலிப்புத்தாக்கங்களுக்குள் செல்கிறது.
நோயின் முதல் நாட்களிலிருந்து, நோக்குநிலை குறைதல் வடிவத்தில் பலவீனமான நனவு இருக்கலாம், பின்னர், அதிகரிக்கிறது, இந்த குறைபாடுகள் மாயத்தோற்றம், மயக்கம் மற்றும் கோமா ஆகியவற்றின் தோற்றத்தால் வகைப்படுத்தப்படுகின்றன. நனவின் குறைபாடு தோராயமாக 10% நோயாளிகளுக்கு கோமாவின் அளவை அடைகிறது மற்றும் பிளாஸ்மா ஹைபரோஸ்மோலரிட்டியின் அளவைப் பொறுத்தது (மற்றும், அதன்படி, செரிப்ரோஸ்பைனல் திரவ ஹைப்பர்நெட்ரீமியாவில்).
ஜி.கே அம்சம் - பாலிமார்பிக் நரம்பியல் அறிகுறிகளின் இருப்பு: வலிப்புத்தாக்கங்கள், பேச்சு கோளாறுகள், பரேசிஸ் மற்றும் பக்கவாதம், நிஸ்டாக்மஸ், நோயியல் அறிகுறிகள் (எஸ். பாபின்ஸ்கி, முதலியன), கடினமான கழுத்து. இந்த அறிகுறியியல் எந்தவொரு தெளிவான நரம்பியல் நோய்க்குறிக்கும் பொருந்தாது மற்றும் பெரும்பாலும் பெருமூளை சுழற்சியின் கடுமையான மீறலாக கருதப்படுகிறது.
அத்தகைய நோயாளிகளை பரிசோதிக்கும் போது, கடுமையான நீரிழப்பின் அறிகுறிகள் கவனத்தை ஈர்க்கின்றன, மேலும் கெட்டோஅசிடோடிக் கோமாவை விடவும்: வறண்ட தோல் மற்றும் சளி சவ்வுகள், முக அம்சங்களை கூர்மைப்படுத்துதல், டோனஸ் கண் இமைகள் குறைதல், தோல் டர்கர், தசைக் குரல். சுவாசம் அடிக்கடி நிகழ்கிறது, ஆனால் ஆழமற்ற மற்றும் மணமற்றது வெளியேற்றப்பட்ட காற்றில் அசிட்டோன் ஆகும். துடிப்பு அடிக்கடி, சிறியது, பெரும்பாலும் நூல் போன்றது.
இரத்த அழுத்தம் கூர்மையாக குறைகிறது. கெட்டோஅசிடோசிஸைக் காட்டிலும் அடிக்கடி மற்றும் முன்னதாக, அனூரியா ஏற்படுகிறது. பெரும்பாலும் மத்திய தோற்றத்தின் அதிக காய்ச்சல் உள்ளது. நீரிழப்பு காரணமாக ஏற்படும் இரத்தக் கோளாறுகள் ஹைபோவோலெமிக் அதிர்ச்சியின் வளர்ச்சியில் விளைகின்றன.
கண்டறியும்
வீட்டில் ஒரு ஹைபரோஸ்மோலார் கோமாவைக் கண்டறிவது கடினம், ஆனால் நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு நோயாளிக்கு இதை சந்தேகிக்க முடியும், குறிப்பாக கோமாவின் வளர்ச்சி உடலின் நீரிழப்பை ஏற்படுத்தும் எந்தவொரு நோயியல் செயல்முறையிலும் முந்தியது. நிச்சயமாக, அதன் அம்சங்களைக் கொண்ட மருத்துவப் படம் ஹெபடைடிஸ் சி நோயறிதலுக்கான அடிப்படையாகும், ஆனால் ஆய்வக பரிசோதனை தரவு நோயறிதலை உறுதிப்படுத்த உதவுகிறது.
ஒரு விதியாக, HA இன் வேறுபட்ட நோயறிதல் மற்ற வகை ஹைப்பர் கிளைசெமிக் கோமாவுடன் மேற்கொள்ளப்படுகிறது, அதே போல் பெருமூளை சுழற்சியின் கடுமையான இடையூறு, மூளையின் அழற்சி நோய்கள் போன்றவற்றுடன் மேற்கொள்ளப்படுகிறது.
ஹைபரோஸ்மோலார் கோமாவின் நோயறிதல் மிக உயர்ந்த கிளைசீமியா புள்ளிவிவரங்கள் (பொதுவாக 40 மிமீல் / எல் மேலே), ஹைப்பர்நெட்ரீமியா, ஹைபர்க்ளோரேமியா, ஹைபராசோடீமியா, இரத்த தடித்தலின் அறிகுறிகள் - பாலிகுளோபூலியா, எரித்ரோசைட்டோசிஸ், லுகோசைடோசிஸ், உயர்த்தப்பட்ட ஹீமாடோக்ரிட் மற்றும் 5 உயர் பிளாஸ்மா சவ்வூடுபரவல் ஆகியவற்றால் உறுதிப்படுத்தப்படுகிறது. -295 mOsmol / l.
பயனுள்ள பிளாஸ்மா சவ்வூடுபரவலில் தெளிவான அதிகரிப்பு இல்லாத நிலையில் நனவின் குறைபாடு முதன்மையாக பெருமூளை கோமா தொடர்பாக சந்தேகத்திற்குரியது. HA இன் ஒரு முக்கியமான வேறுபாடு கண்டறியும் மருத்துவ அறிகுறி வெளியேற்றப்பட்ட காற்று மற்றும் குஸ்மால் சுவாசத்தில் அசிட்டோன் வாசனை இல்லாதது ஆகும்.
இருப்பினும், நோயாளி 3-4 நாட்கள் இந்த நிலையில் இருந்தால், லாக்டிக் அமிலத்தன்மையின் அறிகுறிகள் சேரக்கூடும், பின்னர் குஸ்மாலின் சுவாசம் கண்டறியப்படலாம், மேலும் ஆய்வின் போது அமில-அடிப்படை நிலை (KHS) - இரத்தத்தில் லாக்டிக் அமிலத்தின் அதிகரித்த உள்ளடக்கத்தால் ஏற்படும் அமிலத்தன்மை.
ஜி.சி. சிகிச்சையானது கெட்டோஅசிடோடிக் கோமாவின் சிகிச்சையைப் போன்றது, இருப்பினும் இது அதன் சொந்த குணாதிசயங்களைக் கொண்டுள்ளது மற்றும் நீரிழப்பை நீக்குதல், அதிர்ச்சியை எதிர்த்துப் போராடுவது, எலக்ட்ரோலைட் சமநிலை மற்றும் அமில-அடிப்படை சமநிலையை இயல்பாக்குதல் (லாக்டிக் அமிலத்தன்மை நிகழ்வுகளில்), அத்துடன் இரத்த ஹைபரோஸ்மோலரிட்டியை நீக்குதல் ஆகியவற்றை நோக்கமாகக் கொண்டுள்ளது.
ஹைபரோஸ்மோலார் கோமா நிலையில் உள்ள நோயாளிகளை மருத்துவமனையில் சேர்ப்பது தீவிர சிகிச்சை பிரிவில் மேற்கொள்ளப்படுகிறது. மருத்துவமனை கட்டத்தில், இரைப்பை அழற்சி செய்யப்படுகிறது, சிறுநீர் வடிகுழாய் செருகப்படுகிறது, ஆக்ஸிஜன் சிகிச்சை நிறுவப்படுகிறது.
தேவையான ஆய்வக சோதனைகளின் பட்டியலில், பொதுவாக ஏற்றுக்கொள்ளப்பட்டவற்றுடன், கிளைசீமியா, பொட்டாசியம், சோடியம், யூரியா, கிரியேட்டினின், சி.எஸ்.ஆர், லாக்டேட், கீட்டோன் உடல்கள் மற்றும் பயனுள்ள பிளாஸ்மா சவ்வூடுபரவல் ஆகியவற்றை உள்ளடக்கியது.
கெட்டோஅசிடோடிக் கோமாவிலிருந்து வெளியேற்றப்படுவதை விட HA உடன் மறுசீரமைப்பு பெரிய அளவில் மேற்கொள்ளப்படுகிறது (உட்செலுத்தப்பட்ட திரவத்தின் அளவு ஒரு நாளைக்கு 6-10 லிட்டரை அடைகிறது). முதல் மணிநேரத்தில், 1-1.5 எல் திரவம் நரம்பு வழியாக செலுத்தப்படுகிறது, 2-3 வது மணி நேரத்தில் - 0.5-1 எல், பின்வரும் மணிநேரங்களில் - 300-500 மில்லி.
இரத்தத்தில் உள்ள சோடியம் உள்ளடக்கத்தைப் பொறுத்து தீர்வு தேர்வு செய்ய பரிந்துரைக்கப்படுகிறது. 165 மெக் / எல் க்கும் அதிகமான இரத்த சோடியம் மட்டத்தில், உமிழ்நீர் கரைசல்களை அறிமுகப்படுத்துவது முரணாக உள்ளது மற்றும் 2% குளுக்கோஸ் கரைசலுடன் மறுசீரமைப்பு தொடங்குகிறது. 145-165 மெக் / எல் ஒரு சோடியம் மட்டத்தில், 0.45% (ஹைபோடோனிக்) சோடியம் குளோரைடு கரைசலுடன் மறுநீக்கம் செய்யப்படுகிறது.
இரத்த செறிவு குறைவதால் கிளைசீமியாவில் ரீஹைட்ரேஷன் ஒரு தெளிவான குறைவுக்கு வழிவகுக்கிறது, மேலும் இந்த வகை கோமாவில் இன்சுலின் அதிக உணர்திறனைக் கணக்கில் எடுத்துக்கொள்வதால், அதன் நரம்பு நிர்வாகம் குறைந்தபட்ச அளவுகளில் மேற்கொள்ளப்படுகிறது (ஒரு மணி நேரத்திற்கு உட்செலுத்துதல் அமைப்பின் சுமார் 2 அலகுகள் குறுகிய-செயல்பாட்டு இன்சுலின் “பசையில்”). கிளைசீமியாவை 5.5 மிமீல் / எல் க்கும் அதிகமாகவும், பிளாஸ்மா ஆஸ்மோலரிட்டியை ஒரு மணி நேரத்திற்கு 10 எம்ஓஸ்மோல் / எல் க்கும் குறைக்கவும் நுரையீரல் வீக்கம் மற்றும் மூளையின் வளர்ச்சியை அச்சுறுத்துகிறது.
மறுசீரமைப்பின் தொடக்கத்திலிருந்து 4-5 மணிநேரங்களுக்குப் பிறகு, சோடியம் அளவு குறைகிறது, கடுமையான ஹைப்பர் கிளைசீமியா தொடர்ந்தால், 6-8 அலகுகள் அளவிலான இன்சுலின் மணிநேர நரம்பு நிர்வாகம் பரிந்துரைக்கப்படுகிறது (ஒரு கெட்டோஅசிடோடிக் கோமாவைப் போல). 13.5 mmol / l க்குக் கீழே கிளைசீமியா குறைந்து வருவதால், நிர்வகிக்கப்படும் இன்சுலின் அளவு பாதியாகக் குறைக்கப்பட்டு ஒவ்வொரு மணி நேரத்திற்கும் சராசரியாக 3-5 அலகுகள் ஆகும். கிளைசீமியாவை 11-13 மிமீல் / எல் அளவில் பராமரிக்கும் போது, எந்தவொரு நோய்க்குறியீட்டின் அமிலத்தன்மை இல்லாதது மற்றும் நீரிழப்பை நீக்குதல், நோயாளி கிளைசீமியாவின் அளவைப் பொறுத்து 2-3 மணிநேர இடைவெளியுடன் அதே டோஸில் இன்சுலின் தோலடி நிர்வாகத்திற்கு மாற்றப்படுகிறார்.
பொட்டாசியம் குறைபாட்டை மீட்டெடுப்பது இரத்தத்தில் குறைந்த அளவு மற்றும் செயல்படும் சிறுநீரகங்களைக் கண்டறிந்த உடனேயே தொடங்குகிறது, அல்லது உட்செலுத்துதல் சிகிச்சை தொடங்கிய 2 மணி நேரத்திற்குப் பிறகு. நிர்வகிக்கப்படும் பொட்டாசியத்தின் அளவு இரத்தத்தில் உள்ள உள்ளடக்கத்தைப் பொறுத்தது. எனவே, 3 மி.மீ. 5 மிமீல் / எல் மேலே பொட்டாசியத்துடன், பொட்டாசியம் குளோரைட்டின் ஒரு கரைசலை அறிமுகப்படுத்துவது நிறுத்தப்படும்.
பட்டியலிடப்பட்ட நடவடிக்கைகளுக்கு மேலதிகமாக, சரிவு கட்டுப்பாடு மேற்கொள்ளப்படுகிறது, ஆண்டிபயாடிக் சிகிச்சை மேற்கொள்ளப்படுகிறது, மற்றும் த்ரோம்போசிஸைத் தடுக்கும் நோக்கத்துடன், ஹெபரின் 5000 IU க்கு ஒரு நாளைக்கு 2 முறை ஹீமோஸ்டாஸிஸ் அமைப்பின் கட்டுப்பாட்டின் கீழ் பரிந்துரைக்கப்படுகிறது.
மருத்துவமனையில் சேர்க்கப்படுவதற்கான நேரமின்மை, அதன் வளர்ச்சிக்கு வழிவகுத்த காரணத்தை முன்கூட்டியே அடையாளம் காண்பது, அதன்படி அதன் நீக்குதல், அதேபோல் ஒத்த நோய்க்குறியியல் சிகிச்சை ஆகியவை ஹெபடைடிஸ் சி சிகிச்சையில் பெரும் முன்கணிப்பு மதிப்பைக் கொண்டுள்ளன.
நீரிழிவு இரத்தச் சர்க்கரைக் கோமா
இரத்தச் சர்க்கரைக் கோமா என்பது நீரிழிவு கோமா ஆகும், இதன் விளைவாக இரத்தக் குளுக்கோஸ் ("சர்க்கரை") தனிப்பட்ட விதிமுறைகளுக்குக் கீழே குறைகிறது.
இருப்பினும், தொடர்ந்து அதிக கிளைசீமியா நோயாளிகளில், அதிக எண்ணிக்கையில் நனவு இழப்பு ஏற்படலாம்.

- இன்சுலின் அதிகப்படியான அளவு மிகவும் பொதுவான காரணம்
- சர்க்கரையை குறைக்கும் மருந்துகளின் அளவு,
- இன்சுலின் நிர்வாகத்தின் விதிமுறைகளை மாற்றாமல் வாழ்க்கை முறைகளில் மாற்றம் (பெரிய உடல் உழைப்பு, பட்டினி),
- ஆல்கஹால் போதை,
- கடுமையான நோய்கள் மற்றும் நாள்பட்ட தீவிரமடைதல்,
- கர்ப்பம் மற்றும் பாலூட்டுதல்.
முக்கியமான நபர்களுக்குக் கீழே இரத்த குளுக்கோஸ் குறைந்து வருவதால், மூளையின் ஆற்றல் மற்றும் ஆக்ஸிஜன் பட்டினி ஏற்படுகிறது. மூளையின் பல்வேறு பகுதிகளைத் தொட்டு, அது தொடர்புடைய அறிகுறிகளை ஏற்படுத்துகிறது.
இரத்தச் சர்க்கரைக் குறைவு நிலை பலவீனம், வியர்வை, தலைச்சுற்றல், தலைவலி, நடுங்கும் கைகளால் தொடங்குகிறது. பெரும் பசி தோன்றும். பின்னர் பொருத்தமற்ற நடத்தை இணைகிறது, ஆக்கிரமிப்பு இருக்கலாம், ஒரு நபர் கவனம் செலுத்த முடியாது. பார்வையும் பேச்சும் மோசமடைகின்றன. பிந்தைய கட்டங்களில், நனவு இழப்புடன் வலிப்புத்தாக்கங்கள் உருவாகின்றன, இதயத் தடுப்பு மற்றும் சுவாசம் சாத்தியமாகும்.
அறிகுறிகள் மிக விரைவாக, சில நிமிடங்களில் அதிகரிக்கும். நோயாளிக்கு சரியான நேரத்தில் உதவி வழங்குவது முக்கியம், நீண்டகால நனவு இழப்பைத் தவிர்க்கிறது.
நீரிழிவு ஹைப்பர் கிளைசெமிக் கோமா
 ஹைப்பர் கிளைசெமிக் கோமாவுடன், இரத்த குளுக்கோஸ் அளவு உயர்த்தப்படுகிறது. மூன்று வகையான ஹைப்பர் கிளைசெமிக் கோமா வேறுபடுகின்றன:
ஹைப்பர் கிளைசெமிக் கோமாவுடன், இரத்த குளுக்கோஸ் அளவு உயர்த்தப்படுகிறது. மூன்று வகையான ஹைப்பர் கிளைசெமிக் கோமா வேறுபடுகின்றன:
- நீரிழிவு கெட்டோஅசிடோடிக் கோமா.
- நீரிழிவு ஹைபரோஸ்மோலர் கோமா.
- நீரிழிவு லாக்டாசிடெமிக் கோமா.
அவை குறித்து இன்னும் விரிவாக வாசிப்போம்.
நீரிழிவு கெட்டோஅசிடோடிக் கோமா
நீரிழிவு கெட்டோஅசிடோடிக் கோமா தொடங்குகிறது நீரிழிவு கெட்டோஅசிடோசிஸ் (டி.கே.ஏ) உடன். டி.கே.ஏ என்பது குளுக்கோஸ் மற்றும் கீட்டோன் உடல்களின் இரத்த அளவின் கூர்மையான அதிகரிப்பு மற்றும் சிறுநீரில் அவற்றின் தோற்றத்துடன் கூடிய ஒரு நிலை. பல்வேறு காரணங்களுக்காக இன்சுலின் குறைபாட்டின் விளைவாக டி.கே.ஏ உருவாகிறது.
- நோயாளிகளுக்கு இன்சுலின் போதிய நிர்வாகம் (மறந்துவிட்டது, அளவைக் கலந்தது, சிரிஞ்ச் பேனா உடைந்தது போன்றவை),
- கடுமையான நோய்கள், அறுவை சிகிச்சை தலையீடுகள்,
- வகை 1 நீரிழிவு நோய் (ஒரு நபருக்கு இன்சுலின் தேவை பற்றி இன்னும் தெரியவில்லை),
- கர்ப்ப,
- இரத்த குளுக்கோஸை அதிகரிக்கும் மருந்துகளை எடுத்துக்கொள்வது.
குளுக்கோஸை உறிஞ்சுவதற்கு உதவும் ஹார்மோன் இன்சுலின் பற்றாக்குறையால், உடலின் செல்கள் “பட்டினி கிடக்கின்றன”. இது கல்லீரலை செயல்படுத்துகிறது. இது கிளைகோஜன் கடைகளில் இருந்து குளுக்கோஸை உருவாக்கத் தொடங்குகிறது. இதனால், இரத்தத்தில் குளுக்கோஸின் அளவு இன்னும் அதிகமாகிறது. இந்த சூழ்நிலையில், சிறுநீரகங்கள் சிறுநீரில் அதிகப்படியான குளுக்கோஸை அகற்ற முயற்சித்து, அதிக அளவு திரவத்தை சுரக்கின்றன. திரவத்துடன் சேர்ந்து, அதற்குத் தேவையான பொட்டாசியம் உடலில் இருந்து அகற்றப்படுகிறது.
மறுபுறம், ஆற்றல் இல்லாத நிலையில், கொழுப்புகளின் முறிவு செயல்படுத்தப்படுகிறது, இதிலிருந்து கீட்டோன் உடல்கள் இறுதியில் உருவாகின்றன.
அறிகுறிகள் மற்றும் அறிகுறிகள்
கெட்டோஅசிடோசிஸ் பல நாட்களில் படிப்படியாக உருவாகிறது.
ஆரம்ப கட்டத்தில், இரத்த குளுக்கோஸ் அளவு 20 மிமீல் / எல் மற்றும் அதற்கு மேல் உயர்கிறது. இது கடுமையான தாகம், அதிக அளவு சிறுநீரை வெளியேற்றுதல், வாய் வறட்சி, பலவீனம் ஆகியவற்றுடன் சேர்ந்துள்ளது. சாத்தியமான வயிற்று வலி, குமட்டல், வாயிலிருந்து அசிட்டோனின் வாசனை.
எதிர்காலத்தில், குமட்டல் மற்றும் வயிற்று வலி அதிகரிக்கும், வாந்தி தோன்றும், சிறுநீரின் அளவு குறைகிறது. நோயாளி மந்தமானவர், மந்தமானவர், பெரிதும் சுவாசிக்கிறார், அவரது வாயிலிருந்து அசிட்டோனின் தீவிர வாசனையுடன் இருக்கிறார். சாத்தியமான வயிற்றுப்போக்கு, வலி மற்றும் இதயத்தின் குறுக்கீடு, இரத்த அழுத்தத்தைக் குறைக்கும்.
பிந்தைய கட்டங்களில், கோமா நனவு இழப்பு, சத்தமில்லாத சுவாசம் மற்றும் அனைத்து உறுப்புகளின் பலவீனமான செயல்பாடுகளுடன் உருவாகிறது.
நீரிழிவு ஹைபரோஸ்மோலர் கோமா
நீரிழிவு ஹைபரோஸ்மோலார் கோமா (டிஹெச்ஏ) என்பது கோமா ஆகும், இது உடலால் ஒரு பெரிய திரவ இழப்பு நிலைமைகளின் கீழ் உருவாகியுள்ளது, இது ஒரு சிறிய அளவு கெட்டோன் உடல்களை வெளியிடுவதன் மூலம் அல்லது இல்லாமல்.

- திரவத்தின் பெரிய இழப்பு (வாந்தி, வயிற்றுப்போக்கு, இரத்தப்போக்கு, தீக்காயங்கள்) ஆகியவற்றுடன் ஒரு நிலை,
- கடுமையான நோய்த்தொற்றுகள்
- கடுமையான நோய்கள் (மாரடைப்பு, கடுமையான கணைய அழற்சி, நுரையீரல் தக்கையடைப்பு, தைரோடாக்சிகோசிஸ்),
- மருந்துகளை எடுத்துக்கொள்வது (டையூரிடிக்ஸ், அட்ரீனல் ஹார்மோன்கள்),
- வெப்பம் அல்லது சன்ஸ்ட்ரோக்.
இரத்த குளுக்கோஸை அதிக எண்ணிக்கையில் (35 மிமீல் / எல், சில நேரங்களில் 60 மிமீல் / எல் வரை) அதிகரிப்பதன் மூலம், சிறுநீரில் அதன் வெளியேற்றம் செயல்படுத்தப்படுகிறது. ஒரு நோயியல் நிலையில் (வயிற்றுப்போக்கு, தீக்காயங்கள், முதலியன) திரவத்தின் பெரிய இழப்புடன் இணைந்து வியத்தகு முறையில் அதிகரித்த டையூரிசிஸ், மூளை செல்கள் உட்பட, உள்ளே இருந்து செல்கள் இரத்த உறைவு மற்றும் நீரிழப்புக்கு வழிவகுக்கிறது.
டிஹெச்ஏ பொதுவாக டைப் 2 நீரிழிவு நோயாளிகளில் உருவாகிறது. அறிகுறிகள் பல நாட்களில் படிப்படியாக ஏற்படுகின்றன.
இரத்தத்தில் குளுக்கோஸ் அதிக அளவில் இருப்பதால், தாகம், அதிகப்படியான சிறுநீர் கழித்தல், வறண்ட சருமம், பலவீனம் தோன்றும். விரைவான துடிப்பு மற்றும் சுவாசம் இணைகிறது, இரத்த அழுத்தம் குறைகிறது. எதிர்காலத்தில், நரம்பியல் கோளாறுகள் உருவாகின்றன: உற்சாகம், இது மயக்கம், பிரமைகள், வலிப்பு, பார்வைக் குறைபாடு மற்றும் மிகவும் கடினமான சூழ்நிலையில் மாற்றப்படுகிறது - கோமா. சத்தமில்லாத சுவாசம், டி.கே.ஏ போல, இல்லை.
நீரிழிவு லாக்டாசிடெமிக் கோமா
நீரிழிவு லாக்டாசிடெமிக் கோமா (டி.எல்.சி) என்பது கோமா ஆகும், இது திசுக்களில் ஆக்ஸிஜன் இல்லாத நிலையில் உருவாகிறது, அதோடு இரத்தத்தில் லாக்டிக் அமிலத்தின் (லாக்டேட்) அளவு அதிகரிக்கும்.

- திசுக்களின் ஆக்ஸிஜன் பட்டினியுடன் கூடிய நோய்கள் (மாரடைப்பு, இதய செயலிழப்பு, நுரையீரல் நோய், சிறுநீரக செயலிழப்பு போன்றவை).
- லுகேமியா, புற்றுநோயின் மேம்பட்ட நிலைகள்.
- ஆல்கஹால் துஷ்பிரயோகம்.
- விஷம், ஆல்கஹால் மாற்றாக விஷம்.
- மெட்ஃபோர்மினை பெரிய அளவுகளில் எடுத்துக்கொள்வது.
ஆக்ஸிஜன் பட்டினியால், திசுக்களில் அதிகப்படியான லாக்டிக் அமிலம் உருவாகிறது. லாக்டேட்டுடன் விஷம் உருவாகிறது, இது தசைகள், இதயம் மற்றும் இரத்த நாளங்களின் செயல்பாட்டை சீர்குலைக்கிறது, நரம்பு தூண்டுதலின் கடத்தலை பாதிக்கிறது.
சில மணிநேரங்களுக்குள் டி.எல்.கே விரைவாக உருவாகிறது. இது இரத்த குளுக்கோஸை சிறிய எண்ணிக்கையில் (15-16 மிமீல் / எல் வரை) அதிகரிக்கும்.
வலி நிவாரணி மருந்துகள், குமட்டல், வாந்தி, வயிற்றுப்போக்கு மற்றும் பலவீனம் ஆகியவற்றிலிருந்து விடுபட முடியாத தசைகள் மற்றும் இதயத்தில் கடுமையான வலியுடன் டி.எல்.கே தொடங்குகிறது. துடிப்பு விரைவுபடுகிறது, இரத்த அழுத்தம் குறைகிறது, மூச்சுத் திணறல் தோன்றுகிறது, பின்னர் அது ஆழ்ந்த சத்தமான சுவாசத்தால் மாற்றப்படுகிறது. உணர்வு உடைந்தது, கோமா அமைகிறது.
நீரிழிவு காம் சிகிச்சை
நடைமுறையில், 2 எதிர் நிலைகள் மிகவும் பொதுவானவை - இரத்தச் சர்க்கரைக் குறைவு மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸ். ஒரு நபருக்கு சரியாக உதவ, இந்த நேரத்தில் நாங்கள் எதிர்கொள்ளும் விஷயங்களை நீங்கள் முதலில் புரிந்து கொள்ள வேண்டும்.
| அடையாளம் | இரத்தச் சர்க்கரைக் குறைவு | டிஃஎப்ஏ |
|---|---|---|
| வளர்ச்சி வேகம் | நிமிடங்கள் | நாட்கள் |
| நோயாளியின் தோல் | ஈரமான | உலர்ந்த |
| தாகம் | இல்லை | வலுவான |
| தசைகள் | வடிகட்டிய | தளர்த்தப்பட்டது |
| வாயிலிருந்து அசிட்டோனின் வாசனை | இல்லை | உள்ளது |
| குளுக்கோமீட்டரால் அளவிடப்படும் இரத்த குளுக்கோஸ் | 3.5 மிமீல் / எல் குறைவாக | 20-30 மிமீல் / எல் |
நீரிழிவு கோமாவுக்கு முதலுதவி
இந்த நிலைக்கான அறிகுறிகள் தோன்றும்போது, நோயாளி எளிய கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவுகளை உண்ண வேண்டும் (4–5 சர்க்கரை துண்டுகள், 2–4 மிட்டாய்கள், 200 மில்லி சாறு குடிக்க வேண்டும்).
இது உதவாது, அல்லது நபருக்கு ஹைப்பர் கிளைசெமிக் நிலை இருந்தால், நீங்கள் உடனடியாக ஆம்புலன்ஸ் குழுவை அழைக்க வேண்டும். மருத்துவர்கள் அவசர சிகிச்சை அளிப்பார்கள்.
நீரிழிவு கோமா அவசர வழிமுறை
1. இரத்தச் சர்க்கரைக் கோமா:
- 40% குளுக்கோஸ் கரைசலில் 40–100 மில்லி நரம்பு வழியாக நிர்வகிக்கப்படுகிறது
- அல்லது 1 மில்லி குளுகோகன் கரைசல்.
- intramuscularly - குறுகிய-செயல்பாட்டு இன்சுலின் 20 அலகுகள்,
- நரம்பு வழியாக - 1 லிட்டர் உப்பு.
- 1 லிட்டர் உமிழ்நீர் ஒரு மணி நேரத்திற்குள் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது.
- உமிழ்நீர் அறிமுகம் தொடங்குகிறது.

அவசர சிகிச்சைக்குப் பிறகு, நோயாளி ஆம்புலன்ஸ் குழு மருத்துவமனைக்கு வழங்கப்படுகிறது, அங்கு அவர் தீவிர சிகிச்சை மற்றும் புத்துயிர் துறையில் தொடர்ந்து சிகிச்சை பெறுகிறார்.
மருத்துவமனையில் ஒரு இரத்தச் சர்க்கரைக் குறைவுடன், நனவை மீட்டெடுக்கும் வரை குளுக்கோஸின் நரம்பு நிர்வாகம் தொடர்கிறது.
ஹைப்பர் கிளைசெமிக் கோமாவுடன், முழு அளவிலான நடவடிக்கைகள் செய்யப்படுகின்றன:
- குறுகிய-செயல்பாட்டு இன்சுலின் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது.
- உடலால் இழந்த திரவத்தின் அளவு நிரப்பப்படுகிறது.
- கோமா நிலைக்கு வழிவகுக்கும் காரணத்துடன் ஒரு போராட்டம் மேற்கொள்ளப்படுகிறது.
- பொட்டாசியம், சோடியம், குளோரின் அளவு இயல்பாக்கப்படுகிறது.
- ஆக்ஸிஜன் பட்டினி நீக்கப்படுகிறது.
- உள் உறுப்புகள் மற்றும் மூளையின் செயல்பாடுகள் மீட்டமைக்கப்படுகின்றன.
ஹைப்பர் கிளைசெமிக் காமின் விளைவுகள்
ஹைப்பர் கிளைசெமிக் கோமா மிக உயர்ந்த இறப்பு விகிதத்தால் வகைப்படுத்தப்படுகிறது. அவள் அடைகிறாள்:
- கெட்டோஅசிடோடிக் கோமாவுடன் - 5-15%,
- ஹைபரோஸ்மோலர் கோமாவுடன் - 50% வரை,
- லாக்டாசிடெமிக் கோமாவுடன் - 50-90%.
இல்லையெனில், இதன் விளைவுகள் இரத்தச் சர்க்கரைக் குறைவு கொண்டவர்களுக்கு ஒத்தவை.
கோமா என்றால் என்ன
பொதுவாக, கோமா என்பது ஒரு தீவிரமான வளரும், மிகவும் தீவிரமான நிலை, இது அனைத்து முக்கிய வாழ்க்கை செயல்பாடுகளையும் அடக்குவதோடு சேர்ந்துள்ளது. மத்திய நரம்பு மண்டலத்தின் தீவிரம் பலவீனமடைவது நனவு இழப்பு, வெளிப்புற தூண்டுதல்களுக்கான எதிர்வினைகள், அனிச்சை ஆகியவற்றால் வெளிப்படுகிறது. சுவாச மன அழுத்தமும் உள்ளது, அதன் அதிர்வெண்ணில் குறிப்பிடத்தக்க குறைவு குறிப்பிடப்பட்டுள்ளது. நோயாளி தனியாக சுவாசிக்க முடியாவிட்டால், மருத்துவர்கள் அவரை ஒரு வென்டிலேட்டருடன் இணைக்கிறார்கள். இருதய அமைப்பின் செயல்திறனில் குறைவு இதய துடிப்பு குறைதல் மற்றும் இரத்த அழுத்தத்தின் வீழ்ச்சியால் வெளிப்படுகிறது. இந்த நிலையை சரிசெய்ய, மருத்துவர்கள் இரத்த அழுத்தத்தையும் துடிப்பையும் சாதாரண எண்களுக்கு உயர்த்தும் மருந்துகளின் தொடர்ச்சியான நிர்வாகத்தைத் தொடங்குகிறார்கள். சிறுநீர் கழித்தல், குடல் அசைவுகள் ஆகியவற்றின் மீதான கட்டுப்பாட்டு இழப்பும் உள்ளது. சரியான நேரத்தில் சிகிச்சை இல்லாமல், அத்தகைய நோயாளி இறந்துவிடுகிறார்.
இரத்தச் சர்க்கரைக் கோமா
இரத்த சர்க்கரையின் விரைவான வீழ்ச்சியுடன் இது நிகழ்கிறது. அனுபவமுள்ள நீரிழிவு நோயாளிகள், குறிப்பாக டைப் 1 நீரிழிவு நோயாளிகளுக்கு, குறைந்த இரத்த சர்க்கரையை உயர்வை விட பொறுத்துக்கொள்வது மிகவும் கடினம். கோமாவுக்கு முன், நோயாளிக்கு வழக்கமாக இரத்தச் சர்க்கரைக் குறைவு நிலை உள்ளது - அவர் பசி, பலவீனம், தலைச்சுற்றல் ஆகியவற்றை அனுபவிக்கிறார். இரத்தச் சர்க்கரைக் குறைவு நிலைக்கு முக்கிய காரணங்கள் பின்வருமாறு:
- நோயாளி இன்சுலின் ஊசி போட்டார், ஆனால் சாப்பிட நேரம் இல்லை.
- நோயாளி விளையாட்டுகளில் தீவிரமாக ஈடுபட்டார், நீண்ட நேரம் சாப்பிடவில்லை.
- நோயாளிக்கு ஹைபோகிளைசெமிக் முகவர்களின் அதிக அளவு பரிந்துரைக்கப்படுகிறது.
ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலையை அனுபவிக்கும் நீரிழிவு நோயாளிக்கு உதவுவது எளிது - அவருக்கு ஒருவித கார்போஹைட்ரேட் தயாரிப்பு வழங்கப்பட வேண்டும்: இனிப்பு தேநீர், சர்க்கரை அல்லது ரொட்டி துண்டு. சுயநினைவு ஏற்பட்டால், நோயாளிக்கு ஒரு நரம்பு குளுக்கோஸ் கரைசல் செலுத்தப்பட்டு உடனடியாக மருத்துவமனைக்கு வழங்கப்படுகிறது.
ஹைப்பரோஸ்மோலார், லாக்டிக் அமிலத்தன்மை கோமா மிகவும் குறைவாகவே காணப்படுகிறது. வகை 2 நீரிழிவு நோயாளிகளுக்கு அவை மிகவும் பொதுவானவை.
நீரிழிவு நோயில் கோமா என்பது மிகவும் கடுமையான நிலை. நீரிழிவு நோயாளியின் சுயநினைவு இழந்தால், ஆம்புலன்சை விரைவில் அழைக்க வேண்டியது அவசியம்.
வியாதி என்றால் என்ன?

முதலில், சர்க்கரை கோமா என்றால் என்ன என்பதைக் கண்டுபிடிப்பது மதிப்பு. உங்களுக்குத் தெரியும், அனைத்து உறுப்பு அமைப்புகளின் (குறிப்பாக மூளை) வேலை குளுக்கோஸின் பரிமாற்றத்துடன் தொடர்புடையது, இது உயிரணுக்களுக்கான ஆற்றல் மூலமாகும். நீரிழிவு நோயாளியின் உடல் இரத்த சர்க்கரையின் ஏற்ற இறக்கங்களுக்கு அதிக வாய்ப்புள்ளது. இந்த விஷயத்தில் நாம் கூர்மையான அதிகரிப்பு மற்றும் குளுக்கோஸின் அளவின் விரைவான குறைவு இரண்டையும் பற்றி பேசுகிறோம். இத்தகைய மாற்றங்கள் மிகவும் எதிர்மறையான விளைவுகளால் நிறைந்தவை. மேலும் சில சந்தர்ப்பங்களில், நோயாளிகள் சர்க்கரை கோமா போன்ற ஒரு நிகழ்வை எதிர்கொள்கின்றனர்.
இன்றுவரை, நீரிழிவு நோயுடன் தொடர்புடைய நான்கு முக்கிய கோமாக்கள் உள்ளன. ஒவ்வொரு வடிவத்திற்கும் அதன் சொந்த குணாதிசயங்கள் உள்ளன, அவை பழக்கமானவை.
ஹைப்பர்லாக்டாசிடெமிக் கோமா: அம்சங்கள் மற்றும் விளைவுகள்
கோமாவின் இந்த வடிவம் ஹைபோக்ஸியா (ஆக்ஸிஜன் பட்டினி) உடன் காணப்படுகிறது, இது இன்சுலின் குறைபாட்டின் பின்னணியில் உருவாகிறது. இதுபோன்ற சந்தர்ப்பங்களில், நோயியல் லாக்டிக் அமிலத்தின் திரட்சியுடன் சேர்ந்துள்ளது, இது இரத்தத்தின் வேதியியல் கலவையில் மாற்றத்திற்கு வழிவகுக்கிறது. இதன் விளைவாக புற நாளங்கள் குறுகுவது, பலவீனமான சுருக்கம் மற்றும் மயோர்கார்டியத்தின் உற்சாகம்.

பெரும்பாலான சந்தர்ப்பங்களில், இந்த வகை நீரிழிவு கோமா இதயம் மற்றும் சுவாச செயலிழப்பு, அழற்சி செயல்முறைகள் மற்றும் தொற்றுநோய்களுடன் தொடர்புடையது. ஆபத்து காரணிகளில் நாள்பட்ட கல்லீரல் மற்றும் சிறுநீரக நோய்கள், குடிப்பழக்கம் ஆகியவை அடங்கும்.
ஹைப்பரோஸ்மோலர் கோமா மற்றும் அதன் காரணங்கள்
இந்த வகை கோமா கடுமையான நீரிழப்புடன் தொடர்புடையது, இதன் விளைவாக இரத்தத்தின் சவ்வூடுபரவல் மாறுகிறது. குளுக்கோஸ், யூரியா மற்றும் சோடியம் அயனிகளின் அதிகரிப்பு உள்ளது. நோயியல் மெதுவாக உருவாகிறது - முதல் அறிகுறிகளின் தொடக்கத்திற்கும் நனவு இழப்புக்கும் இடையில் பல நாட்கள் அல்லது வாரங்கள் கூட கழிந்து போகக்கூடும்.
சிறுநீரக செயலிழப்பு, காயங்கள், கடுமையான தீக்காயங்கள், இரத்தப்போக்கு மற்றும் பக்கவாதம் ஆகியவற்றுடன் ஹைபரோஸ்மோலர் கோமா உருவாகும் ஆபத்து அதிகரிக்கிறது. ஆபத்து காரணிகள் ஒவ்வாமை எதிர்வினைகள், சூரியன் மற்றும் வெப்ப பக்கவாதம், தொற்று நோய்கள் ஆகியவை அடங்கும்.
நீரிழப்பு என்பது சில நேரங்களில் கட்டுப்பாடற்ற டையூரிடிக் பயன்பாடு, கடுமையான வாந்தி அல்லது நீடித்த வயிற்றுப்போக்கு ஆகியவற்றின் விளைவாகும். காரணங்கள் முறையற்ற குடிப்பழக்கம், வெப்பமான காலநிலை உள்ள பிராந்தியங்களில் வாழ்வது ஆகியவை அடங்கும்.
ஹைப்பரோஸ்மோலர் கோமாவின் அறிகுறிகள்
முதல் அறிகுறிகளில் மயக்கம் மற்றும் கடுமையான பலவீனம் ஆகியவை அடங்கும், இது படிப்படியாக அதிகரிக்கிறது. நீரிழப்பு காரணமாக, நோயாளி தாகத்தால் பாதிக்கப்படுகிறார். தோல் மற்றும் சளி சவ்வுகள் வறண்டு போகும், தினசரி சிறுநீர் வெளியேற்றப்படுகிறது.
எதிர்காலத்தில், பல்வேறு நரம்பியல் நோயியல் தோன்றும். சில நேரங்களில் மன உளைச்சலும் பலவீனமான பேச்சும் காணப்படுகின்றன. கண் இமைகளின் சிறப்பியல்பு தன்னிச்சையான இயக்கங்களை நீங்கள் கவனிக்கலாம்.
நோய்க்கிருமி உருவாக்கம் மற்றும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள்
சர்க்கரை அளவு 2.77-1.66 mmol / l ஆகக் குறைந்த பின்னணியில், மிகவும் சிறப்பியல்பு அறிகுறிகள் தோன்றத் தொடங்குகின்றன. ஒரு நபர் பசி அதிகரிப்பதைக் குறிப்பிடுகிறார். கைகளில் நடுக்கம் தோன்றும், தோல் வெளிர் ஆகிறது.
மன மற்றும் உடல் செயல்பாடுகளில் குறைவு உள்ளது. நரம்பு மண்டலத்தின் மீறல்கள் சாத்தியமாகும், குறிப்பாக பொருத்தமற்ற நடத்தை, கவலை மற்றும் பயத்தின் உணர்வுகளின் தோற்றம், அதிகப்படியான ஆக்கிரமிப்பு, மனநிலை மாற்றங்கள். குளுக்கோஸ் குறைபாடு டாக்ரிக்கார்டியா மற்றும் இரத்த அழுத்தம் அதிகரிக்கும்.
சர்க்கரை அளவு 1.38 mmol / L ஆகக் குறைந்துவிட்டால், நோயாளி பொதுவாக சுயநினைவை இழக்கிறார். இதுபோன்ற சந்தர்ப்பங்களில், நீங்கள் அந்த நபரை விரைவில் மருத்துவமனை துறைக்கு அழைத்து வர வேண்டும்.
கண்டறியும் நடவடிக்கைகள்

நீரிழிவு கோமாவைப் பொறுத்தவரை, அறிகுறிகள் ஒரு டாக்டரால் கவனிக்கப்படாமல் இருக்கும் பண்பு. நோயாளியை பரிசோதித்த பிறகு, ஒரு நிபுணர் தனது நிலையை தீர்மானித்து தேவையான உதவிகளை வழங்க முடியும். ஆயினும்கூட, சரியான நோயறிதல் முக்கியமானது. முதலாவதாக, இரத்தம் மற்றும் சிறுநீரின் ஆய்வக மற்றும் உயிர்வேதியியல் பகுப்பாய்வு மேற்கொள்ளப்படுகிறது.
இரத்தச் சர்க்கரைக் குறைவுடன், சர்க்கரை அளவின் குறைவு மற்ற எல்லா நிகழ்வுகளிலும் கவனிக்கப்படலாம் - இதன் அதிகரிப்பு 33 மிமீல் / எல் அல்லது அதற்கு மேற்பட்டது. கீட்டோன் உடல்கள் இருப்பது, பிளாஸ்மா ஆஸ்மோலரிட்டி அதிகரிப்பு, இரத்தத்தில் லாக்டிக் அமிலத்தின் அளவு அதிகரிப்பு ஆகியவை கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன. கோமாவுடன், நரம்பு மண்டலம் மற்றும் பிற உறுப்புகளின் பணி மதிப்பீடு செய்யப்படுகிறது. சிக்கல்கள் ஏற்பட்டால், அறிகுறி சிகிச்சை அவசியம்.
சர்க்கரை கோமா: விளைவுகள்
துரதிர்ஷ்டவசமாக, இந்த நிகழ்வு மிகவும் பொதுவானதாக கருதப்படுகிறது. சர்க்கரை கோமா ஏன் ஆபத்தானது? விளைவுகள் வேறுபட்டிருக்கலாம். இந்த நிலை கடுமையான வளர்சிதை மாற்ற தோல்விகளுடன் சேர்ந்துள்ளது. மத்திய நரம்பு மண்டலத்தின் தடுப்பு. கோமா பல நாட்கள், மாதங்கள் அல்லது ஆண்டுகள் கூட நீடிக்கும். நோயாளி நீண்ட காலமாக இதேபோன்ற நிலையில் இருக்கிறார், பெருமூளை எடிமா போன்ற சிக்கலை உருவாக்கும் வாய்ப்பு அதிகம்.
போதுமான சிகிச்சையுடன், விளைவு பொதுவாக மிகவும் சாதகமானது. மறுபுறம், பெருமூளை வீக்கம் மத்திய நரம்பு மண்டலத்திற்கு குறிப்பிடத்தக்க சேதத்தை ஏற்படுத்தும், அதன்படி, செயல்பாட்டு குறைபாடு ஏற்படலாம். உதாரணமாக, சில நோயாளிகள் பலவீனமான நினைவகம் மற்றும் பேச்சு, ஒருங்கிணைப்பு பிரச்சினைகள் ஆகியவற்றால் பாதிக்கப்படுகின்றனர். விளைவுகளின் பட்டியலில் இருதய அமைப்பின் தீவிர நோயியல் அடங்கும். குழந்தைகளில் நீரிழிவு நோயில் கோமா சில நேரங்களில் மன மற்றும் உடல் வளர்ச்சியில் மேலும் தாமதத்திற்கு வழிவகுக்கிறது.
துரதிர்ஷ்டவசமாக, கோமாவின் விளைவுகளிலிருந்து நோயாளிகள் எப்போதும் மீள முடியாது. அதனால்தான் முன்னெச்சரிக்கைகள் எடுக்க வேண்டியது அவசியம்.
நீரிழிவு நோய்க்கான கோமா: முதலுதவி

நீரிழிவு நோயாளிகள், ஒரு விதியாக, கோமாவை வளர்ப்பதற்கான சாத்தியக்கூறுகள் குறித்து எச்சரிக்கப்படுகிறார்கள் மற்றும் நடவடிக்கைகளின் வழிமுறை பற்றி பேசுகிறார்கள். நோயாளி சர்க்கரை கோமா போன்ற ஒரு நோயின் அறிகுறிகளைக் காட்டினால் என்ன செய்வது? விளைவுகள் மிகவும் ஆபத்தானவை, எனவே ஒரு நோய்வாய்ப்பட்ட நபர் குளுக்கோமீட்டரைப் பயன்படுத்தி குளுக்கோஸை அளவிட வேண்டும். சர்க்கரை அளவு உயர்த்தப்பட்டால், நீங்கள் இன்சுலின் நுழைய வேண்டும், அது குறைக்கப்பட்டால், மிட்டாய் சாப்பிடுங்கள் அல்லது இனிப்பு தேநீர் குடிக்க வேண்டும்.
நோயாளி ஏற்கனவே சுயநினைவை இழந்திருந்தால், நாக்கு கைவிடுவது மற்றும் சுவாசக் குழாயில் வாந்தியெடுப்பதைத் தடுக்க அவரை அவரது பக்கத்தில் வைப்பது முக்கியம். நோயாளிக்கு நீக்கக்கூடிய பல்வகைகள் இருந்தால், அவை அகற்றப்பட வேண்டும். கீழ் மூட்டுகளை சூடேற்றும் வகையில் பாதிக்கப்பட்டவரை மடிக்க பரிந்துரைக்கப்படுகிறது. அடுத்து, நீங்கள் ஆம்புலன்ஸ் குழுவை அழைக்க வேண்டும் - நோயாளிக்கு விரைவான மற்றும் தகுதியான உதவி தேவை.
இதேபோன்ற நிலைக்கு சிகிச்சை தந்திரங்கள்

நோயாளி மருத்துவமனையில் சேர்க்கப்பட்ட பிறகு, மருத்துவர் இரத்த சர்க்கரை அளவை அளவிடுகிறார் - முதலில், இந்த காட்டி இயல்பாக்கப்பட வேண்டும். நிலையைப் பொறுத்து, இன்சுலின் (ஹைப்பர் கிளைசீமியா) அல்லது குளுக்கோஸ் கரைசல் (இரத்தச் சர்க்கரைக் குறைவு) நோயாளிக்கு வழங்கப்படுகிறது.
கோமாவை உருவாக்கும் செயல்பாட்டில், மனித உடல் நிறைய வைட்டமின்கள், தாதுக்கள் மற்றும் பிற பயனுள்ள பொருட்களை இழக்கிறது. அதனால்தான் நீரிழிவு நோயில் யாருடைய சிகிச்சையில் எலக்ட்ரோலைட் கலவையை மீட்டெடுக்கவும், திரவக் குறைபாட்டை அகற்றவும், நச்சுகளின் இரத்தத்தை சுத்தப்படுத்தவும் உதவும் மருந்துகளின் பயன்பாடு அடங்கும்.
சிக்கல்கள் இருப்பதையும் கோமாவின் வளர்ச்சிக்கான காரணங்களையும் தீர்மானிப்பது மிகவும் முக்கியம், பின்னர் அவற்றை அகற்றவும்.
நீரிழிவு நோயில் கோமா தடுப்பு
நீரிழிவு நோயின் சிக்கல்கள், குறிப்பாக கோமா மிகவும் ஆபத்தானது. அதனால்தான் உங்கள் சொந்த நிலையை கண்காணிப்பது மற்றும் சில முன்னெச்சரிக்கை விதிகளை கடைபிடிப்பது நல்லது:
- நீங்கள் மருத்துவரால் தொகுக்கப்பட்ட உணவு முறையைப் பின்பற்றி ஒரு உணவைப் பின்பற்ற வேண்டும்,
- நோயாளி தொடர்ந்து மருத்துவரிடம் பரிசோதனைகளுக்குச் செல்ல வேண்டும், சோதனைகள் எடுக்க வேண்டும்,
- சுய கண்காணிப்பு மற்றும் பாதுகாப்பு விதிகளை கடைபிடிப்பது முக்கியம் (நோயாளி அவருடன் ஒரு குளுக்கோமீட்டர் வைத்திருக்க வேண்டும் மற்றும் தொடர்ந்து இரத்த சர்க்கரையை அளவிட வேண்டும்),
- சுறுசுறுப்பான வாழ்க்கை முறை பரிந்துரைக்கப்படுகிறது, புதிய காற்றில் அடிக்கடி நடப்பது, சாத்தியமான உடல் செயல்பாடு,
- சரியான பரிந்துரைகளைப் பின்பற்றுவது மற்றும் இன்சுலின் மற்றும் பிற மருந்துகளின் அளவுகளைக் கவனிப்பது மிகவும் முக்கியம்,
- எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் கலந்துகொள்ளும் உட்சுரப்பியல் நிபுணரிடம் கலந்தாலோசிக்காமல் சுய மருத்துவம் செய்து பாரம்பரிய மருத்துவத்தின் எந்தவொரு வழியையும் பயன்படுத்தக்கூடாது.
பெரும்பாலான சந்தர்ப்பங்களில் இத்தகைய எளிய விதிகளுக்கு இணங்குவது கோமாவின் ஆரம்பம் உள்ளிட்ட சிக்கல்களின் வளர்ச்சியைத் தடுக்க உதவுகிறது. ஏதேனும் ஆபத்தான மாற்றங்கள் ஏற்பட்டால், நீங்கள் உடனடியாக ஒரு மருத்துவரை அணுக வேண்டும்.