இன்சுலின் பக்க விளைவுகள் மற்றும் பக்க விளைவுகள்
டெக்ளூடெக் இன்சுலின் மருந்தியல் விளைவு மனித இன்சுலின் விளைவைப் போலவே குறிப்பிட்ட பிணைப்பு மற்றும் மனித எண்டோஜெனஸ் இன்சுலின் ஏற்பிகளுடன் தொடர்புகொள்வதன் மூலம் உணரப்படுகிறது.
தசை மற்றும் கொழுப்பு செல்கள் ஏற்பிகளுடன் பிணைக்கப்பட்ட பின்னர் திசுக்களால் குளுக்கோஸின் பயன்பாட்டின் அதிகரிப்பு மற்றும் கல்லீரலால் குளுக்கோஸ் உற்பத்தி விகிதத்தில் ஒரே நேரத்தில் குறைவதால் இன்சுலின் டெக்லுடெக்கின் ஹைபோகிளைசெமிக் விளைவு ஏற்படுகிறது.
ஒரு நாளைக்கு ஒரு முறை அளவைப் பெற்ற நோயாளிகளுக்கு இன்சுலின் டெக்ளூடெக்கின் இரத்தச் சர்க்கரைக் குறைவு விளைவை 24 மணி நேர கண்காணிப்பின் போது, முதல் மற்றும் இரண்டாவது 12 மணி நேர காலங்களில் ஒரு சீரான விளைவு காணப்பட்டது.
இன்சுலின் டெக்லுடெக்கின் செயல்பாட்டு காலம் சிகிச்சை டோஸ் வரம்பிற்குள் 42 மணி நேரத்திற்கும் மேலாகும்.
டெக்ளூடெக் இன்சுலின் அளவின் அதிகரிப்புக்கும் அதன் பொது இரத்தச் சர்க்கரைக் குறைவு விளைவுக்கும் இடையிலான நேரியல் உறவு நிரூபிக்கப்பட்டுள்ளது.
வயதான நோயாளிகளுக்கும் வயதுவந்த இளம் நோயாளிகளுக்கும் இடையில் இன்சுலின் டெக்ளூடெக்கின் மருந்தியலில் மருத்துவ ரீதியாக குறிப்பிடத்தக்க வேறுபாடு எதுவும் கண்டறியப்படவில்லை.
டெக்ளூடெக் இன்சுலின் நீண்ட காலத்திற்கு சிகிச்சையளிக்கப்பட்ட பின்னர் இன்சுலின் ஆன்டிபாடிகளின் மருத்துவ ரீதியாக குறிப்பிடத்தக்க உருவாக்கம் எதுவும் கண்டறியப்படவில்லை.
உறிஞ்சுதல். டெக்ளூடெக் இன்சுலின் நீடித்த நடவடிக்கை அதன் மூலக்கூறின் சிறப்பாக உருவாக்கப்பட்ட கட்டமைப்பால் ஏற்படுகிறது. தோலடி உட்செலுத்தலுக்குப் பிறகு, கரையக்கூடிய நிலையான மல்டிஹெக்ஸாமர்கள் உருவாகின்றன, அவை தோலடி கொழுப்பு திசுக்களில் இன்சுலின் ஒரு டிப்போவை உருவாக்குகின்றன. மல்டிஹெக்ஸாமர்கள் படிப்படியாகப் பிரிந்து, டெக்ளூடெக் இன்சுலின் மோனோமர்களை வெளியிடுகின்றன, இதன் விளைவாக மருந்துகள் மெதுவாகவும் நீடித்ததாகவும் இரத்தத்தில் வெளிவருகின்றன, இது ஒரு நீண்ட தட்டையான செயல் மற்றும் நிலையான ஹைப்போகிளைசெமிக் விளைவை வழங்குகிறது.
சிஎஸ்.எஸ் இன்சுலின் டெக்ளூடெக்கின் நிர்வாகத்திற்கு 2-3 நாட்களுக்குப் பிறகு இரத்த பிளாஸ்மாவில் அடையப்படுகிறது.
விநியோகம். பிளாஸ்மா புரதங்களுடன் (அல்புமின்) இன்சுலின் டெக்ளூடெக்கின் இணைப்பு> 99% ஆகும். Sc நிர்வாகத்துடன், மொத்த பிளாஸ்மா செறிவுகள் சிகிச்சை அளவுகளின் வரம்பில் நிர்வகிக்கப்படும் டோஸுக்கு விகிதாசாரமாகும்.
வளர்சிதை மாற்றம். இன்சுலின் டெக்ளூடெக்கின் சிதைவு மனித இன்சுலின் போன்றது, உருவாகும் அனைத்து வளர்சிதை மாற்றங்களும் செயலற்றவை.
விலக்குதல். டி1/2 இன்சுலின் ஊசி போட்ட பிறகு, டெக்ளூடெக் தோலடி திசுக்களில் இருந்து அதன் உறிஞ்சுதல் வீதத்தால் தீர்மானிக்கப்படுகிறது, தோராயமாக 25 மணிநேரம் ஆகும், இது டோஸ் சார்ந்தது அல்ல.
சிறப்பு நோயாளி குழுக்கள்
நோயாளிகளின் பாலினத்தைப் பொறுத்து டெக்ளூடெக் இன்சுலின் மருந்தியல் பண்புகளில் வேறுபாடுகள் எதுவும் கண்டறியப்படவில்லை.
வயதான நோயாளிகள், வெவ்வேறு இனங்களின் நோயாளிகள், சிறுநீரக அல்லது கல்லீரல் செயல்பாடு குறைபாடுள்ள நோயாளிகள். வயதானவர்களுக்கும் இளம் நோயாளிகளுக்கும் இடையில், வெவ்வேறு இனக் குழுக்களின் நோயாளிகளுக்கிடையில், சிறுநீரக மற்றும் கல்லீரல் செயல்பாடு குறைபாடுள்ள நோயாளிகளுக்கும், ஆரோக்கியமான நோயாளிகளுக்கும் இடையில் டெக்ளூடெக் இன்சுலின் மருந்தியல் இயக்கவியலில் மருத்துவ ரீதியாக குறிப்பிடத்தக்க வேறுபாடுகள் எதுவும் கண்டறியப்படவில்லை.
குழந்தைகள் மற்றும் பதின்ம வயதினர்கள். டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகள் (6–11 வயது) மற்றும் இளம் பருவத்தினர் (12–18 வயது) ஒரு ஆய்வில் இன்சுலின் டெக்லுடெக்கின் மருந்தியல் பண்புகள் வயதுவந்த நோயாளிகளுடன் ஒப்பிடத்தக்கவை. டைப் 1 நீரிழிவு நோயாளிகளுக்கு மருந்தின் ஒற்றை நிர்வாகத்தின் பின்னணியில், குழந்தைகள் மற்றும் இளம்பருவத்தில் மருந்துகளின் மொத்த டோஸ் வெளிப்பாடு வயதுவந்த நோயாளிகளை விட அதிகமாக உள்ளது என்பது நிரூபிக்கப்பட்டது.
முன்கூட்டிய பாதுகாப்பு ஆய்வுகளின் தரவு. மருந்தியல் பாதுகாப்பு, மீண்டும் மீண்டும் டோஸ் நச்சுத்தன்மை, புற்றுநோய்க்கான ஆற்றல், இனப்பெருக்க செயல்பாட்டில் நச்சு விளைவுகள் பற்றிய ஆய்வுகளின் அடிப்படையிலான முன்கூட்டிய தரவு, மனிதர்களுக்கு டெக்ளூடெக் இன்சுலின் எந்த ஆபத்தையும் வெளிப்படுத்தவில்லை. டெக்லூடெக் இன்சுலின் வளர்சிதை மாற்ற மற்றும் மைட்டோஜெனிக் செயல்பாட்டின் விகிதம் மனித இன்சுலினுக்கு ஒத்ததாகும்.
இன்சுலின் டெக்லுடெக் என்ற பொருளின் பக்க விளைவுகள்
டெக்ளூடெக் இன்சுலின் சிகிச்சையின் போது மிகவும் பொதுவான பக்க விளைவு இரத்தச் சர்க்கரைக் குறைவு ஆகும், மேலும் ஒவ்வாமை எதிர்வினைகள் உருவாகலாம், உடனடி வகை, உயிருக்கு ஆபத்தான நோயாளி உட்பட.
மருத்துவ சோதனைகளின் தரவுகளின் அடிப்படையில் கீழே வழங்கப்பட்ட பக்க விளைவுகள் அனைத்தும் மெட்ரா மற்றும் உறுப்பு அமைப்புகளின்படி தொகுக்கப்பட்டுள்ளன. பக்க விளைவுகளின் நிகழ்வு மிகவும் பொதுவானதாக மதிப்பிடப்பட்டது (> 1/10), பெரும்பாலும் (> 1/100 முதல் 1/1000 முதல் 1/10000 வரை, நாக்கு அல்லது உதடுகளின் வீக்கம், வயிற்றுப்போக்கு, குமட்டல், சோர்வு மற்றும் அரிப்பு உட்பட) , அரிக்கும் தடிப்புகள் கொண்ட தோல் வியாதி.
வளர்சிதை மாற்றம் மற்றும் ஊட்டச்சத்தின் பக்கத்திலிருந்து: மிக பெரும்பாலும் - இரத்தச் சர்க்கரைக் குறைவு (நோயாளியின் இன்சுலின் தேவையை விட இன்சுலின் அளவு கணிசமாக அதிகமாக இருந்தால் இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம். கடுமையான இரத்தச் சர்க்கரைக் குறைவு நனவு மற்றும் / அல்லது வலிப்புத்தாக்கங்களை இழக்க வழிவகுக்கும், மரணம் வரை மூளையின் செயல்பாட்டின் தற்காலிக அல்லது மீளமுடியாத குறைபாடு. இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள், ஒரு விதியாக, உருவாகின்றன. திடீரென்று, அவை குளிர்ந்த வியர்வை, சருமத்தின் வலி, அதிகரித்த சோர்வு, பதட்டம் அல்லது நடுக்கம், பதட்டம், அசாதாரண சோர்வு அல்லது பலவீனம், திசைதிருப்பல், செறிவு குறைதல் கவனப் பண்புகள், மயக்கம், கடுமையான பசி, பார்வைக் குறைபாடு, தலைவலி, குமட்டல், படபடப்பு).
தோல் மற்றும் தோலடி திசுக்களின் பகுதியில்: அரிதாக - லிபோடிஸ்ட்ரோபி (லிபோஹைபர்டிராபி உட்பட, உட்செலுத்துதல் இடத்தில் லிபோஆட்ரோபி உருவாகலாம். அதே உடற்கூறியல் பகுதிக்குள் ஊசி தளத்தை மாற்றுவதற்கான விதிகளுக்கு இணங்குவது இந்த பக்க எதிர்வினையின் அபாயத்தை குறைக்க உதவுகிறது).
ஊசி இடத்திலுள்ள பொதுவான கோளாறுகள் மற்றும் கோளாறுகள்: பெரும்பாலும் - ஊசி இடத்திலுள்ள எதிர்வினைகள் (ஹீமாடோமா, வலி, உள்ளூர் இரத்தக்கசிவு, எரித்மா, இணைப்பு திசு முடிச்சுகள், வீக்கம், சருமத்தின் நிறமாற்றம், அரிப்பு, எரிச்சல் மற்றும் ஊசி இடுகையில் இறுக்குதல்), அரிதாக - புற எடிமா. உட்செலுத்துதல் தளத்தில் பெரும்பாலான எதிர்வினைகள் சிறியவை மற்றும் தற்காலிகமானவை மற்றும் தொடர்ச்சியான சிகிச்சையுடன் பொதுவாக மறைந்துவிடும்.
மருத்துவ பரிசோதனைகளின் போது, வயதான நோயாளிகள் மற்றும் பொது நோயாளிகளின் மக்கள்தொகையுடன் ஒப்பிடும்போது பலவீனமான சிறுநீரக அல்லது கல்லீரல் செயல்பாடு உள்ள நோயாளிகளில் அதிர்வெண், வகை அல்லது பாதகமான எதிர்விளைவுகளின் வேறுபாடுகள் எதுவும் கண்டறியப்படவில்லை.
தொடர்பு
வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், குளுகோகன் போன்ற பெப்டைட் -1 ஏற்பி அகோனிஸ்டுகள், எம்.ஏ.ஓ தடுப்பான்கள், தேர்வு செய்யாத பீட்டா-தடுப்பான்கள், ஏ.சி.இ இன்ஹிபிட்டர்கள், சாலிசிலேட்டுகள், அனபோலிக் ஸ்டெராய்டுகள் மற்றும் சல்போனமைடுகள் ஆகியவற்றால் இன்சுலின் தேவை குறைக்கப்படலாம்.
இன்சுலின் தேவை வாய்வழி ஹார்மோன் கருத்தடை மருந்துகள், தியாசைட் டையூரிடிக்ஸ், கார்டிகோஸ்டீராய்டுகள், தைராய்டு ஹார்மோன்கள், சிம்பதோமிமெடிக்ஸ், சோமாட்ரோபின் மற்றும் டனாசோல் ஆகியவற்றை அதிகரிக்கும்.
பீட்டா-தடுப்பான்கள் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளை மறைக்க முடியும்.
ஆக்ட்ரியோடைடு மற்றும் லான்ரோடைடு இரண்டும் இன்சுலின் உடலின் தேவையை அதிகரிக்கும் மற்றும் குறைக்கும்.
எத்தனால் (ஆல்கஹால்) இரத்தச் சர்க்கரைக் குறைவு விளைவை அதிகரிக்கவும் குறைக்கவும் முடியும்.
இணக்கமற்றதற்கான. சில மருந்துகள் இன்சுலின் டெக்லுடெக்கின் கரைசலில் சேர்க்கும்போது அதன் அழிவை ஏற்படுத்தும். உட்செலுத்துதல் தீர்வுகளில் டெக்லூடெக் இன்சுலின் கரைசலை சேர்க்க முடியாது. இன்சுலின் டெக்லுடெக்கை மற்ற மருந்துகளுடன் கலக்க வேண்டாம்.
அளவுக்கும் அதிகமான
இன்சுலின் அதிகப்படியான அளவை ஏற்படுத்தும் ஒரு குறிப்பிட்ட டோஸ் நிறுவப்படவில்லை, ஆனால் நோயாளியின் தேவைடன் ஒப்பிடும்போது மருந்தின் அளவு மிக அதிகமாக இருந்தால் இரத்தச் சர்க்கரைக் குறைவு படிப்படியாக உருவாகலாம் ("முன்னெச்சரிக்கைகள்" ஐப் பார்க்கவும்).
குளுக்கோஸ் அல்லது சர்க்கரை கொண்ட தயாரிப்புகளை உட்கொள்வதன் மூலம் நோயாளி லேசான இரத்தச் சர்க்கரைக் குறைவை நீக்க முடியும். எனவே, நீரிழிவு நோயாளிகள் தொடர்ந்து சர்க்கரை கொண்ட தயாரிப்புகளை எடுத்துச் செல்ல அறிவுறுத்தப்படுகிறார்கள்.
கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால், நோயாளி மயக்கத்தில் இருக்கும்போது, அவருக்கு குளுக்ககன் (0.5 முதல் 1 மி.கி வரை) i / m அல்லது s / c (ஒரு பயிற்சி பெற்ற நபரால் நிர்வகிக்கப்படலாம்), அல்லது i / o டெக்ஸ்ட்ரோஸ் (குளுக்கோஸ்) தீர்வு (நிர்வகிக்கப்படலாம் ஒரு மருத்துவ நிபுணர் மட்டுமே). குளுகோகன் நிர்வாகத்திற்குப் பிறகு 10-15 நிமிடங்களுக்குப் பிறகு நோயாளி சுயநினைவைப் பெறாவிட்டால் டெக்ஸ்ட்ரோஸ் ஐ.வி.யையும் நிர்வகிப்பது அவசியம். சுயநினைவை மீட்டெடுத்த பிறகு, நோயாளி இரத்தச் சர்க்கரைக் குறைவு மீண்டும் வருவதைத் தடுக்க கார்போஹைட்ரேட் நிறைந்த உணவுகளை எடுக்க அறிவுறுத்தப்படுகிறார்.
இன்சுலின் டெக்லுடெக் என்ற பொருளுக்கு முன்னெச்சரிக்கைகள்
கைபோகிலைசிமியா. நீங்கள் உணவை அல்லது திட்டமிடப்படாத தீவிரமான உடல் உழைப்பைத் தவிர்த்தால், நோயாளி இரத்தச் சர்க்கரைக் குறைவை உருவாக்கக்கூடும். நோயாளியின் தேவைகள் தொடர்பாக இன்சுலின் அளவு அதிகமாக இருந்தால் இரத்தச் சர்க்கரைக் குறைவும் உருவாகலாம் ("பக்க விளைவுகள்" மற்றும் "அதிகப்படியான அளவு" ஐப் பார்க்கவும்).
கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகளுக்கு ஈடுசெய்த பிறகு (எடுத்துக்காட்டாக, தீவிரமான இன்சுலின் சிகிச்சையுடன்), நோயாளிகள் இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் பொதுவான அறிகுறிகளை அனுபவிக்கக்கூடும், இது நோயாளிகளுக்கு தெரிவிக்கப்பட வேண்டும். நீரிழிவு நோயின் நீண்ட போக்கோடு வழக்கமான எச்சரிக்கை அறிகுறிகள் மறைந்து போகக்கூடும். இணையான நோய்கள், குறிப்பாக தொற்று மற்றும் காய்ச்சலுடன் சேர்ந்து, பொதுவாக இன்சுலின் உடலின் தேவையை அதிகரிக்கும். நோயாளிக்கு ஒத்த சிறுநீரகம், கல்லீரல் அல்லது அட்ரீனல் சுரப்பி, பிட்யூட்டரி அல்லது தைராய்டு பிரச்சினைகள் இருந்தால் டோஸ் சரிசெய்தல் தேவைப்படலாம்.
மற்ற அடித்தள இன்சுலின் தயாரிப்புகளைப் போலவே, இன்சுலின் டெக்ளூடெக்கின் பயன்பாட்டுடன் இரத்தச் சர்க்கரைக் குறைவிலிருந்து மீள்வது தாமதமாகலாம்.
ஹைபர்கிளைசிமியா. போதிய அளவு அல்லது சிகிச்சையை நிறுத்துவது ஹைப்பர் கிளைசீமியா அல்லது நீரிழிவு கெட்டோஅசிடோசிஸின் வளர்ச்சிக்கு வழிவகுக்கும். கூடுதலாக, இணக்க நோய்கள், குறிப்பாக தொற்று நோய்கள், ஹைப்பர் கிளைசெமிக் நிலைமைகளின் வளர்ச்சிக்கு பங்களிக்கக்கூடும், அதன்படி, இன்சுலின் உடலின் தேவையை அதிகரிக்கும்.
ஒரு விதியாக, ஹைப்பர் கிளைசீமியாவின் முதல் அறிகுறிகள் படிப்படியாக, பல மணி நேரம் அல்லது நாட்களில் தோன்றும். இந்த அறிகுறிகளில் தாகம், விரைவான சிறுநீர் கழித்தல், குமட்டல், வாந்தி, மயக்கம், சிவத்தல் மற்றும் சருமத்தின் வறட்சி, வறண்ட வாய், பசியின்மை, வெளியேற்றப்பட்ட காற்றில் அசிட்டோனின் வாசனை ஆகியவை அடங்கும். டைப் 1 நீரிழிவு நோயில், சரியான சிகிச்சை இல்லாமல், ஹைப்பர் கிளைசீமியா நீரிழிவு கெட்டோஅசிடோசிஸின் வளர்ச்சிக்கு வழிவகுக்கிறது மற்றும் மரணத்திற்கு வழிவகுக்கும்.
கடுமையான ஹைப்பர் கிளைசீமியா சிகிச்சைக்கு, வேகமாக செயல்படும் இன்சுலின் பரிந்துரைக்கப்படுகிறது.
மற்ற இன்சுலின் தயாரிப்புகளிலிருந்து நோயாளியை மாற்றுவது. நோயாளியை ஒரு புதிய வகைக்கு மாற்றுவது அல்லது ஒரு புதிய பிராண்டு அல்லது மற்றொரு உற்பத்தியாளரின் இன்சுலின் தயாரித்தல் கடுமையான மருத்துவ மேற்பார்வையின் கீழ் நிகழ வேண்டும். மொழிபெயர்க்கும்போது, டோஸ் சரிசெய்தல் தேவைப்படலாம்.
தியாசோலிடினியோன் குழுவின் மருந்துகள் மற்றும் இன்சுலின் தயாரிப்புகளின் ஒரே நேரத்தில் பயன்பாடு. இன்சுலின் தயாரிப்புகளுடன் இணைந்து தியாசோலிடினியோன்ஸ் நோயாளிகளுக்கு சிகிச்சையளிப்பதில் இதய செயலிழப்பு வளர்ச்சிக்கான வழக்குகள் பதிவாகியுள்ளன, குறிப்பாக இதுபோன்ற நோயாளிகளுக்கு இதய செயலிழப்பு ஏற்படுவதற்கான ஆபத்து காரணிகள் இருந்தால். நோயாளிகளுக்கு தியாசோலிடினியோன்கள் மற்றும் டெக்ளூடெக் இன்சுலின் ஆகியவற்றுடன் சேர்க்கை சிகிச்சையை பரிந்துரைக்கும்போது இந்த உண்மையை கணக்கில் எடுத்துக்கொள்ள வேண்டும். இத்தகைய சேர்க்கை சிகிச்சையை பரிந்துரைக்கும்போது, இதய செயலிழப்பு அறிகுறிகளையும் அறிகுறிகளையும் அடையாளம் காணவும், உடல் எடையை அதிகரிக்கவும் மற்றும் புற எடிமா இருப்பதற்கும் நோயாளிகளின் மருத்துவ பரிசோதனைகளை நடத்த வேண்டியது அவசியம். இதய செயலிழப்பு அறிகுறிகள் நோயாளிகளில் மோசமடைந்துவிட்டால், தியாசோலிடினியோன்களுடன் சிகிச்சை நிறுத்தப்பட வேண்டும்.
பார்வையின் உறுப்பு மீறல்கள். கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதில் இன்சுலின் சிகிச்சையை தீவிரப்படுத்துவது நீரிழிவு ரெட்டினோபதியின் நிலையில் தற்காலிக சரிவுக்கு வழிவகுக்கும், அதே நேரத்தில் கிளைசெமிக் கட்டுப்பாட்டில் நீண்டகால முன்னேற்றம் நீரிழிவு ரெட்டினோபதியின் முன்னேற்ற அபாயத்தைக் குறைக்கிறது.
பார்வையற்ற நோயாளிகளுக்கோ அல்லது பார்வைக் குறைபாடுள்ளவர்களுக்கோ பார்வை பார்வை இல்லாத நபர்களின் உதவி அவர்களுக்கு எப்போதும் தேவைப்படுவதாகவும், ஒரு இன்ஜெக்டருடன் பணிபுரிய பயிற்சி பெற்றவர்கள் என்றும் தெரிவிக்க வேண்டியது அவசியம்.
தவறான பயன்பாட்டை தடுத்தல். தற்செயலாக வேறு அளவு அல்லது பிற இன்சுலின் வழங்குவதைத் தவிர்ப்பதற்காக ஒவ்வொரு ஊசிக்கு முன்பும் ஒவ்வொரு லேபிளிலும் லேபிளை சரிபார்க்க நோயாளிக்கு அறிவுறுத்தப்பட வேண்டும்.
இன்சுலின் ஆன்டிபாடிகள். இன்சுலின் பயன்படுத்தும் போது, ஆன்டிபாடி உருவாக்கம் சாத்தியமாகும். அரிதான சந்தர்ப்பங்களில், ஆன்டிபாடி உருவாவதற்கு ஹைப்பர் கிளைசீமியா அல்லது இரத்தச் சர்க்கரைக் குறைவு நிகழ்வுகளைத் தடுக்க இன்சுலின் அளவை சரிசெய்தல் தேவைப்படலாம்.
வாகனங்கள் மற்றும் வழிமுறைகளை இயக்கும் திறனில் செல்வாக்கு. இரத்தச் சர்க்கரைக் குறைவின் போது நோயாளிகளின் கவனம் செலுத்தும் திறன் மற்றும் எதிர்வினை வீதம் பலவீனமடையக்கூடும், இது இந்த திறன் குறிப்பாக அவசியமான சூழ்நிலைகளில் ஆபத்தானது (எடுத்துக்காட்டாக, வாகனங்கள் அல்லது வழிமுறைகளை ஓட்டும்போது).
வாகனம் ஓட்டும்போது இரத்தச் சர்க்கரைக் குறைவு ஏற்படுவதைத் தடுக்க நடவடிக்கை எடுக்க நோயாளிகளுக்கு அறிவுறுத்தப்பட வேண்டும். இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அறிகுறிகள் இல்லாத அல்லது குறைந்துவிட்ட நோயாளிகளுக்கு அல்லது அடிக்கடி இரத்தச் சர்க்கரைக் குறைவின் அத்தியாயங்களுடன் இது மிகவும் முக்கியமானது. இந்த சந்தர்ப்பங்களில், வாகனம் ஓட்டுவதற்கான தகுதியை கருத்தில் கொள்ள வேண்டும்.
உள்ளூர் வெளிப்பாடுகள் மற்றும் ஹைபர்சென்சிட்டிவிட்டி, சகிப்புத்தன்மை
 இன்சுலின் ஊசி இடத்திலுள்ள உள்ளூர் வெளிப்பாடுகள். இந்த எதிர்விளைவுகளில் வலி, சிவத்தல், வீக்கம், அரிப்பு, யூர்டிகேரியா மற்றும் அழற்சி செயல்முறைகள் அடங்கும்.
இன்சுலின் ஊசி இடத்திலுள்ள உள்ளூர் வெளிப்பாடுகள். இந்த எதிர்விளைவுகளில் வலி, சிவத்தல், வீக்கம், அரிப்பு, யூர்டிகேரியா மற்றும் அழற்சி செயல்முறைகள் அடங்கும்.
இந்த அறிகுறிகளில் பெரும்பாலானவை லேசானவை மற்றும் சிகிச்சையைத் தொடங்கிய சில நாட்கள் அல்லது வாரங்கள் தோன்றும். சில சந்தர்ப்பங்களில், இன்சுலினை மற்ற பாதுகாப்புகள் அல்லது நிலைப்படுத்திகள் கொண்ட மருந்துடன் மாற்ற வேண்டியது அவசியம்.
உடனடி ஹைபர்சென்சிட்டிவிட்டி - இத்தகைய ஒவ்வாமை எதிர்வினைகள் மிகவும் அரிதாகவே உருவாகின்றன. அவை இன்சுலின் மற்றும் துணை சேர்மங்கள் இரண்டிலும் உருவாகலாம், மேலும் பொதுவான தோல் எதிர்வினைகளாக வெளிப்படும்:
- ப்ராஞ்சோஸ்பேஸ்ம்,
- angioedema,
- இரத்த அழுத்தத்தில் வீழ்ச்சி, அதிர்ச்சி.
அதாவது, அவை அனைத்தும் நோயாளியின் உயிருக்கு ஆபத்தை ஏற்படுத்தும். பொதுவான ஒவ்வாமைகளுடன், குறுகிய-செயல்பாட்டு இன்சுலின் மூலம் மருந்தை மாற்றுவது அவசியம், மேலும் ஒவ்வாமை எதிர்ப்பு நடவடிக்கைகளை மேற்கொள்வதும் அவசியம்.
நீடித்த பழக்கவழக்க உயர் கிளைசீமியாவின் இயல்பான வீதத்தின் வீழ்ச்சி காரணமாக மோசமான இன்சுலின் சகிப்புத்தன்மை. இத்தகைய அறிகுறிகள் ஏற்பட்டால், நீங்கள் குளுக்கோஸ் அளவை சுமார் 10 நாட்களுக்கு அதிக அளவில் பராமரிக்க வேண்டும், இதனால் உடல் ஒரு சாதாரண மதிப்புக்கு ஏற்ப மாற்ற முடியும்.
பார்வைக் குறைபாடு மற்றும் சோடியம் வெளியேற்றம்
பார்வையின் பக்கத்திலிருந்து பக்க விளைவுகள். கட்டுப்பாடு காரணமாக இரத்த குளுக்கோஸ் செறிவில் வலுவான மாற்றங்கள் தற்காலிக பார்வைக் குறைபாட்டிற்கு வழிவகுக்கும், ஏனெனில் திசு டர்கர் மற்றும் லென்ஸ் ஒளிவிலகல் மதிப்பு கண் ஒளிவிலகல் குறைவுடன் மாறுகிறது (லென்ஸ் நீரேற்றம் அதிகரிக்கிறது).
அத்தகைய எதிர்வினை இன்சுலின் பயன்பாட்டின் ஆரம்பத்திலேயே காணப்படுகிறது. இந்த நிலைக்கு சிகிச்சை தேவையில்லை, உங்களுக்கு மட்டுமே தேவை:
- கண் திரிபு குறைக்க
- குறைந்த கணினியைப் பயன்படுத்துங்கள்
- குறைவாகப் படியுங்கள்
- குறைவான டிவியைப் பாருங்கள்.
வலி இது ஆபத்தானது அல்ல என்பதையும், சில வாரங்களில் பார்வை மீட்டெடுக்கப்படும் என்பதையும் மக்கள் அறிந்து கொள்ள வேண்டும்.
இது ஆபத்தானது அல்ல என்பதையும், சில வாரங்களில் பார்வை மீட்டெடுக்கப்படும் என்பதையும் மக்கள் அறிந்து கொள்ள வேண்டும்.
இன்சுலின் அறிமுகத்திற்கு ஆன்டிபாடிகளின் உருவாக்கம். சில நேரங்களில் இதுபோன்ற எதிர்வினையுடன், ஹைப்பர்- அல்லது ஹைபோகிளைசீமியாவை உருவாக்கும் வாய்ப்பை அகற்ற ஒரு டோஸ் சரிசெய்தல் செய்ய வேண்டியது அவசியம்.
அரிதான சந்தர்ப்பங்களில், இன்சுலின் சோடியம் வெளியேற்றத்தை தாமதப்படுத்துகிறது, இதன் விளைவாக வீக்கம் ஏற்படுகிறது. தீவிர இன்சுலின் சிகிச்சையானது வளர்சிதை மாற்றத்தில் கூர்மையான முன்னேற்றத்தை ஏற்படுத்தும் சந்தர்ப்பங்களில் இது குறிப்பாக உண்மை. சிகிச்சையின் ஆரம்பத்தில் இன்சுலின் எடிமா ஏற்படுகிறது, இது ஆபத்தானது அல்ல, பொதுவாக 3 முதல் 4 நாட்களுக்குப் பிறகு மறைந்துவிடும், இருப்பினும் சில சந்தர்ப்பங்களில் இது இரண்டு வாரங்கள் வரை நீடிக்கும். எனவே, இன்சுலின் ஊசி போடுவது எப்படி என்பதை அறிவது மிகவும் முக்கியம்.
லிபோடிஸ்ட்ரோபி மற்றும் மருந்து எதிர்வினைகள்
கொழுப்பணு சிதைவு. இது லிபோஆட்ரோபி (தோலடி திசு இழப்பு) மற்றும் லிபோஹைபெர்டிராபி (அதிகரித்த திசு உருவாக்கம்) என வெளிப்படும்.
இன்சுலின் ஊசி லிபோடிஸ்ட்ரோபியின் மண்டலத்திற்குள் நுழைந்தால், இன்சுலின் உறிஞ்சுதல் மெதுவாக இருக்கலாம், இது மருந்தியக்கவியல் மாற்றத்திற்கு வழிவகுக்கும்.
இந்த எதிர்வினையின் வெளிப்பாடுகளைக் குறைக்க அல்லது லிபோடிஸ்ட்ரோபி ஏற்படுவதைத் தடுக்க, இன்சுலின் தோலடி முறையில் நிர்வகிக்க நோக்கம் கொண்ட உடலின் ஒரு பகுதியின் எல்லைக்குள் ஊசி இடத்தைத் தொடர்ந்து மாற்ற பரிந்துரைக்கப்படுகிறது.
சில மருந்துகள் இன்சுலின் சர்க்கரையை குறைக்கும் விளைவை பலவீனப்படுத்துகின்றன. இந்த மருந்துகள் பின்வருமாறு:
- glucocorticosteroids,
- சிறுநீரிறக்கிகள்,
- , டெனோஸால்
- டயாசொக்சைட்,
- isoniazid,
- குளுக்கோஜென்
- ஈஸ்ட்ரோஜன்கள் மற்றும் கெஸ்டஜன்கள்,
- வளர்ச்சி ஹார்மோன்,
- பினோதியசின் வழித்தோன்றல்கள்,
- தைராய்டு ஹார்மோன்கள்
- சிம்பதோமிமெடிக்ஸ் (சல்பூட்டமால், அட்ரினலின்).
ஆல்கஹால் மற்றும் குளோனிடைன் இன்சுலின் அதிகரித்த மற்றும் பலவீனமான இரத்தச் சர்க்கரைக் குறைவு விளைவுகளுக்கு வழிவகுக்கும். பென்டாமைடின் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும், இது பின்வரும் செயலாக ஹைப்பர் கிளைசீமியாவால் மாற்றப்படுகிறது.
பிற பக்க விளைவுகள் மற்றும் விளைவுகள்
சோமோஜி நோய்க்குறி என்பது போஸ்டிபோகிளைசெமிக் ஹைப்பர் கிளைசீமியா ஆகும், இது மூளை உயிரணுக்களில் குளுக்கோஸ் குறைபாட்டிற்கான எதிர்வினையாக கான்ட்ரா-ஹார்மோன் ஹார்மோன்களின் (குளுக்ககன், கார்டிசோல், எஸ்.டி.எச், கேடகோலமைன்கள்) ஈடுசெய்யும் விளைவு காரணமாக ஏற்படுகிறது. நீரிழிவு நோயால் பாதிக்கப்பட்ட 30% நோயாளிகளில் கண்டறியப்படாத இரவுநேர இரத்தச் சர்க்கரைக் குறைவு இருப்பதாக ஆய்வுகள் காட்டுகின்றன, இது இரத்தச் சர்க்கரைக் கோமாவின் பிரச்சினை அல்ல, ஆனால் அதை புறக்கணிக்கக்கூடாது.
 மேலே உள்ள ஹார்மோன்கள் கிளைகோஜெனோலிசிஸை மேம்படுத்துகின்றன, இது மற்றொரு பக்க விளைவு. இதனால் இரத்தத்தில் இன்சுலின் தேவையான செறிவை ஆதரிக்கிறது. ஆனால் இந்த ஹார்மோன்கள், ஒரு விதியாக, தேவையானதை விட மிகப் பெரிய அளவில் சுரக்கப்படுகின்றன, இதன் பொருள் பதில் கிளைசீமியாவும் செலவுகளை விட அதிகம். இந்த நிலை பல மணி முதல் பல நாட்கள் வரை நீடிக்கும், குறிப்பாக காலையில் உச்சரிக்கப்படுகிறது.
மேலே உள்ள ஹார்மோன்கள் கிளைகோஜெனோலிசிஸை மேம்படுத்துகின்றன, இது மற்றொரு பக்க விளைவு. இதனால் இரத்தத்தில் இன்சுலின் தேவையான செறிவை ஆதரிக்கிறது. ஆனால் இந்த ஹார்மோன்கள், ஒரு விதியாக, தேவையானதை விட மிகப் பெரிய அளவில் சுரக்கப்படுகின்றன, இதன் பொருள் பதில் கிளைசீமியாவும் செலவுகளை விட அதிகம். இந்த நிலை பல மணி முதல் பல நாட்கள் வரை நீடிக்கும், குறிப்பாக காலையில் உச்சரிக்கப்படுகிறது.
காலை ஹைப்பர் கிளைசீமியாவின் உயர் மதிப்பு எப்போதும் கேள்வியை எழுப்புகிறது: ஒரே இரவில் நீடித்த இன்சுலின் அதிகப்படியான அல்லது குறைபாடு? சரியான பதில் கார்போஹைட்ரேட் வளர்சிதை மாற்றம் நன்கு ஈடுசெய்யப்படும் என்பதற்கு உத்தரவாதம் அளிக்கும், ஏனெனில் ஒரு சூழ்நிலையில் இரவு நேர இன்சுலின் அளவைக் குறைக்க வேண்டும், மற்றொன்றில் அதை அதிகரிக்க வேண்டும் அல்லது வித்தியாசமாக விநியோகிக்க வேண்டும்.
அதிகரித்த கிளைக்கோஜெனோலிசிஸ் காரணமாக “மார்னிங் டான் ஃபெனோமினன்” என்பது காலையில் (4 முதல் 9 மணி வரை) ஹைப்பர் கிளைசீமியாவின் நிலை, இதில் கல்லீரலில் உள்ள கிளைக்கோஜன் அதிகப்படியான இரத்தச் சர்க்கரைக் குறைவு இல்லாமல் கான்ட்ரான்சுலின் ஹார்மோன்களின் அதிகப்படியான சுரப்பு காரணமாக உடைகிறது.
இதன் விளைவாக, இன்சுலின் எதிர்ப்பு ஏற்படுகிறது மற்றும் இன்சுலின் தேவை அதிகரிக்கிறது, அதை இங்கே குறிப்பிடலாம்:
- அடிப்படை தேவை இரவு 10 மணி முதல் நள்ளிரவு வரை ஒரே நிலையில் உள்ளது.
- இதன் குறைப்பு 50% காலை 12 மணி முதல் அதிகாலை 4 மணி வரை நிகழ்கிறது.
- அதே மதிப்பின் அதிகரிப்பு காலை 4 முதல் 9 வரை.
நவீன, நீடித்த-செயல்படும் இன்சுலின் தயாரிப்புகளால் கூட இன்சுலின் சுரப்பில் இத்தகைய உடலியல் மாற்றங்களை முழுமையாகப் பின்பற்ற முடியாது என்பதால், இரவில் நிலையான கிளைசீமியாவை உறுதிப்படுத்துவது மிகவும் கடினம்.
உடலியல் ரீதியாக இன்சுலின் தேவை குறைந்து வரும் காலகட்டத்தில், ஒரு பக்க விளைவு என்பது நீண்டகால இன்சுலின் செயல்பாட்டின் அதிகரிப்பு காரணமாக படுக்கைக்கு முன் நீட்டிக்கப்பட்ட மருந்தை அறிமுகப்படுத்துவதன் மூலம் இரவுநேர இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து ஆகும். புதிய நீடித்த ஏற்பாடுகள் (உச்சமற்றவை), எடுத்துக்காட்டாக, கிளார்கின், இந்த சிக்கலை தீர்க்க உதவும்.
இன்றுவரை, டைப் 1 நீரிழிவு நோய்க்கு எட்டியோட்ரோபிக் சிகிச்சை இல்லை, இருப்பினும் அதை உருவாக்கும் முயற்சிகள் தொடர்ந்து நடைபெற்று வருகின்றன.
இன்சுலின் வெளிப்பாடுகள்
இன்சுலின் சிகிச்சை அவ்வளவு பாதிப்பில்லாதது. ஆமாம், சிகிச்சையானது நோயாளியின் இரத்தத்தில் குளுக்கோஸின் அளவை மீட்டெடுக்கிறது, மருந்தின் பயன்பாட்டிலிருந்து ஒரு நல்ல விளைவு காணப்படுகிறது. இருப்பினும், இன்சுலின் பக்க விளைவுகளை ஏற்படுத்தும்.

- ஹைப்போகிளைசிமியா
- கொழுப்பணு சிதைவு,
- பார்வை மற்றும் வளர்சிதை மாற்றத்தின் விளைவுகள்,
- ஒவ்வாமை எதிர்வினை
- உடலால் சோடியம் வெளியேற்றப்படுவது தாமதமாகும்.
மேலும், சிகிச்சையின் பக்க விளைவுகளில் நோயாளியின் உடலால் நிர்வகிக்கப்படும் மருந்துகளில் ஆன்டிபாடிகள் உற்பத்தி செய்யப்படுகிறது.
தவறான ஊசி மூலம், பிற மருந்துகளுடன் தொடர்பு கொள்ளும்போது மருந்தின் எதிர்மறை விளைவு தோன்றும். பாதகமான எதிர்விளைவுகளின் வளர்ச்சியைத் தவிர்ப்பதற்காக, சிகிச்சையளிக்கும் மருத்துவருடன் ஒரு புதிய மருந்தின் பயன்பாட்டை ஒருங்கிணைப்பது முக்கியம், அதே போல் அளவும்.
இரத்தச் சர்க்கரைக் குறைவு
இந்த நிலை மிகக் குறைந்த இரத்த சர்க்கரையால் வகைப்படுத்தப்படுகிறது.இது நோயாளிக்கு ஆபத்தானது மற்றும் மரணமாக மாறும்.
பின்வரும் காரணங்களுக்காக இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது:
- உயர் கார்ப் உணவுகள்
- ஆல்கஹால் உட்கொள்ளல்
- பட்டினி மற்றும் ஊட்டச்சத்து குறைபாடு,
- இரைப்பை பைபாஸ்
- பயிற்சிகள் அல்லது செயல்பாடுகள், குறிப்பாக தீவிரமான மற்றும் திட்டமிடப்படாத,
- அடிசன் நோய், இன்சுலினோமா அல்லது கல்லீரல், சிறுநீரகம், இதய பிரச்சினைகள்,
- சில மருந்துகள் மற்றும் குயினின்,
- அட்ரீனல் சுரப்பி மற்றும் பிட்யூட்டரி சுரப்பியின் நோய்கள் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும்.

பெரியவர்கள் மற்றும் குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது. குழந்தை இரவில் அழுகிறது, அவர் கனவுகளால் துன்புறுத்தப்படுகிறார். அவர் எரிச்சலூட்டுகிறார், தொடர்ந்து சோர்வாக இருக்கிறார், மோசமாக சாப்பிடுகிறார்.
குழந்தைக்கு தலைச்சுற்றல், தலைவலி, மனநிலையில் திடீர் மாற்றங்கள் அல்லது அவர் மோசமாகிவிட்டால், பெற்றோர் உடனடியாக ஒரு மருத்துவரை அணுக வேண்டும்.
இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப அறிகுறிகள்:
- பசி,
- வியர்வை போன்ற,
- உதடுகளின் தோலில் கூச்ச உணர்வு,
- குளிர்,
- தலைச்சுற்றல்,
- சோர்வாக உணர்கிறேன்
- மிகை இதயத் துடிப்பு,
- எரிச்சல்,
- தோலின் வலி.
இரத்தச் சர்க்கரைக் குறைவு அடிப்படையில் ஒரு இரவுநேர பக்க விளைவு. இத்தகைய இன்சுலின் எதிர்வினை தலைவலி மற்றும் ஒற்றைத் தலைவலியை ஏற்படுத்துகிறது.
நீங்கள் நடவடிக்கை எடுக்காவிட்டால், நோயாளியின் நிலை மோசமடைகிறது. பலவீனம், மங்கலான பார்வை, குழப்பம், மந்தமான பேச்சு மற்றும் விகாரங்கள் உள்ளன.
இன்சுலின் மிகவும் கடுமையான பக்க விளைவு நனவு மற்றும் கோமா இழப்பு ஆகும். பல நோயாளிகள் எச்சரிக்கை அறிகுறிகளைக் கவனிப்பதில்லை அல்லது அவற்றைப் பற்றித் தெரியாது.
இந்த நிலை ஆபத்தானது. நோயாளிக்கு என்ன காத்திருக்கிறது, நோயாளி என்ன பக்க விளைவுகளை சந்திக்கக்கூடும் என்பதை மருத்துவர் விளக்க வேண்டும்.
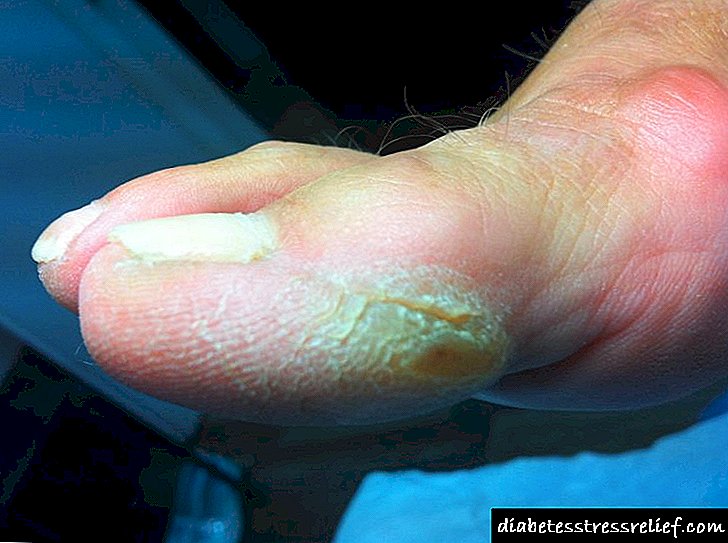
கொழுப்பணு சிதைவு
இன்சுலின் ஊசிக்குப் பிறகு இந்த பக்க விளைவு கொழுப்பு திசுக்களின் சீரழிவால் வெளிப்படுகிறது. இன்சுலின் லிபோடிஸ்ட்ரோபி - தோலடி அடித்தளத்தின் அட்ராபி அல்லது ஹைபர்டிராபி.
ஒரு இடத்தில் அடிக்கடி மருந்துகளை நிர்வகிப்பதன் மூலம் ஒரு பக்க விளைவு உருவாகிறது. அதனால்தான் ஒவ்வொரு ஊசியையும் வேறு இடத்தில் செய்ய வேண்டும் என்று மருத்துவர்கள் கடுமையாக பரிந்துரைக்கின்றனர்.
ஒரு பக்க விளைவின் வளர்ச்சி ஊசி பகுதியில் ஒரு நியூரோடிஸ்ட்ரோபிக் கோளாறின் அடிப்படையில் அமைந்துள்ளது. அவை முறையற்ற ஊசி அல்லது மருந்து பண்புகளுடன் தொடர்புடையவை.

மருந்து 45 டிகிரி கோணத்தில் நிர்வகிக்கப்பட வேண்டும், ஊசியை தோல் மடிக்குள் முழுமையாக செலுத்துகிறது. ஊசி குறுகியதாக இருந்தால், செங்குத்தாக செலுத்தப்படுகிறது.
தோலடி கொழுப்பு திசுக்களின் குறைவு உள்ளூர் அல்லது முழுமையானதாக இருக்கலாம். இந்த வழக்கில், தசை வெகுஜன மாறாது. நோயாளியின் கொழுப்பு திசுக்களில் மட்டுமே மீறல்கள் காணப்படுகின்றன.
லிபோடிஸ்ட்ரோபி பின்வரும் அறிகுறிகளால் வெளிப்படுகிறது:
- தோல் மெல்லியதாகிறது
- அடிக்கடி உட்செலுத்துதல் தளங்களின் தளம்,
- பாதிக்கப்பட்ட பகுதிகளின் எல்லைகள் தெளிவாக வெளிப்படுத்தப்படுகின்றன, மாற்றங்களை மாற்றுவது சாத்தியமில்லை,
- நீங்கள் தற்செயலாக ஒரு சிதைந்த பகுதியை காயப்படுத்தினால், புண்கள் உருவாகின்றன,
- புண்களுக்கு சிகிச்சையின் பற்றாக்குறை குடலிறக்கத்திற்கு வழிவகுக்கிறது.
லிபோடிஸ்ட்ரோபியின் வளர்ச்சியில் ஒரு கூடுதல் காரணி ஒரு தொந்தரவான வளர்சிதை மாற்றம், தொற்று அல்லது வைரஸ் நோய்களின் விளைவாக நோயெதிர்ப்பு மண்டலத்தின் குறைவு மற்றும் ஊட்டச்சத்து குறைபாடு ஆகும்.
பார்வை மற்றும் வளர்சிதை மாற்றத்தின் விளைவு
காட்சி செயல்பாட்டின் ஒரு பகுதியாக இன்சுலின் எடுத்த பிறகு பக்க விளைவுகள் அரிதானவை. இன்சுலின் எதிர்மறை விளைவுகள் ஒரு வாரம் கழித்து ஏற்படுகின்றன. ஒரு விதியாக, அத்தகைய பக்க விளைவுக்கு சிகிச்சை தேவையில்லை.

பார்வை ஏன் பலவீனமடைகிறது? இரத்த சர்க்கரையின் மாற்றங்கள் உள் திசு அழுத்தத்தை பாதிக்கின்றன. இது குளுக்கோஸின் இயல்பாக்கம் காரணமாகும். லென்ஸ் ஈரப்பதத்துடன் நிறைவுற்றது, இது ஒளி கதிர்களின் ஒளிவிலகலை பாதிக்கிறது.
மோசமான பார்வை என்றென்றும் இருக்காது. பார்வை 7 நாட்களுக்குப் பிறகு இயல்பு நிலைக்குத் திரும்பும், அதிகபட்சம் 10 நாட்கள். இந்த நேரத்தில், உடல் புதிய சிகிச்சையுடன் முழுமையாகப் பழகுகிறது, காட்சி செயல்பாட்டின் அனைத்து விரும்பத்தகாத அறிகுறிகளும் நிறுத்தப்படும்.
ஒவ்வாமை
அதிக சுத்திகரிக்கப்பட்ட மருந்துகளின் வருகையால், ஒவ்வாமை ஆபத்து கடுமையாக வீழ்ச்சியடைந்துள்ளது. ஆனால் சில நோயாளிகள் இன்னும் இந்த பக்கவிளைவால் பாதிக்கப்படுகின்றனர்.

இன்சுலின் ஒரு ஒவ்வாமை எதிர்வினை மூன்று வடிவங்களில் வெளிப்படுகிறது:
- கொப்புளங்கள் மற்றும் தடிப்புகளுடன் உள்ளூர்.ஊசி போட்ட அரை மணி நேரத்திற்குப் பிறகு முதல் அறிகுறிகள் தோன்றும். முதலில், ஒரு அழற்சி எதிர்வினை தோன்றுகிறது, இது சிவத்தல், அரிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. பின்னர் கொப்புளங்கள் காணப்படுகின்றன. எந்த சிகிச்சையும் தேவையில்லை, 3 மணி நேரத்திற்குப் பிறகு ஒவ்வாமை நீங்கும்.
- சிஸ்டம். ஆஞ்சியோடீமா மற்றும் அனாபிலாக்டிக் அதிர்ச்சியுடன் இந்த வகை யூர்டிகேரியா தோன்றும்.
- டியூபர்குலின். ஒரு ஒவ்வாமை எதிர்வினை மருந்து பயன்படுத்திய 12 மணி நேரத்திற்குப் பிறகு தொடங்குகிறது. உட்செலுத்தலைச் சுற்றியுள்ள அழற்சி தெளிவான எல்லைகளைக் கொண்டுள்ளது, தோல் வலிக்கிறது மற்றும் அரிப்பு ஏற்படுகிறது. தோலடி கொழுப்பு திசு வீக்கத்தில் ஈடுபட்டுள்ளது.
ஒவ்வாமை வளர்ச்சிக்கான காரணத்தை நிறுவ, இன்சுலின் IgE மற்றும் IgG ஆன்டிபாடிகளின் அளவை அளவிடுவது அவசியம். மருத்துவர் தோல் பரிசோதனை செய்கிறார். ஒவ்வாமைக்கான காரணத்தை தீர்மானித்த பிறகு, பொருத்தமான மருந்துகள் பரிந்துரைக்கப்படுகின்றன மற்றும் மற்றொரு உற்பத்தியாளரின் இன்சுலின் மாற்றப்படுகின்றன.
உடலால் சோடியத்தை அகற்றுவதில் தாமதம்
இந்த பக்க விளைவு குறைந்தது ஏற்பட வாய்ப்புள்ளது. சிக்கல் இன்சுலின் மூலம் சோடியம் வைத்திருத்தல், இதனால் நீர் தக்கவைப்புக்கு பங்களிக்கிறது. இதன் விளைவாக, இது உடலால் வெளியேற்றப்படுவதில்லை, மேலும் எடிமா தொடங்குகிறது.

சோடியம் வெளியேற்றப்படுவதற்கான காரணம் குறைந்த கார்ப் உணவாக இருக்கலாம், அதே போல் தந்துகிகளின் சுவர்களின் ஊடுருவலை மீறுவதாகவும் இருக்கலாம்.
சிகிச்சையின் ஆரம்பத்தில் இன்சுலின் எடிமா தொடங்குகிறது. 3-4 நாட்கள் கடந்து செல்லுங்கள். சில சந்தர்ப்பங்களில், 2 வாரங்கள் வரை நீடிக்கும்.
டையூரிடிக்ஸ் மூலம் இன்சுலின் எடிமா அகற்றப்படுகிறது. அறிகுறிகளின் தீவிரத்தை போக்க மட்டுமே மருந்துகள் பரிந்துரைக்கப்படுகின்றன. டையூரிடிக்ஸ் அவற்றை முழுமையாகக் குறைக்காது.
இன்சுலின் பயன்பாட்டிற்கு முரண்பாடுகள்
முரண்பாடுகளின் முன்னிலையில் ஊசி போடுவது பக்க விளைவுகளுக்கு மட்டுமல்ல, நல்வாழ்வில் பொதுவான சீரழிவுக்கும் வழிவகுக்கும். உங்களிடம் ஏதேனும் கேள்விகள் இருந்தால், நீங்கள் ஒரு மருத்துவரை மட்டுமே அணுக வேண்டும்.

இன்சுலின் ஊசி மருந்துகளுக்கு முரண்பாடுகள்:
- நீரிழிவு கோமா (இன்சுலின் குறைபாட்டின் விளைவாக உருவாகும் ஒரு நிலை),
- இன்சுலினோமா (தீங்கற்ற, அரிதாகவே வீரியம் மிக்க, கணைய தீவுகளின் பீட்டா கலங்களிலிருந்து கட்டி),
- ஹைப்போகிளைசிமியா
- செயலில் அல்லது துணைப் பொருட்களுக்கு அதிக உணர்திறன்,
- இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளின் போக்கு,
- கடுமையான வைரஸ் ஹெபடைடிஸ் (கல்லீரல் திசுக்களுக்கு சேதம், விரைவான போக்கால் வகைப்படுத்தப்படுகிறது),
- ஹீமோலிடிக் மஞ்சள் காமாலை (எரித்ரோசைட் ஹீமோலிசிஸ் காரணமாக அதிகப்படியான பிலிரூபின் உருவாக்கம், புதிதாகப் பிறந்த குழந்தைகளில் பெரும்பாலும் காணப்படுகிறது),
- சிதைந்த இதய குறைபாடுகள்,
- duodenal புண்,
- மாறுபட்ட தீவிரத்தின் ஜேட்ஸ்,
- சிறுநீரக நோயியல்,
- சிறுநீரகங்களின் அமிலாய்டோசிஸ்.
நீங்கள் முரண்பாடுகளை புறக்கணித்தால், நோயாளியின் நிலை மோசமடைகிறது, நோய் முன்னேறத் தொடங்குகிறது. எடுத்துக்காட்டாக, சில மருந்துகளுக்கு அதிக உணர்திறன் கொண்டு, ஒவ்வாமை எதிர்வினைகள் அனாபிலாக்டிக் அதிர்ச்சி வரை ஏற்படலாம். வைரஸ் ஹெபடைடிஸுக்கு நீங்கள் மருந்தைப் பயன்படுத்தினால், கல்லீரல் இன்னும் மோசமாக செயல்படும், புதிய அறிகுறிகள் தோன்றும்.
முரண்பாடுகள் வீணாக இல்லை என்பதைக் குறிக்கின்றன. நோயாளியின் ஆரோக்கியத்தைப் பாதுகாக்க அவை முக்கியம்.
வீட்டில் இன்சுலின் செலுத்தப்படுவதால், உங்கள் உடலைக் கேளுங்கள். ஏதேனும் பக்க விளைவுகள் ஏற்பட்டால், உடனடியாக பதிலளிக்கவும், மருந்து உட்கொள்வதை நிறுத்தவும், உங்கள் மருத்துவரை அணுகவும்.
பக்க விளைவுகளின் அபாயத்தை நீங்கள் குறைக்கலாம். மருந்தளவுக்கு இணங்க வேண்டியது அவசியம், காலாவதியான மருந்தைப் பயன்படுத்த வேண்டாம் மற்றும் வலுவான உடல் உழைப்புக்கு முன் அளவை சரிசெய்யவும்.
உடலமைப்பு இன்சுலின்

இன்சுலின் எண்டோகிரைன் கணையத்தின் உயிரணுக்களில் உருவாகும் போக்குவரத்து ஹார்மோன் ஆகும். இந்த பெப்டைட்டின் பணி இரத்த சர்க்கரையை குறைப்பதாகும், அதாவது குளுக்கோஸின் செறிவை கணிசமாகக் குறைக்கும்.
உடற் கட்டமைப்பில் இன்சுலின் பரவலாகப் பயன்படுத்தப்படுகிறது, இது தற்செயலானது அல்ல. இந்த பெப்டைட் ஒரு சக்திவாய்ந்த அனபோலிக் விளைவை அளிக்கிறது. கூடுதலாக, இன்சுலின் ஒரு கேடபொலிக் எதிர்ப்பு மருந்து, ஏனெனில் இது கிளைகோலிசிஸ் என்சைமை செயல்படுத்துகிறது மற்றும் அவற்றின் குளுக்கோஸின் உடலில் கிளைகோஜன் உருவாவதைத் தூண்டுகிறது, புரதம் மற்றும் கொழுப்புத் தொகுப்பை மேம்படுத்துகிறது.கொழுப்புகள் மற்றும் கிளைகோஜன்களை உடைக்கும் நொதிகளின் செயல்பாட்டை அடக்கும் திறன் இன்சுலின் கொண்டுள்ளது என்பதும் முக்கியம். இந்த பெப்டைட்டின் மேலேயுள்ள பண்புகள் இது ஏன் ஒரு கேடபாலிக் எதிர்ப்பு மருந்து என்பதை தெளிவுபடுத்துகிறது.
போக்குவரத்து ஹார்மோன் (இன்சுலின்) மிகவும் வலுவான மற்றும் தீவிரமான ஹார்மோன் என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும், எனவே தொடக்க விளையாட்டு வீரர்களுக்கு இதைப் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. முறையற்ற பயன்பாடு மற்றும் அளவுகளிலிருந்து இன்சுலின் ஏற்படுத்தக்கூடிய உடலுக்கு ஏற்படும் கடுமையான தீங்கு இதற்கு முக்கிய காரணம். இறப்பு வழக்குகள் பதிவு செய்யப்பட்டுள்ளன.
மற்ற பெப்டைட்களை விட இன்சுலின் முக்கிய நன்மை மற்றும் நன்மை என்னவென்றால், இது ஒரு போக்குவரத்து ஹார்மோன் ஆகும். உடலின் செல்கள், அதாவது கார்போஹைட்ரேட்டுகள், புரதங்கள், அமினோ அமிலங்கள் மற்றும் கொழுப்புகளுக்கு ஊட்டச்சத்துக்களைக் கொண்டு செல்வதே இன்சுலின் பங்கு.
இன்சுலின் மூலம் கடத்தப்படும் கார்போஹைட்ரேட்டுகள் நமக்கு அதிகரித்த ஆற்றல், புரதங்கள் மற்றும் அமினோ அமிலங்கள் - அதிகரித்த தசை வெகுஜன, கொழுப்புகள் - முறையே, அத்தியாவசிய கொழுப்புகளுடன் உடலின் செறிவு. இன்சுலின் தசை அதிகரிப்பு மற்றும் கொழுப்பு அதிகரிப்பு ஆகிய இரண்டிற்கும் உதவுகிறது. உடலில் முடிந்தவரை குறைந்த கொழுப்பைக் குவிக்க, இரண்டு விதிகளைக் கடைப்பிடிக்க வேண்டும்:
- பவர் பயன்முறை. உங்கள் உணவில் அதிக புரதத்தையும் குறைந்த கார்போஹைட்ரேட்டுகளையும் சேர்க்கவும். வேகமான கார்போஹைட்ரேட்டுகள் பொதுவாக நிராகரிக்கப்படுகின்றன.
- உங்கள் உடலை அறிந்து கொள்ளுங்கள். நீங்கள் விரைவான கொழுப்பு திசுக்களுக்கு ஆளாகிறீர்கள் என்றால், இன்சுலின் மட்டுமே காயப்படுத்த முடியும். எக்டோமார்ப்ஸ் மற்றும் மீசோமார்ப்ஸில் இன்சுலின் சிறப்பாக செயல்படுகிறது.
இன்சுலின் அனைத்து ஊட்டச்சத்துக்களையும் கொண்டு செல்லும் திறன் கொண்டது, மேலும் வெவ்வேறு உச்சரிப்புகளில் வேலை செய்கிறது. ஹார்மோன் தசையை வளர்ப்பதில் அதிக வேலை செய்யக்கூடும், மேலும் கொழுப்பு திசுக்களின் சேகரிப்பை நோக்கி இருக்கலாம். எந்தவொரு சந்தர்ப்பத்திலும், கொழுப்பைப் பெறாமல் இன்சுலின் பயன்படுத்தி மெலிந்த தசை வெகுஜனத்தைப் பெறுவது நடைமுறையில் நம்பத்தகாததாக இருக்கும்.
நீங்கள் இயற்கையாகவே மெல்லியதாகவும், மெல்லிய எலும்புகளுடன் இருந்தால், போக்குவரத்து ஹார்மோன் நேரத்தை விட மிகவும் பயனுள்ளதாக இருக்கும், இயற்கையாகவே, அதன் வரவேற்புக்கான விதிகளை நீங்கள் பின்பற்றினால். எக்டோமார்ப்ஸ் இன்சுலின் எதிர்ப்பைக் குறைத்தது. நீங்கள் ஒரு எண்டோமார்ப் மற்றும் விரைவான கொழுப்பு குவிப்புக்கு ஆளாகிறீர்கள் என்றால், நீங்கள் இன்சுலின் எதிர்ப்பை அதிகரித்துள்ளீர்கள், மேலும் இது முதன்மையாக கொழுப்பை கொண்டு செல்லும். எனவே, எண்டோமார்ப்ஸுக்கு போக்குவரத்து ஹார்மோனைப் பயன்படுத்துவது பரிந்துரைக்கப்படவில்லை.
அனபோலிக் விளைவு
உங்களுக்கு தெரியும், இன்சுலின் முடிந்தவரை பல அமினோ அமிலங்களை தசை செல்களில் உறிஞ்ச உதவுகிறது. வாலின் மற்றும் லுசின் சிறந்த உறிஞ்சப்படுகின்றன, அவை சுயாதீனமான அமினோ அமிலங்கள். இந்த ஹார்மோன் டி.என்.ஏ, மெக்னீசியம், பொட்டாசியம் பாஸ்பேட் மற்றும் புரத உயிரியக்கவியல் ஆகியவற்றின் போக்குவரத்தையும் புதுப்பிக்கிறது. இன்சுலின் உதவியுடன், கொழுப்பு திசுக்கள் மற்றும் கல்லீரலில் உறிஞ்சப்படும் கொழுப்பு அமிலங்களின் தொகுப்பு மேம்படுத்தப்படுகிறது. இரத்தத்தில் இன்சுலின் பற்றாக்குறையுடன், கொழுப்பு திரட்டல் ஏற்படுகிறது.
உடற் கட்டமைப்பில் இன்சுலின் பயன்பாடு
உடற் கட்டமைப்பில், இன்சுலின் குறுகிய நடிப்பு அல்லது அல்ட்ராஷார்ட் மட்டுமே பயன்படுத்தப்படுகிறது.
குறுகிய-செயல்பாட்டு இன்சுலின் பின்வருமாறு செயல்படுகிறது: தோலடி நிர்வாகம் (ஊசி) அரை மணி நேரத்தில் செயல்படத் தொடங்கிய பிறகு. உணவுக்கு அரை மணி நேரத்திற்கு முன் இன்சுலின் வழங்கப்பட வேண்டும். இன்சுலின் அதிகபட்ச விளைவு அதன் நிர்வாகத்திற்குப் பிறகு 120 நிமிடங்களை அடைகிறது, மேலும் 6 மணி நேரத்திற்குப் பிறகு உடலில் அதன் போக்குவரத்துப் பணிகளை முற்றிலுமாக நிறுத்துகிறது.
ஆக்ட்ராபிட் என்.எம் மற்றும் ஹுமுலின் ரெகுல் ஆகியவை காலத்தால் சோதிக்கப்படும் சிறந்த மருந்துகள்.

அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் இந்த கொள்கையின்படி செயல்படுகிறது: அதை இரத்தத்தில் அறிமுகப்படுத்திய பின், அது 10 நிமிடங்களுக்குப் பிறகு தனது வேலையைச் செய்யத் தொடங்குகிறது, மேலும் 120 நிமிடங்களுக்குப் பிறகு அதிகபட்ச செயல்திறன் அடையப்படுகிறது. அல்ட்ராஃபாஸ்ட் இன்சுலின் 3-4 மணி நேரத்திற்குப் பிறகு நிறுத்தப்படும். இன்சுலின் அறிமுகப்படுத்தப்பட்ட பிறகு, உடனடியாக உணவை எடுத்துக்கொள்வது அவசியம், அல்லது போக்குவரத்துக்குப் பிறகு, போக்குவரத்து ஹார்மோனை உள்ளிடவும்.
அல்ட்ராஷார்ட் இன்சுலினுக்கு சிறந்த மருந்துகள் இரண்டு, இவை பென்ஃபில் அல்லது ஃப்ளெக்ஸ்பென்.

இன்சுலின் அறுபது நாள் படிப்பின் விலை சுமார் 2-3 ஆயிரம் ரஷ்ய ரூபிள் ஆகும். எனவே, குறைந்த வருமானம் கொண்ட விளையாட்டு வீரர்கள் இன்சுலின் பயன்படுத்தலாம்.
போக்குவரத்து ஹார்மோனின் நன்மைகள் மற்றும் தீமைகள் பற்றி பேசலாம்.
நன்மைகள்:
- பாடநெறி 60 நாட்களைக் கொண்டுள்ளது, அதாவது ஒரு குறுகிய காலம்.
- மருந்தின் தரம் அனைத்தும் உயர் மட்டத்தில் உள்ளன. அனபோலிக் ஸ்டெராய்டுகளுடன் ஒப்பிடும்போது ஒரு போலி வாங்குவதற்கான நிகழ்தகவு 1% ஆகும்.
- இன்சுலின் கிடைக்கிறது. மருத்துவரின் பரிந்துரை இல்லாமல் எந்த மருந்தகத்திலும் இதை வாங்கலாம்.
- ஹார்மோன் அதிக அனபோலிக் விகிதங்களைக் கொண்டுள்ளது.
- நிச்சயமாக சரியாக வரையப்பட்டிருந்தால், பக்க விளைவுகளின் வாய்ப்பு குறைவாக உள்ளது.
- பாடத்தின் முடிவில், இன்சுலின் எந்த விளைவுகளையும் ஏற்படுத்தாததால், சுழற்சிக்கு பிந்தைய சிகிச்சை தேவையில்லை.
- பாடநெறி முடிந்தபின் மறுபிரவேசம் ஒப்பீட்டளவில் சிறியது.
- நீங்கள் தனியாக அல்ல, ஆனால் மற்ற பெப்டைடுகள் மற்றும் அனபோலிக் ஸ்டெராய்டுகளுடன் பயன்படுத்தலாம்.
- மனித உடலில் ஆண்ட்ரோஜெனிக் விளைவு எதுவும் இல்லை.
- இன்சுலின் கல்லீரல் மற்றும் சிறுநீரகங்களுக்கு தீங்கு விளைவிப்பதில்லை, மேலும் அவற்றில் நச்சு விளைவுகளையும் ஏற்படுத்தாது. பாடநெறிக்குப் பிறகு ஆற்றல் சிக்கல்களை ஏற்படுத்தாது.
குறைபாடுகளும்:
- உடலில் குறைந்த குளுக்கோஸ் (3.3 மிமீல் / எல் கீழே).
- பாடத்தின் போது கொழுப்பு திசு.
- மருந்தின் சிக்கலான விதிமுறை.
நீங்கள் பார்க்க முடியும் என, இன்சுலின் தீமைகளை விட மூன்று மடங்கு அதிக நன்மைகளைக் கொண்டுள்ளது. இதன் பொருள் இன்சுலின் சிறந்த மருந்தியல் மருந்துகளில் ஒன்றாகும்.
இன்சுலின் பக்க விளைவு
முதல் மற்றும் குறிப்பிடத்தக்க பக்க விளைவு இரத்தச் சர்க்கரைக் குறைவு, அதாவது குறைந்த இரத்த குளுக்கோஸ். இரத்தச் சர்க்கரைக் குறைவு பின்வருமாறு வகைப்படுத்தப்படுகிறது: கைகால்கள் நடுங்கத் தொடங்குகின்றன, சுயநினைவை இழக்கின்றன, மேலும் என்ன நடக்கிறது என்பதைப் புரிந்துகொள்வதும் மிகுந்த வியர்வை. குறைக்கப்பட்ட குளுக்கோஸ் அளவு ஒருங்கிணைப்பு மற்றும் நோக்குநிலை இழப்பு, பசியின் வலுவான உணர்வு ஆகியவற்றுடன் சேர்ந்துள்ளது. இதய துடிப்பு அதிகரிக்கத் தொடங்குகிறது. மேற்கூறியவை அனைத்தும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளாகும்.
பின்வருவனவற்றை அறிந்து கொள்வது மிகவும் முக்கியம்: குளுக்கோஸ் குறைபாட்டின் தெளிவான அறிகுறிகளை நீங்கள் உணர்ந்தால், இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கத்தை இயல்பு நிலைக்குக் கொண்டுவருவதற்காக உடலை இனிப்புடன் நிரப்புவது அவசரம்.
அடுத்த பக்க விளைவு, ஆனால் அதிக முக்கியத்துவம் இல்லாதது, ஊசி இடத்திலுள்ள அரிப்பு மற்றும் எரிச்சல்.
ஒவ்வாமை அரிதானது, ஆனால் அவை முக்கியத்துவம் வாய்ந்தவை அல்ல.
நீங்கள் நீண்ட நேரம் இன்சுலின் எடுத்துக் கொண்டால், உங்கள் சொந்த இன்சுலின் எண்டோஜெனஸ் சுரப்பு கணிசமாகக் குறைகிறது. இன்சுலின் அளவுக்கு அதிகமாக இருப்பதால் இது சாத்தியமாகும்.
இன்சுலின் என்றால் என்ன, எது நமக்கு மிகவும் பொருத்தமானது என்பதை இப்போது நாம் அறிவோம். அடுத்த பணி 30-60 நாட்களுக்கு இன்சுலின் போக்கை சரியாக வரைவது. உடல் தனது சொந்த சுரப்பை உருவாக்க அனுமதிக்க இரண்டு மாதங்களுக்கு மேல் செல்லக்கூடாது என்பது மிகவும் முக்கியம். நீங்கள் வழிமுறைகளை சரியாகப் பின்பற்றினால், இன்சுலின் ஒரு பாடத்திட்டத்துடன் நீங்கள் 10 கிலோகிராம் மெலிந்த தசை வெகுஜனத்தைப் பெறலாம்.
உடனடியாக இரண்டு அலகுகள் வரை சிறிய அளவுகளில் தோலடி முறையில் தொடங்குவது மிகவும் முக்கியம், மேலும் மெதுவாக அளவை 20 அலகுகளாக அதிகரிக்கும். உடல் இன்சுலின் எவ்வாறு எடுக்கிறது என்பதை ஆரம்பத்தில் சோதிக்க இது அவசியம். ஒரு நாளைக்கு 20 யூனிட்டுகளுக்கு மேல் என்னுடையது கடுமையாக ஊக்கப்படுத்தப்படுகிறது.
போக்குவரத்து ஹார்மோனைப் பயன்படுத்துவதற்கு முன்பு, நீங்கள் 2 காரணிகளுக்கு கவனம் செலுத்த வேண்டும்:
- ஒரு சிறிய டோஸுடன் தொடங்கவும், நீங்கள் 20 அலகுகளை அடையும் வரை படிப்படியாக அதிகரிக்கவும். 2x இலிருந்து 6 அலகுகளுக்கு அல்லது 10 முதல் 20 வரை திடீரென மாறுவது தடைசெய்யப்பட்டுள்ளது! கூர்மையான மாற்றம் உங்கள் உடலுக்கு மோசமான விளைவுகளை ஏற்படுத்தும்.
- இருபது அலகுகளுக்கு அப்பால் செல்ல வேண்டாம். கிட்டத்தட்ட 50 யூனிட்டுகளை எடுக்க யார் பரிந்துரைக்க மாட்டார்கள் - ஒவ்வொரு உடலும் வெவ்வேறு வழிகளில் இன்சுலினை எடுத்துக்கொள்வதால், அவற்றைக் கேட்க வேண்டாம் (ஒருவருக்கு, 20 அலகுகள் நிறையத் தோன்றலாம்).
இன்சுலின் உட்கொள்ளும் அதிர்வெண் வேறுபட்டிருக்கலாம் (ஒவ்வொரு நாளும், அல்லது ஒவ்வொரு நாளும், ஒரு நாளைக்கு ஒரு முறை அல்லது அதற்கு மேற்பட்டவை). நீங்கள் ஒவ்வொரு நாளும் மற்றும் பல முறை ஓடினால், பாடத்தின் மொத்த கால அளவைக் குறைக்க வேண்டும். நீங்கள் ஒவ்வொரு நாளும் ஓடினால், இதற்கு 60 நாட்கள் போதுமானது.
வலிமை பயிற்சிக்குப் பிறகுதான் இன்சுலின் செலுத்த பரிந்துரைக்கப்படுகிறது, பின்னர் புரதங்கள் மற்றும் நீண்ட கார்போஹைட்ரேட்டுகள் நிறைந்த உணவை எடுத்துக் கொள்ளுங்கள். போக்குவரத்து ஹார்மோன், முன்னர் குறிப்பிட்டது போல, ஒரு கேடபொலிக் எதிர்ப்பு விளைவைக் கொண்டிருப்பதால், பயிற்சியின் பின்னர் உடனடியாக குத்திக்கொள்வது அவசியம். இது தீவிரமான உடல் உழைப்பால் ஏற்படும் கேடபாலிசத்தின் செயல்முறையை அடக்குகிறது.
ஒரு நல்ல பயிற்சிக்குப் பிறகு இன்சுலின் பயன்பாடு இன்னும் சில நன்மைகளைக் கொண்டுள்ளது என்பதில் கவனம் செலுத்துவது மதிப்பு: இன்சுலின் அறிமுகத்தால் ஏற்படும் உடலை கிட்டத்தட்ட இரத்தச் சர்க்கரைக் குறைவுக்கு கொண்டு வரும்போது, இது இரத்த குளுக்கோஸின் இயற்கையான குறைவை பாதிக்கிறது. பயிற்சியின் பின்னர், வளர்ச்சி ஹார்மோன் வலுவாக வெளியிடப்படுகிறது. நாளின் மற்ற நேரங்களில், இன்சுலின் ஊசி போடுவது பரிந்துரைக்கப்படவில்லை. நீங்கள் வாரத்திற்கு 3 முறை பயிற்சியளித்து, மீதமுள்ள 4 நாட்கள் ஓய்வெடுத்தால், உடற்பயிற்சிகளும் இல்லாத நாட்களில் காலை உணவுக்கு முன் காலையில் ஊசி போடலாம். இந்த வழக்கில், குறுகிய-செயல்பாட்டு இன்சுலின் (ஆக்டாபிட்) பயன்படுத்தவும், ஊசி போட்ட அரை மணி நேரத்திற்குப் பிறகு சாப்பிடவும் கடுமையாக பரிந்துரைக்கப்படுகிறது. பயிற்சி நாட்களில், பயிற்சி முடிந்த உடனேயே.
முடிவு தன்னைத்தானே அறிவுறுத்துகிறது: நீங்கள் ஒவ்வொரு நாளும் போக்குவரத்து ஹார்மோனை செலுத்தினால், எங்கள் பாடநெறி 30 நாட்களுக்கு மேல் இருக்கக்கூடாது. எங்களிடம் மென்மையான அல்லது பொருளாதார ஆட்சி இருந்தால், நிச்சயமாக 60 நாட்கள் ஆகும். அதற்குப் பிறகு பயிற்சியளிக்கப்பட்ட நாளில், நாங்கள் அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் (நோவோராபிட்) பயன்படுத்துகிறோம், ஓய்வு நாட்களில் - காலை உணவுக்கு முன், குறுகிய-செயல்பாட்டு இன்சுலின் (ஆக்ட்ராபிட்).
ஒரு “குறுகிய” ஹார்மோன் பயன்படுத்தப்பட்டால், பிரதான உணவுக்கு அரை மணி நேரத்திற்கு முன் ஒரு ஊசி எடுத்துக்கொள்கிறோம்.
நாம் "அல்ட்ராஷார்ட்" ஐப் பயன்படுத்தினால், பிரதான உணவுக்குப் பிறகு உடனடியாக ஒரு ஊசி போடுகிறோம்.
இதனால் ஊசி அரிப்பு மற்றும் ஒவ்வாமை இல்லாமல் நடைபெறுகிறது, மேலும் ஊசி போடும் இடத்தில் தோல் கடினமடையாது, நீங்கள் அவற்றை உடலின் வெவ்வேறு பகுதிகளில் செய்ய வேண்டும்.
தேவையான இன்சுலின் தேவையான அளவைக் கணக்கிட, இன்சுலின் ஒரு யூனிட்டுக்கு கணக்கில் எடுத்துக்கொள்வது அவசியம் - 10 கிராம் கார்போஹைட்ரேட்டுகள்.

போக்குவரத்து ஹார்மோன் எடுப்பதில் முக்கிய தவறுகள்
முதல் தவறு - பெரிய அளவுகள் மற்றும் தவறான பயன்பாடு நேரம். சிறிய அளவுகளில் தொடங்கி உடல் வினைபுரியும்.
இரண்டாவது தவறு - தவறான ஊசி. தோலடி குத்திக்கொள்வது அவசியம்.
மூன்றாவது தவறு - பயிற்சிக்கு முன்னும், படுக்கை நேரத்திலும் இன்சுலின் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
நான்காவது தவறு - இன்சுலின் தடவிய பின் ஒரு சிறிய உணவு. போக்குவரத்து ஹார்மோன் விரைவாக தேவையான நொதிகளை தசைகளுக்கு பரப்புவதால், கார்போஹைட்ரேட்டுகள் மற்றும் புரதங்களை முடிந்தவரை சாப்பிடுவது அவசியம். நீங்கள் அதிகபட்ச கார்போஹைட்ரேட்டுகளுடன் உடலை நிறைவு செய்யாவிட்டால், இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் உள்ளது.
ஐந்தாவது தவறு - உலர்த்தும் கட்டத்தில் இன்சுலின் பயன்பாடு. உண்மை என்னவென்றால், உங்கள் உணவில் கார்போஹைட்ரேட்டுகள் குறைவாக உள்ளன, அல்லது எதுவும் இல்லை. மீண்டும், இது இரத்த குளுக்கோஸின் கூர்மையான குறைவுக்கு வழிவகுக்கிறது, மேலும் இது இனிமையான ஒன்றை நிரப்ப வேண்டும். மேலும் இனிப்பு, நமக்குத் தெரிந்தபடி, உடலின் உலர்த்தும் கட்டத்தில் தேவையில்லாத வேகமான கார்போஹைட்ரேட்டுகளின் மூலமாகும்.
உட்செலுத்தலுக்குப் பிறகு பயன்படுத்தப்படும் பொருட்களின் பட்டியல் மற்றும் எண்ணிக்கை.
நீங்கள் சாப்பிட வேண்டிய சரியான அளவு ஊட்டச்சத்துக்கள் போக்குவரத்து ஹார்மோனின் அளவைப் பொறுத்தது. மனித இரத்தத்தில் சராசரி சர்க்கரை உள்ளடக்கம், அது ஆரோக்கியமானது என்று வழங்கப்படுகிறது - 3-5 மிமீல் / எல். இன்சுலின் ஒரு யூனிட் சர்க்கரையை 2.2 மிமீல் / எல் குறைக்கிறது. இதன் பொருள் நீங்கள் ஒரு நேரத்தில் சில யூனிட் இன்சுலின் கூட செலுத்தினால், நீங்கள் எளிதில் இரத்தச் சர்க்கரைக் குறைவைப் பெறலாம். நீங்கள் சரியான நேரத்தில் இரத்த குளுக்கோஸை நிரப்பவில்லை என்றால், நீங்கள் ஒரு அபாயகரமான விளைவைப் பெறலாம். உட்செலுத்தப்பட்ட பிறகு முடிந்தவரை கார்போஹைட்ரேட்டுகளை சாப்பிடுவது மிகவும் முக்கியம்.
இன்சுலின் என்பது ஹார்மோன் ஆகும், இது உட்சுரப்பியல் துறைக்கு சொந்தமானது. சுருக்கமாக XE என்ற “ரொட்டி அலகு” என்ற கருத்து உள்ளது. ஒரு ரொட்டி அலகு 15 கிராம் கார்போஹைட்ரேட்டுகளைக் கொண்டுள்ளது. 1 ரொட்டி அலகு சர்க்கரை அளவை 2.8 மிமீல் / எல் உயர்த்தும். நீங்கள், கவனக்குறைவாக அல்லது வேறு ஏதேனும் காரணத்தால், 10 அலகுகளை செலுத்தினால், நீங்கள் 5-7 XE ஐப் பயன்படுத்த வேண்டும், இது கார்போஹைட்ரேட்டுகளின் அடிப்படையில் - 60-75. கார்போஹைட்ரேட்டுகள் தூய்மையானதாகக் கருதப்படுகின்றன என்ற உண்மையைக் கவனியுங்கள்.
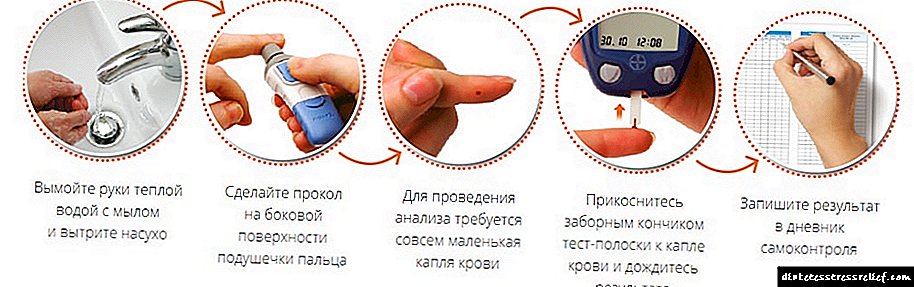
இன்சுலின் ஊசி போடுவது எப்படி
நீங்கள் இன்சுலின் ஊசி போடுவதற்கு முன்பு, நீங்கள் எந்த இனிப்பு தயாரிப்பு (சர்க்கரை, தேன், சாக்லேட் போன்றவை) சேமித்து வைக்க வேண்டும். இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால் இது உங்கள் பாதுகாப்பை உறுதி செய்யும்.
நீங்கள் ஒரு சிறப்பு சிரிஞ்ச் மூலம் ஹார்மோனை செலுத்த வேண்டும், இது இன்சுலின் சிரிஞ்ச் என்று அழைக்கப்படுகிறது.

அத்தகைய சிரிஞ்ச் வழக்கமான ஒன்றை விட மெல்லியதாக இருக்கும், மேலும் அதில் ஒரு சிறிய அளவிலான கனப்பிரிவுகள் உள்ளன.ஒரு முழு இன்சுலின் சிரிஞ்ச் ஒரு கனசதுரத்தை வைத்திருக்க முடியும், அதாவது 1 மில்லி. சிரிஞ்சில், பிரிவுகள் 40 துண்டுகளாக பிரிக்கப்படுகின்றன. ஒரு வழக்கமான சிரிஞ்சை இன்சுலின் சிரிஞ்சுடன் குழப்பிக் கொள்ளாமல் இருப்பது மிக முக்கியம், இல்லையெனில் இந்த மருந்தின் அதிகப்படியான அளவிலிருந்து ஒரு அபாயகரமான விளைவு ஏற்படும். நீங்கள் 45 டிகிரி கோணத்தில் ஒரு ஊசி செய்ய வேண்டும்.
பயன்படுத்துவதற்கு முன், தேவையான அளவு இன்சுலின் சேகரித்து, அதை உங்கள் இடது கையால் எடுத்து தோலில் ஒரு மடிப்பு செய்யுங்கள், முன்னுரிமை வயிற்றில், பின்னர் 45 டிகிரி சாய்வின் கீழ், ஊசியில் நுழைந்து, பின்னர் இன்சுலின். சில விநாடிகள் வைத்திருங்கள், தோலில் இருந்து ஊசியை நீக்குகிறது. எல்லா நேரத்திலும் ஒரே இடத்தில் ஊசி போட வேண்டாம்.
ஊசி இடத்திற்குள் ஒரு தொற்று வரும் என்று பயப்பட வேண்டாம். இன்சுலின் சிரிஞ்சின் ஊசி மிகவும் சிறியது, எனவே தொற்று அச்சுறுத்தாது. நீங்கள் ஒரு வழக்கமான சிரிஞ்ச் மூலம் செலுத்த வேண்டியிருந்தால், நீங்கள் கைகளை நன்கு கழுவி, ஆல்கஹால் மூலம் ஊசி போடும் இடத்தை ஸ்மியர் செய்ய வேண்டும்.
இன்சுலின் பாடத்திட்டத்திலிருந்து அதிகபட்ச விளைவைப் பெற, நாங்கள் மூன்று முக்கிய விதிகளைக் கருத்தில் கொள்ள வேண்டும்:
- எடை அதிகரிப்பதற்கான உணவுடன் இணங்குதல்.
- உற்பத்தி ரீதியாக பயிற்சி.
- நல்ல ஓய்வு கிடைக்கும்.
இன்சுலினை அனபோலிக் ஸ்டெராய்டுகளுடன் இணைக்க முடியுமா?
இன்சுலின் மற்ற மருந்தியல் மருந்துகளுடன் இணைக்கப்படலாம், ஏனெனில் இது நியாயமானது. 99% வழக்குகளில் சேர்க்கை இன்சுலின் சோலோவை விட சக்திவாய்ந்த விளைவை அளிக்கிறது. போக்குவரத்து ஹார்மோனின் போக்கின் ஆரம்பம் முதல் இறுதி வரை நீங்கள் மற்றொரு மருந்துடன் இன்சுலின் பயன்படுத்தலாம். 14-21 நாட்களுக்கு இன்சுலின் தொடர்ந்து இயங்குவது நல்லது, இதனால் ரோல்பேக் முடிந்தவரை சிறியதாக இருக்கும்.
இன்சுலின் உள்ளிட்ட எந்தவொரு மருந்தியல் மருந்தையும் உடற் கட்டமைப்பில் வாழும் தொழில்முறை விளையாட்டு வீரர்களால் மட்டுமே எடுத்து சம்பாதிக்க முடியும் என்பதை அறிந்து கொள்வது அவசியம். உங்கள் குறிக்கோள் வெறுமனே வடிவத்தில் இருந்தால், "வேதியியல்" பற்றி மறந்துவிடுங்கள், ஏனெனில் இது எந்த வகையிலும் நியாயப்படுத்தப்படவில்லை.
ஒரு நபருக்கு நீரிழிவு நோய் இருந்தால், நிச்சயமாக அவருக்கு இன்சுலின் ஒரு டோஸ் தேவை.
விரும்பிய முடிவை விரைவில் பெற உங்கள் ஆரோக்கியத்திற்கு ஆபத்து ஏற்படாதீர்கள். நீங்கள் தொழில் ரீதியாக உடல் கட்டமைப்பில் ஈடுபட வேண்டும் மற்றும் ஒரு செயல்திறன் மிக்க விளையாட்டு வீரராக இருக்க வேண்டும் என்று நீங்கள் உறுதியாக முடிவு செய்திருந்தால், முதலில் உங்கள் இயல்பான வரம்பிற்குச் செல்லுங்கள், நீங்கள் இனி இயற்கையான வழியில் தசை வெகுஜனத்தைப் பெறாதபோது. பொதுவாக, உங்கள் இயற்கையான “உச்சவரம்பை” அடைவது அவசியம், பின்னர் “ரசாயனம்” செய்யத் தொடங்குங்கள்.
எந்தவொரு மருந்தியல் மருந்தையும் பயன்படுத்துவதற்கு முன்பு, நீங்கள் முழுமையாக பரிசோதிக்கப்பட வேண்டும் என்பதை நினைவில் கொள்ளுங்கள். நீங்கள் இன்சுலின் சோலோ என்றால் எந்த சோதனையும் எடுக்க வேண்டிய அவசியமில்லை. நீங்கள் வேறு எதையாவது இன்சுலின் பயன்படுத்தினால், நீங்கள் தேவையான சோதனைகளை நிச்சயமாக, அதற்கு முன்னும் பின்னும் எடுக்க வேண்டும். மேலும், பிந்தைய சுழற்சி சிகிச்சையைப் பற்றி மறந்துவிடாதீர்கள்.
முடிவில், இன்சுலின் பயன்பாட்டிற்கு சில விதிகளை நீங்கள் நினைவில் வைத்திருக்க வேண்டும், இதனால் அது தீங்கு விளைவிக்காது:
- உங்கள் உடலை அறிந்து கொள்ளுங்கள், அது ஒழுங்காகவும் இன்சுலின் பயன்படுத்த தயாராகவும் இருப்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
- பாடத்திட்டத்தை சரியாகவும் முழு பொறுப்புடனும் அணுகவும்.
- பாடநெறிக்கான அதிகபட்ச எடையைப் பெறுவதற்காக உணவு மற்றும் பயிற்சி முறையை தெளிவாகக் கவனியுங்கள்.
நீங்கள் குத்த விரும்புவதை நீங்கள் தெளிவாகத் தீர்மானித்திருந்தால், உங்கள் உடலின் எதிர்வினைகளைப் படிப்பதற்காக இன்சுலின் சோலோவைத் தொடங்க பரிந்துரைக்கப்படுகிறது, ஏனெனில் உடலில் ஏதேனும் சிக்கல்கள் இருந்தால் மற்ற மருந்துகளைப் பயன்படுத்துவதைப் புரிந்துகொள்வது கடினம். அவை உங்கள் உடலை எவ்வாறு பாதிக்கும் என்று தெரியவில்லை என்பதால், மருந்தியல் தயாரிப்புகளைப் பயன்படுத்தாமல் இருப்பது நல்லது.
இன்சுலின் பக்க விளைவுகள்: இது ஏன் ஆபத்தானது?
சில நேரங்களில் நீரிழிவு நோயால் கண்டறியப்பட்ட நோயாளிகள் இன்சுலின் பல்வேறு பக்க விளைவுகள் வெளிப்படுகின்றன என்ற உண்மையை சந்திக்கிறார்கள். ஒவ்வாமை, அழற்சி செயல்முறைகள் மற்றும் வேறு சில மாற்றங்களால் இன்சுலின் பக்க விளைவுகள் வெளிப்படும்.
ஊசி மருந்துகளின் விளைவுகள் நேரடியாக நபரின் தனிப்பட்ட குணாதிசயங்கள், தேர்ந்தெடுக்கப்பட்ட அளவின் சரியான தன்மை மற்றும் மருந்தை வழங்கும் நுட்பத்தைப் பொறுத்தது.
நிர்வகிக்கப்படும் மருந்துகளை பெரும்பான்மையான மக்கள் பொறுத்துக்கொள்கிறார்கள்.
இன்சுலின் முக்கிய பண்புகள் யாவை?
 மனித உடலில், இன்சுலின் என்ற ஹார்மோன் கணையத்தால் உற்பத்தி செய்யப்பட்டு இரத்த சர்க்கரையின் கட்டுப்பாட்டைக் குறைக்க உதவுகிறது. இந்த ஹார்மோனின் முக்கிய செயல்பாடு செல்லுலார் மட்டத்தில் அமினோ அமிலங்கள், கொழுப்பு அமிலங்கள் மற்றும் குளுக்கோஸைப் பயன்படுத்துவதும் பாதுகாப்பதும் ஆகும்.
மனித உடலில், இன்சுலின் என்ற ஹார்மோன் கணையத்தால் உற்பத்தி செய்யப்பட்டு இரத்த சர்க்கரையின் கட்டுப்பாட்டைக் குறைக்க உதவுகிறது. இந்த ஹார்மோனின் முக்கிய செயல்பாடு செல்லுலார் மட்டத்தில் அமினோ அமிலங்கள், கொழுப்பு அமிலங்கள் மற்றும் குளுக்கோஸைப் பயன்படுத்துவதும் பாதுகாப்பதும் ஆகும்.
பல ஆண்டுகளாக, நீரிழிவு நோய்க்கு சிகிச்சையில் செயற்கை இன்சுலின் பரவலாகப் பயன்படுத்தப்படுகிறது, மேலும் தடகள மற்றும் உடற் கட்டமைப்பிலும் (அனபோலிக் போன்றவை) அதன் பயன்பாட்டைக் கண்டறிந்துள்ளது.
இன்சுலின் முக்கிய விளைவு பின்வரும் விளைவுகள்:
- கல்லீரல், கொழுப்பு திசு மற்றும் இரத்தத்திலிருந்து வரும் தசைகள் ஆகியவற்றிலிருந்து ஊட்டச்சத்துக்களை அகற்ற உதவுகிறது,
- வளர்சிதை மாற்ற செயல்முறைகளை செயல்படுத்துகிறது, இதனால் உடல் கார்போஹைட்ரேட்டுகள் காரணமாக முக்கிய சக்தியை ஸ்கூப் செய்கிறது, புரதங்கள் மற்றும் கொழுப்புகளை பாதுகாக்கிறது.
கூடுதலாக, இன்சுலின் பின்வரும் செயல்பாடுகளை செய்கிறது:
- தசைகள் மற்றும் கொழுப்பு திசுக்களில் குளுக்கோஸைத் தக்கவைத்து குவிக்கும் திறனைக் கொண்டுள்ளது,
- கல்லீரல் செல்கள் மூலம் குளுக்கோஸை கிளைகோஜனாக செயலாக்க அனுமதிக்கிறது,
- வளர்சிதை மாற்ற கொழுப்பு செயல்முறைகளை அதிகரிக்க உதவுகிறது,
- புரதங்களின் முறிவுக்கு ஒரு தடையாகும்,
- தசை திசுக்களில் வளர்சிதை மாற்ற புரத செயல்முறைகளை அதிகரிக்கிறது.
குழந்தையின் வளர்ச்சி மற்றும் இயல்பான வளர்ச்சிக்கு பங்களிக்கும் ஹார்மோன்களில் இன்சுலின் ஒன்றாகும், எனவே குழந்தைகளுக்கு குறிப்பாக கணையத்தால் தேவையான ஹார்மோன் உற்பத்தி தேவைப்படுகிறது.
இன்சுலின் அளவு நேரடியாக நபரின் உணவு மற்றும் செயலில் உள்ள வாழ்க்கை முறையைப் பொறுத்தது. எனவே, இந்த கொள்கையின் அடிப்படையில் பல பிரபலமான உணவுகள் உருவாக்கப்படுகின்றன.
முதல் வகை நீரிழிவு நோயில், உடலில் இன்சுலின் உற்பத்தி இல்லை, இதன் விளைவாக இந்த ஹார்மோனின் ஊசி மருந்துகள் தொடர்ந்து தேவைப்படுவதாக நோயாளியின் உணர்வு ஏற்படுகிறது.
நவீன மருந்துகளின் வகைகள் மற்றும் வகைகள்
சர்க்கரை நிலை மேன் வுமன் உங்கள் சர்க்கரையை குறிப்பிடவும் அல்லது பரிந்துரைகளுக்கு ஒரு பாலினத்தைத் தேர்ந்தெடுக்கவும் லெவெல் 0.55 தேடல் கிடைக்கவில்லை மனிதனின் வயதைக் குறிப்பிடவும் தேடல் தேடப்படவில்லை கண்டுபிடிக்கப்படவில்லை பெண்ணின் வயதைக் குறிப்பிடவும் வயது தேடல் இல்லை
 இன்று, இன்சுலின் பெற இரண்டு முக்கிய வழிகள் உள்ளன:
இன்று, இன்சுலின் பெற இரண்டு முக்கிய வழிகள் உள்ளன:
நவீன தொழில்நுட்பங்களைப் பயன்படுத்துவதன் விளைவாக பெறப்பட்ட ஒரு செயற்கை மருந்து தயாரிப்பு,
விலங்குகளின் கணையத்தால் ஹார்மோன் உற்பத்தியின் விளைவாக பெறப்பட்ட ஒரு மருந்து (நவீன மருத்துவத்தில் குறைவாகப் பயன்படுத்தப்படுவது கடந்த ஆண்டுகளின் நினைவுச்சின்னம்).
இதையொட்டி, செயற்கை மருந்துகள் இருக்கலாம்:
- நிர்வாகத்திற்குப் பிறகு இருபது நிமிடங்களுக்குள் ஏற்கனவே செயலில் உள்ள அல்ட்ரா-ஷார்ட் மற்றும் ஷார்ட்-ஆக்டிங் இன்சுலின், ஆக்ட்ராபிட், ஒரு ஹுமுலின் ரெகுலேட்டர் மற்றும் இன்சுமன்-இயல்பானது. இத்தகைய மருந்துகள் கரையக்கூடியவை மற்றும் அவை தோலடி முறையில் வழங்கப்படுகின்றன. சில நேரங்களில் ஒரு இன்ட்ராமுஸ்குலர் அல்லது இன்ட்ரெவனஸ் ஊசி உள்ளது. நிர்வகிக்கப்பட்ட மருந்தின் மிக உயர்ந்த செயல்பாடு ஊசிக்கு இரண்டு முதல் மூன்று மணி நேரத்திற்குப் பிறகு தொடங்குகிறது. இத்தகைய இன்சுலின், ஒரு விதியாக, உணவு மீறல் அல்லது கடுமையான உணர்ச்சி அதிர்ச்சி ஏற்பட்டால் இரத்த சர்க்கரை கூர்மையை கட்டுப்படுத்த பயன்படுகிறது.
- நடுத்தர கால மருந்துகள். இத்தகைய மருந்துகள் பதினைந்து மணி முதல் ஒரு நாள் வரை உடலை பாதிக்கின்றன. அதனால்தான் நீரிழிவு நோயாளிகளுக்கு ஒரு நாளைக்கு இரண்டு முதல் மூன்று ஊசி போடுவது போதுமானது. ஒரு விதியாக, துத்தநாகம் அல்லது புரோட்டமைன் அத்தகைய மருந்துகளில் சேர்க்கப்பட்டுள்ளது, இது இரத்தத்தில் தேவையான அளவு உறிஞ்சுதலையும் மெதுவாகக் கரைப்பையும் வழங்குகிறது.
- நீண்ட நேரம் செயல்படும் மருந்துகள். அவற்றின் முக்கிய பண்பு என்னவென்றால், ஊசிக்குப் பிறகு ஏற்படும் விளைவு நீண்ட காலத்திற்கு நீடிக்கும் - இருபது முதல் முப்பத்தி ஆறு மணி நேரம் வரை. உட்செலுத்தப்பட்ட தருணத்திலிருந்து ஒரு மணி நேரம் அல்லது இரண்டு மணி நேரத்தில் இன்சுலின் செயல் தோன்றத் தொடங்குகிறது. பெரும்பாலும், ஹார்மோனுக்கு உணர்திறன் குறைந்து வரும் நோயாளிகள், வயதானவர்கள் மற்றும் தொடர்ந்து ஊசி போட கிளினிக்கிற்கு செல்ல வேண்டியவர்களுக்கு இந்த வகை மருந்தை மருத்துவர்கள் பரிந்துரைக்கின்றனர்.
கலந்துகொண்ட மருத்துவர் மட்டுமே நோயாளிக்கு தேவையான மருந்துகளை பரிந்துரைக்க முடியும், எனவே எந்த இன்சுலின் சிறந்தது என்று தீர்மானிப்பது கடினம். நோயின் போக்கின் சிக்கலான தன்மை, ஒரு ஹார்மோனின் தேவை மற்றும் பல காரணிகளைப் பொறுத்து, நோயாளிக்கு உகந்த மருந்து தேர்ந்தெடுக்கப்படுகிறது. ஒரு நபர் எவ்வளவு வயதானவர் என்பது ஒரு முக்கியமான காரணி.
அவை இன்சுலினிலிருந்து கொழுப்பைப் பெறுகின்றன என்று நம்பப்பட்டது, ஆனால் நீரிழிவு நோயால், உடலில் நிகழும் பல வளர்சிதை மாற்ற செயல்முறைகள் பாதிக்கப்படுகின்றன என்பதைக் கவனத்தில் கொள்ள வேண்டும். எனவே, நோயாளிக்கு அதிக எடை கொண்ட பிரச்சினைகள் கவனிக்கப்படலாம்.
பல காரணிகளின் விளைவாக நீங்கள் கொழுப்பைப் பெறலாம், இன்சுலின் பக்க விளைவுகள் பிற குணாதிசயங்களைக் கொண்டுள்ளன.
இன்சுலின் சிகிச்சையின் எதிர்மறை விளைவுகளை எவ்வாறு வெளிப்படுத்த முடியும்?
 ஹார்மோனைப் பயன்படுத்துவதன் முக்கியத்துவம் இருந்தபோதிலும், இன்சுலின் நிர்வாகத்திற்கு சில ஆபத்து உள்ளது. எனவே, எடுத்துக்காட்டாக, சில நோயாளிகள் மருந்தின் நிர்வாகத்திலிருந்து ஒரு நல்ல விளைவைக் கவனித்து, ஒரு வருடத்திற்கும் மேலாக அதைப் பயன்படுத்துகின்றனர், மற்றவர்கள் பல்வேறு ஒவ்வாமை எதிர்விளைவுகளின் வளர்ச்சியைப் பற்றி புகார் செய்யலாம். இந்த வழக்கில், ஒரு ஒவ்வாமை செயலில் உள்ள கூறுக்கு மட்டுமல்ல, மருந்துகளின் பிற கூறுகளுக்கும் ஏற்படலாம். கூடுதலாக, நிலையான ஊசி மருந்துகளின் விளைவாக, ஒரு சிக்கல் எழலாம், கூம்புகள் அல்லது கூம்புகளை எவ்வாறு அகற்றுவது.
ஹார்மோனைப் பயன்படுத்துவதன் முக்கியத்துவம் இருந்தபோதிலும், இன்சுலின் நிர்வாகத்திற்கு சில ஆபத்து உள்ளது. எனவே, எடுத்துக்காட்டாக, சில நோயாளிகள் மருந்தின் நிர்வாகத்திலிருந்து ஒரு நல்ல விளைவைக் கவனித்து, ஒரு வருடத்திற்கும் மேலாக அதைப் பயன்படுத்துகின்றனர், மற்றவர்கள் பல்வேறு ஒவ்வாமை எதிர்விளைவுகளின் வளர்ச்சியைப் பற்றி புகார் செய்யலாம். இந்த வழக்கில், ஒரு ஒவ்வாமை செயலில் உள்ள கூறுக்கு மட்டுமல்ல, மருந்துகளின் பிற கூறுகளுக்கும் ஏற்படலாம். கூடுதலாக, நிலையான ஊசி மருந்துகளின் விளைவாக, ஒரு சிக்கல் எழலாம், கூம்புகள் அல்லது கூம்புகளை எவ்வாறு அகற்றுவது.
இன்சுலின் ஆபத்து என்ன, இன்சுலின் நிர்வாகத்திற்குப் பிறகு என்ன பக்க விளைவுகள் ஏற்படலாம்? இன்சுலின் சிகிச்சையின் மிகவும் பொதுவான பாதகமான விளைவுகள் பின்வருமாறு:
- ஊசி போடப்பட்ட இடத்தில் ஒவ்வாமை எதிர்வினைகளின் வெளிப்பாடு. இது பலவிதமான சிவத்தல், அரிப்பு, வீக்கம் அல்லது அழற்சி செயல்முறைகளின் வடிவத்தில் தன்னை வெளிப்படுத்தலாம்.
- மருந்தின் ஒரு கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி விளைவாக ஒரு ஒவ்வாமை உருவாகும் வாய்ப்பு உள்ளது. முக்கிய வெளிப்பாடுகள் தோல் நோய்கள், மூச்சுக்குழாய் வளர்ச்சி.
- நீடித்த ஹைப்பர் கிளைசீமியாவின் விளைவாக மருந்துக்கு தனிப்பட்ட சகிப்புத்தன்மை.
- பார்வை சிக்கல்கள் ஏற்படலாம். ஒரு விதியாக, இத்தகைய இன்சுலின் தற்காலிகமான பக்க விளைவுகளை ஏற்படுத்துகிறது. எந்தவொரு கண் அழுத்தத்தையும் குறைத்து அமைதியை உறுதி செய்வதே முக்கிய நடவடிக்கைகளில் ஒன்றாகும்.
- சில சந்தர்ப்பங்களில், ஒரு மருந்தின் நிர்வாகத்திற்கு பதிலளிக்கும் விதமாக ஆன்டிபாடிகளை உற்பத்தி செய்யும் திறன் மனித உடலுக்கு உள்ளது.
- உட்கொள்ளும் தொடக்கத்திற்குப் பிறகு முதல் முறையாக, இன்சுலின் ஆபத்து கடுமையான வீக்கத்தின் தோற்றத்தில் இருக்கலாம், இது சில நாட்களில் மறைந்துவிடும். உடலால் சோடியம் வெளியேற்றப்படுவதில் தாமதம் ஏற்படுவதால் எடிமா ஏற்படலாம். ஒரு விதியாக, பல ஆண்டுகளாக மருந்துகளைப் பயன்படுத்தும் நோயாளிகள் இந்த சிக்கலை எதிர்கொள்வதில்லை.
இன்சுலின் ஏற்பாடுகள் நிர்வகிக்கப்பட்டால், பிற மருந்துகளுடன் தொடர்பு கொள்வதன் விளைவாக பக்க விளைவுகள் ஏற்படலாம். இன்சுலின் எடுத்துக் கொள்ளும்போது பக்கவிளைவுகளைத் தவிர்ப்பதற்காக, ஒவ்வொரு புதிய மருந்தின் பயன்பாடும் கலந்துகொள்ளும் மருத்துவருடன் ஒருங்கிணைக்கப்பட வேண்டும்.
இன்சுலின் பயன்படுத்தும் போது, நோயாளியின் மருத்துவரின் அனைத்து பரிந்துரைகளையும் கண்டிப்பாக கடைபிடித்தால் மட்டுமே மருந்தின் பக்க விளைவுகள் ஏற்படாது.
போதைப்பொருளைப் பயன்படுத்துவதற்கான முரண்பாடுகள் என்ன?
 இன்சுலின் சிகிச்சையில் பல முரண்பாடுகள் இருக்கலாம். நேரடியாக மருந்து உட்கொள்வது நோயாளியின் வாழ்க்கை முறை மற்றும் சரியான உணவைப் பொறுத்தது.
இன்சுலின் சிகிச்சையில் பல முரண்பாடுகள் இருக்கலாம். நேரடியாக மருந்து உட்கொள்வது நோயாளியின் வாழ்க்கை முறை மற்றும் சரியான உணவைப் பொறுத்தது.
உங்கள் மருத்துவரின் அனைத்து பரிந்துரைகளையும் நீங்கள் கண்டிப்பாக பின்பற்றினால், நிர்வகிக்கப்படும் மருந்துகளின் அளவுகளில் குறைப்பை நீங்கள் அடையலாம். கூடுதலாக, முரண்பாடுகளின் இருப்பை பாதிக்கக்கூடிய காரணிகள் ஆண்டுகளின் எண்ணிக்கை மற்றும் நோயாளியின் பொது ஆரோக்கியம்.
பின்வரும் சந்தர்ப்பங்களில் இன்சுலின் சிகிச்சை தடைசெய்யப்பட்டுள்ளது:
- நீரிழிவு நோய்க்கான இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி சிக்கல்களை ஏற்படுத்தும்,
- கல்லீரலில் ஏற்படும் நோயியல் செயல்முறைகள், இவற்றில் சிரோசிஸ் மற்றும் கடுமையான ஹெபடைடிஸ் ஆகியவை அடங்கும்,
- கணையம் மற்றும் சிறுநீரக நோய்கள் (கணைய அழற்சி, நெஃப்ரிடிஸ், யூரோலிதியாசிஸ்),
- இரைப்பைக் குழாயின் சில நோய்கள் (வயிற்றுப் புண் அல்லது டூடெனனல் அல்சர்),
- தீவிர இதய நோய்.
ஒரு நோயாளிக்கு கரோனரி பற்றாக்குறை போன்ற நோய்கள் இருந்தால் அல்லது பெருமூளைச் சுழற்சியில் சிக்கல்கள் இருந்தால், அனைத்து சிகிச்சை முறைகளும் ஒரு மருத்துவரின் மேற்பார்வையில் மேற்கொள்ளப்பட வேண்டும். இந்த கட்டுரையில் உள்ள வீடியோ இன்சுலின் எடுத்துக்கொள்வதால் ஏற்படும் பக்கவிளைவுகளைப் பற்றி பேசுகிறது.
இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு (இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சிக்கான வழிமுறை)
 கணையம் உற்பத்தி செய்யும் முக்கிய ஹார்மோன் இன்சுலின் ஆகும், இது நீரிழிவு நோயாளிகளின் ஆரோக்கியத்தின் இயல்பான நிலைக்கு அவசியம். துரதிர்ஷ்டவசமாக, இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு அதன் முக்கிய பக்க விளைவுகளில் ஒன்றாகும், இது ஆரோக்கியத்தை மட்டுமல்ல, பெரும்பாலும் நோயாளியின் வாழ்க்கையையும் அச்சுறுத்துகிறது. அதனால்தான் மருந்தின் தேர்வு மற்றும் மருந்தின் நிர்வாகத்தின் அதிர்வெண் ஒவ்வொரு வழக்கிலும் தனிப்பட்ட மருத்துவரால் கண்டிப்பாக தேர்ந்தெடுக்கப்படுகிறது, அதே நேரத்தில் சிகிச்சையின் முதல் நாட்கள் இரத்தம் மற்றும் சிறுநீரின் ஆய்வக சோதனைகளால் கட்டுப்படுத்தப்படுகின்றன.
கணையம் உற்பத்தி செய்யும் முக்கிய ஹார்மோன் இன்சுலின் ஆகும், இது நீரிழிவு நோயாளிகளின் ஆரோக்கியத்தின் இயல்பான நிலைக்கு அவசியம். துரதிர்ஷ்டவசமாக, இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு அதன் முக்கிய பக்க விளைவுகளில் ஒன்றாகும், இது ஆரோக்கியத்தை மட்டுமல்ல, பெரும்பாலும் நோயாளியின் வாழ்க்கையையும் அச்சுறுத்துகிறது. அதனால்தான் மருந்தின் தேர்வு மற்றும் மருந்தின் நிர்வாகத்தின் அதிர்வெண் ஒவ்வொரு வழக்கிலும் தனிப்பட்ட மருத்துவரால் கண்டிப்பாக தேர்ந்தெடுக்கப்படுகிறது, அதே நேரத்தில் சிகிச்சையின் முதல் நாட்கள் இரத்தம் மற்றும் சிறுநீரின் ஆய்வக சோதனைகளால் கட்டுப்படுத்தப்படுகின்றன.
உண்மையில், இந்த கணம் முதல் பார்வையில் தோன்றுவதை விட தீவிரமானது. அதிகப்படியான அளவுடன், கோமா வரை, இரத்தச் சர்க்கரைக் குறைவின் கூர்மையான வளர்ச்சி சாத்தியமாகும். வேகமாக செயல்படும் இன்சுலின் பயன்பாட்டில், அத்தகைய நிலை மிகவும் பயமாக இல்லை, ஏனென்றால் நோயாளியோ அல்லது ஊசி செலுத்திய மருத்துவ ஊழியரோ சர்க்கரை குறைவதற்கான அறிகுறிகளைக் கவனித்து தேவையான நடவடிக்கைகளை எடுப்பார்கள். ஆனால் சில நோயாளிகளுக்கு நீண்டகாலமாக செயல்படும் மருந்து பரிந்துரைக்கப்படுகிறது, மேலும் இது படிப்படியாக இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் வளர்ச்சியைத் தூண்டுகிறது.
ஒவ்வொரு விஷயத்திலும் ஒரு தனிப்பட்ட அணுகுமுறையை கடைப்பிடிப்பது எவ்வளவு முக்கியம் என்பதைப் புரிந்து கொள்ள, நீங்கள் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியின் வழிமுறையைப் படிக்க வேண்டும். பல்வேறு பொருட்களுடன் உடலில் நுழையும் கார்போஹைட்ரேட்டுகள் செரிமானத்தின் போது செரிக்கப்படுகின்றன, இதன் விளைவாக வெவ்வேறு சர்க்கரைகளின் மூலக்கூறுகள் உருவாகின்றன. அவற்றில் ஒன்றைப் பற்றி நாம் பேசினால் - குளுக்கோஸ் - அது இரத்தத்தில் கிட்டத்தட்ட உடனடியாக உறிஞ்சப்படுகிறது. உள்வரும் உணவின் அளவு அதிகரிக்கும்போது, இரத்தத்தில் குளுக்கோஸ் செறிவு நிலை சீராக வளர்கிறது, இது உடலின் இயல்பான செயல்பாட்டிற்கு ஏற்றுக்கொள்ள முடியாத ஒரு நிலைத்தன்மையை அடர்த்தியாக மாற்றுகிறது. கணையத்தால் உற்பத்தி செய்யப்படும் இந்த ஹார்மோன் மிக முக்கியமான செயல்பாட்டைக் கொண்டிருப்பதால், இன்சுலின் ஹைப்போகிளைசெமிக் நடவடிக்கையின் வழிமுறை மிகவும் சந்தர்ப்பமாக மாறும் என்பது இங்கே தான்: இது திசுக்களில் குளுக்கோஸை உறிஞ்சுவதை ஊக்குவிக்கிறது, இதனால் இரத்த அதிகரிப்பு நீங்கும். துரதிர்ஷ்டவசமாக, இரத்தச் சர்க்கரைக் குறைவின் வழிமுறை மனிதனின் கட்டுப்பாட்டில் இல்லை, மேலும் சர்க்கரை அளவு தேவையான விதிமுறைக்கு வருவது மட்டுமல்லாமல், கணிசமாகக் குறைந்துவிடும். கணையம் இன்சுலின் உற்பத்தியை அதிகரிக்கத் தொடங்கும் போது இது நிகழ்கிறது, மேலும் இந்த செயல்முறையின் வழிமுறை விளக்க கடினமாக உள்ளது. இதன் விளைவாக, இரத்தத்தில் போதுமான குளுக்கோஸ் இல்லை, ஒட்டுமொத்த மனித உடலின் ஒட்டுமொத்த செயல்பாட்டிற்கும், குறிப்பாக மூளை செயல்பாட்டிற்கும் போதுமானது.
ஒரு விதியாக, இன்சுலின் செயல்படும் வழிமுறை மிகவும் கணிக்கத்தக்கது: உணவு உட்கொள்ளும் போது உற்பத்தி செய்யப்படும் சர்க்கரையின் அளவு மிகவும் சீராக உயர்கிறது, மேலும் ஹார்மோன் உற்பத்தி தொடங்கிய பின் அதுவும் சீராக குறைகிறது. சர்க்கரை அளவு மிகவும் கூர்மையாக உயரும் போது, பின்னர் குறைந்தபட்சம் இயல்பை விடக் கூர்மையாக குறைகிறது, மேலும் இரத்தச் சர்க்கரைக் குறைவு முறையாக உருவாகிறது. அதனால்தான் நீரிழிவு நோயாளிகளுக்கு இன்சுலின் மூலம் சிகிச்சையளிப்பதில் இந்த பொறிமுறையை கணக்கில் எடுத்துக்கொள்வது மற்றும் நோயாளிகளுக்கு மருந்தின் தாக்கம் குறித்த முழுமையான தகவல்களை வழங்குவது மிகவும் முக்கியம். துரதிர்ஷ்டவசமாக, ஹைப்போகிளைசீமியாவின் பெரும்பாலான சந்தர்ப்பங்கள் துல்லியமாக உருவாகின்றன, ஏனெனில் இன்சுலின் விளைவுகள் மற்றும் உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவு ஆகியவற்றுக்கு இடையே பொருந்தாத தன்மை உள்ளது.
நீரிழிவு இரத்தத்தின் சர்க்கரை அளவை வியத்தகு முறையில் குறைக்கும் கொள்கைகளையும், குளுக்கோஸ் அளவுகளில் ஏற்றுக்கொள்ள முடியாத வீழ்ச்சியைக் குறிக்கும் முக்கிய அறிகுறிகளையும் அறிகுறிகளையும் அறிந்தால், ஒரு நபர் மரணம் உள்ளிட்ட கடுமையான விளைவுகளைத் தடுக்க முடியும்.
இன்சுலின் என்றால் என்ன?
இன்சுலின் என்பது இரத்தத்தில் குளுக்கோஸ் அளவை அதிகரிப்பதன் காரணமாக கணையத்தால் உற்பத்தி செய்யப்படும் புரதத்தால் பெறப்பட்ட ஹார்மோன் ஆகும். பீட்டா செல்கள் எனப்படும் சிறப்பு செல்கள் மூலம் இந்த ஹார்மோன் இரத்த ஓட்டத்தில் வெளியிடப்படுகிறது. ஒவ்வொரு தயாரிப்பும் சர்க்கரை அளவை அதிகரிப்பதில் வேறுபட்ட விளைவைக் கொண்டிருக்கின்றன, ஆகையால், உடலில் இன்சுலின் வெளியீட்டின் வேறுபட்ட நிலை ஏற்படுகிறது. இந்த ஹார்மோன் முழு உடலையும் பாதிக்கிறது. இன்சுலின் முக்கிய குறிக்கோள் இரத்த குளுக்கோஸைக் குறைப்பதாகும்.
வளர்சிதை மாற்ற விளைவு
இன்சுலின் தசை செல்கள் மூலம் குளுக்கோஸை உறிஞ்சுவதை மேம்படுத்துகிறது, மேலும் சில கிளைகோலிசிஸ் என்சைம்களையும் செயல்படுத்துகிறது. கிளைகோஜன் மற்றும் பிற பொருட்களை தசைகளாக தீவிரமாக ஒருங்கிணைக்கும் திறன் இன்சுலின் கொண்டுள்ளது, அத்துடன் குளுக்கோனோஜெனீசிஸை கணிசமாகக் குறைக்கிறது, அதாவது கல்லீரலில் குளுக்கோஸ் உருவாகிறது.
உடற் கட்டமைப்பில் இன்சுலின் பயன்பாடு
உடற் கட்டமைப்பில், இன்சுலின் குறுகிய நடிப்பு அல்லது அல்ட்ராஷார்ட் மட்டுமே பயன்படுத்தப்படுகிறது.
குறுகிய-செயல்பாட்டு இன்சுலின் பின்வருமாறு செயல்படுகிறது: தோலடி நிர்வாகம் (ஊசி) அரை மணி நேரத்தில் செயல்படத் தொடங்கிய பிறகு. உணவுக்கு அரை மணி நேரத்திற்கு முன் இன்சுலின் வழங்கப்பட வேண்டும். இன்சுலின் அதிகபட்ச விளைவு அதன் நிர்வாகத்திற்குப் பிறகு 120 நிமிடங்களை அடைகிறது, மேலும் 6 மணி நேரத்திற்குப் பிறகு உடலில் அதன் போக்குவரத்துப் பணிகளை முற்றிலுமாக நிறுத்துகிறது.
ஆக்ட்ராபிட் என்.எம் மற்றும் ஹுமுலின் ரெகுல் ஆகியவை காலத்தால் சோதிக்கப்படும் சிறந்த மருந்துகள்.

அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் இந்த கொள்கையின்படி செயல்படுகிறது: அதை இரத்தத்தில் அறிமுகப்படுத்திய பின், அது 10 நிமிடங்களுக்குப் பிறகு தனது வேலையைச் செய்யத் தொடங்குகிறது, மேலும் 120 நிமிடங்களுக்குப் பிறகு அதிகபட்ச செயல்திறன் அடையப்படுகிறது. அல்ட்ராஃபாஸ்ட் இன்சுலின் 3-4 மணி நேரத்திற்குப் பிறகு நிறுத்தப்படும். இன்சுலின் அறிமுகப்படுத்தப்பட்ட பிறகு, உடனடியாக உணவை எடுத்துக்கொள்வது அவசியம், அல்லது போக்குவரத்துக்குப் பிறகு, போக்குவரத்து ஹார்மோனை உள்ளிடவும்.
அல்ட்ராஷார்ட் இன்சுலினுக்கு சிறந்த மருந்துகள் இரண்டு, இவை பென்ஃபில் அல்லது ஃப்ளெக்ஸ்பென்.

இன்சுலின் அறுபது நாள் படிப்பின் விலை சுமார் 2-3 ஆயிரம் ரஷ்ய ரூபிள் ஆகும். எனவே, குறைந்த வருமானம் கொண்ட விளையாட்டு வீரர்கள் இன்சுலின் பயன்படுத்தலாம்.
போக்குவரத்து ஹார்மோனின் நன்மைகள் மற்றும் தீமைகள் பற்றி பேசலாம்.
நன்மைகள்:
- பாடநெறி 60 நாட்களைக் கொண்டுள்ளது, அதாவது ஒரு குறுகிய காலம்.
- மருந்தின் தரம் அனைத்தும் உயர் மட்டத்தில் உள்ளன. அனபோலிக் ஸ்டெராய்டுகளுடன் ஒப்பிடும்போது ஒரு போலி வாங்குவதற்கான நிகழ்தகவு 1% ஆகும்.
- இன்சுலின் கிடைக்கிறது. மருத்துவரின் பரிந்துரை இல்லாமல் எந்த மருந்தகத்திலும் இதை வாங்கலாம்.
- ஹார்மோன் அதிக அனபோலிக் விகிதங்களைக் கொண்டுள்ளது.
- நிச்சயமாக சரியாக வரையப்பட்டிருந்தால், பக்க விளைவுகளின் வாய்ப்பு குறைவாக உள்ளது.
- பாடத்தின் முடிவில், இன்சுலின் எந்த விளைவுகளையும் ஏற்படுத்தாததால், சுழற்சிக்கு பிந்தைய சிகிச்சை தேவையில்லை.
- பாடநெறி முடிந்தபின் மறுபிரவேசம் ஒப்பீட்டளவில் சிறியது.
- நீங்கள் தனியாக அல்ல, ஆனால் மற்ற பெப்டைடுகள் மற்றும் அனபோலிக் ஸ்டெராய்டுகளுடன் பயன்படுத்தலாம்.
- மனித உடலில் ஆண்ட்ரோஜெனிக் விளைவு எதுவும் இல்லை.
- இன்சுலின் கல்லீரல் மற்றும் சிறுநீரகங்களுக்கு தீங்கு விளைவிப்பதில்லை, மேலும் அவற்றில் நச்சு விளைவுகளையும் ஏற்படுத்தாது. பாடநெறிக்குப் பிறகு ஆற்றல் சிக்கல்களை ஏற்படுத்தாது.
குறைபாடுகளும்:
- உடலில் குறைந்த குளுக்கோஸ் (3.3 மிமீல் / எல் கீழே).
- பாடத்தின் போது கொழுப்பு திசு.
- மருந்தின் சிக்கலான விதிமுறை.
நீங்கள் பார்க்க முடியும் என, இன்சுலின் தீமைகளை விட மூன்று மடங்கு அதிக நன்மைகளைக் கொண்டுள்ளது. இதன் பொருள் இன்சுலின் சிறந்த மருந்தியல் மருந்துகளில் ஒன்றாகும்.
இன்சுலின் பக்க விளைவு
முதல் மற்றும் குறிப்பிடத்தக்க பக்க விளைவு இரத்தச் சர்க்கரைக் குறைவு, அதாவது குறைந்த இரத்த குளுக்கோஸ். இரத்தச் சர்க்கரைக் குறைவு பின்வருமாறு வகைப்படுத்தப்படுகிறது: கைகால்கள் நடுங்கத் தொடங்குகின்றன, சுயநினைவை இழக்கின்றன, மேலும் என்ன நடக்கிறது என்பதைப் புரிந்துகொள்வதும் மிகுந்த வியர்வை. குறைக்கப்பட்ட குளுக்கோஸ் அளவு ஒருங்கிணைப்பு மற்றும் நோக்குநிலை இழப்பு, பசியின் வலுவான உணர்வு ஆகியவற்றுடன் சேர்ந்துள்ளது. இதய துடிப்பு அதிகரிக்கத் தொடங்குகிறது. மேற்கூறியவை அனைத்தும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளாகும்.
பின்வருவனவற்றை அறிந்து கொள்வது மிகவும் முக்கியம்: குளுக்கோஸ் குறைபாட்டின் தெளிவான அறிகுறிகளை நீங்கள் உணர்ந்தால், இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கத்தை இயல்பு நிலைக்குக் கொண்டுவருவதற்காக உடலை இனிப்புடன் நிரப்புவது அவசரம்.
அடுத்த பக்க விளைவு, ஆனால் அதிக முக்கியத்துவம் இல்லாதது, ஊசி இடத்திலுள்ள அரிப்பு மற்றும் எரிச்சல்.
ஒவ்வாமை அரிதானது, ஆனால் அவை முக்கியத்துவம் வாய்ந்தவை அல்ல.
நீங்கள் நீண்ட நேரம் இன்சுலின் எடுத்துக் கொண்டால், உங்கள் சொந்த இன்சுலின் எண்டோஜெனஸ் சுரப்பு கணிசமாகக் குறைகிறது. இன்சுலின் அளவுக்கு அதிகமாக இருப்பதால் இது சாத்தியமாகும்.
இன்சுலின் என்றால் என்ன, எது நமக்கு மிகவும் பொருத்தமானது என்பதை இப்போது நாம் அறிவோம். அடுத்த பணி 30-60 நாட்களுக்கு இன்சுலின் போக்கை சரியாக வரைவது. உடல் தனது சொந்த சுரப்பை உருவாக்க அனுமதிக்க இரண்டு மாதங்களுக்கு மேல் செல்லக்கூடாது என்பது மிகவும் முக்கியம். நீங்கள் வழிமுறைகளை சரியாகப் பின்பற்றினால், இன்சுலின் ஒரு பாடத்திட்டத்துடன் நீங்கள் 10 கிலோகிராம் மெலிந்த தசை வெகுஜனத்தைப் பெறலாம்.
உடனடியாக இரண்டு அலகுகள் வரை சிறிய அளவுகளில் தோலடி முறையில் தொடங்குவது மிகவும் முக்கியம், மேலும் மெதுவாக அளவை 20 அலகுகளாக அதிகரிக்கும். உடல் இன்சுலின் எவ்வாறு எடுக்கிறது என்பதை ஆரம்பத்தில் சோதிக்க இது அவசியம். ஒரு நாளைக்கு 20 யூனிட்டுகளுக்கு மேல் என்னுடையது கடுமையாக ஊக்கப்படுத்தப்படுகிறது.
போக்குவரத்து ஹார்மோனைப் பயன்படுத்துவதற்கு முன்பு, நீங்கள் 2 காரணிகளுக்கு கவனம் செலுத்த வேண்டும்:
- ஒரு சிறிய டோஸுடன் தொடங்கவும், நீங்கள் 20 அலகுகளை அடையும் வரை படிப்படியாக அதிகரிக்கவும். 2x இலிருந்து 6 அலகுகளுக்கு அல்லது 10 முதல் 20 வரை திடீரென மாறுவது தடைசெய்யப்பட்டுள்ளது! கூர்மையான மாற்றம் உங்கள் உடலுக்கு மோசமான விளைவுகளை ஏற்படுத்தும்.
- இருபது அலகுகளுக்கு அப்பால் செல்ல வேண்டாம். கிட்டத்தட்ட 50 யூனிட்டுகளை எடுக்க யார் பரிந்துரைக்க மாட்டார்கள் - ஒவ்வொரு உடலும் வெவ்வேறு வழிகளில் இன்சுலினை எடுத்துக்கொள்வதால், அவற்றைக் கேட்க வேண்டாம் (ஒருவருக்கு, 20 அலகுகள் நிறையத் தோன்றலாம்).
இன்சுலின் உட்கொள்ளும் அதிர்வெண் வேறுபட்டிருக்கலாம் (ஒவ்வொரு நாளும், அல்லது ஒவ்வொரு நாளும், ஒரு நாளைக்கு ஒரு முறை அல்லது அதற்கு மேற்பட்டவை). நீங்கள் ஒவ்வொரு நாளும் மற்றும் பல முறை ஓடினால், பாடத்தின் மொத்த கால அளவைக் குறைக்க வேண்டும். நீங்கள் ஒவ்வொரு நாளும் ஓடினால், இதற்கு 60 நாட்கள் போதுமானது.
வலிமை பயிற்சிக்குப் பிறகுதான் இன்சுலின் செலுத்த பரிந்துரைக்கப்படுகிறது, பின்னர் புரதங்கள் மற்றும் நீண்ட கார்போஹைட்ரேட்டுகள் நிறைந்த உணவை எடுத்துக் கொள்ளுங்கள். போக்குவரத்து ஹார்மோன், முன்னர் குறிப்பிட்டது போல, ஒரு கேடபொலிக் எதிர்ப்பு விளைவைக் கொண்டிருப்பதால், பயிற்சியின் பின்னர் உடனடியாக குத்திக்கொள்வது அவசியம். இது தீவிரமான உடல் உழைப்பால் ஏற்படும் கேடபாலிசத்தின் செயல்முறையை அடக்குகிறது.
ஒரு நல்ல பயிற்சிக்குப் பிறகு இன்சுலின் பயன்பாடு இன்னும் சில நன்மைகளைக் கொண்டுள்ளது என்பதில் கவனம் செலுத்துவது மதிப்பு: இன்சுலின் அறிமுகத்தால் ஏற்படும் உடலை கிட்டத்தட்ட இரத்தச் சர்க்கரைக் குறைவுக்கு கொண்டு வரும்போது, இது இரத்த குளுக்கோஸின் இயற்கையான குறைவை பாதிக்கிறது. பயிற்சியின் பின்னர், வளர்ச்சி ஹார்மோன் வலுவாக வெளியிடப்படுகிறது. நாளின் மற்ற நேரங்களில், இன்சுலின் ஊசி போடுவது பரிந்துரைக்கப்படவில்லை. நீங்கள் வாரத்திற்கு 3 முறை பயிற்சியளித்து, மீதமுள்ள 4 நாட்கள் ஓய்வெடுத்தால், உடற்பயிற்சிகளும் இல்லாத நாட்களில் காலை உணவுக்கு முன் காலையில் ஊசி போடலாம். இந்த வழக்கில், குறுகிய-செயல்பாட்டு இன்சுலின் (ஆக்டாபிட்) பயன்படுத்தவும், ஊசி போட்ட அரை மணி நேரத்திற்குப் பிறகு சாப்பிடவும் கடுமையாக பரிந்துரைக்கப்படுகிறது. பயிற்சி நாட்களில், பயிற்சி முடிந்த உடனேயே.
முடிவு தன்னைத்தானே அறிவுறுத்துகிறது: நீங்கள் ஒவ்வொரு நாளும் போக்குவரத்து ஹார்மோனை செலுத்தினால், எங்கள் பாடநெறி 30 நாட்களுக்கு மேல் இருக்கக்கூடாது. எங்களிடம் மென்மையான அல்லது பொருளாதார ஆட்சி இருந்தால், நிச்சயமாக 60 நாட்கள் ஆகும். அதற்குப் பிறகு பயிற்சியளிக்கப்பட்ட நாளில், நாங்கள் அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் (நோவோராபிட்) பயன்படுத்துகிறோம், ஓய்வு நாட்களில் - காலை உணவுக்கு முன், குறுகிய-செயல்பாட்டு இன்சுலின் (ஆக்ட்ராபிட்).
ஒரு “குறுகிய” ஹார்மோன் பயன்படுத்தப்பட்டால், பிரதான உணவுக்கு அரை மணி நேரத்திற்கு முன் ஒரு ஊசி எடுத்துக்கொள்கிறோம்.
நாம் "அல்ட்ராஷார்ட்" ஐப் பயன்படுத்தினால், பிரதான உணவுக்குப் பிறகு உடனடியாக ஒரு ஊசி போடுகிறோம்.
இதனால் ஊசி அரிப்பு மற்றும் ஒவ்வாமை இல்லாமல் நடைபெறுகிறது, மேலும் ஊசி போடும் இடத்தில் தோல் கடினமடையாது, நீங்கள் அவற்றை உடலின் வெவ்வேறு பகுதிகளில் செய்ய வேண்டும்.
தேவையான இன்சுலின் தேவையான அளவைக் கணக்கிட, இன்சுலின் ஒரு யூனிட்டுக்கு கணக்கில் எடுத்துக்கொள்வது அவசியம் - 10 கிராம் கார்போஹைட்ரேட்டுகள்.

போக்குவரத்து ஹார்மோன் எடுப்பதில் முக்கிய தவறுகள்
முதல் தவறு - பெரிய அளவுகள் மற்றும் தவறான பயன்பாடு நேரம்.சிறிய அளவுகளில் தொடங்கி உடல் வினைபுரியும்.
இரண்டாவது தவறு - தவறான ஊசி. தோலடி குத்திக்கொள்வது அவசியம்.
மூன்றாவது தவறு - பயிற்சிக்கு முன்னும், படுக்கை நேரத்திலும் இன்சுலின் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
நான்காவது தவறு - இன்சுலின் தடவிய பின் ஒரு சிறிய உணவு. போக்குவரத்து ஹார்மோன் விரைவாக தேவையான நொதிகளை தசைகளுக்கு பரப்புவதால், கார்போஹைட்ரேட்டுகள் மற்றும் புரதங்களை முடிந்தவரை சாப்பிடுவது அவசியம். நீங்கள் அதிகபட்ச கார்போஹைட்ரேட்டுகளுடன் உடலை நிறைவு செய்யாவிட்டால், இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் உள்ளது.
ஐந்தாவது தவறு - உலர்த்தும் கட்டத்தில் இன்சுலின் பயன்பாடு. உண்மை என்னவென்றால், உங்கள் உணவில் கார்போஹைட்ரேட்டுகள் குறைவாக உள்ளன, அல்லது எதுவும் இல்லை. மீண்டும், இது இரத்த குளுக்கோஸின் கூர்மையான குறைவுக்கு வழிவகுக்கிறது, மேலும் இது இனிமையான ஒன்றை நிரப்ப வேண்டும். மேலும் இனிப்பு, நமக்குத் தெரிந்தபடி, உடலின் உலர்த்தும் கட்டத்தில் தேவையில்லாத வேகமான கார்போஹைட்ரேட்டுகளின் மூலமாகும்.
உட்செலுத்தலுக்குப் பிறகு பயன்படுத்தப்படும் பொருட்களின் பட்டியல் மற்றும் எண்ணிக்கை.
நீங்கள் சாப்பிட வேண்டிய சரியான அளவு ஊட்டச்சத்துக்கள் போக்குவரத்து ஹார்மோனின் அளவைப் பொறுத்தது. மனித இரத்தத்தில் சராசரி சர்க்கரை உள்ளடக்கம், அது ஆரோக்கியமானது என்று வழங்கப்படுகிறது - 3-5 மிமீல் / எல். இன்சுலின் ஒரு யூனிட் சர்க்கரையை 2.2 மிமீல் / எல் குறைக்கிறது. இதன் பொருள் நீங்கள் ஒரு நேரத்தில் சில யூனிட் இன்சுலின் கூட செலுத்தினால், நீங்கள் எளிதில் இரத்தச் சர்க்கரைக் குறைவைப் பெறலாம். நீங்கள் சரியான நேரத்தில் இரத்த குளுக்கோஸை நிரப்பவில்லை என்றால், நீங்கள் ஒரு அபாயகரமான விளைவைப் பெறலாம். உட்செலுத்தப்பட்ட பிறகு முடிந்தவரை கார்போஹைட்ரேட்டுகளை சாப்பிடுவது மிகவும் முக்கியம்.
இன்சுலின் என்பது ஹார்மோன் ஆகும், இது உட்சுரப்பியல் துறைக்கு சொந்தமானது. சுருக்கமாக XE என்ற “ரொட்டி அலகு” என்ற கருத்து உள்ளது. ஒரு ரொட்டி அலகு 15 கிராம் கார்போஹைட்ரேட்டுகளைக் கொண்டுள்ளது. 1 ரொட்டி அலகு சர்க்கரை அளவை 2.8 மிமீல் / எல் உயர்த்தும். நீங்கள், கவனக்குறைவாக அல்லது வேறு ஏதேனும் காரணத்தால், 10 அலகுகளை செலுத்தினால், நீங்கள் 5-7 XE ஐப் பயன்படுத்த வேண்டும், இது கார்போஹைட்ரேட்டுகளின் அடிப்படையில் - 60-75. கார்போஹைட்ரேட்டுகள் தூய்மையானதாகக் கருதப்படுகின்றன என்ற உண்மையைக் கவனியுங்கள்.
இன்சுலின் ஊசி போடுவது எப்படி
நீங்கள் இன்சுலின் ஊசி போடுவதற்கு முன்பு, நீங்கள் எந்த இனிப்பு தயாரிப்பு (சர்க்கரை, தேன், சாக்லேட் போன்றவை) சேமித்து வைக்க வேண்டும். இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால் இது உங்கள் பாதுகாப்பை உறுதி செய்யும்.
நீங்கள் ஒரு சிறப்பு சிரிஞ்ச் மூலம் ஹார்மோனை செலுத்த வேண்டும், இது இன்சுலின் சிரிஞ்ச் என்று அழைக்கப்படுகிறது.

அத்தகைய சிரிஞ்ச் வழக்கமான ஒன்றை விட மெல்லியதாக இருக்கும், மேலும் அதில் ஒரு சிறிய அளவிலான கனப்பிரிவுகள் உள்ளன. ஒரு முழு இன்சுலின் சிரிஞ்ச் ஒரு கனசதுரத்தை வைத்திருக்க முடியும், அதாவது 1 மில்லி. சிரிஞ்சில், பிரிவுகள் 40 துண்டுகளாக பிரிக்கப்படுகின்றன. ஒரு வழக்கமான சிரிஞ்சை இன்சுலின் சிரிஞ்சுடன் குழப்பிக் கொள்ளாமல் இருப்பது மிக முக்கியம், இல்லையெனில் இந்த மருந்தின் அதிகப்படியான அளவிலிருந்து ஒரு அபாயகரமான விளைவு ஏற்படும். நீங்கள் 45 டிகிரி கோணத்தில் ஒரு ஊசி செய்ய வேண்டும்.
பயன்படுத்துவதற்கு முன், தேவையான அளவு இன்சுலின் சேகரித்து, அதை உங்கள் இடது கையால் எடுத்து தோலில் ஒரு மடிப்பு செய்யுங்கள், முன்னுரிமை வயிற்றில், பின்னர் 45 டிகிரி சாய்வின் கீழ், ஊசியில் நுழைந்து, பின்னர் இன்சுலின். சில விநாடிகள் வைத்திருங்கள், தோலில் இருந்து ஊசியை நீக்குகிறது. எல்லா நேரத்திலும் ஒரே இடத்தில் ஊசி போட வேண்டாம்.
ஊசி இடத்திற்குள் ஒரு தொற்று வரும் என்று பயப்பட வேண்டாம். இன்சுலின் சிரிஞ்சின் ஊசி மிகவும் சிறியது, எனவே தொற்று அச்சுறுத்தாது. நீங்கள் ஒரு வழக்கமான சிரிஞ்ச் மூலம் செலுத்த வேண்டியிருந்தால், நீங்கள் கைகளை நன்கு கழுவி, ஆல்கஹால் மூலம் ஊசி போடும் இடத்தை ஸ்மியர் செய்ய வேண்டும்.
இன்சுலின் பாடத்திட்டத்திலிருந்து அதிகபட்ச விளைவைப் பெற, நாங்கள் மூன்று முக்கிய விதிகளைக் கருத்தில் கொள்ள வேண்டும்:
- எடை அதிகரிப்பதற்கான உணவுடன் இணங்குதல்.
- உற்பத்தி ரீதியாக பயிற்சி.
- நல்ல ஓய்வு கிடைக்கும்.
இன்சுலினை அனபோலிக் ஸ்டெராய்டுகளுடன் இணைக்க முடியுமா?
இன்சுலின் மற்ற மருந்தியல் மருந்துகளுடன் இணைக்கப்படலாம், ஏனெனில் இது நியாயமானது. 99% வழக்குகளில் சேர்க்கை இன்சுலின் சோலோவை விட சக்திவாய்ந்த விளைவை அளிக்கிறது. போக்குவரத்து ஹார்மோனின் போக்கின் ஆரம்பம் முதல் இறுதி வரை நீங்கள் மற்றொரு மருந்துடன் இன்சுலின் பயன்படுத்தலாம். 14-21 நாட்களுக்கு இன்சுலின் தொடர்ந்து இயங்குவது நல்லது, இதனால் ரோல்பேக் முடிந்தவரை சிறியதாக இருக்கும்.
இன்சுலின் உள்ளிட்ட எந்தவொரு மருந்தியல் மருந்தையும் உடற் கட்டமைப்பில் வாழும் தொழில்முறை விளையாட்டு வீரர்களால் மட்டுமே எடுத்து சம்பாதிக்க முடியும் என்பதை அறிந்து கொள்வது அவசியம்.உங்கள் குறிக்கோள் வெறுமனே வடிவத்தில் இருந்தால், "வேதியியல்" பற்றி மறந்துவிடுங்கள், ஏனெனில் இது எந்த வகையிலும் நியாயப்படுத்தப்படவில்லை.
ஒரு நபருக்கு நீரிழிவு நோய் இருந்தால், நிச்சயமாக அவருக்கு இன்சுலின் ஒரு டோஸ் தேவை.
விரும்பிய முடிவை விரைவில் பெற உங்கள் ஆரோக்கியத்திற்கு ஆபத்து ஏற்படாதீர்கள். நீங்கள் தொழில் ரீதியாக உடல் கட்டமைப்பில் ஈடுபட வேண்டும் மற்றும் ஒரு செயல்திறன் மிக்க விளையாட்டு வீரராக இருக்க வேண்டும் என்று நீங்கள் உறுதியாக முடிவு செய்திருந்தால், முதலில் உங்கள் இயல்பான வரம்பிற்குச் செல்லுங்கள், நீங்கள் இனி இயற்கையான வழியில் தசை வெகுஜனத்தைப் பெறாதபோது. பொதுவாக, உங்கள் இயற்கையான “உச்சவரம்பை” அடைவது அவசியம், பின்னர் “ரசாயனம்” செய்யத் தொடங்குங்கள்.
எந்தவொரு மருந்தியல் மருந்தையும் பயன்படுத்துவதற்கு முன்பு, நீங்கள் முழுமையாக பரிசோதிக்கப்பட வேண்டும் என்பதை நினைவில் கொள்ளுங்கள். நீங்கள் இன்சுலின் சோலோ என்றால் எந்த சோதனையும் எடுக்க வேண்டிய அவசியமில்லை. நீங்கள் வேறு எதையாவது இன்சுலின் பயன்படுத்தினால், நீங்கள் தேவையான சோதனைகளை நிச்சயமாக, அதற்கு முன்னும் பின்னும் எடுக்க வேண்டும். மேலும், பிந்தைய சுழற்சி சிகிச்சையைப் பற்றி மறந்துவிடாதீர்கள்.
முடிவில், இன்சுலின் பயன்பாட்டிற்கு சில விதிகளை நீங்கள் நினைவில் வைத்திருக்க வேண்டும், இதனால் அது தீங்கு விளைவிக்காது:
- உங்கள் உடலை அறிந்து கொள்ளுங்கள், அது ஒழுங்காகவும் இன்சுலின் பயன்படுத்த தயாராகவும் இருப்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
- பாடத்திட்டத்தை சரியாகவும் முழு பொறுப்புடனும் அணுகவும்.
- பாடநெறிக்கான அதிகபட்ச எடையைப் பெறுவதற்காக உணவு மற்றும் பயிற்சி முறையை தெளிவாகக் கவனியுங்கள்.
நீங்கள் குத்த விரும்புவதை நீங்கள் தெளிவாகத் தீர்மானித்திருந்தால், உங்கள் உடலின் எதிர்வினைகளைப் படிப்பதற்காக இன்சுலின் சோலோவைத் தொடங்க பரிந்துரைக்கப்படுகிறது, ஏனெனில் உடலில் ஏதேனும் சிக்கல்கள் இருந்தால் மற்ற மருந்துகளைப் பயன்படுத்துவதைப் புரிந்துகொள்வது கடினம். அவை உங்கள் உடலை எவ்வாறு பாதிக்கும் என்று தெரியவில்லை என்பதால், மருந்தியல் தயாரிப்புகளைப் பயன்படுத்தாமல் இருப்பது நல்லது.
இன்சுலின் பணக்கார பியானா - வீடியோ
இன்சுலின் பக்க விளைவுகள்: இது ஏன் ஆபத்தானது?
சில நேரங்களில் நீரிழிவு நோயால் கண்டறியப்பட்ட நோயாளிகள் இன்சுலின் பல்வேறு பக்க விளைவுகள் வெளிப்படுகின்றன என்ற உண்மையை சந்திக்கிறார்கள். ஒவ்வாமை, அழற்சி செயல்முறைகள் மற்றும் வேறு சில மாற்றங்களால் இன்சுலின் பக்க விளைவுகள் வெளிப்படும்.
ஊசி மருந்துகளின் விளைவுகள் நேரடியாக நபரின் தனிப்பட்ட குணாதிசயங்கள், தேர்ந்தெடுக்கப்பட்ட அளவின் சரியான தன்மை மற்றும் மருந்தை வழங்கும் நுட்பத்தைப் பொறுத்தது.
நிர்வகிக்கப்படும் மருந்துகளை பெரும்பான்மையான மக்கள் பொறுத்துக்கொள்கிறார்கள்.
இன்சுலின் முக்கிய பண்புகள் யாவை?
 மனித உடலில், இன்சுலின் என்ற ஹார்மோன் கணையத்தால் உற்பத்தி செய்யப்பட்டு இரத்த சர்க்கரையின் கட்டுப்பாட்டைக் குறைக்க உதவுகிறது. இந்த ஹார்மோனின் முக்கிய செயல்பாடு செல்லுலார் மட்டத்தில் அமினோ அமிலங்கள், கொழுப்பு அமிலங்கள் மற்றும் குளுக்கோஸைப் பயன்படுத்துவதும் பாதுகாப்பதும் ஆகும்.
மனித உடலில், இன்சுலின் என்ற ஹார்மோன் கணையத்தால் உற்பத்தி செய்யப்பட்டு இரத்த சர்க்கரையின் கட்டுப்பாட்டைக் குறைக்க உதவுகிறது. இந்த ஹார்மோனின் முக்கிய செயல்பாடு செல்லுலார் மட்டத்தில் அமினோ அமிலங்கள், கொழுப்பு அமிலங்கள் மற்றும் குளுக்கோஸைப் பயன்படுத்துவதும் பாதுகாப்பதும் ஆகும்.
பல ஆண்டுகளாக, நீரிழிவு நோய்க்கு சிகிச்சையில் செயற்கை இன்சுலின் பரவலாகப் பயன்படுத்தப்படுகிறது, மேலும் தடகள மற்றும் உடற் கட்டமைப்பிலும் (அனபோலிக் போன்றவை) அதன் பயன்பாட்டைக் கண்டறிந்துள்ளது.
இன்சுலின் முக்கிய விளைவு பின்வரும் விளைவுகள்:
- கல்லீரல், கொழுப்பு திசு மற்றும் இரத்தத்திலிருந்து வரும் தசைகள் ஆகியவற்றிலிருந்து ஊட்டச்சத்துக்களை அகற்ற உதவுகிறது,
- வளர்சிதை மாற்ற செயல்முறைகளை செயல்படுத்துகிறது, இதனால் உடல் கார்போஹைட்ரேட்டுகள் காரணமாக முக்கிய சக்தியை ஸ்கூப் செய்கிறது, புரதங்கள் மற்றும் கொழுப்புகளை பாதுகாக்கிறது.
கூடுதலாக, இன்சுலின் பின்வரும் செயல்பாடுகளை செய்கிறது:
- தசைகள் மற்றும் கொழுப்பு திசுக்களில் குளுக்கோஸைத் தக்கவைத்து குவிக்கும் திறனைக் கொண்டுள்ளது,
- கல்லீரல் செல்கள் மூலம் குளுக்கோஸை கிளைகோஜனாக செயலாக்க அனுமதிக்கிறது,
- வளர்சிதை மாற்ற கொழுப்பு செயல்முறைகளை அதிகரிக்க உதவுகிறது,
- புரதங்களின் முறிவுக்கு ஒரு தடையாகும்,
- தசை திசுக்களில் வளர்சிதை மாற்ற புரத செயல்முறைகளை அதிகரிக்கிறது.
குழந்தையின் வளர்ச்சி மற்றும் இயல்பான வளர்ச்சிக்கு பங்களிக்கும் ஹார்மோன்களில் இன்சுலின் ஒன்றாகும், எனவே குழந்தைகளுக்கு குறிப்பாக கணையத்தால் தேவையான ஹார்மோன் உற்பத்தி தேவைப்படுகிறது.
இன்சுலின் அளவு நேரடியாக நபரின் உணவு மற்றும் செயலில் உள்ள வாழ்க்கை முறையைப் பொறுத்தது. எனவே, இந்த கொள்கையின் அடிப்படையில் பல பிரபலமான உணவுகள் உருவாக்கப்படுகின்றன.
முதல் வகை நீரிழிவு நோயில், உடலில் இன்சுலின் உற்பத்தி இல்லை, இதன் விளைவாக இந்த ஹார்மோனின் ஊசி மருந்துகள் தொடர்ந்து தேவைப்படுவதாக நோயாளியின் உணர்வு ஏற்படுகிறது.
நவீன மருந்துகளின் வகைகள் மற்றும் வகைகள்
சர்க்கரை நிலை மேன் வுமன் உங்கள் சர்க்கரையை குறிப்பிடவும் அல்லது பரிந்துரைகளுக்கு ஒரு பாலினத்தைத் தேர்ந்தெடுக்கவும் லெவெல் 0.55 தேடல் கிடைக்கவில்லை மனிதனின் வயதைக் குறிப்பிடவும் தேடல் தேடப்படவில்லை கண்டுபிடிக்கப்படவில்லை பெண்ணின் வயதைக் குறிப்பிடவும் வயது தேடல் இல்லை
 இன்று, இன்சுலின் பெற இரண்டு முக்கிய வழிகள் உள்ளன:
இன்று, இன்சுலின் பெற இரண்டு முக்கிய வழிகள் உள்ளன:
நவீன தொழில்நுட்பங்களைப் பயன்படுத்துவதன் விளைவாக பெறப்பட்ட ஒரு செயற்கை மருந்து தயாரிப்பு,
விலங்குகளின் கணையத்தால் ஹார்மோன் உற்பத்தியின் விளைவாக பெறப்பட்ட ஒரு மருந்து (நவீன மருத்துவத்தில் குறைவாகப் பயன்படுத்தப்படுவது கடந்த ஆண்டுகளின் நினைவுச்சின்னம்).
இதையொட்டி, செயற்கை மருந்துகள் இருக்கலாம்:
- நிர்வாகத்திற்குப் பிறகு இருபது நிமிடங்களுக்குள் ஏற்கனவே செயலில் உள்ள அல்ட்ரா-ஷார்ட் மற்றும் ஷார்ட்-ஆக்டிங் இன்சுலின், ஆக்ட்ராபிட், ஒரு ஹுமுலின் ரெகுலேட்டர் மற்றும் இன்சுமன்-இயல்பானது. இத்தகைய மருந்துகள் கரையக்கூடியவை மற்றும் அவை தோலடி முறையில் வழங்கப்படுகின்றன. சில நேரங்களில் ஒரு இன்ட்ராமுஸ்குலர் அல்லது இன்ட்ரெவனஸ் ஊசி உள்ளது. நிர்வகிக்கப்பட்ட மருந்தின் மிக உயர்ந்த செயல்பாடு ஊசிக்கு இரண்டு முதல் மூன்று மணி நேரத்திற்குப் பிறகு தொடங்குகிறது. இத்தகைய இன்சுலின், ஒரு விதியாக, உணவு மீறல் அல்லது கடுமையான உணர்ச்சி அதிர்ச்சி ஏற்பட்டால் இரத்த சர்க்கரை கூர்மையை கட்டுப்படுத்த பயன்படுகிறது.
- நடுத்தர கால மருந்துகள். இத்தகைய மருந்துகள் பதினைந்து மணி முதல் ஒரு நாள் வரை உடலை பாதிக்கின்றன. அதனால்தான் நீரிழிவு நோயாளிகளுக்கு ஒரு நாளைக்கு இரண்டு முதல் மூன்று ஊசி போடுவது போதுமானது. ஒரு விதியாக, துத்தநாகம் அல்லது புரோட்டமைன் அத்தகைய மருந்துகளில் சேர்க்கப்பட்டுள்ளது, இது இரத்தத்தில் தேவையான அளவு உறிஞ்சுதலையும் மெதுவாகக் கரைப்பையும் வழங்குகிறது.
- நீண்ட நேரம் செயல்படும் மருந்துகள். அவற்றின் முக்கிய பண்பு என்னவென்றால், ஊசிக்குப் பிறகு ஏற்படும் விளைவு நீண்ட காலத்திற்கு நீடிக்கும் - இருபது முதல் முப்பத்தி ஆறு மணி நேரம் வரை. உட்செலுத்தப்பட்ட தருணத்திலிருந்து ஒரு மணி நேரம் அல்லது இரண்டு மணி நேரத்தில் இன்சுலின் செயல் தோன்றத் தொடங்குகிறது. பெரும்பாலும், ஹார்மோனுக்கு உணர்திறன் குறைந்து வரும் நோயாளிகள், வயதானவர்கள் மற்றும் தொடர்ந்து ஊசி போட கிளினிக்கிற்கு செல்ல வேண்டியவர்களுக்கு இந்த வகை மருந்தை மருத்துவர்கள் பரிந்துரைக்கின்றனர்.
கலந்துகொண்ட மருத்துவர் மட்டுமே நோயாளிக்கு தேவையான மருந்துகளை பரிந்துரைக்க முடியும், எனவே எந்த இன்சுலின் சிறந்தது என்று தீர்மானிப்பது கடினம். நோயின் போக்கின் சிக்கலான தன்மை, ஒரு ஹார்மோனின் தேவை மற்றும் பல காரணிகளைப் பொறுத்து, நோயாளிக்கு உகந்த மருந்து தேர்ந்தெடுக்கப்படுகிறது. ஒரு நபர் எவ்வளவு வயதானவர் என்பது ஒரு முக்கியமான காரணி.
அவை இன்சுலினிலிருந்து கொழுப்பைப் பெறுகின்றன என்று நம்பப்பட்டது, ஆனால் நீரிழிவு நோயால், உடலில் நிகழும் பல வளர்சிதை மாற்ற செயல்முறைகள் பாதிக்கப்படுகின்றன என்பதைக் கவனத்தில் கொள்ள வேண்டும். எனவே, நோயாளிக்கு அதிக எடை கொண்ட பிரச்சினைகள் கவனிக்கப்படலாம்.
பல காரணிகளின் விளைவாக நீங்கள் கொழுப்பைப் பெறலாம், இன்சுலின் பக்க விளைவுகள் பிற குணாதிசயங்களைக் கொண்டுள்ளன.
இன்சுலின் சிகிச்சையின் எதிர்மறை விளைவுகளை எவ்வாறு வெளிப்படுத்த முடியும்?
 ஹார்மோனைப் பயன்படுத்துவதன் முக்கியத்துவம் இருந்தபோதிலும், இன்சுலின் நிர்வாகத்திற்கு சில ஆபத்து உள்ளது. எனவே, எடுத்துக்காட்டாக, சில நோயாளிகள் மருந்தின் நிர்வாகத்திலிருந்து ஒரு நல்ல விளைவைக் கவனித்து, ஒரு வருடத்திற்கும் மேலாக அதைப் பயன்படுத்துகின்றனர், மற்றவர்கள் பல்வேறு ஒவ்வாமை எதிர்விளைவுகளின் வளர்ச்சியைப் பற்றி புகார் செய்யலாம். இந்த வழக்கில், ஒரு ஒவ்வாமை செயலில் உள்ள கூறுக்கு மட்டுமல்ல, மருந்துகளின் பிற கூறுகளுக்கும் ஏற்படலாம். கூடுதலாக, நிலையான ஊசி மருந்துகளின் விளைவாக, ஒரு சிக்கல் எழலாம், கூம்புகள் அல்லது கூம்புகளை எவ்வாறு அகற்றுவது.
ஹார்மோனைப் பயன்படுத்துவதன் முக்கியத்துவம் இருந்தபோதிலும், இன்சுலின் நிர்வாகத்திற்கு சில ஆபத்து உள்ளது. எனவே, எடுத்துக்காட்டாக, சில நோயாளிகள் மருந்தின் நிர்வாகத்திலிருந்து ஒரு நல்ல விளைவைக் கவனித்து, ஒரு வருடத்திற்கும் மேலாக அதைப் பயன்படுத்துகின்றனர், மற்றவர்கள் பல்வேறு ஒவ்வாமை எதிர்விளைவுகளின் வளர்ச்சியைப் பற்றி புகார் செய்யலாம். இந்த வழக்கில், ஒரு ஒவ்வாமை செயலில் உள்ள கூறுக்கு மட்டுமல்ல, மருந்துகளின் பிற கூறுகளுக்கும் ஏற்படலாம். கூடுதலாக, நிலையான ஊசி மருந்துகளின் விளைவாக, ஒரு சிக்கல் எழலாம், கூம்புகள் அல்லது கூம்புகளை எவ்வாறு அகற்றுவது.
இன்சுலின் ஆபத்து என்ன, இன்சுலின் நிர்வாகத்திற்குப் பிறகு என்ன பக்க விளைவுகள் ஏற்படலாம்? இன்சுலின் சிகிச்சையின் மிகவும் பொதுவான பாதகமான விளைவுகள் பின்வருமாறு:
- ஊசி போடப்பட்ட இடத்தில் ஒவ்வாமை எதிர்வினைகளின் வெளிப்பாடு. இது பலவிதமான சிவத்தல், அரிப்பு, வீக்கம் அல்லது அழற்சி செயல்முறைகளின் வடிவத்தில் தன்னை வெளிப்படுத்தலாம்.
- மருந்தின் ஒரு கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி விளைவாக ஒரு ஒவ்வாமை உருவாகும் வாய்ப்பு உள்ளது.முக்கிய வெளிப்பாடுகள் தோல் நோய்கள், மூச்சுக்குழாய் வளர்ச்சி.
- நீடித்த ஹைப்பர் கிளைசீமியாவின் விளைவாக மருந்துக்கு தனிப்பட்ட சகிப்புத்தன்மை.
- பார்வை சிக்கல்கள் ஏற்படலாம். ஒரு விதியாக, இத்தகைய இன்சுலின் தற்காலிகமான பக்க விளைவுகளை ஏற்படுத்துகிறது. எந்தவொரு கண் அழுத்தத்தையும் குறைத்து அமைதியை உறுதி செய்வதே முக்கிய நடவடிக்கைகளில் ஒன்றாகும்.
- சில சந்தர்ப்பங்களில், ஒரு மருந்தின் நிர்வாகத்திற்கு பதிலளிக்கும் விதமாக ஆன்டிபாடிகளை உற்பத்தி செய்யும் திறன் மனித உடலுக்கு உள்ளது.
- உட்கொள்ளும் தொடக்கத்திற்குப் பிறகு முதல் முறையாக, இன்சுலின் ஆபத்து கடுமையான வீக்கத்தின் தோற்றத்தில் இருக்கலாம், இது சில நாட்களில் மறைந்துவிடும். உடலால் சோடியம் வெளியேற்றப்படுவதில் தாமதம் ஏற்படுவதால் எடிமா ஏற்படலாம். ஒரு விதியாக, பல ஆண்டுகளாக மருந்துகளைப் பயன்படுத்தும் நோயாளிகள் இந்த சிக்கலை எதிர்கொள்வதில்லை.
இன்சுலின் ஏற்பாடுகள் நிர்வகிக்கப்பட்டால், பிற மருந்துகளுடன் தொடர்பு கொள்வதன் விளைவாக பக்க விளைவுகள் ஏற்படலாம். இன்சுலின் எடுத்துக் கொள்ளும்போது பக்கவிளைவுகளைத் தவிர்ப்பதற்காக, ஒவ்வொரு புதிய மருந்தின் பயன்பாடும் கலந்துகொள்ளும் மருத்துவருடன் ஒருங்கிணைக்கப்பட வேண்டும்.
இன்சுலின் பயன்படுத்தும் போது, நோயாளியின் மருத்துவரின் அனைத்து பரிந்துரைகளையும் கண்டிப்பாக கடைபிடித்தால் மட்டுமே மருந்தின் பக்க விளைவுகள் ஏற்படாது.
போதைப்பொருளைப் பயன்படுத்துவதற்கான முரண்பாடுகள் என்ன?
 இன்சுலின் சிகிச்சையில் பல முரண்பாடுகள் இருக்கலாம். நேரடியாக மருந்து உட்கொள்வது நோயாளியின் வாழ்க்கை முறை மற்றும் சரியான உணவைப் பொறுத்தது.
இன்சுலின் சிகிச்சையில் பல முரண்பாடுகள் இருக்கலாம். நேரடியாக மருந்து உட்கொள்வது நோயாளியின் வாழ்க்கை முறை மற்றும் சரியான உணவைப் பொறுத்தது.
உங்கள் மருத்துவரின் அனைத்து பரிந்துரைகளையும் நீங்கள் கண்டிப்பாக பின்பற்றினால், நிர்வகிக்கப்படும் மருந்துகளின் அளவுகளில் குறைப்பை நீங்கள் அடையலாம். கூடுதலாக, முரண்பாடுகளின் இருப்பை பாதிக்கக்கூடிய காரணிகள் ஆண்டுகளின் எண்ணிக்கை மற்றும் நோயாளியின் பொது ஆரோக்கியம்.
பின்வரும் சந்தர்ப்பங்களில் இன்சுலின் சிகிச்சை தடைசெய்யப்பட்டுள்ளது:
- நீரிழிவு நோய்க்கான இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி சிக்கல்களை ஏற்படுத்தும்,
- கல்லீரலில் ஏற்படும் நோயியல் செயல்முறைகள், இவற்றில் சிரோசிஸ் மற்றும் கடுமையான ஹெபடைடிஸ் ஆகியவை அடங்கும்,
- கணையம் மற்றும் சிறுநீரக நோய்கள் (கணைய அழற்சி, நெஃப்ரிடிஸ், யூரோலிதியாசிஸ்),
- இரைப்பைக் குழாயின் சில நோய்கள் (வயிற்றுப் புண் அல்லது டூடெனனல் அல்சர்),
- தீவிர இதய நோய்.
ஒரு நோயாளிக்கு கரோனரி பற்றாக்குறை போன்ற நோய்கள் இருந்தால் அல்லது பெருமூளைச் சுழற்சியில் சிக்கல்கள் இருந்தால், அனைத்து சிகிச்சை முறைகளும் ஒரு மருத்துவரின் மேற்பார்வையில் மேற்கொள்ளப்பட வேண்டும். இந்த கட்டுரையில் உள்ள வீடியோ இன்சுலின் எடுத்துக்கொள்வதால் ஏற்படும் பக்கவிளைவுகளைப் பற்றி பேசுகிறது.
இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு (இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சிக்கான வழிமுறை)
 கணையம் உற்பத்தி செய்யும் முக்கிய ஹார்மோன் இன்சுலின் ஆகும், இது நீரிழிவு நோயாளிகளின் ஆரோக்கியத்தின் இயல்பான நிலைக்கு அவசியம். துரதிர்ஷ்டவசமாக, இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு அதன் முக்கிய பக்க விளைவுகளில் ஒன்றாகும், இது ஆரோக்கியத்தை மட்டுமல்ல, பெரும்பாலும் நோயாளியின் வாழ்க்கையையும் அச்சுறுத்துகிறது. அதனால்தான் மருந்தின் தேர்வு மற்றும் மருந்தின் நிர்வாகத்தின் அதிர்வெண் ஒவ்வொரு வழக்கிலும் தனிப்பட்ட மருத்துவரால் கண்டிப்பாக தேர்ந்தெடுக்கப்படுகிறது, அதே நேரத்தில் சிகிச்சையின் முதல் நாட்கள் இரத்தம் மற்றும் சிறுநீரின் ஆய்வக சோதனைகளால் கட்டுப்படுத்தப்படுகின்றன.
கணையம் உற்பத்தி செய்யும் முக்கிய ஹார்மோன் இன்சுலின் ஆகும், இது நீரிழிவு நோயாளிகளின் ஆரோக்கியத்தின் இயல்பான நிலைக்கு அவசியம். துரதிர்ஷ்டவசமாக, இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு அதன் முக்கிய பக்க விளைவுகளில் ஒன்றாகும், இது ஆரோக்கியத்தை மட்டுமல்ல, பெரும்பாலும் நோயாளியின் வாழ்க்கையையும் அச்சுறுத்துகிறது. அதனால்தான் மருந்தின் தேர்வு மற்றும் மருந்தின் நிர்வாகத்தின் அதிர்வெண் ஒவ்வொரு வழக்கிலும் தனிப்பட்ட மருத்துவரால் கண்டிப்பாக தேர்ந்தெடுக்கப்படுகிறது, அதே நேரத்தில் சிகிச்சையின் முதல் நாட்கள் இரத்தம் மற்றும் சிறுநீரின் ஆய்வக சோதனைகளால் கட்டுப்படுத்தப்படுகின்றன.
உண்மையில், இந்த கணம் முதல் பார்வையில் தோன்றுவதை விட தீவிரமானது. அதிகப்படியான அளவுடன், கோமா வரை, இரத்தச் சர்க்கரைக் குறைவின் கூர்மையான வளர்ச்சி சாத்தியமாகும். வேகமாக செயல்படும் இன்சுலின் பயன்பாட்டில், அத்தகைய நிலை மிகவும் பயமாக இல்லை, ஏனென்றால் நோயாளியோ அல்லது ஊசி செலுத்திய மருத்துவ ஊழியரோ சர்க்கரை குறைவதற்கான அறிகுறிகளைக் கவனித்து தேவையான நடவடிக்கைகளை எடுப்பார்கள். ஆனால் சில நோயாளிகளுக்கு நீண்டகாலமாக செயல்படும் மருந்து பரிந்துரைக்கப்படுகிறது, மேலும் இது படிப்படியாக இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் வளர்ச்சியைத் தூண்டுகிறது.
ஒவ்வொரு விஷயத்திலும் ஒரு தனிப்பட்ட அணுகுமுறையை கடைப்பிடிப்பது எவ்வளவு முக்கியம் என்பதைப் புரிந்து கொள்ள, நீங்கள் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியின் வழிமுறையைப் படிக்க வேண்டும்.பல்வேறு பொருட்களுடன் உடலில் நுழையும் கார்போஹைட்ரேட்டுகள் செரிமானத்தின் போது செரிக்கப்படுகின்றன, இதன் விளைவாக வெவ்வேறு சர்க்கரைகளின் மூலக்கூறுகள் உருவாகின்றன. அவற்றில் ஒன்றைப் பற்றி நாம் பேசினால் - குளுக்கோஸ் - அது இரத்தத்தில் கிட்டத்தட்ட உடனடியாக உறிஞ்சப்படுகிறது. உள்வரும் உணவின் அளவு அதிகரிக்கும்போது, இரத்தத்தில் குளுக்கோஸ் செறிவு நிலை சீராக வளர்கிறது, இது உடலின் இயல்பான செயல்பாட்டிற்கு ஏற்றுக்கொள்ள முடியாத ஒரு நிலைத்தன்மையை அடர்த்தியாக மாற்றுகிறது. கணையத்தால் உற்பத்தி செய்யப்படும் இந்த ஹார்மோன் மிக முக்கியமான செயல்பாட்டைக் கொண்டிருப்பதால், இன்சுலின் ஹைப்போகிளைசெமிக் நடவடிக்கையின் வழிமுறை மிகவும் சந்தர்ப்பமாக மாறும் என்பது இங்கே தான்: இது திசுக்களில் குளுக்கோஸை உறிஞ்சுவதை ஊக்குவிக்கிறது, இதனால் இரத்த அதிகரிப்பு நீங்கும். துரதிர்ஷ்டவசமாக, இரத்தச் சர்க்கரைக் குறைவின் வழிமுறை மனிதனின் கட்டுப்பாட்டில் இல்லை, மேலும் சர்க்கரை அளவு தேவையான விதிமுறைக்கு வருவது மட்டுமல்லாமல், கணிசமாகக் குறைந்துவிடும். கணையம் இன்சுலின் உற்பத்தியை அதிகரிக்கத் தொடங்கும் போது இது நிகழ்கிறது, மேலும் இந்த செயல்முறையின் வழிமுறை விளக்க கடினமாக உள்ளது. இதன் விளைவாக, இரத்தத்தில் போதுமான குளுக்கோஸ் இல்லை, ஒட்டுமொத்த மனித உடலின் ஒட்டுமொத்த செயல்பாட்டிற்கும், குறிப்பாக மூளை செயல்பாட்டிற்கும் போதுமானது.
ஒரு விதியாக, இன்சுலின் செயல்படும் வழிமுறை மிகவும் கணிக்கத்தக்கது: உணவு உட்கொள்ளும் போது உற்பத்தி செய்யப்படும் சர்க்கரையின் அளவு மிகவும் சீராக உயர்கிறது, மேலும் ஹார்மோன் உற்பத்தி தொடங்கிய பின் அதுவும் சீராக குறைகிறது. சர்க்கரை அளவு மிகவும் கூர்மையாக உயரும் போது, பின்னர் குறைந்தபட்சம் இயல்பை விடக் கூர்மையாக குறைகிறது, மேலும் இரத்தச் சர்க்கரைக் குறைவு முறையாக உருவாகிறது. அதனால்தான் நீரிழிவு நோயாளிகளுக்கு இன்சுலின் மூலம் சிகிச்சையளிப்பதில் இந்த பொறிமுறையை கணக்கில் எடுத்துக்கொள்வது மற்றும் நோயாளிகளுக்கு மருந்தின் தாக்கம் குறித்த முழுமையான தகவல்களை வழங்குவது மிகவும் முக்கியம். துரதிர்ஷ்டவசமாக, ஹைப்போகிளைசீமியாவின் பெரும்பாலான சந்தர்ப்பங்கள் துல்லியமாக உருவாகின்றன, ஏனெனில் இன்சுலின் விளைவுகள் மற்றும் உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவு ஆகியவற்றுக்கு இடையே பொருந்தாத தன்மை உள்ளது.
நீரிழிவு இரத்தத்தின் சர்க்கரை அளவை வியத்தகு முறையில் குறைக்கும் கொள்கைகளையும், குளுக்கோஸ் அளவுகளில் ஏற்றுக்கொள்ள முடியாத வீழ்ச்சியைக் குறிக்கும் முக்கிய அறிகுறிகளையும் அறிகுறிகளையும் அறிந்தால், ஒரு நபர் மரணம் உள்ளிட்ட கடுமையான விளைவுகளைத் தடுக்க முடியும்.
மதிப்பாய்வு அல்லது கருத்து தெரிவிக்கவும்
உடற் கட்டமைப்பில் இன்சுலின் ஏன், எப்படி எடுக்க வேண்டும்
இந்த கட்டுரை மிகவும் சக்திவாய்ந்த மற்றும் ஆபத்தான அனபோலிக் மருந்து - இன்சுலின் மீது கவனம் செலுத்தும். ஹார்மோனின் வழிமுறை, உடலில் ஏற்படும் விளைவு, நிர்வாகத்தின் போக்கை, பக்க விளைவுகள் மற்றும் இன்சுலின் ஊக்கமருந்தாகப் பயன்படுத்துவதற்கான முக்கிய புள்ளிகள்.
இன்சுலின் என்றால் என்ன?
இன்சுலின் என்பது இரத்தத்தில் குளுக்கோஸ் அளவை அதிகரிப்பதன் காரணமாக கணையத்தால் உற்பத்தி செய்யப்படும் புரதத்தால் பெறப்பட்ட ஹார்மோன் ஆகும். பீட்டா செல்கள் எனப்படும் சிறப்பு செல்கள் மூலம் இந்த ஹார்மோன் இரத்த ஓட்டத்தில் வெளியிடப்படுகிறது. ஒவ்வொரு தயாரிப்பும் சர்க்கரை அளவை அதிகரிப்பதில் வேறுபட்ட விளைவைக் கொண்டிருக்கின்றன, ஆகையால், உடலில் இன்சுலின் வெளியீட்டின் வேறுபட்ட நிலை ஏற்படுகிறது. இந்த ஹார்மோன் முழு உடலையும் பாதிக்கிறது. இன்சுலின் முக்கிய குறிக்கோள் இரத்த குளுக்கோஸைக் குறைப்பதாகும்.
இன்சுலின் விளைவுகள் மற்றும் அது எவ்வாறு இயங்குகிறது?

வளர்சிதை மாற்ற விளைவு
மற்றொரு முக்கியமான பணி, உணவில் இருந்து எடுக்கப்படும் கார்போஹைட்ரேட்டுகள் மற்றும் கொழுப்புகளின் வளர்சிதை மாற்ற செயல்முறையை கட்டுப்படுத்துவது. கூடுதலாக, இன்சுலின் பல வளர்சிதை மாற்ற விளைவுகளைக் கொண்டுள்ளது, எடுத்துக்காட்டாக, புரதம் மற்றும் கொழுப்பின் முறிவின் முடிவு. கணையத்தால் உற்பத்தி செய்யப்படும் மற்றொரு ஹார்மோனான குளுகோகனுடன் இன்சுலின் இணைந்து செயல்படுகிறது. தேவைப்பட்டால் இரத்த சர்க்கரையை குறைப்பதே இன்சுலின் பங்கு என்றாலும், குளுக்ககனின் பங்கு இரத்த சர்க்கரையை மிகக் குறைவாகக் குறைத்தால் அதை அதிகரிப்பதாகும். இத்தகைய அமைப்பு இரத்த குளுக்கோஸ் அளவை நிறுவப்பட்ட எல்லைக்குள் இருக்க உதவுகிறது, இது உடல் சரியாக செயல்பட அனுமதிக்கிறது.
அனபோலிக் விளைவு
இன்சுலின் உயிரணுக்களில் நீர் மற்றும் ஊட்டச்சத்துக்களின் சூப்பர் பிசியாலஜிக்கல் குவியலை ஊக்குவிக்கிறது, இது தானாகவே அனபோலிக் விளைவை அதிகரிக்கிறது. இந்த செயல்முறை பலூனில் உள்ள காற்று போன்ற செல் சவ்வுகளை நீட்டிக்கிறது. இந்த செயல்முறை மற்றொரு வலுவான வளர்ச்சி பொறிமுறையைத் தூண்டுகிறது, ஐ.ஜி.எஃப் -1 மற்றும் எம்.ஜி.எஃப் (இன்சுலின் போன்ற வளர்ச்சி காரணி மற்றும் இயந்திர வளர்ச்சி காரணி) உற்பத்தியை அதிகரிக்கிறது. இந்த வழிமுறை, சினெர்ஜிஸ்டிக் விளைவு காரணமாக, ஒரு சக்திவாய்ந்த அனபோலிக் விளைவை அளிக்கிறது. இன்சுலின் நன்றி, அமினோ அமிலங்களின் உறிஞ்சுதல் அதிகரிக்கிறது.
எதிர்ப்பு கேடபாலிக் விளைவு
போக்குவரத்து ஹார்மோன் அமினோ அமிலங்களால் ஆன பிளவு புரத மூலக்கூறுகளை அடக்குகிறது, மேலும் கொழுப்புகளைப் பிரிக்கும் செயல்முறையையும் குறைக்கிறது மற்றும் இரத்தத்தில் அவற்றின் நுழைவைக் குறைக்கிறது.
வளர்சிதை மாற்ற விளைவு
இன்சுலின் தசை செல்கள் மூலம் குளுக்கோஸை உறிஞ்சுவதை மேம்படுத்துகிறது, மேலும் சில கிளைகோலிசிஸ் என்சைம்களையும் செயல்படுத்துகிறது. கிளைகோஜன் மற்றும் பிற பொருட்களை தசைகளாக தீவிரமாக ஒருங்கிணைக்கும் திறன் இன்சுலின் கொண்டுள்ளது, அத்துடன் குளுக்கோனோஜெனீசிஸை கணிசமாகக் குறைக்கிறது, அதாவது கல்லீரலில் குளுக்கோஸ் உருவாகிறது.
உடற் கட்டமைப்பில் இன்சுலின் பயன்பாடு
உடற் கட்டமைப்பில், இன்சுலின் குறுகிய நடிப்பு அல்லது அல்ட்ராஷார்ட் மட்டுமே பயன்படுத்தப்படுகிறது.
குறுகிய-செயல்பாட்டு இன்சுலின் பின்வருமாறு செயல்படுகிறது: தோலடி நிர்வாகம் (ஊசி) அரை மணி நேரத்தில் செயல்படத் தொடங்கிய பிறகு. உணவுக்கு அரை மணி நேரத்திற்கு முன் இன்சுலின் வழங்கப்பட வேண்டும். இன்சுலின் அதிகபட்ச விளைவு அதன் நிர்வாகத்திற்குப் பிறகு 120 நிமிடங்களை அடைகிறது, மேலும் 6 மணி நேரத்திற்குப் பிறகு உடலில் அதன் போக்குவரத்துப் பணிகளை முற்றிலுமாக நிறுத்துகிறது.
ஆக்ட்ராபிட் என்.எம் மற்றும் ஹுமுலின் ரெகுல் ஆகியவை காலத்தால் சோதிக்கப்படும் சிறந்த மருந்துகள்.

அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் இந்த கொள்கையின்படி செயல்படுகிறது: அதை இரத்தத்தில் அறிமுகப்படுத்திய பின், அது 10 நிமிடங்களுக்குப் பிறகு தனது வேலையைச் செய்யத் தொடங்குகிறது, மேலும் 120 நிமிடங்களுக்குப் பிறகு அதிகபட்ச செயல்திறன் அடையப்படுகிறது. அல்ட்ராஃபாஸ்ட் இன்சுலின் 3-4 மணி நேரத்திற்குப் பிறகு நிறுத்தப்படும். இன்சுலின் அறிமுகப்படுத்தப்பட்ட பிறகு, உடனடியாக உணவை எடுத்துக்கொள்வது அவசியம், அல்லது போக்குவரத்துக்குப் பிறகு, போக்குவரத்து ஹார்மோனை உள்ளிடவும்.
அல்ட்ராஷார்ட் இன்சுலினுக்கு சிறந்த மருந்துகள் இரண்டு, இவை பென்ஃபில் அல்லது ஃப்ளெக்ஸ்பென்.

இன்சுலின் அறுபது நாள் படிப்பின் விலை சுமார் 2-3 ஆயிரம் ரஷ்ய ரூபிள் ஆகும். எனவே, குறைந்த வருமானம் கொண்ட விளையாட்டு வீரர்கள் இன்சுலின் பயன்படுத்தலாம்.
போக்குவரத்து ஹார்மோனின் நன்மைகள் மற்றும் தீமைகள் பற்றி பேசலாம்.
நன்மைகள்:
- பாடநெறி 60 நாட்களைக் கொண்டுள்ளது, அதாவது ஒரு குறுகிய காலம்.
- மருந்தின் தரம் அனைத்தும் உயர் மட்டத்தில் உள்ளன. அனபோலிக் ஸ்டெராய்டுகளுடன் ஒப்பிடும்போது ஒரு போலி வாங்குவதற்கான நிகழ்தகவு 1% ஆகும்.
- இன்சுலின் கிடைக்கிறது. மருத்துவரின் பரிந்துரை இல்லாமல் எந்த மருந்தகத்திலும் இதை வாங்கலாம்.
- ஹார்மோன் அதிக அனபோலிக் விகிதங்களைக் கொண்டுள்ளது.
- நிச்சயமாக சரியாக வரையப்பட்டிருந்தால், பக்க விளைவுகளின் வாய்ப்பு குறைவாக உள்ளது.
- பாடத்தின் முடிவில், இன்சுலின் எந்த விளைவுகளையும் ஏற்படுத்தாததால், சுழற்சிக்கு பிந்தைய சிகிச்சை தேவையில்லை.
- பாடநெறி முடிந்தபின் மறுபிரவேசம் ஒப்பீட்டளவில் சிறியது.
- நீங்கள் தனியாக அல்ல, ஆனால் மற்ற பெப்டைடுகள் மற்றும் அனபோலிக் ஸ்டெராய்டுகளுடன் பயன்படுத்தலாம்.
- மனித உடலில் ஆண்ட்ரோஜெனிக் விளைவு எதுவும் இல்லை.
- இன்சுலின் கல்லீரல் மற்றும் சிறுநீரகங்களுக்கு தீங்கு விளைவிப்பதில்லை, மேலும் அவற்றில் நச்சு விளைவுகளையும் ஏற்படுத்தாது. பாடநெறிக்குப் பிறகு ஆற்றல் சிக்கல்களை ஏற்படுத்தாது.
குறைபாடுகளும்:
- உடலில் குறைந்த குளுக்கோஸ் (3.3 மிமீல் / எல் கீழே).
- பாடத்தின் போது கொழுப்பு திசு.
- மருந்தின் சிக்கலான விதிமுறை.
நீங்கள் பார்க்க முடியும் என, இன்சுலின் தீமைகளை விட மூன்று மடங்கு அதிக நன்மைகளைக் கொண்டுள்ளது. இதன் பொருள் இன்சுலின் சிறந்த மருந்தியல் மருந்துகளில் ஒன்றாகும்.
இன்சுலின் பக்க விளைவு
முதல் மற்றும் குறிப்பிடத்தக்க பக்க விளைவு இரத்தச் சர்க்கரைக் குறைவு, அதாவது குறைந்த இரத்த குளுக்கோஸ். இரத்தச் சர்க்கரைக் குறைவு பின்வருமாறு வகைப்படுத்தப்படுகிறது: கைகால்கள் நடுங்கத் தொடங்குகின்றன, சுயநினைவை இழக்கின்றன, மேலும் என்ன நடக்கிறது என்பதைப் புரிந்துகொள்வதும் மிகுந்த வியர்வை. குறைக்கப்பட்ட குளுக்கோஸ் அளவு ஒருங்கிணைப்பு மற்றும் நோக்குநிலை இழப்பு, பசியின் வலுவான உணர்வு ஆகியவற்றுடன் சேர்ந்துள்ளது. இதய துடிப்பு அதிகரிக்கத் தொடங்குகிறது.மேற்கூறியவை அனைத்தும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளாகும்.
பின்வருவனவற்றை அறிந்து கொள்வது மிகவும் முக்கியம்: குளுக்கோஸ் குறைபாட்டின் தெளிவான அறிகுறிகளை நீங்கள் உணர்ந்தால், இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கத்தை இயல்பு நிலைக்குக் கொண்டுவருவதற்காக உடலை இனிப்புடன் நிரப்புவது அவசரம்.
அடுத்த பக்க விளைவு, ஆனால் அதிக முக்கியத்துவம் இல்லாதது, ஊசி இடத்திலுள்ள அரிப்பு மற்றும் எரிச்சல்.
ஒவ்வாமை அரிதானது, ஆனால் அவை முக்கியத்துவம் வாய்ந்தவை அல்ல.
நீங்கள் நீண்ட நேரம் இன்சுலின் எடுத்துக் கொண்டால், உங்கள் சொந்த இன்சுலின் எண்டோஜெனஸ் சுரப்பு கணிசமாகக் குறைகிறது. இன்சுலின் அளவுக்கு அதிகமாக இருப்பதால் இது சாத்தியமாகும்.
இன்சுலின் என்றால் என்ன, எது நமக்கு மிகவும் பொருத்தமானது என்பதை இப்போது நாம் அறிவோம். அடுத்த பணி 30-60 நாட்களுக்கு இன்சுலின் போக்கை சரியாக வரைவது. உடல் தனது சொந்த சுரப்பை உருவாக்க அனுமதிக்க இரண்டு மாதங்களுக்கு மேல் செல்லக்கூடாது என்பது மிகவும் முக்கியம். நீங்கள் வழிமுறைகளை சரியாகப் பின்பற்றினால், இன்சுலின் ஒரு பாடத்திட்டத்துடன் நீங்கள் 10 கிலோகிராம் மெலிந்த தசை வெகுஜனத்தைப் பெறலாம்.
உடனடியாக இரண்டு அலகுகள் வரை சிறிய அளவுகளில் தோலடி முறையில் தொடங்குவது மிகவும் முக்கியம், மேலும் மெதுவாக அளவை 20 அலகுகளாக அதிகரிக்கும். உடல் இன்சுலின் எவ்வாறு எடுக்கிறது என்பதை ஆரம்பத்தில் சோதிக்க இது அவசியம். ஒரு நாளைக்கு 20 யூனிட்டுகளுக்கு மேல் என்னுடையது கடுமையாக ஊக்கப்படுத்தப்படுகிறது.
போக்குவரத்து ஹார்மோனைப் பயன்படுத்துவதற்கு முன்பு, நீங்கள் 2 காரணிகளுக்கு கவனம் செலுத்த வேண்டும்:
- ஒரு சிறிய டோஸுடன் தொடங்கவும், நீங்கள் 20 அலகுகளை அடையும் வரை படிப்படியாக அதிகரிக்கவும். 2x இலிருந்து 6 அலகுகளுக்கு அல்லது 10 முதல் 20 வரை திடீரென மாறுவது தடைசெய்யப்பட்டுள்ளது! கூர்மையான மாற்றம் உங்கள் உடலுக்கு மோசமான விளைவுகளை ஏற்படுத்தும்.
- இருபது அலகுகளுக்கு அப்பால் செல்ல வேண்டாம். கிட்டத்தட்ட 50 யூனிட்டுகளை எடுக்க யார் பரிந்துரைக்க மாட்டார்கள் - ஒவ்வொரு உடலும் வெவ்வேறு வழிகளில் இன்சுலினை எடுத்துக்கொள்வதால், அவற்றைக் கேட்க வேண்டாம் (ஒருவருக்கு, 20 அலகுகள் நிறையத் தோன்றலாம்).
இன்சுலின் உட்கொள்ளும் அதிர்வெண் வேறுபட்டிருக்கலாம் (ஒவ்வொரு நாளும், அல்லது ஒவ்வொரு நாளும், ஒரு நாளைக்கு ஒரு முறை அல்லது அதற்கு மேற்பட்டவை). நீங்கள் ஒவ்வொரு நாளும் மற்றும் பல முறை ஓடினால், பாடத்தின் மொத்த கால அளவைக் குறைக்க வேண்டும். நீங்கள் ஒவ்வொரு நாளும் ஓடினால், இதற்கு 60 நாட்கள் போதுமானது.
வலிமை பயிற்சிக்குப் பிறகுதான் இன்சுலின் செலுத்த பரிந்துரைக்கப்படுகிறது, பின்னர் புரதங்கள் மற்றும் நீண்ட கார்போஹைட்ரேட்டுகள் நிறைந்த உணவை எடுத்துக் கொள்ளுங்கள். போக்குவரத்து ஹார்மோன், முன்னர் குறிப்பிட்டது போல, ஒரு கேடபொலிக் எதிர்ப்பு விளைவைக் கொண்டிருப்பதால், பயிற்சியின் பின்னர் உடனடியாக குத்திக்கொள்வது அவசியம். இது தீவிரமான உடல் உழைப்பால் ஏற்படும் கேடபாலிசத்தின் செயல்முறையை அடக்குகிறது.
ஒரு நல்ல பயிற்சிக்குப் பிறகு இன்சுலின் பயன்பாடு இன்னும் சில நன்மைகளைக் கொண்டுள்ளது என்பதில் கவனம் செலுத்துவது மதிப்பு: இன்சுலின் அறிமுகத்தால் ஏற்படும் உடலை கிட்டத்தட்ட இரத்தச் சர்க்கரைக் குறைவுக்கு கொண்டு வரும்போது, இது இரத்த குளுக்கோஸின் இயற்கையான குறைவை பாதிக்கிறது. பயிற்சியின் பின்னர், வளர்ச்சி ஹார்மோன் வலுவாக வெளியிடப்படுகிறது. நாளின் மற்ற நேரங்களில், இன்சுலின் ஊசி போடுவது பரிந்துரைக்கப்படவில்லை. நீங்கள் வாரத்திற்கு 3 முறை பயிற்சியளித்து, மீதமுள்ள 4 நாட்கள் ஓய்வெடுத்தால், உடற்பயிற்சிகளும் இல்லாத நாட்களில் காலை உணவுக்கு முன் காலையில் ஊசி போடலாம். இந்த வழக்கில், குறுகிய-செயல்பாட்டு இன்சுலின் (ஆக்டாபிட்) பயன்படுத்தவும், ஊசி போட்ட அரை மணி நேரத்திற்குப் பிறகு சாப்பிடவும் கடுமையாக பரிந்துரைக்கப்படுகிறது. பயிற்சி நாட்களில், பயிற்சி முடிந்த உடனேயே.
முடிவு தன்னைத்தானே அறிவுறுத்துகிறது: நீங்கள் ஒவ்வொரு நாளும் போக்குவரத்து ஹார்மோனை செலுத்தினால், எங்கள் பாடநெறி 30 நாட்களுக்கு மேல் இருக்கக்கூடாது. எங்களிடம் மென்மையான அல்லது பொருளாதார ஆட்சி இருந்தால், நிச்சயமாக 60 நாட்கள் ஆகும். அதற்குப் பிறகு பயிற்சியளிக்கப்பட்ட நாளில், நாங்கள் அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் (நோவோராபிட்) பயன்படுத்துகிறோம், ஓய்வு நாட்களில் - காலை உணவுக்கு முன், குறுகிய-செயல்பாட்டு இன்சுலின் (ஆக்ட்ராபிட்).
ஒரு “குறுகிய” ஹார்மோன் பயன்படுத்தப்பட்டால், பிரதான உணவுக்கு அரை மணி நேரத்திற்கு முன் ஒரு ஊசி எடுத்துக்கொள்கிறோம்.
நாம் "அல்ட்ராஷார்ட்" ஐப் பயன்படுத்தினால், பிரதான உணவுக்குப் பிறகு உடனடியாக ஒரு ஊசி போடுகிறோம்.
இதனால் ஊசி அரிப்பு மற்றும் ஒவ்வாமை இல்லாமல் நடைபெறுகிறது, மேலும் ஊசி போடும் இடத்தில் தோல் கடினமடையாது, நீங்கள் அவற்றை உடலின் வெவ்வேறு பகுதிகளில் செய்ய வேண்டும்.
தேவையான இன்சுலின் தேவையான அளவைக் கணக்கிட, இன்சுலின் ஒரு யூனிட்டுக்கு கணக்கில் எடுத்துக்கொள்வது அவசியம் - 10 கிராம் கார்போஹைட்ரேட்டுகள்.

போக்குவரத்து ஹார்மோன் எடுப்பதில் முக்கிய தவறுகள்
முதல் தவறு - பெரிய அளவுகள் மற்றும் தவறான பயன்பாடு நேரம். சிறிய அளவுகளில் தொடங்கி உடல் வினைபுரியும்.
இரண்டாவது தவறு - தவறான ஊசி. தோலடி குத்திக்கொள்வது அவசியம்.
மூன்றாவது தவறு - பயிற்சிக்கு முன்னும், படுக்கை நேரத்திலும் இன்சுலின் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
நான்காவது தவறு - இன்சுலின் தடவிய பின் ஒரு சிறிய உணவு. போக்குவரத்து ஹார்மோன் விரைவாக தேவையான நொதிகளை தசைகளுக்கு பரப்புவதால், கார்போஹைட்ரேட்டுகள் மற்றும் புரதங்களை முடிந்தவரை சாப்பிடுவது அவசியம். நீங்கள் அதிகபட்ச கார்போஹைட்ரேட்டுகளுடன் உடலை நிறைவு செய்யாவிட்டால், இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் உள்ளது.
ஐந்தாவது தவறு - உலர்த்தும் கட்டத்தில் இன்சுலின் பயன்பாடு. உண்மை என்னவென்றால், உங்கள் உணவில் கார்போஹைட்ரேட்டுகள் குறைவாக உள்ளன, அல்லது எதுவும் இல்லை. மீண்டும், இது இரத்த குளுக்கோஸின் கூர்மையான குறைவுக்கு வழிவகுக்கிறது, மேலும் இது இனிமையான ஒன்றை நிரப்ப வேண்டும். மேலும் இனிப்பு, நமக்குத் தெரிந்தபடி, உடலின் உலர்த்தும் கட்டத்தில் தேவையில்லாத வேகமான கார்போஹைட்ரேட்டுகளின் மூலமாகும்.
உட்செலுத்தலுக்குப் பிறகு பயன்படுத்தப்படும் பொருட்களின் பட்டியல் மற்றும் எண்ணிக்கை.
நீங்கள் சாப்பிட வேண்டிய சரியான அளவு ஊட்டச்சத்துக்கள் போக்குவரத்து ஹார்மோனின் அளவைப் பொறுத்தது. மனித இரத்தத்தில் சராசரி சர்க்கரை உள்ளடக்கம், அது ஆரோக்கியமானது என்று வழங்கப்படுகிறது - 3-5 மிமீல் / எல். இன்சுலின் ஒரு யூனிட் சர்க்கரையை 2.2 மிமீல் / எல் குறைக்கிறது. இதன் பொருள் நீங்கள் ஒரு நேரத்தில் சில யூனிட் இன்சுலின் கூட செலுத்தினால், நீங்கள் எளிதில் இரத்தச் சர்க்கரைக் குறைவைப் பெறலாம். நீங்கள் சரியான நேரத்தில் இரத்த குளுக்கோஸை நிரப்பவில்லை என்றால், நீங்கள் ஒரு அபாயகரமான விளைவைப் பெறலாம். உட்செலுத்தப்பட்ட பிறகு முடிந்தவரை கார்போஹைட்ரேட்டுகளை சாப்பிடுவது மிகவும் முக்கியம்.
இன்சுலின் என்பது ஹார்மோன் ஆகும், இது உட்சுரப்பியல் துறைக்கு சொந்தமானது. சுருக்கமாக XE என்ற “ரொட்டி அலகு” என்ற கருத்து உள்ளது. ஒரு ரொட்டி அலகு 15 கிராம் கார்போஹைட்ரேட்டுகளைக் கொண்டுள்ளது. 1 ரொட்டி அலகு சர்க்கரை அளவை 2.8 மிமீல் / எல் உயர்த்தும். நீங்கள், கவனக்குறைவாக அல்லது வேறு ஏதேனும் காரணத்தால், 10 அலகுகளை செலுத்தினால், நீங்கள் 5-7 XE ஐப் பயன்படுத்த வேண்டும், இது கார்போஹைட்ரேட்டுகளின் அடிப்படையில் - 60-75. கார்போஹைட்ரேட்டுகள் தூய்மையானதாகக் கருதப்படுகின்றன என்ற உண்மையைக் கவனியுங்கள்.
இன்சுலின் ஊசி போடுவது எப்படி
நீங்கள் இன்சுலின் ஊசி போடுவதற்கு முன்பு, நீங்கள் எந்த இனிப்பு தயாரிப்பு (சர்க்கரை, தேன், சாக்லேட் போன்றவை) சேமித்து வைக்க வேண்டும். இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால் இது உங்கள் பாதுகாப்பை உறுதி செய்யும்.
நீங்கள் ஒரு சிறப்பு சிரிஞ்ச் மூலம் ஹார்மோனை செலுத்த வேண்டும், இது இன்சுலின் சிரிஞ்ச் என்று அழைக்கப்படுகிறது.

அத்தகைய சிரிஞ்ச் வழக்கமான ஒன்றை விட மெல்லியதாக இருக்கும், மேலும் அதில் ஒரு சிறிய அளவிலான கனப்பிரிவுகள் உள்ளன. ஒரு முழு இன்சுலின் சிரிஞ்ச் ஒரு கனசதுரத்தை வைத்திருக்க முடியும், அதாவது 1 மில்லி. சிரிஞ்சில், பிரிவுகள் 40 துண்டுகளாக பிரிக்கப்படுகின்றன. ஒரு வழக்கமான சிரிஞ்சை இன்சுலின் சிரிஞ்சுடன் குழப்பிக் கொள்ளாமல் இருப்பது மிக முக்கியம், இல்லையெனில் இந்த மருந்தின் அதிகப்படியான அளவிலிருந்து ஒரு அபாயகரமான விளைவு ஏற்படும். நீங்கள் 45 டிகிரி கோணத்தில் ஒரு ஊசி செய்ய வேண்டும்.
பயன்படுத்துவதற்கு முன், தேவையான அளவு இன்சுலின் சேகரித்து, அதை உங்கள் இடது கையால் எடுத்து தோலில் ஒரு மடிப்பு செய்யுங்கள், முன்னுரிமை வயிற்றில், பின்னர் 45 டிகிரி சாய்வின் கீழ், ஊசியில் நுழைந்து, பின்னர் இன்சுலின். சில விநாடிகள் வைத்திருங்கள், தோலில் இருந்து ஊசியை நீக்குகிறது. எல்லா நேரத்திலும் ஒரே இடத்தில் ஊசி போட வேண்டாம்.
ஊசி இடத்திற்குள் ஒரு தொற்று வரும் என்று பயப்பட வேண்டாம். இன்சுலின் சிரிஞ்சின் ஊசி மிகவும் சிறியது, எனவே தொற்று அச்சுறுத்தாது. நீங்கள் ஒரு வழக்கமான சிரிஞ்ச் மூலம் செலுத்த வேண்டியிருந்தால், நீங்கள் கைகளை நன்கு கழுவி, ஆல்கஹால் மூலம் ஊசி போடும் இடத்தை ஸ்மியர் செய்ய வேண்டும்.
இன்சுலின் பாடத்திட்டத்திலிருந்து அதிகபட்ச விளைவைப் பெற, நாங்கள் மூன்று முக்கிய விதிகளைக் கருத்தில் கொள்ள வேண்டும்:
- எடை அதிகரிப்பதற்கான உணவுடன் இணங்குதல்.
- உற்பத்தி ரீதியாக பயிற்சி.
- நல்ல ஓய்வு கிடைக்கும்.
இன்சுலினை அனபோலிக் ஸ்டெராய்டுகளுடன் இணைக்க முடியுமா?
இன்சுலின் மற்ற மருந்தியல் மருந்துகளுடன் இணைக்கப்படலாம், ஏனெனில் இது நியாயமானது. 99% வழக்குகளில் சேர்க்கை இன்சுலின் சோலோவை விட சக்திவாய்ந்த விளைவை அளிக்கிறது. போக்குவரத்து ஹார்மோனின் போக்கின் ஆரம்பம் முதல் இறுதி வரை நீங்கள் மற்றொரு மருந்துடன் இன்சுலின் பயன்படுத்தலாம். 14-21 நாட்களுக்கு இன்சுலின் தொடர்ந்து இயங்குவது நல்லது, இதனால் ரோல்பேக் முடிந்தவரை சிறியதாக இருக்கும்.
இன்சுலின் உள்ளிட்ட எந்தவொரு மருந்தியல் மருந்தையும் உடற் கட்டமைப்பில் வாழும் தொழில்முறை விளையாட்டு வீரர்களால் மட்டுமே எடுத்து சம்பாதிக்க முடியும் என்பதை அறிந்து கொள்வது அவசியம். உங்கள் குறிக்கோள் வெறுமனே வடிவத்தில் இருந்தால், "வேதியியல்" பற்றி மறந்துவிடுங்கள், ஏனெனில் இது எந்த வகையிலும் நியாயப்படுத்தப்படவில்லை.
ஒரு நபருக்கு நீரிழிவு நோய் இருந்தால், நிச்சயமாக அவருக்கு இன்சுலின் ஒரு டோஸ் தேவை.
விரும்பிய முடிவை விரைவில் பெற உங்கள் ஆரோக்கியத்திற்கு ஆபத்து ஏற்படாதீர்கள்.நீங்கள் தொழில் ரீதியாக உடல் கட்டமைப்பில் ஈடுபட வேண்டும் மற்றும் ஒரு செயல்திறன் மிக்க விளையாட்டு வீரராக இருக்க வேண்டும் என்று நீங்கள் உறுதியாக முடிவு செய்திருந்தால், முதலில் உங்கள் இயல்பான வரம்பிற்குச் செல்லுங்கள், நீங்கள் இனி இயற்கையான வழியில் தசை வெகுஜனத்தைப் பெறாதபோது. பொதுவாக, உங்கள் இயற்கையான “உச்சவரம்பை” அடைவது அவசியம், பின்னர் “ரசாயனம்” செய்யத் தொடங்குங்கள்.
எந்தவொரு மருந்தியல் மருந்தையும் பயன்படுத்துவதற்கு முன்பு, நீங்கள் முழுமையாக பரிசோதிக்கப்பட வேண்டும் என்பதை நினைவில் கொள்ளுங்கள். நீங்கள் இன்சுலின் சோலோ என்றால் எந்த சோதனையும் எடுக்க வேண்டிய அவசியமில்லை. நீங்கள் வேறு எதையாவது இன்சுலின் பயன்படுத்தினால், நீங்கள் தேவையான சோதனைகளை நிச்சயமாக, அதற்கு முன்னும் பின்னும் எடுக்க வேண்டும். மேலும், பிந்தைய சுழற்சி சிகிச்சையைப் பற்றி மறந்துவிடாதீர்கள்.
முடிவில், இன்சுலின் பயன்பாட்டிற்கு சில விதிகளை நீங்கள் நினைவில் வைத்திருக்க வேண்டும், இதனால் அது தீங்கு விளைவிக்காது:
- உங்கள் உடலை அறிந்து கொள்ளுங்கள், அது ஒழுங்காகவும் இன்சுலின் பயன்படுத்த தயாராகவும் இருப்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
- பாடத்திட்டத்தை சரியாகவும் முழு பொறுப்புடனும் அணுகவும்.
- பாடநெறிக்கான அதிகபட்ச எடையைப் பெறுவதற்காக உணவு மற்றும் பயிற்சி முறையை தெளிவாகக் கவனியுங்கள்.
நீங்கள் குத்த விரும்புவதை நீங்கள் தெளிவாகத் தீர்மானித்திருந்தால், உங்கள் உடலின் எதிர்வினைகளைப் படிப்பதற்காக இன்சுலின் சோலோவைத் தொடங்க பரிந்துரைக்கப்படுகிறது, ஏனெனில் உடலில் ஏதேனும் சிக்கல்கள் இருந்தால் மற்ற மருந்துகளைப் பயன்படுத்துவதைப் புரிந்துகொள்வது கடினம். அவை உங்கள் உடலை எவ்வாறு பாதிக்கும் என்று தெரியவில்லை என்பதால், மருந்தியல் தயாரிப்புகளைப் பயன்படுத்தாமல் இருப்பது நல்லது.
இன்சுலின் பணக்கார பியானா - வீடியோ
இன்சுலின் பக்க விளைவுகள்: இது ஏன் ஆபத்தானது?
சில நேரங்களில் நீரிழிவு நோயால் கண்டறியப்பட்ட நோயாளிகள் இன்சுலின் பல்வேறு பக்க விளைவுகள் வெளிப்படுகின்றன என்ற உண்மையை சந்திக்கிறார்கள். ஒவ்வாமை, அழற்சி செயல்முறைகள் மற்றும் வேறு சில மாற்றங்களால் இன்சுலின் பக்க விளைவுகள் வெளிப்படும்.
ஊசி மருந்துகளின் விளைவுகள் நேரடியாக நபரின் தனிப்பட்ட குணாதிசயங்கள், தேர்ந்தெடுக்கப்பட்ட அளவின் சரியான தன்மை மற்றும் மருந்தை வழங்கும் நுட்பத்தைப் பொறுத்தது.
நிர்வகிக்கப்படும் மருந்துகளை பெரும்பான்மையான மக்கள் பொறுத்துக்கொள்கிறார்கள்.
இன்சுலின் முக்கிய பண்புகள் யாவை?
 மனித உடலில், இன்சுலின் என்ற ஹார்மோன் கணையத்தால் உற்பத்தி செய்யப்பட்டு இரத்த சர்க்கரையின் கட்டுப்பாட்டைக் குறைக்க உதவுகிறது. இந்த ஹார்மோனின் முக்கிய செயல்பாடு செல்லுலார் மட்டத்தில் அமினோ அமிலங்கள், கொழுப்பு அமிலங்கள் மற்றும் குளுக்கோஸைப் பயன்படுத்துவதும் பாதுகாப்பதும் ஆகும்.
மனித உடலில், இன்சுலின் என்ற ஹார்மோன் கணையத்தால் உற்பத்தி செய்யப்பட்டு இரத்த சர்க்கரையின் கட்டுப்பாட்டைக் குறைக்க உதவுகிறது. இந்த ஹார்மோனின் முக்கிய செயல்பாடு செல்லுலார் மட்டத்தில் அமினோ அமிலங்கள், கொழுப்பு அமிலங்கள் மற்றும் குளுக்கோஸைப் பயன்படுத்துவதும் பாதுகாப்பதும் ஆகும்.
பல ஆண்டுகளாக, நீரிழிவு நோய்க்கு சிகிச்சையில் செயற்கை இன்சுலின் பரவலாகப் பயன்படுத்தப்படுகிறது, மேலும் தடகள மற்றும் உடற் கட்டமைப்பிலும் (அனபோலிக் போன்றவை) அதன் பயன்பாட்டைக் கண்டறிந்துள்ளது.
இன்சுலின் முக்கிய விளைவு பின்வரும் விளைவுகள்:
- கல்லீரல், கொழுப்பு திசு மற்றும் இரத்தத்திலிருந்து வரும் தசைகள் ஆகியவற்றிலிருந்து ஊட்டச்சத்துக்களை அகற்ற உதவுகிறது,
- வளர்சிதை மாற்ற செயல்முறைகளை செயல்படுத்துகிறது, இதனால் உடல் கார்போஹைட்ரேட்டுகள் காரணமாக முக்கிய சக்தியை ஸ்கூப் செய்கிறது, புரதங்கள் மற்றும் கொழுப்புகளை பாதுகாக்கிறது.
கூடுதலாக, இன்சுலின் பின்வரும் செயல்பாடுகளை செய்கிறது:
- தசைகள் மற்றும் கொழுப்பு திசுக்களில் குளுக்கோஸைத் தக்கவைத்து குவிக்கும் திறனைக் கொண்டுள்ளது,
- கல்லீரல் செல்கள் மூலம் குளுக்கோஸை கிளைகோஜனாக செயலாக்க அனுமதிக்கிறது,
- வளர்சிதை மாற்ற கொழுப்பு செயல்முறைகளை அதிகரிக்க உதவுகிறது,
- புரதங்களின் முறிவுக்கு ஒரு தடையாகும்,
- தசை திசுக்களில் வளர்சிதை மாற்ற புரத செயல்முறைகளை அதிகரிக்கிறது.
குழந்தையின் வளர்ச்சி மற்றும் இயல்பான வளர்ச்சிக்கு பங்களிக்கும் ஹார்மோன்களில் இன்சுலின் ஒன்றாகும், எனவே குழந்தைகளுக்கு குறிப்பாக கணையத்தால் தேவையான ஹார்மோன் உற்பத்தி தேவைப்படுகிறது.
இன்சுலின் அளவு நேரடியாக நபரின் உணவு மற்றும் செயலில் உள்ள வாழ்க்கை முறையைப் பொறுத்தது. எனவே, இந்த கொள்கையின் அடிப்படையில் பல பிரபலமான உணவுகள் உருவாக்கப்படுகின்றன.
முதல் வகை நீரிழிவு நோயில், உடலில் இன்சுலின் உற்பத்தி இல்லை, இதன் விளைவாக இந்த ஹார்மோனின் ஊசி மருந்துகள் தொடர்ந்து தேவைப்படுவதாக நோயாளியின் உணர்வு ஏற்படுகிறது.
நவீன மருந்துகளின் வகைகள் மற்றும் வகைகள்
சர்க்கரை நிலை மேன் வுமன் உங்கள் சர்க்கரையை குறிப்பிடவும் அல்லது பரிந்துரைகளுக்கு ஒரு பாலினத்தைத் தேர்ந்தெடுக்கவும் லெவெல் 0.55 தேடல் கிடைக்கவில்லை மனிதனின் வயதைக் குறிப்பிடவும் தேடல் தேடப்படவில்லை கண்டுபிடிக்கப்படவில்லை பெண்ணின் வயதைக் குறிப்பிடவும் வயது தேடல் இல்லை
 இன்று, இன்சுலின் பெற இரண்டு முக்கிய வழிகள் உள்ளன:
இன்று, இன்சுலின் பெற இரண்டு முக்கிய வழிகள் உள்ளன:
நவீன தொழில்நுட்பங்களைப் பயன்படுத்துவதன் விளைவாக பெறப்பட்ட ஒரு செயற்கை மருந்து தயாரிப்பு,
விலங்குகளின் கணையத்தால் ஹார்மோன் உற்பத்தியின் விளைவாக பெறப்பட்ட ஒரு மருந்து (நவீன மருத்துவத்தில் குறைவாகப் பயன்படுத்தப்படுவது கடந்த ஆண்டுகளின் நினைவுச்சின்னம்).
இதையொட்டி, செயற்கை மருந்துகள் இருக்கலாம்:
- நிர்வாகத்திற்குப் பிறகு இருபது நிமிடங்களுக்குள் ஏற்கனவே செயலில் உள்ள அல்ட்ரா-ஷார்ட் மற்றும் ஷார்ட்-ஆக்டிங் இன்சுலின், ஆக்ட்ராபிட், ஒரு ஹுமுலின் ரெகுலேட்டர் மற்றும் இன்சுமன்-இயல்பானது. இத்தகைய மருந்துகள் கரையக்கூடியவை மற்றும் அவை தோலடி முறையில் வழங்கப்படுகின்றன. சில நேரங்களில் ஒரு இன்ட்ராமுஸ்குலர் அல்லது இன்ட்ரெவனஸ் ஊசி உள்ளது. நிர்வகிக்கப்பட்ட மருந்தின் மிக உயர்ந்த செயல்பாடு ஊசிக்கு இரண்டு முதல் மூன்று மணி நேரத்திற்குப் பிறகு தொடங்குகிறது. இத்தகைய இன்சுலின், ஒரு விதியாக, உணவு மீறல் அல்லது கடுமையான உணர்ச்சி அதிர்ச்சி ஏற்பட்டால் இரத்த சர்க்கரை கூர்மையை கட்டுப்படுத்த பயன்படுகிறது.
- நடுத்தர கால மருந்துகள். இத்தகைய மருந்துகள் பதினைந்து மணி முதல் ஒரு நாள் வரை உடலை பாதிக்கின்றன. அதனால்தான் நீரிழிவு நோயாளிகளுக்கு ஒரு நாளைக்கு இரண்டு முதல் மூன்று ஊசி போடுவது போதுமானது. ஒரு விதியாக, துத்தநாகம் அல்லது புரோட்டமைன் அத்தகைய மருந்துகளில் சேர்க்கப்பட்டுள்ளது, இது இரத்தத்தில் தேவையான அளவு உறிஞ்சுதலையும் மெதுவாகக் கரைப்பையும் வழங்குகிறது.
- நீண்ட நேரம் செயல்படும் மருந்துகள். அவற்றின் முக்கிய பண்பு என்னவென்றால், ஊசிக்குப் பிறகு ஏற்படும் விளைவு நீண்ட காலத்திற்கு நீடிக்கும் - இருபது முதல் முப்பத்தி ஆறு மணி நேரம் வரை. உட்செலுத்தப்பட்ட தருணத்திலிருந்து ஒரு மணி நேரம் அல்லது இரண்டு மணி நேரத்தில் இன்சுலின் செயல் தோன்றத் தொடங்குகிறது. பெரும்பாலும், ஹார்மோனுக்கு உணர்திறன் குறைந்து வரும் நோயாளிகள், வயதானவர்கள் மற்றும் தொடர்ந்து ஊசி போட கிளினிக்கிற்கு செல்ல வேண்டியவர்களுக்கு இந்த வகை மருந்தை மருத்துவர்கள் பரிந்துரைக்கின்றனர்.
கலந்துகொண்ட மருத்துவர் மட்டுமே நோயாளிக்கு தேவையான மருந்துகளை பரிந்துரைக்க முடியும், எனவே எந்த இன்சுலின் சிறந்தது என்று தீர்மானிப்பது கடினம். நோயின் போக்கின் சிக்கலான தன்மை, ஒரு ஹார்மோனின் தேவை மற்றும் பல காரணிகளைப் பொறுத்து, நோயாளிக்கு உகந்த மருந்து தேர்ந்தெடுக்கப்படுகிறது. ஒரு நபர் எவ்வளவு வயதானவர் என்பது ஒரு முக்கியமான காரணி.
அவை இன்சுலினிலிருந்து கொழுப்பைப் பெறுகின்றன என்று நம்பப்பட்டது, ஆனால் நீரிழிவு நோயால், உடலில் நிகழும் பல வளர்சிதை மாற்ற செயல்முறைகள் பாதிக்கப்படுகின்றன என்பதைக் கவனத்தில் கொள்ள வேண்டும். எனவே, நோயாளிக்கு அதிக எடை கொண்ட பிரச்சினைகள் கவனிக்கப்படலாம்.
பல காரணிகளின் விளைவாக நீங்கள் கொழுப்பைப் பெறலாம், இன்சுலின் பக்க விளைவுகள் பிற குணாதிசயங்களைக் கொண்டுள்ளன.
இன்சுலின் சிகிச்சையின் எதிர்மறை விளைவுகளை எவ்வாறு வெளிப்படுத்த முடியும்?
 ஹார்மோனைப் பயன்படுத்துவதன் முக்கியத்துவம் இருந்தபோதிலும், இன்சுலின் நிர்வாகத்திற்கு சில ஆபத்து உள்ளது. எனவே, எடுத்துக்காட்டாக, சில நோயாளிகள் மருந்தின் நிர்வாகத்திலிருந்து ஒரு நல்ல விளைவைக் கவனித்து, ஒரு வருடத்திற்கும் மேலாக அதைப் பயன்படுத்துகின்றனர், மற்றவர்கள் பல்வேறு ஒவ்வாமை எதிர்விளைவுகளின் வளர்ச்சியைப் பற்றி புகார் செய்யலாம். இந்த வழக்கில், ஒரு ஒவ்வாமை செயலில் உள்ள கூறுக்கு மட்டுமல்ல, மருந்துகளின் பிற கூறுகளுக்கும் ஏற்படலாம். கூடுதலாக, நிலையான ஊசி மருந்துகளின் விளைவாக, ஒரு சிக்கல் எழலாம், கூம்புகள் அல்லது கூம்புகளை எவ்வாறு அகற்றுவது.
ஹார்மோனைப் பயன்படுத்துவதன் முக்கியத்துவம் இருந்தபோதிலும், இன்சுலின் நிர்வாகத்திற்கு சில ஆபத்து உள்ளது. எனவே, எடுத்துக்காட்டாக, சில நோயாளிகள் மருந்தின் நிர்வாகத்திலிருந்து ஒரு நல்ல விளைவைக் கவனித்து, ஒரு வருடத்திற்கும் மேலாக அதைப் பயன்படுத்துகின்றனர், மற்றவர்கள் பல்வேறு ஒவ்வாமை எதிர்விளைவுகளின் வளர்ச்சியைப் பற்றி புகார் செய்யலாம். இந்த வழக்கில், ஒரு ஒவ்வாமை செயலில் உள்ள கூறுக்கு மட்டுமல்ல, மருந்துகளின் பிற கூறுகளுக்கும் ஏற்படலாம். கூடுதலாக, நிலையான ஊசி மருந்துகளின் விளைவாக, ஒரு சிக்கல் எழலாம், கூம்புகள் அல்லது கூம்புகளை எவ்வாறு அகற்றுவது.
இன்சுலின் ஆபத்து என்ன, இன்சுலின் நிர்வாகத்திற்குப் பிறகு என்ன பக்க விளைவுகள் ஏற்படலாம்? இன்சுலின் சிகிச்சையின் மிகவும் பொதுவான பாதகமான விளைவுகள் பின்வருமாறு:
- ஊசி போடப்பட்ட இடத்தில் ஒவ்வாமை எதிர்வினைகளின் வெளிப்பாடு. இது பலவிதமான சிவத்தல், அரிப்பு, வீக்கம் அல்லது அழற்சி செயல்முறைகளின் வடிவத்தில் தன்னை வெளிப்படுத்தலாம்.
- மருந்தின் ஒரு கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி விளைவாக ஒரு ஒவ்வாமை உருவாகும் வாய்ப்பு உள்ளது. முக்கிய வெளிப்பாடுகள் தோல் நோய்கள், மூச்சுக்குழாய் வளர்ச்சி.
- நீடித்த ஹைப்பர் கிளைசீமியாவின் விளைவாக மருந்துக்கு தனிப்பட்ட சகிப்புத்தன்மை.
- பார்வை சிக்கல்கள் ஏற்படலாம். ஒரு விதியாக, இத்தகைய இன்சுலின் தற்காலிகமான பக்க விளைவுகளை ஏற்படுத்துகிறது. எந்தவொரு கண் அழுத்தத்தையும் குறைத்து அமைதியை உறுதி செய்வதே முக்கிய நடவடிக்கைகளில் ஒன்றாகும்.
- சில சந்தர்ப்பங்களில், ஒரு மருந்தின் நிர்வாகத்திற்கு பதிலளிக்கும் விதமாக ஆன்டிபாடிகளை உற்பத்தி செய்யும் திறன் மனித உடலுக்கு உள்ளது.
- உட்கொள்ளும் தொடக்கத்திற்குப் பிறகு முதல் முறையாக, இன்சுலின் ஆபத்து கடுமையான வீக்கத்தின் தோற்றத்தில் இருக்கலாம், இது சில நாட்களில் மறைந்துவிடும்.உடலால் சோடியம் வெளியேற்றப்படுவதில் தாமதம் ஏற்படுவதால் எடிமா ஏற்படலாம். ஒரு விதியாக, பல ஆண்டுகளாக மருந்துகளைப் பயன்படுத்தும் நோயாளிகள் இந்த சிக்கலை எதிர்கொள்வதில்லை.
இன்சுலின் ஏற்பாடுகள் நிர்வகிக்கப்பட்டால், பிற மருந்துகளுடன் தொடர்பு கொள்வதன் விளைவாக பக்க விளைவுகள் ஏற்படலாம். இன்சுலின் எடுத்துக் கொள்ளும்போது பக்கவிளைவுகளைத் தவிர்ப்பதற்காக, ஒவ்வொரு புதிய மருந்தின் பயன்பாடும் கலந்துகொள்ளும் மருத்துவருடன் ஒருங்கிணைக்கப்பட வேண்டும்.
இன்சுலின் பயன்படுத்தும் போது, நோயாளியின் மருத்துவரின் அனைத்து பரிந்துரைகளையும் கண்டிப்பாக கடைபிடித்தால் மட்டுமே மருந்தின் பக்க விளைவுகள் ஏற்படாது.
போதைப்பொருளைப் பயன்படுத்துவதற்கான முரண்பாடுகள் என்ன?
 இன்சுலின் சிகிச்சையில் பல முரண்பாடுகள் இருக்கலாம். நேரடியாக மருந்து உட்கொள்வது நோயாளியின் வாழ்க்கை முறை மற்றும் சரியான உணவைப் பொறுத்தது.
இன்சுலின் சிகிச்சையில் பல முரண்பாடுகள் இருக்கலாம். நேரடியாக மருந்து உட்கொள்வது நோயாளியின் வாழ்க்கை முறை மற்றும் சரியான உணவைப் பொறுத்தது.
உங்கள் மருத்துவரின் அனைத்து பரிந்துரைகளையும் நீங்கள் கண்டிப்பாக பின்பற்றினால், நிர்வகிக்கப்படும் மருந்துகளின் அளவுகளில் குறைப்பை நீங்கள் அடையலாம். கூடுதலாக, முரண்பாடுகளின் இருப்பை பாதிக்கக்கூடிய காரணிகள் ஆண்டுகளின் எண்ணிக்கை மற்றும் நோயாளியின் பொது ஆரோக்கியம்.
பின்வரும் சந்தர்ப்பங்களில் இன்சுலின் சிகிச்சை தடைசெய்யப்பட்டுள்ளது:
- நீரிழிவு நோய்க்கான இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி சிக்கல்களை ஏற்படுத்தும்,
- கல்லீரலில் ஏற்படும் நோயியல் செயல்முறைகள், இவற்றில் சிரோசிஸ் மற்றும் கடுமையான ஹெபடைடிஸ் ஆகியவை அடங்கும்,
- கணையம் மற்றும் சிறுநீரக நோய்கள் (கணைய அழற்சி, நெஃப்ரிடிஸ், யூரோலிதியாசிஸ்),
- இரைப்பைக் குழாயின் சில நோய்கள் (வயிற்றுப் புண் அல்லது டூடெனனல் அல்சர்),
- தீவிர இதய நோய்.
ஒரு நோயாளிக்கு கரோனரி பற்றாக்குறை போன்ற நோய்கள் இருந்தால் அல்லது பெருமூளைச் சுழற்சியில் சிக்கல்கள் இருந்தால், அனைத்து சிகிச்சை முறைகளும் ஒரு மருத்துவரின் மேற்பார்வையில் மேற்கொள்ளப்பட வேண்டும். இந்த கட்டுரையில் உள்ள வீடியோ இன்சுலின் எடுத்துக்கொள்வதால் ஏற்படும் பக்கவிளைவுகளைப் பற்றி பேசுகிறது.
இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு (இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சிக்கான வழிமுறை)
 கணையம் உற்பத்தி செய்யும் முக்கிய ஹார்மோன் இன்சுலின் ஆகும், இது நீரிழிவு நோயாளிகளின் ஆரோக்கியத்தின் இயல்பான நிலைக்கு அவசியம். துரதிர்ஷ்டவசமாக, இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு அதன் முக்கிய பக்க விளைவுகளில் ஒன்றாகும், இது ஆரோக்கியத்தை மட்டுமல்ல, பெரும்பாலும் நோயாளியின் வாழ்க்கையையும் அச்சுறுத்துகிறது. அதனால்தான் மருந்தின் தேர்வு மற்றும் மருந்தின் நிர்வாகத்தின் அதிர்வெண் ஒவ்வொரு வழக்கிலும் தனிப்பட்ட மருத்துவரால் கண்டிப்பாக தேர்ந்தெடுக்கப்படுகிறது, அதே நேரத்தில் சிகிச்சையின் முதல் நாட்கள் இரத்தம் மற்றும் சிறுநீரின் ஆய்வக சோதனைகளால் கட்டுப்படுத்தப்படுகின்றன.
கணையம் உற்பத்தி செய்யும் முக்கிய ஹார்மோன் இன்சுலின் ஆகும், இது நீரிழிவு நோயாளிகளின் ஆரோக்கியத்தின் இயல்பான நிலைக்கு அவசியம். துரதிர்ஷ்டவசமாக, இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு அதன் முக்கிய பக்க விளைவுகளில் ஒன்றாகும், இது ஆரோக்கியத்தை மட்டுமல்ல, பெரும்பாலும் நோயாளியின் வாழ்க்கையையும் அச்சுறுத்துகிறது. அதனால்தான் மருந்தின் தேர்வு மற்றும் மருந்தின் நிர்வாகத்தின் அதிர்வெண் ஒவ்வொரு வழக்கிலும் தனிப்பட்ட மருத்துவரால் கண்டிப்பாக தேர்ந்தெடுக்கப்படுகிறது, அதே நேரத்தில் சிகிச்சையின் முதல் நாட்கள் இரத்தம் மற்றும் சிறுநீரின் ஆய்வக சோதனைகளால் கட்டுப்படுத்தப்படுகின்றன.
உண்மையில், இந்த கணம் முதல் பார்வையில் தோன்றுவதை விட தீவிரமானது. அதிகப்படியான அளவுடன், கோமா வரை, இரத்தச் சர்க்கரைக் குறைவின் கூர்மையான வளர்ச்சி சாத்தியமாகும். வேகமாக செயல்படும் இன்சுலின் பயன்பாட்டில், அத்தகைய நிலை மிகவும் பயமாக இல்லை, ஏனென்றால் நோயாளியோ அல்லது ஊசி செலுத்திய மருத்துவ ஊழியரோ சர்க்கரை குறைவதற்கான அறிகுறிகளைக் கவனித்து தேவையான நடவடிக்கைகளை எடுப்பார்கள். ஆனால் சில நோயாளிகளுக்கு நீண்டகாலமாக செயல்படும் மருந்து பரிந்துரைக்கப்படுகிறது, மேலும் இது படிப்படியாக இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் வளர்ச்சியைத் தூண்டுகிறது.
ஒவ்வொரு விஷயத்திலும் ஒரு தனிப்பட்ட அணுகுமுறையை கடைப்பிடிப்பது எவ்வளவு முக்கியம் என்பதைப் புரிந்து கொள்ள, நீங்கள் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியின் வழிமுறையைப் படிக்க வேண்டும். பல்வேறு பொருட்களுடன் உடலில் நுழையும் கார்போஹைட்ரேட்டுகள் செரிமானத்தின் போது செரிக்கப்படுகின்றன, இதன் விளைவாக வெவ்வேறு சர்க்கரைகளின் மூலக்கூறுகள் உருவாகின்றன. அவற்றில் ஒன்றைப் பற்றி நாம் பேசினால் - குளுக்கோஸ் - அது இரத்தத்தில் கிட்டத்தட்ட உடனடியாக உறிஞ்சப்படுகிறது. உள்வரும் உணவின் அளவு அதிகரிக்கும்போது, இரத்தத்தில் குளுக்கோஸ் செறிவு நிலை சீராக வளர்கிறது, இது உடலின் இயல்பான செயல்பாட்டிற்கு ஏற்றுக்கொள்ள முடியாத ஒரு நிலைத்தன்மையை அடர்த்தியாக மாற்றுகிறது. கணையத்தால் உற்பத்தி செய்யப்படும் இந்த ஹார்மோன் மிக முக்கியமான செயல்பாட்டைச் செய்வதால், இன்சுலின் ஹைப்போகிளைசெமிக் நடவடிக்கையின் வழிமுறை மிகவும் சந்தர்ப்பமாக மாறுகிறது: இது திசுக்களில் குளுக்கோஸை உறிஞ்சுவதை ஊக்குவிக்கிறது,இதன்மூலம் இரத்தத்தை அதிகப்படியான தன்மையிலிருந்து விடுவிக்கிறது. துரதிர்ஷ்டவசமாக, இரத்தச் சர்க்கரைக் குறைவின் வழிமுறை மனிதனின் கட்டுப்பாட்டில் இல்லை, மேலும் சர்க்கரை அளவு தேவையான விதிமுறைக்கு வருவது மட்டுமல்லாமல், கணிசமாகக் குறைந்துவிடும். கணையம் இன்சுலின் உற்பத்தியை அதிகரிக்கத் தொடங்கும் போது இது நிகழ்கிறது, மேலும் இந்த செயல்முறையின் வழிமுறை விளக்க கடினமாக உள்ளது. இதன் விளைவாக, இரத்தத்தில் போதுமான குளுக்கோஸ் இல்லை, ஒட்டுமொத்த மனித உடலின் ஒட்டுமொத்த செயல்பாட்டிற்கும், குறிப்பாக மூளை செயல்பாட்டிற்கும் போதுமானது.
ஒரு விதியாக, இன்சுலின் செயல்படும் வழிமுறை மிகவும் கணிக்கத்தக்கது: உணவு உட்கொள்ளும் போது உற்பத்தி செய்யப்படும் சர்க்கரையின் அளவு மிகவும் சீராக உயர்கிறது, மேலும் ஹார்மோன் உற்பத்தி தொடங்கிய பின் அதுவும் சீராக குறைகிறது. சர்க்கரை அளவு மிகவும் கூர்மையாக உயரும் போது, பின்னர் குறைந்தபட்சம் இயல்பை விடக் கூர்மையாக குறைகிறது, மேலும் இரத்தச் சர்க்கரைக் குறைவு முறையாக உருவாகிறது. அதனால்தான் நீரிழிவு நோயாளிகளுக்கு இன்சுலின் மூலம் சிகிச்சையளிப்பதில் இந்த பொறிமுறையை கணக்கில் எடுத்துக்கொள்வது மற்றும் நோயாளிகளுக்கு மருந்தின் தாக்கம் குறித்த முழுமையான தகவல்களை வழங்குவது மிகவும் முக்கியம். துரதிர்ஷ்டவசமாக, ஹைப்போகிளைசீமியாவின் பெரும்பாலான சந்தர்ப்பங்கள் துல்லியமாக உருவாகின்றன, ஏனெனில் இன்சுலின் விளைவுகள் மற்றும் உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவு ஆகியவற்றுக்கு இடையே பொருந்தாத தன்மை உள்ளது.
நீரிழிவு இரத்தத்தின் சர்க்கரை அளவை வியத்தகு முறையில் குறைக்கும் கொள்கைகளையும், குளுக்கோஸ் அளவுகளில் ஏற்றுக்கொள்ள முடியாத வீழ்ச்சியைக் குறிக்கும் முக்கிய அறிகுறிகளையும் அறிகுறிகளையும் அறிந்தால், ஒரு நபர் மரணம் உள்ளிட்ட கடுமையான விளைவுகளைத் தடுக்க முடியும்.
மதிப்பாய்வு அல்லது கருத்து தெரிவிக்கவும்
உடற் கட்டமைப்பில் இன்சுலின் ஏன், எப்படி எடுக்க வேண்டும்
இந்த கட்டுரை மிகவும் சக்திவாய்ந்த மற்றும் ஆபத்தான அனபோலிக் மருந்து - இன்சுலின் மீது கவனம் செலுத்தும். ஹார்மோனின் வழிமுறை, உடலில் ஏற்படும் விளைவு, நிர்வாகத்தின் போக்கை, பக்க விளைவுகள் மற்றும் இன்சுலின் ஊக்கமருந்தாகப் பயன்படுத்துவதற்கான முக்கிய புள்ளிகள்.
இன்சுலின் என்றால் என்ன?
இன்சுலின் என்பது இரத்தத்தில் குளுக்கோஸ் அளவை அதிகரிப்பதன் காரணமாக கணையத்தால் உற்பத்தி செய்யப்படும் புரதத்தால் பெறப்பட்ட ஹார்மோன் ஆகும். பீட்டா செல்கள் எனப்படும் சிறப்பு செல்கள் மூலம் இந்த ஹார்மோன் இரத்த ஓட்டத்தில் வெளியிடப்படுகிறது. ஒவ்வொரு தயாரிப்பும் சர்க்கரை அளவை அதிகரிப்பதில் வேறுபட்ட விளைவைக் கொண்டிருக்கின்றன, ஆகையால், உடலில் இன்சுலின் வெளியீட்டின் வேறுபட்ட நிலை ஏற்படுகிறது. இந்த ஹார்மோன் முழு உடலையும் பாதிக்கிறது. இன்சுலின் முக்கிய குறிக்கோள் இரத்த குளுக்கோஸைக் குறைப்பதாகும்.
இன்சுலின் விளைவுகள் மற்றும் அது எவ்வாறு இயங்குகிறது?

வளர்சிதை மாற்ற விளைவு
மற்றொரு முக்கியமான பணி, உணவில் இருந்து எடுக்கப்படும் கார்போஹைட்ரேட்டுகள் மற்றும் கொழுப்புகளின் வளர்சிதை மாற்ற செயல்முறையை கட்டுப்படுத்துவது. கூடுதலாக, இன்சுலின் பல வளர்சிதை மாற்ற விளைவுகளைக் கொண்டுள்ளது, எடுத்துக்காட்டாக, புரதம் மற்றும் கொழுப்பின் முறிவின் முடிவு. கணையத்தால் உற்பத்தி செய்யப்படும் மற்றொரு ஹார்மோனான குளுகோகனுடன் இன்சுலின் இணைந்து செயல்படுகிறது. தேவைப்பட்டால் இரத்த சர்க்கரையை குறைப்பதே இன்சுலின் பங்கு என்றாலும், குளுக்ககனின் பங்கு இரத்த சர்க்கரையை மிகக் குறைவாகக் குறைத்தால் அதை அதிகரிப்பதாகும். இத்தகைய அமைப்பு இரத்த குளுக்கோஸ் அளவை நிறுவப்பட்ட எல்லைக்குள் இருக்க உதவுகிறது, இது உடல் சரியாக செயல்பட அனுமதிக்கிறது.
அனபோலிக் விளைவு
இன்சுலின் உயிரணுக்களில் நீர் மற்றும் ஊட்டச்சத்துக்களின் சூப்பர் பிசியாலஜிக்கல் குவியலை ஊக்குவிக்கிறது, இது தானாகவே அனபோலிக் விளைவை அதிகரிக்கிறது. இந்த செயல்முறை பலூனில் உள்ள காற்று போன்ற செல் சவ்வுகளை நீட்டிக்கிறது. இந்த செயல்முறை மற்றொரு வலுவான வளர்ச்சி பொறிமுறையைத் தூண்டுகிறது, ஐ.ஜி.எஃப் -1 மற்றும் எம்.ஜி.எஃப் (இன்சுலின் போன்ற வளர்ச்சி காரணி மற்றும் இயந்திர வளர்ச்சி காரணி) உற்பத்தியை அதிகரிக்கிறது. இந்த வழிமுறை, சினெர்ஜிஸ்டிக் விளைவு காரணமாக, ஒரு சக்திவாய்ந்த அனபோலிக் விளைவை அளிக்கிறது. இன்சுலின் நன்றி, அமினோ அமிலங்களின் உறிஞ்சுதல் அதிகரிக்கிறது.
எதிர்ப்பு கேடபாலிக் விளைவு
தசை வெகுஜனத்தைப் பாதுகாப்பதற்கான ஒரு முக்கியமான விளைவு, புரதங்களின் சிதைவைக் குறைப்பதாகும், அதாவது அவற்றின் சிதைவு. கூடுதலாக, இன்சுலின் இரத்தத்தில் உள்ள கொழுப்பு அமிலங்களை உட்கொள்வதைக் குறைக்கிறது, அதாவது, இது கொழுப்புகளின் முறிவைத் தடுக்கிறது.
பக்க விளைவுகள்
குறைந்த அளவிலான இன்சுலின் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை மிக அதிகமாக்குகிறது, இது நீரிழப்புக்கு வழிவகுக்கிறது, மேலும் மோசமான விஷயம் என்னவென்றால், செல்கள் ஆற்றலுக்காக குளுக்கோஸை எடுக்க முடியாது. ஆற்றலை வழங்க பிற ஆதாரங்கள் (கொழுப்பு மற்றும் தசை போன்றவை) தேவை. இது உடலை சோர்வடையச் செய்து கடுமையான எடை இழப்புக்கு வழிவகுக்கும். இறுதியில், இது கோமா மற்றும் மரணத்திற்கு வழிவகுக்கும்.
இன்சுலின் நீண்ட மற்றும் படிப்பறிவற்ற பயன்பாடு நீரிழிவு நோயை உருவாக்கும்.
இன்சுலின் மற்றொரு பெரிய குறைபாடு கொழுப்பு செல்கள் எண்ணிக்கையில் அதிகரிப்பு ஆகும். அரோமடேஸ் என்சைம் செயல்பாட்டிற்கான கொழுப்பு திசு முக்கிய தளமாகும், இது கொழுப்பு குவிப்பு சிக்கலை ஏற்படுத்துகிறது.
பல ஏஏஎஸ் (அனபோலிக் / ஆண்ட்ரோஜெனிக் ஸ்டெராய்டுகள்) ஒரு அரோமடேஸ் நொதியை ஈஸ்ட்ரோஜனுக்கு மாற்றுவதன் விளைவுகளுக்கு ஆளாகின்றன, டெஸ்டோஸ்டிரோன் போன்ற எண்டோஜெனஸாக உற்பத்தி செய்யப்படும் (உடலுக்குள் தயாரிக்கப்படும்) ஆண்ட்ரோஜன்கள் போன்றவை. வெளிப்படையாக, உடலில் இருக்கும் இந்த நொதியின் அளவு மற்றும் செயல்பாடு அதிகமானது, நறுமணமயமாக்கலின் சாத்தியமும் அளவும் அதிகமாகும். ஈஸ்ட்ரோஜன் தசை திசுக்களுக்கு ஒரு சிறிய அளவிற்கு நேரடியாக அனபோலிக் ஆகும், ஆனால் துரதிர்ஷ்டவசமாக, இது கொழுப்பு திசுக்களுக்கு அதிக அனபோலிக் ஆகும். ஈஸ்ட்ரோஜன் ஒரு ஹார்மோன் ஆகும், இது பெண் வகை உடல் கொழுப்பை ஏற்படுத்துகிறது. இதனால், இன்சுலின் நிர்வாகத்திலிருந்து கொழுப்பு திசுக்கள் அதிக அளவில் குவிவது கொழுப்பு திசுக்களைப் பாதுகாக்கும் விளைவுக்கு வழிவகுக்கிறது.
உடற் கட்டமைப்பில் எந்த வகை இன்சுலின் பயன்படுத்தப்படுகிறது?
குறுகிய நடிப்பு இன்சுலின்:
- 30 நிமிடங்களில் நடவடிக்கை
- உணவுக்கு 30-40 நிமிடங்களுக்கு முன் நிர்வகிக்கப்பட வேண்டும்,
- 2 மணி நேரத்தில் உச்சம்
- 5-6 மணி நேரத்திற்குப் பிறகு நடவடிக்கை காணாமல் போகிறது.
அல்ட்ராஷார்ட் இன்சுலின்:
- நிர்வாகத்தின் பின்னர் 15 நிமிடங்களுக்குள் நடவடிக்கை தொடங்குகிறது,
- அறிமுகம் ஒரு உணவுக்கு 10 நிமிடங்களுக்கு முன் அவசியம்,
- உச்சம் இரண்டாவது மணிநேரத்தில் நிகழ்கிறது,
- 3-4 மணி நேரத்திற்குப் பிறகு நடவடிக்கை காணாமல் போதல்.
1-2 மாத பாடநெறி
எச்சரிக்கை! அளவைத் தாண்டாதீர்கள்!
ஒவ்வொரு நாளும் மருந்து நிர்வகிக்க பரிந்துரைக்கப்படுகிறது. செயலின் வகையைப் பொறுத்து, உணவுக்கு முன் 2 யுனிட்ஸ் இன்சுலின் மூலம் தோலடி ஊசி போட்டு, எதிர்வினைகளைப் பாருங்கள். எதிர்காலத்தில், அனபோலிக் விளைவு நீண்ட காலத்திற்கு கவனிக்கப்படாவிட்டால், அளவை அதிகரிக்கவும், டோஸ் 20 அலகுகளுக்கு மிகாமல் இருக்க வேண்டும்.
எடுப்பதில் உள்ள முக்கிய தவறுகள் மற்றும் சிறந்த விளைவுக்கான பரிந்துரைகள்:
- இரவில் மருந்து வழங்க வேண்டாம்,
- அளவைத் தாண்டக்கூடாது
- உடற்பயிற்சிக்கு முன் மருந்தை வழங்க வேண்டாம்,
- இன்சுலின் பிறகு கார்போஹைட்ரேட் நிறைந்த உணவுகளை சாப்பிடுவதை உறுதிப்படுத்திக் கொள்ளுங்கள்
- மருந்து இன்சுலின் சிரிஞ்ச் மூலம் தோலில் செலுத்தப்படுகிறது, ஆனால் உள்நோக்கி அல்ல.
ஊசிக்குப் பிறகு ஊட்டச்சத்து
ஊட்டச்சத்து கார்போஹைட்ரேட்டுகள் நிறைந்ததாக இருக்க வேண்டும். குறைந்த கிளைசெமிக் குறியீட்டைக் கொண்ட முன்னுரிமை சிக்கலான கார்போஹைட்ரேட்டுகள், இதற்காக, ஜி.ஐ தயாரிப்புகளின் அட்டவணையைப் பார்க்கவும். 1 யூனிட் இன்சுலின், நீங்கள் கூடுதலாக 10 கிராம் தூய கார்போஹைட்ரேட்டை உட்கொள்ள வேண்டும். எடை அதிகரிப்பதற்கான உங்கள் தினசரி கார்போஹைட்ரேட் தேவையை கணக்கிட, உங்கள் சொந்த எடையை 4 ஆல் பெருக்கவும்.
இன்சுலினை அனபோலிக் ஸ்டெராய்டுகளுடன் இணைக்க முடியுமா?
பிற அனபோலிக் ஸ்டெராய்டுகளை எடுத்துக் கொள்ளும்போது இன்சுலின் நிர்வாகம் தடைசெய்யப்படவில்லை. மாறாக, அனபோலிக் விளைவு மருந்துகளின் கலவையுடன் முடிவுகளை மேம்படுத்துவதை நோக்கமாகக் கொண்டிருக்கும். இன்சுலின் கூடுதல் உட்கொள்ளல் பாடநெறிக்குப் பிறகு 2-3 வாரங்களுக்கு சாத்தியமாகும்.