எண்டோஸ்கோபிக் ரெட்ரோகிரேட் கணைய அழற்சி: இது என்ன?

எண்டோஸ்கோபிக் ரெட்ரோகிரேட் சோலாங்கியோபன்கிரீட்டோகிராபி (ஈ.ஆர்.சி.பி) என்பது மருத்துவ நோயறிதலின் மிக நவீன மற்றும் பயனுள்ள முறைகளில் ஒன்றாகும், இது ஒரு துல்லியமான நோயறிதலைச் செய்ய மற்றும் நோயாளிக்கு பயனுள்ள மருந்து சிகிச்சை மற்றும் நடைமுறைகளை பரிந்துரைக்க உங்களை அனுமதிக்கிறது. இந்த நோயறிதல் முறையின் முக்கிய பண்புகள், அதை செயல்படுத்துவதற்கான அறிகுறிகள் மற்றும் மருத்துவர்கள் மற்றும் நோயாளிகள் எதிர்கொள்ளும் பிற அம்சங்களை கீழே பார்ப்போம்.
அது என்ன, செயலின் கொள்கை என்ன?
ஈ.ஆர்.சி.பி என்பது பித்த நாளங்கள் மற்றும் கணைய நோய்களுக்குப் பயன்படுத்தப்படும் ஒரு சிறப்பு பரிசோதனை நுட்பமாகும். இது எக்ஸ்ரே மற்றும் எண்டோஸ்கோபிக் கருவிகளின் பயன்பாட்டை உள்ளடக்கியது, இதன் கலவையானது பரிசோதிக்கப்பட்ட உறுப்புகளின் தற்போதைய நிலையை மிகத் துல்லியமாக அடையாளம் காண உங்களை அனுமதிக்கிறது. இந்த கணக்கெடுப்பு முறை முதன்முதலில் 1968 இல் பயன்படுத்தப்பட்டது. இன்றுவரை, மருத்துவத்தின் வளர்ச்சியை கணக்கில் எடுத்துக்கொள்வது, இது கணிசமாக மேம்படுத்தப்பட்டுள்ளது. ஈ.ஆர்.சி.பி அதிக நம்பகத்தன்மையுடன் கண்டறியவும், நோயின் படத்தை அடையாளம் காணவும் மற்றும் சிகிச்சை நடவடிக்கைகளை செயல்படுத்தவும் உங்களை அனுமதிக்கிறது.
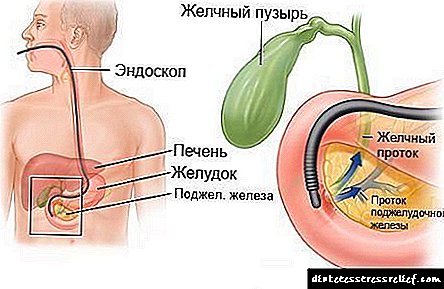
எண்டோஸ்கோபிக் ரெட்ரோகிரேட் சோலாங்கியோபன்கிரீட்டோகிராஃபி டூடெனினத்தில் ஒரு எண்டோஸ்கோப்பை அறிமுகப்படுத்துவதன் மூலம் மேற்கொள்ளப்படுகிறது, அங்கு அது பெரிய டூடெனனல் பாப்பிலாவின் வாயில் இணைக்கப்பட்டுள்ளது, ஒரு மாறுபட்ட ஊடகத்தை வழங்குவதற்கான சிறப்பு சேனலுடன் ஒரு ஆய்வு எண்டோஸ்கோப் சேனல் மூலம் வரையப்படுகிறது. இந்த பொருள் சேனல் வழியாக உடலில் நுழைந்த பிறகு, நிபுணர் எக்ஸ்ரே கருவிகளைப் பயன்படுத்தி ஆய்வு செய்யப்பட்ட பகுதியின் படங்களை எடுக்கிறார். பெறப்பட்ட படங்களின் அடிப்படையில், ஒரு குறிப்பிட்ட நோய் கண்டறியப்படுகிறது. ஈ.ஆர்.சி.பி நடத்துவதை பின்வரும் கட்டங்களாக பிரிக்கலாம்:
- டியோடெனம் மற்றும் டூடெனனல் பாப்பிலாவைச் சரிபார்க்கிறது
- பாப்பிலாவின் கானுலேஷன் மற்றும் அடுத்தடுத்த எக்ஸ்ரேக்கு மாறுபட்ட ஊடகம் அறிமுகம்,
- படித்த அமைப்புகளின் குழாய்களை நிரப்புதல்,
- எக்ஸ்ரே இமேஜிங்,
- குழாய்களிலிருந்து மாறுபட்ட ஊடகத்தை பிரித்தெடுக்கிறது,
- தேவையற்ற விளைவுகளைத் தடுக்கும்.
ஈ.ஆர்.சி.பியை நடத்துவதற்கு, ஒளியியலின் பக்கவாட்டு இடத்தைக் கொண்ட ஒரு சாதனம் தேவை - இந்த உள்ளமைவு உள் உறுப்புகளை மிகவும் வசதியான பார்வையில் பரிசோதிக்க அனுமதிக்கிறது. எண்டோஸ்கோப் வழியாக அனுப்பப்படும் இந்த ஆய்வில், அடர்த்தியான பொருளால் ஆன ஒரு சிறப்பு கேனுலா உள்ளது, இது ஒரு கதிரியக்கப் பொருளைக் கொண்டு குழாய்களை முழுமையாக நிரப்புவதற்கு ஒரு குறிப்பிட்ட திசையில் சுழல்கிறது. ஒரு விதியாக, ஒரு மருத்துவமனையில் ஒரு எக்ஸ்ரே அறையில் எண்டோஸ்கோபிக் ரெட்ரோகிரேட் சோலாங்கியோபன்கிரீட்டோகிராபி செய்யப்படுகிறது.
செயல்முறைக்கான தயாரிப்பு அம்சங்கள்
 நாங்கள் மேலே கூறியது போல, ஒரு ERCP ஒரு மருத்துவமனை அமைப்பில் மட்டுமே சாத்தியமாகும். எண்டோஸ்கோபிக் தலையீட்டைச் செய்வதற்கு முன், ஒரு மயக்க மருந்து செலுத்தப்பட வேண்டும், இது நோயாளியின் பதற்றம் மற்றும் பதட்டத்தை நீக்கும். செயல்முறை மிகவும் சிக்கலானது மற்றும் சில நேரங்களில் வேதனையானது என்பதால், அத்தகைய ஊசி ஈஆர்பிசி தயாரிப்பில் அவசியமான தேவையாகிறது. சில சந்தர்ப்பங்களில், நோயாளியின் அதிகரித்த நரம்பு எரிச்சல் இருந்தால், மயக்க மருந்துகளை அறிமுகப்படுத்துவது செயல்முறையின் நாளில் மட்டுமல்ல, அதற்கு முந்தைய நாளிலும் சாத்தியமாகும்.
நாங்கள் மேலே கூறியது போல, ஒரு ERCP ஒரு மருத்துவமனை அமைப்பில் மட்டுமே சாத்தியமாகும். எண்டோஸ்கோபிக் தலையீட்டைச் செய்வதற்கு முன், ஒரு மயக்க மருந்து செலுத்தப்பட வேண்டும், இது நோயாளியின் பதற்றம் மற்றும் பதட்டத்தை நீக்கும். செயல்முறை மிகவும் சிக்கலானது மற்றும் சில நேரங்களில் வேதனையானது என்பதால், அத்தகைய ஊசி ஈஆர்பிசி தயாரிப்பில் அவசியமான தேவையாகிறது. சில சந்தர்ப்பங்களில், நோயாளியின் அதிகரித்த நரம்பு எரிச்சல் இருந்தால், மயக்க மருந்துகளை அறிமுகப்படுத்துவது செயல்முறையின் நாளில் மட்டுமல்ல, அதற்கு முந்தைய நாளிலும் சாத்தியமாகும்.
செயல்முறைக்கு முன், நோயாளி உணவு மற்றும் குடிநீரை சாப்பிடக்கூடாது - ஈ.ஆர்.சி.பி வெறும் வயிற்றில் பிரத்தியேகமாக மேற்கொள்ளப்படுகிறது. ரெட்ரோகிரேட் சோலாங்கியோபன்கிரிடோகிராஃபி செயல்முறையின் தொடக்கத்திற்கு அரை மணி நேரத்திற்கு முன்பு, டிஃபென்ஹைட்ரமைன் மற்றும் புரோமெடால் கரைசல்களுடன் இணைந்து அட்ரோபின் சல்பேட், பிளாட்டிஃபிலின் அல்லது மெட்டாசின் ஆகியவற்றின் உட்புற ஊசி தீர்வுகள். இது டியோடனத்தின் அதிகபட்ச தளர்வை அடைய உதவும் மற்றும் தடையற்ற ERCP நடைமுறையை அனுமதிக்கும். இருப்பினும், அதே நேரத்தில், மார்பின் மற்றும் மார்பின் கொண்ட தயாரிப்புகள் வலி நிவாரணி மருந்துகளாக பரிந்துரைக்கப்படவில்லை, ஏனெனில் அவை ஒடி ஸ்பைன்க்டரில் குறைப்பை ஏற்படுத்தும். மேற்கூறிய தீர்வுகளை அறிமுகப்படுத்திய போதிலும், குடல் இயக்கம் தொடர்ந்தால், பிற்போக்கு சோலாங்கியோபன்கிரீட்டோகிராஃப்களுக்கு முன், குடல் மோட்டார் செயல்பாட்டை அடக்கும் மருந்துகளை வழங்க பரிந்துரைக்கப்படுகிறது. அவற்றில் மிகவும் பொதுவானது பஸ்கோபன் மற்றும் பென்சோஹெக்ஸோனியம்.
செயல்முறைக்கான முக்கிய அறிகுறிகள்
 ஈ.ஆர்.சி.பி என்பது மிகவும் சிக்கலான ஆக்கிரமிப்பு செயல்முறையாகும், இது அறிகுறிகளுக்கு இணங்க கண்டிப்பாக பரிந்துரைக்கப்படுகிறது. ஒரு விதியாக, அத்தகைய நோயறிதலின் அவசியத்தைக் குறிக்கும் முக்கிய அறிகுறிகள் கற்கள், கட்டிகள் மற்றும் பிற அமைப்புகளின் காரணமாக பலவீனமான பித்தநீர் குழாய் காப்புரிமை காரணமாக வயிற்று வலி இருப்பது. இந்த வழக்கில், நோயறிதலிலும் அடுத்தடுத்த சிகிச்சையிலும் சாத்தியமான பிழைகளைத் தவிர்ப்பதற்காக அறிகுறிகள் கண்டிப்பாக நியாயப்படுத்தப்பட வேண்டும்.
ஈ.ஆர்.சி.பி என்பது மிகவும் சிக்கலான ஆக்கிரமிப்பு செயல்முறையாகும், இது அறிகுறிகளுக்கு இணங்க கண்டிப்பாக பரிந்துரைக்கப்படுகிறது. ஒரு விதியாக, அத்தகைய நோயறிதலின் அவசியத்தைக் குறிக்கும் முக்கிய அறிகுறிகள் கற்கள், கட்டிகள் மற்றும் பிற அமைப்புகளின் காரணமாக பலவீனமான பித்தநீர் குழாய் காப்புரிமை காரணமாக வயிற்று வலி இருப்பது. இந்த வழக்கில், நோயறிதலிலும் அடுத்தடுத்த சிகிச்சையிலும் சாத்தியமான பிழைகளைத் தவிர்ப்பதற்காக அறிகுறிகள் கண்டிப்பாக நியாயப்படுத்தப்பட வேண்டும்.
இதைப் பற்றி நாம் இன்னும் விரிவாகக் கூறினால், ஈ.ஆர்.சி.பி நடத்துவதற்கான பொதுவான காரணங்கள் பின்வரும் வகை நோய்கள்:
- பொதுவான பித்த நாளத்தின் கண்டிப்பு (குறுகல்), டூடெனனல் பாப்பிலாவின் ஸ்டெனோசிஸ் அல்லது கோலெடோகோலித்தியாசிஸ் ஆகியவற்றின் காரணமாக ஏற்படும் மஞ்சள் காமாலை. பிந்தையது, பித்தப்பை நோய்க்குப் பிறகு ஒரு சிக்கலாக வெளிப்படுகிறது, கற்கள் முக்கிய பித்த நாளங்களில் சிக்கி அவற்றின் காப்புரிமையை சீர்குலைக்கும்போது. இத்தகைய நோய்களில் வலி வலது ஹைபோகாண்ட்ரியத்தில் மொழிபெயர்க்கப்பட்டு வலது கை, இடுப்பு, ஸ்கேபுலர் மற்றும் சப்ஸ்க்குலர் பகுதிக்கு கொடுக்கப்படலாம்.
- கணையத்தின் புற்றுநோயின் ஆபத்து. அடிப்படையில், அல்ட்ராசவுண்ட் அல்லது கம்ப்யூட்டட் டோமோகிராஃபி பயன்படுத்தி ஒரு வீரியம் மிக்க கட்டியின் இருப்பு நிறுவப்பட்டுள்ளது, ஆனால் சில நேரங்களில் இதுபோன்ற கண்டறியும் முறைகள் போதுமான தகவல்களாக இருக்காது. இத்தகைய சூழ்நிலைகளுக்கு, ஈ.ஆர்.சி.பியை ஒரு தேர்வு முறையாகப் பயன்படுத்த முடியும்.
- அவ்வப்போது அதிகரிக்கும் தீவிரமான கணைய அழற்சி.
- கணைய ஃபிஸ்துலாவின் இருப்பு மற்றும் அவற்றின் உகந்த சிகிச்சைக்கான முறைகளை அடையாளம் காணுதல்.
- கூடுதல் சிகிச்சை நடவடிக்கைகளுக்கான அறிகுறிகளின் அடையாளம்.
ஒரு வழி அல்லது வேறு, இந்த நடைமுறையைச் செய்வதற்கு முன், பொருத்தமான அறிகுறிகள் இருப்பதை நீங்கள் கவனமாக சரிபார்க்க வேண்டும். அதனால்தான் நீங்கள் முதலில் ஒரு மருத்துவமனையில் நோயாளியை தீர்மானிக்க வேண்டும் மற்றும் அவரது நிலையை கட்டுப்படுத்த வேண்டும்.
முக்கிய முரண்பாடுகள் மற்றும் சிக்கல்கள்
ஈ.ஆர்.சி.பி முறை முதன்மையாக ஆக்கிரமிப்பு தலையீட்டோடு தொடர்புடையது என்பதால், அதன் பயன்பாட்டின் பல வரம்புகள் மற்றும் அம்சங்கள் உள்ளன. இந்த வழக்கில், எண்டோஸ்கோபிக் தலையீடு அனுமதிக்கப்படாத உடலின் எந்த நிலையிலும் முக்கிய முரண்பாட்டைக் கருதலாம்.
கூடுதலாக, ஈ.ஆர்.சி.பி தயாரித்தல் மற்றும் நடத்தை ஆகியவற்றின் போது உடலில் அறிமுகப்படுத்தப்படும் மருந்துகளுக்கு நோயாளி சகிப்புத்தன்மையற்றவராக இருந்தால், இந்த முறையால் நோயறிதல் சாத்தியமற்றது.
கடுமையான கணைய அழற்சி அல்லது நாள்பட்ட கணைய அழற்சியின் அதிகரிப்பு ஆகியவை முரண்பாடுகளில் ஒன்றாகும்.
மேற்கூறிய நோய்கள் கடுமையான முரண்பாடுகளுக்கு காரணமாக இருந்தால், உடலின் பின்வரும் நிபந்தனைகள் சில கட்டுப்பாடுகளை விதிக்கின்றன, ஆனால் அத்தகைய நோயறிதலுக்கான சாத்தியத்தை ரத்து செய்ய வேண்டாம்:
- கர்ப்ப
- இருதய அமைப்பின் நோய்கள்,
- நீரிழிவு மற்றும் இன்சுலின்
- ஆன்டிகோகுலண்டுகளை ஏற்றுக்கொள்வது (மிகவும் பொதுவான வகைகளில் ஆஸ்பிரின் அடங்கும்).
கடைசி இரண்டு நிபந்தனைகளில், மருத்துவர்கள் மருந்தின் அளவை சரிசெய்ய அல்லது ஈ.ஆர்.சி.பியில் தலையிடாத ஒத்த மருத்துவப் பொருட்களாக மாற்ற பரிந்துரைக்கின்றனர்.
பொதுவாக, ஈ.ஆர்.சி.பி செயல்முறை உயிருக்கு ஆபத்தான மருத்துவ பரிசோதனைகளுக்கு சொந்தமானது அல்ல, இருப்பினும், பல்வேறு பிறப்புகளின் சிக்கல்கள் அதற்குப் பிறகு ஏற்படக்கூடும். குடல் தொற்று, குடல் துளைத்தல் மற்றும் இரத்தப்போக்கு ஆகியவை மிகவும் பொதுவான சிக்கல்கள்.
இருப்பினும், தடுப்பு நடவடிக்கைகள் எடுக்கப்பட்டால் சாத்தியமான சிக்கல்களைக் குறைக்க வாய்ப்புள்ளது என்று தகுதிவாய்ந்த மருத்துவ வல்லுநர்கள் வாதிடுகின்றனர். முதலாவதாக, நோயறிதல் முடிந்தபின், நோயாளி மருத்துவர்களின் கடுமையான மேற்பார்வையின் கீழ் மருத்துவமனையில் பல மணி நேரம் செலவிட வேண்டும். ஆய்வைச் செருகிய பின் குரல்வளையில் உள்ள விரும்பத்தகாத உணர்வுகள் தொண்டை தளர்வுகளால் குறைக்கப்படலாம். நோயறிதல் முடிந்தபின்னர் நோயாளியின் நிலை 24 மணி நேரம் நிலையானதாக இருக்க வேண்டும். சளி, இருமல், குமட்டல் மற்றும் வாந்தி போன்ற அறிகுறிகள், அடிவயிறு மற்றும் மார்பில் கடுமையான வலி காணப்பட்டால், அவை குறித்து மருத்துவரிடம் தெரிவிக்க வேண்டியது அவசியம். அத்தகைய அறிகுறிகளின் இருப்பு, ஒரு விதியாக, நோயறிதலின் போது செய்யப்பட்ட பிழைகளைக் குறிக்கிறது.
ஆகவே, ஈ.ஆர்.சி.பியின் திறமையான மற்றும் திறமையான நடத்தை நோயாளியின் உடல் நிலை குறித்த ஆரோக்கியத்திற்கும் பிற விரும்பத்தகாத விளைவுகளுக்கும் தீங்கு விளைவிக்காமல் நம்பகமான தகவல்களைப் பெற உங்களை அனுமதிக்கும்.
ஈ.ஆர்.சி.பி (எண்டோஸ்கோபிக் ரெட்ரோகிரேட் கணைய கிரியோகோலங்கியோகிராபி)
ஈ.ஆர்.சி.பி என்பது கணைய மண்டல மண்டலத்தின் உறுப்புகளின் எக்ஸ்ரே எண்டோஸ்கோபிக் பரிசோதனையாகும் (டியோடெனம், டியோடெனல் பாப்பிலா, பித்த நாளங்கள், கணையக் குழாய்).
இந்த முறையின் சாராம்சம், டூடெனினத்தின் லுமேன், டூடெனனல் பாப்பிலா, தேவைப்பட்டால், ஆய்வக பரிசோதனைக்கு சளி சவ்வு (பயாப்ஸி) இன் மைக்ரோ மாதிரிகளை எடுத்துக்கொள்வது, அத்துடன் கணையக் குழாய் அமைப்பின் கட்டமைப்பின் எக்ஸ்ரே படங்களைப் பெறுதல். இது ஒரு உணவுக்குழாயில் ஒரு உணவுக்குழாய் அறிமுகப்படுத்துவதன் மூலம் அடையப்படுகிறது, இதன் வேலை சேனல் மூலம் பித்தம் மற்றும் / அல்லது கணையக் குழாய்களின் லுமினுக்குள் ஒரு கன்னூலா டூடெனனல் பாப்பிலா வழியாக அனுப்பப்படுகிறது, அவற்றை எக்ஸ்-ரே கான்ட்ராஸ்ட் பொருள் மூலம் நிரப்புகிறது, அதைத் தொடர்ந்து எக்ஸ்ரே ரேடியோகிராஃபி. இது ஒரு கூட்டு எண்டோஸ்கோபிக் மற்றும் கதிரியக்க ஆராய்ச்சி முறை. உணவுக்குழாய் ஒரு சிறப்பு சாதனம், இது ஒரு உள்ளமைக்கப்பட்ட ஃபைபர் ஆப்டிக் ஃபைபர் அல்லது வீடியோ சில்லுடன் கூடிய நெகிழ்வான, நேர்த்தியான, நீண்ட ஆய்வு ஆகும், இது உங்கள் உடலின் உட்புறத்திலிருந்து மானிட்டருக்கு படத்தை மாற்ற அனுமதிக்கிறது.
சிறப்பு கருவிகள் உணவுக்குழாயின் செயல்பாட்டு சேனலுடன் நடத்தப்படுகின்றன (தீர்வுகள், ஃபோர்செப்ஸ், கற்களை பிரித்தெடுப்பதற்கான கூடைகள், திசுக்கள் மற்றும் சுருக்கங்களை பிரிப்பதற்கான பாப்பிலோடோமி கத்திகள் போன்றவற்றை அறிமுகப்படுத்துவதற்கான கானுலாக்கள்).
உணவுக்குழாய் அழற்சியின் உதவியுடன் பெறப்பட்ட உங்கள் ஆரோக்கியத்தின் நிலை குறித்த தகவல்கள் தனித்தன்மை வாய்ந்தவை, மேலும் துல்லியமான நோயறிதலைச் செய்து, பொருத்தமான சிகிச்சையைத் தேர்ந்தெடுப்பதை சாத்தியமாக்கும்.
உணவுக்குழாய், வயிறு மற்றும் இருமுனையத்திற்குள் ஒரு உணவுக்குழாய் மேற்கொள்ளப்படுகிறது, அவற்றின் வளைவுகளை மீண்டும் செய்கிறது. இது வலியற்ற ஆய்வு, ஆனால் நீங்கள் கேக்கை அனுபவிக்கலாம் மற்றும் நீங்கள் அச .கரியத்தை அனுபவிக்கலாம்.
அடையாளம் காணப்பட்ட நோயியலைப் பொறுத்து, கணைய மண்டல மண்டலத்தின் உறுப்புகளில் பல்வேறு தலையீடுகள் அல்லது அவற்றின் சேர்க்கைகள்:
- ஈஆர்பிஹெச்ஜி (ரெட்ரோகிரேட் சோலாங்கியோபன்கிரேட்டோகிராபி) - குழாய் அமைப்பு மற்றும் பரிமாற்றத்தில் எக்ஸ்ரே மாறுபாட்டை அறிமுகப்படுத்துதல்,
- ஈபிடி (எண்டோஸ்கோபிக் பாப்பிலோஸ்பிங்கெரோடொமி) - டூடெனனல் பாப்பிலா மற்றும் அருகாமையில் உள்ள குழாய்களைப் பிரித்தல்,
- ஈபிடி (எண்டோஸ்கோபிக் பாப்பிலோஸ்பிங்கெரோடிலேஷன்) - டூடெனனல் பாப்பிலா மற்றும் அருகாமையில் உள்ள குழாய்களின் நீட்சி,
- லித்தோட்ரிப்ஸி மற்றும் லித்தோஎக்ஸ்ட்ராக்சன் - குழாய்களில் இருந்து கற்களை அழித்தல் மற்றும் பிரித்தெடுத்தல்,
- குழாய்களின் ஸ்டென்டிங் மற்றும் புரோஸ்டெடிக்ஸ் - இருமுனையின் லுமினுக்குள் பித்தம் மற்றும் / அல்லது கணைய சாறு போதுமான அளவு வெளியேறுவதை உறுதி செய்ய சிறப்பு குழாய்களை (ஸ்டெண்டுகள், புரோஸ்டீசஸ்) அறிமுகப்படுத்துதல்.
இந்த வகை கூட்டு எண்டோஸ்கோபிக் தலையீடு மற்றும் எக்ஸ்ரே பரிசோதனை பல தசாப்தங்களாக மேற்கொள்ளப்பட்டு வருகிறது, நுட்பமும் நுட்பமும் போதுமான அளவு ஆய்வு செய்யப்பட்டுள்ளன, மருத்துவர்கள் வெற்றிகரமான வேலையின் அனுபவத்தைப் பெற்றுள்ளனர், இருப்பினும், மிகக் குறைந்த எண்ணிக்கையிலான நிகழ்வுகளில், தலையீடுகள் முழுமையடையாமல் அல்லது சிக்கல்களுடன் செய்யப்படலாம். உங்கள் உறுப்புகளின் உடற்கூறியல் அமைப்பு, டைவர்டிகுலம்களின் இருப்பு, முந்தைய நோய்கள், குறுகுவது, அருகிலுள்ள உறுப்புகளில் ஏற்படும் மாற்றங்கள், குடல் சுவரின் அதிகரித்த தொனி மற்றும் உங்கள் வலி மற்றும் உணர்ச்சி உணர்திறன் ஆகியவற்றைப் பொறுத்தது. சில நேரங்களில் இந்த மாற்றங்கள் எண்டோஸ்கோபிக் தலையீட்டைச் செய்வதற்கு ஈடுசெய்ய முடியாதவையாக மாறும், மேலும் தலையீட்டின் போது மட்டுமே அவற்றைக் கண்டறிய முடியும். இந்த தலையீட்டின் ஒரு சிக்கல் (கீழே உள்ள அட்டவணையில் வழங்கப்பட்டுள்ளது) கணைய அழற்சியின் அதிகரிப்பு ஆகும். தவறாமல், சிக்கல்களைத் தடுப்பதை நோக்கமாகக் கொண்ட நடவடிக்கைகளை நாங்கள் மேற்கொள்கிறோம். சிக்கல்களின் விளைவுகளை சரிசெய்யவும் குறைக்கவும் எல்லாவற்றையும் (அனுபவம், திறன்கள், அறிவு, உபகரணங்கள், மருந்துகள், தொழில்முறை அறுவை சிகிச்சை நிபுணர்கள் மற்றும் மயக்க மருந்து நிபுணர்களின் நெருக்கமான குழு) எங்களிடம் உள்ளது.
எக்ஸ்ரே எண்டோஸ்கோபிக் ஆராய்ச்சி முறை என்பது ஒரு துல்லியமான மற்றும் நம்பகமான வகை நோயறிதல் மற்றும் கணைய அழற்சி மண்டலத்தின் பல நோய்களுக்கான குறைந்தபட்ச ஆக்கிரமிப்பு வகை சிகிச்சையாகும், இது வயிற்று அறுவை சிகிச்சையைத் தவிர்க்கிறது. எனவே, இந்த முறையில் சிக்கல்களின் ஆபத்து மிகவும் குறைவாக உள்ளது, விரைவாக மீட்கப்படுவதன் மூலம் நோயாளியின் சகிப்புத்தன்மை எளிதானது.
ஈ.ஆர்.சி.பி நடைமுறை
தொண்டையில் ஒரு சிறப்பு சாதனம் செருகப்பட்ட பிறகு, மருத்துவர் அதை உணவுக்குழாய், வயிறு மற்றும் டியோடெனம் வழியாக கவனமாக அனுப்புகிறார். சாதனம் பித்த நாளமும் கணையக் குழாயும் ஒன்றாக இணைக்கப்பட்ட இடத்தை அடைய வேண்டும். இந்த இடத்தில், பெரிய டூடெனனல் பாப்பிலாவின் ஒரு ஆம்பூல் உருவாகிறது, அதன் வாயில் டூடெனினத்தின் லுமேன் உள்ளது.
சாதனம் இந்த உறுப்பின் தொடக்கத்தில் இருந்தபின், காஸ்ட்ரோஎன்டாலஜிஸ்ட் பின்வரும் கையாளுதல்களைச் செய்கிறார்:
- ஒரு சிறப்பு கதிரியக்க பொருள் கணையம் மற்றும் பித்த நாளங்களில் செலுத்தப்படுகிறது.
- எக்ஸ்ரே உபகரணங்கள் குழாய் அமைப்பின் படத்தைப் பெற உங்களை அனுமதிக்கிறது.
- பார்க்கும் இடத்தில் கற்கள் காணப்பட்டால், உடனடியாக ஒரு எண்டோஸ்கோபிக் அறுவை சிகிச்சை செய்யப்படும், இதன் காரணமாக காப்புரிமை மீட்டெடுக்கப்படும் மற்றும் வடிவங்கள் அழிக்கப்படும்.
மறுவாழ்வு காலம்
ஈ.ஆர்.சி.பி க்குப் பிறகு, கலந்துகொண்ட மருத்துவர் சுட்டிக்காட்டிய காலத்திற்கு நோயாளி நாள் மருத்துவமனையில் இருக்க வேண்டும். நோயாளியின் உடலின் பொதுவான நிலை மற்றும் நோயறிதலுக்குப் பிறகு பெறப்பட்ட முடிவுகளின் அடிப்படையில் இந்த முடிவு எடுக்கப்படுகிறது. ஒரு விதியாக, பகலில் நிலை நிலையானதாக இருக்க வேண்டும். இருமல் உறைகள் தொண்டையில் உள்ள அச om கரியத்திலிருந்து விடுபட உதவும்.
அறிகுறிகள் மற்றும் முரண்பாடுகள்
பின்வரும் அறிகுறிகளின் விஷயத்தில் இந்த நோயறிதல் மேற்கொள்ளப்படுகிறது:
- கணையக் குழாய்களின் கடுமையான வீக்கம்,
- நாள்பட்ட கணைய அழற்சி
- தடைசெய்யும் மஞ்சள் காமாலை
- கணையம் அல்லது பித்தப்பை அல்லது பித்தப்பை நோயில் சந்தேகிக்கப்படும் கட்டி,
- சிறுநீர்ப்பையின் குழாய்களின் குறுகல்,
- எண்டோஸ்கோபிக் பாப்பிலோஸ்பிங்கெரோடொமிக்கான அறிகுறிகளை அடையாளம் காணுதல்.
முரண்
அத்தகைய நோய்களுக்கு செயல்முறை முரணாக உள்ளது:
- கடுமையான கணைய அழற்சி
- கணைய புற்றுநோய்
- பெரிய டூடெனனல் பாப்பிலாவின் ஸ்டெனோசிஸ்,
- கடுமையான உறுப்பு நோயியல்,
- கடுமையான வைரஸ் ஹெபடைடிஸ்,
- இரத்தப்போக்கு மூலம் சிக்கலான நீர்க்கட்டிகள்.
சில நோயாளி நிலைமைகளில், முறை ஏற்றுக்கொள்ளத்தக்கது, ஆனால் விரும்பத்தகாதது:
- கர்ப்ப,
- இருதய அமைப்பின் நோய்கள்,
- ஆன்டிகோகுலண்டுகளை எடுத்துக்கொள்வது
- நீரிழிவு நோய்.
சிக்கல்கள்
அத்தகைய நோயறிதல் முற்றிலும் பாதுகாப்பானது என்று நிபுணர்கள் கூறுகிறார்கள். இருப்பினும், அரிதான சந்தர்ப்பங்களில், பின்வரும் சிக்கல்கள் ஏற்படலாம்:
- குடல் துளைத்தல்
- இரத்தப்போக்கு,
- குடல் தொற்று.
சில அறிகுறிகள் செயல்முறையின் போது தவறுகள் செய்யப்பட்டன என்று கூறுகின்றன. இந்த சிக்கல்களில் அடையாளம் காணலாம்:
- , குமட்டல்
- குளிர்,
- வாந்தி,
- மார்பு அல்லது அடிவயிற்றில் வலி.
மிரிஸியின் நோய்க்குறி
 தொழில்நுட்ப உபகரணங்கள். ஈஆர்பிசி முறை சிக்கலானது, இது உணவுக்குழாய், வயிறு, டியோடெனம் மற்றும் பிஎஸ்சியின் கீழ் பகுதிகளின் எண்டோஸ்கோபிக் பரிசோதனை மற்றும் கணையக் குழாய்கள் மற்றும் பித்தநீர் குழாயின் எக்ஸ்ரே பரிசோதனை ஆகியவற்றைக் கொண்டுள்ளது.
தொழில்நுட்ப உபகரணங்கள். ஈஆர்பிசி முறை சிக்கலானது, இது உணவுக்குழாய், வயிறு, டியோடெனம் மற்றும் பிஎஸ்சியின் கீழ் பகுதிகளின் எண்டோஸ்கோபிக் பரிசோதனை மற்றும் கணையக் குழாய்கள் மற்றும் பித்தநீர் குழாயின் எக்ஸ்ரே பரிசோதனை ஆகியவற்றைக் கொண்டுள்ளது.
ஈ.ஆர்.சி.பி செய்ய எண்டோஸ்கோப்புகளின், ஒளியியலின் பக்கவாட்டு ஏற்பாடு மற்றும் ஒரு லிப்ட் பொருத்தப்பட்ட ஒரு கருவி சேனலின் இருப்பு ஆகியவற்றால் மற்றவர்களிடமிருந்து வேறுபடுகிறது, இதில் பங்கேற்பதன் மூலம் டூடெனனல் முலைக்காம்பில் கையாளுதல்கள் செய்யப்படுகின்றன.
காஸ்ட்ரோடுடெனோஸ்கோப்புகள் பல வெளிநாட்டு நிறுவனங்களால் தயாரிக்கப்படுகின்றன. இந்த சாதனத்தின் தற்போது 5 மாதிரிகள் உள்ளன. அவற்றின் மிக முக்கியமான கட்டமைப்பு வேறுபாடு, இது பயன்பாட்டின் வரம்பை தீர்மானிக்கிறது, இது கருவி சேனலின் விட்டம் (2.2 முதல் 5.5 மிமீ வரை) ஆகும்.
சிறிய விட்டம் கொண்ட கருவி சேனல் உங்களைச் செய்ய அனுமதிக்கிறது: 1) ஒரு மாறுபட்ட ஊடகத்தின் பின்னோக்கி உட்செலுத்தலுக்கான வடிகுழாயுடன் டூடெனனல் முலைக்காம்பை அகற்றுதல், 2) டூடெனனல் முலைக்காம்பின் எண்டோஸ்கோபிக் பிரித்தல், 3) ஹெபடிகோ-கோலெடோகஸில் அமைந்துள்ள கால்குலியை அகற்றுதல், டோர்மியா கூடை, 4)
நடுத்தர விட்டம் (3.2-3.7 மிமீ) ஒரு கருவி சேனலுடன் கூடிய சாதனங்களின் பயன்பாட்டின் வரம்பு மிகவும் முக்கியமானது, ஏனெனில், மேற்கண்ட கையாளுதல்களுக்கு மேலதிகமாக, இந்த சாதனங்கள் பிரதான பித்த நாளத்தின் உள்ளே உள்ள கற்களை அழிக்கப் பயன்படுத்தலாம். இந்த மாதிரிகள் ஸ்டென்டிங், எண்டோபிரோஸ்டெடிக்ஸ் மற்றும் பெரிய விட்டம் நாசோபிலியரி வடிகால் ஆகியவற்றிற்கும் வடிவமைக்கப்பட்டுள்ளன.
4.2 முதல் 5.5 மிமீ விட்டம் கொண்ட கருவி சேனலுடன் கூடிய எண்டோஸ்கோப்புகள் அவ்வளவு பல்துறை இல்லை.
- ஈஆர்பிசி அல்லது ஈபிஎஸ்டிக்கான சாதனங்களின் இந்த மாதிரிகள் பயன்பாடு காஸ்ட்ரோடுடெனோஸ்கோப்பின் தொலைதூர முடிவின் வரையறுக்கப்பட்ட சூழ்ச்சித்தன்மையினாலும், சேனல் விட்டம் மற்றும் இந்த நோக்கத்திற்காக பயன்படுத்தப்படும் வடிகுழாய் மற்றும் டைதர்மோசண்டின் பரிமாணங்களுக்கிடையேயான குறிப்பிடத்தக்க வேறுபாட்டால் தடைபடுகிறது.
- அதே நேரத்தில், இந்த வடிவமைப்பின் எண்டோஸ்கோப்புகள் பெரிய விட்டம் கொண்ட கால்குலியின் அழிவுக்கு இன்றியமையாதவை. கூடுதலாக, ஒரு பரந்த கருவி கால்வாய் மிகப்பெரிய விட்டம், பூஜினேஜ் மற்றும் வெளிப்புற பித்த நாளத்தின் ஸ்டெனோஸ் செய்யப்பட்ட பிரிவுகளின் ஸ்டென்டிங் ஆகியவற்றின் வடிகால் பயன்படுத்த வடிவமைக்கப்பட்டுள்ளது.
- இந்த சாதனங்களின் அடிப்படையில், மேதர்-பேபி வளாகம் வடிவமைக்கப்பட்டது, முதலில் டிரான்ஸ்யூடெனனல் கோலெடோகோஸ்கோபியை நோக்கமாகக் கொண்டது, மேலும் சமீபத்தில் லேசர் தொழில்நுட்பத்தைப் பயன்படுத்தி கால்குலியின் அழிவுக்கு பயன்படுத்தப்பட்டது.
- எண்டோஸ்கோப்களுக்கு கூடுதலாக, எக்ஸ்ரே எண்டோஸ்கோபிக் தலையீடுகளைச் செய்வதற்கு பிற கருவிகள் பரவலாக தேவைப்படுகின்றன, அவை ஒலிம்பாஸ், பென்டாக்ஸ், குக் மற்றும் புஜினான் ஆகியவற்றின் விவரக்குறிப்புகளில் பரவலாக குறிப்பிடப்படுகின்றன.
இந்த கருவிகள் ஒவ்வொன்றையும் அவற்றின் வடிவமைப்பு வேறுபாடுகள் ஏராளமாக இருப்பதால் அவற்றை விரிவாக வகைப்படுத்த முடியாது, எனவே நடைமுறை முக்கியத்துவத்தின் மிக முக்கியமான அம்சங்களில் நாம் வாழ்வோம்.
அனைத்து வடிகுழாய்கள், ஈஆர்பிசிக்கு நோக்கம் கொண்டவை, 3 முக்கிய குழுக்களாகப் பிரிக்கப்படலாம்: 1) ஒரு உருளை அல்லது கோள தூர முனையுடன், 2) ஒரு கூம்பு தூர முனையுடன், 3) ஒரு கடத்தியுடன்.
தொலைதூர முடிவின் வடிவத்தைப் பொருட்படுத்தாமல், வழங்கப்பட்ட ஒவ்வொரு குழுவிலும் எக்ஸ்ரே நேர்மறை வடிகுழாய்கள் உள்ளன, அவை அவற்றின் முன்னேற்றத்தின் திசையில் எக்ஸ்ரே கட்டுப்பாட்டை பெரிதும் எளிதாக்குகின்றன மற்றும் தேர்ந்தெடுக்கப்பட்ட வடிகுழாய் மற்றும் "விரும்பிய" குழாய் அமைப்பின் மாறுபாட்டை அனுமதிக்கின்றன.
அதே பணி வடிகுழாய்க்குள் செல்லும் நெகிழ்வான கடத்திகள் மற்றும் தொலைதூர முடிவின் கட்டமைப்பு அம்சங்களால் செய்யப்படுகிறது. எனவே, முதல் குழுவில் வழங்கப்பட்ட வடிகுழாய்கள் தேர்ந்தெடுக்கப்பட்ட தேர்வுக்கு குறைவாகவே பொருத்தமானவை.
டைதர்மிக் சுழல்கள், இருமுனையின் முலைக்காம்பைப் பிரிக்கத் தேவையானது, 3 குழுக்களாகப் பிரிக்கப்படலாம்: 1) வெங்காய வடிவ பாப்பிலோடோம், அங்கு “வில்லுப்பாடு” என்பது கருவியின் வேலை செய்யும் பகுதி, வினைல் உறைகளின் தூரப் பகுதியின் பக்கவாட்டு மேற்பரப்பில் கடந்து செல்கிறது, இது பி.எஸ்.எஸ்ஸைப் பிரிக்கும்போது இழுக்கப்பட வேண்டும், 2) சோமா பாப்பிலோட்டஸ் ", இதில் உலோக சரம் இதேபோல் அமைந்துள்ளது, ஆனால் செயல்பாட்டைச் செய்ய வடிகுழாயின் லுமினிலிருந்து நீட்டிக்க வேண்டியது அவசியம், ஒரு அரைக்கோள வளையத்தை உருவாக்குகிறது, 3) ஒரு ஊசி பாப்பிலோடோம், இதில் உலோகம் ஒரு வேலை செய்யும் பகுதியாக செயல்படுகிறது வடிகுழாய் இறுதியில் திறப்பு இருந்து ஒரு அனுசரிப்பு தொலைவில் வெளியேறும் eskaya சரம். முதல் இரண்டு வடிவமைப்புகளின் பாப்பிலோடோமாக்கள் தொலைதூர முனையின் வேறுபட்ட வடிவத்தைக் கொண்டுள்ளன, வெட்டும் பகுதியை சரிசெய்யும் நிலை மற்றும் முறைகளில் வேறுபடுகின்றன, இதன் நீளம் 15 முதல் 35 மி.மீ வரை இருக்கும். வடிகுழாயின் வெட்டுப் பகுதிக்கு மேலே அமைந்துள்ள வடிகுழாயின் கூம்பு வடிவம், பொதுவான பித்த நாளத்தின் முனையப் பகுதியில் செருகப்படும்போது தேர்ந்தெடுப்பதை எளிதாக்குகிறது, அதே சமயம் இது இல்லாத பாப்பிலோடோமாக்கள் தேவையான ஆழத்திற்கு கருவியை அறிமுகப்படுத்தும் முயற்சிகள் தோல்வியுற்றால் நிலைமைகளின் கீழ் “முன்கூட்டியே பிரிக்க” செய்யப்படுகின்றன. டியோடனமிலிருந்து பிஎஸ்எஸ் ஆம்புலூமின் லுமினைத் திறக்க ஊசி வடிவ டையதெர்மிக் ஆய்வு தேவைப்படுகிறது, பின்னர் எண்டோஸ்கோபிக் செயல்பாடு மேலே உள்ள இரண்டிலிருந்து அடிப்படையில் வேறுபட்டது மற்றும் இது கேனூலேஷன் அல்லாத பாப்பிலோடோமி என அழைக்கப்படுகிறது.
வடிவமைப்பு டோர்மியா கூடைகள், ஹெபடிகோஹோலெடோக்கின் லுமினிலிருந்து கால்குலியை பிரித்தெடுக்க வடிவமைக்கப்பட்டுள்ளது, மேலே வழங்கப்பட்ட கருவிகளைப் போலவே வேறுபட்டவை. முதலாவதாக, கருவியின் வேலை செய்யும் பகுதியை உருவாக்கும் உலோக கேபிள்களின் எண்ணிக்கை, அவற்றின் திசை, கூடையின் வடிவம், அவை தயாரிக்கப்படும் பொருள் மற்றும் வெளிப்புற விட்டம் ஆகியவற்றில் அவை வேறுபடுகின்றன.
கூடைக்கு அதிகமான கிளைகள் உள்ளன, கல்லின் விட்டம் சிறியதாக இருக்கும், அதன் லுமினில் பிடிக்கப்பட்டு டூடெனினத்தில் குறைக்கப்படலாம். பிஸ்டன் போன்ற கருவியுடன் செயல்படுவதன் மூலம் சிறிய கால்குலிகளையும், மேலும் குறிப்பிடத்தக்க கால்குலிகளையும் கைப்பற்றும்போது அதே முடிவை அடைய முடியும், அதாவது.
கூடைக்குள் கற்களைப் பெறவில்லை. கருவியின் வேலை செய்யும் பகுதியை உருவாக்கும் உலோக கேபிள்களின் எண்ணிக்கை சிறியதாக இருப்பதால், பெரிய கல் அதற்குள் பொருந்தும்.
எடுத்துக்காட்டாக, 3 கேபிள்களைக் கொண்ட ஒரு கூடையில், 2 செ.மீ விட்டம் கொண்ட ஒரு கால்குலஸைப் பிடிக்க முடியும், இருப்பினும், 1 செ.மீ க்கும் குறைவான விட்டம் கொண்ட ஒரு கால்குலஸை சரிசெய்ய முயற்சிப்பது பொதுவாக தோல்வியடைகிறது.
கூடை உருவாக்கும் உலோக கேபிள்களின் திசை முக்கியமாக அதன் சூழ்ச்சியை தீர்மானிக்கிறது.
எனவே, கேபிள்களின் சாய்ந்த திசையுடன் கூடிய கூடைகள், மூடப்பட்டிருக்கும் போது அனைத்து கருவிகளின் மொழிபெயர்ப்பு இயக்கத்தின் சிறப்பியல்புடன் கூடுதலாக, பகுதி அல்லது முழுமையான திறப்பு நேரத்தில், நீளமான அச்சில் சிறிது சுழலும் திறனைக் கொண்டுள்ளன, இது கருவி அதன் விளிம்புகள் தொடர்பு கொள்ளும்போது கால்குலஸுக்கு மேலே செல்ல உதவுகிறது பிரதான குழாயின் உள் சுவர். இந்த விளைவு ப்ராக்ஸிமல் கல்லீரல் கோலெடோகஸின் கண்டிப்புகளுக்கு உட்படுத்த பயன்படுகிறது. கூடுதலாக, கேபிள்களின் செங்குத்து திசையுடன் மற்றவர்களுடன் ஒப்பிடும்போது சிறிய விட்டம் கொண்ட கற்களை அகற்றும்போது இந்த வடிவமைப்பின் ஒரு கூடையின் பயன்பாடு மிகவும் பயனுள்ளதாக இருக்கும்.
டோர்மியா கூடையின் 3 முக்கிய வடிவங்கள் உள்ளன, அவை பிலியரி குழாயிலிருந்து கால்குலியை அகற்ற வடிவமைக்கப்பட்டுள்ளன: கோள, பலகோண மற்றும் பாராசூட். கூடையின் வடிவத்தை அதன் முழு திறப்புக்குப் பிறகுதான் தீர்மானிக்க முடியும், இது கருவியின் திறனைப் பற்றி ஒரு யோசனை பெற உங்களை அனுமதிக்கிறது.
கருவிகளின் வடிவமைப்பு அம்சங்களின் முக்கியத்துவம் இருந்தபோதிலும், கோலெடோகோலித்தியாசிஸின் வெற்றிகரமான தீர்மானத்திற்கு எண்டோஸ்கோபிக் மற்றும் கதிரியக்க தகவல்கள் மிக முக்கியமானவை என்பதை கவனத்தில் கொள்ள வேண்டும்.
- மேலும், நோய்க்கிருமி உருவாக்கம், அளவு, அளவு, வடிவம், பித்த நாளத்தில் கால்குலியின் இருப்பிடம் மட்டுமல்லாமல், உடற்கூறியல் நிலைமைகளும் இதன் விளைவாக மிக முக்கியத்துவம் வாய்ந்தவை.
- இந்த ஒவ்வொரு காரணிகளின் பங்கு பற்றிய கூடுதல் விவரங்கள் கீழே விவாதிக்கப்படும், மேலும் இந்த பிரிவில் கால்குலியின் உள்-நீரோடை அழிவுக்கான சாதனங்களின் பண்புகள் குறித்து நாங்கள் வாழ்கிறோம்.
- இயந்திர கட்டுமானங்கள் lithotripters மிகவும் குறிப்பிடத்தக்க வேறுபாடுகளைக் கொண்டுள்ளன, அவற்றில் சில உற்பத்தியாளரைச் சார்ந்தது, மற்றவர்கள் முதன்மையாக சிகிச்சை செயல்திறனால் வகைப்படுத்தப்படுகின்றன.
- மிகவும் சக்திவாய்ந்த சாதனங்கள் ஒரு உலோக பின்னலைக் கொண்டுள்ளன, இதன் வெளிப்புற விட்டம் 2.2 முதல் 3 மி.மீ வரை இருக்கும், இது எண்டோஸ்கோப்பின் தேர்வை ஒழுங்குபடுத்துகிறது. தற்போது, எண்டோஸ்கோப்புகளின் இரண்டு மாதிரிகள் சிறிய விட்டம் கொண்ட கருவிகளுக்குப் பயன்படுத்தப்படலாம், அதே நேரத்தில் 3 மிமீ விட்டம் கொண்ட லித்தோட்ரிப்டருக்கு, ஒலிம்பஸிலிருந்து டி.ஜே.எஃப் மட்டுமே பயன்படுத்த முடியும்.
- ஒப்பீட்டளவில் சமமான சக்தியுடன், சிறிய விட்டம் கொண்ட கருவிகள் அதிக மொபைல், ஆனால் இரண்டாவது குழுவின் சாதனங்களின் கூடையின் திறன் மிகவும் குறிப்பிடத்தக்கதாகும்.
- பித்த நாளத்திற்குள் கால்குலியின் இயந்திர அழிவுக்கு, இரண்டு கைப்பிடி வடிவமைப்புகள் உருவாக்கப்பட்டுள்ளன: அவற்றில் ஒன்று டிரம் மற்றும் எனவே மற்றொன்றை விட அதிக அழிவு திறன் கொண்டது, இது சிலிண்டர் வடிவத்தில் வடிவமைக்கப்பட்டுள்ளது
முதல் வகையின் கைப்பிடியைப் பயன்படுத்தும் போது, சாதனத்தின் செயல்படும் பகுதி, பின்னல் தவிர, ஒரு பயன்பாட்டிற்குப் பிறகு மாற்ற முடியாத மாற்றங்களுக்கு உட்படுகிறது மற்றும் மீட்டெடுக்க முடியாது என்பதை நினைவில் கொள்க. மற்றொரு வழக்கில், கூடையின் குறிப்பிடத்தக்க சிதைவு இருந்தபோதிலும், கருவியின் மறுபயன்பாடு சாத்தியமாகும்.
செய்ய வடிவமைக்கப்பட்ட வடிகுழாய்கள் nasobiliary வடிகால் வெளிப்புற விட்டம் வேறுபடுகிறது, இது 2 முதல் 2.8 மிமீ வரை, அதே போல் தூர முடிவின் வடிவம்.
தொலைதூர முனையின் வளைய வடிவ வடிவமும், அந்த பகுதியின் இருமுனையமும், கல்லீரல் கோலெடோகஸின் லுமினில் வடிகால் மிகவும் நம்பகமான முறையில் சரிசெய்ய பங்களிக்கிறது.
ஒரு உலோகக் கடத்தியை அகற்றிய பின்னரே வடிகால் குழாயின் வடிவம் குறித்த ஒரு யோசனையைப் பெற முடியும்.
நோயறிதலின் துல்லியம், அத்துடன் எக்ஸ்ரே எண்டோஸ்கோபிக் தலையீட்டின் முடிவுகள் பெரும்பாலும் பயன்படுத்தப்படுவதைப் பொறுத்தது எக்ஸ்ரே உபகரணங்கள் அதே நேரத்தில், அதற்கான தேவைகள் குறிப்பாக குறிப்பிட்டவை அல்ல.
எலக்ட்ரான்-ஆப்டிகல் கன்வெர்ட்டர் (ஈஓபி), பாலிபோசிஷனல் ஆய்வை மேற்கொள்ளும் திறன், படங்கள் எடுப்பது, நோக்கம் உட்பட, அத்துடன் நோயாளி மற்றும் ஊழியர்களை அயனியாக்கம் செய்யும் கதிர்வீச்சிலிருந்து நம்பகமான பாதுகாப்பு.
தற்போது, பெரும்பாலான எக்ஸ்ரே இயந்திரங்கள் இந்த தேவைகளை பூர்த்தி செய்கின்றன.
எக்ஸ்ரே எண்டோஸ்கோபிக் தேர்வுகள் மற்றும் செயல்பாடுகளை செயல்படுத்துவது விரிவாக அணுகப்பட வேண்டும், பின்வரும் முக்கிய பணிகளை தீர்க்கும் வாய்ப்பைக் கொடுக்கும்:
- 1) எக்ஸ்ரே கருவிகளைக் கொண்ட ஒரு இயக்க அறையின் அமைப்பு,
- 2) தேவையான கருவிகளை வழங்குதல்,
- 3) தேவையான ஊழியர்களின் கிடைக்கும் தன்மை - ஒரு எக்ஸ்ரே எண்டோஸ்கோபிஸ்ட், கதிரியக்க நிபுணர் மற்றும் ஒரு செவிலியர்,
- 4) வேலையைத் தொடங்குவதற்கு முன், மருத்துவர் ஒரு சிறப்பு மையத்தில் பயிற்சி பெற வேண்டும்.
REV க்கு நோயாளிகளைத் தயார்படுத்துதல். REV க்கு நோயாளிகளைத் தயாரிக்கும்போது, நோயறிதல் முறை (ERCP) மற்றும் எண்டோஸ்கோபிக் அறுவை சிகிச்சை (EPST) ஆகியவற்றின் நேரத்தைப் பிரிப்பது நடைமுறைக்கு மாறானது மட்டுமல்ல, கடுமையான கோலங்கிடிஸ் மற்றும் கணைய அழற்சி போன்ற சிக்கல்களின் வளர்ச்சியின் அல்லது மோசமடைவதாலும் நிறைந்திருக்கிறது என்பதை கணக்கில் எடுத்துக்கொள்வது அவசியம்.
பெரும்பாலான வடிவங்களில், மறைந்திருக்கும் தற்போதைய பித்தநீர் உயர் இரத்த அழுத்தத்தை விலக்க அல்லது தடைசெய்யும் மஞ்சள் காமாலை மூலம் வெளிப்படும் சந்தர்ப்பங்களில் அதன் காரணத்தை அகற்ற எக்ஸ்ரே எண்டோஸ்கோபிக் தலையீடு மேற்கொள்ளப்படுகிறது என்பதன் மூலம் இந்த முறை விளக்கப்படுகிறது.
வெளிப்படையாக, மிலியரி குழாய்களில் கான்ட்ராஸ்ட் மீடியத்தை அறிமுகப்படுத்துவது, சிறிய அளவில் கூட, அதை தீர்க்க நடவடிக்கை எடுக்காவிட்டால் உயர் இரத்த அழுத்தத்தை மோசமாக்கும்.
ஆகையால், நோயாளிகளைத் தயாரிப்பது, குறிப்பாக முன்கூட்டியே, ஈ.ஆர்.சி.பி மற்றும் ஈ.பி.எஸ்.டி ஆகியவற்றைச் செய்ய வேண்டும் என்ற எதிர்பார்ப்புடன் மேற்கொள்ளப்பட வேண்டும், ஆனால் இயந்திர லித்தோட்ரிப்ஸி மற்றும் நாசோபிலியரி வடிகால் ஆகியவற்றைப் பயன்படுத்துவதற்கான வாய்ப்பையும் கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
REV க்கு நோயாளிகளைத் தயாரிப்பது மிகவும் எளிமையானது மற்றும் அவசர ஆய்வின் போது உள்ளடக்கங்களிலிருந்து இரைப்பைக் குழாயின் மேல் பகுதிகளை வெளியிடுவதில் உள்ளது அல்லது இது மிகவும் பொதுவானது, ஆய்வின் நாளில் காலை உணவை மறுப்பதில், அதாவது. வெற்று வயிற்றில்.
மயக்க மருந்து விளைவைக் கொண்ட மருந்துகளை பரிந்துரைப்பதில் ப்ரீமேடிகேஷன் உள்ளது, கூடுதலாக, டியோடெனத்தின் பெரிஸ்டால்சிஸின் குறுகிய கால தடுப்பை ஏற்படுத்துகிறது. டூடெனனல் முலைக்காம்பின் எண்டோஸ்கோபிக் துண்டிக்கப்படுவதற்கு பிந்தையது மிகவும் முக்கியத்துவம் வாய்ந்தது.
எங்கள் தரவுகளின்படி, கேங்க்லியோ-தடுப்பான்கள் (பென்சோஹெக்ஸோனியம், பென்டமைன்) அதிக விளைவை அடைய பங்களிக்கின்றன - எண்டோஸ்கோபிக் பரிசோதனைக்கு 0.5-1 மில்லி 10-15 நிமிடங்களுக்கு முன். 19 ஆண்டுகளாக இந்த மருந்துகளின் பயன்பாடு இரத்த அழுத்தத்தில் குறிப்பிடத்தக்க வீழ்ச்சி உள்ளிட்ட குறிப்பிடத்தக்க சிக்கல்களுடன் ஒருபோதும் இருந்ததில்லை.
அதே நேரத்தில், பஸ்கோபன் மற்றும் மெட்டாசின் போன்ற மருந்துகளின் பயன்பாடு டூடெனினத்தின் பரேசிஸ் அடையும்போது குறைந்த நிரந்தர மற்றும் உச்சரிக்கப்படும் விளைவை அளிக்கிறது.
ஒரு அறுவைசிகிச்சை மருத்துவமனையின் மருத்துவ நடைமுறையில், நோயாளிகளின் கடுமையான நிலைமை, முக்கிய பாடத்தின் தனித்தன்மையால் மட்டுமல்லாமல், இணக்க நோய்களாலும், குறிப்பாக இருதய அமைப்பு மூலமாகவும் ஏற்படுகிறது.
இந்த நிலைமைகளின் கீழ், REV களின் தயாரிப்பு மற்றும் நடத்தை முன்கூட்டியே செயல்படுவதிலிருந்து வேறுபடுவதில்லை, அதாவது. முக்கிய உறுப்புகள் மற்றும் அமைப்புகளை இயல்பாக்க உதவும் மருந்துகள் அடங்கும்.
குறிப்பிட்ட சூழ்நிலையைப் பொறுத்து, இந்த மருந்துகள் தலையீட்டிற்கு முன், போது மற்றும் பின், ஆய்வில் ஈடுபடும் மயக்க மருந்து நிபுணரால் தீர்மானிக்கப்படலாம்.
REV க்கான பொது மயக்க மருந்து தேவை மிகவும் அரிதானது, எங்கள் தரவுகளின்படி, கடுமையாக நடந்து கொண்டிருக்கும் மனநோய்கள் உள்ளவர்களுக்கு மட்டுமே. வயிற்றுத் துவாரத்தின் உறுப்புகளில் அறுவை சிகிச்சையின் போது இந்த முறையைப் பயன்படுத்துவது சாத்தியமானதாக இருந்தாலும், முழு மற்றும் பாதுகாப்பான எக்ஸ்ரே கட்டுப்பாட்டுக்கான சாத்தியம் இல்லாததால் மிகவும் விரும்பத்தகாதது என்பது எங்கள் கருத்து.
இந்த பகுதியை முடித்து, REV க்கு நோயாளிகளை தயாரிப்பதில் மருந்துகளின் பயன்பாடு தேவையில்லை என்பதை நாங்கள் கவனிக்கிறோம்.
ரெட்ரோகிரேட் சோலாங்கியோபன்கிரேட்டோகிராபி (ஆர்.சி.எச்.பி)

ரெட்ரோகிரேட் சோலாங்கியோபன்கிரேட்டோகிராபி (ஆர்.சி.எச்.பி) ஒரே நேரத்தில் ஃப்ளோரோஸ்கோபிக் பரிசோதனையுடன் எண்டோஸ்கோபியை இணைக்கும் ஒரு முறை. இந்த நுட்பம் சந்தேகத்திற்கிடமான கோலெடோகோலித்தியாசிஸுக்கு பயன்படுத்தப்படுகிறது, தடைசெய்யும் மஞ்சள் காமாலை தன்மையை தீர்மானிக்க மற்றும் அறுவை சிகிச்சைக்கு முன் குழாய்களின் உடற்கூறியல் ஆய்வு செய்ய.
ஆர்.சி.எச்.பி ஒரு ஆக்கிரமிப்பு செயல்முறை என்பதால், அதற்கான அறிகுறிகள் கண்டிப்பாக வாதிடப்பட வேண்டும். பிற்போக்கு சோலாங்கியோபன்கிரேட்டோகிராபி முதன்முதலில் 1968 இல் நிகழ்த்தப்பட்டது. தற்போது, பல கிளினிக்குகளில் பல்வேறு வகையான சிகிச்சை ஆர்.சி.பி.
இருப்பினும், ஏற்கனவே குறிப்பிட்டுள்ளபடி, இந்த தலையீட்டைச் செயல்படுத்துவது கடுமையான சிக்கல்களின் வளர்ச்சியுடன் தொடர்புடையதாக இருக்கலாம் மற்றும் மரணத்திற்கு கூட வழிவகுக்கும் என்பதால் (எண்டோஸ்கோபிக் பாப்பிலோஸ்பிங்கெரோடொமி குழுவில் சிக்கல்களின் சதவீதம் 4.0% முதல் 4.95% வரை வேறுபடுகிறது (ஏனெனில்) பிஎஸ்டி) 9.8% ஐ அடைகிறது).
ஆர்.சி.பிக்குப் பிறகு கணைய அழற்சி போன்ற சிக்கல்களின் நிகழ்வுகளைக் குறைக்க பல நுட்பங்கள் முன்மொழியப்பட்டுள்ளன.
அடிப்படையில், இவை நிச்சயமாக தொழில்நுட்ப புள்ளிகள்: கணையக் குழாயை மீண்டும் மீண்டும் அல்லது இல்லாமல் மாற்றியமைப்பதைத் தவிர்க்கவும், பிஎஸ்டி செய்யும் போது வெட்டுவதில் ஆதிக்கம் செலுத்தும் கலப்பு மின்னோட்டத்தைப் பயன்படுத்தவும், பூர்வாங்க பிஎஸ்டி நடத்தும்போது, பி.டி.எஸ் மற்றும் மருந்தியல் சிகிச்சையின் வாயிலிருந்து துண்டிக்கப்படுவதில்லை.
எண்டோஸ்கோபிக் மற்றும் எக்ஸ்ரே நுட்பங்களின் சமீபத்திய சாதனைகளைப் பயன்படுத்தி பித்த நாளம் மற்றும் கணையக் குழாயை ஆராய்வதற்கான ஒரு கருவியாகும் எண்டோஸ்கோபிக் ரெட்ரோகிரேட் சோலாங்கியோபன்கிரீட்டோகிராபி (ஈ.ஆர்.சி.பி).
இந்த முறை கணையத்தின் பல்வேறு நோய்கள் (கடுமையான அல்லது நாள்பட்ட அழற்சி, ஒரு கட்டி, ஒரு நீர்க்கட்டி), அத்துடன் பித்த நாளம் மற்றும் பித்தப்பைகளில் ஏற்படும் மாற்றங்கள் (கற்கள், குழாய்களின் குறுகல், கட்டிகள்) ஆகியவற்றைக் கண்டறிய உங்களை அனுமதிக்கிறது.
இந்த ஆய்வு மற்ற அனைத்து நோயறிதல் ஆராய்ச்சி முறைகளிலிருந்தும் அதன் உயர் தகவல் உள்ளடக்கம் மற்றும் நம்பகத்தன்மை மற்றும் பல சிகிச்சை தலையீடுகளைச் செய்யும் திறன் ஆகியவற்றிலிருந்து வேறுபடுகிறது. ஈ.ஆர்.சி.பி ஒரு மருத்துவமனை அமைப்பில் மட்டுமே செய்யப்படுகிறது. அத்தகைய ஆய்வுக்கு முன், ஒரு மயக்க மருந்து ஊசி எப்போதும் செய்யப்படுகிறது.
வாய் மற்றும் குரல்வளையின் உள்ளூர் மயக்க மருந்துக்குப் பிறகு, ஒரு சிறப்பு ஆப்டிகல் சாதனம் (டியோடெனோஃபைப்ரோஸ்கோப்) வாய், உணவுக்குழாய் மற்றும் வயிறு வழியாக இருமுனையத்திற்குள் பொதுவான பித்த நாளமும் கணையக் குழாயும் ஒன்றிணைக்கும் இடத்திற்கு (டூடெனனல் பாப்பிலா), அதன் வாய் டூடெனினத்தின் லுமினுக்குள் திறக்கிறது. . எண்டோஸ்கோப்பின் கால்வாய் வழியாக செல்லும் ஒரு சிறப்பு குழாயின் உதவியுடன், பாப்பிலாவின் வாய் பித்த நாளங்கள் மற்றும் கணையக் குழாயில் ஒரு கதிரியக்கப் பொருளைக் கொண்டு செலுத்தப்படுகிறது. பின்னர், எக்ஸ்ரே கருவிகளைப் பயன்படுத்தி, நிபுணர் குழாய் அமைப்பின் படத்தைப் பெறுகிறார். ஏதேனும் நோயியல், குழாய் அல்லது கற்களின் குறுகல் கண்டறியப்பட்டால், அதில் ஒரு எண்டோஸ்கோபிக் அறுவை சிகிச்சை செய்யப்படுகிறது, இது பித்த நாளங்களின் அடைப்பு மற்றும் சாதாரண காப்புரிமையை அகற்றுவதை நோக்கமாகக் கொண்டுள்ளது. இந்த நோக்கத்திற்காக, எண்டோஸ்கோப்பின் சேனல் வழியாக நடத்தப்படும் பல்வேறு சிறப்புக் கருவிகளைப் பயன்படுத்தி, கற்கள் அகற்றப்படும் குழாயின் கடையின் ஒரு கீறல் செய்யப்படுகிறது.
கணைய அழற்சி மண்டலத்தின் நோய்களைக் கண்டறிவதற்கான மிக முக்கியமான நவீன முறைகளில் எண்டோஸ்கோபிக் ரெட்ரோகிரேட் சோலாங்கியோபன்கிரீட்டோகிராபி ஒன்றாகும்.
நோவோரோசிஸ்கில் எண்டோஸ்கோபிக் ரெட்ரோகிரேட் சோலாங்கியோபன்கிரீட்டோகிராபி
எண்டோஸ்கோபிக் ரெட்ரோகிரேட் சோலாங்கியோபன்கிரேட்டோகிராபி (RCHP) என்பது கருவி கண்டறியும் முறைகளில் ஒன்றாகும், இஸ்ரேலில் இது பெரும்பாலும் இரைப்பைக் குழாயின் நோய்களைக் கண்டறியப் பயன்படுகிறது.
ஆர்.சி.எச்.பியின் கட்டமைப்பில், பித்தம் மற்றும் கணையக் குழாய்களின் காப்புரிமை கோளாறுகள் (பகுதி மற்றும் முழுமையான தடைகள்), கற்கள், கட்டிகள் மற்றும் பிற நோயியல் நிலைமைகள் இருப்பதைக் கண்டறிய முடியும். மீர் மருத்துவ மையத்தில், ஆர்.சி.பி.க்கள் நோயறிதலுக்காக மட்டுமல்லாமல், சிகிச்சை நோக்கங்களுக்காகவும் செய்யப்படுகின்றன.
நடைமுறையின் போது, நீங்கள் குழாய்களின் காப்புரிமையை மீட்டெடுக்கலாம், எடுத்துக்காட்டாக, கற்களைப் பிரித்தெடுக்க அல்லது ஒரு துணை ஸ்டெண்டை பொருத்தவும்.
சோலங்கியோபன்கிரேட்டோகிராஃபிக்கான அறிகுறிகள்
- தெரியாத நோயியலின் மஞ்சள் காமாலை அல்லது நாள்பட்ட வயிற்று வலி
- பித்தப்பை அல்லது பித்த நாள கற்கள் என்று சந்தேகிக்கப்படுகிறது
- கல்லீரல், கணையம், பித்தநீர் பாதை நோய்கள்
- கோலெலித்தியாசிஸின் விளைவாக உருவான பித்த நாளங்களின் அடைப்பு அல்லது வீக்கம்
- கணைய அழற்சி
- பயாப்ஸி அல்லது ஸ்டென்டிங்
- மனோமெட்ரி - பித்தப்பை குழாய் மற்றும் பொதுவான பித்த நாளத்தில் அழுத்தத்தை அளவிடும்
எண்டோஸ்கோபிக் ரெட்ரோகிரேட் சோலாங்கியோபன்கிரேட்டோகிராஃபிக்கான தயாரிப்பு
உங்களிடம் HRCG நடைமுறை இருந்தால், கீழே உள்ள பரிந்துரைகளைப் பின்பற்றவும்:
- நடைமுறைக்கு 8 மணி நேரத்திற்கு முன் கடைசி உணவு அனுமதிக்கப்படுகிறது. இதற்குப் பிறகு, சாப்பிடுவதைத் தவிர்க்கவும், முடிந்தால், குடிப்பதைத் தவிர்க்கவும். உயர் இரத்த அழுத்தம் அல்லது பிற இருதய நோய்களுக்கான மருந்துகளை நீங்கள் தவறாமல் பரிந்துரைக்கிறீர்கள் என்றால், ஆர்.சி.பிக்கு மூன்று மணி நேரத்திற்குப் பிறகு, நீங்கள் தேவையான மருந்தை எடுத்து ஒரு சில்லு தண்ணீரில் குடிக்கலாம். இதற்குப் பிறகு, திரவங்களை குடிப்பது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
- இரத்த உறைதலைக் குறைக்கும் மருந்துகளின் பயன்பாடு (கூமாடின், சின்த்ரோமா) ஆர்.சி.பி தேதிக்கு ஒரு வாரத்திற்கு முன்பே நிறுத்தப்பட வேண்டும். ஆஸ்பிரின் எடுத்துக்கொள்வது கட்டுப்பாடு இல்லாமல் தொடரலாம். உங்கள் சுகாதார வழங்குநருடன் இந்த சிக்கலைப் பற்றி விவாதிக்கவும்.
- இந்த செயல்முறை மயக்க மருந்துகளைப் பயன்படுத்துவதோடு, குறுகிய கால நனவை ஏற்படுத்துகிறது. எனவே, எஸ்கார்ட்டுடன் மருத்துவ மையத்திற்கு வருவது நல்லது, அன்றைய தினம் ஒரு காரை ஓட்டக்கூடாது.
- இன்சுலின் பெறும் நோயாளிகளுக்கு வழக்கமான காலை ஊசி போடக்கூடாது. இன்சுலின் சிரிஞ்சை உங்களுடன் கொண்டு வர வேண்டும்.
- வசதியான உடைகள் மற்றும் நகைகள் இல்லாமல் நடைமுறைக்கு வாருங்கள்.
- செயல்முறைக்கு முன், சிறுநீர்ப்பையை காலி செய்வது, பல்வகைகள் மற்றும் காண்டாக்ட் லென்ஸ்கள் அகற்றுவது அவசியம்.
RCHP செயல்முறை
நவீன உபகரணங்களைப் பயன்படுத்தி நோயறிதல் மற்றும் சிகிச்சையளிக்கும் சோலங்கியோபன்கிரேட்டோகிராஃபி செய்வதில் ECHO நிபுணத்துவம் பெற்றது - ஆப்டிகல் ஃபைபர் கொண்ட மெல்லிய நெகிழ்வான எண்டோஸ்கோப்புகள்.
சிகிச்சை அறையில் நிறுவப்பட்ட ஒரு மானிட்டருக்கு உயர் தெளிவுத்திறன் கொண்ட படங்களை அனுப்பும் மினியேச்சர் வீடியோ கேமரா எண்டோஸ்கோப்பில் பொருத்தப்பட்டுள்ளது.
மேலும், எண்டோஸ்கோப்பின் உதவியுடன், நோயாளியின் செரிமான மண்டலத்தில் தேவையான கையாளுதல்களைச் செய்ய சிறப்பு கருவிகளை அறிமுகப்படுத்தலாம்.
நடைமுறையின் காலம் 30 முதல் 60 நிமிடங்கள் வரை. அது முடிந்தபின், நோயாளிக்கு 1-2 மணி நேரம் மருத்துவ பணியாளர்களின் மேற்பார்வை தேவைப்படும். RCHP இன் போது மருத்துவ கையாளுதல்கள் செய்யப்பட்டிருந்தால், நோயாளி மறுநாள் காலை வரை கிளினிக்கில் தங்கும்படி கேட்கப்படலாம்.
வாய்வழி குழி மற்றும் குரல்வளை வழியாக எண்டோஸ்கோப்பைக் கடக்க வசதியாக, உள்ளூர் மயக்க மருந்து பயன்படுத்தப்படுகிறது. செயல்முறையைத் தொடங்குவதற்கு முன், மயக்க மருந்துகள் மற்றும் வலி நிவாரணி மருந்துகள் நோயாளிக்கு நரம்பு வழியாக வழங்கப்படுகின்றன. பொதுவாக, செயல்முறை வலியற்றது மற்றும் சிறிய அச .கரியத்துடன் இருக்கும். எண்டோஸ்கோப்பின் விட்டம் சிறியது மற்றும் ஒரு நபர் உணவுடன் விழுங்கும் உணவு கட்டியின் அளவை விட அதிகமாக இல்லை.
மருத்துவர் உணவுக்குழாய் மற்றும் வயிறு வழியாக எண்டோஸ்கோப்பை கவனமாகக் கடந்து, அவற்றின் உள் மேற்பரப்பை ஆராய்ந்து, டியோடனத்தை அடைகிறார், இதில் பொதுவான பித்த நாளமும் கணையக் குழாயும் திறக்கப்படுகின்றன.
டூடெனனல் குழிக்குள் ஒரு சிறிய காற்று செலுத்தப்படுகிறது, மேலும் பித்தப்பை மற்றும் கணையத்தின் குழாய்களில் ஒரு மாறுபட்ட முகவர் அறிமுகப்படுத்தப்படுகிறது. பின்னர் தொடர்ச்சியான எக்ஸ்-கதிர்களைச் செய்யுங்கள். செயல்முறையின் போது, நோயாளியின் நிலையை மாற்றலாம்: அவரை அவரது பக்கத்திலோ அல்லது வயிற்றிலோ திருப்புங்கள்.
ரேடியோகிராஃபி போது உடற்கூறியல் கட்டமைப்புகளின் காட்சிப்படுத்தலுக்கு இது அவசியம்.
எண்டோஸ்கோப்பில் உள்ள சேனல் மூலம், பயாப்ஸி செய்ய சிறப்பு மினியேச்சர் கருவிகளை வரையலாம் - பகுப்பாய்வுக்காக சந்தேகத்திற்கிடமான பகுதியிலிருந்து திசு மாதிரியை எடுத்துக் கொள்ளுங்கள். அவர்களின் உதவியுடன், சில சந்தர்ப்பங்களில், நீங்கள் பித்தத்தை வெளியேற்றுவதைத் தடுக்கும் கல்லை அகற்றலாம் அல்லது ஒரு ஸ்டெண்டை பொருத்தலாம்.
ஒரு ஸ்டென்ட் ஒரு உலோக அல்லது பிளாஸ்டிக் குழாய். இது பித்த நாளத்தின் அல்லது கணையக் குழாயின் சுவர்களை ஆதரிக்கிறது, அதன் தடையைத் தடுக்கிறது (அடைப்பு).
ஸ்டென்டிங்கிற்கான அறிகுறிகளில் ஒன்று, குழாயின் லுமேன் அல்லது வாட்டரின் முலைக்காம்பின் பகுதியைத் தடுக்கும் ஒரு கட்டியின் இருப்பு - குழாய்கள் டூடெனினத்திற்குள் நுழையும் இடம்.
செயல்முறை முடிந்த பிறகு, எண்டோஸ்கோப் கவனமாக அகற்றப்படுகிறது.
மீட்பு காலம்
ஆர்.சி.பி.க்கு சுமார் ஒரு மணி நேரம் கழித்து, நீங்கள் குடிக்க ஆரம்பிக்கலாம். முதல் நாளில் திரவங்கள் மற்றும் மென்மையான கஞ்சி போன்ற உணவை மட்டுமே பயன்படுத்த பரிந்துரைக்கப்படுகிறது.
பின்வரும் அறிகுறிகளில் ஒன்றை நீங்கள் அனுபவித்தால் கிளினிக்கின் அவசர அறையைத் தொடர்பு கொள்ளுங்கள்:
- 38 டிகிரிக்கு மேல் வெப்பநிலை
- வயிற்று வலி
- இரத்தத்தின் தடயங்களுடன் வாந்தி
- மலக்குடல் இரத்தப்போக்கு, கருப்பு மலம்
உணவுக்குழாயின் சுருள் சிரை நாளங்களின் பிணைப்பு
உணவுக்குழாய் மற்றும் வயிற்றின் நரம்புகளிலிருந்து இரத்தப்போக்கு சிகிச்சை மற்றும் தடுப்புக்கான எண்டோஸ்கோபிக் முறை.
ஒரு சிறப்பு முனை கொண்ட காஸ்ட்ரோஸ்கோப்பிற்குப் பிறகு, எண்டோஸ்கோபிக் லிகேஷன் உணவுக்குழாய் மாற்றத்தின் பகுதியுடன் தொடங்குகிறது, இது டென்டேட் கோட்டிற்கு சற்று மேலே. மோதிரங்கள் ஒரு சுழலில் போடப்பட்டு, தேர்ந்தெடுக்கப்பட்ட சிரை முனை சிலிண்டரில் குறைந்தது அரை உயரத்திற்கு உறிஞ்சப்பட்ட பிறகு நிராகரிக்கப்படுகிறது.
அமர்வுக்கு (வீங்கி பருத்து வலிக்கிற நரம்புகளின் தீவிரத்தை பொறுத்து) 6-10 தசைநார்கள் விதிக்கிறது.
ஒரு விதியாக, பிணைப்பு மரப்பால் வளையங்களால் செய்யப்படுகிறது. மீள் வளையத்தின் பங்கை 11 மற்றும் 13 மிமீ விட்டம் கொண்ட நைலான் வளையத்தால் செய்ய முடியும், இது தொலைதூர தொப்பியின் அளவிற்கு ஒத்திருக்கிறது.
செயல்முறைக்கு ஒரு வாரம் கழித்து, அறுவை சிகிச்சை தலையீட்டின் முடிவுகளை மதிப்பிடுவதற்கு ஒரு கட்டுப்பாட்டு எண்டோஸ்கோபி செய்யப்படுகிறது.
இரத்தப்போக்கு மீண்டும் ஏற்பட்டால், எண்டோஸ்கோபிக் லிகேஷன் மீண்டும் செய்யப்பட வேண்டும்.
நீடித்த உணவுக்குழாய் நரம்புகளின் எண்டோஸ்கோபிக் பிணைப்பு
தற்போது, கல்லீரல் நோய்களின் எண்ணிக்கையில் குறிப்பிடத்தக்க அதிகரிப்பு உள்ளது, குறிப்பாக, நாள்பட்ட வைரஸ் ஹெபடைடிஸில் கல்லீரல் பாதிப்பு மற்றும் ஆல்கஹால் மற்றும் ஹெபடோடாக்ஸிக் மருந்துகளின் துஷ்பிரயோகம் ஆகியவை காலப்போக்கில் சிரோசிஸின் வளர்ச்சிக்கு வழிவகுக்கிறது.
நாள்பட்ட ஹெபடைடிஸ் மற்றும் சிரோசிஸின் மிகவும் பொதுவான மற்றும் மிகவும் வலிமையான சிக்கல்களில் ஒன்று, உணவுக்குழாய் மற்றும் வயிற்றின் வீங்கி பருத்து வலிக்கிற நரம்புகளை உருவாக்குவது, கல்லீரல் வழியாக இரத்தத்தை வெளியேற்றுவதால், 50% வழக்குகளில் கடுமையான பாரிய இரத்தப்போக்கு ஏற்படுகிறது. இறப்பு, அவசர உதவி இல்லாமல், இரத்தப்போக்கின் முதல் எபிசோடில் 30-40%, மற்றும் மீண்டும் மீண்டும் இரத்தப்போக்கு 70%.
பல்வேறு தோற்றங்களின் கல்லீரலின் சிரோசிஸ் உள்ள அனைத்து நோயாளிகளுக்கும், நாள்பட்ட வைரஸ் ஹெபடைடிஸ் நோயாளிகளுக்கும் ஃபைப்ரோகாஸ்ட்ரோஸ்கோபி செய்யப்பட வேண்டும், ஏனெனில் நாள்பட்ட ஹெபடைடிஸின் சிரோடிக் கட்டத்தின் வளர்ச்சிக்கு முன்பே பெரும்பாலும் வீங்கி பருத்து வலிக்கிற நரம்புகளின் வளர்ச்சி ஏற்படுகிறது.
வீங்கி பருத்து வலிக்கிற நரம்புகளை அகற்றுவதை நோக்கமாகக் கொண்ட ஏராளமான சிக்கலான அறுவை சிகிச்சை நடவடிக்கைகள் உள்ளன, அவை கல்லீரல் செயலிழப்பு நோயாளிகளால் மோசமாக பொறுத்துக் கொள்ளப்படுகின்றன, அவை அதிர்ச்சிகரமானவை மற்றும் அதிக அறுவை சிகிச்சைக்குப் பின் இறப்புடன் உள்ளன.
ஆகையால், உணவுக்குழாய் மற்றும் வயிற்றின் வீங்கி பருத்து வலிக்கிற நரம்புகளைக் கண்டறிதல் மற்றும் சிகிச்சையளிப்பதில் எண்டோஸ்கோபி இப்போது ஒரு முக்கிய இடத்தைப் பெற்றுள்ளது. பெரும்பாலும், உணவுக்குழாயின் நீடித்த நரம்புகளின் எண்டோஸ்கோபிக் பிணைப்பு செய்யப்படுகிறது.
நீடித்த உணவுக்குழாய் நரம்புகளின் எண்டோஸ்கோபிக் பிணைப்பு
உணவுக்குழாயின் நீடித்த நரம்புகளின் எண்டோஸ்கோபிக் பிணைப்பு சிறிய மீள் வளையங்களின் உதவியுடன் வீங்கி பருத்து வலிக்கிற முனைகளின் இணைப்பில் உள்ளது. உணவுக்குழாயின் கீழ் பகுதியில் ஒரு இறுதி முதல் இறுதி பார்வை கொண்ட ஒரு சாதாரண காஸ்ட்ரோஸ்கோப் அறிமுகப்படுத்தப்படுகிறது மற்றும் கூடுதல் ஆய்வு அதன் கட்டுப்பாட்டின் கீழ் மேற்கொள்ளப்படுகிறது. பின்னர் காஸ்ட்ரோஸ்கோப் அகற்றப்பட்டு, பிணைப்பு சாதனம் அதன் முடிவுக்கு சரி செய்யப்படுகிறது.
அதன்பிறகு, காஸ்ட்ரோஸ்கோப் தொலைதூர உணவுக்குழாயில் மீண்டும் அறிமுகப்படுத்தப்படுகிறது, வீங்கி பருத்து வலிக்கிற நரம்பு வெளிப்படுகிறது மற்றும் அது கட்டுப்படுத்தல் சாதனத்தின் லுமினுக்குள் ஆசைப்படுகிறது. பின்னர், அதனுடன் இணைக்கப்பட்ட கம்பி நெம்புகோலை அழுத்தி, ஒரு மீள் வளையம் ஒரு நரம்பில் போடப்படுகிறது. அனைத்து வீங்கி பருத்து வலிக்கிற நரம்புகள் தசைநார் வரை செயல்முறை மீண்டும் நிகழ்கிறது.
அவை ஒவ்வொன்றிலும் 1 முதல் 3 மோதிரங்கள் வரை விதிக்கின்றன.
உணவுக்குழாயின் நீடித்த நரம்புகளின் எண்டோஸ்கோபிக் பிணைப்பு ஸ்க்லெரோ தெரபியைக் காட்டிலும் குறைவான சிக்கல்களைத் தருகிறது, இருப்பினும் வீங்கி பருத்து வலிக்கிற நரம்புகளை இணைக்க அதிக அமர்வுகள் தேவைப்படுகின்றன. மிகவும் பொதுவான சிக்கலானது நிலையற்ற டிஸ்ஃபேஜியா ஆகும், பாக்டீரியாவின் வளர்ச்சியும் விவரிக்கப்படுகிறது.
கூடுதல் ஆய்வு உணவுக்குழாயின் துளையிடலை ஏற்படுத்தக்கூடும். ஒன்றுடன் ஒன்று மோதிரங்கள் உள்ள இடங்களில், புண்கள் பின்னர் உருவாகலாம். மோதிரங்கள் சில நேரங்களில் நழுவி, பெரும் இரத்தப்போக்கு ஏற்படுகின்றன.
ஆகையால், உணவுக்குழாயின் நீடித்த நரம்புகளை சிறப்பு மருத்துவ நிறுவனங்களில் மட்டுமே கட்டுப்படுத்த பரிந்துரைக்கிறோம்.
உணவுக்குழாயின் வீங்கி பருத்து வலிக்கிற நரம்புகளின் முனைகளிலிருந்து இரத்தப்போக்கு ஏற்படுவதை நிறுத்த, அவசர அறுவை சிகிச்சையில் மோதிரங்களைப் பயன்படுத்தி வீங்கி பருத்து வலிக்கிற நரம்பு முனைகளின் பிணைப்பு பயன்படுத்தப்படுகிறது. இருப்பினும், தற்போதைய இரத்தப்போக்கு நிலைமைகளில் அறுவை சிகிச்சை செய்வது மிகவும் கடினம், மேலும் அதிகபட்ச தீவிரவாதம் அடையப்படவில்லை.
ஆகையால், கல்லீரலின் சிரோசிஸ் மற்றும் நாள்பட்ட வைரஸ் ஹெபடைடிஸ் உள்ள அனைத்து நோயாளிகளும் சரியான நேரத்தில் காஸ்ட்ரோஸ்கோபிக்கு உட்படுத்தப்பட வேண்டும் என்று நாங்கள் பரிந்துரைக்கிறோம், தேவைப்பட்டால், கட்டுப்படுத்துதல் மற்றும் இரத்தப்போக்கு தடுக்க.
தடைசெய்யும் மஞ்சள் காமாலைக்கான எண்டோஸ்கோபிக் ரெட்ரோகிரேட் கணைய அழற்சி


ப்ரெகல் ஏ. ஐ. (எண்டோஸ்கோபிக் துறையின் தலைவர், கற்பனையான அறுவை சிகிச்சை துறையின் பேராசிரியர்),
ஆண்ட்ரீவ் வி.வி. (எண்டோஸ்கோபிஸ்ட்), யெவ்துஷென்கோ வி.வி. (எண்டோஸ்கோபிஸ்ட்), போர்கோனோவா ஓ. ஆர். (கதிரியக்கவியலாளர்) இர்குட்ஸ்கின் MAUZ மருத்துவ மருத்துவமனை எண் 1,
இர்குட்ஸ்க் மாநில மருத்துவ பல்கலைக்கழகம்
மஞ்சள் காமாலைக்கான காரணத்தைக் கண்டறிவதற்கான மிகவும் நம்பகமான முறையானது எண்டோஸ்கோபிக் ரெட்ரோகிரேட் கணைய அழற்சி (ஈ.ஆர்.சி.பி) ஆகும், மேலும் டூடெனினம் (டியோடெனம்) க்குள் பித்தத்தை கடந்து செல்வதை மீறுவதற்கான மிகச்சிறந்த குறைந்தபட்ச ஆக்கிரமிப்பு உதவியாக பாப்பிலோஸ்ஃபின்கெரோடொமி (ஈ.பி.எஸ்.டி) உள்ளது. நோயாளிகள் மருத்துவமனையில் தங்கிய முதல் 1-3 நாட்களில் அவசர அறிகுறிகளின்படி இந்த ஆய்வு மேற்கொள்ளப்படுகிறது.
312 நோயாளிகளில் 5 ஆண்டுகளாக ஈ.ஆர்.சி.பி மற்றும் ஈ.பி.எஸ்.டி முடிவுகள் பகுப்பாய்வு செய்யப்பட்டன.
240 நோயாளிகளில், வழக்கு வரலாறுகளின் பகுப்பாய்வு மேற்கொள்ளப்பட்டது, 72 இல் - எண்டோஸ்கோபிக் ஆய்வுகளின் நெறிமுறைகள் மட்டுமே. நோயின் மருத்துவ நோயறிதலுக்கு கடினமான சந்தர்ப்பங்களில் ஆய்வுகள் மேற்கொள்ளப்பட்டன, தேவைப்பட்டால், ஈ.பி.எஸ்.டி. 265 நோயாளிகளில் அறிகுறிகள் இருந்தால், ஈ.பி.எஸ்.டி செய்யப்பட்டது. 86 ஆண்கள் (27.56%), 226 பெண்கள் (72.44%) இருந்தனர்.
நோயாளிகள் வயதுப்படி விநியோகிக்கப்பட்டனர்: 14 (4.49%) நோயாளிகள் 30 வயதுக்கு குறைவானவர்கள், 6 (1.92%) பேர் 31-40 வயதுடையவர்கள், 24 (7.69%) நோயாளிகள் 41-50 வயதுடையவர்கள், 58 (18.59%) நோயாளிகள் - 51-60 வயது, 76 (24.36%) நோயாளிகள் - 61-70 வயது, 89 (28.53%) நோயாளிகள் - 71-80 வயது மற்றும் 45 (14.42%) நோயாளிகள் 80 வயதுக்கு மேற்பட்டவர்கள்.
கடந்த 3 ஆண்டுகளில், வயதான மற்றும் வயதான நோயாளிகளின் விகிதம் 62.67% இலிருந்து 68.13% ஆக அதிகரித்துள்ளது.
பெரும்பான்மையான நோயாளிகளில், பல்வேறு இணக்க நோய்கள் இருப்பதால் இந்த நிலையின் தீவிரம் அதிகரித்தது: உயர் இரத்த அழுத்தம் (75), கரோனரி இதய நோய் (73), நாள்பட்ட இதய செயலிழப்பு (4), மாரடைப்பு (4), டூடெனனல் அல்சர் (4), நீரிழிவு நோய் (3) ) மற்றும் பிற.
பித்தநீர் குழாயின் அல்ட்ராசவுண்ட் பரிசோதனை (அல்ட்ராசவுண்ட்) 16.67% நோயாளிகளில் பித்த நாளக் கற்களை வெளிப்படுத்தியது, 60.83% நோயாளிகளில் கோலெடோகோலித்தியாசிஸ் உறுதிப்படுத்தப்படவில்லை, மேலும் 22.20% நோயாளிகளில் அல்ட்ராசவுண்ட் பரிசோதனையின் அடிப்படையில் கோலெடோகஸில் கால்குலி இருப்பது அல்லது இல்லாதிருப்பது நம்பத்தகுந்ததாக நிறுவப்படவில்லை. அல்ட்ராசவுண்ட் கொண்ட பெரும்பாலான நோயாளிகளில், பொதுவான பித்த நாளம் மாறுபட்ட அளவுகளுக்கு விரிவாக்கப்பட்டது.
13 (5.42%) நோயாளிகளுக்கு கம்ப்யூட்டட் டோமோகிராபி (சி.டி) ஸ்கேன் செய்யப்பட்டது.
அவர்களில் 5 பேரில், சி.டி.க்கு அழிவுகரமான கணைய அழற்சி, 3 - கோலெடோகோலித்தியாசிஸ், மற்றும் 2 நோயாளிகளுக்கு ஹெபடோபன்க்ரேடோடோடெனல் பிராந்தியத்தில் பிற மாற்றங்கள் இருப்பது கண்டறியப்பட்டது.
- பெரிய டூடெனனல் முலைக்காம்பின் (பி.டி.எஸ்) விட்டம் பொதுவாக 5 மி.மீ.க்கு மேல் இல்லை. BDS இன் வாயின் வடிவத்தின் பல வகைகளை நாங்கள் வேறுபடுத்துகிறோம். பெரும்பாலான நோயாளிகளில் (266) அல்லது 85.26% இல் அது வட்டமாக இருந்தது, 33 (10.58%) நோயாளிகளில் வாய் வெட்டப்பட்டது போன்றது, 5 (1.60%) நோயாளிகளில் இது மோசமானதாக இருந்தது, 3 இல் (0.96%) - புள்ளி வடிவம், மற்றும் 4 (1.28%) வேறுபட்ட வடிவத்தைக் கொண்டிருந்தன.
- 39 (12.50%) நோயாளிகளில் BDS துளையின் மாறுபட்ட உள்ளூராக்கல் கண்டறியப்பட்டது. அவற்றில் 15 (4.81%) இல், முலைக்காம்பு திறப்பு டூடெனினத்தின் பாராபபில்லரி டைவர்டிகுலத்திலும், டைவர்டிகுலத்தின் விளிம்பில் 24 (7.69%) நோயாளிகளிலும் அமைந்துள்ளது.
- 19 (5.56%) நோயாளிகளில், ஆய்வு ஒரு விர்சுங்கோகிராஃபிக்கு மட்டுப்படுத்தப்பட்டுள்ளது. அவற்றில் 2 இல், பி.டி.எஸ் டைவர்டிகுலத்தில், 4 இல் - டைவர்டிகுலத்திற்கு அருகில் இருந்தது, 13 நோயாளிகளில் ஒரு விர்சுங்கோகிராஃபி மட்டுமே செய்ய வேறு காரணங்கள் இருந்தன.
- மற்றொரு 30 நோயாளிகளில், பி.டி.எஸ்ஸின் வித்தியாசமான இருப்பிடத்துடன், குழாய்களைத் துண்டிக்க முடியவில்லை.
- பி.டி.எஸ் துளைக்குள் வடிகுழாய் செருகப்பட்ட பிறகு, 50% செறிவு (வெரோகிராபின், யூரோகிராபின், முதலியன) நீரில் கரையக்கூடிய மாறுபாட்டின் 1-2 மில்லி சோதனை ஊசி மேற்கொள்ளப்பட்டது. வடிகுழாயின் முடிவு குழாய் அமைப்பில் இருந்தபோது, மானிட்டரில் உள்ள மாறுபட்ட கோலெடோகஸின் உருவத்தால் உறுதிப்படுத்தப்பட்டது, அது கல்லீரலின் திசையில் முன்னேறியது.
பித்த நாளங்களில் வடிகுழாயைச் செருகுவதற்கான ஆழம் மிகவும் மாறுபட்டது மற்றும் 1 முதல் 12 செ.மீ வரை இருந்தது, இது நோயியல் செயல்முறையின் தன்மை, குழாய் அமைப்பின் உடற்கூறியல் உறவுகள், டியோடெனம், பி.டி.எஸ் மற்றும் பிற காரணிகளைப் பொறுத்து இருந்தது.
பித்த நாளங்கள் மற்றும் பித்தப்பை 20-30 மில்லி 50% நீரில் கரையக்கூடிய மாறுபாட்டின் நிர்வாகத்தால் வேறுபடுகின்றன, மானிட்டரில் பித்த நாளங்களுடன் அதன் விநியோகத்தின் காட்சிக் கட்டுப்பாட்டுடன். குழாய் அமைப்பு மற்றும் பித்தப்பை ஒரு மாறுபட்ட முகவருடன் நிரப்பிய பிறகு, 1 முதல் 3 எக்ஸ்ரே எடுக்கப்பட்டது.
ரேடியோகிராஃபிக்குப் பிறகு, குழாய்கள் 0.5% நோவோகைன் கரைசலில் கழுவப்பட்டன. சோலங்கிடிஸின் அறிகுறிகளுக்கான அறிகுறிகளின்படி, கோலெடோக் லுமேன் ஒரு ஆண்டிபயாடிக் கரைசலில் செலுத்தப்பட்டது.
நோயின் எண்டோஸ்கோபிக் அறிகுறிகள், பி.டி.எஸ் கால்வாய்மயமாக்கல் மற்றும் பித்தநீர் குழாய்களுடன் வடிகுழாயின் முன்னேற்றம், மானிட்டர் திரையில் உள்ள குழாய்களோடு மாறுபடும் தன்மை மற்றும் எக்ஸ்ரே தரவுகளின் அடிப்படையில் எண்டோஸ்கோபிக் ரெட்ரோகிரேட் கணைய அழற்சியின் பின்னர் கண்டறியப்பட்டது.
ஈஆர்பிசி படி, 32 (10.92%) நோயாளிகளில் பொதுவான பித்த நாளத்தின் விட்டம் 6 மி.மீ க்கும் குறைவாக இருந்தது, 73 (24.91%) நோயாளிகளில் இது 7 முதல் 10 மி.மீ வரை இருந்தது, 100 (34.13%) நோயாளிகளில் இது 11-15 மி.மீ. 68 (23.21%) நோயாளிகளுக்கு 16-20 மி.மீ, மற்றும் 20 (6.83%) நோயாளிகளுக்கு 20 மி.மீ க்கும் அதிகமாக இருந்தது.
ஈ.ஆர்.சி.பி.யின் முடிவுகளின்படி, மஞ்சள் காமாலைக்கான பின்வரும் காரணங்கள் கண்டறியப்பட்டன.
பெரும்பாலும் - 193 இல் (61.86%) நோயாளிகளின் கற்கள் பொதுவான பித்த நாளத்தில், 46 (14.74%) நோயாளிகளில் - மைக்ரோகோலெகோலிதியாசிஸ், 5 (1.60%) நோயாளிகளில் - பித்த நாளக் கட்டிகள், 3 (0.96%) - பி.டி.எஸ் அடினோமா, 2 (0.64%) நோயாளிகளில் ஒரு இன்ட்ராஹெபடிக் தடுப்பு கண்டறியப்பட்டது மற்றும் 1 (0.32%) நோயாளிக்கு கணையக் கட்டி கண்டறியப்பட்டது. ஈஆர்பிசி நோயாளிகளில் 50 (16.03%) நோயாளிகளில், மஞ்சள் காமாலைக்கான காரணம் நிறுவப்படவில்லை, அல்லது மஞ்சள் காமாலை இயந்திர இயல்பு விலக்கப்பட்டிருந்தது.
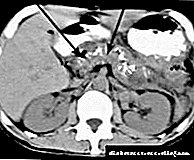
265 (77.49%) நோயாளிகளில் எண்டோஸ்கோபிக் பாப்பிலோஸ்பிங்கெரோடொமி (ஈபிஎஸ்டி) கானுலேஷன் மற்றும் அல்லாத கேன்யூலேஷன் மூலம் செய்யப்பட்டது. பாப்பிலோடோமி கீறலின் நீளம் 126 (47.55%) நோயாளிகளில் 10 மி.மீ வரை, 114 (43.02%) நோயாளிகளில் 11–15 மி.மீ, மற்றும் 25 (9.43%) நோயாளிகளில் 16–20 மி.மீ வரை இருந்தது (படம் 1 ).
ஈபிஎஸ்டிக்குப் பிறகு, எண்டோஸ்கோபிக் பரிசோதனையின் போது, 133 நோயாளிகளில் பித்த நாளங்களிலிருந்து கால்குலி அகற்றப்பட்டது (படம் 2), 110 நோயாளிகளில், குழாய்களில் கற்கள் எதுவும் கண்டுபிடிக்கப்படவில்லை.
69 நோயாளிகளில், பொதுவான பித்த நாளத்திலிருந்து கற்கள் அகற்றப்படவில்லை.
எண்டோஸ்கோபியின் போது பொதுவான பித்த நாளத்திலிருந்து கற்களை அகற்ற அனுமதிக்காத காரணங்கள் கால்குலியின் பெரிய அளவு (54), பித்த நாளங்களில் கற்களை வலுவாக சரிசெய்தல் (13) மற்றும் பிற காரணங்கள் (2).
36 (15.00%) நோயாளிகளில் ERCP க்குப் பின் ஏற்படும் சிக்கல்கள் காணப்பட்டன.
23 (9.58%) நோயாளிகளில் பாப்பிலோடோமி கீறலிலிருந்து இரத்தப்போக்கு ஏற்பட்டது, 22 நோயாளிகளில் இது டியோடெனோஸ்கோபியின் போது நிறுத்தப்பட்டது, 2 இல் இது ஆய்வின் முடிவில் மீண்டும் நிகழ்ந்தது. ஒரு நோயாளிக்கு இரத்தப்போக்கு ஏற்பட்டதன் மூலம், எண்டோஸ்கோபிக் ஹீமோஸ்டாஸிஸ் வெற்றிகரமாக செய்யப்பட்டது, மேலும் 1 நோயாளிக்கு அறுவை சிகிச்சை செய்யப்பட்டது.
5 (2.08%) நோயாளிகளில் வளர்ந்த கடுமையான கணைய அழற்சி, 6 (2.50%) நோயாளிகளில் பொதுவான பித்த நாளத்தின் துளைத்தல், 1 (0.42%) இல் டியோடெனத்தின் துளைத்தல் மற்றும் நோயாளியின் 1 (0.42%) பேப்பிலிடிஸ் ஆகியவை நிகழ்ந்தன.
இதையடுத்து, 104 (43.33%) நோயாளிகளுக்கு அறுவை சிகிச்சை செய்யப்பட்டது. அவர் ஒரு கோலிசிஸ்டெக்டோமியை நிகழ்த்தினார், இது சாஸ்டோபொல்னி நோயாளிகளில் கோலெடோகோட்டமியுடன் இணைந்து, பொதுவான பித்த நாளத்திலிருந்து கால்குலியை அகற்றுதல், கோலெடோகுடோடெனோஸ்டோமியின் பயன்பாடு மற்றும் பித்த நாளங்களை வடிகட்ட பல்வேறு விருப்பங்கள். 9 நோயாளிகளில், மைக்ரோகோலிசிஸ்டோஸ்டமி விதிக்கப்பட்டது மற்றும் கடுமையான கணைய அழற்சிக்கு 2 நோயாளிகளுக்கு அறுவை சிகிச்சை செய்யப்பட்டது.
ஆகவே, எண்டோஸ்கோபிக் ரெட்ரோகிரேட் கணைய அழற்சி மற்றும் பாப்பிலோஸ்ஃபின்கெரோடொமியுடனான எங்கள் அனுபவம் அவற்றின் உயர் தகவல் உள்ளடக்கம் மற்றும் சிகிச்சை செயல்திறனை உறுதிப்படுத்துகிறது. கோலெடோகோலித்தியாசிஸிற்கான ஈஆர்பிசி மற்றும் அல்ட்ராசவுண்ட் பெரும்பாலான சந்தர்ப்பங்களில் மஞ்சள் காமாலை, அளவுகள், கற்களின் எண்ணிக்கை மற்றும் கோலெடோகஸின் விட்டம் ஆகியவற்றின் காரணத்தை நிறுவ அனுமதிக்கின்றன.
கோலெடோகோலித்தியாசிஸிற்கான ஈஆர்பிசியின் தகவல் உள்ளடக்கம் அல்ட்ராசவுண்டை விட அதிகமாக உள்ளது.
கோலெடோகஸில் கால்குலி முன்னிலையில், ஈஆர்பிசி பித்த நாளங்களிலிருந்து கற்களை பிரித்தெடுப்பதன் மூலம் ஈபிஎஸ்டியை முடிக்க வேண்டும்.
அதே நேரத்தில், ஈ.ஆர்.சி.பி மற்றும் ஹெச்.டி.டி ஆகியவற்றின் போது கடுமையான சிக்கல்களின் சாத்தியத்தை கவனிக்க வேண்டியது அவசியம். இந்த ஆய்வுகளின் செயல்திறன் நவீன எண்டோஸ்கோபிக் உபகரணங்கள், போதுமான மயக்க மருந்து, அதிக தகுதி வாய்ந்த எண்டோஸ்கோபிஸ்டுகள் மற்றும் அறுவை சிகிச்சை நிபுணர்களால் சாத்தியமாகும்.
முடிவுக்கு. எண்டோஸ்கோபிக் நோயறிதல் மற்றும் கடுமையான இரத்தப்போக்கு இரைப்பைஉடி புண்களின் சிகிச்சையில் எங்கள் அனுபவம் அவற்றின் உயர் செயல்திறனை உறுதிப்படுத்துகிறது. பாரம்பரிய பழமைவாத சிகிச்சையுடன் இணைந்து சிகிச்சை எண்டோஸ்கோபி 98.3% நோயாளிகளில் ஹீமோஸ்டாசிஸை அடைவதற்கும் 95.5% நோயாளிகளுக்கு அறுவை சிகிச்சை தலையீட்டைத் தவிர்ப்பதற்கும் சாத்தியமானது.