நவீன நீரிழிவு நோய் மற்றும் ஆதாரங்களை அடிப்படையாகக் கொண்ட மருத்துவத்தின் கோட்பாடுகள்
நீரிழிவு நோய் என்பது நீரிழிவு நோய், அதன் நிகழ்வு மற்றும் வளர்ச்சி, அதன் விளைவாக ஏற்படும் சிக்கல்கள் - இரண்டாம் நிலை நோய்கள் ஆகியவற்றைப் படிக்கும் உட்சுரப்பியல் ஒரு பகுதியாகும்.
நோயியல் நிலைமைகள் மற்றும் மனித உறுப்புகள் மற்றும் அமைப்புகளின் பலவீனமான செயல்பாடுகளைப் படிப்பது, அத்துடன் நீரிழிவு நோயைத் தடுப்பதைப் படிப்பது மற்றும் வளர்ப்பது, நீரிழிவு நோய் மற்றும் அதனுடன் தொடர்புடைய சிக்கல்களைக் கண்டறிந்து சிகிச்சையளிப்பதற்கான முறைகளை நிறுவியது.
நீரிழிவு நோயின் சிறந்த மருத்துவ சிக்கலானது மற்றும் பல்வேறு வகையான வெளிப்பாடுகள், நீரிழிவு நிலைமைகளை சரிசெய்வதில் சிக்கலானது மற்றும் நீரிழிவு பிரச்சினையின் முக்கியத்துவம் ஆகியவற்றின் காரணமாக நீரிழிவு நோய் பொதுவான உட்சுரப்பியல் நோயிலிருந்து தனித்து நின்றது. நீரிழிவு நோய் என்பது நாளமில்லா அமைப்பின் மிகவும் பொதுவான நோயாகும் மற்றும் தொற்று அல்லாத தொற்றுநோயின் அம்சங்களைப் பெறுகிறது.
கண்டறியும் அளவுகோல்களின் பொருந்தாத தன்மையால் நோயாளிகளின் சரியான எண்ணிக்கையை தீர்மானிக்க கடினமாக உள்ளது, அநேகமாக நோயாளிகளின் எண்ணிக்கை மக்கள் தொகையில் 1% ஆக இருக்கலாம் மற்றும் நோயாளிகளின் எண்ணிக்கை தொடர்ந்து அதிகரித்து வருகிறது. கோளாறுகள் உள்ள நோயாளிகள் ஒரே மாதிரியான குழுவாக இல்லை; சிலவற்றில், பல சிறப்பு நீரிழிவு குழுக்களை வேறுபடுத்தி அறியலாம்.
நவீன நீரிழிவு நோய் என்பது விஞ்ஞானத்தின் வேகமாக வளர்ந்து வரும் கிளைகளில் ஒன்றாகும் மற்றும் உயிரியல், நோயெதிர்ப்பு மற்றும் மூலக்கூறு மரபியல் ஆகியவற்றின் சாதனைகளின் அடிப்படையில் சுகாதாரத்தின் ஒரு சிறப்புப் பகுதியாகும்.
நீரிழிவு நோய் - இன்சுலின் உடலில் முழுமையான அல்லது உறவினர் பற்றாக்குறையால் ஏற்படும் பரம்பரை அல்லது வாங்கிய வளர்சிதை மாற்ற நோய். வெளிப்பாடுகள்: இரத்தத்தில் சர்க்கரையின் செறிவு அதிகரித்தல், சர்க்கரை, தாகம், எடை இழப்பு, பலவீனம், அரிப்பு ஆகியவற்றைக் கொண்ட சிறுநீரின் அளவின் கூர்மையான அதிகரிப்பு.
நீரிழிவு நோயின் ஒரு சிறப்புப் பகுதி குழந்தை பருவ நீரிழிவு நோயின் வளர்ச்சியாகும்.
நீரிழிவு நோய் விரிவான முறையில் ஆய்வு செய்வதில் நீரிழிவு நோய் பங்களிப்பு செய்கிறது, தற்போதுள்ள வளர்சிதை மாற்றக் கோளாறுகளை கணக்கில் எடுத்துக்கொள்வது, இன்சுலின் குறைபாட்டை நீக்குவது அல்லது ஈடுசெய்வது, வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குவது, பலவீனமான உடல் மற்றும் மன செயல்திறனை மீட்டெடுப்பது, உள் உறுப்புகளில் பெரிய நோயியல் மாற்றங்களைத் தடுப்பது, கண், நரம்பியல் கோளாறுகள், அத்துடன் உறுதிப்படுத்துவது குழந்தைகளின் இயல்பான வளர்ச்சி மற்றும் அவர்களின் இயல்பான வளர்ச்சி.
இந்த சிக்கல்களைத் தீர்ப்பதில் முக்கிய பங்கு வகிப்பது வளர்ந்த உணவுகள், இரத்த சர்க்கரையை குறைக்கும் மருந்துகள், சிறப்பு உடற்பயிற்சிகள் மற்றும் உடல் செயல்பாடுகளின் ஒழுங்குபடுத்தப்பட்ட ஆட்சி உள்ளிட்ட சிகிச்சை உடல் கலாச்சார நுட்பங்கள். கார்போஹைட்ரேட்டுகள் மற்றும் கொழுப்புகளின் உள்ளடக்கத்தில் சிறிது குறைவு, எளிதில் உறிஞ்சப்படும் கார்போஹைட்ரேட்டுகளுடன் கூடிய தயாரிப்புகளைத் தவிர்த்து, பயன்படுத்தப்படும் உணவு உடலியல் நெருக்கமாக உள்ளது.
சிக்கலான சிகிச்சையில் பிசியோதெரபி பயிற்சிகளின் பயன்பாடு விரைவான இயல்பாக்கம் மற்றும் வளர்சிதை மாற்றத்தை ஊக்குவிக்கிறது, இது குழந்தைகளுக்கான உடல் உடற்பயிற்சியின் தூண்டுதல் மற்றும் கோப்பை விளைவுகளுடன் தொடர்புடையது. உடல் செயல்பாடுகளின் செல்வாக்கின் கீழ், குளுக்கோஸ், கொழுப்பு அமிலங்கள் மற்றும் கீட்டோன் உடல்களின் தசை நுகர்வு அதிகரிக்கிறது, இது உடலில் இந்த பொருட்களின் உள்ளடக்கத்தை குறைக்கிறது, வளர்சிதை மாற்றத்தை இயல்பாக்குகிறது மற்றும் நீரிழிவு கோமா உருவாகும் அபாயத்தை குறைக்கிறது.
தொடர்ச்சியான வளர்ச்சி மற்றும் வளர்ச்சியின் நிலையில் இருக்கும் குழந்தைகளில், ஆற்றல் நுகர்வு இயல்பாக்குவதற்கான ஒரு வழியாக பிசியோதெரபி பயிற்சிகளைப் பயன்படுத்துவது அவசியம் - எலும்புத் தசைகளின் வளர்ச்சிக்கான ஆற்றல் விதியைச் செயல்படுத்த ஒரு முக்கியமான நிபந்தனை. குழந்தையின் உடலை அதிகரிக்கும் தீவிரத்தன்மைக்கு மாற்றியமைப்பதற்கு இது முக்கியமானது, பல்வேறு தீவிரங்களின் உடல் செயல்பாடுகளின் உடலியல் மற்றும் உயிர்வேதியியல் விளைவுகளை கணக்கில் எடுத்துக்கொள்வது, காற்றில்லா ஆற்றல் செயல்முறைகளை (கிளைகோலிசிஸ், கிளைகோஜன் முறிவு) தூண்டுகிறது மற்றும் இரத்த சர்க்கரை அளவை பாதிக்காமல் லாக்டிக் அமிலம் மற்றும் வளர்சிதை மாற்ற அமிலத்தன்மை ஆகியவற்றைக் குவிக்கிறது. இத்தகைய வகுப்புகளின் பணி, செயல்முறையின் தொடர்ச்சியான இழப்பீட்டை ஊக்குவிப்பதும், குழந்தையின் வளர்ந்து வரும் உடலின் உடல் அழுத்தத்திற்கு ஏற்ப தழுவிய அளவை பராமரிப்பதும் ஆகும்.
நீரிழிவு சேவையை ஒழுங்கமைப்பதில் மிக முக்கியமான பணிகளில் ஒன்று, புதிய உயர் தகுதி வாய்ந்த பணியாளர்களைப் பாதுகாத்தல், மேம்படுத்துதல் மற்றும் பயிற்சி அளித்தல்.
நீரிழிவு மருத்துவரின் சிறப்பு சுகாதாரத்தை அறிமுகப்படுத்துவது நீரிழிவு நோயாளிகளுக்கு மருத்துவ கவனிப்பின் தரத்தை மேம்படுத்தவும், அவர்களின் வாழ்க்கைத் தரத்தை மேம்படுத்தவும் உதவுகிறது.
ஒரு நபர் தனது முழு வாழ்க்கை முறையையும், குறிப்பாக நீரிழிவு நோயாளிகளுக்கு மாற்றுவதால், ஒரு நாள்பட்ட நோயின் உண்மையுடன் சமரசம் செய்வது கடினம். நோயாளிகளுக்கு எதிர்காலத்தில் ஏற்படக்கூடிய சிக்கல்கள் இருக்கலாம், பின்னர் ஆயுட்காலம் குறையக்கூடும், வாழ்க்கைத் தரமும் மாறக்கூடும் என்பதை நோயாளிகள் அறிவார்கள்.
நோயாளி தனது நிலையை முழுமையாக அறிந்து கொள்ளவும், பகுத்தறிவுடன் சிகிச்சையளிக்கவும், விரக்தியில் சிக்காமல் நீரிழிவு நோயுடன் வாழவும் மருத்துவர் எல்லாவற்றையும் விளக்க வேண்டும் மற்றும் செய்ய வேண்டும். குழந்தைகள் மற்றும் இளம்பருவத்தில் இந்த பிரச்சினை குறிப்பாக கடுமையானது. நோயாளிக்கு சரியான அணுகுமுறை மற்றும் இலக்கு வைக்கப்பட்ட சிகிச்சையில் உறுதியுடன் பொது அறிவு இணைந்தால் பெரும்பாலான சிரமங்களை முன்கூட்டியே கண்டறிந்து சமாளிக்க முடியும். தற்போது சிகிச்சைகள் மற்றும் மருந்துகளை விட எதிர்காலத்தில் சிறப்பாக இருக்கும் என்ற நம்பிக்கை தேவை.
எகடெரினா நைலேவ்னா டுடின்ஸ்கயா
எகடெரினா டுடின்ஸ்காயா: “ஒன்று முக்கியமானது - நவீன மருத்துவத்தில், சில தரநிலைகள், வழிமுறைகள் மற்றும் சர்வதேச பரிந்துரைகள் பயன்படுத்தப்படுகின்றன, அதன்படி உலகெங்கிலும் உள்ள மருத்துவர்கள் வேலை செய்கிறார்கள். அவர்கள் இரத்த சர்க்கரை, சிகிச்சை கொள்கைகள், முதல் இரண்டாவது மற்றும் மூன்றாம் வரிசை மருந்துகள், முரணான மருந்துகள் மற்றும் பலவற்றிற்கான இலக்கு மதிப்புகளை நிர்ணயிக்கின்றனர். ஒரு குறிப்பிட்ட திட்டத்தின் படி ஒரு மருந்து சரியான ஆராய்ச்சிக்கு உட்படுத்தப்படவில்லை என்றால், அது ஒருமித்த கருத்து மற்றும் வழிமுறைகளில் சேர்க்கப்படவில்லை, மேலும் இந்த பரிந்துரைகளைத் தவிர்ப்பதற்கு அவற்றைப் பயன்படுத்துவது தடைசெய்யப்பட்டுள்ளது. editsiny, தற்போது இந்த கொள்கைகளை முழுவதும் தொடர்ந்து வேண்டும். "
1. நீரிழிவு நோய்க்கு இன்சுலின் வழக்கமான உள்ளார்ந்த நிர்வாகத்துடன் தொடர்புபடுத்தப்படாத சிகிச்சைகள் ஏதேனும் உள்ளதா?
நீரிழிவு நோய்க்கு காரணம் மனித உடலில் இன்சுலின் என்ற ஹார்மோன் பற்றாக்குறை. இந்த பற்றாக்குறை முழுமையானது அல்லது உறவினர். உறவினர் பற்றாக்குறையுடன் (பெரும்பாலும் இது வகை 2 நீரிழிவு நோய்) சர்க்கரையை குறைக்கும் மருந்துகள் பயன்படுத்தப்படுகின்றன. இருப்பினும், சில சந்தர்ப்பங்களில், இரத்த சர்க்கரையை திறம்பட குறைக்க அவை போதாது. பின்னர் கலந்துகொண்ட மருத்துவர் பல்வேறு விதிமுறைகளில் சிகிச்சையில் இன்சுலின் ஊசி சேர்க்கிறார். அத்தகைய நோயாளிகளை எதிர்காலத்தில் குறைக்க முடியும் இன்சுலின் அல்லது அதை முற்றிலுமாக கைவிடவும். ஆனால் மருத்துவர் இந்த முடிவை தனித்தனியாக எடுத்துக்கொள்கிறார், நோயின் போக்கையும் ஒவ்வொரு நோயாளியின் பண்புகளையும் கணக்கில் எடுத்துக்கொள்கிறார்.
மேற்கூறியவை இன்சுலின் குறைபாட்டுடன் தொடர்புடையவை. அதன் முழுமையான பற்றாக்குறையுடன் (வகை 1 நீரிழிவு நோய் மற்றும் அதன் வேறு சில வகைகள்) இன்சுலின் வழங்க மறுப்பது மீளமுடியாத விளைவுகளுக்கு வழிவகுக்கும் - மரணம் கூட. எல்லாவற்றிற்கும் மேலாக, இந்த ஹார்மோனை எடுக்க உடலுக்கு வேறு எங்கும் இல்லை. நவீன மருந்துகள் கணையத்தின் இயல்பான செயல்பாட்டை முழுமையாக உருவகப்படுத்தவும், இரத்த சர்க்கரையை இயல்பாக்கவும் மற்றும் வலிமையான சிக்கல்களின் வளர்ச்சியைத் தடுக்கவும் உதவுகின்றன. எனவே, டைப் 1 நீரிழிவு நோய்க்கான ஒரே சிறந்த சிகிச்சை இன்சுலின் சிகிச்சையாக உள்ளது. துரதிர்ஷ்டவசமாக, உலகெங்கிலும் உள்ள விஞ்ஞான ஆய்வுகள் குறுகிய காலத்தில், இந்த நூற்றாண்டின் இந்த நோய்க்கு மாற்று சிகிச்சை இருக்காது என்பதைக் காட்டுகிறது.
2. பம்ப் சிகிச்சையை விட வகை 1 நீரிழிவு நோய்க்கு மிகவும் பயனுள்ள சிகிச்சைகள் உள்ளதா?
சிரிஞ்ச்கள் மற்றும் சிரிஞ்ச் பேனாக்களுடன் ஒரு இன்சுலின் பம்ப் இன்சுலின் நிர்வகிப்பதற்கான முறைகளில் ஒன்றாகும். பம்ப் உடலில் இன்சுலின் மைக்ரோடோஸை அறிமுகப்படுத்துகிறது, எனவே இந்த முறை அதன் சொந்த கணையத்தின் உடலியல் வேலைக்கு மிக நெருக்கமானது மற்றும் நோயாளி பல ஊசி மருந்துகளைத் தவிர்க்க அனுமதிக்கிறது. பம்ப் சிகிச்சையில், குறுகிய அல்லது அல்ட்ராஷார்ட் நடவடிக்கையின் இன்சுலின் மட்டுமே பயன்படுத்தப்படுகிறது, எனவே, பம்பிற்கு நன்றி, நோயாளி கண்டிப்பான உணவு அட்டவணையை கடைப்பிடிக்க வேண்டிய அவசியத்தை நீக்குகிறார். கூடுதலாக, அதன் உதவியுடன் மருந்து நிர்வாகத்தின் பல்வேறு முறைகளை திட்டமிட முடியும் - நோயாளி எந்த வகையான உணவை உண்ணப் போகிறார், எந்த வகையான உடல் செயல்பாடுகளைச் செய்ய வேண்டும் என்பதைப் பொறுத்து. எனவே நோயாளி இன்சுலின் பம்ப் குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவது மட்டுமல்லாமல், உங்கள் வாழ்க்கையை பெரிதும் எளிதாக்குகிறது.
3. உள்நாட்டு இன்சுலின்கள் இறக்குமதி செய்யப்பட்டவற்றிலிருந்து வேறுபடுகின்றன, மேலும் அவற்றை உள்நாட்டு இன்சுலின்களுக்கு மாற்றும்போது நோயாளியின் அக்கறை நியாயமா?
நவீன மருந்துத் தொழிலில், பொதுவானவை பரவலாகப் பயன்படுத்தப்படுகின்றன - பல்வேறு உற்பத்தியாளர்களால் உற்பத்தி செய்யப்படும் மருந்துகள், ஆனால் அதே மூலக்கூறைக் கொண்டுள்ளன. இந்த மூலக்கூறின் பண்புகள் அசல் மருந்துக்கு முற்றிலும் ஒத்தவை. இந்த உயிர் சமநிலை, முதலில், பல சோதனைகளின் போது உறுதிப்படுத்தப்படுகிறது, இரண்டாவதாக, பொதுவான விற்பனையின் முன்நிபந்தனையாக செயல்படுகிறது. நவீன உள்நாட்டு இன்சுலின் அனலாக்ஸ் வேதியியல் கட்டமைப்பு மற்றும் பண்புகளில் வெளிநாட்டு உற்பத்தியாளர்கள் அசல் மருந்துகளிலிருந்து வேறுபடுவதில்லை மற்றும் அவற்றின் செயல்திறன் மற்றும் பாதுகாப்பை உறுதியாக நிரூபித்துள்ளனர்.
5. நீரிழிவு நோய்க்கு நுண்ணுயிர் எதிர்ப்பிகளை உட்கொள்வது ஆபத்தானதா?
சில நுண்ணுயிர் எதிர்ப்பிகள் இன்சுலின் விளைவுகளை மேம்படுத்துவதாக அறியப்படுகின்றன, மேலும் அவை வழிவகுக்கும் இரத்தத்தில் மாவுச்சத்துக் குறை. மறுபுறம், அழற்சி நோய்கள் நீரிழிவு நோயின் போக்கை மோசமாக்குகின்றன மற்றும் அதிகரிக்கின்றன இரத்த சர்க்கரை. எனவே, ஆண்டிபயாடிக் சிகிச்சையின் போது, சர்க்கரை அளவை மிகவும் கவனமாக சுய கண்காணிப்பு அவசியம்.
8. டைப் 1 நீரிழிவு நோயின் சிக்கல்கள் நோய்க்கு நல்ல இழப்பீடு கிடைத்தாலும் எழுகின்றன என்பது உண்மையா?
நல்ல நீரிழிவு இழப்பீடு - சிக்கல்களைத் தடுப்பதற்கான அடிப்படை இது. நீரிழிவு வகை சிக்கல்களின் வளர்ச்சியின் வேகத்தையும் தீவிரத்தையும் பாதிக்காது என்பதை நோயாளி நினைவில் கொள்ள வேண்டும். சிகிச்சை நீரிழிவு சிக்கல்கள் எனவே, அவர்களின் வளர்ச்சியின் ஆரம்ப கட்டங்களில் மிகவும் பயனுள்ளதாக இருக்கும், எனவே, நீரிழிவு நோயாளிகள் அனைவருக்கும் ஒரு சிறப்பு உட்சுரப்பியல் மருத்துவமனையில் வருடாந்திர பரிசோதனைக்கு உட்படுத்தப்படுவது நல்லது.
9. டைப் 1 நீரிழிவு நோயாளிகளுக்கு பள்ளியில் உடற்கல்வி செய்ய முடியுமா?
நவீன நீரிழிவு நோய் ஒரு குழந்தையின் சமூக வாழ்க்கை என்று கருதுகிறது வகை 1 நீரிழிவு நோய் அவரது ஆரோக்கியமான சகாக்களின் வாழ்க்கையிலிருந்து வித்தியாசமாக இருக்கக்கூடாது. குழந்தைக்கு நீரிழிவு நோய்க்கு நல்ல இழப்பீடு இருந்தால், எந்த சிக்கல்களும் இல்லை, அவர் நீரிழிவு பள்ளியில் பயிற்சி பெற்றார், உடல் செயல்பாடுகளின் போது இன்சுலின் சிகிச்சையின் அம்சங்கள், தடுப்பு மற்றும் நிவாரணக் கொள்கைகளை அறிவார் இரத்தத்தில் மாவுச்சத்துக் குறை, பின்னர் இந்த நிபந்தனைகளுக்கு உட்பட்டு, நீங்கள் பள்ளியில் உடற்கல்வியில் ஈடுபடலாம். இருப்பினும், ஒவ்வொரு குறிப்பிட்ட வழக்கிலும் உடல் செயல்பாடுகளுக்கான அறிகுறிகளும் முரண்பாடுகளும் கலந்துகொள்ளும் நீரிழிவு நிபுணரால் தீர்மானிக்கப்பட வேண்டும். கூடுதலாக, எந்தவொரு நிபுணத்துவ ஆசிரியர்களுக்கும் பயிற்சித் திட்டத்தில் நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகள் மற்றும் இளம் பருவத்தினருடனான தொடர்பு குறித்த சிறப்பு பாடத்திட்டத்தை அறிமுகப்படுத்துவது அவசியம் என்று உட்சுரப்பியல் சமூகம் கருதுகிறது. அனைத்து பிறகு, மாணவர்கள் நீரிழிவு அவர்களின் வாழ்க்கையின் பெரும்பகுதி தங்கள் குழந்தைகளின் குறிப்பிட்ட நோய்களை அறிந்த பெற்றோருடன் அல்ல, ஆனால் சில சமயங்களில் குழந்தைக்கு தேவையான உதவிகளை வழங்க முடியாத ஆசிரியர்களுடன்.
10. எல்லையில் (நீரிழிவு நோய்க்கு முந்தைய) நிலையில் இருப்பவர்கள் என்ன விதிகளை கடைபிடிக்க வேண்டும்?
"ப்ரீடியாபயாட்டீஸ்" என்ற கருத்தில் பலவீனமான உண்ணாவிரத கிளைசீமியா மற்றும் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை போன்ற நிலைமைகள் உள்ளன. இரண்டு நிபந்தனைகளும் ஒரு சிறப்பு பரிசோதனையின் அடிப்படையில் கண்டறியப்படுகின்றன, இது நீரிழிவு நோயின் சிறிதளவு சந்தேகத்துடன் அல்லது அதிக உடல் எடையுடன், கிளினிக்கில் தேர்ச்சி பெற வேண்டும். நோயாளிக்கு அதிக ஆபத்து இருந்தால் மருத்துவர்கள் ப்ரீடியாபயாட்டிஸ் என்ற வார்த்தையைப் பயன்படுத்துகிறார்கள் வகை 2 நீரிழிவு நோய். முன்கூட்டியே நீரிழிவு நோயின் கட்டத்தில், ஒருவர் ஒருவரின் ஆரோக்கியத்தில் தீவிரமாக ஈடுபடத் தொடங்கினால் (சீரான உணவு, உடற்பயிற்சி, எடையை இயல்பாக்குதல்), பின்னர் நோயின் வளர்ச்சியைத் தவிர்க்க அல்லது தாமதப்படுத்த ஒவ்வொரு வாய்ப்பும் உள்ளது. எடுத்துக்காட்டாக, 5-7% எடை இழப்பு, ஆரோக்கியமான, குறைந்த கலோரி கொண்ட உணவு, வாரத்திற்கு 5 முறை 30 நிமிட உடற்பயிற்சி, நீரிழிவு அபாயத்தை 58% குறைக்கலாம் என்று ஆய்வுகள் தெரிவிக்கின்றன.
12. 2000 ஆம் ஆண்டில், கணையத்தின் நன்கொடையாளர் (விலங்கு) செல்களை மீண்டும் நடவு செய்வதற்கான நடவடிக்கைகள் ரஷ்யாவில் தடை செய்யப்பட்டன. நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கும் அதன் சிக்கல்களைத் தடுப்பதற்கும் ஏதேனும் பணிகள் உள்ளதா? டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் இந்த முறையை அதன் இன்சுலின் உட்கொள்ளும் விருப்பத்துடன் பயன்படுத்த முடியுமா?
அன்றாட மருத்துவ நடைமுறையில் பயன்படுத்தப்படுவதற்கு முன்பு, நீரிழிவு நோயை எதிர்ப்பதற்கான எந்தவொரு சோதனை முறைகளும் தீவிர ஆய்வக மற்றும் மருத்துவ பரிசோதனைகளுக்கு உட்படுத்தப்பட வேண்டும், அவை பல ஆண்டுகள் ஆகும். ஒன்று அல்லது மற்றொரு முறை சட்டத்தால் தடைசெய்யப்பட்டால், இந்த பகுதியில் உள்ள அனைத்து வேலைகளும் “உறைந்தவை”. எனவே, உங்கள் கேள்விக்கு குறிப்பாக துல்லியமாக பதிலளிப்பது மிகவும் கடினம்.
13. திசு மற்றும் குழு பொருந்தக்கூடிய குழந்தைகளுக்கு நீரிழிவு சிகிச்சையில் ஒரு நெருங்கிய உறவினரிடமிருந்து ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை செய்யப்படுகிறதா? இந்த சிகிச்சையின் முடிவுகள் என்ன? இது எவ்வளவு பயனுள்ளதாக இருக்கும்?
ஸ்டெம் செல்கள் இன்று உலகம் முழுவதும் உள்ள நிபுணர்களால் ஆய்வு செய்யப்படுகின்றன. இருப்பினும், மனித உடலில் தீவிரமான மற்றும் பெரிய அளவிலான ஆய்வுகளின் முடிவுகள் இன்னும் பெறப்படவில்லை. நம் நாட்டில் உட்பட நீரிழிவு நோயாளிகளுக்கு ஸ்டெம் செல்களை அறிமுகப்படுத்துவது குறித்த தரவு உள்ளது, ஆனால் இந்த தரவுகளை இன்னும் பயன்படுத்த வழி இல்லை - நீண்ட கால பின்தொடர்தல் மற்றும் அதிக எண்ணிக்கையிலான ஆய்வுகள் அவசியம். இந்த முறையின் செயல்திறன் மற்றும் பாதுகாப்பைத் தீர்மானிக்க, சிகிச்சைக்கு ஸ்டெம் செல்களைப் பரவலாகப் பயன்படுத்துவதைப் பற்றி பேச நிறைய நேரம் எடுக்கும் நீரிழிவு நோய், குறிப்பாக குழந்தைகளில், இன்னும் இல்லை.
14. மாதவிடாய் நின்ற பெண்களுக்கான அனைத்து ஹார்மோன் மாற்று சிகிச்சையும் ஈஸ்ட்ரோஜன்-புரோஜெஸ்டோஜென் மருந்துகளின் சேர்க்கைக்கு மட்டுமே ஏன் குறைக்கப்படுகிறது, மேலும் பெண்களுக்கும் ஆண்ட்ரோஜன்கள் பரிந்துரைக்கப்பட வேண்டும் என்று யாரும் குறிப்பிடவில்லை?
இன்றுவரை, மாதவிடாய் நின்ற பெண்களில் ஆண்ட்ரோஜன்களின் பயன்பாடு குறித்த ஆய்வுகள் மிகக் குறைவு, அவற்றின் முடிவுகள் முரண்பாடானவை மற்றும் தீவிரமான சுத்திகரிப்பு மற்றும் நீண்டகால அவதானிப்புகள் தேவை. உலகெங்கிலும், ஈஸ்ட்ரோஜன்-புரோஜெஸ்டோஜென் தயாரிப்புகள் மட்டுமே பயன்படுத்த பரிந்துரைக்கப்படுகின்றன - பல்வேறு சேர்க்கைகளில். இருப்பினும், HRT இல் ஆண்ட்ரோஜன்களின் பயன்பாடு மிக விரைவில் எதிர்காலத்தில் ஒரு விஷயம் என்று நம்புவதற்கு எல்லா காரணங்களும் உள்ளன.
15. உடல் பருமனுக்கு மிகவும் பயனுள்ள சிகிச்சைகள் யாவை?
முதலாவதாக, இது போதுமான உடல் செயல்பாடுகளுடன் இணைந்து உணவு சிகிச்சை ஆகும். உடல் பருமனுக்கு சிகிச்சையளிப்பதற்கான மருந்துகள் ஒரு சீரான உணவுக்கு பதிலாக "பதிலாக" பயன்படுத்தப்படுவதில்லை, ஆனால் அதற்கு கூடுதலாக. ஒவ்வொரு மருந்துக்கும் அதன் முரண்பாடுகள் மற்றும் பக்க விளைவுகள் உள்ளன. ஆகையால், உணவு, மற்றும் உடற்பயிற்சி மற்றும் மருந்து சிகிச்சை ஆகியவை ஒரு டாக்டருடன் இணைந்து சிறந்த முறையில் தேர்ந்தெடுக்கப்படுகின்றன, அவர் அனைத்து தனிப்பட்ட குணாதிசயங்களையும் கணக்கில் எடுத்துக்கொள்வார், அத்துடன் உடல் பருமனுக்கு சிகிச்சையளிப்பதற்கான அறிகுறிகள் மற்றும் முரண்பாடுகள்.
நீரிழிவு நோய்: நீரிழிவு ஆய்வு குறித்த நவீன பிரிவு
நீரிழிவு நோய் என்பது உட்சுரப்பியல் ஒரு பிரிவு. நீரிழிவு நோய் என்பது நீரிழிவு போன்ற வியாதியின் வளர்ச்சியை பாதிக்கும் சிக்கல்களைப் படிக்கிறது.
இந்த பகுதியில் மருத்துவத் துறையில் வல்லுநர்கள் நீரிழிவு தொடர்பான பிரச்சினைகளைப் படித்து வருகின்றனர்:
- நோயியல் நிலைக்கு காரணங்கள்.
- பல்வேறு வகையான நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான முறைகள்.
- நீரிழிவு நோயைத் தடுப்பதற்கான முறைகள்.
நீரிழிவு ஆய்வில் நிபுணத்துவம் பெற்ற மருத்துவர்கள், அதன் நிகழ்வு மற்றும் தடுப்புக்கான காரணங்கள் நீரிழிவு மருத்துவர்கள் என்று அழைக்கப்படுகின்றன. நீரிழிவு நோயைப் படிக்கும் மருத்துவர்கள் மற்றும் அதன் சிகிச்சை முறைகள் உட்சுரப்பியல் துறையில் மிகவும் தகுதியான வல்லுநர்கள்.
நீரிழிவு நோய் என்பது இன்சுலின் உற்பத்திக்கு காரணமான கணைய உயிரணுக்களின் செயல்பாட்டில் கோளாறுகளின் வளர்ச்சியின் விளைவாக ஏற்படும் ஒரு நோயாகும்.
இன்சுலின் ஹார்மோனுக்கு இன்சுலின் சார்ந்த புற திசுக்களின் செல் சவ்வு ஏற்பிகளின் உணர்திறன் குறைவதும் நோய்க்கான காரணம்.
நீரிழிவு நோயின் மிகவும் பொதுவான வடிவம் வகை 2 நீரிழிவு நோய்.
எண்டோகிரைன் கோளாறுகளின் முழு வளாகத்தின் விளைவாக நீரிழிவு நோய் உருவாகிறது, அவை உடலில் முழுமையான அல்லது உறவினர் இன்சுலின் குறைபாட்டால் வகைப்படுத்தப்படுகின்றன. கூடுதலாக, நீரிழிவு நோயின் வளர்ச்சியானது அனைத்து வகையான வளர்சிதை மாற்ற செயல்முறைகளிலும் கோளாறுகள் தோன்றுவதன் மூலம் தூண்டப்படலாம்.
மனித உடலில் இத்தகைய செயல்முறைகள்:
- புரத வளர்சிதை மாற்றம்
- கொழுப்பு,
- நீர் மற்றும் உப்பு
- கனிம,
- கார்போஹைட்ரேட்.
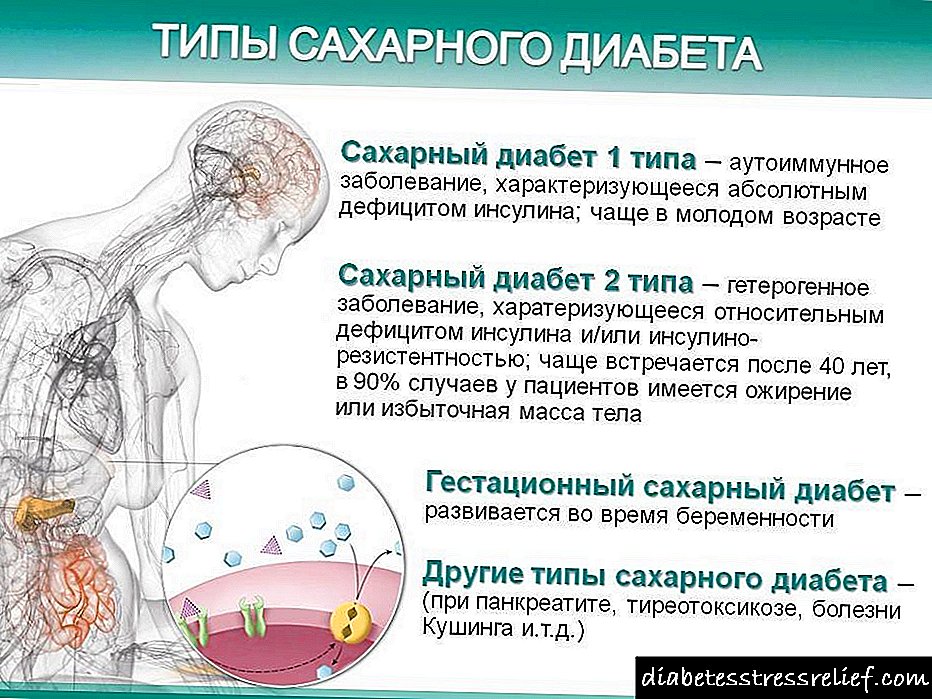
நீரிழிவு நோயின் மிகவும் பொதுவான வகைகள்:
- இன்சுலின் சார்ந்த - வகை 1 நீரிழிவு நோய்.
- இன்சுலின் அல்லாத வகை 2 நீரிழிவு நோய்.
- கர்ப்பகால நீரிழிவு நோய்.
கூடுதலாக, நீரிழிவு மருத்துவர்கள் ப்ரீடியாபயாட்டீஸ் எனப்படும் மனித உடலின் ஒரு சிறப்பு நிலையை எடுத்துக்காட்டுகின்றனர். மனிதர்களில் ப்ரீடியாபயாட்டீஸ் மூலம், உடலில் குளுக்கோஸின் அளவின் அதிகரிப்பு கண்டறியப்படுகிறது, இது உடலியல் ரீதியாக நிர்ணயிக்கப்பட்ட விதிமுறையிலிருந்து வேறுபடுகிறது, ஆனால் ஒரு நபரின் நிலையை நீரிழிவு நோயாளியாக வகைப்படுத்தக்கூடிய ஒரு குறிகாட்டியை அது அடையவில்லை.
நீரிழிவு மருத்துவரின் ஆலோசனை தேவைப்படும் அறிகுறிகள்
 உடலின் செயல்பாட்டில் அசாதாரணங்கள் கண்டறியப்பட்டால், நீங்கள் உடனடியாக ஒரு மருத்துவ நிறுவனத்தை ஆலோசனைக்காக தொடர்பு கொள்ள வேண்டும் மற்றும் தேவைப்பட்டால் குறிப்பிட்ட சிகிச்சையை நியமிக்க வேண்டும்.
உடலின் செயல்பாட்டில் அசாதாரணங்கள் கண்டறியப்பட்டால், நீங்கள் உடனடியாக ஒரு மருத்துவ நிறுவனத்தை ஆலோசனைக்காக தொடர்பு கொள்ள வேண்டும் மற்றும் தேவைப்பட்டால் குறிப்பிட்ட சிகிச்சையை நியமிக்க வேண்டும்.
பல அறிகுறிகள் உள்ளன, இதன் தோற்றம் மனித உடலில் நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கலாம்.
இந்த அறிகுறிகளில் ஒன்று அல்லது அதற்கு மேற்பட்டவை கண்டறியப்பட்டால், நீங்கள் உடனடியாக ஒரு நீரிழிவு மருத்துவரின் உதவியை நாட வேண்டும்.
நீரிழிவு நோயின் சாத்தியமான வளர்ச்சியைக் குறிக்கும் முக்கிய அறிகுறிகள் பின்வருமாறு:
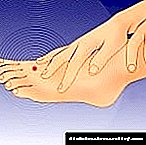
- கீழ் முனைகளின் வேலையில் தொந்தரவுகள்,
- அதிகரித்த பலவீனம் மற்றும் பொதுவான முறிவின் தோற்றம்,
- ஒரு வலுவான மற்றும் தணிக்க முடியாத தாகத்தின் தோற்றம்,
- அதிகரித்த சிறுநீர்,
- அதிகரித்த உடல் சோர்வு தோற்றம்,
- உடலின் ஆரோக்கியத்தில் குறிப்பிடத்தக்க குறைவு,
- இதற்குத் தேவையான முன்நிபந்தனைகள் ஏற்படாமல் உடல் எடையில் மாற்றம்.
ஒரு நீரிழிவு நிபுணருடன் கலந்தாலோசித்து, நோயாளியின் உடலைப் பற்றிய முழு பரிசோதனையை மேற்கொள்வது, இந்த அறிகுறிகள் அடையாளம் காணப்படுவது உடலில் நீரிழிவு நோயை முன்கூட்டியே கண்டறிவதற்கும் சரியான நேரத்தில் சிகிச்சை முறைகளையும் அனுமதிக்கிறது.
இத்தகைய நிகழ்வுகளின் நோக்கம் உடலில் உள்ள கிளைசெமிக் குறியீட்டை இயல்பாக்குவது மற்றும் அடையாளம் காணப்பட்ட வகை நீரிழிவு நோயின் மேலும் முன்னேற்றத்துடன் சாத்தியமான சிக்கல்கள் ஏற்படுவதை நிறுத்துவதாகும்.
நீரிழிவு மருத்துவருடன் சந்திப்பு எப்படி?
 நீரிழிவு மருத்துவரின் ஆரம்ப வருகை மற்ற சிறப்புகளின் மருத்துவர்களைப் பார்க்கும் நோயாளிகளிடமிருந்து நடைமுறையில் வேறுபட்டதல்ல.
நீரிழிவு மருத்துவரின் ஆரம்ப வருகை மற்ற சிறப்புகளின் மருத்துவர்களைப் பார்க்கும் நோயாளிகளிடமிருந்து நடைமுறையில் வேறுபட்டதல்ல.
நீரிழிவு மருத்துவரின் முதல் வருகையின் போது, மருத்துவர் நோயாளியின் ஆரம்ப கணக்கெடுப்பை நடத்துகிறார்.
ஆரம்ப கணக்கெடுப்பை நடத்துவதற்கான செயல்பாட்டில், உடலில் ஏற்படும் வளர்சிதை மாற்றக் கோளாறுகள் உள்ள ஒரு நோயாளியின் இருப்பு அல்லது இல்லாமை குறித்து ஆரம்ப முடிவு எடுக்க உங்களை அனுமதிக்கும் முழு அளவிலான கேள்விகளை மருத்துவர் கண்டுபிடிப்பார்.
கணக்கெடுப்பின் போது, மருத்துவர் பின்வரும் கேள்விகளைக் கண்டுபிடிப்பார்:
- நோயாளிகளுக்கு அவர்களின் நிலை குறித்து என்ன புகார்கள் உள்ளன.
- நீரிழிவு நோயின் சிறப்பியல்பு அறிகுறிகள் அல்லது உடலின் முன்கணிப்பு நிலை இருப்பதை தீர்மானிக்கிறது.
- நோயாளிக்கு அறிகுறி அறிகுறிகள் தோன்றினால் அவை தெளிவுபடுத்துகின்றன.
ஆரம்ப கணக்கெடுப்புக்குப் பிறகு, கலந்துகொண்ட மருத்துவர் நோயாளியின் உடலில் உள்ள குளுக்கோஸ் உள்ளடக்கத்தை அளவிடுகிறார் அல்லது பிளாஸ்மா கார்போஹைட்ரேட்டுகளின் பகுப்பாய்விற்காக இரத்த தானத்திற்காக ஒரு சிறப்பு மருத்துவ ஆய்வகத்தை தொடர்பு கொள்ள பரிந்துரைக்கிறார்.
கூடுதல் ஆய்வுகள் தேவைப்பட்டால், சிறுநீர் கழித்தல் பரிந்துரைக்கப்படலாம்:
கூடுதலாக, நோயாளியின் பிளாஸ்மா குளுக்கோஸ் அளவை தினசரி கண்காணிக்க பரிந்துரைக்கப்படுகிறது.
தேவையான அனைத்து சோதனை முடிவுகளையும் பெற்று, தேவையான அனைத்து தகவல்களையும் சேகரித்தபின், நீரிழிவு மருத்துவர் ஒரு நோயறிதலைச் செய்து, தேவைப்பட்டால், சிகிச்சை நடவடிக்கைகளுக்கான ஒரு தனிப்பட்ட திட்டத்தை உருவாக்குகிறார்.
சிகிச்சை நடவடிக்கைகளின் திட்டத்தின் தேர்வு பகுப்பாய்வுகளின் முடிவுகள் மற்றும் நோயாளியின் உடலின் தனிப்பட்ட குணாதிசயங்களை ஒரு வகை அல்லது நீரிழிவு நோயால் பாதிக்கப்படுகிறது.
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க பயன்படுத்தப்படும் சிகிச்சை நடவடிக்கைகள் இரத்த பிளாஸ்மாவில் சர்க்கரையின் அளவைக் குறைக்கும் மருந்துகளை மட்டும் எடுத்துக்கொள்வதில்லை.
சிகிச்சை நடவடிக்கைகளின் திட்டத்தில் உணவு மற்றும் உணவு நேரம், அட்டவணை மற்றும் மருந்துகளின் வரிசை ஆகியவற்றை சரிசெய்தல் ஆகியவை அடங்கும்.
நோயாளியின் உடலில் உடல் உழைப்பை சரிசெய்தல் மற்றும் அளவிடுதல், வாழ்க்கை முறையின் பொதுவான சரிசெய்தல், புகையிலை புகைத்தல் மற்றும் மது அருந்துதல் போன்ற கெட்ட பழக்கங்களை கட்டாயமாக கைவிடுதல்.
நீரிழிவு மருத்துவர் என்ன செய்வார்?
 நீரிழிவு நிபுணர் என்பது நீரிழிவு நோய்க்கான சிகிச்சை மற்றும் தடுப்பு விதிமுறைகளின் வளர்ச்சியில் ஈடுபட்டுள்ள ஒரு நிபுணர் மற்றும் நோயாளியின் உடலில் இந்த நோயின் வளர்ச்சியுடன் தொடர்புடைய சிக்கல்கள்.
நீரிழிவு நிபுணர் என்பது நீரிழிவு நோய்க்கான சிகிச்சை மற்றும் தடுப்பு விதிமுறைகளின் வளர்ச்சியில் ஈடுபட்டுள்ள ஒரு நிபுணர் மற்றும் நோயாளியின் உடலில் இந்த நோயின் வளர்ச்சியுடன் தொடர்புடைய சிக்கல்கள்.
நோயை வெற்றிகரமாக சிகிச்சையளிப்பதற்கான மிக முக்கியமான நிபந்தனை நோயை சரியான நேரத்தில் கண்டறிதல் மற்றும் சிக்கல்கள் உருவாகக்கூடிய கட்டங்களுக்கு அதன் முன்னேற்றத்தைத் தடுக்கிறது.
டைப் 2 நீரிழிவு நோய் மற்றும் வகை 1 நீரிழிவு நோயின் சிக்கல்கள் தனிப்பட்ட உறுப்புகள் மற்றும் அவற்றின் அமைப்புகளின் செயல்பாட்டில் கடுமையான தாக்கத்தை ஏற்படுத்துகின்றன.
எந்தவொரு நீரிழிவு நோயின் வளர்ச்சியுடனும் ஏற்படும் சிக்கல்களின் வளர்ச்சியைத் தடுக்க, நீங்கள் தொடர்ந்து கலந்துகொள்ளும் நீரிழிவு மருத்துவரை சந்தித்து ஆலோசனை மற்றும் சிகிச்சை முறைகளில் சரிசெய்தல் செய்ய வேண்டும்.
ஒரு நீரிழிவு மருத்துவரை சரியான நேரத்தில் தொடர்புகொள்வது மற்றும் அவரது வழக்கமான வருகை உடலில் உள்ள சர்க்கரைகளின் அளவை சரிசெய்யவும், வளர்சிதை மாற்ற செயல்முறைகளை சரிசெய்யவும் சரியான நேரத்தில் நடவடிக்கை எடுக்க உங்களை அனுமதிக்கிறது.
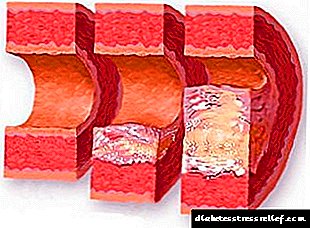
கலந்துகொள்ளும் மருத்துவரின் வழக்கமான அவதானிப்பு நீரிழிவு நோயுடன் தொடர்புடைய கடுமையான நோய்களின் உடலில் ஏற்படும் வளர்ச்சியைத் தவிர்க்கிறது, இது வெளியேற்றும் இருதய, நரம்பு மற்றும் பிற உடல் அமைப்புகளின் செயல்பாட்டை பாதிக்கிறது.
இந்த கட்டுரையில் உள்ள வீடியோவைப் பார்ப்பதன் மூலம் நீரிழிவு நோயின் புதுமைகளைப் பற்றி நீங்கள் அறிந்து கொள்ளலாம்.
நவீன சாதனைகள்
நீரிழிவு நோய் பண்டைய காலத்திலிருந்தே மருத்துவர்களுக்கு தெரிந்ததே. இந்த வியாதியின் முதல் மருத்துவ விளக்கம் ரோமானிய மருத்துவர் அரேட்டியஸால் 2 ஆம் நூற்றாண்டில் A.D. e., அவர் "நீரிழிவு" என்ற வார்த்தையை மருத்துவ நடைமுறையில் அறிமுகப்படுத்தினார். இந்த நோயைப் பற்றிய விளக்கம் பண்டைய எகிப்திய பாப்பிரஸ் (கி.மு. சுமார் 1000), கேலன் (130-200), திபெத்திய நியதி சுஜுத்-ஷேக் (VIII நூற்றாண்டு), அரபு குணப்படுத்துபவர் அவிசென்னாவில் (980-1037) கொடுக்கப்பட்டுள்ளது gg.) மற்றும் பிற மூலங்களில்.
1776 ஆம் ஆண்டில், ஆங்கில மருத்துவர் மத்தேயு டாப்சன் (1731-1784) நோயாளிகளின் சிறுநீரில் சர்க்கரை (குளுக்கோஸ்) அதிகரித்திருப்பதைக் கண்டறிந்தார், இதன் விளைவாக இந்த நோய் நீரிழிவு நோய் என அறியப்பட்டது.
கணையத்தின் கட்டமைப்பை ஆய்வு செய்த ஜெர்மன் நோயியல் நிபுணரான பால் லாங்கர்ஹான்ஸ் (1847-1888), சுரப்பி திசுக்களில் சிறப்பு செல்கள் குவிவதை விவரித்தார், இது இப்போது இன்சுலின் உற்பத்தி செய்ய அறியப்படுகிறது. பின்னர், இந்த கொத்துகள் லாங்கர்ஹான்ஸ் தீவுகள் என்று அழைக்கப்பட்டன. ரஷ்ய மருத்துவர் யாரோட்ஸ்கி (1866-1944) 1898 ஆம் ஆண்டில் முதல் விஞ்ஞானி ஆவார், லாங்கர்ஹான்ஸ் தீவுகள் உடலில் உள்ள சர்க்கரைகளின் வளர்சிதை மாற்றத்தை பாதிக்கும் ஒரு உள் ரகசியத்தை உருவாக்குகின்றன. ஆஸ்கார் மின்கோவ்ஸ்கி (1858-1931) மற்றும் ஜோசப் வான் மெஹ்ரிங் (1849-1908) ஆகியோர் 1889 ஆம் ஆண்டில் கணையத்தை அகற்றுவதன் மூலம் நாய்களில் "சோதனை நீரிழிவு நோயை" ஏற்படுத்தினர், மேலும் சுரப்பியை அகற்றுவதற்கும் நீரிழிவு நோயின் வளர்ச்சிக்கும் இடையே ஒரு தொடர்பு இருப்பதாக முடிவு செய்தனர். இறுதியாக, ரஷ்ய விஞ்ஞானி லியோனிட் சோபோலேவ் (1876-1919) 1901 இல் முன்வைத்த தனது ஆய்வறிக்கையில், லாங்கர்ஹான்ஸ் தீவுகள் இரத்த சர்க்கரையை ஒழுங்குபடுத்தும் ஒரு சிறப்பு ஹார்மோனை சுரக்கின்றன என்பதை சோதனை முறையில் நிரூபித்தன.
இருபது ஆண்டுகளுக்குப் பிறகு, கனேடிய ஆராய்ச்சியாளர்கள் ஃபிரடெரிக் பன்டிங் (1891-1941) மற்றும் சார்லஸ் பெஸ்ட் (1899-1978) இன்சுலின் எனப்படும் இந்த ஹார்மோனை தனிமைப்படுத்தினர், 1922 ஆம் ஆண்டில் நீரிழிவு நோய்க்கு சிகிச்சையில் "இன்சுலின் சகாப்தம்" தொடங்கியது. இந்த கண்டுபிடிப்பிற்கான பணியை மேற்பார்வையிட்ட பன்டிங் மற்றும் பேராசிரியர் மேக்லியோட் ஆகியோருக்கு நோபல் பரிசு வழங்கப்பட்டது.
பிரான்சில், இரண்டாம் உலகப் போரின்போது, இரத்த சர்க்கரை அளவைக் குறைக்கும் சல்பா மருந்துகளின் இன்சுலின் சுரப்பதால் ஏற்படும் பாதிப்புகளை மருத்துவர்கள் ஜான்பன் மற்றும் லுபாட்டியர் ஆய்வு செய்தனர். இதன் விளைவாக, பல விஞ்ஞானிகளின் (சென், 1946, சாவிட்ஸ்கி மற்றும் மாண்ட்ரிகா, 1949, உஸ்ஸே, 1950), ஐம்பதுகளின் நடுப்பகுதியில், சல்பமைடு குழுவின் வாய்வழி வழிமுறைகள் - டோல்பூட்டமைடு, கார்பூட்டமைடு, குளோர்ப்ரோபமைடு, மருத்துவ நடைமுறையில் நுழைந்தன. நீரிழிவு நோயில் அந்த தருணத்திலிருந்து நவீன சிகிச்சை மற்றும் நீரிழிவு நோயைக் கட்டுப்படுத்தும் சகாப்தம் தொடங்கியது என்று நாம் கருதலாம்.
நவீன சாதனைகள்
நீரிழிவு கட்டுப்பாட்டின் தற்போதைய முன்னேற்றங்கள் பின்வருமாறு: பரந்த அளவிலான இன்சுலின் மற்றும் வாய்வழி டேப்லெட் தயாரிப்புகள், கவனமாக வடிவமைக்கப்பட்ட உணவுகள் மற்றும் தயாரிப்புகளின் கிளைசெமிக் குறியீடுகள், நோயாளிகளின் குளுக்கோமீட்டர்களுடன் சுய கண்காணிப்பு மற்றும் உடல் செயல்பாடு தொடர்பான பரிந்துரைகள்.
நீரிழிவு வகைகள்

WHO வரையறையின்படி, நீரிழிவு என்பது இன்சுலின் சுரப்பு பலவீனமடைதல், அதன் செயல்பாட்டில் ஏற்படும் மாற்றங்கள் அல்லது இரு காரணிகளின் விளைவாக ஏற்படும் நாள்பட்ட ஹைப்பர் கிளைசீமியாவுடன் ஏற்படும் வளர்சிதை மாற்ற நோய்களின் ஒரு குழு ஆகும்.
இன்சுலின் என்பது கணைய பீட்டா செல்கள் தயாரிக்கும் ஹார்மோன் ஆகும். இது கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தை மட்டுமல்லாமல், பிற வகையான வளர்சிதை மாற்றத்தையும் கட்டுப்படுத்துகிறது - புரதம், கொழுப்பு, உயிரணு வேறுபாட்டின் செயல்முறைகளில் ஈடுபட்டுள்ளது.
டி.எம் என்பது ஒரு நாள்பட்ட போக்கால் வகைப்படுத்தப்படும் நோயியல் மற்றும் உடலின் பல்வேறு உறுப்புகளுக்கு சேதம் ஏற்படுகிறது.
நீரிழிவு முன்னிலையில், மற்றும் போதுமான சிகிச்சையுடன் கூட, இந்த நோயுடன் தொடர்புடைய சிக்கல்களைத் தவிர்ப்பது கடினம். நீரிழிவு நோயின் மிகவும் பொதுவான சிக்கல்கள் ஆஞ்சியோபதிஸ் (நீரிழிவு ஆஞ்சியோபதி) மற்றும் பாலிநியூரோபதி. இதையொட்டி, இந்த குறைபாடுகள் பல உறுப்புகளுக்கு சேதம் விளைவிக்கும் - சிறுநீரகங்கள், இதயத்தின் இரத்த நாளங்கள், நரம்பு மண்டலம், தோல், ரெட்டினோபதி மற்றும் நீரிழிவு பாதத்தின் வளர்ச்சி.
மருத்துவ ரீதியாக, நீரிழிவு நோய் பல வகைகளாக பிரிக்கப்பட்டுள்ளது.
- டைப் 1 நீரிழிவு நோய் (டைப் 1 நீரிழிவு), அல்லது இன்சுலின் சார்ந்த வகை, கணைய பீட்டா செல்களுக்கு ஆட்டோ இம்யூன் அல்லது இடியோபாடிக் சேதத்துடன் மட்டுமல்லாமல், இன்சுலின் உற்பத்தி செய்யும் செல்கள் (எ.கா., நச்சு விளைவுகள்) சேதத்திற்கு பங்களிக்கும் பிற காரணங்களுடனும் தொடர்புடையது. இது இன்சுலின் உற்பத்தியின் கூர்மையான அல்லது கிட்டத்தட்ட முழுமையான நிறுத்தத்திற்கு வழிவகுக்கிறது. டைப் 1 நீரிழிவு பெரும்பாலும் இளைஞர்களிடையே உருவாகிறது.
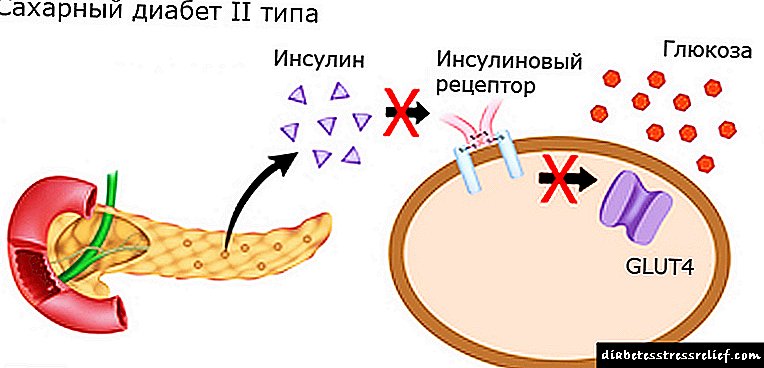
- இன்சுலின் அல்லாத சார்பு வகை நீரிழிவு நோய் (டி 2 டிஎம்) ஒரு மரபணு முன்கணிப்பு உள்ளவர்களில் மிகவும் முதிர்ந்த வயதில் (பொதுவாக 40-50 வயதுக்கு மேற்பட்டவர்கள்) உருவாகிறது. அதன் வளர்ச்சி ஒரு மரபணு முன்கணிப்பு மற்றும் வெளிப்புற காரணிகளின் இருப்பைக் கொண்டுள்ளது. வகை 1 நீரிழிவு நோயைக் காட்டிலும் வகை 2 நீரிழிவு நோயின் வளர்ச்சியில் மரபணு முன்நிபந்தனைகள் மிக முக்கிய பங்கு வகிப்பதாக நம்பப்படுகிறது.
வகை 2 நீரிழிவு நோய்க்கான நோய்க்கிருமி உருவாக்கம்
வகை 2 நீரிழிவு நோயை வளர்ப்பதற்கான ஒரு மரபணு முன்கணிப்பு பல மரபணு ஆய்வுகளால் நன்கு நிரூபிக்கப்பட்டுள்ளது. சுமார் 100 மரபணுக்கள் கண்டுபிடிக்கப்பட்டுள்ளன, அவற்றின் (மரபணு மாறுபாடுகள்) பாலிமார்பிஸங்கள் நீரிழிவு நோயை உருவாக்கும் அபாயத்தை கணிசமாக அதிகரிக்கின்றன. இதையொட்டி, இந்த மரபணுக்கள் குழுக்களாகப் பிரிக்கப்படுகின்றன, இதில் இந்த மரபணுக்களின் தயாரிப்புகள் இன்சுலின் தொகுக்கும் கணைய பீட்டா செல்கள், இன்சுலின் மற்றும் அதன் ஏற்பிகளின் செயல்பாட்டில் மரபணு குறைபாடுகள் மற்றும் இன்சுலின் எதிர்ப்பின் வளர்ச்சியை பாதிக்கின்றன. கணைய பீட்டா உயிரணுக்களின் செயல்பாட்டைக் கட்டுப்படுத்தும் வகை 2 நீரிழிவு நோய்க்கான மிகவும் ஆய்வு செய்யப்பட்ட மரபணுக்கள் PRAG, KCNG11, KCNQ1, ADAMTS9, HNF1A, TCF7L2, ABCC8, GCK, SLC30A8 மற்றும் பல மரபணுக்கள் அடங்கும்.
வகை 2 நீரிழிவு நோய்க்கான நோய்க்கிரும வளர்ச்சியில் இரண்டு காரணிகள் அவசியம் ஈடுபடுகின்றன - இன்சுலின் எதிர்ப்பு மற்றும் பீட்டா கலங்களின் செயல்பாட்டில் மாற்றம். எந்தக் காரணிகள் முதன்மையானவை என்பது எப்போதும் தெளிவாகத் தெரியவில்லை.
இன்சுலின் செல்கள் உணர்திறன் குறைவதால் ஏற்படும் ஒரு நிலை, அதன் போதுமான எண்ணிக்கையின் பின்னணிக்கு எதிராக அல்லது விதிமுறையின் மேல் வரம்பை மீறுவதால், இன்சுலின் எதிர்ப்பு என அழைக்கப்படுகிறது. ஈடுசெய்யும் ஹைப்பர் இன்சுலினீமியா நீரிழிவு நோயின் ஆரம்ப கட்டங்களில் உருவாகிறது மற்றும் உடல் பருமனின் அறிகுறிகளில் ஒன்றாகும்.
தற்போது, டைப் 2 நீரிழிவு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மீறல் என வரையறுக்கப்படுகிறது, இது முக்கியமாக இன்சுலின் எதிர்ப்பு மற்றும் உறவினர் இன்சுலின் குறைபாடு அல்லது இன்சுலின் எதிர்ப்புடன் அல்லது இல்லாமல் ஹார்மோன் சுரப்புக்கு பெரும் சேதம் ஏற்படுகிறது.
இன்சுலின் ஏற்பிகளுக்கு உணர்திறன் குறைதல் அல்லது இன்சுலின் உற்பத்தி செய்யும் நொதிகளின் செயல்பாட்டின் பலவீனத்தால் இன்சுலின் திசு நோய் எதிர்ப்பு சக்தி விளக்கப்படுகிறது.
நீரிழிவு நோய் உருவாகும் நோய்கள்

முதல் மற்றும் இரண்டாவது வகைகளின் நீரிழிவு நோயைத் தவிர, சில நோய்கள் / நோய்க்குறிகள் மற்றும் நிலைமைகளில் ஏற்படும் குறிப்பிட்ட வகை நீரிழிவு நோய் வேறுபடுகின்றன.
சில எண்டோகிரைன் மற்றும் ஆட்டோ இம்யூன் நோய்கள் நீரிழிவு நோயுடன் தொடர்புடையவை: கிரேவ்ஸ் நோய் (நச்சு கோயிட்டரை பரப்புதல்), இட்சென்கோ-குஷிங்கின் நோய்க்குறி (ஹைபர்கார்டிசம்), பியோக்ரோமோசைட்டோமா (அட்ரீனல் சுரப்பி கட்டி), அக்ரோமேகலி, குளுகோகோனோமா, தீங்கு விளைவிக்கும் இரத்த சோகை, ஹைப்போ தைராய்டிசம், நாட்பட்ட ஹெபடைடிஸ் ,.
கணைய நோய்களுடன் நீரிழிவு நோய் ஏற்படலாம்: கணைய அழற்சி, சிஸ்டிக் ஃபைப்ரோஸிஸ், கட்டி, ஹீமோக்ரோமாடோசிஸ். ஐபிஇஎக்ஸ் நோய்க்குறி இருப்பதன் விளைவாக, அதே போல் இன்சுலின் மற்றும் இன்சுலின் ஏற்பிகளுக்கு ஆன்டிபாடிகள் தோன்றியதன் விளைவாக நோயெதிர்ப்பு ரீதியாக மத்தியஸ்தம் செய்யப்பட்ட நீரிழிவு தனிமைப்படுத்தப்படுகிறது. ஐபிஎக்ஸ் நோய்க்குறி நோயெதிர்ப்பு நீக்கம், பாலிஎண்டோக்ரினோபதி (நீரிழிவு நோய், ஹைப்போ தைராய்டிசம்) மற்றும் ஆட்டோ இம்யூன் என்டோரோபதி ஆகியவற்றால் வகைப்படுத்தப்படுகிறது, இது தன்னை மாலாப்சார்ப்ஷன் நோய்க்குறி என வெளிப்படுத்துகிறது. அதன் நிகழ்வு FOXP3 மரபணுவில் உள்ள பிறழ்வுகளுடன் தொடர்புடையது, இதில் ஸ்கார்ஃபின் புரதத்தின் வரிசை குறியிடப்பட்டுள்ளது, இது ஒழுங்குமுறை டி-லிம்போசைட்டுகளின் இயல்பான செயல்பாட்டிற்கு பொறுப்பாகும், அதன்படி, ஆன்டிவைரல் மற்றும் பாக்டீரியா எதிர்ப்பு நோய் எதிர்ப்பு சக்தியின் பற்றாக்குறையின் வளர்ச்சிக்கு காரணமாகிறது. இந்த நோய்க்குறியிலிருந்து எழும் இன்சுலின் சார்ந்த நீரிழிவு ஒரு குழந்தையின் வாழ்க்கையின் முதல் 6 மாதங்களில் ஒரு விதியாக வெளிப்படுகிறது.
நீரிழிவு நோயின் பிற குறிப்பிட்ட வகைகளில் நீரிழிவு நோய் அடங்கும், இது பீட்டா செல்கள் செயலிழப்பு மற்றும் இன்சுலின் மரபணு கோளாறுகளின் விளைவாக உருவாகிறது (MODY-1-6, மைட்டோகாண்ட்ரியல் டி.என்.ஏ பிறழ்வுகள், தொழுநோய், வகை A இன்சுலின் எதிர்ப்பு, முதலியன).
நீரிழிவு நோய்க்கான வளர்ச்சிக்கும் வைரஸ் தொற்றுக்கும் இடையிலான உறவு (சைட்டோமெலகோவைரஸ், காக்ஸாகி வைரஸ் பி 3 மற்றும் பி 4, ரியோவைரஸ் வகை 3, பிறவி ரூபெல்லா) இருப்பதைக் காணலாம். 2 ஆண்டுகளுக்குப் பிறகு ஒரு தொற்றுநோய்க்குப் பிறகு, குழந்தைகளிடையே புதிதாக கண்டறியப்பட்ட நீரிழிவு நோயாளிகளின் எண்ணிக்கை அதிகரித்துள்ளது கண்டறியப்பட்டது.
நீரிழிவு நோயுடன் இணைந்த சில மரபணு அசாதாரணங்கள் இருப்பதால் நீரிழிவு நோய் வளர்ச்சி சாத்தியமாகும். டவுன், க்லைன்ஃபெல்டர், டர்னர், ப்ரேடர்-வில்லி மற்றும் ஹண்டிங்டனின் கோரியா ஆகியவை இதில் அடங்கும்.
அசாதாரண நீரிழிவு ஆபத்து காரணிகள்
பல விஞ்ஞான ஆவணங்களில் காட்டப்பட்டுள்ளபடி, தன்னுடல் தாக்க செயல்முறைகளைத் தூண்டும் காரணிகளிலும் நீரிழிவு நோயின் சாத்தியமான வளர்ச்சியும் புதிதாகப் பிறந்த குழந்தைகளால் பசுவின் பாலைப் பயன்படுத்துவதாகும். பசுவின் பால் செயற்கை உணவைக் கொண்டு சாப்பிடுவது வகை 1 நீரிழிவு நோயை உருவாக்கும் அபாயத்தை அதிகரிக்கிறது என்பது நிரூபிக்கப்பட்டுள்ளது. இந்த வளர்ச்சி பொறிமுறையானது பாலில் நீரிழிவு விளைவைக் கொண்ட பல புரதங்களின் இருப்புடன் தொடர்புடையது என்று நம்பப்படுகிறது.
இன்சுலின் உற்பத்தி செய்யும் பீட்டா செல்கள் தோல்வி இந்த செல்கள் மீது ஒரு நச்சு விளைவைக் கொண்டு சாத்தியமாகும், எடுத்துக்காட்டாக, ஸ்ட்ரெப்டோசோடோசின் (சில வகையான புற்றுநோய்களுக்கான சிகிச்சையில் பயன்படுத்தப்படும் ஒரு ஆண்டிபயாடிக்) எடுத்த பிறகு.சில மருந்துகளில் குளுக்கோகார்ட்டிகாய்டுகள், நிகோடினிக் அமிலம், தைராய்டு ஹார்மோன்கள், பீட்டா-தடுப்பான்கள், பென்டாமைடின், தடுப்பூசி, ஆல்பா-இன்டர்ஃபெரான், அத்துடன் பசுவின் பாலில் காணப்படும் பொருட்கள் (போவின் சீரம் அல்புமின் பெப்டைட்) ஆகியவை அடங்கும். நைட்ரோசோ சேர்மங்களைக் கொண்ட புகைபிடித்த பொருட்கள் எதிர்மறையான பாத்திரத்தை வகிக்கக்கூடும்.
கர்ப்ப காலத்தில் ஏற்படும் கர்ப்பகால நீரிழிவு நோய் (கர்ப்பிணி நீரிழிவு) ஒரு சிறப்புக் குழுவுக்கு ஒதுக்கப்படுகிறது.
நீரிழிவு நோயைக் கண்டறிவதற்கான கோட்பாடுகள்

எந்தவொரு சந்தர்ப்பத்திலும், நீரிழிவு வகை மற்றும் அதற்கான காரணங்களைப் பொருட்படுத்தாமல், கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தில் உடலியல் மாற்றம் உடலில் நிகழ்கிறது, அத்துடன் கொழுப்புகள் மற்றும் புரதங்களின் வளர்சிதை மாற்றத்தை மீறுவது குறிப்பிடத்தக்க மருத்துவ வெளிப்பாடுகளை ஏற்படுத்துகிறது.
இந்த நோயின் பெரும் சமூக முக்கியத்துவம் தொடர்பாக, எழும் சிக்கல்களை நடுநிலையாக்குவதை நோக்கமாகக் கொண்ட சரியான நேரத்தில் சிகிச்சை மற்றும் தடுப்பு நடவடிக்கைகளை பரிந்துரைப்பதற்காக அதன் ஆரம்பகால நோயறிதலின் கேள்வி எழுகிறது.
நீரிழிவு நோயில், முதலில், கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தில் ஏற்படும் மாற்றங்கள் மிகத் தெளிவாக வெளிப்படுகின்றன. எனவே, நீரிழிவு நோயைக் கண்டறிவதில் முக்கிய கண்டறியும் மருத்துவ மற்றும் ஆய்வக சோதனை இரத்த குளுக்கோஸை நிர்ணயிப்பதாகும். குளுக்கோஸின் அளவீட்டு சிரை மற்றும் ஒரு விரலிலிருந்து எடுக்கப்பட்ட தந்துகி இரத்தத்தில் மேற்கொள்ளப்படுகிறது.
நீரிழிவு நோயைக் கண்டறியும் அளவுகோல்களை வல்லுநர்கள் நீண்ட காலமாக உருவாக்கியுள்ளனர். தரவு குவிந்ததால், அவை அவ்வப்போது மதிப்பாய்வு செய்யப்பட்டு மேம்படுத்தப்பட்டன.
நீரிழிவு மற்றும் கிளைசெமிக் நிலை மதிப்பீட்டின் நவீன நோயறிதல்கள் 1999 முதல் WHO பரிந்துரைகளின் அடிப்படையில் மேலும் சேர்த்தல்களுடன் (1999 முதல் 2015 வரை) உள்ளன.
நீரிழிவு நோய்க்கான முக்கிய ஆய்வக கண்டறியும் அளவுகோல்களில் குளுக்கோஸ், கிளைகோசைலேட்டட் (கிளைகேட்டட்) ஹீமோகுளோபின் செறிவு தீர்மானித்தல் மற்றும் நோயறிதலை உறுதிப்படுத்த வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை நடத்துதல் ஆகியவை அடங்கும். கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைப் படிக்கும் செயல்பாட்டில், புற இரத்தம் (சிரை) மற்றும் தந்துகி இரத்தம் (விரலிலிருந்து), கிளைகேட்டட் ஹீமோகுளோபின் செறிவு குறிகாட்டிகள், குளுக்கோஸ் சகிப்புத்தன்மை சோதனையின் போது இயல்பான மற்றும் நோயியல் குளுக்கோஸ் மதிப்புகள் தீர்மானிக்கப்பட்டது.
இரத்த குளுக்கோஸ்
குளுக்கோஸ் செறிவை மதிப்பிடும்போது, சிரை மற்றும் முழு தந்துகி இரத்தத்தில் அதன் இயல்பான மதிப்புகளில் உள்ள வேறுபாடுகளை கணக்கில் எடுத்துக்கொள்வது அவசியம். இது ஹீமாடோக்ரிட்டின் அளவைப் பொறுத்தது. எனவே, ஒரு நோயாளியை மாறும் வகையில் கண்காணிக்கும்போது, ஒரு கண்டறிதல் தொழில்நுட்பத்தைப் பயன்படுத்துவது நல்லது.
உண்ணாவிரத குளுக்கோஸ் என்றால் குளுக்கோஸ் என்பது காலையில் நிர்ணயிக்கப்பட்ட குளுக்கோஸ் என்பது ஒரே இரவில் குறைந்தது எட்டு மற்றும் பதினான்கு மணி நேரத்திற்கு மேல் அல்ல. பொதுவாக, குளுக்கோஸ் தந்துகி இரத்தத்திற்கு 5.6 மிமீல் / எல் மற்றும் சிரை இரத்தத்தில் 6.1 மிமீல் / எல் குறைவாக இருக்கக்கூடாது. பெறப்பட்ட தரவு முறையே 6.1 mmol / l ஐ விட அதிகமாகவோ அல்லது சமமாகவோ உள்ளது மற்றும் முறையே 7.0 mmol / l ஐ விட அதிகமாகவோ அல்லது சமமாகவோ உள்ளது, மறு பகுப்பாய்வு மற்றும் குளுக்கோஸ் சகிப்புத்தன்மை சோதனைக்கு ஒரு காரணமாக செயல்படுகிறது. கிளைசீமியாவின் அளவு அதிகரிப்பதன் உண்மையை நிறுவுவதற்கு நீரிழிவு நோயைக் கண்டறிதல், முதல் முறையாக அடையாளம் காணப்பட்டது.
முழு தந்துகி இரத்தத்தில் வெற்று வயிற்றில் 5.6 - 6.1 மிமீல் / எல் வரம்பில் உள்ள குளுக்கோஸ் மற்றும் சிரை இரத்தத்தில் 6.1 - 7.0 மிமீல் / எல் ஆகியவை கிளைசீமியாவின் மீறலைக் குறிக்கலாம்.
பகுப்பாய்வு முடிவுகள் பல காரணிகளால் (சில மருந்துகள், ஹார்மோன் அளவுகள், உணர்ச்சி நிலை, உணவு முறை ஆகியவற்றை எடுத்துக்கொள்வது) பாதிக்கப்படுவதால், குளுக்கோஸை பல முறை தீர்மானிக்க வேண்டும் என்பதை மீண்டும் வலியுறுத்த வேண்டும்.
கிளைகேட்டட் ஹீமோகுளோபின் தீர்மானித்தல்
2011 முதல், WHO இன் பரிந்துரையின் பேரில், கிளைகேட்டட் ஹீமோகுளோபின் செறிவு (HbA1c) நிர்ணயம் நீரிழிவு நோய்க்கான கண்டறியும் அளவுகோலாகப் பயன்படுத்தப்படுகிறது.
இயல்பானது 6.0% ஐ தாண்டாத செறிவு என்று கருதப்படுகிறது. HbA1c இன் செறிவு 6.5% ஐ விட அதிகமாகவோ அல்லது சமமாகவோ நீரிழிவு இருப்பதற்கான அளவுகோலாகக் கருதப்படுகிறது. உச்சரிக்கப்படும் அறிகுறிகள் இல்லாத நிலையில், இரண்டு ஆய்வுகளை ஒப்பிட்டுப் பார்த்த பிறகு ஒரு முடிவு உருவாகிறது - கிளைகேட்டட் ஹீமோகுளோபினின் இரண்டு வரையறைகள் அல்லது ஒரே நேரத்தில் HbA1c மற்றும் குளுக்கோஸின் தீர்மானத்திற்குப் பிறகு.
வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை
கிளைசீமியாவின் அத்தியாயங்களைக் கண்டறிவதை தெளிவுபடுத்துவதற்காக வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை (PHTT) செய்யப்படுகிறது.
ஒரு நபரில் 75 கிராம் குளுக்கோஸை எடுத்துக் கொண்ட 2 மணி நேரத்தில் குளுக்கோஸ் செறிவு 11.1 மிமீல் / எல் விட அதிகமாகவோ அல்லது சமமாகவோ இருந்தால் சோதனை நேர்மறையானதாக கருதப்படுகிறது (நீரிழிவு நோயைக் கண்டறிதல்).
வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை கடுமையான விதிகளுக்கு உட்பட்டது. உதாரணமாக, குழந்தைகளில், குளுக்கோஸின் கணக்கீடு ஒரு கிலோ உடல் எடையில் 1.75 கிராம் குளுக்கோஸ் மற்றும் 75 கிராமுக்கு மேல் இல்லை. பரிசோதனையின் போது அனைத்து விதிகளையும் கண்டிப்பாக செயல்படுத்துவது கலந்துகொள்ளும் மருத்துவரின் கடமையாகும்.
மேம்பட்ட ஆய்வுகள்
நீரிழிவு இருப்பதைக் குறிக்கும் புகார்களின் முன்னிலையிலும், சில சமயங்களில் தற்செயலான சந்தர்ப்பத்திலும் (எடுத்துக்காட்டாக, தடுப்பு பரிசோதனைகள்) உயர்ந்த குளுக்கோஸ் அளவைக் கண்டறிதல், தேவைப்பட்டால், நீரிழிவு நோயைக் கண்டறிவதில் ஆழமான ஆய்வக கண்டறியும் முறைகள் செய்யப்படலாம். இத்தகைய சோதனைகள் பின்வருமாறு: இரத்தம் மற்றும் சிறுநீரின் உயிர்வேதியியல் ஆய்வுகள் (இரத்தத்தின் உயிர்வேதியியல் பகுப்பாய்வு, சி-பெப்டைட் மற்றும் இன்சுலின் தீர்மானித்தல், இன்சுலின் எதிர்ப்பைக் கணக்கிடுதல், மைக்ரோஅல்புமினுரியா), 24 மணி நேர தொடர்ச்சியான குளுக்கோஸ் கண்காணிப்பு (சிஜிஎம்எஸ்), நோயெதிர்ப்பு (இரத்தத்தில் ஆன்டிபாடிகளைக் கண்டறிதல்), மரபணு.
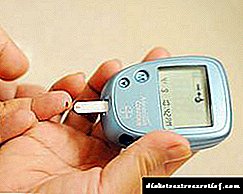
இரத்த குளுக்கோஸ் மீட்டர்களைப் பயன்படுத்துதல்
வீட்டில், குளுக்கோஸ் அளவைக் கண்காணிக்க குளுக்கோமீட்டர்கள் பயன்படுத்தப்படுகின்றன. இந்த சாதனங்கள் தந்துகி இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கத்தை (விரலிலிருந்து வரும் இரத்தம்) தீர்மானிப்பதிலும், முடிவுகளை இனப்பெருக்கம் செய்வதிலும் போதுமான துல்லியத்தினால் வகைப்படுத்தப்படுகின்றன. குளுக்கோஸின் நிர்ணயம் நோயுற்ற நபரால் மேற்கொள்ளப்படுவதால், பகுப்பாய்வியின் தரத்தை சரிபார்க்க இதற்கு பல திறன்களும் கண்டறியும் நடவடிக்கைகளும் தேவைப்படுகின்றன (சோதனை கீற்றுகளின் தரக் கட்டுப்பாடு, பேட்டரி). மருத்துவமனைகள் மற்றும் பெரிய வணிக ஆய்வகங்களில், கிளைசீமியா பொதுவாக உயர் துல்லியத்தின் உயிர்வேதியியல் பகுப்பாய்விகளைப் பயன்படுத்தி மதிப்பிடப்படுகிறது, இதன் தரம் முறையாக கண்காணிக்கப்பட வேண்டும், அவற்றின் விதிகள் ஆய்வக சோதனைகளின் தரக் கட்டுப்பாட்டை உறுதி செய்வதற்காக ரஷ்ய கூட்டமைப்பின் சுகாதார அமைச்சின் உத்தரவுகளால் நிறுவப்படுகின்றன.