வகை I மற்றும் வகை 2 நீரிழிவு நோய்களில் இரத்த சர்க்கரையை குறைப்பதற்கான மருந்துகள்
நீரிழிவு நோய் என்பது உடலில் வளர்சிதை மாற்றக் கோளாறுகளின் விளைவாக ஏற்படும் ஒரு நாள்பட்ட நோயாகும். இந்த நோய் பாலினம் மற்றும் வயது ஆகியவற்றைப் பொருட்படுத்தாமல், நமது கிரகத்தின் எந்தவொரு குடியிருப்பாளரையும் பாதிக்கும். ஒவ்வொரு ஆண்டும் நீரிழிவு நோயாளிகளின் எண்ணிக்கை தொடர்ந்து அதிகரித்து வருகிறது.
நீரிழிவு நோயில், கணையம் இன்சுலின் என்ற ஹார்மோனை சுரக்கிறது. சர்க்கரையை உடைத்து, நிலையை உறுதிப்படுத்த, இன்சுலின் தயாரிப்புகள், எடுத்துக்காட்டாக, ஆக்ட்ராபிட், இன்று நாம் பேசப்போவது நோயாளியின் உடலில் அறிமுகப்படுத்தப்படுகிறது.
நிலையான இன்சுலின் ஊசி இல்லாமல், சர்க்கரை சரியாக உறிஞ்சப்படுவதில்லை, இது மனித உடலின் அனைத்து உறுப்புகளிலும் முறையான கோளாறுகளை ஏற்படுத்துகிறது. ஆக்ட்ராபிட் என்.எம் சரியாக செயல்பட, மருந்து நிர்வாகத்தின் விதிகளைப் பின்பற்றி, இரத்தத்தில் குளுக்கோஸின் அளவை தொடர்ந்து கண்காணிக்க வேண்டியது அவசியம்.
பயன்பாட்டிற்கான வழிமுறைகளின்படி, சிகிச்சைக்கு ஆக்ட்ராபிட் பயன்படுத்தப்படுகிறது:
- வகை 1 நீரிழிவு நோய் (நோயாளிகள் உடலில் இன்சுலின் தொடர்ந்து உட்கொள்வதைப் பொறுத்தது),
- டைப் 2 நீரிழிவு நோய் (இன்சுலின் எதிர்ப்பு. இந்த வகை நீரிழிவு நோயாளிகள் பெரும்பாலும் மாத்திரைகளைப் பயன்படுத்துகிறார்கள், இருப்பினும், நீரிழிவு அதிகரிப்புடன், அத்தகைய மருந்துகள் வேலை செய்வதை நிறுத்துகின்றன, இதுபோன்ற சந்தர்ப்பங்களில் சர்க்கரையை குறைக்க இன்சுலின் ஊசி பயன்படுத்தப்படுகிறது).
கர்ப்பம் மற்றும் பாலூட்டலின் போது ஆக்ட்ராபிட் இன்சுலின், அத்துடன் நீரிழிவு நோயுடன் வரும் நோய்களின் வளர்ச்சியையும் அவர்கள் பரிந்துரைக்கின்றனர். மருந்து பயனுள்ள அனலாக்ஸைக் கொண்டுள்ளது, எடுத்துக்காட்டாக, ஆக்ட்ராபிட் எம்.எஸ், இலெடின் ரெகுலர், பெட்டாசின்ட் மற்றும் பிற. ஒப்புமைகளுக்கான மாற்றம் ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் ஒரு மருத்துவமனையில் பிரத்தியேகமாக மேற்கொள்ளப்படுகிறது மற்றும் இரத்த சர்க்கரையை தொடர்ந்து கண்காணிக்கிறது என்பதை நினைவில் கொள்க.
முறை அறிமுகம்
மருந்தின் தோலடி, உள்ளுறுப்பு மற்றும் நரம்பு நிர்வாகம் அனுமதிக்கப்படுகிறது. தோலடி நிர்வாகத்துடன், நோயாளிகளுக்கு உட்செலுத்தலுக்கான தொடைப் பகுதியைத் தேர்வு செய்ய அறிவுறுத்தப்படுகிறார்கள், இங்குதான் மருந்து மெதுவாகவும் சமமாகவும் தீர்க்கப்படுகிறது.
கூடுதலாக, நீங்கள் பிட்டம், முன்கைகள் மற்றும் அடிவயிற்று குழியின் முன் சுவரை ஊசி போட பயன்படுத்தலாம் (அடிவயிற்றில் செலுத்தப்படும் போது, மருந்தின் விளைவு விரைவில் தொடங்குகிறது). ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் ஒரு பகுதியில் அடிக்கடி ஊசி போடாதீர்கள், மருந்து லிபோடிஸ்ட்ரோபியைத் தூண்டும்.
இன்சுலின் சிரிஞ்சில் மருந்தின் தொகுப்பு:
- செயல்முறையைத் தொடங்குவதற்கு முன், கைகள் கழுவப்பட்டு கிருமி நீக்கம் செய்யப்பட வேண்டும்,
- இன்சுலின் எளிதில் கைகளுக்கு இடையில் உருட்டப்படுகிறது (மருந்து வண்டல் மற்றும் வெளிநாட்டு சேர்த்தல்களுக்கு சரிபார்க்கப்பட வேண்டும், அதே போல் காலாவதி தேதிக்கும்),
- சிரிஞ்சில் காற்று இழுக்கப்படுகிறது, ஒரு ஊசி ஆம்பூலில் செருகப்படுகிறது, காற்று வெளியிடப்படுகிறது,
- சரியான அளவு மருந்து சிரிஞ்சில் இழுக்கப்படுகிறது,
- சிரிஞ்சிலிருந்து அதிகப்படியான காற்று தட்டுவதன் மூலம் அகற்றப்படும்.
குறுகிய இன்சுலின் நீளத்துடன் கூடுதலாக வழங்க வேண்டியது அவசியம் என்றால், பின்வரும் வழிமுறை செய்யப்படுகிறது:
- இரண்டு ஆம்பூல்களிலும் (குறுகிய மற்றும் நீண்ட இரண்டிலும்) காற்று அறிமுகப்படுத்தப்படுகிறது,
- முதலில், குறுகிய-செயல்பாட்டு இன்சுலின் சிரிஞ்சில் இழுக்கப்படுகிறது, பின்னர் அது ஒரு நீண்டகால மருந்துடன் சேர்க்கப்படுகிறது,
- தட்டுவதன் மூலம் காற்று அகற்றப்படுகிறது.
சிறிய அனுபவமுள்ள நீரிழிவு நோயாளிகள் தோள்பட்டை பகுதிக்குள் ஆக்ட்ரோபைடை அறிமுகப்படுத்த பரிந்துரைக்கப்படவில்லை, ஏனெனில் போதிய தோல்-கொழுப்பு மடிப்பை உருவாக்கி, மருந்துகளை ஊடுருவி செலுத்த அதிக ஆபத்து உள்ளது. 4-5 மிமீ வரை ஊசிகளைப் பயன்படுத்தும் போது, தோலடி கொழுப்பு மடிப்பு எதுவும் உருவாகாது என்பது கவனிக்கத்தக்கது.
லிபோடிஸ்ட்ரோபியால் மாற்றப்பட்ட திசுக்களிலும், ஹீமாடோமாக்கள், முத்திரைகள், வடுக்கள் மற்றும் வடுக்கள் போன்ற இடங்களுக்கும் மருந்து செலுத்த தடை விதிக்கப்பட்டுள்ளது.
வழக்கமான இன்சுலின் சிரிஞ்ச், ஒரு சிரிஞ்ச் பேனா அல்லது தானியங்கி பம்பைப் பயன்படுத்தி ஆக்ட்ரோபிட் நிர்வகிக்கப்படலாம். பிந்தைய வழக்கில், மருந்து அதன் சொந்தமாக உடலில் அறிமுகப்படுத்தப்படுகிறது, முதல் இரண்டில் இது நிர்வாகத்தின் நுட்பத்தை மாஸ்டரிங் செய்வது மதிப்பு.
- கட்டைவிரல் மற்றும் ஆள்காட்டி விரலின் உதவியுடன், இன்சுலின் கொழுப்புக்கு வழங்கப்படுவதை உறுதி செய்வதற்காக ஊசி இடத்திலேயே ஒரு மடிப்பு தயாரிக்கப்படுகிறது, தசை அல்ல (4-5 மிமீ வரை ஊசிகளுக்கு, நீங்கள் ஒரு மடிப்பு இல்லாமல் செய்யலாம்),
- சிரிஞ்ச் மடிப்புக்கு செங்குத்தாக நிறுவப்பட்டுள்ளது (8 மிமீ வரை ஊசிகளுக்கு, 8 மிமீக்கு மேல் இருந்தால் - மடிப்புக்கு 45 டிகிரி கோணத்தில்), கோணம் எல்லா வழிகளிலும் அழுத்தி, மருந்து செலுத்தப்படுகிறது,
- நோயாளி 10 ஆக எண்ணி ஊசியை வெளியே எடுக்கிறார்,
- கையாளுதல்களின் முடிவில், கொழுப்பு மடிப்பு வெளியிடப்படுகிறது, ஊசி இடத்தைத் தேய்க்கவில்லை.
- ஒரு செலவழிப்பு ஊசி நிறுவப்பட்டுள்ளது,
- மருந்து எளிதில் கலக்கப்படுகிறது, ஒரு மருந்தின் உதவியுடன் மருந்தின் 2 அலகுகள் தேர்ந்தெடுக்கப்படுகின்றன, அவை காற்றில் அறிமுகப்படுத்தப்படுகின்றன,
- சுவிட்சைப் பயன்படுத்தி, விரும்பிய அளவின் மதிப்பு அமைக்கப்படுகிறது,
- முந்தைய நடைமுறையில் விவரிக்கப்பட்டுள்ளபடி, தோலில் ஒரு கொழுப்பு மடிப்பு உருவாகிறது,
- பிஸ்டனை எல்லா வழிகளிலும் அழுத்துவதன் மூலம் மருந்து அறிமுகப்படுத்தப்படுகிறது,
- 10 விநாடிகளுக்குப் பிறகு, தோலில் இருந்து ஊசி அகற்றப்பட்டு, மடிப்பு வெளியிடப்படுகிறது.
குறுகிய-செயல்பாட்டு ஆக்ட்ராபைடு பயன்படுத்தப்பட்டால், பயன்பாட்டிற்கு முன் கலக்க வேண்டிய அவசியமில்லை.
மருந்தின் முறையற்ற உறிஞ்சுதல் மற்றும் இரத்தச் சர்க்கரைக் குறைவு, அத்துடன் ஹைப்பர் கிளைசீமியா போன்றவற்றைத் தவிர்ப்பதற்கு, இன்சுலின் பொருத்தமற்ற மண்டலங்களுக்குள் செலுத்தப்படக்கூடாது மற்றும் மருத்துவருடன் உடன்படாத அளவுகளைப் பயன்படுத்த வேண்டும். காலாவதியான ஆக்ட்ராபிட் பயன்பாடு தடைசெய்யப்பட்டுள்ளது, மருந்து இன்சுலின் அளவுக்கு அதிகமாக இருக்கலாம்.
கலந்துகொள்ளும் மருத்துவரின் மேற்பார்வையின் கீழ் மட்டுமே நிர்வாகம் நரம்பு வழியாக அல்லது உள்நோக்கி மேற்கொள்ளப்படுகிறது. உணவுக்கு அரை மணி நேரத்திற்கு முன்பு ஆக்ட்ராபிட் உடலில் அறிமுகப்படுத்தப்படுகிறது, உணவில் அவசியம் கார்போஹைட்ரேட்டுகள் இருக்க வேண்டும்.
ஆக்ட்ராபிட் எப்படி
இன்சுலின் ஆக்ட்ராபிட் மருந்துகளின் குழுவிற்கு சொந்தமானது, இதன் முக்கிய நடவடிக்கை இரத்த சர்க்கரையை குறைப்பதை நோக்கமாகக் கொண்டுள்ளது. இது ஒரு குறுகிய நடிப்பு மருந்து.
சர்க்கரை குறைப்பு காரணமாக:
- உடலில் மேம்படுத்தப்பட்ட குளுக்கோஸ் போக்குவரத்து,
- லிபோஜெனீசிஸ் மற்றும் கிளைகோஜெனெசிஸின் செயல்படுத்தல்,
- புரத வளர்சிதை மாற்றம்,
- கல்லீரல் குறைவான குளுக்கோஸை உற்பத்தி செய்யத் தொடங்குகிறது,
- குளுக்கோஸ் உடல் திசுக்களால் சிறப்பாக உறிஞ்சப்படுகிறது.

ஒரு உயிரினத்தின் போதைப்பொருளின் வெளிப்பாட்டின் அளவு மற்றும் வேகம் பல காரணிகளைப் பொறுத்தது:
- இன்சுலின் தயாரிப்பின் அளவு,
- நிர்வாகத்தின் பாதை (சிரிஞ்ச், சிரிஞ்ச் பேனா, இன்சுலின் பம்ப்),
- மருந்து நிர்வாகத்திற்கான தேர்ந்தெடுக்கப்பட்ட இடம் (வயிறு, முன்கை, தொடை அல்லது பிட்டம்).
ஆக்ட்ராபிட்டின் தோலடி நிர்வாகத்துடன், மருந்து 30 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது, இது நோயாளியின் தனிப்பட்ட குணாதிசயங்களைப் பொறுத்து 1-3 மணி நேரத்திற்குப் பிறகு உடலில் அதன் அதிகபட்ச செறிவை அடைகிறது, இரத்தச் சர்க்கரைக் குறைவு விளைவு 8 மணி நேரம் செயலில் உள்ளது.
பக்க விளைவுகள்
நோயாளிகளில் பல நாட்கள் (அல்லது வாரங்கள், நோயாளியின் தனிப்பட்ட குணாதிசயங்களைப் பொறுத்து) ஆக்ட்ராபிடிற்கு மாறும்போது, முனைகளின் வீக்கம் மற்றும் பார்வை தெளிவு உள்ள சிக்கல்களைக் காணலாம்.
பிற பாதகமான எதிர்வினைகள் இதனுடன் பதிவு செய்யப்படுகின்றன:
- மருந்தின் நிர்வாகத்திற்குப் பிறகு முறையற்ற ஊட்டச்சத்து, அல்லது உணவைத் தவிர்ப்பது,
- அதிகப்படியான உடற்பயிற்சி
- ஒரே நேரத்தில் அதிக அளவு இன்சுலின் அறிமுகப்படுத்துகிறது.



மிகவும் பொதுவான பக்க விளைவு இரத்தச் சர்க்கரைக் குறைவு ஆகும். நோயாளிக்கு வெளிர் சருமம், அதிகப்படியான எரிச்சல் மற்றும் பசி, குழப்பம், முனைகளின் நடுக்கம் மற்றும் அதிகரித்த வியர்வை போன்ற உணர்வுகள் இருந்தால், இரத்த சர்க்கரை அனுமதிக்கப்பட்ட அளவிற்குக் கீழே குறைந்திருக்கலாம்.
அறிகுறிகளின் முதல் வெளிப்பாடுகளில், சர்க்கரையை அளவிடுவது மற்றும் எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளை சாப்பிடுவது அவசியம், நனவு இழந்தால், குளுக்கோஸ் நோயாளிக்கு உள்நோக்கி செலுத்தப்படுகிறது.
சில சந்தர்ப்பங்களில், ஆக்ட்ராபிட் இன்சுலின் ஏற்படும் ஒவ்வாமை எதிர்விளைவுகளை ஏற்படுத்தும்:
- எரிச்சல், சிவத்தல், வலி வீக்கம், ஊசி இடத்தின் தோற்றம்
- குமட்டல் மற்றும் வாந்தி
- சுவாச பிரச்சினைகள்
- மிகை இதயத் துடிப்பு,
- தலைச்சுற்று.


நோயாளி வெவ்வேறு இடங்களில் ஊசி விதிகளைப் பின்பற்றவில்லை என்றால், திசுக்களில் லிபோடிஸ்ட்ரோபி உருவாகிறது.
நோயாளிகளுக்கு இரத்தச் சர்க்கரைக் குறைவு தொடர்ந்து காணப்படுவதால், நிர்வகிக்கப்படும் அளவை சரிசெய்ய உங்கள் மருத்துவரை அணுக வேண்டியது அவசியம்.
சிறப்பு வழிமுறைகள்
பெரும்பாலும், இரத்தச் சர்க்கரைக் குறைவு மருந்தின் அளவுக்கதிகமாக மட்டுமல்லாமல், வேறு பல காரணங்களாலும் ஏற்படலாம்:
- ஒரு மருத்துவரின் கட்டுப்பாடு இல்லாமல் மருந்தை அனலாக் ஆக மாற்றுவது,
- திறமையற்ற உணவு
- வாந்தி,
- அதிகப்படியான உடல் உழைப்பு அல்லது உடல் திரிபு,
- ஊசி போடுவதற்கான இடம் மாற்றம்.
நோயாளி போதிய அளவு மருந்தை அறிமுகப்படுத்தினாலோ அல்லது அறிமுகத்தைத் தவிர்த்தாலோ, அவர் ஹைப்பர் கிளைசீமியாவை (கெட்டோஅசிடோசிஸ்) உருவாக்குகிறார், இது குறைவான ஆபத்தானது, கோமாவுக்கு வழிவகுக்கும்.
- தாகம் மற்றும் பசியின் உணர்வு
- சருமத்தின் சிவத்தல்,
- அடிக்கடி சிறுநீர் கழித்தல்
- வாயிலிருந்து அசிட்டோனின் வாசனை
- குமட்டல்.


கர்ப்ப காலத்தில் பயன்படுத்தவும்
நோயாளியின் கர்ப்ப காலத்தில் ஆக்டிராபிட் சிகிச்சை அனுமதிக்கப்படுகிறது. காலம் முழுவதும், சர்க்கரை அளவைக் கட்டுப்படுத்துவது மற்றும் அளவை மாற்றுவது அவசியம். எனவே, முதல் மூன்று மாதங்களில், மருந்தின் தேவை குறைகிறது, இரண்டாவது மற்றும் மூன்றாவது காலத்தில் - மாறாக, அது அதிகரிக்கிறது.
பிரசவத்திற்குப் பிறகு, இன்சுலின் தேவை கர்ப்பத்திற்கு முன்பு இருந்த நிலைக்கு மீட்டமைக்கப்படுகிறது.
பாலூட்டலின் போது, ஒரு அளவு குறைப்பு தேவைப்படலாம். நோயாளியின் இரத்த சர்க்கரை அளவை கவனமாக கண்காணிக்க வேண்டும், இதனால் மருந்தின் தேவை உறுதிப்படுத்தப்படும் தருணத்தை தவறவிடக்கூடாது.
கொள்முதல் மற்றும் சேமிப்பு
உங்கள் மருத்துவரின் பரிந்துரைப்படி நீங்கள் ஒரு மருந்தகத்தில் ஆக்ட்ராபிட் வாங்கலாம்.
2 முதல் 7 டிகிரி செல்சியஸ் வெப்பநிலையில் குளிர்சாதன பெட்டியில் மருந்தை சேமிப்பது நல்லது. தயாரிப்பு நேரடி வெப்பம் அல்லது சூரிய ஒளியை வெளிப்படுத்த அனுமதிக்காதீர்கள். உறைந்திருக்கும் போது, ஆக்ட்ராபிட் அதன் சர்க்கரையை குறைக்கும் பண்புகளை இழக்கிறது.
ஊசி போடுவதற்கு முன்பு, நோயாளி மருந்தின் காலாவதி தேதியை சரிபார்க்க வேண்டும், காலாவதியான இன்சுலின் பயன்பாடு அனுமதிக்கப்படாது. வண்டல் மற்றும் வெளிநாட்டு சேர்த்தல்களுக்கு ஆக்ட்ராபிட் உடன் ஆம்பூல் அல்லது குப்பியை சரிபார்க்கவும்.
டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோய் கொண்ட நோயாளிகளால் ஆக்ட்ராபிட் பயன்படுத்தப்படுகிறது. மருத்துவரால் சுட்டிக்காட்டப்பட்ட அளவுகளுடன் சரியான பயன்பாடு மற்றும் இணக்கத்துடன், இது உடலில் பக்க விளைவுகளின் வளர்ச்சியை ஏற்படுத்தாது.
நீரிழிவு நோய்க்கு விரிவாக சிகிச்சையளிக்கப்பட வேண்டும் என்பதை நினைவில் கொள்ளுங்கள்: மருந்தின் தினசரி ஊசி தவிர, நீங்கள் ஒரு குறிப்பிட்ட உணவை கடைபிடிக்க வேண்டும், உடல் செயல்பாடுகளை கண்காணிக்க வேண்டும் மற்றும் மன அழுத்த சூழ்நிலைகளுக்கு உடலை வெளிப்படுத்தக்கூடாது.
இத்தகைய வித்தியாசமான இன்சுலின் ...
கடந்த முறை ஏற்கனவே குறிப்பிட்டுள்ளபடி, டைப் 1 நீரிழிவு நோயால், கணையம் இன்சுலின் உற்பத்தி செய்யாது, எனவே இது வெளியில் இருந்து நிர்வகிக்கப்பட வேண்டும்.
ஆரம்பத்தில், நோய்வாய்ப்பட்டவர்கள் சிறப்பு சிரிஞ்ச்களுடன் ஊசி போடுமாறு கேட்டுக்கொள்ளப்பட்டனர், இருப்பினும், இது பல சிக்கல்களைக் கொண்டிருந்தது. முதலாவதாக, உட்செலுத்துதல் இடத்தில் தோலடி திசு மிக விரைவாக வீழ்ந்தது. தினமும் 4-6 ஊசி போடுவது நகைச்சுவையா!
இரண்டாவதாக, ஊசி இடங்கள் பெரும்பாலும் சப்ரேட் செய்யப்பட்டன. ஊசி தானே மிகவும் விரும்பத்தகாத செயல்முறை என்று இது குறிப்பிடவில்லை.
இன்று, இன்சுலின் செலுத்தப்படாத விநியோக முறைகள் உருவாக்கப்படுகின்றன. ஆனால் இந்த சிக்கலை தீர்க்க, இரைப்பைக் குழாயின் ஆக்கிரமிப்பு சூழலில் இருந்து இன்சுலின் புரத மூலக்கூறை எவ்வாறு பாதுகாப்பது என்பதை நீங்கள் கண்டுபிடிக்க வேண்டும், அதன் செல்வாக்கு மண்டலத்தில் விழும் எந்த மூலக்கூறையும் பிரிக்கத் தயாராக உள்ளது.
ஐயோ, இந்த முன்னேற்றங்கள் முழுமையானவை அல்ல, எனவே டைப் I நீரிழிவு நோயாளிகளுக்கு, உயிர்வாழ ஒரே வழி உள்ளது: இன்சுலின் தயாரிப்புகளின் தினசரி ஊசி மருந்துகளைத் தொடர.
ஒரு இன்சுலின் மற்றொன்றிலிருந்து எவ்வாறு வேறுபடுகிறது, அது என்ன நடக்கிறது என்பது குறித்து நாம் இன்னும் விரிவாக வாசிப்போம்.
இன்சுலின் வகைப்பாட்டிற்கு பல அணுகுமுறைகள் உள்ளன: முதலாவதாக, தோற்றம் (போர்சின், மனித மறுசீரமைப்பு, செயற்கை போன்றவை), செயல்பாட்டின் காலத்தால் (குறுகிய, நடுத்தர மற்றும் நீண்ட).
உங்களுக்கும் எனக்கும், அட்டவணையில் கொடுக்கப்பட்ட கடைசி வகைப்பாடு மிகவும் நடைமுறை முக்கியத்துவம் வாய்ந்தது.
செயலின் காலத்தால் இன்சுலின் வகைப்பாடு
| குறுகிய நடவடிக்கை | நடுத்தர காலம் | நீண்ட நடிப்பு |
டைப் I நீரிழிவு நோயின் சிகிச்சையானது இரண்டு பகுதிகளைக் கொண்டுள்ளது: அடிப்படை சிகிச்சை (ஒரு உட்சுரப்பியல் நிபுணரால் பரிந்துரைக்கப்படுகிறது): இது நடுத்தர அல்லது நீண்ட காலமாக செயல்படும் இன்சுலின் தொடர்ந்து நிர்வகிக்கப்படும் டோஸ் ஆகும்.
இத்தகைய மருந்துகள் இன்சுலின் இயற்கையான பின்னணியைப் பிரதிபலிக்கின்றன, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் இயற்கையான செயல்முறைகளைக் கட்டுப்படுத்துகின்றன.
சிகிச்சையின் இரண்டாவது பகுதி சாப்பிட்ட பிறகு குளுக்கோஸை சரிசெய்தல், சிற்றுண்டி போன்றவை.
உண்மை என்னவென்றால், டைப் 1 நீரிழிவு நோய் கொண்ட ஒரு நோயாளி தன்னை இனிப்பு அல்லது கார்போஹைட்ரேட்டுகள் கொண்ட வேறு எந்த உணவையும் எடுக்க அனுமதித்தால், இரத்த குளுக்கோஸ் அளவு அதிகரிக்கத் தொடங்கும், மேலும் “அடிப்படை” இன்சுலின் வழக்கமான குளுக்கோஸை விட அதிகமாக பயன்படுத்த போதுமானதாக இருக்காது.
இது ஹைப்பர் கிளைசீமியாவின் வளர்ச்சிக்கு வழிவகுக்கும், இது இன்சுலின் நிர்வாகம் இல்லாத நிலையில் கோமா மற்றும் நோயாளியின் இறப்புக்கு வழிவகுக்கும்.
ஆகையால், இங்கே மற்றும் இப்போது குளுக்கோஸ் அளவை சரிசெய்ய மருத்துவர் “அடிப்படை” இன்சுலின் மட்டுமல்ல, “குறுகிய” யையும் பரிந்துரைக்கிறார். அட்டவணையில் இருந்து பார்க்க முடியும் என, தோலடி நிர்வாகத்துடன், இது 30 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது.
குளுக்கோமீட்டரின் அளவீடுகளின் அடிப்படையில், நோயாளி குறுகிய இன்சுலின் காய்களின் அளவைத் தேர்வு செய்கிறார். நீரிழிவு பள்ளியில் அவருக்கு இது கற்பிக்கப்படுகிறது.
இன்சுலின் சிகிச்சையின் தலைகீழ் பக்கம், நிர்வாகத்தின் பாதையின் பக்க விளைவுகளை கணக்கிடாமல், அதிகப்படியான அளவுக்கான வாய்ப்பு.
தினசரி நிர்வகிக்கப்படும் இன்சுலின் சராசரி அளவு 0.1 முதல் 0.5 மில்லி வரை இருக்கலாம். இவை மிகச் சிறிய எண்கள், மற்றும் நிர்வாகத்தின் இயந்திர முறைகளைப் பயன்படுத்தும் போது (ஒரு உன்னதமான சிரிஞ்சுடன்), கூடுதல் தட்டச்சு செய்வது மிகவும் எளிதானது, இது அடுத்தடுத்த விளைவுகளுடன் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும்.
இத்தகைய சிக்கல்களைத் தவிர்ப்பதற்காக, அவர்கள் தானியங்கி சாதனங்களை உருவாக்கத் தொடங்கினர். இவற்றில் இன்சுலின் விசையியக்கக் குழாய்கள் மற்றும் நன்கு அறியப்பட்ட சிரிஞ்ச் பேனாக்கள் அடங்கும்.
சிரிஞ்ச் பேனாவில், தலையைச் சுழற்றுவதன் மூலம் அளவு அமைக்கப்படுகிறது, அதே நேரத்தில் உட்செலுத்தலின் போது உள்ளிடப்படும் அலகுகளின் எண்ணிக்கை டயலில் அமைக்கப்படுகிறது. எண்கள் மிகவும் பெரியவை, ஏனென்றால் குழந்தைகள் மற்றும் வயதானவர்கள் இருவரும் சிரிஞ்ச் பேனாவைப் பயன்படுத்துகிறார்கள்.

இருப்பினும், அத்தகைய அமைப்பு அதிகப்படியான அளவிலிருந்து பாதுகாக்காது (யாரோ இன்னும் கொஞ்சம் திரும்பினர், அந்த உருவத்தை உருவாக்கவில்லை, முதலியன).
எனவே, இன்று இன்சுலின் பம்புகள் என்று அழைக்கப்படுபவை பயன்படுத்தப்படுகின்றன. ஆரோக்கியமான கணையத்தின் வேலையைப் பிரதிபலிக்கும் ஒரு மினி கணினி என்று சொல்லலாம். இன்சுலின் பம்ப் ஒரு பேஜரின் அளவை அளவிடுகிறது மற்றும் பல பகுதிகளைக் கொண்டுள்ளது. இது இன்சுலின் வழங்குவதற்கான ஒரு பம்ப், ஒரு கட்டுப்பாட்டு அமைப்பு, இன்சுலின் மாற்றக்கூடிய நீர்த்தேக்கம், மாற்றக்கூடிய உட்செலுத்துதல் தொகுப்பு, பேட்டரிகள் ஆகியவற்றைக் கொண்டுள்ளது.
வழக்கமாக இன்சுலின் செலுத்தப்படும் அதே இடங்களில் (வயிறு, இடுப்பு, பிட்டம், தோள்கள்) சாதனத்தின் ஒரு பிளாஸ்டிக் கேனுலா தோலின் கீழ் வைக்கப்படுகிறது. இந்த அமைப்பு பகலில் இரத்தத்தில் சர்க்கரையின் அளவை தீர்மானிக்கிறது, மேலும் சரியான நேரத்தில் இன்சுலின் செலுத்துகிறது. எனவே, ஊசி மருந்துகளின் எண்ணிக்கை பல மடங்கு குறைவாக உள்ளது. இன்சுலின் நிர்வாகத்திற்கான சர்க்கரை மற்றும் பிற இடங்களைத் தீர்மானிக்க ஒரு நாளைக்கு 5-6 முறை உங்கள் விரலைக் குத்த வேண்டிய அவசியமில்லை.
வகை II நீரிழிவு நோயில் சர்க்கரையை குறைப்பதற்கான மருந்துகள்
வகை II நீரிழிவு நோய் (டி.எம் II) பெரும்பாலான சந்தர்ப்பங்களில் வாழ்க்கை முறை மற்றும் ஊட்டச்சத்தின் நேரடி விளைவாகும்.
மோசமான ஆலோசனைகளில் ஒன்றை நான் நினைவு கூர்கிறேன்:
"யாராவது உங்களை புண்படுத்தியிருந்தால், அவருக்கு சாக்லேட் கொடுங்கள், இன்னொருவர், அவர் நீரிழிவு நோயை உருவாக்கும் வரை."
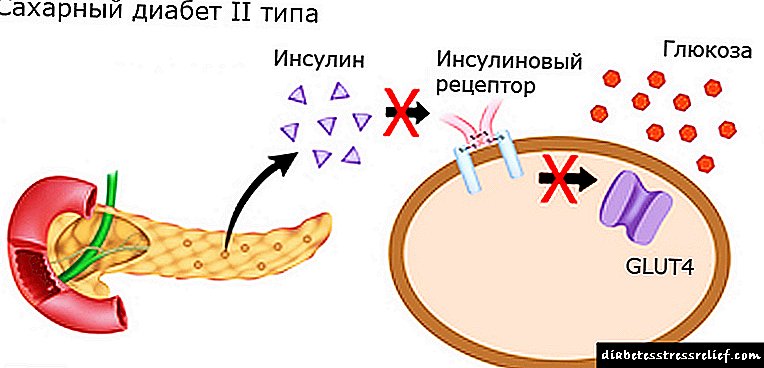
கார்போஹைட்ரேட்டுகள் குடலுக்குள் நுழையும் போது, இன்சுலின் உற்பத்தி செய்யப்படுகிறது, இது செல் சுவரை உள்வரும் குளுக்கோஸுக்கு ஊடுருவச் செய்கிறது என்பதை நான் உங்களுக்கு நினைவூட்டுகிறேன்.
இன்சுலின் ஏற்பிகளின் தொடர்ச்சியான தூண்டுதலுடன், அவற்றில் சில இன்சுலின் பதிலளிப்பதை நிறுத்துகின்றன. சகிப்புத்தன்மை உருவாகிறது, அதாவது, இன்சுலின் இன்சென்சிடிவிட்டி, இது உள்விளைவு கொழுப்பால் மோசமடைகிறது, இது குளுக்கோஸை கலத்திற்குள் நுழைவதைத் தடுக்கிறது.
செல்லுலார் ஏற்பிகளின் அடுத்த செயலாக்கத்திற்கு, மேலும் மேலும் இன்சுலின் தேவைப்படுகிறது.விரைவில் அல்லது பின்னர், உடல் உற்பத்தி செய்யும் இன்சுலின் அளவு இந்த சேனல்களைத் திறக்க போதுமானதாக இல்லை.
குளுக்கோஸ் இரத்தத்தில் குவிந்து, உயிரணுக்களுக்குள் நுழைவதில்லை. வகை II நீரிழிவு நோய் உருவாகிறது.
இந்த செயல்முறை நீண்டது மற்றும் நேரடியாக மனித உணவைப் பொறுத்தது.
எனவே இங்கே மிகவும் நியாயமான வெளிப்பாடு: "தனக்கென ஒரு துளை தோண்டுவது."
அதனால்தான் வகை II நீரிழிவு நோயால் கண்டறியப்பட்ட நோயாளிகளுக்கு முதன்மையாக உணவு பரிந்துரைக்கப்படுகிறது.
சரியான ஊட்டச்சத்து மற்றும் கார்போஹைட்ரேட்டுகளின் உட்கொள்ளலைக் கட்டுப்படுத்துவதன் மூலம், சர்க்கரை அளவு மற்றும் உங்கள் சொந்த இன்சுலின் உணர்திறன் மீட்டமைக்கப்படுகின்றன.
துரதிர்ஷ்டவசமாக, எளிமையான பரிந்துரை மிகவும் கடினமான ஒன்றாகும்.
ஒரு பேராசிரியர்-உட்சுரப்பியல் நிபுணர் என்னிடம் காலையில் நடைப்பயணத்தில் நோயாளியிடம் ஒரு கேள்வியைக் கேட்டார், அவர்கள் சொல்கிறார்கள், காலையில் சர்க்கரை ஏன் அதிகமாக இருக்கிறது? ஒருவேளை அவள் தடைசெய்யப்பட்ட ஒன்றை சாப்பிட்டிருக்கலாம்?
நோயாளி, இயற்கையாகவே, எல்லாவற்றையும் மறுத்துவிட்டார்: அவள் ரொட்டி சாப்பிடுவதில்லை, இனிப்புகள் இல்லை.
பின்னர், நைட்ஸ்டாண்டைப் பரிசோதித்தபோது, என் பாட்டி ஒரு தேனீர் தேனைக் கண்டுபிடித்தார், அதை அவர் தேநீரில் சேர்த்தார், இனிப்புகள் இல்லாமல் வாழ முடியாது என்று ஊக்கப்படுத்தினார்.
இங்கே மனிதனின் விருப்பம் இனி செயல்படாது. நீரிழிவு நோயால், நான் உண்மையில் சாப்பிட விரும்புகிறேன், முன்னுரிமை தான் இனிமையானது! இது புரிந்துகொள்ளத்தக்கது. குளுக்கோஸ் இல்லாத சூழ்நிலைகளில் (அது உடலில் இருந்தாலும், அது மூளை உள்ளிட்ட உயிரணுக்களுக்குள் நுழையாது என்பதை நினைவில் கொள்கிறீர்கள்), மூளை பசியின் மையத்தை செயல்படுத்தத் தொடங்குகிறது, மேலும் ஒரு நபர் ஒரு காளையை இந்த வார்த்தையின் நேரடி அர்த்தத்தில் சாப்பிடத் தயாராக உள்ளார்.
வகை II நீரிழிவு நோயைக் கட்டுப்படுத்த, பல அணுகுமுறைகள் உள்ளன:
- இரத்த சர்க்கரைக்கு போதுமான அளவிற்கு இன்சுலின் சுரப்பை தூண்டவும்,
- குடலில் உள்ள கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதை மெதுவாக்குங்கள்,
- இன்சுலின் ஏற்பிகளின் குளுக்கோஸ் உணர்திறனை அதிகரிக்கவும்.
அதன்படி, வகை II நீரிழிவு நோயில் சர்க்கரையை குறைப்பதற்கான அனைத்து மருந்துகளையும் இந்த 3 குழுக்களாக பிரிக்கலாம்.
1 குழு. இன்சுலின் ஏற்பிகளுக்கான உணர்திறன் முகவர்கள்
அதன் உள்ளே, வேதியியல் கட்டமைப்பின் படி, அவை மேலும் இரண்டு குழுக்களாகப் பிரிக்கப்படுகின்றன - பிகுவானைடுகள் மற்றும் கிளிடசோன் வழித்தோன்றல்கள்.
பிகுவானைடுகளில் சியோஃபோர், குளுக்கோஃபேஜ், பாகோமெட் (செயலில் உள்ள மூலப்பொருள் மெட்ஃபோர்மின்) ஆகியவை அடங்கும்.
கிளிடசோன் வழித்தோன்றல்களில் அமல்வியா, பியோக்லர் (பியோகிளிட்டசோன்), அவாண்டியா (ரோசிகிளிட்டசோன்) ஆகியவை அடங்கும்.
இந்த மருந்துகள் தசை திசுக்களால் குளுக்கோஸின் பயன்பாட்டை அதிகரிக்கின்றன, மேலும் கிளைக்கோஜன் வடிவத்தில் அதன் சேமிப்பைத் தடுக்கின்றன.
கிளிடசோன் வழித்தோன்றல்கள் கல்லீரலில் குளுக்கோஸ் மறுஒழுங்கமைப்பையும் தடுக்கின்றன.
மெட்ஃபோர்மின் மற்ற மருந்துகளுடன் இணைக்கப்பட்டுள்ளது, எடுத்துக்காட்டாக சிபுட்ராமைனுடன் - உடல் பருமனுக்கான சிகிச்சை, கிளிபென்க்ளாமைடு - இன்சுலின் உற்பத்தியைத் தூண்டும் மருந்து.
2 குழு. இரைப்பை குடல் மருந்துகள்
குளுக்கோஸைக் குறைப்பதற்கான இரண்டாவது அணுகுமுறை, இரைப்பைக் குழாயிலிருந்து அதன் உட்கொள்ளலைக் குறைப்பதாகும்.
இதற்காக, குளுக்கோபாய் (அகரபோசா) என்ற மருந்து பயன்படுத்தப்படுகிறது, இது α- குளுக்கோசிடேஸ் என்ற நொதியின் செயல்பாட்டைத் தடுக்கிறது, இது சர்க்கரைகள் மற்றும் கார்போஹைட்ரேட்டுகளை குளுக்கோஸாக உடைக்கிறது. இது பெரிய குடலுக்குள் நுழைகிறது என்பதற்கு இது வழிவகுக்கிறது, அங்கு அவை அங்கு வாழும் பாக்டீரியாக்களுக்கு ஊட்டச்சத்து மூலக்கூறாகின்றன.
எனவே இந்த மருந்துகளின் முக்கிய பக்க விளைவு: வாய்வு மற்றும் வயிற்றுப்போக்கு, பாக்டீரியாக்கள் சர்க்கரைகளை உடைத்து வாயு மற்றும் லாக்டிக் அமிலத்தை உருவாக்குகின்றன, இது குடல் சுவரை எரிச்சலூட்டுகிறது.
3 வது குழு. இன்சுலின் தூண்டுதல்கள்
வரலாற்று ரீதியாக, இந்த விளைவைக் கொண்ட இரண்டு குழு மருந்துகள் உள்ளன. முதல் குழுவின் மருந்துகள் உணவு மற்றும் குளுக்கோஸ் அளவைப் பொருட்படுத்தாமல் இன்சுலின் சுரப்பைத் தூண்டுகின்றன. எனவே, முறையற்ற பயன்பாடு அல்லது தவறான அளவைக் கொண்டு, ஒரு நபர் இரத்தச் சர்க்கரைக் குறைவு காரணமாக தொடர்ந்து பசியை அனுபவிக்க முடியும். இந்த குழுவில் மனினில் (கிளிபென்கிளாமைடு), டையபெட்டன் (கிளைக்ளாஸைடு), அமரில் (கிளிமிபிரைடு) ஆகியவை அடங்கும்.
இரண்டாவது குழு இரைப்பைக் குழாயின் ஹார்மோன்களின் ஒப்புமைகளாகும். குடலில் இருந்து குளுக்கோஸ் பாய ஆரம்பிக்கும் போது மட்டுமே அவை தூண்டுதல் விளைவைக் கொண்டுள்ளன.
பேயெட்டா (எக்ஸெனடைடு), விக்டோசா (லிராகுளுடைடு), ஜானுவியா (சிடாக்ளிப்டின்), கால்வஸ் (வில்டாக்ளிப்டின்) ஆகியவை இதில் அடங்கும்.
சர்க்கரையை குறைக்கும் மருந்துகளுடன் அறிமுகமானவர்களை நாங்கள் முடிப்போம், மற்றும் ஒரு வீட்டுப்பாடமாக, கேள்விகளை சிந்தித்து பதிலளிக்குமாறு நான் பரிந்துரைக்கிறேன்:
- டைப் I நீரிழிவு நோய்க்கு சிகிச்சையளிக்க செயற்கை வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்கள் பயன்படுத்த முடியுமா?
- எந்த வகையான நீரிழிவு நோய் ஊசி போடப்படுகிறது?
- நீரிழிவு நோயாளிகளுக்கு ஒரு சாக்லேட் அல்லது சர்க்கரை துண்டு எடுத்துச் செல்ல ஏன் பரிந்துரைக்கப்படுகிறது?
- இன்சுலின் வகை II நீரிழிவு நோய் எப்போது பரிந்துரைக்கப்படுகிறது?
இறுதியாக, சிறப்பு நீரிழிவு நோயைப் பற்றி சில வார்த்தைகளைச் சொல்ல விரும்புகிறேன். படத்தின்படி, இது எஸ்டி I மற்றும் எஸ்டி II இரண்டையும் ஒத்திருக்கும்.
இது காயங்கள், கணையத்தின் அழற்சி நோய்கள், அதன் செயல்பாடுகள் ஆகியவற்றுடன் தொடர்புடையது.
உங்களுக்கு நினைவிருக்கிறபடி, கணையத்தின் cells- கலங்களில் தான் இன்சுலின் உற்பத்தி செய்யப்படுகிறது. இந்த உறுப்புக்கு ஏற்படும் சேதத்தின் அளவைப் பொறுத்து, மாறுபட்ட அளவுகளில் இன்சுலின் குறைபாடு காணப்படும்.
ஒரு நபர் நாள்பட்ட கணைய அழற்சியால் அவதிப்பட்டால், இந்த உறுப்பு மூலம் உற்பத்தி செய்யப்படும் இன்சுலின் அளவு குறையும் என்பது தெளிவாகிறது, அதே நேரத்தில் முழுமையான நீக்குதலுடன் (அல்லது அதன் நெக்ரோசிஸ்), இன்சுலின் குறைபாட்டை உச்சரிக்கிறது, இதன் விளைவாக, ஹைப்பர் கிளைசீமியா காணப்படுகிறது. அத்தகைய நிலைமைகளின் சிகிச்சை கணையத்தின் செயல்பாட்டு நிலையின் அடிப்படையில் மேற்கொள்ளப்படுகிறது.
எனக்கு எல்லாம் இதுதான்.
எப்போதும் போல, சூப்பர்! எல்லாம் தெளிவாகவும் புரிந்துகொள்ளக்கூடியதாகவும் இருக்கிறது.
உங்கள் கேள்விகளை, கருத்துகளை கீழே உள்ள கருத்துகள் பெட்டியில் விடலாம்.
மற்றும், நிச்சயமாக, அன்டன் கேட்ட கேள்விகளுக்கான உங்கள் பதில்களுக்காக நாங்கள் காத்திருக்கிறோம்.
நாயகன் வலைப்பதிவிற்கான மருந்தகத்தில் மீண்டும் சந்திப்போம்!
உங்களிடம் அன்புடன், அன்டன் சட்ருடின் மற்றும் மெரினா குஸ்நெட்சோவா
பி.எஸ் புதிய கட்டுரைகளைத் தவிர்த்து, வேலைக்கு ஆயத்த ஏமாற்றுத் தாள்களைப் பெற விரும்பினால், செய்திமடலுக்கு குழுசேரவும். சந்தா படிவம் ஒவ்வொரு கட்டுரையின் கீழும், பக்கத்தின் மேலே வலதுபுறத்திலும் உள்ளது.
ஏதேனும் தவறு நடந்தால், விரிவான வழிமுறைகளை இங்கே பாருங்கள்.
P.P.S. நண்பர்களே, சில நேரங்களில் என்னிடமிருந்து வரும் கடிதங்கள் ஸ்பேமில் விழும். விழிப்புணர்வு அஞ்சல் நிரல்கள் எவ்வாறு செயல்படுகின்றன: அவை தேவையற்றவை வடிகட்டுகின்றன, அதனுடன் மிகவும் அவசியமானவை. எனவே, வழக்கில்.
என்னிடமிருந்து அஞ்சல் கடிதங்களைப் பெறுவதை நீங்கள் திடீரென்று நிறுத்திவிட்டால், "ஸ்பேம்" கோப்புறையில் பார்த்து, "மக்களுக்கான மருந்தகம்" அஞ்சல் பட்டியலைத் திறந்து "ஸ்பேம் வேண்டாம்" பொத்தானைக் கிளிக் செய்க.
ஒரு நல்ல வேலை வாரம் மற்றும் அதிக விற்பனை வேண்டும்! 🙂
என் அன்பான வாசகர்களே!
நீங்கள் கட்டுரையை விரும்பியிருந்தால், நீங்கள் கேட்க, சேர்க்க, அனுபவத்தைப் பகிர்ந்து கொள்ள விரும்பினால், அதை கீழே உள்ள சிறப்பு வடிவத்தில் செய்யலாம்.
தயவுசெய்து அமைதியாக இருக்க வேண்டாம்! உங்களுக்கான புதிய படைப்புகளுக்கு உங்கள் கருத்துக்கள் எனது முக்கிய உந்துதல்.
இந்த கட்டுரையின் இணைப்பை உங்கள் நண்பர்கள் மற்றும் சகாக்களுடன் சமூக வலைப்பின்னல்களில் பகிர்ந்து கொண்டால் நான் மிகவும் நன்றியுள்ளவனாக இருப்பேன்.
சமூக பொத்தான்களைக் கிளிக் செய்தால் போதும். நீங்கள் உறுப்பினராக இருக்கும் நெட்வொர்க்குகள்.
சமூக பொத்தான்களைக் கிளிக் செய்க. நெட்வொர்க்குகள் சராசரி காசோலை அதிகரிக்கிறது, வருவாய், சம்பளம், சர்க்கரை, அழுத்தம், கொழுப்பைக் குறைக்கிறது, ஆஸ்டியோகாண்ட்ரோசிஸ், தட்டையான அடி, மூல நோய் போன்றவற்றை நீக்குகிறது!