நீரிழிவு ஆஞ்சியோபதி
நீரிழிவு நோயாளிகளில் பெரும்பாலானவர்களுக்கு அனைத்து வகையான நோய்களும் உள்ளன, அவை ஒரு நபரின் நிலையை மோசமாக்குகின்றன மற்றும் அனைத்து பாத்திரங்களையும் உறுப்புகளையும் பாதிக்கின்றன. இந்த வியாதிகளில் ஒன்று நீரிழிவு ஆஞ்சியோபதி.
இந்த நோயின் சாராம்சம் என்னவென்றால், முழு வாஸ்குலர் அமைப்பும் பாதிக்கப்படுகிறது. சிறிய பாத்திரங்கள் மட்டுமே சேதமடைந்தால், இந்த நோய் நீரிழிவு நுண்ணுயிரியல் என வகைப்படுத்தப்படுகிறது.
அமைப்பின் பெரிய பாத்திரங்கள் மட்டுமே தாக்கப்பட்டால், இந்த நோய் நீரிழிவு மேக்ரோஆஞ்சியோபதி என்று அழைக்கப்படுகிறது. ஆனால் இது ஒரு நீரிழிவு நோயாளிக்கு ஏற்படக்கூடிய ஒரே பிரச்சினை அல்ல. ஆஞ்சியோபதியுடன், ஹோமியோஸ்டாசிஸும் பாதிக்கப்படுகிறது.
நீரிழிவு மைக்ரோஅங்கியோபதியின் சிறப்பியல்பு அறிகுறிகள்
மைக்ரோஅஞ்சியோபதியின் முக்கிய அறிகுறிகளைக் கருத்தில் கொள்ளும்போது, மூன்று முக்கிய காரணிகள் தனித்து நிற்கின்றன, அவை விர்ச்சோ-சினாகோ முக்கோணம் என்று அழைக்கப்படுகின்றன. இந்த அறிகுறிகள் யாவை?
- பாத்திரங்களின் சுவர்கள் மாற்றங்களுக்கு உட்படுகின்றன.
- இரத்த உறைதல் பலவீனமடைகிறது.
- இரத்த வேகம் குறைகிறது.
அதிகரித்த பிளேட்லெட் செயல்பாடு மற்றும் அதிகரித்த இரத்த அடர்த்தியின் விளைவாக, இது அதிக பிசுபிசுப்பாக மாறுகிறது. ஆரோக்கியமான பாத்திரங்களில் ஒரு சிறப்பு மசகு எண்ணெய் உள்ளது, இது இரத்தத்தை சுவர்களில் ஒட்டிக்கொள்ள அனுமதிக்காது. இது சரியான இரத்த ஓட்டத்தை உறுதி செய்கிறது.
தொந்தரவான பாத்திரங்கள் இந்த மசகு எண்ணெயை உற்பத்தி செய்ய முடியாது, மேலும் இரத்த இயக்கத்தில் மந்தநிலை உள்ளது. இந்த மீறல்கள் அனைத்தும் இரத்த நாளங்கள் அழிக்கப்படுவது மட்டுமல்லாமல், மைக்ரோடூபஸ்கள் உருவாகவும் வழிவகுக்கிறது.
நீரிழிவு நோயை உருவாக்கும் செயல்பாட்டில், இந்த வகையான மாற்றம் இன்னும் அதிக எண்ணிக்கையிலான கப்பல்களை உள்ளடக்கியது. பெரும்பாலும் சேதத்தின் முக்கிய பகுதி:
- பார்வை உறுப்புகள்
- , மையோகார்டியம்
- சிறுநீரக
- புற நரம்பு மண்டலம்
- தோல் தொடர்பு.
இந்த மீறல்களின் விளைவுகள், ஒரு விதியாக,
ஆனால் முதல் அறிகுறிகள் கீழ் முனைகளில் தோன்றும், இது இந்த பகுதியில் உள்ள இரத்த நாளங்களின் மீறலால் ஏற்படுகிறது. அத்தகைய வழக்குகளின் பதிவு சுமார் 65% ஆகும்.
சில மருத்துவர்கள் மைக்ரோஅஞ்சியோபதி ஒரு தனி நோய் அல்ல, அதாவது இது நீரிழிவு நோயின் அறிகுறி என்று வாதிடுகின்றனர். கூடுதலாக, மைக்ரோஅஞ்சியோபதி என்பது நரம்பியலின் விளைவாகும் என்று அவர்கள் நம்புகிறார்கள், இது இதற்கு முன் நிகழ்கிறது.
பிற விஞ்ஞானிகள் நரம்பு இஸ்கெமியா நரம்பியல் நோயை ஏற்படுத்துவதாகக் கூறுகின்றனர், மேலும் இந்த உண்மை வாஸ்குலர் சேதத்துடன் தொடர்புடையது அல்ல. இந்த கோட்பாட்டின் படி, நீரிழிவு நோய் நரம்பியல் நோயை ஏற்படுத்துகிறது, மேலும் மைக்ரோஅஞ்சியோபதிக்கு எந்த தொடர்பும் இல்லை.
ஆனால் மூன்றாவது கோட்பாடும் உள்ளது, இதைப் பின்பற்றுபவர்கள் நரம்பு செயல்பாட்டை மீறுவது இரத்த நாளங்களை செயலிழக்கச் செய்யும் என்று வாதிடுகின்றனர்.
நீரிழிவு மைக்ரோஅங்கியோபதி பல வகைகளாகப் பிரிக்கப்பட்டுள்ளது, அவை கீழ் முனைகளுக்கு சேதத்தின் அளவால் ஏற்படுகின்றன.
- மனித உடலில் தோலுக்கு பூஜ்ஜிய அளவு சேதம் இல்லை.
- முதல் நிலை - தோலில் சிறிய குறைபாடுகள் உள்ளன, ஆனால் அவை அழற்சி செயல்முறைகளைக் கொண்டிருக்கவில்லை மற்றும் குறுகலாக உள்ளூர்மயமாக்கப்படுகின்றன.
- இரண்டாவது மட்டத்தில், மேலும் குறிப்பிடத்தக்க தோல் புண்கள் தோன்றும், அவை தசைநாண்கள் மற்றும் எலும்புகளை சேதப்படுத்தும்.
- மூன்றாவது நிலை தோல் புண்கள் மற்றும் கால்களில் திசு இறப்பின் முதல் அறிகுறிகளால் வகைப்படுத்தப்படுகிறது. அழற்சி செயல்முறைகள், நோய்த்தொற்றுகள், எடிமா, ஹைபர்மீமியா, புண்கள் மற்றும் ஆஸ்டியோமைலிடிஸ் ஆகியவற்றுடன் இணைந்து இத்தகைய சிக்கல்கள் ஏற்படலாம்.
- நான்காவது மட்டத்தில், ஒன்று அல்லது பல விரல்களின் குடலிறக்கம் உருவாகத் தொடங்குகிறது.
- ஐந்தாவது நிலை முழு கால், அல்லது பெரும்பாலானவை குடலிறக்கத்தால் பாதிக்கப்படுகின்றன.
மேக்ரோஆங்கியோபதியின் சிறப்பியல்பு அம்சங்கள்
 நீரிழிவு நோயாளிகளின் அதிக இறப்புக்கான முக்கிய காரணி நீரிழிவு மேக்ரோஆஞ்சியோபதி ஆகும். நீரிழிவு நோயாளிகளுக்கு இது பெரும்பாலும் ஏற்படுகிறது என்பது மேக்ரோஆங்கியோபதி.
நீரிழிவு நோயாளிகளின் அதிக இறப்புக்கான முக்கிய காரணி நீரிழிவு மேக்ரோஆஞ்சியோபதி ஆகும். நீரிழிவு நோயாளிகளுக்கு இது பெரும்பாலும் ஏற்படுகிறது என்பது மேக்ரோஆங்கியோபதி.
முதலாவதாக, கீழ் முனைகளின் பெரிய பாத்திரங்கள் பாதிக்கப்படுகின்றன, இதன் விளைவாக கரோனரி மற்றும் பெருமூளை தமனிகள் பாதிக்கப்படுகின்றன.
பெருந்தமனி தடிப்புத் தோல் நோயின் வளர்ச்சியின் வீதத்தை அதிகரிக்கும் செயல்பாட்டில் மேக்ரோஆங்கியோபதி உருவாகலாம். இந்த நோய் வளர்ச்சியின் பல கட்டங்களாக பிரிக்கப்பட்டுள்ளது.
- முதல் கட்டத்தில், காலையில் நோயாளிக்கு சோர்வு, அதிகப்படியான வியர்வை, பலவீனம், மயக்கம், கைகால்களில் குளிர்ச்சியின் உணர்வு மற்றும் அவற்றின் லேசான உணர்வின்மை அதிகரித்துள்ளது. இது புற சுழற்சியில் இழப்பீட்டைக் குறிக்கிறது.
- இரண்டாவது கட்டத்தில், ஒரு நபரின் கால்கள் உணர்ச்சியற்றவையாகத் தொடங்குகின்றன, அவர் மிகவும் உறைகிறார், நகங்களின் மேற்பரப்பு உடைக்கத் தொடங்குகிறது. சில நேரங்களில் நொண்டி இந்த கட்டத்தில் தோன்றும். நடைபயிற்சி மற்றும் ஓய்வு நேரத்தில், கைகால்களில் வலி உள்ளது. தோல் வெளிர் மற்றும் மெல்லியதாக மாறும். மூட்டுகளில் தொந்தரவுகள் காணப்படுகின்றன.
- கடைசி நிலை பாதங்கள், விரல்கள் மற்றும் கீழ் கால்.
ஆஞ்சியோபதிக்கு சிகிச்சையளிப்பது எப்படி
நீரிழிவு நோயில் உள்ள மேக்ரோ மற்றும் மைக்ரோஅங்கியோபதி ஆகியவை ஒரே மாதிரியாக சிகிச்சையளிக்கப்படுகின்றன. ஒரு நோயாளி செய்ய வேண்டிய முதல் விஷயம், உடலின் வளர்சிதை மாற்ற செயல்முறைகளை ஒரு சாதாரண நிலைக்கு கொண்டு வருவதுதான். கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மீட்டெடுக்க வேண்டும், ஏனென்றால் இரத்த நாளங்களின் பெருந்தமனி தடிப்பு வளர்ச்சிக்கு ஹைப்பர் கிளைசீமியா முக்கிய காரணம்.
சிகிச்சை செயல்பாட்டில் சமமாக முக்கியமானது லிப்பிட் வளர்சிதை மாற்றத்தின் நிலையை கண்காணிப்பது. குறைந்த அடர்த்தி குறிகாட்டிகளைக் கொண்ட லிப்போபுரோட்டின்களின் அளவு திடீரென அதிகரித்து, ட்ரைகிளிசரைட்களின் அளவு, மாறாக, குறைந்துவிட்டால், சிகிச்சையில் ஹைப்போலிபிடிக் மருந்துகளைச் சேர்க்க வேண்டிய நேரம் இது என்று இது அறிவுறுத்துகிறது.
நாங்கள் ஸ்டேடின்கள், ஃபைப்ரேட்டுகள் மற்றும் ஆக்ஸிஜனேற்றிகளைப் பற்றி பேசுகிறோம். நீரிழிவு நோயில் உள்ள மேக்ரோ- மற்றும் மைக்ரோஅங்கியோபதி வளர்சிதை மாற்ற நடவடிக்கைகளின் சிகிச்சை மருந்துகளை கட்டாயமாக சேர்ப்பதன் மூலம் சிகிச்சையளிக்கப்படுகிறது, எடுத்துக்காட்டாக, ட்ரைமெடாசிடின்.
இத்தகைய மருந்துகள் மாரடைப்பிலுள்ள குளுக்கோஸின் ஆக்சிஜனேற்ற செயல்முறைக்கு பங்களிக்கின்றன, இது கொழுப்பு அமிலங்களின் ஆக்சிஜனேற்றம் காரணமாக ஏற்படுகிறது. நோயின் இரு வடிவங்களுக்கும் சிகிச்சையளிக்கும் போது, நோயாளிகளுக்கு ஆன்டிகோகுலண்டுகள் பரிந்துரைக்கப்படுகின்றன.
இவை இரத்த ஓட்டத்தில் இரத்தக் கட்டிகளைத் தீர்க்கவும், மேக்ரோஆஞ்சியோபதியைக் கண்டறியும்போது பிளேட்லெட் செயல்பாட்டை பலவீனப்படுத்தவும் உதவும் மருந்துகள்.
இந்த பொருட்களுக்கு நன்றி, இரத்தம் ஒரு தடிமனான நிலைத்தன்மையைப் பெறாது மற்றும் இரத்த நாளங்கள் அடைக்கப்படுவதற்கான நிலைமைகள் உருவாக்கப்படவில்லை. ஆன்டிகோகுலண்டுகள் பின்வருமாறு:
- அசிடைல்சாலிசிலிக் அமிலம்.
- Tiklid.
- Vazaprostan.
- ஹெபாரின்.
- Dipyridamole.
முக்கியம்! நீரிழிவு நோய்களில் உயர் இரத்த அழுத்தம் எப்போதும் இருப்பதால், இரத்த அழுத்தத்தை இயல்பாக்கும் மருந்துகளை பரிந்துரைக்க வேண்டியது அவசியம். இந்த காட்டி இயல்பானதாக இருந்தால், அதை தொடர்ந்து கண்காணிக்க பரிந்துரைக்கப்படுகிறது.
நீரிழிவு நோயில், உகந்த மதிப்புகள் 130/85 மிமீ எச்ஜி ஆகும். இத்தகைய கட்டுப்பாட்டு நடவடிக்கைகள் சரியான நேரத்தில் நெஃப்ரோபதி மற்றும் ரெட்டினோபதியின் வளர்ச்சியைத் தடுக்க உதவும், பக்கவாதம் மற்றும் மாரடைப்பு அபாயத்தை கணிசமாகக் குறைக்கும்.
இந்த மருந்துகளில், கால்சியம் சேனல் எதிரிகள், தடுப்பான்கள் மற்றும் பிற மருந்துகள் வேறுபடுகின்றன.
சிகிச்சையின் போது, தன்னியக்க ஹோமியோஸ்டாசிஸின் குறிகாட்டிகளை இயல்பாக்குவது அவசியம். இதற்காக, சர்பிடால் டீஹைட்ரஜனேஸின் செயல்பாட்டை அதிகரிக்கும் மருந்துகளை மருத்துவர்கள் பரிந்துரைக்கின்றனர். ஆக்ஸிஜனேற்ற பாதுகாப்பை ஊக்குவிக்கும் நடவடிக்கைகளை மேற்கொள்வது சமமாக முக்கியம்.
நிச்சயமாக, ஆரம்பத்தில் நோயைத் தடுப்பது நல்லது. இதைச் செய்ய, நீங்கள் சரியான வாழ்க்கை முறையை வழிநடத்த வேண்டும் மற்றும் உங்கள் ஆரோக்கியத்தை தொடர்ந்து கண்காணிக்க வேண்டும். நீரிழிவு நோயின் அறிகுறிகள் தோன்றினாலும், நீங்கள் உடனடியாக ஒரு மருத்துவ நிறுவனத்தை தொடர்பு கொள்ள வேண்டும்.
நீரிழிவு சிகிச்சையின் நவீன முறைகள் மற்றும் தடுப்பு ஆதரவு ஒரு நபருக்கு மேக்ரோ- மற்றும் மைக்ரோஅஞ்சியோபதி போன்ற மோசமான விளைவுகளைத் தவிர்க்க உதவும்.
நீரிழிவு நோயாளிகளில், சிறிய பாத்திரங்கள் பாதிக்கப்படும்போது நீரிழிவு ஆஞ்சியோபதியின் அறிகுறிகள் பெரும்பாலும் வெளிப்படுகின்றன. கீழ் முனைகளின் நீரிழிவு ஆஞ்சியோபதி பெரும்பாலும் கண்டறியப்படுகிறது, அதே நேரத்தில் வகை 1 அல்லது வகை 2 நோயியல் கொண்ட நீரிழிவு நோயாளிகளுக்கு இந்த வகையான சிக்கல் ஏற்படுகிறது. நீரிழிவு ஆஞ்சியோபதிக்கு அறுவை சிகிச்சை அல்லது பழமைவாத சிகிச்சை சரியான நேரத்தில் செய்யப்படாவிட்டால், பல உறுப்புகளுக்கு சேதம் ஏற்படுவதில் கடுமையான சிக்கல்கள் சாத்தியமாகும்.
என்ன வகையான நோய்?
நீரிழிவு ஆஞ்சியோபதி சிறிய மற்றும் பெரிய பாத்திரங்கள் மற்றும் தமனிகள் சேதத்தால் வகைப்படுத்தப்படுகிறது. MBK 10 க்கான நோய் குறியீடு E10.5 மற்றும் E11.5 ஆகும். ஒரு விதியாக, நீரிழிவு கால் நோய் குறிப்பிடப்பட்டுள்ளது, ஆனால் உடலின் மற்ற பாகங்கள் மற்றும் உள் உறுப்புகளின் பாத்திரங்களுக்கும் சேதம் ஏற்பட வாய்ப்புள்ளது. நீரிழிவு நோயில் ஆஞ்சியோபதியை 2 வகைகளாகப் பிரிப்பது வழக்கம்:
- சிறுஇரத்தக்குழாய் நோய். இது தந்துகிகள் தோல்வியால் வகைப்படுத்தப்படுகிறது.
- Macroangiopathy. தமனி மற்றும் சிரை புண்கள் குறிப்பிடப்பட்டுள்ளன. இந்த வடிவம் குறைவாகவே காணப்படுகிறது, மேலும் 10 ஆண்டுகள் அல்லது அதற்கு மேற்பட்ட காலமாக நோய்வாய்ப்பட்ட நீரிழிவு நோயாளிகளை பாதிக்கிறது.
பெரும்பாலும், நீரிழிவு ஆஞ்சியோபதியின் வளர்ச்சியால், நோயாளியின் பொது நல்வாழ்வு மோசமடைகிறது மற்றும் ஆயுட்காலம் குறைகிறது.
நீரிழிவு ஆஞ்சியோபதியின் முக்கிய காரணங்கள்
நீரிழிவு ஆஞ்சியோபதியின் வளர்ச்சிக்கு முக்கிய காரணம் தவறாமல் இரத்த சர்க்கரை அளவை உயர்த்துவதாகும். நீரிழிவு ஆஞ்சியோபதியின் வளர்ச்சிக்கு வழிவகுக்கும் பின்வரும் காரணங்கள் அடையாளம் காணப்படுகின்றன:
- நீடித்த ஹைப்பர் கிளைசீமியா,
- இரத்த திரவத்தில் இன்சுலின் செறிவு அதிகரித்தது,
- இன்சுலின் எதிர்ப்பின் இருப்பு,
- நீரிழிவு நெஃப்ரோபதி, இதில் சிறுநீரக செயலிழப்பு ஏற்படுகிறது.
ஆபத்து காரணிகள்
எல்லா நீரிழிவு நோயாளிகளுக்கும் இத்தகைய சிக்கல் இல்லை, வாஸ்குலர் சேதத்தின் வாய்ப்பு அதிகரிக்கும் போது ஆபத்து காரணிகள் உள்ளன:
- நீரிழிவு நோயின் நீடித்த போக்கை,
- 50 வயதுக்கு மேற்பட்ட வயது வகை,
- தவறான வாழ்க்கை முறை
- ஊட்டச்சத்து குறைபாடு, கொழுப்பு மற்றும் வறுத்த ஆதிக்கம் கொண்ட,
- வளர்சிதை மாற்ற செயல்முறைகளை குறைத்தல்,
- அதிக எடை
- ஆல்கஹால் மற்றும் சிகரெட்டுகளின் அதிகப்படியான நுகர்வு,
- தமனி உயர் இரத்த அழுத்தம்
- இதயத்தின் அரித்மியா,
- மரபணு முன்கணிப்பு.
இலக்கு உறுப்புகள்
நீரிழிவு ஆஞ்சியோபதி ஏற்படுவதைக் கணிப்பது கடினம். நீரிழிவு நோயால் பெரிதும் ஏற்றப்படுவதால், கீழ் முனைகளின் ஆஞ்சியோபதி குறிப்பிடப்படுகிறது. ஆனால் உடலின் பிற பகுதிகளுக்கு வாஸ்குலர், தமனி, தந்துகி சேதம் ஏற்பட வாய்ப்புள்ளது. இலக்கு உறுப்புகள் வேறுபடுகின்றன, அவை மற்றவர்களை விட பெரும்பாலும் ஆஞ்சியோபதியால் பாதிக்கப்படுகின்றன:
நோயியலின் அறிகுறிகள்
ஆரம்பகால நீரிழிவு ஆஞ்சியோபதி எந்த சிறப்பு அறிகுறிகளையும் காட்டாது, ஒரு நபர் நோயைப் பற்றி அறிந்திருக்க மாட்டார். முன்னேற்றம் தன்னை வெளிப்படுத்துகையில், கவனிக்க முடியாத பல்வேறு நோயியல் அறிகுறிகள். அறிகுறி வெளிப்பாடுகள் வாஸ்குலர் காயத்தின் வகை மற்றும் கட்டத்தைப் பொறுத்தது. நோய் மற்றும் குணாதிசய வெளிப்பாடுகளின் முக்கிய நிலைகளை அட்டவணை காட்டுகிறது.
கண்டறியும்
ஆய்வக மற்றும் கருவி ஆய்வுகள் மூலம் கீழ் முனைகளின் நாளங்களின் நீரிழிவு ஆஞ்சியோபதி கண்டறியப்படுகிறது.
நீங்கள் ஒரு உட்சுரப்பியல் நிபுணர், நெப்ராலஜிஸ்ட், நரம்பியல் நிபுணர், ஆப்டோமெட்ரிஸ்ட், இருதயநோய் நிபுணர், மகப்பேறு மருத்துவர், ஆஞ்சியாலஜிஸ்ட் சர்ஜன், போடியாட்ரிஸ்ட் அல்லது பிற நிபுணர்களை ஆலோசனை பெற பரிந்துரைக்கப்படுகிறது. நீரிழிவு நோய்க்கு பின்வரும் ஆய்வுகள் பரிந்துரைக்கப்படுகின்றன:
- சிறுநீர் மற்றும் இரத்தத்தின் பொதுவான பகுப்பாய்வு,
- சர்க்கரை, கொழுப்பு மற்றும் பிற லிப்பிட்களுக்கான இரத்த உயிர் வேதியியல்,
- இதய மின்,
- மூளை மற்றும் கழுத்து, கால்கள், இதயம் மற்றும் பிற இலக்கு உறுப்புகளின் பாத்திரங்களின் அல்ட்ராசவுண்ட்,
- இரத்த அழுத்தம் அளவீட்டு
- கிளைகேட்டட் ஹீமோகுளோபின் பகுப்பாய்வு,
- குளுக்கோஸ் சகிப்புத்தன்மை சோதனை.
நோயியல் சிகிச்சை
நீரிழிவு ஆஞ்சியோபதியில், சிக்கலான சிகிச்சை தேவைப்படுகிறது, இதில் வெவ்வேறு குழுக்களின் மருந்துகளை எடுத்துக்கொள்வதும், கண்டிப்பான உணவு மற்றும் விதிமுறைகளைக் கடைப்பிடிப்பதும் அடங்கும். நோயியலுக்கு சிகிச்சையளிப்பதற்கு முன், நீங்கள் ஆல்கஹால் மற்றும் போதைப்பொருட்களை உட்கொள்வதை கைவிட வேண்டும், இது பாத்திரங்களை எதிர்மறையாக பாதிக்கிறது. நீரிழிவு ஆஞ்சியோபதியின் மருந்தியல் சிகிச்சை பின்வரும் மருந்துகளை எடுத்துக்கொள்வது:
- saharoponizhayuschih:
- "Siofor"
- "Diabeton"
- "க்ளுகோபேஜ்".
- கொழுப்பைக் குறைக்கும் மருந்துகள்:
- "Lovastatin"
- "Simvastatin".
- இரத்த மெலிந்தவர்கள்:
- "Trombonet"
- "Ticlopidine"
- "வாற்ஃபாரின்"
- "Clexane".
- இரத்த ஓட்டம் மற்றும் மைக்ரோசர்குலேஷனை மேம்படுத்தும் வழிமுறைகள்:
- "Tivortin"
- "Ilomedin"
- "Plestazol".
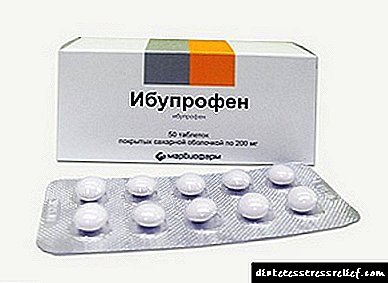 நோயாளியைத் தொந்தரவு செய்யும் வலிக்கு இப்யூபுரூஃபன் பரிந்துரைக்கப்படுகிறது.
நோயாளியைத் தொந்தரவு செய்யும் வலிக்கு இப்யூபுரூஃபன் பரிந்துரைக்கப்படுகிறது.கூடுதலாக, வைட்டமின் ஈ அல்லது நிகோடினிக் அமிலத்துடன் சிகிச்சையை மருத்துவர் பரிந்துரைப்பார். நீரிழிவு ஆஞ்சியோபதியில் கடுமையான வலி குறித்து நோயாளி கவலைப்பட்டால், வலி நிவாரணிகள் குறிக்கப்படுகின்றன: இப்யூபுரூஃபன், கெட்டோரோலாக். இரண்டாம் நிலை தொற்று புண் இணைந்திருந்தால், பாக்டீரியா எதிர்ப்பு மருந்துகள் குறிக்கப்படுகின்றன: சிப்ரினோல், செஃப்ட்ரியாக்சோன்.
நீரிழிவு ஆஞ்சியோபதி நீரிழிவு நோயின் சிக்கல்களைக் குறிக்கிறது மற்றும் மூட்டு திசுக்களின் ஊட்டச்சத்து குறைபாட்டால் வெளிப்படுகிறது, இது அவற்றின் நெக்ரோசிஸுக்கு வழிவகுக்கிறது. நீரிழிவு ஆஞ்சியோபதியில், பல்வேறு காலிபர்களின் பாத்திரங்கள் பாதிக்கப்படுகின்றன, ஆனால் பெரும்பாலும் மிகச்சிறிய மற்றும் நடுத்தர. கைகால்கள் மட்டுமல்ல, உட்புற உறுப்புகளும் பாதிக்கப்படுகின்றன.
நீரிழிவு ஆஞ்சியோபதியில் சிறிய பாத்திரங்களுக்கு சேதம்
சிறிய பாத்திரங்கள் பாதிக்கப்படும்போது, அவற்றின் சுவரில் மாற்றங்கள் நிகழ்கின்றன, இரத்த உறைதல் பாதிக்கப்படுகிறது, மற்றும் இரத்த ஓட்டம் குறைகிறது. இவை அனைத்தும் இரத்த உறைவு ஏற்படுவதற்கான நிலைமைகளை உருவாக்குகின்றன. சிறுநீரகங்கள், விழித்திரை, இதய தசைகள் மற்றும் தோலின் சிறிய பாத்திரங்கள் முக்கியமாக பாதிக்கப்படுகின்றன. நீரிழிவு ஆஞ்சியோபதியின் ஆரம்பகால வெளிப்பாடு கீழ் முனைகளுக்கு சேதம் விளைவிப்பதாகும்.
பாத்திரங்களில் நிகழும் செயல்முறைகள் இரண்டு வகைகளாகும்: தமனிகள் மற்றும் நரம்புகளின் சுவரை தடித்தல் அல்லது தந்துகிகள் தடித்தல். ஆரம்பத்தில், குளுக்கோஸின் முழுமையற்ற பயன்பாட்டின் போது உருவாகும் நச்சுப் பொருட்களின் செல்வாக்கின் கீழ், இரத்த நாளங்களின் உள் அடுக்கு வீங்கி, அதன் பின் அவை குறுகிவிடும்.
நீரிழிவு ஆஞ்சியோபதியின் முதல் வெளிப்பாடுகள் பெருவிரலின் ஆணி தகட்டின் கீழ் சிறிய ரத்தக்கசிவு ஆகும். நோயாளி முனைகளில் வலியை உணர்கிறார், தோல் வெளிர் நிறமாகிறது, அதில் புள்ளிகள் தோன்றும், நகங்கள் உடையக்கூடியவை, கால்களின் தசைகள் “வறண்டு போகின்றன” என்பதைக் கவனிக்கிறது. கீழ் முனைகளின் முக்கிய தமனிகளில் உள்ள துடிப்பு மாறாது, ஆனால் காலில் அது பலவீனமாக இருக்கும்.
விழித்திரை தமனிகளில் ஏற்படும் மாற்றங்களைக் கண்டறிந்து சிறுநீரில் புரதம் தோன்றக்கூடும். இரத்தக்களரி திரவத்தால் நிரப்பப்பட்ட ஒரு குறிப்பிட்ட வலியற்ற சிறுநீர்ப்பை கால்களின் தோலில் தோன்றும். இது தானாகவே குணமடைகிறது, அதே நேரத்தில் ஒரு வடு உருவாகாது, இருப்பினும், நுண்ணுயிரிகள் திசுக்களுக்குள் நுழைந்து வீக்கத்தை ஏற்படுத்தும்.
நீரிழிவு ஆஞ்சியோபதியைக் கண்டறிய, பின்வரும் ஆராய்ச்சி முறைகள் பயன்படுத்தப்படுகின்றன:
- capillaroscopy,
- அகச்சிவப்பு தெர்மோகிராபி
- கதிரியக்க ஐசோடோப்புகளின் அறிமுகம்,
- லேசர் ஃப்ளோமெட்ரி
- துருவமுனைப்பு அல்லது ஆக்ஸிஹெமோகிராபி.
நீரிழிவு ஆஞ்சியோபதியில் பெரிய பாத்திரங்களுக்கு சேதம்
நீரிழிவு ஆஞ்சியோபதி மூலம், நடுத்தர மற்றும் பெரிய பாத்திரங்கள் பாதிக்கப்படலாம். அவற்றில், உட்புற ஷெல் தடிமனாகிறது, கால்சியம் உப்புகள் படிந்து, பெருந்தமனி தடிப்புத் தகடுகள் உருவாகின்றன.
இந்த வழக்கில் நோயின் வெளிப்பாடு சிறிய தமனிகளின் புண்களுடன் ஏற்படுவதைப் போன்றது. கால்களில் வலி தொந்தரவு தருகிறது, அவை குளிர்ச்சியாகவும் வெளிர் நிறமாகவும் மாறும், திசுக்களின் ஊட்டச்சத்து, காலப்போக்கில் இறந்து, தொந்தரவு செய்கிறது. விரல்களின் குடலிறக்கம் உருவாகிறது, பின்னர் கால்கள்.
உட்புற உறுப்புகளின் நீரிழிவு ஆஞ்சியோபதி
நீரிழிவு நோயில், விழித்திரை மற்றும் உள் உறுப்புகளின் பாத்திரங்கள் பெரும்பாலும் நோயியல் செயல்முறையால் பாதிக்கப்படுகின்றன. குளுக்கோஸின் முழுமையற்ற "எரியும்" நச்சு பொருட்கள் உருவாகுவதே இதற்குக் காரணம். உயர் இரத்த குளுக்கோஸ் உள்ள அனைத்து நோயாளிகளுக்கும் ரெட்டினோபதி என்ற விழித்திரை நோய் உள்ளது. இந்த நோயால், பார்வைக் கூர்மை முதலில் குறைகிறது, பின்னர் விழித்திரையில் இரத்தம் ஊற்றப்படுகிறது, மேலும் அது வெளியேறும். இது பார்வை இழப்புக்கு வழிவகுக்கிறது.
இரண்டாவது இலக்கு உறுப்பு, நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ள பாத்திரங்கள் சிறுநீரகங்கள் - நெஃப்ரோபதி உருவாகிறது. ஆரம்ப கட்டங்களில், நோய் தன்னை வெளிப்படுத்தாது, நோயாளியின் பரிசோதனையின் போது மட்டுமே மாற்றங்களைக் கண்டறிய முடியும். ஐந்து ஆண்டுகளுக்குப் பிறகு, சிறுநீரக செயல்பாடு பலவீனமடைந்து, சிறுநீரில் புரதம் தோன்றும். இந்த கட்டத்தில் மாற்றங்கள் அடையாளம் காணப்பட்டால், அவை இன்னும் மீளக்கூடியவை. ஆனால் சிகிச்சையை மேற்கொள்ளாதபோது, சிறுநீரகத்தின் பாத்திரங்களில் நோயியல் செயல்முறை முன்னேறுகிறது, மேலும் பத்து ஆண்டுகளுக்குப் பிறகு நோயின் அறிகுறிகள் தோன்றும்.முதலாவதாக, ஒரு பெரிய அளவு புரதம் சிறுநீரில் வெளியேற்றத் தொடங்குகிறது. இது இரத்தத்தில் குறைவாகிறது, மேலும் இது திசுக்களில் திரவம் குவிந்து வீக்கத்திற்கு வழிவகுக்கிறது. ஆரம்பத்தில், எடிமா கண்களுக்குக் கீழும், கீழ் முனைகளிலும் தெரியும், பின்னர் திரவம் உடலின் மார்பு மற்றும் வயிற்றுத் துவாரங்களில் குவிகிறது.
உடல் அதன் சொந்த புரதப் பொருட்களை வாழ்க்கைக்கு பயன்படுத்தத் தொடங்குகிறது, நோயாளிகள் மிக விரைவாக எடை இழக்கிறார்கள். அவர்களுக்கு பலவீனம், தலைவலி. இந்த நேரத்தில், இரத்த அழுத்தம் உயர்கிறது, இது பிடிவாதமாக அதிக எண்ணிக்கையில் வைத்திருக்கிறது மற்றும் மருந்துகளின் செல்வாக்கின் கீழ் குறையாது.
நீரிழிவு சிறுநீரக ஆஞ்சியோபதியின் இறுதி முடிவு சிறுநீரக செயலிழப்பின் இறுதி கட்டமாகும். சிறுநீரகங்கள் கிட்டத்தட்ட முற்றிலும் தோல்வியடைகின்றன, அவை அவற்றின் செயல்பாட்டை நிறைவேற்றாது, சிறுநீர் வெளியேற்றப்படுவதில்லை. புரத வளர்சிதை மாற்றத்தால் உடலில் விஷம் ஏற்படுகிறது.
நீரிழிவு ஆஞ்சியோபதி நோயின் வெவ்வேறு கட்டங்களில் சிகிச்சை
நீரிழிவு ஆஞ்சியோபதிக்கு வெற்றிகரமாக சிகிச்சையளிப்பது இரத்த குளுக்கோஸ் அளவை இயல்பாக்க முடிந்தால் மட்டுமே சாத்தியமாகும். உட்சுரப்பியல் வல்லுநர்கள் இதைத்தான் செய்கிறார்கள்.
திசுக்கள் மற்றும் உறுப்புகளில் மீளமுடியாத செயல்முறைகளைத் தடுக்க, இது அவசியம்:
- இரத்த சர்க்கரை மற்றும் சிறுநீரை கட்டுப்படுத்தவும்
- இரத்த அழுத்தம் 135/85 மிமீக்கு மேல் இல்லை என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள். Hg க்கு. கலை. சிறுநீரில் புரதம் இல்லாத நோயாளிகளுக்கு, மற்றும் 120/75 மி.மீ. Hg க்கு. கலை. நோயாளிகளில் புரதம் தீர்மானிக்கப்படுகிறது,
- கொழுப்பு வளர்சிதை மாற்றத்தின் செயல்முறைகளை கட்டுப்படுத்தவும்.
இரத்த அழுத்தத்தை சரியான அளவில் பராமரிக்க, நீரிழிவு நோயாளிகள் தங்கள் வாழ்க்கை முறையை மாற்ற வேண்டும், சோடியம் குளோரைடு உட்கொள்வதை கட்டுப்படுத்த வேண்டும், உடல் செயல்பாடுகளை அதிகரிக்க வேண்டும், சாதாரண உடல் எடையை பராமரிக்க வேண்டும், கார்போஹைட்ரேட்டுகள் மற்றும் கொழுப்புகளை உட்கொள்வதை கட்டுப்படுத்த வேண்டும், மன அழுத்தத்தைத் தவிர்க்க வேண்டும்.
இரத்த அழுத்தத்தைக் குறைக்கும் மருந்துகளைத் தேர்ந்தெடுக்கும்போது, அவை கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தை பாதிக்கிறதா, அவை சிறுநீரகங்கள் மற்றும் கல்லீரலில் பாதுகாப்பு விளைவைக் கொண்டிருக்கின்றனவா என்பதில் நீங்கள் கவனம் செலுத்த வேண்டும். இந்த நோயாளிகளுக்கு சிறந்த தீர்வுகள் கேப்டோபிரில், வெராபமில், வால்சார்டன். பீட்டா-தடுப்பான்கள் எடுக்கப்படக்கூடாது, ஏனெனில் அவை நீரிழிவு நோயின் வளர்ச்சிக்கு பங்களிக்கக்கூடும்.
நீரிழிவு ஆஞ்சியோபதி நோயாளிகளுக்கு ஸ்டேடின்கள், ஃபைப்ரேட்டுகள் மற்றும் கொழுப்பு வளர்சிதை மாற்றத்தை மேம்படுத்தும் மருந்துகள் எடுத்துக் கொள்ளப்படுகின்றன. இரத்தத்தில் குளுக்கோஸின் இயல்பான அளவைப் பராமரிக்க, கிளைசிடோன், ரெபாக்லிமிட் எடுத்துக்கொள்வது அவசியம். நீரிழிவு நோய் முன்னேறினால், நோயாளிகள் இன்சுலின் மாற வேண்டும்.
நீரிழிவு ஆஞ்சியோபதிக்கு குளுக்கோஸ் அளவுகள், கொழுப்பு வளர்சிதை மாற்றம் மற்றும் வாஸ்குலர் நிலையை தொடர்ந்து கண்காணிக்க வேண்டும். மூட்டு திசுக்களின் நெக்ரோசிஸ் செய்யப்படும்போது, அவற்றை அகற்றுவதற்கான செயல்பாடுகள் செய்யப்படுகின்றன. நாள்பட்ட சிறுநீரக செயலிழப்பு ஏற்பட்டால், நோயாளியின் ஆயுளை நீடிப்பதற்கான ஒரே வழி “செயற்கை” சிறுநீரகம். நீரிழிவு ஆஞ்சியோபதியின் விளைவாக விழித்திரைப் பற்றின்மையுடன், அறுவை சிகிச்சை தேவைப்படலாம்.
நீரிழிவு நோயின் ஏதேனும் சிக்கல்கள் ஏற்படுவதற்கான முக்கிய காரணம் உடலின் திசுக்களில் குளுக்கோஸின் தீங்கு விளைவிக்கும் விளைவு, குறிப்பாக நரம்பு இழைகள் மற்றும் வாஸ்குலர் சுவர்கள். நீரிழிவு ஆஞ்சியோபதி என்ற வாஸ்குலர் நெட்வொர்க்கின் தோல்வி, நோய் தொடங்கி 15 ஆண்டுகளுக்குப் பிறகு ஏற்கனவே 90% நீரிழிவு நோயாளிகளில் தீர்மானிக்கப்படுகிறது.
தெரிந்து கொள்வது முக்கியம்! உட்சுரப்பியல் நிபுணர்களால் அறிவுறுத்தப்பட்ட ஒரு புதுமை தொடர்ச்சியான நீரிழிவு கண்காணிப்பு! இது ஒவ்வொரு நாளும் மட்டுமே அவசியம்.
கடுமையான கட்டங்களில், ஊனமுற்றோர், உறுப்பு இழப்பு, குருட்டுத்தன்மை காரணமாக இயலாமைடன் வழக்கு முடிகிறது. துரதிர்ஷ்டவசமாக, சிறந்த மருத்துவர்கள் கூட ஆஞ்சியோபதியின் வளர்ச்சியை சற்று மெதுவாக்க முடியும். நோயாளியால் மட்டுமே நீரிழிவு நோயின் சிக்கல்களைத் தடுக்க முடியும். இதற்கு இரும்பு விருப்பமும் நீரிழிவு நோயாளியின் உடலில் நிகழும் செயல்முறைகளைப் பற்றிய புரிதலும் தேவைப்படும்.
நீரிழிவு மற்றும் அழுத்தம் அதிகரிப்பது கடந்த காலத்தின் ஒரு விஷயமாக இருக்கும்
கிட்டத்தட்ட 80% பக்கவாதம் மற்றும் ஊனமுற்றோருக்கு நீரிழிவு தான் காரணம். 10 பேரில் 7 பேர் இதயம் அல்லது மூளையின் தமனிகள் அடைக்கப்படுவதால் இறக்கின்றனர். கிட்டத்தட்ட எல்லா சந்தர்ப்பங்களிலும், இந்த பயங்கரமான முடிவுக்கான காரணம் ஒன்றுதான் - உயர் இரத்த சர்க்கரை.
சர்க்கரை முடியும் மற்றும் தட்ட வேண்டும், இல்லையெனில் எதுவும் இல்லை. ஆனால் இது நோயைக் குணப்படுத்தாது, ஆனால் விசாரணையை எதிர்த்துப் போராட மட்டுமே உதவுகிறது, நோய்க்கான காரணம் அல்ல.
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க அதிகாரப்பூர்வமாக பரிந்துரைக்கப்பட்ட ஒரே மருந்து மற்றும் இது உட்சுரப்பியல் நிபுணர்களால் தங்கள் வேலையில் பயன்படுத்தப்படுகிறது.
மருந்தின் செயல்திறன், நிலையான முறையின்படி கணக்கிடப்படுகிறது (சிகிச்சைக்கு உட்படுத்தப்பட்ட 100 பேரின் குழுவில் உள்ள மொத்த நோயாளிகளின் எண்ணிக்கையை மீட்டெடுத்த நோயாளிகளின் எண்ணிக்கை):
- சர்க்கரையின் இயல்பாக்கம் - 95%
- நரம்பு த்ரோம்போசிஸை நீக்குதல் - 70%
- வலுவான இதயத் துடிப்பை நீக்குதல் - 90%
- உயர் இரத்த அழுத்தத்திலிருந்து விடுபடுவது - 92%
- பகலை பலப்படுத்துதல், இரவில் தூக்கத்தை மேம்படுத்துதல் - 97%
உற்பத்தியாளர்கள் ஒரு வணிக அமைப்பு அல்ல, மேலும் மாநில ஆதரவுடன் நிதியளிக்கப்படுகிறார்கள். எனவே, இப்போது ஒவ்வொரு குடியிருப்பாளருக்கும் வாய்ப்பு உள்ளது.
பாத்திரங்களின் உள் சுவர் இரத்தத்துடன் நேரடி தொடர்பில் உள்ளது. இது முழு அடுக்கையும் ஒரே அடுக்கில் உள்ளடக்கும் எண்டோடெலியல் செல்களைக் குறிக்கிறது. எண்டோடெலியத்தில் அழற்சி மத்தியஸ்தர்கள் மற்றும் புரதங்கள் உள்ளன, அவை இரத்த உறைதலை ஊக்குவிக்கின்றன அல்லது தடுக்கின்றன. இது ஒரு தடையாகவும் செயல்படுகிறது - இது தண்ணீரை கடந்து செல்கிறது, மூலக்கூறுகள் 3 என்.எம் க்கும் குறைவாக, தேர்ந்தெடுக்கப்பட்ட பிற பொருட்கள். இந்த செயல்முறை திசுக்களில் நீர் மற்றும் ஊட்டச்சத்து ஓட்டத்தை வழங்குகிறது, வளர்சிதை மாற்ற தயாரிப்புகளை சுத்தப்படுத்துகிறது.
ஆஞ்சியோபதியுடன், இது மிகவும் பாதிக்கப்படுவது எண்டோடெலியம், அதன் செயல்பாடுகள் பலவீனமடைகின்றன. நீரிழிவு நோயைக் கட்டுக்குள் வைத்திருக்காவிட்டால், உயர்ந்த குளுக்கோஸ் அளவு வாஸ்குலர் செல்களை அழிக்கத் தொடங்குகிறது. எண்டோடெலியல் புரதங்கள் மற்றும் இரத்த சர்க்கரைகளுக்கு இடையே சிறப்பு இரசாயன எதிர்வினைகள் ஏற்படுகின்றன - கிளைசேஷன். குளுக்கோஸ் வளர்சிதை மாற்றத்தின் தயாரிப்புகள் படிப்படியாக இரத்த நாளங்களின் சுவர்களில் குவிந்து, அவை தடிமனாக, வீங்கி, ஒரு தடையாக செயல்படுவதை நிறுத்துகின்றன. உறைதல் செயல்முறைகளின் மீறல் காரணமாக, இரத்தக் கட்டிகள் உருவாகத் தொடங்குகின்றன, இதன் விளைவாக - பாத்திரங்களின் விட்டம் குறைகிறது மற்றும் அவற்றில் இரத்தத்தின் இயக்கம் குறைகிறது, இதயம் அதிகரித்த சுமையுடன் செயல்பட வேண்டும், இரத்த அழுத்தம் உயர்கிறது.
மிகச்சிறிய பாத்திரங்கள் மிகவும் சேதமடைந்துள்ளன, அவற்றில் உள்ள சுற்றோட்டக் குழப்பம் உடல் திசுக்களில் ஆக்ஸிஜன் மற்றும் ஊட்டச்சத்தை நிறுத்துவதற்கு வழிவகுக்கிறது. காலப்போக்கில் கடுமையான ஆஞ்சியோபதி உள்ள பகுதிகளில், அழிக்கப்பட்ட தந்துகிகள் புதியவற்றுடன் மாற்றப்படாவிட்டால், இந்த திசுக்கள் அட்ராபி. ஆக்ஸிஜனின் பற்றாக்குறை புதிய இரத்த நாளங்களின் வளர்ச்சியைத் தடுக்கிறது மற்றும் சேதமடைந்த இணைப்பு திசுக்களின் வளர்ச்சியை துரிதப்படுத்துகிறது.
இந்த செயல்முறைகள் சிறுநீரகங்களிலும் கண்களிலும் குறிப்பாக ஆபத்தானவை, அவற்றின் செயல்பாடுகள் முழுமையாக இழக்கும் வரை அவற்றின் செயல்திறன் பலவீனமடைகிறது.
பெரிய பாத்திரங்களின் நீரிழிவு ஆஞ்சியோபதி பெரும்பாலும் பெருந்தமனி தடிப்பு செயல்முறைகளுடன் சேர்ந்துள்ளது. பலவீனமான கொழுப்பு வளர்சிதை மாற்றம் காரணமாக, கொலஸ்ட்ரால் பிளேக்குகள் சுவர்களில் வைக்கப்படுகின்றன, பாத்திரங்களின் லுமேன் சுருங்குகிறது.
நோய் வளர்ச்சி காரணிகள்
டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோயாளிகளுக்கு ஆஞ்சியோபதி உருவாகிறது, இரத்த சர்க்கரையை நீண்ட நேரம் உயர்த்தினால் மட்டுமே. கிளைசீமியா மற்றும் சர்க்கரை அளவு அதிகமாக இருப்பதால், பாத்திரங்களில் வேகமாக மாற்றங்கள் தொடங்குகின்றன. பிற காரணிகள் நோயின் போக்கை மோசமாக்கும், ஆனால் அதை ஏற்படுத்தாது.
| ஆஞ்சியோபதி வளர்ச்சி காரணிகள் | நோய் மீதான செல்வாக்கின் வழிமுறை |
| நீரிழிவு காலம் | நீரிழிவு நோயின் அனுபவத்துடன் ஆஞ்சியோபதியின் வாய்ப்பு அதிகரிக்கிறது, ஏனெனில் நாளங்களில் மாற்றங்கள் காலப்போக்கில் குவிந்துவிடும். |
| வயது | வயதான நோயாளி, பெரிய பாத்திரங்களின் நோய்கள் உருவாகும் ஆபத்து அதிகம். இளம் நீரிழிவு நோயாளிகள் உறுப்புகளில் பலவீனமான மைக்ரோசர்குலேஷனால் பாதிக்கப்படுவார்கள். |
| வாஸ்குலர் நோயியல் | இணையான வாஸ்குலர் நோய்கள் ஆஞ்சியோபதியின் தீவிரத்தை அதிகரிக்கும் மற்றும் அதன் விரைவான வளர்ச்சிக்கு பங்களிக்கின்றன. |
| கிடைக்கும் | இரத்தத்தில் இன்சுலின் உயர்ந்த அளவு இரத்த நாளங்களின் சுவர்களில் பிளேக்குகளை உருவாக்குவதை துரிதப்படுத்துகிறது. |
| குறுகிய உறைதல் நேரம் | இரத்த உறைவு மற்றும் தந்துகி கண்ணி இறக்கும் வாய்ப்பை அதிகரிக்கிறது. |
| அதிக எடை | இதயம் வெளியேறுகிறது, இரத்தத்தில் உள்ள கொழுப்பு மற்றும் ட்ரைகிளிசரைட்களின் அளவு உயர்கிறது, பாத்திரங்கள் வேகமாகச் சுருங்குகின்றன, இதயத்திலிருந்து வெகு தொலைவில் அமைந்துள்ள தந்துகிகள் இரத்தத்துடன் மோசமாக வழங்கப்படுகின்றன. |
| உயர் இரத்த அழுத்தம் | இரத்த நாளங்களின் சுவர்களின் அழிவை மேம்படுத்துகிறது. |
| புகைத்தல் | இது ஆக்ஸிஜனேற்றிகளின் வேலையில் தலையிடுகிறது, இரத்தத்தில் ஆக்ஸிஜனின் அளவைக் குறைக்கிறது, பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அபாயத்தை அதிகரிக்கிறது. |
| நிற்கும் வேலை, படுக்கை ஓய்வு. | உடற்பயிற்சியின்மை மற்றும் அதிகப்படியான கால் சோர்வு ஆகிய இரண்டும் கீழ் முனைகளில் ஆஞ்சியோபதியின் வளர்ச்சியை துரிதப்படுத்துகின்றன. |
நீரிழிவு நோயால் என்ன உறுப்புகள் பாதிக்கப்படுகின்றன
சிக்கலற்ற நீரிழிவு நோயின் சர்க்கரைகளின் தாக்கத்தால் எந்தக் கப்பல்கள் அதிகம் பாதிக்கப்படுகின்றன என்பதைப் பொறுத்து, ஆஞ்சியோபதி வகைகளாகப் பிரிக்கப்படுகிறது:
- - சிறுநீரகங்களின் குளோமருலியில் உள்ள நுண்குழாய்களின் தோல்வியைக் குறிக்கிறது. இந்த பாத்திரங்கள் முதன்முதலில் பாதிக்கப்படுபவையாகும், ஏனெனில் அவை நிலையான சுமைகளின் கீழ் வேலை செய்கின்றன, மேலும் தங்களுக்குள் ஒரு பெரிய அளவிலான இரத்தத்தை அனுப்புகின்றன. ஆஞ்சியோபதியின் வளர்ச்சியின் விளைவாக, சிறுநீரக செயலிழப்பு ஏற்படுகிறது: வளர்சிதை மாற்ற பொருட்களிலிருந்து இரத்த வடிகட்டுதல் மோசமடைகிறது, உடல் நச்சுகளை முழுவதுமாக அகற்றுவதில்லை, சிறுநீர் ஒரு சிறிய அளவில் வெளியேற்றப்படுகிறது, எடிமா, கட்டுப்படுத்தும் உறுப்புகள் உடல் முழுவதும் உருவாகின்றன. ஆரம்ப கட்டங்களில் அறிகுறிகள் இல்லாதது மற்றும் இறுதிப்போட்டியில் சிறுநீரக செயல்பாட்டின் முழுமையான இழப்பு ஆகியவை நோயின் ஆபத்து. ஐசிடி -10 இன் வகைப்பாட்டின் படி நோய் குறியீடு 3 ஆகும்.
- கீழ் முனைகளின் நீரிழிவு ஆஞ்சியோபதி - பெரும்பாலும் சிறிய பாத்திரங்களில் நீரிழிவு நோயின் தாக்கத்தின் விளைவாக உருவாகிறது. டிராபிக் புண்கள் மற்றும் குடலிறக்கத்திற்கு வழிவகுக்கும் இரத்தக் கோளாறுகள் முக்கிய தமனிகளில் சிறிய கோளாறுகளுடன் கூட உருவாகலாம். இது ஒரு முரண்பாடான சூழ்நிலையை மாற்றுகிறது: கால்களில் இரத்தம் உள்ளது, மற்றும் திசுக்கள் பட்டினி கிடக்கின்றன, ஏனெனில் தந்துகி நெட்வொர்க் அழிக்கப்பட்டு, தொடர்ந்து அதிக இரத்த சர்க்கரை காரணமாக மீட்க நேரம் இல்லை. தனி நபரின் கைகள் குறைந்த சுமையுடன் செயல்படுகின்றன, மேலும் இதயத்திற்கு நெருக்கமாக இருப்பதால், மேல் முனைகளின் ஆஞ்சியோபதி தனிமைப்படுத்தப்பட்ட நிகழ்வுகளில் கண்டறியப்படுகிறது, எனவே, அவற்றில் உள்ள பாத்திரங்கள் குறைவாக சேதமடைந்து வேகமாக மீட்கப்படுகின்றன. ஐசிடி -10 க்கான குறியீடு 10.5, 11.5 ஆகும்.
- - விழித்திரையின் பாத்திரங்களுக்கு சேதம் ஏற்படுகிறது. நெஃப்ரோபதியைப் போலவே, நோயின் தீவிர நிலைகள் வரை இது அறிகுறிகளைக் கொண்டிருக்கவில்லை, இது விலையுயர்ந்த மருந்துகள் மற்றும் விழித்திரையில் லேசர் அறுவை சிகிச்சை மூலம் சிகிச்சை தேவைப்படுகிறது. விழித்திரையில் வாஸ்குலர் அழிவின் விளைவாக வீக்கம் காரணமாக பார்வை மங்கலாகிறது, இரத்தக்கசிவு காரணமாக கண்களுக்கு முன்னால் சாம்பல் புள்ளிகள், விழித்திரையை பிரித்தல் மற்றும் சேதமடைந்த இடத்தில் வடு காரணமாக குருட்டுத்தன்மை. ஆரம்ப ஆஞ்சியோபதி, கண் மருத்துவரின் அலுவலகத்தில் மட்டுமே கண்டறிய முடியும், இது நீண்டகால நீரிழிவு இழப்பீடு மூலம் தானாகவே குணப்படுத்தப்படுகிறது. குறியீடு H0.
- இதய நாளங்களின் நீரிழிவு ஆஞ்சியோபதி - ஆஞ்சினா பெக்டோரிஸுக்கு (குறியீடு I20) வழிவகுக்கிறது மற்றும் நீரிழிவு நோயின் சிக்கல்களால் இறப்பதற்கு முக்கிய காரணமாகும். கரோனரி தமனிகளின் பெருந்தமனி தடிப்பு இதய திசுக்களின் ஆக்ஸிஜன் பட்டினியை ஏற்படுத்துகிறது, இது அழுத்தும், சுருக்க வலியுடன் பதிலளிக்கிறது. நுண்குழாய்களின் அழிவு மற்றும் இணைப்பு திசுக்களுடன் அவை தொடர்ந்து வளர்வது இதய தசையின் செயல்பாட்டை பாதிக்கிறது, தாள இடையூறுகள் ஏற்படுகின்றன.
- - மூளைக்கு இரத்த விநியோகத்தை மீறுதல், ஆரம்பத்தில் தலைவலி மற்றும் பலவீனத்தால் வெளிப்படுகிறது. நீண்ட ஹைப்பர் கிளைசீமியா, மூளையின் ஆக்சிஜன் குறைபாடு அதிகமாகும், மேலும் இது ஃப்ரீ ரேடிக்கல்களால் பாதிக்கப்படுகிறது.
ஆஞ்சியோபதியின் அறிகுறிகள் மற்றும் அறிகுறிகள்
முதலில், ஆஞ்சியோபதி அறிகுறியற்றது. அழிவு விமர்சனமற்றது என்றாலும், சேதமடைந்த ஒன்றை மாற்றுவதற்கு புதிய பாத்திரங்களை வளர்க்க உடல் நிர்வகிக்கிறது. முதல், முன்கூட்டிய கட்டத்தில், இரத்தத்தில் கொழுப்பை அதிகரிப்பதன் மூலமும், வாஸ்குலர் தொனியை அதிகரிப்பதன் மூலமும் மட்டுமே வளர்சிதை மாற்றக் கோளாறுகளை தீர்மானிக்க முடியும்.
நீரிழிவு ஆஞ்சியோபதியின் முதல் அறிகுறிகள் செயல்பாட்டு கட்டத்தில் ஏற்படுகின்றன, புண்கள் விரிவடையும் மற்றும் மீட்க நேரம் இல்லாதபோது. இந்த நேரத்தில் தொடங்கப்பட்ட சிகிச்சையானது செயல்முறையை மாற்றியமைத்து வாஸ்குலர் நெட்வொர்க்கின் செயல்பாட்டை முழுமையாக மீட்டெடுக்க முடியும்.
- நீண்ட சுமைக்குப் பிறகு கால் வலி -,
- கால்களில் உணர்வின்மை மற்றும் கூச்ச உணர்வு,
- வலிப்பு
- காலில் குளிர்ந்த தோல்
- உடற்பயிற்சி அல்லது மன அழுத்தத்திற்குப் பிறகு சிறுநீரில் உள்ள புரதம்,
- புள்ளிகள் மற்றும் மங்கலான பார்வை,
- பலவீனமான தலைவலி, வலி நிவாரணி மருந்துகளால் நிவாரணம் பெறவில்லை.

நன்கு வரையறுக்கப்பட்ட அறிகுறிகள் ஆஞ்சியோபதியின் கடைசி, கரிம, கட்டத்தில் ஏற்படுகின்றன. இந்த நேரத்தில், பாதிக்கப்பட்ட உறுப்புகளில் ஏற்படும் மாற்றங்கள் ஏற்கனவே மாற்ற முடியாதவை, மற்றும் மருந்து சிகிச்சையானது நோயின் வளர்ச்சியை மெதுவாக்கும்.
- கால்களில் நிலையான வலி, நொண்டி, ஊட்டச்சத்து இல்லாததால் தோல் மற்றும் நகங்களுக்கு சேதம், கால்கள் மற்றும் கன்றுகளின் வீக்கம், கீழ் முனைகளின் ஆஞ்சியோபதியுடன் நீண்ட நேரம் நிற்கும் நிலையில் இருக்க இயலாமை.
- உயர், சிகிச்சைக்கு ஏற்றது அல்ல, இரத்த அழுத்தம், முகம் மற்றும் உடலில் வீக்கம், உட்புற உறுப்புகளைச் சுற்றி, நெஃப்ரோபதியுடன் போதை.
- ரெட்டினோபதியுடன் கடுமையான பார்வை இழப்பு, விழித்திரையின் மையத்தின் நீரிழிவு ஆஞ்சியோபதியில் எடிமாவின் விளைவாக கண்களுக்கு முன் மூடுபனி.
- அரித்மியா, சோம்பல் மற்றும் இதய செயலிழப்பு, மார்பு வலி காரணமாக மூச்சுத் திணறல் காரணமாக தலைச்சுற்றல் மற்றும் மயக்கம்.
- தூக்கமின்மை, பலவீனமான நினைவகம் மற்றும் இயக்கங்களின் ஒருங்கிணைப்பு, மூளை ஆஞ்சியோபதியில் அறிவாற்றல் திறன்களின் குறைவு.
கைகால்களில் வாஸ்குலர் புண்களின் அறிகுறிகள்
| அறிகுறி | காரணம் |
| கால்களின் வெளிர், குளிர்ந்த தோல் | தந்துகி சீர்குலைவு இன்னும் சிகிச்சையளிக்கக்கூடியது |
| கால் தசை பலவீனம் | போதுமான தசை ஊட்டச்சத்து, ஆஞ்சியோபதியின் ஆரம்பம் |
| காலில் சிவத்தல், சூடான தோல் | தொற்றுநோயுடன் சேருவதால் ஏற்படும் அழற்சி |
| கைகால்களில் துடிப்பு இல்லாதது | தமனிகளின் குறிப்பிடத்தக்க குறுகல் |
| நீடித்த எடிமா | கடுமையான வாஸ்குலர் சேதம் |
| கன்றுகள் அல்லது தொடையின் தசைகளைக் குறைத்தல், கால்களில் முடி வளர்ச்சியை நிறுத்துதல் | நீடித்த ஆக்ஸிஜன் பட்டினி |
| குணப்படுத்தாத காயங்கள் | பல தந்துகி சேதம் |
| கருப்பு நிற விரல் நுனிகள் | வாஸ்குலர் ஆஞ்சியோபதி |
| கைகால்களில் நீல குளிர் தோல் | கடுமையான சேதம், இரத்த ஓட்டம் இல்லாதது, குடலிறக்கம் தொடங்குகிறது. |
உள் அடுக்கு
மேலும், இந்த அடுக்கு பொதுவாக எண்டோடெலியல் ரிலாக்ஸிங் காரணியை சுரக்கிறது. இந்த காரணி இல்லாததால் (நீரிழிவு நோயுடன் காணப்படுவது ) எண்டோடெலியம் சுருக்கங்களின் லுமேன் மற்றும் பாத்திரங்களின் எதிர்ப்பு அதிகரிக்கிறது. இவ்வாறு, பல்வேறு உயிரியல் பொருட்களின் தொகுப்பு காரணமாக, பாத்திரங்களின் உள் சுவர் பல முக்கியமான செயல்பாடுகளை செய்கிறது.
- இரத்த நாளங்களில் இரத்த உறைவு ஏற்படுவதைத் தடுக்கிறது,
- வாஸ்குலர் சுவரின் ஊடுருவலை ஒழுங்குபடுத்துகிறது,
- இரத்த அழுத்தத்தை ஒழுங்குபடுத்துகிறது
- ஒரு தடை செயல்பாட்டை செய்கிறது, வெளிநாட்டு பொருட்களின் ஊடுருவலைத் தடுக்கிறது,
- அழற்சி எதிர்வினைகளில் பங்கேற்கிறது, அழற்சி மத்தியஸ்தர்களை ஒருங்கிணைக்கிறது.
நீரிழிவு நோய்க்கான வாஸ்குலர் சேதத்தின் வழிமுறை
மேலும், வாஸ்குலர் சுவருக்கு சேதம் ஏற்பட்டதன் விளைவாக, உறைதல் செயல்முறை செயல்படுத்தப்படுகிறது (இரத்த உறைவு ), தந்துகி எண்டோடெலியம் இரத்த உறைதல் காரணிகளை உருவாக்குவதாக அறியப்படுவதால். இந்த உண்மை பாத்திரங்களில் இரத்த ஓட்டத்தை மேலும் மோசமாக்குகிறது. எண்டோடெலியத்தின் கட்டமைப்பை மீறுவதால், இது எண்டோடெலியல் தளர்வு காரணியை சுரப்பதை நிறுத்துகிறது, இது பொதுவாக பாத்திரங்களின் விட்டம் கட்டுப்படுத்துகிறது.
இதனால், ஆஞ்சியோபதியுடன், விர்ச்சோ முக்கோணம் காணப்படுகிறது - வாஸ்குலர் சுவரில் மாற்றம், உறைதல் அமைப்பின் மீறல் மற்றும் இரத்த ஓட்டத்தில் மந்தநிலை.
மேற்கூறிய வழிமுறைகள் காரணமாக, இரத்த நாளங்கள், முதன்மையாக சிறியவை, குறுகலானவை, அவற்றின் லுமேன் குறைகிறது, அது நிற்கும் வரை இரத்த ஓட்டம் குறைகிறது. அவை இரத்தத்தை வழங்கும் திசுக்களில், ஹைபோக்ஸியா காணப்படுகிறது (ஆக்ஸிஜன் பட்டினி ), அட்ராபி, மற்றும் அதிகரித்த ஊடுருவல் மற்றும் எடிமாவின் விளைவாக.
திசுக்களில் ஆக்ஸிஜனின் பற்றாக்குறை கலத்தின் ஃபைப்ரோபிளாஸ்ட்களை செயல்படுத்துகிறது, இது இணைப்பு திசுக்களை ஒருங்கிணைக்கிறது.எனவே, வாஸ்குலர் ஸ்களீரோசிஸின் வளர்ச்சிக்கு ஹைபோக்ஸியா தான் காரணம். முதலாவதாக, மிகச்சிறிய பாத்திரங்கள் - சிறுநீரகங்களின் தந்துகிகள் - பாதிக்கப்படுகின்றன.
இந்த நுண்குழாய்களின் ஸ்க்லரோசிஸின் விளைவாக, சிறுநீரக செயல்பாடு பலவீனமடைந்து சிறுநீரக செயலிழப்பு உருவாகிறது.
சில நேரங்களில், சிறிய பாத்திரங்கள் இரத்தக் கட்டிகளால் அடைக்கப்படுகின்றன, மற்றவற்றில் சிறிய அனூரிஸ்கள் உருவாகின்றன (வீக்கம் வாஸ்குலர் சுவர் ). பாத்திரங்கள் உடையக்கூடியவை, உடையக்கூடியவை, இது அடிக்கடி ரத்தக்கசிவுக்கு வழிவகுக்கிறது (பெரும்பாலும் விழித்திரையில் ).
நீரிழிவு ஆஞ்சியோபதியின் அறிகுறிகள்
நீரிழிவு ஆஞ்சியோபதி வகைகள்:
- நீரிழிவு ரெட்டினோபதி (விழித்திரை வாஸ்குலர் சேதம் ),
- நீரிழிவு நெஃப்ரோபதி (சிறுநீரக பாதிப்பு ),
- நீரிழிவு ஆஞ்சியோபதி இதயத்தின் நுண்குழாய்கள் மற்றும் கரோனரி தமனிகள் சேதத்துடன்,
- கீழ் முனைகளின் நீரிழிவு ஆஞ்சியோபதி,
- நீரிழிவு என்செபலோபதி (பெருமூளை நோய் ).
நீரிழிவு ரெட்டினோபதியின் அறிகுறிகள்
 கண் அமைப்பு
கண் அமைப்பு
கண் கண் பார்வை, பார்வை நரம்பு மற்றும் துணை கூறுகள் (தசை கண் இமைகள் ). கண் பார்வை வெளிப்புற ஷெல்லைக் கொண்டுள்ளது (கார்னியா மற்றும் ஸ்க்லெரா ), நடுத்தர - வாஸ்குலர் மற்றும் உள் - விழித்திரை. விழித்திரை அல்லது "விழித்திரை" அதன் சொந்த தந்துகி வலையமைப்பைக் கொண்டுள்ளது, இது நீரிழிவு நோயின் இலக்காக உள்ளது. இது தமனிகள், தமனிகள், நரம்புகள் மற்றும் நுண்குழாய்களால் குறிக்கப்படுகிறது. நீரிழிவு ஆஞ்சியோபதியின் அறிகுறிகள் மருத்துவமாக பிரிக்கப்பட்டுள்ளன (நோயாளி வழங்கியவை ) மற்றும் கண் மருத்துவம் (ஒரு கண் பரிசோதனையின் போது கண்டறியப்பட்டவை ).
மருத்துவ அறிகுறிகள்
நீரிழிவு நோயில் உள்ள விழித்திரையின் பாத்திரங்களுக்கு ஏற்படும் பாதிப்பு வலியற்றது மற்றும் ஆரம்ப கட்டங்களில் கிட்டத்தட்ட அறிகுறியற்றது. அறிகுறிகள் பிற்கால கட்டங்களில் மட்டுமே தோன்றும், இது மருத்துவரின் தாமதமான வருகையால் விளக்கப்படுகிறது.
நீரிழிவு ரெட்டினோபதியால் பாதிக்கப்பட்ட ஒரு நோயாளியின் புகார்கள்:
- பார்வைக் கூர்மை குறைகிறது,
- கண்களுக்கு முன் இருண்ட புள்ளிகள்
- தீப்பொறிகள், கண்களுக்கு முன்பாக மின்னும்,
- கண்களுக்கு முன் முக்காடு அல்லது திரை.
விழித்திரை இரத்தக் கசிவுகளால் ரெட்டினோபதி சிக்கலாக இருந்தால், அது கண்களுக்கு முன்னால் இருண்ட மிதக்கும் புள்ளிகள் இருப்பதால் வெளிப்படுகிறது. இந்த புள்ளிகள் பின்னர் மறைந்துவிடும், ஆனால் பார்வையை மாற்றமுடியாமல் இழக்கலாம். விட்ரஸ் உடல் பொதுவாக வெளிப்படையானது என்பதால், அதில் இரத்தம் குவியும் இருப்பு (இரத்த நாளங்களின் சிதைவு காரணமாக ) மற்றும் பார்வைத் துறையில் இருண்ட புள்ளிகளின் தோற்றத்தைத் தூண்டுகிறது. ஒரு நபர் சரியான நேரத்தில் ஒரு மருத்துவரை அணுகவில்லை என்றால், விட்ரஸ் உடலுக்கும் விழித்திரைக்கும் இடையில், விழித்திரையை இழுக்கும் வடங்கள் உருவாகின்றன, இது அதன் பற்றின்மைக்கு வழிவகுக்கிறது. விழித்திரைப் பற்றின்மை பார்வை கூர்மையான குறைவால் வெளிப்படுகிறது (குருட்டுத்தன்மை வரை ), கண்களுக்கு முன்னால் ஃப்ளாஷ் மற்றும் தீப்பொறிகளின் தோற்றம்.
மேலும், விழித்திரை எடிமாவின் வளர்ச்சியுடன் நீரிழிவு ரெட்டினோபதி ஏற்படலாம். இந்த வழக்கில், நோயாளி தனது கண்களுக்கு முன்னால் முக்காடு உணர்வைக் கொண்டிருக்கிறார், படங்களின் தெளிவை இழக்கிறார். கண்களுக்கு முன்னால் ஒரு தொடர்ச்சியான முக்காடு அல்லது உள்ளூர் மேகம் என்பது எடிமாவைத் திட்டமிடும் அல்லது விழித்திரையில் வெளியேறும் இடமாகும்.
கண்சிகிச்சை அறிகுறிகள்
இந்த அறிகுறிகள் ஒரு கண் பரிசோதனையின் போது கண்டறியப்படுகின்றன, இது ஒரு கண் மற்றும் லென்ஸைப் பயன்படுத்தி நிதியைக் காட்சிப்படுத்துகிறது. இந்த ஆய்வின் செயல்பாட்டில், மருத்துவர் விழித்திரை, நரம்பு ஆகியவற்றின் பாத்திரங்களை பரிசோதிக்கிறார். நோயாளியின் புகார்களைக் காட்டிலும் விழித்திரைக்கு வாஸ்குலர் சேதத்தின் அறிகுறிகள் மிகவும் முன்னதாகவே தோன்றும்.
அதே நேரத்தில், குறுகலான தமனிகள் ஃபண்டஸில் காட்சிப்படுத்தப்படுகின்றன, மேலும் இடங்களில் மைக்ரோநியூரிஸ்கள் கண்டறியப்படுகின்றன. மத்திய மண்டலத்தில் அல்லது பெரிய நரம்புகளில் புள்ளிகள் வடிவில் சில ரத்தக்கசிவுகள் உள்ளன. எடிமா தமனிகள் அல்லது மேக்குலாவின் மையத்தில் மொழிபெயர்க்கப்பட்டுள்ளது. விழித்திரையில் பல மென்மையான எக்ஸுடேட்டுகள் குறிப்பிடப்பட்டுள்ளன (திரவ உருவாக்கம் ). நரம்புகள் நீண்டு, பெரிய அளவிலான இரத்தத்தால் நிரப்பப்பட்டு, பாவமாக இருக்கின்றன, அவற்றின் வெளிப்பாடு தெளிவாக கோடிட்டுக் காட்டப்பட்டுள்ளது.
சில நேரங்களில் விட்ரஸ் உடலில் ஏராளமான ரத்தக்கசிவுகள் தெரியும். அதைத் தொடர்ந்து, அதற்கும் விழித்திரைக்கும் இடையில் இழை நாண்கள் உருவாகின்றன. பார்வை நரம்பு வட்டு இரத்த நாளங்களில் ஊடுருவுகிறது (பார்வை நியோவாஸ்குலரைசேஷன் ). பொதுவாக, இந்த அறிகுறிகள் பார்வையில் கூர்மையான குறைவுடன் இருக்கும். பெரும்பாலும், இந்த கட்டத்தில் மட்டுமே, வழக்கமான உடல் பரிசோதனைகளை புறக்கணிக்கும் நோயாளிகள் ஒரு மருத்துவரை அணுகுகிறார்கள்.
நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகள்
சிறுநீரக அமைப்பு
சிறுநீரகத்தின் செயல்பாட்டு அலகு நெஃப்ரான் ஆகும், இது ஒரு குளோமருலஸ், காப்ஸ்யூல் மற்றும் குழாய்களைக் கொண்டுள்ளது. குளோமருலஸ் என்பது உடலின் இரத்தம் பாயும் பல நுண்குழாய்களின் திரட்சியாகும். தந்துகி இரத்தத்திலிருந்து குழாய்களில், உடலின் அனைத்து முக்கிய பொருட்களும் வடிகட்டப்படுகின்றன, மேலும் சிறுநீரும் உருவாகிறது. தந்துகி சுவர் சேதமடைந்தால், இந்த செயல்பாடு மீறப்படுகிறது.
நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகளில் நோயாளியிடமிருந்து வரும் புகார்கள், ஆரம்பகால நோயறிதல் அறிகுறிகள் ஆகியவை அடங்கும். மிக நீண்ட காலமாக, நீரிழிவு நெஃப்ரோபதி அறிகுறியற்றது. நீரிழிவு நோயின் பொதுவான அறிகுறிகள் முன்னுக்கு வருகின்றன.
நீரிழிவு நோயின் பொதுவான அறிகுறிகள்:
- தாகம்
- உலர்ந்த வாய்
- நமைச்சல் தோல்
- அடிக்கடி சிறுநீர் கழித்தல்.
நீரிழிவு நோயைக் கண்டறிந்த 10 முதல் 15 ஆண்டுகளுக்குப் பிறகு நீரிழிவு நெஃப்ரோபதியின் தெளிவான மருத்துவ வெளிப்பாடுகள் தோன்றும். இதற்கு முன்பு, நெஃப்ரோபதியின் ஆய்வக அறிகுறிகள் மட்டுமே உள்ளன. அத்தகைய முக்கிய அறிகுறி சிறுநீரில் உள்ள புரதம் (அல்லது புரோட்டினூரியா ), இது வழக்கமான மருத்துவ பரிசோதனையின் போது கண்டறியப்படலாம்.
பொதுவாக, தினசரி சிறுநீரில் உள்ள புரதத்தின் அளவு 30 மி.கி.க்கு மேல் இருக்கக்கூடாது. நெஃப்ரோபதியின் ஆரம்ப கட்டங்களில், ஒரு நாளைக்கு சிறுநீரில் உள்ள புரதத்தின் அளவு 30 முதல் 300 மி.கி வரை இருக்கும். பிந்தைய கட்டங்களில், மருத்துவ அறிகுறிகள் தோன்றும்போது, புரதச் செறிவு ஒரு நாளைக்கு 300 மி.கி.
இந்த அறிகுறியின் வழிமுறை சிறுநீரக வடிகட்டியின் சேதம் (அதன் ஊடுருவல் அதிகரிக்கிறது ), இதன் விளைவாக இது முதலில் சிறிய, பின்னர் பெரிய புரத மூலக்கூறுகளை கடந்து செல்கிறது.
நோய் முன்னேறும்போது, சிறுநீரக செயலிழப்பு அறிகுறிகள் பொதுவான மற்றும் கண்டறியும் அறிகுறிகளில் சேரத் தொடங்குகின்றன.
நீரிழிவு நோயில் நெஃப்ரோபதியின் அறிகுறிகள்:
- உயர் இரத்த அழுத்தம்
- போதைப்பொருளின் பொதுவான அறிகுறிகள் - பலவீனம், மயக்கம், குமட்டல்.
ஆரம்பத்தில், எடிமா பெரியர்பிட்டல் பகுதியில் மொழிபெயர்க்கப்பட்டுள்ளது (கண்களைச் சுற்றி ), ஆனால் நோய் முன்னேறும்போது அவை உடல் குழிகளில் உருவாகத் தொடங்குகின்றன (அடிவயிற்று, பெரிகார்டியல் ). நீரிழிவு நெஃப்ரோபதியுடன் கூடிய எடிமா வெளிறிய, சூடான, சமச்சீர், காலையில் தோன்றும்.
எடிமா உருவாவதற்கான வழிமுறை இரத்தத்தில் உள்ள புரதங்களின் இழப்புடன் தொடர்புடையது, அவை சிறுநீருடன் வெளியேற்றப்படுகின்றன. பொதுவாக, இரத்த புரதங்கள் ஆன்கோடிக் அழுத்தத்தை உருவாக்குகின்றன, அதாவது அவை வாஸ்குலர் படுக்கைக்குள் தண்ணீரைத் தக்கவைத்துக்கொள்கின்றன. இருப்பினும், புரதங்களின் இழப்புடன், திரவம் இனி பாத்திரங்களில் தக்கவைக்கப்படாது மற்றும் திசுக்களில் ஊடுருவுகிறது. நீரிழிவு நெஃப்ரோபதி நோயாளிகள் உடல் எடையை குறைக்கிறார்கள் என்ற போதிலும், வெளிப்புறமாக அவர்கள் பாரிய எடிமா காரணமாக எடிமாட்டஸாகத் தெரிகிறார்கள்.
உயர் இரத்த அழுத்தம்
பிந்தைய கட்டங்களில், நீரிழிவு நெஃப்ரோபதி நோயாளிகளுக்கு உயர் இரத்த அழுத்தம் உள்ளது. சிஸ்டாலிக் அழுத்தம் 140 மிமீஹெச்ஜி மற்றும் டயஸ்டாலிக் அழுத்தம் 90 எம்எம்ஹெச்ஜி தாண்டும்போது அதிகரித்த இரத்த அழுத்தம் கருதப்படுகிறது.
இரத்த அழுத்தத்தை அதிகரிப்பதற்கான வழிமுறை பல நோய்க்கிருமி இணைப்புகளைக் கொண்டுள்ளது. முதலாவதாக, உடலில் நீர் மற்றும் உப்புகளைத் தக்கவைத்துக்கொள்வது. இரண்டாவது ரெனின்-ஆஞ்சியோடென்சின் அமைப்பை செயல்படுத்துவதாகும். ரெனின் என்பது சிறுநீரகங்களால் உற்பத்தி செய்யப்படும் உயிரியல் ரீதியாக செயல்படும் பொருளாகும், இது ஒரு சிக்கலான பொறிமுறையின் மூலம் இரத்த அழுத்தத்தை ஒழுங்குபடுத்துகிறது. சிறுநீரக திசு ஆக்ஸிஜன் பட்டினியை அனுபவிக்கும் போது ரெனின் தீவிரமாக உற்பத்தி செய்யத் தொடங்குகிறது. நீரிழிவு நோயில் உள்ள சிறுநீரகத்தின் நுண்குழாய்கள் ஸ்கெலரோடிக் ஆகும், இதன் விளைவாக சிறுநீரகம் தேவையான அளவு இரத்தத்தைப் பெறுவதை நிறுத்துகிறது, அதனுடன் ஆக்ஸிஜனும் உங்களுக்குத் தெரியும். ஹைபோக்ஸியாவுக்கு பதிலளிக்கும் விதமாக, அதிகப்படியான ரெனின் உற்பத்தி செய்யத் தொடங்குகிறது. இது, ஆஞ்சியோடென்சின் II ஐ செயல்படுத்துகிறது, இது இரத்த நாளங்களை கட்டுப்படுத்துகிறது மற்றும் ஆல்டோஸ்டிரோனின் சுரப்பைத் தூண்டுகிறது. உயர் இரத்த அழுத்தத்தின் வளர்ச்சியில் கடைசி இரண்டு புள்ளிகள் முக்கியம்.
போதைப்பொருளின் பொதுவான அறிகுறிகள் - பலவீனம், மயக்கம், குமட்டல்
பலவீனம், மயக்கம் மற்றும் குமட்டல் ஆகியவை நீரிழிவு நெஃப்ரோபதியின் தாமத அறிகுறிகளாகும். உடலில் நச்சு வளர்சிதை மாற்ற பொருட்கள் குவிவதால் அவை உருவாகின்றன. பொதுவாக, உடலின் முக்கிய தயாரிப்புகள் (அம்மோனியா, யூரியா ) சிறுநீரகங்களால் வெளியேற்றப்படுகின்றன. இருப்பினும், நெஃப்ரானின் நுண்குழாய்களின் தோல்வியுடன், சிறுநீரகத்தின் வெளியேற்ற செயல்பாடு பாதிக்கப்படத் தொடங்குகிறது.
இந்த பொருட்கள் சிறுநீரகங்களால் வெளியேற்றப்படுவதை நிறுத்தி உடலில் சேரும். உடலில் யூரியாவின் குவிப்பு நீரிழிவு நெஃப்ரோபதி நோயாளிகளுக்கு ஒரு குறிப்பிட்ட வாசனையை அளிக்கிறது. இருப்பினும், மிகவும் ஆபத்தானது உடலில் நச்சு அம்மோனியா குவிவது. இது மத்திய நரம்பு மண்டலத்தை எளிதில் ஊடுருவி சேதப்படுத்துகிறது.
ஹைபர்மமோனீமியாவின் அறிகுறிகள் (அதிக அம்மோனியா செறிவு ):
- , குமட்டல்
- தலைச்சுற்றல்,
- அயர்வு,
- மூளையில் அம்மோனியாவின் செறிவு 0.6 மி.மீ.
கீழ் முனைகளின் நீரிழிவு ஆஞ்சியோபதி
கீழ் முனைகளின் நீரிழிவு ஆஞ்சியோபதியின் அறிகுறிகள்:
- உணர்வின்மை, குளிரூட்டல், நெல்லிக்காய்,
- வலி, கால் பிடிப்புகள் மற்றும் இடைப்பட்ட கிளாடிகேஷன்,
- கைகால்களின் தோலில் ஏற்படும் டிஸ்ட்ரோபிக் மாற்றங்கள்,
- டிராபிக் புண்கள்.
உணர்வின்மை, குளிர் ஸ்னாப் மற்றும் கால்களில் நெல்லிக்காய் போன்ற உணர்வுகள் கீழ் முனைகளின் நீரிழிவு ஆஞ்சியோபதியின் முதல் அறிகுறிகளாகும். அவை பல்வேறு பகுதிகளில் தோன்றலாம் - கால்களின் பகுதியில், கீழ் கால், கன்று தசைகள்.
இந்த அறிகுறிகளின் வளர்ச்சியின் பொறிமுறையானது முதன்மையாக திசுக்களுக்கு போதிய இரத்த வழங்கல் மற்றும் நரம்புகளுக்கு சேதம் ஏற்படுவதால் ஏற்படுகிறது. மோசமான இரத்த ஓட்டம் காரணமாக கால்களில் குளிர், குளிர், குறிப்பாக நீண்ட உடல் உழைப்புடன். நெல்லிக்காய், எரியும் உணர்வு, உணர்வின்மை ஆகியவை புற நரம்புகளுக்கு சேதம் ஏற்படுவதால் ஏற்படுகின்றன (நீரிழிவு நரம்பியல் ), அத்துடன் வாசோஸ்பாஸ்ம்.
வலி, கால் பிடிப்புகள் மற்றும் இடைப்பட்ட கிளாடிகேஷன்
ஆக்சிஜன் பற்றாக்குறையை அனுபவிக்க கால்களின் தசைகள் நீண்ட நேரம் தொடங்கும் போது வலி உருவாகிறது. இது இரத்த நாளத்தின் லுமினின் குறிப்பிடத்தக்க குறுகல் மற்றும் அவற்றில் இரத்த ஓட்டம் குறைவதே காரணமாகும். ஆரம்பத்தில், நடைபயிற்சி போது வலி ஏற்படுகிறது, இது ஒரு நபரை நிறுத்த கட்டாயப்படுத்துகிறது. இந்த நிலையற்ற வலிகள் இடைப்பட்ட கிளாடிகேஷன் என்று அழைக்கப்படுகின்றன. இது பதற்றம், கால்களில் கனமான உணர்வு ஆகியவற்றைக் கொண்டுள்ளது. கட்டாயமாக நிறுத்திய பிறகு, வலி நீங்கும்.
கால் பிடிப்புகள் நடக்கும்போது மட்டுமல்ல, ஓய்விலும் கூட, பெரும்பாலும் தூக்கத்தின் போது ஏற்படும். அவை உடலில் பொட்டாசியம் செறிவு குறைவதால் ஏற்படுகின்றன. பொட்டாசியம் சிறுநீரில் தீவிரமாக வெளியேற்றப்படுவதால், அடிக்கடி சிறுநீர் கழிப்பதால் நீரிழிவு நோயில் ஹைபோகாலேமியா உருவாகிறது.
கைகால்களின் தோலில் டிஸ்ட்ரோபிக் மாற்றங்கள்
ஆரம்ப கட்டங்களில், தோல் வெளிர், குளிர், முடி அதன் மீது விழும். சில நேரங்களில் தோல் நீல நிறமாக மாறும். நகங்கள் மெதுவாக, சிதைந்து, தடிமனாகவும் உடையக்கூடியதாகவும் மாறும்.
திசுக்களின் நீடித்த ஊட்டச்சத்து குறைபாடு காரணமாக மாற்றங்கள் உருவாகின்றன, ஏனெனில் இரத்தம் திசுக்களை ஆக்ஸிஜனுடன் மட்டுமல்லாமல், பல்வேறு ஊட்டச்சத்துக்களிலும் வழங்குகிறது. திசு, தேவையான பொருட்களைப் பெறாமல், அட்ராஃபி செய்யத் தொடங்குகிறது. எனவே, நீரிழிவு ஆஞ்சியோபதி உள்ளவர்களில், தோலடி கொழுப்பு பெரும்பாலும் அட்ராஃபி ஆகும்.
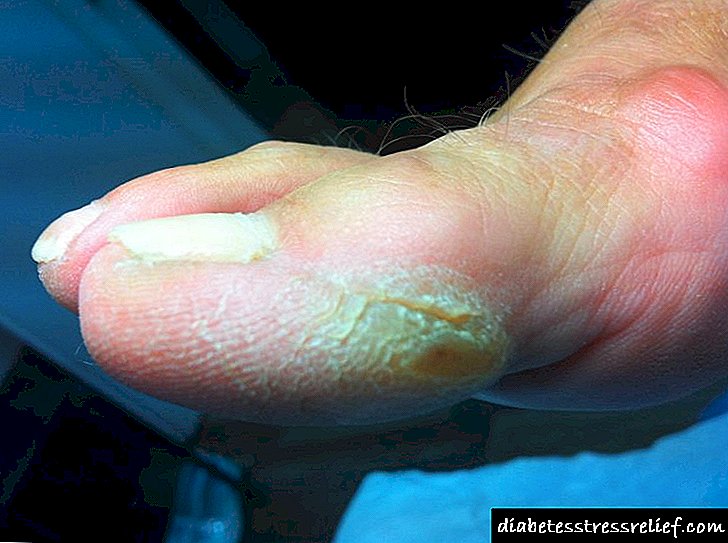
டிராபிக் புண்கள்
டிராபிக் புண்கள் நீரிழிவு நோயின் சிதைந்த வடிவங்களில் உருவாகின்றன மற்றும் கீழ் முனைகளின் நீரிழிவு ஆஞ்சியோபதியின் இறுதி கட்டமாகும். அவற்றின் வளர்ச்சி குறைக்கப்பட்ட திசு எதிர்ப்புடன் தொடர்புடையது, நோய் எதிர்ப்பு சக்தி ஒரு பொதுவான மற்றும் உள்ளூர் குறைவு. பெரும்பாலும் கப்பலின் பகுதி அழிப்பின் பின்னணியில் உருவாகிறது.
புண்களின் வளர்ச்சி, ஒரு விதியாக, ஒருவித காயம், வேதியியல் அல்லது இயந்திரத்தால் முந்தியுள்ளது, சில நேரங்களில் அது ஒரு அடிப்படை கீறலாக இருக்கலாம். திசுக்கள் மோசமாக இரத்தத்துடன் வழங்கப்படுவதால், அவற்றின் ஊட்டச்சத்து தொந்தரவு செய்யப்படுவதால், காயம் நீண்ட காலமாக குணமடையாது. காயத்தின் இடம் பெருகும், அளவு அதிகரிக்கிறது. சில நேரங்களில் ஒரு தொற்று அவளுடன் சேர்கிறது, இது குணப்படுத்துவதை இன்னும் குறைக்கிறது. நீரிழிவு நோயின் கோப்பை புண்களுக்கு இடையிலான வேறுபாடு அவற்றின் வலியற்ற தன்மை. மருத்துவரின் தாமதமான வருகைக்கு இதுவே காரணம், சில சமயங்களில் நோயாளிகள் நீண்ட காலமாக தங்கள் தோற்றத்தை கவனிப்பதில்லை.
பெரும்பாலும், புண்கள் காலில், காலின் கீழ் மூன்றில், பழைய சோளங்களின் பகுதியில் மொழிபெயர்க்கப்படுகின்றன. நீரிழிவு நோயின் சிதைந்த வடிவங்களில், டிராபிக் புண்கள் முனைகளின் குடலிறக்கத்திற்குள் செல்லலாம்.
நீரிழிவு கால்
நீரிழிவு கால் என்பது நீரிழிவு ஆஞ்சியோபதியின் முன்னேற்றம் காரணமாக நீரிழிவு நோயின் பிற்பகுதிகளில் ஏற்படும் நோயியல் கால் மாற்றங்களின் சிக்கலானது. இது டிராபிக் மற்றும் ஆஸ்டியோ கார்டிகுலர் மாற்றங்களை உள்ளடக்கியது.
நீரிழிவு பாதத்துடன், தசைநாண்கள் மற்றும் எலும்புகளை அடையும் ஆழமான புண்கள் காணப்படுகின்றன.
டிராபிக் புண்களுக்கு கூடுதலாக, நீரிழிவு கால் எலும்புகள் மற்றும் மூட்டுகளில் ஏற்படும் நோயியல் மாற்றங்களால் வகைப்படுத்தப்படுகிறது. நீரிழிவு ஆஸ்டியோஆர்த்ரோபதியின் வளர்ச்சி (சார்கோட்டின் கால் ), இது காலின் எலும்புகளின் இடப்பெயர்வுகள் மற்றும் எலும்பு முறிவுகளால் வெளிப்படுகிறது. பின்னர், இது பாதத்தின் சிதைவுக்கு வழிவகுக்கிறது. மேலும், நீரிழிவு பாதத்துடன் மென்கெபெர்க் நோய்க்குறி உள்ளது, இது மேம்பட்ட நீரிழிவு நோயின் பின்னணிக்கு எதிராக முனைகளின் பாத்திரங்களை ஸ்க்லரோசிங் மற்றும் கணக்கிடுதல் ஆகியவற்றைக் கொண்டுள்ளது.
நீரிழிவு என்செபலோபதியின் அறிகுறிகள்
நீரிழிவு என்செபலோபதியின் அறிகுறிகள் மிக மெதுவாக உருவாகின்றன. இது அனைத்தும் பொதுவான பலவீனம் மற்றும் அதிகரித்த சோர்வுடன் தொடங்குகிறது. வலி நிவாரணி மருந்துகளுக்கு பதிலளிக்காத தலைவலி குறித்து நோயாளிகள் பெரும்பாலும் கவலைப்படுகிறார்கள். அதைத் தொடர்ந்து, தூக்கக் கோளாறுகள் இணைகின்றன. என்செபலோபதி இரவில் தூக்கக் கலக்கம், அதே நேரத்தில் பகல்நேர தூக்கம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
மேலும், நினைவகம் மற்றும் கவனக் கோளாறுகள் உருவாகின்றன - நோயாளிகள் மறந்து திசைதிருப்பப்படுகிறார்கள். மெதுவான, கடுமையான சிந்தனை, சரிசெய்தல் திறன் குறைவு. பெருமூளை அறிகுறிகளில் குவிய அறிகுறிகள் சேர்க்கப்படுகின்றன.
பெருமூளைக் குழாய்களின் நீரிழிவு ஆஞ்சியோபதியில் குவிய அறிகுறிகள்:
- இயக்கம் கோளாறு,
- நடுங்கும் நடை
- அனிசோகோரியா (வெவ்வேறு மாணவர் விட்டம் ),
- குவிப்பு கோளாறு
- நோயியல் அனிச்சை.
மீதமுள்ள இரத்த நைட்ரஜன்
யூரியா
ஆரோக்கியமான மக்களின் இரத்தத்தில், யூரியாவின் செறிவு லிட்டருக்கு 2.5 முதல் 8.3 மிமீல் வரை இருக்கும். நீரிழிவு நெஃப்ரோபதியுடன், யூரியா செறிவு கணிசமாக அதிகரிக்கிறது. யூரியாவின் அளவு நேரடியாக நீரிழிவு நோயின் சிறுநீரக செயலிழப்பின் கட்டத்தைப் பொறுத்தது. இதனால், யூரியா செறிவு 49 மிமீல் / லிட்டருக்கு மேல் சிறுநீரகங்களுக்கு பாரிய சேதத்தை குறிக்கிறது. நீரிழிவு நெஃப்ரோபதி காரணமாக நீண்டகால சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு, யூரியா செறிவு 40-50 மிமீல் / லிட்டரை எட்டும்.
கிரியேட்டினைன்
யூரியாவைப் போலவே, கிரியேட்டினின் செறிவும் சிறுநீரக செயல்பாட்டைப் பற்றி பேசுகிறது. பொதுவாக, பெண்களில் இரத்தத்தில் அதன் செறிவு 55-100 மைக்ரோமால் / லிட்டர், ஆண்களில் - 62 முதல் 115 மைக்ரோமால் / லிட்டர் வரை. இந்த மதிப்புகளுக்கு மேலே செறிவு அதிகரிப்பது நீரிழிவு நெஃப்ரோபதியின் குறிகாட்டிகளில் ஒன்றாகும்.நீரிழிவு நெஃப்ரோபதியின் ஆரம்ப கட்டங்களில், கிரியேட்டினின் மற்றும் யூரியாவின் அளவு சற்று அதிகரிக்கிறது, இருப்பினும், கடைசி, நெஃப்ரோஸ்கிளெரோடிக் கட்டத்தில், அவற்றின் செறிவுகள் கூர்மையாக அதிகரிக்கின்றன.
இரத்த லிப்பிட் ஸ்பெக்ட்ரம்
கொழுப்பின் செறிவு வெவ்வேறு நபர்களில் வெவ்வேறு வழிகளில் மாறுபடும். வல்லுநர்கள் மத்தியில் இந்த விஷயத்தில் ஒரு தெளிவற்ற கருத்து. லிட்டருக்கு 7.5 மிமீலுக்கு மேல் கொழுப்பை விட அதிகமாக இருக்கக்கூடாது என்று சிலர் பரிந்துரைக்கின்றனர். இன்று பொதுவாக ஏற்றுக்கொள்ளப்பட்ட விதிமுறை லிட்டருக்கு 5.5 மிமீலுக்கு மேல் இல்லை. 6 மி.மீ.க்கு மேல் கொழுப்பின் அதிகரிப்பு மேக்ரோஆஞ்சியோபதியை உருவாக்கும் அபாயமாகக் கருதப்படுகிறது.
நீரிழிவு ஆஞ்சியோபதி ஆய்வுக்கான கருவி முறைகள்:
- ஒரு நேரடி கண் பரிசோதனை, இதில் நேரடி கண் மருத்துவம், கோனியோஸ்கோபி, ஃபண்டஸ் பரிசோதனை, ஸ்டீரியோஸ்கோபிக் விழித்திரை புகைப்படம் எடுத்தல் மற்றும் ஆப்டிகல் கோஹரன்ஸ் டோமோகிராபி (அக் ).
- எலக்ட்ரோகார்டியோகிராம்,
- மின் ஒலி இதய வரைவி,
- கரோனரி ஆஞ்சியோகிராபி,
- கீழ் முனைகளின் டாப்ளெரோகிராபி,
- கீழ் முனைகளின் தமனி,
- சிறுநீரக அல்ட்ராசவுண்ட்
- சிறுநீரகங்களின் பாத்திரங்களின் டாப்ளெரோகிராபி,
- மூளையின் காந்த அணு அதிர்வு.
கீழ் முனைகளின் டாப்ளெரோகிராபி
நீரிழிவு கால், டிராபிக் புண்கள் அல்லது கீழ் முனைகளின் குடலிறக்கம் உள்ளவர்களுக்கு இந்த முறை கட்டாயமாகும். அவர் அனைத்து காயங்களின் அளவையும் மேலும் சிகிச்சை தந்திரங்களையும் மதிப்பீடு செய்கிறார். இரத்த நாளங்களின் முழுமையான அடைப்பு இல்லை என்றால், மற்றும் இரத்த ஓட்டத்தை மீட்டெடுக்க முடியும் என்றால், பழமைவாத சிகிச்சைக்கு ஆதரவாக ஒரு முடிவு எடுக்கப்படுகிறது. டாப்ளெரோகிராஃபியின் போது, இரத்த ஓட்டத்தை மீட்டெடுப்பதற்கான சாத்தியம் இல்லாமல், பாத்திரங்களின் முழுமையான இடையூறு கண்டறியப்பட்டால், இது மேலும் அறுவை சிகிச்சை சிகிச்சைக்கு ஆதரவாக பேசுகிறது.
ஆஞ்சியோபதியின் காரணங்கள்
நீரிழிவு நோயின் நீண்ட போக்கைக் கொண்டு, அதிக எண்ணிக்கையிலான சர்க்கரைகள் பாத்திரங்களின் வழியாகச் செல்வதால், தமனிகள், நரம்புகள் மற்றும் சிறிய தந்துகிகள் ஆகியவற்றின் சுவர்கள் அழிக்கப்படுகின்றன. சில இடங்களில் அவை மெல்லியதாகவும், சிதைந்ததாகவும் மாறும், மற்றவற்றில் அவை தடிமனாகவும், சாதாரண இரத்த ஓட்டத்தைத் தடுக்கும் மற்றும் திசுக்களுக்கு இடையில் வளர்சிதை மாற்றம். இது சம்பந்தமாக, எழுகிறது ஹைப்போக்ஸியா (ஆக்ஸிஜன் பட்டினி) சுற்றியுள்ள திசுக்களின் மற்றும் நோயாளியின் பல உறுப்புகளை பாதிக்கிறது.
பெரிய பாத்திரங்களில், கால்கள் (அனைத்து ஆஞ்சியோபதிகளில் 70% இல்) மற்றும் இதயம் பெரும்பாலும் பாதிக்கப்படுகின்றன. உடலின் இந்த பாகங்களுக்கு பெரும்பாலான சுமை பயன்படுத்தப்படுகிறது, எனவே இங்கே பாத்திரங்களை மாற்றும் செயல்முறை துரிதப்படுத்தப்படுகிறது. மத்தியில் சிறுஇரத்தக்குழாய் நோய் ஃபண்டஸின் (ரெட்டினோபதி) புண் பெரும்பாலும் காணப்படுகிறது. இந்த சிக்கல் தனித்தனியாக கருதப்படுகிறது.
கீழ் முனைகளின் ஆஞ்சியோபதியின் நீண்ட கால போக்கையும், பொருத்தமான சிகிச்சையும் இல்லாததால், ஒரு நபரின் இயலாமைக்கு வழிவகுக்கும் சிக்கல்கள் ஏற்படலாம்.
அறிகுறியல்
நீரிழிவு ஆஞ்சியோபதியின் அறிகுறிகள் பாதிக்கப்பட்ட பாத்திரங்களின் அளவு மற்றும் இந்த புண்ணின் அளவைப் பொறுத்தது.
மைக்ரோஅங்கியோபதி 6 டிகிரிகளாக பிரிக்கப்பட்டுள்ளது:
- 0 பட்டம். நோயாளி புகார்களைக் காட்டவில்லை, இருப்பினும், தடுப்பு நோயறிதலுடன், மருத்துவர் பாத்திரங்களில் ஆரம்ப மாற்றங்களைக் கண்டுபிடிப்பார்
- 1 பட்டம். கால்களின் தோல் வெளிர், தொடுவதற்கு குளிர்ச்சியாக இருக்கும். அழற்சியற்ற பகுதிகள் இல்லாத, குறைந்த வலி கொண்ட சிறிய மேலோட்டமான புண்களை நீங்கள் கண்டறியலாம்
- 2 பட்டம். புண்கள் ஆழமடைகின்றன. தசைகள் மற்றும் எலும்புகளை பாதிக்கலாம், நோயாளியை வலியால் தொந்தரவு செய்யலாம்
- 3 டிகிரி. புண்ணின் விளிம்புகள் மற்றும் அடிப்பகுதி கருப்பு துண்டுகள் வடிவில் நெக்ரோசிஸ் (இறப்பு) பகுதிகள் உள்ளன. இந்த இடத்தில் வீக்கம் உள்ளது, சிவத்தல். ஆஸ்டியோமைலிடிஸ் (எலும்பு திசு மற்றும் எலும்பு மஜ்ஜையின் வீக்கம்), புண்கள் மற்றும் பிளெக்மான் (தோலின் தூய்மையான நோய்கள் மற்றும் அடிப்படை அடுக்குகள்) ஏற்படலாம்
- 4 டிகிரி. நெக்ரோசிஸ் புண்ணுக்கு அப்பால் (விரல் அல்லது பாதத்தின் ஆரம்பம் வரை) நீண்டுள்ளது
- 5 பட்டம். நெக்ரோசிஸ் கிட்டத்தட்ட முழு பாதத்தையும் ஆக்கிரமித்துள்ளது. பின்னர் வெட்டுதல் தவிர்க்க முடியாதது
மேக்ரோஆங்கியோபதி நிலைகளாக பிரிக்கப்பட்டுள்ளது:
- நிலை 1. நோயாளி கால்களில் சோர்வு, காலையில் முதல் அசைவுகளின் போது விறைப்பு, கால்விரல்களில் உணர்வின்மை, நகங்கள் தடித்தல் போன்றவற்றைப் பற்றி கவலைப்படுகிறார். இந்த நோயாளிகளின் கால்கள் எளிதில் உறைந்து, பெரிதும் வியர்த்தன. 0.5-1 கி.மீ வரை இடைவெளியில் இடைப்பட்ட கிளாடிகேஷன் ஏற்படலாம்.
- 2 அ நிலை. நோயாளி கால்களின் உணர்வின்மை பற்றி கவலைப்படுகிறார், கோடுகள் கூட கால்கள் உறைகின்றன. கால்களின் தோல் வெளிர், அதிக வியர்வை. 200 முதல் 500 மீ வரை - இடைப்பட்ட கிளாடிகேஷன் குறுகிய இடைவெளியில் நிகழ்கிறது.
- 2 பி நிலை. புகார்கள் தொடர்ந்து தொந்தரவு செய்கின்றன, ஆனால் 50-200 மீ.
- 3 அ நிலை. கால் வலி, இரவில் மோசமானது, கால் பிடிப்புகள், முந்தைய புகார்களுடன் சேருங்கள். என் கால்களில் தோல் எரிவது அல்லது கொட்டுவது போல் தெரிகிறது. பாதிப்புக்குள்ளான நிலையில், தோல் ஒரு உச்சரிக்கப்படும் வெளிர் நிறத்தைப் பெறுகிறது, மேலும் கால்கள் கீழே (உட்கார்ந்து, நின்று) நீண்ட நிலையில், விரல்கள் நீல நிறத்தைப் பெறுகின்றன. தோல் வறண்டு, மெல்லியதாக இருக்கும். 50 மீட்டருக்கும் குறைவான தூரத்தில் நொண்டி ஏற்படுகிறது.
- 3 பி நிலை. கால் வலிகள் நிரந்தரமானவை. கால்கள் வீங்குகின்றன. நெக்ரோசிஸின் பகுதிகளுடன் ஒற்றை அல்லது பல புண்களை நீங்கள் காணலாம்.
- நிலை 4. விரல்களின் மங்கல் அல்லது முழு பாதமும் கூட சிறப்பியல்பு. இது கடுமையான பலவீனம், காய்ச்சல் (தொற்று இணைகிறது) ஆகியவற்றுடன் சேர்ந்துள்ளது.
நீரிழிவு ஆஞ்சியோபதி சிகிச்சை
ஆரம்பத்தில், இரத்தத்தில் சர்க்கரையின் அளவை சமநிலைப்படுத்துவது அவசியம்.
குறிப்பிட்ட சிகிச்சைகள் பின்வருமாறு:
- ஸ்டேடின்கள் - அடோர்வாஸ்டாடின், சிம்வாஸ்டாடின்.
- ஆக்ஸிஜனேற்றிகள் - வைட்டமின் ஈ (இரத்த நாளங்களில் நல்ல விளைவைக் கொண்ட ஒரு இயற்கை ஆக்ஸிஜனேற்றி).
- வளர்சிதை மாற்ற மருந்துகள் - ட்ரைமெட்டாசிடின், மில்ட்ரோனேட், தியாட்ரியாசோலின்.
- இரத்த மெலிந்தவர்கள் - க்ளோபிடோக்ரல், ஹெப்பரின், ஃப்ராக்சிபரின், கார்டியோமேக்னைல்.
- ஆஞ்சியோபுரோடெக்டர்கள் - பார்மிடின், டோபெசைலேட், ஆஞ்சினின், டிசினோன்.
- பயோஜெனிக் தூண்டுதல்கள் - விட்ரஸ் உடல், கற்றாழை, ஃபைபிஎஸ்.
- கால் அல்லது காலின் நெக்ரோடிக் பகுதியின் ஊடுருவல் (குடலிறக்க முன்னிலையில்).
சரியான நேரத்தில் மற்றும் சரியான சிகிச்சையால், கால் குடலிறக்கம் பெறாமல் இருக்க முடியும். இருப்பினும், மருத்துவரின் பரிந்துரைகள் பின்பற்றப்படாவிட்டால், இந்த நோய்க்குறியியல் நோயாளிகளில் 90% நோயாளிகளில் ஆஞ்சியோபதி தொடங்கிய 5 ஆண்டுகளுக்குள் குடலிறக்கம் உருவாகிறது. இதையொட்டி, சுமார் 10-15% பேர் இரத்த நச்சுத்தன்மையால் நெக்ரோசிஸிலிருந்து நச்சுகளுடன் இறக்கின்றனர், மீதமுள்ளவர்கள் முடக்கப்பட்டுள்ளனர்.
சிறுநீரக அல்ட்ராசவுண்ட்
நீரிழிவு நெஃப்ரோபதி பரவல் மற்றும் முடிச்சு நெஃப்ரோஸ்கிளிரோசிஸ் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. முதல் வழக்கில், இணைப்பு திசு வளர்ச்சிகள் தோராயமாக காட்சிப்படுத்தப்படுகின்றன. இரண்டாவது இடத்தில் ஸ்க்லரோசிஸ் முடிச்சுகளின் வடிவத்தில் குறிப்பிடப்பட்டுள்ளது. அல்ட்ராசவுண்டில், ஸ்க்லரோசிஸின் இந்த இடங்கள் ஹைபர்கோயிக் ஃபோசி வடிவத்தில் தெரியும் (ஒளி கட்டமைப்புகள் திரை மானிட்டரில் தெரியும் ).
மருந்து கட்டணம்
தொகுப்பு எண் 2
இந்த மூலிகைகள் சேகரிப்பில் உட்செலுத்துதல் ஒரு வாரத்திற்குள் எடுக்கப்பட வேண்டும், அதன் பிறகு இடைநிறுத்தம் அவசியம். நீங்கள் ஒரு கண்ணாடி மூன்றில் ஒரு பங்கு ஒரு காபி தண்ணீர் பயன்படுத்த வேண்டும் (65 மில்லிலிட்டர்கள் ) சாப்பிடுவதற்கு பத்து நிமிடங்களுக்கு முன்.
சேகரிப்பு தயாரிப்பதற்கான பொருட்கள்:
- ஆளி விதைகள் - பத்து கிராம்,
- elecampane root - 20 கிராம்,
- தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி இலைகள் - 30 கிராம்,
- ஹார்செட்டெயில் - 30 கிராம்.
குளியல் தயாரிக்க பயன்படும் மூலிகை சேகரிப்பின் கலவை எதுவாக இருந்தாலும், நீர் நடைமுறைகளுக்குப் பிறகு பின்வரும் விதிகளைக் கடைப்பிடிக்க வேண்டும்:
- குளித்த இரண்டு மணி நேரத்திற்குள் உடல் செயல்பாடுகளை விலக்கு,
- செயல்முறைக்குப் பிறகு குளிர் உணவு அல்லது பானங்கள் சாப்பிடுவதைத் தவிர்க்கவும்,
- குளியல் முடிந்த 24 மணி நேரத்திற்குள் தீங்கு விளைவிக்கும் மற்றும் நச்சுப் பொருட்களின் பயன்பாட்டை விலக்குங்கள்.
50 கிராம் உலர் கோதுமை கிராஸ் வேர் ஊர்ந்து கொதிக்கும் நீரை ஊற்றவும் (ஒன்று முதல் இரண்டு லிட்டர் ) மற்றும் பத்து முதல் பதினைந்து நிமிடங்கள் தீ வைத்திருங்கள். குழம்பு தண்ணீரில் நிரப்பப்பட்ட குளியல் தொட்டியில் ஊற்றவும், இதன் வெப்பநிலை 35 டிகிரிக்கு மிகாமல் இருக்கும். செயல்முறையின் காலம் பதினைந்து நிமிடங்களுக்கு மேல் இல்லை. ஒவ்வொரு வாரமும் இரண்டு வாரங்களுக்கு குளியல் எடுக்கும் படிப்பு, அதன் பிறகு ஒரு வாரம் இடைவெளி தேவைப்படுகிறது.
வெள்ளை வேர் குளியல் தொட்டி
தாவரத்தின் 50 கிராம் தண்ணீரில் நிரப்பவும் (இரண்டு முதல் மூன்று கண்ணாடிகள் ) மற்றும் பலவற்றை வலியுறுத்தவும் (இரண்டு முதல் மூன்று ) மணிநேரம். அடுத்து, உட்செலுத்தலை தீயில் வைத்து இருபது நிமிடங்கள் ஒரு சிறிய தீயில் நிற்கட்டும். குழம்பு வடிகட்டி, தண்ணீரில் குளியல் சேர்க்கவும் (35 - 37 டிகிரி ). பத்து முதல் பன்னிரண்டு நாட்களுக்கு படுக்கைக்கு முன் இந்த நீர் செயல்முறை செய்யப்பட வேண்டும்.
ஜெருசலேம் கூனைப்பூவுடன் குளியல்
ஜெருசலேம் கூனைப்பூவுடன் ஒரு குளியல் தயாரிக்க, டாப்ஸ், பூக்கள், கிழங்குகளின் கலவையின் ஒன்றரை கிலோகிராம் தயார் செய்யுங்கள் (புதிய அல்லது உலர்ந்த ). ஒரு வாளி கொதிக்கும் நீரில் ஜெருசலேம் கூனைப்பூவை ஊற்றவும் (பத்து லிட்டர் ) மற்றும் ஒரு சிறிய தீ வைக்கவும். ஒரு சிறிய கொதி பத்து முதல் பதினைந்து நிமிடங்கள் கழித்து, வெப்பத்திலிருந்து நீக்கி இருபது நிமிடங்கள் உட்செலுத்த விட்டு விடுங்கள். குழம்பு வடிகட்டி, தண்ணீர் குளியல் சேர்க்கவும் (35 - 40 டிகிரி ). ஜெருசலேம் கூனைப்பூவுடன் குளிக்க இரண்டு முதல் மூன்று வாரங்களுக்கு இரண்டு நாட்களுக்கு ஒரு முறை இருக்க வேண்டும்.
க்ளோவர் குளியல்
50 கிராம் உலர் புல்வெளி க்ளோவரை எடுத்து ஒரு லிட்டர் நிரப்பவும் (4 கப் ) சுடு நீர். இரண்டு மணி நேர உட்செலுத்தலுக்குப் பிறகு, குளியல் சேர்க்கவும், இதன் நீர் வெப்பநிலை 37 டிகிரிக்கு மிகாமல் இருக்க வேண்டும். இரண்டு வாரங்களுக்கு படுக்கைக்கு முன் நடைமுறைகளைச் செய்வது அவசியம். குளியல் காலம் பத்து முதல் பதினைந்து நிமிடங்கள் ஆகும்.
மூலிகை ஒத்தடம்
ஒரு சுருக்கத்தை தயாரிக்க, செய்முறையில் உள்ள மூலப்பொருளை அரைத்து, புண்களுக்கு பொருந்தும். வெகுஜன ஒரு துணி கட்டுடன் சரி செய்யப்படுகிறது. பாதத்தின் கலவையைப் பயன்படுத்துவதற்கு முன், வெதுவெதுப்பான நீரில் கழுவவும். கட்டுகளை அகற்றிய பின், உங்கள் கால்களை துவைத்து சுத்தமான காட்டன் சாக்ஸ் போடுங்கள். மூலிகை சுருக்கங்களின் அதிர்வெண் ஒரு நாளைக்கு இரண்டு முதல் மூன்று முறை ஆகும்.
சுருக்கங்களுக்கான கூறுகள்:
- துண்டாக்கப்பட்ட மற்றும் முழு புதிய சாமந்தி இலைகள்,
- நொறுக்கப்பட்ட இலைகள் மற்றும் கிட்டத்தட்ட லிண்டன் இதய வடிவிலான,
- உலர்ந்த தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி தூசி தரையில் விட்டு.
எண்ணெய்கள், மூலிகைகள் மற்றும் பிற நன்மை பயக்கும் கூறுகளின் அடிப்படையில் அமுக்கங்கள் டிராபிக் புண்களில் குணப்படுத்தும் விளைவைக் கொண்டுள்ளன, சருமத்தை மென்மையாக்குகின்றன மற்றும் வலியைக் குறைக்கின்றன.
தேன் சுருக்கத்திற்கான பொருட்கள்:
- சுத்திகரிக்கப்பட்ட தாவர எண்ணெய் - 200 கிராம்,
- பைன் அல்லது தளிர் பிசின் - 50 கிராம் (பிசின் ஒரு மருந்தகம் அல்லது சிறப்பு கடைகளில் வாங்கப்பட வேண்டும் ),
- தேன் மெழுகு - 25 கிராம்.
இரத்த சர்க்கரை கட்டுப்பாடு
நீரிழிவு நோயைக் கண்டறிந்த பிறகு, தடுப்பு என்பது சிக்கல்களைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளது. இரத்தத்தில் உள்ள கொழுப்பின் அளவு கண்காணிக்கப்பட வேண்டிய ஒரு குறிகாட்டியாகும், ஏனெனில் அதன் அதிகரிப்பு வாஸ்குலர் நோயியல் மற்றும் திசு அழிவைத் தூண்டுகிறது. சர்க்கரை அளவு 10 மிமீல் / லிட்டருக்கு மேல் உயரும்போது, அது சிறுநீரக வடிகட்டியை ஊடுருவி சிறுநீரில் தோன்றும். எனவே, லிட்டருக்கு 6.5 மிமீலுக்கு மேல் உண்ணாவிரத குளுக்கோஸை அதிகரிக்க அனுமதிக்க வேண்டாம் என்று பரிந்துரைக்கப்படுகிறது. அதே நேரத்தில், குளுக்கோஸ் அளவுகளில் கூர்மையான உயர்வு மற்றும் வீழ்ச்சியை ஒருவர் அனுமதிக்க முடியாது, ஏனெனில் இது கிளைசீமியாவில் துல்லியமாக ஏற்ற இறக்கங்கள் இருப்பதால் இரத்த நாளங்களை சேதப்படுத்தும்.
நீரிழிவு ஆஞ்சியோபதியில் கடைபிடிக்க வேண்டிய அளவுருக்கள்:
- உண்ணாவிரத குளுக்கோஸ்: 6.1 - 6.5 மிமீல் / லிட்டர்,
- உணவுக்கு இரண்டு மணி நேரம் கழித்து குளுக்கோஸ்: 7.9 - 9 மிமீல் / லிட்டர்,
- கிளைகோசைலேட்டட் ஹீமோகுளோபின்: மொத்த ஹீமோகுளோபினில் 6.5 - 7.0 சதவீதம்,
- கொழுப்பு: 5.2 - 6.0 மிமீல் / லிட்டர்,
- இரத்த அழுத்தம்: 140/90 mmHg க்கு மிகாமல்.
கரோனரி இதய நோயால் சிக்கலான நீரிழிவு ஆஞ்சியோபதியில் கடைபிடிக்கப்பட வேண்டிய அளவுருக்கள், அத்துடன் அடிக்கடி இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள்:
- உண்ணாவிரத குளுக்கோஸ்: 7.8 - 8.25 மிமீல் / லிட்டர்,
- கிளைகோசைலேட்டட் ஹீமோகுளோபின்: 7 முதல் 9 சதவீதம்,
- கிளைசெமிக் ஏற்ற இறக்கங்கள் ஒரு நாளுக்குள் 10 - 11 மிமீல் / லிட்டருக்கு மேல் இல்லை.
உணவு ரேஷன்
நீரிழிவு ஆஞ்சியோபதியைத் தடுப்பதற்கான ஊட்டச்சத்து விதிகள்:
- வறுத்த மற்றும் புகைபிடித்த உணவின் பயன்பாட்டை விலக்கு,
- வெங்காயத்தின் அளவை அதிகரிக்கவும் (சுட்ட அல்லது வேகவைத்த ),
- நுகரப்படும் மூல பழங்கள் மற்றும் காய்கறிகளின் அளவை அதிகரிக்கவும்,
- வேகவைத்த, வேகவைத்த அல்லது வேகவைத்த உணவுகள் உணவில் மேலோங்க வேண்டும்
- கொழுப்பு இறைச்சிகள் (ஆட்டுக்குட்டி, பன்றி இறைச்சி ) ஒல்லியாக மாற்றப்பட வேண்டும் (கோழி, வான்கோழி, வியல் ),
- கோழியை சமைக்கும்போது, இறைச்சியிலிருந்து தோல் அகற்றப்பட வேண்டும்,
- பதிவு செய்யப்பட்ட உணவுகள் மற்றும் ஊட்டச்சத்து மருந்துகளை குறைக்க வேண்டும்
- கொழுப்புகளின் செரிமான செயல்முறையை மேம்படுத்த, உணவில் மசாலா சேர்க்கப்பட வேண்டும் (சூடான மிளகு தவிர ).
நீரிழிவு ஆஞ்சியோபதியைத் தடுப்பதற்கான உணவுகள்:
- முழு மாவு பொருட்கள்,
- அரிசி, பக்வீட் மற்றும் பார்லி க்ரோட்ஸ், ஓட்ஸ்,
- ஓட், கோதுமை, அரிசி, கம்பு தவிடு,
- உருளைக்கிழங்கு மற்றும் பிற உயர் ஃபைபர் உணவுகள்.
கணைய தூண்டுதல் பொருட்கள்:
- சார்க்ராட்,
- அவுரிநெல்லிகள்,
- பச்சை பீன்ஸ்
- கீரை,
- செலரி.
ஆரோக்கியமான நீர் சமநிலையை பராமரிப்பது நீரிழிவு சிக்கல்களின் வளர்ச்சியில் முக்கியமான தடுப்பு நடவடிக்கைகளில் ஒன்றாகும். போதுமான அளவு நீர் இன்சுலின் உற்பத்தியையும், உடலால் உறிஞ்சப்படுவதையும் தூண்டுகிறது. செல்கள் தேவையான அளவு ஈரப்பதத்தை வழங்க, நீங்கள் ஒரு நாளைக்கு சுமார் இரண்டு லிட்டர் திரவத்தை குடிக்க வேண்டும் (எட்டு கண்ணாடிகள் ). மினரல் ஸ்டில் வாட்டர், இனிக்காத மூலிகை மற்றும் பழ டீஸை விரும்புங்கள். நீரிழிவு ஆஞ்சியோபதி நோயைத் தடுக்க, மாதுளை சாறு, புதிய வெள்ளரி, பிளம் ஜூஸ் எடுத்துக்கொள்வது பயனுள்ளது.
சிறுநீரக செயலிழப்பு, தமனி உயர் இரத்த அழுத்தம் போன்றவற்றில் திரவ உட்கொள்ளல் மட்டுப்படுத்தப்பட வேண்டும்.
கால் பராமரிப்பு
நீரிழிவு கீழ் மூட்டு ஆஞ்சியோபதிக்கு கால் பராமரிப்புக்கான விதிகள்:
- ஒவ்வொரு மாலையும், பொட்டாசியம் பெர்மாங்கனேட் மற்றும் குழந்தை சோப்புடன் கால்களை வெதுவெதுப்பான நீரில் கழுவ வேண்டும்,
- நீர் நடைமுறைகளுக்குப் பிறகு, கால்களை ஒரு துண்டுடன் துடைக்க வேண்டும், ஒரு பாக்டீரிசைடு கிரீம் தடவி, ஆல்கஹால் விரல்களுக்கு இடையில் தோலை கிரீஸ் செய்ய வேண்டும்,
- சரியான கோணத்தில் வாரத்திற்கு ஒரு முறை கால் விரல் நகங்களை வெட்ட வேண்டும்,
- கால்களின் தோலை நீராவி மென்மையாக்குவதற்கான நடைமுறைகளை விலக்கு,
- நெருப்பு, நெருப்பிடம் அல்லது பிற வெப்ப சாதனங்களுக்கு அருகில் கால்களை வைக்க வேண்டாம்,
- புதிய காலணிகளை வெறும் காலில் அளவிட வேண்டாம்,
- மற்றவர்களின் காலணிகள், சாக்ஸ், கால் துண்டுகள்,
- பொது இடங்களில் (ஹோட்டல், பூல், ச una னா ) செலவழிப்பு காலணிகளைப் பயன்படுத்துங்கள்.
உடல் செயல்பாடு
நீரிழிவு நோயில் உடல் செயல்பாடுகளின் வகைகள்:
- பூங்காக்கள், சதுரங்கள்,
- நீச்சல் குளம் வருகை
- சைக்கிள் ஓட்டுதல்,
- ஒரு லிஃப்ட் பதிலாக படிக்கட்டுகளில் நடைபயிற்சி,
- நடைபயிற்சிக்கு ஆதரவாக போக்குவரத்தைப் பயன்படுத்தி வழிகளைக் குறைத்தல்,
- காட்டில் நடைபயணம்.