கெட்டோனூரியா என்பது கீட்டோன் உடல்களின் சிறுநீரில் இருப்பது, அதாவது அசிட்டோன்
கெட்டோனூரியாவின் வழிமுறை.
ஆரோக்கியமான நபரில், கார்போஹைட்ரேட்டுகள், லிப்பிடுகள் மற்றும் சில புரதங்கள் கார்பன் டை ஆக்சைடு மற்றும் தண்ணீருக்கு ஆக்ஸிஜனேற்றப்படுகின்றன. சில நோயியல் நிலைமைகளில், குறிப்பாக நீரிழிவு நோயால், இன்சுலின் உற்பத்தி குறைகிறது. கல்லீரலில், கிளைகோஜன் இருப்புக்கள் குறைக்கப்படுகின்றன, பல உடல் திசுக்கள் ஆற்றல் பசியின் நிலையில் உள்ளன. இந்த நிலைமைகளின் கீழ், கல்லீரலில் உள்ள புரதங்கள் மற்றும் லிப்பிட்களின் ஆக்சிஜனேற்றம் செயல்முறைகள் செயல்படுத்தப்படுகின்றன, ஆனால் கிளைகோஜனின் பற்றாக்குறை அவற்றின் முழுமையற்ற ஆக்சிஜனேற்றம் மற்றும் லிப்பிட் மற்றும் புரத வளர்சிதை மாற்றத்தின் கெட்டோன் உடல்களின் ஆக்ஸிஜனேற்றப்படாத பொருட்களின் இரத்தத்தில் குவிவதற்கு வழிவகுக்கிறது. இரத்தத்தில் கீட்டோன் உடல்கள் குவிவதால் (கெட்டோனீமியா), இரத்தத்தின் pH அமில பக்கத்திற்கு மாறுகிறது. இந்த நிலை அமிலத்தன்மை என்று அழைக்கப்படுகிறது. அத்தகைய நோயாளியின் சிறுநீர் கூர்மையான அமில எதிர்வினை மற்றும் அசிட்டோனின் வாசனையைக் கொண்டுள்ளது.
பட்டினி, முக்கியமாக புரதம் மற்றும் கொழுப்பு நிறைந்த உணவுகளைப் பயன்படுத்துதல், கார்போஹைட்ரேட்டுகளை உணவில் இருந்து விலக்குவது கீட்டோன் உடல்கள் அதிகரிப்பதற்கும், சிறுநீரில் வெளியேற்றப்படுவதற்கும் வழிவகுக்கிறது.
சிறு வயதிலேயே, பெரியவர்களை விட கெட்டோனூரியா மிகவும் பொதுவானது மற்றும் மருத்துவ முக்கியத்துவம் இல்லை. இந்த நிகழ்வு உணவில் உள்ள பிழைகளுடன் தொடர்புடைய "அசிட்டோனெமிக் வாந்தி" கொண்ட குழந்தை மருத்துவருக்கு ஆர்வமாக உள்ளது.
அறுவைசிகிச்சை அதிர்ச்சி காரணமாக புரத முறிவு காரணமாக அறுவை சிகிச்சைக்குப் பின் உள்ள கெட்டோனூரியா ஏற்படுகிறது.
பெரியவர்களில், கெட்டோனூரியா நீரிழிவு நோயின் கடுமையான வடிவங்களில் ஏற்படுகிறது மற்றும் இது கண்டறியும் மதிப்பைக் கொண்டுள்ளது. குழந்தைகளில், இது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் குறைபாடு காரணமாக பல்வேறு நோய்களுடன் இருக்கலாம். எனவே, உணவில் சிறிய பிழைகள் கூட, குறிப்பாக கடுமையான தொற்று, நரம்பு உற்சாகம், அதிக வேலை போன்றவை முன்னிலையில். கெட்டோசிஸுக்கு வழிவகுக்கும். சிறுவயதிலேயே கெட்டோனூரியாவை நச்சுத்தன்மை, நீடித்த இரைப்பை குடல் கோளாறுகள், வயிற்றுப்போக்கு மற்றும் பிற நோய்களால் காணலாம். புதிதாகப் பிறந்த குழந்தைகளில், சிறுநீர் கீட்டோன்களின் அதிகரிப்பு எப்போதும் ஊட்டச்சத்து குறைபாட்டால் ஏற்படுகிறது. கெட்டோனூரியா, தொற்று நோய்களில் காணப்படுகிறது - ஸ்கார்லட் காய்ச்சல், காய்ச்சல், காசநோய் மூளைக்காய்ச்சல் மற்றும் போதைப்பொருள் ஆகியவை இரண்டாம் நிலை அறிகுறியாகும், நிலையற்றவை மற்றும் பெரிய நோயறிதல் மதிப்பைக் கொண்டிருக்கவில்லை.
நீரிழிவு நோயில் கெட்டோனூரியா அதிகரித்த கெட்டோஜெனீசிஸ் மற்றும் பலவீனமான கெட்டோலிசிஸ் காரணமாக உருவாகிறது. அதிகரித்த கெட்டோஜெனீசிஸ் கொழுப்பு திசுக்களில் இருந்து கொழுப்புகளை திரட்டுவதற்கு வழிவகுக்கிறது, கிரெப்ஸ் சுழற்சியில் ஆக்சலசெட்டேட் உருவாவதில் குறைவு, மற்றும் கொழுப்பு அமிலங்களின் உயிரியக்கவியல் குறைதல். கடுமையான நீரிழிவு நோயில், சிறுநீரக திசுக்களுக்கு சேதம் ஏற்படுவதோடு (கீட்டோன்களின் முறிவுக்கான இடம்), கெட்டோலிசிஸின் கூடுதல் மீறல் ஏற்படுகிறது.
கெட்டோனூரியா முன்னிலையில் குளுக்கோசூரியா இல்லாதது நீரிழிவு நோயை விலக்குகிறது.
பொதுவாக, கார்போஹைட்ரேட் மற்றும் லிப்பிட் வளர்சிதை மாற்றத்தின் இறுதி உற்பத்தியில் இருந்து கெட்டோன் உடல்கள் ஒரு சிறிய அளவில் உருவாகின்றன - அசிடைல்-கோஏ (சி2-பாடிகள்) அசிட்டோஅசெட்டில்-கோஏ மூலம் மற்றும் அவை முற்றிலும் நடுநிலையானவை.
நீரிழிவு நோயில், அதிக அளவு அசிடைல் கோஏ (சி) உருவாகும்போது லிப்பிட்களின் திரட்டல் அதிகரிக்கிறது2-body). அதே நேரத்தில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மீறல் காரணமாக, ஆக்சலசெட்டேட் உருவாவதில் குறைவு, அதனுடன்2கிரெப்ஸ் சுழற்சியில் உடல்கள் சேர்க்கப்பட்டு கார்பன் டை ஆக்சைடு மற்றும் நீர் வரை எரியும். கூடுதலாக, அதிகரித்த லிப்பிட் முறிவின் விளைவாக, சி இன் தலைகீழ் உயிரியக்கவியல் தடுக்கப்படுகிறது.2உடல் கொழுப்பு அமிலங்களாக. இதனால், ஒரு பெரிய அளவு சி குவிகிறது2-போடி, இது ஒரு பெரிய அளவிலான CoA இன் உற்பத்திக்கு வழிவகுக்கிறது, எனவே சிறுநீரில் வெளியேற்றப்படும் அசிட்டோன், அசிட்டோஅசெடிக் மற்றும் பீட்டா-ஹைட்ராக்ஸிபியூட்ரிக் அமிலம்.
கீட்டோன் உடல்கள்
இவை கல்லீரல் செயல்பாட்டின் போது உருவாகும் இடைநிலை சிதைவு தயாரிப்புகள். வழக்கமாக, வளர்சிதை மாற்றம் கீட்டோன் உடல்களை மேலும் சீரழிவுக்கு வெளிப்படுத்துகிறது.
உடலின் குளுக்கோஸ் இருப்புக்கள் உடல் கொழுப்பில் காணப்படுகின்றன, அதனால்தான் கெட்டோனூரியா கார்போஹைட்ரேட்டுகளின் வலுவான பற்றாக்குறை ஆகும். கீட்டோன் உடல்கள் ஒரு சிறந்த ஆற்றல் வழங்குநர். இதில், கொழுப்பு அமிலங்கள் கூட அவற்றின் பின்னால் பின்தங்கியுள்ளன. எனவே, மூளை அல்லது இதயத்தில் பாஸ்போரிக் அமிலங்கள் இல்லாதபோது, உடல் உடனடியாக கெட்டோன் உடல்களை விரைவான வேகத்தில் உருவாக்குகிறது.
என்ன காரணங்கள்
கெட்டோனூரியா என்பது கெட்டோன் உடல்களின் சிறுநீரின் இயல்பு.
ஆரோக்கியமான மனித உடலில், வளர்சிதை மாற்றம் நன்கு சீரானது. கெட்டோனூரியாவுக்கு என்ன காரணம்?

- உணவில் புரதம் மற்றும் கொழுப்பின் ஆதிக்கம். உணவில் கார்போஹைட்ரேட்டுகள் குறைவதால், உயிரணுக்களுக்கு ஊட்டச்சத்து இல்லை. இந்த பின்னணியில், கெட்டோனூரியா உருவாகிறது. இது உணவில் ஏற்றத்தாழ்வுக்கு உடலின் எதிர்வினை.
- உணவுகள் மற்றும் பட்டினியை துஷ்பிரயோகம் செய்வது சிறுநீரில் கீட்டோன் உடல்களின் தோற்றத்தைத் தூண்டும். உணவுகளைத் தேர்ந்தெடுப்பதில் ஏற்படும் தவறுகள் கொழுப்புகளின் விரைவான முறிவுக்கு வழிவகுக்கும், அதே நேரத்தில் நொதிகளின் எண்ணிக்கை அதிகரிக்கிறது. கெட்டோனூரியா இரத்தத்தில் அசிட்டோனின் தோற்றமும் கூட. வழக்கமாக, ஒரு நபர் ஆறு நாட்களுக்கு மேல் பட்டினி கிடந்தால், மனித உடலில் உள்ள கீட்டோன் உடல்களின் உள்ளடக்கம் இயல்பை விட அதிகரிக்கிறது.
- அறுவை சிகிச்சைக்கு மயக்க மருந்து.
- நீரிழிவு நோய். இந்த வழக்கில், கெட்டோனூரியா அவ்வப்போது தோன்றும். கீட்டோன் உடல்கள் மட்டும் நோய்க்கு காரணம் அல்ல. நீரிழிவு நோயில், கார்போஹைட்ரேட்டுகள் மற்றும் இன்சுலின் கூடுதல் படிப்பு பரிந்துரைக்கப்படுகிறது.
- நீர்ப்போக்கு. உடல் வெப்பமடையும் போது அல்லது நீரிழிவு நோயின் சிக்கலாக இருக்கும்போது இது நிகழ்கிறது.
- கல்லீரல் நோய் அல்லது கடுமையான தொற்று நோய்கள் (எ.கா., வயிற்றுப்போக்கு).
- செரிமான மண்டலத்தில் கட்டிகளின் வளர்ச்சி.
- கணையத்தில் கோளாறுகள்.
- ஆல்கஹால் அல்லது பாஸ்பரஸ், ஈயம் போன்ற ரசாயன சேர்மங்களால் விஷம்.
- மத்திய நரம்பு மண்டலத்திற்கு சேதம், நரம்பு உற்சாகம்.
சுவாசிக்கும்போது அல்லது சிறுநீர் கழிக்கும்போது அசிட்டோனின் வாசனை ஒரு மருத்துவரைப் பார்க்க ஒரு சமிக்ஞை என்பதை நினைவில் கொள்ளுங்கள். வாழ்க்கை முறை மற்றும் ஊட்டச்சத்து சமநிலையை மாற்றவும் இது ஒரு காரணம்.
குழந்தைகளுக்கு கவனம்
குழந்தைக்கு வாந்தி, அசிட்டோனின் வாசனை இருந்தால் கிளினிக் பெரும்பாலும் ஆலோசிக்கப்படுகிறது. அல்லது அத்தகைய வாசனை சிறுநீரில் தோன்றியது. இது கெட்டோனூரியாவின் அறிகுறியாக இருந்தாலும், இது ஒரு தீவிர நோயின் அறிகுறியாக இருக்க வேண்டிய அவசியமில்லை.

பெரும்பாலும், எல்லாம் ஒரு அபூரண வளர்சிதை மாற்ற அமைப்பால் விளக்கப்படுகிறது. குழந்தைகளில் கெட்டோனூரியாவின் காரணம் ஒரு குறிப்பிடத்தக்க அளவு ஆற்றல் செலவிடப்படும் ஒரு நிலை. இது பொதுவாக நிகழும் போது:
- உணர்ச்சி எழுச்சி
- அதிகரித்த உடல் உழைப்பு,
- சமநிலையற்ற உணவு
- ஒரு குளிர்
உண்மை என்னவென்றால், குழந்தையின் உடலில் கிளைகோஜனின் பெரிய கடைகள் இல்லை, எனவே, கொழுப்புகளின் செயலில் முறிவு ஏற்படுகிறது மற்றும் கெட்டோனூரியாவின் அறிகுறிகள் காணப்படுகின்றன.
கர்ப்ப
கர்ப்பத்தின் ஒன்பது மாதங்களுக்கு, பெண்கள் பெரும்பாலும் சிறுநீர் பரிசோதனை செய்ய வேண்டியிருக்கும். கர்ப்பகாலத்தின் முழு காலத்திற்கும் உடலில் உள்ள விதிமுறையிலிருந்து சிறிதளவு விலகலைத் தவறவிடாமல் இருக்க இது அவசியம். உண்மையில், அனைத்து உறுப்புகளுக்கும் ஒரு பெரிய சுமை உள்ளது. கீட்டோன் உடல்கள் சிறுநீரில் காணப்படுகின்றன என்பதன் அர்த்தம் என்ன?
பொதுவாக அவற்றின் சிறிய உள்ளடக்கம் விதிமுறை. எளிமையான பகுப்பாய்வு விரைவான சோதனையில் தேர்ச்சி பெறும். நீங்கள் சிறுநீரில் சோதனை துண்டு குறைக்க வேண்டும்.
கர்ப்ப காலத்தில் எதிர்மறை சோதனை சாதாரணமாகக் கருதப்படுகிறது அல்லது கீட்டோன்களின் எண்ணிக்கை மிகக் குறைவு. சோதனை மதிப்பு 15 முதல் 160 மி.கி / டி.எல் வரை இருந்தால் - இது கவலைக்கு காரணமாகும்.
கர்ப்ப காலத்தில், கெட்டோனூரியா ஒரு ஆபத்தான அறிகுறியாகும். இது ஆரம்பகால நச்சுத்தன்மையுடன் தோன்றுகிறது. உடலின் விஷம், எனவே அசிட்டோனுடன் கூடிய கரு, கர்ப்பத்தின் போக்கை சிக்கலாக்குகிறது.

ஒரு கர்ப்பிணிப் பெண்ணுக்கு கடுமையான ஹார்மோன் செயலிழப்பு இருந்தால், அவளுக்கு ஆபத்து உள்ளது.
புதிதாகப் பிறந்தவரின் சிறுநீரில் கீட்டோன்களின் அளவு அதிகரிப்பது போதிய உணவு அல்லது ஊட்டச்சத்து பிழைகள் காரணமாகும்.
கெட்டோனூரியாவின் அறிகுறிகள்
உடலில் கீட்டோன்களின் அளவு கணிசமாக அதிகரித்திருந்தால், கெட்டோனூரியா தன்னை வெளிப்படுத்தும்:
- மயக்கம் வெளியேறும்
- வாயிலிருந்து அசிட்டோனின் வாசனை,
- சிறுநீர் அசிட்டோன் வாசனை
- பகுப்பாய்வு இரத்தத்தில் அதிக அளவு வெள்ளை இரத்த அணுக்களைக் காண்பிக்கும்,
- ஒரு உயிர்வேதியியல் இரத்த பரிசோதனை குறைந்த குளுக்கோஸ் உள்ளடக்கத்தைக் காண்பிக்கும்,
கெட்டோனூரியா அசிட்டோனின் இரத்தத்தில் ஒரு தாவலைத் தூண்டினால், ஒரு அசிட்டோன் நெருக்கடி ஏற்படலாம்.
உயிரணுக்களில் அமிலத்தன்மையின் குறிப்பிடத்தக்க அதிகரிப்பு உள் உறுப்புகளை கடுமையாக சேதப்படுத்தும். இந்த வழக்கில், ஒரு பாதுகாப்பு எதிர்வினை தொடங்கப்படுகிறது - வாந்தி.
குழந்தைகளில் கெட்டோனூரியாவின் அறிகுறிகள்:
- வயிற்று வலி பற்றிய புகார்கள்
- தலைவலி புகார்கள்
- குழந்தை சோர்வாக, சோம்பலாக,
- குமட்டல் புகார்கள்
- வாந்தி,
- வெப்பநிலையை 39 ° C ஆக உயர்த்துகிறது,
- உணவு மறுப்பு
- அசிட்டோன் போன்றது
- விரிவாக்கப்பட்ட கல்லீரல்
கெட்டோனூரியாவைக் கண்டறிய முடியுமா?
வேதியியல் பகுப்பாய்வு மட்டுமே உடலில் உள்ள கீட்டோன் உடல்களின் அளவை அதிகரிப்பதைக் கண்டறிய முடியும். ஆய்வகம் உடனடியாக அதில் உள்ள கீட்டோன் உடல்களின் நெறியை நிறுவும்.
நவீன மருத்துவத்தில், கெட்டோனூரியா கண்டறியப்பட்டது:
- லாங்கே சோதனை,
- சட்ட சோதனை
- மாதிரி லெஸ்ட்ரேட்,
- ரோத்தேராவின் மாற்றியமைக்கப்பட்ட மாதிரி,
- விரைவான சோதனைகள்

விரைவான சோதனைகள், நிச்சயமாக, மிகவும் பொதுவானவை. அவற்றின் செயல் ஒரு வேதியியல் எதிர்வினையை அடிப்படையாகக் கொண்டது, இதன் விளைவாக கிட்டத்தட்ட உடனடியாகத் தெரியும். ஒருவர் சோதனைப் பகுதியை சிறுநீரில் வைக்க வேண்டும் அல்லது சோதனை மாத்திரையில் விட வேண்டும். நேர்மறையான எதிர்வினை ஏற்பட்டால், சோதனைகள் ஊதா நிறமாக மாறும். வண்ணத்தின் பிரகாசம், கீட்டோன் உடல்களின் விதிமுறை எவ்வளவு அதிகமாக உள்ளது என்பதைப் பற்றி ஒரு சிறப்பு வண்ண அளவோடு தீர்மானிக்க உங்களை அனுமதிக்கிறது.
நோய்களின் சர்வதேச வகைப்பாடு
நோய்கள் மற்றும் தொடர்புடைய சுகாதார சிக்கல்களின் சர்வதேச புள்ளிவிவர வகைப்பாடு (ஐ.சி.டி) என்பது ஒரு குறிப்பு வழிகாட்டியாகும், இதன் மூலம் பொருட்களை சர்வதேச அளவில் ஒப்பிடலாம். அதன் உதவியுடன், பல்வேறு வழிமுறை அணுகுமுறைகள் இணைக்கப்படுகின்றன. நோய் புள்ளிவிவரங்கள் குவிந்து வகைப்படுத்தப்படுகின்றன. ஒவ்வொரு பத்து வருடங்களுக்கும், உலக சுகாதார அமைப்பின் ஆணையத்தால் ஐபிசி மதிப்பாய்வு செய்யப்படுகிறது. புள்ளிவிவரங்களின் பார்வையில் திரட்டப்பட்ட முடிவுகளின் மொத்த வெகுஜனத்தை வகைப்படுத்தவும் பகுப்பாய்வு செய்யவும், இது எண்ணெழுத்து குறியீடுகளாக மொழிபெயர்க்கப்பட்டுள்ளது. அத்தகைய வேலையில், வளர்ந்த ஐ.சி.டி பயன்படுத்தப்படுகிறது. இன்று இது ஐசிடி -10 உடன் ஒத்துள்ளது. இதில் 22 வகுப்புகள் (பிரிவுகள்) உள்ளன.
ஐசிடி கோப்பகத்தின் படி, கெட்டோனூரியா R82.4 குறியீட்டைக் கொண்டுள்ளது.
கெட்டோனூரியா தடுப்பு மற்றும் உணவு
கெட்டோனூரியாவைத் தடுக்க, இது அவசியம்:
- சரியாக சாப்பிடுங்கள்
- ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்துங்கள்:
- புதிய காற்றில் இருக்க முடிந்தவரை,
- மிதமான உடற்பயிற்சி
- நாட்பட்ட நோய்களைத் தொடங்க வேண்டாம்.

நீரிழிவு போன்ற ஒரு நாள்பட்ட நோயில், ஒரு மருத்துவர் முறையாக ஆலோசிக்கிறார். அவ்வப்போது ஒரு எக்ஸ்பிரஸ் சோதனை எடுக்க வேண்டியது அவசியம்.
ஒரு நேர்மறையான எதிர்வினை உடலில் நோயியலைக் குறிக்கிறது. சமிக்ஞைக்கு கவனம் செலுத்துங்கள்! கிளினிக்கிற்கு அவசர முறையீடு உடலை விரைவாக இயல்பு நிலைக்கு கொண்டு வரும். மருத்துவர் பரிந்துரைத்த உணவில் இருந்து விலகாமல், நீங்கள் மீட்கப்படுவதை விரைவுபடுத்தலாம்.
கெட்டோனூரியா உணவுக் கொள்கைகள்:
- புரதம் மற்றும் கொழுப்பு அதிகம் உள்ள உணவுகளை உண்ண வேண்டாம்,
- வழக்கமான கார்போஹைட்ரேட் உட்கொள்ளல்
- அதிக நீர் மற்றும் சோடா கரைசல்களை குடிக்கவும் (நீரிழிவு நோயுடன் - இன்சுலின்).
மெனுவில் பின்வருவன அடங்கும்: வேகவைத்த மாட்டிறைச்சி மற்றும் முயல், பலவகையான காய்கறி சூப்கள், குறைந்த கொழுப்புள்ள மீன். எண்ணெய், காய்கறிகள் மற்றும் பழங்கள் இல்லாமல் பயனுள்ள தானியங்கள். அதிக சாறுகள், பழ பானங்கள், காம்போட்கள் குடிக்க பரிந்துரைக்கப்படுகிறது.
மெனுவிலிருந்து விலக்கு:
- கொழுப்பு இறைச்சி
- காரமான சுவையூட்டல்கள்
- இனிப்பு,
- சிட்ரஸ் பழங்கள்
- வாழைப்பழங்கள்,
- காளான்கள்,
- துரித உணவு.
சிகிச்சையில் கவனம் செலுத்துங்கள்
கெட்டோனூரியாவை ஒரு தனி நோயாக கருதக்கூடாது. அவள் ஒரு விளைவு மட்டுமே. அதற்கு காரணமான காரணங்களை விலக்க வேண்டியது அவசியம். முதலில், ஒரு முழுமையான தேர்வு தேவை. நோயறிதலின் துல்லியம் மற்றும் கெட்டோனூரியாவின் காரணத்தை நிறுவுதல் வெற்றிகரமான சிகிச்சைக்கு உத்தரவாதம் அளிக்கிறது.
மருத்துவர்கள் சில உதவிக்குறிப்புகளைக் கொடுக்கிறார்கள்:
- நீங்கள் அதிக எடையுடன் இருந்தால், அவ்வப்போது உண்ணாவிரத நாட்களை ஏற்பாடு செய்ய வேண்டும்.
- பகுப்பாய்வு சிறுநீர் கீட்டோன்களின் அதிகரிப்பு தெரியவந்தால், அவற்றை வீட்டிலேயே பயன்படுத்த சோதனைகளை வாங்கவும்.

- பிரசவத்திற்கு நான்கு மணி நேரத்திற்கு மேல் பகுப்பாய்வு செய்ய சிறுநீர் சேகரிக்கப்பட வேண்டும்.
- ஒவ்வொரு 10-15 நிமிடங்களுக்கும் சிறிய பகுதிகளில் குழந்தையை அல்கலைன் பானத்துடன் குடிக்கலாம். செயல்படுத்தப்பட்ட கரி, என்டோரோஸ்கெல் செரிமானத்தை அழிக்க உதவும்.
- வரவிருக்கும் வாந்தியுடன், ஒரு பகுதியளவு பானம் எடுத்துக்கொள்வது பயனுள்ளது. ஆம்புலன்ஸ் அழைக்கவும்.
கெட்டோனூரியாவுக்கு சிகிச்சையளிப்பது எப்படி, நாட்டுப்புற மருத்துவத்தில் குறிப்புகள் உள்ளன.
- அடிக்கடி வாந்தியுடன், மினரல் வாட்டர், உலர்ந்த பழக் கம்போட், குளுக்கோஸ் கரைசலைக் குடிக்கவும். பத்து நிமிடங்களில் ஒரு தேக்கரண்டி.
- வீட்டில் ஒரு எனிமா வைக்கவும். முதலில், அறை வெப்பநிலையில் தண்ணீர், பின்னர் சூடாக, அதில் ஒரு டீஸ்பூன் சோடா சேர்க்கப்படுகிறது.
- ஒரு பானம் எடுத்துக் கொள்ளுங்கள்: 1 லிட்டர் தண்ணீரில் 2 டீஸ்பூன் கரைக்கவும். தேன், ஒரு எலுமிச்சை சாறு ஊற்ற. 1 டீஸ்பூன் குடிக்கவும். ஒவ்வொரு 15 நிமிடங்களுக்கும்.
- சோடா கரைசலுக்கான செய்முறை: 1 டீஸ்பூன் சோடாவை 250 மில்லி தண்ணீரில் கரைக்கவும். 1 தேக்கரண்டி குடிக்கவும். ஒவ்வொரு 10 நிமிடங்களுக்கும்.
- இனிமையான மூலிகைகளின் காபி தண்ணீரை எடுத்துக் கொள்ளுங்கள்.
- உடலில் இருந்து நச்சுகளை வெளியேற்றுவதை துரிதப்படுத்த, சிறிது சிறிதாக சாப்பிடுங்கள். பட்டாசுகளை மட்டுமே சாப்பிடுவது நல்லது.
சிகிச்சையானது உடலின் தனிப்பட்ட பண்புகளைப் பொறுத்தது. கலந்துகொள்ளும் மருத்துவரால் இது கண்டிப்பாக கட்டுப்படுத்தப்பட வேண்டும்.
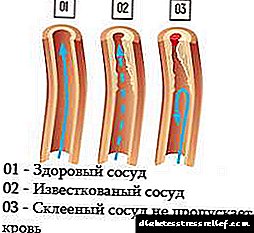
76. கொழுப்பு. உடலில் இருந்து நுழைதல், பயன்பாடு மற்றும் வெளியேற்றும் வழிகள். சீரம் கொழுப்பு. கொலஸ்ட்ரால் உயிரியக்கவியல், அதன் நிலைகள். தொகுப்பின் கட்டுப்பாடு.
கொழுப்பு என்பது விலங்கு உயிரினங்களுக்கு குறிப்பிட்ட ஒரு ஸ்டீராய்டு ஆகும். இது பல மனித திசுக்களில் ஒருங்கிணைக்கப்படுகிறது, ஆனால் தொகுப்பின் முக்கிய இடம் கல்லீரல் ஆகும். கல்லீரலில், 50% க்கும் அதிகமான கொழுப்பு ஒருங்கிணைக்கப்படுகிறது, சிறுகுடலில் - 15-20%, மீதமுள்ள கொழுப்பு தோல், அட்ரீனல் கோர்டெக்ஸ் மற்றும் கோனாட்களில் ஒருங்கிணைக்கப்படுகிறது. உடலில் ஒரு நாளைக்கு சுமார் 1 கிராம் கொழுப்பு ஒருங்கிணைக்கப்படுகிறது, 300-500 மி.கி உணவுடன் உட்கொள்ளப்படுகிறது (படம் 8-65). கொலஸ்ட்ரால் பல செயல்பாடுகளை செய்கிறது: இது அனைத்து உயிரணு சவ்வுகளின் ஒரு பகுதியாகும் மற்றும் அவற்றின் பண்புகளை பாதிக்கிறது, பித்த அமிலங்கள் மற்றும் ஸ்டீராய்டு ஹார்மோன்களின் தொகுப்பில் ஆரம்ப மூலக்கூறாக செயல்படுகிறது. கொலஸ்ட்ரால் தொகுப்பின் வளர்சிதை மாற்ற பாதையில் முன்னோடிகள் கிளைகோபுரோட்டின்களின் தொகுப்பில் ஈடுபட்டுள்ள சுவாச சங்கிலி மற்றும் டோலிச்சோலின் ஒரு அங்கமான எபிக்வினோனாகவும் மாறுகின்றன. அதன் ஹைட்ராக்சைல் குழு காரணமாக, கொழுப்பு கொழுப்பு அமிலங்களுடன் எஸ்டர்களை உருவாக்கும். ஈத்தர்ஃபைட் கொலஸ்ட்ரால் இரத்தத்தில் ஆதிக்கம் செலுத்துகிறது மற்றும் சில வகையான உயிரணுக்களில் சிறிய அளவில் சேமிக்கப்படுகிறது, அவை மற்ற பொருட்களின் தொகுப்புக்கு அடி மூலக்கூறாகப் பயன்படுத்துகின்றன. கொலஸ்ட்ரால் மற்றும் அதன் எஸ்டர்கள் ஹைட்ரோபோபிக் மூலக்கூறுகள், எனவே அவை பல்வேறு வகையான மருந்துகளின் ஒரு பகுதியாக மட்டுமே இரத்தத்தால் கொண்டு செல்லப்படுகின்றன. கொழுப்பின் பரிமாற்றம் மிகவும் சிக்கலானது - அதன் தொகுப்புக்கு மட்டுமே, சுமார் 100 தொடர்ச்சியான எதிர்வினைகள் அவசியம். மொத்தத்தில், சுமார் 300 வெவ்வேறு புரதங்கள் கொழுப்பு வளர்சிதை மாற்றத்தில் ஈடுபட்டுள்ளன. கொலஸ்ட்ரால் வளர்சிதை மாற்றத்தின் கோளாறுகள் மிகவும் பொதுவான நோய்களில் ஒன்றாகும் - பெருந்தமனி தடிப்புத் தோல் அழற்சி. பெருந்தமனி தடிப்புத் தோல் அழற்சியின் விளைவுகளிலிருந்து இறப்பு (மாரடைப்பு, பக்கவாதம்) இறப்பின் ஒட்டுமொத்த கட்டமைப்பிற்கு வழிவகுக்கிறது. பெருந்தமனி தடிப்பு ஒரு "பாலிஜெனிக் நோய்", அதாவது. அதன் வளர்ச்சியில் பல காரணிகள் ஈடுபட்டுள்ளன, அவற்றில் மிக முக்கியமானவை பரம்பரை. உடலில் கொழுப்பு குவிவது மற்றொரு பொதுவான நோயின் வளர்ச்சிக்கு வழிவகுக்கிறது - பித்தப்பை நோய்.
A. கொழுப்பின் தொகுப்பு மற்றும் அதன் ஒழுங்குமுறை
உயிரணுக்களின் சைட்டோசோலில் கொலஸ்ட்ரால் தொகுப்பு எதிர்வினைகள் ஏற்படுகின்றன. இது மனித உடலில் மிக நீளமான வளர்சிதை மாற்ற பாதைகளில் ஒன்றாகும்.
ஃபீனைல்கீட்டோனுரியா

ஃபீனைல்கீட்டோனுரியா - டைனோசினுக்கு ஃபைனிலலனைனின் வளர்சிதை மாற்றத்தில் ஈடுபட்டுள்ள கல்லீரல் நொதிகளின் பற்றாக்குறையால் அமினோ அமில வளர்சிதை மாற்றத்தின் பரம்பரை மீறல். ஃபைனில்கெட்டோனூரியாவின் ஆரம்ப அறிகுறிகள் வாந்தி, சோம்பல் அல்லது அதிவேகத்தன்மை, சிறுநீர் மற்றும் தோலில் இருந்து அச்சு வாசனை, தாமதமான சைக்கோமோட்டர் வளர்ச்சி, வழக்கமான தாமதமான அறிகுறிகளில் ஒலிகோஃப்ரினியா, உடல் வளர்ச்சி தாமதம், வலிப்பு, அரிக்கும் தோலழற்சி போன்றவை அடங்கும். அடுத்தடுத்த நோயறிதல்களில் மூலக்கூறு மரபணு சோதனை, இரத்த ஃபெனைலாலனைன் செறிவு நிர்ணயம், சிறுநீர் உயிர்வேதியியல் பகுப்பாய்வு, ஈ.இ.ஜி மற்றும் மூளையின் எம்.ஆர்.ஐ ஆகியவை அடங்கும். ஃபினில்கெட்டோனூரியாவின் சிகிச்சை ஒரு சிறப்பு உணவைப் பின்பற்றுவதாகும்.

பொது தகவல்
ஃபெனில்கெட்டோனூரியா (ஃபெல்லிங்ஸ் நோய், ஃபைனில்பிரூவிக் ஒலிகோஃப்ரினியா) என்பது ஒரு பிறவி, மரபணு ரீதியாக நிர்ணயிக்கப்பட்ட நோயியல் ஆகும், இது ஃபைனிலலனைனின் பலவீனமான ஹைட்ராக்ஸைலேஷன், அமினோ அமிலங்கள் மற்றும் உடலியல் திரவங்கள் மற்றும் திசுக்களில் அதன் வளர்சிதை மாற்றங்களால் வகைப்படுத்தப்படுகிறது, அதைத் தொடர்ந்து மத்திய நரம்பு மண்டலத்திற்கு கடுமையான சேதம் ஏற்படுகிறது. ஃபெனில்கெட்டோனூரியா முதன்முதலில் ஏ. ஃபெல்லிங்கால் 1934 இல் விவரிக்கப்பட்டது; இது 10,000 புதிதாகப் பிறந்த குழந்தைகளுக்கு 1 வழக்கு அதிர்வெண்ணுடன் நிகழ்கிறது. பிறந்த குழந்தைக்கு, ஃபினில்கெட்டோனூரியாவுக்கு மருத்துவ வெளிப்பாடுகள் இல்லை, இருப்பினும், உணவுடன் ஃபைனிலலனைன் உட்கொள்வது வாழ்க்கையின் முதல் பாதியில் நோயின் வெளிப்பாட்டை ஏற்படுத்துகிறது, பின்னர் குழந்தையின் கடுமையான வளர்ச்சிக் கோளாறுகளுக்கு வழிவகுக்கிறது. அதனால்தான் புதிதாகப் பிறந்த குழந்தைகளில் பினில்கெட்டோனூரியாவை முன்கூட்டியே அறிகுறி கண்டறிதல் என்பது நியோனாட்டாலஜி, குழந்தை மருத்துவம் மற்றும் மரபியல் ஆகியவற்றின் மிக முக்கியமான பணியாகும்.

ஃபெனில்கெட்டோனூரியாவின் காரணங்கள்
ஃபெனில்கெட்டோனூரியா ஒரு ஆட்டோசோமல் ரீசீசிவ் பரம்பரை கோளாறு ஆகும். இதன் பொருள், ஃபைனில்கெட்டோனூரியாவின் மருத்துவ அறிகுறிகளின் வளர்ச்சிக்கு, குழந்தை இரு பெற்றோரிடமிருந்தும் மரபணுவின் ஒரு குறைபாடுள்ள நகலைப் பெற வேண்டும், அவை பிறழ்ந்த மரபணுவின் மாறுபட்ட கேரியர்கள்.
பெரும்பாலும், குரோமோசோம் 12 (லோகஸ் 12q22-q24.1) இன் நீண்ட கையில் அமைந்துள்ள ஃபைனிலலனைன் -4-ஹைட்ராக்சிலேஸ் என்சைம் குறியாக்கம் செய்யும் மரபணுவின் பிறழ்வால் பினில்கெட்டோனூரியாவின் வளர்ச்சி ஏற்படுகிறது. இது கிளாசிக்கல் வகை I ஃபைனில்கெட்டோனூரியா என்று அழைக்கப்படுகிறது, இது நோயின் அனைத்து நிகழ்வுகளிலும் 98% ஆகும். ஹைப்பர்பெனிலலனினேமியா 30 மி.கி% மற்றும் அதற்கும் அதிகமாக இருக்கும். சிகிச்சையளிக்கப்படாவிட்டால், இந்த ஃபினில்கெட்டோனூரியா மாறுபாடு ஆழ்ந்த மனநல குறைபாடுகளுடன் உள்ளது.
கிளாசிக்கல் வடிவத்துடன் கூடுதலாக, வித்தியாசமான ஃபினில்கெட்டோனூரியா வேறுபடுகிறது, அதே மருத்துவ அறிகுறிகளுடன் தொடர்கிறது, ஆனால் உணவு சிகிச்சையால் திருத்தம் செய்ய ஏற்றது அல்ல. ஃபைனில்கெட்டோனூரியா வகை II (டீஹைட்ரோடெர்டெரின் ரிடக்டேஸ் குறைபாடு), ஃபினில்கெட்டோனூரியா வகை III (டெட்ராஹைட்ரோபயோப்டெரின் குறைபாடு) மற்றும் பிற, மிகவும் அரிதான வகைகள் இதில் அடங்கும்.
பினில்கெட்டோனூரியா கொண்ட ஒரு குழந்தையைப் பெற்றெடுப்பதற்கான நிகழ்தகவு நெருங்கிய திருமணங்களுடன் அதிகரிக்கிறது.
ஃபினில்கெட்டோனூரியாவின் நோய்க்கிருமி உருவாக்கம்
ஃபெனில்கெட்டோனூரியாவின் கிளாசிக்கல் வடிவம் ஹெபடோசைட் மைட்டோகாண்ட்ரியாவில் ஃபைனிலலனைனை டைரோசினாக மாற்றுவதில் ஈடுபட்டுள்ள ஃபைனிலலனைன் -4-ஹைட்ராக்சிலேஸ் நொதியின் பற்றாக்குறையை அடிப்படையாகக் கொண்டது. இதையொட்டி, டைரோசின் டெரிவேட்டிவ் டைராமைன் என்பது கேடகோலமைன்கள் (அட்ரினலின் மற்றும் நோர்பைன்ப்ரைன்) மற்றும் தைராக்ஸின் உருவாவதற்கு டயோடோடைரோசின் ஆகியவற்றின் தொகுப்புக்கான தொடக்கப் பொருளாகும். கூடுதலாக, மெலனின் நிறமியின் உருவாக்கம் ஃபெனைலாலனைன் வளர்சிதை மாற்றத்தின் விளைவாகும்.
ஃபினில்கெட்டோனூரியாவில் உள்ள ஃபைனிலலெய்ன் -4-ஹைட்ராக்சிலேஸ் நொதியின் பரம்பரை குறைபாடு உணவில் இருந்து ஃபைனிலலனைனின் ஆக்சிஜனேற்றத்தை மீறுவதற்கு வழிவகுக்கிறது, இதன் விளைவாக இரத்தத்தில் அதன் செறிவு (ஃபைனிலலனினீமியா) மற்றும் செரிப்ரோஸ்பைனல் திரவம் கணிசமாக அதிகரிக்கிறது, அதற்கேற்ப டைரோசின் அளவு குறைகிறது. அதிகப்படியான ஃபைனிலலனைன் அதன் வளர்சிதை மாற்றங்களின் சிறுநீர் வெளியேற்றத்தால் அகற்றப்படுகிறது - ஃபைனில்பைருவிக் அமிலம், ஃபினைல்மிலாக்டிக் மற்றும் ஃபைனிலசெடிக் அமிலம்.
அமினோ அமில வளர்சிதை மாற்றத்தை சீர்குலைப்பது நரம்பு இழைகளின் பலவீனமடைதல், நரம்பியக்கடத்திகள் (டோபமைன், செரோடோனின் போன்றவை) உருவாவதில் குறைவு, இது மனநல குறைபாடு மற்றும் முற்போக்கான முதுமை மறதி ஆகியவற்றின் நோய்க்கிரும வழிமுறைகளைத் தூண்டுகிறது.
ஃபினில்கெட்டோனூரியாவின் அறிகுறிகள்
ஃபினைல்கெட்டோனூரியா கொண்ட புதிதாகப் பிறந்த குழந்தைகளுக்கு நோயின் மருத்துவ அறிகுறிகள் இல்லை. பொதுவாக, குழந்தைகளில் பினில்கெட்டோனூரியாவின் வெளிப்பாடு 2-6 மாத வயதில் நிகழ்கிறது. உணவளிக்கும் தொடக்கத்தில், தாய்ப்பாலின் புரதம் அல்லது அதன் மாற்றீடுகள் குழந்தையின் உடலில் நுழையத் தொடங்குகின்றன, இது முதல், குறிப்பிட்ட அல்லாத அறிகுறிகளின் வளர்ச்சிக்கு வழிவகுக்கிறது - சோம்பல், சில நேரங்களில் கவலை மற்றும் அதிக உற்சாகம், மறுஉருவாக்கம், தசைநார் டிஸ்டோனியா, வலிப்பு நோய்க்குறி. பினில்கெட்டோனூரியாவின் ஆரம்பகால நோய்க்குறியியல் அறிகுறிகளில் ஒன்று தொடர்ச்சியான வாந்தியெடுத்தல் ஆகும், இது பெரும்பாலும் பைலோரிக் ஸ்டெனோசிஸின் வெளிப்பாடாக தவறாக கருதப்படுகிறது.
ஆண்டின் இரண்டாம் பாதியில், மனோமோட்டர் வளர்ச்சியில் குழந்தையின் பின்னடைவு கவனிக்கத்தக்கது. குழந்தை குறைவான சுறுசுறுப்பாக, அலட்சியமாக, அன்புக்குரியவர்களை அங்கீகரிப்பதை நிறுத்துகிறது, உட்கார்ந்து காலில் நிற்க முயற்சிக்காது. சிறுநீர் மற்றும் வியர்வையின் அசாதாரண கலவை உடலில் இருந்து வெளிப்படும் ஒரு சிறப்பியல்பு “சுட்டி” வாசனையை (அச்சு வாசனை) ஏற்படுத்துகிறது. பெரும்பாலும் தோல், தோல் அழற்சி, அரிக்கும் தோலழற்சி, ஸ்க்லெரோடெர்மா போன்றவற்றை உரிக்கிறது.
சிகிச்சையைப் பெறாத ஃபினில்கெட்டோனூரியா உள்ள குழந்தைகளில், மைக்ரோசெபலி, ப்ரோக்னாதியா, பின்னர் (1.5 ஆண்டுகளுக்குப் பிறகு) பல் துலக்குதல், பற்சிப்பி ஹைப்போபிளாசியா கண்டறியப்படுகிறது. பேச்சு வளர்ச்சியில் தாமதம் குறிப்பிடப்பட்டுள்ளது, மேலும் 3-4 ஆண்டுகளில் ஆழமான ஒலிகோஃப்ரினியா (முட்டாள்தனம்) மற்றும் பேச்சு இல்லாதது கண்டறியப்படுகிறது.
ஃபினில்கெட்டோனூரியா கொண்ட குழந்தைகளுக்கு ஒரு டிஸ்பிளாஸ்டிக் உடலமைப்பு உள்ளது, பெரும்பாலும் பிறவி இதய குறைபாடுகள், தன்னியக்க செயலிழப்புகள் (வியர்வை, அக்ரோசியானோசிஸ், தமனி ஹைபோடென்ஷன்) மற்றும் மலச்சிக்கலால் பாதிக்கப்படுகின்றன. ஃபினில்கெட்டோனூரியாவால் பாதிக்கப்பட்ட குழந்தைகளின் பினோடிபிக் பண்புகள் லேசான தோல், கண்கள் மற்றும் முடி ஆகியவை அடங்கும். ஃபைனில்கெட்டோனூரியா கொண்ட ஒரு குழந்தை ஒரு “தையல்காரர்” (மூட்டுகளில் வளைந்திருக்கும் மேல் மற்றும் கீழ் மூட்டுகள்), கை நடுக்கம், ஒரு தள்ளாட்டம், நறுக்குதல் நடை, மற்றும் ஹைபர்கினெஸிஸ் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
வகை II ஃபினில்கெட்டோனூரியாவின் மருத்துவ வெளிப்பாடுகள் கடுமையான மனச்சோர்வு, அதிகரித்த எரிச்சல், வலிப்புத்தாக்கங்கள், ஸ்பாஸ்டிக் டெட்ராபரேசிஸ் மற்றும் தசைநார் ஹைப்பர்ரெஃப்ளெக்ஸியா ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன. நோயின் முன்னேற்றம் 2 முதல் 3 வயது வரையிலான குழந்தையின் மரணத்திற்கு வழிவகுக்கும்.
ஃபினில்கெட்டோனூரி வகை III அறிகுறிகளின் முக்கோணத்தை உருவாக்கும் போது: மைக்ரோசெபாலி, ஒலிகோஃப்ரினியா, ஸ்பாஸ்டிக் டெட்ராபரேசிஸ்.
ஃபினில்கெட்டோனூரியாவின் நோய் கண்டறிதல்
தற்போது, ஃபினில்கெட்டோனூரியாவைக் கண்டறிதல் (அத்துடன் கேலக்டோசீமியா, பிறவி ஹைப்போ தைராய்டிசம், அட்ரினோஜெனிட்டல் சிண்ட்ரோம் மற்றும் சிஸ்டிக் ஃபைப்ரோஸிஸ்) அனைத்து புதிதாகப் பிறந்த குழந்தைகளுக்கும் பிறந்த குழந்தை திரையிடல் திட்டத்தின் ஒரு பகுதியாகும்.
ஒரு சிறப்பு காகித வடிவத்தில் தந்துகி இரத்தத்தின் மாதிரியை எடுத்துக்கொள்வதன் மூலம் ஒரு முழுமையான குழந்தையின் 3-5 நாட்கள் மற்றும் முன்கூட்டிய குழந்தையின் 7 நாட்கள் வாழ்க்கையில் ஒரு ஸ்கிரீனிங் சோதனை மேற்கொள்ளப்படுகிறது. ஹைப்பர்பெனிலலனீமியா கண்டறியப்பட்டால், குழந்தையின் 2.2 மி.கி.க்கு மேல் குழந்தை பரிசோதனைக்கு குழந்தை பரிசோதனைக்கு பரிந்துரைக்கப்படுகிறது.
ஃபைனில்கெட்டோனூரியாவைக் கண்டறிவதை உறுதிப்படுத்த, இரத்தத்தில் உள்ள ஃபைனிலலனைன் மற்றும் டைரோசின் செறிவு சரிபார்க்கப்படுகிறது, கல்லீரல் நொதிகளின் செயல்பாடு (ஃபைனிலலனைன் ஹைட்ராக்சிலேஸ்) தீர்மானிக்கப்படுகிறது, சிறுநீரின் உயிர்வேதியியல் பரிசோதனை (கெட்டோனிக் அமிலங்களை நிர்ணயித்தல்), சிறுநீரில் உள்ள கேடோகோலமைன்களின் வளர்சிதை மாற்றங்கள் போன்றவை செய்யப்படுகின்றன.
கருவில் ஒரு ஆக்கிரமிப்பு பெற்றோர் ரீதியான நோயறிதலின் போது கர்ப்ப காலத்தில் கூட ஃபினில்கெட்டோனூரியாவில் ஒரு மரபணு குறைபாடு கண்டறியப்படலாம் (கோரியன்பியோப்சி, அம்னோசென்டெசிஸ், கார்டோசென்டெசிஸ்).
புதிதாகப் பிறந்த குழந்தைகள், கருப்பையக நோய்த்தொற்றுகள் மற்றும் அமினோ அமிலங்களின் பிற வளர்சிதை மாற்றக் கோளாறுகள் ஆகியவற்றில் பினில்கெட்டோனூரியாவின் மாறுபட்ட நோயறிதல் மேற்கொள்ளப்படுகிறது.
ஃபெனில்கெட்டோனூரியா சிகிச்சை
ஃபினில்கெட்டோனூரியா சிகிச்சையில் ஒரு அடிப்படை காரணி உடலில் புரதத்தை உட்கொள்வதை கட்டுப்படுத்தும் ஒரு உணவாகும். ஒரு ஃபைனிலலனைன் செறிவு> 6 மி.கி% இல் தொடங்க சிகிச்சை பரிந்துரைக்கப்படுகிறது. குழந்தைகளுக்கு சிறப்பு கலவைகள் உருவாக்கப்பட்டுள்ளன - அஃபெனிலாக், லோஃபெனிலாக், 1 வயதுக்கு மேற்பட்ட குழந்தைகளுக்கு - டெட்ராஃபென், பீனைல் இல்லாத, 8 வயதுக்கு மேற்பட்டவர்கள் - மேக்சம்-எக்ஸ்பி மற்றும் பிற. உணவின் அடிப்படை குறைந்த புரத உணவுகள் - பழங்கள், காய்கறிகள், பழச்சாறுகள், புரத ஹைட்ரோலைசேட் மற்றும் அமினோ அமில கலவைகள் . ஃபைனிலலனைனுக்கு சகிப்புத்தன்மை அதிகரிப்பது தொடர்பாக 18 ஆண்டுகளுக்குப் பிறகு உணவின் விரிவாக்கம் சாத்தியமாகும். ரஷ்ய சட்டத்தின்படி, ஃபினில்கெட்டோனூரியாவால் பாதிக்கப்பட்டவர்களுக்கு மருத்துவ ஊட்டச்சத்து வழங்குவது இலவசமாக இருக்க வேண்டும்.
அறிகுறிகளின் படி நோயாளிகளுக்கு தாது கலவைகள், குழு B இன் வைட்டமின்கள் போன்றவை பரிந்துரைக்கப்படுகின்றன - நூட்ரோபிக் மருந்துகள், ஆன்டிகான்வல்சண்டுகள். ஃபினில்கெட்டோனூரியாவின் சிக்கலான சிகிச்சையில், பொது மசாஜ், உடற்பயிற்சி சிகிச்சை மற்றும் குத்தூசி மருத்துவம் ஆகியவை பரவலாகப் பயன்படுத்தப்படுகின்றன.
ஃபினில்கெட்டோனூரியாவால் பாதிக்கப்பட்ட குழந்தைகள் உள்ளூர் குழந்தை மருத்துவர் மற்றும் நரம்பியல் மனநல மருத்துவரின் மேற்பார்வையில் உள்ளனர், மேலும் பெரும்பாலும் பேச்சு சிகிச்சையாளர் மற்றும் நோயியல் நிபுணரின் உதவி தேவைப்படுகிறது. குழந்தைகளின் நரம்பியல் மனநிலையை கவனமாக கண்காணித்தல், இரத்தத்தில் உள்ள ஃபைனிலலனைனின் அளவைக் கண்காணித்தல் மற்றும் எலக்ட்ரோஎன்செபலோகிராம் குறிகாட்டிகள் அவசியம்.
உணவு சிகிச்சைக்கு ஏற்றதாக இல்லாத ஃபைனில்கெட்டோனூரியாவின் மாறுபட்ட வடிவங்களுக்கு ஹெபடோபிரோடெக்டர்கள், ஆன்டிகான்வல்சண்டுகள், லெவோடோபாவுடன் மாற்று சிகிச்சை, 5-ஹைட்ராக்ஸிட்ரிப்டோபன் நியமனம் தேவைப்படுகிறது.
பினில்கெட்டோனூரியாவின் முன்கணிப்பு மற்றும் தடுப்பு
பிறந்த குழந்தைக்கு பினில்கெட்டோனூரியாவுக்கு வெகுஜன பரிசோதனை மேற்கொள்வது ஆரம்பகால உணவு சிகிச்சையை ஒழுங்கமைக்கவும், கடுமையான பெருமூளை சேதம், கல்லீரல் செயல்பாட்டை பலவீனப்படுத்தவும் உங்களை அனுமதிக்கிறது. கிளாசிக்கல் ஃபினில்கெட்டோனூரியாவில் எலிமினேஷன் உணவை முன்கூட்டியே நியமிப்பதன் மூலம், குழந்தை வளர்ச்சியின் முன்கணிப்பு நல்லது. தாமதமான சிகிச்சையுடன், மன வளர்ச்சிக்கான முன்கணிப்பு மோசமாக உள்ளது.
ஃபினில்கெட்டோனூரியாவின் சிக்கல்களைத் தடுப்பது புதிதாகப் பிறந்த குழந்தைகளை பெருமளவில் திரையிடுவது, முன்கூட்டியே பரிந்துரைப்பது மற்றும் உணவு ஊட்டச்சத்துடன் நீண்டகால இணக்கம் ஆகியவற்றைக் கொண்டுள்ளது.
ஃபைனில்கெட்டோனூரியா நோயால் பாதிக்கப்பட்ட குழந்தையைப் பெற்றெடுக்கும் அபாயத்தை மதிப்பிடுவதற்கு, ஏற்கனவே நோய்வாய்ப்பட்ட குழந்தையைப் பெற்ற, ஒரு இணக்கமான உறவில் இருக்கும், மற்றும் இந்த நோயுடன் உறவினர்களைக் கொண்ட தம்பதிகளுக்கு பூர்வாங்க மரபணு ஆலோசனை வழங்கப்பட வேண்டும். ஒரு கர்ப்பத்தைத் திட்டமிடுகிற ஃபினில்கெட்டோனூரியா கொண்ட பெண்கள் கருத்தரிப்பதற்கு முன்பும் கர்ப்ப காலத்தில் ஃபைனிலலனைன் மற்றும் அதன் வளர்சிதை மாற்றங்களின் அளவிலும், மரபணு ரீதியாக ஆரோக்கியமான கருவின் வளர்ச்சியிலும் வளர்ச்சியைத் தவிர்ப்பதற்கு கண்டிப்பான உணவைப் பின்பற்ற வேண்டும். குறைபாடுள்ள மரபணுவைச் சுமக்கும் பெற்றோருக்கு ஃபினில்கெட்டோனூரியா கொண்ட குழந்தை பிறக்கும் ஆபத்து 1: 4 ஆகும்.