இன்சுலின் சார்ந்த நீரிழிவு நோய்க்கான சிகிச்சை முறைகள்
(வகை 1 நீரிழிவு நோய்)
டைப் 1 நீரிழிவு பொதுவாக 18-29 வயதுடைய இளைஞர்களுக்கு உருவாகிறது.
வளர்ந்து, ஒரு சுயாதீனமான வாழ்க்கையில் நுழையும் பின்னணியில், ஒரு நபர் நிலையான மன அழுத்தத்தை அனுபவிக்கிறார், கெட்ட பழக்கங்கள் பெறப்பட்டு வேரூன்றி உள்ளன.
சில நோய்க்கிருமி (நோய்க்கிருமி) காரணிகளால்- வைரஸ் தொற்று, அடிக்கடி மது அருந்துதல், புகைபிடித்தல், மன அழுத்தம், வசதியான உணவுகள், உடல் பருமனுக்கு ஒரு பரம்பரை முன்கணிப்பு, கணைய நோய் - ஒரு ஆட்டோ இம்யூன் நோய் உருவாகிறது.
உடலின் நோயெதிர்ப்பு அமைப்பு தன்னுடன் சண்டையிடத் தொடங்குகிறது என்பதும், நீரிழிவு நோயால், இன்சுலின் உற்பத்தி செய்யும் கணையத்தின் பீட்டா செல்கள் (லாங்கர்ஹான்ஸ் தீவுகள்) தாக்கப்படுவதும் இதன் சாராம்சத்தில் உள்ளது. கணையம் நடைமுறையில் தேவையான ஹார்மோனைத் தானாகவே உற்பத்தி செய்வதை நிறுத்துகிறது அல்லது போதிய அளவில் உற்பத்தி செய்யாது.
நோயெதிர்ப்பு மண்டலத்தின் இந்த நடத்தைக்கான காரணங்களின் முழு படம் விஞ்ஞானிகளுக்கு தெளிவாக இல்லை. நோயின் வளர்ச்சி வைரஸ்கள் மற்றும் மரபணு காரணிகளால் பாதிக்கப்படுகிறது என்று அவர்கள் நம்புகிறார்கள். ரஷ்யாவில், அனைத்து நோயாளிகளிலும் சுமார் 8% பேருக்கு எல் நீரிழிவு நோய் உள்ளது. எல்-வகை நீரிழிவு என்பது பொதுவாக இளைஞர்களின் நோயாகும், ஏனெனில் பெரும்பாலான சந்தர்ப்பங்களில் இது இளமை அல்லது இளைஞர்களிடையே உருவாகிறது.இருப்பினும், இந்த வகை நோய் ஒரு முதிர்ந்த நபரிடமும் உருவாகலாம். முக்கிய அறிகுறிகள் தோன்றுவதற்கு பல ஆண்டுகளுக்கு முன்பே கணைய பீட்டா செல்கள் உடைந்து போகத் தொடங்குகின்றன. அதே நேரத்தில், நபரின் உடல்நிலை வழக்கமான இயல்பான மட்டத்தில் உள்ளது.
நோயின் ஆரம்பம் பொதுவாக கடுமையானது, மேலும் ஒரு நபர் தானே முதல் அறிகுறிகளின் தொடக்க தேதியை நம்பத்தகுந்ததாகக் கூறலாம்: நிலையான தாகம், அடிக்கடி சிறுநீர் கழித்தல், தீராத பசி மற்றும், அடிக்கடி சாப்பிட்டாலும், எடை இழப்பு, சோர்வு மற்றும் பார்வைக் குறைபாடு.
இதை பின்வருமாறு விளக்கலாம். அழிக்கப்பட்ட கணைய பீட்டா செல்கள் போதுமான இன்சுலின் தயாரிக்க முடியவில்லை, இதன் முக்கிய விளைவு இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைப்பதாகும். இதன் விளைவாக, உடல் குளுக்கோஸைக் குவிக்கத் தொடங்குகிறது.
குளுக்கோஸ்- உடலுக்கான ஆற்றல் ஆதாரம், இருப்பினும், அது கலத்திற்குள் நுழைவதற்கு (ஒப்புமை மூலம்: இயந்திரம் வேலை செய்ய வாயு அவசியம்), அதற்கு ஒரு கடத்தி தேவை -இன்சுலின் ஆகியவை ஆகும்.
இன்சுலின் இல்லாவிட்டால், உடலின் செல்கள் பட்டினி கிடக்கத் தொடங்குகின்றன (எனவே சோர்வு), மற்றும் வெளியில் இருந்து குளுக்கோஸ் உணவுடன் இரத்தத்தில் சேர்கிறது. அதே நேரத்தில், "பட்டினி கிடக்கும்" செல்கள் மூளைக்கு குளுக்கோஸின் பற்றாக்குறை பற்றி ஒரு சமிக்ஞையை அளிக்கின்றன, மேலும் கல்லீரல் செயலில் நுழைகிறது, அதன் சொந்த கிளைகோஜன் கடைகளிலிருந்து குளுக்கோஸின் கூடுதல் பகுதியை இரத்தத்தில் வெளியிடுகிறது. அதிகப்படியான குளுக்கோஸுடன் போராடி, உடல் சிறுநீரகங்கள் வழியாக அதை தீவிரமாக அகற்றத் தொடங்குகிறது. எனவே அடிக்கடி சிறுநீர் கழித்தல். உடல் அடிக்கடி தாகத்தைத் தணிப்பதன் மூலம் திரவ இழப்பை ஏற்படுத்துகிறது. இருப்பினும், காலப்போக்கில், சிறுநீரகங்கள் பணியைச் சமாளிப்பதை நிறுத்துகின்றன, எனவே நீரிழப்பு, வாந்தி, வயிற்று வலி, பலவீனமான சிறுநீரக செயல்பாடு ஆகியவை உள்ளன. கல்லீரலில் கிளைகோஜன் இருப்புக்கள் குறைவாகவே உள்ளன, எனவே அவை ஒரு முடிவுக்கு வரும்போது, உடல் ஆற்றலை உருவாக்க அதன் சொந்த கொழுப்பு செல்களை செயலாக்கத் தொடங்கும். இது எடை இழப்பை விளக்குகிறது. ஆனால் ஆற்றலை வெளியிடுவதற்கான கொழுப்பு செல்கள் மாற்றம் குளுக்கோஸை விட மெதுவாக நிகழ்கிறது, மேலும் தேவையற்ற "கழிவு" தோற்றத்துடன் இது நிகழ்கிறது.
கெட்டோன் (அதாவது அசிட்டோன்) உடல்கள் இரத்தத்தில் சேரத் தொடங்குகின்றன, இதன் அதிகரித்த உள்ளடக்கம் உடலுக்கு ஆபத்தான நிலைமைகளை ஏற்படுத்துகிறது - இருந்து கீட்டோஅசிடோசிசுடன் இணைந்ததுமற்றும்அசிட்டோன் விஷம் (அசிட்டோன் உயிரணுக்களின் கொழுப்பு சவ்வுகளை கரைத்து, உள்ளே குளுக்கோஸின் ஊடுருவலைத் தடுக்கிறது, மேலும் மைய நரம்பு மண்டலத்தின் செயல்பாட்டை வியத்தகு முறையில் தடுக்கிறது) கோமா வரை.
கெட்டோஅசிடோசிஸ் நிலையில் கடுமையான உடல்நலக்குறைவு இருப்பதால், அந்த நபரை மருத்துவரிடம் அழைத்துச் செல்வதால், வகை 1 நீரிழிவு நோயைக் கண்டறிவது சிறுநீரில் கீட்டோன் உடல்களின் அதிகரித்த உள்ளடக்கம் இருப்பதால் துல்லியமாக உள்ளது. கூடுதலாக, பெரும்பாலும் மற்றவர்கள் நோயாளியின் “அசிட்டோன்” சுவாசத்தை உணர முடியும்.
கணைய பீட்டா செல் அழிவு படிப்படியாக இருப்பதால், நீரிழிவு நோயின் தெளிவான அறிகுறிகள் இன்னும் இல்லாதபோது கூட ஆரம்ப மற்றும் துல்லியமான நோயறிதலைச் செய்யலாம். இது அழிவைத் தடுத்து, இன்னும் அழிக்கப்படாத பீட்டா செல்களைக் காப்பாற்றும்.
வகை 1 நீரிழிவு நோயின் வளர்ச்சியின் 6 நிலைகள் உள்ளன:
1. வகை 1 நீரிழிவு நோய்க்கான மரபணு முன்கணிப்பு. இந்த கட்டத்தில், நோயின் மரபணு குறிப்பான்கள் பற்றிய ஆய்வுகள் மூலம் நம்பகமான முடிவுகளைப் பெற முடியும். மனிதர்களில் எச்.எல்.ஏ ஆன்டிஜென்கள் இருப்பது வகை 1 நீரிழிவு நோயின் அபாயத்தை பெரிதும் அதிகரிக்கிறது.
2. தொடக்க தருணம். பீட்டா செல்கள் பல்வேறு நோய்க்கிருமி (நோய்க்கிருமி) காரணிகளால் (மன அழுத்தம், வைரஸ்கள், மரபணு முன்கணிப்பு போன்றவை) பாதிக்கப்படுகின்றன, மேலும் நோயெதிர்ப்பு அமைப்பு ஆன்டிபாடிகளை உருவாக்கத் தொடங்குகிறது. பலவீனமான இன்சுலின் சுரப்பு இன்னும் ஏற்படவில்லை, ஆனால் ஆன்டிபாடிகளின் இருப்பை நோயெதிர்ப்பு பரிசோதனையைப் பயன்படுத்தி தீர்மானிக்க முடியும்.
3. ப்ரீடியாபயாட்டஸின் நிலை.நோயெதிர்ப்பு மண்டலத்தின் ஆட்டோஎன்டிபாடிகளால் கணைய பீட்டா செல்களை அழிப்பது தொடங்குகிறது. அறிகுறிகள் இல்லை, ஆனால் குளுக்கோஸ் சகிப்புத்தன்மை சோதனையைப் பயன்படுத்தி இன்சுலின் பலவீனமான தொகுப்பு மற்றும் சுரப்பு ஏற்கனவே கண்டறியப்படலாம். பெரும்பாலான சந்தர்ப்பங்களில், கணையத்தின் பீட்டா கலங்களுக்கு ஆன்டிபாடிகள், இன்சுலின் ஆன்டிபாடிகள் அல்லது இரண்டு வகையான ஆன்டிபாடிகளும் ஒரே நேரத்தில் இருப்பது கண்டறியப்படுகின்றன.
4. இன்சுலின் சுரப்பு குறைந்தது.மன அழுத்த சோதனைகள் வெளிப்படுத்தலாம்மீறல்சகிப்புத்தன்மையைக்குகுளுக்கோஸ்(என்.டி.ஜி) மற்றும்உண்ணாவிரத பிளாஸ்மா குளுக்கோஸ் கோளாறு(NGPN).
5. "ஹனி," ஒரு மாதம்.இந்த கட்டத்தில், நீரிழிவு நோயின் மருத்துவ படம் இந்த அறிகுறிகளுடன் வழங்கப்படுகிறது. கணையத்தின் பீட்டா கலங்களின் அழிவு 90% ஐ அடைகிறது. இன்சுலின் சுரப்பு கூர்மையாக குறைகிறது.
6. பீட்டா கலங்களின் முழுமையான அழிவு. இன்சுலின் உற்பத்தி செய்யப்படவில்லை.
அனைத்து அறிகுறிகளும் இருக்கும்போது மட்டுமே கட்டம் 1 நீரிழிவு இருப்பதை சுயாதீனமாக தீர்மானிக்க முடியும். அவை ஒரே நேரத்தில் எழுகின்றன, எனவே அதைச் செய்வது எளிதாக இருக்கும். ஒரே ஒரு அறிகுறி அல்லது 3-4 கலவையானது இருப்பது, எடுத்துக்காட்டாக, சோர்வு, தாகம், தலைவலி மற்றும் அரிப்பு ஆகியவை நீரிழிவு நோயைக் குறிக்காது, இருப்பினும், இது மற்றொரு நோயைக் குறிக்கிறது.
நீரிழிவு நோயைக் கண்டறிய,ஆய்வக சோதனைகள் தேவைஇரத்த சர்க்கரை மற்றும் சிறுநீர்,இது வீட்டிலும் கிளினிக்கிலும் மேற்கொள்ளப்படலாம். இது முதன்மை வழி. இருப்பினும், இரத்தத்தில் சர்க்கரையின் அதிகரிப்பு நீரிழிவு நோய் இருப்பதைக் குறிக்காது என்பதை நினைவில் கொள்ள வேண்டும். இது வேறு காரணங்களால் ஏற்படலாம்.
உளவியல் ரீதியாக, நீரிழிவு நோய் இருப்பதை ஒப்புக்கொள்ள எல்லோரும் தயாராக இல்லை, ஒரு நபர் பெரும்பாலும் கடைசிவரை ஈர்க்கிறார்.இன்னும், மிகவும் குழப்பமான அறிகுறியைக் கண்டறிந்தவுடன் - “இனிமையான சிறுநீர்”, மருத்துவமனைக்குச் செல்வது நல்லது. ஆய்வக சோதனைகள் தோன்றுவதற்கு முன்பே, நீரிழிவு நோயாளிகளின் சிறுநீர் பூச்சிகளை ஈர்க்கிறது என்பதை ஆங்கில மருத்துவர்கள் மற்றும் பண்டைய இந்திய மற்றும் கிழக்கு பயிற்சியாளர்கள் கவனித்தனர், மேலும் நீரிழிவு நோயை “இனிப்பு சிறுநீர் நோய்” என்று அழைத்தனர்.
தற்போது, இரத்த சர்க்கரை அளவைக் கொண்ட ஒருவரால் சுயாதீனமான கட்டுப்பாட்டை நோக்கமாகக் கொண்டு பரவலான மருத்துவ சாதனங்கள் தயாரிக்கப்படுகின்றன - இரத்த குளுக்கோஸ் மீட்டர்மற்றும்சோதனை கீற்றுகள்அவர்களுக்கு.
சோதனை கீற்றுகள்காட்சி கட்டுப்பாடு மருந்தகங்களில் விற்கப்படுகிறது, பயன்படுத்த எளிதானது மற்றும் அனைவருக்கும் அணுகக்கூடியது.ஒரு சோதனை துண்டு வாங்கும் போது, காலாவதி தேதியில் கவனம் செலுத்தி வழிமுறைகளைப் படிக்கவும்.சோதனையைப் பயன்படுத்துவதற்கு முன்பு, உங்கள் கைகளை நன்கு கழுவி உலர வைக்க வேண்டும். ஆல்கஹால் தோலைத் துடைப்பது தேவையில்லை.
ஒரு சுற்று குறுக்கு வெட்டுடன் ஒரு செலவழிப்பு ஊசியை எடுத்துக்கொள்வது அல்லது ஒரு சிறப்பு லான்செட்டைப் பயன்படுத்துவது நல்லது, இது பல சோதனைகளுடன் இணைக்கப்பட்டுள்ளது. பின்னர் காயம் வேகமாக குணமடையும் மற்றும் வலி குறைவாக இருக்கும். தலையணையைத் துளைக்காதது சிறந்தது, ஏனென்றால் இது விரலின் வேலை மேற்பரப்பு மற்றும் நிலையான தொடுதல் காயத்தை விரைவாக குணப்படுத்த பங்களிக்காது, மேலும் அந்த பகுதி ஆணிக்கு நெருக்கமாக உள்ளது. உட்செலுத்துவதற்கு முன், உங்கள் விரலை மசாஜ் செய்வது நல்லது. பின்னர் ஒரு சோதனை துண்டு எடுத்து அதன் மீது ஒரு வீங்கிய இரத்தத்தை விட்டு விடுங்கள். நீங்கள் இரத்தத்தை தோண்டி எடுக்கவோ அல்லது அதை ஒரு துண்டுடன் ஸ்மியர் செய்யவோ கூடாது என்பதில் கவனம் செலுத்த வேண்டியது அவசியம். சோதனைத் துறையின் இரு பகுதிகளையும் கைப்பற்ற போதுமான சொட்டுகள் பெருகும் வரை நீங்கள் காத்திருக்க வேண்டும். இதைச் செய்ய, உங்களுக்கு இரண்டாவது கையால் ஒரு கடிகாரம் தேவை. அறிவுறுத்தல்களில் குறிப்பிடப்பட்ட நேரத்திற்குப் பிறகு, ஒரு பருத்தி துணியால் இரத்தத்தை சோதனைப் பகுதியிலிருந்து துடைக்கவும். நல்ல விளக்குகளில், சோதனைப் பெட்டியின் மாற்றப்பட்ட நிறத்தை பொதுவாக சோதனை பெட்டியில் காணப்படும் அளவோடு ஒப்பிடுங்கள்.
இரத்த சர்க்கரை அளவை நிர்ணயிப்பதற்கான இத்தகைய காட்சி முறை பலருக்கு தவறானதாகத் தோன்றலாம், ஆனால் தரவு முற்றிலும் நம்பகமானதாகவும், சர்க்கரை உயர்த்தப்பட்டதா என்பதை சரியாகத் தீர்மானிக்கவோ அல்லது நோயாளிக்கு தேவையான இன்சுலின் அளவை நிறுவவோ போதுமானதாக இருக்கிறது.
ஒரு குளுக்கோமீட்டருக்கு மேல் சோதனை கீற்றுகளின் நன்மை அவற்றின் ஒப்பீட்டளவில் மலிவானது.இருப்பினும்,சோதனை கீற்றுகளுடன் ஒப்பிடும்போது குளுக்கோமீட்டர்களுக்கு பல நன்மைகள் உள்ளன.அவை சிறிய, இலகுரக. முடிவு வேகமாக தோன்றும் (5 வி முதல் 2 நிமிடம் வரை). ஒரு துளி இரத்தம் சிறியதாக இருக்கலாம். ஒரு துண்டு இருந்து இரத்தத்தை அழிக்க தேவையில்லை. கூடுதலாக, குளுக்கோமீட்டர்களில் பெரும்பாலும் மின்னணு நினைவகம் உள்ளது, இதில் முந்தைய அளவீடுகளின் முடிவுகள் உள்ளிடப்படுகின்றன, எனவே இது ஒரு வகையான ஆய்வக சோதனை நாட்குறிப்பாகும்.
தற்போது, குளுக்கோமீட்டர்களில் இரண்டு வகைகள் உள்ளன.சோதனைத் துறையின் வண்ண மாற்றத்தை பார்வைக்குத் தீர்மானிக்கும் மனித கண் போன்ற அதே திறன் முந்தையது.
இரண்டாவது, உணர்ச்சி, வேலை என்பது மின் வேதியியல் முறையை அடிப்படையாகக் கொண்டது, இதன் மூலம் இரத்தத்தில் குளுக்கோஸின் வேதியியல் எதிர்வினையிலிருந்து எழும் மின்னோட்டம் ஒரு துண்டு மீது வைக்கப்பட்டிருக்கும் பொருட்களுடன் அளவிடப்படுகிறது. சில இரத்த குளுக்கோஸ் மீட்டர்கள் இரத்த கொழுப்பை அளவிடுகின்றன, இது பல நீரிழிவு நோயாளிகளுக்கு முக்கியமானது. எனவே, உங்களிடம் ஒரு உன்னதமான ஹைப்பர் கிளைசெமிக் முக்கோணம் இருந்தால்: விரைவான சிறுநீர் கழித்தல், நிலையான தாகம் மற்றும் தணிக்க முடியாத பசி, அத்துடன் ஒரு மரபணு முன்கணிப்பு, எல்லோரும் வீட்டிலேயே மீட்டரைப் பயன்படுத்தலாம் அல்லது ஒரு மருந்தகத்தில் சோதனை கீற்றுகளை வாங்கலாம். அதன் பிறகு, நிச்சயமாக, நீங்கள் ஒரு மருத்துவரை சந்திக்க வேண்டும். இந்த அறிகுறிகள் நீரிழிவு நோயைப் பற்றி பேசவில்லை என்றாலும், எந்தவொரு சந்தர்ப்பத்திலும் அவை தற்செயலாக ஏற்படவில்லை.
நோயறிதலைச் செய்யும்போது, நீரிழிவு வகை முதலில் தீர்மானிக்கப்படுகிறது, பின்னர் நோயின் தீவிரம் (லேசான, மிதமான மற்றும் கடுமையான). வகை 1 நீரிழிவு நோயின் மருத்துவ படம் பெரும்பாலும் பல்வேறு சிக்கல்களுடன் சேர்ந்துள்ளது.
1. தொடர்ச்சியான ஹைப்பர் கிளைசீமியா- நீரிழிவு நோயின் முக்கிய அறிகுறி, அதிக இரத்த சர்க்கரையை நீண்ட நேரம் பராமரிக்கும் போது. மற்ற சந்தர்ப்பங்களில், நீரிழிவு குணாதிசயம் இல்லாததால், இடைநிலை ஹைப்பர் கிளைசீமியா மனிதர்களிடையே உருவாகக்கூடும்தொற்றுநோய்இல்மன அழுத்தத்திற்கு பிந்தைய காலம்அல்லது புலிமியா போன்ற உணவுக் கோளாறுகள், ஒரு நபர் உண்ணும் உணவின் அளவைக் கட்டுப்படுத்தாதபோது.
ஆகையால், ஒரு சோதனை துண்டு உதவியுடன் வீட்டில் இரத்த குளுக்கோஸின் அதிகரிப்பு அடையாளம் காண முடிந்தால், முடிவுகளுக்கு விரைந்து செல்ல வேண்டாம். நீங்கள் ஒரு மருத்துவரை சந்திக்க வேண்டும் - இது ஹைப்பர் கிளைசீமியாவின் உண்மையான காரணத்தை தீர்மானிக்க உதவும். உலகின் பல நாடுகளில் குளுக்கோஸ் அளவு ஒரு டெசிலிட்டருக்கு மில்லிகிராம் (மி.கி / டி.எல்), ரஷ்யாவில் லிட்டருக்கு மில்லிமோல்களில் (எம்.எம்.ஓ.எல் / எல்) அளவிடப்படுகிறது. Mg / dl இல் mmol / L க்கான மாற்று காரணி 18. எந்த மதிப்புகள் முக்கியமானவை என்பதை கீழே உள்ள அட்டவணை காட்டுகிறது.
இரத்த குளுக்கோஸ் (மோல் / எல்)
இரத்த குளுக்கோஸ் (mg / dl)
ஹைப்பர் கிளைசீமியாவின் தீவிரம்
நீரிழிவு நோய்க்கான காரணங்கள்
 இன்சுலின் சார்ந்த நீரிழிவு நோய் 10 - E 10 ஐசிடி குறியீட்டைக் கொண்டுள்ளது. இந்த வகை நோய் முக்கியமாக குழந்தை பருவத்திலேயே காணப்படுகிறது, முதல் அறிகுறிகள் தோன்றி நோயறிதல் செய்யப்படும் போது - வகை 1 நீரிழிவு நோய்.
இன்சுலின் சார்ந்த நீரிழிவு நோய் 10 - E 10 ஐசிடி குறியீட்டைக் கொண்டுள்ளது. இந்த வகை நோய் முக்கியமாக குழந்தை பருவத்திலேயே காணப்படுகிறது, முதல் அறிகுறிகள் தோன்றி நோயறிதல் செய்யப்படும் போது - வகை 1 நீரிழிவு நோய்.
இந்த வழக்கில், உடலால் அழிக்கப்படும் கணைய செல்கள் இன்சுலின் உற்பத்தியை நிறுத்துகின்றன. இது ஒரு ஹார்மோன் ஆகும், இது உணவில் இருந்து வரும் குளுக்கோஸை திசுக்களில் உறிஞ்சி ஆற்றலாக மாற்றும் செயல்முறையை கட்டுப்படுத்துகிறது.
இதன் விளைவாக, சர்க்கரை இரத்தத்தில் உருவாகிறது மற்றும் ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கும். டைப் 1 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் வழக்கமான ஊசி தேவைப்படுகிறது. இல்லையெனில், குளுக்கோஸின் வளர்ச்சி கோமாவைத் தூண்டும்.
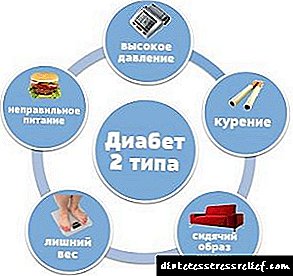 வகை 2 நீரிழிவு நோயில், ஹார்மோன் போதுமான அளவு உற்பத்தி செய்யப்படுகிறது, ஆனால் செல்கள் இனி ஹார்மோனை அடையாளம் காணாது, இதன் விளைவாக குளுக்கோஸ் உறிஞ்சப்படாமல் அதன் நிலை உயர்கிறது. இந்த நோயியலுக்கு ஹார்மோன் ஊசி தேவையில்லை, இது இன்சுலின் அல்லாத சார்பு நீரிழிவு என அழைக்கப்படுகிறது. இந்த வகை நீரிழிவு நோய் 40-45 ஆண்டுகளுக்குப் பிறகு அடிக்கடி உருவாகிறது.
வகை 2 நீரிழிவு நோயில், ஹார்மோன் போதுமான அளவு உற்பத்தி செய்யப்படுகிறது, ஆனால் செல்கள் இனி ஹார்மோனை அடையாளம் காணாது, இதன் விளைவாக குளுக்கோஸ் உறிஞ்சப்படாமல் அதன் நிலை உயர்கிறது. இந்த நோயியலுக்கு ஹார்மோன் ஊசி தேவையில்லை, இது இன்சுலின் அல்லாத சார்பு நீரிழிவு என அழைக்கப்படுகிறது. இந்த வகை நீரிழிவு நோய் 40-45 ஆண்டுகளுக்குப் பிறகு அடிக்கடி உருவாகிறது.
இந்த இரண்டு வகையான நோய்களும் குணப்படுத்த முடியாதவை மற்றும் நல்வாழ்வு மற்றும் சாதாரண வாழ்க்கைக்கு இரத்தத்தில் சர்க்கரை செறிவை வாழ்நாள் முழுவதும் திருத்த வேண்டும். டைப் 2 நீரிழிவு நோயுடன், சர்க்கரையை குறைக்கும் மாத்திரைகள், உடல் செயல்பாடு அதிகரிப்பு மற்றும் கண்டிப்பான உணவு மூலம் சிகிச்சை மேற்கொள்ளப்படுகிறது.
வகை 1 நீரிழிவு இயலாமைக்கான அறிகுறியாகக் கருதப்படுகிறது மற்றும் அதன் சிக்கல்களுக்கு மிகவும் ஆபத்தானது. நிலையற்ற சர்க்கரை அளவுகள் மரபணு அமைப்பில் பேரழிவு தரும் மாற்றங்களுக்கும் சிறுநீரக செயலிழப்புக்கும் வழிவகுக்கிறது. நீரிழிவு நோயாளிகளுக்கு இறப்பு அதிகரிப்பதற்கான முக்கிய காரணம் இதுதான்.
இன்சுலின் செல்கள் உணர்திறன் குறைவதற்கான காரணங்கள் மற்றும் கணையத்தை உடல் ஏன் அழிக்கத் தொடங்குகிறது என்பதற்கான காரணங்கள் இன்னும் ஆராயப்பட்டு வருகின்றன, ஆனால் நோயின் வளர்ச்சிக்கு பங்களிக்கும் இத்தகைய காரணிகளை அடையாளம் காணலாம்:
- பாலினம் மற்றும் இனம். பெண்களும் கறுப்பின இனத்தின் பிரதிநிதிகளும் நோயியலுக்கு அதிக வாய்ப்புள்ளவர்கள் என்பது குறிப்பிடத்தக்கது.
- பரம்பரை காரணிகள். பெரும்பாலும், நோய்வாய்ப்பட்ட பெற்றோர்களில், குழந்தை நீரிழிவு நோயால் பாதிக்கப்படும்.
- ஹார்மோன் பின்னணியில் மாற்றங்கள். இது குழந்தைகள் மற்றும் கர்ப்பிணிப் பெண்களில் நோயின் வளர்ச்சியை விளக்குகிறது.
- கல்லீரலின் சிரோசிஸ் மற்றும் கணையத்தின் நோயியல்.
- உணவுக் கோளாறுகள், புகைபிடித்தல் மற்றும் ஆல்கஹால் துஷ்பிரயோகம் ஆகியவற்றுடன் இணைந்து குறைந்த உடல் செயல்பாடு.
- உடல் பருமன், பெருந்தமனி தடிப்பு வாஸ்குலர் சேதத்தை ஏற்படுத்துகிறது.
- ஆன்டிசைகோடிக்ஸ், குளுக்கோகார்ட்டிகாய்டுகள், பீட்டா-தடுப்பான்கள் மற்றும் பிற மருந்துகளின் வரவேற்பு.
- குஷிங்ஸ் நோய்க்குறி, உயர் இரத்த அழுத்தம், தொற்று நோய்கள்.
நீரிழிவு பெரும்பாலும் பக்கவாதத்திற்குப் பிறகு மக்களுக்கு உருவாகிறது மற்றும் கண்புரை மற்றும் ஆஞ்சினா பெக்டோரிஸ் நோயால் கண்டறியப்படுகிறது.
முதல் அறிகுறிகளை எவ்வாறு கவனிப்பது?
நீரிழிவு நோயின் முதல் அறிகுறிகள் எல்லா வகைகளிலும் ஒரே மாதிரியானவை, வகை 1 இல் மட்டுமே அதிகமாகக் காணப்படுகின்றன:
- தாகத்தைத் தணிக்க இயலாமை - நீரிழிவு நோயாளிகள் ஒரு நாளைக்கு 6 லிட்டர் தண்ணீரைக் குடிக்கலாம்,
- அதிகப்படியான பசி
- அடிக்கடி சிறுநீர் கழித்தல் மற்றும் அதிக அளவு சிறுநீர்.

மேலும், வகை 1 நீரிழிவு நோயுடன், கூடுதல் அறிகுறிகள் காணப்படுகின்றன:
- அசிட்டோனின் வாசனை மற்றும் சுவை,
- வாயில் உலர்த்தும்
- தோல் புண்களை மீண்டும் உருவாக்கும் திறன் குறைந்தது,
- திடீர் எடை இழப்பு மற்றும் அதிகரிக்கும் பலவீனம்,
- தூக்கக் கலக்கம் மற்றும் ஒற்றைத் தலைவலி தாக்குதல்கள்,
- பூஞ்சை தொற்று மற்றும் ஜலதோஷம்,
- உடல் வறட்சி,
- காட்சி செயல்பாடு குறைந்தது,
- நிலையற்ற இரத்த அழுத்தம்
- தோல் அரிப்பு மற்றும் உரித்தல்.
வகை 2 நோயுடன், அசிட்டோனின் வாசனையைத் தவிர, அதே அறிகுறிகள் குறிப்பிடப்படுகின்றன. இந்த வகை நோயியலுடன், கீட்டோன் உடல்கள் உருவாகாது, அவை ஒரு சிறப்பியல்பு மணம் தருகின்றன.
இன்சுலின் சிகிச்சையின் பொருள் மற்றும் கொள்கைகள்
 நீரிழிவு நோயில், உடலில் சர்க்கரை உறிஞ்சும் செயல்முறை பாதிக்கப்படுகிறது, ஏனெனில் உடலில் இன்சுலின் சிறியது அல்லது அது உயிரணுக்களால் புறக்கணிக்கப்படுகிறது. முதல் வழக்கில், ஹார்மோன் ஊசி மூலம் உடலுக்கு வழங்கப்பட வேண்டும்.
நீரிழிவு நோயில், உடலில் சர்க்கரை உறிஞ்சும் செயல்முறை பாதிக்கப்படுகிறது, ஏனெனில் உடலில் இன்சுலின் சிறியது அல்லது அது உயிரணுக்களால் புறக்கணிக்கப்படுகிறது. முதல் வழக்கில், ஹார்மோன் ஊசி மூலம் உடலுக்கு வழங்கப்பட வேண்டும்.
ஆனால் டோஸ் சாப்பிட்ட உணவில் இருந்து வெளியேறும் குளுக்கோஸின் அளவிற்கு ஒத்திருக்க வேண்டும். அதிகப்படியான அல்லது போதுமான இன்சுலின் ஹைப்போ- அல்லது ஹைப்பர் கிளைசீமியாவை ஏற்படுத்தும்.
கார்போஹைட்ரேட்டுகள் குளுக்கோஸின் மூலமாகும், மேலும் ஹார்மோனின் சரியான அளவைக் கண்டறிய ஒவ்வொரு உணவிற்கும் பிறகு அவர்களில் எத்தனை பேர் இரத்த ஓட்டத்தில் இறங்குகிறார்கள் என்பதை அறிந்து கொள்வது அவசியம். ஒவ்வொரு உணவிற்கும் முன் இரத்தத்தில் சர்க்கரையின் செறிவை அளவிடுவதும் அவசியம்.
நீரிழிவு நோயாளிகளுக்கு உணவுக்கு முன்னும் பின்னும் குளுக்கோஸ் தரவை உள்ளிடும் ஒரு சிறப்பு நாட்குறிப்பை வைத்திருப்பது மிகவும் வசதியானது, சாப்பிட்ட கார்போஹைட்ரேட்டுகளின் அளவு மற்றும் இன்சுலின் அளவு.
ரொட்டி அலகு என்றால் என்ன?
 ஊட்டச்சத்தின் போது உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவைப் பொறுத்து ஹார்மோனின் அளவு கணக்கிடப்படுகிறது. நீரிழிவு நோயாளிகள் உணவை பராமரிக்க கார்போஹைட்ரேட்டுகளை எண்ண வேண்டும்.
ஊட்டச்சத்தின் போது உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவைப் பொறுத்து ஹார்மோனின் அளவு கணக்கிடப்படுகிறது. நீரிழிவு நோயாளிகள் உணவை பராமரிக்க கார்போஹைட்ரேட்டுகளை எண்ண வேண்டும்.
வேகமான கார்போஹைட்ரேட்டுகள் மட்டுமே கணக்கிடப்படுகின்றன, அவை விரைவாக உறிஞ்சப்பட்டு குளுக்கோஸில் குதிக்க வழிவகுக்கும். வசதிக்காக, “ரொட்டி அலகு” போன்ற ஒரு விஷயம் இருக்கிறது.
1 XE க்கு கார்போஹைட்ரேட்டுகளை சாப்பிடுவது என்பது 10 மிமீ தடிமன் அல்லது 10 கிராம் ரொட்டியின் அரை துண்டுகளில் காணப்படும் அதே அளவு கார்போஹைட்ரேட்டுகளைப் பயன்படுத்துவதாகும்.
எடுத்துக்காட்டாக, 1 XE இதில் உள்ளது:
- ஒரு கிளாஸ் பால்
- 2 டீஸ்பூன். எல். பிசைந்த உருளைக்கிழங்கு
- ஒரு நடுத்தர உருளைக்கிழங்கு
- வெர்மிசெல்லியின் 4 தேக்கரண்டி,
- 1 ஆரஞ்சு
- kvass ஒரு கண்ணாடி.
சர்க்கரை அடர்த்தியான உணவுகளை விட வேகமாக திரவ உணவுகளை அதிகரிக்கும் என்பதையும், 1 எக்ஸ்இ சமைத்ததை விட எடை குறைவான மூல உணவுகள் (தானியங்கள், பாஸ்தா, பருப்பு வகைகள்) குறைவாக இருப்பதையும் நினைவில் கொள்ள வேண்டும்.
ஒரு நாளைக்கு அனுமதிக்கப்பட்ட அளவு XE வயதுக்கு ஏற்ப மாறுபடும், எடுத்துக்காட்டாக:
- 7 வயதில் உங்களுக்கு 15 XE தேவை,
- 14 மணிக்கு - சிறுவர்கள் 20, பெண்கள் 17 எக்ஸ்இ,
- 18 வயதில் - சிறுவர்கள் 21, பெண்கள் 18 எக்ஸ்இ,
- பெரியவர்கள் 21 XE.
நீங்கள் ஒரு நேரத்தில் 6-7 XE க்கு மேல் சாப்பிட முடியாது.
 நீரிழிவு நோயாளிகள் ஒவ்வொரு உணவிற்கும் முன்பு அவர்களின் குளுக்கோஸ் அளவை சரிபார்க்க வேண்டும். குறைந்த சர்க்கரையின் விஷயத்தில், திரவ தானியங்கள் போன்ற கார்போஹைட்ரேட் நிறைந்த உணவை நீங்கள் வாங்கலாம். நிலை உயர்த்தப்பட்டால், நீங்கள் அடர்த்தியான மற்றும் குறைவான கார்போஹைட்ரேட் உணவை (சாண்ட்விச், துருவல் முட்டை) தேர்வு செய்ய வேண்டும்.
நீரிழிவு நோயாளிகள் ஒவ்வொரு உணவிற்கும் முன்பு அவர்களின் குளுக்கோஸ் அளவை சரிபார்க்க வேண்டும். குறைந்த சர்க்கரையின் விஷயத்தில், திரவ தானியங்கள் போன்ற கார்போஹைட்ரேட் நிறைந்த உணவை நீங்கள் வாங்கலாம். நிலை உயர்த்தப்பட்டால், நீங்கள் அடர்த்தியான மற்றும் குறைவான கார்போஹைட்ரேட் உணவை (சாண்ட்விச், துருவல் முட்டை) தேர்வு செய்ய வேண்டும்.
10 கிராம் கார்போஹைட்ரேட்டுகள் அல்லது 1 எக்ஸ்இக்கு, 1.5-4 அலகுகள் தேவைப்படுகின்றன. ஹார்மோன் இன்சுலின். ஆண்டு நேரம் மற்றும் நாளின் நேரத்தைப் பொறுத்து டோஸ் மாறுபடும். எனவே, மாலையில், இன்சுலின் அளவு குறைவாக இருக்க வேண்டும், காலையில் அதை அதிகரிக்க வேண்டும். கோடையில், நீங்கள் ஹார்மோனின் குறைவான அலகுகளை உள்ளிடலாம், குளிர்காலத்தில் அளவை அதிகரிக்க வேண்டும்.
இத்தகைய கொள்கைகளை கடைபிடிப்பதன் மூலம், கூடுதல் ஊசி போடுவதன் அவசியத்தை தவிர்க்கலாம்.
எந்த ஹார்மோன் சிறந்தது?
எந்தவொரு வகை இன்சுலின் சார்ந்த நீரிழிவு நோய்க்கான சிகிச்சையும் பல்வேறு வகையான தோற்றம் கொண்ட ஹார்மோன்களைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது:
- மனித கணைய ஹார்மோன்,
- பன்றி இரும்பு உற்பத்தி செய்யும் ஹார்மோன்
- போவின் ஹார்மோன்.
இதுபோன்ற சந்தர்ப்பங்களில் குளுக்கோஸ் அளவை சரிசெய்ய மனித ஹார்மோன் கட்டாயமாகும்:
- கர்ப்ப காலத்தில் நீரிழிவு
- சிக்கலான நீரிழிவு நோய்
- டைப் 1 நீரிழிவு நோய் ஒரு குழந்தைக்கு முதலில் கண்டறியப்பட்டது.
எந்த ஹார்மோனை விரும்புவது என்பதைத் தேர்ந்தெடுக்கும்போது, மருந்தின் அளவை சரியான கணக்கீடு செய்வதில் கவனம் செலுத்துவது மதிப்பு. இது மட்டுமே சிகிச்சையின் முடிவைப் பொறுத்தது, தோற்றம் அல்ல.
குறுகிய இன்சுலின்கள் பின்வருமாறு:

இத்தகைய மருந்துகளின் விளைவு ஊசி போடப்பட்ட ஒரு மணி நேரத்திற்குள் கால் மணி நேரத்திற்குள் நிகழ்கிறது, ஆனால் 4-5 மணி நேரம் நீடிக்காது. சர்க்கரை அதிகரித்தால், இதுபோன்ற ஊசி சாப்பிடுவதற்கு முன்பு செய்ய வேண்டியிருக்கும், சில சமயங்களில் உணவுக்கு இடையில். நீங்கள் எப்போதும் இன்சுலின் சப்ளை செய்ய வேண்டும்.
90 நிமிடங்களுக்குப் பிறகு, நடுத்தர-நடிப்பு இன்சுலின் செயல்படத் தொடங்குகிறது:
4 மணி நேரத்திற்குப் பிறகு, அவற்றின் செயல்திறனில் உச்சநிலை உள்ளது. காலை உணவுக்கு நேரமின்மை ஏற்பட்டால் இந்த வகை இன்சுலின் வசதியானது மற்றும் ஊசி போடும் நேரத்தில் உணவு உட்கொள்வது தாமதமாகும்.
இந்த உணவில் எப்போது, எப்போது சாப்பிடப்படும், எவ்வளவு கார்போஹைட்ரேட் இருக்கும் என்பது பற்றிய நம்பகமான அறிவுடன் மட்டுமே நீங்கள் இந்த விருப்பத்தைப் பயன்படுத்த முடியும். எல்லாவற்றிற்கும் மேலாக, நீங்கள் உணவில் தாமதமாக இருந்தால், ஏற்றுக்கொள்ளக்கூடிய அளவை விட குளுக்கோஸ் குறைவாக இருக்கக்கூடும், மேலும் அதிகமான கார்போஹைட்ரேட்டுகள் சாப்பிட்டால், நீங்கள் மற்றொரு ஊசி செய்ய வேண்டியிருக்கும்.
நீண்ட நேரம் செயல்படும் இன்சுலின் காலையிலும் மாலையிலும் நிர்வகிக்க மிகவும் வசதியானது.
இவை பின்வருமாறு:
- ஹுமுலின் என்,
- Protafan,
- நாடா,
- Homofan,
- மோனோடார்ட் என்.எம் மற்றும் எம்.எஸ்.,
- இலெடின் மோன்
இந்த ஹார்மோன்கள் 14 மணி நேரத்திற்கும் மேலாக திறம்பட செயல்படுகின்றன மற்றும் ஊசி போட்ட 3 மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகின்றன.
அவர்கள் எங்கே, எப்போது ஊசி போடுகிறார்கள்?
கணையத்தால் ஹார்மோனின் இயற்கையான உற்பத்தியை அதிகபட்சமாக ஒத்திருப்பதற்காக இன்சுலின் சார்ந்த நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான தரமானது வெவ்வேறு கால நடவடிக்கைகளின் இன்சுலின் ஊசி மருந்துகளின் கலவையை அடிப்படையாகக் கொண்டது.
வழக்கமாக, குறுகிய மற்றும் நீண்ட இன்சுலின் காலை உணவுக்கு முன், கடைசி உணவுக்கு முன், மீண்டும் குறுகிய மற்றும் இரவில் நீண்ட ஊசி செலுத்தப்படுகிறது. மற்றொரு உருவகத்தில், நீண்ட நேரம் செயல்படும் இன்சுலின் சூத்திரம் மற்றும் இரவில் நிர்வகிக்கப்படுகிறது, மேலும் ஒவ்வொரு உணவிற்கும் முன் ஒரு குறுகிய ஹார்மோன் செலுத்தப்படுகிறது.
இன்சுலின் அறிமுகத்திற்கு, 4 மண்டலங்கள் பிரிக்கப்பட்டுள்ளன.
- அடிவயிற்றுப் பகுதி தொப்புளின் இருபுறமும் நீண்டு, பக்கங்களைக் கைப்பற்றுகிறது. இந்த மண்டலம் மிகவும் பயனுள்ளதாக கருதப்படுகிறது, ஆனால் மிகவும் வேதனையானது. வயிற்றில் செலுத்தப்பட்ட பிறகு, செலுத்தப்பட்ட இன்சுலின் 90% க்கும் அதிகமானவை உறிஞ்சப்படுகின்றன.
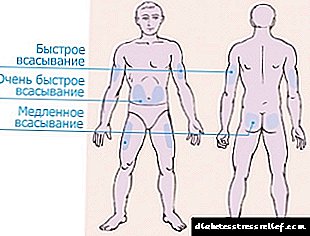 உட்செலுத்தப்பட்ட 10-15 நிமிடங்களுக்குப் பிறகு ஹார்மோன் செயல்படத் தொடங்குகிறது, ஒரு மணி நேரத்திற்குப் பிறகு அதிகபட்ச விளைவு உணரப்படுகிறது. வலியைக் குறைக்க, பக்கங்களுக்கு அருகிலுள்ள தோலின் மடிப்புகளில் ஒரு ஊசி சிறந்தது.
உட்செலுத்தப்பட்ட 10-15 நிமிடங்களுக்குப் பிறகு ஹார்மோன் செயல்படத் தொடங்குகிறது, ஒரு மணி நேரத்திற்குப் பிறகு அதிகபட்ச விளைவு உணரப்படுகிறது. வலியைக் குறைக்க, பக்கங்களுக்கு அருகிலுள்ள தோலின் மடிப்புகளில் ஒரு ஊசி சிறந்தது. - கை பகுதி முழங்கையில் இருந்து தோள்பட்டை வரை காலின் வெளிப்புறத்தை பாதிக்கிறது. இந்த மண்டலம் ஒரு சிரிஞ்ச் மூலம் ஹார்மோனின் சுய நிர்வாகத்திற்கு மிகவும் சிரமமாக உள்ளது. நீங்கள் ஒரு பேனாவை வாங்க வேண்டும் அல்லது உறவினர்களிடமிருந்து உதவி கேட்க வேண்டும். ஆனால் கைகளின் பரப்பளவு மிகக் குறைவானது, ஊசி மூலம் வலி ஏற்படாது.
- தொடையின் பகுதி முழங்காலில் இருந்து இடுப்பு வரை காலின் வெளிப்புறத்தில் அமைந்துள்ளது. கைகள் மற்றும் கால்களின் பகுதியில், 75% க்கும் அதிகமான ஹார்மோன் உறிஞ்சப்படுவதில்லை, மேலும் இது நிர்வாகத்தின் தருணத்திலிருந்து 60-90 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது. இந்த இடங்களை நீண்ட இன்சுலினுக்கு பயன்படுத்துவது நல்லது.
- பிளேட் பகுதி மிகவும் சங்கடமான மற்றும் திறமையற்றது. பின்புறத்தில் செலுத்தப்பட்ட பிறகு, நிர்வகிக்கப்படும் அளவின் 40% க்கும் குறைவானது உறிஞ்சப்படுகிறது.
ஊசிக்கு மிகவும் பொருத்தமான இடம் தொப்புளின் 2 விரல்களுக்குள் இருக்கும் பகுதி. ஒவ்வொரு முறையும் நீங்கள் ஒரே இடத்தில் குத்தக்கூடாது. இது சருமத்தின் கீழ் கொழுப்பு திசுக்களின் அடுக்கு குறைந்து, இன்சுலின் திரட்டப்படுவதால், செயல்படத் தொடங்கி, இரத்தச் சர்க்கரைக் குறைவைத் தூண்டும். உட்செலுத்துதல் மண்டலங்களை மாற்ற வேண்டும், ஒரு தீவிர வழக்கில், ஒரு ஊசி போட்டு, முந்தைய பஞ்சர் தளத்திலிருந்து குறைந்தபட்சம் 3-4 செ.மீ.
இத்தகைய ஊசி முறை பெரும்பாலும் பயன்படுத்தப்படுகிறது: குறுகிய இன்சுலின் அடிவயிற்றில் செலுத்தப்படுகிறது, மேலும் நீண்ட தொடையில் செலுத்தப்படுகிறது. அல்லது கலப்பு ஹார்மோன் ஏற்பாடுகள் பயன்படுத்தப்படுகின்றன, எடுத்துக்காட்டாக, ஹுமலாக் கலவை.
இன்சுலின் நிர்வாகம் குறித்த வீடியோ பயிற்சி:
நீரிழிவு நோய் என்பது ஒரு ஆபத்தான மற்றும் குணப்படுத்த முடியாத நோயாகும், இது அனைத்து மருத்துவரின் பரிந்துரைகளையும் கண்டிப்பாக கடைபிடிக்க வேண்டும், இரத்த சர்க்கரை செறிவை தொடர்ந்து கண்காணித்தல் மற்றும் இன்சுலின் ஊசி போடும் கால அட்டவணையை துல்லியமாக பின்பற்ற வேண்டும். இந்த அனைத்து செயல்களின் கலவையும் மட்டுமே நோயைக் கட்டுக்குள் வைத்திருக்கும், சிக்கல்களின் வளர்ச்சியைத் தடுக்கும் மற்றும் ஆயுட்காலம் அதிகரிக்கும்.
நீரிழிவு அறிகுறிகள்
ஒரு நோயை வகைப்படுத்த பல வழிகள் உள்ளன. அன்றாட மருத்துவ நடைமுறையில் உட்சுரப்பியல் வல்லுநர்கள் பின்வரும் முக்கிய வகை நீரிழிவு நோயை வேறுபடுத்துகின்றனர்: இன்சுலின் சார்ந்த (I) மற்றும் இன்சுலின் அல்லாத சார்புடைய (II). முதல் வழக்கில், கணையம் மிகக் குறைந்த இன்சுலின் உற்பத்தி செய்வதால் நோய் ஏற்படுகிறது. இரண்டாவதாக - ஏனெனில் செல்கள் அதைப் பயன்படுத்த முடியாது, மேலும் குளுக்கோஸின் குறைபாட்டையும் அனுபவிக்கின்றன.
இரண்டு வகையான நீரிழிவு நோய்களும் பல ஒத்த அறிகுறிகளைக் கொண்டுள்ளன. அவை முக்கியமாக தீவிரத்தில் வேறுபடுகின்றன. வகை I நோயின் அறிகுறிகள் மிகவும் தீவிரமானவை, பிரகாசமானவை மற்றும் திடீரென்று விரைவாக தோன்றும். இரண்டாம் வகை நோயால் பாதிக்கப்பட்டவர்கள் பெரும்பாலும் அவர்கள் நோய்வாய்ப்பட்டிருப்பதை நீண்ட காலமாக உணரவில்லை. பொது நோயால் உண்மையான நோயறிதலை எளிதில் மறைக்க முடியும். இருப்பினும், நீரிழிவு கிளாசிக் அறிகுறிகளின் முக்கோணத்திற்கு அறியப்படுகிறது. இது:
- தீராத தாகம்
- அதிகரித்த சிறுநீர் உருவாக்கம்,
- பசியின் நீடித்த உணர்வு.
நோய் கூடுதல் அறிகுறிகளை வெளிப்படுத்தக்கூடும். இந்த வியாதிகள் ஏராளம், பெரியவர்களில் பெரும்பாலும் ஏற்படுகின்றன:
- தொண்டை புண்,
- வாயில் "இரும்பு" சுவை,
- வறட்சி மற்றும் தோலின் உரித்தல், பூஞ்சை தொற்று,
- நீண்ட குணப்படுத்தும் காயங்கள்
- இடுப்பில் அரிப்பு பலவீனப்படுத்துகிறது,
- தலைவலி
- அழுத்தம் குறைகிறது
- தூக்கமின்மை,
- பார்வை குறைந்தது
- சளி பாதிப்பு
- எடை இழப்பு
- தசை பலவீனம்
- முறிவு.

கணையம் ஏன் முக்கியமான ஹார்மோனை உற்பத்தி செய்வதை நிறுத்துகிறது? நோயெதிர்ப்பு மண்டலத்தின் நோயியல் நடவடிக்கையின் விளைவாக இன்சுலின் சார்ந்த நீரிழிவு நோய் உள்ளது. அவள் சுரப்பி செல்களை அந்நியமாக உணர்ந்து அவற்றை அழிக்கிறாள். இன்சுலின் சார்ந்த நீரிழிவு குழந்தை பருவத்தில், இளம்பருவத்தில், இளைஞர்களிடையே வேகமாக வளர்ந்து வருகிறது. இந்த நோய் சில கர்ப்பிணிப் பெண்களில் ஏற்படுகிறது, ஆனால் பிரசவத்திற்குப் பிறகு செல்கிறது. இருப்பினும், அத்தகைய பெண்கள் பின்னர் வகை II நோயை உருவாக்கக்கூடும்.
இதற்கான காரணங்கள் யாவை? இதுவரை, கருதுகோள்கள் மட்டுமே உள்ளன. விஞ்ஞானிகள் இன்சுலின் சார்ந்த வகை நோயை ஏற்படுத்தும் கடுமையான காரணங்கள் இருக்கலாம் என்று நம்புகின்றனர்:
- வைரஸ் தொற்றுகள்
- ஆட்டோ இம்யூன் நோய்கள்
- கடுமையான கல்லீரல் நோய்
- பரம்பரை முன்கணிப்பு
- இனிப்புகளுக்கு அடிமையாதல்
- அதிக எடை,
- நீடித்த மன அழுத்தம், மனச்சோர்வு.
வகை I நீரிழிவு நோயைக் கண்டறிதல்
நோயின் இன்சுலின் சார்ந்த மாறுபாட்டை வரையறுப்பது ஒரு உட்சுரப்பியல் நிபுணருக்கு ஒரு எளிய பணியாகும். நோயாளியின் புகார்கள், சருமத்தின் பண்புகள் ஒரு பூர்வாங்க நோயறிதலைச் செய்வதற்கான காரணத்தைக் கொடுக்கின்றன, பின்னர், ஒரு விதியாக, ஆய்வக சோதனைகளால் உறுதிப்படுத்தப்படுகிறது. நோயைக் கண்டறிதல் சோதனைகள் மற்றும் இரத்த மற்றும் சிறுநீர் பரிசோதனைகளைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது.
- சர்க்கரைக்கு (வெற்று வயிற்றில் மற்றும் சாப்பிட்ட 2 மணி நேரத்திற்கு),
- குளுக்கோஸ் சகிப்புத்தன்மை (இன்சுலின் சார்ந்த நீரிழிவு நோயை பிரீடியாபயாட்டஸிலிருந்து வேறுபடுத்த வேண்டும்),

சிக்கல்கள்
இந்த நோய் நோயெதிர்ப்பு மண்டலத்தை கணிசமாக குறைமதிப்பிற்கு உட்படுத்துகிறது. நோயாளி நோய்த்தொற்றுகளுக்கு மிகவும் பாதிக்கப்படுகிறார். நோயின் விளைவுகள் கடுமையானவை, ஆனால் நிலையற்றவை மற்றும் நாள்பட்டவை. கெட்டோஅசிடோசிஸ், இரத்தச் சர்க்கரைக் குறைவு ஆகியவை மிகவும் கடுமையான சிக்கல்கள். ஆற்றல் மூலத்தைத் தேடி, செல்கள் குளுக்கோஸுக்கு பதிலாக கொழுப்புகளை உடைக்கின்றன. திரவங்கள் இல்லாத நிலையில் இரத்தத்தின் அதிகரிக்கும் அமிலத்தன்மை நீரிழிவு நோயாளியின் ஒரு முக்கியமான நிலையை ஏற்படுத்துகிறது - ஒரு அபாயகரமான கெட்டோஅசிட் கோமா வரை. தலைச்சுற்றல், தாகம், வாந்தி, மற்றும் அவரது வாயிலிருந்து அசிட்டோனின் வாசனை ஆகியவற்றால் நோயாளி வேதனைப்படுகிறார்.
எடுக்கப்பட்ட உணவின் அளவு மற்றும் உடலில் உள்ள இன்சுலின் அளவு சீரானதாக இல்லாவிட்டால், இரத்தத்தில் உள்ள குளுக்கோஸ் அளவு கூர்மையாக குறைகிறது (3.3 மிமீல் / எல் கீழே). இந்த வழக்கில், ஆபத்தான இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் வளர்ச்சி தவிர்க்க முடியாதது. உடல் ஆற்றல் குறைவு மற்றும் மிகவும் தீவிரமாக செயல்படுகிறது. கடுமையான பசியின் தாக்குதலால் நோயாளி வேதனைப்படுகிறார், அவர் வியர்வையில் வீசப்படுகிறார், அவரது உடல் நடுங்குகிறது. நீங்கள் உடனடியாக இனிப்புகள் சாப்பிடவில்லை என்றால், கோமா வரும்.
நிலையற்ற சிக்கல்களைத் தடுக்கலாம். நாள்பட்ட விளைவுகளுக்கு சிகிச்சையளிப்பது கடினம். இருப்பினும், சிகிச்சையளிக்கப்படாவிட்டால், இன்சுலின் சார்ந்த நோயியல் ஒரு நபரின் வாழ்க்கையை வெகுவாகக் குறைக்கும். மிகவும் பொதுவான நாள்பட்ட சிக்கல்கள்:
- அதிரோஸ்கிளிரோஸ்,
- உயர் இரத்த அழுத்தம்,
- , பக்கவாதம்
- மாரடைப்பு
- டிராபிக் புண்கள், நீரிழிவு கால், கைகால்களின் குடலிறக்கம்,
- கண்புரை, விழித்திரை சேதம்,
- சிறுநீரக சிதைவு.

நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது எப்படி
இதைக் கண்டறிந்த ஒருவர் உணர வேண்டும்: வியாதியின் இன்சுலின் சார்ந்த மாறுபாட்டை முழுமையாக குணப்படுத்த முடியாது. மருந்துகள் மட்டுமே உதவாது - சரியான ஊட்டச்சத்து தேவை. சிகிச்சை ஒரு புதிய வாழ்க்கை முறையாக இருக்க வேண்டும். சர்க்கரை அளவை உகந்த வரம்பில் (6.5 மிமீல் / எல் விட அதிகமாக இல்லை) பராமரிப்பது மிக முக்கியமான நிபந்தனையாகும், இல்லையெனில் கடுமையான சிக்கல்களைத் தவிர்க்க முடியாது.
ஒரு நாளைக்கு பல முறை குளுக்கோமீட்டருடன் உங்கள் நிலையை நீங்கள் சரிபார்க்க வேண்டும். சர்க்கரை கட்டுப்பாடு மருந்துகள் மற்றும் உணவின் அளவை விரைவாக சரிசெய்ய உதவுகிறது. இன்சுலின் சார்ந்த நீரிழிவு நோயின் ஆரம்ப கட்டத்தில், சர்க்கரை குறைக்கும் மாத்திரைகளுடன் சிகிச்சை பெரும்பாலும் தொடங்குகிறது. இருப்பினும், காலப்போக்கில், நீங்கள் பெரும்பாலும் ஹார்மோன் ஊசிக்கு மாற வேண்டும் அல்லது இரண்டையும் இணைக்க வேண்டும்.
இன்சுலின் சிகிச்சை
வகை II சர்க்கரை நோய்க்கு சிகிச்சையளிப்பதற்கான தந்திரோபாயங்கள் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன. இன்று, இன்சுலின் சிகிச்சை என்பது பயனுள்ள மருந்துகள் காரணமாக நோயியல் செயல்முறையைத் தடுக்கும் ஒரு சிறந்த முறையாகும். இவை ஹைப்போகிளைசெமிக் மாத்திரைகள் கிளைஃபோர்மின், குளுக்கோபே, திபிகோர் மற்றும் எஸ்லிடின். உட்செலுத்தலுக்கான இன்சுலின் - ஆக்ட்ராபிட், ரின்சுலின், இன்சுமான் மற்றும் பிற - விரைவான மற்றும் நீடித்த நடவடிக்கை வடிவங்களில் கிடைக்கிறது. நோயாளி தன்னை ஊசி போட கற்றுக்கொள்ள வேண்டும். ஒரு ஊசி ஒரு இன்சுலின் பம்பை மாற்றும். தோலடி வடிகுழாய் மூலம் ஹார்மோனின் அளவிடப்பட்ட நிர்வாகம் மிகவும் வசதியானது.

அனுமதிக்கப்பட்ட தயாரிப்புகள்
குறைந்த கொழுப்பை உட்கொண்டு, கார்போஹைட்ரேட்டுகளுடன் உகந்த அளவு கலோரிகளைப் பெறுவதே உணவின் கொள்கை. பின்னர் இன்சுலின் சார்ந்த நீரிழிவு நோயில் குளுக்கோஸின் ஏற்ற இறக்கங்கள் கூர்மையாக இருக்காது. அனைத்து உயர் கலோரி மற்றும் இனிப்பு உணவுகளுக்கும் ஒரு முழுமையான தடை. இந்த ஊட்டச்சத்து விதியை நீங்கள் பின்பற்றினால், நோய் மிகக் குறைவாகவே முன்னேறும்.
நீங்கள் கொஞ்சம் சாப்பிட வேண்டும், ஆனால் பெரும்பாலும், 5-6 வரவேற்புகளில். பாதுகாப்பான மற்றும் ஆரோக்கியமான உணவுகள் பின்வருமாறு:
- காய்கறி முட்டைக்கோஸ் சூப், சூப்கள், பீட்ரூட் சூப், போர்ஷ்ட், ஓக்ரோஷ்கா,
- கஞ்சி (வரையறுக்கப்பட்ட)
- ஒல்லியான இறைச்சி, கோழி,
- மீன் மற்றும் கடல் உணவு,
- காய்கறிகள் (சிறிய உருளைக்கிழங்கு),
- குறைந்த கொழுப்பு பால் மற்றும் பால் பொருட்கள்,
- சாப்பிட முடியாத மாவு பொருட்கள்,
- இனிப்பு மற்றும் புளிப்பு பழங்கள்,
- பானங்கள் - இனிப்புடன்,
- தேன்.
நாட்டுப்புற வைத்தியம்
பாரம்பரிய மருத்துவத்தின் சமையல் மற்றும் மேம்படுத்தப்பட்ட வீட்டு வைத்தியம் பயனுள்ளதாக இருக்கும்:
- ஜெருசலேம் கூனைப்பூ இன்சுலின் சார்ந்த நீரிழிவு நோய்க்கு பயனுள்ளதாக இருக்கும். கிழங்குகளும் பச்சையாக உண்ணப்படுகின்றன.
- கோழி முட்டை, 1 எலுமிச்சை சாறுடன் வெற்று (வெறும் வயிற்றில்).
- வாதுமை கொட்டை இலைகளின் உட்செலுத்துதல் (வழக்கமான தேநீர் போல காய்ச்சப்படுகிறது).
- தினை, ஒரு காபி சாணை தரையில். ஒரு தேக்கரண்டி தூள் வெற்று வயிற்றில் பாலுடன் கழுவப்படுகிறது (சர்க்கரை நோயின் இன்சுலின் சார்ந்த மாறுபாடு உள்ள நோயாளிகளுக்கு குறிப்பாக பிரபலமான ஒரு செய்முறை).

உடல் செயல்பாடு
டைனமிக் வாழ்க்கை முறையை வழிநடத்தும் நபர்களுக்கு முன் இன்சுலின் சார்ந்த நீரிழிவு நோய் குறைகிறது. தசை செயல்பாடு காரணமாக, குளுக்கோஸ் செல்கள் சிறப்பாகப் பயன்படுத்தப்படுகின்றன. ஆரோக்கிய ஓட்டம், நீச்சல், பனிச்சறுக்கு அல்லது நடைபயிற்சி, தோட்டம், தோட்டம் ஆகியவை இன்சுலின் செல்கள் உணர்திறனை அதிகரிக்கும், மேலும் ஊசி மருந்துகளின் அளவு குறையும். இருப்பினும், செயலில் உள்ள செயல்களின் "புளூம்" பல மணிநேரங்களுக்கு நீடிக்கும் என்பதால், ஒருவர் அதை மிகைப்படுத்த முடியாது, இதனால் இரத்தச் சர்க்கரைக் குறைவின் தாக்குதல்கள் எதுவும் இல்லை. அனுமதிக்கப்பட்ட சுமைகளின் வகைகள் மருத்துவரிடம் ஆலோசிக்கப்பட வேண்டும்.
இன்சுலின் சார்ந்த நீரிழிவு நோய்
இன்சுலின் சார்ந்த நீரிழிவு நோய் (சிறார் அல்லது இளம் நீரிழிவு போன்றவை) - இவை வகை 1 நீரிழிவு நோய்க்கான வழக்கற்றுப் பெயர்கள் - அதைத்தான் இப்போது இந்த நோய் என்று அழைக்கப்படுகிறது. பீட்டா செல்கள் அழிக்கப்படுவதால் கணையம் இன்சுலின் சுரப்பதை நிறுத்தும்போது இது நிகழ்கிறது. மாத்திரைகள் வடிவில் இன்சுலின் வாய்வழியாக எடுத்துக்கொள்வது சாத்தியமில்லை, எனவே நோயாளி தன்னை இன்சுலின் மூலம் செலுத்த வேண்டிய கட்டாயத்தில் உள்ளார். உயர் இரத்த சர்க்கரையைத் தவிர்ப்பதற்கு, வாழ்நாள் முழுவதும், இன்சுலின் தொடர்ந்து செய்யப்பட வேண்டும்.
இன்சுலின் முக்கிய செயல்பாடு குளுக்கோஸை நுழைய அனுமதிக்க செல்களைத் தடுப்பதாகும் - இது நம் உடலில் வந்துள்ள உணவில் இருந்து உற்பத்தி செய்யப்படும் ஆற்றல் மூலமாகும். கார்போஹைட்ரேட்டுகளின் உணவு மூலங்கள், உடலில் ஒரு முறை குளுக்கோஸாக உடைக்கப்பட்டு, இன்சுலின் குளுக்கோஸை உயிரணுக்களுக்கு வழங்குகிறது.
இன்சுலின் சார்ந்த வகை நீரிழிவு நோயால், நோயாளிகள் வெவ்வேறு இன்சுலின் சிகிச்சை முறைகளைப் பயன்படுத்துகின்றனர். முன்னதாக, பாரம்பரிய இன்சுலின் சிகிச்சை என்று அழைக்கப்படுவது பிரபலமானது, இதில் இன்சுலின் ஊசி ஒரு நாளைக்கு 3 முறை உணவுக்கு முன் செய்யப்பட்டது. இன்சுலின் அளவுகள் ஒரே மாதிரியாக இருந்தன, நோயாளிகள் ஒவ்வொரு முறையும் ஒரே மாதிரியான உணவை மட்டுமே சாப்பிட பரிந்துரைக்கப்பட்டனர்.
காலப்போக்கில், ஒரு அடிப்படை-போலஸ் (தீவிரப்படுத்தப்பட்ட) நீரிழிவு சிகிச்சை முறை உருவாக்கப்பட்டது, இதில் நோயாளிகள் இரண்டு வகையான இன்சுலின் பயன்படுத்துகின்றனர் - குறுகிய மற்றும் நீண்ட நடிப்பு.
இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகள் உணவுக்கு முன் (உணவை "மறைக்க" குறுகிய-செயல்பாட்டு இன்சுலின் (வழக்கமான அல்லது தீவிர-குறுகிய இன்சுலின்) நிர்வகிக்கிறார்கள், மேலும் அதன் அளவு கார்போஹைட்ரேட்டுகளின் அளவைப் பொறுத்து மாறுபடலாம்.
நீண்ட காலமாக செயல்படும் இன்சுலின் இன்சுலின் சார்ந்த நோயாளிகளுக்கு தீவிர உதவியை வழங்குகிறது இது இயற்கையான மனித இன்சுலினை உருவாக்கும் ஆரோக்கியமான கணையத்தின் வேலையைப் பிரதிபலிக்கிறது. உடலில் இன்சுலின் ஒரு “பின்னணி” (அடித்தள) செறிவை உருவாக்க நோயாளிகள் ஒரு நாளைக்கு 1-2 முறை ஊசி போடுகிறார்கள், இது தாவல்கள் மற்றும் இரத்த சர்க்கரை அளவைக் குறைப்பதில் இருந்து பாதுகாக்கிறது.

இன்சுலின் சார்ந்த கர்ப்பகால நீரிழிவு நோய்
இதற்கு முன்னர் நீரிழிவு நோய் இல்லாத கர்ப்பிணிப் பெண்களுக்கு கர்ப்ப காலத்தில் அதிக இரத்த குளுக்கோஸ் இருப்பது கண்டறியப்பட்டவர்கள் கர்ப்பகால நீரிழிவு நோயால் கண்டறியப்படுகிறார்கள்.
கர்ப்பகால நீரிழிவு அனைத்து கர்ப்பங்களில் 3-9% இல் வெளிப்படுகிறது, இது ஆய்வு மக்கள்தொகையைப் பொறுத்து. பெரும்பாலும், இது மூன்றாவது மூன்று மாதங்களில் நிகழ்கிறது. இந்த வகை நீரிழிவு 20 வயதிற்கு உட்பட்ட பெண்களில் 1% மட்டுமே பாதிக்கிறது, ஆனால் 44 வயதிற்கு மேற்பட்ட கர்ப்பமாக இருப்பவர்களில் 13%.
கர்ப்பகால நீரிழிவு பல வழிகளில் சிகிச்சையளிக்கப்படுகிறது. ஆரம்பத்தில் பரிந்துரைக்கப்பட்ட உணவு, உடற்பயிற்சி மற்றும் வாய்வழி மருந்து, மற்றும் இரத்த சர்க்கரையை கட்டுப்படுத்த இது போதாது என்றால், இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது. இந்த வழியில் கர்ப்பகால நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சார்ந்த நீரிழிவு நோயும் இருக்கலாம், தற்காலிகமாக இருந்தாலும்.
1 மற்றும் 2 வகைகளில் இருந்து கர்ப்பிணிப் பெண்களின் நீரிழிவு நோய்க்கான வேறுபாடு என்னவென்றால், குழந்தை பிறந்த பிறகு, நீரிழிவு நோய் குறைந்து, இன்சுலின் சிகிச்சை நிறுத்தப்படும்.
"இன்சுலின் சார்ந்த நீரிழிவு" என்ற வார்த்தையின் தவறான தன்மை முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோய்கள் உண்மையில் வெவ்வேறு நோய்கள் என்பதில் வெளிப்படுகிறது என்று முடிவு செய்யலாம், ஆனால் இந்த ஒவ்வொரு வகை நோயாளிகளும் இன்சுலின் சார்ந்திருக்கலாம். கர்ப்பகால நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்களுக்கும் இன்சுலின் சிகிச்சை அளிக்கப்படுகிறது. எனவே, இன்சுலின் சார்ந்த நோயாளிகளைப் பற்றி பேசும்போது, எந்த வகையான நீரிழிவு நோய் உள்ளது என்பதை உடனடியாக புரிந்து கொள்ள முடியாது.
இன்சுலின் சார்ந்த குழந்தைகள்
வகை 1 நீரிழிவு முதன்மையாக குழந்தைகள், இளம் பருவத்தினர் மற்றும் இளைஞர்களை பாதிக்கிறது. சில சமயங்களில் நீரிழிவு பிறப்பிலிருந்து ஏற்படுகிறது, இருப்பினும் இதுபோன்ற நிகழ்வுகள் மிகவும் அரிதானவை.
 நீரிழிவு நோயுள்ள ஒரு குழந்தை தனது சொந்த இன்சுலின் போட கற்றுக்கொள்ள வேண்டும்
நீரிழிவு நோயுள்ள ஒரு குழந்தை தனது சொந்த இன்சுலின் போட கற்றுக்கொள்ள வேண்டும்
இன்சுலின் சார்ந்த குழந்தையை வளர்க்கவும் - நோயாளிக்கு மட்டுமல்ல, அவரது பெற்றோருக்கும் ஒரு கடினமான சோதனை. இன்சுலின் ஊசி போடவும், கார்போஹைட்ரேட்டுகள் மற்றும் ரொட்டி அலகுகளை எண்ணவும், அவர்களின் இரத்த சர்க்கரையை அளவிடவும், சாதாரண வாழ்க்கைக்கு ஏற்பவும் சரியான வழியை தங்கள் குழந்தைக்குக் கற்பிக்க பெற்றோர்கள் இந்த நோயை ஆழமாகப் படிக்க வேண்டும்.
இன்சுலின் சார்ந்த குழந்தைகளின் பெற்றோர்கள் பின்வரும் உட்சுரப்பியல் நிபுணருடன் பின்வரும் முக்கியமான பிரச்சினைகளைப் பற்றி விவாதிக்க வேண்டும்:
- ஒரு குழந்தை அவர்களின் இரத்த சர்க்கரையை எத்தனை முறை அளவிடுகிறது?
- இன்சுலின் சிகிச்சையை மேற்கொள்வது சிறந்தது: பேஸ்-போலஸ் அமைப்பு அல்லது இன்சுலின் பம்பைப் பயன்படுத்தலாமா?,
- இரத்தச் சர்க்கரைக் குறைவு மற்றும் உயர் இரத்த சர்க்கரையை எவ்வாறு கண்டறிந்து சிகிச்சையளிப்பது?
- ஒரு குழந்தையில் கெட்டோனூரியா இருப்பதைக் கண்டறிந்து அதை நிறுத்துவது எப்படி?
- கார்போஹைட்ரேட்டுகள் இரத்த சர்க்கரையை எவ்வாறு பாதிக்கின்றன?
- ரொட்டி அலகுகளை எண்ணுவது எப்படி?
- உடல் செயல்பாடு இன்சுலின் சார்ந்த குழந்தையின் இரத்த சர்க்கரையை எவ்வாறு பாதிக்கிறது?
- நீரிழிவு நோயுடன் வலியின்றி வாழ கற்றுக்கொள்வது எப்படி - பள்ளிக்குச் செல்லுங்கள், இந்த நோய் இருப்பதைப் பற்றி வெட்கப்படுவதை நிறுத்துங்கள், கோடைக்கால முகாம்களுக்குச் செல்லுங்கள், முகாமுக்குச் செல்லுங்கள்.
- உட்சுரப்பியல் நிபுணர் மற்றும் பிற நீரிழிவு பராமரிப்பு நிபுணர்களை நான் எத்தனை முறை பார்க்கிறேன்?
வகை 1 நீரிழிவு நோய்க்கான ஹனிமூன் அல்லது இன்சுலின் சார்ந்த நோயாளியை இன்சுலின்-சுயாதீனமாக மாற்றுவது
டைப் 1 நீரிழிவு நோயில், மீதமுள்ள கணைய செல்கள் இன்சுலின் தீவிரமாக உற்பத்தி செய்யத் தொடங்கும் போது ஒரு நிலை ஏற்படலாம், இது பரிந்துரைக்கப்பட்ட இன்சுலின் சிகிச்சையை ரத்து செய்ய அல்லது கணிசமாகக் குறைக்க வழிவகுக்கிறது. இந்த காலகட்டத்தில் பல நோயாளிகள் தாங்கள் நீரிழிவு நோயிலிருந்து மீண்டுவிட்டதாக நினைக்கிறார்கள், ஆனால், துரதிர்ஷ்டவசமாக, நீரிழிவு நோயின் “தேனிலவு” காலம் ஒரு தற்காலிக மந்தநிலை மட்டுமே.
நீரிழிவு நோயை ஏன் தற்காலிகமாக நீக்குவது? டைப் 1 நீரிழிவு நோய் உடலின் சொந்த இன்சுலின் உற்பத்தி செய்யும் கணைய செல்களை அழிக்கும் பின்னணியில் உருவாகிறது. நோயாளி இன்சுலின் ஊசி போடத் தொடங்கும் போது (இன்சுலின் சார்ந்ததாக மாறுகிறது), தனது சொந்த இன்சுலின் உற்பத்தியில் சுமையின் ஒரு பகுதி கணையத்திலிருந்து அகற்றப்படுகிறது. இந்த ஓய்வு காலம், இன்சுலின் ஊசி மூலம் வழங்கப்படுகிறது, மீதமுள்ள பீட்டா செல்களிலிருந்து இன்சுலின் உற்பத்தி செய்ய கணையத்தை தூண்டுகிறது.
இருப்பினும், சில மாதங்களில், மீதமுள்ள இந்த பீட்டா கலங்களில் பெரும்பாலானவை அழிக்கப்படும். உகந்த இரத்த குளுக்கோஸ் அளவைப் பராமரிக்க கணையம் போதுமான இன்சுலின் உற்பத்தியை நிறுத்தும்போது தேனிலவு காலம் முடிகிறது.
"வகை 1 நீரிழிவு நோயுள்ள குழந்தைகளில் தேனிலவு: அதன் மீதான பல்வேறு காரணிகளின் அதிர்வெண், காலம் மற்றும் தாக்கம்" என்ற ஆய்வு நடத்தப்பட்டது. (PubMed,பிஎம்ஐடி: 16629716). டைப் 1 நீரிழிவு நோயின் தேனிலவு காலம் இன்சுலின் தேவைகளை குறைப்பதன் மூலம் வகைப்படுத்தப்படுகிறது, அதே நேரத்தில் நல்ல கிளைசெமிக் கட்டுப்பாட்டைப் பேணுகிறது. இந்த கட்டத்தின் மருத்துவ முக்கியத்துவம் மீதமுள்ள பீட்டா கலங்களின் சுய அழிவை மெதுவாக்க அல்லது நிறுத்த ஒரு சாத்தியமான மருந்தியல் தலையீடு ஆகும்.
12 வயதிற்கு உட்பட்ட நீரிழிவு நோயாளிகளின் 103 குழந்தைகளின் குழு பரிசோதிக்கப்பட்டது, இதன் விளைவாக நீரிழிவு நோயின் ஓரளவு நிவாரணத்தை பாதிக்கும் அதிர்வெண், காலம் மற்றும் காரணிகள் மதிப்பீடு செய்யப்பட்டன. ஆய்வின் முடிவுகளின்படி, 71 குழந்தைகளுக்கு நீரிழிவு நோயின் ஓரளவு நிவாரணம் இருப்பது தெரியவந்தது, மற்றும் ஒரு முழுமையானது - மூன்றில். நிவாரண காலம் 4.8 முதல் 7.2 மாதங்கள் வரை.
இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய் ("வயதானவர்களின்" நீரிழிவு நோய் அல்லது வகை 2)
கூட உள்ளது என்பதை கவனத்தில் கொள்ள வேண்டும் இன்சுலின் அல்லாத சார்பு நீரிழிவுஇன்று மருத்துவர்கள் வகை 2 நீரிழிவு நோய் என்று அழைக்கின்றனர். இந்த வகை நீரிழிவு நோயில், கணையம் இன்சுலினை சாதாரண அளவில் சுரக்கிறது, ஆனால் செல்கள் அதை சரியாக கையாள முடியாது.
இரண்டாவது வகை நீரிழிவு நோயாளிகளின் முக்கிய பிரச்சனை அதிக எடை மற்றும் இன்சுலின் எதிர்ப்பு (வளர்சிதை மாற்ற நோய்க்குறி) ஆகும், இது செல்கள் இன்சுலின் உடன் சரியாக செயல்படுவதைத் தடுக்கிறது.
இன்சுலின் சார்ந்த வகை நீரிழிவு நோயைப் போலன்றி, இந்த நோயின் வகை 2 நோயாளிகள் மட்டுமே இன்சுலின்-சுயாதீனமாக இருக்க முடியும் (வகை 1 நீரிழிவு நோயை தற்காலிகமாக நீக்குவதற்கான நிகழ்வுகளைத் தவிர). நீரிழிவு இன்சிபிடஸ் இன்னும் உள்ளது, ஆனால் இது முற்றிலும் மாறுபட்ட நோயாகும், இது பாரம்பரிய நீரிழிவு நோயுடன் எந்த தொடர்பும் இல்லை.
“இன்சுலின் சார்ந்த” மற்றும் “இன்சுலின் அல்லாத சார்புடைய” நீரிழிவு நோய் என்ற சொற்கள் அடிப்படையில் தவறானவை மற்றும் காலாவதியானவை. டைப் 1 நீரிழிவு நோயாளிகள் மட்டுமல்ல, டைப் 2 நீரிழிவு நோயாளிகளும், கர்ப்பகால நீரிழிவு நோயாளிகளும் இன்சுலின் சார்ந்து இருக்க முடியும். இன்சுலின் சார்ந்தவர்கள் டைப் 2 நீரிழிவு நோயாளிகள் மட்டுமல்ல, டைப் 1 நீரிழிவு நோயாளிகளும் சிறிது காலம் பின்வாங்கலாம் (தேனிலவு காலத்தில்).
இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய்
வகை 2 இன்சுலின் அல்லாத சார்பு நீரிழிவு தொடர்ச்சியாக உருவாகிறது, பொதுவாக பல ஆண்டுகளில். நோயாளி வெளிப்பாடுகளை கவனிக்கக்கூடாது. மேலும் கடுமையான அறிகுறிகள் பின்வருமாறு:
- நிலையான சோர்வு,
- காயங்களை மெதுவாக குணப்படுத்துகிறது
- நினைவக குறைபாடு
- காட்சி செயல்பாடு குறைந்தது.
தாகத்தை உச்சரிக்கலாம் அல்லது உணரமுடியாது. விரைவான சிறுநீர் கழிப்பதற்கும் இது பொருந்தும். துரதிர்ஷ்டவசமாக, வகை 2 நீரிழிவு பெரும்பாலும் தற்செயலாக கண்டறியப்படுகிறது. இருப்பினும், அத்தகைய நோயுடன், ஆரம்பகால நோயறிதல் மிகவும் முக்கியமானது. இதைச் செய்ய, நீங்கள் தொடர்ந்து சர்க்கரை அளவிற்கு இரத்த பரிசோதனை செய்ய வேண்டும்.
இன்சுலின் சார்ந்த நீரிழிவு தோல் மற்றும் சளி சவ்வுகளில் உள்ள சிக்கல்களால் வெளிப்படுகிறது. இது வழக்கமாக:
- யோனி உட்பட அரிப்பு,
- பூஞ்சை தொற்று
- வறட்சி,
- அறுவைசிகிச்சை சூத்திரங்கள், கீறல்கள் நீடித்த சிகிச்சைமுறை.
உச்சரிக்கப்படும் தாகத்தால், நோயாளி ஒரு நாளைக்கு 3-5 லிட்டர் வரை குடிக்கலாம். அடிக்கடி இரவு கழிப்பறைக்குச் செல்வது.
நீரிழிவு நோயின் மேலும் முன்னேற்றத்துடன், உணர்வின்மை மற்றும் முனைகளில் கூச்ச உணர்வு தோன்றும், நடக்கும்போது கால்கள் வலிக்கின்றன. பெண்களில், சிக்கலான காண்டிடியாஸிஸ் காணப்படுகிறது. நோயின் அடுத்த கட்டங்களில் உருவாகிறது:
- எடை இழப்பு
- சிறுநீரக பிரச்சினைகள்
- அழுகல்,
- திடீர் மாரடைப்பு
- ஒரு பக்கவாதம்.
20-30% நோயாளிகளில் மேற்கண்ட கடுமையான அறிகுறிகள் நீரிழிவு நோயின் முதல் தெளிவான அறிகுறிகளாகும். எனவே, இத்தகைய நிலைமைகளைத் தவிர்க்க ஆண்டுதோறும் சோதனைகளை மேற்கொள்வது மிகவும் முக்கியம்.

 உட்செலுத்தப்பட்ட 10-15 நிமிடங்களுக்குப் பிறகு ஹார்மோன் செயல்படத் தொடங்குகிறது, ஒரு மணி நேரத்திற்குப் பிறகு அதிகபட்ச விளைவு உணரப்படுகிறது. வலியைக் குறைக்க, பக்கங்களுக்கு அருகிலுள்ள தோலின் மடிப்புகளில் ஒரு ஊசி சிறந்தது.
உட்செலுத்தப்பட்ட 10-15 நிமிடங்களுக்குப் பிறகு ஹார்மோன் செயல்படத் தொடங்குகிறது, ஒரு மணி நேரத்திற்குப் பிறகு அதிகபட்ச விளைவு உணரப்படுகிறது. வலியைக் குறைக்க, பக்கங்களுக்கு அருகிலுள்ள தோலின் மடிப்புகளில் ஒரு ஊசி சிறந்தது.