Biguanide குழு மருந்துகள் மற்றும் நீரிழிவு நோயில் அவற்றின் பயன்பாடு
நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மிகவும் பொதுவான வாய்வழி மருந்துகள் மெட்ஃபோர்மின் அடிப்படையிலான மருந்துகள் - பிகுவானைடுகள். இத்தகைய மருந்துகளின் பட்டியல் இதில் அடங்கும்: மெட்ஃபோர்மின், புஃபோர்மின், ஃபென்ஃபோர்மின், ஒவ்வொன்றையும் பற்றிய தகவல்களை ரேடார் கோப்பகத்தில் காணலாம். இந்த குழுவின் பயன்பாடு பல நன்மைகளைக் கொண்டுள்ளது. பயன்பாட்டிற்கு முன், மருந்துகளின் பண்புகள், அவற்றின் விளைவுகள், அறிகுறிகள், நீரிழிவு நோயாளிகளின் உடலில் ஏற்படும் விளைவுகள், விலைகள் குறித்து உங்களைப் பழக்கப்படுத்திக்கொள்ள வேண்டியது அவசியம்.

Biguanides என்றால் என்ன?
நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்க இந்த குழுவில் உள்ள மருந்துகளின் பட்டியல் பிகுவானைட்ஸ் மருந்துகள் 1970 களில் இருந்து பயன்படுத்தப்படுகின்றன. இந்த மருந்துகளின் மருந்தியல் கணையத்தில் இன்சுலின் உற்பத்தியை செயல்படுத்த வடிவமைக்கப்படவில்லை. அவற்றின் செயல்பாடுகள் குளுக்கோனோஜெனீசிஸின் தடுப்பால் ஏற்படுகின்றன. குழுவில் மிகவும் பிரபலமான மருந்து மெட்ஃபோர்மின் எனப்படும் பிகுவானைடு ஆகும்.
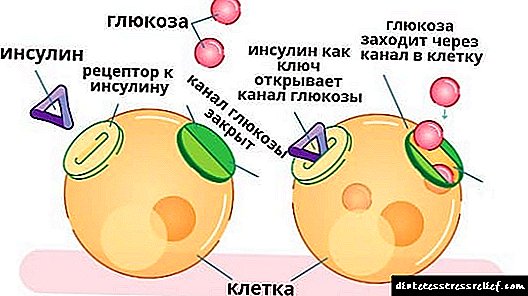
சல்போனிலூரியா குழுவிற்கு மாறாக, பிகுவானைடுகள் குளுக்கோஸ் செறிவைக் குறைக்காது, எனவே இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்காது. உணவில் ஒரு இரவு இடைவேளைக்குப் பிறகு இது மிகவும் முக்கியமானது. மருந்துகள் சாப்பிட்ட பிறகு இரத்த குளுக்கோஸின் அதிகரிப்பைக் கட்டுப்படுத்துகின்றன. முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோய்களில் பிகுவானைடுகள் திசுக்கள் மற்றும் உயிரணுக்களின் இன்சுலின் பாதிப்பை அதிகரிக்கின்றன, மேலும் இரத்தத்தில் இருந்து சர்க்கரையை திசுக்கள் மற்றும் உயிரணுக்களில் உறிஞ்சுவதை மேம்படுத்த உதவுகின்றன, மேலும் இரைப்பைக் குழாயில் அதன் உறிஞ்சுதல் குறைகிறது.
மருந்தின் டோஸ் மருத்துவரால் தனித்தனியாக அமைக்கப்படுகிறது, சிகிச்சையின் போது ஏற்கனவே சரிசெய்யப்படலாம். ஒரு சிறப்பு சாதனத்துடன் குளுக்கோஸ் குறிகாட்டிகளை தொடர்ந்து கண்காணிக்க வேண்டியது அவசியம் - ஒரு குளுக்கோமீட்டர். நீரிழிவு நோயாளியின் பொது நல்வாழ்வை கணக்கில் எடுத்துக்கொள்வதை உறுதிப்படுத்திக் கொள்ளுங்கள், ஏனெனில் பெரும்பாலும் பக்க விளைவுகள் நிறுவப்பட்ட அளவுகளை மீறுவதால் மட்டுமே ஏற்படுகின்றன.
சிகிச்சை குறைந்தபட்ச டோஸுடன் தொடங்குகிறது - இது ஒரு நாளைக்கு 500 - 1000 மி.கி.க்கு மேல் இல்லை, இது 500 மி.கி 1 அல்லது 2 மாத்திரைகளுக்கு சமம். குறைந்தபட்ச பாதகமான எதிர்வினைகள் கூட ஏற்படவில்லை என்றால், மருத்துவர் அளவை அதிகரிக்கக்கூடும். அதிகபட்சம் 3000 மி.கி.
செயலின் பொறிமுறை
மனித உடல் இரண்டு வழிகளில் சர்க்கரையைப் பெறுகிறது:
- உணவுடன்
- கல்லீரலில் குளுக்கோனோஜெனீசிஸ் செயல்முறை மூலம்.
சர்க்கரையை ஒரு சாதாரண மட்டத்தில் பராமரிக்கும் ஒரு முழு அமைப்பும் செயல்படுகிறது என்று அது மாறிவிடும். காலையில், குளுக்கோஸ் இரத்த ஓட்டத்தில் வெளியாகி, மூளைக்குள் நுழைந்து, ஊட்டச்சத்து மற்றும் தடையற்ற செயல்பாட்டை வழங்குகிறது. ஆனால் குளுக்கோஸை முறையாக உட்கொள்ளாவிட்டால், உடலில் அதிக எடையுடன் இருப்பதன் மூலம் அதிகப்படியான வைப்பு செய்யப்படுகிறது. நீரிழிவு நோயாளிகளுக்கு இது குறிப்பாக உண்மை.
பிகுவானைடுகள் உணவுடன் எடுத்துக் கொள்ளப்பட வேண்டும், ஏனெனில் அவை சிறப்பாக உறிஞ்சப்பட்டு இரத்த ஓட்டத்தில் வேகமாக நுழைகின்றன. செயலில் உள்ள பொருள் ஹெபடோசைட்டுகளை பாதிக்கிறது, இன்சுலின் ஹார்மோனுக்கு திசுக்களின் பாதிப்பை அதிகரிக்கிறது, அதே நேரத்தில் குடலில் அதன் உறிஞ்சுதலை குறைக்கிறது.
பிகுவானைடுகளை உட்கொள்வதால் இதுபோன்ற நேர்மறையான விளைவுகளைக் குறிப்பிடலாம்:
- அதிகப்படியான கொழுப்பு இருப்புக்களின் நிலையான குறைப்பு,
- இரத்த சர்க்கரையின் இயல்பாக்கம்
- கிளைகேட்டட் ஹீமோகுளோபின் 1.5% ஆக குறைத்தல்,
- ஒரு இரவு தூக்கத்திற்குப் பிறகு குளுக்கோஸ் செறிவு குறைந்து, பசியின் உணர்வின் வளர்ச்சியின் விளைவு இல்லாதது,
- லிபோலிசிஸ் செயல்முறைகளை செயல்படுத்துதல்,
- லிபோஜெனீசிஸை மெதுவாக்குகிறது,
- தீங்கு விளைவிக்கும் கொழுப்பின் செறிவு குறைகிறது.

பிகுவானைடுகளின் செயல்பாட்டு பொறிமுறையின் கலவை மற்றும் கொள்கை எலும்பு மஜ்ஜை மற்றும் சிறுநீரகங்களில் நச்சு விளைவுகளை ஏற்படுத்தாது. ஆனால் நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான இந்த மருந்துகளின் குழு இரத்த சோகையின் கடுமையான வடிவங்களில் முரணாக உள்ளது என்பதை நினைவில் கொள்ள வேண்டும், சிறுநீரக நோய்க்குறியியல் ஒரு குளோமருலர் வடிகட்டுதல் தோல்வியுடன் உள்ளது.
பக்க விளைவுகள்
முக்கிய பாதகமான எதிர்வினைகள், ஒரு விதியாக, அதிகப்படியான அளவின் செல்வாக்கின் கீழ் உருவாகின்றன. இவை பின்வருமாறு:
- வாந்தி மற்றும் வயிற்றுப்போக்குடன் குமட்டல்,
- வாய்வழி குழியில் உலோக சுவை,
- பசியின்மை, இது உணவுகளுக்கு வெறுப்பை ஏற்படுத்துகிறது,
- அச om கரியம் மற்றும் வயிற்று வலி,
- லாக்டிக் அமிலத்தன்மை.
மருந்துகளின் அளவைக் குறைப்பதன் மூலம், பட்டியலிடப்பட்ட எதிர்மறை எதிர்வினைகள் விரைவாகக் குறைகின்றன. வயிற்றுப்போக்கின் தாக்குதல் பிகுவானைடுகளை நிராகரிப்பதன் அவசியத்தைக் குறிக்கிறது.
2000 - 3000 மி.கி அளவிலான ஒரு பெரிய அளவிலான நீண்டகால சிகிச்சையுடன், எந்தவொரு நபருக்கும் இதுபோன்ற முக்கிய பொருட்களை உறிஞ்சுவது என்பதை நீங்கள் நினைவில் கொள்ள வேண்டும்:
- ஃபோலிக் அமிலம்
- பி வைட்டமின்கள்
பிக்வானைடுகளை ரத்து செய்வது சாத்தியமில்லை என்றால், நிபுணர்கள் பொதுவாக கூடுதலாக வைட்டமின்களை பரிந்துரைக்கின்றனர்.
சிகிச்சையின் பின்னணிக்கு எதிராக, இரத்தத்தில் லாக்டேட்டின் செறிவு கண்காணிக்கப்படுகிறது - வருடத்திற்கு குறைந்தது 2 முறை. இது முக்கியமானது, ஏனெனில் குடலில் கிளைகோலிசிஸை மேம்படுத்துவதற்கான திறனால் மருந்துகள் வேறுபடுகின்றன, கல்லீரலில் கிளைகோஜெனோலிசிஸைத் தடுக்கின்றன.
நோயாளி தசை வலி பற்றி புகார் செய்தால், மருத்துவர் லாக்டேட்டின் அளவை அளவிட வேண்டும். அதிகரிக்கும் சிகிச்சையுடன், பிக்வானைடுகள் நிறுத்தப்பட வேண்டும். லாக்டேட் குறியீடுகளை அளவிடுவதற்கான சாத்தியம் இல்லாதபோது, ஆய்வின் நேரம் வரை சிகிச்சை இடைநிறுத்தப்படுகிறது.
பெறுவதற்கு முரண்
பின்வரும் சந்தர்ப்பங்களில் நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்க பிகுவானைடுகள் முரணாக உள்ளன:
- சுவாச செயலிழப்பு
- கல்லீரலின் இடையூறு,
- நீரிழிவு இரத்த சோகை,
- ஒரு பக்கவாதம்
- மூளை வீக்கம்
- பலவீனமான சிறுநீரக செயல்பாடு.
மேலும், இந்த குழுவின் மருந்துகள் நீரிழிவு கோமாவின் வளர்ச்சியில், கெட்டோஅசிடோசிஸுடன், நோயாளிக்கு லாக்டிக் அமிலத்தன்மையின் வரலாற்றைக் கொண்டிருக்கும்போது தடைசெய்யப்பட்டுள்ளன. ஆஞ்சினா பெக்டோரிஸ், மாரடைப்பு, சுற்றோட்டக் கோளாறுகள் போன்ற ஹைபோக்ஸியாவின் நிலைமைகளிலும் பிகுவானைடுகள் முரண்படுகின்றன.
மருந்து தொடர்பு
அத்தகைய மருந்துகள் மற்றும் முகவர்களுடன் இணைந்து மருந்தின் விளைவு மேம்படுத்தப்படுகிறது:
- இன்சுலின்.
- அகார்போசை.
- Clofibrate.
- ACE தடுப்பான்கள்.
- சாலிசிலேட்டுகள்.
- Sekretogeny.
- MAO தடுப்பான்கள்.

மருந்துகளின் செயல்திறன், மாறாக, அத்தகைய மருந்துகள் மற்றும் முகவர்களுடன் எடுத்துக் கொள்ளும்போது பலவீனமடைகிறது:
- Glucocorticosteroids.
- தியாசைட் டையூரிடிக்ஸ்.
- ஹார்மோன் வாய்வழி கருத்தடை.
- நிகோடினிக் அமிலத்தின் வழித்தோன்றல்கள்.
- குளூக்கோகான்.
- எஃபிநெஃப்ரின்.
பிகுவானைடுகளை கிளிடசோன்கள், மெக்லிட்டினைடுகளுடன் இணைக்கலாம்.
முடிவுக்கு
பிக்வானைடு குழுவில் மிகவும் மலிவு மருந்து மெட்ஃபோர்மின் ஆகும். இது ஒரு உலகளாவிய மற்றும் பயனுள்ள மருந்து. பிகுவானைடுகளின் பயன்பாட்டுடன் மோசமடைவதற்கான முதல் அறிகுறிகளில், நீங்கள் பரிசோதனை மற்றும் சோதனைக்கு ஒரு மருத்துவரை சந்திக்க வேண்டும். மாத்திரைகளின் சரியான பயன்பாட்டின் விஷயத்தில், மருத்துவர் பரிந்துரைக்கும் அளவுகளை கண்டிப்பாக கவனித்தால், பக்க விளைவு ஏற்படாது. சிகிச்சையின் போது, நோயாளியின் பொது நல்வாழ்வு மேம்படுகிறது.
வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது எப்படி: சிகிச்சை முறைகள் பற்றிய ஆய்வு

பல ஆண்டுகளாக தோல்வியுற்றது DIABETES உடன் போராடுகிறதா?
நிறுவனத்தின் தலைவர்: “நீரிழிவு நோயை ஒவ்வொரு நாளும் எடுத்துக்கொள்வதன் மூலம் அதை குணப்படுத்துவது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
டைப் 2 நீரிழிவு நோய் என்பது இன்சுலின் சார்ந்த நோயாகும், இதில் திசுக்கள் இன்சுலின் ஹார்மோனுக்கு உணர்திறனை இழக்கின்றன. நோயின் வளர்ச்சிக்கு ஒரு முன்நிபந்தனை உயிரணு ஏற்பிகளின் மேற்பரப்பில் லிப்பிட்கள் குவிவது ஆகும். இந்த நிலை குளுக்கோஸை வளர்சிதைமாற்றம் செய்ய இயலாது.
இந்த நோயியல் செயல்முறை கணையத்தில் இன்சுலின் உற்பத்தியை அதிகரிக்கச் செய்கிறது. முதல் வகை நீரிழிவு ஒரு ஹார்மோனை அறிமுகப்படுத்துவதில் ஈடுபடவில்லை என்றால், இந்த சூழ்நிலையில் அது இல்லாமல் செய்ய இயலாது.
இந்த நோய் உலகின் அனைத்து நாடுகளிலும் சமமாக கண்டறியப்பட வேண்டும் என்று உலக சுகாதார அமைப்பு வலியுறுத்துகிறது. சமீப காலம் வரை, நீரிழிவு என்பது முதியோரின் பிரச்சினையாக கருதப்பட்டது, ஆனால் இன்றுவரை, படம் தீவிரமாக மாறிவிட்டது.
மருத்துவ புள்ளிவிவரங்களின்படி, நீரிழிவு என்பது மரணத்தை ஏற்படுத்தும் மூன்றாவது பெரிய நிலை. இந்த நோய் புற்றுநோயியல் மற்றும் இருதய நோய்களுக்கு அடுத்தபடியாக இருந்தது. பல நாடுகளில், நோய் கட்டுப்பாடு மாநில அளவில் நிகழ்கிறது.
வகை 2 நீரிழிவு நோயின் அம்சங்கள்
இந்த வகை நீரிழிவு என்பது ஒரு நபருடன் வாழ்நாள் முழுவதும் இருக்கும் சுகாதார பிரச்சினைகளை குறிக்கிறது. இந்த ஆபத்தான நோயியலை எவ்வாறு திறம்பட அகற்றுவது என்பதை நவீன அறிவியல் இன்னும் கற்றுக்கொள்ளவில்லை. கூடுதலாக, மைக்ரோஅஞ்சியோபதியின் அதிக நிகழ்தகவு உள்ளது, இது பார்வை மற்றும் ஒரு நோய்வாய்ப்பட்ட நபரின் சிறுநீரகங்களுடன் சிக்கல்களைத் தூண்டுகிறது.
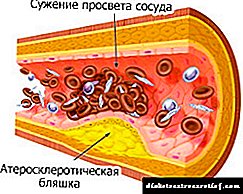
இரத்த சர்க்கரையை நீங்கள் முறையாகவும் திறமையாகவும் கண்காணித்தால், பாத்திரங்களில் ஏற்படும் பல்வேறு ஆக்கிரமிப்பு மாற்றங்களை கட்டுப்படுத்த முடியும்:
- நொறுங்குமை,
- அதிகப்படியான ஊடுருவல்
- இரத்த உறைவு.
 முறையான சிகிச்சையுடன், இஸ்கிமிக் மாற்றங்கள் மற்றும் பெருமூளை நோய்கள் பல முறை குறைக்கப்படலாம்.
முறையான சிகிச்சையுடன், இஸ்கிமிக் மாற்றங்கள் மற்றும் பெருமூளை நோய்கள் பல முறை குறைக்கப்படலாம்.
சிகிச்சையின் முக்கிய குறிக்கோள், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் ஏற்றத்தாழ்வை ஈடுசெய்வது, குளுக்கோஸுடனான பிரச்சினைகள் முன்னிலையில் மட்டுமல்லாமல், வளர்சிதை மாற்றத்தின் பக்கத்திலிருந்து வரும் இரண்டாம் நிலை எதிர்விளைவுகளிலும்.
காலப்போக்கில், கணையத்தால் உற்பத்தி செய்யப்படும் பீட்டா செல்கள் வெகுஜனத்தில் முற்போக்கான குறைவுக்கு இத்தகைய மாற்றங்கள் ஒரு முன்நிபந்தனையாகின்றன.
வயதான நீரிழிவு நோயாளிகளில் இரத்தச் சர்க்கரைக் குறைவு மிகவும் ஆபத்தான நிலை. முதல் வகை வியாதியுடன், இன்சுலின் உற்பத்தியில் ஏற்றத்தாழ்வை மீட்டெடுப்பது சர்க்கரை அளவின் நீண்டகால கட்டுப்பாட்டிற்கு வழிவகுக்கும், பின்னர் இரண்டாவது வகை நோயியலுடன், சிகிச்சை மிகவும் சிக்கலானதாகவும் நீண்டதாகவும் இருக்கும்.
மருந்து சிகிச்சை
கண்டிப்பான உணவைப் பின்பற்றும் வடிவத்தில் மோனோ தெரபி எதிர்பார்த்த முடிவைக் கொடுக்காத சந்தர்ப்பங்களில், இரத்தத்தில் குளுக்கோஸின் அளவைக் குறைக்கும் சிறப்பு மருந்துகளை இணைப்பது அவசியம். உங்கள் மருத்துவரால் மட்டுமே பரிந்துரைக்கக்கூடிய சில நவீன மருந்துகள் கார்போஹைட்ரேட்டுகளின் பயன்பாட்டை விலக்கக்கூடாது. இது இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளைக் குறைக்க உதவுகிறது.
நோயாளியின் அனைத்து தனிப்பட்ட குணாதிசயங்களையும், அவரது மருத்துவ வரலாற்றையும் கணக்கில் எடுத்துக்கொண்டு மருந்துகளின் தேர்வு செய்யப்படும். நீரிழிவு நோயாளிகளின் பரிந்துரைகளின் அடிப்படையில் மருந்துகளைத் தேர்ந்தெடுப்பது பொறுப்பற்ற தன்மையின் தீவிர அளவு!
இது நோயாளியின் ஆரோக்கியத்திற்கு குறிப்பிடத்தக்க சேதத்தை ஏற்படுத்தும் அல்லது நீரிழிவு நோயால் இறப்பை ஏற்படுத்தக்கூடும்.
சிகிச்சைக்கு பயன்படுத்தப்படும் வழிமுறைகள் கர்ப்பம் மற்றும் பாலூட்டுதல் ஆகியவற்றில் முரணாக உள்ளன.
வாய்வழி நீரிழிவு எதிர்ப்பு மருந்துகள் பல தலைமுறைகள் உள்ளன:
- டோல்பூட்டமைடு (பியூட்டமைடு). 2-3 டோஸுக்கு 500-3000 மி.கி / நாள் எடுத்துக் கொள்ளுங்கள்,
- டோலாசமைடு (டோலினேஸ்). 1-2 அளவுகளுக்கு 100-1000 மி.கி / நாள்,
- Chlorpropamide. ஒரு நாளைக்கு 100-500 மி.கி.
- நட்லெக்லைனைடு (கிளிபென்க்ளாமைடு). 1.25-20 மிகி / சாரம் எடுத்துக் கொள்ளுங்கள். இது 1-2 வரவேற்புகளாக இருக்கலாம்,
- Glipizide. 1-2 அளவுகளுக்கு 2.5-40 மி.கி / நாள்.
இரண்டாவது வகை நீரிழிவு நோய்க்கு சிகிச்சையளிக்க குறைவான பயனுள்ள மாற்று மருந்துகள் இல்லை:
- மெட்ஃபோர்மின். ஒரு நாளைக்கு 500-850 மி.கி (2-3 டோஸ்) எடுத்துக் கொள்ளுங்கள். செயல்திறனின் அளவை அதிகரிக்க அல்லது இன்சுலின் எதிர்ப்பைக் கடக்க இந்த மருந்து பரிந்துரைக்கப்படலாம். இது லாக்டிக் அமிலத்தன்மை, சிறுநீரக செயலிழப்பு ஆகியவற்றின் அதிக வாய்ப்புடன் முரணாக உள்ளது. கூடுதலாக, கதிரியக்க, அறுவை சிகிச்சை, மாரடைப்பு, கணைய அழற்சி, குடிப்பழக்கம், இதய பிரச்சினைகள் மற்றும் டெட்ராசைக்ளின்களுடன் மெட்ஃபோர்மினைப் பயன்படுத்த முடியாது.
- அகார்போசை. 25-100 மி.கி / நாள் (3 அளவுகள்). மருந்து உணவின் ஆரம்பத்திலேயே உட்கொள்ளப்படுகிறது. இது சாப்பிட்ட பிறகு ஹைப்பர் கிளைசீமியா உருவாகாமல் தடுக்கிறது. இந்த மருந்து சிறுநீரக செயலிழப்பு, குடலில் ஏற்படும் அழற்சி செயல்முறைகள், அல்சரேட்டிவ் பெருங்குடல் அழற்சி மற்றும் இந்த உறுப்பின் பகுதியளவு அடைப்பு ஆகியவற்றில் முரணாக உள்ளது.
இரண்டாவது வகை நீரிழிவு நோயிலிருந்து விடுபடுவதற்கான சர்வதேச நடைமுறை
இரத்த சர்க்கரை கட்டுப்பாடு நீரிழிவு சிக்கல்களை உருவாக்கும் வாய்ப்பைக் குறைக்க உதவும் என்பதற்கு நிரூபிக்கப்பட்ட சான்றுகள் உள்ளன. இதற்காக, நீரிழிவு மேலாண்மை தந்திரங்கள் உருவாக்கப்பட்டன, இது 4 நிலைகளை வழங்குகிறது:
- குறைந்த கார்போஹைட்ரேட் உணவு
- பரிந்துரைக்கப்பட்ட சிகிச்சை முறைகளின்படி உடல் செயல்பாடு,
- மருந்துகள்
- ஹார்மோன் ஊசி, ஆனால் அத்தகைய தேவை ஏற்படும் போது மட்டுமே.
 கார்போஹைட்ரேட்டுகளின் இழப்பீடு நோயின் போக்கின் அளவைக் கணக்கில் எடுத்துக்கொள்ள வேண்டும் (நாளாகமம், அதிகரிப்பு, நிவாரணம்). நீரிழிவு நோயின் சுழற்சியின் தன்மை மருந்துகளின் பயன்பாட்டை உள்ளடக்கியது, இந்த செயல்முறையையும் இன்சுலின் உற்பத்தியின் தினசரி சர்க்காடியன் தாளங்களையும் கணக்கில் எடுத்துக்கொள்கிறது.
கார்போஹைட்ரேட்டுகளின் இழப்பீடு நோயின் போக்கின் அளவைக் கணக்கில் எடுத்துக்கொள்ள வேண்டும் (நாளாகமம், அதிகரிப்பு, நிவாரணம்). நீரிழிவு நோயின் சுழற்சியின் தன்மை மருந்துகளின் பயன்பாட்டை உள்ளடக்கியது, இந்த செயல்முறையையும் இன்சுலின் உற்பத்தியின் தினசரி சர்க்காடியன் தாளங்களையும் கணக்கில் எடுத்துக்கொள்கிறது.
குறைந்த கார்ப் உணவுக்கு நன்றி, சர்க்கரையை குறைத்து இயல்பாக்கலாம். அடுத்தடுத்த கட்டங்களில், கிளைசீமியா தொடர்ந்து கண்காணிக்கப்படுகிறது. குளுக்கோஸை போதுமான அளவு பராமரிக்க மருந்து போதுமானதாக இல்லாவிட்டால், நீரிழிவு நோய்க்கான சிறப்பு உடற்பயிற்சி சிகிச்சையை பரிந்துரைக்க முடியும். இது உடலில் இருந்து அதிகப்படியான கார்போஹைட்ரேட்டுகளை அகற்ற உதவும், மேலும் இது ஒரு வகையான சிகிச்சையாக செயல்படும்.
சில சூழ்நிலைகளில், நீரிழிவு கட்டுப்பாட்டின் முதல் நிலைகள் மட்டுமே பரிந்துரைக்கப்படலாம். வகை 2 நீரிழிவு நோய்க்கான மாத்திரைகள் மாத்திரைகள் வடிவில் கட்டுப்படுத்தப்படாவிட்டால் மட்டுமே குறிக்க முடியும், அத்துடன் கிளைசீமியாவின் அதிகரிப்பு. சில சந்தர்ப்பங்களில், கூடுதல் இன்சுலின் ஊசி போடப்படலாம். குளுக்கோஸை சாதாரண நிலைக்குக் கொண்டுவர இது அவசியம்.
வகை 2 நீரிழிவு நோய்க்கான உணவு ஊட்டச்சத்து
இந்த நோய்க்குறியீட்டின் சிகிச்சையானது போதுமான உணவுடன் தொடங்கப்பட வேண்டும், இது எப்போதும் அத்தகைய கொள்கைகளை அடிப்படையாகக் கொண்டது:
- பகுதியளவு ஊட்டச்சத்து ஒரு நாளைக்கு குறைந்தது 6 முறை. ஒவ்வொரு நாளும் ஒரே நேரத்தில் சாப்பிடுவது மிகவும் நல்லது,
- கலோரி உள்ளடக்கம் 1800 கிலோகலோரிக்கு மேல் இருக்கக்கூடாது,
- ஒரு நோயாளியின் அதிகப்படியான எடையை இயல்பாக்குதல்,
- உட்கொள்ளும் நிறைவுற்ற கொழுப்பின் அளவைக் கட்டுப்படுத்துகிறது,
- உப்பு உட்கொள்ளல் குறைந்தது,
- மதுபானங்களை குறைத்தல்,
- சுவடு கூறுகள் மற்றும் வைட்டமின்கள் அதிக சதவீதத்துடன் உணவுகளை உண்ணுதல்.
வளர்ந்த கிளைசீமியாவின் பின்னணிக்கு எதிராக கொழுப்பு வளர்சிதை மாற்றத்தில் சிதைவு ஏற்பட்டால், இது பாத்திரங்களில் இரத்தக் கட்டிகளுக்கு ஒரு முன்நிபந்தனையாகிறது. மனித இரத்தத்தின் ஃபைப்ரினோலிடிக் செயல்பாடு மற்றும் அதன் பாகுத்தன்மையின் அளவு பிளேட்லெட்டுகளின் அளவையும், ஃபைப்ரினோஜெனையும் பாதிக்கும் - இரத்த உறைவுக்கு காரணமான காரணிகள்.
கார்போஹைட்ரேட்டுகளை உணவில் இருந்து முழுமையாக நீக்க முடியாது, ஏனென்றால் அவை உடலின் செல்களை ஆற்றலுடன் நிறைவு செய்வதற்கு மிகவும் முக்கியம். அதில் பற்றாக்குறை இருந்தால், இதயத்தில் உள்ள சுருக்கங்களின் வலிமை மற்றும் அதிர்வெண் மற்றும் பாத்திரங்களின் மென்மையான தசை பலவீனமடையக்கூடும்.
பிசியோதெரபி பயிற்சிகள்
இரண்டாவது வகையிலான நீரிழிவு நோயின் பின்னணியில், பல்வேறு உடல் செயல்பாடுகளை வெற்றிகரமாகப் பயன்படுத்தலாம், அவை நோயைச் சிறப்பாகச் சமாளிக்க உதவும், இதுவும் ஒரு வகையான சிகிச்சையாகும். அது இருக்கலாம்:
- நீச்சல்,
- நடைபயிற்சி,
- ஒரு பைக் சவாரி.
 மருத்துவ பயிற்சிகள் ஒரு நேர்மறையான முடிவைக் கொடுக்கும், இரத்த சர்க்கரையை குறைக்கின்றன, இருப்பினும், இந்த விளைவு குறுகிய காலமாகும். ஒவ்வொரு நீரிழிவு நோயாளிக்கும் சுமைகளின் காலம் மற்றும் தன்மை கண்டிப்பாக தனித்தனியாக தேர்ந்தெடுக்கப்பட வேண்டும்.
மருத்துவ பயிற்சிகள் ஒரு நேர்மறையான முடிவைக் கொடுக்கும், இரத்த சர்க்கரையை குறைக்கின்றன, இருப்பினும், இந்த விளைவு குறுகிய காலமாகும். ஒவ்வொரு நீரிழிவு நோயாளிக்கும் சுமைகளின் காலம் மற்றும் தன்மை கண்டிப்பாக தனித்தனியாக தேர்ந்தெடுக்கப்பட வேண்டும்.
உடற்கல்வி ஒரு நல்ல உணர்ச்சி மனநிலையை அமைத்து, மன அழுத்த சூழ்நிலைகளை சிறப்பாக கையாள்வதை சாத்தியமாக்குகிறது. இது எண்டோர்பின்களின் அளவையும் அதிகரிக்கிறது - இன்பத்திற்கு காரணமான ஹார்மோன்கள், மேலும் டெஸ்டோஸ்டிரோனின் (முக்கிய ஆண் ஹார்மோன்) செறிவையும் அதிகரிக்கும்.
சர்க்கரையின் ஆரம்ப நிலை 14 மிமீல் / எல் ஆக இருக்கும்போது உடற்பயிற்சி மற்றும் பிற உடல் செயல்பாடு சர்க்கரையை குறைக்கும். இந்த காட்டி அதிகமாக இருந்தால், சுமை கண்டிப்பாக முரணாக இருக்கும். இல்லையெனில், குளுக்கோஸ் சுரப்பு அதிகரிப்பு மற்றும் அதிகரித்த கெட்டோஜெனீசிஸ் (அதன் செயலாக்கம்) இருக்கலாம். கூடுதலாக, 5 மிமீல் / எல் க்கும் குறைவான சர்க்கரையுடன் உடற்கல்வியைக் குறிக்க முடியாது. நீரிழிவு நோய்க்கான விளையாட்டு - எங்கள் கட்டுரையிலிருந்து நீங்கள் உடல் செயல்பாடு பற்றி மேலும் அறியலாம்.
சிகிச்சை எப்படி?
கிளைகோசைலேட்டட் ஹீமோகுளோபின் வகை 2 நீரிழிவு நோயின் கட்டுப்பாட்டு அடையாளமாக மாறுகிறது என்பது மருத்துவத்தால் நிறுவப்பட்டுள்ளது. குறிப்பு புள்ளி இந்த முக்கியமான பொருளின் செறிவாக கருதப்படுகிறது, இது 7 சதவீதத்திற்கு சமமாக இருக்கும்.
இந்த காட்டி 6 சதவீதமாகக் குறைந்துவிட்டால், இந்த விஷயத்தில் நோயிலிருந்து விடுபட ஒரு சமிக்ஞையாக மாறுகிறது. சில சூழ்நிலைகளில், இந்த செறிவு சாதாரணமாகக் கருதப்படலாம்.
நீரிழிவு நோயின் தொடக்கத்தில், உணவு ஊட்டச்சத்து மற்றும் பிசியோதெரபி பயிற்சிகளின் உதவியுடன் நோயாளியின் நிலையை இயல்பாக்குவது சாத்தியமாகும். கடுமையான எடை இழப்பு கிளைசீமியாவைக் கட்டுப்படுத்துவதை சாத்தியமாக்குகிறது. இது போதாது என்றால், மருந்துகளின் இணைப்பு அவசியம்.
ஆரம்ப கட்டங்களில் மெட்ஃபோர்மின் பயன்படுத்த நிபுணர்கள் பரிந்துரைக்கின்றனர். இந்த கருவி இரத்த குளுக்கோஸை மிகவும் துல்லியமாக கட்டுப்படுத்த உதவுகிறது. குறிப்பிடத்தக்க முரண்பாடுகள் எதுவும் இல்லை என்றால், அத்தகைய மருந்துகளை இணைக்க முடியும்:
- biguanides. இந்த நீரிழிவு நோய்க்கு ஒரு சுவாரஸ்யமான வரலாறு உண்டு. தற்போதுள்ள லாக்டிக் அமிலத்தின் பின்னணி மற்றும் அதிக குளுக்கோஸ் அளவுகளுக்கு எதிராக அமிலத்தன்மை ஏற்படுவதற்கான சாத்தியக்கூறு காரணமாக, 20 ஆண்டுகளுக்குப் பிறகு பிகுவானைடுகளின் பயன்பாடு நோயாளிகளுக்கு இரத்த சர்க்கரையை ஏற்றுக்கொள்ளக்கூடிய அளவில் வைத்திருக்க முடிந்தது. காலப்போக்கில், புஃபோர்மின் மற்றும் ஃபென்ஃபோர்மின் ஆகியவை அவற்றின் வழித்தோன்றல்களுடன் சிகிச்சை முறையிலிருந்து விலக்கப்பட்டன,
- சல்போனிலூரியா ஏற்பாடுகள். இந்த மருந்துகளின் குழு கணையத்தில் இன்சுலின் உற்பத்திக்கு காரணமாகும். குளுக்கோஸ் அதிகரிப்பை மேம்படுத்த அத்தகைய பொருள் அவசியம். சல்போனிலூரியா தயாரிப்புகளுடன் இரண்டாவது வகை நோய்க்கு சிகிச்சையளிப்பது சிறிய அளவுகளுடன் தொடங்கப்பட வேண்டும். நோயாளி குளுக்கோஸ் நச்சுத்தன்மையை அதிகரித்திருந்தால், ஒவ்வொரு முறையும் நிர்வகிக்கப்படும் பொருளின் அளவு குளுக்கோஸ் கட்டுப்பாட்டின் கீழ் தயாரிக்கப்பட வேண்டும்,
- கிளிடசோன்கள் (தியாசோலிடினியோன்ஸ்). இந்த மருந்துகள் வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களின் ஒரு வகை. அவை செல் பாதிப்பை அதிகரிக்க உதவுகின்றன. சர்க்கரை மற்றும் கொழுப்பு அமிலங்களை செயலாக்குவதற்கான செயல்முறையை கட்டுப்படுத்துவதற்கு பொறுப்பான பல மரபணுக்களின் வெளிப்பாடு அதிகரிக்கிறது என்பது முழு செயல்முறையாகும்
- glinids (பிராண்டியல் கட்டுப்பாட்டாளர்கள்). இத்தகைய மருந்துகள் இரத்த சர்க்கரையை குறைக்கின்றன. ஏடிபி-சென்சிடிவ் சேனல்களை நிறுத்துவதே அவர்களின் நடவடிக்கை. இந்த மருந்துகளின் குழுவில் நட்லெக்லைனைடு, அத்துடன் ரெபாக்ளின்னைடு ஆகியவை அடங்கும்
- ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள் கார்போஹைட்ரேட்டுகளுடன் போட்டியிடலாம். அவை குடல் நொதிகளின் மூட்டை செய்கின்றன மற்றும் குளுக்கோஸின் முறிவில் ஈடுபடுகின்றன. உள்நாட்டு மருத்துவ நடைமுறையில், அகார்போஸ் என்ற மருந்து பயன்படுத்தப்படுகிறது.
டைப் 2 நீரிழிவு நோயாளிகளில், இரத்தத்தில் சர்க்கரை அளவைக் கட்டுப்படுத்துவது முக்கியம், இதிலிருந்தே எந்த சிகிச்சையும் தொடங்கப்பட வேண்டும். இதற்காக, ஒவ்வொரு நோயாளிக்கும் அவற்றின் சொந்த குளுக்கோமீட்டர் இருக்க வேண்டும், இது இல்லாமல் சிகிச்சை சிக்கலானது. குளுக்கோஸ் செறிவை கட்டுக்குள் வைத்திருப்பது மிகவும் முக்கியமானது, இதய நோய்கள் இருப்பதால், அதன் குறைப்பு மற்றும் உயர் இரத்த அழுத்தத்தின் அதிர்வெண்ணை மிக வேகமாக இணைக்கிறது.
பலவீனமான குளுக்கோஸ் எடுப்பதற்கான சிகிச்சை எவ்வாறு சிகிச்சையளிக்கப்படுகிறது?
குளுக்கோஸின் குறைபாட்டை அகற்றுவதை நோக்கமாகக் கொண்ட சிகிச்சையானது பயனுள்ளதாக இருக்க வேண்டும். இந்த நோயின் அனைத்து நோயியல் இயற்பியல் அம்சங்களும் கிளைசீமியாவின் இலக்கு அளவை பராமரிக்க உதவுகிறது.
 டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சையின் செயல்திறனை சரிபார்க்கும் நோக்கில் ஒரு மருத்துவ ஆய்வு, அதிக அளவு சர்க்கரையுடன், வாய்வழி மருந்துகளால் அதை இயல்பாக்குவது ஒவ்வொரு முறையும் சாத்தியமில்லை என்பதைக் காட்டுகிறது.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சையின் செயல்திறனை சரிபார்க்கும் நோக்கில் ஒரு மருத்துவ ஆய்வு, அதிக அளவு சர்க்கரையுடன், வாய்வழி மருந்துகளால் அதை இயல்பாக்குவது ஒவ்வொரு முறையும் சாத்தியமில்லை என்பதைக் காட்டுகிறது.
சிகிச்சையின் முறைகளை தீர்மானிக்கும்போது, நீங்கள் நீண்ட காலமாக நோயிலிருந்து விடுபட வேண்டும் என்பதை புரிந்து கொள்ள வேண்டும். காம்பினேஷன் தெரபி பற்றி நாம் பேசினால், அத்தகைய நோயாளியின் வாழ்நாள் முழுவதும் இது மேற்கொள்ளப்படலாம்.
காலப்போக்கில், நீரிழிவு நோய் மட்டுமே முன்னேறும் என்று ஆய்வுகள் தெரிவிக்கின்றன. நோயியலின் அதிகரிப்பு தொடங்குகிறது, இது மேலே சுட்டிக்காட்டப்பட்டதைத் தவிர வேறு வழிகளில் சிகிச்சையை உள்ளடக்கியது.
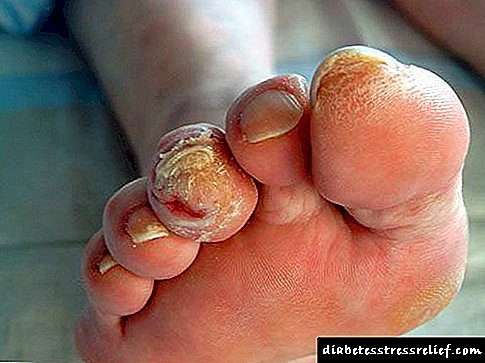
ஒவ்வொரு நோயாளிக்கும் டைப் 2 நீரிழிவு முற்றிலும் வேறுபட்டது. ஒரு நோயாளிக்கு 10 ஆண்டுகளுக்குப் பிறகும் கூட பாத்திரங்களின் சுவர்களில் புண் இருக்காது என்றால், மற்றொரு நோயாளிக்கு கீழ் முனைகளின் குடலிறக்கம் நீரிழிவு நோயால் மிக விரைவாகத் தொடங்கலாம்.
நோய் தொடர்ந்து முன்னேறி வருகிறதென்றால், கிளைகோசைலேட்டட் ஹீமோகுளோபின் கவனமும் கட்டுப்பாடும் இல்லாமல் இதை விடக்கூடாது. ஒரு சிறிய குறைவு கூட ஏற்பட்டால், இந்த விஷயத்தில் அறிகுறி மருந்துகள் அல்லது இன்சுலின் சிகிச்சை பரிந்துரைக்கப்பட வேண்டும்.
புள்ளிவிவரங்களின்படி, நோயியலில் இருந்து விடுபட, நோயின் போக்கின் ஒவ்வொரு ஆண்டும் மருந்துகளின் அளவை அதிகரிக்க வேண்டியது அவசியம். கணைய பீட்டா கலங்களின் இயல்பான செயல்பாடு ஒவ்வொரு முறையும் 5 சதவீதம் மோசமடையும். இன்சுலின் சார்ந்து இருப்பவர்களுக்கு, செயல்பாடு இன்னும் கணிசமாகக் குறையும்.
நோயாளி தனது சிகிச்சையளிக்கும் மருத்துவரின் பரிந்துரைகள் மற்றும் பரிந்துரைகள், அத்துடன் இரத்த சர்க்கரையின் கட்டுப்பாடு மற்றும் மருந்துகளின் பயன்பாடு ஆகியவற்றால் நோயாளி எந்த அளவிற்கு இணங்குகிறார் என்பதன் மூலம் சிகிச்சையில் குறைந்தபட்ச பங்கு வகிக்கப்படாது. சில உற்பத்தியாளர்கள் சேர்க்கை தயாரிப்புகளை உருவாக்கலாம், அவை உயர் செயல்பாட்டின் பல கூறுகளைக் கொண்டிருக்கும்.
முடிவில், இதை கவனத்தில் கொள்ள வேண்டும்:
- இரண்டாவது வகை நீரிழிவு நோயிலிருந்து விடுபடும்போது, கிளைசீமியாவை தொடர்ந்து கண்காணிக்க வேண்டியது அவசியம்,
- நோயின் நிலை ஆரம்பத்தில் இருந்தால், நோயாளிகளின் பெரும்பகுதி குறைந்த கார்ப் உணவு மற்றும் உடல் செயல்பாடுகளுடன் நோயை சமாளிக்க முடியும்,
- முதல் புள்ளிகள் பயனுள்ளதாக இல்லாவிட்டால், மருந்துகள் இணைக்கப்படுகின்றன,
- இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படலாம்,
- அசாதாரண அறிகுறிகள் ஏற்பட்டால், கூட்டு ஏற்பாடுகள் பயன்படுத்தப்பட வேண்டும்.
வழங்கப்பட்ட தகவல்கள் தகவல் நோக்கங்களுக்காகவும், மருந்துகளின் சுய நிர்வாகத்திற்கு ஒரு முன்நிபந்தனையாகவும் இருக்க முடியாது என்பதை நாம் மறந்துவிடக் கூடாது. சிக்கல்களின் அதிக நிகழ்தகவு காரணமாக, மருத்துவரிடம் மட்டுமே உதவி பெற வேண்டியது அவசியம்.
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
Biguanide குழு: நீரிழிவு பட்டியல்
பிகுவானைடுகள் நீரிழிவு நோய்க்கு பயனுள்ள குவானிடின்களின் வகையைச் சேர்ந்தவை. எல்லாவற்றிற்கும் மேலாக, இந்த வகை மருந்துகள் இரத்தத்தில் குளுக்கோஸின் செறிவை திறம்பட குறைக்கின்றன.
இந்த முகவர்கள்: எல்-பியூட்டில் பிகுவானைட் (புஃபோர்மின்), என், என்-டைமிதில் பிகுவானைடு (மெட்ஃபோர்மின்), ஃபெனெதில் பிகுவானைடு (ஃபென்ஃபோர்மின்).
சர்க்கரையை குறைக்கும் பிகுவானைடுகளின் கட்டமைப்பில் உள்ள வேறுபாடு, உடல் மற்றும் அளவின் அளவு ஆகியவற்றால் அவற்றின் செரிமானத்தில் உள்ளது. ஆனால் வளர்சிதை மாற்றத்தில் குவானிடைன் வழித்தோன்றல்களின் விளைவு பெரும்பாலான சந்தர்ப்பங்களில் ஒரே மாதிரியாக இருக்கிறது.
இருப்பினும், ஆண்டிஹைபர்கிளைசெமிக் முகவர்கள் பெரும்பாலும் மோனோதெரபியாக பயன்படுத்தப்படுவதில்லை. ஒரு விதியாக, இது 5-10% வழக்குகளில் நிகழ்கிறது.
பிக்வானைடுகள் எவ்வாறு செயல்படுகின்றன?
இந்த மருந்துகள் உடலை எவ்வாறு பாதிக்கின்றன என்பது பல ஆய்வுகள் இருந்தபோதிலும் முழுமையாக புரிந்து கொள்ளப்படவில்லை. ஆனால் வகை 2 நீரிழிவு நோயில் குவானிடைன் வழித்தோன்றல்கள் இரத்த குளுக்கோஸைக் குறைக்கின்றன, குறிப்பாக நோயாளிக்கு அதிக எடையுடன் இருப்பதில் சிக்கல் இருந்தால்.
Biguanides ஒரு "இன்சுலின் பாதுகாக்கும்" விளைவைக் கொண்டிருக்கின்றன, எனவே காலப்போக்கில் செயற்கை ஹார்மோன் நிர்வாகத்தின் தேவை குறைகிறது. மேலும், இந்த மருந்துகள் அதிகரித்த புரத குளுக்கோனோஜெனீசிஸைக் குறைக்கின்றன.
கூடுதலாக, இத்தகைய தயாரிப்புகள் சர்க்கரையை லாக்டேட்டாக மாற்றுவதன் மூலம் தசை குளுக்கோஸ் அதிகரிப்பை மேம்படுத்துகின்றன. குவானிடைன் வழித்தோன்றல்களின் வெளிப்பாட்டின் விளைவாக, இது போன்ற பொருட்களின் உறிஞ்சுதல் செயல்முறை:
திசு சுவாசத்தைத் தடுக்கும் செயல்பாட்டில், ஏடிபியின் உருவாக்கம் குறைகிறது என்று நம்பப்படுகிறது, இதன் காரணமாக ஆற்றலை (எ.கா. குளுக்கோனோஜெனீசிஸ்) நுகரும் பல்வேறு வளர்சிதை மாற்ற செயல்முறைகள் குறைகின்றன. மறைமுகமாக, லிக்விட் வளர்சிதை மாற்றத்தில் பிகுவானைடுகளின் செயல்பாட்டின் வழிமுறை ஆகும்.
அதிக எடையுடன் இன்சுலின் அல்லாத நீரிழிவு நோயாளிகளில் இந்த மருந்துகள் உடல் எடையில் மிதமான குறைவுக்கு பங்களிக்கின்றன என்பதும் கண்டறியப்பட்டது.
ஆனால் அத்தகைய விளைவு சிகிச்சையின் ஆரம்பத்தில் மட்டுமே குறிப்பிடப்படுகிறது, சில பொருட்கள் குடலில் உறிஞ்சப்படாதபோது, நோயாளியின் பசி குறைகிறது.
அளவு மற்றும் நிர்வாகம்
பிகுவானைடுகளின் வகுப்பில் பின்வரும் பெயரைக் கொண்ட மருந்துகள் உள்ளன:
- சியோஃபர் 1000/850/500,
- Bagomet,
- மெட்ஃபோர்மின் ஏக்கர்
- Avandamet,
- க்ளுகோபேஜ்,
- Metfogamma.
 இன்று, மெத்தில்ல்பிகுவானைடு வழித்தோன்றல்கள் பொதுவாக பயன்படுத்தப்படுகின்றன, அதாவது மெட்ஃபோர்மின். இதில் கிளிஃபோர்மின், குளுக்கோபாக், டயானோர்மெட் மற்றும் பிற பொருட்கள் அடங்கும்.
இன்று, மெத்தில்ல்பிகுவானைடு வழித்தோன்றல்கள் பொதுவாக பயன்படுத்தப்படுகின்றன, அதாவது மெட்ஃபோர்மின். இதில் கிளிஃபோர்மின், குளுக்கோபாக், டயானோர்மெட் மற்றும் பிற பொருட்கள் அடங்கும்.
பெரும்பாலான பிக்வானைடுகளின் பயன்பாடு முறை ஒத்ததாகும். ஆரம்பத்தில், சிறிய அளவுகள் பரிந்துரைக்கப்படுகின்றன, ஆனால் நல்ல சகிப்புத்தன்மையுடன் அவை ஒவ்வொரு 2-4 நாட்களுக்கும் அதிகரிக்கப்படுகின்றன. மேலும், பாலிஹெக்ஸமெதிலீன் பிகுவானைடு சாப்பிட்ட பிறகு குடிக்க வேண்டும், இது இரைப்பைக் குழாயிலிருந்து பக்கவிளைவுகளின் வளர்ச்சியைத் தடுக்கும்.
இன்சுலின் அல்லாத நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் பிகுவானைடுகளின் குழு பன்னிரண்டு மணி நேர சிகிச்சை விளைவைக் கொண்டுள்ளது. எனவே, தினசரி அளவை 2 அளவுகளாக பிரிக்க வேண்டும்.
சிகிச்சையின் தொடக்கத்தில், மெட்ஃபோர்மின் 850, சியோஃபர் மற்றும் போன்றவை 500 மி.கி அளவில் ஒரு முறை (மாலையில்) எடுக்கப்படுகின்றன. ஒரு வாரத்திற்குப் பிறகு, நோயாளிக்கு இரைப்பைக் குழாயில் எந்தப் பிரச்சினையும் இல்லை என்று வழங்கப்பட்டால், ஒரு தினசரி அளவு 850 மி.கி ஆக அதிகரிக்கப்படுகிறது அல்லது நோயாளி காலையில் கூடுதலாக 500 மி.கி.
பாதகமான எதிர்விளைவுகள் ஏற்பட்டால், அளவைக் குறைக்க வேண்டும், சிறிது நேரத்திற்குப் பிறகு அதை அதிகரிக்க மீண்டும் முயற்சிக்கவும். உடலில் ஒரு பொருளின் அதிகபட்ச செறிவு 1-2 மாத சிகிச்சையின் பின்னர் அடையப்படுகிறது.
துணை அளவு - ஒரு நாளைக்கு 2000 மி.கி வரை. அதிகபட்சமாக அனுமதிக்கக்கூடிய தொகை ஒரு நாளைக்கு 3000 மி.கி ஆகும், ஆனால் இளம் நோயாளிகளுக்கு மட்டுமே. வயதான நோயாளிகளுக்கு அதிகபட்ச அளவு 1000 மி.கி.க்கு மேல் இல்லை.
பாலிஹெக்ஸமெதிலீன் பிகுவானைடு இரகசியங்கள் (சல்போனிலூரியாஸ் மற்றும் களிமண்), இன்சுலின் மற்றும் கிளிடசோன்களுடன் இணைக்கப்படலாம். ஆகையால், மருந்து நிறுவனங்கள் குறைந்த அளவிலான இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்ட ஆயத்த சேர்க்கை தயாரிப்புகளை உருவாக்குகின்றன, இது பக்க விளைவுகளின் அபாயத்தைக் குறைக்கிறது:
- குளுக்கோவன்ஸ் (மெட்ஃபோர்மின் மற்றும் கிளிபென்க்ளாமைடு),
- Glibomet.
அத்தகைய ஒருங்கிணைந்த தயாரிப்பை நீங்கள் எடுத்துக் கொண்டால், இரத்தத்தில் சர்க்கரையின் செறிவு 2 மணி நேரத்திற்குப் பிறகு இயல்பாக்குகிறது, மேலும் இதன் விளைவு 12 மணி நேரம் வரை நீடிக்கும்.
இத்தகைய மருந்துகள் ஒரு நாளைக்கு 1 டேப்லெட்டின் உணவோடு எடுத்துக் கொள்ளப்படுகின்றன, அதன்பிறகு ஒரு நாளைக்கு 2 காப்ஸ்யூல்களுக்கு அளவு அதிகரிக்கும்.
பாதகமான எதிர்வினைகள் மற்றும் முரண்பாடுகள்
 இந்த குழுவில் இருந்து பாலிஹெக்ஸமெதிலீன் பிகுவானைடு மற்றும் பிற பொருட்கள் பல எதிர்மறை விளைவுகளை ஏற்படுத்தும். செரிமான மண்டலத்தில் ஏற்படும் இடையூறுகள், பசியின்மை, வாயில் ஒரு உலோக சுவை இருப்பது மற்றும் லாக்டிக் அமிலத்தன்மையின் வளர்ச்சி ஆகியவை மிகவும் பொதுவானவை.
இந்த குழுவில் இருந்து பாலிஹெக்ஸமெதிலீன் பிகுவானைடு மற்றும் பிற பொருட்கள் பல எதிர்மறை விளைவுகளை ஏற்படுத்தும். செரிமான மண்டலத்தில் ஏற்படும் இடையூறுகள், பசியின்மை, வாயில் ஒரு உலோக சுவை இருப்பது மற்றும் லாக்டிக் அமிலத்தன்மையின் வளர்ச்சி ஆகியவை மிகவும் பொதுவானவை.
குவானிடைன் தொடரிலிருந்து பொருட்கள் உட்கொள்வதை நிறுத்துவதற்கான ஒரு காட்டி வயிற்றுப்போக்கின் தாக்குதல் ஆகும். இருப்பினும், டோஸ் சரிசெய்தல் மூலம், பெரும்பாலான பக்க விளைவுகள் மறைந்துவிடும்.
மெட்ஃபோர்மின் பின்வரும் நிகழ்வுகளில் முரணாக உள்ளது:
- சுவாச செயலிழப்பு
- நீரிழிவு இரத்த சோகை,
- கல்லீரல் பிரச்சினைகள்
- , பக்கவாதம்
- கர்ப்ப,
- கடுமையான நோய்த்தொற்றுகள்
- disirculatory encephalopathy,
- இரத்தத்தில் உள்ள கிரியேட்டினின் அளவு 1.5 மிமீல் / எல் அதிகமாக இருக்கும்போது சிறுநீரக செயலிழப்பு.
மேலும், கீட்டோஅசிடோசிஸ் உள்ளிட்ட நீரிழிவு கோமாவுடன் மருந்துகளை எடுத்துக்கொள்ள முடியாது, மேலும் லாக்டிக் அமிலத்தன்மையின் வரலாறு இருந்தால். கூடுதலாக, இத்தகைய மருந்துகள் ஹைபோக்சிக் நிலைமைகளில் (மாரடைப்பு, ஆஞ்சினா பெக்டோரிஸ், மோசமான இரத்த ஓட்டம்) முரணாக உள்ளன.
மெட்ஃபோர்மின் ஆல்கஹால் பொருந்தாது. கல்லீரல் பெரிதாகிவிட்டால், நீரிழிவு ஹெபடோஸ்டாடோசிஸின் பின்னணிக்கு எதிராக ஹெபடோமேகலி ஏற்படும் போது மட்டுமே இத்தகைய மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
டிஸ்ட்ரோபிக், ஒவ்வாமை அல்லது தொற்று கல்லீரல் புண்கள் விஷயத்தில், பிகுவானைடுகள் கல்லீரல் பரன்கிமாவை பாதிக்கும். இதன் விளைவாக, செயல்பாட்டு சோதனைகளில் ஏற்படும் மாற்றங்களில் தெரியும். மஞ்சள் காமாலைக்கான தெளிவான அறிகுறிகளுடன் கொலஸ்டாஸிஸ் கூட உருவாகலாம்.
சல்போனிலூரியா வழித்தோன்றல்களுடன் ஒப்பிடும்போது, பல குவானிடைன்களின் மருந்துகள் சிறுநீரகங்கள் மற்றும் எலும்பு மஜ்ஜையில் நச்சு விளைவைக் கொண்டிருக்கவில்லை. இருப்பினும், அவை கடுமையான இரத்த சோகை, தக்கவைத்தல், நைட்ரஜன் நச்சுகள் மற்றும் சிறுநீரக நோய்கள் முன்னிலையில் முரண்பாடாக இருக்கின்றன, அவை குளோமருலர் வடிகட்டுதல் குறைகிறது.
மேலும், பிரக்டோஸ், ஆண்டிஹிஸ்டமின்கள், பார்பிட்யூரேட்டுகள், டெட்டூராம் மற்றும் சாலிசிலேட்டுகள் ஆகியவற்றை உட்கொள்வதன் மூலம் பிகுவானைடுகளுடன் சிகிச்சையளிக்கப்பட்டால், இது லாக்டிக் அமிலத்தன்மையை மோசமாக்கும்.
நீரிழிவு மருந்துகள் குறித்த விரிவுரை இந்த கட்டுரையில் உள்ள வீடியோவில் வழங்கப்பட்டுள்ளது.
நீரிழிவு நோய்
துரதிர்ஷ்டவசமாக, நீரிழிவு என்பது வாழ்நாள் முழுவதும் நீடிக்கும் ஒரு நோயாகும். சிகிச்சையின் போது, நோயாளி தொடர்ந்து புதிய உத்திகளைக் கற்றுக் கொள்ள வேண்டும் மற்றும் அவரது வாழ்க்கை முறையை கட்டுப்படுத்த வேண்டும். கணைய ஹார்மோன் இன்சுலின் (இன்சுலின் சார்ந்த வடிவம்) அல்லது அதன் செயலை மீறுவதன் மூலம் (இன்சுலின் அல்லாத சார்பு வகை) இந்த நோய் ஏற்படுகிறது.
நோயியலின் இரண்டு வடிவங்களும் ஹைப்பர் கிளைசீமியாவுடன் இணைக்கப்படுகின்றன (இரத்தத்தில் குளுக்கோஸின் செறிவு அதிகரிப்பு). இணையாக, வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் பல உறுப்புகள் மற்றும் அமைப்புகளின் வேலைகளில் ஏற்படும் மாற்றங்கள் உருவாகின்றன. நோயை 1 மற்றும் 2 வகைகளாகப் பிரிப்பது தேவையான மருந்துகளைத் தேர்ந்தெடுப்பதற்குப் பயன்படுத்தப்படும் மருத்துவ மதிப்பை மட்டுமல்ல, நோய்க்குறியீட்டையும் கொண்டுள்ளது, ஏனெனில் நோயின் இந்த மாறுபாடுகளின் காரணங்கள் வேறுபட்டவை.
நீரிழிவு நோய்க்கான சிகிச்சையானது வாழ்க்கை முறை மற்றும் உணவு, உடல் செயல்பாடு மற்றும் மருந்து சிகிச்சை ஆகியவற்றை சரிசெய்வதை அடிப்படையாகக் கொண்டது, இது நோயியல் வகை மற்றும் அதன் வளர்ச்சியின் பொறிமுறையைப் பொறுத்தது. இந்த கட்டத்தில் நீரிழிவு நிபுணர்களுக்கு என்ன பயனுள்ள மருந்து வழங்க முடியும் மற்றும் அதன் அம்சங்கள் என்ன என்பதை கட்டுரை கருதுகிறது.
பயன்படுத்திய மருந்துகள்
நீரிழிவு நோய்க்கான மருந்துகள் (இன்சுலின் தவிர) பின்வரும் முக்கிய குழுக்களாக பிரிக்கப்பட்டுள்ளன:
- கணையத்தின் ஹார்மோனுக்கு உடல் உயிரணுக்களின் உணர்திறனை மேம்படுத்துவதை நோக்கமாகக் கொண்ட நிதிகள்,
- கணையத்தைத் தூண்டுவதை நோக்கமாகக் கொண்ட மருந்துகள், இதன் விளைவாக இன்சுலின் தொகுப்பு மேம்படுத்தப்படுகிறது,
- புதிய தலைமுறை மருந்துகள் - இதில் பலவிதமான மருந்துகள் உள்ளன, அவை வேறுபட்ட செயல்முறையைக் கொண்டுள்ளன,
- நீரிழிவு மருந்து இரைப்பைக் குழாயிலிருந்து சர்க்கரை ஓட்டத்தை இரத்த ஓட்டத்தில் (அகார்போஸ்) குறைக்கிறது.
கணைய தூண்டுதல்கள்
பிரதிநிதிகளின் முதல் குழு நீரிழிவு நோய்க்கான சல்பா மருந்துகள். இந்த மருந்துகள் லாங்கர்ஹான்ஸ்-சோபோலேவ் தீவுகளின் இன்சுலின் சுரப்பு உயிரணுக்களின் வேலையைத் தூண்டுவதை நோக்கமாகக் கொண்டுள்ளன. இதன் விளைவாக ஹார்மோன்-செயலில் உள்ள பொருட்களின் தொகுப்பின் அதிகரிப்பு ஆகும்.
பயன்பாட்டிற்கான அறிகுறிகள்:
- 40 வயதிற்கு மேற்பட்ட வயது, இன்சுலின் குறிப்பிடத்தக்க அளவு முன்பு பயன்படுத்தப்படவில்லை எனில்,
- நோயின் சராசரி தீவிரம், இதில் ஊட்டச்சத்தை சரிசெய்தல் சர்க்கரையின் உயர் விகிதங்களை அகற்றாது.
மருந்துகளின் பயன்பாட்டிற்கு முரண்பாடுகள்:
- "இனிப்பு நோய்" லேசான வடிவம்
- கெட்டோஅசிடோசிஸ், ஒரு நீரிழிவு கோமா அல்லது ஒரு முன்கூட்டிய நிலை மற்றும் முன்னும் பின்னும்,
- இரத்தத்தில் அதிக அளவு குளுக்கோஸ் உள்ளது, இது உணவு திருத்தத்தின் போது தொடர்கிறது,
- எலும்பு மஜ்ஜை, சிறுநீர் அமைப்பு அல்லது கல்லீரலின் நோயியல்,
- கர்ப்பம் மற்றும் பாலூட்டுதல்.
சல்போனைல்யூரியாக்களைக்
சல்பா மருந்துகளின் துணைக்குழு. இன்சுலின்-சுரப்பு செல்களைத் தூண்டுவது, ஹார்மோனின் செயல்திறனை அதிகரிப்பது மற்றும் ஆன்டிபாடிகளுடன் இன்சுலின் பிணைப்பைக் குறைப்பதே அவற்றின் செயலின் வழிமுறை. சல்போனிலூரியாக்களின் வழித்தோன்றல்கள் ஹார்மோனுக்கு உயிரணுக்களின் உணர்திறனை அதிகரிக்கும் மற்றும் திசுக்களில் இன்சுலின் ஏற்பிகளின் எண்ணிக்கையை அதிகரிக்கும். மருந்துகள் கல்லீரலில் இருந்து சர்க்கரையை வெளியிடுவதையும் கெட்டோஅசிடோடிக் மாநிலத்தின் வளர்ச்சியையும் தடுக்கின்றன.
முக்கியம்! இந்த குழுவின் மருந்துகள் இன்சுலின் எதிரிகளான குளுக்ககன் மற்றும் சோமாடோஸ்டாட்டின் செயல்பாட்டைத் தடுக்க முடியும்.
டைப் 2 நீரிழிவு நோய்க்கு நோயாளியின் இயல்பான அல்லது அதிகரித்த எடையுடன் சிகிச்சையளிக்க மருந்துகள் (கிளிபென்கிளாமைடு, டோல்பூட்டமைடு, டயாபெட்டன், யூக்லிகான், டோலினேஸ்) பரிந்துரைக்கப்படுகின்றன, உணவு சிகிச்சையால் உயர்ந்த கிளைசீமியாவை சமாளிக்க முடியாவிட்டால் மற்றும் 12-15 ஆண்டுகளுக்கு மேலான நோய் காலம்.
Meglitinides
இவை சர்க்கரையை குறைக்கும் மருந்துகள், இதன் விளைவு இன்சுலின் உற்பத்தியின் தூண்டுதலுடன் தொடர்புடையது. மருந்தின் செயல்திறன் கிளைசீமியாவின் அளவைப் பொறுத்தது. நீரிழிவு நோயில் இரத்த சர்க்கரையின் அளவு குறிகாட்டிகள் அதிகமாக இருப்பதால், மிகவும் செயலில் உள்ள மருந்துகள். புதிய பிரதிநிதிகள் - நோவோனார்ம், ஸ்டார்லிக்ஸ். வழிமுறைகள் ஒரு குறுகிய விளைவைக் கொண்டிருக்கின்றன, உணவுக்கு 5 நிமிடங்களுக்கு முன்பு உட்கொள்ளல் ஏற்பட வேண்டும்.
- ஸ்டார்லிக்ஸ் என்பது ஒரு டேப்லெட் தயாரிப்பு ஆகும், அதன் செயலில் உள்ள பொருள் நட்லெக்லைனைடு. பயனற்ற உணவு சிகிச்சை மற்றும் போதுமான உடல் உழைப்பு ஆகியவற்றின் முகத்தில் இது வகை II நீரிழிவு நோயாளிகளுக்கு பரிந்துரைக்கப்படுகிறது. 18 வயதிற்கு உட்பட்ட குழந்தைகளுக்கு, கர்ப்பம் மற்றும் பாலூட்டும் காலத்தில், நோயின் இன்சுலின் சார்ந்த வடிவம், ஒரு கெட்டோஅசிடோடிக் நிலையின் வளர்ச்சி ஆகியவற்றிற்கு ஸ்டார்லிக்ஸ் பரிந்துரைக்கப்படவில்லை.
- நோவோனார்ம் என்பது டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் வாய்வழி மருந்து. மோனோ தெரபி தோல்வியுற்றால் இதை பிகுவானைடுகளுடன் இணைக்கலாம். முரண்பாடுகள் ஸ்டார்லிக்ஸ் போன்றவை. கல்லீரல் நோயியல், சிறுநீரக செயலிழப்பு, ஆல்கஹால் துஷ்பிரயோகம் மற்றும் உடலின் பொதுவான தீவிர நிலை குறித்து எச்சரிக்கையாக இருக்க வேண்டும்.
உணர்திறன் மருந்துகள்
இவை இன்சுலின் ஹார்மோன்-செயலில் உள்ள பொருளுக்கு உயிரணுக்களின் உணர்திறனை மேம்படுத்துவதை நோக்கமாகக் கொண்ட மருந்துகள். இதில் இரண்டு குழு மருந்துகள் உள்ளன: பிகுவானைடுகள் மற்றும் தியாசோலிடினியோன்கள்.
வாய்வழி ஆண்டிடியாபெடிக் மருந்துகளின் வகுப்புகளில் ஒன்று. குழுவின் பிரதிநிதிகள் இன்சுலின் அளவைப் பாதிக்காது, இல்லாத நிலையில் அல்லது சிக்கலான குறைபாட்டில் செயல்பட முடியாது.
மெட்ஃபோர்மின் சிறந்த டேப்லெட். இதைப் பயன்படுத்தும் போது, உடல் எடையில் குறைவு நோயாளிகளில் காணப்படுகிறது, அதே நேரத்தில் இன்சுலின் அனலாக்ஸ் மற்றும் சல்போனிலூரியா வழித்தோன்றல்களுடன் சிகிச்சையுடன் எதிர் முடிவு சாத்தியமாகும். மெட்ஃபோர்மின் லிப்பிட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்த முடியும், இரத்தத்தில் உள்ள கொழுப்பின் அளவைக் குறைக்கிறது.
நீடித்த பயன்பாட்டின் மூலம், வாயில் ஒரு உலோக சுவை, குமட்டல் மற்றும் வாந்தியின் தாக்குதல்கள், வயிற்றுப்போக்கு, வீக்கம் ஆகியவற்றை நீங்கள் கவனிக்கலாம். சில சந்தர்ப்பங்களில், லாக்டிக் அமிலத்தன்மை உருவாகிறது - இது ஒரு முக்கியமான அளவில் இரத்தத்தில் லாக்டிக் அமிலம் குவிந்து உடனடி மருத்துவ கவனிப்பு தேவைப்படுகிறது.
சியோஃபோர் பிகுவானைடுகளின் மற்றொரு பிரபலமான பிரதிநிதி. சியோஃபர் இரத்தத்தில் சர்க்கரையை உறிஞ்சுவதை மெதுவாக்குவதன் மூலமும், இன்சுலின் திசு உணர்திறனை அதிகரிப்பதன் மூலமும், கல்லீரலால் குளுக்கோஸ் உருவாவதைத் தடுப்பதன் மூலமும் செயல்படுகிறது. கூடுதலாக, மருந்து ஒரு லிப்பிட்-குறைக்கும் விளைவைக் கொண்டிருக்கிறது மற்றும் இரத்த உறைதல் அமைப்பில் நேர்மறையான விளைவைக் கொண்டுள்ளது. இது உடல் பருமனுடன் இணைந்து வகை 2 நோய்க்கு குறிக்கப்படுகிறது.
தைசோலிடினேடியோன்கள்
இன்சுலின் எதிர்ப்பு குறைவதால் இரத்தச் சர்க்கரைக் குறைவு விளைவை அடைய மருந்துகள் பயன்படுத்தப்படுகின்றன. இவை சமீபத்திய கருவிகள். நவீன மருந்துகள் பல விருப்பங்களை வழங்கலாம் - அக்தோஸ், அவாண்டியா.
லிப்பிட் மற்றும் தசை திசுக்கள் மற்றும் கல்லீரல் ஆகியவற்றின் தாக்கத்தின் காரணமாக மருந்துகள் இன்சுலின் உணர்திறனை பாதிக்கின்றன, அங்கு சர்க்கரை பயன்பாட்டில் அதிகரிப்பு மற்றும் அதன் தொகுப்பில் மந்தநிலை உள்ளது. மருந்து உட்கொள்வது கிளைகேட்டட் ஹீமோகுளோபின் 1.5% குறைக்கலாம்.
உடல் பருமன் இல்லாத நோயாளிகளுக்கு தியாசோலிடினியோன்கள் பரிந்துரைக்கப்படுகின்றன, ஏனெனில் நீண்ட கால பயன்பாடு உடலில் திரவம் தக்கவைத்துக்கொள்வதால் உடல் எடை அதிகரிக்க வழிவகுக்கும்.
ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள்
இந்த குழுவின் பிரதிநிதிகள் குடலில் இருந்து சக்கரைடுகளை இரத்த ஓட்டத்தில் உறிஞ்சுவதையும் அவை உடலில் இருந்து வெளியேற்றப்படுவதையும் கட்டுப்படுத்துகின்றன. மருந்துகளின் பட்டியல்:
- குளுக்கோபாய் (அகார்போஸ்) என்பது வாய்வழி மருந்து, இது இயந்திர சேதம், தொற்று நோய்கள், அறுவை சிகிச்சை தலையீடுகள் போன்றவற்றில் எச்சரிக்கையுடன் பயன்படுத்தப்பட வேண்டும். கர்ப்பம் மற்றும் பாலூட்டலின் போது, சிறு நோயாளிகளுக்கு, வயிறு மற்றும் குடலின் நாட்பட்ட நோய்கள், கடுமையான சிறுநீரக செயலிழப்பு ஆகியவற்றுடன் இது பரிந்துரைக்கப்படவில்லை.
- மிக்லிடோல் - பிகுவானைடுகள் மற்றும் சல்போனிலூரியாக்களின் செயல்திறனை மேம்படுத்துகிறது. குடல் அட்ஸார்பென்ட்ஸ், ஆன்டாக்சிட்கள், என்சைடிக் தயாரிப்புகளுடன் இணைப்பது விரும்பத்தகாதது. மலமிளக்கிய மருந்துகளுடன் கவனமாகப் பயன்படுத்துங்கள்.
மருந்துகளை சாப்பாட்டுடன் எடுத்துக் கொள்ள வேண்டும். இந்த செயல் இரத்தச் சர்க்கரைக் குறைவு விளைவை அடிப்படையாகக் கொண்டது, ஆனால் ஆல்பா-குளுக்கோசிடேஸ் தடுப்பான்கள் சுரப்பியின் இன்சுலின்-சுரப்பு உயிரணுக்களின் செயல்பாட்டு நிலையை பாதிக்காது. "இனிப்பு நோய்" சிக்கலான சிகிச்சையின் ஒரு பகுதியாக ஒதுக்கப்பட்டுள்ளது.
சமீபத்திய சேர்க்கை மருந்துகள், இதன் விளைவு கிளைசெமிக் குறியீடுகளைப் பொறுத்து இன்சுலின் தொகுப்பின் விளைவுடன் தொடர்புடையது. செயலில் உள்ள பொருட்கள் கணைய செல்கள் மூலம் குளுக்கோனோஜெனீசிஸ் மற்றும் ஹார்மோன் உற்பத்தியின் செயல்முறைகளைத் தூண்டுகின்றன. இன்ட்ரெடின்களை மோனோ- மற்றும் பாலிதெரபியாகப் பயன்படுத்தலாம். நேர்மறையான புள்ளி என்பது குளுக்கோஸின் படிப்படியான குறைவு.
- ஓங்லிசா ஒரு மருந்து, அதன் செயலில் உள்ள பொருள் சான்சாக்ளிப்டின் ஆகும். இந்த மருந்தை மெட்ஃபோர்மின், அக்டோஸ், அவாண்டியா, கிளிபென்க்ளாமைடு ஆகியவற்றுடன் இணைக்கலாம். ஓங்லிசா மற்றும் இன்சுலின் அனலாக்ஸின் ஒரே நேரத்தில் சிகிச்சை ஆய்வு செய்யப்படவில்லை.
- ஜானுவியா என்பது சான்சாக்ளிப்டின் அடிப்படையிலான ஒரு மாத்திரை. இது வெற்று வயிற்றில் வேகமாக உயர் கிளைசீமியாவை நீக்குகிறது, நோயாளியின் எடையை பாதிக்காது.
- விபிடியா - இதன் பொருள் மற்ற ஹைபோகிளைசெமிக் முகவர்களுடனும் இன்சுலின் அனலாக்ஸுடனும் அனுமதிக்கப்படுகிறது.
ஃபோர்சிகா ஒரு நவீன ஆங்கில தயாரிக்கப்பட்ட மருந்து. குளுக்கோஸிற்கான சிறுநீரக நுழைவாயிலை அதிகரிப்பதன் மூலம் உடலில் இருந்து சர்க்கரை கசிவைத் தூண்டும் வகையில் விஞ்ஞானிகள் அதன் செயலை கருத்தில் கொண்டனர். சர்க்கரையை குறைக்கும் மருந்துகள் மற்றும் இன்சுலின் ஆகியவற்றுடன் இந்த மருந்தைப் பயன்படுத்தலாம்.
மாற்று ஆண்டிடியாபடிக் முகவர்கள்
சீன விஞ்ஞானிகள் சியோகே மாத்திரைகள் என்ற இரத்தச் சர்க்கரைக் குறைவு முகவரை உருவாக்கியுள்ளனர். குளுக்கோஸைக் குறைப்பதற்கும், நோயாளியின் உடலின் பொதுவான நிலையை இயல்பாக்குவதற்கும், சிறுநீரக செயல்பாட்டை மீட்டெடுப்பதற்கும், நோயின் அறிகுறிகளை அகற்றுவதற்கும் மருந்துகளின் திறனை மருத்துவ பரிசோதனைகள் நிரூபித்துள்ளன.
சியாவோக் இரத்தத்தில் உள்ள கொழுப்பின் அளவை இயல்பாக்குகிறது, உடலில் இருந்து “அதிகப்படியானதை” நீக்குகிறது, தசையின் தொனியை அதிகரிக்கிறது, கணையத்திற்கு இரத்த விநியோகத்தை மேம்படுத்துகிறது, இரத்த நாளங்களை பலப்படுத்துகிறது. மருந்து உடலில் இருந்து நச்சு பொருட்கள் மற்றும் நச்சுக்களை நீக்குகிறது.
மற்றொரு மாற்று தீர்வு டயாபெனோட் ஆகும். அதன் செயலில் உள்ள பொருட்கள் மூலிகை பொருட்கள். டயபெனோட் ஜெர்மன் விஞ்ஞானிகளால் உருவாக்கப்பட்டது, சமீபத்தில் ரஷ்ய மருந்து சந்தையில் தோன்றியது. கருவி மனித உடலில் பின்வரும் விளைவுகளைக் கொண்டுள்ளது:
- இன்சுலின் சுரப்பு உயிரணுக்களின் தூண்டுதல்,
- இரத்தம் மற்றும் நிணநீர் சுத்திகரிப்பு,
- கிளைசீமியாவில் குறைவு,
- பாதுகாப்பு தூண்டுதல்
- சிக்கல்களைத் தடுக்கும்.
உணவு சப்ளிமெண்ட்ஸ்
நீரிழிவு நோயின் ஆரம்ப கட்டங்களில், உணவு சிகிச்சை மற்றும் உணவுப் பொருட்களைப் பயன்படுத்துவதன் மூலம் சர்க்கரையை சரிசெய்யலாம்.
- இன்சுலின் - ஒரு மருந்து வளர்சிதை மாற்ற செயல்முறைகளைத் தூண்டுகிறது, கணையத்தை செயல்படுத்துகிறது, இரத்தத்தில் சர்க்கரையை உறிஞ்சுவதைக் குறைக்கிறது.
- டுயோட்டி - ஒரு இரத்தச் சர்க்கரைக் குறைவு சொத்து உள்ளது, வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குகிறது.
- குளுபெர்ரி - உடல் எடையைக் குறைக்கும் மருந்து. அடிப்படை நோயின் சிக்கல்களின் வளர்ச்சியைத் தடுக்க இது பயன்படுத்தப்படுகிறது.
- டயலெக் என்பது ஒரு தூள் உயிரியல் ரீதியாக செயலில் உள்ள ஒரு துணை ஆகும், இது வளர்சிதை மாற்ற செயல்முறைகளைத் தூண்டும் சுவடு கூறுகளைக் கொண்டுள்ளது.
வகை 1 நோய்க்கு சிகிச்சை
நோயியலின் வகை 1 இன்சுலின் சார்ந்த நீரிழிவு நோய். அத்தகைய நோயாளிகளுக்கு தேவையான மருந்துகள் இரண்டு முக்கிய குழுக்களாக பிரிக்கப்பட்டுள்ளன: இன்சுலின் மற்றும் தொடர்புடைய மருந்துகளை அகற்றும் கூடுதல் மருந்துகள்.
இன்சுலின் உட்செலுத்தலின் விளைவு எவ்வளவு விரைவாக உருவாகிறது மற்றும் அதன் காலம் என்ன என்பதைப் பொறுத்து, குறுகிய-செயல்பாட்டு, நடுத்தர கால மற்றும் நீடித்த மருந்துகள் வேறுபடுகின்றன. இன்சுலின் அனலாக்ஸ் மற்றும் நிர்வாக அட்டவணையின் கலவையானது உட்சுரப்பியல் நிபுணரால் தனித்தனியாக கையொப்பமிடப்பட்டுள்ளது. கிளைசீமியா, நோயாளியின் உடல் எடை, சிக்கல்கள் இருப்பது மற்றும் இழப்பீட்டு அளவு ஆகியவற்றின் அடிப்படையில் மருத்துவர் சிகிச்சையைத் தேர்வு செய்கிறார். இன்சுலின் ஒரு சிரிஞ்ச் அல்லது பம்ப் மூலம் செலுத்தப்படுகிறது.
கூடுதல் மருந்துகள்:
- ACE தடுப்பான்கள் - இரத்த அழுத்தத்தைக் குறைத்தல், உடலில் பிற மருந்துகளின் நச்சு விளைவுகளைக் குறைத்தல்,
- கார்டியோ மற்றும் வாசோடோனிக்ஸ் - இதயம் மற்றும் இரத்த நாளங்களின் வேலையை இயல்பாக்குதல்,
- செரிமான மண்டலத்தின் செயல்பாட்டு நிலையை ஆதரிக்கும் நிதி (என்சைம்கள், சார்பு மற்றும் ப்ரீபயாடிக்குகள்),
- ஆண்டிடிரஸண்ட்ஸ், ஆன்டிகான்வல்சண்ட்ஸ், உள்ளூர் மயக்க மருந்து - நரம்பு மண்டலத்தின் புற பாகங்களுக்கு சேதம் ஏற்பட்டால் வலி நிவாரணி நோயை நோக்கமாகக் கொண்டது,
- ஸ்டேடின்கள் மற்றும் ஃபைப்ரேட்டுகள் - "மோசமான" கொழுப்பின் குறிகாட்டிகளைக் குறைக்கும் குழுக்கள், எனவே அவை பாத்திரங்களில் பெருந்தமனி தடிப்பு மாற்றங்களுடன் போராடுகின்றன,
- ஆன்டிகோகுலண்டுகள் - இரத்த உறைவு ஏற்படுவதைத் தடுக்கும்.
மென்மையான மருந்துகள்
துரதிர்ஷ்டவசமாக, மருந்து இல்லாமல், 95% க்கும் மேற்பட்ட நீரிழிவு நோயாளிகள் நோய் இழப்பீட்டை அடைய முடியாது. வழங்கப்படும் பெரும்பாலான மருந்துகள் விலை உயர்ந்த மருந்துகளாக வகைப்படுத்தப்பட்டுள்ளன. நீரிழிவு நோய்க்கு சிகிச்சையளிக்க முன்னுரிமை மருந்துகளின் பட்டியல் உள்ளது என்பதை நினைவில் கொள்வது அவசியம். இதில் பல வகையான இன்சுலின், பிகுவானைடுகளின் பிரதிநிதிகள், ஆல்பா-குளுக்கோசிடேஸ் தடுப்பான்கள், சல்போனிலூரியாஸ் ஆகியவை அடங்கும்.
எத்தில் ஆல்கஹால், இன்சுலின் வழங்குவதற்கான சிரிஞ்ச்கள் இந்த பட்டியலில் சேர்க்கப்படலாம். உட்சுரப்பியல் நிபுணர் வழங்கிய ஆவணத்தின்படி அவர்கள் அரசு மருந்தகங்களில் விருப்ப மருந்துகளைப் பெறுகிறார்கள். வழக்கமாக உடனடியாக ஒரு மாத சிகிச்சைக்கு போதுமான அளவு மருந்துகளை கொடுங்கள்.
நீரிழிவு நோய் என்பது “ஸ்லீவ்ஸ் மூலம்” சிகிச்சையளிக்கக்கூடிய ஒரு நோய் அல்ல என்பதை நினைவில் கொள்வது அவசியம். சிறுநீரகங்கள், நரம்பு மண்டலம் மற்றும் பாத்திரங்களின் கோளாறுகளால் இந்த வலிமையான நோயியல் விரைவில் சிக்கலாகிவிடும். அதனால்தான் கலந்துகொள்ளும் மருத்துவரின் ஆலோசனையுடன் இணங்குவதும், சரியான நேரத்தில் உதவி தேடுவதும் சாதகமான முடிவுக்கு முக்கியமாகும்.