நீரிழிவு நோயைப் பெறுவது எப்படி

நீரிழிவு நோயின் பிரசவம் என்பது மருத்துவ நடைமுறையில் அதிகளவில் எதிர்கொள்ளும் ஒரு செயல்முறையாகும். உலகில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் குறைத்த 100 கர்ப்பிணிப் பெண்களுக்கு 2-3 பெண்கள் உள்ளனர். இந்த நோயியல் பல மகப்பேறியல் சிக்கல்களை ஏற்படுத்துகிறது மற்றும் எதிர்கால தாய் மற்றும் குழந்தையின் ஆரோக்கியத்தை எதிர்மறையாக பாதிக்கும், அதே போல் அவர்களின் மரணத்திற்கும் வழிவகுக்கும் என்பதால், கர்ப்பகாலத்தின் முழு காலத்திலும் (கர்ப்பம்) கர்ப்பிணிப் பெண் மகளிர் மருத்துவ நிபுணர் மற்றும் உட்சுரப்பியல் நிபுணரால் கடுமையான கட்டுப்பாட்டில் உள்ளார்.
கர்ப்ப காலத்தில் நீரிழிவு வகைகள்
நீரிழிவு நோயில் (டி.எம்), இரத்த குளுக்கோஸ் அளவு அதிகரிக்கும். இந்த நிகழ்வு ஹைப்பர் கிளைசீமியா என்று அழைக்கப்படுகிறது, இது கணையத்தின் செயலிழப்பின் விளைவாக ஏற்படுகிறது, இதில் இன்சுலின் ஹார்மோன் உற்பத்தி பாதிக்கப்படுகிறது. ஹைப்பர் கிளைசீமியா உறுப்புகள் மற்றும் திசுக்களை எதிர்மறையாக பாதிக்கிறது, வளர்சிதை மாற்றத்தை பாதிக்கிறது. கர்ப்பத்திற்கு நீண்ட காலத்திற்கு முன்பே பெண்களுக்கு நீரிழிவு நோய் ஏற்படலாம். இந்த வழக்கில், எதிர்பார்ப்புள்ள தாய்மார்களில் பின்வரும் வகையான நீரிழிவு நோய் உருவாகிறது:
- வகை 1 நீரிழிவு நோய் (இன்சுலின் சார்ந்த). இது குழந்தை பருவத்தில் ஒரு பெண்ணில் ஏற்படுகிறது. அவளது கணையத்தின் செல்கள் சரியான அளவு இன்சுலின் உற்பத்தி செய்ய முடியாது, மேலும் உயிர்வாழ, இந்த ஹார்மோனின் குறைபாட்டை தினமும் வயிறு, ஸ்கபுலா, கால் அல்லது கைக்குள் செலுத்துவதன் மூலம் நிரப்ப வேண்டியது அவசியம்.
- வகை 2 நீரிழிவு நோய் (இன்சுலின் அல்லாதது). அதற்கு காரணிகளாக இருப்பது மரபணு முன்கணிப்பு மற்றும் உடல் பருமன். இத்தகைய நீரிழிவு 30 வயதிற்குப் பிறகு பெண்களுக்கு ஏற்படுகிறது, எனவே இதற்கு முன்கூட்டியே உள்ளவர்கள் மற்றும் கர்ப்பத்தை 32-38 வயதுக்கு ஒத்திவைப்பவர்கள், முதல் குழந்தையைச் சுமக்கும்போது ஏற்கனவே இந்த நோய் உள்ளது. இந்த நோயியல் மூலம், போதுமான அளவு இன்சுலின் உற்பத்தி செய்யப்படுகிறது, ஆனால் திசுக்களுடன் அதன் தொடர்பு பாதிக்கப்படுகிறது, இது இரத்த ஓட்டத்தில் குளுக்கோஸின் அதிகப்படியான வழிவகுக்கிறது.
நீரிழிவு நோயின் பிரசவம் என்பது மருத்துவ நடைமுறையில் அதிகளவில் எதிர்கொள்ளும் ஒரு செயல்முறையாகும்.
3-5% பெண்களில், கர்ப்பகாலத்தின் போது இந்த நோய் உருவாகிறது. இந்த வகை நோயியலை கர்ப்பகால நீரிழிவு நோய் அல்லது ஜி.டி.எம்.
கர்ப்பகால நீரிழிவு நோய்
இந்த நோயின் வடிவம் கர்ப்பிணிப் பெண்களுக்கு மட்டுமே விசித்திரமானது. இது காலத்தின் 23-28 வாரங்களில் நிகழ்கிறது மற்றும் கருவுக்குத் தேவையான ஹார்மோன்களின் நஞ்சுக்கொடியின் உற்பத்தியுடன் தொடர்புடையது. இந்த ஹார்மோன்கள் இன்சுலின் வேலையைத் தடுத்தால், எதிர்பார்த்த தாயின் இரத்தத்தில் சர்க்கரையின் அளவு அதிகரிக்கிறது, நீரிழிவு நோய் உருவாகிறது.
பிரசவத்திற்குப் பிறகு, இரத்த குளுக்கோஸ் அளவு இயல்பு நிலைக்குத் திரும்புகிறது மற்றும் நோய் நீங்கும், ஆனால் பெரும்பாலும் அடுத்த கர்ப்ப காலத்தில் மீண்டும் தோன்றும். ஜி.டி.எம் ஒரு பெண் அல்லது அவரது குழந்தை வகை 2 நீரிழிவு நோயின் எதிர்கால வளர்ச்சியின் அபாயத்தை அதிகரிக்கிறது.

கர்ப்பகால நீரிழிவு காலத்தின் 23-28 வாரத்தில் நிகழ்கிறது மற்றும் கருவுக்குத் தேவையான ஹார்மோன்களின் நஞ்சுக்கொடியின் உற்பத்தியுடன் தொடர்புடையது.
நோயின் வடிவம் பிறக்கும் திறனைப் பாதிக்கிறதா?
ஒவ்வொரு கர்ப்பமும் வித்தியாசமாக தொடர்கிறது, ஏனென்றால் இது தாயின் வயது மற்றும் உடல்நிலை, அவரது உடற்கூறியல் அம்சங்கள், கருவின் நிலை, ஆகிய இரு காரணிகளாலும் பாதிக்கப்படுகிறது.
ஒரு கர்ப்பிணிப் பெண்ணில் நீரிழிவு நோயுடன் வாழ்வது கடினம், மேலும் ஒரு குழந்தையின் கால அவகாசம் முடிவதற்கு முன்பே அவளால் அவளுக்குத் தெரிவிக்க முடியாது. நோயின் இன்சுலின் சார்ந்த அல்லது இன்சுலின் அல்லாத வடிவத்துடன், 20-30% பெண்கள் கருவுற்ற 20-27 வாரங்களில் கருச்சிதைவை சந்திக்க நேரிடும். உள்ளிட்ட பிற கர்ப்பிணிப் பெண்களில் மற்றும் கர்ப்பகால நோயியல் நோயால் பாதிக்கப்படுபவர்களுக்கு முன்கூட்டிய பிறப்பு இருக்கலாம். எதிர்பார்ப்புள்ள தாயை தொடர்ந்து நிபுணர்களால் கவனித்து அவர்களின் அனைத்து பரிந்துரைகளையும் பின்பற்றினால், அவள் குழந்தையை காப்பாற்ற முடியும்.
பெண் உடலில் இன்சுலின் பற்றாக்குறையால், கருவுற்ற 38-39 வாரங்களுக்குப் பிறகு கரு இறந்துவிடும், எனவே, இந்த நேரத்திற்கு முன்பே இயற்கையான குறைப்பிரசவம் ஏற்படவில்லை என்றால், அவை 36-38 வார கர்ப்பகாலத்தில் செயற்கையாக ஏற்படுகின்றன.
கர்ப்பம் மற்றும் பிரசவத்திற்கான முக்கிய முரண்பாடுகள்
நீரிழிவு நோயுள்ள ஒரு பெண் குழந்தையைப் பெற திட்டமிட்டால், அவள் முன்கூட்டியே ஒரு மருத்துவரை அணுகி அவருடன் இந்த விஷயத்தில் ஆலோசிக்க வேண்டும். கருத்தாக்கத்திற்கு பல முரண்பாடுகள் உள்ளன:
- ரெட்டினோபதி (கண் இமைகளுக்கு வாஸ்குலர் சேதம்) அல்லது நீரிழிவு நெஃப்ரோபதி (சிறுநீரக தமனிகள், குழாய்கள் மற்றும் குளோமருலி ஆகியவற்றிற்கு சேதம்) மூலம் சிக்கலான நோயின் கடுமையான வடிவம்.
- நீரிழிவு மற்றும் நுரையீரல் காசநோய் ஆகியவற்றின் கலவை.
- இன்சுலின்-எதிர்ப்பு நோயியல் (இன்சுலின் சிகிச்சை பயனற்றது, அதாவது முன்னேற்றத்திற்கு வழிவகுக்காது).
- ஒரு குறைபாடுள்ள ஒரு பெண்ணின் இருப்பு.
அவர்கள் இருவருக்கும் வகை 1 அல்லது 2 நோய் இருந்தால், வாழ்க்கைத் துணைக்கு குழந்தைகளைப் பெறுவதை அவர்கள் பரிந்துரைக்க மாட்டார்கள் அதை குழந்தையால் பெறலாம். முரண்பாடுகள் என்பது இறந்த குழந்தையின் பிறப்பில் முந்தைய பிறப்பு முடிவடைந்த நிகழ்வுகளாகும்.

கர்ப்பிணிப் பெண்கள் ஜி.டி.எம் உருவாக்கக்கூடும் என்பதால், அனைத்து தாய்மார்களுக்கும் 24 வார கர்ப்பத்திற்குப் பிறகு இரத்த சர்க்கரை பரிசோதனை செய்ய வேண்டும்.
கருத்தரிப்பதில் எந்தவிதமான கட்டுப்பாடுகளும் இல்லை என்றால், ஒரு பெண் தனது தொடக்கத்திற்குப் பிறகு தொடர்ந்து நிபுணர்களைச் சந்தித்து அவர்களின் பரிந்துரைகளைப் பின்பற்ற வேண்டும்.
கர்ப்பிணிப் பெண்கள் ஜி.டி.எம் உருவாக்கக்கூடும் என்பதால், நோய் இருக்கும் உண்மையை உறுதிப்படுத்தவோ அல்லது மறுக்கவோ அனைத்து தாய்மார்களுக்கும் 24 வார கர்ப்பத்திற்குப் பிறகு இரத்த சர்க்கரை பரிசோதனை செய்ய வேண்டும்.
மருத்துவ நடைமுறையில், நீங்கள் 12 வாரங்களுக்கு முன்பு கர்ப்பத்தை நிறுத்த வேண்டிய சந்தர்ப்பங்கள் உள்ளன. இது சில நேரங்களில் Rh உணர்திறன் மூலம் செய்யப்படுகிறது (தாய் மற்றும் நேர்மறை குழந்தையின் எதிர்மறை ரீசஸ் காரணியின் மோதல், தாய் கருவுக்கு ஆன்டிபாடிகளை உருவாக்கும் போது). உணர்திறன் காரணமாக, ஒரு குழந்தை அசாதாரணங்கள் மற்றும் கடுமையான இதயம் மற்றும் கல்லீரல் நோய்களுடன் பிறக்கிறது அல்லது கருப்பையில் இறக்கிறது. ஒரு கர்ப்பத்தை நிறுத்துவதற்கான முடிவு பல நிபுணர்களின் ஆலோசனையின் பேரில் எடுக்கப்படுகிறது.
கரு வளர்ச்சிக்கு நீரிழிவு நோயின் ஆபத்து என்ன?
கர்ப்பத்தின் ஆரம்பத்தில், ஹைப்பர் கிளைசீமியா கருவின் உறுப்புகளின் உருவாக்கம் மற்றும் வளர்ச்சியை மோசமாக பாதிக்கிறது. இது பிறவி இதய குறைபாடுகள், குடல் அசாதாரணங்கள், மூளை மற்றும் சிறுநீரகங்களுக்கு கடுமையான சேதம் ஏற்படுகிறது. 20% நிகழ்வுகளில், கரு ஊட்டச்சத்து குறைபாடு உருவாகிறது (மன மற்றும் உடல் வளர்ச்சியில் பின்னடைவு).
பல நீரிழிவு பெண்கள் ஒரு பெரிய உடல் எடையுடன் (4500 கிராம் முதல்) குழந்தைகளைப் பெற்றெடுக்கிறார்கள், ஏனென்றால் குழந்தைகளில், உடலில் கொழுப்பு திசு நிறைய உள்ளது. புதிதாகப் பிறந்த குழந்தைகளில், கொழுப்பு படிவு காரணமாக, ஒரு வட்டமான முகம், திசுக்களின் வீக்கம், மற்றும் தோல் நீல நிறம் கொண்டது. குழந்தைகள் வாழ்க்கையின் முதல் மாதங்களில் மெதுவாக உருவாகிறார்கள், உடல் எடையை குறைக்கலாம். 3-6% வழக்குகளில், பெற்றோருக்கு ஒருவர் இருந்தால் குழந்தைகளுக்கு நீரிழிவு நோய் உருவாகிறது, 20% வழக்குகளில் குழந்தை நோயைப் பெறுகிறது, தந்தை மற்றும் தாய் இருவரும் நோயியலால் பாதிக்கப்பட்டால்.
நீரிழிவு நோய்க்கான கர்ப்ப மேலாண்மை
கர்ப்பம் தொடங்கியவுடன், ஒவ்வொரு எதிர்பார்ப்புள்ள தாய்க்கும் சிறப்பு கவனம் மற்றும் நிலை கண்காணிப்பு தேவைப்படுகிறது, ஏனெனில் தாய் மற்றும் குழந்தைக்கு சிக்கல்கள் ஏற்படும் அபாயம் உள்ளது.
டைப் 1 நீரிழிவு (இன்சுலின் சார்ந்த) குழந்தைகளைத் தாங்குவதற்கான ஒரு முரண்பாடாகக் கருதப்படுகிறது. எனவே, நேர்மறையான முடிவைப் பெற்ற பிறகு, விரைவாக பதிவு செய்யப்படுவது முக்கியம். மருத்துவரின் முதல் வருகையின் போது, குளுக்கோஸ் அளவை தீர்மானிக்க ரத்த தானம் செய்ய எதிர்பார்த்த தாய் உடனடியாக அனுப்பப்படுகிறார்.
வகை 2 நீரிழிவு நோயில், நோயாளிகளுக்கு குழந்தைகள் இருக்கலாம். கர்ப்பம் தடைசெய்யப்படவில்லை. இந்த நோயறிதலுடன் கூடிய அம்மாவுக்கு ஒரு தனிப்பட்ட கர்ப்ப மேலாண்மை திட்டமும் தேவைப்படும்.

நீரிழிவு நோயாளிகள் 9 மாதங்களில் 2-3 முறை மருத்துவமனையில் அனுமதிக்கப்படுகிறார்கள். இது சாத்தியமான சிக்கல்களை மற்றும் அவற்றின் தீவிரத்தை அடையாளம் காண மருத்துவருக்கு உதவும். ஒரு பெண்ணுக்கு ஒரு குழந்தையைத் தாங்க முடியுமா அல்லது கர்ப்பத்தை நிறுத்துவது சிறந்ததா என்பதை தீர்மானிக்க மருத்துவமனையில் அனுமதிக்க வேண்டும்.
இதை ஒரு மகப்பேறியல்-மகளிர் மருத்துவ நிபுணர் கவனிக்க வேண்டும் (வருகை மாதத்திற்கு 1 முறை தேவைப்படுகிறது, ஒவ்வொரு மூன்று வாரங்களுக்கும் அதிகமாக இருக்கலாம்), ஒரு உட்சுரப்பியல் நிபுணர் 2 வாரங்களில் 1 முறை மற்றும் ஒரு சிகிச்சையாளர் மூன்று மாதங்களுக்கு 1 முறை வருகை தருகிறார்.
டைப் 2 நீரிழிவு உடல் பருமன் மற்றும் சீரழிவைத் தடுக்க சரியான ஊட்டச்சத்து மற்றும் உடல் செயல்பாடுகளால் கட்டுப்படுத்தப்படுகிறது.
வகை 1 நீரிழிவு நோய்க்கு இன்சுலின் பயன்பாடு தேவைப்படுகிறது. நொறுக்குத் தீனிகளை எதிர்பார்த்து ஹார்மோன் பின்னணி மாறுவதால், குளுக்கோஸின் அளவை அடிக்கடி அளவிடுவது மற்றும் ஹார்மோனின் அளவை சரிசெய்வது அவசியம். எனவே, உட்சுரப்பியல் நிபுணரை அடிக்கடி பார்வையிட வேண்டும்.
நீரிழிவு நோயின் கண்டுபிடிப்பு - ஒவ்வொரு நாளும் குடிக்கவும்.
கருப்பையில் கருவின் வளர்ச்சியுடன், எதிர்பார்ப்புள்ள தாய் இன்சுலின் அளவை அதிகரிக்க வேண்டும். நீங்கள் இதைப் பற்றி பயப்படக்கூடாது, ஏனென்றால் இந்த வழியில் குழந்தையின் ஆரோக்கியத்தை பராமரிக்க முடியும்.
இன்சுலின் சிகிச்சையுடன், பெண் கூடுதலாக மருத்துவமனையில் சேர்க்கப்படுகிறார். பிறந்த தேதிக்கு 6 வாரங்களுக்கு முன்பு, கர்ப்பிணிப் பெண் வெளிநோயாளர் கண்காணிப்பைத் தொடங்க கடமைப்பட்டிருக்கிறார். அவள் தேவையான பரிசோதனைக்கு உட்பட்டு, பிரசவத்திற்கு உகந்த முறையைத் தேர்ந்தெடுப்பாள்.
கர்ப்பகால நீரிழிவு நோய்க்கான கர்ப்பம்
16-20 வாரங்களில் 5% கர்ப்பிணிப் பெண்களில் ஜி.டி.எம் உருவாகிறது. முந்தைய கட்டத்தில், நஞ்சுக்கொடி முழுமையாக உருவாகாததால், நோய் தன்னை வெளிப்படுத்தாது.
கர்ப்பத்திற்குப் பிறகு ஜி.டி.எம். சிலவற்றில், இது டைப் 2 நீரிழிவு நோய்க்கு செல்கிறது. ஆனால் பெரும்பாலான சந்தர்ப்பங்களில், நோயின் கர்ப்பகால வடிவம் ஒரு குழந்தையின் பிறப்புடன் செல்கிறது.

கர்ப்பகால நீரிழிவு நோயுடன் கர்ப்ப மேலாண்மை:
- உட்சுரப்பியல் நிபுணரின் கூடுதல் அவதானிப்பு பரிந்துரைக்கப்படுகிறது. கர்ப்பம் முடியும் வரை ஒவ்வொரு இரண்டு வாரங்களுக்கும் மருத்துவர்கள் வருகிறார்கள்.
- குளுக்கோஸ் அளவைக் கண்டறிய மாதத்திற்கு 2 முறை சிறுநீர் மற்றும் இரத்தத்தை எடுத்துக்கொள்வது அவசியம்.
- இரத்த சர்க்கரை குதிக்காதபடி சரியான ஊட்டச்சத்தை பராமரிப்பது முக்கியம். இது உடல் பருமனைத் தவிர்க்கவும், குழந்தைக்கு ஏற்படும் சிக்கல்களின் வளர்ச்சியையும் தவிர்க்க உதவும்.
- இன்சுலின் சிகிச்சை தேவையில்லை. குளுக்கோஸ் முக்கியமான மதிப்புகளுக்கு உயர்ந்தால் மட்டுமே ஊசி கொடுக்கப்படுகிறது.
ஜி.டி.எம் உடன் பிறப்பு சாதாரணமாக தொடர, உட்சுரப்பியல் நிபுணர் மற்றும் மகளிர் மருத்துவ நிபுணர் சொல்லும் அனைத்தும் செய்யப்பட வேண்டும். சரியான கர்ப்ப மேலாண்மை மூலம், நீரிழிவு நோயுடன் நொறுக்குத் தீனிகள் பிறக்கும் வாய்ப்பு குறைவு.
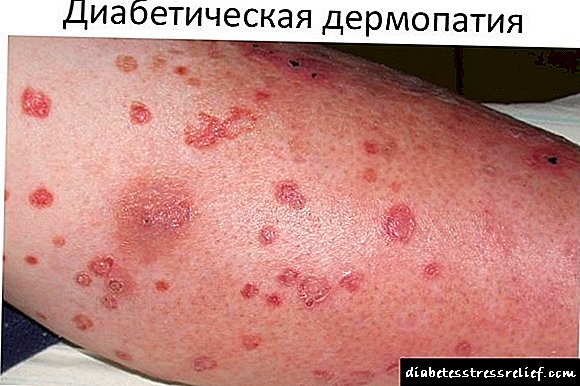
கருவின் ஆரோக்கியத்தில் தாய்வழி நீரிழிவு நோயின் விளைவுகள்
நீரிழிவு பிறக்காத குழந்தையின் ஆரோக்கியத்தை எதிர்மறையாக பாதிக்கும். ஜி.டி.எம் பிறவி குறைபாடுகளுக்கு காரணம் அல்ல. நோயின் கர்ப்பகால வடிவத்தைக் கொண்ட ஒரு குழந்தை சுவாசக் கோளாறால் மிகப் பெரியதாக பிறக்கக்கூடும். புதிதாகப் பிறந்த குழந்தை சிறப்பு படுக்கைகளில் வைக்கப்பட்டுள்ளது, அங்கு குழந்தை மருத்துவர்கள், உட்சுரப்பியல் நிபுணர்கள் மற்றும் செவிலியர்கள் அவரை ஒரு வாரம் அல்லது அதற்கு மேல் அவதானிக்கின்றனர்.

ஆதாரங்கள் இருந்தால், குழந்தை சுவாசிக்கும் வரை இயந்திர காற்றோட்டத்திற்கு மாற்றப்படுகிறது.
தாய்க்கு ஜி.டி.எம் இருப்பது கண்டறியப்பட்டால், இது குழந்தையில் பிரதிபலிக்கிறது:
- நீரிழிவு கரு வளர்ச்சியின் வளர்ச்சி,
- மஞ்சள் காமாலை,
- இரத்தச் சர்க்கரைக் குறைவு அல்லது ஹைப்பர் கிளைசீமியா,
- முன்கூட்டிய பிரசவம்
- இரத்தத்தில் குறைந்த அளவு பொட்டாசியம் மற்றும் மெக்னீசியம்.
கர்ப்பத்திற்கு முன்னர் நீரிழிவு நோய் கண்டறியப்பட்டது, 20-30% வழக்குகளில் பிரசவத்தில் முடிகிறது. கருவில் உள்ள பற்றாக்குறை, மிட்ரல் அல்லது பெருநாடி, வாத இதய நோய், கணைய வளர்ச்சியற்ற தன்மை, மூளையின் அசாதாரணங்கள் (அனென்ஸ்பாலி, மேக்ரோஃபெபாலி, ஹைப்போபிளாசியா) பிறக்கும் குழந்தைக்கு சாத்தியமாகும்.
எண்டோகிரைன் நோயியல் தாய் மட்டுமல்ல, தந்தையும் இருந்தால் நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தையின் நிகழ்தகவு மிக அதிகம்.
நீரிழிவு நோயுடன் பிறப்புகள் எப்படி இருக்கின்றன
இயற்கை பிறப்பு சாத்தியமாகும். இது மருத்துவமனையில் மேற்கொள்ளப்படுகிறது. தாய்க்கு நீரிழிவு நோய் இருந்தால் நீங்கள் வீட்டிலோ, குளியலறையிலோ அல்லது வேறு நிலைமைகளிலோ பிறக்க முடியாது. அனுமதிக்கப்பட்டால்:
எங்கள் தளத்தின் வாசகர்களுக்கு தள்ளுபடி வழங்குகிறோம்!
- பழம் 4 கிலோவுக்கும் குறைவானது
- ஹைபோக்ஸியா இல்லை
- கெஸ்டோசிஸ் மற்றும் எக்லாம்ப்சியா இல்லை,
- சர்க்கரை அளவு சாதாரணமானது.

ஜி.டி.எம் உடன், அட்டவணைக்கு இரண்டு வாரங்களுக்கு முன்னதாக டெலிவரி பரிந்துரைக்கப்படுகிறது. ஒரு பெண்ணுக்கு ஒரு மயக்க மருந்து கொடுக்கப்படுகிறது, பின்னர் ஒரு அம்னோடிக் சிறுநீர்ப்பை துளைக்கப்படுகிறது. பிரசவ செயல்பாட்டில், ஒரு மகப்பேறியல்-மகப்பேறு மருத்துவர், ஒரு குழந்தை மருத்துவர், ஒரு மயக்க மருந்து நிபுணர் (உங்களுக்கு அறுவைசிகிச்சை தேவைப்பட்டால்), பல செவிலியர்கள் மற்றும் ஒரு அறுவை சிகிச்சை நிபுணர் அவளுக்கு அருகில் உள்ளனர்.
நாளமில்லா நோய்க்குறியீட்டிற்கு நல்ல இழப்பீடு வழங்கப்படுவதால், இயற்கை விநியோகம் சரியான நேரத்தில் மேற்கொள்ளப்படுகிறது. மேலும், டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோயுடன், சிசேரியன் பெரும்பாலும் பரிந்துரைக்கப்படுகிறது.
ஆரம்பகால பிரசவம் நெஃப்ரோபதி, கரோனரி இதய நோய், முற்போக்கான ரெட்டினோபதி மற்றும் கருவின் நிலையில் கூர்மையான சரிவு ஆகியவற்றுடன் மேற்கொள்ளப்படுகிறது.
பிரசவத்திற்குப் பின் மீட்பு
பிரசவத்திற்குப் பிறகு தாய்வழி சிகிச்சை நீரிழிவு வகையைப் பொறுத்தது. டைப் 1 நீரிழிவு என்றால், இன்சுலின் ஊசி. நஞ்சுக்கொடியின் பிறப்பிலிருந்து ஹார்மோனின் அளவு 50% க்கும் அதிகமாக குறைக்கப்படுகிறது. உடனடியாக இன்சுலினை பாதியாகக் குறைப்பது சாத்தியமற்றது, இது படிப்படியாக செய்யப்படுகிறது.

ஜி.டி.எம் உடன், இன்சுலின் சிகிச்சையின் தேவை உடனடியாக மறைந்துவிடும். இங்குள்ள முக்கிய விஷயம் என்னவென்றால், சரியான ஊட்டச்சத்தை கடைப்பிடிப்பது மற்றும் தொடர்ச்சியாக பல மாதங்களுக்கு குளுக்கோஸ் பரிசோதனை செய்வது. உண்மையில், சில நேரங்களில் ஜி.டி.எம் வகை 2 நீரிழிவு நோய்க்கு செல்கிறது.
இன்சுலின் சார்ந்த நீரிழிவு நோயின் பின்னணிக்கு எதிராக கர்ப்பம் தொடர்ந்தால், பாலூட்டுதல் இருக்கும்போது, ஹார்மோன்கள் செலுத்தப்படுகின்றன. தாய்ப்பால் நிறுத்தப்பட்ட பிறகு, பெண் சர்க்கரை குறைக்கும் மருந்துகளுக்கு மாற்றப்படுகிறார்.
ஹார்மோனின் ஒரு குறிப்பிட்ட அளவை பரிந்துரைக்கும் மற்றும் தாய்ப்பால் கொடுக்கும் நேரத்தில் உணவு பரிந்துரைகளை வழங்கும் ஒரு உட்சுரப்பியல் நிபுணருடன் கலந்தாலோசிப்பது முக்கியம்.
முரண்
எல்லா பெண்களும் பெற்றெடுக்க அனுமதிக்கப்படுவதில்லை. சில நேரங்களில் இது முரணாக உள்ளது, ஏனெனில் பிரசவம் உயிருக்கு ஆபத்தானது, மற்றும் கர்ப்பம் கடுமையான கரு குறைபாடுகளுக்கு வழிவகுக்கும்.


இரு பெற்றோருக்கும் நீரிழிவு இருந்தால் குறுக்கீடு பரிந்துரைக்கப்படுகிறது. மேலும், கெட்டோஅசிடோசிஸின் போக்குடன் நீங்கள் இன்சுலின் எதிர்ப்பு நீரிழிவு நோயைப் பெற்றெடுக்க முடியாது. காசநோய், கடுமையான சிறுநீரக நோய்க்குறியியல் மற்றும் இரைப்பை குடல் நோயால் பாதிக்கப்பட்ட பெண்களுக்கு கர்ப்பம் தடைபடுகிறது.
தாயில் நீரிழிவு நெஃப்ரோபதியால் இயலாத குழந்தையைப் பெற்றெடுப்பதற்கான நிகழ்தகவு 97%, இடுப்பு வாஸ்குலர் புண்கள் - 87%, நீரிழிவு 20 ஆண்டுகளுக்கு மேல் நீடிக்கும் - 68%. எனவே, இந்த நோய்க்குறியீடுகளுடன் பெற்றெடுப்பது முரணாக உள்ளது.
உலக சுகாதார அமைப்பின் கூற்றுப்படி, சரியான நிர்வாகத்துடன் நீரிழிவு நோயின் வெற்றிகரமான கர்ப்ப விளைவு சாத்தியமாகும். இதை அடைவது எளிதல்ல, ஆனால் மருத்துவர்களின் பரிந்துரைகளைப் பின்பற்றலாம்.

நீரிழிவு எப்போதும் ஆபத்தான சிக்கல்களுக்கு வழிவகுக்கிறது. அதிகப்படியான இரத்த சர்க்கரை மிகவும் ஆபத்தானது.
அரோனோவா எஸ்.எம். நீரிழிவு சிகிச்சையைப் பற்றிய விளக்கங்களை வழங்கினார். முழுமையாகப் படியுங்கள்
கருவில் குளுக்கோஸின் அதிகரிப்பு எவ்வாறு பிரதிபலிக்கிறது?
இரத்த சர்க்கரையின் அதிகரிப்பு அல்லது குறைவுடன், கருப்பையில் உருவாகும் ஒரு குழந்தையும் பாதிக்கப்படுகிறது. சர்க்கரை கூர்மையாக உயர்ந்தால், கரு உடலில் அதிகப்படியான குளுக்கோஸையும் பெறுகிறது. குளுக்கோஸ் பற்றாக்குறையுடன், கருப்பையக வளர்ச்சி வலுவான தாமதத்துடன் நிகழ்கிறது என்பதன் காரணமாக ஒரு நோயியல் கூட உருவாகலாம்.
கர்ப்பிணிப் பெண்களுக்கு குறிப்பாக ஆபத்தானது, சர்க்கரை அளவு அதிகரிக்கும்போது அல்லது கடுமையாக குறையும் போது, இது கருச்சிதைவைத் தூண்டும். மேலும், நீரிழிவு நோயால், பிறக்காத குழந்தையின் உடலில் அதிகப்படியான குளுக்கோஸ் குவிந்து, உடல் கொழுப்பாக மாற்றப்படுகிறது.
இதன் விளைவாக, குழந்தை பெரிதாக இருப்பதால் தாய் அதிக நேரம் பிரசவிக்க வேண்டியிருக்கும். பிறக்கும் போது குழந்தைக்கு ஏற்படும் முன்தோல் குறுக்கம் சேதமடையும் அபாயமும் உள்ளது.
அத்தகைய குழந்தைகளில், தாயில் உள்ள அதிகப்படியான குளுக்கோஸை சமாளிக்க கணையம் அதிக அளவு இன்சுலின் உற்பத்தி செய்யலாம். பிறப்புக்குப் பிறகு, குழந்தைக்கு பெரும்பாலும் சர்க்கரை அளவு குறைகிறது.
நீரிழிவு நோயால் கர்ப்பமாக சாப்பிடுவது எப்படி
ஒரு பெண் பெற்றெடுக்க முடியும் என்று மருத்துவர்கள் தீர்மானித்திருந்தால், ஒரு கர்ப்பிணிப் பெண் நீரிழிவு நோயை ஈடுசெய்ய தேவையான அனைத்தையும் செய்ய வேண்டும். முதலாவதாக, மருத்துவர் ஒரு சிகிச்சை உணவை எண் 9 பரிந்துரைக்கிறார்.
 ஒரு உணவின் ஒரு பகுதியாக, ஒரு நாளைக்கு 120 கிராம் வரை புரதத்தை உட்கொள்ள அனுமதிக்கப்படுகிறது, அதே நேரத்தில் கார்போஹைட்ரேட்டுகளின் அளவை 300-500 கிராம் மற்றும் கொழுப்புகளை 50-60 கிராம் வரை கட்டுப்படுத்துகிறது. கூடுதலாக, இது அதிக சர்க்கரை கொண்ட உணவாக இருக்க வேண்டும்.
ஒரு உணவின் ஒரு பகுதியாக, ஒரு நாளைக்கு 120 கிராம் வரை புரதத்தை உட்கொள்ள அனுமதிக்கப்படுகிறது, அதே நேரத்தில் கார்போஹைட்ரேட்டுகளின் அளவை 300-500 கிராம் மற்றும் கொழுப்புகளை 50-60 கிராம் வரை கட்டுப்படுத்துகிறது. கூடுதலாக, இது அதிக சர்க்கரை கொண்ட உணவாக இருக்க வேண்டும்.
உணவில் இருந்து, தேன், மிட்டாய், சர்க்கரை ஆகியவற்றை முற்றிலும் விலக்க வேண்டியது அவசியம். ஒரு நாளைக்கு கலோரி உட்கொள்ளல் 3000 கிலோகலோரிக்கு மேல் இருக்கக்கூடாது. அதே நேரத்தில், கருவின் முழு வளர்ச்சிக்கு தேவையான வைட்டமின்கள் மற்றும் தாதுக்கள் அடங்கிய உணவுப் பொருட்களில் சேர்க்க வேண்டியது அவசியம்.
உடலில் இன்சுலின் உணவு உட்கொள்ளும் அதிர்வெண்ணைக் கவனிப்பது முக்கியம். கர்ப்பிணிப் பெண்கள் மருந்துகளை உட்கொள்ள அனுமதிக்காததால், நீரிழிவு நோயாளிகள் இன்சுலின் என்ற ஹார்மோனை ஊசி மூலம் செலுத்த வேண்டும்.
கர்ப்பிணி மருத்துவமனையில்
கர்ப்ப காலத்தில் இன்சுலின் ஹார்மோன் தேவை மாறுவதால், நீரிழிவு நோயைக் கண்டறிந்த கர்ப்பிணிப் பெண்கள் குறைந்தது மூன்று முறையாவது மருத்துவமனையில் அனுமதிக்கப்படுகிறார்கள்.
- ஒரு மகளிர் மருத்துவ நிபுணரின் முதல் வருகைக்குப் பிறகு ஒரு பெண் முதல் முறையாக மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும்.
- 20-24 வாரத்தில் நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுக்கு இரண்டாவது முறையாக அவர்கள் மருத்துவமனையில் சேர்க்கப்படுகிறார்கள், இன்சுலின் தேவை பெரும்பாலும் மாறுகிறது.
- 32-36 வாரங்களில், தாமதமாக நச்சுத்தன்மையின் அச்சுறுத்தல் உள்ளது, இது பிறக்காத குழந்தையின் நிலையை கவனமாக கண்காணிக்க வேண்டும். இந்த நேரத்தில், மகப்பேறியல் சிகிச்சையின் காலம் மற்றும் முறையை மருத்துவர்கள் தீர்மானிக்கிறார்கள்.
நோயாளி மருத்துவமனையில் அனுமதிக்கப்படாவிட்டால், ஒரு மகப்பேறியல் மற்றும் உட்சுரப்பியல் நிபுணரை தவறாமல் பரிசோதிக்க வேண்டும்.
நீங்கள் எதிர்பார்ப்பது என்ன அம்மா
நீரிழிவு நோயாளியின் ஆசை ஒரு குழந்தையைப் பெற்றிருக்க வேண்டும் என்பது மருத்துவர்களால் நிறுத்தப்படக்கூடாது. ஆயினும்கூட, இந்த முக்கியமான நிகழ்வுக்கு சீக்கிரம் அவளை தயார் செய்வது அவசியம், முன்னுரிமை குழந்தை பருவத்திலிருந்தே. இந்த நோயால் பாதிக்கப்பட்ட அல்லது அதற்கு ஒரு முன்நிபந்தனை உள்ள சிறுமிகளின் பெற்றோர் இதில் நேரடியாக பங்கேற்க வேண்டும்.
குழந்தை பிறக்கும் காலத்திற்கு பெண் நுழைவதற்கு முன்கூட்டியே இந்த நோயுடன் உங்கள் வாழ்க்கை முறையின் எதிர்கால கட்டுமானம் குறித்த திடமான அறிவைப் பெற இது உங்களை அனுமதிக்கும். உண்மையில், ஒரு குழந்தை கருத்தரிப்பதற்கு முந்தைய பல ஆண்டுகளாக ஒரு பெண் சர்க்கரையின் அளவைக் கண்காணிக்காத சூழ்நிலையில், அவளுக்கு ஆரோக்கியமான குழந்தை பிறக்கும் என்று நம்புவது கடினம். எனவே, நீங்கள் இதற்கு மிகவும் பதிலளிக்க வேண்டும் மற்றும் குழந்தைக்கு ஒரு குழந்தை பிறக்கும் என்று நினைக்க வேண்டும், மேலும் அவர் தனது குழந்தையைப் பெற்றெடுக்க விரும்புவார். நீரிழிவு நோயுள்ள பெண்களில் கிளைசீமியாவின் அளவை பெற்றோர்கள் தொடர்ந்து கண்காணிக்க வேண்டும், இது எதிர்காலத்தில் தாங்குவதற்கும் ஆரோக்கியமான குழந்தையைப் பெற்றெடுப்பதற்கும் ஒரு குறிப்பிட்ட விளிம்பைப் பெற அவளுக்கு உதவும்.
என்ன செய்வது
கர்ப்பத்தைத் திட்டமிடும் வயது வந்த பெண்கள் பின்வரும் விதிகளை பின்பற்ற வேண்டும் என்று நிபுணர்கள் பரிந்துரைக்கின்றனர்:
- சாதாரண நோயாளிகளைப் போலல்லாமல், சர்க்கரை அளவை ஒரு நாளைக்கு எட்டு முறை அளவிடவும், நான்கு முறை அல்ல.
- உங்கள் கர்ப்பத்தை கண்டிப்பாக திட்டமிடுங்கள். இது சம்பந்தமாக, கருத்தரிப்பதற்கு குறைந்தது முப்பது நாட்களுக்கு முன்னதாக, ஒரு பெண் சிறந்த குளுக்கோஸ் மதிப்புகளை அடைய வேண்டும், அதாவது, முற்றிலும் ஆரோக்கியமான நோயாளிக்கு ஒத்திருக்கும்.
- இந்த காலகட்டத்தில், எதிர்பார்ப்புள்ள தாய் ஒரு மகளிர் மருத்துவ நிபுணர் மற்றும் உட்சுரப்பியல் நிபுணரின் மேற்பார்வையின் கீழ் இருக்க வேண்டும்.
- இன்சுலின் சிகிச்சை தேவையான அளவு மட்டுமே மேற்கொள்ளப்பட வேண்டும். மருந்துகளின் அளவு, குறிகாட்டிகளைப் பொறுத்து, கண்டிப்பாக தனிப்பட்டதாக இருக்க வேண்டும், - அதிகரித்தது அல்லது மாறாக, குறைக்கப்பட்டது.
நோயாளி இந்த விதிமுறையை கவனிக்காவிட்டால், எல்லாமே கருக்கலைப்புடன் முடிவடையும் அல்லது காட்சி உறுப்புகள், மத்திய நரம்பு மண்டலம், எலும்பு மற்றும் தசை திசுக்களின் தீவிர நோய்களுடன் குழந்தை பிறக்கும். தாயில் அதிக அளவு குளுக்கோஸ் இருப்பதால், அவள் சுமக்கும் குழந்தையின் இந்த உறுப்புகளை அவசியம் பாதிக்கும்.
எனவே, நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்கள் மற்றும் பெண்கள் குழந்தையின் எதிர்காலத் திட்டங்கள் தொடர்பான பிரச்சினைகள் குறித்து மிகவும் தீவிரமாக இருக்க வேண்டும் என்பதை மீண்டும் நினைவுபடுத்த விரும்புகிறேன். இது இன்னும் திட்டங்களில் இல்லை என்றால், உங்களைப் பாதுகாத்துக் கொள்வது மதிப்பு; மேலும், நீரிழிவு நோயாளிகளுக்கு அனைத்து மருந்துகளும் முறைகளும் அனுமதிக்கப்படாததால், கருத்தடை மருந்துகளை ஒரு நிபுணரிடம் தேர்ந்தெடுக்க வேண்டும். ஒரு பெண் இன்னும் தாயாக மாற முடிவு செய்திருந்தால், நீரிழிவு நோயைப் பெற்றெடுக்க முடியுமா என்பது மட்டுமல்லாமல், நீங்களும் தெரிந்து கொள்ள வேண்டும்
கர்ப்பத்தின் போக்கைப் பற்றி. இந்த கதையைப் பற்றி கீழே.
நீரிழிவு நோய்: கர்ப்பம், பிரசவம்
நீரிழிவு நோயாளிகளுக்கு கர்ப்ப பிரச்சினைக்கு தீர்வு நம் நாட்டில் மட்டுமல்ல. ஒரு விதியாக, இந்த நோயால் கர்ப்பம் மற்றும் பிரசவம் மிகவும் கடினம். இவை அனைத்தும் கருவின் வளர்ச்சி, அதிக பெரினாட்டல் நோயுற்ற தன்மை மற்றும் இறப்பு இரண்டையும் பாதிக்கும்.
தற்போது, நீரிழிவு நோய் மருத்துவ ரீதியாக மூன்று முக்கிய வகைகளாக பிரிக்கப்பட்டுள்ளது:
- வகை I இன்சுலின் சார்ந்ததாகும்,
- வகை II - இன்சுலின் அல்லாதது,
- வகை III - கர்ப்பகால நீரிழிவு நோய். பெரும்பாலான சந்தர்ப்பங்களில், இது இருபத்தெட்டு வாரங்களுக்குப் பிறகு, கர்ப்ப காலத்தில் தன்னை வெளிப்படுத்துகிறது. இது நிலையற்ற பலவீனமான குளுக்கோஸ் பயன்பாட்டால் வகைப்படுத்தப்படுகிறது.
 முதல் வகை நோய் பெரும்பாலும் குறிப்பிடப்படுகிறது. இந்த நோய் பருவமடையும் போது சிறுமிகளில் வெளிப்படுகிறது. வயதான பெண்கள் வகை II நீரிழிவு நோயால் பாதிக்கப்படுகின்றனர், அதன் போக்கை மிகக் குறைவு. கர்ப்பகால நீரிழிவு நோய் அரிதாகவே கண்டறியப்படுகிறது.
முதல் வகை நோய் பெரும்பாலும் குறிப்பிடப்படுகிறது. இந்த நோய் பருவமடையும் போது சிறுமிகளில் வெளிப்படுகிறது. வயதான பெண்கள் வகை II நீரிழிவு நோயால் பாதிக்கப்படுகின்றனர், அதன் போக்கை மிகக் குறைவு. கர்ப்பகால நீரிழிவு நோய் அரிதாகவே கண்டறியப்படுகிறது.
இன்சுலின் சார்ந்த நீரிழிவு நோயின் போக்கை அதிக பற்றாக்குறையால் வகைப்படுத்தலாம் மற்றும் அலைகளில் செல்கிறது. அதே நேரத்தில், நீரிழிவு நோயின் அறிகுறிகளில் அதிகரிப்பு உள்ளது, கிட்டத்தட்ட 50 சதவீதம் ஆஞ்சியோபதிகளை உருவாக்குகின்றன.
முதல் வாரங்கள் எந்த மாற்றமும் இல்லாமல் நோயின் போக்கால் வகைப்படுத்தப்படுகின்றன, கார்போஹைட்ரேட் சகிப்புத்தன்மையை உறுதிப்படுத்துவது கூட காணப்படுகிறது, இது இன்சுலின் சுரக்க கணையத்தை செயல்படுத்துகிறது. புற மட்டத்தில் குளுக்கோஸை உறிஞ்சுவது கவனிக்கத்தக்கது. இவை அனைத்தும் கிளைசீமியாவின் அளவைக் குறைக்க உதவுகின்றன, இரத்தச் சர்க்கரைக் குறைவு தோன்றுகிறது, இது கர்ப்பிணிப் பெண்களில் இன்சுலின் அளவைக் குறைக்க வேண்டும்.
கர்ப்பத்தின் இரண்டாம் பாதியில், கார்போஹைட்ரேட் சகிப்புத்தன்மை மோசமடைகிறது, இது நீரிழிவு நோயின் புகார்களை தீவிரப்படுத்துகிறது, மேலும் கிளைசீமியாவின் அளவு அதிகமாகிறது. இந்த காலகட்டத்தில், அதிக இன்சுலின் தேவைப்படுகிறது.
கர்ப்பத்தின் கடைசி வாரங்கள் கார்போஹைட்ரேட் சகிப்புத்தன்மையின் முன்னேற்றம், இன்சுலின் அளவின் குறைவு ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன.
ஆரம்ப பிரசவத்திற்குப் பிந்தைய காலத்தில், கிளைசீமியாவின் அளவு குறைகிறது, பின்னர் வார இறுதிக்குள் அது அதிகரிக்கிறது.
கர்ப்பத்தின் முதல் பாதியில், நீரிழிவு நோயால் பாதிக்கப்பட்ட பல பெண்களுக்கு எந்தவிதமான கடுமையான சிக்கல்களும் இல்லை. இருப்பினும், தன்னிச்சையான கருச்சிதைவு சாத்தியமாகும்.
இரண்டாவது பாதியில், சிறுநீர் பாதை நோய்த்தொற்று, பாலிஹைட்ராம்னியோஸ், கரு ஹைபோக்ஸியா மற்றும் பிறவற்றால் கர்ப்பம் சிக்கலாகிவிடும்.
பெரிய கரு காரணமாக பிரசவம் சிக்கலானதாக இருக்கும், மேலும் இது பிரசவத்தில் பெண்ணுக்கு ஏற்படும் காயங்கள் மற்றும் கரு போன்ற பல சிக்கல்களை ஏற்படுத்துகிறது.
தாயில் இருக்கும் நோய் கரு எவ்வாறு உருவாகிறது மற்றும் புதிதாகப் பிறந்தவரின் ஆரோக்கியத்தை பெரிதும் பாதிக்கிறது. நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களுக்கு பிறந்த குழந்தைகளில் உள்ளார்ந்த பல தனித்துவமான அம்சங்கள் உள்ளன:
- முகம் மற்றும் கைகால்களில் பல தோல் ரத்தக்கசிவு,
- கடுமையான வீக்கம்,
- குறைபாடுகள் பெரும்பாலும் உள்ளன
- தோலடி கொழுப்பின் வளர்ச்சி,
- பெரிய நிறை
- உறுப்புகள் மற்றும் அமைப்புகளின் செயல்பாடுகளின் வளர்ச்சி.
நீரிழிவு கரு வளர்ச்சியின் மிக மோசமான விளைவு, அதிக எண்ணிக்கையிலான குழந்தை பெரினாட்டல் இறப்பு இருப்பது. கர்ப்ப காலத்தில் சிகிச்சையில் ஈடுபடாத பெண்களில் இது எண்பது சதவீதம் வரை அடையலாம். நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களுக்கு முறையான மருத்துவ மேற்பார்வை வழங்கப்பட்டால், இறப்பவர்களின் எண்ணிக்கை கணிசமாகக் குறைக்கப்படுகிறது. தற்போது, இந்த எண்ணிக்கை 10 சதவீதத்திற்கும் குறைவாக உள்ளது.
நீரிழிவு பெண்களில் புதிதாகப் பிறந்தவர்கள் கருப்பைக்கு வெளியே உள்ள வாழ்க்கை நிலைமைகளுக்கு மெதுவாக ஒத்துப்போகிறார்கள். அவை மந்தமானவை, அவர்களுக்கு ஹைபோடென்ஷன் மற்றும் ஹைப்போரெஃப்ளெக்ஸியா உள்ளது, குழந்தைகள் மெதுவாக எடையை மீட்டெடுப்பார்கள். இத்தகைய குழந்தைகளுக்கு சிக்கலான சுவாசக் கோளாறுகளுக்கு அதிக வாய்ப்புள்ளது. நீரிழிவு நோய்க்கான இழப்பீடு கர்ப்பிணிப் பெண்களுக்கு ஒரு முக்கியமான நிலையாக இருக்க வேண்டும். நோயின் மிகச் சிறிய வடிவங்களில் கூட இன்சுலின் சிகிச்சை இருக்க வேண்டும்.
சரியான கர்ப்ப மேலாண்மை
நீரிழிவு நோயின் மறைக்கப்பட்ட மற்றும் வெளிப்படையான வடிவங்களை அடையாளம் காண்பது ஆரம்ப கட்டங்களில் அவசியம்.
- கர்ப்பத்தைப் பாதுகாப்பது குறித்து முடிவெடுப்பதற்காக சரியான நேரத்தில் ஆபத்து அளவை தீர்மானித்தல்,
- கர்ப்பம் திட்டமிடப்பட வேண்டும்
- எல்லா காலங்களிலும் கடுமையான நீரிழிவு இழப்பீட்டைக் கடைப்பிடிக்கவும் - கர்ப்பத்திற்கு முந்தைய காலம் முதல் பிரசவத்திற்குப் பிந்தைய காலம் வரை,
- தடுப்பு நடவடிக்கைகள், அத்துடன் சிக்கல்களுக்கு சிகிச்சை,
- உழைப்பைத் தீர்க்கும் நேரம் மற்றும் முறை,
- உலகில் பிறந்த குழந்தைகளின் புத்துயிர் மற்றும் நர்சிங்,
- பிரசவத்திற்குப் பிந்தைய காலத்தில் குழந்தையை கவனமாகக் கட்டுப்படுத்துதல்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்கள் வெளிநோயாளர் மற்றும் உள்நோயாளிகள் அடிப்படையில் கண்காணிக்கப்படுகிறார்கள். அதே நேரத்தில், ஒரு மருத்துவமனையில் சுமார் மூன்று மருத்துவமனையில் சேர்க்க பரிந்துரைக்கப்படுகிறது:
முதல் - ஒரு கர்ப்பிணிப் பெண்ணை பரிசோதிக்கும் பொருட்டு, ஒரு விதியாக, கர்ப்பத்தின் ஆரம்ப கட்டங்களில் மேற்கொள்ளப்படுகிறது. முடிவுகளின் அடிப்படையில், கர்ப்பத்தை மேலும் பாதுகாத்தல், தடுப்பு நடைமுறைகள் மற்றும் நீரிழிவு நோய் ஆகியவை ஈடுசெய்யப்படுகின்றன.
விநியோக திட்டமிடல்
ஒரு விதியாக, உழைப்பின் நேரம் கண்டிப்பாக தனிப்பட்ட வரிசையில் தீர்மானிக்கப்படுகிறது, நோயின் போக்கின் தீவிரத்தையும் பிற காரணிகளையும் கணக்கில் எடுத்துக்கொள்கிறது. நீரிழிவு நோயால், கருவின் செயல்பாட்டு அமைப்புகளின் தாமத முதிர்ச்சி விலக்கப்படவில்லை, இது தொடர்பாக, சரியான நேரத்தில் பிரசவத்திற்கு சிறப்பு கவனம் செலுத்தப்பட வேண்டும். ஆனால் கர்ப்பத்தின் முடிவில் பல சிக்கல்களின் வெளிப்பாடு காரணமாக, அதிகபட்சமாக முப்பத்தெட்டு வாரங்களுக்கு உழைப்பைத் தீர்க்க வேண்டிய அவசியம் உள்ளது.
நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்ணின் கருவின் பிறப்பைத் திட்டமிடும்போது, முதிர்ச்சியின் அளவை மதிப்பிடுவது அவசியம். ஒரு பெண்ணுக்கும் கருவுக்கும் சிறந்த வழி பிறப்புத் தீர்மானமாக இயற்கையான முறையில் கருதப்படுகிறது. சரியான மயக்க மருந்து மற்றும் இன்சுலின் சிகிச்சையைப் பயன்படுத்தி கிளைசீமியாவின் அயராத கட்டுப்பாட்டின் கீழ் அவை மேற்கொள்ளப்பட வேண்டும்.
நீரிழிவு நோய்க்கான பொதுவான பிரசவத்தின் பண்புகளின் அடிப்படையில், பின்வரும் நடவடிக்கைகள் அறிவுறுத்தப்படுகின்றன:
- பிறப்பு கால்வாயை நன்கு தயார் செய்யுங்கள்.
- ஒரு அம்னியோடமியுடன் தொடங்கி, பிரசவத்தைத் தொடங்க நீங்கள் தயாராக உள்ளீர்கள். உழைப்பு சாதாரணமாக இயங்கினால், ஆண்டிஸ்பாஸ்மோடிக்ஸ் பயன்படுத்தி இயற்கை பிறப்பு கால்வாயைப் பயன்படுத்துங்கள்.
- பிறப்பு சக்திகளின் இரண்டாம் பலவீனத்தைத் தடுக்க, கருப்பை ஏழு முதல் எட்டு சென்டிமீட்டர் திறக்கும் போது, ஆக்ஸிடாஸின் நிர்வகிக்கவும், குழந்தை பிறக்கும் வரை அறிகுறிகளின் படி அதை நிர்வகிப்பதை நிறுத்த வேண்டாம்.
- கரு ஹைப்போக்ஸியாவைத் தடுக்க நடவடிக்கைகள் எடுக்கப்பட வேண்டும், கர்ப்பிணிப் பெண்ணின் பிற குறிகாட்டிகளைக் கட்டுப்படுத்தலாம்.
- நீரிழிவு நோயைக் குறைப்பதை கட்டாயமாகத் தடுப்பது. பிரசவத்தில் பெண்ணின் கிளைசீமியாவின் அளவைக் காட்ட ஒரு மணி நேரம் அல்லது இரண்டு மணி நேரம் ஆகும்.
- முயற்சியின் பலவீனத்தைத் தவிர்ப்பதற்காக, கருவில் ஒரு பெரிய தோள்பட்டை இடுப்பு தோன்றும்போது, ஆக்ஸிடாஸின் உதவியுடன் செயல்முறையைச் செயல்படுத்த வேண்டியது அவசியம்.
- பிறப்பு சக்திகளின் இரண்டாம் பலவீனம் அல்லது கருவின் ஹைபோக்ஸியா கண்டறியப்பட்டால், எபிசியோடொமிக்குப் பிறகு மகப்பேறியல் ஃபோர்செப்ஸின் உதவியுடன் பிறப்பு செயல்பாட்டில் அறுவை சிகிச்சை தலையீடு அவசியம்.
- பிறப்பு கால்வாய் கிடைக்காத பட்சத்தில், பிரசவத்தைத் தொடங்குவதால் எந்த விளைவும் இல்லை அல்லது கருவின் ஹைபோக்ஸியா அதிகரிக்கும் அறிகுறிகள் கண்டறியப்பட்டால், அறுவைசிகிச்சை பிரிவு செய்யப்படுகிறது.
இன்று, நீரிழிவு நோயால், தேர்ந்தெடுக்கப்பட்ட சிசேரியன் பிரிவுக்கு நிபந்தனையற்ற அறிகுறிகள் எதுவும் இல்லை. அதே நேரத்தில், கர்ப்ப காலத்தில் இதுபோன்ற அறிகுறிகளை நிபுணர்கள் குறிப்பிடுகின்றனர்:
- நீரிழிவு மற்றும் கர்ப்பத்தின் அதிகரிக்கும் விளைவுகளின் இருப்பு.
- கருவின் இடுப்பு விளக்கக்காட்சியுடன்.
- ஒரு கர்ப்பிணிப் பெண்ணுக்கு ஒரு பெரிய கரு உள்ளது.
- கரு ஹைபோக்ஸியா அதிகரித்து வருகிறது.
புதிதாகப் பிறந்த குழந்தைகளின் உயிர்த்தெழுதல்
நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களிடமிருந்து புதிதாகப் பிறந்த குழந்தைகளுடன் நடத்தப்படும் இந்த நிகழ்வின் முக்கிய நோக்கம், குழந்தையின் நிலையை கணக்கில் எடுத்துக்கொண்டு, புத்துயிர் பெறும் நடவடிக்கைகளின் போதுமான தேர்வாகும். அவர் பிறந்த உடனேயே தொப்புள் கொடியில் பத்து சதவீத குளுக்கோஸால் செலுத்தப்படுகிறார். பின்னர் தேவையான அனைத்து நடைமுறைகளும் கிடைக்கக்கூடிய அறிகுறிகளின்படி மேற்கொள்ளப்படுகின்றன.