இன்சுலின் வோசுலிம் என்: மறுசீரமைப்பு மருந்தின் செயல்
- 1 கலவை மற்றும் வெளியீட்டின் வடிவம்
- 2 செயல் முறை
- 3 பயன்பாட்டிற்கான அறிகுறிகள்
- நீரிழிவு நோயில் "மணில்" பயன்படுத்துவதற்கான வழிமுறைகள்
- 5 கர்ப்பம் மற்றும் பாலூட்டலின் போது பயன்படுத்தவும்
- 6 குழந்தை பருவத்திலும் முதுமையிலும் பயன்படுத்துங்கள்
- 7 முரண்பாடுகள்
- 8 பக்க விளைவுகள்
- 9 அதிகப்படியான அளவு
- 10 பிற வழிகளுடன் தொடர்பு
- 11 விடுமுறை மற்றும் சேமிப்பின் நிபந்தனைகள்
- 12 மருந்துகள் அனலாக்ஸ்
- 13 தீங்கு மற்றும் நன்மை
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
உணவு சிகிச்சை மற்றும் உடற்பயிற்சி சிகிச்சை ஆகியவை இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுவரவில்லை என்றால், வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க மணினில் மருத்துவ மாத்திரைகள் பயன்படுத்தப்படுகின்றன. மருந்து மிகவும் பயனுள்ளதாக இருந்தாலும், இது பல குறைபாடுகளையும் கொண்டுள்ளது, எனவே, அதைப் பயன்படுத்துவதற்கு முன்பு, உங்கள் சுகாதார நிபுணருடன் கலந்தாலோசிப்பது முக்கியம்.
கலவை மற்றும் வெளியீட்டின் வடிவம்
ஹைப்போகிளைசெமிக் மருந்து மணினில் இளஞ்சிவப்பு மாத்திரைகள் வடிவில் தயாரிக்கப்படுகிறது. செயலில் உள்ள மூலப்பொருள் 1.75, 3.5 மற்றும் 5 மில்லிகிராம் அளவுகளில் கிளிபென்க்ளாமைடு ஆகும், இது அளவைப் பொறுத்து. லாக்டோஸ் மோனோஹைட்ரேட், ஸ்டார்ச், மெக்னீசியம் ஸ்டீரேட் மற்றும் சிலிக்கான் டை ஆக்சைடு ஆகியவை கூடுதல் கூறுகள். 120 துண்டுகள் கொண்ட பாட்டில்களில் மாத்திரைகள் உள்ளன.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
செயலின் பொறிமுறை
மணினிலின் ஒரு பகுதியாக இருக்கும் செயலில் உள்ள பொருளைப் பயன்படுத்தி, இன்சுலின் உணர்திறனை அதிகரிக்கவும், அதன் வெளியீட்டை அதிகரிக்கவும், கல்லீரலால் குளுக்கோஸை உறிஞ்சுவதில் இன்சுலின் விளைவை அதிகரிக்கவும் முடியும். கூடுதலாக, மருந்து இரத்த திரவத்தின் த்ரோம்போஜெனிக் பண்புகளை குறைக்கிறது. உடலில் குளுக்கோஸின் குறைவு நிர்வாகத்திற்கு 2 மணி நேரம் கழித்து ஒரு நாள் நீடிக்கும்.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
பயன்பாட்டிற்கான அறிகுறிகள்
பெரும்பாலும், இன்சுலின் சார்ந்த வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க மற்றும் குளுக்கோஸ் மதிப்புகளைக் கட்டுப்படுத்த இந்த மருந்து பயன்படுத்தப்படுகிறது. இது நிகழும்போது பரிந்துரைக்கப்படுகிறது:
- அதிக எடை கொண்ட நோயாளிகளுக்கு எடை இழப்பு,
- நாட்பட்ட ஹைப்பர் கிளைசீமியா கண்டறியப்படுகிறது.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
நீரிழிவு நோயில் "மணில்" பயன்படுத்துவதற்கான வழிமுறைகள்
 மருந்து போதுமான அளவு தண்ணீருடன் எடுத்துக் கொள்ளப்படுகிறது.
மருந்து போதுமான அளவு தண்ணீருடன் எடுத்துக் கொள்ளப்படுகிறது.
நீரிழிவு மருந்து சாப்பாட்டுக்கு முன் எடுக்கப்படுகிறது, அதே நேரத்தில் அதை மெல்ல வேண்டிய அவசியமில்லை, போதுமான அளவு தண்ணீரில் கழுவ வேண்டும். இது முக்கியமாக ஒரு நாளைக்கு ஒரு முறை (காலை நேரம்) பரிந்துரைக்கப்படுகிறது. நோயாளி மருந்து எடுக்க மறந்துவிட்டால், அவர் அதை நினைவில் வைத்தவுடன் இதைச் செய்ய வேண்டும். அதே நாளில், மருந்துகளின் இரட்டை அளவை உட்கொள்வது தடைசெய்யப்பட்டுள்ளது.
மருந்தின் அளவு நோயாளியின் வயது, நோயின் போக்கின் அளவு மற்றும் இரத்த சர்க்கரை அளவு ஆகியவற்றுடன் நேரடியாக தொடர்புடையது. நீரிழிவு சிகிச்சையின் ஆரம்ப கட்டத்தில் ஒரு நாளைக்கு ஒன்று அல்லது 2 மாத்திரைகள் பயன்படுத்துவது அடங்கும். இந்த அளவு விரும்பிய சிகிச்சை விளைவை வழங்காவிட்டால், மருத்துவர்களின் கடுமையான மேற்பார்வையின் கீழ் அதை அதிகரிக்க முடியும். இந்த வழக்கில், டோஸ் படிப்படியாக அதிகரிக்கிறது. ஒரு நாளைக்கு 5-6 மாத்திரைகளுக்கு மேல் குடிக்க அனுமதிக்கப்படுகிறது.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
கர்ப்பம் மற்றும் பாலூட்டலின் போது பயன்படுத்தவும்
நீரிழிவு நோய்க்கான மருந்து “மணினில்” 5 மற்றும் அதன் பிற வடிவங்கள் கர்ப்பம் மற்றும் பாலூட்டலின் போது பரிந்துரைக்கப்படவில்லை. கர்ப்பத்தைத் தவிர்ப்பதற்காக சிகிச்சையின் செயல்பாட்டில் நம்பகமான கருத்தடைகளைப் பயன்படுத்துவது முக்கியம் என்று சுகாதார ஊழியர்கள் குறிப்பிடுகின்றனர். கர்ப்பம் ஏற்பட்டால், மருந்துகளின் பயன்பாடு உடனடியாக நிறுத்தப்பட வேண்டும்.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
குழந்தை பருவத்திலும் முதுமையிலும் பயன்படுத்துங்கள்
நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் "மணினில்" என்ற மருந்து 18 வயதிற்குட்பட்ட குழந்தைகளில் பயன்படுத்த தடை விதிக்கப்பட்டுள்ளது என்பதில் பயன்பாட்டிற்கான வழிமுறைகள் கவனம் செலுத்துகின்றன. முதுமையில் விண்ணப்பம் அனுமதிக்கப்படுகிறது, ஆனால் மருத்துவர்களின் நிலையான மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும். கூடுதலாக, இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து (உடலில் குளுக்கோஸ் செறிவு குறைதல்) விலக்கப்படாததால், மருந்தின் ஆரம்ப அளவைக் குறைக்க வேண்டும்.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
பிரயோகத்திற்கு முரண்
 குடல் அடைப்பு என்பது மருந்து உட்கொள்வதற்கு ஒரு முரணாகும்.
குடல் அடைப்பு என்பது மருந்து உட்கொள்வதற்கு ஒரு முரணாகும்.
நோயாளி கண்டுபிடிக்கப்பட்டால் நீரிழிவு நோய்க்கான தீர்வை எடுக்க தடை விதிக்கப்பட்டுள்ளது:
- சில பொருட்களுக்கு தனிப்பட்ட சகிப்புத்தன்மை,
- வகை 1 நீரிழிவு நோய்
- கீட்டோஅசிடோசிசுடன் இணைந்தது,
- கோமா,
- கல்லீரலின் செயல்பாட்டில் தொந்தரவுகள்,
- சிறுநீரக செயலிழப்பு
- வெள்ளை இரத்த அணுக்களின் ஹீமோபொய்சிஸ் கோளாறுகள்,
- குடல் அடைப்பு,
- லாக்டோஸ் சகிப்புத்தன்மை.
அத்தகைய விலகல்கள் காணப்பட்டால் ஒரு மருந்து முகவர் துல்லியத்துடன் பரிந்துரைக்கப்படுகிறது:
- தைராய்டு நோயியல்,
- காய்ச்சல்,
- அட்ரீனல் கோர்டெக்ஸின் செயலிழப்பு,
- மதுபோதை,
- ஆல்கஹால் விஷம்
- 70 வயது முதல் மேம்பட்ட வயது.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
பக்க விளைவுகள்
சில நேரங்களில் “மணினில்” இத்தகைய பக்க அறிகுறிகளை ஏற்படுத்துகிறது:
 குமட்டல் மருந்து உட்கொள்வதால் ஏற்படும் பக்க விளைவுகளில் ஒன்றாகும்.
குமட்டல் மருந்து உட்கொள்வதால் ஏற்படும் பக்க விளைவுகளில் ஒன்றாகும்.
- இரைப்பை குடல்:
- குமட்டல்
- நினைவுப்படுத்துகின்றது,
- வயிற்றில் வலி
- வாய்வழி குழியில் உலோகத்தின் சுவை,
- குளுக்கோஸ் குறைத்தல்
- எடை அதிகரிப்பு.
- தோல்:
- அரிப்பு மற்றும் எரியும்
- pemphigus,
- புற ஊதா கதிர்வீச்சுக்கு அதிகரித்த உணர்திறன்,
- தசை வலி
- மூட்டு வலி
- மஞ்சள் காமாலை,
- குயின்கேவின் எடிமா.
- ஹீமாடோபாய்டிக் உறுப்புகள்:
- பிளேட்லெட் எண்ணிக்கை குறைப்பு,
- வெள்ளை இரத்த அணுக்களின் பலவீனமான ஹீமாடோபாய்சிஸ்,
- சிவப்பு இரத்த அணுக்களின் மொத்த எண்ணிக்கையில் குறைவு,
- வெள்ளை இரத்த அணுக்களின் எண்ணிக்கையில் குறைவு.
- பொதுவான:
- தலையில் வலி,
- பலவீனம்
- கவலை உணர்வு
- வலிப்பு
- இயக்கங்களின் குழப்பம்
- மோட்டார் மற்றும் பேச்சு செயல்பாடுகளை மீறுதல்.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
அளவுக்கும் அதிகமான
 மருந்தின் அளவுக்கதிகமாக, உடல் வெப்பநிலை அதிகரிக்கும்.
மருந்தின் அளவுக்கதிகமாக, உடல் வெப்பநிலை அதிகரிக்கும்.
அதிக அளவு இருந்தால், நோயாளிக்கு பின்வரும் அறிகுறிகள் உள்ளன:
- அதிகரித்த பசி
- அதிகரித்த உடல் வெப்பம்,
- இதய தாள தொந்தரவுகள்,
- கவலை உணர்வு
- தலையில் வலி,
- காட்சி மற்றும் பேச்சு செயல்பாடுகளை மீறுதல்.
இதேபோன்ற அறிகுறிகள் காணப்பட்டால், சீக்கிரம் ஒரு துண்டு அல்லது குளுக்கோஸ் நிறைந்த உணவை விரைவில் சாப்பிடுவது முக்கியம். மயக்கம் ஏற்பட்டால், குளுக்கோஸ் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
பிற வழிகளுடன் தொடர்பு
ஒரே நேரத்தில் அனபோலிக்ஸ், ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள், ஏ.சி.இ இன்ஹிபிட்டர்கள், பிற இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் மற்றும் பீட்டா-தடுப்பான்கள் ஆகியவற்றைக் கொண்டு, மருந்தின் விளைவின் அதிகரிப்பு குளுக்கோஸின் அளவைக் குறைப்பதை நோக்கமாகக் கொண்டுள்ளது. பார்பிட்யூரேட்டுகள், குளுக்கோகார்ட்டிகாய்டுகள், தியாசைட் குழுவின் டையூரிடிக்ஸ், வாய்வழி கருத்தடை மற்றும் மருந்துகள், லித்தியம் அடங்கிய ஒற்றை பயன்பாட்டுடன் மணினிலின் செயல்திறனில் குறைவு ஏற்படுகிறது.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
விடுமுறை மற்றும் சேமிப்பு நிலைமைகள்
முத்திரையால் சான்றளிக்கப்பட்ட கலந்துகொண்ட மருத்துவரின் பரிந்துரைப்படி பிரத்தியேகமாக மருந்தக சங்கிலிகளில் “மணினில்” மருந்தை வாங்கலாம். பயன்பாட்டிற்கான வழிமுறைகள் தயாரிப்பு உலர்ந்த இடத்தில் சேமிக்கப்பட வேண்டும் என்பதைக் குறிக்கிறது, வெப்பநிலை 30 டிகிரிக்கு மிகாமல் இருக்கும். இந்த அறை விலங்குகள், குழந்தைகள் மற்றும் நேரடி சூரிய ஒளியை அணுகக்கூடாது. சேமிப்பகத்தின் காலம் உற்பத்தி செய்யப்பட்ட தேதியிலிருந்து 3 வருடங்களுக்கு மிகாமல் இருக்க வேண்டும், இது தேதி அட்டை பேக்கேஜிங்கில் குறிக்கப்படுகிறது.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
மருந்துகளின் அனலாக்ஸ்
 கிளிபென்கிளாமைடு மருந்தின் அனலாக் என்று கருதப்படுகிறது.
கிளிபென்கிளாமைடு மருந்தின் அனலாக் என்று கருதப்படுகிறது.
மணினிலில் உள்ள அதே செயலில் உள்ள பொருளை உள்ளடக்கிய ஒரே மருந்து அனலாக், கிளிபென்க்ளாமைடு என்ற மருந்தாக கருதப்படுகிறது. இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்ட பிற மருந்துகள் உடலில் இதேபோன்ற செயல்முறையைக் கொண்டிருக்கின்றன, ஆனால் மற்றொரு செயலில் உள்ள பொருள். இத்தகைய நடவடிக்கைகள் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க உதவுவது மட்டுமல்லாமல், உங்கள் ஆரோக்கியத்திற்கு கடுமையாக தீங்கு விளைவிக்கும் என்பதால், மணிலினை அதன் அனலாக்ஸுடன் மாற்றுவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது என்பதை கவனத்தில் கொள்ள வேண்டும்.
உள்ளடக்க அட்டவணைக்குத் திரும்பு
தீங்கு மற்றும் நன்மை
நீரிழிவு நோய்க்கான “மணினில்” மருத்துவ நடைமுறையில் தீவிரமாக பரிந்துரைக்கப்படுகிறது மற்றும் இது ஒரு சிறந்த மருந்தாக கருதப்படுகிறது. இது அதிக சர்க்கரையுடன் மட்டுமல்லாமல், ஆரோக்கியமானவர்களுக்கு இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்தவும் பரிந்துரைக்கப்படுகிறது. இருப்பினும், சிகிச்சையின் செயல்பாட்டில் அதன் செயல்திறன் இருந்தபோதிலும், இது போதுமான எண்ணிக்கையிலான முரண்பாடுகள் மற்றும் பக்க விளைவுகளின் வடிவத்திலும் குறைபாடுகளைக் கொண்டுள்ளது. அவற்றில் மிகவும் தீவிரமான ஒன்று இரத்தச் சர்க்கரைக் குறைவு ஆகும், இது உடலுக்கு கடுமையான தீங்கு விளைவிக்கும்.
இன்சுலின் வோசுலிம் என்: மறுசீரமைப்பு மருந்தின் செயல்
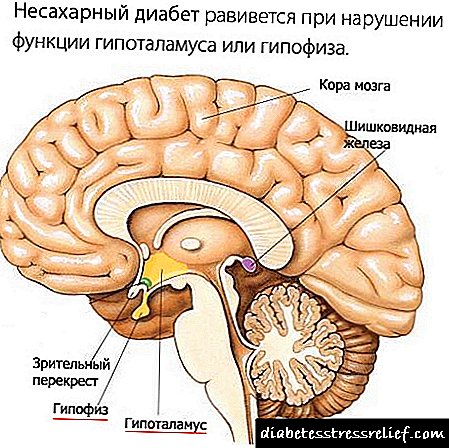
நீரிழிவு நோயாளிகளுக்கு மாற்று சிகிச்சைக்கு இன்சுலின் ஏற்பாடுகள் பயன்படுத்தப்படுகின்றன. அவை செயல்பாட்டு காலத்தால் குறுகிய மற்றும் நீட்டிக்கப்பட்டவை. வெவ்வேறு நபர்களுக்கான நடவடிக்கை காலம் தனிப்பட்டது. எனவே, இன்சுலின் சிகிச்சையின் தேர்வு பொதுவாக ஒரு மருத்துவமனையில் மேற்கொள்ளப்படுகிறது.
இந்த நோக்கத்திற்காக, பகலில் கிளைசீமியாவின் அளவைக் கட்டுப்படுத்தவும். பின்னர் மருத்துவர் வளர்சிதை மாற்ற விகிதம், உணவு, உடல் செயல்பாடு, பல்வேறு வகையான மருந்துகளை இணைத்து இன்சுலின் அளவை பரிந்துரைக்கிறார்.
அதிக ஈடுசெய்யப்பட்ட கார்போஹைட்ரேட் வளர்சிதை மாற்றம், இரத்த குளுக்கோஸில் தினசரி குறைந்த ஏற்ற இறக்கங்கள் மற்றும், எனவே, நீரிழிவு நோயின் சிக்கல்களின் அபாயத்தை குறைக்கிறது.
இன்சுலின் சிகிச்சைக்கான அடிப்படை விதிகள்
பொதுவாக, இன்சுலின் 23-59 IU உற்பத்தி செய்யப்படுகிறது, இது சுமார் 1 கிலோ உடல் எடை - 0.6 - 1.0 UNITS. இந்த சுரப்பு அடித்தள மற்றும் உணவு (போலஸ்) என பிரிக்கப்பட்டுள்ளது. இன்சுலின் அடிப்படை சுரப்பு ஒரு மணி நேரத்திற்கு 1 யூனிட் வரை இருக்கும். ஒவ்வொரு 10 அல்லது 12 கிராம் கார்போஹைட்ரேட்டுகளுக்கும் (1 எக்ஸ்இ) இன்சுலின் - 1 யூனிட் உற்பத்தி மூலம் உணவு தூண்டப்படுகிறது.
காலையில் இன்சுலின் தேவை அதிகமாக உள்ளது, மேலும் மாலையில் உணர்திறன் அதிகரிக்கிறது. மருந்து நிர்வாக அட்டவணையை உருவாக்குவதற்கு இது முக்கியமானது, ஏனெனில் இன்சுலின் சிகிச்சையின் குறிக்கோள், தங்கள் சொந்த சுரப்பின் வெவ்வேறு காலங்களின் இன்சுலின் தயாரிப்புகளை உருவகப்படுத்துவதாகும்.
இந்த முறை இன்சுலின் நிர்வாகத்தின் அடிப்படை-போலஸ் கொள்கை என்று அழைக்கப்படுகிறது. இது தீவிரமான இன்சுலின் சிகிச்சை மற்றும் இன்சுலின் டிஸ்பென்சர்களின் பயன்பாட்டை அடிக்கோடிட்டுக் காட்டுகிறது. கார்போஹைட்ரேட்டுகள் (குளுக்கோஸ்), அமினோ அமிலங்கள் மற்றும் புரதங்களைத் தவிர, இன்சுலின் சுரக்கலை நெறிமுறையில் தூண்டவும்.
அறிமுகப்படுத்தப்பட்ட இன்சுலின் வேறுபட்ட உறிஞ்சுதல் வீதத்தைக் கொண்டுள்ளது, இது அத்தகைய காரணிகளைப் பொறுத்தது:
இவற்றில் மிக முக்கியமானவை பின்வருமாறு:
- இன்சுலின் தயாரிப்புகளின் வெப்பநிலை, அதன் கரைதிறன்.
- உட்செலுத்தப்பட்ட கரைசலின் அளவு.
- உட்செலுத்தப்படும் பகுதிகள் (அடிவயிற்றின் தோலில் இருந்து வேகமாக, தொடையில் அல்லது தோள்பட்டையில் இருந்து மெதுவாக).
- உடல் செயல்பாடு.
- நோயாளி நரம்பு மண்டல நிலைமைகள்
இன்சுலின் சிகிச்சையின் நோக்கம்: வோசுலிம் என், அறிகுறிகள்
 கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை சீராக்க இன்சுலின் பரிந்துரைக்கப்படுகிறது. வெறுமனே, இது சாதாரண உண்ணாவிரத இரத்த குளுக்கோஸை அடைவது, சாப்பிட்ட பிறகு கூர்மையான அதிகரிப்பைத் தடுப்பது, சிறுநீரில் குளுக்கோஸ் இருக்கக்கூடாது, இரத்தச் சர்க்கரைக் குறைவின் தாக்குதல்கள் எதுவும் இல்லை.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை சீராக்க இன்சுலின் பரிந்துரைக்கப்படுகிறது. வெறுமனே, இது சாதாரண உண்ணாவிரத இரத்த குளுக்கோஸை அடைவது, சாப்பிட்ட பிறகு கூர்மையான அதிகரிப்பைத் தடுப்பது, சிறுநீரில் குளுக்கோஸ் இருக்கக்கூடாது, இரத்தச் சர்க்கரைக் குறைவின் தாக்குதல்கள் எதுவும் இல்லை.
சிகிச்சையின் சரியான தன்மைக்கான திருப்திகரமான குறிகாட்டிகள் நீரிழிவு நோயின் முக்கிய அறிகுறிகளைக் குறைத்தல் அல்லது நீக்குதல், கெட்டோஅசிடோசிஸ் இல்லாதது, கடுமையான ஹைப்பர் கிளைசீமியா, இரத்தச் சர்க்கரைக் குறைவின் அடிக்கடி தாக்குதல்கள்.
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
இன்சுலின் சிகிச்சையானது நோயாளிகளின் இயல்பான உடல் எடையை பராமரிக்கவும், கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவுகளை உட்கொள்ளவும் (எளியவர்களைத் தவிர), லிப்போபுரோட்டின்கள், கொழுப்பின் சாதாரண விகிதத்தை பராமரிக்க உங்களை அனுமதிக்கிறது.
இன்சுலின் சிகிச்சையின் இறுதி இலக்கு ஒரு சாதாரண வாழ்க்கை முறை, சமூக தொடர்புகளை பராமரிக்கும் திறன். இன்சுலின் சரியான மற்றும் சரியான நிர்வாகம் நோயின் நரம்பியல் மற்றும் வாஸ்குலர் சிக்கல்களைத் தடுக்க அல்லது குறைக்க உதவுகிறது.
நீரிழிவு நோய்க்கு இன்சுலின் கொண்ட மருந்துகளை பரிந்துரைப்பதற்கான முக்கிய அறிகுறிகள்:
- முதல் வகை நீரிழிவு நோய்.
- கெட்டோஅசிடோசிஸ் (தீவிரத்தில் மாறுபடும்).
- கோமா: ஹைபரோஸ்மோலார், கெட்டோஅசிடோடிக், லாக்டிக் அமிலத்தன்மை.
- மிதமான தீவிரத்தன்மை மற்றும் கடுமையான purulent செயல்முறைகளின் நோய்த்தொற்றுகள்.
- காசநோய்.
- திடீர் எடை இழப்பு.
- தொடர்ச்சியான கணைய அழற்சி, கணைய அழற்சி, கணைய நெக்ரோசிஸ்.
பலவீனமான உறுப்பு செயல்பாடு, மூளையின் கடுமையான பலவீனமான இரத்த ஓட்டம் மற்றும் மாரடைப்பு, அறுவை சிகிச்சை தலையீடுகள் ஆகியவற்றுடன் கடுமையான மைக்ரோஅஞ்சியோபதிகளின் முன்னிலையில் நீரிழிவு வகையைப் பொருட்படுத்தாமல் இன்சுலின் பயன்படுத்தப்படுகிறது.
டைப் 2 நீரிழிவு நோயில், வாய்வழி மருந்துகள் மற்றும் கடுமையான ஹைபர்டிரிகிளிசெர்டேமியாவை எதிர்ப்பதற்கும் இன்சுலின் குறிக்கப்படுகிறது, இது நீரிழிவு நோயின் போது பயன்படுத்தப்படுகிறது.
Vozulim N இல் நுழைவது எப்படி?
 மருந்து ஒரு மனித இன்சுலின், ஐசோபான், மரபணு பொறியியலால் பெறப்படுகிறது. அளவு வடிவம் தோலின் கீழ் நிர்வாகத்திற்கான இடைநீக்கம் ஆகும். ஒரு மில்லிலிட்டரில் 100 PIECES இன்சுலின் உள்ளது. 3 மில்லி அளவுடன் 10 மில்லி குப்பிகளை மற்றும் தோட்டாக்களில் கிடைக்கிறது.
மருந்து ஒரு மனித இன்சுலின், ஐசோபான், மரபணு பொறியியலால் பெறப்படுகிறது. அளவு வடிவம் தோலின் கீழ் நிர்வாகத்திற்கான இடைநீக்கம் ஆகும். ஒரு மில்லிலிட்டரில் 100 PIECES இன்சுலின் உள்ளது. 3 மில்லி அளவுடன் 10 மில்லி குப்பிகளை மற்றும் தோட்டாக்களில் கிடைக்கிறது.
Vozulim N ஐ உள்ளிடுவதற்கு, ஒரு இன்சுலின் எவ்வாறு சரியாக செலுத்த வேண்டும் என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும். அறிமுகத்திற்கு முன், நீங்கள் 30 நிமிடங்களில் குளிர்சாதன பெட்டியிலிருந்து குப்பியை எடுக்க வேண்டும். வெளியீட்டு தேதி மற்றும் காலாவதி தேதியை சரிபார்க்கவும். 28 நாட்களுக்கு முன்னர் காலாவதியான அல்லது திறந்த மருந்தை நிர்வகிக்க முடியாது.
சுத்தமான தோலில் கழுவி உலர்ந்த கைகளால் மட்டுமே ஊசி போட வேண்டும் (ஆல்கஹால் தேய்க்கக்கூடாது). இன்சுலின் பாட்டில் வோசுலிம் என் கைகளில் உருட்டப்பட வேண்டும், இதனால் இடைநீக்கத்தின் நிறம் ஒரே மாதிரியாக வெள்ளை, மேகமூட்டமாக மாறும்.
ஊசி ஒரு சிரிஞ்ச் மூலம் மேற்கொள்ளப்பட்டால், பின்வரும் விதிகளை கடைபிடிக்க வேண்டும்:
- எந்த மேற்பரப்பிலும் ஊசியைத் தொடாதே.
- இன்சுலின் அளவை கவனமாக சரிபார்க்கவும்.
- உட்செலுத்துதல் தளம் உளவாளிகளுக்கு (2.5 செ.மீ க்கும் அதிகமாக) அல்லது தொப்புளுக்கு அருகில் இருக்கக்கூடாது, நீங்கள் காயம் அல்லது வீக்கத்தின் தளத்தில் குத்த முடியாது.
- உட்செலுத்தப்பட்ட பிறகு, சிரிஞ்ச் மற்றொரு 5 விநாடிகளுக்கு தோலின் கீழ் இருக்க வேண்டும்.
- ஊசி போட்டபின் ஊசி மற்றும் சிரிஞ்சை கவனமாக அப்புறப்படுத்த வேண்டும்.
ஒரு சிரிஞ்ச் பேனாவுடன் மருந்து அறிமுகப்படுத்தப்பட்டவுடன், நீங்கள் விரும்பிய அளவில் டிஸ்பென்சரை அமைத்து தொடக்க பொத்தானை அழுத்த வேண்டும். அதன் பிறகு, பேனாவை தோலில் இருந்து அகற்றாமல் பத்து விநாடிகள் வைத்திருங்கள். பயன்படுத்தப்பட்ட ஊசியை உடனடியாக அப்புறப்படுத்த வேண்டும்.
உட்செலுத்துதல் தளம் மாற்றப்பட வேண்டும், இது உங்களுக்காக ஒரு தனிப்பட்ட திட்டத்தை உருவாக்குகிறது. வேதனையைக் குறைக்க, நீங்கள் ஒரு மெல்லிய மற்றும் குறுகிய ஊசி வேண்டும்.
நிர்வாகத்திற்குப் பிறகு வுலிம் என் எவ்வாறு செயல்படுகிறார்?
 வோசுலிம் என் ஒரு நடுத்தர கால மனித மறுசீரமைப்பு இன்சுலின் ஆகும். இரத்த சர்க்கரையை குறைக்கத் தொடங்க, அது செல்லின் வெளிப்புற சவ்வில் ஒரு குறிப்பிட்ட ஏற்பியுடன் இணைக்கப்பட வேண்டும். வோசுலிம் என் ஒரு இன்சுலின் + ஏற்பி வளாகத்தை உருவாக்குகிறது, இது உயிர்வேதியியல் உள்விளைவு எதிர்வினைகளைத் தூண்டுகிறது.
வோசுலிம் என் ஒரு நடுத்தர கால மனித மறுசீரமைப்பு இன்சுலின் ஆகும். இரத்த சர்க்கரையை குறைக்கத் தொடங்க, அது செல்லின் வெளிப்புற சவ்வில் ஒரு குறிப்பிட்ட ஏற்பியுடன் இணைக்கப்பட வேண்டும். வோசுலிம் என் ஒரு இன்சுலின் + ஏற்பி வளாகத்தை உருவாக்குகிறது, இது உயிர்வேதியியல் உள்விளைவு எதிர்வினைகளைத் தூண்டுகிறது.
கிளைசீமியாவின் குறைவு செல்கள் மூலம் குளுக்கோஸை அதிக அளவில் உறிஞ்சுவதோடு ஆற்றலுக்கான கிளைகோலிசிஸின் வளர்சிதை மாற்ற செயல்முறைகளில் சேர்க்கப்படுவதோடு தொடர்புடையது. இன்சுலின் கொழுப்புகள் மற்றும் கிளைகோஜன் உருவாவதை துரிதப்படுத்தும் திறனையும் கொண்டுள்ளது. கல்லீரல் உயிரணுக்களில், புதிய குளுக்கோஸ் மூலக்கூறுகளின் உருவாக்கம் மற்றும் கிளைகோஜன் கடைகளின் முறிவு ஆகியவை தடுக்கப்படுகின்றன.
இன்சுலின் வோசுலிமா என் செயல்படும் காலம் உறிஞ்சுதல் வீதத்தின் காரணமாகும். இது பல காரணிகளைப் பொறுத்தது: டோஸ், முறை, நிர்வாகத்தின் இடம். இது சம்பந்தமாக, இன்சுலின் நடவடிக்கையின் சுயவிவரம் வெவ்வேறு நோயாளிகள் மற்றும் ஒரே நபரின் ஏற்ற இறக்கங்களுக்கு உட்பட்டது.
மருந்தின் விளைவு நிர்வாகத்திற்கு 1 மணி நேரத்திற்குப் பிறகு தொடங்குகிறது, அதிகபட்ச (உச்ச) விளைவு 2 முதல் 7 மணி நேரம் வரை, வோசுலிமா N இன் செயல்பாட்டின் காலம் 18-20 மணி நேரம் ஆகும். இது கல்லீரலில் உள்ள இன்சுலினேஸால் அழிக்கப்படுகிறது. இது சிறுநீரகங்கள் வழியாக வெளியேற்றப்படுகிறது.
வோசுலிமா என் பயன்பாட்டின் அம்சங்கள்:
- இது கர்ப்பிணிப் பெண்களுக்கும், தாய்ப்பால் கொடுக்கும் போதும் பரிந்துரைக்கப்படலாம்.
- ஊசி தோலின் கீழ் மேற்கொள்ளப்படுகிறது, தீர்வு அறை வெப்பநிலையில் இருக்க வேண்டும்.
- குறுகிய இன்சுலின் மூலம் ஒரே நேரத்தில் நிர்வாகம் சாத்தியம் - வோசுலிம் ஆர்.
- சிரிஞ்ச் பேனாவுக்கு மட்டுமே கெட்டி பயன்படுத்தவும்.
- வண்டல் சாத்தியம் காரணமாக, இன்சுலின் விசையியக்கக் குழாய்களில் பயன்படுத்த பரிந்துரைக்கப்படவில்லை.
இன்சுலின் முதன்முறையாக பரிந்துரைக்கப்படுகிறது அல்லது மாறிவிட்டால், குறிப்பிடத்தக்க உடல் அல்லது மன அழுத்தத்துடன், காரை ஓட்டுவதற்கான குறைந்த திறன் சாத்தியமாகும். பொறிமுறை மேலாண்மை ஆபத்தான செயலாக மாறி வருகிறது.
எனவே, அதிக கவனம் தேவைப்படும் வேலை, மன மற்றும் மோட்டார் எதிர்வினைகளின் வேகம் ஆகியவற்றை அவர்கள் பரிந்துரைக்கவில்லை.
பக்க விளைவுகள் மற்றும் சிக்கல்கள்
 இன்சுலின் நிர்வாகம் பெரும்பாலும் இரத்த சர்க்கரையின் வீழ்ச்சிக்கு வழிவகுக்கிறது. நீரிழிவு நோயாளிகளின் உணர்வுகள் எப்போதும் உண்மையான மருத்துவ படத்தை பிரதிபலிக்காது. நீரிழிவு நரம்பியல் நோயில், இரத்த குளுக்கோஸில் கணிசமான குறைவு அடையாளம் காணப்படாமல் போகலாம், மேலும் நீரிழிவு நோய்களில், கிளைசீமியாவில் சிறிதளவு குறைவது கூட அச .கரியத்தை ஏற்படுத்துகிறது.
இன்சுலின் நிர்வாகம் பெரும்பாலும் இரத்த சர்க்கரையின் வீழ்ச்சிக்கு வழிவகுக்கிறது. நீரிழிவு நோயாளிகளின் உணர்வுகள் எப்போதும் உண்மையான மருத்துவ படத்தை பிரதிபலிக்காது. நீரிழிவு நரம்பியல் நோயில், இரத்த குளுக்கோஸில் கணிசமான குறைவு அடையாளம் காணப்படாமல் போகலாம், மேலும் நீரிழிவு நோய்களில், கிளைசீமியாவில் சிறிதளவு குறைவது கூட அச .கரியத்தை ஏற்படுத்துகிறது.
ஒரு இரத்தச் சர்க்கரைக் குறைவின் தாக்குதலின் அறிகுறிகள் ஒரு அனுதாப சமத்துவமற்ற அமைப்பை செயல்படுத்துவதோடு மூளைக்கு ஊட்டச்சத்துக்கள் குறைந்து வருவதோடு தொடர்புடையது. வியர்வை, பசி, நடுங்கும் கைகள், உள் கவலை, உதடுகள் மற்றும் நாக்கின் உணர்வின்மை, பலவீனம் தோன்றும்.
மூளைக்கு அதன் சொந்த குளுக்கோஸ் கடைகள் இல்லாததால், இரத்தச் சர்க்கரைக் குறைவின் வெளிப்பாடுகள் ஏற்படுகின்றன, மேலும் உணவைக் குறைக்கும்போது, அது தலைச்சுற்றல், பலவீனம் மற்றும் உணவுத் தேவைகளுடன் ஹைபோக்ஸியாவுக்கு வினைபுரிகிறது. பின்னர் நரம்பு தூண்டுதல்கள் பிட்யூட்டரி சுரப்பியில் பரவுகின்றன, ஹார்மோன்கள் வெளியிடப்படுகின்றன. கிளைசீமியாவை மீட்டெடுக்க ஒரு ஹார்மோன் எதிர்வினைகள் தொடங்கப்படுகின்றன.
ஆரம்ப கட்டங்களிலும், லேசான அளவிலும் இரத்தச் சர்க்கரைக் குறைவுக்கு சிகிச்சையளிக்க, சர்க்கரை, தேன், சாக்லேட், குளுக்கோஸ் மாத்திரைகளை எடுத்துக் கொண்டால் போதும். கடுமையான சூழ்நிலைகளிலும், பலவீனமான நனவிலும், நோயாளிகளை குளுக்கோஸ் ஊடுருவி குளுக்ககோன் செலுத்தப்படும் மருத்துவமனைக்கு கொண்டு செல்ல வேண்டும்.
நீரிழிவு நோயில் அடிக்கடி ஏற்படும் இரத்தச் சர்க்கரைக் குறைவு இன்சுலின் அதிகப்படியான நோய்க்குறி (சோமோஜி நோய்க்குறி) வளர்ச்சிக்கு வழிவகுக்கிறது. அதன் மருத்துவ அறிகுறிகள் பின்வருமாறு:
- இன்சுலின் பெரும் தேவை (தவறான இன்சுலின் எதிர்ப்பு).
- நீரிழிவு நோயின் லேபிள் படிப்பு (சூடோலபிலிட்டி).
- உயர் கிளைகோசூரியாவுடன் நிலையான எடை அல்லது எடை அதிகரிப்பு.
- இணையான நோய்கள் காரணமாக கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மேம்படுத்துதல் அல்லது அளவைக் குறைத்தல்.
- அதிகரிக்கும் அளவோடு நல்வாழ்வின் சரிவு.
- பசியின் நிலையான உணர்வு.
- இரத்தம் மற்றும் சிறுநீரில் குளுக்கோஸ் அளவுகளில் ஒரு பெரிய மாறுபாடு.
இன்சுலின் எதிர்ப்பு உருவாகலாம், 80 அலகுகள் கூட விரும்பிய விளைவைக் கொண்டுவருவதில்லை, மேலும் இன்சுலின் ஆன்டிபாடிகள் இரத்தத்தில் கண்டறியப்படுகின்றன. இன்சுலின் எதிர்ப்பு தற்காலிகமானது (சிதைவு, தொற்று, நாள்பட்ட அல்லது நாளமில்லா நோய்கள் அதிகரிப்பது) மற்றும் நீடித்தது.
இன்சுலின் ஒவ்வாமை பொதுவான எதிர்வினைகள் குயின்கேவின் எடிமா அல்லது பொதுமைப்படுத்தப்பட்ட யூர்டிகேரியா வடிவத்தில் வெளிப்படுகின்றன, அவை அரிதானவை. உள்ளூர் எதிர்வினைகள் ஹைபர்மீமியாவின் தோற்றம், இன்சுலின் ஊசி இடத்திலுள்ள வீக்கம் அல்லது தோல் அரிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன. பொதுவாக, உள்ளூர் வெளிப்பாடுகளுக்கு சிகிச்சை தேவையில்லை மற்றும் விளைவுகள் இல்லாமல் மறைந்துவிடும்.
இன்சுலின் உட்செலுத்தப்பட்ட இடத்தில் லிபோடிஸ்ட்ரோபி, அதே போல் தோலடி திசுக்களில் உள்ள அட்ரோபிக் செயல்முறைகள், மனித இன்சுலின் செலுத்தப்படும்போது, இன்சுலின் நிர்வாகத்தை மீறுவதோடு, இன்சுலின் தயாரிப்புகளை உணரும் நோயாளிகளுக்கு நோயெதிர்ப்பு எதிர்வினையும் ஏற்படுகிறது. தடுப்புக்கு, நீங்கள் ஊசி தளத்தை மாற்ற வேண்டும்.
இன்சுலின் சிகிச்சையின் ஆரம்பத்தில் அல்லது நிர்வகிக்கப்பட்ட அளவின் அதிகரிப்புடன், இன்சுலின் எடிமா உருவாகிறது, இது ஒரு மாதத்தில் டையூரிடிக்ஸ் பயன்படுத்தாமல் மறைந்துவிடும். இது நோயெதிர்ப்பு எதிர்வினைகள் மற்றும் உடலில் சோடியம் வைத்திருத்தல் ஆகியவற்றின் வளர்ச்சியுடன் தொடர்புடையது.
இத்தகைய எடிமா இன்சுலின் தயாரிப்புகளின் பயன்பாட்டின் தொடக்கத்தில் நிலையற்ற பார்வைக் குறைபாட்டில் ஏற்படலாம். லென்ஸ் தடிமன் மாறுகிறது மற்றும் நோயாளிகள் தற்காலிக மங்கலான பார்வை மற்றும் வாசிப்பதில் சிரமத்தை அனுபவிக்கின்றனர். இந்த அம்சம் பல வாரங்களிலிருந்து நீடிக்கும் மற்றும் திருத்தம் செய்ய கண்ணாடி தேர்வு அல்லது தேர்வு தேவையில்லை.
இந்த கட்டுரையில் உள்ள வீடியோ இன்சுலின் வழங்குவதற்கான நுட்பத்தைக் காட்டுகிறது.
மருந்தியல் பண்புகள்:
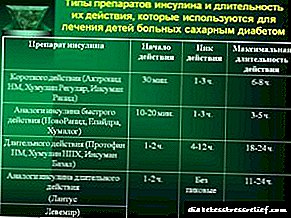
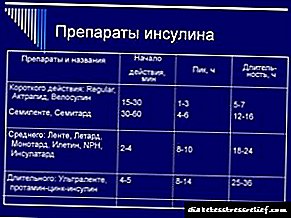
மருந்து இயக்குமுறைகள். வோசுலிம்-என் என்பது ஒரு நடுத்தர கால மனித மறுசீரமைப்பு இன்சுலின் தயாரிப்பு ஆகும். இது உயிரணுக்களின் வெளிப்புற சைட்டோபிளாஸ்மிக் மென்படலத்தில் ஒரு குறிப்பிட்ட ஏற்பியுடன் தொடர்புகொண்டு இன்சுலின்-ஏற்பி வளாகத்தை உருவாக்குகிறது, இது பல முக்கிய நொதிகளின் (ஹெக்ஸோகினேஸ், பைருவேட் கைனேஸ், கிளைகோஜன் சின்தேஸ், முதலியன) தொகுப்பு உட்பட, உள்விளைவு செயல்முறைகளைத் தூண்டுகிறது. இரத்த குளுக்கோஸின் குறைவு அதன் உள்விளைவு போக்குவரத்து அதிகரிப்பு, திசுக்களால் உறிஞ்சுதல் மற்றும் உறிஞ்சுதல், லிபோஜெனீசிஸின் தூண்டுதல், கிளைகோஜெனோஜெனீசிஸ், கல்லீரலால் குளுக்கோஸ் உற்பத்தி விகிதத்தில் குறைவு போன்றவற்றால் ஏற்படுகிறது. இன்சுலின் தயாரிப்புகளின் செயல்பாட்டின் காலம் முக்கியமாக உறிஞ்சுதல் வீதத்தால் தீர்மானிக்கப்படுகிறது, இது பல காரணிகளைப் பொறுத்தது (எடுத்துக்காட்டாக, டோஸ் , முறை மற்றும் நிர்வாகத்தின் இடம்), இது தொடர்பாக இன்சுலின் நடவடிக்கையின் சுயவிவரம் வெவ்வேறு நபர்களிடமும் ஒரே நபரிடமும் குறிப்பிடத்தக்க ஏற்ற இறக்கங்களுக்கு உட்பட்டது. மருந்தின் செயல்பாட்டின் ஆரம்பம் நிர்வாகத்திற்குப் பிறகு 1 மணிநேரம், அதிகபட்ச விளைவு 2 முதல் 8 மணிநேரம் வரை, செயலின் காலம் 18-20 மணி நேரம் ஆகும்.
மருந்துகளினால் ஏற்படும். உறிஞ்சுதலின் முழுமையும், இன்சுலின் விளைவின் தொடக்கமும் நிர்வாகத்தின் பாதை (தோலடி, உள்ளுறுப்பு), நிர்வாகத்தின் இடம் (வயிறு, தொடை, பிட்டம்), டோஸ் (உட்செலுத்தப்பட்ட இன்சுலின் அளவு), மருந்துகளில் இன்சுலின் செறிவு போன்றவற்றைப் பொறுத்தது. இது திசுக்களில் சமமாக விநியோகிக்கப்படுகிறது மற்றும் நஞ்சுக்கொடி தடையை கடக்காது மற்றும் தாய்ப்பாலில். இது முக்கியமாக கல்லீரல் மற்றும் சிறுநீரகங்களில் இன்சுலினேஸால் அழிக்கப்படுகிறது. இது சிறுநீரகங்களால் வெளியேற்றப்படுகிறது (30-80%).
வெளியீட்டு படிவம், கலவை மற்றும் பேக்கேஜிங்
| எஸ்சி நிர்வாகத்திற்கு இடைநீக்கம் | 1 மில்லி |
| கரையக்கூடிய மனித இன்சுலின் மற்றும் ஐசோஃபான் இன்சுலின் இடைநீக்கம் ஆகியவற்றின் கலவை | 100 அலகுகள் |
| மனித கரையக்கூடிய இன்சுலின் | 30% |
| ஐசோபன் இன்சுலின் இடைநீக்கம் | 70% |
3 மில்லி - தோட்டாக்கள் (1) - கொப்புளம் பொதிகள் (1) - அட்டைப் பொதிகள்.
10 மில்லி - பாட்டில்கள் (1) - கொப்புளம் பொதிகள் (1) - அட்டைப் பொதிகள்.
நடுத்தர காலம் இன்சுலின் (ATX A10AC)

ஒப்புமை மற்றும் விலைகளின் அட்டவணை
புரோட்டாபான் என்.எம் - பயன்பாட்டிற்கான அதிகாரப்பூர்வ வழிமுறைகள் (சுருக்கம்)
முரண்பாடுகள் உள்ளன. அதை எடுத்துக்கொள்வதற்கு முன்பு ஒரு மருத்துவரை அணுகவும்.
அனைத்து இன்சுலின் இங்கே உள்ளது.
வகை 2 நீரிழிவு மருந்துகள் இங்கே உள்ளன.
உட்சுரப்பியல் துறையில் பயன்படுத்தப்படும் அனைத்து மருந்துகளும் இங்கே உள்ளன.
நீங்கள் ஒரு கேள்வியைக் கேட்கலாம் அல்லது மருந்து பற்றி ஒரு மதிப்பாய்வை விடலாம் (தயவுசெய்து செய்தி உரையில் மருந்தின் பெயரைக் குறிக்க மறக்காதீர்கள்).
மனித மரபணு பொறியியல் இன்சுலின் (மனித இன்சுலின், ஏடிஎக்ஸ் குறியீடு (ஏடிசி) ஏ 10 ஏசி 01) கொண்ட நடுத்தர கால ஏற்பாடுகள்:
| பெயர் | வெளியீட்டு படிவம் | பொதி அலகு | நாடு, உற்பத்தியாளர் | மாஸ்கோவில் விலை, ஆர் | மாஸ்கோவில் சலுகைகள் |
| பயோசுலின் என் (பயோசுலின் என்) | ஒரு குப்பியில் 100MU / ml 10ml ஊசி போடுவதற்கான இடைநீக்கம் | 1 | இந்தியா, ஃபார்ம்ஸ்டாண்டர்டுக்கான மார்வெல் | 466- (சராசரி 555↗) -1184 | 167↗ |
| புரோட்டபேன் எச்.எம் (புரோட்டாபேன் எச்.எம்) | ஒரு குப்பியில் 100MU / ml 10ml ஊசி போடுவதற்கான இடைநீக்கம் | 1 | டென்மார்க், நோவோ நோர்டிஸ்க் | 371- (சராசரி 436) -488 | 420↗ |
| புரோட்டாபேன் எச்.எம் பென்ஃபில் (புரோட்டாபேன் எச்.எம் பென்ஃபில்) | ஒரு கண்ணாடி பொதியுறையில் 100 IU / ml 3ml ஊசி போட இடைநீக்கம் | 5 | டென்மார்க், நோவோ நோர்டிஸ்க் | 864- (சராசரி 925) -967 | 311↗ |
| ஹுமுலின் NPH (ஹுமுலின் NPH) | ஒரு குப்பியில் 100MU / ml 10ml ஊசி போடுவதற்கான இடைநீக்கம் | 1 | பிரான்ஸ், எலி லில்லி | 390- (சராசரி 539) -623 | 273↘ |
| பயோசுலின் என் (பயோசுலின் என்) | ஒரு கண்ணாடி பொதியுறையில் 100 IU / ml 3ml ஊசி போட இடைநீக்கம் | 5 | இந்தியா, ஃபார்ம்ஸ்டாண்டர்டுக்கான மார்வெல் | 981- (சராசரி 1115↗) -1399 | 180↗ |
| Vozulim-எச் | ஊசி 100MU / ml 10 மிலிக்கு இடைநீக்கம் | 1 | இந்தியா, வோகார்ட் | 221 | 51 |
| Vozulim-எச் | உட்செலுத்துதலுக்கான இடைநீக்கம் 100 IU / ml 3 மிலி | 5 | இந்தியா, வோகார்ட் | 552 | 51 |
| ஜென்சுலின் என் (ஜென்சுலின் என்) | ஒரு குப்பியில் 100MU / ml 10ml ஊசி போடுவதற்கான இடைநீக்கம் | 1 | போலந்து, பயோட்டன் | 560-612 | 1 |
| ஜென்சுலின் என் (ஜென்சுலின் என்) | ஒரு கண்ணாடி பொதியுறையில் 100 IU / ml 3ml ஊசி போட இடைநீக்கம் | 5 | போலந்து, பயோட்டன் | 1212 | 1↘ |
| இன்சுமன் பாசல் ஜி.டி. | ஒரு கண்ணாடி பொதியுறையில் 100 IU / ml 3ml ஊசி போட இடைநீக்கம் | 5 | ஜெர்மனி, சனோஃபி அவென்டிஸ் | 1050- (சராசரி 1086↗) -1544 | 7↘ |
| இன்சுமன் பாசல் ஜி.டி. | ஒரு குப்பியில் 100MU / ml 5ml ஊசி போடுவதற்கான இடைநீக்கம் | 5 | ஜெர்மனி, சனோஃபி அவென்டிஸ் | 1299- (சராசரி 1499-1622 | 52↗ |
| புரோட்டபேன் எச்.எம் (புரோட்டாபேன் எச்.எம்) | ஒரு குப்பியில் 40 IU / ml 10ml ஊசி போட இடைநீக்கம் | 1 | இந்தியா, டோரண்ட் | எந்த | எந்த |
| ரின்சுலின் என்.பி.எச் (ரின்சுலின் என்.பி.எச்) | ஒரு குப்பியில் 100 IU / ml 3ml ஊசி போடுவதற்கான இடைநீக்கம் | 1 | ரஷ்யா, நாட். உயிரித் | 922 | 51↗ |
| ரின்சுலின் என்.பி.எச் (ரின்சுலின் என்.பி.எச்) | ஒரு குப்பியில் 40 IU / ml 10ml ஊசி போட இடைநீக்கம் | 1 | ரஷ்யா, நாட். உயிரித் | எந்த | எந்த |
| ரோசின்சுலின் சி (ரோசின்சுலின் எஸ்) | ஒரு கண்ணாடி பொதியுறையில் 100 IU / ml 3ml ஊசி போட இடைநீக்கம் | 5 | ரஷ்யா, மெட்ஸின்டெஸ் | எந்த | எந்த |
| ரோசின்சுலின் சி (ரோசின்சுலின் எஸ்) | ஒரு குப்பியில் 100MU / ml 5ml ஊசி போடுவதற்கான இடைநீக்கம் | 5 | ரஷ்யா, மெட்ஸின்டெஸ் | எந்த | எந்த |
| ஹுமோதர் பி 100 (ஹுமோதர் பி 100) | ஒரு கண்ணாடி பொதியுறையில் 100 IU / ml 3ml ஊசி போட இடைநீக்கம் | 5 | உக்ரைன், இந்தார் | எந்த | எந்த |
| ஹுமுலின் NPH (ஹுமுலின் NPH) | ஒரு கண்ணாடி பொதியுறையில் 100 IU / ml 3ml ஊசி போட இடைநீக்கம் | 5 | பிரான்ஸ், எலி லில்லி | 383 | 1↘ |
எந்த பொதுவானது சிறந்தது?
மருந்தியல் நடவடிக்கை
வோசுலிம் 30/70 என்பது ஒரு நடுத்தர கால மனித மறுசீரமைப்பு இன்சுலின் தயாரிப்பு ஆகும். மருந்தின் கலவையில் கரையக்கூடிய இன்சுலின் (30%) மற்றும் இன்சுலின்-ஐசோபன் (70%) ஆகியவை அடங்கும்.
இது உயிரணுக்களின் வெளிப்புற சைட்டோபிளாஸ்மிக் மென்படலத்தில் ஒரு குறிப்பிட்ட ஏற்பியுடன் தொடர்புகொண்டு இன்சுலின்-ஏற்பி வளாகத்தை உருவாக்குகிறது, இது உள்விளைவு செயல்முறைகளைத் தூண்டுகிறது,
பல முக்கிய நொதிகளின் தொகுப்பு (ஹெக்ஸோகினேஸ், பைருவேட் கைனேஸ், கிளைகோஜன் சின்தேஸ், முதலியன).
இரத்த குளுக்கோஸின் குறைவு அதன் உள்விளைவு போக்குவரத்தின் அதிகரிப்பு, திசுக்களின் உறிஞ்சுதல் மற்றும் ஒருங்கிணைத்தல், லிபோஜெனீசிஸின் தூண்டுதல், கிளைகோஜெனோஜெனீசிஸ், கல்லீரலால் குளுக்கோஸ் உற்பத்தி விகிதத்தில் குறைவு போன்றவற்றால் ஏற்படுகிறது.
இன்சுலின் தயாரிப்புகளின் செயல்பாட்டின் காலம் முக்கியமாக உறிஞ்சுதல் வீதத்தின் காரணமாகும், இது பல காரணிகளைப் பொறுத்தது (எடுத்துக்காட்டாக, டோஸ், முறை மற்றும் நிர்வாகத்தின் இடம்), எனவே இன்சுலின் செயல்பாட்டின் சுயவிவரம் வெவ்வேறு நபர்களிடமும் ஒரே மாதிரியிலும் குறிப்பிடத்தக்க ஏற்ற இறக்கங்களுக்கு உட்பட்டது நபர்.
தோலடி நிர்வாகத்திற்குப் பிறகு நடவடிக்கையின் ஆரம்பம் 30 நிமிடங்களுக்குப் பிறகு, அதிகபட்ச விளைவு 2-8 மணி நேரத்திற்குப் பிறகு, செயலின் காலம் 24 மணிநேரம் வரை இருக்கும்.
அளவு விதிமுறை
மருந்து தோலடி நிர்வாகத்திற்காக வடிவமைக்கப்பட்டுள்ளது. இரத்த குளுக்கோஸின் செறிவின் அடிப்படையில் ஒவ்வொரு சந்தர்ப்பத்திலும் மருந்தின் நிர்வாகத்தின் அளவு மற்றும் நேரம் மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது. சராசரியாக, மருந்தின் தினசரி டோஸ் 0.5 முதல் 1 IU / kg உடல் எடை வரை இருக்கும் (நோயாளியின் தனிப்பட்ட பண்புகள் மற்றும் இரத்த குளுக்கோஸின் செறிவு ஆகியவற்றைப் பொறுத்து).
நிர்வகிக்கப்படும் இன்சுலின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும். மருந்து பொதுவாக தொடையில் தோலடி முறையில் நிர்வகிக்கப்படுகிறது. முன்புற வயிற்று சுவர், பிட்டம் அல்லது தோள்பட்டை டெல்டோயிட் தசையின் திட்டத்திலும் ஊசி போடலாம். லிபோடிஸ்ட்ரோபியின் வளர்ச்சியைத் தடுக்க உடற்கூறியல் பகுதிக்குள் ஊசி இடத்தை மாற்றுவது அவசியம்.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு வோசுலிம் 30/70 (நிர்வாக குறுகிய நேரம் ஒரு நாளைக்கு 2 முறை) உடன் மோனோ தெரபி அல்லது வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் சேர்க்கை சிகிச்சை அளிக்கப்படலாம். சிரிஞ்ச் பேனாவுடன் மட்டுமே கெட்டி பயன்படுத்தவும்.
பக்க விளைவு
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் விளைவு காரணமாக: இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள் (சருமத்தின் வலி, அதிகரித்த வியர்வை, படபடப்பு, நடுக்கம், பசி, கிளர்ச்சி, வாய்வழி சளிச்சுரப்பியின் பரேஸ்டீசியா, தலைவலி). கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஹைபோகிளைசெமிக் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள்: தோல் சொறி, குயின்கேவின் எடிமா, மிகவும் அரிதானது - அனாபிலாக்டிக் அதிர்ச்சி.
உள்ளூர் எதிர்வினைகள்: ஹைபர்மீமியா, உட்செலுத்துதல் தளத்தில் வீக்கம் மற்றும் அரிப்பு, நீண்ட கால பயன்பாட்டுடன் - ஊசி இடத்திலுள்ள லிபோடிஸ்ட்ரோபி.
மற்ற: வீக்கம், நிலையற்ற ஒளிவிலகல் பிழைகள் (பொதுவாக சிகிச்சையின் தொடக்கத்தில்).
கர்ப்பம் மற்றும் பாலூட்டுதல்
கர்ப்ப காலத்தில் இன்சுலின் மூலம் நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதில் எந்த தடையும் இல்லை, ஏனெனில் இன்சுலின் நஞ்சுக்கொடி தடையை கடக்காது. கர்ப்பத்தைத் திட்டமிடும்போது மற்றும் அதன் போது, நீரிழிவு சிகிச்சையை தீவிரப்படுத்துவது அவசியம். இன்சுலின் தேவை பொதுவாக கர்ப்பத்தின் முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் படிப்படியாக இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது.
பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும். பிறந்த சிறிது நேரத்திலேயே, இன்சுலின் தேவை கர்ப்பத்திற்கு முன்பு இருந்த நிலைக்கு விரைவாகத் திரும்புகிறது.
தாய்ப்பால் கொடுக்கும் போது இன்சுலின் மூலம் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க எந்த கட்டுப்பாடுகளும் இல்லை.
இருப்பினும், இன்சுலின் அளவைக் குறைக்க வேண்டியிருக்கலாம், எனவே இன்சுலின் தேவை உறுதிப்படுத்தப்படும் வரை பல மாதங்களுக்கு கவனமாக கண்காணிப்பு தேவைப்படுகிறது.
சிறப்பு வழிமுறைகள்
இன்சுலின் சிகிச்சையின் பின்னணியில், இரத்த குளுக்கோஸ் செறிவை தொடர்ந்து கண்காணிப்பது அவசியம்.
இன்சுலின் அதிகப்படியான அளவுக்கு கூடுதலாக இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்கள் பின்வருமாறு: மருந்து மாற்றுதல், உணவைத் தவிர்ப்பது, வாந்தி, வயிற்றுப்போக்கு, அதிகரித்த உடல் செயல்பாடு, இன்சுலின் தேவையை குறைக்கும் நோய்கள் (பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு, அட்ரீனல் கோர்டெக்ஸின் ஹைபோஃபங்க்ஷன், பிட்யூட்டரி அல்லது தைராய்டு சுரப்பி), ஊசி இடத்தின் மாற்றம், அத்துடன் பிற மருந்துகளுடனான தொடர்பு.
இன்சுலின் நிர்வாகத்தில் தவறான அளவு அல்லது குறுக்கீடுகள், குறிப்பாக வகை 1 நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கும். வழக்கமாக, ஹைப்பர் கிளைசீமியாவின் முதல் அறிகுறிகள் பல மணிநேரங்கள் அல்லது நாட்களில் படிப்படியாக உருவாகின்றன.
தாகம், அதிகரித்த சிறுநீர் கழித்தல், குமட்டல், வாந்தி, தலைச்சுற்றல், சருமத்தின் சிவத்தல் மற்றும் வறட்சி, வறண்ட வாய், பசியின்மை, வெளியேற்றப்பட்ட காற்றில் அசிட்டோனின் வாசனை ஆகியவை இதில் அடங்கும்.
சிகிச்சையளிக்கப்படாவிட்டால், வகை 1 நீரிழிவு நோய்க்கான ஹைப்பர் கிளைசீமியா உயிருக்கு ஆபத்தான நீரிழிவு கெட்டோஅசிடோசிஸுக்கு வழிவகுக்கும்.
பலவீனமான தைராய்டு செயல்பாடு, அட்ஸீசன் நோய், ஹைப்போபிட்யூட்டரிஸம், பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு மற்றும் 65 வயதுக்கு மேற்பட்டவர்களில் நீரிழிவு நோய் போன்றவற்றில் இன்சுலின் அளவை சரிசெய்ய வேண்டும்.
நோயாளி உடல் செயல்பாடுகளின் தீவிரத்தை அதிகரித்தால் அல்லது வழக்கமான உணவை மாற்றினால் இன்சுலின் அளவை சரிசெய்வதும் தேவைப்படலாம். இணையான நோய்கள், குறிப்பாக நோய்த்தொற்றுகள் மற்றும் காய்ச்சலுடன் கூடிய நிலைமைகள், இன்சுலின் தேவையை அதிகரிக்கும்.
இரத்தத்தில் குளுக்கோஸின் செறிவு கட்டுப்பாட்டின் கீழ் ஒரு வகை இன்சுலினிலிருந்து மற்றொரு வகைக்கு மாறுதல் மேற்கொள்ளப்பட வேண்டும்.
மருந்து ஆல்கஹால் சகிப்புத்தன்மையை குறைக்கிறது.
சில வடிகுழாய்களில் மழைப்பொழிவு ஏற்பட வாய்ப்புள்ளதால், இன்சுலின் விசையியக்கக் குழாய்களில் மருந்து பயன்படுத்த பரிந்துரைக்கப்படவில்லை.
குலுக்கிய பிறகு, இடைநீக்கம் வெண்மையாகவோ அல்லது சமமாக கொந்தளிப்பாகவோ மாறாவிட்டால் நீங்கள் மருந்தைப் பயன்படுத்த முடியாது.
வாகனங்கள் மற்றும் கட்டுப்பாட்டு வழிமுறைகளை இயக்கும் திறனில் செல்வாக்கு இன்சுலின் முதன்மை நோக்கம், அதன் வகையின் மாற்றம் அல்லது குறிப்பிடத்தக்க உடல் அல்லது மன அழுத்தங்களின் முன்னிலையில், ஒரு காரை ஓட்டுவதற்கான திறனைக் குறைக்க அல்லது பல்வேறு வழிமுறைகளை நிர்வகிக்க முடியும், அத்துடன் தேவைப்படும் பிற ஆபத்தான செயல்களில் ஈடுபடவும் முடியும் மன மற்றும் மோட்டார் எதிர்வினைகளின் கவனத்தையும் வேகத்தையும் அதிகரித்தது.
மருந்து தொடர்பு
பிற மருந்துகளின் தீர்வுகளுடன் மருந்து பொருந்தாது. இன்சுலின் தேவையை பாதிக்கும் பல மருந்துகள் உள்ளன.
தேர்ந்தெடுக்கப்பட்ட பீட்டா-தடுப்பான்கள், குயினிடின், குயினின், குளோரோகுவினின், மோனோஅமைன் ஆக்சிடேஸ் தடுப்பான்கள், ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் தடுப்பான்கள், கார்போனிக் அன்ஹைட்ரேஸ் தடுப்பான்கள், ஆக்ட்ரியோடைடு, புரோமோக்ரிப்டைன்ஃபின் சைக்ளோஃபெனோலிடிஃபெனோஃபெனோஃபெடோஃபெனோஃபைட்ஸ், இன்சுலின் ஹைபோகிளைசெமிக் விளைவு மேம்படுத்தப்பட்டுள்ளது. லித்தியம் ஏற்பாடுகள், எத்தனால் கொண்ட தயாரிப்புகள்.
இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு குளுக்கோகன், சோமாட்ரோபின், ஈஸ்ட்ரோஜன்கள், வாய்வழி கருத்தடைகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள், அயோடின் கொண்ட தைராய்டு ஹார்மோன்கள், தியாசைட் டையூரிடிக்ஸ், லூப் டையூரிடிக்ஸ், ஹெபரின், ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், சிம்பாடோலாமைடின் எபிசின் கால்சியம் சேனல்கள், டயசாக்ஸைடு, மார்பின், ஃபெனிடோயின், நிகோடின்.
ரெசர்பைன், சாலிசிலேட்டுகள் இன்சுலின் ஹைப்போகிளைசெமிக் விளைவை மேம்படுத்தவும் பலவீனப்படுத்தவும் முடியும்.
சேமிப்பகத்தின் விதிமுறைகள் மற்றும் நிபந்தனைகள்
2 ° C முதல் 8 ° C வெப்பநிலையில் இருண்ட இடத்தில். உறைய வேண்டாம். குழந்தைகளுக்கு எட்டாதவாறு இருங்கள். பயன்பாட்டில் உள்ள ஒரு மருந்து 15-25 ° C வெப்பநிலையில் 6 வாரங்களுக்கு மேல் சேமிக்கப்படக்கூடாது.
காலாவதி தேதி. 2 ஆண்டுகள் தொகுப்பில் அச்சிடப்பட்ட காலாவதி தேதிக்குப் பிறகு பயன்படுத்த வேண்டாம்.
Vozulim: பயன்பாடு, விலை, மதிப்புரைகள் மற்றும் ஒப்புமைகளுக்கான வழிமுறைகள்

இரத்தச் சர்க்கரைக் குறைவு வாய்வழி மருந்துகளுக்கு எதிர்ப்பின் வளர்ச்சிக்கு மருந்து பரிந்துரைக்கப்படுகிறது. "வோசுலிம்" மருந்தின் செயல் மற்றும் குணாதிசயங்களை நோயாளிக்கு தெளிவாகத் தெரிந்துகொள்ள பயன்பாட்டிற்கான வழிமுறைகள் அவசியம்.
அளவு மற்றும் நிர்வாகம்:
மருந்து தோலடி நிர்வாகத்திற்காக வடிவமைக்கப்பட்டுள்ளது. இரத்தத்தின் குளுக்கோஸின் செறிவின் அடிப்படையில், ஒவ்வொரு விஷயத்திலும் மருந்தின் நிர்வாகத்தின் அளவு மற்றும் நேரம் மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது. சராசரியாக, மருந்தின் தினசரி டோஸ் 0.5 முதல் 1 IU / kg உடல் எடை வரை இருக்கும் (நோயாளியின் தனிப்பட்ட பண்புகள் மற்றும் இரத்த குளுக்கோஸின் செறிவு ஆகியவற்றைப் பொறுத்து).
நிர்வகிக்கப்படும் இன்சுலின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும்.
மருந்து பொதுவாக தொடையில் தோலடி முறையில் நிர்வகிக்கப்படுகிறது. முன்புற வயிற்று சுவர், பிட்டம் அல்லது தோள்பட்டை டெல்டோயிட் தசையின் திட்டத்திலும் ஊசி போடலாம்.
லிபோடிஸ்ட்ரோபியின் வளர்ச்சியைத் தடுக்க உடற்கூறியல் பகுதிக்குள் ஊசி இடத்தை மாற்றுவது அவசியம்.
Vozulim-N ஐ தனியாகவோ அல்லது குறுகிய-செயல்பாட்டு இன்சுலின் (Vozulim-P) உடன் இணைந்து நிர்வகிக்கலாம்.
சிரிஞ்ச் பேனாவுடன் மட்டுமே கெட்டி பயன்படுத்தவும்.
பயன்பாட்டு அம்சங்கள்:
கர்ப்பம் மற்றும் பாலூட்டலின் போது பயன்படுத்தவும். கர்ப்ப காலத்தில் இன்சுலின் மூலம் நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதில் எந்த தடையும் இல்லை, ஏனெனில் இன்சுலின் நஞ்சுக்கொடி தடையை கடக்காது. கர்ப்பத்தைத் திட்டமிடும்போது மற்றும் அதன் போது, நீரிழிவு சிகிச்சையை தீவிரப்படுத்துவது அவசியம். இன்சுலின் தேவை பொதுவாக கர்ப்பத்தின் முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் படிப்படியாக இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது.
பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும். பிறந்த சிறிது நேரத்திலேயே, இன்சுலின் தேவை கர்ப்பத்திற்கு முன்பு இருந்த நிலைக்கு விரைவாகத் திரும்புகிறது. தாய்ப்பால் கொடுக்கும் போது இன்சுலின் மூலம் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க எந்த கட்டுப்பாடுகளும் இல்லை. இருப்பினும், இன்சுலின் அளவைக் குறைக்க வேண்டியிருக்கலாம், எனவே இன்சுலின் தேவை உறுதிப்படுத்தப்படும் வரை பல மாதங்களுக்கு கவனமாக கண்காணிப்பு தேவைப்படுகிறது.
இன்சுலின் சிகிச்சையின் பின்னணியில், இரத்த குளுக்கோஸ் செறிவை தொடர்ந்து கண்காணிப்பது அவசியம்.
இன்சுலின் அதிகப்படியான அளவுக்கு கூடுதலாக இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்கள் பின்வருமாறு: மருந்து மாற்றுதல், உணவைத் தவிர்ப்பது, வாந்தி, வயிற்றுப்போக்கு, அதிகரித்த உடல் செயல்பாடு, இன்சுலின் தேவையை குறைக்கும் நோய்கள் (பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு, அட்ரீனல் கோர்டெக்ஸின் ஹைபோஃபங்க்ஷன், பிட்யூட்டரி அல்லது தைராய்டு சுரப்பி), ஊசி இடத்தின் மாற்றம், அத்துடன் பிற மருந்துகளுடனான தொடர்பு.
இன்சுலின் நிர்வாகத்தில் தவறான அளவு அல்லது குறுக்கீடுகள், குறிப்பாக வகை 1 நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கும். வழக்கமாக, ஹைப்பர் கிளைசீமியாவின் முதல் அறிகுறிகள் பல மணிநேரங்கள் அல்லது நாட்களில் படிப்படியாக உருவாகின்றன. தாகம், அதிகரித்த சிறுநீர் கழித்தல், குமட்டல், வாந்தி, தலைச்சுற்றல், சருமத்தின் சிவத்தல் மற்றும் வறட்சி, வறண்ட வாய், பசியின்மை, வெளியேற்றப்பட்ட காற்றில் அசிட்டோனின் வாசனை ஆகியவை இதில் அடங்கும். சிகிச்சையளிக்கப்படாவிட்டால், வகை 1 நீரிழிவு நோய்க்கான ஹைப்பர் கிளைசீமியா உயிருக்கு ஆபத்தான நீரிழிவு கெட்டோஅசிடோசிஸுக்கு வழிவகுக்கும்.
பலவீனமான தைராய்டு செயல்பாடு, அடிசனின் நோய், ஹைப்போபிட்யூட்டரிஸம், பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு மற்றும் நீரிழிவு நோய்க்கு இன்சுலின் அளவை சரிசெய்ய வேண்டும்.
நோயாளி உடல் செயல்பாடுகளின் தீவிரத்தை அதிகரித்தால் அல்லது வழக்கமான உணவை மாற்றினால் இன்சுலின் அளவை சரிசெய்வதும் தேவைப்படலாம்.
இணையான நோய்கள், குறிப்பாக நோய்த்தொற்றுகள் மற்றும் காய்ச்சலுடன் கூடிய நிலைமைகள், இன்சுலின் தேவையை அதிகரிக்கும்.
இரத்தத்தில் குளுக்கோஸின் செறிவு கட்டுப்பாட்டின் கீழ் ஒரு வகை இன்சுலினிலிருந்து மற்றொரு வகைக்கு மாறுதல் மேற்கொள்ளப்பட வேண்டும்.
மருந்து ஆல்கஹால் சகிப்புத்தன்மையை குறைக்கிறது.
சில வடிகுழாய்களில் மழைப்பொழிவு ஏற்பட வாய்ப்புள்ளதால், இன்சுலின் விசையியக்கக் குழாய்களில் மருந்து பயன்படுத்த பரிந்துரைக்கப்படவில்லை.
குலுக்கிய பிறகு, இடைநீக்கம் வெண்மையாகவோ அல்லது சமமாக கொந்தளிப்பாகவோ மாறாவிட்டால் நீங்கள் மருந்தைப் பயன்படுத்த முடியாது.
வாகனங்களை ஓட்டும் திறன் மற்றும் கட்டுப்பாட்டு வழிமுறைகளில் செல்வாக்கு. இன்சுலின் முதன்மை நோக்கம், அதன் வகையிலான மாற்றம் அல்லது குறிப்பிடத்தக்க உடல் அல்லது மன அழுத்தங்களின் முன்னிலையில், ஒரு காரை ஓட்டுவதற்கான திறனைக் குறைக்க அல்லது பல்வேறு வழிமுறைகளைக் கட்டுப்படுத்தவும், அத்துடன் மன மற்றும் மோட்டார் எதிர்விளைவுகளின் அதிக கவனம் மற்றும் வேகம் தேவைப்படும் பிற ஆபத்தான செயல்களில் ஈடுபடவும் முடியும்.
மருந்தியக்கத்தாக்கியல்
சீரான உறிஞ்சுதலுடன், இன்சுலின் 2-18 மணிநேரங்களுக்குப் பிறகு தோலடி நிர்வாகத்திற்குப் பிறகு அதிகபட்ச பிளாஸ்மா செறிவை அடைகிறது. இந்த வழக்கில், பிளாஸ்மா புரதங்களுடன் செயலில் பிணைப்பு இல்லை. மருந்து நஞ்சுக்கொடி மற்றும் தாய்ப்பாலில் ஊடுருவாது.
இன்சுலினேஸ், புரத ஐசோமரேஸ் அல்லது இன்சுலின் புரோட்டீஸ் மனித இன்சுலின் முறிவுக்கு பங்களிக்கின்றன, இதன் மூலக்கூறு நீராற்பகுப்பின் பல தளங்களைக் கொண்டுள்ளது. இந்த வழக்கில், செயல்பாட்டில் உருவாகும் வளர்சிதை மாற்றங்கள் செயலில் இல்லை.
30 முதல் 80% வரை மருந்து சிறுநீரகங்களால் வெளியேற்றப்படுகிறது. அரை ஆயுள் 5-10 மணி நேரம் மற்றும் தோலடி கொழுப்பில் இருந்து உறிஞ்சும் வீதத்தைப் பொறுத்தது.
பயன்பாட்டிற்கான வழிமுறைகள் (முறை மற்றும் அளவு)
"வோசுலிம்" தோலடி கொழுப்பை அறிமுகப்படுத்துவதற்காக வடிவமைக்கப்பட்டுள்ளது. இரத்தத்தில் உள்ள குளுக்கோஸின் குறிகாட்டிகளைப் பொறுத்து கலந்துகொள்ளும் மருத்துவரால் அளவு மற்றும் பயன்பாட்டு நேரம் தீர்மானிக்கப்படுகிறது. பொதுவாக, நோயாளியின் தனிப்பட்ட பண்புகளின் அடிப்படையில் தினசரி விதிமுறை 0.5 முதல் 1 IU / kg வரை மாறுபடும்.
அறிமுகப்படுத்தப்பட்ட இடைநீக்கத்தின் வெப்பநிலை அறை வெப்பநிலையாக இருக்க வேண்டும். நிர்வாகத்தின் நிலையான தளம் தொடையின் தோலடி கொழுப்பு அடுக்கு ஆகும். டெல்டோயிட் தசை, முன்புற அடிவயிற்று சுவர் மற்றும் பிட்டம் ஆகியவற்றின் பகுதிக்கு ஊசி அனுமதிக்கப்படுகிறது.
முக்கிய. லிபோடிஸ்ட்ரோபியைத் தடுக்க ஊசி தளத்தை அவ்வப்போது மாற்ற வேண்டியது அவசியம்.
டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு வோசுலிம் உடன் பிற இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் (வாய்வழி பயன்பாடு) மற்றும் மோனோ தெரபி ஆகியவற்றுடன் சிகிச்சையளிக்க முடியும்.
கம்பம் ராயல்
ஒவ்வொரு நீரிழிவு நோயாளியின் வாழ்க்கையிலும் ஒரு தவிர்க்க முடியாத விஷயம் இன்சுலின் ஒரு சிரிஞ்ச் பேனா. இந்த கண்டுபிடிப்பு உலகளவில் மில்லியன் கணக்கான நோயாளிகளுக்கு வாழ்க்கையை எளிதாக்குகிறது. எல்லாவற்றிற்கும் மேலாக, அத்தகைய பேனா கையில் இருந்தால், நோயாளி இன்சுலின் தேவையான அளவைப் பெற செவிலியர்களின் உதவியை நாட வேண்டியதில்லை.
சர்க்கரையின் மிகச்சிறிய தாவல் சிக்கல்களுக்கு வழிவகுக்கும், எனவே ஒரு உட்செலுத்தியை வாங்குவது முழு வாழ்க்கைக்கான முதல் படியாகும்.
பக்க விளைவுகள்:
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் விளைவு காரணமாக: இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள் (சருமத்தின் வலி, அதிகரித்த வியர்த்தல், படபடப்பு, நடுக்கம், பசி, கிளர்ச்சி, வாய்வழி சளிச்சுரப்பியின் பரேஸ்டீசியா, தலைவலி). கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஹைபோகிளைசெமிக் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள்: தோல் சொறி, குயின்கேவின் எடிமா, மிகவும் அரிதானது - அனாபிலாக்டிக் அதிர்ச்சி.
உள்ளூர் எதிர்வினைகள்: உட்செலுத்தப்பட்ட இடத்தில் ஹைபர்மீமியா, வீக்கம் மற்றும் அரிப்பு, நீண்ட கால பயன்பாட்டுடன் - ஊசி இடத்திலுள்ள லிபோடிஸ்ட்ரோபி.
மற்றவை - எடிமா, நிலையற்ற ஒளிவிலகல் பிழைகள் (பொதுவாக சிகிச்சையின் ஆரம்பத்தில்).
பிற மருந்துகளுடன் தொடர்பு:
பிற மருந்துகளின் தீர்வுகளுடன் மருந்து பொருந்தாது.
இன்சுலின் தேவையை பாதிக்கும் பல மருந்துகள் உள்ளன.
தேர்ந்தெடுக்கப்பட்ட பீட்டா-தடுப்பான்கள், குயினிடின், குயினின், குளோரோகுவினின், மோனோஅமைன் ஆக்சிடேஸ் தடுப்பான்கள், ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் தடுப்பான்கள், கார்போனிக் அன்ஹைட்ரேஸ் தடுப்பான்கள், ஆக்ட்ரியோடைடு, புரோமோக்ரிப்டைன்ஃபின் சைக்ளோஃபெனோலிடிஃபெனோஃபெனோஃபெடோஃபெனோஃபைட்ஸ், இன்சுலின் ஹைபோகிளைசெமிக் விளைவு மேம்படுத்தப்பட்டுள்ளது. லித்தியம் ஏற்பாடுகள், எத்தனால் கொண்ட தயாரிப்புகள்.
இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு குளுக்கோகன், சோமாட்ரோபின், ஈஸ்ட்ரோஜன்கள், வாய்வழி கருத்தடைகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள், அயோடின் கொண்ட தைராய்டு ஹார்மோன்கள், தியாசைட் டையூரிடிக்ஸ், லூப் டையூரிடிக்ஸ், ஹெப்பரின், ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், ப்ளாக் மெடிசின், சிம்பாதோமைமைடிக்ஸ் கால்சியம் சேனல்கள், டயசாக்ஸைடு, மார்பின், ஃபெனிடோயின், நிகோடின்.
ரெசர்பைன், சாலிசிலேட்டுகள் இன்சுலின் ஹைப்போகிளைசெமிக் விளைவை மேம்படுத்தவும் பலவீனப்படுத்தவும் முடியும்.
சேமிப்பக நிலைமைகள்:
+2 С С முதல் +8 С temperature வெப்பநிலையில் இருண்ட இடத்தில் சேமிக்கவும். உறைய வேண்டாம். குழந்தைகளுக்கு எட்டாதவாறு இருங்கள். பயன்பாட்டில் உள்ள ஒரு மருந்து 15-25 ° C வெப்பநிலையில் 6 வாரங்களுக்கு மேல் சேமிக்கப்படக்கூடாது. அடுக்கு வாழ்க்கை 2 ஆண்டுகள். தொகுப்பில் அச்சிடப்பட்ட காலாவதி தேதிக்குப் பிறகு பயன்படுத்த வேண்டாம்.
விடுமுறை நிலைமைகள்:
100 IU / ml இன் தோலடி நிர்வாகத்திற்கான இடைநீக்கம்.
நடுநிலை கண்ணாடி தோட்டாக்களில் 3 மில்லி (வகை I). கெட்டி ஒரு லேபிள் இணைக்கப்பட்டுள்ளது. 1 அல்லது 5 தோட்டாக்கள் பி.வி.சி / அலுமினியப் படலத்தின் கொப்புளத்தில் வைக்கப்பட்டுள்ளன.
நிறமற்ற நடுநிலைக் கண்ணாடியின் குப்பிகளில் 10 மில்லி, ரப்பர் ஸ்டாப்பர்களால் மூடப்பட்டு, பிளாஸ்டிக் பாதுகாப்பு தொப்பியுடன் அலுமினிய தொப்பிகளால் முடக்கப்பட்டன.
ஒவ்வொரு பாட்டில் அல்லது ஒரு பொதியுறை எண் 1 அல்லது எண் 5 கொண்ட ஒவ்வொரு கொப்புளமும் ஒரு அட்டை பெட்டியில் பயன்பாட்டுக்கான வழிமுறைகளுடன் வைக்கப்பட்டுள்ளது.
புரோட்டாஃபான் என்.எம் பயன்படுத்துவதற்கான வழிமுறைகள் நோயாளிக்கு வழங்கப்பட வேண்டும்
புரோட்டாஃபான் என்.எம் உடனான குப்பிகளை இன்சுலின் சிரிஞ்ச்களுடன் மட்டுமே பயன்படுத்த முடியும், அதில் ஒரு அளவு பயன்படுத்தப்படுகிறது, இது செயல்பாட்டு அலகுகளில் அளவை அளவிட அனுமதிக்கிறது.
புரோட்டாஃபான் என்.எம் என்ற மருந்தைக் கொண்ட குப்பிகளை தனிப்பட்ட பயன்பாட்டிற்கு மட்டுமே நோக்கமாகக் கொண்டுள்ளன.
புரோட்டாஃபான் எச்.எம் இன் புதிய பாட்டிலைப் பயன்படுத்தத் தொடங்குவதற்கு முன், மருந்து கிளறிவிடுவதற்கு முன்பு அறை வெப்பநிலையில் சூடாக அனுமதிக்க பரிந்துரைக்கப்படுகிறது.
புரோட்டாஃபான் என்எம் மருந்தைப் பயன்படுத்துவதற்கு முன்பு இது அவசியம்:
- சரியான வகை இன்சுலின் தேர்ந்தெடுக்கப்பட்டதா என்பதை உறுதிப்படுத்த பேக்கேஜிங் சரிபார்க்கவும்.
- ஒரு பருத்தி துணியால் ரப்பர் தடுப்பான் கிருமி நீக்கம் செய்யுங்கள்.
புரோட்டாஃபான் என்எம் மருந்து பின்வரும் சந்தர்ப்பங்களில் பயன்படுத்தப்படாது:
- இன்சுலின் விசையியக்கக் குழாய்களில் மருந்தைப் பயன்படுத்த வேண்டாம்.
- மருந்தகத்திலிருந்து பெறப்பட்ட புதிய தொப்பியில் பாதுகாப்பு தொப்பி இல்லை அல்லது அது இறுக்கமாக உட்காரவில்லை என்றால், அத்தகைய இன்சுலின் மருந்தகத்திற்குத் திரும்ப வேண்டும் என்பதை நோயாளிகள் விளக்க வேண்டியது அவசியம்.
- இன்சுலின் சரியாக சேமிக்கப்படவில்லை என்றால், அல்லது அது உறைந்திருந்தால்.
- பயன்பாட்டிற்கான வழிமுறைகளின்படி குப்பியின் உள்ளடக்கங்களை கலக்கும்போது, இன்சுலின் ஒரே மாதிரியாக வெள்ளை மற்றும் மேகமூட்டமாக மாறாது.
நோயாளி ஒரு வகை இன்சுலின் மட்டுமே பயன்படுத்தினால்:
- டயல் செய்வதற்கு உடனடியாக, இன்சுலின் சமமாக வெள்ளை மற்றும் மேகமூட்டமாக இருக்கும் வரை உங்கள் உள்ளங்கைகளுக்கு இடையில் பாட்டிலை உருட்டவும். மருந்துக்கு அறை வெப்பநிலை இருந்தால் மறுசீரமைப்பு வசதி செய்யப்படுகிறது.
- இன்சுலின் விரும்பிய அளவிற்கு ஒத்த அளவு சிரிஞ்சில் காற்றை வரையவும்.
- இன்சுலின் குப்பியில் காற்றை உள்ளிடவும்: இதற்காக, ஒரு ரப்பர் தடுப்பவர் ஒரு ஊசியால் துளைக்கப்பட்டு பிஸ்டன் அழுத்தப்படுகிறது.
- சிரிஞ்ச் பாட்டிலை தலைகீழாக மாற்றவும்.
- சிரிஞ்சில் இன்சுலின் விரும்பிய அளவை உள்ளிடவும்.
- குப்பியில் இருந்து ஊசியை அகற்றவும்.
- சிரிஞ்சிலிருந்து காற்றை அகற்றவும்.
- சரியான அளவை சரிபார்க்கவும்.
- உடனடியாக உட்செலுத்துங்கள்.
நோயாளி புரோட்டாஃபான் என்.எம்-ஐ குறுகிய-செயல்பாட்டு இன்சுலினுடன் கலக்க வேண்டும் என்றால்:
- இன்சுலின் சமமாக வெண்மையாகவும், மேகமூட்டமாகவும் மாறும் வரை உங்கள் உள்ளங்கைகளுக்கு இடையில் புரோட்டாஃபான் என்.எம் (“மேகமூட்டம்”) உடன் பாட்டிலை உருட்டவும். மருந்துக்கு அறை வெப்பநிலை இருந்தால் மறுசீரமைப்பு வசதி செய்யப்படுகிறது.
- புரோட்டாஃபான் என்.எம் (“மேகமூட்டமான” இன்சுலின்) அளவோடு தொடர்புடைய அளவில் சிரிஞ்சில் காற்றை ஊற்றவும். மேகமூட்டமான இன்சுலின் குப்பியில் காற்றை அறிமுகப்படுத்தி, குப்பியில் இருந்து ஊசியை அகற்றவும்.
- குறுகிய-செயல்பாட்டு இன்சுலின் (“வெளிப்படையான”) அளவோடு தொடர்புடைய அளவில் சிரிஞ்சில் காற்றை வரையவும். இந்த மருந்துடன் ஒரு பாட்டில் காற்றைச் செருகவும். சிரிஞ்ச் பாட்டிலை தலைகீழாக மாற்றவும்.
- குறுகிய-செயல்பாட்டு இன்சுலின் விரும்பிய அளவை டயல் செய்யுங்கள் (“தெளிவானது”). ஊசியை வெளியே எடுத்து சிரிஞ்சிலிருந்து காற்றை அகற்றவும். சரியான அளவை சரிபார்க்கவும்.
- புரோட்டாஃபான் எச்.எம் (“மேகமூட்டமான” இன்சுலின்) உடன் ஊசியை பாட்டில் செருகவும், சிரிஞ்சைக் கொண்டு பாட்டிலை தலைகீழாக மாற்றவும்.
- புரோட்டாஃபான் என்.எம் விரும்பிய அளவை டயல் செய்யுங்கள். குப்பியில் இருந்து ஊசியை அகற்றவும். சிரிஞ்சிலிருந்து காற்றை அகற்றி, டோஸ் சரியாக இருக்கிறதா என்று சோதிக்கவும்.
- நீங்கள் உட்செலுத்திய குறுகிய மற்றும் நீண்ட நடிப்பு இன்சுலின் கலவையை உட்செலுத்துங்கள்.
மேலே விவரிக்கப்பட்ட அதே வரிசையில் எப்போதும் குறுகிய மற்றும் நீண்ட நடிப்பு இன்சுலின்களை எடுத்துக் கொள்ளுங்கள்.
மேலே விவரிக்கப்பட்ட அதே வரிசையில் இன்சுலின் நிர்வகிக்க நோயாளிக்கு அறிவுறுத்துங்கள்.
- இரண்டு விரல்களால், ஒரு மடிப்பு தோலைச் சேகரித்து, சுமார் 45 டிகிரி கோணத்தில் மடிப்பின் அடிப்பகுதியில் ஊசியைச் செருகவும், சருமத்தின் கீழ் இன்சுலின் செலுத்தவும்.
- உட்செலுத்தப்பட்ட பிறகு, இன்சுலின் முழுமையாக செருகப்படுவதை உறுதிசெய்ய, ஊசி குறைந்தது 6 விநாடிகள் தோலின் கீழ் இருக்க வேண்டும்.
தோலடி நிர்வாகத்திற்கான வோசுலிம்-என் (வோசுலிம்-என்) வாக்ஹார்ட் (இந்தியா) இடைநீக்கம்
ஒரு ஹைபோகிளைசெமிக் முகவர், மரபணு பொறியியலால் பெறப்பட்ட நடுத்தர-செயல்பாட்டு இன்சுலின், மனித இன்சுலினுக்கு ஒத்ததாகும்.
உயிரணுக்களின் வெளிப்புற மென்படலத்தில் ஒரு குறிப்பிட்ட ஏற்பியுடன் தொடர்புகொண்டு, இன்சுலின் ஏற்பி வளாகத்தை உருவாக்குகிறது. CAMP இன் தொகுப்பை அதிகரிப்பதன் மூலம் (கொழுப்பு செல்கள் மற்றும் கல்லீரல் உயிரணுக்களில்) அல்லது நேரடியாக உயிரணுக்களில் (தசைகள்) ஊடுருவி, இன்சுலின் ஏற்பி வளாகம் உட்பட, உள்விளைவு செயல்முறைகளைத் தூண்டுகிறது. பல முக்கிய நொதிகளின் தொகுப்பு (ஹெக்ஸோகினேஸ், பைருவேட் கைனேஸ், கிளைகோஜன் சின்தேடேஸ் உட்பட).
இரத்தத்தில் குளுக்கோஸின் செறிவு குறைவது அதன் உள்விளைவு போக்குவரத்து அதிகரிப்பு, திசுக்களால் உறிஞ்சுதல் மற்றும் ஒருங்கிணைத்தல், லிபோஜெனீசிஸின் தூண்டுதல், கிளைகோஜெனோஜெனெசிஸ், புரத தொகுப்பு மற்றும் கல்லீரலால் குளுக்கோஸ் உற்பத்தி விகிதத்தில் குறைவு (கிளைகோஜன் முறிவின் குறைவு) ஆகியவற்றால் ஏற்படுகிறது.
உறிஞ்சுதல் மற்றும் செயலின் தொடக்கமானது நிர்வாகத்தின் பாதை (sc அல்லது intramuscularly), இருப்பிடம் (வயிறு, தொடை, பிட்டம்) மற்றும் உட்செலுத்தலின் அளவு, மருந்தில் இன்சுலின் செறிவு ஆகியவற்றைப் பொறுத்தது. இது திசுக்களில் சமமாக விநியோகிக்கப்படுகிறது, நஞ்சுக்கொடி தடையை ஊடுருவி தாய்ப்பாலில் விடாது. இது முக்கியமாக கல்லீரல் மற்றும் சிறுநீரகங்களில் இன்சுலினேஸால் அழிக்கப்படுகிறது. இது சிறுநீரகங்களால் வெளியேற்றப்படுகிறது (30-80%).
டைப் 1 நீரிழிவு நோய்.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் தாக்கம் காரணமாக: இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள் (சருமத்தின் வலி, அதிகரித்த வியர்த்தல், படபடப்பு, நடுக்கம், பசி, கிளர்ச்சி, வாயில் பரேஸ்டீசியா, தலைவலி). கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஹைபோகிளைசெமிக் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள்: அரிதாக - தோல் சொறி, குயின்கேவின் எடிமா, மிகவும் அரிதானது - அனாபிலாக்டிக் அதிர்ச்சி.
மற்றவை: எடிமா, நிலையற்ற ஒளிவிலகல் பிழைகள் (பொதுவாக சிகிச்சையின் ஆரம்பத்தில்).
உள்ளூர் எதிர்வினைகள்: உட்செலுத்தப்பட்ட இடத்தில் ஹைபர்மீமியா, வீக்கம் மற்றும் அரிப்பு, நீண்ட கால பயன்பாட்டுடன் - ஊசி இடத்திலுள்ள லிபோடிஸ்ட்ரோபி.
காலை உணவுக்கு 30-45 நிமிடங்களுக்கு முன், s / c, 1-2 முறை / நாள் உள்ளிடவும். ஊசி தளம் ஒவ்வொரு முறையும் மாற்றப்பட வேண்டும். சிறப்பு சந்தர்ப்பங்களில், ஒரு / மீ அறிமுகம் சாத்தியமாகும்.
நடுத்தர கால இன்சுலின் அறிமுகத்தில் / அனுமதிக்கப்படவில்லை.
இரத்தம் மற்றும் சிறுநீரில் உள்ள குளுக்கோஸின் உள்ளடக்கம், நோயின் போக்கின் பண்புகள் ஆகியவற்றைப் பொறுத்து அளவுகள் தனித்தனியாக அமைக்கப்படுகின்றன.
அறிகுறிகள்: இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி (குளிர் வியர்வை, படபடப்பு, நடுக்கம், பசி, கிளர்ச்சி, எரிச்சல், வலி, தலைவலி, மயக்கம், இயக்கத்தின் பற்றாக்குறை, பேச்சு மற்றும் பார்வைக் குறைபாடு, மனச்சோர்வு).கடுமையான இரத்தச் சர்க்கரைக் குறைவு மூளையின் செயல்பாடு, கோமா மற்றும் இறப்பு ஆகியவற்றின் தற்காலிக அல்லது நிரந்தர குறைபாட்டிற்கு வழிவகுக்கும்.
சிகிச்சை: உள்ளே சர்க்கரை அல்லது குளுக்கோஸ் கரைசல் (நோயாளி நனவாக இருந்தால்), s / c, i / m அல்லது iv - குளுகோகன் அல்லது iv - குளுக்கோஸ்.
Sc நிர்வாகத்திற்கான இடைநீக்கம்.
| 1 மில்லி | |
| இன்சுலின் ஐசோபேன் (மனித மரபணு பொறியியல்) | 100 IU |
10 மில்லி - கண்ணாடி பாட்டில்கள் (1) - அட்டை பெட்டிகள்.
3 மில்லி - தோட்டாக்கள் (1) - கொப்புளம் பொதிகள் (1) - அட்டைப் பொதிகள்.
இரத்தச் சர்க்கரைக் குறைவு விளைவு சல்போனமைடுகள் (வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்கள், சல்பானிலமைடுகள் உட்பட), எம்.ஏ.ஓ தடுப்பான்கள் (ஃபுராசோலிடோன், புரோகார்பசின், செலிகிலின் உட்பட), கார்போனிக் அன்ஹைட்ரேஸ் தடுப்பான்கள், ஏ.சி.இ தடுப்பான்கள், என்.எஸ்.ஏ.ஐ.டிக்கள் (
சாலிசிலேட்டுகள்), அனபோலிக் ஸ்டெராய்டுகள் (உட்பட
ஸ்டானோசோலோல், ஆக்சான்ட்ரோலோன், மெத்தாண்ட்ரோஸ்டெனோலோன்), ஆண்ட்ரோஜன்கள், புரோமோக்ரிப்டைன், டெட்ராசைக்ளின்கள், க்ளோஃபைப்ரேட், கெட்டோகோனசோல், மெபெண்டசோல், தியோபிலின், சைக்ளோபாஸ்பாமைடு, ஃபென்ஃப்ளூரமைன், லித்தியம் தயாரிப்புகள், பைரிடாக்சின், குயினிடோ, குயினின்.
குளுகோகன், சோமாட்ரோபின், ஜி.சி.எஸ், வாய்வழி கருத்தடை மருந்துகள், ஈஸ்ட்ரோஜன்கள், தியாசைட் மற்றும் “லூப்” டையூரிடிக்ஸ், கால்சியம் சேனல் தடுப்பான்கள், தைராய்டு ஹார்மோன்கள், ஹெபரின், சல்பின் பைராசோன், சிம்பாடோமிமெடிக்ஸ், டானாசோல், ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், கால்சியம் குளோரைடு, மோரோன் நிகோடின், ஃபெனிடோயின், எபினெஃப்ரின், ஹிஸ்டமைன் எச் 1 ஏற்பி தடுப்பான்கள்.
பீட்டா-தடுப்பான்கள், ரெசர்பைன், ஆக்ட்ரியோடைடு, பென்டாமைடின் ஆகிய இரண்டும் இன்சுலின் ஹைப்போகிளைசெமிக் விளைவை மேம்படுத்தவும் குறைக்கவும் முடியும்.
தீர்வுகள் மற்றும் பிற மருந்துகளுடன் மருந்து பொருந்தாது.
லிபோடிஸ்ட்ரோபியின் வளர்ச்சியைத் தடுக்க உடற்கூறியல் பகுதிக்குள் ஊசி இடத்தை மாற்றுவது அவசியம்.
இன்சுலின் சிகிச்சையின் பின்னணியில், இரத்த குளுக்கோஸ் அளவை தொடர்ந்து கண்காணிப்பது அவசியம்.
இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்கள், இன்சுலின் அளவுக்கு அதிகமாக இருப்பதால், மருந்துகளை மாற்றுவது, உணவைத் தவிர்ப்பது, வாந்தி, வயிற்றுப்போக்கு, அதிகரித்த உடல் செயல்பாடு, இன்சுலின் தேவையை குறைக்கும் நோய்கள் (பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு, அட்ரீனல் கோர்டெக்ஸின் ஹைபோஃபங்க்ஷன், பிட்யூட்டரி அல்லது தைராய்டு சுரப்பி), இட மாற்றம் ஊசி, அத்துடன் பிற மருந்துகளுடன் தொடர்பு.
இன்சுலின் நிர்வாகத்தில் முறையற்ற அளவு அல்லது குறுக்கீடுகள், குறிப்பாக வகை 1 நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கும். வழக்கமாக, ஹைப்பர் கிளைசீமியாவின் முதல் அறிகுறிகள் பல மணிநேரங்கள் அல்லது நாட்களில் படிப்படியாக உருவாகின்றன.
தாகம், அதிகரித்த சிறுநீர் கழித்தல், குமட்டல், வாந்தி, தலைச்சுற்றல், சருமத்தின் சிவத்தல் மற்றும் வறட்சி, வறண்ட வாய், பசியின்மை, வெளியேற்றப்பட்ட காற்றில் அசிட்டோனின் வாசனை ஆகியவை இதில் அடங்கும்.
சிகிச்சையளிக்கப்படாவிட்டால், வகை 1 நீரிழிவு நோய்க்கான ஹைப்பர் கிளைசீமியா உயிருக்கு ஆபத்தான நீரிழிவு கெட்டோஅசிடோசிஸின் வளர்ச்சிக்கு வழிவகுக்கும்.
பலவீனமான தைராய்டு செயல்பாடு, அடிசனின் நோய், ஹைப்போபிட்யூட்டரிஸம், பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு மற்றும் 65 வயதுக்கு மேற்பட்ட நோயாளிகளுக்கு நீரிழிவு நோய் போன்றவற்றில் இன்சுலின் அளவை சரிசெய்ய வேண்டும். நோயாளி உடல் செயல்பாடுகளின் தீவிரத்தை அதிகரித்தால் அல்லது வழக்கமான உணவை மாற்றினால் இன்சுலின் அளவை மாற்றுவதும் தேவைப்படலாம்.
இணையான நோய்கள், குறிப்பாக நோய்த்தொற்றுகள் மற்றும் காய்ச்சலுடன் கூடிய நிலைமைகள், இன்சுலின் தேவையை அதிகரிக்கும்.
ஒரு வகை இன்சுலினிலிருந்து மற்றொரு வகைக்கு மாறுவது இரத்த குளுக்கோஸ் அளவின் கட்டுப்பாட்டின் கீழ் மேற்கொள்ளப்பட வேண்டும்.
மருந்து ஆல்கஹால் சகிப்புத்தன்மையை குறைக்கிறது.
இன்சுலின் முதன்மை நோக்கம், அதன் வகை அல்லது குறிப்பிடத்தக்க உடல் அல்லது மன அழுத்தங்களின் முன்னிலையில், ஒரு காரை ஓட்டுவதற்கான திறனைக் குறைக்க அல்லது பல்வேறு வழிமுறைகளைக் கட்டுப்படுத்துவதுடன், மன மற்றும் மோட்டார் எதிர்விளைவுகளின் அதிக கவனமும் வேகமும் தேவைப்படும் பிற ஆபத்தான செயல்களில் ஈடுபட முடியும்.
கர்ப்ப காலத்தில், முதல் மூன்று மாதங்களில் இன்சுலின் தேவைகளில் குறைவு அல்லது இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிப்பு ஆகியவற்றை கணக்கில் எடுத்துக்கொள்வது அவசியம். பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும்.
பாலூட்டும் போது, பல மாதங்களுக்கு தினசரி கண்காணிப்பு தேவைப்படுகிறது (இன்சுலின் தேவை உறுதிப்படுத்தப்படும் வரை).
கல்லீரல் நோய்களுடன் இன்சுலின் தேவை மாறுபடும்.
சிறுநீரக நோயுடன் இன்சுலின் தேவை மாறுபடும். நாள்பட்ட சிறுநீரக செயலிழப்பில் இன்சுலின் டோஸ் சரிசெய்தல் தேவைப்படுகிறது.
தோலடி நிர்வாகத்திற்கான வோசுலிம்-என் (வோசுலிம்-என்) வாக்ஹார்ட் (இந்தியா) இடைநீக்கம்
Vozulim-n - Yandex.Health இல் பயன்படுத்த வழிமுறைகள்

இன்சுலின் சிகிச்சையின் பின்னணியில், இரத்த குளுக்கோஸ் செறிவை தொடர்ந்து கண்காணிப்பது அவசியம்.
இன்சுலின் அதிகப்படியான அளவுக்கு கூடுதலாக இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்கள் பின்வருமாறு: மருந்து மாற்றுதல், உணவைத் தவிர்ப்பது, வாந்தி, வயிற்றுப்போக்கு, அதிகரித்த உடல் செயல்பாடு, இன்சுலின் தேவையை குறைக்கும் நோய்கள் (பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு, அட்ரீனல் கோர்டெக்ஸின் ஹைபோஃபங்க்ஷன், பிட்யூட்டரி அல்லது தைராய்டு சுரப்பி), ஊசி இடத்தின் மாற்றம், அத்துடன் பிற மருந்துகளுடனான தொடர்பு.
இன்சுலின் நிர்வாகத்தில் தவறான அளவு அல்லது குறுக்கீடுகள், குறிப்பாக வகை 1 நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கும். பொதுவாக ஹைப்பர் கிளைசீமியாவின் முதல் அறிகுறிகள் பல மணிநேரங்கள் அல்லது நாட்களில் படிப்படியாக உருவாகின்றன.
தாகத்தின் தோற்றம், விரைவான சிறுநீர் கழித்தல், குமட்டல், வாந்தி, தலைச்சுற்றல், சருமத்தின் சிவத்தல் மற்றும் வறட்சி, வறண்ட வாய், பசியின்மை, வெளியேற்றப்பட்ட காற்றில் அசிட்டோனின் வாசனை ஆகியவை இதில் அடங்கும்.
சிகிச்சையளிக்கப்படாவிட்டால், வகை 1 நீரிழிவு நோய்க்கான ஹைப்பர் கிளைசீமியா உயிருக்கு ஆபத்தான நீரிழிவு கெட்டோஅசிடோசிஸின் வளர்ச்சிக்கு வழிவகுக்கும்.
பலவீனமான தைராய்டு செயல்பாடு, அடிசனின் நோய், ஹைப்போபிட்யூட்டரிஸம், பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு மற்றும் 65 வயதுக்கு மேற்பட்ட நோயாளிகளுக்கு நீரிழிவு நோய் ஆகியவற்றிற்கு இன்சுலின் அளவை சரிசெய்ய வேண்டும்.
இரத்தச் சர்க்கரைக் குறைவின் இருதய மற்றும் பெருமூளை சிக்கல்களின் ஆபத்து அதிகமாக இருப்பதால், கரோனரி மற்றும் பெருமூளை தமனிகளின் கடுமையான ஸ்டெனோசிஸ் நோயாளிகளுக்கு இன்சுலின் தயாரிப்பை எச்சரிக்கையுடன் பயன்படுத்த வேண்டும்.
பெருக்கக்கூடிய ரெட்டினோபதி நோயாளிகளுக்கு எச்சரிக்கையுடன், குறிப்பாக அமோரோசிஸ் (முழுமையான குருட்டுத்தன்மை) ஆபத்து காரணமாக ஒளிச்சேர்க்கை (லேசர் உறைதல்) மூலம் சிகிச்சை பெறவில்லை.
நோயாளி உடல் செயல்பாடுகளின் தீவிரத்தை அதிகரித்தால் அல்லது வழக்கமான உணவை மாற்றினால், இன்சுலின் டோஸ் சரிசெய்தல் தேவைப்படலாம்.
இணையான நோய்கள், குறிப்பாக நோய்த்தொற்றுகள் மற்றும் காய்ச்சலுடன் கூடிய நிலைமைகள், இன்சுலின் தேவையை அதிகரிக்கும்.
நோயாளியை ஒரு புதிய வகை இன்சுலினுக்கு மாற்றுவது அல்லது மற்றொரு உற்பத்தியாளரின் இன்சுலின் தயாரித்தல் ஒரு மருத்துவரின் மேற்பார்வையில் மேற்கொள்ளப்பட வேண்டும்.
தியாசோலிடினியோன் குழுவின் மருந்துகளுடன் இணைந்து இன்சுலின் தயாரிப்புகளைப் பயன்படுத்தும் போது, வகை 2 நீரிழிவு நோயாளிகள் திரவத்தைத் தக்கவைத்துக் கொள்ளலாம், இது நாள்பட்ட இதய செயலிழப்பை உருவாக்கும் மற்றும் முன்னேறும் அபாயத்தை அதிகரிக்கிறது, குறிப்பாக இருதய அமைப்பின் நோய்கள் மற்றும் நாள்பட்ட ஆபத்து காரணிகள் இருப்பதில் இதய செயலிழப்பு. இத்தகைய சிகிச்சையைப் பெறும் நோயாளிகளுக்கு இதய செயலிழப்பு அறிகுறிகளை அடையாளம் காண தொடர்ந்து பரிசோதனை செய்ய வேண்டும். இதய செயலிழப்பு ஏற்பட்டால், தற்போதைய சிகிச்சை தரத்திற்கு ஏற்ப சிகிச்சை மேற்கொள்ளப்பட வேண்டும். இந்த வழக்கில், தியாசோலிடினியோனின் அளவை ரத்து செய்வதற்கான அல்லது குறைப்பதற்கான சாத்தியத்தை கருத்தில் கொள்வது அவசியம்.

- வகை 1 நீரிழிவு நோய்
- வகை 2 நீரிழிவு நோய்: வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களுக்கு எதிர்ப்பு நிலை, இந்த மருந்துகளுக்கு ஓரளவு எதிர்ப்பு (சேர்க்கை சிகிச்சையின் போது), இடைப்பட்ட நோய்கள்,
- கர்ப்பிணிப் பெண்களில் டைப் 2 நீரிழிவு நோய்.
எஸ்சி நிர்வாகத்திற்கு இடைநீக்கம்
- இன்சுலின் அல்லது மருந்தின் எந்தவொரு கூறுகளுக்கும் தனிப்பட்ட உணர்திறன் அதிகரித்தது.
அளவு மற்றும் நிர்வாகம்:
மருந்து sc நிர்வாகத்திற்கு மட்டுமே. இரத்தத்தின் குளுக்கோஸின் செறிவின் அடிப்படையில், ஒவ்வொரு விஷயத்திலும் மருந்தின் அளவு மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது.
சராசரியாக, மருந்தின் தினசரி டோஸ் 0.5 முதல் 1 IU / kg உடல் எடை வரை இருக்கும் (நோயாளியின் தனிப்பட்ட பண்புகள் மற்றும் இரத்த குளுக்கோஸின் செறிவு ஆகியவற்றைப் பொறுத்து).
வோசுலிம்-எச் உட்பட எந்தவொரு இன்சுலினையும் பெறும் வயதான நோயாளிகள் இணக்கமான நோயியல் மற்றும் பல மருந்துகளை ஒரே நேரத்தில் பயன்படுத்துவதால் இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் உள்ளது. இன்சுலின் அளவை சரிசெய்ய வேண்டியது அவசியம்.
பலவீனமான சிறுநீரக மற்றும் கல்லீரல் செயல்பாடு கொண்ட நோயாளிகளுக்கு இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் உள்ளது மற்றும் இன்சுலின் அளவை சரிசெய்தல் மற்றும் இரத்த குளுக்கோஸ் செறிவுகளை அடிக்கடி கண்காணித்தல் தேவை.
மறுசீரமைப்பு டி.என்.ஏ தொழில்நுட்பத்தைப் பயன்படுத்தி பெறப்பட்ட நடுத்தர கால மனித இன்சுலின்.
இது உயிரணுக்களின் வெளிப்புற சைட்டோபிளாஸ்மிக் மென்படலத்தில் ஒரு குறிப்பிட்ட ஏற்பியுடன் தொடர்புகொண்டு இன்சுலின்-ஏற்பி வளாகத்தை உருவாக்குகிறது, இது உள்விளைவு செயல்முறைகளைத் தூண்டுகிறது, பல முக்கிய நொதிகளின் தொகுப்பு (ஹெக்ஸோகினேஸ், பைருவேட் கைனேஸ், கிளைகோஜன் சின்தேடேஸ்).
இரத்த குளுக்கோஸின் குறைவு அதன் உள்விளைவு போக்குவரத்தின் அதிகரிப்பு, திசுக்களால் உறிஞ்சுதல் மற்றும் உறிஞ்சுதல் அதிகரித்தல், லிபோஜெனீசிஸின் தூண்டுதல், கிளைகோஜெனோஜெனீசிஸ் மற்றும் கல்லீரலால் குளுக்கோஸ் உற்பத்தி விகிதத்தில் குறைவு ஆகியவை காரணமாகும்.
இன்சுலின் தயாரிப்புகளின் செயல்பாட்டின் காலம் முக்கியமாக உறிஞ்சுதல் வீதத்தின் காரணமாகும், இது பல காரணிகளைப் பொறுத்தது (எடுத்துக்காட்டாக, டோஸ், முறை மற்றும் நிர்வாகத்தின் இடம்), எனவே இன்சுலின் செயல்பாட்டின் சுயவிவரம் வெவ்வேறு நபர்களிடமும் ஒரே மாதிரியிலும் குறிப்பிடத்தக்க ஏற்ற இறக்கங்களுக்கு உட்பட்டது நபர்.
சராசரியாக, sc நிர்வாகத்திற்குப் பிறகு, இது 1.5 மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது, அதிகபட்ச விளைவு 4 மணி முதல் 12 மணி நேரம் வரை உருவாகிறது, செயலின் காலம் 24 மணி நேரம் வரை
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் காரணமாக ஏற்படும் பக்க விளைவு: இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள் (சருமத்தின் வலி, அதிகரித்த வியர்த்தல், படபடப்பு, நடுக்கம், பசி, கிளர்ச்சி, வாய்வழி சளிச்சுரப்பியின் பரேஸ்டீசியா, தலைவலி, தலைச்சுற்றல், பார்வைக் கூர்மை குறைதல்). கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஹைபோகிளைசெமிக் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள்: தோல் சொறி, குயின்கேஸ் எடிமா, அனாபிலாக்டிக் அதிர்ச்சி.
உள்ளூர் எதிர்வினைகள்: உட்செலுத்தப்பட்ட இடத்தில் ஹைபர்மீமியா, வீக்கம் மற்றும் அரிப்பு, நீண்ட கால பயன்பாட்டுடன் - ஊசி இடத்திலுள்ள லிபோடிஸ்ட்ரோபி.
மற்றவை: எடிமா, பார்வைக் கூர்மையில் நிலையற்ற குறைவு (பொதுவாக சிகிச்சையின் தொடக்கத்தில்).
இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைக் குறிப்பிட்டால் அல்லது சுயநினைவை இழந்த ஒரு அத்தியாயத்தைக் கொண்டிருந்தால், உடனடியாக மருத்துவரிடம் தெரிவிக்க வேண்டும் என்று நோயாளிக்கு தெரிவிக்க வேண்டும்.
மேலே விவரிக்கப்படாத வேறு எந்த பக்க விளைவுகளும் அடையாளம் காணப்பட்டால், நோயாளி ஒரு மருத்துவரையும் அணுக வேண்டும்.
குலுக்கிய பிறகு, இடைநீக்கம் வெண்மையாகவும் ஒரே சீராக மேகமூட்டமாகவும் மாறாவிட்டால் மருந்து பயன்படுத்தக்கூடாது.
இன்சுலின் சிகிச்சையின் பின்னணியில், இரத்த குளுக்கோஸ் செறிவை தொடர்ந்து கண்காணிப்பது அவசியம்.
இன்சுலின் அதிகப்படியான அளவுக்கு கூடுதலாக இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்கள் பின்வருமாறு: மருந்து மாற்றுதல், உணவைத் தவிர்ப்பது, வாந்தி, வயிற்றுப்போக்கு, அதிகரித்த உடல் செயல்பாடு, இன்சுலின் தேவையை குறைக்கும் நோய்கள் (பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு, அட்ரீனல் கோர்டெக்ஸின் ஹைபோஃபங்க்ஷன், பிட்யூட்டரி அல்லது தைராய்டு சுரப்பி), ஊசி இடத்தின் மாற்றம், அத்துடன் பிற மருந்துகளுடனான தொடர்பு.
இன்சுலின் நிர்வாகத்தில் முறையற்ற அளவு அல்லது குறுக்கீடுகள், குறிப்பாக வகை 1 நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கும். பொதுவாக ஹைப்பர் கிளைசீமியாவின் முதல் அறிகுறிகள் பல மணிநேரங்கள் அல்லது நாட்களில் படிப்படியாக உருவாகின்றன.
தாகத்தின் தோற்றம், விரைவான சிறுநீர் கழித்தல், குமட்டல், வாந்தி, தலைச்சுற்றல், சருமத்தின் சிவத்தல் மற்றும் வறட்சி, வறண்ட வாய், பசியின்மை, வெளியேற்றப்பட்ட காற்றில் அசிட்டோனின் வாசனை ஆகியவை இதில் அடங்கும்.
சிகிச்சையளிக்கப்படாவிட்டால், வகை 1 நீரிழிவு நோய்க்கான ஹைப்பர் கிளைசீமியா உயிருக்கு ஆபத்தான நீரிழிவு கெட்டோஅசிடோசிஸின் வளர்ச்சிக்கு வழிவகுக்கும்.
இன்சுலின் முதன்மை நோக்கம், அதன் வகையின் மாற்றம் அல்லது குறிப்பிடத்தக்க உடல் அல்லது மன அழுத்தங்களின் முன்னிலையில், வாகனங்கள் அல்லது பல்வேறு வழிமுறைகளை ஓட்டுவதற்கான திறனைக் குறைக்க முடியும், அத்துடன் எதிர்விளைவுகளின் அதிக கவனம் மற்றும் வேகம் தேவைப்படும் பிற ஆபத்தான செயல்களில் ஈடுபடலாம் ..
இன்சுலின் தேவையை பாதிக்கும் பல மருந்துகள் உள்ளன.
இன்சுலினின் இரத்த சர்க்கரை குறை விளைவு வாய்வழி இரத்த சர்க்கரை குறை மருந்துகள் மாவோ தடுப்பான்கள், ஏசிஇ தடுப்பான்கள் கார்பானிக் அன்ஹைட்ரேஸின் தடுப்பான்கள், தேர்ந்தெடுக்கப்பட்ட பீட்டா தடைகள் புரோமோக்ரிப்டின், octreotide, சல்போனமைடுகள், உட்சேர்க்கைக்குரிய ஊக்க, டெட்ராசைக்ளின்கள் clofibrate, வரை ketoconazole, மெபண்டஸால், பைரிடாக்சின், தியோபிலின், சைக்ளோபாஸ்பமைடு, fenfluramine, லித்தியம் ஏற்பாடுகளை அதிகரிக்க எத்தனால் கொண்ட தயாரிப்புகள்.
இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு குளுக்கோகன், சோமாட்ரோபின், ஈஸ்ட்ரோஜன்கள், வாய்வழி கருத்தடைகள், கார்டிகோஸ்டீராய்டுகள், அயோடின் கொண்ட தைராய்டு ஹார்மோன்கள், தியாசைட் டையூரிடிக்ஸ், “லூப்” டையூரிடிக்ஸ், ஹெபரின், ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், க்ளோயிட்னிசைன் க்ளோயிட்னிட் மருந்துகள் , டயசாக்சைடு, மார்பின், ஃபெனிடோயின், நிகோடின்.
ரெசர்பைன் மற்றும் சாலிசிலேட்டுகளின் செல்வாக்கின் கீழ், பலவீனமடைதல் மற்றும் மருந்துகளின் செயல்பாட்டில் அதிகரிப்பு ஆகிய இரண்டும் சாத்தியமாகும்.
என்ன வகையான சிரிஞ்ச்கள் உள்ளன?
நீரிழிவு நோயைப் பொறுத்தவரை, இன்சுலின் தொகுப்பில் உள்ள குறைபாடுகள் காரணமாக உடலில் ஒரு வளர்சிதை மாற்ற செயல்முறை படிப்படியாக ஏற்படுகிறது. வகை 1 நீரிழிவு நோய்க்கான சிகிச்சையானது ஹார்மோனின் தொடர்ச்சியான நிர்வாகத்தை உள்ளடக்கியது. சிரிஞ்ச் துப்பாக்கி அவசர காலங்களில் உடலில் போதைப்பொருளை விரைவாக நிர்வகிப்பதற்காக வடிவமைக்கப்பட்டுள்ளது. உட்செலுத்துபவர்களில் பல வகைகள் உள்ளன:
- நீக்கக்கூடிய ஊசியை அடிப்படையாகக் கொண்ட ஒரு சிரிஞ்ச். பேனாவின் வேலையின் தனித்தன்மை என்னவென்றால், நோயாளி ஒவ்வொரு முறையும் ஒரு புதிய ஊசியை மருந்து எடுத்து அதை நிர்வகிப்பதற்கு முன் செருக வேண்டும்.
- உள்ளமைக்கப்பட்ட ஊசியைக் கொண்ட ஒரு சிரிஞ்ச். இந்த வகை சாதனம் ஊசி "இறந்த மண்டலம்" என்று அழைக்கப்படுவதால் வகைப்படுத்தப்படுகிறது, இது இன்சுலின் இழக்கும் அபாயத்தை குறைக்கிறது.
இன்சுலின் ஒரு சிரிஞ்ச் பேனாவை எவ்வாறு தேர்வு செய்வது?
நீரிழிவு நோயாளிகளுக்கான ஒவ்வொரு இன்சுலின் துப்பாக்கியும் நீரிழிவு நோயாளிகளின் அனைத்து தேவைகளையும் பூர்த்தி செய்ய வடிவமைக்கப்பட்டுள்ளது.
கைப்பிடியின் பிஸ்டன் வலி ஏற்படாமல் இன்ஜெக்டரைப் பயன்படுத்துவது மிகவும் வசதியான வகையில் செய்யப்பட வேண்டும். இன்சுலின் சிரிஞ்சை வாங்கும்போது, சாதனத்தின் அளவிற்கு கவனம் செலுத்த வேண்டியது அவசியம்.
எடையில் ஒரு சிரிஞ்ச் துப்பாக்கி ஒளியை நீங்கள் தேர்வு செய்ய வேண்டும், ஹார்மோன் செலுத்தப்படும்போது வழங்கப்படும் ஒலி சமிக்ஞை பொருத்தப்பட்டிருக்கும்.
மருத்துவர் மருந்தின் அளவைத் தேர்ந்தெடுக்கிறார், பெரும்பாலும் அவர்கள் குழந்தைகளுக்கு 0.5 அலகுகளையும், பெரியவர்களுக்கு 1 அலகு ஒதுக்குகிறார்கள்.
"புரோட்டாபான் என்.எம் பென்ஃபில்"
தோலடி உட்செலுத்தலுக்கு பிரத்தியேகமாக பயன்படுத்த அனுமதிக்கப்படுகிறது, இது நரம்பு வழியாக நுழைய தடை விதிக்கப்பட்டுள்ளது. ஒவ்வொரு முறையும் ஊசி தளத்தை மாற்ற பரிந்துரைக்கப்படுகிறது.
இடைநீக்கம் ஒரு சராசரி கால அளவைக் கொண்ட இன்சுலின் குழுவாக வகைப்படுத்தப்படுகிறது. 5 தோட்டாக்களில் கிடைக்கிறது. புரோட்டாஃபானின் ஒவ்வொரு பயன்பாட்டிற்கும் பிறகு, பேனா சிரிஞ்சிலிருந்து ஊசி அகற்றப்படுவதை உறுதி செய்வது அவசியம்.
இல்லையெனில், மருந்து கசியக்கூடும், இது அதன் செறிவை மாற்றுவதன் மூலம் ஆபத்தானது.
ரின்சுலின் ஆர்
ரின்சுலின் NPH தயாரிப்பு மீண்டும் பயன்படுத்தக்கூடிய கைப்பிடிகளுக்கு நோக்கம் கொண்டது. மருந்து உறைபனிக்கு உட்பட்டிருந்தால் நீங்கள் எரிபொருள் நிரப்ப முடியாது. தொகுப்பின் மூலம் பொருளைப் பெறுங்கள், குறுகிய கால நடவடிக்கை உள்ளது. ரின்ஆஸ்ட்ரா கைப்பிடியுடன் பயன்படுத்த ஏற்றது. பொருள் அறை வெப்பநிலையை அடைந்தால் மட்டுமே இது செயல்படும்.
“லெட்ஸ் கேரி-என் ராயல்”
இன்சுலின் நிர்வகிக்க, உங்களுக்கு வோசுலிம் பென் ராயல் இன்சுலின் இன்ஜெக்டர் தேவை. மருந்து நடுத்தர மற்றும் குறுகிய கால ஒருங்கிணைந்த இன்சுலினை ஒருங்கிணைக்கிறது. சிறுநீரக நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு எச்சரிக்கையுடன் எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது. இது கர்ப்ப காலத்தில் பயன்படுத்தப்படலாம், மருந்து நஞ்சுக்கொடியைக் கடக்காது. இடைநீக்கத்தின் காலம் 24 மணி நேரம்.
"Rosinsulin"
மீண்டும் பயன்படுத்தக்கூடிய சிரிஞ்ச் பேனா "ரோசின்சுலின் கம்ஃபோர்ட் பேனா" ஒரு இலகுரக பிளாஸ்டிக் வழக்கைக் கொண்டுள்ளது. பயனர் அளவை சரிசெய்ய முடியும், சாதனம் ஒரு கருவியின் மென்மையான சக்கரத்தை உள்ளடக்கியது.
சாதனம் 60 அலகுகள் வரை தெளிவான பிரிவு அளவைக் கொண்டுள்ளது. குறைந்த பார்வை கொண்டவர்களுக்கு ஏற்றது. கார்ட்ரிட்ஜை மாற்றும் திறனுடன் பல பயன்பாட்டிற்காக நீரூற்று பேனா வடிவமைக்கப்பட்டுள்ளது.
தவறாக தட்டச்சு செய்த அளவை மாற்ற வாய்ப்பு உள்ளது. சேர்க்கப்பட்டுள்ளது ஒரு அறிவுறுத்தல்.
"BiomatikPen"
கைப்பிடி மற்ற உற்பத்தியாளர்களிடமிருந்து மெல்லிய ஊசியுடன் மிகவும் வசதியான பஞ்சரில் வேறுபடுகிறது, இது வலியை குறைந்தபட்சமாகக் குறைக்கிறது.
பயோமாடிக்பென் பயோசுலினுக்கு ஏற்றது, இது ஒரு சிறப்பு கடையில் அல்லது ஆன்லைன் பட்டியலில் வாங்கலாம்.
சாதனம் ஒரு மின்னணு தானியங்கி காட்சியைக் கொண்டுள்ளது, இது நிர்வகிக்கப்படும் மருந்தின் அளவைக் காட்டுகிறது. நீங்கள் "பயோசுலின்" ஐ உள்ளிடுவதற்கு முன், நீங்கள் வழிமுறைகளைப் படிக்க வேண்டும்.
ஹுமாபென் சவ்வியோ
சிரிஞ்ச் பேனா “ஹுமாபென் சவ்வியோ” என்பது நீரிழிவு நோயாளிகளுக்கு இன்சுலின் வசதியான மற்றும் வலியற்ற நிர்வாகத்திற்காக வடிவமைக்கப்பட்டுள்ளது. ஒரு தனித்துவமான அம்சம் இன்ஜெக்டரின் வடிவமைப்பு ஆகும்.
சாதனம் அலுமினியத்தால் ஆனது, இயந்திர சேதத்தை எதிர்க்கும் மற்றும் வழக்கில் கீறல்கள். ஒரு வழக்குடன் 6 ஊசிகள் வரை இடமளிக்கக்கூடிய ஒரு பாக்கெட் வருகிறது. பல வண்ணங்களில் கிடைக்கிறது.
மெக்கானிக்கல் டிஸ்பென்சர் மற்றும் தானியங்கி டோஸ் தீர்மானிக்கும் திரை பொருத்தப்பட்டுள்ளது.
கிளாசிக் தானியங்கு
தன்னியக்க கிளாசிக் மறுபயன்பாட்டு இன்சுலின் துப்பாக்கி பயோசுலின், ரோசின்சுலின் மற்றும் பிற போன்ற பல வகையான இன்சுலின் உடன் இணக்கமானது.
அவ்டோபன் சாதனம் அனைத்து செலவழிப்பு வகை ஊசிகளிலும் பயன்படுத்தப்படலாம். ஆட்டோபன் சிரிஞ்ச் பேனா பின்வருவனவற்றை உள்ளடக்குகிறது: ஒரு டிஸ்பென்சர் அடாப்டர், ஒரு மென்மையான வழக்கு, 3 மலட்டு ஊசிகள் (8 மிமீ) மற்றும் சாதனம்.
பயன்படுத்துவதற்கு முன் வழிமுறைகளைப் படிக்க பரிந்துரைக்கப்படுகிறது.
இன்சுலின் துப்பாக்கிகளின் தோற்றம் நீரிழிவு நோயாளிகளுக்கு வாழ்க்கையை எளிதாக்கியது, சோலோஸ்டார் சிரிஞ்ச் பேனாக்கள் இதற்கு விதிவிலக்கல்ல. இவை செலவழிப்பு இன்சுலின் சாதனங்கள்.
தொற்று அபாயத்தைத் தவிர்க்க, தனிப்பட்ட பயன்பாட்டிற்காக மட்டுமே வடிவமைக்கப்பட்டுள்ளது. ஒவ்வொரு ஊசிக்கும் ஒரு புதிய ஊசியைப் பயன்படுத்த வேண்டும், இது இன்சுலின் அறிமுகப்படுத்தப்படுவதற்கு முன்பு செருகப்பட வேண்டும்.
பயன்பாட்டிற்குப் பிறகு, கைப்பிடி ஒரு தொப்பியுடன் மூடப்பட்டுள்ளது, ஊசி முதலில் அகற்றப்படும். இது இன்சுலின் "இன்சுமன் சீப்பு 25" உடன் பயன்படுத்தப்படுகிறது.
ஹுமுலின் விரைவு பேனா
குவிக்பென் சிரிஞ்ச் பேனா மற்ற உற்பத்தியாளர்களுக்கு பிரபலமடைவதில் குறைவாக இல்லை. டைப் 2 நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்களுக்கு ஏற்றது. ஆட்டோபன் கிளாசிக் சிரிஞ்ச் பேனா மற்றும் ஹுமுலின் ரேபிட் ஆகியவை சந்தைத் தலைவர்கள்.
முதல் விருப்பத்தைப் போலன்றி, குவிக்பென் பேனா களைந்துவிடும், ஹுமலாக் தயாரிப்பில் பதப்படுத்தப்படுகிறது. ஹுமுலின் ஒவ்வொரு பயன்பாட்டிற்கும் பிறகு, சாதனம் நிராகரிக்கப்படுகிறது, பென்சில் மாற்றப்பட வேண்டும்.
கிட் ஒவ்வொன்றிலும் 3 மில்லி கரைசலில் 5 பேனாக்கள் உள்ளன.
பேனா சிரிஞ்சின் அம்சங்கள்
அத்தகைய சாதனத்தின் ஒரு அம்சம் என்னவென்றால், பல்வேறு வகையான இன்சுலின் அறிமுகத்திற்கு, நீங்கள் இனி அங்கீகரிக்கப்படாத நபர்களின் உதவியை நாட வேண்டியதில்லை. முதல் வழக்கில், ஒரு களைந்துவிடும் பொதியுறை சுமார் 30 நாட்கள் நீடிக்கும், அதன் பிறகு அது நிராகரிக்கப்படுகிறது.
இரண்டாவது - மீண்டும் பயன்படுத்தக்கூடிய சாதனங்களில் 3 வருடங்கள் வரை பேனாவின் நீண்டகால பயன்பாட்டை வழங்கும் தோட்டாக்கள் உள்ளன. ஒரு முக்கியமான அம்சம் என்னவென்றால், உற்பத்தியாளர்கள் ஒரே பிராண்டின் பேனாக்கள் மற்றும் தோட்டாக்களை உற்பத்தி செய்கிறார்கள், எனவே எதிர்பாராத விளைவுகளைத் தவிர்ப்பதற்காக, ஒரே தொடரின் சாதனத்தின் இரு பகுதிகளையும் வாங்குவது நல்லது.
இல்லையெனில், குறைவான அல்லது அதற்கு மேற்பட்ட பொருட்கள் உடலில் நுழைகின்றன.
தேவையான அம்சங்கள்
ஒரு பேனா இருக்க வேண்டிய முக்கிய பண்புகளில் ஒன்று உகந்த அளவீட்டு அளவுகோலாகும். உட்செலுத்துதல் துப்பாக்கியில் 10 PIECES க்கு மேல் இல்லாதபோது இது சிறந்த விருப்பமாகக் கருதப்படுகிறது, அதே நேரத்தில் ஒரு பண்பின் விலை 0.25 PIECES ஆக இருக்கும் வகையில் குறித்தல் செய்யப்படுகிறது.
சாதனத்தின் தோற்றத்திற்கு கவனம் செலுத்த வேண்டியது அவசியம். ஒவ்வொரு பிரிவும் ஒருவருக்கொருவர் கணிசமான தொலைவில் அமைந்திருக்க வேண்டும், இதனால் நோயாளிக்கு மருந்தின் அளவைத் தேர்ந்தெடுப்பதில் சிக்கல்கள் ஏற்படாது.
வயதானவர்களுக்கும் பார்வைக் குறைபாடுள்ள பயனர்களுக்கும் இது குறிப்பாக உண்மை.
சரியாகப் பயன்படுத்துவது எப்படி?
ஒரு சாதனத்தை வாங்குவதற்கு முன், அன்றாட வாழ்க்கையில் அதைப் பயன்படுத்துவது எவ்வளவு வசதியாக இருக்கும் என்று பலர் நினைக்கிறார்கள். ஒவ்வொரு நபரும் சுயாதீனமாக, வெளியாட்களின் உதவியின்றி, இன்சுலின் ஊசி போடுவதற்கான நடைமுறையை மேற்கொள்ள முடியாது, மாற்றக்கூடிய கொள்கலனில் எரிபொருள் நிரப்பவும் முடியாது. பேனாவை எவ்வாறு சரியாகப் பயன்படுத்துவது என்பதை மருத்துவர் நோயாளிக்கு விளக்க வேண்டும்.
ஊசிக்கு முன், நீங்கள் சுமார் 12 திருப்பங்களை செலவிட வேண்டும். கைப்பிடி 180 டிகிரி சுழலும். தோட்டாக்களில் துப்பாக்கியின் உள்ளடக்கங்களை சமமாக கலக்க இது செய்யப்படுகிறது. சாதனத்தின் உடலில் ஒரு வெளிப்படையான சாளரம் அமைந்துள்ளது, இது நோயாளியின் டோஸ் தொகுப்பில் செல்ல உதவுகிறது.
சருமத்தின் கீழ் இன்சுலின் செலுத்த, ஒரு பொத்தானை அழுத்தி, 10 விநாடிகளுக்குப் பிறகு உடலில் இருந்து ஊசி அகற்றப்படும்.
என்ன ஊசிகள் பயன்படுத்தப்படுகின்றன?
ஒரு சாதனத்தைத் தேர்ந்தெடுக்கும்போது, ஊசிகளின் தரத்தில் கவனம் செலுத்துவதும் முக்கியம், ஏனென்றால் இன்சுலின் இன்ஜெக்டருக்கு இது மிகவும் முக்கியத்துவம் வாய்ந்தது. மருந்தின் நிர்வாகத்தின் போது வலியின் அளவு ஊசி எவ்வளவு கூர்மையானது என்பதைப் பொறுத்தது.
விற்பனையில் பல்வேறு தடிமன் கொண்ட ஊசிகள் உள்ளன, அவை தசை திசுக்களுக்குள் செல்லும் ஆபத்து இல்லாமல் ஊசி போடுவதை சாத்தியமாக்குகின்றன.
4-8 மிமீ நீளமுள்ள ஊசிகள் மெல்லியதாக இருப்பதால் அவற்றை வாங்குவது முன்னுரிமையாகும், மேலும் இது மருந்துகளின் நிர்வாகத்தை எளிதாக்குகிறது.
தகவல் பொதுவான தகவல்களுக்கு மட்டுமே வழங்கப்படுகிறது மற்றும் சுய மருந்துக்கு பயன்படுத்த முடியாது. சுய மருந்து வேண்டாம், அது ஆபத்தானது. எப்போதும் உங்கள் மருத்துவரை அணுகவும். தளத்திலிருந்து பொருட்களின் பகுதி அல்லது முழு நகலெடுத்தால், அதற்கான செயலில் இணைப்பு தேவை.
சேமிப்பு நிலைமைகள் வோசுலின் பென் ராயல் இன்சுலின் சிரிஞ்ச் பேனா
குழந்தைகளுக்கு எட்டாதவாறு இருங்கள்.
Sc நிர்வாகத்திற்கான இடைநீக்கம்.
| 1 மில்லி | |
| இன்சுலின் ஐசோபேன் (மனித மரபணு பொறியியல்) | 100 IU |
10 மில்லி - கண்ணாடி பாட்டில்கள் (1) - அட்டை பெட்டிகள்.
3 மில்லி - தோட்டாக்கள் (1) - கொப்புளம் பொதிகள் (1) - அட்டைப் பொதிகள்.
Sc நிர்வாகத்திற்கு மட்டுமே. இரத்தத்தின் குளுக்கோஸின் செறிவின் அடிப்படையில், ஒவ்வொரு விஷயத்திலும் மருந்தின் அளவு மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது.
சராசரியாக, தினசரி டோஸ் 0.5 முதல் 1 IU / kg உடல் எடை வரை இருக்கும் (நோயாளியின் தனிப்பட்ட பண்புகள் மற்றும் இரத்த குளுக்கோஸின் செறிவு ஆகியவற்றைப் பொறுத்து).
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் விளைவு காரணமாக பக்க விளைவு: இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள் (சருமத்தின் வலி, அதிகரித்த வியர்வை, படபடப்பு, நடுக்கம், பசி, கிளர்ச்சி, வாய்வழி சளிச்சுரப்பியின் பரேஸ்டீசியா, தலைவலி, தலைச்சுற்றல், பார்வைக் கூர்மை குறைதல்). கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஹைபோகிளைசெமிக் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள்: தோல் சொறி, குயின்கேஸ் எடிமா, அனாபிலாக்டிக் அதிர்ச்சி.
உள்ளூர் எதிர்வினைகள்: ஹைபர்மீமியா, உட்செலுத்துதல் தளத்தில் வீக்கம் மற்றும் அரிப்பு, நீண்ட கால பயன்பாட்டுடன் - ஊசி இடத்திலுள்ள லிபோடிஸ்ட்ரோபி.
மற்ற: வீக்கம், பார்வைக் கூர்மையில் நிலையற்ற குறைவு (பொதுவாக சிகிச்சையின் தொடக்கத்தில்).