புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு என்பது ஒரு நிகழ்வு ஆகும், இதில் அவர்களின் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவு பிறந்து 2-3 மணி நேரத்திற்குள் 2 மிமீல் / எல் கீழே விழும். இந்த நிலை 3% குழந்தைகளில் உருவாகிறது என்று புள்ளிவிவரங்கள் காட்டுகின்றன. வளர்ச்சியடையாதது, குறைந்த எடை, பெரினாட்டல் மூச்சுத்திணறல் குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவைத் தூண்டும்.
மருத்துவர் அத்தகைய நோயறிதலைச் செய்வதற்காக, புதிதாகப் பிறந்தவருக்கு குளுக்கோஸ் பரிசோதனையை நடத்துகிறார். இந்த நிலை வெறுமனே நிறுத்தப்படுகிறது - சிகிச்சையானது குளுக்கோஸின் நரம்பு நிர்வாகத்தில் உள்ளது. புதிதாகப் பிறந்த குழந்தைகளிடையே மரணத்திற்கு மிகவும் பொதுவான காரணங்களில் ஒன்று இரத்தச் சர்க்கரைக் குறைவு.
வகைப்பாடு
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு இரண்டு வகையாகும்: நிரந்தர மற்றும் நிலையற்றது. கணைய முதிர்ச்சியின் பின்னணிக்கு எதிராக நிலையற்ற வகை நிகழ்கிறது, இது போதுமான நொதிகளை உற்பத்தி செய்ய முடியாது, அல்லது குறைந்த மூலக்கூறு சப்ளை செய்கிறது. இவை அனைத்தும் உடலுக்கு தேவையான அளவு கிளைகோஜனைக் குவிக்க அனுமதிக்காது. அரிதான சந்தர்ப்பங்களில், புதிதாகப் பிறந்த குழந்தைகளில் தொடர்ச்சியான இரத்தச் சர்க்கரைக் குறைவு கண்டறியப்படுகிறது. இந்த வகை புண் இன்சுலின் சார்ந்து இருப்பதன் மூலம் வகைப்படுத்தப்படுகிறது, இது முரணான ஹார்மோன்களின் உற்பத்தியை மீறுவதால் ஏற்படுகிறது. அரிதான சந்தர்ப்பங்களில், வளர்சிதை மாற்றக் கோளாறு காரணமாக இதுபோன்ற புண் ஏற்படுகிறது.

போதிய உடல் எடை இல்லாத அல்லது நஞ்சுக்கொடி பற்றாக்குறை உள்ள குழந்தைகளில் முன்கூட்டிய தன்மை காரணமாக நிலையற்ற இரத்தச் சர்க்கரைக் குறைவின் முன்கூட்டியே ஏற்படலாம். இண்டர்நாட்டல் மூச்சுத்திணறல் அத்தகைய விளைவுகளுக்கு வழிவகுக்கும். ஆக்ஸிஜனின் பற்றாக்குறை உடலில் உள்ள கிளைகோஜன் கடைகளை அழிக்கிறது, எனவே வாழ்க்கையின் சில நாட்களில் இரத்தச் சர்க்கரைக் குறைவு அத்தகைய குழந்தைகளில் உருவாகலாம். ஊட்டங்களுக்கு இடையில் ஒரு பெரிய இடைவெளி இந்த விளைவுக்கு வழிவகுக்கும்.
புதிதாகப் பிறந்த குழந்தைகளில் தாயார் நீரிழிவு நோயால் அவதிப்படுவதால் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது. மேலும், இந்த நிகழ்வு உடலியல் அழுத்தத்தின் பின்னணியில் உருவாகிறது. அரிதான சந்தர்ப்பங்களில், அத்தகைய நோயியல் ஒரு ஆட்டோ இம்யூன் நோயால் ஏற்படுகிறது, இதில் உடலுக்கு அதிக அளவு இன்சுலின் தேவைப்படுகிறது. கணையத்தில் உள்ள உயிரணுக்களின் ஹைப்பர் பிளாசியா, பெக்வித்-வைடெமன் நோய்க்குறி, அத்தகைய நோயியலின் வளர்ச்சியைத் தூண்டும்.
 புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு பிறந்த உடனேயே மற்றும் அதன் வளர்ச்சியின் 5 நாட்கள் வரை உருவாகலாம். பெரும்பாலான சந்தர்ப்பங்களில், இதுபோன்ற மீறல் போதிய கருப்பையக வளர்ச்சி அல்லது உள் உறுப்புகள் உருவாக தாமதமாகும்.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு பிறந்த உடனேயே மற்றும் அதன் வளர்ச்சியின் 5 நாட்கள் வரை உருவாகலாம். பெரும்பாலான சந்தர்ப்பங்களில், இதுபோன்ற மீறல் போதிய கருப்பையக வளர்ச்சி அல்லது உள் உறுப்புகள் உருவாக தாமதமாகும்.
மேலும், வளர்சிதை மாற்ற இடையூறு இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும். அத்தகைய விலகலின் தொடர்ச்சியான வடிவம் மிகப்பெரிய ஆபத்து. பிறவி நோயியல் காரணமாக இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது என்று அவர் கூறுகிறார். இந்த நிலைக்கு நிலையான கண்காணிப்பு மற்றும் நிலையான மருத்துவ பராமரிப்பு தேவைப்படுகிறது.
நிலையற்ற இரத்தச் சர்க்கரைக் குறைவுடன், சர்க்கரை செறிவு குறைவது ஒரு முறை குறைகிறது, விரைவான நிவாரணத்திற்குப் பிறகு, தாக்குதலுக்கு நீண்டகால சிகிச்சை தேவையில்லை. இருப்பினும், இரண்டு வகையான ஒரு விலகலுக்கு மருத்துவரிடமிருந்து விரைவான எதிர்வினை தேவைப்படுகிறது. ஒரு சிறிய தாமதம் கூட நரம்பு மண்டலத்தின் செயல்பாட்டில் கடுமையான விலகல்களை ஏற்படுத்தக்கூடும், இது எதிர்காலத்தில் உள் உறுப்புகளின் வேலையில் விலகல்களுக்கு வழிவகுக்கும்.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவின் பொதுவான காரணங்களில் ஒன்று:
- நீண்ட காலமாக செயல்படும் கர்ப்பிணி இன்சுலின் சிகிச்சை
- தாய்வழி நீரிழிவு
- பிறப்பதற்கு சற்று முன்பு தாயால் அதிக குளுக்கோஸ் உட்கொள்ளல்,
- கருப்பையின் உள்ளே இருக்கும் கருவின் ஹைப்போட்ரோபி,
- பிரசவத்தின்போது இயந்திர மூச்சுத்திணறல்,
- குழந்தையின் போதுமான தழுவல்,
- தொற்று செயல்முறைகளின் விளைவுகள்.
முதல் அறிகுறிகள்
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு மிக விரைவாக உருவாகிறது. கணையத்திற்கு சேதம் ஏற்படுவதால் இது நிகழ்கிறது, இது போதுமான இன்சுலின் மற்றும் பிற நொதிகளை உற்பத்தி செய்ய முடியாது. இதன் காரணமாக, கிளைகோஜனின் சரியான அளவுடன் உடலை சேமிக்க முடியாது.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவை பின்வரும் அறிகுறிகளால் அடையாளம் காண முடியும்:

- உதடுகளின் நீல தோல்,
- நிறமிழப்பு
- தசைப்பிடிப்பு
- பலவீனமான நிலை
- அக்கறையின்மை
- திடீரென அலறல்
- மிகை இதயத் துடிப்பு,
- அதிகப்படியான வியர்வை,
- கவலை.
கண்டறியும்
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவைக் கண்டறிவது மிகவும் எளிது. இதற்காக, மருத்துவர் மேம்பட்ட இரத்த பரிசோதனைகளை மேற்கொள்வது போதுமானது. குழந்தைகளில் கடுமையான அல்லது நீடித்த இரத்தச் சர்க்கரைக் குறைவின் முதல் வெளிப்பாடுகளைத் தீர்மானிக்க ஒரு நிபுணருக்கு அவை உதவுகின்றன. பொதுவாக, நோயறிதலை உறுதிப்படுத்த பின்வரும் ஆய்வுகள் செய்யப்படுகின்றன:

- இரத்த குளுக்கோஸ் சோதனை,
- கொழுப்பு அமிலங்களின் அளவை தீர்மானிக்க பொது இரத்த பரிசோதனை,
- கீட்டோன் உடல்களின் அளவை தீர்மானிக்க பொது இரத்த பரிசோதனை,
- இரத்தத்தில் இன்சுலின் செறிவு தீர்மானிக்க பொது இரத்த பரிசோதனை,
- கார்டிசோலின் அளவிற்கு ஒரு ஹார்மோன் இரத்த பரிசோதனை, இது உடலின் வளர்ச்சி மற்றும் வளர்ச்சிக்கு காரணமாகும்.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவுக்கான சிகிச்சை உடனடியாக இருப்பது மிகவும் முக்கியம். ஒரு குழந்தையில் இந்த நிலையை தீர்மானிக்க, மருத்துவர் இரத்தத்தில் குளுக்கோஸின் செறிவை விரைவாக தீர்மானிக்கும் உடனடி சோதனை கீற்றுகளைப் பயன்படுத்துகிறார். காட்டி 2 மிமீல் / எல் அளவை எட்டவில்லை என்றால், குழந்தை நீட்டிக்கப்பட்ட ஆய்வுக்கு இரத்தம் எடுக்கப்படுகிறது. நோயறிதலை உறுதிசெய்த பிறகு, நிபுணர் ஒரு குறிப்பிட்ட அளவு குளுக்கோஸை நரம்பு வழியாக செலுத்துகிறார்.
சரியான நேரத்தில் ஊட்டச்சத்து காரணமாக இது உருவாகிறது. தாக்குதலை நிறுத்திய பிறகு, இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் ஒரு தடயமும் இல்லாமல் உடலுக்கு ஏற்படும் விளைவுகளும் இல்லாமல் மறைந்துவிடும்.

இந்த நிலைக்கு சிகிச்சையில் பின்வரும் விதிகளை கடைபிடிப்பது மிகவும் முக்கியம்:
- குளுக்கோஸின் நிர்வாகத்தை நீங்கள் திடீரென்று குறுக்கிட முடியாது - இது இரத்தச் சர்க்கரைக் குறைவின் தீவிரத்திற்கு வழிவகுக்கும். முடித்தல் மெதுவாக நிகழ்கிறது, மருத்துவர் படிப்படியாக செயலில் உள்ள பொருளின் அளவைக் குறைக்கிறார்.
- குளுக்கோஸின் அறிமுகம் 6-8 மிகி / கிலோவுடன் தொடங்கி, படிப்படியாக 80 ஆக அதிகரிக்கும்.
- ஒரு குழந்தையின் புற நரம்புகளில் 12.5% க்கும் அதிகமான குளுக்கோஸை செலுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
- குளுக்கோஸ் நிர்வாகத்தின் போது உணவளிப்பதில் குறுக்கிட பரிந்துரைக்கப்படவில்லை.
- புதிதாகப் பிறந்த குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க ஒரு கர்ப்பிணிப் பெண்ணுக்கு குளுக்கோஸ் வழங்கப்பட்டால், இரத்தத்தில் சர்க்கரை செறிவு 11 மிமீல் / எல் மேலே உயராமல் பார்த்துக் கொள்ள வேண்டும். இல்லையெனில், இது ஒரு கர்ப்பிணிப் பெண்ணில் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும்.
சிகிச்சையின் சரியான அணுகுமுறையால், குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவின் தாக்குதலை மருத்துவர் விரைவாக நிறுத்த முடியும்.

மேலும், ஒரு கர்ப்பிணிப் பெண் கலந்துகொள்ளும் மருத்துவரின் அனைத்து பரிந்துரைகளையும் பின்பற்றினால், புதிதாகப் பிறந்த குழந்தையில் சர்க்கரை செறிவு குறைவது மட்டுமல்லாமல், ஹைபர்பிலிரூபினேமியா, எரித்ரோசைட்டோசிஸ் மற்றும் பல்வேறு சுவாசக் கோளாறுகள் ஏற்படுவதைத் தடுக்கும் அபாயத்தையும் அவளால் குறைக்க முடியும்.
விளைவுகள்
இரத்தச் சர்க்கரைக் குறைவு என்பது உடலின் செயல்பாட்டில் ஒரு தீவிர விலகலாகும், இது கடுமையான விளைவுகளுக்கு வழிவகுக்கும். அவற்றின் தீவிரத்தை மதிப்பிடுவதற்கு, ஏராளமான ஆய்வுகள் நடத்தப்பட்டுள்ளன. முந்தைய இரத்தச் சர்க்கரைக் குறைவின் காரணமாக குழந்தையின் உறுப்புகள் மற்றும் அமைப்புகள் எவ்வாறு உருவாகின்றன என்பதைப் புரிந்துகொள்வதை அவை சாத்தியமாக்குகின்றன. குளுக்கோஸ் அளவு குறைந்து வருவதால், புதிதாகப் பிறந்தவர்கள் மூளையின் செயல்பாட்டில் கடுமையான கோளாறுகளை உருவாக்குகிறார்கள் என்று பல ஆய்வுகள் தெரிவிக்கின்றன. இது நரம்பு மண்டலத்தின் நோய்களின் வளர்ச்சிக்கு வழிவகுக்கிறது, கால்-கை வலிப்பு, கட்டி வளர்ச்சியைப் பெறுவதற்கான அபாயத்தை அதிகரிக்கிறது.
தடுப்பு
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவைத் தடுப்பது சரியான நேரத்தில் மற்றும் முழுமையான ஊட்டச்சத்தைக் கொண்டுள்ளது. நீங்கள் பிறந்த 2-3 நாட்களுக்குப் பிறகு மட்டுமே நிரப்பு உணவுகளைத் தொடங்கினால், இந்த நிலை உருவாகும் ஆபத்து மிக அதிகமாக இருக்கும். குழந்தை பிறந்த பிறகு, அவை ஒரு வடிகுழாயுடன் இணைக்கப்படுகின்றன, இதன் மூலம் முதல் ஊட்டச்சத்து கலவைகள் 6 மணி நேரத்திற்குப் பிறகு அறிமுகப்படுத்தப்படுகின்றன. முதல் நாளில், அவருக்கு சுமார் 200 மில்லி தாய்ப்பால் வழங்கப்படுகிறது.
தாய்க்கு பால் இல்லையென்றால், குழந்தைக்கு சிறப்பு நரம்பு மருந்துகள் வழங்கப்படுகின்றன, இதன் அளவு 100 மில்லி / கிலோ ஆகும். இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் இருந்தால், ஒவ்வொரு சில மணி நேரத்திற்கும் ஒரு இரத்த சர்க்கரை செறிவு சரிபார்க்கப்படுகிறது.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவுக்கு என்ன காரணம்?
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு நிலையற்றதாகவோ அல்லது நிரந்தரமாகவோ இருக்கலாம். நிலையற்ற இரத்தச் சர்க்கரைக் குறைவின் காரணங்கள் போதிய மூலக்கூறு அல்லது நொதி செயல்பாட்டின் முதிர்ச்சியற்ற தன்மை ஆகும், இது போதிய கிளைகோஜன் கடைகளுக்கு வழிவகுக்கிறது. தொடர்ச்சியான இரத்தச் சர்க்கரைக் குறைவின் காரணங்கள் ஹைப்பர் இன்சுலினிசம், முரணான ஹார்மோன்களின் மீறல் மற்றும் கிளைகோஜெனோசிஸ், பலவீனமான குளுக்கோனோஜெனீசிஸ், கொழுப்பு அமிலங்களின் பலவீனமான ஆக்சிஜனேற்றம் போன்ற பரம்பரை வளர்சிதை மாற்ற நோய்கள்.
பிறக்கும்போது போதிய கிளைக்கோஜன் கடைகள் பெரும்பாலும் குறைவான பிறப்பு எடை கொண்ட முன்கூட்டிய குழந்தைகளிலும், நஞ்சுக்கொடி பற்றாக்குறையால் கருவுற்றிருக்கும் குழந்தைகளிலும், மற்றும் பிறவி மூச்சுத்திணறல் கொண்ட குழந்தைகளிலும் காணப்படுகின்றன. காற்றில்லா கிளைகோலிசிஸ் அத்தகைய குழந்தைகளில் கிளைகோஜன் கடைகளை குறைக்கிறது, மேலும் முதல் சில நாட்களில் எந்த நேரத்திலும் இரத்தச் சர்க்கரைக் குறைவு உருவாகலாம், குறிப்பாக உணவளிப்புகளுக்கு இடையில் நீண்ட இடைவெளி பராமரிக்கப்பட்டால் அல்லது ஊட்டச்சத்துக்கள் குறைவாக இருந்தால். ஆகையால், இரத்தச் சர்க்கரைக் குறைவைத் தடுப்பதில் வெளிப்புற குளுக்கோஸ் உட்கொள்ளலைப் பராமரிப்பது முக்கியம்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களிடமிருந்து வரும் குழந்தைகளில் இடைநிலை ஹைப்பர் இன்சுலினிசம் மிகவும் பொதுவானது. இது பெரும்பாலும் கர்ப்பகாலத்தால் சிறிய குழந்தைகளுக்கு உடலியல் அழுத்தத்துடன் ஏற்படுகிறது. குறைவான பொதுவான காரணங்களில் ஹைப்பர் இன்சுலினிசம் (ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் மற்றும் ஆட்டோசோமல் ரீசீசிவ் பரம்பரை இரண்டாலும் பரவுகிறது), கடுமையான கரு எரித்ரோபிளாஸ்டோசிஸ், பெக்வித்-வைடெமன் நோய்க்குறி (இதில் தீவு செல் ஹைப்பர் பிளேசியா மேக்ரோகுளோசியா மற்றும் தொப்புள் குடலிறக்க அறிகுறிகளுடன் இணைக்கப்பட்டுள்ளது) அடங்கும். நஞ்சுக்கொடி வழியாக குளுக்கோஸின் தொடர்ச்சியான சப்ளை நிறுத்தப்படும் போது, பிறந்த முதல் 1-2 மணிநேரங்களில் சீரம் குளுக்கோஸின் விரைவான வீழ்ச்சியால் ஹைபரின்சுலினீமியா வகைப்படுத்தப்படுகிறது.
குளுக்கோஸ் கரைசலின் நரம்பு நிர்வாகம் திடீரென நிறுத்தப்பட்டால் இரத்தச் சர்க்கரைக் குறைவும் உருவாகலாம்.
நிலையற்ற (நிலையற்ற) பிறந்த குழந்தை இரத்தச் சர்க்கரைக் குறைவு
 ஒரு குழந்தை பிறக்கும்போது, அது நிறைய மன அழுத்தத்தை அனுபவிக்கிறது. பிரசவத்தின்போதும், தாயின் பிறப்பு கால்வாய் வழியாக குழந்தை செல்லும் போது, கல்லீரலில் உள்ள கிளைகோஜனில் இருந்து குளுக்கோஸ் வெளியிடப்படுகிறது, மேலும் குழந்தைகளில் இரத்த சர்க்கரையின் அளவு தொந்தரவு செய்யப்படுகிறது.
ஒரு குழந்தை பிறக்கும்போது, அது நிறைய மன அழுத்தத்தை அனுபவிக்கிறது. பிரசவத்தின்போதும், தாயின் பிறப்பு கால்வாய் வழியாக குழந்தை செல்லும் போது, கல்லீரலில் உள்ள கிளைகோஜனில் இருந்து குளுக்கோஸ் வெளியிடப்படுகிறது, மேலும் குழந்தைகளில் இரத்த சர்க்கரையின் அளவு தொந்தரவு செய்யப்படுகிறது.
குழந்தையின் மூளை திசுக்களுக்கு சேதம் ஏற்படுவதைத் தடுக்க இது அவசியம். ஒரு குழந்தைக்கு குளுக்கோஸ் இருப்பு குறைவாக இருந்தால், அவரது உடலில் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது.
இந்த நிலை நீண்ட காலம் நீடிக்காது, ஏனென்றால் இரத்த குளுக்கோஸ் அளவை சுய-கட்டுப்படுத்தும் வழிமுறைகளுக்கு நன்றி, அதன் செறிவு விரைவாக இயல்பு நிலைக்கு திரும்பும்.
முக்கியம்! குழந்தைக்கு தாய்ப்பால் கொடுப்பது சீக்கிரம் தொடங்க வேண்டும். இது பிரசவ காலத்திலும் அதற்கு பிறகும் ஏற்பட்ட இரத்தச் சர்க்கரைக் குறைவை விரைவில் சமாளிக்கும்.
மருத்துவ பணியாளர்களின் (தாழ்வெப்பநிலை) கவனக்குறைவான அணுகுமுறை காரணமாக பெரும்பாலும் இந்த நிலை உருவாகலாம், இது முன்கூட்டிய குழந்தைகள் அல்லது மிகக் குறைந்த எடை கொண்ட குழந்தைகளுக்கு குறிப்பாக உண்மை. தாழ்வெப்பநிலை மூலம், ஒரு வலுவான குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம்.
கருவளர்ச்சியின்
முழுநேர ஆரோக்கியமான குழந்தைகளுக்கு கல்லீரலில் கிளைகோஜனின் பெரிய கடைகள் உள்ளன. இது பிறப்புடன் தொடர்புடைய மன அழுத்தங்களை சமாளிக்க குழந்தையை எளிதில் அனுமதிக்கிறது. ஆனால் கருவின் கருப்பையக வளர்ச்சி ஏதேனும் அசாதாரணங்களுடன் தொடர்ந்தால், அத்தகைய குழந்தையில் இரத்தச் சர்க்கரைக் குறைவு நீண்ட காலம் நீடிக்கும் மற்றும் மருந்துகளின் பயன்பாட்டுடன் கூடுதல் திருத்தம் தேவைப்படுகிறது (குளுக்கோஸ் நிர்வாகம்).
நீடித்த இரத்தச் சர்க்கரைக் குறைவு முதன்மையாக முன்கூட்டிய, குறைந்த எடை கொண்ட குழந்தைகளிலும், நீண்ட கால குழந்தைகளிலும் உருவாகிறது. ஒரு விதியாக, புதிதாகப் பிறந்த இந்த குழுவில் புரதம், கொழுப்பு திசு மற்றும் கல்லீரல் கிளைகோஜன் ஆகியவை குறைவாக உள்ளன. கூடுதலாக, அத்தகைய குழந்தைகளில் என்சைம்கள் இல்லாததால், கிளைகோஜெனோலிசிஸின் (கிளைகோஜன் முறிவு) வழிமுறை குறிப்பிடத்தக்க அளவில் குறைக்கப்படுகிறது. தாயிடமிருந்து பெறப்பட்ட அந்த பங்குகள் விரைவாக நுகரப்படும்.
 முக்கியம்! நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களுக்கு பிறக்கும் குழந்தைகளுக்கு குறிப்பாக கவனம் செலுத்தப்படுகிறது. பொதுவாக இந்த குழந்தைகள் மிகப் பெரியவை, மேலும் அவர்களின் இரத்தத்தில் குளுக்கோஸின் செறிவு மிக விரைவாக குறைகிறது. இது ஹைபரின்சுலினீமியா காரணமாகும்.
முக்கியம்! நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களுக்கு பிறக்கும் குழந்தைகளுக்கு குறிப்பாக கவனம் செலுத்தப்படுகிறது. பொதுவாக இந்த குழந்தைகள் மிகப் பெரியவை, மேலும் அவர்களின் இரத்தத்தில் குளுக்கோஸின் செறிவு மிக விரைவாக குறைகிறது. இது ஹைபரின்சுலினீமியா காரணமாகும்.
ரீசஸ் மோதலின் முன்னிலையில் பிறந்த புதிதாகப் பிறந்த குழந்தைகளும் இதே பிரச்சினைகளை அனுபவிக்கிறார்கள். சிக்கலான வகையான செரோலாஜிக்கல் மோதல்களுடன், கணைய உயிரணுக்களின் ஹைப்பர் பிளேசியா உருவாகலாம், இது இன்சுலின் ஹார்மோனை உருவாக்குகிறது. இதன் விளைவாக, திசுக்கள் குளுக்கோஸை மிக வேகமாக உறிஞ்சுகின்றன.
கவனம் செலுத்துங்கள்! கர்ப்ப காலத்தில் புகைபிடிப்பதும் குடிப்பதும் இரத்த குளுக்கோஸ் குறைவதற்கு வழிவகுக்கிறது! மேலும், செயலில் மட்டுமல்ல, செயலற்ற புகைப்பிடிப்பவர்களும் பாதிக்கப்படுகிறார்கள்!
பிறப்பு சார்ந்த
புதிதாகப் பிறந்தவரின் நிலை அப்கர் அளவில் மதிப்பிடப்படுகிறது. குழந்தை ஹைபோக்ஸியாவின் அளவு இவ்வாறு தீர்மானிக்கப்படுகிறது. முதலாவதாக, குழந்தைகள் இரத்தச் சர்க்கரைக் குறைவால் பாதிக்கப்படுகின்றனர், அதன் பிறப்பு விரைவானது மற்றும் பெரும் இரத்த இழப்புடன் இருந்தது.
கார்டியாக் அரித்மியா உள்ள குழந்தைகளிலும் இரத்தச் சர்க்கரைக் குறைவு நிலை உருவாகிறது. சில மருந்துகளின் கர்ப்ப காலத்தில் தாயின் பயன்பாட்டிற்கும் அவர் பங்களிப்பு செய்கிறார்.
நிலையற்ற இரத்தச் சர்க்கரைக் குறைவின் பிற காரணங்கள்
நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு பெரும்பாலும் பல்வேறு நோய்த்தொற்றுகளால் ஏற்படுகிறது. அதன் எந்த வகையிலும் (நோய்க்கிருமி ஒரு பொருட்டல்ல) இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கிறது. தொற்றுநோயை எதிர்த்துப் போராடுவதற்கு அதிக அளவு ஆற்றல் செலவிடப்படுவதே இதற்குக் காரணம். மேலும், உங்களுக்குத் தெரிந்தபடி, குளுக்கோஸ் ஆற்றல் மூலமாகும். பிறந்த குழந்தைகளின் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் தீவிரம் அடிப்படை நோயின் தீவிரத்தைப் பொறுத்தது.
மற்றொரு பெரிய குழுவில் புதிதாகப் பிறந்தவர்கள் பிறவி இதயக் குறைபாடுகள் மற்றும் இரத்த ஓட்டம் ஆகியவற்றைக் கொண்டுள்ளனர். இத்தகைய சூழ்நிலையில், இரத்தச் சர்க்கரைக் குறைவு கல்லீரல் மற்றும் ஹைபோக்ஸியாவில் மோசமான இரத்த ஓட்டத்தைத் தூண்டுகிறது. இந்த நிகழ்வுகளில் ஏதேனும் இன்சுலின் ஊசி போடுவது அவசியம், இது இரண்டாம் நிலை கோளாறுகளை சரியான நேரத்தில் நீக்குகிறது:
- சுற்றோட்ட தோல்வி
- இரத்த சோகை,
- அடங்கும்.
தொடர்ச்சியான இரத்தச் சர்க்கரைக் குறைவு
உடலில் பல நோய்களின் போது வளர்சிதை மாற்ற செயல்முறைகளின் மீறல் உள்ளது. மாற்றமுடியாத குறைபாடுகள் எழும் சூழ்நிலைகள் உள்ளன, அவை குழந்தையின் இயல்பான வளர்ச்சிக்கு தடையாக இருக்கும் மற்றும் அவரது உயிருக்கு ஆபத்தை விளைவிக்கும்.
அத்தகைய குழந்தைகள், ஒரு முழுமையான பரிசோதனையின் பின்னர், பொருத்தமான உணவு மற்றும் மருத்துவ சிகிச்சையை கவனமாக தேர்ந்தெடுக்கவும். பிறவி கேலக்டோசீமியாவால் பாதிக்கப்பட்ட குழந்தைகள், அதன் வெளிப்பாடுகள் வாழ்க்கையின் முதல் நாட்களிலிருந்து உணரப்படுகின்றன.
 சிறிது நேரம் கழித்து, குழந்தைகள் பிரக்டோசீமியாவை உருவாக்குகிறார்கள். பிரக்டோஸ் பல காய்கறிகள், தேன், பழச்சாறுகளில் காணப்படுவதே இதற்குக் காரணம், இந்த தயாரிப்புகள் குழந்தையின் உணவில் மிகவும் பின்னர் அறிமுகப்படுத்தப்படுகின்றன. இரண்டு நோய்களின் இருப்புக்கும் வாழ்க்கைக்கு கண்டிப்பான உணவு தேவைப்படுகிறது.
சிறிது நேரம் கழித்து, குழந்தைகள் பிரக்டோசீமியாவை உருவாக்குகிறார்கள். பிரக்டோஸ் பல காய்கறிகள், தேன், பழச்சாறுகளில் காணப்படுவதே இதற்குக் காரணம், இந்த தயாரிப்புகள் குழந்தையின் உணவில் மிகவும் பின்னர் அறிமுகப்படுத்தப்படுகின்றன. இரண்டு நோய்களின் இருப்புக்கும் வாழ்க்கைக்கு கண்டிப்பான உணவு தேவைப்படுகிறது.
இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி சில ஹார்மோன் கோளாறுகளைத் தூண்டும். இது சம்பந்தமாக முதல் இடத்தில் பிட்யூட்டரி சுரப்பி மற்றும் அட்ரீனல் சுரப்பிகளின் பற்றாக்குறை உள்ளது. இதேபோன்ற சூழ்நிலையில், குழந்தை தொடர்ந்து உட்சுரப்பியல் நிபுணரின் மேற்பார்வையில் உள்ளது.
இந்த நோய்க்குறியீடுகளின் அறிகுறிகள் புதிதாகப் பிறந்த குழந்தை மற்றும் பிற்காலத்தில் ஏற்படலாம். கணைய உயிரணுக்களின் வளர்ச்சியுடன், இன்சுலின் அளவு அதிகரிக்கிறது, அதன்படி, இரத்தத்தில் குளுக்கோஸின் செறிவு குறைகிறது.
பாரம்பரிய முறைகளால் இந்த நிலையை சரிசெய்வது சாத்தியமற்றது. அறுவை சிகிச்சையால் மட்டுமே இதன் விளைவை அடைய முடியும்.
இரத்தச் சர்க்கரைக் குறைவு மற்றும் அதன் அறிகுறிகள்
- விரைவான சுவாசம்.
- பதட்டம் உணர்வு.
- அதிகப்படியான உற்சாகம்.
- கைகால்களின் நடுக்கம்.
- பசியின் அசைக்க முடியாத உணர்வு.
- கன்வல்சிவ் சிண்ட்ரோம்.
- அது முழுமையாக நிற்கும் வரை சுவாசத்தை மீறுதல்.
- சோம்பல்.
- தசை பலவீனம்.
- அயர்வு.
குழந்தைக்கு, பிடிப்புகள் மற்றும் சுவாச பிரச்சினைகள் மிகவும் ஆபத்தானவை.
முக்கியம்! இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் கவனிக்கப்படக்கூடிய தெளிவான குளுக்கோஸ் அளவு இல்லை! புதிதாகப் பிறந்த குழந்தைகள் மற்றும் குழந்தைகளின் இந்த அம்சம்! இந்த குழந்தைகளில் போதுமான கிளைகோஜன் இருந்தாலும், இரத்தச் சர்க்கரைக் குறைவு உருவாகலாம்!
பெரும்பாலும், குழந்தையின் வாழ்க்கையின் முதல் நாளில் இரத்தச் சர்க்கரைக் குறைவு பதிவு செய்யப்படுகிறது.
யார் ஆபத்தில் உள்ளனர்
எந்தவொரு குழந்தையிலும் இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம், ஆனால் குழந்தைகளை உள்ளடக்கிய ஒரு குறிப்பிட்ட ஆபத்து குழு இன்னும் உள்ளது:
- கர்ப்பகால முதிர்ச்சியற்ற
- அகால,
- ஹைபோக்ஸியாவின் அறிகுறிகளுடன்,
- நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்கு பிறந்தார்.
அத்தகைய புதிதாகப் பிறந்த குழந்தைகளில், இரத்த சர்க்கரை அளவு பிறந்த உடனேயே தீர்மானிக்கப்படுகிறது (வாழ்க்கையின் 1 மணி நேரத்திற்குள்).
புதிதாகப் பிறந்த குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவை விரைவாக அடையாளம் காண்பது மிகவும் முக்கியம், ஏனென்றால் சரியான நேரத்தில் சிகிச்சையும் தடுப்பும் குழந்தையை இந்த நிலையின் கடுமையான சிக்கல்களின் வளர்ச்சியிலிருந்து பாதுகாக்கும்.
 பெரினாட்டல் வளர்ச்சியின் கொள்கைகளை கடைபிடிப்பதில் மையமானது. சீக்கிரம் தாய்ப்பால் கொடுப்பதும், ஹைபோக்ஸியாவின் வளர்ச்சியைத் தடுப்பதும், தாழ்வெப்பநிலை தடுப்பதும் அவசியம்.
பெரினாட்டல் வளர்ச்சியின் கொள்கைகளை கடைபிடிப்பதில் மையமானது. சீக்கிரம் தாய்ப்பால் கொடுப்பதும், ஹைபோக்ஸியாவின் வளர்ச்சியைத் தடுப்பதும், தாழ்வெப்பநிலை தடுப்பதும் அவசியம்.
முதலாவதாக, குழந்தை பிறந்த இரத்தச் சர்க்கரைக் குறைவுடன், குழந்தை மருத்துவர்கள் 5% குளுக்கோஸ் கரைசலை நரம்பு வழியாக செலுத்துகின்றனர். குழந்தை ஏற்கனவே ஒரு நாளுக்கு மேல் இருந்தால், 10% குளுக்கோஸ் கரைசல் பயன்படுத்தப்படுகிறது. அதன் பிறகு, புதிதாகப் பிறந்தவரின் குதிகால் இருந்து உடனடியாக சோதனைப் பகுதிக்கு எடுக்கப்பட்ட இரத்தத்தின் கட்டுப்பாட்டு சோதனைகள் செய்யப்படுகின்றன.
கூடுதலாக, குழந்தைக்கு குளுக்கோஸ் கரைசல் வடிவில் ஒரு பானம் வழங்கப்படுகிறது அல்லது பால் கலவையில் சேர்க்கப்படுகிறது. இந்த நடைமுறைகள் விரும்பிய விளைவைக் கொண்டுவரவில்லை என்றால், குளுக்கோகார்ட்டிகாய்டுகளுடன் ஹார்மோன் சிகிச்சை பயன்படுத்தப்படுகிறது. இரத்தச் சர்க்கரைக் குறைவின் காரணத்தை அடையாளம் காண்பது சமமாக முக்கியமானது, இது அதன் நீக்குதலுக்கான பயனுள்ள வழிமுறைகளைக் கண்டறிவதை சாத்தியமாக்குகிறது.
புதிதாகப் பிறந்த குழந்தைகளில் ஹைப்போ- மற்றும் ஹைப்பர் கிளைசீமியாவின் காரணங்கள், விளைவுகள் மற்றும் சிகிச்சை


இந்த நோயியலின் நிலையற்ற வகையைப் பற்றி நாம் பேசவில்லை என்றால், புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு என்பது மிகவும் அரிதான நிலை.
குளுக்கோஸை முக்கியமான நிலைக்குக் குறைப்பது அல்லது உயர்த்துவது குழந்தையின் வளர்ச்சிக்கு பெரும் ஆபத்தை ஏற்படுத்தும் என்று பெரும்பாலான கர்ப்பிணிப் பெண்கள் கற்பனை செய்யவில்லை.
இருப்பினும், ஒரு வயது வந்தவரிடமும், புதிதாகப் பிறந்த நபரிடமும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் என்னவென்று உங்களுக்குத் தெரிந்தால் சிக்கல்களைத் தவிர்க்கலாம். நிலையை இயல்பாக்குவதற்கு என்ன நடவடிக்கைகள் பயன்படுத்தப்படுகின்றன என்பதை அறிவது முக்கியம்.
நோய்க்கான காரணங்கள்
ஹைப்போகிளைசீமியா ஒரு பிறந்த குழந்தைக்கு பிறந்த உடனேயே அல்லது அதிகபட்சம் ஐந்து நாட்கள் வரை வெளிப்படுகிறது. பெரும்பாலும், காரணம் முன்கூட்டியே அல்லது கருப்பையக வளர்ச்சிக் குறைபாடு, கார்போஹைட்ரேட் வளர்சிதை மாற்றம் (பிறவி) பலவீனமடையக்கூடும்.
இந்த வழக்கில், நோய் இரண்டு முக்கிய துணைக்குழுக்களாக பிரிக்கப்பட்டுள்ளது:
- நிலையற்றது - குறுகிய கால இயல்புடையது, வழக்கமாக வாழ்க்கையின் முதல் நாட்களுக்குப் பிறகு கடந்து செல்கிறது மற்றும் நீண்ட கால சிகிச்சை தேவையில்லை.
- நிலைத்திருத்தல். இது பிறவி அசாதாரணங்களை அடிப்படையாகக் கொண்டது, அவை கார்போஹைட்ரேட்டின் கரிம கோளாறுகள் மற்றும் உடலில் உள்ள பிற வளர்சிதை மாற்றங்களுடன் உள்ளன. அவர்களுக்கு பராமரிப்பு சிகிச்சை தேவைப்படுகிறது.
நிலையற்ற இரத்தச் சர்க்கரைக் குறைவின் காரணங்களை மருத்துவர்கள் நிபந்தனையுடன் மூன்று குழுக்களாகப் பிரிக்கிறார்கள்:
- தாய்வழி நீரிழிவு நோய் அல்லது அதிக குளுக்கோஸ் உட்கொள்வது பிறப்பதற்கு சற்று முன்பு,
- கருவின் கரு ஹைப்போட்ரோபி, பிரசவத்தின்போது மூச்சுத்திணறல், தொற்று மற்றும் குழந்தையின் போதுமான தழுவல்,
- இன்சுலின் நீடித்த பயன்பாடு.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவின் கருத்தின் சாரம்
மூளை உட்பட மனித உடலின் வாழ்க்கைக்கு ஆற்றலின் முக்கிய ஆதாரமாக குளுக்கோஸ் உள்ளது. கரு வளர்ச்சியின் போது, கரு அதை தாயின் இரத்தத்துடன் பெறுகிறது.
அதே நேரத்தில், அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் இயல்பான உருவாக்கத்திற்கு சர்க்கரையின் அளவு போதுமானது என்பதை இயற்கை உறுதி செய்துள்ளது. பெண் உடலில் முட்டையை கருத்தரித்த உடனேயே, ஹார்மோன் மாற்றங்கள் நிகழ்கின்றன, இது கர்ப்பிணிப் பெண்ணின் இரத்த குளுக்கோஸ் அளவை சற்று அதிகரிக்கிறது, அதன் போதுமான அளவை “இரண்டுக்கு” உத்தரவாதம் செய்கிறது.
தொப்புள் கொடியைக் கட்டுப்படுத்திய பிறகு, குழந்தையின் உடல் சுயாதீனமாக செயல்படத் தொடங்குகிறது, மேலும் இரத்த சர்க்கரை முற்றிலும் அனைவருக்கும் குறைகிறது, இது 30-90 நிமிட வாழ்க்கையின் குறைந்தபட்சத்தை எட்டும். அதன் செறிவு படிப்படியாக பிறப்பு தருணத்திலிருந்து 72 மணிநேரம் சாதாரண மதிப்புகளுக்கு உயர்கிறது.
இந்த செயல்முறை கருப்பைக்கு வெளியே உள்ள வாழ்க்கை நிலைமைகளுக்குத் தழுவல் மற்றும் தாய்வழி குளுக்கோஸின் நுகர்வு முதல் கல்லீரல் உயிரணுக்களால் அதன் சுயாதீன உருவாக்கம் வரை வளர்சிதை மாற்றத்தின் கூர்மையான மாறுதலின் விளைவாகும்.
 குழந்தையை பிறந்த உடனேயே மார்பகத்தில் வைக்க WHO பரிந்துரைக்கிறது
குழந்தையை பிறந்த உடனேயே மார்பகத்தில் வைக்க WHO பரிந்துரைக்கிறது
ஒரு குறிப்புக்கு. பெண் பெருங்குடலில், குடல் மற்றும் செரிமான உறுப்புகளை விரைவாக இயக்க உதவும் குளுக்கோஸ் மற்றும் நன்மை பயக்கும் பாக்டீரியாக்கள் உள்ளன. கரு வளர்ச்சியின் கடைசி வாரங்களில் சிறப்பாகக் குவிக்கப்பட்ட கிளைக்கோஜன் கடைகளில் இருந்து சொந்த குளுக்கோஸின் தொகுப்புக்கு காரணமான கல்லீரலும் விரைவாக செயல்படுத்தப்படுகிறது.
பிறப்புக்கு பிந்தைய குளுக்கோஸ் மற்றும் இரத்தச் சர்க்கரைக் குறைவு
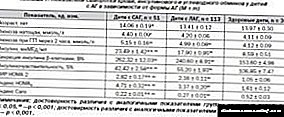
இன்று, ஒரு உள்நாட்டு நியோனாட்டாலஜிஸ்ட் புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவின் அளவுகோலாக இரத்த சர்க்கரை செறிவின் ஒரு குறிகாட்டியை நிறுவும் ஒரு நெறிமுறையை நம்பியுள்ளார் - பிறந்த குழந்தைகளின் இரத்தச் சர்க்கரைக் குறைவு மற்றும் ஆபத்து குழுக்களின் வகைப்பாடு (காரணங்கள்)
| ஒரு வகை பிறந்த குழந்தை இரத்தச் சர்க்கரைக் குறைவு | குழந்தை வயது | சர்க்கரை இயல்பை விட வீழ்ச்சியடையக்கூடிய நோய்கள் அல்லது நிலைமைகள் |
| ஆரம்பகால | 12 மணிநேர வாழ்க்கை வரை |
|
| கிளாசிக் நிலையற்றது | 12 முதல் 48 மணி நேரம் வரை |
|
| இரண்டாம் | வயதைப் பொருட்படுத்தாமல் |
|
| தொடர்ந்து | வாழ்க்கையின் 8 நாட்களில் இருந்து |
|
மேலே குறிப்பிடப்பட்ட அனைத்து விலகல்களிலும் மிகவும் சாதகமற்ற வகை பிந்தையது, ஏனெனில் இது பரம்பரை நோய்க்குறியீடுகளால் ஏற்படுகிறது, தொடர்ந்து கண்காணிப்பு மற்றும் மருத்துவ உதவி தேவை.
கூடுதலாக, சமீபத்திய ஆய்வுகள் குழந்தைகளில் இரத்த சர்க்கரையின் வீழ்ச்சி, பிறந்த முதல் நாட்களில், இதனால் ஏற்படலாம்:
- ஒரு பெரிய உடல் எடையுடன் முந்தைய குழந்தையின் பிறப்பு,
- கர்ப்ப காலத்தில் ஒரு பெண்ணுக்கு உயர் இரத்த அழுத்தம், பீட்டா தடுப்பான்கள் அல்லது பிற மருந்துகளை அழுத்தமாக எடுத்துக்கொள்வது,
- கர்ப்ப காலத்தில், டெர்பூட்டலின், ரிடோட்ரின், ப்ராப்ரானோலோல்,
- ஒரு முன்கூட்டிய மாநிலத்தின் எதிர்கால தாயின் கர்ப்ப காலத்தில் இருப்பது - பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை,
- ஒரு கர்ப்பிணிப் பெண்ணுக்கு வலிப்பு வலிப்புத்தாக்கங்களுக்கு வால்ப்ரோயிக் அமிலம் அல்லது பினைட்டோயின் மூலம் சிகிச்சை அளித்தல்,
- கர்ப்பிணி மருந்துகளை எடுத்துக்கொள்வது
- புதிதாகப் பிறந்த இந்தோமெதசின், ஹெபரின், குயினின், ஃப்ளோரோக்வினொலோன்கள், பென்டாமைடின் அல்லது பீட்டா-தடுப்பான்களின் நியமனம்,
- குழந்தையில் பிறவி இதய குறைபாடுகள் இருப்பது.
 பிரசவ வலிகளுக்கு இடையில், லேசான உணவு மற்றும் குடிநீரை சாப்பிடுவது என்பது சாத்தியமில்லை, ஆனால் அவசியமானது
பிரசவ வலிகளுக்கு இடையில், லேசான உணவு மற்றும் குடிநீரை சாப்பிடுவது என்பது சாத்தியமில்லை, ஆனால் அவசியமானது இது முக்கியமானது. பிறக்கும் போது (5%) தாய்மார்கள் குளுக்கோஸ் கரைசலில் செலுத்தப்பட்ட குழந்தைகளில் பாதிக்கும் மேற்பட்டவர்கள் பிளாஸ்மா சர்க்கரையில் குறிப்பிடத்தக்க குறைவைக் கொண்டிருந்தனர். பிரசவத்தின்போது இந்த உட்செலுத்துதல் நடைமுறையை உணவு உட்கொள்ளலுடன் மாற்ற WHO பரிந்துரைக்கிறது. இது ஒரு குழந்தைக்கு ஒரு நோயியல் இரத்தச் சர்க்கரைக் குறைவு நிலையை 2 மடங்குக்கு மேல் குறைக்கும் அபாயத்தைக் குறைக்கும்.
வாழ்க்கையின் முதல் நாட்களில் ஒரு குழந்தைக்கு ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலை இருப்பதைக் கண்காணிக்க, மருத்துவர்கள் பின்வரும் வெளிப்பாடுகளுக்கு கவனம் செலுத்துகிறார்கள், இது இரத்த சர்க்கரையின் வீழ்ச்சியைக் குறிக்கலாம், ஆனால் அவசியமில்லை.
பெரும்பாலும், பின்வரும் அறிகுறிகள் காணப்படுகின்றன:
- சாத்தியமானது: வட்டமான நிஸ்டாக்மஸ் - கண் இமைகள் ஒரு வட்டத்தில் சீராக நகரத் தொடங்குகின்றன, அல்லது “பொம்மை கண்கள்” அறிகுறி - தலை நகரும் போது, கண் இமைகள் அதனுடன் நகராது, மாறாக எதிர் திசையில்.
- குழந்தை எரிச்சலடைந்து நிறைய கத்த ஆரம்பிக்கிறது. இருப்பினும், அதே நேரத்தில் அது துளையிடுகிறது என்றாலும் ஒலிக்கிறது, ஆனால் அதிக சத்தமாக இல்லை மற்றும் உணர்ச்சி வண்ணம் இல்லாமல்.
- குழந்தை அடிக்கடி துப்புகிறது. இது எடை போடாது, மாறாக அதை நிராகரிக்கிறது.
- இயக்கங்கள் பலவீனமாகவும் அற்பமாகவும் மாறும். வீடியோவில் உள்ளதைப் போல கைகள் மற்றும் / அல்லது கால்கள் நடுங்கக்கூடும். இடது கைப்பிடியின் சிறப்பியல்பு நடுக்கம்-பராக்ஸிஸம் (வீடியோவின் 20-28 வினாடிகளில்) குறிப்பாக தெளிவாகத் தெரியும்.
பொதுவாக குறைவாக, ஆனால் இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள் இத்தகைய வெளிப்பாடுகளுடன் இருக்கலாம்:
- சருமத்தின் நீல நிறமாக மாறுகிறது. சயனோசிஸ் இருக்கலாம்:
- பொதுவான
- உதடுகளில், விரல்கள், காதுகள் மற்றும் மூக்கின் நுனிகளில்,
- நாசோலாபியல் முக்கோணத்தைச் சுற்றி.
- அதிகரித்த இரத்த அழுத்தம், இதய துடிப்பு மற்றும் சுவாசம் அதிகரித்தது. ஒருவேளை மூச்சுத்திணறலின் வளர்ச்சி (வெவ்வேறு மறுபடியும் விகிதங்களுடன் சுவாசக் கைது மற்றும் சரியான நேரத்தில் இடைநிறுத்தங்கள்).
- "ஜம்பிங்" உடல் வெப்பநிலை. அதிகரித்த வியர்வை.
எச்சரிக்கை. அம்மா, பிரசவத்திற்குப் பிறகு, அதிகம் கவலைப்பட வேண்டாம். உங்கள் பிள்ளை இரத்தச் சர்க்கரைக் குறைவு அபாயக் குழுவில் இருந்தால், மருத்துவர்கள் நிச்சயமாக இரத்த குளுக்கோஸை அளவிடுவார்கள், இந்த நோயியல் நிலையின் அறிகுறிகளை கவனமாகக் கண்காணிப்பார்கள், மேலும் அவை விதிமுறைகளில் இருந்து விலகிவிட்டால் அல்லது விலகிவிட்டால் உடனடியாக நடவடிக்கை எடுப்பார்கள்.
பிறந்த அறிகுறி இல்லாமல் பெரும்பாலும் பிறந்த குழந்தை இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது என்பதையும் நீங்கள் அறிந்து கொள்ள வேண்டும். எனவே, நம் நாட்டில், இந்த நோயியலை உருவாக்கும் ஆபத்தில் இருக்கும் குழந்தைகளுக்கு, பின்தொடர்தல் தேர்வுகளைச் செய்வதற்கான பின்வரும் நெறிமுறை வழிமுறைகள் வழங்கப்படுகின்றன:
- சர்க்கரைக்கான முதல் இரத்த பரிசோதனை பிறந்து 30 நிமிடங்களுக்குப் பிறகு செய்யப்படுகிறது,
- பிறந்த முதல் 24 மணி நேரத்தில், ஒவ்வொரு 3 மணி நேரத்திற்கும் சர்க்கரைக்கான இரத்தம் பரிசோதிக்கப்படுகிறது,
- ஒவ்வொரு 6 மணி நேரத்திற்கும் 2 முதல் 4 நாட்கள் வரை (உள்ளடக்கியது) குளுக்கோஸ் கட்டுப்பாடு மேற்கொள்ளப்படுகிறது,
- மேலும் - ஒரு நாளைக்கு 2 முறை.
குழந்தையின் இரத்த குளுக்கோஸ் 2.6 மிமீல் / எல் கீழே விழுந்தால், அதன் அளவை இயல்பாக்க, உள்நாட்டு நியோனாட்டாலஜிஸ்டுகள் 1997 இல் அங்கீகரிக்கப்பட்ட WHO பரிந்துரைகளைப் பயன்படுத்துகின்றனர்:
- சிகிச்சையின் போது, தாய்ப்பால் கொடுப்பது உடல் ரீதியாக இயலாது என்றால், குழந்தைக்கு தொடர்ந்து தாயின் வெளிப்படுத்தப்பட்ட பால் அல்லது தழுவிய கலவையாக வழங்கப்படுகிறது, உணவு அட்டவணையை கண்டிப்பாக கடைபிடித்து, ஒரு கப், பாட்டில், ஸ்பூன் ஆகியவற்றைப் பயன்படுத்தி, தேவைப்பட்டால், ஒரு ஆய்வு மூலம்,
- ஊட்டச்சத்து குளுக்கோஸ் அளவை குறைந்தபட்ச இயல்பான மதிப்பிற்கு உயர்த்த முடியாவிட்டால், குளுக்கோஸின் (டெக்ஸ்ட்ரோஸ்) ஊடுருவலைச் செய்ய வேண்டியது அவசியம், அல்லது வேகம் மற்றும்% குளுக்கோஸ் கரைசலைத் தேர்ந்தெடுத்தால், உட்செலுத்துதல் சிகிச்சையைத் தொடங்கவும்,
- குளுக்கோஸ் உட்செலுத்துதல் இரத்த சர்க்கரையின் விரும்பிய உயர்வை இயல்பு நிலைக்குக் கொண்டுவரவில்லை என்றால், குழந்தைக்கு குளுக்ககன் அல்லது ஹைட்ரோகார்ட்டிசோன் (ப்ரெட்னிசோன்) ஊசி போடப்படுகிறது.
முடிவில், பிறந்த குழந்தை இரத்தச் சர்க்கரைக் குறைவுக்கு ஆளான குழந்தைகளின் பெற்றோருக்கு உறுதியளிக்க விரும்புகிறோம். தொலைதூர நரம்பியல் மனநல கோளாறுகள் ஏற்படுவதால் அதன் விளைவு குறித்து டாக்டர்களிடம் ஒரு கருத்தும் நியாயமான ஆதாரமும் இல்லை, குறிப்பாக நோயியல் அறிகுறியற்ற குழந்தைகளிடம் வரும்போது.
இருப்பினும், இந்த "நற்செய்தி" கர்ப்ப காலத்தில் எப்படியாவது நடந்துகொள்வதற்கும், குளுக்கோஸ் அளவை சரியாக கட்டுப்படுத்துவதற்கும், சொந்தமாக மருந்துகளை குடிப்பதற்கும் ஒரு சந்தர்ப்பமாக இருக்கக்கூடாது.
அறிகுறியல்
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு அதன் சொந்த அறிகுறிகளைக் கொண்டுள்ளது, இருப்பினும், ஒரு அறிகுறியற்ற வடிவமும் வேறுபடுகிறது. இரண்டாவது வழக்கில், சர்க்கரை அளவை இரத்தத்தை பரிசோதிப்பதன் மூலம் மட்டுமே இதைக் கண்டறிய முடியும்.

அறிகுறிகளின் வெளிப்பாடு குளுக்கோஸ் அல்லது கூடுதல் உணவளிப்பு இல்லாமல் போகாமல் போகும் தாக்குதலாகக் கருதப்படுகிறது. அவை சோமாடிக் என பிரிக்கப்படுகின்றன, அவை மூச்சுத் திணறல் மற்றும் நரம்பியல் வடிவமாகின்றன. மேலும், மத்திய நரம்பு மண்டலத்தின் அறிகுறிகள் முற்றிலும் எதிர்மாறாக இருக்கலாம்: அதிகரித்த உற்சாகம் மற்றும் நடுக்கம் அல்லது குழப்பம், சோம்பல், மனச்சோர்வு.
முன்கூட்டிய குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு
முன்கூட்டிய குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு சாதாரண குழந்தைகளிடமிருந்து வரும் அறிகுறிகளில் வேறுபடுவதில்லை. நீங்கள் கவனிக்கலாம்:
- பொறுமை,
- அசாதாரண உடல் வளர்ச்சி
- குறைந்த உணவு உட்கொள்ளல்
- அலட்சியம்,
- அடைத்தல்,
- வலிப்பு,
- நீல்வாதை.
உங்கள் குழந்தையின் வளர்ச்சியின் அத்தகைய படம் இரத்த சர்க்கரை குறைவதைக் குறிக்கும். இருப்பினும், முன்கூட்டிய புதிதாகப் பிறந்தவர்கள் சரியான நேரத்தில் நோயைக் கவனிக்க அதிக வாய்ப்புகள் உள்ளன, ஏனெனில் அதிகமான சோதனைகள் வழங்கப்படுகின்றன மற்றும் சரியான நேரத்தில் பிறந்த குழந்தையை விட மருத்துவர்களின் மேற்பார்வை மிகவும் நெருக்கமாக உள்ளது.


பல ஆண்டுகளாக நான் DIABETES இன் சிக்கலைப் படித்து வருகிறேன். பலர் இறக்கும் போது அது பயமாக இருக்கிறது, மேலும் நீரிழிவு காரணமாக இன்னும் முடக்கப்பட்டுள்ளது.
நற்செய்தியைச் சொல்ல நான் விரைந்து செல்கிறேன் - ரஷ்ய மருத்துவ அறிவியல் அகாடமியின் உட்சுரப்பியல் ஆராய்ச்சி மையம் நீரிழிவு நோயை முழுவதுமாக குணப்படுத்தும் ஒரு மருந்தை உருவாக்க முடிந்தது. இந்த நேரத்தில், இந்த மருந்தின் செயல்திறன் 100% ஐ நெருங்குகிறது.
மற்றொரு நல்ல செய்தி: மருந்தின் முழு செலவையும் ஈடுசெய்யும் ஒரு சிறப்பு திட்டத்தை சுகாதார அமைச்சகம் பெற்றுள்ளது. ரஷ்யா மற்றும் சிஐஎஸ் நாடுகளில் நீரிழிவு நோயாளிகள் க்கு ஜூலை 6 ஒரு தீர்வைப் பெறலாம் - இலவச!
சரியான நேரத்தில் நோய் கண்டறியப்பட்டால், சிகிச்சை மிகவும் எளிமையாக இருக்கும் - குழந்தைக்கு குளுக்கோஸைக் கொண்டு தண்ணீரைக் கொடுங்கள், அதை நரம்பு வழியாக செலுத்தலாம். சில நேரங்களில், உடலில் சர்க்கரையை சிறப்பாக உறிஞ்சுவதற்கு இன்சுலின் சேர்க்கப்படலாம்.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு சிகிச்சை
ஹைப்போகிளைசீமியா என்பது 1000 பிறந்த குழந்தைகளில் 1.5 முதல் 3 நிகழ்வுகளில் ஏற்படும் ஒரு பொதுவான நோயாகும். முன்கூட்டிய குழந்தைகளிடையே மூன்று நிகழ்வுகளில் இரண்டில் போக்குவரத்து (கடந்து செல்லும்) ஏற்படுகிறது. தாய்மார்கள் நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளில் இந்த நோய் வருவதற்கான அதிக நிகழ்தகவு உள்ளது.
அதே நேரத்தில், ஆபத்தில்லாத முழுநேர குழந்தைகளில் நோயைத் தடுப்பது இயற்கையான தாய்ப்பால் ஆகும், இது ஆரோக்கியமான குழந்தையின் ஊட்டச்சத்து தேவைகளை ஈடுசெய்கிறது. தாய்ப்பால் கூடுதல் மருந்துகளை அறிமுகப்படுத்த தேவையில்லை, மேலும் ஊட்டச்சத்து குறைபாடு காரணமாக மட்டுமே நோயின் அறிகுறிகள் தோன்றும். மேலும், நோயின் மருத்துவ படம் உருவாகினால், அதற்கான காரணத்தை அடையாளம் காண வேண்டியது அவசியம், ஒருவேளை, வெப்பத்தின் அளவு போதுமானதாக இல்லை.
மருந்து சிகிச்சை தேவைப்பட்டால், குளுக்கோஸ் ஒரு தீர்வு அல்லது நரம்பு உட்செலுத்துதல் வடிவத்தில் பரிந்துரைக்கப்படுகிறது. சில சந்தர்ப்பங்களில், இன்சுலின் சேர்க்கப்படலாம். அதே சமயம், இரத்த சர்க்கரை ஒரு முக்கியமான மட்டத்திற்குக் குறைவதைத் தடுக்க குழந்தையை தொடர்ந்து மருத்துவர்கள் கண்காணிக்க வேண்டும்.
குளுக்கோஸில் கர்ப்பத்தின் விளைவு
கர்ப்ப காலத்தில் எந்த அம்மாவும் குழந்தையின் ஆரோக்கியத்தைப் பற்றி நிச்சயமாக நினைப்பார்கள். இருப்பினும், கருவை தனது சொந்த நிலையில் சார்ந்து இருப்பதில் அவள் எப்போதும் கவனம் செலுத்துவதில்லை.
அதிகப்படியான எடை அதிகரிப்பால், ஒரு பெண் ஒரு நிபுணரிடம் ஆலோசிக்காமல் சிக்கலான மற்றும் ஒரு உணவை உண்ணவோ அல்லது பின்பற்றவோ மறுக்க முடியும். இந்த வழக்கில், கார்போஹைட்ரேட் சமநிலை பெரிதும் மாறக்கூடும்.
கர்ப்ப காலத்தில் பெண் ஹார்மோன் பின்னணி பெரிய மாற்றங்களுக்கு உட்படுகிறது, எடுத்துக்காட்டாக, கணையம் ஈஸ்ட்ரோஜன் மற்றும் புரோலாக்டின் செல்வாக்கின் கீழ் அதிக இன்சுலின் உற்பத்தி செய்யத் தொடங்குகிறது, அதே நேரத்தில் நீரிழிவு போன்ற நோய்களிலிருந்து வெகு தொலைவில் உள்ளவர்கள் குளுக்கோஸின் அளவு தவிர்க்க முடியாமல் வீழ்ச்சியடைந்து வருவதை புரிந்து கொள்ள முடியாது.
கடுமையான சந்தர்ப்பங்களில், கர்ப்பிணிப் பெண்களில் இரத்தச் சர்க்கரைக் குறைவு போன்ற ஒரு நிலை உருவாகும் அபாயம் இருந்தால், அனைத்து உள் உறுப்புகளும் பாதிக்கப்படும், கரு மட்டுமல்ல, தாயும் கூட உடல் மற்றும் மன நிலைக்கு அச்சுறுத்தல் ஏற்படுவதற்கான அதிக நிகழ்தகவு உள்ளது.
அல்லது நேர்மாறாக, அம்மா, அசாதாரணமான ஒன்றை சாப்பிட வேண்டும் என்ற நிலையான ஆசை காரணமாக, எடை அதிகரித்து, ஹார்மோன் சமநிலையை தானே மீறுகிறது, இதனால் நீரிழிவு நோயின் வளர்ச்சியைத் தூண்டுகிறது. மேலும், முதல் விஷயத்தைப் போலவே, சர்க்கரையின் அதிகரிப்பை எப்போதும் கவனிக்க முடியாது - கர்ப்ப காலத்தில் ஹைப்பர் கிளைசீமியாவும் ஆபத்தானது.
ஆனால் குழந்தை தாயிடமிருந்து தேவையான அனைத்து பொருட்களையும் உருவாக்கி பெறுகிறது, குளுக்கோஸின் அதிகப்படியான அல்லது பற்றாக்குறை அவரது ஆரோக்கியத்தை மோசமாக பாதிக்கும்.கணைய ஹார்மோன்களை அவரால் இன்னும் கட்டுப்படுத்த முடியாது என்பதால்.
கண்டுபிடிக்க நாங்கள் உங்களுக்கு பரிந்துரைக்கிறோம்: ஐசோகோஜெனிக் கணுக்கள் தைராய்டு சுரப்பியை எவ்வாறு பாதிக்கின்றன?
கர்ப்பிணிப் பெண்களில் ஹைப்பர் கிளைசீமியா புதிதாகப் பிறந்த குழந்தைகளின் ஹைப்பர் கிளைசீமியாவிற்கும் பிறப்பிலிருந்து குழந்தைகளில் நீரிழிவு நோய்க்கும் வழிவகுக்கும்.
அதனால்தான், எதிர்பார்ப்புள்ள தாயின் உணவைக் கட்டுப்படுத்துவது, சர்க்கரையின் அளவைக் கண்காணிப்பது மிகவும் முக்கியமானது, குறிப்பாக அவருக்கு ஏற்கனவே நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டால் அல்லது பிற வளர்சிதை மாற்ற செயல்முறைகளை மீறுவதற்கான வாய்ப்பு இருந்தால்.
அதிகப்படியான சோர்வு, நிலையான தாகம் ஆகியவற்றைக் கவனித்து, உங்கள் சொந்த உடலின் நிலையையும் நீங்கள் கேட்க வேண்டும், நீங்கள் ஒரு கர்ப்பத்தை நடத்தும் மருத்துவரை அணுக வேண்டும்.
இப்போதுதான் பிறந்தது - ஏற்கனவே ஒரு சிக்கல்
ஆரோக்கியமான புதிதாகப் பிறந்த குழந்தைகளில் இரத்த சர்க்கரை அளவின் சிக்கல்கள் அவ்வளவு பொதுவானவை அல்ல. பொதுவாக புதிதாகப் பிறந்த குழந்தைகளின் ஹைப்பர் கிளைசீமியா அல்லது இரத்தச் சர்க்கரைக் குறைவு குறைவான உடல் எடையுடன் துல்லியமாக முன்கூட்டிய குழந்தைகளைப் பற்றியது.
புதிதாகப் பிறந்த குழந்தைகளின் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு (இது நிலையற்றது) என்ற உண்மையை கணக்கில் எடுத்துக்கொள்வது அவசியம் - இது குழந்தையின் வாழ்க்கையின் முதல் மணிநேரத்தில் ஒரு சாதாரண நிலை.
உடல் இன்னும் அதன் சொந்த குளுக்கோஸை உருவாக்கவில்லை என்பதால், வாழ்க்கையின் முதல் நிமிடங்களில் இது கல்லீரலில் திரட்டப்பட்ட இருப்பைப் பயன்படுத்துகிறது. சப்ளை முடிந்ததும், உணவளிப்பதும் தாமதமாகும்போது, சர்க்கரை பற்றாக்குறை உருவாகிறது. பொதுவாக சில மணிநேரங்களில் அல்லது நாட்களில் எல்லாம் இயல்பு நிலைக்குத் திரும்பும்.
குளுக்கோஸ் போதுமானதாக இல்லாதபோது உடனடியாக தெளிவாகிறது
முன்கூட்டிய புதிதாகப் பிறந்தவர் மற்றவர்களை விட இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்துவதற்கான வாய்ப்புகள் அதிகம், அதே நேரத்தில் இந்த நிலைக்கு பல அறிகுறிகள் உள்ளன.
இரத்தச் சர்க்கரைக் குறைவை சந்தேகிக்கக்கூடிய அறிகுறிகள் பின்வருமாறு:
- பிறக்கும்போது லேசான அழுகை
- பலவீனமான உறிஞ்சும் நிர்பந்தம்,
- துப்புதல்
- நீல்வாதை,
- வலிப்பு
- மூச்சுத்திணறல்,
- கண் தசைகளின் டோனஸ் குறைந்தது,
- பொருத்தமற்ற கண் பார்வை இயக்கங்கள்,
- பொது சோம்பல்.
இரத்தச் சர்க்கரைக் குறைவு அறிகுறிகளும் வறண்ட சருமத்துடன் அதிகரித்த வியர்வை, உயர் இரத்த அழுத்தம், இதய தாளக் கலக்கம் ஆகியவை அடங்கும்.
இரத்தச் சர்க்கரைக் குறைவின் அனைத்து அறிகுறிகளும் ஏற்படாது என்பதால், நோயறிதலுக்கு வழக்கமான இரத்த மாதிரி அவசியம், ஏனெனில் இதுபோன்ற அறிகுறிகள் மற்ற தீவிர நோய்க்குறியியல் பற்றியும் பேசக்கூடும்.
நோயியலின் காரணங்கள் யாவை?
எந்தவொரு கர்ப்பத்தையும் நிர்வகிக்கும் போதும் பிறக்கும் போதும் நோய்களுக்கான ஆபத்து காரணிகள் எப்போதும் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன.
இதைக் கண்டுபிடிக்க நாங்கள் பரிந்துரைக்கிறோம்: லாக்டிக் அமிலத்தன்மை மற்றும் ஹைப்பர்லாக்டாசிடெமிக் கோமா என்றால் என்ன?
இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் இருந்தால், வல்லுநர்கள், முதலில், ஆபத்தான நோயியலின் வளர்ச்சிக்கான காரணங்களைத் தீர்மானிக்கிறார்கள், இதனால் பெறப்பட்ட தகவல்களின் அடிப்படையில், சரியான சிகிச்சையைத் தேர்வுசெய்க.
இரத்தச் சர்க்கரைக் குறைவு பொதுவாக பின்வரும் காரணங்களுக்காக உருவாகிறது:
- பிரசவத்தில் ஒரு பெண்ணில் நீரிழிவு இருப்பது, அதே போல் அவளால் ஹார்மோன் மருந்துகளைப் பயன்படுத்துதல். குழந்தையின் வாழ்க்கையின் 6-12 மணிநேரத்திலிருந்து தொடங்கி ஆரம்பகால நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு உள்ளது.
- 1500 கிராமுக்குக் குறைவான குழந்தைகளுடன் முன்கூட்டியே அல்லது பல கர்ப்பம். 12-48 மணி நேரத்திற்குள் ஏற்படலாம். மிகவும் ஆபத்தானது கர்ப்பத்தின் 32 வது வாரத்தில் ஒரு குழந்தை பிறந்தது.
- பிறப்பு பிரச்சினைகள் (மூச்சுத்திணறல், மூளை காயங்கள், இரத்தக்கசிவு). இரத்தச் சர்க்கரைக் குறைவு எந்த நேரத்திலும் உருவாகலாம்.
- குழந்தையின் ஹார்மோன் பின்னணியில் உள்ள சிக்கல்கள் (அட்ரீனல் செயலிழப்பு, ஹைபரின்சுலினிசம், கட்டிகள், பலவீனமான புரதம் மற்றும் கார்போஹைட்ரேட் தொகுப்பு). பொதுவாக சர்க்கரை அளவு பிறந்து ஒரு வாரம் கழித்து குறைகிறது.
ஆபத்தில் இருக்கும் குழந்தைகளில், வாழ்க்கையின் முதல் 2 நாட்களுக்கு ஒவ்வொரு 3 மணி நேரத்திற்கும் இரத்தம் பகுப்பாய்வு செய்யப்படுகிறது, பின்னர் இரத்த சேகரிப்புகளின் எண்ணிக்கை குறைக்கப்படுகிறது, ஆனால் சர்க்கரை அளவு குறைந்தது 7 நாட்களுக்கு கண்காணிக்கப்படுகிறது.
இயல்பாக்கம் நிலையில்
வழக்கமாக, எந்தவொரு சிகிச்சை கையாளுதல்களும் தேவையில்லை, ஆனால் சிக்கலான சூழ்நிலைகளில், குளுக்கோஸ் பற்றாக்குறை நரம்பு மண்டலத்தின் கோளாறுகளுக்கு வழிவகுக்கும் போது, அவசர சிகிச்சைக்கு நாடவும்.
சில நாட்களுக்குப் பிறகு இந்த நிலை இயல்பு நிலைக்கு வரவில்லை என்றால், நாம் நிலையற்றதைப் பற்றி பேசவில்லை, ஆனால் பரம்பரை அல்லது இயற்கையில் பிறவி இருக்கலாம் என்று நாள்பட்ட இரத்தச் சர்க்கரைக் குறைவு பற்றி, அதிர்ச்சியுடன் ஒரு கடினமான பிறப்பின் விளைவாக இருக்கலாம்.
புதிதாகப் பிறந்த குழந்தைகளின் இரத்தச் சர்க்கரைக் குறைவு நிலையற்றது மற்றும் வாழ்க்கையில் தலையிடும் தெளிவான அறிகுறிகள் இல்லை என்றால், ஆம் ஆத்மி (அமெரிக்கன் அகாடமி ஆஃப் பீடியாட்ரிக்ஸ்) இன் கட்டுரைகளின்படி, பயன்படுத்தப்படும் சிகிச்சையானது சிகிச்சையின் பற்றாக்குறையின் அதே முடிவைக் கொடுக்கும்.
நிறுவப்பட்ட WHO சிகிச்சை நடவடிக்கைகளின்படி, குளுக்கோஸ் கொண்ட சிகிச்சையைப் பொருட்படுத்தாமல், புதிதாகப் பிறந்த குழந்தை தொடர்ந்து தேவையான உணவைப் பெறுவது அவசியம்.
மேலும், குழந்தை தொடர்ந்து துப்புகிறது அல்லது உறிஞ்சும் அனிச்சை இல்லை என்றால், ஒரு குழாய் வழியாக உணவளிப்பது பயன்படுத்தப்படுகிறது.
இந்த வழக்கில், புதிதாகப் பிறந்தவருக்கு தாய்ப்பால் மற்றும் கலவை இரண்டையும் கொடுக்கலாம்.
சர்க்கரை அளவு ஒரு முக்கியமான விதிமுறைக்குக் குறைவாக இருக்கும்போது, சர்க்கரையை அதிகரிப்பதற்கான மருந்துகளின் உள்ளார்ந்த அல்லது நரம்பு நிர்வாகம் பயன்படுத்தப்படுகிறது.
கண்டுபிடிக்க நாங்கள் உங்களுக்கு பரிந்துரைக்கிறோம்: டுபாஸ்டன் ஹார்மோன் மாத்திரைகள் - பயன்பாடு பற்றிய விவரங்கள்
இந்த வழக்கில், குறைந்த அளவு குளுக்கோஸ் ஆரம்பத்தில் குறைந்தபட்ச உட்செலுத்துதல் விகிதத்தில் நரம்பு வழியாக பயன்படுத்தப்படுகிறது, அதே நேரத்தில் எந்த விளைவும் இல்லை என்றால், வேகம் அதிகரிக்கப்படுகிறது.
ஒவ்வொரு குழந்தைக்கும், தனிப்பட்ட மருந்துகள் மற்றும் அவற்றின் அளவுகள் தேர்ந்தெடுக்கப்படுகின்றன. குளுக்கோஸின் நரம்பு நிர்வாகம் விரும்பிய முடிவைக் கொடுக்கவில்லை என்றால், கார்டிகோஸ்டீராய்டு சிகிச்சை மேற்கொள்ளப்படுகிறது.
மேலும், நார்மோகிளைசீமியா நீண்ட காலமாக நிறுவப்படாவிட்டால், குழந்தை பிறந்த குழந்தை துறையிலிருந்து வெளியேற்றப்படாவிட்டால், கூடுதல் சோதனைகள் எடுக்கப்பட்டு தேவையான சிகிச்சை தேர்வு செய்யப்படுகிறது.
மருந்துகளின் பயன்பாடு இல்லாமல் 72 மணி நேரம் குளுக்கோஸ் அளவு மாறாவிட்டால் நார்மோகிளைசீமியா நிறுவப்படுகிறது.
எச்சரிக்கை! ஆபத்து!
புதிதாகப் பிறந்த குழந்தைகளில் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு பொதுவாக உடலுக்கு ஆபத்தான விளைவுகளை ஏற்படுத்தாது, விரைவாக செல்கிறது.
பின்னர், கர்ப்ப காலத்தில் தொடர்ச்சியான இரத்தச் சர்க்கரைக் குறைவு மற்றும் பிறந்த உடனேயே, இது குழந்தைகளின் உடல், மன மற்றும் மன வளர்ச்சியை கடுமையாக பாதிக்கும்.
பொதுவாக நோயியல் ரீதியாக குறைந்த இரத்த சர்க்கரை இந்த முடிவுக்கு வழிவகுக்கும்:
- மன வளர்ச்சி
- மூளைக் கட்டிகள்
- கால்-கை வலிப்பு வலிப்புத்தாக்கங்களின் வளர்ச்சி,
- பார்கின்சன் நோயின் வளர்ச்சி.
மேலும், சர்க்கரையை குறைக்கக்கூடிய மிகவும் ஆபத்தான விஷயம் மரணம்.
கர்ப்பம் என்பது வாழ்க்கையின் ஒரு அற்புதமான காலம் மற்றும் குழந்தைக்கு தேவையான அனைத்து பயனுள்ள கூறுகளையும் கொடுக்கும் வாய்ப்பாகும், அதே நேரத்தில் அவரை ஆபத்திலிருந்து பாதுகாக்கிறது.
இரத்தச் சர்க்கரைக் குறைவைத் தடுப்பதற்கும் அல்லது கர்ப்ப காலத்தில் மற்றும் புதிதாகப் பிறந்த குழந்தைகளில் தாய் மற்றும் கரு இருவருக்கும் தேவையான நிலையை பராமரிப்பதற்கும் இது பொருந்தும்.
கருத்துகளில் ஆசிரியரிடம் ஒரு கேள்வியைக் கேளுங்கள்
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு: அது என்ன, அது ஏன் ஏற்படுகிறது?

புதிதாகப் பிறந்த குழந்தைகளில் உள்ள இரத்தச் சர்க்கரைக் குறைவு இரத்தத்தில் சர்க்கரை அளவு குறைவாக இருப்பதைக் குறிக்கிறது, இந்த காரணத்தினாலேயே ஒரு குழந்தைக்கு மத்திய நரம்பு மண்டலத்தின் கடுமையான நோய்கள் வரமுடியாது, ஆனால் இறப்புகள் அசாதாரணமானது அல்ல. இந்த நிலையில், சரியான நேரத்தில் நோயறிதல் மற்றும் பொருத்தமான சிகிச்சை அவசியம் என்பது தெளிவாகிறது, பின்னர் இதுபோன்ற எதிர்மறையான விளைவுகளைத் தவிர்க்க முடியும்.
வியாதியின் அறிகுறிகள்
அத்தகைய நோயியல் அதன் சொந்த அறிகுறிகளைக் கொண்டுள்ளது, இருப்பினும், சில சந்தர்ப்பங்களில், இது அறிகுறியற்றதாக இருக்கலாம். சர்க்கரை அளவைச் சரிபார்க்கும்போது, இரத்த பரிசோதனையின் முடிவுகளுக்குப் பிறகுதான், குழந்தை ஏற்கனவே தீவிரமாக நோய்வாய்ப்பட்டிருப்பதாகவும், நோய் அரிதாகவே கண்டறியப்படுவதில்லை என்றும் பொதுவாக அறியப்படாததால், இது மிகவும் ஆபத்தானது.
அறிகுறிகளைப் பற்றி நாம் பேசினால், வலிப்புத்தாக்கங்கள் இங்கே ஏற்படலாம், மேலும் குழந்தைக்கு குளுக்கோஸ் அறிமுகப்படுத்தப்படும் வரை இது நீடிக்கும், கூடுதல் உணவளிப்பதும் உதவும்.
சோமாடிக் அறிகுறிகள் உள்ளன, அவை மூச்சுத் திணறல் மற்றும் ஒரு நரம்பியல் இயற்கையின் அறிகுறிகளைக் கொண்டுள்ளன.
மத்திய நரம்பு மண்டலத்தின் ஒரு பகுதியிலேயே அறிகுறிகள் காணப்பட்டால், எல்லாமே முற்றிலும் எதிர்மாறாக இருக்கும், அதாவது, குழந்தை மிகவும் உற்சாகமாகிறது, நடுக்கம், குழப்பமான உணர்வு இருக்கலாம், பின்னர் சோம்பல் மற்றும் அடக்குமுறை உணர்வு வருகிறது.
பெரும்பாலும், சோமாடிக் வெளிப்பாடுகள் நுட்பமானவை அல்லது முற்றிலும் கண்ணுக்குத் தெரியாதவை, ஆனால் அவை படிப்படியான பயன்முறையில் உருவாகலாம், இதன் விளைவாக ஒரு தாக்குதல், அது எதிர்பாராத தன்மை கொண்டது. ஆனால் அத்தகைய நிலையின் விளைவாக சர்க்கரை கோமா இருக்கலாம் மற்றும் தேவையான அளவு குளுக்கோஸை உள்ளிடுவது மிகவும் முக்கியம், இங்கே இது வினாடிகள் கூட இல்லை, ஆனால் ஒரு நொடியின் பின்னங்கள் பற்றி, உங்களுக்கு நேரம் இல்லையென்றால், எல்லாம் மிகவும் மோசமாக முடிவடையும்.
முன்கூட்டிய குழந்தைகளில் இந்த நோய் எவ்வாறு வெளிப்படுகிறது
அறிகுறிகளைப் பற்றி நாம் பேசினால், முன்கூட்டிய குழந்தைகளில் இது மிகவும் வேறுபட்டதல்ல. பின்வரும் அறிகுறிகள் இங்கே குறிப்பிடப்பட்டுள்ளன:
- குழந்தை மிகவும் பொறுமையற்றது
- உடல் சரியாக வளரவில்லை
- குழந்தை மிகக் குறைவாகவே சாப்பிடுகிறது,
- அக்கறையின்மை தொடர்ந்து காணப்படுகிறது
- மூச்சுத் திணறலால் துன்புறுத்தப்படுகிறது
- வலிப்புத்தாக்கங்களாக இருக்கலாம்
- சயனோசிஸின் வளர்ச்சி.
குழந்தைக்கு இந்த அறிகுறிகளில் குறைந்தது 2 இருந்தால், அவருடைய இரத்தத்தில் சர்க்கரை குறைவாக இருப்பதற்கான அதிக நிகழ்தகவு இருப்பதாக அர்த்தம்.
இன்னும், நடைமுறையில் காண்பிக்கப்படுவது போல, இதுபோன்ற குழந்தைகளில் வியாதி சாதாரண குழந்தைகளை விட வேகமாகவும் அடிக்கடி கண்டறியப்படுகிறது, இதற்கான காரணம் மிகவும் எளிதானது - தொடர்ந்து சரணடைந்தவர்களின் எண்ணிக்கை கணக்கிட முடியாத அளவுக்கு அதிகமாக உள்ளது, எனவே நோயியலைக் கண்டுபிடிப்பது விரைவானது.
ஒரு விதியாக, மருத்துவர்கள் இந்த குழந்தைகளை சாதாரண குழந்தைகளை விட மிக நெருக்கமாக கவனிக்கின்றனர்.
பின்விளைவுகள் என்னவாக இருக்கலாம்
அத்தகைய நோய் சரியான நேரத்தில் சிகிச்சையளிக்கப்படாவிட்டால், அது இறுதியில் ஒரு மேம்பட்ட நிலைக்குச் செல்கிறது, பின்னர் மத்திய நரம்பு மண்டலம் பாதிக்கப்படலாம்.
இருப்பினும், அதிர்ஷ்டவசமாக, பெரும்பாலான சந்தர்ப்பங்களில், வியாதி முந்தைய கட்டத்தில் கண்டறியப்பட்டது, இது சரியான நேரத்தில் சிகிச்சையை உறுதி செய்கிறது.
இதைச் செய்ய, நீங்கள் குழந்தையின் ஆரோக்கியத்தை கவனமாக கண்காணிக்க வேண்டும், மேலும் சில மாற்றங்கள் இருந்தால், உடனடியாக மருத்துவ உதவியை நாட வேண்டும்.
நோய் எவ்வாறு சிகிச்சையளிக்கப்படுகிறது
அத்தகைய நோய்க்குறியீட்டிற்கு சிகிச்சையளிக்கத் தொடங்குவதற்கு முன், இது மிகவும் பொதுவானது என்பதைக் கவனத்தில் கொள்ள வேண்டும், சராசரியாக ஆயிரம் குழந்தைகளில் 2 குழந்தைகளுக்கு இது வெளிப்படுகிறது என்று சொல்வது போதுமானது.
முன்கூட்டிய குழந்தைகளைப் பொறுத்தவரை, அவர்களுக்கு மூன்று பிறப்புகளில் இரண்டு வழக்குகள் உள்ளன, இருப்பினும், நோயின் இத்தகைய வடிவங்கள் பெரும்பாலும் ஒரு போக்குவரத்து வடிவத்தைக் கொண்டிருக்கின்றன, அதாவது, அது விரைவில் தானாகவே செல்கிறது.
ஆனால் தாய்மார்களுக்கு நீரிழிவு நோயால் பாதிக்கப்படக்கூடிய குழந்தைகளைப் பொறுத்தவரை, அவர்களுக்கு இதுபோன்ற வியாதி வருவதற்கான சிறந்த வாய்ப்பு உள்ளது.
குழந்தை பிறந்த உடனேயே ஆபத்து ஏற்பட்டால், எதிர்மறை அறிகுறிகளின் தோற்றத்திற்காக காத்திருக்காமல், கூடுதல் வகையின் பகுப்பாய்வுகளை நடத்துவது அவசியம் என்பதை நீங்கள் இப்போதே புரிந்து கொள்ள வேண்டும். அதாவது, குழந்தையின் வாழ்க்கையின் முதல் அரை மணி நேரத்தில், நீங்கள் உடனடியாக சர்க்கரை அளவை பரிசோதிக்க வேண்டும், பின்னர் குழந்தையின் வாழ்க்கையின் முதல் 2 நாட்களில் ஒவ்வொரு 3 மணி நேரத்திற்கும் இதுபோன்ற பகுப்பாய்வு செய்யப்பட வேண்டும்.
அத்தகைய உணவைக் கடைப்பிடித்தால், கூடுதல் மருந்துகளைப் பயன்படுத்த வேண்டிய அவசியமில்லை, மேலும் நோயின் அறிகுறிகளைப் பொறுத்தவரை, அவை ஊட்டச்சத்து குறைபாடு இருந்தால் மட்டுமே தோன்றும். ஒரு மருத்துவ இயற்கையின் ஒரு நோயின் படத்தின் செயலில் வளர்ச்சியுடன், முதலில் செய்ய வேண்டியது காரணத்தை அடையாளம் காண்பதுதான், முழு விஷயமும் வெறுமனே போதுமான வெப்பம் இல்லை என்பது அசாதாரணமானது அல்ல.
குளுக்கோஸ் ஒரு விதி இங்கு நடைபெறுவதால், சில மருந்துகள் சிகிச்சைக்கு பயன்படுத்தப்படுகின்றன, இது ஒரு தீர்வாக பயன்படுத்தப்படலாம் அல்லது நரம்புக்குள் செலுத்தப்படலாம். சிறந்த உறிஞ்சுதலுக்கு இன்சுலின் கூடுதல் வழக்குகள் அசாதாரணமானது அல்ல.
என் மகனின் வலிப்பு. மல்டிஃபங்க்ஸ்னல் கண்காணிப்பு அமைப்பு ஈஸி டச் (புதிதாகப் பிறந்த குழந்தைகளின் குளுக்கோமீட்டர் 3 வி 1 நீரிழிவு நோய்
புதிதாகப் பிறந்த குழந்தைகளில் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு

புதிதாகப் பிறந்த குழந்தைகளின் கிளாசிக்கல் டிரான்சிண்ட் ஹைபோகிளைசீமியா பிறந்து 12-48 மணி நேரத்திற்குள் தன்னை வெளிப்படுத்துகிறது, ஒரு குறிப்பிட்ட ஆபத்து குழுவில் குறிப்பிடப்பட்டுள்ளது, மேலும் குறைந்த எடை கொண்ட மூன்று முன்கூட்டிய குழந்தைகளில் இருவரில் அல்லது நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்கு பிறந்தவர்களில் இது நிகழ்கிறது. இது குறித்த கட்டுரையில்.
பல ஆண்டுகளாக, புதிதாகப் பிறந்த குழந்தைகளில் குறைந்த குளுக்கோஸ் அளவையும், பிறந்த குழந்தை இரத்தச் சர்க்கரைக் குறைவின் காரணங்களையும் கண்டறிய ஆராய்ச்சி மேற்கொள்ளப்பட்டுள்ளது.
இந்த நோயியலுக்கான பல்வேறு அணுகுமுறைகள் தொடர்பாக இந்த சிக்கலின் வெவ்வேறு விளக்கங்கள் எழுகின்றன. கடந்த நூற்றாண்டின் 80 கள் வரை, ஒரு குழந்தையின் வாழ்க்கையின் முதல் 72 மணிநேரத்தில் 1.67 mmol / L இன் குளுக்கோஸ் அளவு மற்றும் படிப்படியாக 2.2 mmol / L ஆக அதிகரிப்பது ஏற்றுக்கொள்ளத்தக்கதாக கருதப்பட்டது.
முன்கூட்டிய குழந்தைகளுக்கு, இந்த எண்ணிக்கை 1.1 மிமீல் / எல் விட குறைவாக இருக்கக்கூடாது. தற்போது, இரத்தச் சர்க்கரைக் குறைவு 2.2 மிமீல் / எல் கீழே ஒரு சர்க்கரை அளவாகக் கருதப்படுகிறது, மேலும் குழந்தைகளின் நிலையை கண்காணிக்க பரிந்துரைக்கப்பட்ட நேரம் பிறந்த நாளிலிருந்து 18 மாதங்களுக்கு நீட்டிக்கப்பட்டுள்ளது.
ஆய்வுகளின் விளைவாக, WHO வல்லுநர்கள் 2.6 mmol / L க்கு மேல் உள்ள எண்களை மட்டுமே பாதுகாப்பான மட்டமாகக் கருத முடியும் என்று முடிவு செய்தனர். குளுக்கோஸ் ஒரு வாசல் மதிப்பை விடக் குறைந்துவிட்டால், இரத்தத்தில் இதேபோன்ற அளவிலான சர்க்கரை மீளமுடியாத நரம்பியல் கோளாறுகளுடன் தொடர்புடையது என்பதால், விரைவில் சிகிச்சையைத் தொடங்க வேண்டும்.
குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவின் நோய்க்கிருமி உருவாக்கம் இன்னும் முழுமையாகப் புரிந்து கொள்ளப்படவில்லை, ஒன்று நிச்சயம்: காரணம் குழந்தையின் கல்லீரலில் கிளைகோஜன் இல்லாததால் தான், ஏனெனில் கரு குளுக்கோஸை உற்பத்தி செய்யாது, ஆனால் தாயிடமிருந்து வாழ்கிறது. கர்ப்பத்தின் கடைசி வாரங்களில் கிளைகோஜன் கடைகள் உருவாக்கப்படுகின்றன என்பது அறியப்படுகிறது, அதனால்தான் கருப்பையக ஊட்டச்சத்து குறைபாடு உள்ள முன்கூட்டிய குழந்தைகளுக்கு குறிப்பிட்ட ஆபத்து உள்ளது.
நிலையற்ற இரத்தச் சர்க்கரைக் குறைவின் மருத்துவ வகைப்பாடு
இரத்தச் சர்க்கரைக் குறைவுக்கு பல்வேறு விருப்பங்கள் உள்ளன:
- ஆரம்ப - வாழ்க்கையின் முதல் 6-12 மணிநேரத்தில் உருவாகிறது, மேலும் ஆபத்து குழு நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களின் குழந்தைகள்,
- கிளாசிக் டிரான்சிண்ட் - 12-48 மணிநேர வாழ்க்கை, முன்கூட்டிய குழந்தைகள் மற்றும் இரட்டையர்களுக்கு,
- இரண்டாம் நிலை இரத்தச் சர்க்கரைக் குறைவு செப்சிஸுடன் தொடர்புடையது, வெப்பநிலை ஆட்சியின் மீறல், அட்ரீனல் சுரப்பிகளில் இரத்தக்கசிவு, நரம்பு மண்டலத்தின் கோளாறு மற்றும் சர்க்கரையை குறைக்கும் மருந்துகளை அதன் தாய்மார்கள் எடுத்துக் கொண்டனர்,
- தொடர்ச்சியான இரத்தச் சர்க்கரைக் குறைவு பொதுவாக ஹார்மோன் குறைபாடு, ஹைபரின்சுலினிசம், பலவீனமான அமினோ அமில தொகுப்பு,
இந்த நிலையின் மருத்துவ வெளிப்பாடுகள் பெரும்பாலும் குழந்தைகளின் வலிப்பு, நடுக்கம், இழுத்தல், ஹைப்பர்-எரிச்சல் நோய்க்குறி, கூர்மையான அழுகை மற்றும் துளையிடும் அலறல் ஆகியவற்றால் வெளிப்படுகின்றன. பலவீனம், மீளுருவாக்கம், மூச்சுத்திணறல், அனோரெக்ஸியா, சயனோசிஸ், டாக்ரிக்கார்டியா, நிலையற்ற உடல் வெப்பநிலை, தமனி ஹைபோடென்ஷன் ஆகியவை சிறப்பியல்பு.
ஆபத்தில் பிறந்த குழந்தைகள் பின்வருமாறு:
- ஊட்டச்சத்து குறைபாடு உள்ள குழந்தைகள்,
- குறைந்த பிறப்பு எடை முன்கூட்டிய குழந்தைகள்
- நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்கு பிறந்தார்
- மூச்சுத்திணறல் பாதிக்கப்பட்ட குழந்தைகள்
- பிறக்கும்போதே இரத்தமாற்றம் கொண்ட குழந்தைகள்.
இத்தகைய ஆபத்து குழுக்களைச் சேர்ந்த குழந்தைகளுக்கு, முதல் குளுக்கோஸ் பகுப்பாய்வு பிறந்து 30 நிமிடங்களுக்குப் பிறகு, பின்னர் ஒவ்வொரு 3 மணி நேரமும் முதல் 24-48 மணி நேரத்திற்கும், பின்னர் ஒவ்வொரு 6 மணி நேரத்திற்கும், மற்றும் வாழ்க்கையின் 5 வது நாளிலிருந்து இரண்டு முறை செய்ய பரிந்துரைக்கப்படுகிறது. ஒரு நாளைக்கு.
நியோனாட்டாலஜிஸ்டுகள் மற்றும் குழந்தை மருத்துவர்களின் நெருக்கமான கவனம் சாத்தியமான செப்சிஸ், மூச்சுத்திணறல், மூளை திசுக்களில் ஏற்படும் ரத்தக்கசிவு, அத்துடன் லீவின் விளைவுகள் ஆகியவற்றைக் கொண்ட வேறுபட்ட நோயறிதல்களுக்கு வழங்கப்பட வேண்டும்.
ஆபத்தில் பிறந்த குழந்தைகள் பின்வருமாறு:
- ஊட்டச்சத்து குறைபாடு உள்ள குழந்தைகள்,
- குறைந்த பிறப்பு எடை முன்கூட்டிய குழந்தைகள்
- நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்கு பிறந்தார்
- மூச்சுத்திணறல் பாதிக்கப்பட்ட குழந்தைகள்
- பிறக்கும்போதே இரத்தமாற்றம் கொண்ட குழந்தைகள்.
இத்தகைய ஆபத்து குழுக்களைச் சேர்ந்த குழந்தைகளுக்கு, முதல் குளுக்கோஸ் பகுப்பாய்வு பிறந்து 30 நிமிடங்களுக்குப் பிறகு, பின்னர் ஒவ்வொரு 3 மணி நேரமும் முதல் 24-48 மணி நேரத்திற்கும், பின்னர் ஒவ்வொரு 6 மணி நேரத்திற்கும், மற்றும் வாழ்க்கையின் 5 வது நாளிலிருந்து இரண்டு முறை செய்ய பரிந்துரைக்கப்படுகிறது. ஒரு நாளைக்கு.
நியோனாட்டாலஜிஸ்டுகள் மற்றும் குழந்தை மருத்துவர்களில் நிபுணர்களின் நெருக்கமான கவனம் சாத்தியமான செப்சிஸ், மூச்சுத்திணறல், மூளை திசுக்களில் இரத்தக்கசிவு, அத்துடன் தாய்வழி மருந்து சிகிச்சையின் விளைவுகள் ஆகியவற்றுடன் வேறுபட்ட நோயறிதலுக்கு கொடுக்கப்பட வேண்டும்.
குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சிக்கான அதிக நேரம் குழந்தையின் வாழ்க்கையின் முதல் 24 மணிநேரம் ஆகும், இது அடிப்படை நோயின் காரணமாக இருக்கலாம், இது நிலையற்ற இரத்தச் சர்க்கரைக் குறைவின் தூண்டுதலாக இருந்தது. இரத்தச் சர்க்கரைக் குறைவு, பிடிப்புகள் போன்ற இரத்தச் சர்க்கரைக் குறைவின் கடுமையான மருத்துவ அறிகுறிகளை ஒரு குழந்தை வெளிப்படுத்தினால், அவசர குளுக்கோஸ் அளவீட்டு அவசியம்.
கட்டுப்பாட்டு எண்கள் 2.6 மிமீல் / எல் விட குறைவாக இருந்தால், அவசர நரம்பு குளுக்கோஸ் நிர்வாகம் மற்றும் சர்க்கரை அளவை தொடர்ந்து கண்காணிக்க பரிந்துரைக்கப்படுகிறது, அதன்பிறகு 2.2 மிமீல் / எல் கீழே உள்ள எண்களில் சரிசெய்தல் மற்றும் மருந்துகளின் நிர்வாகம்: குளுக்ககன், சோமாடோஸ்டாடின், ஹைட்ரோகார்ட்டிசோன், டயஸாக்சைடு போன்றவை.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவுக்கான சிகிச்சையின் ஒரு முக்கியமான விதி தொடர்ச்சியான தாய்ப்பால்.
சிகிச்சையின் முன்கணிப்பு நோயறிதலின் நேரம் மற்றும் குழந்தையின் நிலையின் தீவிரத்தை பொறுத்தது. குறைந்த சர்க்கரை அளவு மருத்துவ வெளிப்பாடுகளுடன் இல்லாவிட்டால், பொதுவாக மாற்ற முடியாத புண்கள் ஏற்படாது. இடைக்கால இரத்தச் சர்க்கரைக் குறைவிலிருந்து மூளை சேதத்தின் அதிர்வெண் டவுனின் நோயின் நிகழ்வுகளுக்கு ஒத்திருக்கிறது என்று ஆங்கில நியோனாட்டாலஜிஸ்டுகள் நம்புகின்றனர்.
மூல Medkrug.ru
புதிதாகப் பிறந்தவரின் இரத்தச் சர்க்கரைக் குறைவு

ஒரு குழந்தை பிறந்த பிறகு, அவரது ஆற்றல் தேவைகள் ஆரம்பத்தில் தாய்வழி குளுக்கோஸால் மூடப்பட்டிருக்கும், இது தொப்புள் நரம்பில் கூட பாதுகாக்கப்படுகிறது, மேலும் கிளைகோஜெனோலிசிஸின் விளைவாக உருவாகும் குளுக்கோஸ். இருப்பினும், கிளைகோஜன் கடைகள் விரைவாகக் குறைந்துவிடுகின்றன, மேலும் அனைத்து புதிதாகப் பிறந்த குழந்தைகளிலும், இரத்த குளுக்கோஸ் செறிவு ஒரு துளி வாழ்க்கையின் முதல் அல்லது இரண்டாவது மணிநேரத்தில் குறிப்பிடப்படுகிறது.
இதன் மிகச்சிறிய உள்ளடக்கம் முதல் 30-90 நிமிடங்களில் வரும். வாழ்க்கையின் முதல் 4 மணிநேரத்தில் ஊட்டச்சத்து பெறும் ஆரோக்கியமான முழுநேர குழந்தைகளில், இரத்த குளுக்கோஸின் படிப்படியான அதிகரிப்பு 2 மணி நேரத்திலிருந்து தொடங்கி 4 மணி நேரத்திற்குள் சராசரியாக 2.2 மிமீல் / எல் மேலே அடையும், முதல் நாளின் முடிவில் - 2 க்கு மேல், 5 மிமீல் / எல்.
முன்கூட்டிய குழந்தைகள் உட்பட புதிதாகப் பிறந்த குழந்தைகள் குளுக்கோஸை தீவிரமாக உற்பத்தி செய்து பயன்படுத்த முடிகிறது என்பதையும், அதன் உருவாக்கம் மிகவும் தீவிரமாக தொடரக்கூடும் என்பதையும் கவனத்தில் கொள்ள வேண்டும்.
இருப்பினும், பொதுவாக, வாழ்க்கையின் முதல் வாரத்தில் இரத்த குளுக்கோஸின் கட்டுப்பாடு நிலையானது அல்ல, இது இரத்தச் சர்க்கரைக் குறைவிலிருந்து நிலையற்ற ஹைப்பர் கிளைசீமியா வரையிலான வேறுபாடுகளில் வெளிப்படுகிறது.
புதிதாகப் பிறந்த குழந்தைகளின் இரத்தச் சர்க்கரைக் குறைவு மூளையை பாதிக்கும் (குவியத்திலிருந்து பரவக்கூடிய மாற்றங்கள் வரை), எனவே, அதன் தீர்மானத்திற்கான அளவுகோல்கள் மிகவும் நடைமுறை முக்கியத்துவம் வாய்ந்தவை.
தற்போது, புதிதாகப் பிறந்த குழந்தைகளின் இரத்தச் சர்க்கரைக் குறைவுக்கான அளவுகோல் வாழ்க்கையின் முதல் 2-3 மணிநேரத்தில் 2 மிமீல் / எல் கீழே உள்ள இரத்த குளுக்கோஸின் குறைவு என்றும் பின்னர் 2.22 மிமீல் / எல் குறைவாக இருப்பதாகவும் கருதப்பட வேண்டும் என்று பெரும்பாலான நியோனாட்டாலஜிஸ்டுகள் கருதுகின்றனர். இந்த காட்டி முழுநேர மற்றும் முன்கூட்டிய குழந்தைகளுக்கு சமமாக பொருந்தும்.
இரத்தச் சர்க்கரைக் குறைவின் நோய்க்கிருமி அறிகுறியின் படி, புதிதாகப் பிறந்தவர்கள் நிலையற்ற மற்றும் தொடர்ந்து பிரிக்கப்படுகிறார்கள். முந்தையவை பொதுவாக குறுகிய காலம், பொதுவாக வாழ்க்கையின் முதல் நாட்களுக்கு மட்டுமே வரையறுக்கப்படுகின்றன, மேலும் திருத்தத்திற்கு நீண்ட கால தடுப்பு சிகிச்சை தேவையில்லை, அவற்றின் காரணங்கள் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் அடிப்படை செயல்முறைகளை பாதிக்காது.
புதிதாகப் பிறந்த குழந்தைகளின் தொடர்ச்சியான இரத்தச் சர்க்கரைக் குறைவு என்பது கார்போஹைட்ரேட் அல்லது பிற வகை வளர்சிதை மாற்றங்களின் கரிம கோளாறுகளுடன் பிறவி அசாதாரணங்களை அடிப்படையாகக் கொண்டது மற்றும் குளுக்கோஸுடன் நீண்டகால பராமரிப்பு சிகிச்சை தேவைப்படுகிறது. இந்த வகை இரத்தச் சர்க்கரைக் குறைவு மற்றொரு அடிப்படை நோயின் அறிகுறிகளில் ஒன்றாகும், மேலும் இது பிறந்த குழந்தைகளின் இரத்தச் சர்க்கரைக் குறைவுடன் அடையாளம் காணப்படக்கூடாது.
காரணங்கள்புதிதாகப் பிறந்த குழந்தைகளின் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவை நிபந்தனையுடன் மூன்று குழுக்களாகப் பிரிக்கிறார்கள்.
முதலாவது ஒரு கர்ப்பிணிப் பெண்ணின் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை பாதிக்கும் காரணிகளை உள்ளடக்கியது: தாய்வழி இன்சுலின் சார்ந்த நீரிழிவு நோய் அல்லது அதிக அளவு குளுக்கோஸைப் பெற்றெடுப்பதற்கு சற்று முன்பு கர்ப்பிணிப் பெண்ணை எடுத்துக் கொள்வது.
இரண்டாவது குழு முற்றிலும் பிறந்த குழந்தை பிரச்சினைகளை பிரதிபலிக்கிறது: கருவின் கருப்பையக ஊட்டச்சத்து குறைபாடு, பிரசவத்தின்போது மூச்சுத்திணறல், குளிரூட்டல், தொற்று மற்றும் புறம்போக்கு வாழ்க்கைக்கு போதுமான தழுவல்.
மூன்றாவது குழுவில் ஈட்ரோஜெனிக் காரணங்கள் உள்ளன: அதிக அளவு குளுக்கோஸ் கரைசலைக் கொண்ட நீடித்த உட்செலுத்துதலின் கூர்மையான நிறுத்தம், திறந்த டக்டஸ் தமனி மீது இண்டோமெதாசினின் நரம்பு நிர்வாகம் மற்றும் பிறவி நீரிழிவு நோய்க்கு சிகிச்சையில் நீண்டகால நடவடிக்கை இன்சுலின் பயன்பாடு.
நிலையற்ற இரத்தச் சர்க்கரைக் குறைவுக்கு மிகவும் பொதுவான காரணம் கருப்பையக ஹைப்போட்ரோபி ஆகும். கிளைகோஜனின் விரைவான குறைவு காரணமாக அதன் தோற்றம் ஏற்படுகிறது. அத்தகைய நோயாளிகளுக்கு நீண்ட உட்செலுத்துதல் சிகிச்சை காட்டப்படுகிறது.
புதிதாகப் பிறந்த குழந்தைகளின் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு மற்றும் பிறவி முரண்பாடுகளுடன் தொடர்புடைய தொடர்ச்சியான இரத்தச் சர்க்கரைக் குறைவு ஆகியவற்றுக்கு இடையில், இடைநிலை வடிவங்கள் உள்ளன, இதில் நீடித்த மற்றும் தொடர்ச்சியான இரத்தச் சர்க்கரைக் குறைவு குறிப்பிடப்பட்டுள்ளது, ஒன்று (சிம்மாசனங்கள் பிறவி முரண்பாடுகளுடன் தொடர்புடையவை அல்ல, நிலையற்ற ஹைப்பர் இன்சுலினிசத்தால் ஏற்படுவதில்லை, மற்றொன்று - குளுக்கோஸ் இயல்பாக்க தேவைப்படுகிறது 12-15% க்கும் அதிகமான குளுக்கோஸ் செறிவின் உட்செலுத்துதல் சிகிச்சையைப் பயன்படுத்தும்போது இரத்தம். அத்தகைய குழந்தைகளில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை சீராக்க, 10 நாள் படிப்பு தேவைப்படுகிறது சோலு கோர்டெஃப்.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள்
புதிதாகப் பிறந்த குழந்தைகளில், இரத்தச் சர்க்கரைக் குறைவின் இரண்டு வடிவங்கள் வேறுபடுகின்றன: அறிகுறி மற்றும் அறிகுறியற்ற. பிந்தையது இரத்த குளுக்கோஸின் குறைவால் மட்டுமே வெளிப்படுகிறது.
அறிகுறி இரத்தச் சர்க்கரைக் குறைவின் மருத்துவ வெளிப்பாடுகள் ஒரு தாக்குதலாகக் கருதப்பட வேண்டும், இது பல அறிகுறிகள் நரம்புகள் இல்லாமல், தங்களுக்குள்ளேயே, குளுக்கோஸின் வாய்வழி நிர்வாகம் அல்லது சரியான நேரத்தில் உணவளிப்பதற்கான இணைப்பு இல்லாமல் போகாது.
இரத்தச் சர்க்கரைக் குறைவுடன் காணப்படும் அறிகுறிகள் குறிப்பிட்டவை அல்ல, அவற்றை சோமாடிக் (மூச்சுத் திணறல், டாக்ரிக்கார்டியா) மற்றும் நரம்பியல் எனப் பிரிக்கலாம். பிந்தையது இரண்டு பன்முகத்தன்மை கொண்ட குழுக்களை உருவாக்குகிறது.
முதலாவது மத்திய நரம்பு மண்டலத்தின் உற்சாகத்தின் அறிகுறிகள் (எரிச்சல், இழுத்தல், நடுக்கம், பிடிப்புகள், நிஸ்டாக்மஸ்), இரண்டாவது - மனச்சோர்வின் அறிகுறிகள் (தசை ஹைபோடென்ஷன், உடற்பயிற்சியின்மை, பொது சோம்பல், மூச்சுத்திணறல் தாக்குதல்கள் அல்லது சயனோசிஸின் அத்தியாயங்கள், நனவு இழப்பு).
அறிகுறிகளின் முதல் குழுவில் இரத்தச் சர்க்கரைக் குறைவின் தாக்குதலின் மிக உயர்ந்த வெளிப்பாடு வலிப்பு, இரண்டாவது - கோமாவில்.
புதிதாகப் பிறந்த குழந்தைகளின் அறிகுறி இரத்தச் சர்க்கரைக் குறைவு படிப்படியாகவும் அழிக்கப்படவும் முடியும், தெளிவான வெளிப்பாடுகள் இல்லாமல், அல்லது விரைவான, திடீர் தாக்குதலுடன் கடுமையான தாக்குதலாக தொடரலாம். இரத்தச் சர்க்கரைக் குறைவின் மருத்துவ வெளிப்பாடுகள் குளுக்கோஸின் குறைவு வீதத்தையும் அதன் மட்டத்தில் உள்ள வேறுபாட்டையும் சார்ந்துள்ளது, இந்த மாற்றங்கள் அதிகமாக உச்சரிக்கப்படுகின்றன, படம் பிரகாசமாக இருக்கிறது.
இது சம்பந்தமாக, பிறவி நீரிழிவு நோய்க்கு சிகிச்சையில் நீண்டகால இன்சுலின் பின்னணிக்கு எதிராக புதிதாகப் பிறந்த குழந்தைக்கு ஒரு இரத்தச் சர்க்கரைக் குறைவின் தாக்குதல் மிகவும் விளக்கமாக உள்ளது: திடீர் வளர்ச்சி, பொது தசை ஹைபோடென்ஷன், அட்னமியா, நனவு இழப்பு, கோமா.
எண்ணிக்கை விநாடிகள்-நிமிடங்களில் செல்கிறது, மற்றும் ஜெட் இன்ட்ரெவனஸ் குளுக்கோஸ் கரைசலுக்கான அதே விரைவான பதில்.
நிச்சயமாக, இன்சுலின் நிர்வாகத்தின் பின்னணிக்கு எதிராக புதிதாகப் பிறந்த குழந்தைகளின் இரத்தச் சர்க்கரைக் குறைவின் மருத்துவ வெளிப்பாடுகள் மிகவும் பிரகாசமாக இருக்கின்றன, ஆனால் ஏறக்குறைய அதே படத்தை அதன் பயன்பாடு இல்லாமல் கூட ஓரளவு தளர்வான பதிப்பில் கவனித்தோம்.
பொதுவாக, 10% குளுக்கோஸ் கரைசலுடன் சிகிச்சையின் போது ஒரு தனித்துவமான தாக்குதலின் வடிவத்தில் வளர்ந்த மருத்துவப் படத்துடன் புதிதாகப் பிறந்த குழந்தைகளின் அறிகுறி நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு விரைவாக நின்று இனி மீண்டும் தொடங்காது, சில நோயாளிகளில் ஒற்றை அல்லது பல மறுபிறப்புகள் மட்டுமே சாத்தியமாகும்.
அறிகுறியற்ற வடிவம், வெளிநாட்டு எழுத்தாளர்களின் கூற்றுப்படி, புதிதாகப் பிறந்த குழந்தைகளின் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவின் பாதிக்கும் மேற்பட்ட நிகழ்வுகளில் ஏற்படுகிறது.
புதிதாகப் பிறந்த குழந்தைகளில் தற்காலிக ஹைபோகிளைசீமியாவின் அறிகுறியற்ற வடிவங்களின் பெரிய சதவீதம் மற்றும் இந்த குழந்தைகளில் சாதகமான பின்தொடர்தல் முன்கணிப்பு ஆகியவை குதிகால் எடுக்கப்பட்ட இரத்த சீரம் இரத்தத்தில் உள்ள சர்க்கரை உள்ளடக்கம் மற்றும் மூளை மற்றும் சி.எஸ்.எஃப் தமனிகளில் அதன் செறிவு ஆகியவற்றுக்கு இடையே ஒரு தெளிவான தொடர்பு இல்லாததை பிரதிபலிக்கிறது.
பிந்தையது குளுக்கோஸுடன் மூளையின் உண்மையான செறிவூட்டலை தீர்மானிக்கிறது. புதிதாகப் பிறந்த குழந்தைகளின் மூளையில் குளுக்கோஸின் தேவை அதிகரித்து, அதன் நல்ல செரிமானமும் மூளைக்கும் சுற்றளவுக்கும் இடையில் சர்க்கரையின் செறிவை மறுபகிர்வு செய்கிறது.
புதிதாகப் பிறந்த குழந்தைகளின் லேசான வெளிப்பாடுகளுடன் கூடிய நோய்க்குறியியல் இரத்தச் சர்க்கரைக் குறைவைக் கண்டறிவது சில சிரமங்களை ஏற்படுத்தக்கூடும், ஏனெனில் அதன் உள்ளார்ந்த அறிகுறிகள் குறிப்பிட்டவை அல்ல, மேலும் ஒத்த நோய்கள் உள்ளிட்ட பிற நோயியல்களிலும் சமமாக ஏற்படக்கூடும். அதன் அறிக்கைக்கு இரண்டு நிபந்தனைகள் அவசியம்: குளுக்கோஸின் உள்ளடக்கம் 2.2-2.5 மிமீல் / எல் விட குறைவாக உள்ளது மற்றும் குளுக்கோஸின் நரம்பு நிர்வாகத்திற்குப் பிறகு “இரத்தச் சர்க்கரைக் குறைவு” என்று கருதப்பட்ட அறிகுறிகள் காணாமல் போயுள்ளன.
கண்ணோட்டம்
புதிதாகப் பிறந்த குழந்தைகளின் அறிகுறி இரத்தச் சர்க்கரைக் குறைவு பல்வேறு மூளை புண்களுக்கு வழிவகுக்கும். இந்த வழக்கில், தாக்குதலின் தன்மை (வலிப்பு, மனச்சோர்வு நோய்க்குறி), அதன் காலம் மற்றும் அதிர்வெண் ஆகியவை முக்கியத்துவம் வாய்ந்தவை. இந்த காரணிகளின் கலவையானது முன்னறிவிப்பை மிகவும் தீவிரமாக்குகிறது.
புதிதாகப் பிறந்த குழந்தைகளில் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தில் உள்ள குழந்தைகளுக்கு, இரத்தத்தில் சர்க்கரை பரிசோதனை செய்யப்பட்டுள்ளதா இல்லையா என்பதைப் பொருட்படுத்தாமல், வாழ்க்கையின் முதல் மணிநேரங்களிலிருந்து முற்காப்பு நரம்பு குளுக்கோஸ் உட்செலுத்துதல் வழங்கப்பட வேண்டும்.
ஆபத்து குழு பின்வருவனவற்றைக் கொண்டுள்ளது:
- ஊட்டச்சத்து குறைபாடு உள்ள புதிதாகப் பிறந்தவர்கள்,
- வகை 1 நீரிழிவு நோயுள்ள தாய்மார்களிடமிருந்து குழந்தைகள்,
- கர்ப்பகால வயது அல்லது 4 கிலோவுக்கு மேல் பிறப்பு எடை கொண்ட பெரிய குழந்தைகள்,
- அவர்களின் நிபந்தனையால் குழந்தைகளுக்கு ஊட்டச்சத்து பெற முடியாது.
ஒரு உட்செலுத்தலின் குருட்டு நியமனம் மூலம், அதில் உள்ள குளுக்கோஸின் செறிவு 4-5 மி.கி / (கிலோ-நிமிடம்) ஐ விட அதிகமாக இருக்கக்கூடாது, இது 2.5% குளுக்கோஸ் கரைசலுக்கு 2.5-3 மில்லி / கிலோ / மணி ஆகும். மேலும் தந்திரோபாயங்கள் குளுக்கோஸைப் பொறுத்தது.
அறிகுறியற்ற இரத்தச் சர்க்கரைக் குறைவுடன், முன்கூட்டிய குழந்தைகளுக்கு 4-6 மில்லி / கிலோ / மணிநேரத்திற்கு 10% குளுக்கோஸ் கரைசலுடன் உட்செலுத்துதல் சிகிச்சையைப் பெற வேண்டும்.
அறிகுறி இரத்தச் சர்க்கரைக் குறைவில், 10% குளுக்கோஸ் கரைசல் 1 நிமிடத்திற்கு 2 மில்லி / கிலோ என்ற அளவில் நிர்வகிக்கப்படுகிறது, பின்னர் 6-8 மிகி / கிலோ / நிமிடம் என்ற விகிதத்தில் நிர்வகிக்கப்படுகிறது.
புதிதாகப் பிறந்த குழந்தைகளின் அறிகுறியற்ற மற்றும் குறிப்பாக அறிகுறி இரத்தச் சர்க்கரைக் குறைவின் சிகிச்சையானது ஒரு நாளைக்கு குறைந்தது 3 முறையாவது சர்க்கரை உள்ளடக்கத்தின் கட்டுப்பாட்டின் கீழ் மேற்கொள்ளப்பட வேண்டும். 3.5-4 mmol / L வரம்பில் ஒரு சர்க்கரை அளவை அடைந்த பிறகு, உட்செலுத்துதல் விகிதம் படிப்படியாகக் குறைக்கப்படுகிறது, மேலும் இந்த மதிப்புகளில் உறுதிப்படுத்தப்படும்போது, நிர்வாகம் முற்றிலும் நிறுத்தப்படும்.
சிகிச்சையின் விளைவின் பற்றாக்குறை புதிதாகப் பிறந்த குழந்தைகளில் சாதாரண நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு இருப்பதில் சந்தேகத்தை ஏற்படுத்துகிறது. இத்தகைய குழந்தைகளுக்கு இரண்டாம் நிலை இரத்தச் சர்க்கரைக் குறைவுடன் பிறவி குறைபாடுகளை விலக்க கூடுதல் பரிசோதனை தேவை.
இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்கள்
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு தொடர்ந்து மற்றும் எப்போதாவது ஏற்படலாம்.
ஹைப்போகிளைசீமியாவின் காரணங்கள், அவ்வப்போது தன்னை வெளிப்படுத்துகின்றன,
- போதுமான அடி மூலக்கூறு
- முதிர்ச்சியற்ற என்சைம் செயல்பாடு, இது கிளைகோஜன் திரட்டலின் குறைபாட்டிற்கு வழிவகுக்கும்.
பின்வரும் காரணங்களுக்காக நிரந்தர இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம்:
- ஒரு குழந்தையில் ஹைபரின்சுலினிசம்,
- ஹார்மோன்களின் உற்பத்தியில் மீறல்,
- பரம்பரை வளர்சிதை மாற்ற கோளாறுகள்.
அக்வஸ் குளுக்கோஸ் கரைசல்களின் நரம்பு உட்செலுத்துதலின் கூர்மையான குறுக்கீடு காரணமாக புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம். இது வடிகுழாய் அல்லது தொப்புள் செப்சிஸின் முறையற்ற நிலையின் விளைவாகவும் இருக்கலாம்.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு ஒரு தீவிர நோய் அல்லது நோயியலின் அறிகுறியாக இருக்கலாம்:
- சீழ்ப்பிடிப்பு,
- தாழ்வெப்பநிலை
- poliglobulii,
- ஃபுல்மினன்ட் ஹெபடைடிஸ்,
- சயனோடிக் இதய நோய்,
- அகச்சிதைவு.
பின்வரும் காரணங்களுக்காக ஹைபரின்சுலினிசம் பெரும்பாலும் நிகழ்கிறது:
- எதிர்பார்த்த தாய்க்கு மருந்து சிகிச்சை இருந்தது
- குழந்தை நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு பெண்ணிலிருந்து பிறந்தது,
- ஒரு குழந்தையில் பாலிகுளோபூலியா கண்டறியப்பட்டது,
- பிறவி நோய்.
கூடுதலாக, புதிதாகப் பிறந்த குழந்தைகளின் உடலில் உள்ள ஹார்மோன் கலவை கோளாறுகள் இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்தும்.
சிறு குழந்தைகளில் நோயின் அறிகுறிகள்
துரதிர்ஷ்டவசமாக, இந்த நோயியல் நிலைக்கு எந்த அறிகுறிகளும் இல்லை. அறிகுறிகளில் ஒன்று வலிப்பு, மூச்சுத்திணறல் மற்றும் பிராடி கார்டியா.
குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவின் கடுமையான நிலை இருந்தால், அவருக்கு எந்த அறிகுறிகளும் இருக்காது, எனவே குளுக்கோஸின் அளவை அளவிடுவது அவசியம், மேலும் இதுபோன்ற அறிகுறிகளுக்கும் சிறப்பு கவனம் செலுத்துங்கள்:
- குழந்தை மார்பகத்தை அல்லது பாட்டிலை உறிஞ்சுவதில் மிகவும் பலவீனமாக உள்ளது,
- குழந்தை அமைதியற்றது மற்றும் மிகவும் வியர்த்தது,
- பெருமூளை பிடிப்புகள்
- குழந்தை இரத்த அழுத்தத்தில் குதிக்கிறது மற்றும் டாக்ரிக்கார்டியா உள்ளது,
- குழந்தை திடீரென்று வன்முறையில் கத்த ஆரம்பிக்கலாம்.
இரத்தச் சர்க்கரைக் குறைவை எவ்வாறு கட்டுப்படுத்துவது
கிளைசீமியாவைக் கட்டுப்படுத்த, சிறப்பு சோதனை கீற்றுகள் உள்ளன. அவர்கள் சரியான முடிவைக் கொடுக்கக்கூடாது. சோதனை மிகக் குறைந்த விகிதங்களைக் காட்டினால், உடனடியாக நோயறிதலுக்காக ஆய்வகத்தை தொடர்பு கொள்ள வேண்டும். ஆய்வக சோதனைகளுக்கு காத்திருக்காமல், உடனடியாக சிகிச்சையைத் தொடங்க வேண்டும் என்பதை அறிவது அவசியம். சோதனை 100% நோயை விலக்க முடியாது.
அபாயக் குழுவில் 2800 க்கும் குறைவான எடையுள்ள மற்றும் 4300 கிராமுக்கும் அதிகமான எடையுள்ள குழந்தைகள், முன்கூட்டிய குழந்தைகள் மற்றும் நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு பெண்ணால் பிறந்தவர்கள் உள்ளனர் என்பதை நாம் நினைவில் கொள்ள வேண்டும்.
பலர் கேள்வியில் ஆர்வமாக உள்ளனர்: கிளைசீமியா குறிகாட்டிகளுக்கான சோதனைகள் எப்போது செய்யப்படுகின்றன? அவர்கள் கிளைசீமியாவை பிறந்து அரை மணி நேரம் கழித்து, பின்னர் ஒரு மணி நேரம், மூன்று, ஆறு மணி நேரம் கழித்து, எப்போதும் வெறும் வயிற்றில் கட்டுப்படுத்தத் தொடங்குவார்கள். ஆதாரங்கள் இருந்தால், கட்டுப்பாடு மேலும் தொடர்கிறது. முதல் நோயறிதல் செய்யப்படும்போது, பிறவி குறைபாடுகள் மற்றும் செப்சிஸ் ஆகியவை விலக்கப்படுகின்றன.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு: சிகிச்சை
இரத்தச் சர்க்கரைக் குறைவின் சிகிச்சையானது வெவ்வேறு வழிகளில் நிகழ்கிறது: டெக்ஸ்ட்ரோஸ் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது, உள்ளக ஊட்டச்சத்தை பரிந்துரைக்க ஒரு முடிவு எடுக்கப்படுகிறது, குளுக்ககன் உட்புறமாக நிர்வகிக்கப்படும் போது வழக்குகள் உள்ளன.
நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்க்கு இன்சுலின் எடுக்கும் குழந்தைகளுக்கு, பெரும்பாலான சந்தர்ப்பங்களில், அக்வஸ் குளுக்கோஸ் கரைசல்கள் பிறப்புக்குப் பிறகு நிர்வகிக்கப்படுகின்றன. ஆபத்தில் இருக்கும் மற்ற குழந்தைகளுக்கு சீக்கிரம் மற்றும் அடிக்கடி கலவைகளைத் தர ஆரம்பிக்க மருத்துவர்கள் அறிவுறுத்துகிறார்கள், இதனால் அதிக கார்போஹைட்ரேட்டுகள் உடலில் நுழைகின்றன.
புதிதாகப் பிறந்தவரின் இரத்தத்தில் குளுக்கோஸ் அளவு குறைந்து வருவது கண்டறியப்பட்டால், குழந்தைக்கு சிகிச்சையளிக்கத் தொடங்குவது அவசியம். இதைச் செய்ய, நரம்புக்குள் செலுத்தப்படும் குளுக்கோஸின் உட்புற ஊட்டச்சத்து மற்றும் நீர்வாழ் கரைசலைத் தேர்வுசெய்க.
இதற்குப் பிறகு, குளுக்கோஸின் அளவை தொடர்ந்து கண்காணித்து தேவையான நடவடிக்கைகளை மிக விரைவாக எடுக்க வேண்டியது அவசியம்.
குழந்தையின் நிலை இயல்பானதாக இருந்தால், நீங்கள் ஊட்டச்சத்து சிகிச்சைக்கு மாறலாம், ஆனால் கண்காணிப்பை நிறுத்த முடியாது.
எந்த வகையான இரத்தச் சர்க்கரைக் குறைவு, எந்த அறிகுறிகளும் இல்லாமல் கடந்து சென்றாலும், அதற்கு சிகிச்சையளிக்கப்பட வேண்டும் என்பதைப் புரிந்துகொள்வது மிகவும் முக்கியம். குழந்தையைச் சரிசெய்யும் வரை கடிகாரத்தின் கட்டுப்பாடு தொடர்ந்து தொடர்கிறது. குறிகாட்டிகள் இன்னும் முக்கியமானதாக இல்லாவிட்டாலும், சிகிச்சை இன்னும் அவசியம்.
இரத்தச் சர்க்கரைக் குறைவு இரண்டு வகைகளாக இருக்கலாம்: மிதமான மற்றும் கடுமையான. புதிதாகப் பிறந்தவருக்கு முதல் வகை நோய் இருந்தால், அவருக்கு 15% மால்டோடெக்ஸ்ட்ரின் மற்றும் தாயின் பால் வழங்கப்படுகிறது. இது சாத்தியமில்லாதபோது, குளுக்கோஸை செலுத்துங்கள்.
கடுமையான வடிவத்தில், ஒரு போலஸ் தயாரிக்கப்படுகிறது, பின்னர் குளுக்கோஸ் உட்செலுத்துதல், இது கலவையிலும் சேர்க்கப்படுகிறது. இது உதவாது என்றால், குளுகோகன் நிர்வகிக்கப்படுகிறது. இந்த விஷயத்தில், குறிகாட்டிகளை கண்டிப்பாக கண்காணிக்க வேண்டியது அவசியம், ஏனெனில் இது சிறிது நேரம் மட்டுமே நன்றாக இருக்கும்.
மேற்கூறியவை அனைத்தும் எந்த விளைவையும் தரவில்லை, பின்னர் அவை தீவிர நடவடிக்கைகளை மேற்கொண்டு டயஸாக்சைடு அல்லது குளோரோதியாசைடு கொடுக்கின்றன.
புதிதாகப் பிறந்த குழந்தைகளுக்கான தடுப்பு நடவடிக்கைகள்
கர்ப்பத்தின் கடைசி மாதங்களில் நீரிழிவு நோயின் வரலாற்றைக் கொண்ட எதிர்பார்ப்புள்ள தாய்மார்களுக்கு அவர்களின் குளுக்கோஸ் அளவு சாதாரணமானது என்பதை உறுதிப்படுத்துவது மிகவும் முக்கியம்.
குழந்தைக்கு சீக்கிரம் உணவளிக்க ஆரம்பிக்க வேண்டும், உணவு அடிக்கடி வருவதை உறுதி செய்ய வேண்டும். புதிதாகப் பிறந்த குழந்தை வீட்டிற்கு வரும்போது, வழக்கமான உணவைத் தொடர வேண்டும்.
ஊட்டங்களுக்கு இடையிலான இடைவெளி நான்கு மணி நேரத்திற்கு மிகாமல் இருக்க வேண்டும். புதிதாகப் பிறந்த குழந்தை ஆரோக்கியமாக வீட்டிலிருந்து வெளியேற்றப்பட்ட சூழ்நிலைகள் பெரும்பாலும் உள்ளன, மேலும், உணவளிப்புகளுக்கு இடையில் நீண்ட இடைவெளிகளால், அவர் தாமதமாக இரத்தச் சர்க்கரைக் குறைவை உருவாக்கினார்.
புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு என்பது ஒரு தீவிர நோயாகும், இது நெருக்கமான கண்காணிப்பு மற்றும் உடனடி சிகிச்சை தேவைப்படுகிறது. கடுமையான தொல்லைகளைத் தவிர்க்க உங்கள் குழந்தையை சரியாக கண்காணிக்க வேண்டும்.
உங்களுக்கும் உங்கள் குழந்தைக்கும் நல்ல ஆரோக்கியம் வேண்டும் என்று நாங்கள் விரும்புகிறோம்!
உள்ளடக்க அட்டவணை:
- இரத்தச் சர்க்கரைக் குறைவு: காரணங்கள், அறிகுறிகள், சிகிச்சை
- இரத்தச் சர்க்கரைக் குறைவு என்றால் என்ன?
- இரத்தச் சர்க்கரைக் குறைவு: காரணங்கள்
- இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி (வீடியோ)
- இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் மற்றும் அறிகுறிகள்
- குறைந்த இரத்த சர்க்கரை, என்ன செய்வது? (வீடியோ)
- இரத்தச் சர்க்கரைக் குறைவு, இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் சிக்கல்கள் மற்றும் விளைவுகள்
- குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு
- இரத்தச் சர்க்கரைக் குறைவு, இரத்தச் சர்க்கரைக் குறைவு மருந்துகளின் சிகிச்சை
- இரத்தச் சர்க்கரைக் குறைவுக்கான உணவு
- தடுப்பு
- இரத்தச் சர்க்கரைக் குறைவின் வகைகள்: நிலையற்ற, எதிர்வினை, ஆல்கஹால், இரவு, நாட்பட்ட
- நிலையற்ற அல்லது பிறந்த குழந்தை இரத்தச் சர்க்கரைக் குறைவு
- எதிர்வினை இரத்தச் சர்க்கரைக் குறைவு
- ஆல்கஹால் இரத்தச் சர்க்கரைக் குறைவு
- இரவு நேர இரத்தச் சர்க்கரைக் குறைவு
- நாட்பட்ட இரத்தச் சர்க்கரைக் குறைவு
- மறைந்த இரத்தச் சர்க்கரைக் குறைவு
- கடுமையான இரத்தச் சர்க்கரைக் குறைவு
- மாற்று இரத்தச் சர்க்கரைக் குறைவு
- மதிப்புரைகள் மற்றும் கருத்துகள்
- மதிப்பாய்வு அல்லது கருத்து தெரிவிக்கவும்
- தலைப்பில் குறைந்த பயனுள்ள பொருட்கள் இல்லை:
- நீரிழிவு மருந்துகள்
- DIA NEWS
- நான் எல்லாவற்றையும் தெரிந்து கொள்ள விரும்புகிறேன்!
- நீரிழிவு நோய் பற்றி
- வகைகள் மற்றும் வகைகள்
- உணவு
- சிகிச்சை
- தடுப்பு
- நோய்
- புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்கள், அறிகுறிகள் மற்றும் சிகிச்சை
- நிகழ்வதற்கான காரணங்கள்
- நோயின் அறிகுறிகள்
- புதிதாகப் பிறந்தவரின் நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு
- சிகிச்சை
- தொடர்புடைய வீடியோ
- இடைநிலை இரத்தச் சர்க்கரைக் குறைவு என்றால் என்ன
- இடர் குழு
- பேத்தோஜெனிஸிஸ்
- வகைப்பாடு
- அறிகுறியல்
- கண்டறியும்
- நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு சிகிச்சை
- முன்னறிவிப்புகள்
- தடுப்பு
- வகைப்பாடு, நோய்க்கிருமி உருவாக்கம் மற்றும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள்
- உண்மை மற்றும் தவறான இரத்தச் சர்க்கரைக் குறைவு
- இரத்தச் சர்க்கரைக் குறைவு வகைகள்
- நோயியல் நிலையின் கடுமையான வடிவம்
- இரவு நேர இரத்தச் சர்க்கரைக் குறைவு
- நிலையற்ற
- செயல்பாட்டு
- எதிர்வினை
- அலிமெண்டரி ஹைபோகிளைசீமியா போஸ்ட்காஸ்டிரெக்டோமி
- மறைந்த இரத்தச் சர்க்கரைக் குறைவு
- நோயியல் இரத்தச் சர்க்கரைக் குறைவு
- Postgipoglikemicheskaya
- அறிகுறிகள்
- குழந்தை இரத்தச் சர்க்கரைக் குறைவு
- குழந்தை பிறந்த
- நோயின் நிலைகள்
- முதல் பட்டம் எளிதானது
- மிதமான இரண்டாம் பட்டம்
- மூன்றாம் பட்டம், கனமானது
- நான்காவது பட்டம் கோமா
- மருத்துவரின் வருகைக்கு முன் உதவி
- இரத்தச் சர்க்கரைக் குறைவு தடுப்பு
வெவ்வேறு உணவுகள் மற்றும் ஊட்டச்சத்து குறைபாடு காரணமாக இரத்தச் சர்க்கரைக் குறைவின் நிகழ்வு சமீபத்தில் அதிகரித்துள்ளது.
இரத்தச் சர்க்கரைக் குறைவு: காரணங்கள்
இந்த நிலை, ஒரு விதியாக, இன்சுலின் அதிக உற்பத்தி காரணமாக உருவாகிறது. இதன் விளைவாக, கார்போஹைட்ரேட்டுகளை குளுக்கோஸாக மாற்றும் இயல்பான செயல்முறை பாதிக்கப்படுகிறது. மிகவும் பொதுவான காரணம், நிச்சயமாக, நீரிழிவு நோய். ஆனால் மற்ற காரணங்களுக்கும் மருத்துவ நடைமுறையில் ஒரு இடம் உண்டு. மேலும் விரிவாகப் பார்ப்போம், வேறு என்ன நிலைமைகள் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும்.
- இரைப்பைக் குழாயில் நியோபிளாம்கள் இருப்பது.
இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் மற்றும் அறிகுறிகள்
இரத்தச் சர்க்கரைக் குறைவின் மருத்துவ அறிகுறிகளின் அம்சம் என்னவென்றால், இது வெவ்வேறு நோயாளிகளுக்கு வேறுபடலாம். இருப்பினும், நோயாளிகளின் பாலினம் மற்றும் வயதைப் பொருட்படுத்தாமல் சில பொதுவான அறிகுறிகள் இருக்கலாம். அவர்கள் நோயைக் கண்டறிவதை பெரிதும் எளிதாக்குவதால், அவர்கள் மிகுந்த கவனம் செலுத்த வேண்டும்.
இரத்தச் சர்க்கரைக் குறைவு, இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் சிக்கல்கள் மற்றும் விளைவுகள்
நிச்சயமாக, இரத்தச் சர்க்கரைக் குறைவின் நிலை மிகவும் ஆபத்தானது மற்றும் மரணம் உள்ளிட்ட கடுமையான சிக்கல்களுக்கு வழிவகுக்கும். இரத்த சர்க்கரையின் வழக்கமான ஏற்ற இறக்கங்கள் கூட உடல்நலப் பிரச்சினைகள் உள்ள ஒருவரை அச்சுறுத்துகின்றன.
மனித மூளைக்கு மிகப்பெரிய ஆபத்து நிலையற்ற இரத்தச் சர்க்கரைக் குறைவு ஆகும். நம் மூளைக்கு நீண்ட நேரம் தேவைப்படும் சர்க்கரையின் அளவு இல்லாமல் செய்ய முடியாது. அவருக்கு பெரிய அளவில் ஆற்றல் தேவை. எனவே, குளுக்கோஸின் கடுமையான பற்றாக்குறையால், அவர் உடனடியாக சிக்னல்களைக் கொடுக்கத் தொடங்குவார், உணவைக் கோருவார்.
குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு
- சீரான உணவின் பற்றாக்குறை.
குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் இருக்கும்: வாயிலிருந்து அசிட்டோனின் வாசனை, வெளிர் தோல், பசியின்மை, வாந்தி.
மீண்டும் மீண்டும் வாந்தி நீரிழப்பு, நனவு இழப்பு, உயர்ந்த உடல் வெப்பநிலை ஆகியவற்றிற்கு வழிவகுக்கும்.
சில சந்தர்ப்பங்களில், டாக்டர்களின் மேற்பார்வையில் ஒரு மருத்துவமனையில் குளுக்கோஸ் மற்றும் சிகிச்சையுடன் துளிசொட்டிகளைப் பயன்படுத்துவது நல்லது.
சர்க்கரை குறைக்கப்பட்ட பிறகு, நிறைய காய்கறிகள், பழங்கள், கடல் உணவுகள் ஆகியவற்றைக் கொண்டு சரியான உணவை ஏற்படுத்துவது அவசியம். உட்புற உறுப்புகளுக்கு சுமை ஏற்படாதவாறு அடிக்கடி சாப்பிடுவது நல்லது.
இரத்தச் சர்க்கரைக் குறைவின் நிலை குழந்தையின் வளர்ச்சியில் மிகவும் எதிர்மறையான விளைவைக் கொண்டுள்ளது. மேலும், கடுமையான வளர்சிதை மாற்றக் கோளாறுகளால் இது உயிருக்கு ஆபத்தானது.
இரத்தச் சர்க்கரைக் குறைவு, இரத்தச் சர்க்கரைக் குறைவு மருந்துகளின் சிகிச்சை
ஆரம்ப கட்டத்தில் இந்த நோய்க்குறியியல் சிகிச்சையில் நோயாளியின் கார்போஹைட்ரேட் கொண்ட உணவை போதுமான அளவு உட்கொள்வது அடங்கும்.
- சல்போனிலூரியாக்களின் வழித்தோன்றல்கள் (கிளிபென்கிளாமைடு, கிளிக்விடான்). இது மிகவும் பிரபலமான கருவிகளின் குழு ஆகும்.
ஒரு குறிப்பிட்ட நோயாளிக்கு ஒரு மருந்தைத் தேர்ந்தெடுக்கும்போது, நோயாளியின் தனிப்பட்ட குணாதிசயங்கள் மற்றும் மருந்துகளின் சாத்தியமான பக்க விளைவுகளை கணக்கில் எடுத்துக்கொள்வது அவசியம். கூடுதலாக, விரும்பிய அளவை சரியாக கணக்கிடுவது முக்கியம்.
பெருமூளை வீக்கத்தைத் தடுக்க, மெக்னீசியம் சல்பேட் நரம்பு வழியாக நிர்வகிக்கப்படலாம்.
புதிதாகப் பிறந்த அறிகுறிகளில் இரத்தச் சர்க்கரைக் குறைவு

ஆக்ஸிஜன் மற்றும் குளுக்கோஸ் ஆகியவை உடலின் வாழ்வின் முக்கிய ஆதாரங்கள். ஹைபர்பிலிரூபினேமியாவுக்குப் பிறகு, பிறந்த குழந்தைக்கு மருத்துவமனையில் நீண்ட காலம் தங்க வேண்டிய இரண்டாவது காரணியாக நியோனடல் ஹைபோகிளைசீமியா கருதப்படுகிறது.