புதிதாகப் பிறந்தவரின் நீரிழிவு கருவுறுதல்
கர்ப்பத்திற்கு முன்போ அல்லது கர்ப்ப காலத்திலோ நீரிழிவு நோயைக் கண்டறிந்த மருத்துவர்கள் பிறந்த தாயில் புதிதாகப் பிறந்த குழந்தை சில உடல்நல விளைவுகளை ஏற்படுத்தும். அதிர்ஷ்டவசமாக, மருத்துவத்தின் வளர்ச்சியானது தற்போது கடுமையான பெரினாட்டல் சிக்கல்கள் குறைவாகவே காணப்படுகின்றன.
நீரிழிவு ஃபெட்டோபதி என்பது புதிதாகப் பிறந்த குழந்தைகளின் உருவ மாற்றமாகும், அதன் தாய்மார்கள் நீரிழிவு நோயால் பாதிக்கப்படுகின்றனர். வாழ்க்கையின் முதல் மணிநேரங்களில் காணப்படும் செயல்பாட்டு மற்றும் வளர்சிதை மாற்றக் கோளாறுகளும் அவற்றில் அடங்கும்.
இந்த தலைப்பில் நான் சேகரித்த கட்டுரைகளில் நீரிழிவு கருவைப் பற்றி மேலும் வாசிக்க.
முன்னறிவிப்பு மற்றும் பின்தொடர்தல்
பிறவி குறைபாடுகள் இல்லாத நீரிழிவு கருவுற்றிருக்கும் குழந்தைகளின் பிறந்த குழந்தைகளில், கரு வளர்ச்சியின் அறிகுறிகள் 2-3 மாதங்களுக்குள் முற்றிலும் தலைகீழாக உருவாகின்றன என்று நம்பப்படுகிறது. எதிர்காலத்தில் நீரிழிவு நோய் வருவதற்கான வாய்ப்பு குறைவாக உள்ளது, குழந்தைகள் உடல் பருமனுக்கு ஒரு போக்கு உள்ளது. இரத்தச் சர்க்கரைக் குறைவு காரணமாக நரம்பு மண்டலத்திற்கு கரிம சேதம் ஏற்படும் அபாயம் உள்ளது.
குறைந்தபட்ச பெருமூளை செயலிழப்பு பின்னர் 1 / 3-1 / 4 குழந்தைகளில் கண்டறியப்படுகிறது, இருதய அமைப்பில் செயல்பாட்டு மாற்றங்கள் - 1/2 இல். இடைப்பட்ட நோய்கள் ஏற்பட்டால், இரத்த சர்க்கரை மற்றும் சிறுநீரைத் தீர்மானிப்பது அவசியம், மேலும் வருடத்திற்கு ஒரு முறை குளுக்கோஸ் சகிப்புத்தன்மைக்கு ஒரு நிலையான பரிசோதனையை மேற்கொள்ளுங்கள்.
புதிதாகப் பிறந்த குழந்தைக்கு நீரிழிவு கருவுறுதலுக்கான காரணம் எதிர்பார்ப்புள்ள தாயின் நீரிழிவு நோயாகும்
சராசரியாக 0.5% கர்ப்பிணிப் பெண்களில் நீரிழிவு நோயை மருத்துவர்கள் கண்டறியின்றனர். இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய்க்கு (வகை 2 நீரிழிவு நோய்) பொதுவான உயிர்வேதியியல் மாற்றங்கள் ஒவ்வொரு பத்தாவது கர்ப்பிணிப் பெண்ணிலும் காணப்படுகின்றன. இது கர்ப்பகால நீரிழிவு என்று அழைக்கப்படுகிறது, இது காலப்போக்கில் இந்த பெண்களில் பாதியில் நீரிழிவு நோயாக உருவாகிறது.
கர்ப்ப காலத்தில் இன்சுலின் சார்ந்த நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்கள் (வகை 1 நீரிழிவு நோய்) ஹைப்பர் கிளைசீமியா மற்றும் கெட்டோஅசிடோசிஸ் காலங்களில் செல்லலாம், இது இரத்தச் சர்க்கரைக் குறைவின் காலங்களால் மாற்றப்படலாம்.
கெட்டோஅசிடோசிஸ் என்பது இன்சுலின் குறைபாட்டின் விளைவாக ஏற்படும் கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறு ஆகும்.
நீங்கள் அதை சரியான நேரத்தில் நிறுத்தவில்லை என்றால், ஒரு நீரிழிவு கெட்டோஅசிடோடிக் கோமா உருவாகிறது. கூடுதலாக, நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களில் மூன்றில் ஒரு பகுதியினருக்கு, குறிப்பாக கர்ப்பம் போன்ற சிக்கல்களுடன் கர்ப்பம் ஏற்படுகிறது.
இது தாமதமான நச்சுத்தன்மை என்றும் அழைக்கப்படுகிறது. இந்த வழக்கில், வருங்கால தாயின் சிறுநீரகங்கள், இரத்த நாளங்கள் மற்றும் மூளையின் வேலை மோசமடைந்து வருகிறது. சிறுநீர் சோதனைகளில் புரதத்தைக் கண்டறிதல் மற்றும் இரத்த அழுத்தத்தின் அதிகரிப்பு ஆகியவை சிறப்பியல்பு அம்சங்கள்.
புதிதாகப் பிறந்த குழந்தைக்கு நீரிழிவு கருவுறுதலின் அறிகுறிகள்
நவீன மருத்துவத்தில் ஒரு பெரிய அறிவுக் கடை உள்ளது என்ற போதிலும், மருத்துவர்கள் மிகவும் அனுபவம் வாய்ந்தவர்களாகவும், எல்லா வகையான சிக்கல்களையும் முரண்பாடுகளையும் எதிர்கொண்டுள்ளனர், கர்ப்பிணிப் பெண்களில் டைப் 1 நீரிழிவு நோயை சரிசெய்யும்போது கூட, ஏறத்தாழ 30% குழந்தைகள் நீரிழிவு கரு நோயால் பிறந்தவர்கள்.
எச்சரிக்கை: நீரிழிவு கரு என்பது ஒரு கர்ப்பிணிப் பெண்ணின் நீரிழிவு நோயின் விளைவாக (அல்லது ஒரு முன்கூட்டிய நிலை) கருவில் உருவாகும் ஒரு நோயாகும். இது கணையம், சிறுநீரகங்கள் மற்றும் மைக்ரோவாஸ்குலேச்சரின் பாத்திரங்களில் ஏற்படும் மாற்றங்களுக்கு வழிவகுக்கிறது.
டைப் 1 நீரிழிவு நோயுள்ள ஒரு பெண்ணில், கருவுற்றிருக்கும் இறப்பு விகிதம் (கர்ப்பத்தின் 22 வது வாரம் முதல் பிறந்து 7 வது நாள் வரை) இயல்பை விட 5 மடங்கு அதிகமாகும் என்றும், வாழ்க்கையின் 28 வது நாளுக்கு முன்பு குழந்தைகளின் இறப்பு (பிறந்த குழந்தை) 15 முறைக்கு மேல்.
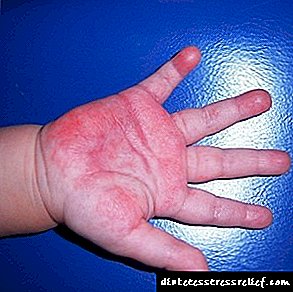
நீரிழிவு கருவுற்றிருக்கும் குழந்தைகள் பெரும்பாலும் நாள்பட்ட கருப்பையக ஹைபோக்ஸியாவால் பாதிக்கப்படுகின்றனர், மற்றும் பிரசவத்தின்போது கடுமையான அல்லது மிதமான மூச்சுத்திணறல் அல்லது சுவாச மன அழுத்தம் உள்ளது. பிறக்கும் போது, அத்தகைய குழந்தைகள் அதிக எடை கொண்டவர்கள், கரு முன்கூட்டியே பிறந்திருந்தாலும், அதன் எடை சாதாரண குழந்தைகளின் எடையுடன் இருக்கலாம்.
அறிகுறிகள்:
- அதிக எடை (4 கிலோகிராமுக்கு மேல்),
- தோல் ஒரு நீல-சிவப்பு நிறத்தை கொண்டுள்ளது,
- தோலடி பின் புள்ளி இரத்தப்போக்கு வடிவில் தோல் சொறி,
- மென்மையான திசு மற்றும் தோல் வீக்கம்,
- முகத்தின் வீக்கம்
- பெரிய தொப்பை, இது அதிகப்படியான வளர்ந்த தோலடி கொழுப்பு திசுக்களுடன் தொடர்புடையது,
- குறுகிய, தண்டுக்கு சமமாக, கைகால்கள்,
- சுவாசக் கோளாறு
- இரத்த பரிசோதனையில் சிவப்பு இரத்த அணுக்களின் (சிவப்பு இரத்த அணுக்கள்) அதிகரித்த உள்ளடக்கம்,
- உயர்ந்த ஹீமோகுளோபின் நிலை,
- குறைக்கப்பட்ட குளுக்கோஸ்
- மஞ்சள் காமாலை (தோல் மற்றும் கண் புரதங்கள்).
இந்த வெளிப்பாடு உடலியல் மஞ்சள் காமாலைக்கு குழப்பமடையக்கூடாது என்பது கவனிக்கத்தக்கது, இது வாழ்க்கையின் 3-4 வது நாளில் தன்னை வெளிப்படுத்துகிறது மற்றும் சுயாதீனமாக 7-8 வது நாளில் கடந்து செல்கிறது. நீரிழிவு கரு நோயைப் பொறுத்தவரை, மஞ்சள் காமாலை என்பது கல்லீரலில் ஏற்படும் நோயியல் மாற்றங்களின் அறிகுறியாகும், மேலும் தலையீடு மற்றும் மருத்துவ சிகிச்சை தேவைப்படுகிறது.
புதிதாகப் பிறந்தவரின் வாழ்க்கையின் முதல் மணிநேரத்தில், இது போன்ற நரம்பியல் கோளாறுகள்:
- தசை தொனி குறைந்தது
- உறிஞ்சும் நிர்பந்தத்தின் அடக்குமுறை,
- குறைவான செயல்பாடு ஹைப்பர்-கிளர்ச்சியினால் கூர்மையாக மாற்றப்படுகிறது (முனைகளின் நடுக்கம், தூக்கமின்மை, பதட்டம்).
ஆரம்பகால நோயறிதல்
நீரிழிவு நோயுள்ள ஒரு கர்ப்பிணிப் பெண் குழந்தை பிறப்பதற்கு முன்பே நீரிழிவு கரு நோயால் கண்டறியப்படுகிறார். இதற்கு ஒரு முன்நிபந்தனை தாயின் மருத்துவ வரலாறாக இருக்கலாம் (கர்ப்ப காலத்தில் நீரிழிவு நோய் அல்லது முன்கூட்டிய நிலை பற்றிய பதிவு இருப்பது).
நீரிழிவு கருவின் கருவுக்கு ஒரு சிறந்த நோயறிதல் முறை அல்ட்ராசவுண்ட் நோயறிதல் ஆகும், இது கர்ப்பத்தின் 10-14 வார காலப்பகுதியில் மேற்கொள்ளப்படுகிறது. அல்ட்ராசவுண்ட் காட்ட முடியும் இந்த நோயின் முன்னோடிகளான அறிகுறிகள்:
- கருவின் அளவு கொடுக்கப்பட்ட கர்ப்ப வயதுக்கான விதிமுறையை விட பெரியது,
- உடல் விகிதாச்சாரங்கள் உடைக்கப்படுகின்றன, கல்லீரல் மற்றும் மண்ணீரல் ஹைபர்டிராஃபி ஆகும்,
- அம்னோடிக் திரவத்தின் அதிகரித்த அளவு.
பிறப்புக்கு முந்தைய சிகிச்சை
டாக்டர்கள் ஒரு பெண் மற்றும் அவரது பிறக்காத குழந்தையின் சோதனைகளைப் பெற்றவுடன், தரவை ஒப்பிட்டு, “நீரிழிவு கருப்பை” கண்டறியும் நம்பிக்கையுடன், சிகிச்சையை உடனடியாகத் தொடங்க வேண்டும், இது குழந்தைக்கு இந்த நோயின் தீங்கு விளைவிக்கும் அபாயத்தைக் குறைக்க உதவும்.
கர்ப்ப காலம் முழுவதும், சர்க்கரை மற்றும் இரத்த அழுத்தம் கண்காணிக்கப்படுகிறது. ஒரு மருத்துவர் பரிந்துரைத்தபடி, கூடுதல் இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படலாம். இந்த காலகட்டத்தில் ஊட்டச்சத்து சீரானதாக இருக்க வேண்டும் மற்றும் தாய் மற்றும் குழந்தைக்கு தேவையான அனைத்து வைட்டமின்களும் இருக்க வேண்டும், இது போதாது என்றால், வைட்டமினேஷனின் கூடுதல் போக்கை பரிந்துரைக்க முடியும்.
உணவை கண்டிப்பாக கடைப்பிடிப்பது, கொழுப்பு நிறைந்த உணவுகள் அதிகமாக இருப்பதைத் தவிர்ப்பது, தினசரி உணவை 3000 கிலோகலோரிக்கு மட்டுப்படுத்துவது அவசியம். நியமிக்கப்பட்ட பிறந்த தேதிக்கு சற்று முன்பு, ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளுடன் உணவை வளப்படுத்துவது மதிப்பு.
அவதானிப்புகள் மற்றும் அல்ட்ராசவுண்ட் அடிப்படையில், பிரசவத்தின் உகந்த காலத்தை மருத்துவர்கள் தீர்மானிக்கிறார்கள். கர்ப்பம் சிக்கல்கள் இல்லாமல் தொடர்ந்தால், பிரசவத்திற்கு மிகவும் சாதகமான நேரம் கர்ப்பத்தின் 37 வாரங்களாக கருதப்படுகிறது. எதிர்பார்க்கும் தாய் அல்லது கருவுக்கு தெளிவான அச்சுறுத்தல் இருந்தால், தேதிகளை மாற்றலாம்.
பாகுபாடான பெண்ணுக்கு கிளைசீமியா இருக்க வேண்டும். சர்க்கரை பற்றாக்குறை பலவீனமான சுருக்கங்களுக்கு வழிவகுக்கும், ஏனெனில் கருப்பை சுருக்கங்களுக்கு குளுக்கோஸ் அதிக அளவு செலவிடப்படுகிறது. ஒரு பெண் ஆற்றலின் பற்றாக்குறையால், பிரசவத்தின்போது அல்லது அவர்களுக்குப் பிறகு, நனவு இழப்பு சாத்தியமாகும், குறிப்பாக கடினமான சந்தர்ப்பங்களில், இரத்தச் சர்க்கரைக் கோமாவில் விழுவது கடினம்.
ஒரு பெண்ணுக்கு இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் இருந்தால், அவற்றை வேகமாக கார்போஹைட்ரேட்டுகளுடன் நிறுத்த வேண்டியது அவசியம்: சர்க்கரை மற்றும் தண்ணீரின் விகிதத்தில் இனிப்பு நீரை குடிக்க பரிந்துரைக்கப்படுகிறது 100 மில்லி ஒன்றுக்கு 1 தேக்கரண்டி, நிலை மேம்படவில்லை என்றால், 5% குளுக்கோஸ் கரைசல் 500 அளவில் ஒரு நரம்பு வழியாக (ஒரு துளிசொட்டியுடன்) நிர்வகிக்கப்படுகிறது. மில்லி. வலிப்புடன், ஹைட்ரோகார்ட்டிசோன் 100 முதல் 200 மி.கி அளவிலும், 1 மில்லிக்கு மிகாமல் அட்ரினலின் (0.1%) அளவிலும் நிர்வகிக்கப்படுகிறது.
பிரசவத்திற்குப் பின் கையாளுதல்
பிறந்த அரை மணி நேரத்திற்குப் பிறகு, குழந்தைக்கு 5% குளுக்கோஸ் கரைசல் செலுத்தப்படுகிறது, இது இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியையும் அதனுடன் தொடர்புடைய சிக்கல்களையும் தடுக்க உதவுகிறது.
பிரசவத்தில் இருக்கும் பெண், பிரசவத்திற்குப் பிறகு அவளுக்கு வழங்கப்படும் இன்சுலின் அளவு 2-3 மடங்கு குறைகிறது. இரத்த குளுக்கோஸ் அளவு குறையும் போது, இது இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க உதவுகிறது. பிறந்த 10 வது நாளுக்குள், கர்ப்பத்திற்கு முன்னர் ஒரு பெண்ணின் சிறப்பியல்புகளாக இருந்த அந்த மதிப்புகளுக்கு நார்மோகிளைசீமியா திரும்புகிறது.
கண்டறியப்படாத நீரிழிவு கரு நோயின் விளைவுகள்
நீரிழிவு கரு நோயின் சிக்கல்கள் மற்றும் விளைவுகள், மிகவும் மாறுபட்டதாக இருக்கலாம் மற்றும் புதிதாகப் பிறந்தவரின் உடலில் மாற்ற முடியாத மாற்றங்களுக்கு வழிவகுக்கும், அல்லது இறப்பு, எடுத்துக்காட்டாக:
- கருவில் உள்ள நீரிழிவு கருவுறுதல் புதிதாகப் பிறந்த குழந்தைக்கு நீரிழிவு நோயாக உருவாகலாம், இது பிறந்த குழந்தை நீரிழிவு நோய் என்று அழைக்கப்படுகிறது,
- புதிதாகப் பிறந்தவரின் இரத்தம் மற்றும் திசுக்களில் குறைவான ஆக்சிஜன் உள்ளடக்கம்,
- புதிதாகப் பிறந்தவரின் சுவாசக் குழாய் நோய்க்குறி,
- தொப்புள் கொடியை வெட்டிய பிறகு, தாயின் குளுக்கோஸ் குழந்தையின் இரத்தத்தில் பாய்வதை நிறுத்துகிறது (இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது), அதே நேரத்தில் கணையம் முந்தைய தொகுதிகளில் குளுக்கோஸை செயலாக்குவதற்காக இன்சுலின் உற்பத்தி செய்கிறது. இந்த நிலைமை மிகவும் ஆபத்தானது மற்றும் புதிதாகப் பிறந்தவரின் மரணத்தை ஏற்படுத்தும்,
- புதிதாகப் பிறந்த குழந்தையில், பலவீனமான கனிம வளர்சிதை மாற்றத்தின் ஆபத்து அதிகரிக்கிறது, இது மெக்னீசியம் மற்றும் கால்சியம் பற்றாக்குறையுடன் தொடர்புடையது, இது மத்திய நரம்பு மண்டலத்தின் செயல்பாடுகளை எதிர்மறையாக பாதிக்கிறது. பின்னர், அத்தகைய குழந்தைகள் மன மற்றும் உளவியல் கோளாறுகளால் பாதிக்கப்படலாம் மற்றும் வளர்ச்சியில் பின்தங்கியிருக்கலாம்,
- கடுமையான இதய செயலிழப்பு ஆபத்து,
- டைப் 2 நீரிழிவு நோய்க்கு குழந்தையின் முன்கணிப்பு ஏற்படும் அபாயம் உள்ளது,
- உடல் பருமன்.
டாக்டர்களின் அனைத்து மருந்துகளுக்கும் உட்பட்டு, கர்ப்ப காலத்தில் அவர்களின் உடல்நிலையை கவனமாக கண்காணித்தல், நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண் மற்றும் அவரது குழந்தை ஆகிய இரண்டிற்கும் மருத்துவர்கள் சாதகமான முன்கணிப்பைக் கொடுக்கின்றனர்.
நோயியல் மற்றும் நோய்க்கிருமி உருவாக்கம்
தாய்மார்கள் நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளில் ஏற்படும் இரத்தச் சர்க்கரைக் குறைவை ஒருபுறம், கரு அல்லது பிறந்த குழந்தை ஹைபரின்சுலினிசம் மூலமாகவும், மறுபுறம், குழந்தையின் உடலின் போதுமான திறனால், பிறப்புக்குப் பிறகு அடித்தள குளுக்கோஸ் ஹோமியோஸ்டாஸிஸை பராமரிக்கவும் முடியும்.
இன்சுலின் நஞ்சுக்கொடியைக் கடக்காது, ஆனால் குளுக்கோஸ் தாயின் இரத்தத்திலிருந்து கருவுக்குச் செல்கிறது. கருவின் இன்சுலின் கருவி குளுக்கோஸ் தூண்டுதலுக்கு இன்சுலின் சுரப்பை அதிகரிப்பதன் மூலம் பதிலளிக்கிறது. தாயின் உடலில் உள்ள ஹைப்பர் கிளைசீமியா கருவில் உள்ள cell- செல் ஹைப்பர் பிளேசியா (லாங்கர்ஹான்ஸ் தீவுகள்) வளர்ச்சிக்கு வழிவகுக்கிறது, மேலும் ஹைப்பர் இன்சுலினீமியா, குளுக்கோஸிலிருந்து கிளைகோஜன் மற்றும் கொழுப்பை உருவாக்குவதை அதிகரிக்கிறது. ஹைபரின்சுலினிசம் எஸ்.டி.எச் மற்றும் இன்சுலின் போன்ற வளர்ச்சி ஹார்மோனின் செறிவு அதிகரிப்பதற்கு வழிவகுக்கிறது, அவை வளர்ச்சி ஊக்குவிப்பாளர்களாக இருக்கின்றன.
மருத்துவ படம்
நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்குப் பிறக்கும் குழந்தைகள், ஒரு விதியாக, பெரிய எடையுள்ள (4500-4900 கிராம்), வீங்கி, நிலவின் வடிவ முகம், குறுகிய கழுத்து மற்றும் ஹைபர்டிரிகோசிஸ் ஆகியவற்றைக் கொண்டுள்ளனர். அவை மந்தமானவை, ஹைபோடோனிக், ஹைப்போரெஃப்ளெக்ஸியா, ஹீமோடைனமிக் ஸ்திரமின்மை, உடல் எடையை தாமதமாக மீட்டெடுப்பது, பலவீனமான மத்திய நரம்பு மண்டல செயல்பாடு, எஸ்.டி.ஆரை வெளிப்படுத்தும் போக்கு, இருதயநோய் ஆகியவை குறிப்பிடப்படுகின்றன. ஹைபர்பிலிரூபினேமியா, மோர் புரதங்களின் கலவையில் அசாதாரணங்கள் குறிப்பிடப்பட்டுள்ளன. மூளை மற்றும் தைமஸ் சுரப்பியின் அளவு குறைவதைக் காணலாம்.
கண்டறியும்
நீரிழிவு கரு நோயைக் கண்டறியும் போது, கவனியுங்கள்:
- மருத்துவ வரலாறு
- மருத்துவ வெளிப்பாடுகள்
- இரத்த குளுக்கோஸ்
- இன்சுலின் தீர்மானித்தல்
- கணைய அல்ட்ராசவுண்ட் முடிவுகள்.
வேறுபட்ட நோயறிதல் மேற்கொள்ளப்படுகிறது:
- நீரிழிவு நோயுடன்
- நீரிழிவு கரு
- கிளைக்கோஜன் சேமிப்பு நோய்,
- கேலக்டோசிமியா,
- இரண்டாம் நிலை இரத்தச் சர்க்கரைக் குறைவு,
- அட்ரீனல் பற்றாக்குறை, இட்சென்கோ-குஷிங்ஸ் நோய்க்குறி,
- ஹைப்போ- மற்றும் ஹைப்பர் தைராய்டிசம்.
நீரிழிவு கரு நோயால் பாதிக்கப்பட்ட குழந்தைகளுக்கு சிகிச்சையளிப்பது பல கட்டங்களை உள்ளடக்கியது:
1. வசதியான பயன்முறையை உருவாக்குதல் (வெப்பநிலை ஆதரவு).
2. இரத்தச் சர்க்கரைக் குறைவு:
- இரத்த சீரம் உள்ள குளுக்கோஸ் உள்ளடக்கம் 1.92 mmol / l ஐ விட அதிகமாக இருக்கும்போது மற்றும் திருப்திகரமான நிலையில் குளுக்கோஸை வாயால் நிர்வகிக்க முடியும்,
- இரத்தச் சர்க்கரைக் குறைவுடன் (1.65 மிமீல் / எல் குறைவாக), குளுக்கோஸின் நிர்வாகம் 1 கிலோ உடல் எடையில் 1 கிராம் உலர்ந்த பொருளின் வீதத்தில் வயிற்றுக்குள் அல்லது ஒரு குழாய் வழியாக வயிற்றுக்குள் சொட்டுவதன் மூலம் குறிக்கப்படுகிறது, முதலில் 20% தீர்வு வடிவத்தில், பின்னர் 10% தீர்வு. குளுக்கோஸ் அளவு 2.2 மிமீல் / எல் அடையும் வரை அறிமுகம் தொடர வேண்டும்,
- சிகிச்சையின் பின்னணிக்கு எதிராக 1.65 mmol / l க்கும் குறைவான குளுக்கோஸ் அளவைப் பராமரிக்கும் போது, ஹார்மோன்கள் வழக்கமான வயது தொடர்பான அளவுகளில் பரிந்துரைக்கப்படுகின்றன,
- சரியான சிகிச்சை என்பது வளர்சிதை மாற்ற செயல்முறைகளை மேம்படுத்துவதையும் இயல்பாக்குவதையும் நோக்கமாகக் கொண்டுள்ளது.
3. மத்திய நரம்பு மண்டலத்தில் மைக்ரோசர்குலேஷன் மற்றும் டிராபிக் செயல்முறைகளை இயல்பாக்குதல்.
4. நோய்க்குறி சிகிச்சை.
நீரிழிவு கருவைப் பற்றி இன்னும் கொஞ்சம்
தாய்வழி நீரிழிவு நீண்ட காலமாக தாய் மற்றும் பெரினாட்டல் நோயுற்ற தன்மை மற்றும் இறப்புக்கு காரணமாக உள்ளது. 1921 ஆம் ஆண்டில் இன்சுலின் கண்டுபிடிக்கப்படுவதற்கு முன்பு, டைப் 1 நீரிழிவு நோய் கொண்ட பெண்கள் இனப்பெருக்க வயதை எட்டவில்லை, 5% பெண்கள் மட்டுமே கர்ப்பமாகினர்.
ஆலோசனை! பெரும்பாலும், டாக்டர்கள் பெண்ணின் உயிருக்கு கடுமையான அச்சுறுத்தல் காரணமாக இந்த நிகழ்வுகளில் கர்ப்பத்தை நிறுத்த பரிந்துரைத்தனர். தற்போதைய கட்டத்தில், நோய் கட்டுப்பாட்டின் முன்னேற்றம் மற்றும் அதன்படி, நீரிழிவு நோயாளிகளின் வாழ்க்கைத் தரத்தை மேம்படுத்துவது தொடர்பாக, தாய்வழி இறப்பு கணிசமாகக் குறைந்துள்ளது.
இதுபோன்ற போதிலும், நீரிழிவு நோயுள்ள தாய்மார்களிடமிருந்து புதிதாகப் பிறந்த குழந்தைகளில் பிறவி குறைபாடுகள் 1-2% முதல் 8-15% வரை இருக்கும், அதே நேரத்தில் 30-50% குறைபாடுகளிலிருந்து இறப்பு இறப்பு நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்கு பிறந்த நோயாளிகளால் ஆனது.
டைப் 1 நீரிழிவு நோயாளிகளில், புதிதாகப் பிறந்த குழந்தைகளின் பிரசவம் மற்றும் பெரினாட்டல் இறப்பு பொது மக்களை விட 5 மடங்கு அதிகம். அதே சமயம், டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்குப் பிறந்த குழந்தைகளில், பிறந்த குழந்தைகளின் இறப்பு 15 மடங்கு அதிகமாகும், மற்றும் குழந்தை - 3 மடங்கு அதிகம்.
டைப் 1 நீரிழிவு நோய் (டி.எம் 1) உள்ள தாய்மார்களுக்கு பிறக்கும் குழந்தைகள் அறுவைசிகிச்சை மூலம் பிறப்பதற்கு 3 மடங்கு அதிகம், பிறப்பு காயங்கள் ஏற்பட 2 மடங்கு அதிகம் மற்றும் தீவிர சிகிச்சை தேவைப்படுவதற்கு 4 மடங்கு அதிகம். நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு தாயின் நிலையை மதிப்பிடுவதன் முடிவுகளுடன் பெரினாட்டல் விளைவு வெள்ளை அமைப்பில் கணிசமாக தொடர்புடையது.
நீரிழிவு கருவுறுதல் என்பது கருவுற்றிருக்கும் மற்றும் நீரிழிவு நோயால் பாதிக்கப்பட்ட தாயிடமிருந்து பிறந்த குழந்தையாகும், இது கர்ப்பத்தின் முதல் மூன்று மாதங்களுக்குப் பிறகு ஏற்படும் தாயின் மோசமான ஈடுசெய்யப்பட்ட அல்லது மறைந்திருக்கும் நீரிழிவு நோயால் ஏற்படும் கருவின் வளர்ச்சியில் குறிப்பிட்ட அசாதாரணங்களால் வகைப்படுத்தப்படுகிறது.
கருவின் மதிப்பீடு கர்ப்ப காலத்தில் கூட தொடங்குகிறது (லெசித்தின் / ஸ்பிங்கோமைலின் விகிதம், கலாச்சார பகுப்பாய்வு, நுரை சோதனை, கிராம் கறை ஆகியவற்றிற்கான அம்னோடிக் திரவத்தைப் பற்றிய ஆய்வு). பிறந்த பிறகு, குழந்தை எப்கார் அளவில் மதிப்பிடப்படுகிறது.
நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களிடமிருந்து பிறந்த குழந்தைகளுக்கு குறிப்பிட்ட கோளாறுகள் இருக்கலாம், அதாவது:
- சுவாசக் கோளாறுகள்
- ஜிகாண்டிசம் (கர்ப்பகால வயது எல்ஜிஏவுக்கு பெரியது), அல்லது ஊட்டச்சத்து குறைபாடு (கர்ப்பகால வயது எஸ்ஜிஏவுக்கு சிறியது),
- ஹைப்போகிளைசிமியா
- பாலிசித்தெமியா, ஹைபர்பிலிரூபினேமியா,
- ஹைபோகல்சீமியா, ஹைபோமக்னெசீமியா,
- பிறவி குறைபாடுகள்.
டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களிடமிருந்து வரும் குழந்தைகளில், நுரையீரல் திசுக்களின் முதிர்ச்சியில் தாமதம் ஏற்படுகிறது, ஏனெனில் கார்டிசால் நுரையீரல் முதிர்ச்சியைத் தூண்டுவதை ஹைப்பர் இன்சுலினீமியா தடுக்கிறது. சுவாசக் கோளாறுகளுக்கு மேலதிகமாக, 4% குழந்தைகளுக்கு நுரையீரல் அசாதாரணங்களும், 1% பேருக்கு ஹைபர்டிராஃபிக் கார்டியோமயோபதியும், புதிதாகப் பிறந்தவரின் தற்காலிக டச்சிப்னியா மற்றும் பாலிசித்தெமியாவும் உள்ளன.
ஜிகாண்டிசம் மற்றும் இரத்தச் சர்க்கரைக் குறைவு ஆகியவை பீடர்சனின் கருதுகோளால் "கரு ஹைப்பர் இன்சுலினிசம் - தாய்வழி ஹைப்பர் கிளைசீமியா" மூலம் விளக்கப்பட்டுள்ளன. கருவின் குறைபாடுகள் பெரும்பாலும் கர்ப்பத்தின் முதல் மூன்று மாதங்களில் தாயின் இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவதோடு தொடர்புடையவை.
முக்கியமானது! டைப் 1 நீரிழிவு நோயுள்ள ஒரு பெண்ணுக்கு பிறவி கரு நோய்க்குறியீட்டைத் தடுக்க முன்கூட்டிய கிளைசெமிக் கட்டுப்பாடு மற்றும் கர்ப்பத் திட்டம் தேவை.கர்ப்பகாலத்தின் பிந்தைய கட்டங்களில் தாய்வழி ஹைப்பர் கிளைசீமியா ஒரு பெரிய உடல் எடை, கார்டியோமெகலி மற்றும் டைசெலக்ட்ரோலைட் தொந்தரவுகள் கொண்ட குழந்தையின் பிறப்புடன் தொடர்புடையது.
மேக்ரோசோமியா (எல்ஜிஏ ஜிகாண்டிசம்) கர்ப்பகால வயதால் 90 சென்டிலுக்கு மேல் இருக்கும் குழந்தையின் வளர்ச்சி மற்றும் உடல் எடையின் விலகலால் கண்டறியப்படுகிறது. டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்கு பிறந்த 26% குழந்தைகளிலும், பொது மக்களில் 10% குழந்தைகளிலும் மேக்ரோசோமி ஏற்படுகிறது.
கரு மற்றும் புதிதாகப் பிறந்த குழந்தையின் பெரிய உடல் எடை, மூச்சுத்திணறல், கருவின் தோள்களின் டிஸ்டோபியா, பிரசவத்தின் போது மூச்சுக்குழாய் பிளெக்ஸஸுக்கு சேதம் மற்றும் எலும்பு முறிவுகள் போன்ற பெரினாட்டல் சிக்கல்களின் அதிர்வெண் அதிகரிக்க வழிவகுக்கிறது. எல்ஜிஏ உள்ள அனைத்து குழந்தைகளும் சாத்தியமான இரத்தச் சர்க்கரைக் குறைவுக்கு பரிசோதிக்கப்பட வேண்டும். ஒரு கர்ப்பிணிப் பெண் பிரசவத்தின்போது அதிக அளவு குளுக்கோஸ் உட்செலுத்தலைப் பெற்றிருந்தால் இது மிகவும் முக்கியமானது.
புதிதாகப் பிறந்த குழந்தையின் வளர்ச்சி மற்றும் / அல்லது உடல் எடை 10 சென்டில்களுக்குக் குறைவான குறிகாட்டிகளுடன் அதன் கர்ப்பகால வயதிற்கு ஒத்திருந்தால், கருப்பையக வளர்ச்சிக்கு 2 வாரங்கள் அல்லது அதற்கு மேற்பட்டதாக இருந்தால், கருப்பையக வளர்ச்சி குறைபாடு (ஐ.யூ.ஜி.ஆர்) தீர்மானிக்கப்படுகிறது. நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களிடமிருந்து 20% குழந்தைகளிலும், பொது மக்களில் 10% குழந்தைகளிலும் IUGR கண்டறியப்படுகிறது. இந்த நிகழ்வு தாயின் கடுமையான புனரமைப்பு சிக்கல்களுடன் தொடர்புடையது.
குழந்தையின் வாழ்க்கையின் முதல் மணிநேரங்களில் இரத்தச் சர்க்கரைக் குறைவு எப்போதும் இருக்கும், மேலும் இது விழிப்புணர்வு, தசை ஹைபோடென்ஷன், பலவீனமான, அதிக அலறல், சோம்பல் உறிஞ்சுதல் மற்றும் அதிகரித்த மன உளைச்சல் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. பெரும்பாலான சந்தர்ப்பங்களில், புதிதாகப் பிறந்த குழந்தைகளில் இரத்தச் சர்க்கரைக் குறைவு மருத்துவ அறிகுறிகளைக் கொண்டிருக்கவில்லை. இரத்தச் சர்க்கரைக் குறைவின் தொடர்ச்சியானது வாழ்க்கையின் முதல் வாரத்தில் ஏற்படுகிறது.
புதிதாகப் பிறந்த குழந்தையின் இரத்தச் சர்க்கரைக் குறைவுக்கான காரணம், தாய்வழி இரத்த சர்க்கரையின் அதிகரிப்புக்கு பதிலளிக்கும் விதமாக கருவின் கணைய β- கலங்களின் ஹைப்பர் பிளாசியா காரணமாக ஹைப்பர் இன்சுலினிசம் ஆகும். தொப்புள் கொடியைக் கட்டுப்படுத்திய பிறகு, தாயிடமிருந்து குளுக்கோஸ் திடீரென நின்றுவிடுகிறது, மேலும் இன்சுலின் சுரப்பு உயர்த்தப்பட்டு, இது இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கிறது. புதிதாகப் பிறந்த குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியில் உயர்ந்த கேடகோலமைன்களுடன் கூடிய பெரினாடல் மன அழுத்தம் கூடுதல் பங்கு வகிக்கிறது.
முன்கூட்டிய குழந்தைகளிலும் “மேக்ரோசோம்களிலும்” இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து 25-40% ஆகும். எக்ஸ்எக்ஸ் நூற்றாண்டின் 80 களின் நடுப்பகுதியில், பெரும்பாலான நியோனாட்டாலஜிஸ்டுகள் பிறந்த குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவுக்கான அளவுகோல் 2.2 மிமீல் / எல் அல்லது அதற்கும் குறைவான குளுக்கோஸ் அளவாகக் கருதப்பட வேண்டும் என்ற முடிவுக்கு வந்தனர். எம். கோர்ன்ப்ளாட் மற்றும் ஆர். ஸ்வார்ட்ஸ் ஆகியோரின் அளவுகோல்கள் குறித்த வழிகாட்டுதல் இரத்தச் சர்க்கரைக் குறைவின் தாமத சிகிச்சைக்கு வழிவகுக்கிறது.
மேலும், கடந்த நூற்றாண்டின் 80 மற்றும் 90 களின் பிற்பகுதியில், புதிதாகப் பிறந்த ஹைப்போகிளைசீமியாவின் மூளையில் 2.6 மிமீல் / எல் கீழே குளுக்கோஸ் அளவைக் கொண்டு சேதமடையக்கூடும் என்று அறிக்கைகள் வந்தன. இது சம்பந்தமாக, WHO நிபுணர் குழு (1997), இரத்த குளுக்கோஸ் அளவு 2.6 mmol / L க்கும் குறைவாக இருக்கும்போது புதிதாகப் பிறந்த குழந்தைகளின் இரத்தச் சர்க்கரைக் குறைவு ஒரு நிபந்தனையாக இருக்க வேண்டும் என்று பரிந்துரைத்தது.
எச்சரிக்கை: இரத்த குளுக்கோஸைக் கண்காணிப்பதற்கான வெளிநாட்டு ஸ்கிரீனிங் சோதனைகள் (டெக்ஸ்ட்ரோஸ்டிக்ஸ், செம்ஸ்ட்ரிப்ஸ் போன்றவை) 2.2 மிமீல் / எல் க்கும் குறைவான குளுக்கோஸ் மட்டத்தில் துல்லியமாக வண்ண மாற்றத்தை அளிக்கின்றன. ஆகையால், பல வழிகாட்டுதல்கள் இன்னும் பழைய அளவுகோல்களைக் கடைப்பிடிக்கின்றன மற்றும் புதிதாகப் பிறந்த குழந்தைகளின் இரத்தச் சர்க்கரைக் குறைவு குளுக்கோஸ் அளவை 2.2 மிமீல் / எல் குறைவாகக் கருதுகிறது.
ஹைபர்பிலிரூபினேமியாவுக்கான ஸ்கிரீனிங் சோதனைகள் கிளைசீமியாவின் சற்றே குறைந்த அளவைக் காட்டுகின்றன என்பதை நினைவில் கொள்ள வேண்டும், எனவே பிளாஸ்மா அல்லது சீரம் ஆகியவற்றில் குளுக்கோஸை உயிர்வேதியியல் முறைகள் மூலம் தீர்மானிப்பதன் மூலம் உறுதிப்படுத்தல் தேவைப்படுகிறது. அதே நேரத்தில், பிளாஸ்மாவில் குளுக்கோஸின் அளவை நிர்ணயிக்கும் போது, கிளைசீமியா மதிப்புகள் முழு இரத்தத்திலும் தீர்மானிக்கப்படுவதை விட 14% அதிகமாகும்.
புதிதாகப் பிறந்த குழந்தையின் குதிகால் எடுக்கப்பட்ட தந்துகி இரத்தத்தில் உள்ள கிளைசீமியாவை தீர்மானிக்கும்போது, அதை 15 நிமிடங்கள் முன்கூட்டியே சூடாக்க வேண்டும், உடனடியாக இரத்தத்தில் தந்துகி பனியில் வைக்கவும். இந்த நிபந்தனைகளுக்கு இணங்கத் தவறினால் கிளைசீமியா ஒரு மணி நேரத்திற்கு 1 மிமீல் / எல் குறையும்.
பாலிசித்தெமியா, நாள்பட்ட காரணமாக அதிகரித்த எரித்ரோபொய்சிஸின் விளைவாக
புதிதாகப் பிறந்த குழந்தைக்கு நீரிழிவு கரு நோய் என்றால் என்ன, அதற்கு எவ்வாறு சிகிச்சையளிப்பது?
ஒரு தசாப்த காலமாக, புதிதாகப் பிறந்த குழந்தைகளிலும் அவர்களின் தாய்மார்களிடமும் இறப்பு ஏற்படுவதற்கு நீரிழிவுதான் முக்கிய காரணமாக உள்ளது, ஏனெனில் உடலின் இன்சுலின் சார்ந்தது மிக அதிகமாக இருந்தது, அதைப் பெற எங்கும் இல்லை. காலப்போக்கில், மருத்துவம் இன்சுலின் என்ற சிறப்பு மருந்தை உருவாக்கியது, இது கர்ப்பிணிப் பெண்கள் குழந்தையை சுமந்து செல்லவும், ஆரோக்கியமான உடல்நலப் பிரச்சினைகள் இல்லாமல் ஆரோக்கியமான புதிதாகப் பிறந்த குழந்தையைப் பெற்றெடுக்கவும் உதவியது. முக்கியமானது: பல தசாப்தங்களுக்கு முன்னர், உடலில் நீரிழிவு நோய் வரும்போது கர்ப்பத்தை நிறுத்துமாறு மருத்துவர்கள் பெண்களை பரிந்துரைத்தனர். இருப்பினும், இன்று, நவீன மருந்துகளுக்கு நன்றி, ஒரு பெண் ஒரு குழந்தையைத் தாங்க முடிகிறது மற்றும் கருவின் ஆரோக்கியத்திற்கு பயப்படக்கூடாது. ஆனால் இன்னும், எல்லோரும் அவ்வளவு “அதிர்ஷ்டசாலிகள்” அல்ல, ஏனெனில் பிரசவத்தில் 5% பெண்கள் இன்னும் தங்கள் குழந்தையைப் பாதுகாக்க முடியவில்லை, நீரிழிவு நோயின் வெளிப்பாட்டின் விளைவாக, உடல்நலப் பிரச்சினைகளுடன் பிறந்தவர்கள். புதிதாகப் பிறந்த குழந்தைகளில் தோன்றும் நீரிழிவு கரு நோய் ஒரு நோயாகும், இதன் விளைவாக, தாயின் நீரிழிவு காரணமாக, குழந்தை குறிப்பிட்ட அசாதாரணங்களை உருவாக்குகிறது.
| வீடியோ (விளையாட கிளிக் செய்க). |
முக்கியமானது: இந்த நோயின் விளைவாக, பல குழந்தைகள் இதய குறைபாடுகளுடன் பிறக்கிறார்கள், இது உயிர்வாழ்வதைத் தடுக்கிறது, மேலும் அவர்கள் 3 மாத வயதிற்கு முன்பே இறக்கின்றனர். அதனால்தான் ஒரு பெண் ஒரு மகளிர் மருத்துவ நிபுணரை சரியான நேரத்தில் சந்திப்பது முக்கியம், யார், சோதனைகளை மேற்கொள்ளும்போது, ஒரு பெண்ணில் நீரிழிவு நோயின் வளர்ச்சியை அடையாளம் காண உதவும்.
இந்த நோய் தாயின் நிலையை மட்டுமல்ல, புதிதாகப் பிறந்த குழந்தையையும் எதிர்மறையாக பாதிக்கிறது, ஏனெனில் பெரும்பாலான சந்தர்ப்பங்களில் அவை அறுவைசிகிச்சை பிரிவைப் பயன்படுத்தி பிறக்கின்றன, இது பெரும்பாலும் குழந்தைகளின் வளர்ச்சியை பாதிக்கிறது. கூடுதலாக, நீரிழிவு மற்றும் ஒரு பெண்ணின் உடலில் அதிக குளுக்கோஸிலிருந்து, பிரசவத்தின்போது அவருக்கு 4 மடங்கு அதிகமான காயங்கள் உள்ளன, இது அவரது ஆரோக்கியத்தையும் எதிர்மறையாக பாதிக்கிறது. ஆகையால், கர்ப்ப காலத்தில் உங்கள் ஆரோக்கியத்தை கவனமாக கண்காணிக்க வேண்டியது அவசியம், ஏனெனில் உங்கள் ஆரோக்கியத்திற்கு மட்டுமல்ல, இன்னும் வளர்ந்து வரும் மற்றும் வளர்ந்து வரும் கருவின் நல்வாழ்விற்கும் நீங்கள் பொறுப்பு.
நீரிழிவு கரு என்பது கருவின் நிலை, பின்னர் பிறந்த குழந்தை, இது நீரிழிவு நோயால் பாதிக்கப்பட்ட தாயின் தொற்றுநோயால் ஏற்படும் குறிப்பிட்ட அசாதாரணங்களால் ஏற்படுகிறது. கருப்பையில் குழந்தையின் வளர்ச்சியில் இந்த வெளிப்படையான விலகல்கள் முதல் மூன்று மாதங்களில் தீவிரமாக தங்களை வெளிப்படுத்தத் தொடங்குகின்றன, குறிப்பாக கர்ப்பத்திற்கு முன்னர் பெண் இந்த நோயைக் கண்டறிந்தால்.
குழந்தைக்கு என்ன வளர்ச்சிக் கோளாறுகள் ஏற்பட்டுள்ளன என்பதைப் புரிந்து கொள்ள, மருத்துவர் தொடர்ச்சியான இரத்த பரிசோதனைகளை பரிந்துரைக்கிறார் (பொது பகுப்பாய்வு, உடற்பயிற்சியுடன் குளுக்கோஸிற்கான சோதனை மற்றும் பல), இதற்கு நன்றி ஆரம்ப கட்டத்தில் கருவின் வளர்ச்சியில் உள்ள குறைபாடுகளை அடையாளம் காண முடியும். இந்த நேரத்தில், மகளிர் மருத்துவ நிபுணர் கருவின் நிலையை மதிப்பிடுகிறார், மேலும் லெசித்தின் அம்னோடிக் திரவத்தையும் ஆய்வு செய்கிறார். அதே நேரத்தில், ஒரு பெண் ஒரு கலாச்சார பகுப்பாய்வு மற்றும் நுரை சோதனைக்கு உட்படுத்தப்படுவது முக்கியம், இது நீரிழிவு நோயுடன் தொடர்புடைய கருவின் வளர்ச்சியில் அசாதாரணங்கள் இருப்பதை வெளிப்படுத்தும். நோய் உறுதிசெய்யப்பட்டால், பிரசவத்திற்குப் பிறகு புதிதாகப் பிறந்த குழந்தைகளின் நிலை எப்கார் அளவில் மதிப்பிடப்படுகிறது.
நீரிழிவு நோயால் பாதிக்கப்பட்ட தாயின் தொற்றுநோய்களின் போது தோன்றிய புதிதாகப் பிறந்தவரின் உடல்நிலை மாற்றங்களைக் கவனிப்பது கடினம் அல்ல. பெரும்பாலும் இது போன்ற விலகல்களால் வெளிப்படுகிறது:
- இரத்தச் சர்க்கரைக் குறைவின் இருப்பு,
- சுவாசக் கோளாறுகள்
- ஊட்டச்சத்தின்மை,
- ஜிகாண்டிசம் (ஒரு குழந்தை ஒரு பெரிய எடையுடன் பிறக்கிறது, குறைந்தது 4 கிலோ),
- பிறவி குறைபாடுகள்
- தாழ்.
முக்கியமானது: பிறந்த உடனேயே பிறந்த குழந்தைகளின் நிலை நுரையீரல் கருவின் உருவாக்கம் தாமதத்தால் ஏற்படுகிறது, இது அதன் ஆரோக்கியத்தை பாதிக்கிறது - குழந்தை கடினமாக சுவாசிக்கத் தொடங்குகிறது, மூச்சுத் திணறல் மற்றும் பிற சுவாச பிரச்சினைகள் தோன்றும்.
கர்ப்பகாலத்தின் முதல் 3 மாதங்களில், உடலில் குளுக்கோஸின் அளவை மருத்துவர்கள் கண்டிப்பாக கண்காணித்தால், எதிர்பார்ப்புள்ள தாய்க்கு முறையான சிகிச்சையுடன், கருவுக்கு நீரிழிவு கரு நோய் இருக்காது. இந்த வழக்கில், மகப்பேறு மருத்துவர்கள் கூறுகையில், புதிதாகப் பிறந்த குழந்தைகளில் 4% மட்டுமே தாய்மார்கள் மருத்துவ பரிந்துரைகளைப் பின்பற்றவில்லை, சரியான நேரத்தில் ஒரு மருத்துவரை சந்திக்கவில்லை. ஆகையால், ஒரு மகளிர் மருத்துவ நிபுணரை தொடர்ந்து சந்திக்க வேண்டியது அவசியம், இதனால் அவர் குழந்தையின் அசாதாரணங்களை அடையாளம் கண்டு அவற்றை அகற்ற பொருத்தமான நடவடிக்கைகளை எடுக்க முடியும் - அப்போதுதான் குழந்தை ஆரோக்கியமாக பிறக்கும், மேலும் வாழ்க்கையை மறைக்கும் கடுமையான பிரச்சினைகள் இருக்காது.
கரு மற்றும் பிறந்த குழந்தை இரண்டிலும் நோய் இருப்பதை தீர்மானிப்பது கடினம் அல்ல. பெரும்பாலும் இது கவனிக்க முடியாத பல அறிகுறிகளால் ஏற்படுகிறது:
- முகத்தில் வீக்கம்,
- அதிக எடை, சில நேரங்களில் 6 கிலோவை எட்டும்,
- மென்மையான தோல் மற்றும் வீங்கிய திசுக்கள்
- தோலடி ரத்தக்கசிவை ஒத்த தோல் சொறி,
- தோலின் சயனோசிஸ்,
- குறுகிய கால்கள்.
மேலும், புதிதாகப் பிறந்த குழந்தையில், சர்பாக்டான்ட் பற்றாக்குறையின் விளைவாக எழும் சுவாசப் பிரச்சினைகளை ஒருவர் அடையாளம் காண முடியும் (நுரையீரலில் உள்ள ஒரு சிறப்புப் பொருள், குழந்தை முதலில் உள்ளிழுக்கும்போது திறக்க மற்றும் ஒன்றாக ஒட்டாமல் இருக்க அனுமதிக்கிறது).
புதிதாகப் பிறந்த குழந்தைக்கு மஞ்சள் காமாலை நோயின் ஒரு சிறப்பியல்பு அறிகுறியாகும்.
முக்கியமானது: இந்த நிலை உடலியல் மஞ்சள் காமாலைக்கு குழப்பமடையக்கூடாது, சில காரணங்களுக்காக உருவாகிறது. இந்த நோயின் அறிகுறிகள் ஒரே மாதிரியாக இருந்தாலும், சிக்கலான சிகிச்சையின் உதவியுடன் நீரிழிவு கருவுடன் மஞ்சள் காமாலைக்கு சிகிச்சையளிப்பது அவசியம், அதே நேரத்தில் கருவின் பிறப்பு 7-14 நாட்களுக்குப் பிறகு நோயின் செயல்பாட்டு போக்கை மறைந்துவிடும்.
புதிதாகப் பிறந்தவரின் நரம்பியல் கோளாறுகள் ஃபெட்டோபதியுடனும் ஏற்படுகின்றன, இதன் விளைவாக நீரிழிவு நோயால் பாதிக்கப்பட்ட தாயின் தொற்று ஏற்படுகிறது. இந்த வழக்கில், குழந்தையின் தசைக் குரல் குறைகிறது, குழந்தை சாதாரணமாக தூங்க முடியாது, தொடர்ந்து நடுங்குகிறது, மேலும் அவருக்கு உறிஞ்சும் நிர்பந்தத்தைத் தடுக்கிறது.
நீரிழிவு நோய் வருங்கால தாய்க்கு இன்சுலின் குறைவதை ஏற்படுத்துகிறது - இது கணையத்தின் ஹார்மோன் ஆகும், இது உடலில் இருந்து குளுக்கோஸை அகற்றுவதற்கு காரணமாகிறது. இதன் விளைவாக, இரத்த சர்க்கரை கூர்மையாக உயர்கிறது, இது குழந்தையின் அதிகப்படியான குளுக்கோஸ் உற்பத்திக்கு வழிவகுக்கிறது, இது நஞ்சுக்கொடி வழியாக ஊடுருவுகிறது. இதன் விளைவாக, கருவின் கணையம் அதிக அளவு இன்சுலின் உற்பத்தி செய்கிறது, இது கொழுப்பு தோற்றத்திற்கு வழிவகுக்கிறது, இது குழந்தைக்கு அதிகமாக டெபாசிட் செய்யப்படுகிறது. மேலும், உங்களுக்குத் தெரிந்தபடி, அதிக எடை எந்தவொரு நபருக்கும், அது புதிதாகப் பிறந்தவரா அல்லது வயது வந்தவரா என்பதைத் தீங்கு செய்கிறது, எனவே இது குழந்தையில் டெபாசிட் செய்யப்படுவதைத் தடுப்பது முக்கியம், ஏனென்றால் அவை பெரும்பாலும் மரணத்திற்கு வழிவகுக்கும், ஏனெனில் இன்சுலின் உற்பத்தி அதிகரித்ததன் விளைவாக.
கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு தாய்க்கும் கருவின் தொற்று ஏற்படலாம், இது பெண் உடலால் இன்சுலின் போதுமான அளவு உற்பத்தி செய்யப்படுவதால் ஏற்படுகிறது. இதன் விளைவாக, குழந்தைக்கு போதுமான குளுக்கோஸ் கிடைக்காது, மாறாக, தாய்க்கு குளுக்கோஸ் அதிகமாக உள்ளது. இந்த நிகழ்வு கர்ப்பத்தின் பிற்கால கட்டங்களில் நிகழ்கிறது, எனவே இது புதிதாகப் பிறந்தவரின் ஆரோக்கியத்திற்கு குறைவான தீங்கு விளைவிக்கும், மேலும் பிறந்த உடனேயே சிகிச்சைக்கு பதிலளிக்கவும் முடிகிறது.
ஒரு கர்ப்பிணிப் பெண் கருவின் தொற்றுநோயை உறுதிப்படுத்தும் தொடர்ச்சியான சோதனைகளில் தேர்ச்சி பெற வேண்டும்:
- மருத்துவ வரலாறு
- அம்னோடிக் திரவம்
- காலக்கெடுவை பூர்த்தி செய்யாத பெரிய கரு அளவுகள்,
- ஒரு குழந்தையின் உள் உறுப்புகளின் அளவை மீறுதல், இது அல்ட்ராசவுண்டின் போது கவனிக்கப்படலாம்.
புதிதாகப் பிறந்த குழந்தையைப் பெற்றெடுத்த உடனேயே, அவருக்கு தொடர்ச்சியான சோதனைகள் மற்றும் பகுப்பாய்வுகளும் வழங்கப்படுகின்றன:
- உடல் எடை, விகிதாச்சாரத்தை அளவிடுதல் மற்றும் அடிவயிற்றின் நிலையை மதிப்பிடுதல்,
- பாலிசித்தெமியா (சிவப்பு ரத்த அணுக்களின் அதிகரித்த சதவீதம்),
- ஹீமோகுளோபின் அளவை பகுப்பாய்வு செய்தல், இது நீரிழிவு கருவில் பல முறை அதிகரிக்கப்படுகிறது,
- உயிர்வேதியியல் இரத்த பரிசோதனை.
மேலும், புதிதாகப் பிறந்த குழந்தை மருத்துவர் மற்றும் உட்சுரப்பியல் நிபுணரை சந்திக்க வேண்டும், அவர் குழந்தையின் நிலையை மதிப்பிடுவதற்கும் சரியான சிகிச்சையை பரிந்துரைப்பதற்கும் உதவுவார்.
குழந்தையின் சிகிச்சை பல கட்டங்களில் மேற்கொள்ளப்படுகிறது, இது ஆரோக்கியத்தின் பொதுவான நிலையைப் பொறுத்தது:
- ஒவ்வொரு அரை மணி நேரத்திற்கும், குழந்தைக்கு பாலுடன் உணவளித்த உடனேயே குளுக்கோஸ் கரைசலில் கொண்டு வரப்படுகிறது. ஹைப்போலிகேமியாவை அகற்ற இது அவசியம், இது தாயின் உடலில் இருந்து பெரிய அளவில் நுழையும் குழந்தையின் இரத்தத்தில் குளுக்கோஸ் குறைவதன் விளைவாக தோன்றுகிறது (கருப்பையக வளர்ச்சியுடன்). இல்லையெனில், அதன் அறிமுகம் இல்லாத நிலையில், புதிதாகப் பிறந்த குழந்தை இறக்கக்கூடும்.
- இயந்திர காற்றோட்டம், குழந்தையின் மோசமான அல்லது பலவீனமான சுவாசத்தின் விளைவாக. குழந்தையின் உடல் சுயாதீனமாக சர்பாக்டான்டை உற்பத்தி செய்யத் தொடங்கும் வரை இது மேற்கொள்ளப்பட வேண்டும், இது நுரையீரலின் முழு திறப்புக்கும் அவசியம்.
- நரம்பியல் கோளாறுகளுடன், குழந்தைக்கு மெக்னீசியம் மற்றும் கால்சியம் செலுத்தப்படுகிறது.
- புதிதாகப் பிறந்த குழந்தைக்கு மஞ்சள் காமாலைக்கான சிகிச்சையாக, பலவீனமான கல்லீரல் செயல்பாடு, தோல் மஞ்சள் மற்றும் கண் புரதங்கள் ஆகியவற்றால் வெளிப்படுகிறது, புற ஊதா பயன்படுத்தப்படுகிறது.
புதிதாகப் பிறந்த குழந்தையின் சிக்கலான சிகிச்சை மட்டுமே நோயைக் கடக்கவும், மீண்டும் தோன்றுவதை விலக்கவும் உதவும் என்பதை ஒவ்வொரு பெண்ணும் தெரிந்து கொள்ள வேண்டும். எனவே, நீங்கள் வலிமையைப் பெற வேண்டும் மற்றும் குழந்தை வலுவாகவும் ஆரோக்கியமாகவும் வளர உறுதி செய்ய எல்லா முயற்சிகளையும் செய்ய வேண்டும்.
புதிதாகப் பிறந்த குழந்தைக்கு நீரிழிவு கருவுறுதலுக்கான காரணம் எதிர்பார்ப்புள்ள தாயின் நீரிழிவு நோயாகும்
சராசரியாக 0.5% கர்ப்பிணிப் பெண்களில் நீரிழிவு நோயை மருத்துவர்கள் கண்டறியின்றனர். இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய்க்கு (வகை 2 நீரிழிவு நோய்) பொதுவான உயிர்வேதியியல் மாற்றங்கள் ஒவ்வொரு பத்தாவது கர்ப்பிணிப் பெண்ணிலும் காணப்படுகின்றன. இது கர்ப்பகால நீரிழிவு என்று அழைக்கப்படுகிறது, இது காலப்போக்கில் இந்த பெண்களில் பாதியில் நீரிழிவு நோயாக உருவாகிறது.
கர்ப்ப காலத்தில் இன்சுலின் சார்ந்த நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்கள் (வகை 1 நீரிழிவு நோய்) ஹைப்பர் கிளைசீமியா மற்றும் கெட்டோஅசிடோசிஸ் காலங்களில் செல்லலாம், இது இரத்தச் சர்க்கரைக் குறைவின் காலங்களால் மாற்றப்படலாம்.
கீட்டோஅசிடோசிசுடன் இணைந்தது இன்சுலின் குறைபாட்டின் விளைவாக ஏற்படும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மீறலாகும்.
நீங்கள் அதை சரியான நேரத்தில் நிறுத்தவில்லை என்றால், ஒரு நீரிழிவு கெட்டோஅசிடோடிக் கோமா உருவாகிறது. கூடுதலாக, நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களில் மூன்றில் ஒரு பகுதியினருக்கு, குறிப்பாக கர்ப்பம் போன்ற சிக்கல்களுடன் கர்ப்பம் ஏற்படுகிறது. இது தாமதமான நச்சுத்தன்மை என்றும் அழைக்கப்படுகிறது. இந்த வழக்கில், வருங்கால தாயின் சிறுநீரகங்கள், இரத்த நாளங்கள் மற்றும் மூளையின் வேலை மோசமடைந்து வருகிறது. சிறுநீர் சோதனைகளில் புரதத்தைக் கண்டறிதல் மற்றும் இரத்த அழுத்தத்தின் அதிகரிப்பு ஆகியவை சிறப்பியல்பு அம்சங்கள்.
நவீன மருத்துவத்தில் ஒரு பெரிய அறிவுக் கடை உள்ளது என்ற போதிலும், மருத்துவர்கள் மிகவும் அனுபவம் வாய்ந்தவர்களாகவும், எல்லா வகையான சிக்கல்களையும் முரண்பாடுகளையும் எதிர்கொண்டுள்ளனர், கர்ப்பிணிப் பெண்களில் டைப் 1 நீரிழிவு நோயை சரிசெய்யும்போது கூட, ஏறத்தாழ 30% குழந்தைகள் நீரிழிவு கரு நோயால் பிறந்தவர்கள்.
நீரிழிவு கரு என்பது ஒரு கர்ப்பிணிப் பெண்ணின் நீரிழிவு நோயின் விளைவாக (அல்லது ஒரு முன்கூட்டிய நிலை) கருவில் உருவாகும் ஒரு நோயாகும். இது கணையம், சிறுநீரகங்கள் மற்றும் மைக்ரோவாஸ்குலேச்சரின் பாத்திரங்களில் ஏற்படும் மாற்றங்களுக்கு வழிவகுக்கிறது.
டைப் 1 நீரிழிவு நோயுள்ள ஒரு பெண்ணில், கருவுற்றிருக்கும் இறப்பு விகிதம் (கர்ப்பத்தின் 22 வது வாரம் முதல் பிறந்து 7 வது நாள் வரை) இயல்பை விட 5 மடங்கு அதிகமாகும் என்றும், வாழ்க்கையின் 28 வது நாளுக்கு முன்பு குழந்தைகளின் இறப்பு (பிறந்த குழந்தை) 15 முறைக்கு மேல்.
நீரிழிவு கருவுற்றிருக்கும் குழந்தைகள் பெரும்பாலும் நாள்பட்ட கருப்பையக ஹைபோக்ஸியாவால் பாதிக்கப்படுகின்றனர், மற்றும் பிரசவத்தின்போது கடுமையான அல்லது மிதமான மூச்சுத்திணறல் அல்லது சுவாச மன அழுத்தம் உள்ளது. பிறக்கும் போது, அத்தகைய குழந்தைகள் அதிக எடை கொண்டவர்கள், கரு முன்கூட்டியே பிறந்திருந்தாலும், அதன் எடை சாதாரண குழந்தைகளின் எடையுடன் இருக்கலாம்.
- அதிக எடை (4 கிலோகிராமுக்கு மேல்),
- தோல் ஒரு நீல-சிவப்பு நிறத்தை கொண்டுள்ளது,
- தோலடி பின் புள்ளி இரத்தப்போக்கு வடிவில் தோல் சொறி,
- மென்மையான திசு மற்றும் தோல் வீக்கம்,
- முகத்தின் வீக்கம்
- பெரிய தொப்பை, இது அதிகப்படியான வளர்ந்த தோலடி கொழுப்பு திசுக்களுடன் தொடர்புடையது,
- குறுகிய, தண்டுக்கு சமமாக, கைகால்கள்,
- சுவாசக் கோளாறு
- இரத்த பரிசோதனையில் சிவப்பு இரத்த அணுக்களின் (சிவப்பு இரத்த அணுக்கள்) அதிகரித்த உள்ளடக்கம்,
- உயர்ந்த ஹீமோகுளோபின் நிலை,
- குறைக்கப்பட்ட குளுக்கோஸ்
- மஞ்சள் காமாலை (தோல் மற்றும் கண் புரதங்கள்).
இந்த வெளிப்பாடு உடலியல் மஞ்சள் காமாலைக்கு குழப்பமடையக்கூடாது என்பது கவனிக்கத்தக்கது, இது வாழ்க்கையின் 3-4 வது நாளில் தன்னை வெளிப்படுத்துகிறது மற்றும் சுயாதீனமாக 7-8 வது நாளில் கடந்து செல்கிறது. நீரிழிவு கரு நோயைப் பொறுத்தவரை, மஞ்சள் காமாலை என்பது கல்லீரலில் ஏற்படும் நோயியல் மாற்றங்களின் அறிகுறியாகும், மேலும் தலையீடு மற்றும் மருத்துவ சிகிச்சை தேவைப்படுகிறது.
புதிதாகப் பிறந்தவரின் வாழ்க்கையின் முதல் மணிநேரத்தில், இது போன்ற நரம்பியல் கோளாறுகள்:
- தசை தொனி குறைந்தது
- உறிஞ்சும் நிர்பந்தத்தின் அடக்குமுறை,
- குறைவான செயல்பாடு ஹைப்பர்-கிளர்ச்சியினால் கூர்மையாக மாற்றப்படுகிறது (முனைகளின் நடுக்கம், தூக்கமின்மை, பதட்டம்).
நீரிழிவு நோயுள்ள ஒரு கர்ப்பிணிப் பெண் குழந்தை பிறப்பதற்கு முன்பே நீரிழிவு கரு நோயால் கண்டறியப்படுகிறார். இதற்கு ஒரு முன்நிபந்தனை தாயின் மருத்துவ வரலாறாக இருக்கலாம் (கர்ப்ப காலத்தில் நீரிழிவு நோய் அல்லது முன்கூட்டிய நிலை பற்றிய பதிவு இருப்பது).
நீரிழிவு கருவின் கருவுக்கு ஒரு சிறந்த நோயறிதல் முறை அல்ட்ராசவுண்ட் நோயறிதல் ஆகும், இது கர்ப்பத்தின் 10-14 வார காலப்பகுதியில் மேற்கொள்ளப்படுகிறது. அல்ட்ராசவுண்ட் இந்த நோயின் முன்னோடிகளான அறிகுறிகளைக் காட்டக்கூடும்:
- கருவின் அளவு கொடுக்கப்பட்ட கர்ப்ப வயதுக்கான விதிமுறையை விட பெரியது,
- உடல் விகிதாச்சாரங்கள் உடைக்கப்படுகின்றன, கல்லீரல் மற்றும் மண்ணீரல் ஹைபர்டிராஃபி ஆகும்,
- அம்னோடிக் திரவத்தின் அதிகரித்த அளவு.
டாக்டர்கள் ஒரு பெண் மற்றும் அவரது பிறக்காத குழந்தையின் சோதனைகளைப் பெற்றவுடன், தரவை ஒப்பிட்டு, “நீரிழிவு கருப்பை” கண்டறியும் நம்பிக்கையுடன், சிகிச்சையை உடனடியாகத் தொடங்க வேண்டும், இது குழந்தைக்கு இந்த நோயின் தீங்கு விளைவிக்கும் அபாயத்தைக் குறைக்க உதவும்.
கர்ப்ப காலம் முழுவதும், சர்க்கரை மற்றும் இரத்த அழுத்தம் கண்காணிக்கப்படுகிறது. ஒரு மருத்துவர் பரிந்துரைத்தபடி, கூடுதல் இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படலாம். இந்த காலகட்டத்தில் ஊட்டச்சத்து சீரானதாக இருக்க வேண்டும் மற்றும் தாய் மற்றும் குழந்தைக்கு தேவையான அனைத்து வைட்டமின்களும் இருக்க வேண்டும், இது போதாது என்றால், வைட்டமினேஷனின் கூடுதல் போக்கை பரிந்துரைக்க முடியும். உணவை கண்டிப்பாக கடைப்பிடிப்பது, கொழுப்பு நிறைந்த உணவுகள் அதிகமாக இருப்பதைத் தவிர்ப்பது, தினசரி உணவை 3000 கிலோகலோரிக்கு மட்டுப்படுத்துவது அவசியம். நியமிக்கப்பட்ட பிறந்த தேதிக்கு சற்று முன்பு, ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளுடன் உணவை வளப்படுத்துவது மதிப்பு.
அவதானிப்புகள் மற்றும் அல்ட்ராசவுண்ட் அடிப்படையில், பிரசவத்தின் உகந்த காலத்தை மருத்துவர்கள் தீர்மானிக்கிறார்கள். கர்ப்பம் சிக்கல்கள் இல்லாமல் தொடர்ந்தால், பிரசவத்திற்கு மிகவும் சாதகமான நேரம் கர்ப்பத்தின் 37 வாரங்களாக கருதப்படுகிறது. எதிர்பார்க்கும் தாய் அல்லது கருவுக்கு தெளிவான அச்சுறுத்தல் இருந்தால், தேதிகளை மாற்றலாம்.
பாகுபாடான பெண்ணுக்கு கிளைசீமியா இருக்க வேண்டும். சர்க்கரை பற்றாக்குறை பலவீனமான சுருக்கங்களுக்கு வழிவகுக்கும், ஏனெனில் கருப்பை சுருக்கங்களுக்கு குளுக்கோஸ் அதிக அளவு செலவிடப்படுகிறது. ஒரு பெண் ஆற்றலின் பற்றாக்குறையால், பிரசவத்தின்போது அல்லது அவர்களுக்குப் பிறகு, நனவு இழப்பு சாத்தியமாகும், குறிப்பாக கடினமான சந்தர்ப்பங்களில், இரத்தச் சர்க்கரைக் கோமாவில் விழுவது கடினம்.
ஒரு பெண்ணுக்கு இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் இருந்தால், அவற்றை வேகமாக கார்போஹைட்ரேட்டுகளுடன் நிறுத்த வேண்டியது அவசியம்: சர்க்கரை மற்றும் தண்ணீரின் விகிதத்தில் இனிப்பு நீரை குடிக்க பரிந்துரைக்கப்படுகிறது 100 மில்லி ஒன்றுக்கு 1 தேக்கரண்டி, நிலை மேம்படவில்லை என்றால், 5% குளுக்கோஸ் கரைசல் 500 அளவில் ஒரு நரம்பு வழியாக (ஒரு துளிசொட்டியுடன்) நிர்வகிக்கப்படுகிறது. மில்லி. வலிப்புடன், ஹைட்ரோகார்ட்டிசோன் 100 முதல் 200 மி.கி அளவிலும், 1 மில்லிக்கு மிகாமல் அட்ரினலின் (0.1%) அளவிலும் நிர்வகிக்கப்படுகிறது.
பிறந்த அரை மணி நேரத்திற்குப் பிறகு, குழந்தைக்கு 5% குளுக்கோஸ் கரைசல் செலுத்தப்படுகிறது, இது இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியையும் அதனுடன் தொடர்புடைய சிக்கல்களையும் தடுக்க உதவுகிறது.
பிரசவத்தில் இருக்கும் பெண், பிரசவத்திற்குப் பிறகு அவளுக்கு வழங்கப்படும் இன்சுலின் அளவு 2-3 மடங்கு குறைகிறது. இரத்த குளுக்கோஸ் அளவு குறையும் போது, இது இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க உதவுகிறது. பிறந்த 10 வது நாளுக்குள், கர்ப்பத்திற்கு முன்னர் ஒரு பெண்ணின் சிறப்பியல்புகளாக இருந்த அந்த மதிப்புகளுக்கு நார்மோகிளைசீமியா திரும்புகிறது.
நீரிழிவு கரு நோயிலிருந்து எழும் சிக்கல்கள் மற்றும் விளைவுகள் மிகவும் மாறுபட்டவை மற்றும் புதிதாகப் பிறந்தவரின் உடலில் மாற்ற முடியாத மாற்றங்களுக்கு வழிவகுக்கும், அல்லது இறப்பு, எடுத்துக்காட்டாக:
- கருவில் உள்ள நீரிழிவு கருவுறுதல் புதிதாகப் பிறந்த குழந்தைக்கு நீரிழிவு நோயாக உருவாகலாம், இது பிறந்த குழந்தை நீரிழிவு நோய் என்று அழைக்கப்படுகிறது,
- புதிதாகப் பிறந்தவரின் இரத்தம் மற்றும் திசுக்களில் குறைவான ஆக்சிஜன் உள்ளடக்கம்,
- புதிதாகப் பிறந்தவரின் சுவாசக் குழாய் நோய்க்குறி,
- தொப்புள் கொடியை வெட்டிய பிறகு, தாயின் குளுக்கோஸ் குழந்தையின் இரத்தத்தில் பாய்வதை நிறுத்துகிறது (இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது), அதே நேரத்தில் கணையம் முந்தைய தொகுதிகளில் குளுக்கோஸை செயலாக்குவதற்காக இன்சுலின் உற்பத்தி செய்கிறது. இந்த நிலைமை மிகவும் ஆபத்தானது மற்றும் புதிதாகப் பிறந்தவரின் மரணத்தை ஏற்படுத்தும்,
- புதிதாகப் பிறந்த குழந்தையில், பலவீனமான கனிம வளர்சிதை மாற்றத்தின் ஆபத்து அதிகரிக்கிறது, இது மெக்னீசியம் மற்றும் கால்சியம் பற்றாக்குறையுடன் தொடர்புடையது, இது மத்திய நரம்பு மண்டலத்தின் செயல்பாடுகளை எதிர்மறையாக பாதிக்கிறது. பின்னர், அத்தகைய குழந்தைகள் மன மற்றும் உளவியல் கோளாறுகளால் பாதிக்கப்படலாம் மற்றும் வளர்ச்சியில் பின்தங்கியிருக்கலாம்,
- கடுமையான இதய செயலிழப்பு ஆபத்து,
- டைப் 2 நீரிழிவு நோய்க்கு குழந்தையின் முன்கணிப்பு ஏற்படும் அபாயம் உள்ளது,
- உடல் பருமன்.
டாக்டர்களின் அனைத்து மருந்துகளுக்கும் உட்பட்டு, கர்ப்ப காலத்தில் அவர்களின் உடல்நிலையை கவனமாக கண்காணித்தல், நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண் மற்றும் அவரது குழந்தை ஆகிய இரண்டிற்கும் மருத்துவர்கள் சாதகமான முன்கணிப்பைக் கொடுக்கின்றனர்.
பலவீனமான குளுக்கோஸ் வளர்சிதை மாற்றத்தில் உள்ள பெண்களுக்கு கர்ப்பத்திற்கு நிலையான மருத்துவ மேற்பார்வை தேவைப்படுகிறது, ஏனெனில் ஒரு குழந்தையில் அதிக இரத்த சர்க்கரை இருப்பதால், பல நோயியல் ஏற்படலாம், சில நேரங்களில் வாழ்க்கைக்கு பொருந்தாது. கருவின் வளர்ச்சியில் அசாதாரணங்கள், பிறவி நோய்கள், கருப்பையில் மூச்சுத்திணறல் மற்றும் பிறந்த உடனேயே, முன்கூட்டிய பிறப்பு மற்றும் குழந்தையின் அதிக எடை காரணமாக ஏற்படும் அதிர்ச்சி ஆகியவை அடங்கும்.
கரு நோய்க்கான காரணம் டைப் 1 நீரிழிவு, கர்ப்பகால நீரிழிவு, வளர்சிதை மாற்றத்தின் ஆரம்ப மாற்றங்கள் - பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை மற்றும் நோயின் புத்துணர்ச்சி மற்றும் வகை 2 நீரிழிவு நோயைக் கணக்கில் எடுத்துக்கொள்வது. ஒரு நூற்றாண்டுக்கு முன்பு, நீரிழிவு நோயுள்ள பெண்கள் வெறுமனே வளமான வயதில் வாழவில்லை. இன்சுலின் தயாரிப்புகளின் வருகையுடன் கூட, இருபது பெண்களில் ஒருவர் மட்டுமே கர்ப்பமாகி வெற்றிகரமாக ஒரு குழந்தையைத் தாங்க முடியும், அதிக ஆபத்து இருப்பதால், மருத்துவர்கள் கருக்கலைப்பு செய்ய வலியுறுத்தினர். நீரிழிவு நோய் ஒரு பெண்ணாக தாயாக மாறுவதற்கான வாய்ப்பை நடைமுறையில் பறித்தது. இப்போது, நவீன மருத்துவத்திற்கு நன்றி, நோய்க்கு போதுமான இழப்பீட்டைக் கொண்ட ஆரோக்கியமான குழந்தையைப் பெறுவதற்கான நிகழ்தகவு சுமார் 97% ஆகும்.
நீரிழிவு கருவில் தாயில் நிலையான அல்லது அவ்வப்போது ஹைப்பர் கிளைசீமியா காரணமாக கருவில் ஏற்படும் நோயியல் அடங்கும். நீரிழிவு சிகிச்சை போதுமானதாக இல்லாதபோது, ஒழுங்கற்றதாக அல்லது இல்லாதிருந்தால், ஒரு குழந்தையின் வளர்ச்சிக் கோளாறுகள் ஏற்கனவே 1 வது மூன்று மாதங்களிலிருந்து தொடங்குகின்றன. கர்ப்பத்தின் விளைவு நீரிழிவு காலத்தைப் பொறுத்தது. அதன் இழப்பீட்டின் அளவு, சிகிச்சையை சரியான நேரத்தில் சரிசெய்தல், குழந்தையைத் தாங்கும்போது ஏற்படும் ஹார்மோன் மற்றும் வளர்சிதை மாற்றங்களை கணக்கில் எடுத்துக்கொள்வது, கருத்தரிக்கும் நேரத்தில் நீரிழிவு சிக்கல்கள் மற்றும் இணக்க நோய்கள் இருப்பது முக்கியம்.
கர்ப்பத்திற்கான சரியான சிகிச்சை தந்திரங்கள், ஒரு திறமையான மருத்துவரால் உருவாக்கப்பட்டது, ஒரு நிலையான சாதாரண இரத்த குளுக்கோஸை அடைய உங்களை அனுமதிக்கிறது - இரத்த சர்க்கரையின் விதிமுறை. இந்த வழக்கில் ஒரு குழந்தைக்கு நீரிழிவு கருவுறுதல் முற்றிலும் இல்லை அல்லது குறைந்த அளவு காணப்படுகிறது. தீவிரமான கருப்பையக குறைபாடுகள் ஏதும் இல்லை என்றால், பிறந்த உடனேயே சரியான நேரத்தில் சிகிச்சையளிப்பதால் போதிய நுரையீரல் வளர்ச்சியை சரிசெய்ய முடியும், இரத்தச் சர்க்கரைக் குறைவை நீக்குகிறது. வழக்கமாக, லேசான அளவிலான நீரிழிவு கருவுற்றிருக்கும் குழந்தைகளில் ஏற்படும் கோளாறுகள் குழந்தை பிறந்த காலத்தின் முடிவில் (வாழ்க்கையின் முதல் மாதம்) அகற்றப்படுகின்றன.
கர்ப்ப காலத்தில் ஹைப்பர் கிளைசீமியா அடிக்கடி ஏற்பட்டால், குறைந்த சர்க்கரையின் காலம் கெட்டோஅசிடோசிஸுடன் மாற்றுகிறது, புதிதாகப் பிறந்தவர் அனுபவிக்கலாம்:
- அதிகரித்த எடை
- சுவாசக் கோளாறுகள்
- விரிவாக்கப்பட்ட உள் உறுப்புகள்
- வாஸ்குலர் பிரச்சினைகள்
- கொழுப்பு வளர்சிதை மாற்ற கோளாறுகள்,
- முதுகெலும்புகள், வால் எலும்பு, தொடை எலும்புகள், சிறுநீரகங்கள்,
- இதயம் மற்றும் சிறுநீர் அமைப்பு குறைபாடுகள்
- நரம்பு மண்டலத்தின் உருவாக்கம், பெருமூளை அரைக்கோளங்கள்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களில், கர்ப்பகாலத்தின் போது, கடுமையான கெஸ்டோசிஸ் காணப்படுகிறது, சிக்கல்களின் கூர்மையான முன்னேற்றம், குறிப்பாக நெஃப்ரோபதி மற்றும் ரெட்டினோபதி, சிறுநீரகங்கள் மற்றும் பிறப்பு கால்வாய் அடிக்கடி தொற்று, உயர் இரத்த அழுத்த நெருக்கடிகள் மற்றும் பக்கவாதம் ஆகியவை அதிகம்.
பெரும்பாலும் ஹைப்பர் கிளைசீமியா ஏற்படுகிறது, கருக்கலைப்பு செய்வதற்கான அதிக ஆபத்து - ஆரம்ப கட்டங்களில் சராசரியுடன் ஒப்பிடும்போது 4 மடங்கு. பெரும்பாலும், குறைப்பிரசவம் தொடங்குகிறது, இறந்த குழந்தையைப் பெறுவதற்கான 10% அதிக ஆபத்து.
தாயின் இரத்தத்தில் அதிகப்படியான சர்க்கரை இருந்தால், அது கருவில் காணப்படுகிறது, ஏனெனில் குளுக்கோஸ் நஞ்சுக்கொடியை ஊடுருவிச் செல்லும். குழந்தையின் ஆற்றல் தேவைகளுக்கு அதிகமாக ஒரு தொகையை அவள் தொடர்ந்து நுழைகிறாள். சர்க்கரைகளுடன் சேர்ந்து, அமினோ அமிலங்கள் மற்றும் கீட்டோன் உடல்கள் ஊடுருவுகின்றன. கணைய ஹார்மோன்கள் (இன்சுலின் மற்றும் குளுகோகன்) கருவின் இரத்தத்தில் மாற்றப்படுவதில்லை. கர்ப்பத்தின் 9-12 வாரங்களிலிருந்து மட்டுமே அவை குழந்தையின் உடலில் உற்பத்தி செய்யத் தொடங்குகின்றன. ஆக, முதல் 3 மாதங்கள் உறுப்புகளை இடுவதும் அவற்றின் வளர்ச்சியும் கடினமான சூழ்நிலைகளில் நிகழ்கின்றன: குளுக்கோஸ் சர்க்கரைகள் திசு புரதங்கள், ஃப்ரீ ரேடிகல்கள் அவற்றின் கட்டமைப்பை சீர்குலைக்கின்றன, கீட்டோன்கள் உருவாக்கும் உயிரினத்தை விஷமாக்குகின்றன. இந்த நேரத்தில்தான் இதயம், எலும்புகள் மற்றும் மூளையின் குறைபாடுகள் உருவாகின.
கரு அதன் சொந்த இன்சுலின் தயாரிக்கத் தொடங்கும் போது, அதன் கணையம் ஹைபர்டிராஃபியாகி, அதிகப்படியான இன்சுலின் காரணமாக உடல் பருமன் உருவாகிறது, மற்றும் லெசித்தின் தொகுப்பு பலவீனமடைகிறது.
புதிதாகப் பிறந்த குழந்தைகளில் நீரிழிவு கரு பார்வை தெளிவாகத் தெரியும், அத்தகைய குழந்தைகள் ஆரோக்கியமான குழந்தைகளிடமிருந்து கணிசமாக வேறுபடுகிறார்கள். அவை பெரியவை: 4.5-5 கிலோ அல்லது அதற்கு மேற்பட்டவை, வளர்ந்த தோலடி கொழுப்பு, ஒரு பெரிய தொப்பை, பெரும்பாலும் வீங்கி, ஒரு சிறப்பியல்பு நிலவு வடிவ முகம், குறுகிய கழுத்து. நஞ்சுக்கொடியும் ஹைபர்டிராஃபி ஆகும். குழந்தையின் தோள்கள் தலையை விட மிகவும் அகலமானவை, உடலுடன் ஒப்பிடும்போது கைகால்கள் குறுகியதாகத் தெரிகிறது. தோல் சிவப்பு நிறத்தில் உள்ளது, நீல நிறத்துடன், சொறி போன்ற சிறிய ரத்தக்கசிவுகள் பெரும்பாலும் காணப்படுகின்றன. புதிதாகப் பிறந்த குழந்தைக்கு அதிகப்படியான முடி வளர்ச்சி இருக்கும், இது ஏராளமான கிரீஸால் பூசப்படுகிறது.
பின்வரும் அறிகுறிகள் பிறந்த உடனேயே ஏற்படலாம்:
- நுரையீரலை நேராக்க முடியாது என்பதால் சுவாசக் கோளாறுகள். அதைத் தொடர்ந்து, சுவாசக் கைது, மூச்சுத் திணறல், அடிக்கடி உரத்த வெளியேற்றங்கள் சாத்தியமாகும்.
- புதிதாகப் பிறந்த மஞ்சள் காமாலை, கல்லீரல் நோயின் அடையாளமாக. உடலியல் மஞ்சள் காமாலை போலல்லாமல், அது தானாகவே கடந்து செல்வதில்லை, ஆனால் சிகிச்சை தேவைப்படுகிறது.
- கடுமையான சந்தர்ப்பங்களில், கால்களின் வளர்ச்சியற்ற தன்மை, இடுப்பு மற்றும் கால்களின் இடப்பெயர்வுகள், கீழ் முனைகளின் இணைவு, பிறப்புறுப்புகளின் அசாதாரண அமைப்பு, மூளையின் வளர்ச்சியடையாததால் தலையின் அளவு குறைவதைக் காணலாம்.
சர்க்கரை உட்கொள்ளல் மற்றும் அதிகப்படியான இன்சுலின் திடீரென நிறுத்தப்படுவதால், புதிதாகப் பிறந்தவர் இரத்தச் சர்க்கரைக் குறைவை உருவாக்குகிறார். குழந்தை வெளிர் நிறமாக மாறும், அவரது தசைக் குறைவு, பின்னர் பிடிப்புகள் தொடங்குகின்றன, வெப்பநிலை மற்றும் அழுத்தம் குறைகிறது, இதய செயலிழப்பு சாத்தியம்.
தாய்வழி ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு நோய் இருப்பது பற்றிய தரவுகளின் அடிப்படையில் கர்ப்ப காலத்தில் நீரிழிவு கரு நோயைக் கண்டறிதல் செய்யப்படுகிறது. கருவின் நோயியல் மாற்றங்கள் அல்ட்ராசவுண்ட் மூலம் உறுதிப்படுத்தப்படுகின்றன.
1 வது மூன்று மாதங்களில், ஒரு அல்ட்ராசவுண்ட் மேக்ரோசோமியா (குழந்தையின் உயரம் மற்றும் எடை அதிகரித்தது), பலவீனமான உடல் விகிதாச்சாரம், பெரிய கல்லீரல் அளவு, அதிகப்படியான அம்னோடிக் திரவம் ஆகியவற்றை வெளிப்படுத்தியது. 2 வது மூன்று மாதங்களில், அல்ட்ராசவுண்ட் உதவியுடன், நரம்பு மண்டலம், எலும்பு திசு, செரிமான மற்றும் சிறுநீர் உறுப்புகள், இதயம் மற்றும் இரத்த நாளங்களில் உள்ள குறைபாடுகளை அடையாளம் காண முடியும். கர்ப்பத்தின் 30 வாரங்களுக்குப் பிறகு, அல்ட்ராசவுண்ட் குழந்தைக்கு எடிமாட்டஸ் திசு மற்றும் அதிகப்படியான கொழுப்பைக் காணலாம்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு கர்ப்பிணிப் பெண்ணுக்கு பல கூடுதல் ஆய்வுகள் பரிந்துரைக்கப்படுகின்றன:
- கருவின் உயிர் இயற்பியல் சுயவிவரம் இது குழந்தையின் செயல்பாடு, அவரது சுவாச இயக்கங்கள் மற்றும் இதயத் துடிப்பு ஆகியவற்றை நிர்ணயிப்பதாகும். கரு வளர்ச்சியுடன், குழந்தை மிகவும் சுறுசுறுப்பாக இருக்கிறது, தூக்க இடைவெளிகள் வழக்கத்தை விடக் குறைவாக இருக்கும், 50 நிமிடங்களுக்கு மேல் இல்லை. இதயத் துடிப்பின் அடிக்கடி மற்றும் நீடித்த மந்தநிலை ஏற்படலாம்.
- doplerometrii இதயத்தின் செயல்பாடு, கருவின் நாளங்களின் நிலை, தொப்புள் கொடியிலுள்ள இரத்த ஓட்டத்தின் போதுமான அளவு ஆகியவற்றை மதிப்பிடுவதற்கு 30 வாரங்களில் நியமிக்கப்படுகிறது.
- கருவின் சி.டி.ஜி. நீண்ட காலமாக இருப்பு மற்றும் இதயத் துடிப்பை மதிப்பிடுவதற்கு, ஹைபோக்ஸியாவைக் கண்டறியவும்.
- இரத்த பரிசோதனைகள் கர்ப்பிணிப் பெண்ணின் ஹார்மோன் சுயவிவரத்தை தீர்மானிக்க ஒவ்வொரு 2 வாரங்களுக்கும் 2 மூன்று மாதங்களில் தொடங்குகிறது.
புதிதாகப் பிறந்த குழந்தைக்கு நீரிழிவு கரு நோய் கண்டறிதல் குழந்தையின் தோற்றம் மற்றும் இரத்த பரிசோதனைகளின் தரவின் மதிப்பீட்டின் அடிப்படையில் மேற்கொள்ளப்படுகிறது: அதிகரித்த எண்ணிக்கையும் சிவப்பு இரத்த அணுக்களின் அளவும், ஹீமோகுளோபின் அதிகரித்த அளவு, சர்க்கரையின் வீழ்ச்சி 2.2 மிமீல் / எல் மற்றும் பிறப்புக்குப் பிறகு 2-6 மணிநேரம்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு பெண்ணில் கருவுற்றிருக்கும் குழந்தையின் பிறப்புக்கு சிறப்பு மருத்துவ உதவி தேவை. இது பிரசவத்தின்போது தொடங்குகிறது. பெரிய கரு மற்றும் ப்ரீக்ளாம்ப்சியாவின் அதிக ஆபத்து காரணமாக, வழக்கமான பிறப்பு பொதுவாக 37 வாரங்களில் பரிந்துரைக்கப்படுகிறது. நீரிழிவு கருவுற்றிருக்கும் முன்கூட்டிய குழந்தையின் உயிர்வாழ்வு விகிதம் மிகக் குறைவாக இருப்பதால், கர்ப்பம் தாயின் உயிருக்கு அச்சுறுத்தல் ஏற்படும் சந்தர்ப்பங்களில் மட்டுமே முந்தைய காலங்கள் சாத்தியமாகும்.
பிரசவத்தின்போது தாய்வழி இரத்தச் சர்க்கரைக் குறைவு அதிக வாய்ப்புகள் இருப்பதால், இரத்தத்தில் குளுக்கோஸ் அளவு தொடர்ந்து கண்காணிக்கப்படுகிறது. குளுக்கோஸ் கரைசலின் நரம்பு நிர்வாகத்தால் குறைந்த சர்க்கரை சரியான நேரத்தில் சரிசெய்யப்படுகிறது.
உயர் இரத்த அழுத்தத்தால் நீங்கள் வேதனைப்படுகிறீர்களா? உயர் இரத்த அழுத்தம் மாரடைப்பு மற்றும் பக்கவாதம் ஏற்படுகிறது என்பது உங்களுக்குத் தெரியுமா? உங்கள் அழுத்தத்தை இயல்பாக்குங்கள். இங்கே படித்த முறை பற்றிய கருத்து மற்றும் கருத்து >>
ஒரு குழந்தை பிறந்த பிறகு முதல் முறையாக, கருவுறுதலுடன் சிகிச்சையானது சாத்தியமான கோளாறுகளை சரிசெய்வதில் அடங்கும்:
- சாதாரண குளுக்கோஸ் அளவை பராமரித்தல். ஒவ்வொரு 2 மணி நேரத்திற்கும் அடிக்கடி உணவளிக்க பரிந்துரைக்கப்படுகிறது, முன்னுரிமை தாய்ப்பாலுடன். இரத்தச் சர்க்கரைக் குறைவை அகற்ற இது போதாது என்றால், 10% குளுக்கோஸ் தீர்வு சிறிய பகுதிகளுக்குள் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது. அவரது இலக்கு இரத்த அளவு சுமார் 3 மிமீல் / எல். ஒரு பெரிய அதிகரிப்பு தேவையில்லை, ஏனென்றால் ஹைபர்டிராஃபி கணையம் அதிகப்படியான இன்சுலின் உற்பத்தி செய்வதை நிறுத்த வேண்டும்.
- சுவாச ஆதரவு. சுவாசத்தை ஆதரிக்க, ஆக்ஸிஜன் சிகிச்சையின் பல்வேறு முறைகள் பயன்படுத்தப்படுகின்றன, மேற்பரப்பு தயாரிப்புகளை நிர்வகிக்க முடியும்.
- வெப்பநிலை கண்காணிப்பு. நீரிழிவு கருவுற்றிருக்கும் குழந்தையின் உடல் வெப்பநிலை 36.5 -37.5 டிகிரி நிலையான அளவில் பராமரிக்கப்படுகிறது.
- எலக்ட்ரோலைட் சமநிலையின் திருத்தம். மெக்னீசியத்தின் பற்றாக்குறை மெக்னீசியம் சல்பேட்டின் 25% தீர்வு, கால்சியம் இல்லாதது - கால்சியம் குளுக்கோனேட்டின் 10% தீர்வு ஆகியவற்றால் ஈடுசெய்யப்படுகிறது.
- புற ஊதா ஒளி. மஞ்சள் காமாலை சிகிச்சை புற ஊதா கதிர்வீச்சின் அமர்வுகளில் உள்ளது.
பிறவி குறைபாடுகளைத் தவிர்க்க முடிந்த நீரிழிவு கருவுற்றிருக்கும் புதிதாகப் பிறந்த குழந்தைகளில், நோயின் அறிகுறிகள் படிப்படியாகக் குறைகின்றன. 2-3 மாதங்களுக்குள், அத்தகைய குழந்தை ஆரோக்கியமான குழந்தையிலிருந்து வேறுபடுத்துவது கடினம். அவர் மேலும் நீரிழிவு நோயை உருவாக்க வாய்ப்பில்லை, இதற்கு முக்கிய காரணம் மரபணு காரணிகள்குழந்தை பருவத்தில் கருவுறுதல் இருப்பதைக் காட்டிலும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்குப் பிறந்த குழந்தைகள் பெரும்பாலும் உடல் பருமன் மற்றும் பலவீனமான லிப்பிட் வளர்சிதை மாற்றத்தைக் கொண்டுள்ளனர். 8 வயதிற்குள், அவர்களின் உடல் எடை பொதுவாக சராசரியை விட அதிகமாக இருக்கும், அவற்றின் இரத்த அளவு ட்ரைகிளிசரைடுகள் மற்றும் கொழுப்புகள் உயர்த்தப்படுகின்றன.
30% குழந்தைகளில் மூளை செயலிழப்பு, இதயம் மற்றும் இரத்த நாளங்களில் ஏற்படும் மாற்றங்கள் - பாதியாக, நரம்பு மண்டலத்தில் காயங்கள் - 25% இல் காணப்படுகின்றன.
வழக்கமாக, இந்த மாற்றங்கள் மிகக் குறைவு, ஆனால் கர்ப்ப காலத்தில் நீரிழிவு நோய்க்கு மோசமான இழப்பீடு வழங்கப்படுவதால், கடுமையான குறைபாடுகள் காணப்படுகின்றன, அவை மீண்டும் மீண்டும் அறுவை சிகிச்சை தலையீடுகள் மற்றும் வழக்கமான சிகிச்சை தேவைப்படுகின்றன.
கருத்தரிப்பதற்கு ஆறு மாதங்களுக்கு முன்பு நீரிழிவு நோயுடன் கர்ப்பத்திற்கு நீங்கள் தயாராக வேண்டும். இந்த நேரத்தில், நோய்க்கான நிலையான இழப்பீட்டை நிறுவுவது அவசியம், நோய்த்தொற்றின் அனைத்து நாள்பட்ட நோய்களையும் குணப்படுத்த. ஒரு குழந்தையைத் தாங்குவதற்கான தயார்நிலையின் குறிப்பானது கிளைகேட்டட் ஹீமோகுளோபின் ஒரு சாதாரண நிலை. கருத்தரிப்பதற்கு முன், கர்ப்ப காலத்தில் மற்றும் பிரசவத்தின்போது நார்மோகிளைசீமியா நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு தாயில் ஆரோக்கியமான குழந்தை பிறப்பதற்கு ஒரு முன்நிபந்தனை.
ஒவ்வொரு 3-4 மணி நேரத்திற்கும் இரத்த குளுக்கோஸ் அளவிடப்படுகிறது, ஹைப்பர்- மற்றும் ஹைபோகிளைசீமியா அவசரமாக நிறுத்தப்படுகின்றன. ஒரு குழந்தைக்கு நீரிழிவு கருவை சரியான நேரத்தில் கண்டறிவதற்கு, ஆரம்ப கட்டங்களில் பிறப்புக்கு முந்தைய கிளினிக்கில் பதிவு செய்வது அவசியம், பரிந்துரைக்கப்பட்ட அனைத்து ஆய்வுகளுக்கும் உட்படுத்தப்பட வேண்டும்.
கர்ப்ப காலத்தில், ஒரு பெண் ஒரு மகளிர் மருத்துவ நிபுணரை மட்டுமல்ல, மருந்துகளின் அளவை சரிசெய்ய ஒரு உட்சுரப்பியல் நிபுணரையும் தவறாமல் பார்வையிட வேண்டும்.
கற்றுக் கொள்ளுங்கள்! சர்க்கரையை கட்டுக்குள் வைத்திருக்க மாத்திரைகள் மற்றும் இன்சுலின் மட்டுமே வழி என்று நினைக்கிறீர்களா? உண்மை இல்லை! இதைப் பயன்படுத்தத் தொடங்குவதன் மூலம் இதை நீங்களே சரிபார்க்கலாம். மேலும் வாசிக்க >>