நீரிழிவு நோயாளிகளில் குறிப்பிட்ட சிறுநீரக பாதிப்பு, இது நீரிழிவு நெஃப்ரோபதி: நிலைகளின் வகைப்பாடு மற்றும் அவற்றின் சிறப்பியல்பு அறிகுறிகள்
நீரிழிவு நெஃப்ரோபதி (டி.என்) என்பது நீரிழிவு நோய்க்கான ஒரு குறிப்பிட்ட சிறுநீரக சேதமாகும், இது முடிச்சு அல்லது பரவக்கூடிய குளோமெருலோஸ்கிளிரோசிஸின் உருவாக்கத்துடன் சேர்ந்துள்ளது, இதன் முனைய கட்டங்கள் நாள்பட்ட சிறுநீரக செயலிழப்பால் வகைப்படுத்தப்படுகின்றன.
உலகெங்கிலும், வகை 1 நீரிழிவு நோயாளிகளுக்கு இறப்பு ஏற்படுவதற்கு NAM மற்றும் அதன் விளைவாக வரும் CRF ஆகியவை முக்கிய காரணமாகும். வகை 2 நீரிழிவு நோயாளிகளில், சி.வி.டி-க்குப் பிறகு இறப்புக்கான காரணங்களில் என்.எஃப் இரண்டாவது இடத்தில் உள்ளது. அமெரிக்கா மற்றும் ஜப்பானில், அனைத்து சிறுநீரக நோய்களிலும் (35-45%) NAM முதலிடத்தைப் பிடித்துள்ளது, முதன்மை சிறுநீரக நோய்களான குளோமெருலோனெப்ரிடிஸ், பைலோனெப்ரிடிஸ், பாலிசிஸ்டிக் சிறுநீரக நோய் போன்றவற்றை ஐரோப்பிய நாடுகளில் இடம்பெயர்ந்துள்ளது. தொற்றுநோய் ”NAM குறைவான அச்சுறுத்தல், ஆனால் சிறுநீரக செயலிழப்புக்கு புறம்பான சிகிச்சையின் தேவையின் 20-25% வரை சீராக உள்ளது. ரஷ்யாவில், முனைய நாள்பட்ட சிறுநீரக செயலிழப்பு (ஈ.எஸ்.ஆர்.டி) கட்டத்தில் நீரிழிவு நோயாளிகளுக்கு உதவுவதில் உள்ள சிக்கல்கள் மிகவும் கடுமையானவை.
2002 ஆம் ஆண்டிற்கான நீரிழிவு நோயாளிகளின் மாநில பதிவேட்டின் படி, ரஷ்யாவின் 89 பிராந்தியங்கள் மற்றும் பிராந்தியங்களில் 18 மட்டுமே சிறுநீரக செயலிழப்புக்கான மாற்று முறைகளுடன் நீரிழிவு நோயாளிகளுக்கு ஓரளவுக்கு வழங்குகின்றன: ஹீமோடையாலிசிஸ், பெரிட்டோனியல் டயாலிசிஸுடன் குறைவாகவே, சிறுநீரக மாற்று அறுவை சிகிச்சை கொண்ட ஒற்றை மையங்களில். 2002 ஆம் ஆண்டில் நீண்டகால சிறுநீரக செயலிழப்பு நோயாளிகளின் ரஷ்ய பதிவேட்டின் படி, ரஷ்யாவில் 5-7% டயாலிசிஸ் தளங்கள் மட்டுமே நீரிழிவு நோயாளிகளால் ஆக்கிரமிக்கப்பட்டுள்ளன, இருப்பினும் இந்த நோயாளிகளின் டயாலிசிஸ் சிகிச்சையின் உண்மையான தேவை ஐரோப்பாவில் வளர்ந்த நாடுகளை விட தாழ்ந்ததல்ல.
நீரிழிவு நெஃப்ரோபதியின் வகைப்பாடு
2000 ஆம் ஆண்டில் ரஷ்யாவின் சுகாதார அமைச்சினால் அங்கீகரிக்கப்பட்ட NAM இன் நவீன வகைப்பாட்டின் படி, அதன் பின்வரும் கட்டங்கள் வேறுபடுகின்றன:
- யுஐஏ நிலை,
- சிறுநீரகங்களின் பாதுகாக்கப்பட்ட நைட்ரஜன் வெளியேற்ற செயல்பாட்டுடன் நிலை PU,
- நிலை நாள்பட்ட சிறுநீரக செயலிழப்பு.
UIA நிலை 30 முதல் 300 மி.கி / நாள் வரை சிறுநீர் அல்புமின் வெளியேற்றத்தால் வகைப்படுத்தப்படுகிறது (அல்லது காலை சிறுநீரில் ஆல்புமின் செறிவு 20 முதல் 200 மி.கி / மில்லி வரை). இந்த வழக்கில், குளோமருலர் வடிகட்டுதல் வீதம் (ஜி.எஃப்.ஆர்) சாதாரண வரம்புகளுக்குள் உள்ளது, சிறுநீரகங்களின் நைட்ரஜன் வெளியேற்ற செயல்பாடு இயல்பானது, இரத்த அழுத்தத்தின் அளவு பொதுவாக வகை 1 நீரிழிவு நோயில் இயல்பானது மற்றும் வகை 2 நீரிழிவு நோயை அதிகரிக்கலாம். சரியான நேரத்தில் சிகிச்சை தொடங்கப்பட்டால், சிறுநீரக பாதிப்பு ஏற்படும் இந்த நிலை மீளக்கூடியதாக இருக்கும்.
நிலை PU ஆனது அல்புமின் சிறுநீரை 300 மி.கி / நாளுக்கு மேல் அல்லது புரதத்தை 0.5 கிராம் / நாளுக்கு மேல் வெளியேற்றுவதன் மூலம் வகைப்படுத்தப்படுகிறது. அதே நேரத்தில், ஜி.எஃப்.ஆரில் ஒரு நிலையான சரிவு ஆண்டுக்கு 10-12 மில்லி / நிமிடம் என்ற விகிதத்தில் தொடங்குகிறது, மேலும் தொடர்ச்சியான உயர் இரத்த அழுத்தம் உருவாகிறது. 30% நோயாளிகளில் PU உடன் 3.5 கிராம் / நாள், ஹைபோஅல்புமினீமியா, ஹைபர்கொலெஸ்டிரோலீமியா, உயர் இரத்த அழுத்தம், கீழ் முனைகளின் எடிமா ஆகியவற்றுடன் ஒரு கிளாசிக் நெஃப்ரோடிக் நோய்க்குறி உள்ளது. அதே நேரத்தில், சீரம் கிரியேட்டினின் மற்றும் யூரியா சாதாரண மதிப்புகளுக்குள் இருக்கலாம். டி.என் இன் இந்த கட்டத்தின் செயலில் சிகிச்சையானது நீண்ட காலமாக ஜி.எஃப்.ஆரின் முற்போக்கான குறைவைத் தடுக்கலாம், இது நீண்டகால சிறுநீரக செயலிழப்பைத் தாமதப்படுத்துகிறது.
நாள்பட்ட சிறுநீரக செயலிழப்பின் நிலை 89 மில்லி / நிமிடம் / 1.73 மீ 2 (ஜி.எஃப்.ஆர்) குறைந்து கண்டறியப்படுகிறது (நாள்பட்ட சிறுநீரக நோயியல் K / DOQI இன் நிலைகளின் வகைப்பாடு). அதே நேரத்தில், புரோட்டினூரியா பாதுகாக்கப்படுகிறது, சீரம் கிரியேட்டினின் மற்றும் யூரியாவின் அளவு உயர்கிறது. உயர் இரத்த அழுத்தத்தின் தீவிரம் அதிகரித்து வருகிறது. 15 மில்லி / நிமிடம் / 1.73 மீ 2 க்கும் குறைவான ஜி.எஃப்.ஆரின் குறைவுடன், ஈ.எஸ்.ஆர்.டி உருவாகிறது, இது வாழ்க்கைக்கு பொருந்தாது மற்றும் சிறுநீரக மாற்று சிகிச்சை தேவைப்படுகிறது (ஹீமோடையாலிசிஸ், பெரிட்டோனியல் டயாலிசிஸ் அல்லது சிறுநீரக மாற்று அறுவை சிகிச்சை).
டி.என் வளர்ச்சியின் வழிமுறை
நீரிழிவு சிறுநீரக சேதத்தின் வளர்ச்சிக்கான முக்கிய வழிமுறைகள் வளர்சிதை மாற்ற மற்றும் ஹீமோடைனமிக் காரணிகளின் செல்வாக்கோடு தொடர்புடையவை.
| வளர்சிதை மாற்ற | ஹைப்பர்கிளைசீமியா ஹைபர்லிபிடெமியா |
| இரத்த ஓட்ட | உள்விழி உயர் இரத்த அழுத்தம் ஏஜி |
ஹைபர்லிபிடெமியா நீரிழிவு நெஃப்ரோபதியின் முன்னேற்றத்திற்கான மற்றொரு வளர்சிதை மாற்ற காரணி. ஜே. எஃப். மூர்ஹெட் மற்றும் ஜே. டயமண்ட் நெஃப்ரோஸ்கிளிரோசிஸ் (குளோமெருலோஸ்கிளிரோசிஸ்) உருவாக்கம் மற்றும் வாஸ்குலர் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியின் வழிமுறை ஆகியவற்றுக்கு இடையே ஒரு முழுமையான ஒப்புமையை நிறுவினர். ஆக்ஸிஜனேற்றப்பட்ட எல்.டி.எல் குளோமருலர் தந்துகிகளின் சேதமடைந்த எண்டோடெலியம் வழியாக ஊடுருவி, நுரையீரல் செல்கள் உருவாகி மெசாங்கியல் செல்கள் மூலம் பிடிக்கப்படுகின்றன, அதைச் சுற்றி கொலாஜன் இழைகள் உருவாகத் தொடங்குகின்றன.
இன்ட்ராஸ்டெல்லர் உயர் இரத்த அழுத்தம் (சிறுநீரக குளோமருலியின் நுண்குழாய்களில் உயர் ஹைட்ராலிக் அழுத்தம்) நீரிழிவு நெஃப்ரோபதியின் முன்னேற்றத்தில் ஒரு முன்னணி ஹீமோடைனமிக் காரணி. நீரிழிவு நோயில் சிறுநீரக நோயியலில் "ஹைட்ராலிக் அழுத்தத்தின்" பங்கு பற்றிய கருதுகோள் 1980 களில் டி. ஹோஸ்டெட்டர் மற்றும் வி. எம். ப்ரென்னர் ஆகியோரால் முன்வைக்கப்பட்டது, பின்னர் சோதனை மற்றும் மருத்துவ ஆய்வுகளில் உறுதிப்படுத்தப்பட்டது. நீரிழிவு நோயில் சிறுநீரகங்களின் குளோமருலியில் இந்த "ஹைட்ராலிக் அழுத்தத்தை" உருவாக்குவதற்கான காரணம் என்ன என்பது தெளிவாகத் தெரியவில்லை. இந்த கேள்விக்கான பதில் பெறப்பட்டது - சிறுநீரக ஏ.எஸ்.டி.யின் உயர் செயல்பாடு, அதாவது சிறுநீரக ஏ.டி II இன் உயர் செயல்பாடு. இந்த வாஸோஆக்டிவ் ஹார்மோன் தான் பலவீனமான இன்ட்ரெரல் ஹீமோடைனமிக்ஸ் மற்றும் நீரிழிவு நோயில் சிறுநீரக திசுக்களில் கட்டமைப்பு மாற்றங்களின் வளர்ச்சியில் முக்கிய பங்கு வகிக்கிறது.
உயர் இரத்த அழுத்தம், நீரிழிவு சிறுநீரக பாதிப்பு காரணமாக இரண்டாவது முறையாக எழுகிறது, பின்னர் கட்டங்களில் சிறுநீரக நோயியலின் வளர்ச்சியில் மிகவும் சக்திவாய்ந்த காரணியாகிறது, அதன் சேதப்படுத்தும் விளைவுகளின் வலிமை வளர்சிதை மாற்ற காரணியின் (ஹைப்பர் கிளைசீமியா மற்றும் ஹைப்பர்லிபிடெமியா) செல்வாக்கை விட பல மடங்கு அதிகமாகும்.
நீரிழிவு நெஃப்ரோபதியின் 5 நிலைகள்
நீரிழிவு நோயின் சிக்கல்கள் குறிப்பாக கவலைக்குரியவை. நீரிழிவு நெஃப்ரோபதி (குளோமருலர் மைக்ரோஅங்கியோபதி) என்பது நீரிழிவு நோயின் தாமதமான சிக்கலாகும், இது பெரும்பாலும் ஆபத்தானது மற்றும் 75% நீரிழிவு நோயாளிகளுக்கு ஏற்படுகிறது.
நீரிழிவு நெஃப்ரோபதியிலிருந்து இறப்பு வகை 1 நீரிழிவு நோயில் முதன்மையானது மற்றும் வகை 2 நீரிழிவு நோயில் இரண்டாவது, குறிப்பாக இருதய அமைப்பில் சிக்கல்கள் இருக்கும்போது.
10 வயதிற்குட்பட்ட குழந்தைகளை விட வகை 1 நீரிழிவு ஆண்கள் மற்றும் இளம்பருவத்தில் நெஃப்ரோபதி பெரும்பாலும் உருவாகிறது என்பது சுவாரஸ்யமானது.
சிக்கல்கள் பண்புகள்
நீரிழிவு நெஃப்ரோபதியில், சிறுநீரகங்கள், தமனிகள், தமனிகள், குளோமருலி மற்றும் குழாய்களின் பாத்திரங்கள் பாதிக்கப்படுகின்றன. நோயியல் ஒரு தொந்தரவான கார்போஹைட்ரேட் மற்றும் லிப்பிட் சமநிலையை ஏற்படுத்துகிறது. மிகவும் பொதுவான நிகழ்வு:
நோயின் வரலாற்றில் நீரிழிவு நெஃப்ரோபதி சிக்கலின் கட்டத்தின் விவரக்குறிப்புடன் நாள்பட்ட சிறுநீரக நோய் (சி.கே.டி) என கண்டறியப்படுகிறது.
நீரிழிவு நோய்க்கான நோயியல் ஐ.சி.டி -10 இன் படி பின்வரும் குறியீட்டைக் கொண்டுள்ளது (10 வது திருத்தத்தின் நோய்களின் சர்வதேச வகைப்பாடு):
நீரிழிவு நெஃப்ரோபதி: அறிகுறிகள், நிலைகள், சிகிச்சை

நீரிழிவு நெஃப்ரோபதியின் ஆபத்து என்னவென்றால், நோயியல் நீண்ட காலமாக மருத்துவ ரீதியாக தன்னை வெளிப்படுத்துவதில்லை, சிறுநீரக கட்டிடக்கலைகளை சீராக மாற்றுகிறது.
பழமைவாத சிகிச்சைக்கு நோய் குணப்படுத்த முடியாத நிலையில், பெரும்பாலும் புகார்கள் முனைய கட்டத்தில் தோன்றும்
நீரிழிவு நெஃப்ரோபதி என்பது நோயின் முன்கணிப்புக்கு மிகவும் எதிர்மறையான ஒன்றாகும் மற்றும் நீரிழிவு நோயின் உயிருக்கு ஆபத்தான சிக்கலாகும்.
வளர்ந்த நாடுகளில் சிறுநீரக மாற்று அறுவை சிகிச்சைக்கு சிறுநீரக திசு சேதத்தின் இந்த மாறுபாடு முக்கிய காரணமாகும், இது வகை 1 நீரிழிவு நோயாளிகளில் 30-50% நோயாளிகளிலும், வகை 2 நீரிழிவு நோயாளிகளில் 15-25% நோயாளிகளிலும் காணப்படுகிறது.
நோயின் நிலைகள்
1983 ஆம் ஆண்டு முதல், நீரிழிவு நெஃப்ரோபதியின் நிலைகளின்படி வகைப்பாடு மொகென்சனின் கூற்றுப்படி செய்யப்படுகிறது.
வகை 1 நீரிழிவு நோயின் சிக்கலானது நன்கு புரிந்து கொள்ளப்படுகிறது, ஏனெனில் நோயியல் நிகழும் நேரத்தை மிகவும் துல்லியமாக தீர்மானிக்க முடியும்.
நீரிழிவு நெஃப்ரோபதியுடன் சிறுநீரகங்களில் ஏற்படும் மாற்றங்கள்
சிக்கலின் மருத்துவப் படம் முதலில் உச்சரிக்கப்படும் அறிகுறிகளைக் கொண்டிருக்கவில்லை மற்றும் சிறுநீரக செயலிழப்பு தொடங்கும் வரை நோயாளி பல ஆண்டுகளாக அதன் நிகழ்வைக் கவனிக்கவில்லை.
நோயியலின் பின்வரும் கட்டங்கள்.
1. சிறுநீரகங்களின் உயர் செயல்பாடு
டைப் 1 நீரிழிவு நோயைக் கண்டறிந்த 5 ஆண்டுகளுக்குப் பிறகு குளோமருலர் மைக்ரோஅங்கியோபதி உருவாகிறது என்று முன்னர் நம்பப்பட்டது. இருப்பினும், நவீன மருத்துவம் அதன் வெளிப்பாட்டின் தருணத்திலிருந்து குளோமருலியை பாதிக்கும் நோயியல் மாற்றங்கள் இருப்பதைக் கண்டறிய உதவுகிறது. வெளிப்புற அறிகுறிகள், அதே போல் எடிமாட்டஸ் நோய்க்குறி ஆகியவை இல்லை. இந்த வழக்கில், சிறுநீரில் உள்ள புரதம் சாதாரண அளவில் உள்ளது மற்றும் இரத்த அழுத்தத்தில் குறிப்பிடத்தக்க விலகல்கள் இல்லை.
கிளைசீமியாவின் அளவு 13-14 mmol / l க்கு மேல் உயர்ந்தால், வடிகட்டுதல் விகிதத்தில் ஒரு நேரியல் குறைவு ஏற்படுகிறது.
நீரிழிவு நோயை நன்கு ஈடுசெய்யும்போது, ஜி.எஃப்.ஆர் இயல்பாக்குகிறது.
டைப் 1 நீரிழிவு நோய் கண்டறியப்பட்டால், இன்சுலின் சிகிச்சை தாமதத்துடன் பரிந்துரைக்கப்படும் போது, சிறுநீரகங்களில் மாற்ற முடியாத மாற்றங்கள் மற்றும் தொடர்ந்து அதிகரிக்கும் வடிகட்டுதல் வீதம் சாத்தியமாகும்.
2. கட்டமைப்பு மாற்றங்கள்
இந்த காலம் அறிகுறிகளால் காட்டப்படவில்லை. செயல்முறையின் 1 ஆம் கட்டத்தில் உள்ளார்ந்த நோயியல் அறிகுறிகளுக்கு கூடுதலாக, சிறுநீரக திசுக்களில் ஆரம்ப கட்டமைப்பு மாற்றங்கள் காணப்படுகின்றன:
3. நீரிழிவு நெஃப்ரோபதி
நீரிழிவு நெஃப்ரோபதியின் இறுதி மறைந்த கட்டத்தை குறிக்கிறது. நடைமுறையில் சிறப்பு அறிகுறிகள் எதுவும் இல்லை. மேடையின் போக்கை சாதாரண அல்லது சற்று உயர்த்தப்பட்ட SCFE மற்றும் அதிகரித்த சிறுநீரக இரத்த ஓட்டம் ஆகியவற்றுடன் நிகழ்கிறது. கூடுதலாக:
நீரிழிவு நோய் தொடங்கிய 5 ஆண்டுகளுக்குப் பிறகு மைக்ரோஅல்புமினுரியாவின் நான்காவது அல்லது நிலை (30-300 மி.கி / நாள்) காணப்படுகிறது.
சரியான நேரத்தில் மருத்துவ தலையீடு வழங்கப்பட்டு இரத்த சர்க்கரை சரி செய்யப்பட்டால் நீரிழிவு நெஃப்ரோபதியின் முதல் மூன்று நிலைகள் சிகிச்சையளிக்கப்படுகின்றன. பின்னர், சிறுநீரகங்களின் கட்டமைப்பானது முழுமையான மறுசீரமைப்பிற்கு கடன் கொடுக்காது, மேலும் சிகிச்சையின் குறிக்கோள் இந்த நிலையைத் தடுப்பதாகும். அறிகுறிகள் இல்லாததால் நிலைமை மோசமடைகிறது. பெரும்பாலும் ஒரு குறுகிய கவனம் (சிறுநீரக பயாப்ஸி) ஆய்வக முறைகளை நாட வேண்டியது அவசியம்.
4. கடுமையான நீரிழிவு நெஃப்ரோபதி
நீரிழிவு நோய் தொடங்கிய 10-15 ஆண்டுகளுக்குப் பிறகு மேடை தன்னை வெளிப்படுத்துகிறது. இது ஸ்ட்ராபெரி வடிகட்டுதலின் வீதத்தை 10-15 மில்லி / நிமிடமாகக் குறைப்பதன் மூலம் வகைப்படுத்தப்படுகிறது. வருடத்திற்கு, இரத்த நாளங்களுக்கு கடுமையான சேதம் காரணமாக.புரோட்டினூரியாவின் வெளிப்பாடு (300 மி.கி / நாள்). இந்த உண்மை என்னவென்றால், குளோமருலியின் ஏறத்தாழ 50-70% ஸ்க்லரோசிஸுக்கு ஆளானது மற்றும் சிறுநீரகங்களில் ஏற்படும் மாற்றங்கள் மீள முடியாதவை. இந்த கட்டத்தில், நீரிழிவு நெஃப்ரோபதியின் பிரகாசமான அறிகுறிகள் தோன்றத் தொடங்குகின்றன:
அதிகப்படியான சிறுநீர் புரத வெளியேற்றம் மற்றும் இரத்த அளவு குறைதல் ஆகியவை நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகளாகும்.
இரத்தத்தில் புரதத்தின் பற்றாக்குறை புரதச் சேர்மங்கள் உட்பட அதன் சொந்த வளங்களை செயலாக்குவதன் மூலம் ஈடுசெய்யப்படுகிறது, இது புரத சமநிலையை சீராக்க உதவுகிறது. உடலின் சுய அழிவு ஏற்படுகிறது. நோயாளி வியத்தகு முறையில் எடையை இழக்கிறார், ஆனால் அதிகரிக்கும் எடிமா காரணமாக இந்த உண்மை மிகவும் கவனிக்கப்படவில்லை. டையூரிடிக்ஸ் உதவி பயனற்றதாகி, திரவத்தை திரும்பப் பெறுவது பஞ்சர் மூலம் மேற்கொள்ளப்படுகிறது.
புரோட்டினூரியாவின் கட்டத்தில், கிட்டத்தட்ட எல்லா நிகழ்வுகளிலும், ரெட்டினோபதி காணப்படுகிறது - கண் இமைகளின் பாத்திரங்களில் நோயியல் மாற்றங்கள், இதன் விளைவாக விழித்திரைக்கு இரத்த சப்ளை தொந்தரவு செய்யப்படுகிறது, அதன் டிஸ்டிராபி, ஆப்டிக் அட்ராபி மற்றும் இதன் விளைவாக குருட்டுத்தன்மை தோன்றும். சிறுநீரக விழித்திரை நோய்க்குறி போன்ற இந்த நோயியல் மாற்றங்களை நிபுணர்கள் வேறுபடுத்துகிறார்கள்.
புரோட்டினூரியாவுடன், இருதய நோய்கள் உருவாகின்றன.
5. யுரேமியா. சிறுநீரக செயலிழப்பு
மேடையில் பாத்திரங்களின் முழுமையான ஸ்களீரோசிஸ் மற்றும் வடு வகைப்படுத்தப்படுகிறது. சிறுநீரகங்களின் உள் இடம் கடினப்படுத்துகிறது. ஜி.எஃப்.ஆரில் ஒரு துளி உள்ளது (10 மில்லி / நிமிடத்திற்கும் குறைவாக). சிறுநீர் மற்றும் இரத்த சுத்திகரிப்பு நிறுத்தப்படும், இரத்தத்தில் நச்சு நைட்ரஜன் ஸ்லாக்கின் செறிவு அதிகரிக்கிறது. தோன்றும்:
4-5 ஆண்டுகளுக்குப் பிறகு, நிலை வெப்பத்திற்குள் செல்கிறது. இந்த நிலை மாற்ற முடியாதது.
நாள்பட்ட சிறுநீரக செயலிழப்பு முன்னேறினால், டான்-ஜாப்ரோடி நிகழ்வு சாத்தியமாகும், இது நோயாளியின் நிலையில் ஒரு கற்பனை முன்னேற்றத்தால் வகைப்படுத்தப்படுகிறது. இன்சுலினேஸ் நொதியின் குறைவான செயல்பாடு மற்றும் இன்சுலின் சிறுநீரக வெளியேற்றம் தாமதமாக ஹைப்பர் கிளைசீமியா மற்றும் குளுக்கோசூரியாவைத் தூண்டுகிறது.
நீரிழிவு நோயிலிருந்து 20-25 ஆண்டுகளுக்குப் பிறகு, சிறுநீரக செயலிழப்பு நாள்பட்டதாகிறது. விரைவான வளர்ச்சி சாத்தியம்:
கண்டறியும்
நீரிழிவு நெஃப்ரோபதியைக் கண்டறிவதற்கான வருடாந்திர பரிசோதனை நோயாளிகளுக்கு செய்யப்பட வேண்டும்:
ஆரம்பத்தில், நிபுணர் நோயாளியின் பொதுவான நிலையை பகுப்பாய்வு செய்கிறார், மேலும் நீரிழிவு நோய் ஏற்படும் வகை, நிலை மற்றும் நேரம் ஆகியவற்றை நிறுவுகிறார்.
நீரிழிவு நெஃப்ரோபதியின் ஆரம்பகால நோயறிதல் வெற்றிகரமான சிகிச்சையின் முக்கியமாகும். இந்த நோக்கங்களுக்காக, நீரிழிவு நோய்க்கான நீரிழிவு நெஃப்ரோபதி ஸ்கிரீனிங் திட்டம் பயன்படுத்தப்படுகிறது. இந்த திட்டத்திற்கு இணங்க, சிக்கல்களைக் கண்டறிய, சிறுநீரின் பொதுவான மருத்துவ பகுப்பாய்வை அனுப்ப வேண்டியது அவசியம். புரோட்டினூரியா கண்டறியப்பட்டால், இது மீண்டும் மீண்டும் ஆய்வுகள் மூலம் உறுதிப்படுத்தப்பட வேண்டும், நீரிழிவு நெஃப்ரோபதியால் நோயறிதல் செய்யப்படுகிறது, புரோட்டினூரியாவின் நிலை மற்றும் பொருத்தமான சிகிச்சை முறைகள் பரிந்துரைக்கப்படுகின்றன.
புரோட்டினூரியா இல்லாவிட்டால், மைக்ரோஅல்புமினுரியாவுக்கு சிறுநீர் பரிசோதிக்கப்படுகிறது. ஆரம்பகால நோயறிதலுடன் இந்த முறை மிகவும் உணர்திறன் கொண்டது. சிறுநீரில் உள்ள புரத உள்ளடக்கத்தின் விதிமுறை ஒரு நாளைக்கு 30 மி.கி.க்கு அதிகமாக இருக்கக்கூடாது. மைக்ரோஅல்புமினுரியாவுடன், அல்புமின் உள்ளடக்கம் ஒரு நாளைக்கு 30 முதல் 300 மி.கி வரை இருக்கும், இது சிறுநீரகங்களில் நோயியல் மாற்றங்களின் தொடக்கத்தைக் குறிக்கிறது.6-12 வாரங்களில் சிறுநீர் மூன்று முறை பரிசோதிக்கப்பட்டு, உயர்ந்த அல்புமின் அளவு கண்டறியப்பட்டால், நோயறிதல் “நீரிழிவு நெஃப்ரோபதி, மைக்ரோஅல்புமினுரியாவின் நிலை” செய்யப்படுகிறது மற்றும் அதன் நீக்குதலுக்கான பரிந்துரைகள் வழங்கப்படுகின்றன.
நோயறிதலை தெளிவுபடுத்த, இது அவசியம்:
நீரிழிவு நெஃப்ரோபதியின் கடைசி கட்டங்கள் மிக எளிதாக கண்டறியப்படுகின்றன. பின்வரும் அறிகுறிகள் அவற்றில் இயல்பாக இருக்கின்றன:
சிறுநீரக காசநோய், நாள்பட்ட பைலோனெப்ரிடிஸ், கடுமையான மற்றும் நாள்பட்ட குளோமெருலோனெப்ரிடிஸ் போன்றவற்றுடன் நீரிழிவு நெஃப்ரோபதியின் வேறுபட்ட நோயறிதல்.
சில நேரங்களில் நிபுணர்கள் சிறுநீரக பயாப்ஸியை நாடுகிறார்கள். பெரும்பாலும், இந்த கண்டறியும் முறை பின்வரும் சந்தர்ப்பங்களில் பயன்படுத்தப்படுகிறது:
சிறுநீரக பயாப்ஸி அல்ட்ராசவுண்ட் கட்டுப்பாட்டின் கீழ் செய்யப்படுகிறது
ஒவ்வொரு கட்டத்திலும் நீரிழிவு நெஃப்ரோபதியின் சிகிச்சை வேறுபட்டது.
பாத்திரங்கள் மற்றும் சிறுநீரகங்களில் நோயியல் மாற்றங்களைத் தடுக்கும் பொருட்டு, நீரிழிவு நோய் நிறுவப்பட்ட தருணத்திலிருந்து போதுமான தடுப்பு சிகிச்சையின் முதல் மற்றும் இரண்டாம் கட்டங்களில். உடலில் சர்க்கரையின் நிலையான நிலை அதன் அளவைக் குறைக்கும் மருந்துகளின் உதவியுடன் பராமரிக்கப்படுகிறது.
மைக்ரோஅல்புமினுரியாவின் கட்டத்தில், சிகிச்சையின் குறிக்கோள் இரத்த அழுத்தத்தை இயல்பாக்குவதுடன், இரத்த குளுக்கோஸும் ஆகும்.
வல்லுநர்கள் ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் தடுப்பான்களை (ஏ.சி.இ இன்ஹிபிட்டர்கள்) நாடுகின்றனர்: என்லாபிரில், லிசினோபிரில், ஃபோசினோபிரில். இந்த மருந்துகள் இரத்த அழுத்தத்தை உறுதிப்படுத்துகின்றன, சிறுநீரக செயல்பாட்டை உறுதிப்படுத்துகின்றன. ஒரு நாளைக்கு ஒரு முறைக்கு மேல் எடுக்கப்படாத நீடித்த விளைவைக் கொண்ட மருந்துகள் மிகப் பெரிய தேவையில் உள்ளன.
நோயாளியின் எடையில் 1 கிலோவுக்கு 1 மி.கி.க்கு மிகாமல் இருக்க வேண்டும் என்று ஒரு உணவும் பரிந்துரைக்கப்படுகிறது.
மீளமுடியாத செயல்முறைகளைத் தடுக்க, சிறுநீரக நோயியலின் முதல் மூன்று நிலைகளில், கிளைசீமியா, டிஸ்லிபிடெமியா மற்றும் இரத்த அழுத்தத்தை கண்டிப்பாக கட்டுப்படுத்துவது அவசியம்.
புரோட்டினூரியாவின் கட்டத்தில், ஏ.சி.இ இன்ஹிபிட்டர்களுடன், கால்சியம் சேனல் தடுப்பான்கள் பரிந்துரைக்கப்படுகின்றன. டையூரிடிக்ஸ் (ஃபுரோஸ்மைடு, லேசிக்ஸ், ஹைப்போதியாசைடு) மற்றும் குடிப்பழக்கத்தின் உதவியுடன் அவர்கள் எடிமாவை எதிர்த்துப் போராடுகிறார்கள். அவர்கள் கடுமையான உணவை நாடுகிறார்கள். இந்த கட்டத்தில் சிகிச்சையின் குறிக்கோள் சிறுநீரக செயலிழப்பைத் தடுக்க இரத்த அழுத்தம் மற்றும் இரத்த குளுக்கோஸை இயல்பாக்குவதாகும்.
நீரிழிவு நெஃப்ரோபதியின் கடைசி கட்டத்தில், சிகிச்சை தீவிரமானது. நோயாளிக்கு டயாலிசிஸ் (நச்சுப்பொருட்களிலிருந்து இரத்த சுத்திகரிப்பு. ஒரு சிறப்பு சாதனத்தைப் பயன்படுத்துதல்) அல்லது சிறுநீரக மாற்று அறுவை சிகிச்சை தேவை.
டையலைசர் நச்சுகளின் இரத்தத்தை சுத்தப்படுத்த உங்களை அனுமதிக்கிறது
நீரிழிவு நோயாளியின் உகந்த ஆரோக்கியத்தை பராமரிக்க நீரிழிவு நெஃப்ரோபதியின் ஊட்டச்சத்து குறைந்த புரதம், சீரான மற்றும் அத்தியாவசிய ஊட்டச்சத்துக்களுடன் நிறைவுற்றதாக இருக்க வேண்டும். சிறுநீரகங்களில் நோயியல் செயல்முறையின் பல்வேறு கட்டங்களில், சிறப்பு குறைந்த புரத உணவுகள் 7 பி, 7 ஏ மற்றும் 7 பி ஆகியவை பயன்படுத்தப்படுகின்றன, அவை சிக்கல்களின் சிக்கலான சிகிச்சையில் சேர்க்கப்பட்டுள்ளன.
ஒரு மருத்துவருடன் கலந்தாலோசித்த பிறகு, மாற்று முறைகளைப் பயன்படுத்த முடியும். அவர்கள் ஒரு சுயாதீனமான சிகிச்சையாக செயல்பட முடியாது, ஆனால் மருந்து சிகிச்சையை முழுமையாக பூர்த்தி செய்கிறார்கள்:
தடுப்பு நடவடிக்கைகள்
நீரிழிவு நெஃப்ரோபதியைத் தவிர்க்க பின்வரும் விதிகள் உதவும், இது நீரிழிவு தருணத்திலிருந்து கவனிக்கப்பட வேண்டும்:
- உங்கள் உடலின் சர்க்கரை அளவைக் கண்காணிக்கவும்.
- இரத்த அழுத்தத்தை இயல்பாக்குங்கள், சில சந்தர்ப்பங்களில் மருந்துகள்.
- பெருந்தமனி தடிப்புத் தோல் அழற்சியைத் தவிர்க்கவும்.
- ஒரு உணவைப் பின்பற்றுங்கள்.
நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகள் நீண்ட காலமாக தங்களை வெளிப்படுத்துவதில்லை என்பதையும், மருத்துவரிடம் முறையான வருகை மற்றும் சோதனைகளை கடந்து செல்வது மட்டுமே மீளமுடியாத விளைவுகளைத் தவிர்க்க உதவும் என்பதை நாம் மறந்துவிடக் கூடாது.
முதல் நிலை - ஹைபர்பங்க்ஷனல் ஹைபர்டிராபி:
இது ஏற்கனவே நீரிழிவு நோயின் தொடக்கத்தில் கண்டறியப்பட்டுள்ளது (பெரும்பாலும் வகை 1) மற்றும் சிறுநீரகங்களின் குளோமருலியின் அளவு அதிகரிப்போடு சேர்ந்துள்ளது. இது ஹைப்பர்ஃபர்ஃபியூஷன், ஹைப்பர்ஃபில்ட்ரேஷன் மற்றும் நார்மோஅல்புமினுரியா (30 மி.கி / நாள் குறைவாக) ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. இன்சுலின் சிகிச்சையின் போது சில சந்தர்ப்பங்களில் கண்டறியப்பட்ட மைக்ரோஅல்புமினுரியா மீளக்கூடியது. சி.எஃப் வேகம் அதிகமாக உள்ளது, ஆனால் இது மீளக்கூடியது.
2 வது நிலை - ஆரம்ப கட்டமைப்பு மாற்றங்களின் நிலை:
இதுவரை மருத்துவ வெளிப்பாடுகள் எதுவும் இல்லை. இது நீரிழிவு நோய் தொடங்கிய பல ஆண்டுகளுக்குப் பிறகு உருவாகிறது மற்றும் குளோமருலர் அடித்தள சவ்வு தடித்தல் மற்றும் மெசாங்கியத்தின் அளவு அதிகரிப்பால் வகைப்படுத்தப்படுகிறது.
இந்த நிலை 5 ஆண்டுகள் வரை நீடிக்கும், இது ஹைப்பர்ஃபில்டரேஷன் மற்றும் நார்மோஅல்புமினுரியா (30 மி.கி / நாள் குறைவாக) மூலம் வெளிப்படுகிறது. நீரிழிவு சிதைவு மற்றும் உடல் உழைப்புடன், மைக்ரோஅல்புமினுரியாவைக் கண்டறிய முடியும். சி.எஃப் இன் வேகம் கணிசமாக அதிகரிக்கப்படுகிறது.
4 வது நிலை - மருத்துவ ரீதியாக வெளிப்படுத்தப்பட்டது:
சிறுநீரக செயலிழப்பு மற்றும் யுரேமியா உருவாகின்றன. மேடை மிகக் குறைந்த சி.எஃப் வீதத்தால் (நிமிடத்திற்கு 30 மில்லிக்கு குறைவாக), மொத்த பரவல் அல்லது முடிச்சு குளோமெருலோஸ்கிளிரோசிஸால் வகைப்படுத்தப்படுகிறது. நாள்பட்ட சிறுநீரக செயலிழப்பின் கட்டத்தில், நீரிழிவு நோய் ஹைப்பர் கிளைசீமியா, கிளைகோசூரியா போன்ற வெளிப்பாடுகளை கணிசமாகக் குறைக்கலாம். இன்சுலின் தேவை அதன் சீரழிவு மற்றும் சிறுநீர் வெளியேற்றத்தின் வீதத்தில் குறைவு காரணமாக குறைகிறது (ஜூப்ரோட்-டான் நிகழ்வு). இரத்த கிரியேட்டினின் 2 மடங்கிற்கும் மேலாக அதிகரிப்பதால், எரித்ரோபொய்டின் தொகுப்பு குறைவதால் இரத்த சோகை உருவாகிறது. நெஃப்ரோடிக் நோய்க்குறி முன்னேறுகிறது, உயர் இரத்த அழுத்தம் நடைமுறையில் ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகளால் சரி செய்யப்படவில்லை. கிரியேட்டினின் அளவு 5-6 மடங்கு அதிகரிப்பதால், டிஸ்பெப்டிக் நோய்க்குறி மற்றும் யுரேமியாவின் அனைத்து அறிகுறிகளும் தோன்றும். நோயாளியின் மேலும் ஆயுள் பெரிட்டோனியல் அல்லது புரோகிராம் ஹீமோடையாலிசிஸ் உதவியுடன் மட்டுமே அடுத்தடுத்த சிறுநீரக மாற்று அறுவை சிகிச்சை மூலம் சாத்தியமாகும். தற்போது, நீரிழிவு நெஃப்ரோபதியின் மருத்துவ நிலைகளின் வகைப்பாடு பயன்படுத்தப்படுகிறது (ரஷ்யாவின் சுகாதார அமைச்சின் வழிகாட்டுதல்கள், 2002).
நீரிழிவு நெஃப்ரோபதியின் நிலை:
நீரிழிவு நெஃப்ரோபதியின் மூன்று நிலைகள் உள்ளன.
Chronic சிறுநீரக செயலிழப்பு நிலை (பழமைவாத, முனையம்).
மைக்ரோஅல்புமினுரியாவின் நிலை ஒரு நாளைக்கு 30 முதல் 300 மி.கி வரை சிறுநீரில் அல்புமின் வெளியேற்றப்படுவதன் மூலம் வெளிப்படுத்தப்பட வேண்டும்; வழக்கமான சிறுநீர் கழிக்கும் போது, எந்த புரதமும் கண்டறியப்படவில்லை. சிகிச்சை: சாதாரண இரத்த அழுத்தம், டிஸ்லிபிடெமியாவை சரிசெய்தல், விலங்கு புரதத்தின் கட்டுப்பாடு (1 கிலோ உடல் எடையில் 1 கிராமுக்கு மேல் இல்லை) கூட ACE தடுப்பான்கள்.
புரோட்டினூரியாவின் நிலை ஏற்கனவே ஒரு வழக்கமான சிறுநீர் கழிப்பின் போது கண்டறியப்பட்ட ஒரு புரதத்தின் இருப்பு வடிவத்தில் வெளிப்படுகிறது. இந்த வழக்கில், சி.எஃப் குறைவு மற்றும் இரத்த அழுத்தம் அதிகரிப்பு ஆகியவை குறிப்பிடப்படுகின்றன. சிகிச்சை: 120/75 மிமீ ஆர்டிக்கு மிகாமல் இரத்த அழுத்தத்தை பராமரிக்கும் ACE தடுப்பான்கள். கலை. டிஸ்லிபிடெமியாவை சரிசெய்தல், விலங்கு புரதத்தின் கட்டுப்பாடு (1 கிலோ உடல் எடையில் 0.8 கிராமுக்கு மிகாமல்).
நோயாளியின் இரத்தத்தில் 120 μmol / l க்கும் அதிகமான கிரியேட்டினின் அளவு (இது 1.4 மிகி% க்கு சமம்) தீர்மானிக்கப்படும்போது மட்டுமே நாள்பட்ட சிறுநீரக செயலிழப்பு நிலை கண்டறியப்படுகிறது. அதே நேரத்தில், சி.எஃப் வீதத்தில் 30 மில்லி / நிமிடத்திற்கும் குறைவான குறைவு, அத்துடன் இரத்த யூரியாவின் அளவு அதிகரிப்பு ஆகியவை தீர்மானிக்கப்படுகின்றன.
நீரிழிவு நெஃப்ரோபதியின் சிகிச்சை:
/ 120/75 மி.மீ. கலை.,
Animal விலங்கு புரதத்தின் உணவு உட்கொள்ளலை கட்டுப்படுத்துதல் (1 கிலோ உடல் எடையில் 0.6 கிராமுக்கு மிகாமல்),
Am அமினோ அமிலங்களின் கெட்டோ அனலாக்ஸ் ஒரு நாளைக்கு 14-16 கிராம்,
Mg 7 மி.கி / கிலோ உடல் எடையில் குறைவான உணவுடன் பாஸ்பேட் கட்டுப்பாடு
Cal கால்சியம் மற்றும் கால்சியம் உப்புகளின் மருந்துகள், வைட்டமின் டி (செயலில் உள்ள வடிவம் மட்டுமே கால்சிட்ரியால்), ஒரு நாளைக்கு குறைந்தது 1,500 மி.கி.
எரித்ரோபொய்டின் மருந்துகளுடன் இரத்த சோகை சிகிச்சை,
Hyp ஹைபர்கேமியாவுடன் - லூப் டையூரிடிக்ஸ்,
• ஹீமோடையாலிசிஸ் (அறிகுறிகள்: சி.எஃப் - 15 மில்லி / நிமிடத்திற்கும் குறைவாக, இரத்த கிரியேட்டினின் - 600 μmol / l க்கும் அதிகமாக).
நோயின் முதல் 5 ஆண்டுகளில் மோசமான நீரிழிவு கட்டுப்பாடு நெஃப்ரோபதியின் அபாயத்தை கணிசமாக அதிகரிக்கிறது. கிளைசீமியாவை கவனமாக கண்காணிப்பதன் மூலம், நரம்பு ஹீமோடைனமிக்ஸ் மற்றும் சிறுநீரக அளவை இயல்பாக்குவது சாத்தியமாகும். ACE தடுப்பான்களின் நீண்டகால பயன்பாடு இதற்கு பங்களிக்கக்கூடும். நெஃப்ரோபதியின் முன்னேற்றத்தை உறுதிப்படுத்துவதும் குறைப்பதும் சாத்தியமாகும். புரோட்டினூரியாவின் தோற்றம் சிறுநீரகங்களில் ஒரு குறிப்பிடத்தக்க அழிவுகரமான செயல்முறையைக் குறிக்கிறது, இதில் சுமார் 50-75% குளோமருளி ஏற்கனவே ஸ்கெலரோஸ் செய்யப்பட்டுள்ளது, மேலும் உருவ மற்றும் செயல்பாட்டு மாற்றங்கள் மீள முடியாதவை. புரோட்டினூரியா தொடங்கியதிலிருந்து, சி.எஃப் வீதம் படிப்படியாக மாதத்திற்கு 1 மில்லி / நிமிடம் என்ற விகிதத்தில் குறைந்து வருகிறது, ஆண்டுக்கு சுமார் 10 மில்லி / நிமிடம். புரோட்டினூரியா தொடங்கியதிலிருந்து 7-10 ஆண்டுகளுக்குப் பிறகு சிறுநீரக செயலிழப்பின் இறுதி கட்டத்தின் வளர்ச்சி எதிர்பார்க்கப்படுகிறது. நெஃப்ரோபதியின் மருத்துவ வெளிப்பாட்டின் கட்டத்தில், அதன் முன்னேற்றத்தை மெதுவாக்குவது மற்றும் நோயின் யுரேமிக் கட்டத்தின் தொடக்கத்தை தாமதப்படுத்துவது மிகவும் கடினம்.
நீரிழிவு நெஃப்ரோபதியின் MAU இன் நிலையைக் கண்டறிய, விண்ணப்பிக்கவும்:
1) மைக்ரோஅல்புமினுரியா ஆய்வு - யுஐஏ (சோதனை கீற்றுகள் "மிக்ரல் சோதனை" - ஹாஃப்மேன் லா ரோச்),
2) நோயெதிர்ப்பு வேதியியல் முறைகள்,
3) சாதனம் "DCA-2000 +".
நீரிழிவு நெஃப்ரோபதி நோயாளிகளுக்கு உணவுப் பரிந்துரைகளுக்கு மிகவும் கவனமாக அணுகுமுறை தேவைப்படுகிறது, இது நீரிழிவு நெஃப்ரோபதி நாள்பட்ட சிறுநீரக செயலிழப்பு நிலையை அடையும் வரை நடைமுறையில் உட்சுரப்பியல் நிபுணர்கள் மற்றும் நீரிழிவு மருத்துவர்களால் செய்யப்படுவதில்லை. உடல் எடையில் 1 கிலோவுக்கு 1.5 கிராமுக்கு மேல் விலங்கு புரதத்தை உட்கொள்வது நெஃப்ரோடாக்ஸிக் விளைவை ஏற்படுத்தும்.
நீரிழிவு நோயாளிகளில் குறிப்பிட்ட சிறுநீரக பாதிப்பு, இது நீரிழிவு நெஃப்ரோபதி: நிலைகளின் வகைப்பாடு மற்றும் அவற்றின் சிறப்பியல்பு அறிகுறிகள்
நீரிழிவு நெஃப்ரோபதி நீரிழிவு நோயின் சிக்கல்களில் முதன்மையானது, குறிப்பாக இன்சுலின் சார்ந்த (முதல் வகை). நோயாளிகளின் இந்த குழுவில், இது மரணத்திற்கு முக்கிய காரணமாக அங்கீகரிக்கப்பட்டுள்ளது.
சிறுநீரகங்களில் ஏற்படும் மாற்றங்கள் நோயின் ஆரம்ப கட்டங்களில் வெளிப்படுகின்றன, மேலும் நோயின் முனையம் (இறுதி) நிலை நாள்பட்ட சிறுநீரக செயலிழப்பு (சி.ஆர்.எஃப் என சுருக்கமாக) தவிர வேறில்லை.
தடுப்பு நடவடிக்கைகளை எடுக்கும்போது, அதிக தகுதி வாய்ந்த நிபுணரை சரியான நேரத்தில் தொடர்புகொள்வது, சரியான சிகிச்சை மற்றும் உணவு முறைகள், நீரிழிவு நோய்களில் நெஃப்ரோபதியின் வளர்ச்சியைக் குறைக்கலாம் மற்றும் முடிந்தவரை தாமதப்படுத்தலாம்.
இந்த நோயின் வகைப்பாடு, நிபுணர்களால் பெரும்பாலும் நடைமுறையில் பயன்படுத்தப்படுகிறது, இது நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளியின் கட்டமைப்பு சிறுநீரக மாற்றங்களின் நிலைகளை பிரதிபலிக்கிறது.
"நீரிழிவு நெஃப்ரோபதி" என்ற சொல் ஒரு நோய் அல்ல, ஆனால் நீரிழிவு நோயின் நாள்பட்ட வடிவத்தின் வளர்ச்சிக்கு எதிராக சிறுநீரக நாளங்களுக்கு ஏற்படும் சேதத்துடன் தொடர்புடைய பல குறிப்பிட்ட சிக்கல்கள்: குளோமெருலோஸ்கிளிரோசிஸ், சிறுநீரகங்களில் உள்ள தமனிகளின் தமனி பெருங்குடல் அழற்சி, சிறுநீரகக் குழாய்களில் கொழுப்பு படிதல், அவற்றின் நெக்ரோசிஸ், பைலோனெப்ரிடிஸ் போன்றவை.
இரண்டாவது வகை (இன்சுலின் அல்லாத சார்புடைய) நோயால் பாதிக்கப்பட்ட நோயாளிகளில், நெஃப்ரோபதி 15-30% வழக்குகளில் மட்டுமே நிகழ்கிறது. நீண்டகால நீரிழிவு நோயின் பின்னணிக்கு எதிராக வளரும் நெஃப்ரோபதி, கிம்மெல்ஸ்டில்-வில்சன் நோய்க்குறி என்றும் அழைக்கப்படுகிறது, இது குளோமெருலோஸ்கிளிரோசிஸின் முதல் வடிவத்துடன் ஒப்புமை மூலம், மற்றும் "நீரிழிவு குளோமெருலோஸ்கிளிரோசிஸ்" என்ற சொல் பெரும்பாலும் மருத்துவ கையேடுகள் மற்றும் நோயாளி பதிவுகளில் "நெஃப்ரோபதி" என்பதற்கு ஒத்ததாக பயன்படுத்தப்படுகிறது.
நீரிழிவு நெஃப்ரோபதி என்பது மெதுவாக முன்னேறும் நோயாகும், அதன் மருத்துவ படம் நோயியல் மாற்றங்களின் கட்டத்தைப் பொறுத்தது. நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சியில், மைக்ரோஅல்புமினுரியா, புரோட்டினூரியா மற்றும் நாள்பட்ட சிறுநீரக செயலிழப்பின் முனைய நிலை ஆகியவை வேறுபடுகின்றன.
நீண்ட காலமாக, நீரிழிவு நெஃப்ரோபதி எந்தவொரு வெளிப்புற வெளிப்பாடுகளும் இல்லாமல், அறிகுறியற்றது. நீரிழிவு நெஃப்ரோபதியின் ஆரம்ப கட்டத்தில், சிறுநீரகங்களின் குளோமருலியின் அளவு அதிகரிப்பு (ஹைப்பர்ஃபங்க்ஸ்னல் ஹைபர்டிராபி), சிறுநீரக இரத்த ஓட்டம் அதிகரித்தல் மற்றும் குளோமருலர் வடிகட்டுதல் வீதத்தின் அதிகரிப்பு (ஜி.எஃப்.ஆர்) ஆகியவை குறிப்பிடப்பட்டுள்ளன. நீரிழிவு நோய் அறிமுகமான சில ஆண்டுகளுக்குப் பிறகு, சிறுநீரகங்களின் குளோமருலர் கருவியின் ஆரம்ப கட்டமைப்பு மாற்றங்கள் காணப்படுகின்றன. குளோமருலர் வடிகட்டுதலின் அதிக அளவு உள்ளது, மேலும் சிறுநீரில் அல்புமின் வெளியேற்றப்படுவது சாதாரண மதிப்புகளை மீறாது (30-300 மி.கி / நாள் அல்லது சிறுநீரின் காலை பகுதியில் 20-200 மி.கி / மில்லி). இரத்த அழுத்தத்தில் அவ்வப்போது அதிகரிப்பு குறிப்பிடப்படலாம், குறிப்பாக உடல் உழைப்பின் போது. நீரிழிவு நெஃப்ரோபதி நோயாளிகளின் சீரழிவு நோயின் பிற்பகுதிகளில் மட்டுமே காணப்படுகிறது.
மருத்துவ ரீதியாக உச்சரிக்கப்படும் நீரிழிவு நெஃப்ரோபதி வகை 1 நீரிழிவு நோயுடன் 15-20 ஆண்டுகளுக்குப் பிறகு உருவாகிறது மற்றும் தொடர்ச்சியான புரோட்டினூரியாவால் வகைப்படுத்தப்படுகிறது (சிறுநீர் புரத அளவு> 300 மி.கி / நாள்), இது புண்ணின் மீளமுடியாத தன்மையைக் குறிக்கிறது. சிறுநீரக இரத்த ஓட்டம் மற்றும் ஜி.எஃப்.ஆர் குறைகிறது, தமனி உயர் இரத்த அழுத்தம் நிலையானது மற்றும் சரிசெய்ய கடினமாகிறது. நெஃப்ரோடிக் நோய்க்குறி உருவாகிறது, ஹைபோஅல்புமினீமியா, ஹைபர்கொலெஸ்டிரோலீமியா, புற மற்றும் குழி எடிமா ஆகியவற்றால் வெளிப்படுகிறது. இரத்த கிரியேட்டினின் மற்றும் இரத்த யூரியா அளவு சாதாரணமானது அல்லது சற்று உயர்ந்தது.
நீரிழிவு நெஃப்ரோபதியின் முனைய கட்டத்தில், சிறுநீரகங்களின் வடிகட்டுதல் மற்றும் செறிவு செயல்பாடுகளில் கூர்மையான குறைவு காணப்படுகிறது: பாரிய புரோட்டினூரியா, குறைந்த ஜி.எஃப்.ஆர், இரத்த யூரியா மற்றும் கிரியேட்டினினின் குறிப்பிடத்தக்க அதிகரிப்பு, இரத்த சோகையின் வளர்ச்சி, கடுமையான எடிமா. இந்த கட்டத்தில், ஹைப்பர் கிளைசீமியா, குளுக்கோசூரியா, எண்டோஜெனஸ் இன்சுலின் சிறுநீர் வெளியேற்றம் மற்றும் வெளிப்புற இன்சுலின் தேவை ஆகியவற்றைக் கணிசமாகக் குறைக்கலாம். நெஃப்ரோடிக் நோய்க்குறி முன்னேறுகிறது, இரத்த அழுத்தம் அதிக மதிப்புகளை அடைகிறது, டிஸ்பெப்டிக் நோய்க்குறி, யுரேமியா மற்றும் நாள்பட்ட சிறுநீரக செயலிழப்பு ஆகியவை வளர்சிதை மாற்ற பொருட்கள் மற்றும் பல்வேறு உறுப்புகள் மற்றும் அமைப்புகளுக்கு சேதம் ஏற்படுவதன் மூலம் உடலின் சுய-விஷத்தின் அறிகுறிகளுடன் உருவாகின்றன.
I-III நிலைகளின் சிகிச்சை
I-III நிலைகளில் நீரிழிவு நெஃப்ரோபதியைத் தடுப்பதற்கும் சிகிச்சையளிப்பதற்கும் அடிப்படைக் கொள்கைகள் பின்வருமாறு:
ஹைப்பர் கிளைசீமியா என்பது சிறுநீரகங்களில் கட்டமைப்பு மற்றும் செயல்பாட்டு மாற்றங்களுக்கு ஒரு தூண்டுதலாகும். இரண்டு மிகப் பெரிய ஆய்வுகள் - டிஎஸ்டி (நீரிழிவு கட்டுப்பாடு மற்றும் சிக்கலான ஆய்வு, 1993) மற்றும் யு.கே.பி.டி.எஸ் (யுனைடெட் கிங்டம் வருங்கால நீரிழிவு ஆய்வு, 1998) - தீவிர கிளைசெமிக் கட்டுப்பாட்டின் தந்திரோபாயங்கள் நீரிழிவு நோய் 1 மற்றும் 2 நோயாளிகளுக்கு மைக்ரோஅல்புமினுரியா மற்றும் ஆல்புமினுரியாவின் அதிர்வெண்ணில் கணிசமான குறைவுக்கு வழிவகுக்கிறது என்பதைக் காட்டியது. வது வகை. கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கான உகந்த இழப்பீடு, இது வாஸ்குலர் சிக்கல்களின் வளர்ச்சியைத் தடுக்க உதவுகிறது, இயல்பான அல்லது இயல்பான கிளைசீமியா மதிப்புகள் மற்றும் HbA1c அளவுகளை பரிந்துரைக்கிறது
நீரிழிவு நெஃப்ரோபதிக்கு ஆண்டிஹைபர்டென்சிவ் சிகிச்சை
நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்க ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகளைத் தேர்ந்தெடுக்கும்போது, கார்போஹைட்ரேட் மற்றும் லிப்பிட் வளர்சிதை மாற்றத்தில் அவற்றின் தாக்கம், நீரிழிவு நோயின் பிற விலகல்கள் மற்றும் பலவீனமான சிறுநீரக செயல்பாடு ஏற்பட்டால் பாதுகாப்பின் போது, நெஃப்ரோபிராக்டெக்டிவ் மற்றும் கார்டியோபுரோடெக்டிவ் பண்புகள் இருப்பதை கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
ஏ.சி.இ இன்ஹிபிட்டர்கள் நெஃப்ரோபிராக்டிவ் பண்புகளை உச்சரித்திருக்கின்றன, இன்ட்ராக்ரானியல் உயர் இரத்த அழுத்தம் மற்றும் மைக்ரோஅல்புமினுரியாவின் தீவிரத்தை குறைக்கின்றன (BRILLIANT, EUCLID, REIN, முதலியவற்றின் ஆராய்ச்சியின் படி). ஆகையால், ஏ.சி.இ இன்ஹிபிட்டர்கள் மைக்ரோஅல்புமினுரியாவுக்கு குறிக்கப்படுகின்றன, அதிக அளவில் மட்டுமல்லாமல், சாதாரண இரத்த அழுத்தத்திலும் கூட:
ஏ.சி.இ இன்ஹிபிட்டர்களுக்கு கூடுதலாக, வெராபமில் குழுவில் இருந்து கால்சியம் எதிரிகள் நெஃப்ரோபிராக்டிவ் மற்றும் கார்டியோபுரோடெக்டிவ் விளைவுகளைக் கொண்டுள்ளனர்.
தமனி உயர் இரத்த அழுத்த சிகிச்சையில் ஒரு முக்கிய பங்கு ஆஞ்சியோடென்சின் II ஏற்பி எதிரிகளால் செய்யப்படுகிறது. வகை 2 நீரிழிவு நோய் மற்றும் நீரிழிவு நெஃப்ரோபதி ஆகியவற்றில் அவற்றின் நெஃப்ரோபிராக்டிவ் செயல்பாடு மூன்று பெரிய ஆய்வுகளில் காட்டப்பட்டுள்ளது - ஐஆர்எம்ஏ 2, ஐடிஎன்டி, ரெனால். ACE தடுப்பான்களின் பக்கவிளைவுகளின் போது இந்த மருந்து பரிந்துரைக்கப்படுகிறது (குறிப்பாக வகை 2 நீரிழிவு நோயாளிகளுக்கு):
நெஃப்ரோபிராக்டர் சுலோடெக்ஸைடுடன் இணைந்து ACE இன்ஹிபிட்டர்களை (அல்லது ஆஞ்சியோடென்சின் II ஏற்பி தடுப்பான்கள்) பயன்படுத்துவது அறிவுறுத்தப்படுகிறது, இது சிறுநீரகங்களின் குளோமருலியின் அடித்தள சவ்வுகளின் பலவீனமான ஊடுருவலை மீட்டெடுக்கிறது மற்றும் சிறுநீரில் புரத இழப்பைக் குறைக்கிறது.
சுலோடெக்ஸைடு 600 எல்யூ ஒரு நாளைக்கு 1 முறை ஒரு நாளைக்கு 5 நாட்கள் 2 நாள் இடைவெளி, 3 வாரங்கள், பின்னர் 250 எல்யூவுக்குள் ஒரு நாளைக்கு ஒரு முறை, 2 மாதங்கள்.
அத்தகைய சிகிச்சையின் படிப்பு வருடத்திற்கு 2 முறை பரிந்துரைக்கப்படுகிறது.
உயர் இரத்த அழுத்தத்துடன், சேர்க்கை சிகிச்சையின் பயன்பாடு அறிவுறுத்தப்படுகிறது.
நீரிழிவு நெஃப்ரோபதியில் டிஸ்லிபிடெமியாவுக்கான சிகிச்சை
நீரிழிவு நோயாளிகளில் 70% நீரிழிவு நெஃப்ரோபதி நிலை IV மற்றும் அதற்கு மேற்பட்ட நோயாளிகளுக்கு டிஸ்லிபிடெமியா உள்ளது. லிப்பிட் வளர்சிதை மாற்ற இடையூறுகள் கண்டறியப்பட்டால் (எல்.டி.எல்> 2.6 மி.மீ. / எல், டி.ஜி> 1.7 மி.மீ. / எல்), ஹைப்பர்லிபிடெமியா திருத்தம் (லிப்பிட்-குறைக்கும் உணவு) கட்டாயமாகும், போதுமான செயல்திறன் - லிப்பிட்-குறைக்கும் மருந்துகள்.
எல்.டி.எல்> 3 மிமீல் / எல் உடன், ஸ்டேடின்களின் நிலையான உட்கொள்ளல் குறிக்கப்படுகிறது:
மைக்ரோஅல்புமினுரியாவின் கட்டத்தில் தொந்தரவு செய்யப்பட்ட உள்விழி ஹீமோடைனமிக்ஸை மீட்டெடுப்பதன் மூலம் விலங்கு புரதத்தின் நுகர்வு 1 கிராம் / கிலோ / நாள் எனக் கட்டுப்படுத்துவதன் மூலம் அடைய முடியும்.
ஹைபோகோனடிசம் இணைப்பதற்கான காரணங்கள் இங்கே
ஆரம்பத்தில் இந்த செயல்பாட்டில் நீங்கள் தலையிடாவிட்டால், நீரிழிவு நெஃப்ரோபதியுடன் ஒருவருக்கொருவர் சுமுகமாக மாற்றும் முக்கிய 5 நிலைகள் இங்கே:
அவற்றுடன் எந்தவிதமான புகாரும் இல்லாததால், முதல் மூன்று நிலைகள் முன்கூட்டியே அழைக்கப்படுகின்றன. சிறுநீரக பாதிப்பு இருப்பதை தீர்மானிக்க சிறப்பு ஆய்வக சோதனைகள் மற்றும் சிறுநீரக திசுக்களின் நுண்ணோக்கி மூலம் மட்டுமே சாத்தியமாகும். இருப்பினும், இந்த நிலைகளில் நோயை துல்லியமாக அடையாளம் காண வேண்டியது அவசியம், பின்னர் இது ஏற்கனவே மாற்ற முடியாததாகிவிட்டது.
நீரிழிவு நெஃப்ரோபதி என்றால் என்ன
நீரிழிவு நோயாளிகளில் சிறுநீரகங்களுக்கு ஏற்படும் பாதிப்பு தாமதமான சிக்கலாகும், இது உயர் இரத்த சர்க்கரையால் வாஸ்குலர் சுவரை அழிப்பதோடு தொடர்புடையது. இது நீண்ட காலமாக அறிகுறியற்றது, மேலும் முன்னேற்றத்துடன், இது சிறுநீரை வடிகட்டுவதை நிறுத்துகிறது.
சிறுநீரக செயலிழப்பு உருவாகிறது. நச்சு சேர்மங்களின் இரத்தத்தை சுத்தப்படுத்த நோயாளிகளை ஹீமோடையாலிசிஸ் கருவியுடன் இணைக்க வேண்டிய அவசியம் உள்ளது. இதுபோன்ற சந்தர்ப்பங்களில், நோயாளியின் வாழ்க்கை சிறுநீரக மாற்று அறுவை சிகிச்சை மற்றும் அதன் உயிர்வாழ்வைப் பொறுத்தது.
நீரிழிவு நோய்க்கான சிறுநீர் பகுப்பாய்வு பற்றி இங்கே அதிகம்.
வளர்ச்சிக்கான காரணங்கள்
நீரிழிவு சிக்கல்களுக்கு வழிவகுக்கும் முக்கிய காரணி உயர் இரத்த சர்க்கரை. இதன் பொருள் நோயாளி உணவுப் பரிந்துரைகளுக்கு இணங்கவில்லை, அவருக்கு குறைந்த அளவு மருந்துகளை எடுத்துக்கொள்கிறார். இதன் விளைவாக, இத்தகைய மாற்றங்கள் நிகழ்கின்றன:
- குளோமருலியில் உள்ள புரத மூலக்கூறுகள் குளுக்கோஸுடன் (கிளைசேஷன்) இணைந்து அவற்றின் செயல்பாடுகளை இழக்கின்றன,
- வாஸ்குலர் சுவர்கள் அழிக்கப்படுகின்றன,
- நீர் மற்றும் உப்புகளின் சமநிலை தொந்தரவு செய்யப்படுகிறது,
- ஆக்ஸிஜன் வழங்கல் குறைகிறது
- சிறுநீரக திசுக்களை சேதப்படுத்தும் மற்றும் வாஸ்குலர் ஊடுருவலை அதிகரிக்கும் நச்சு கலவைகள்.
விரைவான முன்னேற்றத்திற்கான ஆபத்து காரணிகள்
ஹைப்பர் கிளைசீமியா (உயர் குளுக்கோஸ்) நெஃப்ரோபதியின் முக்கிய பின்னணி செயல்முறையாக இருந்தால், ஆபத்து காரணிகள் அதன் தோற்றம் மற்றும் தீவிரத்தின் வீதத்தை தீர்மானிக்கின்றன. மிகவும் நிரூபிக்கப்பட்டவை:
- சிறுநீரக நோய்க்குறியீட்டிற்கு பரம்பரை பரம்பரை,
- தமனி உயர் இரத்த அழுத்தம்: உயர் அழுத்தத்தில், ஆரம்பத்தில், வடிகட்டுதல் அதிகரிக்கிறது, சிறுநீரில் புரத இழப்பு அதிகரிக்கிறது, பின்னர் குளோமருலிக்கு பதிலாக, வடு திசு (குளோமெருலோஸ்கிளிரோசிஸ்) தோன்றுகிறது, சிறுநீரகங்கள் சிறுநீரை வடிகட்டுவதை நிறுத்துகின்றன,
- இரத்தத்தின் லிப்பிட் கலவையின் மீறல்கள், பாத்திரங்களில் கொழுப்பு வளாகங்கள் படிவதால் ஏற்படும் உடல் பருமன், சிறுநீரகங்களில் கொழுப்புகளின் நேரடி சேத விளைவு,
- சிறுநீர் பாதை நோய்த்தொற்றுகள்
- புகைக்கத்
- இறைச்சி புரதம் மற்றும் உப்பு அதிகம் உள்ள உணவு,
- சிறுநீரக செயல்பாட்டை மோசமாக்கும் மருந்துகளின் பயன்பாடு,
- சிறுநீரக தமனிகளின் பெருந்தமனி தடிப்பு,
- தன்னியக்க நரம்பியல் காரணமாக சிறுநீர்ப்பையின் குறைந்த தொனி.
அதிகப்படியான
சிறுநீரகங்களில் அதிகரித்த மன அழுத்தம் மற்றும் அதிகப்படியான சிறுநீர் வெளியீடு காரணமாக இது நீரிழிவு நோயின் ஆரம்பத்திலேயே ஏற்படுகிறது. இரத்த சர்க்கரையின் செறிவு அதிகரித்ததால், சிறுநீரகங்கள் அதை உடலில் இருந்து வேகமாக அகற்ற முயற்சிக்கின்றன. இதற்காக, குளோமருலி அளவு அதிகரிக்கும், சிறுநீரக இரத்த ஓட்டம், வடிகட்டலின் வேகம் மற்றும் அளவு அதிகரிக்கும். இந்த வழக்கில், சிறுநீரில் புரதத்தின் தடயங்கள் இருக்கலாம். நீரிழிவு நோய்க்கு போதுமான சிகிச்சையுடன் இந்த வெளிப்பாடுகள் அனைத்தும் முற்றிலும் மறைந்துவிடும்.
சிறுநீரகங்களின் கட்டமைப்பில் ஆரம்ப மாற்றங்களின் நெஃப்ரோபதி
குளோமருலியில் நோய் தோன்றியதிலிருந்து 2-4 ஆண்டுகளுக்குப் பிறகு, அடித்தள சவ்வு தடிமனாகிறது (பெரிய புரதங்களை வடிகட்டும் வடிகட்டி) மற்றும் பாத்திரங்களுக்கு இடையிலான திசுக்களின் அளவு (மெசங்கியம்) அதிகரிக்கிறது. அறிகுறிகள் எதுவும் இல்லை, சிறுநீர் வடிகட்டுதல் துரிதப்படுத்தப்படுகிறது, கடுமையான உடல் உழைப்பு அல்லது நீரிழிவு நோயைக் குறைப்பதன் மூலம், ஒரு நாளைக்கு 50 மி.கி வரை புரதம் வெளியிடப்படுகிறது, இது இயல்பை விட சற்றே அதிகமாகும் (30 மி.கி). இந்த கட்டத்தில் நெஃப்ரோபதி கிட்டத்தட்ட முற்றிலும் மீளக்கூடிய செயல்முறையாக கருதப்படுகிறது.
Prenefropatiya
நோய் தொடங்கி ஐந்து ஆண்டுகளுக்குப் பிறகு இது தொடங்குகிறது. புரத இழப்பு நிரந்தரமாகி நாள் முழுவதும் 300 மி.கி. சிறுநீர் வடிகட்டுதல் சற்று அதிகரித்துள்ளது அல்லது இயல்புநிலையை நெருங்குகிறது. இரத்த அழுத்தம் அதிகரிக்கிறது, குறிப்பாக உடல் செயல்பாடுகளுடன். இந்த நிலையில், நோயாளியின் நிலையை உறுதிப்படுத்தவும், சிறுநீரகங்களை மேலும் அழிவிலிருந்து பாதுகாக்கவும் முடியும்.
டெர்மினல் நெஃப்ரோபதி
நோயாளிகளில், சிறுநீர் வடிகட்டுதல் ஒரு நிமிடத்திற்குள் 30 மில்லி அல்லது அதற்கும் குறைவாக குறைகிறது. வளர்சிதை மாற்ற பொருட்களின் வெளியேற்றம் பாதிக்கப்படுகிறது, நச்சு நைட்ரஜன் கலவைகள் (கிரியேட்டினின் மற்றும் யூரிக் அமிலம்) குவிகின்றன. இந்த காலகட்டத்தில் சிறுநீரகங்களில், நடைமுறையில் எந்த திசுக்களும் இல்லை. இன்சுலின் இரத்தத்தில் நீண்ட நேரம் சுற்றுகிறது, அதன் வெளியேற்றமும் குறைகிறது, எனவே, ஹார்மோனின் அளவை நோயாளிகளுக்கு குறைக்க வேண்டும்.
சிறுநீரகங்கள் குறைந்த எரித்ரோபொய்ட்டினை உருவாக்குகின்றன, இது சிவப்பு இரத்த அணுக்களைப் புதுப்பிக்க அவசியம், இரத்த சோகை ஏற்படுகிறது. வீக்கம் மற்றும் உயர் இரத்த அழுத்தம் அதிகரித்து வருகிறது. நோயாளிகள் செயற்கை இரத்த சுத்திகரிப்புக்கான அமர்வுகளை முழுமையாக சார்ந்து இருக்கிறார்கள் - நிரல் ஹீமோடையாலிசிஸ். அவர்களுக்கு சிறுநீரக மாற்று அறுவை சிகிச்சை தேவை.
மைக்ரோஆல்புமினூரியா
300 மி.கி வரை புரதம் வெளியிடுவதே முக்கிய அறிகுறியாகும். நோயாளி சிறுநீரின் வழக்கமான ஆய்வக சோதனைக்கு உட்படுத்தப்பட்டால், அது விதிமுறைகளைக் காண்பிக்கும். இரத்த அழுத்தத்தில் சிறிதளவு அதிகரிப்பு, ஃபண்டஸை ஆராயும்போது விழித்திரை (ரெட்டினோபதி) மற்றும் கீழ் முனைகளில் உள்ள உணர்திறன் கோளாறுகளில் ஏற்படும் மாற்றங்களை வெளிப்படுத்துகிறது.
புரோடீனுரியா
வழக்கமான சிறுநீர் கழிப்பதில் 300 மில்லிகிராம் புரதத்தை தனிமைப்படுத்துவது ஏற்கனவே தெளிவாகத் தெரிகிறது. நீரிழிவு நோயில் நெஃப்ரோபதியின் ஒரு தனிச்சிறப்பு சிவப்பு இரத்த அணுக்கள் மற்றும் வெள்ளை இரத்த அணுக்கள் இல்லாதது (சிறுநீர் பாதை நோய்த்தொற்று இல்லாவிட்டால்). அழுத்தம் வேகமாக உயர்கிறது. இந்த கட்டத்தில் தமனி உயர் இரத்த அழுத்தம் அதிக இரத்த சர்க்கரையை விட சிறுநீரக பாதிப்புக்கு மிகவும் ஆபத்தானது.
வழக்கமாக, அனைத்து நோயாளிகளுக்கும் ரெட்டினோபதி உள்ளது, மற்றும் கடுமையான கட்டத்தில். இத்தகைய ஒரே நேரத்தில் ஏற்படும் மாற்றங்கள் (நெஃப்ரோரெட்டினல் நோய்க்குறி) சிறுநீரகங்களில் மீளமுடியாத செயல்முறைகள் தொடங்கும் நேரத்தை தீர்மானிக்க ஃபண்டஸை ஆய்வு செய்ய அனுமதிக்கின்றன.
புரோட்டினூரியாவின் கட்டத்தில், அவை கண்டறியப்படுகின்றன:
- புற நரம்பியல் மற்றும் நீரிழிவு கால் நோய்க்குறி,
- ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன் - படுக்கையில் இருந்து வெளியேறும்போது அழுத்தம் வீழ்ச்சி,
- இருதய தசை இஸ்கெமியா, ஆஞ்சினா பெக்டோரிஸ், 25-35 வயதுடையவர்களில் கூட,
- வலி இல்லாமல் வித்தியாசமான மாரடைப்பு,
- வயிறு, குடல் மற்றும் சிறுநீர்ப்பையின் மோட்டார் செயல்பாடு குறைந்தது,
- ஆண்மையின்மை.
பெரியவர்கள் மற்றும் குழந்தைகளில் அறிகுறிகள்
பெரும்பாலும், முதல் வகை நீரிழிவு நோயுடன், கிளாசிக்கல் நிலைகளுக்கு ஏற்ப நெஃப்ரோபதியின் பொதுவான முன்னேற்றம் காணப்படுகிறது.சிறுநீர் வடிகட்டுதலில் ஆரம்ப அதிகரிப்பு - விரைவான மற்றும் ஏராளமான சிறுநீர் கழித்தல் பொதுவாக இரத்த சர்க்கரையின் போதிய கட்டுப்பாட்டுடன் தோன்றும்.
பின்னர் நோயாளியின் நிலை சற்று மேம்படுகிறது, மிதமான புரதச் சுரப்பு பராமரிக்கப்படுகிறது. இந்த கட்டத்தின் காலம் குளுக்கோஸ், இரத்த கொழுப்பு மற்றும் இரத்த அழுத்தம் ஆகியவற்றின் குறிகாட்டிகள் எவ்வளவு நெருக்கமாக உள்ளன என்பதைப் பொறுத்தது. முன்னேற்றத்துடன், புரோட்டினூரியா மற்றும் சிறுநீரக செயலிழப்பு ஆகியவற்றால் மைக்ரோஅல்புமினுரியா மாற்றப்படுகிறது.
சிறுநீர் புரத சோதனை கீற்றுகள்
இரண்டாவது வகை நீரிழிவு நோயில், பெரும்பாலும் இரண்டு நிலைகளை மட்டுமே வேறுபடுத்தி அறிய முடியும் - மறைந்திருக்கும் மற்றும் வெளிப்படையான. முதலாவது அறிகுறிகளால் வெளிப்படுத்தப்படவில்லை, ஆனால் சிறுநீரில் நீங்கள் சிறப்பு சோதனைகள் மூலம் புரதத்தைக் கண்டறிய முடியும், பின்னர் நோயாளி வீக்கமடைகிறார், அழுத்தம் அதிகரிக்கிறது மற்றும் ஆண்டிஹைபர்டென்சிவ் மருந்துகளுடன் குறைவது கடினம்.
நெஃப்ரோபதியின் போது பெரும்பாலான நோயாளிகள் முன்னேறிய வயதில் உள்ளனர். ஆகையால், மருத்துவப் படத்தில் நீரிழிவு (ரெட்டினோபதி, தன்னாட்சி மற்றும் புற நரம்பியல்) சிக்கல்களின் அறிகுறிகள் உள்ளன, அத்துடன் இந்த காலத்தின் சிறப்பியல்பு நோய்கள் - உயர் இரத்த அழுத்தம், ஆஞ்சினா பெக்டோரிஸ், இதய செயலிழப்பு. இந்த பின்னணியில், நாள்பட்ட சிறுநீரக செயலிழப்பு விரைவாக பெருமூளை மற்றும் கரோனரி சுழற்சியின் கடுமையான கோளாறுகளுக்கு வழிவகுக்கும்.
நெஃப்ரோபதியின் சாத்தியமான சிக்கல்கள்
சிறுநீரில் புரத இழப்புக்கு கூடுதலாக, சிறுநீரக பாதிப்பு பிற விளைவுகளை ஏற்படுத்துகிறது:
- எரித்ரோபொய்ட்டின் தொகுப்பு குறைவதால் சிறுநீரக இரத்த சோகை,
- கால்சியம் வளர்சிதை மாற்றத்தின் மீறல் காரணமாக ஆஸ்டியோடிஸ்ட்ரோபி, வைட்டமின் டி இன் செயலில் உள்ள உற்பத்தியின் குறைவு நோயாளிகளில், எலும்பு திசு அழிக்கப்படுகிறது, தசை பலவீனமடைகிறது, எலும்புகள் மற்றும் மூட்டுகளில் வலி தொந்தரவு ஏற்படுகிறது, எலும்பு முறிவுகள் சிறிய காயங்களுடன் தோன்றும். கால்சியம் உப்புகள் சிறுநீரகங்கள், உள் உறுப்புகள், பாத்திரங்கள்,
- நைட்ரஜன் சேர்மங்களுடன் உடலில் விஷம் - தோல் அரிப்பு, வாந்தி, சத்தம் மற்றும் அடிக்கடி சுவாசித்தல், வெளியேற்றப்பட்ட காற்றில் யூரியாவின் வாசனை.
நோயியல் வளர்ச்சி
நீரிழிவு நோயால் தூண்டப்பட்ட ஹைப்பர் கிளைசீமியா இரத்த அழுத்தத்தில் அதிகரிப்பு ஏற்படுகிறது (இது சுருக்கமாக பிபி என அழைக்கப்படுகிறது), இது சிறுநீரகங்களின் செயல்பாட்டு உறுப்பு ஆகும் நெஃப்ரானின் வாஸ்குலர் அமைப்பின் குளோமெருலி, குளோமருலி நிகழ்த்திய வடிகட்டலை வேகப்படுத்துகிறது.
கூடுதலாக, சர்க்கரையின் அதிகப்படியான ஒவ்வொரு தனி குளோமருலஸையும் உருவாக்கும் புரதங்களின் கட்டமைப்பை மாற்றியமைக்கிறது. இந்த முரண்பாடுகள் குளோமருலியின் ஸ்க்லரோசிஸ் (கடினப்படுத்துதல்) மற்றும் நெஃப்ரான்களின் அதிகப்படியான உடைகள் மற்றும் அதன் விளைவாக நெஃப்ரோபதிக்கு வழிவகுக்கிறது.
இன்றுவரை, மருத்துவர்கள் தங்கள் நடைமுறையில் பெரும்பாலும் மொகென்சன் வகைப்பாட்டைப் பயன்படுத்துகின்றனர், இது 1983 ஆம் ஆண்டில் மீண்டும் உருவாக்கப்பட்டது மற்றும் நோயின் ஒரு குறிப்பிட்ட கட்டத்தை விவரிக்கிறது:
- நீரிழிவு நோயின் ஆரம்ப கட்டத்தில் ஏற்படும் சிறுநீரகங்களின் ஹைப்பர்ஃபங்க்ஷன் ஹைபர்டிராபி, ஹைபர்பெர்ஃபியூஷன் மற்றும் சிறுநீரகங்களின் ஹைப்பர்ஃபில்டரேஷன் மூலம் தன்னை வெளிப்படுத்துகிறது,
- குளோமருலர் அடித்தள சவ்வு தடித்தல், மெசாங்கியத்தின் விரிவாக்கம் மற்றும் அதே ஹைப்பர்ஃபில்டரேஷன் ஆகியவற்றுடன் சிறுநீரகங்களில் I- கட்டமைப்பு மாற்றங்களின் தோற்றம். இது நீரிழிவு நோய்க்கு 2 முதல் 5 ஆண்டுகள் வரையிலான காலகட்டத்தில் தோன்றும்,
- ஆரம்ப நெஃப்ரோபதி. இது நோய் தொடங்கிய 5 ஆண்டுகளுக்கு முன்பே தொடங்குகிறது மற்றும் மைக்ரோஅல்புமினுரியா (300 முதல் 300 மி.கி / நாள் வரை) மற்றும் குளோமருலர் வடிகட்டுதல் வீதத்தின் அதிகரிப்பு (சுருக்கமாக ஜி.எஃப்.ஆர்),
- உச்சரிக்கப்படும் நெஃப்ரோபதி 10-15 ஆண்டுகளில் நீரிழிவு நோய்க்கு எதிராக உருவாகிறது, புரோட்டினூரியா, உயர் இரத்த அழுத்தம், ஜி.எஃப்.ஆர் மற்றும் ஸ்க்லரோசிஸ் ஆகியவற்றில் வெளிப்படுகிறது, இது குளோமருலியின் 50 முதல் 75% வரை அடங்கும்,
- நீரிழிவு நோய்க்கு 15-20 ஆண்டுகளுக்குப் பிறகு யூரேமியா ஏற்படுகிறது மற்றும் இது முடிச்சு அல்லது முழுமையான, மொத்த பரவலான குளோமெருலோஸ்கிளிரோசிஸால் வகைப்படுத்தப்படுகிறது, சிறுநீரக ஹைப்பர்ஃபில்டரேஷனுக்கு முன் ஜி.எஃப்.ஆரின் குறைவு. இது சிறுநீரக குளோமருலியில் இரத்த ஓட்டத்தை துரிதப்படுத்துவதில் வெளிப்படுகிறது, சிறுநீரின் அளவையும் உறுப்பின் அளவையும் அதிகரிக்கிறது. 5 ஆண்டுகள் வரை நீடிக்கும்
- மைக்ரோஅல்புமினுரியா - சிறுநீரில் உள்ள அல்புமின் புரதங்களின் அளவில் சிறிது அதிகரிப்பு (ஒரு நாளைக்கு 30 முதல் 300 மி.கி வரை). இந்த கட்டத்தில் சரியான நேரத்தில் நோயறிதல் மற்றும் சிகிச்சையானது 10 ஆண்டுகளாக நீட்டிக்கப்படலாம்,
- மேக்ரோஅல்புமினுரியா (யுஐஏ) அல்லது புரோட்டினூரியா. இது வடிகட்டுதல் விகிதத்தில் கூர்மையான குறைவு, சிறுநீரக இரத்த அழுத்தத்தில் அடிக்கடி குதித்தல். சிறுநீரில் உள்ள அல்புமின் புரதங்களின் அளவு 200 முதல் 2000 மி.கி / பிச் வரை இருக்கும். யுஐஏ கட்டத்தின் நீரிழிவு நெஃப்ரோபதி நீரிழிவு தொடங்கியதிலிருந்து 10-15 ஆம் ஆண்டில் தோன்றும்,
- உச்சரிக்கப்படும் நெஃப்ரோபதி. இது இன்னும் குறைந்த குளோமருலர் வடிகட்டுதல் வீதம் (ஜி.எஃப்.ஆர்) மற்றும் சிறுநீரகக் குழாய்களின் ஸ்கெலரோடிக் மாற்றங்களுக்கு எளிதில் பாதிக்கப்படுகிறது. இந்த கட்டத்தை 15-20 ஆண்டுகளுக்குப் பிறகு கண்டறிய முடியும் the சிறுநீரக திசுக்களில் மாற்றங்கள்,
- நாள்பட்ட சிறுநீரக செயலிழப்பு (CRF). இது நீரிழிவு நோயுடன் 20-25 ஆண்டுகளுக்குப் பிறகு தோன்றும்.
நீரிழிவு நெஃப்ரோபதியின் முதல் 2 நிலைகள் (சிறுநீரக ஹைப்பர்ஃபில்ட்ரேஷன் மற்றும் மைக்ரோஅல்புமினுரியா) வெளிப்புற அறிகுறிகள் இல்லாததால் வகைப்படுத்தப்படுகின்றன, சிறுநீரின் அளவு சாதாரணமானது. இது நீரிழிவு நெஃப்ரோபதியின் முன்கூட்டிய நிலை.
புரோட்டினூரியாவின் கட்டத்தில், நோயின் அறிகுறிகள் ஏற்கனவே வெளிப்புறமாகத் தோன்றுகின்றன:
- வீக்கம் ஏற்படுகிறது (முகம் மற்றும் கால்களின் ஆரம்ப வீக்கம் முதல் உடல் குழிவுகளின் வீக்கம் வரை),
- இரத்த அழுத்தத்தில் கூர்மையான மாற்றங்கள் காணப்படுகின்றன,
- எடை மற்றும் பசியின் கூர்மையான குறைவு,
- குமட்டல், தாகம்,
- உடல்நலக்குறைவு, சோர்வு, மயக்கம்.
நோயின் போக்கின் கடைசி கட்டங்களில், மேற்கண்ட அறிகுறிகள் தீவிரமடைகின்றன, சிறுநீரில் இரத்த சொட்டுகள் தோன்றும், சிறுநீரகத்தின் பாத்திரங்களில் இரத்த அழுத்தம் நீரிழிவு நோயாளிகளுக்கு உயிருக்கு ஆபத்தான குறிகாட்டிகளாக அதிகரிக்கிறது.
அதன் வளர்ச்சியின் ஆரம்பகால ஆரம்ப கட்டங்களில் ஒரு நோயைக் கண்டறிவது மிகவும் முக்கியமானது, இது சிறுநீரில் உள்ள அல்புமின் புரதத்தின் அளவை தீர்மானிக்க சிறப்பு சோதனைகளை மேற்கொள்வதன் மூலம் மட்டுமே சாத்தியமாகும்.
தெரிந்து கொள்வது முக்கியம்! காலப்போக்கில் சர்க்கரை அளவின் சிக்கல்கள் பார்வை, தோல் மற்றும் கூந்தல், புண்கள், குடலிறக்கம் மற்றும் புற்றுநோய் கட்டிகள் போன்ற பிரச்சினைகள் போன்ற மொத்த நோய்களுக்கும் வழிவகுக்கும்! மக்கள் தங்கள் சர்க்கரை அளவை சாதாரணமாக்க கசப்பான அனுபவத்தை கற்பித்தனர் ...
நீரிழிவு நோயின் பெரும்பாலான சிறுநீரக சிக்கல்களுக்கு நீரிழிவு நெஃப்ரோபதி என்பது பொதுவான பெயர். இந்த சொல் சிறுநீரகங்களின் வடிகட்டுதல் கூறுகளின் (குளோமருலி மற்றும் குழாய்) நீரிழிவு புண்கள் மற்றும் அவற்றுக்கு உணவளிக்கும் பாத்திரங்களை விவரிக்கிறது.
நீரிழிவு நெஃப்ரோபதி ஆபத்தானது, ஏனெனில் இது சிறுநீரக செயலிழப்பின் இறுதி (முனையம்) நிலைக்கு வழிவகுக்கும். இந்த வழக்கில், நோயாளிக்கு டயாலிசிஸ் அல்லது சிறுநீரக மாற்று அறுவை சிகிச்சை செய்ய வேண்டியிருக்கும்.
நோயாளிகளுக்கு ஆரம்பகால இறப்பு மற்றும் இயலாமைக்கான பொதுவான காரணங்களில் ஒன்று நீரிழிவு நெஃப்ரோபதி. நீரிழிவு சிறுநீரக பிரச்சினைகளுக்கு ஒரே காரணத்திலிருந்து வெகு தொலைவில் உள்ளது. ஆனால் டயாலிசிஸுக்கு உட்பட்டு, மாற்றுத்திறனாளிகளுக்கு சிறுநீரகத்திற்கான வரிசையில் நிற்பவர்களில், மிகவும் நீரிழிவு நோயாளி. டைப் 2 நீரிழிவு நோயின் குறிப்பிடத்தக்க அதிகரிப்பு இதற்கு ஒரு காரணம்.
இரண்டாவது வகை (இன்சுலின் அல்லாத சார்புடைய) நோயால் பாதிக்கப்பட்ட நோயாளிகளில், நெஃப்ரோபதி 15-30% வழக்குகளில் மட்டுமே நிகழ்கிறது. நாள்பட்ட நீரிழிவு நோயின் பின்னணிக்கு எதிராக வளரும் நெஃப்ரோபதி, கிம்மெல்ஸ்டில்-வில்சன் நோய்க்குறி என்றும் அழைக்கப்படுகிறது, இது குளோமெருலோஸ்கிளிரோசிஸின் முதல் வடிவத்துடன் ஒப்புமை மூலம், மற்றும் “நீரிழிவு குளோமெருலோஸ்கிளிரோசிஸ்” என்ற சொல் பெரும்பாலும் மருத்துவ கையேடுகள் மற்றும் நோயாளி பதிவுகளில் “நெஃப்ரோபதி” என்பதற்கு ஒத்ததாக பயன்படுத்தப்படுகிறது.
நீரிழிவு நெஃப்ரோபதியின் காரணங்கள்
சிறுநீரக நாளங்களில் ஏற்படும் நோயியல் மாற்றங்கள் மற்றும் வடிகட்டுதல் செயல்பாட்டைச் செய்யும் தந்துகி சுழல்களின் (குளோமெருலி) குளோமருலி ஆகியவற்றால் நீரிழிவு நெஃப்ரோபதி ஏற்படுகிறது. எண்டோகிரைனாலஜியில் கருதப்படும் நீரிழிவு நெஃப்ரோபதியின் நோய்க்கிருமிகளின் பல்வேறு கோட்பாடுகள் இருந்தபோதிலும், அதன் வளர்ச்சிக்கான முக்கிய காரணி மற்றும் தொடக்க இணைப்பு ஹைப்பர் கிளைசீமியா ஆகும். கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகளுக்கு நீடித்த போதிய இழப்பீடு காரணமாக நீரிழிவு நெஃப்ரோபதி ஏற்படுகிறது.
நீரிழிவு நெஃப்ரோபதியின் வளர்சிதை மாற்றக் கோட்பாட்டின் படி, நிலையான ஹைப்பர் கிளைசீமியா படிப்படியாக உயிர்வேதியியல் செயல்முறைகளில் மாற்றங்களுக்கு வழிவகுக்கிறது: சிறுநீரக குளோமருலியின் புரத மூலக்கூறுகளின் நொதி அல்லாத கிளைகோசைலேஷன் மற்றும் அவற்றின் செயல்பாட்டு செயல்பாடு குறைதல், நீர்-எலக்ட்ரோலைட் ஹோமியோஸ்டாசிஸின் சீர்குலைவு, கொழுப்பு அமிலங்களின் வளர்சிதை மாற்றம், ஆக்ஸிஜன் போக்குவரத்தில் குறைவு, பாலியோல் நச்சுத்தன்மை குளுக்கோஸ் பயன்பாட்டு பாதையில் செயல்படுத்துதல் சிறுநீரக திசு, சிறுநீரக வாஸ்குலர் ஊடுருவல் அதிகரித்தது.
நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சியில் ஹீமோடைனமிக் கோட்பாடு தமனி உயர் இரத்த அழுத்தம் மற்றும் பலவீனமான உள் இரத்த ஓட்டத்தில் முக்கிய பங்கு வகிக்கிறது: தமனிகளைக் கொண்டுவரும் மற்றும் சுமந்து செல்லும் தொனியில் ஏற்றத்தாழ்வு மற்றும் குளோமருலிக்குள் இரத்த அழுத்தம் அதிகரிப்பு. நீண்டகால உயர் இரத்த அழுத்தம் குளோமருலியில் கட்டமைப்பு மாற்றங்களுக்கு வழிவகுக்கிறது: முதலாவதாக, முடுக்கப்பட்ட முதன்மை சிறுநீர் உருவாக்கம் மற்றும் புரதங்களின் வெளியீடு ஆகியவற்றுடன் ஹைப்பர்ஃபில்டரேஷன், பின்னர் சிறுநீரக குளோமருலர் திசுவை இணைப்புடன் (குளோமெருலோஸ்கிளிரோசிஸ்) முழுமையான குளோமருலர் இடையூறாக மாற்றுவது, அவற்றின் வடிகட்டுதல் திறன் குறைதல் மற்றும் நாள்பட்ட சிறுநீரக செயலிழப்பு ஆகியவற்றின் வளர்ச்சி.
மரபணு கோட்பாடு ஒரு நோயாளியின் நீரிழிவு நெஃப்ரோபதியுடன் மரபணு ரீதியாக நிர்ணயிக்கப்பட்ட முன்கணிப்பு காரணிகளின் இருப்பை அடிப்படையாகக் கொண்டது, இது வளர்சிதை மாற்ற மற்றும் ஹீமோடைனமிக் கோளாறுகளில் வெளிப்படுகிறது. நீரிழிவு நெஃப்ரோபதியின் நோய்க்கிரும வளர்ச்சியில், மூன்று வளர்ச்சி வழிமுறைகளும் பங்கேற்கின்றன மற்றும் ஒருவருக்கொருவர் நெருக்கமாக தொடர்பு கொள்கின்றன.
நீரிழிவு நெஃப்ரோபதியின் ஆபத்து காரணிகள் தமனி உயர் இரத்த அழுத்தம், நீடித்த கட்டுப்பாடற்ற ஹைப்பர் கிளைசீமியா, சிறுநீர் பாதை நோய்த்தொற்றுகள், பலவீனமான கொழுப்பு வளர்சிதை மாற்றம் மற்றும் அதிக எடை, ஆண் பாலினம், புகைத்தல் மற்றும் நெஃப்ரோடாக்ஸிக் மருந்துகளின் பயன்பாடு.
மருத்துவத்தில் நோயின் வளர்ச்சிக்கான காரணங்கள் மூன்று குழுக்களாக பிரிக்கப்பட்டுள்ளன: மரபணு, ஹீமோடைனமிக் மற்றும் வளர்சிதை மாற்றம்.
காரணங்களின் முதல் குழு ஒரு பரம்பரை முன்கணிப்பு ஆகும். அதே நேரத்தில், உயர் இரத்த அழுத்தம், உயர் இரத்த அழுத்தம், சிறுநீர் மண்டலத்தின் அழற்சி நோய்கள், உடல் பருமன், கெட்ட பழக்கங்களை துஷ்பிரயோகம் செய்தல், இரத்த சோகை மற்றும் சிறுநீர் அமைப்பில் நச்சு விளைவைக் கொண்ட மருந்துகளின் பயன்பாடு ஆகியவற்றுடன் நெஃப்ரோபதியை உருவாக்கும் ஆபத்து அதிகரிக்கிறது.
ஹீமோடைனமிக் காரணங்களின் இரண்டாவது குழுவில் சிறுநீரகங்களின் பலவீனமான சுழற்சி அடங்கும். சிறுநீர் மண்டலத்தின் உறுப்புகளுக்கு போதுமான அளவு ஊட்டச்சத்துக்கள் வழங்கப்படுவதால், சிறுநீரில் புரதத்தின் அளவு அதிகரிப்பு ஏற்படுகிறது, உறுப்புகளின் செயல்பாடு பாதிக்கப்படுகிறது. பின்னர் சிறுநீரகங்களின் இணைப்பு திசுக்களின் வளர்ச்சி உள்ளது - திசு ஸ்களீரோசிஸ் உருவாகிறது.
காரணங்களின் மூன்றாவது குழு உடலில் வளர்சிதை மாற்ற செயல்முறைகளை மீறுவதாகும், இது இரத்த சர்க்கரையின் அதிகரிப்புக்கு வழிவகுக்கிறது, இது புரதம் மற்றும் ஹீமோகுளோபின் ஆகியவற்றை கிளைக்கேட் செய்கிறது. குளுக்கோஸ் அதிகரிப்பு மற்றும் கேஷன் போக்குவரத்து செயல்முறை பாதிக்கப்படுகிறது.
மேற்கண்ட செயல்முறைகள் சிறுநீரகங்களில் கட்டமைப்பு மாற்றங்களுக்கு வழிவகுக்கும், வாஸ்குலர் திசுக்களின் ஊடுருவல் அதிகரிக்கிறது, பாத்திரங்களின் லுமினில் வைப்பு உருவாகிறது, திசு ஸ்க்லரோசிஸ் உருவாகிறது. இதன் விளைவாக, சிறுநீரின் உருவாக்கம் மற்றும் வெளிச்செல்லும் செயல்முறை பாதிக்கப்படுகிறது, இரத்தத்தில் எஞ்சியிருக்கும் நைட்ரஜன் குவிகிறது.
நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சிக்கு உயர் பிளாஸ்மா குளுக்கோஸ் முக்கிய காரணம். வாஸ்குலர் சுவரில் பொருளின் வைப்பு சில நோயியல் மாற்றங்களை ஏற்படுத்துகிறது:
- சிறுநீரகத்தில் குளுக்கோஸ் வளர்சிதை மாற்ற தயாரிப்புகள் உருவாகுவதால் எழும் இரத்த நாளங்களின் உள்ளூர் எடிமா மற்றும் கட்டமைப்பு மறுவடிவமைப்பு, அவை இரத்த நாளங்களின் உள் அடுக்குகளில் குவிந்து கிடக்கின்றன.
- குளோமருலர் உயர் இரத்த அழுத்தம் என்பது நெஃப்ரான்களில் அழுத்தத்தில் தொடர்ந்து முற்போக்கான அதிகரிப்பு ஆகும்.
- போடோசைட்டுகளின் செயல்பாடுகளின் கோளாறுகள், அவை சிறுநீரக உடல்களில் வடிகட்டுதல் செயல்முறைகளை வழங்குகின்றன.
- ரெனின்-ஆஞ்சியோடென்சின் அமைப்பை செயல்படுத்துதல், இது இரத்த அழுத்தம் அதிகரிப்பதைத் தடுக்க வடிவமைக்கப்பட்டுள்ளது.
- நீரிழிவு நரம்பியல் - புற நரம்பு மண்டலத்தின் பாதிக்கப்பட்ட பாத்திரங்கள் வடு திசுக்களாக மாற்றப்படுகின்றன, எனவே சிறுநீரக செயல்பாடு பலவீனமடைகிறது.
நீரிழிவு நோயாளிகள் தங்கள் ஆரோக்கியத்தை தொடர்ந்து கண்காணிப்பது முக்கியம். நெஃப்ரோபதி உருவாவதற்கு வழிவகுக்கும் பல ஆபத்து காரணிகள் உள்ளன:
- கிளைசெமிக் நிலை கட்டுப்பாடு போதுமானதாக இல்லை,
- புகைத்தல் (ஒரு நாளைக்கு 30 சிகரெட்டுகளுக்கு மேல் உட்கொள்ளும்போது அதிகபட்ச ஆபத்து ஏற்படுகிறது),
- நீரிழிவு இன்சுலின் சார்ந்த வகையின் ஆரம்ப வளர்ச்சி,
- இரத்த அழுத்தத்தில் நிலையான அதிகரிப்பு,
- குடும்ப வரலாற்றில் மோசமான காரணிகளின் இருப்பு,
- ஹைபர்கொலஸ்டரோலிமியா
- இரத்த சோகை.
நீரிழிவு நெஃப்ரோபதி: நிலை வகைப்பாடு, அறிகுறிகள், நோயறிதல், சிகிச்சை, தடுப்பு
- சிறுநீரகங்களின் பாதுகாக்கப்பட்ட நைட்ரஜன் வெளியேற்ற செயல்பாட்டுடன் நிலை PU,
UIA நிலை 30 முதல் 300 மி.கி / நாள் வரை சிறுநீர் அல்புமின் வெளியேற்றத்தால் வகைப்படுத்தப்படுகிறது (அல்லது காலை சிறுநீரில் ஆல்புமின் செறிவு 20 முதல் 200 மி.கி / மில்லி வரை). இந்த வழக்கில், குளோமருலர் வடிகட்டுதல் வீதம் (ஜி.எஃப்.ஆர்) சாதாரண வரம்புகளுக்குள் உள்ளது, சிறுநீரகங்களின் நைட்ரஜன் வெளியேற்ற செயல்பாடு இயல்பானது, இரத்த அழுத்தத்தின் அளவு பொதுவாக வகை 1 நீரிழிவு நோயில் இயல்பானது மற்றும் வகை 2 நீரிழிவு நோயை அதிகரிக்கலாம். சரியான நேரத்தில் சிகிச்சை தொடங்கப்பட்டால், சிறுநீரக பாதிப்பு ஏற்படும் இந்த நிலை மீளக்கூடியதாக இருக்கும்.
நிலை PU ஆனது அல்புமின் சிறுநீரை 300 மி.கி / நாளுக்கு மேல் அல்லது புரதத்தை 0.5 கிராம் / நாளுக்கு மேல் வெளியேற்றுவதன் மூலம் வகைப்படுத்தப்படுகிறது. அதே நேரத்தில், ஜி.எஃப்.ஆரில் ஒரு நிலையான சரிவு ஆண்டுக்கு 10-12 மில்லி / நிமிடம் என்ற விகிதத்தில் தொடங்குகிறது, மேலும் தொடர்ச்சியான உயர் இரத்த அழுத்தம் உருவாகிறது. 30% நோயாளிகளில் PU உடன் 3.5 கிராம் / நாள், ஹைபோஅல்புமினீமியா, ஹைபர்கொலெஸ்டிரோலீமியா, உயர் இரத்த அழுத்தம், கீழ் முனைகளின் எடிமா ஆகியவற்றுடன் ஒரு கிளாசிக் நெஃப்ரோடிக் நோய்க்குறி உள்ளது.
அதே நேரத்தில், சீரம் கிரியேட்டினின் மற்றும் யூரியா சாதாரண மதிப்புகளுக்குள் இருக்கலாம். டி.என் இன் இந்த கட்டத்தின் செயலில் சிகிச்சையானது நீண்ட காலமாக ஜி.எஃப்.ஆரின் முற்போக்கான குறைவைத் தடுக்கலாம், இது நீண்டகால சிறுநீரக செயலிழப்பைத் தாமதப்படுத்துகிறது.
நாள்பட்ட சிறுநீரக செயலிழப்பின் நிலை 89 மில்லி / நிமிடம் / 1.73 மீ 2 (ஜி.எஃப்.ஆர்) குறைந்து கண்டறியப்படுகிறது (நாள்பட்ட சிறுநீரக நோயியல் K / DOQI இன் நிலைகளின் வகைப்பாடு). அதே நேரத்தில், புரோட்டினூரியா பாதுகாக்கப்படுகிறது, சீரம் கிரியேட்டினின் மற்றும் யூரியாவின் அளவு உயர்கிறது.
உயர் இரத்த அழுத்தத்தின் தீவிரம் அதிகரித்து வருகிறது. 15 மில்லி / நிமிடம் / 1.73 மீ 2 க்கும் குறைவான ஜி.எஃப்.ஆரின் குறைவுடன், ஈ.எஸ்.ஆர்.டி உருவாகிறது, இது வாழ்க்கைக்கு பொருந்தாது மற்றும் சிறுநீரக மாற்று சிகிச்சை தேவைப்படுகிறது (ஹீமோடையாலிசிஸ், பெரிட்டோனியல் டயாலிசிஸ் அல்லது சிறுநீரக மாற்று அறுவை சிகிச்சை).
சிகிச்சையளிக்கப்படாவிட்டால், நெஃப்ரோபதி தொடர்ந்து முன்னேறி வருகிறது. நீரிழிவு குளோமெருலோஸ்கிளிரோசிஸ் பின்வரும் கட்டங்களைக் கொண்டுள்ளது:
நெஃப்ரோபதியின் அறிகுறிகள்
நீரிழிவு நெஃப்ரோபதியின் மருத்துவ வெளிப்பாடுகள் மற்றும் நிலைகளின் வகைப்பாடு சிறுநீரக திசுக்களின் அழிவின் முன்னேற்றத்தையும், இரத்தத்திலிருந்து நச்சுப் பொருட்களை அகற்றும் திறனின் குறைவையும் பிரதிபலிக்கிறது.
முதல் கட்டம் சிறுநீரக செயல்பாட்டின் மூலம் வகைப்படுத்தப்படுகிறது - சிறுநீர் வடிகட்டுதல் விகிதம் 20-40% அதிகரிக்கிறது மற்றும் சிறுநீரகங்களுக்கு இரத்த வழங்கல் அதிகரிக்கும். நீரிழிவு நெஃப்ரோபதியின் இந்த கட்டத்தில் மருத்துவ அறிகுறிகள் எதுவும் இல்லை, மேலும் கிளைசீமியாவை இயல்பான நிலையில் இயல்பாக்குவதன் மூலம் சிறுநீரகங்களில் ஏற்படும் மாற்றங்கள் மீளக்கூடியவை.

இரண்டாவது கட்டத்தில், சிறுநீரக திசுக்களில் கட்டமைப்பு மாற்றங்கள் தொடங்குகின்றன: குளோமருலர் அடித்தள சவ்வு தடிமனாகி, மிகச்சிறிய புரத மூலக்கூறுகளுக்கு ஊடுருவுகிறது. நோயின் அறிகுறிகள் எதுவும் இல்லை, சிறுநீர் பரிசோதனைகள் இயல்பானவை, இரத்த அழுத்தம் மாறாது.
மைக்ரோஅல்புமினுரியாவின் கட்டத்தின் நீரிழிவு நெஃப்ரோபதி தினசரி 30 முதல் 300 மி.கி வரை அல்புமின் வெளியிடுவதன் மூலம் வெளிப்படுகிறது. டைப் 1 நீரிழிவு நோயில், நோய் தொடங்கி 3-5 ஆண்டுகளுக்குப் பிறகு இது நிகழ்கிறது, மேலும் டைப் 2 நீரிழிவு நோய்க்கான நெஃப்ரிடிஸ் ஆரம்பத்தில் இருந்தே சிறுநீரில் புரதத்தின் தோற்றத்துடன் சேர்ந்து கொள்ளலாம்.
புரதத்திற்கான சிறுநீரகங்களின் குளோமருலியின் அதிகரித்த ஊடுருவல் அத்தகைய நிலைமைகளுடன் தொடர்புடையது:
- மோசமான நீரிழிவு இழப்பீடு.
- உயர் இரத்த அழுத்தம்.
- உயர் இரத்த கொழுப்பு.
- மைக்ரோ மற்றும் மேக்ரோஆங்கியோபதிஸ்.
இந்த கட்டத்தில், கிளைசீமியா மற்றும் இரத்த அழுத்தத்தின் இலக்கு குறிகாட்டிகளின் நிலையான பராமரிப்பு அடையப்பட்டால், சிறுநீரக ஹீமோடைனமிக்ஸ் மற்றும் வாஸ்குலர் ஊடுருவலின் நிலை இன்னும் இயல்பு நிலைக்கு திரும்ப முடியும். நான்காவது கட்டம் ஒரு நாளைக்கு 300 மி.கி.க்கு மேல் உள்ள புரோட்டினூரியா ஆகும்.
15 வருட நோய்க்குப் பிறகு நீரிழிவு நோயாளிகளுக்கு இது ஏற்படுகிறது. குளோமருலர் வடிகட்டுதல் ஒவ்வொரு மாதமும் குறைகிறது, இது 5-7 ஆண்டுகளுக்குப் பிறகு முனைய சிறுநீரக செயலிழப்புக்கு வழிவகுக்கிறது.
இந்த கட்டத்தில் நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகள் உயர் இரத்த அழுத்தம் மற்றும் வாஸ்குலர் சேதத்துடன் தொடர்புடையவை.
நெஃப்ரோடிக் நோய்க்குறியின் நோயறிதல் இரத்த புரதம் மற்றும் அதிக கொழுப்பு, குறைந்த அடர்த்தி கொண்ட லிப்போபுரோட்டின்கள் குறைவதைக் கண்டறிகிறது.

நீரிழிவு நெஃப்ரோபதியில் உள்ள எடிமா டையூரிடிக்ஸை எதிர்க்கும்.அவை ஆரம்பத்தில் முகம் மற்றும் கீழ் காலில் மட்டுமே தோன்றும், பின்னர் வயிற்று மற்றும் மார்பு குழி வரை விரிவடைகின்றன, அதே போல் பெரிகார்டியல் சாக். நோயாளிகள் பலவீனம், குமட்டல், மூச்சுத் திணறல், இதய செயலிழப்பு ஆகியவற்றுக்கு முன்னேறுகிறார்கள்.
ஒரு விதியாக, நீரிழிவு நெஃப்ரோபதி ரெட்டினோபதி, பாலிநியூரோபதி மற்றும் கரோனரி இதய நோய்களுடன் இணைந்து நிகழ்கிறது. தன்னியக்க நரம்பியல் வலியற்ற மாரடைப்பு, சிறுநீர்ப்பையின் அடோனி, ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன் மற்றும் விறைப்புத்தன்மைக்கு வழிவகுக்கிறது. குளோமருலிகளில் 50% க்கும் அதிகமானவை அழிக்கப்படுவதால், இந்த நிலை மாற்ற முடியாததாகக் கருதப்படுகிறது.
நீரிழிவு நெஃப்ரோபதியின் வகைப்பாடு கடைசி ஐந்தாவது கட்டத்தை யுரேமிக் என வேறுபடுத்துகிறது. கிரியேட்டினின் மற்றும் யூரியா, பொட்டாசியம் குறைதல் மற்றும் சீரம் பாஸ்பேட்டுகளின் அதிகரிப்பு, குளோமருலர் வடிகட்டுதல் வீதத்தின் குறைவு - நச்சு நைட்ரஜன் சேர்மங்களின் இரத்தத்தின் அதிகரிப்பு மூலம் நாள்பட்ட சிறுநீரக செயலிழப்பு வெளிப்படுகிறது.
பின்வரும் அறிகுறிகள் சிறுநீரக செயலிழப்பின் கட்டத்தில் நீரிழிவு நெஃப்ரோபதியின் சிறப்பியல்பு:
- முற்போக்கான தமனி உயர் இரத்த அழுத்தம்.
- கடுமையான எடிமாட்டஸ் நோய்க்குறி.
- மூச்சுத் திணறல், டாக்ரிக்கார்டியா.
- நுரையீரல் வீக்கத்தின் அறிகுறிகள்.
- நீரிழிவு நோயில் தொடர்ந்து கடுமையான இரத்த சோகை.
- எலும்புப்புரை.
- சிறுநீரகங்களின் ஹைப்பர் வடிகட்டுதல். இது சிறுநீரக குளோமருலியில் இரத்த ஓட்டத்தை துரிதப்படுத்துவதில் வெளிப்படுகிறது, சிறுநீரின் அளவையும் உறுப்பின் அளவையும் அதிகரிக்கிறது. 5 ஆண்டுகள் வரை நீடிக்கும்
- மைக்ரோஅல்புமினுரியா - சிறுநீரில் உள்ள அல்புமின் புரதங்களின் அளவில் சிறிது அதிகரிப்பு (ஒரு நாளைக்கு 30 முதல் 300 மி.கி வரை). இந்த கட்டத்தில் சரியான நேரத்தில் நோயறிதல் மற்றும் சிகிச்சையானது 10 ஆண்டுகளாக நீட்டிக்கப்படலாம்,
- மேக்ரோஅல்புமினுரியா (யுஐஏ) அல்லது புரோட்டினூரியா. இது வடிகட்டுதல் விகிதத்தில் கூர்மையான குறைவு, சிறுநீரக இரத்த அழுத்தத்தில் அடிக்கடி குதித்தல். சிறுநீரில் உள்ள அல்புமின் புரதங்களின் அளவு 200 முதல் 2000 மி.கி / பிச் வரை இருக்கும். யுஐஏ கட்டத்தின் நீரிழிவு நெஃப்ரோபதி நீரிழிவு தொடங்கியதிலிருந்து 10-15 ஆம் ஆண்டில் தோன்றும்,
- உச்சரிக்கப்படும் நெஃப்ரோபதி. இது இன்னும் குறைந்த குளோமருலர் வடிகட்டுதல் வீதம் (ஜி.எஃப்.ஆர்) மற்றும் சிறுநீரகக் குழாய்களின் ஸ்கெலரோடிக் மாற்றங்களுக்கு எளிதில் பாதிக்கப்படுகிறது. இந்த கட்டத்தை 15-20 ஆண்டுகளுக்குப் பிறகு கண்டறிய முடியும் the சிறுநீரக திசுக்களில் மாற்றங்கள்,
- நாள்பட்ட சிறுநீரக செயலிழப்பு (CRF). இது நீரிழிவு நோயுடன் 20-25 ஆண்டுகளுக்குப் பிறகு தோன்றும்.
நீரிழிவு நெஃப்ரோபதியின் முன்கணிப்பு மற்றும் தடுப்பு
நீரிழிவு நோயைக் கண்டறிந்த உடனேயே நீரிழிவு நெஃப்ரோபதிக்கான சிகிச்சை தொடங்க வேண்டும். நீரிழிவு நோயில் நெஃப்ரோபதியைத் தடுப்பதற்கான பரிந்துரைகளில் இரத்த சர்க்கரை மற்றும் கொழுப்பின் அளவைக் கண்காணித்தல், சாதாரண இரத்த அழுத்தத்தைப் பராமரித்தல், உணவைப் பின்பற்றுதல் மற்றும் பிற மருத்துவரின் பரிந்துரைகள் ஆகியவை அடங்கும். குறைந்த புரத உணவை ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் நெஃப்ரோலாஜிஸ்ட் மட்டுமே பரிந்துரைக்க வேண்டும்.
நீரிழிவு நெஃப்ரோபதி என்பது நீரிழிவு நோயின் விளைவாக சிறுநீரக சிக்கலாக உருவாகும் ஒரு நோயாகும். அதன் வளர்ச்சியில் 5 நிலைகள் உள்ளன. பாடத்தின் கட்டத்தைப் பொறுத்து, பொருத்தமான சிகிச்சை பரிந்துரைக்கப்படுகிறது, இது நீரிழிவு மற்றும் நெஃப்ரோபதியின் அறிகுறிகளை அகற்றுவதை நோக்கமாகக் கொண்டுள்ளது.
நீரிழிவு வகை நெஃப்ரோபதியின் முதல் 3 நிலைகள் மட்டுமே சரியான நேரத்தில் சிகிச்சையுடன் சாதகமான முன்கணிப்பைக் கொண்டுள்ளன. புரோட்டினூரியாவின் வளர்ச்சியுடன், நாள்பட்ட சிறுநீரக செயலிழப்பின் மேலும் முன்னேற்றத்தைத் தடுக்க மட்டுமே முடியும்.
- இரத்தத்தில் குளுக்கோஸின் அளவை தொடர்ந்து கண்காணிக்கவும்,
- பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைத் தடுக்க,
- மருத்துவர் பரிந்துரைத்த உணவைப் பின்பற்றுங்கள்
- இரத்த அழுத்தத்தை சீராக்க நடவடிக்கை எடுக்கவும்.
சரியான நேரத்தில் பொருத்தமான சிகிச்சையுடன் மைக்ரோஅல்புமினுரியா என்பது நீரிழிவு நெஃப்ரோபதியின் ஒரே மீளக்கூடிய கட்டமாகும். புரோட்டினூரியாவின் கட்டத்தில், நாள்பட்ட சிறுநீரக செயலிழப்புக்கு நோயின் வளர்ச்சியைத் தடுக்க முடியும், அதே நேரத்தில் நீரிழிவு நெஃப்ரோபதியின் முனைய கட்டத்தை அடைவது வாழ்க்கைக்கு பொருந்தாத நிலைக்கு வழிவகுக்கிறது.
தற்போது, நீரிழிவு நெஃப்ரோபதி மற்றும் சி.ஆர்.எஃப் அதன் விளைவாக வளர்ந்து வருவது மாற்று சிகிச்சைக்கான முக்கிய அறிகுறிகளாகும் - ஹீமோடையாலிசிஸ் அல்லது சிறுநீரக மாற்று அறுவை சிகிச்சை.நீரிழிவு நெஃப்ரோபதி காரணமாக சி.ஆர்.எஃப் 50 வயதிற்கு உட்பட்ட வகை 1 நீரிழிவு நோயாளிகளிடையே 15% இறப்புகளை ஏற்படுத்துகிறது.
நீரிழிவு நெஃப்ரோபதியைத் தடுப்பது நீரிழிவு நோயாளிகளை ஒரு உட்சுரப்பியல் நிபுணர்-நீரிழிவு மருத்துவரால் முறையாக கவனித்தல், சிகிச்சையை சரியான நேரத்தில் திருத்துதல், கிளைசீமியா அளவை தொடர்ந்து சுய கண்காணித்தல், கலந்துகொள்ளும் மருத்துவரின் பரிந்துரைகளை பின்பற்றுதல் ஆகியவை அடங்கும்.
வாழ்க்கை முறை திருத்தம்
நெஃப்ரோபதியின் நிலை எதுவாக இருந்தாலும், வாழ்க்கை முறை மாற்றங்கள் பரிந்துரைக்கப்படுகின்றன. இந்த விதிகள் சிறுநீரக செயலிழப்பைத் தாமதப்படுத்த உதவுகின்றன மற்றும் நிதி செலவுகள் தேவையில்லை என்பது நிரூபிக்கப்பட்டாலும், உண்மையில், அவை ஏறக்குறைய 30% நோயாளிகளால் போதுமானதாக செய்யப்படுகின்றன, சுமார் 15% பகுதியளவு, மற்றும் மீதமுள்ளவை புறக்கணிக்கின்றன. நெஃப்ரோபதியின் அடிப்படை மருத்துவ ஆலோசனை:
- எளிய கார்போஹைட்ரேட்டுகளின் மொத்த உட்கொள்ளலை ஒரு நாளைக்கு 300 கிராம் வரை குறைக்கவும், உடல் பருமன் மற்றும் மோசமான இழப்பீடு - 200 கிராம் வரை,
- கொழுப்பு, வறுத்த மற்றும் காரமான உணவுகளை உணவில் இருந்து அகற்றவும், இறைச்சி உணவின் நுகர்வு குறைக்கவும்,
- புகை மற்றும் மதுவை விட்டு விடுங்கள்,
- உடல் எடையை இயல்பாக்குவதை அடையலாம், பெண்களில் இடுப்பு சுற்றளவு 87 செ.மீக்கு மிகாமல் இருக்க வேண்டும், ஆண்களில் 100 செ.மீ.
- சோடியம் குளோரைட்டின் சாதாரண அழுத்தத்தின் கீழ் 5 கிராமுக்கு மேல் இருக்கக்கூடாது, மேலும் உயர் இரத்த அழுத்தத்துடன் 3 கிராம் அனுமதிக்கப்படுகிறது,
- ஆரம்ப கட்டத்தில், உணவில் புரதத்தை ஒரு நாளைக்கு 0.8 கிராம் / கிலோ உடல் எடையுடன் கட்டுப்படுத்தவும், சிறுநீரக செயலிழப்பு ஏற்பட்டால், 0.6 முதல் 0.6 கிராம் வரை,
- இரத்த அழுத்தக் கட்டுப்பாட்டை மேம்படுத்த, ஒரு நாளைக்கு அரை மணி நேர உடல் செயல்பாடு உங்களுக்குத் தேவை.
நீரிழிவு நெஃப்ரோபதி குறித்த வீடியோவைப் பாருங்கள்:
மருந்து
இன்சுலின் ஒரே இரத்தச் சர்க்கரைக் குறைவாக அல்லது மாத்திரைகளுடன் (வகை 2 நீரிழிவு நோய்க்கு) பயன்படுத்தும்போது, நீங்கள் பின்வரும் குறிகாட்டிகளை அடைய வேண்டும்:
- குளுக்கோஸ் (mmol / l இல்) வெற்று வயிற்றில் 6.5 வரை மற்றும் 10 வரை சாப்பிட்ட பிறகு,
- கிளைகேட்டட் ஹீமோகுளோபின் - 6.5-7% வரை.
இரத்த அழுத்தத்தை 130/80 மிமீ ஆர்டிக்கு குறைக்கிறது. கலை. நெஃப்ரோபதியைத் தடுப்பதற்கான இரண்டாவது மிக முக்கியமான பணி, மற்றும் அதன் வளர்ச்சியுடன் கூட முன்னணியில் வருகிறது. உயர் இரத்த அழுத்தத்தின் தொடர்ச்சியைக் கருத்தில் கொண்டு, நோயாளி பின்வரும் குழுக்களின் மருந்துகளுடன் ஒருங்கிணைந்த சிகிச்சையை பரிந்துரைக்கிறார்:
- ஏ.சி.இ இன்ஹிபிட்டர்கள் (லிசினோபிரில், கபோடென்),
- ஆஞ்சியோடென்சின் ஏற்பி எதிரிகள் ("லோசாப்", "கேண்டேசர்"),
- கால்சியம் தடுப்பான்கள் (ஐசோப்டின், டயகோர்டின்),
- சிறுநீரக செயலிழப்பில் டையூரிடிக்ஸ் ("லசிக்ஸ்", "ட்ரிஃபாஸ்").
ஏ.சி.இ இன்ஹிபிட்டர்கள் மற்றும் ஆஞ்சியோடென்சின் ஏற்பி எதிரிகள் சிறுநீரகங்களையும் இரத்த நாளங்களையும் அழிவிலிருந்து பாதுகாக்கின்றன மற்றும் புரத இழப்பைக் குறைக்கும். எனவே, அவை சாதாரண அழுத்தத்தின் பின்னணியில் கூட பயன்படுத்த பரிந்துரைக்கப்படுகின்றன. இரத்த சோகை நோயாளிகளின் நிலையை மோசமாக்குகிறது, ஹீமோடையாலிசிஸ் நடைமுறைகளுக்கு அவர்களின் சகிப்புத்தன்மை. அதன் திருத்தம் செய்ய, எரித்ரோபொய்டின் மற்றும் இரும்பு உப்புகள் பரிந்துரைக்கப்படுகின்றன.
நீரிழிவு நோயாளிகள் அனைவரும் கொழுப்பு இறைச்சியை நீக்குவதன் மூலமும், விலங்குகளின் கொழுப்புகளைக் கட்டுப்படுத்துவதன் மூலமும் கொலஸ்ட்ரால் குறைப்பை சாதாரண நிலைக்கு அடைய வேண்டும். போதிய உணவு இல்லாதிருந்தால், சோகோர் மற்றும் அட்டோகோர் பரிந்துரைக்கப்படுகிறார்கள்.
சிறுநீரக மாற்று அறுவை சிகிச்சை மற்றும் அதன் அம்சங்கள்
உறுப்பு மாற்று சிகிச்சையில் பெறப்பட்ட அனுபவம், மாற்று அறுவை சிகிச்சைக்குப் பிறகு நோயாளியின் உயிர்வாழ்வை கணிசமாக அதிகரிக்க முடியும். அறுவைசிகிச்சைக்கான மிக முக்கியமான நிபந்தனை சிறுநீரகத்தின் திசு அமைப்பால் நோயாளியுடன் ஒத்துப்போகும் ஒரு நன்கொடையாளரைத் தேடுவது.
வெற்றிகரமான மாற்று அறுவை சிகிச்சைக்குப் பிறகு, நீரிழிவு நோயாளிகள் சிறுநீரகம் வேரூன்றுவதற்கு உடலின் நோய் எதிர்ப்பு சக்தியை அடக்கும் மருந்துகளை எடுக்க வேண்டும். உயிருள்ள ஒருவரிடமிருந்து (பொதுவாக உறவினர்) ஒரு உறுப்பு இடமாற்றம் செய்யப்படும்போது, அவரிடமிருந்து ஒரு சிறுநீரகம் எடுக்கப்படுகிறது, மேலும் இறந்தவர் நன்கொடையாளராக பணியாற்றினால், கணையமும் இடமாற்றம் செய்யப்படுகிறது.
சிறுநீரக மாற்று அறுவை சிகிச்சை
நோயாளிகளுக்கு முன்கணிப்பு
கடைசி கட்டம், சிறுநீரக செயல்பாட்டைப் பாதுகாப்பது இன்னும் சாத்தியமாகும், இது மைக்ரோஅல்புமினுரியா ஆகும். புரோட்டினூரியாவுடன், பகுதி முடிவுகள் அடையப்படுகின்றன, மேலும் நாள்பட்ட சிறுநீரக செயலிழப்பு தொடங்கியவுடன், அதன் இறுதி நிலை வாழ்க்கைக்கு பொருந்தாது என்பதை மனதில் கொள்ள வேண்டும். ஹீமோடையாலிசிஸ் மாற்று அமர்வுகளின் பின்னணியில், குறிப்பாக சிறுநீரக மாற்று அறுவை சிகிச்சைக்குப் பிறகு, முன்கணிப்பு சற்று மேம்படுகிறது.பழக்கமான உறுப்பு நோயாளியின் ஆயுளை நீட்டிக்க உங்களை அனுமதிக்கிறது, ஆனால் அவருக்கு ஒரு நெப்ராலஜிஸ்ட், உட்சுரப்பியல் நிபுணரால் தொடர்ந்து கண்காணிப்பு தேவைப்படுகிறது.
நீரிழிவு நோயைத் தடுப்பது பற்றி இங்கே அதிகம்.
நீரிழிவு நோயின் வாஸ்குலர் சிக்கலாக நீரிழிவு நெஃப்ரோபதி ஏற்படுகிறது. இது உயர் இரத்த சர்க்கரையை ஏற்படுத்துகிறது, மற்றும் தமனி உயர் இரத்த அழுத்தம், இரத்தத்தில் அதிகப்படியான லிப்பிட்கள் மற்றும் ஒத்த சிறுநீரக நோய்கள் முன்னேற்றத்திற்கு பங்களிக்கின்றன. மைக்ரோஅல்புமினுரியாவின் கட்டத்தில், ஒரு நிலையான நிவாரணத்தை அடைய முடியும், எதிர்காலத்தில், புரத இழப்புகள் அதிகரிக்கும், சிறுநீரக செயலிழப்பு உருவாகிறது.
சிகிச்சைக்காக, வாழ்க்கை முறை திருத்தத்தின் பின்னணியில் மருந்துகள் பயன்படுத்தப்படுகின்றன, நாள்பட்ட சிறுநீரக செயலிழப்பு, டயாலிசிஸ் மற்றும் சிறுநீரக மாற்று அறுவை சிகிச்சை தேவை.
ஒவ்வொரு ஆறு மாதங்களுக்கும் நீரிழிவு நோய்க்கு சிறுநீர் பரிசோதனை செய்ய பரிந்துரைக்கப்படுகிறது. மைக்ரோஅல்புமினுரியாவுக்கு இது பொதுவானதாக இருக்கலாம். ஒரு குழந்தையின் குறிகாட்டிகள், அதே போல் வகை 1 மற்றும் வகை 2 நீரிழிவு ஆகியவை கூடுதல் நோய்களை நிறுவ உதவும்.
நீரிழிவு நோயாளிகளுக்கு ரெட்டினோபதி அடிக்கடி ஏற்படுகிறது. வகைப்பாட்டிலிருந்து எந்த வடிவம் அடையாளம் காணப்படுகிறது என்பதைப் பொறுத்து - பெருக்கம் அல்லது பெருக்கமற்றது - சிகிச்சை சார்ந்துள்ளது. காரணங்கள் அதிக சர்க்கரை, தவறான வாழ்க்கை முறை. அறிகுறிகள் குறிப்பாக குழந்தைகளில் கண்ணுக்கு தெரியாதவை. தடுப்பு சிக்கல்களைத் தவிர்க்க உதவும்.
நீரிழிவு சிக்கல்கள் அதன் வகையைப் பொருட்படுத்தாமல் தடுக்கப்படுகின்றன. கர்ப்ப காலத்தில் குழந்தைகளுக்கு இது முக்கியம். வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்களில் முதன்மை மற்றும் இரண்டாம் நிலை, கடுமையான மற்றும் தாமதமான சிக்கல்கள் உள்ளன.
இரத்த சர்க்கரையின் நீடித்த அதிகரிப்பு காரணமாக கீழ் முனைகளின் நீரிழிவு நரம்பியல் உள்ளது. முக்கிய அறிகுறிகள் கூச்ச உணர்வு, கால்களின் உணர்வின்மை, வலி. சிகிச்சையில் பல வகையான மருந்துகள் உள்ளன. நீங்கள் மயக்க மருந்து செய்யலாம், மேலும் ஜிம்னாஸ்டிக்ஸ் மற்றும் பிற முறைகளும் பரிந்துரைக்கப்படுகின்றன.
நோயின் வளர்ச்சியையும் அதன் சிக்கல்களையும் கட்டுப்படுத்த வகை 2 நீரிழிவு நோய்க்கான உணவு தேவை. முதியவர்கள் மற்றும் இளைஞர்களுக்கான ஊட்டச்சத்து சிறப்பு சிகிச்சை மெனுவை உள்ளடக்கியது. நீரிழிவு உயர் இரத்த அழுத்தத்துடன் இருந்தால், கூடுதல் பரிந்துரைகள் உள்ளன.
சார்லஸ், வகை 2 நீரிழிவு நோய், 5 வது நிலை நீரிழிவு நெஃப்ரோபதி
திருமண நிலை: திருமணமானவர்
பிறந்த இடம்: யாழ்ப்பாணம் ல்கா
சார்லஸ் என்ற நோயாளி பாலிடிப்சியா, பெருந்தீனி, பாலியூரியா 22 ஆண்டுகளாக, புரோட்டினூரியாவால் 10 ஆண்டுகள் அவதிப்பட்டார். ஆகஸ்ட் 20, 2013 அன்று, அவர் எங்கள் மருத்துவமனைக்கு சிகிச்சைக்காக வந்தார்.
சிகிச்சைக்கு முன் நிலை. இரத்த அழுத்தம் 150 80 மிமீஹெச்ஜி. இதய துடிப்பு 70, இரு முனைகளிலும் லேசான ஃபோஸா எடிமா.
எங்கள் மருத்துவமனையில் சோதனைகள்: ஹீமோகுளோபின் 82 கிராம் எல், எரித்ரோசைட்டுகள் 2.80 × 1012 எல், சீரம் கிரியேட்டினின் 513umol எல், இரத்த யூரியா நைட்ரஜன் 25.4 மிமீல் எல். யூரிக் அமிலம் 732umol L, உண்ணாவிரத குளுக்கோஸ் 6.9 மிமீல் எல், கிளைகோசைலேட்டட் ஹீமோகுளோபின்கள் 4.56%.
நோய் கண்டறிதல்: வகை 2 நீரிழிவு நோய், நிலை 5 நீரிழிவு நெஃப்ரோபதி, சிறுநீரக இரத்த சோகை, சிறுநீரக உயர் இரத்த அழுத்தம், ஹைப்பர்யூரிசிமியா, நீரிழிவு ரெட்டினோபதி, நீரிழிவு புற நரம்பியல்.
எங்கள் மருத்துவமனையில் சிகிச்சை. சிகிச்சையைத் தூண்டுவது, சீன மருந்தை உள்ளே எடுத்துக்கொள்வது, ஒரு எனிமா போன்ற சிகிச்சையின் மூலம் உடலில் இருந்து டாக்ஸின்களை அகற்றவும். இரத்த சர்க்கரையை கட்டுப்படுத்தவும், இரத்த அழுத்தத்தைக் குறைக்கவும், சுழற்சியை மேம்படுத்தவும், நோய் எதிர்ப்பு சக்தி மற்றும் அழற்சி பதிலைத் தடுக்கவும் நிபுணர்கள் சில மருந்துகளைப் பயன்படுத்துகின்றனர்.
சிகிச்சையின் பின்னர் நிலை. 33 நாட்கள் முறையான சிகிச்சையின் பின்னர், அவரது நிலை நன்கு கட்டுப்படுத்தப்பட்டது. மற்றும் இரத்த அழுத்தம் 120 80 மிமீஹெச்ஜி, இதய துடிப்பு 76, இரு முனைகளிலும் வீக்கம் இல்லை, ஹீமோகுளோபின் 110 கிராம் எல், சிறுநீரில் உள்ள புரதம் +, 114 யூமோல் யூரிக் அமிலம் எல். அதே நேரத்தில், எங்கள் அனுபவமிக்க நெப்ராலஜிஸ்டுகள் அவருக்கு ஓய்வெடுக்க கவனம் செலுத்தவும், மிதமான பயிற்சிகளை எடுக்கவும் அறிவுறுத்துகிறார்கள். கடுமையான உடற்பயிற்சியைத் தவிர்க்கவும், சளி, தொற்றுநோய்களைத் தடுக்கவும், உப்பு குறைவாகவும், கொழுப்பு குறைவாகவும், புரதம் அதிகமாகவும், ப்யூரின் குறைவாகவும், காரமான உணவுகளைத் தவிர்க்கவும், புதிய பழங்கள் மற்றும் காய்கறிகளை உண்ணவும்,
அன்புள்ள நோயாளி! நீங்கள் ஆலோசனை ஆன்லைன் கேள்வி கேட்கலாம். அதற்கான முழுமையான பதிலை குறுகிய காலத்தில் உங்களுக்கு வழங்க முயற்சிப்போம்.
நீரிழிவு நெஃப்ரோபதி என்பது சிறுநீரக திசுக்களின் புண் ஆகும், இது நீரிழிவு நோயின் போக்கை சிக்கலாக்குகிறது. டைப் 1 நீரிழிவு நோய்க்கு மிகவும் பொதுவானது, அதே சமயம் இளமை பருவத்தில் நோயின் ஆரம்பம் சிக்கல்களின் விரைவான வளர்ச்சியின் அதிகபட்ச ஆபத்தை தீர்மானிக்கிறது. நோயின் காலம் சிறுநீரக திசுக்களுக்கு சேதத்தின் அளவையும் பாதிக்கிறது.
நாள்பட்ட சிறுநீரக செயலிழப்பின் வளர்ச்சி நீரிழிவு நோயின் வெளிப்பாடுகளை வியத்தகு முறையில் மாற்றுகிறது. இது நோயாளியின் நிலையில் கூர்மையான சரிவை ஏற்படுத்துகிறது, இது மரணத்திற்கு நேரடி காரணமாக இருக்கலாம்.
நிலையான கண்காணிப்பு, சரியான நேரத்தில் சிகிச்சை மற்றும் அதன் செயல்திறனை கண்காணித்தல் மட்டுமே இந்த செயல்முறையின் முன்னேற்றத்தை குறைக்கிறது.
தோற்றம் மற்றும் வளர்ச்சியின் வழிமுறைகள்
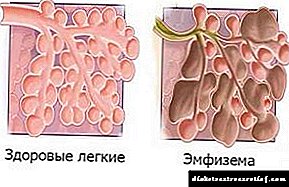
சிறுநீரகத்தின் சிறிய தமனிகள் சேதமடைவதால் நெஃப்ரோபதியின் நோய்க்கிருமி உருவாக்கம் ஏற்படுகிறது. உட்புற மேற்பரப்பில் இருந்து (எண்டோடெலியம்) பாத்திரங்களை உள்ளடக்கும் எபிதீலியத்தில் அதிகரிப்பு உள்ளது, வாஸ்குலர் குளோமருலியின் சவ்வு தடித்தல் (அடித்தள சவ்வு). நுண்குழாய்களின் உள்ளூர் விரிவாக்கம் (மைக்ரோஅனூரிஸ்கள்) ஏற்படுகிறது. இன்டர்காபில்லரி இடைவெளிகள் புரதங்கள் மற்றும் சர்க்கரைகளின் மூலக்கூறுகளால் நிரப்பப்படுகின்றன (கிளைகோபுரோட்டின்கள்), இணைப்பு திசு வளர்கிறது. இந்த நிகழ்வுகள் குளோமெருலோஸ்கிளிரோசிஸின் வளர்ச்சிக்கு வழிவகுக்கிறது.
பெரும்பாலான சந்தர்ப்பங்களில், ஒரு பரவலான வடிவம் உருவாகிறது. இது அடித்தள சவ்வு ஒரு சீரான தடித்தல் வகைப்படுத்தப்படுகிறது. நோயியல் நீண்ட காலமாக முன்னேறுகிறது, மருத்துவ ரீதியாக வெளிப்படும் சிறுநீரக செயலிழப்பு உருவாக அரிதாகவே வழிவகுக்கிறது. இந்த செயல்முறையின் ஒரு தனித்துவமான அம்சம் நீரிழிவு நோயில் மட்டுமல்லாமல், பிற நோய்களிலும் அதன் வளர்ச்சி ஆகும், அவை சிறுநீரக நாளங்களுக்கு (உயர் இரத்த அழுத்தம்) சேதத்தால் வகைப்படுத்தப்படுகின்றன.
முடிச்சு வடிவம் குறைவாகவே காணப்படுகிறது, வகை 1 நீரிழிவு நோயின் சிறப்பியல்பு, நோயின் குறுகிய காலத்தில்கூட ஏற்படுகிறது, மேலும் விரைவாக முன்னேறும். நுண்குழாய்களின் ஒரு வரையறுக்கப்பட்ட (முடிச்சுகளின் வடிவத்தில்) புண் காணப்படுகிறது, கப்பலின் லுமேன் குறைகிறது, அனூரிஸின் கட்டமைப்பு மறுசீரமைப்பு உருவாகிறது. இது மீளமுடியாத இரத்த ஓட்ட தொந்தரவுகளை உருவாக்குகிறது.
நோய் திருத்தம் 10 இன் சர்வதேச வகைப்பாடு பரவலான மாற்றங்கள், சிறுநீரக திசுக்களின் ஊடுருவும் ஸ்க்லரோசிஸ் மற்றும் கிம்மெல்ஸ்டில்-வில்சன் நோய்க்குறி எனப்படும் முடிச்சு மாறுபாட்டிற்கான தனி ஐசிடி 10 குறியீடுகளைக் கொண்டுள்ளது. இருப்பினும், இந்த நோய்க்குறியின் கீழ் பாரம்பரிய உள்நாட்டு நெப்ராலஜி நீரிழிவு நோயின் அனைத்து சிறுநீரக சேதங்களையும் குறிக்கிறது.
நீரிழிவு நோயால், குளோமருலியின் அனைத்து கட்டமைப்புகளும் பாதிக்கப்படுகின்றன, இது படிப்படியாக சிறுநீரகங்களின் முக்கிய செயல்பாட்டை மீறுவதற்கு வழிவகுக்கிறது - சிறுநீர் வடிகட்டுதல்
நீரிழிவு நோயில் உள்ள நெஃப்ரோபதி, குளோமருலிக்கு இரத்தத்தை கொண்டு செல்லும் நடுத்தர அளவிலான தமனி நாளங்களுக்கு சேதம் ஏற்படுவது, பாத்திரங்களுக்கு இடையிலான இடைவெளிகளில் ஸ்கெலரோடிக் செயல்முறைகளின் வளர்ச்சி ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. குளோமருலி போன்ற சிறுநீரகக் குழாய்கள் நம்பகத்தன்மையை இழக்கின்றன. பொதுவாக, இரத்த பிளாஸ்மாவின் வடிகட்டுதலின் மீறல் உருவாகிறது மற்றும் சிறுநீரகத்தின் உள்ளே சிறுநீர் வெளியேறுவது மோசமடைகிறது.
நோயியல் செயல்முறையின் வளர்ச்சியின் நிலைகள்
நீரிழிவு நோயில் நெஃப்ரோபதியின் வகைப்பாடு சிறுநீரக செயல்பாட்டின் தொடர்ச்சியான முன்னேற்றம் மற்றும் சீரழிவு, மருத்துவ வெளிப்பாடுகள் மற்றும் ஆய்வக அளவுருக்களில் ஏற்படும் மாற்றங்கள் ஆகியவற்றை அடிப்படையாகக் கொண்டது.
நீரிழிவு நெஃப்ரோபதியின் நிலை:
முதல் கட்டத்தில், குளோமருலியின் அளவு அதிகரித்த பின்னணிக்கு எதிராக இரத்த ஓட்டத்தில் அதிகரிப்பு, சிறுநீரக நெஃப்ரான்களில் சிறுநீர் வடிகட்டுதல் உள்ளது. இந்த வழக்கில், குறைந்த மூலக்கூறு எடை புரதங்களை (முக்கியமாக அல்புமின்) சிறுநீருடன் வெளியேற்றுவது தினசரி விதிமுறைக்கு உட்பட்டது (30 மி.கி.க்கு மேல் இல்லை).
இரண்டாவது கட்டத்தில், அடித்தள சவ்வு தடித்தல், வெவ்வேறு காலிபர்களின் கப்பல்களுக்கு இடையிலான இடைவெளிகளில் இணைப்பு திசுக்களின் அதிகரிப்பு ஆகியவை சேர்க்கப்படுகின்றன. சிறுநீரில் ஆல்புமின் வெளியேற்றப்படுவது அதிக அளவு இரத்த குளுக்கோஸ், நீரிழிவு நோயின் சிதைவு மற்றும் உடல் செயல்பாடு ஆகியவற்றுடன் விதிமுறைகளை மீறலாம்.
மூன்றாவது கட்டத்தில், அல்புமின் தினசரி வெளியீட்டில் (300 மி.கி வரை) நிலையான அதிகரிப்பு உள்ளது.
நான்காவது கட்டத்தில், நோயின் மருத்துவ அறிகுறிகள் முதலில் தோன்றும். குளோமருலியில் சிறுநீரின் வடிகட்டுதல் வீதம் குறையத் தொடங்குகிறது, புரோட்டினூரியா தீர்மானிக்கப்படுகிறது, அதாவது நாள் முழுவதும் 500 மி.கி.க்கு அதிகமான புரதத்தின் வெளியீடு.
ஐந்தாவது நிலை இறுதியானது, குளோமருலர் வடிகட்டுதல் வீதம் கூர்மையாக குறைகிறது (1 நிமிடத்திற்கு 10 மில்லிக்கு குறைவாக), பரவுகிறது அல்லது முடிச்சு ஸ்க்லரோசிஸ் பரவலாக உள்ளது.
சிறுநீரக செயலிழப்பு பெரும்பாலும் நீரிழிவு நோயாளிகளுக்கு மரணத்திற்கு நேரடி காரணமாகிறது
மருத்துவ வெளிப்பாடுகளின் அம்சங்கள்
நெஃப்ரோபதியின் வளர்ச்சியின் முதல் மூன்று நிலைகள் சிறுநீரக கட்டமைப்புகளில் ஏற்படும் மாற்றங்களால் மட்டுமே வகைப்படுத்தப்படுகின்றன மற்றும் வெளிப்படையான அறிகுறிகள் இல்லை, அதாவது அவை முன்கூட்டிய கட்டங்கள். முதல் இரண்டு நிலைகளில், புகார்கள் எதுவும் காணப்படவில்லை. மூன்றாவது கட்டத்தில், நோயாளியின் பரிசோதனையின் போது, இரத்த அழுத்தத்தின் அதிகரிப்பு அவ்வப்போது கண்டறியப்படுகிறது.
நான்காவது நிலை ஒரு விரிவான அறிகுறியியல் ஆகும்.
பெரும்பாலும் அடையாளம் காணப்பட்டது:
இந்த வகை தமனி உயர் இரத்த அழுத்தம் மூலம், நோயாளிகள் அழுத்தத்தின் அதிகரிப்பு அரிதாகவே அனுபவிக்க முடியும். ஒரு விதியாக, அதிக எண்களின் பின்னணிக்கு எதிராக (180-200 / 110-120 மிமீ எச்ஜி வரை), தலைவலி, தலைச்சுற்றல், பொதுவான பலவீனம் தோன்றாது.
தமனி உயர் இரத்த அழுத்தம் இருப்பதை தீர்மானிக்க ஒரே நம்பகமான வழி, பகலில் அழுத்த ஏற்ற இறக்கங்களின் அளவு அவ்வப்போது அளவிட அல்லது கண்காணிப்பதாகும்.
கடைசி, யுரேமிக் கட்டத்தில், சிறுநீரக சேதத்தின் மருத்துவ படத்தில் மட்டுமல்லாமல், நீரிழிவு நோயின் போதும் மாற்றங்கள் உருவாகின்றன. சிறுநீரக செயலிழப்பு கடுமையான பலவீனம், பலவீனமான பசி, போதை நோய்க்குறி ஆகியவற்றால் வெளிப்படுகிறது, தோல் அரிப்பு சாத்தியமாகும். சிறுநீரகங்கள் மட்டுமல்ல, சுவாச மற்றும் செரிமான உறுப்புகளும் பாதிக்கப்படுகின்றன.
இரத்த அழுத்தத்தில் பண்புரீதியாக தொடர்ச்சியான அதிகரிப்பு, உச்சரிக்கப்படும் எடிமா, நிலையானது. இன்சுலின் தேவை குறைகிறது, இரத்த சர்க்கரை மற்றும் சிறுநீரின் அளவு குறைகிறது. இந்த அறிகுறிகள் நோயாளியின் நிலையில் முன்னேற்றத்தைக் குறிக்கவில்லை, ஆனால் சிறுநீரக திசுக்களின் மீளமுடியாத மீறல்களைப் பற்றி பேசுகின்றன, இது ஒரு எதிர்மறையான முன்கணிப்பு.
நீரிழிவு நோயாளி தமனி சார்ந்த அழுத்தத்தை அதிகரிக்கத் தொடங்கினால், சிறுநீரகத்தின் செயல்பாட்டைச் சரிபார்க்க வேண்டியது அவசியம்
சிறுநீரக சிக்கல்கள் அணுகுமுறைகள்
நீரிழிவு நோயாளிகளுக்கு சிறுநீரக பாதிப்பு கண்டறியப்படுவது மருத்துவ, ஆய்வக, கருவி முறைகளைப் பயன்படுத்தி ஒரு உட்சுரப்பியல் நிபுணரால் மேற்கொள்ளப்படுகிறது. நோயாளியின் புகார்களின் இயக்கவியல் தீர்மானிக்கப்படுகிறது, நோயின் புதிய வெளிப்பாடுகள் வெளிப்படுத்தப்படுகின்றன, நோயாளியின் நிலை மதிப்பீடு செய்யப்படுகிறது. வன்பொருள் ஆய்வுகள் மூலம் நோயறிதல் உறுதிப்படுத்தப்படுகிறது. தேவைப்பட்டால், ஒரு நெப்ராலஜிஸ்ட் ஆலோசனை பெறுகிறார்.
அடிப்படை கண்டறியும் நடைமுறைகள்:
பயாப்ஸி ஒரு கூடுதல் முறை. சிறுநீரக சேதத்தின் வகை, இணைப்பு திசுக்களின் பெருக்கம், வாஸ்குலர் படுக்கையில் ஏற்படும் மாற்றங்கள் ஆகியவற்றைப் பெற உங்களை அனுமதிக்கிறது.
நீரிழிவு நோயில் சிறுநீரக சேதத்தின் அனைத்து நிலைகளிலும் ஒரு அல்ட்ராசவுண்ட் ஆய்வு தகவலறிந்ததாகும், இது சேதத்தின் அளவையும் நோயியல் மாற்றங்களின் பரவலையும் தீர்மானிக்கிறது
ஆய்வக முறைகள் மூலம் சிக்கல்களின் முதல் கட்டத்தில் சிறுநீரக நோயியலை அடையாளம் காண முடியாது, சிறுநீர் அல்புமினின் அளவு சாதாரணமானது. இரண்டாவதாக - சிறுநீரக திசுக்களில் அதிகரித்த மன அழுத்தத்துடன் (உடல் செயல்பாடு, காய்ச்சல், இரத்த சர்க்கரையின் கூர்மையான அதிகரிப்புடன் உணவுக் கோளாறுகள்), ஒரு சிறிய அளவு அல்புமின் கண்டறியப்பட்டிருக்கலாம். மூன்றாவது கட்டத்தில், தொடர்ச்சியான மைக்ரோஅல்புமினுரியா கண்டறியப்படுகிறது (ஒரு நாளைக்கு 300 மி.கி வரை).
நான்காவது கட்ட நெஃப்ரோபதியுடன் ஒரு நோயாளியை பரிசோதிக்கும் போது, சிறுநீரின் பகுப்பாய்வு அதிகரித்த புரத உள்ளடக்கம் (ஒரு நாளைக்கு 300 மி.கி வரை), சீரற்ற மைக்ரோமாதூரியா (சிறுநீரில் சிவப்பு இரத்த அணுக்களின் தோற்றம்) ஆகியவற்றை வெளிப்படுத்துகிறது. இரத்த சோகை படிப்படியாக உருவாகிறது (சிவப்பு ரத்த அணுக்கள் மற்றும் ஹீமோகுளோபின் அளவின் குறைவு), மற்றும் பொது இரத்த பரிசோதனையின் முடிவுகளின்படி ஈ.எஸ்.ஆர் (எரித்ரோசைட் வண்டல் வீதம்) அதிகரிக்கிறது. மேலும் இரத்த கிரியேட்டினின் அளவின் அதிகரிப்பு அவ்வப்போது கண்டறியப்படுகிறது (ஒரு உயிர்வேதியியல் ஆய்வுடன்).
கடைசி, ஐந்தாவது கட்டம் கிரியேட்டினினின் அதிகரிப்பு மற்றும் குளோமருலர் வடிகட்டுதல் வீதத்தின் குறைவு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. இந்த இரண்டு குறிகாட்டிகள்தான் நாள்பட்ட சிறுநீரக செயலிழப்பின் தீவிரத்தை தீர்மானிக்கின்றன. புரோட்டினூரியா நெஃப்ரோடிக் நோய்க்குறிக்கு ஒத்திருக்கிறது, இது தினசரி 3 கிராமுக்கு மேல் வெளியிடுவதன் மூலம் வகைப்படுத்தப்படுகிறது. இரத்தத்தில் இரத்த சோகை அதிகரிக்கிறது, மேலும் புரதங்களின் அளவு (மொத்த புரதம், அல்புமின்) குறைகிறது.
சிகிச்சை அணுகுமுறைகள்
நீரிழிவு நெஃப்ரோபதியின் சிகிச்சையானது மைக்ரோஅல்புமினுரியா தொடங்கியவுடன் தொடங்குகிறது. இரத்த அழுத்தத்தைக் குறைக்கும் மருந்துகளை அதன் எண்ணிக்கையைப் பொருட்படுத்தாமல் பரிந்துரைக்க வேண்டியது அவசியம். இந்த காலகட்டத்தில், அத்தகைய சிகிச்சை ஏன் அவசியம் என்பதை நோயாளிக்கு விளக்க வேண்டியது அவசியம்.
நெஃப்ரோபதியின் ஆரம்ப கட்டங்களில் ஆண்டிஹைபர்ட்டென்சிவ் சிகிச்சையின் விளைவுகள்:
ஆகவே, கடுமையான தமனி உயர் இரத்த அழுத்தத்தின் கட்டத்தில் ஆண்டிஹைபர்ட்டென்சிவ் சிகிச்சையின் ஆரம்பம், ஒரு நாளைக்கு 3 கிராமுக்கு மேல் புரோட்டினூரியா சரியான நேரத்தில் மற்றும் தாமதமாக உள்ளது, இது நோயின் முன்கணிப்பை கணிசமாக பாதிக்காது.
சிறுநீரக திசுக்களில் பாதுகாப்பு விளைவைக் கொண்ட மருந்துகளை பரிந்துரைப்பது மிகவும் நல்லது. ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் (ஏ.சி.இ) இன் தடுப்பான்கள் இந்த தேவைகளை அதிகபட்சமாக பூர்த்தி செய்கின்றன, அவை அல்புமின் முதன்மை சிறுநீராக வடிகட்டப்படுவதைக் குறைக்கின்றன மற்றும் குளோமருலர் பாத்திரங்களில் அழுத்தத்தைக் குறைக்கின்றன. சிறுநீரகங்களில் சுமை இயல்பாக்கப்படுகிறது, இது ஒரு பாதுகாப்பு (நெஃப்ரோபிராக்டிவ்) விளைவை ஏற்படுத்துகிறது. மிகவும் பொதுவாகப் பயன்படுத்தப்படும் கேப்டோபிரில், என்லாபிரில், பெரிண்டோபிரில்.
நெஃப்ரோபதியின் முனைய கட்டத்தில், இந்த மருந்துகள் முரணாக உள்ளன. இரத்தத்தில் கிரியேட்டினின் அதிகரித்த அளவு (300 μmol / L க்கு மேல்), அதே போல் சிறுநீரக செயலிழப்புக்கு பொதுவான பொட்டாசியம் உள்ளடக்கம் (5.0-6.0 mmol / L க்கு மேல்) கூட, இந்த மருந்துகளின் பயன்பாடு நோயாளியின் நிலையை வியத்தகு முறையில் மோசமாக்கும் .
மருத்துவரின் ஆயுதக் களஞ்சியத்தில் ஆஞ்சியோடென்சின் II ஏற்பி தடுப்பான்கள் (லோசார்டன், கேண்டேசார்டன்) உள்ளன. இந்த மருந்துகளின் குழுக்களால் வித்தியாசமாக பாதிக்கப்படும் ஒரு ஒற்றை அமைப்பைக் கொண்டு, மருத்துவர் தனித்தனியாக எந்த விருப்பத்திற்கு முன்னுரிமை கொடுக்க வேண்டும் என்பதை தீர்மானிக்கிறார்.
போதுமான விளைவுடன், கூடுதலாக விண்ணப்பிக்கவும்:
நீரிழிவு நோயாளிகளுக்கு பீட்டா-ஏற்பிகளைத் தேர்ந்தெடுக்கும் மருந்துகள் பாதுகாப்பானவை என்று பல மருத்துவ வழிகாட்டுதல்கள் விவரிக்கின்றன. அவை தேர்ந்தெடுக்காத பீட்டா-தடுப்பான்களை (ப்ராப்ரானோலோல்) மாற்றின, நீரிழிவு நோயின் பயன்பாடு முரணாக உள்ளது.
சிறுநீரக செயலிழப்பு, புரோட்டினூரியா, உணவு ஆகியவை சிகிச்சையின் ஒரு பகுதியாக மாறும்.
நீரிழிவு நெஃப்ரோபதி, காய்கறிகள் மற்றும் இனிக்காத பழங்கள் ஆகியவை உணவில் ஆதிக்கம் செலுத்துவதால், உணவு உட்கொள்ளும் அதிர்வெண் ஒரு நாளைக்கு 6 முறை வரை இருக்கும்
நோயாளியின் ஊட்டச்சத்து தேவைகள்:
திரவ வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவது மட்டுமல்லாமல், சிகிச்சையின் செயல்திறனில் ஏற்படும் பாதிப்பின் காரணமாகவும், உணவில் உண்ணக்கூடிய உப்பின் அளவைக் கட்டுப்படுத்துவது அவசியம். உப்பு சுமை அதிகமாக இருந்தால், ஆண்டிஹைபர்ட்டென்சிவ் முகவர்கள் அவற்றின் செயல்திறனை வியத்தகு முறையில் குறைக்கின்றன.இந்த வழக்கில் அளவின் அதிகரிப்பு முடிவுகளைத் தராது.
எடிமாட்டஸ் நோய்க்குறியின் வளர்ச்சியுடன், லூப் டையூரிடிக்ஸ் (ஃபுரோஸ்மைடு, டோராசெமைடு, இந்தபாமைடு) கூடுதல் அறிமுகம் குறிக்கப்படுகிறது.
குளோமருலியில் (10 மில்லி / நிமிடத்திற்கும் குறைவானது) வடிகட்டுதல் விகிதத்தில் கூர்மையான குறைவு ஒரு உச்சரிக்கப்படும் சிறுநீரக செயல்பாடாக மருத்துவர்கள் கருதுகின்றனர், மேலும் மாற்று சிகிச்சையை முடிவு செய்கிறார்கள். வளர்சிதை மாற்ற பொருட்களின் இரத்தத்தை சுத்திகரிக்கவும், போதைப்பொருளைத் தடுக்கவும், திட்டமிடப்பட்ட ஹீமோடையாலிசிஸ், பெரிட்டோனியல் டயாலிசிஸ் சிறப்பு உபகரணங்களின் உதவியுடன் உதவுகின்றன. இருப்பினும், சிறுநீரக மாற்று அறுவை சிகிச்சை மட்டுமே முனைய சிறுநீரக செயலிழப்பு ஏற்பட்டால் சிக்கலை தீவிரமாக தீர்க்க முடியும்.
ஹீமோடையாலிசிஸ் மூலம், நீரிழிவு நோயில் சிறுநீரக சேதத்தின் முனைய கட்டங்களில் சிகிச்சை மேற்கொள்ளப்படுகிறது, மற்ற வகை சிகிச்சையின் சாத்தியங்கள் தீர்ந்துவிட்டால்.
நெஃப்ரோபதியின் ஆபத்துகள் மற்றும் தடுப்பு முறைகள்
நீரிழிவு என்பது குறிப்பிட்ட மருத்துவ நோய்க்குறி கொண்ட ஒரு நோயாக இருந்தால், நோயியல் செயல்பாட்டில் சிறுநீரக ஈடுபாட்டின் அளவை அடையாளம் காண்பது கடினம். நீண்ட காலமாக (வகை 2 நீரிழிவு நோயுடன், இது இரண்டு தசாப்தங்கள் வரை இருக்கலாம்), சிறுநீரக பாதிப்புக்கான அறிகுறிகள் எதுவும் இல்லை. குறிப்பிடத்தக்க புரத தனிமைப்படுத்தலுடன் மட்டுமே, புரோட்டினூரியா கட்டத்தில் குறிப்பிட்ட எடிமா தோன்றும், மற்றும் இரத்த அழுத்தம் அவ்வப்போது உயரும். உயர் இரத்த அழுத்த நோய்க்குறி, ஒரு விதியாக, நோயாளியின் நிலையில் புகார்கள் அல்லது மாற்றங்களை ஏற்படுத்தாது. இது ஆபத்தானது, ஏனெனில், அதிகரித்த இரத்த அழுத்தத்தின் விளைவாக, வாஸ்குலர் சிக்கல்கள் உருவாகலாம்: மாரடைப்பு, பெருமூளை விபத்து, ஒரு பக்கவாதம் வரை.
ஆபத்து என்னவென்றால், நோயாளி ஒரு சிறிய சரிவை உணரவில்லை அல்லது உணரவில்லை என்றால், அவர் ஒரு மருத்துவரின் உதவியை நாடவில்லை. நீரிழிவு நோயால், நோயாளிகள் நோய்வாய்ப்பட்டிருப்பதைப் பழக்கப்படுத்திக்கொள்கிறார்கள், இரத்த சர்க்கரை மற்றும் வளர்சிதை மாற்ற தயாரிப்புகளில் (கீட்டோன் உடல்கள், அசிட்டோன்) ஏற்ற இறக்கங்கள் மூலம் அதை விளக்குகிறார்கள்.
சிறுநீரக செயலிழப்பின் ஆரம்ப கட்டங்களின் வளர்ச்சியுடன், அதன் வெளிப்பாடுகள் குறிப்பிடப்படாதவை. பொதுவான பலவீனம், அச om கரியம் மற்றும் தெளிவற்ற போதை போன்ற உணர்வுகளும் நீரிழிவு நோய்க்கான வளர்சிதை மாற்றக் கோளாறுகளுக்கு காரணமாக இருக்கலாம். வளர்ந்த அறிகுறிகளின் காலத்தில், நைட்ரஜன் சேர்மங்களுடன் போதைப்பொருளின் உச்சரிக்கப்படும் அறிகுறிகள் தோன்றும், மற்றும் யூரேமியா உருவாகிறது. இருப்பினும், இந்த நிலை மாற்ற முடியாதது மற்றும் சிறிய மருந்து திருத்தங்களுக்கு கூட பதிலளிப்பது மிகவும் கடினம்.
எனவே, நோயாளியின் கவனமாக நிலையான கண்காணிப்பு மற்றும் திட்டமிட்ட பரிசோதனை அவசியம், இதன் காரணமாக சரியான நேரத்தில் சிக்கல்களை அடையாளம் காண முடியும்.
நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சி மற்றும் முன்னேற்றத்தைத் தடுக்கிறது:
நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சியின் நிலை:
- நான் மேடை (சிறுநீரக ஹைப்பர்ஃபங்க்ஷன்) - குளோமருலியில் வடிகட்டுதல் மற்றும் இரத்த அழுத்தம் அதிகரித்தது, இதன் விளைவாக சிறுநீரக ஹைபர்டிராபி ஏற்படுகிறது. இந்த நிலை நெஃப்ரோபதியின் முன்னேற்றத்தில் முக்கிய பங்கு வகிக்கிறது.
- II நிலை (சிறுநீரக திசுக்களில் கட்டமைப்பு மாற்றங்களைத் தொடங்குதல் - சப்ளினிகல், “முடக்கு”) - கட்டமைப்பு மாற்றங்கள் சிறப்பியல்பு, நுண்குழாய்களின் அடித்தள சவ்வு தடிமனாகிறது. அல்புமினுரியா இல்லை, அல்புமினின் துண்டுகள் மட்டுமே சிறுநீரில் தீர்மானிக்கப்படுகின்றன (ஆல்புமின் - “குறைப்பு”). சாத்தியமான தமனி உயர் இரத்த அழுத்தம். இந்த நிலை ஆல்புமினுரியா தொடங்குவதற்கு 5 ஆண்டுகளுக்கு முன்பு சராசரியாக தோன்றும்.
- III நிலை (நெஃப்ரோபதி அல்லது மைக்ரோஅல்புமினுரியாவின் நிலை) - நீரிழிவு நோயை நிறுவிய தருணத்திலிருந்து 5-15 ஆண்டுகள் இடைவெளியில் உருவாகிறது. மைக்ரோஅல்புமினுரியா 50% க்கும் அதிகமான நோயாளிகளுக்கு நிலையற்றதாக இருக்கலாம்.
- IV நிலை (கடுமையான நெஃப்ரோபதி, அல்லது மேக்ரோஅல்புமினுரியா) - நீரிழிவு நோயைக் கண்டறிந்ததிலிருந்து 10-20 ஆண்டுகளுக்குப் பிறகு உருவாகிறது. இந்த கட்டம் குளோமருலர் வடிகட்டுதல் வீதத்தின் குறைவு மற்றும் குறிப்பிடத்தக்க தமனி உயர் இரத்த அழுத்தம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
- வி நிலை (யுரேமிக், டெர்மினல்) - நீரிழிவு நோயின் வெளிப்பாட்டிலிருந்து 20 ஆண்டுகளுக்கும் மேலாக அல்லது புரோட்டினூரியாவைக் கண்டறிந்து 5 வருடங்களுக்கும் மேலாக வெளிப்படுகிறது. நைட்ரஜன் வெளியேற்ற செயல்பாட்டின் கோளாறுகள், குளோமருலர் வடிகட்டுதல் குறைதல், குறிப்பிடத்தக்க தமனி உயர் இரத்த அழுத்தம் ஆகியவை சிறப்பியல்பு. அத்தகைய நோயாளிகளுக்கு ஹீமோடையாலிசிஸ், சிறுநீரக மாற்று அறுவை சிகிச்சை காட்டப்பட்டுள்ளது.
நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சிக்கான தொடக்க வழிமுறையாக ஹைப்பர் கிளைசீமியா உள்ளது, அதே போல் பொதுவாக ஆஞ்சியோபதி. உயர்தர கிளைசெமிக் கட்டுப்பாடு நோயியலை உருவாக்கும் அபாயத்தை கணிசமாகக் குறைக்கிறது.
புரோட்டீன் கிளைகோசைலேஷனின் இறுதி தயாரிப்புகளின் குவிப்பு, குளுக்கோஸ் வளர்சிதை மாற்றத்தின் ஹெக்ஸோசமைன் மற்றும் பாலியோல் பாதைகளை செயல்படுத்துதல், புரத கினேஸ் சி, வளர்ச்சி காரணிகள், சைட்டோகைன்கள் மற்றும் ஆக்ஸிஜனேற்ற அழுத்தங்கள் ஆகியவை முக்கிய வழிமுறைகளில் அடங்கும்.
குடும்ப உறுப்பினர்கள் இப்போது விஐஎல் மற்றும் ஹெபடைடிஸுக்கு பரிசோதனை செய்வார்கள்
நோய்க்குறியியல் மாற்றங்கள் தந்துகிகளின் அடித்தள சவ்வு தடித்தல், இண்டர்காபில்லரி இடத்தில் ஹைலினின் குவிப்பு, அனூரிஸம் இருப்பதன் மூலம் தந்துகிகள் விரிவடைதல், உள்விழி உயர் இரத்த அழுத்தம் மற்றும் நீரிழிவு குளோமெருலோஸ்கிளிரோசிஸ் என விவரிக்கப்படுகின்றன. டூபுலோபதியும் சிறப்பியல்பு ஆகும், இது குழாய் ஹைப்பர் பிளாசியா, அடித்தள சவ்வு தடித்தல் மற்றும் குழாய் கட்டமைப்புகளில் எலக்ட்ரோலைட்டுகளின் மறுஉருவாக்கம் ஆகியவற்றின் வடிவத்தில் தன்னை வெளிப்படுத்துகிறது.
நோய் கண்டறிதல் அளவுகோல்
நீரிழிவு நோயின் வகை, நிலை மற்றும் கால அளவைக் கருத்தில் கொண்டு நீரிழிவு நெஃப்ரோபதியைக் கண்டறிதல் நிறுவப்பட்டுள்ளது. மைக்ரோஅல்புமினுரியா, புரோட்டினூரியா மற்றும் அசோடீமியாவின் இருப்பு மதிப்பீடு செய்யப்படுகிறது. மைக்ரோஅல்புமினுரியாவை நிர்ணயிப்பதே ஆரம்ப மற்றும் மிக முக்கியமான வழிமுறையாகும். மைக்ரோஅல்புமினுரியாவுக்கான அளவுகோல்கள் சிறுநீரில் ஆல்புமின் வெளியேற்றப்படுவது (30–300 மி.கி / நாள்) அல்லது 20–200 μg / நிமிடம் (ஒரே இரவில் சிறுநீர்).
நீரிழிவு நெஃப்ரோபதியின் சரியான நோயறிதலுக்கு, பின்வரும் ஆய்வுகள் தேவை:
- மைக்ரோஅல்புமினுரியாவை மூன்று முறை தீர்மானித்தல்.
- ஆல்புமினுரியாவின் மதிப்பீடு - சிறுநீரின் பொதுவான பகுப்பாய்வு அல்லது தினசரி சிறுநீரில்.
- சிறுநீர் வண்டல் பகுப்பாய்வு.
- கிரியேட்டினின் மற்றும் யூரியா மதிப்புகள் (இரத்த சீரம்), குளோமருலர் வடிகட்டுதல் வீதத்தை தீர்மானித்தல்.
தீவிரமான கிளைசெமிக் கட்டுப்பாடு மற்றும் இரத்த அழுத்தத்தை இயல்பாக்குதல் ஆகியவை நீரிழிவு நெஃப்ரோபதியின் வெளிப்பாடுகளை திருத்துவதில் முக்கிய புள்ளிகள் மற்றும் அதன் முன்னேற்றத்தை கணிசமாகக் குறைக்கின்றன (இலக்கு நிலை - HbA1C -
மொகென்சன் வகைப்பாடு
இன்றுவரை, மருத்துவர்கள் தங்கள் நடைமுறையில் பெரும்பாலும் மொகென்சன் வகைப்பாட்டைப் பயன்படுத்துகின்றனர், இது 1983 ஆம் ஆண்டில் மீண்டும் உருவாக்கப்பட்டது மற்றும் நோயின் ஒரு குறிப்பிட்ட கட்டத்தை விவரிக்கிறது:
- நீரிழிவு நோயின் ஆரம்ப கட்டத்தில் ஏற்படும் சிறுநீரகங்களின் ஹைப்பர்ஃபங்க்ஷன் ஹைபர்டிராபி, ஹைபர்பெர்ஃபியூஷன் மற்றும் சிறுநீரகங்களின் ஹைப்பர்ஃபில்டரேஷன் மூலம் தன்னை வெளிப்படுத்துகிறது,
- குளோமருலர் அடித்தள சவ்வு தடித்தல், மெசாங்கியத்தின் விரிவாக்கம் மற்றும் அதே ஹைப்பர்ஃபில்டரேஷன் ஆகியவற்றுடன் சிறுநீரகங்களில் I- கட்டமைப்பு மாற்றங்களின் தோற்றம். இது நீரிழிவு நோய்க்கு 2 முதல் 5 ஆண்டுகள் வரையிலான காலகட்டத்தில் தோன்றும்,
- ஆரம்ப நெஃப்ரோபதி. இது நோய் தொடங்கிய 5 ஆண்டுகளுக்கு முன்பே தொடங்குகிறது மற்றும் மைக்ரோஅல்புமினுரியா (300 முதல் 300 மி.கி / நாள் வரை) மற்றும் குளோமருலர் வடிகட்டுதல் வீதத்தின் அதிகரிப்பு (சுருக்கமாக ஜி.எஃப்.ஆர்),
- உச்சரிக்கப்படும் நெஃப்ரோபதி 10-15 ஆண்டுகளில் நீரிழிவு நோய்க்கு எதிராக உருவாகிறது, புரோட்டினூரியா, உயர் இரத்த அழுத்தம், ஜி.எஃப்.ஆர் மற்றும் ஸ்க்லரோசிஸ் ஆகியவற்றில் வெளிப்படுகிறது, இது குளோமருலியின் 50 முதல் 75% வரை அடங்கும்,
- நீரிழிவு நோய்க்கு 15-20 ஆண்டுகளுக்குப் பிறகு யூரேமியா ஏற்படுகிறது மற்றும் இது முடிச்சு அல்லது முழுமையான, மொத்த பரவலான குளோமெருலோஸ்கிளிரோசிஸால் வகைப்படுத்தப்படுகிறது, சிறுநீரக மாற்றங்களின் அடிப்படையில் வகைப்படுத்தலுக்கு ஜி.எஃப்.ஆர் குறைகிறது
நடைமுறை பயன்பாடு மற்றும் மருத்துவ குறிப்பு புத்தகங்களில் பரவலாக, சிறுநீரகங்களில் கட்டமைப்பு மாற்றங்களின் அடிப்படையில் நீரிழிவு நெஃப்ரோபதியின் நிலைகளுக்கு ஏற்ப வகைப்படுத்தலும் சரி செய்யப்படுகிறது:
- சிறுநீரக ஹைப்பர்ஃபில்டரேஷன். இது சிறுநீரக குளோமருலியில் இரத்த ஓட்டத்தை துரிதப்படுத்துவதில் வெளிப்படுகிறது, சிறுநீரின் அளவையும் உறுப்பின் அளவையும் அதிகரிக்கிறது. 5 ஆண்டுகள் வரை நீடிக்கும்
- மைக்ரோஆல்புமினூரியா - சிறுநீரில் உள்ள அல்புமின் புரதங்களின் அளவில் சிறிது அதிகரிப்பு (ஒரு நாளைக்கு 30 முதல் 300 மி.கி வரை). இந்த கட்டத்தில் சரியான நேரத்தில் நோயறிதல் மற்றும் சிகிச்சையானது 10 ஆண்டுகளாக நீட்டிக்கப்படலாம்,
- மேக்ரோஅல்புமினுரியா (யுஐஏ) அல்லது புரோட்டினூரியா. இது வடிகட்டுதல் விகிதத்தில் கூர்மையான குறைவு, சிறுநீரக இரத்த அழுத்தத்தில் அடிக்கடி குதித்தல். சிறுநீரில் உள்ள அல்புமின் புரதங்களின் அளவு 200 முதல் 2000 மி.கி / பிச் வரை இருக்கும். யுஐஏ கட்டத்தின் நீரிழிவு நெஃப்ரோபதி நீரிழிவு தொடங்கியதிலிருந்து 10-15 ஆம் ஆண்டில் தோன்றும்,
- உச்சரிக்கப்படும் நெஃப்ரோபதி. இது இன்னும் குறைந்த குளோமருலர் வடிகட்டுதல் வீதம் (ஜி.எஃப்.ஆர்) மற்றும் சிறுநீரகக் குழாய்களின் ஸ்கெலரோடிக் மாற்றங்களுக்கு எளிதில் பாதிக்கப்படுகிறது. இந்த கட்டத்தை 15-20 ஆண்டுகளுக்குப் பிறகு கண்டறிய முடியும் the சிறுநீரக திசுக்களில் மாற்றங்கள்,
- நாள்பட்ட சிறுநீரக செயலிழப்பு (CRF)). இது நீரிழிவு நோயுடன் 20-25 ஆண்டுகளுக்குப் பிறகு தோன்றும்.
நீரிழிவு நெஃப்ரோபதியின் முதல் 2 நிலைகள் (சிறுநீரக ஹைப்பர்ஃபில்ட்ரேஷன் மற்றும் மைக்ரோஅல்புமினுரியா) வெளிப்புற அறிகுறிகள் இல்லாததால் வகைப்படுத்தப்படுகின்றன, சிறுநீரின் அளவு சாதாரணமானது. இது நீரிழிவு நெஃப்ரோபதியின் முன்கூட்டிய நிலை. மைக்ரோஅல்புமினுரியா கட்டத்தின் முடிவில் மட்டுமே, சில நோயாளிகள் அவ்வப்போது அதிகரித்த அழுத்தத்தை அனுபவிக்கக்கூடும்.
புரோட்டினூரியாவின் கட்டத்தில், நோயின் அறிகுறிகள் ஏற்கனவே வெளிப்புறமாகத் தோன்றுகின்றன:
- வீக்கம் ஏற்படுகிறது (முகம் மற்றும் கால்களின் ஆரம்ப வீக்கம் முதல் உடல் குழிவுகளின் வீக்கம் வரை),
- இரத்த அழுத்தத்தில் கூர்மையான மாற்றங்கள் காணப்படுகின்றன,
- எடை மற்றும் பசியின் கூர்மையான குறைவு,
- குமட்டல், தாகம்,
- உடல்நலக்குறைவு, சோர்வு, மயக்கம்.
நோயின் போக்கின் கடைசி கட்டங்களில், மேற்கண்ட அறிகுறிகள் தீவிரமடைகின்றன, சிறுநீரில் இரத்த சொட்டுகள் தோன்றும், சிறுநீரகத்தின் பாத்திரங்களில் இரத்த அழுத்தம் நீரிழிவு நோயாளிகளுக்கு உயிருக்கு ஆபத்தான குறிகாட்டிகளாக அதிகரிக்கிறது.
அதன் வளர்ச்சியின் ஆரம்பகால ஆரம்ப கட்டங்களில் ஒரு நோயைக் கண்டறிவது மிகவும் முக்கியமானது, இது சிறுநீரில் உள்ள அல்புமின் புரதத்தின் அளவை தீர்மானிக்க சிறப்பு சோதனைகளை மேற்கொள்வதன் மூலம் மட்டுமே சாத்தியமாகும்.
வளர்ச்சியின் சொற்பிறப்பியல் கோட்பாடுகள்
தெரிந்து கொள்வது முக்கியம்! காலப்போக்கில் சர்க்கரை அளவின் சிக்கல்கள் பார்வை, தோல் மற்றும் கூந்தல், புண்கள், குடலிறக்கம் மற்றும் புற்றுநோய் கட்டிகள் போன்ற பிரச்சினைகள் போன்ற மொத்த நோய்களுக்கும் வழிவகுக்கும்! மக்கள் தங்கள் சர்க்கரை அளவை சாதாரணமாக்க கசப்பான அனுபவத்தை கற்பித்தனர் ...
நீரிழிவு நோயாளிகளில் நெஃப்ரோபதியின் வளர்ச்சியின் பின்வரும் சொற்பிறப்பியல் கோட்பாடுகள் அறியப்படுகின்றன:
- சிறுநீரக நோய்களுக்கான முக்கிய காரணத்தை மரபணு கோட்பாடு ஒரு பரம்பரை முன்கணிப்பில் காண்கிறது, நீரிழிவு நோயைப் போலவே, சிறுநீரகங்களில் வாஸ்குலர் சேதத்தின் வளர்ச்சி துரிதப்படுத்தப்படுகிறது,
- நீரிழிவு நோய்களில் உயர் இரத்த அழுத்தம் (சிறுநீரகங்களில் இரத்த ஓட்டம் பலவீனமடைகிறது) இருப்பதாக ஹீமோடைனமிக் கோட்பாடு கூறுகிறது, இதன் விளைவாக சிறுநீரகக் குழாய்கள் திசு சேதமடைந்த இடங்களில் சிறுநீர், சரிவு மற்றும் ஸ்க்லரோசிஸ் (வடுக்கள்) வடிவங்களில் உருவாகும் பெரிய அளவிலான ஆல்புமின் புரதங்களின் சக்திவாய்ந்த அழுத்தத்தைத் தாங்க முடியாது,
- பரிமாற்றக் கோட்பாடு, நீரிழிவு நெஃப்ரோபதியில் முக்கிய அழிவுகரமான பாத்திரம் உயர்ந்த இரத்த குளுக்கோஸுக்குக் காரணம். “ஸ்வீட் டாக்ஸின்” திடீர் எழுச்சியிலிருந்து, சிறுநீரக நாளங்கள் வடிகட்டுதல் செயல்பாட்டை முழுமையாக சமாளிக்க முடியாது, இதன் விளைவாக வளர்சிதை மாற்ற செயல்முறைகள் மற்றும் இரத்த ஓட்டம் பாதிக்கப்படுகிறது, கொழுப்புகள் படிதல் மற்றும் சோடியம் அயனிகளின் குவிப்பு காரணமாக இடைவெளிகள் குறுகி, உள் அழுத்தம் அதிகரிக்கிறது (உயர் இரத்த அழுத்தம்).
இந்த வீடியோவைப் பார்ப்பதன் மூலம் நீரிழிவு நோயில் சிறுநீரக பாதிப்பை தாமதப்படுத்த என்ன செய்ய வேண்டும் என்பதை நீங்கள் காணலாம்:
இன்றுவரை, மருத்துவ நிபுணர்களின் அன்றாட வாழ்க்கையில் மிகவும் பொதுவான மற்றும் மிகவும் பரவலாகப் பயன்படுத்தப்படும் நீரிழிவு நெஃப்ரோபதியின் வகைப்பாடு ஆகும், இது நோயியலின் வளர்ச்சியின் பின்வரும் கட்டங்களை உள்ளடக்கியது: ஹைப்பர்ஃபங்க்ஷன், ஆரம்ப கட்டமைப்பு மாற்றங்கள், ஆரம்பம் மற்றும் உச்சரிக்கப்படும் நீரிழிவு நெஃப்ரோபதி, யுரேமியா.
நாள்பட்ட சிறுநீரக செயலிழப்பு முடிந்தவரை தாமதப்படுத்த நோயை அதன் ஆரம்பகால வளர்ச்சியின் ஆரம்ப கட்டங்களில் சரியான நேரத்தில் கண்டறிவது முக்கியம்.
நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகள்
நோயியல் - மெதுவாக முன்னேறுகிறது, மற்றும் அறிகுறிகள் நோயின் கட்டத்தைப் பொறுத்தது. பின்வரும் நிலைகள் வேறுபடுகின்றன:
- அறிகுறியற்ற நிலை - மருத்துவ வெளிப்பாடுகள் இல்லை, இருப்பினும், குளோமருலர் வடிகட்டுதல் வீதத்தின் அதிகரிப்பு பலவீனமான சிறுநீரக திசு செயல்பாட்டின் தொடக்கத்தைக் குறிக்கிறது. அதிகரித்த சிறுநீரக இரத்த ஓட்டம் மற்றும் சிறுநீரக ஹைபர்டிராபி ஆகியவற்றைக் குறிப்பிடலாம். சிறுநீரில் உள்ள மைக்ரோஅல்புமினின் அளவு ஒரு நாளைக்கு 30 மி.கி.க்கு மேல் இல்லை.
- ஆரம்ப கட்டமைப்பு மாற்றங்களின் நிலை - சிறுநீரக குளோமருலியின் கட்டமைப்பில் முதல் மாற்றங்கள் தோன்றும் (தந்துகி சுவரின் தடித்தல், மெசாங்கியத்தின் விரிவாக்கம்). மைக்ரோஅல்புமினின் அளவு நெறியை மீறவில்லை (30 மி.கி / நாள்) மற்றும் சிறுநீரகத்தில் இன்னும் இரத்த ஓட்டம் அதிகரித்து, அதன்படி, குளோமருலர் வடிகட்டுதல் அதிகரித்துள்ளது.
- ப்ரீனெஃப்ரோடிக் நிலை - மைக்ரோஅல்புமினின் அளவு நெறியை (30-300 மி.கி / நாள்) மீறுகிறது, ஆனால் புரோட்டினூரியாவின் அளவை எட்டவில்லை (அல்லது புரோட்டினூரியாவின் அத்தியாயங்கள் முக்கியமற்றவை மற்றும் குறுகியவை), இரத்த ஓட்டம் மற்றும் குளோமருலர் வடிகட்டுதல் பொதுவாக இயல்பானவை, ஆனால் அதிகரிக்கலாம். ஏற்கனவே உயர் இரத்த அழுத்தத்தின் அத்தியாயங்கள் குறிப்பிடப்படலாம்.
- நெஃப்ரோடிக் நிலை - புரோட்டினூரியா (சிறுநீரில் உள்ள புரதம்) நிரந்தரமாகிறது. அவ்வப்போது, ஹெமாட்டூரியா (சிறுநீரில் இரத்தம்) மற்றும் சிலிண்ட்ருரியா ஆகியவை குறிப்பிடப்படலாம். சிறுநீரக இரத்த ஓட்டம் மற்றும் குளோமருலர் வடிகட்டுதல் வீதம் குறைக்கப்படுகிறது. தமனி உயர் இரத்த அழுத்தம் (அதிகரித்த இரத்த அழுத்தம்) தொடர்ந்து மாறுகிறது. எடிமா இணைகிறது, இரத்த சோகை தோன்றுகிறது, பல இரத்த அளவுருக்கள் அதிகரிக்கின்றன: ஈ.எஸ்.ஆர், கொலஸ்ட்ரால், ஆல்பா -2 மற்றும் பீட்டா-குளோபுலின்ஸ், பெட்டாலிபோபுரோட்டின்கள். கிரியேட்டினின் மற்றும் யூரியா அளவுகள் சற்று உயர்த்தப்பட்டுள்ளன அல்லது சாதாரண வரம்புகளுக்குள் உள்ளன.
- நெஃப்ரோஸ்கிளெரோடிக் நிலை (யுரேமிக்) - சிறுநீரகங்களின் வடிகட்டுதல் மற்றும் செறிவு செயல்பாடுகள் கூர்மையாகக் குறைக்கப்படுகின்றன, இது இரத்தத்தில் யூரியா மற்றும் கிரியேட்டினின் அளவு குறிப்பிடத்தக்க அளவில் அதிகரிக்க வழிவகுக்கிறது. இரத்த புரதத்தின் அளவு கணிசமாகக் குறைக்கப்படுகிறது - உச்சரிக்கப்படும் எடிமா உருவாகிறது. சிறுநீரில், புரோட்டினூரியா (சிறுநீரில் உள்ள புரதம்), ஹெமாட்டூரியா (சிறுநீரில் இரத்தம்), சிலிண்ட்ருரியா ஆகியவை கண்டறியப்படுகின்றன. இரத்த சோகை கடுமையாகிறது. தமனி உயர் இரத்த அழுத்தம் தொடர்ந்து உள்ளது, மற்றும் அழுத்தம் அதிக எண்ணிக்கையை அடைகிறது. இந்த நிலையில், அதிக அளவு இரத்த குளுக்கோஸ் இருந்தபோதிலும், சிறுநீரில் சர்க்கரை கண்டறியப்படவில்லை. நீரிழிவு நெஃப்ரோபதியின் நெஃப்ரோஸ்கிளெரோடிக் கட்டத்தில், எண்டோஜெனஸ் இன்சுலின் சிதைவு விகிதம் குறைகிறது, மேலும் சிறுநீரில் இன்சுலின் வெளியேற்றமும் நின்றுவிடுகிறது என்பது ஆச்சரியமாக இருக்கிறது. இதன் விளைவாக, வெளிப்புற இன்சுலின் தேவை குறைகிறது. இரத்த குளுக்கோஸ் அளவு குறையக்கூடும். இந்த நிலை நாள்பட்ட சிறுநீரக செயலிழப்புடன் முடிகிறது.