நீரிழிவு நெஃப்ரோபதி, வகைப்பாடு மற்றும் அதை எவ்வாறு நடத்துவது என்பதற்கான காரணங்கள்
நீரிழிவு நெஃப்ரோபதி என்பது நீரிழிவு நோயாளிகளின் சிறுநீரக நோயின் சிறப்பியல்பு ஆகும். நோயின் அடிப்படையானது சிறுநீரக நாளங்களுக்கு சேதம் ஏற்படுவதும், இதன் விளைவாக, செயல்பாட்டு உறுப்பு செயலிழப்பை உருவாக்குவதும் ஆகும்.
டைப் 1 அல்லது டைப் 2 நீரிழிவு நோயாளிகளில் ஏறக்குறைய பாதி நோயாளிகளுக்கு 15 ஆண்டுகளுக்கும் மேலான அனுபவம் உள்ளவர்கள் சிறுநீரக பாதிப்புக்கான மருத்துவ அல்லது ஆய்வக அறிகுறிகளைக் கொண்டுள்ளனர்.
நீரிழிவு நோயாளிகளின் மாநில பதிவேட்டில் வழங்கப்பட்ட தரவுகளின்படி, இன்சுலின்-சுயாதீன வகை உள்ளவர்களிடையே நீரிழிவு நெஃப்ரோபதியின் பாதிப்பு 8% மட்டுமே (ஐரோப்பிய நாடுகளில் இந்த காட்டி 40% ஆக உள்ளது). ஆயினும்கூட, பல விரிவான ஆய்வுகளின் விளைவாக, ரஷ்யாவின் சில பிராந்தியங்களில் நீரிழிவு நெஃப்ரோபதியின் நிகழ்வு அறிவிக்கப்பட்டதை விட 8 மடங்கு அதிகமாக உள்ளது என்பது தெரியவந்தது.
நீரிழிவு நெஃப்ரோபதி என்பது நீரிழிவு நோயின் தாமதமான சிக்கலாகும், ஆனால் சமீபத்தில், வளர்ந்த நாடுகளில் இந்த நோயியலின் முக்கியத்துவம் ஆயுட்காலம் அதிகரிப்பதன் காரணமாக அதிகரித்து வருகிறது.
சிறுநீரக மாற்று சிகிச்சை பெறும் அனைத்து நோயாளிகளில் 50% வரை (ஹீமோடையாலிசிஸ், பெரிட்டோனியல் டயாலிசிஸ், சிறுநீரக மாற்று அறுவை சிகிச்சை ஆகியவை அடங்கும்) நீரிழிவு நோயின் நெஃப்ரோபதி நோயாளிகள்.
காரணங்கள் மற்றும் ஆபத்து காரணிகள்
சிறுநீரக வாஸ்குலர் சேதத்திற்கு முக்கிய காரணம் அதிக பிளாஸ்மா குளுக்கோஸ் அளவு. பயன்பாட்டு வழிமுறைகளின் தோல்வி காரணமாக, அதிகப்படியான குளுக்கோஸ் வாஸ்குலர் சுவரில் டெபாசிட் செய்யப்படுகிறது, இதனால் நோயியல் மாற்றங்கள் ஏற்படுகின்றன:
- இறுதி குளுக்கோஸ் வளர்சிதை மாற்றத்தின் தயாரிப்புகளின் சிறுநீரகத்தின் சிறந்த கட்டமைப்புகளில் உருவாக்கம், இது எண்டோடெலியத்தின் உயிரணுக்களில் (கப்பலின் உள் அடுக்கு) குவிந்து, அதன் உள்ளூர் எடிமா மற்றும் கட்டமைப்பு மறுசீரமைப்பைத் தூண்டுகிறது,
- சிறுநீரகத்தின் மிகச்சிறிய கூறுகளில் இரத்த அழுத்தத்தில் முற்போக்கான அதிகரிப்பு - நெஃப்ரான்கள் (குளோமருலர் உயர் இரத்த அழுத்தம்),
- முறையான இரத்த அழுத்தத்தைக் கட்டுப்படுத்துவதில் முக்கிய பங்கு வகிக்கும் ரெனின்-ஆஞ்சியோடென்சின் அமைப்பின் (RAS) செயல்படுத்தல்,
- பாரிய ஆல்புமின் அல்லது புரோட்டினூரியா,
- போடோசைட்டுகளின் செயலிழப்பு (சிறுநீரக உடல்களில் உள்ள பொருட்களை வடிகட்டும் செல்கள்).
நீரிழிவு நெஃப்ரோபதியின் ஆபத்து காரணிகள்:
- மோசமான கிளைசெமிக் சுய கட்டுப்பாடு,
- இன்சுலின் சார்ந்த வகை நீரிழிவு நோயின் ஆரம்ப உருவாக்கம்,
- இரத்த அழுத்தத்தில் நிலையான அதிகரிப்பு (தமனி உயர் இரத்த அழுத்தம்),
- ஹைபர்கொலஸ்டரோலிமியா
- புகைத்தல் (ஒரு நாளைக்கு 30 அல்லது அதற்கு மேற்பட்ட சிகரெட்டுகளை புகைக்கும்போது நோயியல் உருவாகும் அதிகபட்ச ஆபத்து),
- இரத்த சோகை,
- சுமந்த குடும்ப வரலாறு
- ஆண் பாலினம்.
வகை 1 அல்லது வகை 2 நீரிழிவு நோயாளிகளில் ஏறக்குறைய பாதி நோயாளிகளுக்கு 15 ஆண்டுகளுக்கும் மேலான அனுபவம் உள்ளவர்கள் சிறுநீரக பாதிப்புக்கான மருத்துவ அல்லது ஆய்வக அறிகுறிகளைக் கொண்டுள்ளனர்.
நோயின் வடிவங்கள்
நீரிழிவு நெஃப்ரோபதி பல நோய்களின் வடிவத்தில் ஏற்படலாம்:
- நீரிழிவு குளோமெருலோஸ்கிளிரோசிஸ்,
- நாள்பட்ட குளோமெருலோனெப்ரிடிஸ்,
- நெஃப்ரிடிஸ்,
- சிறுநீரக தமனிகளின் பெருந்தமனி தடிப்புத் தோல் அழற்சி,
- tubulointerstitial fibrosis, முதலியன.
உருவ மாற்றங்களுக்கு இணங்க, சிறுநீரக சேதத்தின் பின்வரும் நிலைகள் (வகுப்புகள்) வேறுபடுகின்றன:
- வகுப்பு I - எலக்ட்ரான் நுண்ணோக்கி மூலம் கண்டறியப்பட்ட சிறுநீரகத்தின் பாத்திரங்களில் ஒற்றை மாற்றங்கள்,
- வகுப்பு IIa - மெசாங்கியல் மேட்ரிக்ஸின் மென்மையான விரிவாக்கம் (அளவின் 25% க்கும் குறைவானது) (சிறுநீரகத்தின் வாஸ்குலர் குளோமருலஸின் நுண்குழாய்களுக்கு இடையில் அமைந்துள்ள இணைப்பு திசு கட்டமைப்புகளின் தொகுப்பு),
- வகுப்பு IIb - கனமான மெசங்கியல் விரிவாக்கம் (அளவின் 25% க்கும் அதிகமாக),
- வகுப்பு III - முடிச்சு குளோமெருலோஸ்கிளிரோசிஸ்,
- வகுப்பு IV - சிறுநீரக குளோமருலியின் 50% க்கும் அதிகமானவற்றில் பெருந்தமனி தடிப்பு மாற்றங்கள்.
பல குணாதிசயங்களின் கலவையின் அடிப்படையில் நெஃப்ரோபதியின் முன்னேற்றத்தின் பல கட்டங்கள் உள்ளன.
1. நிலை A1, முன்கூட்டிய (குறிப்பிட்ட அறிகுறிகளுடன் இல்லாத கட்டமைப்பு மாற்றங்கள்), சராசரி காலம் - 2 முதல் 5 ஆண்டுகள் வரை:
- மெசங்கியல் மேட்ரிக்ஸின் அளவு சாதாரணமானது அல்லது சற்று அதிகரித்தது,
- அடித்தள சவ்வு தடிமனாக உள்ளது,
- குளோமருலியின் அளவு மாற்றப்படவில்லை,
- குளோமெருலோஸ்கிளிரோசிஸின் அறிகுறிகள் எதுவும் இல்லை,
- லேசான ஆல்புமினுரியா (29 மி.கி / நாள் வரை),
- புரோட்டினூரியா கவனிக்கப்படவில்லை
- குளோமருலர் வடிகட்டுதல் வீதம் இயல்பானது அல்லது அதிகரித்தது.
2. நிலை A2 (சிறுநீரக செயல்பாட்டின் ஆரம்ப குறைவு), காலம் 13 ஆண்டுகள் வரை:
- மெசங்கியல் மேட்ரிக்ஸின் அளவிலும், மாறுபட்ட அளவுகளின் அடித்தள சவ்வின் தடிமனிலும் அதிகரிப்பு உள்ளது,
- ஆல்புமினுரியா ஒரு நாளைக்கு 30-300 மி.கி.
- குளோமருலர் வடிகட்டுதல் வீதம் இயல்பானது அல்லது சற்று குறைக்கப்பட்டது,
- புரோட்டினூரியா இல்லை.
3. நிலை A3 (சிறுநீரக செயல்பாட்டில் முற்போக்கான குறைவு), ஒரு விதியாக, நோய் தொடங்கியதிலிருந்து 15-20 ஆண்டுகளுக்குப் பிறகு உருவாகிறது மற்றும் பின்வருவனவற்றால் வகைப்படுத்தப்படுகிறது:
- மெசன்கிமல் மேட்ரிக்ஸின் அளவின் குறிப்பிடத்தக்க அதிகரிப்பு,
- அடித்தள சவ்வு மற்றும் சிறுநீரகத்தின் குளோமருலியின் ஹைபர்டிராபி,
- தீவிர குளோமெருலோஸ்கிளிரோசிஸ்,
- புரோடீனுரியா.
நீரிழிவு நெஃப்ரோபதி என்பது நீரிழிவு நோயின் தாமதமான சிக்கலாகும்.
மேற்கூறியவற்றைத் தவிர, நீரிழிவு நெஃப்ரோபதியின் வகைப்பாடு பயன்படுத்தப்படுகிறது, இது ரஷ்ய கூட்டமைப்பின் சுகாதார அமைச்சினால் 2000 இல் அங்கீகரிக்கப்பட்டது:
- நீரிழிவு நெஃப்ரோபதி, நிலை மைக்ரோஅல்புமினுரியா,
- நீரிழிவு நெஃப்ரோபதி, சிறுநீரகங்களின் பாதுகாக்கப்பட்ட நைட்ரஜன் வெளியேற்ற செயல்பாட்டைக் கொண்ட புரோட்டினூரியாவின் ஒரு நிலை,
- நீரிழிவு நெஃப்ரோபதி, நாள்பட்ட சிறுநீரக செயலிழப்பு நிலை.
ஆரம்ப கட்டத்தில் நீரிழிவு நெஃப்ரோபதியின் மருத்துவ படம் குறிப்பிடப்படாதது:
- பொது பலவீனம்
- சோர்வு, செயல்திறன் குறைந்தது,
- உடற்பயிற்சி சகிப்புத்தன்மை குறைந்தது,
- தலைவலி, தலைச்சுற்றல் அத்தியாயங்கள்,
- "பழைய" தலை உணர்வு.
நோய் முன்னேறும்போது, வலி வெளிப்பாடுகளின் ஸ்பெக்ட்ரம் விரிவடைகிறது:
- இடுப்பு பகுதியில் மந்தமான வலி
- வீக்கம் (பெரும்பாலும் முகத்தில், காலையில்),
- சிறுநீர் கழித்தல் கோளாறுகள் (பகலில் அல்லது இரவில் அதிகரித்தன, சில நேரங்களில் வேதனையுடன்),
- பசியின்மை, குமட்டல்,
- தாகம்
- பகல்நேர தூக்கம்
- பிடிப்புகள் (பொதுவாக கன்று தசைகள்), தசைக்கூட்டு வலி, சாத்தியமான நோயியல் முறிவுகள்,
- இரத்த அழுத்தத்தில் அதிகரிப்பு (நோய் உருவாகும்போது, உயர் இரத்த அழுத்தம் வீரியம் மிக்கது, கட்டுப்பாடற்றது).
நோயின் பிற்கால கட்டங்களில், நாள்பட்ட சிறுநீரக நோய் உருவாகிறது (முந்தைய பெயர் நாள்பட்ட சிறுநீரக செயலிழப்பு), இது உறுப்புகளின் செயல்பாட்டில் குறிப்பிடத்தக்க மாற்றம் மற்றும் நோயாளியின் இயலாமை ஆகியவற்றால் வகைப்படுத்தப்படுகிறது: வெளியேற்ற செயல்பாட்டின் திவால்தன்மை காரணமாக அசோடீமியாவின் அதிகரிப்பு, உடலின் உள் சூழல், இரத்த சோகை மற்றும் எலக்ட்ரோலைட் தொந்தரவுகள் ஆகியவற்றின் அமிலமயமாக்கலுடன் அமில-அடிப்படை சமநிலையின் மாற்றம்.
கண்டறியும்
நீரிழிவு நெஃப்ரோபதியின் நோயறிதல் ஒரு நோயாளிக்கு வகை 1 அல்லது வகை 2 நீரிழிவு நோய் முன்னிலையில் ஆய்வக மற்றும் கருவி தரவை அடிப்படையாகக் கொண்டது:
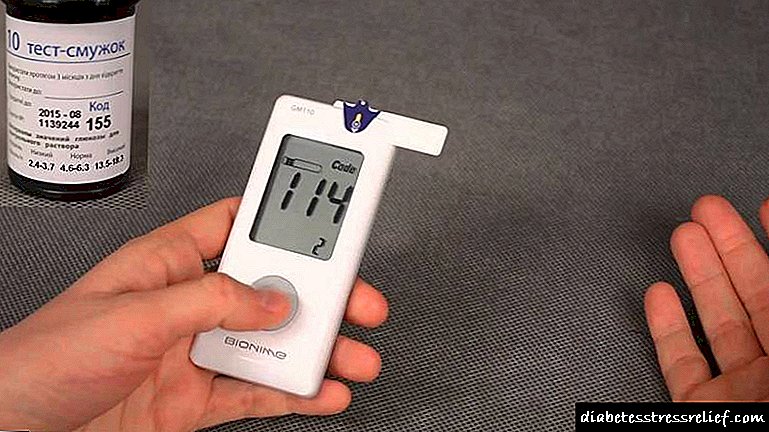
- சிறுநீர்ப்பரிசோதனை,
- ஆல்புமினுரியா, புரோட்டினூரியா கண்காணித்தல் (ஆண்டுதோறும், ஒரு நாளைக்கு 30 மி.கி.க்கு மேல் ஆல்புமினுரியாவைக் கண்டறிவது குறைந்தது 3 தொடர்ச்சியான சோதனைகளில் உறுதிப்படுத்தப்பட வேண்டும்),
- குளோமருலர் வடிகட்டுதல் வீதத்தை (ஜி.எஃப்.ஆர்) தீர்மானித்தல் (I - II நிலைகளில் நோயாளிகளுக்கு வருடத்திற்கு குறைந்தது 1 முறையும், தொடர்ச்சியான புரோட்டினூரியா முன்னிலையில் 3 மாதங்களில் குறைந்தது 1 முறையும்),
- சீரம் கிரியேட்டினின் மற்றும் யூரியா பற்றிய ஆய்வுகள்,
- இரத்த லிப்பிட் பகுப்பாய்வு,
- இரத்த அழுத்தம் சுய கண்காணிப்பு, தினசரி இரத்த அழுத்த கண்காணிப்பு,
- சிறுநீரகங்களின் அல்ட்ராசவுண்ட் பரிசோதனை.
மருந்துகளின் முக்கிய குழுக்கள் (விருப்பப்படி, விருப்பமான மருந்துகள் முதல் கடைசி கட்ட மருந்துகள் வரை):
- ஆஞ்சியோடென்சின் மாற்றுதல் (ஆஞ்சியோடென்சின் மாற்றுதல்) என்சைம் தடுப்பான்கள் (ACE தடுப்பான்கள்),
- ஆஞ்சியோடென்சின் ஏற்பி தடுப்பான்கள் (ARA அல்லது ARB),
- தியாசைட் அல்லது லூப் டையூரிடிக்ஸ்,
- கால்சியம் சேனல் தடுப்பான்கள்,
- α- மற்றும் block- தடுப்பான்கள்,
- மத்திய நடவடிக்கை மருந்துகள்.
கூடுதலாக, லிப்பிட்-குறைக்கும் மருந்துகள் (ஸ்டேடின்கள்), ஆன்டிபிளேட்லெட் முகவர்கள் மற்றும் உணவு சிகிச்சையை எடுக்க பரிந்துரைக்கப்படுகிறது.
நீரிழிவு நெஃப்ரோபதிக்கு சிகிச்சையளிப்பதற்கான பழமைவாத முறைகள் பயனற்றதாக இருந்தால், சிறுநீரக மாற்று சிகிச்சையின் சாத்தியத்தை மதிப்பிடுங்கள். சிறுநீரக மாற்று அறுவை சிகிச்சைக்கான வாய்ப்பு இருந்தால், ஹீமோடயாலிசிஸ் அல்லது பெரிட்டோனியல் டயாலிசிஸ் ஒரு செயல்பாட்டு திவாலான உறுப்பை அறுவை சிகிச்சை மூலம் மாற்றுவதற்கான ஒரு தற்காலிக நடவடிக்கையாக கருதப்படுகிறது.
சிறுநீரக மாற்று சிகிச்சை பெறும் அனைத்து நோயாளிகளில் 50% வரை (ஹீமோடையாலிசிஸ், பெரிட்டோனியல் டயாலிசிஸ், சிறுநீரக மாற்று அறுவை சிகிச்சை ஆகியவை அடங்கும்) நீரிழிவு நோயின் நெஃப்ரோபதி நோயாளிகள்.
சாத்தியமான சிக்கல்கள் மற்றும் விளைவுகள்
நீரிழிவு நெஃப்ரோபதி கடுமையான சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கிறது:
- நாள்பட்ட சிறுநீரக செயலிழப்பு (நாள்பட்ட சிறுநீரக நோய்),
- இதய செயலிழப்பு
- கோமா, மரணம்.
சிக்கலான மருந்தியல் சிகிச்சையுடன், முன்கணிப்பு ஒப்பீட்டளவில் சாதகமானது: இலக்கு இரத்த அழுத்தம் அளவை 130/80 மிமீ எச்ஜிக்கு மிகாமல் அடையலாம். கலை. குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவதன் மூலம் நெஃப்ரோபதிகளின் எண்ணிக்கை 33% க்கும் அதிகமாகவும், இருதய இறப்பு - 1/4 ஆகவும், எல்லா நிகழ்வுகளிலிருந்தும் இறப்பு 18% ஆகவும் குறைகிறது.
தடுப்பு
தடுப்பு நடவடிக்கைகள் பின்வருமாறு:
- கிளைசீமியாவின் முறையான கண்காணிப்பு மற்றும் சுய கண்காணிப்பு.
- மைக்ரோஅல்புமினுரியா, புரோட்டினூரியா, கிரியேட்டினின் மற்றும் இரத்த யூரியா, கொழுப்பு, குளோமருலர் வடிகட்டுதல் வீதத்தை நிர்ணயித்தல் (நோயின் கட்டத்தைப் பொறுத்து கட்டுப்பாடுகளின் அதிர்வெண் தீர்மானிக்கப்படுகிறது).
- ஒரு நெப்ராலஜிஸ்ட், நரம்பியல் நிபுணர், ஆப்டோமெட்ரிஸ்ட் ஆகியோரின் முற்காப்பு பரிசோதனைகள்.
- மருத்துவ பரிந்துரைகளுக்கு இணங்க, பரிந்துரைக்கப்பட்ட திட்டங்களின்படி மருந்துகளை பரிந்துரைக்கப்பட்ட அளவுகளில் எடுத்துக் கொள்ளுங்கள்.
- புகைபிடித்தல், மது அருந்துதல்.
- வாழ்க்கை முறை மாற்றம் (உணவு, அளவிடப்பட்ட உடல் செயல்பாடு).
கட்டுரையின் தலைப்பில் YouTube இலிருந்து வீடியோ:

கல்வி: உயர், 2004 (GOU VPO “Kursk State Medical University”), சிறப்பு “பொது மருத்துவம்”, தகுதி “மருத்துவர்”. 2008-2012. - பி.எச்.டி மாணவர், மருத்துவ மருந்தியல் துறை, எஸ்.பி.இ.ஐ ஹெச்.பி.இ “கே.எஸ்.எம்.யூ”, மருத்துவ அறிவியல் வேட்பாளர் (2013, சிறப்பு “மருந்தியல், மருத்துவ மருந்தியல்”). 2014-2015 GG. - தொழில்முறை மறுபயன்பாடு, சிறப்பு “கல்வியில் மேலாண்மை”, FSBEI HPE “KSU”.
தகவல் தொகுக்கப்பட்டு தகவல் நோக்கங்களுக்காக மட்டுமே வழங்கப்படுகிறது. நோயின் முதல் அறிகுறியில் உங்கள் மருத்துவரைப் பாருங்கள். சுய மருந்து ஆரோக்கியத்திற்கு ஆபத்தானது!
நெஃப்ரோபதியின் காரணங்கள்
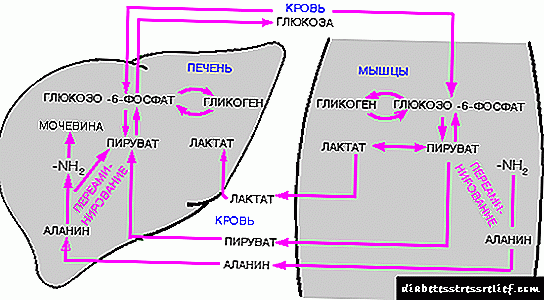
சிறுநீரகங்கள் கடிகாரத்தைச் சுற்றியுள்ள நச்சுப்பொருட்களிலிருந்து நம் இரத்தத்தை வடிகட்டுகின்றன, மேலும் இது பகலில் பல முறை சுத்தப்படுத்துகிறது. சிறுநீரகங்களுக்குள் நுழையும் திரவத்தின் மொத்த அளவு சுமார் 2 ஆயிரம் லிட்டர். சிறுநீரகங்களின் சிறப்பு அமைப்பு காரணமாக இந்த செயல்முறை சாத்தியமாகும் - அவை அனைத்தும் மைக்ரோ கேபில்லரிகள், குழாய்கள், இரத்த நாளங்கள் ஆகியவற்றின் வலையமைப்பால் ஊடுருவுகின்றன.
முதலாவதாக, இரத்தத்தில் நுழையும் தந்துகிகள் குவிவது அதிக சர்க்கரையால் ஏற்படுகிறது. அவை சிறுநீரக குளோமருலி என்று அழைக்கப்படுகின்றன. குளுக்கோஸின் செல்வாக்கின் கீழ், அவற்றின் செயல்பாடு மாறுகிறது, குளோமருலியின் உள்ளே அழுத்தம் அதிகரிக்கிறது. சிறுநீரகங்கள் விரைவான முறையில் செயல்படத் தொடங்குகின்றன, வடிகட்ட நேரம் இல்லாத புரதங்கள் இப்போது சிறுநீரில் நுழைகின்றன. பின்னர் தந்துகிகள் அழிக்கப்படுகின்றன, அவற்றின் இடத்தில் இணைப்பு திசு வளர்கிறது, ஃபைப்ரோஸிஸ் ஏற்படுகிறது. குளோமருலி ஒன்று தங்கள் வேலையை முற்றிலுமாக நிறுத்துகிறது, அல்லது அவற்றின் உற்பத்தித்திறனைக் கணிசமாகக் குறைக்கிறது. சிறுநீரக செயலிழப்பு ஏற்படுகிறது, சிறுநீர் ஓட்டம் குறைகிறது, உடல் போதையில் மாறும்.
ஹைப்பர் கிளைசீமியா காரணமாக அதிகரித்த அழுத்தம் மற்றும் வாஸ்குலர் அழிவுக்கு கூடுதலாக, சர்க்கரை வளர்சிதை மாற்ற செயல்முறைகளையும் பாதிக்கிறது, இதனால் பல உயிர்வேதியியல் கோளாறுகள் ஏற்படுகின்றன. சிறுநீரக சவ்வுகளுக்குள், இரத்த நாளங்களின் சுவர்களின் ஊடுருவலை அதிகரிக்கும் நொதிகளின் செயல்பாடு, ஃப்ரீ ரேடிக்கல்களின் உருவாக்கம் உள்ளிட்ட புரதங்கள் கிளைகோசைலேட்டட் (குளுக்கோஸுடன் வினைபுரிகின்றன, சர்க்கரை). இந்த செயல்முறைகள் நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சியை துரிதப்படுத்துகின்றன.
நெஃப்ரோபதியின் முக்கிய காரணத்துடன் கூடுதலாக - இரத்தத்தில் அதிகப்படியான குளுக்கோஸ், விஞ்ஞானிகள் நோயின் சாத்தியத்தையும் வேகத்தையும் பாதிக்கும் பிற காரணிகளை அடையாளம் காண்கின்றனர்:
- மரபணு முன்கணிப்பு. நீரிழிவு நெஃப்ரோபதி மரபணு பின்னணி கொண்ட நபர்களுக்கு மட்டுமே தோன்றும் என்று நம்பப்படுகிறது. சில நோயாளிகளுக்கு நீரிழிவு நோய்க்கான இழப்பீடு நீண்ட காலமாக இல்லாதிருந்தாலும் சிறுநீரகங்களில் மாற்றங்கள் இல்லை,
- உயர் இரத்த அழுத்தம்
- சிறுநீர் பாதை நோய்த்தொற்றுகள்
- உடல் பருமன்
- ஆண் பாலினம்
- புகைக்கிறார்.
டி.என் நிகழ்வின் அறிகுறிகள்
நீரிழிவு நெஃப்ரோபதி மிகவும் மெதுவாக உருவாகிறது, நீண்ட காலமாக இந்த நோய் நீரிழிவு நோயாளியின் வாழ்க்கையை பாதிக்காது. அறிகுறிகள் முற்றிலும் இல்லை. சிறுநீரகத்தின் குளோமருலியில் ஏற்படும் மாற்றங்கள் நீரிழிவு நோயால் பாதிக்கப்பட்ட சில வருடங்களுக்குப் பிறகுதான் தொடங்குகின்றன. நெஃப்ரோபதியின் முதல் வெளிப்பாடுகள் லேசான போதைப்பொருளுடன் தொடர்புடையவை: சோம்பல், வாயில் மோசமான சுவை, மோசமான பசி. சிறுநீரின் தினசரி அளவு அதிகரிக்கிறது, சிறுநீர் கழித்தல் அடிக்கடி நிகழ்கிறது, குறிப்பாக இரவில். சிறுநீரின் குறிப்பிட்ட ஈர்ப்பு குறைகிறது, இரத்த பரிசோதனை குறைந்த ஹீமோகுளோபின், அதிகரித்த கிரியேட்டினின் மற்றும் யூரியாவைக் காட்டுகிறது.

முதல் அறிகுறியில், நோயைத் தொடங்கக்கூடாது என்பதற்காக ஒரு நிபுணரை அணுகவும்!
நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகள் நோயின் கட்டத்துடன் அதிகரிக்கின்றன. சிறுநீரகங்களில் மாற்றமுடியாத மாற்றங்கள் ஒரு முக்கியமான நிலையை எட்டும்போது, வெளிப்படையான, உச்சரிக்கப்படும் மருத்துவ வெளிப்பாடுகள் 15-20 ஆண்டுகளுக்குப் பிறகுதான் நிகழ்கின்றன. அவை உயர் அழுத்தம், விரிவான எடிமா, உடலின் கடுமையான போதை ஆகியவற்றில் வெளிப்படுத்தப்படுகின்றன.
நீரிழிவு நெஃப்ரோபதியின் வகைப்பாடு
நீரிழிவு நெஃப்ரோபதி என்பது மரபணு அமைப்பின் நோய்களைக் குறிக்கிறது, ICD-10 N08.3 இன் படி குறியீடு. இது சிறுநீரக செயலிழப்பால் வகைப்படுத்தப்படுகிறது, இதில் சிறுநீரகங்களின் குளோமருலியில் (ஜி.எஃப்.ஆர்) வடிகட்டுதல் வீதம் குறைகிறது.
வளர்ச்சியின் கட்டங்களுக்கு ஏற்ப நீரிழிவு நெஃப்ரோபதியைப் பிரிப்பதற்கான அடிப்படை ஜி.எஃப்.ஆர்:
- ஆரம்ப ஹைபர்டிராபி மூலம், குளோமருலி பெரிதாகி, வடிகட்டப்பட்ட இரத்தத்தின் அளவு வளர்கிறது. சில நேரங்களில் சிறுநீரக அளவு அதிகரிப்பதைக் காணலாம். இந்த கட்டத்தில் வெளிப்புற வெளிப்பாடுகள் எதுவும் இல்லை. சோதனைகள் சிறுநீரில் அதிக அளவு புரதத்தைக் காட்டாது. GFR>
- நீரிழிவு நோய் அறிமுகமான பல ஆண்டுகளுக்குப் பிறகு குளோமருலியின் கட்டமைப்புகளில் மாற்றங்கள் நிகழ்கின்றன. இந்த நேரத்தில், குளோமருலர் சவ்வு தடிமனாகிறது, மற்றும் தந்துகிகள் இடையே தூரம் வளர்கிறது. உடற்பயிற்சி மற்றும் சர்க்கரையின் குறிப்பிடத்தக்க அதிகரிப்புக்குப் பிறகு, சிறுநீரில் உள்ள புரதத்தைக் கண்டறிய முடியும். ஜி.எஃப்.ஆர் 90 க்கு கீழே குறைகிறது.
- நீரிழிவு நெஃப்ரோபதியின் ஆரம்பம் சிறுநீரகங்களின் பாத்திரங்களுக்கு கடுமையான சேதத்தால் வகைப்படுத்தப்படுகிறது, இதன் விளைவாக, சிறுநீரில் புரதத்தின் நிலையான அளவு அதிகரிக்கும். நோயாளிகளில், அழுத்தம் அதிகரிக்கத் தொடங்குகிறது, முதலில் உடல் உழைப்பு அல்லது உடற்பயிற்சியின் பின்னர் மட்டுமே. ஜி.எஃப்.ஆர் வியத்தகு முறையில் குறைகிறது, சில நேரங்களில் 30 மில்லி / நிமிடம், இது நாள்பட்ட சிறுநீரக செயலிழப்பின் தொடக்கத்தைக் குறிக்கிறது. இந்த நிலை தொடங்குவதற்கு முன், குறைந்தது 5 ஆண்டுகள். இந்த நேரத்தில், சிறுநீரகங்களில் ஏற்படும் மாற்றங்களை சரியான சிகிச்சை மற்றும் உணவை கண்டிப்பாக பின்பற்றுவதன் மூலம் மாற்றியமைக்க முடியும்.
- சிறுநீரகங்களில் ஏற்படும் மாற்றங்கள் மீளமுடியாததாக மாறும் போது மருத்துவ ரீதியாக உச்சரிக்கப்படும் எம்.டி கண்டறியப்படுகிறது, சிறுநீரில் உள்ள புரதம் கண்டறியப்படுகிறது> ஒரு நாளைக்கு 300 மி.கி, ஜி.எஃப்.ஆர் 90
300 10-15 5 147 ரூபிள் மட்டுமே!
நீரிழிவு நோயில் இரத்த அழுத்தத்தைக் குறைப்பதற்கான மருந்துகள்
| குழு | ஏற்பாடுகளை | விளைவு |
| சிறுநீரிறக்கிகள் | ஆக்ஸோடோலின், ஹைட்ரோகுளோரோதியாசைடு, ஹைப்போதியாசைடு, ஸ்பிரிக்ஸ், வெரோஷ்பிரான். | சிறுநீரின் அளவை அதிகரிக்கவும், நீர் வைத்திருப்பதைக் குறைக்கவும், வீக்கத்திலிருந்து விடுபடவும். |
| பீட்டா தடுப்பான்கள் | டெனோனார்ம், அதெக்சல், லாஜிமேக்ஸ், டெனோரிக். | துடிப்பு மற்றும் இதயத்தின் வழியாக செல்லும் இரத்தத்தின் அளவைக் குறைக்கவும். |
| கால்சியம் எதிரிகள் | வெராபமில், வெர்டிசின், கேவெரில், டெனாக்ஸ். | கால்சியத்தின் செறிவைக் குறைக்கவும், இது வாசோடைலேஷனுக்கு வழிவகுக்கிறது. |
3 ஆம் கட்டத்தில், சிறுநீரகங்களில் சேராதவற்றால் இரத்தச் சர்க்கரைக் குறைவு முகவர்கள் மாற்றப்படலாம். 4 ஆம் கட்டத்தில், வகை 1 நீரிழிவு நோய்க்கு பொதுவாக இன்சுலின் சரிசெய்தல் தேவைப்படுகிறது.சிறுநீரக செயல்பாடு மோசமாக இருப்பதால், இது இரத்தத்திலிருந்து நீண்ட நேரம் வெளியேற்றப்படுகிறது, எனவே இப்போது இது குறைவாக தேவைப்படுகிறது. கடைசி கட்டத்தில், நீரிழிவு நெஃப்ரோபதியின் சிகிச்சையானது உடலை நச்சுத்தன்மையாக்குவது, ஹீமோகுளோபின் அளவை அதிகரிப்பது, வேலை செய்யாத சிறுநீரகங்களின் செயல்பாடுகளை ஹீமோடையாலிசிஸ் மூலம் மாற்றுகிறது. நிபந்தனையை உறுதிப்படுத்திய பிறகு, ஒரு நன்கொடை உறுப்பு மூலம் இடமாற்றம் செய்வதற்கான சாத்தியம் குறித்த கேள்வி கருதப்படுகிறது.
நீரிழிவு நெஃப்ரோபதியில், அழற்சி எதிர்ப்பு மருந்துகள் (NSAID கள்) தவிர்க்கப்பட வேண்டும், ஏனெனில் அவை வழக்கமான பயன்பாட்டுடன் சிறுநீரக செயல்பாட்டை மோசமாக்குகின்றன. ஆஸ்பிரின், டிக்ளோஃபெனாக், இப்யூபுரூஃபன் மற்றும் பிற போன்ற பொதுவான மருந்துகள் இவை. நோயாளியின் நெஃப்ரோபதி பற்றி அறிவிக்கப்பட்ட ஒரு மருத்துவர் மட்டுமே இந்த மருந்துகளுக்கு சிகிச்சையளிக்க முடியும்.
நுண்ணுயிர் எதிர்ப்பிகளின் பயன்பாட்டில் தனித்தன்மைகள் உள்ளன. நீரிழிவு நெஃப்ரோபதியுடன் சிறுநீரகங்களில் பாக்டீரியா தொற்றுக்கு சிகிச்சையளிக்க, அதிக செயலில் உள்ள முகவர்கள் பயன்படுத்தப்படுகின்றன, கிரியேட்டினின் அளவை கட்டாயமாக கண்காணிப்பதன் மூலம் சிகிச்சை நீண்டது.
உணவு தேவை
ஆரம்ப கட்டங்களின் நெஃப்ரோபதியின் சிகிச்சை பெரும்பாலும் ஊட்டச்சத்துக்கள் மற்றும் உப்பு ஆகியவற்றின் உள்ளடக்கத்தைப் பொறுத்தது, அவை உணவுடன் உடலில் நுழைகின்றன. நீரிழிவு நெஃப்ரோபதியின் உணவு என்பது விலங்கு புரதங்களின் பயன்பாட்டைக் கட்டுப்படுத்துவதாகும். நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளியின் எடையைப் பொறுத்து உணவில் உள்ள புரதங்கள் கணக்கிடப்படுகின்றன - ஒரு கிலோ எடைக்கு 0.7 முதல் 1 கிராம் வரை. புரதத்தின் கலோரிகள் உணவின் மொத்த ஊட்டச்சத்து மதிப்பில் 10% ஆக இருக்க வேண்டும் என்று சர்வதேச நீரிழிவு கூட்டமைப்பு பரிந்துரைக்கிறது. கொழுப்பு நிறைந்த உணவுகளின் அளவைக் குறைத்து, கொழுப்பைக் குறைத்து வாஸ்குலர் செயல்பாட்டை மேம்படுத்தலாம்.
நீரிழிவு நெஃப்ரோபதியின் ஊட்டச்சத்து ஆறு மடங்கு இருக்க வேண்டும், இதனால் உணவு உணவில் இருந்து கார்போஹைட்ரேட்டுகள் மற்றும் புரதங்கள் உடலில் மிகவும் சமமாக நுழைகின்றன.
அனுமதிக்கப்பட்ட தயாரிப்புகள்:
- காய்கறிகள் - உணவின் அடிப்படை, அவை குறைந்தது பாதியாக இருக்க வேண்டும்.
- குறைந்த ஜி.ஐ. பெர்ரி மற்றும் பழங்கள் காலை உணவுக்கு மட்டுமே கிடைக்கும்.
- தானியங்களில், பக்வீட், பார்லி, முட்டை, பழுப்பு அரிசி ஆகியவை விரும்பப்படுகின்றன. அவை முதல் உணவுகளில் வைக்கப்பட்டு காய்கறிகளுடன் பக்க உணவுகளின் ஒரு பகுதியாகப் பயன்படுத்தப்படுகின்றன.
- பால் மற்றும் பால் பொருட்கள். எண்ணெய், புளிப்பு கிரீம், இனிப்பு தயிர் மற்றும் தயிர் ஆகியவை முரணாக உள்ளன.
- ஒரு நாளைக்கு ஒரு முட்டை.
- பருப்பு வகைகள் ஒரு பக்க உணவாகவும், சூப்களில் குறைந்த அளவிலும் உள்ளன. விலங்கு புரதத்தை விட தாவர புரதம் உணவு நெஃப்ரோபதியுடன் பாதுகாப்பானது.
- குறைந்த கொழுப்புள்ள இறைச்சி மற்றும் மீன், ஒரு நாளைக்கு 1 முறை.
4 ஆம் கட்டத்திலிருந்து தொடங்கி, உயர் இரத்த அழுத்தம் இருந்தால், அதற்கு முன்பு, உப்பு கட்டுப்பாடு பரிந்துரைக்கப்படுகிறது. உப்பு மற்றும் ஊறுகாய்களாக தயாரிக்கப்படும் காய்கறிகள், மினரல் வாட்டரைச் சேர்ப்பது, விலக்குவது உணவு நிறுத்தப்படுகிறது. உப்பு உட்கொள்ளல் ஒரு நாளைக்கு 2 கிராம் (அரை டீஸ்பூன்) குறைந்து வருவதால், அழுத்தம் மற்றும் வீக்கம் குறைகிறது என்று மருத்துவ ஆய்வுகள் தெரிவிக்கின்றன. அத்தகைய குறைப்பை அடைய, நீங்கள் உங்கள் சமையலறையிலிருந்து உப்பை அகற்றுவது மட்டுமல்லாமல், ஆயத்த அரை முடிக்கப்பட்ட பொருட்கள் மற்றும் ரொட்டி தயாரிப்புகளை வாங்குவதையும் நிறுத்த வேண்டும்.
படிக்க இது பயனுள்ளதாக இருக்கும்:
- உடலின் இரத்த நாளங்கள் அழிக்க உயர் சர்க்கரை முக்கிய காரணம், எனவே இரத்த சர்க்கரையை விரைவாக எவ்வாறு குறைப்பது என்பதை அறிந்து கொள்வது அவசியம்.
- நீரிழிவு நோய்க்கான காரணங்கள் - அவை அனைத்தையும் ஆய்வு செய்து நீக்கிவிட்டால், பல்வேறு சிக்கல்களின் தோற்றம் நீண்ட காலத்திற்கு ஒத்திவைக்கப்படலாம்.
கற்றுக் கொள்ளுங்கள்! சர்க்கரையை கட்டுக்குள் வைத்திருக்க மாத்திரைகள் மற்றும் இன்சுலின் வாழ்நாள் நிர்வாகம் மட்டுமே வழி என்று நீங்கள் நினைக்கிறீர்களா? உண்மை இல்லை! இதைப் பயன்படுத்தத் தொடங்குவதன் மூலம் இதை நீங்களே சரிபார்க்கலாம். மேலும் வாசிக்க >>
அறிகுறியல்
மேலே குறிப்பிட்டுள்ளபடி, வளர்ச்சியின் ஆரம்ப கட்டங்களில், நீரிழிவு நெஃப்ரோபதி அறிகுறியற்றது. நோயியலின் வளர்ச்சியின் ஒரே மருத்துவ அறிகுறி சிறுநீரில் அதிகரித்த புரத உள்ளடக்கம் இருக்கலாம், இது சாதாரணமாக இருக்கக்கூடாது. இது உண்மையில் ஆரம்ப கட்டத்தில் நீரிழிவு நெஃப்ரோபதியின் ஒரு குறிப்பிட்ட அறிகுறியாகும்.
பொதுவாக, மருத்துவ படம் பின்வருமாறு வகைப்படுத்தப்படுகிறது:
- இரத்த அழுத்தத்தில் ஏற்படும் மாற்றங்கள், பெரும்பாலும் உயர் இரத்த அழுத்தத்தால் கண்டறியப்படுகின்றன,
- திடீர் எடை இழப்பு
- சிறுநீர் மேகமூட்டமாக மாறும், நோயியல் செயல்முறையின் வளர்ச்சியின் இறுதி கட்டங்களில், இரத்தம் இருக்கலாம்,
- பசியின்மை குறைந்தது, சில சந்தர்ப்பங்களில் நோயாளிக்கு உணவு மீது முழுமையான வெறுப்பு உள்ளது,
- குமட்டல், பெரும்பாலும் வாந்தியுடன். வாந்தியெடுத்தல் நோயாளிக்கு சரியான நிவாரணம் அளிக்காது என்பது குறிப்பிடத்தக்கது,
- சிறுநீர் கழிக்கும் செயல்முறை தொந்தரவு செய்யப்படுகிறது - தூண்டுதல்கள் அடிக்கடி நிகழ்கின்றன, ஆனால் அதே நேரத்தில் சிறுநீர்ப்பை முழுமையடையாததாக ஒரு உணர்வு இருக்கலாம்,
- கால்கள் மற்றும் கைகளின் வீக்கம், பிற்காலத்தில் வீக்கம் உடலின் மற்ற பாகங்களில் ஏற்படலாம், முகம் உட்பட,
- நோயின் வளர்ச்சியின் கடைசி கட்டங்களில், இரத்த அழுத்தம் ஒரு முக்கியமான கட்டத்தை எட்டக்கூடும்,
- வயிற்றுத் துவாரத்தில் (அசைட்ஸ்) திரவம் குவிதல், இது வாழ்க்கைக்கு மிகவும் ஆபத்தானது,
- வளர்ந்து வரும் பலவீனம்
- கிட்டத்தட்ட நிலையான தாகம்
- மூச்சுத் திணறல், இதய வலி,
- தலைவலி மற்றும் தலைச்சுற்றல்,
- பெண்கள் மாதவிடாய் சுழற்சியில் சிக்கல்களை சந்திக்க நேரிடும் - ஒழுங்கற்ற தன்மை அல்லது நீண்ட காலமாக அது முழுமையாக இல்லாதது.
நோயியலின் வளர்ச்சியின் முதல் மூன்று நிலைகள் கிட்டத்தட்ட அறிகுறியற்றவை என்பதால், சரியான நேரத்தில் நோயறிதல் மற்றும் சிகிச்சையானது மிகவும் அரிதானவை.
உருவியலையும்
நீரிழிவு நெஃப்ரோபதியின் அடிப்படையானது சிறுநீரக குளோமருலர் நெஃப்ரோஆங்கியோஸ்கிளிரோசிஸ் ஆகும், இது பெரும்பாலும் பரவுகிறது, குறைவாக அடிக்கடி முடிச்சு (நோடுலர் குளோமெருலோஸ்கிளிரோசிஸ் முதன்முதலில் கிம்மெல்ஸ்டில் மற்றும் வில்சன் ஆகியோரால் 1936 ஆம் ஆண்டில் நீரிழிவு நெஃப்ரோபதியின் ஒரு குறிப்பிட்ட வெளிப்பாடாக விவரிக்கப்பட்டது). நீரிழிவு நெஃப்ரோபதியின் நோய்க்கிருமிகள் சிக்கலானது, அதன் வளர்ச்சியின் பல கோட்பாடுகள் முன்மொழியப்பட்டுள்ளன, அவற்றில் மூன்று மிகவும் ஆய்வு செய்யப்பட்டவை:
- வளர்சிதை மாற்றம்
- இரத்த ஓட்ட,
- மரபணு.
வளர்சிதை மாற்ற மற்றும் ஹீமோடைனமிக் கோட்பாடுகள் ஹைப்பர் கிளைசீமியாவின் தூண்டுதல் பொறிமுறையின் பாத்திரத்தை வகிக்கின்றன, மேலும் மரபணு - ஒரு மரபணு முன்கணிப்பின் இருப்பு.
உருவவியல் திருத்தம் |நோய்த்தொற்றியல்
சர்வதேச நீரிழிவு சம்மேளனத்தின்படி, நீரிழிவு நோயாளிகளின் மொத்த எண்ணிக்கை 387 மில்லியன் மக்கள். அவர்களில் 40% பேர் சிறுநீரக நோயை உருவாக்குகின்றனர், இது சிறுநீரக செயலிழப்புக்கு வழிவகுக்கிறது.
நீரிழிவு நெஃப்ரோபதியின் நிகழ்வு பல காரணிகளால் தீர்மானிக்கப்படுகிறது மற்றும் ஐரோப்பிய நாடுகளில் கூட எண்ணிக்கையில் வேறுபட்டது. சிறுநீரக மாற்று சிகிச்சையைப் பெற்ற ஜெர்மனியில் உள்ள நோயாளிகளிடையே இந்த நிகழ்வு அமெரிக்கா மற்றும் ரஷ்யாவிலிருந்து தரவை மீறுகிறது. ஹைடெல்பெர்க்கில் (தென்மேற்கு ஜெர்மனி), 1995 ஆம் ஆண்டில் சிறுநீரக செயலிழப்பின் விளைவாக இரத்த சுத்திகரிப்புக்கு உட்பட்ட 59% நோயாளிகளுக்கு நீரிழிவு நோய் இருந்தது, இரண்டாவது வகை 90% வழக்குகளில்.
நீரிழிவு நெஃப்ரோபதியின் பரவல் குறைத்து மதிப்பிடப்பட்டதாக டச்சு ஆய்வில் கண்டறியப்பட்டுள்ளது. பிரேத பரிசோதனையில் சிறுநீரக திசு மாதிரியின் போது, 168 நோயாளிகளில் 106 பேரில் நீரிழிவு சிறுநீரக நோயுடன் தொடர்புடைய ஹிஸ்டோபோதாலஜிக்கல் மாற்றங்களை நிபுணர்களால் கண்டறிய முடிந்தது. இருப்பினும், 106 நோயாளிகளில் 20 பேர் தங்கள் வாழ்நாளில் நோயின் மருத்துவ வெளிப்பாடுகளை அனுபவிக்கவில்லை.
நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகள்
இந்த நோய் நோயின் ஆரம்ப கட்டங்களில் அறிகுறிகள் இல்லாததால் வகைப்படுத்தப்படுகிறது. கடைசி கட்டங்களில் மட்டுமே, நோய் வெளிப்படையான அச om கரியத்தை ஏற்படுத்தும்போது, நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகள் தோன்றும்:
- எடிமாவுடனான
- உயர் இரத்த அழுத்தம்
- இதய வலி
- மூச்சுத் திணறல்
- , குமட்டல்
- தாகம்,
- பசி குறைந்தது
- எடை இழப்பு
- அயர்வு.
நோயின் கடைசி கட்டத்தில், பரிசோதனையானது பெரிகார்டியல் உராய்வு சத்தத்தை (“யுரேமிக் அடக்கம் வளையம்”) கண்டறியும்.
நிலை நீரிழிவு நெஃப்ரோபதி
நோயின் வளர்ச்சியில், 5 நிலைகள் வேறுபடுகின்றன.
| மேடை | எழும் போது | குறிப்புகள் |
| 1 - சிறுநீரக உயர் செயல்பாடு | நீரிழிவு அறிமுக | . சிறுநீரகங்கள் சற்று விரிவடைகின்றன, சிறுநீரகங்களில் இரத்த ஓட்டம் அதிகரிக்கும். |
| 2 - ஆரம்ப கட்டமைப்பு மாற்றங்கள் | “அறிமுக” க்கு 2 ஆண்டுகளுக்குப் பிறகு | சிறுநீரகத்தின் பாத்திரங்களின் சுவர்களை தடிமனாக்குதல். |
| 3 - நெஃப்ரோபதியின் ஆரம்பம். மைக்ரோஅல்புமினுரியா (யுஐஏ) | "அறிமுக" 5 ஆண்டுகளுக்குப் பிறகு | யுஐஏ, (சிறுநீரில் உள்ள புரதம் 30-300 மி.கி / நாள்). சிறுநீரகத்தின் சேதமடைந்த பாத்திரங்கள். ஜி.எஃப்.ஆர் மாறுகிறது. சிறுநீரகங்களை மீட்டெடுக்க முடியும். |
| 4 - கடுமையான நெஃப்ரோபதி. புரோடீனுரியா. | "அறிமுக" க்கு 10 - 15 ஆண்டுகளுக்குப் பிறகு | சிறுநீரில் நிறைய புரதம். இரத்தத்தில் சிறிய புரதம். ஜி.எஃப்.ஆர் குறைகிறது. விழித்திரை நோய். வீக்கம். உயர் இரத்த அழுத்தம். டையூரிடிக் மருந்துகள் பயனற்றவை. சிறுநீரக அழிப்பு செயல்முறை "மெதுவாக்கப்படலாம்". |
| 5 - டெர்மினல் நெஃப்ரோபதி. யுரேமியாவின் | "அறிமுக" 15 - 20 ஆண்டுகளுக்குப் பிறகு | சிறுநீரகத்தின் பாத்திரங்களின் முழுமையான ஸ்க்லரோசிஸ். ஜி.எஃப்.ஆர் குறைவாக உள்ளது. மாற்று சிகிச்சை / மாற்று அறுவை சிகிச்சை தேவை. |
நீரிழிவு நெஃப்ரோபதியின் முதல் கட்டங்கள் (1 - 3) மீளக்கூடியவை: சிறுநீரக செயல்பாட்டின் முழுமையான மறுசீரமைப்பு சாத்தியமாகும். ஒழுங்காக ஒழுங்கமைக்கப்பட்ட மற்றும் சரியான நேரத்தில் தொடங்கப்பட்ட இன்சுலின் சிகிச்சை சிறுநீரக அளவை இயல்பாக்குவதற்கு வழிவகுக்கிறது.
நீரிழிவு நெஃப்ரோபதியின் கடைசி கட்டங்கள் (4-5) தற்போது குணப்படுத்தப்படவில்லை. பயன்படுத்தப்படும் சிகிச்சையானது நோயாளி மோசமடைவதைத் தடுக்க வேண்டும் மற்றும் அவரது நிலையை உறுதிப்படுத்த வேண்டும்.
நீரிழிவு நெஃப்ரோபதி சிகிச்சை
சிறுநீரக சேதத்தின் ஆரம்ப கட்டத்தில் சிகிச்சையைத் தொடங்குவதே வெற்றிக்கான உத்தரவாதம். பரிந்துரைக்கப்பட்ட உணவின் பின்னணியில், சரிசெய்ய மருந்து சிகிச்சை மேற்கொள்ளப்படுகிறது:
- இரத்த சர்க்கரை
- இரத்த அழுத்தம்
- லிப்பிட் வளர்சிதை மாற்றத்தின் குறிகாட்டிகள்,
- இன்ட்ரெரல் ஹீமோடைனமிக்ஸ்.
நீரிழிவு நெஃப்ரோபதியின் பயனுள்ள சிகிச்சை சாதாரண மற்றும் நிலையான கிளைசெமிக் அளவுகளால் மட்டுமே சாத்தியமாகும். தேவையான அனைத்து ஏற்பாடுகளும் கலந்துகொள்ளும் மருத்துவரால் தேர்ந்தெடுக்கப்படும்.
சிறுநீரக நோய் ஏற்பட்டால், என்டோரோசார்பண்டுகளின் பயன்பாடு, எடுத்துக்காட்டாக, செயல்படுத்தப்பட்ட கார்பன், குறிக்கப்படுகிறது. அவை இரத்தத்திலிருந்து யூரெமிக் நச்சுகளை “அகற்றி” குடல் வழியாக அகற்றுகின்றன.
இரத்த அழுத்தத்தைக் குறைக்க பீட்டா-தடுப்பான்கள் மற்றும் சிறுநீரக பாதிப்பு உள்ள நீரிழிவு நோயாளிகளுக்கு தியாசைட் டையூரிடிக்ஸ் பயன்படுத்தக்கூடாது.
யுனைடெட் ஸ்டேட்ஸில், நீரிழிவு நெஃப்ரோபதி கடைசி கட்டத்தில் கண்டறியப்பட்டால், ஒரு சிக்கலான சிறுநீரகம் + கணைய மாற்று அறுவை சிகிச்சை செய்யப்படுகிறது. பாதிக்கப்பட்ட இரண்டு உறுப்புகளை ஒரே நேரத்தில் மாற்றுவதற்கான முன்கணிப்பு மிகவும் சாதகமானது.
சிறுநீரக பிரச்சினைகள் நீரிழிவு நோயை எவ்வாறு பாதிக்கின்றன
நீரிழிவு நெஃப்ரோபதியின் நோயறிதல் நீரிழிவு நோய்க்கான அடிப்படை சிகிச்சை முறைகளை மறுஆய்வு செய்ய கட்டாயப்படுத்துகிறது.
- இன்சுலின் சிகிச்சையைப் பயன்படுத்தி டைப் 1 நீரிழிவு மற்றும் டைப் 2 நீரிழிவு நோயாளிகள் இன்சுலின் நிர்வகிக்கப்படும் அளவைக் குறைக்க வேண்டும். பாதிக்கப்பட்ட சிறுநீரகங்கள் இன்சுலின் வளர்சிதை மாற்றத்தை குறைக்கின்றன, வழக்கமான டோஸ் இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்தும்.
கிளைசீமியாவின் கட்டாயக் கட்டுப்பாட்டுடன் மருத்துவரின் பரிந்துரையின் பேரில் மட்டுமே நீங்கள் அளவை மாற்ற முடியும்.
- சர்க்கரை குறைக்கும் மாத்திரைகளை எடுத்துக் கொள்ளும் டைப் 2 நீரிழிவு நோயாளிகள் இன்சுலின் சிகிச்சைக்கு மாற்றப்படுகிறார்கள். நோய்வாய்ப்பட்ட சிறுநீரகங்கள் சல்போனிலூரியாவின் நச்சு சிதைவு தயாரிப்புகளின் உடலை முழுமையாக அகற்ற முடியாது.
- சிறுநீரக சிக்கல்களைக் கொண்ட நீரிழிவு நோயாளிகள் குறைந்த கார்ப் உணவுக்கு மாற அறிவுறுத்தப்படுவதில்லை.
ஹீமோடையாலிசிஸ் மற்றும் பெரிட்டோனியல் டயாலிசிஸ்
சிகிச்சையின் ஒரு புறம்போக்கு முறை, ஹீமோடையாலிசிஸ், நீரிழிவு நெஃப்ரோபதி நோயாளிகளின் ஆயுளை கடைசி கட்டத்தில் நீடிக்க உதவுகிறது. இது பின்வரும் குறிகாட்டிகளுக்கு பரிந்துரைக்கப்படுகிறது:
- ஜி.எஃப்.ஆர் 15 மில்லி / நிமிடம் குறைந்தது
- கிரியேட்டினின் நிலை (இரத்த பரிசோதனை)> 600 μmol / L.
ஹீமோடையாலிசிஸ் - இரத்தத்தை "சுத்தப்படுத்தும்" ஒரு முறை, சிறுநீரகங்களின் பயன்பாட்டை நீக்குகிறது. சிறப்பு பண்புகளைக் கொண்ட ஒரு சவ்வு வழியாக இரத்தம் வெளியேறுகிறது.
“செயற்கை சிறுநீரகம்” மற்றும் பெரிட்டோனியல் டயாலிசிஸ் ஆகியவற்றைப் பயன்படுத்தி ஹீமோடையாலிசிஸ் உள்ளன. “செயற்கை சிறுநீரகத்தை” பயன்படுத்தி ஹீமோடையாலிசிஸின் போது, ஒரு சிறப்பு செயற்கை சவ்வு வழியாக இரத்தம் அனுமதிக்கப்படுகிறது. பெரிட்டோனியல் டயாலிசிஸ் என்பது நோயாளியின் சொந்த பெரிட்டோனியத்தை ஒரு சவ்வாகப் பயன்படுத்துவதை உள்ளடக்குகிறது. இந்த வழக்கில், சிறப்பு தீர்வுகள் வயிற்று குழிக்குள் செலுத்தப்படுகின்றன.
ஹீமோடையாலிசிஸ் எது நல்லது:
- வாரத்திற்கு 3 முறை இதைச் செய்ய அனுமதிக்கப்படுகிறது,
- செயல்முறை மருத்துவ ஊழியர்களின் மேற்பார்வையிலும் அதன் உதவியுடனும் செய்யப்படுகிறது.
- பாத்திரங்களின் பலவீனம் காரணமாக, வடிகுழாய்களை அறிமுகப்படுத்துவதில் சிக்கல்கள் இருக்கலாம்,
- இருதய நோய் முன்னேறுகிறது,
- ஹீமோடைனமிக் தொந்தரவுகள் மோசமடைகின்றன,
- கிளைசீமியாவைக் கட்டுப்படுத்துவது கடினம்
- இரத்த அழுத்தத்தைக் கட்டுப்படுத்துவது கடினம்,
- கால அட்டவணையில் மருத்துவ வசதியை தொடர்ந்து பார்வையிட வேண்டிய அவசியம்.
செயல்முறை நோயாளிகளுக்கு செய்யப்படவில்லை:
- மனநலம் பாதிக்கப்பட்டவர்
- வீரியம் மிக்க கட்டிகள் அவதியுற்றார்
- மாரடைப்பிற்குப் பிறகு,
- இதய செயலிழப்புடன்:
- தடுப்பு நுரையீரல் நோயுடன்,
- 70 ஆண்டுகளுக்குப் பிறகு.
புள்ளிவிவரம்: ஹீமோடையாலிசிஸில் ஒரு வருடம் 82% நோயாளிகளைக் காப்பாற்றும், 3 ஆண்டுகளில் பாதி உயிர்வாழும், 5 ஆண்டுகளுக்குப் பிறகு, 28% நோயாளிகள் செயல்முறை காரணமாக உயிர்வாழ்வார்கள்.
நல்ல பெரிட்டோனியல் டயாலிசிஸ் என்றால் என்ன:
- வீட்டிலேயே மேற்கொள்ளலாம்,
- நிலையான ஹீமோடைனமிக்ஸ் பராமரிக்கப்படுகிறது,
- இரத்த சுத்திகரிப்பு அதிக விகிதம் அடையப்படுகிறது,
- செயல்முறையின் போது நீங்கள் இன்சுலின் செலுத்தலாம்,
- கப்பல்கள் பாதிக்கப்படவில்லை,
- ஹீமோடையாலிசிஸை விட மலிவானது (3 முறை).
- ஒவ்வொரு 6 மணி நேரத்திற்கும் ஒரு முறை செயல்முறை செய்யப்பட வேண்டும்,
- பெரிட்டோனிடிஸ் உருவாகலாம்
- பார்வை இழந்தால், நடைமுறையை நீங்களே செய்ய முடியாது.
- அடிவயிற்றின் தோலில் புருலண்ட் நோய்கள்,
- உடல் பருமன்,
- வயிற்று குழியில் ஒட்டுதல்கள்,
- இதய செயலிழப்பு
- மன நோய்.
ஒரு சிறப்பு சாதனத்தைப் பயன்படுத்தி பெரிட்டோனியல் டயாலிசிஸ் தானாகவே செய்யப்படலாம். சாதனம் (ஒரு சிறிய சூட்கேஸ்) படுக்கைக்கு முன் நோயாளியுடன் இணைக்கப்பட்டுள்ளது. இரவில் இரத்தம் சுத்தப்படுத்தப்படுகிறது, செயல்முறை சுமார் 10 மணி நேரம் நீடிக்கும். காலையில், ஒரு வடிகுழாய் மூலம் ஒரு புதிய தீர்வு பெரிட்டோனியத்தில் ஊற்றப்பட்டு எந்திரம் அணைக்கப்படும்.
பெரிட்டோனியல் டயாலிசிஸ் சிகிச்சையின் முதல் ஆண்டில் 92% நோயாளிகளைக் காப்பாற்ற முடியும், 2 ஆண்டுகளுக்குப் பிறகு 76% உயிர்வாழும், 5 ஆண்டுகளுக்குப் பிறகு - 44%.
பெரிட்டோனியத்தின் வடிகட்டுதல் திறன் தவிர்க்க முடியாமல் மோசமடைந்து சிறிது நேரம் கழித்து ஹீமோடையாலிசிஸுக்கு மாறுவது அவசியம்.
47 வயதில், எனக்கு டைப் 2 நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டது. சில வாரங்களில் நான் கிட்டத்தட்ட 15 கிலோவைப் பெற்றேன். நிலையான சோர்வு, மயக்கம், பலவீனம் உணர்வு, பார்வை உட்காரத் தொடங்கியது.
எனக்கு 55 வயதாகும்போது, நான் ஏற்கனவே இன்சுலின் மூலம் என்னை குத்திக்கொண்டிருந்தேன், எல்லாம் மிகவும் மோசமாக இருந்தது. நோய் தொடர்ந்து வளர்ச்சியடைந்தது, அவ்வப்போது வலிப்புத்தாக்கங்கள் தொடங்கியது, ஆம்புலன்ஸ் உண்மையில் அடுத்த உலகத்திலிருந்து என்னைத் திருப்பியது. இந்த நேரம் கடைசியாக இருக்கும் என்று நான் நினைத்தேன்.
என் மகள் இணையத்தில் ஒரு கட்டுரையைப் படிக்க அனுமதித்தபோது எல்லாம் மாறிவிட்டது. நான் அவளுக்கு எவ்வளவு நன்றியுள்ளவனாக இருக்கிறேன் என்று உங்களால் கற்பனை செய்து பார்க்க முடியாது. குணப்படுத்த முடியாததாகக் கூறப்படும் நீரிழிவு நோயிலிருந்து முற்றிலும் விடுபட இந்த கட்டுரை எனக்கு உதவியது. கடந்த 2 ஆண்டுகளில் நான் அதிகமாக நகர ஆரம்பித்தேன், வசந்த காலத்திலும் கோடைகாலத்திலும் நான் ஒவ்வொரு நாளும் நாட்டிற்குச் சென்று, தக்காளி பயிரிட்டு சந்தையில் விற்பனை செய்கிறேன். எல்லாவற்றையும் நான் எப்படி வைத்திருக்கிறேன் என்று என் அத்தைகள் ஆச்சரியப்படுகிறார்கள், இவ்வளவு வலிமையும் ஆற்றலும் எங்கிருந்து வருகிறது, எனக்கு இன்னும் 66 வயது என்று அவர்கள் நம்ப மாட்டார்கள்.
யார் நீண்ட, சுறுசுறுப்பான வாழ்க்கையை வாழ விரும்புகிறார்கள், இந்த பயங்கரமான நோயை என்றென்றும் மறந்துவிட விரும்புகிறார்கள், 5 நிமிடங்கள் எடுத்து இந்த கட்டுரையைப் படியுங்கள்.