வகை 2 நீரிழிவு நோய்க்கான டயகார்ப்
இந்த கேள்விக்கான பதில்களில் தேவையான தகவல்களை நீங்கள் கண்டுபிடிக்கவில்லை எனில், அல்லது உங்கள் பிரச்சினை வழங்கப்பட்ட கேள்வியிலிருந்து சற்று வித்தியாசமாக இருந்தால், முக்கிய கேள்வியின் தலைப்பில் இருந்தால், அதே பக்கத்தில் மருத்துவரிடம் கூடுதல் கேள்வியைக் கேட்க முயற்சிக்கவும். நீங்கள் ஒரு புதிய கேள்வியையும் கேட்கலாம், சிறிது நேரத்திற்குப் பிறகு எங்கள் மருத்துவர்கள் அதற்கு பதிலளிப்பார்கள். இது இலவசம். இந்த பக்கத்தில் அல்லது தளத்தின் தேடல் பக்கத்தின் மூலம் இதே போன்ற பிரச்சினைகள் குறித்த தகவல்களையும் நீங்கள் தேடலாம். சமூக வலைப்பின்னல்களில் உங்கள் நண்பர்களுக்கு எங்களை பரிந்துரைத்தால் நாங்கள் மிகவும் நன்றியுள்ளவர்களாக இருப்போம்.
Medportal 03online.com தளத்தில் உள்ள மருத்துவர்களுடன் கடிதத்தில் மருத்துவ ஆலோசனைகளை வழங்குகிறது. உங்கள் துறையில் உள்ள உண்மையான பயிற்சியாளர்களிடமிருந்து பதில்களைப் பெறுவீர்கள். தற்போது, தளம் 48 பகுதிகளில் ஆலோசனைகளை வழங்குகிறது: ஒவ்வாமை நிபுணர், மயக்க மருந்து-மறுமலர்ச்சி, கால்நடை மருத்துவர், இரைப்பைக் குடல் நிபுணர், ஹீமாட்டாலஜிஸ்ட், மரபியல், மகப்பேறு மருத்துவர், ஹோமியோபதி, தோல் மருத்துவர், குழந்தை மகப்பேறு மருத்துவர், குழந்தை நரம்பியல் நிபுணர், குழந்தை சிறுநீரக மருத்துவர், குழந்தை அறுவை சிகிச்சை நிபுணர், குழந்தை அறுவை சிகிச்சை நிபுணர், குழந்தை அறுவை சிகிச்சை நிபுணர் , தொற்று நோய் நிபுணர், இருதயநோய் நிபுணர், அழகுசாதன நிபுணர், பேச்சு சிகிச்சையாளர், ஈ.என்.டி நிபுணர், பாலூட்டியலாளர், மருத்துவ வழக்கறிஞர், மருந்தியல் நிபுணர், நரம்பியல் நிபுணர், நரம்பியல் அறுவை சிகிச்சை நிபுணர், நெப்ராலஜிஸ்ட், புற்றுநோயியல் நிபுணர், புற்றுநோயியல் நிபுணர், எலும்பியல் அதிர்ச்சி அறுவை சிகிச்சை நிபுணர், கண் மருத்துவர் a, குழந்தை மருத்துவர், பிளாஸ்டிக் அறுவை சிகிச்சை நிபுணர், புரோக்டாலஜிஸ்ட், மனநல மருத்துவர், உளவியலாளர், நுரையீரல் நிபுணர், வாத நோய் நிபுணர், கதிரியக்கவியலாளர், பாலியல் நிபுணர் ஆண்ட்ரோலஜிஸ்ட், பல் மருத்துவர், சிறுநீரக மருத்துவர், மருந்தாளர், மூலிகை மருத்துவர், பிளேபாலஜிஸ்ட், அறுவை சிகிச்சை நிபுணர், உட்சுரப்பியல் நிபுணர்.
96.29% கேள்விகளுக்கு நாங்கள் பதிலளிக்கிறோம்..
புதிய வகை 2 நீரிழிவு மருந்துகள்

பல ஆண்டுகளாக, உயர் இரத்த அழுத்தத்தை வெற்றிகரமாக எதிர்த்துப் போராடுகிறீர்களா?
நிறுவனத்தின் தலைவர்: “உயர் இரத்த அழுத்தத்தை ஒவ்வொரு நாளும் எடுத்துக்கொள்வதன் மூலம் அதை குணப்படுத்துவது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
நீரிழிவு நோய் மிகவும் விரும்பத்தகாத நோயாகும், இது நோயாளிக்கு நிறைய அச .கரியங்களை அளிக்கிறது. துரதிர்ஷ்டவசமாக, நீரிழிவு இறப்பு விகிதத்தில் 3 வது இடத்தில் உள்ளது. இருதய மற்றும் புற்றுநோயியல் நோய்கள் மட்டுமே அதை "விஞ்சும்". இப்போதெல்லாம், நவீன சிகிச்சை முறைகள் பற்றிய ஆய்வுகள் உலகின் முன்னணி நாடுகளில் கூட்டாட்சி மட்டத்தில் வைக்கப்பட்டுள்ளன, ஏனெனில் நீரிழிவு நோய் மிக முக்கியமான பொது சுகாதார பிரச்சினைகளில் ஒன்றாகும்.
வகை 2 நீரிழிவு நோய்
சரியான நேரத்தில் மற்றும் சரியான நோயைக் கட்டுப்படுத்துவது பெரும்பாலான சிக்கல்களைத் தடுக்கும் என்பதை பல ஆய்வுகள் நிரூபித்துள்ளன. கிளைசெமிக் கட்டுப்பாடு மைக்ரோ மற்றும் மேக்ரோஆஞ்சியோபதி இரண்டின் ஆபத்தையும் குறைக்கிறது மற்றும் கிட்டத்தட்ட மறுக்கிறது என்பதை அறிவியல் நிரூபித்துள்ளது. கிளைசீமியாவின் கட்டுப்பாடு மற்றும் சாதாரண இரத்த அழுத்தத்தை தொடர்ந்து பராமரிப்பது இஸ்கிமிக் நோய்கள் மற்றும் பெருமூளை நோய்களை உருவாக்கும் அபாயத்தை குறைக்கிறது. நீரிழிவு நோயின் முக்கிய குறிக்கோள் அசாதாரண கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கண்டறிந்து இழப்பீடு அளிப்பதாகும். துரதிர்ஷ்டவசமாக, அத்தகைய நோயை முழுவதுமாக குணப்படுத்துவது சாத்தியமில்லை, ஆனால் வகை 2 நீரிழிவு நோய்க்கான புதிய தலைமுறை மருந்துகளின் உதவியுடன் அதை நிர்வகிக்கவும், சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்தவும் ஒரு வாய்ப்பு உள்ளது.
வகை 2 நீரிழிவு நோய்க்கான மருந்து கட்டுப்பாடு
சர்க்கரை இரத்தத்தில் காணப்பட்டால் மற்றும் ஏமாற்றமளிக்கும் நோயறிதல் செய்யப்பட்டால் - நீரிழிவு நோய், முதலில் செய்ய வேண்டியது உங்கள் வாழ்க்கை முறையை தீவிரமாக மாற்றுவதாகும். எடையைக் குறைக்க, உடல் செயல்பாடுகளை அதிகரிக்க இது ஒரு திட்டம் தேவைப்படும். இந்த வழியில் மட்டுமே சிகிச்சையின் நேர்மறையான விளைவை அடைய முடியும். ஆனால் முக்கிய குறிக்கோள் உடலில் சர்க்கரையை நீண்ட காலத்திற்கு குறைப்பதே ஆகும், ஆயினும் மருந்துகளை நாட வேண்டியது அவசியம். இயற்கையாகவே, பொதுவான மருந்து திட்டம் எதுவும் இல்லை; ஒவ்வொரு நோயாளியின் உடலும் தனித்தனியாக இருக்கும்.
நீரிழிவு நோயைக் கண்டறிந்த ஒரு நிபுணர் செய்ய வேண்டிய முதல் விஷயம் நோயாளிக்கு மெட்ஃபோர்மினை பரிந்துரைப்பதாகும் என்று நிபுணர்கள் கூறுகிறார்கள். இது மருந்து சிகிச்சையின் ஆரம்ப கட்டமாகும் (எந்தவிதமான முரண்பாடுகளும் இல்லாவிட்டால்). இந்த மருந்து சர்க்கரை அளவுகளில் ஒரு நன்மை பயக்கும், உடல் எடையை குறைக்க உதவும், மேலும் பக்க விளைவுகளின் சிறிய பட்டியலையும் (ஒரு முக்கியமான காரணி!) மற்றும் குறைந்த செலவில் கொண்டிருக்கும்.
நீரிழிவு சிகிச்சைக்கான மருந்துகள்
டைப் 2 நீரிழிவு நோய்க்கு பல மருந்துகள் உள்ளன. அவை குழுக்களாக வகைப்படுத்தப்பட்டுள்ளன:
- Biguanides.
- சல்போனிலூரியா ஏற்பாடுகள்.
- தியாசோலிடினியோன்ஸ் (கிளிடசோன்கள்).
- ப்ராண்டியல் ரெகுலேட்டர்கள் (கிளினிட்கள்).
- Α- குளுக்கோசிடேஸ் தடுப்பான்கள்.
- Inkretinomimetiki.
- டிபெப்டைடில் பெப்டிடேஸ் இன்ஹிபிட்டர் - IV.
சில பிகுவானைடுகள் நவீன மருத்துவத்தில் மிகவும் பரவலாகப் பயன்படுத்தப்படுகின்றன, இருப்பினும் அவை அரை நூற்றாண்டுக்கு முன்னர் நீரிழிவு நோயை எதிர்த்துப் பயன்படுத்தத் தொடங்கின. ஆனால் அவற்றில் சில நம்பிக்கையற்ற முறையில் காலாவதியானவை, இப்போது அவை பயன்படுத்தப்படவில்லை. எனவே, ஒரு பக்க விளைவு ஏற்படுவதால் ஃபென்ஃபோர்மின் மற்றும் புஃபோர்மின் பயன்படுத்தப்படுவதில்லை - லாக்டேட் அமிலத்தன்மை. நவீன சிகிச்சைக்கு அதன் முக்கியத்துவத்தை தக்க வைத்துக் கொண்ட ஒரே மருந்து மெட்ஃபோர்மின் ஆகும்.
மெட்ஃபோர்மின் மனித உடலில் மாறுபட்ட விளைவைக் கொண்டிருக்கிறது, இது சர்க்கரையை குறைக்க உதவுகிறது:
- இன்சுலின் உடன் இணைக்கப்படுவது கல்லீரலால் குளுக்கோஸின் உற்பத்தியைக் குறைக்கிறது, ஹெபடோசைட்டுகளின் உணர்திறனை அதிகரிக்கும். வழியில், இது கிளைகோஜனின் தொகுப்பை அதிகரிக்கிறது மற்றும் கிளைகோஜெனோலிசிஸைக் குறைக்கிறது,
- இன்சுலின் செயல்பாட்டை மேம்படுத்துகிறது, ஏற்பிகளின் எண்ணிக்கையை அதிகரிக்கிறது,
- உடலில் இருந்து குளுக்கோஸ் அகற்றும் செயல்முறையை மேம்படுத்த உதவுகிறது,
- குடலில் குளுக்கோஸை உறிஞ்சுவதை நடைமுறையில் ரத்துசெய்கிறது, கிளைசீமியா அதிகரிப்பதை மென்மையாக்குகிறது. சிறுகுடலின் குடல் மற்றும் இயக்கம் சுத்தம் செய்யும் வேகம் குறைவதால் இந்த விளைவு ஏற்படுகிறது,
- மனித உடலில் குளுக்கோஸ் பயன்பாட்டை மேம்படுத்துதல்.
எனவே, மெட்ஃபோர்மினின் நடவடிக்கை சர்க்கரை அளவை மேலும் அதிகரிப்பதைத் தடுப்பதால் நீரிழிவு நோயின் உண்மையான காரணத்தை அகற்றுவதை நோக்கமாகக் கொண்டிருக்கவில்லை. மேலும், த்ரோம்போசிஸ் அபாயத்தையும், நோயாளிகளால் அதன் நல்ல சகிப்புத்தன்மையையும் குறைப்பதன் மூலம் மருந்தின் நன்மை விளைவைக் கவனிக்க ஒருவர் தவற முடியாது.
மெட்ஃபோர்மின் சிகிச்சை சிறிய அளவுகளுடன் (500 மி.கி ஒரு நாளைக்கு ஒரு முறை அல்லது இரண்டு முறை) உணவுடன் தொடங்குகிறது. ஒரு வாரத்திற்குள் மருந்து நோயாளியின் உடலால் நன்றாக உறிஞ்சப்பட்டால், எதிர்மறையான விளைவுகள் இல்லாமல், டோஸ் இரட்டிப்பாகும்.
மெட்ஃபோர்மினில் கவனம் செலுத்துவதன் மூலம், மருந்து மாற்றப்பட்டது, தன்னை மீறியது மற்றும் நவீன மருத்துவத்தின் பின்னணியில் மங்கிவிட்டது என்று சொல்ல முடியாது. அவர் ஒரு ஆயுட்காலம் மற்றும் பல உயிர்களை ஒரு நயவஞ்சக நோயிலிருந்து காப்பாற்றினார். ஆனால் டைப் 2 நீரிழிவு நோய்க்கான புதிய தலைமுறை மருந்துகளுக்கு அஞ்சலி செலுத்த வேண்டியது அவசியம்.
சல்போனிலூரியா ஏற்பாடுகள்
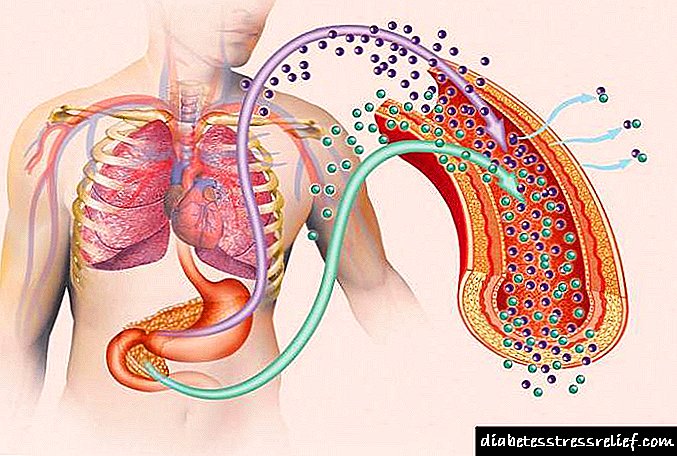
இந்த மருந்துகளின் விளைவு இன்சுலின் சுரப்பை செயல்படுத்துவதை அடிப்படையாகக் கொண்டது (படம் 1). டேப்லெட் கணையத்தில் செயல்படுகிறது, செல் சவ்வின் ஏடிபி-உணர்திறன் பொட்டாசியம் சேனல்களை மூடி கால்சியம் சேனல்களை (Ca2 +) திறக்கிறது. இந்த மருந்து கணைய ஏற்பிகளுடன் மட்டுமே தொடர்புகொண்டு, அதன் பொட்டாசியம் சேனல்களை மூடுவது முக்கியம். ஏடிபிகே சேனல்கள் இதய தசையிலும், நியூரான்களிலும், எபிட்டிலியத்திலும் காணப்படுகின்றன, மேலும் அவை மூடப்படுவது உடலுக்கு மாற்ற முடியாத விளைவுகளுக்கு வழிவகுக்கும்.
சிகிச்சையானது வழக்கமாக சாத்தியமான மிகச்சிறிய அளவோடு தொடங்குகிறது, இது இரத்த சர்க்கரையின் அளவை அடைய வாரத்திற்கு ஒரு முறை அதிகரிக்கும்.
மருந்துகளின் சல்போனிலூரியா குழுவின் பக்க விளைவுகள்:
- இரத்தத்தின் கலவையில் ஏற்றத்தாழ்வு,
- ஹைப்போகிளைசிமியா
- எடை அதிகரிப்பு
- குடல் கோளாறு
- தோல் மீது அரிப்பு மற்றும் சொறி,
- ஈரலுக்கு.
இந்த குழுவில் உள்ள மருந்துகளின் எடுத்துக்காட்டு:
- glibenclamide,
- Euglyukon,
- glimepiride,
- glipizide,
- கிளைகிடான், முதலியன.
தியாசோலிடியன்ஸ் (கிளிடசோன்கள்)
இந்த மருந்துகளின் குழு ஏற்பிகளை பாதிக்கிறது மற்றும் புதிய தலைமுறை இரத்தச் சர்க்கரைக் குறைவு மருந்துகளாக வகைப்படுத்தப்படுகிறது. மருந்து தொடர்பு கொள்ளும் ஏற்பிகள் முக்கியமாக கொழுப்பு மற்றும் தசை திசுக்களின் செல்லுலார் கருக்களில் காணப்படுகின்றன. இந்த திசுக்கள் மற்றும் கல்லீரலில் இன்சுலின் உணர்திறன் அதிகரிப்பது கொழுப்பு அமிலங்கள் மற்றும் குளுக்கோஸின் முக்கிய செயல்பாட்டிற்கு காரணமான புரதங்களை குறியாக்கம் செய்யும் ஏராளமான மரபணுக்களின் வெளிப்பாட்டின் அதிகரிப்பு காரணமாக ஏற்படுகிறது.
ரஷ்ய கூட்டமைப்பில், மேற்கண்ட குழுவிலிருந்து 2 மருந்துகள் பதிவு செய்யப்பட்டு பயன்படுத்த அனுமதிக்கப்படுகின்றன:
உயர் இரத்த அழுத்தத்திற்கு சிகிச்சையளிக்க எங்கள் வாசகர்கள் வெற்றிகரமாக ரீகார்டியோவைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
- ராசிகிளிட்டசோன்,
- பையோகிளிட்டசோன்.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு இதுபோன்ற மருந்துகள் பொருந்தாது, தரம் 3-4 இன் இதய செயலிழப்பு இருந்தால் மற்றும் கல்லீரல் டிரான்ஸ்அமிசானில் 3 அல்லது அதற்கு மேற்பட்ட மடங்கு அதிகரிப்பு இருந்தால். கர்ப்ப காலத்திலும் பாலூட்டலின் போதும் பயன்படுத்த தடை விதிக்கப்பட்டுள்ளது.
டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க தியாசோலிடியன்கள் (கிளிடசோன்கள்) மிகவும் பயனுள்ளதாக இருக்கும் என்று பல ஆய்வுகள் தெரிவிக்கின்றன. ஒவ்வொரு நாளும் ரோசிகிளிட்டசோனுடனான சிகிச்சையின் போது (முதல் வாரத்தில் 4 மி.கி மற்றும் பக்க விளைவுகள் எதுவும் காணப்படாவிட்டால் 8 மி.கி மேலும்), கிளைசீமியா அளவு முறையே 1-2 மி.மீ. / எல் மற்றும் 2-3 மி.மீ. / எல் குறைந்தது.
பிராண்டியல் ரெகுலேட்டர்கள் (கிளினிட்கள்)
இவை இன்சுலின் உற்பத்தியின் கூர்மையான தூண்டுதலால் இரத்த சர்க்கரையை குறைக்கும் குறுகிய செயல்பாட்டு மருந்துகள். சாப்பிட்ட உடனேயே கிளைசீமியாவின் அளவைக் கட்டுப்படுத்த ப்ராண்டியல் ரெகுலேட்டர்கள் உங்களை அனுமதிக்கின்றன.
சல்போனிலூரியாக்களைப் போலவே, உயிரணு சவ்வின் ATPK- உணர்திறன் சேனல்களை மூடுவதன் மூலமும், கால்சியம் சேனல்களை (Ca2 +) திறப்பதன் மூலமும் கணையத்தை பாதிக்கிறது. கால்சியம் நுழையும் β- கலங்களும் இன்சுலின் உற்பத்திக்கு பங்களிக்கின்றன. வித்தியாசம் என்னவென்றால், மருந்துகளின் குழுக்கள் β- கலங்களின் மேற்பரப்பின் வெவ்வேறு பகுதிகளை பாதிக்கின்றன.
குழுவின் பின்வரும் மருந்துகள் ரஷ்யாவில் பதிவு செய்யப்பட்டுள்ளன:
Α- குளுக்கோசிடேஸ் தடுப்பான்கள்
இந்த குழுவில் நீரிழிவு நோயில் விரும்பத்தகாத கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதற்கு காரணமான நொதிகளின் பிணைப்பு தளங்களைத் தடுப்பதன் மூலம் உணவு கார்போஹைட்ரேட்டுகளின் இடப்பெயர்ச்சி காரணமாக இரத்தச் சர்க்கரைக் குறைவு விளைவிக்கும் மருந்துகள் உள்ளன.
ரஷ்யாவில், ஒரு தடுப்பான் மட்டுமே அங்கீகரிக்கப்பட்டுள்ளது - அகார்போஸ். இந்த மருந்தின் செல்வாக்கின் கீழ், கார்போஹைட்ரேட்டுகளின் அளவு குறையாது, ஆனால் அவற்றின் செயலாக்கம் குறைகிறது, இதனால் சர்க்கரை அளவு கூர்மையாக முன்னேறுவதைத் தடுக்கிறது.
மருந்து கணையத்தில் ஒரு நன்மை பயக்கும், அதன் செயல்பாடுகளின் ஒரு பகுதியை செய்கிறது, இதனால் அது சோர்விலிருந்து பாதுகாக்கிறது.
டைப் 2 நீரிழிவு நோயைத் தடுப்பதற்கான வழிமுறையாக அகார்போஸின் ஆய்வுகளின் முடிவுகள் உண்மையிலேயே புத்திசாலித்தனமாக இருந்தன. பலவீனமான குளுக்கோஸ் உணர்திறன் கொண்ட கவனம் குழுவில், நோயை உருவாக்கும் ஆபத்து மூன்றில் ஒரு பங்கிற்கு மேல், 37% குறைந்துள்ளது!
Increcinomimetics (குளுகோகன் போன்ற பாலிபெப்டைட் -1 ஏற்பி அகோனிஸ்டுகள்)
உலக மருத்துவ சமூகத்தால் அங்கீகரிக்கப்பட்ட இந்த குழுவின் முதல் மருந்து எக்ஸனடைட் ஆகும். இன்ட்ரெடின்கள் இரைப்பைக் குழாயின் ஹார்மோன்கள், அவற்றின் செயல்பாடுகளில்தான் நீரிழிவு நோய்க்கான மருந்தின் செயல் இணைக்கப்பட்டுள்ளது. சாப்பிடும் போது, பல ஹார்மோன்கள் உருவாகின்றன, அவை இரைப்பை சாறு சுரக்க, பித்தப்பை செயல்படுவதற்கும், ஊட்டச்சத்துக்களை உறிஞ்சுவதற்கும் காரணமாகின்றன. ஒரு ஹார்மோன் மட்டத்தில் செயல்படுவதால், எக்ஸெனடைடு இன்சுலின் உற்பத்தியைத் தூண்டுகிறது மற்றும் குளுகோகனின் சுரப்பைக் குறைக்கிறது, இதனால் இரத்த சர்க்கரையின் இயல்பான அளவைப் பராமரிக்கிறது.
Exenatide சிகிச்சை ஒரு மணி நேரத்திற்கு 5 mcg ஒரு நாளைக்கு 2 முறை தொடங்குகிறது. ஒரு மாதத்திற்குப் பிறகு, அளவை இரட்டிப்பாக்கலாம். டைப் 2 நீரிழிவு நோய்க்கு நீங்கள் அத்தகைய மருந்தை உட்கொள்ளத் தொடங்கிய பிறகு, பெரும்பாலான சந்தர்ப்பங்களில், குமட்டல் காணப்படுகிறது, இரண்டு முதல் மூன்று வாரங்களுக்குப் பிறகு கடந்து செல்கிறது.
டிபெப்டைடில் பெப்டிடேஸ் இன்ஹிபிட்டர் - IV
அண்மையில் மருந்து சந்தையில் தோன்றிய புதிய மருந்து, சிட்டாக்ளிப்டின் என்று அழைக்கப்படுகிறது. மருந்தின் மருந்தியல் விளைவு, இரைப்பைக் குழாயின் ஹார்மோன்களின் அடிப்படையில், மேலே விவாதிக்கப்பட்ட எக்ஸனாடிடைட்டின் விளைவுக்கு மிகவும் ஒத்திருக்கிறது. ஆனால் மருந்து ஒரு வகையான இன்ரெடின் மைமெடிக்ஸ் அல்ல! நோயாளியின் இரத்தத்தில் குளுக்கோஸின் அளவை அதிகரிப்பதன் மூலம் குளுக்ககோன் உற்பத்தி குறைந்து ஒரே நேரத்தில் இன்சுலின் பதிலின் தூண்டுதல் உள்ளது.
சிட்டாக்லிப்டின் பலமுறை விசாரிக்கப்பட்டது, உலகளாவிய மருத்துவ அறிவியல் சமூகம் பின்வரும் முடிவுகளுக்கு வந்தது:
- உண்ணாவிரத பிளாஸ்மா குளுக்கோஸில் கணிசமான குறைப்புக்கு மருந்து பங்களிக்கிறது.
- சாப்பிட்ட பிறகு பிளாஸ்மா குளுக்கோஸில் கணிசமான குறைப்பை ஊக்குவிக்கிறது.
- கிளைகேட்டட் ஹீமோகுளோபின் ஒரு சாதாரண நிலைக்கு குறைக்கிறது.
- - கலங்களின் செயல்பாட்டை மேம்படுத்துகிறது.
மருந்தின் சந்தேகத்திற்கு இடமில்லாத நன்மை என்னவென்றால், இது உடல் எடையை பாதிக்காது, எனவே உடல் பருமன் நோயாளிகளால் கூட இது பாதுகாப்பாக பயன்படுத்தப்படலாம். மருந்தின் விளைவு நீண்டது, நிர்வாகத்தின் பரிந்துரைக்கப்பட்ட அதிர்வெண் ஒரு நாளைக்கு 1 முறை.
இன்சுலின் சிகிச்சை
நவீன மருந்து சந்தை அனைத்து வகையான சர்க்கரையை குறைக்கும் மருந்துகளால் நிரம்பியுள்ளது. ஆனால் ஒரு கண்டிப்பான உணவு மற்றும் சர்க்கரை குறைக்கும் மருந்துகளின் அதிகபட்ச அளவு எதிர்பார்த்த முடிவைக் கொண்டுவரவில்லை மற்றும் கிளைசீமியா குறையவில்லை என்றால், இன்சுலின் சிகிச்சையைத் தொடங்குவது அவசியம் என்று நிபுணர்கள் ஒருமனதாக கூறுகிறார்கள். புதிய தலைமுறை மருந்துகளின் மேலே விவரிக்கப்பட்ட குழுக்களுடன் இணைந்து, வகை 2 நீரிழிவு நோயாளியின் இரத்த சர்க்கரை அளவை இன்சுலின் முழு கட்டுப்பாட்டையும் அனுமதிக்கிறது. எந்தவொரு காரணத்திற்காகவும், நீரிழிவு நோயாளிகளுக்கு அறுவை சிகிச்சை சுட்டிக்காட்டப்பட்டால் இன்சுலின் சிகிச்சை இல்லாமல் செய்ய வேண்டாம்.
நவீன இன்சுலின்
குறுகிய நடிப்பு இன்சுலின் (6-8 மணி):
- இன்சுமன் ரேபிட்,
- ஹுமுலின் வழக்கமான,
- ஆக்ட்ராபிட் என்.எம்.
அல்ட்ராஷார்ட் இன்சுலின் (3-4 மணி நேரம்):
நடுத்தர கால இன்சுலின் (12-16 மணி நேரம்):
- புரோட்டாபான் என்.எம்.,
- ஹுமுலின் NPH,
- இன்சுமன் பாசல்.
நீண்ட நேரம் செயல்படும் இன்சுலின் (16-29 மணி நேரம்):
ஒருங்கிணைந்த செயல் இன்சுலின்:
- ஹுமுலின் MZ,
- ஹுமலாக் மிக்ஸ்,
- மிக்ஸ்டார்ட் என்.எம்.,
- இன்சுமன் சீப்பு.
ஒரு சாதாரண இரத்த சர்க்கரை அளவை பராமரிப்பதற்கான சிகிச்சை ஒவ்வொரு நோயாளிக்கும் தேர்ந்தெடுக்கப்படுகிறது, பக்க விளைவுகளின் ஆபத்து மற்றும் ஒரு குறிப்பிட்ட குழு மருந்துகளின் உடலின் கருத்து ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறது. டைப் 2 நீரிழிவு நோய் கண்டறியப்பட்டவுடன், மெட்ஃபோர்மின் பரிந்துரைக்கப்படுகிறது. கிளைசீமியாவின் இயல்பான நிலையை அடைய முடியாவிட்டால், அதே குழுவின் புதிய மருந்துகள் அல்லது சேர்க்கை சிகிச்சைகள் தேர்ந்தெடுக்கப்படுகின்றன.
உங்கள் ஆரோக்கியத்தை நன்கு கவனித்துக் கொள்ளுங்கள்!
நீரிழிவு நோயாளிகளுக்கு டிஸ்லிபிடெமியா என்றால் என்ன
உயர் இரத்த குளுக்கோஸின் அறிகுறிகள் (சர்க்கரை)
- கூட்டு சிகிச்சை
- எடை இழப்பு
- வீங்கி பருத்து வலிக்கிற நரம்புகள்
- ஆணி பூஞ்சை
- சுருக்க சண்டை
- உயர் இரத்த அழுத்தம் (உயர் இரத்த அழுத்தம்)
மருந்துகளுக்கு இடையிலான முக்கிய வேறுபாடுகள்
டைப் 2 நீரிழிவு நோய்க்கு மிகவும் பயனுள்ள மாத்திரைகளைத் தேர்ந்தெடுக்கும்போது, கிளைகோசைலேட்டட் ஹீமோகுளோபின் அளவை பாதிக்கும் திறனை மருத்துவர் மதிப்பிடுகிறார். மிகச்சிறிய எண்கள் α- குளுக்கோசிடேஸ் மற்றும் கிளினிட் தடுப்பான்களின் சிறப்பியல்பு. சிகிச்சை காலத்தில் HbA1C மதிப்புகள் 0.6–0.7% குறைகிறது. செயல்பாட்டில் இரண்டாவது இடம் தியாசோலிடினியோன்களால் ஆக்கிரமிக்கப்பட்டுள்ளது. அவற்றின் உட்கொள்ளலின் பின்னணிக்கு எதிரான HbA1C 0.5-1.3% குறைக்கப்படுகிறது.
முதல் இடத்தில் சல்போனிலூரியாஸ் மற்றும் பிகுவானைடுகளின் வழித்தோன்றல்கள் உள்ளன. இந்த மருந்துகளுடன் சிகிச்சையளிப்பதால் கிளைகோசைலேட்டட் ஹீமோகுளோபின் அளவு 1.4-1.5% குறைகிறது.
அவற்றின் மருந்துகளில் மருந்துகளின் செயல்பாட்டின் பொறிமுறையை கணக்கில் எடுத்துக்கொள்வது முக்கியம். தயாரிப்புகள் உடலில் நுழைவதற்கு முன்பு நோயாளிக்கு சாதாரண சர்க்கரை புள்ளிவிவரங்கள் இருந்தால் Α- குளுக்கோசிடேஸ் தடுப்பான்கள் பயன்படுத்தப்படுகின்றன, ஆனால் இந்த செயல்முறைக்கு ஒரு மணி நேரத்திற்குப் பிறகு ஹைப்பர் கிளைசீமியா. பிகுவானைடுகளின் பயன்பாட்டிற்கு எதிர் நிலைமை பொதுவானது: உணவுக்கு முன் அதிக குளுக்கோஸ் உணவுக்குப் பிறகு சாதாரண எண்களுடன் இணைந்து.
உட்சுரப்பியல் நிபுணர்கள் நோயாளியின் எடைக்கு கவனம் செலுத்துகிறார்கள். எடுத்துக்காட்டாக, நீரிழிவு நோயாளிகளுக்கு உடல் பருமனுடன் சிகிச்சையளிக்க சல்போனிலூரியா வழித்தோன்றல்கள் பரிந்துரைக்கப்படவில்லை, இது தியாசோலிடினியோன்களைப் பற்றி சொல்ல முடியாது. இந்த நிதிகள் நோயாளியின் நோயியல் உடல் எடைக்கு துல்லியமாக பயன்படுத்தப்படுகின்றன. வகை 2 நீரிழிவு நோய்க்கான ஒவ்வொரு குழுவின் மருந்துகளின் பண்புகள் பின்வருமாறு விவரிக்கிறது.
நீரிழிவு வகைகள்
நோய் இரண்டு வகைகள் உள்ளன. இவை இரண்டும் உயர் இரத்த சர்க்கரையால் வகைப்படுத்தப்படுகின்றன, இது பல்வேறு காரணங்களுக்காக நிகழ்கிறது. டைப் 1 நீரிழிவு நோயுடன், இன்சுலின் சார்ந்தது என்றும் அழைக்கப்படுகிறது, உடல் இந்த முக்கியமான ஹார்மோனை சுயாதீனமாக உற்பத்தி செய்யாது.கணைய செல்கள் அழிக்கப்படுவதே இதற்குக் காரணம். இந்த வகை நீரிழிவு நோயாளிக்கான முக்கிய மருந்து இன்சுலின் ஆகும்.
கணையத்தின் செயல்பாடுகள் பலவீனமடையவில்லை என்றால், ஆனால் சில காரணங்களால் அது சிறிய ஹார்மோனை உருவாக்குகிறது, அல்லது உடலின் செல்கள் அதை எடுக்க முடியாவிட்டால், வகை 2 நீரிழிவு நோய் உருவாகிறது. இது இன்சுலின்-சுயாதீன என்றும் அழைக்கப்படுகிறது.
இந்த வழக்கில், கார்போஹைட்ரேட்டுகள் அதிக அளவில் உட்கொள்வது, வளர்சிதை மாற்றக் கோளாறுகள் காரணமாக குளுக்கோஸ் அளவு உயரக்கூடும். பெரும்பாலும், டைப் 2 நீரிழிவு நோயால், ஒரு நபர் அதிக எடை கொண்டவர்.
எனவே, கார்போஹைட்ரேட் உணவுகள், குறிப்பாக மாவு பொருட்கள், இனிப்புகள் மற்றும் ஸ்டார்ச் ஆகியவற்றை உட்கொள்வதை கட்டுப்படுத்த பரிந்துரைக்கப்படுகிறது. ஆனால், உணவுக்கு கூடுதலாக, மருந்து சிகிச்சையும் முக்கியமானது.
வகை 2 நீரிழிவு நோய்க்கு வெவ்வேறு மருந்துகள் உள்ளன, அவை நோயின் தனிப்பட்ட பண்புகளைப் பொறுத்து மருத்துவரால் பரிந்துரைக்கப்படுகின்றன.
.
நோயாளியின் உடலில் சீரான உயர் மட்ட சர்க்கரை இருக்கும்போது, அதே போல் நீரிழிவு நோயை தாமதமாக கண்டறியும் போது சர்க்கரையை குறைக்கும் மாத்திரைகளை பரிந்துரைப்பது நல்லது.
அல்லது முன்னர் பரிந்துரைக்கப்பட்ட சிகிச்சை முறைக்குப் பிறகு நீண்ட காலத்திற்கு முடிவுகள் இல்லாததன் பின்னணியில்.
டைப் 1 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க இந்த மருந்துகள் பயன்படுத்தப்படுவதில்லை என்பதை நினைவில் கொள்ளுங்கள், மேலும் கர்ப்ப காலத்தில் சிறப்பு கவனத்துடன் பரிந்துரைக்கப்படுகிறது.
செயல்பாட்டின் பொறிமுறையைப் பொறுத்து, பின்வரும் மருந்துகளின் குழுக்கள் வேறுபடுகின்றன:
- கண்ணி: டோராஸ்மைடு, ஃபுரோஸ்மைடு, எத்தாக்ரினிக் அமிலம். சிறுநீர் வெளியீட்டில் விரைவான மற்றும் தரமான அதிகரிப்பு ஊக்குவிக்கவும். அவை உடலில் இருந்து அதிகப்படியான திரவத்தை விரைவாக அகற்றும். ஹென்லே நெஃப்ரானின் வளையத்தில் வேலை செய்யுங்கள். அவை நிறைய பக்க விளைவுகளைக் கொண்டுள்ளன.
- தியாசைட்: ஹைப்போதியாசைடு, டிக்ளோதியாசைடு, இந்தபாமைடு. நீரிழிவு நோய்க்கான பட்டியலிடப்பட்ட டையூரிடிக்ஸ் இரத்த அழுத்தத்தைக் குறைப்பதற்கும், வீக்கத்தை அகற்றுவதற்கும் “தங்கத் தரமாக” கருதப்படுகிறது.
- ஆஸ்மோடிக்: மன்னிடோல், யூரியா, பொட்டாசியம் அசிடேட். நிமிடங்களில் அதிக அளவு சிறுநீரை அகற்றக்கூடிய சக்திவாய்ந்த கருவிகள். அவை கடுமையான நோயியலுக்குப் பயன்படுத்தப்படுகின்றன. நீடித்த பயன்பாட்டிற்கு பொருத்தமற்றது.
- பொட்டாசியம்-உதிரி: ஸ்பைரோனோலாக்டோன், ட்ரையம்டெரென். மேலே விவரிக்கப்பட்ட அனைத்து மருந்துகளின் முக்கிய பக்க விளைவு சோடியம், பொட்டாசியம் மற்றும் மெக்னீசியம் இழப்பு ஆகும். எலக்ட்ரோலைட் சமநிலையில் ஏற்படும் இடையூறுகளைத் தடுக்க இந்த குழு உருவாக்கப்பட்டது.
முன்கணிப்பு மற்றும் அறிகுறிகள்
பெரும்பாலும், வகை 2 நீரிழிவு நோயாளிகளின் பின்வரும் குழுக்களை பாதிக்கிறது:
- உட்கார்ந்த வாழ்க்கை முறையை வழிநடத்துபவர்கள்,
- அதிகரித்த உடல் எடை, உடல் பருமன் மற்றும் அடிக்கடி அதிகமாக சாப்பிடுவது,
- வயிறு மற்றும் மேல் உடலில் கூடுதல் பவுண்டுகள் வைத்திருப்பவர்கள்,
- அடிக்கடி நீரிழப்பால் பாதிக்கப்படுகிறார்,
- பிறப்புறுப்பு உள்ளிட்ட தொடர்ச்சியான தொற்றுநோய்களால் பாதிக்கப்படுகிறார்.
கூடுதலாக, டைப் 2 நீரிழிவு பின்வரும் பழக்கவழக்கங்களையும் பாதிக்கலாம்:
- பலவீனம் மற்றும் தாகத்தின் நிலையான உணர்வு,
- உண்மையான காரணங்கள் இல்லாமல் அடிக்கடி சிறுநீர் கழித்தல்
- எளிய கார்போஹைட்ரேட்டுகளில் வலுவான சார்பு,
- பெரும்பாலும் அதிக அல்லது அதிகரித்த டயஸ்டாலிக் மற்றும் சிஸ்டாலிக் அழுத்தம் பதிவு செய்யப்படுகின்றன.
எச்சரிக்கை! உங்களுக்கு ஆபத்து இருந்தால், நீங்கள் அவ்வப்போது உங்கள் சர்க்கரையை சரிபார்த்து உடல் எடையை கண்காணிக்க வேண்டும். தடுப்புக்கு, சாத்தியமான உடல் செயல்பாடுகளில் ஈடுபடுவது பயனுள்ளதாக இருக்கும்.
எல்லா மக்களுக்கும் நீரிழிவு நோய் ஏற்படும் அபாயம் 2:
- ஒரு செயலற்ற வாழ்க்கை முறையை வழிநடத்துகிறது,
- பருமனான மற்றும் அதிகப்படியான உணவு,
- அவை உள்ளுறுப்பு வகைக்கு (வயிற்று உடல் பருமன்) படி கொழுப்பு இருப்புக்களை வைப்பதற்கு மரபணு ரீதியாக முன்கணிக்கப்படுகின்றன - அதிகப்படியான கொழுப்புகள் மேல் உடலிலும் அடிவயிற்றிலும் டெபாசிட் செய்யப்படுகின்றன, மேலும் அந்த உருவம் ஒரு ஆப்பிள் போல மாறுகிறது.
டைப் 2 நீரிழிவு நோயின் வளர்ச்சிக்கு நீண்டகால நீரிழப்பு மற்றும் அடிக்கடி தொற்று நோய்கள் பங்களிக்கின்றன.
கூடுதல் அறிகுறிகள், அதிக எடையுடன் இருப்பதற்கு கூடுதலாக (விதிமுறையின் 20%):
- உயர் இரத்த அழுத்தம்
- உணவு கார்போஹைட்ரேட்டுகளில் வலி சார்ந்திருத்தல்,
- அதிகப்படியான உணவைத் தாக்கும்,
- அடிக்கடி சிறுநீர் கழித்தல்
- அடக்க முடியாத தாகம்
- பலவீனம்
- சோர்வின் நிலையான உணர்வு.
டைப் 2 நீரிழிவு நோயின் மேம்பட்ட வடிவத்தில், அதிக எடை கொண்ட நோயாளிகள் விவரிக்க முடியாத வகையில் எடையைக் குறைக்கத் தொடங்குகிறார்கள்.
புள்ளிவிவரங்களின்படி, டைப் 2 நீரிழிவு நோயாளிகளில் 80% க்கும் அதிகமானவர்கள் வயதானவர்கள்.
கண்டறியும்
நீரிழிவு நோய் அதன் “இனிமையான” பெயரை முழுமையாக நியாயப்படுத்துகிறது. பண்டைய காலங்களில், மருத்துவர்கள் இந்த காரணியை ஒரு நோயறிதலாகப் பயன்படுத்தினர் - நீரிழிவு சிறுநீர் கொண்ட ஒரு தட்டு குளவிகள் மற்றும் தேனீக்களை ஈர்த்தது. நவீன நோயறிதல் சர்க்கரை அளவின் அதே வரையறையை அடிப்படையாகக் கொண்டது:
- வெற்று வயிற்றுக்கான இரத்த பரிசோதனை இரத்த ஓட்டத்தில் குளுக்கோஸின் அளவைக் காட்டுகிறது,
- சிறுநீரக பகுப்பாய்வு கீட்டோன் உடல்கள் மற்றும் சர்க்கரையின் அளவைக் காட்டுகிறது.
கூடுதல் குளுக்கோஸ் சகிப்புத்தன்மை சோதனை (ஜி.டி.டி) செய்யப்படுகிறது - பகுப்பாய்வுக்கு 3 நாட்களுக்கு முன்பு, உயர் கார்பன் பொருட்கள் உணவில் இருந்து விலக்கப்படுகின்றன, பின்னர் 8 மணி நேர உண்ணாவிரதத்திற்குப் பிறகு, 250 கிராம் தண்ணீரின் கரைசலும் 75 கிராம் சிறப்பு அன்ஹைட்ரஸ் குளுக்கோஸும் குடிக்கப்படுகின்றன. 2 மணி நேரத்திற்கு முன்னும் பின்னும், கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தின் மீறலைத் தீர்மானிக்க சிரை இரத்தம் எடுக்கப்படுகிறது.
சிகிச்சையை மறுப்பதன் விளைவுகள்
மருந்துகளின் இரண்டு பெரிய குழுக்கள் உள்ளன, அவை பல துணைக்குழுக்களாக பிரிக்கப்பட்டுள்ளன. இரத்தச் சர்க்கரையில் அதிக எண்ணிக்கையிலான குளுக்கோஸை எதிர்த்துப் போராடுவதை ஹைப்போகிளைசெமிக் (சர்க்கரை குறைக்கும்) மருந்துகள் நோக்கமாகக் கொண்டுள்ளன. பிரதிநிதிகள்:
- glinides,
- sulfonylurea வழித்தோன்றல்கள்.
இந்த குழுவின் மருந்துகள் கணையத்தால் இன்சுலின் என்ற ஹார்மோனின் தொகுப்பின் தூண்டுதல்கள் ஆகும். அவை இன்சுலர் கருவியின் செயல்படும் செல்கள் இருப்பதற்கு மட்டுமே பரிந்துரைக்கப்படுகின்றன. நோயாளியின் உடலில் அவற்றின் எதிர்மறையான விளைவு என்னவென்றால், நீர் மற்றும் உப்பு வைத்திருத்தல் காரணமாக நோயாளி எடை அதிகரிக்க முடியும், மேலும் மருந்துகள் சர்க்கரை அளவைக் குறைக்கக்கூடும்.

மருந்துகளின் இரண்டாவது குழு ஆண்டிஹைபர்கிளைசெமிக் முகவர்கள். இந்த டேப்லெட் மருந்துகளின் பிரதிநிதிகள் இன்சுலர் கருவியின் செயல்பாட்டை பாதிக்காது; அவை புற செல்கள் மற்றும் திசுக்களால் அதன் நுகர்வு அதிகரிப்பதன் மூலம் குளுக்கோஸ் எண்ணிக்கையை அதிகரிப்பதைத் தடுக்கின்றன. குழுவின் பிரதிநிதிகள்:
- தைசோலிடினேடியோன்கள்,
- biguanides
- α- குளுக்கோசிடேஸ் தடுப்பான்கள்.
நீரிழிவு நோய் இயற்கையான தேர்வில் ஒரு வகையான கூடுதல் காரணியாக மாறியுள்ளது - சோம்பேறி இறப்பு, மற்றும் ஒழுக்கமான மற்றும் கடின உழைப்பாளி எப்போதும் மகிழ்ச்சியுடன் வாழ்கிறார்கள். ஆனால் வயதான நோயாளிகளுக்கு டைப் 2 நீரிழிவு சிகிச்சையில், மருத்துவர்கள் சமூகப் பிரச்சினைகளை எதிர்கொள்கின்றனர்: குறைந்த சமூக பொருளாதார நிலை மற்றும், பெரும்பாலும், தனிமையான வாழ்க்கை, ஆனால் ஒருங்கிணைந்த நாள்பட்ட நோய்களுடன்.
கூடுதலாக, வயதான மற்றும் வயதான நோயாளிகள், ஒரு விதியாக, மருத்துவ பரிசோதனைகளில் சேர்க்கப்படவில்லை, மேலும் இந்த வயதினரின் பண்புகளை கணக்கில் எடுத்துக் கொள்ளாமல் சிகிச்சை முறைகள் உருவாக்கப்படுகின்றன.
நீரிழிவு 2 சிகிச்சையின் தந்திரோபாயங்கள் ஆக்கிரோஷமானவை, ஒருங்கிணைந்தவை மற்றும் இன்சுலினுக்கு உடல் உயிரணுக்களின் போதிய உயிரியல் பதிலைக் குறைப்பதை நோக்கமாகக் கொண்டு கணைய β- கலங்களின் செயல்பாட்டை மீட்டெடுக்க வேண்டும். நீரிழிவு 2 க்கான சிகிச்சை பின்வருமாறு:
- முதல் நிலை உணவு உணவு,
- இரண்டாவது நிலை மெட்ஃபோர்மின் உணவு (சியோஃபோர்),
- மூன்றாவது நிலை மெட்ஃபோர்மின் உடற்பயிற்சி சிகிச்சையுடன் கூடிய உணவு மருந்து,
- நான்காவது நிலை - உடற்பயிற்சி சிகிச்சை உணவு சிக்கலான மருந்து சிகிச்சை.
உயர் இரத்த குளுக்கோஸ் கடுமையான சிக்கல்களுக்கு வழிவகுக்கும்:
- பெண்களுக்கு நாள்பட்ட யோனி நோய்த்தொற்றுகள் மற்றும் ஆண்களில் இயலாமை,
- மாரடைப்பு, பக்கவாதம், கிளைசெமிக் கோமா,
- குடலிறக்கத்தைத் தொடர்ந்து கீழ் மூட்டு வெட்டுதல்,
- நீரிழிவு நரம்பியல்
- கண்பார்வை மங்குதல்,
- ஆழ்ந்த அபாயகரமான சிறுநீரக செயலிழப்பு.
நீரிழிவு அறிகுறிகளைக் கண்டால், உடனடியாக ஒரு நிபுணரைத் தொடர்பு கொள்ளுங்கள்.
இந்த குழுவின் மருந்துகள், குறிப்பாக பிக்வானைடுகள், கல்லீரலில் இருந்து குளுக்கோஸை வெளியேற்ற அனுமதிக்காது, அதே நேரத்தில் செல்லுலார் மட்டத்திலும் மனித உடலின் மென்மையான திசுக்களிலும் சர்க்கரையின் சிறந்த செரிமானத்தையும் போக்குவரத்தையும் வழங்குகிறது.
இந்த நோயைக் கண்டறியும் உடனேயே, மருத்துவர்கள் மருந்துகளை பரிந்துரைக்கின்றனர். முதல் கட்டத்தில், உணவு ஊட்டச்சத்து, வாழ்க்கை முறை திருத்தம் மற்றும் பிற நடைமுறைகளைப் பயன்படுத்தி சிகிச்சை விளைவு மேற்கொள்ளப்படுகிறது. இருப்பினும், முற்போக்கான வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையானது மருந்து சிகிச்சை இல்லாமல் செல்கிறது.
டைப் I நீரிழிவு சிகிச்சையானது இன்சுலின் தவிர வேறு மருந்துகளின் பரவலான பயன்பாட்டைக் குறிக்காது. அரிதான சந்தர்ப்பங்களில் மட்டுமே, உடல் பருமனால் பாதிக்கப்பட்ட நோயாளிகளுக்கு டைப் 1 நீரிழிவு நோய்க்கு சியோஃபோர் அல்லது குளுக்கோஃபேஜ் போன்ற மாத்திரைகள் பயன்படுத்தப்படுகின்றன. எந்தவொரு சந்தர்ப்பத்திலும், கலந்துகொள்ளும் மருத்துவரால் பிரச்சினை தீர்மானிக்கப்படுகிறது.
வகை II நீரிழிவு நோயாளிகள் இன்சுலின் சிகிச்சையை ஊசி மூலம் காலவரையின்றி ஒத்திவைக்க முனைகிறார்கள், ஹார்மோன் சிகிச்சை இல்லாமல் ஒரு சிகிச்சையை அடைய முடியும் என்று நம்புகிறார்கள். இது அடிப்படையில் தவறான நடத்தை, இது மாரடைப்பு, நீரிழிவு கால், பார்வை குறைதல், குருட்டுத்தன்மை வரை போன்ற கடுமையான சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கும்.
மெக்லிதினைடு சிகிச்சை
நீரிழிவு 2 உடன், குறிப்பாக வயதான நோயாளிகளுக்கு, இன்சுலின் ஊசி போட வேண்டாம். சமச்சீர் இன்சுலின் சிகிச்சை கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் விரைவான இழப்பீட்டை அடைய உதவுவது மட்டுமல்லாமல், அவ்வப்போது கல்லீரல் மற்றும் கணையத்திற்கு ஓய்வு அளிக்கும்.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு தொற்று நோய்களின் போது இன்சுலின் ஊசி கொடுக்க வேண்டும், இதனால் டைப் 2 நீரிழிவு நோய் நீரிழிவு 1 க்குள் போகாது.
இந்த வகை மருந்துகளின் செயல்பாட்டின் வழிமுறை சுரப்பியால் ஹார்மோன் உற்பத்தியைத் தூண்டுவதாகும். மருந்தின் செயல்திறன் நேரடியாக சர்க்கரையின் செறிவுடன் தொடர்புடையது. அது எவ்வளவு அதிகமாக இருக்கிறதோ, அவ்வளவு ஹார்மோன் உற்பத்தி செய்யப்படும்.
இந்த குழுவின் முக்கிய பிரதிநிதிகள் நோவோநார்ம் மற்றும் ஸ்டார்லிக்ஸ், சமீபத்திய தலைமுறையின் டேப்லெட்டுகளுடன் தொடர்புடையவை, மேலும் அவை குறுகிய விளைவுகளால் வகைப்படுத்தப்படுகின்றன. நீங்கள் சாப்பிடுவதற்கு இரண்டு நிமிடங்களுக்கு முன்பு மருந்து எடுக்க வேண்டும்.
ஒரு விதியாக, பெரும்பாலான சந்தர்ப்பங்களில், இந்த மருந்துகள் சிக்கலான சிகிச்சையின் ஒரு பகுதியாக பரிந்துரைக்கப்படுகின்றன. அவை வயிற்று வலி, வயிற்றுப்போக்கு, ஒவ்வாமை போன்ற சிறிய பக்க விளைவுகளைக் கொண்டுள்ளன.
பயன்பாட்டின் அம்சங்கள் மற்றும் மருந்துகளின் அளவு:
- NovoNorm இன் அளவு எப்போதும் தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. வழக்கமாக ஒரு நாளைக்கு 3 முதல் 4 முறை எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது, உடனடியாக உணவுக்கு முன். மருந்து சீராக இயங்குகிறது, எனவே குளுக்கோஸில் கூர்மையான வீழ்ச்சியின் நிகழ்தகவு பூஜ்ஜியமாகக் குறைக்கப்படுகிறது.
- மாத்திரைகள் எடுத்துக் கொண்ட 1 மணி நேரத்திற்குப் பிறகு ஸ்டார்லிக்ஸின் செயலில் உள்ள பொருளின் அதிகபட்ச செறிவு இரத்தத்தில் காணப்படுகிறது. இந்த நேரத்தில், மருந்தின் விளிம்பு விளைவு குறிப்பிடப்பட்டுள்ளது, இது எட்டு மணி நேரம் வரை நீடிக்கும்.
நிச்சயமாக, டைப் 2 நீரிழிவு நோய்க்கு ஒரு மருந்தை பரிந்துரைக்க ஒரு மருத்துவருக்கு மட்டுமே உரிமை உண்டு. முழு பரிசோதனைக்குப் பிறகு நீங்கள் இதைச் செய்ய வேண்டும்.
டைப் 2 நீரிழிவு நோயாளிகளால் எடுக்கப்படும் அனைத்து மாத்திரைகளும் பல வகைகளாக பிரிக்கப்படுகின்றன.
Sulfonylurea. இந்த மருந்து கணையத்தைத் தூண்டுவதன் மூலம் சர்க்கரை அளவைக் குறைக்கிறது, அதன் செல்வாக்கின் கீழ், இன்சுலின் தீவிரமாக உற்பத்தி செய்யத் தொடங்குகிறது. முதல் மற்றும் இரண்டாம் தலைமுறை மருந்துகள் உள்ளன. முதலாவது பின்வருவனவற்றை உள்ளடக்குகிறது:
ஆனால் இந்த நேரத்தில், இந்த மருந்துகள் அனைத்தும் கிட்டத்தட்ட ஒருபோதும் பயன்படுத்தப்படுவதில்லை. மருத்துவர்கள் பெரும்பாலும் புதிய தலைமுறை மாத்திரைகளை பரிந்துரைக்கின்றனர், அவை:
- Glucotrol,
- குளுக்கோட்ரோல் எக்ஸ்எல்,
- DiaBeta,
- Micronase,
- கிளைனேஸ் பிரஸ்டாப்,
- Amaryl.
Biguanides. இந்த மருந்து செல்கள் சர்க்கரை இயக்கத்தின் அளவைக் கட்டுப்படுத்த இன்சுலின் திறனை அதிகரிக்க உதவுகிறது.
குறிப்பாக தசை செல்கள் வரும்போது. கூடுதலாக, இந்த மாத்திரைகளை உட்கொள்வது கல்லீரலால் சர்க்கரை வெளியிடுவதைத் தடுக்கலாம்.
ஆனால் கல்லீரல் அல்லது இதயத்தில் சிக்கல்களைக் கொண்டவர்களுக்கு இந்த மருந்துகளைப் பயன்படுத்த முடியாது. இல்லையெனில், லாக்டிக் அமிலத்தன்மை ஏற்படும் அபாயம் இருக்கலாம்.
இந்த குழுவில் இதுபோன்ற புதிய தலைமுறை மருந்துகள் உள்ளன:
- biguanides,
- க்ளுகோபேஜ்,
- Riomet,
- குளுக்கோபேஜ் எக்ஸ்ஆர்,
- Glumetza,
- Fortamet.
தைசோலிடினேடியோன்கள். இந்த மாத்திரைகள் இன்சுலின் எதிர்ப்பைக் குறைக்க உதவுகின்றன.
அவை தசைகள் மற்றும் கொழுப்பு திசுக்களை பாதிக்கின்றன. இந்த குழுவில் இரண்டு மருந்துகள் உள்ளன, அதாவது ஆக்டோஸ் மற்றும் அவாண்டியா.
இது ஒரு புதிய தலைமுறை மருந்துகள். ஆனால் நீங்கள் அவற்றை மிகுந்த எச்சரிக்கையுடன் எடுக்க வேண்டும்.
இந்த மருந்துகளை உட்கொள்ளத் தொடங்கிய 1-2 வாரங்களுக்குப் பிறகுதான் இரத்தத்தில் சர்க்கரை அளவு குறைகிறது. அதே நேரத்தில், அவாண்டியா இருதய அமைப்பின் செயல்பாட்டில் வலுவான எதிர்மறை விளைவைக் கொண்டுள்ளது.
எனவே, வயதானவர்களுக்கு, பிந்தையவர்களின் நியமனம் பரிந்துரைக்கப்படவில்லை.
நிச்சயமாக, ஒரு மருந்தின் தேர்வு பல காரணிகளைப் பொறுத்தது. இறுதி முடிவு எப்போதும் கலந்துகொள்ளும் மருத்துவரிடம் இருக்கும்.
endocri.ru
வீடியோ - சிகிச்சையில் எவ்வாறு சேமிப்பது. நீரிழிவு நோய்
இந்த மருந்தைப் பயன்படுத்தும் போது முக்கிய விளைவு உடல் பருமனுடன் கூடிய நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்கப்படுகிறது. நீங்கள் உணவைப் பொருட்படுத்தாமல் ஆஸ்ட்ரோசோனை எடுத்துக் கொள்ளலாம்.
மருந்தின் ஆரம்ப அளவு செயலில் உள்ள பொருளின் 15 அல்லது 30 மி.கி ஆகும். தேவைப்பட்டால் மற்றும் சிகிச்சையின் பயனற்ற தன்மை, தினசரி அளவை 45 மி.கி ஆக அதிகரிக்க மருத்துவர் முடிவு செய்யலாம்.
மிகவும் அரிதான சந்தர்ப்பங்களில் ஆஸ்ட்ரோசோனைப் பயன்படுத்தும் போது, நோயாளிகள் உடல் எடையில் குறிப்பிடத்தக்க அதிகரிப்பு வடிவத்தில் ஒரு பக்க விளைவை உருவாக்குகிறார்கள்.
எச்சரிக்கை! இந்த மருந்துகளின் குழு சியோஃபோர் மற்றும் குளுக்கோஃபேஜுடன் இணைந்து சிகிச்சையளிக்க பரிந்துரைக்கப்படலாம், ஆனால் பக்கவிளைவுகளின் வளர்ச்சியைத் தவிர்ப்பதற்காக நோயாளியை முடிந்தவரை பரிசோதிப்பது மதிப்பு.
மருந்துகளின் மூன்று குழுக்கள்
கணையத்தின் பீட்டா செல்கள் இன்சுலின் உற்பத்தியை மீறுவது அல்லது நிறுத்துவதால் இந்த வகை நோய் ஏற்படுகிறது. இத்தகைய குறைபாடு பெரும்பாலும் பரம்பரை, உறுப்பு அதிர்ச்சி அல்லது அவர் அனுபவித்த ஒரு தீவிர நோயால் ஏற்படுகிறது.
இந்த வழக்கில் முக்கிய கருவி இன்சுலின் ஆகும். நீரிழிவு மாத்திரைகள் இந்த படிவத்துடன் அரிதாகவே பயன்படுத்தப்படுகின்றன.
இருப்பினும், அவற்றை ஒரு மருத்துவர் பரிந்துரைக்க முடியும். இவை இன்சுலின் செல் சுவர்களின் ஊடுருவலை அதிகரிக்கும் மருந்துகள் மற்றும் நோயாளிக்கு அதிக எடை இருந்தால், பசியைக் குறைக்கும்.
இன்சுலின் எதிர்ப்பைக் குறைக்கும் மருந்துகளில் மெட்ஃபோர்மின் அடிப்படையிலான மருந்துகள் அடங்கும்:
- Bagomet,
- க்ளுகோபேஜ்,
- மெட்ஃபோர்மினின்,
- Metospanin,
- Siofor,
- Sofamet,
- மெட்ஃபோர்மின் கேனான்
- நோவா மெட் மற்றும் பலர்.
நிச்சயமாக, இது செயலில் உள்ள பொருளைக் கொண்ட நீரிழிவு மாத்திரைகளின் முழுமையற்ற பட்டியல், நீங்கள் மற்ற மருந்துகளைத் தேர்வு செய்யலாம். அனைவருக்கும் ஒரு பொதுவான கொள்கை உள்ளது: செல்கள் இன்சுலின் பாதிக்கப்படுவதை அதிகரிக்க. டைப் 1 நீரிழிவு நோய்க்கான மிகவும் பயனுள்ள மாத்திரைகள் ஊசி மருந்துகளைத் தவிர்ப்பதை நோக்கமாகக் கொண்டிருக்கவில்லை - இது சாத்தியமற்றது - ஆனால் அளவைக் குறைத்தல், எடையைக் கட்டுப்படுத்துதல், நல்வாழ்வைப் பேணுதல் மற்றும் சிக்கல்களைத் தடுப்பது.
இந்த மருந்துகள் சரியாக இந்த பண்புகளைக் கொண்டுள்ளன. இன்சுலின் மேம்பட்ட திசு பார்வை உட்செலுத்தலின் போது அதன் அளவைக் குறைக்கவும், கிளைசீமியாவைக் குறைக்கவும், ஏதேனும் இருந்தால் 1-2 கிலோகிராம் அதிக எடையிலிருந்து விடுபடவும் உங்களை அனுமதிக்கிறது.
நீரிழிவு நோயில் பயன்படுத்தப்படும் மேலே குறிப்பிடப்பட்ட மாத்திரைகள் கிரெலின் என்ற ஹார்மோனின் செயல்பாட்டை நீடிக்கும், இது பசியைக் கட்டுப்படுத்துகிறது, இதனால் ஒரு நபரை அதிகமாக சாப்பிடுவதைத் தடுக்கிறது. மருந்துகள் இரத்தத்தில் உள்ள கெட்ட கொழுப்பின் அளவைக் குறைக்கின்றன, இதனால் மாரடைப்பு ஏற்படும் அபாயத்தைக் குறைக்கிறது.
அவற்றின் செல்வாக்கின் கீழ், தந்துகிகளின் சுவர்களின் ஊடுருவல் மேம்படுகிறது, அவை குறைந்த உடையக்கூடியவையாகின்றன. ரெட்டினோபதியுடன் கண் இரத்தக்கசிவு ஏற்படுவதற்கான வாய்ப்பைக் குறைக்கிறது.
வளாகத்தில், நீங்கள் தியாசோலிடினியோன் குழுவின் மாத்திரைகளை குடிக்கலாம். இந்த நீரிழிவு மருந்துகள் சிறுநீரக செயலிழப்பின் வளர்ச்சியை அனுமதிக்காது.
அதிக எடையைக் குவிப்பதற்கு காரணமான மரபணுக்களில் அவற்றின் தாக்கம் ஆய்வு செய்யப்படுகிறது. இதன் விளைவாக நேர்மறையானதாக இருந்தால், டைப் 2 நீரிழிவு நோய் இருப்பதாக சந்தேகிக்கப்பட்டால், மருந்து ஒரு சிறந்த முற்காப்பு மருந்தாக இருக்கும்.
இருப்பினும், வயதான பெண்கள் இந்த மருந்துகளை கவனமாக எடுத்துக்கொள்ள வேண்டும்: அவை ஆஸ்டியோபோரோசிஸ் உருவாகும் வாய்ப்பை அதிகரிக்கின்றன. மற்றொரு பக்க விளைவு உடலில் திரவத்தைத் தக்கவைத்துக்கொள்வது, இது இதயம் மற்றும் சிறுநீரகங்களை எதிர்மறையாக பாதிக்கும்.
தியாசோலிடினியோன் குழு நீரிழிவு மாத்திரைகள் பின்வருமாறு:
இது மதிப்புக்குரியது மற்றும் நீரிழிவு நோய்க்கான எந்த குறிப்பிட்ட மாத்திரைகளை வகை 1 நோயால் உட்கொள்ள வேண்டும்? ஒரு மருத்துவர் மட்டுமே தீர்மானிக்க முடியும். சுய சிகிச்சை ஆரோக்கியத்திற்கு ஈடுசெய்ய முடியாத தீங்கு விளைவிக்கும்.
பொதுவாக, டைப் 2 நீரிழிவு மாத்திரைகள் உடனடியாக பரிந்துரைக்கப்படுவதில்லை.நோயின் ஆரம்ப கட்டங்களில், மருத்துவர்கள் நோயின் வளர்ச்சியை நிறுத்தி மருந்துகள் இல்லாமல் குணப்படுத்த முயற்சிக்கின்றனர். சிறந்த சிகிச்சை விருப்பங்கள் நீரிழிவு மாத்திரைகள் அல்ல, ஆனால் குறைந்த அளவு கார்போஹைட்ரேட்டுகளுடன் கூடிய சீரான உணவு, மற்றும் உடல் செயல்பாடு சாத்தியமாகும்.
கிளைசீமியாவை கணிசமாகக் குறைக்க இந்த இரண்டு முறைகளும் உதவவில்லை என்றால், அது மருந்துகளை இயக்குவதற்கான முறை. டைப் 2 நீரிழிவு நோய்க்கு பல மாத்திரைகள் உள்ளன.
ஒரு முழுமையான பட்டியல் கிட்டத்தட்ட சாத்தியமற்றது, ஏனென்றால் புதிய மருந்துகள் தொடர்ந்து தோன்றும். எனவே, மருந்துகள் பற்றிய பொதுவான விளக்கத்தை அளிப்பது பயனுள்ளது, நீரிழிவு நோய்க்கு கவனமாக குடிக்க மாத்திரைகள் எச்சரிக்கையுடன், மிகவும் பயனுள்ள மருந்துகளில் கவனம் செலுத்துங்கள்.
இத்தகைய தகவல்கள் பல்வேறு வகையான மருந்துகளுக்கு செல்லவும் உங்களுக்குப் பொருந்தாதவற்றைப் பிரிக்கவும் உதவும்.
வகை 2 நீரிழிவு நோய்க்கான மாத்திரைகளின் பட்டியலை செயலில் உள்ள கூறுகளின்படி குழுக்களாக பிரிக்கலாம்:
- ஒரு sulfonylurea,
- glinides,
- biguanides
- தைசோலிடினேடியோன்கள்,
- குளுகோகன் போன்ற பெப்டைட் -1 ஏற்பி அகோனிஸ்டுகள்,
- ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள்,
- ஒருங்கிணைந்த மருந்துகள், முதலியன.
ஒவ்வொரு வகை மருந்துகளுக்கும் அதன் சொந்த பண்புகள், நன்மைகள் மற்றும் முரண்பாடுகள் உள்ளன. ஆகையால், நீரிழிவு நோய்க்கான சிறந்த மாத்திரைகள் குறிப்பாக இந்த காரணிகளையும், நோயின் போக்கின் சிறப்பியல்புகளையும் கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
பிக்வானைடுகளில், மெட்ஃபோர்மின் செயலில் உள்ள பொருளாக செயல்படுகிறது. இதன் மூலம், நீங்கள் இரத்தத்தில் உள்ள "கெட்ட" கொழுப்பைக் குறைக்கலாம், சிறிய பாத்திரங்களின் சுவர்களின் ஊடுருவலை மேம்படுத்தலாம், பல கிலோகிராம் அதிக எடையிலிருந்து விடுபடலாம், மேலும் நோயால் பாதிக்கப்படுபவர்களில் நோய் வராமல் தடுக்கலாம்.
மருந்தின் தீமைகள்: சில நேரம் இது செரிமானத்தை சீர்குலைக்கிறது, லாக்டிக் அமிலத்தன்மையின் வளர்ச்சியை துரிதப்படுத்தும். சிறுநீரக நோய், கல்லீரல் செயலிழப்பு, ஆல்கஹால் துஷ்பிரயோகம், அமிலத்தன்மை, கர்ப்பம், தாய்ப்பால் கொடுக்கும் நிகழ்வுகளில் மெட்ஃபோர்மின் முரணாக உள்ளது.
மருந்துகளின் பயன்பாட்டின் செயல்திறன் நோயாளியின் நிலையை ஆய்வக மற்றும் கருவி கண்டறியும் மூலம் மதிப்பிடப்படுகிறது. கலந்துகொள்ளும் வல்லுநர்கள் பாடுபடும் குறிக்கோள்கள்:
- கிளைசீமியாவில் 5.6 மிமீல் / எல் வரை அதிகபட்ச அதிகரிப்பு,
- காலை குளுக்கோஸ் அளவு 5.5 மிமீல் / எல் விட அதிகமாக இல்லை,
- கிளைகேட்டட் ஹீமோகுளோபினின் புள்ளிவிவரங்கள் 5.9% வரை, எல்லாவற்றிலும் சிறந்தது - 5.5% (இந்த குறிகாட்டியுடன், நீரிழிவு சிக்கல்களை உருவாக்கும் ஆபத்து பத்து மடங்கு குறைகிறது),
- கொழுப்பு வளர்சிதை மாற்றத்தில் ஈடுபட்டுள்ள கொழுப்பு மற்றும் பிற பொருட்களின் சாதாரண எண்கள்,
- இரத்த அழுத்த அளவு 130/85 மிமீ ஆர்டிக்கு மேல் இல்லை. கலை., உயர் இரத்த அழுத்த நெருக்கடிகளின் பற்றாக்குறை,
- வாஸ்குலர் நெகிழ்ச்சித்தன்மையின் இயல்பாக்கம், பெருந்தமனி தடிப்பு புண்கள் இல்லாதது,
- உகந்த இரத்த உறைதல்
- நல்ல பார்வைக் கூர்மை, அதன் குறைவு இல்லாதது,
- மன செயல்பாடு மற்றும் நனவின் சாதாரண நிலை,
- கீழ் முனைகளின் உணர்திறனை மீட்டமைத்தல், தோலில் கோப்பை புண்கள் இல்லாதது.
உடல் பருமனுக்கான மிகவும் பிரபலமான மற்றும் நீண்ட காலமாக நிரூபிக்கப்பட்ட மாத்திரைகள் மெட்ஃபோர்மின் அடிப்படையிலான மருந்துகள் - சியோஃபோர், குளுக்கோஃபேஜ் மற்றும் பிற. வகை 2 நீரிழிவு நோயை முன்கூட்டியே கண்டறிதல், குறைந்த கார்போஹைட்ரேட் ஊட்டச்சத்தின் கொள்கைகளைப் பின்பற்றுதல் மற்றும் மெட்ஃபோர்மினின் வழக்கமான பயன்பாடு ஆகியவை கூடுதல் மருந்துகள் மற்றும் ஹார்மோன் ஊசி மருந்துகளை நிராகரிப்பதை உறுதி செய்கின்றன.
கூடுதலாக, சியோஃபர் சிஸ்டாலிக் மற்றும் டயாஸ்டாலிக் அழுத்தத்தை முற்றிலும் குறைக்கிறது, மேலும் நீரிழிவு நோயாளிகளுக்கு மட்டுமல்ல. மேலும், மெட்ஃபோர்மினுடன் கூடிய மாத்திரைகள் பெண் சுழற்சியின் இயல்பாக்கலை வெற்றிகரமாக சமாளிக்கின்றன, பெண் இனப்பெருக்க செயல்பாட்டை மீட்டெடுக்க பங்களிக்கின்றன.
சிஐஎஸ் நாடுகளில் மெட்ஃபோர்மினுடன் மிகவும் பிரபலமான மற்றும் மலிவு மாத்திரைகள். அவை மெனாரினி-பெர்லின் செமி (ஜெர்மனி) ஆல் தயாரிக்கப்படுகின்றன, மேலும் அவை குளுக்கோஃபேஜின் அனலாக் ஆகும். 65 வயதிற்கு மேற்பட்ட வயதானவர்களுக்கும், அதிக உடல் உழைப்புடன் பணிபுரியும் மக்களுக்கும், சியோஃபர் நியமனம் எச்சரிக்கையுடன் பரிந்துரைக்கப்படுகிறது - லாக்டிக் அமிலத்தன்மை உருவாகும் அதிக ஆபத்து உள்ளது.
குளுக்கோபேஜ் மற்றும் குளுக்கோஃபேஜ் ® நீண்டது
- மெட்ஃபோர்மின் (டைமிதில்பிகுவானைடு) அடிப்படையிலான அசல் மற்றும் முதல் மருந்து. அதன் உருவாக்கியவர், பாரிஸ் மருந்தியலாளர் ஜீன் ஸ்டெர்ன், முதலில் (1960) தனது மருந்துக்கு குளுக்கோபாகஸ் என்று பெயரிட்டார், அதாவது மொழிபெயர்ப்பில் - குளுக்கோஸ்-குறைத்தல். மெட்ஃபோர்மினின் உற்பத்தி காலெஜினை அடிப்படையாகக் கொண்டது, இது பிரெஞ்சு லில்லியின் ஒரு வகை சாறு ஆகும்.
- கேலஜினிக் சாறு:
- செரிமான மண்டலத்தில் கார்போஹைட்ரேட்டுகளின் உறிஞ்சுதலைக் குறைக்கிறது,
- கல்லீரல் குளுக்கோஸ் உற்பத்தியைக் குறைக்கிறது,
- புற திசுக்களின் இன்சுலின் உணர்திறனை அதிகரிக்கிறது,
- உடல் செல்கள் சர்க்கரை பயன்பாட்டை அதிகரிக்கிறது.
புள்ளிவிவரங்களின்படி, நீரிழிவு நோயாளிகளில் 25% மெட்ஃபோர்மின் இரைப்பைக் குழாயிலிருந்து பாதகமான எதிர்விளைவுகளை ஏற்படுத்துகிறது:
- , குமட்டல்
- வாயில் உலோகத்தின் சுவை
- வாந்தி, குடல் பெருங்குடல்,
- வாய்வு,
- வயிற்றுப்போக்கு.
நோயாளிகளில் பாதி பேர் மட்டுமே இந்த நிலைமைகளை சமாளிக்க முடியும். எனவே, ஒரு தொழில்நுட்பம் உருவாக்கப்பட்டது - ஜெல்ஷீல்ட் பரவல் அமைப்பு (ஜெல்ஷீல்ட்), இது பக்க விளைவுகள் இல்லாமல் நீடித்த-வெளியீட்டு மாத்திரைகள் உற்பத்தியைத் தொடங்க எங்களுக்கு அனுமதித்தது - குளுக்கோஃபேஜ் ® லாங்.
“சிறப்பு சாதனத்திற்கு” நன்றி இந்த காப்ஸ்யூல்கள் ஒரு நாளைக்கு ஒரு முறை எடுக்கப்படலாம், அவை பிளாஸ்மா செறிவில் ஆரம்ப ஜம்ப் போன்ற அதிகரிப்பு இல்லாமல் மெட்ஃபோர்மினின் மெதுவான, அதிக மற்றும் நீண்ட விநியோகத்தை வழங்குகின்றன.
முரண்
சியோஃபோர் மற்றும் குளுக்கோபேஜ் எடுப்பதில் உள்ள முரண்பாடுகள்:
- கர்ப்ப,
- சிறுநீரக மற்றும் கல்லீரல் செயலிழப்பு,
- சுவாச மற்றும் / அல்லது இருதய அமைப்புகளின் ஹைபோக்ஸியா,
- மாரடைப்பு, ஆஞ்சினா பெக்டோரிஸ், கார்டியாக் அரித்மியாஸ்,
- பெருமூளை விபத்து,
- மன அழுத்த நிலைகள்,
- அறுவை சிகிச்சைக்கு பின் காலம்
- கடுமையான நோய்த்தொற்றுகள் மற்றும் காயங்கள்
- ஃபோலிக் மற்றும் இரும்புச்சத்து குறைபாடு நிலைமைகள்,
- சாராய.