கணைய அழற்சி மற்றும் ஆஸைட்டுகள்
கணைய அழற்சி என்பது கணையத்தின் அழற்சி நோயாகும், இதில் சுரக்கும் நொதிகள் டூடெனினத்திற்குள் வீசப்படுவதை விட சுரப்பியில் தானே செயல்படுத்தப்படுகின்றன. இந்த நோய் எந்த வயதிலும் ஒரு சுயாதீனமான நோயியலாகவும், இரைப்பைக் குழாயின் பிற நோய்களின் பின்னணிக்கு எதிராகவும் வெளிப்படும்.
கணைய அழற்சி பொதுவாக காயத்தின் தன்மை, நோய்த்தொற்றின் இருப்பு, உருவ அறிகுறிகள் மற்றும் நோயின் போக்கைப் பொறுத்து பிரிக்கப்படுகிறது. நோயின் போக்கைப் பொறுத்தவரை, அதன் மருத்துவ படம் வேறுபடுகிறது:
- கடுமையான கணைய அழற்சி, இதில் நோயியல் வேகமாக உருவாகிறது, ஒரு உச்சரிக்கப்படும் அறிகுறியியல் உள்ளது.
- கடுமையான தொடர்ச்சியான கணைய அழற்சி, இதில் அறிகுறிகள் உச்சரிக்கப்படுகின்றன, ஆனால் அவ்வப்போது தோன்றும்.
- நாள்பட்ட கணைய அழற்சி, இதில் அறிகுறிகள் உச்சரிக்கப்படவில்லை, ஆனால் நிரந்தரமாக இருக்கின்றன, அவை பல்வேறு காரணிகளால் மோசமடைகின்றன. நாள்பட்ட கணைய அழற்சி இரண்டு நிலைகளில் தொடர்கிறது: அதிகரிப்பு மற்றும் நிவாரணம்.
இதையொட்டி, கடுமையான கணைய அழற்சி பல கட்டங்களில் ஏற்படுகிறது:
- நொதி: 3-5 நாட்கள்,
- எதிர்வினை: 6-14 நாட்கள்,
- வரிசைமுறை நிலை: 21 வது நாளிலிருந்து தொடங்கி,
- விளைவு: 6 மாதங்கள் அல்லது அதற்கு மேற்பட்டவை.
நாள்பட்ட கணைய அழற்சி நிகழ்வின் காரணம் குறித்து இரண்டு வகைகளாகப் பிரிக்கப்பட்டுள்ளது:
- முதன்மை கணைய அழற்சி: ஒரு சுயாதீன நோயாக ஏற்படுகிறது.
- இரண்டாம் நிலை கணைய அழற்சி: பிற இரைப்பை குடல் நோய்களின் பின்னணிக்கு எதிராக ஏற்படுகிறது, எடுத்துக்காட்டாக, பித்தப்பை நோய், டியோடெனல் புண்கள்.
நோய்க்கான காரணங்கள் கடுமையான கணைய அழற்சியின் முக்கிய காரணங்கள் ஆல்கஹால் மற்றும் புகைபிடித்தல், பித்தநீர் பாதை புண்கள் காரணமாக பித்தத்தின் வெளியேற்றம், கோலெலித்தியாசிஸ் மற்றும் சமநிலையற்ற உணவு ஆகியவை ஆகும். ஆனால் நோயியல் ஒரு கணையத்தில் காயங்கள் அல்லது செயல்பாடுகளைத் தூண்டும் மற்றும் ஒரு மருத்துவரைக் கலந்தாலோசிக்காமல் சில மருந்துகளைப் பயன்படுத்துகிறது.
அறிகுறிகள் கடுமையான கணைய அழற்சியின் அறிகுறிகள் அதன் போக்கின் தன்மையைப் பொறுத்தது. உதாரணமாக, கடுமையான கணைய அழற்சியில், ஒரு நபர் வெடிக்கும், எரியும் தன்மை, குமட்டல், வாந்தி, ஜீரணிக்கப்படாத உணவின் துகள்கள் கொண்ட தளர்வான மலம், பொது பலவீனம், உடலில் நடுங்குதல், காய்ச்சல் 38 வரை காயத்தின் மேல் வயிற்றில் வலி இருப்பதாக புகார் கூறலாம். டிகிரி. நாள்பட்ட கணைய அழற்சியில், அறிகுறிகள் குறைவாக உச்சரிக்கப்படுகின்றன மற்றும் நிரந்தரமாக இருக்கும். ஹெர்பெஸ் ஜோஸ்டரின் சலிப்பான வலிகள், கொழுப்பு நிறைந்த உணவுகளை சாப்பிட்ட பிறகு மோசமடைதல், அரிதான குமட்டல் மற்றும் வாந்தி, பலவீனமான மலம் மற்றும் எடை இழப்பு ஆகியவற்றால் இந்த நோயை அடையாளம் காணலாம்.
நோய் கண்டறிதல் நோயைக் கண்டறிய, உங்களுக்கு இரைப்பைக் குடலியல் நிபுணர் அல்லது அறுவை சிகிச்சை நிபுணரின் அவசர ஆலோசனை தேவை. அடுத்து, இந்த மருத்துவர்கள் உங்களை தேவையான நோயறிதல் நடவடிக்கைகளுக்கு வழிநடத்துவார்கள், இதில் பின்வருவன அடங்கும்:
- உயிர்வேதியியல் மற்றும் பொது இரத்த பரிசோதனை,
- அடிவயிற்று குழியின் அல்ட்ராசவுண்ட்,
- சி.டி அல்லது எம்.ஆர்.ஐ.
- எண்டோஸ்கோபிக் ரெட்ரோகிரேட் சோலாங்கியோபன்கிரேட்டோகிராபி (ஈ.ஆர்.சி.பி): பித்தம் மற்றும் கணையக் குழாய்களின் ஆய்வு.
சிகிச்சை வீட்டில் கணைய அழற்சியின் சுய மருந்து ஆரோக்கியத்தை தீவிரமாக சேதப்படுத்துவது மட்டுமல்லாமல், மரணத்திற்கும் வழிவகுக்கும். அதனால்தான், நீங்கள் சிறப்பியல்பு அறிகுறிகளைக் கண்டறிந்தால், தேவையான சிகிச்சையை பரிந்துரைக்க நீங்கள் ஒரு இரைப்பைக் குடலியல் நிபுணரைத் தொடர்பு கொள்ள வேண்டும். முதலாவதாக, சுரப்பியில் இருந்து சுமைகளைப் போக்க விரதம் பரிந்துரைக்கப்படுகிறது மற்றும் வலியைக் குறைக்க அடிவயிற்றின் மேல் பகுதியில் பனி பயன்படுத்தப்படுகிறது.
- ஆண்டிஸ்பாஸ்மோடிக் வலி நிவாரணிகள்,
- கணைய நொதி குறைக்கும் மருந்துகள்
- ஆக்ஸிஜனேற்றிகள் மற்றும் வைட்டமின்கள்.
சுரப்பியின் இறப்புக்கு (கணைய நெக்ரோசிஸ்) அல்லது பழமைவாத சிகிச்சையின் பயனற்ற தன்மைக்கு அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது.
சிக்கல்கள் கணைய நெக்ரோசிஸ், தவறான கணைய நீர்க்கட்டி, கணையக் குழாய், கணைய அழற்சி மற்றும் நுரையீரல் சிக்கல்கள் ஆகியவற்றால் கடுமையான கணைய அழற்சி அதிகரிக்கக்கூடும். நாள்பட்ட கணைய அழற்சியில், கணைய நாளமில்லா குறைபாடு ஏற்படலாம், இது நீரிழிவு நோயின் வளர்ச்சிக்கு வழிவகுக்கிறது.
நீங்கள் கணைய அழற்சியை எதிர்கொள்ள விரும்பவில்லை என்றால், நீங்கள் ஆல்கஹால் மற்றும் புகைப்பழக்கத்தை கைவிட வேண்டும், பகுத்தறிவு மற்றும் சீரான முறையில் சாப்பிட வேண்டும், பித்தப்பை நோய், பித்தநீர் பாதையின் நோயியல் என நீங்கள் சந்தேகித்தால் சரியான நேரத்தில் மருத்துவரை அணுகவும்.
அடிவயிற்று குழியில் திரவம் ஏன் குவிகிறது?

பல ஆண்டுகளாக, இரைப்பை அழற்சி மற்றும் புண்களுடன் தோல்வியுற்றதா?
நிறுவனத்தின் தலைவர்: “இரைப்பை அழற்சி மற்றும் புண்களை ஒவ்வொரு நாளும் எடுத்துக்கொள்வதன் மூலம் குணப்படுத்துவது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
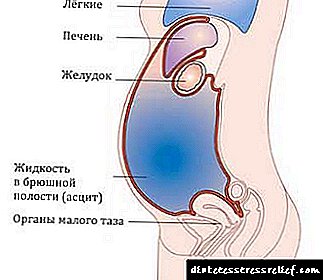
ஆஸ்கைட்டுகளின் சிறப்பியல்பு அறிகுறிகள் உள்-அடிவயிற்று அழுத்தத்தின் அதிகரிப்பு, திரட்டப்பட்ட திரவத்திலிருந்து அடிவயிற்றின் அதிகரிப்பு ஆகும்.
இரைப்பை அழற்சி மற்றும் புண்களுக்கு சிகிச்சையளிக்க, எங்கள் வாசகர்கள் வெற்றிகரமாக துறவி தேயிலை பயன்படுத்துகின்றனர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
ஆஸ்கைட்டுகள் (திரவத்தின் அசாதாரண குவிப்பு) இரைப்பைக் குழாயின் நுரையீரல் மற்றும் உறுப்புகளின் செயல்பாட்டை சீர்குலைக்கிறது.
திரவம் குவிவதற்கான காரணங்கள் வேறுபட்டிருக்கலாம்: உடலின் பல கோளாறுகள், உறுப்பு நோயியல் காரணமாக ஆஸைட்டுகள் தோன்றக்கூடும். ஆஸ்கைட்டுகளுக்கு மிகவும் பொதுவான காரணம் சிரோசிஸ் ஆகும்.
அல்ட்ராசவுண்ட் மற்றும் மருத்துவரின் பரிசோதனையைப் பயன்படுத்தி ஆஸைட்டுகளின் நோயறிதல் ஏற்படுகிறது. நோயறிதலுக்குப் பிறகு, சிகிச்சைக்கு நிறைய நேரம் தேவைப்படுகிறது. நீங்கள் ஒரு நபரை ஆஸ்கைட்டுகளிலிருந்தும் அதே நேரத்தில் ஏற்படுத்திய நோயிலிருந்தும் காப்பாற்ற வேண்டும்.
பாடத்தின் காலம், நோயின் தீவிரம், மேலும் முன்கணிப்பு மனித ஆரோக்கியத்தைப் பொறுத்தது, நோய்க்கான காரணம். பல மாதங்களில் திடீரென அல்லது படிப்படியாக ஆஸ்கைட்டுகள் தோன்றக்கூடும்.
அடிவயிற்றில் ஒன்றுக்கு மேற்பட்ட லிட்டர் திரவம் குவிந்திருந்தால் ஆஸ்கைட்டுகளின் அறிகுறிகள் வெளிப்படத் தொடங்குகின்றன.
அசாதாரண திரவ திரட்சியின் அறிகுறிகள்:
- மூச்சுத் திணறல்
- எடை மற்றும் அடிவயிற்றின் அளவு அதிகரிப்பு,
- கால்கள் வீக்கம்
- , ஏப்பம்
- வளைக்கும் போது அச om கரியம்
- அடிவயிற்றின் வெடிப்பு, வலி,
- நெஞ்செரிச்சல்
- ஸ்க்ரோடல் எடிமா (ஆண்களில்).
வழக்கமாக, முதலில், ஒரு நபர் தொப்புளின் நீட்சி, வயிற்றுப் பகுதியின் விரிவாக்கம் போன்ற அறிகுறிகளுக்கு கவனம் செலுத்துகிறார் - நிற்கும் நிலையில், அடிவயிறு தொங்குகிறது, ஒரு பந்து போல் தோன்றுகிறது, ஒரு நபர் படுத்துக் கொள்ளும்போது, அடிவயிறு “பிளவுபடுகிறது”.
பெண்களில், வெள்ளை நீட்டிக்க மதிப்பெண்கள் ஒரு அறிகுறியாக இருக்கலாம் - இது ஆஸ்கைட்டுகளின் அறிகுறிகளில் ஒன்றாகும்.
சில அறிகுறிகள் கூடுதல் வியாதிகளுடன் தொடர்புடையவை, ஆஸ்கைட்டுகளின் மூல காரணம்.
உதாரணமாக, கல்லீரலின் பாத்திரங்களில் உள்ள அழுத்தத்தால் அதிகப்படியான திரவம் ஏற்பட்டால், அடிவயிற்றில் (முன், பக்க) நரம்புகள் உச்சரிக்கப்படுகின்றன.
கல்லீரலின் கீழ் உள்ள பாத்திரங்களில் பிரச்சினைகள் இருந்தால், வாந்தி, மஞ்சள் காமாலை, குமட்டல் ஆகியவை நோயின் சிறப்பியல்பு அறிகுறிகளாகும்.
காசநோய் ஆஸ்கைட்டுகள் மேலே உள்ள அனைத்தாலும் வகைப்படுத்தப்படுகின்றன, அத்துடன் தலைவலி, அதிகரித்த சோர்வு, பலவீனம் மற்றும் விரைவான இதய துடிப்பு.
நிணநீர் நாளங்களில் வெளியேறும் பிரச்சினைகள் அடிவயிற்றில் விரைவான அதிகரிப்புக்கு பங்களிக்கின்றன. புரதத்தின் பற்றாக்குறை இருந்தால், ஆஸ்கைட்டுகளின் அறிகுறிகள் முனைகளின் வீக்கம், மூச்சுத் திணறல்.
இந்த நோய் நிணநீர் நாளங்களில் உள்ள சிக்கல்களுடன் தொடர்புடையதாக இருந்தால், நரம்புகளின் அல்ட்ராசவுண்ட், சிக்கல் பகுதியின் பாத்திரங்கள் பரிந்துரைக்கப்படுகின்றன. புற்றுநோயியல் சந்தேகிக்கப்பட்டால், அல்ட்ராசவுண்ட் ஸ்கேன் செய்யப்படுகிறது.
நாள்பட்ட கணைய ஆஸ்கைட்டுகள்
OP உடனான பெரிட்டோனியல் குழியில் வெளிப்பாடு பெரும்பாலும் தோன்றுகிறது, இருப்பினும், கணைய ஆஸைட்டுகள் ஒரு அரிதான நோயியல் நிகழ்வு ஆகும். சில சந்தர்ப்பங்களில், அடிவயிற்று குழியில் ஒரு வெளியேற்ற செயல்முறையின் வளர்ச்சி சாதகமாக முடிவடையாது; OP க்குப் பிறகு எதிர்வினை வெளியேற்றம் மெதுவாக குவியும் போக்குடன் உறுதிப்படுத்தப்படுகிறது. அதற்கான காரணம், மேலே குறிப்பிட்டுள்ளபடி, போர்டல் நரம்பு அமைப்பில் சுருக்க மற்றும் த்ரோம்போசிஸ் இருக்கலாம். கல்லீரலின் சிரோசிஸ் உள்ள ஒரு நோயாளிக்கு இது பெரும்பாலும் OP அல்லது CP இன் கடுமையான தாக்குதலுடன் காணப்படுகிறது - சிரோசிஸின் சிதைவின் பின்னணியில் கணைய வெளியேற்றம் மற்றும் போர்டல் உயர் இரத்த அழுத்தத்தின் வளர்ந்து வரும் நிகழ்வுகள் உண்மையான ஆஸ்கைட்டுகளில் உணரப்படுகின்றன.
பெரும்பாலும், கணைய நீர்க்கட்டிகள் நோயாளிகளுக்கு வயிற்றுத் துவாரத்தில் படிப்படியாக ஏற்படுகின்றன. கணைய ஆஸ்கைட்டுகளின் வளர்ச்சிக்கு பின்வரும் காரணிகள் பங்களிக்கின்றன: தொராசி நிணநீர் குழாயில் உயர் இரத்த அழுத்தத்துடன் கூடிய ரெட்ரோபெரிட்டோனியல் நிணநீர் முனையங்கள் (பராபன்கிரைடிடிஸ்), குவாஷியோர்கோர் போன்ற கடுமையான புரத-ஆற்றல் குறைபாடு.
கணைய ஆஸைட்டுகளின் மருத்துவ பாடத்தின் இரண்டு வகைகள் வேறுபடுகின்றன. முதல் விருப்பத்தில், கடுமையான வலி நெருக்கடி ஏற்பட்டதைத் தொடர்ந்து, வயிற்றுக் குழியில் திரவம் விரைவாகக் குவிகிறது, இது கணையக் குழாய் அமைப்பின் ஒரு பகுதியைக் கைப்பற்றுவதன் மூலம் குவிய கணைய நெக்ரோசிஸின் வளர்ச்சியால் ஏற்படுகிறது, பின்னர் வயிற்று குழியுடன் தொடர்பு கொள்ளும் சூடோசைஸ்ட்கள் உருவாகின்றன. இரண்டாவது விருப்பம் சி.பியின் துணைக் கிளினிக்கல் பாடத்தின் பின்னணிக்கு எதிராக படிப்படியாக திரவத்தைக் குவிப்பதன் மூலம் வகைப்படுத்தப்படுகிறது, இது நாள்பட்ட கணைய நீர்க்கட்டியின் ஒரு சிறிய பகுதியை அழிக்கும் போது அடிக்கடி காணப்படுகிறது.
நோய் கண்டறிதல் கடினம் அல்ல. ஆஸ்கைட்டுகள் உடல் ரீதியாக தீர்மானிக்கப்படுகின்றன, கூடுதல் ஆய்வுகள் (அல்ட்ராசவுண்ட், எக்ஸ்ரே முறைகள்) மூலம் உறுதிப்படுத்தப்படுகின்றன. ஆஸ்கைட்டுகள் பெரும்பாலும் ப்ளூரல் மற்றும் பெரிகார்டியல் எஃப்யூஷனுடன் சேர்ந்துள்ளன, குறிப்பாக ஆஸ்கைட்டுகளின் ஒருங்கிணைந்த மரபணு நோயாளிகளுக்கு (போர்டல் உயர் இரத்த அழுத்தம், குவாஷியோர்கோர், தொராசி நிணநீர் குழாயின் உயர் இரத்த அழுத்தம்).
நோயறிதல் இறுதியாக லேபரோசென்டெசிஸ் மூலம் சரிபார்க்கப்படுகிறது. அடிவயிற்று குழியில் திரவத்தின் அளவு பெரும்பாலும் குறிப்பிடத்தக்கது மற்றும் 10-15 லிட்டரை எட்டும். லேபரோசென்டிசிஸின் போது பெறப்பட்ட திரவம் வெளிர் மஞ்சள் நிறத்தைக் கொண்டுள்ளது, புரத உள்ளடக்கம் 30 கிராம் / எல்க்கு மேல் இல்லை, சைட்டோலாஜிக்கல் பரிசோதனையுடன், லிம்போசைட்டுகள் ஆதிக்கம் செலுத்துகின்றன. பொதுவாக, ஆஸ்கைட்டுகள் இயற்கையில் சிலிஸ் ஆகும். ஆஸ்கிடிக் திரவத்தில் கணைய நொதிகளின் செயல்பாடு அதிகரிக்கிறது.
இன்ட்ராபெரிட்டோனியல் திரவத்தை அதிகபட்சமாக வெளியேற்றும் லாபரோசென்டெசிஸ் ஒரு தற்காலிக விளைவைக் கொண்டிருக்கிறது, வயிற்றுத் துவாரத்தில் வெளியேற்றம் மீண்டும் விரைவாகக் குவிகிறது. லாபரோசென்டெசிஸ் மீண்டும் செய்யப்படக்கூடாது, ஏனெனில் இது ஒரு அறிகுறி சிகிச்சை மட்டுமே, தற்காலிகமாக இது நோயாளியின் வாழ்க்கைத் தரத்தை மேம்படுத்துகிறது. மீண்டும் மீண்டும் லாபரோசென்டெசிஸ் வெப்பமண்டல பற்றாக்குறையை அதிகரிக்கிறது மற்றும் ஆஸ்கிடிக் திரவத்துடன் புரதத்தை பெருமளவில் இழப்பதால் குவாஷியோர்கரின் அறிகுறிகளைத் தூண்டும்.
கணைய ஆஸைட்டுகளுடன், 2-3 வாரங்களுக்கு சாதாரண அளவுகளில் ஆக்ட்ரியோடைடு (சாண்டோஸ்டாடின்) உடன் மருந்தியல் சிகிச்சை பரிந்துரைக்கப்படுகிறது, பின்னர் அறுவை சிகிச்சை செய்யப்படுகிறது.
கணைய ஆஸ்கைட்டுகள் முக்கியமாக கணைய நீர்க்கட்டிகளால் ஏற்படுவதால், அறுவை சிகிச்சை சிகிச்சையானது போதுமான போதுமான நடவடிக்கையாக மட்டுமே கருதப்படுகிறது, மேலும் பாதுகாப்பான தலையீடு நீர்க்கட்டிகளின் உள் வடிகால் ஆகும். கூடுதல் சிகிச்சையாக, ஆல்கஹால் சிரோசிஸ், ஊட்டச்சத்து ஆதரவு மற்றும் ஹைப்போபுரோட்டினீமியாவை சரிசெய்தல், அத்துடன் டையூரிடிக்ஸ் (ஸ்பைரோனோலாக்டோன்) ஆகியவற்றிற்கு சிகிச்சையளிப்பதை நோக்கமாகக் கொண்ட மருந்துகள் பயன்படுத்தப்பட வேண்டும்.
கணைய அழற்சி
கணைய அழற்சியின் நுரையீரல் வெளியேற்றம் பெரும்பாலும் கணைய ஆஸ்கைட்டுகளுடன் சேர்ந்து, உதரவிதானத்துடன் நெருக்கமாக ஒட்டியிருக்கும் கணைய நீர்க்கட்டியின் முன்னிலையில் அடிக்கடி நிகழ்கிறது, குறிப்பாக அது உறிஞ்சும் போது, அதே போல் ஒரு கணைய ஃபிஸ்துலா உருவாகி பிளேரல் குழிக்குள் திறக்கிறது. ப்ளூரல் குழியில் ஒரு உமிழும் நீர்க்கட்டியின் துளைத்தல் purulent pleurisy இன் வளர்ச்சிக்கு வழிவகுக்கிறது.
உடல் பரிசோதனை எப்போதுமே நோய்க்குறியியல் ப்ளூரிசி அறிகுறிகளை வெளிப்படுத்தாதபோது, ப்ளூரிசி நோயைக் கண்டறிவது ஒரு சிறிய எக்ஸுடேட் மூலம் மட்டுமே கடினம். மார்பு உறுப்புகளின் எக்ஸ்ரே பரிசோதனையைப் பயன்படுத்தி நோயறிதல் இறுதியாக நிறுவப்படுகிறது. ஒரு முக்கியமான நோயறிதல் மதிப்பு ப்ளூரல் பஞ்சர் ஆகும், இது வெளியேற்றத்தின் தன்மையை தெளிவுபடுத்துவதற்கும் மேலும் சிகிச்சையின் தந்திரோபாயங்களை தீர்மானிக்கவும் அனுமதிக்கிறது. கூடுதலாக, ஒரு பெரிய வெளியேற்றத்துடன், குறிப்பாக தூய்மையான, ஒரு பிளேரல் குழி பஞ்சர் சிகிச்சை நோக்கங்களுக்காகவும் பயன்படுத்தப்படலாம் (எக்ஸுடேட்டை வெளியேற்றுதல், சுருக்க அட்லெக்டாசிஸை நீக்குதல், நுண்ணுயிர் குழிக்குள் நுண்ணுயிர் எதிர்ப்பிகளை அறிமுகப்படுத்துதல் போன்றவை).
கணைய நொதிகளின் செயல்பாட்டை தீர்மானிப்பதன் மூலம் வெளியேற்றத்தின் கணைய இயல்பு உறுதிப்படுத்தப்படுகிறது. சிஸ்டிக்-ப்ளூரல் தகவல்தொடர்பு பஞ்சருக்குப் பிறகு சந்தேகிக்கப்பட்டால், அத்தகைய செய்தி அல்லது உள் கணைய ஃபிஸ்துலாவை அடையாளம் காண ஒரு மாறுபட்ட ஆய்வு (நீரில் கரையக்கூடிய மாறுபாட்டைக் கொண்ட ப்ளூரோகிராபி) செய்யப்படுகிறது.
ப்ளூரல் எஃப்யூஷனுக்கான காரணம் கணைய நீர்க்கட்டி என்று நிறுவப்பட்டால், நீர்க்கட்டியின் மீது அறுவை சிகிச்சை தலையீடு அவசியம் (உள் அல்லது வெளிப்புற வடிகால், சிஸ்டெக்டோமி, இடது பக்க கணைய பிரித்தல் போன்றவை). ஒரு பழமைவாத சிகிச்சையாக, ஆக்ட்ரியோடைடு (சாண்டோஸ்டாடின்) பல வாரங்களுக்கு 200 μg தோலடி ஒரு நாளைக்கு 3 முறை பயன்படுத்தப்படுகிறது, இது நீர்க்கட்டி உள்ளடக்கங்களின் உற்பத்தியை கணிசமாகக் குறைக்கிறது.
உணவுக்குழாய் மற்றும் வயிற்றின் வீங்கி பருத்து வலிக்கிற நரம்புகள்
போர்டல் நரம்பு மற்றும் அதன் கிளைகள் விரிவாக்கப்பட்ட கணையத் தலை அல்லது கணைய நீர்க்கட்டியால் அல்லது அவற்றின் த்ரோம்போசிஸ் காரணமாக சுருக்கப்படும்போது உணவுக்குழாய் மற்றும் வயிற்றின் ஹெபடோஜெனிக் சுருள் சிரை நாளங்கள் எழுகின்றன. வீங்கி பருத்து வலிக்கிற நரம்புகளிலிருந்து அதிக அளவில் இரத்தப்போக்கு ஏற்படுவது மிகவும் ஆபத்தானது, இதன் முக்கிய அறிகுறிகள் இரத்தம் தோய்ந்த வாந்தி அல்லது “காபி மைதானம்” வகை வாந்தியெடுத்தல், மெலினா, கடுமையான போஸ்ட்ஹெமோராஜிக் அனீமியா, ரத்தக்கசிவு அதிர்ச்சி வரை ஹைபோவோலீமியா.
இந்த சிக்கலின் கன்சர்வேடிவ் சிகிச்சையானது போதுமான உட்செலுத்துதல்-மாற்று சிகிச்சை, எட்டாம்சைலேட்டின் நிர்வாகம் மற்றும் அஸ்கார்பிக் அமிலத்தின் பெரிய அளவுகளில் உள்ளது. உள்ளூர் ஹீமோஸ்டாசிஸை அடைய, பிளாக்மோர் ஆய்வைப் பயன்படுத்துவது பயனுள்ளதாக இருக்கும், இது உணவுக்குழாய் மற்றும் கார்டியாவின் இரத்தப்போக்கு வீங்கி பருத்து வலிக்கிற நரம்புகளை பல மணி நேரம் (ஒரு நாள் வரை) சுருக்குகிறது. இந்த வழியில் இரைப்பை இரத்தப்போக்கை சீராக நிறுத்த முடியாவிட்டால், அறுவை சிகிச்சை தலையீட்டை நாடவும்.
ஒரு சிறிய அதிர்ச்சிகரமான அறுவை சிகிச்சை பயன்படுத்தப்படுகிறது - இரைப்பை மற்றும் பிளேனிக் தமனியின் பூர்வாங்கப் பிணைப்புடன் இரைப்பைஉணவுக்குழாய் சந்திப்பில் இரத்தப்போக்கு நரம்புகளுக்குள் இரைப்பை மற்றும் ஒளிரும். கணைய நீர்க்கட்டியால் போர்டல் நரம்பு அல்லது அதன் கிளைகளை சுருக்கினால் ஏற்படும் வீங்கி பருத்து வலிக்கிற நரம்புகளுடன், நீர்க்கட்டியை வடிகட்டுதல் அல்லது நீக்குதல் இரத்தப்போக்கு நிறுத்தப்படுவது மட்டுமல்லாமல், வீங்கி பருத்து வலிக்கிற நரம்புகள் காணாமல் போவதற்கும் வழிவகுக்கிறது.
மல்லோரி - வெயிஸ் நோய்க்குறி
கணையத்தில் ஏற்படும் அழற்சி அல்லது அழிவு செயல்முறை அடிக்கடி அல்லது பொருத்தமற்ற வாந்தியால் வெளிப்படும் போது மல்லோரி-வெயிஸ் நோய்க்குறி 3% க்கும் குறைவான நோயாளிகளுக்கு மருத்துவ ரீதியாக கண்டறியப்படுகிறது. நோய்க்குறியின் உருவவியல் அடிப்படையானது இரைப்பை குடல் மாற்றத்தின் பகுதியில், முக்கியமாக குறைந்த வளைவின் பக்கத்திலிருந்து, வயிற்றுச் சுவரின் சளி சவ்வு மற்றும் சப்மியூகோசல் அடுக்கின் சிதைவுகளைக் கொண்டுள்ளது. இடைவெளிகள் ஏற்பட, சுருள் பாத்திரங்கள், பெரிவாஸ்குலர் ஊடுருவல் மற்றும் வயிற்றின் இதயப் பகுதியில் மைக்ரோநெக்ரோசிஸ் ஆகியவற்றுடன் சப்மியூகோசல் அடுக்கில் ஒரு டிஸ்ட்ரோபிக் மாற்றத்தின் வடிவத்தில் ஒரு விசித்திரமான கட்டமைப்பு பின்னணி தேவைப்படுகிறது. போர்டல் உயர் இரத்த அழுத்தத்தின் துணைக் கிளினிக்கல் வடிவங்களின் முக்கியத்துவம் நிராகரிக்கப்படவில்லை.
கணைய அழற்சி, ஆல்கஹால் உட்கொள்ளல் மற்றும் அதிகப்படியான உணவு உட்கொள்ளல் ஆகியவற்றிற்கு பங்களிக்கும் அதே காரணிகள் மல்லோரி-வெயிஸ் நோய்க்குறியின் வளர்ச்சியைத் தூண்டுகின்றன. நோய்க்கிரும வளர்ச்சியில், இருதய மற்றும் பைலோரிக் கூழின் மூடல் செயல்பாட்டின் இடப்பெயர்வுகளுக்கு முக்கிய முக்கியத்துவம் கொடுக்கப்படுகிறது, இதற்கு எதிராக ஒரு ஆத்திரமூட்டும் விளைவு வாந்தியெடுக்கும் போது இன்ட்ராகாஸ்ட்ரிக் அழுத்தத்தில் திடீர் அதிகரிப்பு ஏற்படுகிறது. உணவுக்குழாயின் லுமினுக்குள் இரைப்பை சளிச்சுரப்பியின் விரிவாக்கம், அதே போல் உதரவிதானத்தின் உணவுக்குழாய் திறப்பின் சிறிய நெகிழ் குடலிறக்கம் இருப்பதும் குறிப்பிடத்தக்க முக்கியத்துவம் வாய்ந்தது.
மல்லோரி-வெயிஸ் நோய்க்குறியின் மருத்துவ வெளிப்பாடுகள் இரைப்பை இரத்தப்போக்கு மற்றும் இரத்த இழப்பின் அறிகுறிகளின் உன்னதமான அறிகுறிகளால் ஆனவை. எடிமாட்டஸ் கணைய அழற்சி கொண்ட இளைஞர்களில், இரத்தப்போக்கு இருந்தபோதிலும், உயர் இரத்த அழுத்தம் நீண்ட காலமாக நீடிக்கக்கூடும், இரத்த இழப்பின் அளவிற்கு ஒத்ததாக இருக்காது என்பதை நினைவில் கொள்ள வேண்டும்.
மல்லோரி-வெயிஸ் நோய்க்குறியின் நோயறிதல் அவசரகால ஈஜிடிஎஸ் தரவை அடிப்படையாகக் கொண்டது, இது இரத்தப்போக்குக்கான காரணத்தை நிறுவவும் இடைவெளியின் ஆழத்தை தீர்மானிக்கவும் மட்டுமல்லாமல், உள்ளூர் ஹீமோஸ்டாஸிஸை மேற்கொள்ளவும் அனுமதிக்கிறது. எண்டோஸ்கோபியைச் செய்யும்போது, உணவுக்குழாய், வயிறு மற்றும் டூடெனினம் பற்றிய முழுமையான பரிசோதனை அவசியம், ஏனெனில் OP நோயாளிகளுக்கு மற்றும் சிபி அதிகரிப்பதால், கடுமையான அரிப்பு மற்றும் புண்கள் பெரும்பாலும் கண்டறியப்படலாம்.
மல்லோரி-வெயிஸ் நோய்க்குறிக்கான சிகிச்சையில் ஆண்டிமெடிக் மருந்துகளின் அறிமுகம் அடங்கும்: மெட்டோகுளோபிரமைடு (செருகல்) இன்ட்ராமுஸ்குலர்லி அல்லது டோம்பெரிடோன் (மோட்டிலியம்) தினசரி டோஸில் 40 மி.கி. இணையாக, ஹீமோஸ்டேடிக் மற்றும் உட்செலுத்துதல்-மாற்று சிகிச்சை மேற்கொள்ளப்படுகிறது. கன்சர்வேடிவ் அறுவை சிகிச்சை என்பது பிளாக்மோர் ஆய்வை (12 மணி நேரம்) ஹீமோஸ்டேடிக் சிகிச்சையின் அடிப்படையாக அறிமுகப்படுத்துகிறது. நவீன நிலைமைகளில், எண்டோஸ்கோபிக் டைதர்மிக் (இருமுனை) அல்லது மியூகோசல் சிதைவுகளின் லேசர் உறைதல் ஒரு மாற்று முறையாகக் கருதப்படுகிறது. பெப்சின் செயல்பாட்டை உச்சரிப்பதால் உச்சரிக்கப்படுவதால் வயிற்றின் லுமினில் உருவாகும் த்ரோம்பஸின் புரோட்டியோலிசிஸைத் தடுக்கும் பிபிஐக்களின் (ஒமேப்ரஸோல், லான்சோபிரசோல், ரபேபிரசோல்) கட்டாய நியமனம்,
இரைப்பைக் குழாயின் அரிப்பு மற்றும் அல்சரேட்டிவ் புண்கள்
கணைய அழற்சி நோயாளிகளுக்கு கடுமையான அரிப்பு மற்றும் புண்களின் வளர்ச்சிக்கான ஆபத்து காரணிகள்:
• முதுமை,
En என்செபலோபதியுடன் கல்லீரல் செயலிழப்பு,
Hyp கடுமையான ஹைபோக்ஸீமியாவுடன் சுவாச செயலிழப்பு,
• ஹைபோவோலீமியா மற்றும் அதனுடன் தொடர்புடைய ஹீமோடைனமிக் உறுதியற்ற தன்மை,
• ஹெபடோரனல் நோய்க்குறி,
• கணைய கிரியேட்டோஜெனிக் பெரிட்டோனிட்டிஸ், கணையம் மற்றும் பராபன்கிரேடிக் ஃபைபரில் பியூரூலண்ட்-செப்டிக் செயல்முறைகள்,
Ne நெக்ரோடிக் கணைய அழற்சி அல்லது பிற கணைய நோய்க்கான அதிர்ச்சிகரமான தலையீடு.
OP நோயாளிகளுக்கு 2/3 நோயாளிகளுக்கு முறையான எண்டோஸ்கோபிக் பரிசோதனை மூலம் உணவுக்குழாய் அழற்சியின் கடுமையான அரிப்பு மற்றும் அல்சரேட்டிவ் புண்களைக் கண்டறிய முடியும். பெரும்பாலும், அரிப்பு மற்றும் புண்கள் அடிப்பகுதியிலும் வயிற்றின் உடலிலும் உள்ளூர்மயமாக்கப்படுகின்றன, டியோடனத்தில் குறைவாகவே இருக்கும். கடுமையான புண்கள் பெரும்பாலும் பல.
ரத்தக்கசிவு சிக்கல்களின் வளர்ச்சியில், நேரக் காரணி முக்கியமானது - கணைய அழிவின் வளர்ச்சியின் பின்னர் 3 முதல் 20 நாட்கள் வரை இரத்தப்போக்கு காணப்படுகிறது.
கடுமையான புண்களின் நோய்க்கிருமி உருவாக்கம், சளி சவ்வுகளில் ஆரம்பகால அல்சரேட்டிவ் நெக்ரோடிக் மாற்றங்களின் முன்னேற்றம் மற்றும் இதன் விளைவாக கடுமையான இரத்தப்போக்கு ஏற்படுவது ஆகியவை பின்வருவனவற்றை உள்ளடக்குகின்றன: செரிமான மண்டலத்தின் பல்வேறு பகுதிகளில் மைக்ரோசர்குலேஷனின் இடையூறு, கணைய சுரப்பு திறன் குறைதல், இரைப்பை சுரப்பின் அதிகப்படியான தூண்டுதல், டியோடென்சோஸ்ட்ரிக்.
இஸ்கெமியா, பித்த அமிலங்கள் மற்றும் லைசோலெசிதின் ஆகியவற்றின் ஒருங்கிணைந்த விளைவு, ஹைட்ரோகுளோரிக் அமிலத்தின் ஹைப்பர்செக்ரிஷன் மற்றும் அதிகரித்த பெப்சின் செயல்பாடு இயற்கையாகவே முன்னர் இருந்த மியூகோசல் சமநிலையை ஆக்கிரமிப்பு காரணிகளை நோக்கி மாற்றும். ஹீமோஸ்டாசிஸின் உள்ளூர் கோளாறுகள் பெரும்பாலும் கல்லீரல் சிபி மற்றும் சிபி நோயாளிகளுக்கு கல்லீரலின் பலவீனமான செயற்கை செயல்பாட்டின் காரணமாக உறைதல் காரணிகளின் குறைபாட்டுடன் இணைகின்றன, அவை சப்ஹெபடிக் போர்டல் உயர் இரத்த அழுத்தம், ஹெபடோபிரைவல் நோய்க்குறி மற்றும் கல்லீரல் செயலிழப்பு ஆகியவற்றால் சிக்கலானவை.
கணைய அழற்சி, கடுமையான அரிப்பு மற்றும் அல்சரேட்டிவ் புண்கள் உள்ள பெரும்பாலான நோயாளிகளில் அறிகுறியற்றவை, அவை அரிதாகவே பாரிய இரத்தப்போக்கு, "காபி மைதானம்" வாந்தி மற்றும் ரத்தக்கசிவு போன்ற ஒரு கிளினிக் மூலம் வெளிப்படுகின்றன, அவை பெரும்பாலும் மெலினாவால் வெளிப்படுகின்றன, இது பெரும்பாலும் இரத்தப்போக்குக்கு ஒரு நாள் மட்டுமே ஏற்படுகிறது. நோயறிதலில் முன்னணி இடம் எண்டோஸ்கோபிக் பரிசோதனைக்கு சொந்தமானது, இருப்பினும் நாசோகாஸ்ட்ரிக் அல்லது இரட்டை லுமேன் நாசாயிண்டெஸ்டினல் ஆய்வுகள் உள்ள நோயாளிகளுக்கு இரத்தப்போக்கு சந்தேகத்திற்குரியது.
சிகிச்சையானது சிக்கலானது, உள்ளூர் (எண்டோஸ்கோபியின் உதவியுடன்) மற்றும் முறையான ஹீமோஸ்டேடிக் சிகிச்சை, இரைப்பை சுரப்பு தடுப்பான்கள், சைட்டோபுரோடெக்டர்கள் மற்றும் ஆக்ஸிஜனேற்றிகளைப் பயன்படுத்துதல், அதைத் தொடர்ந்து மைக்ரோசர்குலேஷன் மற்றும் பழுதுபார்க்கும் மருந்துகளை அறிமுகப்படுத்துதல் ஆகியவை அடங்கும்.
அறுவைசிகிச்சை மருத்துவமனைகளில் அடிக்கடி ஏற்படும் தவறுகள், இரத்தப்போக்கு நிறுத்தப்பட்ட பின்னர் சிகிச்சையை முழுமையாக ரத்து செய்தல், அட்ரோபின், பைரென்செபைன், ரானிடிடைன் ஆகியவற்றை நிலையான அளவுகளில் அல்லது ஆன்டாக்டிட்களை தடுப்பான்களாகப் பயன்படுத்துதல், இது ஐடியூக்களின் “சகாப்தத்தில்” முற்றிலும் பகுத்தறிவு அல்ல. இந்த சூழ்நிலையில் தேர்ந்தெடுக்கும் மருந்துகள் பெற்றோர் நிர்வாகத்திற்கான ஒமேபிரசோல் மற்றும் லான்சோபிரசோல் ஆகும். தீவிர இரத்தப்போக்குடன், சோமாடோஸ்டாடினின் செயற்கை அனலாக் ஆக்ட்ரியோடைட்டின் பயன்பாடு பயனுள்ளதாக இருக்கும்.
இந்த நிறுவனத்திற்கு முறையான, உள்ளூர் அல்லது எண்டோஸ்கோபிக் ஹீமோஸ்டாசிஸ் இருந்தபோதிலும், கடுமையான புண்களின் அறுவை சிகிச்சை நீண்டகால அல்லது தொடர்ச்சியான இரத்தப்போக்குக்கு குறிக்கப்படுகிறது.
கணைய ஃபிஸ்துலா
கணையத்தின் ஃபிஸ்துலா கணையத்தின் மோசமாக ஆய்வு செய்யப்பட்ட பிரச்சினைகளில் ஒன்றாகும். இது முதன்மையாக இந்த சிக்கலின் ஒப்பீட்டளவில் அரிதானது (கணைய ஃபிஸ்துலா நோயாளிகளின் எண்ணிக்கையில் அதிகரிப்பு சமீபத்தில் குறிப்பிடப்பட்டிருந்தாலும்). கணைய ஃபிஸ்துலா எப்போதும் கணையத்தின் குழாய் அமைப்புடன் தொடர்புடையது, கணையத்தின் தலை, உடல் அல்லது வால் ஆகியவற்றில் மொழிபெயர்க்கப்படலாம்.
கணைய ஃபிஸ்துலாக்கள் பின்வருமாறு பிரிக்கப்படுகின்றன:
• அதிர்ச்சிகரமான, பிந்தைய நெக்ரோடிக் மற்றும் அறுவை சிகிச்சைக்குப் பின்,
• முழுமையான (முனையம்) மற்றும் முழுமையற்ற (பக்கவாட்டு),
• வெளிப்புறம் (தோலுக்குத் திறந்திருக்கும் அல்லது அடிவயிற்றுச் சுவர் அல்லது அருகிலுள்ள புருலண்ட் குழியின் காயத்திற்குள் ஒரு பத்தியைக் கொண்டிருக்கிறது) மற்றும் உள் (கணைய நீர்க்கட்டி, அண்டை உறுப்புகள் அல்லது பிற துவாரங்களின் குழிக்குத் திறந்திருக்கும் - எடுத்துக்காட்டாக, ப்ளூரல்).
வெளிப்புற கணைய ஃபிஸ்துலாவைக் கண்டறிவதற்கு, ஃபிஸ்துலஸ் வெளியேற்றம் மற்றும் ஃபிஸ்துலோகிராஃபியில் கணைய நொதிகளைத் தீர்மானிக்க வேண்டியது அவசியம்.
கணைய ஃபிஸ்துலா சிகிச்சையில், பழமைவாத மற்றும் அறுவை சிகிச்சை முறைகளின் மிகவும் பகுத்தறிவு கலவையாகும். முழுமையான சிபி சிகிச்சை திட்டத்தின் படி முழுமையற்ற மற்றும் சிக்கலற்ற ஃபிஸ்துலாக்கள் பழமைவாதமாக நடத்தப்படுகின்றன, இது ஃபிஸ்டுலஸ் பாடநெறி மற்றும் குழிவுகளின் கூடுதல் துப்புரவு, ஃபிஸ்துலஸ் போக்கைச் சுற்றியுள்ள சிதைவை நீக்குதல். கணையம் ஃபிஸ்துலாவின் பழமைவாத சிகிச்சை சமீபத்தில் கணையவியலில் ஆக்ட்ரியோடைடு (சாண்டோஸ்டாடின்) அறிமுகப்படுத்தப்பட்டது தொடர்பாக மிகவும் வெற்றிகரமாகிவிட்டது. இந்த மருந்தைப் பயன்படுத்தும் போது, ஃபிஸ்துலஸ் பத்தியில் இருந்து வெளியேற்றும் அளவு 10 மடங்கு அல்லது அதற்கும் அதிகமாக குறைவது குறிப்பிடப்பட்டுள்ளது, இது நீர்-எலக்ட்ரோலைட் இடையூறுகளுக்கு ஈடுசெய்யவும், ஃபிஸ்டுலஸ் பத்தியை போதுமான அளவு சுத்தப்படுத்தவும் மற்றும் தோல் சிதைவை அகற்றவும் உங்களை அனுமதிக்கிறது. 100-300 μg தினசரி அளவிலான ஆக்ட்ரியோடைடு 6 நாட்களுக்குள் 70% க்கும் அதிகமான நோயாளிகளுக்கு ஃபிஸ்துலாவை மூட உதவுகிறது என்பதற்கான சான்றுகள் உள்ளன.
கணைய ஃபிஸ்துலாக்களின் நீடித்த இருப்பு பல்வேறு சிக்கல்களுக்கு வழிவகுக்கிறது: நொதிகளின் வெளிப்புற இழப்பு காரணமாக ஏற்படும் மாலாப்சார்ப்ஷன், மாலாப்சார்ப்ஷன் காரணமாக வெப்பமண்டல பற்றாக்குறை மற்றும் ஃபிஸ்டுலஸ் பாடத்திலிருந்து வெளியேற்றப்படுவதன் மூலம் புரதம், திரவம் மற்றும் சுவடு கூறுகளின் நீடித்த இழப்பு, தூய்மையான சிக்கல்கள் (ஃபிஸ்துலாவின் சப்ளைஷன், ஃபிஸ்டுரோ ரெசெமோனல்) ஃபிஸ்துலஸ் பத்தியில் (அல்சரேட்டிவ் டெர்மடிடிஸ், அரிக்கும் தோலழற்சி), அரிக்கும் இரத்தப்போக்கு சுற்றி பல்வேறு தோல் புண்கள்.
அறுவைசிகிச்சை சிகிச்சைக்கான அறிகுறிகளைத் தீர்மானிக்க, குறிப்பாக நீடித்த (4-6 வாரங்கள்) மற்றும் பயனற்ற பழமைவாத சிகிச்சையின் போது, ஃபிஸ்துலோகிராஃபி செய்ய வேண்டியது அவசியம், இதில் ஜி.எல்.பியுடனான ஃபிஸ்டுலஸ் பாடத்தின் தொடர்பை அடையாளம் காண முடியும், கோடுகள், சிஸ்டிக் வடிவங்கள். கணைய ஃபிஸ்துலா நோயாளிகளுக்கு பழமைவாத சிகிச்சையின் கால அளவு அதிகரிப்பு அறுவை சிகிச்சை தலையீட்டின் உடனடி முடிவுகளை மோசமாக்குகிறது. மருந்தியல் சிகிச்சையை எதிர்க்கும் முழுமையான அல்லது முனைய வெளிப்புற கணைய ஃபிஸ்துலாக்களுடன், அறுவை சிகிச்சை தலையீட்டிற்கு மாற்றாக மறைமுக சிகிச்சை இருக்கலாம் - ஃபிஸ்துலா மற்றும் கணையக் குழாய் அமைப்பின் சில பகுதிகளை பாலிமெரிக் பொருட்களுடன் “நிரப்புதல்”.
ஜெலடோபிரீவல் நோய்க்குறி, டெபடோசெல்லுலர் பற்றாக்குறை மற்றும் கல்லீரல் என்செபலோபதி
ஜெலடோபிரீவல் நோய்க்குறி என்பது கடுமையான, கடுமையான கணைய நோய்களின் சிக்கலாகும். ஹெபடோபிரைவல் நோய்க்குறியின் காரணங்கள்:
Pan கணையம், ரத்தக்கசிவு அல்லது அதிர்ச்சிகரமான அதிர்ச்சியுடன் கல்லீரலுக்கு நேரடி சேதம், கணையக் காயத்துடன் (அதிர்ச்சி கல்லீரல் என அழைக்கப்படுகிறது),
• கடுமையான அழிவு கணைய அழற்சி, போதிய சிகிச்சையுடன் தீவிர எண்டோடாக்ஸீமியாவுடன் நிகழ்கிறது (கணையம்-கல்லீரல் பற்றாக்குறை என்று அழைக்கப்படுகிறது),
OP OP (தொற்று நச்சு கல்லீரல் செயலிழப்பு அல்லது செப்டிக் கல்லீரல் என அழைக்கப்படுபவை) இன் சிக்கலான சிக்கல்களின் கட்டத்தில் அதிக ஆக்கிரமிப்பு அல்லது பொதுவான நோய்த்தொற்று ஏற்பட்டால் நுண்ணுயிர் போதை,
• போர்டல் சிரை த்ரோம்போசிஸ்,
C கணையத்தில் அறுவை சிகிச்சை தலையீடு (அவசரகால அல்லது திட்டமிடப்பட்ட) குறிப்பிடத்தக்க அதிர்ச்சி மற்றும் மயக்க மருந்து பாதுகாப்பின் போதாமை, குறிப்பாக அறுவை சிகிச்சைக்கு முன்னர் கல்லீரலின் குறிப்பிடத்தக்க மீறல்களின் பின்னணியில்,
• தீவிர மற்றும் நீடித்த கொலஸ்டாஸிஸ், குறிப்பாக அறுவை சிகிச்சை, OP, திரும்பப் பெறுவதற்கான அறிகுறிகள், ஹெபடோடாக்ஸிக் மருந்துகளின் அதிகப்படியான அளவு போன்றவற்றின் காரணமாக ஹைபோக்சிக் மற்றும் நச்சு கல்லீரல் சேதத்தின் பின்னணிக்கு எதிராக.
ஹெபடோபிரைவல் நோய்க்குறியின் தீவிரம் கல்லீரலின் புரத ஒருங்கிணைப்பு செயல்பாட்டில் பல்வேறு ஆழமான மாற்றங்களால் வகைப்படுத்தப்படுகிறது, முதன்மையாக, மோர் புரதங்களின் உள்ளடக்கத்தில் ஏற்படும் மாற்றங்கள் (அல்புமின், டிரான்ஸ்ஃபிரின், சீரம் கோலினெஸ்டெரேஸ்), சைட்டோலிசிஸ் மற்றும் கோலெஸ்டாசிஸின் குறிப்பான்களின் தோற்றம்.
சிக்கலான சிகிச்சை - எட்டியோட்ரோபிக், நோய்க்கிருமி மற்றும் அறிகுறி. நோயியல் அணுகுமுறைகள் வேறுபட்டவை மற்றும் நோய்க்குறியின் உடனடி காரணத்தை சரிசெய்வதை நோக்கமாகக் கொண்டுள்ளன. ஹெபடோபுரோடெக்டர்கள் (ஹெப்டிரல், யூர்சோஃபாக், அத்தியாவசிய கோட்டை), ஆக்ஸிஜனேற்றிகள் (அஸ்கார்பிக் அமிலம், ஒலிகோகாய்-சே, யூனிடியோல், முதலியன), குளுக்கோகார்ட்டிகாய்டுகள் (ப்ரெட்னிசோலோன், மெதைல்பிரெட்னிசோலோன்), நச்சுத்தன்மை சிகிச்சை மற்றும் ஊட்டச்சத்து ஆதரவு ஆகியவை நோய்க்கிரும ரீதியாக நியாயப்படுத்தப்படுகின்றன. நச்சுத்தன்மையில் உட்செலுத்துதல் சிகிச்சை மட்டுமல்லாமல், எக்ஸ்ட்ரா கோர்போரல் ஹீமோகோரெக்ஷன் முறைகள் (பிளாஸ்மாபெரிசிஸ், ஹீமோசார்ப்ஷன்) ஆகியவை அடங்கும். என்டோரோசார்பெண்டுகளின் வாய்வழி நிர்வாகமும் (என்டோரோஸ்கெல், பாலிபேன்) பயனுள்ளதாக இருக்கும், மேலும் லாக்டூலோஸ் (டுஃபாலாக்) மிகவும் பயனுள்ளதாக இருக்கும்.
ஹெபடோசெல்லுலர் பற்றாக்குறை என்பது ஹெபடோபிரைவல் நோய்க்குறியின் தீவிர அளவு ஆகும், இது OP இன் கடுமையான வடிவங்களுடன், பொதுவான பித்த நாளத்தின் இன்ட்ராபன்கிரேடிக் பகுதியின் தடுப்பின் பின்னணிக்கு எதிராக நீடித்த கொலஸ்டாஸிஸ், பொதுவான பித்த நாளக் கால்குலஸின் நீடித்த தொகுதியுடன் பிலியரி-சார்ந்த சிபி. கணைய அழற்சி நோயாளிகளுக்கு ஹெபடோபெல்லுலர் பற்றாக்குறையின் வளர்ச்சி அரிதாகவே பூரணமானது, முழுமையான வைரஸ் அல்லது மருந்து ஹெபடைடிஸைப் போலவே, இது பெரும்பாலும் நீடித்த வகையின்படி தொடர்கிறது, இது தீவிர சிகிச்சையின் சில கூறுகளின் ஒரு குறிப்பிட்ட ஹெபடோஸ்டேபிலைசிங் விளைவு காரணமாகும்.
ஹெபடோசெல்லுலர் பற்றாக்குறையின் முக்கிய மருத்துவ வெளிப்பாடு கல்லீரல் என்செபலோபதி ஆகும். கல்லீரல் என்செபலோபதி என்ற சொல் கடுமையான அல்லது நாள்பட்ட கல்லீரல் சேதத்தின் விளைவாக வளரும் பெருமூளைக் கோளாறுகளின் முழு சிக்கலையும் குறிக்கிறது. மீளக்கூடிய நரம்பியல் மற்றும் மனநல கோளாறுகள் தீவிரத்தில் வேறுபடுகின்றன மற்றும் வெவ்வேறு சேர்க்கைகளில் காணப்படுகின்றன, இது கல்லீரல் என்செபலோபதியின் நிலைகளை (தீவிரத்தை) வேறுபடுத்துவதை சாத்தியமாக்குகிறது.
கல்லீரல் என்செபலோபதிக்கு சிகிச்சையளிப்பது ஒரு கடினமான பணியாகவே உள்ளது, ஏனெனில் நோயின் எட்டாலஜிக்கல் காரணியை நீக்குவது எப்போதுமே சாத்தியமில்லை, மேலும் தற்போது பயன்படுத்தப்படும் சிகிச்சை அணுகுமுறைகள் பன்முகத்தன்மை கொண்டவை மற்றும் தரப்படுத்தப்படவில்லை. குறைந்த புரத ஊட்டச்சத்து, மலமிளக்கியின் பயன்பாடு மற்றும் குடல்களை இயந்திர சுத்தம் செய்வதற்கான பல்வேறு முறைகள், குடல் தூய்மைப்படுத்தும் நோக்கத்திற்காக நுண்ணுயிர் எதிர்ப்பிகளின் பயன்பாடு, யூரியா சுழற்சியின் இடைநிலை வளர்சிதை மாற்றங்கள், கிளைத்த சங்கிலி அமினோ அமிலங்கள், பென்சோடியாசெபைன் ஏற்பிகளின் எதிரிகள் மற்றும் பிற மருந்துகளை பெரும்பாலான காஸ்ட்ரோஎன்டாலஜிஸ்டுகள் பரிந்துரைக்கின்றனர்.
குடலில் அம்மோனியா உருவாவதைக் குறைப்பதற்காக, லாக்டூலோஸ் (டுபாலாக்) பயன்படுத்தப்படுகிறது - பெருங்குடலில் லாக்டிக் மற்றும் அசிட்டிக் அமிலங்களாக உடைந்து, குடல் லுமினில் உள்ள பிஹெச் குறைக்கிறது, அம்மோனியா பாக்டீரியாவின் செயல்பாட்டைத் தடுக்கிறது மற்றும் அம்மோனியா உறிஞ்சப்படுவதைக் குறைக்கும் ஒரு செயற்கை டிசாக்கரைடு. மருந்தின் டோஸ் தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது (30 முதல் 120 மில்லி / நாள் வரை). மருந்தைப் பயன்படுத்த முடியாவிட்டால், அது ஒரு எனிமாவில் பரிந்துரைக்கப்படுகிறது (700 மில்லி தண்ணீருக்கு 300 மில்லி சிரப் ஒரு நாளைக்கு 2 முறை).
கல்லீரல் என்செபலோபதியின் நோய்க்கிரும வளர்ச்சியில் ஹைபர்மமோனீமியாவின் ஆதிக்கம் முக்கியமானது கல்லீரலில் அம்மோனியாவின் நடுநிலைப்படுத்தலை மேம்படுத்தும் மருந்துகளை நியமிப்பதற்கான அடிப்படையாகும். மிகவும் பொதுவானது எல்-ஆர்னிதின்-எல்-அஸ்பார்டேட் ஆகும்.
ரத்தக்கசிவு நோய்க்குறியுடன் ஹெபடோசெல்லுலர் பற்றாக்குறையின் அறிமுகம் சாத்தியம் - மூக்கு மற்றும் கருப்பை இரத்தப்போக்கு, நரம்புகளின் ஊசி மற்றும் நரம்புத் தளங்களில் இரத்தக்கசிவு, கால்களில் தோலடி இரத்தக்கசிவு, அழுத்தத்திற்கு ஆளாகும் இடங்களில், இரைப்பை குடல் இரத்தப்போக்கு அதிகரிக்கும்.
ஆரம்ப கொலஸ்டாசிஸின் விஷயத்தில் ஹெபடோசெல்லுலர் பற்றாக்குறைக்கான ஆய்வக அளவுகோல்கள் ஹைபர்பிலிரூபினேமியாவால் வகைப்படுத்தப்படுகின்றன, மேலும் ஒரு “தலைவரின் மாற்றம்” உள்ளது - ஒருங்கிணைக்கப்படாத பிலிரூபின் விகிதம் அதிகரிக்கிறது. அதிர்ச்சி கல்லீரல் பாதிப்புடன், என்செபலோபதியின் விளைவுகளுடன் பிந்தைய அறுவைசிகிச்சை ஹெபடோரெனல் நோய்க்குறி, ஹைபர்பிலிரூபினேமியா மிதமானதாக இருக்கலாம். ஹைபர்கொலெஸ்டிரோலீமியா மறைந்துவிடும், இரத்த சீரம் உள்ள மொத்த கொழுப்பின் செறிவு நெறியின் குறைந்த வரம்பை (3.5 மிமீல் / எல்) நெருங்குகிறது, ஆய்வு செய்யப்படாத கொலஸ்ட்ரால் கூறுகளின் உள்ளடக்கம் குறிப்பாக குறைக்கப்படுகிறது. ஆல்புமினின் முழுமையான அளவு கூர்மையாக குறைகிறது (20 கிராம் / எல் வரை), மன அழுத்த வினையூக்கத்தின் தாக்கம் இருந்தபோதிலும், யூரியாவின் மட்டத்தில் தெளிவற்ற மாற்றங்கள் மற்றும் செயற்கை ஊட்டச்சத்தைப் பயன்படுத்தி போதுமான பிளாஸ்டிக் ஆதரவு.
அல்டிமேட் ஹைபோஅல்புமினீமியா பெரும்பாலும் ஹைபராசோடீமியாவுடன் இணைக்கப்படுகிறது. நைட்ரஜன் ஸ்லாக்கின் குறிப்பிடத்தக்க விகிதம் கல்லீரலால் உறிஞ்சப்படாத நைட்ரஜன் பாலிபெப்டைடுகள் ஆகும். சீரம் சூடோகோலினெஸ்டரேஸின் செயல்பாடு மற்றும் செருலோபிளாஸ்மின் செறிவு, டிரான்ஸ்ப்ரின் கூர்மையாக குறைகிறது, இது கல்லீரலின் புரத ஒருங்கிணைப்பு செயல்பாட்டின் ஆழமான கோளாறுகளைக் குறிக்கிறது. ஹெபடோசெல்லுலர் பற்றாக்குறையின் நீடித்த வடிவம் ஆஸைட்டுகள் உட்பட எடிமா நோய்க்குறியின் வளர்ச்சியால் வகைப்படுத்தப்படுகிறது, இதன் வளர்ச்சியில் ஒரு முக்கிய பங்கு முற்போக்கான ஹைப்போபுரோட்டினீமியா மற்றும் போர்டல் சிரை அழுத்தத்தின் அதிகரிப்பு ஆகியவற்றால் மட்டுமல்ல, ஆல்டோஸ்டிரோன் மூலம் கல்லீரல் செயலிழக்கப்படுவதிலும் குறைகிறது.
கோகுலோகிராமில் குறிப்பிடத்தக்க மாற்றங்கள் ஹெபடோசெல்லுலர் பற்றாக்குறையின் சிறப்பியல்பு: புரோத்ராம்பின் குறியீட்டில் ஒரு முற்போக்கான குறைவு (60% மற்றும் அதற்கும் குறைவானது), புரோகான்வெர்டின் (40% க்கும் குறைவாக), ஃபைப்ரினோஜெனின் செறிவில் மிதமான குறைவு, செயலில் உள்ள பியூரூலண்ட்-அழற்சி செயல்முறையின் சில நோயாளிகள் இருந்தபோதிலும், இது பொதுவாக ஹைபர்கோகுலேஷனுக்கு பங்களிக்கிறது. அதே நேரத்தில், ஃபைப்ரினோலிசிஸ் மற்றும் புரோட்டியோலிசிஸின் செயல்பாடு அதிகரிக்கிறது.
அத்தகைய நோயாளிகளில் சைட்டோலிடிக் ஆய்வக நோய்க்குறி அஸ்பார்டைலாமினோட்ரான்ஸ்ஃபெரேஸில் சாதகமற்ற அதிகரிப்பு மற்றும் டி ரைடிஸ் குணகத்தின் தவறான இயல்பாக்கலின் அறிகுறிகளால் வகைப்படுத்தப்படுகிறது. Γ- குளுட்டமைல் டிரான்ஸ்பெப்டிடேஸின் உயர் செயல்பாடு உள்ளது, ஆனால் மிகக் கடுமையான சந்தர்ப்பங்களில் இது குறைகிறது. இயற்கையான ஆக்ஸிஜனேற்ற பாதுகாப்பு காரணிகளின் செயல்பாட்டில் குறிப்பிடத்தக்க குறைவைக் கருத்தில் கொண்டு, லிப்பிட் பெராக்ஸைடேஷனில் மிதமான அதிகரிப்பு கூட (மாலோண்டியல்டிஹைட் மற்றும் டைன் கான்ஜுகேட்ஸின் செறிவால் தீர்மானிக்கப்படுகிறது) நோயாளியின் உடலில் ஹெபடோபிரீவல் நோய்க்குறியுடன் பாதகமான விளைவைக் கொண்டிருக்கிறது மற்றும் ஹெபடோசெல்லுலர் பற்றாக்குறையின் அதிகரிப்புக்கு காரணமாகிறது.
ஹெபடோசெல்லுலர் பற்றாக்குறைக்கு வெற்றிகரமாக சிகிச்சையளிப்பது பிரிகோமாவின் கட்டத்தில் மட்டுமே சாத்தியமாகும். மாற்று பரிமாற்றம், இது எரிசக்தி விநியோகத்தையும், புரோகோகுலண்டுகளின் அளவையும் பராமரிக்க அனுமதிக்கிறது (பெரிய அளவிலான விகாசோலுடன் கூடிய சொந்த பிளாஸ்மா), ஒரு நிலையான விளைவைக் கொடுக்காது. ஆற்றல் அடி மூலக்கூறுகளை (குளுக்கோஸ்) பயன்படுத்தும் போது, ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலைக்கான சாத்தியத்துடன் வெளிப்புற இன்சுலின் சகிப்புத்தன்மை குறைவதைப் பற்றி ஒருவர் நினைவில் கொள்ள வேண்டும்.
சால்யூரிடிக்ஸ் (சற்றே சேதமடைந்த சிறுநீரகங்களுடன்) பயன்படுத்துவதன் மூலம் அல்புமின் குறைபாட்டை உட்செலுத்துதல் எடிமாட்டஸ்-அஸ்கிடிக் நோய்க்குறியின் தீவிரத்தை குறைக்கும். அதிகப்படியான பாக்டீரியா வளர்ச்சியை அடக்குவதற்கு, கனமைசின் (ஒரு நாளைக்கு 4 கிராம் வரை), டோப்ராமைசின், பாலிமைக்ஸின் போன்ற மறுசீரமைக்க முடியாத நுண்ணுயிர் எதிர்ப்பிகளை உட்கொள்வது குறிக்கப்படுகிறது.
அவர்கள் நேரடி ஆக்ஸிஜனேற்றிகளைப் பயன்படுத்துகிறார்கள் (வைட்டமின் ஈ 600-800 மி.கி / நாள் வரை இன்ட்ராமுஸ்குலர்லி, உள்ளே டிபுனோல்), அத்துடன் எண்டோஜெனஸ் ஆக்ஸிஜனேற்ற பாதுகாப்பு அமைப்புகளை உறுதிப்படுத்தும் மருந்துகள் (5 மில்லி யூனிடியோல் ஒரு நாளைக்கு 2-3 முறை). ஹெபடோபிரோடெக்டர்களின் பயன்பாடு (ஹெப்டிரல், அத்தியாவசிய கோட்டை, முதலியன) ஹெபடோசெல்லுலர் பற்றாக்குறைக்கு வழிவகுத்த நோயியல் காரணிகளைப் பராமரிக்கும் போது பயனற்றதாக இருக்கலாம்.
புரோகோகுலண்டுகளின் செறிவு அதிகரிப்பு மற்றும் இரத்த ஃபைப்ரினோலிடிக் செயல்பாட்டின் குறைவு, சீரம் அல்புமின், செருலோபிளாஸ்மின் (பின்னர் சீரம் கோலினெஸ்டரேஸ் செயல்பாடு) ஆகியவற்றின் உள்ளடக்கத்தை சீராக இயல்பாக்குதல், இரத்தத்தில் லிப்பிட் பெராக்ஸைடேஷன் தயாரிப்புகளின் வெளிப்பாட்டின் குறைவு ஆகியவை நோயாளியின் தொடர்ச்சியான தீவிரமான மீட்சியுடன் நிரூபிக்கப்படுகின்றன.
நோயியல் ஏன் எழுகிறது?
திரவக் குவிப்புக்கான காரணங்கள்:
- புற்றுநோயியல் (வீரியம் மிக்க உருவாக்கம்),
- கல்லீரலின் சிரோசிஸ் (75% மக்களில் காணப்படுகிறது)
- இதய செயலிழப்பு
- பல்வேறு சிறுநீரக நோய்கள்
- காசநோய்,
- கல்லீரலில் அதிகரித்த அழுத்தம்,
- மகளிர் நோய் நோய்கள் (பெண்களில்),
- கணைய அழற்சி.
மிகவும் கடினமான நிகழ்வுகளில் ஒன்று புற்றுநோயியல் இருப்பது. ஏமாற்றமளிக்கும் முன்கணிப்பு மற்றும் அதிகரித்த அறிகுறிகளைக் கொண்ட ஒரு நோயாளிக்கு அறுவை சிகிச்சை பரிந்துரைக்கப்படலாம்.
புதிதாகப் பிறந்தவர்களும் ஆஸ்கைட்டுகளால் பாதிக்கப்படலாம். பொதுவாக இது ஒரு குழந்தையின் செரிமான மண்டலத்தில் ஏற்படும் வளர்ச்சிக் கோளாறுகள், பல்வேறு பிறவி எடிமா ஆகியவற்றால் ஏற்படுகிறது.
நிச்சயமாக, இந்த விஷயத்தில், நோயியலின் முக்கிய காரணங்கள் குழந்தையை சுமந்த தாயின் பல்வேறு நோய்கள் அல்லது கெட்ட பழக்கங்கள்.
அதிகப்படியான திரவம் குழந்தையின் உணவில் புரதத்தின் பற்றாக்குறையை ஏற்படுத்தும். சில நேரங்களில் புதிதாகப் பிறந்த குழந்தைகளுக்கான ஆஸ்கைட்டுகளின் முன்கணிப்பு ஏமாற்றமளிக்கிறது
உடலில் அதிகப்படியான திரவம் ஏன் குவியத் தொடங்கியது என்பதை சரியாகப் புரிந்து கொள்ள, நீங்கள் ஒரு நிபுணரைப் பார்வையிட வேண்டும் மற்றும் வன்பொருள் கண்டறியலுக்கு உட்படுத்த வேண்டும்.
திரவ குவிப்பு வழிமுறை மற்றும் நோயறிதல்
ஒவ்வொரு நபருக்கும் வியாதியின் வளர்ச்சி வெவ்வேறு வழிகளில் நிகழ்கிறது. இது எவ்வாறு நிகழ்கிறது என்பதை நன்கு புரிந்துகொள்ள மனித உடலைப் பார்ப்போம்.
உள்ளே உறுப்புகளை உள்ளடக்கிய சீரியஸ் சவ்வு (சவ்வு) உள்ளது. இது சிலவற்றை முழுமையாக உள்ளடக்கியது, சில தொடுவதில்லை. உறுப்புகளை மூடுவதோடு கூடுதலாக, சவ்வு திரவத்தை உருவாக்குகிறது.
பகலில், இது சுரக்கப்பட்டு உறிஞ்சப்படுகிறது, உறுப்புகள் சாதாரணமாக வேலை செய்ய அனுமதிக்கிறது மற்றும் ஒன்றாக ஒட்டாது. ஒரு நபர் அதிகப்படியான திரவத்தால் பாதிக்கப்பட்டால், அதன் உற்பத்தியின் செயல்பாடு மீறப்படுகிறது.
தலைகீழ் செயல்முறை நடைபெறுகிறது, இது நச்சுக்களுக்கு சாதகமான சூழலை உருவாக்குகிறது. இது சம்பந்தமாக, சிறப்பியல்பு அறிகுறிகளும் தோன்றும்.
ஒரு நபர் கல்லீரலின் சிரோசிஸால் நோய்வாய்ப்பட்டிருந்தால், திரவம் மற்றொரு வழியில் குவிகிறது.
ஆஸைட்டுகள் உருவாக நான்கு வழிகள் உள்ளன:
- கல்லீரலின் சிரோசிஸுடன், அழுத்தம் அதிகரிக்கிறது, இதன் விளைவாக அடிவயிற்றில் திரவம் குவிந்து கிடக்கிறது,
- நிணநீர் வடிகால் மூலம் நரம்புகளின் சுமையை குறைக்க உடல் முயற்சிக்கிறது. நிணநீர் உயர் இரத்த அழுத்தம் உருவாகிறது (உடல் சுமைகளை சமாளிக்க முடியாது), பாத்திரங்களிலிருந்து திரவம் வயிற்று குழிக்குள் பாய்கிறது. சிறிது நேரம், அவள் திரவத்தை உறிஞ்சி, அதை சமாளிப்பதை நிறுத்துகிறாள்,
- கல்லீரலின் சிரோசிஸுடன், கல்லீரல் உயிரணுக்களின் எண்ணிக்கை குறைகிறது, குறைந்த புரதம் உற்பத்தி செய்யப்படுகிறது, திரவம் பாத்திரங்களை விட்டு வெளியேறுகிறது, இலவச பெரிட்டோனியம் அப்படி இருக்காது,
- அடிவயிற்று குழியில் திரவம் சேருவதோடு, இரத்தத்திலிருந்து திரவம் வெளியேறும். பின்னர் வெளியாகும் சிறுநீரின் அளவு குறைவதைப் பின்பற்றுகிறது, இரத்த அழுத்தம் அதிகரிக்கிறது.
நான்காவது புள்ளியின் பின்னர், திரவக் குவிப்பு வேகமாகவும் அதிகரிக்கவும் செய்கிறது. புற்றுநோயியல் காரணமாக மேலும் சிக்கல்கள் (ஏதேனும் இருந்தால்) சாத்தியமாகும்.
ஒரு நபர் இதய செயலிழப்பால் அவதிப்பட்டால், கல்லீரலில் உள்ள அழுத்தம் குதிக்கிறது, இதன் விளைவாக திரவம் அதன் பாத்திரங்களிலிருந்து ஆவியாகிறது.
பெரிட்டோனியத்தின் அழற்சி செயல்முறை திரவத்தின் ஒரு பெரிய உற்பத்தியைத் தூண்டுகிறது, அதை சமாளிக்க முடியாது, இதன் விளைவாக அது பெரிட்டோனியத்தில் ஊடுருவுகிறது.
மருத்துவர்கள் வழக்கமாக அல்ட்ராசவுண்ட் பயன்படுத்துகிறார்கள், இது ஆஸைட்டுகளை கண்டறிய உதவுகிறது. இதனுடன், சிரோசிஸுக்கு ஒரு கல்லீரல் பரிசோதிக்கப்படுகிறது.
இதயத்தின் நிலை, நோயாளியின் நரம்புகள், திரவம் குவியும் இடம் ஆகியவற்றைப் புரிந்து கொள்ள அல்ட்ராசவுண்ட் செய்யப்படுகிறது.
அல்ட்ராசவுண்ட் இல்லாமல் நீங்கள் ஒரு பரிசோதனையை நடத்தலாம் - நோயாளியின் அடிவயிற்றில் ஒரு படபடப்பு செய்ய. திரவ அதிர்வுகளை உணர்ந்தால், ஆஸ்கைட்டுகள் கண்டறியப்படுகின்றன.
நவீன தொழில்நுட்பங்கள் மற்றும் அல்ட்ராசவுண்ட் அரை லிட்டருக்கும் அதிகமான அளவைக் கொண்ட திரவத்தைக் கருத்தில் கொள்ள உங்களை அனுமதிக்கிறது.
கல்லீரலின் நிலை, சிரோசிஸின் அளவை நிறுவ ஹெபடோசிண்டிகிராஃபி (அல்ட்ராசவுண்டின் அனலாக்) பயன்படுத்துங்கள்.
சிரோசிஸின் அளவு, அதன் வளர்ச்சி ஒரு கோகுலோமீட்டரால் நிறுவப்பட்டுள்ளது - இது இரத்த உறைதலை தீர்மானிக்க உதவும் ஒரு சாதனம்.
டாக்டர்கள் சில நேரங்களில் α- ஃபெட்டோபுரோட்டினுக்கு சிரை இரத்த பரிசோதனைகளை மேற்கொள்கின்றனர், இது அதிகப்படியான திரவத்தை ஏற்படுத்தும் கல்லீரல் புற்றுநோயைக் கண்டறியும்.
உறுப்புகளின் எக்ஸ்ரே கூட நோயறிதலுக்கு உதவுகிறது. எடுத்துக்காட்டாக, நுரையீரலின் எக்ஸ்ரே காசநோயின் அளவு, திரவத்தின் இருப்பு, திரவக் குவிப்புக்கான காரணம் ஆகியவற்றை அடையாளம் காண உதவும்.
ஆஞ்சியோகிராபி உள்ளது - இரத்த நாளங்கள் பற்றிய ஆய்வு (அல்ட்ராசவுண்டின் அனலாக்), இது ஆஸைட்டுகளின் காரணங்களை அடையாளம் காண உதவுகிறது (வாஸ்குலர் தோற்றத்தின் ஆஸ்கைட்டுகள்).
பெரிட்டோனியம் மற்றும் கல்லீரலின் பயாப்ஸி பகுப்பாய்வு சாத்தியமாகும். சில நேரங்களில் மருத்துவர்கள் ஆராய்ச்சி செய்தபின், திரவ பரிசோதனை செய்கிறார்கள். நோயாளிக்கு யூரியா, சோடியம், கிரியேட்டினின், பொட்டாசியம் பற்றிய பகுப்பாய்வு பரிந்துரைக்கப்படலாம்.
வியாதிக்கு சிகிச்சையளிக்கும் முறைகள்
இப்போது ஆஸ்கைட்டுகளுக்கு சிகிச்சையளிக்க பல வழிகள் உள்ளன. இந்த நோய் பெரும்பாலும் இரைப்பை குடல், கல்லீரல் மீறல்களுடன் தொடர்புடையது.
இரைப்பை அழற்சி மற்றும் புண்களுக்கு சிகிச்சையளிக்க, எங்கள் வாசகர்கள் வெற்றிகரமாக துறவி தேயிலை பயன்படுத்துகின்றனர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
இந்த உண்மையைப் பொறுத்தவரை, மருத்துவர்கள் பெரும்பாலும் கனமான உணவுகள், தீங்கு விளைவிக்கும் உணவுகள், ஆல்கஹால் மற்றும் உப்பு இல்லாத உணவை பரிந்துரைக்கின்றனர்.
குறைந்த கொழுப்பு சூப்கள், கோழியில் சமைத்த உணவு குழம்புகள், வியல் பரிந்துரைக்கப்படுகிறது. கஞ்சியை கொட்டைகள் மாற்ற வேண்டும்.
ஆஸ்கைட்ஸ் நோயாளிகள் ஒரு உணவை கண்டிப்பாக பின்பற்ற வேண்டும், இல்லையெனில் நோயின் சிக்கல்கள் அல்லது மறுபிறப்பு ஏற்படும் அபாயம் உள்ளது.
நீங்கள் முள்ளங்கி, பூண்டு, வெங்காயம், முள்ளங்கி, சிவந்த பழுப்பு, முட்டைக்கோஸ், டர்னிப்ஸ், பல்வேறு வகையான சிட்ரஸ் பழங்களை உண்ண முடியாது. ஸ்கீம் பால் மற்றும் ஸ்கீம் பால் பொருட்கள் மட்டுமே சாப்பிட வேண்டும்.

நீங்கள் வறுத்த, உப்பு, காரமான சாப்பிட முடியாது. பல்வேறு புகைபிடித்த இறைச்சிகள், தொத்திறைச்சிகள், குண்டுகள் பரிந்துரைக்கப்படவில்லை. மாவிலிருந்து மிட்டாய், எந்த பேக்கிங்கும் சாத்தியமில்லை.
இருப்பினும், இந்த நோய்க்கான உணவு மனித உணவின் பன்முகத்தன்மையில் குறிப்பிடத்தக்க குறைவைக் குறிக்கவில்லை. நோயாளி சூடான பானங்களை உட்கொள்ள வேண்டும்.
தொண்ணூறு சதவீத உணவுகளை வேகவைக்க வேண்டும். ரொட்டியை உலர்த்தலாம். பிசைந்த இறைச்சி சூப்கள் பரிந்துரைக்கப்படுகின்றன. தினை இல்லாமல் கஞ்சி சமைக்கலாம்.
முட்டைகளை ஆம்லெட்டாக, வாரத்திற்கு ஒரு முறை அல்லது இரண்டு முறை உட்கொள்ளலாம். இனிப்புக்கு, நீங்கள் ஜெல்லி, மார்ஷ்மெல்லோஸ் சாப்பிடலாம்.
இத்தகைய சிகிச்சையின் முக்கிய குறிக்கோள் நோயாளியின் எடை இழப்பை அடைவதே ஆகும். ஒரு வாரம் கழித்து, ஒரு நபர் குறைந்தது இரண்டு கிலோகிராம் இழக்க வேண்டும்.
இது நடக்கவில்லை என்றால், அவர் மருத்துவமனைக்கு அனுப்பப்படுகிறார், டையூரிடிக்ஸ் பரிந்துரைக்கப்படுகிறது. நோயாளி பெரும்பாலும் இரத்தத்தில் உள்ள எலக்ட்ரோலைட்டுகளை சோதிக்கிறார்.
அத்தகைய சிகிச்சையின் பின்னர், ஆஸ்கைட்டுகளால் பாதிக்கப்பட்ட ஒரு நபருக்கு ஒரு நோயின் முன்கணிப்பு மேம்படக்கூடும்.
உணவு மற்றும் மருந்துகளுடன் சிகிச்சை உதவாவிட்டால், குறிப்பாக கடுமையான சந்தர்ப்பங்களில் இந்த அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது. ஒரு விதியாக, அத்தகைய முடிவைக் கொண்டு, ஆஸ்கைட்டுகளின் முன்கணிப்பு ஏமாற்றமளிக்கிறது.
அத்தகைய நோயாளிக்கு புற்றுநோய்க்கான கட்டங்களில் ஒன்று இருக்கலாம். ஆஸ்கைட்டுகள் மற்றும் வன்பொருள் ஆராய்ச்சி முறைகளின் அறிகுறிகள் இதை இன்னும் விரிவாக தீர்மானிக்க உதவும்.
இப்போது ஆஸைட்டுகளின் சிகிச்சைக்கு பின்வரும் செயல்பாடுகள் உள்ளன:
- பெரிட்டோனோவெனஸ் ஷன்ட் நிறுவுதல்,
- paracentesis, அடிவயிற்று சுவரின் பஞ்சர் (பஞ்சருக்குப் பிறகு டிரான்ஸ்யூடேட் பிரித்தெடுக்கப்படுகிறது),
- கல்லீரல் மாற்று அறுவை சிகிச்சை.
ஆஸைட்டுகளை அகற்றுவதற்கான மிகவும் பொதுவான செயல்பாடு வயிற்று சுவரின் ஒரு பஞ்சர் ஆகும், இதில் இலவச திரவம் வெறுமனே வெளியேற்றப்படுகிறது.
பிற வகையான தலையீட்டிற்கு சிறப்பு நிபந்தனைகள் தேவை - மயக்க மருந்து, நெருக்கமான கண்காணிப்பு. எடுத்துக்காட்டாக, ஒரு கல்லீரல் மாற்று அறுவை சிகிச்சை புற்றுநோயால் செய்யப்படுகிறது.

நோயாளிக்கு பாராசென்சிஸ் பரிந்துரைக்கப்பட்டிருந்தால், உள்ளூர் மயக்க மருந்து செய்யப்படுகிறது - தொப்புள் பகுதி. இதற்குப் பிறகு, ஒரு சென்டிமீட்டர் நீளமுள்ள ஒரு கீறல் மேற்கொள்ளப்படுகிறது, அதிகப்படியான திரவத்தை உந்தித் தொடங்குகிறது.
இந்த அறுவை சிகிச்சை நோயாளியின் உட்கார்ந்த நிலையை உள்ளடக்கியது.
செயல்பாட்டில் சில முரண்பாடுகள் உள்ளன என்பதை கவனத்தில் கொள்ள வேண்டும். கல்லீரல் கோமா, உட்புற இரத்தப்போக்கு ஏற்படும் அபாயம் உள்ளது.
தொற்று நோய்களால் பாதிக்கப்பட்ட நோயாளிகள், இந்த வகை அறுவை சிகிச்சை முரணாக உள்ளது. பாராசென்சிஸ் சில நேரங்களில் சிக்கல்களை ஏற்படுத்துகிறது - எம்பிஸிமா, அடிவயிற்று குழியில் இரத்தக்கசிவு, மற்றும் உறுப்பு செயலிழப்பு.
சில நேரங்களில் அறுவை சிகிச்சை அல்ட்ராசவுண்ட் பயன்படுத்தி செய்யப்படுகிறது. அறுவைசிகிச்சைக்குப் பிறகு, திரட்டப்பட்ட திரவம் நோயாளியின் உடலில் இருந்து நீண்ட நேரம் வெளியேறக்கூடும், இது நோயிலிருந்து விடுபட உதவுகிறது.
ஆஸ்கைட்டுகளிலிருந்து விடுபட விரும்புவோர் நோயின் அறிகுறிகளைப் போக்க மாற்று மருந்து முறைகளைப் பயன்படுத்தலாம்.
மாற்று மருந்து என்பது திரவ திரட்சியின் ஒப்பீட்டளவில் "லேசான" அறிகுறிகளைக் கொண்டவர்களுக்கு, ஒரு நம்பிக்கைக்குரிய முன்கணிப்பு மற்றும் பல்வேறு அளவிலான புற்றுநோய்க்கான சந்தேகத்திற்கு இடமில்லை.
பூசணி கல்லீரல் சிறப்பாக செயல்பட உதவுகிறது. ஆஸ்கைட்டுகளின் சிகிச்சைக்கு (திரவம் குவிதல்), நீங்கள் பூசணி தானியங்கள், வேகவைத்த பூசணிக்காய் செய்யலாம்.
வோக்கோசு கஷாயம் பெரும்பாலும் டையூரிடிக் மருந்தாக பயன்படுத்தப்படுகிறது. இரண்டு தேக்கரண்டி வோக்கோசு ஒரு கிளாஸ் சூடான நீரில் ஊறவைக்கப்படுகிறது.
திறன் மூடப்பட வேண்டும், அதை இரண்டு மணி நேரம் வலியுறுத்த வேண்டும். நீங்கள் ஒரு நாளைக்கு ஐந்து முறை நூறு மில்லிலிட்டர் உட்செலுத்துதல் குடிக்க வேண்டும்.

வோக்கோசை பாலில் ஊற வைக்கலாம். நீங்கள் ஒரு வோக்கோசு வேரை எடுத்து, ஒரு லிட்டர் சூடான பாலில் ஊறவைத்து, தண்ணீர் குளியல் போட வேண்டும். அரை மணி நேரம் வலியுறுத்துங்கள். பானம் மேற்கண்ட அளவில் இருக்க வேண்டும்.
மருத்துவர்கள் பெரும்பாலும் டையூரிடிக்ஸ் பரிந்துரைக்கின்றனர். இதேபோன்ற மருந்தை வீட்டிலும் தயாரிக்கலாம். உதாரணமாக, நீங்கள் பீன் காய்களை ஒரு காபி தண்ணீர் செய்யலாம்.
காய்களை நறுக்க வேண்டும் - அத்தகைய பொடியின் இரண்டு தேக்கரண்டி உங்களுக்கு தேவை. அடுத்து, நீங்கள் தூளை பதினைந்து நிமிடங்கள் தண்ணீரில் (இரண்டு லிட்டர்) கொதிக்க வைக்க வேண்டும்.
ஆஸ்கைட்களைக் கடக்க, நீங்கள் ஒரு நாளைக்கு மூன்று முறை நூறு மில்லிலிட்டர்களைக் குடிக்க வேண்டும்.
நோயியலின் வளர்ச்சிக்கான காரணங்கள்
ஆஸ்கைட்டுகளுடன், அடிவயிற்று குழியில் திரவத்தின் குவிப்பு ஏற்படுகிறது, இது வெளிச்செல்லாது. பெரும்பாலான சந்தர்ப்பங்களில், மருத்துவர்கள் இந்த நோயியலை நீர்-உப்பு சமநிலை மற்றும் எடிமாவின் மீறலுடன் தொடர்புபடுத்துகிறார்கள். ஒரு நபருக்கு ஆசிட்ஸ் இருப்பதாக யூகிப்பது கடினம். நோயாளியின் நல்வாழ்வை நோயியல் எதிர்மறையாக பாதிக்கத் தொடங்கும் வரை, ஒரு நபர் முதல் தீவிர அறிகுறிகள் தோன்றும் வரை வழக்கம்போல வாழ்கிறார்.

ஒன்று அல்லது மற்றொரு உறுப்பு அதன் மீது சுமத்தப்படும் சுமையைச் சமாளிக்க முடியாமல் போகும்போது, பல கடுமையான நோய்களின் பின்னணியில் புற்றுநோயியல் அசைட்டுகள் ஏற்படலாம். பெரிட்டோனியத்தில் திரவம் குவிவது கல்லீரல், இதயம் மற்றும் சிறுநீரகங்களின் புற்றுநோயுடன் தோன்றுகிறது. இந்த உறுப்புகள் உடல் முழுவதும் திரவ விநியோகத்தில் ஈடுபட்டுள்ளன. பிரச்சினைகள் இருதய அமைப்பிலிருந்து வந்தால், அவை வால்வு குறைபாடுகள், மயோர்கார்டிடிஸ் ஆகியவற்றால் ஏற்படுகின்றன.
ஹைப்போபிளாசியா, காசநோய், புற்றுநோய், உடலின் பொதுவான போதை ஆகியவற்றால் ஏற்படும் சிறுநீரக செயலிழப்பு வயிற்றுத் துவாரத்தில் திரவம் குவியும். ஹெபடைடிஸ் மற்றும் சிரோசிஸ் நோயியலின் வளர்ச்சியைத் தூண்டுகின்றன.
நோயியலின் காரணம் புற்றுநோயாக இருக்கலாம். புற்றுநோய் செல்கள் பெருகும்போது, அவை பல உறுப்புகள் மற்றும் அமைப்புகளின் செயல்பாட்டை பாதிக்கின்றன, குறிப்பாக இரத்தத்தில் உறுப்புக்குள் நுழைந்த புற்றுநோய் செல்கள் காரணமாக இந்த உறுப்புகளில் இரண்டாம் கட்டிகள் தோன்றினால். உறுப்பு அதன் வழக்கமான பயன்முறையில் வேலை செய்வதை நிறுத்துகிறது, இதன் விளைவாக - பெரிய அளவில் திரவம் குவிதல்.

2 சிறப்பியல்பு
ஆஸ்கைட்ஸ் சிறப்பியல்புகளைக் கொண்டுள்ளது. உதாரணமாக, ஒரு நபர் தனது முதுகில் அமைந்திருந்தால், வயிறு பக்கங்களிலும் தொய்வு செய்யத் தொடங்குகிறது. திரவம் மறுபகிர்வு செய்யப்படுவதே இதற்குக் காரணம். மற்றொரு அறிகுறி தொப்பை பொத்தான். நீங்கள் வயிற்றில் கையை அறைந்தால், திரட்டப்பட்ட திரவத்தின் காரணமாக வரும் காது கேளாததாக இருக்கும். இந்த நோய்க்கு உயர் இரத்த அழுத்தம் மற்றும் சுவாச பிரச்சினைகள் ஏற்படலாம். புறக்கணிக்கப்பட்ட நிலையில், மலக்குடலின் வீழ்ச்சி ஏற்படலாம்.
ஆஸ்கைட்டுகளின் சிகிச்சை அதன் உருவாக்கத்திற்கான காரணத்தைப் பொறுத்தது. திரட்டப்பட்ட திரவத்தை அகற்ற, நோயாளி லாபரோசென்டிசிஸுக்கு உட்படுகிறார், இதன் நோக்கம் அடிவயிற்றைத் துளைத்த பின் திரவத்தை வெளியேற்றுவதாகும்.
புற்றுநோயின் மேம்பட்ட கட்டங்களுடன், அஸ்கைட்டுகள் அடிவயிற்றின் சுவர்களின் நீட்டிப்பால் அவசியம் வெளிப்படுகின்றன. இந்த பகுதியில் செல்லும் நரம்புகள் பெரிதும் நீர்த்துப் போகும். ப்ளூரல் பிராந்தியத்திலும் திரவம் குவிந்துவிடும். புற்றுநோயால், ஆஸ்கைட்டுகளை உருவாக்கும் வாய்ப்பு 10% என்று மருத்துவர்கள் தெரிவிக்கின்றனர்.
ஆனால் ஒவ்வொரு புற்றுநோயையும் ஆஸ்கைட்டுகளுடன் சேர முடியாது. நோயாளி என்றால் நோயியலின் வளர்ச்சி சாத்தியமாகும்:
- பெருங்குடல் புற்றுநோய்
- வயிறு அல்லது பெருங்குடல் புற்றுநோய்
- பாலூட்டி சுரப்பிகள் அல்லது கருப்பையின் வீரியம் மிக்க கட்டிகள்.

3 ஆயுட்காலம்
கணையத்திற்கு சேதம் ஏற்படுவதால், ஆஸ்கைட்டுகளை வளர்ப்பதற்கான வாய்ப்புகள் சற்று குறைவாகவே இருக்கும். கருப்பை புற்றுநோயில் அவை அதிகம், 50% வரை. இந்த நோயியலுடன் மரணம் புற்றுநோயிலிருந்து ஏற்படாது, அதாவது ஆஸ்கைட்டுகளிலிருந்து. அடிவயிற்று குழியில் திரவம் சேரும்போது என்ன நடக்கும்?
உள்-அடிவயிற்று அழுத்தம் உயர்கிறது, இதன் காரணமாக உதரவிதானம் மாறுகிறது. இது மார்பு குழிக்குள் நகர்கிறது. சுவாச செயல்முறை மற்றும் இதயத்தின் வேலை ஆகியவை தொந்தரவு செய்யப்படுவது இயற்கையானது.
ஆரோக்கியமான நிலையில், அடிவயிற்று குழியில் திரவம் எப்போதும் இருக்கும். அதன் தொகுதிகள் சிறியவை, இருப்பு அவசியம். இது உள் உறுப்புகளின் பிணைப்பைத் தடுக்கிறது மற்றும் ஒருவருக்கொருவர் தேய்ப்பதைத் தடுக்கிறது.
அடிவயிற்று குழியில் திரவத்தின் அளவு தொடர்ந்து கட்டுப்படுத்தப்படுகிறது. அதிகப்படியான உறிஞ்சப்படுகிறது. புற்றுநோயியல் மூலம், இந்த செயல்முறை செயல்படுவதை முற்றிலுமாக நிறுத்துகிறது. இரண்டு திசைகளில் நிகழ்வுகளின் வளர்ச்சி. முதல் வழக்கில், நிறைய திரவம் உற்பத்தி செய்யப்படுகிறது, இரண்டாவதாக அதை முழுமையாக உறிஞ்ச முடியாது. இதன் விளைவாக, ஆஸைட்டுகள் ஏற்படுகின்றன. அனைத்து இலவச இடமும் திரவத்தால் ஆக்கிரமிக்கப்பட்டுள்ளது. தெளிக்கப்பட்ட திரவத்தின் அளவு 25 லிட்டராக இருக்கும்போது ஒரு நிலை கடுமையாக கருதப்படுகிறது.
புற்றுநோய் செல்கள் பெரிட்டோனியத்தில் ஊடுருவி, அதன் உறிஞ்சுதல் செயல்பாட்டை சீர்குலைக்கின்றன, திரவத்தின் அளவு அதிகரிக்கிறது.

ஆஸ்கைட்டுகள் 1 கணத்தில் ஏற்படாது. குவிப்பு படிப்படியாக நிகழ்கிறது - பல வாரங்கள் முதல் பல மாதங்கள் வரை, எனவே ஆரம்ப கட்டம் கவனிக்கப்படாமல் தொடர்கிறது. மார்பில் அழுத்தம் அதிகரிக்கிறது. நோயாளிக்கு எளிய செயல்களைச் செய்வது கடினம்.
நோயின் போக்கை முதன்மை கவனம் செலுத்துகிறது - புற்றுநோய். மிகவும் கடுமையான நிலை, முனைய கட்டத்தின் தொடக்கமானது மிகவும் உண்மையானது. ஆரம்பத்தில், ஆஸ்கைட்டுகள் நோயாளியின் நிலையை பாதிக்காது, பின்னர், திரவம் குவிந்தவுடன், அறிகுறிகள் குடல் அழற்சியுடன் மிகவும் ஒத்ததாக தோன்றும்.
நீங்கள் சரியான நேரத்தில் தலையிட்டு சிகிச்சையைத் தொடங்கினால், விளைவு சாதகமாக இருக்கலாம். இதைச் செய்ய, அதிகப்படியான திரவத்தை அகற்றி, ஒரு உணவைப் பின்பற்றுங்கள். பல முறை, நோயாளியின் வாழ்க்கை முற்றிலும் அடிப்படை நோயின் போக்கை, உடலின் வயது மற்றும் நிலையைப் பொறுத்தது.
பல காரணிகள் திரவக் குவிப்புடன் ஆயுட்காலம் பாதிக்கின்றன: சிகிச்சை மேற்கொள்ளப்பட்டதா, அது எவ்வளவு பயனுள்ளதாக இருந்தது, வீரியம் மிக்க கட்டி எவ்வாறு உருவாகிறது. நோயாளியின் நிலை மிகவும் தீவிரமானதாக இருந்தால், மற்றும் புற்றுநோய் மெட்டாஸ்டேஸ்கள் கொண்ட ஒரு மேம்பட்ட கட்டத்தில் இருந்தால், மற்றும் ஆஸைட்டுகள் தொடர்ந்து வேகமாக உருவாகின்றன என்றால், நோயின் அறிகுறிகள் அதிகரிக்கின்றன, மற்றும் சிகிச்சையானது நேர்மறையான முடிவுகளைத் தருவதில்லை. இந்த வழக்கில், நோயாளிகள் பல வாரங்கள் முதல் பல மாதங்கள் வரை வாழலாம்.
இந்த நிலை லேசானதாகவோ அல்லது மிதமானதாகவோ இருந்தால், சிகிச்சை பயனுள்ளதாக இருந்தால், அத்தகைய நோயாளிகள் நீண்ட காலம் வாழலாம். இந்த விஷயத்தில், வெற்றிகரமான சிகிச்சையானது புற்றுநோய் மற்றும் ஆஸைட்டுகளின் முழுமையான அல்லது பகுதியளவு நிவாரணத்தை அடைய வழிவகுக்கும் என்று நம்பலாம். ஆனால் ஒரு நிபுணரின் அனைத்து பரிந்துரைகளையும் பின்பற்ற வேண்டியது அவசியம், தொடர்ந்து கண்காணிப்பில் இருங்கள் மற்றும் உடலில் ஏற்படும் சிறிய மாற்றங்களை கலந்துகொள்ளும் மருத்துவரிடம் தெரிவிக்கவும்.
கணைய அழற்சி மற்றும் இரைப்பை அழற்சி நோயாளிகளுக்கு உணவின் அம்சங்கள்
- காலை உணவு - தண்ணீர் அல்லது பாலில் அரை திரவ கஞ்சி (அரிசி, ஓட்மீல், பக்வீட், ரவை), வேகவைத்த குறைந்த கொழுப்பு இறைச்சி, பலவீனமான தேநீர், இனிக்காத குக்கீகள்.
- மதிய உணவு அல்லது மதிய உணவு - மஞ்சள் கரு இல்லாமல் இரண்டு முட்டைகளிலிருந்து ஆம்லெட், நீர்த்த பழச்சாறு.
- மதிய உணவு - காய்கறி சூப், முன் சமைத்த இறைச்சியிலிருந்து மாட்டிறைச்சி ஸ்ட்ரோகனோஃப், உலர்ந்த வெள்ளை ரொட்டி, பிசைந்த சுட்ட காய்கறிகள் மற்றும் பழங்கள், வேகவைத்த உருளைக்கிழங்கு, சுண்டவைத்த பழம்.
- சிற்றுண்டி - பாலாடைக்கட்டி, காட்டு ரோஜாவின் குழம்பு.
- இரவு உணவு - வேகவைத்த அல்லது சுட்ட மீன், பிசைந்த காய்கறிகள், பாலுடன் தேநீர்.
- படுக்கைக்கு முன், பால் அல்லது கேஃபிர் தேவை.
சமையல் குறிப்புகளில் பால் அல்லது புளித்த பால் பொருட்களின் பயன்பாடு நிறுவப்பட்ட இரைப்பை அழற்சியின் வகையுடன் ஒருங்கிணைக்கப்பட வேண்டும் - குறைந்த அமிலத்தன்மையுடன், அனைத்து பால் தண்ணீரும் அல்லது கேஃபிர் மூலம் மாற்றப்படுகிறது. பழங்கள் மற்றும் காய்கறிகளில் இயற்கையான உள்ளடக்கத்தைக் கொடுக்கும் சர்க்கரையின் அளவு, ஒரு நாளைக்கு 40 கிராம் மற்றும் ஒரு நேரத்தில் 15 கிராம் தாண்டக்கூடாது.

உணவு பரிந்துரைகள்
நீங்கள் சாப்பிடுவதற்கான சில எளிய விதிகளைப் பின்பற்றினால், ஆரோக்கியமான வயிறு ஜீரணிக்க முடியும், தனக்குத் தீங்கு விளைவிக்காமல், நோய்வாய்ப்பட்டவர்கள் கைவிட வேண்டியவற்றில் பெரும்பாலானவை. இரைப்பைக் குழாயின் நாள்பட்ட வியாதிகளின் வளர்ச்சியைத் தடுக்க, ஒரு உணவு கலாச்சாரம் உட்கொள்ளும் உணவின் தரத்தை விட குறைவான முக்கியத்துவம் வாய்ந்தது அல்ல, ஏற்கனவே இரைப்பை அழற்சி மற்றும் கணைய அழற்சி நோயால் பாதிக்கப்பட்டவர்களுக்கு, அதன் அனுசரிப்பு முற்றிலும் அவசியம். முக்கிய கொள்கைகள்:
1. அதிகப்படியான உணவைத் தவிர்க்கவும். அதிக அளவு உணவு நீண்டு, வயிற்றின் சுவர்களை எரிச்சலூட்டுகிறது, வீக்கம் மற்றும் புண்களுக்கான நிலைமைகளை உருவாக்குகிறது, கூடுதலாக, நெஞ்செரிச்சல், தேக்கம் மற்றும் உணவு அழுகல் ஆகியவை ஏற்படக்கூடும், இது கணையத்தின் சீர்குலைவுக்கு பங்களிக்கிறது.
2. உணவு அடிக்கடி மற்றும் வழக்கமாக இருக்க வேண்டும். அதிகரிக்கும் காலகட்டத்தில், ஒரு நாளைக்கு 6 முறை, ஒரு வாரத்திற்குப் பிறகு - 5, நாட்பட்ட நோய்களுக்கு - குறைந்தது 4 முறை சாப்பிடுவது அவசியம். வயிற்றில் இருந்து குடலுக்கு திட உணவு கடந்து செல்வது 3-6 மணி நேரம், ஒவ்வொரு நாளும் மெனு தொகுக்கப்படுகிறது, இதனால் உணவுக்கு 3-4 மணி நேரம் கழித்து ஒரு சிறிய சிற்றுண்டி கிடைக்கும்.
3. காலை உணவு சீக்கிரம் இருக்க வேண்டும், மற்றும் ஒரு லேசான இரவு உணவு - படுக்கைக்கு 3 மணி நேரத்திற்கு பிறகு இல்லை. ஒரு நபர் தூங்கி ஒரு கிடைமட்ட நிலையில் இருக்கும்போது, வயிற்றில் செரிமானம் நடைமுறையில் நின்றுவிடும், மேலும் சிதைவு தொடங்கும்.
4. உணவை மெல்லுவதற்கு கணைய அழற்சி குறிப்பாக முக்கியம். இது இயந்திர எரிச்சலைத் தடுக்கும், செரிமானத்தை விரைவுபடுத்துகிறது, கணையத்தின் சுமையை குறைக்கும். ஐந்து நிமிட இடைவெளியில் ஒவ்வொரு நாளும் ஒரு பெரிய ஹாம்பர்கரை அடைப்பது 25-30 ஆண்டுகளுக்கு முன்பே மருத்துவமனைக்குச் செல்வதற்கான சிறந்த வழியாகும்.
5. நீங்கள் உணவின் போது மன அழுத்தத்தைத் தவிர்க்க வேண்டும், சாப்பாட்டுடன் இணைந்திருங்கள். குறைந்த அமிலத்தன்மை மற்றும் கணைய அழற்சி கொண்ட நாள்பட்ட இரைப்பை அழற்சிக்கான உணவைக் கவனிப்பது, எல்லா விஷயங்களிலிருந்தும் திசைதிருப்பப்படுவதும், உணவுகளின் சுவை மற்றும் நறுமணத்தில் கவனம் செலுத்துவதும் முக்கியம் - இது செரிமான அமைப்பைத் தூண்ட உதவும்.
6. கெட்ட பழக்கங்களிலிருந்து விடுபடுவது அவசியம் - கணைய அழற்சி கொண்ட ஆல்கஹால் உண்மையில் கொல்லப்படலாம், மேலும் புகைபிடிப்பதால் சவ்வுகளின் தொடர்ச்சியான எரிச்சல் மற்றும் உறுப்புகளுக்கு நச்சு சேதம் ஏற்படுகிறது.
கணைய அழற்சி மற்றும் இரைப்பை அழற்சிக்கான உணவு மெனுவைத் திட்டமிடும்போது, உங்கள் வாழ்நாள் முழுவதும் அதைப் பின்பற்ற வேண்டியிருக்கும் என்பதை நினைவில் கொள்ளுங்கள். சரியாக தேர்ந்தெடுக்கப்பட்ட, மாறுபட்ட மற்றும் சீரான உணவு நோயின் போக்கை கணிசமாக எளிதாக்கும் மற்றும் முழு ஆயுட்காலத்தையும் உறுதிசெய்யும், ஆனால் அதையும் தாண்டி ஒவ்வொரு அடியும் திடீரென அதிகரிக்கும் மற்றும் இறப்புக்கு கூட ஆபத்து, குறிப்பாக வயதான காலத்தில்.
பொது தகவல்
இரைப்பை குடல், பெண்ணோயியல், புற்றுநோயியல், சிறுநீரகம், இருதயவியல், உட்சுரப்பியல், வாத நோய், மற்றும் நிணநீர் போன்ற நோய்களின் போக்கை ஆஸ்கைட்ஸ் அல்லது அடிவயிற்று வீழ்ச்சி ஏற்படலாம். ஆஸ்கைட்டுகளில் பெரிட்டோனியல் திரவம் குவிவது உள்-அடிவயிற்று அழுத்தத்தின் அதிகரிப்புடன், உதரவிதானத்தின் குவிமாடம் மார்பு குழிக்குள் தள்ளப்படுகிறது. அதே நேரத்தில், நுரையீரலின் சுவாசப் பயணம் கணிசமாக மட்டுப்படுத்தப்பட்டுள்ளது, இதய செயல்பாடு, இரத்த ஓட்டம் மற்றும் வயிற்று உறுப்புகளின் செயல்பாடு ஆகியவை தொந்தரவு செய்யப்படுகின்றன. பாரிய ஆஸைட்டுகள் குறிப்பிடத்தக்க புரத இழப்பு மற்றும் எலக்ட்ரோலைட் அசாதாரணங்களுடன் இருக்கலாம். ஆகவே, ஆஸ்கைட்டுகள், சுவாசம் மற்றும் இதய செயலிழப்பு ஆகியவற்றுடன், கடுமையான வளர்சிதை மாற்றக் குழப்பங்கள் உருவாகலாம், இது அடிப்படை நோயின் முன்கணிப்பை மோசமாக்குகிறது.

ஆஸ்கைட்டுகளின் காரணங்கள்
புதிதாகப் பிறந்த குழந்தைகளில் உள்ள ஆஸைட்டுகள் பெரும்பாலும் கருவின் ஹீமோலிடிக் நோயில், சிறு குழந்தைகளில் காணப்படுகின்றன - ஊட்டச்சத்து குறைபாடு, எக்ஸுடேடிவ் என்டோரோபதி, பிறவி நெஃப்ரோடிக் நோய்க்குறி. ஆஸைட்டுகளின் வளர்ச்சி பெரிட்டோனியத்தின் பல்வேறு புண்களுடன் சேர்ந்து கொள்ளலாம்: குறிப்பிட்ட அல்லாத பெரிட்டோனிட்டிஸ், காசநோய், பூஞ்சை, ஒட்டுண்ணி நோயியல், பெரிட்டோனியல் மெசோதெலியோமா, சூடோமிக்சோமா, வயிற்று புற்றுநோய் காரணமாக பெரிட்டோனியல் புற்றுநோய், பெரிய குடல், மார்பகம், கருப்பைகள், எண்டோமெட்ரியம்.
வாதங்கள், சிஸ்டமிக் லூபஸ் எரித்மாடோசஸ், முடக்கு வாதம், யூரேமியா, அத்துடன் மீக்ஸ் நோய்க்குறி (கருப்பை ஃபைப்ரோமா, ஆஸைட்டுகள் மற்றும் ஹைட்ரோதொராக்ஸ் ஆகியவை அடங்கும்) ஏற்படும் பாலிசெரோசிடிஸ் (ஒரே நேரத்தில் பெரிகார்டிடிஸ், அடிவயிற்று குழியின் புளூரிசி மற்றும் சொட்டு மருந்து) ஆகியவற்றின் வெளிப்பாடாக ஆஸ்கைட்டுகள் செயல்படலாம்.
ஆஸ்கைட்டுகளின் பொதுவான காரணங்கள் போர்டல் உயர் இரத்த அழுத்தத்துடன் ஏற்படும் நோய்கள் - கல்லீரலின் போர்டல் அமைப்பில் அழுத்தம் அதிகரிப்பு (போர்டல் நரம்பு மற்றும் அதன் துணை நதிகள்). சிரோசிஸ், சார்கோயிடோசிஸ், ஹெபடோசிஸ், ஆல்கஹால் ஹெபடைடிஸ், கல்லீரல் புற்றுநோயால் ஏற்படும் கல்லீரல் நரம்பு த்ரோம்போசிஸ், ஹைப்பர்நெப்ரோமா, இரத்த நோய்கள், பொதுவான த்ரோம்போபிளெபிடிஸ் போன்றவை, போர்ட்டலின் ஸ்டெனோசிஸ் (த்ரோம்போசிஸ்) அல்லது சிரை ஸ்டேசிஸ் காரணமாக போர்டல் உயர் இரத்த அழுத்தம் மற்றும் ஆஸ்கைட்டுகள் உருவாகலாம். வலது வென்ட்ரிகுலர் தோல்வியுடன்.
புரோட்டீன் குறைபாடு, சிறுநீரக நோய் (நெஃப்ரோடிக் நோய்க்குறி, நாள்பட்ட குளோமெருலோனெப்ரிடிஸ்), இதய செயலிழப்பு, மைக்ஸெடிமா, இரைப்பை குடல் நோய்கள் (கணைய அழற்சி, கிரோன் நோய், நாள்பட்ட வயிற்றுப்போக்கு), தொராசி நிணநீர் குழாயின் சுருக்கத்துடன் தொடர்புடைய லிம்போஸ்டாஸிஸ், நிணநீர் அழற்சி .
பொதுவாக, அடிவயிற்று குழியின் சீரியஸ் கவர் - பெரிட்டோனியம் குடல் சுழல்களின் இலவச இயக்கம் மற்றும் உறுப்புகளை ஒட்டுவதைத் தடுப்பதற்கு தேவையான அளவு திரவத்தை உருவாக்குகிறது. இந்த எக்ஸுடேட் அதே பெரிட்டோனியத்தால் மீண்டும் உறிஞ்சப்படுகிறது. பல நோய்களுடன், பெரிட்டோனியத்தின் சுரப்பு, மறுஉருவாக்கம் மற்றும் தடுப்பு செயல்பாடுகள் மீறப்படுகின்றன, இது ஆஸைட்டுகளின் தோற்றத்திற்கு வழிவகுக்கிறது.
ஆகையால், ஆஸ்கைட்டுகளின் நோய்க்கிருமிகள் அழற்சி, ஹீமோடைனமிக், ஹைட்ரோஸ்டேடிக், நீர்-எலக்ட்ரோலைட், வளர்சிதை மாற்றக் கலக்கங்கள் ஆகியவற்றின் சிக்கலான வளாகத்தை அடிப்படையாகக் கொள்ளலாம், இதன் விளைவாக இடைநிலை திரவம் வியர்த்து வயிற்றுக் குழியில் குவிந்து வருகிறது.
ஆஸ்கைட்டுகளின் அறிகுறிகள்
காரணங்களைப் பொறுத்து, நோயியல் திடீரென்று அல்லது படிப்படியாக உருவாகலாம், பல மாதங்களில் அதிகரிக்கும். பொதுவாக, நோயாளி துணிகளின் அளவை மாற்றுவதற்கும், பெல்ட்டைக் கட்டுப்படுத்த இயலாமை, எடை அதிகரிப்பு ஆகியவற்றில் கவனம் செலுத்துகிறார். அஸ்கைட்டுகளின் மருத்துவ வெளிப்பாடுகள் அடிவயிற்றில் முழுமை, கனமான தன்மை, வயிற்று வலிகள், வாய்வு, நெஞ்செரிச்சல் மற்றும் பெல்ச்சிங், குமட்டல் போன்ற உணர்வுகளால் வகைப்படுத்தப்படுகின்றன.
திரவத்தின் அளவு அதிகரிக்கும்போது, வயிறு அளவு அதிகரிக்கிறது, தொப்புள் நீண்டுள்ளது. அதே நேரத்தில், நிற்கும் நிலையில், அடிவயிறு தொய்வாகத் தோன்றுகிறது, மேலும் உயர்ந்த நிலையில் அது தட்டையாகி, பக்கவாட்டுத் துறைகளில் (“தவளை வயிறு”) வீக்கம் அடைகிறது. பெரிய அளவிலான பெரிட்டோனியல் வெளியேற்றத்துடன், மூச்சுத் திணறல் தோன்றுகிறது, கால்களில் வீக்கம், அசைவுகள், குறிப்பாக திருப்பங்கள் மற்றும் உடலின் சாய்வுகள் ஆகியவை கடினம். ஆஸ்கைட்டுகளில் உள்-அடிவயிற்று அழுத்தத்தின் குறிப்பிடத்தக்க அதிகரிப்பு தொப்புள் அல்லது தொடை குடலிறக்கங்கள், வெரிகோசெல், மூல நோய் மற்றும் மலக்குடலின் வளர்ச்சிக்கு வழிவகுக்கும்.
காசநோய் பெரிட்டோனிட்டிஸில் உள்ள ஆஸைட்டுகள் பிறப்புறுப்பு காசநோய் அல்லது குடல் காசநோய் காரணமாக பெரிட்டோனியத்தின் இரண்டாம் நிலை தொற்று காரணமாக ஏற்படுகிறது. காசநோய் நோய்க்குறியீடுகளுக்கு, எடை இழப்பு, காய்ச்சல் மற்றும் பொது போதை ஆகியவை சிறப்பியல்பு. அடிவயிற்று குழியில், ஆஸ்கிடிக் திரவத்திற்கு கூடுதலாக, குடலின் மெசென்டரியுடன் விரிவாக்கப்பட்ட நிணநீர் முனைகள் தீர்மானிக்கப்படுகின்றன. காசநோய் ஆஸ்கைட்டுகளுடன் பெறப்பட்ட எக்ஸுடேட் ஒரு அடர்த்தி> 1016, 40-60 கிராம் / எல் ஒரு புரத உள்ளடக்கம், ஒரு நேர்மறையான ரிவால்ட் எதிர்வினை மற்றும் லிம்போசைட்டுகள், எரித்ரோசைட்டுகள், எண்டோடெலியல் செல்கள் ஆகியவற்றைக் கொண்ட மழைப்பொழிவு மைக்கோபாக்டீரியம் காசநோயைக் கொண்டுள்ளது.
பெரிட்டோனியல் புற்றுநோயுடன் வரும் ஆஸ்கைட்டுகள் முன்புற வயிற்று சுவர் வழியாக துடிக்கும் பல விரிவாக்கப்பட்ட நிணநீர் முனைகளுடன் செல்கின்றன. இந்த வகை ஆஸ்கைட்டுகளுடன் முன்னணி புகார்கள் முதன்மைக் கட்டியின் இருப்பிடத்தால் தீர்மானிக்கப்படுகின்றன. பெரிட்டோனியல் வெளியேற்றம் எப்போதுமே இயற்கையில் இரத்தக்கசிவு, சில நேரங்களில் வித்தியாசமான செல்கள் வண்டலில் காணப்படுகின்றன.
மீக்ஸ் நோய்க்குறி, கருப்பை ஃபைப்ரோமா (சில நேரங்களில் வீரியம் மிக்க கருப்பைக் கட்டிகள்), ஆஸ்கைட்டுகள் மற்றும் ஹைட்ரோதோராக்ஸ் ஆகியவை நோயாளிகளில் கண்டறியப்படுகின்றன. வயிற்று வலி, கடுமையான மூச்சுத் திணறல் ஆகியவற்றால் வகைப்படுத்தப்படும். ஆஸ்கைட்டுகளுடன் ஏற்படும் வலது வென்ட்ரிக்குலர் இதய செயலிழப்பு அக்ரோசியானோசிஸ், கால்கள் மற்றும் கால்களின் வீக்கம், ஹெபடோமேகலி, வலது ஹைபோகாண்ட்ரியத்தில் புண், ஹைட்ரோதோராக்ஸ் ஆகியவற்றால் வெளிப்படுகிறது. சிறுநீரக செயலிழப்பில், ஆஸ்கைட்டுகள் தோலின் பரவலான வீக்கம் மற்றும் தோலடி திசுக்களுடன் இணைக்கப்படுகின்றன - அனசர்கா.
போர்டல் சிரை த்ரோம்போசிஸின் பின்னணிக்கு எதிராக வளரும் ஆஸ்கைட்ஸ், தொடர்ந்து, கடுமையான வலி, ஸ்ப்ளெனோமேகலி மற்றும் சிறு ஹெபடோமேகலி ஆகியவற்றுடன் தொடர்கிறது. இணை சுழற்சியின் வளர்ச்சியின் காரணமாக, மூல நோய் அல்லது உணவுக்குழாயின் வீங்கி பருத்து வலிக்கிற நரம்புகளிலிருந்து பாரிய இரத்தப்போக்கு ஏற்படுகிறது. இரத்த சோகை, லுகோபீனியா, த்ரோம்போசைட்டோபீனியா ஆகியவை புற இரத்தத்தில் கண்டறியப்படுகின்றன.
இன்ட்ராஹெபடிக் போர்டல் உயர் இரத்த அழுத்தத்துடன் கூடிய ஆஸ்கைட்டுகள் தசைநார் டிஸ்டிராபி, மிதமான ஹெபடோமேகலி ஆகியவற்றுடன் தொடர்கின்றன. அதே நேரத்தில், சிரை வலையமைப்பின் விரிவாக்கம் “ஜெல்லிமீன் தலை” வடிவத்தில் அடிவயிற்றின் தோலில் தெளிவாகத் தெரியும். போஸ்டெபாடிக் போர்டல் உயர் இரத்த அழுத்தத்தில், தொடர்ச்சியான ஆஸைட்டுகள் மஞ்சள் காமாலைடன் இணைக்கப்படுகின்றன, இது ஹெபடோமேகலி, குமட்டல் மற்றும் வாந்தியால் வெளிப்படுத்தப்படுகிறது.
புரதக் குறைபாட்டில் உள்ள ஆஸைட்டுகள் பொதுவாக சிறியவை, புற எடிமா மற்றும் ப்ளூரல் எஃப்யூஷன் ஆகியவை குறிப்பிடப்படுகின்றன. வாத நோய்களில் உள்ள பாலிசெரோசிடிஸ் குறிப்பிட்ட தோல் அறிகுறிகள், ஆஸைட்டுகள், பெரிகார்டியல் குழி மற்றும் ப்ளூரா, குளோமெருலோபதி, ஆர்த்ரால்ஜியா ஆகியவற்றில் திரவத்தின் இருப்பு மூலம் வெளிப்படுகிறது. பலவீனமான நிணநீர் வடிகால் (சைலஸ் ஆஸைட்டுகள்) மூலம், அடிவயிறு விரைவாக அளவு அதிகரிக்கிறது. அஸ்கிடிக் திரவம் ஒரு பால் நிறம், ஒரு பேஸ்டி நிலைத்தன்மையைக் கொண்டுள்ளது, மேலும் ஒரு ஆய்வக ஆய்வில், அதில் கொழுப்புகள் மற்றும் லிபாய்டுகள் கண்டறியப்படுகின்றன. ஆஸ்கைட்டுகளுடன் பெரிட்டோனியல் குழியில் உள்ள திரவத்தின் அளவு 5-10 ஐ அடையலாம், சில சமயங்களில் 20 லிட்டர் வரலாம்.
கண்டறியும்
பரிசோதனையின்போது, அடிவயிற்றின் அளவு அதிகரிப்பதற்கான பிற காரணங்களை இரைப்பைக் குடலியல் நிபுணர் விலக்குகிறார் - உடல் பருமன், கருப்பை நீர்க்கட்டி, கர்ப்பம், அடிவயிற்று குழியின் கட்டிகள் போன்றவை. ஆஸ்கைட்டுகள் மற்றும் அதன் காரணங்களை கண்டறிய, அடிவயிற்றின் தாள மற்றும் படபடப்பு, அடிவயிற்றின் அல்ட்ராசவுண்ட், சிரை நாளங்களின் அல்ட்ராசவுண்ட், எம்.எஸ்.சி.டி. அடிவயிற்று குழி, கல்லீரல் சிண்டிகிராபி, கண்டறியும் லேபராஸ்கோபி, திரவ பரிசோதனையை ஏற்றுகிறது.

ஆஸ்கைட்டுகளுடன் அடிவயிற்றின் தாளமானது ஒலியின் மந்தமான தன்மையால் வகைப்படுத்தப்படுகிறது, உடல் நிலையில் மாற்றங்களுடன் மந்தமான எல்லையில் மாற்றம். உங்கள் உள்ளங்கையை அடிவயிற்றின் பக்கத்தில் வைப்பது அடிவயிற்றின் எதிர் சுவரில் உங்கள் விரல்களைத் தட்டும்போது நடுக்கம் (ஏற்ற இறக்கங்களின் அறிகுறி) உணர அனுமதிக்கிறது. அடிவயிற்று குழியின் சர்வே ரேடியோகிராஃபி 0.5 லிட்டருக்கும் அதிகமான இலவச திரவ அளவைக் கொண்ட ஆஸைட்டுகளை அடையாளம் காண உங்களை அனுமதிக்கிறது.
ஆஸ்கைட்டுகளுக்கான ஆய்வக சோதனைகள், ஒரு கோகுலோகிராம், கல்லீரலின் உயிர்வேதியியல் மாதிரிகள், IgA, IgM, IgG, சிறுநீரக பகுப்பாய்வு ஆகியவற்றின் அளவுகள் ஆராயப்படுகின்றன. போர்டல் உயர் இரத்த அழுத்தம் உள்ள நோயாளிகளில், உணவுக்குழாய் அல்லது வயிற்றின் சுருள் சிரை நாளங்களைக் கண்டறிய எண்டோஸ்கோபி குறிக்கப்படுகிறது. மார்பு ஃப்ளோரோஸ்கோபி மூலம், ப்ளூரல் குழிகளில் திரவம் கண்டறியப்படலாம், உதரவிதானத்தின் அடிப்பகுதியில் உயர்ந்த நிலை, நுரையீரலின் சுவாசப் பயணத்தின் கட்டுப்பாடு.
அஸ்கைட்டுகளுடன் வயிற்று உறுப்புகளின் அல்ட்ராசவுண்ட் போது, கல்லீரல் மற்றும் மண்ணீரல் திசுக்களின் அளவுகள், நிலை ஆகியவை ஆய்வு செய்யப்படுகின்றன, கட்டி செயல்முறைகள் மற்றும் பெரிட்டோனியத்தின் புண்கள் விலக்கப்படுகின்றன. போர்டல் அமைப்பின் பாத்திரங்களில் இரத்த ஓட்டத்தை மதிப்பீடு செய்ய டாப்ளெரோகிராபி உங்களை அனுமதிக்கிறது. கல்லீரலின் உறிஞ்சுதல்-வெளியேற்ற செயல்பாடு, அதன் அளவு மற்றும் கட்டமைப்பு ஆகியவற்றை தீர்மானிக்க மற்றும் சிரோடிக் மாற்றங்களின் தீவிரத்தை மதிப்பிடுவதற்கு ஹெபடோசிண்டிகிராபி செய்யப்படுகிறது. பிளேனோபோர்டல் படுக்கையின் நிலையை மதிப்பிடுவதற்காக, தேர்ந்தெடுக்கப்பட்ட ஆஞ்சியோகிராபி செய்யப்படுகிறது - போர்டோகிராபி (ஸ்ப்ளெனோபோர்டோகிராபி).
ஆஸ்கைட்டுகள் கொண்ட அனைத்து நோயாளிகளும் முதன்முறையாக கண்டறியப்பட்ட லேபரோசென்டிசிஸுக்கு ஆஸ்கிடிக் திரவத்தின் தன்மையை சேகரித்து ஆய்வு செய்கிறார்கள்: அடர்த்தி, செல்லுலார் கலவை, புரதத்தின் அளவு மற்றும் பாக்டீரியாவியல் கலாச்சாரத்தை தீர்மானித்தல். ஆஸ்கைட்டுகளின் கடினமான வேறுபடுத்தக்கூடிய நிகழ்வுகளில், இலக்கு பெரிட்டோனியல் பயாப்ஸியுடன் கண்டறியும் லேபராஸ்கோபி அல்லது லேபரோடொமி குறிக்கப்படுகிறது.
சிகிச்சை பெறுகிறது
நோய்க்கிரும சிகிச்சைக்கு திரவக் குவிப்புக்கான காரணத்தை நீக்க வேண்டும், அதாவது முதன்மை நோயியல். ஆஸ்கைட்டுகளின் வெளிப்பாடுகளைக் குறைக்க, உப்பு இல்லாத உணவு, திரவ உட்கொள்ளல் கட்டுப்பாடு, டையூரிடிக்ஸ் (ஸ்பைரோனோலாக்டோன், பொட்டாசியம் தயாரிப்புகளின் கீழ் ஃபுரோஸ்மைடு) பரிந்துரைக்கப்படுகின்றன, நீர்-எலக்ட்ரோலைட் வளர்சிதை மாற்றக் கோளாறுகள் சரி செய்யப்படுகின்றன மற்றும் ஆஞ்சியோடென்சின் II ஏற்பி எதிரிகள் மற்றும் ஏ.சி.இ இன்ஹிபிட்டர்களின் உதவியுடன் போர்டல் உயர் இரத்த அழுத்தம் குறைக்கப்படுகிறது. அதே நேரத்தில், ஹெபடோபிரோடெக்டர்களின் பயன்பாடு, புரத தயாரிப்புகளின் நரம்பு நிர்வாகம் (நேட்டிவ் பிளாஸ்மா, அல்புமின் கரைசல்) குறிக்கப்படுகிறது.
நடந்துகொண்டிருக்கும் மருந்து சிகிச்சையை ஆஸ்கைட்டுகள் எதிர்க்கும் போது, அவை அடிவயிற்று பாராசென்சிசிஸ் (லேபரோசென்டெசிஸ்) - அடிவயிற்று குழியிலிருந்து திரவத்தை பஞ்சர் அகற்றுதல். ஒரு பஞ்சருக்கு, சரிவின் ஆபத்து காரணமாக 4-6 லிட்டருக்கு மேல் ஆஸ்கிடிக் திரவத்தை வெளியேற்ற பரிந்துரைக்கப்படுகிறது. அடிக்கடி மீண்டும் மீண்டும் பஞ்சர்கள் பெரிட்டோனியத்தின் வீக்கம், ஒட்டுதல்களை உருவாக்குதல் மற்றும் லேபரோசென்டெசிஸின் அடுத்தடுத்த அமர்வுகளின் சிக்கல்களின் சாத்தியத்தை அதிகரிக்கும். ஆகையால், திரவத்தை நீண்ட காலமாக வெளியேற்றுவதற்கான பாரிய ஆஸைட்டுகளுடன், ஒரு நிரந்தர பெரிட்டோனியல் வடிகுழாய் நிறுவப்பட்டுள்ளது.
பெரிட்டோனியல் திரவத்தின் நேரடி வெளியேற்றத்திற்கான பாதைகளுக்கு நிபந்தனைகளை வழங்கும் தலையீடுகள் ஒரு பெரிட்டோனோவெனஸ் ஷன்ட் மற்றும் அடிவயிற்று குழியின் சுவர்களின் பகுதியளவு சிதைவு ஆகியவை அடங்கும். ஆஸ்கைட்டுகளுக்கான மறைமுக தலையீடுகளில் போர்டல் அமைப்பில் அழுத்தத்தைக் குறைக்கும் செயல்பாடுகள் அடங்கும். பல்வேறு போர்டோகாவல் அனஸ்டோமோஸ்கள் (போர்டோகாவல் பைபாஸ் அறுவை சிகிச்சை, டிரான்ஸ்ஜுகுலர் இன்ட்ராஹெபடிக் போர்டோசிஸ்டமிக் பைபாஸ் அறுவை சிகிச்சை, பிளேனிக் இரத்த ஓட்டத்தைக் குறைத்தல்), லிம்போவெனஸ் அனஸ்டோமோசிஸ் ஆகியவற்றின் பயன்பாடு தொடர்பான தலையீடுகள் இதில் அடங்கும். சில சந்தர்ப்பங்களில், பயனற்ற ஆஸைட்டுகளுடன், ஒரு பிளேனெக்டோமி செய்யப்படுகிறது. எதிர்ப்பு ஆஸைட்டுகளுடன், கல்லீரல் மாற்று அறுவை சிகிச்சை குறிக்கப்படலாம்.
முன்னறிவிப்பு மற்றும் தடுப்பு
ஆஸ்கைட்டுகளின் இருப்பு அடிப்படை நோயின் போக்கை கணிசமாக சிக்கலாக்குகிறது மற்றும் அதன் முன்கணிப்பை மோசமாக்குகிறது. ஆஸ்கைட்டுகளின் சிக்கல்கள் தன்னிச்சையான பாக்டீரியா பெரிடோனிட்டிஸ், கல்லீரல் என்செபலோபதி, ஹெபடோரெனல் நோய்க்குறி, இரத்தப்போக்கு போன்றவையாக இருக்கலாம். 60 வயதிற்கு மேற்பட்ட வயதுடையவர்கள், ஹைபோடென்ஷன் (80 மி.மீ. ஹெச்.ஜிக்குக் கீழே), சிறுநீரக செயலிழப்பு, ஹெபடோசெல்லுலர் கார்சினோமா, நீரிழிவு நோய், சிரோசிஸ், கல்லீரல் உயிரணு செயலிழப்பு போன்றவை அடங்கும் என்று மருத்துவ நோயாளிகளுக்கு பாதகமான முன்கணிப்பு காரணிகள் உள்ளன. ஆஸ்கைட்ஸ் உயிர்வாழ்வு சுமார் 50% ஆகும்.
நாள்பட்ட கணைய அழற்சியில் ஆஸ்கைட்டுகள் என்றால் என்ன
பொதுவாக, ஆஸ்கைட்டுகளுடன், எக்ஸுடேட் குழாய்களின் வழியாக ரெட்ரோபெரிட்டோனியல் குழிக்குள் சென்று சிறிய அளவில் அதில் குவிகிறது. இந்த வழக்கில், கணையம் அழற்சியின் வீக்கத்திற்குப் பிறகு இது விரைவாக தீர்க்கப்படும், மேலும் இது பெரும் ஆபத்தை விளைவிக்கும்.
 நோயின் நீடித்த போக்கில், திரவம் குவிந்து குழிக்குள் நீண்ட நேரம் உள்ளது. இது திசு நெக்ரோசிஸை ஏற்படுத்தி, குழாய்களின் ஒருமைப்பாட்டை மீறுவதற்கு வழிவகுக்கும்.
நோயின் நீடித்த போக்கில், திரவம் குவிந்து குழிக்குள் நீண்ட நேரம் உள்ளது. இது திசு நெக்ரோசிஸை ஏற்படுத்தி, குழாய்களின் ஒருமைப்பாட்டை மீறுவதற்கு வழிவகுக்கும்.
திரவம் தொடர்ந்து சேகரிக்கப்படுகிறது, ஆனால் செயல்முறை பெரும்பாலும் பிளெக்மோன் அல்லது சூடோசைஸ்ட்கள் உருவாகிறது.
கணைய அழற்சியால் பாதிக்கப்படுபவர்களில், இரத்தத்தில் அதிக அளவு அமிலேஸ் காணப்பட்டால், குழாய் சிதைவுகள் அரிதானவை மற்றும் அறுவை சிகிச்சை தலையீட்டால் மட்டுமே கண்டறிய முடியும்.
மந்தமான கணைய அழற்சியைப் பொறுத்தவரை, அதனுடன், அமிலேசின் செறிவு கணிசமாகக் குறைக்கப்படுகிறது, திரவம் குவிந்து, வயிற்றுத் துவாரத்தின் பஞ்சரை மீண்டும் செய்வதன் மூலம் அகற்றப்படுகிறது.
பெரும்பாலான சந்தர்ப்பங்களில் அதன் முன்கணிப்பு நல்லது, எதிர்காலத்தில் ஆஸ்கைட்டுகள் தோன்றாது.
கணைய ஆஸைட்டுகள் ஏற்படுவதற்கான முக்கிய காரணங்கள்
கணைய ஆஸ்கைட்டுகளின் பொதுவான காரணங்கள்:
- கணைய நீர்க்கட்டியின் இருப்பு,
- ரெட்ரோபெரிட்டோனியல் குழியில் அமைந்துள்ள நிணநீர் முனைகளைத் தடுப்பது,
- தொராசி நிணநீர் குழாய்களின் உயர் இரத்த அழுத்தம்,
- புரதக் குறைபாடு.
 ஆஸ்கைட்டுகளின் முழுமையான நோய்க்கிருமி உருவாக்கம் இன்னும் முழுமையாக புரிந்து கொள்ளப்படவில்லை என்று சொல்ல வேண்டும். நோயின் மருத்துவப் போக்கைப் பொறுத்தவரை, அதை இரண்டு வகைகளாகப் பிரிக்கலாம். முதல் உருவகத்தில், ரைன்ஸ்டோன் கடுமையான வலியை உணர்கிறது, திரவம் விரைவாக வயிற்று குழிக்குள் நுழைந்து அதில் குவிகிறது. கணைய நெக்ரோசிஸ் உருவாகிறது, கணையத்தின் குழாய்களின் ஒரு பகுதியை பாதிக்கிறது, ஒரு போலி நீர்க்கட்டி உருவாகிறது, இது ரெட்ரோபெரிட்டோனியல் இடத்திற்கு விரிவடைகிறது.
ஆஸ்கைட்டுகளின் முழுமையான நோய்க்கிருமி உருவாக்கம் இன்னும் முழுமையாக புரிந்து கொள்ளப்படவில்லை என்று சொல்ல வேண்டும். நோயின் மருத்துவப் போக்கைப் பொறுத்தவரை, அதை இரண்டு வகைகளாகப் பிரிக்கலாம். முதல் உருவகத்தில், ரைன்ஸ்டோன் கடுமையான வலியை உணர்கிறது, திரவம் விரைவாக வயிற்று குழிக்குள் நுழைந்து அதில் குவிகிறது. கணைய நெக்ரோசிஸ் உருவாகிறது, கணையத்தின் குழாய்களின் ஒரு பகுதியை பாதிக்கிறது, ஒரு போலி நீர்க்கட்டி உருவாகிறது, இது ரெட்ரோபெரிட்டோனியல் இடத்திற்கு விரிவடைகிறது.
இரண்டாவது வகையுடன், கிளினிக் அவ்வளவு உச்சரிக்கப்படவில்லை. திரவம் படிப்படியாக சேகரிக்கிறது மற்றும் நீர்க்கட்டியின் ஒரு சிறிய பகுதியில் ஏற்படும் அழிவு செயல்முறைகளின் பின்னணிக்கு எதிராக உருவாகிறது. எக்ஸ்ரே பரிசோதனையின் போது மற்றும் லேபரோசென்டெசிஸின் பின்னர் இந்த நோய் கண்டறியப்படுகிறது.
அஸ்கைட்டுகளுடன் வயிற்று குழிக்குள் நுழையும் எக்ஸுடேட்டின் அளவு பத்து லிட்டரை எட்டும். இந்த வழக்கில் லாபரோசென்டெஸிஸ் திரவத்தை அகற்ற உதவுகிறது, ஆனால் நீடித்த விளைவு இல்லை. ஒரு குறுகிய நேரத்திற்குப் பிறகு, அது மீண்டும் குவிகிறது, மேலும் ஒவ்வொரு அடுத்தடுத்த லாபரோசென்டெசிஸும் புரதத்தின் குறிப்பிடத்தக்க இழப்புக்கு வழிவகுக்கிறது. எனவே, மருந்தியல் சிகிச்சையின் இரண்டு வாரங்களுக்குப் பிறகு ஏற்படும் அறுவை சிகிச்சை தலையீட்டிற்கு மருத்துவர்கள் முன்னுரிமை அளிக்கிறார்கள். ஆஸ்கைட்டுகளுக்கு சிகிச்சையளிப்பது குறைந்த உப்பு, புரதம் நிறைந்த உணவை உள்ளடக்கியது.
டையூரிடிக்ஸ், நுண்ணுயிர் எதிர்ப்பிகள், போர்டல் நரம்பில் அழுத்தத்தைக் குறைக்கும் மருந்துகள் (அது உயர்த்தப்பட்டால்) மருத்துவர்கள் பரிந்துரைக்கின்றனர்.
ஆஸ்கைட்டுகளின் சிக்கல்கள் மற்றும் அதன் தடுப்பு
ஆஸ்கைட்டுகளின் சிக்கல்கள் பல்வேறு. இது பெரிட்டோனிட்டிஸ், சுவாசக் கோளாறு, உட்புற உறுப்புகளின் சீர்குலைவு மற்றும் பெரிட்டோனியத்தில் திரவத்தின் அளவு அதிகரிப்பதன் காரணமாக ஏற்படும் பிற நோய்க்குறியியல் மற்றும் உதரவிதானம், கல்லீரல், வயிறு ஆகியவற்றின் சுருக்கத்தை ஏற்படுத்தும். அடிக்கடி லேபரோசென்டெசிஸுடன், ஒட்டுதல்கள் பெரும்பாலும் இரத்த ஓட்ட அமைப்பின் முழு செயல்பாட்டிலும் தலையிடுகின்றன.

இவை அனைத்தும் சரியான நேரத்தில் அல்லது தவறாக நடத்தப்பட்ட சிகிச்சையின் காரணம். ஆஸ்கைட்டுகளுக்கு அவசர மருத்துவ நடவடிக்கைகள் தேவை, இல்லையெனில் அது முன்னேறி விரும்பத்தகாத விளைவுகளுக்கு வழிவகுக்கும். எனவே, ஒரு நோயின் முதல் சந்தேகத்தில், நீங்கள் உடனடியாக நிபுணர்களின் உதவியை நாட வேண்டும்.
நோயை விலக்க, தொடர்ந்து ஒரு தடுப்பு பரிசோதனைக்கு உட்படுத்த வேண்டியது அவசியம் மற்றும் கணைய அழற்சியின் சிகிச்சையுடன் சரியான நேரத்தில் தொடர வேண்டும். உணவில் இருந்து, வறுத்த, உப்பு, கொழுப்பு நிறைந்த உணவுகளை விலக்குவது, காபி நுகர்வு, கார்பனேற்றப்பட்ட சர்க்கரை பானங்கள், வலுவான தேநீர் ஆகியவற்றை கட்டுப்படுத்துவது அவசியம். நீங்கள் கெட்ட பழக்கங்களை முற்றிலுமாக கைவிட வேண்டும், புதிய காற்றில் முடிந்தவரை அதிக நேரம் செலவிட வேண்டும், எந்த காரணத்திற்காகவும் பதட்டமாக இருக்க முயற்சி செய்யுங்கள். கணைய அழற்சி மற்றும் ஆஸ்கைட்டுகளுடன், அதிகப்படியான உடல் செயல்பாடு முரணாக உள்ளது, எனவே விளையாட்டுகளில் ஈடுபடுபவர்கள் லேசான பயிற்சிகளில் திருப்தியடைய வேண்டும்.
இந்த கட்டுரையில் உள்ள வீடியோவில் ஆஸ்கைட்ஸ் என்றால் என்ன என்று விவரிக்கப்பட்டுள்ளது.