பிட்யூட்டரி அடினோமாவை அகற்றிய பிறகு என்ன நடக்கும்

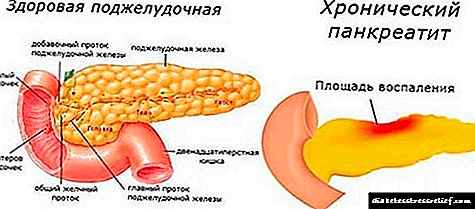
பிட்யூட்டரி சுரப்பி என்பது இரத்த ஓட்டத்தில் நுழையும் ஹார்மோன்களை உருவாக்கும் எண்டோகிரைன் அமைப்பின் ஒரு உறுப்பு ஆகும். இது ஒரு ஓவல் வடிவத்தைக் கொண்டுள்ளது மற்றும் தலையின் மையத்தில் உள்ள "துருக்கிய சேணம்" இல் அமைந்துள்ளது.
பார்வை நரம்புகள் பிட்யூட்டரி சுரப்பியின் மேலே நேரடியாக அமைந்துள்ளன. அட்ரீனல் சுரப்பிகள் மற்றும் மனித தைராய்டு சுரப்பியின் இனப்பெருக்க செயல்பாட்டை ஒழுங்குபடுத்துவதில் அவர் ஈடுபட்டுள்ளார்.
அடினோமாவை அகற்றுவதன் விளைவுகள் அதன் முந்தைய அளவைப் பொறுத்தது. பொதுவாக, சுமார் 85% நோயாளிகள் குணமடைகிறார்கள். மீட்பு செயல்முறை எண்டோகிரைனாலஜிக்கல் காரணிகளுடன் இணைந்து அறுவை சிகிச்சை கண் பரிசோதனை முடிவுகளைப் பொறுத்தது. மீட்கும் போது, தைராய்டு சுரப்பி ஆய்வின் பகுப்பாய்வுகளின் அடிப்படையில் ஹார்மோன் சிகிச்சையின் போக்கை மருத்துவர் பரிந்துரைக்க வேண்டும் என்பது கவனிக்கத்தக்கது. ஒரு சிறப்பு உணவை பரிந்துரைக்கலாம், இது ஒரு குறிப்பிட்ட நோயாளியின் இரத்தம், சிறுநீர், சர்க்கரை போன்றவற்றின் பகுப்பாய்வையும் கணக்கில் எடுத்துக்கொள்ள வேண்டும்.

அடினோமா மிகவும் பொதுவான பிட்யூட்டரி நோயாகும். பல சந்தர்ப்பங்களில், இது சிறிய அளவிலான தீங்கற்ற கட்டியாகும். இது மண்டை ஓட்டின் அடிப்பகுதியில் நிகழ்கிறது மற்றும் சுரப்பியின் முன்புற உயிரணுக்களிலிருந்து வருகிறது.
பல வகையான அடினோமாக்கள் உள்ளன, ஆனால் அவை அனைத்தும் அவற்றின் அறிகுறிகளில் ஒத்தவை. இவை சிறுநீர் கழித்தல், தைரோடாக்சிகோசிஸ், அதிகரித்த உடல் முடி வளர்ச்சி மற்றும் உடல் பருமன் போன்ற பிரச்சினைகள். வலுவான அல்லது மந்தமான தலைவலி, பார்வைக் குறைபாடு, செரிப்ரோஸ்பைனல் திரவத்துடன் நாசி நெரிசல் ஆகியவை வெளிப்படுகின்றன. இத்தகைய அறிகுறிகள் பின்னர் ஒரு தீங்கற்ற கட்டியின் உள்ளே ஏற்படும் ரத்தக்கசிவுகளால் வெளிப்படுகின்றன. கடுமையான மன அழுத்தம், மோசமான இரத்த ஓட்டம் அல்லது ஒரு தொற்று நோய் அடினோமா அதிகரிப்புக்கு வழிவகுக்கும் என்பது கவனிக்கத்தக்கது.
ஒரு மருத்துவரின் அனைத்து பரிந்துரைகளையும் நீங்கள் கடைபிடித்தால், அனைத்து செயல்பாடுகளையும் மீட்டெடுப்பது மிக விரைவாக நிகழ்கிறது. ஒரு விதியாக, 1 முதல் 3 மாதங்கள் வரை. இது அனைத்தும் கட்டியின் வளர்ச்சியின் கட்டத்தைப் பொறுத்தது, அது தொடங்கப்பட்டால், பிட்யூட்டரி அடினோமாவை அகற்றிய பிறகு இந்த நோய் திரும்பும் சந்தர்ப்பங்கள் உள்ளன. நோயறிதல் பரிசோதனையைப் பயன்படுத்தி, கட்டி வளர்ச்சியின் நிலை மற்றும் எந்த சிகிச்சையைப் பயன்படுத்துவது என்பதை நீங்கள் கண்டுபிடிக்கலாம். நோயைப் பொறுத்து, மருந்து, கதிர்வீச்சு சிகிச்சை அல்லது அறுவை சிகிச்சை மூலம் அதை அகற்றலாம்.

பிட்யூட்டரி அடினோமாவை அகற்ற அறுவை சிகிச்சை மிகவும் பயனுள்ள சிகிச்சையாகும். இந்த செயல்முறை இரண்டு வகைகளாக இருக்கலாம். முதலாவது மிகவும் சிக்கலானது, ஏனென்றால் இது மூளைக்கு நேரடியாக ஊடுருவலுடன் தொடர்புடையது, அதாவது ட்ரெபனேஷன். இரண்டாவது வழி மிகவும் விசுவாசமானது. அடினோமாவை அகற்றுவது மூக்கு வழியாக நிகழ்கிறது, மேலும் அறுவை சிகிச்சை சுமார் இரண்டு மணி நேரம் நீடிக்கும். கட்டியின் உள்ளே இரத்தக்கசிவு ஏற்பட்டால் அறுவை சிகிச்சை தவிர்க்க முடியாதது. அறுவைசிகிச்சைக்குப் பிறகு, ஒரு நபர் ஒரு நாள் தீவிர சிகிச்சையில் இருக்கிறார். பின்னர் அவர் ஒரு சாதாரண வார்டுக்கு மாற்றப்பட்டு, சிறிது நடக்கத் தொடங்குகிறார். ஆனால் பிட்யூட்டரி அடினோமாவை அகற்றிய பின்னர் ஒரு புதிய கட்டி உருவாகும் அபாயம் உள்ளது என்ற உண்மையை நாம் கணக்கில் எடுத்துக்கொள்ள வேண்டும். கூடுதலாக, அறுவை சிகிச்சை அதிர்ச்சிகரமான மற்றும் மனித ஆரோக்கியத்திற்கு விரும்பத்தகாத விளைவுகளுக்கு வழிவகுக்கும். அதாவது: பலவீனம், மயக்கம், குமட்டல், பசியற்ற தன்மை, வாந்தி மற்றும் அட்ரீனல் பற்றாக்குறை.
குறைவான செயல்திறன் மருந்து ஆகும், இது அடினோமாவை உருவாக்கும் செயல்முறையை குறைக்கிறது. மருந்துகள் அதிகப்படியான ஹார்மோனின் வெளியீட்டை மட்டுமே தடுக்கின்றன. கதிர்வீச்சு சிகிச்சையைப் பொறுத்தவரை, இது செயல்பாட்டைச் செய்ய முடியாத சந்தர்ப்பங்களில் மட்டுமே பரிந்துரைக்கப்படுகிறது. இது ஹார்மோன்-செயலற்ற சுரப்பிகளுக்கு சிகிச்சையளிப்பதால், இது மிகவும் பயனுள்ளதாக இல்லை என்பது கவனிக்கத்தக்கது. அடிப்படையில், கதிர்வீச்சு சிகிச்சை முடிவை உறுதிப்படுத்த அறுவை சிகிச்சைக்குப் பிறகு மேற்கொள்ளப்படுகிறது.
அகற்ற முடியாத ஒரு சிறிய வகை அடினோமா உள்ளது. இது அவற்றின் பெரிய அளவு மற்றும் இருப்பிடத்தின் காரணமாகும். குறிப்பாக ஆபத்தானது மூளையின் சிரை பிளெக்ஸஸுக்கு மிக நெருக்கமான கட்டிகள். அறுவை சிகிச்சையின் போது, அறுவை சிகிச்சையாளர்கள் தமனிகளை சேதப்படுத்தலாம், இது இரத்தக்கசிவுக்கு வழிவகுக்கும், அல்லது பார்வைக்கு காரணமான நரம்புகள் பாதிக்கப்படலாம். இத்தகைய அடினோமாக்கள் பகுதி அகற்றுதல் மற்றும் மேலும் கதிர்வீச்சு சிகிச்சைக்கு மட்டுமே உட்பட்டவை.

கட்டியை அகற்றுவது பிட்யூட்டரி சுரப்பியின் மேலும் செயல்பாட்டை பெரிதும் பாதிக்கிறது மற்றும் பிட்யூட்டரி அடினோமாவை அகற்றுவதன் விளைவுகள் வேறுபட்டவை. பெரும்பாலான நோயாளிகள் பார்வை முழுமையாக மீட்பதைப் பற்றி கவலைப்படுகிறார்கள். சில நாட்களுக்குப் பிறகு பார்வையில் முன்னேற்றம் காணப்படுகிறது. ஆனால் இது நீண்ட காலமாக பிரச்சினை இல்லாதிருந்தால் மட்டுமே. ஒரு வருடம் அல்லது ஆறு மாதங்களுக்கு முன்பு பார்வை மோசமடைந்துவிட்டால், முழு மீட்பு சாத்தியமில்லை.
அறுவை சிகிச்சைக்குப் பின், ஒரு நபர் மருத்துவர்களால் முழுமையான பரிசோதனையின் கீழ் உள்ளார். எந்தவொரு சூழ்நிலையிலும், அடினோமாவுக்கு ஒரு வெற்றிகரமான சிகிச்சை ஒரு நபர் எவ்வளவு விரைவாக நிபுணர்களின் உதவியை நாடுகிறார் என்பதைப் பொறுத்தது.
அறுவை சிகிச்சைக்குப் பிறகு நோயாளியின் நிலை
பிட்யூட்டரி அடினோமாவின் வளர்ச்சியுடன், பல சந்தர்ப்பங்களில் அறுவை சிகிச்சை சிகிச்சையே ஒரே வழி. ஆப்டிக் நரம்புக்கு சேதம் ஏற்படுவதால் பார்வை இழப்பு, அருகிலுள்ள மூளை திசுக்களின் சுருக்கத்தால் ஏற்படும் நரம்பியல் கோளாறுகள், பாலியல் சுரப்பிகள், தைராய்டு, அட்ரீனல் சுரப்பிகள் ஆகியவற்றின் ஹார்மோன் தூண்டுதலின் விளைவுகள் இந்த அறுவை சிகிச்சையைத் தடுக்கிறது. ஆயினும்கூட, அறுவை சிகிச்சைக்கு பிந்தைய காலத்தில் சிக்கல்கள் பெரும்பாலும் எழுகின்றன. அவர்களுக்கு சரியான நேரத்தில் கண்டறிதல் மற்றும் சிகிச்சை தேவைப்படுகிறது.
செயல்பாட்டு ஆபத்து பட்டம்
நோயாளிகளின் பொதுவான நிலையில் உள்ள சீரழிவு சில நேரங்களில் மயக்க மருந்து மற்றும் அறுவை சிகிச்சையுடன் தொடர்புடையது. வயதான நோயாளிகளுக்கு அறுவை சிகிச்சை ஆபத்து அதிகரிக்கிறது. நோயாளிகளின் இந்த குழுவில் பெரும்பாலும் எழுகிறது:
- இரத்த அழுத்தத்தின் மட்டத்தில் கூர்மையான மாற்றங்கள் - வாஸ்குலர் சரிவிலிருந்து உயர் இரத்த அழுத்த நெருக்கடிக்கு மாற்றம்,
- மருந்துகளுக்கு போதிய பதில், முடிவின்மை,
- இதய துடிப்பு தொந்தரவுகள் (டாக்ரிக்கார்டியா, பிராடி கார்டியா, அரித்மியா),
- கார்டியோமயோபதி மற்றும் இதய செயலிழப்பு வளர்ச்சி,
- முனைகளின் ஆழமான நரம்புகளின் அடைப்பு, நுரையீரல் தக்கையடைப்புடன் இரத்த உறைவைப் பிரித்தல்,
- அறுவை சிகிச்சைக்குப் பின் நிமோனியா,
- பாரிய இரத்தப்போக்குடன் வயிறு மற்றும் குடல்களின் மன அழுத்தம் புண்கள்.
ஆகையால், அடினோமாவை அகற்றுவதற்கு முன்பு, அறுவைசிகிச்சை மற்றும் மயக்க மருந்து நிபுணர் அடினோமாவை அகற்றுவதற்கான ஆபத்தை தீர்மானிக்கிறார்கள், இதயத்தின் சரியான மீறல்கள். அறுவைசிகிச்சைக்குப் பிறகு, அத்தகைய நோயாளிகள் வயிற்று உறுப்புகளின் அல்ட்ராசவுண்ட் ஈ.சி.ஜி.
தைராய்டு நோய்களைக் கண்டறிவது பற்றி இங்கே அதிகம்.
அண்டை கட்டமைப்புகளின் எதிர்வினை
பெருமூளை சிக்கல்கள் பின்வருமாறு:
- பெருமூளை எடிமா,
- பெருமூளை சுழற்சியின் நிலையற்ற கோளாறுகள்,
- இன்ட்ராசெரெப்ரல் மற்றும் சப்அரக்னாய்டு ஹீமாடோமாக்கள்,
- இஸ்கிமிக் பக்கவாதம்.
கரோடிட் தமனியின் கிளையிலிருந்து இரத்தப்போக்கு நிறுத்தப்படும்போது, அதைத் தடுக்கலாம், குறுகலாம் அல்லது ஒரு தவறான அனீரிஸம் உருவாகலாம், நாசி பத்திகளின் வழியாக காலாவதியாகும் போது இரத்த இழப்பு ஏற்படலாம்.
அட்ரீனல் சுரப்பி மற்றும் ஹைபோதாலமஸின் சீர்குலைவு
அடினோமாவை அகற்றுவதன் காரணமாக கேடகோலமைன்கள் (அட்ரினலின், நோர்பைன்ப்ரைன் மற்றும் டோபமைன்) உருவாவதன் போதாமை மிகவும் பொதுவான சிக்கலாகும். இது அறுவை சிகிச்சையின் போது பிட்யூட்டரி சுரப்பியின் சேதத்துடன் தொடர்புடையது, அத்துடன் அட்ரினோகார்டிகோட்ரோபிக் ஹார்மோனை உருவாக்கும் மூளை திசுக்களின் முந்தைய சுருக்கத்துடன் தொடர்புடையது. இந்த நிலை நோயாளியின் செயல்பாட்டு அழுத்தத்தை பொறுத்துக்கொள்ளும் திறனைக் குறைக்கிறது.
ஹைபோதாலமஸ், ஹீமாடோமா அல்லது இந்த பகுதியில் இரத்தப்போக்கு, வில்லிஸ் வட்டத்தின் தமனிகளின் சுருக்கம் ஆகியவற்றில் பெருமூளை எடிமாவுடன், ஒரு ஹைபோதாலமிக் நெருக்கடி ஏற்படுகிறது. அதன் முக்கிய வெளிப்பாடுகள்:
- அதிக உடல் வெப்பநிலை அல்லது அதன் கட்டுப்பாடற்ற சரிவு,
- பிரமைகள், பிரமைகள், திடீர் உற்சாகம்,
- கோமாவுக்கு மாற்றத்துடன் நோயியல் மயக்கம்,
- இதய தாள இடையூறுகள் - நிமிடத்திற்கு இதய துடிப்பு சாதாரண அல்லது குறைந்த உடல் வெப்பநிலையில் 200 துடிப்பு வரை அதிகரிக்கக்கூடும், மேலும் அதிக அளவில் அது அதிகமாக நடக்கும்
- விரைவான சுவாசம்
- இரத்த அமிலத்தன்மையில் மாற்றம்.
கடுமையான இருதய மற்றும் நுரையீரல் பற்றாக்குறை மரணத்திற்கு வழிவகுக்கிறது.
மதுபானம் மற்றும் மூளைக்காய்ச்சல்
தெளிவான அல்லது இளஞ்சிவப்பு நிற திரவத்தின் (மதுபானம்) நாசி பத்திகளில் இருந்து வெளியேறுவது எலும்பு குறைபாடுகள் காரணமாக கட்டியை அகற்றிய பின் அறுவை சிகிச்சை அணுகல் கடந்து செல்கிறது. இது ஆரம்ப நாட்களில் அல்லது சில ஆண்டுகளுக்குப் பிறகும் தோன்றக்கூடும். அறுவைசிகிச்சை புலம் பாதிக்கப்படும்போது, அறுவை சிகிச்சைக்குப் பின் மூளைக்காய்ச்சல் (மூளையின் வாஸ்குலர் சவ்வுகளின் வீக்கம்) ஏற்படுகிறது, அவற்றின் ஆபத்து நீடித்த தலையீடுகளால் அதிகரிக்கிறது.
நிலையான
நோயாளிக்கு மன அழுத்தத்தின் வழக்கமான வெளிப்பாடுகள் மட்டுமே உள்ளன - காய்ச்சல், துடிப்பு முடுக்கம், நிலையற்ற அழுத்தம், மயக்க மருந்துக்குப் பிறகு உளவியல் கோளாறுகள் (குழப்பமான உணர்வு, திசைதிருப்பல்), தசைநார் அனிச்சைகளில் மாற்றம். ஒரு விதியாக, இத்தகைய மீறல்கள் நாள் முழுவதும் கடந்து செல்கின்றன. நோயாளிக்கு 5-7 நாட்கள் அவதானிப்பு மற்றும் வசிக்கும் இடத்தில் ஒரு சாறு காட்டப்பட்டுள்ளது.
பாதிக்கப்பட்ட பகுதியில் அதிகரிப்புடன்
ஹைபோதாலமஸின் செயலிழப்பு அறிகுறிகள் முன்னேறி வருகின்றன - அதிக காய்ச்சல், டாக்ரிக்கார்டியா. அவை அழுத்தத்தில் கூர்மையான ஏற்ற இறக்கங்களுடன் இணைக்கப்படுகின்றன, நோயாளிகளுக்கு ஒத்திசைவற்ற பேச்சு, மோட்டார் பதட்டம், நடுங்கும் கால்கள் உள்ளன. இத்தகைய மாற்றங்கள் குறைந்தது 7-10 நாட்கள் நீடிக்கும், பின்னர் படிப்படியாக குறையும். நோயாளிகள் மருத்துவமனையில் கண்காணிப்பில் இருக்கிறார்கள், அவர்களுக்கு மருந்து சிகிச்சை மற்றும் வெளியேற்றத்திற்கு முன் பின்தொடர் பரிசோதனை ஆகியவை காட்டப்படுகின்றன.
அறுவை சிகிச்சைக்கான அறிகுறிகள்
பிட்யூட்டரி கட்டியை அகற்றுவது எப்போதும் அறிவுறுத்தப்படுவதில்லை, ஏனெனில் இது உடலில் ஒரு கட்டியைக் கண்டுபிடிப்பதை விட அதிக ஆபத்துடன் இருக்கலாம். கூடுதலாக, பிட்யூட்டரி அடினோமாக்களுடன், பழமைவாத சிகிச்சை ஒரு நல்ல விளைவை அளிக்கிறது.
பின்வரும் அறிகுறிகளுக்கு அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது:

- கட்டி ஹார்மோன், அதாவது. கணிசமான அளவு ஹார்மோன்களை உருவாக்குகிறது, இதில் அதிக உள்ளடக்கம் நோயாளிக்கு ஆபத்தானது.
- அடினோமா அருகிலுள்ள திசுக்கள் மற்றும் நரம்புகளை சுருக்குகிறது, குறிப்பாக, காட்சி, இது கண்ணின் செயல்பாட்டை பலவீனப்படுத்துகிறது.
மென்மையான கதிரியக்க அறுவை சிகிச்சை பின்வரும் நிகழ்வுகளில் செல்லுபடியாகும்:
- பார்வை நரம்புகள் பாதிக்கப்படுவதில்லை.
- இந்த கட்டி துருக்கிய சேணத்திற்கு அப்பால் நீட்டாது (ஸ்பீனாய்டு எலும்பில் உருவாக்கம், பிட்யூட்டரி சுரப்பி அமைந்துள்ள ஆழத்தில்).
- துருக்கிய சேணம் சாதாரண அல்லது சற்று பெரிய அளவுகளைக் கொண்டுள்ளது.
- அடினோமாவுடன் நியூரோஎண்டோகிரினல் நோய்க்குறி உள்ளது.
- நியோபிளாஸின் அளவு 30 மி.மீ.க்கு மேல் இல்லை.
- அறுவை சிகிச்சையின் பிற முறைகளிலிருந்து நோயாளி மறுப்பது அல்லது அவை செயல்படுத்தப்படுவதற்கு முரண்பாடுகள் இருப்பது.
குறிப்பு. கிளாசிக்கல் அறுவை சிகிச்சை தலையீட்டின் பயன்பாட்டிற்குப் பிறகு கட்டியின் எச்சங்களை அகற்ற ரேடியோ சர்ஜிக்கல் முறைகள் பயன்படுத்தப்படலாம். நிலையான கதிர்வீச்சு சிகிச்சையின் பின்னர் அவை பயன்படுத்தப்படலாம்.
பிட்யூட்டரி அடினோமாவின் டிரான்ஸ்நாசல் அகற்றுதல் கட்டி துருக்கிய சேணத்திற்கு அப்பால் சற்று நீட்டினால் மேற்கொள்ளப்படுகிறது. விரிவான அனுபவமுள்ள சில நரம்பியல் அறுவை சிகிச்சையாளர்கள் குறிப்பிடத்தக்க அளவிலான நியோபிளாம்களுக்கான முறையைப் பயன்படுத்துகின்றனர்.
கிரானியோட்டமிக்கான அறிகுறிகள் (மண்டை ஓட்டை திறக்கும் செயல்பாடுகள்) பின்வரும் அறிகுறிகள்:
- கட்டியில் இரண்டாம் நிலை முனைகளின் இருப்பு,
- சமச்சீரற்ற அடினோமா வளர்ச்சி மற்றும் துருக்கிய சேணத்திற்கு அப்பால் அதன் நீட்டிப்பு.
எனவே, அணுகல் வகையைப் பொறுத்து, பிட்யூட்டரி அடினோமாவை அகற்றுவதற்கான அறுவை சிகிச்சை அறுவை சிகிச்சை டிரான்ஸ்கிரானியல் (மண்டை ஓட்டை திறப்பதன் மூலம்) அல்லது டிரான்ஸ்நாசல் (மூக்கு வழியாக) செய்ய முடியும். கதிரியக்க சிகிச்சையைப் பொறுத்தவரை, சைபர்-கத்தி போன்ற அமைப்புகள் கட்டியில் கதிர்வீச்சைக் கண்டிப்பாக மையப்படுத்தவும், அதன் ஆக்கிரமிப்பு அல்லாத அகற்றலை அடையவும் உங்களை அனுமதிக்கின்றன.
பிட்யூட்டரி அடினோமாவின் டிரான்ஸ்நாசல் அகற்றுதல்

இத்தகைய அறுவை சிகிச்சை பெரும்பாலும் உள்ளூர் மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது. அறுவைசிகிச்சை மூக்கில் ஒரு எண்டோஸ்கோப்பை செருகும் - ஒரு கேமரா பொருத்தப்பட்ட ஒரு நெகிழ்வான குழாய் வடிவ கருவி. கட்டியின் அளவைப் பொறுத்து ஒன்று அல்லது இரண்டு நாசியிலும் வைக்கலாம். இதன் விட்டம் 4 மி.மீ.க்கு மேல் இல்லை. மருத்துவர் படத்தை திரையில் பார்க்கிறார். பிட்யூட்டரி அடினோமாவை எண்டோஸ்கோபிக் அகற்றுவது செயல்பாட்டின் ஆக்கிரமிப்பைக் குறைக்கும், அதே நேரத்தில் விரிவான இமேஜிங்கிற்கான வாய்ப்பைப் பேணுகிறது.
இதற்குப் பிறகு, அறுவைசிகிச்சை சளி சவ்வைப் பிரித்து முன்புற சைனஸின் எலும்பை வெளிப்படுத்துகிறது. துருக்கிய சேணத்தை அணுக ஒரு துரப்பணம் பயன்படுத்தப்படுகிறது. முன்புற சைனஸில் உள்ள செப்டம் வெட்டப்படுகிறது. துருக்கிய சேணத்தின் அடிப்பகுதியை அறுவை சிகிச்சை நிபுணர் காணலாம், இது ட்ரெபனேசனுக்கு உட்பட்டது (அதில் ஒரு துளை உருவாகிறது). கட்டியின் பகுதிகளை தொடர்ச்சியாக அகற்றுதல் செய்யப்படுகிறது.
இதற்குப் பிறகு, இரத்தப்போக்கு நிறுத்தப்படுகிறது. இதைச் செய்ய, ஹைட்ரஜன் பெராக்சைடு, சிறப்பு கடற்பாசிகள் மற்றும் தட்டுகளால் ஈரப்படுத்தப்பட்ட பருத்தி துணியால் பயன்படுத்தவும் அல்லது எலக்ட்ரோகோகுலேஷன் முறை (கட்டமைப்பு புரதங்களை ஓரளவு அழிப்பதன் மூலம் “சீல்” பாத்திரங்கள்) பயன்படுத்தவும்.
அடுத்த கட்டத்தில், அறுவை சிகிச்சை துருக்கிய சேணத்தை மூடுகிறது. இதற்காக, நோயாளியின் சொந்த திசுக்கள் மற்றும் பசை பயன்படுத்தப்படுகின்றன, எடுத்துக்காட்டாக, திசுகோல் பிராண்ட். எண்டோஸ்கோபிக்குப் பிறகு, நோயாளி 2 முதல் 4 நாட்கள் வரை மருத்துவ வசதியில் செலவிட வேண்டியிருக்கும்.
மண்டைத்

கிரானியோட்டமி மூலம் மூளை அணுகும் நுட்பம்
கட்டியின் விருப்பமான இடத்தைப் பொறுத்து, முன்பக்கமாக (மண்டை ஓட்டின் முன் எலும்புகளைத் திறப்பதன் மூலம்) அல்லது தற்காலிக எலும்பின் கீழ் அணுகலாம். செயல்பாட்டிற்கான உகந்த தோரணை பக்கத்தின் நிலை. இது மூளைக்கு இரத்தத்தை வழங்கும் கர்ப்பப்பை வாய் தமனிகள் மற்றும் நரம்புகளை கிள்ளுவதைத் தவிர்க்கிறது. ஒரு மாற்று என்பது தலையின் லேசான திருப்பத்துடன் கூடிய ஒரு உயர்ந்த நிலை. தலையே சரி செய்யப்பட்டது.
பெரும்பாலான சந்தர்ப்பங்களில் அறுவை சிகிச்சை பொது மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது. அறுவை சிகிச்சையின் நோக்கம் கொண்ட இடத்திலிருந்து செவிலியர் முடியை மொட்டையடித்து, அதை கிருமி நீக்கம் செய்கிறார். முக்கியமான கட்டமைப்புகள் மற்றும் பாத்திரங்களின் திட்டத்தை மருத்துவர் திட்டமிடுகிறார், அவர் அதைத் தொடக்கூடாது என்று முயற்சிக்கிறார். அதன் பிறகு, அவர் மென்மையான திசுக்களை வெட்டி எலும்புகளை வெட்டுகிறார்.
அறுவை சிகிச்சையின் போது, மருத்துவர் பூதக்கண்ணாடிகளை வைக்கிறார், இது அனைத்து நரம்பு கட்டமைப்புகள் மற்றும் இரத்த நாளங்கள் பற்றிய விரிவான பரிசோதனையை அனுமதிக்கிறது. மண்டை ஓட்டின் கீழ் துரா மேட்டர் என்று அழைக்கப்படுகிறது, இது ஆழமான பிட்யூட்டரி சுரப்பியைப் பெற வெட்டப்பட வேண்டும். அடினோமா ஒரு ஆஸ்பிரேட்டர் அல்லது மின்சார சாமணம் பயன்படுத்தி அகற்றப்படும். சில நேரங்களில் ஆரோக்கியமான திசுக்களில் ஆழமாக முளைப்பதால் பிட்யூட்டரி சுரப்பியுடன் ஒரு கட்டியை அகற்ற வேண்டும். அதன்பிறகு, அறுவைசிகிச்சை எலும்பு மடல் இடத்தை திருப்பித் தருகிறது.
மயக்க மருந்தின் நடவடிக்கை முடிந்தபின், நோயாளி மற்றொரு நாளை தீவிர சிகிச்சையில் செலவிட வேண்டும், அங்கு அவரது நிலை தொடர்ந்து கண்காணிக்கப்படும். பின்னர் அவர் பொது வார்டுக்கு அனுப்பப்படுவார், சராசரி மருத்துவமனையில் சேர்க்கும் காலம் 7-10 நாட்கள்.
மின்காந்த

முறையின் துல்லியம் 0.5 மி.மீ. சுற்றியுள்ள நரம்பு திசுக்களில் சமரசம் செய்யாமல் அடினோமாவை குறிவைக்க இது உங்களை அனுமதிக்கிறது. சைபர் கத்தி போன்ற ஒரு சாதனத்தின் செயல் ஒற்றை. நோயாளி கிளினிக்கிற்குச் செல்கிறார், எம்.ஆர்.ஐ / சி.டி தொடருக்குப் பிறகு, கட்டியின் துல்லியமான 3 டி மாதிரி தொகுக்கப்படுகிறது, இது ரோபோவிற்கான நிரலை எழுத கணினியால் பயன்படுத்தப்படுகிறது.
நோயாளி படுக்கையில் வைக்கப்படுகிறார், தற்செயலான இயக்கங்களைத் தவிர்ப்பதற்காக அவரது உடலும் தலையும் சரி செய்யப்படுகின்றன. சாதனம் தொலைதூரத்தில் இயங்குகிறது, அடினோமாவின் இடத்தில் அலைகளை வெளியிடுகிறது. நோயாளி, ஒரு விதியாக, வலி உணர்ச்சிகளை அனுபவிப்பதில்லை. அமைப்பைப் பயன்படுத்தி மருத்துவமனையில் சேர்க்கப்படுவது குறிக்கப்படவில்லை. அறுவை சிகிச்சை நாளில், நோயாளி வீட்டிற்கு செல்லலாம்.
மிக நவீன மாதிரிகள், நோயாளியின் மிகச் சிறிய அசைவுகளைக் கூடப் பொறுத்து பீமின் திசையை சரிசெய்ய உங்களை அனுமதிக்கின்றன. இது சரிசெய்தல் மற்றும் அதனுடன் தொடர்புடைய அச .கரியத்தைத் தவிர்க்கிறது.
அறுவை சிகிச்சை மற்றும் சிக்கல்களின் விளைவுகள்
பி.எம். நிகிஃபிரோவா மற்றும் டி. இ. மாட்ஸ்கோ (2003, செயின்ட் பீட்டர்ஸ்பர்க்) கருத்துப்படி, நவீன முறைகளின் பயன்பாடு 77% வழக்குகளில் கட்டியை தீவிரமாக (முழுமையான) அகற்ற அனுமதிக்கிறது. நோயாளியின் 67% காட்சி செயல்பாடு மீட்டெடுக்கப்படுகிறது, 23% இல் - நாளமில்லா. பிட்யூட்டரி அடினோமாவை அகற்றுவதற்கான செயல்பாட்டின் விளைவாக மரணம் 5.3% நிகழ்வுகளில் ஏற்படுகிறது. 13% நோயாளிகளுக்கு இந்த நோயின் மறுபிறப்பு உள்ளது.

பாரம்பரிய அறுவை சிகிச்சை மற்றும் எண்டோஸ்கோபிக் முறைகளைப் பின்பற்றி, பின்வரும் விளைவுகள் சாத்தியமாகும்:
- நரம்பு பாதிப்பு காரணமாக பார்வைக் குறைபாடு.
- இரத்தப்போக்கு.
- செரிப்ரோஸ்பைனல் திரவத்தின் காலாவதி (செரிப்ரோஸ்பைனல் திரவம்).
- தொற்றுநோயால் ஏற்படும் மூளைக்காய்ச்சல்.
நோயாளி விமர்சனங்கள்
பிட்யூட்டரி அடினோமாவை எதிர்கொண்ட பெரிய நகரங்களில் (மாஸ்கோ, செயின்ட் பீட்டர்ஸ்பர்க், நோவோசிபிர்ஸ்க்) குடியிருப்பாளர்கள் இந்த நேரத்தில் ரஷ்யாவில் இந்த நோய்க்கு சிகிச்சையளிக்கும் அளவு வெளிநாட்டினரை விடக் குறைவாக இல்லை என்று கூறுகின்றனர். மருத்துவமனைகள் மற்றும் புற்றுநோயியல் மையங்கள் நன்கு பொருத்தப்பட்டுள்ளன, நவீன உபகரணங்கள் மீது நடவடிக்கைகள் மேற்கொள்ளப்படுகின்றன.
இருப்பினும், நோயாளிகளுக்கும் அவர்களது உறவினர்களுக்கும் அறுவை சிகிச்சையில் அதிக அவசரம் வேண்டாம் என்று அறிவுறுத்தப்படுகிறது. பல நோயாளிகளின் அனுபவம் முதலில் நீங்கள் ஒரு முழுமையான பரிசோதனைக்கு உட்படுத்த வேண்டும், பல நிபுணர்களுடன் (உட்சுரப்பியல் நிபுணர், நரம்பியல் நிபுணர், புற்றுநோயியல் நிபுணர்) கலந்தாலோசிக்க வேண்டும், அனைத்து நோய்த்தொற்றுகளையும் குணப்படுத்த வேண்டும் என்பதைக் காட்டுகிறது. நோயாளிக்கு கட்டியின் ஆபத்து சந்தேகத்திற்கு இடமின்றி உறுதிப்படுத்தப்பட வேண்டும். பல சந்தர்ப்பங்களில், நியோபிளாசியா நடத்தை மாறும் கண்காணிப்பு பரிந்துரைக்கப்படுகிறது.

சிகிச்சையின் செயல்பாட்டில் சரியான நேரத்தில் நோயறிதல் முக்கியமானது என்பதை நோயாளிகள் தங்கள் மதிப்புரைகளில் குறிப்பிடுகின்றனர். ஹார்மோன் தொந்தரவுகள் குறித்து பலர் நீண்ட காலமாக கவனம் செலுத்தவில்லை என்றாலும், அவர்கள் நிபுணர்களிடம் திரும்பியபோது, அவர்கள் விரைவாக எம்.ஆர்.ஐ / சி.டி.க்கு ஒரு பரிந்துரையைப் பெற்றனர், இது சிகிச்சை தொடர்பான பரிந்துரைகளை உடனடியாக வழங்குவதை சாத்தியமாக்கியது.
எல்லா நோயாளிகளும், மருத்துவர்களின் முயற்சிகள் இருந்தபோதிலும், நோயைத் தோற்கடிக்க முடியாது. சில நேரங்களில் நோயாளியின் நிலை மோசமடைகிறது, மேலும் கட்டி மீண்டும் வளரும். இது நோயாளியை மனச்சோர்வடையச் செய்கிறது, அவர்கள் பெரும்பாலும் மனச்சோர்வு, பதட்டம் மற்றும் பதட்டம் போன்ற உணர்வுகளை அனுபவிக்கிறார்கள். இத்தகைய அறிகுறிகளும் முக்கியமானவை மற்றும் அவை ஹார்மோன் சிகிச்சையின் விளைவாகவோ அல்லது கட்டியின் தாக்கமாகவோ இருக்கலாம். அவற்றை உட்சுரப்பியல் நிபுணர் மற்றும் நரம்பியல் நிபுணர் கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
செயல்பாட்டு செலவு
ஒரு அரசு மருத்துவ நிறுவனத்தைத் தொடர்பு கொள்ளும்போது, நோயாளி இலவசமாக அறுவை சிகிச்சை செய்கிறார். இந்த வழக்கில், கிரானியோடமி அல்லது டிரான்ஸ்நாசல் அணுகலுடன் அறுவை சிகிச்சை மட்டுமே சாத்தியமாகும். சைபர்கைஃப் அமைப்பு முக்கியமாக தனியார் கிளினிக்குகளில் கிடைக்கிறது. அரசு மருத்துவமனைகளில், இது என்.ஆர். பர்டென்கோ ஆராய்ச்சி நிறுவனம் நரம்பியல் அறுவை சிகிச்சையால் மட்டுமே பயன்படுத்தப்படுகிறது. இலவச சிகிச்சைக்காக, நீங்கள் ஒரு கூட்டாட்சி ஒதுக்கீட்டைப் பெற வேண்டும், இது "அடினோமா" நோயறிதலுடன் சாத்தியமில்லை.
கட்டண சேவைகளைப் பயன்படுத்த முடிவு செய்யும் போது, ஒரு அறுவை சிகிச்சைக்காக 60-70 ஆயிரம் ரூபிள் வரை செலுத்த நீங்கள் தயாராக இருக்க வேண்டும். சில நேரங்களில் நீங்கள் மருத்துவமனையில் தங்குவதற்கு தனித்தனியாக கூடுதல் கட்டணம் செலுத்த வேண்டும் (ஒரு நாளைக்கு 1000 ரூபிள் முதல்). மேலும், சில சந்தர்ப்பங்களில், மயக்க மருந்து விலையில் சேர்க்கப்படவில்லை. சைபர்நைவ்களைப் பயன்படுத்துவதற்கான சராசரி விலைகள் 90,000 ரூபிள் தொடங்குகின்றன.
பிட்யூட்டரி அடினோமாவை அகற்றுவது ஒரு நல்ல முன்கணிப்புடன் கூடிய ஒரு அறுவை சிகிச்சையாகும், இதன் ஆரம்பகால நோயறிதலில் இதன் செயல்திறன் அதிகமாக உள்ளது. கட்டி எப்போதுமே உச்சரிக்கப்படும் அறிகுறிகளைக் கொண்டிருக்கவில்லை என்பதால், உங்கள் உடல்நலத்தில் நீங்கள் கவனமாக இருக்க வேண்டும், மேலும் அடிக்கடி சிறுநீர் கழித்தல், அவ்வப்போது தலைவலி மற்றும் வெளிப்படையான காரணமின்றி பார்வை குறைதல் போன்ற சிறு சிறு அறிகுறிகளைக் கண்காணிக்க வேண்டும். ரஷ்யாவில் நவீன நரம்பியல் அறுவை சிகிச்சை மூளையில் சிக்கலான செயல்பாடுகளை கூட சிக்கல்களின் குறைந்தபட்ச ஆபத்துடன் செய்ய அனுமதிக்கிறது.
குவிய செரிப்ரோவாஸ்குலர் விபத்து
அறுவை சிகிச்சையின் இடத்தில் வாஸ்குலர் சேதம் காரணமாக, தொலைதூர ஹீமோடைனமிக் தொந்தரவுகள் ஏற்படுகின்றன. அவை வில்லிஸ் வட்டத்தின் தமனிகளின் பிடிப்பு அல்லது அடைப்பைத் தூண்டுகின்றன. துடிப்பு, அழுத்தம், வெப்பநிலை, வலிப்புத்தாக்கங்கள், பேச்சு மற்றும் நரம்பியல் கோளாறுகளின் நிலையற்ற குறிகாட்டிகளை நோயாளிகள் காண்கின்றனர். பெருமூளை சுழற்சி மீட்டெடுக்கும் வரை நோயாளிகள் நரம்பியல் துறைக்கு மாற்றப்படுவார்கள்.
பிட்யூட்டரி கட்டியை அகற்றிய பின் சிக்கல்கள்
அறுவைசிகிச்சைக்குப் பிறகு ஏற்படும் சிக்கல்களின் அதிர்வெண் கட்டியின் அளவு, அதன் செயல்பாட்டு செயல்பாட்டின் அளவு (ஹார்மோன்களின் உருவாக்கம்) மற்றும் பரவலுடன் தொடர்புடையது. ஒரு தாமதமான கட்டத்தில் நோய் கண்டறியப்பட்ட நோயாளிகளை அகற்றுவதை பொறுத்துக்கொள்வது மிகவும் கடினம்.
நீண்ட காலத்திற்கு அவற்றின் அடினோமா கணிசமாக வளர்ந்து சுற்றியுள்ள திசுக்களை அழுத்துகிறது, ஹார்மோன்களை தீவிரமாக உருவாக்குகிறது, அண்டை கட்டமைப்புகளில் ஊடுருவுகிறது.
இதுபோன்ற சந்தர்ப்பங்களில், செயல்பாட்டின் அளவு அதிகரிக்கிறது, இது மூடிய மற்றும் தொலைதூர மூளை கட்டமைப்புகளுக்கு சேதத்தை ஏற்படுத்தும். இந்த குழுவில், சிக்கல்கள் மற்றும் பாதகமான விளைவுகளின் வாய்ப்பு அதிகம்.
வாசனை இழந்தது
கட்டியை எண்டோனாசல் அகற்றுவதன் மூலம் நாசி குழியில் உள்ள ஆல்ஃபாக்டரி ஏற்பிகளுக்கு சேதம் ஏற்படுவதால் வாசனை இழப்பு ஏற்படலாம். இந்த நிலை தற்காலிகமாகக் கருதப்படுகிறது, பொதுவாக சளி சவ்வு ஒரு மாதத்திற்கு குணமடைவதால் மீட்பு ஏற்படுகிறது.
நாற்றங்களுக்கு குறைந்த உணர்திறன் பிட்யூட்டரி ஹார்மோன் குறைபாடு நோய்க்குறியின் ஒரு பகுதியாக இருந்தால் இன்னும் தீவிரமான நிலைமை உருவாகிறது - பான்ஹைபொபிட்யூட்டரிசம். வளர்ந்து வரும் அடினோமாவால் உறுப்புகளின் வளர்ந்து வரும் பகுதிகளை சுருக்கினால் இது நிகழ்கிறது.
மேலும், அத்தகைய நோயியல் கதிர்வீச்சு சிகிச்சையின் எதிர்வினையாகும், இது பெரிய கட்டிகளை முழுமையடையாமல் அகற்ற வேண்டும். அத்தகைய நோயாளிகளில், வாசனையை இயல்பாக்குவதற்கான காலம் நீண்டது. அதன் வெற்றி ஹார்மோன் மாற்று சிகிச்சையைப் பொறுத்தது.
நீரிழிவு இன்சிபிடஸ்
பின்புற பிட்யூட்டரி சுரப்பியால் வாசோபிரசின் என்ற ஹார்மோன் சுரக்கும்போது, நீரிழிவு இன்சிபிடஸ் எனப்படும் நிலை நோயாளிகளுக்கு உருவாகிறது. இந்த நோயால், தொடர்ந்து தாகம் ஏற்படுகிறது, மேலும் வெளியாகும் சிறுநீரின் அளவு ஒரு நாளைக்கு 5-20 லிட்டரை எட்டும். நோயாளி 30 நிமிடங்களுக்கு மேல் திரவம் இல்லாமல் செய்ய முடியாது.
பிட்யூட்டரி சுரப்பியின் இருப்பிடம் காரணமாக, கட்டியை எண்டோனாசல் அகற்றுவதில் இந்த சிக்கல் மிகவும் பொதுவானது. அதன் சிகிச்சைக்காக, சொட்டுகள் அல்லது நாசி தெளிப்பு வடிவத்தில் வாசோபிரசினின் செயற்கை அனலாக் உள்ளது.
தலைவலி
பிட்யூட்டரி அடினோமா அதிகரிப்பதற்கான அறிகுறிகளில் ஒன்றாக தலைவலி கருதப்படுகிறது. ஒரு வெற்றிகரமான அறுவை சிகிச்சைக்குப் பிறகு, இந்த அறிகுறி படிப்படியாக மறைந்துவிடும். இந்த செயல்முறையின் வேகம் பெரும்பாலும் கட்டியின் ஆரம்ப அளவு மற்றும் பொதுவாக பெருமூளை சுழற்சியின் நிலையைப் பொறுத்தது.
முதல் மாதத்தில் தலைவலியின் குறிப்பிடத்தக்க குறைவு அறுவை சிகிச்சையில் பாதிக்கும் குறைவாகவே காணப்பட்டது. பெரும்பாலான நோயாளிகளுக்கு 3 முதல் 5 மாதங்கள் தேவை. நிலையான வலியுடன், கூடுதல் பரிசோதனை மேற்கொள்ளப்பட வேண்டும்.
பிட்யூட்டரி அடினோமா அதிகரிப்பதற்கான அறிகுறிகளில் ஒன்றாக தலைவலி கருதப்படுகிறது
பிட்யூட்டரி அடினோமாவை அகற்றிய பிறகு எம்.ஆர்.ஐ.
பிட்யூட்டரி கட்டிகளைக் கண்டறிவதற்கு, எம்ஆர்ஐ முறை மிகவும் நம்பகமானதாகக் கருதப்படுகிறது. சுற்றியுள்ள திசுக்களில் அடினோமாவின் தாக்கத்தை ஆராயவும் இது உங்களை அனுமதிக்கிறது. துல்லியத்தை அதிகரிக்க, இது ஒரு மாறுபட்ட ஊடகத்தை அறிமுகப்படுத்துவதோடு பரிந்துரைக்கப்படுகிறது. அடினோமாக்கள் அதைக் குவிக்கும் திறனைக் கொண்டுள்ளன, இது டோமோகிராஃபியில் பிரதிபலிக்கிறது.
அறுவைசிகிச்சைக்குப் பிறகு, கட்டியை அகற்றும் அளவு, கதிர்வீச்சு சிகிச்சையின் தேவை மற்றும் அறுவை சிகிச்சை சிகிச்சையின் சிக்கல்களின் அறிகுறிகளை மதிப்பிடுவதற்கு நோயறிதல்கள் பயன்படுத்தப்படுகின்றன. பரிசோதனைக்கு கண்டறியும் மதிப்பு இருக்க வேண்டுமென்றால், குறைந்தபட்சம் 1 டி காந்தப்புல வலிமையுடன் கூடிய சக்திவாய்ந்த சாதனத்தில் இது மேற்கொள்ளப்பட வேண்டும்.
சிக்கல்களுக்கு சிகிச்சை
எம்.ஆர்.ஐ தவிர, நோயாளிகள் பிட்யூட்டரி ஹார்மோன்களையும் அவை ஒழுங்குபடுத்தும் அந்த உறுப்புகளின் செயல்பாடுகளையும் படிக்க வேண்டும்:
- தைரோட்ரோபின் மற்றும் தைராக்ஸின்,
- அட்ரினோகார்டிகோட்ரோபிக் ஹார்மோன் மற்றும் 17-ஹைட்ராக்ஸிகெட்டோஸ்டீராய்டுகள், கார்டிசோல்,
- நுண்ணறை-தூண்டுதல் மற்றும் லுடினைசிங், புரோலாக்டின்,
- சோமாடோமெடின் (அல்லது இன்சுலின் போன்ற வளர்ச்சி காரணி IRF1),
- டெஸ்டோஸ்டிரோன் மற்றும் ஈஸ்ட்ரோஜன்.
இத்தகைய நோயறிதலின் முடிவுகளின் அடிப்படையில், மாற்று சிகிச்சை பரிந்துரைக்கப்படுகிறது - தைராய்டு ஹார்மோன்கள் (யூடிராக்ஸ்), செயற்கை வளர்ச்சி ஹார்மோன் (குழந்தைகளுக்கு), ஆண் மற்றும் பெண் பாலியல் ஹார்மோன்களின் மருந்துகள். அட்ரீனல் பற்றாக்குறை ஏற்பட்டால், ப்ரெட்னிசோன் மற்றும் ஹைட்ரோகார்ட்டிசோன் குறிக்கப்படுகின்றன. நீரிழிவு இன்சிபிடஸ் டெஸ்மோபிரொசினால் சரி செய்யப்படுகிறது. பெருமூளை விபத்து ஏற்பட்டால், வாஸ்குலர் முகவர்கள் மற்றும் நரம்பியக்கடத்திகள் சிகிச்சையுடன் இணைக்கப்பட்டுள்ளன.
பரவக்கூடிய நச்சு கோயிட்டருக்கான அறுவை சிகிச்சை பற்றி இங்கே அதிகம்.
பிட்யூட்டரி அடினோமாவை அகற்றுவதற்கான அறுவை சிகிச்சையானது அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்களுடன் சேர்ந்து இருக்கலாம். வயதான நோயாளிகளிலும் பெரிய கட்டி அளவிலும் அவர்களின் ஆபத்து அதிகரிக்கிறது. பெருமூளை சுழற்சியில் இடையூறுகள் உள்ளன, அண்டை ஹைபோதாலமஸ் மற்றும் பிட்யூட்டரி சுரப்பி கட்டுப்படுத்தும் உறுப்புகளுக்கு சேதம் ஏற்படுகிறது.
அறுவை சிகிச்சையின் விளைவுகளை கண்டறிய, எம்.ஆர்.ஐ மற்றும் ஹார்மோன்களுக்கான இரத்த பரிசோதனைகள் பரிந்துரைக்கப்படுகின்றன. ஹார்மோன் குறைபாட்டை செயற்கை ஒப்புமைகளுடன் மாற்றுவதன் மூலம் சிகிச்சை மேற்கொள்ளப்படுகிறது.
பயனுள்ள வீடியோ
பிட்யூட்டரி கட்டிக்கு சிகிச்சையளிப்பது பற்றிய வீடியோவைப் பாருங்கள்:
ஹைப்போ தைராய்டிசத்தைக் கண்டறிவது மிகவும் கடினம், ஒரு அனுபவமிக்க மருத்துவர் மட்டுமே அறிகுறிகளையும் சிகிச்சையையும் தீர்மானிப்பார். இது சப்ளினிகல், புற, பெரும்பாலும் ஒரு குறிப்பிட்ட புள்ளி வரை மறைக்கப்படுகிறது. உதாரணமாக, பெண்களில் இது பிரசவத்திற்குப் பிறகு, அறுவை சிகிச்சைக்குப் பிறகு ஆண்களில், அதிர்ச்சியைக் கண்டறியலாம்.
வேகமாக வளர்ந்து வரும் பரவல்-முடிச்சு கோயிட்டர் கண்டுபிடிக்கப்பட்டால், அதன் விளைவுகள் மிகவும் தீவிரமானவை என்பதால், நீக்குவதன் நன்மை தீமைகளை நீங்கள் இன்னும் எடைபோட வேண்டும். அறுவைசிகிச்சை தீர்வுக்கான அறிகுறிகள் மருந்துகளுக்கு தைராய்டு சுரப்பியின் பதில் இல்லாதது. மறுபிறப்பு ஏற்பட்ட பிறகு.
பரவக்கூடிய நச்சு கோயிட்டர் கண்டறியப்பட்டால், அறுவை சிகிச்சை ஒரு உயிரைக் காப்பாற்றுவதற்கான வாய்ப்பாக மாறும். தைராய்டு சுரப்பியில் ஒரு எண்டோவாஸ்குலர் ஆபரேஷன் செய்ய முடியும், மேலும் இது மிகக் குறைவான ஆக்கிரமிப்பாக இருக்கலாம். ஆனால் எந்தவொரு சந்தர்ப்பத்திலும், மீட்பு தேவை.
சப்ளினிகல் டாக்ஸிகோசிஸ் முக்கியமாக அயோடின் உள்ளடக்கத்தின் அடிப்படையில் சாதகமற்ற பகுதிகளில் ஏற்படுகிறது. கர்ப்ப காலத்தில் உட்பட பெண்களுக்கு அறிகுறிகள் உயவூட்டுகின்றன. ஒழுங்கற்ற காலங்கள் மட்டுமே முடிச்சு கோயிட்டரின் சிக்கலைக் குறிக்க முடியும்.
தைராய்டு நோய்களின் முழுமையான நோயறிதலில் பல முறைகள் உள்ளன - அல்ட்ராசவுண்ட், ஆய்வகம், வேறுபாடு, உருவவியல், சைட்டோலாஜிக்கல், கதிர்வீச்சு. பெண்கள் மற்றும் குழந்தைகளில் தேர்வின் அம்சங்கள் உள்ளன.
தொற்றுநோய்: காரணங்கள், நிகழ்வு
பிட்யூட்டரி கட்டியின் வளர்ச்சியைத் தூண்டும் ஒரு காரணி இன்னும் அடையாளம் காணப்படவில்லை, எனவே, ஆராய்ச்சியின் முக்கிய விஷயமாக உள்ளது. சாத்தியமான காரணங்களின்படி, வல்லுநர்கள் குரல் பதிப்புகள் மட்டுமே:
- அதிர்ச்சிகரமான மூளை காயங்கள்
- மூளை நியூரோஇன்ஃபெக்ஷன்
- அடிமையானது,
- கர்ப்பம் 3 அல்லது அதற்கு மேற்பட்ட முறை,
- பாரம்பரியம்,
- ஹார்மோன் மருந்துகளை எடுத்துக்கொள்வது (எ.கா., கருத்தடை மருந்துகள்),
- நாள்பட்ட மன அழுத்தம்
- தமனி உயர் இரத்த அழுத்தம், முதலியன.
நியோபிளாசம் மிகவும் அரிதானது அல்ல, மூளைக் கட்டிகளின் மொத்த கட்டமைப்பில் இது 12.3% -20% வழக்குகளுக்கு காரணமாகிறது. நிகழ்வின் அதிர்வெண்ணில், இது நியூரோஎக்டோடெர்மல் நியோபிளாசியாக்களில் 3 வது இடத்தைப் பிடிக்கும், இது க்ளியல் கட்டிகள் மற்றும் மெனிங்கியோமாக்களுக்கு அடுத்தபடியாக உள்ளது. இந்த நோய் பொதுவாக இயற்கையில் தீங்கற்றது. இருப்பினும், மருத்துவ புள்ளிவிவரங்கள் மூளையில் இரண்டாம் நிலை ஃபோசி (மெட்டாஸ்டேஸ்கள்) உருவாவதன் மூலம் அடினோமாவின் வீரியம் மிக்க மாற்றத்தின் தனிமைப்படுத்தப்பட்ட நிகழ்வுகளின் தரவுகளைப் பதிவு செய்துள்ளன.
நோயியல் செயல்முறை ஆண்களை விட பெண்களில் (சுமார் 2 மடங்கு அதிகமாக) கண்டறியப்படுகிறது. அடுத்து, மருத்துவ ரீதியாக உறுதிப்படுத்தப்பட்ட நோயறிதலுடன் 100% நோயாளிகளின் அடிப்படையில் வயது விநியோகம் குறித்த தரவை நாங்கள் தருகிறோம். தொற்றுநோயியல் உச்சநிலை 35-40 வயதில் (40% வரை), 30-35 வயதில், 25% நோயாளிகளில், 40-50 வயதில் - 25%, 18-35 மற்றும் 50 வயதிற்கு மேற்பட்டவர்களில் - ஒவ்வொருவருக்கும் 5% வயது வகை.
புள்ளிவிவரங்களின்படி, சுமார் 40% நோயாளிகளுக்கு ஒரு செயலற்ற கட்டி உள்ளது, இது அதிகப்படியான ஹார்மோன் பொருட்களை சுரக்காது மற்றும் நாளமில்லா சமநிலையை பாதிக்காது. ஏறக்குறைய 60% நோயாளிகள் ஹார்மோன்களின் ஹைப்பர்செக்ரிஷன் மூலம் வேறுபடுகின்ற ஒரு செயலில் உருவாகுவதை தீர்மானிக்கிறார்கள். ஆக்கிரமிப்பு பிட்யூட்டரி அடினோமாவின் விளைவுகள் காரணமாக சுமார் 30% மக்கள் முடக்கப்பட்டுள்ளனர்.
மூளையின் பிட்யூட்டரி அடினோமாக்களின் வகைப்பாடு
பிட்யூட்டரி கவனம் சுரப்பியின் முன்புற மடலில் (அடினோஹைபோபிஸிஸில்) உருவாகிறது, இது உறுப்புகளின் பெரும்பகுதியை (70%) உருவாக்குகிறது. ஒரு உயிரணு உருமாறும் போது இந்த நோய் உருவாகிறது, இதன் விளைவாக, இது நோயெதிர்ப்பு கண்காணிப்பை விட்டுவிட்டு, உடலியல் தாளத்திலிருந்து வெளியேறும். பின்னர், பிறவி உயிரணுவை மீண்டும் மீண்டும் பிரிப்பதன் மூலம், ஒரு அசாதாரண வளர்ச்சி உருவாகிறது, இது ஒரே மாதிரியான (மோனோக்ளோனல்) செல்களைக் கொண்டுள்ளது. இது ஒரு அடினோமா, இது அடிக்கடி நிகழும் வளர்ச்சி பொறிமுறையாகும். இருப்பினும், அரிதான சந்தர்ப்பங்களில், கவனம் ஆரம்பத்தில் ஒரு செல் குளோனிலிருந்து வரக்கூடும், மற்றொன்றிலிருந்து மறுபிறவிக்குப் பிறகு.
நோயியல் வடிவங்கள் செயல்பாடு, அளவு, ஹிஸ்டாலஜி, விநியோகத்தின் தன்மை, சுரக்கும் ஹார்மோன்களின் வகை ஆகியவற்றால் வேறுபடுகின்றன. அடினோமாக்கள், ஹார்மோன்-செயலில் மற்றும் ஹார்மோன்-செயலற்ற தன்மை என்ன வகையான செயல்பாடுகள் உள்ளன என்பதை நாங்கள் ஏற்கனவே கண்டுபிடித்தோம். குறைபாடுள்ள திசு வளர்ச்சி ஒரு ஆக்கிரமிப்பு அளவுருவால் வகைப்படுத்தப்படுகிறது: ஒரு கட்டி ஆக்கிரமிப்பு இல்லாதது (சிறியது மற்றும் அதிகரிக்க வாய்ப்பில்லை) மற்றும் அது ஒரு பெரிய அளவை அடைந்து அண்டை கட்டமைப்புகளை (தமனிகள், நரம்புகள், நரம்பு கிளைகள் போன்றவை) படையெடுக்கும் போது ஆக்கிரமிப்புடன் இருக்கலாம்.

அகற்றப்பட்ட பிறகு பெரிய அடினோமா.
GM இன் மிகப்பெரிய பிட்யூட்டரி அடினோமாக்கள் பின்வரும் வகைகளில் உள்ளன:
- மைக்ரோடெனோமாக்கள் (விட்டம் 1 செ.மீ க்கும் குறைவாக),
- மெசடெனோமாக்கள் (1-3 செ.மீ),
- பெரிய (3-6 செ.மீ),
- மாபெரும் அடினோமாக்கள் (6 செ.மீ க்கும் அதிகமான அளவு).
விநியோகத்தில் AGGM பிரிக்கப்பட்டுள்ளது:
- எண்டோசெல்லர் (பிட்யூட்டரி ஃபோஸாவுக்குள்),
- எண்டோ-எக்ஸ்ட்ராசெல்லர் (சாடல்களுக்கு அப்பால்), அவை விநியோகிக்கப்படுகின்றன:
► சூப்பர்செல்லர் - கிரானியல் குழிக்குள்,
► laterosellarly - காவர்னஸ் சைனஸில் அல்லது துரா மேட்டரின் கீழ்,
► இன்ஃப்ராசெல்லர் - ஸ்பெனாய்டு சைனஸ் / நாசோபார்னக்ஸ் நோக்கி வளர,
► ஆண்டிசெல்லர் - எத்மாய்ட் தளம் மற்றும் / அல்லது சுற்றுப்பாதையை பாதிக்கிறது,
► ரெட்ரோசெல்லுலார்லி - பின்புற கிரானியல் ஃபோஸா மற்றும் / அல்லது ப்ளூமன்பாக் ஸ்டிங்ரேயின் கீழ்.
ஹிஸ்டாலஜிக்கல் அளவுகோலின் படி, அடினோமாக்கள் பின்வரும் பெயர்களை ஒதுக்குகின்றன:
- குரோமோபோபிக் - குரோமோபோப்களுடன் வெளிர், தெளிவில்லாத அடினோஹைபோபிசியல் கலங்களால் உருவாக்கப்பட்ட நியோபிளாசியா (NAG ஆல் குறிப்பிடப்படும் பொதுவான வகை),
- அமிலோபிலிக் (ஈசினோபிலிக்) - நன்கு வளர்ந்த செயற்கை கருவியுடன் ஆல்பா செல்கள் உருவாக்கிய கட்டிகள்,
- பாசோபிலிக் (மியூகோயிட்) - பாசோபிலிக் (பீட்டா செல்கள்) அடினோசைட்டுகள் (அரிதான கட்டி) ஆகியவற்றிலிருந்து உருவாகும் நியோபிளாஸ்டிக் வடிவங்கள்.
ஹார்மோன்-செயலில் உள்ள அடினோமாக்களில், பின்வருமாறு:
- புரோலாக்டினோமாக்கள் - புரோலேக்ட்டின் (மிகவும் பொதுவான வகை) தீவிரமாக சுரக்கும்,
- சோமாடோட்ரோபினோமாக்கள் - அதிகப்படியான சோமாடோட்ரோபின் ஹார்மோன்,
- கார்டிகோட்ரோபினோமாக்கள் - அட்ரினோகார்டிகோட்ரோபின் உற்பத்தியைத் தூண்டுகிறது,
- கோனாடோட்ரோபினோமாக்கள் - கோரியானிக் கோனாடோட்ரோபின் தொகுப்பை மேம்படுத்துகிறது,
- தைரோட்ரோபினோமாக்கள் - டி.எஸ்.எச் அல்லது தைராய்டு தூண்டுதல் ஹார்மோனின் பெரிய வெளியீட்டைக் கொடுங்கள்,
- ஒருங்கிணைந்த (பாலிஹார்மோனல்) - 2 அல்லது அதற்கு மேற்பட்ட ஹார்மோன்களிலிருந்து சுரக்கும்.
கட்டியின் மருத்துவ வெளிப்பாடுகள்
பல நோயாளிகளின் அறிகுறிகள், அவர்கள் வலியுறுத்துவது போல, முதலில் தீவிரமாக எடுத்துக் கொள்ளப்படுவதில்லை. வியாதிகள் பெரும்பாலும் சாதாரணமான வேலைகள் அல்லது, எடுத்துக்காட்டாக, மன அழுத்தத்துடன் தொடர்புடையவை. உண்மையில், வெளிப்பாடுகள் குறிப்பிடப்படாதவை மற்றும் நீண்ட காலத்திற்கு மறைக்கப்படலாம் - 2-3 ஆண்டுகள் அல்லது அதற்கு மேற்பட்டவை. அறிகுறிகளின் தன்மை மற்றும் தீவிரம் ஆக்கிரமிப்பு, வகை, உள்ளூர்மயமாக்கல், தொகுதி மற்றும் அடினோமாவின் பல குணாதிசயங்களைப் பொறுத்தது என்பதை நினைவில் கொள்க. நியோபிளாசம் கிளினிக் 3 அறிகுறி குழுக்களைக் கொண்டுள்ளது.
- நரம்பியல் அறிகுறிகள்:
- தலைவலி (பெரும்பாலான நோயாளிகள் அதை அனுபவிக்கிறார்கள்),
- கண் தசைகளின் தொந்தரவு, இது oculomotor கோளாறுகளை ஏற்படுத்துகிறது,
- முக்கோண நரம்பின் கிளைகளில் வலி,
- ஹைபோதாலமிக் நோய்க்குறியின் அறிகுறிகள் (வி.எஸ்.டி எதிர்வினைகள், மன ஏற்றத்தாழ்வு, நினைவக பிரச்சினைகள், நிர்ணயிக்கும் மறதி, தூக்கமின்மை, பலவீனமான விருப்ப செயல்பாடு போன்றவை),
- இன்டர்வென்ட்ரிகுலர் திறப்பின் மட்டத்தில் செரிப்ரோஸ்பைனல் திரவ வெளியேற்றத்தைத் தடுப்பதன் விளைவாக அக்லூசல்-ஹைட்ரோகெபாலிக் நோய்க்குறியின் வெளிப்பாடுகள் (பலவீனமான உணர்வு, தூக்கம், தலையை நகர்த்தும்போது தலைவலி தாக்குதல்கள் போன்றவை).
- நரம்பியல் வகையின் கண் அறிகுறிகள்:
- ஒரு கண்ணின் பார்வைக் கூர்மையில் மற்றொன்றிலிருந்து குறிப்பிடத்தக்க வேறுபாடு,
- படிப்படியாக பார்வை இழப்பு
- இரு கண்களிலும் உணர்வின் மேல் புலங்கள் காணாமல் போதல்,
- நாசி அல்லது தற்காலிக பகுதிகளின் பார்வைத் துறையின் இழப்பு,
- ஃபண்டஸில் அட்ரோபிக் மாற்றங்கள் (ஒரு கண் மருத்துவரால் தீர்மானிக்கப்படுகிறது).
- ஹார்மோன்களின் உற்பத்தியைப் பொறுத்து நாளமில்லா வெளிப்பாடுகள்:
- ஹைபர்ப்ரோலாக்டினீமியா - மார்பகத்திலிருந்து கொலஸ்ட்ரம் வெளியேற்றம், அமினோரியா, ஒலிகோமெனோரியா, கருவுறாமை, பாலிசிஸ்டிக் கருப்பை, எண்டோமெட்ரியோசிஸ், லிபிடோ குறைதல், உடல் முடி வளர்ச்சி, தன்னிச்சையான கருக்கலைப்பு, ஆண்களுக்கு ஆற்றல் பிரச்சினைகள், கின்கோமாஸ்டியா, கருத்தரிக்க குறைந்த தரமான விந்து போன்றவை.
- ஹைப்பர்சோமடோட்ரோபிசம் - தொலைதூர முனைகள், சூப்பர்சிலரி வளைவுகள், மூக்கு, கீழ் தாடை, கன்னத்தில் எலும்புகள் அல்லது உட்புற உறுப்புகள், குரலின் கரடுமுரடான தன்மை மற்றும் கரடுமுரடான தன்மை, தசை டிஸ்டிராபி, மூட்டுகளில் கோப்பை மாற்றங்கள், மயல்ஜியா, ஜிகாண்டிசம், உடல் பருமன் போன்றவற்றின் அளவு அதிகரிப்பு.
- இட்சென்கோ-குஷிங்கின் நோய்க்குறி (ஹைபர்கார்டிசம்) - டிஸ்பிளாஸ்டிக் உடல் பருமன், டெர்மடோசிஸ், எலும்புகளின் ஆஸ்டியோபோரோசிஸ், முதுகெலும்பு மற்றும் விலா எலும்புகளின் எலும்பு முறிவுகள், இனப்பெருக்க உறுப்புகளின் செயலிழப்பு, உயர் இரத்த அழுத்தம், பைலோனெப்ரிடிஸ், ஸ்ட்ரை, நோயெதிர்ப்பு குறைபாடு, என்செபலோபதி,
- ஹைப்பர் தைராய்டிசத்தின் அறிகுறிகள் - அதிகரித்த எரிச்சல், அமைதியற்ற தூக்கம், மாறக்கூடிய மனநிலை மற்றும் பதட்டம், எடை இழப்பு, நடுங்கும் கைகள், ஹைப்பர்ஹைட்ரோசிஸ், இதய தாளத்தில் குறுக்கீடுகள், அதிக பசி, குடல் கோளாறுகள்.
பிட்யூட்டரி அடினோமா கொண்ட சுமார் 50% பேருக்கு அறிகுறி (இரண்டாம் நிலை) நீரிழிவு நோய் உள்ளது. 56% காட்சி செயல்பாடு இழப்பு கண்டறியப்படுகிறது. ஏதோ ஒரு வகையில், மூளையின் பிட்யூட்டரி ஹைப்பர் பிளேசியாவுக்கான உன்னதமான அறிகுறிகளை கிட்டத்தட்ட அனைவரும் அனுபவிக்கிறார்கள்: தலைவலி (80% க்கும் அதிகமானவை), மனோ உணர்ச்சி, வளர்சிதை மாற்ற, இருதயக் கோளாறுகள்.
நோயியலைக் கண்டறிவதற்கான முறைகள்
இந்த நோயறிதலில் ஒரு நபரை சந்தேகிக்க வல்லுநர்கள் ஒற்றை கண்டறியும் திட்டத்தை பின்பற்றுகிறார்கள், இது பின்வருமாறு:
- ஒரு நரம்பியல் நிபுணர், உட்சுரப்பியல் நிபுணர், ஆப்டோமெட்ரிஸ்ட், ஈ.என்.டி மருத்துவர்,
- ஆய்வக சோதனைகள் - பொது இரத்த மற்றும் சிறுநீர் சோதனைகள், இரத்த உயிர் வேதியியல், சர்க்கரை மற்றும் ஹார்மோன் செறிவுகளுக்கான இரத்த பரிசோதனைகள் (புரோலாக்டின், ஐ.ஜி.எஃப் -1, கார்டிகோட்ரோபின், டி.டி.ஜி-டி 3-டி 4, ஹைட்ரோகார்ட்டிசோன், பெண் / ஆண் பாலியல் ஹார்மோன்கள்),
- ஈ.சி.ஜி கருவியில் இதய பரிசோதனை, உள் உறுப்புகளின் அல்ட்ராசவுண்ட்,
- கீழ் முனைகளின் நரம்புகளின் பாத்திரங்களின் அல்ட்ராசவுண்ட் பரிசோதனை,
- மண்டை ஓட்டின் எலும்புகளின் எக்ஸ்ரே (கிரானியோகிராபி),
- மூளையின் கணக்கிடப்பட்ட டோமோகிராபி, சில சந்தர்ப்பங்களில் எம்ஆர்ஐக்கு கூடுதல் தேவை உள்ளது.

ஹார்மோன்களுக்கான உயிரியல் பொருள்களின் சேகரிப்பு மற்றும் ஆய்வின் தனித்தன்மை என்னவென்றால், முதல் பரிசோதனைக்குப் பிறகு எந்த முடிவுகளும் எடுக்கப்படவில்லை. ஹார்மோன் படத்தின் நம்பகத்தன்மைக்கு, இயக்கவியலில் அவதானிப்பு அவசியம், அதாவது, குறிப்பிட்ட இடைவெளியில் பல முறை ஆராய்ச்சிக்கு இரத்த தானம் செய்வது அவசியம்.
ஒரு நோய்க்கு சிகிச்சையளிப்பதற்கான கோட்பாடுகள்
உடனடியாக ஒரு முன்பதிவு செய்யுங்கள், இந்த நோயறிதலுடன், நோயாளிக்கு அதிக தகுதி வாய்ந்த மருத்துவ பராமரிப்பு மற்றும் நிலையான கண்காணிப்பு தேவை. எனவே, நீங்கள் வழக்கை நம்ப வேண்டிய அவசியமில்லை, கட்டி தீர்க்கப்படும் மற்றும் எல்லாவற்றையும் கடந்து செல்லும் என்று கருதுகின்றனர். அடுப்பு தன்னைத் தீர்த்துக் கொள்ள முடியாது! போதுமான சிகிச்சை இல்லாத நிலையில், மீளமுடியாத செயல்பாட்டுக் குறைபாடுள்ள ஊனமுற்ற நபராக ஆவதற்கு ஆபத்து மிக அதிகம், விளைவுகளிலிருந்து ஆபத்தான நிகழ்வுகளும் ஏற்படுகின்றன.
மருத்துவ படத்தின் தீவிரத்தை பொறுத்து, நோயாளிகள் அறுவை சிகிச்சை அல்லது / மற்றும் பழமைவாத முறைகள் மூலம் சிக்கலை தீர்க்க பரிந்துரைக்கப்படுகிறார்கள். அடிப்படை சிகிச்சை முறைகள் பின்வருமாறு:
- நியூரோசர்ஜரியின் - எண்டோஸ்கோபிக் கட்டுப்பாட்டின் கீழ் டிரான்ஸ்நாசல் அணுகல் (மூக்கு வழியாக) அல்லது ஒரு ஃப்ளோரோஸ்கோப் மற்றும் நுண்ணோக்கியின் கட்டுப்பாட்டின் கீழ் டிரான்ஸ் கிரானியல் முறை (முன் பகுதியில் நிலையான கிரானியோட்டமி செய்யப்படுகிறது) மூலம் அடினோமாவை அகற்றுதல்,
90% நோயாளிகளுக்கு டிரான்ஸ்நாசல் அறுவை சிகிச்சை செய்யப்படுகிறது, 10% டிரான்ஸ் கிரானியல் எக்டோமி தேவை. கடைசி தந்திரோபாயம் பாரிய கட்டிகளுக்கு (3 செ.மீ க்கும் அதிகமாக) பயன்படுத்தப்படுகிறது, புதிதாக உருவாகும் திசுக்களின் சமச்சீரற்ற பெருக்கம், சேணத்திற்கு வெளியே வெடிப்பு, இரண்டாம் நிலை முனைகளைக் கொண்ட கட்டிகள்.
- மருந்து சிகிச்சை - பல டோபமைன் ஏற்பி அகோனிஸ்டுகளிடமிருந்து மருந்துகளின் பயன்பாடு, பெப்டைட் கொண்ட மருந்துகள், ஹார்மோன்களைத் திருத்துவதற்கான இலக்கு மருந்துகள்,
- கதிரியக்க சிகிச்சை (கதிர்வீச்சு சிகிச்சை) - புரோட்டான் சிகிச்சை, காமா கத்தி அமைப்பு மூலம் தொலை காமா சிகிச்சை,
- கூட்டு சிகிச்சை - திட்டத்தின் போக்கை இந்த சிகிச்சை தந்திரங்களில் பலவற்றை ஒரே நேரத்தில் ஒருங்கிணைக்கிறது.
கட்டியின் ஹார்மோன்-செயலற்ற நடத்தை கொண்ட குவிய நரம்பியல் மற்றும் கண் கோளாறுகள் இல்லாத நிலையில், அறுவை சிகிச்சையைப் பயன்படுத்தாமல், பிட்யூட்டரி அடினோமா நோயால் கண்டறியப்பட்ட ஒரு நபரைக் கண்காணிக்க மருத்துவர் பரிந்துரைக்கலாம். அத்தகைய நோயாளியின் மேலாண்மை ஒரு நரம்பியல் அறுவை சிகிச்சை நிபுணரால் ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் கண் மருத்துவருடன் நெருங்கிய ஒத்துழைப்புடன் மேற்கொள்ளப்படுகிறது. வார்டு முறையாக பரிசோதிக்கப்படுகிறது (வருடத்திற்கு 1-2 முறை), எம்.ஆர்.ஐ / சி.டி, கண் மற்றும் நரம்பியல் பரிசோதனை, இரத்தத்தில் உள்ள ஹார்மோன்களின் அளவீட்டுக்கு அனுப்பப்படுகிறது. இதற்கு இணையாக, ஒரு நபர் இலக்கு ஆதரவு சிகிச்சை படிப்புகளுக்கு உட்படுகிறார்.
பிட்யூட்டரி அடினோமாவுக்கு சிகிச்சையளிப்பதற்கான முக்கிய முறை அறுவை சிகிச்சை தலையீடு என்பதால், எண்டோஸ்கோபிக் அறுவை சிகிச்சையின் அறுவை சிகிச்சை செயல்முறையின் போக்கை சுருக்கமாக எடுத்துக்காட்டுகிறோம்.
பிட்யூட்டரி அடினோமாவை அகற்ற அறுவை சிகிச்சை: தேவைப்படும்போது, நடத்தை, முடிவு
பிட்யூட்டரி அடினோமா என்பது மூளையில் அமைந்துள்ள ஒரு சிறிய சுரப்பியின் தீங்கற்ற கட்டியாகும். நியோபிளாசியா சில ஹார்மோன்களின் உற்பத்தியை மேம்படுத்தலாம் மற்றும் நோயாளிக்கு மாறுபட்ட அளவுகளில் சிரமத்தை ஏற்படுத்தும், அல்லது தன்னை வெளிப்படுத்தாது. ஒரு கட்டி பொதுவாக கணக்கிடப்பட்ட அல்லது காந்த அதிர்வு இமேஜிங்கின் போது கண்டறியப்படுகிறது.
பிட்யூட்டரி அடினோமா அகற்றுதல் மூலம் மேற்கொள்ளப்படுகிறது கிளாசிக்கல் அறுவை சிகிச்சை, எண்டோஸ்கோபி அல்லது வானொலி உமிழ்வு. பிந்தைய முறை மிகவும் மிதமிஞ்சியதாக அங்கீகரிக்கப்பட்டுள்ளது, ஆனால் இது கட்டியின் அளவு மற்றும் இருப்பிடத்தில் பல கட்டுப்பாடுகளைக் கொண்டுள்ளது.
பிட்யூட்டரி கட்டியை அகற்றுவது எப்போதும் அறிவுறுத்தப்படுவதில்லை, ஏனெனில் இது உடலில் ஒரு கட்டியைக் கண்டுபிடிப்பதை விட அதிக ஆபத்துடன் இருக்கலாம். கூடுதலாக, பிட்யூட்டரி அடினோமாக்களுடன், பழமைவாத சிகிச்சை ஒரு நல்ல விளைவை அளிக்கிறது.
பின்வரும் அறிகுறிகளுக்கு அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது:
- கட்டி ஹார்மோன், அதாவது. கணிசமான அளவு ஹார்மோன்களை உருவாக்குகிறது, இதில் அதிக உள்ளடக்கம் நோயாளிக்கு ஆபத்தானது.
- அடினோமா அருகிலுள்ள திசுக்கள் மற்றும் நரம்புகளை சுருக்குகிறது, குறிப்பாக, காட்சி, இது கண்ணின் செயல்பாட்டை பலவீனப்படுத்துகிறது.
மென்மையான கதிரியக்க அறுவை சிகிச்சை பின்வரும் நிகழ்வுகளில் செல்லுபடியாகும்:
- பார்வை நரம்புகள் பாதிக்கப்படுவதில்லை.
- இந்த கட்டி துருக்கிய சேணத்திற்கு அப்பால் நீட்டாது (ஸ்பீனாய்டு எலும்பில் உருவாக்கம், பிட்யூட்டரி சுரப்பி அமைந்துள்ள ஆழத்தில்).
- துருக்கிய சேணம் சாதாரண அல்லது சற்று பெரிய அளவுகளைக் கொண்டுள்ளது.
- அடினோமாவுடன் நியூரோஎண்டோகிரினல் நோய்க்குறி உள்ளது.
- நியோபிளாஸின் அளவு 30 மி.மீ.க்கு மேல் இல்லை.
- அறுவை சிகிச்சையின் பிற முறைகளிலிருந்து நோயாளி மறுப்பது அல்லது அவை செயல்படுத்தப்படுவதற்கு முரண்பாடுகள் இருப்பது.
குறிப்பு. கிளாசிக்கல் அறுவை சிகிச்சை தலையீட்டின் பயன்பாட்டிற்குப் பிறகு கட்டியின் எச்சங்களை அகற்ற ரேடியோ சர்ஜிக்கல் முறைகள் பயன்படுத்தப்படலாம். நிலையான கதிர்வீச்சு சிகிச்சையின் பின்னர் அவை பயன்படுத்தப்படலாம்.
பிட்யூட்டரி அடினோமாவின் டிரான்ஸ்நாசல் அகற்றுதல் கட்டி துருக்கிய சேணத்திற்கு அப்பால் சற்று நீட்டினால் மேற்கொள்ளப்படுகிறது. விரிவான அனுபவமுள்ள சில நரம்பியல் அறுவை சிகிச்சையாளர்கள் குறிப்பிடத்தக்க அளவிலான நியோபிளாம்களுக்கான முறையைப் பயன்படுத்துகின்றனர்.
கிரானியோட்டமிக்கான அறிகுறிகள் (மண்டை ஓட்டை திறக்கும் செயல்பாடுகள்) பின்வரும் அறிகுறிகள்:
- கட்டியில் இரண்டாம் நிலை முனைகளின் இருப்பு,
- சமச்சீரற்ற அடினோமா வளர்ச்சி மற்றும் துருக்கிய சேணத்திற்கு அப்பால் அதன் நீட்டிப்பு.
எனவே, அணுகல் வகையைப் பொறுத்து, பிட்யூட்டரி அடினோமாவை அகற்றுவதற்கான அறுவை சிகிச்சை அறுவை சிகிச்சை டிரான்ஸ்கிரானியல் (மண்டை ஓட்டை திறப்பதன் மூலம்) அல்லது டிரான்ஸ்நாசல் (மூக்கு வழியாக) செய்ய முடியும். கதிரியக்க சிகிச்சையைப் பொறுத்தவரை, சைபர்-கத்தி போன்ற அமைப்புகள் கட்டியில் கதிர்வீச்சைக் கண்டிப்பாக மையப்படுத்தவும், அதன் ஆக்கிரமிப்பு அல்லாத அகற்றலை அடையவும் உங்களை அனுமதிக்கின்றன.
இத்தகைய அறுவை சிகிச்சை பெரும்பாலும் உள்ளூர் மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது. அறுவைசிகிச்சை மூக்கில் ஒரு எண்டோஸ்கோப்பை செருகும் - ஒரு கேமரா பொருத்தப்பட்ட ஒரு நெகிழ்வான குழாய் வடிவ கருவி. கட்டியின் அளவைப் பொறுத்து ஒன்று அல்லது இரண்டு நாசியிலும் வைக்கலாம். இதன் விட்டம் 4 மி.மீ.க்கு மேல் இல்லை. மருத்துவர் படத்தை திரையில் பார்க்கிறார். பிட்யூட்டரி அடினோமாவை எண்டோஸ்கோபிக் அகற்றுவது செயல்பாட்டின் ஆக்கிரமிப்பைக் குறைக்கும், அதே நேரத்தில் விரிவான இமேஜிங்கிற்கான வாய்ப்பைப் பேணுகிறது.
இதற்குப் பிறகு, அறுவைசிகிச்சை சளி சவ்வைப் பிரித்து முன்புற சைனஸின் எலும்பை வெளிப்படுத்துகிறது. துருக்கிய சேணத்தை அணுக ஒரு துரப்பணம் பயன்படுத்தப்படுகிறது. முன்புற சைனஸில் உள்ள செப்டம் வெட்டப்படுகிறது. துருக்கிய சேணத்தின் அடிப்பகுதியை அறுவை சிகிச்சை நிபுணர் காணலாம், இது ட்ரெபனேசனுக்கு உட்பட்டது (அதில் ஒரு துளை உருவாகிறது). கட்டியின் பகுதிகளை தொடர்ச்சியாக அகற்றுதல் செய்யப்படுகிறது.
இதற்குப் பிறகு, இரத்தப்போக்கு நிறுத்தப்படுகிறது. இதைச் செய்ய, ஹைட்ரஜன் பெராக்சைடு, சிறப்பு கடற்பாசிகள் மற்றும் தட்டுகளால் ஈரப்படுத்தப்பட்ட பருத்தி துணியால் பயன்படுத்தவும் அல்லது எலக்ட்ரோகோகுலேஷன் முறை (கட்டமைப்பு புரதங்களை ஓரளவு அழிப்பதன் மூலம் “சீல்” பாத்திரங்கள்) பயன்படுத்தவும்.
அடுத்த கட்டத்தில், அறுவை சிகிச்சை துருக்கிய சேணத்தை மூடுகிறது. இதற்காக, நோயாளியின் சொந்த திசுக்கள் மற்றும் பசை பயன்படுத்தப்படுகின்றன, எடுத்துக்காட்டாக, திசுகோல் பிராண்ட். எண்டோஸ்கோபிக்குப் பிறகு, நோயாளி 2 முதல் 4 நாட்கள் வரை மருத்துவ வசதியில் செலவிட வேண்டியிருக்கும்.
கிரானியோட்டமி மூலம் மூளை அணுகும் நுட்பம்
கட்டியின் விருப்பமான இடத்தைப் பொறுத்து, முன்பக்கமாக (மண்டை ஓட்டின் முன் எலும்புகளைத் திறப்பதன் மூலம்) அல்லது தற்காலிக எலும்பின் கீழ் அணுகலாம். செயல்பாட்டிற்கான உகந்த தோரணை பக்கத்தின் நிலை. இது மூளைக்கு இரத்தத்தை வழங்கும் கர்ப்பப்பை வாய் தமனிகள் மற்றும் நரம்புகளை கிள்ளுவதைத் தவிர்க்கிறது. ஒரு மாற்று என்பது தலையின் லேசான திருப்பத்துடன் கூடிய ஒரு உயர்ந்த நிலை. தலையே சரி செய்யப்பட்டது.
பெரும்பாலான சந்தர்ப்பங்களில் அறுவை சிகிச்சை பொது மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது. அறுவை சிகிச்சையின் நோக்கம் கொண்ட இடத்திலிருந்து செவிலியர் முடியை மொட்டையடித்து, அதை கிருமி நீக்கம் செய்கிறார். முக்கியமான கட்டமைப்புகள் மற்றும் பாத்திரங்களின் திட்டத்தை மருத்துவர் திட்டமிடுகிறார், அவர் அதைத் தொடக்கூடாது என்று முயற்சிக்கிறார். அதன் பிறகு, அவர் மென்மையான திசுக்களை வெட்டி எலும்புகளை வெட்டுகிறார்.
அறுவை சிகிச்சையின் போது, மருத்துவர் பூதக்கண்ணாடிகளை வைக்கிறார், இது அனைத்து நரம்பு கட்டமைப்புகள் மற்றும் இரத்த நாளங்கள் பற்றிய விரிவான பரிசோதனையை அனுமதிக்கிறது. மண்டை ஓட்டின் கீழ் துரா மேட்டர் என்று அழைக்கப்படுகிறது, இது ஆழமான பிட்யூட்டரி சுரப்பியைப் பெற வெட்டப்பட வேண்டும். அடினோமா ஒரு ஆஸ்பிரேட்டர் அல்லது மின்சார சாமணம் பயன்படுத்தி அகற்றப்படும். சில நேரங்களில் ஆரோக்கியமான திசுக்களில் ஆழமாக முளைப்பதால் பிட்யூட்டரி சுரப்பியுடன் ஒரு கட்டியை அகற்ற வேண்டும். அதன்பிறகு, அறுவைசிகிச்சை எலும்பு மடல் இடத்தை திருப்பித் தருகிறது.
மயக்க மருந்தின் நடவடிக்கை முடிந்தபின், நோயாளி மற்றொரு நாளை தீவிர சிகிச்சையில் செலவிட வேண்டும், அங்கு அவரது நிலை தொடர்ந்து கண்காணிக்கப்படும். பின்னர் அவர் பொது வார்டுக்கு அனுப்பப்படுவார், சராசரி மருத்துவமனையில் சேர்க்கும் காலம் 7-10 நாட்கள்.
முறையின் துல்லியம் 0.5 மி.மீ. சுற்றியுள்ள நரம்பு திசுக்களில் சமரசம் செய்யாமல் அடினோமாவை குறிவைக்க இது உங்களை அனுமதிக்கிறது. சைபர் கத்தி போன்ற ஒரு சாதனத்தின் செயல் ஒற்றை. நோயாளி கிளினிக்கிற்குச் செல்கிறார், எம்.ஆர்.ஐ / சி.டி தொடருக்குப் பிறகு, கட்டியின் துல்லியமான 3 டி மாதிரி தொகுக்கப்படுகிறது, இது ரோபோவிற்கான நிரலை எழுத கணினியால் பயன்படுத்தப்படுகிறது.
நோயாளி படுக்கையில் வைக்கப்படுகிறார், தற்செயலான இயக்கங்களைத் தவிர்ப்பதற்காக அவரது உடலும் தலையும் சரி செய்யப்படுகின்றன. சாதனம் தொலைதூரத்தில் இயங்குகிறது, அடினோமாவின் இடத்தில் அலைகளை வெளியிடுகிறது. நோயாளி, ஒரு விதியாக, வலி உணர்ச்சிகளை அனுபவிப்பதில்லை. அமைப்பைப் பயன்படுத்தி மருத்துவமனையில் சேர்க்கப்படுவது குறிக்கப்படவில்லை. அறுவை சிகிச்சை நாளில், நோயாளி வீட்டிற்கு செல்லலாம்.
மிக நவீன மாதிரிகள், நோயாளியின் மிகச் சிறிய அசைவுகளைக் கூடப் பொறுத்து பீமின் திசையை சரிசெய்ய உங்களை அனுமதிக்கின்றன. இது சரிசெய்தல் மற்றும் அதனுடன் தொடர்புடைய அச .கரியத்தைத் தவிர்க்கிறது.
பி.எம். நிகிஃபிரோவா மற்றும் டி. இ. மாட்ஸ்கோ (2003, செயின்ட் பீட்டர்ஸ்பர்க்) கருத்துப்படி, நவீன முறைகளின் பயன்பாடு 77% வழக்குகளில் கட்டியை தீவிரமாக (முழுமையான) அகற்ற அனுமதிக்கிறது. நோயாளியின் 67% காட்சி செயல்பாடு மீட்டெடுக்கப்படுகிறது, 23% இல் - நாளமில்லா. பிட்யூட்டரி அடினோமாவை அகற்றுவதற்கான செயல்பாட்டின் விளைவாக மரணம் 5.3% நிகழ்வுகளில் ஏற்படுகிறது. 13% நோயாளிகளுக்கு இந்த நோயின் மறுபிறப்பு உள்ளது.
பாரம்பரிய அறுவை சிகிச்சை மற்றும் எண்டோஸ்கோபிக் முறைகளைப் பின்பற்றி, பின்வரும் விளைவுகள் சாத்தியமாகும்:
- நரம்பு பாதிப்பு காரணமாக பார்வைக் குறைபாடு.
- இரத்தப்போக்கு.
- செரிப்ரோஸ்பைனல் திரவத்தின் காலாவதி (செரிப்ரோஸ்பைனல் திரவம்).
- தொற்றுநோயால் ஏற்படும் மூளைக்காய்ச்சல்.
பிட்யூட்டரி அடினோமாவை எதிர்கொண்ட பெரிய நகரங்களில் (மாஸ்கோ, செயின்ட் பீட்டர்ஸ்பர்க், நோவோசிபிர்ஸ்க்) குடியிருப்பாளர்கள் இந்த நேரத்தில் ரஷ்யாவில் இந்த நோய்க்கு சிகிச்சையளிக்கும் அளவு வெளிநாட்டினரை விடக் குறைவாக இல்லை என்று கூறுகின்றனர். மருத்துவமனைகள் மற்றும் புற்றுநோயியல் மையங்கள் நன்கு பொருத்தப்பட்டுள்ளன, நவீன உபகரணங்கள் மீது நடவடிக்கைகள் மேற்கொள்ளப்படுகின்றன.
இருப்பினும், நோயாளிகளுக்கும் அவர்களது உறவினர்களுக்கும் அறுவை சிகிச்சையில் அதிக அவசரம் வேண்டாம் என்று அறிவுறுத்தப்படுகிறது. பல நோயாளிகளின் அனுபவம் முதலில் நீங்கள் ஒரு முழுமையான பரிசோதனைக்கு உட்படுத்த வேண்டும், பல நிபுணர்களுடன் (உட்சுரப்பியல் நிபுணர், நரம்பியல் நிபுணர், புற்றுநோயியல் நிபுணர்) கலந்தாலோசிக்க வேண்டும், அனைத்து நோய்த்தொற்றுகளையும் குணப்படுத்த வேண்டும் என்பதைக் காட்டுகிறது. நோயாளிக்கு கட்டியின் ஆபத்து சந்தேகத்திற்கு இடமின்றி உறுதிப்படுத்தப்பட வேண்டும். பல சந்தர்ப்பங்களில், நியோபிளாசியா நடத்தை மாறும் கண்காணிப்பு பரிந்துரைக்கப்படுகிறது.
சிகிச்சையின் செயல்பாட்டில் சரியான நேரத்தில் நோயறிதல் முக்கியமானது என்பதை நோயாளிகள் தங்கள் மதிப்புரைகளில் குறிப்பிடுகின்றனர். ஹார்மோன் தொந்தரவுகள் குறித்து பலர் நீண்ட காலமாக கவனம் செலுத்தவில்லை என்றாலும், அவர்கள் நிபுணர்களிடம் திரும்பியபோது, அவர்கள் விரைவாக எம்.ஆர்.ஐ / சி.டி.க்கு ஒரு பரிந்துரையைப் பெற்றனர், இது சிகிச்சை தொடர்பான பரிந்துரைகளை உடனடியாக வழங்குவதை சாத்தியமாக்கியது.
எல்லா நோயாளிகளும், மருத்துவர்களின் முயற்சிகள் இருந்தபோதிலும், நோயைத் தோற்கடிக்க முடியாது. சில நேரங்களில் நோயாளியின் நிலை மோசமடைகிறது, மேலும் கட்டி மீண்டும் வளரும். இது நோயாளியை மனச்சோர்வடையச் செய்கிறது, அவர்கள் பெரும்பாலும் மனச்சோர்வு, பதட்டம் மற்றும் பதட்டம் போன்ற உணர்வுகளை அனுபவிக்கிறார்கள். இத்தகைய அறிகுறிகளும் முக்கியமானவை மற்றும் அவை ஹார்மோன் சிகிச்சையின் விளைவாகவோ அல்லது கட்டியின் தாக்கமாகவோ இருக்கலாம். அவற்றை உட்சுரப்பியல் நிபுணர் மற்றும் நரம்பியல் நிபுணர் கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
ஒரு அரசு மருத்துவ நிறுவனத்தைத் தொடர்பு கொள்ளும்போது, நோயாளி இலவசமாக அறுவை சிகிச்சை செய்கிறார். இந்த வழக்கில், கிரானியோடமி அல்லது டிரான்ஸ்நாசல் அணுகலுடன் அறுவை சிகிச்சை மட்டுமே சாத்தியமாகும். சைபர்கைஃப் அமைப்பு முக்கியமாக தனியார் கிளினிக்குகளில் கிடைக்கிறது. அரசு மருத்துவமனைகளில், இது என்.ஆர். பர்டென்கோ ஆராய்ச்சி நிறுவனம் நரம்பியல் அறுவை சிகிச்சையால் மட்டுமே பயன்படுத்தப்படுகிறது. இலவச சிகிச்சைக்காக, நீங்கள் ஒரு கூட்டாட்சி ஒதுக்கீட்டைப் பெற வேண்டும், இது "அடினோமா" நோயறிதலுடன் சாத்தியமில்லை.
கட்டண சேவைகளைப் பயன்படுத்த முடிவு செய்யும் போது, ஒரு அறுவை சிகிச்சைக்காக 60-70 ஆயிரம் ரூபிள் வரை செலுத்த நீங்கள் தயாராக இருக்க வேண்டும். சில நேரங்களில் நீங்கள் மருத்துவமனையில் தங்குவதற்கு தனித்தனியாக கூடுதல் கட்டணம் செலுத்த வேண்டும் (ஒரு நாளைக்கு 1000 ரூபிள் முதல்). மேலும், சில சந்தர்ப்பங்களில், மயக்க மருந்து விலையில் சேர்க்கப்படவில்லை. சைபர்நைவ்களைப் பயன்படுத்துவதற்கான சராசரி விலைகள் 90,000 ரூபிள் தொடங்குகின்றன.
பிட்யூட்டரி அடினோமாவை அகற்றுவது ஒரு நல்ல முன்கணிப்புடன் கூடிய ஒரு அறுவை சிகிச்சையாகும், இதன் ஆரம்பகால நோயறிதலில் இதன் செயல்திறன் அதிகமாக உள்ளது. கட்டி எப்போதுமே உச்சரிக்கப்படும் அறிகுறிகளைக் கொண்டிருக்கவில்லை என்பதால், உங்கள் உடல்நலத்தில் நீங்கள் கவனமாக இருக்க வேண்டும், மேலும் அடிக்கடி சிறுநீர் கழித்தல், அவ்வப்போது தலைவலி மற்றும் வெளிப்படையான காரணமின்றி பார்வை குறைதல் போன்ற சிறு சிறு அறிகுறிகளைக் கண்காணிக்க வேண்டும். ரஷ்யாவில் நவீன நரம்பியல் அறுவை சிகிச்சை மூளையில் சிக்கலான செயல்பாடுகளை கூட சிக்கல்களின் குறைந்தபட்ச ஆபத்துடன் செய்ய அனுமதிக்கிறது.
வீடியோ: பிட்யூட்டரி அடினோமா சிகிச்சையில் நிபுணர் கருத்து
பிட்யூட்டரி அடினோமாவை அகற்ற அறுவை சிகிச்சை: தேவைப்படும்போது, நடத்தை, முடிவு
பிட்யூட்டரி அடினோமா என்பது மூளையில் அமைந்துள்ள ஒரு சிறிய சுரப்பியின் தீங்கற்ற கட்டியாகும். நியோபிளாசியா சில ஹார்மோன்களின் உற்பத்தியை மேம்படுத்தலாம் மற்றும் நோயாளிக்கு மாறுபட்ட அளவுகளில் சிரமத்தை ஏற்படுத்தும், அல்லது தன்னை வெளிப்படுத்தாது. ஒரு கட்டி பொதுவாக கணக்கிடப்பட்ட அல்லது காந்த அதிர்வு இமேஜிங்கின் போது கண்டறியப்படுகிறது.
பிட்யூட்டரி அடினோமா அகற்றுதல் மூலம் மேற்கொள்ளப்படுகிறது கிளாசிக்கல் அறுவை சிகிச்சை, எண்டோஸ்கோபி அல்லது வானொலி உமிழ்வு. பிந்தைய முறை மிகவும் மிதமிஞ்சியதாக அங்கீகரிக்கப்பட்டுள்ளது, ஆனால் இது கட்டியின் அளவு மற்றும் இருப்பிடத்தில் பல கட்டுப்பாடுகளைக் கொண்டுள்ளது.
பிட்யூட்டரி கட்டியை அகற்றுவது எப்போதும் அறிவுறுத்தப்படுவதில்லை, ஏனெனில் இது உடலில் ஒரு கட்டியைக் கண்டுபிடிப்பதை விட அதிக ஆபத்துடன் இருக்கலாம்.கூடுதலாக, பிட்யூட்டரி அடினோமாக்களுடன், பழமைவாத சிகிச்சை ஒரு நல்ல விளைவை அளிக்கிறது.
பின்வரும் அறிகுறிகளுக்கு அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது:
- கட்டி ஹார்மோன், அதாவது. கணிசமான அளவு ஹார்மோன்களை உருவாக்குகிறது, இதில் அதிக உள்ளடக்கம் நோயாளிக்கு ஆபத்தானது.
- அடினோமா அருகிலுள்ள திசுக்கள் மற்றும் நரம்புகளை சுருக்குகிறது, குறிப்பாக, காட்சி, இது கண்ணின் செயல்பாட்டை பலவீனப்படுத்துகிறது.
மென்மையான கதிரியக்க அறுவை சிகிச்சை பின்வரும் நிகழ்வுகளில் செல்லுபடியாகும்:
- பார்வை நரம்புகள் பாதிக்கப்படுவதில்லை.
- இந்த கட்டி துருக்கிய சேணத்திற்கு அப்பால் நீட்டாது (ஸ்பீனாய்டு எலும்பில் உருவாக்கம், பிட்யூட்டரி சுரப்பி அமைந்துள்ள ஆழத்தில்).
- துருக்கிய சேணம் சாதாரண அல்லது சற்று பெரிய அளவுகளைக் கொண்டுள்ளது.
- அடினோமாவுடன் நியூரோஎண்டோகிரினல் நோய்க்குறி உள்ளது.
- நியோபிளாஸின் அளவு 30 மி.மீ.க்கு மேல் இல்லை.
- அறுவை சிகிச்சையின் பிற முறைகளிலிருந்து நோயாளி மறுப்பது அல்லது அவை செயல்படுத்தப்படுவதற்கு முரண்பாடுகள் இருப்பது.
குறிப்பு. கிளாசிக்கல் அறுவை சிகிச்சை தலையீட்டின் பயன்பாட்டிற்குப் பிறகு கட்டியின் எச்சங்களை அகற்ற ரேடியோ சர்ஜிக்கல் முறைகள் பயன்படுத்தப்படலாம். நிலையான கதிர்வீச்சு சிகிச்சையின் பின்னர் அவை பயன்படுத்தப்படலாம்.
பிட்யூட்டரி அடினோமாவின் டிரான்ஸ்நாசல் அகற்றுதல் கட்டி துருக்கிய சேணத்திற்கு அப்பால் சற்று நீட்டினால் மேற்கொள்ளப்படுகிறது. விரிவான அனுபவமுள்ள சில நரம்பியல் அறுவை சிகிச்சையாளர்கள் குறிப்பிடத்தக்க அளவிலான நியோபிளாம்களுக்கான முறையைப் பயன்படுத்துகின்றனர்.
கிரானியோட்டமிக்கான அறிகுறிகள் (மண்டை ஓட்டை திறக்கும் செயல்பாடுகள்) பின்வரும் அறிகுறிகள்:
- கட்டியில் இரண்டாம் நிலை முனைகளின் இருப்பு,
- சமச்சீரற்ற அடினோமா வளர்ச்சி மற்றும் துருக்கிய சேணத்திற்கு அப்பால் அதன் நீட்டிப்பு.
எனவே, அணுகல் வகையைப் பொறுத்து, பிட்யூட்டரி அடினோமாவை அகற்றுவதற்கான அறுவை சிகிச்சை அறுவை சிகிச்சை டிரான்ஸ்கிரானியல் (மண்டை ஓட்டை திறப்பதன் மூலம்) அல்லது டிரான்ஸ்நாசல் (மூக்கு வழியாக) செய்ய முடியும். கதிரியக்க சிகிச்சையைப் பொறுத்தவரை, சைபர்-கத்தி போன்ற அமைப்புகள் கட்டியில் கதிர்வீச்சைக் கண்டிப்பாக மையப்படுத்தவும், அதன் ஆக்கிரமிப்பு அல்லாத அகற்றலை அடையவும் உங்களை அனுமதிக்கின்றன.
இத்தகைய அறுவை சிகிச்சை பெரும்பாலும் உள்ளூர் மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது. அறுவைசிகிச்சை மூக்கில் ஒரு எண்டோஸ்கோப்பை செருகும் - ஒரு கேமரா பொருத்தப்பட்ட ஒரு நெகிழ்வான குழாய் வடிவ கருவி. கட்டியின் அளவைப் பொறுத்து ஒன்று அல்லது இரண்டு நாசியிலும் வைக்கலாம். இதன் விட்டம் 4 மி.மீ.க்கு மேல் இல்லை. மருத்துவர் படத்தை திரையில் பார்க்கிறார். பிட்யூட்டரி அடினோமாவை எண்டோஸ்கோபிக் அகற்றுவது செயல்பாட்டின் ஆக்கிரமிப்பைக் குறைக்கும், அதே நேரத்தில் விரிவான இமேஜிங்கிற்கான வாய்ப்பைப் பேணுகிறது.
இதற்குப் பிறகு, அறுவைசிகிச்சை சளி சவ்வைப் பிரித்து முன்புற சைனஸின் எலும்பை வெளிப்படுத்துகிறது. துருக்கிய சேணத்தை அணுக ஒரு துரப்பணம் பயன்படுத்தப்படுகிறது. முன்புற சைனஸில் உள்ள செப்டம் வெட்டப்படுகிறது. துருக்கிய சேணத்தின் அடிப்பகுதியை அறுவை சிகிச்சை நிபுணர் காணலாம், இது ட்ரெபனேசனுக்கு உட்பட்டது (அதில் ஒரு துளை உருவாகிறது). கட்டியின் பகுதிகளை தொடர்ச்சியாக அகற்றுதல் செய்யப்படுகிறது.
இதற்குப் பிறகு, இரத்தப்போக்கு நிறுத்தப்படுகிறது. இதைச் செய்ய, ஹைட்ரஜன் பெராக்சைடு, சிறப்பு கடற்பாசிகள் மற்றும் தட்டுகளால் ஈரப்படுத்தப்பட்ட பருத்தி துணியால் பயன்படுத்தவும் அல்லது எலக்ட்ரோகோகுலேஷன் முறை (கட்டமைப்பு புரதங்களை ஓரளவு அழிப்பதன் மூலம் “சீல்” பாத்திரங்கள்) பயன்படுத்தவும்.
அடுத்த கட்டத்தில், அறுவை சிகிச்சை துருக்கிய சேணத்தை மூடுகிறது. இதற்காக, நோயாளியின் சொந்த திசுக்கள் மற்றும் பசை பயன்படுத்தப்படுகின்றன, எடுத்துக்காட்டாக, திசுகோல் பிராண்ட். எண்டோஸ்கோபிக்குப் பிறகு, நோயாளி 2 முதல் 4 நாட்கள் வரை மருத்துவ வசதியில் செலவிட வேண்டியிருக்கும்.
கிரானியோட்டமி மூலம் மூளை அணுகும் நுட்பம்
கட்டியின் விருப்பமான இடத்தைப் பொறுத்து, முன்பக்கமாக (மண்டை ஓட்டின் முன் எலும்புகளைத் திறப்பதன் மூலம்) அல்லது தற்காலிக எலும்பின் கீழ் அணுகலாம். செயல்பாட்டிற்கான உகந்த தோரணை பக்கத்தின் நிலை. இது மூளைக்கு இரத்தத்தை வழங்கும் கர்ப்பப்பை வாய் தமனிகள் மற்றும் நரம்புகளை கிள்ளுவதைத் தவிர்க்கிறது. ஒரு மாற்று என்பது தலையின் லேசான திருப்பத்துடன் கூடிய ஒரு உயர்ந்த நிலை. தலையே சரி செய்யப்பட்டது.
பெரும்பாலான சந்தர்ப்பங்களில் அறுவை சிகிச்சை பொது மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது. அறுவை சிகிச்சையின் நோக்கம் கொண்ட இடத்திலிருந்து செவிலியர் முடியை மொட்டையடித்து, அதை கிருமி நீக்கம் செய்கிறார். முக்கியமான கட்டமைப்புகள் மற்றும் பாத்திரங்களின் திட்டத்தை மருத்துவர் திட்டமிடுகிறார், அவர் அதைத் தொடக்கூடாது என்று முயற்சிக்கிறார். அதன் பிறகு, அவர் மென்மையான திசுக்களை வெட்டி எலும்புகளை வெட்டுகிறார்.
அறுவை சிகிச்சையின் போது, மருத்துவர் பூதக்கண்ணாடிகளை வைக்கிறார், இது அனைத்து நரம்பு கட்டமைப்புகள் மற்றும் இரத்த நாளங்கள் பற்றிய விரிவான பரிசோதனையை அனுமதிக்கிறது. மண்டை ஓட்டின் கீழ் துரா மேட்டர் என்று அழைக்கப்படுகிறது, இது ஆழமான பிட்யூட்டரி சுரப்பியைப் பெற வெட்டப்பட வேண்டும். அடினோமா ஒரு ஆஸ்பிரேட்டர் அல்லது மின்சார சாமணம் பயன்படுத்தி அகற்றப்படும். சில நேரங்களில் ஆரோக்கியமான திசுக்களில் ஆழமாக முளைப்பதால் பிட்யூட்டரி சுரப்பியுடன் ஒரு கட்டியை அகற்ற வேண்டும். அதன்பிறகு, அறுவைசிகிச்சை எலும்பு மடல் இடத்தை திருப்பித் தருகிறது.
மயக்க மருந்தின் நடவடிக்கை முடிந்தபின், நோயாளி மற்றொரு நாளை தீவிர சிகிச்சையில் செலவிட வேண்டும், அங்கு அவரது நிலை தொடர்ந்து கண்காணிக்கப்படும். பின்னர் அவர் பொது வார்டுக்கு அனுப்பப்படுவார், சராசரி மருத்துவமனையில் சேர்க்கும் காலம் 7-10 நாட்கள்.
முறையின் துல்லியம் 0.5 மி.மீ. சுற்றியுள்ள நரம்பு திசுக்களில் சமரசம் செய்யாமல் அடினோமாவை குறிவைக்க இது உங்களை அனுமதிக்கிறது. சைபர் கத்தி போன்ற ஒரு சாதனத்தின் செயல் ஒற்றை. நோயாளி கிளினிக்கிற்குச் செல்கிறார், எம்.ஆர்.ஐ / சி.டி தொடருக்குப் பிறகு, கட்டியின் துல்லியமான 3 டி மாதிரி தொகுக்கப்படுகிறது, இது ரோபோவிற்கான நிரலை எழுத கணினியால் பயன்படுத்தப்படுகிறது.
நோயாளி படுக்கையில் வைக்கப்படுகிறார், தற்செயலான இயக்கங்களைத் தவிர்ப்பதற்காக அவரது உடலும் தலையும் சரி செய்யப்படுகின்றன. சாதனம் தொலைதூரத்தில் இயங்குகிறது, அடினோமாவின் இடத்தில் அலைகளை வெளியிடுகிறது. நோயாளி, ஒரு விதியாக, வலி உணர்ச்சிகளை அனுபவிப்பதில்லை. அமைப்பைப் பயன்படுத்தி மருத்துவமனையில் சேர்க்கப்படுவது குறிக்கப்படவில்லை. அறுவை சிகிச்சை நாளில், நோயாளி வீட்டிற்கு செல்லலாம்.
மிக நவீன மாதிரிகள், நோயாளியின் மிகச் சிறிய அசைவுகளைக் கூடப் பொறுத்து பீமின் திசையை சரிசெய்ய உங்களை அனுமதிக்கின்றன. இது சரிசெய்தல் மற்றும் அதனுடன் தொடர்புடைய அச .கரியத்தைத் தவிர்க்கிறது.
பி.எம். நிகிஃபிரோவா மற்றும் டி. இ. மாட்ஸ்கோ (2003, செயின்ட் பீட்டர்ஸ்பர்க்) கருத்துப்படி, நவீன முறைகளின் பயன்பாடு 77% வழக்குகளில் கட்டியை தீவிரமாக (முழுமையான) அகற்ற அனுமதிக்கிறது. நோயாளியின் 67% காட்சி செயல்பாடு மீட்டெடுக்கப்படுகிறது, 23% இல் - நாளமில்லா. பிட்யூட்டரி அடினோமாவை அகற்றுவதற்கான செயல்பாட்டின் விளைவாக மரணம் 5.3% நிகழ்வுகளில் ஏற்படுகிறது. 13% நோயாளிகளுக்கு இந்த நோயின் மறுபிறப்பு உள்ளது.
பாரம்பரிய அறுவை சிகிச்சை மற்றும் எண்டோஸ்கோபிக் முறைகளைப் பின்பற்றி, பின்வரும் விளைவுகள் சாத்தியமாகும்:
- நரம்பு பாதிப்பு காரணமாக பார்வைக் குறைபாடு.
- இரத்தப்போக்கு.
- செரிப்ரோஸ்பைனல் திரவத்தின் காலாவதி (செரிப்ரோஸ்பைனல் திரவம்).
- தொற்றுநோயால் ஏற்படும் மூளைக்காய்ச்சல்.
பிட்யூட்டரி அடினோமாவை எதிர்கொண்ட பெரிய நகரங்களில் (மாஸ்கோ, செயின்ட் பீட்டர்ஸ்பர்க், நோவோசிபிர்ஸ்க்) குடியிருப்பாளர்கள் இந்த நேரத்தில் ரஷ்யாவில் இந்த நோய்க்கு சிகிச்சையளிக்கும் அளவு வெளிநாட்டினரை விடக் குறைவாக இல்லை என்று கூறுகின்றனர். மருத்துவமனைகள் மற்றும் புற்றுநோயியல் மையங்கள் நன்கு பொருத்தப்பட்டுள்ளன, நவீன உபகரணங்கள் மீது நடவடிக்கைகள் மேற்கொள்ளப்படுகின்றன.
இருப்பினும், நோயாளிகளுக்கும் அவர்களது உறவினர்களுக்கும் அறுவை சிகிச்சையில் அதிக அவசரம் வேண்டாம் என்று அறிவுறுத்தப்படுகிறது. பல நோயாளிகளின் அனுபவம் முதலில் நீங்கள் ஒரு முழுமையான பரிசோதனைக்கு உட்படுத்த வேண்டும், பல நிபுணர்களுடன் (உட்சுரப்பியல் நிபுணர், நரம்பியல் நிபுணர், புற்றுநோயியல் நிபுணர்) கலந்தாலோசிக்க வேண்டும், அனைத்து நோய்த்தொற்றுகளையும் குணப்படுத்த வேண்டும் என்பதைக் காட்டுகிறது. நோயாளிக்கு கட்டியின் ஆபத்து சந்தேகத்திற்கு இடமின்றி உறுதிப்படுத்தப்பட வேண்டும். பல சந்தர்ப்பங்களில், நியோபிளாசியா நடத்தை மாறும் கண்காணிப்பு பரிந்துரைக்கப்படுகிறது.
சிகிச்சையின் செயல்பாட்டில் சரியான நேரத்தில் நோயறிதல் முக்கியமானது என்பதை நோயாளிகள் தங்கள் மதிப்புரைகளில் குறிப்பிடுகின்றனர். ஹார்மோன் தொந்தரவுகள் குறித்து பலர் நீண்ட காலமாக கவனம் செலுத்தவில்லை என்றாலும், அவர்கள் நிபுணர்களிடம் திரும்பியபோது, அவர்கள் விரைவாக எம்.ஆர்.ஐ / சி.டி.க்கு ஒரு பரிந்துரையைப் பெற்றனர், இது சிகிச்சை தொடர்பான பரிந்துரைகளை உடனடியாக வழங்குவதை சாத்தியமாக்கியது.
எல்லா நோயாளிகளும், மருத்துவர்களின் முயற்சிகள் இருந்தபோதிலும், நோயைத் தோற்கடிக்க முடியாது. சில நேரங்களில் நோயாளியின் நிலை மோசமடைகிறது, மேலும் கட்டி மீண்டும் வளரும். இது நோயாளியை மனச்சோர்வடையச் செய்கிறது, அவர்கள் பெரும்பாலும் மனச்சோர்வு, பதட்டம் மற்றும் பதட்டம் போன்ற உணர்வுகளை அனுபவிக்கிறார்கள். இத்தகைய அறிகுறிகளும் முக்கியமானவை மற்றும் அவை ஹார்மோன் சிகிச்சையின் விளைவாகவோ அல்லது கட்டியின் தாக்கமாகவோ இருக்கலாம். அவற்றை உட்சுரப்பியல் நிபுணர் மற்றும் நரம்பியல் நிபுணர் கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
ஒரு அரசு மருத்துவ நிறுவனத்தைத் தொடர்பு கொள்ளும்போது, நோயாளி இலவசமாக அறுவை சிகிச்சை செய்கிறார். இந்த வழக்கில், கிரானியோடமி அல்லது டிரான்ஸ்நாசல் அணுகலுடன் அறுவை சிகிச்சை மட்டுமே சாத்தியமாகும். சைபர்கைஃப் அமைப்பு முக்கியமாக தனியார் கிளினிக்குகளில் கிடைக்கிறது. அரசு மருத்துவமனைகளில், இது என்.ஆர். பர்டென்கோ ஆராய்ச்சி நிறுவனம் நரம்பியல் அறுவை சிகிச்சையால் மட்டுமே பயன்படுத்தப்படுகிறது. இலவச சிகிச்சைக்காக, நீங்கள் ஒரு கூட்டாட்சி ஒதுக்கீட்டைப் பெற வேண்டும், இது "அடினோமா" நோயறிதலுடன் சாத்தியமில்லை.
கட்டண சேவைகளைப் பயன்படுத்த முடிவு செய்யும் போது, ஒரு அறுவை சிகிச்சைக்காக 60-70 ஆயிரம் ரூபிள் வரை செலுத்த நீங்கள் தயாராக இருக்க வேண்டும். சில நேரங்களில் நீங்கள் மருத்துவமனையில் தங்குவதற்கு தனித்தனியாக கூடுதல் கட்டணம் செலுத்த வேண்டும் (ஒரு நாளைக்கு 1000 ரூபிள் முதல்). மேலும், சில சந்தர்ப்பங்களில், மயக்க மருந்து விலையில் சேர்க்கப்படவில்லை. சைபர்நைவ்களைப் பயன்படுத்துவதற்கான சராசரி விலைகள் 90,000 ரூபிள் தொடங்குகின்றன.
பிட்யூட்டரி அடினோமாவை அகற்றுவது ஒரு நல்ல முன்கணிப்புடன் கூடிய ஒரு அறுவை சிகிச்சையாகும், இதன் ஆரம்பகால நோயறிதலில் இதன் செயல்திறன் அதிகமாக உள்ளது. கட்டி எப்போதுமே உச்சரிக்கப்படும் அறிகுறிகளைக் கொண்டிருக்கவில்லை என்பதால், உங்கள் உடல்நலத்தில் நீங்கள் கவனமாக இருக்க வேண்டும், மேலும் அடிக்கடி சிறுநீர் கழித்தல், அவ்வப்போது தலைவலி மற்றும் வெளிப்படையான காரணமின்றி பார்வை குறைதல் போன்ற சிறு சிறு அறிகுறிகளைக் கண்காணிக்க வேண்டும். ரஷ்யாவில் நவீன நரம்பியல் அறுவை சிகிச்சை மூளையில் சிக்கலான செயல்பாடுகளை கூட சிக்கல்களின் குறைந்தபட்ச ஆபத்துடன் செய்ய அனுமதிக்கிறது.
வீடியோ: பிட்யூட்டரி அடினோமா சிகிச்சையில் நிபுணர் கருத்து
மருத்துவ உட்சுரப்பியல் / ஈ.ஏ. குளிர். - எம் .: மருத்துவ செய்தி நிறுவனம், 2011. - 736 சி.
குழந்தைகளில் நாளமில்லா நோய்களுக்கான சிகிச்சை, பெர்ம் புக் பப்ளிஷிங் ஹவுஸ் - எம்., 2013. - 276 ப.
ஒகோரோகோவ் ஏ.என். உள் உறுப்புகளின் நோய்களைக் கண்டறிதல். தொகுதி 4. இரத்த அமைப்பின் நோய்களைக் கண்டறிதல், மருத்துவ இலக்கியம் - எம்., 2011. - 504 சி.

என்னை அறிமுகப்படுத்துகிறேன். என் பெயர் எலெனா. நான் 10 ஆண்டுகளுக்கும் மேலாக உட்சுரப்பியல் நிபுணராக பணியாற்றி வருகிறேன். நான் தற்போது எனது துறையில் ஒரு தொழில்முறை நிபுணர் என்று நம்புகிறேன், மேலும் தளத்திற்கு வருபவர்கள் அனைவருக்கும் சிக்கலான மற்றும் அவ்வளவு பணிகளைத் தீர்க்க உதவ விரும்புகிறேன். தேவையான அனைத்து தகவல்களையும் முடிந்தவரை தெரிவிக்க தளத்திற்கான அனைத்து பொருட்களும் சேகரிக்கப்பட்டு கவனமாக செயலாக்கப்படுகின்றன. இணையதளத்தில் விவரிக்கப்பட்டுள்ளவற்றைப் பயன்படுத்துவதற்கு முன்பு, நிபுணர்களுடன் கட்டாய ஆலோசனை எப்போதும் அவசியம்.
தொடர்புடைய கட்டுரைகள்:
பிட்யூட்டரி சுரப்பியை அகற்றிய பின் கார்போஹைட்ரேட் வளர்சிதை மாற்றம் சிறிது மாறுகிறது. உண்ணாவிரத இரத்த சர்க்கரையில் சிறிதளவு குறைவு மட்டுமே உள்ளது, ஒரு கார்போஹைட்ரேட் சுமைக்குப் பிறகு இரத்தச் சர்க்கரைக் குறைவு கட்டத்தின் ஆழம், இன்சுலின் உணர்திறன் சற்று அதிகரிக்கிறது. நீரிழிவு நோயாளிகளில், பிட்யூட்டரி சுரப்பியை அகற்றிய பிறகு, இன்சுலின் தேவை கணிசமாகக் குறைக்கப்படுகிறது. இது பிட்யூட்டரி சுரப்பியின் அட்ரினோகார்டிகோட்ரோபிக் செயல்பாட்டை இழப்பதால் அல்ல, ஏனெனில் கார்டிசோன் சிகிச்சையைப் பெறும் நோயாளிகளுக்கு இன்சுலின் அதிகரித்த உணர்திறன் தொடர்கிறது, ஆனால் வளர்ச்சி ஹார்மோன் அடினோஹைபோபிசிஸ் மூலம் சுரப்பை நிறுத்துகிறது.
வளர்ச்சி ஹார்மோனின் பிட்யூட்டரி சுரப்பியுடன் நீரிழிவு நோயாளிகளின் அறிமுகம் ஒரு நீரிழிவு விளைவைக் கொண்டுள்ளது.
பிட்யூட்டரி சுரப்பி அகற்றும் நோயாளிகளுக்கு காயங்கள் மற்றும் எலும்பு முறிவுகளை குணப்படுத்தும் திறன் உள்ளது. கால்சியம் மற்றும் பாஸ்பரஸின் வளர்சிதை மாற்றத்தில் எந்த மாற்றங்களும் இல்லை. உடல் எடையை கணிசமாக மாற்றுவதில்லை, இருப்பினும் உடல் எடையை அதிகரிக்க சில போக்கு உள்ளது.
மூளையின் பிட்யூட்டரி அடினோமாவை அகற்ற டிரான்ஸ்நாசல் அறுவை சிகிச்சை
இது ஒரு குறைந்தபட்ச ஆக்கிரமிப்பு செயல்முறையாகும், இது ஒரு கிரானியோட்டமி தேவையில்லை மற்றும் எந்த அழகு குறைபாடுகளையும் விட்டுவிடாது. இது உள்ளூர் மயக்க மருந்துகளின் கீழ் அடிக்கடி செய்யப்படுகிறது; எண்டோஸ்கோப் அறுவை சிகிச்சை நிபுணரின் முக்கிய சாதனமாக இருக்கும். ஆப்டிகல் சாதனத்தைப் பயன்படுத்தி மூக்கு வழியாக ஒரு நரம்பியல் அறுவை சிகிச்சை நிபுணர் ஒரு மூளைக் கட்டியை நீக்குகிறார். இதெல்லாம் எப்படி செய்யப்படுகிறது?

- செயல்முறை நேரத்தில் நோயாளி உட்கார்ந்த அல்லது அரை உட்கார்ந்த நிலையில் இருக்கிறார். எண்டோஸ்கோப்பின் மெல்லிய குழாய் (விட்டம் 4 மிமீக்கு மேல் இல்லை), இறுதியில் வீடியோ கேமரா பொருத்தப்பட்டிருக்கும், கவனமாக நாசி குழிக்குள் செருகப்படுகிறது.
- கவனம் மற்றும் அருகிலுள்ள கட்டமைப்புகளின் நிகழ்நேர படம் இன்ட்ராபரேடிவ் மானிட்டருக்கு அனுப்பப்படும். எண்டோஸ்கோபிக் ஆய்வு முன்னேறும்போது, அறுவைசிகிச்சை ஆர்வமுள்ள மூளையின் ஒரு பகுதியைப் பெறுவதற்கு தொடர்ச்சியான தொடர்ச்சியான கையாளுதல்களைச் செய்கிறது.
- முதலில், முன் சுவரை அம்பலப்படுத்தவும் திறக்கவும் நாசி சளி பிரிக்கப்படுகிறது. பின்னர் ஒரு மெல்லிய எலும்பு செப்டம் வெட்டப்படுகிறது. அதன் பின்னால் விரும்பிய உறுப்பு உள்ளது - துருக்கிய சேணம். எலும்பின் ஒரு சிறிய பகுதியைப் பிரிப்பதன் மூலம் துருக்கிய சேணத்தின் அடிப்பகுதியில் ஒரு சிறிய துளை செய்யப்படுகிறது.
- மேலும், எண்டோஸ்கோப் குழாய் சேனலில் வைக்கப்பட்டுள்ள மைக்ரோ சர்ஜிக்கல் கருவிகளின் உதவியுடன், கட்டி முற்றிலுமாக அகற்றப்படும் வரை, அறுவைசிகிச்சை நிபுணர் உருவாக்கிய அணுகல் மூலம் நோயியல் திசுக்கள் படிப்படியாக பிளவுபடுகின்றன.
- இறுதி கட்டத்தில், சேணத்தின் அடிப்பகுதியில் உருவாக்கப்பட்ட துளை எலும்பு துண்டால் தடுக்கப்படுகிறது, இது சிறப்பு பசை மூலம் சரி செய்யப்படுகிறது. நாசி பத்திகளை கிருமி நாசினிகள் மூலம் முழுமையாக சிகிச்சையளிக்கிறார்கள், ஆனால் டம்பன் செய்ய வேண்டாம்.
ஆரம்ப காலகட்டத்தில் நோயாளி செயல்படுத்தப்படுகிறார் - ஏற்கனவே குறைந்த அதிர்ச்சிகரமான நரம்பியல் அறுவை சிகிச்சைக்குப் பிறகு முதல் நாளில். சுமார் 3-4 நாட்கள், மருத்துவமனையில் இருந்து ஒரு சாறு தயாரிக்கப்படுகிறது, பின்னர் நீங்கள் ஒரு சிறப்பு மறுவாழ்வு படிப்புக்கு உட்படுத்தப்பட வேண்டும் (ஆண்டிபயாடிக் சிகிச்சை, பிசியோதெரபி போன்றவை). பிட்யூட்டரி அடினோமாவை அகற்ற அறுவை சிகிச்சை செய்த போதிலும், சில நோயாளிகள் கூடுதலாக ஹார்மோன் மாற்று சிகிச்சையை கடைபிடிக்குமாறு கேட்கப்படுவார்கள்.
எண்டோஸ்கோபிக் செயல்முறையின் போது உள் மற்றும் அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்களின் அபாயங்கள் குறைக்கப்படுகின்றன - 1% -2%. ஒப்பிடுகையில், ஏ.ஜி.எச்.எம் இன் டிரான்ஸ் கிரானியல் ரெசெக்ஷனுக்குப் பிறகு வேறுபட்ட இயற்கையின் எதிர்மறை எதிர்வினைகள் சுமார் 6-10 பேருக்கு ஏற்படுகின்றன. 100 அறுவை சிகிச்சை நோயாளிகளிடமிருந்து.
ஒரு டிரான்ஸ்நாசல் அமர்வுக்குப் பிறகு, பெரும்பாலான மக்கள் நாசி சுவாசக் கஷ்டங்களையும், நாசோபார்னெக்ஸில் அச om கரியத்தையும் சிறிது நேரம் அனுபவிக்கின்றனர். காரணம், மூக்கின் தனிப்பட்ட கட்டமைப்புகளின் தேவையான உள்விளைவு அழிவு, இதன் விளைவாக, வலி அறிகுறிகள். நாசோபார்னீஜியல் பகுதியில் ஏற்படும் அச om கரியம் பொதுவாக தீவிரமடையவில்லை மற்றும் நீண்ட காலம் நீடிக்கவில்லை என்றால் (1-1.5 மாதங்கள் வரை) ஒரு சிக்கலாக கருதப்படுவதில்லை.
எம்.ஆர்.ஐ படங்கள் மற்றும் ஹார்மோன் பகுப்பாய்வுகளின் முடிவுகளிலிருந்து 6 மாதங்களுக்குப் பிறகுதான் செயல்பாட்டின் விளைவு குறித்த இறுதி மதிப்பீடு சாத்தியமாகும். பொதுவாக, சரியான நேரத்தில் மற்றும் சரியான நோயறிதல் மற்றும் அறுவை சிகிச்சை தலையீடு, தரமான மறுவாழ்வு ஆகியவற்றுடன், முன்னறிவிப்புகள் சாதகமானவை.
முடிவுக்கு
நரம்பியல் அறுவை சிகிச்சை சுயவிவரத்தில் சிறந்த நிபுணர்களுக்கு சிறந்த மருத்துவ உதவிக்கு விண்ணப்பிப்பது மிகவும் முக்கியம். திறமையற்ற அணுகுமுறை, மூளையில் அறுவை சிகிச்சையின் போது மிகச் சிறிய மருத்துவ பிழைகள், நரம்பு செல்கள் மற்றும் செயல்முறைகள், வாஸ்குலர் தமனிகள் ஆகியவற்றால் பதிக்கப்பட்டிருப்பது நோயாளியின் வாழ்க்கையை இழக்கச் செய்யும். சிஐஎஸ் நாடுகளில், இந்த பகுதியில் ஒரு பெரிய கடிதத்துடன் உண்மையான நிபுணர்களைக் கண்டுபிடிப்பது மிகவும் கடினம். வெளிநாடு செல்வது ஒரு புத்திசாலித்தனமான முடிவு, ஆனால் எல்லோரும் அதை நிதி ரீதியாக வாங்க முடியாது, எடுத்துக்காட்டாக, இஸ்ரேல் அல்லது ஜெர்மனியில் “தங்க” சிகிச்சை. ஆனால் இந்த இரண்டு மாநிலங்களிலும், ஒளி ஒன்று சேரவில்லை.

ப்ராக் மத்திய இராணுவ மருத்துவமனை.
மூளை நரம்பியல் அறுவை சிகிச்சை துறையில் செக் குடியரசு குறைவான வெற்றியைப் பெறவில்லை என்பதை நினைவில் கொள்க. செக் குடியரசில், பிட்யூட்டரி அடினோமாக்கள் மிகவும் மேம்பட்ட அடினோமெக்டோமி தொழில்நுட்பங்களைப் பயன்படுத்தி பாதுகாப்பாக இயக்கப்படுகின்றன, மேலும் இது தொழில்நுட்ப ரீதியாக குறைபாடற்றது மற்றும் குறைந்தபட்ச ஆபத்துகளுடன் உள்ளது. அறிகுறிகளின் படி, நோயாளிக்கு அறுவை சிகிச்சை தேவையில்லை என்றால், பழமைவாத கவனிப்பை வழங்குவதன் மூலம் இங்குள்ள நிலைமை சிறந்தது. செக் குடியரசிற்கும் ஜெர்மனி / இஸ்ரேலுக்கும் உள்ள வித்தியாசம் என்னவென்றால், செக் கிளினிக்குகளின் சேவைகள் குறைந்தது பாதி விலையாகும், மற்றும் மருத்துவத் திட்டத்தில் எப்போதும் ஒரு முழு மறுவாழ்வு அடங்கும்.