வகை 2 நீரிழிவு நோய்
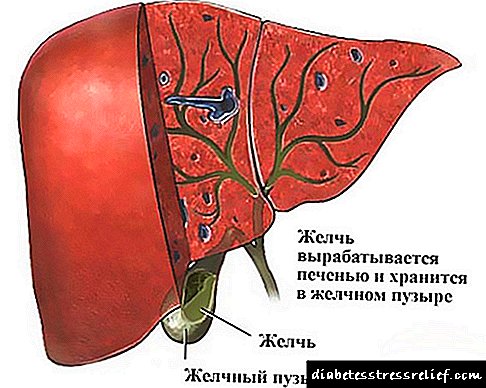
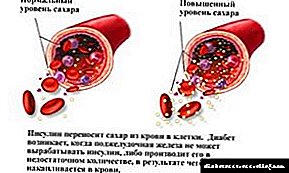
நீரிழிவு நோய் என்பது இன்சுலின் ஹார்மோனின் முழுமையான அல்லது உறவினர் பற்றாக்குறையின் பின்னணியில் நிகழும் ஒரு நாள்பட்ட இயற்கையின் எண்டோகிரைன் நோயாகும். இந்த ஹார்மோன் கணையத்தால் உற்பத்தி செய்யப்படுகிறது, அதாவது லாங்கர்ஹான்ஸின் தீவுகள்.
கடுமையான வளர்சிதை மாற்றக் கோளாறுகளின் வளர்ச்சிக்கு நோயியல் பங்களிக்கிறது (கொழுப்பு, புரதம், கார்போஹைட்ரேட் தொகுப்பு ஆகியவற்றின் செயலிழப்பு உள்ளது). இன்சுலின் ஒரு ஹார்மோன் ஆகும், இது குளுக்கோஸின் முறிவு மற்றும் விரைவாக உறிஞ்சப்படுவதை ஊக்குவிக்கிறது, ஆனால் அது குறைபாடு அல்லது போதுமானதாக இல்லாதபோது, இந்த செயல்முறை பாதிக்கப்படுகிறது, இது இரத்த ஓட்டத்தில் குளுக்கோஸ் அதிகரிக்க வழிவகுக்கிறது.
மிகவும் ஆபத்தான சிக்கல்கள் நீரிழிவு நோய்க்கு வழிவகுக்கும், நோயாளிக்கான மருத்துவ பரிந்துரைகளை வாழ்நாள் முழுவதும் கண்டிப்பான முறையில் கவனிக்க வேண்டும். அவற்றைப் பற்றி எங்கள் தலையங்க அலுவலகத்தில் பேசுவோம்.
 நீரிழிவு நோய் ஒரு பரவலான நோய்.
நீரிழிவு நோய் ஒரு பரவலான நோய்.
நீரிழிவு வடிவங்கள்
நாளமில்லா நோயியல் இரண்டு வகைகளாக பிரிக்கப்பட்டுள்ளது:
- வகை I நீரிழிவு நோய்
- வகை II நீரிழிவு நோய்.
அட்டவணை எண் 1. நீரிழிவு வகைகள்:
| நீரிழிவு வகை | இன்சுலின் சிகிச்சை அடிமையாதல் | விளக்கம் | இடர் குழு |
| வகை I நீரிழிவு நோய் | இன்சுலின் சார்ந்தது | லாங்கர்ஹான்ஸ் தீவுகளின் β- கலங்களின் முழுமையான மரணம். முழுமையான இன்சுலின் குறைபாடு. | 30 வயதிற்குட்பட்ட மனிதகுலத்தின் இளம் அடுக்குகள். |
| வகை II நீரிழிவு | இன்சுலின் அல்லாதது | இன்சுலின் உறவினர் பற்றாக்குறை. சாதாரண ஹார்மோன் உற்பத்தியும் கவனிக்கப்படலாம், ஆனால் அதன் விளைவுகளுக்கு திசுக்களின் உணர்திறன் குறைகிறது. | 30 வயதுக்கு மேற்பட்டவர்கள், அடிக்கடி நிகழ்வுகளில், அதிக எடை கொண்டவர்கள். |
இது முக்கியமானது. வகை II நீரிழிவு நோய் 30 ஆண்டுகளுக்குப் பிறகுதான் கண்டறியப்பட்ட போதிலும், அதிக எடை கொண்ட நோயாளிகளில் நோயின் ஆரம்பகால வெளிப்பாட்டை மருத்துவர்கள் குறிப்பிடுகின்றனர், அதாவது அதிக உடல் பருமனுடன், இந்த வகை நோய் மிகவும் இளம் வயதிலேயே உருவாகலாம்.
மருத்துவத்தில், கர்ப்பகால நீரிழிவு நோய் போன்ற நோயியல் இன்னும் உள்ளது, சிகிச்சை பரிந்துரைகள் உண்மையான நீரிழிவு நோய்க்கான பரிந்துரைகளுடன் ஒத்துப்போகின்றன.
முதலில், இவை:
- சரியான ஊட்டச்சத்து
- ஆரோக்கியமான வாழ்க்கை முறை
- புதிய காற்றில் வழக்கமான நடைகள்,
- இரத்தத்தில் குளுக்கோஸின் செறிவை தொடர்ந்து கண்காணித்தல்.
கர்ப்ப காலத்தில் பெண்களுக்கு இந்த நோய் கண்டறியப்படுகிறது. கர்ப்பிணிப் பெண்களுக்கு வெவ்வேறு மகப்பேறுக்கு முற்பட்ட காலங்களில் சர்க்கரை அளவு அதிகரிக்கக்கூடும், மேலும் பிரசவத்திற்குப் பிறகு உண்மையான வகை II நீரிழிவு நோய் வருவதற்கான அதிக வாய்ப்பு உள்ளது.
 வழக்கமான உடற்பயிற்சி உண்மையான நீரிழிவு நோயை உருவாக்கும் அபாயத்தைக் குறைக்க உதவுகிறது.
வழக்கமான உடற்பயிற்சி உண்மையான நீரிழிவு நோயை உருவாக்கும் அபாயத்தைக் குறைக்க உதவுகிறது.
எச்சரிக்கை. நீரிழிவு நோய் இயற்கையில் தன்னுடல் எதிர்ப்பு சக்தியை மறைக்க முடியும். நோயின் தெளிவான வெளிப்பாடு அல்லது நோயியலின் மிக மெதுவான வளர்ச்சி சம விகிதத்தில் குறிப்பிடப்பட்டுள்ளது.
மருத்துவ படம்
நீரிழிவு நோயின் முதல் ஆபத்தான அறிகுறிகள் தோன்றும்போது, நோயாளி மருத்துவரிடம் செல்கிறார், அங்கு நோயியலை துல்லியமாகக் கண்டறியும் பொருட்டு அவர் ஒரு பரிசோதனையை மேற்கொள்கிறார்.
பின்வரும் அறிகுறிகள் அலாரத்தைக் குறிக்கின்றன:
- அடிக்கடி சிறுநீர் கழித்தல்,
- தணிக்க முடியாத தாகம்
- வறண்ட வாய், தொண்டை புண்,
- கட்டுப்பாடற்ற எடை அதிகரிப்பு அல்லது இழப்பு
- உணவுக்கான அதிகப்படியான ஆசை அல்லது அதன் முழுமையான இல்லாமை,
- இதய துடிப்பு
- பார்வை குறைந்தது
- நெருக்கமான பகுதியில் அரிப்பு உணர்வு.
எச்சரிக்கை. நீரிழிவு நோய் என்பது உங்கள் நோயை தொடர்ந்து கண்காணிக்க வேண்டிய ஒரு நோயியல் நிலை. உடலின் இயல்பான செயல்பாட்டைப் பராமரிக்க, WHO நீரிழிவு நோய்க்கான பரிந்துரைகளை உருவாக்கியுள்ளது, இது நோயாளியின் நல்வாழ்வைக் கட்டுப்படுத்தவும், நோயியலின் அறிகுறிகளைக் குறைக்கவும் உங்களை அனுமதிக்கிறது.
கண்டறியும் வழிமுறை
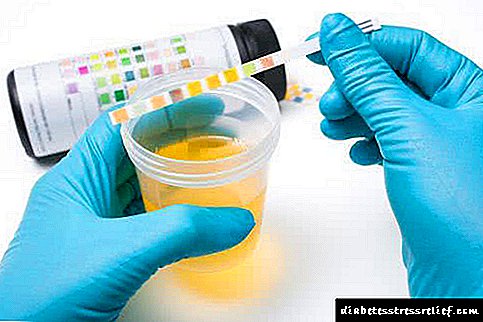
நாம் அனைவருக்கும் தெரியும், நீரிழிவு இருப்பதைப் பற்றி தெரிந்துகொள்வது பொருத்தமான இரத்த பரிசோதனையை அனுமதிக்கிறது.
கிளைசீமியாவின் அறிகுறிகளை உறுதிப்படுத்தும்போது, கண்டறியும் வழிமுறை பின்வருமாறு:
- சர்க்கரைக்கு ஒரு நாளைக்கு 4 முறையாவது இரத்த பரிசோதனை செய்யுங்கள்,
- கிளைகேட்டட் ஹீமோகுளோபின் தீர்மானிக்க ஒரு இரத்த பரிசோதனை காலாண்டில் குறைந்தது 1 முறையாவது செய்யப்பட வேண்டும் (சராசரி இரத்த குளுக்கோஸை நீண்ட காலத்திற்கு தீர்மானிக்க உங்களை அனுமதிக்கிறது - 3 மாதங்கள் வரை),
- வருடத்திற்கு குறைந்தது 1 முறையாவது சிறுநீரில் உள்ள சர்க்கரை அளவை தீர்மானிக்கவும்,
- உயிர் வேதியியலுக்கு 12 மாதங்களில் குறைந்தது 1 முறையாவது இரத்த தானம் செய்யுங்கள்.
 நீரிழிவு நோயைக் கண்டறிவதற்கான முக்கிய அளவுகோல் சர்க்கரைக்கான இரத்த பரிசோதனை ஆகும்.
நீரிழிவு நோயைக் கண்டறிவதற்கான முக்கிய அளவுகோல் சர்க்கரைக்கான இரத்த பரிசோதனை ஆகும்.உலக சுகாதார அமைப்பின் ஆய்வுகள் நீரிழிவு ஒரு உலகளாவிய பிரச்சினை என்பதை நிரூபிக்கின்றன, அதன் தீர்வு நோயாளியின் மட்டுமல்ல, ஒட்டுமொத்த அரசின் பொறுப்பாகும். அதனால்தான் டைப் 1 மற்றும் டைப் 2 ஆகிய இரண்டிற்கும் நீரிழிவு நோயாளிகளுக்கு பரிந்துரைகளை WHO உருவாக்கியுள்ளது.
அவை ஒரு பொதுவான நோயறிதல் வழிமுறை, இரத்த ஓட்டத்தில் குளுக்கோஸின் செறிவைக் கட்டுப்படுத்துவதற்கான உதவிக்குறிப்புகள் மற்றும் நீரிழிவு நோய்க்கு முதலுதவி அளிப்பதற்கான வழிகள் ஆகியவற்றைக் கொண்டுள்ளன.
அது ஆர்வமுண்டாக்குகிறது. 2017 ஆம் ஆண்டில், WHO மருத்துவக் குழு “நீரிழிவு நோயாளிகளுக்கு சிறப்பு மருத்துவ சேவையை வழங்குவதற்கான பரிந்துரைகளின்” 8 வது பதிப்பை உருவாக்கி வெளியிட்டது.
WHO உருவாக்கிய மருத்துவ ஆலோசனையைப் படிப்பதற்கும் கடைப்பிடிப்பதற்கும் கூடுதலாக, நோயாளிகள் உட்சுரப்பியல் நிபுணரின் மருத்துவ பரிந்துரைகளைக் கேட்டு பின்பற்ற வேண்டும். நோயின் சிகிச்சையானது நோயாளியின் ஆரோக்கியத்தை தொடர்ந்து கண்காணிப்பதை உள்ளடக்குகிறது, ஏனெனில் பெரும்பாலும் நோயியலின் மருத்துவ வெளிப்பாடுகள் கூடுதல் மருந்து சிகிச்சை தேவைப்படும் ஒத்திசைவான நோய்களின் அறிகுறிகளாகும்.
கூடுதல் நோயறிதலாக, இது பரிந்துரைக்கப்படுகிறது:
- அடிவயிற்றின் அல்ட்ராசவுண்ட்
- எலக்ட்ரோகார்டியோகிராம்,
- இரத்த அழுத்தம் கண்காணிப்பு
- பார்வை கண்டறிதல்
- ஒரு மகளிர் மருத்துவ நிபுணர் அல்லது சிறுநீரக மருத்துவரிடம் வருகை.
நீரிழிவு நோயாளிகளுக்கு பயிற்சி அமர்வுகள்
நீரிழிவு நோயைக் கண்டறிந்த அனைத்து நோயாளிகளும் சிறப்பு மையங்களால் ஏற்பாடு செய்யப்பட்ட பயிற்சி அமர்வுகளுக்கு உட்படுத்தப்பட வேண்டும்.
வகுப்புகள் இரண்டு சுழற்சிகளாக பிரிக்கப்பட்டுள்ளன:
அட்டவணை எண் 2. நீரிழிவு நோயாளிகளுக்கான பயிற்சி வகுப்புகளின் நோக்கங்கள்:
| வகுப்பு படிப்பு | இலக்கு |
| முதன்மை | ஒரு நபரின் நோயறிதலுடன் முதல் அறிமுகம். நீரிழிவு நோயாளிகள் தங்கள் எதிர்கால வாழ்க்கையில் எதிர்பார்க்கும் மாற்றங்களைப் பற்றி வல்லுநர்கள் பேசுகிறார்கள்: ஊட்டச்சத்து, தினசரி வழக்கம், சர்க்கரை அளவைச் சரிபார்ப்பது, மருந்துகளை உட்கொள்வது. |
| மீண்டும் | முதல் பாடத்தின் விதிகளை மீண்டும் செய்வது மற்றும் உடலில் ஏற்படும் மாற்றங்களை கணக்கில் எடுத்துக்கொண்டு புதியவற்றைச் சேர்ப்பது. |
நீரிழிவு நோயாளிகளில், பின்வரும் பிரிவுகள் வேறுபடுகின்றன:
- வகை I நீரிழிவு நோயாளிகள்,
- வகை II நீரிழிவு நோயாளிகள்,
- சிறு குழந்தைகள்
- கர்ப்பிணி.
மாணவர்களின் குழுக்கள் சரியாக விநியோகிக்கப்பட்டு அவர்களின் உடல்நலம் தொடர்பான அனைத்து அம்சங்களையும் கணக்கில் எடுத்துக் கொண்டால் பயிற்சி பலனளிக்கும்.
 நீரிழிவு நோயாளிகளுக்கு பயிற்சி என்பது ஒரு நோயியல் சிகிச்சை திட்டத்தின் ஒரு முக்கிய அங்கமாகும்.
நீரிழிவு நோயாளிகளுக்கு பயிற்சி என்பது ஒரு நோயியல் சிகிச்சை திட்டத்தின் ஒரு முக்கிய அங்கமாகும்.
பயிற்சி வகுப்புகளின் ஆசிரியர்கள் ஒரு கல்வி மற்றும் மருத்துவக் கல்வியைக் கொண்டிருக்க வேண்டும், மேலும் வளர்ந்த WHO தரத்திற்கு ஏற்ப விரிவுரைகளை வழங்க வேண்டும்.
நிகழ்ச்சியில் உரையாற்ற வேண்டிய சிக்கல்கள்:
- நீரிழிவு வகைகள்
- உணவு
- சிகிச்சை உடற்பயிற்சி
- கிளைசீமியாவின் அபாயங்கள் மற்றும் அதைத் தடுப்பதற்கான வழிகள்,
- இரத்த குளுக்கோஸைக் குறைக்க உதவும் மருந்துகள்,
- இன்சுலின் சிகிச்சையின் வரையறை மற்றும் அதை செயல்படுத்த வேண்டிய அவசியம்,
- நீரிழிவு நோயால் ஏற்படக்கூடிய விளைவுகள்
- மருத்துவ நிபுணர்களுக்கு கட்டாய வருகைகள்.
இன்சுலின் சரியாக எவ்வாறு செலுத்தப்பட வேண்டும் மற்றும் இரத்தத்தில் உள்ள சர்க்கரை அளவை எவ்வாறு சரிபார்க்க வேண்டும் என்பதை இந்த படிப்புகள் உங்களுக்குத் தெரிவிக்க வேண்டும். பயிற்சியின் போது பெறப்பட்ட அறிவு நீரிழிவு நோயாளிகளுக்கு இரத்தச் சர்க்கரைக் குறைவு மற்றும் ஹைப்பர் கிளைசெமிக் தாக்குதல்களின் அபாயங்களைக் குறைக்க அனுமதிக்கும், மேலும் ஒட்டுமொத்த நல்வாழ்வில் நோயின் குறைந்தபட்ச விளைவுகளுடன் தொடர்ந்து வாழ அனுமதிக்கும்.
நீரிழிவு நோய்க்கான பரிந்துரைகள்
ஏமாற்றமளிக்கும் நோயறிதலைக் கண்டறிந்த ஒவ்வொரு நபரும், உட்சுரப்பியல் நிபுணர் தனித்தனியாக நீரிழிவு நோய்க்கான சரியான சிகிச்சைக்கான சந்திப்பை அளிக்கிறார், பரிந்துரைகள் மற்றும் அவற்றை செயல்படுத்துவதற்கான நிபந்தனைகளை ஆணையிடுகிறார். அனைத்து நிபுணர்களின் ஆலோசனையும் நோயின் வகை, அதன் போக்கை மற்றும் ஒத்த நோயியல் இருப்பைப் பொறுத்தது.
நீரிழிவு உணவு
முதலாவதாக, நீரிழிவு நோயால் கண்டறியப்பட்ட நோயாளிகளில், ஊட்டச்சத்து சரிசெய்தலுடன் சிகிச்சை திட்டம் தொடங்குகிறது.
- உணவைத் தவிர்க்க வேண்டாம்
- சிறிய உணவை உண்ணுங்கள்
- அடிக்கடி உணவு (ஒரு நாளைக்கு 5-6 முறை),
- ஃபைபர் உட்கொள்ளலை அதிகரிக்கும்,
- அனைத்து தடைசெய்யப்பட்ட உணவுகளையும், குறிப்பாக, சர்க்கரை கொண்ட உணவுகளை உணவில் இருந்து விலக்குங்கள்.
WHO பரிந்துரைகளின்படி, அட்டவணை 9 நீரிழிவு நோயாளிகளுக்கு ஒதுக்கப்பட்டுள்ளது, இரத்த ஓட்டத்தில் சர்க்கரையின் சாதாரண செறிவை பராமரிக்க ஒரு ஊட்டச்சத்து திட்டம் வடிவமைக்கப்பட்டுள்ளது.
 சரியான மற்றும் சீரான ஊட்டச்சத்து ஒரு தரமான நீரிழிவு சிகிச்சையின் முக்கியமாகும்.
சரியான மற்றும் சீரான ஊட்டச்சத்து ஒரு தரமான நீரிழிவு சிகிச்சையின் முக்கியமாகும்.
இது முக்கியமானது. நீரிழிவு நோயாளிகள் கலோரி அளவை தொடர்ந்து கண்காணிக்க வேண்டும். அவற்றின் அன்றாட அளவு உடலின் ஆற்றல் நுகர்வுக்கு ஒத்ததாக இருக்க வேண்டும், அதன் வாழ்க்கை முறை, எடை, பாலினம் மற்றும் வயது ஆகியவற்றை கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
நீரிழிவு நோயாளியின் உணவில் பின்வரும் தயாரிப்புகள் இருக்க வேண்டும்:
ஊட்டச்சத்துக்களின் தினசரி உட்கொள்ளல் பின்வரும் கொள்கையின்படி விநியோகிக்கப்பட வேண்டும்:
- புரதம் - 20% க்கு மேல் இல்லை,
- கொழுப்புகள் - 35 %% க்கு மேல் இல்லை
- கார்போஹைட்ரேட்டுகள் - 60% க்கு மேல் இல்லை
- பாலிஅன்சாச்சுரேட்டட் கொழுப்பு அமிலங்கள் - 10% க்கு மேல் இல்லை.
ஊட்டச்சத்துக்கான மேற்கண்ட பரிந்துரைகளுக்கு கூடுதலாக, நோயாளிகள் அதிக சர்க்கரையை குறைக்கும் விளைவுகளைக் கொண்ட தாவரங்களின் நுகர்வு அதிகரிக்க வேண்டும். அவை காபி தண்ணீர் அல்லது உட்செலுத்துதல் வடிவத்தில் எடுக்க பரிந்துரைக்கப்படுகின்றன, மூலிகை மருந்து விலையுயர்ந்த மருந்துகளின் நடவடிக்கைக்கு சிறந்த மாற்றாக இருக்கும்.
இவை பின்வருமாறு:
- ஒரு நட்டு பழங்கள் மற்றும் பசுமையாக,
- ஸ்ட்ராபெர்ரி,
- அவுரிநெல்லிகள்,
- மலை சாம்பல்
- nard,
- ஓட்ஸ்,
- தீவனப்புல்,
- பீன் காய்கள்
- வேர்க்கடலை,
- rosehips.
இந்த பட்டியல் மிகவும் விரிவானது மற்றும் நீண்ட காலமாக தொடரலாம், கூடுதலாக, மருந்தகங்களில் நீங்கள் இரத்த ஓட்டத்தில் குளுக்கோஸை இயல்பாக்குவதற்கு பங்களிக்கும் மூலிகைகள் சிறப்பு சேகரிப்புகளைக் காணலாம். இந்த தாவரங்கள் சர்க்கரை நோமாவை சரிசெய்ய பங்களிப்பது மட்டுமல்லாமல், ஒட்டுமொத்த ஆரோக்கியத்தையும் சாதகமாக பாதிக்கின்றன என்பது கவனிக்கத்தக்கது.
 நீரிழிவு சிகிச்சை முறையின் முக்கிய கூறுகளில் ஒன்று மூலிகை மருத்துவம்.
நீரிழிவு சிகிச்சை முறையின் முக்கிய கூறுகளில் ஒன்று மூலிகை மருத்துவம்.
டைப் 2 நீரிழிவு உடல் பருமனின் பின்னணியில் உருவாகி வருவதால், ஊட்டச்சத்து பரிந்துரைகள் ரொட்டி அலகுகளில் (எக்ஸ்இ) உணவு உட்கொள்வதைக் கணக்கிடுவது தொடர்பானது. நீரிழிவு நோயாளிகளுக்கு மற்றும் பிரட் யூனிட்களின் பிரத்யேகமாக வடிவமைக்கப்பட்ட அட்டவணை மட்டுமல்ல, பயன்படுத்த கற்றுக்கொள்வது மிகவும் எளிதானது. நீடித்த பயன்பாட்டிற்குப் பிறகு, பலர் கண்ணுக்கு XE அளவை தீர்மானிக்கிறார்கள்.
எடுத்துக்காட்டாக, 1 XE இதில் உள்ளது:
- ஒரு கிளாஸ் பால், கேஃபிர், தயிர் அல்லது தயிர் (250 மில்லி),
- சர்க்கரை இல்லாமல் திராட்சையும் கொண்ட பாலாடைக்கட்டி (40 கிராம்),
- நூடுல் சூப் (3 டீஸ்பூன்),
- எந்த வேகவைத்த கஞ்சியும் (2 டீஸ்பூன் ஸ்பூன்),
- பிசைந்த உருளைக்கிழங்கு (2 டீஸ்பூன் ஸ்பூன்).
இது முக்கியமானது. நீரிழிவு நோயாளிகளுக்கு ஆல்கஹால் குடிக்க தடை விதிக்கப்பட்டுள்ளது, ஆனால் அரிதான சந்தர்ப்பங்களில் 150 கிராமுக்கு மேல் உலர்ந்த சிவப்பு ஒயின் எடுக்க அனுமதிக்கப்படுகிறது.
வகை I நீரிழிவு நோய்க்கு இன்சுலின் சிகிச்சை
டைப் I நீரிழிவு என்பது நோய்க்குறியீட்டின் இன்சுலின் சார்ந்த வடிவமாகும் என்பது உங்களுக்குத் தெரியும், டைப் 1 நீரிழிவு நோயின் முக்கிய பரிந்துரைகள் இன்சுலின் ஊசி மருந்துகளின் நிர்வாகத்தைப் பற்றியது. இன்சுலின் சிகிச்சையின் விதிமுறை பகுத்தறிவு மற்றும் உடலின் தனிப்பட்ட பண்புகளுக்கு ஏற்ப தீர்மானிக்கப்பட வேண்டும்.
இன்சுலின் அளவை கலந்துகொள்ளும் மருத்துவரால் மட்டுமே கணக்கிடப்படுகிறது, அதே நேரத்தில் அவர் முக்கியமான காரணிகளை கணக்கில் எடுத்துக்கொள்கிறார்:
- எடை
- வயது,
- கணைய செயலிழப்பு அளவு,
- இரத்த ஓட்டத்தில் சர்க்கரை செறிவு.
கணக்கிடப்பட்ட தினசரி டோஸ் இன்சுலின் பல ஊசி மருந்துகளாகப் பிரிக்கப்பட்டுள்ளது, அதே நேரத்தில் ஊசியின் ஒரு பகுதி உள்வரும் குளுக்கோஸின் முழு அளவையும் பயன்படுத்த வேண்டும் என்பதை நினைவில் கொள்ள வேண்டும்.
கணக்கீட்டில், மருந்தின் வகையும் முக்கியமானது என்பதை நினைவில் கொள்க, வெளிப்பாட்டின் கொள்கையின்படி, இது பின்வருமாறு பிரிக்கப்பட்டுள்ளது:
- தீவிர குறுகிய நடிப்பு இன்சுலின்
- குறுகிய நடிப்பு இன்சுலின்
- நடுத்தர நடவடிக்கை
- நீண்ட,
- சூப்பர்லாங் செயல்.
தீவிர குறுகிய மற்றும் குறுகிய வெளிப்பாடு இன்சுலின் அறிமுகத்துடன் இன்சுலின் இழப்பீட்டின் மிகப்பெரிய செயல்திறன் காணப்படுகிறது. பொதுவாக, இந்த வகை மருந்துகள் சாப்பிடுவதற்கு முன்பு அல்லது சாப்பிட்ட உடனேயே தவறாமல் நிர்வகிக்கப்படுகின்றன. நீண்ட கால மருந்துகள் வழக்கமாக காலை மற்றும் மாலை நேரங்களில் படுக்கைக்கு முன் நிர்வகிக்கப்படுகின்றன.
 வயிற்றில் இன்சுலின் ஊசி போடுவது மருந்தின் விரைவான முறிவுக்கு பங்களிக்கிறது.
வயிற்றில் இன்சுலின் ஊசி போடுவது மருந்தின் விரைவான முறிவுக்கு பங்களிக்கிறது.
மேலும், அளவைக் கணக்கிடும்போது, XE இன் அளவு கணக்கில் எடுத்துக்கொள்ளப்படுகிறது, அதாவது, நாளின் வெவ்வேறு நேரங்களில் மற்றும் வெவ்வேறு அளவு மற்றும் உணவின் தரத்துடன், 1 XE க்கு ஒரு குறிப்பிட்ட அளவு இன்சுலின் தேவைப்படுகிறது. நாங்கள் மீண்டும் சுட்டிக்காட்டுகிறோம், மருந்தின் அளவின் அனைத்து கணக்கீடுகளும் கலந்துகொள்ளும் மருத்துவரால் கண்டிப்பாக செய்யப்படுகின்றன. அளவை நீங்களே மாற்றுவது கண்டிப்பாக பரிந்துரைக்கப்படவில்லை.
எச்சரிக்கை. ஊசி ஒரு சிறப்பு சிரிஞ்ச் பேனாவைப் பயன்படுத்தி செய்யப்படுகிறது, இது சுயாதீனமான பயன்பாட்டிற்கு மிகவும் வசதியானது. நீரிழிவு நோயாளிகளுக்கு ஊசி போடுவதற்கு தேவையான பொருட்களை (பேனா, இன்சுலின்) வழங்குவது பொது நிதியின் இழப்பில் வருகிறது.
வகை II நீரிழிவு நோய்க்கு இன்சுலின் சிகிச்சை
வகை II நீரிழிவு நோய், நாம் மேலே குறிப்பிட்டது போல, நோயின் இன்சுலின் சார்ந்த வடிவம் அல்ல, ஆனால் சில சந்தர்ப்பங்களில், மருத்துவ படத்தை செயல்படுத்தும் செயல்முறை தொடங்கும் போது, ஊசி போட வேண்டிய அவசியம் இருக்கலாம்.
வகை II நீரிழிவு நோய்க்கான இன்சுலின் சிகிச்சை வழக்குகளில் பரிந்துரைக்கப்படுகிறது:
- கிளைகேட்டட் ஹீமோகுளோபினுக்கான இரத்த பரிசோதனை 9% அல்லது அதற்கும் அதிகமான ஒரு குறிகாட்டியால் தீர்மானிக்கப்படுகிறது (வகை II நீரிழிவு நோயின் தெளிவான மருத்துவ வெளிப்பாடுகளுடன்),
- ஒரு நோயாளிக்கு நீண்ட காலமாக மருந்து சிகிச்சையின் போது மீட்பின் நேர்மறையான இயக்கவியல் இல்லை,
- இரத்தச் சர்க்கரைக் குறைவு மருந்துகளை எடுத்துக்கொள்வதற்கான முரண்பாடுகளின் வரலாறு,
- இரத்த மற்றும் சிறுநீர் சோதனைகள் கீட்டோன் உடல்கள் மற்றும் சர்க்கரையின் விமர்சன ரீதியாக அதிகரித்த உள்ளடக்கத்தைக் காட்டுகின்றன,
- நோயாளிக்கு அறுவை சிகிச்சை தலையீடு காட்டப்படுகிறது.
நீரிழிவு நோயாளிக்கு இன்சுலின் சிகிச்சைக்கான அறிகுறிகள் இருந்தால், மருத்துவர் அவருடன் இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைப் பற்றி பேச வேண்டும் மற்றும் நோயியல் நிலையின் முதல் வெளிப்பாடுகளில் எவ்வாறு நடந்துகொள்வது என்பது குறித்த பரிந்துரைகளை அவருக்கு வழங்க வேண்டும்.
இது முக்கியமானது. அரிதான சந்தர்ப்பங்களில், இன்சுலின் சிகிச்சை நேர்மறையான முடிவுகளைத் தருவதில்லை, பின்னர் அதன் தீவிரத்தின் அவசியத்தை மருத்துவர் தீர்மானிக்கிறார். அதாவது, உடலில் உள்ள கார்போஹைட்ரேட் வளர்சிதை மாற்றம் இயல்பாக்கப்படும் வரை ஒவ்வொரு நோயாளிக்கும் இன்சுலின் தினசரி அளவு அதிகரிக்கிறது.
இன்சுலின் ஊசி மருந்துகள்
நாம் மேலே குறிப்பிட்டபடி, இன்சுலின் விளைவைப் பொறுத்து பல வகைகளாகப் பிரிக்கப்படுகிறது. அவை ஒவ்வொன்றின் ஊசி மருந்துகளும் உறிஞ்சுதல் மற்றும் செயலின் விளைவு ஆகியவற்றின் சொந்த பண்புகளைக் கொண்டுள்ளன.
அட்டவணை எண் 3. இன்சுலின் வகைகள் மற்றும் அவற்றின் விளைவுகள்:
| இன்சுலின் வகை | தாக்கம் அம்சங்கள் |
| ultrashort | அல்ட்ராஷார்ட் இன்சுலின் ஒரு தனித்துவமான அம்சத்தைக் கொண்டுள்ளது - அவை உணவுக்கு முன் அல்லது உணவுக்குப் பிறகு உடனடியாக நிர்வகிக்கப்படுகின்றன. அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின்கள் பின்வருமாறு: ஹுமலாக், நோவோராபிட். உட்செலுத்துவதற்கான இந்த முறை நீரிழிவு நோயாளிகளுக்கு போதுமான வசதியானது, இது கடைசி ஊசியின் நேர இடைவெளியைக் கணக்கிடுவதில் குழப்பத்தை ஏற்படுத்தாது. |
| குறுகிய | குறுகிய-செயல்பாட்டு இன்சுலின் தயாரிப்புகளும் உணவுக்கு முன் அல்லது பின் நிர்வகிக்கப்படுகின்றன, ஆனால் 30 நிமிட இடைவெளியைத் தாங்கிக்கொள்கின்றன, ஏனெனில் இந்த நேரத்திற்குப் பிறகுதான் மருந்து அதன் செயலைச் செயல்படுத்தத் தொடங்குகிறது. குறுகிய வகை இன்சுலின் அத்தகைய அம்சத்தைக் கொண்டுள்ளது என்பதை நினைவில் கொள்க, அளவை அதிகரிக்கும்போது, திசுக்களில் ஏற்படும் விளைவு மெதுவாக இருக்கும். நடவடிக்கை தொடங்குவதற்கான அதிகபட்ச நேரம் 90 நிமிடங்கள், விளைவின் காலம் 4-6 மணி நேரம். |
| நீண்ட நடிப்பு | நீண்ட கால இன்சுலின் குறுகிய வகைகளிலிருந்து வேறுபடுகிறது, இது இன்சுலின் தொகுப்பின் நிலையான பிரதிபலிப்புக்கு பங்களிக்கிறது. இது 12-14 மணி நேர இடைவெளியுடன் ஒரு நாளைக்கு 2 முறை நிர்வகிக்கப்படுகிறது. முதல் ஊசி காலை உணவுக்கு முன் காலையில், இரண்டாவது - படுக்கைக்கு முன் மாலை. இந்த வகை மருந்தில் ஹார்மோனை பிணைக்கும் மற்றும் இரத்த ஓட்டத்தில் அதன் போக்குவரத்தை தடுக்கும் ஒரு பொருள் உள்ளது. |
மல்டி-பீக் போன்ற ஒரு வகை இன்சுலின் இன்னும் உள்ளது என்று தனித்தனியாக சொல்ல வேண்டும். இத்தகைய மருந்துகளில் ஒரு குறிப்பிட்ட அளவு நீண்ட மற்றும் குறுகிய இன்சுலின் உள்ளது.
இந்த வகை மருந்தைப் பயன்படுத்தும் போது, ஒரு நாளைக்கு ஒரு முறை ஒரு வளாகத்தில் நிர்வகிக்கப்படுவதால், காலை உணவுக்கு முன் காலையிலும், இரவு உணவிற்கு முன் மாலையிலும் ஊசி கொடுக்க வேண்டிய அவசியமில்லை. ஆனால் அத்தகைய மருந்துகளின் அளவைக் கணக்கிடுவது மிகவும் கடினம் என்பதை மறந்துவிடாதீர்கள்.
 இன்சுலின் அளவைக் கணக்கிடுவது உங்கள் மருத்துவரால் கண்டிப்பாக மேற்கொள்ளப்படுகிறது.
இன்சுலின் அளவைக் கணக்கிடுவது உங்கள் மருத்துவரால் கண்டிப்பாக மேற்கொள்ளப்படுகிறது.
நீரிழிவு நோய்க்கான பிசியோதெரபி
டைப் 2 நீரிழிவு வகை 1 நீரிழிவு நோயிலிருந்து வேறுபடுகிறது, இதற்கு இன்சுலின் ஊசி அறிமுகப்படுத்த தேவையில்லை, அதன்படி, இந்த நோயால், நோயாளி வாழ்க்கை முறை மற்றும் ஊட்டச்சத்து குறித்து அதிக கவனம் செலுத்த வேண்டும்.
உண்மையில், மிதமான உடல் செயல்பாடுகளுக்கு நன்றி, ஒருவர் பின்வரும் முடிவுகளை அடைய முடியும்:
- கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை செயல்படுத்தவும்,
- எடை இழக்க
- இருதய அமைப்பின் செயல்பாட்டை இயல்பாக்குதல்.
உடற்பயிற்சியின் சுமை மற்றும் வகை கலந்துகொள்ளும் மருத்துவரால் பரிந்துரைக்கப்படுகிறது. தேர்ந்தெடுக்கும்போது, இது பின்வரும் அளவுருக்களால் வழிநடத்தப்படுகிறது:
- நோயாளியின் எடை
- வயது,
- நோயியலின் வெளிப்பாட்டின் அளவு,
- பொது ஆரோக்கியம்
- இணையான நோய்களின் இருப்பு.
வகுப்புகளின் சராசரி காலம் 30 நிமிடங்கள் முதல் 1 மணிநேரம் வரை, மற்றும் வாரத்திற்கு உடற்பயிற்சிகளின் எண்ணிக்கை 3-4 மடங்கு ஆகும்.
எச்சரிக்கை. பலவீனமான சுவாச அமைப்பு செயல்பாடு மற்றும் வாஸ்குலர் பிரச்சினைகள் உள்ள நீரிழிவு நோயாளிகளுக்கு எந்தவொரு உடற்பயிற்சியும் தடைசெய்யப்பட்டுள்ளது. பிசியோதெரபியை பரிந்துரைக்கும் முன், மருத்துவர் நோயாளிக்கு ஒரு எலெக்ட்ரோ கார்டியோகிராமிற்கு பரிந்துரைக்கிறார்.
வலிமை பயிற்சிகளுடன் இணைந்து முறையான கார்டியோ பயிற்சி வகை I நீரிழிவு மற்றும் வகை II நீரிழிவு ஆகிய இரண்டின் போக்கின் நேர்மறையான இயக்கவியலை அடைய முடியும், மேலும் கோமாவின் அபாயங்களைக் குறைக்கவும் உதவும்.
 சுறுசுறுப்பான வாழ்க்கை முறை நீரிழிவு நோயின் இயக்கவியலை மேம்படுத்தலாம்.
சுறுசுறுப்பான வாழ்க்கை முறை நீரிழிவு நோயின் இயக்கவியலை மேம்படுத்தலாம்.
நோயாளி முன்னேற்றத்தின் திசையில் மாற்றங்களைக் காட்டவில்லை என்றால், மருத்துவர் சுமைகளின் அளவு மற்றும் வாரத்திற்கு வகுப்புகளின் எண்ணிக்கை தொடர்பான பரிந்துரைகளை மாற்றுகிறார்.
மூலிகை மருந்து
நீரிழிவு நோய்க்கான பைட்டோ தெரபி முக்கிய மருந்து சிகிச்சையுடன் இணைந்து நேர்மறையான முடிவைக் கொடுக்கும். பாரம்பரிய மருத்துவத்தின் எந்தவொரு மருந்துகளையும் பயன்படுத்துவது உங்கள் மருத்துவரிடம் விவாதிக்கப்பட வேண்டும் என்பதை கவனத்தில் கொள்ள வேண்டும்.
நீரிழிவு நோய்க்கு மிகவும் பயனுள்ள தாவரங்கள்:
- டான்டேலியன்,
- ரோஜா இடுப்பு
- அவுரிநெல்லிகள்,
- மலை சாம்பல்
- nard,
- ஓட்ஸ்,
- வளைகுடா இலை
- தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி.
 மூலிகை மருந்து இரத்த குளுக்கோஸ் அளவை இயல்பாக்கும்.
மூலிகை மருந்து இரத்த குளுக்கோஸ் அளவை இயல்பாக்கும்.நாட்டுப்புற மருத்துவத்தில், இரத்த சர்க்கரையை இயல்பாக்குவதற்கு பங்களிக்கும் பல சமையல் வகைகள் உள்ளன.
அவற்றில் பலவற்றை வாசகர்களுக்கு முன்வைப்போம்:
- டேன்டேலியன் வேர்கள் - 3 டீஸ்பூன். கரண்டி, கொதிக்கும் நீர் - 2 கண்ணாடி. உட்செலுத்தலை 6 நிமிடங்கள் வேகவைத்து, பின்னர் காய்ச்சுவதற்கு விடவும். சாப்பிடுவதற்கு 30 நிமிடங்களுக்குள் 1 கப் குழம்பு எடுத்துக் கொள்ளுங்கள்.
- தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி - 1 டீஸ்பூன். ஸ்பூன், கொதிக்கும் நீர் - 1 கப். கொதிக்கும் நீரில் செடியை ஊற்றி 30 நிமிடங்கள் விடவும். 1 டீஸ்பூன் வாய்வழியாக எடுத்துக் கொள்ளுங்கள். ஒரு நாளைக்கு 3 முறை ஸ்பூன் சாப்பாட்டுக்கு 20 நிமிடங்களுக்கு முன்.
- வாழைப்பழம் - 1 டீஸ்பூன். ஸ்பூன், கொதிக்கும் நீர் - 1 கப். வாழைப்பழத்தின் உலர்ந்த இலைகளை கொதிக்கும் நீரில் ஊற்றி 20 நிமிடங்கள் விடவும். 1 டேபிள் ஸ்பூன் ஒரு நாளைக்கு 3 முறை உணவுக்கு முன் வாய்வழியாக எடுத்துக் கொள்ளுங்கள்.
குறுகிய விளக்கம்
நீரிழிவு நோய் நாள்பட்ட ஹைப்பர் கிளைசீமியாவால் வகைப்படுத்தப்படும் வளர்சிதை மாற்ற (வளர்சிதை மாற்ற) நோய்களின் ஒரு குழு, இது இன்சுலின் சுரப்பு மீறல், இன்சுலின் விளைவுகள் அல்லது இந்த இரண்டு காரணிகளின் விளைவாகும்.
ஐசிடி -10 குறியீடு (கள்):
| ஐசிடி -10 | |
| குறியீடு | பெயர் |
| இ 11 | இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய் |
| இ 11.0 | கோமாவுடன் |
| இ 11.1 | கெட்டோஅசிடோசிஸுடன் |
| இ 11.2 | சிறுநீரக பாதிப்புடன் |
| இ 11.3 | கண் சேதத்துடன் |
| இ 11.4 | நரம்பியல் சிக்கல்களுடன் |
| இ 11.5 | புற சுழற்சிக்கு சேதம், |
| இ 11.6 | பிற குறிப்பிட்ட சிக்கல்களுடன், |
| இ 11.7 | பல சிக்கல்களுடன் |
| இ 11.8 | குறிப்பிடப்படாத சிக்கல்களுடன். |
நெறிமுறை மேம்பாடு / திருத்த தேதி: 2014 (திருத்தப்பட்ட 2017).
நெறிமுறையில் பயன்படுத்தப்படும் சுருக்கங்கள்:
| ஏஜி | – | தமனி உயர் இரத்த அழுத்தம் |
| நரகம் | – | இரத்த அழுத்தம் |
| ஏசிஇ | – | ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் |
| இல் / இல் | – | நரம்பூடாக |
| டிஃஎப்ஏ | – | நீரிழிவு கெட்டோஅசிடோசிஸ் |
| I / U. | – | இன்சுலின் / கார்போஹைட்ரேட்டுகள் |
| ஐசிடி | – | குறுகிய நடிப்பு இன்சுலின் |
| ஹெச்டிஎல் | – | அதிக அடர்த்தி கொண்ட கொழுப்புப்புரதங்கள் |
| எல்டிஎல் | – | குறைந்த அடர்த்தி கொழுப்புப்புரதங்கள் |
| NPII | – | தொடர்ச்சியான தோலடி இன்சுலின் உட்செலுத்துதல் |
| OAK | – | பொது இரத்த பரிசோதனை |
| OAM | – | யூரிஅனாலிசிஸ் |
| லீ | – | ஆயுட்காலம் |
| RCT | – | சீரற்ற கட்டுப்பாட்டு சோதனைகள் |
| எஸ்டி | – | நீரிழிவு நோய் |
| VTS | – | நீரிழிவு கால் நோய்க்குறி |
| GFR | – | குளோமருலர் வடிகட்டுதல் வீதம் |
| SMG | – | தினசரி தொடர்ச்சியான குளுக்கோஸ் கண்காணிப்பு |
| டிஜி | – | தைரோகுளோபினில் |
| TPO | – | தைராய்டு பெராக்ஸைடேஸ் |
| டி.எஸ்.ஹெச் | – | தைரோட்ரோபிக் குளோபுலின் |
| UZDG | – | அல்ட்ராசவுண்ட் டாப்ளெரோகிராபி |
| அல்ட்ராசவுண்ட் ஸ்கேன் | – | அல்ட்ராசவுண்ட் பரிசோதனை |
| ஐக்கிய சோசலிச கட்சி | – | அல்ட்ராஷார்ட் இன்சுலின் |
| எஃப் | – | உடல் செயல்பாடு |
| XE | – | ரொட்டி அலகுகள் |
| எக்ஸ்சி | – | கொழுப்பு |
| ஈசிஜி | – | எலக்ட்ரோகார்டியோகிராம் |
| இங்கிலாந்து | – | electroneuromyography |
| HbAlc | – | கிளைகோசைலேட்டட் (கிளைகேட்டட்) ஹீமோகுளோபின் |
| IA-2, IA-2 β | – | டைரோசின் பாஸ்பேடேஸ் ஆன்டிபாடிகள் |
| ஐஏஏயில் | – | இன்சுலின் ஆன்டிபாடிகள் |
நெறிமுறை பயனர்கள்: அவசர மருத்துவர்கள், பொது பயிற்சியாளர்கள், சிகிச்சையாளர்கள், உட்சுரப்பியல் நிபுணர்கள், புத்துயிர் பெறுபவர்கள்.
நோயாளி வகை: பெரியவர்கள்.
ஆதாரங்களின் நிலை:
| ஒரு | உயர்தர மெட்டா பகுப்பாய்வு, ஆர்.சி.டி.களின் முறையான மறுஆய்வு அல்லது மிகக் குறைந்த நிகழ்தகவு (++) முறையான பிழையுடன் கூடிய பெரிய அளவிலான ஆர்.சி.டி.க்கள், இதன் முடிவுகள் தொடர்புடைய மக்களுக்கு பரவக்கூடும். |
| தி | உயர்தர (++) முறையான கூட்டுறவு அல்லது வழக்கு-கட்டுப்பாட்டு ஆய்வுகள் அல்லது முறையான பிழையின் மிகக் குறைந்த ஆபத்து கொண்ட உயர்-தர (++) கூட்டுறவு அல்லது வழக்கு-கட்டுப்பாட்டு ஆய்வுகள் அல்லது முறையான பிழையின் குறைந்த (+) அபாயத்தைக் கொண்ட RCT கள், இதன் முடிவுகள் தொடர்புடைய மக்கள்தொகைக்கு பரப்பப்படலாம் . |
| சி | சார்பு (+) குறைந்த அபாயத்துடன் சீரற்றமயமாக்கல் இல்லாமல் ஒரு கூட்டு அல்லது வழக்கு-கட்டுப்பாட்டு ஆய்வு அல்லது கட்டுப்படுத்தப்பட்ட ஆய்வு. அதன் முடிவுகளை முறையான பிழையின் (++ அல்லது +) மிகக் குறைந்த அல்லது குறைந்த அபாயத்துடன் தொடர்புடைய மக்கள் அல்லது ஆர்.சி.டி.களுக்கு விநியோகிக்க முடியும், இதன் முடிவுகளை தொடர்புடைய மக்களுக்கு நேரடியாக விநியோகிக்க முடியாது. |
| டி | தொடர்ச்சியான வழக்குகளின் விளக்கம் அல்லது கட்டுப்பாடற்ற ஆய்வு அல்லது நிபுணர் கருத்து. |
| ஜிபிபி | சிறந்த மருத்துவ பயிற்சி. |
வகைப்பாடு
வகைப்பாடு:
அட்டவணை 1. நீரிழிவு நோயின் மருத்துவ வகைப்பாடு
| வகை 1 நீரிழிவு நோய் | கணைய β- செல் அழிவு, பொதுவாக முழுமையான இன்சுலின் குறைபாட்டை ஏற்படுத்துகிறது |
| வகை 2 நீரிழிவு நோய் | இன்சுலின் எதிர்ப்பின் பின்னணியில் இன்சுலின் சுரப்பை முற்போக்கான மீறல் |
| நீரிழிவு நோயின் பிற குறிப்பிட்ட வகைகள் | - cells- கலங்களின் செயல்பாட்டில் மரபணு குறைபாடுகள், - இன்சுலின் செயல்பாட்டில் மரபணு குறைபாடுகள், - கணையத்தின் எக்ஸோகிரைன் பகுதியின் நோய்கள் சுரப்பி, - மருந்துகளால் தூண்டப்படுகிறது அல்லது இரசாயனங்கள் (எச்.ஐ.வி / எய்ட்ஸ் சிகிச்சையில் அல்லது உறுப்பு மாற்று அறுவை சிகிச்சைக்குப் பிறகு), - எண்டோகிரினோபதிஸ், - நோய்த்தொற்றுகள் - நீரிழிவு நோயுடன் இணைந்த பிற மரபணு நோய்க்குறிகள் |
| கர்ப்பகால நீரிழிவு நோய் | கர்ப்ப காலத்தில் நிகழ்கிறது |
கண்டறியும்
டயக்னோஸ்டிக் முறைகள், அணுகுமுறைகள் மற்றும் நடைமுறைகள் 1,3,6,7
கண்டறியும் அளவுகோல்கள்:
· பலவீனம்
· உடல் அசதி,
Performance செயல்திறன் குறைந்தது
· உணர்ச்சியின்மை,
தோல் மற்றும் யோனி அரிப்பு,
· பாலியூரியா
· பாலிடிப்ஸீயா,
அவ்வப்போது மங்கலான பார்வை
காலில் சூடாக உணர்கிறேன்
இரவில் கீழ் முனைகளிலும், பரேஸ்டீசியாவிலும் பிடிப்புகள்,
தோல் மற்றும் நகங்களில் டிஸ்ட்ரோபிக் மாற்றங்கள்.
* ஹைப்பர் கிளைசீமியாவை தற்செயலாகக் கண்டறிந்தால் புகார்கள் இல்லாமல் இருக்கலாம்.
வரலாறு
இந்த நோய் பொதுவாக 40 வயதிற்கு மேல் வெளிப்படுகிறது, இது வளர்சிதை மாற்ற நோய்க்குறியின் கூறுகள் (உடல் பருமன், தமனி உயர் இரத்த அழுத்தம் போன்றவை) முன்னிலையில் உள்ளது.
உடல் பரிசோதனை
வகை 2 நீரிழிவு நோயாளிகளுக்கு:
ஐ.ஆரின் அறிகுறிகள்: உள்ளுறுப்பு உடல் பருமன், உயர் இரத்த அழுத்தம், அகாந்தோசிஸ் நிக்ரிகன்ஸ்,
கல்லீரல் அளவு அதிகரிப்பு,
நீரிழப்பின் அறிகுறிகள் (உலர்ந்த சளி சவ்வுகள், தோல், தோல் டர்கர் குறைதல்),
நரம்பியல் அறிகுறிகள் (பரேஸ்டீசியா, தோல் மற்றும் நகங்களில் சீரழிவு மாற்றங்கள், கால் புண்கள்).
ஆய்வக ஆராய்ச்சி:
· உயிர்வேதியியல் இரத்த பரிசோதனை: ஹைப்பர் கிளைசீமியா (அட்டவணை 2),
அட்டவணை 2. நீரிழிவு நோய்க்கான கண்டறியும் அளவுகோல்கள் 1, 3
| தீர்மானிக்கும் நேரம் | குளுக்கோஸ் செறிவு, mmol / l * | |
| முழு தந்துகி இரத்தம் | சிரை பிளாஸ்மா | |
| நோர்மா | ||
| வெற்று வயிற்றில் மற்றும் PGTT க்கு 2 மணி நேரத்திற்குப் பிறகு | ||
| நீரிழிவு நோய் | ||
| உண்ணாவிரதம் ** அல்லது PGTT க்கு 2 மணி நேரத்திற்குப் பிறகு அல்லது சீரற்ற வரையறை | ≥ 6,1 ≥ 11,1 ≥ 11,1 | ≥ 7,0 ≥ 11,1 ≥ 11,1 |
* நோயறிதல் ஆய்வக குளுக்கோஸ் சோதனைகளின் அடிப்படையில் அமைந்துள்ளது
** நீரிழிவு நோயைக் கண்டறிவது எப்போதும் கிளைசீமியாவை மறுநிர்ணயம் செய்வதன் மூலம் உறுதிப்படுத்தப்பட வேண்டும், சந்தேகத்திற்கு இடமின்றி ஹைப்பர் கிளைசீமியா நோய்களைத் தவிர்த்து, கடுமையான வளர்சிதை மாற்ற சிதைவு அல்லது வெளிப்படையான அறிகுறிகளுடன்.
OAM: குளுக்கோசூரியா, கெட்டோனூரியா (சில நேரங்களில்).
· சி-பெப்டைட் என்பது மீதமுள்ள இன்சுலின் சுரப்பைக் குறிக்கும் (சாதாரண 0.28-1.32 pg / ml). சி-பெப்டைட் இருப்புக்களுக்கான சோதனை: ஒரு விதியாக, டி 2 டிஎம் உடன், சி-பெப்டைட்டின் அளவு அதிகரித்தது அல்லது இயல்பானது, இன்சுலின் குறைபாடு நோய்க்குறியுடன் வெளிப்படுவதால் அது குறைகிறது.
கிளைகேட்டட் ஹீமோகுளோபின் (HvA1c) - ≥ 6.5%.
கருவி ஆய்வுகள் (அறிகுறிகளின்படி):
G ஈ.சி.ஜி - சாத்தியமான தாள இடையூறுகளை அடையாளம் காண, மாரடைப்பு இஸ்கெமியா, இடது வென்ட்ரிகுலர் மாரடைப்பு ஹைபர்டிராஃபியின் அறிகுறிகள், சிஸ்டாலிக் ஓவர்லோட்,
· எக்கோ கார்டியோகிராபி - மயோர்கார்டியத்தின் தனிப்பட்ட பிரிவுகளின் டிஸ்ட்ரோபியின் அறிகுறிகளைக் கண்டறிதல், துவாரங்களின் நீர்த்தல், மாரடைப்பு ஹைபர்டிராபி, இஸ்கெமியாவின் மண்டலங்கள், நாடுகடத்தப்பட்ட பகுதியை மதிப்பீடு செய்தல்,
அடிவயிற்று குழியின் அல்ட்ராசவுண்ட் - இணையான நோயியலின் அடையாளம்,
The கீழ் முனைகளின் பாத்திரங்களின் UZDG - முக்கிய தமனிகள் மற்றும் கால்களின் தமனிகளில் இரத்த ஓட்டத்தின் வேக குறிகாட்டிகளில் மாற்றங்களைக் கண்டறிய,
· ஹோல்டர் கண்காணிப்பு - இரத்த அழுத்தம், அரித்மியாக்கள்,
· எஸ்.எம்.ஜி அமைப்பு - சர்க்கரை குறைக்கும் சிகிச்சையைத் தேர்ந்தெடுத்து சரிசெய்ய, நோயாளிகளுக்கு கல்வி கற்பித்தல் மற்றும் சிகிச்சை முறைகளில் அவர்களை ஈடுபடுத்துவதற்காக கிளைசீமியாவை தொடர்ந்து கண்காணிக்கும் ஒரு முறை,
கால்களின் எக்ஸ்ரே - நீரிழிவு கால் நோய்க்குறியில் திசு சேதத்தின் தீவிரத்தையும் ஆழத்தையும் மதிப்பிடுவதற்கு,
The கால்களின் டிராஃபிக் புண்களுடன் காயம் வெளியேற்றத்தின் நுண்ணுயிரியல் பரிசோதனை - பகுத்தறிவு ஆண்டிபயாடிக் சிகிச்சைக்கு,
End கீழ் முனைகளின் எலக்ட்ரோநியூரோமோகிராபி - நீரிழிவு பாலிநியூரோபதியின் ஆரம்பகால நோயறிதலுக்கு.
குறுகிய நிபுணர்களின் ஆலோசனையின் அறிகுறிகள்:
அட்டவணை 6. நிபுணர் ஆலோசனைகளுக்கான அறிகுறிகள் 3, 7
| சிறப்பு | ஆலோசனையின் நோக்கங்கள் |
| கண் மருத்துவர் ஆலோசனை | நீரிழிவு கண் சேதத்தை கண்டறிதல் மற்றும் சிகிச்சைக்கு - அறிகுறிகளின்படி |
| நரம்பியல் நிபுணர் ஆலோசனை | நீரிழிவு சிக்கல்களைக் கண்டறிதல் மற்றும் சிகிச்சையளிக்க - அறிகுறிகளின்படி |
| நெப்ராலஜிஸ்ட் ஆலோசனை | நீரிழிவு சிக்கல்களைக் கண்டறிதல் மற்றும் சிகிச்சையளிக்க - அறிகுறிகளின்படி |
| இருதய மருத்துவர் ஆலோசனை | நீரிழிவு சிக்கல்களைக் கண்டறிதல் மற்றும் சிகிச்சையளிக்க - அறிகுறிகளின்படி |
| ஆஞ்சியோசர்ஜன் ஆலோசனை | நீரிழிவு சிக்கல்களைக் கண்டறிதல் மற்றும் சிகிச்சையளிக்க - அறிகுறிகளின்படி |
வேறுபட்ட நோயறிதல்
வேறுபட்ட ஆய்வுகளை கண்டறிதல் மற்றும் கூடுதல் ஆய்வுகளின் நியாயப்படுத்தல்
அட்டவணை 4. வகை 1 நீரிழிவு மற்றும் வகை 2 நீரிழிவு நோயின் மாறுபட்ட நோயறிதலுக்கான அளவுகோல்கள்
| வகை 1 நீரிழிவு நோய் | வகை 2 நீரிழிவு நோய் |
| இளம் வயது, கடுமையான ஆரம்பம் (தாகம், பாலியூரியா, எடை இழப்பு, சிறுநீரில் அசிட்டோன் இருப்பது) | உடல் பருமன், உயர் இரத்த அழுத்தம், உட்கார்ந்த வாழ்க்கை முறை, உடனடி குடும்பத்தில் நீரிழிவு நோய் இருப்பது |
| கணைய தீவுகளின் β- கலங்களின் தன்னுடல் தாக்கம் | இன்சுலின் எதிர்ப்பு சுரப்பு β- செல் செயலிழப்புடன் இணைந்து |
சிகிச்சையில் பயன்படுத்தப்படும் மருந்துகள் (செயலில் உள்ள பொருட்கள்)
| அகார்போஸ் (அகார்போஸ்) |
| வில்டாக்ளிப்டின் (வில்டாக்ளிப்டின்) |
| கிளிபென்க்ளாமைடு (கிளிபென்கிளாமைடு) |
| கிளிக்லாசைடு (க்ளிக்லாசைடு) |
| கிளிமிபிரைடு (கிளிமிபிரைடு) |
| டபாக்லிஃப்ளோசின் (டபாக்லிஃப்ளோசின்) |
| துலக்ளூடைடு (துலாகுலைட்) |
| இன்சுலின் அஸ்பார்ட் |
| இன்சுலின் அஸ்பார்ட் பைபாசிக் (இன்சுலின் அஸ்பார்ட் பைபாசிக்) |
| இன்சுலின் கிளார்கின் |
| இன்சுலின் குளுலிசின் (இன்சுலின் குளூலிசின்) |
| இன்சுலின் டெக்லுடெக் (இன்சுலின் டெக்லுடெக்) |
| இன்சுலின் டிடெமிர் |
| இன்சுலின் லிஸ்ப்ரோ (இன்சுலின் லிஸ்ப்ரோ) |
| லிஸ்ப்ரோ இன்சுலின் பைபாசிக் (இன்சுலின் லிஸ்ப்ரோ பைபாசிக்) |
| கரையக்கூடிய இன்சுலின் (மனித மரபணு ரீதியாக வடிவமைக்கப்பட்ட) (இன்சுலின் கரையக்கூடிய (மனித உயிரியக்கவியல்)) |
| இன்சுலின்-ஐசோபன் (மனித மரபணு பொறியியல்) (இன்சுலின்-ஐசோபன் (மனித உயிரியக்கவியல்)) |
| கனாக்லிஃப்ளோசின் (கனாக்லிஃப்ளோசின்) |
| லிக்சிசெனடைடு (லிக்சிசெனடைடு) |
| லினாக்ளிப்டின் (லினாக்லிப்டின்) |
| லிராகுலுடைட் (லிராகுளுடைடு) |
| மெட்ஃபோர்மின் (மெட்ஃபோர்மின்) |
| Nateglinide (Nateglinide) |
| பியோகிளிட்டசோன் (பியோகிளிட்டசோன்) |
| ரெபாக்ளின்னைடு (ரெபாக்ளின்னைடு) |
| சாக்சிளிப்டின் (சாக்சிளிப்டின்) |
| சிட்டாக்ளிப்டின் (சிட்டாக்ளிப்டின்) |
| எம்பாக்ளிஃப்ளோசின் (எம்பாக்ளிஃப்ளோசின்) |
சிகிச்சை (வெளிநோயாளர் மருத்துவமனை)
நோயாளியின் மட்டத்தில் சிகிச்சை உத்திகள் 2,3,7,8,11:
கடுமையான சிக்கல்கள் இல்லாமல் வகை 2 நீரிழிவு நோயாளிகள் வெளிநோயாளர் சிகிச்சைக்கு உட்படுத்தப்படுகிறார்கள்..
சிகிச்சை இலக்குகள்:
Ly கிளைசீமியா மற்றும் எச்.வி.ஏ 1 களின் தனிப்பட்ட இலக்கு நிலைகளை அடைதல்,
இரத்த அழுத்தத்தை இயல்பாக்குதல்
லிப்பிட் வளர்சிதை மாற்றத்தின் இயல்பாக்கம்,
Diabetes நீரிழிவு நோயைத் தடுக்கும்.
அட்டவணை 5. சிகிச்சை இலக்குகளின் தனிப்பயனாக்கப்பட்ட தேர்வின் வழிமுறைHbAlc2,3
| அடிப்படை | வயது | ||
| இளம் | சராசரி | முதியவர்கள் மற்றும் / அல்லது ஆயுட்காலம் * 5 ஆண்டுகள் | |
| கடுமையான இரத்தச் சர்க்கரைக் குறைவின் சிக்கல்கள் மற்றும் / அல்லது ஆபத்து இல்லை | |||
| கடுமையான சிக்கல்கள் மற்றும் / அல்லது கடுமையான இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து உள்ளன | |||
* ஆயுட்காலம் - ஆயுட்காலம்.
அட்டவணை 6.இலக்கு நிலைகள் கொடுக்கப்பட்டுள்ளனHbAlcமுன் / போஸ்ட்ராண்டியல் பிளாஸ்மா குளுக்கோஸ் அளவுகளின் பின்வரும் இலக்கு மதிப்புகள் 2.3 உடன் ஒத்திருக்கும்
| HbAlc** | பிளாஸ்மா குளுக்கோஸ் Nஇணைப்பு / உணவுக்கு முன், mmol / l | பிளாஸ்மா குளுக்கோஸ் மணிசாப்பிட்ட 2 மணி நேரத்திற்குப் பிறகு, mmol / l |
*இந்த இலக்கு மதிப்புகள் குழந்தைகள், இளம் பருவத்தினர் மற்றும் கர்ப்பிணிப் பெண்களுக்கு பொருந்தாது. இந்த வகை நோயாளிகளுக்கான இலக்கு கிளைசெமிக் கட்டுப்பாட்டு மதிப்புகள் தொடர்புடைய பிரிவுகளில் விவாதிக்கப்படுகின்றன.
** டி.சி.சி.டி தரத்திற்கு ஏற்ப சாதாரண நிலை: 6% வரை.
அட்டவணை 7. நீரிழிவு நோயாளிகளுக்கு இலக்கு லிப்பிட் வளர்சிதை மாற்றம் 2,3
| குறிகாட்டிகள் | இலக்கு மதிப்புகள், mmol / L * | |
| ஆண்கள் | பெண்கள் | |
| பொது கொழுப்பு | ||
| எல்டிஎல் | ||
| எச்.டி.எல் கொழுப்பு | > 1,0 | >1,2 |
| ட்ரைகிளிசரைடுகள் | ||
| பிHALE | சிதளிர் மதிப்புகள்Mm Hg. கலை. |
| சிஸ்டாலிக் இரத்த அழுத்தம் | > 120 * மற்றும் ≤ 130 |
| டயஸ்டாலிக் இரத்த அழுத்தம் | > 70 * மற்றும் ≤ 80 |
* ஆண்டிஹைபர்ட்டென்சிவ் சிகிச்சையின் பின்னணியில்
உட்சுரப்பியல் நிபுணரின் ஒவ்வொரு வருகையிலும் இரத்த அழுத்தத்தை அளவிடுவது மேற்கொள்ளப்பட வேண்டும். சிஸ்டாலிக் இரத்த அழுத்தம் (SBP) ≥ 130 மிமீ எச்ஜி நோயாளிகள். கலை. அல்லது டயஸ்டாலிக் இரத்த அழுத்தம் (டிபிபி) mm 80 மிமீ எச்ஜி. கலை., மற்றொரு நாளில் இரத்த அழுத்தத்தின் இரண்டாவது அளவீடாக இருக்க வேண்டும். மீண்டும் மீண்டும் அளவீட்டின் போது குறிப்பிடப்பட்ட இரத்த அழுத்த மதிப்புகள் காணப்பட்டால், உயர் இரத்த அழுத்தத்தைக் கண்டறிவது உறுதிப்படுத்தப்பட்டதாகக் கருதப்படுகிறது (தமனி உயர் இரத்த அழுத்த சிகிச்சைக்கு, "தமனி உயர் இரத்த அழுத்தம்" நெறிமுறையைப் பார்க்கவும்).
மருந்து அல்லாத சிகிச்சை:
டயட் எண் 8 - குறைக்கப்பட்ட துணை கலோரி உணவு. இன்சுலின் சிகிச்சையைப் பெறும் நோயாளிகளுக்கு, நார்ச்சத்து நிறைந்த உணவு,
Mode பொது முறை,
Activity உடல் செயல்பாடு - இருதய அமைப்பின் நிலையை கணக்கில் எடுத்துக்கொள்வது,
நீரிழிவு பள்ளியில் படித்தல்
· சுய கட்டுப்பாடு.
மருந்து சிகிச்சை
அத்தியாவசிய மருந்துகளின் பட்டியல் (100% பயன்பாட்டின் நிகழ்தகவு கொண்டது):
அட்டவணை 9. வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க பயன்படுத்தப்படும் சர்க்கரை குறைக்கும் மருந்துகள்
| மருந்தியல் குழு | மருந்தின் சர்வதேச தனியுரிமமற்ற பெயர் | விண்ணப்பிக்கும் முறை | ஆதாரங்களின் நிலை |
| எஸ்.எம் | gliclazide | வாய்வழியாக | ஒரு |
| gliclazide | ஒரு | ||
| glimepiride | ஒரு | ||
| glibenclamide | ஒரு | ||
| கிளினிட்ஸ் (மெக்லிடினைடுகள்) | repaglinide | வாய்வழியாக | ஒரு |
| * nateglinide | ஒரு | ||
| biguanides | மெட்ஃபோர்மினின் | வாய்வழியாக | ஒரு |
| TZD (கிளிடசோன்கள்) | பையோகிளிட்டசோன் | வாய்வழியாக | ஒரு |
| Α- குளுக்கோசிடேஸ் தடுப்பான்கள் | அகார்போசை | வாய்வழியாக | ஒரு |
| aGPP-1 | dulaglutid | தோலுக்கடியிலோ | ஒரு |
| liraglutide | ஒரு | ||
| lixisenatide | ஒரு | ||
| PID என்பது -4 | sitagliptin | வாய்வழியாக | ஒரு |
| vildagliptin | ஒரு | ||
| saxagliptin | ஒரு | ||
| linagliptin | ஒரு | ||
| iNGLT-2 | empagliflozin 10-12 | வாய்வழியாக | ஒரு |
| dapagliflozin 8-9 | ஒரு | ||
| கனாக்லிஃப்ளோசின் 13-15 | ஒரு | ||
| அல்ட்ராஷார்ட் இன்சுலின் (மனித இன்சுலின் அனலாக்ஸ்) | லிஸ்ப்ரோ இன்சுலின் | தோலடி அல்லது நரம்பு வழியாக. தோலடி அல்லது நரம்பு வழியாக. | ஒரு |
| இன்சுலின் அஸ்பார்ட் | ஒரு | ||
| இன்சுலின் குளுலிசின் | ஒரு | ||
| குறுகிய நடிப்பு இன்சுலின் | கரையக்கூடிய மனித மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலின் | தோலடி, நரம்பு வழியாக | ஒரு |
| நடுத்தர கால இன்சுலின் | ஐசோபன் இன்சுலின் மனித மரபணு பொறியியல் | தோலுக்கடியிலோ. | ஒரு |
| நீண்ட நடிப்பு இன்சுலின் (மனித இன்சுலின் அனலாக்ஸ்) | இன்சுலின் கிளார்கின் 100 PIECES / ml16-20 | தோலுக்கடியிலோ. | ஒரு |
| இன்சுலின் டிடெமிர் 21-23 | ஒரு | ||
| கூடுதல் நீண்ட நடிப்பு இன்சுலின் (மனித இன்சுலின் அனலாக்ஸ்) | இன்சுலின் டெக்லுடெக் 24-28 | தோலுக்கடியிலோ. | ஒரு |
| இன்சுலின் கிளார்கின் 300 PIECES / ml29-35 | ஒரு | ||
| குறுகிய-செயல்பாட்டு இன்சுலின் மற்றும் NPH- இன்சுலின் ஆகியவற்றின் தயாரிக்கப்பட்ட கலவைகள் | பைபாசிக் இன்சுலின் மனித மரபணு பொறியியல் | தோலுக்கடியிலோ. | ஒரு |
| அல்ட்ரா-ஷார்ட் ஆக்டிங் இன்சுலின் அனலாக்ஸின் ரெடி-கலப்பு கலவைகள் மற்றும் protaminirovannyh அல்ட்ரா ஷார்ட் ஆக்டிங் இன்சுலின் அனலாக்ஸ் | லிஸ்ப்ரோ இன்சுலின் பைபாசிக் 25/75 | தோலுக்கடியிலோ. | ஒரு |
| லிஸ்ப்ரோ இன்சுலின் பைபாசிக் 50/50 | ஒரு | ||
| இன்சுலின் அஸ்பார்ட் 2-கட்டம் | ஒரு | ||
| ஆயத்த சேர்க்கைகள் இன்சுலின் அனலாக்ஸ் சூப்பர் நீண்ட செயல்கள் மற்றும் ஒப்புமைகள் தீவிர குறுகிய நடிப்பு இன்சுலின் | இன்சுலிண்டெக்லூடெக் + 70 / 3036-37 என்ற விகிதத்தில் இன்சுலினாஸ்பார்ட் | தோலுக்கடியிலோ. | ஒரு |
| நீண்ட மற்றும் கூடுதல் நீண்ட இன்சுலின் மற்றும் ஏ.எச்.பி.பி -1 இன் ஊசி மருந்துகள் | இன்சுலின் கிளார்கின் + லிக்சிசெனடைடு (ஒரு நாளைக்கு 1 முறை) 38-39 | தோலுக்கடியிலோ. |
தோலுக்கடியிலோ.
(ஒரு நாளைக்கு 1 முறை)
40-43
டைப் 2 நீரிழிவு நோயைக் கண்டறிதல் மற்றும் சிகிச்சையளிப்பதற்காக “கஜகஸ்தானின் உட்சுரப்பியல் வல்லுநர்கள் சங்கம்”, 2016 ஆம் ஆண்டின் ஒருமித்த கருத்துப்படி, வகை 2 நீரிழிவு நோய்க்கான ஆரம்ப மற்றும் ஆதரவான சர்க்கரையைக் குறைக்கும் சிகிச்சையைத் தேர்ந்தெடுக்கும்போது, பின்வரும் வழிமுறை பின்பற்றப்பட வேண்டும்:
* - கிளிபென்க்ளாமைடு தவிர
மருந்துகளின் வரிசை அவற்றைத் தேர்ந்தெடுக்கும்போது முன்னுரிமையை பிரதிபலிக்காது
அறுவை சிகிச்சை தலையீடு: எந்த.
மேலும் மேலாண்மை
அட்டவணை 10. வகை 2 நீரிழிவு நோயாளிகளுக்கு மாறும் கண்காணிப்பு தேவைப்படும் ஆய்வக அளவுருக்களின் பட்டியல்:
| ஆய்வக NHALE | கணக்கெடுப்பு அதிர்வெண் |
| கிளைசெமிக் சுய கட்டுப்பாடு | நோயின் அறிமுகத்திலும், சிதைவுடனும் - தினமும் பல முறை ஒரு நாளைக்கு. மேலும், FTA வகையைப் பொறுத்து: - தீவிரப்படுத்தப்பட்ட இன்சுலின் சிகிச்சையில்: தினமும் குறைந்தது 4 முறை, - பி.எஸ்.டி மற்றும் / அல்லது ஜி.பி.பி -1 மற்றும் / அல்லது பாசல் இன்சுலின்: நாளின் வெவ்வேறு நேரங்களில் ஒரு நாளைக்கு குறைந்தது 1 முறை + 1 கிளைசெமிக் சுயவிவரம் (ஒரு நாளைக்கு குறைந்தது 4 முறை), - ஆயத்த இன்சுலின் கலவையில்: வெவ்வேறு நேரங்களில் ஒரு நாளைக்கு குறைந்தது 2 முறை + 1 கிளைசெமிக் சுயவிவரம் (ஒரு நாளைக்கு குறைந்தது 4 முறை), வாரத்திற்கு, - உணவு சிகிச்சையில்: நாளின் வெவ்வேறு நேரங்களில் வாரத்திற்கு 1 முறை, |
| HbAlc | 3 மாதங்களில் 1 முறை |
| இரத்த உயிர்வேதியியல் பகுப்பாய்வு (மொத்த புரதம், கொழுப்பு, எல்.டி.எல் கொழுப்பு, எச்.டி.எல் கொழுப்பு, ட்ரைகிளிசரைடுகள், பிலிரூபின், ஏ.எஸ்.டி, ஏ.எல்.டி, கிரியேட்டினின், ஜி.எஃப்.ஆர், கே, நா, கணக்கீடு) | வருடத்திற்கு ஒரு முறை (மாற்றங்கள் இல்லாத நிலையில்) |
| OAK | வருடத்திற்கு ஒரு முறை |
| OAM | வருடத்திற்கு ஒரு முறை |
| அல்புமின் மற்றும் கிரியேட்டினின் விகிதத்தின் சிறுநீரில் தீர்மானித்தல் | வருடத்திற்கு ஒரு முறை |
| சிறுநீர் மற்றும் இரத்தத்தில் உள்ள கீட்டோன் உடல்களை தீர்மானித்தல் | அறிகுறிகளின்படி |
| ஐஆர்ஐ வரையறை | அறிகுறிகளின்படி |
*நீரிழிவு நோயின் நீண்டகால சிக்கல்களின் அறிகுறிகள் இருக்கும்போது, இணக்கமான நோய்களைச் சேர்ப்பது, கூடுதல் ஆபத்து காரணிகளின் தோற்றம், தேர்வுகளின் அதிர்வெண் பற்றிய கேள்வி தனித்தனியாக தீர்மானிக்கப்படுகின்றன.
அட்டவணை 11. வகை 2 நீரிழிவு நோயாளிகளுக்கு மாறும் கட்டுப்பாட்டுக்கு தேவையான கருவி பரிசோதனைகளின் பட்டியல் * 3.7
| கருவி தேர்வு முறை | கணக்கெடுப்பு அதிர்வெண் |
| SMG | அறிகுறிகளின்படி |
| இரத்த அழுத்தக் கட்டுப்பாடு | மருத்துவரின் ஒவ்வொரு வருகையிலும். உயர் இரத்த அழுத்தம் முன்னிலையில் - இரத்த அழுத்தத்தின் சுய கண்காணிப்பு |
| கால் பரிசோதனை மற்றும் கால் உணர்திறன் மதிப்பீடு | மருத்துவரின் ஒவ்வொரு வருகையிலும் |
| கீழ் முனைகளின் ENG | வருடத்திற்கு ஒரு முறை |
| ஈசிஜி | வருடத்திற்கு ஒரு முறை |
| ஈ.சி.ஜி (மன அழுத்த சோதனைகளுடன்) | வருடத்திற்கு ஒரு முறை |
| மார்பு எக்ஸ்ரே | வருடத்திற்கு ஒரு முறை |
| கீழ் முனைகள் மற்றும் சிறுநீரகங்களின் பாத்திரங்களின் அல்ட்ராசவுண்ட் | வருடத்திற்கு ஒரு முறை |
| அடிவயிற்று குழியின் அல்ட்ராசவுண்ட் | வருடத்திற்கு ஒரு முறை |
* நீரிழிவு நோயின் நீண்டகால சிக்கல்களின் அறிகுறிகள் இருக்கும்போது, இணக்கமான நோய்களைச் சேர்ப்பது, கூடுதல் ஆபத்து காரணிகளின் தோற்றம், தேர்வுகளின் அதிர்வெண் பற்றிய கேள்வி தனித்தனியாக தீர்மானிக்கப்படுகின்றன.
சிகிச்சையின் செயல்திறனின் குறிகாட்டிகள்:
Goals1с மற்றும் கிளைசீமியாவின் தனிப்பட்ட இலக்குகளை அடைதல்,
L லிப்பிட் வளர்சிதை மாற்ற இலக்குகளை அடைதல்,
Target இலக்கு இரத்த அழுத்த அளவை அடைதல்,
Self சுய கட்டுப்பாட்டுக்கான உந்துதலின் வளர்ச்சி.
சிகிச்சை (மருத்துவமனை)
ஸ்டேஷனரி லெவலில் சிகிச்சை உத்திகள்: போதுமான சர்க்கரை குறைக்கும் சிகிச்சை தேர்ந்தெடுக்கப்படுகிறது.
நோயாளி கண்காணிப்பு அட்டை, நோயாளி வழித்தடம்

மருந்து அல்லாத சிகிச்சை: வெளிநோயாளர் நிலை பார்க்கவும்.
மருந்து சிகிச்சை: வெளிநோயாளர் நிலை பார்க்கவும்.
அறுவை சிகிச்சை தலையீடு: எந்த.
மேலும் பராமரிப்பு: வெளிநோயாளர் நிலை பார்க்கவும்.
சிகிச்சையின் செயல்திறனின் குறிகாட்டிகள்: வெளிநோயாளர் நிலை பார்க்கவும்.
மருத்துவமனையில்
ஹாஸ்பிடலைசேஷன் வகையை குறிப்பதன் மூலம் மருத்துவமனைக்கான குறிப்புகள்
திட்டமிட்ட மருத்துவமனையில் சேர்க்கப்படுவதற்கான அறிகுறிகள்:
Car கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் நிலை, வெளிநோயாளர் அடிப்படையில் சரி செய்ய முடியாதது,
· பெரும்பாலும் ஒரு மாதம் அல்லது அதற்கு மேற்பட்ட காலத்திற்கு இரத்தச் சர்க்கரைக் குறைவு,
Type வகை 2 நீரிழிவு, நீரிழிவு கால் நோய்க்குறி, நரம்பியல் மற்றும் வாஸ்குலர் (ரெட்டினோபதி, நெஃப்ரோபதி) சிக்கல்களின் முன்னேற்றம்
Type டைப் 2 நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்கள், கர்ப்ப காலத்தில் அடையாளம் காணப்படுகிறார்கள்.
அவசர மருத்துவமனையில் சேர்ப்பதற்கான அறிகுறிகள்:
கோமா - ஹைபரோஸ்மோலார், ஹைபோகிளைசெமிக், கெட்டோஅசிடோடிக், லாக்டிக் அமிலம்.
ஆதாரங்கள் மற்றும் இலக்கியம்
- கஜகஸ்தான் குடியரசின் சுகாதார அமைச்சின் மருத்துவ சேவைகளின் தரத்திற்கான கூட்டு ஆணையத்தின் கூட்டங்களின் நிமிடங்கள், 2017
- 1) அமெரிக்க நீரிழிவு சங்கம். நீரிழிவு நோய்க்கான மருத்துவ கவனிப்பின் தரநிலைகள் - 2017. டயாபடீஸ் கேர், 2017, தொகுதி 40 (துணை 1). 2) உலக சுகாதார அமைப்பு.நீரிழிவு நோய் மற்றும் அதன் சிக்கல்களின் வரையறை, நோய் கண்டறிதல் மற்றும் வகைப்பாடு: WHO ஆலோசனையின் அறிக்கை. பகுதி 1: நீரிழிவு நோயைக் கண்டறிதல் மற்றும் வகைப்படுத்துதல். ஜெனீவா, உலக சுகாதார அமைப்பு, 1999 (WHO / NCD / NCS / 99.2). 3) நீரிழிவு நோயாளிகளுக்கு சிறப்பு மருத்துவ பராமரிப்புக்கான வழிமுறைகள். எட். இரண்டாம் டெடோவா, எம்.வி. ஷெஸ்டகோவா, ஏ.யு. மயோரோவா, 8 வது பதிப்பு. மாஸ்கோ, 2017.4) உலக சுகாதார அமைப்பு. நீரிழிவு நோயைக் கண்டறிவதில் கிளைகேட்டட் ஹீமோகுளோபின் (HbAlc) பயன்பாடு. WHO ஆலோசனையின் சுருக்கமான அறிக்கை. உலக சுகாதார அமைப்பு, 2011 (WHO / NMH / CHP / CPM / 11.1). 5) பஸர்பெகோவா ஆர்.பி., நூர்பெகோவா ஏ.ஏ., டான்யரோவா எல்.பி., டோசனோவா ஏ.கே. நீரிழிவு நோயைக் கண்டறிதல் மற்றும் சிகிச்சையளிப்பது தொடர்பான ஒருமித்த கருத்து. அல்மாட்டி, 2016.6) டாய்ச் நீரிழிவு கெசெல்சாஃப்ட் அண்ட் டாய்ச் வெரின்டெ கெசெல்சாஃப்ட்ஃபர் கிளினிசே செமி அண்ட் லேபோர்மெடிசின், 2016.7) பிக்கப் ஜே., பில் பி. இன்சுலின் பம்ப் தெரபி டைப் 1 நீரிழிவு நோய், என் எங்ல் மெட் 2012, 366: 1616-24. 8) ஜாங் எம், ஜாங் எல், வு பி, பாடல் எச், ஆன் இசட், லி எஸ். டபாக்லிஃப்ளோசின் வகை 2 நீரிழிவு நோய்க்கான சிகிச்சை: சீரற்ற கட்டுப்பாட்டு சோதனைகளின் முறையான ஆய்வு மற்றும் மெட்டா பகுப்பாய்வு. நீரிழிவு மெட்டாப் ரெஸ் ரெவ். 2014 மார், 30 (3): 204-21. 9) ரஸ்கின்.பி.சோடியம்-குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் தடுப்பு: வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான சிகிச்சை திறன். நீரிழிவு மெட்டாப் ரெஸ் ரெவ். 2013 ஜூலை, 29 (5): 347-56. 10) கிரெம்ப்ளர் ஆர், தாமஸ் எல், எக்கார்ட் எம். மற்றும் பலர். எம்பாக்ளிஃப்ளோசின், ஒரு நாவல் தேர்ந்தெடுக்கப்பட்ட சோடியம் குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் -2 (எஸ்ஜிஎல்டி -2) இன்ஹிபிட்டர்: தன்மை மற்றும் பிற எஸ்ஜிஎல்டி -2 தடுப்பான்களுடன் ஒப்பிடுதல். நீரிழிவு ஒபஸ்மெட்டாப் 2012, 14: 83-90. 11) ஹோரிங் ஹெச்யூ, மேர்க்கர் எல், சீவால்ட்-பெக்கர் இ, மற்றும் பலர். டைப் 2 நீரிழிவு நோயாளிகளுக்கு மெட்ஃபோர்மின் மற்றும் சல்போனிலூரியாவுக்கு துணை நிரலாக எம்பாக்ளிஃப்ளோசின்: 24 வாரங்கள், சீரற்ற, இரட்டை குருட்டு, மருந்துப்போலி கட்டுப்படுத்தப்பட்ட சோதனை. நீரிழிவு பராமரிப்பு 2013, 36: 3396-404. 12) ஹோரிங் ஹெச்யூ, மேர்க்கர் எல், சீவால்ட்-பெக்கர் இ, மற்றும் பலர். வகை 2 நீரிழிவு நோயாளிகளுக்கு மெட்ஃபோர்மினுக்கு சேர்க்கையாக எம்பாக்ளிஃப்ளோசின்: 24 வாரங்கள், சீரற்ற, இரட்டை குருட்டு, மருந்துப்போலி கட்டுப்படுத்தப்பட்ட சோதனை. நீரிழிவு பராமரிப்பு 2014, 37: 1650-9. 13) நிஸ்லி எஸ்.ஏ., கோலான்சிக் டி.எம், வால்டன் ஏ.எம். நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் புதிய சோடியம்-குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் 2 இன்ஹிபிட்டரான கனாக்லிஃப்ளோசின் .//Am J Health Syst Pharm. - 2013 .-- 70 (4). - ஆர். 311-319. 14) லாமோஸ் இ.எம்., யூங்க் எல்.எம்., டேவிஸ் எஸ்.என். வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்காக சோடியம்-குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் 2 இன் தடுப்பானான கனாக்லிஃப்ளோசின். நிபுணர் ஓபின் மருந்து மெட்டாப்டாக்ஸிகால் 2013.9 (6): 763-75. 15) ஸ்டென்லாஃப் கே, செஃபாலு டபிள்யூ.டி, கிம் கே.ஏ, மற்றும் பலர். டைப் 2 நீரிழிவு நோய் உள்ள பாடங்களில் கனாக்லிஃப்ளோசின்மோனோதெரபியின் செயல்திறன் மற்றும் பாதுகாப்பு உணவு மற்றும் உடற்பயிற்சியால் போதுமானதாக கட்டுப்படுத்தப்படவில்லை .// நீரிழிவு ஒபஸ்மெட்டாப். - 2013 .-- 15 (4). - பி. 372–382. 16) ரோசெட்டி பி, போர்செல்லாட்டி எஃப், ஃபனெல்லி சிஜி, பெர்ரியெல்லோ ஜி, டொர்லோன் இ, பொல்லி ஜிபி. நீரிழிவு நோய்க்கு சிகிச்சையில் மனித இன்சுலின் எதிராக இன்சுலின் அனலாக்ஸின் மேன்மை. ஆர்ச் பிசியோல் பயோகெம். 2008 பிப்ரவரி, 114 (1): 3-10. 17) வெள்ளை என்.எச்., சேஸ் ஹெச்பி, ஆர்ஸ்லானியன் எஸ், தம்போர்லேன் டபிள்யூ.வி, 4030 ஆய்வுக் குழு. டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட இளம் பருவத்தினருக்கு பல தினசரி ஊசி மருந்துகளின் அடிப்படைக் கூறுகளாகப் பயன்படுத்தும்போது இன்சுலின் கிளார்கின் மற்றும் இடைநிலை-செயல்படும் இன்சுலின் ஆகியவற்றுடன் தொடர்புடைய கிளைசெமிக் மாறுபாட்டின் ஒப்பீடு. நீரிழிவு பராமரிப்பு. 2009 மார், 32 (3): 387-93. 18) பொலோன்ஸ்கி டபிள்யூ, ட்ரெய்லர் எல், காவ் எல், வீ டபிள்யூ, அமீர் பி, ஸ்டுஹர் ஏ, விளாஜ்னிக் ஏ. இன்சுலின் கிளார்கின் 100 யூ / எம்எல் மற்றும் என்.பி.எச் இன்சுலின் ஆகியவற்றுடன் சிகிச்சையளிக்கப்பட்ட டைப் 1 நீரிழிவு நோயாளிகளுக்கு சிகிச்சை திருப்தி மேம்படுத்தப்பட்டது: இரண்டு முக்கிய கணிப்பாளர்களின் ஆய்வு சீரற்ற கட்டுப்பாட்டு சோதனைகள். ஜே நீரிழிவு சிக்கல்கள். 2017 மார், 31 (3): 562-568. 19) பிளெவின்ஸ் டி, டால் டி, ரோசென்ஸ்டாக் ஜே, மற்றும் பலர். சீரற்ற கட்டுப்பாட்டு சோதனையில் வகை 1 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் கிளார்கைனுடன் (லாண்டுஸ் ®) ஒப்பிடும்போது LY2963016 இன்சுலின் கிளார்கினின் செயல்திறன் மற்றும் பாதுகாப்பு: ELEMENT 1 ஆய்வு. நீரிழிவு உடல் பருமன் மற்றும் வளர்சிதை மாற்றம். ஜூன் 23, 2015. 20) எல். எல். இலாக், எம். ஏ. டீக், டி. கோஸ்டிகன், பி. ஹாலண்டர், டி. சி. பிளெவின்ஸ், எஸ். வி. எடெல்மேன், மற்றும் பலர். வகை 1 அல்லது வகை 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு Lantus®insulilargine உடன் ஒப்பிடும்போது LY2963016 இன்சுலின் கிளார்கின் நோயெதிர்ப்புத் திறன் மதிப்பீடு. நீரிழிவு உடல் பருமன் மற்றும் வளர்சிதை மாற்றம், ஜனவரி 8, 2016.21) கிலோர் சி, ரிட்ஜ் டி.கே, அட்டர்மியர் கே.ஜே, கிரேவ்ஸ் டி.கே. ஆரோக்கியமான பூனைகளில் ஐசோகிளைசெமிக் கிளாம்ப் முறையால் மதிப்பிடப்பட்ட இன்சுலின் டிடெமிர் மற்றும் இன்சுலின் கிளார்கின் மருந்தியல். ஜே வெட் இன்டர்ன் மெட். 2010 ஜூலை-ஆகஸ்ட், 24 (4): 870-4. 22) ஃபோகல்ஃபெல்ட் எல், தர்மலிங்கம் எம், ரோப்லிங் கே, ஜோன்ஸ் சி, ஸ்வான்சன் டி, ஜேக்கபர் எஸ். டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் லிஸ்ப்ரோ புரோட்டமைன் இடைநீக்கம் மற்றும் இன்சுலின் டிடெமிர் ஆகியவற்றை ஒப்பிடும் ஒரு சீரற்ற, சிகிச்சை-இலக்கு சோதனை. டயாபெட் மெட். 2010 பிப்ரவரி, 27 (2): 181-8. 23) ரெனால்ட்ஸ் எல்.ஆர். டைப் 2 நீரிழிவு நோயில் இன்சுலின் டிடெமிர் மற்றும் கிளார்கைனை ஒப்பிடுவது: வேறுபாடுகளை விட அதிக ஒற்றுமைகள். கருத்து. போஸ்ட்கிராட் மெட். 2010 ஜன, 122 (1): 201-3. 24) NN1250-3579 (BEGIN ஒருமுறை நீண்ட) சோதனை புலனாய்வாளர்கள் சார்பாக ஜின்மேன் பி, பிலிஸ்-சிமிகாஸ் ஏ, காரியோ பி, மற்றும் பலர். நீரிழிவு பராமரிப்பு. 2012.35 (12): 2464-2471. 25) ஹெஜர் எஸ், பியூஸ் ஜே, ஃபிஷர் எம், மற்றும் பலர், BEGIN பாசல்-போலஸ் வகை 1 சோதனை புலனாய்வாளர்கள் சார்பாக. லான்சட். 2012.379 (9825): 1489-1497. 26) கோஃப் எஸ்.சி.எல்., பார்கவா ஏ, ஜெயின் ஆர், மெர்செபாக் எச், ராஸ்முசென் எஸ், பெர்கென்ஸ்டல் ஆர்.எம். நீரிழிவு பராமரிப்பு. 2013.36 (9): 2536-2542. 27) NN1250-3668 (BEGIN FLEX) சோதனை புலனாய்வாளர்கள் சார்பாக மெனிகினி எல், அட்கின் எஸ்.எல்., கோஃப் எஸ்.சி.எல் மற்றும் பலர். நீரிழிவு பராமரிப்பு. 2013.36 (4): 858-864. 28) டைப் 1 நீரிழிவு நோய் (BEGIN ™) ClinicalTrials.gov அடையாளங்காட்டி: NCT01513473 உடன் குழந்தைகள் மற்றும் இளம்பருவத்தில் இன்சுலின் டெக்ளூடெக்கின் செயல்திறன் மற்றும் பாதுகாப்பை விசாரிக்கும் ஒரு சோதனை. 29) டெய்லி ஜி, லாவெர்னியா எஃப். இன்சுலின் கிளார்கின் 300 யூனிட்டுகள் / மில்லி, இன்சுலின் கிளார்கினின் புதிய உருவாக்கம் மற்றும் நீரிழிவு ஒபஸ்மெட்டாப் ஆகியவற்றின் பாதுகாப்பு மற்றும் செயல்திறன் தரவின் ஆய்வு. 2015.17: 1107-14. 30) ஸ்டெய்ன்ஸ்ட்ராஸர்ஏ மற்றும் பலர். விசாரணை புதிய இன்சுலின் கிளார்கின் 300 யு / மில்லி இன்சுலின் கிளார்கின் 100 யு / மில்லி போன்ற வளர்சிதை மாற்றத்தைக் கொண்டுள்ளது. நீரிழிவு ஒபஸ்மெட்டாப். 2014.16: 873-6. 31) பெக்கர் ஆர்.ஹெட்டல். புதிய இன்சுலின் கிளார்கின் 300 அலகுகள் • mL-1 இன்சுலின் கிளார்கின் 100 அலகுகள் • mL-1.DiabetesCare உடன் ஒப்பிடும்போது இன்னும் கூடுதலான செயல்பாட்டு சுயவிவரம் மற்றும் நிலையான கிளைசெமிக் கட்டுப்பாட்டை நிலையான நிலையில் வழங்குகிறது. 2015.38: 637-43. 32) புதிர் எம்.சி மற்றும் பலர். புதிய இன்சுலின் கிளார்கின் 300 அலகுகள் / எம்.எல் வெர்சஸ் கிளார்கைன் 100 அலகுகள் / எம்.எல் வகை 2 நீரிழிவு நோயாளிகளுக்கு அடிப்படை மற்றும் உணவு நேரத்தைப் பயன்படுத்தி இன்சுலின்: குளுக்கோஸ் கட்டுப்பாடு மற்றும் இரத்தச் சர்க்கரைக் குறைவு 6 மாத சீரற்ற கட்டுப்பாட்டு சோதனையில் (பதிப்பு 1). நீரிழிவு பராமரிப்பு. 2014.37: 2755-62. 33) ய்கி-ஜார்வினென் எச் மற்றும் பலர். டைப் 2 நீரிழிவு நோயாளிகள் வாய்வழி முகவர்கள் மற்றும் பாசல் இன்சுலின் உள்ளவர்களில் புதிய இன்சுலின் கிளார்கின் 300 யூனிட்டுகள் / எம்.எல் மற்றும் கிளார்கின் 100 யூனிட்டுகள் / எம்.எல்: 6 மாத சீரற்ற கட்டுப்பாட்டு சோதனையில் குளுக்கோஸ் கட்டுப்பாடு மற்றும் இரத்தச் சர்க்கரைக் குறைவு (பதிப்பு 2). நீரிழிவு பராமரிப்பு 2014, 37: 3235-43. 34) பொல்லி ஜிபி மற்றும் பலர். வாய்வழி குளுக்கோஸ்-குறைக்கும் மருந்துகளில் வகை 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின்-அப்பாவியாக உள்ளவர்களில் கிளார்கின் 100 யு / மில்லி உடன் ஒப்பிடும்போது புதிய இன்சுலின் கிளார்கின் 300 யு / மில்லி: ஒரு சீரற்ற கட்டுப்பாட்டு சோதனை (பதிப்பு 3) .டயாபடீஸ் ஒபஸ்மெட்டாப். 2015.17: 386-94. 35) ஹோம் பி.டி., பெர்கென்ஸ்டல் ஆர்.எம்., பொல்லி ஜி.பி., ஜீமென் எம், ரோஜெஸ்கி எம், எஸ்பினாஸ் எம், ரிடில் எம்.சி. வகை 1 நீரிழிவு நோயாளிகளில் புதிய இன்சுலின் கிளார்கின் 300 அலகுகள் / எம்.எல் வெர்சஸ் கிளார்கின் 100 அலகுகள் / எம்.எல்: ஒரு சீரற்ற, கட்டம் 3 ஏ, திறந்த-லேபிள் மருத்துவ சோதனை (பதிப்பு 4). நீரிழிவு பராமரிப்பு. 2015 டிசம்பர், 38 (12): 2217-25. 36) மருத்துவ சோதனை திட்டத்தின் கண்ணோட்டம் மற்றும் நீரிழிவு மேலாண்மையில் இன்சுலின் டெக்லூடெக் / இன்சுலின் அஸ்பார்ட்டின் பயன்பாடு கணபதி பன்ட்வால் 1, சுபாஷ் கே வாங்னூ 2, எம் ஷுன்முகவேலு 3, எஸ் நல்லபெருமல் 4, கே.பி. ஹர்ஷா 5, அர்பாண்டேவ் பட்டாச்சரி. 37) ஜப்பானிய பாடங்களில் இரண்டு ஐடெக்ஆஸ்ப் (ஒரு ஆய்வு) தயாரிப்புகள் மற்றும் இரண்டு இன்சுலின் டெக்லூடெக் (ஒரு ஆய்வு) தயாரிப்புகளின் பாதுகாப்பு, மருந்தியக்கவியல் மற்றும் மருந்தியக்கவியல். ClinicalTrials.gov அடையாளங்காட்டி: NCT01868555. 38) அரோடா வி.ஆர் மற்றும் பலர், லிக்சிலன்-எல் சோதனை புலனாய்வாளர்கள்.இர்ரட்டம். டைப் 2 நீரிழிவு நோய்க்கான இன்சுலின் கிளார்கைன் பிளஸ் லிக்ஸிசெனடைட்டின் டைட்ரேட்டபிள் நிலையான-விகித சேர்க்கை லிக்சிலனின் செயல்திறன் மற்றும் பாதுகாப்பு பாசல் இன்சுலின் மற்றும் மெட்ஃபோர்மின் மீது போதுமான அளவு கட்டுப்படுத்தப்படவில்லை: லிக்சிலன்-எல் ரேண்டமைஸ் சோதனை. நீரிழிவு பராமரிப்பு 2016.39: 1972-1980; நீரிழிவு பராமரிப்பு. 2017 ஏப்ரல் 20. 39) ரோசென்ஸ்டாக் ஜே மற்றும் பலர், லிக்சிலன்-ஓ சோதனை ஆய்வாளர்கள். பிழையாகும். டைப் 2 நீரிழிவு நோய்க்கான இன்சுலின் கிளார்கைன் பிளஸ்லிக்செனேடைட், வெர்சஸ் இன்சுலின் கிளார்கைன் மற்றும் லிக்ஸிசெனடைட் மோனோகாம்பொனென்ட்களின் டைட்ரேட்டபிள் நிலையான-விகித சேர்க்கை லிக்ஸிலானின் நன்மைகள் வாய்வழி முகவர்கள் மீது போதுமான அளவு கட்டுப்படுத்தப்படவில்லை: லிக்சிலன்-ஓ ரேண்டமைஸ் சோதனை. நீரிழிவு பராமரிப்பு 2016.39: 2026-2035; நீரிழிவு பராமரிப்பு. 2017 ஏப்ரல் 18. 40) ஸ்டீபன் சி.எல், கோஃப், ராஜீவ் ஜெயின், மற்றும் வின்சென்ட் சி வூ. வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க இன்சுலின் டெக்லுடெக் / லிராகுளுடைடு (ஐடெக்லிரா). 41) வகை 2 நீரிழிவு நோயில் லிராகுளுடைட் மற்றும் இன்சுலின் டெக்லூடெக்கின் இரட்டை நடவடிக்கை: வகை 2 நீரிழிவு (DUAL ™ I) கிளினிக்கல் ட்ரியல்ஸ்.கோவ் அடையாளங்காட்டி: NCT0131360: NCT01336060. 42) வகை 2 நீரிழிவு நோய் (DUALTM IX) ClinicalTrials.gov23 இன் அடையாளத்தின் கிளைசெமிக் கட்டுப்பாடு மற்றும் பாதுகாப்பை இன்சுலின் டெக்லூடெக் / லிராகுளுடைட் (ஐடெக்லிரா) வெர்சஸ் இன்சுலின் கிளார்கைன் (இக்லார்) ஒப்பிடும் ஒரு மருத்துவ சோதனை. 43) இன்சுலின் டெக்லுடெக் / லிராகுளுடைட் (ஐடெக்லிரா) வகை 2 நீரிழிவு நோயாளிகளுடன் கிளைசெமிக் கட்டுப்பாட்டை மேம்படுத்துவதற்கான சிகிச்சை NDA 208583 சுருக்கமான ஆவணம். 44) “பயோசிமிலர் மருத்துவ தயாரிப்புகள் பற்றி நீங்கள் தெரிந்து கொள்ள வேண்டியது”. ஒரு ஒருமித்த உறுதிப்படுத்தல் ஆவணம். ஐரோப்பிய கமிஷன். குறிப்புகள். அரேஸ் (2014) 4263293-18 / 1 // 2014. 45) “உயிரி தொழில்நுட்பம்-பெறப்பட்ட புரதங்களை மருந்துப் பொருளாகக் கொண்ட ஒத்த உயிரியல் மருத்துவ தயாரிப்புகள் குறித்த வழிகாட்டுதல் - மருத்துவ மற்றும் மருத்துவ சிக்கல்கள் அல்லாதவை”. ஐரோப்பிய மருந்துகள் நிறுவனம். 18 டிசம்பர் 2014 EMEA / CHMP / BMWP / 42832/2005 மனித பயன்பாட்டிற்கான மருத்துவ தயாரிப்புகளுக்கான Rev1 குழு (CHMP). 46) “மறுசீரமைக்கப்பட்ட மனித இன்சுலின் மற்றும் இன்சுலின் அனலாக் ஆகியவற்றைக் கொண்ட ஒத்த உயிரியல் மருத்துவ தயாரிப்புகளின் மருத்துவரல்லாத மற்றும் மருத்துவ வளர்ச்சிக்கான வழிகாட்டுதல்”. ஐரோப்பிய மருந்துகள் நிறுவனம். 26 பிப்ரவரி 2015 EMEA / CHMP / BMWP / 32775/2005Rev. 1 மனித பயன்பாட்டிற்கான மருத்துவ தயாரிப்புகளுக்கான குழு (CHMP).
வகை 2 நீரிழிவு நோய் - நோயின் அம்சங்கள்
இயல்பான செயல்பாட்டிற்கு, உடலுக்கு நிலையான ஆற்றல் தேவைப்படுகிறது, இது நுகரப்படும் உணவில் இருந்து தயாரிக்கப்படுகிறது. முக்கிய சப்ளையர் குளுக்கோஸ் ஆகும். திசுக்களால் சர்க்கரையை உறிஞ்சுவதற்கு, ஒரு ஹார்மோன் தேவைப்படுகிறது - இன்சுலின், இது கணையத்தால் உற்பத்தி செய்யப்படுகிறது.
வகை 2 நீரிழிவு நோயில், இரும்பு பொதுவாக செயல்படுகிறது, ஆனால் செல்கள் ஹார்மோனுக்கு எதிர்ப்பை உருவாக்குகின்றன. இதன் விளைவாக, சர்க்கரை உயிரணுக்களுக்கு வழங்கப்படுவதில்லை, ஆனால் இரத்த பிளாஸ்மாவில் உள்ளது. உடலுக்கு ஆற்றல் குறையத் தொடங்குகிறது. இன்சுலின் உற்பத்தியை அதிகரிக்க மூளை ஒரு சமிக்ஞையுடன் நிலைமைக்கு பதிலளிக்கிறது. ஹார்மோனின் அதிகரித்த செறிவு நிலைமையை மாற்றாது.
படிப்படியாக, உறுப்பு உடைகள் மற்றும் குறைவு காரணமாக இன்சுலின் உற்பத்தி கணிசமாகக் குறைக்கப்படுகிறது, மேலும் அது முற்றிலும் நிறுத்தப்படலாம். நோய் படிப்படியாக உருவாகிறது மற்றும் ஆரம்பத்தில் உச்சரிக்கப்படும் அறிகுறிகள் இல்லை. நோயின் மேம்பட்ட வடிவத்துடன், இது 1 வது கட்டத்திற்கு செல்லலாம்.
கர்ப்பகால நீரிழிவு நோய்
கர்ப்பகால நீரிழிவு நோய் என்பது கர்ப்ப காலத்தில் பெண்களுக்கு ஏற்படும் ஒரு நோயியல் நிலை. கார்போஹைட்ரேட் வளர்சிதை மாற்றம் மற்றும் பிற வளர்சிதை மாற்றங்களின் மீறலின் பின்னணியில் தோன்றும்.
இந்த வகை நோய் ஏற்கனவே பெற்றோர் ரீதியான காலகட்டத்தில் கண்டறியப்பட்டுள்ளது, மேலும் கர்ப்பிணிப் பெண்ணில் ஏற்படும் ஹார்மோன் கோளாறுகள் காரணமாக இன்சுலின் ஹார்மோனுக்கு திசுக்களின் உணர்திறன் குறைவதே வளர்ச்சியின் முக்கிய காரணம். பொதுவான காரணங்களில் நிலையான எடை அதிகரிப்பு அடங்கும்.
அடிக்கடி நிகழ்வுகளில், இந்த நோய் மறைக்கப்பட்டு ஏற்கனவே மிகவும் தாமதமான காலத்தில் கண்டறியப்படுகிறது. வழக்கமான ஆய்வக சோதனைகள் மற்றும் மருத்துவ மேற்பார்வை ஆகியவை நோயைத் தடுக்க உதவும்.
 ஜி.டி.எம் இன் பின்னணியில், ஒரு பெண் பின்னர் உண்மையான வகை II நீரிழிவு நோயை உருவாக்கும் வாய்ப்பை அதிகரிக்கிறது.
ஜி.டி.எம் இன் பின்னணியில், ஒரு பெண் பின்னர் உண்மையான வகை II நீரிழிவு நோயை உருவாக்கும் வாய்ப்பை அதிகரிக்கிறது.
எச்சரிக்கை. ஜி.டி.எம் பாதி வழக்குகளில், இரண்டாவது கர்ப்பம் உள்ள பெண்கள் ஆபத்தில் உள்ளனர்.
ஜி.டி.எம் நோயால் பாதிக்கப்பட்ட பெண்களில், உண்மையான வகை II நீரிழிவு நோய் உருவாகும் ஆபத்து மேலும் அதிகரிக்கிறது என்பதையும் சுட்டிக்காட்ட வேண்டியது அவசியம்.
தகவல்
புரோட்டோகோலின் நிறுவன நோக்கங்கள்
நெறிமுறை உருவாக்குநர்களின் பட்டியல்:
1) நூர்பெகோவா அக்மரல் அசிலோவ்னா - மருத்துவ அறிவியல் மருத்துவர், பெர்ம் மாநில கல்வியியல் பல்கலைக்கழகத்தின் கஜாக் தேசிய மருத்துவ பல்கலைக்கழகத்தில் குடியரசுக் கட்சி மாநில கல்வியியல் பல்கலைக்கழகத்தின் எண் 2 இன் உள் நோய்கள் துறை பேராசிரியர் எஸ்.டி. அஸ்பெண்டியரோவா. ”
)
3) ஸ்மாகுலோவா காசிசா அஸ்மகீவ்னா - மருத்துவ அறிவியல் வேட்பாளர், உள் நோய்கள் மற்றும் மருத்துவ மருந்தியலின் முன்கணிப்புத் துறையின் தலைவர், மேற்கு-கஜகஸ்தான் மாநில மருத்துவ பல்கலைக்கழகத்தில் குடியரசுக் கட்சியின் மாநில கல்வியியல் பல்கலைக்கழகம் எம். ஓஸ்பனோவின் பெயரிடப்பட்டது.
வட்டி மோதல் இல்லை என்பதற்கான அறிகுறி: எந்த
விமர்சகர்கள்:
எஸ்பென்பெட்டோவா மெய்ரா ஜாக்ஸிமனோவ்னா – மருத்துவ அறிவியல் மருத்துவர், பேராசிரியர், பொது மருத்துவ பயிற்சியில் இன்டர்ன்ஷிப் துறையின் தலைவர், செமிபாலடின்ஸ்க் மாநில மருத்துவ அகாடமி.
நெறிமுறையைத் திருத்துவதற்கான நிபந்தனைகளின் அறிகுறி: நெறிமுறை வெளியிடப்பட்ட 5 ஆண்டுகளுக்குப் பிறகு மற்றும் அது நடைமுறைக்கு வந்த நாளிலிருந்து அல்லது புதிய முறைகள் முன்னிலையில் ஒரு அளவிலான ஆதாரங்களுடன் திருத்தம்.
பின் இணைப்பு 1
வகை 2 நீரிழிவு 2, 3 க்கான ஸ்கிரீனிங் முறைகள்
நீரிழிவு நோயாளிகளை அடையாளம் காண ஸ்கிரீனிங் செய்யப்படுகிறது. உண்ணாவிரத கிளைசீமியாவுடன் ஸ்கிரீனிங் தொடங்குகிறது. நார்மோகிளைசீமியா அல்லது பலவீனமான உண்ணாவிரத கிளைசீமியா (என்ஜிஎன்) கண்டறியப்பட்டால் - 5.5 மிமீல் / எல், ஆனால் தந்துகி இரத்தத்திற்கு 6.1 மிமீல் / எல் குறைவாகவும், 6.1 மிமீல் / எல் க்கும் அதிகமாகவும், ஆனால் சிரைக்கு 7.0 மிமீல் / எல் குறைவாகவும் பிளாஸ்மா ஒரு வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை (PHTT) பரிந்துரைக்கப்படுகிறது.
பிஜிடிடி செய்யப்படவில்லை:
கடுமையான நோயின் பின்னணியில்,
Gly கிளைசீமியாவின் அளவை அதிகரிக்கும் மருந்துகளின் குறுகிய கால பயன்பாட்டின் பின்னணியில் (குளுக்கோகார்ட்டிகாய்டுகள், தைராய்டு ஹார்மோன்கள், தியாசைடுகள், பீட்டா-தடுப்பான்கள் போன்றவை)
குறைந்தது 3 நாள் வரம்பற்ற உணவின் பின்னணியில் (ஒரு நாளைக்கு 150 கிராம் கார்போஹைட்ரேட்டுகளுக்கு மேல்) பி.ஜி.டி.டி காலையில் மேற்கொள்ளப்பட வேண்டும். சோதனைக்கு குறைந்தபட்சம் 8-14 மணி நேரம் இரவு உண்ணாவிரதம் இருக்க வேண்டும் (நீங்கள் தண்ணீர் குடிக்கலாம்). வெற்று வயிற்றில் இரத்த மாதிரியின் பின்னர், பொருள் 75 கிராம் அன்ஹைட்ரஸ் குளுக்கோஸ் அல்லது 8-35 கிராம் குளுக்கோஸ் மோனோஹைட்ரேட்டை 250-300 மில்லி தண்ணீரில் 5 நிமிடங்களுக்கு மேல் கரைக்க வேண்டும். குழந்தைகளுக்கு, சுமை ஒரு கிலோ உடல் எடையில் 1.75 கிராம் அன்ஹைட்ரஸ் குளுக்கோஸ் ஆகும், ஆனால் 75 கிராமுக்கு மேல் இல்லை. 2 மணி நேரத்திற்குப் பிறகு, இரண்டாவது இரத்த மாதிரி மேற்கொள்ளப்படுகிறது.
அறிகுறியற்ற நீரிழிவு நோய்க்கான பரிசோதனைக்கான அறிகுறிகள்
அனைத்து நபர்களும் திரையிடலுக்கு உட்பட்டவர்கள் கொண்ட பிஎம்ஐ ≥25 கிலோ / மீ 2 மற்றும் பின்வருபவை ஆபத்து காரணிகள்:
· இடைவிடாத வாழ்க்கை முறை,
Diabetes நீரிழிவு நோயால் பாதிக்கப்பட்ட உறவினர்களின் 1 வது வரியின் உறவினர்கள்,
Diabetes நீரிழிவு நோய் அதிக ஆபத்து உள்ள இன மக்கள்,
Fet ஒரு பெரிய கரு அல்லது நிறுவப்பட்ட கர்ப்பகால நீரிழிவு நோயுடன் பிரசவ வரலாற்றைக் கொண்ட பெண்கள்,
உயர் இரத்த அழுத்தம் (≥140 / 90 mmHg அல்லது ஆண்டிஹைபர்டென்சிவ் சிகிச்சையில்),
எச்.டி.எல் நிலை 0.9 மிமீல் / எல் (அல்லது 35 மி.கி / டி.எல்) மற்றும் / அல்லது ட்ரைகிளிசரைடு நிலை 2.82 மிமீல் / எல் (250 மி.கி / டி.எல்),
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை அல்லது பலவீனமான உண்ணாவிரத குளுக்கோஸுக்கு முந்தைய HbAlc ≥ 5.7%,
இருதய நோயின் வரலாறு,
Ins இன்சுலின் எதிர்ப்புடன் தொடர்புடைய பிற மருத்துவ நிலைமைகள் (கடுமையான உடல் பருமன், அகாந்தோஸ்னிகிராஸ் உட்பட),
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம்.
சோதனை சாதாரணமாக இருந்தால், அது ஒவ்வொரு 3 வருடங்களுக்கும் மீண்டும் செய்யப்பட வேண்டும். ஆபத்து காரணிகள் இல்லாத நிலையில், திரையிடல் மேற்கொள்ளப்பட்டது 45 வயதுக்கு மேற்பட்ட அனைத்து நபர்களும். சோதனை சாதாரணமாக இருந்தால், நீங்கள் ஒவ்வொரு 3 வருடங்களுக்கும் அதை மீண்டும் செய்ய வேண்டும்.
திரையிடல் மேற்கொள்ளப்பட வேண்டும் 10 வயதுக்கு மேற்பட்ட குழந்தைகள் மற்றும் இளம் பருவத்தினர் 2 அல்லது அதற்கு மேற்பட்ட ஆபத்து காரணிகளுடன் பருமனானவர்.
பின் இணைப்பு 1
எமர்ஜென்சியின் கட்டத்தில் டயக்னோஸ்டிக் மற்றும் சிகிச்சை நீரிழிவு கெட்டாசிடோசிஸ் அல்கோரிதம்
நீரிழிவு கெட்டோஅசிடோசிஸ் (டி.கே.ஏ) மற்றும் கெட்டோஅசிடோடிக் கோமா
டி.கே.ஏ என்பது வளர்சிதை மாற்றத்தின் கடுமையான நீரிழிவு சிதைவு ஆகும், இது குளுக்கோஸின் கூர்மையான அதிகரிப்பு மற்றும் இரத்தத்தில் உள்ள கீட்டோன் உடல்களின் செறிவு, சிறுநீரில் அவற்றின் தோற்றம் மற்றும் வளர்சிதை மாற்ற அமிலத்தன்மையின் வளர்ச்சி ஆகியவற்றால் வெளிப்படுகிறது, மாறுபட்ட அளவிலான பலவீனமான நனவுடன் அல்லது அது இல்லாமல், நோயாளியின் அவசர மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும்.
பின் இணைப்பு 2
நீரிழிவு ஹைப்போகிளைசெமிக் நிபந்தனை / கோமாவுக்கான டயக்னோஸ்டிக் மற்றும் சிகிச்சை அல்கோரிதம் எமர்ஜென்சியின் கட்டத்தில்(திட்டம்)

The நோயாளியை தனது பக்கத்தில் வைக்கவும், உணவு குப்பைகளிலிருந்து வாய்வழி குழியை விடுவிக்கவும் (வாய்வழி குழிக்குள் இனிமையான தீர்வுகளை ஊற்ற வேண்டாம்),
% IV 40-100 மில்லி 40% டெக்ஸ்ட்ரோஸ் கரைசலில் (நனவின் முழுமையான மீட்பு வரை);
♦ மாற்று - 1 மி.கி (சிறிய குழந்தைகள் 0.5 மி.கி) குளுகோகன் எஸ் / சி அல்லது / மீ,
Conscious நனவை மீட்டெடுக்கவில்லை என்றால், பெருமூளை வீக்கத்துடன் சண்டையைத் தொடங்குங்கள்: கூழ்மப்பிரிவுகள், ஒஸ்மோடியூரிடிக்ஸ், இரத்தக் கூறுகள்.
பின் இணைப்பு 3
எமர்ஜென்சியின் நிலைக்கு டயக்னோஸ்டிக் மற்றும் சிகிச்சை நீரிழிவு ஹைப்பரோசோலரி கோமா அல்கோரிதம்
குழந்தைகளில் நீரிழிவு நோய்
உலகெங்கிலும் நீரிழிவு நோயின் வளர்ச்சியின் புள்ளிவிவர குறிகாட்டிகளைக் கவனித்து, ஒவ்வொரு ஆண்டும் இந்த நோயால் பாதிக்கப்படும் குழந்தைகளின் எண்ணிக்கை அதிகரித்து வருவதைக் காணலாம். டைப் I நீரிழிவு "இளமை" என்ற போதிலும், அதாவது, 30 வயதிற்குட்பட்டவர்களில் இது உருவாகிறது, வகை II நீரிழிவு நோய்கள் கூட குழந்தை பருவத்தில் குறிப்பிடப்படுகின்றன.
இந்த நோய்க்கு முக்கிய காரணம் இன்சுலின் என்ற ஹார்மோனின் தொகுப்பை மீறுவதாகும், இதன் விளைவாக வளர்சிதை மாற்ற செயல்முறைகள் தொந்தரவு செய்யப்படுகின்றன மற்றும் இரத்தத்தில் சர்க்கரையின் செறிவு அதிகரிக்கிறது.
குழந்தைகளில் டைப் I நீரிழிவு நோய்க்கான காரணிகள், பெரியவர்களைப் போலவே, இன்னும் ஆய்வில் உள்ளன, ஆனால் நோய் வருவதற்கான காரணம்:
- பாரம்பரியம்,
- அடிக்கடி அழுத்தங்கள்
- நடவடிக்கைகளை
- எதிர்மறை சுற்றுச்சூழல் தாக்கம்.
 சமீபத்திய ஆண்டுகளில், குழந்தைகளில் நீரிழிவு நோய் வளர்ச்சியில் அதிகரிப்பு ஏற்பட்டுள்ளது.
சமீபத்திய ஆண்டுகளில், குழந்தைகளில் நீரிழிவு நோய் வளர்ச்சியில் அதிகரிப்பு ஏற்பட்டுள்ளது.குழந்தைகளில் வகை II நீரிழிவு நோயைப் பற்றி நாம் பேசினால், பொதுவான காரணங்கள் பின்வருமாறு கூறலாம்:
- அதிக எடை
- உட்கார்ந்த வாழ்க்கை முறை
- மரபணு முன்கணிப்பு.
குழந்தைகளில் நீரிழிவு நோய் கண்டறியப்பட்டால், பரிந்துரைகள் பொதுவாக ஏற்றுக்கொள்ளப்பட்ட WHO க்கு இணங்க இருக்கும். முதலாவதாக, அவை சரியான, சீரான ஊட்டச்சத்து, சுறுசுறுப்பான வாழ்க்கை முறை மற்றும் கலந்துகொள்ளும் மருத்துவரின் நியமனங்களை பின்பற்றுவது ஆகியவற்றுடன் தொடர்புபடுத்தும்.
கேட்டரிங் பொதுவான கொள்கைகள்
நீரிழிவு நோயாளிகள் ஒரு நாளைக்கு 5-6 முறை சிறிய பகுதிகளில் சாப்பிடுவது நல்லது. உணவில் குறைந்த கலோரி உள்ளடக்கம் மற்றும் குறைந்த அல்லது நடுத்தர கிளைசெமிக் குறியீடு இருக்க வேண்டும், இதனால் ஒரு நபர் விரைவாக உடல் எடையை அதிகரிக்காது மற்றும் இரத்த சர்க்கரை அளவுகளில் திடீர் மாற்றங்களால் பாதிக்கப்படுவதில்லை. கூடுதலாக, டிஷின் சிறிய பகுதி, ஜீரணிக்கவும், ஒருங்கிணைக்கவும் எளிதானது, மேலும் நீரிழிவு நோய்க்கான இரைப்பைக் குழாயின் உறுப்புகளுக்கு கூடுதல் சுமை பயனற்றது.
உகந்த மெனுவைத் தொகுக்கும்போது, உட்சுரப்பியல் நிபுணர், நோயாளியுடன் சேர்ந்து, அவரது வளர்சிதை மாற்றம், சுவை விருப்பத்தேர்வுகள், எடை, வயது மற்றும் பிற நோய்களின் இருப்பைக் கணக்கில் எடுத்துக்கொள்ள வேண்டும். குறைந்த கார்ப் உணவு சிலருக்கு நல்லது, மற்றவர்கள் குறைந்த கொழுப்பு நிறைந்த உணவுகள், மற்றவர்கள் குறைந்த கலோரி உள்ளடக்கத்துடன் சீரான உணவைக் கொண்டுள்ளனர். ஒரு தனிப்பட்ட அணுகுமுறை மற்றும் உணவில் ஆரோக்கியமான இயற்கை பொருட்களின் ஆதிக்கம் ஆகியவை சிகிச்சையின் வெற்றிக்கும், தோல்விகள் இல்லாமல் உணவை நீண்டகாலமாக கடைப்பிடிப்பதற்கும் முக்கியமாகும்.
உணவு அமைப்பின் கொள்கைகள் உள்ளன, அவை எந்த வகை நோயைப் பொருட்படுத்தாமல் கடைபிடிக்க விரும்பத்தக்கவை:
- காலை உணவில் மெதுவான கார்போஹைட்ரேட்டுடன் கூடிய உணவுகள் முழு நாளிலும் உடலை ஆற்றலுடன் நிறைவு செய்ய வேண்டும்,
- உணவுக்கு இடையிலான இடைவெளிகள் 3 மணி நேரத்திற்கு மிகாமல் இருக்க வேண்டும்,
- பசியின் வலுவான உணர்வுடன், இரத்த சர்க்கரையை அளவிடுவது மற்றும் ஆரோக்கியமான உணவுகளை (ஆப்பிள்கள், கொட்டைகள்) சாப்பிடுவது அவசியம், மற்றும் இரத்தச் சர்க்கரைக் குறைவுடன், வேகமான கார்போஹைட்ரேட்டுகளுடன் உணவை உண்ணுங்கள்,
- இறைச்சியை தானியங்களுடன் அல்ல, காய்கறி பக்க உணவுகளுடன் இணைப்பது நல்லது, ஏனெனில் இது நன்றாக உறிஞ்சப்பட்டு ஜீரணிக்க எளிதானது,
- நீங்கள் பசியின் உச்சரிக்கும் உணர்வுடன் படுக்கைக்குச் செல்ல முடியாது, படுக்கைக்குச் செல்வதற்கு முன், குறைந்த கொழுப்புள்ள கேஃபிர் அல்லது இயற்கை தயிர் சேர்க்கைகள் இல்லாமல் குடிக்கலாம்.
பிளம்ஸ், பீட் மற்றும் பால் பொருட்கள் செரிமானத்தை மேம்படுத்தவும் குடல் இயக்கத்தை அதிகரிக்கவும் உதவுகின்றன. அதே நோக்கத்திற்காக, காலை உணவுக்கு 15 நிமிடங்களுக்கு முன்பு வெற்று வயிற்றில் ஒரு கிளாஸ் தண்ணீரைக் குடிக்கலாம். இது செரிமான அமைப்பை செயல்படுத்துகிறது மற்றும் செரிமான செயல்முறையை மேம்படுத்துகிறது.
நீரிழிவு வகையைப் பொருட்படுத்தாமல், நோயாளி ஒரு உணவைப் பின்பற்றுவது முக்கியம். உண்மை, இன்சுலின் சார்ந்த வகை நோயால், இது சற்று குறைவானதாக இருக்கலாம், ஏனென்றால் நோயாளி தொடர்ந்து ஹார்மோன் ஊசி போடுவார், மேலும் அவர் சாப்பிடத் திட்டமிட்டதைப் பொறுத்து மருந்தின் தேவையான அளவைக் கணக்கிட முடியும். ஆனால் எந்தவொரு சந்தர்ப்பத்திலும், அனைத்து நீரிழிவு நோயாளிகளும் அதிக கார்போஹைட்ரேட் சுமை கொண்ட உணவுகளை சாப்பிடுவதைத் தவிர்க்க வேண்டும், ஏனெனில் அவை இரத்த சர்க்கரை அளவுகளில் மாற்றங்களை ஏற்படுத்துகின்றன மற்றும் எதிர்காலத்தில் சிக்கல்களின் வளர்ச்சியைத் தூண்டும்.
உணவின் அடிப்படை காய்கறிகளாக இருக்க வேண்டும். அவை குறைந்த கிளைசெமிக் குறியீட்டையும் அதிக நார்ச்சத்துள்ள உள்ளடக்கத்தையும் கொண்டிருக்கின்றன, இது வழக்கமான குடல் இயக்கங்களுக்கு அவசியம். நீரிழிவு நோயால், வளர்சிதை மாற்றம் குறைகிறது, மேலும் நோயாளி மலச்சிக்கலால் தொந்தரவு செய்யப்படலாம், இது உடலின் போதைப்பொருளால் நிறைந்துள்ளது. இதைத் தவிர்க்க, காய்கறிகளை ஒரு நாளைக்கு 3-4 முறை சாப்பிடுவது நல்லது. அவை அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் இயல்பான செயல்பாட்டிற்கு தேவையான வைட்டமின்கள் மற்றும் தாது கூறுகளைக் கொண்டுள்ளன. பழங்களும் நீரிழிவு நோயாளிகளுக்கு பயனுள்ளதாக இருக்கும், ஆனால் அவற்றைத் தேர்ந்தெடுப்பதன் மூலம், நீங்கள் கிளைசெமிக் குறியீட்டில் கவனம் செலுத்த வேண்டும் - இது குறைந்த அல்லது நடுத்தரமாக இருக்க வேண்டும்.
நீரிழிவு நோயாளிகளுக்கு குறிப்பாக பயனுள்ளதாக இருக்கும் இது போன்ற உணவுகள்:
- தக்காளி,
- காலிஃபிளவர்,
- பூசணி,
- ஒரு ஆப்பிள்
- பேரிக்காய்,
- சிட்ரஸ் பழங்கள்
- எறி குண்டுகள்,
- கத்திரிக்காய்,
- வெங்காயம்,
- பூண்டு,
- மிளகு.
மீன் மற்றும் இறைச்சிகளில், நீங்கள் மெலிந்த வகைகளைத் தேர்வு செய்ய வேண்டும். நிறைய எண்ணெய் சேர்க்காமல் அவற்றை வேகவைத்த அல்லது அடுப்பில் சமைப்பது நல்லது. இறைச்சி தினமும் உணவில் இருக்க வேண்டும், மீன் - வாரத்திற்கு சுமார் 2 முறை. நீரிழிவு நோயாளிகளுக்கு வேகவைத்த அல்லது வேகவைத்த வான்கோழி ஃபில்லட், வேகவைத்த அல்லது வேகவைத்த தோல் இல்லாத கோழி மார்பகம் மற்றும் முயல் இறைச்சியுடன் சிறப்பாக வழங்கப்படுகிறது. பொல்லாக், ஹேக் மற்றும் டிலாபியா ஆகியவை மீன்களுக்கு சிறந்த தேர்வாகும், ஏனெனில் இவை பணக்கார மற்றும் பயனுள்ள இரசாயன கலவை கொண்ட குறைந்த கொழுப்பு பொருட்கள். நோயாளிகள் பன்றி இறைச்சி, கொழுப்பு மாட்டிறைச்சி, வாத்து இறைச்சி, வாத்து மற்றும் கொழுப்பு நிறைந்த மீன்களை சாப்பிடுவது விரும்பத்தகாதது, ஏனெனில் இந்த பொருட்கள் கணையத்தை ஏற்றி இரத்த கொழுப்பை அதிகரிக்கும்.
கோதுமை கஞ்சி, பக்வீட், தினை மற்றும் பட்டாணி கஞ்சி ஆகியவை மிகவும் பயனுள்ளதாக இருக்கும். அவற்றின் கிளைசெமிக் குறியீடு சராசரியானது, அவற்றின் கலவையில் பல வைட்டமின்கள், இரும்பு, கால்சியம் மற்றும் பிற சுவடு கூறுகள் உள்ளன. ஒரு மெனுவை உருவாக்கும்போது, நீரிழிவு நோயாளிகள் ரவை மற்றும் மெருகூட்டப்பட்ட அரிசியை அதிலிருந்து விலக்க வேண்டும், ஏனெனில் அதிக கலோரி உள்ளடக்கம் கொண்ட நடைமுறையில் அவர்களுக்கு எதுவும் பயனுள்ளதாக இல்லை.
வளர்ச்சிக்கான காரணங்கள்
உடலின் உடைகள் மற்றும் கண்ணீர் காரணமாக இரண்டாவது வகை நீரிழிவு நோய் பெரும்பாலும் உருவாகிறது, எனவே 40 வயதுக்கு மேற்பட்டவர்களில் நோயியல் மிகவும் பொதுவானது.
ஆனால் நோயின் வளர்ச்சிக்கு வேறு காரணங்கள் மற்றும் தூண்டுதல் காரணிகள் உள்ளன:
- மரபணு பரிமாற்றம். நீரிழிவு நோயுடன் (எந்த வகையிலும்) உறவினர்கள் இருந்தால், ஒரு நோயியலை உருவாக்கும் வாய்ப்பு 50% அதிகரிக்கிறது,
- அதிக எடை கொண்டவர்கள் நோயின் வளர்ச்சிக்கு அதிக வாய்ப்புள்ளவர்கள், ஏனெனில் கொழுப்பு வைப்புகள் உயிரணுக்களின் உணர்திறனைக் குறைக்கின்றன, அத்துடன் உறுப்புகளின் செயல்பாட்டைக் குறைக்கின்றன,
- தவறான உணவு. சர்க்கரை, கொழுப்பு மற்றும் துரித உணவு உணவுகளை அடிக்கடி பயன்படுத்துதல்
- ஆற்றல் இருப்புகளின் குறைந்த நுகர்வு, ஒரு சிறிய அளவு உடல் செயல்பாடுகளுடன் நிகழ்கிறது,

- கணையத்தில் நோயியல் மாற்றங்கள்,
- செரிமான மண்டலத்தின் செயல்பாட்டை பாதிக்கும் அடிக்கடி தொற்று நோய்கள்,
- நரம்பு மற்றும் உடல் சோர்வு, அத்துடன் அடிக்கடி மன அழுத்தம் மற்றும் மனச்சோர்வு,
- அடிக்கடி அழுத்தம் அதிகரிக்கும்
- சுரப்பியின் செயல்பாட்டை பாதிக்கும் பக்க விளைவுகளின் வளர்ச்சியுடன் பலவீனமான மருந்து.
ஒரே நேரத்தில் 2 அல்லது 3 காரணங்கள் இருக்கும்போது நோயியல் உருவாகிறது. சில நேரங்களில் கர்ப்பிணிப் பெண்களில் இந்த நோய் கண்டறியப்படுகிறது. இந்த வழக்கில், அதன் நிகழ்வு உடலில் ஹார்மோன் மாற்றங்களுடன் தொடர்புடையது. நோய் (வழக்கமாக) பிரசவத்திற்குப் பிறகு தானாகவே போய்விடும்.
நீரிழிவு தடுப்பு முறைகள்
துரதிர்ஷ்டவசமாக, உலகில் நீரிழிவு நோய் அதிகரித்துள்ளது. சில நேரங்களில், நோயியலின் அபாயத்தைக் குறைப்பதற்காக, தூண்டுதல் காரணிகளை பாதிக்க இயலாது, எடுத்துக்காட்டாக, பரம்பரை அல்லது சுற்றுச்சூழல் நிலைமைகள், ஆனால் சில சந்தர்ப்பங்களில் நோயியலின் வாய்ப்பைக் குறைக்க இன்னும் சாத்தியமாகும்.
நோயின் வளர்ச்சியைத் தடுக்க அனுமதிக்கும்:
- எடை கட்டுப்பாடு
- சரியான ஊட்டச்சத்து
- கெட்ட பழக்கங்களை நீக்குதல்,
- இரத்த குளுக்கோஸ் கட்டுப்பாடு.
அட்டவணை எண் 4. நீரிழிவு நோயைத் தடுப்பதற்கான தடுப்பு நடவடிக்கைகள்:
| தடுப்பு நடவடிக்கை | நடவடிக்கைகளை |
 ஆபத்தில் உள்ளவர்களை அடையாளம் காணுதல். ஆபத்தில் உள்ளவர்களை அடையாளம் காணுதல். | நீரிழிவு நோய்க்கான பொதுவான காரணம் அதிக எடை கொண்டதாகும். ஆண்களில், இடுப்பு சுற்றளவு 94 செ.மீ க்கும் அதிகமாகவும், பெண்களில் - 80 செ.மீ க்கும் அதிகமாகவும், அலாரம் ஒலிக்க இது ஒரு சந்தர்ப்பமாகும். அத்தகைய நபர்கள் கவனமாக கண்காணிப்பு மற்றும் பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும். |
 இடர் மதிப்பீடு. இடர் மதிப்பீடு. | நோய்க்கான முதல் குழப்பமான அழைப்புகள் தோன்றும்போது, இரத்த சர்க்கரைக்கு இரத்த பரிசோதனை செய்வது அவசியம். இது வெறும் வயிற்றில் செய்யப்படுகிறது. உட்சுரப்பியல் நிபுணர் மற்றும் பிற நிபுணர்களால் பரிசோதனையை உள்ளடக்கியது, இணக்கமான நோயியல்களைக் கண்டறிய அவசியம். உதாரணமாக, இருதய அமைப்பில் கோளாறுகள் இருப்பது நீரிழிவு நோயின் அபாயத்தை அதிகரிக்கிறது. |
 நோயியல் காரணிகளின் எதிர்மறை தாக்கத்தை நீக்குதல். நோயியல் காரணிகளின் எதிர்மறை தாக்கத்தை நீக்குதல். | உடலில் நோயியல் மாற்றங்களை பாதிக்கும் முதல் முக்கிய காரணி அதிக எடை. எனவே, இத்தகைய நபர்கள் தேவை:
|
முடிவில், ஆராய்ச்சிப் பணிகளின்படி, எடை இழப்பதும் வழக்கமான மிதமான உடல் செயல்பாடுகளும் அனுமதிக்கின்றன என்று அவர்கள் கூறுகிறார்கள்:
- நீரிழிவு நோயைத் தடுக்கும்
- இருந்தால், சிக்கல்களின் வளர்ச்சியைக் குறைக்கவும்,
- நோயியலின் நேர்மறையான இயக்கவியல் பெற.
ஏமாற்றமளிக்கும் நோயறிதலை உறுதிசெய்த பிறகு, உங்கள் வாழ்க்கை முறையை தீவிரமாக மாற்றுவது மிகவும் முக்கியம், ஊட்டச்சத்திலிருந்து தொடங்கி மருந்துகளை எடுத்துக்கொள்வது.
முன்னுரிமை ஆதாய பரிந்துரைகள்:
- உப்பு உட்கொள்ளலைக் குறைக்கவும்,
- டிரான்ஸ் கொழுப்புகள் மற்றும் ஆல்கஹால் கொண்ட பானங்களை முழுமையாக விலக்குதல்,
- குறைக்கப்பட்ட கார்போஹைட்ரேட் உட்கொள்ளல்
- வைட்டமின்கள் மற்றும் ஊட்டச்சத்துக்களின் அதிகரித்த உட்கொள்ளல்.
இரத்த குளுக்கோஸ் மற்றும் இரத்த அழுத்த அளவீட்டை தவறாமல் கண்காணிப்பது இரத்தச் சர்க்கரைக் குறைவு மற்றும் ஹைப்பர் கிளைசீமியாவின் தாக்குதல்களைத் தடுக்கும், அத்துடன் சிக்கல்களின் சாத்தியமான வளர்ச்சியையும் நீரிழிவு நோயில் பெரும் தொகையாக இருக்கும்.
இரத்த சர்க்கரை கட்டுப்பாடு
குளுக்கோஸ் அளவை தொடர்ந்து கண்காணிப்பது எந்தவொரு நீரிழிவு நோய்க்கும் சிகிச்சையளிப்பதற்கும் சிக்கல்களைத் தடுப்பதற்கும் அடிப்படையாகும். நோயாளி வழக்கமாக மீட்டரைப் பயன்படுத்தினால், அவர் இரத்தச் சர்க்கரைக் குறைவின் தொடக்கத்தை அல்லது சரியான நேரத்தில் சர்க்கரையின் தாவலை அடையாளம் காண முடியும். மீறல் விரைவில் கண்டறியப்பட்டால், உதவியை வழங்குவதும் நோயாளியின் ஆரோக்கியத்தை பராமரிப்பதும் எளிதானது. கூடுதலாக, கிளைசீமியாவை அடிக்கடி கண்காணிப்பதன் மூலம், புதிய உணவுகளுக்கு உடலின் பதிலை நீங்கள் கண்காணிக்கலாம் மற்றும் அவை உணவில் அறிமுகப்படுத்தப்பட வேண்டுமா என்பதைப் புரிந்து கொள்ளலாம்.
மீட்டர் சரியான மதிப்புகளைக் காண்பிக்க, அதை அவ்வப்போது அளவீடு செய்து குளுக்கோஸ் கட்டுப்பாட்டு தீர்வுகளைப் பயன்படுத்தி சரிபார்க்க வேண்டும். காலாவதி தேதிக்குப் பிறகு சோதனை கீற்றுகளைப் பயன்படுத்த முடியாது, ஏனெனில் இதன் விளைவாக கணிசமாக சிதைந்துவிடும்.சாதனத்தில் நிறுவப்பட்ட பேட்டரியை சரியான நேரத்தில் மாற்றுவது முக்கியம், ஏனெனில் இது பெறப்பட்ட மதிப்புகளின் உண்மைத்தன்மையையும் பாதிக்கிறது.
டைப் 1 நீரிழிவு நோயாளிகளுக்கு நல்வாழ்வைப் பராமரிக்க, இன்சுலின் ஊசி விதிமுறை கடைபிடிக்கப்பட வேண்டும். இந்த வகையான நோயால், உடலில் இன்சுலின் சரியான அளவில் உற்பத்தி செய்ய முடியாது என்பதால், ஊசி இல்லாமல் செய்ய இயலாது. நோயாளி ஹார்மோன் ஊசி மருந்துகளை புறக்கணித்தால் அல்லது தோராயமாக செய்தால் நீண்ட காலமாக நல்ல ஆரோக்கியத்தை பராமரிக்க எந்த உணவும் உங்களை அனுமதிக்காது. ஒரு நபர் நிர்வகிக்கும் மருந்தின் தேவையான அளவை சுயாதீனமாக கணக்கிட முடியும், அவர் என்ன சாப்பிடுவார் என்பதைப் பொறுத்து, குறுகிய மற்றும் நீடித்த இன்சுலின் செயல்பாட்டின் கால வேறுபாடுகளை புரிந்து கொள்ள முடியும்.
வகை 2 நீரிழிவு நோயில், கணையம் பெரும்பாலும் போதுமான இன்சுலின் உற்பத்தி செய்கிறது (அல்லது அதன் செயல்பாடு சற்று குறைகிறது). இந்த வழக்கில், நோயாளிக்கு ஹார்மோனின் ஊசி தேவையில்லை, மேலும் இலக்கு இரத்த சர்க்கரை அளவை பராமரிக்க, ஒரு உணவு மற்றும் உடற்பயிற்சியை கடைபிடிக்க போதுமானதாக இருக்கும். ஆனால் திசுக்களின் இன்சுலின் எதிர்ப்பு மிக அதிகமாக இருந்தால், இந்த சிகிச்சை முறைகள் போதுமானதாக இல்லை என்றால், மருத்துவ பரிந்துரைகள் மற்றும் நெறிமுறைகளுக்கு இணங்க, நோயாளிக்கு சர்க்கரையை குறைக்க மாத்திரைகள் பரிந்துரைக்கப்படலாம். ஒரு உட்சுரப்பியல் நிபுணர் மட்டுமே அவற்றைத் தேர்ந்தெடுக்க வேண்டும், ஏனெனில் சுய மருந்தின் முயற்சிகள் பொதுவான நிலையில் மோசமடைந்து நோயின் முன்னேற்றத்திற்கு வழிவகுக்கும்.
நீரிழிவு நோயால் என்ன நடக்கும்?
டைப் 2 நீரிழிவு நோய் (உணவு மற்றும் மருந்து சிகிச்சை ஒன்றோடொன்று தொடர்புடையது: உணவைக் கவனிக்காமல், மருந்துகளை உட்கொள்வது பயனுள்ளதாக இருக்காது) முழு உயிரினத்தின் வேலையையும் பாதிக்கிறது. நோயின் வளர்ச்சியின் தொடக்கத்தில், இன்சுலின் திசு உணர்திறன் குறைகிறது. கணையம் மற்றும் பிற உறுப்புகள் பொதுவாக செயல்படுகின்றன.
சரியான சிகிச்சை இல்லாமல், இரத்தத்தில் குளுக்கோஸின் செறிவு அதிகரிக்கிறது, இது இரத்தத்தில் உள்ள புரத உயிரணுக்களின் "சர்க்கரை" க்கு வழிவகுக்கிறது. இந்த மாற்றம் உறுப்புகளின் செயல்திறனை மீறுகிறது. உடல் ஆற்றல் பட்டினியை அனுபவிக்கிறது, இது அனைத்து அமைப்புகளின் செயலிழப்புக்கும் வழிவகுக்கிறது.
கொழுப்பு செல்கள் முறிவதால் ஆற்றலின் பற்றாக்குறை ஈடுசெய்யத் தொடங்குகிறது. இந்த செயல்முறை நச்சுகளின் வெளியீட்டோடு சேர்ந்துள்ளது, இது முழு உடலையும் விஷமாக்குகிறது மற்றும் மூளை உயிரணுக்களின் செயல்திறனை பாதிக்கிறது.
அதிகப்படியான சர்க்கரை நீரிழப்புக்கு வழிவகுக்கிறது, பயனுள்ள வைட்டமின்கள் மற்றும் தாதுக்கள் தண்ணீரில் கழுவப்படுகின்றன. பாத்திரங்களின் நிலை மோசமடைகிறது, இது இதயத்தை சீர்குலைக்க வழிவகுக்கிறது. மேலும், இரத்த நாளங்கள் அடைக்கப்படுவதற்கான ஆபத்து அதிகரிக்கிறது. இதன் விளைவாக, பார்வை, கல்லீரல் மற்றும் சிறுநீரகங்களின் பணிகள் தொந்தரவு செய்கின்றன, ஏனெனில் இந்த உறுப்புகளில் பல சிறிய இரத்த நாளங்கள் உள்ளன. கைகால்களில் இரத்த ஓட்டம் தொந்தரவு.
கர்ப்பம் மற்றும் நீரிழிவு நோய்
தற்போதுள்ள டைப் 1 நீரிழிவு நோயின் பின்னணியில் கர்ப்பம் ஏற்பட்டால், ஒரு பெண் இன்சுலின் அளவை சரிசெய்ய வேண்டியிருக்கும். வெவ்வேறு மூன்று மாதங்களில், இந்த ஹார்மோனின் தேவை வேறுபட்டது, மேலும் கர்ப்பத்தின் சில காலகட்டங்களில் எதிர்பார்ப்புள்ள தாய் கூட தற்காலிகமாக ஊசி இல்லாமல் செய்ய முடியும் என்பது மிகவும் சாத்தியம். கர்ப்பகாலத்தில் நோயாளியை மகப்பேறியல்-மகளிர் மருத்துவ நிபுணருடன் சேர்ந்து கவனிக்கும் உட்சுரப்பியல் நிபுணர், புதிய அளவுகள் மற்றும் மருந்துகளின் வகைகளைத் தேர்ந்தெடுப்பதில் ஈடுபட வேண்டும்.இந்த கர்ப்பிணிப் பெண்களும் உணவை சரிசெய்ய வேண்டும், ஏனெனில் ஒரு பெண்ணின் வாழ்க்கையின் இந்த காலகட்டத்தில், ஊட்டச்சத்துக்கள் மற்றும் வைட்டமின்கள் தேவை கணிசமாக அதிகரிக்கிறது.
கர்ப்ப காலத்தில் பெண்களுக்கு மட்டுமே உருவாகும் ஒரு வகை நோய் உள்ளது - இது கர்ப்பகால நீரிழிவு நோய். இந்த வழக்கில், நோயாளி ஒருபோதும் இன்சுலின் ஊசி பரிந்துரைக்கப்படுவதில்லை, மேலும் இரத்தத்தில் சர்க்கரை அளவு இயல்பாக்கப்படுகிறது, உணவுக்கு நன்றி. அதிக கார்போஹைட்ரேட் சுமை, சர்க்கரை, ரொட்டி மற்றும் பேஸ்ட்ரிகளைக் கொண்ட அனைத்து சர்க்கரை உணவுகள் மற்றும் பழங்கள் உணவில் இருந்து விலக்கப்படுகின்றன. ஒரு கர்ப்பிணிப் பெண் தானியங்களிலிருந்து கார்போஹைட்ரேட், துரம் கோதுமை மற்றும் காய்கறிகளிலிருந்து பாஸ்தாவைப் பெற வேண்டும்.கருவில் உள்ள அசாதாரணங்கள் மற்றும் பிரசவத்தின் சிக்கல்கள் உருவாகும் அபாயத்தைக் குறைக்க கர்ப்பகால நீரிழிவு நோயாளியின் உணவு அவசியம், மேலும் இது நோயை "முழு" நீரிழிவு நோயாக மாற்றுவதைத் தடுக்கவும் உதவுகிறது. கலந்துகொள்ளும் மருத்துவரின் பரிந்துரைகளுக்கு உட்பட்டு, ஒரு விதியாக, ஒரு குழந்தை பிறந்த பிறகு, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் சிக்கல்கள் மறைந்து, இரத்த சர்க்கரை அளவு இயல்பாக்குகிறது.
நீரிழிவு கால் நோய்க்குறி தடுப்பு
நீரிழிவு கால் நோய்க்குறி என்பது நீரிழிவு நோயின் தீவிர சிக்கலாகும், இது கீழ் முனைகளின் திசுக்களில் ஏற்படும் நோயியல் மாற்றங்களால் வகைப்படுத்தப்படுகிறது. முதல் அறிகுறிகள் சருமத்தின் உணர்வின்மை மற்றும் கூச்ச உணர்வு, அதன் நிறத்தில் மாற்றம் மற்றும் தொட்டுணரக்கூடிய மற்றும் வலி உணர்திறன் ஆகியவற்றின் ஓரளவு இழப்பு. எதிர்காலத்தில், கால்களில் டிராஃபிக் புண்கள் உருவாகின்றன, இது உள்ளூர் திசுக்களின் ஊட்டச்சத்து குறைபாட்டால் ஏற்படுகிறது, அவை மோசமாக மற்றும் நீண்ட காலமாக குணமாகும். ஒரு தொற்று ஈரமான காயத்துடன் இணைந்தால், குடலிறக்கத்தை உருவாக்கும் ஆபத்து அதிகரிக்கிறது, இதனால் பாதத்தின் சிதைவு மற்றும் இறப்பு கூட ஏற்படலாம்.
நோயின் இந்த பயங்கரமான சிக்கலைத் தடுக்க, நீங்கள் கண்டிப்பாக:
- தனிப்பட்ட சுகாதார விதிகளை கடைப்பிடித்து, உங்கள் கால்களை சுத்தமாக வைத்திருங்கள்
- சிறிய காயங்கள், சிராய்ப்புகள் மற்றும் விரிசல்களுக்கு கால்களின் தோலை தவறாமல் பரிசோதிக்கவும்,
- இரத்த ஓட்டம் மற்றும் கண்டுபிடிப்புகளை மேம்படுத்த கால்களின் தினசரி சுய மசாஜ்,
- நீர் நடைமுறைகளுக்குப் பிறகு, இயற்கையான துண்டுடன் தோலை நன்கு துடைக்கவும்,
- ஹை ஹீல்ஸ் இல்லாமல் அன்றாட உடைகளுக்கு வசதியான காலணிகளைத் தேர்வுசெய்க,
- கிரீம் அல்லது லோஷனுடன் சருமத்தை தொடர்ந்து ஈரப்பதமாக்குங்கள்.
உட்சுரப்பியல் நிபுணரின் திட்டமிடப்பட்ட ஆலோசனைகளின் போது, நோயாளியின் கால்களை மருத்துவர் பரிசோதிப்பது அவசியம், தேவைப்பட்டால், இரத்த நுண் சுழற்சியை மேம்படுத்த மருந்துகளின் படிப்புகளை பரிந்துரைக்க வேண்டும். பாலிக்ளினிக்ஸில், ஒரு விதியாக, நீரிழிவு கால் செயல்படும் அறைகள், அங்கு நோயாளி கால்களின் தோலின் உணர்திறனை அளவிட முடியும் மற்றும் அவற்றின் பொதுவான நிலையை மதிப்பிட முடியும்.
சிறுநீரகம் மற்றும் கண் பிரச்சினைகளைத் தடுக்கும்
நீரிழிவு நெஃப்ரோபதி என்பது உயர் இரத்த சர்க்கரையுடன் வேகமாக முன்னேறும் நோயின் மற்றொரு சிக்கலாகும். குளுக்கோஸின் அதிக செறிவு இரத்தத்தை அதிக பிசுபிசுப்பாக மாற்றுவதால், சிறுநீரகங்களுக்கு அதை வடிகட்டுவது மிகவும் கடினம். நோயாளி இணையாக உயர் இரத்த அழுத்தத்தை உருவாக்கினால், இந்த சிக்கல்கள் சிறுநீரக செயலிழப்பு மற்றும் நிலையான டயாலிசிஸின் தேவைக்கு வழிவகுக்கும் ("செயற்கை சிறுநீரக" கருவியைப் பயன்படுத்தி).
கடுமையான நெஃப்ரோபதியை உருவாக்கும் அபாயத்தைக் குறைக்க, நீங்கள் கண்டிப்பாக:
- தொடர்ந்து இரத்த சர்க்கரையை அளந்து இலக்கு மட்டத்தில் பராமரிக்கவும்,
- வீக்கம் மற்றும் அழுத்தம் சிக்கல்களை ஏற்படுத்தாதபடி உணவில் உப்பின் அளவைக் கட்டுப்படுத்துங்கள்,
- சிறுநீரில் புரதம் கண்டறியப்பட்டால், குறைந்த புரத உணவைப் பின்பற்ற வேண்டும்
- கொழுப்பு வளர்சிதை மாற்றத்தின் குறிகாட்டிகளைக் கண்காணிக்கவும், இரத்தக் கொழுப்பில் வலுவான அதிகரிப்பைத் தடுக்கவும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட மற்றொரு முக்கியமான உறுப்பு கண்கள். நீரிழிவு ரெட்டினோபதி (விழித்திரையில் நோயியல் மாற்றங்கள்) பார்வைக் கூர்மை மற்றும் குருட்டுத்தன்மை ஆகியவற்றில் குறிப்பிடத்தக்க குறைவுக்கு வழிவகுக்கும். தடுப்புக்காக, ஒவ்வொரு ஆறு மாதங்களுக்கும் ஒரு கண் மருத்துவரை சந்தித்து, ஃபண்டஸை ஆய்வு செய்ய வேண்டியது அவசியம். கடுமையான விழித்திரை சிக்கல்களைத் தடுக்க இரத்த குளுக்கோஸ் அளவை தொடர்ந்து கண்காணிப்பது மிகவும் பயனுள்ள வழியாகும். இரத்த ஓட்டத்தில் சர்க்கரை அதிக அளவில் இருப்பதால் தான் சிறிய இரத்த நாளங்களில் ஏற்படும் நோயியல் மாற்றங்கள் முன்னேறி பார்வையை பலவீனப்படுத்துகின்றன. துரதிர்ஷ்டவசமாக, விழித்திரை நோயைத் தவிர்ப்பது கிட்டத்தட்ட சாத்தியமற்றது, ஆனால் அதன் வளர்ச்சியை நிறுத்தி மெதுவாக்கலாம்.
நீரிழிவு நோய் என்பது இரத்த சர்க்கரை இயல்பை விட உயரும் ஒரு நோய் மட்டுமல்ல. இந்த வியாதி ஒரு நபரின் வாழ்க்கையின் அனைத்து துறைகளிலும் அதன் அடையாளத்தை விட்டுச்செல்கிறது, உணவுப் பொருட்களைத் தேர்ந்தெடுப்பதில் அதிக கவனம் செலுத்தும்படி கட்டாயப்படுத்தி, அன்றாட வழக்கத்தைத் திட்டமிடுகிறது. ஆனால் மருத்துவர்களின் பரிந்துரைகளைப் பின்பற்றி, உங்கள் சொந்த ஆரோக்கியத்தைக் கேட்டு, இந்த நோயைப் பற்றி தொடர்ந்து சிந்திக்காமல் வாழ கற்றுக்கொள்ளலாம்.நன்கு ஈடுசெய்யப்பட்ட நீரிழிவு நோயால், சிக்கல்களின் ஆபத்து மிகக் குறைவு, நோயாளியின் வாழ்க்கைத் தரம் மிகவும் அதிகமாக உள்ளது.
வகை 2 நீரிழிவு நோயின் அறிகுறிகள்
ஆரம்ப கட்டத்தில், நோய் காணக்கூடிய அறிகுறிகள் இல்லாமல் தொடர்கிறது. நோய் கண்டறியப்படாவிட்டால் அல்லது சரியான சிகிச்சை பெறப்படாவிட்டால், நோயியல் மேலும் உருவாகிறது சிறப்பியல்பு அறிகுறிகளுடன்:
- வாய்வழி குழியில் வறட்சியின் ஒரு நிலையான உணர்வு, தணிக்க முடியாத தாகத்துடன். இரத்தத்தில் இருந்து அதிகப்படியான குளுக்கோஸை அகற்ற அதிக அளவு திரவம் தேவைப்படுவதால் இந்த அறிகுறி ஏற்படுகிறது. உடல் திசுக்களில் இருந்து உள்வரும் திரவம் மற்றும் தண்ணீரை செலவிடுகிறது,

- ஒரு பெரிய அளவு சிறுநீர் உருவாகிறது, இதன் விளைவாக, ஒரு நபர் பெரும்பாலும் கழிப்பறைக்குச் செல்கிறார்,
- அதிகரித்த வியர்த்தல், இது தூக்கத்தின் போது அதிகரிக்கிறது,
- தோல் மற்றும் சளி சவ்வுகளின் அதிகரித்த வறட்சி, அரிப்புடன் சேர்ந்து,
- ஈரப்பதம் இல்லாதது மற்றும் பார்வை நரம்பின் மோசமான ஊட்டச்சத்து பார்வைக் குறைபாட்டை ஏற்படுத்துகிறது,
- மைக்ரோக்ராக் மற்றும் காயங்கள் மெதுவாக குணமாகும்,
- நரம்பு மண்டலத்தில் ஒரு செயலிழப்பு காரணமாக தசை திசுக்களின் தன்னிச்சையான இழுப்பு ஏற்படுகிறது,
- வலி மற்றும் உணர்வின்மை ஆகியவற்றுடன் முனைகளின் வீக்கம்,
- ஆற்றல் இல்லாததால், ஒரு வலுவான பலவீனம், அதிகரித்த பசி மற்றும் அரித்மியா உள்ளது,
- நோய் எதிர்ப்பு சக்தி ஒரு வலுவான குறைவு, இது தொடர்பாக அடிக்கடி சளி உள்ளது.
ஆரம்ப கட்டத்தில், பசி அதிகரிப்பு, சோர்வு மற்றும் திரவங்களுக்கு அடிக்கடி தேவை உள்ளது. நீரிழிவு நோயை விலக்க / உறுதிப்படுத்த, சர்க்கரைக்கு இரத்த பரிசோதனை செய்ய ஒரு சிகிச்சையாளர் / குழந்தை மருத்துவரை அணுகுவது அவசியம். நோயின் தொடக்கத்தில், சிகிச்சைக்கான உணவை சரிசெய்தால் போதும்.
அறிகுறிகளின் தீவிரம், சிகிச்சை அம்சங்கள் மற்றும் நோயிலிருந்து எழும் சிக்கல்களைப் பொறுத்து, நீரிழிவு நோய் 4 டிகிரி தீவிரத்தன்மையாக பிரிக்கப்படுகிறது.
| நோயியலின் பட்டங்கள் | முக்கிய பண்பு | தனித்துவமான அம்சங்கள் |
| எளிதாக | இரத்த சர்க்கரையின் சிறிது அதிகரிப்புடன் இந்த நோய் ஏற்படுகிறது, இது அதிகரித்த தாகம், பசியின்மை மற்றும் தசை பலவீனம் ஆகியவற்றை ஏற்படுத்துகிறது. உடலில் நோயியல் மாற்றங்கள் காணப்படவில்லை. சிகிச்சையாக, ஊட்டச்சத்தில் ஒரு சரிசெய்தல் பயன்படுத்தப்படுகிறது. மருந்துகள் அரிதான சந்தர்ப்பங்களில் பரிந்துரைக்கப்படுகின்றன. | இந்த கட்டத்தில், நீரிழிவு நோய் அரிதான சந்தர்ப்பங்களில் கண்டறியப்படுகிறது, முக்கியமாக இரத்த பரிசோதனையை மேற்கொள்ளும்போது தொழில்முறை பரிசோதனைகளில். சிறுநீரின் கலவை மாறாது. குளுக்கோஸ் அளவு 6-7 மிமீல் / எல் வரம்பில் உள்ளது. |
| மத்திய | நோயின் அறிகுறியியல் அதிகரிக்கிறது. பார்வை, இரத்த நாளங்கள், கைகால்களுக்கு இரத்த சப்ளை பலவீனமடைதல் போன்ற உறுப்புகளின் செயல்பாட்டில் சரிவு காணப்படுகிறது. உடலில் கடுமையான விலகல்கள் காணப்படவில்லை. சிகிச்சை உணவு மற்றும் மருந்துகளுடன் உள்ளது. | சிறுநீரின் சர்க்கரை அளவு சாதாரணமானது, இரத்த வரம்பில் 7-10 மிமீல் / எல். |
| எடை | அறிகுறிகள் உச்சரிக்கப்படுகின்றன. உறுப்புகளின் வேலையில் கடுமையான செயலிழப்பு உள்ளது (பார்வை குறைதல், தொடர்ந்து உயர் இரத்த அழுத்தம், வலிகள் மற்றும் கைகால்களின் நடுக்கம்). சிகிச்சையின் போது, ஒரு கடுமையான மெனு மற்றும் இன்சுலின் நிர்வாகம் பயன்படுத்தப்படுகின்றன (மருந்துகள் முடிவுகளைத் தராது). | சிறுநீர் மற்றும் இரத்தத்தில் சர்க்கரை அதிகம். இரத்தத்தில், செறிவு 11-14 மிமீல் / எல் வரம்பில் மாறுபடும். |
| அதிகரித்த தீவிரம் | உறுப்புகளின் வேலையை மீறுவது நடைமுறையில் மீட்புக்கு உட்பட்டது அல்ல. நோய் சிகிச்சையளிக்க முடியாது; சர்க்கரையை தொடர்ந்து கண்காணித்தல் மற்றும் இன்சுலின் ஊசி மூலம் அதன் கட்டுப்பாடு தேவை. | குளுக்கோஸ் செறிவு 15-25 மிமீல் / எல் வரம்பில் உள்ளது. ஒரு நபர் பெரும்பாலும் நீரிழிவு கோமாவில் விழுகிறார். |

லேசான முதல் மிதமான நீரிழிவு இரத்த சர்க்கரைக்கு சிகிச்சையளிக்கவும் கட்டுப்படுத்தவும் எளிதானது. இந்த நிலைகளில், உடலில் கடுமையான செயலிழப்பு எதுவும் இல்லை. உணவு, எடை இழப்பு மற்றும் மருந்துகளை உட்கொள்வது சில நேரங்களில் முழு மீட்சியை அடைய முடியும்.
சர்க்கரை குறைக்கும் மருந்துகள்
டைப் 2 நீரிழிவு ஆரம்பத்தில் உணவில் இருந்து நீக்கப்படுகிறது. சிகிச்சையானது புலப்படும் விளைவைக் கொடுக்காதபோது, இரத்தத்தில் சர்க்கரையின் அளவைக் குறைக்கும் மருந்துகளை உட்கொள்ள ஒரு நிபுணர் பரிந்துரைக்கிறார். சிகிச்சையின் ஆரம்பத்தில், 1 வகை மருந்துகள் பரிந்துரைக்கப்படுகின்றன.சிகிச்சையின் செயல்திறனுக்காக, மருந்துகளின் எண்ணிக்கை படிப்படியாக அதிகரித்து வருகிறது.
இரத்தச் சர்க்கரைக் குறைவு மருந்துகளின் வகைகள் மற்றும் அவற்றின் விளைவு:
| மருந்துகளின் வகை | அவர்களின் நோக்கம் | மருந்துகளின் பெயர் |
| கிளைனைடுகள் மற்றும் சல்போனிலூரியாக்கள் | உடலால் இன்சுலின் உற்பத்தியை அதன் சொந்தமாக அதிகரிக்க ஒதுக்கப்பட்டுள்ளது. | ரெபாக்ளின்னைடு, கிளிபென்கிளாமைடு, குளோர்பிரோபமைடு. |
| பிகுவானைடுகள் மற்றும் கிளிடசோன்கள் | கல்லீரலில் குளுக்கோஸின் உற்பத்தியைக் குறைத்து, சர்க்கரைக்கு திசுக்களின் உணர்திறனை அதிகரிக்கும். பசி குறைவதற்கு பங்களிப்பு செய்யுங்கள். | மெட்ஃபோர்மின், பியோகிளிட்டசோன். |
| ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள் | குடல் திசுக்களால் குளுக்கோஸ் எடுக்கும் விகிதத்தைக் குறைக்கவும். | மிக்லிடோல், இன்சுஃபர், அகார்போஸ். |
| கிளைப்டின்கள் மற்றும் குளுகோகன் போன்ற பெப்டைட் ஏற்பி அகோனிஸ்டுகள் | இன்சுலின் உற்பத்தியை அதிகரிக்கவும், அதே நேரத்தில் சர்க்கரை செறிவைக் குறைக்கவும். | Exenatide, saxagliptin, lixisenatide. |
| இன்சுலின் | உடல் திசுக்களால் குளுக்கோஸை உறிஞ்சுவதை ஊக்குவிக்கிறது. | இன்சுலின். |
| தியாசோலிடோன் வழித்தோன்றல்கள் | இன்சுலினுக்கு செல் ஏற்பிகளின் உணர்திறனை மேம்படுத்துகிறது. | ட்ரோக்ளிடசோன், ரோசிகிளிட்டசோன். |
பெரும்பாலும், 2 அல்லது 3 பரஸ்பர இணக்கமான மருந்துகள் பரிந்துரைக்கப்படுகின்றன. ஹார்மோனுக்கு உயிரணுக்களின் உணர்திறனை பாதிக்கும் மருந்துகளுடன், இன்சுலின் உற்பத்தியை அதிகரிக்க ஒரே நேரத்தில் நிதியைப் பயன்படுத்துவது இரத்த சர்க்கரையின் பயனுள்ள குறைப்பை அடைகிறது.
சுயாதீனமாக ஒரு மருந்தைத் தேர்ந்தெடுப்பது ஆபத்தானது. சர்க்கரை செறிவு ஒரு கூர்மையான குறைவு உடலின் செயல்பாட்டிற்கு தீங்கு விளைவிக்கும். மருந்து பக்க விளைவுகளை ஏற்படுத்தினால், அது சிகிச்சையாளரால் மாற்றப்படுகிறது. மருந்துகளின் பயனற்ற தன்மையால், நோயாளி இன்சுலின் சிகிச்சைக்கு மாற்றப்படுகிறார்.
வகை 2 நீரிழிவு நோய்க்கான உணவு. ஊட்டச்சத்து கொள்கைகள்
நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் போது, நோயின் தீவிரம், அதிக எடை மற்றும் உடல் செயல்பாடு ஆகியவற்றைப் பொறுத்து நீங்கள் தொடர்ந்து ஒரு உணவைக் கடைப்பிடிக்க வேண்டும். கலந்துகொள்ளும் நிபுணருடன் மெனு ஒப்புக் கொள்ளப்பட வேண்டும். சர்க்கரையின் அளவு மாற்றங்களுடன் (அதிகரிக்க அல்லது குறைக்க), சிகிச்சையாளர் உணவை மாற்றுகிறார்.
உணவைப் பின்பற்றும்போது, முக்கியமான நிலைமைகளைக் கடைப்பிடிக்க வேண்டும்:
- ஒரு நாளைக்கு குறைந்தது 6 முறையாவது குறிப்பிட்ட நேரத்தில் உணவு உட்கொள்ள வேண்டும்,
- உணவு அதிக கலோரி மற்றும் எளிதில் ஜீரணிக்கக் கூடாது,
- அதிக எடை முன்னிலையில், உணவுகளின் கலோரி உள்ளடக்கத்தை குறைக்க வேண்டியது அவசியம்,
- உட்கொள்ளும் உப்பின் அளவு குறைந்தபட்சம் இருக்க வேண்டும்,
- ஆல்கஹால் மற்றும் துரித உணவு சிற்றுண்டிகள் விலக்கப்பட்டுள்ளன,
- அதிக பழ உள்ளடக்கம் மற்றும் நோய் எதிர்ப்பு சக்தியை பராமரிக்க வைட்டமின் தயாரிப்புகளை உட்கொள்ளுதல்.
 வகை 2 நீரிழிவு நோய்க்கான ஊட்டச்சத்து மற்றும் சிகிச்சை இரண்டு ஒன்றுக்கொன்று சார்ந்த காரணிகள். சில நேரங்களில் நீங்கள் உணவை சரிசெய்தால் மருந்துகளைப் பயன்படுத்த வேண்டியதில்லை
வகை 2 நீரிழிவு நோய்க்கான ஊட்டச்சத்து மற்றும் சிகிச்சை இரண்டு ஒன்றுக்கொன்று சார்ந்த காரணிகள். சில நேரங்களில் நீங்கள் உணவை சரிசெய்தால் மருந்துகளைப் பயன்படுத்த வேண்டியதில்லை
எண்ணெயைப் பயன்படுத்தாமல் அல்லது குறைந்தபட்ச அளவுடன் (நீங்கள் வேகவைக்கலாம், சுடலாம்) உணவுகளை சமைக்க அறிவுறுத்தப்படுகிறது. ஒரு நாளைக்கு பயன்படுத்தப்படும் சுத்தமான நீரின் அளவை அதிகரிக்க வேண்டியது அவசியம். மெனுவைத் தொகுக்கும்போது, பிற நோயியல் (செரிமானப் பாதை, இதயம், சிறுநீரக நோய்கள்) இருப்பதை கணக்கில் எடுத்துக்கொள்வது அவசியம்.
தடைசெய்யப்பட்ட தயாரிப்புகள்
டைப் 2 நீரிழிவு நோய் (உணவு மற்றும் சிகிச்சையானது ஒரு நேர்மறையான முடிவைக் கொடுக்கும், சரியான ஊட்டச்சத்துடன்) ஒரு லேசான வடிவத்தில் தீங்கு விளைவிக்கும் உணவுகள் மற்றும் உணவுகளை உணவில் இருந்து நீக்குவதன் மூலம் அகற்றலாம்.
| கடுமையாக தடைசெய்யப்பட்ட தயாரிப்புகள் | நிபந்தனையுடன் தடைசெய்யப்பட்ட தயாரிப்புகள் |
| ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகள் கொண்ட உணவுகள் மற்றும் உணவுகள். | உருளைக்கிழங்கு கிழங்குகளும், வேகவைத்தவை மட்டுமே. கேரட் மற்றும் பீட். |
| குளுக்கோஸின் அதிக உள்ளடக்கம் கொண்ட தயாரிப்புகள் (இனிப்புகள், உலர்ந்த பழங்கள்). | தானியங்கள், ரவை தவிர. |
| கோதுமை மாவில் இருந்து உணவுகள் மற்றும் பொருட்கள் | ஃபுல்மீல் மற்றும் கம்பு மாவில் இருந்து தயாரிப்புகள். |
| உப்பு, மிளகு, எண்ணெய் அதிக உள்ளடக்கத்துடன் உணவுகள். | பருப்பு வகைகள் மற்றும் பீன் பயிர்கள். |
| அதிக கொழுப்புள்ள பால் பொருட்கள். | தர்பூசணி. |
| கொழுப்பு மற்றும் கொழுப்பு குழம்புகள். | |
| அதிக கொழுப்பு நிறைந்த இறைச்சி மற்றும் மீன், பதிவு செய்யப்பட்ட, புகைபிடித்தது. | |
| மசாலா, சாஸ்கள், வெண்ணெயை. |
நிபந்தனையுடன் தடைசெய்யப்பட்ட தயாரிப்புகளின் பயன்பாட்டின் அளவு கலந்துகொள்ளும் நிபுணருடன் ஒப்புக் கொள்ளப்பட வேண்டும். அவை குளுக்கோஸின் அளவை அதிகரிக்கின்றன, ஆனால் படிப்படியாக. அதே நேரத்தில், நிபந்தனையுடன் தடைசெய்யப்பட்ட பட்டியலிலிருந்து 2 அல்லது அதற்கு மேற்பட்ட வகை தயாரிப்புகளை உட்கொள்வது தடைசெய்யப்பட்டுள்ளது.
நீரிழிவு நோயில் இரத்த குளுக்கோஸை எவ்வாறு கண்காணிப்பது?
நீரிழிவு நோயில், சர்க்கரை அளவை தொடர்ந்து கண்காணிப்பது அவசியம். அதை வீட்டிலேயே அளவிட ஒரு குளுக்கோமீட்டர் பயன்படுத்தப்படுகிறது. கட்டாயமானது உணவு சாப்பிடுவதற்கு முன், தினசரி காலை அளவீடு ஆகும். முடிந்தால், பகலில் அளவிடவும் (சாப்பிட்ட பிறகு, பெரிய உடல் உழைப்பு).
அனைத்து தரவுகளும் ஒரு சிறப்பு நோட்புக்கில் உள்ளிடப்பட வேண்டும், இது அடுத்த பரிசோதனையில் சிகிச்சையாளரிடம் காட்டப்பட வேண்டும். குளுக்கோஸ் மாற்றங்களின் இயக்கவியல் சரிசெய்யப்பட்ட சிகிச்சை (மருந்துகள், உணவு). கூடுதலாக, நீங்கள் ஒவ்வொரு 3-6 மாதங்களுக்கும் (உங்கள் மருத்துவரால் அமைக்கப்பட்ட) ஆய்வகத்தில் ஒரு பகுப்பாய்வு எடுக்க வேண்டும்.
GI அறிகுறியுடன் அனுமதிக்கப்பட்ட தயாரிப்புகளின் பட்டியல்
நீரிழிவு நோயில், பின்வரும் தயாரிப்புகள் எந்த அளவிலும் உட்கொள்ள அனுமதிக்கப்படுகின்றன, ஆனால் அவற்றின் கலோரி உள்ளடக்கம் மற்றும் ஜி.ஐ.
| தயாரிப்பு பட்டியல் | ஜி.ஐ (கிளைசெமிக் குறியீட்டு) |
| வேகவைத்த முட்டை | 48 |
| வேகவைத்த காளான்கள் | 15 |
| கடல் காலே | 22 |
| வேகவைத்த நண்டு | 5 |
| kefir | 35 |
| சோயா பால் | 30 |
| பாலாடைக்கட்டி | 45 |
| டோஃபு சீஸ் | 15 |
| குறைந்த கொழுப்பு பால் | 30 |
| ப்ரோக்கோலி | 10 |
| வெள்ளரிகள் | 10 |
| தக்காளி | 20 |
| கத்தரி | 20 |
| ஆலிவ் | 15 |
| முள்ளங்கி | 10 |
| ஆப்பிள்கள் | 30 |
| பேரிக்காய் | 34 |
| பிளம் | 22 |
| செர்ரி | 22 |
| கம்பு ரொட்டி | 45 |
| வெந்தயம் | 15 |
| கலவை | 10 |
| தண்ணீரில் முத்து பார்லி கஞ்சி | 22 |
| முழு பாஸ்தா | 38 |
| ஓட்-செதில்களாக | 40 |
| ரொட்டி சுருள்கள் | 45 |
| jujube | 30 |
உடல் செயல்பாடு மற்றும் நோயின் தீவிரத்தை கணக்கில் எடுத்துக்கொண்டு சிகிச்சையாளரால் இந்த பட்டியலை விரிவாக்க முடியும்.
நாட்டுப்புற வைத்தியம்
டைப் 2 நீரிழிவு நோய் (உணவு மற்றும் சிகிச்சை - சிக்கல்களின் வளர்ச்சியைத் தடுப்பதற்கும் நோயின் மேலும் வளர்ச்சியைத் தடுப்பதற்கும் தேவையான நிபந்தனைகள்) கூடுதலாக நாட்டுப்புற வைத்தியம் மூலம் கட்டுப்படுத்தலாம். அவற்றின் பயன்பாடு உங்கள் மருத்துவரிடம் விவாதிக்க பரிந்துரைக்கப்படுகிறது.
உடலில் வளர்சிதை மாற்ற செயல்முறையை இயல்பாக்கும் மற்றும் எடை இழப்புக்கு பங்களிக்கும் சமையல் வகைகள்:
- 0.4 எல் கொதிக்கும் நீரில், 70 மில்லி தேன் மற்றும் 40 கிராம் உலர் இலவங்கப்பட்டை (தூள்) கிளறவும். குளிரில் ஒரு நாளை வலியுறுத்துங்கள். பானம் 2 பரிமாறல்களாக பிரிக்கப்பட்டுள்ளது. காலையிலும் மாலையிலும் பயன்படுத்த. சிகிச்சையின் காலம் 14 நாட்கள் வரை.
- 0.5 எல் தண்ணீரில் நீராவி 10-12 பிசிக்கள். வளைகுடா இலைகள். 30 மில்லி 3 முறை உட்கொள்ளுங்கள். பாடநெறி 10 நாட்கள். 10 நாட்கள் இடைவெளியுடன் 3 படிப்புகளை நடத்துவது அவசியம்.
- தேயிலை இலைகளுக்கு பதிலாக, லிண்டன் பூக்களை வேகவைத்தல். ஒரு நாளைக்கு 2 தேநீர் கப் வரை குடிக்கவும்.

- 350 கிராம் பூண்டு மற்றும் வோக்கோசு மற்றும் 100 கிராம் எலுமிச்சை அனுபவம் ஆகியவற்றை இறுதியாக நறுக்கவும். குளிரில் 14 நாட்கள் வரை கிளறி வற்புறுத்துங்கள். ஒரு நாளைக்கு 10-12 மி.கி.
- 1 லிட்டர் தண்ணீரில் (4 மணி நேரம்) 20 கிராம் பீன்ஸ் வேகவைக்கவும். ஒரு நாளைக்கு 300 மில்லி வரை உட்கொள்ளுங்கள் (பகுதிகளாக பிரிக்கலாம்). சிகிச்சையின் காலம் 31 நாட்கள்.
- தேயிலைக்கு பதிலாக தயாரிக்கப்பட்ட பானங்கள் (ஒரு நாளைக்கு 400 மில்லி குடிக்கவும்):
- செயின்ட் ஜான்ஸ் வோர்ட், கெமோமில், புளுபெர்ரி,
- ஆஸ்பென் பட்டை,
- பீன் இலை
- முழு இலவங்கப்பட்டை.
சகிப்பின்மை அல்லது ஒவ்வாமை எதிர்விளைவின் முன்னிலையில், பானங்கள் உணவில் இருந்து விலக்கப்படுகின்றன.
உடல் செயல்பாடு
எடையில் எந்தப் பிரச்சினையும் இல்லாவிட்டாலும், உடல் உடற்பயிற்சிகளின் இருப்பு செய்யப்பட வேண்டும். இதயம், இரத்த நாளங்கள் மற்றும் சுவாச உறுப்புகளின் வேலையை இயல்பாக்குவதற்கும், உடலின் ஒட்டுமொத்த நிலையை ஒட்டுமொத்தமாக நிலைப்படுத்தவும் உடற்பயிற்சி உங்களை அனுமதிக்கிறது.
வகுப்புகளின் போது, சுமைகளை சரியாக கணக்கில் எடுத்துக்கொள்வது முக்கியம், ஏனெனில் அதிகரித்த கலோரி எரிப்பு விரைவாக பசிக்கு வழிவகுக்கிறது, மேலும் உடற்பயிற்சியின் பின்னர் உணவு குளுக்கோஸின் பெரிய வெளியீட்டில் இரத்தத்தில் உறிஞ்சப்படுகிறது.
நீரிழிவு நோய்க்கு பரிந்துரைக்கப்பட்ட விளையாட்டு:
- டம்பல் பயிற்சிகள்
- பூங்காவில் நடக்கிறது அல்லது ஒளி ஓடுகிறது,
- சைக்கிள் ஓட்டுதல்,
- நீச்சல்

- யோகா
- அமைதியான நடனம்.
கலந்துகொள்ளும் நிபுணருடன் தொழில் வகை பற்றி விவாதிக்க பரிந்துரைக்கப்படுகிறது. அத்துடன் நடைமுறைக்கு தேவையான நேரத்தை செலவிடுவது.
நோய் சிக்கல்கள்
ஒரு நோய் தாமதமான கட்டத்தில் கண்டறியப்பட்டால், போதிய சிகிச்சை அல்லது நோயாளி ஒரு நிபுணரின் பரிந்துரைகளைப் பின்பற்றவில்லை, ஆபத்தான சிக்கல்கள் உருவாகலாம்:
- அதைப்பு. எடிமா வெளியே மட்டுமல்ல (கைகள், கால்கள், முகம்) மட்டுமல்லாமல், உடலுக்குள்ளும் உருவாகலாம். அறிகுறியின் வளர்ச்சிக்கு என்ன உதவியது என்பதைப் பொறுத்து. இது இதயம் அல்லது சிறுநீரக செயலிழப்பின் வளர்ச்சியாக இருக்கலாம், இது நீரிழிவு நோயின் சிக்கலாகவும் உருவாகிறது.
- கால்களில் புண். அறிகுறி ஆரம்பத்தில் அதிகரித்த உடல் உழைப்புடன் உள்ளது. நோயின் வளர்ச்சியுடன், இரவில் வலி தொந்தரவு செய்யப்படுகிறது. கூடுதலாக, முனைகளின் உணர்வின்மை மற்றும் தற்காலிக உணர்திறன் இழப்பு ஆகியவை தோன்றும். ஒருவேளை எரியும் உணர்வு.
- புண்களின் தோற்றம். அதிக சர்க்கரை உள்ளடக்கம் காரணமாக, காயங்கள் மோசமாகவும் நீண்ட காலமாகவும் குணமாகும், இது திறந்த புண்களின் வளர்ச்சிக்கு வழிவகுக்கிறது. காயம் முழுவதுமாக குணமடையும் வரை சிறிய வெட்டுக்களைக் கூட கவனமாக நடத்த வேண்டும் என்று சிகிச்சையாளர் பரிந்துரைக்கிறார்.
- குடலிறக்கம் வளர்ச்சி. நீரிழிவு நோயால், பாத்திரங்களின் நிலை தொந்தரவு செய்யப்படுகிறது, இது அவற்றின் அடைப்புக்கு வழிவகுக்கும். பெரும்பாலும், இந்த நிகழ்வு கைகால்களில் குறிப்பிடப்பட்டுள்ளது. இரத்த உறைவு உருவாகியதன் விளைவாக, ஆக்ஸிஜன் மற்றும் ஊட்டச்சத்துக்கள் கொண்ட புதிய இரத்தம் மணிக்கட்டு / பாதத்தில் நுழையாது. திசு இறக்கிறது. ஆரம்பத்தில் சிவத்தல் வலி மற்றும் வீக்கத்துடன் ஏற்படுகிறது. சிகிச்சை இல்லை என்றால், மேலும் நீல நிறமாக மாறும். கைகால்கள் வெட்டப்படுகின்றன.
- அழுத்தத்தை அதிகரிக்கவும் குறைக்கவும். பலவீனமான சிறுநீரக செயல்பாடு காரணமாக அழுத்தம் குறிகாட்டியின் மதிப்பில் மாற்றம் பெரும்பாலும் நிகழ்கிறது.
- கோமா. குளுக்கோஸ் செறிவு கூர்மையாக அதிகரிப்பது அல்லது குறைவது (இன்சுலின் அதிகப்படியான அளவு காரணமாக) இந்த நிலை ஏற்படலாம். அல்லது கொழுப்பு உயிரணுக்களிலிருந்து ஆற்றல் உருவாகும் போது உற்பத்தி செய்யப்படும் நச்சுகளால் உடலில் கடுமையான விஷம் ஏற்படுவதால். இந்த வழக்கில், நோயாளி குளிர் மற்றும் ஒட்டும் வியர்வையால் மூடப்பட்டிருக்கிறார், பேச்சு மந்தமாகவும் மயக்கமாகவும் மாறும். குளுக்கோஸின் அதிகரிப்புடன், அசிட்டோனின் துர்நாற்றம் தோன்றும். பின்னர் நனவு இழப்பு உள்ளது. உதவி இல்லாமல், விரைவான மரணம் சாத்தியமாகும்.
- பார்வைக் குறைபாடு. கண் மற்றும் நரம்புகளின் திசுக்களின் ஊட்டச்சத்து குறைவாக இருப்பதால். ஆரம்பத்தில், புள்ளிகள், முக்காடு எழுகின்றன, படிப்படியாக முழுமையான குருட்டுத்தன்மை உருவாகலாம்.
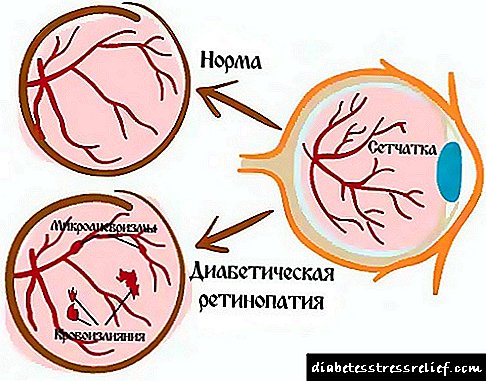
- சிறுநீரக செயல்பாடு பலவீனமடைகிறது. உறுப்பு மீது பெரிய சுமை இருப்பதால், சிறுநீரக செயலிழப்பு உருவாகிறது.
நீரிழிவு சிகிச்சையில், விளைவுகளின் வளர்ச்சியைத் தவிர்க்கலாம். சிக்கல்களின் வளர்ச்சியின் தொடக்கத்தை சரியான நேரத்தில் தீர்மானிப்பது அவற்றின் மேலும் முன்னேற்றத்தை நீக்கும்.
வகை 2 நீரிழிவு நோய்க்கான மருத்துவ வழிகாட்டுதல்கள்
நீரிழிவு நோய் கண்டறியப்பட்டால், சிகிச்சையாளரிடம் அவசர முறையீடு மற்றும் சர்க்கரை பரிசோதனை அவசியம். நோயை உறுதிப்படுத்தும்போது, நீங்கள் ஒரு முழு பரிசோதனைக்கு உட்படுத்த வேண்டும். அடுத்து, நீங்கள் சிகிச்சை நிபுணரின் அனைத்து சந்திப்புகளையும் பின்பற்ற வேண்டும் (உணவு, மருந்து, உடற்பயிற்சி). இரத்தத்தில் சர்க்கரையின் செறிவு இருப்பதை உறுதிப்படுத்திக் கொள்ளுங்கள். நிலை மாறினால், கலந்துகொள்ளும் மருத்துவர் சிகிச்சையை சரிசெய்ய வேண்டும்.
நீரிழிவு நோய் படிப்படியாக உருவாகலாம் மற்றும் ஏற்கனவே நடுத்தர நிலையில் கண்டறியப்படலாம். வகை 2 உடன், சிகிச்சையின் அடிப்படை உணவு. மேம்பட்ட வடிவத்துடன், மருந்து அல்லது இன்சுலின் ஊசி அவசியம்.
கட்டுரை வடிவமைப்பு: மிலா ஃப்ரீடான்