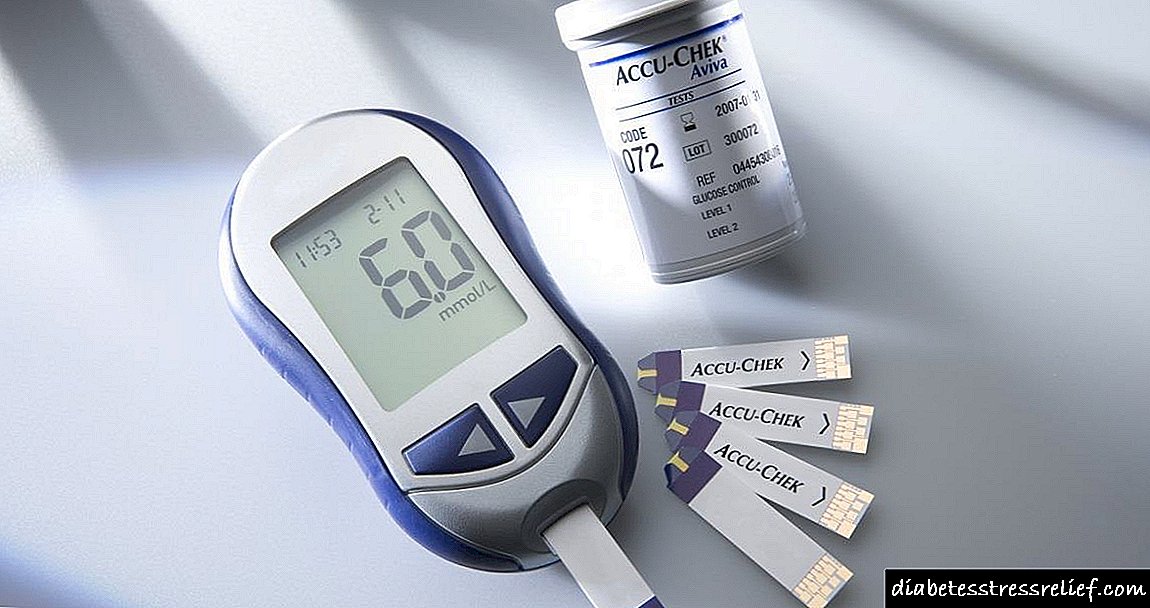
கிளைகாட் மருந்து: பயன்பாட்டிற்கான வழிமுறைகள்
30 மி.கி மாற்றியமைக்கப்பட்ட வெளியீட்டு மாத்திரைகள்
ஒரு டேப்லெட்டில் உள்ளது
செயலில் உள்ள பொருள் - gliclazide 30 மிகி
Excipients: ஹைப்ரோமெல்லோஸ் (4000 **), ஹைப்ரோமெல்லோஸ் (100 **)
கால்சியம் கார்பனேட், லாக்டோஸ் மோனோஹைட்ரேட், கூழ்மப்பிரிவு சிலிக்கான் டை ஆக்சைடு, மெக்னீசியம் ஸ்டீரேட்
** ஹைப்ரோமெல்லோஸின் 2% (மீ / வி) அக்வஸ் கரைசலுக்கான பெயரளவு பாகுத்தன்மையின் மதிப்பு
ஓவல் மாத்திரைகள், வெள்ளை முதல் கிட்டத்தட்ட வெள்ளை வரை, சற்று பைகோன்வெக்ஸ்
மருந்தியல் சிகிச்சை குழு
நீரிழிவு சிகிச்சைக்கான வழிமுறைகள். வாய்வழி நிர்வாகத்திற்கான சர்க்கரை குறைக்கும் மருந்துகள். சல்போனிலூரியாக்களின் வழித்தோன்றல்கள். gliclazide
ATX குறியீடு A10VB09
மருந்தியல் நடவடிக்கை
மருந்தியக்கத்தாக்கியல்
உறிஞ்சுதல் மற்றும் விநியோகம்
மருந்தை உள்ளே எடுத்துக் கொண்ட பிறகு, இரைப்பைக் குழாயிலிருந்து கிளிக்லாசைடு முழுமையாக உறிஞ்சப்படுகிறது. நிர்வாகத்திற்குப் பிறகு முதல் 6 மணி நேரத்தில் பிளாஸ்மாவில் கிளிக்லாசைட்டின் செறிவு படிப்படியாக அதிகரிக்கிறது மற்றும் 6 முதல் 12 மணி வரை நீடிக்கும் ஒரு பீடபூமியை அடைகிறது. தனிப்பட்ட மாறுபாடு ஒப்பீட்டளவில் குறைவாக உள்ளது. உறிஞ்சும் அளவை உண்பது பாதிக்காது. விநியோக அளவு சுமார் 30 லிட்டர். பிளாஸ்மா புரத பிணைப்பு தோராயமாக 95% ஆகும். Gliclada® என்ற மருந்தின் ஒரு தினசரி டோஸ் 24 மணி நேரத்திற்கும் மேலாக இரத்த பிளாஸ்மாவில் கிளைகிளாஸைடு செறிவு பராமரிப்பதை உறுதி செய்கிறது.
கிளிக்லாசைடு முதன்மையாக கல்லீரலில் வளர்சிதை மாற்றப்படுகிறது. இதன் விளைவாக வளர்சிதை மாற்றங்களுக்கு மருந்தியல் செயல்பாடு இல்லை. 120 மி.கி வரை எடுக்கப்பட்ட டோஸ் மற்றும் பிளாஸ்மாவில் உள்ள மருந்தின் செறிவு ஆகியவற்றுக்கு இடையிலான உறவு நேரத்தை ஒரு நேரியல் சார்பு ஆகும்.
கிளிக்லாசைட்டின் அரை ஆயுள் (டி 1/2) 12-20 மணி நேரம். இது முக்கியமாக சிறுநீரகங்களால் வளர்சிதை மாற்ற வடிவில் வெளியேற்றப்படுகிறது, 1% க்கும் குறைவானது சிறுநீரில் மாறாமல் வெளியேற்றப்படுகிறது.
சிறப்பு மருத்துவ நிகழ்வுகளில் பார்மகோகினெடிக்ஸ்
வயதானவர்களில், பார்மகோகினெடிக் அளவுருக்களில் மருத்துவ ரீதியாக குறிப்பிடத்தக்க மாற்றங்கள் எதுவும் கண்டறியப்படவில்லை.
பார்மாகோடைனமிக்ஸ்
க்ளிக்லாடா® என்பது இரண்டாம் தலைமுறையின் சல்போனிலூரியா வழித்தோன்றல்களின் குழுவிலிருந்து வந்த வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்து ஆகும், இது ஒரு எண்டோசைக்ளிக் பிணைப்புடன் N- கொண்ட ஹீட்டோரோசைக்ளிக் வளையத்தின் முன்னிலையில் ஒத்த மருந்துகளிலிருந்து வேறுபடுகிறது.
கிளைகேடா R செல்கள் கொண்ட லாங்கர்ஹான்ஸ் தீவுகளால் இன்சுலின் சுரப்பைத் தூண்டுவதன் மூலம் இரத்த குளுக்கோஸைக் குறைக்கிறது. இரண்டு வருட சிகிச்சையின் பின்னர், போஸ்ட்ராண்டியல் இன்சுலின் அளவின் அதிகரிப்பு மற்றும் சி-பெப்டைட்களின் சுரப்பு உள்ளது. டைப் 2 நீரிழிவு நோயில், குளுக்கோஸ் உட்கொள்ளலுக்கு பதிலளிக்கும் வகையில் மருந்து இன்சுலின் சுரப்பின் ஆரம்ப உச்சத்தை மீட்டெடுக்கிறது மற்றும் இன்சுலின் சுரக்கத்தின் இரண்டாம் கட்டத்தை மேம்படுத்துகிறது. உணவு உட்கொள்ளல் மற்றும் குளுக்கோஸ் நிர்வாகம் காரணமாக தூண்டுதலுக்கு பதிலளிக்கும் வகையில் இன்சுலின் சுரப்பில் குறிப்பிடத்தக்க அதிகரிப்பு காணப்படுகிறது.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை பாதிப்பதைத் தவிர, கிளைகிளாடா மைக்ரோசர்குலேஷனில் ஒரு விளைவைக் கொண்டுள்ளது. இந்த மருந்து சிறிய இரத்த நாள த்ரோம்போசிஸின் அபாயத்தை குறைக்கிறது, இது நீரிழிவு நோயின் சிக்கல்களின் வளர்ச்சியில் ஈடுபடக்கூடிய இரண்டு வழிமுறைகளை பாதிக்கிறது: பிளேட்லெட் திரட்டுதல் மற்றும் ஒட்டுதல் ஆகியவற்றின் பகுதியளவு தடுப்பு மற்றும் பிளேட்லெட் செயல்படுத்தும் காரணிகளின் செறிவு குறைதல் (பீட்டா-த்ரோம்போகுளோபூலின், த்ரோம்பாக்ஸேன் பி 2), அத்துடன் ஃபைப்ரினோலிடிக் மறுசீரமைப்பு வாஸ்குலர் எண்டோடெலியல் செயல்பாடு மற்றும் திசு பிளாஸ்மினோஜென் ஆக்டிவேட்டரின் அதிகரித்த செயல்பாடு.
அளவு மற்றும் நிர்வாகம்
இந்த மருந்து வயதுவந்த நோயாளிகளுக்கு மட்டுமே.
காலை உணவின் போது மெல்லாமல் டேப்லெட் (களை) எடுக்க பரிந்துரைக்கப்படுகிறது. அடுத்த நாளில் அடுத்த டோஸை நீங்கள் தவறவிட்டால், நீங்கள் அளவை அதிகரிக்க முடியாது.
கிளைகேடாவின் தினசரி டோஸ் 30 முதல் 120 மி.கி வரை (1 முதல் 4 மாத்திரைகள்). நோயாளியின் தனிப்பட்ட வளர்சிதை மாற்ற பதிலைப் பொறுத்து மருந்தின் அளவு தேர்ந்தெடுக்கப்படுகிறது.
பரிந்துரைக்கப்பட்ட தொடக்க டோஸ் ஒரு நாளைக்கு 30 மி.கி. பயனுள்ள குளுக்கோஸ் கட்டுப்பாட்டுடன், இந்த அளவை பராமரிப்பு சிகிச்சையாகப் பயன்படுத்தலாம்.
குளுக்கோஸ் அளவைக் கட்டுப்படுத்தாமல், மருந்தின் தினசரி அளவை படிப்படியாக 60, 90 அல்லது 120 மி.கி ஆக அதிகரிக்கலாம். ஒவ்வொரு டோஸ் அதிகரிப்புக்கும் இடையிலான இடைவெளி குறைந்தது 1 மாதமாக இருக்க வேண்டும், 2 வார நிர்வாகத்திற்குப் பிறகு குளுக்கோஸ் அளவு குறையாத நோயாளிகளைத் தவிர. இதுபோன்ற சந்தர்ப்பங்களில், சிகிச்சையின் தொடக்கத்திற்கு 2 வாரங்களுக்குப் பிறகு அளவை அதிகரிக்க முடியும். அதிகபட்சமாக பரிந்துரைக்கப்பட்ட டோஸ் ஒரு நாளைக்கு 120 மி.கி.
80 மி.கி கிளைகிளாஸைடு மாத்திரைகளிலிருந்து கிளைகாட் மாற்றியமைக்கப்பட்ட வெளியீட்டு மாத்திரைகளுக்கு மாறுகிறது®
நோயாளியின் இரத்தத்தில் உள்ள குளுக்கோஸ் செறிவை 80 மி.கி கிளைகோஸ்லைடு மாத்திரைகளுடன் திறம்பட கட்டுப்படுத்தினால், அவற்றை கிளைகோலாடாவுடன் மாற்றலாம், 1 மாத்திரை கிளைகோஸ்லைடு 80 மி.கி = கிளைக்லாடாவின் 1 மாத்திரை என்ற விகிதத்தில்.
மற்றொரு இரத்தச் சர்க்கரைக் குறைவு மருந்திலிருந்து கிளைகிளாட்டுக்கு மாறுகிறது®
மாற்றத்தின் பின்னர், முந்தைய மருந்தின் அளவு மற்றும் அரை ஆயுள் ஆகியவற்றைக் கருத்தில் கொள்ள வேண்டும். ஒரு மாற்றம் காலம் பொதுவாக தேவையில்லை. கிளைகிளாடா என்ற மருந்தை ஏற்றுக்கொள்வது 30 மி.கி உடன் தொடங்க வேண்டும், அதைத் தொடர்ந்து வளர்சிதை மாற்ற எதிர்வினைகளைப் பொறுத்து சரிசெய்தல் செய்யப்பட வேண்டும்.
இரண்டு மருந்துகளின் சேர்க்கை விளைவைத் தவிர்ப்பதற்காக, நீண்ட அரை ஆயுளுடன் சல்போனிலூரியா குழுவின் பிற மருந்துகளிலிருந்து மாறும்போது, பல நாட்கள் மருந்து இல்லாத காலம் தேவைப்படலாம்.
இதுபோன்ற சந்தர்ப்பங்களில், கிளைகிளாட் மாத்திரைகளுக்கான மாற்றம் பரிந்துரைக்கப்பட்ட ஆரம்ப டோஸ் 30 மி.கி உடன் தொடங்க வேண்டும், அதைத் தொடர்ந்து வளர்சிதை மாற்ற எதிர்வினையைப் பொறுத்து ஒரு கட்ட அளவு அதிகரிக்கும்.
பிற ஆண்டிடியாபெடிக் மருந்துகளுடன் இணைந்து பயன்படுத்தவும்
கிளிகலாடாவை பிகுவானைடுகள், ஆல்பா-குளுக்கோசிடேஸ் தடுப்பான்கள் அல்லது இன்சுலின் உடன் பரிந்துரைக்கலாம். இன்சுலின் ஒரே நேரத்தில் நிர்வாகம் ஒரு மருத்துவரின் கடுமையான மேற்பார்வையின் கீழ் தொடங்கப்பட வேண்டும்.
வயதான நோயாளிகள் (65 வயதுக்கு மேற்பட்டவர்கள்)
65 வயதிற்கு உட்பட்ட நோயாளிகளுக்கு அதே அளவிலேயே மருந்து பரிந்துரைக்கப்படுகிறது.
லேசான அல்லது மிதமான பலவீனமான சிறுநீரக செயல்பாடு உள்ள நோயாளிகளில், மருந்து வழக்கமான அளவுகளில் பரிந்துரைக்கப்படுகிறது.
இரத்தச் சர்க்கரைக் குறைவின் அதிக ஆபத்து உள்ள நோயாளிகள்: ஊட்டச்சத்து குறைபாடுடன், கடுமையான அல்லது மோசமாக ஈடுசெய்யப்பட்ட எண்டோகிரைன் கோளாறுகள் (ஹைப்போபிட்யூட்டரிஸம், ஹைப்போ தைராய்டிசம், அட்ரினோகார்டிகோட்ரோபிக் ஹார்மோன் இல்லாமை), நீண்ட மற்றும் / அல்லது அதிக அளவு கார்டிகோஸ்டீராய்டு சிகிச்சையின் பின்னர், கடுமையான இருதய நோய்களுடன் சிகிச்சையைத் தொடங்க பரிந்துரைக்கப்படுகிறது. தினசரி டோஸ் 30 மி.கி.
பக்க விளைவுகள்
இரத்தச் சர்க்கரைக் குறைவு (ஒழுங்கற்ற உட்கொள்ளல் அல்லது உணவைத் தவிர்ப்பது): தலைவலி, கடுமையான பசி, குமட்டல், வாந்தி, சோர்வு, தூக்கக் கலக்கம், கிளர்ச்சி, குழப்பம், ஆக்கிரமிப்பு, கவனத்தின் செறிவு, எதிர்வினை, மனச்சோர்வு, உதவியற்ற தன்மை, காட்சி மற்றும் பேச்சு கோளாறுகள் , அஃபாசியா, பரேசிஸ், நடுக்கம், உணர்திறன் குறைதல், தலைச்சுற்றல், பிராடி கார்டியா, வலிப்பு, சுய கட்டுப்பாடு இழப்பு, மயக்கம், ஆழமற்ற சுவாசம், நனவு இழப்பு, மயக்கம், கோமா மற்றும் மரணத்திற்கு வழிவகுக்கும். அட்ரினெர்ஜிக் அறிகுறிகள் சாத்தியம்: ஒட்டும் வியர்வை, பதட்டம், டாக்ரிக்கார்டியா, அதிகரித்த இரத்த அழுத்தம், இதயத்தில் வலி, அரித்மியா
வயிற்று வலி, குமட்டல், வாந்தி, வயிற்றுப்போக்கு, மலச்சிக்கல் (காலை உணவின் போது மருந்து உட்கொள்வதன் மூலம் குறைக்க முடியும்)
கல்லீரல் நொதிகளின் (ALT, AST, அல்கலைன் பாஸ்பேடேஸ்), ஹெபடைடிஸ் (அரிதாக), ஹைபோநெட்ரீமியா
தோல் சொறி, அரிப்பு, யூர்டிகேரியா, ஆஞ்சியோடீமா, எரித்மா, மேக்குலோபாபுலர் தடிப்புகள், புல்லஸ் எதிர்வினைகள் (ஸ்டீவன்ஸ்-ஜான்சன் நோய்க்குறி, நச்சு எபிடெர்மல் நெக்ரோலிசிஸ் போன்றவை)
இரத்த சோகை, லுகோபீனியா, த்ரோம்போசைட்டோபீனியா, கிரானுலோசைட்டோபீனியா, பான்சிட்டோபீனியா (மருந்து திரும்பப் பெற்ற பிறகு மீளக்கூடியது)
இரத்தக் குளுக்கோஸின் மாற்றங்கள் காரணமாக, குறிப்பாக சிகிச்சையின் ஆரம்பத்தில், நிலையற்ற பார்வைக் குறைபாடு
முரண்
க்ளிக்லாசைடு அல்லது மருந்தின் துணைக் கூறுகளில் ஒன்று, அத்துடன் சல்போனிலூரியா குழு அல்லது சல்போனமைடுகளின் பிற மருந்துகளுக்கு அறியப்பட்ட ஹைபர்சென்சிட்டிவிட்டி
வகை 1 நீரிழிவு நோய்
நீரிழிவு கெட்டோஅசிடோசிஸ், பிரிகோமாடோசிஸ் மற்றும் நீரிழிவு கோமா
கடுமையான சிறுநீரக அல்லது கல்லீரல் செயலிழப்பு
கர்ப்பம் மற்றும் பாலூட்டுதல்
மருந்து இடைவினைகள்
ஹைப்போகிளைசீமியாவின் ஆபத்து தொடர்பாக, இரத்தச் சர்க்கரைக் குறைவு கோமா வரை, கிளிக்லாசைடு மற்றும் மைக்கோனசோலின் ஒருங்கிணைந்த பயன்பாடு முரணாக உள்ளது.
இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து காரணமாக பினில்புட்டாசோன் மற்றும் ஆல்கஹால் ஆகியவற்றுடன் ஒரே நேரத்தில் பயன்படுத்த கிளைகிளாஸைடு பரிந்துரைக்கப்படவில்லை. மருந்துடன் சிகிச்சையளிக்கும் காலகட்டத்தில், ஆல்கஹால் குடிப்பதைத் தவிர்ப்பது மற்றும் ஆல்கஹால் கொண்ட மருந்துகளை உட்கொள்வது அவசியம்.
இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் தொடர்பாக, மற்ற குழுக்களின் (இன்சுலின், அகார்போஸ், பிகுவானைடுகள்), பீட்டா-தடுப்பான்கள், ஃப்ளூகோனசோல், ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் தடுப்பான்கள் (கேப்டோபிரில், என்லாபிரில்), மற்றும் எச் 2 ஏற்பி எதிரிகளின் கிளிக்லாசைடு மற்றும் ஆண்டிடியாபெடிக் மருந்துகளை பரிந்துரைக்கும்போது எச்சரிக்கையாக இருக்க வேண்டும். (IMAO), சல்போனமைடுகள் மற்றும் ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள்.
இரத்த குளுக்கோஸ் அதிகரிக்கும் அபாயம் காரணமாக கிளிக்லாசைடு மற்றும் டானாசோலின் தொடர்ச்சியான பயன்பாடு பரிந்துரைக்கப்படவில்லை. தேவைப்பட்டால், அத்தகைய கலவையை நியமிப்பது இரத்தத்திலும் சிறுநீரிலும் உள்ள குளுக்கோஸின் அளவை கவனமாக கண்காணிக்க வேண்டும், மேலும் சில சந்தர்ப்பங்களில், டானசோலுடன் சிகிச்சையளிக்கும் போது மற்றும் அதற்குப் பிறகு கிளிக்லாஸைட்டின் அளவை சரிசெய்யவும்.
ஹைப்பர் கிளைசீமியாவை உருவாக்கும் அபாயத்தைக் கருத்தில் கொண்டு, க்ளிக்லாசைடை குளோர்பிரோமசைனுடன் இணைக்கும்போது எச்சரிக்கையாக இருக்க வேண்டும் (ஒரு நாளைக்கு> 100 மி.கி. ஒரு டோஸில், பிந்தையது இன்சுலின் சுரப்பு குறைகிறது). குளோர்பிரோமசைன் சிகிச்சையின் காலத்திற்கு, க்ளிக்லாசைட்டின் அளவை சரிசெய்தல் தேவைப்படலாம்.
குளுக்கோகார்டிகோஸ்டீராய்டுகள் (முறையான மற்றும் உள்ளூர் பயன்பாட்டிற்கு: உள்விழி, துணை அல்லது தோலடி, மலக்குடல்) மற்றும் டெட்ராகோசாக்டைடுகள், கிளைகோஸ்லாசைடுடன் ஒன்றாக எடுத்துக் கொள்ளும்போது, இரத்த குளுக்கோஸ் அளவை அதிகரிக்கும் மற்றும் கார்போஹைட்ரேட் சகிப்புத்தன்மை குறைவதால், கெட்டோசிஸை ஏற்படுத்தும். சிகிச்சையின் போது மற்றும் குளுக்கோகார்டிகாய்டு சிகிச்சையின் பின்னர், க்ளிக்லாசைட்டின் அளவை சரிசெய்தல் தேவைப்படலாம்.
ஹைப்பர் கிளைசீமியா உருவாகும் அபாயத்தின் காரணமாக கிளிக்லாஸைடை ரிட்டோட்ரின், சல்பூட்டமால் மற்றும் டெர்ட்புடலின் (நரம்பு வழியாக) இணைந்து பயன்படுத்துவதில் எச்சரிக்கையாக இருக்க வேண்டும். தேவைப்பட்டால், இன்சுலின் சிகிச்சைக்குச் செல்லுங்கள்.
ஆன்டிகோகுலண்டுகளுடன் (வார்ஃபரின், முதலியன) கிளிக்லாசைடு ஒருங்கிணைந்த பயன்பாட்டின் மூலம், ஆன்டிகோகுலண்ட் விளைவின் அதிகரிப்பு காணப்படலாம்.
சிறப்பு வழிமுறைகள்
நோயாளி (காலை உணவு உட்பட) வழக்கமாக உணவை உட்கொள்வதன் மூலம் மட்டுமே மருந்து பரிந்துரைக்கப்பட வேண்டும்.
ஹைபோகிளைசீமியாவின் ஆபத்து குறைந்த கலோரி உணவுடன் அதிகரிக்கிறது, நீண்ட அல்லது அதிக உடல் உழைப்பு, ஆல்கஹால் குடித்தல் அல்லது பல இரத்தச் சர்க்கரைக் குறைவு மருந்துகளின் ஒருங்கிணைந்த பயன்பாட்டின் போது.
இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைக் கருத்தில் கொண்டு, நீங்கள் தவறாமல் கார்போஹைட்ரேட்டுகளை உட்கொள்ள பரிந்துரைக்கப்படுகிறது (உணவு தாமதமாக எடுத்துக் கொள்ளப்பட்டால், போதிய உணவு உட்கொள்ளாவிட்டால், அல்லது உணவில் குறைந்த கார்போஹைட்ரேட் உள்ளடக்கம் இருந்தால்).
சல்போனிலூரியா வழித்தோன்றல்களின் பயன்பாட்டிற்குப் பிறகு இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம். சில சந்தர்ப்பங்கள் தீவிரமானவை மற்றும் நீண்ட காலமாக இருக்கலாம். மருத்துவமனையில் அனுமதிக்கப்படலாம், மேலும் குளுக்கோஸும் பல நாட்களுக்கு தேவைப்படலாம்.
இரத்தச் சர்க்கரைக் குறைவு அத்தியாயங்களை உருவாக்கும் அபாயத்தைக் குறைக்க, நோயாளியின் கவனமாக அறிவுறுத்தல் தேவை.
இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிக்கும் காரணிகள்:
அளவுக்கும் அதிகமான
சிறுநீரக மற்றும் கல்லீரல் செயலிழப்பு: கல்லீரல் அல்லது கடுமையான சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு கிளிக்லாசைட்டின் மருந்தகவியல் மற்றும் மருந்தியல் பண்புகள் மாறக்கூடும். அத்தகைய நோயாளிகளுக்கு ஏற்படும் இரத்தச் சர்க்கரைக் குறைப்பு அத்தியாயங்கள் நீண்ட காலமாக இருக்கலாம், எனவே பொருத்தமான கண்காணிப்பு நடத்தப்பட வேண்டும்.
நோயாளிக்கு உணவுப்பழக்கத்தின் முக்கியத்துவம், வழக்கமான உடல் செயல்பாடுகளின் அவசியம் மற்றும் இரத்த குளுக்கோஸ் அளவை தொடர்ந்து கண்காணித்தல் குறித்து தெரிவிக்க வேண்டும். நோயாளிகள் மற்றும் அவர்களது குடும்பங்கள் இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை விளக்க வேண்டும், அதன் அறிகுறிகள், சிகிச்சை முறைகள் மற்றும் இந்த சிக்கலின் வளர்ச்சிக்கு முந்திய காரணிகளைப் பற்றி பேச வேண்டும்.
மோசமான இரத்த குளுக்கோஸ் கட்டுப்பாடு
ஆண்டிடியாபெடிக் சிகிச்சையைப் பெறும் நோயாளியின் இரத்தத்தில் குளுக்கோஸ் செறிவைக் கட்டுப்படுத்துவதன் செயல்திறன் பின்வரும் காரணிகளால் பாதிக்கப்படலாம்: காய்ச்சல், உடல் காயங்கள், நோய்த்தொற்றுகள் அல்லது அறுவை சிகிச்சை தலையீடுகள். சில சந்தர்ப்பங்களில், இன்சுலின் பரிந்துரைக்க வேண்டியது அவசியம்.
நீரிழிவு நோயின் முன்னேற்றம் அல்லது மருந்துக்கு பதிலளிப்பதில் குறைவு (சிகிச்சையின் விளைவின் இரண்டாம் நிலை பற்றாக்குறை) காரணமாக பல நோயாளிகளுக்கு கிளிக்லாசைடு உள்ளிட்ட எந்தவொரு வாய்வழி ஆண்டிடியாபெடிக் மருந்தின் இரத்தச் சர்க்கரைக் குறைவு காலப்போக்கில் குறைகிறது. சிகிச்சையின் விளைவின் இரண்டாம் நிலை இல்லாமை பற்றிய முடிவை போதுமான அளவு சரிசெய்தலுக்குப் பிறகும், நோயாளி ஒரு உணவைப் பின்பற்றினால் மட்டுமே முடியும்.
இரத்த குளுக்கோஸின் கட்டுப்பாட்டை மதிப்பிடும்போது, கிளைகேட்டட் ஹீமோகுளோபின் (அல்லது சிரை இரத்தத்தின் உண்ணாவிரத பிளாஸ்மாவில் குளுக்கோஸ்) அளவை அளவிட பரிந்துரைக்கப்படுகிறது.
குளுக்கோஸ் -6-பாஸ்பேட் டீஹைட்ரஜனேஸ் குறைபாடு உள்ள நோயாளிகளுக்கு சல்போனிலூரியா மருந்துகளை பரிந்துரைப்பது ஹீமோலிடிக் அனீமியாவுக்கு வழிவகுக்கும். குளுக்கோஸ் -6-பாஸ்பேட் டீஹைட்ரஜனேஸ் குறைபாடு உள்ள நோயாளிகளுக்கு கிளிக்லாஸைடு பரிந்துரைக்கும்போது எச்சரிக்கையாக இருக்க வேண்டும் மற்றும் வேறு வகுப்பின் மருந்துடன் மாற்று சிகிச்சையை கருத்தில் கொள்ள வேண்டும்.
பெறுநர்கள் பற்றிய சிறப்பு தகவல்
கிளிக்லாடாவில் லாக்டோஸ் உள்ளது. கேலக்டோஸ் சகிப்புத்தன்மை, லாப் லாக்டேஸ் குறைபாடு அல்லது குளுக்கோஸ்-கேலக்டோஸ் மாலாப்சார்ப்ஷன் போன்ற அரிதான மரபுசார்ந்த நோய்கள் உள்ள நோயாளிகள் இந்த மருந்தை உட்கொள்ளக்கூடாது.
வாகனங்களை ஓட்டும் திறன் அல்லது ஆபத்தான வழிமுறைகளில் மருந்தின் தாக்கத்தின் அம்சங்கள்
வாகனங்கள் அல்லது பிற வழிமுறைகளை ஓட்டும்போது எச்சரிக்கையாக இருக்க வேண்டும், குறிப்பாக சிகிச்சையின் ஆரம்பத்தில்.
அளவுக்கும் அதிகமான
அறிகுறிகள்: மிதமான முதல் கடுமையான இரத்தச் சர்க்கரைக் குறைவு.
சிகிச்சை: நனவு இழப்பு அல்லது நரம்பியல் கோளாறுகளின் அறிகுறிகள் இல்லாமல் மிதமான இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள், கார்போஹைட்ரேட்டுகளின் உட்கொள்ளலை நீக்குதல், டோஸ் சரிசெய்தல் மற்றும் / அல்லது உணவில் மாற்றம். நோயாளி நிலையானவர் மற்றும் ஆபத்து இல்லாதவர் என்பதை மருத்துவர் உறுதி செய்யும் வரை கடுமையான மருத்துவ மேற்பார்வை தொடர வேண்டும்.
ஹைபோகிளைசீமியாவின் கடுமையான அத்தியாயங்கள், கோமா, வலிப்பு அல்லது பிற நரம்பியல் கோளாறுகளுடன், அவசர சிகிச்சை மற்றும் உடனடியாக மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும். இரத்தச் சர்க்கரைக் கோமா ஏற்பட்டால் அல்லது சந்தேகிக்கப்பட்டால், குளுக்ககோன் மற்றும் 50 மில்லி செறிவூட்டப்பட்ட குளுக்கோஸ் கரைசலை (20-30% நரம்பு வழியாக) உடனடியாக செலுத்த வேண்டும், பின்னர் 10% குளுக்கோஸ் கரைசலை ஒரு விகிதத்தில் தொடரவும், இது இரத்த குளுக்கோஸ் செறிவு 1 கிராம் / எல் அதிகமாக இருப்பதை உறுதி செய்கிறது . நோயாளி கடுமையான மருத்துவ மேற்பார்வையில் இருக்க வேண்டும். ஹீமோடையாலிசிஸ் பயனுள்ளதாக இல்லை.
மருந்தியல் குழு
வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்கள், சல்போனமைடுகள், யூரியா வழித்தோன்றல்கள். குறியீடு ATX A10V B09.
கிளைகிளாஸைடு என்பது வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்து, இது ஒரு சல்போனிலூரியா வழித்தோன்றல் ஆகும், இது நைட்ரஜனைக் கொண்ட ஒரு ஹீட்டோரோசைக்ளிக் வளையத்தின் முன்னிலையில் மற்ற மருந்துகளிலிருந்து வேறுபடுகிறது மற்றும் எண்டோசைக்ளிக் பிணைப்புகளைக் கொண்டுள்ளது.
லாங்கர்ஹான்ஸின் கணையத் தீவுகளின் செல்கள் மூலம் இன்சுலின் சுரப்பைத் தூண்டுவதால் கிளைகிளாஸைடு பிளாஸ்மா குளுக்கோஸ் அளவைக் குறைக்கிறது. போஸ்ட்ராண்டியல் இன்சுலின் அளவின் அதிகரிப்பு மற்றும் சி-பெப்டைட்டின் சுரப்பு மருந்து பயன்படுத்தப்பட்ட 2 ஆண்டுகளுக்குப் பிறகும் தொடர்கிறது. கிளிக்லாசைடு ஹீமோவாஸ்குலர் பண்புகளையும் கொண்டுள்ளது.
இன்சுலின் சுரப்பு மீதான விளைவு.
வகை II நீரிழிவு நோயாளிகளில், குளுக்கோஸ் உட்கொள்ளலுக்கு பதிலளிக்கும் விதமாக இன்சுலின் சுரப்பின் ஆரம்ப உச்சத்தை க்ளிக்லாசைடு மீட்டெடுக்கிறது மற்றும் இன்சுலின் சுரக்கத்தின் இரண்டாம் கட்டத்தை அதிகரிக்கிறது. இன்சுலின் சுரப்பில் குறிப்பிடத்தக்க அதிகரிப்பு உணவு உட்கொள்ளல் அல்லது குளுக்கோஸ் சுமைக்கு ஏற்ப நிகழ்கிறது.
நீரிழிவு நோயின் சிக்கல்களின் வளர்ச்சியில் ஈடுபடக்கூடிய இரண்டு வழிமுறைகள் காரணமாக கிளைகிளாஸைடு மைக்ரோத்ரோம்போசிஸைக் குறைக்கிறது:
- பிளேட்லெட் திரட்டல் மற்றும் ஒட்டுதலை ஓரளவு தடுக்கிறது, பிளேட்லெட் செயல்படுத்தும் குறிப்பான்களின் எண்ணிக்கையை குறைக்கிறது (β-thromboglobulin, thromboxane B 2)
- வாஸ்குலர் எண்டோடெலியத்தின் ஃபைப்ரினோலிடிக் செயல்பாட்டை பாதிக்கிறது (டிஆர்ஏ செயல்பாட்டை அதிகரிக்கிறது).
முதன்மை முனைப்புள்ளி முக்கிய மேக்ரோவாஸ்குலர் (இருதய மரணம், மரணம் அல்லாத மாரடைப்பு, மரணம் அல்லாத பக்கவாதம்) மற்றும் மைக்ரோவாஸ்குலர் (புதிய வழக்குகள் அல்லது மோசமான நெஃப்ரோபதி, ரெட்டினோபதி) நிகழ்வுகளைக் கொண்டிருந்தது.
மருத்துவ பரிசோதனைகளில் 11,140 நோயாளிகள் சேர்க்கப்பட்டனர். அறிமுக காலத்தின் 6 வாரங்களில், நோயாளிகள் தங்களது வழக்கமான சர்க்கரை குறைக்கும் சிகிச்சையை தொடர்ந்து மேற்கொண்டனர். பின்னர், ஒரு சீரற்ற கொள்கையின்படி, நோயாளிகளுக்கு ஒரு நிலையான கிளைசெமிக் கட்டுப்பாட்டு விதிமுறை (n = 5569) அல்லது கிளைகோஸ்லாசைடு, மாற்றியமைக்கப்பட்ட-வெளியீட்டு மாத்திரைகள் ஆகியவற்றின் நிர்வாகத்துடன் ஒரு விதிமுறை வழங்கப்பட்டது, இது தீவிர கிளைசீமியா கட்டுப்பாட்டுக்கான மூலோபாயத்தின் அடிப்படையில் (n = 5571). தீவிரமான கிளைசெமிக் கட்டுப்பாட்டுக்கான உத்தி, கிளிக்லாசைடு, மாற்றியமைக்கப்பட்ட வெளியீட்டைக் கொண்ட மாத்திரைகள், சிகிச்சையின் ஆரம்பத்திலிருந்தே அல்லது கிளிக்லாசைடு, மாற்றியமைக்கப்பட்ட வெளியீட்டைக் கொண்ட மாத்திரைகள், நிலையான சிகிச்சைக்கு பதிலாக (நோயாளி சேர்க்கப்பட்ட நேரத்தில் பெற்ற சிகிச்சை) அதிகபட்சமாக, பின்னர் அதிகபட்சமாக அளவை அதிகரிப்பதன் அடிப்படையில் அமைந்தது. தேவைப்பட்டால், மெட்ஃபோர்மின், அகார்போஸ், தியாசோலிடினியோன்ஸ் அல்லது இன்சுலின் போன்ற பிற சர்க்கரையை குறைக்கும் மருந்துகளுடன். நோயாளிகள் உன்னிப்பாகக் கண்காணிக்கப்பட்டு கண்டிப்பாக ஒரு உணவைப் பின்பற்றினர்.
கவனிப்பு 4.8 ஆண்டுகள் நீடித்தது. நிலையான கிளைசீமியா கட்டுப்பாட்டுடன் ஒப்பிடும்போது தீவிரமான கிளைசெமிக் கட்டுப்பாட்டுக்கான மூலோபாயத்தின் அடிப்படையாக இருந்த கிளிக்லாசைடு, மாற்றியமைக்கப்பட்ட வெளியீட்டு மாத்திரைகள் (HbAlc இன் சராசரி அடையப்பட்ட நிலை - 6.5%) (சராசரி அடையப்பட்ட HbAlc நிலை - 7.3%), குறிப்பிடத்தக்க ஒட்டுமொத்த குறைவு இருந்தது முக்கிய மேக்ரோ மற்றும் மைக்ரோவாஸ்குலர் சிக்கல்களின் 10% ஆபத்து ((HR) 0.90, 95% Cl 0.82, 0.98 p = 0.013, தீவிர கட்டுப்பாட்டு குழுவில் இருந்து 18.1% நோயாளிகள் குழுவில் இருந்து 20% நோயாளிகளுடன் ஒப்பிடும்போது நிலையான கட்டுப்பாடு). சிகிச்சையின் அடிப்படையில் கிளிக்லாசைடு, மாற்றியமைக்கப்பட்ட-வெளியீட்டு மாத்திரைகளை நியமிப்பதன் மூலம் தீவிரமான கிளைசெமிக் கட்டுப்பாட்டுக்கான மூலோபாயத்தின் நன்மைகள் பின்வருமாறு:
- முக்கிய நுண்ணுயிர் நிகழ்வுகளின் ஆபத்து 14% குறைந்துள்ளது (HR 0.86, 95% Cl 0.77, 0.97, ப = 0.014, 9.4% மற்றும் 10.9%),
- புதிய நிகழ்வுகளின் ஒப்பீட்டு ஆபத்தில் குறிப்பிடத்தக்க குறைவு அல்லது நெஃப்ரோபதியின் முன்னேற்றம் 21% (HR 0.79, 95% Cl 0.66 - 0.93, p = 0.006, 4.1% மற்றும் 5.2%),
- முதன்முறையாக நிகழ்ந்த மைக்ரோஅல்புமினுரியாவின் ஆபத்தில் குறிப்பிடத்தக்க 8% குறைப்பு (HR 0.92, 95% Cl 0.85 - 0.99, ப = 0.030, 34.9% மற்றும் 37.9%),
- சிறுநீரக நிகழ்வுகளின் ஆபத்து 11% குறைந்துள்ளது (HR 0.89, 95% Cl 0.83, 0.96, ப = 0.001, எதிராக 26.5%.
ஆய்வின் முடிவில், தீவிர கட்டுப்பாட்டு குழுவில் 65% மற்றும் 81.1% நோயாளிகள் (நிலையான கட்டுப்பாட்டு குழுவில் 28.8% மற்றும் 50.2% எதிராக) முறையே HbAlc ≤ 6.5% மற்றும் ≤ 7% ஐ அடைந்தனர். தீவிர கட்டுப்பாட்டு குழுவில் 90% நோயாளிகள் கிளிக்லாசைடு, மாற்றியமைக்கப்பட்ட வெளியீட்டைக் கொண்ட மாத்திரைகள் (சராசரி தினசரி டோஸ் 103 மி.கி), அவர்களில் 70% அதிகபட்ச தினசரி அளவை 120 மி.கி. க்ளிக்லாசைடு, மாற்றியமைக்கப்பட்ட வெளியீட்டு மாத்திரைகளை அடிப்படையாகக் கொண்ட தீவிர கிளைசெமிக் கட்டுப்பாட்டு குழுவில், நோயாளியின் உடல் எடை சீராக இருந்தது.
க்ளிக்லாசைடு, மாற்றியமைக்கப்பட்ட வெளியீட்டு மாத்திரைகள் ஆகியவற்றை அடிப்படையாகக் கொண்ட தீவிர கிளைசெமிக் கட்டுப்பாட்டுக்கான மூலோபாயத்தின் நன்மைகள் இரத்த அழுத்தத்தைக் குறைப்பதைப் பொறுத்தது அல்ல.
இரத்த பிளாஸ்மாவில் உள்ள கிளிக்லாசைட்டின் அளவு முதல் 6:00 போது உயர்ந்து, மருந்து நிர்வாகத்திற்குப் பிறகு ஆறு முதல் பன்னிரண்டு மணி நேரம் இருக்கும் ஒரு பீடபூமியை அடைகிறது.
தனிப்பட்ட ஏற்ற இறக்கங்கள் மிகக் குறைவு.
கிளைகிளாஸைடு முற்றிலும் உறிஞ்சப்படுகிறது. உறிஞ்சுதலின் வீதத்தையும் அளவையும் சாப்பிடுவது பாதிக்காது.
பிளாஸ்மா புரத பிணைப்பு தோராயமாக 95% ஆகும். 120 மி.கி வரை வரம்பில் எடுக்கப்பட்ட டோஸ் மற்றும் செறிவு நேர வளைவின் கீழ் உள்ள பகுதி ஆகியவற்றுக்கு இடையேயான உறவு நேரியல் ஆகும். விநியோக அளவு சுமார் 30 லிட்டர்.
கிளிக்லாசைடு கல்லீரலில் வளர்சிதை மாற்றப்பட்டு சிறுநீரில் வெளியேற்றப்படுகிறது; செயலில் உள்ள பொருளில் 1% க்கும் குறைவானது சிறுநீரில் மாறாமல் வெளியேற்றப்படுகிறது. பிளாஸ்மாவில் செயலில் வளர்சிதை மாற்றங்கள் இல்லை.
க்ளிக்லாசைட்டின் அரை ஆயுள் 12-20 மணி நேரம்.
வயதான நோயாளிகளில், மருந்தின் மருந்தியக்கவியலில் மருத்துவ ரீதியாக குறிப்பிடத்தக்க மாற்றங்கள் எதுவும் இல்லை.
கிளைக்லாடா என்ற மருந்தின் ஒற்றை டோஸ், மாற்றியமைக்கப்பட்ட வெளியீட்டைக் கொண்ட மாத்திரைகள், பிளாஸ்மாவில் கிளைகாசைட்டின் செறிவை 24 மணி நேரம் பராமரிக்கிறது.
வகை II நீரிழிவு நோய்:
- உணவு, உடற்பயிற்சி அல்லது எடை இழப்பு ஆகியவற்றால் மட்டுமே குளுக்கோஸ் அளவை இயல்பாக்குவது சாத்தியமில்லாத நிலையில் இரத்த குளுக்கோஸின் குறைவு மற்றும் கட்டுப்பாடு
- வகை II நீரிழிவு நோயின் சிக்கல்களைத் தடுப்பது: புதிய வழக்குகள் உட்பட டைப் II நீரிழிவு நோயாளிகளுக்கு மோசமான நெஃப்ரோபதி உள்ளிட்ட மேக்ரோ மற்றும் மைக்ரோவாஸ்குலர் சிக்கல்களின் அபாயத்தைக் குறைத்தல்.
உற்பத்தியாளர்
க்ர்கா, டி.டி. நோவோ மெஸ்டோ, ஸ்லோவேனியா
Šmarješka 6, 8501 நோவோ மெஸ்டோ, ஸ்லோவேனியா
கஜகஸ்தான் குடியரசில் தயாரிப்புகளின் (பொருட்களின்) தரம் குறித்த நுகர்வோரிடமிருந்து உரிமைகோரல்களை ஏற்றுக்கொள்ளும் அமைப்பின் முகவரி
க்ர்கா கஜகஸ்தான் எல்.எல்.பி, கஜகஸ்தான், 050059, அல்மாட்டி, அல்-ஃபராபி அவென்யூ 19, கட்டிடம் 1 பி,
பிற மருந்துகள் மற்றும் பிற வகையான தொடர்புகளுடன் தொடர்பு
மருந்துகளைப் பயன்படுத்தும் போது, ஒரே நேரத்தில் நிர்வாகம் ஹைப்போ- அல்லது ஹைப்பர் கிளைசீமியாவை ஏற்படுத்தக்கூடும், சிகிச்சையின் போது இரத்த குளுக்கோஸ் அளவை கவனமாக கண்காணிக்க வேண்டிய அவசியம் குறித்து சிடிட் நோயாளியை எச்சரிக்கிறார். இந்த மருந்துகளுடன் சிகிச்சையின் போது மற்றும் அதற்குப் பிறகு ஒரு இரத்தச் சர்க்கரைக் குறைவு மருந்தின் அளவை சரிசெய்தல் தேவைப்படலாம்.
மருந்துகள் இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிக்கும்
மைக்கோனசோல் (முறையான பயன்பாட்டிற்கு, ஓரோமூகஸ் ஜெல்) இரத்தச் சர்க்கரைக் குறைவு அல்லது கோமாவின் அறிகுறிகளின் சாத்தியமான வளர்ச்சியுடன் இரத்தச் சர்க்கரைக் குறைவு விளைவை மேம்படுத்துகிறது.
பரிந்துரைக்கப்பட்ட சேர்க்கைகள் இல்லை
ஃபெனில்புட்டாசோன் (முறையான பயன்பாட்டிற்கு) சல்போனிலூரியாவின் இரத்தச் சர்க்கரைக் குறைவு விளைவை மேம்படுத்துகிறது (பிளாஸ்மா புரதங்களுடன் அதன் இணைப்பை மாற்றுகிறது மற்றும் / அல்லது அதன் வெளியீட்டைக் குறைக்கிறது). மற்றொரு அழற்சி எதிர்ப்பு மருந்தைப் பயன்படுத்துவது நல்லது, மேலும் சுய கட்டுப்பாட்டின் தேவை மற்றும் முக்கியத்துவத்திற்கு நோயாளியின் கவனத்தை ஈர்க்கிறது. தேவைப்பட்டால், அழற்சி எதிர்ப்பு மருந்து சிகிச்சையின் போதும் அதற்குப் பிறகும் கிளைகாட்டின் அளவு கட்டுப்படுத்தப்படுகிறது.
ஆல்கஹால் ஹைப்போகிளைசெமிக் எதிர்வினையை மேம்படுத்துகிறது (ஈடுசெய்யும் எதிர்வினைகளைத் தடுப்பதன் மூலம்), இது இரத்தச் சர்க்கரைக் கோமாவின் தொடக்கத்திற்கு வழிவகுக்கும். ஆல்கஹால் கொண்ட மருந்துகளின் பயன்பாட்டையும், ஆல்கஹால் பயன்பாட்டையும் தவிர்க்கவும்.
எச்சரிக்கை தேவைப்படும் சேர்க்கைகள்
மருந்துகளின் இரத்தச் சர்க்கரைக் குறைப்பு விளைவை வலுப்படுத்துவது மற்றும் சில சந்தர்ப்பங்களில், அத்தகைய மருந்துகளுடன் (இன்சுலின், அகார்போஸ், மெட்ஃபோர்மின், தியாசோலிடினியோன்கள், டிபெப்டைடில் பெப்டிடேஸ் 4 தடுப்பான்கள், குளுக்கோஸ் -1 பாஸ்பேட் தடுப்பான்கள், பாஸ்பேட் ஏற்பி தடுப்பான்கள்) ஏ.சி.இ இன்ஹிபிட்டர்கள் (கேப்டோபிரில், என்லாபிரில்), எச் 2 ஏற்பி எதிரிகள், எம்.ஏ.ஓ இன்ஹிபிட்டர்கள், சல்போனமைடுகள், கிளாரித்ரோமைசின் மற்றும் ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள்.
இரத்த குளுக்கோஸின் அதிகரிப்புக்கு காரணமான மருந்துகள்
பரிந்துரைக்கப்பட்ட சேர்க்கைகள் இல்லை
டானசோல்: டானசோலின் நீரிழிவு விளைவு.
இந்த செயலில் உள்ள பொருளின் பயன்பாட்டை தவிர்க்க முடியாவிட்டால், சிறுநீர் மற்றும் இரத்தத்தில் குளுக்கோஸை சுய கண்காணிப்பதன் அவசியம் மற்றும் முக்கியத்துவம் குறித்து நோயாளிக்கு எச்சரிக்கப்பட வேண்டும். டானசோலுடன் சிகிச்சையின் போது மற்றும் அதற்குப் பிறகு ஆண்டிடியாபெடிக் முகவர்களின் அளவை சரிசெய்ய வேண்டியது அவசியம்.
எச்சரிக்கை தேவைப்படும் சேர்க்கைகள்
குளோர்பிரோமசைன் (ஆன்டிசைகோடிக்): அதிக அளவு குளோர்பிரோமசைனின் பயன்பாடு (> ஒரு நாளைக்கு 100 மி.கி) இரத்தத்தில் குளுக்கோஸின் அளவை அதிகரிக்கிறது (இன்சுலின் சுரப்பு குறைவதால்).
இரத்த குளுக்கோஸ் அளவைக் கண்காணிப்பதன் அவசியம் மற்றும் முக்கியத்துவம் குறித்து நோயாளிக்கு எச்சரிக்கப்பட வேண்டும். ஆன்டிசைகோடிக்ஸ் சிகிச்சையின் போது மற்றும் அதற்குப் பிறகு ஆண்டிடியாபெடிக் செயலில் உள்ள பொருளின் அளவை சரிசெய்ய வேண்டியது அவசியம்.
குளுக்கோகார்ட்டிகாய்டுகள் (முறையான மற்றும் மேற்பூச்சு பயன்பாட்டிற்கு: உள், தோல் மற்றும் மலக்குடல் ஏற்பாடுகள்) மற்றும் டெட்ராகோசாக்ட்ரின் ஆகியவை கீட்டோசிஸின் சாத்தியமான வளர்ச்சியுடன் இரத்த குளுக்கோஸை அதிகரிக்கின்றன (குளுக்கோகார்டிகாய்டுகள் மூலம் கார்போஹைட்ரேட்டுகளின் சகிப்புத்தன்மை குறைவதால்).
இரத்த குளுக்கோஸ் அளவைக் கண்காணிப்பதன் அவசியம் மற்றும் முக்கியத்துவம் குறித்து நோயாளிக்கு எச்சரிக்கப்பட வேண்டும், குறிப்பாக சிகிச்சையின் ஆரம்பத்தில். குளுக்கோகார்ட்டிகாய்டு சிகிச்சையின் போது மற்றும் அதற்குப் பிறகு ஆண்டிடியாபெடிக் முகவர்களின் அளவை சரிசெய்ய வேண்டியது அவசியம்.
பீட்டா -2 அகோனிஸ்டுகளின் விளைவாக ரிடோட்ரின், சல்பூட்டமால், டெர்பூட்டலின் (சி) இரத்தத்தில் குளுக்கோஸின் அளவை அதிகரிக்கிறது.
இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்த வேண்டிய அவசியம் குறித்து எச்சரிக்கப்பட வேண்டும். தேவைப்பட்டால், நோயாளியை இன்சுலின் மாற்ற வேண்டும்.
கவனிக்க வேண்டிய சேர்க்கைகள்
ஆன்டிகோகுலண்டுகளுடன் சிகிச்சை (வார்ஃபரின் போன்றவை) சல்போனிலூரியா தயாரிப்புகள் ஒத்திசைவான சிகிச்சையுடன் ஆன்டிகோகுலண்ட் விளைவை மேம்படுத்தலாம். ஆன்டிகோகுலண்ட் டோஸ் சரிசெய்தல் தேவைப்படலாம்.
பயன்பாட்டு அம்சங்கள்
முழு மற்றும் வழக்கமான உணவை (காலை உணவு உட்பட) பின்பற்றக்கூடிய நோயாளிகளுக்கு சிகிச்சை பரிந்துரைக்கப்படுகிறது. இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து அதிகரிப்பதால் நீங்கள் தொடர்ந்து கார்போஹைட்ரேட்டுகளை உட்கொள்வது முக்கியம், இது உணவு தாமதமாக எடுத்துக் கொள்ளப்படும்போது, போதிய அளவு அல்லது கார்போஹைட்ரேட்டுகளில் உணவு குறைவாக இருந்தால் ஏற்படுகிறது. குறைந்த கலோரி ஊட்டச்சத்து, நீடித்த மற்றும் தீவிரமான உடல் செயல்பாடு, ஆல்கஹால் அல்லது இரத்தச் சர்க்கரைக் குறைவு முகவர்களின் கலவையுடன் இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து அதிகரிக்கிறது.
ஒரே நேரத்தில் சல்போனிலூரியா தயாரிப்புகளின் பயன்பாடு காரணமாக இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம் மற்றும் சில சந்தர்ப்பங்களில் (“பாதகமான எதிர்வினைகள்” பார்க்கவும்) கடுமையான மற்றும் நீடித்ததாக இருக்கலாம். சில நேரங்களில் மருத்துவமனையில் அனுமதிப்பது மற்றும் பல நாட்களுக்கு குளுக்கோஸின் பயன்பாடு தேவைப்படுகிறது.
நோயாளிகளின் முழுமையான பரிசோதனை, மருந்தின் ஒரு குறிப்பிட்ட அளவைப் பயன்படுத்துதல் மற்றும் அளவு மற்றும் பயன்பாட்டு விதிமுறைகளை கண்டிப்பாக கடைப்பிடிப்பது இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைக் குறைக்க அவசியம்.
இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிக்கும் காரணிகள்:
- மறுப்பு அல்லது (குறிப்பாக வயதான நோயாளிகளில்) நோயாளியின் ஒத்துழைப்பு இயலாமை,
- குறைந்த கலோரி அல்லது ஒழுங்கற்ற உணவு, தின்பண்டங்கள், உண்ணாவிரத காலம் அல்லது உணவில் மாற்றங்கள்,
- உடல் செயல்பாடு மற்றும் கார்போஹைட்ரேட் உட்கொள்ளும் நிலைக்கு இடையிலான சமநிலையை மீறுதல்,
- சிறுநீரக செயலிழப்பு
- கடுமையான கல்லீரல் செயலிழப்பு
- கிளைகாட்டின் அதிகப்படியான அளவு,
- நாளமில்லா அமைப்பின் சில நோய்கள்: தைராய்டு நோய், ஹைப்போபிட்யூட்டரிஸம் மற்றும் அட்ரீனல் பற்றாக்குறை,
- வேறு சில மருந்துகளின் ஒரே நேரத்தில் பயன்பாடு ("பிற மருந்துகள் மற்றும் பிற வகையான தொடர்புகளுடன் தொடர்பு" என்ற பகுதியைப் பார்க்கவும்).
சிறுநீரக மற்றும் கல்லீரல் செயலிழப்பு
கல்லீரல் அல்லது கடுமையான சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு கிளிக்லாசைட்டின் மருந்தியல் மற்றும் / அல்லது மருந்தியக்கவியல் மாறுபடலாம். அத்தகைய நோயாளிகளுக்கு ஏற்படும் இரத்தச் சர்க்கரைக் குறைவின் அத்தியாயங்கள் நீடிக்கலாம் மற்றும் சில நடவடிக்கைகள் தேவைப்படும்.
நோயாளி தகவல்
நோயாளி மற்றும் அவரது குடும்ப உறுப்பினர்கள் இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து குறித்து எச்சரிக்கப்பட வேண்டும், அதன் அறிகுறிகளை விளக்க வேண்டும் (பிரிவு "பாதகமான எதிர்வினைகள்" ஐப் பார்க்கவும்), சிகிச்சை மற்றும் அதன் வளர்ச்சியின் அபாயத்தை அதிகரிக்கும் காரணிகள்.
நோயாளிகள் உணவின் முக்கியத்துவம், வழக்கமான உடற்பயிற்சி மற்றும் வழக்கமான இரத்த குளுக்கோஸ் அளவீடுகள் குறித்து விழிப்புடன் இருக்க வேண்டும்.
இரத்த குளுக்கோஸின் ஒழுங்குமுறை மீறல்
ஆண்டிடியாபெடிக் மருந்துகளை உட்கொள்ளும் நோயாளிகளில் இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவதை பின்வரும் காரணிகள் பாதிக்கலாம்: காய்ச்சல், அதிர்ச்சி, தொற்று அல்லது அறுவை சிகிச்சை. சில சந்தர்ப்பங்களில், இன்சுலின் தேவைப்படலாம்.
க்ளிக்லாசைடு உட்பட எந்தவொரு ஆண்டிடியாபடிக் மருந்துகளின் இரத்தச் சர்க்கரைக் குறைவு பல நோயாளிகளில் காலப்போக்கில் குறைகிறது: நீரிழிவு நோயின் தீவிரத்தின் முன்னேற்றம் அல்லது சிகிச்சையின் பிரதிபலிப்பு குறைவதால் இது ஏற்படலாம். இந்த நிகழ்வு இரண்டாம் நிலை தோல்வி என அழைக்கப்படுகிறது, இது முதல்-வரிசை மருந்துடன் சிகிச்சையில் செயலில் உள்ள பொருள் பயனற்றதாக இருக்கும்போது முதன்மை ஒன்றிலிருந்து வேறுபடுகிறது. இரண்டாம் நிலை தோல்வி குழுவிற்கு நோயாளியைக் குறிப்பிடுவதற்கு முன் பொருத்தமான அளவு சரிசெய்தல் மற்றும் உணவு முறை செய்யப்பட வேண்டும்.
கிளைகோசைலேட்டட் ஹீமோகுளோபின் அளவை தீர்மானிக்க பரிந்துரைக்கப்படுகிறது (அல்லது சிரை இரத்த பிளாஸ்மா உண்ணாவிரதத்தில் சர்க்கரையின் அளவு). இரத்த குளுக்கோஸின் சுய கண்காணிப்பும் பொருத்தமானதாக இருக்கலாம்.
சல்போனிலூரியா தயாரிப்புகளுடன் குளுக்கோஸ் -6-பாஸ்பேட் டீஹைட்ரஜனேஸ் குறைபாடுள்ள நோயாளிகளுக்கு சிகிச்சையளிப்பது ஹீமோலிடிக் அனீமியாவுக்கு வழிவகுக்கும். க்ளிக்லாசைடு சல்போனிலூரியா தயாரிப்புகளின் வேதியியல் வகுப்பைச் சேர்ந்தது என்பதால், குளுக்கோஸ் -6-பாஸ்பேட் டீஹைட்ரஜனேஸ் குறைபாடு உள்ள நோயாளிகள் கவனமாக இருக்க வேண்டும்; சல்போனிலூரியா இல்லாத மருந்துகளுடன் மாற்று சிகிச்சையும் பரிசீலிக்கப்பட வேண்டும்.
சில கூறுகள் குறித்து சிறப்பு எச்சரிக்கைகள்
கிளிக்லாடாவில் லாக்டோஸ் உள்ளது. அரிய பரம்பரை லாக்டோஸ் சகிப்புத்தன்மை இல்லாத நோயாளிகள், கேலக்டோசீமியா அல்லது குளுக்கோஸ்-கேலக்டோஸ் மாலாப்சார்ப்ஷன் நோய்க்குறி கொண்டவர்கள் இந்த மருந்தை உட்கொள்ளக்கூடாது.
கர்ப்பம் அல்லது பாலூட்டலின் போது பயன்படுத்தவும்.
கர்ப்ப காலத்தில் கிளிக்லாசைடு பயன்படுத்துவதில் எந்த அனுபவமும் இல்லை, இருப்பினும் மற்ற சல்போனிலூரியாக்களின் பயன்பாடு குறித்து சில சான்றுகள் உள்ளன.
நீரிழிவு கட்டுப்பாட்டின் பற்றாக்குறையுடன் தொடர்புடைய பிறவி குறைபாடுகளின் அபாயத்தை குறைக்க கர்ப்பத்திற்கு முன்னர் நீரிழிவு கட்டுப்பாட்டை அடைய வேண்டும்.
வாய்வழி ஆண்டிடியாபெடிக் மருந்துகளின் பயன்பாடு பரிந்துரைக்கப்படவில்லை, கர்ப்ப காலத்தில் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க இன்சுலின் முக்கிய மருந்து. திட்டமிட்ட கர்ப்பம் ஏற்பட்டால் அல்லது அது நிகழும்போது நோயாளியை இன்சுலினுக்கு மாற்ற பரிந்துரைக்கப்படுகிறது.
கிளிக்லாசைடு அல்லது அதன் வளர்சிதை மாற்றங்கள் தாய்ப்பாலில் ஊடுருவுவது குறித்த தரவு கிடைக்கவில்லை. ஒரு குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயத்தைக் கருத்தில் கொண்டு, தாய்ப்பால் கொடுக்கும் பெண்களுக்கு மருந்தின் பயன்பாடு முரணாக உள்ளது.
வாகனம் ஓட்டும்போது அல்லது பிற வழிமுறைகளுடன் பணிபுரியும் போது எதிர்வினை வீதத்தை பாதிக்கும் திறன்.
கிளிக்லாடா ஒரு காரை ஓட்டும் திறன் அல்லது இயந்திரங்களுடன் பணிபுரியும் திறன் குறித்து அறியப்பட்ட விளைவைக் கொண்டிருக்கவில்லை. இருப்பினும், நோயாளிகள் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் ஆரம்பம் குறித்து கவனமாக இருக்க வேண்டும் மற்றும் வாகனம் ஓட்டும் போது அல்லது இயந்திரங்களைப் பயன்படுத்தும் போது கவனமாக இருக்க வேண்டும், குறிப்பாக சிகிச்சையின் ஆரம்பத்தில்.
பாதகமான எதிர்வினைகள்
க்ளிக்லாசைடு மற்றும் சல்போனிலூரியா வழித்தோன்றல்களுடன் அனுபவத்தின் அடிப்படையில், பின்வரும் பக்க விளைவுகள் பதிவாகியுள்ளன.
ஒழுங்கற்ற ஊட்டச்சத்து, குறிப்பாக கிளைகிளாட் உள்ளிட்ட சல்போனிலூரியாஸுடன் சிகிச்சையின் போது ஒரு சிற்றுண்டி இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சிக்கு வழிவகுக்கும். இரத்தச் சர்க்கரைக் குறைவின் சாத்தியமான அறிகுறிகள்: தலைவலி, கடுமையான பசி, குமட்டல், வாந்தி, சோர்வு, தூக்கக் கலக்கம், பதட்டம், எரிச்சல், பலவீனமான செறிவு, நனவு இழப்பு மற்றும் எதிர்வினைகளை குறைத்தல், மனச்சோர்வு, பலவீனமான பார்வை மற்றும் பேச்சு, அஃபாசியா, நடுக்கம், பரேசிஸ், உணர்ச்சி குறைபாடு , தலைச்சுற்றல், சுய கட்டுப்பாடு இழப்பு, மயக்கம், வலிப்பு, மேலோட்டமான சுவாசம், பிராடி கார்டியா, மயக்கம், நனவு இழப்பு மற்றும் ஒரு மோசமான விளைவுடன் கோமாவின் வளர்ச்சி கூட.
கூடுதலாக, ஒரு அட்ரினெர்ஜிக் சிஸ்டம் கோளாறின் வெளிப்பாடுகள் இருக்கலாம்: அதிகப்படியான வியர்வை, தோல் ஒட்டுதல், பதட்டம், டாக்ரிக்கார்டியா, தமனி உயர் இரத்த அழுத்தம், இதயத் துடிப்பு, ஆஞ்சினா பெக்டோரிஸ் மற்றும் அரித்மியா.
பொதுவாக கார்போஹைட்ரேட்டுகளை (சர்க்கரை) எடுத்துக் கொண்ட பிறகு அறிகுறிகள் மறைந்துவிடும். இருப்பினும், செயற்கை இனிப்பான்கள் எந்த விளைவையும் ஏற்படுத்தாது. பிற சல்போனிலூரியா தயாரிப்புகளுடனான அனுபவம், பயனுள்ள நடவடிக்கைகள் உடனடியாக எடுக்கப்பட்டாலும் கூட, இரத்தச் சர்க்கரைக் குறைவு மீண்டும் மீண்டும் ஏற்படக்கூடும் என்பதைக் காட்டுகிறது.
இரத்தச் சர்க்கரைக் குறைவின் அத்தியாயங்கள் கடுமையானதாகவும், நீடித்ததாகவும் இருந்தால், அது சர்க்கரை உட்கொள்ளலால் தற்காலிகமாகக் கட்டுப்படுத்தப்பட்டாலும், உடனடியாக மருத்துவமனையில் சேர்ப்பது மற்றும் அவசர மருத்துவ சிகிச்சை அவசியம்.
இணக்கமான இன்சுலின் சிகிச்சை நோயாளிகளுக்கு இரத்தச் சர்க்கரைக் குறைவின் பெரும்பாலான வழக்குகள் காணப்படுகின்றன.
பிற பக்க விளைவுகள்
இரைப்பைக் குழாயிலிருந்து: வயிற்று வலி, குமட்டல், வாந்தி, டிஸ்ஸ்பெசியா, வயிற்றுப்போக்கு மற்றும் மலச்சிக்கல். காலை உணவின் போது கிளிக்லாஸைடு எடுத்துக்கொள்வதன் மூலம் இந்த அறிகுறிகளை அகற்றலாம் அல்லது குறைக்கலாம்.
பின்வருபவை குறைவான பொதுவான விரும்பத்தகாத விளைவுகள்.
தோல் மற்றும் தோலடி திசுக்களின் ஒரு பகுதி: சொறி, அரிப்பு, யூர்டிகேரியா, ஆஞ்சியோடீமா, சிவத்தல், மேக்குலோபாபுலர் சொறி, புல்லஸ் எதிர்வினைகள் (எ.கா. ஸ்டீவன்ஸ்-ஜான்சன் நோய்க்குறி மற்றும் நச்சு எபிடெர்மல் நெக்ரோலிசிஸ்).
சுற்றோட்ட மற்றும் நிணநீர் மண்டலங்களிலிருந்து: இரத்த சோகை, லுகோபீனியா, த்ரோம்போசைட்டோபீனியா, கிரானுலோசைட்டோபீனியா உள்ளிட்ட ஹீமாட்டாலஜிகல் அளவுருக்களில் மாற்றங்கள். இந்த நிகழ்வுகள் அரிதானவை மற்றும் பொதுவாக மருந்து நிறுத்தப்பட்ட பின்னர் மறைந்துவிடும்.
கல்லீரல் மற்றும் பித்தநீர் பாதையின் ஒரு பகுதியில்: கல்லீரல் நொதிகளின் அளவு (AST, ALAT, அல்கலைன் பாஸ்பேடேஸ்), ஹெபடைடிஸ் (தனிமைப்படுத்தப்பட்ட வழக்குகள்) அதிகரிப்பு. கொலஸ்டாடிக் மஞ்சள் காமாலை ஏற்பட்டால், மருந்தின் பயன்பாடு நிறுத்தப்பட வேண்டும்.
பார்வை உறுப்பின் பக்கத்திலிருந்து: தற்காலிக பார்வைக் குறைபாடு, இரத்தத்தில் குளுக்கோஸின் அளவின் மாற்றங்கள் காரணமாக, தற்காலிக பார்வைக் குறைபாடு ஏற்படுகிறது, குறிப்பாக சிகிச்சையின் ஆரம்பத்தில்.
சல்போனிலூரியா தயாரிப்புகளில் உள்ளார்ந்த விளைவுகள்:
மற்ற சல்போனிலூரியா தயாரிப்புகளைப் போலவே, எரித்ரோசைட்டோபீனியா, அக்ரானுலோசைட்டோசிஸ், ஹீமோலிடிக் அனீமியா, பான்சிட்டோபீனியா, ஒவ்வாமை வாஸ்குலிடிஸ், ஹைபோநெட்ரீமியா, உயர்த்தப்பட்ட கல்லீரல் நொதிகள் மற்றும் பலவீனமான கல்லீரல் செயல்பாடு (மற்றும், கொலஸ்டாஸிஸ் மற்றும் மஞ்சள் காமாலை ஆகியவற்றுடன்) மற்றும் ஹெபடைடிஸ் காணாமல் போன வழக்குகள் உள்ளன. தனிப்பட்ட வழக்குகள் உயிருக்கு ஆபத்தான கல்லீரல் செயலிழப்புக்கு வழிவகுக்கும்.
மருந்தியல் பண்புகள்
கிளைகிளாஸைடு என்பது வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்து, இது ஒரு சல்போனிலூரியா வழித்தோன்றல் ஆகும், இது நைட்ரஜனைக் கொண்ட ஒரு ஹீட்டோரோசைக்ளிக் வளையத்தின் முன்னிலையில் மற்ற மருந்துகளிலிருந்து வேறுபடுகிறது மற்றும் எண்டோசைக்ளிக் பிணைப்புகளைக் கொண்டுள்ளது.
லாங்கர்ஹான்ஸின் கணைய தீவுகளின் β- செல்கள் மூலம் இன்சுலின் சுரப்பைத் தூண்டுவதால் கிளிக்லாசைடு பிளாஸ்மா குளுக்கோஸ் அளவைக் குறைக்கிறது. போஸ்ட்ராண்டியல் இன்சுலின் அளவின் அதிகரிப்பு மற்றும் சி-பெப்டைட்டின் சுரப்பு மருந்து பயன்படுத்தப்பட்ட 2 ஆண்டுகளுக்குப் பிறகும் தொடர்கிறது.
கிளிக்லாசைடு ஹீமோவாஸ்குலர் பண்புகளையும் கொண்டுள்ளது.
இன்சுலின் சுரப்பு மீதான விளைவு.
வகை II நீரிழிவு நோயாளிகளில், குளுக்கோஸ் உட்கொள்ளலுக்கு பதிலளிக்கும் விதமாக இன்சுலின் சுரப்பின் ஆரம்ப உச்சத்தை க்ளிக்லாசைடு மீட்டெடுக்கிறது மற்றும் இன்சுலின் சுரக்கத்தின் இரண்டாம் கட்டத்தை அதிகரிக்கிறது. இன்சுலின் சுரப்பில் குறிப்பிடத்தக்க அதிகரிப்பு உணவு உட்கொள்ளல் அல்லது குளுக்கோஸ் சுமைக்கு ஏற்ப நிகழ்கிறது.
நீரிழிவு நோயின் சிக்கல்களின் வளர்ச்சியில் ஈடுபடக்கூடிய இரண்டு வழிமுறைகளால் கிளிக்லாசைடு மைக்ரோத்ரோம்போசிஸைக் குறைக்கிறது:
- பிளேட்லெட் திரட்டல் மற்றும் ஒட்டுதலை ஓரளவு தடுக்கிறது, பிளேட்லெட் செயல்படுத்தும் குறிப்பான்களின் எண்ணிக்கையை குறைக்கிறது (β-thromboglobulin, thromboxane B 2)
- வாஸ்குலர் எண்டோடெலியத்தின் ஃபைப்ரினோலிடிக் செயல்பாட்டை பாதிக்கிறது (டிஆர்ஏ செயல்பாட்டை அதிகரிக்கிறது).
வகை II நீரிழிவு நோயின் சிக்கல்களைத் தடுக்கும்.
அட்வான்ஸ் என்பது ஒரு இரு-காரணியாலான வடிவமைப்பைக் கொண்ட ஒரு சர்வதேச மல்டிசென்டர் சீரற்ற சோதனை ஆகும், இது நிலையான கிளைசெமிக் கட்டுப்பாட்டுடன் ஒப்பிடும்போது மாற்றியமைக்கப்பட்ட கிளைகோஸ்லைடு வெளியீட்டு மாத்திரைகள் (க்ளிக்லாசைடு எம்ஆர்) மற்றும் தீவிரமான கிளைசெமிக் கட்டுப்பாட்டு மூலோபாயத்தின் (எச்.பி.ஏ.எல்.சி ≤ 6.5%) நன்மைகளை அடையாளம் காணும் நோக்கம் கொண்டது மற்றும் இரத்த அழுத்தத்தைக் குறைப்பதன் நன்மைகள் பிரதானத்தின் விளைவுக்கு ஏற்ப தற்போதைய நிலையான சிகிச்சையின் (இரட்டை குருட்டு ஒப்பீடு) பின்னணியில் மருந்துப்போலிக்கு ஒப்பிடும்போது பெரிண்டோபிரில் / இண்டபாமைட்டின் நிலையான கலவையைப் பயன்படுத்தி அழுத்தம். வகை II நீரிழிவு நோயாளிகளுக்கு மைக்ரோ மற்றும் மைக்ரோவாஸ்குலர் நிகழ்வுகள்.
முதன்மை முனைப்புள்ளி முக்கிய மேக்ரோவாஸ்குலர் (இருதய மரணம், மரணம் அல்லாத மாரடைப்பு, மரணம் அல்லாத பக்கவாதம்) மற்றும் மைக்ரோவாஸ்குலர் (புதிய வழக்குகள் அல்லது மோசமான நெஃப்ரோபதி, ரெட்டினோபதி) நிகழ்வுகளைக் கொண்டிருந்தது.
ஆய்வில் இரண்டாம் வகை நீரிழிவு நோய் கொண்ட 11 140 நோயாளிகள் (சராசரி: வயது 66 வயது, பி.எம்.ஐ (உடல் நிறை குறியீட்டெண்) 28 கிலோ / மீ 2, நீரிழிவு காலம் 8 ஆண்டுகள், எச்.பி.ஏ.எல்.சி அளவு 7.5% மற்றும் எஸ்.பி.பி / டி.பி.பி (சிஸ்டாலிக் இரத்த அழுத்தம் / டயஸ்டாலிக் இரத்த அழுத்தம்) 145/81 mmHg). இந்த நோயாளிகளில், 83% பேருக்கு உயர் இரத்த அழுத்தம் இருந்தது, 325 நோயாளிகளில் மற்றும் 10% பேரில், மேக்ரோ மற்றும் மைக்ரோ வாஸ்குலர் நோய்கள் முறையே நோயின் வரலாற்றில் பதிவாகியுள்ளன, மேலும் 27% இல், மைக்ரோஅல்புமினுரியா (MAU) கண்டறியப்பட்டது. வகை II நீரிழிவு நோய்க்கு முன்னர் பெரும்பாலான நோயாளிகள் சிகிச்சை பெற்றனர், 90% - மருந்து எடுத்துக்கொள்வதன் மூலம் (47% - மோனோ தெரபி, 46% - இரட்டை சிகிச்சை மற்றும் 7% - மூன்று சிகிச்சை) மற்றும் 1% இன்சுலின் மற்றும் 9% ஒரு உணவில் மட்டுமே இருந்தனர். முதலில், சல்போனிலூரியா (72%) மற்றும் மெட்ஃபோர்மின் (61%) ஆகியவை முக்கியமாக பரிந்துரைக்கப்பட்டன. இரத்த அழுத்தத்தைக் குறைக்கும் 75% மருந்துகள் (பிபி), லிப்பிட்-குறைக்கும் மருந்துகள் (35%, முக்கியமாக ஸ்டேடின்கள் - 28%), ஆஸ்பிரின் மற்றும் பிற ஆண்டிபிளேட்லெட் முகவர்கள் (47%) ஆகியவை இணக்க சிகிச்சையில் அடங்கும். பெரிண்டோபிரில் / இண்டபாமைடு மற்றும் வழக்கமான சர்க்கரை குறைக்கும் சிகிச்சையின் நிர்வாகத்தின் 6 வார காலப்பகுதியில், சீரற்ற கொள்கை கொண்ட நோயாளிகளுக்கு நிலையான கிளைசெமிக் கட்டுப்பாட்டு விதிமுறை (n = 5569) அல்லது தீவிர கிளைசெமிக் கட்டுப்பாட்டு மூலோபாயத்தின் (n = 5571) அடிப்படையில் எம்.ஆர். தீவிரமான கிளைசெமிக் கட்டுப்பாட்டுக்கான உத்தி சிகிச்சையின் ஆரம்பத்திலிருந்தே கிளிக்லாசைடு எம்.ஆரை பரிந்துரைப்பதை அடிப்படையாகக் கொண்டது அல்லது நிலையான சிகிச்சைக்கு பதிலாக கிளிக்லாசைடு எம்.ஆரை பரிந்துரைப்பதை அடிப்படையாகக் கொண்டது (நோயாளி சேர்க்கும் நேரத்தில் நோயாளி பெறும் சிகிச்சை) அதிகபட்சமாக அளவை அதிகரிக்கவும் பின்னர் தேவைப்பட்டால், சர்க்கரையை குறைக்கும் பிற மருந்துகளை கூடுதலாகவும் சேர்க்கலாம்: மெட்ஃபோர்மின், அகார்போஸ், தியாசோலிடினியோன்ஸ் அல்லது இன்சுலின். நோயாளிகள் உன்னிப்பாகக் கண்காணிக்கப்பட்டு கண்டிப்பாக ஒரு உணவைப் பின்பற்றினர்.
கவனிப்பு 4.8 ஆண்டுகள் நீடித்தது. நிலையான கிளைசீமியா கட்டுப்பாட்டுடன் ஒப்பிடும்போது தீவிர கிளைசெமிக் கட்டுப்பாட்டுக்கான மூலோபாயத்தின் அடிப்படையாக இருந்த கிளிக்லாசைடு எம்ஆர் சிகிச்சையின் விளைவாக (சராசரி அடையப்பட்ட எச்.பி.ஏ.எல்.சி நிலை 6.5% ஆகும்) (சராசரியாக எட்டப்பட்ட எச்.பி.ஏ.எல்.சி நிலை 7.3%), இது மொத்தமாக 10% குறைவு பெரிய மேக்ரோ மற்றும் மைக்ரோவாஸ்குலர் சிக்கல்களின் ஆபத்து ((HR) 0.90, 95% Cl 0.82, 0.98 p = 0.013, தீவிர கட்டுப்பாட்டு குழுவில் இருந்து 18.1% நோயாளிகள் நிலையான கட்டுப்பாட்டுக் குழுவில் இருந்து 20% நோயாளிகளுடன் ஒப்பிடும்போது). சிகிச்சையின் அடிப்படையில் எம்.ஆர். க்ளிக்லாசைடை நியமிப்பதன் மூலம் தீவிர கிளைசெமிக் கட்டுப்பாட்டுக்கான மூலோபாயத்தின் நன்மைகள் பின்வருமாறு:
- முக்கிய மைக்ரோவாஸ்குலர் நிகழ்வுகளின் ஒப்பீட்டு ஆபத்தில் 14% குறைவு (HR 0.86, 95% Cl 0.77, 0.97, ப = 0.014, 9.4% எதிராக 10.9%),
- புதிய நிகழ்வுகளின் ஒப்பீட்டு ஆபத்தில் குறிப்பிடத்தக்க குறைவு அல்லது நெஃப்ரோபதியின் முன்னேற்றம் 21% (HR 0.79, 95% Cl 0.66 - 0.93, p = 0.006, 4.1% vs. 5.2%),
- முதல் முறையாக எழுந்த மைக்ரோஅல்புமினுரியாவின் ஆபத்தில் குறிப்பிடத்தக்க குறைவு 8% (HR 0.92, 95% Cl 0.85 - 0.99, ப = 0.030, 34.9% எதிராக 37.9%),
- சிறுநீரக நிகழ்வுகளின் ஆபத்து 11% குறைந்துள்ளது (HR 0.89, 95% Cl 0.83, 0.96, ப = 0.001, 26.5% எதிராக 29.4%).
ஆய்வின் முடிவில், தீவிர கட்டுப்பாட்டு குழுவில் 65% மற்றும் 81.1% நோயாளிகள் (நிலையான கட்டுப்பாட்டுக் குழுவில் vs 28.8% மற்றும் 50.2%) முறையே H 6.5% மற்றும் ≤ 7% என்ற HbAlc இலக்கை அடைந்தனர்.
தீவிர கட்டுப்பாட்டு குழுவில் 90% நோயாளிகள் கிளிக்லாசைடு எம்.ஆர் (சராசரி தினசரி டோஸ் 103 மி.கி) எடுத்துக்கொண்டனர், அவர்களில் 70% அதிகபட்ச தினசரி டோஸ் 120 மி.கி. கிளிக்லாசைடு எம்.ஆரை அடிப்படையாகக் கொண்ட தீவிர கிளைசெமிக் கட்டுப்பாட்டு குழுவில், நோயாளியின் உடல் எடை சீராக இருந்தது.
கிளைகோஸ்லாசைடு எம்.ஆர்-அடிப்படையிலான தீவிர கிளைசெமிக் கட்டுப்பாட்டு மூலோபாயத்தின் நன்மைகள் இரத்த அழுத்தத்தைக் குறைப்பதைப் பொறுத்தது அல்ல.
இரத்த பிளாஸ்மாவில் உள்ள கிளிக்லாசைட்டின் அளவு முதல் 6:00 போது உயர்கிறது, இது ஒரு பீடபூமியை அடைகிறது, இது மருந்தின் நிர்வாகத்திற்குப் பிறகு 6-12 மணி நேரம் நீடிக்கும். கிளிக்லாசைடு இரைப்பைக் குழாயில் முழுமையாக உறிஞ்சப்படுகிறது. உறிஞ்சுதலின் வீதத்தையும் அளவையும் சாப்பிடுவது பாதிக்காது.
120 மி.கி வரை டோஸ் மற்றும் செறிவு நேர வளைவின் கீழ் உள்ள பகுதி ஆகியவற்றுக்கு இடையேயான உறவு நேரியல் ஆகும். பிளாஸ்மா புரதங்களுடன் பிணைப்பது 95% ஆகும்.
க்ளிக்லாசைடு கல்லீரலில் முற்றிலும் வளர்சிதை மாற்றப்பட்டு சிறுநீரில் வெளியேற்றப்படுகிறது. 1% க்கும் குறைவான கிளிக்லாசைடு சிறுநீரில் மாறாமல் வெளியேற்றப்படுகிறது. பிளாஸ்மாவில் செயலில் வளர்சிதை மாற்றங்கள் இல்லை.
உடலில் இருந்து கிளிக்லாசைட்டின் அரை ஆயுள் 12-20 மணி நேரம் ஆகும். விநியோக அளவு சுமார் 30 லிட்டர்.
மருந்தின் ஒற்றை அளவைப் பயன்படுத்தும் போது, இரத்த பிளாஸ்மாவில் உள்ள கிளிக்லாசைட்டின் செறிவு 24 மணி நேரம் பராமரிக்கப்படுகிறது.
வயதான நோயாளிகளில், பார்மகோகினெடிக் அளவுருக்கள் கணிசமாக மாற்றப்படவில்லை.
உள்-தனிநபர் மாறுபாடு குறைவாக உள்ளது.
வகை II நீரிழிவு நோய்:
- உணவு, உடற்பயிற்சி அல்லது எடை இழப்பு ஆகியவற்றால் மட்டுமே குளுக்கோஸ் அளவை இயல்பாக்க முடியாதபோது இரத்த குளுக்கோஸின் குறைவு மற்றும் கட்டுப்பாடு
- வகை II நீரிழிவு நோயின் சிக்கல்களைத் தடுப்பது: புதிய வழக்குகள் உட்பட டைப் II நீரிழிவு நோயாளிகளுக்கு மோசமான நெஃப்ரோபதி உள்ளிட்ட மேக்ரோ மற்றும் மைக்ரோவாஸ்குலர் சிக்கல்களின் அபாயத்தைக் குறைத்தல்.
கர்ப்பம் அல்லது பாலூட்டலின் போது பயன்படுத்தவும்
வாய்வழி ஆண்டிடியாபெடிக் மருந்துகளின் பயன்பாடு பரிந்துரைக்கப்படவில்லை, கர்ப்ப காலத்தில் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க இன்சுலின் முக்கிய மருந்து. திட்டமிட்ட கர்ப்பம் ஏற்பட்டால் அல்லது அது நிகழும்போது நோயாளியை இன்சுலினுக்கு மாற்ற பரிந்துரைக்கப்படுகிறது.
கிளிக்லாசைடு அல்லது அதன் வளர்சிதை மாற்றங்கள் தாய்ப்பாலில் ஊடுருவுவது குறித்த தரவு கிடைக்கவில்லை. ஒரு குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயத்தைக் கருத்தில் கொண்டு, தாய்ப்பால் கொடுக்கும் காலத்திற்கு மருந்துகளின் பயன்பாடு நிறுத்தப்பட வேண்டும்.