ஹுமலாக் - பயன்பாட்டிற்கான அதிகாரப்பூர்வ வழிமுறைகள்

ஒவ்வொரு ஆண்டும் நீரிழிவு நோயாளிகளின் எண்ணிக்கை அதிகரித்து வருகிறது. கண்டிப்பான உணவு மற்றும் மருந்து சிகிச்சையை கடைபிடிப்பதன் மூலம், நோயின் லேசான வடிவத்துடன் முழு மீட்புக்கான வாய்ப்பு உள்ளது.
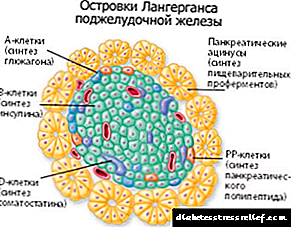
வகை 1 நீரிழிவு நோயால், முழு மீட்பு சாத்தியமில்லை. கணையம் இன்சுலின் என்ற ஹார்மோனை உற்பத்தி செய்யாது, இது மனித உறுப்புகள் மற்றும் திசுக்களில் உள்ள அனைத்து வளர்சிதை மாற்ற செயல்முறைகளிலும் ஈடுபட்டுள்ளது.
ஆனால் சரியாக தேர்ந்தெடுக்கப்பட்ட இன்சுலின் சிகிச்சை கணையத்தின் வேலையைப் பின்பற்றுகிறது. குறுகிய மற்றும் நீண்ட நடிப்பு ஹார்மோன்கள் பரிந்துரைக்கப்படுகின்றன. சர்க்கரையில் கூர்மையான தாவலுடன், அல்ட்ரா-ஷார்ட் இன்சுலின் பயன்படுத்தப்படுகிறது. ஹுமலாக் மற்றும் நோவோராபிட் ஒரு தீவிர-குறுகிய செயலைக் கொண்டுள்ளன.
நன்மைகள் மற்றும் தீமைகள்
குறுகிய இன்சுலின் அளவு மற்றும் நேரம் முன்கூட்டியே கணக்கிடப்படுகிறது. நோயாளி ஊட்டச்சத்து பரிந்துரைகளை தெளிவாக பின்பற்ற வேண்டும், சரியான நேரத்தில் மருந்து எடுத்துக் கொள்ளுங்கள். குறுகிய இன்சுலின் 30-40 நிமிட நிர்வாகத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது. ஒரு அல்ட்ராஷார்ட் மருந்து 10-20 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது. திட்டமிடப்படாத உணவு வழக்குகளுக்கு இது பொருத்தமானது. அல்ட்ராஷார்ட் இன்சுலின் நீரிழிவு நோயாளியின் வாழ்க்கையை எளிதாக்கும் வகையில் வடிவமைக்கப்பட்டுள்ளது.
ஹுமலாக் மற்றும் நோவோராபிட் ஆகியவற்றின் தீமைகள் என்னவென்றால், சர்க்கரை அளவை இயல்பாக்குவதற்குத் தேவையான கார்போஹைட்ரேட்டுகளின் அளவைக் கணக்கிடுவது சிக்கலானது. மருந்துகள் வேகமாக உள்ளன. குளுக்கோஸின் தேவையான அளவைப் பெற உடல் நிர்வகிக்கவில்லை என்றால், இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது. இந்த வழக்கில், குறுகிய இன்சுலின் மற்றும் உணவு முறைகளைப் பயன்படுத்துவது மிகவும் பொருத்தமான சிகிச்சையாகும்.

மனித ஹார்மோனின் அல்ட்ராஷார்ட் அனலாக்ஸ் வேகமாக கார்போஹைட்ரேட்டுகளை உட்கொண்ட பிறகு குளுக்கோஸ் அளவை உறுதிப்படுத்த வடிவமைக்கப்பட்டுள்ளது. ஆனால் ஹுமலாக் மற்றும் நோவோராபிட் ஆகியவை சர்க்கரைகளை விட வேகமாக உடலால் உறிஞ்ச முடியாது. இந்த மருந்துகளை உட்கொள்வது குறைந்த கார்போஹைட்ரேட் உணவைத் தடுக்காது.
குறைந்த நீர் உணவுக்கு, குறுகிய இன்சுலின் பயன்பாடு வழங்கப்படுகிறது. இரத்த குளுக்கோஸில் கூர்மையான தாவலுடன் சர்க்கரையை விரைவாகக் குறைக்க அல்ட்ரா-ஷார்ட்-ஆக்டிங் மருந்துகள் தேவைப்படுகின்றன.
லிஸ்ப்ரோ மற்றும் அஸ்பார்ட் குறுகிய-செயல்பாட்டு ஹார்மோனை விட 1.5-2.5 மடங்கு அதிக சக்தி வாய்ந்தவை. குறுகிய இன்சுலின் தொடர்பாக அல்ட்ராஷார்ட் ஹார்மோனின் அளவு குறைவாக உள்ளது. இரத்த குளுக்கோஸின் கூர்மையான குறைவுடன் மருந்தின் அதிகப்படியான அளவு ஆபத்தானது.
அரிதான சந்தர்ப்பங்களில், நீரிழிவு நோயாளிகள் குறுகிய செயல்பாட்டு மருந்துகளை எதிர்க்கின்றனர். நிர்வாகத்திற்கு 1.5 மணி நேரத்திற்குப் பிறகுதான் ஹார்மோன் உடலால் உறிஞ்சப்படுகிறது. அத்தகைய நோயாளிகளுக்கு அல்ட்ராஷார்ட் தயாரிப்பின் பயன்பாடு குறிக்கப்படுகிறது.
மருத்துவர்களின் கருத்து - எது சிறந்தது?
மருத்துவர்களின் கூற்றுப்படி, மருந்துகளுக்கு குறிப்பிடத்தக்க வேறுபாடுகள் இல்லை. ஆனால் கர்ப்பிணிப் பெண்களுக்கு பாதிப்பில்லாததை மருத்துவ ரீதியாக நிரூபித்த ஒரே மருந்து நோவோராபிட் ஆகும். நோவோராபிட்டை விட ஹுமலாக் வலிமையானது என்று மருத்துவர்கள் நம்புகிறார்கள். ஹூமலாக் சர்க்கரை அளவை நோவோரோபிட் என்ற குறுகிய ஹார்மோனை விட 2.5 மடங்கு அதிகமாக குறைக்கிறது. எனவே, முதல் மருந்தின் அளவு இரண்டாவது விட குறைவாக உள்ளது.
செயலில் மிகவும் பிரபலமான அனலாக் அப்பிட்ரா ஆகும். இந்த மருந்து மனித இன்சுலின் மறு ஒருங்கிணைப்பு மற்றும் நிர்வாகத்தின் 10 நிமிடங்களுக்குப் பிறகு செயல்படுகிறது. செயலில் உள்ள பொருள் குளுலிசின் ஆகும்.

பிற ஒப்புமைகள்:
ஒவ்வொரு நீரிழிவு நோயாளிகளுக்கும் சிகிச்சையானது மருத்துவரால் தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. அதே அளவில் மருந்துகளின் விலை வகை. நோயாளிகளின் கூற்றுப்படி, ஒரு ஹார்மோனில் இருந்து மற்றொன்றுக்கு மாறுவதில் குறிப்பிடத்தக்க வேறுபாடு இல்லை. அல்ட்ராஷார்ட் இன்சுலின்ஸ் நீண்ட காலமாக செயல்படும் ஹார்மோன்களுடன் இணைக்கப்படுகின்றன. பரிந்துரைக்கப்பட்ட உணவுக்கு உட்பட்டு, லிஸ்ப்ரோ மற்றும் அஸ்பார்ட் ஆகியவை குறுகிய செயல்பாட்டு ஹார்மோன்களால் மாற்றப்படுகின்றன.
சுருக்கமான அறிவுறுத்தல்
இன்சுலின் ஹுமாலாக் பயன்படுத்துவதற்கான வழிமுறைகள் மிகப் பெரியவை, மேலும் பக்க விளைவுகள் மற்றும் பயன்பாட்டிற்கான திசைகளை விவரிக்கும் பிரிவுகள் ஒன்றுக்கு மேற்பட்ட பத்திகளைக் கொண்டுள்ளன. சில மருந்துகளுடன் கூடிய நீண்ட விளக்கங்கள் நோயாளிகளால் அவற்றை எடுத்துக்கொள்வதால் ஏற்படும் ஆபத்துகள் பற்றிய எச்சரிக்கையாக கருதப்படுகின்றன.உண்மையில், எல்லாமே இதற்கு நேர்மாறானவை: ஒரு பெரிய, விரிவான அறிவுறுத்தல் - பல சோதனைகளின் சான்றுகள் மருந்து வெற்றிகரமாக தாங்கியது.
நீரிழிவு மற்றும் அழுத்தம் அதிகரிப்பது கடந்த காலத்தின் ஒரு விஷயமாக இருக்கும்
கிட்டத்தட்ட 80% பக்கவாதம் மற்றும் ஊனமுற்றோருக்கு நீரிழிவு தான் காரணம். 10 பேரில் 7 பேர் இதயம் அல்லது மூளையின் தமனிகள் அடைக்கப்படுவதால் இறக்கின்றனர். கிட்டத்தட்ட எல்லா சந்தர்ப்பங்களிலும், இந்த பயங்கரமான முடிவுக்கான காரணம் ஒன்றுதான் - உயர் இரத்த சர்க்கரை.
சர்க்கரை முடியும் மற்றும் தட்ட வேண்டும், இல்லையெனில் எதுவும் இல்லை. ஆனால் இது நோயைக் குணப்படுத்தாது, ஆனால் விசாரணையை எதிர்த்துப் போராட மட்டுமே உதவுகிறது, நோய்க்கான காரணம் அல்ல.
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க அதிகாரப்பூர்வமாக பரிந்துரைக்கப்பட்ட ஒரே மருந்து மற்றும் இது உட்சுரப்பியல் நிபுணர்களால் தங்கள் வேலையில் பயன்படுத்தப்படுகிறது.
மருந்தின் செயல்திறன், நிலையான முறையின்படி கணக்கிடப்படுகிறது (சிகிச்சைக்கு உட்படுத்தப்பட்ட 100 பேரின் குழுவில் உள்ள மொத்த நோயாளிகளின் எண்ணிக்கையில் மீட்கப்பட்ட நோயாளிகளின் எண்ணிக்கை):
- சர்க்கரையின் இயல்பாக்கம் - 95%
- நரம்பு த்ரோம்போசிஸை நீக்குதல் - 70%
- வலுவான இதயத் துடிப்பை நீக்குதல் - 90%
- உயர் இரத்த அழுத்தத்திலிருந்து விடுபடுவது - 92%
- பகலை பலப்படுத்துதல், இரவில் தூக்கத்தை மேம்படுத்துதல் - 97%
உற்பத்தியாளர்கள் ஒரு வணிக அமைப்பு அல்ல, மேலும் மாநில ஆதரவுடன் நிதியளிக்கப்படுகிறார்கள். எனவே, இப்போது ஒவ்வொரு குடியிருப்பாளருக்கும் வாய்ப்பு உள்ளது.
ஹுமலாக் 20 ஆண்டுகளுக்கு முன்னர் பயன்படுத்த ஒப்புதல் அளிக்கப்பட்டுள்ளது, இப்போது இந்த இன்சுலின் சரியான அளவில் பாதுகாப்பானது என்று ஏற்கனவே நம்பிக்கையுடன் கூறலாம். இது பெரியவர்கள் மற்றும் குழந்தைகள் இருவருக்கும் பயன்படுத்த ஒப்புதல் அளிக்கப்படுகிறது; இது கடுமையான ஹார்மோன் குறைபாட்டுடன் கூடிய எல்லா நிகழ்வுகளிலும் பயன்படுத்தப்படலாம்: வகை 1 மற்றும் வகை 2 நீரிழிவு நோய், கணைய அறுவை சிகிச்சை.
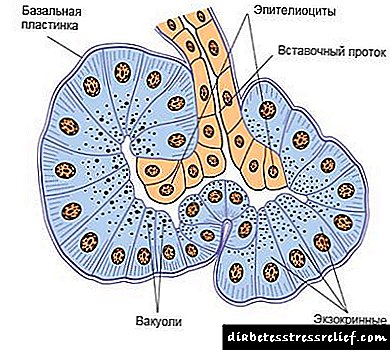
ஹுமலாக் பற்றிய பொதுவான தகவல்கள்:
| விளக்கம் | தெளிவான தீர்வு. இதற்கு சிறப்பு சேமிப்பு நிலைமைகள் தேவை, அவை மீறப்பட்டால், தோற்றத்தை மாற்றாமல் அதன் பண்புகளை இழக்கக்கூடும், எனவே மருந்துகளை மருந்தகங்களில் மட்டுமே வாங்க முடியும். |
| செயல்பாட்டின் கொள்கை | திசுக்களில் குளுக்கோஸை வழங்குகிறது, கல்லீரலில் குளுக்கோஸை மாற்றுவதை மேம்படுத்துகிறது, மேலும் கொழுப்பு உடைவதைத் தடுக்கிறது. சர்க்கரை குறைக்கும் விளைவு குறுகிய-செயல்பாட்டு இன்சுலினை விட முன்னதாகவே தொடங்குகிறது, மேலும் குறைவாக நீடிக்கும். |
| வடிவத்தை | U100 செறிவு கொண்ட தீர்வு, நிர்வாகம் - தோலடி அல்லது நரம்பு. தோட்டாக்கள் அல்லது செலவழிப்பு சிரிஞ்ச் பேனாக்களில் நிரம்பியுள்ளது. |
| உற்பத்தியாளர் | தீர்வு பிரான்சின் லில்லி பிரான்ஸ் மட்டுமே தயாரிக்கிறது. பேக்கேஜிங் பிரான்ஸ், அமெரிக்கா மற்றும் ரஷ்யாவில் தயாரிக்கப்படுகிறது. |
| விலை | ரஷ்யாவில், 3 மில்லி தலா 5 தோட்டாக்களைக் கொண்ட ஒரு தொகுப்பின் விலை சுமார் 1800 ரூபிள் ஆகும். ஐரோப்பாவில், இதேபோன்ற தொகுதிக்கான விலை ஒரே மாதிரியாக இருக்கும். அமெரிக்காவில், இந்த இன்சுலின் கிட்டத்தட்ட 10 மடங்கு அதிக விலை கொண்டது. |
| சாட்சியம் |
|
| முரண் | இன்சுலின் லிஸ்ப்ரோ அல்லது துணை கூறுகளுக்கு தனிப்பட்ட எதிர்வினை. ஊசி இடத்திலுள்ள ஒவ்வாமைகளில் பெரும்பாலும் வெளிப்படுத்தப்படுகிறது. குறைந்த தீவிரத்தோடு, இந்த இன்சுலினுக்கு மாற ஒரு வாரம் கழித்து செல்கிறது. கடுமையான வழக்குகள் அரிதானவை, அவை ஹுமலாக் ஐ அனலாக்ஸுடன் மாற்ற வேண்டும். |
| ஹுமலாக் மாற்றத்தின் அம்சங்கள் | டோஸ் தேர்வின் போது, கிளைசீமியாவின் அடிக்கடி அளவீடுகள், வழக்கமான மருத்துவ ஆலோசனைகள் தேவை. ஒரு விதியாக, ஒரு நீரிழிவு நோயாளிக்கு ஒரு மனிதனை விட 1 XE க்கு குறைவான ஹுமலாக் அலகுகள் தேவை. பல்வேறு நோய்கள், நரம்புத் திணறல் மற்றும் சுறுசுறுப்பான உடல் செயல்பாடுகளின் போது ஹார்மோனின் அதிகரித்த தேவை காணப்படுகிறது. |
| அளவுக்கும் அதிகமான | அளவை மீறுவது இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கிறது. அதை அகற்ற, உங்களுக்கு ஒரு வரவேற்பு தேவை. கடுமையான வழக்குகளுக்கு அவசர மருத்துவ சிகிச்சை தேவைப்படுகிறது. |
| பிற மருந்துகளுடன் இணை நிர்வாகம் | ஹுமலாக் செயல்பாட்டைக் குறைக்கலாம்:
இந்த மருந்துகளை மற்றவர்களால் மாற்ற முடியாவிட்டால், ஹுமலாக் அளவை தற்காலிகமாக சரிசெய்ய வேண்டும். |
| சேமிப்பு | குளிர்சாதன பெட்டியில் - 3 ஆண்டுகள், அறை வெப்பநிலையில் - 4 வாரங்கள். |
பக்க விளைவுகளில், இரத்தச் சர்க்கரைக் குறைவு மற்றும் ஒவ்வாமை எதிர்வினைகள் பெரும்பாலும் காணப்படுகின்றன (நீரிழிவு நோயாளிகளில் 1-10%). 1% க்கும் குறைவான நோயாளிகள் ஊசி இடத்திலேயே லிபோடிஸ்ட்ரோபியை உருவாக்குகிறார்கள். பிற பாதகமான எதிர்விளைவுகளின் அதிர்வெண் 0.1% க்கும் குறைவாக உள்ளது.
ஹுமலாக் பற்றிய மிக முக்கியமான விஷயம்
வீட்டில், ஹுமலாக் ஒரு சிரிஞ்ச் பேனாவுடன் தோலடி முறையில் நிர்வகிக்கப்படுகிறது அல்லது. கடுமையான ஹைப்பர் கிளைசீமியாவை அகற்ற வேண்டுமானால், ஒரு மருத்துவ வசதியிலும் மருந்தின் நரம்பு நிர்வாகம் சாத்தியமாகும். இந்த வழக்கில், அதிகப்படியான அளவைத் தவிர்க்க அடிக்கடி சர்க்கரை கட்டுப்பாடு அவசியம்.

மருந்தின் செயலில் உள்ள பொருள் இன்சுலின் லிஸ்ப்ரோ ஆகும். இது மூலக்கூறில் உள்ள அமினோ அமிலங்களின் ஏற்பாட்டில் மனித ஹார்மோனிலிருந்து வேறுபடுகிறது. இத்தகைய மாற்றம் செல் ஏற்பிகளை ஹார்மோனை அங்கீகரிப்பதைத் தடுக்காது, எனவே அவை சர்க்கரையை எளிதில் தங்களுக்குள் செலுத்துகின்றன. ஹுமலாக் இன்சுலின் மோனோமர்களை மட்டுமே கொண்டுள்ளது - ஒற்றை, இணைக்கப்படாத மூலக்கூறுகள். இதன் காரணமாக, இது விரைவாகவும் சமமாகவும் உறிஞ்சப்படுகிறது, மாற்றப்படாத வழக்கமான இன்சுலினை விட வேகமாக சர்க்கரையை குறைக்கத் தொடங்குகிறது.
ஹுமலாக் என்பது ஒரு குறுகிய-செயல்பாட்டு மருந்து, எடுத்துக்காட்டாக, அல்லது. வகைப்பாட்டின் படி, இது அல்ட்ராஷார்ட் செயலுடன் இன்சுலின் அனலாக்ஸாக குறிப்பிடப்படுகிறது. அதன் செயல்பாட்டின் ஆரம்பம் சுமார் 15 நிமிடங்கள் வேகமானது, எனவே நீரிழிவு நோயாளிகள் மருந்து வேலை செய்யும் வரை காத்திருக்க வேண்டியதில்லை, ஆனால் உட்செலுத்தப்பட்ட உடனேயே நீங்கள் உணவுக்கு தயார் செய்யலாம். அத்தகைய ஒரு குறுகிய இடைவெளிக்கு நன்றி, உணவைத் திட்டமிடுவது எளிதாகிறது, மேலும் ஊசி போட்ட பிறகு உணவை மறக்கும் ஆபத்து கணிசமாகக் குறைகிறது.
நல்ல கிளைசெமிக் கட்டுப்பாட்டுக்கு, விரைவான செயல்பாட்டு முகவர்கள் கட்டாய பயன்பாட்டுடன் இணைக்கப்பட வேண்டும். ஒரே விதிவிலக்கு, இன்சுலின் பம்பை தொடர்ந்து பயன்படுத்துவதே ஆகும்.
டோஸ் தேர்வு
ஹுமலாக் அளவு பல காரணிகளைப் பொறுத்தது மற்றும் ஒவ்வொரு நீரிழிவு நோயாளிக்கும் தனித்தனியாக தீர்மானிக்கப்படுகிறது. நீரிழிவு நோயின் இழப்பீட்டை மோசமாக்குவதால் நிலையான திட்டங்களைப் பயன்படுத்துவது பரிந்துரைக்கப்படவில்லை. நோயாளி குறைந்த கார்போஹைட்ரேட் உணவைக் கடைப்பிடித்தால், ஹுமலாக் அளவு நிர்வாகத்தின் நிலையான வழிமுறைகளை விட குறைவாக இருக்கலாம். இந்த வழக்கில், பலவீனமான வேகமான இன்சுலின் பயன்படுத்த பரிந்துரைக்கப்படுகிறது.
அல்ட்ராஷார்ட் ஹார்மோன் மிகவும் சக்திவாய்ந்த விளைவை அளிக்கிறது. ஹுமலாக் மாறும்போது, அதன் ஆரம்ப டோஸ் முன்பு பயன்படுத்தப்பட்ட குறுகிய இன்சுலின் 40% ஆக கணக்கிடப்படுகிறது. கிளைசீமியாவின் முடிவுகளின்படி, அளவு சரிசெய்யப்படுகிறது. ஒரு ரொட்டி அலகு தயாரிப்பதற்கான சராசரி தேவை 1-1.5 அலகுகள்.
நவீன இன்சுலின் அம்சங்கள்
மனித இன்சுலின் பயன்பாட்டில் சில வரம்புகள் உள்ளன, எடுத்துக்காட்டாக, மெதுவாக வெளிப்படுவது (ஒரு நீரிழிவு நோயாளி சாப்பிடுவதற்கு 30-40 நிமிடங்கள் முன் ஒரு ஊசி கொடுக்க வேண்டும்) மற்றும் அதிக நேரம் வேலை செய்யும் நேரம் (12 மணி நேரம் வரை), இது தாமதமான இரத்தச் சர்க்கரைக் குறைவுக்கு ஒரு முன்நிபந்தனையாக மாறும்.
கடந்த நூற்றாண்டின் இறுதியில், இந்த குறைபாடுகள் இல்லாத இன்சுலின் ஒப்புமைகளை உருவாக்க வேண்டிய தேவை எழுந்தது. குறுகிய-நடிப்பு இன்சுலின்ஸ் குறுகிய அரை ஆயுளைக் கொண்டு தயாரிக்கத் தொடங்கியது.
இது பூர்வீக இன்சுலின் பண்புகளுடன் அவற்றை நெருக்கமாக கொண்டு வந்தது, இது இரத்த ஓட்டத்தில் நுழைந்த 4-5 நிமிடங்களுக்குப் பிறகு செயலிழக்கச் செய்யலாம்.
உச்சமற்ற இன்சுலின் வகைகளை தோலடி கொழுப்பிலிருந்து சீராகவும் மென்மையாகவும் உறிஞ்சலாம் மற்றும் இரவு நேர இரத்தச் சர்க்கரைக் குறைவைத் தூண்டாது.
சமீபத்திய ஆண்டுகளில், மருந்தியலில் குறிப்பிடத்தக்க முன்னேற்றம் ஏற்பட்டுள்ளது, ஏனெனில் இது குறிப்பிடப்பட்டுள்ளது:
- அமிலக் கரைசல்களிலிருந்து நடுநிலைக்கு மாறுதல்,
- மறுசீரமைப்பு டி.என்.ஏ தொழில்நுட்பத்தைப் பயன்படுத்தி மனித இன்சுலின் பெறுதல்,
- புதிய மருந்தியல் பண்புகளுடன் உயர்தர இன்சுலின் மாற்றீடுகளை உருவாக்குதல்.
சிகிச்சையின் தனிப்பட்ட உடலியல் அணுகுமுறையையும் நீரிழிவு நோயாளிக்கு அதிகபட்ச வசதியையும் வழங்க மனித ஹார்மோனின் செயல்பாட்டின் காலத்தை இன்சுலின் அனலாக்ஸ் மாற்றுகிறது.
இரத்த சர்க்கரையின் வீழ்ச்சியின் அபாயங்களுக்கும் இலக்கு கிளைசீமியாவின் சாதனைக்கும் இடையில் உகந்த சமநிலையை அடைய மருந்துகள் சாத்தியமாக்குகின்றன.
அதன் செயல்பாட்டின் நேரத்திற்கு ஏற்ப இன்சுலின் நவீன ஒப்புமைகள் பொதுவாக பிரிக்கப்படுகின்றன:
- அல்ட்ராஷார்ட் (ஹுமலாக், அப்பிட்ரா, பென்ஃபில்),
- நீடித்த (லாண்டஸ், லெவெமிர் பென்ஃபில்).
கூடுதலாக, ஒருங்கிணைந்த மாற்று மருந்துகள் உள்ளன, அவை ஒரு குறிப்பிட்ட விகிதத்தில் அல்ட்ராஷார்ட் மற்றும் நீடித்த ஹார்மோனின் கலவையாகும்: பென்ஃபில், ஹுமலாக் கலவை 25.
ஹுமலாக் (லிஸ்ப்ரோ)
இந்த இன்சுலின் கட்டமைப்பில், புரோலின் மற்றும் லைசினின் நிலை மாற்றப்பட்டது. மருந்துக்கும் கரையக்கூடிய மனித இன்சுலினுக்கும் உள்ள வேறுபாடு, இடைக்கணிப்பு சங்கங்களின் பலவீனமான தன்னிச்சையாகும். இதைக் கருத்தில் கொண்டு, நீரிழிவு நோயாளியின் இரத்த ஓட்டத்தில் லிஸ்ப்ரோவை விரைவாக உறிஞ்சலாம்.
நீங்கள் ஒரே அளவிலும் அதே நேரத்தில் மருந்துகளையும் செலுத்தினால், ஹுமலாக் உச்சத்தை 2 மடங்கு வேகமாக கொடுக்கும். இந்த ஹார்மோன் மிக வேகமாக அகற்றப்பட்டு 4 மணி நேரத்திற்குப் பிறகு அதன் செறிவு அதன் அசல் நிலைக்கு வரும். எளிய மனித இன்சுலின் செறிவு 6 மணி நேரத்திற்குள் பராமரிக்கப்படும்.
 குறுகிய செயல்படும் எளிய இன்சுலினுடன் லிஸ்ப்ரோவை ஒப்பிடுகையில், முந்தையது கல்லீரலால் குளுக்கோஸ் உற்பத்தியை மிகவும் வலுவாக தடுக்க முடியும் என்று நாம் கூறலாம்.
குறுகிய செயல்படும் எளிய இன்சுலினுடன் லிஸ்ப்ரோவை ஒப்பிடுகையில், முந்தையது கல்லீரலால் குளுக்கோஸ் உற்பத்தியை மிகவும் வலுவாக தடுக்க முடியும் என்று நாம் கூறலாம்.
ஹுமலாக் மருந்தின் மற்றொரு நன்மை உள்ளது - இது மிகவும் கணிக்கக்கூடியது மற்றும் ஊட்டச்சத்து சுமைக்கு அளவை சரிசெய்யும் காலத்தை எளிதாக்கும். உள்ளீட்டுப் பொருளின் அளவின் அதிகரிப்பிலிருந்து வெளிப்படும் கால மாற்றங்கள் இல்லாததால் இது வகைப்படுத்தப்படுகிறது.
எளிய மனித இன்சுலினைப் பயன்படுத்தி, அவரது பணியின் காலம் அளவைப் பொறுத்து மாறுபடலாம். இதிலிருந்தே சராசரியாக 6 முதல் 12 மணி நேரம் வரை எழுகிறது.
இன்சுலின் ஹுமலாக் அளவின் அதிகரிப்புடன், அதன் வேலையின் காலம் கிட்டத்தட்ட அதே மட்டத்தில் உள்ளது மற்றும் 5 மணிநேரம் இருக்கும்.
லிஸ்ப்ரோவின் அளவு அதிகரிப்பதன் மூலம், தாமதமான இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து அதிகரிக்காது.
அஸ்பார்ட் (நோவோராபிட் பென்ஃபில்)
இந்த இன்சுலின் அனலாக் உணவு உட்கொள்வதற்கு போதுமான இன்சுலின் பதிலை கிட்டத்தட்ட பிரதிபலிக்கும். அதன் குறுகிய காலம் உணவுக்கு இடையில் ஒப்பீட்டளவில் பலவீனமான விளைவை ஏற்படுத்துகிறது, இது இரத்த சர்க்கரையின் மீது முழுமையான கட்டுப்பாட்டைப் பெறுவதை சாத்தியமாக்குகிறது.
சிகிச்சையின் முடிவை சாதாரண குறுகிய செயல்பாட்டு மனித இன்சுலினுடன் இன்சுலின் அனலாக்ஸுடன் ஒப்பிட்டுப் பார்த்தால், போஸ்ட்ராண்டியல் இரத்த சர்க்கரை அளவைக் கட்டுப்படுத்தும் தரத்தில் குறிப்பிடத்தக்க அதிகரிப்பு குறிப்பிடப்படும்.
டிடெமிர் மற்றும் அஸ்பார்ட்டுடன் ஒருங்கிணைந்த சிகிச்சை வாய்ப்பு அளிக்கிறது:
- இன்சுலின் ஹார்மோனின் தினசரி சுயவிவரத்தை கிட்டத்தட்ட 100% இயல்பாக்குகிறது,
- கிளைகோசைலேட்டட் ஹீமோகுளோபின் அளவை தர ரீதியாக மேம்படுத்த,
- இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளை வளர்ப்பதற்கான வாய்ப்பை கணிசமாகக் குறைக்கிறது,
- நீரிழிவு நோயாளியின் இரத்த சர்க்கரையின் வீச்சு மற்றும் உச்ச செறிவைக் குறைக்கவும்.
பாசல்-போலஸ் இன்சுலின் அனலாக்ஸுடன் சிகிச்சையின் போது, உடல் எடையில் சராசரி அதிகரிப்பு டைனமிக் அவதானிப்பின் முழு காலத்தையும் விட கணிசமாகக் குறைவாக இருந்தது என்பது குறிப்பிடத்தக்கது.
குளுசின் (அப்பிட்ரா)
மனித இன்சுலின் அனலாக் அப்பிட்ரா ஒரு தீவிர-குறுகிய வெளிப்பாடு மருந்து. அதன் பார்மகோகினெடிக், பார்மகோடைனமிக் பண்புகள் மற்றும் உயிர் கிடைக்கும் தன்மை ஆகியவற்றின் படி, குளுசின் ஹுமலாக் என்பதற்கு சமம். அதன் மைட்டோஜெனிக் மற்றும் வளர்சிதை மாற்ற செயல்பாட்டில், ஹார்மோன் எளிய மனித இன்சுலினிலிருந்து வேறுபட்டதல்ல. இதற்கு நன்றி, இதை நீண்ட நேரம் பயன்படுத்த முடியும், அது முற்றிலும் பாதுகாப்பானது.
ஒரு விதியாக, அப்பிட்ராவுடன் இணைந்து பயன்படுத்தப்பட வேண்டும்:
- நீண்ட கால மனித இன்சுலின்
- அடிப்படை இன்சுலின் அனலாக்.
கூடுதலாக, மருந்து வேகமான வேலையின் தொடக்கத்தாலும், சாதாரண மனித ஹார்மோனை விட அதன் குறுகிய கால அளவாலும் வகைப்படுத்தப்படுகிறது. இது நீரிழிவு நோயாளிகளுக்கு மனித ஹார்மோனை விட உணவைப் பயன்படுத்துவதில் அதிக நெகிழ்வுத்தன்மையைக் காட்ட அனுமதிக்கிறது.நிர்வாகம் முடிந்த உடனேயே இன்சுலின் அதன் விளைவைத் தொடங்குகிறது, மேலும் அப்பிட்ரா தோலடி உட்செலுத்தப்பட்ட 10-20 நிமிடங்களுக்குப் பிறகு இரத்தத்தில் சர்க்கரை அளவு குறைகிறது.
வயதான நோயாளிகளுக்கு இரத்தச் சர்க்கரைக் குறைவைத் தவிர்ப்பதற்கு, சாப்பிட்ட உடனேயே அல்லது அதே நேரத்தில் மருந்தை அறிமுகப்படுத்த மருத்துவர்கள் பரிந்துரைக்கின்றனர். ஹார்மோனின் குறைக்கப்பட்ட சொல் "மேலடுக்கு" விளைவு என்று அழைக்கப்படுவதைத் தவிர்க்க உதவுகிறது, இது இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க உதவுகிறது.
அதிக எடையுள்ளவர்களுக்கு இது பயனுள்ளதாக இருக்கும், ஏனெனில் இதன் பயன்பாடு மேலும் எடை அதிகரிப்பதில்லை. மற்ற வகை வழக்கமான மற்றும் லிஸ்ப்ரோ ஹார்மோன்களுடன் ஒப்பிடும்போது அதிகபட்ச செறிவு விரைவாகத் தொடங்குவதன் மூலம் மருந்து வகைப்படுத்தப்படுகிறது.
அபிட்ரா அதிக நெகிழ்வுத்தன்மையின் காரணமாக பல்வேறு டிகிரி அதிக எடைக்கு ஏற்றது. உள்ளுறுப்பு வகை உடல் பருமனில், மருந்தின் உறிஞ்சுதல் வீதம் மாறுபடும், இது ப்ராண்டியல் கிளைசெமிக் கட்டுப்பாட்டை கடினமாக்குகிறது.
டிடெமிர் (லெவெமிர் பென்ஃபில்)
லெவெமிர் பென்ஃபில் என்பது மனித இன்சுலின் அனலாக் ஆகும். இது சராசரி இயக்க நேரத்தைக் கொண்டுள்ளது மற்றும் சிகரங்களைக் கொண்டிருக்கவில்லை. இது பகலில் அடித்தள கிளைசெமிக் கட்டுப்பாட்டை உறுதிப்படுத்த உதவுகிறது, ஆனால் இரட்டை பயன்பாட்டிற்கு உட்பட்டது.
தோலடி முறையில் நிர்வகிக்கப்படும் போது, டிடெமிர் சீரம் அல்புமினுடன் பிணைக்கும் பொருள்களை இடைநிலை திரவத்தில் உருவாக்குகிறது. ஏற்கனவே தந்துகி சுவர் வழியாக மாற்றப்பட்ட பிறகு, இன்சுலின் மீண்டும் இரத்த ஓட்டத்தில் அல்புமினுடன் பிணைக்கிறது.
தயாரிப்பில், இலவச பின்னம் மட்டுமே உயிரியல் ரீதியாக செயல்படுகிறது. எனவே, அல்புமினுடன் பிணைப்பு மற்றும் அதன் மெதுவான சிதைவு நீண்ட மற்றும் உச்ச-இலவச செயல்திறனை வழங்குகிறது.
லெவெமிர் பென்ஃபில் இன்சுலின் நீரிழிவு நோயாளிக்கு சுமூகமாக செயல்படுகிறது மற்றும் பாசல் இன்சுலின் முழுமையான தேவையை நிரப்புகிறது. இது தோலடி நிர்வாகத்திற்கு முன் நடுக்கம் அளிக்காது.
கிளார்கின் (லாண்டஸ்)
கிளார்கின் இன்சுலின் மாற்றீடு அதிவேகமானது. இந்த மருந்து சற்று அமில சூழலில் நன்றாகவும் முழுமையாகவும் கரையக்கூடியது, நடுநிலை ஊடகத்தில் (தோலடி கொழுப்பில்) இது மோசமாக கரையக்கூடியது.
 தோலடி நிர்வாகத்திற்குப் பிறகு, கிளார்கின் மைக்ரோபிரீசிபிட்டேஷன் உருவாக்கத்துடன் ஒரு நடுநிலைப்படுத்தல் எதிர்வினைக்குள் நுழைகிறது, இது மருந்து ஹெக்ஸாமர்களை மேலும் வெளியிடுவதற்கும், இன்சுலின் ஹார்மோன் மோனோமர்கள் மற்றும் டைமர்களாகப் பிரிப்பதற்கும் அவசியம்.
தோலடி நிர்வாகத்திற்குப் பிறகு, கிளார்கின் மைக்ரோபிரீசிபிட்டேஷன் உருவாக்கத்துடன் ஒரு நடுநிலைப்படுத்தல் எதிர்வினைக்குள் நுழைகிறது, இது மருந்து ஹெக்ஸாமர்களை மேலும் வெளியிடுவதற்கும், இன்சுலின் ஹார்மோன் மோனோமர்கள் மற்றும் டைமர்களாகப் பிரிப்பதற்கும் அவசியம்.
நீரிழிவு நோயாளியின் இரத்த ஓட்டத்தில் லான்டஸின் மென்மையான மற்றும் படிப்படியான ஓட்டம் காரணமாக, சேனலில் அவரது சுழற்சி 24 மணி நேரத்திற்குள் நிகழ்கிறது. இதனால் இன்சுலின் அனலாக்ஸை ஒரு நாளைக்கு ஒரு முறை மட்டுமே செலுத்த முடியும்.
ஒரு சிறிய அளவு துத்தநாகம் சேர்க்கப்படும்போது, இன்சுலின் லாண்டஸ் ஃபைபரின் தோலடி அடுக்கில் படிகமாக்குகிறது, இது கூடுதலாக அதன் உறிஞ்சுதல் நேரத்தை நீட்டிக்கிறது. இந்த மருந்தின் இந்த குணங்கள் அனைத்தும் அதன் மென்மையான மற்றும் முற்றிலும் உச்சமற்ற சுயவிவரத்திற்கு உத்தரவாதம் அளிக்கின்றன.
தோலடி உட்செலுத்தப்பட்ட 60 நிமிடங்களுக்குப் பிறகு கிளார்கின் வேலை செய்யத் தொடங்குகிறது. முதல் டோஸ் வழங்கப்பட்ட தருணத்திலிருந்து 2-4 மணி நேரத்திற்குப் பிறகு நோயாளியின் இரத்த பிளாஸ்மாவில் அதன் நிலையான செறிவு காணப்படுகிறது.
இந்த அல்ட்ராஃபாஸ்ட் மருந்தின் (காலை அல்லது மாலை) சரியான ஊசி நேரம் மற்றும் உடனடி ஊசி தளம் (வயிறு, கை, கால்) ஆகியவற்றைப் பொருட்படுத்தாமல், உடலுக்கு வெளிப்படும் காலம்:
- சராசரி - 24 மணி நேரம்
- அதிகபட்சம் - 29 மணி நேரம்.
இன்சுலின் கிளார்கின் மாற்றீடு அதன் உயர் செயல்திறனில் உடலியல் ஹார்மோனுடன் முழுமையாக ஒத்திருக்கும், ஏனெனில் மருந்து:
- இன்சுலின் (குறிப்பாக கொழுப்பு மற்றும் தசை) சார்ந்திருக்கும் புற திசுக்களால் சர்க்கரை நுகர்வு தர ரீதியாக தூண்டுகிறது,
- குளுக்கோனோஜெனீசிஸைத் தடுக்கிறது (குறைக்கிறது).
கூடுதலாக, தசை திசுக்களின் உற்பத்தியை அதிகரிக்கும் அதே வேளையில், கொழுப்பு திசு (லிபோலிசிஸ்), புரத சிதைவு (புரோட்டியோலிசிஸ்) ஆகியவற்றைப் பிரிக்கும் செயல்முறையை மருந்து கணிசமாக அடக்குகிறது.
கிளார்கின் மருந்தியல் இயக்கவியலின் மருத்துவ ஆய்வுகள், இந்த மருந்தின் உச்சமற்ற விநியோகம் கிட்டத்தட்ட 100% 24 மணி நேரத்திற்குள் எண்டோஜெனஸ் ஹார்மோன் இன்சுலின் அடிப்படை உற்பத்தியைப் பிரதிபலிக்க உதவுகிறது என்பதைக் காட்டுகிறது. அதே நேரத்தில், இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள் மற்றும் இரத்த சர்க்கரை அளவுகளில் கூர்மையான தாவல்கள் ஏற்படுவதற்கான சாத்தியக்கூறுகள் கணிசமாகக் குறைக்கப்படுகின்றன.
ஹுமலாக் கலவை 25
இந்த மருந்து ஒரு கலவையாகும்:
- லிஸ்ப்ரோ என்ற ஹார்மோனின் 75% புரோட்டமினேட் சஸ்பென்ஷன்,
- 25% இன்சுலின் ஹுமலாக்.
இது மற்றும் பிற இன்சுலின் ஒப்புமைகளும் அவற்றின் வெளியீட்டு பொறிமுறையின் படி இணைக்கப்படுகின்றன. லிஸ்ப்ரோ என்ற ஹார்மோனின் புரோட்டமினேட் சஸ்பென்ஷனின் விளைவு காரணமாக மருந்தின் சிறந்த காலம் வழங்கப்படுகிறது, இது ஹார்மோனின் அடிப்படை உற்பத்தியை மீண்டும் செய்ய உதவுகிறது.
மீதமுள்ள 25% லிஸ்ப்ரோ இன்சுலின் ஒரு தீவிர-குறுகிய வெளிப்பாடு காலத்தைக் கொண்ட ஒரு அங்கமாகும், இது சாப்பிட்ட பிறகு கிளைசீமியாவில் சாதகமான விளைவைக் கொண்டுள்ளது.
குறுகிய ஹார்மோனுடன் ஒப்பிடும்போது கலவையின் கலவையில் உள்ள ஹுமலாக் உடலை மிக வேகமாக பாதிக்கிறது என்பது குறிப்பிடத்தக்கது. இது போஸ்ட்ராடியல் கிளைசீமியாவின் அதிகபட்ச கட்டுப்பாட்டை வழங்குகிறது, எனவே குறுகிய-செயல்பாட்டு இன்சுலினுடன் ஒப்பிடும்போது அதன் சுயவிவரம் அதிக உடலியல் ரீதியானது.
ஒருங்கிணைந்த இன்சுலின் குறிப்பாக வகை 2 நீரிழிவு நோயாளிகளுக்கு பரிந்துரைக்கப்படுகிறது. இந்த குழுவில் வயதான நோயாளிகள் உள்ளனர், அவர்கள் ஒரு விதியாக, நினைவக சிக்கல்களால் பாதிக்கப்படுகின்றனர். அதனால்தான் ஹார்மோனை உணவுக்கு முன் அல்லது உடனடியாக அறிமுகப்படுத்துவது அத்தகைய நோயாளிகளின் வாழ்க்கைத் தரத்தை கணிசமாக மேம்படுத்த உதவுகிறது.
ஹுமலாக் கலவை 25 என்ற மருந்தைப் பயன்படுத்தி 60 முதல் 80 வயது வரையிலான நீரிழிவு நோயாளிகளின் உடல்நிலை குறித்த ஆய்வுகள் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு சிறந்த இழப்பீட்டைப் பெற முடிந்தது என்பதைக் காட்டுகிறது. உணவுக்கு முன்னும் பின்னும் ஹார்மோனை நிர்வகிக்கும் முறையில், மருத்துவர்கள் லேசான எடை அதிகரிப்பு மற்றும் மிகக் குறைந்த அளவு இரத்தச் சர்க்கரைக் குறைவைப் பெற முடிந்தது.
நீரிழிவு நோயாளிகள் பெரும்பாலும் இன்சுலின் கொண்ட மருந்துகளைப் பயன்படுத்த வேண்டும்.
இரத்த சர்க்கரையை கட்டுப்படுத்த பரவலாகப் பயன்படுத்தப்படும் லிஸ்ப்ரோ இன்சுலின் இதில் அடங்கும்.
சிகிச்சையின் கொள்கைகளை அதன் உதவியுடன் புரிந்து கொள்ள, நோயாளிகள் இந்த மருந்தின் முக்கிய அம்சங்களை அறிந்து கொள்ள வேண்டும்.
பொது பண்பு
 மருந்தின் வர்த்தக பெயர் ஹுமலாக் மிக்ஸ். இது மனித இன்சுலின் அனலாக் அடிப்படையில் அமைந்துள்ளது. பொருள் ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளது, குளுக்கோஸின் செயலாக்கத்தை துரிதப்படுத்த உதவுகிறது, மேலும் அதன் வெளியீட்டின் செயல்முறையையும் ஒழுங்குபடுத்துகிறது. கருவி இரண்டு கட்ட ஊசி தீர்வு.
மருந்தின் வர்த்தக பெயர் ஹுமலாக் மிக்ஸ். இது மனித இன்சுலின் அனலாக் அடிப்படையில் அமைந்துள்ளது. பொருள் ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளது, குளுக்கோஸின் செயலாக்கத்தை துரிதப்படுத்த உதவுகிறது, மேலும் அதன் வெளியீட்டின் செயல்முறையையும் ஒழுங்குபடுத்துகிறது. கருவி இரண்டு கட்ட ஊசி தீர்வு.
முக்கிய செயலில் உள்ள பொருளைத் தவிர, கலவை போன்ற கூறுகளைக் கொண்டுள்ளது:
- கிண்ணவடிவான,
- கிளிசெராலுக்கான
- சோடியம் ஹைட்ராக்சைடு ஒரு தீர்வு வடிவத்தில் (அல்லது ஹைட்ரோகுளோரிக் அமிலம்),
- துத்தநாக ஆக்ஸைடு
- சோடியம் ஹெப்டாஹைட்ரேட் ஹைட்ரஜன் பாஸ்பேட்,
- நீர்.
இந்த மருந்தைப் பயன்படுத்த, துல்லியமான அறிவுறுத்தல்களுடன் உங்களுக்கு மருத்துவரின் சந்திப்பு தேவை. உங்கள் சொந்த பயன்பாட்டிற்கான அளவை அல்லது அட்டவணையை சரிசெய்வது ஏற்றுக்கொள்ள முடியாதது.
மருந்தியல் நடவடிக்கை மற்றும் அறிகுறிகள்
 இந்த வகை இன்சுலின் செயல் மற்ற இன்சுலின் கொண்ட மருந்துகளைப் போன்றது. உடலில் ஊடுருவி, செயலில் உள்ள பொருள் உயிரணு சவ்வுகளுடன் தொடர்பு கொள்கிறது, இதனால் குளுக்கோஸை உறிஞ்சுவதை தூண்டுகிறது.
இந்த வகை இன்சுலின் செயல் மற்ற இன்சுலின் கொண்ட மருந்துகளைப் போன்றது. உடலில் ஊடுருவி, செயலில் உள்ள பொருள் உயிரணு சவ்வுகளுடன் தொடர்பு கொள்கிறது, இதனால் குளுக்கோஸை உறிஞ்சுவதை தூண்டுகிறது.
பிளாஸ்மாவிலிருந்து அதன் உறிஞ்சுதல் மற்றும் திசுக்களுக்குள் விநியோகிக்கும் செயல்முறை துரிதப்படுத்தப்படுகிறது. சர்க்கரையை கட்டுப்படுத்துவதில் இன்சுலின் லிஸ்ப்ரோவின் பங்கு இதுவாகும்.
உடலில் அதன் விளைவின் இரண்டாவது அம்சம் கல்லீரல் உயிரணுக்களால் குளுக்கோஸ் உற்பத்தியில் குறைவு ஆகும். இது சம்பந்தமாக, அதிகப்படியான சர்க்கரை இரத்த ஓட்டத்தில் நுழைவதில்லை. இதன்படி, ஹுமலாக் மருந்து இரண்டு திசைகளில் ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டிருப்பதாகக் கூறலாம்.
இந்த வகை இன்சுலின் வேகமாக செயல்படுகிறது மற்றும் ஊசி போடப்பட்ட 15 நிமிடங்களுக்குப் பிறகு செயல்படுத்தப்படுகிறது. இதன் பொருள் இந்த பொருள் உடலால் விரைவாக உறிஞ்சப்படுகிறது. இந்த அம்சத்தின் காரணமாக, உணவுக்கு முன்பே மருந்தைப் பயன்படுத்த அனுமதிக்கப்படுகிறது.
 உறிஞ்சுதல் விகிதம் ஊசி தளத்தால் பாதிக்கப்படுகிறது.எனவே, நீங்கள் ஊசி போட வேண்டும், மருந்துக்கான வழிமுறைகளில் கவனம் செலுத்துங்கள்.
உறிஞ்சுதல் விகிதம் ஊசி தளத்தால் பாதிக்கப்படுகிறது.எனவே, நீங்கள் ஊசி போட வேண்டும், மருந்துக்கான வழிமுறைகளில் கவனம் செலுத்துங்கள்.
லிஸ்ப்ரோ இன்சுலின் பயன்பாட்டை தீர்மானிக்கும்போது அதன் பரிந்துரைகளைப் பின்பற்றுவது சமமாக முக்கியம். மருந்து ஒரு வலுவான விளைவைக் கொண்டுள்ளது, எனவே அதன் பயன்பாடு அறிகுறிகளின்படி மட்டுமே அனுமதிக்கப்படுகிறது. இந்த மருந்தை நீங்கள் தேவையில்லாமல் பயன்படுத்தினால், உங்கள் ஆரோக்கியத்திற்கு குறிப்பிடத்தக்க சேதம் ஏற்படலாம்.
ஹுமலாக் நியமனம் செய்வதற்கான அறிகுறிகள் பின்வருமாறு:
- முதல் வகை நீரிழிவு நோய்
- ஹைப்பர் கிளைசீமியா, இதன் அறிகுறிகள் பிற மருந்துகளின் பயன்பாட்டைக் குறைக்காது,
- இரண்டாவது வகை நீரிழிவு நோய் (வாய்வழி நிர்வாகத்திற்கான மருந்துகளைப் பயன்படுத்துவதன் முடிவுகள் இல்லாத நிலையில்),
- நீரிழிவு நோயாளிகளுக்கு அறுவை சிகிச்சை திட்டமிடல்,
- நீரிழிவு நோயை சிக்கலாக்கும் சீரற்ற நோயியல் நிலைமைகளின் நிகழ்வு,
- மற்றொரு வகை இன்சுலின் சகிப்பின்மை.
ஆனால் இந்த மருந்தை எடுத்துக்கொள்வதற்கான அறிகுறிகள் இருந்தாலும், மருத்துவர் நோயாளியை பரிசோதித்து, எந்தவிதமான முரண்பாடுகளும் இல்லை மற்றும் அத்தகைய சிகிச்சையின் தகுதியும் இல்லை என்பதை உறுதிப்படுத்த வேண்டும்.
பயன்பாட்டிற்கான வழிமுறைகள்
 லிஸ்ப்ரோ இன்சுலின் பயன்பாட்டிலிருந்து எதிர்மறையான விளைவுகளைத் தவிர்க்க, இந்த மருந்துக்கான வழிமுறைகளை நீங்கள் கண்டிப்பாக பின்பற்ற வேண்டும்.
லிஸ்ப்ரோ இன்சுலின் பயன்பாட்டிலிருந்து எதிர்மறையான விளைவுகளைத் தவிர்க்க, இந்த மருந்துக்கான வழிமுறைகளை நீங்கள் கண்டிப்பாக பின்பற்ற வேண்டும்.
மருந்தின் அளவு பல அம்சங்களைப் பொறுத்தது. இது நோயாளியின் வயது, நோயின் வடிவம் மற்றும் அதன் தீவிரம், இணக்க நோய்கள் போன்றவற்றை பாதிக்கிறது. எனவே, அளவை தீர்மானிப்பது கலந்துகொள்ளும் மருத்துவரின் பணியாகும்.
ஆனால் நிபுணர் தவறாக இருக்கலாம், எனவே இரத்த சர்க்கரையை தொடர்ந்து பரிசோதித்து சிகிச்சை முறையை சரிசெய்வதன் மூலம் சிகிச்சையின் போக்கை கண்காணிக்க வேண்டும். நோயாளி தனது உடல்நலத்தையும் கவனத்தில் கொள்ள வேண்டும் மற்றும் மருந்துக்கு உடலின் அனைத்து எதிர்மறையான எதிர்விளைவுகளையும் மருத்துவரிடம் தெரிவிக்க வேண்டும்.
ஹுமலாக் முன்னுரிமை தோலடி முறையில் நிர்வகிக்கப்படுகிறது. ஆனால் மிகவும் ஒத்த மருந்துகளைப் போலல்லாமல், இன்ட்ராமுஸ்குலர் ஊசி மருந்துகளும் அனுமதிக்கப்படுகின்றன, அத்துடன் இன்சுலின் ஒரு நரம்புக்குள் அறிமுகப்படுத்தப்படுகின்றன. ஒரு சுகாதார வழங்குநரின் பங்கேற்புடன் நரம்பு ஊசி போட வேண்டும்.
 தொடை பகுதி, தோள்பட்டை பகுதி, பிட்டம், முன்புற அடிவயிற்று குழி ஆகியவை தோலடி ஊசி மருந்துகளுக்கு உகந்த இடங்கள். அதே பகுதியில் மருந்து அறிமுகப்படுத்தப்படுவது அனுமதிக்கப்படாது, ஏனெனில் இது லிபோடிஸ்ட்ரோபியை ஏற்படுத்துகிறது. நியமிக்கப்பட்ட பகுதிக்குள் நிலையான இயக்கம் தேவை.
தொடை பகுதி, தோள்பட்டை பகுதி, பிட்டம், முன்புற அடிவயிற்று குழி ஆகியவை தோலடி ஊசி மருந்துகளுக்கு உகந்த இடங்கள். அதே பகுதியில் மருந்து அறிமுகப்படுத்தப்படுவது அனுமதிக்கப்படாது, ஏனெனில் இது லிபோடிஸ்ட்ரோபியை ஏற்படுத்துகிறது. நியமிக்கப்பட்ட பகுதிக்குள் நிலையான இயக்கம் தேவை.
ஊசி மருந்துகள் நாளின் ஒரு நேரத்தில் செய்யப்பட வேண்டும். இது உடலைத் தழுவி இன்சுலின் தொடர்ச்சியான வெளிப்பாட்டை வழங்கும்.
நோயாளியின் உடல்நலப் பிரச்சினைகளை (நீரிழிவு தவிர) கருத்தில் கொள்வது மிகவும் முக்கியம். அவற்றில் சில காரணமாக, இந்த பொருளின் விளைவு மேல் அல்லது கீழ் சிதைக்கப்படலாம். இந்த வழக்கில், நீங்கள் அளவை மீண்டும் கணக்கிட வேண்டும். பிற நோயியல் தொடர்பாக, ஹுமலாக் பயன்படுத்துவதை மருத்துவர் பொதுவாக தடைசெய்யலாம்.
சிரிஞ்ச் பேனா வீடியோ பயிற்சி:
பக்க விளைவுகள் மற்றும் முரண்பாடுகள்
மருந்துகளின் பயன்பாட்டிலிருந்து தீங்கு ஏற்படாது என்று உத்தரவாதம் அளிப்பது கடினம், ஆனால் தற்போதுள்ள முரண்பாடுகளைக் கருத்தில் கொண்டு அபாயங்களைக் குறைக்க முடியும். லிஸ்ப்ரோவும் அவர்களிடம் உள்ளது, மருத்துவர், அவரை நியமித்து, நோயாளி அவர்களிடம் இல்லை என்பதை உறுதிப்படுத்த வேண்டும்.
முக்கிய முரண்பாடுகள்:
- மருந்தின் கூறுகளுக்கு தனிப்பட்ட உணர்திறன்,
- இரத்தச் சர்க்கரைக் குறைவுக்கான உயர் போக்கு,
- இன்சுலினோமாக்களின் இருப்பு.
இதுபோன்ற சந்தர்ப்பங்களில், ஹுமலாக் இதேபோன்ற விளைவைக் கொண்ட மற்றொரு மருந்துடன் மாற்றப்பட வேண்டும், ஆனால் ஆபத்து இல்லை.
மேலும், இன்சுலின் மூலம் சிகிச்சையளிக்கும்போது, ஏற்படும் பக்க விளைவுகளை கணக்கில் எடுத்துக்கொள்வது அவசியம். அவற்றில் சில நிகழ்வுகள் அச்சுறுத்தலை ஏற்படுத்தாது, ஏனெனில் அவை செயலில் உள்ள பொருளுக்கு உடலின் இயலாமையால் ஏற்படுகின்றன.
ஒரு குறுகிய காலத்திற்குப் பிறகு, ஒரு நபர் ஊசி போடுவதற்குப் பழகுவார், மேலும் பக்க விளைவுகள் அகற்றப்படுகின்றன. பக்க விளைவுகளின் மற்றொரு குழு இந்த பொருளுக்கு சகிப்பின்மை இருப்பதைக் குறிக்கிறது. இந்த அறிகுறிகள் காலப்போக்கில் மறைந்துவிடாது, ஆனால் முன்னேற்றம் மட்டுமே, குறிப்பிடத்தக்க ஆபத்தை உருவாக்குகிறது. அவை ஏற்பட்டால், இன்சுலின் கொண்ட முகவருடன் சிகிச்சையை ரத்து செய்ய பரிந்துரைக்கப்படுகிறது.
ஹுமலாக் போன்ற பக்க விளைவுகள் பெரும்பாலும் அழைக்கப்படுகின்றன,

ஏதேனும் அசாதாரண நிகழ்வுகள் ஏற்பட்டால், எந்த ஆபத்தும் இல்லை என்பதை உறுதிப்படுத்த நோயாளி மருத்துவரை அணுக வேண்டும்.
பிற மருந்துகளுடன் தொடர்பு கொள்ளும் அம்சங்கள்
 எந்தவொரு மருந்தின் மிக முக்கியமான அம்சம் மற்ற மருந்துகளுடன் பொருந்தக்கூடியது. டாக்டர்கள் பெரும்பாலும் ஒரே நேரத்தில் பல நோய்க்குறியீடுகளுக்கு சிகிச்சையளிக்க வேண்டும், இதன் காரணமாக வெவ்வேறு மருந்துகளின் வரவேற்பை இணைப்பது அவசியம். மருந்துகள் ஒருவருக்கொருவர் செயல்படுவதைத் தடுக்காத வகையில் சிகிச்சையை கட்டமைக்க வேண்டியது அவசியம்.
எந்தவொரு மருந்தின் மிக முக்கியமான அம்சம் மற்ற மருந்துகளுடன் பொருந்தக்கூடியது. டாக்டர்கள் பெரும்பாலும் ஒரே நேரத்தில் பல நோய்க்குறியீடுகளுக்கு சிகிச்சையளிக்க வேண்டும், இதன் காரணமாக வெவ்வேறு மருந்துகளின் வரவேற்பை இணைப்பது அவசியம். மருந்துகள் ஒருவருக்கொருவர் செயல்படுவதைத் தடுக்காத வகையில் சிகிச்சையை கட்டமைக்க வேண்டியது அவசியம்.
சில நேரங்களில் இன்சுலின் செயல்பாட்டை சிதைக்கக்கூடிய மருந்துகளைப் பயன்படுத்த வேண்டிய அவசியம் உள்ளது.
நோயாளி பின்வரும் வகை மருந்துகளை எடுத்துக் கொண்டால் அதன் செல்வாக்கு அதிகரிக்கிறது:
- clofibrate,
- வரை ketoconazole,
- MAO தடுப்பான்கள்
- சல்போனமைடுகள்.
அவற்றை எடுக்க மறுக்க முடியாவிட்டால், அறிமுகப்படுத்தப்பட்ட ஹுமலாக் அளவை குறைக்க வேண்டும்.
பின்வரும் பொருட்கள் மற்றும் முகவர்களின் குழுக்கள் கேள்விக்குரிய மருந்தின் விளைவை பலவீனப்படுத்தலாம்:
- ஈஸ்ட்ரோஜென்கள்,
- , நிகோடின்
- கருத்தடைக்கான ஹார்மோன் மருந்துகள்,
- குளூக்கோகான்.
இந்த மருந்துகளின் காரணமாக, லிஸ்ப்ரோவின் செயல்திறன் குறையக்கூடும், எனவே அளவை அதிகரிக்க மருத்துவர் பரிந்துரைக்க வேண்டும்.
சில மருந்துகள் கணிக்க முடியாத விளைவுகளைக் கொண்டுள்ளன. அவை செயலில் உள்ள பொருளின் செயல்பாட்டை அதிகரிக்கவும் குறைக்கவும் முடியும். இவற்றில் ஆக்ட்ரியோடைடு, பென்டாமைடின், ரெசர்பைன், பீட்டா-தடுப்பான்கள் உள்ளன.
சிறப்பு வழிமுறைகள்
ஹுமலாக் சிகிச்சையளிக்கும்போது, அதன் சில அம்சங்களை கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
அவற்றில் அழைக்கப்படுகின்றன:

நோயாளியின் மருந்தின் இந்த பண்புகள் அனைத்தையும் மருத்துவர் தெரிவிக்க வேண்டும். நோயாளியுடன் சேர்ந்து, அவர் மிகவும் பொருத்தமான சிகிச்சை விருப்பத்தைத் தேர்ந்தெடுப்பதற்காக வாழ்க்கை முறை மற்றும் பழக்கவழக்கங்களை பகுப்பாய்வு செய்ய வேண்டும்.
மருந்தின் விலை மற்றும் ஒப்புமைகள்
இன்சுலின் லிஸ்ப்ரோவுடன் சிகிச்சை விலை உயர்ந்தது. அத்தகைய மருந்தின் ஒரு தொகுப்பின் விலை 1800 முதல் 200 ரூபிள் வரை மாறுபடும். நோயாளிகள் சில சமயங்களில் இந்த மருந்தை அதன் அனலாக்ஸுடன் மிகவும் மலிவு விலையில் மாற்றுமாறு மருத்துவரிடம் கேட்கிறார்கள்.
இந்த மருந்தின் ஒப்புமைகள் நிறைய உள்ளன. அவை வெவ்வேறு வகையான வெளியீடுகளால் குறிப்பிடப்படுகின்றன, அவற்றின் கலவையில் வேறுபடலாம்.
முக்கியவற்றில் குறிப்பிடலாம்:

இந்த வகை இன்சுலின் மாற்றுவதற்கான மருந்துகளின் தேர்வு ஒரு நிபுணரிடம் ஒப்படைக்கப்பட வேண்டும்.
ஹுமலாக் ஒரு இரத்தச் சர்க்கரைக் குறைவு மருந்து, இது குறுகிய-செயல்பாட்டு இன்சுலின் அனலாக் ஆகும்.
வெளியீட்டு வடிவம் மற்றும் அமைப்பு
இன்ட்ரெவனஸ் (iv) மற்றும் தோலடி (கள் / சி) நிர்வாகத்திற்கான தீர்வின் வடிவத்தில் ஹுமலாக் தயாரிக்கப்படுகிறது: நிறமற்ற, வெளிப்படையானது (3 மில்லி தோட்டாக்களில், 5 தோட்டாக்களின் கொப்புளம் பொதியில், ஒரு அட்டை மூட்டை 1 கொப்புளம் பொதியில், குவிக்பென் சிரிஞ்ச் பேனாக்களில், இதில் 3 மில்லி கரைசலைக் கொண்ட தோட்டாக்கள் 5 சிரிஞ்ச் பேனாக்களின் அட்டைப் பொதியில் பதிக்கப்பட்டுள்ளன).
1 மில்லி கரைசலின் கலவை:
- செயலில் உள்ள பொருள்: இன்சுலின் லிஸ்ப்ரோ - 100 ME,
- துணை கூறுகள்: உட்செலுத்தலுக்கான நீர் - 1 மில்லி வரை, சோடியம் ஹைட்ராக்சைடு 10% மற்றும் (அல்லது) ஹைட்ரோகுளோரிக் அமிலத்தின் தீர்வு 10% - pH 7-8 வரை, சோடியம் ஹைட்ரஜன் பாஸ்பேட் ஹெப்டாஹைட்ரேட் - 0.00188 கிராம், துத்தநாக ஆக்சைடு - Zn ++ க்கு 0.000 0197 கிராம் , மெட்டாக்ரெசால் - 0.00315 கிராம், கிளிசரின் (கிளிசரால்) - 0.016 கிராம்.
அளவு மற்றும் நிர்வாகம்
இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவை கணக்கில் எடுத்துக்கொண்டு, மருந்தின் அளவை மருத்துவர் தனித்தனியாக தீர்மானிக்கிறார்.
தீர்வு செலுத்தப்படுகிறது iv - தேவைப்பட்டால், கடுமையான நோயியல், கெட்டோஅசிடோசிஸ், செயல்பாடுகள் மற்றும் அறுவை சிகிச்சைக்கு பிந்தைய காலகட்டங்களுக்கு இடையில், s / c - ஊசி அல்லது நீட்டிக்கப்பட்ட உட்செலுத்துதல் வடிவத்தில் (இன்சுலின் பம்ப் வழியாக) அடிவயிற்று, பிட்டம், இடுப்பு அல்லது தோள்பட்டை, அல்ல தயாரிப்பு இரத்த நாளங்களுக்குள் நுழைய அனுமதிக்கிறது. ஊசி தளங்கள் ஒவ்வொரு முறையும் மாற்றப்படுகின்றன, இதனால் அதே பகுதி மாதத்திற்கு 1 நேரத்திற்கு மேல் பயன்படுத்தப்படாது. நிர்வாகத்திற்குப் பிறகு, ஊசி தளத்தை மசாஜ் செய்ய முடியாது.
ஒவ்வொரு சந்தர்ப்பத்திலும், நிர்வாக முறை தனித்தனியாக அமைக்கப்படுகிறது. அறிமுகம் உணவுக்கு சற்று முன்னர் மேற்கொள்ளப்படுகிறது, ஆனால் உணவுக்குப் பிறகு மருந்தின் பயன்பாடு அனுமதிக்கப்படுகிறது.
மருந்து நிர்வாகத்திற்கான தயாரிப்பு
பயன்பாட்டிற்கு முன், துகள் பொருள், கொந்தளிப்பு, கறை மற்றும் தடித்தல் ஆகியவற்றிற்கு தீர்வு சோதிக்கப்படுகிறது.அறை வெப்பநிலையில் நிறமற்ற மற்றும் தெளிவான தீர்வை மட்டுமே பயன்படுத்துங்கள்.
உட்செலுத்துவதற்கு முன், உங்கள் கைகளை நன்கு கழுவி, ஊசி போட வேண்டிய இடத்தைத் தேர்ந்தெடுத்து துடைக்கவும். அடுத்து, ஊசியிலிருந்து தொப்பி அகற்றப்பட்டு, தோல் இழுக்கப்படுகிறது அல்லது ஒரு பெரிய மடிக்குள் சேகரிக்கப்படுகிறது, ஊசி அதில் செருகப்பட்டு பொத்தானை அழுத்துகிறது. அதன் பிறகு, ஊசி அகற்றப்பட்டு, பல விநாடிகளுக்கு ஊசி தளம் ஒரு பருத்தி துணியால் கவனமாக அழுத்தப்படுகிறது. ஒரு ஊசியின் பாதுகாப்பு தொப்பி மூலம் அது விலகி அப்புறப்படுத்தப்படுகிறது.
பேனா-இன்ஜெக்டரில் (இன்ஜெக்டர்) ஹுமலாக் பயன்படுத்துவதற்கு முன்பு, குவிக்பென் பயன்பாட்டிற்கான வழிமுறைகளைப் படிக்க வேண்டும்.
IV ஊசி சாதாரண மருத்துவ நடைமுறைக்கு ஏற்ப மேற்கொள்ளப்படுகிறது, எடுத்துக்காட்டாக, IV போலஸ் ஊசி அல்லது உட்செலுத்துதல் அமைப்புகள் வழியாக. இரத்த குளுக்கோஸ் செறிவை அடிக்கடி கண்காணிப்பது முக்கியம்.
5 மில்லி டெக்ஸ்ட்ரோஸில் 1 மில்லி இன்சுலின் லிஸ்ப்ரோவுக்கு 0.1-1 IU செறிவு அல்லது 2 நாட்களுக்கு 0.9% சோடியம் குளோரைடு கரைசலைக் கொண்ட உட்செலுத்துதல் அமைப்பின் நிலைத்தன்மை அறை வெப்பநிலையில் சேமிக்கப்படும் போது வழங்கப்படுகிறது.
Sc உட்செலுத்துதல்களைச் செய்வதற்கு, இன்சுலின் உட்செலுத்துதலுக்காக வடிவமைக்கப்பட்ட டிஸெட்ரோனிக் மற்றும் மினிமிட் பம்புகளைப் பயன்படுத்தலாம். கணினியை இணைக்கும்போது உற்பத்தியாளரின் அறிவுறுத்தல்களை கண்டிப்பாக பின்பற்றுவது மற்றும் அசெப்டிசத்தின் விதிகளை பின்பற்றுவது முக்கியம். ஒவ்வொரு 2 நாட்களுக்கும் அவை உட்செலுத்துதலுக்கான அமைப்பை மாற்றுகின்றன. ஒரு இரத்தச் சர்க்கரைக் குறைப்பு அத்தியாயத்துடன் கூடிய உட்செலுத்துதல் தீர்க்கப்படும் வரை நிறுத்தப்படும். இரத்தத்தில் குளுக்கோஸின் மிகக் குறைந்த செறிவுள்ள சந்தர்ப்பங்களில், இன்சுலின் உட்செலுத்தலைக் குறைப்பது அல்லது நிறுத்துவது குறித்து பரிசீலிக்க நோயாளி ஒரு மருத்துவரை அணுக வேண்டும்.
இரத்தத்தில் குளுக்கோஸ் செறிவு விரைவாக அதிகரிப்பதை உட்செலுத்துதல் அல்லது பம்ப் செயலிழப்புக்கு ஒரு அடைபட்ட அமைப்புடன் காணலாம். குளுக்கோஸ் செறிவு அதிகரிப்பதற்கான காரணம் இன்சுலின் விநியோகத்தை மீறுவதாக சந்தேகிக்கப்பட்டால், நோயாளி உற்பத்தியாளரின் அறிவுறுத்தல்களைப் பின்பற்றி மருத்துவரிடம் தெரிவிக்க வேண்டும் (தேவைப்பட்டால்).
ஒரு பம்பைப் பயன்படுத்தும் போது ஹுமலாக் மற்ற இன்சுலின்களுடன் கலக்க முடியாது.
குவிக்பென் இன்சுலின் பேனாவில் 1 மில்லி 100 IU இன் செயல்பாட்டைக் கொண்ட 3 மில்லி மருந்து உள்ளது. ஒரு ஊசிக்கு 1-60 யூனிட் இன்சுலின் வழங்கப்படலாம். அளவை ஒரு அலகு துல்லியத்துடன் அமைக்கலாம். பல அலகுகள் நிறுவப்பட்டால், இன்சுலின் இழக்காமல் அளவை சரிசெய்ய முடியும்.
உட்செலுத்துபவர் ஒரு நோயாளியால் மட்டுமே பயன்படுத்தப்பட வேண்டும், ஒவ்வொரு ஊசிக்கும் புதிய ஊசிகள் பயன்படுத்தப்பட வேண்டும். அதன் பாகங்கள் ஏதேனும் சேதமடைந்தாலோ அல்லது உடைந்தாலோ உட்செலுத்தியைப் பயன்படுத்த வேண்டாம். இழப்பு அல்லது சேதம் ஏற்பட்டால் நோயாளி எப்போதும் உதிரி உட்செலுத்தியை எடுத்துச் செல்ல வேண்டும்.
பார்வை குறைபாடு அல்லது பார்வை இழப்பு உள்ள நோயாளிகள், அதைப் பயன்படுத்த பயிற்சி பெற்ற நபர்களைப் பார்க்காமல் இன்ஜெக்டரைப் பயன்படுத்த பரிந்துரைக்கப்படுவதில்லை.
ஒவ்வொரு ஊசிக்கு முன்பும், லேபிளில் சுட்டிக்காட்டப்பட்ட காலாவதி தேதி காலாவதியாகவில்லை என்பதையும், இன்ஜெக்டரில் சரியான வகை இன்சுலின் உள்ளதா என்பதையும் சரிபார்க்க வேண்டும். இது சம்பந்தமாக, அதிலிருந்து லேபிளை அகற்ற பரிந்துரைக்கப்படவில்லை.
குவிக்பென் சிரிஞ்ச் பேனாவின் விரைவான டோஸ் பொத்தானின் நிறம் சாம்பல் நிறமானது, இது அதன் லேபிளில் உள்ள துண்டுகளின் நிறம் மற்றும் பயன்படுத்தப்படும் இன்சுலின் வகையுடன் பொருந்துகிறது.
இன்ஜெக்டரைப் பயன்படுத்துவதற்கு முன்பு, ஊசி முழுமையாக அதில் இணைக்கப்பட்டுள்ளதா என்பதை உறுதிப்படுத்த வேண்டும். பயன்பாட்டிற்குப் பிறகு, ஊசி அகற்றப்பட்டு அகற்றப்படுகிறது. சிரிஞ்ச் பேனாவை ஊசியுடன் இணைக்க முடியாது, ஏனெனில் இது மருந்து கெட்டியில் காற்று குமிழ்கள் உருவாகக்கூடும்.
60 அலகுகளுக்கு மேல் உள்ள மருந்தின் அளவை பரிந்துரைக்கும்போது, இரண்டு ஊசி மருந்துகள் செய்யப்படுகின்றன.
கெட்டியில் உள்ள இன்சுலின் எச்சத்தை சரிபார்க்க, நீங்கள் ஊசியின் நுனியால் உட்செலுத்தியை சுட்டிக்காட்ட வேண்டும் மற்றும் வெளிப்படையான கார்ட்ரிட்ஜ் வைத்திருப்பவரின் அளவில் இன்சுலின் மீதமுள்ள அலகுகளின் எண்ணிக்கையைப் பார்க்க வேண்டும். அளவை அமைக்க இந்த காட்டி பயன்படுத்தப்படவில்லை.
உட்செலுத்தியிலிருந்து தொப்பியை அகற்ற, நீங்கள் அதை இழுக்க வேண்டும். ஏதேனும் சிரமங்கள் ஏற்பட்டால், தொப்பியை கடிகார திசையிலும், கடிகார திசையிலும் கவனமாக சுழற்றவும், பின்னர் அதை இழுக்கவும்.
உட்செலுத்தப்படுவதற்கு ஒவ்வொரு முறையும், இன்சுலின் உட்கொள்ளல் சரிபார்க்கப்படுகிறது, ஏனெனில் அது இல்லாமல், மிகக் குறைந்த அல்லது அதிக இன்சுலின் பெற முடியும். சரிபார்க்க, ஊசியின் வெளி மற்றும் உள் தொப்பியை அகற்றவும், டோஸ் பொத்தானை சுழற்றுவதன் மூலம், 2 அலகுகள் அமைக்கப்பட்டு, உட்செலுத்துபவர் மேல்நோக்கி செலுத்தப்பட்டு கெட்டி வைத்திருப்பவர் மீது தட்டுகிறார், இதனால் அனைத்து காற்றும் மேல் பகுதியில் சேகரிக்கப்படும். அது நிறுத்தப்படும் வரை டோஸ் பொத்தானை அழுத்தவும் மற்றும் டோஸ் காட்டி சாளரத்தில் எண் 0 தோன்றும். குறைக்கப்பட்ட நிலையில் பொத்தானைப் பிடித்து, மெதுவாக 5 ஆக எண்ணுங்கள், இந்த நேரத்தில் ஊசியின் முடிவில் இன்சுலின் ஒரு தந்திரம் தோன்றும். இன்சுலின் தந்திரம் தோன்றவில்லை என்றால், ஊசி புதிய ஒன்றை மாற்றி, மறுபரிசீலனை செய்வது மேற்கொள்ளப்படுகிறது.
மருந்து நிர்வாகம்
- சிரிஞ்ச் பேனாவிலிருந்து தொப்பியை அகற்றவும்
- ஆல்கஹால் ஈரப்படுத்தப்பட்ட ஒரு துணியால், கெட்டி வைத்திருப்பவரின் முடிவில் ரப்பர் வட்டை துடைக்கவும்,
- ஊசியை தொப்பியில் நேரடியாக இன்ஜெக்டரின் அச்சில் வைத்து, அது முழுமையாக இணைக்கப்படும் வரை திருகுங்கள்,
- டோஸ் பொத்தானைச் சுழற்றுவதன் மூலம், தேவையான அலகுகளின் எண்ணிக்கை அமைக்கப்படுகிறது
- ஊசியிலிருந்து தொப்பியை அகற்றி தோலின் கீழ் செருகவும்,
- உங்கள் கட்டைவிரலால், டோஸ் பொத்தானை முழுமையாக நிறுத்தும் வரை அழுத்தவும். முழு அளவை உள்ளிட, பொத்தானைப் பிடித்து மெதுவாக 5 ஆக எண்ணவும்,
- ஊசி தோலின் கீழ் இருந்து அகற்றப்படுகிறது,
- டோஸ் காட்டி சரிபார்க்கவும் - அதில் எண் 0 இருந்தால், டோஸ் முழுமையாக உள்ளிடப்படும்,
- கவனமாக வெளிப்புற தொப்பியை ஊசியில் வைத்து, அதை இன்ஜெக்டரிலிருந்து அவிழ்த்து, பின்னர் அதை அப்புறப்படுத்துங்கள்,
- சிரிஞ்ச் பேனாவில் ஒரு தொப்பி வைக்கவும்.
நோயாளி முழு அளவை நிர்வகித்ததாக சந்தேகம் இருந்தால், மீண்டும் மீண்டும் டோஸ் கொடுக்கக்கூடாது.
மருந்து தொடர்பு
சேர்க்கை சிகிச்சையுடன் இன்சுலின் லிஸ்ப்ரோவில் மருந்துகள் / பொருட்களின் விளைவு:
- பினோதியசின் வழித்தோன்றல்கள், நிகோடினிக் அமிலம், லித்தியம் கார்பனேட், ஐசோனியாசிட், டயாசாக்சைடு, குளோர்ப்ரோடிக்சீன், தியாசைட் டையூரிடிக்ஸ், ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், பீட்டா -2-அட்ரினெர்ஜிக் அகோனிஸ்டுகள் (டெர்பூட்டலின், சல்பூட்டமால், ரிட்டோட்ரின், முதலியன), தைசாய்டு தைராய்டு கொண்ட தைராய்டு அதன் இரத்தச் சர்க்கரைக் குறைவின் விளைவின் தீவிரம்,
- ஆஞ்சியோடென்சின் II ஏற்பி எதிரிகள், ஆக்ட்ரியோடைடு, ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் தடுப்பான்கள் (எனாப்ரில், கேப்டோபிரில்), சில ஆண்டிடிரஸன் மருந்துகள் (மோனோஅமைன் ஆக்சிடேஸ் தடுப்பான்கள்), சல்பானிலமைடு நுண்ணுயிர் எதிர்ப்பிகள், சாலிசிலேட்டுகள் (அசிடைல்சாலிசிலிக் அமிலம் போன்றவை) எத்தனால் மற்றும் எத்தனால் கொண்ட மருந்துகள், பீட்டா-தடுப்பான்கள்: அதன் இரத்தச் சர்க்கரைக் குறைவின் விளைவின் தீவிரத்தை அதிகரிக்கும்.
லிஸ்ப்ரோ இன்சுலின் விலங்கு இன்சுலினுடன் கலக்கப்படவில்லை.
மற்ற மருந்துகளை எடுத்துக்கொள்வதற்கு முன், மருத்துவரை அணுகுவது அவசியம். அவரது பரிந்துரையின் படி, இந்த மருந்து நீண்ட காலமாக செயல்படும் மனித இன்சுலினுடன் அல்லது சல்போனிலூரியாக்களின் வாய்வழி வடிவங்களுடன் பயன்படுத்தப்படலாம்.
ஹுமலாக் அனலாக்ஸ் ஐலேடின் I ரெகுலர், ஐலட்டின் II ரெகுலர், இன்ட்ரல் எஸ்.பி.பி, இனுட்ரல் எச்.எம், ஃபர்மசூலின்.
பார்மசி விடுமுறை விதிமுறைகள்
மருந்து மூலம் வெளியிடப்பட்டது.
உரையில் தவறு காணப்பட்டதா? அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
மனித உடலில் உற்பத்தி செய்யப்படும் இன்சுலின் மூலக்கூறை விஞ்ஞானிகள் முழுவதுமாக மீண்டும் செய்ய முடிந்தது என்ற போதிலும், இரத்தத்தில் உறிஞ்சப்படுவதற்குத் தேவையான நேரம் காரணமாக ஹார்மோனின் செயல்பாடு இன்னும் மெதுவாக மாறியது. மேம்படுத்தப்பட்ட செயலின் முதல் மருந்து இன்சுலின் ஹுமலாக் ஆகும். உட்செலுத்தப்பட்ட 15 நிமிடங்களுக்குப் பிறகு இது ஏற்கனவே வேலை செய்யத் தொடங்குகிறது, எனவே இரத்தத்திலிருந்து வரும் சர்க்கரை சரியான நேரத்தில் திசுக்களுக்கு மாற்றப்படுகிறது, மேலும் குறுகிய கால ஹைப்பர் கிளைசீமியா கூட ஏற்படாது.
தெரிந்து கொள்வது முக்கியம்! உட்சுரப்பியல் நிபுணர்களால் அறிவுறுத்தப்பட்ட ஒரு புதுமை தொடர்ச்சியான நீரிழிவு கண்காணிப்பு! இது ஒவ்வொரு நாளும் மட்டுமே அவசியம்.
முன்னர் வளர்ந்த மனித இன்சுலின்களுடன் ஒப்பிடும்போது, ஹுமலாக் சிறந்த முடிவுகளைக் காட்டுகிறது: நோயாளிகளில், சர்க்கரையின் தினசரி ஏற்ற இறக்கங்கள் 22% குறைக்கப்படுகின்றன, கிளைசெமிக் குறியீடுகள் மேம்படுகின்றன, குறிப்பாக பிற்பகலில், மற்றும் கடுமையான தாமதமான இரத்தச் சர்க்கரைக் குறைவுக்கான வாய்ப்பு குறைகிறது.வேகமான, ஆனால் நிலையான நடவடிக்கை காரணமாக, இந்த இன்சுலின் நீரிழிவு நோயில் அதிகளவில் பயன்படுத்தப்படுகிறது.
ஊசி முறை
ஒவ்வொரு உணவிற்கும் முன்பாக ஒரு ஹுமலாக் முட்டையிடப்படுகிறது, ஒரு நாளைக்கு குறைந்தது மூன்று முறை . அதிக சர்க்கரை விஷயத்தில், பிரதான ஊசி மருந்துகளுக்கு இடையில் சரியான பாப்ளிங்குகள் அனுமதிக்கப்படுகின்றன. அடுத்த உணவுக்கு திட்டமிடப்பட்ட கார்போஹைட்ரேட்டுகளின் அடிப்படையில் தேவையான அளவு இன்சுலின் கணக்கிட பயன்படும் வழிமுறை பரிந்துரைக்கிறது. ஒரு ஊசி மூலம் உணவுக்கு சுமார் 15 நிமிடங்கள் செல்ல வேண்டும்.
மதிப்புரைகளின்படி, இந்த நேரம் பெரும்பாலும் குறைவாக இருக்கும், குறிப்பாக பிற்பகலில், இன்சுலின் எதிர்ப்பு குறைவாக இருக்கும்போது. உறிஞ்சுதல் விகிதம் கண்டிப்பாக தனிப்பட்டது, உட்செலுத்தப்பட்ட உடனேயே இரத்த குளுக்கோஸின் அளவீடுகளைப் பயன்படுத்தி கணக்கிட முடியும். அறிவுறுத்தல்களால் பரிந்துரைக்கப்பட்டதை விட சர்க்கரையை குறைக்கும் விளைவு வேகமாக காணப்பட்டால், உணவுக்கு முந்தைய நேரம் குறைக்கப்பட வேண்டும்.
ஹுமலாக் மிக விரைவான மருந்துகளில் ஒன்றாகும், எனவே நோயாளிக்கு ஆபத்து ஏற்பட்டால் நீரிழிவு நோய்க்கான அவசர உதவியாக இதைப் பயன்படுத்துவது வசதியானது.
செயல் நேரம் (குறுகிய அல்லது நீண்ட)
அல்ட்ராஷார்ட் இன்சுலின் உச்சம் அதன் நிர்வாகத்திற்கு 60 நிமிடங்களுக்குப் பிறகு காணப்படுகிறது. செயலின் காலம் அளவைப் பொறுத்தது; அது பெரியது, சர்க்கரையைக் குறைக்கும் விளைவு, சராசரியாக - சுமார் 4 மணி நேரம்.

ஹுமலாக் கலவை 25
ஹுமலாக் விளைவை சரியாக மதிப்பிடுவதற்கு, குளுக்கோஸை இந்த காலத்திற்குப் பிறகு அளவிட வேண்டும், பொதுவாக இது அடுத்த உணவுக்கு முன் செய்யப்படுகிறது. இரத்தச் சர்க்கரைக் குறைவு சந்தேகிக்கப்பட்டால் முந்தைய அளவீடுகள் தேவை.
 மருத்துவ அறிவியல் மருத்துவர், நீரிழிவு நோய் நிறுவனத்தின் தலைவர் - டாட்டியானா யாகோவ்லேவா
மருத்துவ அறிவியல் மருத்துவர், நீரிழிவு நோய் நிறுவனத்தின் தலைவர் - டாட்டியானா யாகோவ்லேவா
நான் பல ஆண்டுகளாக நீரிழிவு நோயைப் படித்து வருகிறேன். பலர் இறக்கும் போது அது பயமாக இருக்கிறது, மேலும் நீரிழிவு காரணமாக இன்னும் முடக்கப்பட்டுள்ளது.
நற்செய்தியைச் சொல்ல நான் விரைந்து செல்கிறேன் - ரஷ்ய மருத்துவ அறிவியல் அகாடமியின் உட்சுரப்பியல் ஆராய்ச்சி மையம் நீரிழிவு நோயை முழுமையாக குணப்படுத்தும் ஒரு மருந்தை உருவாக்க முடிந்தது. இந்த நேரத்தில், இந்த மருந்தின் செயல்திறன் 98% ஐ நெருங்குகிறது.
மற்றொரு நல்ல செய்தி: மருந்துகளின் அதிக விலைக்கு ஈடுசெய்யும் ஒரு தத்தெடுப்பை சுகாதார அமைச்சகம் செய்துள்ளது. ரஷ்யாவில், நீரிழிவு நோயாளிகள் மார்ச் 2 வரை அதைப் பெறலாம் - 147 ரூபிள் மட்டுமே!
ஹுமலாக் குறுகிய காலம் ஒரு தீமை அல்ல, ஆனால் மருந்தின் நன்மை. அவருக்கு நன்றி, நீரிழிவு நோயாளிகள் குறிப்பாக இரவில் இரத்தச் சர்க்கரைக் குறைவை அனுபவிப்பது குறைவு.
ஹுமலாக் மிக்ஸ்
ஹுமலாக் தவிர, லில்லி பிரான்ஸ் என்ற மருந்து நிறுவனம் ஹுமலாக் மிக்ஸை உற்பத்தி செய்கிறது. இது லிஸ்ப்ரோ இன்சுலின் மற்றும் புரோட்டமைன் சல்பேட் ஆகியவற்றின் கலவையாகும். இந்த சேர்க்கைக்கு நன்றி, ஹார்மோனின் தொடக்க நேரம் வேகமாக உள்ளது, மேலும் செயல்பாட்டின் காலம் கணிசமாக அதிகரிக்கிறது.
ஹுமலாக் மிக்ஸ் 2 செறிவுகளில் கிடைக்கிறது:
அத்தகைய மருந்துகளின் ஒரே நன்மை எளிமையான ஊசி விதிமுறை. நீரிழிவு நோயை அவற்றின் பயன்பாட்டுடன் ஈடுசெய்வது இன்சுலின் சிகிச்சையின் தீவிர விதிமுறை மற்றும் வழக்கமான ஹுமலாக் பயன்பாட்டைக் காட்டிலும் மோசமானது. குழந்தைகள் ஹுமலாக் கலவை பயன்படுத்தப்படவில்லை .
இந்த இன்சுலின் பரிந்துரைக்கப்படுகிறது:
- நீரிழிவு நோயாளிகள் சுயாதீனமாக அளவைக் கணக்கிடவோ அல்லது ஊசி போடவோ முடியாது, எடுத்துக்காட்டாக, பார்வை குறைவு, பக்கவாதம் அல்லது நடுக்கம் காரணமாக.
- மனநோயால் பாதிக்கப்பட்ட நோயாளிகள்.
- நீரிழிவு நோயின் பல சிக்கல்களைக் கொண்ட வயதான நோயாளிகள் மற்றும் அவர்கள் படிக்கத் தயாராக இல்லை என்றால் சிகிச்சையின் மோசமான முன்கணிப்பு.
- டைப் 2 நோயுள்ள நீரிழிவு நோயாளிகள், தங்கள் சொந்த ஹார்மோன் இன்னும் உற்பத்தி செய்யப்படுகிறதென்றால்.
ஹுமலாக் மிக்ஸுடன் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க கடுமையான சீரான உணவு, உணவுக்கு இடையில் கட்டாய சிற்றுண்டி தேவைப்படுகிறது. இது காலை உணவுக்கு 3 XE வரை, மதிய உணவு மற்றும் இரவு உணவிற்கு 4 XE வரை, இரவு உணவிற்கு சுமார் 2 XE, மற்றும் படுக்கைக்கு முன் 4 XE வரை சாப்பிட அனுமதிக்கப்படுகிறது.
ஹுமலாக் அனலாக்ஸ்
செயலில் உள்ள பொருளாக லிஸ்ப்ரோ இன்சுலின் அசல் ஹுமலாக் மட்டுமே உள்ளது. நெருக்கமான செயல்பாட்டு மருந்துகள் (அஸ்பார்ட்டை அடிப்படையாகக் கொண்டது) மற்றும் (குளுசின்). இந்த கருவிகளும் மிகக் குறுகியவை, எனவே எந்த ஒன்றைத் தேர்வு செய்வது என்பது முக்கியமல்ல. அனைத்தும் நன்கு பொறுத்துக்கொள்ளப்பட்டு சர்க்கரையை விரைவாகக் குறைக்கின்றன.ஒரு விதியாக, மருந்துக்கு முன்னுரிமை அளிக்கப்படுகிறது, இது கிளினிக்கில் இலவசமாக பெறப்படலாம்.
ஒவ்வாமை எதிர்விளைவுகளின் போது ஹுமலாக் முதல் அதன் அனலாக் வரை மாற்றம் தேவைப்படலாம். ஒரு நீரிழிவு நோயாளி குறைந்த கார்ப் உணவை கடைபிடித்தால், அல்லது பெரும்பாலும் இரத்தச் சர்க்கரைக் குறைவைக் கொண்டிருந்தால், அல்ட்ராஷார்ட் இன்சுலின் விட மனிதனைப் பயன்படுத்துவது மிகவும் பகுத்தறிவு.
கற்றுக் கொள்ளுங்கள்! சர்க்கரையை கட்டுக்குள் வைத்திருக்க மாத்திரைகள் மற்றும் இன்சுலின் வாழ்நாள் நிர்வாகம் மட்டுமே வழி என்று நீங்கள் நினைக்கிறீர்களா? உண்மை இல்லை! இதைப் பயன்படுத்தத் தொடங்குவதன் மூலம் இதை நீங்களே சரிபார்க்கலாம்.
டி.என்.ஏ மறுசீரமைப்பு மனித இன்சுலின் அனலாக்.
தயாரிப்பு: HUMALOG®
மருந்தின் செயலில் உள்ள பொருள்: இன்சுலின் லிஸ்ப்ரோ
ATX குறியாக்கம்: A10AB04
கே.எஃப்.ஜி: குறுகிய செயல்படும் மனித இன்சுலின்
பதிவு எண்: பி எண் 015490/01
பதிவு செய்த தேதி: 02.02.04
உரிமையாளர் ரெக். acc.: லில்லி ஃபிரான்ஸ் S.A.S.
உட்செலுத்தலுக்கான தீர்வு வெளிப்படையானது, நிறமற்றது.
1 மில்லி
இன்சுலின் லிஸ்ப்ரோ *
100 IU
பெறுநர்கள்: கிளிசரால், துத்தநாக ஆக்ஸைடு, சோடியம் ஹைட்ரஜன் பாஸ்பேட், எம்-கிரெசோல், நீர் டி / மற்றும், 10% ஹைட்ரோகுளோரிக் அமிலக் கரைசல் மற்றும் 10% சோடியம் ஹைட்ராக்சைடு கரைசல் (தேவையான pH அளவை உருவாக்க).
3 மில்லி - தோட்டாக்கள் (5) - கொப்புளங்கள் (1) - அட்டைப் பொதிகள்.
* WHO பரிந்துரைத்த தனியுரிமமற்ற சர்வதேச பெயர். ரஷ்ய கூட்டமைப்பில், சர்வதேச பெயரின் எழுத்துப்பிழை இன்சுலின் லிஸ்ப்ரோ.
மருந்தின் விளக்கம் பயன்பாட்டிற்கான அதிகாரப்பூர்வமாக அங்கீகரிக்கப்பட்ட வழிமுறைகளை அடிப்படையாகக் கொண்டது.
ஒரு சிரிஞ்ச் பேனாவில் ஹுமலாக் இன்சுலின்
ஹுமலாக் என்பது ஒரு மருந்து, இது மனித உடலால் உற்பத்தி செய்யப்படும் இயற்கை இன்சுலின் அனலாக் ஆகும். டி.என்.ஏ ஒரு மாற்றியமைக்கப்பட்ட முகவர். விசித்திரம் என்னவென்றால், ஹுமலாக் இன்சுலின் சங்கிலிகளில் அமினோ அமிலத்தின் கலவையை மாற்றுகிறது. மருந்து உடலில் சர்க்கரையின் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துகிறது. இது அனபோலிக் விளைவுகளைக் கொண்ட மருந்துகளைக் குறிக்கிறது.
மருந்தின் ஊசி உடலில் கிளிசரால், கொழுப்பு அமிலங்கள் மற்றும் குளோகோஜனின் அளவை அதிகரிக்க உதவுகிறது. புரதத் தொகுப்பை துரிதப்படுத்த உதவுகிறது. அமினோ அமிலங்களின் நுகர்வு செயல்முறை துரிதப்படுத்தப்படுகிறது, இது கெட்டோஜெனீசிஸ், குளுக்கோஜெனோஜெனெசிஸ், லிபோலிசிஸ், கிளைகோஜெனோலிசிஸ், புரோட்டீன் கேடபாலிசம் ஆகியவற்றில் குறைவைத் தூண்டுகிறது. இந்த மருந்து குறுகிய கால விளைவைக் கொண்டுள்ளது.

ஹுமலாக் முக்கிய கூறு இன்சுலின் லிஸ்ப்ரோ ஆகும். மேலும், உள்ளூர் செயலின் தூண்டுதல்களுடன் கலவை கூடுதலாக உள்ளது. மருந்தின் மாறுபட்ட வேறுபாடுகள் உள்ளன - ஹுமலாக்மிக்ஸ் 25, 50 மற்றும் 100. இதன் முக்கிய வேறுபாடு நடுநிலை புரோவிடமினில் ஹாகெடோர்ன் இருப்பது, இது இன்சுலின் விளைவை குறைக்கிறது.
25, 50 மற்றும் 100 எண்கள் மருந்துகளில் உள்ள NPH இன் எண்ணிக்கையைக் குறிக்கின்றன. ஹுமலாக்மிக்ஸில் நடுநிலை புரோவிடமின் ஹாகெடோர்ன் இருப்பதால், நிர்வகிக்கப்படும் மருந்து செயல்படும். இதனால், ஒரு நாளைக்கு வடிவமைக்கப்பட்ட அதிக எண்ணிக்கையிலான ஊசி மருந்துகளின் தேவையை நீங்கள் குறைக்கலாம். இத்தகைய மருந்துகளின் பயன்பாடு ஒரு இனிமையான நோய்க்கு சிகிச்சையளிக்க உதவுகிறது மற்றும் வாழ்க்கையை எளிதாக்குகிறது.
எந்த மருந்தையும் போல ஹுமலாக்மிக்ஸ் 25, 50 மற்றும் 100 குறைபாடுகளைக் கொண்டுள்ளது.
இரத்த சர்க்கரையின் மீது முழுமையான கட்டுப்பாட்டை ஒழுங்கமைக்க மருந்து அனுமதிக்காது.
மருந்து மற்றும் பிற பக்க விளைவுகளுக்கு ஒவ்வாமை உள்ள வழக்குகளும் உள்ளன. NPH 25, 50 மற்றும் 100 ஆகியவற்றின் அளவுகள் நீரிழிவு சிக்கல்களை ஏற்படுத்தக்கூடும் என்பதால், பெரும்பாலும் அவை நாள்பட்டதாக மாறும் என்பதால், மருத்துவர்கள் பெரும்பாலும் ஹுமலாக் இன்சுலினை அதன் தூய்மையான வடிவத்தில் பரிந்துரைக்கின்றனர். நீரிழிவு நோயுடன் வாழும் வயதான நோயாளிகளுக்கு சிகிச்சையளிக்க இதுபோன்ற வகைகளையும் அளவுகளையும் பயன்படுத்துவது மிகவும் பயனுள்ளதாக இருக்கும்.
பெரும்பாலும், அத்தகைய மருந்தைத் தேர்ந்தெடுப்பது நோயாளிகளின் குறுகிய ஆயுட்காலம் மற்றும் வயதான டிமென்ஷியாவின் வளர்ச்சி காரணமாகும். நோயாளிகளின் மீதமுள்ள வகைகளுக்கு, அதன் தூய்மையான வடிவத்தில் ஹுமலாக் பரிந்துரைக்கப்படுகிறது.
சருமத்தின் கீழ் ஊசி போடுவதற்கான இடைநீக்கமாக மருந்து கிடைக்கிறது. செயலில் உள்ள பொருள் இன்சுலின் லிஸ்ப்ரோ 100 IU ஆகும்.
கலவையில் கூடுதல் பொருட்கள்:
- 1.76 மிகி மெட்டாக்ரெசோல்,
- பினோல் திரவத்தின் 0.80 மிகி,
- கிளிசரால் 16 மி.கி (கிளிசரால்),
- 0.28 மிகி புரோவிடமின் சல்பேட்,
- 3.78 மிகி சோடியம் ஹைட்ரஜன் பாஸ்பேட்,
- துத்தநாக ஆக்ஸைடு 25 எம்.சி.ஜி.
- 10% ஹைட்ரோகுளோரிக் அமிலக் கரைசல்,
- ஊசி போடுவதற்கு 1 மில்லி தண்ணீர் வரை.

பொருள் வெள்ளை நிறத்தில் உள்ளது, இது எக்ஸ்ஃபோலைட்டிங் திறன் கொண்டது. இதன் விளைவாக ஒரு வெள்ளை வளிமண்டலம் மற்றும் தெளிவான திரவம் வளிமண்டலத்திற்கு மேலே குவிகிறது. உட்செலுத்தலுக்கு, ஆம்பூல்களை லேசாக அசைப்பதன் மூலம் வண்டலுடன் உருவாகும் திரவத்தை கலக்க வேண்டியது அவசியம். இயற்கையான இன்சுலின் ஒப்புமைகளை நடுத்தர மற்றும் குறுகிய கால நடவடிக்கைகளுடன் இணைப்பதன் மூலம் ஹுமலாக் தொடர்புடையது.
மிக்ஸ் 50 குயிக்பென் என்பது இயற்கையான விரைவான-செயல்பாட்டு இன்சுலின் (இன்சுலின் கரைசல் லிஸ்ப்ரோ 50%) மற்றும் நடுத்தர நடவடிக்கை (புரோவிடமின் சஸ்பென்ஷன் இன்சுலின் லிஸ்ப்ரோ 50%) போன்றவற்றின் கலவையாகும்.
இந்த பொருளின் கவனம் உடலில் சர்க்கரை முறிவின் வளர்சிதை மாற்ற செயல்முறைகளை கட்டுப்படுத்துவதாகும். உடலின் பல்வேறு உயிரணுக்களில் உள்ள அனபோலிக் மற்றும் எதிர்ப்பு கேடபாலிக் செயல்களும் குறிப்பிடப்படுகின்றன.
லிஸ்ப்ரோ என்பது இன்சுலின் ஆகும், இது மனித உடலில் உற்பத்தி செய்யப்படும் ஹார்மோனுடன் ஒத்திருக்கிறது, இருப்பினும் இரத்த சர்க்கரையின் முழு குறைவும் வேகமாக நிகழ்கிறது, ஆனால் விளைவு குறைவாகவே நீடிக்கும். இரத்தத்தில் முழு உறிஞ்சுதல் மற்றும் எதிர்பார்க்கப்படும் செயலின் தொடக்கமானது நேரடியாக பல காரணிகளைப் பொறுத்தது:
- ஊசி தளங்கள் (அடிவயிறு, இடுப்பு, பிட்டம் செருகல்),
- அளவு (இன்சுலின் தேவையான அளவு),
- இரத்த ஓட்ட செயல்முறை
- நோயாளியின் உடல் வெப்பநிலை
- உடல் தகுதி.
ஒரு ஊசி போட்ட பிறகு, மருந்தின் விளைவு அடுத்த 15 நிமிடங்களில் தொடங்குகிறது. பெரும்பாலும், சஸ்பென்ஷன் உணவுக்கு சில நிமிடங்களுக்கு முன்பு தோலின் கீழ் செலுத்தப்படுகிறது, இது குளுக்கோஸில் திடீர் அதிகரிப்பைத் தவிர்க்க உதவுகிறது. ஒப்பிடுகையில், லிஸ்ப்ரோ இன்சுலின் செயல்திறனை மனித இன்சுலின் - ஐசோபனுடன் அதன் செயலால் ஒப்பிடலாம், அதன் செயல் 15 மணி நேரம் வரை நீடிக்கும்.
ஹுமலாக்மிக்ஸ் 25, 50 மற்றும் 100 போன்ற மருந்துகளின் சரியான பயன்பாட்டைப் பொறுத்தவரை, பயன்பாட்டிற்கான வழிமுறைகள் அவசியம். நீரிழிவு நோயில் மருந்துகள் வெவ்வேறு வயது பிரிவுகளின் நோயாளிகளுக்கு சிகிச்சையளிக்க பயன்படுத்தப்படுகின்றன என்பதை நினைவில் கொள்ள வேண்டும், இன்சுலின் தினசரி தேவைப்படும் சாதாரண வாழ்க்கைக்கு. நிர்வாகத்தின் தேவையான அளவு மற்றும் அதிர்வெண் ஒரு மருத்துவரால் மட்டுமே தீர்மானிக்க முடியும்.
உட்செலுத்த 3 வழிகள் உள்ளன:

வீட்டிலேயே நீரிழிவு நோய்க்கு திறம்பட சிகிச்சையளிக்க, நிபுணர்கள் அறிவுறுத்துகிறார்கள் DiaLife . இது ஒரு தனித்துவமான கருவி:
- இரத்த குளுக்கோஸை இயல்பாக்குகிறது
- கணைய செயல்பாட்டை ஒழுங்குபடுத்துகிறது
- வீக்கத்தை நீக்கு, நீர் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துகிறது
- பார்வையை மேம்படுத்துகிறது
- பெரியவர்களுக்கும் குழந்தைகளுக்கும் ஏற்றது.
- எந்த முரண்பாடுகளும் இல்லை
எங்கள் தளத்தின் வாசகர்களுக்கு தள்ளுபடி வழங்குகிறோம்!
அதிகாரப்பூர்வ இணையதளத்தில் வாங்கவும்
- தோல் கீழ்
- கொடுக்கப்படுவதன் மூலம்,
- intramuscularly.

ஒரு உள்நோயாளி அமைப்பில் நிபுணர்களால் மட்டுமே மருந்துகளை நரம்பு வழியாக நிர்வகிக்க முடியும். இந்த வழியில் பொருட்களின் சுய நிர்வாகம் சில அபாயங்களைக் கொண்டுள்ளது என்பதே இதற்குக் காரணம். நீரிழிவு நோயாளிகளுக்கு பேனா சிரிஞ்சை மீண்டும் நிரப்ப இன்சுலின் கெட்டி வடிவமைக்கப்பட்டுள்ளது. இந்த வழியில் அறிமுகம் தோலின் கீழ் பிரத்தியேகமாக மேற்கொள்ளப்படுகிறது.
ஹுமலாக் அதிகபட்சமாக 15 நிமிடங்களில் உடலில் அறிமுகப்படுத்தப்படுகிறது. சாப்பாட்டுக்கு முன், அல்லது சாப்பிட்ட பிறகு நேரடியாக ஒரு நிமிடம். ஊசி மருந்துகளின் அதிர்வெண் ஒரு நாளில் 4 முதல் 6 முறை வரை மாறுபடும். நோயாளிகள் நீடித்த இன்சுலின் எடுத்துக் கொள்ளும்போது, மருந்தின் ஊசி ஒரு நாளைக்கு 3 முறை குறைக்கப்படுகிறது. அவசரத் தேவை இல்லாவிட்டால் மருத்துவர்கள் பரிந்துரைக்கும் அதிகபட்ச அளவைத் தாண்டுவது தடைசெய்யப்பட்டுள்ளது.
இந்த மருந்துக்கு இணையாக, இயற்கை ஹார்மோனின் பிற ஒப்புமைகளும் அனுமதிக்கப்படுகின்றன. ஒரு சிரிஞ்ச் பேனாவில் இரண்டு தயாரிப்புகளை கலப்பதன் மூலம் இது நிர்வகிக்கப்படுகிறது, இது ஊசி மருந்துகளை மிகவும் வசதியான, எளிமையான மற்றும் பாதுகாப்பானதாக ஆக்குகிறது. உட்செலுத்துதல் தொடங்குவதற்கு முன், பொருளைக் கொண்ட கெட்டி மென்மையான வரை கலக்கப்பட வேண்டும், உங்கள் உள்ளங்கையில் உருளும். நுரை உருவாகும் அபாயம் இருப்பதால், நீங்கள் மருந்தைக் கொண்டு கொள்கலனை அதிகம் அசைக்க முடியாது, அதன் அறிமுகம் விரும்பத்தக்கதல்ல.
அறிவுறுத்தல் பின்வரும் வழிமுறையின் வழிமுறையை எடுத்துக்கொள்கிறது, ஹுமலாக்மிக்ஸை எவ்வாறு சரியாகப் பயன்படுத்துவது:
- முதலில், நீங்கள் கைகளை நன்றாக கழுவ வேண்டும், எப்போதும் சோப்பைப் பயன்படுத்துங்கள்.
- ஊசி இடத்தைத் தீர்மானிக்கவும், ஆல்கஹால் வட்டுடன் தேய்க்கவும்.
- சிரிஞ்சில் கெட்டியை நிறுவவும், அவற்றை வெவ்வேறு திசைகளில் மெதுவாக பல முறை அசைக்கவும். எனவே பொருள் ஒரு சீரான நிலைத்தன்மையைப் பெறும், வெளிப்படையானதாகவும் நிறமற்றதாகவும் மாறும். மேகமூட்டமான எச்சம் இல்லாமல் திரவ உள்ளடக்கங்களைக் கொண்ட தோட்டாக்களை மட்டுமே பயன்படுத்துங்கள்.
- நிர்வாகத்திற்கு தேவையான அளவைத் தேர்ந்தெடுக்கவும்.
- தொப்பியை அகற்றி ஊசியைத் திறக்கவும்.
- தோலை சரிசெய்யவும்.
- முழு ஊசியையும் தோலின் கீழ் செருகவும். இந்த புள்ளியை நிறைவேற்றுவதன் மூலம், நீங்கள் பாத்திரங்களுக்குள் வராமல் கவனமாக இருக்க வேண்டும்.
- இப்போது நீங்கள் பொத்தானை அழுத்த வேண்டும், அதை அழுத்திப் பிடிக்கவும்.
- மருந்து நிர்வாகம் ஒலிக்க சிக்னல் காத்திருக்க, 10 விநாடிகள் எண்ணுங்கள். மற்றும் சிரிஞ்சை வெளியே இழுக்கவும். தேர்ந்தெடுக்கப்பட்ட டோஸ் முழுமையாக நிர்வகிக்கப்படுவதை உறுதிசெய்க.
- உட்செலுத்தப்பட்ட இடத்தில் ஒரு ஆல்கஹால் வட்டு வைக்கவும். எந்த சூழ்நிலையிலும் நீங்கள் ஊசி தளத்தை அழுத்தவோ, தேய்க்கவோ அல்லது மசாஜ் செய்யவோ கூடாது.
- ஒரு பாதுகாப்பு தொப்பியுடன் ஊசியை மூடு.
மருந்தைப் பயன்படுத்தும் போது, கெட்டியில் உள்ள பொருள் பயன்படுத்தப்படுவதற்கு முன்பு அறை வெப்பநிலைக்கு உங்கள் கைகளில் வெப்பமடைய வேண்டும் என்பதை நீங்கள் கருத்தில் கொள்ள வேண்டும். ஒரு சிரிஞ்ச் பேனாவுடன் மருந்தின் தோலின் கீழ் அறிமுகம் தொடை, தோள்பட்டை, வயிறு அல்லது பிட்டம் ஆகியவற்றில் மேற்கொள்ளப்படுகிறது. ஒரே இடத்தில் ஊசி போடாமல் இருப்பது நல்லது. மாதந்தோறும் இன்சுலின் செலுத்தப்படும் உடலின் பகுதியை மாற்ற வேண்டும். சிக்கல்களின் வளர்ச்சியைத் தவிர்க்க குளுக்கோஸ் குறிகாட்டிகளை அளந்த பின்னரே ஹுமலாக் பயன்படுத்தவும்.
மருத்துவ நடைமுறையில் நீரிழிவு நோயிலிருந்து விடுபட, இன்சுலின் அனலாக்ஸைப் பயன்படுத்துவது வழக்கம்.
காலப்போக்கில், இத்தகைய மருந்துகள் மருத்துவர்கள் மற்றும் அவர்களின் நோயாளிகளிடையே பிரபலமடைந்து வருகின்றன.
இதேபோன்ற போக்கை விளக்கலாம்:
- தொழில்துறை உற்பத்தியில் இன்சுலின் போதுமான உயர் திறன்,
- சிறந்த உயர் பாதுகாப்பு சுயவிவரம்,
- பயன்பாட்டின் எளிமை
- ஹார்மோனின் சொந்த சுரப்புடன் மருந்து உட்செலுத்தப்படுவதை ஒத்திசைக்கும் திறன்.
சிறிது நேரத்திற்குப் பிறகு, டைப் 2 நீரிழிவு நோயாளிகள் இரத்த சர்க்கரையை குறைக்கும் மாத்திரைகளிலிருந்து இன்சுலின் ஹார்மோனின் ஊசிக்கு மாற நிர்பந்திக்கப்படுகிறார்கள். எனவே, அவர்களுக்கு உகந்த மருந்தைத் தேர்ந்தெடுப்பதற்கான கேள்வி முன்னுரிமை.
மலிவான ஒப்புமைகள் ஹுமலாக்
| # | பெயர் | ரஷ்யாவில் விலை | உக்ரைனில் விலை |
|---|---|---|---|
| 1 | மனித இன்சுலின் | 31 தேய்க்க | -- |
| 2 | glulisine அறிகுறி மற்றும் பயன்பாட்டு முறைகளில் அனலாக் | 38 தேய்க்க | 2250 UAH |
| 3 | மனித இன்சுலின் அறிகுறி மற்றும் பயன்பாட்டு முறைகளில் அனலாக் | 39 தேய்க்க | 1172 UAH |
| 4 | இன்சுலின் அஸ்பார்ட் அறிகுறி மற்றும் பயன்பாட்டு முறைகளில் அனலாக் | 309 தேய்க்க | 249 UAH |
| 5 | அறிகுறி மற்றும் பயன்பாட்டு முறைகளில் அனலாக் | 342 தேய்க்க | 7 UAH |
செலவைக் கணக்கிடும்போது மலிவான ஒப்புமைகள் ஹுமலாக் மருந்தகங்களால் வழங்கப்பட்ட விலை பட்டியல்களில் காணப்படும் குறைந்தபட்ச விலை கணக்கில் எடுத்துக்கொள்ளப்பட்டது
பிரபலமான ஒப்புமைகள் ஹுமலாக்
| # | பெயர் | ரஷ்யாவில் விலை | உக்ரைனில் விலை |
|---|---|---|---|
| 1 | மனித இன்சுலின் அறிகுறி மற்றும் பயன்பாட்டு முறைகளில் அனலாக் | 31 தேய்க்க | -- |
| 2 | மனித இன்சுலின் அறிகுறி மற்றும் பயன்பாட்டு முறைகளில் அனலாக் | 39 தேய்க்க | 1172 UAH |
| 3 | glulisine அறிகுறி மற்றும் பயன்பாட்டு முறைகளில் அனலாக் | 38 தேய்க்க | 2250 UAH |
| 4 | இன்சுலின் அஸ்பார்ட் அறிகுறி மற்றும் பயன்பாட்டு முறைகளில் அனலாக் | 309 தேய்க்க | 249 UAH |
| 5 | அறிகுறி மற்றும் பயன்பாட்டு முறைகளில் அனலாக் | 342 தேய்க்க | 7 UAH |
தி மருந்து ஒப்புமைகளின் பட்டியல் மிகவும் கோரப்பட்ட மருந்துகளின் புள்ளிவிவரங்களின் அடிப்படையில்
குறிப்பு மற்றும் பயன்பாட்டு முறை மூலம் அனலாக்ஸ்
| பெயர் | ரஷ்யாவில் விலை | உக்ரைனில் விலை |
|---|---|---|
| 342 தேய்க்க | 7 UAH | |
| 368 தேய்க்க | 7 UAH | |
| 750 தேய்த்தல் | 115 UAH | |
| 352 தேய்க்க | -- | |
| மனித இன்சுலின் | 1000 தேய்த்தல் | 7 UAH |
| மனித இன்சுலின் | -- | -- |
| மனித இன்சுலின் | 39 தேய்க்க | 1172 UAH |
| -- | 7 UAH | |
| மனித இன்சுலின் | -- | 7 UAH |
| மனித இன்சுலின் | -- | -- |
| மனித இன்சுலின் | 31 தேய்க்க | -- |
| மனித இன்சுலின் | -- | 7 UAH |
| மனித இன்சுலின் | -- | 7 UAH |
| இன்சுலின் (பன்றி இறைச்சி) | -- | 80 UAH |
| இன்சுலின் அஸ்பார்ட் | 309 தேய்க்க | 249 UAH |
| இன்சுலின் அஸ்பார்ட் | 801 தேய்க்க | 1643 UAH |
| இன்சுலின் குளுலிசின் | -- | 7 UAH |
| glulisine | 38 தேய்க்க | 2250 UAH |
வெவ்வேறு கலவை, அறிகுறி மற்றும் பயன்பாட்டு முறையுடன் ஒத்துப்போகிறது
| பெயர் | ரஷ்யாவில் விலை | உக்ரைனில் விலை |
|---|---|---|
| 192 தேய்த்தல் | 133 UAH | |
| 48 தேய்க்க | -- | |
| மனித இன்சுலின் | 258 தேய்க்க | 7 UAH |
| 350 தேய்க்க | 7 UAH | |
| மனித இன்சுலின் | -- | -- |
| மனித இன்சுலின் | 1040 தேய்க்க | 7 UAH |
| மனித இன்சுலின் | -- | 7 UAH |
| மனித இன்சுலின் | -- | -- |
| மனித இன்சுலின் | 356 தேய்க்க | 7 UAH |
| மனித இன்சுலின் | 870 தேய்த்தல் | 7 UAH |
| மனித இன்சுலின் | 125 தேய்த்தல் | -- |
| மனித இன்சுலின் | -- | 7 UAH |
| மனித மறுசீரமைப்பு இன்சுலின் | -- | 7 UAH |
| இன்சுலின் | -- | -- |
| இன்சுலின் (பன்றி இறைச்சி) | -- | 80 UAH |
| மனித இன்சுலின் | -- | -- |
| மனித இன்சுலின் | -- | 7 UAH |
| மனித இன்சுலின் | -- | -- |
| மனித இன்சுலின் | -- | 7 UAH |
| மனித இன்சுலின் | -- | 7 UAH |
| மனித இன்சுலின் | -- | -- |
| மனித இன்சுலின் | -- | 101 UAH |
| மனித இன்சுலின் | 235 தேய்த்தல் | -- |
| இன்சுலின் லிஸ்ப்ரோ | 1250 தேய்க்க | 7 UAH |
| இன்சுலின் அஸ்பார்ட் | -- | -- |
| இன்சுலின் அஸ்பார்ட், இன்சுலின் டெக்லுடெக் | 7340 தேய்க்க | 2705 UAH |
| இன்சுலின் கிளார்கின் | 885 தேய்த்தல் | 7 UAH |
| இன்சுலின் கிளார்கின் | 885 தேய்த்தல் | 7 UAH |
| இன்சுலின் கிளார்கின் | 29 தேய்க்க | -- |
| இன்சுலின் டிடெமிர் | 2160 தேய்க்க | -- |
| இன்சுலின் டிடெமிர் | 1090 தேய்க்க | 7 UAH |
| இன்சுலின் டெக்லுடெக் | 72 தேய்த்தல் | 2 UAH |
விலையுயர்ந்த மருந்துகளின் மலிவான ஒப்புமைகளின் பட்டியலை உருவாக்க, ரஷ்யா முழுவதும் 10,000 க்கும் மேற்பட்ட மருந்தகங்களை வழங்கும் விலைகளைப் பயன்படுத்துகிறோம். மருந்துகள் மற்றும் அவற்றின் ஒப்புமைகளின் தரவுத்தளம் தினசரி புதுப்பிக்கப்படுகிறது, எனவே எங்கள் இணையதளத்தில் வழங்கப்பட்ட தகவல்கள் தற்போதைய நாளன்று எப்போதும் புதுப்பித்த நிலையில் இருக்கும். உங்களுக்கு ஆர்வமுள்ள ஒரு அனலாக் கிடைக்கவில்லை என்றால், தயவுசெய்து மேலே உள்ள தேடலைப் பயன்படுத்தி, பட்டியலிலிருந்து உங்களுக்கு விருப்பமான மருந்தைத் தேர்ந்தெடுக்கவும். அவை ஒவ்வொன்றின் பக்கத்திலும் நீங்கள் விரும்பிய மருந்தின் ஒப்புமைகளுக்கான சாத்தியமான அனைத்து விருப்பங்களையும், அது கிடைக்கும் மருந்தகங்களின் விலைகள் மற்றும் முகவரிகளையும் காணலாம்.
ஹுமலாக் அறிவுறுத்தல்
தோலடி இடைநீக்கம்
லிஸ்ப்ரோ இன்சுலின் கலவை - வேகமாக செயல்படும் இன்சுலின் தயாரிப்பு மற்றும் லிஸ்ப்ரோ இன்சுலின் புரோட்டமைன் இடைநீக்கம் - ஒரு நடுத்தர செயல்பாட்டு இன்சுலின் தயாரிப்பு. லிஸ்ப்ரோ இன்சுலின் என்பது மனித இன்சுலின் டி.என்.ஏ மறுசீரமைப்பு அனலாக் ஆகும்; இது இன்சுலின் பி சங்கிலியின் 28 மற்றும் 29 நிலைகளில் புரோலின் மற்றும் லைசின் அமினோ அமில எச்சங்களின் தலைகீழ் வரிசையால் வேறுபடுகிறது. குளுக்கோஸ் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துகிறது, அனபோலிக் விளைவுகளைக் கொண்டுள்ளது. தசை மற்றும் பிற திசுக்களில் (மூளையைத் தவிர) இது குளுக்கோஸ் மற்றும் அமினோ அமிலங்களை கலத்திற்குள் மாற்றுவதை துரிதப்படுத்துகிறது, கல்லீரலில் உள்ள குளுக்கோஸிலிருந்து கிளைகோஜன் உருவாவதை ஊக்குவிக்கிறது, குளுக்கோனோஜெனீசிஸை அடக்குகிறது மற்றும் அதிகப்படியான குளுக்கோஸை கொழுப்பாக மாற்றுவதை தூண்டுகிறது. மனித இன்சுலின் சமம். வழக்கமான மனித இன்சுலினுடன் ஒப்பிடும்போது, இது ஒரு விரைவான செயல், முந்தைய உச்ச நடவடிக்கை மற்றும் ஹைப்போகிளைசெமிக் செயல்பாட்டின் குறுகிய காலம் (5 மணி நேரம் வரை) ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. விரைவான நடவடிக்கை (நிர்வாகத்திற்குப் பிறகு 15 நிமிடங்கள்) அதிக உறிஞ்சுதல் வீதத்துடன் தொடர்புடையது மற்றும் உணவுக்கு முன் (15 நிமிடங்கள்) உடனடியாக அதை நிர்வகிக்க அனுமதிக்கிறது - சாதாரண மனித இன்சுலின் 30 நிமிடங்களில் நிர்வகிக்கப்படுகிறது. ஊசி தளம் மற்றும் பிற காரணிகளின் தேர்வு உறிஞ்சுதல் வீதத்தையும் அதன் செயலின் தொடக்கத்தையும் பாதிக்கும். அதிகபட்ச விளைவு 0.5 முதல் 2.5 மணி நேரம் வரை காணப்படுகிறது, செயலின் காலம் 3-4 மணி நேரம்.
டைப் 1 நீரிழிவு நோய், குறிப்பாக மற்ற இன்சுலின் சகிப்புத்தன்மையுடன், பிற இன்சுலின்களால் சரிசெய்ய முடியாத போஸ்ட்ராண்டியல் ஹைப்பர் கிளைசீமியா: கடுமையான தோலடி இன்சுலின் எதிர்ப்பு (இன்சுலின் உள்ளூர் சீரழிவை துரிதப்படுத்தியது). வகை 2 நீரிழிவு நோய் - வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுக்கு எதிர்ப்புத் தெரிவிக்கும் சந்தர்ப்பங்களில், பிற இன்சுலின் உறிஞ்சப்படுவதை மீறும் வகையில், செயல்பாடுகளின் போது, இடைப்பட்ட நோய்கள்.
ஹைபர்சென்சிட்டிவிட்டி, ஹைபோகிளைசீமியா, இன்சுலினோமா.
ஒவ்வாமை எதிர்வினைகள் (யூர்டிகேரியா, ஆஞ்சியோடீமா - காய்ச்சல், மூச்சுத் திணறல், இரத்த அழுத்தம் குறைதல்), லிபோடிஸ்ட்ரோபி, நிலையற்ற ஒளிவிலகல் பிழைகள் (பொதுவாக இன்சுலின் பெறாத நோயாளிகளில்), இரத்தச் சர்க்கரைக் குறைவு, இரத்தச் சர்க்கரைக் கோமா. அதிகப்படியான அளவு. அறிகுறிகள்: சோம்பல், வியர்வை, மிகுந்த வியர்வை, படபடப்பு, டாக் கார்டியா, நடுக்கம், பசி, பதட்டம், வாயில் பரேஸ்டீசியாஸ், சருமத்தின் வலி, தலைவலி, நடுக்கம், வாந்தி, மயக்கம், தூக்கமின்மை, பயம், மனச்சோர்வு, அசாதாரண நடத்தை, இயக்கத்தின் நிச்சயமற்ற தன்மை, பேச்சு மற்றும் பார்வை பலவீனமடைதல், குழப்பம், இரத்தச் சர்க்கரைக் கோமா, வலிப்பு.சிகிச்சை: நோயாளி நனவாக இருந்தால், அவருக்கு டெக்ஸ்ட்ரோஸ் வாய்வழியாக பரிந்துரைக்கப்படுகிறது, s / c, i / m அல்லது iv உட்செலுத்தப்பட்ட குளுகோகன் அல்லது iv ஹைபர்டோனிக் டெக்ஸ்ட்ரோஸ் கரைசல். ஒரு இரத்தச் சர்க்கரைக் கோமாவின் வளர்ச்சியுடன், 40% டெக்ஸ்ட்ரோஸ் கரைசலில் 20-40 மில்லி (100 மில்லி வரை) நோயாளி கோமாவிலிருந்து வெளியேறும் வரை நோயாளிக்கு ஒரு நீரோட்டத்தில் ஊடுருவி செலுத்தப்படுகிறது.
அளவு மற்றும் நிர்வாகம்:
கிளைசீமியாவின் அளவைப் பொறுத்து டோஸ் தனித்தனியாக தீர்மானிக்கப்படுகிறது. 25% இன்சுலின் லிஸ்ப்ரோ மற்றும் 75% புரோட்டமைன் இடைநீக்கம் ஆகியவற்றின் கலவையை s / c மட்டுமே நிர்வகிக்க வேண்டும், பொதுவாக உணவுக்கு 15 நிமிடங்களுக்கு முன். தேவைப்பட்டால், நீடித்த இன்சுலின் தயாரிப்புகளுடன் அல்லது வாய்வழி நிர்வாகத்திற்கான சல்போனிலூரியாக்களுடன் இணைந்து நுழையலாம். தோள்கள், இடுப்பு, பிட்டம் அல்லது அடிவயிற்றில் ஊசி மருந்துகள் s / c செய்யப்பட வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் மாதத்திற்கு 1 நேரத்திற்கு மேல் பயன்படுத்தப்படாது. S / c நிர்வாகத்துடன், இரத்த நாளத்திற்குள் நுழையாமல் பார்த்துக் கொள்ள வேண்டும். சிறுநீரக மற்றும் / அல்லது கல்லீரல் செயலிழப்பு நோயாளிகளில், இன்சுலின் சுற்றும் அளவு அதிகரிக்கப்படுகிறது, மேலும் அதன் தேவையை குறைக்க முடியும், இதற்கு கிளைசீமியாவின் அளவை கவனமாக கண்காணித்தல் மற்றும் இன்சுலின் அளவை சரிசெய்தல் தேவைப்படுகிறது.
பயன்படுத்தப்படும் அளவு படிவத்தை நோக்கமாகக் கொண்ட நிர்வாகத்தின் பாதை கண்டிப்பாக கவனிக்கப்பட வேண்டும். விலங்குகளின் தோற்றத்தின் வேகமாக செயல்படும் இன்சுலினிலிருந்து இன்சுலின் லிஸ்ப்ரோவுக்கு நோயாளிகளை மாற்றும்போது, டோஸ் சரிசெய்தல் தேவைப்படலாம். ஒரு வகை இன்சுலினிலிருந்து 100 யூனிட்டுகளுக்கு மேல் தினசரி டோஸில் இன்சுலின் பெறும் நோயாளிகளை ஒரு மருத்துவமனையில் மாற்ற பரிந்துரைக்கப்படுகிறது. ஒரு தொற்று நோயின் போது, உணர்ச்சி மன அழுத்தத்துடன், உணவில் கார்போஹைட்ரேட்டுகளின் அளவு அதிகரிப்பதன் மூலம், ஹைப்பர் கிளைசெமிக் செயல்பாட்டைக் கொண்ட மருந்துகளின் கூடுதல் உட்கொள்ளலின் போது (தைராய்டு ஹார்மோன்கள், ஜி.சி.எஸ், வாய்வழி கருத்தடை மருந்துகள், தியாசைட் டையூரிடிக்ஸ்) இன்சுலின் தேவை அதிகரிக்கலாம். இன்சுலின் தேவை சிறுநீரக மற்றும் / அல்லது கல்லீரல் செயலிழப்புடன் குறையக்கூடும், உணவில் கார்போஹைட்ரேட்டுகளின் அளவு குறைந்து, அதிகரித்த உடல் உழைப்புடன், இரத்தச் சர்க்கரைக் குறைவு செயல்பாடு (எம்.ஏ.ஓ தடுப்பான்கள், தேர்ந்தெடுக்கப்பட்ட பீட்டா-தடுப்பான்கள், சல்போனமைடுகள்) கொண்ட கூடுதல் மருந்துகளின் போது. இரத்தச் சர்க்கரைக் குறைவை உருவாக்கும் போக்கு நோயாளிகளின் போக்குவரத்தில் தீவிரமாக பங்கேற்கும் திறனைக் குறைக்கும், அதே போல் இயந்திரங்கள் மற்றும் வழிமுறைகளைப் பராமரிப்பதற்கும். நீரிழிவு நோயாளிகள் சர்க்கரை அல்லது கார்போஹைட்ரேட்டுகள் அதிகம் உள்ள உணவுகளை சாப்பிடுவதன் மூலம் அவர்கள் உணரும் லேசான இரத்தச் சர்க்கரைக் குறைவை நிறுத்தலாம் (உங்களிடம் எப்போதும் குறைந்தது 20 கிராம் சர்க்கரை இருக்க வேண்டும் என்று பரிந்துரைக்கப்படுகிறது). சிகிச்சையைத் திருத்துவதற்கான தேவையின் சிக்கலைத் தீர்க்க, மாற்றப்பட்ட இரத்தச் சர்க்கரைக் குறைவு குறித்து கலந்துகொண்ட மருத்துவரிடம் தெரிவிக்க வேண்டியது அவசியம். இன்சுலின் தேவை பொதுவாக கர்ப்பத்தின் முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் இரண்டாவது முதல் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது. பிரசவத்தின்போதும், உடனடியாக அவர்களுக்குப் பிறகு, இன்சுலின் தேவை வியத்தகு அளவில் குறையும்.
அனைத்து தகவல்களும் தகவல் நோக்கங்களுக்காக வழங்கப்படுகின்றன, மேலும் ஒரு மருந்தை சுயமாக பரிந்துரைக்கவோ அல்லது மாற்றவோ ஒரு காரணம் அல்ல
Iv மற்றும் sc நிர்வாகத்திற்கான தீர்வு வெளிப்படையான, நிறமற்ற.
Excipients: கிளிசரால் (கிளிசரின்) - 16 மி.கி, மெட்டாக்ரெசோல் - 3.15 மி.கி, துத்தநாக ஆக்ஸைடு (qn.s Zn 2+ உள்ளடக்கத்திற்கு 0.0197 எம்.சி.ஜி), சோடியம் ஹைட்ரஜன் பாஸ்பேட் ஹெப்டாஹைட்ரேட் - 1.88 மி.கி, ஹைட்ரோகுளோரிக் அமிலக் கரைசல் 10% மற்றும் / அல்லது சோடியம் ஹைட்ராக்சைடு தீர்வு 10% - q.s. pH 7.0-8.0 வரை, நீர் d / i - q.s. 1 மில்லி வரை.
3 மில்லி - தோட்டாக்கள் (5) - கொப்புளங்கள் (1) - அட்டைப் பொதிகள்.
3 மில்லி - குவிக்பென் ™ சிரிஞ்ச் பேனா (5) இல் கட்டப்பட்ட கெட்டி - அட்டைப் பொதிகள்.
மருந்தின் விளக்கம் பயன்பாட்டிற்கான உத்தியோகபூர்வ அறிவுறுத்தல்களை அடிப்படையாகக் கொண்டது மற்றும் உற்பத்தியாளரால் அங்கீகரிக்கப்பட்டது.
மருந்தியக்கத்தாக்கியல்
உறிஞ்சுதல் மற்றும் விநியோகம்
Sc நிர்வாகத்திற்குப் பிறகு, இன்சுலின் லிஸ்ப்ரோ விரைவாக உறிஞ்சப்பட்டு 30-70 நிமிடங்களுக்குப் பிறகு இரத்த பிளாஸ்மாவில் சி அதிகபட்சத்தை அடைகிறது. இன்சுலின் லிஸ்ப்ரோவின் வி டி மற்றும் சாதாரண மனித இன்சுலின் ஒரே மாதிரியானவை மற்றும் அவை 0.26-0.36 எல் / கிலோ வரம்பில் உள்ளன.
இன்சுலின் டி 1/2 ஐ அறிமுகப்படுத்தும்போது, லிஸ்ப்ரோ சுமார் 1 மணி நேரம் ஆகும்.சிறுநீரக மற்றும் கல்லீரல் பற்றாக்குறை உள்ள நோயாளிகளில், வழக்கமான மனித இன்சுலினுடன் ஒப்பிடும்போது லிஸ்ப்ரோ இன்சுலின் உறிஞ்சுதலின் அதிக விகிதம் உள்ளது.
- பெரியவர்கள் மற்றும் குழந்தைகளில் நீரிழிவு நோய், சாதாரண குளுக்கோஸ் அளவை பராமரிக்க இன்சுலின் சிகிச்சை தேவைப்படுகிறது.
அளவு விதிமுறை
நோயாளியின் தேவைகளைப் பொறுத்து மருத்துவர் தனித்தனியாக அளவை தீர்மானிக்கிறார். ஹுமலாக் a உணவுக்கு சிறிது நேரத்திற்கு முன்பே நிர்வகிக்கப்படலாம், தேவைப்பட்டால் உடனடியாக உணவுக்குப் பிறகு.
நிர்வகிக்கப்படும் மருந்தின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும்.
ஹுமலாக் ® s / c ஊசி வடிவில் அல்லது இன்சுலின் பம்பைப் பயன்படுத்தி நீட்டிக்கப்பட்ட s / c உட்செலுத்துதல் வடிவத்தில் நிர்வகிக்கப்படுகிறது. தேவைப்பட்டால் (கெட்டோஅசிடோசிஸ், கடுமையான நோய், செயல்பாடுகளுக்கு இடையிலான காலம் அல்லது அறுவை சிகிச்சைக்கு பிந்தைய காலம்) ஹுமலாக் ® / இல் உள்ளிடலாம்.
எஸ்சி தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றுக்கு நிர்வகிக்கப்பட வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் மாதத்திற்கு 1 நேரத்திற்கு மேல் பயன்படுத்தப்படாது. ஹுமலாக் the என்ற மருந்தை அறிமுகப்படுத்தும்போது, ஒரு இரத்த நாளத்தில் மருந்து வருவதைத் தவிர்க்க கவனமாக இருக்க வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நோயாளிக்கு சரியான ஊசி நுட்பத்தில் பயிற்சி அளிக்கப்பட வேண்டும்.
ஹுமலாக் of என்ற மருந்தின் நிர்வாக விதிகள்
அறிமுகத்திற்கான தயாரிப்பு
தீர்வு மருந்து ஹுமலாக் ® வெளிப்படையான மற்றும் நிறமற்றதாக இருக்க வேண்டும். மருந்தின் மேகமூட்டமான, தடிமனான அல்லது சற்றே வண்ணத் தீர்வு, அல்லது அதில் திடமான துகள்கள் பார்வைக்கு கண்டறியப்பட்டால், அதைப் பயன்படுத்தக்கூடாது.
சிரிஞ்ச் பேனாவில் (பேனா-இன்ஜெக்டர்) கெட்டி நிறுவும் போது, ஊசியை இணைத்து இன்சுலின் ஊசி போடும்போது, ஒவ்வொரு சிரிஞ்ச் பேனாவிலும் இணைக்கப்பட்டுள்ள உற்பத்தியாளரின் வழிமுறைகளைப் பின்பற்ற வேண்டியது அவசியம்.
2. ஊசி போட ஒரு தளத்தைத் தேர்ந்தெடுக்கவும்.
3. ஊசி போடும் இடத்தில் சருமத்திற்கு சிகிச்சையளிக்க ஆண்டிசெப்டிக்.
4. ஊசியிலிருந்து தொப்பியை அகற்றவும்.
5. சருமத்தை நீட்டுவதன் மூலம் அல்லது ஒரு பெரிய மடிப்பைப் பாதுகாப்பதன் மூலம் அதை சரிசெய்யவும். சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான வழிமுறைகளுக்கு ஏற்ப ஊசியைச் செருகவும்.
6. பொத்தானை அழுத்தவும்.
7. ஊசியை அகற்றி, ஊசி தளத்தை மெதுவாக பல விநாடிகள் கசக்கவும். ஊசி இடத்தைத் தேய்க்க வேண்டாம்.
8. ஊசி தொப்பியைப் பயன்படுத்தி, ஊசியை அவிழ்த்து அழிக்கவும்.
9. ஊசி இடங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் மாதத்திற்கு 1 நேரத்திற்கு மேல் பயன்படுத்தப்படாது.
இன்சுலின் Iv நிர்வாகம்
ஹுமலாக் of இன் நரம்பு ஊசி மருந்துகள் நரம்பு ஊசி வழக்கமான மருத்துவ நடைமுறைக்கு ஏற்ப மேற்கொள்ளப்பட வேண்டும், எடுத்துக்காட்டாக, நரம்பு போலஸ் நிர்வாகம் அல்லது உட்செலுத்துதல் முறையைப் பயன்படுத்துதல். இந்த வழக்கில், இரத்தத்தில் குளுக்கோஸின் அளவைக் கட்டுப்படுத்துவது பெரும்பாலும் அவசியம்.
0.9% சோடியம் குளோரைடு கரைசலில் 0.1 IU / ml முதல் 1.0 IU / ml இன்சுலின் லிஸ்ப்ரோ அல்லது 5% டெக்ஸ்ட்ரோஸ் கரைசலில் செறிவுகளைக் கொண்ட உட்செலுத்துதல் அமைப்புகள் அறை வெப்பநிலையில் 48 மணி நேரம் நிலையானவை.
இன்சுலின் பம்பைப் பயன்படுத்தி பி / சி இன்சுலின் உட்செலுத்துதல்
ஹுமலாக் of இன் உட்செலுத்தலுக்கு, இன்சுலின் உட்செலுத்தலுக்கு மினிமிட் மற்றும் டிஸெட்ரோனிக் பம்புகளைப் பயன்படுத்தலாம். பம்புடன் வந்த வழிமுறைகளை நீங்கள் கண்டிப்பாக பின்பற்ற வேண்டும். ஒவ்வொரு 48 மணி நேரத்திற்கும் உட்செலுத்துதல் முறை மாற்றப்படுகிறது. உட்செலுத்துதல் முறையை இணைக்கும்போது, அசெப்டிக் விதிகள் கடைபிடிக்கப்படுகின்றன. ஒரு இரத்தச் சர்க்கரைக் குறைவு எபிசோட் ஏற்பட்டால், அத்தியாயம் தீர்க்கப்படும் வரை உட்செலுத்துதல் நிறுத்தப்படும். இரத்தத்தில் மீண்டும் மீண்டும் அல்லது மிகக் குறைந்த அளவு குளுக்கோஸ் இருந்தால், நீங்கள் இதைப் பற்றி உங்கள் மருத்துவரிடம் தெரிவிக்க வேண்டும் மற்றும் இன்சுலின் உட்செலுத்தலைக் குறைக்க அல்லது நிறுத்துவதைக் கருத்தில் கொள்ள வேண்டும். ஒரு பம்ப் செயலிழப்பு அல்லது உட்செலுத்துதல் அமைப்பில் அடைப்பு குளுக்கோஸ் அளவு விரைவாக உயர வழிவகுக்கும். இன்சுலின் வழங்கல் மீறப்பட்டதாக சந்தேகம் ஏற்பட்டால், நீங்கள் வழிமுறைகளைப் பின்பற்ற வேண்டும், தேவைப்பட்டால், மருத்துவரிடம் தெரிவிக்கவும். ஒரு பம்பைப் பயன்படுத்தும் போது, ஹுமலாக் ® தயாரிப்பு மற்ற இன்சுலின்களுடன் கலக்கப்படக்கூடாது.
பக்க விளைவு
மருந்தின் முக்கிய விளைவுடன் தொடர்புடைய பக்க விளைவு: இரத்தச் சர்க்கரைக் குறைவு. கடுமையான இரத்தச் சர்க்கரைக் குறைவு நனவை இழக்க (ஹைபோகிளைசெமிக் கோமா) மற்றும் விதிவிலக்கான சந்தர்ப்பங்களில் மரணத்திற்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள்: உள்ளூர் ஒவ்வாமை எதிர்வினைகள் சாத்தியம் - ஊசி போடும் இடத்தில் சிவத்தல், வீக்கம் அல்லது அரிப்பு (வழக்கமாக சில நாட்கள் அல்லது வாரங்களுக்குள் மறைந்துவிடும்), முறையான ஒவ்வாமை எதிர்வினைகள் (குறைவாகவே நிகழ்கின்றன, ஆனால் மிகவும் தீவிரமானவை) - பொதுவான அரிப்பு, யூர்டிகேரியா, ஆஞ்சியோடீமா, காய்ச்சல், மூச்சுத் திணறல், குறைவு ஹெல், டாக்ரிக்கார்டியா, அதிகரித்த வியர்வை. முறையான ஒவ்வாமை எதிர்விளைவுகளின் கடுமையான வழக்குகள் உயிருக்கு ஆபத்தானவை.
உள்ளூர் எதிர்வினைகள்: உட்செலுத்துதல் இடத்தில் லிபோடிஸ்ட்ரோபி.
கர்ப்பம் மற்றும் பாலூட்டுதல்
இன்றுவரை, கர்ப்பத்தில் லிஸ்ப்ரோ இன்சுலின் விரும்பத்தகாத விளைவுகள் அல்லது கரு / புதிதாகப் பிறந்த குழந்தையின் ஆரோக்கியம் ஆகியவை அடையாளம் காணப்படவில்லை. தொடர்புடைய தொற்றுநோயியல் ஆய்வுகள் எதுவும் நடத்தப்படவில்லை.
கர்ப்ப காலத்தில் இன்சுலின் சிகிச்சையின் குறிக்கோள், இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளுக்கு அல்லது கர்ப்பகால நீரிழிவு நோயாளிகளுக்கு குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவது. இன்சுலின் தேவை பொதுவாக முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் கர்ப்பத்தின் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது. பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும்.
குழந்தை பிறக்கும் பெண்கள் நீரிழிவு நோயாளிகள் திட்டமிட்ட அல்லது திட்டமிடப்பட்ட ஒரு கர்ப்பத்தைப் பற்றி தங்கள் மருத்துவரிடம் தெரிவிக்க வேண்டும். கர்ப்ப காலத்தில், நீரிழிவு நோயாளிகளுக்கு இரத்த குளுக்கோஸ் அளவை கவனமாக கண்காணிப்பதுடன், பொது மருத்துவ கண்காணிப்பும் தேவைப்படுகிறது.
தாய்ப்பால் கொடுக்கும் போது நீரிழிவு நோயாளிகளுக்கு, இன்சுலின் மற்றும் / அல்லது உணவின் அளவை சரிசெய்தல் தேவைப்படலாம்.
அளவுக்கும் அதிகமான
அறிகுறிகள்: இரத்தச் சர்க்கரைக் குறைவு, பின்வரும் அறிகுறிகளுடன்: சோம்பல், அதிகரித்த வியர்வை, டாக்ரிக்கார்டியா, தலைவலி, வாந்தி, குழப்பம்.
சிகிச்சை: லேசான இரத்தச் சர்க்கரைக் குறைவு பொதுவாக குளுக்கோஸ் அல்லது பிற சர்க்கரையை உட்கொள்வதன் மூலம் அல்லது சர்க்கரை கொண்ட தயாரிப்புகளால் நிறுத்தப்படுகிறது.
மிதமான கடுமையான இரத்தச் சர்க்கரைக் குறைவை சரிசெய்தல் குளுகோகனின் ஒரு / மீ அல்லது எஸ் / சி நிர்வாகத்தின் உதவியுடன் மேற்கொள்ளப்படலாம், பின்னர் நோயாளியை உறுதிப்படுத்திய பின் கார்போஹைட்ரேட்டுகளை உட்கொள்வது. குளுக்ககனுக்கு பதிலளிக்காத நோயாளிகளுக்கு iv டெக்ஸ்ட்ரோஸ் (குளுக்கோஸ்) தீர்வு வழங்கப்படுகிறது.
நோயாளி கோமா நிலையில் இருந்தால், குளுகோகன் / மீ அல்லது எஸ் / சி இல் நிர்வகிக்கப்பட வேண்டும். குளுகோகன் இல்லாத நிலையில் அல்லது அதன் நிர்வாகத்திற்கு எந்த எதிர்வினையும் இல்லாவிட்டால், டெக்ஸ்ட்ரோஸின் (குளுக்கோஸ்) ஒரு நரம்புத் தீர்வை அறிமுகப்படுத்துவது அவசியம். சுயநினைவை அடைந்த உடனேயே, நோயாளிக்கு கார்போஹைட்ரேட் நிறைந்த உணவுகள் கொடுக்கப்பட வேண்டும்.
மேலும் துணை கார்போஹைட்ரேட் உட்கொள்ளல் மற்றும் நோயாளி கண்காணிப்பு தேவைப்படலாம் இரத்தச் சர்க்கரைக் குறைவின் மறுபிறப்பு சாத்தியமாகும்.
பயன்பாட்டிற்கான அப்பிட்ரா சோலோஸ்டார் வழிமுறைகள்
- உற்பத்தியாளர்
- பிறந்த நாடு
- தயாரிப்பு குழு
- விளக்கம்
- வெளியீட்டு படிவங்கள்
- அளவு படிவத்தின் விளக்கம்
- மருந்தியல் நடவடிக்கை
- மருந்தியக்கத்தாக்கியல்
- சிறப்பு நிபந்தனைகள்
- அமைப்பு
- பயன்பாட்டிற்கான அப்பிட்ரா சோலோஸ்டார் அறிகுறிகள்
- முரண்
- அளவை
- பக்க விளைவுகள்
- மருந்து தொடர்பு
- அளவுக்கும் அதிகமான
- சேமிப்பக நிலைமைகள்
சேமிப்பகத்தின் விதிமுறைகள் மற்றும் நிபந்தனைகள்
பட்டியல் பி. மருந்து குழந்தைகளுக்கு எட்டாதபடி, குளிர்சாதன பெட்டியில், 2 ° முதல் 8 ° C வெப்பநிலையில், உறைந்து விடாதீர்கள். அடுக்கு வாழ்க்கை 2 ஆண்டுகள்.
பயன்பாட்டில் உள்ள ஒரு மருந்து அறை வெப்பநிலையில் 15 from முதல் 25 ° C வரை சேமிக்கப்பட வேண்டும், நேரடி சூரிய ஒளி மற்றும் வெப்பத்திலிருந்து பாதுகாக்கப்பட வேண்டும். அடுக்கு வாழ்க்கை - 28 நாட்களுக்கு மேல் இல்லை.
மருந்தியல் நடவடிக்கை ஹுமலாக்
டி.என்.ஏ மறுசீரமைப்பு மனித இன்சுலின் அனலாக். இது இன்சுலின் பி சங்கிலியின் 28 மற்றும் 29 நிலைகளில் அமினோ அமிலங்களின் தலைகீழ் வரிசையில் வேறுபடுகிறது.
மருந்தின் முக்கிய விளைவு குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும். கூடுதலாக, இது ஒரு அனபோலிக் விளைவைக் கொண்டுள்ளது. தசை திசுக்களில், கிளைகோஜன், கொழுப்பு அமிலங்கள், கிளிசரால், புரதத் தொகுப்பின் அதிகரிப்பு மற்றும் அமினோ அமிலங்களின் நுகர்வு அதிகரிப்பு ஆகியவை உள்ளன, ஆனால் அதே நேரத்தில் கிளைகோஜெனோலிசிஸ், குளுக்கோனோஜெனீசிஸ், கெட்டோஜெனெசிஸ், லிபோலிசிஸ், புரத வினையூக்கவியல் மற்றும் அமினோ அமிலங்களின் வெளியீடு ஆகியவற்றில் குறைவு காணப்படுகிறது.
டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோயாளிகளில், இன்சுலின் லிஸ்ப்ரோவைப் பயன்படுத்தும் போது, உணவுக்குப் பிறகு ஏற்படும் ஹைப்பர் கிளைசீமியா கரையக்கூடிய மனித இன்சுலினுடன் ஒப்பிடும்போது கணிசமாகக் குறைக்கப்படுகிறது. குறுகிய நடிப்பு மற்றும் பாசல் இன்சுலின் பெறும் நோயாளிகளுக்கு, நாள் முழுவதும் உகந்த இரத்த குளுக்கோஸ் அளவை அடைய இரு இன்சுலின்களின் அளவையும் தேர்ந்தெடுக்க வேண்டியது அவசியம்.
அனைத்து இன்சுலின் தயாரிப்புகளையும் போலவே, லிஸ்ப்ரோ இன்சுலின் நடவடிக்கையின் காலம் வெவ்வேறு நோயாளிகளில் அல்லது ஒரே நோயாளியின் வெவ்வேறு காலங்களில் மாறுபடும் மற்றும் டோஸ், ஊசி தளம், இரத்த வழங்கல், உடல் வெப்பநிலை மற்றும் உடல் செயல்பாடு ஆகியவற்றைப் பொறுத்தது.
குழந்தைகள் மற்றும் இளம்பருவத்தில் உள்ள லிஸ்ப்ரோ இன்சுலின் மருந்தியல் பண்புகள் பெரியவர்களில் காணப்படுவதைப் போன்றது.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு அதிகபட்ச அளவு சல்போனிலூரியா வழித்தோன்றல்களைப் பெறும் நோயாளிகளில், லிஸ்ப்ரோ இன்சுலின் சேர்ப்பது கிளைகோசைலேட்டட் ஹீமோகுளோபினில் குறிப்பிடத்தக்க குறைவுக்கு வழிவகுக்கிறது.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயாளிகளுக்கு லிஸ்ப்ரோ இன்சுலின் சிகிச்சையானது இரவு நேர இரத்தச் சர்க்கரைக் குறைவின் அத்தியாயங்களின் எண்ணிக்கையில் குறைவோடு வருகிறது.
ஐசுலின் லிஸ்ப்ரோவுக்கு குளுக்கோடைனமிக் பதில் சிறுநீரகங்கள் அல்லது கல்லீரலின் செயல்பாட்டு தோல்வியைப் பொறுத்தது அல்ல.
இன்சுலின் லிஸ்ப்ரோ மனித இன்சுலினுக்கு சமமானது என்று காட்டப்பட்டது, ஆனால் அதன் செயல் மிக விரைவாக நிகழ்கிறது மற்றும் குறுகிய காலத்திற்கு நீடிக்கும்.
லிஸ்ப்ரோ இன்சுலின் ஒரு விரைவான செயலால் (சுமார் 15 நிமிடங்கள்) வகைப்படுத்தப்படுகிறது இது அதிக உறிஞ்சுதல் வீதத்தைக் கொண்டுள்ளது, மேலும் இது வழக்கமான குறுகிய-செயல்பாட்டு இன்சுலின் (உணவுக்கு 30-45 நிமிடங்கள்) மாறாக, உணவுக்கு முன் (உணவுக்கு 0-15 நிமிடங்கள் முன்) உடனடியாக நுழைய உங்களை அனுமதிக்கிறது. வழக்கமான மனித இன்சுலினுடன் ஒப்பிடும்போது லிஸ்ப்ரோ இன்சுலின் ஒரு குறுகிய கால நடவடிக்கையை (2 முதல் 5 மணி நேரம்) கொண்டுள்ளது.
மருந்தின் நிர்வாகத்தின் அளவு மற்றும் பாதை.
நோயாளியின் தேவைகளைப் பொறுத்து மருத்துவர் தனித்தனியாக அளவை தீர்மானிக்கிறார். தேவைப்பட்டால் - உணவுக்குப் பிறகு உடனடியாக ஹுமலாக் நிர்வகிக்கப்படலாம்.
நிர்வகிக்கப்படும் மருந்தின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும்.
ஹுமலாக் sc இன் ஊசி வடிவில் அல்லது இன்சுலின் பம்பைப் பயன்படுத்தி நீட்டிக்கப்பட்ட sc உட்செலுத்துதல் வடிவத்தில் நிர்வகிக்கப்படுகிறது. தேவைப்பட்டால் (கெட்டோஅசிடோசிஸ், கடுமையான நோய், செயல்பாடுகளுக்கு இடையிலான காலம் அல்லது அறுவை சிகிச்சைக்கு பிந்தைய காலம்) ஹுமலாக் / இல் உள்ளிடலாம்.
எஸ்சி தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றுக்கு நிர்வகிக்கப்பட வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் மாதத்திற்கு 1 நேரத்திற்கு மேல் பயன்படுத்தப்படாது. ஹுமலாக் என்ற மருந்தை அறிமுகப்படுத்தும்போது, ஒரு இரத்த நாளத்தில் மருந்து வருவதைத் தவிர்க்க கவனமாக இருக்க வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நோயாளிக்கு சரியான ஊசி நுட்பத்தில் பயிற்சி அளிக்கப்பட வேண்டும்.
ஹுமலாக் என்ற மருந்தின் நிர்வாகத்திற்கான விதிகள்
அறிமுகத்திற்கான தயாரிப்பு
ஹுமலாக் என்ற மருந்தின் தீர்வு வெளிப்படையானதாகவும் நிறமற்றதாகவும் இருக்க வேண்டும். மருந்தின் மேகமூட்டமான, தடிமனான அல்லது சற்றே வண்ணத் தீர்வு, அல்லது அதில் திடமான துகள்கள் பார்வைக்கு கண்டறியப்பட்டால், அதைப் பயன்படுத்தக்கூடாது.
சிரிஞ்ச் பேனாவில் (பேனா-இன்ஜெக்டர்) கெட்டி நிறுவும் போது, ஊசியை இணைத்து இன்சுலின் ஊசி போடும்போது, ஒவ்வொரு சிரிஞ்ச் பேனாவிலும் இணைக்கப்பட்டுள்ள உற்பத்தியாளரின் வழிமுறைகளைப் பின்பற்ற வேண்டியது அவசியம்.
2. ஊசி போட ஒரு தளத்தைத் தேர்ந்தெடுக்கவும்.
3. ஊசி போடும் இடத்தில் சருமத்திற்கு சிகிச்சையளிக்க ஆண்டிசெப்டிக்.
4. ஊசியிலிருந்து தொப்பியை அகற்றவும்.
5. சருமத்தை நீட்டுவதன் மூலம் அல்லது ஒரு பெரிய மடிப்பைப் பாதுகாப்பதன் மூலம் அதை சரிசெய்யவும். சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான வழிமுறைகளுக்கு ஏற்ப ஊசியைச் செருகவும்.
6. பொத்தானை அழுத்தவும்.
7. ஊசியை அகற்றி, ஊசி தளத்தை மெதுவாக பல விநாடிகள் கசக்கவும். ஊசி இடத்தைத் தேய்க்க வேண்டாம்.
8. ஊசி தொப்பியைப் பயன்படுத்தி, ஊசியை அவிழ்த்து அழிக்கவும்.
9. ஊசி இடங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் மாதத்திற்கு 1 நேரத்திற்கு மேல் பயன்படுத்தப்படாது.
இன்சுலின் Iv நிர்வாகம்
இன்ட்ரெவனஸ் இன்ஜெக்ஷனின் வழக்கமான மருத்துவ நடைமுறைக்கு ஏற்ப ஹுமலாக் இன் இன்ட்ரெவனஸ் ஊசி மருந்துகள் மேற்கொள்ளப்பட வேண்டும், எடுத்துக்காட்டாக, இன்ட்ரெவனஸ் போலஸ் நிர்வாகம் அல்லது உட்செலுத்துதல் முறையைப் பயன்படுத்துதல். இந்த வழக்கில், இரத்தத்தில் குளுக்கோஸின் அளவைக் கட்டுப்படுத்துவது பெரும்பாலும் அவசியம்.
0.9% சோடியம் குளோரைடு கரைசலில் 0.1 IU / ml முதல் 1.0 IU / ml இன்சுலின் லிஸ்ப்ரோ அல்லது 5% டெக்ஸ்ட்ரோஸ் கரைசலில் செறிவுகளைக் கொண்ட உட்செலுத்துதல் அமைப்புகள் அறை வெப்பநிலையில் 48 மணி நேரம் நிலையானவை.
இன்சுலின் பம்பைப் பயன்படுத்தி பி / சி இன்சுலின் உட்செலுத்துதல்
ஹுமலாக் மருந்தின் உட்செலுத்தலுக்கு, இன்சுலின் உட்செலுத்தலுக்கு மினிமிட் மற்றும் டிஸெட்ரோனிக் பம்புகளைப் பயன்படுத்தலாம். பம்புடன் வந்த வழிமுறைகளை நீங்கள் கண்டிப்பாக பின்பற்ற வேண்டும். ஒவ்வொரு 48 மணி நேரத்திற்கும் உட்செலுத்துதல் முறை மாற்றப்படுகிறது. உட்செலுத்துதல் முறையை இணைக்கும்போது, அசெப்டிக் விதிகள் கடைபிடிக்கப்படுகின்றன. ஒரு இரத்தச் சர்க்கரைக் குறைவு எபிசோட் ஏற்பட்டால், அத்தியாயம் தீர்க்கப்படும் வரை உட்செலுத்துதல் நிறுத்தப்படும். இரத்தத்தில் மீண்டும் மீண்டும் அல்லது மிகக் குறைந்த அளவு குளுக்கோஸ் இருந்தால், நீங்கள் இதைப் பற்றி உங்கள் மருத்துவரிடம் தெரிவிக்க வேண்டும் மற்றும் இன்சுலின் உட்செலுத்தலைக் குறைக்க அல்லது நிறுத்துவதைக் கருத்தில் கொள்ள வேண்டும். ஒரு பம்ப் செயலிழப்பு அல்லது உட்செலுத்துதல் அமைப்பில் அடைப்பு குளுக்கோஸ் அளவு விரைவாக உயர வழிவகுக்கும். இன்சுலின் வழங்கல் மீறப்பட்டதாக சந்தேகம் ஏற்பட்டால், நீங்கள் வழிமுறைகளைப் பின்பற்ற வேண்டும், தேவைப்பட்டால், மருத்துவரிடம் தெரிவிக்கவும். ஒரு பம்பைப் பயன்படுத்தும் போது, ஹுமலாக் மருந்து மற்ற இன்சுலின்களுடன் கலக்கப்படக்கூடாது.
கர்ப்பம் மற்றும் பாலூட்டலின் போது பயன்படுத்தவும்.
இன்றுவரை, கர்ப்பத்தில் லிஸ்ப்ரோ இன்சுலின் விரும்பத்தகாத விளைவுகள் அல்லது கரு / புதிதாகப் பிறந்த குழந்தையின் ஆரோக்கியம் ஆகியவை அடையாளம் காணப்படவில்லை. தொடர்புடைய தொற்றுநோயியல் ஆய்வுகள் எதுவும் நடத்தப்படவில்லை.
கர்ப்ப காலத்தில் இன்சுலின் சிகிச்சையின் குறிக்கோள், இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளுக்கு அல்லது கர்ப்பகால நீரிழிவு நோயாளிகளுக்கு குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவது. இன்சுலின் தேவை பொதுவாக முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் கர்ப்பத்தின் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது. பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளின் பெண்கள் ஆரம்பம் அல்லது திட்டமிட்ட கர்ப்பம் குறித்து மருத்துவரிடம் தெரிவிக்க வேண்டும். கர்ப்ப காலத்தில், நீரிழிவு நோயாளிகளுக்கு இரத்த குளுக்கோஸ் அளவை கவனமாக கண்காணிப்பதுடன், பொது மருத்துவ கண்காணிப்பும் தேவைப்படுகிறது.
தாய்ப்பால் கொடுக்கும் போது நீரிழிவு நோயாளிகளுக்கு, இன்சுலின் மற்றும் / அல்லது உணவின் அளவை சரிசெய்தல் தேவைப்படலாம்.
ஹுமலாக் பயன்படுத்த சிறப்பு வழிமுறைகள்.
நோயாளியை வேறொரு வகை அல்லது இன்சுலின் பிராண்டுக்கு மாற்றுவது கடுமையான மருத்துவ மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும். செயல்பாட்டில் மாற்றங்கள், பிராண்ட் (உற்பத்தியாளர்), வகை (எ.கா. வழக்கமான, என்.பி.எச், டேப்), இனங்கள் (விலங்கு, மனித, மனித இன்சுலின் அனலாக்) மற்றும் / அல்லது உற்பத்தி முறை (மறுசீரமைப்பு டி.என்.ஏ இன்சுலின் அல்லது விலங்கு இன்சுலின்) தேவைப்படலாம் டோஸ் மாற்றங்கள்.
நீரிழிவு நோய், தீவிர இன்சுலின் சிகிச்சை, நீரிழிவு நோயில் உள்ள நரம்பு மண்டல நோய்கள் அல்லது பீட்டா-தடுப்பான்கள் போன்ற மருந்துகள் ஆகியவை இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப எச்சரிக்கை அறிகுறிகள் குறிப்பிடப்படாத மற்றும் குறைவான கடுமையானதாக இருக்கலாம்.
விலங்குகளிலிருந்து பெறப்பட்ட இன்சுலினிலிருந்து மனித இன்சுலினுக்கு மாற்றப்பட்ட பின்னர் இரத்தச் சர்க்கரைக் குறைவு எதிர்விளைவு உள்ள நோயாளிகளில், இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப அறிகுறிகள் குறைவாகவே உச்சரிக்கப்படலாம் அல்லது அவற்றின் முந்தைய இன்சுலின் அனுபவத்திலிருந்து வேறுபட்டிருக்கலாம். சரிசெய்யப்படாத இரத்தச் சர்க்கரைக் குறைவு அல்லது ஹைப்பர் கிளைசெமிக் எதிர்வினைகள் நனவு, கோமா அல்லது இறப்பை இழக்கக்கூடும்.
போதிய அளவு அல்லது சிகிச்சையை நிறுத்துதல், குறிப்பாக இன்சுலின் சார்ந்த நீரிழிவு நோயுடன், ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸ் ஆகியவற்றுக்கு வழிவகுக்கும், இது நோயாளிக்கு உயிருக்கு ஆபத்தானதாக இருக்கும்.
இன்சுலின் தேவை சிறுநீரக செயலிழப்பு நோயாளிகளுக்கும், குளுக்கோனோஜெனீசிஸ் மற்றும் இன்சுலின் வளர்சிதை மாற்றத்தின் விளைவாக கல்லீரல் செயலிழப்பு நோயாளிகளுக்கும் குறையக்கூடும். இருப்பினும், நாள்பட்ட கல்லீரல் செயலிழப்பு நோயாளிகளில், இன்சுலின் எதிர்ப்பு அதிகரிப்பது இன்சுலின் தேவை அதிகரிக்க வழிவகுக்கும்.
இன்சுலின் தேவை தொற்று நோய்கள், உணர்ச்சி மன அழுத்தம், உணவில் கார்போஹைட்ரேட்டுகளின் அளவு அதிகரிப்பதன் மூலம் அதிகரிக்கலாம்.
நோயாளியின் உடல் செயல்பாடு அதிகரித்தால் அல்லது சாதாரண உணவு மாறினால் ஒரு டோஸ் சரிசெய்தல் தேவைப்படலாம். உணவு சாப்பிட்ட உடனேயே உடற்பயிற்சி செய்வது இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிக்கும். வேகமாக செயல்படும் இன்சுலின் அனலாக்ஸின் மருந்தியக்கவியலின் விளைவு என்னவென்றால், இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால், அது கரையக்கூடிய மனித இன்சுலினை செலுத்தும் நேரத்தை விட உட்செலுத்தலுக்குப் பிறகு உருவாகலாம்.
ஒரு குப்பியில் 40 IU / ml செறிவுடன் இன்சுலின் தயாரிப்பை மருத்துவர் பரிந்துரைத்தால், 40 IU / ml செறிவுடன் இன்சுலின் ஊசி போடுவதற்கு ஒரு சிரிஞ்சைப் பயன்படுத்தி 100 IU / ml இன்சுலின் செறிவு கொண்ட ஒரு கெட்டியில் இருந்து இன்சுலின் எடுக்கக்கூடாது என்று நோயாளிக்கு எச்சரிக்க வேண்டும்.
ஹுமலாக் அதே நேரத்தில் மற்ற மருந்துகளை உட்கொள்வது அவசியம் என்றால், நோயாளி ஒரு மருத்துவரை அணுக வேண்டும்.
வாகனங்களை ஓட்டும் திறன் மற்றும் கட்டுப்பாட்டு வழிமுறைகளில் செல்வாக்கு
ஹைப்போகிளைசீமியா அல்லது ஹைப்பர் கிளைசீமியா ஒரு போதிய அளவிலான வீரியத்துடன் தொடர்புடையது, கவனம் செலுத்தும் திறனை மீறுதல் மற்றும் சைக்கோமோட்டர் எதிர்வினைகளின் வேகம் ஆகியவை சாத்தியமாகும். இது அபாயகரமான செயல்களுக்கு (வாகனங்களை ஓட்டுவது அல்லது இயந்திரங்களுடன் பணிபுரிவது உட்பட) ஆபத்து காரணியாக மாறும்.
வாகனம் ஓட்டும்போது நோயாளிகள் ஹைப்போலிசீமியாவைத் தவிர்க்க கவனமாக இருக்க வேண்டும். இரத்தச் சர்க்கரைக் குறைவைக் கணிக்கும் அறிகுறிகளின் குறைவான அல்லது இல்லாத உணர்வைக் கொண்ட நோயாளிகளுக்கு இது மிகவும் முக்கியமானது, அல்லது இரத்தச் சர்க்கரைக் குறைவின் அத்தியாயங்கள் பொதுவானவை. இந்த சூழ்நிலைகளில், வாகனம் ஓட்டுவதற்கான சாத்தியக்கூறுகளை மதிப்பிடுவது அவசியம். நீரிழிவு நோயாளிகள் குளுக்கோஸ் அல்லது கார்போஹைட்ரேட்டுகள் அதிகம் உள்ள உணவுகளை உட்கொள்வதன் மூலம் உணரப்பட்ட லேசான இரத்தச் சர்க்கரைக் குறைவை சுய நிவாரணம் பெறலாம் (உங்களுடன் குறைந்தபட்சம் 20 கிராம் குளுக்கோஸை எப்போதும் வைத்திருப்பது பரிந்துரைக்கப்படுகிறது). மாற்றப்பட்ட இரத்தச் சர்க்கரைக் குறைவு குறித்து நோயாளி கலந்துகொண்ட மருத்துவரிடம் தெரிவிக்க வேண்டும்.
பிற மருந்துகளுடன் ஹுமலாக் தொடர்பு.
வாய்வழி கருத்தடை மருந்துகள், கார்டிகோஸ்டீராய்டுகள், தைராய்டு ஹார்மோன் தயாரிப்புகள், டானசோல், பீட்டா 2-அட்ரினெர்ஜிக் அகோனிஸ்டுகள் (ரைட்டோட்ரின், சல்பூட்டமால், டெர்பூட்டலின் உட்பட), ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், தியாசைட் டையூரிடிக்ஸ், குளோர்பிரோடிக்செனிக் அமிலம் ஆகியவற்றால் ஹுமலாக் ஹைப்போகிளைசெமிக் விளைவு குறைகிறது. பினோதியாசினின் வழித்தோன்றல்கள்.
பீட்டா-தடுப்பான்கள், எத்தனால் மற்றும் எத்தனால் கொண்ட மருந்துகள், அனபோலிக் ஸ்டெராய்டுகள், ஃபென்ஃப்ளூரமைன், குவானெடிடின், டெட்ராசைக்ளின்கள், வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சாலிசிலேட்டுகள் (எடுத்துக்காட்டாக, அசிடைல்சாலிசிலிக் அமிலம், அனிலோபிரிலாக்டில் தடுப்பான்கள், தடுப்பான்கள், தடுப்பான்கள்) ஆஞ்சியோடென்சின் II ஏற்பிகள்.
விலங்குகளின் இன்சுலின் தயாரிப்புகளுடன் ஹுமலாக் கலக்கக்கூடாது.
நீண்ட காலமாக செயல்படும் மனித இன்சுலின் அல்லது வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்கள், சல்போனிலூரியா வழித்தோன்றல்களுடன் இணைந்து ஹுமலாக் பயன்படுத்தப்படலாம் (மருத்துவரின் மேற்பார்வையின் கீழ்).
ஹுமலாக் என்ற மருந்தின் சேமிப்பு நிலைமைகளின் விதிமுறைகள்.
பட்டியல் பி. மருந்து குழந்தைகளுக்கு எட்டாதபடி, குளிர்சாதன பெட்டியில், 2 ° முதல் 8 ° C வெப்பநிலையில், உறைந்து விடாதீர்கள். அடுக்கு வாழ்க்கை 2 ஆண்டுகள்.
பயன்பாட்டில் உள்ள ஒரு மருந்து அறை வெப்பநிலையில் 15 from முதல் 25 ° C வரை சேமிக்கப்பட வேண்டும், நேரடி சூரிய ஒளி மற்றும் வெப்பத்திலிருந்து பாதுகாக்கப்பட வேண்டும். அடுக்கு வாழ்க்கை - 28 நாட்களுக்கு மேல் இல்லை.
- தீர்வு நிறமற்றது, ஒரு அட்டை மூட்டை எண் 15 இல் ஒரு கொப்புளம் பொதியில் 3 மில்லி தோட்டாக்களில் வெளிப்படையானது.
- குவிக்பென் சிரிஞ்ச் பேனாவில் (5) கெட்டி ஒரு அட்டை பெட்டியில் உள்ளது.
- ஹுமலாக் மிக்ஸ் 50 மற்றும் ஹுமலாக் மிக்ஸ் 25 ஆகியவை கிடைக்கின்றன. இன்சுலின் ஹுமலாக் மிக்ஸ் என்பது லிஸ்ப்ரோ குறுகிய-செயல்பாட்டு இன்சுலின் கரைசல் மற்றும் நடுத்தர காலத்துடன் லிஸ்ப்ரோ இன்சுலின் இடைநீக்கம் ஆகியவற்றின் சம விகிதத்தில் ஒரு கலவையாகும்.
பார்மாகோடைனமிக்ஸ்
இன்சுலின் ஹுமலாக் என்பது மனித இன்சுலின் டி.என்.ஏ மாற்றியமைக்கப்பட்ட அனலாக் ஆகும். இன்சுலின் பி சங்கிலியில் உள்ள அமினோ அமிலங்களின் கலவையில் ஏற்படும் மாற்றம் ஒரு தனித்துவமான அம்சமாகும்.
மருந்து செயல்முறையை ஒழுங்குபடுத்துகிறது குளுக்கோஸ் வளர்சிதை மாற்றம் மற்றும் வைத்திருக்கிறது அனபோலிக் விளைவு. மனித தசை திசுக்களில் அறிமுகப்படுத்தப்படும்போது, உள்ளடக்கம் அதிகரிக்கிறது கிளைசரால், கிளைக்கோஜன்கொழுப்பு அமிலங்கள் மேம்படுத்தப்பட்டுள்ளனபுரத தொகுப்பு, அமினோ அமிலங்களின் நுகர்வு அதிகரித்து வருகிறது, இருப்பினும், குறைகிறது குளுக்கோசுப்புத்தாக்கத்தை, ketogenesis, கிளைக்கோஜன்பகுப்பு, லிப்போ சிதைப்பு, வெளியீடு அமினோ அமிலங்கள்மற்றும் வினையூக்கம் புரதங்கள்.
கிடைத்தால் நீரிழிவு நோய் 1மற்றும்2வகைகள்சாப்பிட்ட பிறகு மருந்து அறிமுகப்படுத்தப்பட்டவுடன், மேலும் உச்சரிக்கப்படுகிறது ஹைப்பர்கிளைசீமியாமனித இன்சுலின் நடவடிக்கை குறித்து. லிஸ்ப்ரோவின் காலம் பரவலாக வேறுபடுகிறது மற்றும் பல காரணிகளைப் பொறுத்தது - டோஸ், உடல் வெப்பநிலை, ஊசி தளம், இரத்த வழங்கல், உடல் செயல்பாடு.
லிஸ்ப்ரோ இன்சுலின் நிர்வாகம் அத்தியாயங்களின் எண்ணிக்கையில் குறைவுடன் சேர்ந்துள்ளது இரவு நேர இரத்தச் சர்க்கரைக் குறைவு நீரிழிவு நோயாளிகளுக்கு, மற்றும் மனித இன்சுலினுடன் ஒப்பிடும்போது அதன் நடவடிக்கை வேகமாக நிகழ்கிறது (சராசரியாக 15 நிமிடங்களுக்குப் பிறகு) மற்றும் குறுகியதாக நீடிக்கும் (2 முதல் 5 மணி நேரம் வரை).
ஹுமலாக், பயன்பாட்டுக்கான வழிமுறைகள்
நோயாளிகளின் உணர்திறனைப் பொறுத்து மருந்தின் அளவு தனித்தனியாக அமைக்கப்படுகிறது வெளிப்புற இன்சுலின் மற்றும் அவர்களின் நிலை. உணவுக்கு 15 நிமிடங்களுக்கு முன்னதாக அல்லது அதற்குப் பிறகு மருந்தை வழங்க பரிந்துரைக்கப்படுகிறது. நிர்வாக முறை தனிப்பட்டது. அவ்வாறு செய்யும்போது, மருந்து வெப்பநிலை அறை மட்டத்தில் இருக்க வேண்டும்.
தினசரி தேவை கணிசமாக மாறுபடும், பெரும்பாலான சந்தர்ப்பங்களில் 0.5-1 IU / kg ஆகும். எதிர்காலத்தில், நோயாளியின் வளர்சிதை மாற்றம் மற்றும் குளுக்கோஸிற்கான பல இரத்த மற்றும் சிறுநீர் சோதனைகளின் தரவைப் பொறுத்து மருந்துகளின் தினசரி மற்றும் ஒற்றை அளவுகள் சரிசெய்யப்படுகின்றன.
ஹுமலாக் இன் நரம்பு நிர்வாகம் ஒரு நிலையான நரம்பு ஊசி என மேற்கொள்ளப்படுகிறது. தோள்பட்டை, பிட்டம், தொடை அல்லது அடிவயிற்றில் தோலடி ஊசி போடப்படுகிறது, அவ்வப்போது அவற்றை மாற்றி, அதே இடத்தை ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் பயன்படுத்த அனுமதிக்காது, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நடைமுறையின் போது, இரத்த நாளத்திற்குள் நுழைவதைத் தடுக்க கவனமாக இருக்க வேண்டும்.
நோயாளி சரியான ஊசி நுட்பத்தை கற்றுக்கொள்ள வேண்டும்.
முக்கிய செயலில் உள்ள பொருள்
மருந்துகள் நிறமற்ற வெளிப்படையான தீர்வாகும், இது தோட்டாக்களில் (1.5, 3 மில்லி) அல்லது பாட்டில்களில் (10 மில்லி) வைக்கப்படுகிறது. இது நரம்பு வழியாக நிர்வகிக்கப்படுகிறது. மருந்தின் செயலில் உள்ள பொருள் இன்சுலின் லிஸ்ப்ரோ ஆகும், இது கூடுதல் கூறுகளுடன் நீர்த்தப்படுகிறது.
கூடுதல் கூறுகள் பின்வருமாறு:
- கிண்ணவடிவான,
- கிளிசெராலுக்கான
- துத்தநாக ஆக்ஸைடு
- சோடியம் ஹைட்ரஜன் பாஸ்பேட்,
- 10% ஹைட்ரோகுளோரிக் அமிலக் கரைசல்,
- 10% சோடியம் ஹைட்ராக்சைடு கரைசல்,
- காய்ச்சி வடிகட்டிய நீர்.
குளுக்கோஸ் செயலாக்கத்தை ஒழுங்குபடுத்துவதில் மருந்து ஈடுபட்டுள்ளது, அனபோலிக் விளைவுகளைச் செய்கிறது.
அனலாக்ஸ் ஏடிசி நிலை 3
மூன்று டசனுக்கும் அதிகமான மருந்துகள் வேறுபட்ட கலவையுடன், ஆனால் அறிகுறிகளில் ஒத்தவை, பயன்பாட்டு முறை.
 ஏடிசி குறியீடு நிலை 3 இன் படி ஹுமலாக் சில ஒப்புமைகளின் பெயர்:
ஏடிசி குறியீடு நிலை 3 இன் படி ஹுமலாக் சில ஒப்புமைகளின் பெயர்:
- பயோசுலின் என்,
- இன்சுமன் பசால்,
- Protafan,
- ஹுமோதர் பி 100 ஆர்,
- ஜென்சுலின் என்,
- இன்சுஜென்-என் (என்.பி.எச்),
- புரோட்டாபான் என்.எம்.
ஹுமலாக் மற்றும் ஹுமலாக் மிக்ஸ் 50: வேறுபாடுகள்
சில நீரிழிவு நோயாளிகள் இந்த மருந்துகளை முழு எதிர்ப்பாளர்களாக தவறாக கருதுகின்றனர். இது அவ்வாறு இல்லை. இன்சுலின் செயல்பாட்டைக் குறைக்கும் நடுநிலை புரோட்டமைன் ஹாக்டார்ன் (NPH), ஹுமலாக் கலவை 50 இல் அறிமுகப்படுத்தப்படுகிறது .
அதிக சேர்க்கைகள், நீண்ட ஊசி வேலை செய்யும்.நீரிழிவு நோயாளிகளிடையே அதன் புகழ் இன்சுலின் சிகிச்சையின் முறையை எளிதாக்குகிறது என்பதன் காரணமாகும்.
ஹுமலாக் 50 கார்ட்ரிட்ஜ்கள் 100 IU / ml, 3 மில்லி விரைவு பென் சிரிஞ்சில் கலக்கவும்
ஊசி மருந்துகளின் தினசரி எண்ணிக்கை குறைகிறது, ஆனால் எல்லா நோயாளிகளும் பயனடைவதில்லை. ஊசி மூலம், நல்ல இரத்த சர்க்கரை கட்டுப்பாட்டை வழங்குவது கடினம். கூடுதலாக, நடுநிலை புரோட்டமைன் ஹாகெடோர்ன் பெரும்பாலும் நீரிழிவு நோயாளிகளில் ஒவ்வாமை எதிர்விளைவுகளை ஏற்படுத்துகிறது.
பெரும்பாலும், வயதான நோயாளிகளுக்கு நீண்டகாலமாக செயல்படும் இன்சுலின் பரிந்துரைக்கப்படுகிறது, அவர்கள் வயது தொடர்பான பண்புகள் காரணமாக, சரியான நேரத்தில் ஊசி போட மறந்து விடுகிறார்கள்.
ஹுமலாக், நோவோராபிட் அல்லது அப்பிட்ரா - எது சிறந்தது?
அவற்றின் மேம்பட்ட சூத்திரம் சர்க்கரையை வேகமாக குறைக்க உதவுகிறது.
மனித இன்சுலின் அரை மணி நேரத்தில் செயல்படத் தொடங்குகிறது, எதிர்வினைக்கான அதன் வேதியியல் ஒப்புமைகளுக்கு 5-15 நிமிடங்கள் மட்டுமே தேவைப்படும். ஹுமலாக், நோவோராபிட், அப்பிட்ரா ஆகியவை இரத்த சர்க்கரையை விரைவாகக் குறைக்க வடிவமைக்கப்பட்ட அல்ட்ராஷார்ட் மருந்துகள்.
எல்லா மருந்துகளிலும், மிகவும் சக்தி வாய்ந்தது ஹுமலாக். . இது குறுகிய மனித இன்சுலினை விட 2.5 மடங்கு அதிகமாக இரத்த சர்க்கரையை குறைக்கிறது.
நோவோராபிட், அப்பிட்ரா ஓரளவு பலவீனமானது. இந்த மருந்துகளை நீங்கள் மனித இன்சுலினுடன் ஒப்பிட்டுப் பார்த்தால், அவை பிந்தையதை விட 1.5 மடங்கு சக்தி வாய்ந்தவை என்று மாறிவிடும்.
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஒரு குறிப்பிட்ட மருந்தை பரிந்துரைப்பது ஒரு மருத்துவரின் நேரடி பொறுப்பு. நோயாளி நோயைச் சமாளிக்க அனுமதிக்கும் பிற பணிகளை எதிர்கொள்கிறார்: கண்டிப்பாக கடைபிடிப்பது, மருத்துவரின் பரிந்துரைகள், சாத்தியமான செயல்திறன்.
தொடர்புடைய வீடியோக்கள்
வீடியோவில் இன்சுலின் ஹுமலாக் பயன்பாட்டின் அம்சங்கள் பற்றி:
டி.என்.ஏ மறுசீரமைப்பு மனித இன்சுலின் அனலாக்.
தயாரிப்பு: HUMALOG®
மருந்தின் செயலில் உள்ள பொருள்: இன்சுலின் லிஸ்ப்ரோ
ATX குறியாக்கம்: A10AB04
கே.எஃப்.ஜி: குறுகிய செயல்படும் மனித இன்சுலின்
பதிவு எண்: பி எண் 015490/01
பதிவு செய்த தேதி: 02.02.04
உரிமையாளர் ரெக். acc.: லில்லி ஃபிரான்ஸ் S.A.S.
உட்செலுத்தலுக்கான தீர்வு வெளிப்படையானது, நிறமற்றது.
1 மில்லி
இன்சுலின் லிஸ்ப்ரோ *
100 IU
பெறுநர்கள்: கிளிசரால், துத்தநாக ஆக்ஸைடு, சோடியம் ஹைட்ரஜன் பாஸ்பேட், எம்-கிரெசோல், நீர் டி / மற்றும், 10% ஹைட்ரோகுளோரிக் அமிலக் கரைசல் மற்றும் 10% சோடியம் ஹைட்ராக்சைடு கரைசல் (தேவையான pH அளவை உருவாக்க).
3 மில்லி - தோட்டாக்கள் (5) - கொப்புளங்கள் (1) - அட்டைப் பொதிகள்.
* WHO பரிந்துரைத்த தனியுரிமமற்ற சர்வதேச பெயர். ரஷ்ய கூட்டமைப்பில், சர்வதேச பெயரின் எழுத்துப்பிழை இன்சுலின் லிஸ்ப்ரோ.
மருந்தின் விளக்கம் பயன்பாட்டிற்கான அதிகாரப்பூர்வமாக அங்கீகரிக்கப்பட்ட வழிமுறைகளை அடிப்படையாகக் கொண்டது.
அப்பிட்ரா சோலோஸ்டார் பக்க விளைவுகள்
- ஹைப்போகிளைசீமியா என்பது இன்சுலின் சிகிச்சையின் மிகவும் பொதுவான விரும்பத்தகாத விளைவு ஆகும், இது இன்சுலின் அதிக அளவு அதன் தேவைக்கு அதிகமாக பயன்படுத்தப்பட்டால் ஏற்படலாம். மருந்தின் நிர்வாகத்துடன் தொடர்புடைய மருத்துவ பரிசோதனைகளில் காணப்படும் பாதகமான எதிர்வினைகள் உறுப்பு அமைப்புகளால் கீழே பட்டியலிடப்பட்டுள்ளன மற்றும் நிகழ்வின் வரிசையை குறைக்கின்றன. நிகழ்வின் அதிர்வெண்ணை விவரிக்கும் போது, பின்வரும் அளவுகோல்கள் பயன்படுத்தப்படுகின்றன: மிக பெரும்பாலும் -> 10%, பெரும்பாலும் -> 1% மற்றும் 0.1% மற்றும் 0.01% மற்றும் மருந்து தொடர்பு
மருந்தின் பார்மகோகினெடிக் மருந்து தொடர்பு பற்றிய ஆய்வுகள் நடத்தப்படவில்லை. இதேபோன்ற பிற மருந்துகள் தொடர்பான அனுபவ அறிவின் அடிப்படையில், மருத்துவ ரீதியாக குறிப்பிடத்தக்க மருந்தியல் தொடர்புகளின் தோற்றம் சாத்தியமில்லை. சில பொருட்கள் குளுக்கோஸ் வளர்சிதை மாற்றத்தை பாதிக்கலாம், இதற்கு இன்சுலின் குளுலிசின் அளவை சரிசெய்தல் தேவைப்படலாம் மற்றும் குறிப்பாக சிகிச்சையையும் நோயாளியின் நிலையையும் கவனமாக கண்காணிக்க வேண்டும். ஒன்றாகப் பயன்படுத்தும்போது, வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்கள், ஏ.சி.இ இன்ஹிபிட்டர்கள், டிஸோபிரைமிட்கள், ஃபைப்ரேட்டுகள், ஃப்ளூக்ஸெடின், எம்.ஏ.ஓ இன்ஹிபிட்டர்கள், பென்டாக்ஸிஃபைலின், புரோபாக்சிஃபீன், சாலிசிலேட்டுகள் மற்றும் சல்போனமைடு ஆண்டிமைக்ரோபையல்கள் இன்சுலின் ஹைப்போகிளைசெமிக் விளைவை அதிகரிக்கலாம் மற்றும் இரத்தச் சர்க்கரைக் குறைவுக்கு முன்கணிப்பை அதிகரிக்கும்.
பிற நகரங்களில் அப்பிட்ரா சோலோஸ்டாருக்கான விலைகள்
மாஸ்கோவில் அப்பிட்ரா சோலோஸ்டார், செயின்ட் பீட்டர்ஸ்பர்க்கில் அப்பிட்ரா சோலோஸ்டார், நோவோசிபிர்ஸ்கில் அப்பிட்ரா சோலோஸ்டார், நிஸ்னி நோவ்கோரோட்டில் அப்பிட்ரா சோலோஸ்டார், கசானில் அப்பிட்ரா சோலோஸ்டார், செல்லாபின்ஸ்கில் அப்பிட்ரா சோலோஸ்டார், அப்பிட்ரா சோலோஸ்டார் ரோஸ்டோவ்-ஆன்-டானில், யுஃபாவில் அப்பிட்ரா சோலோஸ்டார், கிராஸ்நோயார்ஸ்கில் அப்பிட்ரா சோலோஸ்டார், பெர்மில் அப்பிட்ரா சோலோஸ்டார், வோரோனேஜில் அப்பிட்ரா சோலோஸ்டார், கிராஸ்னோடரில் அப்பிட்ரா சோலோஸ்டார், சரடோவில் அப்பிட்ரா சோலோஸ்டார், அபத்ரா rinburge
Apteka.RU இல் ஆர்டர் செய்யும்போது, உங்கள் வீட்டிற்கு அருகில் அல்லது வேலை செய்யும் வழியில் உங்களுக்கு வசதியான ஒரு மருந்தகத்திற்கு டெலிவரி செய்யலாம்.
யெகாடெரின்பர்க்கில் உள்ள அனைத்து விநியோக புள்ளிகளும் - 145 மருந்தகங்கள்
| EKATERINBURG, TOV * சுகாதார மெல்லிசை * விமர்சனங்கள் | யெகாடெரின்பர்க், ஸ்டம்ப். கொம்சோமோல்ஸ்கயா, தி .17 | 8(343)383-61-95 | தினசரி 09:00 முதல் 21:00 வரை |
யெகாடெரின்பர்க்கில் உள்ள அனைத்து விநியோக புள்ளிகளும்
- 145 மருந்தகங்கள்
Apteka.RU சேவையைப் பற்றிய மதிப்புரைகள்
5 மதிப்பீடுகள்
A10AB06 இன்சுலின் குளுலிசின்
3D படங்கள்
| தோலடி நிர்வாகத்திற்கான தீர்வு, 100 PIECES / 1 ml | 1 மில்லி |
| செயலில் உள்ள பொருள்: | |
| இன்சுலின் குளுலிசின் | 100 PIECES (3.49 மிகி) |
| excipients: மெட்டாக்ரெசோல் (எம்-கிரெசோல்), ட்ரோமெட்டமால் (ட்ரோமெத்தமைன்), சோடியம் குளோரைடு, பாலிசார்பேட் 20, சோடியம் ஹைட்ராக்சைடு, ஹைட்ரோகுளோரிக் அமிலம், ஊசிக்கு நீர் |
அளவு மற்றும் நிர்வாகம்
எஸ் / சி, விரைவில் (0-15 நிமிடங்கள்) உணவுக்கு முன் அல்லது சிறிது நேரம் கழித்து.
நடுத்தர செயல்பாட்டு இன்சுலின் அல்லது நீண்ட காலமாக செயல்படும் இன்சுலின் அல்லது நீண்ட காலமாக செயல்படும் இன்சுலின் அனலாக் ஆகியவற்றை உள்ளடக்கிய சிகிச்சை முறைகளில் அபிட்ரா சோலோஸ்டாரைப் பயன்படுத்த வேண்டும். கூடுதலாக, அப்பிட்ரா சோலோஸ்டாரை வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் இணைந்து பயன்படுத்தலாம்.
Apidra® SoloStar® என்ற மருந்தின் அளவு விதிமுறை தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது.
Apidra® SoloStar® sc ஊசி மூலம் அல்லது பம்ப்-ஆக்சன் முறையைப் பயன்படுத்தி தோலடி கொழுப்பில் தொடர்ந்து உட்செலுத்துவதன் மூலம் நிர்வகிக்கப்படுகிறது.
முன்புற வயிற்று சுவர், தோள்பட்டை அல்லது தொடையின் பகுதியில் அப்பிட்ரா சோலோஸ்டாரின் தோலடி ஊசி செய்யப்பட வேண்டும், மேலும் முன்புற அடிவயிற்று சுவரின் பிராந்தியத்தில் தோலடி கொழுப்புக்குள் தொடர்ந்து உட்செலுத்துவதன் மூலம் மருந்து நிர்வகிக்கப்படுகிறது. மேலே உள்ள பகுதிகளில் உள்ள ஊசி தளங்கள் மற்றும் உட்செலுத்துதல் தளங்கள் (முன்புற வயிற்று சுவர், தொடை அல்லது தோள்பட்டை) மருந்தின் ஒவ்வொரு புதிய நிர்வாகத்துடனும் மாறி மாறி இருக்க வேண்டும். உறிஞ்சுதல் வீதம் மற்றும் அதன்படி, செயலின் தொடக்கமும் காலமும் பாதிக்கப்படலாம்: நிர்வாகத்தின் தளம், உடல் செயல்பாடு மற்றும் பிற மாறும் நிலைமைகள். வயிற்று சுவருக்கு தோலடி நிர்வாகம் உடலின் மேலே குறிப்பிடப்பட்ட மற்ற பகுதிகளுக்கு நிர்வாகத்தை விட சற்று வேகமாக உறிஞ்சுதலை வழங்குகிறது ("பார்மகோகினெடிக்ஸ்" என்ற பகுதியைப் பார்க்கவும்).
மருந்து நேரடியாக இரத்த நாளங்களுக்குள் வராமல் தடுக்க முன்னெச்சரிக்கைகள் கடைப்பிடிக்க வேண்டும். மருந்தின் நிர்வாகத்திற்குப் பிறகு, உட்செலுத்துதல் பகுதியை மசாஜ் செய்வது சாத்தியமில்லை. நோயாளிகளுக்கு சரியான ஊசி நுட்பத்தில் பயிற்சி அளிக்கப்பட வேண்டும்.
இன்சுலின் கலவை
அப்பிட்ரா சோலோஸ்டாரை மனித இன்சுலின்-ஐசோபனுடன் கலக்கலாம்.
மனித இன்சுலின்-ஐசோபனுடன் Apidra® SoloStar® ஐ கலக்கும்போது, Apidra® SoloStar® முதலில் சிரிஞ்சில் இழுக்கப்பட வேண்டும். எஸ்சி ஊசி கலந்த உடனேயே செய்ய வேண்டும். மேலே உள்ள இன்சுலின்களை கலக்க / உள்ளே நுழைய முடியாது.
தொடர்ச்சியான உட்செலுத்துதலுக்கான சாதனத்தை உந்தி
இன்சுலின் உட்செலுத்துதலுக்கான பம்ப் சிஸ்டத்துடன் அபிட்ரா சோலோஸ்டாரைப் பயன்படுத்தும் போது, அதை மற்ற மருந்துகளுடன் கலக்க முடியாது.
இன்சுலின் தொடர்ச்சியான sc உட்செலுத்துதலுக்காக ஒரு உந்தி சாதனத்தைப் பயன்படுத்தி Apidra® ஐ நிர்வகிக்கலாம். தேவைப்பட்டால், அப்பிட்ரா தயாரிப்பை அப்பிட்ரா சோலோஸ்டார் சிரிஞ்ச் பேனாவின் கெட்டியில் இருந்து அகற்றி, இன்சுலின் தொடர்ச்சியான ஸ்க் உட்செலுத்துதலுக்கு ஒரு உந்தி சாதனம் மூலம் நிர்வாகத்திற்குப் பயன்படுத்தலாம்.
அதே நேரத்தில், அப்பிட்ராவுடன் பயன்படுத்தப்படும் உட்செலுத்துதல் தொகுப்பு மற்றும் நீர்த்தேக்கம் குறைந்தது ஒவ்வொரு 48 மணி நேரத்திற்கும் மேலாக அசெப்டிக் விதிகளுடன் மாற்றப்பட வேண்டும்.இந்த பரிந்துரைகள் உந்தி சாதனங்களைப் பயன்படுத்துவதற்கான வழிமுறைகளில் உள்ள பொதுவான வழிமுறைகளிலிருந்து வேறுபடலாம். Apidra® ஐப் பயன்படுத்துவதற்கு நோயாளிகள் மேற்கண்ட சிறப்பு வழிமுறைகளைப் பின்பற்றுவது முக்கியம். அப்பிட்ராவைப் பயன்படுத்துவதற்கான இந்த சிறப்பு வழிமுறைகளைப் பின்பற்றத் தவறியது கடுமையான பாதகமான நிகழ்வுகளின் வளர்ச்சிக்கு வழிவகுக்கும்.
இன்சுலின் தொடர்ச்சியான உட்செலுத்துதலுக்காக பம்ப்-ஆக்சன் சாதனத்துடன் அப்பிட்ராவைப் பயன்படுத்தும் போது, அதை மற்ற இன்சுலின் அல்லது கரைப்பான்களுடன் கலக்க முடியாது.
தொடர்ச்சியான sc உட்செலுத்துதலால் Apidra® நிர்வகிக்கப்படும் நோயாளிகளுக்கு இன்சுலின் நிர்வாகத்திற்கான மாற்று அமைப்புகள் இருக்க வேண்டும் மற்றும் sc இன்ஜெக்ஷன் மூலம் இன்சுலின் நிர்வாகத்தில் பயிற்சியளிக்கப்பட வேண்டும் (பயன்படுத்தப்படும் பம்ப் சாதனம் முறிந்தால்).
இன்சுலின் தொடர்ச்சியான உட்செலுத்துதல், பம்ப் சாதனத்தின் சீர்குலைவு, உட்செலுத்துதல் தொகுப்பின் செயலிழப்பு அல்லது கையாளுதலில் உள்ள பிழைகள் ஆகியவற்றிற்கு பிட் சாதனங்களுடன் அபிட்ராவைப் பயன்படுத்தும் போது, ஹைப்பர் கிளைசீமியா, கெட்டோசிஸ் மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸ் ஆகியவற்றின் வளர்ச்சிக்கு விரைவாக வழிவகுக்கும். ஹைப்பர் கிளைசீமியா அல்லது கெட்டோசிஸ் அல்லது நீரிழிவு கெட்டோஅசிடோசிஸின் வளர்ச்சியின் விஷயத்தில், அவற்றின் வளர்ச்சியின் காரணங்களை விரைவாக அடையாளம் கண்டு நீக்குதல் தேவைப்படுகிறது.
முன் நிரப்பப்பட்ட சிரிஞ்ச்களை முறையாகக் கையாளுவதற்கான வழிமுறைகளைப் பின்பற்றவும் ("பயன்பாடு மற்றும் கையாளுதலுக்கான வழிமுறைகள்" என்ற பகுதியைப் பார்க்கவும்).
முன் நிரப்பப்பட்ட சோலோஸ்டார் சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கும் கையாளுவதற்கும் வழிமுறைகள்
முதல் பயன்பாட்டிற்கு முன், சிரிஞ்ச் பேனாவை 1-2 மணி நேரம் அறை வெப்பநிலையில் வைக்க வேண்டும்.
பயன்படுத்துவதற்கு முன், சிரிஞ்ச் பேனாவின் உள்ளே உள்ள கெட்டியை ஆய்வு செய்யுங்கள். தீர்வு வெளிப்படையானது, நிறமற்றது, காணக்கூடிய திடமான துகள்கள் இல்லை மற்றும் நிலைத்தன்மையுடன் தண்ணீரை ஒத்திருந்தால் மட்டுமே இதைப் பயன்படுத்த வேண்டும்.
வெற்று சோலோஸ்டார் சிரிஞ்ச்கள் மீண்டும் பயன்படுத்தப்படக்கூடாது, அவற்றை அப்புறப்படுத்த வேண்டும்.
தொற்றுநோயைத் தடுக்க, முன் நிரப்பப்பட்ட சிரிஞ்ச் பேனா ஒரு நோயாளியால் மட்டுமே பயன்படுத்தப்பட வேண்டும், மேலும் மற்றொரு நபருக்கு மாற்றக்கூடாது.
சோலோஸ்டார் சிரிஞ்ச் பேனாவை கையாளுதல்
சோலோஸ்டார் சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கு முன்பு, நீங்கள் பயன்படுத்துவதற்கான வழிமுறைகளை கவனமாக படிக்க வேண்டும்.
சோலோஸ்டார் ® சிரிஞ்ச் பேனாவைப் பயன்படுத்துவது பற்றிய முக்கியமான தகவல்கள்
ஒவ்வொரு பயன்பாட்டிற்கும் முன், புதிய ஊசியை சிரிஞ்ச் பேனாவுடன் கவனமாக இணைத்து பாதுகாப்பு சோதனையை மேற்கொள்ளுங்கள். சோலோஸ்டாருடன் இணக்கமான ஊசிகள் மட்டுமே பயன்படுத்தப்பட வேண்டும்.
ஊசியைப் பயன்படுத்துவது மற்றும் நோய்த்தொற்று பரவும் வாய்ப்பு சம்பந்தப்பட்ட விபத்துகளைத் தவிர்க்க சிறப்பு முன்னெச்சரிக்கைகள் எடுக்கப்பட வேண்டும்.
சோலோஸ்டார் சிரிஞ்ச் பேனா சேதமடைந்தால் அல்லது அது சரியாக வேலை செய்யும் என்று உங்களுக்குத் தெரியாவிட்டால் அதை ஒருபோதும் பயன்படுத்த வேண்டாம்.
உங்கள் மாதிரியை நீங்கள் இழந்தால் அல்லது சேதப்படுத்தினால் எப்போதும் ஒரு உதிரி சோலோஸ்டார் சிரிஞ்ச் பேனாவை கையில் வைத்திருங்கள்.
சேமிப்பு வழிமுறை
சோலோஸ்டார் சிரிஞ்ச் பேனா ஒரு குளிர்சாதன பெட்டியில் சேமிக்கப்பட்டால், அதை உத்தேசித்த ஊசிக்கு 1-2 மணி நேரத்திற்கு முன்பு அங்கிருந்து அகற்ற வேண்டும், இதனால் தீர்வு அறை வெப்பநிலையை எடுக்கும். குளிர்ந்த இன்சுலின் நிர்வாகம் மிகவும் வேதனையானது.
பயன்படுத்தப்பட்ட சோலோஸ்டார் சிரிஞ்ச் பேனா அழிக்கப்பட வேண்டும்.
சோலோஸ்டார் சிரிஞ்ச் பேனா தூசி மற்றும் அழுக்கிலிருந்து பாதுகாக்கப்பட வேண்டும்.
சோலோஸ்டார் சிரிஞ்ச் பேனாவின் வெளிப்புறத்தை ஈரமான துணியால் துடைப்பதன் மூலம் சுத்தம் செய்யலாம்.
சோலோஸ்டார் சிரிஞ்ச் பேனாவை திரவத்தில் மூழ்கடித்து, துவைக்காதீர்கள், ஏனெனில் இது சேதத்தை ஏற்படுத்தும்.
சோலோஸ்டார் ® சிரிஞ்ச் பேனா இன்சுலினை துல்லியமாக விநியோகிக்கிறது மற்றும் பயன்படுத்த பாதுகாப்பானது. இதற்கு கவனமாக கையாளுதல் தேவைப்படுகிறது. சோலோஸ்டார் சிரிஞ்ச் பேனாவுக்கு சேதம் ஏற்படக்கூடிய சூழ்நிலைகளைத் தவிர்க்கவும்.சோலோஸ்டார் சிரிஞ்ச் பேனா நிகழ்வு சேதமடையக்கூடும் என்ற சந்தேகம் இருந்தால், புதிய சிரிஞ்ச் பேனாவைப் பயன்படுத்தவும்.
நிலை 1. இன்சுலின் கட்டுப்பாடு
சரியான இன்சுலின் இருப்பதை உறுதிப்படுத்த சோலோஸ்டார் ® சிரிஞ்ச் பேனாவில் உள்ள லேபிளை நீங்கள் சரிபார்க்க வேண்டும். பேனா-சிரிஞ்சின் தொப்பியை அகற்றிய பின், அதில் உள்ள இன்சுலின் தோற்றம் கட்டுப்படுத்தப்படுகிறது: இன்சுலின் கரைசல் வெளிப்படையானதாகவும், நிறமற்றதாகவும் இருக்க வேண்டும், தெரியும் திடமான துகள்களைக் கொண்டிருக்கக்கூடாது மற்றும் நீரை ஒத்ததாக இருக்கும்.
நிலை 2. ஊசியை இணைத்தல்
சோலோஸ்டார் ® சிரிஞ்ச் பேனாவுடன் இணக்கமான ஊசிகள் மட்டுமே பயன்படுத்தப்பட வேண்டும்.
ஒவ்வொரு அடுத்தடுத்த ஊசிக்கும், எப்போதும் ஒரு புதிய மலட்டு ஊசியைப் பயன்படுத்துங்கள். தொப்பியை அகற்றிய பிறகு, ஊசி கவனமாக சிரிஞ்ச் பேனாவில் நிறுவப்பட வேண்டும்.
நிலை 3. பாதுகாப்பு சோதனை
ஒவ்வொரு ஊசிக்கு முன், ஒரு பாதுகாப்பு பரிசோதனையை மேற்கொள்வது அவசியம் மற்றும் சிரிஞ்ச் பேனா மற்றும் ஊசி நன்றாக வேலை செய்வதையும் காற்று குமிழ்கள் அகற்றப்படுவதையும் உறுதி செய்ய வேண்டும்.
2 PIECES க்கு சமமான அளவை அளவிடவும்.
வெளி மற்றும் உள் ஊசி தொப்பிகளை அகற்ற வேண்டும்.
ஊசி மூலம் சிரிஞ்ச் பேனாவை வைத்து, இன்சுலின் கெட்டியை உங்கள் விரலால் மெதுவாகத் தட்டினால் அனைத்து காற்று குமிழ்கள் ஊசியை நோக்கி இடம்பெயரும்.
ஊசி பொத்தானை அழுத்தவும் (முழுமையாக).
ஊசியின் நுனியில் இன்சுலின் தோன்றினால், சிரிஞ்ச் பேனா மற்றும் ஊசி சரியாக வேலை செய்கின்றன என்பதாகும்.
ஊசியின் நுனியில் இன்சுலின் தோன்றவில்லை என்றால், ஊசியின் நுனியில் இன்சுலின் தோன்றும் வரை படி 3 மீண்டும் செய்யப்படுகிறது.
நிலை 4. டோஸ் தேர்வு
குறைந்தபட்ச டோஸ் (1 UNIT) முதல் அதிகபட்சம் (80 UNIT) வரை 1 UNIT இன் துல்லியத்துடன் அளவை அமைக்கலாம். 80 PIECES க்கு மேல் ஒரு டோஸை அறிமுகப்படுத்த வேண்டியது அவசியம் என்றால், 2 அல்லது அதற்கு மேற்பட்ட ஊசி மருந்துகள் கொடுக்கப்பட வேண்டும்.
பாதுகாப்பு சோதனை முடிந்ததும் வீரிய சாளரம் “0” ஐக் குறிக்க வேண்டும். அதன் பிறகு, தேவையான அளவை நிறுவ முடியும்.
நிலை 5. டோஸ்
உட்செலுத்துதல் நுட்பத்தைப் பற்றி நோயாளிக்கு ஒரு மருத்துவ நிபுணர் தெரிவிக்க வேண்டும்.
ஊசியை தோலின் கீழ் செருக வேண்டும்.
ஊசி பொத்தானை முழுமையாக அழுத்த வேண்டும். ஊசி அகற்றப்படும் வரை இது மற்றொரு 10 வினாடிகளுக்கு இந்த நிலையில் வைக்கப்படுகிறது. இது இன்சுலின் தேர்ந்தெடுக்கப்பட்ட அளவை முழுமையாக அறிமுகப்படுத்துவதை உறுதி செய்கிறது.
நிலை 6. ஊசியை அகற்றி நிராகரித்தல்
எல்லா சந்தர்ப்பங்களிலும், ஒவ்வொரு ஊசிக்குப் பிறகும், ஊசியை அகற்றி அப்புறப்படுத்த வேண்டும். இது மாசுபடுதல் மற்றும் / அல்லது தொற்றுநோயைத் தடுப்பதை உறுதிசெய்கிறது, இன்சுலின் கொள்கலனில் நுழையும் காற்று மற்றும் இன்சுலின் கசிவு.
ஊசியை அகற்றி நிராகரிக்கும்போது, சிறப்பு முன்னெச்சரிக்கைகள் எடுக்கப்பட வேண்டும். ஊசியை அகற்றுவதற்கும் வெளியேற்றுவதற்கும் பரிந்துரைக்கப்பட்ட பாதுகாப்பு முன்னெச்சரிக்கைகள் (எடுத்துக்காட்டாக, ஒரு கையால் தொப்பியைப் போடும் நுட்பம்) ஊசியைப் பயன்படுத்துவது தொடர்பான விபத்துக்களின் அபாயத்தைக் குறைப்பதற்கும் தொற்றுநோயைத் தடுப்பதற்கும் கவனிக்கப்பட வேண்டும்.
ஊசியை அகற்றிய பிறகு, சோலோஸ்டார் சிரிஞ்ச் பேனாவை ஒரு தொப்பியுடன் மூடவும்.
சிறப்பு நோயாளி குழுக்கள்
பலவீனமான சிறுநீரக செயல்பாடு. சிறுநீரக செயலிழப்பில் இன்சுலின் தேவை குறையக்கூடும்.
பலவீனமான கல்லீரல் செயல்பாடு. பலவீனமான கல்லீரல் செயல்பாடு உள்ள நோயாளிகளில், குளுக்கோனோஜெனீசிஸின் திறன் குறைந்து வருவதாலும், இன்சுலின் வளர்சிதை மாற்றத்தில் மந்தநிலையினாலும் இன்சுலின் தேவை குறையக்கூடும்.
வயதான நோயாளிகள். நீரிழிவு நோயால் பாதிக்கப்பட்ட வயதான நோயாளிகளுக்கு கிடைக்கக்கூடிய பார்மகோகினெடிக்ஸ் தரவு போதுமானதாக இல்லை. வயதான காலத்தில் சிறுநீரக செயல்பாடு பலவீனமடைவதால் இன்சுலின் தேவைகள் குறையும்.
குழந்தைகள் மற்றும் பதின்ம வயதினர்கள். 6 வயதுக்கு மேற்பட்ட குழந்தைகள் மற்றும் இளம் பருவத்தினருக்கு அபித்ரா® பயன்படுத்தப்படலாம். 6 வயதுக்குட்பட்ட குழந்தைகளில் மருந்து பயன்படுத்துவது குறித்த மருத்துவ தகவல்கள் குறைவாகவே உள்ளன.
எப்படி, எவ்வளவு குத்திக்கொள்வது?
மற்ற மருந்துகளை விட வேகமான ஹுமலாக் உயர் இரத்த சர்க்கரையை இயல்பாக்கும். எனவே, அவசர காலங்களில் அதை உங்களுடன் வைத்திருப்பது சிறந்தது. இருப்பினும், சில நீரிழிவு நோயாளிகள் குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின் இரண்டையும் பயன்படுத்த தயாராக உள்ளனர்.குறைந்த கார்ப் உணவைக் கொண்டு உங்கள் குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்தினால், நீங்கள் ஒரு குறுகிய செயல்பாட்டு மருந்து மூலம் பெறலாம்.
ஒவ்வொரு ஊசி எவ்வளவு காலம்?
ஹுமலாக் மருந்தின் ஒவ்வொரு ஊசி சுமார் 4 மணி நேரம் நீடிக்கும். பின்தொடரும் நீரிழிவு நோயாளிகளுக்கு இந்த இன்சுலின் மிகக் குறைந்த அளவு தேவைப்படுகிறது. 0.5-1 யூனிட்டுகளுக்கும் குறைவான அளவை துல்லியமாக செலுத்துவதற்கு இது பெரும்பாலும் நீர்த்தப்பட வேண்டும். டைப் 1 நீரிழிவு நோயாளிகளுக்கு மட்டுமல்ல, வயதுவந்த நோயாளிகளுக்கும் ஹுமலாக் நீர்த்தப்படலாம். ஏனெனில் இது மிகவும் சக்திவாய்ந்த மருந்து. குறைந்த அளவைப் பயன்படுத்தும் போது, இன்சுலின் அதிகாரப்பூர்வ அறிவுறுத்தல்களில் கூறப்பட்டதை விட வேகமாக செயல்படுவதை நிறுத்துகிறது. ஒருவேளை ஊசி 2.5-3 மணி நேரத்தில் முடிவடையும்.

அல்ட்ராஷார்ட் தயாரிப்பின் ஒவ்வொரு ஊசிக்குப் பிறகு, 3 மணி நேரத்திற்குப் பிறகு இரத்த சர்க்கரையை அளவிடவும். ஏனெனில் இந்த நேரம் வரை, இன்சுலின் பெறப்பட்ட டோஸ் அதன் முழு விளைவைக் காட்ட நேரமில்லை. ஒரு விதியாக, நீரிழிவு நோயாளிகள் வேகமாக இன்சுலின் ஊசி போட்டு, சாப்பிடுங்கள், பின்னர் அடுத்த உணவுக்கு முன்பே சர்க்கரையை அளவிடலாம். நோயாளி உணரும் சூழ்நிலைகளைத் தவிர. இதுபோன்ற சந்தர்ப்பங்களில், நீங்கள் உடனடியாக இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை சரிபார்த்து, தேவைப்பட்டால், நடவடிக்கை எடுக்க வேண்டும்.
எந்த இன்சுலின் சிறந்தது: ஹுமலாக் அல்லது நோவோராபிட்?
இந்த கேள்விக்கு பதிலளிக்க துல்லியமான தகவல்கள் இல்லாமல் இருக்கலாம், இது பெரும்பாலும் நோயாளிகளால் கேட்கப்படுகிறது. ஏனெனில் வெவ்வேறு வகையான இன்சுலின் ஒவ்வொரு நீரிழிவு நோயாளியையும் தனித்தனியாக பாதிக்கிறது. ஹுமலாக் போலவே, அவர்களுக்கு பல ரசிகர்கள் உள்ளனர். ஒரு விதியாக, நோயாளிகள் தங்களுக்கு வழங்கப்படும் மருந்தை இலவசமாக செலுத்துகிறார்கள்.

ஒவ்வாமை ஒரு வகை இன்சுலினிலிருந்து மற்றொரு வகைக்கு மாற சிலரை கட்டாயப்படுத்துகிறது. உணவுக்கு முன் வேகமாக இன்சுலினாகக் கருதப்பட்டால், அல்ட்ராஷார்ட் ஹுமலாக், நோவோராபிட் அல்லது அப்பிட்ராவைக் காட்டிலும், குறுகிய செயல்பாட்டு மருந்தைப் பயன்படுத்துவது நல்லது என்று நாங்கள் மீண்டும் சொல்கிறோம். நீட்டிக்கப்பட்ட மற்றும் வேகமான இன்சுலின் உகந்த வகைகளை நீங்கள் தேர்வு செய்ய விரும்பினால், சோதனை மற்றும் பிழை இல்லாமல் நீங்கள் செய்ய முடியாது.
இன்சுலின் ஹுமலாக் (லிஸ்ப்ரோ) இன் ஒப்புமைகள் - இவை மருந்துகள் மற்றும். அவற்றின் மூலக்கூறுகளின் அமைப்பு வேறுபட்டது, ஆனால் நடைமுறையில் அது ஒரு பொருட்டல்ல. ஹுமலாக் அதன் சகாக்களை விட வேகமாகவும் வலுவாகவும் செயல்படுகிறது என்று கூறுகிறது. இருப்பினும், எல்லா நோயாளிகளும் இந்த தகவலை உறுதிப்படுத்தவில்லை. ரஷ்ய மொழி பேசும் நீரிழிவு நோயாளிகளின் மன்றங்களில், நீங்கள் எதிர்க்கும் அறிக்கைகளைக் காணலாம்.
கவனிக்கும் வகை 1 மற்றும் வகை 2 நீரிழிவு நோயாளிகள் இன்சுலின் லிஸ்ப்ரோவை குறுகிய-செயல்பாட்டு மருந்துகளுடன் மாற்ற முயற்சி செய்யலாம். உதாரணமாக, இல். இது ஏன் செய்ய வேண்டியது என்று மேலே விரிவாக எழுதப்பட்டுள்ளது. மேலும், குறுகிய இன்சுலின் மலிவானது. ஏனென்றால் அவர் பல ஆண்டுகளுக்கு முன்பு சந்தையில் நுழைந்தார்.
உற்பத்தியாளர்
1. சனோஃபி-அவென்டிஸ் டாய்ச்லேண்ட் ஜிஎம்பிஹெச், ஜெர்மனி.
2. சி.ஜே.எஸ்.சி சனோஃபி-அவென்டிஸ் வோஸ்டாக், ரஷ்யா. 302516, ரஷ்யா, ஓரியோல் பிராந்தியம், ஓரியோல் மாவட்டம், கள் / என் போல்ஷெகுலிகோவ்ஸ்கோய், உல். லிவென்ஸ்காயா, 1.
நுகர்வோரின் உரிமைகோரல்கள் ரஷ்யாவில் உள்ள நிறுவனத்தின் பிரதிநிதி அலுவலகத்தின் முகவரிக்கு அனுப்பப்பட வேண்டும்: 125009, மாஸ்கோ, உல். ட்வெர்ஸ்காயா, 22.
தொலைபேசி: (495) 721-14-00, தொலைநகல்: (495) 721-14-11.
ரஷ்யாவின் சனோஃபி-அவென்டிஸ் வோஸ்டாக் சி.ஜே.எஸ்.சி.யில் மருந்து உற்பத்தி செய்யும்போது, நுகர்வோர் புகார்கள் பின்வரும் முகவரிக்கு அனுப்பப்பட வேண்டும்: 302516, ரஷ்யா, ஓரியோல் பிராந்தியம், ஓரியோல் மாவட்டம், கள் / என் போல்ஷெகுலிகோவ்ஸ்கோய், உல். லிவென்ஸ்காயா, 1.
தொலைபேசி / தொலைநகல்: +7 (486) 244-00-55.
அப்பிட்ரா என்ன செயலின் மருந்து?
அபித்ரா ஒரு குறுகிய நடிப்பு இன்சுலின் என்று பலர் நம்புகிறார்கள். உண்மையில், இது ஒரு அல்ட்ராஷார்ட் மருந்து. இது ஆக்ட்ராபிட் இன்சுலின் உடன் குழப்பமடையக்கூடாது, இது உண்மையில் குறுகியதாகும். நிர்வாகத்திற்குப் பிறகு, அல்ட்ரா-ஷார்ட் அப்பிட்ரா குறுகிய தயாரிப்புகளை விட வேகமாக செயல்படத் தொடங்குகிறது. மேலும், அதன் நடவடிக்கை விரைவில் நிறுத்தப்படும்.
குறிப்பாக, குறுகிய வகை இன்சுலின் ஊசிக்கு 20-30 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது, மற்றும் அல்ட்ராஷார்ட் அப்பிட்ரா, ஹுமலாக் மற்றும் நோவோராபிட் - 10-15 நிமிடங்களுக்குப் பிறகு. நீரிழிவு நோயாளி சாப்பிடுவதற்கு முன்பு காத்திருக்க வேண்டிய நேரத்தை அவை குறைக்கின்றன. தரவு குறிக்கிறது. ஒவ்வொரு நோயாளிக்கும் தனது சொந்த தொடக்க நேரம் மற்றும் இன்சுலின் ஊசி மருந்துகளின் வலிமை உள்ளது. பயன்படுத்தப்படும் மருந்துக்கு கூடுதலாக, அவை ஊசி போடும் இடம், உடலில் உள்ள கொழுப்பின் அளவு மற்றும் பிற காரணிகளைப் பொறுத்தது.
குறைந்த கார்ப் உணவைப் பின்பற்றும் நீரிழிவு நோயாளிகள், உணவுக்கு முன் குறுகிய இன்சுலின் ஊசி போடுவது அல்ட்ராஷார்ட் மருந்துகளை விட சிறந்தது என்பதை நினைவில் கொள்க. உண்மை என்னவென்றால், நீரிழிவு நோயாளிகளுக்கு நன்மை பயக்கும் குறைந்த கார்ப் உணவுகள் உடலால் மெதுவாக உறிஞ்சப்படுகின்றன. சாப்பிட்ட புரதம் ஜீரணிக்கப்படுவதை விட அபிட்ரா சர்க்கரையை குறைக்க ஆரம்பித்து அதன் ஒரு பகுதி குளுக்கோஸாக மாறும். இன்சுலின் செயல்பாட்டின் வேகத்திற்கும், உணவைச் சேகரிப்பதற்கும் இடையிலான வேறுபாடு காரணமாக, இரத்த சர்க்கரை அதிகமாகக் குறைந்து, பின்னர் ரிகோசெட்டை உயர்த்தக்கூடும். இன்சுலின் அப்பிட்ராவிலிருந்து ஆக்ட்ராபிட் என்.எம் போன்ற ஒரு குறுகிய மருந்துக்கு மாறுவதைக் கவனியுங்கள்.
இந்த மருந்து செலுத்தப்பட்ட கால அளவு என்ன?
இன்சுலின் அப்பிட்ராவின் ஒவ்வொரு ஊசி சுமார் 4 மணி நேரம் செல்லுபடியாகும். மீதமுள்ள வளையம் 5-6 மணி நேரம் வரை நீடிக்கும், ஆனால் அது முக்கியமல்ல. செயலின் உச்சம் 1-3 மணி நேரத்திற்குப் பிறகு. இன்சுலின் செலுத்தப்பட்ட 4 மணி நேரத்திற்கு முன்பே சர்க்கரையை மீண்டும் அளவிடவும். இல்லையெனில், ஹார்மோனின் பெறப்பட்ட டோஸ் செயல்பட போதுமான நேரம் இல்லை. ஒரே நேரத்தில் இரண்டு டோஸ் ஃபாஸ்ட் இன்சுலின் இரத்தத்தில் புழக்கத்தை அனுமதிக்க வேண்டாம். இதற்காக, அபித்ராவின் ஊசி குறைந்தது 4 மணி நேர இடைவெளியில் செய்யப்பட வேண்டும்.
நீரிழிவு நோயாளிகளுக்கான தயாரிப்புகளைப் பற்றி படியுங்கள்: பழங்கள் தேனீ தேன் கஞ்சி வெண்ணெய் மற்றும் தாவர எண்ணெய்