மனித தோல் நோய்கள்: நீரிழிவு நோயின் சிக்கல்கள் (புகைப்படம் மற்றும் விளக்கம்)
உட்சுரப்பியல் நிபுணர்கள் உட்பட பல்வேறு சிறப்புகளின் மருத்துவர்கள் நோயியல் தோல் மாற்றங்களை எதிர்கொள்கின்றனர். தோல் புண்கள் தற்செயலான கண்டுபிடிப்பு அல்லது நோயாளியின் முக்கிய புகாராக இருக்கலாம். முதல் பார்வையில் பாதிப்பில்லாத, தோல் மாற்றங்கள் ஒரு தீவிர நோயின் ஒரே அறிகுறியாக இருக்கலாம். தோல் என்பது ஆராய்ச்சிக்கு மிகவும் அணுகக்கூடிய உறுப்பு மற்றும் அதே நேரத்தில் மிக முக்கியமான தகவல்களின் மூலமாகும். நீரிழிவு நோய் (டி.எம்) உட்பட பல உள் நோய்களில் ஒரு தோல் புண் நோயறிதலை தெளிவுபடுத்துகிறது.
நீரிழிவு நோயின் தோல் மாற்றங்கள் மிகவும் பொதுவானவை. நீரிழிவு நோய்க்கிருமிகளுக்கு அடித்தளமாக இருக்கும் கடுமையான வளர்சிதை மாற்றங்கள் தோல் உட்பட கிட்டத்தட்ட அனைத்து உறுப்புகளிலும் திசுக்களிலும் மாற்றங்களுக்கு வழிவகுக்கிறது.
நீரிழிவு நோயுடன் தொடர்புடைய சில தோல் அறிகுறிகள் வளர்சிதை மாற்ற மாற்றங்களின் நேரடி விளைவாகும், அதாவது ஹைப்பர் கிளைசீமியா மற்றும் ஹைப்பர்லிபிடெமியா 4, 7. வாஸ்குலர், நரம்பு அல்லது நோயெதிர்ப்பு அமைப்புகளுக்கு முற்போக்கான சேதம் தோல் வெளிப்பாடுகளின் வளர்ச்சிக்கு கணிசமாக பங்களிக்கிறது. நீரிழிவு நோயுடன் தொடர்புடைய பிற தோல் புண்களின் வழிமுறைகள் 7, 20 தெரியவில்லை.
இன்சுலின்-எதிர்ப்பு வகை 2 நீரிழிவு நோயின் ஆரம்ப கட்டங்களில் காணப்படுவது போல, ஹைபரின்சுலினீமியாவும் தோல் மாற்றங்களுக்கு பங்களிக்கக்கூடும்.
நீரிழிவு மேக்ரோ மற்றும் மைக்ரோஅஞ்சியோபதியின் தோல் சிக்கல்களின் போக்கையும் கணிசமாக மோசமாக்குகிறது. நீரிழிவு நோயாளிகளில், வாஸ்குலர் சுவரின் அதிகரித்த “கசிவு” அல்லது ஊடுருவல் உள்ளது, அனுதாபம் கண்டுபிடிப்பு மற்றும் ஹைபோக்செமிக் அழுத்தத்திற்கு வாஸ்குலர் வினைத்திறன் குறைதல் 4, 43. பெரிய பாத்திரங்களின் தமனி பெருங்குடல் அழற்சியுடன் இணைந்து, இந்த நுண்ணுயிர் கோளாறுகள் நீரிழிவு புண்களை உருவாக்குவதற்கு பங்களிக்கின்றன. கூடுதலாக, நீரிழிவு நோயுடன், தோல் கண்டுபிடிப்பு உணர்திறன் இழப்பு உருவாகிறது, இது நோய்த்தொற்றுகள் மற்றும் சேதங்களுக்கு வழிவகுக்கிறது. ஒரு விதியாக, நீரிழிவு தோல் புண்கள் அடிக்கடி அதிகரிக்கும் தீவிரமான மற்றும் நீண்ட போக்கைக் கொண்டிருக்கின்றன மற்றும் சிகிச்சையளிப்பது கடினம்.
நீரிழிவு நோயில் தோல் புண்களுக்கு பல வகைப்பாடுகள் உள்ளன, அவை மருத்துவ பண்புகள் மற்றும் தோல் மாற்றங்களின் நோய்க்கிருமிகளின் சில அம்சங்களை அடிப்படையாகக் கொண்டவை. க்ளெப்னிகோவா ஏ.என். இன் வகைப்பாட்டின் படி, மேரிச்சேவா என்.வி. (2011) நீரிழிவு நோயின் நிபந்தனை தோல் நோயியல் ஐந்து முக்கிய குழுக்களாக பிரிக்கப்பட்டுள்ளது:
1) நீரிழிவு நோயுடன் தொடர்புடைய தோல்,
2) நீரிழிவு மற்றும் இன்சுலின் எதிர்ப்புடன் தொடர்புடைய தோல் நோயியல்,
3) ஆஞ்சியோபதியுடன் தொடர்புடைய தோல் நோயியல்,
4) இடியோபாடிக் தடிப்புகள்,
5) பாக்டீரியா மற்றும் பூஞ்சை தொற்று.
ஆண்ட்ரியா ஏ. கலஸ், ஆண்டி ஜே. சியென், ஜான் ஈ. ஓலெருட் (2012) விவரித்த வகைப்பாட்டில், நீரிழிவு நோயுடன் தொடர்புடைய தோல் புண்களின் பின்வரும் குழுக்கள் வேறுபடுகின்றன:
1) வளர்சிதை மாற்ற, வாஸ்குலர், நரம்பியல் அல்லது நோயெதிர்ப்பு கோளாறுகளுடன் தொடர்புடைய நீரிழிவு நோயின் தோல் வெளிப்பாடுகள் (நீரிழிவு ஸ்க்லெடிமா, கருப்பு அகாந்தோசிஸ், சருமத்தின் நீரிழிவு தடித்தல், கூட்டு இயக்கம் மற்றும் ஸ்க்லெரோடெர்மா போன்ற நோய்க்குறி, வெடிக்கும் சாந்தோமாக்கள், தோல் நோய்த்தொற்றுகள் (பாக்டீரியா, பூஞ்சை), நீரிழிவு புண்கள்),
2) நீரிழிவு நோயுடன் தொடர்புடைய நோய்கள், தெளிவற்ற நோய்க்கிருமி உருவாக்கம் (லிபோயிட் நெக்ரோபயோசிஸ், வருடாந்திர கிரானுலோமா, நீரிழிவு சிறுநீர்ப்பை, நீரிழிவு டெர்மோபதி).
இந்த வகைப்பாடுகள் நடைமுறையில் வேறுபட்டவை அல்ல, ஒருவருக்கொருவர் மட்டுமே பூர்த்தி செய்கின்றன.
நீரிழிவு நோயுடன் தொடர்புடைய தோல் அழற்சிக்கு நீரிழிவு ஸ்க்லரோடெமா அடங்கும். உடல் பருமனுடன் இணைந்து நீண்டகால நீரிழிவு நோயுடன் ஸ்க்லெர்டெமா மிகவும் பொதுவானது மற்றும் பரவலாக சமச்சீர் தூண்டக்கூடிய தோல் மாற்றங்களால் முக்கியமாக கழுத்து மற்றும் பின்புறத்தின் மூன்றில் ஒரு ஆரஞ்சு தலாம் போன்றது. பல்வேறு ஆசிரியர்களின் கூற்றுப்படி, நீரிழிவு நோயாளிகளுக்கு இது நிகழும் அதிர்வெண் 2.5-14% 28, 25, 50 ஆகும்.
நீரிழிவு ஸ்க்லெர்டெமாவின் நோய்க்கிருமிகள் ஃபைப்ரோபிளாஸ்ட்களால் ஒழுங்கற்ற முறையில் உற்பத்தி செய்யப்படுவதாகக் கூறப்படுகிறது, இது கொலாஜன் மூட்டைகளை தடிமனாக்குகிறது மற்றும் கிளைகோசமினோகிளைகான்களின் (ஜிஏஜி) அதிகரித்த படிவுக்கு வழிவகுக்கிறது. நீரிழிவு ஸ்க்லரோடெமா நோயாளிகளுக்கு பாதிக்கப்பட்ட தோல் பகுதிகளில் வலி மற்றும் ஒளி உணர்திறன் குறைவதை அனுபவிக்கலாம், அத்துடன் மேல் மூட்டுகள் மற்றும் கழுத்தின் இயக்கங்களில் சிரமங்கள் இருப்பதாக புகார் கூறலாம். தீவிர நிகழ்வுகளில், இந்த நோய் கூட்டு இயக்கம் முழுவதுமாக இழக்க வழிவகுக்கும், இருப்பினும், ஸ்க்லெர்டெமாவின் இருப்பு ரெட்டினோபதி, நெஃப்ரோபதி, நரம்பியல் அல்லது பெரிய கப்பல்களுக்கு சேதம் 4, 25 ஆகியவற்றுடன் தொடர்புபடுத்தப்படவில்லை.
புகைப்படம் 1. நீரிழிவு ஸ்க்லெர்டெமா

இன்சுலின் எதிர்ப்பு மற்றும் உடல் பருமனுடன் ஒரு தொடர்பை கருப்பு அகாந்தோசிஸ் (அகான்டோசிஸ் நிக்ரிகன்ஸ்) இல் காணலாம், இது கழுத்தில் பாப்பிலோமாட்டஸ் வளர்ச்சியுடனும், பெரிய மடிப்புகளுடனும் தோலின் ஹைப்பர்கிமண்டேஷன் பகுதிகளில் வெளிப்படுகிறது. அகாந்தோசிஸின் வளர்ச்சியில் மையப் பங்கு இன்சுலின் மூலமாகும். அகாந்தோசிஸால் பாதிக்கப்பட்ட பெண்களில், இன்சுலின் ஏற்பியின் செயல்பாட்டு பிறழ்வுகள் அல்லது இன்சுலின் எதிர்ப்பு ஆன்டிபாடி ஏற்பி (வகை ஏ மற்றும் வகை பி நோய்க்குறி) 18, 31 ஐக் கண்டறிய முடியும். சருமத்தில் வளர்ச்சி காரணியின் அதிகப்படியான தூண்டுதல் கெரடினோசைட்டுகள் மற்றும் ஃபைப்ரோபிளாஸ்ட்களின் மோசமான பெருக்கத்தை ஏற்படுத்துகிறது என்று நம்பப்படுகிறது, இதன் விளைவாக மருத்துவ வளர்ச்சி கருப்பு அகாந்தோசிஸின் வெளிப்பாடுகள். இன்சுலின் எதிர்ப்பு மற்றும் ஹைபரின்சுலினீமியாவின் நிலைமைகளில், கெரடினோசைட்டுகள் மற்றும் ஃபைப்ரோபிளாஸ்ட்களில் ஐ.ஜி.எஃப் -1 ஏற்பிகளுக்கு இன்சுலின் அதிகப்படியான பிணைப்பால் அகாந்தோசிஸ் உருவாகலாம். கருப்பு அகாந்தோசிஸின் நோய்க்கிரும வளர்ச்சியில் பல்வேறு வளர்ச்சி காரணிகளின் பங்கிற்கு ஆதரவான சான்றுகள் தொடர்ந்து குவிந்து வருகின்றன.
புகைப்படம் 2. கருப்பு அகாந்தோசிஸ்
கண்டறியப்படாத நீரிழிவு மற்றும் ஹைபர்டிரிகிளிசெர்டேமியா தோலில் வெடிக்கும் சாந்தோமாக்களை 46, 8 தூண்டும். அவை 1-4 மிமீ அளவுள்ள சிவப்பு-மஞ்சள் நிற பருக்கள், அவை பிட்டம் மற்றும் கைகால்களின் விரிவாக்க மேற்பரப்புகளில் அமைந்துள்ளன. நோயியல் கூறுகள் தானியங்களின் வடிவத்தில் தோன்றும் மற்றும் காலப்போக்கில் பிளேக்குகள் உருவாகின்றன. ஆரம்பத்தில், ட்ரைகிளிசரைடுகள் சரும உறுப்புகளில் ஆதிக்கம் செலுத்துகின்றன, ஆனால் அவை கொழுப்பை விட எளிதில் திரட்டுவதால், அவற்றின் சிதைவுடன், மேலும் மேலும் கொழுப்பு சருமத்தில் சேர்கிறது.
எல்.டி.எல் செயல்பாட்டின் முக்கிய கட்டுப்பாட்டாளர் இன்சுலின். நொதி குறைபாட்டின் அளவு மற்றும் சீரம் ட்ரைகிளிசரைட்களின் சுத்திகரிப்பு ஆகியவை இன்சுலின் குறைபாடு மற்றும் ஹைப்பர் கிளைசீமியாவின் குறிகாட்டிகளுக்கு விகிதாசாரமாகும். பிளாஸ்மா லிப்போபுரோட்டின்களின் அனுமதி இன்சுலின் போதுமான அளவைப் பொறுத்தது. கட்டுப்பாடற்ற நீரிழிவு நோயில், மிகக் குறைந்த அடர்த்தி கொண்ட கைலோமிக்ரான்கள் மற்றும் ட்ரைகிளிசரைட்களுடன் நிறைவுற்ற லிப்போபுரோட்டின்களை வளர்சிதைமாற்றம் மற்றும் வெளியிடுவதற்கான இயலாமை பிளாஸ்மா ட்ரைகிளிசரைட்களை பல ஆயிரங்களாக அதிகரிக்க வழிவகுக்கும். கட்டுப்பாடற்ற நீரிழிவு என்பது பாரிய ஹைபர்டிரிகிளிசெர்டேமியா 4, 26, 29 க்கு ஒரு பொதுவான காரணமாகும்.
புகைப்படம் 3 வெடிக்கும் சாந்தோமாக்கள்

நீரிழிவு நோயாளிகள் தோல் தொற்று நோய்களின் வளர்ச்சிக்கு ஆளாகிறார்கள், குறிப்பாக மோசமான கிளைசெமிக் கட்டுப்பாடு. நீரிழிவு நோயாளிகளின் தோலின் மேற்பரப்பில், ஆரோக்கியமான நபர்களைக் காட்டிலும் 2.5 மடங்கு அதிக நுண்ணுயிரிகள் கண்டறியப்படுகின்றன, மேலும் நீரிழிவு நோயாளிகளுக்கு தோலின் பாக்டீரிசைடு செயல்பாடு சராசரியாக 20% குறைவாக உள்ளது. இந்த குறைவு நீரிழிவு நோயின் தீவிரத்தோடு நேரடியாக தொடர்புடையது. தொற்று மற்றும் அழற்சி நோய்கள் முதன்மையாக ஆஞ்சியோ மற்றும் நரம்பியல் நோய்கள் தொடர்பாக கீழ் முனைகளின் தோலில் உருவாகின்றன. காரணம் பொதுவாக பாலிமைக்ரோபியல் நோய்த்தொற்றுகள்: ஸ்டேஃபிளோகோகஸ் ஆரியஸ், ஸ்ட்ரெப்டோகாக்கஸ் குழுக்கள் ஏ மற்றும் பி, கிராம்-எதிர்மறை ஏரோபிக் பாக்டீரியா மற்றும் பல காற்றில்லாக்கள். பியோடெர்மா முக்கியமாக ஃபோலிகுலிடிஸ், எக்டிமா, எரிசிபெலாஸ் ஆகியவற்றால் குறிக்கப்படுகிறது மற்றும் அரிக்கும் தோலழற்சியால் சிக்கலாகிவிடும். கூடுதலாக, ஃபுருங்குலோசிஸ், கார்பன்கில்ஸ், பரோனிச்சியா, மென்மையான திசு நோய்த்தொற்றுகளின் வளர்ச்சி சாத்தியமாகும்.
நீரிழிவு நோயின் பின்னணியில், பூஞ்சை தொற்றுநோய்களின் அதிகரித்த அதிர்வெண் காணப்படுகிறது, இது இந்த வகை நோயாளிகளுக்கு நோய்களின் கட்டமைப்பில், வெவ்வேறு ஆசிரியர்களின் கூற்றுப்படி, 32.5 - 45% 14, 9. ஹைபர்கேமியாவின் நிலைமைகளில், பூஞ்சைகள் அவற்றின் வளர்சிதை மாற்ற செயல்முறைகளுக்கு சர்க்கரையை தீவிரமாகப் பயன்படுத்துகின்றன, மேலும் அவை பெருகும், நோய். நீரிழிவு நோயில், எண்டோகிரைன் நோயியல் இல்லாத நபர்களைக் காட்டிலும் கீழ் முனைகளின் பாத்திரங்களில் மைக்ரோசர்குலேஷன் 20 மடங்கு அதிகமாகக் காணப்படுகிறது, இது கால்களின் பூஞ்சை தொற்று மற்றும் ஓனிகோமைகோசிஸின் வளர்ச்சிக்கு பங்களிக்கிறது. டெர்மடோஃபைட்டுகள் மற்றும் கேண்டிடா அல்பிகான்ஸ் ஆகியவை பூஞ்சை தொற்றுநோய்களுக்கு காரணமான முகவர்கள். மேலும், சாதாரண மக்கள்தொகையில், சி. அல்பிகான்களால் ஏற்படும் பூஞ்சை தோல் புண்கள் 20% ஐ தாண்டாது, அதே சமயம் சுமை நிறைந்த நோயாளிகளில் இந்த காட்டி 80 - 90% ஆக உயர்கிறது. 80% பதிவுசெய்யப்பட்ட தோல் கேண்டிடியாஸிஸ் நீரிழிவு நோயாளிகளுக்கு ஏற்படுகிறது என்பதை கவனத்தில் கொள்ள வேண்டும். மிகவும் பொதுவான இன்டர்ட்ரிகோ (அச்சு, குடல், இடைநிலை இடைவெளிகளுக்கு சேதம்), வல்வோவஜினிடிஸ், பாலனிடிஸ், பரோனிச்சியா, குளோசிடிஸ் மற்றும் கோண செலிடிஸ். மருத்துவ யோனி ஈஸ்ட் நோய்த்தொற்றுகளுக்கு மேலதிகமாக, நீரிழிவு நோயாளிகளிலும் அறிகுறியற்ற வண்டியின் நிகழ்வு அதிகரிக்கிறது.
புகைப்படம் 4 பெரிய மடிப்புகளின் கேண்டிடியாஸிஸ்

நீரிழிவு நோயுடன் தொடர்புடைய நோய்கள் மற்றும் தெளிவற்ற நோய்க்கிருமிகளைக் கொண்டிருப்பது லிபோயிட் நெக்ரோபயோசிஸ், வருடாந்திர கிரானுலோமா, நீரிழிவு சிறுநீர்ப்பை மற்றும் நீரிழிவு டெர்மோபதி ஆகியவை அடங்கும்.
லிபோயிட் நெக்ரோபயோசிஸ் (ஓப்பன்ஹெய்ம்-அர்பாக் நோய்) என்பது ஒரு வாஸ்குலர்-பரிமாற்ற இயற்கையின் ஒரு அரிய நாள்பட்ட கிரானுலோமாட்டஸ் நோயாகும், இது கொலாஜனின் சிதைவு அல்லது நெக்ரோபயோசிஸ் உள்ள சருமத்தின் அந்த பகுதிகளில் லிப்பிட் படிவுடன் கூடிய உள்ளூர்மயமாக்கப்பட்ட லிபோய்டோசிஸ் ஆகும். டெர்மடோசிஸின் முதல் அறிகுறிகள் பொதுவாக 20 முதல் 60 வயதுக்குட்பட்டவர்களுக்கு ஏற்படுகின்றன. குழந்தை பருவத்தில், ஓப்பன்ஹெய்ம்-அர்பாக் நோய் அரிதானது. நீரிழிவு நோயாளிகளிடையே லிபோயிட் நெக்ரோபயோசிஸ் ஏற்படும் அதிர்வெண் 0.1-3% 38, 6 ஆகும்.
ஓப்பன்ஹெய்ம்-அர்பாக் நோயின் மருத்துவ படம் மிகவும் மாறுபட்டது. இந்த செயல்முறை சருமத்தின் பல்வேறு பகுதிகளை உள்ளடக்கியிருக்கலாம், ஆனால் முதன்மையாக கால்களின் முன்புற மேற்பரப்புகளின் தோல். நீரிழிவு நோயில், ஆரம்பத்தில் நோய்க்குறியியல் மாற்றங்கள் கீழ் முனைகளின் சிறிய பாத்திரங்களில் நிகழ்கின்றன என்பதன் மூலம் இதை விளக்கலாம். பொதுவாக, லிபோயிட் நெக்ரோபயோசிஸ் ஒன்று அல்லது அதற்கு மேற்பட்ட தெளிவாக வரையறுக்கப்பட்ட மஞ்சள்-பழுப்பு தகடுகளாக தோன்றுகிறது. கூறுகள் ஊதா ஒழுங்கற்ற விளிம்புகளைக் கொண்டுள்ளன, அவை தோலின் மேற்பரப்பிலிருந்து மேலே உயரலாம் அல்லது அடர்த்தியாகலாம். காலப்போக்கில், கூறுகள் சீரமைக்கப்படுகின்றன மற்றும் மத்திய மஞ்சள் அல்லது ஆரஞ்சு பகுதி அட்ராபிக் ஆகிறது; டெலங்கிஜெக்டேசியாக்களை பெரும்பாலும் காணலாம், இது பாதிக்கப்பட்ட பகுதிகளுக்கு "மெருகூட்டப்பட்ட பீங்கான்" பிரகாசத்தை அளிக்கிறது. பிளேக்குகளின் பகுதியில் 44, 2, 42 உணர்திறன் இழப்பு உள்ளது.
புகைப்படம் 5 லிபோயிட் நெக்ரோபயோசிஸ்

20% நோயாளிகளில் பொதுவான வருடாந்திர கிரானுலோமா என்பது முன்னர் கண்டறியப்படாத வகை 2 நீரிழிவு நோயின் முதல் அறிகுறியாகும். நீரிழிவு நோயுடன் வருடாந்திர கிரானுலோமாவின் உறவு விவாதத்திற்கு உட்பட்டது, ஏனெனில் இது மற்ற நோய்களுடன் தொடர்புடையது. நீரிழிவு 3, 37, 24 உடன் தொடர்புடைய வருடாந்திர கிரானுலோமாவின் உள்ளூர்மயமாக்கப்பட்ட, பொதுமைப்படுத்தப்பட்ட, அதே போல் தோலடி முடிச்சு மற்றும் துளையிடும் வடிவங்களும் காணப்பட்டன.
வருடாந்திர கிரானுலோமாவின் ஒரு பொதுவான வரலாறு மையத்தில் ஒரே நேரத்தில் தீர்மானத்துடன் சுற்றளவில் வளரும் ஒன்று அல்லது அதற்கு மேற்பட்ட பருக்கள் அடங்கும். ஃபோசி சருமத்தின் இயற்கையான நிறத்தை பாதுகாக்கலாம் அல்லது எரித்மாட்டஸ் அல்லது ஊதா நிறமாக இருக்கும். 1 முதல் 5 செ.மீ விட்டம் கொண்ட ஃபோசியின் வழக்கமான அளவுகள். மோதிர வடிவ கிரானுலோமா, ஒரு விதியாக, அறிகுறியற்றது, லேசான தோல் அரிப்பு சாத்தியம், வலிமிகுந்த ஃபோசி அரிதானது.
புகைப்படம் 6 வளைய வடிவ கிரானுலோமா

நீரிழிவு புல்லோசிஸ் என்பது நீரிழிவு நோயாளிகளுக்கு ஏற்படும் ஒரு துணைபிடெர்மல் புல்லஸ் டெர்மடோசிஸ் ஆகும்.
முதன்முறையாக, நீரிழிவு நோயில் தோல் புண்களுக்கான விருப்பங்களில் ஒன்றாக குமிழ்கள் டி. கிராமர் 1930 இல் கவனித்தார். ஏ. கான்ட்வெல் மற்றும் டபிள்யூ. மார்ட்ஸ் இந்த நிலையை நீரிழிவு புல்லோசிஸ் 23,11 என்று விவரித்தனர்.
நீரிழிவு நோயாளிகளுக்கு கொப்புளங்கள் ஏற்படுவதற்கான காரணம் தெளிவாக இல்லை. மைக்ரோஅஞ்சியோபதி மற்றும் உள்ளூர் வளர்சிதை மாற்றக் கோளாறுகளின் பங்கு பற்றிய கோட்பாடுகள் உள்ளன. நீரிழிவு புல்லோசிஸ் முக்கியமாக நீண்டகால நீரிழிவு நோயாளிகளுக்கு ஏற்படுகிறது, பெண்களில் சற்றே அதிகமாக. நோய் தொடங்கும் வயது 17 முதல் 79 வயது வரை.
ஒரு சில மில்லிமீட்டர் முதல் பல சென்டிமீட்டர் வரையிலான குமிழ்கள் (பொதுவாக கீழ் முனைகளின் தோலில்) மாறாத தோலில் தோன்றும். இரண்டு வகையான புண்கள் வேறுபடுகின்றன: வடு உருவாக்கம் இல்லாமல் மறைந்து போகும் இன்ட்ராபிடெர்மலி அமைந்துள்ள கொப்புளங்கள், மற்றும் சப் பைடெர்மல் கொப்புளங்கள், அதன்பிறகு அட்ராபிட் வடுக்கள் இருக்கும். தடிப்புகள் முக்கியமாக கால்களிலும் கால்களிலும் மொழிபெயர்க்கப்படுகின்றன, ஆனால் கைகள் மற்றும் முன்கைகளில் ஏற்படலாம். 2-5 வாரங்களுக்குப் பிறகு குமிழ்கள் தன்னிச்சையாக தீர்க்கப்படுகின்றன, மறுபயன்பாடு சாத்தியமாகும்.
புகைப்படம் 7 நீரிழிவு குமிழி

1964 ஆம் ஆண்டில் நீரிழிவு நோயின் அடையாளமாக கீழ் முனைகளின் அட்ராஃபிக் தோல் மாற்றங்கள் அல்லது “ஸ்பாட் ஷின்” முதன்முதலில் விவரிக்கப்பட்டு முன்மொழியப்பட்டது. சிறிது நேரத்திற்குப் பிறகு, இந்த நோயியல் மாற்றங்களை ரெட்டினோபதி, நெஃப்ரோபதி மற்றும் நரம்பியல் நோய்களுடன் தொடர்புபடுத்த நீரிழிவு “டெர்மோபதி” என்ற வார்த்தையை பிங்க்லி உருவாக்கினார். நீரிழிவு நோய்க்குறியியல் நோயாளிகளுக்கு நீரிழிவு டெர்மோபதி மிகவும் பொதுவானது மற்றும் இது 29, 40 ஆண்களிடையே அதிகம் காணப்படுகிறது. மருத்துவ ரீதியாக, இது இளஞ்சிவப்பு முதல் பழுப்பு நிறத்தில் ஒரு சிறிய (1 செ.மீ க்கும் குறைவான) அட்ராபிக் புள்ளிகள் மற்றும் முன்கூட்டிய பகுதிகளில் அமைந்துள்ள வடு திசுக்களை ஒத்திருக்கிறது. இந்த கூறுகள் ஒரு அறிகுறியற்ற போக்கைக் கொண்டுள்ளன மற்றும் 1-2 ஆண்டுகளுக்குப் பிறகு மறைந்துவிடும், இது ஒரு சிறிய அட்ராபி அல்லது ஹைப்போபிக்மென்டேஷனை விட்டுச்செல்கிறது. புதிய கூறுகளின் தோற்றம் நிறமி மற்றும் அட்ராபி ஆகியவை தொடர்ச்சியான நிலைமைகள் என்று கூறுகின்றன.
புகைப்படம் 8 நீரிழிவு நோய்

எக்ஸ்சேஞ்ச்-எண்டோகிரைன் கோளாறுகள் பெரும்பாலும் சில தோல் வளர்ச்சியின் தூண்டுதலாக இருக்கின்றன. இந்த நோய்களின் போக்கிற்கும் எண்டோகிரினோபதியின் இருப்புக்கும் இடையே ஒரு குறிப்பிட்ட உறவு குறிப்பிடப்பட்டுள்ளது. லிச்சென் பிளானஸ் கொண்ட 19% நோயாளிகளில் கடுமையான நீரிழிவு நோய் கண்டறியப்பட்டது, அவர்களில் சிலருக்கு குளுக்கோஸ் சகிப்புத்தன்மை சோதனையில் குறிப்பிடத்தக்க மாற்றம் ஏற்பட்டது. பெரும்பாலும், லிச்சன் பிளானஸுடன் வாய்வழி குழியின் சளி சவ்வுக்கு சேதம் நீரிழிவு மற்றும் உயர் இரத்த அழுத்தம் (பொட்டேகேவ்-கிரின்ஷ்பன் நோய்க்குறி) ஆகியவற்றுடன் இணைக்கப்படுகிறது, மேலும் சளி சவ்வு மீது தடிப்புகள் ஒரு விதியாக, இயற்கையில் அரிப்பு மற்றும் அல்சரேட்டிவ் ஆகும். தடிப்புத் தோல் அழற்சி மற்றும் பொது ஆரோக்கியம் ஆகியவற்றுக்கு இடையிலான உறவைத் தீர்மானிக்க ஒரு பெரிய அளவிலான ஆய்வில், இந்த தோல் நோய் இல்லாத நோயாளிகளுடன் ஒப்பிடும்போது, தடிப்புத் தோல் அழற்சி உள்ள பெண்கள் நீரிழிவு நோய் வருவதற்கான வாய்ப்பு 63% அதிகம் என்று கண்டறியப்பட்டது. நீரிழிவு நோயின் பின்னணியில், தடிப்புத் தோல் அழற்சி மிகவும் கடுமையானது, எக்ஸுடேடிவ் சொரியாஸிஸ், சொரியாடிக் பாலிஆர்த்ரிடிஸ், பெரிய மடிப்புகளின் தடிப்புத் தோல் அழற்சி போன்ற வடிவங்கள் காணப்படுகின்றன.
எனவே, தோல் மாற்றங்கள் நீரிழிவு நோயின் சிறப்பியல்பு முறையான நோயியல் செயல்முறைகளுடன் தொடர்புடையதாக இருக்கலாம். நீரிழிவு நோயின் பின்னணிக்கு முன்னதாக அல்லது வளரும் தோல் மற்றும் டெர்மோபதிகளின் மருத்துவ மற்றும் நோயியல் படம், வளர்சிதை மாற்ற, வாஸ்குலர், நரம்பியல் மற்றும் நோயெதிர்ப்பு கோளாறுகளை அடிப்படையாகக் கொண்டது.
விமர்சகர்கள்:
வலீவா எஃப்.வி., மருத்துவ அறிவியல் மருத்துவர், பேராசிரியர், தலைவர். நிச்சயமாக, உட்சுரப்பியல், உட்சுரப்பியல் பாடநெறியுடன் மருத்துவமனை சிகிச்சை துறையின் பேராசிரியர் GBOU VPO "ரஷ்ய கூட்டமைப்பின் சுகாதார அமைச்சின் கசான் மாநில மருத்துவ பல்கலைக்கழகம்", கசான்.
செர்ஜீவா ஐ.ஜி., எம்.டி., அடிப்படை மருத்துவத் துறை பேராசிரியர், எஃப்.எஸ்.பி.இ.ஐ ஹெச்.பி.இ, நோவோசிபிர்ஸ்க் தேசிய ஆராய்ச்சி மாநில பல்கலைக்கழகம், நோவோசிபிர்ஸ்க்.
லிபோஆட்ரோபி மற்றும் லிபோஹைபெர்டிராபி

லிபோஆட்ரோபி மற்றும் லிபோஹைபெர்டிராபி
லிபோஹைபர்டிராபி என்பது மென்மையான உடைகள் மற்றும் அடிக்கடி உட்செலுத்துதல் அல்லது பஞ்சர் செய்யும் இடங்களில் புடைப்புகள் ஆகும். இன்சுலின் ஊசி ஏன் வலியின்றி முக்கியமானது? காலப்போக்கில் இந்த கொழுப்புக் கட்டிகள் கடினமடைந்து வலிமிகுந்தன, அத்துடன் இன்சுலின் சிகிச்சையின் செயல்திறனைக் குறைக்கும். இன்சுலின் பெரும்பாலும் சிரிஞ்ச் பேனா அல்லது இன்சுலின் பம்ப் மூலம் செலுத்தப்படும் இடத்தில் லிபோஹைபர்டிராபி தோன்றும்.
மாறாக, லிபோஆட்ரோபி, அடிக்கடி ஊசி போடும் இடத்தில் கொழுப்பு இழப்புக்கு வழிவகுக்கிறது.
தடுப்பு மற்றும் சிகிச்சையின் முக்கிய முறை உடலின் பல்வேறு பகுதிகளுக்கு இன்சுலின் ஊசி போடுவது மற்றும் அடிவயிறு அல்லது தொடைகளின் ஒரு பக்கத்தை மட்டுமே பயன்படுத்துவதைத் தவிர்ப்பது. ஆயினும்கூட, ஒரு முடிச்சின் தோற்றம் காணப்பட்டால், உடலின் இந்த பகுதியில் சில காலத்திற்கு ஊசி போடுவதைத் தவிர்க்க வேண்டியது அவசியம், சிறிது நேரத்திற்குப் பிறகு அது மறைந்து போகக்கூடும். ஊசி புள்ளிகளுக்கு இடையில் குறைந்தது ஐந்து சென்டிமீட்டர் வைத்திருக்க முயற்சி செய்யுங்கள். குறைந்தது இரண்டு வாரங்களுக்கு ஒரே இடத்தில் ஊசி போட வேண்டாம். லிபோஹைபர்டிராபி உங்கள் உடலில் விரைவாகத் தோன்றி இன்சுலின் உறிஞ்சுதலில் குறுக்கிட்டால், மற்றும் முடிச்சுகள் மிகப் பெரியதாக இருந்தால், லிபோசக்ஷன் செய்வது நல்லது. பிற சிகிச்சை முறைகள் விரும்பிய முடிவைக் கொடுக்காது.
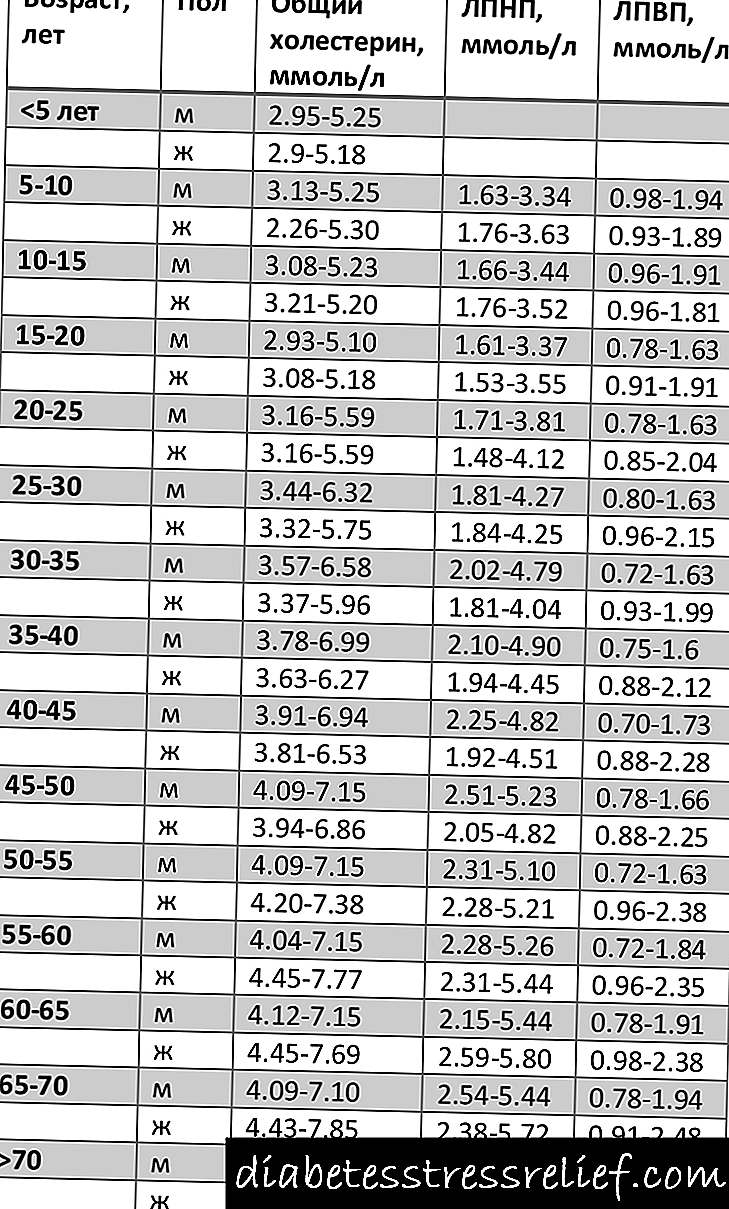
நீரிழிவு நோய்
நீரிழிவு நோய்களில் நீரிழிவு நோய் மிகவும் பொதுவான தோல் நோயாகும். இது பாதிப்பில்லாதது மற்றும் சிகிச்சை தேவையில்லை.
ஹைப்பர் கிளைசீமியாவால் ஏற்படும் இரத்த நாளங்களுக்கு சேதம் ஏற்படுவதால் டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோயாளிகளுக்கு நீரிழிவு டெர்மோபதி ஏற்படுகிறது. நீரிழிவு நோய்க்கான இந்த பொதுவான புண் ரெட்டினோபதி மற்றும் நெஃப்ரோபதி போன்ற பிற நீரிழிவு சிக்கல்களுடன் சேர்ந்துள்ளது.
அறிகுறிகள் பழுப்பு ஓவல் கேக்குகள், ஒரு சென்டிமீட்டருக்கும் குறைவான அளவு கொண்டவை, அவை மெதுவாக வெளியேறத் தொடங்குகின்றன. அவை கீழ் கால்கள், தொடைகள் மற்றும் முன்கைகளில் அமைந்துள்ளன.
டெர்மோபதி மருந்துகளை உட்கொள்வதில் ஈடுபடுவதில்லை, ஏனெனில் அது பாதிப்பில்லாதது. சேதமடைந்த பகுதிகள் காயப்படுத்தாது, ஆனால் நமைச்சல் மற்றும் நமைச்சல். இருப்பினும், துரதிர்ஷ்டவசமாக, இது பல ஆண்டுகளாக நீடிக்கும், மேலும் புண் கவனம் விரிவடைகிறது, குறிப்பாக நீரிழிவு கட்டுப்பாடு போதுமானதாக இல்லாவிட்டால். நீரிழிவு டெர்மோபதி உள்ளவர்களுக்கு உள்ள முக்கிய பிரச்சினை பிரச்சினையின் அழகியல் பக்கமாகும்.

கருப்பு அகாந்தோசிஸ்
பிளாக் அகாந்தோசிஸ் என்பது ஹைபரின்சுலினிசத்தால் (உடலில் இன்சுலின் அதிக உற்பத்தி) ஏற்படும் தோல் நோய். இது வகை II நீரிழிவு நோயாளிகளில் தோன்றும், இது பொதுவாக வகை ஒன்றில் குறைவாகவே இருக்கும். இதன் விளைவாக, அவர்கள் இன்சுலின் எதிர்ப்பு மற்றும் உடல் பருமனை உருவாக்கக்கூடும்.
கருப்பு அகாந்தோசிஸ் என்பது ஒரு மருக்கள் பழுப்பு அல்லது பழுப்பு-சாம்பல் நிறத்தில் உள்ளது, சற்று குவிந்திருக்கும். அவை தோலின் மடிப்புகளில், கழுத்தில், அக்குள்களில், இடுப்பு, அக்குள் அல்லது பாப்லிட்டல் ஃபோஸாவில் அமைந்துள்ளன.
முக்கிய சிகிச்சை எடை இழப்பு தேவை, இது இன்சுலின் உணர்திறன் மேம்படுத்துகிறது.

தோல் இறக்கும்
இது மிகவும் அரிதான நோயாகும், இது பெரும்பாலும் டைப் 1 நீரிழிவு நோயாளிகளில் தோன்றும். சில நேரங்களில் டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களும் பாதிக்கப்படுவார்கள். தோல் இறப்பது பெரும்பாலும் நீரிழிவு நோயின் முதல் அறிகுறியாகும். இதற்குக் காரணம், சருமத்தின் கீழ் கொழுப்பு காணாமல் போவது, இரத்த நாளங்கள் சேதமடைவதால் ஏற்படுகிறது.
எண்ணெய் சருமம் இறப்பதற்கான அறிகுறி பழுப்பு அல்லது மஞ்சள் புள்ளிகள் ஆகும், இது நீரிழிவு நோயாளிகளுக்கு டெர்மோபதியுடன் காணப்படுவதைப் போன்றது, ஆனால் அவை அதிகமாகவும் குறைவாகவும் உள்ளன. இரத்த நாளங்கள் அதிகமாகத் தெரியும். புள்ளிகள் விரிசல் மற்றும் நமைச்சல்.
தோல் நெக்ரோசிஸின் முக்கிய சிகிச்சையானது கார்டிகோஸ்டீராய்டுகளுடன் சிகிச்சையாகும், எடுத்துக்காட்டாக, குதிரை கஷ்கொட்டை சாறு அல்லது அசிடைல்சாலிசிலிக் அமிலம். முதலாவதாக, சேதமடைந்த பகுதிகள் காயங்கள் மற்றும் தொற்றுநோய்களிலிருந்து கவனமாக பாதுகாக்கப்பட வேண்டும்.

வருடாந்திர கிரானுலோமா
நீரிழிவு நோயாளிகளுக்கு ரிங் வடிவ கிரானுலோமா ஒரு பொதுவான நோயாகும். இது நாள்பட்ட தொடர்ச்சியான மற்றும் படிப்படியாக அறியப்படாத தோற்றத்தின் தோல் நோய் ஆகும். இந்த நோய் பெரும்பாலும் டைப் 1 நீரிழிவு நோயாளிகளால் பாதிக்கப்படுகிறது, குறிப்பாக 15 வயதிற்குட்பட்ட இளைஞர்கள், இருப்பினும், எப்போதாவது வருடாந்திர கிரானுலோமா நீரிழிவு வகையைப் பொருட்படுத்தாமல் வயதானவர்களை பாதிக்கும்
இந்த கடினமான, தட்டையான புண்கள் (தடிப்புகள்), அவை பொதுவாக கால்களில் மொழிபெயர்க்கப்படுகின்றன, ஆனால் உடலின் மற்ற பகுதிகளையும் கைப்பற்றலாம்
வருடாந்திர கிரானுலோமாக்களுக்கான சிகிச்சையாக, சூடான நைட்ரஜன் மற்றும் கார்டிகோஸ்டீராய்டு களிம்புகள் பயன்படுத்தப்படுகின்றன. மருந்துகள் மற்றும் ஒளி வேதியியல் சிகிச்சை (பி.யூ.வி) ஆகியவற்றைப் பயன்படுத்தி பரவலான சிகிச்சையைப் பயன்படுத்தவும் முடியும்.

நீரிழிவு ரூபியோசிஸ்
நீரிழிவு ரூபியோசிஸ் பெரும்பாலும் டைப் 1 நீரிழிவு நோயாளிகளை பாதிக்கிறது. கன்னங்கள் மற்றும் கன்னம், கைகள் மற்றும் கால்களில் தோல் சிவந்துபோகும் தன்மையால் இது வகைப்படுத்தப்படுகிறது. நீரிழிவு நோய் மற்றும் ஹைப்பர் கிளைசீமியா நோயாளிகளுக்கு போதிய கட்டுப்பாடு இல்லாத சிறிய இரத்த நாளங்களுக்கு சேதம் ஏற்படுவது இதன் காரணம்.
நீரிழிவு எரித்மா தன்னைத்தானே விரும்பத்தகாதது, ஆனால் சிறப்பு சிகிச்சை தேவையில்லை. நீங்கள் ஒரு உணவை கடைபிடிக்க வேண்டும் மற்றும் இரத்த சர்க்கரையை குறைக்க வேண்டும். அவளை அகற்ற ஒரே வழி இதுதான்.

விட்டிலிகோ, அல்பினிசம்
வகை 2 நீரிழிவு நோயாளிகளுக்கு ஏற்படும் சிக்கல்களில் ஒன்று விட்டிலிகோ. முக்கிய அறிகுறிகள் தோலில் வெள்ளை புள்ளிகள், அவை தங்களுக்கு தீங்கு விளைவிப்பதில்லை, ஆனால் நோயாளிக்கு ஒரு அழகியல் பிரச்சினையாக மாறும். பெரும்பாலும், அவை பின்புறம், கைகள், முகம் மற்றும் கால்களில் தோன்றும்.
விட்டிலிகோ ஏற்கனவே தோன்றியிருந்தால், துரதிர்ஷ்டவசமாக, அதை அகற்றுவது கடினம். வெள்ளை புள்ளிகள் சூரியனுக்கு மிகவும் உணர்திறன் கொண்டவை, எனவே கிரீம்களுடன் சூரிய ஒளியில் இருந்து அவற்றைப் பாதுகாக்க பரிந்துரைக்கப்படுகிறது. ஒரு சிகிச்சையாக, மூலிகை தயாரிப்புகளுடன் இணைந்து ஒளிக்கதிர் சிகிச்சை, கார்டிகோஸ்டீராய்டு களிம்புகள் பொருத்தமானவை.
விட்டிலிகோவிலிருந்து விடுபடுவதற்கான செயல்முறை ஒரு வருடம் வரை ஆகலாம். இருப்பினும், விரைவில் நீங்கள் சிகிச்சையைத் தொடங்கினால், வெற்றிக்கான வாய்ப்பு அதிகம்.

பூஞ்சை மற்றும் பாக்டீரியா தொற்று
நீரிழிவு நோயுடன் தொடர்புடைய பூஞ்சை மற்றும் பாக்டீரியா தொற்றுகளைப் பெறுவது எளிதானது, ஆனால் குணப்படுத்துவது மிகவும் கடினம். அவை உடலில் கொதிப்பு, "பார்லி", ரோஜாக்கள் அல்லது யோனி பூஞ்சை நகங்கள் வடிவில் தோன்றும். முக்கிய அறிகுறிகள் சிவத்தல், உரித்தல், அரிப்பு, கொப்புளங்கள் மற்றும் பல. பூஞ்சை மற்றும் பாக்டீரியா தொற்றுக்கு பூஞ்சை காளான் மருந்துகள் மற்றும் சரியாக தேர்ந்தெடுக்கப்பட்ட நுண்ணுயிர் எதிர்ப்பிகள் தேவை. தோல் மருத்துவரை அணுகவும் பரிந்துரைக்கப்படுகிறது
நீரிழிவு கால்

நீரிழிவு கால் புண்ணின் எடுத்துக்காட்டு
நீரிழிவு கால் நோய்க்குறி என்பது கடுமையான சிக்கல்களுக்கும் ஊனமுற்றோருக்கும் கூட வழிவகுக்கும் ஒரு நோயாகும். நீரிழிவு கால் புண்கள் பொதுவாக பாதத்தின் கீழ் பகுதியில் purulent-necrotic செயல்முறைகள், புண்கள் மற்றும் ஆஸ்டியோ கார்டிகுலர் புண்கள் வடிவில் ஏற்படுகின்றன. வகை 1 மற்றும் வகை 2 நீரிழிவு நோயாளிகளின் காலில் இது மிகவும் பொதுவானது.
எவ்வாறாயினும், நீரிழிவு நோயில் தோல் நோய்களுக்கு சிகிச்சையளிப்பதற்கான முக்கிய நிபந்தனை மற்றும் கிளைசெமிக் கட்டுப்பாட்டுக்கான பொருத்தமான நிலை HbA1c இன் சரியான அளவை அடைவதாகும்.
தோல் பிரச்சினைகள் ஏற்பட்டால், அவை ஏற்படுவதைத் தடுப்பது அல்லது சிகிச்சையளிப்பதை விட இரத்த சர்க்கரையை பராமரிப்பது நல்லது.