மாத்திரைகள் வடிவில் இன்சுலின்: நன்மைகள் மற்றும் தீமைகள், குறிப்பாக
மருத்துவ பயன்பாட்டிற்கான இன்சுலின் ஏற்பாடுகள் பன்றிகள், கால்நடைகள் மற்றும் மரபணு பொறியியல் ஆகியவற்றின் கணையத்திலிருந்து பெறப்படுகின்றன. நீரிழிவு நோய்க்கு இன்சுலின் முக்கியமாக பரிந்துரைக்கப்படுகிறது. இன்சுலின் தயாரிப்புகளை நிர்வகிக்கும்போது ஏற்படக்கூடிய சிக்கல்களைத் தடுக்க, இன்சுலின் நிர்வாகத்திற்கான அனைத்து விதிகளையும் செவிலியர் நன்கு அறிந்திருக்க வேண்டும், மேலும் அவர்களுடன் நோயாளிகளைப் பழக்கப்படுத்திக்கொள்ளவும்.
கையாளுதலின் முக்கிய கட்டங்கள்:
1. உட்சுரப்பியல் நிபுணர் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக இன்சுலின் ஆரம்ப அளவைத் தேர்ந்தெடுத்து, மருத்துவ படம், இரத்த சர்க்கரை (ஹைப்பர் கிளைசீமியா), சிறுநீர் சர்க்கரை (குளுக்கோசூரியா) ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறார்.
2. உட்சுரப்பியல் நிபுணர் (அட்டவணை எண் 9) உருவாக்கிய உணவின் பின்னணிக்கு எதிராக இன்சுலின் சிகிச்சை மேற்கொள்ளப்பட வேண்டும்.
3. + 2- + 8 + of வெப்பநிலையில் குளிர்சாதன பெட்டியில் இன்சுலின் இருப்புக்களை சேமிக்கவும். இந்த வெப்பநிலை குளிர்சாதன பெட்டி கதவின் நடுத்தர அலமாரியில் பராமரிக்கப்படுகிறது, இது ஒரு பிளாஸ்டிக் திரையால் மூடப்பட்டுள்ளது. மருந்தை முடக்குவது அனுமதிக்கப்படாது.
4. குளிர் இன்சுலின் (குளிர்சாதன பெட்டியிலிருந்து) நிர்வகிக்க முடியாது, எனவே நோயாளி தற்போது பயன்படுத்தும் இன்சுலின் குப்பியை அறை வெப்பநிலையில் (ஆனால் 22 ° C க்கு மேல் அல்ல) இருண்ட இடத்தில் சேமித்து 1 மாதத்திற்கு மேல் இருக்கக்கூடாது.
5. இன்சுலின் வழங்குவதற்கு முன், கரைசலின் நிலையை பார்வைக்கு மதிப்பிடுங்கள். குறுகிய செயல்பாட்டு இன்சுலின் குப்பியை (எளிய இன்சுலின், எஸ்யூ-இன்சுலின், மோனோ-இன்சுலின்) முற்றிலும் வெளிப்படையாக இருக்க வேண்டும். கரைசலில் வெளிப்புற அசுத்தங்கள் இருந்தால், அத்தகைய இன்சுலின் பயன்படுத்த முடியாது. நீடித்த-செயல் இன்சுலின் குப்பியின் அடிப்பகுதியில் ஒரு வெள்ளை வளிமண்டலமும் அதற்கு மேலே ஒரு தெளிவான திரவமும் உள்ளது, இந்த விஷயத்தில், மழைப்பொழிவு இன்சுலின் நிர்வாகத்திற்கு ஒரு முரண்பாடு அல்ல.
6. இன்சுலின் தயாரிப்பில் ஒரு ஒவ்வாமை எதிர்வினையைத் தவிர்ப்பதற்காக, உடலின் தனிப்பட்ட உணர்திறனுக்கான முதல் டோஸுக்கு முன் ஒரு உள் அல்லது ஸ்கார்ஃபிகேஷன் கண்டறியும் சோதனை செய்யப்பட வேண்டும்.
7. இன்சுலின் ஊசி மூலம் இன்சுலின் ஊசி போடுவது நல்லது. இன்சுலின் சிரிஞ்ச் இல்லாதபோது, மருத்துவரால் பரிந்துரைக்கப்பட்ட அளவை மில்லிலிட்டர்களில் கணக்கிட முடியும். உதாரணமாக, மருத்துவர் 28 யூனிட் எளிய இன்சுலின் நோயாளிக்கு பரிந்துரைத்தார். குப்பியில் எத்தனை யுனிட்ஸ் உள்ளன என்பதை கவனமாகப் படியுங்கள், அதாவது 1 மில்லியில் எத்தனை யுனிட்ஸ் இன்சுலின் உள்ளது (1 மில்லியில் 40 யுனிட்ஸ் மற்றும் 80 யுனிட்ஸ் இருக்கலாம்). பாட்டில் கூறுகிறது என்று அவர் கருதுவார்: 1 மில்லி - 40 PIECES இல். 2 மில்லி சிரிஞ்சை எடுத்துக் கொள்ளுங்கள். ஒரு பிரிவின் விலை சமம் (40:10) - 4 PIECES. பிரிவுகளின் எண்ணிக்கையை எண்ணி, 28 யூனிட் இன்சுலின் குறி சந்திக்கிறது - 0.7 மில்லி. எனவே, நீங்கள் இன்சுலின் கரைசலில் 0.7 மில்லி பெற வேண்டும்.
நினைவில்! இன்சுலின் அளவை துல்லியமாக டயல் செய்ய வேண்டும்! இன்சுலின் அதிகப்படியான அளவுடன், இரத்த சர்க்கரையின் குறைவு (இரத்தச் சர்க்கரைக் குறைவு), அதாவது ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலை அல்லது இரத்தச் சர்க்கரைக் குறைவு ஆகியவை ஏற்படலாம். இன்சுலின் போதிய நிர்வாகத்துடன், ஒரு கூர்மையான வளர்சிதை மாற்ற இடையூறு (ஹைப்பர் கிளைசீமியா, குளுக்கோசூரியா), அதாவது நீரிழிவு (ஹைபர்கெட்டோனெமிக்) கோமா ஏற்படலாம்.
8. இன்சுலின் தயாரிப்புகளின் சிகிச்சை விளைவின் காலத்தை கருத்தில் கொள்ளுங்கள். குறுகிய-செயல்பாட்டு இன்சுலின் (எளிய இன்சுலின், எஸ்யூ-இன்சுலின்) 6-8 மணி நேரம், நடுத்தர-செயல்பாட்டு நீடித்த-செயல்படும் இன்சுலின் (இன்சுலின் பி, செமிலன்ட்) - 16-20 மணி நேரம், நீடித்த-செயல்படும் இன்சுலின் (துத்தநாகம்-இன்சுலின் இடைநீக்கம்) - 24-36 மணி.
9. நிலையான-வெளியீட்டு இன்சுலின் தயாரிப்புகளை ஒரே சிரிஞ்சில் குறுகிய-செயல்பாட்டு இன்சுலின் கரைசலுடன் நிர்வகிக்க முடியாது. தேவைப்பட்டால், விரைவான இரத்தச் சர்க்கரைக் குறைவு விளைவுக்கு, ஒரு குறுகிய-செயல்பாட்டு இன்சுலின் தீர்வு மற்றொரு சிரிஞ்சில் நிர்வகிக்கப்பட வேண்டும்.
10. இடைநீக்கத்தை சிரிஞ்சில் நிரப்புவதற்கு முன், ஒரு சீரான கலவை உருவாகும் வரை குப்பியை அசைக்க வேண்டும்.
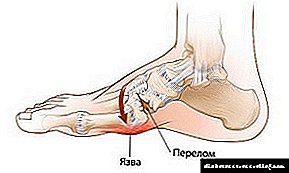
11. நீரிழிவு நோயில் தோல் புண்கள் ஏற்படுவது தொடர்பாக: ஃபுருங்குலோசிஸ், கார்பன்குலோசிஸ், டிராஃபிக் புண்கள் மற்றும் போன்றவை, ஊசி போடும்போது ஒரு செவிலியர் குறிப்பாக கவனமாக அசெப்சிஸ் மற்றும் ஆண்டிசெப்டிக் விதிகளை கடைபிடிக்க வேண்டும்.
நினைவில்! ஆல்கஹால் இன்சுலின் செயல்பாட்டைக் குறைக்கிறது, எனவே சிறிய அளவிலான ஆல்கஹால் கூட இன்சுலின் கரைசலில் சேர அனுமதிக்காதீர்கள், இது ஒரு பெரிய அளவிலான ஆல்கஹால் கொண்டு நோயாளியின் பாட்டில் அல்லது தோலின் கார்க்கை துடைக்கும்போது நிகழ்கிறது.
12. உணவுக்கு 15-20 நிமிடங்களுக்கு முன் இன்சுலின் செலுத்தவும்.
13. உடலின் பின்வரும் இடங்களில் இன்சுலின் தோலடி முறையில் செலுத்தப்படலாம்: அடிவயிற்றின் முழு மேற்பரப்பு, தொடைகளின் முன் மற்றும் வெளிப்புற மேற்பரப்புகள், தோள்பட்டை முதல் முழங்கை மூட்டு வரை கையின் வெளிப்புற மேற்பரப்பு, பிட்டம். உடலின் வெவ்வேறு பகுதிகளிலிருந்து வெவ்வேறு வேகத்தில் இன்சுலின் உறிஞ்சப்படுகிறது என்பதை நினைவில் கொள்ளுங்கள்: அடிவயிற்றின் பகுதிகளிலிருந்து வேகமாகவும், மிக முக்கியமாக, மருந்து உடனடியாக கல்லீரலுக்குள் நுழைகிறது. எனவே, வயிற்றில் இன்சுலின் அறிமுகப்படுத்தப்படுவதால், அதன் செயல் மிகவும் பயனுள்ளதாக இருக்கும். மெதுவாக, தொடையில் இருந்து இன்சுலின் உறிஞ்சப்படுகிறது, மேலும் உடலின் மீதமுள்ள பாகங்கள் ஒரு இடைநிலை நிலையை ஆக்கிரமிக்கின்றன. இன்சுலின் பின்வருமாறு நிர்வகிக்க பரிந்துரைக்கப்படுகிறது: காலையில் - வயிற்றில், மாலை - தொடையில் அல்லது பிட்டத்தில்.
நினைவில்! இன்சுலின் நிர்வாகத்தின் இடம் ஒவ்வொரு முறையும் மாற்றப்பட வேண்டும், ஏனென்றால் ஒரே இடத்தில் மருந்தின் நிலையான நிர்வாகத்துடன், சிக்கல்கள் ஏற்படலாம் - தோலடி திசுக்களின் கொழுப்புச் சிதைவு (லிபோடிஸ்ட்ரோபி), குறைவாக அடிக்கடி - தோலடி அடுக்கின் ஹைபர்டிராபி.
14. இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப வெளிப்பாடுகளில் (நோயாளி உள் கவலை, கூர்மையான பலவீனம், பசியின்மை, கை, கால்கள் நடுங்குதல், அதிகப்படியான வியர்த்தல் போன்றவற்றால் கவலைப்படுகிறார்), செவிலியர் நோயாளிக்கு போதுமான சர்க்கரையுடன் வலுவான தேநீர் அவசரமாக குடிக்க வேண்டும், சாக்லேட் சாப்பிட வேண்டும், வெள்ளை ரொட்டி ஒரு துண்டு. கோமா அதிகரிப்பு (திசைதிருப்பல், குறிப்பிடத்தக்க மோட்டார் உற்சாகம், தசைப்பிடிப்பு, டாக்ரிக்கார்டியா, ஹைபோடென்ஷன்) ஆகியவற்றின் விளைவு மற்றும் உச்சரிக்கப்படும் அறிகுறிகள் இல்லாவிட்டால், 40% குளுக்கோஸ் கரைசலில் 20-40 மில்லி நரம்பு வழியாக உள்ளிடவும் அல்லது குளுக்கோஸ் உட்செலுத்தலை மீண்டும் செய்யவும் மற்றும் பிற மருத்துவரின் அறிவுறுத்தல்கள் பின்பற்றப்பட வேண்டும்.
பொதுவான ஊசி சிகிச்சை
மனித இன்சுலின் ஒரு செயற்கை அனலாக் கடந்த நூற்றாண்டின் இறுதியில் கண்டுபிடிக்கப்பட்டது. பல மேம்பாடுகளைச் சந்தித்த இந்த தயாரிப்பு தற்போது நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிப்பதில் இன்றியமையாத ஒரு அங்கமாகும். இது முதல் மற்றும் இரண்டாவது வகை நோய்களுக்கு பரிந்துரைக்கப்படுகிறது மற்றும் பல வகைகளைக் கொண்டுள்ளது: குறுகிய, நீண்ட மற்றும் நீடித்த செயல்.
சரியான தீர்வின் தேர்வு தனித்தனியாக மேற்கொள்ளப்படுகிறது மற்றும் பல விஷயங்களில் நோயாளியின் வாழ்க்கை முறையைப் பொறுத்தது.
குறுகிய செயல்பாட்டு ஹார்மோன் உணவுக்கு அரை மணி நேரத்திற்கு முன் நிர்வகிக்கப்படுகிறது. இரண்டு செயல்முறைகளும் எப்போதும் ஒரே நேரத்தில் நிகழ்கின்றன என்பது முக்கியம். உணவைத் தவிர்ப்பது அனுமதிக்கப்படாது.
இடைநிலை நேரம் இன்சுலின் பகலில் பயனுள்ளதாக இருக்கும். இது ஒரு இதயமான இதயப்பூர்வமான இரவு உணவிற்கு முன் உடனடியாக அறிமுகப்படுத்தப்படுகிறது. இதையொட்டி, ஒரு நீண்டகால-வெளியீட்டு மருந்து ஒரு நாளுக்கு மேல் வேலை செய்ய முடியும், நிர்வாகத்தின் நேரம் தனித்தனியாக நிறுவப்படுகிறது.
இன்று மருந்தை நிர்வகிக்க, மலட்டு சிரிஞ்ச்கள் பயன்படுத்தப்படுகின்றன, அதே போல் தீர்வின் அளவை நிரல் செய்யும் திறன் கொண்ட தனிப்பட்ட மருந்தகங்களும் பயன்படுத்தப்படுகின்றன. எந்த நேரத்திலும் தேவையான நடைமுறைகளை நீங்கள் செய்யும்படி அவை எப்போதும் உங்களுடன் வைக்கப்பட வேண்டும். மேலும், நோயின் போக்கைக் கண்காணிக்க நோயாளிகளுக்கு எப்போதும் ஒரு தனிப்பட்ட குளுக்கோமீட்டர் இருக்க வேண்டும்.
இன்சுலின் மாத்திரைகளின் தோற்றம்
நீரிழிவு துறையில் ஆராய்ச்சி மற்றும் குளுக்கோஸை செயலாக்கும் ஹார்மோன் இருபதாம் நூற்றாண்டின் முற்பகுதியில், மனித உடலில் இன்சுலின் மற்றும் சர்க்கரைக்கு இடையே ஒரு நேரடி உறவு கண்டுபிடிக்கப்பட்டபோது தொடங்கியது. நீரிழிவு நோயாளிகளால் இப்போது தீவிரமாகப் பயன்படுத்தப்படும் ஊசி, படிப்படியாக உருவாக்கப்பட்டது.
மாத்திரைகள் வடிவில் இன்சுலின் உற்பத்தி பிரச்சினை பல ஆண்டுகளாக உள்ளது. அவர்களிடம் முதலில் கேட்டது டென்மார்க் மற்றும் இஸ்ரேலைச் சேர்ந்த விஞ்ஞானிகள். அவர்கள் டேப்லெட் உற்பத்தித் துறையில் ஆரம்ப வளர்ச்சியைத் தொடங்கினர் மற்றும் அவற்றின் சாத்தியமான பயன்பாட்டினை உறுதிப்படுத்தும் தொடர்ச்சியான சோதனைகளை நடத்தினர். மேலும், கடந்த நூற்றாண்டின் தொண்ணூறுகளில் இருந்து ஆராய்ச்சி இந்தியா மற்றும் ரஷ்யாவின் பிரதிநிதிகளால் செய்யப்பட்டுள்ளது, இதன் முடிவுகள் பெரும்பாலும் டென்மார்க் மற்றும் இஸ்ரேலின் தயாரிப்புகளுக்கு ஒத்தவை.
இன்று, வளர்ந்த மருந்துகள் விலங்குகள் மீது தேவையான சோதனைகளை கடந்து செல்கின்றன. எதிர்காலத்தில் அவர்கள் ஊசிக்கு மாற்றாக வெகுஜன உற்பத்தியை உருவாக்க திட்டமிட்டுள்ளனர்.
மருந்தின் செயல்பாட்டு முறையில் வேறுபாடுகள்
இன்சுலின் என்பது உடலில் கணையத்தை உருவாக்கும் ஒரு புரதம். அதன் குறைபாட்டுடன், குளுக்கோஸ் செல்களை அடையவில்லை, இதன் காரணமாக கிட்டத்தட்ட அனைத்து உள் உறுப்புகளின் வேலையும் சீர்குலைந்து நீரிழிவு நோய் உருவாகிறது.
சாப்பிட்ட உடனேயே இரத்த குளுக்கோஸ் உயர்கிறது. ஆரோக்கியமான உடலில், செறிவு அதிகரிக்கும் நேரத்தில் கணையம் இரத்த நாளங்கள் வழியாக கல்லீரலுக்குள் நுழையும் ஹார்மோனை தீவிரமாக உற்பத்தி செய்யத் தொடங்குகிறது. அவள் அதன் அளவையும் கட்டுப்படுத்துகிறாள். உட்செலுத்தப்படும் போது, இன்சுலின் உடனடியாக இரத்த ஓட்டத்தில் நுழைகிறது, கல்லீரலைத் தவிர்த்து விடுகிறது.
இந்த விஷயத்தில் கல்லீரல் அதன் வேலையில் பங்கேற்கும் என்பதால், மாத்திரைகளில் இன்சுலின் எடுத்துக்கொள்வது மிகவும் பாதுகாப்பானதாக இருக்கும் என்று மருத்துவர்கள் நம்புகிறார்கள், அதாவது சரியான கட்டுப்பாடு சாத்தியமாகும். கூடுதலாக, அவர்களின் உதவியுடன், நீங்கள் தினசரி வலி ஊசி மருந்துகளிலிருந்து விடுபடலாம்.
நன்மைகள் மற்றும் தீமைகள்
ஊசி மருந்துகளுடன் ஒப்பிடும்போது மாத்திரைகளில் இன்சுலின் முக்கிய நன்மைகளில் ஒன்று அதன் பயன்பாட்டின் பாதுகாப்பு. உண்மை என்னவென்றால், உற்பத்தி செய்யப்படும் இயற்கை ஹார்மோன் கல்லீரலை செயலாக்க உதவுகிறது; இது அறிமுகப்படுத்தப்படும்போது, அது செயலாக்கத்தில் பங்கேற்காது. இதன் விளைவாக, நோயின் சிக்கல்கள், இருதய அமைப்பின் தொந்தரவுகள் மற்றும் தந்துகிகளின் பலவீனத்தின் தோற்றம் ஆகியவை ஏற்படலாம்.
உட்கொள்ளும்போது, மருந்து எப்போதும் கல்லீரலுக்குள் நுழைந்து அதன் உதவியுடன் கட்டுப்பாட்டைக் கடக்கிறது. எனவே, ஹார்மோனின் இயற்கையான திட்டத்திற்கு ஒத்த ஒரு அமைப்பு உள்ளது.
கூடுதலாக, டேப்லெட் இன்சுலின் பின்வரும் நன்மைகளைக் கொண்டுள்ளது:
- இது அவர்களுக்குப் பிறகு வலிமிகுந்த நடைமுறைகள், வடுக்கள் மற்றும் காயங்களை நீக்குகிறது,
- அதிக அளவு மலட்டுத்தன்மை தேவையில்லை,
- செயலாக்கத்தின் போது கல்லீரலால் இன்சுலின் அளவைக் கட்டுப்படுத்துவதன் மூலம், அதிகப்படியான ஆபத்து கணிசமாகக் குறைக்கப்படுகிறது,
- மருந்துகளின் விளைவு ஊசி போடுவதை விட நீண்ட காலம் நீடிக்கும்.
எது சிறந்தது, இன்சுலின் அல்லது மாத்திரைகள் என்பதை தீர்மானிக்க, பிந்தையவற்றின் குறைபாடுகளை நீங்கள் அறிந்து கொள்வது அவசியம். இது ஒரு குறிப்பிடத்தக்க கழித்தல் கொண்டிருக்கலாம், இது கணையத்தின் வேலையுடன் தொடர்புடையது. உண்மை என்னவென்றால், உள்ளே மருந்துகளை எடுத்துக் கொள்ளும்போது, உடல் முழு வலிமையுடன் செயல்பட்டு விரைவாகக் குறைந்துவிடும்.
இருப்பினும், தற்போது, இந்த சிக்கலை தீர்க்கும் துறையிலும் முன்னேற்றங்கள் நடந்து வருகின்றன. கூடுதலாக, கணையம் சாப்பிட்ட உடனேயே செயலில் இருக்கும், மற்றும் இரத்த சர்க்கரையை குறைக்க மற்ற மருந்துகளைப் பயன்படுத்தும் போது தொடர்ந்து இல்லை.
இந்த கருவியின் மற்றொரு குறைபாடு அணுக முடியாதது மற்றும் அதிக செலவு ஆகும். இருப்பினும், இப்போது இது ஆராய்ச்சியின் தொடர்ச்சியுடன் தொடர்புடையது மற்றும் எதிர்காலத்தில் அகற்றப்படும்.
முரண்
இந்த வகை மருந்தைப் பயன்படுத்துவதன் முக்கியத்துவம் இருந்தபோதிலும், அவர்களுக்கு சில வரம்புகள் உள்ளன. எனவே, கல்லீரல் மற்றும் இருதய நோயியல், யூரோலிதியாசிஸ் மற்றும் பெப்டிக் அல்சர் நோய்களில் அவை எச்சரிக்கையுடன் பயன்படுத்தப்பட வேண்டும்.
குழந்தைகள் ஏன் மாத்திரைகளில் இன்சுலின் எடுக்கக்கூடாது? இந்த முரண்பாடு அதன் பயன்பாட்டுத் துறையில் ஆய்வுகளின் முடிவுகளின் தரவு பற்றாக்குறையுடன் தொடர்புடையது.
தீர்விலிருந்து மாத்திரைகளுக்கு மாற முடியுமா?
இன்சுலின் மாத்திரைகள் தற்போது வளர்ச்சி மற்றும் சோதனைக்கு உட்பட்டுள்ளதால், துல்லியமான மற்றும் போதுமான ஆராய்ச்சி தரவு இன்னும் கிடைக்கவில்லை. இருப்பினும், கிடைக்கக்கூடிய முடிவுகள் மாத்திரைகள் பயன்படுத்துவது மிகவும் தர்க்கரீதியானது மற்றும் பாதுகாப்பானது என்பதைக் காட்டுகின்றன, ஏனெனில் இது ஊசி போடுவதை விட உடலுக்கு மிகவும் குறைவான தீங்கு விளைவிக்கும்.
மாத்திரைகளை உருவாக்கும் போது, விஞ்ஞானிகள் முன்பு ஹார்மோன் இரத்த ஓட்டத்தில் இறங்குவதற்கான முறைகள் மற்றும் வேகம் தொடர்பான சில சிக்கல்களை எதிர்கொண்டனர், இதனால் பல சோதனைகள் தோல்வியடைந்தன.

ஊசி போலல்லாமல், மாத்திரைகளிலிருந்து வரும் பொருள் மிகவும் மெதுவாக உறிஞ்சப்பட்டது, மேலும் சர்க்கரையின் வீழ்ச்சியின் விளைவாக நீண்ட காலம் நீடிக்கவில்லை. வயிறு, மறுபுறம், புரதத்தை ஒரு சாதாரண அமினோ அமிலமாக உணர்ந்து அதை நிலையான முறையில் ஜீரணிக்கிறது. கூடுதலாக, வயிற்றைத் தவிர்ப்பது, சிறு குடலில் ஹார்மோன் உடைந்து போகக்கூடும்.
ஹார்மோன் இரத்தத்தில் நுழையும் வரை அதன் சரியான வடிவத்தில் இருக்க, விஞ்ஞானிகள் அதன் அளவை அதிகரித்தனர், மேலும் ஷெல் இரைப்பை சாற்றை அழிக்க அனுமதிக்காத பொருட்களால் ஆனது. புதிய டேப்லெட், வயிற்றில் ஏறி, உடைந்து போகவில்லை, அது சிறுகுடலுக்குள் நுழைந்தபோது, அதன் சுவர்களில் சரி செய்யப்பட்ட ஹைட்ரஜலை வெளியிட்டது.
தடுப்பானது குடலில் கரைந்துவிடவில்லை, ஆனால் மருந்து மீது என்சைம்களின் செயல்பாட்டைத் தடுத்தது. இந்த திட்டத்திற்கு நன்றி, மருந்து அழிக்கப்படவில்லை, ஆனால் முற்றிலும் இரத்த ஓட்டத்தில் நுழைந்தது. உடலில் இருந்து அதன் முழுமையான நீக்கம் இயற்கையாகவே நிகழ்ந்தது.
இதனால், மாத்திரைகளில் இன்சுலின் மாற்றாக மாறும்போது, அதைப் பயன்படுத்த வேண்டும். நீங்கள் ஆட்சியைப் பின்பற்றி குளுக்கோஸின் அளவைக் கண்காணித்தால், அதனுடன் சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும்.
இன்சுலின் எந்த வடிவங்களில் இருக்கக்கூடும்?
மூக்கில் ஊடுருவுவதற்கான தீர்வு வடிவில் இன்சுலின் வெளியிடுவதற்கான முன்னர் கருதப்பட்ட விருப்பங்கள். இருப்பினும், சளி சவ்வு வழியாக இரத்தத்தில் பாகத்தை உட்செலுத்துவதில் உள்ள சிரமங்கள் காரணமாக கரைசலில் உள்ள ஹார்மோனின் சரியான அளவை நிறுவ முடியவில்லை என்ற காரணத்தால் வளர்ச்சி மற்றும் சோதனைகள் தோல்வியடைந்தன.
மேலும், விலங்குகள் மீதும், மருந்தின் வாய்வழி நிர்வாகத்துடனும் தீர்வு வடிவில் சோதனைகள் நடத்தப்பட்டன. அதன் உதவியுடன், சோதனை எலிகள் விரைவாக ஹார்மோன் குறைபாட்டிலிருந்து விடுபட்டு, சில நிமிடங்களில் குளுக்கோஸ் அளவை உறுதிப்படுத்தின.
உலகின் பல முன்னேறிய நாடுகள் உண்மையில் ஒரு டேப்லெட் தயாரிப்பை வெளியிட தயாராக உள்ளன. உலகெங்கிலும் உள்ள மருந்து பற்றாக்குறையை அகற்றவும், அதன் சந்தை விலையை குறைக்கவும் வெகுஜன உற்பத்தி உதவும். இதையொட்டி, ரஷ்யாவில் சில மருத்துவ நிறுவனங்கள் ஏற்கனவே இந்த வகை மருந்துகளைப் பயன்படுத்துவதைப் பயிற்சி செய்கின்றன மற்றும் சிகிச்சையில் நேர்மறையான முடிவுகளைக் குறிக்கின்றன.
முடிவுக்கு
இந்த பகுதியில் ஆராய்ச்சி இன்னும் முடிக்கப்படாததால், மாத்திரைகளில் உள்ள இன்சுலின் தற்போது ஒரு பெயரைக் கொண்டிருக்கவில்லை. தற்போது, இது முக்கியமாக ஒரு சோதனை தயாரிப்பாக பயன்படுத்தப்படுகிறது. இருப்பினும், நிலையான மருந்துகளுடன் ஒப்பிடுகையில் அதன் பல நன்மைகள் குறிப்பிடப்பட்டுள்ளன. ஆனால் கருத்தில் கொள்ள வேண்டிய தீமைகளும் உள்ளன. எனவே, மாத்திரைகளில் உள்ள இன்சுலின் அதிக விலையைக் கொண்டுள்ளது, அதைப் பெறுவது இன்னும் மிகவும் கடினம்.
டேப்லெட் வடிவத்தில் இன்சுலின் தோற்றம்
பலவீனமான கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில், நோயாளிகள் தொடர்ந்து இன்சுலின் தயாரிப்புகளை செலுத்த வேண்டிய கட்டாயத்தில் உள்ளனர். போதிய தொகுப்பு காரணமாக, இந்த புரதம் திசுக்களுக்கு குளுக்கோஸை வழங்காது, இதன் விளைவாக கிட்டத்தட்ட அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் செயல்பாடு பாதிக்கப்படுகிறது. சாப்பிட்ட உடனேயே, கிளைகோசைலேட்டிங் பொருட்களின் செறிவு அதிகரிக்கிறது. கணையம் அதிகரித்த உள்ளடக்கத்தின் போது ஆரோக்கியமான உடலில் சுறுசுறுப்பாக வேலை செய்து இன்சுலின் உற்பத்தி செய்யத் தொடங்கினால், நீரிழிவு நோயாளிகளில் இந்த செயல்முறை பாதிக்கப்படுகிறது.
இன்சுலின் சிகிச்சை ஹார்மோன் பற்றாக்குறையை ஈடுசெய்யவும், ஹைப்பர் கிளைசீமியாவைத் தடுக்கவும் நீரிழிவு நோயின் சிக்கல்களை உருவாக்கவும் உதவுகிறது. வகை 1 மற்றும் சில நேரங்களில் வகை 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் முறையான நிர்வாகம் மிக முக்கியமானது. விஞ்ஞான முன்னேற்றங்களுக்கு நன்றி, இப்போது மாத்திரைகள் வடிவில் இன்சுலின் உள்ளது, இது நீரிழிவு நோயாளிகளின் வாழ்க்கையை கணிசமாக எளிதாக்குகிறது மற்றும் தினசரி ஊசி போடுவதைத் தவிர்க்கலாம்.
டேப்லெட் வடிவத்தில் ஹார்மோனை எடுத்துக்கொள்வது ஊசி மூலம் மேற்கொள்ளப்படுவதில்லை என்பதை கவனத்தில் கொள்ள வேண்டும். சிகிச்சையின் போது, மருத்துவர்கள் பெரும்பாலும் குளுக்கோஸைக் குறைக்கும் மருந்துகளை பரிந்துரைக்கின்றனர். இருப்பினும், அவை இன்சுலினிக் என்று கருதப்படுவதில்லை மற்றும் மருந்துகளின் மற்றொரு குழுவைச் சேர்ந்தவை, அவை நோயாளிகளால் புரிந்து கொள்ளப்பட வேண்டும்.
மாத்திரைகளின் விளைவு மற்றும் நன்மை
புதிய மருந்து மீதான பரிசோதனையின் போது, மாத்திரைகளில் இன்சுலின் எடுத்த அனைத்து பங்கேற்பாளர்களும் இந்த வகையான சிகிச்சையின் பல நேர்மறையான அம்சங்களைக் குறிப்பிட்டனர்:
- வலி இல்லாமை
- திரவ தயாரிப்பின் ஊசி இடத்தில் ஊசி, வடுக்கள், வீக்கம், ஹீமாடோமாக்களின் தடயங்களை அகற்றுவது,
- பயன்பாட்டின் பாதுகாப்பு,
- இடம் மற்றும் நேரத்தைப் பொருட்படுத்தாமல், தேவைப்படும்போது இன்சுலின் எடுக்கும் திறன்,
- சேமிப்பகத்தின் எளிமை (டேப்லெட்டுகளை ஒரு பணப்பையை, பை போன்றவற்றில் பாதுகாப்பாக வைக்கலாம்),
- ஊசிக்கான பாகங்கள் எடுத்துச் செல்ல வேண்டிய அவசியம் இல்லாதது.
சிகிச்சையின் டேப்லெட் வடிவத்திற்கு மாறும்போது ஆய்வில் பங்கேற்பாளர்களின் நல்வாழ்வு மோசமடையவில்லை, ஏனெனில் மருந்துகளின் விளைவு ஊசி மருந்துகளை விட நீண்ட காலம் நீடிக்கும்.
இன்சுலின் என்பது சிறுகுடலில் தொகுக்கப்பட்ட ஒரு புரதமாகும். டெவலப்பர்கள் எதிர்கொண்ட மாத்திரைகளின் முக்கிய சிக்கல், அவர்களின் இரைப்பை சாற்றை அழிப்பதாகும். விஞ்ஞானிகள் இந்த உண்மையை கணக்கில் எடுத்துக்கொண்டு, காப்ஸ்யூலில் ஒரு ஷெல்லை உருவாக்கினர், இது வயிற்றால் ஜீரணிக்கப்படாது, ஆனால் நேரடியாக சிறு குடலுக்குச் செல்கிறது, அங்கு அது செயல்படத் தொடங்குகிறது.
குடல் நொதிகளால் இன்சுலின் முன்கூட்டியே கரைவதைத் தடுக்க, மாத்திரைகளில் நொதி தடுப்பான்கள் மற்றும் பாலிசாக்கரைடுகள் உள்ளன. பெக்டின்களுடன் தொடர்புகொண்டு, அவை இன்சுலின் பொருள் குடலின் சுவர்களில் சரி செய்ய அனுமதிக்கின்றன. இந்த தருணம்தான் இன்சுலின் இரத்த ஓட்டத்தில் நுழைந்து தேவையான உறுப்புகளை (எடுத்துக்காட்டாக, கல்லீரல்) மாறாத நிலையில் அடைய அனுமதித்தது.
இன்சுலின் மாத்திரைகளை எடுத்துக் கொள்ளும்போது, அது தேவைப்படும் வடிவத்தில் கல்லீரல் திசுக்களில் நுழைகிறது. ஆரோக்கியமான மனிதர்களைப் போலவே இது இரத்த ஓட்டத்தில் கொண்டு செல்லப்படுகிறது. அதனால்தான் மாத்திரைகள் வடிவில் உள்ள இன்சுலின் ஒரு சிறந்த கண்டுபிடிப்பு, இது ஒரு நபர் ஒரு இனிமையான நோயை இயற்கையான முறையில் போராட உதவுகிறது.
இன்சுலின் ஊசி மறுக்க முடியுமா?
ஒரு கட்டத்தில் உணவு மற்றும் பராமரிப்பு மருந்துகள் குளுக்கோஸைக் குறைப்பதை நிறுத்தக்கூடும் என்று நிபுணர்கள் நம்புகிறார்கள். எனவே, நீங்கள் தொடர்ந்து உங்கள் நிலையை கண்காணித்து குளுக்கோமீட்டரைப் பயன்படுத்த வேண்டும். கணையத்தில் உள்ள பி-செல்கள் இருப்பு, அதன் மொத்தமாக, படிப்படியாகக் குறைந்துவிடுகிறது, இது உடனடியாக கிளைகோசைலேஷன் குறியீடுகளை பாதிக்கிறது. இது கிளைகோஜெமோகுளோபினால் குறிக்கப்படுகிறது, அதன் உயிர்வேதியியல் அளவுருக்கள் நீண்ட காலத்திற்கு (சுமார் மூன்று மாதங்கள்) சராசரி குளுக்கோஸ் மதிப்பை பிரதிபலிக்கின்றன. இந்த காலகட்டத்தில் பயன்படுத்தப்படும் சிகிச்சையின் தரத்தை மதிப்பிடுவதற்கு அனைத்து நீரிழிவு நோயாளிகளும் அவ்வப்போது இத்தகைய சோதனைக்கு உட்படுத்தப்பட வேண்டும்.
சர்க்கரையின் உயர் உயிர்வேதியியல் அளவுருக்கள் மூலம், நோயாளிகளுக்கு இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது. நீங்கள் ஊசி மருந்துகளை மறுக்க முடியும், ஆனால் இது ஹைப்பர் கிளைசீமியா மற்றும் பல்வேறு கடுமையான சிக்கல்களுக்கு வழிவகுக்கும். எனவே, சிகிச்சையின் போது நோயாளிக்கு அதிகபட்ச ஆறுதலை வழங்குவது மிகவும் முக்கியம். முக்கிய பெப்டைட் ஹார்மோனின் டேப்லெட் வடிவங்கள் இதற்கு உதவக்கூடும்.
தற்போது, பெரிய அளவுகளில் டேப்லெட் இன்சுலின் தயாரிக்கப்படவில்லை. மனித உடலில் இத்தகைய மருந்துகளின் விளைவுகள் குறித்து முழுமையான தகவல்கள் இல்லை என்பதால். ஆனால் விலங்குகள் மற்றும் மனிதர்கள் மீது ஏற்கனவே மேற்கொள்ளப்பட்ட சோதனைகளின்படி, ஒரு திரவ மருந்திலிருந்து மாத்திரைகளுக்கு மாறுவது சாத்தியம் என்று நாம் கூறலாம், ஏனெனில் அவை முற்றிலும் பாதிப்பில்லாதவை என்று கருதப்படுகின்றன.
பல்வேறு காரணங்களுக்காக நீரிழிவு நோயை எதிர்ப்பதற்கான இதே போன்ற ஒரு நுட்பம் தோல்வியுற்றது. உதாரணமாக, முன்னர் உருவாக்கிய மருந்துகள் மூக்கில் சொட்ட வேண்டும். ஆனால் சோதனைகளின் முடிவுகளின்படி, நாசி சளி மூலம் இரத்த ஓட்ட அமைப்புக்குள் செயலில் உள்ள கூறுகளை ஊடுருவுவதில் உள்ள சிரமங்கள் காரணமாக நாசி கரைசலில் இன்சுலின் சரியான அளவைக் கணக்கிட முடியாது என்பது தெளிவாகியது.
நோயாளிகளுக்கு சோதனை ரீதியாக நிர்வகிக்கப்பட்ட வாய்வழி நிர்வாகத்தைப் பற்றி நாம் பேசினால், இன்சுலின் ஊசி உடனடியாக செயல்பட்டது, மேலும் நீங்கள் இன்சுலினை மாத்திரைகளுடன் மாற்றினால், நோயாளி மெதுவாக உறிஞ்சப்படுவதில் சிக்கலை எதிர்கொண்டார். அதே நேரத்தில், சர்க்கரை உள்ளடக்கம் படிப்படியாக குறைந்து, தேவைக்கேற்ப இல்லை. டேப்லெட்டுகளில் உள்ள இன்சுலின் டோஸ் பல மடங்கு அதிகரிக்கப்பட்டு சிறப்பு பூச்சுடன் பூசப்பட்டபோது, டேப்லெட் வடிவம் திரவத்தை விட சாதகமானது. விரும்பிய இன்சுலின் அளவை அடைவதற்கு மாத்திரைகளை அதிக அளவில் உறிஞ்ச வேண்டிய அவசியம் மறைந்துவிட்டது, இது சர்க்கரையை குறைக்கும் அனைத்து மருந்துகளிலும் இந்த மருந்துகளின் நிலையை முன்னிலை வகிக்கிறது. நோயாளியின் உடல் அவருக்குத் தேவையான ஹார்மோனின் அளவை சரியாகப் பெறத் தொடங்கியது, மேலும் அதிகப்படியான பிற பதப்படுத்தப்பட்ட தயாரிப்புகளுடன் இயற்கையான முறையில் வெளியேறியது.
எனவே, இதேபோன்ற சிகிச்சையின் முறைக்கு மாறுவது மிகவும் உண்மையானது மற்றும் சாத்தியமானது. முக்கிய விஷயம் என்னவென்றால், சர்க்கரை அளவை தவறாமல் கண்காணிப்பது மற்றும் ஒரு நிபுணரால் கவனிக்கப்பட வேண்டும்.
 மருத்துவ அறிவியல் மருத்துவர், நீரிழிவு நோய் நிறுவனத்தின் தலைவர் - டாட்டியானா யாகோவ்லேவா
மருத்துவ அறிவியல் மருத்துவர், நீரிழிவு நோய் நிறுவனத்தின் தலைவர் - டாட்டியானா யாகோவ்லேவா
நான் பல ஆண்டுகளாக நீரிழிவு நோயைப் படித்து வருகிறேன். பலர் இறக்கும் போது அது பயமாக இருக்கிறது, மேலும் நீரிழிவு காரணமாக இன்னும் முடக்கப்பட்டுள்ளது.
நற்செய்தியைச் சொல்ல நான் விரைந்து செல்கிறேன் - ரஷ்ய மருத்துவ அறிவியல் அகாடமியின் உட்சுரப்பியல் ஆராய்ச்சி மையம் நீரிழிவு நோயை முழுமையாக குணப்படுத்தும் ஒரு மருந்தை உருவாக்க முடிந்தது. இந்த நேரத்தில், இந்த மருந்தின் செயல்திறன் 98% ஐ நெருங்குகிறது.
மற்றொரு நல்ல செய்தி: மருந்துகளின் அதிக செலவை ஈடுசெய்யும் ஒரு சிறப்பு திட்டத்தை சுகாதார அமைச்சகம் பெற்றுள்ளது. ரஷ்யாவில், நீரிழிவு நோயாளிகள் மே 18 வரை (உள்ளடக்கியது) அதைப் பெறலாம் - 147 ரூபிள் மட்டுமே!
மருந்துகளின் பெயர் மற்றும் செலவு
இன்சுலின் மாத்திரைகள், முழுமையாக ஆய்வு செய்யப்பட்டு உற்பத்திக்குத் தயாராக உள்ளன, ஆய்வுகள் இன்னும் முடிவடையாததால், இன்னும் பெயர் இல்லை. இப்போது அவை ஒரு சோதனை மருத்துவ உற்பத்தியாகப் பயன்படுத்தப்படுகின்றன, ஆனால் நிலையான திரவ வடிவத்தை விட அவற்றின் நன்மை ஏற்கனவே குறிப்பிடப்பட்டுள்ளது. குறிப்பிடத்தக்க குறைபாடுகள் உள்ளன - ஒரு சாதாரண நோயாளிக்கு அதிக விலை மற்றும் அணுக முடியாத தன்மை. வெகுஜன உற்பத்தி தொடங்கும் போது, உலகம் முழுவதும் மருந்து பற்றாக்குறை மறைந்து அதன் செலவு குறையும். சில ரஷ்ய மருத்துவ நிறுவனங்கள் ஏற்கனவே அத்தகைய மருந்தைப் பயிற்சி செய்கின்றன மற்றும் நேர்மறையான அம்சங்களைக் குறிப்பிடுகின்றன.
புள்ளிவிவரங்களின்படி, அனைத்து நாடுகளிலும் நீரிழிவு நோய் பெருகி வருகிறது. புதிய மருந்தியல் தொழில்நுட்பங்களின் வளர்ச்சி நீரிழிவு நோயாளிகளுக்கு எதிர்காலத்தில் மிகவும் வசதியாகவும் வலியின்றி சிகிச்சையளிக்க அனுமதிக்கும். மாத்திரைகளில் இன்சுலின் தோற்றம் நோயாளிகளின் நலனுக்காக அதிகபட்சமாக பயன்படுத்தப்பட வேண்டும். நீங்கள் ஒரு உணவைப் பின்பற்றி குளுக்கோஸ் அளவைக் கட்டுப்படுத்தினால், சிகிச்சை வெற்றிகரமான முடிவைக் கொடுக்கும்.
கற்றுக் கொள்ளுங்கள்! சர்க்கரையை கட்டுக்குள் வைத்திருக்க மாத்திரைகள் மற்றும் இன்சுலின் வாழ்நாள் நிர்வாகம் மட்டுமே வழி என்று நீங்கள் நினைக்கிறீர்களா? உண்மை இல்லை! இதைப் பயன்படுத்தத் தொடங்குவதன் மூலம் இதை நீங்களே சரிபார்க்கலாம். மேலும் வாசிக்க >>
இன்சுலின் மாத்திரைகள்: தோற்றம்
மருந்துகளை உருவாக்கும் நிறுவனங்கள் நீண்ட காலமாக நீரிழிவு மருந்தை செலுத்தாமல் செலுத்தக்கூடிய ஒரு புதிய மருந்தைப் பற்றி யோசித்து வருகின்றன.
இன்சுலின் மாத்திரைகளை முதலில் ஆஸ்திரேலிய மற்றும் இஸ்ரேலிய ஆராய்ச்சியாளர்கள் உருவாக்கினர். பரிசோதனையில் பங்கேற்றவர்கள் மாத்திரைகள் ஊசி போடுவதை விட மிகவும் வசதியானவை மற்றும் சிறந்தவை என்பதை உறுதிப்படுத்தினர். இன்சுலின் வாய்வழியாக எடுத்துக்கொள்வது வேகமாகவும் எளிதாகவும் இருக்கும், அதே நேரத்தில் அதன் செயல்திறன் குறையாது.

விலங்குகள் மீது பரிசோதனைகளை மேற்கொண்ட பிறகு, இன்சுலின் மாற்றீட்டை மாத்திரைகள் மற்றும் மக்கள் மத்தியில் சோதிக்க ஆராய்ச்சியாளர்கள் திட்டமிட்டுள்ளனர். அதன் பிறகு, வெகுஜன உற்பத்தி தொடங்கும். இப்போது இந்தியாவும் ரஷ்யாவும் மருந்து உற்பத்திக்கு முற்றிலும் தயாராக உள்ளன.
இன்சுலின் ஒரு டேப்லெட் வடிவத்தை உருவாக்குதல்
இன்சுலின் கணையத்தால் தொகுக்கப்பட்ட ஒரு குறிப்பிட்ட வகை புரதத்தைக் குறிக்கிறது. உடலில் இன்சுலின் பற்றாக்குறையால், குளுக்கோஸ் திசு செல்களை அடைய முடியாது. ஏறக்குறைய அனைத்து மனித உறுப்புகளும் அமைப்புகளும் இதனால் பாதிக்கப்படுகின்றன, மேலும் நோயியல் உருவாகிறது - நீரிழிவு நோய்.
ரஷ்யாவில் ஆராய்ச்சியாளர்கள் 90 களில் இன்சுலின் மாத்திரைகளை உருவாக்கத் தொடங்கினர். ரன்சுலின் இப்போது உற்பத்திக்கு தயாராக உள்ளது. இன்சுலின் மாத்திரைகளின் பெயர்கள் பலருக்கு ஆர்வமாக உள்ளன.
நீரிழிவு நோயில், பல்வேறு வகையான திரவ இன்சுலின் ஊசி மருந்துகளாக கிடைக்கிறது. நீக்கக்கூடிய ஊசிகள் மற்றும் இன்சுலின் சிரிஞ்ச்கள் இருந்தபோதிலும், அவற்றின் பயன்பாடு நோயாளிக்கு சிரமத்தை ஏற்படுத்துகிறது.
கூடுதலாக, சிரமம் மனித உடலுக்குள் மாத்திரைகள் வடிவில் இன்சுலின் செயலாக்கத்தின் பிரத்தியேகங்களில் உள்ளது. ஹார்மோனுக்கு ஒரு புரத அடிப்படை உள்ளது, அதாவது வயிறு அதை சாதாரண உணவாக எடுத்துக்கொள்கிறது, இதன் காரணமாக அமினோ அமிலங்களுக்கு சிதைவு ஏற்படுகிறது மற்றும் இந்த நோக்கத்திற்காக குறிப்பிட்ட நொதிகளை ஒதுக்குகிறது.
முதலாவதாக, விஞ்ஞானிகள் இன்சுலின் நொதிகளிலிருந்து பாதுகாக்க வேண்டியிருந்தது, அது இரத்தத்தில் முழுவதுமாக நுழைகிறது, மிகச்சிறிய துகள்களுக்கு சிதைவடையாது. இரைப்பை சூழலுடன் இன்சுலின் தொடர்பு எதுவும் இருக்கக்கூடாது மற்றும் அதன் அசல் வடிவத்தில் சிறுகுடலுக்குள் வரக்கூடாது. எனவே, பொருள் நொதிகளிலிருந்து பாதுகாக்கும் சவ்வுடன் பூசப்பட வேண்டும். ஷெல் அதிவேகத்துடன் குடலிலும் கரைக்க வேண்டும்.
ரஷ்ய விஞ்ஞானிகள் தடுப்பான மூலக்கூறுகளுக்கும் பாலிமர் ஹைட்ரஜலுக்கும் இடையிலான உறவை உருவாக்கியுள்ளனர். கூடுதலாக, சிறுகுடலில் உள்ள பொருளை உறிஞ்சுவதை மேம்படுத்த ஹைட்ரஜலில் பாலிசாக்கரைடுகள் சேர்க்கப்பட்டன.

பெக்டின்கள் சிறுகுடலில் அமைந்துள்ளன. பாலிசாக்கரைடுகள் தொடர்பாக கூறுகளை உறிஞ்சுவதைத் தூண்டுவதற்கு அவை பொறுப்பு. அவற்றுடன், ஹைட்ரஜலுக்கும் இன்சுலின் அறிமுகப்படுத்தப்பட்டது. இந்த பொருட்களுக்கு ஒருவருக்கொருவர் தொடர்பு இல்லை. மேலே இருந்து இணைப்பு பூசப்பட்டுள்ளது, இதன் நோக்கம் இரைப்பை அமில சூழலில் கரைவதைத் தடுப்பதாகும்.
மனித வயிற்றில் ஒருமுறை, இன்சுலின் கொண்ட ஹைட்ரஜல் வெளியிடப்பட்டது. பாலிசாக்கரைடுகள் பெக்டின்களுடன் பிணைக்கத் தொடங்கின, அதே நேரத்தில் குடல் சுவர்களில் ஹைட்ரஜல் சரி செய்யப்பட்டது.
தடுப்பான் குடலில் கரைந்துவிடவில்லை. ஆரம்ப முறிவு மற்றும் அமிலத்தின் விளைவுகளிலிருந்து இன்சுலினை அவர் முழுமையாகப் பாதுகாத்தார். எனவே, தேவையான முடிவு அடையப்பட்டது, அதாவது, ஆரம்ப நிலையில் உள்ள இன்சுலின் மனித இரத்தத்தில் முழுமையாக நுழைந்தது. அதன் உள்ளார்ந்த பாதுகாப்பு செயல்பாட்டைக் கொண்ட பாலிமர், சிதைவு தயாரிப்புகளுடன் சேர்ந்து உடலில் இருந்து வெளியேற்றப்பட்டது.
செறிவு அதிகரிக்க வேண்டியது அவசியம் என்பது தெளிவாகியது, எனவே இப்போது நீரிழிவு மாத்திரையில் நான்கு மடங்கு அதிக இன்சுலின் உள்ளது. அத்தகைய மருந்தின் விளைவாக, ஊசி போடுவதை விட சர்க்கரை இன்னும் குறைகிறது. மேலும், செரிமானத்தின் தரத்தை குறைப்பது மற்றும் அதிக அளவு இன்சுலின் எடுத்துக்கொள்வது என்ற கேள்விக்கு தீர்வு காணப்படவில்லை.
ஆகையால், உடல் அவருக்குத் தேவையான இன்சுலின் அளவைப் பெறத் தொடங்கியது. எல்லா பொருட்களும் இயற்கையான முறையில் மற்ற பொருட்களுடன் அகற்றப்பட்டன.
இன்சுலின் மாத்திரைகள் மதிப்புரைகள் ஏதேனும் உள்ளதா?
கூடுதல் தகவல் மற்றும் பயன்பாட்டு மதிப்புரைகள்
ஊசி மருந்துகளுக்கு பதிலாக இன்சுலின் பயன்பாட்டை மாத்திரைகள் வடிவில் தேர்வு செய்யலாம், மேலும் இந்த வகை மருந்து சில காலம் நியாயப்படுத்தப்படும். ஆனால் டாக்டர்களின் மதிப்புரைகள் மாத்திரைகள் ஒரு கட்டத்தில் இரத்த சர்க்கரையை குறைப்பதை நிறுத்தக்கூடும் என்று கூறுகின்றன. அதனால்தான் வீட்டில் குளுக்கோஸ் மீட்டரைப் பயன்படுத்துவது முக்கியம்.
காலப்போக்கில், கணைய பீட்டா உயிரணுக்களின் இருப்பு குறைகிறது, இது உடனடியாக இரத்த சர்க்கரையை பாதிக்கிறது. குறிப்பாக, கிளைகேட்டட் ஹீமோகுளோபின் இதற்கு சாட்சியமளிக்கிறது, இது மூன்று மாதங்களுக்கு இரத்தத்தில் சர்க்கரையின் சராசரி அளவை பிரதிபலிக்கிறது. அனைத்து நீரிழிவு நோயாளிகளுக்கும் வழக்கமான இன்சுலின் சோதனைகள் மற்றும் சோதனைகள் தேவை.
ஏற்றுக்கொள்ளக்கூடிய மதிப்புகள் அதிகமாக இருந்தால், இன்சுலின் மருந்து பெறுவது பற்றி நீங்கள் சிந்திக்க வேண்டும். ரஷ்யாவில், டைப் 2 நீரிழிவு நோயாளிகளில் சுமார் 23% பேர் இன்சுலின் பெறுகிறார்கள் - உயர் இரத்த சர்க்கரை மற்றும் கிளைகேட்டட் ஹீமோகுளோபின் நோயாளிகள், இது 10% அல்லது அதற்கு மேற்பட்டதாக தொடங்குகிறது.

இந்த சிகிச்சை, பலரின் கூற்றுப்படி, இன்சுலின் ஊசிக்கு வாழ்நாள் முழுவதும் அடிமையாகும். நிச்சயமாக, நீங்கள் இன்சுலின் மறுக்க முடியும், ஆனால் இது அதிக அளவு சர்க்கரை மற்றும் பல்வேறு சிக்கல்களின் தோற்றத்திற்கு திரும்ப அச்சுறுத்துகிறது.
சரியான இன்சுலின் சிகிச்சையால், நோயாளி கடினமாகவும் சுறுசுறுப்பாகவும் இருக்க முடியும்.
வகை 2 நீரிழிவு நோயின் அறிகுறிகள் மற்றும் சிகிச்சை
ஒரு நபர் இரண்டாவது வகை நீரிழிவு நோயை உருவாக்கினால், அறிகுறிகளும் சிகிச்சையும் முதல் வகையின் அறிகுறிகள் மற்றும் சிகிச்சையைப் போலவே பல வழிகளில் உள்ளன. பெரும்பாலும் முதல் அறிகுறிகளின் ஆரம்பம் சில மாதங்கள் அல்லது ஆண்டுகளுக்குப் பிறகுதான் (மறைந்திருக்கும் நோய்) காணப்படுகிறது.
வகை 2 நீரிழிவு நோயின் வளர்ச்சியின் போது, ஒரு நபருக்கு பின்வரும் அறிகுறிகள் உள்ளன:
- தீவிர தாகம் மற்றும் தேவையிலிருந்து வெளியேற தொடர்ச்சியான ஆசை,
- தலைச்சுற்றல், எரிச்சல், சோர்வு,
- நோயின் வளர்ச்சியைத் தூண்டும் பார்வைக் குறைபாடு - நீரிழிவு ரெட்டினோபதி,
- பசி, அதிக அளவு உணவு உட்கொண்டாலும்,
- வாய்வழி குழி உலர்த்துதல்,
- தசை வெகுஜன குறைப்பு,
- தடிப்புகள் மற்றும் தோலின் அரிப்பு.
நோயியல் நீண்ட நேரம் தொடர்ந்தால், அறிகுறிகள் மோசமடையக்கூடும். நீரிழிவு நோயின் அறிகுறிகளான நோயாளிகள், அதாவது வீக்கம் மற்றும் கீழ் முனைகளில் வலி, ஈஸ்ட் தொற்று, நீடித்த காயம் குணப்படுத்துதல், மற்றும் கை மற்றும் கால்களில் உணர்வின்மை போன்றவற்றைப் பற்றி புகார் செய்யலாம். வகை 2 நீரிழிவு நோயின் அறிகுறிகளும் சிகிச்சையும் ஒன்றோடொன்று தொடர்புடையவை.
மருந்து சிகிச்சை நடத்துதல்
இரண்டாவது வகை நீரிழிவு நோயால், பெரும்பாலான மக்கள் என்ன மருந்துகள் எடுக்க வேண்டும் என்பதில் ஆர்வமாக உள்ளனர். ஒரு நிபுணர் எழுதலாம்:
- இன்சுலின் உற்பத்தியை அதிகரிக்கும் மருந்துகள் கிளிபிசிட், நோவோனார்ம், டோல்பூட்டமைடு, அமரில் மற்றும் டயாபெட்டான். பெரும்பாலும் முதிர்ந்த மற்றும் இளம் நோயாளிகள் பொதுவாக இந்த நிதியை பொறுத்துக்கொள்கிறார்கள், இருப்பினும், வயதானவர்களின் மதிப்புரைகள் முற்றிலும் நேர்மறையானவை அல்ல. இந்த தொடரிலிருந்து ஒரு மருந்து சில சந்தர்ப்பங்களில் அட்ரீனல் சுரப்பி கோளாறுகள் மற்றும் ஒவ்வாமைகளை ஏற்படுத்தும்.
- குடலில் குளுக்கோஸ் உறிஞ்சுதலைக் குறைக்கும் மருந்து. இந்த தொடரில் உள்ள நிதிகளின் ஒவ்வொரு டேப்லெட்டிலும் மெட்ஃபோர்மின் ஒரு செயலில் உள்ள பொருளாக உள்ளது. இதில் டயாஃபோர்மின், ஃபார்மின் ப்லிவா, இன்சுஃபோர், கிளிஃபோர்மின் ஆகியவை அடங்கும். மருந்துகளின் விளைவு இன்சுலினுக்கு திசு உணர்திறனை அதிகரிப்பதையும் கல்லீரலில் சர்க்கரை தொகுப்பை உறுதிப்படுத்துவதையும் நோக்கமாகக் கொண்டுள்ளது.
- கிளைகோசிடேஸ் தடுப்பான்கள், இதில் "அகார்போஸ்" அடங்கும். இந்த கருவி சிக்கலான கார்போஹைட்ரேட்டுகளை குளுக்கோஸாக உடைக்க உதவும் என்சைம்களில் செயல்படுகிறது, அவற்றைத் தடுக்கிறது. இதன் விளைவாக குளுக்கோஸ் உறிஞ்சுதல் செயல்முறைகள் குறைகின்றன.
- "ஃபெனோஃபைப்ரேட்" என்பது பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைக் குறைக்க ஆல்பா ஏற்பிகளை செயல்படுத்துகிறது. இந்த மருந்து இரத்த நாளங்களை வலுப்படுத்துகிறது, இரத்த ஓட்டத்தை மேம்படுத்துகிறது மற்றும் நெஃப்ரோபதி மற்றும் ரெட்டினோபதி போன்ற ஆபத்தான சிக்கல்கள் ஏற்படுவதைத் தடுக்கிறது. பயன்பாட்டிற்கான வழிமுறைகளால் இது உறுதிப்படுத்தப்படுகிறது.

நோயாளிகளுக்கு சிகிச்சையில் இன்சுலின் மாத்திரைகள் விரைவில் தீவிரமாக பயன்படுத்தப்படும். இருப்பினும், அத்தகைய மருந்துகளைப் பயன்படுத்துவதன் செயல்திறன் காலப்போக்கில் குறைகிறது. எனவே, கலந்துகொண்ட மருத்துவர் நோயாளிக்கு இன்சுலின் சிகிச்சையை பரிந்துரைக்கலாம்.
இரண்டாவது வகை நீரிழிவு பல்வேறு சிக்கல்களுக்கு வழிவகுக்கும், எனவே, இரத்தத்தில் சர்க்கரையின் செறிவை ஈடுசெய்ய இன்சுலின் பரிந்துரைக்கப்படுகிறது.
இலவச மருந்துகள்
நீரிழிவு நோயைத் தடுப்பதற்கும் சிகிச்சையளிப்பதற்கும் தேவையான அனைத்து மருந்துகளும் இலவசமாக வழங்கப்படாது என்பதை புரிந்து கொள்ள வேண்டும். இத்தகைய மருந்துகள் ஒரு சிறப்பு பட்டியலில் சேர்க்கப்பட்டுள்ளன, அவை சுகாதார அமைச்சினால் உருவாக்கப்பட்டு அங்கீகரிக்கப்படுகின்றன. இந்த பட்டியலில் அத்தியாவசிய நீரிழிவு நோயாளிகளுக்கு இலவச மருந்துகள் உள்ளன. ஒரு நபருக்கு பட்டியலில் இல்லாத ஒரு குறிப்பிட்ட கருவி தேவைப்பட்டால், அவர் உதவிக்கு மருத்துவ ஆணையத்தை தொடர்பு கொள்ளலாம். ஒருவேளை அவர்கள் ஒரு தனிப்பட்ட வழக்கைக் கருத்தில் கொண்டு, இலவசமாக அல்லது குறிப்பிடத்தக்க தள்ளுபடியில் மருந்து வழங்க முடிவு செய்வார்கள்.
அரசு என்ன வழங்குகிறது
இயலாமை மற்றும் உட்சுரப்பியல் நிபுணரிடம் பதிவு பெற்றவுடன், நோயாளிக்கு இன்சுலின் இலவசமாகப் பெற உரிமை உண்டு. சில பிராந்தியங்களில், மாநில பட்ஜெட்டில் பணம் இல்லாததால், இந்த சர்க்கரையை குறைக்கும் மருந்தைப் பெறுவீர்கள் என்று எதிர்பார்க்க முடியாது. இருப்பினும், சில நேரங்களில் இன்சுலின் பெரிய அளவில் இறக்குமதி செய்யப்படுகிறது, அதைப் பெற நீங்கள் வரிசையில் நிற்கலாம்.
சில நோயாளிகள் இன்சுலின் ஊசி போடுவதை மறுக்கிறார்கள், எதிர்காலத்தில் அவர்கள் அதை முழுமையாக நம்பியிருப்பார்கள் என்று கவனத்தில் கொள்ள வேண்டும்.ஆனால் இன்சுலின் ஒரு தவிர்க்க முடியாத மருந்து, குறிப்பாக முதல் வகை நீரிழிவு நோயால், இது சர்க்கரை அளவை இயல்பாக்குகிறது மற்றும் சிக்கல்கள் ஏற்படுவதைத் தடுக்கிறது.
வகை 2 நீரிழிவு நோயில், நோயாளியின் இரத்த குளுக்கோஸை இயல்பாக்குவதற்கு பல்வேறு மருந்துகள் இலவச மருந்துகளில் அடங்கும். முதல் வகை கொண்ட மாத்திரைகள் உதவாது, ஆனால் கணையம் இன்னும் இன்சுலினை அதன் சொந்தமாக உற்பத்தி செய்தால் இரண்டாவது வகை நோயியலுடன் அவை மிகவும் பயனுள்ளதாக இருக்கும்.

இன்சுலின் பேனாக்கள் அல்லது சிரிஞ்ச்களையும் வழங்கலாம். ஒரு நோய்க்கு ஊசி போட, நீங்கள் சிறப்பு சிரிஞ்ச் பேனாக்களை (மிகவும் வசதியான மற்றும் நடைமுறை) அல்லது சிரிஞ்ச்களைப் பயன்படுத்த வேண்டும். சட்டத்தின்படி, ஊசி கொண்ட சிரிஞ்ச்கள் மற்றும் சிரிஞ்ச்களை இலவசமாகப் பெற ஒரு நபருக்கு உரிமை உண்டு.
நோயைக் கண்டறிவதற்கான நிதியை வழங்க அரசு தயாராக உள்ளது. சோதனை கீற்றுகள் மற்றும் இரத்த குளுக்கோஸ் மீட்டர் ஆகியவை இதில் அடங்கும். இந்த அளவிடும் சாதனங்களின் உதவியுடன், ஒரு நபர் சர்க்கரை அளவைக் கட்டுப்படுத்துகிறார். நோயாளி தினசரி சோதனைகளை நடத்தும் நோக்கத்திற்காக சாதனங்கள் வழங்கப்படுகின்றன.
இரண்டாவது வகை நீரிழிவு நோயாளிகளுக்கு, முதல் வகைக்கு அதே மருந்துகள் வழங்கப்படுகின்றன. நீங்கள் மருந்துகளை இலவசமாக வழங்க மறுத்தால், இதற்குப் பொறுப்பான அதிகாரிகளைத் தொடர்புகொண்டு சட்டம் மற்றும் நீதிக்கு இணங்க வேண்டும்.

குழந்தைகளுக்கு இன்சுலின்
குழந்தைகள் மற்றும் இளம்பருவத்தில் நீரிழிவு சிகிச்சையில், அல்ட்ராஷார்ட் இன்சுலின் - நோவோராபிட் மற்றும் ஹுமலாக் - ஒரு சிறப்பு இடத்தைப் பிடித்துள்ளன.
சருமத்தின் கீழ் அறிமுகப்படுத்தப்படும்போது, இந்த மருந்துகள் விரைவான ஊட்டச்சத்து மற்றும் செல்வாக்கின் உச்சநிலையைக் கொண்டுள்ளன, இது ஊட்டச்சத்துக்கு பிந்தைய ஹைப்பர் கிளைசீமியாவின் அளவிற்கு இணையாக உள்ளது, இது ஒரு குறுகிய காலமாகும், இது சாப்பிடுவதற்கு முன்பு உடனடியாக இந்த நிதிகளில் நுழைய உங்களை அனுமதிக்கிறது, விரும்பினால் அடிக்கடி சிற்றுண்டியைத் தவிர்க்கிறது.
இன்சுலின் சிகிச்சை துறையில் சமீபத்திய சாதனை லாண்டஸ் இன்சுலின் மருத்துவ நடைமுறையில் அறிமுகப்படுத்தப்பட்டது. இது 24 மணிநேர நடவடிக்கை கொண்ட மனித இன்சுலின் முதல் உச்சமற்ற அனலாக் ஆகும்.
"டிடெமிர்" என்பது ஒரு நீண்டகால விளைவைக் கொண்ட ஒரு உச்சமற்ற அனலாக் ஆகும், அதன் நீடித்த விளைவு 29 வது இடத்தில் பி-சங்கிலி கொழுப்பு அமிலங்களின் பதினான்கு எச்சங்களின் சங்கிலியை இணைப்பதன் மூலம் அடையப்படுகிறது. மருந்து ஒரு நாளைக்கு இரண்டு முறை நிர்வகிக்கப்படுகிறது.
குழந்தைகளுக்கான இன்சுலின் மாத்திரைகள் இதுவரை விற்பனைக்கு இல்லை.
இந்த சேர்க்கை மருந்துகளில் குறுகிய-நடிப்பு மற்றும் நடுத்தர கால இன்சுலின் ஆகியவை வெவ்வேறு விகிதாச்சாரங்களில் அடங்கும் - 50 முதல் 50 அல்லது 90 முதல் 10 வரை. அவை மிகவும் வசதியானதாகக் கருதப்படுகின்றன, ஏனெனில் அவற்றின் பயன்பாடு ஊசி மருந்துகளின் எண்ணிக்கையைக் குறைக்க உதவுகிறது. கிளைசீமியாவின் மதிப்புகளைப் பொறுத்து ஒரு நோயாளிக்கு குறுகிய இன்சுலின் அளவை மாற்ற வேண்டிய அவசியம் இருப்பதால் குழந்தை மருத்துவத்தில் அவை பரவலாகப் பயன்படுத்தப்படுவதில்லை. நிலையான நீரிழிவு நோயுடன் (குறிப்பாக ஆரம்ப ஆண்டுகளில்), கலப்பு இன்சுலின் மூலம் நல்ல இழப்பீடு அடையப்படுகிறது.
ஒரு மருந்தகத்தில் இன்சுலின் 350 முதல் 8000 ரூபிள் வரை செலவாகும். உற்பத்தியாளர் மற்றும் அளவைப் பொறுத்து.