நீரிழிவு நோய்க்கான ஆன்டிபாடிகள்: ஒரு கண்டறியும் பகுப்பாய்வு

நீரிழிவு நோய் மற்றும் பீட்டா செல்களுக்கான ஆன்டிபாடிகள் ஒரு குறிப்பிட்ட உறவைக் கொண்டுள்ளன, எனவே நீங்கள் ஒரு நோயை சந்தேகித்தால், மருத்துவர் இந்த ஆய்வுகளை பரிந்துரைக்கலாம்.
உள் இன்சுலினுக்கு எதிராக மனித உடல் உருவாக்கும் ஆட்டோஎன்டிபாடிகளைப் பற்றி பேசுகிறோம். டைப் 1 நீரிழிவு நோய்க்கான தகவல் மற்றும் துல்லியமான ஆய்வு இன்சுலின் ஆன்டிபாடிகள்.
சர்க்கரை வகை வகைகளுக்கான நோயறிதல் நடைமுறைகள் ஒரு முன்கணிப்பு செய்வதிலும் பயனுள்ள சிகிச்சை முறையை உருவாக்குவதிலும் முக்கியம்.
ஆன்டிபாடிகளைப் பயன்படுத்தி நீரிழிவு வகையைக் கண்டறிதல்
வகை 1 இன் நோயியலில், கணையத்தின் பொருட்களுக்கான ஆன்டிபாடிகள் உற்பத்தி செய்யப்படுகின்றன, இது வகை 2 நோய்க்கு பொருந்தாது. வகை 1 நீரிழிவு நோயில், இன்சுலின் ஆட்டோஆன்டிஜெனின் பாத்திரத்தை வகிக்கிறது. கணையத்திற்கு இந்த பொருள் கண்டிப்பாக குறிப்பிட்டது.
இந்த வியாதியுடன் இருக்கும் மீதமுள்ள ஆட்டோஆன்டிஜென்களிலிருந்து இன்சுலின் வேறுபட்டது. வகை 1 நீரிழிவு நோயின் சுரப்பி செயலிழப்பின் மிகவும் குறிப்பிட்ட குறிப்பானது இன்சுலின் ஆன்டிபாடிகளில் சாதகமான விளைவாகும்.
இரத்தத்தில் இந்த நோயுடன் பீட்டா செல்கள் தொடர்பான பிற உடல்கள் உள்ளன, எடுத்துக்காட்டாக, குளுட்டமேட் டெகார்பாக்சிலேஸுக்கு ஆன்டிபாடிகள். சில அம்சங்கள் உள்ளன:
- 70% மக்களுக்கு மூன்று அல்லது அதற்கு மேற்பட்ட ஆன்டிபாடிகள் உள்ளன,
- 10% க்கும் குறைவானவர்கள் ஒரு இனத்தைக் கொண்டுள்ளனர்
- 2-4% நோயாளிகளில் ஆன்டிபாடிகள் இல்லை.
நீரிழிவு நோயில் உள்ள ஹார்மோனுக்கு ஆன்டிபாடிகள் நோய் உருவாவதற்கான காரணியாக கருதப்படவில்லை. அவை கணைய உயிரணு கட்டமைப்புகளின் அழிவை மட்டுமே காட்டுகின்றன. நீரிழிவு குழந்தைகளில் இன்சுலின் ஆன்டிபாடிகள் முதிர்வயதை விட அதிகம்.
பெரும்பாலும் முதல் வகை வியாதி உள்ள நீரிழிவு குழந்தைகளில், இன்சுலின் ஆன்டிபாடிகள் முதலில் மற்றும் பெரிய அளவில் தோன்றும். இந்த அம்சம் மூன்று வயதுக்குட்பட்ட குழந்தைகளின் சிறப்பியல்பு. டைப் 1 குழந்தை பருவ நீரிழிவு நோயை நிர்ணயிப்பதற்கான ஆன்டிபாடி சோதனை இப்போது மிக முக்கியமான சோதனையாக கருதப்படுகிறது.
அதிகபட்ச தகவல்களைப் பெறுவதற்கு, அத்தகைய ஆய்வை மட்டுமல்லாமல், நோயியலின் சிறப்பியல்புடைய பிற ஆட்டோஆன்டிபாடிகளின் இருப்பைப் படிப்பதும் அவசியம்.
ஒரு நபருக்கு ஹைப்பர் கிளைசீமியாவின் வெளிப்பாடுகள் இருந்தால் ஆய்வு மேற்கொள்ளப்பட வேண்டும்:
- அதிகரித்த சிறுநீர்
- கடுமையான தாகம் மற்றும் அதிக பசி,
- விரைவான எடை இழப்பு
- பார்வைக் கூர்மை குறைகிறது,
- கால் உணர்திறன் குறைந்தது.
இன்சுலின் ஆன்டிபாடிகள்
உங்கள் சர்க்கரையைக் குறிக்கவும் அல்லது பரிந்துரைகளுக்கு பாலினத்தைத் தேர்ந்தெடுக்கவும் தேடல் கிடைக்கவில்லை தேடல் கிடைக்கவில்லை தேடல் கிடைக்கவில்லை
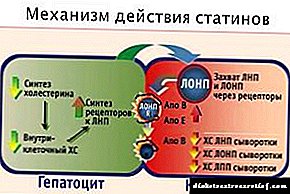
இன்சுலின் ஆன்டிபாடிகள் குறித்த ஒரு ஆய்வு பீட்டா செல்கள் சேதமடைவதை நிரூபிக்கிறது, இது ஒரு பரம்பரை முன்கணிப்பு மூலம் விளக்கப்படுகிறது. வெளி மற்றும் உள் இன்சுலின் ஆன்டிபாடிகள் உள்ளன.
வெளிப்புற பொருளின் ஆன்டிபாடிகள் அத்தகைய இன்சுலின் ஒவ்வாமை மற்றும் இன்சுலின் எதிர்ப்பின் தோற்றத்தைக் குறிக்கின்றன. இளம் வயதிலேயே இன்சுலின் சிகிச்சையை பரிந்துரைக்கும் சாத்தியக்கூறுகள், அதே போல் நீரிழிவு நோய் வருவதற்கான வாய்ப்புகள் உள்ளவர்களுக்கு சிகிச்சையளிப்பதில் ஒரு ஆய்வு பயன்படுத்தப்படுகிறது.
குளுட்டமேட் டெகார்பாக்சிலேஸ் ஆன்டிபாடிகள் (ஜிஏடி)
மருத்துவ படம் உச்சரிக்கப்படாதபோது நோய் 2 வகைக்கு ஒத்ததாக இருக்கும்போது நீரிழிவு நோயைக் கண்டறிய GAD க்கான ஆன்டிபாடிகள் குறித்த ஆய்வு பயன்படுத்தப்படுகிறது. GAD க்கான ஆன்டிபாடிகள் இன்சுலின் அல்லாத நபர்களில் தீர்மானிக்கப்பட்டால், இது நோயை இன்சுலின் சார்ந்த வடிவமாக மாற்றுவதைக் குறிக்கிறது.
GAD க்கான ஆன்டிபாடிகள் நோய் தொடங்குவதற்கு பல ஆண்டுகளுக்கு முன்பே தோன்றும். இது சுரப்பியின் பீட்டா செல்களை அழிக்கும் ஒரு ஆட்டோ இம்யூன் செயல்முறையைக் குறிக்கிறது. நீரிழிவு நோயைத் தவிர, அத்தகைய ஆன்டிபாடிகள் முதலில் பேசலாம்:
- லூபஸ் எரித்மாடோசஸ்,
- முடக்கு வாதம்.
அதிகபட்ச அளவு 1.0 U / ml ஒரு சாதாரண குறிகாட்டியாக அங்கீகரிக்கப்பட்டுள்ளது. இத்தகைய ஆன்டிபாடிகளின் அதிக அளவு வகை 1 நீரிழிவு நோயைக் குறிக்கும், மேலும் தன்னுடல் தாக்க செயல்முறைகளை வளர்ப்பதன் அபாயங்களைப் பற்றி பேசலாம்.
இது உங்கள் சொந்த இன்சுலின் சுரப்புக்கான ஒரு குறிகாட்டியாகும். இது கணைய பீட்டா கலங்களின் செயல்பாட்டைக் காட்டுகிறது. இந்த ஆய்வு வெளிப்புற இன்சுலின் ஊசி மற்றும் இன்சுலினுக்கு இருக்கும் ஆன்டிபாடிகளுடன் கூட தகவல்களை வழங்குகிறது.
முதல் வகை வியாதியுடன் நீரிழிவு நோயாளிகளின் ஆய்வில் இது மிகவும் முக்கியமானது. அத்தகைய பகுப்பாய்வு இன்சுலின் சிகிச்சை முறையின் சரியான தன்மையை மதிப்பிடுவதற்கான வாய்ப்பை வழங்குகிறது. போதுமான இன்சுலின் இல்லை என்றால், சி-பெப்டைட் குறைக்கப்படும்.
அத்தகைய சந்தர்ப்பங்களில் ஒரு ஆய்வு பரிந்துரைக்கப்படுகிறது:
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோயைப் பிரிக்க வேண்டியது அவசியம் என்றால்,
- இன்சுலின் சிகிச்சையின் செயல்திறனை மதிப்பீடு செய்ய,
- நீங்கள் இன்சுலின் சந்தேகித்தால்
- கல்லீரல் நோயியல் மூலம் உடலின் நிலையைக் கட்டுப்படுத்த.
சி-பெப்டைட்டின் பெரிய அளவு பின்வருமாறு:
- இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய்,
- சிறுநீரக செயலிழப்பு
- கருத்தடை போன்ற ஹார்மோன்களின் பயன்பாடு,
- இன்சுலின் புற்று,
- உயிரணுக்களின் ஹைபர்டிராபி.
சி-பெப்டைட்டின் குறைக்கப்பட்ட அளவு இன்சுலின் சார்ந்த நீரிழிவு நோயைக் குறிக்கிறது, மேலும்:
- ஹைப்போகிளைசிமியா
- மன அழுத்த நிலைமைகள்.
இன்சுலின் இரத்த பரிசோதனை
ஒரு வகை நீரிழிவு நோயைக் கண்டறிய இது ஒரு முக்கியமான சோதனை.
முதல் வகையின் நோயியலுடன், இரத்தத்தில் இன்சுலின் உள்ளடக்கம் குறைக்கப்படுகிறது, மற்றும் இரண்டாவது வகையின் நோயியலுடன், இன்சுலின் அளவு அதிகரிக்கிறது அல்லது இயல்பாகவே இருக்கும்.
உள் இன்சுலின் பற்றிய இந்த ஆய்வு சில நிபந்தனைகளை சந்தேகிக்க பயன்படுத்தப்படுகிறது, நாங்கள் இதைப் பற்றி பேசுகிறோம்:
- அங்கப்பாரிப்பு,
- வளர்சிதை மாற்ற நோய்க்குறி
- இன்சுலின் புற்று.
சாதாரண வரம்பில் இன்சுலின் அளவு 15 pmol / L - 180 pmol / L, அல்லது 2-25 mked / L.
பகுப்பாய்வு வெறும் வயிற்றில் மேற்கொள்ளப்படுகிறது. இது தண்ணீர் குடிக்க அனுமதிக்கப்படுகிறது, ஆனால் கடைசியாக ஒரு நபர் ஆய்வுக்கு 12 மணி நேரத்திற்கு முன்பு சாப்பிட வேண்டும்.
கிளைகேட்டட் ஹீமோகுளோபின்
இது ஹீமோகுளோபின் மூலக்கூறு கொண்ட குளுக்கோஸ் மூலக்கூறின் கலவை ஆகும். கிளைகேட்டட் ஹீமோகுளோபின் தீர்மானமானது கடந்த 2 அல்லது 3 மாதங்களில் சராசரி சர்க்கரை அளவைப் பற்றிய தரவை வழங்குகிறது. பொதுவாக, கிளைகேட்டட் ஹீமோகுளோபின் மதிப்பு 4 - 6.0% ஆகும்.
நீரிழிவு நோய் முதன்முதலில் கண்டறியப்பட்டால், கிளைகேட்டட் ஹீமோகுளோபின் அதிகரித்த அளவு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் ஒரு செயலிழப்பைக் குறிக்கிறது. மேலும், பகுப்பாய்வு போதிய இழப்பீடு மற்றும் தவறான சிகிச்சை மூலோபாயத்தைக் காட்டுகிறது.
நீரிழிவு நோயாளிகளுக்கு வருடத்திற்கு நான்கு முறை இதுபோன்ற ஆய்வு செய்ய மருத்துவர்கள் அறிவுறுத்துகிறார்கள். முடிவுகள் சில நிபந்தனைகள் மற்றும் நடைமுறைகளின் கீழ் சிதைக்கப்படலாம், அதாவது:
- இரத்தப்போக்கு,
- இரத்தமாற்றம்
- இரும்பு இல்லாமை.
Fructosamine
கிளைகேட்டட் புரதம் அல்லது பிரக்டோசமைன் என்பது புரத மூலக்கூறுடன் கூடிய குளுக்கோஸ் மூலக்கூறின் கலவையாகும். இத்தகைய சேர்மங்களின் ஆயுட்காலம் ஏறக்குறைய மூன்று வாரங்கள் ஆகும், எனவே பிரக்டோசமைன் கடந்த சில வாரங்களில் சராசரி சர்க்கரை மதிப்பைக் காட்டுகிறது.
சாதாரண அளவுகளில் பிரக்டோசமைனின் மதிப்புகள் 160 முதல் 280 μmol / L வரை இருக்கும். குழந்தைகளுக்கு, அளவீடுகள் பெரியவர்களை விட குறைவாக இருக்கும். குழந்தைகளில் பிரக்டோசமைனின் அளவு பொதுவாக 140 முதல் 150 μmol / L.
குளுக்கோஸுக்கு சிறுநீர் பரிசோதனை
நோயியல் இல்லாத ஒரு நபரில், குளுக்கோஸ் சிறுநீரில் இருக்கக்கூடாது. இது தோன்றினால், இது நீரிழிவு நோய்க்கான வளர்ச்சி அல்லது போதுமான இழப்பீட்டைக் குறிக்கிறது. இரத்த சர்க்கரை மற்றும் இன்சுலின் குறைபாடு அதிகரிப்பதால், அதிகப்படியான குளுக்கோஸ் சிறுநீரகங்களால் எளிதில் வெளியேற்றப்படுவதில்லை.
இந்த நிகழ்வு "சிறுநீரக வாசலில்" அதிகரிப்புடன் காணப்படுகிறது, அதாவது இரத்தத்தில் சர்க்கரையின் அளவு, அது சிறுநீரில் தோன்றத் தொடங்குகிறது. "சிறுநீரக வாசல்" அளவு தனிப்பட்டது, ஆனால், பெரும்பாலும், இது 7.0 மிமீல் - 11.0 மிமீல் / எல் வரம்பில் உள்ளது.
ஒரு அளவு சிறுநீரில் அல்லது தினசரி அளவில் சர்க்கரையை கண்டறிய முடியும். இரண்டாவது வழக்கில், இது செய்யப்படுகிறது: பகலில் ஒரு கொள்கலனில் சிறுநீரின் அளவு ஊற்றப்படுகிறது, பின்னர் அளவு அளவிடப்படுகிறது, கலக்கப்படுகிறது, மேலும் பொருளின் ஒரு பகுதி ஒரு சிறப்பு கொள்கலனில் செல்கிறது.
குளுக்கோஸ் சகிப்புத்தன்மை சோதனை
இரத்தத்தில் குளுக்கோஸின் அதிகரித்த அளவு கண்டறியப்பட்டால், குளுக்கோஸ் சகிப்புத்தன்மை சோதனை சுட்டிக்காட்டப்படுகிறது. வெற்று வயிற்றில் சர்க்கரையை அளவிடுவது அவசியம், பின்னர் நோயாளி 75 கிராம் நீர்த்த குளுக்கோஸை எடுத்துக்கொள்கிறார், இரண்டாவது முறையாக ஆய்வு செய்யப்படுகிறது (ஒரு மணி நேரம் மற்றும் இரண்டு மணி நேரம் கழித்து).
ஒரு மணி நேரத்திற்குப் பிறகு, இதன் விளைவாக பொதுவாக 8.0 mol / L ஐ விட அதிகமாக இருக்கக்கூடாது. குளுக்கோஸின் அதிகரிப்பு 11 மிமீல் / எல் அல்லது அதற்கு மேற்பட்டது நீரிழிவு நோயின் சாத்தியமான வளர்ச்சியையும் கூடுதல் ஆராய்ச்சியின் அவசியத்தையும் குறிக்கிறது.
இறுதி தகவல்
வகை 1 நீரிழிவு கணைய உயிரணு திசுக்களுக்கு எதிரான நோயெதிர்ப்பு மறுமொழிகளில் பிரதிபலிக்கிறது. ஆட்டோ இம்யூன் செயல்முறைகளின் செயல்பாடு குறிப்பிட்ட ஆன்டிபாடிகளின் செறிவு மற்றும் அளவுடன் நேரடியாக தொடர்புடையது. இந்த ஆன்டிபாடிகள் வகை 1 நீரிழிவு நோயின் முதல் அறிகுறிகள் தோன்றுவதற்கு நீண்ட காலத்திற்கு முன்பே தோன்றும்.
ஆன்டிபாடிகளைக் கண்டறிவதன் மூலம், வகை 1 மற்றும் வகை 2 நீரிழிவு நோயை வேறுபடுத்துவது சாத்தியமாகும், அத்துடன் LADA நீரிழிவு நோயை சரியான நேரத்தில் கண்டறிவது). நீங்கள் ஆரம்ப கட்டத்தில் சரியான நோயறிதலைச் செய்து தேவையான இன்சுலின் சிகிச்சையை அறிமுகப்படுத்தலாம்.
குழந்தைகள் மற்றும் பெரியவர்களில், பல்வேறு வகையான ஆன்டிபாடிகள் கண்டறியப்படுகின்றன. நீரிழிவு நோயின் அபாயத்தை மிகவும் நம்பகமான மதிப்பீட்டிற்கு, அனைத்து வகையான ஆன்டிபாடிகளையும் தீர்மானிக்க வேண்டியது அவசியம்.
சமீபத்தில், விஞ்ஞானிகள் வகை 1 நீரிழிவு நோயில் ஆன்டிபாடிகள் உருவாகும் ஒரு சிறப்பு ஆட்டோஆன்டிஜெனைக் கண்டுபிடித்தனர். இது ZnT8 என்ற சுருக்கத்தின் கீழ் ஒரு துத்தநாகம் போக்குவரத்து ஆகும். இது துத்தநாக அணுக்களை கணைய உயிரணுக்களுக்கு மாற்றுகிறது, அங்கு அவை செயலற்ற பல்வேறு இன்சுலின் சேமிப்பில் ஈடுபட்டுள்ளன.
ZnT8 க்கான ஆன்டிபாடிகள், ஒரு விதியாக, பிற வகை ஆன்டிபாடிகளுடன் இணைக்கப்படுகின்றன. முதல் வகை 1 நீரிழிவு நோய் கண்டறியப்பட்ட நிலையில், 65-80% வழக்குகளில் ZnT8 க்கான ஆன்டிபாடிகள் உள்ளன. டைப் 1 நீரிழிவு நோயாளிகளில் சுமார் 30% பேர் மற்றும் நான்கு ஆட்டோஆன்டிபாடி இனங்கள் இல்லாததால் ZnT8 உள்ளது.
அவற்றின் இருப்பு வகை 1 நீரிழிவு நோயின் ஆரம்பகால அறிகுறியாகும் மற்றும் உள் இன்சுலின் இல்லாதது.
இந்த கட்டுரையில் உள்ள வீடியோ உடலில் இன்சுலின் செயல்படும் கொள்கையைப் பற்றி சொல்லும்.
உங்கள் சர்க்கரையைக் குறிக்கவும் அல்லது பரிந்துரைகளுக்கு பாலினத்தைத் தேர்ந்தெடுக்கவும் தேடல் கிடைக்கவில்லை தேடல் கிடைக்கவில்லை தேடல் கிடைக்கவில்லை
நீரிழிவு நோயின் முதன்மை நோயறிதல்
இது உயிர்வேதியியல் இரத்த அளவுருக்கள் பற்றிய ஒரு ஆய்வாகும், இது நீரிழிவு நோய் மற்றும் / அல்லது அதன் சிகிச்சையின் பயனற்ற தன்மையைக் குறிக்கிறது.
ஆராய்ச்சி முடிவுகள் ஒரு மருத்துவரின் இலவச கருத்துடன் வழங்கப்படுகின்றன.
ஒத்தஆங்கிலம்
நீரிழிவு நோய் ஆரம்ப சோதனை.
ஆராய்ச்சி முறை
நோயெதிர்ப்பு தடுப்பு முறை, என்சைமடிக் புற ஊதா முறை (ஹெக்ஸோகினேஸ்).
அளவீட்டு அலகுகள்
கிளைகேட்டட் ஹீமோகுளோபினுக்கு -%, பிளாஸ்மாவில் குளுக்கோஸுக்கு - மிமீல் / எல் (லிட்டருக்கு மில்லிமால்).
ஆராய்ச்சிக்கு என்ன பயோ மெட்டீரியல் பயன்படுத்தப்படலாம்?
சிரை, தந்துகி இரத்தம்.
படிப்புக்கு எவ்வாறு தயாரிப்பது?
- இரத்த தானம் செய்வதற்கு முன்பு 12 மணி நேரம் சாப்பிட வேண்டாம்.
- ஆய்வுக்கு 30 நிமிடங்களுக்கு முன் உடல் மற்றும் உணர்ச்சி அழுத்தத்தை நீக்குங்கள்.
- பகுப்பாய்வு செய்வதற்கு முன் 30 நிமிடங்கள் புகைபிடிக்க வேண்டாம்.
ஆய்வு கண்ணோட்டம்
நீரிழிவு நோய் என்பது போதிய இன்சுலின் உற்பத்தி மற்றும் / அல்லது திசு நோய் எதிர்ப்பு சக்தியுடன் தொடர்புடைய நோய்களின் ஒரு குழுவாகும், அவை கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மீறுவதோடு இரத்த குளுக்கோஸின் அதிகரிப்பு (ஹைப்பர் கிளைசீமியா) உடன் உள்ளன.
வகை 1 நீரிழிவு நோய் (இன்சுலின் சார்ந்தவை), வகை 2 நீரிழிவு நோய் (இன்சுலின்-சுயாதீனமானது), கர்ப்பகால நீரிழிவு நோய் (கர்ப்ப காலத்தில் நிகழ்கிறது).
அவை நோயின் வளர்ச்சியின் வழிமுறைகளில் வேறுபடுகின்றன, ஆனால் அதே உயிர்வேதியியல் தன்மையைக் கொண்டுள்ளன - இரத்த குளுக்கோஸின் அதிகரிப்பு.
உடலில் ஆற்றலின் முக்கிய ஆதாரம் குளுக்கோஸ் ஆகும், இதன் நிலையான நிலை இன்சுலின் மற்றும் குளுகோகன் என்ற ஹார்மோன்களால் ஆதரிக்கப்படுகிறது. பல்வேறு காரணங்களின் விளைவாக ஹைப்பர் கிளைசீமியா (எடுத்துக்காட்டாக, அதிக கார்ப் உணவுகளை ஏராளமாக உட்கொண்ட பிறகு) கணையத்தின் தீவு திசுக்களின் பீட்டா செல்களைத் தூண்டுவதற்கும் இன்சுலின் வெளியீட்டிற்கும் வழிவகுக்கிறது.
இன்சுலின் அதிகப்படியான குளுக்கோஸை உயிரணுக்களில் ஊடுருவுவதையும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை இயல்பாக்குவதையும் ஊக்குவிக்கிறது. கணையத்தால் போதுமான இன்சுலின் சுரப்பு மற்றும் / அல்லது உயிரணு ஏற்பிகளின் நோய் எதிர்ப்பு சக்தி அதன் விளைவுக்கு, இரத்தத்தில் குளுக்கோஸின் அளவு அதிகரிக்கிறது. கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகள் படிப்படியாக ஏற்படலாம்.
நீரிழிவு நோயை சந்தேகிக்கக்கூடிய மருத்துவ அறிகுறிகள்: அதிகரித்த சிறுநீர் கழித்தல், சிறுநீர் வெளியேற்றம் அதிகரித்தல், தாகம், அதிகரித்த பசி, சோர்வு, மங்கலான பார்வை, தாமதமாக காயம் குணமாகும்.
பல சந்தர்ப்பங்களில், நோயின் ஆரம்ப காலகட்டத்தில், உடலின் ஈடுசெய்யும் திறன்கள் மற்றும் சிறுநீரில் அதிகப்படியான குளுக்கோஸின் ஒதுக்கீடு காரணமாக வெளிப்படுத்தப்பட்ட மருத்துவ அறிகுறிகள் இல்லை. ஹைப்பர் கிளைசீமியாவுடன் அமில-அடிப்படை மற்றும் எலக்ட்ரோலைட் சமநிலை, நீரிழப்பு, கெட்டோஅசிடோசிஸ், கோமாவின் வளர்ச்சி மற்றும் அவசர புத்துயிர் தேவைப்படுகிறது.
நாள்பட்ட ஹைப்பர் கிளைசீமியா இரத்த நாளங்கள், நரம்புகள், பார்வைக் குறைபாடு, சிறுநீரக செயலிழப்பு, இருதய நோய்கள், பக்கவாதம், மாரடைப்பு ஆகியவற்றிற்கு சேதம் ஏற்படுகிறது. நீரிழிவு நோயை முன்கூட்டியே கண்டறிதல் மற்றும் சரியான நேரத்தில் மற்றும் போதுமான சிகிச்சையானது நோய் மற்றும் சிக்கல்களைத் தடுக்கிறது.
உண்ணாவிரத இரத்த குளுக்கோஸ் குறிப்பு மதிப்புகளை மீறினால், பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை அல்லது நீரிழிவு நோய் சந்தேகிக்கப்படுகிறது. கிளைகேட்டட் (கிளைகோசைலேட்டட்) ஹீமோகுளோபின் (எச்.பி.ஏ 1 சி) அளவு முந்தைய 2-3 மாதங்களில் இரத்தத்தில் குளுக்கோஸின் அளவைக் குறிக்கிறது மற்றும் சிக்கல்களின் அபாயத்துடன் தொடர்புடையது.
பல்வேறு நாடுகளில் உள்ள சுகாதார அமைப்புகளின் பரிந்துரைகளின்படி (அமெரிக்கன் நீரிழிவு சங்கம், உலக சுகாதார அமைப்பு), இரத்த குளுக்கோஸின் அதிகரிப்பு (5.6-6.9 மிமீல் / எல்) மற்றும் கிளைகேட்டட் ஹீமோகுளோபின் (5.7-6.4%) சகிப்புத்தன்மையை மீறுவதைக் குறிக்கிறது ( எளிதில் பாதிக்கக்கூடியது) மற்றும் குளுக்கோஸுக்கு, மற்றும் உண்ணாவிரத இரத்த குளுக்கோஸுடன் 7.0 mmol / L மற்றும் HbA1c க்கும் அதிகமாக உள்ளதா? நீரிழிவு நோயின் 6.5% நோயறிதல் உறுதிப்படுத்தப்பட்டுள்ளது. இந்த வழக்கில், குளுக்கோஸ் மற்றும் கிளைகேட்டட் ஹீமோகுளோபின் கண்காணிப்பு வழக்கமாக இருக்க வேண்டும். பகுப்பாய்வின் முடிவுகளுக்கு இணங்க, HbA1c இன் இலக்கு அளவை அடைவதை நோக்கமாகக் கொண்ட சர்க்கரை குறைக்கும் சிகிச்சையின் திருத்தம்? 6.5% (
நீரிழிவு நோய் கண்டறிதல்

நீரிழிவு நோய் - இது மிகவும் பொதுவான மனித நாளமில்லா நோய்களில் ஒன்றாகும். நீரிழிவு நோயின் முக்கிய மருத்துவ பண்பு உடலில் குளுக்கோஸ் வளர்சிதை மாற்றத்தின் விளைவாக இரத்த குளுக்கோஸ் செறிவு நீடிப்பதே ஆகும்.
மனித உடலின் வளர்சிதை மாற்ற செயல்முறைகள் முற்றிலும் குளுக்கோஸ் வளர்சிதை மாற்றத்தை சார்ந்துள்ளது. குளுக்கோஸ் மனித உடலின் முக்கிய ஆற்றல் வளமாகும், மேலும் சில உறுப்புகள் மற்றும் திசுக்கள் (மூளை, சிவப்பு ரத்த அணுக்கள்) குளுக்கோஸை ஆற்றல் மூலப்பொருட்களாக மட்டுமே பயன்படுத்துகின்றன.
குளுக்கோஸின் முறிவு தயாரிப்புகள் பல பொருட்களின் தொகுப்புக்கான ஒரு பொருளாக செயல்படுகின்றன: கொழுப்புகள், புரதங்கள், சிக்கலான கரிம சேர்மங்கள் (ஹீமோகுளோபின், கொலஸ்ட்ரால் போன்றவை).
ஆகவே, நீரிழிவு நோயில் குளுக்கோஸ் வளர்சிதை மாற்றத்தை மீறுவது தவிர்க்க முடியாமல் அனைத்து வகையான வளர்சிதை மாற்றத்தையும் (கொழுப்பு, புரதம், நீர்-உப்பு, அமில-அடிப்படை) மீறுவதற்கு வழிவகுக்கிறது.
நீரிழிவு நோயின் இரண்டு முக்கிய மருத்துவ வடிவங்களை நாங்கள் வேறுபடுத்துகிறோம், அவை நோயியல், நோய்க்கிருமி உருவாக்கம் மற்றும் மருத்துவ வளர்ச்சி மற்றும் சிகிச்சையின் அடிப்படையில் குறிப்பிடத்தக்க வேறுபாடுகளைக் கொண்டுள்ளன.
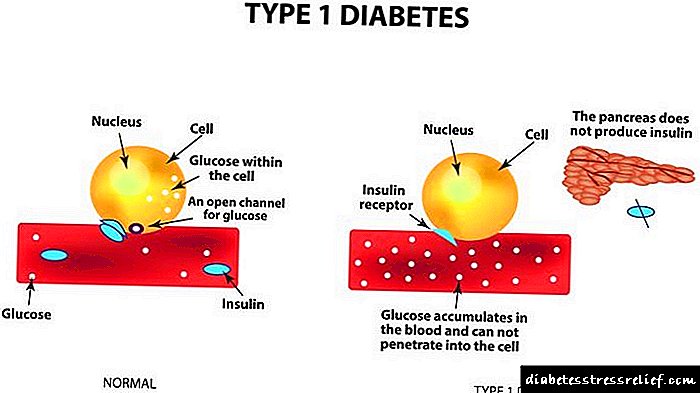
வகை 1 நீரிழிவு நோய் (இன்சுலின் சார்ந்தவை) இளம் நோயாளிகளின் (பெரும்பாலும் குழந்தைகள் மற்றும் இளம் பருவத்தினர்) சிறப்பியல்பு மற்றும் உடலில் முழுமையான இன்சுலின் குறைபாட்டின் விளைவாகும். இந்த ஹார்மோனை ஒருங்கிணைக்கும் கணைய எண்டோகிரைன் செல்கள் அழிக்கப்பட்டதன் விளைவாக இன்சுலின் குறைபாடு ஏற்படுகிறது.
லாங்கர்ஹான்ஸ் செல்கள் (கணையத்தின் எண்டோகிரைன் செல்கள்) இறப்பதற்கான காரணங்கள் வைரஸ் தொற்றுகள், தன்னுடல் தாக்க நோய்கள், மன அழுத்த சூழ்நிலைகள். இன்சுலின் குறைபாடு கூர்மையாக உருவாகிறது மற்றும் நீரிழிவு நோயின் உன்னதமான அறிகுறிகளால் வெளிப்படுகிறது: பாலியூரியா (அதிகரித்த சிறுநீர் வெளியீடு), பாலிடிப்சியா (தணிக்க முடியாத தாகம்), எடை இழப்பு.
வகை 1 நீரிழிவு நோய் இன்சுலின் தயாரிப்புகளுடன் பிரத்தியேகமாக சிகிச்சையளிக்கப்படுகிறது.
வகை 2 நீரிழிவு நோய் மாறாக, இது வயதான நோயாளிகளின் சிறப்பியல்பு. அதன் வளர்ச்சியின் காரணிகள் உடல் பருமன், ஒரு உட்கார்ந்த வாழ்க்கை முறை, ஊட்டச்சத்து குறைபாடு. இந்த வகை நோய்க்கான நோய்க்கிரும வளர்ச்சியில் ஒரு குறிப்பிடத்தக்க பங்கு ஒரு பரம்பரை முன்கணிப்பால் செய்யப்படுகிறது.வகை 1 நீரிழிவு நோயைப் போலன்றி, இதில் ஒரு முழுமையான இன்சுலின் குறைபாடு உள்ளது (பார்க்க
மேலே), வகை 2 நீரிழிவு நோயில், இன்சுலின் குறைபாடு உறவினர், அதாவது, இன்சுலின் இரத்தத்தில் உள்ளது (பெரும்பாலும் உடலியல் விட செறிவுகளில்), ஆனால் இன்சுலின் உடல் திசுக்களின் உணர்திறன் இழக்கப்படுகிறது. டைப் 2 நீரிழிவு நீடித்த சப்ளினிகல் வளர்ச்சி (அறிகுறியற்ற காலம்) மற்றும் அறிகுறிகளின் மெதுவான அதிகரிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
பெரும்பாலான சந்தர்ப்பங்களில், டைப் 2 நீரிழிவு உடல் பருமனுடன் தொடர்புடையது. இந்த வகை நீரிழிவு சிகிச்சையில், குளுக்கோஸுக்கு உடல் திசுக்களின் எதிர்ப்பைக் குறைக்கும் மற்றும் இரைப்பைக் குழாயிலிருந்து குளுக்கோஸை உறிஞ்சுவதைக் குறைக்கும் மருந்துகள் பயன்படுத்தப்படுகின்றன.
உண்மையான இன்சுலின் குறைபாடு ஏற்பட்டால் (கணைய உட்சுரப்பியல் கருவியின் சோர்வுடன்) இன்சுலின் ஏற்பாடுகள் கூடுதல் கருவியாக மட்டுமே பயன்படுத்தப்படுகின்றன.
நோயின் இரண்டு வகைகளும் கடுமையான (பெரும்பாலும் உயிருக்கு ஆபத்தான) சிக்கல்களுடன் ஏற்படுகின்றன.
நீரிழிவு நோயைக் கண்டறியும் முறைகள்
நீரிழிவு நோய் கண்டறிதல் நோயின் துல்லியமான நோயறிதலை நிறுவுவதைக் குறிக்கிறது: நோயின் வடிவத்தை நிறுவுதல், உடலின் பொதுவான நிலையை மதிப்பிடுதல், தொடர்புடைய சிக்கல்களைத் தீர்மானித்தல்.
நீரிழிவு நோயைக் கண்டறிதல் என்பது நோயின் துல்லியமான நோயறிதலை நிறுவுவதை உள்ளடக்குகிறது: நோயின் வடிவத்தை நிறுவுதல், உடலின் பொதுவான நிலையை மதிப்பிடுதல் மற்றும் தொடர்புடைய சிக்கல்களை அடையாளம் காணுதல்.
நீரிழிவு நோயின் முக்கிய அறிகுறிகள்:
- பாலியூரியா (அதிகப்படியான சிறுநீர் வெளியீடு) பெரும்பாலும் நீரிழிவு நோயின் முதல் அறிகுறியாகும். சிறுநீரின் அளவு அதிகரிப்பது சிறுநீரில் கரைந்துள்ள குளுக்கோஸ் காரணமாகும், இது சிறுநீரக மட்டத்தில் முதன்மை சிறுநீரில் இருந்து தண்ணீரை தலைகீழ் உறிஞ்சுவதை தடுக்கிறது.
- பாலிடிப்சியா (கடுமையான தாகம்) - சிறுநீரில் நீர் இழப்பின் விளைவாகும்.
- எடை இழப்பு என்பது நீரிழிவு நோயின் இடைப்பட்ட அறிகுறியாகும், இது வகை 1 நீரிழிவு நோயின் சிறப்பியல்பு. நோயாளியின் அதிகரித்த ஊட்டச்சத்துடன் கூட எடை இழப்பு காணப்படுகிறது மற்றும் இன்சுலின் இல்லாத நிலையில் திசுக்களின் குளுக்கோஸை செயலாக்க இயலாமையின் விளைவாகும். இந்த வழக்கில், பட்டினி கிடக்கும் திசுக்கள் கொழுப்புகள் மற்றும் புரதங்களின் சொந்த இருப்புக்களை செயலாக்கத் தொடங்குகின்றன.
டைப் 1 நீரிழிவு நோய்க்கு மேற்கண்ட அறிகுறிகள் அதிகம் காணப்படுகின்றன. இந்த நோயின் விஷயத்தில், அறிகுறிகள் விரைவாக உருவாகின்றன. நோயாளி, ஒரு விதியாக, அறிகுறிகளின் தொடக்கத்தின் சரியான தேதியைக் கொடுக்க முடியும். பெரும்பாலும், வைரஸ் நோய் அல்லது மன அழுத்தத்திற்குப் பிறகு நோயின் அறிகுறிகள் உருவாகின்றன. நோயாளியின் இளம் வயது வகை 1 நீரிழிவு நோய்க்கு மிகவும் சிறப்பியல்பு.
வகை 2 நீரிழிவு நோயில், நோயாளிகள் பெரும்பாலும் நோயின் சிக்கல்கள் தொடங்குவது தொடர்பாக மருத்துவரை அணுகுவர். நோய் தானாகவே (குறிப்பாக ஆரம்ப கட்டங்களில்) கிட்டத்தட்ட அறிகுறியின்றி உருவாகிறது.
இருப்பினும், சில சந்தர்ப்பங்களில், பின்வரும் குறிப்பிட்ட அல்லாத அறிகுறிகள் குறிப்பிடப்படுகின்றன: யோனி அரிப்பு, சிகிச்சையளிக்க கடினமாக இருக்கும் அழற்சி தோல் நோய்கள், வறண்ட வாய், தசை பலவீனம்.
மருத்துவ கவனிப்பைப் பெறுவதற்கான பொதுவான காரணம் நோயின் சிக்கல்கள்: ரெட்டினோபதி, கண்புரை, ஆஞ்சியோபதி (கரோனரி இதய நோய், பெருமூளை விபத்து, முனைகளுக்கு வாஸ்குலர் சேதம், சிறுநீரக செயலிழப்பு போன்றவை). மேலே குறிப்பிட்டுள்ளபடி, டைப் 2 நீரிழிவு பெரியவர்களுக்கு (45 வயதுக்கு மேற்பட்டவர்கள்) மிகவும் பொதுவானது மற்றும் உடல் பருமனின் பின்னணிக்கு எதிராக செல்கிறது.
ஒரு நோயாளியை பரிசோதிக்கும்போது, சருமத்தின் நிலை (வீக்கம், அரிப்பு) மற்றும் கொழுப்பின் தோலடி அடுக்கு (வகை 1 நீரிழிவு நோய் குறைதல் மற்றும் வகை 2 நீரிழிவு நோய் அதிகரிப்பு) குறித்து மருத்துவர் கவனத்தை ஈர்க்கிறார்.
நீரிழிவு நோய் இருப்பதாக சந்தேகிக்கப்பட்டால், கூடுதல் பரிசோதனை முறைகள் பரிந்துரைக்கப்படுகின்றன.
இரத்த குளுக்கோஸ் செறிவு தீர்மானித்தல். நீரிழிவு நோய்க்கான மிகவும் குறிப்பிட்ட சோதனைகளில் இதுவும் ஒன்றாகும். வெற்று வயிற்றில் இரத்தத்தில் குளுக்கோஸின் சாதாரண செறிவு (கிளைசீமியா) 3.3-5.5 மிமீல் / எல் வரை இருக்கும்.
இந்த நிலைக்கு மேலே குளுக்கோஸ் செறிவு அதிகரிப்பது குளுக்கோஸ் வளர்சிதை மாற்றத்தின் மீறலைக் குறிக்கிறது. நீரிழிவு நோயைக் கண்டறிவதற்கு, வெவ்வேறு நாட்களில் மேற்கொள்ளப்படும் குறைந்தது இரண்டு தொடர்ச்சியான அளவீடுகளில் இரத்த குளுக்கோஸ் செறிவு அதிகரிப்பதை நிறுவுவது அவசியம்.
பகுப்பாய்விற்கான இரத்த மாதிரி முக்கியமாக காலையில் மேற்கொள்ளப்படுகிறது. இரத்த மாதிரிக்கு முன், பரிசோதனையின் முற்பகுதியில் நோயாளி எதையும் சாப்பிடவில்லை என்பதை உறுதிப்படுத்த வேண்டும்.
மன அழுத்த சூழ்நிலைக்கு விடையிறுப்பாக இரத்த குளுக்கோஸின் நிர்பந்தமான அதிகரிப்பைத் தவிர்ப்பதற்காக பரிசோதனையின் போது நோயாளிக்கு உளவியல் ஆறுதலையும் வழங்குவது முக்கியம்.
மிகவும் உணர்திறன் மற்றும் குறிப்பிட்ட கண்டறியும் முறை குளுக்கோஸ் சகிப்புத்தன்மை சோதனை, இது குளுக்கோஸ் வளர்சிதை மாற்றத்தின் மறைந்த (மறைக்கப்பட்ட) கோளாறுகளைக் கண்டறிய உங்களை அனுமதிக்கிறது (குளுக்கோஸுக்கு திசு சகிப்புத்தன்மை பலவீனமடைகிறது). இரவு 10-14 மணி நேர உண்ணாவிரதத்திற்குப் பிறகு காலையில் சோதனை மேற்கொள்ளப்படுகிறது.
பரிசோதனையின் முந்திய நாளில், நோயாளி அதிகரித்த உடல் உழைப்பு, ஆல்கஹால் மற்றும் புகைபிடித்தல், அத்துடன் இரத்தத்தில் குளுக்கோஸின் செறிவை அதிகரிக்கும் மருந்துகள் (அட்ரினலின், காஃபின், குளுக்கோகார்ட்டிகாய்டுகள், கருத்தடை மருந்துகள் போன்றவை) கைவிட அறிவுறுத்தப்படுகிறார். நோயாளிக்கு 75 கிராம் தூய குளுக்கோஸ் கொண்ட பானம் வழங்கப்படுகிறது.
இரத்தத்தில் குளுக்கோஸின் செறிவு தீர்மானிக்கப்படுவது குளுக்கோஸின் பயன்பாட்டிற்கு 1 மணி நேரம் மற்றும் 2 மணிக்குப் பிறகு மேற்கொள்ளப்படுகிறது. குளுக்கோஸ் உட்கொண்ட இரண்டு மணி நேரத்திற்குப் பிறகு 7.8 mmol / L க்கும் குறைவான குளுக்கோஸ் செறிவு ஒரு சாதாரண விளைவாகும். குளுக்கோஸ் செறிவு 7.8 முதல் 11 மிமீல் / எல் வரை இருந்தால், இந்த விஷயத்தின் நிலை குளுக்கோஸ் சகிப்புத்தன்மையின் (ப்ரீடியாபயாட்டீஸ்) மீறலாக கருதப்படுகிறது.
சோதனை தொடங்கிய இரண்டு மணி நேரத்திற்குப் பிறகு குளுக்கோஸ் செறிவு 11 மிமீல் / எல் தாண்டினால் நீரிழிவு நோய் கண்டறியப்படுகிறது. குளுக்கோஸ் செறிவு மற்றும் குளுக்கோஸ் சகிப்புத்தன்மை சோதனை ஆகிய இரண்டின் எளிய தீர்மானமும் ஆய்வின் போது மட்டுமே கிளைசீமியாவின் நிலையை மதிப்பிடுவதை சாத்தியமாக்குகிறது.
கிளைசீமியாவின் அளவை நீண்ட காலத்திற்கு (தோராயமாக மூன்று மாதங்கள்) மதிப்பிடுவதற்கு, கிளைகோசைலேட்டட் ஹீமோகுளோபின் (HbA1c) அளவை தீர்மானிக்க ஒரு பகுப்பாய்வு மேற்கொள்ளப்படுகிறது. இந்த சேர்மத்தின் உருவாக்கம் இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவை நேரடியாக சார்ந்துள்ளது. இந்த சேர்மத்தின் இயல்பான உள்ளடக்கம் 5.9% ஐ விட அதிகமாக இல்லை (மொத்த ஹீமோகுளோபின் உள்ளடக்கத்தில்).
சாதாரண மதிப்புகளை விட HbA1c சதவீதத்தின் அதிகரிப்பு கடந்த மூன்று மாதங்களில் இரத்தத்தில் குளுக்கோஸின் செறிவு நீண்ட காலமாக அதிகரிப்பதைக் குறிக்கிறது. நீரிழிவு நோயாளிகளுக்கு சிகிச்சையின் தரத்தை கட்டுப்படுத்த இந்த சோதனை முக்கியமாக மேற்கொள்ளப்படுகிறது.
சிறுநீர் குளுக்கோஸ் சோதனை. பொதுவாக, சிறுநீரில் குளுக்கோஸ் இல்லை. நீரிழிவு நோயில், கிளைசீமியாவின் அதிகரிப்பு மதிப்புகளை அடைகிறது, இது குளுக்கோஸை சிறுநீரக தடை வழியாக செல்ல அனுமதிக்கிறது. இரத்த குளுக்கோஸைத் தீர்மானிப்பது நீரிழிவு நோயைக் கண்டறிய கூடுதல் முறையாகும்.
சிறுநீரில் அசிட்டோனை தீர்மானித்தல் (அசிட்டோனூரியா) - கீட்டோஅசிடோசிஸின் வளர்ச்சியுடன் வளர்சிதை மாற்றக் கோளாறுகளால் நீரிழிவு பெரும்பாலும் சிக்கலாகிறது (இரத்தத்தில் கொழுப்பு வளர்சிதை மாற்றத்தின் இடைநிலை தயாரிப்புகளின் கரிம அமிலங்கள் குவிதல்). சிறுநீரில் உள்ள கீட்டோன் உடல்களைத் தீர்மானிப்பது கெட்டோஅசிடோசிஸ் நோயாளியின் நிலையின் தீவிரத்தின் அறிகுறியாகும்.
சில சந்தர்ப்பங்களில், நீரிழிவு நோய்க்கான காரணத்தை தீர்மானிக்க, இன்சுலின் ஒரு பகுதியும் இரத்தத்தில் அதன் வளர்சிதை மாற்ற பொருட்களும் தீர்மானிக்கப்படுகின்றன. டைப் 1 நீரிழிவு இரத்தத்தில் இலவச இன்சுலின் அல்லது பெப்டைட் சி இன் ஒரு பகுதியின் குறைவு அல்லது முழுமையாக இல்லாததால் வகைப்படுத்தப்படுகிறது.
நீரிழிவு சிக்கல்களைக் கண்டறிந்து நோயைக் கண்டறிய, கூடுதல் பரிசோதனைகள் மேற்கொள்ளப்படுகின்றன: ஃபண்டஸ் பரிசோதனை (ரெட்டினோபதி), எலக்ட்ரோ கார்டியோகிராம் (கரோனரி இதய நோய்), வெளியேற்ற யூரோகிராபி (நெஃப்ரோபதி, சிறுநீரக செயலிழப்பு).
- நீரிழிவு நோய். மருத்துவமனையை, கண்டறியும், தாமதமான சிக்கல்கள், சிகிச்சை: பாடநூல்-முறை. நன்மை, எம் .: மெட்பிரக்டிகா-எம், 2005
- டெடோவ் I.I. குழந்தைகள் மற்றும் இளம்பருவத்தில் நீரிழிவு நோய், எம் .: ஜியோடார்-மீடியா, 2007
- லியாபாக் என்.என். நீரிழிவு நோய்: கண்காணிப்பு, மாடலிங், மேலாண்மை, ரோஸ்டோவ் என் / ஏ, 2004
உண்ணாவிரத இரத்த குளுக்கோஸ்
இது உங்கள் இரத்த சர்க்கரையை அளவிடும் ஒரு நிலையான இரத்த பரிசோதனை. ஆரோக்கியமான பெரியவர்கள் மற்றும் குழந்தைகளின் மதிப்புகள் 3.33-5.55 mmol / L.
5.55 க்கும் அதிகமான, ஆனால் 6.1 மிமீல் / எல் க்கும் குறைவான மதிப்புகளில், குளுக்கோஸ் சகிப்புத்தன்மை பலவீனமடைகிறது, மேலும் ஒரு நீரிழிவு நிலை நிலையும் சாத்தியமாகும். 6.1 mmol / l க்கு மேலான மதிப்புகள் நீரிழிவு நோயைக் குறிக்கின்றன.
சில ஆய்வகங்கள் பிற தரநிலைகள் மற்றும் விதிமுறைகளால் வழிநடத்தப்படுகின்றன, அவை பகுப்பாய்வுக்கான படிவத்தில் அவசியம் குறிக்கப்படுகின்றன.
ஒரு விரலிலிருந்தும், நரம்பிலிருந்தும் இரத்த தானம் செய்யலாம். முதல் வழக்கில், ஒரு சிறிய அளவு இரத்தம் தேவைப்படுகிறது, இரண்டாவதாக அது ஒரு பெரிய அளவில் தானம் செய்யப்பட வேண்டும். இரண்டு நிகழ்வுகளிலும் உள்ள குறிகாட்டிகள் ஒருவருக்கொருவர் வேறுபடலாம்.
பகுப்பாய்வுக்குத் தயாரிப்பதற்கான விதிகள்
வெளிப்படையாக, பகுப்பாய்வு வெறும் வயிற்றில் கொடுக்கப்பட்டால், அதைக் கடந்து செல்வதற்கு முன் நீங்கள் காலை உணவை உட்கொள்ள முடியாது. ஆனால் முடிவுகள் துல்லியமாக இருக்க பிற விதிகள் பின்பற்றப்பட வேண்டும்:
- இரத்த தானம் செய்வதற்கு 8-12 மணி நேரத்திற்கு பின்னர் சாப்பிட வேண்டாம்,
- இரவிலும் காலையிலும் நீங்கள் தண்ணீரை மட்டுமே குடிக்க முடியும்,
- கடந்த 24 மணி நேரம் ஆல்கஹால் தடைசெய்யப்பட்டுள்ளது,
- காலையில் பசை மெல்லவும், பற்பசையுடன் பற்களைத் துலக்கவும் தடை விதிக்கப்பட்டுள்ளது, இதனால் அவற்றில் உள்ள சர்க்கரை இரத்தத்தில் ஊடுருவாது.
விதிமுறையிலிருந்து விலகல்கள்
இந்த தேர்வின் முடிவுகளில் உயர்ந்த மதிப்புகள் மட்டுமல்ல, கீழானவையும் ஆபத்தானவை. நீரிழிவு நோயுடன் கூடுதலாக, பிற காரணங்களும் குளுக்கோஸ் செறிவு அதிகரிக்க வழிவகுக்கிறது:
- பயிற்சி விதிகளுக்கு இணங்காதது,
- உணர்ச்சி அல்லது உடல் திரிபு
- நாளமில்லா அமைப்பு மற்றும் கணையத்தில் கோளாறுகள்,
- சில மருந்துகள் ஹார்மோன், கார்டிகோஸ்டீராய்டு, டையூரிடிக் மருந்துகள்.
குறைந்த சர்க்கரை உள்ளடக்கம் குறிக்கலாம்:
- கல்லீரல் மற்றும் கணையத்தின் மீறல்கள்,
- செரிமான உறுப்புகள் செயலிழப்பு - அறுவை சிகிச்சைக்கு பின் காலம், குடல் அழற்சி, கணைய அழற்சி,
- வாஸ்குலர் நோய்கள்
- பக்கவாதத்தின் விளைவுகள்,
- முறையற்ற வளர்சிதை மாற்றம்
- பட்டினி.
இந்த பரிசோதனையின் முடிவுகளின்படி, தெளிவான அறிகுறிகள் இல்லாவிட்டால், நீரிழிவு நோயைக் கண்டறிவது முன்பு மட்டுமே செய்யப்படுகிறது. அதை துல்லியமாக உறுதிப்படுத்த குளுக்கோஸ் சகிப்புத்தன்மை சோதனை உள்ளிட்ட பிற சோதனைகள் தேவை.
கிளைகேட்டட் ஹீமோகுளோபின் நிலை
கடந்த 3 மாதங்களில் இரத்தத்தில் குளுக்கோஸின் செறிவின் இயக்கவியலை மதிப்பிடுவதால், மிகவும் நம்பகமான சோதனைகளில் ஒன்று. சிவப்பு இரத்த அணுக்கள் சராசரியாக வாழ்கின்றன, அவை ஒவ்வொன்றும் 95% ஹீமோகுளோபின் ஆகும்.
திசுக்களுக்கு ஆக்ஸிஜனை வழங்கும் இந்த புரதம், உடலில் உள்ள குளுக்கோஸுடன் ஓரளவு பிணைக்கிறது. அத்தகைய பிணைப்புகளின் எண்ணிக்கை நேரடியாக உடலில் உள்ள குளுக்கோஸின் அளவைப் பொறுத்தது. இத்தகைய பிணைக்கப்பட்ட ஹீமோகுளோபின் கிளைகேட்டட் அல்லது கிளைகோசைலேட்டட் என்று அழைக்கப்படுகிறது.
பகுப்பாய்விற்காக எடுக்கப்பட்ட இரத்தத்தில், உடலில் உள்ள அனைத்து ஹீமோகுளோபினின் விகிதம் மற்றும் குளுக்கோஸுடன் அதன் சேர்மங்கள் சரிபார்க்கப்படுகின்றன. பொதுவாக, சேர்மங்களின் எண்ணிக்கை மொத்த புரதத்தின் 5.9% ஐ விட அதிகமாக இருக்கக்கூடாது. உள்ளடக்கம் இயல்பை விட அதிகமாக இருந்தால், கடந்த 3 மாதங்களில், இரத்தத்தில் சர்க்கரையின் செறிவு அதிகரித்துள்ளது என்பதை இது குறிக்கிறது.
விதிமுறையிலிருந்து விலகல்கள்
நீரிழிவு நோயுடன் கூடுதலாக, கிளைகேட்டட் ஹீமோகுளோபின் இதன் மதிப்பை அதிகரிக்கலாம்:
- நாள்பட்ட சிறுநீரக செயலிழப்பு
- அதிக மொத்த கொழுப்பு
- பிலிரூபின் அதிக அளவு.
- கடுமையான இரத்த இழப்பு
- கடுமையான இரத்த சோகை,
- சாதாரண ஹீமோகுளோபின் தொகுப்பு ஏற்படாத பிறவி அல்லது வாங்கிய நோய்கள்,
- ஹீமோலிடிக் அனீமியா.
சிறுநீர் பரிசோதனை
நீரிழிவு நோயின் துணை நோயறிதலுக்கு, குளுக்கோஸ் மற்றும் அசிட்டோன் இருப்பதை சிறுநீரும் சரிபார்க்கலாம். நோயின் போக்கை தினசரி கண்காணிப்பதால் அவை மிகவும் பயனுள்ளதாக இருக்கும். ஆரம்ப நோயறிதலில் அவை நம்பமுடியாதவை, ஆனால் எளிமையானவை மற்றும் மலிவு என்று கருதப்படுகின்றன, எனவே அவை பெரும்பாலும் முழு பரிசோதனையின் ஒரு பகுதியாக பரிந்துரைக்கப்படுகின்றன.
இரத்த சர்க்கரை விதிமுறையின் குறிப்பிடத்தக்க அளவுடன் மட்டுமே சிறுநீர் குளுக்கோஸைக் கண்டறிய முடியும் - 9.9 மிமீல் / எல் பிறகு. சிறுநீர் தினசரி சேகரிக்கப்படுகிறது, மேலும் குளுக்கோஸ் அளவு 2.8 மிமீல் / எல் தாண்டக்கூடாது. இந்த விலகல் ஹைப்பர் கிளைசீமியாவால் மட்டுமல்ல, நோயாளியின் வயது மற்றும் அவரது வாழ்க்கை முறையிலும் பாதிக்கப்படுகிறது. சோதனை முடிவுகளை பொருத்தமான, அதிக தகவலறிந்த இரத்த பரிசோதனைகள் மூலம் சரிபார்க்க வேண்டும்.
சிறுநீரில் அசிட்டோன் இருப்பது மறைமுகமாக நீரிழிவு நோயைக் குறிக்கிறது. இந்த நோயறிதலுடன், வளர்சிதை மாற்றம் தொந்தரவு செய்யப்படுவதே இதற்குக் காரணம். சாத்தியமான சிக்கல்களில் ஒன்று கெட்டோஅசிடோசிஸின் வளர்ச்சியாக இருக்கலாம், இதில் கொழுப்பு வளர்சிதை மாற்றத்தின் இடைநிலை தயாரிப்புகளின் கரிம அமிலங்கள் இரத்தத்தில் குவிகின்றன.
சிறுநீரில் கீட்டோன் உடல்கள் இருப்பதற்கு இணையாக, இரத்தத்தில் அதிகப்படியான குளுக்கோஸ் காணப்பட்டால், இது உடலில் இன்சுலின் இல்லாததை வெளிப்படுத்துகிறது. இந்த நிலை இரண்டு வகையான நீரிழிவு நோய்களிலும் ஏற்படலாம் மற்றும் இன்சுலின் கொண்ட மருந்துகளுடன் சிகிச்சை தேவைப்படுகிறது.
கணைய பீட்டா கலங்களுக்கு ஆன்டிபாடிகளுக்கான சோதனை (ICA, GAD, IAA, IA-2)
சிறப்பு கணைய பீட்டா செல்கள் மூலம் இன்சுலின் தயாரிக்கப்படுகிறது. வகை 1 நீரிழிவு விஷயத்தில், உடலின் சொந்த நோயெதிர்ப்பு அமைப்பு இந்த செல்களை அழிக்கத் தொடங்குகிறது. ஆபத்து என்னவென்றால், 80% க்கும் மேற்பட்ட செல்கள் ஏற்கனவே அழிக்கப்படும் போது மட்டுமே நோயின் முதல் மருத்துவ அறிகுறிகள் தோன்றும்.
ஆன்டிபாடிகளைக் கண்டறிவதற்கான பகுப்பாய்வு, அதன் அறிகுறிகள் தோன்றுவதற்கு 1-8 ஆண்டுகளுக்கு முன்னர் நோயின் ஆரம்பம் அல்லது முன்கணிப்பைக் கண்டறிய உங்களை அனுமதிக்கிறது. ஆகையால், இந்த சோதனைகள் முன்கூட்டிய நீரிழிவு நிலையை அடையாளம் காண்பதிலும் சிகிச்சையைத் தொடங்குவதிலும் முக்கியமான முன்கணிப்பு மதிப்பைக் கொண்டுள்ளன.
நீரிழிவு நோயாளிகளின் நெருங்கிய உறவினர்களில் பெரும்பாலான சந்தர்ப்பங்களில் ஆன்டிபாடிகள் காணப்படுகின்றன. எனவே, இந்த குழுவின் பகுப்பாய்வுகளின் பத்தியை அவர்கள் காட்ட வேண்டும்.
4 வகையான ஆன்டிபாடிகள் உள்ளன:
- லாங்கர்ஹான்ஸ் (ஐ.சி.ஏ) தீவுகளின் கலங்களுக்கு,
- குளுட்டமிக் அமிலம் டெகார்பாக்சிலேஸ் (GAD),
- இன்சுலின் (IAA),
- டைரோசின் பாஸ்பேட்டஸுக்கு (IA-2).
இந்த குறிப்பான்களைத் தீர்மானிப்பதற்கான ஒரு சோதனை சிரை இரத்தத்தின் நொதி இம்யூனோஅஸ்ஸே முறையால் மேற்கொள்ளப்படுகிறது. நம்பகமான நோயறிதலுக்கு, அனைத்து வகையான ஆன்டிபாடிகளையும் ஒரே நேரத்தில் தீர்மானிக்க ஒரு பகுப்பாய்வு எடுக்க பரிந்துரைக்கப்படுகிறது.
மேலே உள்ள ஆய்வுகள் அனைத்தும் ஒரு வகை அல்லது மற்றொரு நீரிழிவு நோயின் முதன்மை நோயறிதலில் அவசியம். சரியான நேரத்தில் கண்டறியப்பட்ட நோய் அல்லது அதற்கான முன்கணிப்பு பரிந்துரைக்கப்பட்ட சிகிச்சையின் சாதகமான விளைவை கணிசமாக அதிகரிக்கிறது.
நீரிழிவு வகையை எவ்வாறு தீர்மானிப்பது
நீரிழிவு நோயின் வகையின் மாறுபட்ட தீர்மானத்திற்கு, தீவு பீட்டா கலங்களுக்கு எதிராக இயக்கப்படும் ஆட்டோஎன்டிபாடிகள் ஆராயப்படுகின்றன.
பெரும்பாலான வகை 1 நீரிழிவு நோயாளிகளின் உடல் அவர்களின் சொந்த கணையத்தின் உறுப்புகளுக்கு ஆன்டிபாடிகளை உருவாக்குகிறது. டைப் 2 நீரிழிவு நோயாளிகளுக்கு, இதேபோன்ற ஆட்டோஆன்டிபாடிகள் இயல்பற்றவை.
டைப் 1 நீரிழிவு நோயில், இன்சுலின் என்ற ஹார்மோன் ஒரு ஆட்டோஆன்டிஜெனாக செயல்படுகிறது. இன்சுலின் என்பது கண்டிப்பாக குறிப்பிட்ட கணைய ஆட்டோஆன்டிஜென் ஆகும்.
இந்த ஹார்மோன் இந்த நோயில் காணப்படும் பிற ஆட்டோஆன்டிஜென்களிலிருந்து வேறுபடுகிறது (லாங்கர்ஹான்ஸ் மற்றும் குளுட்டமேட் டெகார்பாக்சிலேஸ் தீவுகளின் அனைத்து வகையான புரதங்களும்).
எனவே, வகை 1 நீரிழிவு நோய்க்கான கணையத்தின் தன்னுடல் தாக்க நோய்க்குறியீட்டின் மிகவும் குறிப்பிட்ட குறிப்பானது இன்சுலின் ஹார்மோனுக்கு ஆன்டிபாடிகளுக்கு சாதகமான சோதனையாக கருதப்படுகிறது.
நீரிழிவு நோயாளிகளில் பாதி பேரின் இரத்தத்தில் இன்சுலின் ஆட்டோஆன்டிபாடிகள் காணப்படுகின்றன.
டைப் 1 நீரிழிவு நோயில், பிற ஆன்டிபாடிகள் கணையத்தின் பீட்டா செல்களைக் குறிக்கும் இரத்த ஓட்டத்தில் காணப்படுகின்றன, எடுத்துக்காட்டாக, குளுட்டமேட் டெகார்பாக்சிலேஸ் மற்றும் பிறவற்றிற்கான ஆன்டிபாடிகள்.
நோயறிதல் செய்யப்படும் தருணத்தில்:
- 70% நோயாளிகளுக்கு மூன்று அல்லது அதற்கு மேற்பட்ட ஆன்டிபாடிகள் உள்ளன.
- ஒரு இனம் 10% க்கும் குறைவாகவே காணப்படுகிறது.
- 2-4% நோயாளிகளில் குறிப்பிட்ட ஆட்டோஆன்டிபாடிகள் இல்லை.
இருப்பினும், நீரிழிவு நோயில் உள்ள ஹார்மோனுக்கு ஆன்டிபாடிகள் நோயின் வளர்ச்சிக்கு காரணம் அல்ல. அவை கணைய உயிரணு அமைப்பின் அழிவை மட்டுமே பிரதிபலிக்கின்றன. டைப் 1 நீரிழிவு நோயுள்ள குழந்தைகளில் இன்சுலின் என்ற ஹார்மோனின் ஆன்டிபாடிகள் பெரியவர்களை விட அடிக்கடி காணப்படுகின்றன.
கவனம் செலுத்துங்கள்! பொதுவாக, டைப் 1 நீரிழிவு நோயாளிகளில், இன்சுலின் ஆன்டிபாடிகள் முதலில் தோன்றும் மற்றும் அதிக செறிவில் தோன்றும். இதேபோன்ற போக்கு 3 வயதுக்குட்பட்ட குழந்தைகளிலும் உச்சரிக்கப்படுகிறது.
இந்த அம்சங்களை கணக்கில் எடுத்துக்கொண்டால், AT சோதனை இன்று குழந்தைகளில் வகை 1 நீரிழிவு நோயைக் கண்டறிவதற்கான சிறந்த ஆய்வக பகுப்பாய்வாகக் கருதப்படுகிறது.
நீரிழிவு நோயைக் கண்டறிவதில் மிக முழுமையான தகவல்களைப் பெறுவதற்காக, ஆன்டிபாடி சோதனை பரிந்துரைக்கப்படுவது மட்டுமல்லாமல், நீரிழிவு நோயின் சிறப்பியல்புள்ள பிற ஆட்டோஆன்டிபாடிகளின் இருப்பும் உள்ளது.
ஹைப்பர் கிளைசீமியா இல்லாத குழந்தைக்கு லாங்கர்ஹான்ஸ் தீவு உயிரணுக்களின் ஆட்டோ இம்யூன் புண் இருப்பதைக் குறித்தால், இது வகை 1 குழந்தைகளில் நீரிழிவு நோய் இருப்பதாக அர்த்தமல்ல. நீரிழிவு நோய் முன்னேறும்போது, ஆட்டோஆன்டிபாடிகளின் அளவு குறைந்து முற்றிலும் கண்டறிய முடியாததாகிவிடும்.
வகை 1 நீரிழிவு பரம்பரை பரவும் ஆபத்து
ஹார்மோனுக்கான ஆன்டிபாடிகள் வகை 1 நீரிழிவு நோயின் மிகவும் சிறப்பியல்பு அடையாளமாக அங்கீகரிக்கப்பட்டுள்ளன என்ற போதிலும், இந்த ஆன்டிபாடிகள் வகை 2 நீரிழிவு நோயில் கண்டறியப்பட்ட சந்தர்ப்பங்கள் உள்ளன.
முக்கியம்! வகை 1 நீரிழிவு முக்கியமாக மரபுரிமை பெற்றது. நீரிழிவு நோயாளிகளில் பெரும்பாலானவர்கள் ஒரே எச்.எல்.ஏ-டி.ஆர் 4 மற்றும் எச்.எல்.ஏ-டி.ஆர் 3 மரபணுவின் சில வடிவங்களின் கேரியர்கள். ஒரு நபருக்கு டைப் 1 நீரிழிவு நோயாளிகள் இருந்தால், அவருக்கு நோய் வரும் ஆபத்து 15 மடங்கு அதிகரிக்கும். ஆபத்து விகிதம் 1:20.
வழக்கமாக, லாங்கர்ஹான்ஸ் தீவுகளின் உயிரணுக்களுக்கு ஆட்டோ இம்யூன் சேதத்தின் குறிப்பானின் வடிவத்தில் நோயெதிர்ப்பு நோயியல் வகை 1 நீரிழிவு ஏற்படுவதற்கு நீண்ட காலத்திற்கு முன்பே கண்டறியப்படுகிறது. நீரிழிவு அறிகுறிகளின் முழு கட்டமைப்பிற்கு 80-90% பீட்டா செல்கள் கட்டமைப்பை அழிக்க வேண்டும் என்பதே இதற்குக் காரணம்.
ஆகையால், இந்த நோயின் பரம்பரை பரம்பரை வரலாற்றைக் கொண்ட நபர்களில் டைப் 1 நீரிழிவு நோயின் எதிர்கால வளர்ச்சியின் அபாயத்தை அடையாளம் காண ஆட்டோஎன்டிபாடிகளுக்கான சோதனை பயன்படுத்தப்படலாம். இந்த நோயாளிகளில் லார்ஜென்ஹான்ஸ் தீவு உயிரணுக்களின் ஆட்டோ இம்யூன் புண் இருப்பதைக் குறிப்பது அவர்களின் வாழ்க்கையின் அடுத்த 10 ஆண்டுகளில் நீரிழிவு நோய் வருவதற்கான 20% அதிகரித்த அபாயத்தைக் குறிக்கிறது.
டைப் 1 நீரிழிவு நோயின் சிறப்பியல்பு 2 அல்லது அதற்கு மேற்பட்ட இன்சுலின் ஆன்டிபாடிகள் இரத்தத்தில் காணப்பட்டால், இந்த நோயாளிகளில் அடுத்த 10 ஆண்டுகளில் நோய் ஏற்படுவதற்கான நிகழ்தகவு 90% அதிகரிக்கிறது.
டைப் 1 நீரிழிவு நோய்க்கான ஸ்கிரீனிங் ஆக ஆட்டோஆன்டிபாடிகள் குறித்த ஆய்வு பரிந்துரைக்கப்படவில்லை என்ற உண்மை இருந்தபோதிலும் (இது மற்ற ஆய்வக அளவுருக்களுக்கும் பொருந்தும்), டைப் 1 நீரிழிவு நோயைப் பொறுத்தவரை சுமை பரம்பரை உள்ள குழந்தைகளை பரிசோதிக்க இந்த பகுப்பாய்வு பயனுள்ளதாக இருக்கும்.
குளுக்கோஸ் சகிப்புத்தன்மை சோதனையுடன் இணைந்து, நீரிழிவு கெட்டோஅசிடோசிஸ் உள்ளிட்ட உச்சரிக்கப்படும் மருத்துவ அறிகுறிகள் தோன்றுவதற்கு முன்பு வகை 1 நீரிழிவு நோயைக் கண்டறிய இது உங்களை அனுமதிக்கும். நோயறிதலின் போது சி-பெப்டைட்டின் விதிமுறையும் மீறப்படுகிறது. இந்த உண்மை எஞ்சிய பீட்டா செல் செயல்பாட்டின் நல்ல விகிதங்களை பிரதிபலிக்கிறது.
இன்சுலின் ஆன்டிபாடிகளுக்கு நேர்மறையான பரிசோதனையுடன் ஒரு நபருக்கு ஒரு நோயை உருவாக்கும் ஆபத்து மற்றும் வகை 1 நீரிழிவு தொடர்பான மோசமான பரம்பரை வரலாறு இல்லாதது மக்கள் தொகையில் இந்த நோயின் அபாயத்திலிருந்து வேறுபட்டதல்ல என்பது கவனிக்கத்தக்கது.
இன்சுலின் ஊசி பெறும் பெரும்பான்மையான நோயாளிகளின் உடல் (மறுசீரமைப்பு, வெளிப்புற இன்சுலின்), சிறிது நேரத்திற்குப் பிறகு ஹார்மோனுக்கு ஆன்டிபாடிகளை உருவாக்கத் தொடங்குகிறது.
இந்த நோயாளிகளின் ஆய்வுகளின் முடிவுகள் நேர்மறையாக இருக்கும். மேலும், இன்சுலினுக்கு ஆன்டிபாடிகளின் உற்பத்தி எண்டோஜெனஸ் அல்லது இல்லையா என்பதைப் பொறுத்தது.
இந்த காரணத்திற்காக, இன்சுலின் தயாரிப்புகளை ஏற்கனவே பயன்படுத்திய நபர்களில் வகை 1 நீரிழிவு நோயின் மாறுபட்ட நோயறிதலுக்கு பகுப்பாய்வு பொருத்தமானதல்ல. டைப் 2 நீரிழிவு நோயால் தவறாக கண்டறியப்பட்ட ஒரு நபருக்கு நீரிழிவு நோய் இருப்பதாக சந்தேகிக்கப்படும் போது இதேபோன்ற நிலை ஏற்படுகிறது, மேலும் ஹைப்பர் கிளைசீமியாவை சரிசெய்ய அவருக்கு வெளிப்புற இன்சுலின் மூலம் சிகிச்சை அளிக்கப்பட்டது.
தொடர்புடைய நோய்கள்
டைப் 1 நீரிழிவு நோயாளிகளுக்கு பெரும்பாலான ஒன்று அல்லது அதற்கு மேற்பட்ட ஆட்டோ இம்யூன் நோய்கள் உள்ளன. பெரும்பாலும் அடையாளம் காண முடியும்:
- ஆட்டோ இம்யூன் தைராய்டு கோளாறுகள் (கிரேவ்ஸ் நோய், ஹாஷிமோடோவின் தைராய்டிடிஸ்),
- அடிசன் நோய் (முதன்மை அட்ரீனல் பற்றாக்குறை),
- செலியாக் நோய் (செலியாக் என்டோரோபதி) மற்றும் தீங்கு விளைவிக்கும் இரத்த சோகை.
எனவே, பீட்டா உயிரணுக்களின் ஆட்டோ இம்யூன் நோயியலின் குறிப்பான் கண்டறியப்பட்டு, வகை 1 நீரிழிவு நோய் உறுதிப்படுத்தப்பட்டால், கூடுதல் சோதனைகள் பரிந்துரைக்கப்பட வேண்டும். இந்த நோய்களை விலக்க அவை தேவை.
ஏன் ஆராய்ச்சி தேவை
- ஒரு நோயாளிக்கு வகை 1 மற்றும் வகை 2 நீரிழிவு நோயை விலக்க.
- ஒரு பரம்பரை பரம்பரை வரலாற்றைக் கொண்ட நோயாளிகளுக்கு, குறிப்பாக குழந்தைகளில் நோயின் வளர்ச்சியைக் கணிக்க.
பகுப்பாய்வு எப்போது ஒதுக்க வேண்டும்
நோயாளி ஹைப்பர் கிளைசீமியாவின் மருத்துவ அறிகுறிகளை வெளிப்படுத்தும்போது பகுப்பாய்வு பரிந்துரைக்கப்படுகிறது:
- சிறுநீரின் அளவு அதிகரித்தது.
- தாகம்.
- விவரிக்கப்படாத எடை இழப்பு.
- பசி அதிகரித்தது.
- கீழ் முனைகளின் உணர்திறன் குறைந்தது.
- பார்வைக் குறைபாடு.
- கால்களில் டிராபிக் புண்கள்.
- நீண்ட குணப்படுத்தும் காயங்கள்.
முடிவுகளுக்கு சான்றாக
விதிமுறை: 0 - 10 அலகுகள் / மிலி.
- வகை 1 நீரிழிவு நோய்
- ஹிராட்டின் நோய் (AT இன்சுலின் நோய்க்குறி),
- பாலிண்டோகிரைன் ஆட்டோ இம்யூன் நோய்க்குறி,
- வெளிப்புற மற்றும் மறுசீரமைப்பு இன்சுலின் தயாரிப்புகளுக்கு ஆன்டிபாடிகள் இருப்பது.
- விதிமுறை
- ஹைப்பர் கிளைசீமியாவின் அறிகுறிகளின் இருப்பு வகை 2 நீரிழிவு நோயின் உயர் நிகழ்தகவைக் குறிக்கிறது.
கண்டறியும் நடவடிக்கைகள்
சரியான நோயறிதலைச் செய்ய மற்றும் பொருத்தமான சிகிச்சையை பரிந்துரைக்க, மருத்துவர் இந்த நோயின் அம்சங்களை அறிந்திருக்க வேண்டும். நீரிழிவு நோயைக் கண்டறியும் முறைகள் பின்வருமாறு:
- மருத்துவ வரலாறு
- மருத்துவ வரலாறு
- ஆய்வக ஆராய்ச்சி முறைகள்,
- நோய்வாய்ப்பட்ட நபரின் வெளிப்புற பரிசோதனை.
முதலாவதாக, ஒரு நோயாளி கணக்கெடுப்பு நோயைக் கண்டறிவதற்குப் பயன்படுத்தப்படுகிறது. இந்த சூழ்நிலையில், நோயின் போக்கின் அம்சங்கள் குறித்து கவனம் செலுத்தப்படுகிறது. நீரிழிவு நோய் ஒரு நாள்பட்ட நோய் என்று அறியப்படுகிறது, இது பல தசாப்தங்களாக நீடிக்கும்.
கூடுதலாக, நெருங்கிய உறவினர்களுக்கு நீரிழிவு நோய் இருந்தால் அல்லது இருந்தால், இந்த நபருக்கு நோய்வாய்ப்படும் ஆபத்து அதிகம். நீரிழிவு நோயைக் கண்டறியும் போது, நோயாளியின் புகார்கள் மிகவும் முக்கியத்துவம் வாய்ந்தவை. இரத்தத்தில் குளுக்கோஸ் திரட்டப்படுவதால், சிறுநீரகங்களின் வேலை மாறுகிறது, இதன் விளைவாக ஒரு நாளைக்கு வெளியேற்றப்படும் சிறுநீரின் அளவு கணிசமாக அதிகரிக்கிறது.
இந்த நிலை பாலியூரியா என்று அழைக்கப்படுகிறது. பெரும்பாலும் சிறுநீர் வெளியேற்றப்படுகிறது.
இரண்டாவது முக்கியமான கண்டறியும் அளவுகோல் தாகம். இது உடலின் நீரிழப்பின் பின்னணியில் தோன்றும். நீரிழிவு நோயைக் கண்டறியும் அளவுகோல்களில் எடை இழப்பு அடங்கும். எடை இழக்க முக்கிய காரணம் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மீறலாகும். குளுக்கோஸ் ஆற்றலின் ஒரு முக்கிய ஆதாரமாகும்.
இது உடலில் இருந்து அகற்றப்படும்போது, புரதங்கள் மற்றும் கொழுப்புகளின் முறிவு அதிகரிக்கிறது, இது எடை இழப்புக்கு வழிவகுக்கிறது. மற்றொரு அடையாளம் பசியின் நிலையான உணர்வு. நீரிழிவு நோயை முன்கூட்டியே கண்டறிவது மிகவும் முக்கியமானது, ஏனென்றால் பெரும்பாலும் சரியான நேரத்தில் சிகிச்சையளிக்கும் நீரிழிவு கடுமையான சிக்கல்களுக்கு வழிவகுக்கிறது. அவை சரியான நோயறிதல் மற்றும் பிற அறிகுறிகளை உருவாக்க உதவுகின்றன.
நோயாளிகள் தோல் அரிப்பு, பலவீனம், பார்வை குறைதல், வாய் வறட்சி போன்றவற்றைப் புகார் செய்யலாம்.
ஆய்வக ஆராய்ச்சி முறைகள்
ஆய்வக முறைகளைப் பயன்படுத்தி நோயைக் கண்டறிவது எப்படி? குளுக்கோஸ் மற்றும் கீட்டோன் உடல்களுக்கான இரத்த மற்றும் சிறுநீர் பரிசோதனைகளின் அடிப்படையில் இறுதி நோயறிதல் செய்யப்படுகிறது. நீரிழிவு நோயை ஆய்வக கண்டறிதல் மிகவும் மதிப்புமிக்க முறையாகும்.
ஆரோக்கியமான நபரில், உண்ணாவிரத இரத்த ஓட்டத்தில் சர்க்கரையின் செறிவு 3.3-5.5 மிமீல் / எல் ஆகும். தந்துகி இரத்தத்தில் குளுக்கோஸின் செறிவு வெற்று வயிற்றில் 6.1 மிமீல் / எல் தாண்டினால், இது நீரிழிவு இருப்பதைக் குறிக்கிறது.
நீரிழிவு நோய் இருப்பதைப் பற்றி அதிக துல்லியத்துடன் பேச, ஒரு குறிப்பிட்ட இடைவெளியுடன் குளுக்கோஸ் பரிசோதனையை பல முறை நடத்த வேண்டியது அவசியம்.
ரத்தம் காலையில் எடுக்கப்படுகிறது. செயல்முறைக்கு உடனடியாக, நோயாளி உணவை சாப்பிடக்கூடாது. பகுப்பாய்வு வெறும் வயிற்றில் கொடுக்கப்பட்டுள்ளது. இரத்த மாதிரியை நடத்தும்போது, ஒரு நபர் ஓய்வில் இருக்க வேண்டும், இல்லையெனில் மன அழுத்தத்திற்கு பதிலளிக்கும் வகையில் ரிஃப்ளெக்ஸ் ஹைப்பர் கிளைசீமியா ஏற்படலாம். நோயறிதலில் ஒரு முக்கியமான மதிப்பு குளுக்கோஸ் சகிப்புத்தன்மை சோதனை.
அதன் உதவியுடன், குளுக்கோஸுக்கு திசுக்களின் உணர்திறன் மீறலைத் தீர்மானிக்க முடியும். செயல்முறை வெறும் வயிற்றில் மேற்கொள்ளப்படுகிறது. நோயாளி குளுக்கோஸ் கரைசலைக் குடிக்க முன்வருகிறார். இதற்கு உடனடியாக, ஆரம்ப சர்க்கரை செறிவு மதிப்பிடப்படுகிறது. 1 மற்றும் 2 மணி நேரத்திற்குப் பிறகு, இரண்டாவது ஆய்வு மேற்கொள்ளப்படுகிறது. பொதுவாக, 2 மணி நேரத்திற்குப் பிறகு, சர்க்கரை செறிவு 7.8 மிமீல் / எல் குறைவாக இருக்க வேண்டும்.
11 mmol / l க்கும் அதிகமான சர்க்கரை செறிவுடன், நீரிழிவு நோய் இருப்பதாக துல்லியத்துடன் கூறலாம். பெரும்பாலும் ப்ரீடியாபயாட்டீஸ் எனப்படும் எல்லைக்கோடு நிலை உள்ளது.
இந்த வழக்கில், சர்க்கரை அளவு 7.8 முதல் 11 மிமீல் / எல் வரை இருக்கும். இந்த பகுப்பாய்வுகள் எக்ஸ்பிரஸ் கண்டறியும் முறைகள்.
சர்க்கரை அளவை நீண்ட காலத்திற்கு மதிப்பீடு செய்ய, கிளைகோசைலேட்டட் ஹீமோகுளோபின் போன்ற ஒரு காட்டி மதிப்பீடு செய்யப்படுகிறது.
பிற கண்டறியும் முறைகள்
பல மாதங்களில் சராசரி இரத்த சர்க்கரையை தீர்மானிக்க இந்த செயல்முறை அவசியம். பொதுவாக, இது 5.9% க்கும் குறைவாகவே இருக்கும். நீரிழிவு நோயைக் கண்டறிவதற்கான அளவுகோல்கள் ஏராளம்.
சிறுநீரில் சர்க்கரையின் அளவு, அதில் அசிட்டோன் இருப்பது சிறிய முக்கியத்துவம் இல்லை. கடைசி அளவுகோல் நீரிழிவு நோய்க்கு குறிப்பிட்டதல்ல, இது மற்ற நோய்களிலும் காணப்படுகிறது.
சோதனை முடிவுகள் சந்தேகத்திற்குரியதாக இருந்தால், இன்சுலின் செறிவு பற்றிய கூடுதல் ஆய்வு. ஆரோக்கியமான நபரில், இது 15-180 மிமீல் / எல்.
நீரிழிவு நோயைக் கண்டறிவது பெரும்பாலும் சி-பெப்டைட்டின் அளவை தீர்மானிப்பதை உள்ளடக்குகிறது. பிந்தையது புரோன்சுலினிலிருந்து கணையத்தின் திசுக்களில் உருவாகிறது. சி-பெப்டைட் உற்பத்தியில் குறைவுடன், இன்சுலின் குறைபாடு ஏற்படுகிறது. பொதுவாக, அதன் நிலை 0.5 முதல் 2 μg / l வரை இருக்கும்.
வகை 1 நீரிழிவு நோயிலிருந்து வேறுபட்ட நோயறிதலுக்கு, கணைய பீட்டா செல்களுக்கு குறிப்பிட்ட ஆன்டிபாடிகள் இருப்பது ஆராயப்படுகிறது. கூடுதலாக, லெப்டின், இன்சுலின் ஹார்மோனுக்கு ஆன்டிபாடிகள் தீர்மானிக்கப்படுகின்றன. எனவே, இந்த நோயைக் கண்டறிதல் ஒரு ஆய்வக ஆய்வின் முடிவுகளின் அடிப்படையில் அமைந்துள்ளது.
முக்கிய அளவுகோல் இரத்த ஓட்டத்தில் சர்க்கரையின் அதிகரிப்பு ஆகும். ஒரு முழுமையான ஆய்வு இன்சுலின் உகந்த அளவைத் தேர்வுசெய்ய உங்களை அனுமதிக்கிறது.