நீரிழிவு நோய்க்குறிகள்: என்ன மருத்துவ சிக்கல்கள் வருகின்றன
நீரிழிவு நோய் நீரிழிவு வகை, பாடத்தின் காலம், சிக்கல்களின் இருப்பு ஆகியவற்றைப் பொறுத்தது.
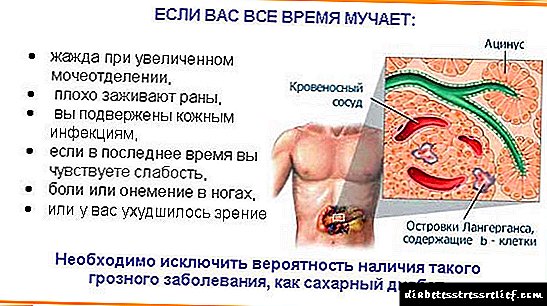
நீரிழிவு நோயின் முக்கிய "பெரிய" மருத்துவ அறிகுறிகள் அடங்கும்:
- பொது மற்றும் தசை பலவீனம்,
- பாலியூரியா (ஒரு பெரிய அளவிலான சிறுநீரை வெளியேற்றுதல்) - இரவு மற்றும் சிறுநீர் அடங்காமை வரை இரவும் பகலும் அடிக்கடி மற்றும் அதிக அளவில் சிறுநீர் கழித்தல்,
- பாலிடிப்சியா (தாகம்), வறண்ட வாய்,
- பாலிஃபாஜி (அதிகரித்த பசி),
- எடை இழப்பு - வகை 1 நீரிழிவு நோய்க்கு பொதுவானது.
நீரிழிவு நோயின் "சிறிய அறிகுறிகள்":
- பீரியண்டல் நோய், பல் இழப்பு,
- அல்வியோலர் பைரியா (பற்களின் துளைகளின் புருலண்ட்-அழற்சி புண்),
- தோல் அரிப்பு (பொதுவானது, பெரினியத்தில் பிரதான உள்ளூர்மயமாக்கலுடன்),
டைப் 1 நீரிழிவு நோயின் ஒரு அம்சம் "பெரிய அறிகுறிகளின்" விரைவான வளர்ச்சியாகும், மேலும் டைப் 2 நீரிழிவு நோயாளிகளுக்கு "சிறிய அறிகுறிகள்" அதிக சிறப்பியல்பு கொண்டவை. நீரிழிவு நோயின் பிற வெளிப்பாடுகள் உட்புற உறுப்புகள், இரத்த நாளங்கள் மற்றும் நரம்பு மண்டலங்களுக்கு சேதம் ஏற்படுவதால் ஏற்படுகின்றன.
dermopathy: வறண்ட சருமம், அதன் டர்கரில் குறைவு, அடிக்கடி பஸ்டுலர் தோல் புண்கள், தொடர்ச்சியான ஃபுருங்குலோசிஸ், ஹைட்ரோடெனிடிஸ், சாந்தோமாடோசிஸ், "நீரிழிவு ருபயோசிஸ்" ஆகியவை சிறப்பியல்பு - கன்னம் எலும்புகள், கன்னங்கள் பகுதியில் தோல் தந்துகிகள் மற்றும் தமனிகள் விரிவடைதல். பெரும்பாலும் நகங்களில் மாற்றங்கள் உள்ளன, அவை மந்தமானவை, உடையக்கூடியவை, அவற்றின் சண்டை தோன்றுகிறது, மஞ்சள் நிறம்.
தசை அழிவு அட்ராபி மற்றும் தசை வலிமை குறைதல், எடை இழப்பு ஆகியவற்றால் வெளிப்படுகிறது.
சுவாச அமைப்புக்கு சேதம்: மேல் சுவாசக் குழாயின் சளி சவ்வு, அடிக்கடி நிமோனியா மற்றும் மூச்சுக்குழாய் அழற்சி ஆகியவற்றின் வறட்சி மற்றும் அட்ராபியால் வெளிப்படுகிறது. நீரிழிவு நோயாளிகள் நுரையீரல் காசநோய்க்கு ஆளாகிறார்கள், மேலும் அடிக்கடி அவதிப்படுகிறார்கள்.
இருதய அமைப்பின் தோல்வி: டி.எம் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் முந்தைய மற்றும் வேகமான வளர்ச்சிக்கு பங்களிக்கிறது, இதன் விளைவாக, சி.எச்.டி. டைப் 2 நீரிழிவு நோயாளிகளுக்கு ஐ.எச்.டி அதிகம் காணப்படுகிறது.
செரிமான அமைப்பு முற்போக்கான நோய்கள், தளர்த்தல் மற்றும் பல் இழப்பு, ஈறு அழற்சி மற்றும் ஸ்டோமாடிடிஸ், பாப்பிலா அட்ராபி மற்றும் பலவீனமான நாக்கு உணர்திறன் ஆகியவற்றால் வெளிப்படுகிறது, இது நாக்கு தீக்காயங்களுக்கு வழிவகுக்கிறது, குரல்வளை, உணவுக்குழாய்,
சளி சவ்வுகளில் அட்ராபிக் மாற்றங்களுடன் நாள்பட்ட இரைப்பை அழற்சி மற்றும் டியோடெனிடிஸின் வளர்ச்சி சாத்தியமாகும், வயிற்றின் சுரப்பு மற்றும் மோட்டார் செயல்பாடுகளில் குறைவு, நீரிழிவு என்டோரோபதி குடல்களிலிருந்து காணப்படுகிறது, இது தொடர்ச்சியான வயிற்றுப்போக்கு, வகைப்படுத்துதல் மற்றும் மாலாப்சார்ப்ஷன் நோய்க்குறிகளின் வளர்ச்சி, கொழுப்பு கல்லீரல் அழற்சி அறிகுறிகள் இருக்கலாம். குறிக்கோளாக, கல்லீரலின் விரிவாக்கம் மற்றும் அதன் லேசான புண் ஆகியவற்றை நீங்கள் தீர்மானிக்க முடியும்.
மரபணு அமைப்பு: நீரிழிவு நோயாளிகள் சிறுநீர்க் குழாயின் தொற்று மற்றும் அழற்சி நோய்களால் பாதிக்கப்படுவதற்கு 4 மடங்கு அதிகம்:
கார்பன்கில் மற்றும் சிறுநீரகத்தின் புண்,
கடுமையான ரத்தக்கசிவு மற்றும் நெக்ரோடிக் சிஸ்டிடிஸ்.
பெண்களுக்கு மோசமாக ஈடுசெய்யப்பட்ட நீரிழிவு அமினோரியாவுக்கு வழிவகுக்கிறது, ஆண்களில் ஆண்மைக் குறைவு.
நீரிழிவு நோய் மற்றும் அதன் நோய்க்குறிகள்: காரணங்கள் மற்றும் திருத்தும் முறைகள்

நீரிழிவு நோய் (டி.எம்) இன் நயவஞ்சகம் என்னவென்றால், நோயின் ஆரம்பத்தில் அது கிட்டத்தட்ட தன்னை வெளிப்படுத்தாது, கால் பகுதிகளில் இது மறைக்கப்படுகிறது. இவை அனைத்தும் நோயறிதலில் சிக்கல்களை ஏற்படுத்துகின்றன.
உடலில் சர்க்கரையின் அதிக அளவு வளர்சிதை மாற்றக் கோளாறுகளுக்கு வழிவகுக்கிறது: கார்போஹைட்ரேட், கொழுப்பு மற்றும் புரதம், இது பல சிக்கல்களைத் தூண்டுகிறது.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கான பொதுவான நோய்க்குறிகளைக் கவனியுங்கள்.
இது என்ன
நீரிழிவு நோய் என்பது இன்சுலின் உடலில் ஒரு முழுமையான அல்லது உறவினர் குறைபாடுள்ள ஒரு நோயாகும்.

நோயின் சாத்தியத்தை அதிகரிக்கும் முக்கிய காரணிகள்
- அதிக எடை,
- தமனி உயர் இரத்த அழுத்தம்
- இரத்தத்தில் "கெட்ட" கொழுப்பின் உயர் உள்ளடக்கம்,
- பரம்பரை காரணி.
முதல் மற்றும் இரண்டாவது வகைகளின் நீரிழிவு நோயின் அம்சங்களைக் கவனியுங்கள்.
முதல் வகை
இது நோயின் இன்சுலின் சார்ந்த வடிவமாகும். ஒரு தனித்துவமான அம்சம் உற்பத்தி செய்யப்படாதது அல்லது ஒரு விருப்பமாக, இன்சுலின் ஹார்மோனின் கணைய சுரப்பைக் குறைத்தது.
இது இன்சுலின் ஊசி மீது மனிதர் சார்ந்திருப்பதை விளக்குகிறது. டைப் 1 நீரிழிவு நோயின் ஒரு அம்சம் ஹைப்பர் கிளைசெமிக் கோமா வரை அறிகுறிகளின் விரைவான வளர்ச்சியாகும்.
இரண்டாவது வகை

டைப் 2 நீரிழிவு நோய்க்கான முக்கிய ஆபத்து குழு 40 வயதுக்கு மேற்பட்டவர்கள்.
இன்சுலின் உற்பத்தி இயல்பானது, ஆனால் இந்த ஹார்மோனுக்கு போதுமான செல் பதில் இல்லை. உற்பத்தி செய்யப்பட்ட இன்சுலின் மீதான அவற்றின் உணர்திறன் குறைகிறது.
குளுக்கோஸ் திசுக்களில் ஊடுருவாது, ஆனால் இரத்தத்தில் சேரும். நோய் உடனடியாக தோன்றாது, ஆனால் பல ஆண்டுகளுக்குப் பிறகு. ஒரு லேசான பாடநெறி நோயறிதலை சிக்கலாக்குகிறது.
ஒரு தனி வகை கர்ப்பகால வகை நீரிழிவு ஆகும், இது கர்ப்ப காலத்தில் பெண்களில் வெளிப்படுகிறது.
நோயின் அறிகுறிகளைப் பற்றி பேசுகையில், அறிகுறி மற்றும் நோய்க்குறி போன்ற வரையறைகள் பெரும்பாலும் குழப்பமடைகின்றன. உண்மையில், நோய்க்குறி என்பது அறிகுறிகளின் ஒரு குறிப்பிட்ட குழு.
ஹைப்பர்க்ளைசிமிக்
இந்த நிலை உடலில் சர்க்கரையின் அளவை நீடிக்கும் மற்றும் குறிப்பிடத்தக்க அதிகரிப்புடன் தொடர்புடையது (0.5-11.5 மிமீல் / எல் முதல்).
ஹைப்பர் கிளைசீமியா பலவீனமான உடல் செயல்பாடுகளுடன் இணைக்கப்படுகிறது:

- பாலியூரியா. சிறுநீரில் குளுக்கோஸ் இருப்பது அதன் சவ்வூடுபரவல் அதிகரிப்புக்கு வழிவகுக்கிறது,
- hypohydration. பாலியூரியா காரணமாக, உடலில் உள்ள திரவத்தின் அளவு குறைகிறது,
- தாகம், நீரிழப்பு காரணமாக அதிகரித்த நீர் உட்கொள்ளல்,
- இரத்த அழுத்தம் குறைகிறது. ஹைபோடென்ஷன் என்பது நீரிழப்பின் விளைவாகும்,
- ஹைப்பர் கிளைசெமிக் கோமா என்பது மிகவும் வலிமையான, கொடிய வெளிப்பாடாகும்.
இரத்த சர்க்கரை குறை
இது ஒரு சிக்கலான அறிகுறியாகும், இது இரத்தத்தில் குளுக்கோஸ் அளவு 3.5 மிமீல் / எல் குறைவாக குறைவதால் தூண்டப்பட்டு நரம்பு, தன்னாட்சி மற்றும் மனநல கோளாறுகளால் வெளிப்படுகிறது. பெரும்பாலும், இரத்தச் சர்க்கரைக் குறைவு காலையில் வெளிப்படுகிறது.
குளுக்கோஸின் அதிகப்படியான பயன்பாடு இன்சுலின் அளவுக்கதிகமாக ஏற்படலாம், அதே போல் இந்த ஹார்மோனை கட்டி - இன்சுலினோமா மூலம் சுரக்கிறது. கல்லீரலின் நியோபிளாம்கள், கணையம் மற்றும் அட்ரீனல் சுரப்பிகளின் நோய்களால் இரத்தச் சர்க்கரைக் குறைவைத் தூண்டலாம்.

இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியின் முதல் வெளிப்பாடுகள்:
- தலைவலி
- நடுக்கம்,
- பசியின் வலுவான உணர்வு
- பலவீனம்
- அதிகரித்த வியர்வை,
- நடத்தை கோளாறுகள் (இது ஆல்கஹால் போதைக்கு ஒத்ததாகும்).
நடவடிக்கைகள் எடுக்கப்படாவிட்டால், நனவு இழப்பு, மன உளைச்சல் ஏற்படும். சில நேரங்களில் மருத்துவ பராமரிப்பு இல்லாத நிலையில் கடுமையான இரத்தச் சர்க்கரைக் குறைவு மரணம் விளைவிக்கிறது. இரத்தச் சர்க்கரைக் குறைவின் தொடர்ச்சியான சிக்கல்கள் பலவீனமான வாஸ்குலர் காப்புரிமையின் விளைவாக மாரடைப்பு மற்றும் பக்கவாதம் ஆகும்.
நோயாளி நனவாக இருந்தால், ஒரு கார்போஹைட்ரேட் உணவு அல்லது இனிப்பு தேநீர் எடுத்துக்கொள்வதன் மூலம் நிகழ்வுகள் அகற்றப்படும். நனவு இல்லாவிட்டால், குளுக்கோஸை நரம்பு வழியாக அறிமுகப்படுத்துவதன் மூலம் இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறி நிறுத்தப்படுகிறது.
கட்டி தோற்றத்தின் ஹைபோகிளைசெமிக் நோய்க்குறியிலிருந்து விடுபட அறுவை சிகிச்சை அல்லது கீமோதெரபி உதவுகிறது. அடிசன் நோயில், ஹார்மோன் மாற்று சிகிச்சை. தடுப்பு - அறிகுறிகளைத் தூண்டும் காரணங்களை சரியான நேரத்தில் அடையாளம் காணுதல்.
நரம்பியல்
நரம்பியல் நோய்க்குறி இரண்டு வகையான நோய்களிலும் ஏற்படுகிறது. சில நேரங்களில் நரம்பியல் நோய் ஆரம்பத்தில் இருந்தே வெளிப்படுகிறது, சில நேரங்களில் முதல் வெளிப்பாடுகள் வரை ஆண்டுகள் கடந்து செல்கின்றன.
நரம்பியல் நோய்க்குறி அத்தகைய நிகழ்வுகளுடன் சேர்ந்துள்ளது:

- புற நரம்பு மண்டலத்தின் கோளாறுகள்: கைகால்களில் (குறிப்பாக கால்களில்) எரியும் உணர்வு, உணர்திறன் குறைதல், தோலில் புண்களின் தோற்றம், சிறுநீர் அடங்காமை,
- ANS இன் கோளாறுகள் - நோயின் நீடித்த போக்கில் (தலைவலி, வயிற்று வலி, இரத்த அழுத்தம் குறைதல்),
- நீரிழிவு, ரெட்டினோபதி,
- மூளை பாதிப்பு, பக்கவாதம் ஏற்படும் ஆபத்து.
வளர்சிதை மாற்ற
இது உடல் பருமன், இரத்தக் கொழுப்பின் அதிகரிப்பு மற்றும் உயர் இரத்த அழுத்தம் ஆகியவற்றுடன் நீரிழிவு நோயின் கலவையாகும். அத்தகைய "பூச்செண்டு" அதிரோஸ்கெரோடிக் வாஸ்குலர் புண்கள் மற்றும் தொடர்புடைய நோய்க்குறியீடுகளை உருவாக்கும் அபாயத்தை வியத்தகு முறையில் அதிகரிக்கிறது: மாரடைப்பு மற்றும் பக்கவாதம்.

வளர்சிதை மாற்ற நோய்க்குறியின் முக்கிய அறிகுறிகள்:
- உடல் பருமன்
- 135/85 மி.மீ.க்கு மேல் இரத்த அழுத்தம். Hg க்கு. கலை.,
- உண்ணாவிரத இரத்த சர்க்கரை 6.1 mmol / l ஐ விட அதிகமாக உள்ளது,
- த்ரோம்போசிஸின் போக்கு,
- அதிக கொழுப்பு.
உணவைத் திருத்துதல், மிதமான உடல் செயல்பாடு, உயர் இரத்த அழுத்த சிகிச்சையானது நோயியலின் ஒரு பயங்கரமான கலவையிலிருந்து விடுபட உதவுகிறது.
சோமோஜி நிகழ்வு
இந்த நிகழ்வு "நாள்பட்ட இன்சுலின் அதிகப்படியான அளவு" என்றும் அழைக்கப்படுகிறது. உடலில் சர்க்கரையை குறைக்கும் (ஹைபோகிளைசீமியா) அடிக்கடி நிகழும் நிகழ்வுகளுக்கு இது உடலின் ஒரு வகையான "பதில்" ஆகும்.
மேலும், இது கவலைப்படுவது உச்சரிக்கப்படுவது மட்டுமல்லாமல், மறைக்கப்பட்ட இரத்தச் சர்க்கரைக் குறைவும் கூட. இன்சுலின் ஒரு ஊசி 80 அலகுகளை தாண்டும்போது நோயாளிகளில் இது காணப்படுகிறது.
சோமோஜி நிகழ்வின் வெளிப்பாடுகள் பின்வருமாறு:
- குளுக்கோஸ் அளவுகளில் குறிப்பிடத்தக்க மாற்றங்கள்,
- கால ஹைப்போகிளைசீமியா,
- இன்சுலின் அளவின் அதிகரிப்புடன் சரிவு,
- சிறுநீர் மற்றும் இரத்தத்தில் - கீட்டோன் உடல்கள்,
- வெளிப்படையான காரணம் இல்லாமல் எடை அதிகரிப்பு, அடிக்கடி பசி.
தினசரி சர்க்கரை அளவுகளில் குறிப்பிடத்தக்க ஏற்ற இறக்கங்களால் இந்த நோய்க்குறி வெளிப்படுகிறது.
இரவில் உட்பட இரத்த சர்க்கரையை அளவிடுவதற்கு நோயறிதல் குறைகிறது. இந்த நோய்க்குறி சந்தேகிக்கப்பட்டால், இன்சுலின் அளவு 20% குறைக்கப்படுகிறது. இது உணவை கண்டிப்பாக கடைப்பிடிப்பது அவசியம், பகலில் பகுதியளவு ஊட்டச்சத்து (உணவின் எண்ணிக்கை 5-6).
இந்த நடவடிக்கைகளின் பின்னணிக்கு எதிரான நிலை மேம்பட்டால், நோயறிதல் சரியாக செய்யப்படுகிறது. பயனற்ற வெளிநோயாளர் சிகிச்சையுடன், மருத்துவமனை அமைப்பில் இன்சுலின் அளவை சரிசெய்ய மருத்துவமனையில் அனுமதிப்பது அவசியம்.
நீரிழிவு நோயாளிகளில் "காலை விடியல்" நிகழ்வு

நீரிழிவு இந்த தீர்வைப் பற்றி பயப்படுகின்றது, நெருப்பைப் போல!
நீங்கள் விண்ணப்பிக்க வேண்டும் ...

இந்த வார்த்தையை மருத்துவர் டி. கெரிச் 1984 இல் உருவாக்கினார். காலையில் இரத்த சர்க்கரை அளவு உயர்கிறது: 4 முதல் 9 மணி நேரம் வரை.
"காலை விடியலின்" காரணங்கள் - இரவில் ஏராளமான உணவு, மன அழுத்தம் மற்றும் போதிய அளவு இன்சுலின் அறிமுகம்.
இந்த நிகழ்வுக்கான காரணம் என்னவென்றால், காலையில் இரத்தத்தில் கோட்ரின்சுலர் ஹார்மோன்களின் அதிக உள்ளடக்கம் உள்ளது.
குளுக்கோகார்டிகோஸ்டீராய்டுகளின் செல்வாக்கின் கீழ், கல்லீரல் அதிக குளுக்கோஸை உருவாக்குகிறது, இது சர்க்கரை அளவை அதிகரிக்க பங்களிக்கிறது. இந்த நோய்க்குறி இரண்டு வகையான நீரிழிவு நோய்களிலும் ஏற்படுகிறது, மேலும் முதல் வகை நோய்களில் இது பெரும்பாலும் குழந்தைகள் மற்றும் இளம் பருவத்தினரிடையே வெளிப்படுகிறது. வளர்ச்சி ஹார்மோன் சோமாடோட்ரோபின் ஒரு தூண்டுதல் காரணி.
இரத்தத்தில் குளுக்கோஸின் அதிகப்படியான செறிவு தன்னைத்தானே ஆபத்தானது. இரத்த சர்க்கரை அளவுகளில் குறிப்பிடத்தக்க மாற்றங்கள் இன்னும் ஆபத்தானவை. இது நெஃப்ரோபதி, நீரிழிவு கண்புரை மற்றும் பாலிநியூரோபதி ஆகியவற்றின் வளர்ச்சியைத் தூண்டும்.
இந்த நிகழ்வை அடையாளம் காண, இரவில் 2 முதல் 3 வரை, சர்க்கரை அளவின் இரவு அளவீடுகளை நடத்துவது அவசியம். குளுக்கோமீட்டரில் ஒரு சீரான அதிகரிப்பு ஒரு நோய்க்குறியைக் குறிக்கிறது.
நோயின் எந்த வடிவங்கள் உள்ளன?
 நீரிழிவு நோய் என்பது மனித உடலில் இன்சுலின் அளவின் உறவினர் அல்லது முழுமையான பற்றாக்குறை உள்ள ஒரு நோயாகும்.
நீரிழிவு நோய் என்பது மனித உடலில் இன்சுலின் அளவின் உறவினர் அல்லது முழுமையான பற்றாக்குறை உள்ள ஒரு நோயாகும்.
நோயியல் செயல்முறை கார்போஹைட்ரேட் மற்றும் பிற வளர்சிதை மாற்ற செயல்முறைகளை மீறுவதற்கு வழிவகுக்கிறது, இது இரத்தத்தில் குளுக்கோஸின் அளவை கணிசமாக அதிகரிக்கிறது.
இன்று, இந்த நோயியலின் வளர்ச்சியைத் தூண்டக்கூடிய முக்கிய காரணிகள்:
- பரம்பரை காரணிꓼ
- ozhirenieꓼ
- தமனி உயர் இரத்த அழுத்தம்
- அதிக கொழுப்பு.
நோயின் வெளிப்பாட்டின் முக்கிய வடிவங்கள் தங்களை இந்த வடிவத்தில் வெளிப்படுத்தலாம்:
- வகை 1 நீரிழிவு நோய் என்பது நோயியலின் இன்சுலின் சார்ந்த வடிவமாகும். இது சாதாரண எடை உள்ளவர்களிடமும் உடல் பருமன் நோயாளிகளிடமும் உருவாகலாம். இந்த வடிவத்தின் ஒரு சிறப்பியல்பு வேறுபாடு கணையத்தால் இன்சுலின் உற்பத்தி செய்யப்படாதது (அல்லது மிகக் குறைந்த அளவில்). எனவே, அத்தகைய நோயறிதலுடன் கூடிய ஒருவர் இந்த ஹார்மோனின் ஊசி மருந்துகளைப் பொறுத்தது.
- டைப் 2 நீரிழிவு நோய் பெரும்பாலும் நாற்பது ஆண்டுகளுக்குப் பிறகு மற்றும் அதிக எடை கொண்டவர்களுக்கு உருவாகிறது. கணையம் உடலுக்குத் தேவையான அளவில் ஒரு ஹார்மோனை உருவாக்குகிறது, ஆனால் அதன் செல்கள் இனி இன்சுலினுக்கு பொதுவாக பதிலளிக்காது. ஹார்மோனுக்கு உயிரணுக்களின் உணர்திறன் குறைந்ததன் விளைவாக, குளுக்கோஸ் இரத்தத்தில் சேர்கிறது, ஏனெனில் இது திசுக்களில் ஊடுருவ முடியாது.
நீரிழிவு நோய் உருவாகும்போது, இந்த நோயின் அனைத்து எதிர்மறை அறிகுறிகளும் வெளிப்படத் தொடங்குகின்றன.
கூடுதலாக, நோயியல் கர்ப்பகால நீரிழிவு போன்ற பலவகைகளைக் கொண்டிருக்கலாம், இது கர்ப்ப காலத்தில் பெண்களுக்கு ஏற்படலாம் அல்லது ஹைப்பர் கிளைசீமியாவின் வளர்ச்சியின் விளைவாக இருக்கலாம்.
வகை 1 நீரிழிவு நோயின் முக்கிய அறிகுறிகள்
 வகை 1 நீரிழிவு நோயில், அறிகுறிகளின் வெளிப்பாடு மற்றும் நோயியலின் வளர்ச்சி விரைவாக நிகழ்கிறது, விரைவாக வேகத்தை பெறுகிறது.
வகை 1 நீரிழிவு நோயில், அறிகுறிகளின் வெளிப்பாடு மற்றும் நோயியலின் வளர்ச்சி விரைவாக நிகழ்கிறது, விரைவாக வேகத்தை பெறுகிறது.
இரத்த சர்க்கரையின் கூர்மையான அதிகரிப்பு நோயாளிக்கு மயக்கம் மற்றும் நீரிழிவு கோமாவை ஏற்படுத்தும்.
அதன்பிறகு, கண்டறியப்பட்ட சோதனைகள் பொருத்தமான நோயறிதலைச் செய்கின்றன.
இந்த வழக்கில், நீரிழிவு நோய் பின்வரும் அறிகுறிகளைக் கொண்டிருக்கலாம்:
- வலுவான தாகம், இது நோயாளியை நாள் முழுவதும் (மற்றும் இரவில் கூட) வேதனைப்படுத்துகிறது, இதன் விளைவாக ஐந்து லிட்டர் திரவத்தை உட்கொள்வது ஆகும்.
- வாய்வழி குழியிலிருந்து அசிட்டோனின் விரும்பத்தகாத வாசனை.
- பசியின்மை அதிகரித்தது மற்றும் தொடர்ந்து பசியுடன் இருக்கும். ஏராளமான ஊட்டச்சத்து மற்றும் சிறிய உடல் உழைப்புடன், உடலின் குறைவு மற்றும் கூர்மையான எடை இழப்பு ஏற்படுகிறது.
- அடிக்கடி சிறுநீர் கழித்தல், குறிப்பாக இரவில்.
- சருமத்தில் உள்ள சிக்கல்களின் வளர்ச்சி, அதிக எண்ணிக்கையிலான சிறிய கொதிப்பு அல்லது பூஞ்சை தடிப்புகளின் வெளிப்பாடு.
- சிறிய சிராய்ப்புகள் அல்லது காயங்கள் கூட கடினமாகவும் நீண்ட காலமாகவும் குணமாகும்.
இந்த வகை நோயின் வளர்ச்சியைத் தூண்டும் காரணங்களில், பெரும்பாலும் தட்டம்மை, காய்ச்சல், ரூபெல்லா அல்லது பிற தொற்று வடிவத்தில் மாற்றப்பட்ட வைரஸ் நோய்கள் அடங்கும்.
கூடுதலாக, கடுமையான உணர்ச்சி மன அழுத்தம் அல்லது மன அழுத்தமும் நீரிழிவு நோயை ஏற்படுத்தும்.
வகை 2 நீரிழிவு நோயின் முக்கிய அறிகுறிகள்
 வகை 2 நீரிழிவு நோயால், அறிகுறிகளின் வெளிப்பாடு உடனடியாக ஏற்படாது, ஆனால் ஒரு குறிப்பிட்ட காலத்திற்குப் பிறகு.
வகை 2 நீரிழிவு நோயால், அறிகுறிகளின் வெளிப்பாடு உடனடியாக ஏற்படாது, ஆனால் ஒரு குறிப்பிட்ட காலத்திற்குப் பிறகு.
எனவே, நோயை உடனடியாகக் கண்டறிவது பெரும்பாலும் சாத்தியமில்லை.
அடையாளம் காணப்பட்ட அறிகுறிகள் நபரைத் தேவையான பரிசோதனைக்கு உட்படுத்தி சோதனைகளை மேற்கொள்ள பல வருடங்கள் ஆகலாம். சரியான நேரத்தில் நோயறிதல் மட்டுமே இந்த நோயின் வளர்ச்சியைத் தடுக்கும்.
வகை 2 நீரிழிவு நோய் பின்வரும் அறிகுறிகளின் வடிவத்தில் தன்னை வெளிப்படுத்தலாம்:
- சிறிய கண் கஷ்டத்துடன் கூட, பார்வையில் கூர்மையான சரிவு.
- உடலின் வலுவான மற்றும் விரைவான சோர்வு, செயல்திறன் குறைதல் மற்றும் கவனம் செலுத்த இயலாமை. ஒரு நல்ல ஓய்வு மற்றும் தூக்கம் கூட சரியான முடிவைக் கொண்டுவருவதில்லை, சோர்வு மற்றும் பலவீனம் போன்ற உணர்வு நீங்காது.
- மிகுந்த தாகம், அதிக குடிப்பழக்கத்தாலும் அதைத் தணிக்க இயலாமை.
- தோல் மற்றும் பிற தோல் புண்களின் அரிப்பு வெளிப்படுகிறது - சொறி, சிவத்தல் அல்லது புள்ளிகள்.
- அடிக்கடி சிறுநீர் கழித்தல்.
- கடுமையான தசை வலி, கன்றுகளில் பிடிப்புகள் ஏற்படலாம்.
- கால்களில், குறிப்பாக தாடைப் பகுதியில், நீரிழிவு நோயுடன் கூடிய சிறிய கால் புண்கள் குணமடைவது கடினம்.
- பெண்களில் மாதவிடாய் சுழற்சியில் உள்ள சிக்கல்கள், த்ரூஷின் தோற்றம்
- அதிகரித்த இரத்த அழுத்தம், இருதய அமைப்பின் நோய்களின் வளர்ச்சி, மாரடைப்பு ஏற்பட வாய்ப்புள்ளது.
மேற்கூறிய அறிகுறிகளின் வெளிப்பாட்டை ஒரு நபர் கவனித்தால், சோதனைக்கு ஒரு மருத்துவ நிறுவனத்தை தொடர்பு கொள்வது அவசியம்.
நோயின் வளர்ச்சியுடன் நோய்க்குறிகளின் வெளிப்பாடு
 பெரும்பாலும், வகை 2 நீரிழிவு நோய்க்குறியின் தோற்றம் தோன்றும் அறிகுறிகளுடன் சமமாக இருக்கும். உண்மையில், நீரிழிவு நோய்க்குறி என்பது பல அறிகுறிகளின் தொகுப்பாகும்.
பெரும்பாலும், வகை 2 நீரிழிவு நோய்க்குறியின் தோற்றம் தோன்றும் அறிகுறிகளுடன் சமமாக இருக்கும். உண்மையில், நீரிழிவு நோய்க்குறி என்பது பல அறிகுறிகளின் தொகுப்பாகும்.
சில நேரங்களில், ரேனாட் நோய்க்குறி நீரிழிவு நோயின் வெளிப்பாடு என குறிப்பிடப்படுகிறது. ரேனாட் நோய்க்குறி சர்க்கரை அல்லது இன்சுலின் அளவோடு எந்த தொடர்பும் இல்லை.வகை 1 நீரிழிவு நோயின் முன்னேற்றத்திற்கு வழிவகுக்கும் சிக்கல்களின் பின்னணியில் ரேனாட் நோய்க்குறி உருவாகிறது. ரெய்னாட் நோய்க்குறியைத் தூண்டும் சிக்கல்கள் ஸ்க்லெரோடெர்மா, பெருந்தமனி தடிப்பு, பெரியார்த்ரிடிஸ் மற்றும் த்ரோம்போஆங்கிடிஸ் ஒப்லிடெரான்ஸ். ரெய்னாட் நோய்க்குறி குளிர்ச்சி, உணர்வின்மை, கைகளில் வலி ஆகியவற்றுடன் உள்ளது.
வகை 2 நீரிழிவு நோய்க்குறி பின்வரும் வெளிப்பாடுகளால் குறிப்பிடப்படலாம்:
- மோரியாக்கின் நோய்க்குறி பொதுவாக குழந்தை பருவத்தில் தோன்றும். மோரியாக்கின் நோய்க்குறி பின்வரும் அறிகுறிகளைக் கொண்டுள்ளது - குழந்தைகளில் வளர்ச்சி குறைவு, சந்திரனின் வடிவத்தில் முக அம்சங்களை உருவாக்குதல். மோரியாக் நோய்க்குறி போன்ற ஒரு நோயியலின் வெளிப்பாட்டிற்கு முக்கிய காரணம் குறைந்த தரம் வாய்ந்த இன்சுலின், தவறான அளவு.
- வளர்சிதை மாற்ற நோய்க்குறி இன்சுலின் எதிர்ப்பின் வெளிப்பாடு என்றும் அழைக்கப்படுகிறது. வளர்சிதை மாற்ற நோய்க்குறி செல்கள் இன்சுலின் உணராத வடிவத்தில் உருவாகிறது. இதனால், உடலில் உள்ள அனைத்து வளர்சிதை மாற்ற செயல்முறைகளும் பாதிக்கப்படுகின்றன. பெரும்பாலும், வளர்சிதை மாற்ற நோய்க்குறி என்பது உணவுக்கு இணங்காததன் விளைவாகும். இந்த நோயியல் பெரும்பாலும் ஒரு முன்னணி நோய்க்குறியாக மாறும் மற்றும் உயர் இரத்த அழுத்தம், இஸ்கெமியா மற்றும் உடல் பருமன் போன்ற நோய்களின் வளர்ச்சிக்கு வழிவகுக்கிறது.
- வகை 2 நீரிழிவு நோய்க்குறிகள் பெரும்பாலும் சோமோஜியின் வெளிப்பாட்டை உள்ளடக்குகின்றன. இந்த நிகழ்வின் முடிவுகளில் ஒன்று இன்சுலின் தேவையான அளவு அதிகமாக உள்ளது. உடல் இன்சுலின் அதிகரித்த அளவைப் பெறுகிறது என்பதைக் குறிக்கும் முக்கிய அறிகுறிகள், அதிகரித்த பசி, எடை அதிகரிப்பு மற்றும் சர்க்கரையின் தாவல்கள் என வெளிப்படும்.
- காலை விடியல் நோய்க்குறி நீரிழிவு நோயின் முக்கிய நோய்க்குறி ஆகும், இது காலையில் இரத்த சர்க்கரையின் அதிகரிப்பு வடிவத்தில், 4 முதல் 6 மணி நேரம் இடைவெளியில் தன்னை வெளிப்படுத்துகிறது.
- நீரிழிவு அறிகுறி நெஃப்ரோடிக் நோய்க்குறியாகவும் வெளிப்படும். இந்த எதிர்வினையின் விளைவு, சிறுநீரகத்தின் பாத்திரங்களில் மாற்றங்கள் நிகழும்போது, நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சியாகும். இதனால், ஒரு நபர் சிறுநீரக செயலிழப்பை உருவாக்கக்கூடும்.
இந்த நோயியல் வீக்கம், சிறுநீரில் புரதத்தின் தோற்றம், தலைவலி மற்றும் செரிமான மண்டலத்தின் பிரச்சினைகள் ஆகியவற்றில் தன்னை வெளிப்படுத்துகிறது.
பர்ன்அவுட் நோய்க்குறி. ஒரு நோய்க்குறி மட்டுமல்ல ...
நீரிழிவு நோயாளிகளில் எரியும் நோய்க்குறி பற்றி மக்கள் பேசும்போது, பொதுவாக மக்கள் மிக மோசமான சூழ்நிலையை கற்பனை செய்கிறார்கள்: ஒரு நீரிழிவு நோயாளி தனது வாழ்க்கையை பராமரிக்க தேவையான அளவு இன்சுலினை வேண்டுமென்றே செலுத்துகிறார் மற்றும் வாரங்களுக்கு இரத்த குளுக்கோஸ் அளவை சரிபார்க்கவில்லை. ஆனால் இந்த சூழ்நிலை சாத்தியமான ஒன்றிலிருந்து வெகு தொலைவில் உள்ளது. பர்ன்அவுட் நோய்க்குறி வெவ்வேறு வடிவங்களில், வெவ்வேறு அளவுகளில் மற்றும் பல காரணங்களுக்காக வெளிப்படும்.
நீரிழிவு நோயுடன் வாழ்வதில் நீங்கள் சோர்வாக உணர்ந்திருக்கலாம், ஏனென்றால் நீங்கள் இப்போது மூன்று ஆண்டுகளாக அடிமையாகிவிட்ட விளையாட்டுகளின் போது உங்கள் இரத்த சர்க்கரை மீண்டும் குறைகிறது, மேலும் பயிற்சித் திட்டத்தில் செய்யப்பட்ட அனைத்து மாற்றங்களும் விரும்பிய நிலைத்தன்மையைக் கொண்டுவரவில்லை. அல்லது, ஒருவேளை, நீங்கள் நேற்று நேசித்த ஒரு மனிதரிடமிருந்து விவாகரத்தை உங்கள் முழு இருதயத்தோடு அனுபவித்து வருகிறீர்கள், இந்த அனுபவங்கள் நீரிழிவு பற்றிய எண்ணங்களுக்கு இடமளிக்காது.
அல்லது நீங்கள் தினசரி வழக்கத்தால் சோர்வாக இருக்கலாம். கார்போஹைட்ரேட்டுகளை எண்ணுவது, மற்றொரு ஊசிக்கு ஒரு இடத்தைக் கண்டுபிடிப்பது, எப்போதும் முடிவடையும் சோதனை கீற்றுகள், முடிவற்ற எண்கள், இரத்தச் சர்க்கரைக் குறைவின் அத்தியாயங்கள் அல்லது, மாறாக, சர்க்கரையின் திடீர் கூர்முனைகள் மற்றும் தொடர்ச்சியான குளுக்கோஸ் கண்காணிப்புக்கான ஒரு பேய் சென்சார், இது அதிகாலை 3 மணிக்கு ஆக்ரோஷமாக எழுந்திருக்கும், நீங்கள் விரும்பும் அனைத்தும் இருக்கும்போது தூங்க.
எப்படி தன்னை வெளிப்படுத்துகிறது பர்னவுட் நோய்க்குறி? பல்வேறு வழிகளில், உண்மையில் மருத்துவரின் பரிந்துரைகளை புறக்கணிப்பதில் இருந்து, உணர்ச்சி சோர்வுக்கு மத்தியில் தினசரி நீரிழிவு மேலாண்மை நடைமுறைகளைத் தொடர்வது வரை. எரிதல் அறிகுறிகளை அங்கீகரிப்பது மிகவும் எளிது - இங்கே சில பொதுவான நடத்தை காட்சிகள் உள்ளன:
- இரத்த சர்க்கரையின் உண்மையான குறிகாட்டிகளை பெற்றோரிடமிருந்து மறைத்து வைப்பதால் அவர்கள் வருத்தப்பட வேண்டாம், கவலைப்பட வேண்டாம்
- கட்டுப்படுத்த முடியாத இரத்த சர்க்கரைக்கு ஏற்படக்கூடிய விளைவுகளை கருத்தில் கொள்ளாமல் உணவு
- இனிப்பு சோடா, பீர், வலுவான பானங்கள். எப்படியும் ஏனெனில்
- விஷயங்களை விட்டுவிட வேண்டும் என்ற நிலையான ஆசை
- மருத்துவமனைக்கு வரக்கூடாது என்பதற்காக இன்சுலின் ஜாப்ஸ் சரியாக தேவைப்படுகிறது
- குறைந்த சர்க்கரை அளவு வேண்டுமென்றே உயர்ந்த இரத்த சர்க்கரை அளவை பராமரிப்பது தேவையற்ற மன அழுத்தத்திற்கு வழிவகுக்கிறது
- கார்போஹைட்ரேட்டுகளை எண்ணுவதற்கான எந்த விருப்பமும் இல்லாதது மற்றும் இன்சுலின் “கண்ணால்” பின்னிங், ஏனெனில் எந்த விவரங்களையும் தொடர்ந்து கண்காணிக்க வேண்டிய அவசியம் ஏற்கனவே தீவிரமாக உள்ளது
- புதிய காய்கறிகளையும் பழங்களையும் தவிர்ப்பது, ஏனென்றால் மிகவும் ஆரோக்கியமான உணவை உட்கொள்வது, உங்களைச் சுற்றியுள்ள அனைத்தும் ஆரோக்கியமான வாழ்க்கை முறையை உங்களுக்கு நினைவூட்டும்போது, ஏற்கனவே அதிகமாக உள்ளது
- வகுப்பு தோழர்கள் அல்லது நண்பர்கள் முன்னிலையில் இன்சுலின் பிணைக்க அல்லது இரத்த சர்க்கரையை சரிபார்க்க தயக்கம், ஏனென்றால் நான் எல்லோரையும் போல உணர விரும்புகிறேன், “என்றென்றும் உடம்பு சரியில்லை”
- மருத்துவமனைக்கு மற்றொரு பயணத்திற்குப் பிறகு ஒரு மாத மனச்சோர்வு, ரெட்டினோபதி மெதுவாக ஆனால் நிச்சயமாக முன்னேறி வருவதாக மாறியது, அல்லது மருத்துவர் நரம்பியல் அல்லது வேறு ஏதேனும் சிக்கல்களைக் கண்டறிந்தார்
- தலையணையில் கண்ணீரை யாரும் பார்ப்பதில்லை, ஏனென்றால் நீரிழிவு அதிக சுமையாக மாறும்
- நிலையான பயம், சுய-கொடியிடுதல் மற்றும் உதவி தேடும் பயம் ஆகியவற்றை மறைக்கும் “தன்னியக்க பைலட்” பயன்முறைக்கு மாறுதல்.
பொதுவாக, பர்ன்அவுட் நோய்க்குறி இலட்சியத்திற்கான நிலையான விருப்பத்தின் விளைவாக இருக்கலாம்: கிளைகோசைலேட்டட் ஹீமோகுளோபினின் சிறந்த குறிகாட்டிகளுக்கு தொடர்ச்சியாக ஒரு வருடம், பெற்றோர்கள், மனைவி அல்லது மனைவியின் அறிவுறுத்தல்களைப் பின்பற்றுவதற்காக, மருத்துவர்களின் பரிந்துரைகளைப் பின்தொடர்வதற்கு - இது ஒரு அவமானமாக இருக்கும்போது நீரிழிவு நோயுடன் வாழ்வதன் நேரடி விளைவு மட்டுமே ஒரு மந்தமானதைக் கொடுத்து உதவி கேட்கவும்.
பர்ன்அவுட் நோய்க்குறியைக் கடக்க 5 படிகள். எப்படி சமாளிப்பது மற்றும் விட்டுவிடாதது!
1. நிலைமையை அறிந்து கொள்ளுங்கள்.. இந்த முதல் படி மிகவும் எளிமையானதாகத் தோன்றுகிறது, நடைமுறையில் இது மிகவும் கடினம் என்றாலும், உங்கள் பலவீனத்தை ஒப்புக்கொள்வது எளிதான காரியத்திலிருந்து வெகு தொலைவில் உள்ளது. உணர என்ன அர்த்தம்? உதவியைக் கேளுங்கள் (உங்களைத் தவிர வேறு யாரும் நம்பவில்லை என்றாலும்) மற்றும் வளர்ந்து வரும் நோய்க்குறியின் அனைத்து அம்சங்களையும் உணர உங்களுக்கு வாய்ப்பளிக்கவும்.
நம்மில் பலர் நீரிழிவு சிகிச்சையின் தேவைகளில் முழுமையாக கவனம் செலுத்துகிறோம் என்பதும், மருத்துவரின் பரிந்துரைகளைப் பின்பற்றுவதும், பெற்றோர்கள் மற்றும் உறவினர்களின் அறிவுறுத்தல்களைப் பின்பற்றுவதும் இரகசியமல்ல - இத்தகைய நிலைமைகளில் நம் உணர்வுகளைக் கேட்க முற்றிலும் இடமில்லை. பர்ன்அவுட் நோய்க்குறியில், “உணர்வு” என்பது முதலில், நிலைமையை ஏற்றுக்கொள்வது, உணர்ச்சிகள் எதுவாக இருந்தாலும் அவற்றை வெளிப்படுத்த உங்களை அனுமதிக்கிறது: விரக்தி, சோர்வு, மனச்சோர்வு, பலவீனம் மற்றும் நீரிழிவு என்றென்றும் இருக்கும் ஒரு வகையான கோபம்.
பர்ன்அவுட் நோய்க்குறியைக் கடக்க உங்களுக்கு நேரம் கொடுங்கள். முக்கிய விஷயம் என்னவென்றால், இரத்தத்தில் உள்ள சர்க்கரை அளவை பாதுகாப்பான (அவசியமில்லை) வரம்பில் பராமரிக்க மறந்துவிடக்கூடாது, மேலும் உங்கள் ஆரோக்கியத்தை தேவையான அளவு கவனித்துக் கொள்ளுங்கள், இதனால் பர்ன்அவுட் நோய்க்குறி மருத்துவமனை படுக்கைக்கு கொண்டு வரப்படுவதில்லை. உண்மையைச் சொன்னால், நீரிழிவு நோயுள்ள ஒவ்வொரு நபருக்கும் (அதன் வகையைப் பொருட்படுத்தாமல்) பலவீனமான இடத்தைக் கொடுப்பதற்கும், நீரிழிவு நோயால் சோர்வாக இருப்பதை உணருவதற்கும் தனது வாழ்க்கையில் ஒரு முறையாவது உரிமை உண்டு.
2. கால அளவை அமைக்கவும். இரண்டாவது படி நோய்க்குறியீட்டைக் கடக்க ஒரு உண்மையான திட்டத்தை உருவாக்குவது. நோய்க்குறியின் தொடக்கத்தை வாழ்வதை நோக்கமாகக் கொண்ட முதல் படியின் முக்கியத்துவம் இருந்தபோதிலும், இந்த நிலையில் நீடித்த “உறைபனி” உங்கள் ஆரோக்கியத்திற்கு பாதுகாப்பற்றது. ஒரு நேரடி கேள்வியை நீங்களே கேட்டுக்கொள்ளுங்கள்: "பர்ன்அவுட் நோய்க்குறியை சமாளிக்க எனக்கு எவ்வளவு நேரம் இருக்கிறது?" ஒரு வாரம்? இரண்டு? அல்லது மூன்று மாதங்கள் முழுதாக இருக்கலாம்?
ஒரு கால அளவை அமைப்பதன் மூலம், நோய்க்குறியை எவ்வாறு சமாளிப்பது என்பதை நீங்கள் சிறப்பாக திட்டமிடலாம், ஏனென்றால் மூன்றாவது படி உண்மையான மாற்றம், நீரிழிவு நோயை நிர்வகிப்பதில் தொடர்புடைய அன்றாட வழக்கத்தில் அவசியமில்லை, இது உங்கள் வாழ்க்கையை மிகவும் சுவாரஸ்யமாக மாற்றும் மற்றும் உங்கள் நீரிழிவு நோயை சிறப்பாக நிர்வகிக்க அனுமதிக்கும் பிற பகுதிகளிலும் ஏற்படும் மாற்றங்களாக இருக்கலாம்.
நீங்கள் ஒரு பிஸியான பெற்றோராக இருந்தால், வீட்டை சுத்தம் செய்வதை வேறொருவருக்கு வழங்குவதன் மூலம் நீங்கள் பயனடையலாம் - குறைந்தது இரண்டு மாதங்களாவது உங்கள் முந்தைய வாழ்க்கைக்கு திரும்புவதற்கான வலிமையைப் பெறுவீர்கள். நீங்கள் ஒரு பல்கலைக்கழகத்தில் படித்து இரண்டு வேலைகளில் பணிபுரிந்தால், நீங்கள் மெதுவாகச் சென்று சிறிது நேரம் உங்கள் உடல்நிலையைப் படிப்பதற்கும் கவனித்துக்கொள்வதற்கும் உங்களை கட்டுப்படுத்த வேண்டும். அல்லது நீங்கள் நீண்ட காலமாக வெளியேற வேண்டும் என்று கனவு காணும் ஒரு வேலையில் வேலை செய்கிறீர்கள், அல்லது ஒவ்வொரு நாளும் டஜன் கணக்கான பணிகள் இடைவிடாமல் இருக்கலாம், மேலும் நீரிழிவு நோயைப் பற்றி சிந்திக்க உங்களுக்கு போதுமான பலம் இல்லை. உங்கள் வாழ்க்கையை பக்கத்திலிருந்து பாருங்கள், எதை மாற்றலாம் என்று சிந்தித்து, ஒரு சமநிலையைக் கண்டுபிடிக்க முயற்சிக்கவும்.
3. ஊட்டச்சத்து மற்றும் உடற்பயிற்சிக்கான யதார்த்தமான இலக்குகளை அமைக்கவும். நீரிழிவு நோயாளிகளுக்கு பர்ன்அவுட் நோய்க்குறி இருப்பதற்கான முக்கிய காரணங்களில் ஒன்று, சரியாக சாப்பிட்டு உடற்பயிற்சி செய்ய வேண்டியதன் காரணமாக நிலையான அழுத்தம். ஆமாம், நீரிழிவு நோயாளிகள் சாப்பிடக்கூடாது என்று எங்களிடம் சொல்வது எல்லோரும் இன்னும் தனது கடமையாக கருதுகின்றனர். ("நிபுணர்களிடம்" சொல்லுங்கள்: மோசமான டோனட் அவர்கள் சாப்பிடாமல் இருப்பது நல்லது!)
நிச்சயமாக, நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு நபரிடமிருந்து நீங்கள் ஒரு கணத்தில் சரியான ஊட்டச்சத்தின் குருவாக மாறும், ஆரோக்கியமான வாழ்க்கை முறை மதிப்புக்குரியது அல்ல, ஏனெனில் இது நிலைமையை மோசமாக்கும். மாறாக, நீங்கள் மாற்றத்திற்குத் தயாராக இருக்கும்போது, உங்கள் உடல்நலத்திற்கு சாதகமான ஒரு புதிய காரியத்தைச் செய்வதாக நீங்களே உறுதியளிக்கவும் - எடுத்துக்காட்டாக, மதிய உணவு இடைவேளையின் போது நடந்து செல்லுங்கள் அல்லது திங்கள், செவ்வாய் மற்றும் வியாழக்கிழமைகளில் வேலை முடிந்த உடனேயே ஜிம்மிற்குச் செல்லுங்கள் அல்லது கொள்கைகளைப் பின்பற்றவும் ஆரோக்கியமான காலை உணவு, அல்லது உங்கள் சர்க்கரை அளவை ஒரு நாளைக்கு ஒரு இனிப்பாக மட்டுப்படுத்தவும். இது போதுமான எளிமையானதாக இருக்கட்டும், ஆனால் கான்கிரீட். ஒரு மாதம் அல்லது இரண்டு நாட்களுக்குப் பிறகு, மற்றொரு புதிய பழக்கத்தைச் சேர்க்க சோம்பலாக இருக்காதீர்கள்.
4. யதார்த்தமான இரத்த சர்க்கரை இலக்குகளை அமைக்கவும். புதிய, எளிய மற்றும் குறிப்பிட்ட பழக்கத்தை அறிமுகப்படுத்தும் யோசனையும் இரத்த சர்க்கரை அளவை நிர்வகிக்க பயனுள்ளதாக இருக்கும். மீண்டும், நீங்கள் ஒரு மந்திரக்கோலை அலையில் தீவிர மாற்றங்களை எதிர்பார்க்கக்கூடாது. உங்கள் தற்போதைய செயல்திறனை மேம்படுத்த நீங்கள் என்ன செய்ய முடியும் என்பதைப் பற்றி சிந்திப்பது மிகவும் தர்க்கரீதியானது, எடுத்துக்காட்டாக, எழுந்தவுடன் தினமும் காலையில் உங்கள் இரத்த சர்க்கரையை சரிபார்க்கவும், இரவு உணவிற்கு இன்சுலின் அளவைத் தேர்ந்தெடுக்கும் சிக்கலை கவனமாக அணுகவும், இதனால் நீங்கள் படுக்கைக்குச் செல்லும் நேரத்தில் , இரத்த சர்க்கரை அளவு விரும்பிய வரம்பிற்குள் இருந்தது, அல்லது மீட்டருடன் ஒரு நிமிடம் கூட இல்லை, மீதமுள்ளவை தானாகவே வரும்.
எளிமை மற்றும் தனித்தன்மை. படிப்படியாக. ஒரு மாதம் அல்லது இரண்டு நாட்களுக்குப் பிறகு, நீங்கள் தயாரானவுடன், நீங்கள் சேர்க்கக்கூடிய மற்றொரு பழக்கத்தைப் பற்றி சிந்தியுங்கள். ஆம், உங்கள் மருத்துவரிடம் உதவி பெற தயங்க வேண்டாம்! நீங்கள் இன்னும் வெட்கப்படுகிறீர்கள் என்றால், வேறொரு மருத்துவரைக் கண்டுபிடிப்பதற்கான நேரம் இதுவாக இருக்கலாம். விட்டுவிடாதீர்கள் - உங்களுக்கு தேவையான அணியை உருவாக்க கிடைக்கக்கூடிய எல்லா வாய்ப்புகளையும் பயன்படுத்தவும்.
5. உங்களை நீங்களே புகழ்ந்து பேசுங்கள். எல்லாம் தோன்றும் அளவுக்கு எளிமையானது. உங்கள் இரத்த சர்க்கரை கிட்டத்தட்ட சரியானதாக இருந்தாலும், எல்லாமே திட்டத்தின் படி சென்றாலும், நீங்கள் சரியான விடாமுயற்சியுடன் செயல்படுவதால் மட்டுமே. இரத்தத்தில் சர்க்கரை அளவு இலக்கை விட அதிகமாக இருந்தாலும், நீங்கள் தொடர்ந்து வாழ முயற்சிக்கிறீர்கள்! உங்கள் முயற்சிகளுக்கு உங்களைப் புகழ்ந்து கொள்ளுங்கள், ஏனென்றால் ஒவ்வொரு நாளும் அதைச் சந்திப்பவர்களுக்கு மட்டுமே நீரிழிவு நோயின் வாழ்க்கை என்ன என்பதை புரிந்து கொள்ள முடியும்.
நினைவில் கொள்ளுங்கள், பர்ன்அவுட் நோய்க்குறியை ஒரு முறை அனுபவிக்கும் உரிமை உங்களுக்கு உள்ளது, மேலும் அதை எவ்வளவு நேரம் எடுத்தாலும் அதைக் கடக்க உரிமை உண்டு. ஆழ்ந்த மூச்சை எடுத்து நீரிழிவு நோயை அனுபவித்த நீங்கள் தனியாக இல்லை என்பதை நினைவில் கொள்ளுங்கள்.
YI. டயாபெட்ஸ் மெல்லிட்டஸில் நியூரோலாஜிகல் சிண்ட்ரோம்ஸ்.
நரம்பு மண்டலத்திற்கு சேதம் ஏற்படுவதற்கான நோய்க்கிரும வளர்ச்சியில், ஒருவருக்கொருவர் இணைக்கக்கூடிய இரண்டு முக்கிய காரணிகள் தீர்க்கமான பாத்திரத்தை வகிக்கின்றன:
· சிறுஇரத்தக்குழாய் நோய், இஸ்கிமிக் நரம்பு சேதத்தை ஏற்படுத்துகிறது மற்றும் கடுமையான வளரும் சமச்சீரற்ற நரம்பியல் நோய்களுக்கான முக்கிய காரணியாக இருப்பது,
· வளர்சிதை மாற்ற கோளாறுகள் நியூரான்கள் மற்றும் ஸ்க்வான் கலங்களில், சர்பிடால் அல்லது மயினோசிட்டால் குறைபாடு மற்றும் சமச்சீர் மெதுவாக வளர்ந்து வரும் நரம்பியல் நோய்களின் வளர்ச்சியில் குறிப்பாக முக்கியத்துவம் வாய்ந்தது.
நோயின் முதல் அறிகுறிகளின் ஆரம்பம் முதல் நரம்பியல் வளர்ச்சி வரை, 1 முதல் 25 ஆண்டுகள் வரை செல்லலாம், சில சந்தர்ப்பங்களில், நீரிழிவு நோய் நீரிழிவு நோயின் முதல் மருத்துவ வெளிப்பாடாகும்.
1. புற நரம்பியல். புற நரம்பு மண்டலத்திற்கு ஏற்படும் சேதம் 15% நோயாளிகளில் மருத்துவ ரீதியாக கண்டறியப்படுகிறது, பெரும்பாலும் இன்சுலின் சார்ந்த நீரிழிவு நோயால் பாதிக்கப்படுகிறது மற்றும் பல்வேறு நோய்க்குறிகளின் வடிவத்தை எடுக்கலாம். மற்றவர்களை விட பெரும்பாலும் distal சமச்சீர் பாலிநியூரோபதிமுக்கியமாக தொடு வடிவம். இத்தகைய நோயாளிகளின் மிகவும் சிறப்பியல்பு புகார்கள் நிலையான உணர்வின்மை, கூச்ச உணர்வு, தூர கால்களில் எரியும், இரவில் பெரும்பாலும் மோசமானவை. கால்களில் தசைநார் அனிச்சை வெளியே விழும். சாக்ஸ் வகையின் ஹைபஸ்டீசியா காணப்படுகிறது. கடுமையான சந்தர்ப்பங்களில், கைகள் சம்பந்தப்பட்டுள்ளன. உணர்திறன் தொந்தரவுகள் சில நேரங்களில் அடிவயிற்றின் முன்புறம் நீட்டிக்கப்படுகின்றன. டிராஃபிக் கோளாறுகள் காலில் ஆழமான புண்கள், கடுமையான ஆர்த்ரோபதிகள் ஆகியவற்றால் வெளிப்படும். சில சந்தர்ப்பங்களில், மருத்துவ வெளிப்பாடுகள் ஆழ்ந்த உணர்திறன், அட்டாக்ஸியா, சிறுநீர்ப்பையின் பரிகாரம் மற்றும் கால்களில் லேசான பலவீனம் ஆகியவற்றைக் கொண்டுள்ளது.
பல மோனோநியூரோபதி, முக்கியமாக மைக்ரோஅங்கியோபதி அல்லது மைக்ரோவாஸ்குலிடிஸால் ஏற்படுகிறது, இது வயதானவர்களுக்கு மிகவும் பொதுவானது மற்றும் ஒரு புறத்தில் கீழ் முதுகு, தொடை மற்றும் முழங்கால் மூட்டு ஆகியவற்றில் வலியைத் தொடங்குகிறது. தசை பலவீனம் மற்றும் அட்ராபி, சில நேரங்களில் மிகவும் உச்சரிக்கப்படுகிறது, இடுப்பு இடுப்பு மற்றும் தொடை தசைகளில் மிகவும் குறிப்பிடத்தக்கவை, இருப்பினும் தொலைதூர பிரிவுகளும் இதில் ஈடுபடலாம். உணர்திறன் அப்படியே அல்லது மிதமான பலவீனமாக இருக்கலாம். முழங்கால் முட்டாள் பெரும்பாலும் பாதிக்கப்பட்ட பக்கத்தில் விழுகிறது. செயல்பாடுகளை மெதுவாக மீட்டெடுப்பது, மறுபிறப்புடன் - மற்ற காலின் ஈடுபாட்டுடன் காணப்படுகிறது.
பிற வகை அருகாமையில் நீரிழிவு நரம்பியல் தொடை தசைகளின் சமச்சீர் பலவீனம் மற்றும் அட்ராபியால், குறைந்த அளவிற்கு வெளிப்படுகிறது - தோள்பட்டை இடுப்பு மற்றும் தோள்பட்டையின் தசைகள், படிப்படியாக தொடங்கி மிக மெதுவாக முன்னேறும். வலி பொதுவாக இல்லை, உணர்திறன் கோளாறுகள் லேசானவை. இந்த வகை முக்கியமாக வளர்சிதை மாற்றக் கோளாறுகளுடன் தொடர்புடையது, மைக்ரோஅஞ்சியோபதியுடன் அல்ல, நிலையான நார்மோகிளைசீமியாவின் பின்னணிக்கு எதிராக ஒரு நல்ல முன்கணிப்பைக் கொண்டுள்ளது.
கடுமையான நீரிழிவு ரேடிகுலோபதி, இது பெரும்பாலும் தூர சமச்சீர் பாலிநியூரோபதியுடன் இணைந்து செயல்படுகிறது மற்றும் எந்த மட்டத்திலும் ஏற்படலாம், ஆனால் பெரும்பாலும் குறைந்த தொராசி (Th6 - தி12) மற்றும் மேல் இடுப்பு (எல்2 - எல்4) வேர்கள். ஒன்று அல்லது இரண்டு பக்கங்களிலும் ஒன்று அல்லது இரண்டு அருகிலுள்ள கீழ் தொரசி வேர்கள் குறிப்பாக பெரும்பாலும் பாதிக்கப்படுகின்றன (நீரிழிவு தொரகோபொமினல் நரம்பியல்). நடுத்தர அல்லது கீழ் மார்பில் உள்ள தீவிர ஹெர்பெஸ் ஜோஸ்டர், மேல் அல்லது நடுத்தர அடிவயிற்றில் கதிர்வீச்சு செய்கிறது, இது வயிற்று குழி, இதயம் மற்றும் பிளேராவின் நோயியலின் வெளிப்பாட்டை பெரும்பாலும் தவறாகக் கருதுகிறது. பெரும்பாலான நோயாளிகள் உடலின் பாதிக்கப்பட்ட பகுதிகளில் மேற்பரப்பு உணர்திறன் குறைவதைக் காட்டுகிறார்கள். அதே நேரத்தில், மோட்டார் இழைகள் பாதிக்கப்படுகின்றன, ஆனால் அவற்றின் தோல்வி பெரும்பாலும் துணைக் கிளினிக்கலாகவே உள்ளது. சில நோயாளிகளுக்கு மட்டுமே வயிற்று தசைகளின் பிரிவு பலவீனம் உள்ளது. அரிதாக, நீரிழிவு ரேடிகுலோபதி கீழ் இடுப்பு மற்றும் மேல் சாக்ரல் வேர்களை (எல்5 - எஸ்2) மற்றும் கர்ப்பப்பை வாய் வேர்கள் (சி5-C7). ரேடிகுலோபதி பெரும்பாலும் மீண்டும் நிகழ்கிறது, உள்ளூர்மயமாக்கலை மாற்றுகிறது. முன்னறிவிப்பு நல்லது. 3/4 க்கும் மேற்பட்ட நிகழ்வுகளில், வருடத்தில் முழு மீட்பு ஏற்படுகிறது.
நீரிழிவு நோயாளிகள் உருவாகலாம் சுரங்கப்பாதை மோனோநியூரோபதிகள் புற நரம்புகள். குறிப்பாக பெரும்பாலும் சராசரி நரம்பின் சுருக்கமானது கார்பல் கால்வாயில், முழங்கையில் உல்நார் நரம்பு கண்டறியப்படுகிறது. கால்களில், கால்நடையியல் மற்றும் தொடை நரம்புகள் பெரும்பாலும் பாதிக்கப்படுகின்றன.
2. தன்னியக்க நரம்பியல். இது வழக்கமாக நீரிழிவு நோயின் பின்னணிக்கு எதிராக நிகழ்கிறது, ஆனால் இன்சுலின் சார்ந்த நீரிழிவு நோயால், இது சில நேரங்களில் ஏற்கனவே நோயின் ஆரம்ப கட்டத்தில் உருவாகிறது (இந்த விஷயத்தில் இது ஒரு தன்னுடல் தாக்க தன்மையைக் கொண்டுள்ளது என்று கருதப்படுகிறது). போதிய இன்சுலின் சிகிச்சையுடன் (ஹைபோகிளைசெமிக் பாலிநியூரோபதி) கடுமையான நீடித்த இரத்தச் சர்க்கரைக் குறைவின் தொடர்ச்சியான அத்தியாயங்களும் பாலிநியூரோபதிக்கு காரணமாக இருக்கலாம். புற தன்னியக்க பற்றாக்குறையின் அறிகுறிகளின் கலவையால் தன்னியக்க பாலிநியூரோபதி வெளிப்படுகிறது: காஸ்ட்ரோபரேசிஸ், இரவு நேர வயிற்றுப்போக்கு, ஓய்வு நேரத்தில் டாக் கார்டியா, நிலையான இதய துடிப்பு, ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன், அன்ஹைட்ரோசிஸ், நியூரோஜெனிக் சிறுநீர்ப்பை, கரோடிட் மூச்சுத்திணறல், ஆண்மைக் குறைவு. நீரிழிவு மற்றும் தன்னியக்க நரம்பியல் நோயாளிகளில், வலியற்ற மாரடைப்பு அல்லது திடீர் இருதயக் கைது மற்றும் இறப்பு ஆகியவற்றின் அதிகரித்த அதிர்வெண் குறிப்பிடப்பட்டுள்ளது.
3. மண்டை நரம்புகளின் தோல்வி. கிரானியல் நரம்பியல் குறிப்பாக பெரும்பாலும் ஓக்குலோமோட்டர் நரம்பு (III ஜோடி), குறைவான அடிக்கடி கடத்தல் (YI ஜோடி) மற்றும் தொகுதி (IY ஜோடி) நரம்புகள் (கடுமையான நீரிழிவு கண் மருத்துவம்). பொதுவாக 50 வயதுக்கு மேற்பட்டவர்கள் பாதிக்கப்படுவார்கள். பெரியோபிட்டல் பகுதியில் கடுமையான வலியால் இந்த நோய் தீவிரமாகத் தொடங்குகிறது, இது பலவீனத்திற்கு பல நாட்கள் முன்னதாகவே உள்ளது. பரிசோதனையில், அப்படியே பப்புலரி எதிர்வினைகளுடன் கண் இமைகளின் இயக்கம் ஒரு கட்டுப்பாடு வெளிப்படுகிறது. இஸ்கெமியாவுடன், நரம்பின் மைய இழைகள் பாதிக்கப்படுகின்றன, அதே சமயம் சுற்றளவில் அமைந்துள்ள பாராசிம்பேடிக் இழைகள் அப்படியே இருக்கின்றன. நரம்பு (III ஜோடி) சுருக்கத்துடன் (குறிப்பாக, பின்புற இணைக்கும் தமனியின் அனீரிஸத்துடன்), அறிகுறிகள் நீடித்த மாணவனுடன் தொடங்குகின்றன. YI நரம்பு மற்றவர்களை விட அடிக்கடி ஈடுபடுகிறது. நீரிழிவு நோயில் அவரது பக்கவாதம் பொதுவாக ஒரு தீங்கற்ற போக்கைக் கொண்டுள்ளது மற்றும் 3 மாதங்களுக்குள் பின்னடைவு அடைகிறது. அனுசரிக்கப்படலாம் டோலோசா-காந்தி நோய்க்குறி, நீரிழிவு நோயாளிகளுக்கு அதிக முன்கணிப்பு உள்ளது, முக நரம்பியல், முக்கோண நரம்பியல் மற்றும் கோக்லியர் நரம்பியல்.
4. பார்வைக் குறைபாடு.நீரிழிவு நோய்க்கான பார்வை குறைபாடு நீரிழிவு ரெட்டினோபதி, ஆப்டிக் நியூரோபதி, ரெட்ரோபுல்பார் நியூரிடிஸ், பார்வை நரம்பின் வீக்கம் மற்றும் பிற காரணங்களால் ஏற்படலாம். பெரும்பாலும், விழித்திரை என்பது பார்வைக் கூர்மையைக் குறைப்பதற்கான அடிப்படையாகும். சில நேரங்களில் கண் இமைகளின் மற்ற பகுதிகளின் ஈடுபாடு (கண்புரை, மைக்ரோஅனூரிஸம் மற்றும் ரத்தக்கசிவு, எக்ஸுடேட்ஸ்) முக்கியமானது.
5. முதுகெலும்பு புண்கள். புற நரம்புகளின் ஈடுபாட்டைக் காட்டிலும் மைலோபதி மிகவும் குறைவாகவே காணப்படுகிறது மற்றும் பெரும்பாலும் பின்புற மற்றும் பக்கவாட்டு தூண்களின் செயலிழப்பின் லேசான அறிகுறிகளால் வெளிப்படுகிறது. அதிர்வு உணர்திறன், கடத்தி-வகை ஹைபஸ்டீசியா ஆகியவற்றில் ஏற்படும் இடையூறுகள் இதில் அடங்கும். பாபின்ஸ்கியின் இருதரப்பு அறிகுறி, பலவீனம் மற்றும் கீழ் முனைகளில் அட்டாக்ஸியா. சிறுநீர்ப்பை செயல்பாட்டுக் கோளாறு பொதுவாக புற தன்னியக்க நரம்பியலின் விளைவாகும்.
6. மூளை தண்டு மற்றும் பெருமூளை அரைக்கோளங்களுக்கு சேதம் விளைவிக்கும் நோய்க்குறிகள். இந்த நோய்க்குறிகள் இணக்கமான வாஸ்குலர் நோய்களால் ஏற்படுகின்றன. பெருந்தமனி தடிப்பு மற்றும் உயர் இரத்த அழுத்தம் பெரும்பாலும் நீரிழிவு நோயுடன் சேர்ந்து இஸ்கிமிக் பக்கவாதத்திற்கு வழிவகுக்கும். பக்கவாதத்தால் ஏற்படும் மூளை பாதிப்பு பொதுவாக ஹைப்பர் கிளைசீமியா முன்னிலையில் மிகப் பெரியது.
நீரிழிவு நோயில் "தூய" டிஸ்மெடபாலிக் என்செபலோபதியை தனிமைப்படுத்துவது மிகவும் சிக்கலானது மற்றும் அதன் அதிகப்படியான நோயறிதல் பெரும்பாலும் காணப்படுகிறது. சில நேரங்களில் இது தற்காலிக நரம்பியல் கோளாறுகளுடன் போலி-பக்கவாதம் அத்தியாயங்களில் வெளிப்படுகிறது. செரிப்ரோஸ்பைனல் திரவத்தில், குளுக்கோஸ் மற்றும் புரதத்தின் உள்ளடக்கத்தில் அதிகரிப்பு சாத்தியமாகும்.
7. கோமா. hyperosmolarity நீரிழிவு நோயில் கோமா ஏற்படுவதற்கான பொதுவான காரணம். இது நீரிழிவு நோயாளிகளுக்கு கோமாவுக்கு வழிவகுக்கும் அல்லது கெட்டோஅசிடோசிஸ் அல்லது லாக்டிக் அமிலத்தன்மையிலிருந்து கோமா வருவதற்கு பங்களிக்கிறது. அல்லாத கெட்டோனிக் ஹைபரோஸ்மோலார் ஹைப்பர் கிளைசெமிக் கோமா (இரத்த குளுக்கோஸ் வழக்கமாக 800 மி.கி / 100 மில்லிக்கு மேல் 350 மோஸ் / கி.கி.க்கு அதிகமான சவ்வூடுபரவலுடன் இருக்கும்போது) வகை II நீரிழிவு நோயால் பாதிக்கப்பட்ட வயதான நோயாளிகளுக்கு குறிப்பாக பொதுவானது. அதன் மருத்துவ வெளிப்பாடுகள் பெரும்பாலும் குழப்பத்தின் தன்னிச்சையான நிகழ்வு, ஆழ்ந்த முட்டாள் மற்றும் கோமாவுக்குள் செல்வது, அத்துடன் முறையான நீரிழப்பின் அறிகுறிகளால் வகைப்படுத்தப்படுகின்றன. பொதுவான அல்லது பகுதி கால்-கை வலிப்பு வலிப்புத்தாக்கங்கள் சுமார் 20% நிகழ்வுகளில் உருவாகின்றன, மேலும் குவிய பக்கவாதம் போன்ற மோட்டார் குறைபாடு சுமார் 25% ஆகும். கூடுதலாக, படபடக்கும் நடுக்கம் அல்லது ஆஸ்டிரிக்ஸிஸ், ஹெமிகோரியா, ஹெமியானோப்சியா, பிரமைகள் சாத்தியமாகும். ஹைப்பரோஸ்மோலரிட்டி விரைவான அதிகரிப்பின் விளைவாக, பாலத்தின் பரப்பளவிலும், மத்திய நரம்பு மண்டலத்தின் பிற பகுதிகளிலும் வளர்சிதை மாற்ற டிமெயிலினேஷன் உருவாகிறது. ஆய்வக சோதனைகளில், கடுமையான நீரிழப்பு அறிகுறிகளுடன் இணைந்து கடுமையான ஹைப்பர் கிளைசீமியா கண்டறியப்படுகிறது. நோயாளிகளில் கால் பகுதியினர் லாக்டிக் அமிலத்தன்மையைக் கொண்டுள்ளனர், இதன் அளவு லேசானது முதல் மிதமானது வரை இருக்கும், மேலும் பல நோயாளிகளுக்கு லேசான சிறுநீரக செயலிழப்பு அறிகுறிகள் உள்ளன. சிகிச்சை இல்லாமல், அனைத்து நோயாளிகளும் இறக்கின்றனர்.
நீரிழிவு கெட்டோஅசிடோசிஸ் பெரும்பாலும் இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளில் காணப்படுகிறது மற்றும் சுமார் 10% நோயாளிகளுக்கு மட்டுமே கோமா ஏற்படுகிறது. வழக்கமாக தீவிரமாக அல்லது சப்அகுட் உருவாகிறது. பெரும்பாலான நோயாளிகள், கிளினிக்கில் அனுமதிக்கப்பட்டவுடன், முழு நனவுடன் இருக்கிறார்கள், அவர்களுக்கு தாகம், பாலியூரியா, அனோரெக்ஸியா மற்றும் சோர்வு வரலாறு உள்ளது. அவை தெளிவாக நீரிழப்புடன் இருக்கின்றன, குமட்டல், வாந்தி மற்றும் கடுமையான வயிற்று வலி குறித்து அக்கறை கொண்டுள்ளன. ஆழ்ந்த வழக்கமான சுவாச இயக்கங்கள் (குஸ்மால் சுவாசம்) ஹைப்பர்வென்டிலேஷனைக் குறிக்கிறது, வளர்சிதை மாற்ற அமிலத்தன்மைக்கு ஓரளவு ஈடுசெய்கிறது.
நீரிழிவு லாக்டிக் அசிடோசிஸ் பொதுவாக மாத்திரைகளில் இரத்தச் சர்க்கரைக் குறைவு மருந்துகளைப் பெறும் நோயாளிகளுக்கு ஏற்படுகிறது. அதிகப்படியான லாக்டேட் உருவாவதற்கான வழிமுறை தெரியவில்லை. மருத்துவ அறிகுறிகள் நீரிழிவு கெட்டோஅசிடோசிஸைப் போலவே இருக்கும். கூடுதலாக, தமனி ஹைபோடென்ஷன் அல்லது அதிர்ச்சி இருப்பதும், இரத்த பிளாஸ்மாவில் அதிக அளவு கீட்டோன் உடல்கள் இல்லாததும் உள்ளது.
ஹைப்போகிளைசிமியா இன்சுலின் அதிகப்படியான அளவுடன் தொடர்புடையது, புறணி, ஹிப்போகாம்பஸ், பாசல் கேங்க்லியா, சிறுமூளை ஆகியவற்றின் சில அடுக்குகளுக்கு தேர்ந்தெடுக்கப்பட்ட சேதத்தை ஏற்படுத்தும். இரத்தச் சர்க்கரைக் குறைவால் ஏற்படும் மனநல கோளாறுகள் காரணமாக நோயாளிகள் சில சமயங்களில் இரத்தச் சர்க்கரைக் குறைவைக் கவனிப்பதில்லை. சில நேரங்களில் இரத்தச் சர்க்கரைக் குறைவின் தாக்குதல்கள் மற்றவர்களால் மட்டுமே கவனிக்கப்படுகின்றன, நோயாளியின் நடத்தையில் ஏற்படும் மாற்றத்திற்கு கவனம் செலுத்துகின்றன. இரத்தச் சர்க்கரைக் குறைவின் தாக்குதலுடன் சிதைவு, நியூரோஜெனிக் ஹைப்பர்வென்டிலேஷன் மற்றும் டெக்ரெப்ரல் விறைப்புடன் தண்டு செயலிழப்பு, குவிய வெளிப்பாடுகள் அல்லது தொடர் கால்-கை வலிப்பு வலிப்புத்தாக்கங்களுடன் பக்கவாதம் போன்ற அத்தியாயங்கள் இருக்கலாம். குவிய அறிகுறிகள் பெரும்பாலும் ஸ்டெனோடிக் பெருமூளை தமனி குளத்தில் ஏற்படுகின்றன (இரத்தச் சர்க்கரைக் குறைவு மற்றும் இஸ்கெமியாவின் தொடர்புகளின் விளைவாக). தாழ்வெப்பநிலை, பெரும்பாலும் தாக்குதலின் போது கண்டறியப்படுவது குறிப்பிடத்தக்க நோயறிதல் மதிப்பைக் கொண்டிருக்கும். குளுக்கோஸ் 3-4 மிமீல் / எல் கீழே குறையும் போது, குழப்பம் மற்றும் நடத்தை மாற்றம் பொதுவாக ஏற்படுகிறது, முட்டாள் மற்றும் வலிப்புத்தாக்கங்கள் 2-3 மிமீல் / எல் கீழே விழும், மேலும் ஆழமான கோமா 1 மிமீல் / எல் கீழே விழும். குளுக்கோஸ் வாய்வழியாகவோ அல்லது நரம்பு வழியாகவோ நிர்வகிக்கப்படும் போது இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் பின்வாங்குகின்றன. சில நேரங்களில் எஞ்சிய அறிகுறிகள் தொடர்கின்றன, அவை குவிந்தால், முதுமை ஏற்படலாம்.
நீரிழிவு நோயாளிகளுக்கு கோமா ஏற்படுவதற்கான காரணமும் இருக்கலாம் ஹைபோநட்ரீமியாஆண்டிடிரூடிக் ஹார்மோனின் போதிய சுரப்பு நோய்க்குறியுடன் தொடர்புடையது, பரவலான ஊடுருவும் உறைதல், ஹைபோகாலேமியா, ஹைபோபாஸ்பேட்மியா, சிறுநீரக செயலிழப்பு, இஸ்கிமிக் ஸ்ட்ரோக்.
இதனால், பிட்யூட்டரி, தைராய்டு, பாராதைராய்டு சுரப்பிகள், அட்ரீனல் சுரப்பிகள் மற்றும் நீரிழிவு நோய் போன்ற நோய்களில், பல்வேறு நரம்பியல் நோய்க்குறிகள் ஏற்படுகின்றன. மேலும், சோமாடோஜெனிகல் முறையில் தீர்மானிக்கப்படுவதால், அவை உள் உறுப்புகளில் உள்ள நோயியல் செயல்முறை நரம்பு மண்டலத்தில் மாற்றங்களை ஏற்படுத்தும்போது ஒரு தீய சுழற்சியின் வளர்ச்சிக்கு வழிவகுக்கிறது, மேலும் நரம்பு மண்டலத்தின் ஒழுங்குமுறை செல்வாக்கின் மீறல் உள் உறுப்புகளில் நோயியல் செயல்முறையின் இன்னும் தீவிரத்தை ஏற்படுத்துகிறது.
நீங்கள் தேடுவதைக் கண்டுபிடிக்கவில்லையா? தேடலைப் பயன்படுத்தவும்:
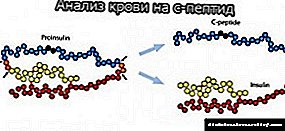
5. நீரிழிவு நோய்க்கான ஆய்வக அளவுருக்களில் மாற்றங்கள்.
நீரிழிவு என்பது ஒரு நோயாகும், அதன் நோயறிதல் முற்றிலும் ஆய்வக அளவுகோல்களை அடிப்படையாகக் கொண்டது.
இரத்தத்தின் பொதுவான பகுப்பாய்வில் மாற்றங்கள் சிறப்பியல்பு அல்ல.
ஒரு உயிர்வேதியியல் இரத்த பரிசோதனையில் குளுக்கோஸ் குளுக்கோஸ் ஆக்சிடேஸ் முறையால் தீர்மானிக்கப்படுகிறது - தந்துகி இரத்தத்தில் உள்ள சாதாரண குளுக்கோஸ் உள்ளடக்கம் 3.5 - 5.5 மிமீல் / எல், மற்றும் சிரை இரத்தத்தில் இது 0.1 மிமீல் / எல் குறைவாக இருக்கும்.
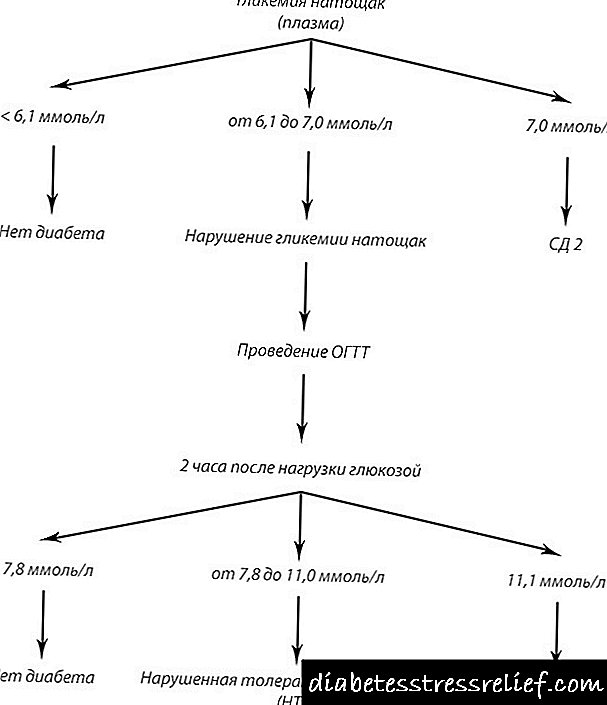
கீழேயுள்ள அட்டவணை 1999 இல் WHO ஆல் முன்மொழியப்பட்ட நீரிழிவு நோயைக் கண்டறிவதற்கான பின்வரும் ஆய்வக அளவுகோல்களை முன்வைக்கிறது.
தந்துகி இரத்தத்தில் உள்ள கிளைசீமியா, குளுக்கோஸ் ஆக்சிடேஸ் முறையால் தீர்மானிக்கப்படுகிறது, mmol / l
குளுக்கோஸுடன் உடற்பயிற்சி செய்த 2 மணி நேரம் கழித்து
உண்ணாவிரதம் கிளைசீமியா
5.6 ஐ விட அதிகமாகவோ அல்லது சமமாகவோ
6.1 ஐ விட அதிகமாகவோ அல்லது சமமாகவோ
11.1 ஐ விட அதிகமாகவோ அல்லது சமமாகவோ
குளுக்கோஸ் சகிப்புத்தன்மை கோளாறு
7.8 ஐ விட அதிகமாகவோ அல்லது சமமாகவோ
நோயைக் கண்டறிவது தெளிவாகவோ அல்லது சந்தேகமாகவோ இருந்தால், குளுக்கோஸ் சகிப்புத்தன்மை சோதனை.
ஆரம்ப குளுக்கோஸ் உள்ளடக்கத்தை தீர்மானிக்க, வெற்று வயிற்றில் ஒரு விரலில் இருந்து தந்துகி இரத்தத்தை எடுத்துக்கொள்கிறது. அதன் பிறகு, 250-300 மில்லி தண்ணீரில் கரைந்த 75 கிராம் குளுக்கோஸை 5-15 நிமிடங்கள் குடிக்கிறார். குளுக்கோஸை எடுத்துக் கொண்ட 2 மணி நேரத்திற்குப் பிறகு இரண்டாவது இரத்த மாதிரி எடுக்கப்படுகிறது. பரிசோதனையின் போது, நோயாளி புகைபிடிக்கக்கூடாது மற்றும் உடல் செயல்பாடுகளை செய்யக்கூடாது.
நீரிழிவு நோய் என்பது ஒரு நோயியல் நிலை, இதில் உண்ணாவிரத கிளைசீமியா 6.1 mmol / L ஐ விட அதிகமாகவோ அல்லது சமமாகவோ இருக்கும், மேலும் குளுக்கோஸ் சகிப்புத்தன்மை சோதனைக்குப் பிறகு அது 11.1 mmol / L ஐ விட அதிகமாகவோ அல்லது சமமாகவோ இருக்கும்.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை. பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையைக் கண்டறிவதற்கான அளவுகோல்கள் வெற்று வயிற்றில் 6.1 மிமீல் / க்கும் குறைவான கிளைசீமியாவின் அளவாகும், மேலும் குளுக்கோஸ் - ஹைப்பர் கிளைசீமியாவுடன் ஏற்றப்பட்ட பிறகு 7.8 முதல் 11.1 மிமீல் / எல் வரை இருக்கும்.
உண்ணாவிரத கிளைசீமியா. கண்டறியும் அளவுகோல்கள் உண்ணாவிரத ஹைப்பர் கிளைசீமியா (5.6 மிமீல் / எல் சமமாகவோ அல்லது அதிகமாகவோ), அதாவது. மீதமுள்ள நேரத்தில் இன்சுலின் போதுமான உற்பத்தி இல்லை, அதே நேரத்தில் குளுக்கோஸ் சுமைக்கு பதிலளிக்கும் விதமாக கணையத்தின் போதுமான பதில்.
பிற உயிர்வேதியியல் அளவுருக்களிலிருந்து, கிளைகோசைலேட்டட் ஹீமோகுளோபின் எச்.பி.ஏ 1 சி, பிரக்டோசமைன், கிளைசீமியாவின் அளவோடு தொடர்புபடுத்தும் அளவை தீர்மானிக்க முடியும்.
பலவீனமான லிப்பிட் வளர்சிதை மாற்றம், லிபோலிசிஸை செயல்படுத்துதல் மற்றும் இரத்த உயிர்வேதியியல் பகுப்பாய்வில் அதிகரித்த லிப்பிட் பெராக்ஸைடேஷன் செயல்முறைகள் காரணமாக, கீட்டோன் உடல்களை தீர்மானிக்க முடியும், இதில் அசிட்டோன், அசிட்டோஅசெடிக் அமிலம் மற்றும் பி-ஹைட்ராக்ஸிபியூட்ரிக் அமிலம் ஆகியவை அடங்கும்.
இரத்த குளுக்கோஸின் தினசரி சுயவிவரத்தால் நீரிழிவு மற்றும் சிகிச்சையின் இழப்பீட்டு அளவை தீர்மானிக்க முடியும். இந்த வழக்கில், ஒவ்வொரு 3 மணி நேரத்திற்கும் ஒரு சாதாரண உணவுடன் தந்துகி இரத்த மாதிரி பகலில் மேற்கொள்ளப்படுகிறது. டோஸைத் தேர்ந்தெடுத்து இன்சுலின் நிர்வாக நேரத்தை தீர்மானிக்க இது அவசியம்.
யூரிஅனாலிசிஸ். ஆரோக்கியமான மக்களின் சிறுநீரில், குளுக்கோஸ் இல்லாதது அல்லது சுவடு அளவுகளில் தீர்மானிக்கப்படுகிறது, ஏனெனில் இது சிறுநீரகத்தின் குழாய்களில் முழுமையாக மறுஉருவாக்கம் செய்யப்படுகிறது. சிறுநீரில் குளுக்கோஸை தீர்மானிக்க பல்வேறு தரமான முறைகள் பயன்படுத்தப்படுகின்றன: நிலாண்டர் சோதனை, குளுக்கோஸ் ஆக்சிடேஸ் முறை, குளுக்கோஸ் சோதனை கீற்றுகளைப் பயன்படுத்துதல். நீரிழிவு நோயாளிக்கு, குளுக்கோசூரியா ஒரு ஒற்றை சேவையிலும், குறிப்பாக தினசரி சிறுநீரிலும் சிறப்பியல்பு.
சிறுநீரின் பொதுவான பகுப்பாய்வில், கீட்டோன் உடல்களின் ஒரு தரமான தீர்மானத்தையும் மேற்கொள்ள முடியும். பொதுவாக, சிறுநீரில் உள்ள கீட்டோன் உடல்கள் கண்டறியப்படவில்லை. நோயின் நீண்ட போக்கைக் கொண்டு, மோசமான இழப்பீடு மற்றும் கெட்டோஅசிடோசிஸின் போக்கு, கெட்டோனூரியா கண்டறியப்படுகிறது.
புதிதாகப் பிறந்த குழந்தைகள் மற்றும் குழந்தைகளில் நீரிழிவு நோய்க்குறி
மிகவும் பொதுவான "குழந்தை பருவ" நீரிழிவு நோய்க்குறிகள் மோரியாக் மற்றும் நோபாகூர் நோய்க்குறிகள் ஆகும்.
அடிக்கடி கெட்டோஅசிடோசிஸ் மற்றும் இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளுடன் நோயை நீடிப்பதன் காரணமாக குழந்தை பருவ மற்றும் இளம்பருவ நீரிழிவு நோயின் கடுமையான சிக்கல்களில் இதுவும் ஒன்றாகும். தற்போது, போதிய இன்சுலின் சிகிச்சை மற்றும் உடலில் சர்க்கரையை தொடர்ந்து கண்காணிப்பதன் மூலம், இந்த நோய்க்குறி அரிதாகிவிட்டது.
மோரியாக்கின் நோய்க்குறியின் அறிகுறிகள்:
- வளர்ச்சி, பாலியல் மற்றும் உடல் வளர்ச்சியில் பின்னடைவு. பெண்கள் ஒழுங்கற்ற மாதவிடாயில், இரண்டாம் நிலை பாலியல் பண்புகளின் உருவாக்கம் குறைகிறது,
- ஆஸ்டியோபோரோசிஸ்,
- விரிவாக்கப்பட்ட கல்லீரல்
- மிதமான உடல் பருமன், சிறப்பியல்பு "சந்திரன் வடிவ" முகம்.
இந்த நோய்க்குறியுடன் அடிவயிற்றில் அதிகரிப்பு கொழுப்பு அடுக்கு காரணமாக மட்டுமல்ல, விரிவாக்கப்பட்ட கல்லீரலினாலும் நிகழ்கிறது.
இந்த வழக்கில், கல்லீரலின் செயல்பாடு சாதாரணமாகவே உள்ளது. சிகிச்சையானது நோயை ஈடுசெய்வதிலும் பராமரிப்பதிலும் அடங்கும். சரியான நேரத்தில் சிகிச்சையுடன், வாழ்க்கைக்கான முன்கணிப்பு சாதகமானது.

இந்த நோய்க்குறியின் மருத்துவ அறிகுறிகள் மோரியாக்கின் நோய்க்குறிக்கு ஒத்தவை.
அதிக எடை இல்லாத குழந்தைகளில் நீண்ட காலமாக நீரிழிவு நோயால் ஒரு சிக்கல் உள்ளது.
இந்த நோய்க்குறி கல்லீரலின் சிதைவு மற்றும் பாலியல் மற்றும் உடல் வளர்ச்சியில் தாமதம் ஆகியவற்றால் வெளிப்படுகிறது.
சிகிச்சையானது மோரியாக்கின் நோய்க்குறிக்கு சமம்: நோய்க்கு நிலையான இழப்பீடு.
மோரியாக் மற்றும் நோபாகூர் நோய்க்குறிகளின் சிறப்பியல்பு பெரும்பாலான சந்தர்ப்பங்களில் மீளக்கூடியது. வளர்சிதை மாற்ற செயல்முறைகளின் இழப்பீடு வளர்ச்சி மற்றும் இரண்டாம் நிலை பாலியல் பண்புகளின் வளர்ச்சியை இயல்பாக்குவதற்கு வழிவகுக்கிறது.
நோய் எவ்வாறு கண்டறியப்படுகிறது?
 நீரிழிவு நோயைக் கண்டறிவதில் பொருத்தமான சோதனைகளை நிறைவேற்றுவதும், நவீன கருவி முறைகளைப் பயன்படுத்துவதும் அடங்கும்.
நீரிழிவு நோயைக் கண்டறிவதில் பொருத்தமான சோதனைகளை நிறைவேற்றுவதும், நவீன கருவி முறைகளைப் பயன்படுத்துவதும் அடங்கும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிக்கு அனுப்பப்பட வேண்டிய முதல் மற்றும் முக்கிய பகுப்பாய்வு சிரை இரத்த மாதிரி. பகுப்பாய்விற்காக இரத்த தானம் செய்வதற்கு முன் பல நாட்கள், உணவு முறைகளை கடைப்பிடிப்பது மற்றும் உங்கள் வழக்கமான வாழ்க்கை முறையை மாற்றுவது பரிந்துரைக்கப்படவில்லை.
சரியான முடிவுகளைப் பெறுவதற்கு, சில விதிகளை கடைபிடிக்க வேண்டியது அவசியம் என்பதை கவனத்தில் கொள்ள வேண்டும்:
- இரத்தம் காலையிலும், வெறும் வயிற்றிலும் மட்டுமே தானம் செய்யப்படுகிறது
- கடைசி உணவு நடைமுறைக்கு குறைந்தது பத்து மணி நேரத்திற்கு முன்னதாக இருக்க வேண்டும்
- ஆய்வின் முந்திய நாளில், மன அழுத்த சூழ்நிலைகள் மற்றும் செயல்திறனை அதிகரிக்கும் வலுவான உணர்ச்சி அதிர்ச்சிகள் தவிர்க்கப்பட வேண்டும்.
கூடுதலாக, கண்டறியும் நடைமுறைகள் மற்றும் சம்பந்தப்பட்ட ஆய்வுகள் பின்வருமாறு:
- குளுக்கோஸ் சகிப்புத்தன்மையின் அளவை தீர்மானிக்கும் சோதனை
- கிளைசீமியாவின் வளர்ச்சியைக் குறிக்கும் குறிகாட்டிகளின் இயக்கவியல் பகுப்பாய்வு செய்யப்பட்டது
- ஆய்வகத்தில் புரதம், வெள்ளை இரத்த அணு மற்றும் குளுக்கோஸ் அளவு போன்ற தரவைத் தீர்மானிக்க சிறுநீரின் பொதுவான பகுப்பாய்வு செய்யப்படுகிறது, சிறுநீரில் அசிட்டோன் இருப்பதற்கு ஒரு பகுப்பாய்வு செய்யப்படலாம் may
- கிளைகோசைலேட்டட் ஹீமோகுளோபின் இருப்பதற்கு இரத்தம் வழங்கப்படுகிறது, இது நீரிழிவு நோயின் வளர்ச்சியின் அளவை வெளிப்படுத்துகிறது
- ஒரு உயிர்வேதியியல் இரத்த பரிசோதனையின் முடிவுகள் கல்லீரல் மற்றும் சிறுநீரகங்களின் இயல்பான செயல்பாட்டை தீர்மானிக்க முடியும்
- இரத்த பரிசோதனையின் முடிவுகளின்படி, எண்டோஜெனஸ் இன்சுலின் அளவைப் பற்றிய தரவுகளையும் நீங்கள் பெறலாம்.
கூடுதலாக, பார்வையில் கூர்மையான சரிவு ஏற்படுவதால், ஒரு கண் மருத்துவரிடம் ஆலோசனை மற்றும் பரிசோதனை தேவைப்படலாம். ஒரு மருத்துவ நிபுணர் ஃபண்டஸை ஆராய்ந்து பார்வை இழப்பின் அளவை தீர்மானிப்பார்.
சில சந்தர்ப்பங்களில், நோயாளிக்கு வயிற்று உறுப்புகளின் அல்ட்ராசவுண்ட் ஸ்கேன் மற்றும் எலக்ட்ரோ கார்டியோகிராம் பரிந்துரைக்கப்படுகிறது, ஏனெனில் இந்த நோய் இருதய அமைப்பை எதிர்மறையாக பாதிக்கிறது.
சிகிச்சையின் முக்கிய திசைகள்
நோய்க்கான சிகிச்சையானது மருத்துவர்கள் செய்த நோயறிதலைப் பொறுத்தது. வகை 1 நீரிழிவு நோய்க்கான ஒருங்கிணைந்த சிகிச்சையில் பின்வருவன அடங்கும்:
- மருந்து சிகிச்சைꓼ
- உணவு உணவுꓼ
- உடல் பயிற்சிகள்.
இன்சுலின் சிகிச்சை, இந்த விஷயத்தில், நோயியலின் வளர்ச்சியின் அளவு மற்றும் ஒவ்வொரு நோயாளியின் தனிப்பட்ட குணாதிசயங்களால் தீர்மானிக்கப்படுகிறது. விதிவிலக்கு இல்லாமல் அனைத்து நோயாளிகளுக்கும் பயன்படுத்தப்படும் ஒரு திட்டம் இன்று இல்லை.
டைப் 2 நீரிழிவு நோயின் சிகிச்சையில், இரத்தத்தில் சர்க்கரை அளவை சீராக்க சிறப்பு மருந்துகள் பயன்படுத்தப்படுகின்றன. கூடுதலாக, பரிந்துரைக்கப்பட்ட உணவு மற்றும் உடற்பயிற்சி சிகிச்சையுடன் இணங்குவது முன்நிபந்தனைகள். மருந்து சிகிச்சையில், ஒரு விதியாக, ஒரு நாளைக்கு ஒரு முறை அல்லது இரண்டு முறை எடுக்க வேண்டிய வாய்வழி ஆண்டிடியாபெடிக் மருந்துகளை உட்கொள்வது அடங்கும்.அவை பயனற்றதாக இருந்தால், கலந்துகொண்ட மருத்துவர் இன்சுலின் சிகிச்சையின் அவசியத்தை தீர்மானிக்கலாம்.
பெரும்பாலும், இன்சுலின் சிகிச்சை பின்வரும் சந்தர்ப்பங்களில் பயன்படுத்தத் தொடங்குகிறது:
- நோயாளி விரைவாக உடல் எடையை குறைக்கத் தொடங்குகிறார்
- எடுக்கப்பட்ட மருந்துகள் விரும்பிய முடிவைக் கொண்டுவருவதில்லை
- நோய் வேகமாக உருவாகத் தொடங்குகிறது, அதன் சிக்கல்களின் முதல் அறிகுறிகள் தோன்றும்.
இன்சுலின் சிகிச்சையுடன், சிகிச்சையின் செயல்பாட்டில் ஒரு சிறப்பு உணவு பயன்படுத்தப்படுகிறது, இது இரத்தத்தில் குளுக்கோஸின் அளவைக் குறைக்க அனுமதிக்கிறது.
பின்வரும் கொள்கைகளின் அடிப்படையில் உணவு உருவாக்கப்படுகிறது:
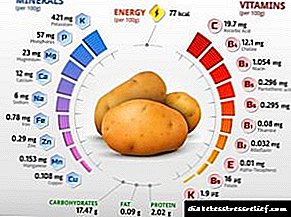
- பயன்படுத்த அனுமதிக்கப்பட்ட தயாரிப்புகள். புதிய காய்கறிகள் மற்றும் பருப்பு வகைகள், புதிய அல்லது ஊறுகாய்களாக தயாரிக்கப்படும் காளான்கள் மற்றும் சர்க்கரை மற்றும் காஃபின் இல்லாத பானங்கள் ஆகியவை இதில் அடங்கும்.
- கோழி அல்லது மீன், முட்டை, பெர்ரி மற்றும் சில இனிக்காத பழங்களிலிருந்து மெலிந்த இறைச்சியின் மட்டுப்படுத்தப்பட்ட நுகர்வு. நியாயமான அளவுகளில், குறைக்கப்பட்ட கொழுப்பு உள்ளடக்கத்துடன் பால் பொருட்களின் பயன்பாடு அனுமதிக்கப்படுகிறது.
கூடுதலாக, தடைசெய்யப்பட்ட அனைத்து உணவுகளையும் உணவில் இருந்து விலக்க வேண்டும்.
இந்த கட்டுரையில் உள்ள வீடியோவில், எலெனா மலிஷேவா நீரிழிவு நோயின் முதல் அறிகுறிகள் மற்றும் அதன் நோயறிதலைப் பற்றி பேசுவார்.