நீரிழிவு நோய் மற்றும் அதைப் பற்றிய அனைத்தும்
நீரிழிவு நோய் (டி.எம்) மிகவும் பொதுவான நோயற்ற நோய்களில் ஒன்றாகும். நீரிழிவு நோயின் எதிர்மறையான விளைவுகள் மனிதகுலத்தின் மீது வேறுபட்டவை. இந்த நோயியல் வாழ்க்கைத் தரத்தை குறைக்கிறது, இளம் மற்றும் நடுத்தர வயதில் இறப்பை அதிகரிக்கிறது, மேலும் உலகின் அனைத்து நாடுகளிலும் சுகாதார வரவு செலவுத் திட்டங்களில் குறிப்பிடத்தக்க பகுதியை எடுத்துக்கொள்கிறது.
ரஷ்யாவில், நிகழ்வுகளின் அதிகரிப்பு மிகவும் அதிகமாக உள்ளது. மருத்துவ சேவையைப் பொறுத்தவரை, நீரிழிவு நோயாளிகள் 4.04 மில்லியன் நோயாளிகள் உள்ளனர். நோயாளிகளின் உண்மையான எண்ணிக்கை இன்னும் அதிகமாக இருப்பதாக தொற்றுநோயியல் ஆய்வுகளின் முடிவுகள் தெரிவிக்கின்றன. அநேகமாக, நம் நாட்டின் மக்கள் தொகையில் சுமார் 7-10% பேர் வெளிப்படையான அல்லது மறைந்த வடிவத்தில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் குறைத்துள்ளனர்.
நீரிழிவு என்றால் என்ன?
நீரிழிவு நோய் என்பது ஒரு அளவுருவால் ஒன்றிணைக்கப்பட்ட பல்வேறு நோய்க்குறியீடுகள் - நாட்பட்ட ஹைப்பர் கிளைசீமியா.
அதிகப்படியான இரத்த சர்க்கரை இதனுடன் தொடர்புடையதாக இருக்கலாம்:
- உடலில் இன்சுலின் உற்பத்தியில் குறைவு,
- இன்சுலின் திசு உணர்திறன் குறைந்தது,
- இந்த காரணிகளின் கலவையாகும்.
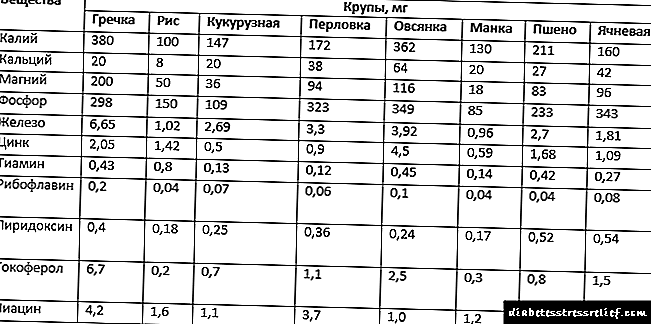
பொதுவாக, குளுக்கோஸ் என்பது உடலில் உள்ள அனைத்து உயிரணுக்களுக்கும் ஒரு உலகளாவிய ஆற்றல் மூலமாகும். ஒரு நபர் உணவுடன் கார்போஹைட்ரேட்டுகள், கொழுப்புகள் மற்றும் புரதங்களைப் பெறுகிறார். இந்த கூறுகள் அனைத்தும் குளுக்கோஸாக மாற முடிகிறது. முதலில், கார்போஹைட்ரேட்டுகள் இரத்த சர்க்கரையை அதிகரிக்கும்.
இரத்தம் அனைத்து உறுப்பு அமைப்புகளுக்கும் குளுக்கோஸை வழங்குகிறது. பெரும்பாலான உயிரணுக்களுக்குள், இந்த பொருள் ஒரு சிறப்பு ஹார்மோன்-மத்தியஸ்தரின் (இன்சுலின்) உதவியுடன் ஊடுருவுகிறது. இன்சுலின் உயிரணுக்களின் மேற்பரப்பில் ஏற்பிகளுடன் பிணைக்கிறது மற்றும் குளுக்கோஸிற்கான சிறப்பு சேனல்களைத் திறக்கிறது.
இந்த ஹார்மோன் இரத்த சர்க்கரையை குறைக்கும் ஒரே பொருள். இன்சுலின் தொகுப்பு தடுக்கப்பட்டால், செல்கள் குளுக்கோஸை உறிஞ்சுவதை நிறுத்துகின்றன. இரத்தத்தில் சர்க்கரை குவிந்து, நோயியல் எதிர்விளைவுகளின் அடுக்கை ஏற்படுத்துகிறது.
இன்சுலின் ஏற்பிகளின் செயலிழப்பு காரணமாக அதே மாற்றங்கள் நிகழ்கின்றன. இந்த வழக்கில், ஹார்மோன் உற்பத்தி செய்யப்படுகிறது, ஆனால் செல்கள் அதை உணரவில்லை. குறைந்த இன்சுலின் உணர்திறன் விளைவாக நாட்பட்ட ஹைப்பர் கிளைசீமியா மற்றும் சிறப்பியல்பு வளர்சிதை மாற்றக் கோளாறுகள் உள்ளன.
ஹைப்பர் கிளைசீமியாவின் உடனடி விளைவுகள்:
- கலங்களில் மேம்பட்ட லிப்பிட் முறிவு,
- இரத்த pH குறைதல்
- இரத்தத்தில் கீட்டோன் உடல்கள் குவிதல்,
- சிறுநீர் குளுக்கோஸ் வெளியேற்றம்,
- ஆஸ்மோடிக் டையூரிசிஸ் காரணமாக சிறுநீரில் அதிகப்படியான திரவ இழப்பு,
- உடல் வறட்சி,
- இரத்தத்தின் எலக்ட்ரோலைட் கலவையில் மாற்றம்,
- வாஸ்குலர் சுவர் மற்றும் பிற திசுக்களின் புரதங்களின் கிளைகோசைலேஷன் (சேதம்).
நாள்பட்ட ஹைப்பர் கிளைசீமியா கிட்டத்தட்ட அனைத்து உறுப்புகளுக்கும் அமைப்புகளுக்கும் சேதம் விளைவிக்கிறது. பலவீனமான கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு குறிப்பாக உணர்திறன்:
- சிறுநீரக நாளங்கள்
- நிதி கப்பல்கள்
- லென்ஸ்
- மத்திய நரம்பு மண்டலம்
- புற உணர்ச்சி மற்றும் மோட்டார் நியூரான்கள்,
- அனைத்து பெரிய தமனிகள்
- கல்லீரல் செல்கள் போன்றவை.
மருத்துவ அறிகுறிகள்
ஒரு வழக்கமான பரிசோதனையின் போது அல்லது ஆன்-சைட் பரிசோதனையின் போது நீரிழிவு நோயை தற்செயலாக கண்டறிய முடியும்.
ஹைப்பர் கிளைசீமியாவின் மருத்துவ அறிகுறிகள்:
கடுமையான சந்தர்ப்பங்களில், நோயாளிக்கு நடைமுறையில் சொந்த இன்சுலின் இல்லாதபோது, உடல் எடையில் குறிப்பிடத்தக்க குறைவு ஏற்படுகிறது. ஒரு நல்ல பசியின் பின்னணியில் கூட நோயாளி உடல் எடையை குறைக்கிறார்.
இரத்த சர்க்கரை சோதனை
நீரிழிவு நோயைக் கண்டறிவதை உறுதிப்படுத்த நீங்கள் ஹைப்பர் கிளைசீமியாவை அடையாளம் காண வேண்டும்.
இதைச் செய்ய, இரத்த சர்க்கரை அளவை ஆராயுங்கள்:
- வெற்று வயிற்றில்
- பகலில்
- வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனையின் போது (OGTT).
உண்ணாவிரதம் குளுக்கோஸ் என்பது உணவு மற்றும் பானம் (குடிநீர் தவிர) 8-14 மணிநேரங்கள் முழுமையாக விலகிய பிறகு கிளைசீமியா ஆகும். அதிக துல்லியத்திற்கு, காலையில் பகுப்பாய்வுக்கு முன்பு நீங்கள் மருந்து, புகைபிடித்தல், சூயிங் கம் போன்றவற்றை உட்கொள்வதை நிறுத்த வேண்டும். பொதுவாக, உண்ணாவிரத சர்க்கரை தந்துகி இரத்தத்தில் 3.3 முதல் 5.5 எம்.எம் / எல் மற்றும் சிரை 6.1 எம்.எம் / எல் வரை இருக்கும் பிளாஸ்மா.

படம். 1 - டைப் 2 நீரிழிவு நோய்க்கான ஸ்கிரீனிங் மற்றும் முழு தந்துகி இரத்தத்தில் பலவீனமான உண்ணாவிரத கிளைசீமியா.
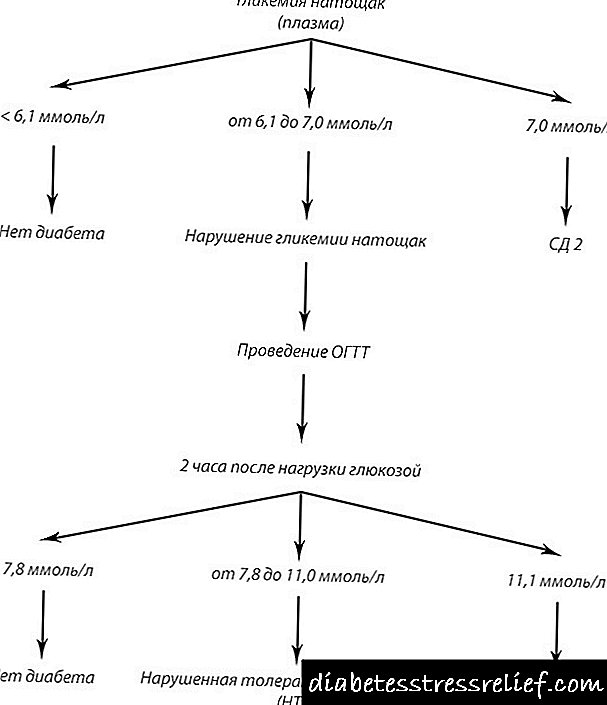
படம் 2 - வகை 2 நீரிழிவு நோய் மற்றும் இரத்த பிளாஸ்மாவில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் பிற கோளாறுகள்.
பகலில் குளுக்கோஸ் என்பது இரத்த சர்க்கரையின் சீரற்ற அளவீடு ஆகும். ஆரோக்கியமான நபரில், கிளைசீமியா ஒருபோதும் 11.1 மிமீல் / எல் தாண்டாது.
வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை ("சர்க்கரை வளைவு") - ஒரு சுமை கொண்ட சோதனை. நோயாளி வெற்று வயிற்றில் இரத்தத்தை எடுத்துக்கொள்கிறார் மற்றும் இனிப்பு நீரை எடுத்துக் கொண்ட பிறகு (250-300 மில்லி தண்ணீரில் 75 கிராம் அன்ஹைட்ரஸ் குளுக்கோஸ்). கிளைசீமியா பொதுவாக உடற்பயிற்சியின் 2 மணி நேரத்திற்குப் பிறகு அளவிடப்படுகிறது.
சோதனையின் போது, நீங்கள் சாப்பிடவோ, குடிக்கவோ, சுறுசுறுப்பாக நகர்த்தவோ, மருந்துகளை எடுக்கவோ, புகைபிடிக்கவோ, அதிகம் கவலைப்படவோ முடியாது. இந்த காரணிகள் அனைத்தும் ஆய்வின் முடிவுகளை பாதிக்கலாம்.
குளுக்கோஸ் சகிப்புத்தன்மை சோதனை செய்ய வேண்டாம்:
- உண்ணாவிரத சர்க்கரை 6.1 மிமீல் / எல் அதிகமாக இருந்தால்,
- சளி மற்றும் பிற கடுமையான நோய்களின் போது,
- இரத்த சர்க்கரையை அதிகரிக்கும் மருந்துகளுடன் சிகிச்சையின் குறுகிய காலத்தில்.
உடற்பயிற்சிக்கு முன் 5.5 எம்.எம் / எல் (கேபிலரி ரத்தம்) வரை சர்க்கரை மற்றும் 7.8 எம்.எம் / எல் 2 மணி நேரம் வரை சாதாரணமாகக் கருதப்படுகிறது.
நீரிழிவு நோய் கண்டறியப்பட்டால்:
- வெற்று வயிற்றில் 6.1 அல்லது அதற்கு மேற்பட்டவற்றின் விளைவாக குறைந்தது இரண்டு முறை பெறப்படுகிறது,
- நாளின் எந்த நேரத்திலும் குறைந்தபட்சம் 11.1 எம்.எம் / எல் அதிகமாக கண்டறியப்பட்டது,
- சோதனையின் போது, உண்ணாவிரத சர்க்கரை 6.1 mM / l க்கும் அதிகமாக உள்ளது, ஏற்றப்பட்ட பிறகு அது 11.1 mM / l க்கும் அதிகமாகும்.
அட்டவணை 1 - நீரிழிவு நோய் மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் பிற குறைபாடுகள் கண்டறியப்படுவதற்கான அளவுகோல்கள் (WHO, 1999).

குளுக்கோஸ் சகிப்புத்தன்மை பரிசோதனையின் உதவியுடன், ப்ரீடியாபயாட்டீஸ் நிலைகளையும் கண்டறியலாம்:
- உண்ணாவிரத ஹைப்பர் கிளைசீமியா (மாதிரி 5.6-6.0 மிமீல் / எல் முன் சர்க்கரை, ஏற்றப்பட்ட பிறகு - 7.8 மிமீல் வரை),
- பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை (சர்க்கரை 6.1 மிமீல் / எல் வரை, ஏற்றப்பட்ட பிறகு - 7.9 முதல் 11.0 மிமீல் / எல் வரை).
வகை 1 நீரிழிவு நோய்: அம்சங்கள், நோயறிதலின் கொள்கைகள்
டைப் 1 நீரிழிவு என்பது ஒரு நோயாகும், இதில் உடலில் சொந்த இன்சுலின் தொகுப்பு கிட்டத்தட்ட முற்றிலும் இல்லை. ஹார்மோனை உருவாக்கும் கணைய பீட்டா செல்கள் அழிக்கப்படுவதே இதற்குக் காரணம். வகை 1 நீரிழிவு ஒரு தன்னுடல் தாக்க நோய். உடலின் பாதுகாப்புகளின் அசாதாரண எதிர்வினை காரணமாக பீட்டா செல்கள் இறக்கின்றன. சில காரணங்களால், நோய் எதிர்ப்பு சக்தி எண்டோகிரைன் செல்களை வெளிநாட்டினராக எடுத்து அவற்றை ஆன்டிபாடிகளால் அழிக்கத் தொடங்குகிறது.
உங்களுக்கு தேவையான ஒரு நோயைக் கண்டறிய:
- கிளைசீமியாவை மதிப்பீடு செய்யுங்கள்,
- கிளைகேட்டட் ஹீமோகுளோபின் ஆய்வு,
- சி-பெப்டைட் மற்றும் இன்சுலின் அளவை தீர்மானித்தல்,
- ஆன்டிபாடிகளைக் கண்டறியவும் (பீட்டா செல்கள், இன்சுலின், ஜிஏடி / குளுட்டமேட் டெகார்பாக்சிலேஸ்).
வகை 1 வகைப்படுத்தப்படுகிறது:
- நாட்பட்ட ஹைப்பர் கிளைசீமியா,
- சி-பெப்டைட்டின் குறைந்த நிலை,
- குறைந்த இன்சுலின் அளவு
- ஆன்டிபாடிகளின் இருப்பு.
வகை 2 நீரிழிவு நோய்: வகைப்பாடு மற்றும் நோயறிதல்
உறவினர் இன்சுலின் குறைபாடு காரணமாக வகை 2 நோய் உருவாகிறது. ஹார்மோன் சுரப்பு எப்போதும் பாதுகாக்கப்படுகிறது. எனவே, நோயின் இந்த வடிவத்தில் வளர்சிதை மாற்ற மாற்றங்கள் குறைவாகவே உச்சரிக்கப்படுகின்றன (எடுத்துக்காட்டாக, கெட்டோசிஸ் மற்றும் கெட்டோஅசிடோசிஸ் கிட்டத்தட்ட ஒருபோதும் உருவாகாது).
வகை 2 நீரிழிவு நோய் நடக்கிறது:
- முக்கியமாக இன்சுலின் எதிர்ப்பு காரணமாக,
- முக்கியமாக பலவீனமான சுரப்பு காரணமாக,
- கலப்பு வடிவம்.
நோயறிதலுக்கு, ஒரு அனமனிசிஸ் சேகரிப்பு, ஒரு பொது பரிசோதனை மற்றும் ஆய்வக சோதனைகள் பயன்படுத்தப்படுகின்றன.
பகுப்பாய்வுகளில் வெளிப்படுத்துகின்றன:
- உயர் இரத்த சர்க்கரை
- அதிகரித்த கிளைகேட்டட் ஹீமோகுளோபின்,
- உயர் அல்லது சாதாரண சி-பெப்டைட்,
- உயர் அல்லது சாதாரண இன்சுலின்
- ஆன்டிபாடிகள் இல்லாதது.
உட்சுரப்பியல் வல்லுநர்கள் இன்சுலின் எதிர்ப்பை உறுதிப்படுத்த சிறப்பு குறியீடுகளை (HOMO, CARO) பயன்படுத்துகின்றனர். திசுக்களின் குறைந்த உணர்திறனை தங்கள் சொந்த ஹார்மோனுக்கு நிரூபிக்க அவை கணித ரீதியாக அனுமதிக்கின்றன.
நீரிழிவு நோய் வகை 1 மற்றும் வகை 2 இன் வேறுபட்ட நோயறிதல்
வகை 1 மற்றும் வகை 2 நீரிழிவு நோய் ஒட்டுமொத்த மருத்துவப் படத்தையும் அதே நேரத்தில் குறிப்பிடத்தக்க வேறுபாடுகளையும் கொண்டுள்ளது (அட்டவணை 2 ஐப் பார்க்கவும்).
அட்டவணை 2 - வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் முக்கிய வேறுபாடு கண்டறியும் அறிகுறிகள்.

பிற வகை நீரிழிவு நோய்
நீரிழிவு நோயின் குறிப்பிட்ட வகைகள் ஒரு பன்முகத்தன்மை வாய்ந்த குழுவாகும், இதில் நோயின் பல துணை வகைகளும் அடங்கும்.
இதன் காரணமாக நீரிழிவு நோயை ஒதுக்குங்கள்:
- பீட்டா செல் செயல்பாட்டில் மரபணு குறைபாடுகள் (MODY-1-9, நிலையற்ற குழந்தை பிறந்த நீரிழிவு, நிரந்தர பிறந்த குழந்தை நீரிழிவு, மைட்டோகாண்ட்ரியல் டி.என்.ஏ பிறழ்வு),
- இன்சுலின் செயல்பாட்டில் மரபணு குறைபாடுகள் (வகை A இன்சுலின் எதிர்ப்பு, தொழுநோய், ராப்சன்-மெண்டன்ஹால் நோய்க்குறி, லிபோஆட்ரோபிக் நீரிழிவு நோய்),
- கணைய நோய்கள் (கணைய அழற்சி, கட்டி, அதிர்ச்சி, சிஸ்டிக் ஃபைப்ரோஸிஸ் போன்றவை),
- பிற நாளமில்லா நோய்கள் (தைரோடாக்சிகோசிஸ், ஹைபர்கார்டிகிசம், அக்ரோமேகலி, முதலியன),
- மருந்துகள் மற்றும் இரசாயனங்கள் (மிகவும் பொதுவான வடிவம் ஸ்டீராய்டல்),
- நோய்த்தொற்றுகள் (பிறவி ரூபெல்லா, சைட்டோமெலகோவைரஸ், முதலியன),
- அசாதாரண தன்னுடல் தாக்க எதிர்வினைகள்,
- பிற மரபணு நோய்க்குறிகள் (டர்னர், வொல்ஃப்ராம், டவுன், க்ளீன்ஃபெல்டர், லாரன்ஸ்-மூன்-பீட்ல், போர்பிரியா, ஹண்டிங்டனின் கோரியா, பிரீட்ரீச்சின் அட்டாக்ஸியா போன்றவை),
- பிற காரணங்கள்.
நோயின் இந்த அரிய வடிவங்களைக் கண்டறிய இது தேவைப்படுகிறது:
- மருத்துவ வரலாறு
- பரம்பரை சுமை மதிப்பீடு,
- மரபணு பகுப்பாய்வு
- கிளைசீமியா, கிளைகேட்டட் ஹீமோகுளோபின், இன்சுலின், சி-பெப்டைட், ஆன்டிபாடிகள்,
- இரத்தம் மற்றும் ஹார்மோன்களின் பல உயிர்வேதியியல் அளவுருக்களை தீர்மானித்தல்,
- கூடுதல் கருவி ஆய்வுகள் (அல்ட்ராசவுண்ட், டோமோகிராபி, முதலியன)
நீரிழிவு நோயின் அரிய வடிவங்களுக்கு சிறந்த கண்டறியும் திறன்கள் தேவை. நிலைமைகள் குறைவாக இருந்தால், நோய்க்கான காரணத்தையும் அதன் சரியான வகையையும் அடையாளம் காண வேண்டியது அவசியம், ஆனால் இன்சுலின் குறைபாட்டின் அளவு. மேலும் சிகிச்சை தந்திரங்கள் இதைப் பொறுத்தது.
வகை 2 நீரிழிவு நோயின் மாறுபட்ட நோயறிதல் எவ்வாறு நிறுவப்பட்டுள்ளது
நீரிழிவு நோயின் அறிகுறிகள் பெரும்பாலும் பிற நோயியலில் காணப்படுகின்றன. அதனால்தான் டைப் 2 நீரிழிவு நோயின் மாறுபட்ட நோயறிதல் மிகவும் முக்கியமானது, இது நோயை அடையாளம் காண மட்டுமல்லாமல், சரியான நேரத்தில் அதன் சிகிச்சையைத் தொடங்கவும் அனுமதிக்கும். இன்றுவரை, நீரிழிவு நோய் மற்ற எல்லா நோய்களையும் விட மிக அதிகமாக உள்ளது, இது இந்த நயவஞ்சக நோயை "மனிதகுலத்தின் கசப்பு" என்று அழைக்க அனுமதிக்கிறது.

குழந்தைகள் மற்றும் வயதான இருவருக்கும் நீரிழிவு நோய் ஏற்படுகிறது, ஆனால் டைப் 1 நோயியல் இளைஞர்களிடையே இயல்பாக இருந்தால், வகை 2 நீரிழிவு பொதுவாக 40 ஆண்டுகளுக்குப் பிறகு குடிமக்களை பாதிக்கிறது. இருப்பினும், பெரும்பாலும் நோயாளிகளுக்கு பல ஆபத்து காரணிகள் உள்ளன, அவற்றில் முக்கியமானது அதிக எடை மற்றும் நோய்க்கு ஒரு பரம்பரை முன்கணிப்பு.
நோயியலின் அறிகுறிகள்
பல சந்தர்ப்பங்களில், இருதய அமைப்பு, பார்வை உறுப்புகள் அல்லது நரம்பு கோளாறுகள் குறித்த பிரச்சினைகள் குறித்து ஒரு நபர் நிபுணரிடம் உதவி பெறும்போதுதான் வகை 2 நீரிழிவு நோய் கண்டறியப்படுகிறது. இந்த நோய்க்கு கிட்டத்தட்ட மருத்துவ அறிகுறிகள் இல்லை அல்லது அவை மிகவும் உயவூட்டுவதால், நீரிழிவு நோயை வேறுபடுத்துவது கண்டறிவது கடினம். சிறப்பு ஆய்வுகள் மேற்கொள்ளப்படும் வரை எந்த மருத்துவரும் துல்லியமான நோயறிதலைச் செய்ய முடியாது.
நோயியலின் முக்கிய அறிகுறிகள்:
- தீவிர தாகம்
- உலர்ந்த வாய்
- நிலையான பசி
- பார்வை குறைந்தது
- கன்று தசைகளில் பிடிப்புகள்
- பாலியூரியா, விரைவான சிறுநீர் கழிப்பதில் வெளிப்படுத்தப்படுகிறது,
- எடை இழப்பு மற்றும் விரைவான அடுத்தடுத்த ஆதாயம்,
- ஆண்குறியின் தலையில் அழற்சியின் அறிகுறிகள்,
- அரிப்பு மற்றும் தோல் நோய்கள்.
ஆனால், நிபுணர்கள் சொல்வது போல், உடல்நிலை மோசமடைவதைப் பற்றி மருத்துவரைப் பார்க்கும் சில நோயாளிகள் மேற்கண்ட அறிகுறிகளைப் பற்றி புகார் கூறுகின்றனர். பெரும்பாலான சந்தர்ப்பங்களில் டைப் 2 நீரிழிவு சிறுநீர் பரிசோதனை அல்லது இரத்த குளுக்கோஸை எடுக்கும்போது தற்செயலாக கண்டறியப்படுகிறது.
நோயியலைக் கண்டறியும் வகைகள்
நோயாளியின் நிலை அடையாளம் காணப்படும்போது ஒரு மாறுபட்ட நோயறிதல் நிறுவப்படுகிறது.
இந்த வழக்கில், நோயறிதலின் நோக்கம் நோயின் போக்கை அடையாளம் காண்பது, இது ஆஞ்சியோபதி, நரம்பியல் அல்லது ஒருங்கிணைந்ததாக இருக்கலாம்.
வழக்கமான நோயறிதலில், நீரிழிவு நோய் இருப்பதை உறுதிப்படுத்த அடிப்படை குறிப்பிட்ட சோதனைகள் மேற்கொள்ளப்படுகின்றன.
இந்த வழக்கில் முக்கிய ஆய்வு இரத்த சர்க்கரை செறிவைக் கண்டறிதல் ஆகும். நோயறிதலுக்கு, இரத்த மாதிரி பல முறை செய்யப்படுகிறது.
ஆரோக்கியமான நபரில் உண்ணாவிரத குளுக்கோஸ் 3.5 முதல் 5.5 மி.மீ. ஒரு சுமை மூலம் பகுப்பாய்வு செய்யும்போது, அதாவது ஒரு குறிப்பிட்ட அளவு குளுக்கோஸுடன், குறிகாட்டிகள் 7.8 mmol / L க்கு மேல் இருக்கக்கூடாது.
ஆனால் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை எனப்படும் ஒரு நிலையையும் கண்டறிய முடியும். இது நீரிழிவு நோய் அல்ல, ஆனால் காலப்போக்கில் இது ஒரு நோயியலாக உருவாகலாம். சகிப்புத்தன்மை பலவீனமாக இருந்தால், இரத்த சர்க்கரை 6.1 அளவை தாண்டி 11.1 மிமீல் / எல் எட்டும்.
இரத்த பரிசோதனைகளுக்கு மேலதிகமாக, நீரிழிவு நோயின் மருத்துவ நோயறிதலில் சிறுநீர் கழித்தல் உள்ளது. ஆரோக்கியமான நபரின் சிறுநீரில், சாதாரண அடர்த்தி மற்றும் குளுக்கோஸின் பற்றாக்குறை ஆகியவை குறிப்பிடப்படும். நீரிழிவு நோயால், திரவத்தின் அடர்த்தி அதிகரிக்கிறது, மேலும் சர்க்கரை அதன் கலவையில் இருக்கலாம்.
வேறுபட்ட நோயறிதலின் விஷயத்தில், தமனி அல்லது புற இரத்தத்தில் உள்ள குளுக்கோஸ் காட்டி அல்ல, ஆனால் அதன் செயலாக்கத்திற்கு பொறுப்பான இன்சுலின் அளவு தீர்க்கமான முக்கியத்துவம் வாய்ந்தது. இன்சுலின் அளவு அதிகரிப்பதன் மூலம், சர்க்கரை செறிவு அதிகரிப்பதன் மூலம், நீரிழிவு நோய் இருப்பதைப் பற்றி பேசலாம். அதிகரித்த இன்சுலின் மற்றும் சாதாரண குளுக்கோஸ் அளவுகள் குறிப்பிடப்படும்போது அதே நோயறிதல் செய்யப்படும். இன்சுலின் அளவு உயர்த்தப்பட்டால், ஆனால் சர்க்கரை அளவு சாதாரணமாக இருந்தால், ஹைபரின்சுலினீமியாவைக் கண்டறிய முடியும், இது சிகிச்சையளிக்கப்படாவிட்டால் நீரிழிவு நோய்க்கு வழிவகுக்கும்.
மேலும், வேறுபட்ட நோயறிதலின் உதவியுடன், நீரிழிவு நோயை நீரிழிவு இன்சிபிடஸ், சிறுநீரகம் அல்லது அலிமெண்டரி நீரிழிவு நோயிலிருந்து வேறுபடுத்துவது சாத்தியமாகும். நோயாளி ஏற்கனவே உடலில் இன்சுலின் அளவை பாதிக்கும் மருந்துகளை உட்கொண்டால் இந்த வகை நோயறிதல் சாத்தியமற்றது.
சிக்கல்களைக் கண்டறிவதற்கான முறைகள்
நீரிழிவு நோயை வளர்ப்பதில் உள்ளார்ந்த பல்வேறு சிக்கல்களுக்கான பரிசோதனைகளை வேறுபட்ட நோயறிதல் விலக்கவில்லை. நிபுணர்களின் கூற்றுப்படி, அறிகுறிகள் இல்லாத நிலையில், நீரிழிவு நோய் 5 ஆண்டுகளுக்கு மேல் உருவாகலாம். நோயியல் தொடங்கிய 10 ஆண்டுகளுக்குப் பிறகு சிக்கல்கள் ஏற்படலாம்.
வகை 2 நீரிழிவு நோயுடன் மிகவும் பொதுவான சிக்கல்கள்:
- பார்வை உறுப்புகளின் நோய்கள் - கண்புரை மற்றும் ரெட்டினோபதி,
- கரோனரி இதயம் மற்றும் வாஸ்குலர் நோய்,
- சிறுநீரக செயலிழப்பு.
சிக்கல்களைத் தவிர்ப்பதற்கு, பின்வரும் ஆய்வுகள் மேற்கொள்ளப்பட வேண்டும்:
- ஃபண்டஸ் மற்றும் கார்னியாவைப் பரிசோதித்து ஒரு கண் மருத்துவரால் பரிசோதனை,
- எலக்ட்ரோகார்டியோகிராம்,
- சிறுநீரின் விரிவான குறிப்பிட்ட பகுப்பாய்வு.
ஒரு நிபுணரை சரியான நேரத்தில் பார்வையிடுவதும், நோயைக் கண்டறிவதற்கான திறமையான அணுகுமுறையும் மட்டுமே நீரிழிவு நோயை மற்ற நோயியல் நோய்களிலிருந்து வேறுபடுத்தி சரியான நேரத்தில் சிகிச்சையைத் தொடங்க அனுமதிக்கும். இல்லையெனில், இந்த நோய் பல சிக்கல்களால் அச்சுறுத்துகிறது, இது ஒரு நபரின் வாழ்க்கைத் தரத்தை கணிசமாக மோசமாக்கும்.
குழந்தைகளில் வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கு இடையிலான வேறுபட்ட நோயறிதல்

நீரிழிவு நோயின் நீண்டகால (தாமதமான) சிக்கல்கள்
1) மேக்ரோஅங்கியோபதிஸ் (கரோனரி இதய நோய், பெருமூளை
நோய்கள், புற ஆஞ்சியோபதிஸ்),
2) நீரிழிவு கால் நோய்க்குறி
II. வகை 1 நீரிழிவு நோயுடன்
a) நீரிழிவு ரெட்டினோபதி (நிலைகள்: பெருக்கம் இல்லாத, மறுபயன்பாடு
செயலில், பெருக்கி), ஆ) நீரிழிவு நெஃப்ரோபதி (நிலைகள்: அ) எம்.ஏ.யு, ஆ) புரோட்டினூரியா அப்படியே
சிறுநீரக செயல்பாடு, இ) நாள்பட்ட சிறுநீரக செயலிழப்பு).
3) குழந்தைகளில் - உடல் மற்றும் பாலியல் வளர்ச்சியில் தாமதம்.
4) பிற உறுப்புகள் மற்றும் அமைப்புகளின் புண்கள் - கொழுப்பு ஹெபடோசிஸ், என்டோரோபதி, கண்புரை, ஆஸ்டியோஆர்த்ரோபதி (ஹைரோபதி), டெர்மோபதி போன்றவை.
மருத்துவ நோயறிதல் எடுத்துக்காட்டு:
1) வகை 1 நீரிழிவு நோய், கெட்டோஅசிடோசிஸுடன் சிதைவு நிலை.
2) வகை 1 நீரிழிவு, கடுமையான, கெட்டோசிஸுடன் சிதைவு நிலை. நீரிழிவு ரெட்டினோபதி, பெருக்கப்படாத நிலை. நீரிழிவு நெஃப்ரோபதி, யுஐஏ நிலை. மோரியாக்கின் நோய்க்குறி (உடல் மற்றும் பாலியல் வளர்ச்சி தாமதமானது, கொழுப்பு
தற்போதுள்ள நோய்களை கணக்கில் எடுத்துக்கொண்டு நோயாளியைப் பற்றிய தகவல்கள்
சோதனைகளை எடுப்பதற்கு முன், நோயாளியின் மருத்துவ அட்டையில் பின்வரும் தரவு குறிப்பிடப்பட வேண்டும்:
- கணைய சேதத்தின் தன்மை, இன்சுலின் உற்பத்தி செய்யக்கூடிய மீதமுள்ள பீட்டா செல்கள் அளவு,
- சிகிச்சையின் செயல்திறன், பொருந்தினால், சுரக்கும் கணைய நொதிகளின் அளவின் தன்மை மற்றும் வளர்ச்சி விகிதம்,
- கடுமையான சிக்கல்களின் இருப்பு, அவற்றின் சிக்கலான நிலை,
- சிறுநீரகங்களின் செயல்பாட்டு நிலை
- கூடுதல் சிக்கல்களின் சாத்தியம்,
- மாரடைப்பு மற்றும் பக்கவாதம் ஏற்படும் ஆபத்து.

நோய்களைக் கண்டறிய கூடுதல் பரிசோதனைகளின் அவசியத்தைத் தீர்மானிக்க இந்த தகவல் உதவும்.
நீரிழிவு நோய்க்கான அறிகுறி வரையறை
ஆய்வக சோதனைகளுக்கு கூடுதலாக, வகை 1 மற்றும் வகை 2 நோய்கள் வெளிப்புற அறிகுறிகளால் கண்டறியப்படுகின்றன. நோயாளி பகுப்பாய்விற்கு இரத்த தானம் செய்ய வேண்டும், சர்க்கரை அளவை சரிபார்க்க வேண்டும். ஒரு நோயியலைக் கண்டறிய எவ்வளவு விரைவாக முடியும், சிறந்த முடிவுகள் சிகிச்சையைக் காண்பிக்கும். ஒரு வகை நீரிழிவு அறிகுறிகளை தீர்மானிக்கிறது.
முதல் வகை நோயின் அறிகுறிகள்:
- நோயாளி எப்போதும் தாகமாக இருப்பார், உடல் ஒரு நாளைக்கு 5 லிட்டர் திரவத்தை இழக்கிறது,
- அசிட்டோன் போன்ற மூச்சு
- பசி, துரிதப்படுத்தப்பட்ட கலோரி எரியும்,
- விரைவான எடை இழப்பு
- சேதம், கீறல்கள் மற்றும் தோலில் வெட்டுக்களை குணப்படுத்துதல்,
- நான் தொடர்ந்து கழிப்பறையைப் பயன்படுத்த விரும்புகிறேன், சிறுநீர்ப்பை தொடர்ந்து நிரப்பப்பட்டு வருகிறது, ஈரப்பதம் உடலை விட்டு வெளியேறுகிறது,
- தோல் புண்கள், கொதிப்பு, பூஞ்சை வடிவங்கள்.
அறிகுறிகள் வேகமாக உள்ளன, முந்தைய காரணிகள் இல்லை.
வகை 2 நீரிழிவு நோயின் அறிகுறிகள்:
- பார்வை சிக்கல்கள் உள்ளன
- ஒரு நபர் விரைவாக சோர்வடைகிறார்
- அவரது தாகம்,
- இரவில் சிறுநீர் கழித்தல் கட்டுப்படுத்தப்படுவதில்லை,
- உணர்வு இழப்பு மற்றும் கால்களுக்கு இரத்த வழங்கல் காரணமாக கால்களில் புண்கள்,
- அளவுக்கு மீறிய உணர்தல,
- நகரும் போது எலும்புகள் காயம்,
- பெண் நீரிழிவு நோயாளிகளில் த்ரஷ் மோசமாக நடத்தப்படுகிறது,
- அறிகுறிகள் அலை வெளிப்பாட்டில் வேறுபடுகின்றன,
- பெரும்பாலும் மாரடைப்பு, மாரடைப்பு, பக்கவாதம் போன்றவை இருக்கும்.

முதலில், கிளைகேட்டட் ஹீமோகுளோபினில் ஒரு பகுப்பாய்வு செய்யப்படுகிறது, இது பின்வரும் தகவல்களைக் காண்பிக்கும்:
- சாதாரண சர்க்கரை நிலை
- குளுக்கோஸ் பிரச்சினைகள் இல்லாமல் உருவாகிறது
- முன் நீரிழிவு நோயின் நிலை உருவாகிறது,
- குளுக்கோஸ் சகிப்புத்தன்மை மாற்றங்கள்
- இரத்த சர்க்கரை உயர்கிறது
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோயால் கண்டறியப்பட்டது.
வகை 1 இன் நோயியல் கடுமையான வளர்ச்சியால் வகைப்படுத்தப்படுகிறது, கடுமையான வளர்சிதை மாற்ற இடையூறுகள் ஏற்படுகின்றன. பெரும்பாலும் முதல் அறிகுறி நீரிழிவு கோமா அல்லது அமிலத்தன்மையின் சிக்கலான வடிவம். அறிகுறிகள் திடீரென அல்லது தொற்று நோய்களின் வளர்ச்சிக்கு 2-4 வாரங்களுக்குப் பிறகு ஏற்படுகின்றன.
நோயாளி ஒரு வலுவான தாகத்தை கவனிக்கிறார், அவர் நிறைய தண்ணீர் குடிக்க விரும்புகிறார், உடல் ஒரு நாளைக்கு 3 முதல் 5 லிட்டர் திரவத்தை இழக்கிறது, பசி அதிகரிக்கும். சிறுநீர் கழித்தல் அடிக்கடி நிகழ்கிறது, 10-20% க்கும் அதிகமான நோயாளிகள் வகை 1 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கவில்லை, மீதமுள்ளவர்கள் இரண்டாவது வகை நோயுடன் போராடுகிறார்கள்.
டைப் 1 நீரிழிவு அறிகுறிகளின் கடுமையான வளர்ச்சியால் வகைப்படுத்தப்படுகிறது, அதே நேரத்தில் அதிக எடை பிரச்சினைகள் ஏற்படாது. வகை 2 நீரிழிவு நோயாளிகளுக்கு ஒரு உறுதியான உடலமைப்பு உள்ளது, பெரும்பாலும் ஏற்கனவே வயதை எட்டியுள்ளது, அறிகுறிகள் அவ்வளவு கடுமையானவை அல்ல.
வகை 2 நீரிழிவு நோயில், நோயாளிகளுக்கு கெட்டோஅசிடோசிஸ் மற்றும் நீரிழிவு கோமா ஆகியவை அரிதான நிகழ்வுகளில் ஏற்படுகின்றன. முதல் வகை நோயைக் காட்டிலும் பெரும்பாலான மக்கள் மருந்துகளுக்கு சிறப்பாக பதிலளிக்கின்றனர். டைப் 2 நீரிழிவு இளைஞர்கள், இளம் பருவத்தினர் அதிகம் காணப்படுகிறது.
வேறுபட்ட நோயறிதல்
காலையில் வெறும் வயிற்றில் இரத்த பரிசோதனை செய்யப்படுகிறது. கார்போஹைட்ரேட் சுமை குறிகாட்டிகளுக்கு குறிப்பாக கவனம் செலுத்தப்படுகிறது. குளுக்கோமீட்டைப் பயன்படுத்தி அல்லது ஆய்வகத்தில் குளுக்கோஸின் அளவைக் கட்டுப்படுத்துதல் மேற்கொள்ளப்படுகிறது. பெரும்பாலும் உட்சுரப்பியல் வல்லுநர்கள் சிறுநீரின் கலவையைப் படிக்கின்றனர், சர்க்கரையின் அளவை தீர்மானிக்கிறார்கள். ஆரோக்கியமானவர்களுக்கு சிறுநீரில் குளுக்கோஸ் இருக்கக்கூடாது. ஒரு விரிவான மதிப்பீட்டிற்கு, ஒரு அசிட்டோன் சோதனை செய்யப்படுகிறது. உயிரியல் திரவங்களில் இந்த பொருளின் வளர்சிதை மாற்றங்களின் எண்ணிக்கை அதிகரிப்பது நோயின் சிக்கலான வடிவத்தைக் குறிக்கிறது.
ஒரு வயது வந்தவருக்கு சிறுநீரில் அசிட்டோனின் வாசனை
மனித சிறுநீர் என்பது உடலின் செயலாக்கத்தின் ஒரு தயாரிப்பு ஆகும். சிறுநீரகங்களால் செயலாக்கப்பட்ட பிறகு, பயனற்றவை மட்டுமே அதில் உள்ளன ...

நீரிழிவு நோயை மற்ற நோயியல் நோய்களிலிருந்து வேறுபடுத்த, சி-பெப்டைட் இரத்த பரிசோதனை செய்யப்படுகிறது. அவரது இருப்பு மூலம், இழப்பீட்டின் அளவு தீர்மானிக்கப்படுகிறது, சோதனை முடிவுகள் நீரிழிவு நோயின் இன்சுலின் சார்ந்த வடிவத்தில் இன்சுலின் தேவையான அளவை வெளிப்படுத்துகின்றன. எண்டோகிரைன் அமைப்பின் சாத்தியமான திறன்களைத் தீர்மானிக்க என்சைம்-இணைக்கப்பட்ட இம்யூனோசார்பன்ட் மதிப்பீடு உங்களை அனுமதிக்கிறது.
இரத்த வேதியியல்
சரியான நேரத்தில் செய்யப்படும் தேர்வுகள் மற்றும் ஆரம்ப கட்டங்களில் சுகாதார பிரச்சினைகளை அடையாளம் காணவும், விரைவாக சிகிச்சையை மேற்கொள்ளவும் உங்களை அனுமதிக்கும்.

இரத்த பரிசோதனையின் மூலம் நீரிழிவு நோயைக் கண்டறிய, நோயாளி பின்வரும் குறிப்பான்களை அனுப்ப வேண்டும்:
- மரபணு வகை: HLA DR3, DR4 மற்றும் DQ,
- நோயெதிர்ப்பு வகை: டெகார்பாக்சிலேஸிலிருந்து ஆன்டிபாடிகள் இருப்பது, லாங்கர்ஹான்ஸ் துறைகளில் உருவான கூறுகள், இன்சுலின் அளவு, குளுட்டமிக் அமிலங்களின் இருப்பு.
- வளர்சிதை மாற்ற வகை: கிளைகோஹெமோகுளோபின், குளுக்கோஸ் சகிப்புத்தன்மை பகுப்பாய்விற்குப் பிறகு இன்சுலின் உற்பத்தி குறைந்தது.
இந்த ஆய்வுகள் மிகவும் துல்லியமான நோயறிதலைச் செய்ய உதவுகின்றன.
இரத்த சர்க்கரை சோதனை
இந்த வழியில் நோயியல் விரைவாக தீர்மானிக்கப்படுகிறது. இது மிகவும் பயனுள்ள நோயறிதல் முறைகளில் ஒன்றாகும். உணவுக்கு முன் ஆரோக்கியமான மக்களில் சாதாரண நிலை 3.3 முதல் 5.5 மிமீல் / எல் வரை இருக்கும். குளுக்கோஸின் அதிகரித்த அளவு வளர்சிதை மாற்ற சிக்கல்களைக் குறிக்கிறது.

குளுக்கோஸ் அளவை சரிபார்க்கும் விதிகள்:
- பரீட்சை வாரத்தில் குறைந்தது மூன்று முறையாவது செய்யப்படுகிறது,
- நோயாளிகள் காலையில் வெறும் வயிற்றில் இரத்த தானம் செய்கிறார்கள்,
- வல்லுநர்கள் பல சாட்சியங்களை சரிபார்த்து விரிவாக ஆய்வு செய்கிறார்கள்,
- நோயறிதலின் துல்லியத்திற்காக, ஒரு நபர் வசதியாக இருக்கும்போது சோதனைகள் அமைதியான நிலையில் மேற்கொள்ளப்படுகின்றன.
சர்க்கரையின் அளவு மாறக்கூடும் என்பதால், வெளிப்புற காரணிகளுக்கான எதிர்வினை விரும்பத்தகாதது, இது சோதனை முடிவுகளின் துல்லியத்தை பாதிக்கிறது.
இரத்த இன்சுலின்
கணையத்தின் பீட்டா செல்களில் நொதி சாதாரண நிலையில் உற்பத்தி செய்யப்படுகிறது. உடலில் உள்ள சர்க்கரையின் அளவைக் கட்டுப்படுத்தவும், உள் உறுப்புகளின் உயிரணுக்களுக்கு குளுக்கோஸை வழங்கவும் உதவுகிறது. இன்சுலின் இல்லாத நிலையில், இரத்தத்தில் குளுக்கோஸ் உள்ளது, திரவம் தடிமனாகிறது, பாத்திரங்களில் இரத்த உறைவு தோன்றும். செயற்கை ஹார்மோன் உருவாவதற்கு புரோன்சுலின் அடிப்படையாகக் கருதப்படுகிறது. இந்த பொருளின் அளவு வகை 1 மற்றும் வகை 2 நீரிழிவு நோயுடன் அதிகரிக்கலாம்.

செயற்கை ஹார்மோனின் கூடுதல் அளவை நிர்வகிக்க சிரிஞ்ச் பேனாக்கள் பயன்படுத்தப்படுகின்றன. மருந்து தோலின் கீழ் செலுத்தப்படுகிறது, இன்ட்ராமுஸ்குலர் மற்றும் இன்ட்ரெவனஸ் ஊசி மிகவும் அரிதாகவே அனுமதிக்கப்படுகிறது. செயற்கை இன்சுலின் இயற்கையான கணைய நொதிகளை நிரப்புகிறது, அவை நாளமில்லா அமைப்பில் உள்ள சிக்கல்களால் சுரக்கப்படுவதில்லை.
குளுக்கோஸ் சகிப்புத்தன்மை சோதனை
நீரிழிவு வடிவத்தை துல்லியமாகக் கண்டறிவதற்கும், மறைக்கப்பட்ட வளர்சிதை மாற்றக் கோளாறுகளைத் தீர்மானிப்பதற்கும் இந்த நுட்பம் சாத்தியமாக்குகிறது. வெறும் வயிற்றில் எழுந்தபின் நோய் கண்டறிதல் மேற்கொள்ளப்படுகிறது. சோதனைகளுக்கு 10 மணி நேரத்திற்கு முன்பு உணவை உண்ண வேண்டாம்.

- உடல் செயல்பாடுகளுக்கு நீங்கள் உடலை தீவிரமாக வெளிப்படுத்த முடியாது,
- ஆல்கஹால் மற்றும் சிகரெட்டுகள் தடைசெய்யப்பட்டுள்ளன
- சர்க்கரையின் அளவை அதிகரிக்கும் உணவுகளை உண்ண வேண்டாம்.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை
ஆரோக்கியத்தில் எந்த விலகல்களையும் புறக்கணிக்கக்கூடாது. உயர் இரத்த சர்க்கரை - இல்லை ...
எனவே, அத்தகைய மருந்துகள் விலக்கப்பட்டுள்ளன:
- அட்ரினலின்
- காஃபின்,
- வாய்வழி கருத்தடை
- glucocorticosteroids.
நோயறிதலுக்கு முன், தூய குளுக்கோஸின் தீர்வு பயன்படுத்தப்படுகிறது. சில மணிநேரங்களுக்குப் பிறகு மீண்டும் மீண்டும் சோதனைகள் செய்யப்படுகின்றன. அத்தகைய தீர்வை எடுத்துக் கொண்ட 2 மணி நேரத்திற்குப் பிறகு சாதாரண மதிப்பு லிட்டருக்கு 7.8 மி.மீ. குளுக்கோஸின் அளவை 11 மிமீல் / எல் ஆக அதிகரிப்பதன் மூலம் பிரீடியாபயாட்டஸின் நிலை தீர்மானிக்கப்படுகிறது. இது நொதிகளுக்கு சகிப்புத்தன்மையை மீறுவதைக் குறிக்கிறது.
சர்க்கரை அளவு லிட்டருக்கு 11 மி.மீ.
சிறுநீர்ப்பரிசோதனை
ஆரோக்கியமான நோயாளிகளுக்கு சிறுநீரில் குளுக்கோஸ் இருக்கக்கூடாது. நீரிழிவு நோயாளிகளில், சிறுநீரில் சர்க்கரையின் அளவு அதிகரிக்கிறது. இதன் பொருள் குளுக்கோஸ் சிறுநீரக தடை வழியாக செல்கிறது, ஜோடி உறுப்பு சரியாக வேலை செய்யாது. இந்த சூழ்நிலையில் சர்க்கரையின் அளவை அடையாளம் காண்பது நோயறிதலின் கூடுதல் உறுதிப்படுத்தலாக கருதப்படுகிறது.

சிறுநீர் கழித்தல் செய்யப்படும்போது, இது போன்ற காரணிகள்:
- மல நிறம்
- வண்டல்,
- அமிலத்தன்மை மற்றும் வெளிப்படைத்தன்மை,
- வேதியியல் கலவை
- குளுக்கோஸ் அளவு
- அசிட்டோன் அளவு
- புரத பொருட்களின் அளவு.
சிறுநீரக செயல்பாட்டை ஒழுங்குபடுத்துவதற்கான குறிப்பிட்ட ஈர்ப்பு மற்றும் சிறுநீரை உற்பத்தி செய்யும் திறன். பகுப்பாய்வு சிறுநீரில் உள்ள மைக்ரோஅல்புமின் அளவை தீர்மானிக்க உங்களை அனுமதிக்கிறது.
ஆய்வுக்கு, சிறுநீர் பயன்படுத்தப்படுகிறது, அதிகாலை 12:00 மணியளவில் வெளியிடப்படுகிறது, திரவம் ஒரு மலட்டு கொள்கலனில் வைக்கப்படுகிறது. 24 மணி நேரத்திற்குள், நீங்கள் ஒரு பரிசோதனையை நடத்தலாம். நோய்வாய்ப்பட்ட நோயாளிகளில், அதிக அளவில் மைக்ரோஅல்புமின் இனங்கள் கண்டறியப்படுகின்றன. இந்த பொருளின் வீதம் 4 மி.கி.க்கு மேல் இருந்தால் சுகாதார பிரச்சினைகள் தீர்மானிக்கப்படுகின்றன. அல்ட்ராசவுண்ட் பரிசோதனையின் போது, சிறுநீரகங்களின் அளவு, கட்டமைப்பு மாற்றங்கள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன, செயலிழப்புக்கான காரணங்கள் பெரும்பாலும் நோயின் 3-4 கட்டங்களில் வெளிப்படுகின்றன.
சிறுநீரில் அசிடோன் கலப்பு
நோயறிதலுக்கான கூடுதல் முறை. நீரிழிவு வளர்சிதை மாற்ற சிக்கல்களை ஏற்படுத்துகிறது, அதிக அளவு கரிம அமிலங்கள் பெரும்பாலும் இரத்தத்தில் சேரும். இவை கீட்டோன் உடல்கள் எனப்படும் இடைநிலை கொழுப்பு பொருட்கள். மக்களின் சிறுநீரில் இதுபோன்ற பல உடல்கள் இருந்தால், கெட்டோஅசிடோசிஸின் வளர்ச்சியைத் தடுக்க நடவடிக்கை எடுக்க வேண்டியிருக்கும்.

இது நீரிழிவு நோயின் கடுமையான சிக்கல்களில் ஒன்றாகும். இரண்டாவது வகை நோயின் வளர்ச்சிக்கான காரணத்தைத் தீர்மானிக்க, இன்சுலின் பின்னங்கள் மற்றும் கொழுப்பு வளர்சிதை மாற்றத்தின் தயாரிப்புகளைப் படிக்க வேண்டிய அவசியமில்லை. வகை 1 நீரிழிவு நோயின் விரிவான மருத்துவ படத்தை தீர்மானிக்கும்போது மட்டுமே இது செய்யப்படுகிறது.
நோயறிதலின் உறுதிப்படுத்தல்
நோய்களை நிர்ணயிக்கும் போது மற்றும் ஒரு சிகிச்சை நுட்பத்தைத் தேர்ந்தெடுக்கும்போது, சில நிபந்தனைகளைக் கடைப்பிடிக்க வேண்டும். நோயாளி முதல் அறிகுறிகளில் மருத்துவரை அணுக வேண்டும்.

பின்வரும் காரணிகள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன:
- நிலையான பசி
- அடிக்கடி சிறுநீர் கழித்தல்
- தாகம்
- வீக்கம் மற்றும் தோல் வெடிப்பு,
- அதிக எடை பிரச்சினைகள்.
ஒரு உட்சுரப்பியல் நிபுணர் ஒரு பரிசோதனை, தேவையான பரிசோதனையை மேற்கொள்கிறார். ஒருங்கிணைந்த சிகிச்சையானது நோயின் ஒட்டுமொத்த படத்தின் பகுப்பாய்வு, ஆய்வக முடிவுகளின் ஆய்வு ஆகியவற்றைப் பொறுத்தது. நோயாளி சுய நோயறிதலைச் செய்ய முடியாது மற்றும் மருத்துவர் இல்லாமல் சிகிச்சையளிக்க முடியும்.
நிபுணர்களின் பரிந்துரை இல்லாமல் பாரம்பரிய மருத்துவம் பயன்படுத்தப்படுவதில்லை. நீரிழிவு நோயைக் கண்டறிந்த பிறகு, நோயாளிக்கு என்ன மருந்துகள் தேவை என்பதைத் தீர்மானிக்க, சிகிச்சையைத் தொடங்குவது அவசியம்.