கர்ப்பத்தில் கர்ப்பகால நீரிழிவு
ஈடுசெய்யப்பட்ட கர்ப்பகால நீரிழிவு நோய் (ஜி.டி.எம்) உள்ள பெண்களில் சிக்கல்களை பகுப்பாய்வு செய்தல் மற்றும் கர்ப்ப விளைவுகளை ஆய்வு செய்வதே ஆய்வின் நோக்கம். கர்ப்பத்தின் விளைவுகளும் சிக்கல்களும் கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்பட்ட 50 கர்ப்பிணிப் பெண்களில் ஆய்வு செய்யப்பட்டன, இது கருவில் ஜி.டி.எம் இன் தாக்கம். கர்ப்பிணிப் பெண்களின் சராசரி வயது (33.7 ± 5.7) ஆண்டுகள். ஈடுசெய்யப்பட்ட ஜி.டி.எம் உடன், கெஸ்டோசிஸ் மற்றும் நஞ்சுக்கொடி பற்றாக்குறையின் நிகழ்வு 84%, பாலிஹைட்ராம்னியோஸ் 36%, கரு ஃபெட்டோபதி 48%. 96% வழக்குகளில் சரியான நேரத்தில் டெலிவரி ஏற்பட்டது, கருவின் குறைபாடுகளின் அதிர்வெண் பொது மக்கள் குறிகாட்டிகளுடன் ஒத்திருக்கிறது. கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கான இழப்பீடு கண்டறியப்பட்ட தருணத்திலிருந்து அடையப்படும்போது கூட, கர்ப்பகால நீரிழிவு நோய் கெஸ்டோசிஸ் மற்றும் நஞ்சுக்கொடி பற்றாக்குறையின் வளர்ச்சியை பாதிக்கிறது என்று நிறுவப்பட்டுள்ளது.
ஜெஸ்டேஷனல் டையபெட்ஸ் மெல்லிட்டஸில் முன்கூட்டியே உள்ள சிக்கல்கள் மற்றும் செயல்பாடுகள்
ஈடுசெய்யப்பட்ட கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களுக்கு ஏற்படும் சிக்கல்களை ஆராய்ந்து கர்ப்பத்தின் விளைவுகளை ஆராய்வதே ஆய்வின் நோக்கம். கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்பட்ட 50 கர்ப்பிணிப் பெண்களில் கர்ப்பத்தின் விளைவுகளையும் சிக்கல்களையும் ஆய்வு செய்தோம், கருவில் கர்ப்பகால நீரிழிவு நோயின் விளைவுகள். கர்ப்பிணிப் பெண்களின் சராசரி வயது (33.7 ± 5.7) ஆண்டுகள். ஈடுசெய்யப்பட்ட கர்ப்பகால நீரிழிவு நோயில் கெஸ்டோஸ்கள் மற்றும் நஞ்சுக்கொடியின் பற்றாக்குறை 84%, பாலிஹைட்ராம்னியோஸ் 36%, கரு ஃபெட்டோபதி 48% வழக்குகள். 96% வழக்குகளில் பிறப்புகள் நிகழ்ந்தன, இது கரு குறைபாடுகளின் அதிர்வெண் மக்கள் தொகை அடிப்படையிலான குறிகாட்டிகளுடன் ஒத்துப்போகிறது. கர்ப்பகால நீரிழிவு நோய் கண்டறியப்பட்ட பின்னர் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு இழப்பீடு வழங்கும்போது கூட, கர்ப்பகால நீரிழிவு நோய் கெஸ்டோசிஸ் மற்றும் ஃபெட்டோபிளாசெண்டல் பற்றாக்குறையின் வளர்ச்சியை பாதிக்கிறது.
"கர்ப்பகால நீரிழிவு நோயில் சிக்கல்கள் மற்றும் கர்ப்ப விளைவுகள்" என்ற தலைப்பில் விஞ்ஞானப் பணியின் உரை
மருத்துவத்தில் INTERDISCI PLAY FUNDAMENTAL FUNDAMENTAL RESARCHES
ஜெஸ்டேஷனல் டயாபெட்ஸ் மெல்லிட்டஸில் முன்கணிப்பின் சிக்கல்கள் மற்றும் முடிவுகள்
போந்தர் ஐ.ஏ., மாலிஷேவா ஏ.எஸ்.
நோவோசிபிர்ஸ்க் மாநில மருத்துவ பல்கலைக்கழகம், நோவோசிபிர்ஸ்க்
ஈடுசெய்யப்பட்ட கர்ப்பகால நீரிழிவு நோய் (ஜி.டி.எம்) உள்ள பெண்களில் சிக்கல்களை பகுப்பாய்வு செய்வது மற்றும் கர்ப்ப விளைவுகளை ஆய்வு செய்வதே ஆய்வின் நோக்கம்.
கர்ப்பத்தின் விளைவுகளும் சிக்கல்களும் கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்பட்ட 50 கர்ப்பிணிப் பெண்களில் ஆய்வு செய்யப்பட்டன, இது கருவில் ஜி.டி.எம் இன் தாக்கம்.
கர்ப்பிணிப் பெண்களின் சராசரி வயது (33.7 ± 5.7) ஆண்டுகள். ஈடுசெய்யப்பட்ட ஜி.டி.எம் உடன், கெஸ்டோசிஸ் மற்றும் நஞ்சுக்கொடி பற்றாக்குறையின் நிகழ்வு 84%, பாலிஹைட்ராம்னியோஸ் - 36%, கரு ஃபெட்டோபதி - 48%. 96% வழக்குகளில் சரியான நேரத்தில் டெலிவரி ஏற்பட்டது, கருவின் குறைபாடுகளின் அதிர்வெண் பொது மக்கள் குறிகாட்டிகளுடன் ஒத்திருக்கிறது.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கான இழப்பீடு கண்டறியப்பட்ட தருணத்திலிருந்து அடையப்படும்போது கூட, கர்ப்பகால நீரிழிவு நோய் கெஸ்டோசிஸ் மற்றும் நஞ்சுக்கொடி பற்றாக்குறையின் வளர்ச்சியை பாதிக்கிறது என்று நிறுவப்பட்டுள்ளது.
கீவேர்ட்ஸ்: கர்ப்பகால நீரிழிவு நோய், கர்ப்பத்தின் விளைவுகள், கெஸ்டோசிஸ், கரு கருவுறுதல்.
கர்ப்பத்திற்கான முன்கூட்டிய தயாரிப்பு, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் போதிய கட்டுப்பாடு அதன் போக்கில் மற்றும் அதற்கு முன்.
நீரிழிவு நோய் (டி.எம்) கர்ப்பத்தின் போக்கை பாதிக்கிறது, அதன் பாதகமான விளைவுகளை தீர்மானிக்கிறது. கர்ப்பிணிப் பெண்களில் நீரிழிவு வாஸ்குலர் சிக்கல்களின் முன்னேற்றத்திற்கு பங்களிக்கிறது, இரத்தச் சர்க்கரைக் குறைவு, கெட்டோஅசிடோசிஸ், பாலிஹைட்ராம்னியோஸ், தமனி உயர் இரத்த அழுத்தம் அல்லது கெஸ்டோசிஸ், தொடர்ச்சியான பிறப்புறுப்பு அல்லது சிறுநீர் பாதை நோய்த்தொற்றுகள், அத்துடன் தன்னிச்சையான கருக்கலைப்பு, பிறப்பு காயம் மற்றும் அறுவை சிகிச்சை பிரசவம் (கேஸ்) ஃபோர்செப்ஸ், கருவின் வெற்றிட பிரித்தெடுத்தல்), முன்கூட்டிய பிறப்பு 2, 3.
கர்ப்பகால நீரிழிவு நோய் (ஜி.டி.எம்) என்பது ஹைப்பர் கிளைசீமியாவால் வகைப்படுத்தப்படும் ஒரு நோயாகும், இது கர்ப்ப காலத்தில் முதலில் கண்டறியப்பட்டது, ஆனால் “வெளிப்படையான” நீரிழிவு நோய்க்கான அளவுகோல்களை பூர்த்தி செய்யவில்லை. பொது மக்களில் ஜி.டி.எம் அதிர்வெண் சராசரியாக 7%. ஜி.டி.எம் தாய்க்கான தேவையற்ற கர்ப்ப விளைவுகளின் அதிர்வெண் மற்றும் புதிதாகப் பிறந்தவரின் இறப்பு ஆகியவற்றை அதிகரிக்கிறது, இது உடல் பருமன், டைப் 2 நீரிழிவு மற்றும் இருதய நோய்கள் மற்றும் தாய் மற்றும் சந்ததிகளில் எதிர்காலத்தில் 1, 8 வளர்ச்சிக்கு ஆபத்தான காரணியாகும்.
தாய்வழி நீரிழிவு இழப்பீடு மற்றும் நீரிழிவு கருவுறுதல், மகப்பேறியல் மற்றும் மகளிர் மருத்துவ சிக்கல்களின் வளர்ச்சி, பெரினாட்டல் இறப்பு வழக்குகள் மற்றும் வாஸ்குலர் சிக்கல்களின் முன்னேற்றம் ஆகியவற்றுக்கு இடையே நேரடி தொடர்பு உள்ளது 4, 5. கர்ப்ப காலத்தில் உருவாகும் சிக்கல்கள் பெரும்பாலும் திட்டமிடல் பற்றாக்குறை மற்றும்
ஜி.டி.எம்மில் கரு மரணம் ஏற்படும் ஆபத்து 3-6%, மற்றும் நீரிழிவு இல்லாத நிலையில் - 1-2%, ஆனால் ஈடுசெய்யப்பட்ட நீரிழிவு கர்ப்ப சிக்கல்கள் இல்லாத நிலையில் கரு மரணம் ஏற்படும் அபாயத்தை அதிகரிக்காது. மேலும், ஜி.டி.எம் உடன், சுவாசக் கோளாறுகளின் நோய்க்குறியின் அதிகரிப்பு உள்ளது - நிலையற்ற டச்சிப்னியா, கருப்பையக மூச்சுத்திணறல், சுவாசக் குழாய் நோய்க்குறி.
மற்றும் மலிஷேவா அண்ணா செர்கீவ்னா, தொலைபேசி. 8-913-740-5541, மின்னஞ்சல்: [email protected]
கருவில், நீரிழிவு கருவின் அதிர்வெண் 10% உடன் ஒப்பிடும்போது 27 முதல் 62% வரை இருக்கும்
ஆரோக்கியமான மக்கள்தொகையில், மற்ற ஆசிரியர்களின் கூற்றுப்படி, மேக்ரோசோமியாவின் அதிர்வெண் கர்ப்பிணி நீரிழிவு நோய்க்கு 20% முதல் கர்ப்பத்திற்கு முன் வளர்ந்த நீரிழிவு நோய்க்கு 35% வரை மாறுபடும்.
ஈடுசெய்யப்பட்ட கர்ப்பகால நீரிழிவு நோயாளிகளுக்கு சிக்கல்களை பகுப்பாய்வு செய்வது மற்றும் கர்ப்ப விளைவுகளை ஆய்வு செய்வதே ஆய்வின் நோக்கம்.
பொருள் மற்றும் முறைகள்
20 முதல் 42 வயது வரையிலான 50 கர்ப்பிணிப் பெண்களின் (சராசரி வயது (34.0 ± 5.7) வயது) வெவ்வேறு கர்ப்ப காலங்களில் ஜி.டி.எம்.
ஆய்வில் இருந்து விலக்குவதற்கான அளவுகோல்கள்: வகை 2 மற்றும் வகை 1 நீரிழிவு கர்ப்ப காலத்தில் கண்டறியப்பட்டது, கடுமையான இணக்கமான நோயியல், தைராய்டு செயலிழப்பு, கடுமையான அழற்சி நோய்கள் அல்லது ஆய்வில் சேர்க்கப்படுவதற்கு 2 வாரங்களுக்குள் நாள்பட்ட அழற்சி நோய்கள் அதிகரித்தல்.
மருத்துவ வரலாறுகளின் பகுப்பாய்வு, மகப்பேறியல் மற்றும் மகளிர் மருத்துவ வரலாற்றின் தரவு (பழக்கவழக்க கருச்சிதைவு, தன்னிச்சையான கருக்கலைப்பு, கருவின் விவரிக்கப்படாத மரணம் அல்லது வளர்ச்சி அசாதாரணங்கள், பெரிய கரு, கெஸ்டோசிஸின் கடுமையான வடிவங்கள், தொடர்ச்சியான கோல்பிடிஸ், மீண்டும் மீண்டும் சிறுநீர் பாதை நோய்த்தொற்று, பல கர்ப்பம், முந்தைய மற்றும் பல கர்ப்பங்கள் ). நீரிழிவு, ஜி.டி.எம், குளுக்கோசூரியா, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் வரலாறு ஆகியவற்றின் பரம்பரை சுமை இருப்பது தெரியவந்தது. கர்ப்பத்திற்கு முன் உடல் நிறை குறியீட்டெண் (பி.எம்.ஐ) மற்றும் கர்ப்ப காலத்தில் உடல் எடை அதிகரிப்பு, நோயறிதலின் போது கிளைசீமியாவின் அளவு மற்றும் ஜி.டி.எம்-க்கு தொடர்ந்து குளுக்கோஸ் குறைக்கும் சிகிச்சை ஆகியவை மதிப்பிடப்படுகின்றன. கருவில் ஜி.டி.எம் இன் விளைவு (கருவுறுதல், பிறப்பு காயம்) ஆய்வு செய்யப்பட்டது. கெஸ்டோசிஸைக் கண்டறிவதற்கு, ஐசிடி -10 வகைப்பாடு பயன்படுத்தப்பட்டது, ஜி.எம் மாற்றத்தில் கோய்கே அளவின் படி தீவிரம் தீர்மானிக்கப்பட்டது. Savelevoj. ஜி.டி.எம் நோயறிதலுக்கு, ரஷ்ய தேசிய ஒருமித்த “ஜி.டி.எம்: நோய் கண்டறிதல், சிகிச்சை, பிரசவத்திற்குப் பிந்தைய கண்காணிப்பு” (2012) இன் கண்டறியும் அளவுகோல்கள் பயன்படுத்தப்பட்டன.
உயிரியல் மற்றும் மருத்துவத்திற்கு பரிந்துரைக்கப்பட்ட கணக்கீட்டு முறைகளை கணக்கில் எடுத்துக்கொண்டு, விண்டோஸிற்கான புள்ளிவிவர 6.0 நிரலைப் பயன்படுத்தி முடிவுகளின் புள்ளிவிவர பகுப்பாய்வு மேற்கொள்ளப்பட்டது. அளவு பண்புகள் M ± s ஆக வழங்கப்படுகின்றன, இங்கு M என்பது சராசரி மதிப்பு, மற்றும் s என்பது நிலையான விலகல் ஆகும். நாங்கள் பயன்படுத்திய இருவேறுபட்ட மாறிகளுக்கு, ஸ்பியர்மேன் சோதனை r ஐப் பயன்படுத்தி தொடர்பு தீர்மானிக்கப்பட்டது
சுப்ரோவின் சி.என் இன் டெட்ராச்சோரிக் தொடர்பு குணகம் ஆய்வு செய்யப்பட்டது. P இல் வேறுபாடுகள் புள்ளிவிவர ரீதியாக முக்கியத்துவம் வாய்ந்ததாகக் கருதப்பட்டன, உங்களுக்குத் தேவையானதைக் கண்டுபிடிக்க முடியவில்லை? இலக்கியத் தேர்வு சேவையை முயற்சிக்கவும்.
± 0.9) mmol / L, 13:00 - (5.4 ± 1.1) mmol / L, 17:00 - (5.4 ± 0.9) mmol / L, 21:00 - (6, 1 ± 2.6) mmol / l, 02:00 - (4.7 ± 1.6) mmol / l.
கர்ப்பத்திற்கு முன் 34 நோயாளிகள் (68%) உடல் பருமனால் பாதிக்கப்பட்டனர், 8 (16%) அதிக எடை கொண்டவர்கள் (சராசரி பிஎம்ஐ - (28.4 ± 1.5) கிலோ / மீ 2), 8 (16%) - சாதாரண உடல் எடை, 4 ( 8%) - உடல் எடையின் குறைபாடு (சராசரி பிஎம்ஐ - (17.8 ± 1.2) கிலோ / மீ 2). கர்ப்பத்திற்கு முன்பு உடல் பருமன் உள்ள நோயாளிகளின் சராசரி பி.எம்.ஐ (34.3 ± 3.9) கிலோ / மீ 2 ஆகும். 1 வது பட்டத்தின் உடல் பருமன் 20 (40%) நோயாளிகளிலும், 2 வது - 10 (20%), 3 வது பட்டம் - 4 (8%) நோயாளிகளிலும் காணப்பட்டது. மற்ற ஆசிரியர்களின் கூற்றுப்படி, கர்ப்பிணிப் பெண்களிடையே உடல் பருமனின் அதிர்வெண் 12 முதல் 28% வரை இருக்கும், மேலும் 13, 14 ஐக் குறைக்கும் போக்கு இல்லை. கர்ப்பத்திற்கான எடை அதிகரிப்பு 3 முதல் 20 கிலோ வரை, சராசரியாக (11.9 ± 5.3) கிலோ .
கர்ப்பத்திற்கு முன் 2 வது டிகிரி உடல் பருமன் கொண்ட 2 (4%) நோயாளிகளில், உணவு காரணமாக கர்ப்ப காலத்தில் உடல் எடையில் அதிகரிப்பு இல்லை. நோயியல் எடை அதிகரிப்பு 16 நிகழ்வுகளில் (32%) பதிவாகியுள்ளது: உடல் பருமன் உள்ள பெண்களில் 10 நிகழ்வுகளில் (20%) அதே அதிர்வெண் கொண்ட (தலா 2 வழக்குகள்)
மருத்துவத்தில் இடைநிலை அடிப்படை ஆராய்ச்சி
கர்ப்பத்திற்கு முன் சாதாரண, அதிக எடை மற்றும் எடை குறைந்த பெண்களில். நோயியல் எடை அதிகரிப்பு 50 நோயாளிகளில் 16 பேரில் பதிவாகியுள்ளது மற்றும் சராசரியாக (16.7 ± 1.8) கிலோ.
ஆய்வில் பங்கேற்றவர்களில் 6 (12%) பேருக்கு மட்டுமே கர்ப்பத்தின் வரலாறு இல்லை, 10 (20%) நோயாளிகளுக்கு கர்ப்ப வரலாறு இருந்தது, 12 (24%) - 2 கர்ப்பங்கள், 22 (44%) - 3 அல்லது அதற்கு மேற்பட்டவை. ஜி.டி.எம் கொண்ட பெண்களில் பெரும்பான்மையானவர்கள் (52%) ஒரு சிக்கலான மகப்பேறியல்-மகளிர் மருத்துவ வரலாற்றைக் கொண்டிருந்தனர்.
ஜி.டி.எம் உடனான உண்மையான கர்ப்பத்தின் போக்கில் மிகவும் பொதுவான சிக்கல் கெஸ்டோசிஸின் வளர்ச்சியாகும் - 84% வழக்குகள். 76% கர்ப்பிணிப் பெண்களில் லேசான கெஸ்டோசிஸ் காணப்பட்டது: கர்ப்பத்தால் ஏற்படும் உயர் இரத்த அழுத்தம் இல்லாமல் எடிமா மற்றும் புரோட்டினூரியா - 4 வழக்குகள் (8%), குறிப்பிடத்தக்க புரோட்டூரியா இல்லாத உயர் இரத்த அழுத்தம் - 8 (16%), எடிமா - 6 (12%), 2 ( 4%) - கர்ப்பத்தை சிக்கலாக்கும் முன்பே இருக்கும் அத்தியாவசிய உயர் இரத்த அழுத்தம், 18 (36%) - குறிப்பிடத்தக்க புரோட்டினூரியாவுடன் கர்ப்பத்தால் தூண்டப்பட்ட உயர் இரத்த அழுத்தம். குறிப்பிடத்தக்க கடுமையான புரோட்டினூரியா மற்றும் லேசான எடிமாவுடன் கர்ப்பத்தால் ஏற்பட்ட உயர் இரத்த அழுத்தம் 4% வழக்குகளில் மட்டுமே காணப்பட்டது. ஜி.டி.எம் (சி.என் = 0.29, ப = 0.002) (வெற்று வயிற்றில் குறைந்தபட்சம் 5.2 மிமீல் / எல் கிளைசீமியாவுடன்) அறிமுகப்படுத்தப்பட்ட கெஸ்டோசிஸின் வளர்ச்சிக்கும் கிளைசீமியாவின் அளவிற்கும் இடையே ஒரு பலவீனமான தொடர்பு வெளிப்பட்டது. கர்ப்பத்தின் போது (ஜி = 0.4, ப = 0.03) நோயியல் எடை அதிகரிப்பு (ஜி = 0.4, ப = 0.005) கர்ப்பத்தின் முன் கெஸ்டோசிஸின் வளர்ச்சிக்கும் உடல் பருமனுக்கும் இடையே ஒரு நேர்மறையான தொடர்பு இருப்பதைக் கண்டறிந்தது. 26 (52%) கர்ப்பிணிப் பெண்களில் (கிராம் = 0.48, ப = 0.0004) தமனி உயர் இரத்த அழுத்தம் (ஏ.எச்) இருப்பதால் கெஸ்டோசிஸின் வளர்ச்சி இருந்தது. கர்ப்பத்திற்கு முன் உடல் பருமனுக்கும் கர்ப்ப காலத்தில் உயர் இரத்த அழுத்தத்தின் வளர்ச்சிக்கும் (ஜி = 0.4, ப = 0.003) உறவு வெளிப்பட்டது. நாள்பட்ட பைலோனெப்ரிடிஸ் 14 நிகழ்வுகளில் (28%) காணப்பட்டது. இந்த நோயாளிகளில் சிறுநீரின் பொதுவான பகுப்பாய்வில் புரோட்டினூரியாவின் சராசரி நிலை (0.05 ± 0.04) கிராம் / எல், தினசரி புரோட்டினூரியா (0.16 ± 0.14) கிராம் / எல் ஆகும்.
22 நிகழ்வுகளில் (44%) லேசான இரும்புச்சத்து குறைபாடு இரத்த சோகை சிக்கலான கர்ப்பம், சராசரி ஹீமோகுளோபின் அளவு (105.6 ± 18.8) கிராம் / எல். 50 வழக்குகளில் 6 இல், கர்ப்பத்துடன் ஹீமாடோஜெனஸ் த்ரோம்போபிலியா மற்றும் த்ரோம்போசைட்டோபீனியா ஆகியவை இருந்தன.
கர்ப்ப விளைவுகளின் பகுப்பாய்வு 96% கர்ப்பிணிப் பெண்களில் கால பிரசவம் நிகழ்ந்தது என்பதைக் காட்டுகிறது, 2 பெண்களுக்கு முன்கூட்டிய பிறப்பு இருந்தது, இது ஒத்திருக்கிறது
சைபீரிய தேன் புல்லட்டின்
இது கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகள் (அட்டவணை) இல்லாமல் கர்ப்பிணிப் பெண்களில் பொதுவான மக்கள் குறிகாட்டிகளுடன் இணங்குகிறது.
கணக்கெடுப்பின்படி, 76% வழக்குகளில், கரு தலை விளக்கக்காட்சியில் இருந்தது.
விளைவு n% தொடர்பு
அவசர COP 6 12
திட்டமிட்ட COP 24 48 கர்ப்பத்திற்கு முன் உடல் பருமன்
20 40 இல் டெலிவரி
இயற்கை பிறப்பு கால்வாய்
தூண்டப்பட்ட அவசரம் 2 4
உழைப்பின் பலவீனம்; 6 12 கரு கரு
r = 0.74, ப = 0.02
குறிப்பு. கே.எஸ் - அறுவைசிகிச்சை பிரிவு.
42 (84%) நோயாளிகளில், கர்ப்பம் நாள்பட்ட நஞ்சுக்கொடி பற்றாக்குறை (எஃப்.பி.எஃப்) உடன் காணப்படுகிறது, இது அடிக்கடி காணப்பட்ட துணை வடிவ வடிவம் - 26 (52%), 16 இல் (32%) - ஈடுசெய்யப்பட்டது. 24 (48%) பெண்களில் எஃப்.பி.ஐ வளர்ச்சியானது கருப்பை-நஞ்சுக்கொடி இரத்த ஓட்டம் (1 வது பட்டம் - 4 (8%), 1 வது பட்டம் - 14 (28%), 1 வது பட்டம் - 4 (8%), 2 வது பட்டம் - 2 ( 4%)), தமனி உயர் இரத்த அழுத்தம் (r = 0.41, p = 0.003) மற்றும் கருப்பையக தொற்று (r = 0.36, p = 0.02) இருப்பு. அல்ட்ராசவுண்ட் ஸ்கேன் படி, 2 (4%) நோயாளிகளுக்கு நஞ்சுக்கொடியின் ஆரம்ப கட்டமைப்பு இருந்தது, 10 (20%) குறைந்த நஞ்சுக்கொடி இருந்தது, மற்றும் ஒரே தொப்புள் தமனி 2 (4%) இல் காணப்பட்டது. 20 நிகழ்வுகளில் (40%), கர்ப்பம் ஒரு கருப்பையக தொற்று மற்றும் நாள்பட்ட யூரோஜெனிட்டல் தொற்று (8%) உடன் இருந்தது.
பாலிஹைட்ராம்னியோஸ் 18 நிகழ்வுகளில் (36%) காணப்பட்டது, ஒலிகோஹைட்ராம்னியோஸ் கண்டறியப்படவில்லை. 4 (8%) பெண்களில் அம்னியோடோமி செய்யப்பட்டது. ஜி.டி.எம் கொண்ட 8 (16%) கர்ப்பிணிப் பெண்களில் அம்னோடிக் திரவத்தின் முன்கூட்டியே வெளியேற்றம் ஏற்பட்டது. அம்னோடிக் திரவத்தின் சராசரி அளவு 660 மில்லி, 6 இல் (12%) அம்னோடிக் திரவத்தில் (பச்சை அம்னோடிக் திரவம்) ஒரு தரமான மாற்றம் இருந்தது.
புதிதாகப் பிறந்த குழந்தைகளின் உடல் எடை 2,500 முதல் 4,750 கிராம் வரை, சராசரி உடல் எடை (3,862.1 ± 24.1) கிராம், சராசரி உயரம் (53.4 ± 1.6) செ.மீ., கரு கருவளையம் 24 (48 பிறந்த குழந்தைகளின்%), சராசரி உடல் எடை - (4 365 ± 237) கிராம். 1 வது மூன்று மாதங்களில் ஜி.டி.எஸ் அறிமுகமான கர்ப்பிணிப் பெண்களில், 100% வழக்குகளில் கரு கருவுறுதல் கண்டறியப்பட்டது, அதே நேரத்தில் புதிதாகப் பிறந்த குழந்தைகளின் சராசரி உடல் எடை ஜி.டி.எஸ் அறிமுகமான பெண்களை விட அதிகமாக இருந்தது 2 வது மற்றும் 3 வது மூன்று மாதங்கள் ((4525.0 ± 259.8) மற்றும் (முறையே 3828.0 ± 429.8 கிராம்). அல்ட்ராசவுண்ட் (அல்ட்ராசவுண்ட்) படி, 8 இல்
s, 2014, தொகுதி 13, எண் 2, ப. 5-9 7
வழக்குகள் (16%) கருவின் நாள்பட்ட கருப்பையக ஹைபோக்ஸியாவை வெளிப்படுத்தியது, 2 நிகழ்வுகளில் (4%) - கருவில் இருதரப்பு பைலோயெக்டேசியா. எங்கள் தரவு வி.எஃப். ஆர்டின்ஸ்கி, அங்கு கருவின் அதிர்வெண் 49% ஐ அடைகிறது (அல்ட்ராசவுண்டுடன்).
எப்கார் மதிப்பெண்ணை மதிப்பிடும்போது, முதல் மதிப்பீடு 6 புள்ளிகள் (1 வழக்கு) முதல் 8 வரை இருப்பது கண்டறியப்பட்டது. இரண்டாவது மதிப்பீடு 7 முதல் 9 புள்ளிகள் வரை இருந்தது.
2 (4%) புதிதாகப் பிறந்த குழந்தைகளில், கருப்பையக குறைபாடுகள் வெளிப்படுத்தப்பட்டன, அவை பிறக்கும்போதே சுவாச அமைப்பு மற்றும் நரம்பியல் அறிகுறிகளின் கடுமையான நிலை மூலம் வெளிப்படுத்தப்பட்டன. தோள்களின் ஹெலிகல் பிறப்பால் உழைப்பின் போக்கு சிக்கலானது
2 (4%), தோள்களை அகற்றுவதில் சிரமம் - 2 (4%), மருத்துவ ரீதியாக குறுகிய இடுப்பின் வளர்ச்சி - 2 (4%).
நஞ்சுக்கொடி 24 நிகழ்வுகளில் (48%), 20 (40%) பெண்களில், நஞ்சுக்கொடி கையால் பிரிக்கப்பட்டது. நஞ்சுக்கொடியின் சராசரி நிறை (760.3 ± 180.2) கிராம். 2 நிகழ்வுகளில் (4%) மட்டுமே குழந்தையின் இடத்தின் எடிமா இருந்தது. தொப்புள் கொடியின் நீளம் சராசரியாக 30 முதல் 96 செ.மீ வரை மாறுபடும் - (65.5 ± 13.0) செ.மீ. 12 (24%) புதிதாகப் பிறந்த குழந்தைகளில் கயிறு தண்டு சிக்கல் குறிப்பிடப்பட்டுள்ளது.
பெறப்பட்ட முடிவுகள் 84% வழக்குகளில் கெஸ்டோசிஸ் மற்றும் நஞ்சுக்கொடி பற்றாக்குறையின் வளர்ச்சியில் ஜி.டி.எம் இன் செல்வாக்கைக் குறிக்கின்றன, சரியான நேரத்தில் நோயறிதல் மற்றும் ஜி.டி.எம் இழப்பீடு கூட. ஜி.டி.எம் அறிமுகத்தில்
1 வது மூன்று மாதங்களில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கான இழப்பீட்டின் பின்னணிக்கு எதிரான 100% வழக்குகளில் கரு வளர்ச்சியின் வளர்ச்சி கண்டறியப்பட்டது.
ஆகவே, ஜி.டி.எம், உடல் பருமன் மற்றும் நோயியல் எடை அதிகரிப்பு ஆகியவற்றின் ஹைப்பர் கிளைசீமியா, தாய் மற்றும் கரு இருவருக்கும் சிக்கல்கள் மற்றும் பாதகமான கர்ப்ப விளைவுகளின் அபாயத்தை அதிகரிக்கிறது, ஜி.டி.எம் சரியான நேரத்தில் கண்டறியப்படுவதோடு, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கான இழப்பீடும் கூட.
1. திசெல்கோ ஏ.வி. 7 வது சர்வதேச சிம்போசியம் "நீரிழிவு, உயர் இரத்த அழுத்தம், வளர்சிதை மாற்ற நோய்க்குறி மற்றும் கர்ப்பம்", மார்ச் 13-16, 2013, புளோரன்ஸ், இத்தாலி // நீரிழிவு நோய். 2013. எண் 1. எஸ் 106-107.
2. ஹோட் எம்., கராபடோ எம். நீரிழிவு மற்றும் கர்ப்ப சான்றுகள் அடிப்படையிலான புதுப்பிப்பு மற்றும் வழிகாட்டுதல்கள் (நீரிழிவு மற்றும் கர்ப்பம் குறித்த செயற்குழு). ப்ராக், 2006.
3. உட்சுரப்பியல் நிபுணர்களின் ரஷ்ய சங்கம். மருத்துவ பரிந்துரைகள். உட்சுரப்பியல்: 2 வது பதிப்பு. / எட். இரண்டாம் டி
டோவா, ஜி.ஏ. Melnichenko. எம் .: ஜியோடார்-மீடியா, 2012.எஸ். 156-157.
4. ஜோவானோவிக் எல்., நாப் ஆர். எச்., கிம் எச். மற்றும் பலர். ஆரம்பகால இயல்பான மற்றும் நீரிழிவு கர்ப்பத்தில் தாய்வழி குளுக்கோஸின் உயர் மற்றும் குறைந்த உச்சத்தில் உயர்ந்த கர்ப்ப இழப்புகள்: நீரிழிவு நோயின் பாதுகாப்பு தழுவலுக்கான சான்றுகள் // நீரிழிவு பராமரிப்பு. 2005. வி 5. பி. 11131117.
5.டெமிடோவா ஐ.யு., அர்பட்ஸ்கயா என்.யூ., மெல்னிகோவா இ.பி. கர்ப்ப காலத்தில் நீரிழிவு நோயை ஈடுசெய்வதற்கான உண்மையான சிக்கல்கள் // நீரிழிவு நோய். 2009. எண் 4. பி. 32-36.
6. யேசயன் ஆர்.எம்., கிரிகோரியன் ஓ.ஆர்., பெக்கரேவா ஈ.வி. பெரினாட்டல் சிக்கல்களின் வளர்ச்சியில் வகை 1 நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்களில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கான இழப்பீட்டின் பங்கு // நீரிழிவு நோய். 2009. எண் 4. பி. 23-27.
7. டெடோவ் ஐ.ஐ., கிராஸ்நோபோல்ஸ்கி வி.ஐ., சுகிக்ஜி.டி. பணிக்குழு சார்பாக. ரஷ்ய தேசிய ஒருமித்த கருத்து "கர்ப்பகால நீரிழிவு நோய்: நோய் கண்டறிதல், சிகிச்சை, பிரசவத்திற்குப் பிந்தைய கண்காணிப்பு" // நீரிழிவு நோய். 2012. எண் 4. பி. 4-10.
8.ஆண்ட்ரீவா ஈ.வி., டோப்ரோகோடோவா யூ.இ., யுஷினா எம்.வி., ஹெய்டர் எல்.ஏ., பாயார் ஈ.ஏ., ஃபிலடோவா எல்.ஏ., ஷிக்மிர்ஸீவா ஈ.எஸ்.எச். கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களிடமிருந்து புதிதாகப் பிறந்த குழந்தைகளில் தைராய்டு சுரப்பியின் செயல்பாட்டு நிலையின் சில பண்புகள் // இனப்பெருக்கம் தொடர்பான சிக்கல்கள். 2008. எண் 5. எஸ் 56-58.
9. பீட்டர்ஸ்-ஹார்மல் ஈ., மாத்தூர் ஆர். நீரிழிவு நோய் கண்டறிதல் மற்றும் சிகிச்சை / பதிப்பு. மொழிபெயர்ப்பு என்.ஏ. பெட்ரோவை. எம் .: பயிற்சி, 2008.எஸ். 329-369.
10. செரிஃப் ஏ மற்றும் பலர். ப்ரீக்ளாம்ப்சியா முன்கூட்டிய குழந்தைக்கு ஹுவலின் சவ்வு நோயின் அபாயத்தை அதிகரிக்கிறது: ஒரு பின்னோக்கி கட்டுப்படுத்தப்பட்ட ஆய்வு // ஜே. கின்கோல். Obstet. பியோல். ரிப்ரொட். 2008. வி 37 (6). பி. 597-601.
11. கபே எஸ்.ஜி., கிரேவ்ஸ் சி. கர்ப்பத்தை சிக்கலாக்கும் நீரிழிவு நோயை நிர்வகித்தல் // மகப்பேறியல். Gynecol. 2003. வி. 102. பி. 857-868.
12. கராபடோ எம்.ஆர்., மார்சலினோ எஃப். நீரிழிவு தாயின் குழந்தை: முக்கியமான வளர்ச்சி ஜன்னல்கள் // ஆரம்பகால கர்ப்பம். 2001. எண் 5. ஆர் 57.
13. பெல்வர் ஜே., மெலோ எம்.ஏ., போஷ் ஈ. உடல் பருமன் மற்றும் மோசமான இனப்பெருக்க விளைவு: எண்டோமெட்ரியத்தின் சாத்தியமான பங்கு // ஃபெர்டில் ஸ்டெரில். 2007. வி 88.பி 446.
14. சென் ஏ., ஃபெரெசு எஸ்.ஏ., பெர்னாண்டஸ் சி. தாய்வழி உடல் பருமன் மற்றும் அமெரிக்காவில் குழந்தை இறப்பு ஆபத்து. தொற்றுநோய் 2009, 20:74. டாஷே ஜே.எஸ்., மெக்கிண்டயர் டி.டி., ட்விக்லர் டி.எம். ஒழுங்கற்ற கருக்களின் அல்ட்ராசவுண்ட் கண்டறிதலில் தாய்வழி உடல் பருமனின் விளைவு // ஆப்ஸ்டெட் கின்கோல். 2009.வி 113.பி 1001.
15. ஆர்டின்ஸ்கி வி.எஃப். அல்ட்ராசவுண்ட் ஆய்வுகளின் முடிவுகளின்படி நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களில் நஞ்சுக்கொடியின் கட்டமைப்பில் ஏற்படும் மாற்றங்களின் அம்சங்கள் // அல்ட்ராசவுண்ட் மற்றும் செயல்பாட்டு நோயறிதல். 2005. எண் 5. பி. 21-22.
டிசம்பர் 24, 2013 இல் பெறப்பட்டது; மார்ச் 20, 2014 வெளியீட்டிற்கு ஒப்புதல் அளிக்கப்பட்டது
போண்டர் இரினா அர்கதேவ்னா - டாக்டர் மெட். அறிவியல், பேராசிரியர், தலை. உட்சுரப்பியல் துறை, நோவோசிபிர்ஸ்க் மாநில மருத்துவ பல்கலைக்கழகம் (நோவோசிபிர்ஸ்க்). சைபீரிய மருத்துவத்தின் 8 புல்லட்டின், 2014, தொகுதி 13, எண் 2, ப. 5-9
மருத்துவத்தில் இடைநிலை அடிப்படை ஆராய்ச்சி மாலிஷேவா அண்ணா செர்கீவ்னா (I) - நோவோசிபிர்ஸ்க் மாநில மருத்துவ பல்கலைக்கழகத்தின் (நோவோசிபிர்ஸ்க்) உட்சுரப்பியல் துறையின் பட்டதாரி மாணவர். மற்றும் மலிஷேவா அண்ணா செர்கீவ்னா, தொலைபேசி. 8-913-740-5541, மின்னஞ்சல்: [email protected]
ஜெஸ்டேஷனல் டையபெட்ஸ் மெல்லிட்டஸில் முன்கூட்டியே உள்ள சிக்கல்கள் மற்றும் செயல்பாடுகள்
போந்தர் ஐ.ஏ., மாலிஷேவா ஏ.எஸ்.
நோவோசிபிர்ஸ்க் மாநில மருத்துவ பல்கலைக்கழகம், நோவோசிபிர்ஸ்க், ரஷ்ய கூட்டமைப்பு ABSTRACT
ஈடுசெய்யப்பட்ட கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களுக்கு ஏற்படும் சிக்கல்களை ஆராய்ந்து கர்ப்பத்தின் விளைவுகளை ஆராய்வதே ஆய்வின் நோக்கம்.
கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்பட்ட 50 கர்ப்பிணிப் பெண்களில் கர்ப்பத்தின் விளைவுகளையும் சிக்கல்களையும் ஆய்வு செய்தோம், கருவில் கர்ப்பகால நீரிழிவு நோயின் விளைவுகள்.
கர்ப்பிணிப் பெண்களின் சராசரி வயது (33.7 ± 5.7) ஆண்டுகள். ஈடுசெய்யப்பட்ட கர்ப்பகால நீரிழிவு நோயில் கெஸ்டோஸ்கள் மற்றும் நஞ்சுக்கொடியின் பற்றாக்குறை 84%, பாலிஹைட்ராம்னியோஸ் - 36%, கரு ஃபெட்டோபதி - 48% வழக்குகள். 96% வழக்குகளில் பிறப்புகள் நிகழ்ந்தன, இது கரு குறைபாடுகளின் அதிர்வெண் மக்கள் தொகை அடிப்படையிலான குறிகாட்டிகளுடன் ஒத்துப்போகிறது.
கர்ப்பகால நீரிழிவு நோய் கண்டறியப்பட்ட பின்னர் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு இழப்பீடு வழங்கும்போது கூட, கர்ப்பகால நீரிழிவு நோய் கெஸ்டோசிஸ் மற்றும் ஃபெட்டோபிளாசெண்டல் பற்றாக்குறையின் வளர்ச்சியை பாதிக்கிறது.
முக்கிய சொற்கள்: கர்ப்பகால நீரிழிவு நோய், கர்ப்பத்தின் விளைவுகள், கெஸ்டோஸ்கள், கரு கரு.
சைபீரிய மருத்துவத்தின் புல்லட்டின், 2014, தொகுதி. 13, இல்லை. 2, பக். 5-9
1. திசெல்'கோ ஏ.வி. நீரிழிவு நோய், 2013, எண். 1, பக். 106-107 (ரஷ்ய மொழியில்).
2. ஹோட் எம்., கராபடோ எம். நீரிழிவு மற்றும் கர்ப்ப சான்றுகள் அடிப்படையிலான புதுப்பிப்பு மற்றும் வழிகாட்டுதல்கள் (நீரிழிவு மற்றும் கர்ப்பம் குறித்த செயற்குழு). ப்ராக், 2006.
3. டெடோவ் ஐ.ஐ., மெல்னிச்சென்கோ ஜி.ஏ. எண்டோ-க்ரினாலஜிஸ்ட்டின் ரஷ்ய சங்கம். மருத்துவ பரிந்துரைகள். என்டோகிரினாலஜி. 2 வது பதிப்பு. மாஸ்கோ, ஜியோடார்-மீடியா பப்ளி., 2012.335 ப.
4. ஜோவானோவிக் எல்., நாப் ஆர். எச்., கிம் எச். மற்றும் பலர். ஆரம்பகால சாதாரண மற்றும் நீரிழிவு கர்ப்பத்தில் தாய்வழி குளுக்கோஸின் உயர் மற்றும் குறைந்த உச்சத்தில் உயர்ந்த கர்ப்ப இழப்புகள்: நீரிழிவு நோயில் ஒரு பாதுகாப்பு தழுவலுக்கான சான்றுகள். நீரிழிவு பராமரிப்பு, 2005, தொகுதி. 5, பக். 11.131.117.
5. டெமிடோவா ஐ.யு., அர்பட்ஸ்கயா என்.யூ., மெல்னிகோவா இ.பி. நீரிழிவு நோய், 2009, எண். 4, பக். 32-36 (ரஷ்ய மொழியில்).
6. எசயன் ஆர்.எம்., கிரிகோரியன் ஓ.ஆர்., பெக்கரேவா யே.வி. நீரிழிவு நோய், 2009, எண். 4, பக். 23-27 (ரஷ்ய மொழியில்).
7. டெடோவ் ஐ.ஐ., கிராஸ்நோபோல்ஸ்கி வி.ஐ., சுகிக் ஜி.டி. ஆராய்ச்சி குழு சார்பில். நீரிழிவு நோய், 2012, எண். 4, பக். 4-10 (ரஷ்ய மொழியில்).
8. ஆண்ட்ரேயேவா யே.வி., டோப்ரோகோடோவா யூ.இ., யுஷினா எம்.வி., கெய்டர் எல்.ஏ., பாயார் யே.ஏ, ஃபிலடோவா எல்.ஏ., ஷிக்மிர்சா-.
வா யேஷ். ரஷ்ய ஜர்னல் ஆஃப் மனித இனப்பெருக்கம், 2008, எண். 5, பக். 56-58 (ரஷ்ய மொழியில்).
9. பிடர்ஸ்-கர்மல் ஈ., மாத்தூர் ஆர். நீரிழிவு நோய்: நோயறிதல் மற்றும் சிகிச்சை. மாஸ்கோ, பிராக்டிஸ் பப்ளி., 2008. 500 ப.
10. செரிஃப் ஏ மற்றும் பலர். ப்ரீக்லாம்ப்சியா முன்கூட்டிய குழந்தைக்கு ஹுவலின் சவ்வு நோயின் அபாயத்தை அதிகரிக்கிறது: ஒரு பின்னோக்கி கட்டுப்படுத்தப்பட்ட ஆய்வு. ஜே. கின்கோல். Obstet. பியோல். ரெப்ரோட்., 2008, தொகுதி. 37 (6), பக். 597-601.
11. கபே எஸ்.ஜி., கிரேவ்ஸ் சி. கர்ப்பத்தை சிக்கலாக்கும் நீரிழிவு நோயை நிர்வகித்தல். Obstet. கின்கோல்., 2003, தொகுதி. 102, பக். 857-868.
12. கராபடோ எம்.ஆர்., மார்சலினோ எஃப். நீரிழிவு தாயின் குழந்தை: முக்கியமான வளர்ச்சி ஜன்னல்கள். ஆரம்பகால கர்ப்பம், 2001, எண். 5, பக். 57.
13. பெல்வர் ஜே., மெலோ எம்.ஏ., போஷ் ஈ. உடல் பருமன் மற்றும் மோசமான இனப்பெருக்க விளைவு: எண்டோமெட்ரியத்தின் சாத்தியமான பங்கு. ஃபெர்டில் ஸ்டெரில்., 2007, தொகுதி. 88, பக். 446.
14. சென் ஏ., ஃபெரெசு எஸ்.ஏ., பெர்னாண்டஸ் சி. தாய்வழி உடல் பருமன் மற்றும் அமெரிக்காவில் குழந்தை இறப்பு ஆபத்து. தொற்றுநோய், 2009, 20:74. டாஷே ஜே.எஸ்., மெக்கிண்டயர் டி.டி., ட்விக்லர் டி.எம். ஒழுங்கற்ற கருக்களின் அல்ட்ராசவுண்ட் கண்டறிதலில் தாய்வழி உடல் பருமனின் விளைவு. ஆப்ஸ்டெட் கின்கோல்., 2009, தொகுதி. 113, பக். 1001.
15. ஆர்டின்ஸ்கி வி.எஃப். மீயொலி மற்றும் செயல்பாட்டு நோயறிதல், 2005, எண். 5, பக். 21-22 (ரஷ்ய மொழியில்).
போண்டர் இரினா ஏ., நோவோசிபிர்ஸ்க் மாநில மருத்துவ பல்கலைக்கழகம், நோவோசிபிர்ஸ்க், ரஷ்ய கூட்டமைப்பு. மாலிஷேவா அண்ணா எஸ். (எச்), நோவோசிபிர்ஸ்க் மாநில மருத்துவ பல்கலைக்கழகம், நோவோசிபிர்ஸ்க், ரஷ்ய கூட்டமைப்பு.
காரணங்கள் மற்றும் ஆபத்து காரணிகள்
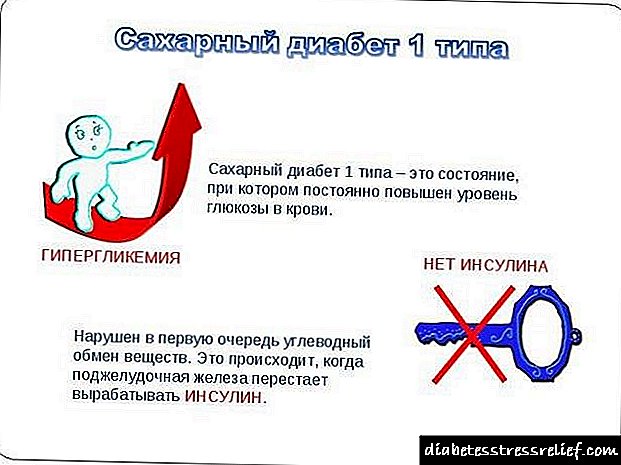
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயின் எட்டியோபடோஜெனீசிஸ் முழுமையாக புரிந்து கொள்ளப்படவில்லை. வளரும் கருவின் சரியான வளர்ச்சி மற்றும் வளர்ச்சிக்கு காரணமான ஹார்மோன்களால் போதுமான அளவு இன்சுலின் உற்பத்தியைத் தடுப்பதே இதன் வளர்ச்சிக்கு காரணம் என்று கருதப்படுகிறது. கர்ப்ப காலத்தில், நஞ்சுக்கொடியின் உருவாக்கத்துடன் தொடர்புடைய பெண்ணின் உடலில் ஹார்மோன்-உயிரியல் மாற்றங்கள் நிகழ்கின்றன, இது கோரியானிக் கோனாடோட்ரோபின், கார்டிகோஸ்டீராய்டுகள், ஈஸ்ட்ரோஜன்கள், புரோஜெஸ்ட்டிரோன் மற்றும் நஞ்சுக்கொடி லாக்டோஜனை தாயின் இரத்த ஓட்டத்தில் சுரக்கிறது. இந்த ஹார்மோன்கள் எண்டோஜெனஸ் இன்சுலின் புற திசுக்களின் உணர்திறனைக் குறைக்கின்றன. எண்டோஜெனஸ் இன்சுலின் வளரும் வளர்சிதை மாற்றமானது லிபோலிசிஸின் அதிகரிப்புக்கு காரணமாகிறது, அதே நேரத்தில் இன்சுலின்-உணர்திறன் திசுக்களால் குளுக்கோஸின் பயன்பாடு குறைகிறது, இது ஆபத்து காரணிகள் இருந்தால் நீரிழிவு நோயை ஏற்படுத்தும்.
ஆட்டோ இம்யூன் நோய்கள் கர்ப்பகால நீரிழிவு நோயின் வளர்ச்சிக்கு பங்களிக்கின்றன, இதில் கணையத்தின் அழிவு மற்றும் அதன் விளைவாக இன்சுலின் உற்பத்தி குறைகிறது. நெருங்கிய உறவினர்கள் எந்த வகையான நீரிழிவு நோயால் பாதிக்கப்படுகிறார்களோ, கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோய் வருவதற்கான ஆபத்து இரட்டிப்பாகும்.
பிற ஆபத்து காரணிகள் பின்வருமாறு:
- மரபணு முன்கணிப்பு
- ஆரம்ப வைரஸ் தொற்றுகள்
- தொடர்ச்சியான கேண்டிடியாஸிஸ்
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம்,
- பிரசவம், ஒரு பெரிய கருவின் பிறப்பு, பாலிஹைட்ராம்னியோஸின் வரலாறு, முந்தைய கர்ப்பங்களில் கர்ப்பகால நீரிழிவு நோய்,
- உயர் இரத்த அழுத்தம்
- அதிக எடை
- கெட்ட பழக்கங்கள்
- உடல் அல்லது மன அழுத்தம்
- சமநிலையற்ற உணவு (குறிப்பாக, வேகமாக ஜீரணிக்கும் கார்போஹைட்ரேட்டுகளின் அதிக எண்ணிக்கையிலான பயன்பாடு).
கர்ப்பகால நீரிழிவு நோயின் வளர்ச்சியைத் தடுக்க, இது பரிந்துரைக்கப்படுகிறது: ஒரு சீரான உணவு, கெட்ட பழக்கங்களை நிராகரித்தல், போதுமான உடல் செயல்பாடு.
நோயின் வடிவங்கள்
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோய் கர்ப்பகாலத்திற்கு முந்தைய நீரிழிவு நோயாகப் பிரிக்கப்பட்டுள்ளது, இதில் கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகள் ஒரு பெண்ணுக்கு கர்ப்பத்திற்கு முன்பே தோன்றும், மற்றும் கர்ப்பகாலத்தில், இந்த நோய் கர்ப்ப காலத்தில் முதலில் வெளிப்படுகிறது.
கர்ப்பகால நீரிழிவு நோய் உணவு சிகிச்சையால் ஈடுசெய்யப்பட்டு, உணவுடன் இணைந்து இன்சுலின் சிகிச்சையால் ஈடுசெய்யப்படுகிறது. நோய்க்குறியீட்டின் இழப்பீட்டின் அளவைப் பொறுத்து ஈடுசெய்யப்பட்ட மற்றும் சிதைந்த கர்ப்பகால நீரிழிவு நோய் வேறுபடுகிறது.
கர்ப்பகால நீரிழிவு நோயின் அறிகுறிகள்
கர்ப்பகால நீரிழிவு நோயைக் குறிக்கிறது, அதன் அறிகுறிகள் கர்ப்ப காலத்தைப் பொறுத்தது. சில சந்தர்ப்பங்களில், இந்த நோய்க்கு தனித்துவமான மருத்துவ வெளிப்பாடுகள் இல்லை மற்றும் ஆய்வக நோயறிதலின் போது மட்டுமே கண்டறியப்படுகிறது, இது கர்ப்பத்தை கண்காணிக்கும் ஒரு பகுதியாக மேற்கொள்ளப்படுகிறது.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயின் முக்கிய அறிகுறி கர்ப்பிணிப் பெண்ணின் இரத்தத்தில் குளுக்கோஸின் செறிவு அதிகரிப்பது (பொதுவாக 20 வது வாரத்திற்குப் பிறகு கண்டறியப்படுகிறது), கர்ப்பத்திற்கு முன் ஒரு பெண்ணில் நீரிழிவு அறிகுறிகள் இல்லாத நிலையில். கர்ப்பகால நீரிழிவு நோயின் பிற வெளிப்பாடுகள் அதிகப்படியான எடை அதிகரிப்பு, அடிக்கடி மற்றும் அதிக அளவில் சிறுநீர் கழித்தல், தோல் அரிப்பு, வெளிப்புற பிறப்புறுப்பு பகுதியில் அரிப்பு, வறண்ட வாய், நிலையான தாகம், பசியின்மை குறைதல், பலவீனம் மற்றும் சோர்வு ஆகியவை அடங்கும்.
கண்டறியும்
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோயைக் கண்டறிவதன் ஒரு பகுதியாக, அவர்கள் புகார்கள் மற்றும் அனாம்னெசிஸைச் சேகரித்து, குடும்ப வரலாற்றில் நீரிழிவு நோய் இருப்பது குறித்து சிறப்பு கவனம் செலுத்துகின்றனர்.
முக்கிய முறைகள் குளுக்கோஸ் மற்றும் கிளைகோசைலேட்டட் ஹீமோகுளோபினுக்கான இரத்த பரிசோதனைகள், அத்துடன் குளுக்கோஸ் மற்றும் கீட்டோன் உடல்களை நிர்ணயிக்கும் பொதுவான சிறுநீர் பரிசோதனை ஆகும். குளுக்கோஸ் சகிப்புத்தன்மை சோதனை வளர்ச்சியின் ஆரம்ப கட்டங்களில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் குறைபாடுகளைக் கண்டறிய உங்களை அனுமதிக்கிறது. பொதுவாக, 75-100 கிராம் குளுக்கோஸை வாய்வழியாக எடுத்து பின்னர் இரத்த குளுக்கோஸை அளவிடுவதன் மூலம் ஒரு நிலையான குளுக்கோஸ் சகிப்புத்தன்மை சோதனை செய்யப்படுகிறது. நோயாளிக்கு ஹைப்பர் கிளைசீமியா இருந்தால், சோதனை முரணாக உள்ளது.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயின் எட்டியோபடோஜெனீசிஸ் முழுமையாக புரிந்து கொள்ளப்படவில்லை.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோய்க்கான சிகிச்சை பொதுவாக வெளிநோயாளர் அடிப்படையில் செய்யப்படுகிறது. தினமும் இரத்தத்தில் குளுக்கோஸின் அளவைக் கட்டுப்படுத்துவது அவசியம். இந்த குறிகாட்டியின் அளவீட்டு முதலில் வெற்று வயிற்றில் மேற்கொள்ளப்படுகிறது, பின்னர் ஒவ்வொரு உணவிற்கும் ஒரு மணி நேரத்திற்குப் பிறகு.
முதலில், நோயாளி உணவை மறுபரிசீலனை செய்ய பரிந்துரைக்கப்படுகிறார். கூடுதலாக, மிதமான உடல் செயல்பாடு பரிந்துரைக்கப்படுகிறது, இது அதிக எடை அதிகரிப்பதைத் தடுக்கலாம் மற்றும் உடலை நல்ல நிலையில் பராமரிக்க முடியும். கூடுதலாக, உடற்பயிற்சியின் போது, இன்சுலின் அல்லாத சார்புடைய தசைகள் குளுக்கோஸை உட்கொள்கின்றன, இது கிளைசீமியாவைக் குறைக்க உதவுகிறது. உடல் செயல்பாடுகளில் கர்ப்பிணிப் பெண்களுக்கான பயிற்சிகள், நீச்சல், நடைபயிற்சி ஆகியவை அடங்கும். இந்த வழக்கில், திடீர் அசைவுகள், அத்துடன் முன்புற வயிற்று சுவரின் தசைகள் வேலை செய்வதை நோக்கமாகக் கொண்ட பயிற்சிகள் தவிர்க்கப்பட வேண்டும். சுமை நிலை கர்ப்பத்தை வழிநடத்தும் மருத்துவர் அல்லது உடற்பயிற்சி சிகிச்சையில் நிபுணரால் தேர்ந்தெடுக்கப்படுகிறது.
கர்ப்பகால சிகிச்சையில், தேவைப்பட்டால், மூலிகை மருந்து (ஆளிவிதை, பர்டாக் ரூட், புளுபெர்ரி இலைகள் போன்றவை), ஹெபடோபொய்டிக் மற்றும் ஆஞ்சியோபுரோடெக்டிவ் மருந்துகள் இருக்கலாம்.
உணவின் நேர்மறையான விளைவு இல்லாத நிலையில், பிசியோதெரபி பயிற்சிகளின் ஒரு தொகுப்போடு இணைந்து, இன்சுலின் ஊசி குறிக்கப்படுகிறது. கர்ப்பகால நீரிழிவு நோய்க்கான பிற இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் சாத்தியமான டெரடோஜெனிக் விளைவுகளால் முரணாக உள்ளன.
நோயின் தீவிரம், கருவின் நிலை மற்றும் மகப்பேறியல் சிக்கல்கள் இருப்பதைக் கருத்தில் கொண்டு பிரசவ காலம் நிறுவப்பட்டுள்ளது. கருவின் நுரையீரல் ஏற்கனவே முதிர்ச்சியடைந்துவிட்டதால், சுவாசக் கோளாறுகள் உருவாகும் அபாயம் இல்லை என்பதால், உகந்த காலம் கர்ப்பத்தின் 38 வது வாரமாகும்.
கடுமையான கர்ப்பகால நீரிழிவு மற்றும் / அல்லது சிக்கல்களின் வளர்ச்சியில், ஆரம்ப பிரசவம் பரிந்துரைக்கப்படுகிறது, இதன் உகந்த காலம் கர்ப்பத்தின் 37 வது வாரமாகும்.
பெண்ணின் இடுப்பின் சாதாரண அளவு, கருவின் சிறிய அளவு மற்றும் அதன் தலை விளக்கத்துடன், பிறப்பு கால்வாய் வழியாக பிரசவம் பரிந்துரைக்கப்படுகிறது. சிசேரியன் மூலம் பிரசவம் பொதுவாக சிக்கல்களின் போது மேற்கொள்ளப்படுகிறது, அதே போல் கருவின் பெரிய அளவிலும்.
கருவுக்கு ஹைபரின்சுலினீமியா உருவாக இந்த நோய் ஆபத்தானது, இது பலவீனமான சுவாச செயல்பாட்டிற்கு வழிவகுக்கும்.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவுக்கான உணவு
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவுக்கான உணவு முதன்மையாக இரத்த குளுக்கோஸ் அளவைக் குறைப்பதை நோக்கமாகக் கொண்டுள்ளது. 40-45% கார்போஹைட்ரேட் மற்றும் 20-25% கொழுப்பு கொண்ட உணவு பரிந்துரைக்கப்படுகிறது. 1 கிலோ எடைக்கு 2 கிராம் புரத விகிதத்தின் அடிப்படையில் புரத உணவின் அளவு கணக்கிடப்படுகிறது. மாவுச்சத்துள்ள காய்கறிகள், தின்பண்டங்கள், கொழுப்பு மற்றும் வறுத்த உணவுகள், கல்லீரல், தேன், முட்டை, உடனடி உணவுகள், மயோனைசே மற்றும் பிற தொழில்துறை சாஸ்கள் உணவில் இருந்து விலக்கப்படுகின்றன. பழங்கள் மற்றும் பெர்ரிகளை மிதமாக உட்கொள்ள வேண்டும், மிகவும் இனிமையானவை அல்ல (திராட்சை வத்தல், நெல்லிக்காய், பச்சை ஆப்பிள், செர்ரி, கிரான்பெர்ரி). குறைந்த கொழுப்புள்ள இறைச்சி, மீன் மற்றும் சீஸ், தானியங்கள், கடின வகைகளின் பாஸ்தா, முட்டைக்கோஸ், காளான்கள், சீமை சுரைக்காய், பெல் பெப்பர்ஸ், பருப்பு வகைகள், கீரைகள் ஆகியவற்றை உணவில் சேர்க்க பரிந்துரைக்கப்படுகிறது. கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயாளிகள் கருவின் வளர்ச்சிக்கு தேவையான அளவு வைட்டமின்கள் மற்றும் தாதுக்களை உட்கொள்வதை உறுதி செய்ய வேண்டும்.
உணவு பின்னமாக இருக்க வேண்டும் (சிறிய பகுதிகளில் ஒரு நாளைக்கு 6-8 உணவு). வேகவைத்த, வேகவைத்த மற்றும் வேகவைத்த உணவுகளுக்கும், புதிய காய்கறி சாலட்களுக்கும் முன்னுரிமை கொடுக்க வேண்டும். கூடுதலாக, ஒரு நாளைக்கு குறைந்தது 1.5 லிட்டர் திரவத்தைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது.
கர்ப்பத்திற்குப் பிறகு கர்ப்பகால நீரிழிவு நோயாளி சிறிது நேரம் ஒரு உணவைப் பின்பற்றவும், வகை 2 நீரிழிவு நோயின் அபாயத்தைக் குறைக்க இரத்த குளுக்கோஸ் அளவைக் கண்காணிக்கவும் பரிந்துரைக்கப்படுகிறது. கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் குறிகாட்டிகள், ஒரு விதியாக, பிரசவத்திற்குப் பிறகு முதல் மாதத்தில் இயல்பாக்கப்படுகின்றன.
சாத்தியமான சிக்கல்கள் மற்றும் விளைவுகள்
கர்ப்பகால நீரிழிவு நோய் சிக்கல்களின் அபாயத்தையும், கர்ப்பிணி மற்றும் கரு இருவருக்கும் பாதகமான விளைவுகளையும் அதிகரிக்கிறது. கருவுக்கு ஹைபரின்சுலினீமியா உருவாக இந்த நோய் ஆபத்தானது, இது பலவீனமான சுவாச செயல்பாட்டிற்கு வழிவகுக்கும். மேலும், நோயியல் செயல்முறை நீரிழிவு கரு நோய்க்கான காரணியாக மாறும், இது மேக்ரோசோமியாவால் வெளிப்படுகிறது, இது அறுவைசிகிச்சை பிரிவு தேவைப்படுகிறது. கூடுதலாக, கர்ப்பகால நீரிழிவு நோய் ஆரம்ப குழந்தை பிறந்த காலத்தின் பிற்பகுதியில் பிறந்த குழந்தை அல்லது இறக்கும் அபாயத்தை அதிகரிக்கிறது.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயாளிகளுக்கு, யூரோஜெனிட்டல் பாதையின் தொற்று நோய்கள், ப்ரீக்ளாம்ப்சியா, எக்லாம்ப்சியா, அம்னோடிக் திரவத்தின் முன்கூட்டியே வெளியேற்றம், முன்கூட்டிய பிறப்பு, மகப்பேற்றுக்கு பிறகான ரத்தக்கசிவு மற்றும் பிற கர்ப்ப சிக்கல்கள் அதிகம் காணப்படுகின்றன.
சரியான நேரத்தில் நோயறிதல் மற்றும் போதுமான சிகிச்சையுடன், கர்ப்பகால நீரிழிவுக்கான முன்கணிப்பு ஒரு கர்ப்பிணிப் பெண் மற்றும் பிறக்காத குழந்தை ஆகிய இரண்டிற்கும் சாதகமானது.
தடுப்பு
கர்ப்பகால நீரிழிவு நோயின் வளர்ச்சியைத் தடுக்க, இது பரிந்துரைக்கப்படுகிறது:
- கர்ப்ப காலத்தில் ஒரு பெண்ணின் நிலையை கண்காணித்தல்,
- அதிக எடையின் திருத்தம்,
- நல்ல ஊட்டச்சத்து
- கெட்ட பழக்கங்களை கைவிடுதல்,
- போதுமான உடல் செயல்பாடு.
கர்ப்பிணி நீரிழிவு நோயின் முக்கிய அறிகுறிகள்

எச்டியின் முக்கிய அறிகுறி உயர் இரத்த சர்க்கரை. இந்த நோய்க்கு ஒரு வெளிப்படுத்தப்படாத போக்கைக் கொண்டுள்ளது.
ஒரு பெண் தாகமாக, விரைவாக சோர்வாக உணரலாம். பசி மேம்படும், ஆனால் அதே நேரத்தில் அது உடல் எடையை குறைக்கும்.
இது போன்ற அறிகுறிகளுக்கு ஒரு பெண் கவனம் செலுத்த வாய்ப்பில்லை, இது கர்ப்பத்தின் விளைவு என்று நம்புகிறார். மற்றும் வீண். அச om கரியத்தின் எந்தவொரு வெளிப்பாடும் எதிர்பார்ப்புள்ள தாயை எச்சரிக்க வேண்டும், மேலும் அவை குறித்து மருத்துவரிடம் தெரிவிக்க வேண்டும்.
நோயின் மறைந்த வடிவத்தின் அறிகுறிகள்
நோய் முன்னேறினால், பின்வரும் அறிகுறிகள் சாத்தியமாகும்:

- நிலையான உலர்ந்த வாய் (நிறைய திரவம் குடித்துள்ள போதிலும்),
- அடிக்கடி சிறுநீர் கழித்தல்,
- மேலும் மேலும் நான் ஓய்வெடுக்க விரும்புகிறேன்
- பார்வை மோசமடைகிறது
- பசி வளர்ந்து வருகிறது, அதனுடன் கிலோகிராம் எடை.
தாகத்திலும் நல்ல பசியிலும், நீரிழிவு நோயின் அறிகுறிகளைக் கண்டறிவது கடினம், ஏனென்றால் ஆரோக்கியமான பெண்ணில், ஒரு குழந்தைக்காகக் காத்திருக்கும்போது, இந்த ஆசைகள் தீவிரமடைகின்றன. எனவே, நோயறிதலை தெளிவுபடுத்துவதற்காக, மருத்துவர் எதிர்பார்ப்புள்ள தாயை கூடுதல் ஆய்வுக்கு வழிநடத்துகிறார்.
கர்ப்ப சிகிச்சை
பெரும்பாலான சந்தர்ப்பங்களில் (70% வரை), நோய் உணவின் மூலம் சரிசெய்யப்படுகிறது. ஒரு கர்ப்பிணிப் பெண்ணும் கிளைசீமியாவை சுயாதீனமாக கட்டுப்படுத்த முடியும்.
எச்டிக்கான டயட் தெரபி பின்வரும் கொள்கைகளை அடிப்படையாகக் கொண்டது:

- தினசரி உணவு திட்டமிடப்பட்டுள்ளது, இதனால் 40% புரதம், 40% கொழுப்பு மற்றும் 20% கார்போஹைட்ரேட்டுகள் உள்ளன,
- பகுதியளவு சாப்பிட கற்றுக்கொள்ளுங்கள்: 3 மணி நேர இடைவெளியுடன் ஒரு நாளைக்கு 5-7 முறை,
- அதிக எடையுடன், கலோரி உள்ளடக்கத்தையும் கணக்கிட வேண்டும்: ஒரு கிலோ எடைக்கு 25 கிலோகலோரிக்கு மேல் இல்லை. ஒரு பெண்ணுக்கு கூடுதல் பவுண்டுகள் இல்லையென்றால் - ஒரு கிலோவுக்கு 35 கிலோகலோரி. உணவின் கலோரி அளவைக் குறைத்தல் கடுமையான நடவடிக்கைகள் இல்லாமல், கவனமாகவும் மென்மையாகவும் இருக்க வேண்டும்,
- இனிப்புகள், அத்துடன் கொட்டைகள் மற்றும் விதைகள் உணவில் இருந்து முற்றிலும் விலக்கப்படுகின்றன. நீங்கள் உண்மையில் இனிப்புகளை சாப்பிட விரும்பினால், அதை பழங்களுடன் மாற்றவும்,
- உறைந்த உலர்ந்த உணவுகளை (நூடுல்ஸ், கஞ்சி, பிசைந்த உருளைக்கிழங்கு) சாப்பிட வேண்டாம்,
- வேகவைத்த மற்றும் நீராவி உணவுகளுக்கு முன்னுரிமை கொடுங்கள்,
- அதிகமாக குடிக்கவும் - ஒரு நாளைக்கு 7-8 கிளாஸ் திரவம்,
- இந்த மருந்துகளில் குளுக்கோஸ் இருப்பதால், உங்கள் மருத்துவரிடம் வைட்டமின் வளாகங்களை எடுத்துக் கொள்ளுங்கள்,
- உணவில் உள்ள கொழுப்பின் அளவைக் குறைக்க முயற்சிக்கவும், புரதத்தை ஒரு கிலோவுக்கு 1.5 கிராம் வரை குறைக்கவும். காய்கறிகளுடன் உங்கள் உணவை வளப்படுத்தவும்.
சர்க்கரை உணவின் பற்றாக்குறையால் வளர்ந்து வருவதால், நீங்கள் ஒரு எதிர்பார்ப்புள்ள தாயை திட்டவட்டமாக பட்டினி போட முடியாது என்பதை நினைவில் கொள்ளுங்கள்.
உணவு எதிர்பார்த்த முடிவைக் கொடுக்கவில்லை, மற்றும் குளுக்கோஸ் அளவு அதிகமாக இருந்தால், அல்லது நோயாளிக்கு சாதாரண சர்க்கரையுடன் சிறுநீர் பரிசோதனை மோசமாக இருந்தால், இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது.

கர்ப்பிணிப் பெண்ணின் எடை மற்றும் கர்ப்பகால வயதின் அடிப்படையில் மருத்துவரால் மட்டுமே அளவு மற்றும் சாத்தியமான சரிசெய்தல் தீர்மானிக்கப்படுகிறது.
உட்செலுத்துதல் ஒரு உட்சுரப்பியல் நிபுணரால் பயிற்சியளிக்கப்பட்டு, சுயாதீனமாக செய்ய முடியும். வழக்கமாக, டோஸ் இரண்டு அளவுகளாகப் பிரிக்கப்படுகிறது: காலையில் (காலை உணவுக்கு முன்) மற்றும் மாலை (கடைசி உணவு வரை).
இன்சுலின் சிகிச்சை எந்த வகையிலும் உணவை ரத்து செய்யாது, இது கர்ப்பத்தின் முழு காலத்திலும் நீடிக்கிறது.
பிரசவத்திற்குப் பிந்தைய கவனிப்பு
கர்ப்பகால நீரிழிவு ஒரு அம்சத்தைக் கொண்டுள்ளது: பிரசவத்திற்குப் பிறகும் அது மறைந்துவிடாது.
ஒரு கர்ப்பிணிப் பெண்ணுக்கு எச்.டி இருந்தால், அவளுக்கு சாதாரண நீரிழிவு நோய் வருவதற்கான வாய்ப்பு 5 மடங்கு அதிகரிக்கும்.
இது மிகப் பெரிய ஆபத்து. எனவே, பிரசவத்திற்குப் பிறகு ஒரு பெண் தொடர்ந்து கவனிக்கப்படுகிறாள். எனவே 1.5 மாதங்களுக்குப் பிறகு, அவள் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை சரிபார்க்க வேண்டும்.
இதன் விளைவாக நேர்மறையானதாக இருந்தால், ஒவ்வொரு மூன்று வருடங்களுக்கும் மேலதிக கண்காணிப்பு மேற்கொள்ளப்படுகிறது. ஆனால் குளுக்கோஸ் சகிப்புத்தன்மையின் மீறல் கண்டறியப்பட்டால், ஒரு சிறப்பு உணவு உருவாக்கப்பட்டு, அவதானிப்பு ஆண்டுக்கு 1 நேரமாக அதிகரிக்கிறது.
இந்த வழக்கில் அடுத்தடுத்த அனைத்து கர்ப்பங்களும் திட்டமிடப்பட வேண்டும், ஏனென்றால் நீரிழிவு நோய் (பொதுவாக 2 வகைகள்) பிறந்து பல ஆண்டுகளுக்குப் பிறகு உருவாகலாம். உடல் செயல்பாடு அதிகரிக்க வேண்டும்.
எச்டி உள்ள தாய்மார்களில் புதிதாகப் பிறந்தவர்கள் குழந்தை இறப்புக்கான ஆபத்து குழுவுக்கு தானாகவே ஒதுக்கப்படுவார்கள் மற்றும் நிலையான மருத்துவ மேற்பார்வையில் உள்ளனர்.