கணைய ஸ்டீடோசிஸின் காரணங்கள், அறிகுறிகள் மற்றும் சிகிச்சை
கணைய ஸ்டீடோசிஸ் என்பது ஒரு நோயியல் நிலை, இதன் விளைவாக சாதாரண கணைய செல்கள் (கணையம்) லிபோசைட்டுகளால் (கொழுப்பு செல்கள்) மாற்றப்படுகின்றன. நோயியல் ஒரு சுயாதீனமான நோய் அல்ல, இது சுரப்பியின் திசுக்களில் தொந்தரவு செய்யப்பட்ட செயல்முறைகளின் பிரதிபலிப்பாகும். உடலில் உள்ள லிப்பிடுகள் மற்றும் குளுக்கோஸின் வளர்சிதை மாற்றத்தில் இது நிகழ்கிறது.
நோயியல் மெதுவாக உருவாகிறது, ஆரம்ப கட்டங்களில் மருத்துவ வெளிப்பாடுகள் எதுவும் இல்லை. இது ஆரம்ப கட்டங்களில் நோயறிதலை சிக்கலாக்குகிறது மற்றும் இந்த அர்த்தத்தில் ஒரு ஆபத்து: மாற்றங்கள் கண்டறியப்படாவிட்டால், செயல்முறை முன்னேறும், உறுப்பு இறந்துவிடும். பெரும்பாலான திசுக்கள் கொழுப்பு செல்கள் மூலம் குறிப்பிடப்பட்டால், அதன் வடிவம் இருக்கும், ஆனால் செயல்பாடு மீட்டமைக்கப்படாது.
கல்லீரல் மற்றும் கணையத்தின் ஸ்டீடோசிஸ் என்றால் என்ன?
ஸ்டீடோசிஸ் (லிபோமாடோசிஸ்) என்பது உறுப்புகளின் சொந்த உயிரணுக்களின் அட்ராஃபி மற்றும் அவை கொழுப்பு திசுக்களால் மாற்றப்படுகின்றன. செயல்முறை மாற்ற முடியாதது, பல ஆண்டுகளாக நீடிக்கும், பொதுவாக செயல்படும் உயிரணுக்களின் இறப்பு காரணமாக உறுப்பு படிப்படியாக அதன் செயல்பாடுகளை இழக்கிறது. அல்ட்ராசவுண்ட் மூலம் ஸ்டீடோசிஸ் வகையின் பரவலான மாற்றங்கள் கண்டறியப்பட்டால், ஒரு இரைப்பைக் குடலியல் நிபுணருடன் கலந்தாலோசித்த பின்னர், மேலும் திசு சேதத்தைத் தடுக்க உடனடியாக பரிந்துரைக்கப்பட்ட சிகிச்சை நடவடிக்கைகளுக்குச் செல்ல வேண்டியது அவசியம். சரியான நேரத்தில் சிகிச்சையளிப்பது உச்சரிக்கப்படும் ஃபைப்ரோ-கொழுப்பு வைப்புகளின் வளர்ச்சியையும், மாற்றப்பட்ட உறுப்புகளின் செயல்பாட்டின் முழுமையான இழப்பையும் அச்சுறுத்தும்.

பிரச்சினையின் பரவலுடன் தொடர்புடைய, நோயியல் மாற்றங்களைக் குறிக்க வெவ்வேறு சொற்கள் பயன்படுத்தப்படுகின்றன: லிபோமாடோசிஸ், கணையத்தின் கொழுப்புச் சிதைவு.
கணைய உடல் பருமனுடன், கல்லீரலின் ஸ்டீடோசிஸ் பெரும்பாலும் காணப்படுகிறது, அல்லது இந்த செயல்முறைகள் தொடர்ச்சியாக உருவாகின்றன. இந்த நிலைக்கு சிகிச்சை தேவைப்படுகிறது, ஏனெனில் இது கடுமையான விளைவுகளை ஏற்படுத்தும். ஆண்களில், ஆல்கஹால் ஸ்டீடோசிஸ் பெரும்பாலும் ஏற்படுகிறது, பெண்களில் - ஆல்கஹால் அல்லாத கொழுப்பு கல்லீரல் நோய் (NAFLD). அனைத்து செரிமான உறுப்புகளும் பொதுவான செயல்பாடுகளால் ஒன்றோடொன்று இணைக்கப்பட்டுள்ளதால், கணையம் மற்றும் கல்லீரலில் உள்ள இந்த நோயியல் முக்கியமாக ஒரே நேரத்தில் செல்கிறது. ஐ.சி.டி நோய்களின் சர்வதேச வகைப்பாடு - 10 குறியாக்கங்கள்:
- கொழுப்பு ஹெபடோசிஸ் - கே .70 - கே .77,
- ஸ்டீடோசிஸ் (லிபோமாடோசிஸ்) - கே 86.
ஸ்டீடோசிஸின் காரணங்கள்
ஸ்டீடோசிஸ் தோன்றுவதற்கான சரியான காரணங்கள் மருத்துவத்தால் அடையாளம் காணப்படவில்லை, ஆனால் தோல் (லிபோமாக்கள்) மற்றும் அருகிலுள்ள உறுப்புகளில் இருக்கும் கொழுப்பு வடிவங்களுக்கிடையில் ஒரு தொடர்பு நிரூபிக்கப்பட்டுள்ளது. அவை பெரும்பாலும் பித்தப்பை பகுதியில் தோன்றும். கணையம் மற்றும் கல்லீரலில் லிபோமாக்கள் மற்றும் ஸ்டீடோசிஸின் வளர்ச்சிக்கு இடையே ஒரு உறவு உள்ளது.
உடலின் பாதுகாப்பு தீர்ந்துபோகும்போது, வெளிப்புற மற்றும் உள் தாக்கங்களுக்கு உடலின் பாதுகாப்பு எதிர்வினையாக ஸ்டீடோசிஸைக் கருதலாம், மேலும் இது கணையத்தில் நோயியல் செயல்முறைகளை எதிர்த்துப் போராடுவதை நிறுத்தி, அவர்களுக்கு ஸ்டீடோசிஸுடன் பதிலளிக்கிறது.
கொழுப்பு கணைய ஊடுருவலின் தோற்றத்தில் முக்கிய காரணிகளில் ஒன்று:
- உண்ணும் கோளாறுகள்
- கெட்ட பழக்கங்கள் (புகைத்தல், குடிப்பழக்கம்).
ஆல்கஹால் அனைவருக்கும் ஒரே மாதிரியாக செயல்படாது: ஸ்டீட்டோஹெபடோசிஸ் அல்லது கணைய ஸ்டீடோனெக்ரோசிஸின் வளர்ச்சி ஆல்கஹால் அளவைப் பொறுத்தது அல்ல என்பது நிரூபிக்கப்பட்டுள்ளது. ஆல்கஹால் கொண்ட பானங்களை வழக்கமாக அதிக அளவில் உட்கொள்ளும் நபர்களில் இது கண்டறியப்படுகிறது, ஆனால் சிலருக்கு கணைய திசு சிதைவின் நோயியல் செயல்முறையைத் தொடங்க சில சிப்ஸ் மட்டுமே தேவை.
குப்பை உணவும் ஒரு சக்திவாய்ந்த ஆபத்து காரணி: அதிக அளவு கொழுப்பு நிறைந்த உணவுகளை வழக்கமாக உட்கொள்வது மட்டுமல்லாமல் அடுத்தடுத்த உடல் பருமனும் கணையம் மற்றும் கல்லீரல் லிபோமாடோசிஸின் வளர்ச்சியை ஏற்படுத்துகிறது. உத்வேகம் வறுத்த, புகைபிடித்த, அதிக உப்பு நிறைந்த உணவுகள், காரமான சுவையூட்டல்கள்.
சில நோய்கள் ஸ்டீடோசிஸுக்கு வழிவகுக்கும்:
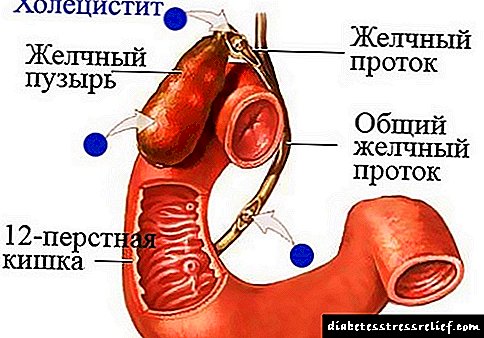
எந்தவொரு செரிமான உறுப்புகளிலும், குறிப்பாக கணையத்தில் வீக்கம், உயிரணுக்களில் ஒரு டிஸ்ட்ரோபிக் மாற்றத்தையும் அவற்றின் மரணத்தையும் ஏற்படுத்துகிறது. அவற்றின் இடத்தில், கொழுப்பு திசு வளர்கிறது.
அழிவுகரமான விளைவு மருந்துகளின் சில குழுக்களால் செலுத்தப்படுகிறது. சில நேரங்களில் ஒரு டேப்லெட் மாற்ற முடியாத மாற்றங்களை ஏற்படுத்தும். ஸ்டீடோசிஸின் பொதுவான காரணங்கள் பாக்டீரியா எதிர்ப்பு மருந்துகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள் (ஜி.சி.எஸ்), சைட்டோஸ்டேடிக்ஸ், வலி நிவாரணி மருந்துகள், இருப்பினும், அவற்றுடன் கூடுதலாக, கணைய நெக்ரோசிஸின் தூண்டுதலைத் தூண்டும் மருந்துகளின் பல குழுக்கள் இன்னும் உள்ளன.
அறுவைசிகிச்சை தலையீடுகளின் விளைவாக கணைய திசுக்கள் சிதைந்துவிடும்: அறுவைசிகிச்சை செய்யப்படுவது கணையத்தில் மட்டுமல்ல, அருகிலுள்ள உறுப்புகளிலும் கூட, இது சுரப்பி திசுக்களின் மாற்றத்தை ஏற்படுத்தும்.
கணைய லிபோமாடோசிஸை மரபுரிமையாகப் பெற வாய்ப்பு உள்ளது. ஆனால் ஸ்டீடோசிஸ் பரவுவதற்கான மரபணு காரணி கொண்ட நோயாளிகளின் சதவீதம் மிகக் குறைவு. அதிக நிகழ்தகவுடன், நோயியலின் வளர்ச்சி நபரைப் பொறுத்தது என்று வாதிடலாம்: அவருடைய வாழ்க்கை முறை, பழக்கம், ஊட்டச்சத்து, செயல்பாடு.
நோயியலின் அறிகுறிகள்
ஸ்டீடோசிஸின் முக்கிய ஆபத்து நோயியலின் ஆரம்ப கட்டங்களில் அதன் வெளிப்பாட்டின் ஆரம்ப அறிகுறிகள் இல்லாதது. நீண்ட காலத்திற்கு (பல மாதங்கள் அல்லது ஆண்டுகள்), புகார்கள் அல்லது மருத்துவ அறிகுறிகள் எதுவும் ஏற்படக்கூடாது. கணைய பாரன்கிமா ஏற்கனவே 25-30% கொழுப்பு செல்கள் கொண்டதாக இருக்கும்போது சற்று அச om கரியம் தோன்றும். இந்த கட்டத்தில் கூட, பாதுகாக்கப்பட்ட ஆரோக்கியமான செல்கள் உறுப்பு காணாமல் போன பகுதிக்கு ஈடுசெய்கின்றன, மேலும் கணைய செயல்பாடு பலவீனமடையாது. இது நோயியலின் முதல் பட்டம்.
உறுப்பு உயிரணுக்களின் டிஸ்டிராபி முன்னேறும்போது, நிலை மோசமடையக்கூடும். பாரன்கிமாவுக்கு ஏற்படும் இரண்டாவது அளவு சேதம் கணையத்தில் கொழுப்பு திசுக்களின் பரவலின் அளவை 30 முதல் 60% வரை ஒத்திருக்கிறது. மாற்றப்பட்ட கலங்களின் நிலை 60% ஐ நெருங்கும் போது, செயல்பாடுகள் ஓரளவு பாதிக்கப்படும்.

ஏறக்குறைய அனைத்து கல்லீரல் திசுக்கள் மற்றும் கணைய பரன்கிமா ஆகியவை லிபோசைட்டுகளால் (60% க்கும் அதிகமானவை) மாற்றப்படும்போது, குணாதிசய புகார்கள் மற்றும் வெளிப்பாடுகளுடன் கூடிய முழுமையான மருத்துவ படம் மூன்றாம் நிலை நோயியலில் நிகழ்கிறது.
முதல் நோயியல் வெளிப்பாடுகள்:
- வயிற்றுப்போக்கு,
- வயிற்று வலி - வெவ்வேறு பரவல் மற்றும் தீவிரம்,
- வாய்வு, காற்று வீசுதல்,
- , குமட்டல்
- முன்பு பொதுவாக உணரப்பட்ட உணவுகளுக்கு ஒவ்வாமை,
- உந்துதல் பலவீனம், சோர்வு,
- குறைக்கப்பட்ட நோய் எதிர்ப்பு சக்தி, இது அடிக்கடி சளி மூலம் வெளிப்படுகிறது,
- பசியின்மை.
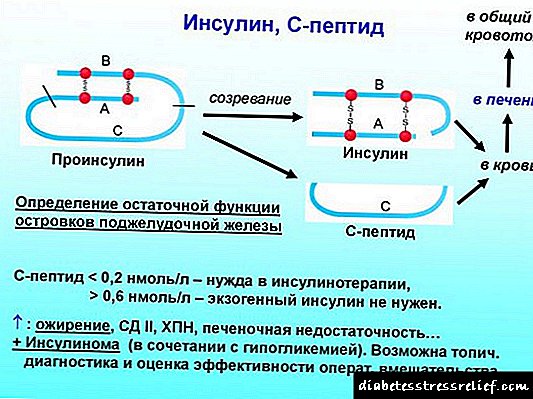
செரிமான கோளாறுகளுடன் கூடிய எக்ஸோகிரைன் செயல்பாடுகள் பாதிக்கப்படுவது மட்டுமல்லாமல், அதிகரிப்பதும்: கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு காரணமான ஹார்மோன் பீட்டா செல்கள் மூலம் இன்சுலின் லாங்கர்ஹான்ஸ் தீவின் தொகுப்பு கூர்மையாக குறைக்கப்படுகிறது. அதே நேரத்தில், சோமடோஸ்டாடின், குளுகோகன் (கணையம் அவற்றை 11 அளவில் உற்பத்தி செய்கிறது) உள்ளிட்ட பிற ஹார்மோன் பொருட்களின் உருவாக்கம் பாதிக்கப்படுகிறது.
ஸ்டீடோசிஸ் மனிதர்களுக்கு என்ன ஆபத்தை ஏற்படுத்துகிறது?
ஸ்டீடோசிஸின் வளர்ச்சி கணையத்தின் உடற்கூறியல் அமைப்பு மற்றும் செயல்பாட்டு மதிப்பால் தீர்மானிக்கப்படுகிறது. இது செரிமான அமைப்பின் முக்கிய உறுப்பு, இது செரிமான சாற்றின் ஒரு பகுதியாக கொழுப்புகள், புரதங்கள், கார்போஹைட்ரேட்டுகள் செரிமானத்தில் ஈடுபடும் என்சைம்களை உருவாக்குகிறது. கணைய சுரப்பி திசுக்களின் சிறப்பு பகுதிகளில் இது நிகழ்கிறது - அசினி. அவை ஒவ்வொன்றும் பின்வருமாறு:
- கணைய சாற்றை ஒருங்கிணைக்கும் கலங்களிலிருந்து,
- கப்பல்களில் இருந்து
- சுரப்பு பெரிய குழாய்களாகவும், பின்னர் பொதுவான குழாய்களிலும் (விர்சுங்ஸ்) வெளியேற்றப்படும் குழாயிலிருந்து.
விர்சுங் குழாய் முழு சுரப்பியின் வழியாகவும், பித்தப்பை குழாயுடன் இணைகிறது, இது ஒரு குடலை உருவாக்குகிறது, இது சிறு குடலின் லுமினுக்குள் திறந்து ஓடியின் ஸ்பைன்க்டருக்கு நன்றி.

இதனால், கணையம் பித்தப்பை, கல்லீரல், சிறுகுடல், மறைமுகமாக - வயிற்றுடன் தொடர்புடையது. சுரப்பியில் ஏற்படும் எந்த மீறலும் அருகிலுள்ள உறுப்புகள் மற்றும் காரணங்களில் வளர்சிதை மாற்றத்தில் மாற்றத்திற்கு வழிவகுக்கிறது:
- கல்லீரல் திசுக்களில் கொழுப்பு ஹெபடோசிஸ்,
- பித்தப்பை சேதம், இதில் வீக்கம் உருவாகிறது (நாள்பட்ட கோலிசிஸ்டிடிஸ்), மற்றும் பித்த கற்களின் தேக்கநிலை காரணமாக உருவாகின்றன (கோலெலிதியாசிஸ்),
- சுவர்கள் தடித்தல் மற்றும் பொதுவான குழாயின் லுமேன் குறுகுவது ஆகியவை கணைய சுரப்பு, என்சைம்கள் மற்றும் கடுமையான கணைய நெக்ரோசிஸ் ஆகியவற்றின் அழுத்தம் அதிகரிப்பதற்கு வழிவகுக்கிறது.
- நெக்ரோசிஸை வளர்ப்பதன் காரணமாக லாங்கர்ஹான்ஸ் தீவுகளின் மரணம் இன்சுலின் கூர்மையான குறைவு, கிளைசீமியாவின் அதிகரிப்பு மற்றும் வகை 1 நீரிழிவு நோயின் வளர்ச்சிக்கு வழிவகுக்கிறது.
நீரிழிவு நோய்க்கான கணைய கணைய அழற்சி தீவுகளின் மாற்று அட்ராபி மற்றும் ஹைலினோசிஸை அவற்றின் ஈடுசெய்யும் ஹைபர்டிராஃபியுடன் விவரிக்கிறது.
ஸ்டீடோசிஸின் 2 மற்றும் 3 நிலைகளில், கொழுப்பு உயிரணுக்களின் குறிப்பிடத்தக்க வளர்ச்சி ஏற்படுகிறது மற்றும் கணையத்தின் செயல்பாட்டை சீர்குலைக்கிறது. ஆனால் சுரப்பியின் சில பகுதிகளின் மிதமான புண்களுடன் கூட, கணைய அழற்சியின் மருத்துவப் படம் முழுவதுமாக அடுத்தடுத்த நெக்ரோசிஸுடன் ஆட்டோலிசிஸ் (சுய-செரிமானம்) வளர்ச்சியின் காரணமாகவும், லிபோமாடோசிஸுடன் இணைந்து அடர்த்தியான பகுதிகள் - ஃபைப்ரோஸிஸ் உருவாவதாலும் தோன்றக்கூடும். முற்போக்கான ஃபைப்ரோலிபோமாடோசிஸுடன் அட்ரோபிக் மாற்றங்களின் வடிவத்தில் திசு ஊடுருவல் மாற்ற முடியாதது, பெரும்பாலும் இது நாள்பட்ட கணைய அழற்சியில் ஏற்படுகிறது. இந்த நோயியல் ஏற்படுகிறது:
- இணைப்பு திசுக்களில் இருந்து ஊடுருவல்களின் பெருக்கம், இது குழாய்கள், இரத்த நாளங்கள், மீதமுள்ள செயல்பாட்டு திசுக்களை கசக்கிவிடும்,
- பரவலான புண் காரணமாக உறுப்பு அடர்த்தி.
நோயியலைக் கண்டறிவதற்கான முறைகள்
செயல்பாட்டு இழப்பின் முழுமை கண்டறியும் ஆய்வுகளால் தீர்மானிக்கப்படுகிறது, இது ஆய்வக மற்றும் கருவி முறைகளைக் கொண்டுள்ளது. உறுப்பு திசுக்களுக்கு சேதத்தின் அளவை அடையாளம் காணவும், மேலும் சிகிச்சை தந்திரங்களின் சிக்கலைத் தீர்க்கவும் தேவையான அனைத்து கண்டறியும் முறைகளும் பயன்படுத்தப்படுகின்றன.

இழந்த செல்கள் மற்றும் செயல்பாடுகளை மீட்டெடுப்பதற்கான முறைகளை நவீன மருத்துவம் இன்னும் உருவாக்கவில்லை. இறந்த செல்கள் மீட்டமைக்கப்படவில்லை. ஆனால் நிலையை சரிசெய்யவும் மேம்படுத்தவும் சரியான மாற்று சிகிச்சையை பரிந்துரைக்க முடியும்.
ஆய்வக கண்டறிதல்
ஆய்வக சோதனைகள் நோயறிதலின் ஒரு முக்கிய பகுதியாகும். கணையம் மற்றும் கல்லீரல் பகுப்பாய்வின் பலவீனமான செயல்பாடுகளை தீர்மானிக்க:
- இரத்தம் மற்றும் சிறுநீரின் அமிலேஸ்,
- இரத்த குளுக்கோஸ்
- பிலிரூபின் - மொத்த, நேரடி, மறைமுக, டிரான்ஸ்மினேஸ்கள், மொத்த புரதம் மற்றும் அதன் பின்னங்கள்.
கூடுதலாக, நீங்கள் மலம் படிக்க வேண்டும் - கணைய அழற்சியைக் கண்டறியும் ஒரு கோப்ரோகிராம் செய்யுங்கள்.
கருவி கண்டறிதல்
கணையத்தில் நோயியல் செயல்முறைகளை தெளிவுபடுத்த, விண்ணப்பிக்கவும்:
- கணையம் மற்றும் பிற செரிமான உறுப்புகளின் அல்ட்ராசவுண்ட்,
- CT - கணக்கிடப்பட்ட டோமோகிராபி,
- எம்ஆர்ஐ - காந்த அதிர்வு இமேஜிங்.
அல்ட்ராசவுண்ட் எளிதான மற்றும் மிகவும் மலிவு முறையாகும். இது பாதுகாப்பால் வேறுபடுகிறது, உறுப்புகளின் பரன்கிமாவில் ஏதேனும் மாற்றங்களை வெளிப்படுத்துகிறது.

ஸ்டீடோசிஸுடன், கணையத்தின் பரிமாணங்கள் அப்படியே இருக்கின்றன, எல்லைகளின் தெளிவு மாறாது, சில கட்டமைப்புகளின் எதிரொலித்தன்மை அதிகரிக்கிறது, இது உறுப்பு பரன்கிமாவில் வளர்ந்த நோயியலை உறுதிப்படுத்துகிறது.
ஃபைப்ரோலிபோமாடோசிஸ் வடு இணைப்பு திசு உருவாவதால் உறுப்புகளின் கட்டமைப்பின் அதிக அடர்த்தியால் வகைப்படுத்தப்படுகிறது.
வளர்ச்சியின் ஆரம்ப கட்டங்களில், புகார்கள் இல்லாதபோது, மற்றும் மருத்துவ அறிகுறிகள் இல்லாதபோது, ஒரு விதியாக, யாரும் அல்ட்ராசவுண்ட் செய்வதில்லை. ஆரம்ப கட்டங்களில் கணையத்தில் ஏற்பட்ட கொழுப்பு மாற்றங்கள் மற்றொரு காரணத்திற்காக பரிசோதனையின் போது கண்டறியப்படுகின்றன. இதன் விளைவாக பயாப்ஸி மூலம் உறுதிப்படுத்தப்படுகிறது, அதன் பிறகு சிகிச்சை பரிந்துரைக்கப்படுகிறது - இது மேலும் முன்னேற்றத்தைத் தடுக்க உதவுகிறது.
திசுக்களில் ஒரு கடுமையான அழற்சி செயல்முறை நெக்ரோசிஸுக்கு வழிவகுக்கிறது, இது எடிமா, அதிகரித்த அளவு மற்றும் அல்ட்ராசவுண்டில் அடர்த்தி குறைகிறது.
அல்ட்ராசவுண்ட் ஸ்கேன் ஒரு துல்லியமான நோயறிதலை நிறுவ உதவாதபோது, சந்தேகங்கள் இருந்தபோது, தெளிவற்ற நிகழ்வுகளில் எம்ஆர்ஐ பரிந்துரைக்கப்படுகிறது. எந்த முறையிலும் மாற்றத்தின் கட்டமைப்பு மற்றும் கிடைக்கக்கூடிய வடிவங்களை இந்த முறை துல்லியமாகவும் விரிவாகவும் விவரிக்கிறது. ஸ்டீடோசிஸ் மூலம், எம்ஆர்ஐ உறுப்பை தீர்மானிக்கிறது:
- தெளிவான வரையறைகளுடன்
- குறைக்கப்பட்ட அடர்த்தியுடன்
- குறைக்கப்பட்ட பரிமாணங்களுடன்,
- மாற்றப்பட்ட திசு அமைப்புடன் (பரவல், நோடல், பரவல்-நோடல் மாற்றங்கள் தீர்மானிக்கப்படுகின்றன).
கல்லீரல் செயல்பாட்டில் ஈடுபாட்டுடன் ஒரு பஞ்சர் பயாப்ஸி செய்யப்படுகிறது.
நோயியலுக்கு சிகிச்சையளிக்கும் முறைகள்
லிபோமாடோசிஸைக் கண்டறியும்போது, மது அருந்துதல், புகைபிடித்தல் மற்றும் தீங்கு விளைவிக்கும் பொருட்களைக் கட்டுப்படுத்துவது அவசியம். இது ஒரு முன்நிபந்தனை, இதன் கீழ் ஸ்டீடோசிஸின் முன்னேற்றத்தை நிறுத்த முடியும். உடல் பருமனில், எடையைக் குறைக்க ஒவ்வொரு முயற்சியும் செய்யப்பட வேண்டும்: உடல் எடையில் 10% குறைப்பு கணிசமாக நிலையை மேம்படுத்துகிறது. வளர்சிதை மாற்றக் கோளாறுகள் கண்டறியப்பட்டால் கொழுப்பைக் குறைப்பது மற்றும் கார்போஹைட்ரேட்டுகளைக் குறைப்பதை நோக்கமாகக் கொண்டது உணவு ஊட்டச்சத்து. நீரிழிவு நோயின் வளர்ச்சியுடன், அட்டவணை எண் 9 ஒதுக்கப்பட்டுள்ளது, இது கண்டிப்பாக கடைபிடிக்கப்பட வேண்டும்.
பாரன்கிமாவில் ஏற்படும் மாற்றங்கள் செரிமான செயல்முறை சீர்குலைக்கும் விகிதாச்சாரத்தை எட்டியிருந்தால், உணவு மற்றும் மருந்துகள் உட்பட ஒரு விரிவான சிகிச்சை பரிந்துரைக்கப்பட வேண்டும். வாழ்க்கை முறை மாற்றம் அவசியம்: நோயாளி கெட்ட பழக்கங்களை கைவிட வேண்டும், மன அழுத்தத்தைத் தவிர்க்க வேண்டும், மோட்டார் செயல்பாட்டை அதிகரிக்க வேண்டும்.

உணவு உணவு அட்டவணை எண் 5 க்கு ஒத்திருக்கிறது: உணவு வேகவைக்கப்படுகிறது, அடுப்பில் அல்லது சமைக்கப்படுகிறது, அதை நசுக்க வேண்டும், பெரும்பாலும் சிறிய பகுதிகளில் எடுக்கப்படுகிறது. இது எரிச்சலூட்டுவதாக இருக்கக்கூடாது: உணவின் வெப்பநிலை வசதியாக சூடாகவும், கொழுப்பு, காரமான, புகைபிடித்த, வறுத்த உணவுகள் விலக்கப்படுகின்றன. முழு மெனுவும் சிறப்பு அட்டவணையைப் பயன்படுத்தி தொகுக்கப்படுகிறது, அவை தடைசெய்யப்பட்ட மற்றும் அனுமதிக்கப்பட்ட தயாரிப்புகளையும் அவற்றின் ஆற்றல் மதிப்பையும் குறிப்பிடுகின்றன.
சிகிச்சையில் பின்வரும் குறிக்கோள்கள் உள்ளன:
- சாதாரண சுரப்பி செல்களை லிபோசைட்டுகளுடன் மாற்றுவதற்கான செயல்முறையை மெதுவாக்குங்கள்,
- மீதமுள்ள மாறாத பாரன்கிமாவை வைத்திருங்கள்,
- கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் சரியான மீறல்கள் மற்றும் அதன் விளைவாக ஏற்படும் நொதி குறைபாடு.
மருந்து சிகிச்சையில் சில மருந்துகளின் பயன்பாடு அடங்கும். பின்வருபவை பயன்படுத்தப்படுகின்றன:
- antispasmodics,
- நொதி,
- , gepatoprtektory
- அதாவது இரைப்பை சளி (புரோட்டான் பம்ப் தடுப்பான்கள்) இன் ஹைட்ரோகுளோரிக் அமிலத்தின் சுரப்பைத் தடுக்கும்,
- குடலில் வாயு உருவாவதைக் குறைக்கும் ஆன்டிஃபோம் முகவர்கள்,
- சர்க்கரை அளவை இயல்பாக்கும் மருந்துகள்.
பரிந்துரைக்கப்பட்ட மருந்துகளின் அளவு மற்றும் சிகிச்சையின் காலம் ஆகியவை சுரப்பியின் மாற்றங்கள் மற்றும் நடைமுறையில் உள்ள அறிகுறிகளைப் பொறுத்து மருத்துவரால் தீர்மானிக்கப்படுகின்றன.
ஸ்டீடோசிஸிற்கான மாற்று சிகிச்சை முறை பயனற்றது: கணையத்தில் உள்ள நோயியல் செயல்முறைகள் மீள முடியாதவை, எனவே, பாரம்பரிய மருத்துவ முறைகளைப் பயன்படுத்தி கோளாறுகளை குணப்படுத்த முடியாது. கூடுதலாக, மூலிகைகள் பயன்படுத்துவதில் கடுமையான ஒவ்வாமை எதிர்வினைகள் உருவாகக்கூடும். எனவே, சுய மருந்து பரிந்துரைக்கப்படவில்லை.
"ஆல்கஹால் அல்லாத கொழுப்பு கணைய நோய்" ஏற்படுவதைத் தடுக்கும்
கணையம் மற்றும் கல்லீரலின் திசுக்களில் அதிகப்படியான லிப்பிட் கட்டமைப்புகள் குவிவதால் ஆல்கஹால் அல்லாத கொழுப்பு நோய் வகைப்படுத்தப்படுகிறது. இந்த மாற்றங்கள் அதிக எடை மற்றும் வளர்சிதை மாற்றக் கோளாறுகளின் பின்னணியில் தோன்றும்.
ஆல்கஹால் அல்லாத கொழுப்பு நோயைத் தடுப்பதற்கு (என்.எல்.பி.எஃப்), முக்கியமான விதிகளை கடைப்பிடிக்க வேண்டியது அவசியம்:
- நீங்கள் அதிகமாக சாப்பிட முடியாது, பகுதியளவு மற்றும் அடிக்கடி சாப்பிட முடியாது, தீங்கு விளைவிக்கும் உணவுகளை விலக்கலாம்,
- ஆல்கஹால் மற்றும் புகைப்பிடிப்பதை விலக்கு,
- மோட்டார் விதிமுறைகளுக்கு இணங்க, சிகிச்சை பயிற்சிகளில் ஈடுபடுங்கள்.
வளர்ந்த ஸ்டீடோசிஸ் மூலம், சரியான நேரத்தில் நிபுணர் உதவி தேவைப்படுகிறது. எந்தவொரு வியாதிக்கும், ஒரு மருத்துவரை அணுக பரிந்துரைக்கப்படுகிறது, மற்றும் சுய மருந்து செய்யக்கூடாது. இந்த வழியில் மட்டுமே ஒரு நிலையான நிவாரணம் மற்றும் சாதகமான முன்கணிப்பு அடைய முடியும்.