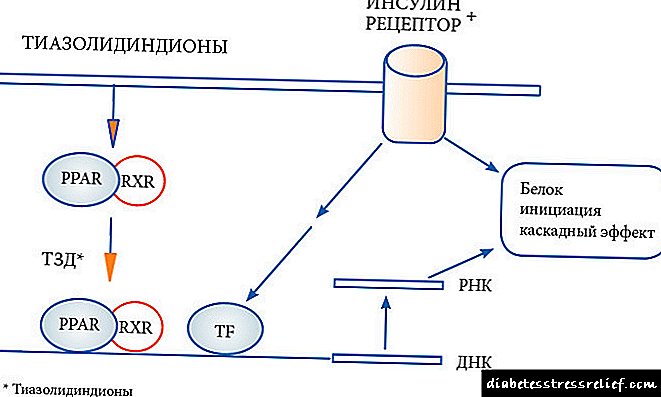
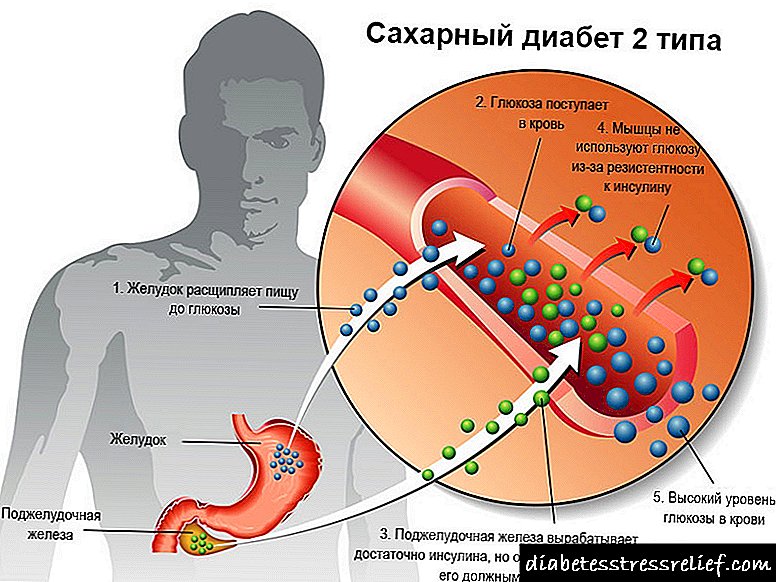
நீரிழிவு நோயாளிகளுக்கு இன்சுலின்
இந்த பக்கம் பல்வேறு வகையான இன்சுலின் மற்றும் அவற்றுக்கிடையேயான வேறுபாடுகளை விவரிக்கிறது. நடுத்தர, நீண்ட, குறுகிய மற்றும் அல்ட்ராஷார்ட் நடவடிக்கைக்கு என்ன மருந்துகள் உள்ளன என்பதைப் படியுங்கள். வசதியான அட்டவணைகள் அவற்றின் வர்த்தக முத்திரைகள், சர்வதேச பெயர்கள் மற்றும் கூடுதல் தகவல்களைக் காட்டுகின்றன.
கேள்விகளுக்கான பதில்களைப் படியுங்கள்:
நடுத்தர மற்றும் நீண்ட இன்சுலின் வகைகள் ஒருவருக்கொருவர் ஒப்பிடப்படுகின்றன - புரோட்டாஃபான், லெவெமிர், லாண்டஸ், துஜியோ, அத்துடன் புதிய ட்ரெசிப் மருந்து. குறுகிய இன்சுலின் அல்லது அதி-குறுகிய விருப்பங்களில் ஒன்றான ஹுமலாக், நோவோராபிட், அப்பிட்ரா - உணவுக்கு முன் விரைவாக செயல்படும் ஊசி மூலம் அவற்றை எவ்வாறு இணைப்பது என்று கூறப்படுகிறது.
 இன்சுலின் வகைகள் மற்றும் அவற்றின் விளைவு: ஒரு விரிவான கட்டுரை
இன்சுலின் வகைகள் மற்றும் அவற்றின் விளைவு: ஒரு விரிவான கட்டுரை
ஊசி மூலம் மற்ற பரிந்துரைகளுடன் அவற்றைப் பயன்படுத்தினால் சிறந்த முடிவைப் பெறுவீர்கள். மேலும் படிக்க அல்லது. குளுக்கோஸ் அளவை 3.9-5.5 மிமீல் / எல் 24 மணி நேரமும் நிலையானதாக வைத்திருப்பது ஆரோக்கியமான மக்களைப் போலவே உண்மையானது. இந்த தளத்தின் அனைத்து தகவல்களும் இலவசம்.
நீரிழிவு நோய்க்கு இன்சுலின் ஊசி இல்லாமல் நான் செய்யலாமா?
ஒப்பீட்டளவில் லேசான பலவீனமான குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கொண்ட நீரிழிவு நோயாளிகள், இன்சுலின் பயன்படுத்தாமல் சாதாரண சர்க்கரையை வைத்திருக்கிறார்கள். இருப்பினும், அவர்கள் இன்சுலின் சிகிச்சையில் தேர்ச்சி பெற வேண்டும், ஏனென்றால் எந்தவொரு சந்தர்ப்பத்திலும் அவர்கள் சளி மற்றும் பிற தொற்று நோய்களின் போது ஊசி போட வேண்டியிருக்கும். அதிகரித்த மன அழுத்தத்தின் காலங்களில், கணையத்தை இன்சுலின் நிர்வாகத்தால் பராமரிக்க வேண்டும். இல்லையெனில், ஒரு குறுகிய நோயால் பாதிக்கப்பட்ட பிறகு, நீரிழிவு நோய் உங்கள் வாழ்நாள் முழுவதும் மோசமடையக்கூடும்.

கோட்பாடு: குறைந்தபட்சம் தேவை
உங்களுக்கு தெரியும், இன்சுலின் என்பது கணைய பீட்டா செல்கள் தயாரிக்கும் ஹார்மோன் ஆகும். இது சர்க்கரையை குறைக்கிறது, இதனால் திசுக்கள் குளுக்கோஸை உறிஞ்சிவிடும், இதனால் இரத்தத்தில் அதன் செறிவு குறைகிறது. இந்த ஹார்மோன் கொழுப்பு படிவதைத் தூண்டுகிறது, கொழுப்பு திசுக்களின் முறிவைத் தடுக்கிறது என்பதையும் நீங்கள் அறிந்து கொள்ள வேண்டும். வேறு வார்த்தைகளில் கூறுவதானால், அதிக அளவு இன்சுலின் உடல் எடையை குறைக்க இயலாது.
உடலில் இன்சுலின் எவ்வாறு செயல்படுகிறது?
ஒரு நபர் சாப்பிடத் தொடங்கும் போது, கணையம் 2-5 நிமிடங்களில் இந்த ஹார்மோனின் பெரிய அளவை சுரக்கிறது. அவை சாப்பிட்ட பிறகு இரத்த சர்க்கரையை விரைவாக இயல்பாக்க உதவுகின்றன, இதனால் அது நீண்ட நேரம் உயராமல் இருக்கும் மற்றும் நீரிழிவு சிக்கல்கள் உருவாக நேரமில்லை.
முக்கியம்! அனைத்து இன்சுலின் தயாரிப்புகளும் மிகவும் உடையக்கூடியவை, எளிதில் மோசமடைகின்றன. அவற்றை ஆராய்ந்து விடாமுயற்சியுடன் முடிக்கவும்.
உடலில் எந்த நேரத்திலும் ஒரு சிறிய இன்சுலின் வெறும் வயிற்றில் சுழலும் மற்றும் ஒரு நபர் தொடர்ச்சியாக பல நாட்கள் பட்டினி கிடக்கும் போதும் கூட. இரத்தத்தில் உள்ள ஹார்மோனின் இந்த நிலை பின்னணி என்று அழைக்கப்படுகிறது. இது பூஜ்ஜியமாக இருந்தால், தசைகள் மற்றும் உள் உறுப்புகளை குளுக்கோஸாக மாற்றத் தொடங்கும். இன்சுலின் ஊசி கண்டுபிடிப்பதற்கு முன்பு, டைப் 1 நீரிழிவு நோயாளிகள் இதிலிருந்து இறந்தனர். பண்டைய மருத்துவர்கள் தங்கள் நோயின் போக்கையும் முடிவையும் "நோயாளி சர்க்கரை மற்றும் தண்ணீரில் உருகினர்" என்று விவரித்தனர். இப்போது இது நீரிழிவு நோயாளிகளுடன் நடப்பதில்லை. முக்கிய அச்சுறுத்தல் நாள்பட்ட சிக்கல்கள்.

இன்சுலின் சிகிச்சை பெறும் பல நீரிழிவு நோயாளிகள் குறைந்த இரத்த சர்க்கரையையும் அதன் பயங்கரமான அறிகுறிகளையும் தவிர்க்க முடியாது என்று நம்புகிறார்கள். உண்மையில், நிலையான சாதாரண சர்க்கரையை வைத்திருக்க முடியும் கடுமையான தன்னுடல் தாக்க நோயுடன் கூட. ஒப்பீட்டளவில் லேசான வகை 2 நீரிழிவு நோயுடன். ஆபத்தான இரத்தச் சர்க்கரைக் குறைவுக்கு எதிராக காப்பீடு செய்ய உங்கள் இரத்த குளுக்கோஸ் அளவை செயற்கையாக அதிகரிக்க வேண்டிய அவசியமில்லை.
டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தையின் தந்தையுடன் இந்த சிக்கலைப் பற்றி விவாதிக்கும் வீடியோவைப் பாருங்கள். ஊட்டச்சத்து மற்றும் இன்சுலின் அளவை எவ்வாறு சமநிலைப்படுத்துவது என்பதை அறிக.
உணவைச் சேகரிப்பதற்காக இன்சுலின் ஒரு பெரிய அளவை விரைவாக வழங்குவதற்காக, பீட்டா செல்கள் இந்த ஹார்மோனை உணவுக்கு இடையில் உருவாக்கி குவிக்கின்றன. துரதிர்ஷ்டவசமாக, எந்தவொரு நீரிழிவு நோயுடனும், இந்த செயல்முறை முதலில் பாதிக்கப்படுகிறது.நீரிழிவு நோயாளிகளுக்கு கணையத்தில் இன்சுலின் கடைகள் குறைவாகவோ இல்லை. இதன் விளைவாக, சாப்பிட்ட பிறகு இரத்த சர்க்கரை பல மணி நேரம் உயர்த்தப்படுகிறது. இது படிப்படியாக சிக்கல்களை ஏற்படுத்துகிறது.
உண்ணாவிரத அடிப்படை இன்சுலின் நிலை ஒரு அடிப்படை என்று அழைக்கப்படுகிறது. அதைப் பொருத்தமாக வைத்திருக்க, இரவில் மற்றும் / அல்லது காலையில் நீண்ட நேரம் செயல்படும் மருந்துகளை ஊசி போடுங்கள். லாண்டஸ், துஜியோ, லெவெமிர் மற்றும் ட்ரெசிபா எனப்படும் நிதிகள் இவை.
ட்ரெசிபா ஒரு சிறந்த மருந்து, இது தள நிர்வாகம் அதைப் பற்றிய வீடியோ கிளிப்பைத் தயாரித்துள்ளது.
ஹார்மோனின் ஒரு பெரிய டோஸ், உணவை விரைவாக ஒருங்கிணைப்பதற்கு விரைவாக வழங்கப்பட வேண்டும், இது ஒரு போலஸ் என்று அழைக்கப்படுகிறது. உடலுக்கு கொடுக்க, உணவுக்கு முன் குறுகிய அல்லது அல்ட்ராஷார்ட் இன்சுலின் ஊசி. நீண்ட மற்றும் வேகமான இன்சுலின் ஒரே நேரத்தில் பயன்படுத்துவது இன்சுலின் சிகிச்சையின் அடிப்படை-போலஸ் விதிமுறை என்று அழைக்கப்படுகிறது. இது தொந்தரவாகக் கருதப்படுகிறது, ஆனால் சிறந்த முடிவுகளைத் தருகிறது.
குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின் தயாரிப்புகளைப் பற்றி படிக்கவும்:
எளிமையான திட்டங்கள் நல்ல நீரிழிவு நோயை கட்டுப்படுத்த அனுமதிக்காது. எனவே, தள தளம் அவற்றை பரிந்துரைக்கவில்லை.
சரியான, சிறந்த இன்சுலின் தேர்வு செய்வது எப்படி?
நீரிழிவு நோயை இன்சுலின் மூலம் அவசரமாக அவசரப்படுத்த முடியாது. எல்லாவற்றையும் கவனமாக புரிந்து கொள்ள நீங்கள் பல நாட்கள் செலவிட வேண்டும், பின்னர் ஊசி போடவும். நீங்கள் தீர்க்க வேண்டிய முக்கிய பணிகள்:
- கற்றுக்கொள்ளுங்கள் அல்லது.
- செல்லுங்கள். அதிக எடை கொண்ட நீரிழிவு நோயாளிகளும் ஒரு படிப்படியாக மாத்திரைகளை எடுத்துக் கொள்ள வேண்டும்.
- 3-7 நாட்களுக்கு சர்க்கரையின் இயக்கவியலைப் பின்பற்றுங்கள், ஒரு நாளைக்கு குறைந்தது 4 தடவைகள் குளுக்கோமீட்டரைக் கொண்டு அளவிடவும் - காலையில் காலை உணவுக்கு முன் வெற்று வயிற்றில், மதிய உணவுக்கு முன், இரவு உணவிற்கு முன், மற்றும் இரவு கூட படுக்கைக்குச் செல்வதற்கு முன்.
- இந்த நேரத்தில், இன்சுலின் சேமிப்பதற்கான விதிகளை கற்றுக் கொள்ளுங்கள்.
- டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளின் பெற்றோர் இன்சுலினை எவ்வாறு நீர்த்துப்போகச் செய்ய வேண்டும் என்பதைப் படிக்க வேண்டும். பல வயது நீரிழிவு நோயாளிகளுக்கும் இது தேவைப்படலாம்.
- புரிந்து கொள்ளுங்கள்.
- “” என்ற கட்டுரையைப் படியுங்கள், மருந்தகத்தில் உள்ள குளுக்கோஸ் மாத்திரைகளை சேமித்து வைத்து அவற்றை எளிதில் வைத்திருங்கள்.
- 1-3 வகையான இன்சுலின், சிரிஞ்ச்கள் அல்லது ஒரு சிரிஞ்ச் பேனா, ஒரு துல்லியமான இறக்குமதி செய்யப்பட்ட குளுக்கோமீட்டர் மற்றும் அதற்கான சோதனை கீற்றுகளை உங்களுக்கு வழங்குங்கள்.
- திரட்டப்பட்ட தரவுகளின் அடிப்படையில், இன்சுலின் சிகிச்சை முறையைத் தேர்ந்தெடுக்கவும் - உங்களுக்கு எந்த மருந்துகள் தேவை, எந்த மணிநேரத்தில், எந்த அளவுகளில் என்பதைத் தீர்மானிக்கவும்.
- சுய கட்டுப்பாட்டு ஒரு நாட்குறிப்பை வைத்திருங்கள். காலப்போக்கில், தகவல் குவிக்கும் போது, கீழே உள்ள அட்டவணையை நிரப்பவும். அவ்வப்போது முரண்பாடுகளை மீண்டும் கணக்கிடுங்கள்.

இன்சுலின் உடலின் உணர்திறனை பாதிக்கும் காரணிகளைப் படியுங்கள்.
குறுகிய மற்றும் அல்ட்ராஷார்ட் மருந்துகளைப் பயன்படுத்தாமல் நீண்ட இன்சுலின் நிர்வாகத்தை விநியோகிக்க முடியுமா?
சாப்பிட்ட பிறகு சர்க்கரை அதிகரிப்பதைத் தவிர்க்கலாம் என்ற நம்பிக்கையில், நீண்ட கால இன்சுலின் அதிக அளவு செலுத்த வேண்டாம். மேலும், நீங்கள் விரைவாக உயர்ந்த குளுக்கோஸ் அளவைக் குறைக்க வேண்டியிருக்கும் போது இந்த மருந்துகள் உதவாது. மறுபுறம், சாப்பிடுவதற்கு முன் செலுத்தும் குறுகிய மற்றும் தீவிர-குறுகிய-செயல்பாட்டு மருந்துகள் வெற்று வயிற்றில் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்த நிலையான பின்னணி அளவை வழங்க முடியாது, குறிப்பாக இரவில். நீரிழிவு நோயின் மிக லேசான நிகழ்வுகளில் மட்டுமே நீங்கள் ஒரு மருந்து மூலம் பெற முடியும்.
ஒரு நாளைக்கு ஒரு வகையான இன்சுலின் ஊசி என்ன?
நீண்டகாலமாக செயல்படும் மருந்துகள் லாண்டஸ், லெவெமிர் மற்றும் ட்ரெசிபா ஆகியவை ஒரு நாளைக்கு ஒரு முறை அதிகாரப்பூர்வமாக வழங்க அனுமதிக்கப்படுகின்றன. இருப்பினும், லாண்டஸ் மற்றும் லெவெமிர் ஆகியோரை ஒரு நாளைக்கு இரண்டு முறை செலுத்துமாறு அவர் கடுமையாக பரிந்துரைக்கிறார். இந்த வகை இன்சுலின் ஒரு காட்சியைப் பெற முயற்சிக்கும் நீரிழிவு நோயாளிகளுக்கு, குளுக்கோஸ் கட்டுப்பாடு பொதுவாக மோசமாக இருக்கும்.
ட்ரெசிபா புதிய நீட்டிக்கப்பட்ட இன்சுலின் ஆகும், இதில் ஒவ்வொரு ஊசி 42 மணி நேரம் வரை நீடிக்கும். இது ஒரு நாளைக்கு ஒரு முறை குத்தப்படலாம், இது பெரும்பாலும் நல்ல பலனைத் தரும். டாக்டர் பெர்ன்ஸ்டைன் பல ஆண்டுகளாக பயன்படுத்தி வந்த லெவெமிர் இன்சுலின் மாறினார். இருப்பினும், லெவெமிர் ஊசி போடுவதைப் போல, அவர் ஒரு நாளைக்கு இரண்டு முறை ட்ரெஷிபா இன்சுலின் மூலம் தன்னை செலுத்துகிறார். மற்ற அனைத்து நீரிழிவு நோயாளிகளும் இதைச் செய்ய அறிவுறுத்தப்படுகிறார்கள்.
நீண்ட காலமாக செயல்படும் இன்சுலின் தயாரிப்புகளைப் பற்றி படிக்கவும்:
சில நீரிழிவு நோயாளிகள் ஒரு நாளைக்கு பல முறை வேகமான இன்சுலின் அறிமுகத்தை ஒரு நீண்ட மருந்தின் பெரிய அளவை ஒரு தினசரி ஊசி மூலம் மாற்ற முயற்சிக்கின்றனர். இது தவிர்க்க முடியாமல் பேரழிவு தரும் முடிவுகளுக்கு வழிவகுக்கிறது. இந்த வழியில் செல்ல வேண்டாம்.
இது ஒரு பெரிய பிரச்சினை. அதைத் தவிர்ப்பதற்கான ஒரே வழி, மாறுவதே, இதனால் இன்சுலின் தேவையான அளவு 2-8 மடங்கு குறைகிறது. மற்றும் குறைந்த அளவு, அதன் செயலின் சிதறல் குறைவாக இருக்கும். ஒரே நேரத்தில் 8 யூனிட்டுகளுக்கு மேல் ஊசி போடுவது நல்லதல்ல. உங்களுக்கு அதிக அளவு தேவைப்பட்டால், அதை 2-3 சமமான ஊசி மருந்துகளாக பிரிக்கவும். ஒன்றையொன்று பின் ஒன்றாக வெவ்வேறு இடங்களில், ஒருவருக்கொருவர் விலகி, ஒரே சிரிஞ்ச் கொண்டு செய்யுங்கள்.

தொழில்துறை அளவில் இன்சுலின் பெறுவது எப்படி?
எஸ்கெரிச்சியா கோலை மரபணு மாற்றப்பட்ட ஈ.கோலை மனிதர்களுக்கு ஏற்ற இன்சுலின் தயாரிக்க விஞ்ஞானிகள் கற்றுக்கொண்டனர். இந்த வழியில், 1970 களில் இருந்து இரத்த சர்க்கரையை குறைக்க ஒரு ஹார்மோன் தயாரிக்கப்படுகிறது. எஸ்கெரிச்சியா கோலியுடன் தொழில்நுட்பத்தை மாஸ்டர் செய்வதற்கு முன்பு, நீரிழிவு நோயாளிகள் பன்றிகள் மற்றும் கால்நடைகளிடமிருந்து இன்சுலின் மூலம் தங்களை ஊசி போட்டுக் கொண்டனர். இருப்பினும், இது மனிதரிடமிருந்து சற்று வித்தியாசமானது, மேலும் விரும்பத்தகாத அசுத்தங்களையும் கொண்டிருந்தது, இதன் காரணமாக அடிக்கடி மற்றும் கடுமையான ஒவ்வாமை எதிர்வினைகள் காணப்பட்டன. விலங்குகளிலிருந்து பெறப்பட்ட ஹார்மோன் மேற்கில், ரஷ்ய கூட்டமைப்பு மற்றும் சிஐஎஸ் நாடுகளில் இனி பயன்படுத்தப்படாது. அனைத்து நவீன இன்சுலின் ஒரு GMO தயாரிப்பு.
சிறந்த இன்சுலின் எது?
அனைத்து நீரிழிவு நோயாளிகளுக்கும் இந்த கேள்விக்கு உலகளாவிய பதில் இல்லை. இது உங்கள் நோயின் தனிப்பட்ட பண்புகளைப் பொறுத்தது. மேலும், இன்சுலின் தேவைகளுக்கு மாற்றப்பட்ட பிறகு, அவை கணிசமாக மாறுகின்றன. அளவுகள் நிச்சயமாக குறையும் மற்றும் நீங்கள் ஒரு மருந்திலிருந்து மற்றொரு மருந்துக்கு மாற வேண்டியிருக்கும். இது இலவசமாக வழங்கப்பட்டாலும் அதைப் பயன்படுத்த பரிந்துரைக்கப்படவில்லை, ஆனால் நீண்டகால நடவடிக்கையின் பிற மருந்துகள் இல்லை. காரணங்கள் கீழே விளக்கப்பட்டுள்ளன. பரிந்துரைக்கப்பட்ட வகை இன்சுலின் வகைகளும் உள்ளன.
குறைந்த கார்ப் உணவைப் பின்பற்றும் நோயாளிகளுக்கு, குறுகிய-செயல்பாட்டு மருந்துகள் () அல்ட்ரா-ஷார்ட் மருந்துகளை விட உணவை விட போலஸ் இன்சுலின் போல மிகவும் பொருத்தமானவை. குறைந்த கார்ப் உணவுகள் மெதுவாக உறிஞ்சப்படுகின்றன, மேலும் அல்ட்ராஷார்ட் மருந்துகள் விரைவாக வேலை செய்கின்றன. இது செயல் சுயவிவர பொருத்தமின்மை என்று அழைக்கப்படுகிறது. உணவுக்கு முன் ஹுமலாக் வெட்டுவது நல்லதல்ல, ஏனென்றால் இது குறைவாக கணிக்கக்கூடியதாக செயல்படுகிறது, பெரும்பாலும் சர்க்கரை அதிகரிப்பை ஏற்படுத்துகிறது. மறுபுறம், மற்றவர்களை விட ஹுமலாக் சிறந்த சர்க்கரையை குறைக்க உதவுகிறது, ஏனென்றால் இது மற்ற வகை அல்ட்ராஷார்ட் மற்றும் குறிப்பாக குறுகிய இன்சுலின் ஆகியவற்றை விட வேகமாக செயல்படத் தொடங்குகிறது.
ஊசி மருந்துகளுக்கு இடையில் பரிந்துரைக்கப்பட்ட இடைவெளியை 4-5 மணிநேரம் பராமரிக்க, நீங்கள் காலை உணவை ஆரம்பத்தில் முயற்சிக்க வேண்டும். காலையில் சாதாரண சர்க்கரையுடன் வெறும் வயிற்றில் எழுந்திருக்க, நீங்கள் 19:00 மணிக்கு பிற்பாடு இரவு உணவு சாப்பிட வேண்டும். ஒரு ஆரம்ப இரவு உணவிற்கான பரிந்துரையை நீங்கள் பின்பற்றினால், காலையில் உங்களுக்கு ஒரு அற்புதமான பசி இருக்கும்.
குறைந்த கார்ப் உணவைப் பின்பற்றும் நீரிழிவு நோயாளிகளுக்கு நிலையான விதிமுறைகளின்படி சிகிச்சையளிக்கப்படும் நோயாளிகளுடன் ஒப்பிடும்போது மிகக் குறைந்த அளவு வேகமாக இன்சுலின் தேவைப்படுகிறது. மேலும் இன்சுலின் அளவு குறைவாக இருப்பதால், அவை மிகவும் நிலையானவை மற்றும் குறைவான பிரச்சினைகள்.
ஹுமலாக் மற்றும் அப்பிட்ரா - இன்சுலின் செயல் என்ன?
ஹுமலாக் மற்றும் அப்பிட்ரா, அதே போல் நோவோராபிட் ஆகியவை அல்ட்ராஷார்ட் இன்சுலின் வகைகள். அவை குறுகிய வேலை செய்யும் மருந்துகளை விட வேகமாக வேலை செய்யத் தொடங்குகின்றன, மேலும் ஹுமலாக் மற்றவர்களை விட வேகமாகவும் வலிமையாகவும் இருக்கும். குறுகிய ஏற்பாடுகள் உண்மையான மனித இன்சுலின், மற்றும் அல்ட்ராஷார்ட் சற்று மாற்றப்பட்ட ஒப்புமைகளாகும். ஆனால் இதற்கு கவனம் செலுத்த தேவையில்லை. அனைத்து குறுகிய மற்றும் அல்ட்ராஷார்ட் மருந்துகளும் ஒவ்வாமைக்கு சமமான குறைந்த ஆபத்தைக் கொண்டுள்ளன, குறிப்பாக நீங்கள் அவற்றைக் குறைத்து குறைந்த அளவுகளில் குத்தினால்.
எந்த இன்சுலின் சிறந்தது: ஹுமலாக் அல்லது நோவோராபிட்?
அதி-குறுகிய தயாரிப்புகளான ஹுமலாக் மற்றும் நோவோராபிட், அபித்ரா ஆகியவை ஒரே வலிமை மற்றும் வேகத்துடன் செயல்படுவதாக அதிகாரப்பூர்வமாக நம்பப்படுகிறது. இருப்பினும், ஹுமலாக் மற்ற இரண்டையும் விட வலிமையானது என்றும், மேலும் கொஞ்சம் வேகமாக செயல்படத் தொடங்குவதாகவும் அவர் கூறுகிறார்.
இந்த வைத்தியங்கள் அனைத்தும் நீரிழிவு நோயாளிகளுக்கு உணவுக்கு முன் ஊசி போடுவதற்கு மிகவும் பொருந்தாது. ஏனெனில் குறைந்த கார்ப் உணவுகள் மெதுவாக உறிஞ்சப்படுகின்றன, மேலும் அல்ட்ராஷார்ட் மருந்துகள் விரைவாக இரத்த சர்க்கரையை குறைக்கத் தொடங்குகின்றன. அவற்றின் செயல் சுயவிவரங்கள் போதுமானதாக பொருந்தவில்லை. ஆகையால், சாப்பிட்ட புரதங்கள் மற்றும் கார்போஹைட்ரேட்டுகளை ஒருங்கிணைப்பதற்கு, குறுகிய செயல்பாட்டு இன்சுலின் பயன்படுத்துவது நல்லது - ஆக்ட்ராபிட் என்.எம், ஹுமுலின் ரெகுலர், இன்சுமன் ரேபிட் ஜிடி, பயோசுலின் ஆர் அல்லது இன்னொன்று.
மறுபுறம், ஹுமலாக் மற்றும் பிற அல்ட்ராஷார்ட் மருந்துகள் குறுகிய சர்க்கரைகளை விட அதிக சர்க்கரையை சாதாரணமாக உயர்த்தும். கடுமையான வகை 1 நீரிழிவு நோயாளிகள் ஒரே நேரத்தில் 3 வகையான இன்சுலின் பயன்படுத்த வேண்டியிருக்கும்:
- நீட்டிக்கப்பட்ட
- உணவுக்கு குறுகிய
- அவசரகால நிகழ்வுகளுக்கான அல்ட்ராஷார்ட், அதிக சர்க்கரையை விரைவாகக் குறைத்தல்.
ஹுமலாக் மற்றும் குறுகிய இன்சுலினுக்கு பதிலாக நோவோராபிட் அல்லது அப்பிட்ராவை ஒரு உலகளாவிய தீர்வாகப் பயன்படுத்துவது ஒரு நல்ல சமரசமாகும்.
நவீன மருத்துவத்தில், குறுகிய-செயல்பாட்டு இன்சுலின் நீரிழிவு நோயை ஈடுசெய்ய வெற்றிகரமாக உதவுகிறது. நோயாளியின் உடலில் குளுக்கோஸின் அளவை இயல்பாக்குவதை நோக்கமாகக் கொண்ட மிகவும் பொதுவான கருவி இதுவாகும். இன்சுலின் என்பது கணையத்தை சுரக்கும் ஹார்மோன் ஆகும். நோயாளியின் உடலுக்கு உதவ, நீண்ட நேரம் செயல்படும் இன்சுலின் மற்றும் சராசரி வெளிப்பாடு காலம் ஆகியவை பயன்படுத்தப்படுகின்றன. சிகிச்சையின் தேர்வு நீரிழிவு முக்கிய உறுப்புகளை எவ்வளவு தீவிரமாக அழிக்கிறது என்பதைப் பொறுத்தது.
ஆரம்பத்தில், விலங்குகளின் கணையத்துடன் பணிபுரியும் போது இன்சுலின் ஒருங்கிணைக்கப்பட்டது. ஒரு வருடம் கழித்து, இது ஏற்கனவே மருத்துவத்தில் வெற்றிகரமாக பயன்படுத்தப்பட்டது. 40 ஆண்டுகளுக்குப் பிறகு, ரசாயன வழிமுறைகளால் அதிக அளவு சுத்திகரிப்புடன் இந்த பொருளை எவ்வாறு செயற்கையாகப் பெறுவது என்பதை மக்கள் கற்றுக்கொண்டனர். பல ஆண்டுகளாக, விஞ்ஞானிகள் மனித இன்சுலின் உருவாக்கி வருகின்றனர். ஏற்கனவே 1983 ஆம் ஆண்டில், இந்த பொருள் நடைமுறையில் பரவலாகப் பயன்படுத்தப்பட்டது, மேலும் விலங்கு தோற்றத்தின் இன்சுலின் தயாரிப்புகள் தடை செய்யப்பட்டன. ஈஸ்ட் கோலியின் ஈஸ்ட் அல்லது நோய்க்கிருமி அல்லாத விகாரங்களின் நுண்ணுயிரிகளின் உயிரணுக்களில் மரபணு பொருட்களை வைப்பதே மருந்து தயாரிப்பின் கொள்கை. இத்தகைய வெளிப்பாட்டிற்குப் பிறகு, பாக்டீரியாக்கள் தானே ஹார்மோனை உருவாக்குகின்றன.
நவீன மருந்துகள் அமினோ அமிலங்களின் வெளிப்பாடு மற்றும் வரிசையின் அடிப்படையில் வேறுபடுகின்றன. சுத்திகரிப்பு அளவின் படி, அவை பாரம்பரிய, மோனோபிக் மற்றும் மோனோகாம்பொனென்ட் என பிரிக்கப்படுகின்றன.
குறுகிய இன்சுலின் (அல்லது உணவு) 2 வகைகளாக பிரிக்கப்பட்டுள்ளது:
- குறுகிய இன்சுலின் (சீராக்கி, கரையக்கூடியது), அதன் பிரதிநிதிகள் ஆக்ட்ராபிட் என்.எம், பயோகுலின் ஆர். மேலும், ஹுமோதர் ஆர், ஆக்ட்ராபிட் எம்.எஸ்., மோனோடார், மோனோசுன்சுலின் எம்.கே போன்ற மருந்துகளின் பெயர்கள் பரவலாக அறியப்படுகின்றன.
- அல்ட்ராஷார்ட் இன்சுலின். இவை அனலாக் இன்சுலின், அவை மனிதர்களுடன் ஒத்துப்போகின்றன. எடுத்துக்காட்டாக, இன்சுலின் லிஸ்ப்ரோ (ஹுமலாக்), இன்சுலின் குளுசின் (அப்பிட்ரா) ஆகியவை இதில் அடங்கும்.
நீண்ட காலமாக செயல்படும் மருந்துகள் நடுத்தர கால இன்சுலின் மற்றும் நீண்ட காலமாக செயல்படும் மருந்துகள். அவை பாசல் என்றும் அழைக்கப்படுகின்றன. இவை இன்சுலின்-ஐசோபன், இன்சுலின்-துத்தநாகம் போன்றவை.
கூடுதலாக, நீண்ட காலமாக செயல்படும் இன்சுலின் மற்றும் வேகமான இன்சுலின் ஆகியவற்றை உடனடியாக உள்ளடக்கிய ஒரு மருந்தின் பயன்பாடு மருத்துவத்தின் பணியை மிகவும் எளிதாக்குகிறது.
பல்வேறு வகையான இன்சுலின் ஒரு நபரை எவ்வாறு பாதிக்கிறது என்பது பற்றிய தெளிவான ஆய்வு அட்டவணை 1 க்கு உதவும்.
குறுகிய நடிப்பு இன்சுலின்
குறுகிய கால இன்சுலின் என்பது நடுநிலை pH படிகங்களில் துத்தநாகம்-இன்சுலின் கரைசல்களைக் குறிக்கிறது. இந்த மருந்துகள் மிக விரைவாக வேலை செய்கின்றன, ஆனால் உடலில் ஏற்படும் பாதிப்பு காலம் ஒப்பீட்டளவில் குறுகியதாகும். அவை சாப்பாட்டுக்கு அரை மணி நேரத்திற்கு முன் தோலடி முறையில் நிர்வகிக்கப்படுகின்றன. உட்கொள்ளும்போது, அவை குளுக்கோஸ் அளவை வியத்தகு முறையில் குறைக்கின்றன. குறுகிய இன்சுலின் அதிகபட்ச விளைவு உட்கொண்ட அரை மணி நேரத்திற்குள் அடையப்படுகிறது. குளுக்ககன், கேடகோலமைன், கார்டிசோல் மற்றும் எஸ்.டி.எச் போன்ற கான்ட்ரா-ஹார்மோன் ஹார்மோன்களால் மருந்து மிக விரைவாக வெளியேற்றப்படுகிறது. இதன் விளைவாக, சர்க்கரை அளவு மீண்டும் அதன் அசல் நிலைக்கு உயர்கிறது. உடலில் உள்ள கான்ட்ரா-ஹார்மோன் ஹார்மோன்கள் சரியாக உற்பத்தி செய்யப்படாவிட்டால், சர்க்கரை உள்ளடக்கம் நீண்ட நேரம் உயராது.குறுகிய செயல்பாட்டு இன்சுலின் இரத்தத்திலிருந்து அகற்றப்பட்ட பின்னரும் செல்லுலார் மட்டத்தில் செயல்படுகிறது.

அத்தகைய இன்சுலின் பின்வரும் காரணிகளின் முன்னிலையில் பயன்படுத்துங்கள்:
- ஒரு நோயாளி
- புத்துயிர் மற்றும் தீவிர சிகிச்சை தேவைப்பட்டால்,
- இன்சுலின் நிலையற்ற உடல் தேவை.
தொடர்ந்து உயர்த்தப்பட்ட சர்க்கரையுடன், இந்த வகை மருந்துகள் நீண்ட காலமாக செயல்படும் மருந்துகள் மற்றும் நடுத்தர வெளிப்பாடு மருந்துகளுடன் இணைக்கப்படுகின்றன.
உணவுக்கு முன் மட்டுமே மருந்துகளை அறிமுகப்படுத்த பரிந்துரைக்கப்படுகிறது. பின்னர் இன்சுலின் வேகமாக உறிஞ்சப்படுகிறது, அது உடனடியாக வேலை செய்யத் தொடங்குகிறது. இந்த வகை சில மருந்துகள் தண்ணீரில் நீர்த்தப்பட்டு வாய்வழியாக எடுத்துக் கொள்ளப்படுகின்றன. தோலடி ஊசி சாப்பிடுவதற்கு அரை மணி நேரத்திற்கு முன் செய்யப்படுகிறது. மருந்தின் அளவுகள் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன.
சிறப்பு டிஸ்பென்சர்களில் குறுகிய இன்சுலின்களை வைக்கவும். அவர்களின் கட்டணத்திற்கு, ஒரு இடையக தயாரிப்பு பயன்படுத்தப்படுகிறது. இது நோயாளியின் தோலடி மெதுவாக நிர்வகிக்கப்படும் போது மருந்து படிகமயமாக்கல் அபாயத்தை குறைக்கிறது. ஹெக்ஸாமர்கள் இப்போது பொதுவானவை. அவை பாலிமர்களின் வடிவத்தில் துகள்களின் நிலையான நிலையால் வகைப்படுத்தப்படுகின்றன. அவை மெதுவாக உறிஞ்சப்படுகின்றன, சாப்பிட்ட பிறகு அதிக அளவு ஹார்மோன் விலக்கப்படுகின்றன.
இந்த உண்மை விஞ்ஞானிகள் மோனோமர்கள் மற்றும் டைமர்கள் வடிவில் அரைகுறை ஒப்புமை பொருள்களை உருவாக்க வழிவகுத்தது. ஆய்வுகளுக்கு நன்றி, பல கலவைகள் லிஸ்ப்ரோ-இன்சுலின் மற்றும் அஸ்பார்ட்-இன்சுலின் என தனிமைப்படுத்தப்பட்டுள்ளன. தோலடி நிர்வாகத்துடன் அதிக உறிஞ்சுதல் காரணமாக இந்த இன்சுலின் தயாரிப்புகள் மூன்று மடங்கு அதிகம். ஹார்மோன் விரைவாக இரத்தத்தில் அதன் மிக உயர்ந்த செறிவை அடைகிறது, மேலும் சர்க்கரை வேகமாக குறைகிறது. உணவுக்கு 15 நிமிடங்களுக்கு முன் ஒரு அரைகுறை தயாரிப்பை உட்கொள்வது மனித இன்சுலின் நிர்வாகத்தை சாப்பிடுவதற்கு அரை மணி நேரத்திற்கு முன் மாற்றுகிறது.
லிஸ்ப்ரோ-இன்சுலின்ஸ் என்பது லைசின் மற்றும் புரோலின் விகிதத்தை மாற்றுவதன் மூலம் பெறப்பட்ட அல்ட்ராஷார்ட் ஹார்மோன்கள் ஆகும். ஹெக்ஸாமர்கள், பிளாஸ்மாவுக்குள் ஊடுருவி, மோனோமர்களாக சிதைகின்றன. இது சம்பந்தமாக, மருந்தின் விளைவு குறுகிய-செயல்பாட்டு இன்சுலின்களை விட வேகமாக உள்ளது. துரதிர்ஷ்டவசமாக, உடலில் செல்வாக்கின் காலம் இன்னும் குறைவாக உள்ளது.

மருந்துகளின் நன்மைகள் இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து குறைதல் மற்றும் விரைவாகக் குறைக்கும் திறன் ஆகியவை அடங்கும். இதற்கு நன்றி, நீரிழிவு நோய் ஈடுசெய்யப்படுகிறது.
உட்கொண்ட 15 நிமிடங்களுக்குள் செயல்படும் மிகவும் பிரபலமான மருந்துகள். இவை அப்பிட்ரா, ஹுமலாக் மற்றும் நோவோராபிட். மருந்துகளின் தேர்வு நோயாளியின் பொதுவான நிலை, ஊசி தளம், அளவைப் பொறுத்தது.
மருந்தின் மருந்தியக்கவியல் அம்சங்கள்
வெவ்வேறு நோயாளிகளில், இன்சுலின் உடலில் வித்தியாசமாக செயல்படுகிறது. ஹார்மோன் உள்ளடக்கத்தின் உச்சத்தை அடைவதற்கான நேரம் மற்றும் ஒரு நபரில் சர்க்கரையை குறைக்கும் அதிகபட்ச திறன் மற்றொருவரை விட பாதியாக இருக்கும். இது சருமத்தின் கீழ் இருந்து எவ்வளவு விரைவாக மருந்து உறிஞ்சப்படுகிறது என்பதைப் பொறுத்தது. மிகவும் பயனுள்ள உடல் எதிர்வினை நடுத்தர மற்றும் நீண்ட கால வெளிப்பாட்டின் இன்சுலின்களால் ஏற்படுகிறது. ஆனால் மிக நீண்ட காலத்திற்கு முன்பு, குறுகிய-செயல்பாட்டு இன்சுலின்கள் அவற்றின் குணாதிசயங்களில் அவர்களை விட தாழ்ந்தவை அல்ல என்று கண்டறியப்பட்டது. சரியான ஊட்டச்சத்து மற்றும் உடற்பயிற்சியின் முக்கியத்துவத்தின் அடிப்படையில், குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவது எளிதாகி வருகிறது.

இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகள் ஒவ்வொருவருக்கும் தொடர்ந்து ஹார்மோனின் தோலடி ஊசி கொடுக்கப்பட வேண்டும். இதில் பின்வருவனவும் அடங்கும்:
- உணவு மற்றும் மாத்திரைகளால் உதவாத நபர்கள்,
- கர்ப்பிணி,
- கணைய அழற்சியின் பின்னர் நோயின் வளர்ச்சி உள்ளவர்கள்,
- நீரிழிவு கெட்டோஅசிடோசிஸ் அல்லது ஹைபரோஸ்மோலார் கோமா நோயாளிகள்,
- அறுவை சிகிச்சைக்குப் பின் சிகிச்சை தேவைப்படும் அனைத்து வகையான நீரிழிவு நோயாளிகளும்.
இந்த எல்லா நிகழ்வுகளிலும் சிகிச்சையானது குளுக்கோஸ் மற்றும் அனைத்து வளர்சிதை மாற்ற செயல்முறைகளையும் இயல்பாக்குவதை நோக்கமாகக் கொண்டுள்ளது. சரியான உணவு, உடற்பயிற்சி மற்றும் ஊசி மருந்துகளை இணைப்பதன் மூலம் அதிக விளைவை அடைய முடியும்.
தினசரி அளவு
சாதாரண எடை கொண்ட சராசரி நபரில், இன்சுலின் தினசரி உற்பத்தியின் அளவு 18 முதல் 40 அலகுகள் வரை இருக்கும். ஹார்மோனின் பாதி அளவு உடல் ஒரு அடிப்படை ரகசியத்தை செலவிடுகிறது. மற்ற பாதி உணவு பதப்படுத்துதலுக்கு செல்கிறது. அடிப்படை ஹார்மோன் உற்பத்தி நேரம் ஒரு மணி நேரத்திற்கு ஒரு யூனிட் ஆகும்.சர்க்கரையுடன், இந்த வேகம் 6 அலகுகளாக மாறுகிறது. அதிக எடை கொண்டவர்கள் சாப்பிட்ட பிறகு நான்கு மடங்கு அதிக இன்சுலின் உற்பத்தி செய்கிறார்கள். ஹார்மோனின் ஒரு பகுதி கல்லீரல் அமைப்பில் அழிக்கப்படுகிறது.

வகை 1 நீரிழிவு நோயாளிகளுக்கு ஒரு நாளைக்கு வெவ்வேறு இன்சுலின் தேவைகள் இருக்கலாம். இந்த குறிகாட்டியின் சராசரி மதிப்பு 1 கிலோவுக்கு 0.6 முதல் 0.7 அலகுகள் ஆகும். பருமனானவர்களுக்கு ஒரு பெரிய அளவு தேவை. 0.5 அலகுகள் மட்டுமே தேவைப்படும் நோயாளிகளுக்கு நல்ல உடல் வடிவம் உள்ளது அல்லது அவர்களுக்கு இன்சுலின் எஞ்சிய சுரப்பு உள்ளது.
ஏற்கனவே குறிப்பிட்டுள்ளபடி, இன்சுலின் தேவை அடிப்படை மற்றும் போஸ்ட்ராண்டியல் ஆகும். பாசல் என்பது கல்லீரலில் உள்ள குளுக்கோஸின் முறிவை அடக்கும் ஹார்மோனின் ஒரு பகுதியாகும். இன்சுலின் இரண்டாவது பங்கு உடல் ஊட்டச்சத்துக்களை உறிஞ்சுவதற்கு உதவுகிறது. எனவே, நோயாளிக்கு உணவுக்கு முன் ஊசி போடப்படுகிறது.
பெரும்பாலான நீரிழிவு நோயாளிகள் ஒரு நாளைக்கு ஒரு ஊசி பெறுகிறார்கள். இந்த வழக்கில், நடுத்தர அல்லது ஒருங்கிணைந்த செயலின் இன்சுலின் பயன்பாடு பொதுவானது. சேர்க்கை மருந்து பொதுவாக குறுகிய-செயல்பாட்டு இன்சுலின் மற்றும் நடுத்தர நீள வெளிப்பாடு ஆகியவற்றை ஒருங்கிணைக்கிறது.
ஆனால் கிளைசீமியாவின் உகந்த மதிப்பை தொடர்ந்து பராமரிக்க இது பெரும்பாலும் போதாது. இந்த சந்தர்ப்பங்களில், ஒரு சிக்கலான சிகிச்சை முறை பயன்படுத்தப்படுகிறது. இது நடுத்தர மற்றும் அதிக வேக வெளிப்பாடு அல்லது நீண்ட மற்றும் குறுகிய செயலின் இன்சுலின் தயாரிப்புகளை உள்ளடக்கியது. மிகவும் பொதுவான பகுதியளவு கலந்த திட்டம். ஒரு நபருக்கு இரண்டு ஊசி மருந்துகள் வழங்கப்படுகின்றன: ஒரு காலை உணவுக்கு முன் மற்றும் ஒரு மாலை உணவுக்கு முன். இந்த வழக்கில், உட்செலுத்தலின் கலவை குறுகிய மற்றும் நடுத்தர வெளிப்பாட்டின் ஹார்மோன்களை உள்ளடக்கியது. ஒரு மாலை உணவுக்கு முன் ஒரு ஊசி இரவில் சாதாரண அளவிலான சர்க்கரையை வழங்க முடியாதபோது, ஒரு நபருக்கு இரண்டு ஊசி மருந்துகள் வழங்கப்படுகின்றன. முதலாவதாக, சர்க்கரை ஒரு குறுகிய செயல்பாட்டு மருந்து மூலம் ஈடுசெய்யப்படுகிறது, மேலும் படுக்கைக்குச் செல்வதற்கு முன், இன்சுலின் டேப் அல்லது என்.பி.எச் அவசியம்.
எந்தவொரு நபருக்கும் காலையில் இன்சுலின் தேவைப்படுகிறது. ஒரு நீரிழிவு நோயாளிக்கு, ஒரு மாலை ஊசிக்கான சரியான மருந்து தேர்வு மிகவும் முக்கியத்துவம் வாய்ந்தது. டோஸின் அளவு குளுக்கோஸ் மதிப்புகளைப் பொறுத்தது. இது ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. இன்சுலின் நிர்வகிப்பதற்கான ஒரு கருவி ஒரு சிறப்பு திட்டமிடப்பட்ட சாதனம் (பம்ப்) ஆகும்.
குளுக்கோமீட்டர்களின் தோற்றம் அளவைக் கணக்கிடுவதை எளிதாக்கியது. கிளைகோசைலேட்டட் ஹீமோகுளோபின் தொடர்ந்து அளவிட இந்த கருவி உங்களை அனுமதிக்கிறது. குறுகிய இன்சுலின் சிகிச்சையில் அதிக முக்கியத்துவம் வாய்ந்தவை தொடர்புடைய நோயியல், உணவு, உடல் வடிவம்.
நீண்ட நேரம் செயல்படும் இன்சுலின்
ஒரு தீவிர இன்சுலின் சிகிச்சை மாதிரி இன்சுலின் உடலியல் வெளியீட்டை அடிப்படை மற்றும் உணவுக்குப் பிறகு மாற்ற வேண்டும். டைப் 1 நீரிழிவு நோயாளிகளில், அடிப்படை இன்சுலின் சுரப்பை மாற்றுவதற்கான ஒரே வழி நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் பயன்படுத்துவதாகும்.
அடிப்படை இன்சுலின் உடலின் தினசரி தேவையில் 40-60% ஆகும். ஒரு சிறந்த சூழ்நிலையில், பாசல் இன்சுலின் அளவு உணவுக்கு இடையிலான தேவையை பூர்த்தி செய்ய வேண்டும், மேலும் குறுகிய-செயல்பாட்டு இன்சுலின் நிர்வாகம் போஸ்ட்ராண்டியல் கிளைசீமியாவை சரிசெய்யும்.
நோயுடன், நீரிழிவு நோய்க்கு ஆதரவான இன்சுலின் சிகிச்சை தேவைப்படுகிறது. நோய்க்கு சிகிச்சையளிக்க குறுகிய இன்சுலின் மற்றும் நீண்ட இன்சுலின் பயன்படுத்தப்படுகின்றன. நீரிழிவு நோயாளியின் வாழ்க்கைத் தரம் பெரும்பாலும் அனைத்து மருத்துவ மருந்துகளுக்கும் இணங்குவதைப் பொறுத்தது.
உண்ணாவிரதத்தில் இரத்த குளுக்கோஸ் அளவை சரிசெய்ய வேண்டியிருக்கும் போது பயனுள்ள நீட்டிக்கப்பட்ட இன்சுலின் தேவைப்படுகிறது. லாண்டஸ் இன்றுவரை மிகவும் பொதுவான நீண்ட காலமாக செயல்படும் இன்சுலின் என்றும் கருதப்படுகிறது, இது நோயாளிக்கு ஒவ்வொரு 12 அல்லது 24 மணி நேரத்திற்கும் ஒரு முறை நிர்வகிக்கப்பட வேண்டும்.
இது இன்சுலின் சிகிச்சையின் அவசியத்தை தீர்மானிக்கிறது மற்றும் கலந்துகொண்ட மருத்துவரால் குறிப்பிட்ட மருந்துகளை பரிந்துரைக்கிறது, மேலும் நோய்க்கு சிகிச்சையளிப்பதில் நேர்மறையான முன்கணிப்பு இறுதியில் நோயாளிகளுக்கு பரிந்துரைகளை கண்டிப்பாக கடைபிடிப்பதைப் பொறுத்தது.
நீண்ட இன்சுலின் ஒரு அற்புதமான சொத்து உள்ளது, இது கணையத்தின் உயிரணுக்களால் உற்பத்தி செய்யப்படும் இயற்கை ஹார்மோனைப் பிரதிபலிக்கும்.அதே நேரத்தில், இது அத்தகைய செல்கள் மீது மென்மையாக இருக்கிறது, அவற்றின் மீட்டெடுப்பைத் தூண்டுகிறது, இது எதிர்காலத்தில் இன்சுலின் மாற்று சிகிச்சையை மறுக்க அனுமதிக்கிறது.
நீண்டகால இன்சுலின் ஊசி நோயாளிகளுக்கு பகலில் சர்க்கரை அளவை உயர்த்த வேண்டும், ஆனால் நோயாளி படுக்கைக்கு 5 மணி நேரத்திற்கு முன்பே உணவை உட்கொள்வதை உறுதி செய்ய வேண்டும். மேலும், “காலை விடியல்” அறிகுறிக்கு நீண்ட இன்சுலின் பரிந்துரைக்கப்படுகிறது, நோயாளி எழுந்திருக்குமுன் இரவில் கல்லீரல் செல்கள் தொடங்கும் போது, இன்சுலின் நடுநிலையானது.
உணவுடன் வரும் குளுக்கோஸின் அளவைக் குறைக்க பகலில் குறுகிய இன்சுலின் செலுத்தப்பட வேண்டும் என்றால், நீண்ட இன்சுலின் இன்சுலின் பின்னணிக்கு உத்தரவாதம் அளிக்கிறது, சிறந்த தடுப்பாக செயல்படுகிறது, இது கணைய பீட்டா செல்களை மீட்டெடுக்க உதவுகிறது. நோயாளியின் நிலையை இயல்பாக்குவதற்கும், இரண்டாவது வகை நீரிழிவு நோய் முதல் வகை நோய்களுக்குள் வராமல் இருப்பதை உறுதி செய்வதற்கும் நீட்டிக்கப்பட்ட இன்சுலின் ஊசி ஏற்கனவே கவனத்திற்குரியது.
இரவில் நீண்ட இன்சுலின் அளவின் சரியான கணக்கீடு
ஒரு சாதாரண வாழ்க்கை முறையை பராமரிக்க, நோயாளி இரவில் லாண்டஸ், புரோட்டாஃபான் அல்லது லெவெமிர் அளவை எவ்வாறு சரியாகக் கணக்கிடுவது என்பதைக் கற்றுக் கொள்ள வேண்டும், இதனால் உண்ணாவிரத குளுக்கோஸ் அளவு 4.6 ± 0.6 மிமீல் / எல்.
இதைச் செய்ய, வாரத்தில் நீங்கள் இரவில் மற்றும் காலையில் வெறும் வயிற்றில் சர்க்கரையின் அளவை அளவிட வேண்டும். பின்னர் நீங்கள் சர்க்கரையின் மதிப்பை காலையில் கழித்தல் நேற்றைய இரவில் மதிப்பைக் கணக்கிட்டு, அதிகரிப்பைக் கணக்கிட வேண்டும், இது குறைந்தபட்ச தேவையான அளவைக் குறிக்கும்.
எடுத்துக்காட்டாக, சர்க்கரையின் குறைந்தபட்ச அதிகரிப்பு 4.0 மிமீல் / எல் எனில், 1 யூனிட் நீடித்த இன்சுலின் 64 கிலோ எடையுள்ள ஒரு நபரில் இந்த குறிகாட்டியை 2.2 மிமீல் / எல் குறைக்கலாம். உங்கள் எடை 80 கிலோ என்றால், நாங்கள் பின்வரும் சூத்திரத்தைப் பயன்படுத்துகிறோம்: 2.2 மிமீல் / எல் * 64 கிலோ / 80 கிலோ = 1.76 மிமீல் / எல். 80 கிலோ எடையுள்ள ஒரு நபருக்கு இன்சுலின் அளவு 1.13 அலகுகளாக இருக்க வேண்டும், இந்த எண்ணிக்கை அருகிலுள்ள காலாண்டில் வட்டமானது மற்றும் நமக்கு 1.25E கிடைக்கிறது.
லாண்டஸை நீர்த்துப்போகச் செய்ய முடியாது என்பதைக் கவனத்தில் கொள்ள வேண்டும், எனவே இது 1ED அல்லது 1,5ED உடன் செலுத்தப்பட வேண்டும், ஆனால் லெவெமிர் நீர்த்த மற்றும் தேவையான மதிப்பில் செலுத்தப்படலாம். அடுத்த நாட்களில், சர்க்கரை எவ்வளவு வேகமாக இருக்கும் என்பதை நீங்கள் கண்காணிக்க வேண்டும் மற்றும் அளவை அதிகரிக்கவும் குறைக்கவும் வேண்டும். ஒரு வாரத்திற்குள், உண்ணாவிரத சர்க்கரை 0.6 mmol / l க்கு மிகாமல் இருந்தால், மதிப்பு அதிகமாக இருந்தால், ஒவ்வொரு மூன்று நாட்களுக்கு ஒருமுறை 0.25 யூனிட்டுகளின் அளவை அதிகரிக்க முயற்சிக்கவும்.
நீண்ட நடிப்பு இன்சுலின்: இது எப்போது பரிந்துரைக்கப்படுகிறது, அது எவ்வாறு பயன்படுத்தப்படுகிறது
உலகில் நீரிழிவு நோய்க்கு முழுமையான சிகிச்சைகள் எதுவும் இல்லை. ஆனால் நீடித்த மருந்துகளின் பயன்பாடு தேவையான ஊசி மருந்துகளின் எண்ணிக்கையை குறைத்து வாழ்க்கைத் தரத்தை கணிசமாக மேம்படுத்தும்.
மனித உடலில் நீண்ட நேரம் செயல்படும் இன்சுலின் முக்கியத்துவம் என்ன? நடுத்தர மற்றும் நீண்ட காலமாக செயல்படும் மருந்துகள் ஒரு நீரிழிவு நோயாளியால் ஒரு நாளைக்கு 1-2 முறை (காலை மற்றும் மாலை) நிர்வகிக்கப்படுகின்றன, மேலும் அவை அடிப்படை. நீண்ட இன்சுலின் உச்ச செயல்திறன் 8-10 மணி நேரத்திற்குப் பிறகு நிகழ்கிறது, ஆனால் சர்க்கரையின் குறைவு 3-4 மணி நேரத்திற்குப் பிறகு கவனிக்கப்படுகிறது.
ஒரு நபருக்கு போதுமான அளவு இன்சுலின் அளவை எவ்வாறு தேர்வு செய்வது: சிறிய அளவுகள் (10 யூனிட்டுகளுக்கு மிகாமல்) சுமார் 12 மணி நேரம் பயனுள்ளதாக இருக்கும், ஒரு பெரிய அளவு மருந்து - ஒரு நாள் வரை. 1 கிலோ வெகுஜனத்திற்கு 0.6 யூனிட்டுகளுக்கு மேல் அளவிடப்பட்ட நீட்டிக்கப்பட்ட இன்சுலின் பரிந்துரைக்கப்பட்டால், ஊசி பல கட்டங்களில் வெவ்வேறு இடங்களில் (தோள்பட்டை, தொடை, வயிறு) மேற்கொள்ளப்படுகிறது.
அத்தகைய சிகிச்சையை என்ன தருகிறது?
உண்ணாவிரத குளுக்கோஸைப் பராமரிக்க நீண்ட நேரம் செயல்படும் இன்சுலின் தேவைப்படுகிறது. நோயாளியின் சுய கட்டுப்பாட்டின் அடிப்படையில் ஒரு நிபுணர் மட்டுமே, நோயாளிக்கு ஒவ்வொரு உணவிற்கும் முன்பாகவும், நடுத்தர மற்றும் நீண்ட கால நடவடிக்கைகளுக்கு முன்பாகவும் ஒரு குறுகிய-செயல்பாட்டு தயாரிப்பின் ஊசி தேவைப்படுகிறதா என்பதை தீர்மானிக்க முடியும்.
இது முக்கியமானது. நீண்ட காலமாக செயல்படும் இன்சுலின் கணையத்தால் சுரக்கும் அடித்தள ஹார்மோனுக்கு முழுமையான மாற்றாகும். இது பீட்டா கலங்களின் இறப்பையும் குறைக்கிறது.
இரவு மற்றும் காலை நடவடிக்கை
இதைக் கண்டறிந்தவர்களுக்கு எப்போதும் காலையில் சர்க்கரை இருக்கும்.இதன் பொருள் இரவில் உடலில் நீண்ட இன்சுலின் இல்லை. ஆனால் நீட்டிக்கப்பட்ட ஹார்மோனை நியமிக்கக் கோருவதற்கு முன்பு, அந்த நபர் கடைசியாக எப்போது சாப்பிடுகிறார் என்பதை மருத்துவர் பரிசோதிக்க வேண்டும். படுக்கைக்கு ஐந்து அல்லது அதற்கு குறைவான மணிநேரங்களுக்கு முன்பு உணவு ஏற்பட்டால், நீண்ட காலமாக செயல்படும் பின்னணி மருந்துகள் சர்க்கரையை உறுதிப்படுத்த உதவாது.
வல்லுநர்களால் மோசமாக விளக்கப்பட்டுள்ளது மற்றும் "காலை விடியல்" நிகழ்வு. விழிப்புக்கு சற்று முன்பு, கல்லீரல் ஹார்மோன்களை விரைவாக நடுநிலையாக்குகிறது, இது ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கிறது. நீங்கள் அளவை சரிசெய்தாலும், இந்த நிகழ்வு தன்னை உணர வைக்கிறது.
இந்த நிகழ்வின் உடலில் ஏற்படும் விளைவு ஊசி பயன்முறையை தீர்மானிக்கிறது: விழிப்புணர்வின் தோராயமான தருணத்திற்கு எட்டு அல்லது அதற்கு குறைவான மணிநேரங்களுக்கு முன்பு ஒரு ஊசி செய்யப்படுகிறது. 9-10 மணி நேரம் கழித்து, நீடித்த இன்சுலின் மிகவும் பலவீனமாக உள்ளது.
நீண்ட நேரம் செயல்படும் மருந்து காலையில் சர்க்கரை அளவை பராமரிக்க முடியாது. இது நடந்தால், அதிக அளவு ஹார்மோனை மருத்துவர் பரிந்துரைத்துள்ளார். மருந்தின் அதிகப்படியான இரத்தச் சர்க்கரைக் குறைவு உள்ளது. ஒரு கனவில், அது கவலை மற்றும் கனவுகள் வடிவில் தன்னை வெளிப்படுத்த முடியும்.
இந்த நிலையைத் தவிர்க்க, நீங்கள் இந்தச் சோதனையைச் செய்யலாம்: ஊசி போட்ட நான்கு மணி நேரத்திற்குப் பிறகு, நீங்கள் எழுந்து குளுக்கோஸ் அளவை அளவிட வேண்டும். காட்டி 3.5 மிமீல் / எல் குறைவாக இருந்தால், நீட்டிக்கப்பட்ட இன்சுலினை இரண்டு நிலைகளில் செலுத்துவது நல்லது - படுக்கைக்கு உடனடியாகவும் மற்றொரு 4 மணி நேரத்திற்குப் பிறகு.
இந்த விதிமுறையைப் பயன்படுத்துவது அளவை 10-15% ஆகக் குறைக்கவும், “காலை விடியல்” நிகழ்வைக் கட்டுப்படுத்தவும், சரியான இரத்த சர்க்கரையுடன் எழுந்திருக்கவும் உங்களை அனுமதிக்கிறது.
பொதுவான நீண்டகால மருந்துகள்
நீண்ட காலமாக செயல்படும் ஹார்மோன்களில், பின்வரும் பெயர்கள் பெரும்பாலும் தோன்றும் (ரேடார் படி):
கடைசி இரண்டு மாதிரிகள் குளுக்கோஸில் அதிக விளைவைக் கொண்டிருப்பதாக வகைப்படுத்தப்படுகின்றன. இத்தகைய நீடித்த இன்சுலின் ஒரு நாளைக்கு ஒரு முறை மட்டுமே செலுத்தப்படுகிறது மற்றும் இரவில் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைத் தூண்டாது. இன்சுலின் சிகிச்சை துறையில் இது நம்பிக்கைக்குரியதாக கருதப்படுகிறது.
லாண்டஸ் இன்சுலின் (கிளார்கின் வெளியீட்டு வடிவம்) நீண்டகால விளைவு தோலடி நிர்வாகத்துடன் மிக மெதுவாக உறிஞ்சப்படுவதன் மூலம் விளக்கப்படலாம். உண்மை, இந்த விளைவை பராமரிக்க, ஒவ்வொரு முறையும் நீங்கள் ஒரு புதிய ஊசி தளத்தை தேர்வு செய்ய வேண்டும்.
உடலில் குளுக்கோஸின் நீண்டகால உறுதிப்படுத்தலுக்கு (ஒரு நாள் வரை) லாண்டஸ் இன்சுலின் ஒரு டோஸ் பரிந்துரைக்கப்படுகிறது. தயாரிப்பு 3 மில்லி அளவைக் கொண்ட தோட்டாக்கள் மற்றும் சிரிஞ்ச் பேனாக்களிலும், 10 மில்லி மருந்தைக் கொண்ட பாட்டில்களிலும் கிடைக்கிறது. செயலின் காலம் 24 முதல் 29 மணி நேரம் ஆகும். உண்மை, நாள் முழுவதும் செல்வாக்கு பெரும்பாலும் நபரின் உடலியல் பண்புகளைப் பொறுத்தது.
முதல் வகை நீரிழிவு நோயில், லாண்டஸ் நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் பிரதானமாக பரிந்துரைக்கப்படுகிறது; இரண்டாவதாக, இது சர்க்கரையை குறைக்கும் பல மருந்துகளுடன் இணைக்கப்படலாம்.
முதல் நாட்களில் குறுகிய மற்றும் நடுத்தர மாதிரிகளிலிருந்து நீடித்த இன்சுலினுக்கு மாறும்போது, ஊசி மருந்துகளின் அளவு மற்றும் அட்டவணை சரிசெய்யப்படுகிறது. மூலம், சமீபத்திய ஆண்டுகளில், நோயாளிகள் ஊசி மருந்துகளின் எண்ணிக்கையைக் குறைப்பதற்கும் வாழ்க்கைத் தரத்தை மேம்படுத்துவதற்கும் அதி-நீண்ட மருந்துகளுக்கு மாற்ற முயற்சிக்கும் ஒரு குறிப்பிட்ட போக்கு உள்ளது.
அல்ட்ரா நீண்ட விளைவு
மேலே விவரிக்கப்பட்ட நீண்ட காலமாக செயல்படும் இன்சுலின் மிகவும் பயனுள்ளதாக இருக்கும். முழுமையான வெளிப்படைத்தன்மையும் அவற்றை வேறுபடுத்துகிறது: வண்டல் சீரான விநியோகத்தை உறுதி செய்வதற்காக அவை அசைக்கப்பட வேண்டியதில்லை, கைகளில் உருட்டப்படுகின்றன. லாண்டஸுடன், லெவெமிர் மிகவும் நிலையான மருந்து, அதன் குணாதிசயங்கள் நீரிழிவு நோயாளிகளுக்கு இரண்டு வகையான நோய்களுக்கும் ஒத்தவை.
நீண்ட வடிவங்கள் அவற்றின் செயல்பாட்டில் இன்னும் ஒரு சிறிய உச்சநிலையைக் கொண்டுள்ளன என்பது கவனிக்கத்தக்கது. இதையொட்டி, இந்த மருந்துகள் இல்லை. டோஸ் சரிசெய்தல் செயல்பாட்டில் தனித்தன்மை கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும்.
ஒரு நிலையான, நிலையான இரத்த சர்க்கரை அளவை பராமரிக்கும் திறனின் அடிப்படையில் ஒரு அடிப்படை மருந்து கணக்கிடப்படுகிறது. அனுமதிக்கப்பட்ட ஏற்ற இறக்கங்கள் 1.5 mmol / l க்கு மேல் இல்லை. இருப்பினும், ஊசி போட்ட ஒரு நாளுக்குள் இது கொள்கை அடிப்படையில் நடக்கக்கூடாது. ஒரு விதியாக, ஒரு நீட்டிக்கப்பட்ட மருந்து தொடையில் அல்லது பிட்டத்தில் குத்தப்படுகிறது.இங்கே, கொழுப்பு அடுக்கு இரத்தத்தில் ஹார்மோனை உறிஞ்சுவதை குறைக்கிறது.
பெரும்பாலும், அனுபவமற்ற நீரிழிவு நோயாளிகள் நீண்ட இன்சுலின் மூலம் குறுகியதை மாற்ற முயற்சிக்கிறார்கள், அதை செய்ய முடியாது. எல்லாவற்றிற்கும் மேலாக, கண்டிப்பாக வரையறுக்கப்பட்ட செயல்பாட்டைச் செய்ய ஒவ்வொரு வகை ஹார்மோனும் அவசியம். எனவே, பரிந்துரைக்கப்பட்ட இன்சுலின் சிகிச்சையை கண்டிப்பாக கடைபிடிப்பதே நோயாளியின் பணி.
சரியாகப் பயன்படுத்தினால் மட்டுமே, நீண்ட காலமாக செயல்படும் இன்சுலின் தொடர்ந்து இயல்பான விகிதத்தை அடைய முடியும்.
நீண்ட நேரம் செயல்படும் இன்சுலின் மற்றும் அதன் பெயர்
நீரிழிவு நோய் உடலில் குளுக்கோஸை உடைக்க இயலாமையால் வகைப்படுத்தப்படுகிறது, இதன் விளைவாக அது இரத்தத்தில் குடியேறி, திசுக்கள் மற்றும் உள் உறுப்புகளின் செயல்பாட்டில் பல்வேறு கோளாறுகளை ஏற்படுத்துகிறது. கணையத்தால் இன்சுலின் போதுமான உற்பத்தி இல்லாததால் இது நிகழும்போது.
மேலும் உடலில் உள்ள இந்த ஹார்மோனை ஈடுசெய்ய, மருத்துவர்கள் தங்கள் நோயாளிகளுக்கு நீண்ட காலமாக செயல்படும் இன்சுலினை பரிந்துரைக்கின்றனர். அது என்ன, இந்த மருந்துகள் எவ்வாறு செயல்படுகின்றன? இதுவும் இன்னும் பலவும் இப்போது விவாதிக்கப்படும்.
இன்சுலின் ஊசி ஏன் தேவைப்படுகிறது?
நிலையான-வெளியீட்டு இன்சுலின் உண்ணாவிரத உண்ணாவிரத குளுக்கோஸ் கட்டுப்பாட்டை வழங்குகிறது. வாரத்தில் குளுக்கோமீட்டருடன் சுயாதீன நோயாளியின் இரத்த பரிசோதனைகள் காலையில் இந்த குறிகாட்டியின் குறிப்பிடத்தக்க மீறல்களைக் கவனிக்கும்போது இந்த மருந்துகள் ஒரு மருத்துவரால் மட்டுமே பரிந்துரைக்கப்படுகின்றன.
இந்த வழக்கில், குறுகிய, நடுத்தர அல்லது நீண்ட காலமாக செயல்படும் இன்சுலின் பரிந்துரைக்கப்படலாம். இந்த விஷயத்தில் மிகவும் பயனுள்ளதாக இருக்கும், நிச்சயமாக, நீண்ட காலமாக செயல்படும் மருந்துகள். அவை வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுகின்றன. ஒரு நாளைக்கு 1-2 முறை நரம்பு வழியாக அறிமுகப்படுத்தப்பட்டது.
நீரிழிவு நோயாளி ஏற்கனவே குறுகிய செயல்பாட்டு ஊசி மருந்துகளை வழங்கிய சந்தர்ப்பங்களில் கூட நீடித்த இன்சுலின் பரிந்துரைக்கப்படலாம் என்பதை கவனத்தில் கொள்ள வேண்டும். இத்தகைய சிகிச்சையானது உடலுக்குத் தேவையான ஆதரவைக் கொடுக்கவும், பல சிக்கல்களின் வளர்ச்சியைத் தடுக்கவும் உங்களை அனுமதிக்கிறது.
முக்கியம்! முழுமையான கணைய செயலிழப்பு குறிப்பிடப்பட்டால் (இது ஹார்மோனை உற்பத்தி செய்வதை நிறுத்துகிறது) மற்றும் பீட்டா உயிரணுக்களின் விரைவான மரணம் காணப்படும்போது நீடித்த-செயல்படும் இன்சுலின் நிர்வாகம் ஏற்படுகிறது.
நீண்ட இன்சுலின் நிர்வாகத்திற்குப் பிறகு 3-4 மணி நேரம் செயல்படத் தொடங்குகிறது. இந்த வழக்கில், இரத்த சர்க்கரையின் குறைவு மற்றும் நோயாளியின் நிலையில் குறிப்பிடத்தக்க முன்னேற்றம் உள்ளது. அதன் பயன்பாட்டின் அதிகபட்ச விளைவு 8-10 மணி நேரத்திற்குப் பிறகு காணப்படுகிறது. அடையப்பட்ட முடிவு 12 முதல் 24 மணி நேரம் வரை நீடிக்கும், மேலும் இது இன்சுலின் அளவைப் பொறுத்தது.
குறைந்தபட்ச விளைவு 8010 அலகுகளின் அளவு இன்சுலின் அளவை அடைய உங்களை அனுமதிக்கிறது. அவை 14-16 மணி நேரம் செயல்படுகின்றன. 20 அலகுகளின் அளவு இன்சுலின். மேலும் இரத்த சர்க்கரை அளவை ஒரு நாளைக்கு சாதாரணமாக வைத்திருக்க முடியும். மருந்து 0.6 யூனிட்டுகளுக்கு மேல் அளவுகளில் பரிந்துரைக்கப்பட்டால் கவனத்தில் கொள்ள வேண்டும். 1 கிலோ எடைக்கு, உடலின் வெவ்வேறு பகுதிகளில் உடனடியாக 2-3 ஊசி மருந்துகள் வைக்கப்படுகின்றன - தொடை, கை, வயிறு போன்றவை.
நீட்டிக்கப்பட்ட இன்சுலின் சரியாகப் பயன்படுத்துவது முக்கியம். சாப்பிட்ட பிறகு இரத்த குளுக்கோஸை உறுதிப்படுத்த இது பயன்படுத்தப்படுவதில்லை, ஏனெனில் இது விரைவாக செயல்படாது, எடுத்துக்காட்டாக, குறுகிய செயல்பாட்டு இன்சுலின். மேலும், இன்சுலின் ஊசி திட்டமிடப்பட வேண்டும்.
நீங்கள் உட்செலுத்தப்பட்ட நேரத்தைத் தவிர்த்துவிட்டால் அல்லது அவர்களுக்கு முன்னால் உள்ள இடைவெளியை நீட்டினால் / குறைத்தால், இது நோயாளியின் பொதுவான நிலையில் மோசமடைய வழிவகுக்கும், ஏனெனில் குளுக்கோஸ் அளவு தொடர்ந்து “தவிர்க்கும்”, இது சிக்கல்களின் அபாயத்தை அதிகரிக்கும்.
நீண்ட நடிப்பு இன்சுலின்
நீண்ட காலமாக செயல்படும் தோலடி ஊசி நீரிழிவு நோயாளிகளுக்கு ஒரு நாளைக்கு பல முறை மருந்துகளை உட்கொள்ள வேண்டிய அவசியத்திலிருந்து விடுபட அனுமதிக்கிறது, ஏனெனில் அவை நாள் முழுவதும் இரத்த சர்க்கரையின் கட்டுப்பாட்டை அளிக்கின்றன. அனைத்து வகையான நீண்ட காலமாக செயல்படும் இன்சுலின் வேதியியல் வினையூக்கிகளைக் கொண்டிருப்பதால் அவற்றின் செயல்திறன் நீடிக்கிறது.
கூடுதலாக, இந்த மருந்துகள் மற்றொரு செயல்பாட்டைக் கொண்டுள்ளன - அவை உடலில் சர்க்கரைகளை உறிஞ்சும் செயல்முறையை மெதுவாக்குகின்றன, இதனால் நோயாளியின் பொதுவான நிலையில் முன்னேற்றம் கிடைக்கிறது. உட்செலுத்தலுக்குப் பிறகு முதல் விளைவு ஏற்கனவே 4-6 மணி நேரத்திற்குப் பிறகு காணப்படுகிறது, அதே நேரத்தில் இது நீரிழிவு நோயின் தீவிரத்தை பொறுத்து 24-36 மணி நேரம் நீடிக்கும்.
நீண்ட காலமாக செயல்படும் இன்சுலின் கொண்ட மருந்துகளின் பெயர்:
இந்த மருந்துகள் கலந்துகொள்ளும் மருத்துவரால் மட்டுமே பரிந்துரைக்கப்பட வேண்டும், ஏனெனில் இது மிகவும் முக்கியமான மருந்து, இது ஊசிக்குப் பிறகு பக்க விளைவுகள் ஏற்படுவதைத் தவிர்க்கும். மருந்து பிட்டம், தொடைகள் மற்றும் முன்கைகளில் தோலடி முறையில் நிர்வகிக்கப்படுகிறது.
இந்த மருந்துகளை மைனஸ் 2 டிகிரி வெப்பநிலையில் சேமிப்பது அவசியம் (இது குளிர்சாதன பெட்டியில் சாத்தியமாகும்). இது மருந்தின் ஆக்சிஜனேற்றம் மற்றும் அதில் ஒரு சிறுமணி கலவையின் தோற்றத்தைத் தவிர்க்கும். பயன்பாட்டிற்கு முன், பாட்டில் அசைக்கப்பட வேண்டும், இதனால் அதன் உள்ளடக்கங்கள் ஒரே மாதிரியாக மாறும்.
புதிய நீண்டகால நடிப்பு இன்சுலின்கள் விளைவு மற்றும் கலவையின் காலத்தால் வேறுபடுகின்றன. அவை நிபந்தனையுடன் இரண்டு குழுக்களாக பிரிக்கப்பட்டுள்ளன:
- மனித ஹார்மோன்களுக்கு ஒத்த,
- விலங்கு தோற்றம்.
முந்தையவை கால்நடைகளின் கணையத்திலிருந்து பெறப்படுகின்றன மற்றும் 90% நீரிழிவு நோயாளிகளால் நன்கு பொறுத்துக் கொள்ளப்படுகின்றன. மேலும் அவை விலங்கு தோற்றத்தின் இன்சுலினிலிருந்து அமினோ அமிலங்களின் எண்ணிக்கையில் மட்டுமே வேறுபடுகின்றன. இத்தகைய மருந்துகள் அதிக விலை கொண்டவை, ஆனால் நிறைய நன்மைகள் உள்ளன :
- அதிகபட்ச சிகிச்சை விளைவைப் பெற, சிறிய அளவுகளின் அறிமுகம் தேவை,
- அவற்றின் நிர்வாகத்திற்குப் பிறகு லிபோடிஸ்ட்ரோபி மிகவும் குறைவாகவே காணப்படுகிறது,
- இந்த மருந்துகள் ஒவ்வாமை எதிர்விளைவுகளை ஏற்படுத்தாது மற்றும் ஒவ்வாமை நோயாளிகளின் இரத்தத்தில் சர்க்கரையின் அளவைக் கட்டுப்படுத்த எளிதாகப் பயன்படுத்தலாம்.
பெரும்பாலும், அனுபவமற்ற நீரிழிவு நோயாளிகள் குறுகிய-செயல்பாட்டு மருந்துகளை நீண்ட காலமாக செயல்படும் மருந்துகளுடன் சுயாதீனமாக மாற்றுகிறார்கள். ஆனால் இதைச் செய்வது முற்றிலும் சாத்தியமற்றது. எல்லாவற்றிற்கும் மேலாக, இந்த மருந்துகள் ஒவ்வொன்றும் அதன் செயல்பாடுகளைச் செய்கின்றன. எனவே, இரத்த சர்க்கரையை இயல்பாக்குவதற்கும், உங்கள் நல்வாழ்வை மேம்படுத்துவதற்கும், எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் சுயாதீனமாக சிகிச்சையை சரிசெய்ய முடியாது. ஒரு மருத்துவர் மட்டுமே இதை செய்ய வேண்டும்.
குறுகிய ஆய்வு
மருந்துகள், அவற்றின் பெயர்கள் கீழே விவரிக்கப்படும், எந்தவொரு சந்தர்ப்பத்திலும் மருத்துவரின் பரிந்துரை இல்லாமல் பயன்படுத்தப்படக்கூடாது! அவற்றை முறையற்ற முறையில் பயன்படுத்துவது கடுமையான விளைவுகளுக்கு வழிவகுக்கும்.
மருந்து தோலடி முறையில் நிர்வகிக்கப்படுகிறது, ஒரு நாளைக்கு 1 நேரத்திற்கு மேல் இல்லை. ஒரே நேரத்தில் படுக்கை நேரத்தில் ஊசி கொடுக்க பரிந்துரைக்கப்படுகிறது. பாசாக்லரின் பயன்பாடு பெரும்பாலும் தோற்றத்துடன் இருக்கும் பக்க விளைவுகள் அவற்றில் மிகவும் பொதுவானவை:
- ஒவ்வாமை,
- கீழ் முனைகள் மற்றும் முகத்தின் வீக்கம்.
இது சிறந்த மருந்துகளில் ஒன்றாகும், இது மனித இன்சுலின் அனலாக் ஆகும். 90% நோயாளிகள் நன்கு பொறுத்துக் கொள்ளப்படுகிறார்கள். சில நீரிழிவு நோயாளிகளில் மட்டுமே, அதன் பயன்பாடு ஒரு ஒவ்வாமை எதிர்வினை மற்றும் லிபோடிஸ்ட்ரோபி (நீண்டகால பயன்பாட்டுடன்) ஏற்படுவதைத் தூண்டுகிறது.
ட்ரெசிபா என்பது ஒரு நீண்ட காலமாக செயல்படும் இன்சுலின் ஆகும், இது இரத்த சர்க்கரையை 42 மணி நேரம் வரை கட்டுக்குள் வைத்திருக்க முடியும். இந்த மருந்து ஒரு நாளைக்கு 1 முறை ஒரே நேரத்தில் நிர்வகிக்கப்படுகிறது. அதன் அளவு தனித்தனியாக கணக்கிடப்படுகிறது.
இந்த மருந்தின் இவ்வளவு நீண்ட காலத்திற்கு உடலின் செல்கள் இன்சுலின் செயலாக்கத்தின் அதிகரிப்பு மற்றும் கல்லீரலால் இந்த உறுப்பு உற்பத்தி விகிதத்தில் குறைவு ஏற்படுவதற்கு அதன் கூறுகள் பங்களிக்கின்றன, இது இரத்தத்தில் சர்க்கரை அளவைக் கணிசமாகக் குறைக்க அனுமதிக்கிறது.
ஆனால் இந்த கருவி அதன் குறைபாடுகளைக் கொண்டுள்ளது. பெரியவர்கள் மட்டுமே இதைப் பயன்படுத்த முடியும், அதாவது இது குழந்தைகளுக்கு முரணானது. கூடுதலாக, பாலூட்டலின் போது பெண்களுக்கு நீரிழிவு சிகிச்சைக்கு அதன் பயன்பாடு சாத்தியமில்லை, ஏனெனில் இது பிறக்காத குழந்தையின் ஆரோக்கியத்தை மோசமாக பாதிக்கும்.
இது மனித இன்சுலின் அனலாக் ஆகும். இது தோலடி முறையில் நிர்வகிக்கப்படுகிறது, ஒரே நேரத்தில் ஒரு நாளைக்கு 1 முறை.இது நிர்வாகத்திற்குப் பிறகு 1 மணி நேரம் செயல்படத் தொடங்குகிறது மற்றும் 24 மணி நேரம் செயல்படும். ஒரு அனலாக் உள்ளது - கிளார்கின்.
லாண்டஸின் தனித்தன்மை என்னவென்றால், இதை 6 வயதுக்கு மேல் பயன்படுத்தலாம். பெரும்பாலான சந்தர்ப்பங்களில், நன்கு பொறுத்துக்கொள்ளுங்கள். சில நீரிழிவு நோயாளிகள் மட்டுமே ஒரு ஒவ்வாமை எதிர்விளைவு, கீழ் முனைகளின் வீக்கம் மற்றும் லிபோடிஸ்ட்ரோபியைத் தூண்டுகிறார்கள்.
இந்த மருந்தின் நீண்டகால பயன்பாட்டுடன் லிபோடிஸ்ட்ரோபியின் வளர்ச்சியைத் தடுக்க, அவ்வப்போது ஊசி இடத்தை மாற்ற பரிந்துரைக்கப்படுகிறது. தோள்பட்டை, தொடை, வயிறு, பிட்டம் போன்றவற்றில் இதைச் செய்யலாம்.
இது மனித இன்சுலின் கரையக்கூடிய அடித்தள அனலாக் ஆகும். 24 மணிநேரங்களுக்கு செல்லுபடியாகும், இது உட்செலுத்துதல் பகுதியில் உள்ள இன்சுலின் மூலக்கூறுகளின் டிடெமிர் சுய-தொடர்பு மற்றும் கொழுப்பு அமில சங்கிலியுடன் அல்புமினுடன் மருந்து மூலக்கூறுகளை பிணைப்பதன் காரணமாகும்.
இந்த மருந்து நோயாளியின் தேவைகளைப் பொறுத்து ஒரு நாளைக்கு 1-2 முறை தோலடி முறையில் வழங்கப்படுகிறது. இது லிபோடிஸ்ட்ரோபியின் நிகழ்வையும் தூண்டக்கூடும், எனவே ஊசி அதே பகுதியில் வைக்கப்பட்டிருந்தாலும் கூட, ஊசி இடத்தை தொடர்ந்து மாற்ற வேண்டும்.
நீண்டகாலமாக செயல்படும் இன்சுலின்கள் சக்திவாய்ந்த மருந்துகள் என்பதை நினைவில் கொள்ளுங்கள், அவை ஊசி போடாமல், திட்டத்தின் படி கண்டிப்பாக பயன்படுத்தப்பட வேண்டும். அத்தகைய மருந்துகளின் பயன்பாடு மருத்துவரால் தனித்தனியாக பரிந்துரைக்கப்படுகிறது, அதே போல் அவற்றின் அளவும்.
மனிதர்களுக்கான ஆற்றலின் அடிப்படை ஆதாரம் கார்போஹைட்ரேட்டுகள் ஆகும், அவை உடலின் உயிரணுக்களில் பெரும்பாலான வளர்சிதை மாற்ற செயல்முறைகளில் ஈடுபட்டுள்ளன. எல்லா நன்மைகளும் இருந்தபோதிலும், அதன் அதிகப்படியான பல்வேறு வகையான வளர்சிதை மாற்றக் கோளாறுகளால் நிறைந்துள்ளது.
இதன் விளைவு உள் உறுப்புகளில் மாற்ற முடியாத மாற்றங்கள் மற்றும் அவை நிகழ்த்தும் செயல்பாடுகள் ஆகும். வாழ்க்கைத் தரம் கணிசமாக மோசமடைந்து வருகிறது, அன்றாட நடவடிக்கைகளை செயல்படுத்துவது சாத்தியமற்ற பணியாகிறது. கணையத்தின் முறையற்ற செயல்பாட்டின் விளைவாக, அதன் முழுமையான செயலிழப்பின் சிக்கலான நிகழ்வுகளில் இதே போன்ற பிரச்சினைகள் தோன்றும்.
உறுப்பு பீட்டா செல்கள் குளுக்கோஸ் அளவீடுகளைப் பராமரிக்க போதுமான செறிவில் தேவையான ஹார்மோனை உற்பத்தி செய்ய இயலாது, பொதுவாக உடலுக்கு ஏற்றுக்கொள்ளக்கூடிய விதிமுறைகளை கணக்கில் எடுத்துக்கொள்கின்றன. வல்லுநர்கள் இந்த செயல்முறையை இன்சுலின் சிகிச்சை என்று அழைக்கின்றனர்.
இன்சுலின் சார்ந்த வகை நீரிழிவு நோய்க்கான சிகிச்சைக்கு, கலந்துகொள்ளும் மருத்துவர் நீண்ட காலமாக செயல்படும் இன்சுலின் மற்றும் குறுகிய-செயல்பாட்டு இன்சுலின் ஆகியவற்றை பரிந்துரைக்கலாம், அவற்றின் பெயர்கள் மற்றும் உற்பத்தியாளர்கள் கட்டுரையில் வழங்கப்படுவார்கள்.
பலருக்கு, நீரிழிவு நோயில், இயற்கையாக உற்பத்தி செய்யப்படும் ஹார்மோன் இல்லாதது ஒப்புமைகளால் மாற்றப்படுகிறது என்பது இரகசியமல்ல. உடலியல் ரீதியாக, உடல், சர்க்கரை அளவு அதிகரிப்பதற்கு பதிலளிக்கிறது, எடுத்துக்காட்டாக, சாப்பிட்ட பிறகு, கணையத்திற்கு ஒரு ஹார்மோனை வெளியிடுவதன் மூலம் அதைக் குறைக்க ஒரு சமிக்ஞை அளிக்கிறது.
அதே நேரத்தில், மீதமுள்ள நேரம் (உணவுக்கு வெளியே), உடல் சுயாதீனமாக தேவையான செறிவை பராமரிக்கிறது. நீரிழிவு நோயில், ஒரு நபர் மருந்துகளின் பயன்பாட்டின் மூலம் இந்த சமநிலையை பராமரிக்க வேண்டிய கட்டாயத்தில் உள்ளார்.
இது முக்கியமானது. நோயாளியின் தனிப்பட்ட பண்புகள், நோயின் வரலாறு, ஆய்வக சோதனைகள் மற்றும் வாழ்க்கை முறை ஆகியவற்றின் அடிப்படையில் மருத்துவரின் பரிந்துரையின் படி பல்வேறு வகையான இன்சுலின் சரியான அளவு தேர்ந்தெடுக்கப்படுகிறது.
ஒரு ஆரோக்கியமான நபரில் கணையத்தின் முழு செயல்பாடு உடல் பகலில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை அமைதியான நிலையில் கட்டுப்படுத்த அனுமதிக்கிறது. மேலும் கார்போஹைட்ரேட்டுகளின் சுமைகளைச் சமாளிக்கும்போது அல்லது நோய்களில் தொற்று மற்றும் அழற்சி செயல்முறைகள்.
ஆகையால், இரத்தத்தில் குளுக்கோஸைப் பராமரிக்க, ஒத்த பண்புகளைக் கொண்ட ஒரு ஹார்மோன், ஆனால் வேறுபட்ட வேகத்துடன் செயற்கையாக தேவைப்படுகிறது. துரதிர்ஷ்டவசமாக, இந்த நேரத்தில், விஞ்ஞானம் இந்த பிரச்சினைக்கு ஒரு தீர்வைக் கண்டுபிடிக்கவில்லை, ஆனால் நீண்ட மற்றும் குறுகிய இன்சுலின் போன்ற இரண்டு வகையான மருந்துகளைக் கொண்ட சிக்கலான சிகிச்சையானது நீரிழிவு நோயாளிகளுக்கு ஒரு இரட்சிப்பாக மாறியுள்ளது.
அட்டவணை எண் 1. இன்சுலின் வகைகளில் உள்ள வேறுபாடுகளின் அட்டவணை:
மேற்கூறியவற்றைத் தவிர, ஒருங்கிணைந்த இன்சுலின் தயாரிப்புகள் உள்ளன, அதாவது இடைநீக்கங்கள், ஒரே நேரத்தில் இரண்டு ஹார்மோன்களையும் கொண்டிருக்கின்றன. ஒருபுறம், இது ஒரு நீரிழிவு நோயாளிக்குத் தேவையான ஊசி மருந்துகளின் எண்ணிக்கையை கணிசமாகக் குறைக்கிறது, இது ஒரு பெரிய பிளஸ் ஆகும். இருப்பினும், இந்த விஷயத்தில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் சமநிலையை பராமரிப்பது கடினம்.
இத்தகைய மருந்துகளைப் பயன்படுத்தும் போது, பொதுவாக உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவை, உடல் செயல்பாடுகளை கண்டிப்பாக கட்டுப்படுத்துவது அவசியம். தற்போது தேவைப்படும் இன்சுலின் சரியான அளவைத் தனித்தனியாகத் தேர்ந்தெடுப்பது சாத்தியமற்றது.
நீண்ட நேரம் செயல்படும் ஹார்மோன்
பெரும்பாலும், நீண்ட காலமாக செயல்படும் ஹார்மோன் பின்னணி என்றும் அழைக்கப்படுகிறது. இதன் உட்கொள்ளல் உடலுக்கு இன்சுலின் நீண்ட நேரம் வழங்குகிறது.
தோலடி கொழுப்பு திசுக்களில் இருந்து படிப்படியாக உறிஞ்சி, செயலில் உள்ள பொருள் நாள் முழுவதும் சாதாரண வரம்புகளுக்குள் பராமரிக்க உங்களை அனுமதிக்கிறது. ஒரு விதியாக, இதற்கு ஒரு நாளைக்கு மூன்று ஊசி மருந்துகள் போதுமானதாக இல்லை.
செயலின் காலத்தின் படி, அவை மூன்று வகைகளாகப் பிரிக்கப்படுகின்றன:
- நடுத்தர காலம் . மருந்தின் நிர்வாகத்திற்குப் பிறகு அதிகபட்சம் 2 மணி நேரத்திற்குப் பிறகு ஹார்மோன் 1.5 க்குப் பிறகு செயல்படத் தொடங்குகிறது, எனவே, அதை முன்கூட்டியே செலுத்துங்கள். இந்த வழக்கில், பொருளின் அதிகபட்ச விளைவு 3-12 மணி நேரத்திற்குப் பிறகு ஏற்படாது. ஒரு நடுத்தர-செயல்பாட்டு முகவரிடமிருந்து பொதுவான செயலின் நேரம் 8 முதல் 12 மணி நேரம் ஆகும், எனவே, ஒரு நீரிழிவு நோயாளி அதை 24 மணி நேரத்திற்கு 3 முறை பயன்படுத்த வேண்டும்.
- நீடித்த வெளிப்பாடு. இந்த வகை நீடித்த ஹார்மோன் கரைசலைப் பயன்படுத்துவது நாள் முழுவதும் குளுக்கோஸைத் தக்கவைக்க போதுமான ஹார்மோனின் பின்னணி செறிவை அளிக்கும். காலையில் வெற்று வயிற்றிலும், மாலை படுக்கைக்கு முன் மருந்துகளும் வழங்கப்படும்போது அதன் செயலின் காலம் (16-18 மணி நேரம்) போதுமானது. மருந்தின் மிக உயர்ந்த மதிப்பு உடலில் நுழையும் தருணத்திலிருந்து 16 முதல் 20 மணி நேரம் ஆகும்.
- சூப்பர் நீண்ட நடிப்பு . வயதானவர்களுக்கும் குறைபாடுகள் உள்ளவர்களுக்கும் குறிப்பாக வசதியானது, பொருளின் செயல்பாட்டின் காலம் (24-36 மணிநேரம்) மற்றும் அதன் விளைவாக, அதன் நிர்வாகத்தின் அதிர்வெண் குறைப்பு (1 பக். 24 மணி நேரத்தில்). இந்த நடவடிக்கை 6-8 மணிநேரத்தில் தொடங்குகிறது, கொழுப்பு திசுக்களில் இறங்கிய பின்னர் 16-20 மணிநேர காலகட்டத்தில் வெளிப்படும் உச்சநிலை.
மருந்துகளைப் பயன்படுத்துவதன் மூலம் ஹார்மோனின் இயற்கையான சுரப்பைப் பின்பற்றுதல். துரதிர்ஷ்டவசமாக, ஹார்மோன் கொண்ட முகவர்களில் ஒன்றை மட்டுமே பயன்படுத்தி பயனுள்ள குறிகாட்டிகளை அடைய முடியாது. அதனால்தான் குறுகிய-செயல்பாட்டு இன்சுலின் மதிப்பில் குறைவான முக்கியத்துவம் இல்லை.
குறுகிய நடிப்பு ஹார்மோன்
இந்த வகை ஹார்மோனின் பெயர் தனக்குத்தானே பேசுகிறது.
நீண்ட காலமாக செயல்படும் மருந்துகளுக்கு மாறாக, குறுகியவை உடலில் குளுக்கோஸில் கூர்மையான அதிகரிப்புகளை திருப்பிச் செலுத்த வடிவமைக்கப்பட்டுள்ளன:
- உணவு
- அதிகப்படியான உடற்பயிற்சி
- தொற்று மற்றும் அழற்சி செயல்முறைகளின் இருப்பு,
- கடுமையான மன அழுத்தம் மற்றும் பொருள்.
உணவில் கார்போஹைட்ரேட்டுகளின் பயன்பாடு அடிப்படை இன்சுலின் எடுக்கும்போது கூட இரத்தத்தில் அவற்றின் செறிவை அதிகரிக்கிறது.
வெளிப்பாட்டின் காலத்தால், வேகமாக செயல்படும் ஹார்மோன்கள் இரண்டு வகைகளாக பிரிக்கப்படுகின்றன:
- குறுகிய. நிர்வாகத்திற்குப் பிறகு குறுகிய-செயல்பாட்டு இன்சுலின் தயாரிப்புகள் 30-60 நிமிடங்களில் செயல்படத் தொடங்குகின்றன. அதிக மறுஉருவாக்க விகிதத்தைக் கொண்டிருப்பதால், உட்கொண்ட 2-4 மணிநேரத்தில் அதிகபட்ச செயல்திறனின் உச்சநிலை அடையப்படுகிறது. சராசரி மதிப்பீடுகளின்படி, அத்தகைய மருந்தின் விளைவு 6 மணி நேரத்திற்கு மேல் நீடிக்காது.
- அல்ட்ராஷார்ட் இன்சுலின். மனித ஹார்மோனின் இந்த மாற்றியமைக்கப்பட்ட அனலாக் தனித்துவமானது, இது இயற்கையாக உற்பத்தி செய்யப்படும் இன்சுலின் விட வேகமாக செயல்பட முடியும். உட்செலுத்தப்பட்ட 10-15 நிமிடங்களுக்குப் பிறகு, செயலில் உள்ள பொருள் உடலில் அதன் விளைவை உட்செலுத்தலுக்கு 1-3 மணிநேரங்களுக்குப் பிறகு தொடங்குகிறது. விளைவு 3-5 மணி நேரம் நீடிக்கும். அல்ட்ராஷார்ட் வழிமுறையின் தீர்வு உடலில் உறிஞ்சப்படும் வேகம், உணவுக்கு முன் அல்லது உடனடியாக அதை எடுக்க உங்களை அனுமதிக்கிறது.
இது முக்கியமானது.ஒரு ஆண்டிடியாபெடிக் முகவரின் செயல்பாட்டின் ஆரம்பம் உணவை ஜீரணிக்கும் நேரம் மற்றும் அதிலிருந்து கார்போஹைட்ரேட்டுகளை உறிஞ்சுதல் ஆகியவற்றுடன் ஒத்துப்போக வேண்டும். தேர்ந்தெடுக்கப்பட்ட வகை இன்சுலின் மற்றும் கார்போஹைட்ரேட்டுகளுடன் உடலின் சுமை ஆகியவற்றைக் கருத்தில் கொண்டு, மருந்தின் நிர்வாக நேரம் ஒப்புக்கொள்ளப்பட வேண்டும்.
பயன்பாட்டிற்கு ஏற்ற ஹார்மோனைத் தேர்ந்தெடுப்பது கண்டிப்பாக தனிப்பட்டது, ஏனெனில் இது ஆய்வக சோதனைகள், நீரிழிவு நோயாளியின் நோயின் அளவு, ஒரு முழுமையான வரலாறு, வாழ்க்கை முறை ஆகியவற்றை அடிப்படையாகக் கொண்டது. முக்கியமற்ற காரணி மருந்தின் விலை, அதன் பயன்பாட்டின் அதிர்வெண் கொடுக்கப்பட்டால். ஒரு விதியாக, இது மருந்து உற்பத்தியின் சிக்கலான தன்மை, உற்பத்தி செய்யும் நாடு, பேக்கேஜிங் ஆகியவற்றின் நேரடி விகிதத்தில் விகிதாசாரமாக அதிகரிக்கப்படுகிறது.
குறுகிய நடிப்பு இன்சுலின் தேர்வு அம்சங்கள். மிகவும் பிரபலமான மருந்துகள்
கட்டுரையின் முந்தைய பிரிவில் உள்ள பொருளிலிருந்து, குறுகிய இன்சுலின் என்றால் என்ன என்பது தெளிவாகிறது, ஆனால் வெளிப்படும் நேரமும் வேகமும் மட்டுமல்ல முக்கியமானது. அனைத்து மருந்துகளுக்கும் அவற்றின் சொந்த பண்புகள் உள்ளன, மனித கணைய ஹார்மோனின் அனலாக் விதிவிலக்கல்ல.
நீங்கள் கவனம் செலுத்த வேண்டிய மருந்துகளின் அம்சங்களின் பட்டியல்:
- ரசீது மூல
- சுத்திகரிப்பு பட்டம்
- செறிவு
- மருந்தின் pH
- உற்பத்தியாளர் மற்றும் கலவை பண்புகள்.
எனவே, எடுத்துக்காட்டாக, ஒரு பன்றியின் கணையத்திற்கு சிகிச்சையளித்து அதை சுத்தம் செய்வதன் மூலம் விலங்கு தோற்றத்தின் ஒரு அனலாக் தயாரிக்கப்படுகிறது. அரை செயற்கை மருந்துகளுக்கு, அதே விலங்கு பொருள் அடிப்படையாக எடுத்துக் கொள்ளப்படுகிறது, மேலும் நொதி மாற்றும் முறையைப் பயன்படுத்தி, இன்சுலின் இயற்கைக்கு நெருக்கமாக பெறப்படுகிறது. இந்த தொழில்நுட்பங்கள் பொதுவாக குறுகிய ஹார்மோனுக்கு பயன்படுத்தப்படுகின்றன.
மரபணு பொறியியலின் வளர்ச்சியானது எஸ்கெரிச்சியா கோலியில் இருந்து உற்பத்தி செய்யப்படும் மனித இன்சுலின் உண்மையான செல்களை மரபணு மாற்றப்பட்ட மாற்றங்களுடன் மீண்டும் உருவாக்க முடிந்தது. அல்ட்ராஷார்ட் ஹார்மோன்கள் பொதுவாக மனிதர்கள் என்று அழைக்கப்படுகின்றன.
தீர்வுகளை உற்பத்தி செய்வது மிகவும் கடினம் மிகவும் சுத்திகரிக்கப்பட்டவை (மோனோ-கூறு). குறைந்த அசுத்தங்கள், அதிக செயல்திறன் மற்றும் அதன் பயன்பாட்டிற்கான குறைந்த முரண்பாடுகள். ஹார்மோன் அனலாக் பயன்படுத்தி ஒவ்வாமை வெளிப்பாடுகளின் ஆபத்து குறைகிறது.
வெவ்வேறு உற்பத்தி முறைகள், வெளிப்பாடு விகிதங்கள், நிறுவனங்கள், பிராண்டுகள் ஆகியவற்றின் தயாரிப்புகளை வெவ்வேறு செறிவுகளால் குறிப்பிடலாம். எனவே, இன்சுலின் அலகுகளின் ஒரே அளவு சிரிஞ்சில் வெவ்வேறு அளவுகளை ஆக்கிரமிக்கக்கூடும்.
நடுநிலை அமிலத்தன்மை கொண்ட மருந்துகளின் பயன்பாடு விரும்பத்தக்கது, இது ஊசி இடத்திலுள்ள விரும்பத்தகாத உணர்வுகளைத் தவிர்க்கிறது. இருப்பினும், அத்தகைய நிதிகளின் விலை அமிலத்தை விட மிக அதிகம்.
வெளிநாட்டிலிருந்து, விஞ்ஞானம் உள்நாட்டு அறிவியலை விட கணிசமாக முன்னிலையில் இருப்பதால், வளர்ந்த நாடுகளின் மருந்துகள் சிறந்தவை மற்றும் திறமையானவை என்பதை பொதுவாக ஏற்றுக்கொள்ளப்படுகிறது. நன்கு அறியப்பட்ட உற்பத்தியாளர்களிடமிருந்து இறக்குமதி செய்யப்பட்ட பொருட்கள் அதற்கேற்ப அதிக விலை கொண்டவை.
இது முக்கியமானது. இன்சுலின் சிகிச்சையில் அதிக முக்கியத்துவம் என்பது உற்பத்தி செய்யும் நாடு அல்ல, மருந்தின் பண்புகள் மற்றும் நீண்ட மற்றும் குறுகிய ஹார்மோன்களைப் பயன்படுத்தும் போது அவற்றின் சாத்தியமான பொருந்தக்கூடிய தன்மை.
முதல் ஐந்து மிகவும் பிரபலமான குறுகிய-செயல்பாட்டு இன்சுலின் மருந்துகள்
ஒவ்வொரு உயிரினமும் தனித்தனியாக இருப்பதால், ஒரு குறிப்பிட்ட பிராண்டின் மருந்துகளுக்கு எளிதில் பாதிப்பு ஏற்படலாம். இன்சுலின் சிகிச்சையின் ஒரு முறையைப் பயன்படுத்தி, உணவுக்கு ஒரு நாளைக்கு மூன்று முறை மருந்து நிர்வகிக்கப்படுகிறது, நீரிழிவு நோயாளிகள் பெரும்பாலும் குறுகிய இன்சுலின் பெயர்களைப் பயன்படுத்துகிறார்கள், அவை அட்டவணையில் வழங்கப்படுகின்றன.
அட்டவணை எண் 2. பெரும்பாலும் நிபுணர்களால் பரிந்துரைக்கப்படும் ஆண்டிடியாபெடிக் முகவர்களின் பட்டியல்.
| பெயர் | விளக்கம் | ||||||||
 | மரபணு பொறியியல் முறையால் பெறப்பட்ட மனித உயிரியக்கவியல் இன்சுலின். செயலில் உள்ள மூலப்பொருள்: மனிதனைப் போன்ற ஹார்மோன் தீர்வு நடுநிலை மோனோ-கூறு. இது டைப் 1 நீரிழிவு நோய்க்கும், அதே போல் டைப் 2 நீரிழிவு நோயுடன் கூடிய டேப்லெட் தயாரிப்புகளுக்கு எதிர்ப்பிற்கும் பயன்படுத்தப்படுகிறது. | ||||||||
 | மனித மறுசீரமைப்பு செமிசைனெடிக் இன்சுலின், நடுநிலை அளவிலான அமிலத்தன்மையைக் கொண்டுள்ளது. நாட்டின் தயாரிப்பாளர் உக்ரைன். | ||||||||
 | குளுக்கோஸ் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துவதற்காக மரபணு ரீதியாக வடிவமைக்கப்பட்ட உயிரியக்கவியல் ஆண்டிடியாபெடிக் மருந்து. மனித (டி.என்.ஏ - மறுசீரமைப்பு). உற்பத்தி நாடு பிரான்ஸ். | ||||||||
 | பயன்படுத்தும்போது பன்றி இறைச்சி மோனோ-கூறு தயாரிப்பு, இது ஒரு டிப்போ உருவாக்கும் பொருளாக புரோட்டமைன் சல்பேட் கொண்ட நீண்ட செயல்பாட்டு தயாரிப்புகளுடன் கலக்கப்படலாம். | ||||||||
 | கரையக்கூடிய மரபணு பொறியியல் மனித ஹார்மோன் டி.என்.ஏ மறுசீரமைப்பு தொழில்நுட்பத்திற்கு நன்றி பெறப்படுகிறது. பெரும்பாலும், மனித இன்சுலின் ஒப்புமைகள் 40/100 IU செறிவில், சிரிஞ்ச் பேனாக்களில் பயன்படுத்த விரும்பும் பாட்டில்கள் அல்லது தோட்டாக்களில் தயாரிக்கப்படுகின்றன. இன்சுலின் குழுவின் கிட்டத்தட்ட அனைத்து நவீன வழிமுறைகளும் அவற்றின் முன்னோடிகளை விட மிகக் குறைவான முரண்பாடுகளைக் கொண்டுள்ளன. அவற்றில் பெரும்பாலானவை கர்ப்பம் மற்றும் பாலூட்டலின் போது பயன்படுத்த அனுமதிக்கப்படுகின்றன.
அல்ட்ராஷார்ட் ஏற்பாடுகள்அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் குளுக்கோஸில் திடீர் தாவல்களுக்கு அவசர உதவியாக உருவாக்கப்பட்டது, ஒரு நபரை ஹைப்பர் கிளைசெமிக் கோமாவிலிருந்து நீக்குகிறது, இப்போது இது இன்சுலின் சிகிச்சைக்கு பயன்படுத்தப்படுகிறது. இந்த நேரத்தில், இதேபோன்ற செயலின் மூன்று ஹார்மோன் தயாரிப்புகளுடன் மருத்துவ பரிசோதனைகள் முடிக்கப்பட்டுள்ளன. அட்டவணை எண் 3. அல்ட்ராஷார்ட் வெளிப்பாட்டின் ஆண்டிடியாபடிக் முகவர்களின் பட்டியல்.
ஒரு நபர், ஒரு குறுகிய செயல்பாட்டு ஹார்மோனை செலுத்துவதற்கு முன், உணவுடன் எடுக்கப்பட்ட கார்போஹைட்ரேட்டுகளின் அளவை முன்கூட்டியே கணக்கிட்டு கட்டுப்படுத்த வேண்டும். கரைசலின் கணக்கிடப்பட்ட டோஸ் உணவுக்கு 30-40 நிமிடங்களுக்கு முன்பு நிர்வகிக்கப்படுவதே இதற்குக் காரணம். பெரும்பாலும், மிதக்கும் வேலை அட்டவணையுடன் நீரிழிவு நோயாளிகளுக்கு உணவின் நேரத்தை முன்கூட்டியே கணிப்பது கடினம், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதில் சிரமம் உள்ளது. நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளின் பெற்றோருக்கு இது எளிதானது அல்ல. குழந்தை ஊட்டச்சத்து குறைபாடு இருந்தால் அல்லது குழந்தை சாப்பிட மறுத்தால், முன்னர் அறிமுகப்படுத்தப்பட்ட இன்சுலின் அளவு மிக அதிகமாக இருக்கும், இது கடுமையான இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும். அல்ட்ராஷார்ட் குழுவின் அதிவேக மருந்துகள் நல்லது, ஏனென்றால் அவை உணவுடன் அல்லது அதற்குப் பிறகு கிட்டத்தட்ட ஒரே நேரத்தில் எடுக்கப்படலாம். இந்த நேரத்தில் தேவையான அளவை இன்னும் துல்லியமாக தேர்ந்தெடுக்க இது உதவுகிறது.
அறிவியல் மற்றும் மரபணு பொறியியல் இன்னும் நிற்கவில்லை என்பதை கவனத்தில் கொள்ள வேண்டும். விஞ்ஞானிகள் தொடர்ந்து இருக்கும் மருந்துகளை மாற்றியமைத்து மாற்றியமைக்கின்றனர், அவற்றின் அடிப்படையில் புதிய மற்றும் மேம்பட்ட பதிப்புகளை உருவாக்குகிறார்கள். இன்சுலின் விசையியக்கக் குழாய்களின் பல்வேறு மாதிரிகள் பிரபலமடைந்து வருகின்றன, இது ஊசி மருந்துகளிலிருந்து குறைந்தபட்ச அச om கரியத்தை அனுபவிக்கும் போது செயலில் உள்ள வாழ்க்கை முறையை வழிநடத்த உங்களை அனுமதிக்கிறது. இதற்கு நன்றி, இன்சுலின் சார்ந்த மக்களின் வாழ்க்கைத் தரம் மிக உயர்ந்ததாகிவிட்டது. அத்தகைய மருந்துகளை நிர்வகிக்கும் நுட்பத்தை வீடியோ பொருட்கள் தெளிவாகக் காண உங்களை அனுமதிக்கும். இரத்த சர்க்கரையை சீராக்க மருந்துத் தொழில் பல்வேறு வகையான ஹார்மோன் மருந்துகளை உற்பத்தி செய்கிறது. அவற்றில் ஒன்று குறுகிய நடிப்பு இன்சுலின்.இது நீரிழிவு நோயாளிகளுக்கு இரத்த குளுக்கோஸை குறுகிய காலத்தில் இயல்பாக்கும் திறன் கொண்டது, இது ஒரு தவிர்க்க முடியாத கருவியாக மாறும். குறுகிய நடிப்பு இன்சுலின் கருத்துஅத்தகைய இன்சுலின் அறிமுகப்படுத்தப்பட்டவுடன், அது குளுக்கோஸை உறிஞ்சுவதோடு தொடர்புடைய வளர்சிதை மாற்ற செயல்முறைகளை கரைத்து விரைவாக இயல்பாக்குகிறது. நீண்ட காலமாக செயல்படும் மருந்துகளைப் போலன்றி, அவை எந்தவிதமான சேர்க்கைகளும் இல்லாமல் தூய ஹார்மோன் தீர்வை மட்டுமே கொண்டிருக்கின்றன. அறிமுகத்திற்குப் பிறகு அவை விரைவாக வேலை செய்யத் தொடங்குகின்றன, அதாவது ஒப்பீட்டளவில் குறுகிய காலத்தில் அவை இரத்த சர்க்கரையை குறைக்கின்றன என்பது பெயரிலிருந்து தெளிவாகத் தெரிகிறது. ஆனால் அதே நேரத்தில், அவர்கள் நடுத்தர கால நடவடிக்கைகளின் மருந்துகளை விட வேகமாக தங்கள் செயலை நிறுத்துகிறார்கள், பின்வரும் திட்டத்தின் எடுத்துக்காட்டில் காணலாம்: இந்த வகை இன்சுலின் எப்போது பரிந்துரைக்கப்படுகிறது?குறுகிய இன்சுலின் தனியாக அல்லது நீண்ட காலமாக செயல்படும் ஹார்மோன்களுடன் இணைந்து பயன்படுத்தப்படுகிறது. இது ஒரு நாளைக்கு 6 முறை வரை நுழைய அனுமதிக்கப்படுகிறது. பெரும்பாலும், அவை இதுபோன்ற சந்தர்ப்பங்களில் பரிந்துரைக்கப்படுகின்றன:
குறுகிய இன்சுலின் எவ்வளவு நேரம் வேலை செய்கிறது, அது எப்போது உச்சம் பெறுகிறது?தோலடி நிர்வாகத்துடன், மருந்தின் மிக நீண்ட விளைவு காணப்படுகிறது, இது 30-40 நிமிடங்களுக்குள் நிகழ்கிறது, சாப்பிட்ட உணவின் செரிமானம் ஏற்படும் போது. மருந்தை உட்கொண்ட பிறகு, இன்சுலின் நடவடிக்கையின் உச்சநிலை 2-3 மணி நேரத்திற்குப் பிறகு அடையப்படுகிறது. காலம் நிர்வகிக்கப்படும் அளவைப் பொறுத்தது:
நடவடிக்கை காலாவதியான பிறகு, மருந்து கான்ட்ரா-ஹார்மோன் ஹார்மோன்களால் உடலில் இருந்து வெளியேற்றப்படுகிறது. லேசான இன்சுலின் தயாரிப்புகளின் வகைகள்பல குறுகிய-செயல்பாட்டு இன்சுலின் தயாரிப்புகள் உள்ளன, அவற்றில் அட்டவணையில் இருந்து வரும் மருந்துகள் மிகவும் பிரபலமாக உள்ளன: பட்டியலிடப்பட்ட இன்சுலின்கள் மனித மரபணு பொறியியல் என்று கருதப்படுகின்றன, மோனோடார் தவிர, இது பன்றி என குறிப்பிடப்படுகிறது. குப்பிகளில் கரையக்கூடிய தீர்வு வடிவில் கிடைக்கிறது. அனைத்தும் வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க நோக்கம் கொண்டவை. நீண்ட காலமாக செயல்படும் மருந்துகளுக்கு முன்பு பெரும்பாலும் பரிந்துரைக்கப்படுகிறது.
அல்ட்ரா ஷார்ட்-ஆக்டிங் இன்சுலின்மருந்தியலில் இது சமீபத்திய கண்டுபிடிப்பு. இரத்த சர்க்கரையை இயல்பாக்குவதன் மூலம், அதன் உடனடி செயலில் இது மற்ற உயிரினங்களிலிருந்து வேறுபடுகிறது. மிகவும் பரிந்துரைக்கப்பட்ட மருந்துகள்: இந்த மருந்துகள் மனித ஹார்மோனின் ஒப்புமைகளாகும். நீங்கள் உணவை எடுக்க வேண்டிய சந்தர்ப்பங்களில் அவை வசதியானவை, ஆனால் செரிமானத்திற்கு இன்சுலின் அளவைக் கணக்கிடுவது கடினம். நீங்கள் முதலில் சாப்பிடலாம், பின்னர் அளவைக் கணக்கிட்டு நோயாளியை முளைக்கலாம். இன்சுலின் செயல் வேகமாக இருப்பதால், உணவை ஒருங்கிணைக்க நேரம் இருக்காது. இந்த அல்ட்ராஷார்ட் இன்சுலின் நீரிழிவு நோயாளிகள் தங்கள் உணவை உடைத்து, பரிந்துரைக்கப்பட்டதை விட அதிக இனிப்புகளை சாப்பிடும்போது பயன்படுத்த வடிவமைக்கப்பட்டுள்ளது. பொதுவாக இதுபோன்ற சந்தர்ப்பங்களில் சர்க்கரையின் கூர்மையான அதிகரிப்பு உள்ளது, இது சுகாதார சிக்கல்களுக்கு வழிவகுக்கும். பின்னர் இந்த மருந்துகள் உதவக்கூடும். சில நேரங்களில், நோயாளி சுமார் 40 நிமிடங்கள் காத்திருக்க முடியாது, மற்றும் உணவுக்கு முன்பே மீறும்போது, மீண்டும் இந்த வகை இன்சுலின் செலுத்தப்படலாம்.
நீரிழிவு நோயைக் கண்டறிந்த கர்ப்பிணிப் பெண்களுக்கு இது முரணாக இல்லை. கர்ப்பத்தின் நச்சுத்தன்மை இருந்தாலும், விண்ணப்பிக்க அனுமதிக்கப்படுகிறது. அல்ட்ராஷார்ட் இன்சுலின் நன்மை என்னவென்றால்:
உட்கொள்ளும் உணவின் அடிப்படையில் டோஸ் கணக்கீடுகுறுகிய-செயல்பாட்டு இன்சுலின் நிர்வாகத்தின் ஒரு டோஸ் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை மட்டுமல்ல, உட்கொள்ளும் உணவையும் சார்ந்துள்ளது. எனவே, கணக்கீட்டிற்கு பின்வரும் உண்மைகளை கருத்தில் கொள்வது மதிப்பு:
கணக்கீடு எடுத்துக்காட்டு : உணவுக்கு முன் குளுக்கோஸ் அளவு 8 மிமீல் / எல் ஆக இருந்தால், 20 கிராம் கார்போஹைட்ரேட் உணவு அல்லது 2 எக்ஸ்இ (+4.4 மிமீல் / எல்) சாப்பிட திட்டமிடப்பட்டுள்ளது என்றால், சர்க்கரை அளவு சாப்பிட்ட பிறகு 12.4 ஆக உயரும், அதே சமயம் விதிமுறை 6. ஆகையால், 3 யூனிட் மருந்துகளை அறிமுகப்படுத்த வேண்டியது அவசியம், இதனால் சர்க்கரை குறியீடு 6.4 ஆக குறைகிறது. ஒற்றை நிர்வாகத்திற்கான அதிகபட்ச டோஸ்இன்சுலின் எந்த அளவும் கலந்துகொள்ளும் மருத்துவரால் சரிசெய்யப்படுகிறது, ஆனால் அது 1.0 PIECES ஐ விட அதிகமாக இருக்கக்கூடாது, இது அதன் 1 கிலோவுக்கு கணக்கிடப்படுகிறது. இது அதிகபட்ச அளவு.
பொதுவாக, மருத்துவர் பின்வரும் விதிகளை பின்பற்றுகிறார்:
குறுகிய இன்சுலின் ஊசி போடுவது எப்படி? (வீடியோ)அனைத்து வகையான இன்சுலின் பொதுவாக உணவுக்கு முன் ஒரே மாதிரியாக நிர்வகிக்கப்படுகிறது. மனித உடலில் பெரிய இரத்த நாளங்கள் கடந்து செல்லாத பகுதிகளைத் தேர்ந்தெடுக்க பரிந்துரைக்கப்படுகிறது, தோலடி கொழுப்பு வைப்புக்கள் உள்ளன.
நீங்கள் அடிவயிற்றைத் தேர்வு செய்யலாம், ஆனால் தொப்புளிலிருந்து 6 செ.மீ சுற்றளவில் குத்த வேண்டாம். உட்செலுத்தப்படுவதற்கு முன், நீங்கள் இந்த பகுதியை கழுவ வேண்டும் மற்றும் சோப்பு மற்றும் கைகளால் கைகளை கழுவ வேண்டும். செயல்முறைக்கு தேவையான அனைத்தையும் தயார் செய்யுங்கள்: ஒரு செலவழிப்பு சிரிஞ்ச், மருந்துடன் ஒரு பாட்டில் மற்றும் ஒரு காட்டன் பேட். மருந்தின் காலாவதி தேதியை சரிபார்க்கவும்!
நீங்கள் தொடர்ந்து ஒரே இடத்தில் குத்த முடியாது, ஒரு ஊசியிலிருந்து இன்னொரு இடத்திற்கு தூரம் சுமார் 2 செ.மீ இருக்க வேண்டும். மாற்று ஊசி: முதலில் ஒரு தொடையில், பின்னர் இன்னொரு இடத்தில், பின்னர் பிட்டத்தில். இல்லையெனில், கொழுப்புச் சுருக்கம் ஏற்படலாம்.
அடிவயிற்றில் ஊசி போடுவது சிறந்தது, இதனால் அவர்கள் சாப்பிட்டவுடன் நடவடிக்கை வேகமாக நிகழ்கிறது. இன்சுலின் வழங்கும் நுட்பத்தைப் பற்றி மேலும் அறிய, இந்த கட்டுரை அல்லது பின்வரும் வீடியோவைப் பார்க்கவும்: முடிவில், நீங்கள் ஒரு குறுகிய செயல்பாட்டு மருந்தை சுயாதீனமாக தேர்வு செய்ய முடியாது, மருத்துவரின் பரிந்துரை இல்லாமல் அதன் அளவை மாற்ற முடியாது என்பது கவனிக்கத்தக்கது. எண்டோகிரைனாலஜிஸ்ட்டுடன் சேர்ந்து, அதன் நிர்வாகத்திற்கான ஒரு திட்டத்தை எடுத்துக்கொள்வது அவசியம். உட்செலுத்துதல் தளத்தை தொடர்ந்து மாற்றுவது, மருந்தை சரியாக சேமிப்பது, காலாவதி தேதிகளை கண்காணிப்பது நல்லது. மற்றும் சிறிய மாற்றங்கள் மற்றும் சிக்கல்களில், ஒரு மருத்துவரை அணுகவும். குறுகிய நடிப்பு இன்சுலின் ஏற்பாடுகள்குறுகிய-செயல்பாட்டு இன்சுலின் கரையக்கூடியது மற்றும் குளுக்கோஸை உறிஞ்சுவதோடு தொடர்புடைய மனித உடலில் வளர்சிதை மாற்ற செயல்முறைகளை விரைவாக இயல்பாக்குகிறது. நீண்ட காலமாக செயல்படும் இன்சுலின் போலல்லாமல், குறுகிய-செயல்பாட்டு ஹார்மோன் தயாரிப்புகளில் விதிவிலக்காக தூய்மையான ஹார்மோன் தீர்வு உள்ளது, அதில் எந்த சேர்க்கைகளும் இல்லை. இத்தகைய மருந்துகளின் ஒரு தனித்துவமான அம்சம் என்னவென்றால், அவை மிக விரைவாக வேலை செய்யத் தொடங்குகின்றன, மேலும் குறுகிய காலத்தில் இரத்தத்தில் சர்க்கரை அளவை இயல்புக்குக் குறைக்க முடியும். மருந்தின் உச்ச செயல்பாடு அதன் நிர்வாகத்திற்குப் பிறகு சுமார் இரண்டு மணி நேரத்திற்குப் பிறகு காணப்படுகிறது, பின்னர் அதன் செயலில் விரைவான சரிவு காணப்படுகிறது. இரத்தத்தில் ஆறு மணி நேரம் கழித்து நிர்வகிக்கப்படும் ஹார்மோன் முகவரின் சிறிய தடயங்கள் உள்ளன. இந்த மருந்துகள் அவற்றின் செயல்பாட்டின் நேரத்திற்கு ஏற்ப பின்வரும் குழுக்களாக வகைப்படுத்தப்படுகின்றன:
கீழேயுள்ள அட்டவணையில், ஒப்பிடுவதற்கு, பல்வேறு வகையான ஹார்மோன் முகவர்களின் வேகம் மற்றும் கால அளவின் மதிப்புகள் வழங்கப்படுகின்றன. மருந்துகளின் பெயர்கள் தேர்ந்தெடுக்கப்பட்ட முறையில் வழங்கப்படுகின்றன, ஏனெனில் அவற்றின் வகைகளில் ஏராளமானவை உள்ளன. குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின் அம்சங்கள்
குறுகிய இன்சுலின் ஒரு தூய ஹார்மோன் மருந்து, இது இரண்டு வழிகளில் தயாரிக்கப்படுகிறது:
இவை இரண்டும், மற்றொரு வழிமுறையும் இயற்கையான மனித ஹார்மோனுடன் முற்றிலும் ஒத்துப்போகின்றன, எனவே ஒரு நல்ல சர்க்கரையை குறைக்கும் விளைவைக் கொண்டுள்ளது. ஒத்த நீண்ட காலமாக செயல்படும் மருந்துகளைப் போலன்றி, அவற்றில் எந்த சேர்க்கைகளும் இல்லை, எனவே அவை ஒருபோதும் ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்தாது. நீரிழிவு நோயாளிகளுக்கு சாதாரண இரத்த சர்க்கரை அளவை பராமரிக்க, உணவுக்கு அரை மணி நேரத்திற்கு முன்பு நிர்வகிக்கப்படும் குறுகிய-செயல்பாட்டு இன்சுலின் பெரும்பாலும் பயன்படுத்தப்படுகின்றன. ஒவ்வொரு நோயாளிக்கும் அவரவர் உடலியல் பண்புகள் உள்ளன என்பதைப் புரிந்துகொள்வது அவசியம், எனவே, மருந்தின் தேவையான அளவைக் கணக்கிடுவது எப்போதும் மருத்துவரால் தனித்தனியாக மேற்கொள்ளப்படுகிறது. கூடுதலாக, எடுக்கப்பட்ட உணவின் அளவு இன்சுலின் நிர்வகிக்கப்படும் டோஸுடன் ஒத்திருப்பது மிகவும் முக்கியம். உணவுக்கு முன் ஒரு ஹார்மோன் மருந்தை வழங்குவதற்கான அடிப்படை விதிகள் பின்வருமாறு:
அல்ட்ராஷார்ட் இன்சுலின் என்பது மனித இன்சுலின் மாற்றியமைக்கப்பட்ட அனலாக் ஆகும், இது அதன் விளைவுகளின் அதிக வேகத்தை விளக்குகிறது.பல்வேறு காரணங்களுக்காக இரத்த சர்க்கரையின் முன்னேற்றத்தை அனுபவித்த ஒருவருக்கு அவசர உதவி என்ற நோக்கத்துடன் இந்த மருந்து உருவாக்கப்பட்டது. அதனால்தான் நீரிழிவு நோயின் சிக்கலான சிகிச்சையில் இது அரிதாகவே பயன்படுத்தப்படுகிறது. ஒரு நபருக்கு சாப்பிடுவதற்கு முன்பு ஒரு குறிப்பிட்ட நேரம் காத்திருக்க வாய்ப்பு இல்லாதபோது, அல்ட்ராஷார்ட் இன்சுலின் ஊசி பரிந்துரைக்கப்படுகிறது. ஆனால் சரியான ஊட்டச்சத்தின் நிபந்தனையின் கீழ், இந்த மருந்து எடுத்துக்கொள்ள பரிந்துரைக்கப்படவில்லை, ஏனெனில் இது உச்ச மதிப்பிலிருந்து செயலில் கூர்மையான சரிவைக் கொண்டுள்ளது, எனவே சரியான அளவைக் கணக்கிடுவது மிகவும் கடினம். உடலமைப்பு இன்சுலின்
குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின்கள் இன்று உடற் கட்டமைப்பில் மிகவும் பரவலாகப் பயன்படுத்தப்படுகின்றன. மருந்துகள் மிகவும் பயனுள்ள அனபோலிக் முகவர்களாகக் கருதப்படுகின்றன. உடற் கட்டமைப்பில் அவற்றின் பயன்பாட்டின் சாராம்சம் என்னவென்றால், இன்சுலின் என்பது ஒரு போக்குவரத்து ஹார்மோன் ஆகும், இது குளுக்கோஸைப் பிடித்து இந்த விரைவான வளர்ச்சிக்கு பதிலளிக்கும் தசைகளுக்கு வழங்க முடியும். விளையாட்டு வீரர்கள் படிப்படியாக ஹார்மோன் மருந்தைப் பயன்படுத்தத் தொடங்குவது மிகவும் முக்கியம், இதனால் உடலை ஹார்மோனுடன் பழக்கப்படுத்துகிறது. இன்சுலின் தயாரிப்புகள் மிகவும் வலுவான ஹார்மோன் மருந்துகள் என்பதால், இளம் தொடக்க விளையாட்டு வீரர்களுக்கு அவற்றை எடுத்துக்கொள்வது தடைசெய்யப்பட்டுள்ளது. இன்சுலின் முக்கிய சொத்து ஊட்டச்சத்துக்களின் போக்குவரத்து ஆகும். ஆனால் அதே நேரத்தில், ஹார்மோன் இந்த செயல்பாட்டை வெவ்வேறு திசைகளில் செய்கிறது, அதாவது:
இது சம்பந்தமாக, ஹார்மோன் மருந்து தவறாக எடுத்துக் கொண்டால், நீங்கள் அழகான தசைகளை உருவாக்க முடியாது, ஆனால் அசிங்கமான அசிங்கத்தைப் பெறுங்கள். பரிகாரம் எடுக்கும்போது, பயிற்சி பயனுள்ளதாக இருக்க வேண்டும் என்பதை நினைவில் கொள்ள வேண்டும். இந்த விஷயத்தில் மட்டுமே, போக்குவரத்து ஹார்மோன் வளர்ந்த தசை திசுக்களுக்கு குளுக்கோஸை வழங்கும். உடற் கட்டமைப்பில் ஈடுபடும் ஒவ்வொரு விளையாட்டு வீரருக்கும், டோஸ் தனித்தனியாக ஒதுக்கப்படுகிறது. இரத்தத்திலும் சிறுநீரிலும் உள்ள குளுக்கோஸின் அளவை அளவிட்ட பிறகு இது நிறுவப்படுகிறது. உடலின் இயற்கையான ஹார்மோன் பின்னணியைக் குறைக்காமல் இருப்பதற்கும், கணையத்தால் இன்சுலின் உற்பத்தியைக் குறைப்பதற்கும், மருந்துகளை உட்கொள்வதில் இடைவெளி எடுக்க வேண்டியது அவசியம். விருப்பமாக, மருந்தை எடுத்துக் கொள்ளும் இரண்டு மாத காலத்தை நான்கு மாத ஓய்வுடன் மாற்றுங்கள். மருந்துகள் மற்றும் அதிகப்படியான மருந்துகளை எடுத்துக்கொள்வதற்கான விதிகள்
குறுகிய மற்றும் அல்ட்ராஷார்ட்-செயல்படும் இன்சுலின் மனித இன்சுலின் போன்ற உயர்தர மருந்துகள் என்பதால், அவை அரிதாகவே ஒவ்வாமைகளை ஏற்படுத்துகின்றன. ஆனால் சில நேரங்களில் ஊசி இடத்திலுள்ள அரிப்பு மற்றும் எரிச்சல் போன்ற விரும்பத்தகாத விளைவு காணப்படுகிறது. வலிமை பயிற்சி பெற்ற உடனேயே ஹார்மோன் முகவரை வயிற்று குழிக்குள் தோலடி செலுத்த வேண்டும் என்று பரிந்துரைக்கப்படுகிறது. நீங்கள் சிறிய அளவுகளுடன் தொடங்க வேண்டும், அதே நேரத்தில் உடலின் எதிர்வினையை நீங்கள் கண்காணிக்க வேண்டும். உட்செலுத்தப்பட்ட சுமார் கால் மணி நேரத்திற்குப் பிறகு, இனிமையான ஒன்றை சாப்பிட வேண்டும். நிர்வகிக்கப்படும் மருந்தின் அலகுக்கு நுகரப்படும் கார்போஹைட்ரேட்டுகளின் விகிதம் 10: 1 ஆக இருக்க வேண்டும். அதன் பிறகு, ஒரு மணி நேரத்திற்குப் பிறகு நீங்கள் நன்கு சாப்பிட வேண்டும், மற்றும் உணவில் புரதம் நிறைந்த உணவுகள் இருக்க வேண்டும். ஹார்மோன் மருந்தின் அதிகப்படியான அளவு அல்லது அதன் முறையற்ற நிர்வாகம் இரத்தச் சர்க்கரையின் கூர்மையான குறைவுடன் தொடர்புடைய இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியை ஏற்படுத்தும். அல்ட்ராஷார்ட் மற்றும் குறுகிய இன்சுலின் எடுத்துக் கொண்ட பிறகு கிட்டத்தட்ட ஒவ்வொரு முறையும் லேசான அல்லது மிதமான அளவு இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்துகிறது. இது பின்வரும் அறிகுறிகளுடன் தன்னை வெளிப்படுத்துகிறது:
இந்த அறிகுறிகளில் ஏதேனும் ஒன்று தோன்றிய பிறகு, நீங்கள் அவசரமாக ஒரு பெரிய அளவிலான இனிப்பு பானத்தை குடிக்க வேண்டும், கால் மணி நேரத்திற்குப் பிறகு புரத-கார்போஹைட்ரேட் உணவின் ஒரு பகுதியை சாப்பிடுங்கள். இரத்தச் சர்க்கரைக் குறைவின் ஒரு பக்க அறிகுறி தூங்க ஆசைப்படுவதாகும். நிலைமையை மோசமாக்குவது சாத்தியம் என்பதால் இதைச் செய்வது திட்டவட்டமாக சாத்தியமற்றது.குறுகிய மற்றும் அல்ட்ராஷார்ட் செயலின் இன்சுலின் அளவுக்கதிகமாக, கோமா மிக விரைவாக ஏற்படக்கூடும் என்பதை நினைவில் கொள்ள வேண்டும். சுயநினைவு இழந்தால், ஒரு விளையாட்டு வீரர் மருத்துவ உதவியை நாட வேண்டும்.
உடற்கட்டமைப்பைப் பயன்படுத்தும் போது இன்சுலின் தயாரிப்புகளின் முக்கிய நன்மை என்னவென்றால், அவற்றை ஒரு ஊக்கமருந்து சோதனையில் கண்காணிக்க முடியாது. குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின் பாதுகாப்பான மருந்துகள், அவை உள் உறுப்புகளின் செயல்பாட்டை எதிர்மறையாக பாதிக்காது. மருந்துகள் மருந்துகள் இல்லாமல் வாங்க முடியும் என்பதும், அவற்றின் விலை மற்ற அனபோலிக்ஸுடன் ஒப்பிடுகையில் மிகவும் மலிவு என்பதும் சமமானதாகும். இன்சுலின் தயாரிப்புகளின் மிக முக்கியமான குறைபாடு, ஆனால் அதே நேரத்தில் மிகவும் முக்கியமானது, மருத்துவரால் நிறுவப்பட்ட அட்டவணைக்கு ஏற்ப அவற்றை கண்டிப்பாக எடுக்க வேண்டிய அவசியம். இன்சுலின் ஹார்மோனின் முழுமையான குறைபாடுள்ள ஒரு நபருக்கு, சிகிச்சையின் குறிக்கோள் அடிப்படை மற்றும் தூண்டப்பட்ட இயற்கை சுரப்பை மிக நெருக்கமாக மீண்டும் மீண்டும் செய்வதாகும். அடித்தள இன்சுலின் அளவை சரியான முறையில் தேர்ந்தெடுப்பது பற்றி இந்த கட்டுரை உங்களுக்குச் சொல்லும். நீரிழிவு நோயாளிகளிடையே, "இன்னும் பின்னணியை வைத்திருங்கள்" என்ற வெளிப்பாடு பிரபலமானது, இதற்காக நீடித்த-செயல்படும் இன்சுலின் போதுமான அளவு தேவைப்படுகிறது. நீடித்த இன்சுலின்அடித்தள சுரப்பைப் பிரதிபலிக்க, அவர்கள் நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலினைப் பயன்படுத்துகிறார்கள். நீரிழிவு நோயாளிகளின் நீரிழிவு மொழியில் சொற்றொடர்கள் உள்ளன:
இந்த சொற்கள் அனைத்தும் - நீண்ட நேரம் செயல்படும் இன்சுலின். இன்று, இரண்டு வகையான நீண்ட காலமாக செயல்படும் இன்சுலின் பயன்படுத்தப்படுகிறது. நடுத்தர கால இன்சுலின் - அதன் விளைவு 16 மணி நேரம் வரை நீடிக்கும்:
அல்ட்ரா-லாங்-ஆக்டிங் இன்சுலின் - 16 மணி நேரத்திற்கும் மேலாக வேலை செய்கிறது: லெவெமிர் மற்றும் லாண்டஸ் மற்ற இன்சுலின்களிலிருந்து அவற்றின் மாறுபட்ட கால இடைவெளியில் மட்டுமல்லாமல், அவற்றின் வெளிப்புற முழுமையான வெளிப்படைத்தன்மையிலும் வேறுபடுகின்றன, அதே நேரத்தில் மருந்துகளின் முதல் குழு வெள்ளை மேகமூட்டமான நிறத்தைக் கொண்டுள்ளது, மேலும் நிர்வாகத்திற்கு முன்பு அவை உள்ளங்கையில் உருட்டப்பட வேண்டும், பின்னர் தீர்வு ஒரே மாதிரியாக மேகமூட்டமாக மாறும். இந்த வேறுபாடு இன்சுலின் தயாரிப்புகளின் வெவ்வேறு முறைகள் காரணமாகும், ஆனால் பின்னர் அது மேலும். சராசரி கால அளவின் மருந்துகள் உச்சமாகக் கருதப்படுகின்றன, அதாவது, அவற்றின் செயல்பாட்டின் பொறிமுறையில், இன்சுலின் குறுகியதைப் போல, மிகவும் உச்சரிக்கப்படாத பாதை தெரியும், ஆனால் இன்னும் ஒரு உச்சநிலை உள்ளது. அல்ட்ரா-லாங்-ஆக்டிங் இன்சுலின்ஸ் உச்சமற்றதாக கருதப்படுகிறது. ஒரு அடிப்படை மருந்தின் அளவைத் தேர்ந்தெடுக்கும்போது, இந்த அம்சத்தை கணக்கில் எடுத்துக்கொள்ள வேண்டும். இருப்பினும், அனைத்து இன்சுலின்களுக்கும் பொதுவான விதிகள் அப்படியே இருக்கின்றன.
வேறு வார்த்தைகளில் கூறுவதானால், சரியான அளவைக் கொண்டு, இரத்த ஓட்டத்தில் குளுக்கோஸ் குறையக்கூடாது அல்லது மாறாக அதிகரிக்கக்கூடாது. காட்டி பகலில் நிலையானதாக இருக்க வேண்டும். நீண்ட நேரம் செயல்படும் இன்சுலின் ஊசி தொடையில் அல்லது பிட்டத்தில் செய்யப்படுகிறது என்பதை தெளிவுபடுத்துவது அவசியம், ஆனால் வயிறு மற்றும் கைகளில் அல்ல. மென்மையான உறிஞ்சுதலை உறுதி செய்வதற்கான ஒரே வழி இதுதான். குறுகிய-செயல்பாட்டு இன்சுலின் அதிகபட்ச உச்சத்தை அடைய கை அல்லது அடிவயிற்றில் செலுத்தப்படுகிறது, இது உணவை உறிஞ்சும் காலத்துடன் ஒத்துப்போகிறது. நீண்ட இன்சுலின் - இரவில் டோஸ்நீண்ட இன்சுலின் ஒரு டோஸ் தேர்வு ஒரு இரவு டோஸ் தொடங்க பரிந்துரைக்கப்படுகிறது. நீரிழிவு நோயாளி இரவில் இரத்தத்தில் குளுக்கோஸின் நடத்தையை கண்காணிக்க வேண்டும். இதைச் செய்ய, ஒவ்வொரு 3 மணி நேரமும் சர்க்கரை அளவை அளவிடுவது அவசியம், இது 21 மணி நேரத்திலிருந்து தொடங்கி மறுநாள் 6 வது காலைடன் முடிவடைகிறது. ஒரு இடைவெளியில் குளுக்கோஸ் செறிவில் குறிப்பிடத்தக்க ஏற்ற இறக்கங்கள் மேல்நோக்கி அல்லது, மாறாக, கீழ்நோக்கி இருந்தால், மருந்தின் அளவு தவறாக தேர்ந்தெடுக்கப்பட்டிருப்பதை இது குறிக்கிறது.
நிலைமை இன்சுலின் இரவு அளவு போதுமானதாக இல்லை மற்றும் டோஸ் படிப்படியாக அதிகரிக்கப்பட வேண்டும் என்பதைக் குறிக்கிறது. ஆனால் ஒன்று “ஆனால்” இருக்கிறது! இரவில் இத்தகைய அதிகரிப்பு (மற்றும் அதிகமானது) இருப்பதால், அது எப்போதும் இன்சுலின் பற்றாக்குறையை அர்த்தப்படுத்த முடியாது. சில நேரங்களில் இரத்தச் சர்க்கரைக் குறைவு இந்த வெளிப்பாடுகளின் கீழ் மறைக்கப்படுகிறது, இது ஒரு வகையான “மறுபிரவேசம்” செய்கிறது, இது இரத்த ஓட்டத்தில் குளுக்கோஸின் அளவு அதிகரிப்பதன் மூலம் வெளிப்படுகிறது.
அப்போதுதான் இதை அறிமுகப்படுத்திய உணவு மற்றும் குறுகிய இன்சுலின் படத்தின் தெளிவை பாதிக்காது. அதே காரணத்திற்காக, இரவு உணவிற்கு கார்போஹைட்ரேட் உணவுகளை மட்டுமே பயன்படுத்த பரிந்துரைக்கப்படுகிறது, ஆனால் கொழுப்புகள் மற்றும் புரதங்களை விலக்குங்கள்.
நீண்ட இன்சுலின் - தினசரி டோஸ்பகலில் பாசல் இன்சுலின் சரிபார்க்கவும் மிகவும் எளிதானது, நீங்கள் கொஞ்சம் பசியுடன் இருக்க வேண்டும், ஒவ்வொரு மணி நேரமும் சர்க்கரை அளவீடுகளை எடுத்துக் கொள்ளுங்கள். இந்த முறை எந்த காலகட்டத்தில் அதிகரிப்பு உள்ளது என்பதை தீர்மானிக்க உதவும், இதில் - குறைவு. இது முடியாவிட்டால் (எடுத்துக்காட்டாக, சிறு குழந்தைகளில்), அடிப்படை இன்சுலின் வேலையை அவ்வப்போது பார்க்க வேண்டும். எடுத்துக்காட்டாக, நீங்கள் முதலில் காலை உணவைத் தவிர்த்துவிட்டு, நீங்கள் எழுந்த தருணத்திலிருந்து அல்லது அடிப்படை தினசரி இன்சுலினுக்குள் நுழைந்த தருணத்திலிருந்து (ஒன்று பரிந்துரைக்கப்பட்டால்) மதிய உணவு வரை ஒவ்வொரு மணி நேரத்தையும் அளவிட வேண்டும். சில நாட்களுக்குப் பிறகு, மதிய உணவுடன், பின்னர் இரவு உணவிலும் கூட இந்த முறை மீண்டும் மீண்டும் செய்யப்படுகிறது. நீண்ட காலமாக செயல்படும் இன்சுலின் ஒரு நாளைக்கு 2 முறை நிர்வகிக்கப்பட வேண்டும் (லாண்டஸைத் தவிர, அவர் ஒரு முறை மட்டுமே செலுத்தப்படுகிறார்).
எனவே, இந்த காலகட்டத்தில், குளுக்கோஸ் அளவு குறையக்கூடும், இதற்காக "ரொட்டி அலகு" ஒரு சிறிய அளவு தேவைப்படுகிறது. பாசல் இன்சுலின் அளவை மாற்றும்போது, இந்த நடவடிக்கைகள் அனைத்தும் பல முறை செய்ய பரிந்துரைக்கப்படுகின்றன. பெரும்பாலும், ஒரு திசையில் அல்லது இன்னொரு திசையில் இயக்கவியல் இருப்பதை உறுதிப்படுத்த 3 நாட்கள் போதுமானதாக இருக்கும். முடிவுக்கு ஏற்ப மேலும் நடவடிக்கைகள் எடுக்கப்படுகின்றன. அடிப்படை தினசரி இன்சுலினை மதிப்பிடும்போது, உணவுக்கு இடையில் குறைந்தது 4 மணிநேரம் கடக்க வேண்டும், அதாவது 5. அல்ட்ராஷார்ட்டைக் காட்டிலும் குறுகிய இன்சுலின் பயன்படுத்துபவர்களுக்கு, இந்த இடைவெளி மிக நீண்டதாக இருக்க வேண்டும் (6-8 மணி நேரம்). இந்த இன்சுலின்களின் குறிப்பிட்ட நடவடிக்கை காரணமாக இது நிகழ்கிறது. நீண்ட இன்சுலின் சரியாக தேர்ந்தெடுக்கப்பட்டால், நீங்கள் குறுகிய இன்சுலின் தேர்வைத் தொடரலாம். மனிதர்களுக்கான ஆற்றலின் அடிப்படை ஆதாரம் கார்போஹைட்ரேட்டுகள் ஆகும், அவை உடலின் உயிரணுக்களில் பெரும்பாலான வளர்சிதை மாற்ற செயல்முறைகளில் ஈடுபட்டுள்ளன. எல்லா நன்மைகளும் இருந்தபோதிலும், அதன் அதிகப்படியான பல்வேறு வகையான வளர்சிதை மாற்றக் கோளாறுகளால் நிறைந்துள்ளது. இதன் விளைவு உள் உறுப்புகளில் மாற்ற முடியாத மாற்றங்கள் மற்றும் அவை நிகழ்த்தும் செயல்பாடுகள் ஆகும்.வாழ்க்கைத் தரம் கணிசமாக மோசமடைந்து வருகிறது, அன்றாட நடவடிக்கைகளை செயல்படுத்துவது சாத்தியமற்ற பணியாகிறது. கணையத்தின் முறையற்ற செயல்பாட்டின் விளைவாக, அதன் முழுமையான செயலிழப்பின் சிக்கலான நிகழ்வுகளில் இதே போன்ற பிரச்சினைகள் தோன்றும். உறுப்பு பீட்டா செல்கள் குளுக்கோஸ் அளவீடுகளைப் பராமரிக்க போதுமான செறிவில் தேவையான ஹார்மோனை உற்பத்தி செய்ய இயலாது, பொதுவாக உடலுக்கு ஏற்றுக்கொள்ளக்கூடிய விதிமுறைகளை கணக்கில் எடுத்துக்கொள்கின்றன. வல்லுநர்கள் இந்த செயல்முறையை இன்சுலின் சிகிச்சை என்று அழைக்கின்றனர். இன்சுலின் சார்ந்த வகை நீரிழிவு நோய்க்கான சிகிச்சைக்கு, கலந்துகொள்ளும் மருத்துவர் நீண்ட காலமாக செயல்படும் இன்சுலின் மற்றும் குறுகிய-செயல்பாட்டு இன்சுலின் ஆகியவற்றை பரிந்துரைக்கலாம், அவற்றின் பெயர்கள் மற்றும் உற்பத்தியாளர்கள் கட்டுரையில் வழங்கப்படுவார்கள். பலருக்கு, நீரிழிவு நோயில், இயற்கையாக உற்பத்தி செய்யப்படும் ஹார்மோன் இல்லாதது ஒப்புமைகளால் மாற்றப்படுகிறது என்பது இரகசியமல்ல. உடலியல் ரீதியாக, உடல், சர்க்கரை அளவு அதிகரிப்பதற்கு பதிலளிக்கிறது, எடுத்துக்காட்டாக, சாப்பிட்ட பிறகு, கணையத்திற்கு ஒரு ஹார்மோனை வெளியிடுவதன் மூலம் அதைக் குறைக்க ஒரு சமிக்ஞை அளிக்கிறது. அதே நேரத்தில், மீதமுள்ள நேரம் (உணவுக்கு வெளியே), உடல் சுயாதீனமாக தேவையான செறிவை பராமரிக்கிறது. நீரிழிவு நோயில், ஒரு நபர் மருந்துகளின் பயன்பாட்டின் மூலம் இந்த சமநிலையை பராமரிக்க வேண்டிய கட்டாயத்தில் உள்ளார்.
ஒரு ஆரோக்கியமான நபரில் கணையத்தின் முழு செயல்பாடு உடல் பகலில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை அமைதியான நிலையில் கட்டுப்படுத்த அனுமதிக்கிறது. மேலும் கார்போஹைட்ரேட்டுகளின் சுமைகளைச் சமாளிக்கும்போது அல்லது நோய்களில் தொற்று மற்றும் அழற்சி செயல்முறைகள். ஆகையால், இரத்தத்தில் குளுக்கோஸைப் பராமரிக்க, ஒத்த பண்புகளைக் கொண்ட ஒரு ஹார்மோன், ஆனால் வேறுபட்ட வேகத்துடன் செயற்கையாக தேவைப்படுகிறது. துரதிர்ஷ்டவசமாக, இந்த நேரத்தில், விஞ்ஞானம் இந்த பிரச்சினைக்கு ஒரு தீர்வைக் கண்டுபிடிக்கவில்லை, ஆனால் நீண்ட மற்றும் குறுகிய இன்சுலின் போன்ற இரண்டு வகையான மருந்துகளைக் கொண்ட சிக்கலான சிகிச்சையானது நீரிழிவு நோயாளிகளுக்கு ஒரு இரட்சிப்பாக மாறியுள்ளது. அட்டவணை எண் 1. இன்சுலின் வகைகளில் உள்ள வேறுபாடுகளின் அட்டவணை: மேற்கூறியவற்றைத் தவிர, ஒருங்கிணைந்த இன்சுலின் தயாரிப்புகள் உள்ளன, அதாவது இடைநீக்கங்கள், ஒரே நேரத்தில் இரண்டு ஹார்மோன்களையும் கொண்டிருக்கின்றன. ஒருபுறம், இது ஒரு நீரிழிவு நோயாளிக்குத் தேவையான ஊசி மருந்துகளின் எண்ணிக்கையை கணிசமாகக் குறைக்கிறது, இது ஒரு பெரிய பிளஸ் ஆகும். இருப்பினும், இந்த விஷயத்தில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் சமநிலையை பராமரிப்பது கடினம். இத்தகைய மருந்துகளைப் பயன்படுத்தும் போது, பொதுவாக உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவை, உடல் செயல்பாடுகளை கண்டிப்பாக கட்டுப்படுத்துவது அவசியம். தற்போது தேவைப்படும் இன்சுலின் சரியான அளவைத் தனித்தனியாகத் தேர்ந்தெடுப்பது சாத்தியமற்றது. நியமனம் செய்வதற்கான அறிகுறிகள்பல்வேறு வகையான நீரிழிவு நோய்களில் இரத்த குளுக்கோஸ் அளவை இயல்பாக்க இன்சுலின் பரிந்துரைக்கப்படுகிறது. ஹார்மோனின் பயன்பாட்டிற்கான அறிகுறிகள் நோயின் பின்வரும் வடிவங்கள்:
ப்ராண்டியல் படிவங்களின் தன்மைசாப்பிட்ட பிறகு குளுக்கோஸை சரிசெய்ய ப்ராண்டியல் இன்சுலின் பரிந்துரைக்கப்படுகிறது. அவை குறுகிய மற்றும் அல்ட்ராஷார்ட் மற்றும் முக்கிய உணவுக்கு ஒரு நாளைக்கு 3 முறை பயன்படுத்தப்படுகின்றன. அதிக சர்க்கரை அளவைக் குறைக்கவும், இன்சுலின் பம்புகளுடன் பின்னணி ஹார்மோன் சுரப்பை பராமரிக்கவும் அவை பயன்படுத்தப்படுகின்றன.
குறுகிய மற்றும் அல்ட்ராஷார்ட் தயாரிப்புகளின் பண்புகள் அட்டவணையில் வழங்கப்படுகின்றன: பயன்பாடு மற்றும் டோஸ் கணக்கீடு முறை
தோலடி திசுக்களில் செலுத்தப்படும் தீர்வுகள் வடிவில் மருந்துகள் தயாரிக்கப்படுகின்றன. ப்ராண்டியல் இன்சுலின் ஊசி போடுவதற்கு முன்பு, குளுக்கோஸ் செறிவு குளுக்கோமீட்டரைப் பயன்படுத்தி அளவிடப்படுகிறது. சர்க்கரை அளவு நோயாளிக்கு நிறுவப்பட்ட விதிமுறைக்கு நெருக்கமாக இருந்தால், உணவுக்கு 20-30 நிமிடங்களுக்கு முன் குறுகிய வடிவங்கள் பயன்படுத்தப்படுகின்றன, மற்றும் உணவுக்கு முன் உடனடியாக மிகக் குறுகியவை பயன்படுத்தப்படுகின்றன. காட்டி ஏற்றுக்கொள்ளக்கூடிய மதிப்புகளை மீறினால், ஊசி மற்றும் உணவுக்கு இடையிலான நேரம் அதிகரிக்கப்படுகிறது.
கார்ட்ரிட்ஜ் இன்சுலின் தீர்வு மருந்துகளின் அளவு அலகுகளில் (UNITS) அளவிடப்படுகிறது. இது சரி செய்யப்படவில்லை மற்றும் காலை உணவு, மதிய உணவு மற்றும் இரவு உணவிற்கு முன் தனித்தனியாக கணக்கிடப்படுகிறது. மருந்தின் அளவை நிர்ணயிக்கும் போது, உணவுக்கு முன் சர்க்கரையின் அளவு மற்றும் நோயாளி உட்கொள்ள திட்டமிட்டுள்ள கார்போஹைட்ரேட்டுகளின் அளவு ஆகியவை கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன. வசதிக்காக, ரொட்டி அலகு (XE) என்ற கருத்தைப் பயன்படுத்தவும். 1 XU இல் 12-15 கிராம் கார்போஹைட்ரேட்டுகள் உள்ளன. பெரும்பாலான தயாரிப்புகளின் பண்புகள் சிறப்பு அட்டவணையில் வழங்கப்படுகின்றன.
1 XE இல் இன்சுலின் தேவை என மதிப்பிடப்பட்டுள்ளது: நீரிழிவு நோயாளிக்கு காலையில் வெற்று வயிற்றில் (6.5 மிமீல் / எல் என்ற தனிப்பட்ட குறிக்கோளுடன்) காலை 8.8 மிமீல் / எல் உண்ணாவிரத இரத்த குளுக்கோஸ் உள்ளது என்று வைத்துக் கொள்ளுங்கள், மேலும் அவர் காலை உணவுக்கு 4 எக்ஸ்இ சாப்பிட திட்டமிட்டுள்ளார். உகந்த மற்றும் உண்மையான காட்டிக்கு இடையிலான வேறுபாடு 2.3 mmol / L (8.8 - 6.5) ஆகும். உணவை கணக்கில் எடுத்துக் கொள்ளாமல் சர்க்கரையை இயல்பாகக் குறைக்க, 1 UNIT இன்சுலின் தேவைப்படுகிறது, மேலும் 4 XE உடன், மேலும் 6 UNITS மருந்து (1.5 UNITS * 4 XE) தேவைப்படுகிறது. எனவே, சாப்பிடுவதற்கு முன்பு, நோயாளி ஒரு பிரண்டியல் மருந்தின் 7 அலகுகளை (1 அலகு + 6 அலகுகள்) உள்ளிட வேண்டும்.
ஊசி நுட்பம்
பயன்படுத்தப்படாத மருந்து குளிர்சாதன பெட்டியில் இருக்க வேண்டும். தினசரி பயன்பாட்டிற்கான கருவி 1 மாத அறை வெப்பநிலையில் சேமிக்கப்படுகிறது. இன்சுலின் அறிமுகப்படுத்தப்படுவதற்கு முன்பு, அதன் பெயர், ஊசி காப்புரிமை சரிபார்க்கப்பட்டு, தீர்வின் வெளிப்படைத்தன்மை மற்றும் காலாவதி தேதி மதிப்பீடு செய்யப்படுகிறது. அடிவயிற்றின் தோலடி திசுக்களில் பிரண்டியல் வடிவங்கள் செலுத்தப்படுகின்றன. இந்த மண்டலத்தில், தீர்வு தீவிரமாக உறிஞ்சப்பட்டு விரைவாக செயல்படத் தொடங்குகிறது. இந்த பகுதிக்குள் ஊசி போடும் இடம் ஒவ்வொரு நாளும் மாற்றப்படுகிறது.
ஒரு சிரிஞ்சைப் பயன்படுத்தும் போது, அதில் சுட்டிக்காட்டப்பட்ட மருந்தின் செறிவு மற்றும் குப்பியை சரிபார்க்க வேண்டியது அவசியம். ஒரு விதியாக, இது 100 U / ml ஆகும். மருந்தின் நிர்வாகத்தின் போது, ஒரு தோல் மடிப்பு உருவாகிறது, ஒரு ஊசி 45 டிகிரி கோணத்தில் செய்யப்படுகிறது. ஒற்றை பயன்பாட்டிற்கான நோவோராபிட் ஃப்ளெக்ஸ்பென் பேனா சிரிஞ்ச் பேனாக்களில் பல வகைகள் உள்ளன:
அல்ட்ராஷார்ட் அனலாக் ஹுமலாக் - ஹுமாபென் லக்சுராவை அறிமுகப்படுத்த மறுபயன்பாட்டு பேனா அவற்றைப் பயன்படுத்துவதற்கு முன்பு, ஒரு சோதனை மேற்கொள்ளப்படுகிறது, இதன் மூலம் ஊசியின் காப்புரிமை மதிப்பிடப்படுகிறது. இதைச் செய்ய, மருந்தின் 3 அலகுகளைப் பெற்று தூண்டுதல் பிஸ்டனை அழுத்தவும். ஒரு தீர்வின் துளி அதன் நுனியில் தோன்றினால், நீங்கள் இன்சுலின் செலுத்தலாம். முடிவு எதிர்மறையாக இருந்தால், கையாளுதல் இன்னும் 2 முறை மீண்டும் செய்யப்படுகிறது, பின்னர் ஊசி புதியதாக மாற்றப்படுகிறது. மிகவும் வளர்ந்த தோலடி கொழுப்பு அடுக்குடன், முகவரின் நிர்வாகம் சரியான கோணத்தில் மேற்கொள்ளப்படுகிறது.
இன்சுலின் விசையியக்கக் குழாய்கள் ஹார்மோன் சுரப்பின் அடிப்படை மற்றும் தூண்டப்பட்ட அளவை ஆதரிக்கும் சாதனங்கள். அவை அல்ட்ராஷார்ட் அனலாக்ஸுடன் தோட்டாக்களை நிறுவுகின்றன. தோலடி திசுக்களில் கரைசலின் சிறிய செறிவுகளை அவ்வப்போது உட்கொள்வது பகல் மற்றும் இரவு நேரங்களில் சாதாரண ஹார்மோன் பின்னணியைப் பிரதிபலிக்கிறது, மேலும் ப்ராண்டியல் கூறுகளின் கூடுதல் அறிமுகம் உணவில் இருந்து பெறப்பட்ட சர்க்கரையை குறைக்கிறது.
பொது தகவல்இன்றுவரை, டைப் 1 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கும் நோயாளியை நல்ல நிலையில் வைத்திருப்பதற்கும் ஒரே வழி இன்சுலின் ஊசி. உலகெங்கிலும், விஞ்ஞானிகள் இத்தகைய நோயாளிகளுக்கு உதவ மாற்று வழிகள் குறித்து தொடர்ந்து ஆராய்ச்சி நடத்தி வருகின்றனர். எடுத்துக்காட்டாக, ஆரோக்கியமான கணைய பீட்டா செல்களை செயற்கையாக ஒருங்கிணைப்பதற்கான தத்துவார்த்த சாத்தியத்தைப் பற்றி மருத்துவர்கள் பேசுகிறார்கள். பின்னர் அவர்கள் நீரிழிவு நோயிலிருந்து விடுபட நோயாளிகளை இடமாற்றம் செய்ய திட்டமிட்டுள்ளனர். ஆனால் இதுவரை இந்த முறை மருத்துவ பரிசோதனைகளை நிறைவேற்றவில்லை, மேலும் பரிசோதனையின் கட்டமைப்பிற்குள் கூட இதுபோன்ற சிகிச்சையைப் பெறுவது சாத்தியமில்லை. எல்லா நோயாளிகளும் இப்போதே நோயறிதலை உளவியல் ரீதியாக ஏற்றுக்கொள்ள முடியாது, அவர்களில் சிலர் காலப்போக்கில், சிகிச்சையின்றி சர்க்கரை இயல்பாக்குகிறது என்று நினைக்கிறார்கள். ஆனால், துரதிர்ஷ்டவசமாக, இன்சுலின் கோரும் நீரிழிவு நோயால், இது தானாகவே நடக்க முடியாது. சிலர் முதல் மருத்துவமனையில் அனுமதிக்கப்பட்ட பின்னரே, இன்சுலின் ஊசி போடத் தொடங்குகிறார்கள், இந்த நோய் ஏற்கனவே ஆர்வத்துடன் விளையாடியது. இதை இதைக் கொண்டு வராமல் இருப்பது நல்லது, ஆனால் சரியான சிகிச்சையை சீக்கிரம் ஆரம்பித்து வழக்கமான வாழ்க்கை முறையை கொஞ்சம் சரிசெய்ய வேண்டும். இன்சுலின் கண்டுபிடிப்பு மருத்துவத்தில் ஒரு புரட்சியாக இருந்தது, ஏனென்றால் நீரிழிவு நோயாளிகள் மிகக் குறைவாகவே வாழ்ந்தனர், மேலும் அவர்களின் வாழ்க்கைத் தரம் ஆரோக்கியமான மக்களை விட மிகவும் மோசமாக இருந்தது. நவீன மருந்துகள் நோயாளிகள் ஒரு சாதாரண வாழ்க்கை முறையை வழிநடத்தவும், நன்றாக உணரவும் அனுமதிக்கின்றன. இந்த நோயறிதலுடன் கூடிய இளம் பெண்கள், சிகிச்சை மற்றும் நோயறிதலுக்கு நன்றி, பெரும்பாலான சந்தர்ப்பங்களில் கர்ப்பமாகி குழந்தைகளைப் பெற்றெடுக்கலாம். ஆகையால், இன்சுலின் சிகிச்சையை அணுகுவது வாழ்க்கையின் சில கட்டுப்பாடுகளின் பார்வையில் இருந்து அல்ல, மாறாக பல ஆண்டுகளாக ஆரோக்கியத்தையும் ஆரோக்கியத்தையும் பராமரிக்க ஒரு உண்மையான வாய்ப்பின் நிலைப்பாட்டில் இருந்து. இன்சுலின் சிகிச்சை தொடர்பான மருத்துவரின் பரிந்துரைகளை நீங்கள் பின்பற்றினால், மருந்தின் பக்கவிளைவுகளின் ஆபத்து குறைக்கப்படும். அறிவுறுத்தல்களின்படி இன்சுலின் சேமிப்பது, உங்கள் மருத்துவர் பரிந்துரைத்த அளவுகளை உள்ளிட்டு, காலாவதி தேதியை கண்காணிப்பது முக்கியம். இன்சுலின் பக்க விளைவுகள் மற்றும் அதைத் தவிர்க்க உதவும் விதிகள் பற்றிய கூடுதல் தகவலுக்கு, இந்த கட்டுரையைப் பார்க்கவும். ஊசி போடுவது எப்படி?இன்சுலின் நிர்வாக நுட்பத்தின் செயல்திறன் நோயாளி எவ்வளவு சிறப்பாக நிர்வகிக்கப்படுகிறது என்பதைப் பொறுத்தது, அதாவது நோயாளியின் நல்வாழ்வு. இன்சுலின் நிர்வகிப்பதற்கான தோராயமான வழிமுறை பின்வருமாறு:
இன்சுலின் நிர்வகிப்பதற்கான முக்கிய விதிகளில் ஒன்று, தசையின் பகுதியில் அல்லாமல் தோலின் கீழ் பெறுவது. ஒரு இன்ட்ராமுஸ்குலர் ஊசி இன்சுலின் பலவீனமான உறிஞ்சுதலுக்கும் வலிக்கும் வழிவகுக்கும், இந்த பகுதியில் வீக்கம் ஏற்படும். இன்சுலின் நிர்வாகத்தின் பகுதி மாற்ற விரும்பத்தக்கது: உதாரணமாக, காலையில் நீங்கள் வயிற்றில், மதிய உணவு நேரத்தில் - தொடையில், பின்னர் முன்கையில், இன்சுலின் செலுத்தலாம். இது செய்யப்பட வேண்டும், இதனால் லிபோடிஸ்ட்ரோபி ஏற்படாது, அதாவது தோலடி கொழுப்பை மெலிந்து விடுகிறது. லிபோடிஸ்ட்ரோபி மூலம், இன்சுலின் உறிஞ்சும் வழிமுறை தொந்தரவு செய்யப்படுகிறது, இது தேவையான அளவுக்கு விரைவாக திசுக்களுக்குள் நுழையாது. இது மருந்தின் செயல்திறனை பாதிக்கிறது மற்றும் இரத்த சர்க்கரையில் திடீர் கூர்முனை ஏற்படும் அபாயத்தை அதிகரிக்கிறது. வகை 2 நீரிழிவு நோய்க்கான ஊசி சிகிச்சைடைப் 2 நீரிழிவு நோயில் உள்ள இன்சுலின் அரிதாகவே பயன்படுத்தப்படுகிறது, ஏனெனில் இந்த நோய் இன்சுலின் போதுமான உற்பத்தியைக் காட்டிலும் செல்லுலார் மட்டத்தில் வளர்சிதை மாற்றக் கோளாறுகளுடன் தொடர்புடையது. பொதுவாக, இந்த ஹார்மோன் கணைய பீட்டா செல்கள் மூலம் தயாரிக்கப்படுகிறது. மேலும், ஒரு விதியாக, வகை 2 நீரிழிவு நோயுடன், அவை சாதாரணமாக செயல்படுகின்றன. இன்சுலின் எதிர்ப்பு காரணமாக இரத்த குளுக்கோஸ் அளவு அதிகரிக்கிறது, அதாவது இன்சுலின் திசு உணர்திறன் குறைவு. இதன் விளைவாக, சர்க்கரை இரத்த அணுக்களில் நுழைய முடியாது; அதற்கு பதிலாக, அது இரத்தத்தில் சேர்கிறது. கடுமையான வகை 2 நீரிழிவு மற்றும் இரத்த சர்க்கரை அளவுகளில் அடிக்கடி ஏற்படும் மாற்றங்களில், இந்த செல்கள் இறந்து போகலாம் அல்லது அவற்றின் செயல்பாட்டு செயல்பாட்டை பலவீனப்படுத்தலாம். இந்த வழக்கில், நிலையை சீராக்க, நோயாளி தற்காலிகமாக அல்லது தொடர்ந்து இன்சுலின் செலுத்த வேண்டும். மேலும், தொற்று நோய்கள் பரவும் காலங்களில் உடலை பராமரிக்க ஹார்மோனின் ஊசி தேவைப்படலாம், இது நீரிழிவு நோயாளியின் நோய் எதிர்ப்பு சக்திக்கான உண்மையான சோதனையாகும். இந்த நேரத்தில் கணையம் போதிய இன்சுலின் உற்பத்தி செய்யக்கூடும், ஏனெனில் இது உடலின் போதை காரணமாக பாதிக்கப்படுகிறது. வகை 2 நீரிழிவு நோயின் லேசான போக்கில், நோயாளிகள் பெரும்பாலும் சர்க்கரையை குறைக்கும் மாத்திரைகள் இல்லாமல் செய்கிறார்கள். அவர்கள் ஒரு சிறப்பு உணவு மற்றும் லேசான உடல் உழைப்பின் உதவியுடன் மட்டுமே நோயைக் கட்டுப்படுத்துகிறார்கள், அதே நேரத்தில் மருத்துவரின் வழக்கமான பரிசோதனைகளை மறந்து இரத்த சர்க்கரையை அளவிட மாட்டார்கள். ஆனால் தற்காலிக சீரழிவுக்கு இன்சுலின் பரிந்துரைக்கப்படும் அந்தக் காலங்களில், எதிர்காலத்தில் நோயைக் கட்டுக்குள் வைத்திருக்கும் திறனைப் பேணுவதற்கு பரிந்துரைகளை கடைப்பிடிப்பது நல்லது. இன்சுலின் வகைகள்செயல்படும் நேரத்தில், அனைத்து இன்சுலின்களையும் நிபந்தனையுடன் பின்வரும் குழுக்களாக பிரிக்கலாம்:
அல்ட்ராஷார்ட் இன்சுலின் ஊசி போட்ட 10-15 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது. உடலில் அதன் விளைவு 4-5 மணி நேரம் நீடிக்கும். குறுகிய-செயல்பாட்டு மருந்துகள் உட்செலுத்தப்பட்ட அரை மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகின்றன. அவர்களின் செல்வாக்கின் காலம் 5-6 மணி நேரம். அல்ட்ராஷார்ட் இன்சுலின் உணவுக்கு முன்பாகவோ அல்லது உடனடியாகவோ உடனடியாக வழங்கப்படலாம். குறுகிய இன்சுலின் உணவுக்கு முன்பே நிர்வகிக்க பரிந்துரைக்கப்படுகிறது, ஏனெனில் இது அவ்வளவு விரைவாக செயல்படத் தொடங்குவதில்லை. நடுத்தர-செயல்படும் இன்சுலின், உட்கொள்ளும்போது, 2 மணி நேரத்திற்குப் பிறகுதான் சர்க்கரையைக் குறைக்கத் தொடங்குகிறது, மேலும் அதன் பொதுவான செயலின் நேரம் 16 மணிநேரம் வரை இருக்கும். நீடித்த மருந்துகள் (நீட்டிக்கப்பட்டவை) 10-12 மணி நேரத்திற்குப் பிறகு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை பாதிக்கத் தொடங்குகின்றன, மேலும் அவை 24 மணிநேரம் அல்லது அதற்கு மேற்பட்ட காலத்திற்கு உடலில் இருந்து வெளியேற்றப்படுவதில்லை. இந்த மருந்துகள் அனைத்தும் வெவ்வேறு பணிகளைக் கொண்டுள்ளன. அவற்றில் சில போஸ்ட்ராண்டியல் ஹைப்பர் கிளைசீமியாவை (சாப்பிட்ட பிறகு சர்க்கரையின் அதிகரிப்பு) நிறுத்த உடனடியாக உணவுக்கு முன் நிர்வகிக்கப்படுகின்றன. இலக்கு சர்க்கரை அளவை நாள் முழுவதும் தொடர்ந்து பராமரிக்க நடுத்தர மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின் நிர்வகிக்கப்படுகிறது.ஒவ்வொரு நீரிழிவு நோயாளிக்கும் அவரது வயது, எடை, நீரிழிவு நோயின் சிறப்பியல்புகள் மற்றும் இணக்க நோய்களின் இருப்பு ஆகியவற்றின் அடிப்படையில் அளவுகள் மற்றும் நிர்வாகம் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன. நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு இன்சுலின் வழங்குவதற்கான ஒரு மாநிலத் திட்டம் உள்ளது, இது தேவைப்படும் அனைவருக்கும் இந்த மருந்தை இலவசமாக வழங்குகிறது. உணவின் பங்குஎந்தவொரு வகையிலும் நீரிழிவு நோயுடன், இன்சுலின் சிகிச்சையைத் தவிர, நோயாளி ஒரு உணவைப் பின்பற்றுவது முக்கியம். இந்த நோயின் வெவ்வேறு வடிவங்களைக் கொண்ட நோயாளிகளுக்கு சிகிச்சை ஊட்டச்சத்தின் கொள்கைகள் ஒத்தவை, ஆனால் இன்னும் சில வேறுபாடுகள் உள்ளன. இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளுக்கு, இந்த ஹார்மோனை வெளியில் இருந்து பெறுவதால், உணவு மிகவும் விரிவானதாக இருக்கலாம். உகந்த முறையில் தேர்ந்தெடுக்கப்பட்ட சிகிச்சை மற்றும் நன்கு ஈடுசெய்யப்பட்ட நீரிழிவு நோயால், ஒரு நபர் கிட்டத்தட்ட எல்லாவற்றையும் சாப்பிட முடியும். நிச்சயமாக, நாங்கள் ஆரோக்கியமான மற்றும் இயற்கை தயாரிப்புகளைப் பற்றி மட்டுமே பேசுகிறோம், ஏனெனில் அனைத்து நோயாளிகளுக்கும் வசதியான உணவுகள் மற்றும் குப்பை உணவு ஆகியவை விலக்கப்பட்டுள்ளன. அதே நேரத்தில், நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சரியாக நிர்வகிக்க வேண்டியது அவசியம் மற்றும் உணவின் அளவு மற்றும் கலவையைப் பொறுத்து தேவையான மருந்தின் அளவை சரியாக கணக்கிட முடியும். வளர்சிதை மாற்றக் கோளாறுகள் கண்டறியப்பட்ட நோயாளியின் உணவின் அடிப்படையாக இருக்க வேண்டும்:
இன்சுலின் மூலம் சிகிச்சையளிக்கப்பட்ட நீரிழிவு நோயாளிகள் சில நேரங்களில் ரொட்டி மற்றும் சில இயற்கை இனிப்புகளை வாங்கலாம் (அவர்களுக்கு நோயின் சிக்கல்கள் இல்லாவிட்டால்). இரண்டாவது வகை நீரிழிவு நோயாளிகள் மிகவும் கண்டிப்பான உணவைப் பின்பற்ற வேண்டும், ஏனெனில் அவர்களின் சூழ்நிலையில் இது சிகிச்சையின் அடிப்படையான ஊட்டச்சத்து ஆகும். நோயுற்ற நோயாளிக்கு இறைச்சி மற்றும் மீன் மிகவும் முக்கியம், ஏனென்றால் அவை புரதத்தின் மூலமாகும், இது உண்மையில் உயிரணுக்களுக்கான கட்டுமானப் பொருளாகும். இந்த தயாரிப்புகளிலிருந்து வரும் உணவுகள் சிறந்த வேகவைத்தவை, சுடப்பட்டவை அல்லது வேகவைத்தவை, சுண்டவைத்தவை. குறைந்த கொழுப்புள்ள இறைச்சி மற்றும் மீன்களுக்கு முன்னுரிமை கொடுக்க வேண்டியது அவசியம், சமைக்கும் போது நிறைய உப்பு சேர்க்கக்கூடாது. எந்தவொரு நீரிழிவு நோயாளிகளுக்கும் கொழுப்பு, வறுத்த மற்றும் புகைபிடித்த உணவுகள் பரிந்துரைக்கப்படவில்லை, சிகிச்சையின் வகை மற்றும் நோயின் தீவிரத்தை பொருட்படுத்தாமல். இதுபோன்ற உணவுகள் கணையத்தை அதிக சுமை மற்றும் இருதய அமைப்பின் நோய்களின் அபாயத்தை அதிகரிக்கும் என்பதே இதற்குக் காரணம். நீரிழிவு நோயாளிகளுக்கு இலக்கு இரத்த சர்க்கரை அளவை பராமரிக்க உணவில் உள்ள ரொட்டி அலகுகளின் எண்ணிக்கையையும் இன்சுலின் சரியான அளவையும் கணக்கிட முடியும். இந்த நுணுக்கங்கள் மற்றும் நுணுக்கங்கள் அனைத்தும் ஒரு விதியாக, உட்சுரப்பியல் நிபுணரால் கலந்தாலோசிக்கப்படுகின்றன. இது "நீரிழிவு பள்ளிகளில்" கற்பிக்கப்படுகிறது, இது பெரும்பாலும் சிறப்பு உட்சுரப்பியல் மையங்கள் மற்றும் கிளினிக்குகளில் இயங்குகிறது. நீரிழிவு மற்றும் இன்சுலின் பற்றி தெரிந்து கொள்ள வேறு என்ன முக்கியம்?ஒரு காலத்தில் இதைக் கண்டறிந்த அனைத்து நோயாளிகளும் நீரிழிவு நோயுடன் எவ்வளவு காலம் வாழ்கிறார்கள், நோய் அவர்களின் வாழ்க்கைத் தரத்தை எவ்வாறு பாதிக்கிறது என்பதைப் பற்றி கவலைப்படுகிறார்கள். இந்த கேள்விக்கு ஒரு தெளிவான பதில் இல்லை, ஏனென்றால் எல்லாமே நோயின் தீவிரத்தன்மை மற்றும் அவரது நோய்க்கான நபரின் அணுகுமுறை மற்றும் அது கண்டுபிடிக்கப்பட்ட மேடையைப் பொறுத்தது. டைப் 1 நீரிழிவு நோயாளி விரைவில் இன்சுலின் சிகிச்சையைத் தொடங்குகிறார், அவர் வரவிருக்கும் ஆண்டுகளில் ஒரு சாதாரண வாழ்க்கையை பராமரிக்க அதிக வாய்ப்புள்ளது. மருத்துவர் மருந்தைத் தேர்ந்தெடுக்க வேண்டும், சுய மருந்தின் எந்தவொரு முயற்சியும் தோல்வியில் முடியும். வழக்கமாக, நோயாளி முதலில் நீட்டிக்கப்பட்ட இன்சுலின் தேர்வு செய்யப்படுகிறார், அவர் இரவில் அல்லது காலையில் நிர்வகிப்பார் (ஆனால் சில நேரங்களில் அவர் ஒரு நாளைக்கு இரண்டு முறை ஊசி போட பரிந்துரைக்கப்படுகிறார்). குறுகிய அல்லது அல்ட்ராஷார்ட் இன்சுலின் அளவைக் கணக்கிடுங்கள். நோயாளியின் சரியான எடை, கலோரி உள்ளடக்கம் மற்றும் ரசாயன கலவை (அதில் உள்ள புரதம், கொழுப்பு மற்றும் கார்போஹைட்ரேட்டுகளின் அளவு) அறிய நோயாளி சமையலறை அளவை வாங்குவது நல்லது. குறுகிய இன்சுலின் சரியான அளவைத் தேர்வுசெய்ய, நோயாளி உணவுக்கு மூன்று நாட்களுக்கு ஒருமுறை இரத்த சர்க்கரையை அளவிட வேண்டும், அதே போல் 2.5 மணி நேரத்திற்குப் பிறகு, இந்த மதிப்புகளை ஒரு தனிப்பட்ட நாட்குறிப்பில் பதிவு செய்ய வேண்டும்.மருந்தின் அளவைத் தேர்ந்தெடுக்கும் இந்த நாட்களில், ஒரு நபர் காலை உணவு, மதிய உணவு மற்றும் இரவு உணவிற்கு உண்ணும் உணவுகளின் ஆற்றல் மதிப்பு ஒன்றே என்பது முக்கியம். இது ஒரு மாறுபட்ட உணவாக இருக்கலாம், ஆனால் அதில் கொழுப்பு, புரதம் மற்றும் கார்போஹைட்ரேட்டுகள் ஒரே அளவு இருக்க வேண்டும். ஒரு மருந்தைத் தேர்ந்தெடுக்கும்போது, இன்சுலின் குறைந்த அளவுகளில் தொடங்கி, படிப்படியாக தேவைக்கேற்ப அதிகரிக்க டாக்டர்கள் பரிந்துரைக்கின்றனர். ஒரு உட்சுரப்பியல் நிபுணர் பகலில், உணவுக்கு முன்னும் பின்னும் சர்க்கரை உயர்வின் அளவை மதிப்பிடுகிறார். எல்லா நோயாளிகளும் சாப்பிடுவதற்கு முன்பு ஒவ்வொரு முறையும் குறுகிய இன்சுலின் செலுத்த வேண்டிய அவசியமில்லை - அவர்களில் சிலர் இதுபோன்ற ஊசி மருந்துகளை ஒரு நாளைக்கு ஒரு முறை அல்லது பல முறை செய்ய வேண்டும். மருந்தை நிர்வகிப்பதற்கான நிலையான திட்டம் எதுவுமில்லை; இது ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக மருத்துவரால் உருவாக்கப்படுகிறது, நோயின் போக்கின் பண்புகள் மற்றும் ஆய்வகத் தரவை கணக்கில் எடுத்துக்கொள்கிறது. நீரிழிவு நோயில், நோயாளி ஒரு சிறந்த மருத்துவரைக் கண்டுபிடிப்பது முக்கியம், அவர் சிறந்த சிகிச்சையைத் தேர்வுசெய்ய உதவுவார், மேலும் ஒரு புதிய வாழ்க்கைக்கு ஏற்ப எவ்வாறு எளிதானது என்பதை உங்களுக்குக் கூறுவார். டைப் 1 நீரிழிவு நோய்க்கான இன்சுலின் நோயாளிகளுக்கு நீண்ட காலமாக நல்ல ஆரோக்கியத்தை பராமரிக்க ஒரே வாய்ப்பு. மருத்துவர்களின் பரிந்துரைகளைப் பின்பற்றி, சர்க்கரையை கட்டுக்குள் வைத்திருப்பதன் மூலம், ஒரு நபர் முழு வாழ்க்கையை வாழ முடியும், இது ஆரோக்கியமான மக்களின் வாழ்க்கையிலிருந்து மிகவும் வேறுபட்டதல்ல. |










 இதேபோன்ற சூழ்நிலையில், இந்த நேரப் பகுதியை இன்னும் விரிவாகப் பார்க்க வேண்டும்.உதாரணமாக, ஒரு நோயாளி 6 மிமீல் / எல் குளுக்கோஸுடன் விடுமுறைக்கு செல்கிறார். 24:00 மணிக்கு காட்டி 6.5 மிமீல் / எல் ஆகவும், 03:00 மணிக்கு திடீரென 8.5 மிமீல் / எல் ஆகவும் உயர்கிறது. ஒரு நபர் அதிக அளவு சர்க்கரையுடன் காலையில் சந்திக்கிறார்.
இதேபோன்ற சூழ்நிலையில், இந்த நேரப் பகுதியை இன்னும் விரிவாகப் பார்க்க வேண்டும்.உதாரணமாக, ஒரு நோயாளி 6 மிமீல் / எல் குளுக்கோஸுடன் விடுமுறைக்கு செல்கிறார். 24:00 மணிக்கு காட்டி 6.5 மிமீல் / எல் ஆகவும், 03:00 மணிக்கு திடீரென 8.5 மிமீல் / எல் ஆகவும் உயர்கிறது. ஒரு நபர் அதிக அளவு சர்க்கரையுடன் காலையில் சந்திக்கிறார்.