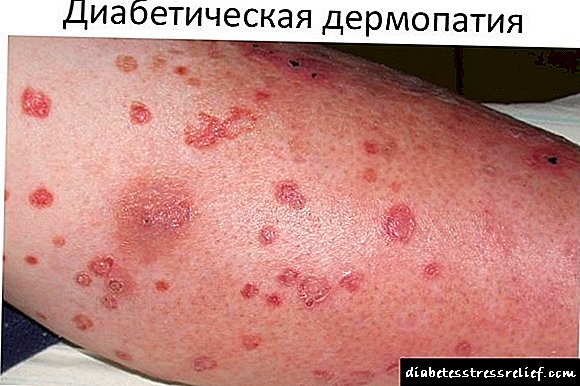
வகை II நீரிழிவு நோயின் வளர்ச்சியில் இன்ரெடின் அமைப்பின் பங்கு
இன்ட்ரெடின்கள் என்பது ஹார்மோன்களின் ஒரு வகை, அவை வயிறு மற்றும் குடலில் உருவாகின்றன, அவை அவற்றின் வழியாக உணவு கடந்து சென்ற பிறகு. இன்ரெடின் விளைவு என்பது இன்சுலின் உற்பத்தியில் வாய்வழி குளுக்கோஸின் தாக்கமாகும், இது ஒரு நபர் டைப் 2 நீரிழிவு நோயால் பாதிக்கப்படுகையில் குறைகிறது. பெப்டைட்களின் கலவையில் உள்ள மருந்துகள் நீரிழிவு நோயின் வளர்ச்சியைத் தடுக்கும் என்பது நிரூபிக்கப்பட்டுள்ளது.
தெரிந்துகொள்வது முக்கியம்! மேம்பட்ட நீரிழிவு நோயை கூட வீட்டில், அறுவை சிகிச்சை அல்லது மருத்துவமனைகள் இல்லாமல் குணப்படுத்த முடியும். மெரினா விளாடிமிரோவ்னா சொல்வதைப் படியுங்கள். பரிந்துரையைப் படியுங்கள்.

இன்ரெடின்கள் என்றால் என்ன?
மேல் குடலின் சளிச்சுரப்பியில், ஒரு ஹார்மோன் உருவாகிறது. நீங்கள் லாக்டோஸை வாய்வழியாக எடுத்துக் கொண்டால், இன்சுலின் உற்பத்தியில் அதிகரிப்பு உள்ளது. குடலில் ஒரு இன்ரெடின் உருவாகிறது மற்றும் ஹார்மோன் அளவைக் கட்டுப்படுத்தப் பயன்படுகிறது. என்சைம்கள் இன்சுலின் கணைய சுரப்பை அதிகரிக்கின்றன, இது சர்க்கரை அளவைக் கட்டுப்படுத்துகிறது. இரத்தத்தில் குளுக்கோஸ் உயர்ந்தால் செயல்முறை நிகழ்கிறது.
சர்க்கரை உடனடியாக குறைகிறது! காலப்போக்கில் நீரிழிவு நோய் பார்வை பிரச்சினைகள், தோல் மற்றும் கூந்தல் நிலைகள், புண்கள், குடலிறக்கம் மற்றும் புற்றுநோய் கட்டிகள் போன்ற நோய்களுக்கு வழிவகுக்கும்! மக்கள் தங்கள் சர்க்கரை அளவை சீராக்க கசப்பான அனுபவத்தை கற்பித்தனர். படிக்க.
டைப் 2 நீரிழிவு நோய்க்கான சிகிச்சையில் ஒரு புதிய மைல்கல் ஆகும்.
விஞ்ஞானிகள் 2 குளுக்ககன் போன்ற பெப்டைட்களை அடையாளம் கண்டுள்ளனர் - ஜிஎல்பி -1 மற்றும் ஜிஎல்பி -2. இந்த குளுதாதயோனின் வெளியீடு 10-15 நிமிடங்களுக்குப் பிறகு ஏற்படும் ஹார்மோன், ஊட்டச்சத்து மற்றும் நியூரோஜெனிக் செயல்முறைகளைப் பொறுத்தது. சாப்பிட்ட பிறகு. GLP-1 மற்றும் GUI, புரதங்கள், கார்போஹைட்ரேட்டுகள் மற்றும் கொழுப்புகளை விரைவாக உறிஞ்சுவதற்கு பங்களிக்கின்றன. ஜி.எல்.பி -1 கணைய பீட்டா செல்கள் இறப்பதை நிறுத்தி, அவை மீட்கப்படுவதை துரிதப்படுத்தும். கூடுதலாக, இது இருதய அமைப்பில் நேர்மறையான விளைவைக் கொண்டிருக்கிறது, மனநிறைவின் உணர்வை அதிகரிக்கிறது, பசியைக் குறைக்கிறது. டிபிபி -4 (டிபெப்டைடில் பெப்டிடேஸ் -4) இன் செயல்பாட்டைத் தடுப்பதன் மூலம் ஹார்மோனின் செயல்பாட்டை நீடிக்கிறது.
வேலையைச் செய்யுங்கள்
குளுகோகன் போன்ற பெப்டைட்டின் செயல் பின்வருமாறு:
 இந்த குழுவின் ஏற்பாடுகள் இதயத்தின் இயல்பான செயல்பாட்டிற்கு பங்களிக்கின்றன.
இந்த குழுவின் ஏற்பாடுகள் இதயத்தின் இயல்பான செயல்பாட்டிற்கு பங்களிக்கின்றன.
- இன்சுலின் வெளியீடு அதிகரிக்கிறது, இது புதிய உயிரணுக்களின் தோற்றத்திற்கு வழிவகுக்கிறது.
- குளுகோகன் பிரிப்பு குறைந்தது.
- இரைப்பைக் குழாயின் வேகத்தை பாதிக்கிறது.
- இதயம் மற்றும் நரம்பு மண்டலத்தை பாதிக்கிறது:
- இரத்த ஓட்டம் மற்றும் இதய தசை செயல்பாட்டை மேம்படுத்துகிறது,
- இதய வெளியீட்டை மேம்படுத்துகிறது,
- மாரடைப்பு அபாயத்தை குறைக்கிறது.
- கல்லீரலில் உள்ள கொழுப்புகள் மற்றும் புரதங்களிலிருந்து குளுக்கோஸ் உருவாவதைக் குறைக்கிறது.
- எலும்பு திசு மற்றும் மூளையை பாதிக்கிறது:
- திசு அழிவு வீதத்தை குறைக்கிறது,
- திருப்திக்கு காரணமான மூளை ஏற்பிகளை பாதிக்கிறது,
- உட்கொள்ளும் உணவின் அளவைக் குறைக்கிறது.
சாப்பிட்ட பிறகு, குடல் சுவர் குளுக்கோஸின் அளவை தீர்மானிக்கிறது. சர்க்கரையை குறைக்க கணையத்தின் பீட்டா செல்கள் உற்பத்தி செய்யும் இன்சுலின் வெளியீட்டை அதிகரிப்பவர்கள் அதிகரிக்கின்றனர். கல்லீரல் குளுக்கோகனை உருவாக்குகிறது, இது குளுக்கோஸின் உருவாக்கத்தை ஊக்குவிக்கிறது மற்றும் இரத்தத்தில் அதன் உகந்த அளவை பராமரிக்கிறது. இன்க்ரெட்டின்கள் குளுகோகனின் ஹைப்பர்செக்ரிஷனில் செயல்படுகின்றன மற்றும் செயல்திறனை இயல்பாக்குகின்றன.
நீரிழிவு சிகிச்சையில் இன்ரெடின்களின் நன்மைகள்
நோய்க்கான சிகிச்சையானது உடலில் சர்க்கரையை குறைத்து அதன் அதிகரிப்புக்கான காரணங்களை அகற்றுவதாகும். நீரிழிவு நோயைக் குணப்படுத்த, நீங்கள் உங்கள் வாழ்க்கை முறையை மாற்ற வேண்டும், உணவு முறைகளை கடைபிடிக்க வேண்டும். குளுகோகன் போன்ற பெப்டைட்களை அடிப்படையாகக் கொண்ட மருந்துகள் வேகமான மனநிறைவின் காரணமாக பசியைக் குறைக்கின்றன. இதனால், உடல் எடை குறைகிறது. விஞ்ஞானிகள் உடலில் இன்ரெடின்களின் தாக்கத்தை அதிகளவில் ஆய்வு செய்கின்றனர்.
அவை எவ்வாறு பயன்படுத்தப்படுகின்றன?
நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மருந்துகள் பின்வருமாறு:
- "Janow." டிபிபி -4 என்ற நொதியின் வேலையைத் தடுக்கிறது. சிக்கலான மற்றும் மோனோ தெரபிக்கு இது அவசியம்.
- கால்வஸ் ஒரு தடுப்பானாகும், அதன் செயலில் உள்ள பொருள் வில்டாக்ளிப்டின் ஆகும்.இது எளிதில் பொறுத்துக்கொள்ளக்கூடியது மற்றும் பக்க விளைவுகள் எதுவும் வெளிப்படுவதில்லை. சிக்கலான மற்றும் மோனோ தெரபிக்கு பயன்படுத்தப்படுகிறது.
- "Ongliza". சாதாரண சிறுநீரக செயல்பாட்டில் பயன்படுத்தப்படுகிறது.
இன்ரெடின்களின் அழிவை குறைக்க, மருந்துகள் முக்கிய அங்கத்தைப் பயன்படுத்துகின்றன - டிபெப்டைடில் பெப்டிடேஸ் -4 என்ற நொதி. அனைத்து நீரிழிவு எதிர்ப்பு மருந்துகளின் செயல்பாட்டுக் கொள்கையும் இரத்தச் சர்க்கரைக் குறைவைக் குறைப்பதை நோக்கமாகக் கொண்டுள்ளது. பக்க விளைவுகள் எதுவும் இல்லை. “ஜானுவியா”, “கால்வஸ்” மற்றும் “ஓங்லிசா” ஆகியவை நோயின் முதல் வெளிப்பாடுகளாகப் பயன்படுத்தப்படுகின்றன. அவை வயதானவர்களுக்கு பாதுகாப்பானவை, மேலும் நோயின் போக்கை அதிகரிக்காது.
நீரிழிவு நோயை குணப்படுத்துவது இன்னும் சாத்தியமற்றதாகத் தோன்றுகிறதா?
நீங்கள் இப்போது இந்த வரிகளைப் படிக்கிறீர்கள் என்ற உண்மையை வைத்து ஆராயும்போது, உயர் இரத்த சர்க்கரைக்கு எதிரான போராட்டத்தில் ஒரு வெற்றி இன்னும் உங்கள் பக்கத்தில் இல்லை.
நீங்கள் ஏற்கனவே மருத்துவமனை சிகிச்சை பற்றி யோசித்திருக்கிறீர்களா? இது புரிந்துகொள்ளத்தக்கது, ஏனென்றால் நீரிழிவு நோய் மிகவும் ஆபத்தான நோயாகும், இது சிகிச்சையளிக்கப்படாவிட்டால் மரணத்திற்கு வழிவகுக்கும். நிலையான தாகம், விரைவான சிறுநீர் கழித்தல், பார்வை மங்கலானது. இந்த அறிகுறிகள் அனைத்தும் உங்களுக்கு நேரில் தெரிந்திருக்கும்.
ஆனால் விளைவை விட காரணத்தை சிகிச்சையளிக்க முடியுமா? தற்போதைய நீரிழிவு சிகிச்சைகள் குறித்த கட்டுரையைப் படிக்க பரிந்துரைக்கிறோம். கட்டுரையைப் படியுங்கள் >>
நீரிழிவு நோய்க்கான ஸ்டெம் செல் சிகிச்சை | இளம் விஞ்ஞானி
. அத்தியாயங்களில் இரத்தத்தில் மாவுச்சத்துக் குறைசரிசெய்ய நிலை கிளைகேட்டட் ஹீமோகுளோபின் (HbA1c)
இல் "பொதுவாக தீவு செல் மாற்று பதிவு கணையம்சுரப்பிகள்» (இணைந்துசெய்யும்
என்று சிகிச்சை விவோ பயன்படுத்தி ஒப்புமை ஜி.எல்.பி -1 நீளம் செயல்கள்முடியும்.
நீரிழிவு சிகிச்சையில் ஃபிளாவனாய்டுகள் | பத்திரிகை கட்டுரை.
மேலும், ஃப்ரீ ரேடிக்கல்களின் நிலையான ஜெனரேட்டர்களில் ஒன்று கருதப்படுகிறது அதிகப்படியானநிலைகுளுக்கோஸ்.
சர்க்கரை குறைத்தல் வாய்வழி மருந்துகள்தற்போது பயன்படுத்தப்பட்டது
பீன்ஸ் இரைப்பை அமில சுரப்பு மற்றும் செயல்பாட்டை மேம்படுத்துகிறது கணையம்சுரப்பிகள்.
கடுமையான இரத்தத்தில் மாவுச்சத்துக் குறை நீரிழிவு நோயுடன்: காரணங்கள்.
இரத்தச் சர்க்கரைக் குறைவு எந்த நேரத்திலும் மருந்துஇரத்த சர்க்கரை குறைசிகிச்சை சரிவு என்று கருதப்படுகிறது நிலைகுளுக்கோஸ்
வகை மற்றும் டோஸ் பகுப்பாய்வு செய்யப்பட்டன. இரத்த சர்க்கரை குறைமருந்துகள்பின்னணியில் வரவேற்பு இது உருவாக்கப்பட்டது இரத்த சர்க்கரை குறை கோமா, உடனடி.
சர்க்கரை குறைத்தல்சிகிச்சை நீரிழிவு நோயாளிகளில் II.
வரவேற்புஇரத்த சர்க்கரை குறைமருந்துகள் சில பாதுகாப்பு நடவடிக்கைகளுக்கு இணங்க வேண்டும்.
ஏராளமான மருத்துவ மருந்துகள் வயிற்றுப்போக்கு ஏற்படலாம். இது அற்பமானதாக இருக்கலாம் நடவடிக்கைசிகிச்சைமற்றும் ஒரு தீவிர சிக்கலை முன்வைக்கவும் சிகிச்சை.
நவீன அம்சங்கள் இரத்த சர்க்கரை குறைசிகிச்சை நோயாளிகள்.
ஆய்வின் போது, பின்வரும் குறிகாட்டிகளை மதிப்பீடு செய்தோம்: வளர்ச்சி, எடைகுறியீட்டு வெகுஜனஉடல், மேக்ரோவாஸ்குலர் சிக்கல்களின் நிகழ்வு மற்றும் பயன்படுத்தப்படுகிறது இரத்த சர்க்கரை குறைமருந்துகள் (இன்சுலின், பி.எஸ்.எஸ்.பி, இன்ரெடினோமிமெடிக்ஸ் (டி.பி.பி 4 இன்ஹிபிட்டர்கள், வகையறாக்களை GPP1).
சிகிச்சை நீரிழிவு நோய் ஸ்டெம் செல்கள் | இளம் விஞ்ஞானி
. அத்தியாயங்களில் இரத்தத்தில் மாவுச்சத்துக் குறைசரிசெய்ய நிலை கிளைகேட்டட் ஹீமோகுளோபின் (HbA1c)
இல் "பொதுவாக தீவு செல் மாற்று பதிவு கணையம்சுரப்பிகள்» (இணைந்துசெய்யும்
என்று சிகிச்சை விவோ பயன்படுத்தி ஒப்புமை ஜி.எல்.பி -1 நீளம் செயல்கள்முடியும்.
வகை 2 நீரிழிவு நோய்: வெள்ளை சர்க்கரைக்கு எந்த தொடர்பும் இல்லை | இளம் விஞ்ஞானி
இந்த வழியில் கணையம்சுரப்பி இன்சுலின் உயர்த்தப்பட வேண்டிய கட்டாயத்தில் உள்ளது
"விஷம்" கலோரிகள் வேகமாக வளரும் சூழ்நிலையில் எடைஉடல் ஆகிறது
30 நிமிடங்களுக்குப் பிறகு வாய்வழி நிர்வாகத்திற்குப் பிறகு வரவேற்புகுளுக்கோஸ்), மற்றும் அளவு மீறல்கள் (வெளிப்படுத்தப்படுகின்றன.
ஆபத்து காரணிகள் மற்றும் நீரிழிவு தடுப்பு | இளம் விஞ்ஞானி
அதிகப்படியானஎடைஉடல்.
அத்தகைய உணவு அதிக சுமைக்கு வழிவகுக்கிறது கணையம்சுரப்பிகள், அதன் குறைவு மற்றும் அழிவு, இது இறுதியில் இன்சுலின் உற்பத்தியை பாதிக்கிறது.
பிடித்துக்கொண்டே நிலைகுளுக்கோஸ் சாதாரண வரம்புகளுக்குள் இரத்தத்தில், வளர்ச்சியைத் தவிர்க்கலாம்.
சில அளவுருக்களில் கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகளின் தாக்கம்.
ஆய்வுகள் ஒரு உச்சரிக்கப்பட்ட தொடர்பு காட்டுகின்றன நிலை பரிமாற்றம் குளுக்கோஸ் (கிளைகேட்டட் ஹீமோகுளோபின் அளவுருக்கள் படி - HbA1c) மற்றும்
சர்க்கரை குறைத்தல்சிகிச்சை வகை II நீரிழிவு நோயாளிகளுக்கு: நீருக்கடியில் உள்ள திட்டுகள்.
உடல் பருமன் இனப்பெருக்க செயலிழப்புக்கான ஒரு காரணியாக
பலர் பயன்படுத்துகிறார்கள் வரவேற்புஉணவு கடினமான வாழ்க்கை சூழ்நிலைகளில் அமைதியாக இருக்க (மன அழுத்தத்திற்கு ஹைபர்பாகிக் எதிர்வினை).
உடல் பருமன் அல்லது அதிகப்படியானஎடைஉடல் பெரும்பாலும் நாள்பட்ட அனோவலேஷனுக்கு பங்களிக்கிறது. ஆராய்ச்சி முடிவுகள் எம்.எஃப்.
இல் ஃபிளாவனாய்டுகள் சிகிச்சை நீரிழிவு நோய் | பத்திரிகை கட்டுரை.
மேலும், ஃப்ரீ ரேடிக்கல்களின் நிலையான ஜெனரேட்டர்களில் ஒன்று கருதப்படுகிறது அதிகப்படியானநிலைகுளுக்கோஸ்.
சர்க்கரை குறைத்தல் வாய்வழி மருந்துகள்தற்போது பயன்படுத்தப்பட்டது
பீன்ஸ் இரைப்பை அமில சுரப்பு மற்றும் செயல்பாட்டை மேம்படுத்துகிறது கணையம்சுரப்பிகள்.
நீரிழிவு மற்றும் சூரிய பாதுகாப்பு
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
சூரியன் புற ஊதா கதிர்வீச்சை வெளியிடுகிறது, இது தோல் மற்றும் கண்களை சேதப்படுத்தும், குறிப்பாக சூரியன் உச்சத்தில் இருக்கும்போது. சூரியன் உதிக்கும் போது, சூரியனை வெளிப்படுத்துவதிலிருந்து நம்மைக் கட்டுப்படுத்த சில முன்னெச்சரிக்கை நடவடிக்கைகளை எடுக்க வேண்டும்.
தோல் பாதுகாப்பு
நம்மில் பலர் சூரியனை ரசிக்க விரும்புகிறார்கள், ஆனால் சிலர் டானை பொறுத்துக்கொள்வதில்லை.
 ரஷ்ய கூட்டமைப்பின் சுகாதார அமைச்சு மக்கள் குறைந்தது 15 சூரிய பாதுகாப்பு காரணி கொண்ட சன்ஸ்கிரீனைப் பயன்படுத்த பரிந்துரைக்கின்றனர். காலை 11 மணி முதல் மாலை 3 மணி வரை நிழலில் நேரத்தை செலவிட பரிந்துரைக்கப்படுகிறது.
ரஷ்ய கூட்டமைப்பின் சுகாதார அமைச்சு மக்கள் குறைந்தது 15 சூரிய பாதுகாப்பு காரணி கொண்ட சன்ஸ்கிரீனைப் பயன்படுத்த பரிந்துரைக்கின்றனர். காலை 11 மணி முதல் மாலை 3 மணி வரை நிழலில் நேரத்தை செலவிட பரிந்துரைக்கப்படுகிறது.
இந்த மாத்திரைகள் சூரியனுக்கு உணர்திறனை அதிகரிக்கும் என்பதை சல்போனிலூரியாஸ் (ஒரு வாய்வழி ஆண்டிடியாபெடிக் மருந்து) பயன்படுத்தும் நீரிழிவு நோயாளிகள் அறிந்திருக்க வேண்டும், மேலும் சூரியனுக்கு அடிக்கடி வெளிப்படுவதைக் கட்டுப்படுத்த முன்னெச்சரிக்கைகள் எடுக்கப்பட வேண்டும்.
நீரிழிவு சிகிச்சையில் இன்ரெடின் அனலாக்ஸின் பயன்பாடு
இன்று, இன்க்ரெடின்களுடன் தொடர்புடைய இரண்டு குழு மருந்துகள் உள்ளன.
முதல் குழு மனித உடலில் இயற்கையான ஜி.எல்.பி 1 இன் விளைவுகளைப் பிரதிபலிக்கும் மருந்துகள்.
மருந்துகளின் இரண்டாவது குழுவில் டிபிபி -4 இன் உடலில் ஏற்படும் விளைவைத் தடுக்கக்கூடிய மருந்துகள் உள்ளன, இது இன்சுலின் செயல்பாட்டை நீடிக்கிறது.
ரஷ்யாவின் மருந்தியல் சந்தையில், ஜி.எல்.பி 1 க்கு ஒத்த இரண்டு தயாரிப்புகள் உள்ளன.
GLP1 இன் ஒப்புமைகள் பின்வருமாறு:
இந்த மருந்துகள் மனித உடலால் உற்பத்தி செய்யப்படும் ஜி.எல்.பி 1 இன் செயற்கை ஒப்புமைகளாகும், ஆனால் இந்த மருந்துகளுக்கு இடையிலான வேறுபாடு அவற்றின் சுறுசுறுப்பான வாழ்க்கையின் நீண்ட காலமாகும்.
இந்த மருந்துகளின் தீமைகள்:
- தோலடி ஊசி வடிவில் மட்டுமே மருந்துகளின் பயன்பாடு.
- GLP1 இன் செறிவு கணிசமாக அதிகரிக்கக்கூடும். இரத்தச் சர்க்கரைக் குறைவு நிலையின் அறிகுறிகளின் நோயாளியின் தோற்றத்தைத் தூண்டக்கூடியது எது.
- மருந்துகள் GLP1 ஐ மட்டுமே பாதிக்கின்றன, மேலும் மருந்துகள் GUI களில் குறிப்பிடத்தக்க தாக்கத்தை ஏற்படுத்த முடியாது.
- இந்த மருந்துகளைப் பயன்படுத்தும் நோயாளிகளில் பாதி பேர் குமட்டல், வாந்தி போன்ற வடிவங்களில் பக்க விளைவுகளைக் கொண்டுள்ளனர், ஆனால் இந்த பக்க விளைவுகள் நிலையற்றவை.
மருந்துகள் செலவழிப்பு சிரிஞ்ச் பேனாக்களில் தயாரிக்கப்படுகின்றன, இதில் மருந்து 1 மில்லி 250 எம்.சி.ஜி அளவைக் கொண்டுள்ளது. சிரிஞ்ச் பேனா 1.2 அல்லது 2.4 மில்லி அளவைக் கொண்டுள்ளது.
விக்டோசா மற்றும் பீட்டா ஆகியவை தோலடி மருந்துகளாக நிர்வகிக்கப்படும் மருந்துகள் மற்றும் அவற்றின் உள்ளுறுப்பு மற்றும் நரம்பு நிர்வாகம் தடைசெய்யப்பட்டுள்ளது. பிந்தையதை மற்ற சர்க்கரை குறைக்கும் மருந்துகளுடன் எளிதாக இணைக்க முடியும்.
இந்த மருந்துகளின் விலை ரஷ்யாவில் சராசரியாக மாதத்திற்கு 400 ரூபிள் ஆகும், குறைந்தபட்ச தினசரி அளவுகளில் பயன்படுத்தும்போது.
டிபிபி 4 தடுப்பான்களின் நீரிழிவு சிகிச்சையில் பயன்படுத்தவும்
டிபெப்டைல் பெப்டிடேஸ் -4 என்பது என்சைம் ஆகும், இது இன்ரெடின் ஹார்மோன்களின் அழிவை ஊக்குவிக்கிறது.
இந்த காரணத்திற்காக, நீங்கள் அதன் விளைவைத் தடுத்தால், ஹார்மோன்களின் செயல்பாட்டின் காலம் அதிகரிக்கலாம், இது உடலில் இன்சுலின் உற்பத்தியை அதிகரிக்கும்.
ரஷ்ய மருந்து சந்தையில், இந்த மருத்துவ தயாரிப்புகளின் குழு மூன்று மருத்துவ சாதனங்களால் குறிக்கப்படுகிறது.
மருந்து சந்தையில் இத்தகைய மருந்துகள் பின்வருமாறு:
இந்த குழுவில் உள்ள முதல் மருந்துகளில் ஜானுவியாவும் ஒன்றாகும். மோனோ தெரபி மற்றும் சிக்கலான சிகிச்சையில் பயன்படுத்தும்போது மருந்து பயன்படுத்தப்படலாம். மருந்து ஒரு டேப்லெட் தயாரிப்பு வடிவத்தில் கிடைக்கிறது.
ஜானுவியாவின் பயன்பாடு 24 மணிநேரத்திற்கு நொதியின் வேலையைத் தடுக்க உங்களை அனுமதிக்கிறது, மேலும் மருந்து அதை எடுத்துக் கொண்ட 30 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது.
சிகிச்சையின் தொடக்கத்திற்கு ஒரு மாதத்திற்குப் பிறகு மருந்தின் பயன்பாட்டின் விளைவு ஏற்கனவே வெளிப்படுகிறது.
கால்வஸ் டிபிபி 4 தடுப்பான்களின் பிரதிநிதிகளில் ஒருவர். மருந்தின் நன்மை என்னவென்றால், உணவு அட்டவணையைப் பொருட்படுத்தாமல் அதன் பயன்பாடு சாத்தியமாகும்.
வகை 2 நீரிழிவு நோயின் சிக்கலான மற்றும் மோனோதெரபி இரண்டிற்கும் கால்வஸைப் பயன்படுத்தலாம்.
அதிக சர்க்கரையை எதிர்த்துப் போராடும் சமீபத்திய மருந்துகளில் ஓங்லிசாவும் ஒன்றாகும். நீரிழிவு நோயாளிகளுக்கு மாத்திரை தயாரிக்கும் வடிவத்தில் இந்த மருந்து வழங்கப்படுகிறது.
டைப் 2 நீரிழிவு நோயின் மோனோ தெரபி மற்றும் நோயின் சிக்கலான சிகிச்சையில் ஒரு அங்கமாக ஓங்லிசா பயன்படுத்தப்படலாம்.
ஓங்லிசாவைப் பயன்படுத்தும் போது, சிறுநீரகங்களின் இயல்பான செயல்பாட்டில் சிறப்பு கவனம் செலுத்தப்பட வேண்டும். நோயாளிக்கு சிறுநீரக செயலிழப்பு லேசான வடிவம் இருந்தால், எடுக்கப்பட்ட மருந்தின் அளவை சரிசெய்தல் மேற்கொள்ளப்படுவதில்லை, ஆனால் நோயாளிக்கு மிதமான மற்றும் கடுமையான சிறுநீரக செயலிழப்பு இருந்தால், பயன்படுத்தப்படும் மருந்தின் அளவு பாதியாகக் குறைக்கப்படுகிறது.
ஒரு செலவில், மருந்துகள் தங்களுக்குள் அதிகம் வேறுபடுவதில்லை.
இந்த மருந்துகளுடன் சிகிச்சையளிக்க ஒரு நோயாளிக்கு சராசரியாக 2,000 முதல் 2,400 ரூபிள் வரை தேவைப்படும்.
GLP1 மற்றும் DPP4 தடுப்பான்களின் ஒப்புமைகளின் தயாரிப்புகளைப் பயன்படுத்துவதற்கான பரிந்துரைகள்
நோயாளியின் உடலில் ஒரு வியாதி இருப்பதைக் கண்டறிந்த தருணத்திலிருந்தே இரண்டாவது வகை நீரிழிவு நோய்க்கு சிகிச்சையளிக்க இந்த இரண்டு குழுக்களின் மருந்துகளையும் பயன்படுத்தலாம்.
நீரிழிவு நோயின் வளர்ச்சியின் ஆரம்ப கட்டத்தில், கணையத்தின் திசுக்களில் உள்ள பீட்டா உயிரணுக்களின் குளத்தை பராமரிப்பது மற்றும் அதிகரிப்பது முக்கியம். இந்த நிபந்தனை பூர்த்தி செய்யப்படும்போது, நீரிழிவு நோயை நீண்ட காலத்திற்கு ஈடுசெய்ய முடியும் மற்றும் நோய்க்கு சிகிச்சையில் இன்சுலின் சிகிச்சையைப் பயன்படுத்த தேவையில்லை.
பரிந்துரைக்கப்பட்ட மருந்துகளின் எண்ணிக்கை கிளைகேட்டட் ஹீமோகுளோபினுக்கான பகுப்பாய்வின் முடிவுகளைப் பொறுத்தது.
நீரிழிவு சிகிச்சையில் நோயாளிகளுக்கு தீவிரமாக உதவுவதற்கும் அதே நேரத்தில் கணைய பீட்டா உயிரணுக்களின் அதிகபட்ச செயல்பாட்டைப் பேணுவதற்கும் இன்ட்ரெடின்களை அடிப்படையாகக் கொண்ட சிகிச்சை நடவடிக்கைகள் நம்பிக்கையை அளிக்கின்றன.
வயதான நோயாளிகளுக்கு நீரிழிவு நோய்க்கு சிகிச்சையளிக்க இன்ரெடின் வகை மருந்துகளின் பயன்பாடு மிகவும் விரும்பத்தக்கது மற்றும் பாதுகாப்பானது. நோயாளியின் உடலில் இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளின் வளர்ச்சிக்கு இந்த வகை மருந்தின் பயன்பாடு பங்களிக்காது என்பதே இதற்குக் காரணம்.
கூடுதலாக, இந்த மருந்துகளின் பயன்பாடு வயதான நோயாளிகளுக்கு கிளைசீமியாவை தொடர்ந்து கண்காணிக்க தேவையில்லை.
இன்ரெடின்-வகை மருந்துகளுடன் சிகிச்சையானது மருந்து விதிமுறைகளை மீறும் பட்சத்தில் உடலில் கூர்மையான சிதைவின் வளர்ச்சிக்கு வழிவகுக்காது.
இந்த நன்மைகள் முதியோரின் நீரிழிவு சிகிச்சையில் இந்த மருந்துகளின் தேர்வை முதல் வரிசை மருந்துகளாகத் தீர்மானிக்கின்றன.
இந்த கட்டுரையில் உள்ள வீடியோவில் ஒரு இன்வெர்டின் வெபினார் வழங்கப்பட்டுள்ளது.
உங்கள் சர்க்கரையைக் குறிக்கவும் அல்லது பரிந்துரைகளுக்கு பாலினத்தைத் தேர்ந்தெடுக்கவும். தேடுகிறது, கிடைக்கவில்லை. காட்டு. தேடுகிறது. கிடைக்கவில்லை. காண்பி. தேடுகிறது. கிடைக்கவில்லை.
இன்க்ரெடின்கள் மற்றும் இன்ரெடின் மைமெடிக்ஸ் (டிபிபி 4 இன்ஹிபிட்டர்கள் மற்றும் ஜிஎல்பி 1 அகோனிஸ்டுகள்)

நல்ல நாள், வழக்கமான வாசகர்கள் மற்றும் வலைப்பதிவின் விருந்தினர்கள்! உலகெங்கிலும் உள்ள மருத்துவர்கள் ஏற்கனவே பயன்படுத்தும் நவீன மருந்துகளைப் பற்றி இன்று ஒரு கடினமான கட்டுரை இருக்கும்.
நீரிழிவு சிகிச்சையில் டிபெப்டைடில் பெப்டிடேஸ் 4 இன்ஹிபிட்டர்கள் மற்றும் குளுகோகன் போன்ற பெப்டைட் 1 அகோனிஸ்டுகள் குழுவிலிருந்து வரும் மருந்துகள் என்ன? இந்த நீண்ட மற்றும் சிக்கலான சொற்கள் எதைக் குறிக்கின்றன என்பதையும், மிக முக்கியமாக வாங்கிய அறிவை எவ்வாறு பயன்படுத்துவது என்பதையும் இன்று நீங்கள் அறிந்து கொள்வீர்கள்.
இந்த கட்டுரை முற்றிலும் புதிய மருந்துகளில் கவனம் செலுத்தும் - குளுகோகன் போன்ற பெப்டைட் 1 (ஜிஎல்பி 1) மற்றும் டிபெப்டைடில் பெப்டிடேஸ் 4 (டிபிபி 4) தடுப்பான்களின் ஒப்புமைகள். இந்த மருந்துகள் இன்ரெடின் ஹார்மோன்களின் ஆய்வுகளில் கண்டுபிடிக்கப்பட்டன - இன்சுலின் தொகுப்பு மற்றும் இரத்தத்தில் குளுக்கோஸைப் பயன்படுத்துவதில் நேரடியாக ஈடுபடும்.
Incretins மற்றும் வகை 2 நீரிழிவு
ஆரம்பத்தில், தங்களை என்னவென்று நான் உங்களுக்குச் சொல்வேன், ஏனெனில் அவை சுருக்கமாகவும் அழைக்கப்படுகின்றன. இரத்தத்தில் இன்சுலின் அளவை அதிகரிக்கும் உணவு உட்கொள்ளலுக்கு பதிலளிக்கும் விதமாக இரைப்பைக் குழாயில் உற்பத்தி செய்யப்படும் ஹார்மோன்கள் அதிகரிப்பு ஆகும்.
குளுக்கோன் போன்ற பெப்டைட் -1 (ஜி.எல்.பி -1) மற்றும் குளுக்கோஸ் சார்ந்த இன்சுலினோட்ரோபிக் பாலிபெப்டைட் (எச்.ஐ.பி) ஆகிய இரண்டு ஹார்மோன்கள் இன்ரெடின்களுக்கு குறிப்பிடப்படுகின்றன.
கணையத்தின் பீட்டா செல்களில் எச்ஐபி ஏற்பிகள் அமைந்துள்ளன, மேலும் ஜிஎல்பி -1 ஏற்பிகள் பல்வேறு உறுப்புகளில் காணப்படுகின்றன, எனவே, இன்சுலின் உற்பத்தியைத் தூண்டுவதோடு மட்டுமல்லாமல், ஜிஎல்பி -1 ஏற்பிகளை செயல்படுத்துவதும் இந்த ஹார்மோனின் பிற விளைவுகளின் தோற்றத்திற்கு வழிவகுக்கிறது.
GLP-1 இன் விளைவாக தோன்றும் விளைவுகள் இங்கே:
- கணைய பீட்டா செல்கள் மூலம் இன்சுலின் உற்பத்தியைத் தூண்டுதல்.
- கணைய ஆல்பா செல்கள் மூலம் குளுகோகன் உற்பத்தியை அடக்குதல்.
- மெதுவான இரைப்பை காலியாக்குதல்.
- பசியின்மை குறைந்து, மனநிறைவின் உணர்வு அதிகரித்தது.
- இருதய மற்றும் மத்திய நரம்பு மண்டலங்களில் நேர்மறையான விளைவு.
இன்சுலின் ஜி.எல்.பி -1 இன் தொகுப்பு மற்றும் உற்பத்தியை அதிகரிப்பது குளுக்கோஸ் சார்ந்த செயல்முறையாகும். இதன் பொருள் ஹார்மோன் இரத்தத்தில் அதிக அளவு குளுக்கோஸில் மட்டுமே செயல்படுகிறது மற்றும் செயல்படுகிறது, மேலும் குளுக்கோஸ் சாதாரண எண்களுக்கு (சுமார் 4.5 மிமீல் / எல்) குறைந்தவுடன், இன்சுலின் சுரப்பின் தூண்டுதல் நிறுத்தப்படும். இது மிகவும் முக்கியமானது, ஏனெனில் இந்த பொறிமுறையே உடலை இரத்தச் சர்க்கரைக் குறைவுகளிலிருந்து பாதுகாக்கிறது.
முதல் மற்றும் முன்னணி விளைவுடன் எல்லாம் தெளிவாக இருந்தால்: அதிக இன்சுலின் உள்ளது - குறைவான குளுக்கோஸ், பின்னர் இரண்டாவதாக சமாளிப்பது மிகவும் கடினமாக இருக்கும். குளுகோகன் என்பது ஆல்பா செல்கள் தயாரிக்கும் கணைய ஹார்மோன் ஆகும். இந்த ஹார்மோன் இன்சுலின் சரியான எதிர்.
குளுகோகன் கல்லீரலில் இருந்து விடுவிப்பதன் மூலம் இரத்தத்தில் குளுக்கோஸின் அளவை அதிகரிக்கிறது. கல்லீரல் மற்றும் தசைகளில் நம் உடலில் ஒரு ஆற்றல் மூலமாக குளுக்கோஸின் பெரிய இருப்புக்கள் உள்ளன, அவை கிளைகோஜன் வடிவத்தில் உள்ளன என்பதை மறந்துவிடாதீர்கள்.
குளுகோகன் உற்பத்தியைக் குறைப்பதன் மூலம், இன்ரெடின்கள் கல்லீரலில் இருந்து குளுக்கோஸின் வெளியீட்டைக் குறைப்பது மட்டுமல்லாமல், இதன் மூலம் இன்சுலின் தொகுப்பையும் அதிகரிக்கும்.
நீரிழிவு நோயைப் பொறுத்தவரை இரைப்பைக் காலியாக்குவதைக் குறைப்பதன் நேர்மறையான விளைவு என்ன? உண்மை என்னவென்றால், உணவில் உள்ள குளுக்கோஸின் பெரும்பகுதி சிறுகுடலில் இருந்து உறிஞ்சப்படுகிறது.
ஆகையால், உணவு சிறு பகுதிகளில் குடலுக்குள் நுழைந்தால், இரத்த சர்க்கரை மிகவும் மெதுவாகவும், திடீர் தாவல்கள் இல்லாமல் உயரும், இதுவும் ஒரு பெரிய பிளஸ்.
இது சாப்பிட்ட பிறகு குளுக்கோஸை அதிகரிக்கும் சிக்கலை தீர்க்கிறது (போஸ்ட்ராண்டியல் கிளைசீமியா).
டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையில் பசியைக் குறைப்பதன் மற்றும் திருப்தியின் உணர்வை அதிகரிப்பதன் மதிப்பு பொதுவாக மிகைப்படுத்தி மதிப்பிடுவது கடினம். ஜி.எல்.பி -1 ஹைபோதாலமஸில் உள்ள பசி மற்றும் மனநிறைவின் மையங்களில் நேரடியாக செயல்படுகிறது.
எனவே இது ஒரு பெரிய மற்றும் கொழுப்பு பிளஸ்.
இதயம் மற்றும் நரம்பு மண்டலத்தில் ஒரு நேர்மறையான விளைவு இப்போது ஆய்வு செய்யப்பட்டு வருகிறது, மேலும் சோதனை மாதிரிகள் மட்டுமே உள்ளன, ஆனால் எதிர்காலத்தில் இந்த விளைவுகளைப் பற்றி மேலும் அறிந்து கொள்வோம் என்று நான் நம்புகிறேன்.
இந்த விளைவுகளுக்கு மேலதிகமாக, புதிய கணைய உயிரணுக்களின் மீளுருவாக்கம் மற்றும் வளர்ச்சியை ஜி.எல்.பி -1 தூண்டுகிறது மற்றும் பீட்டா செல்கள் தொகுதிகள் அழிக்கப்படுகின்றன என்பது சோதனைகளில் நிரூபிக்கப்பட்டது.எனவே, இந்த ஹார்மோன் கணையத்தை சோர்விலிருந்து பாதுகாக்கிறது மற்றும் பீட்டா செல்கள் நிறை அதிகரிக்க பங்களிக்கிறது.
இந்த ஹார்மோன்களை ஒரு மருந்தாகப் பயன்படுத்துவதைத் தடுப்பது எது? இவை மனித ஹார்மோன்களுக்கு ஒத்ததாக இருப்பதால் இவை கிட்டத்தட்ட சரியான மருந்துகளாக இருக்கும். ஆனால் ஜி.எல்.பி -1 மற்றும் எச்.ஐ.பி மிக விரைவாக அழிக்கப்படுகின்றன (2 நிமிடங்களில் ஜி.எல்.பி -1, மற்றும் 6 நிமிடங்களில் எச்.ஐ.பி) என்சைம் வகை 4 டிபெப்டைடில் பெப்டிடேஸ் (டி.பி.பி -4) உடன்.
ஆனால் விஞ்ஞானிகள் ஒரு வழியைக் கண்டுபிடித்துள்ளனர்.
இன்று உலகில் இரண்டு குழு மருந்துகள் உள்ளன, அவை எப்படியாவது இன்ரெடின்களுடன் தொடர்புடையவை (ஜி.எல்.பி -1 ஜி.யு.ஐ.யை விட நேர்மறையான விளைவுகளைக் கொண்டிருப்பதால், ஜி.எல்.பி -1 உடன் பணிபுரிவது பொருளாதார ரீதியாக லாபகரமானது).
- மனித ஜி.எல்.பி -1 இன் விளைவுகளைப் பிரதிபலிக்கும் மருந்துகள்.
- டிபிபி -4 நொதியின் செயல்பாட்டைத் தடுக்கும் மருந்துகள், இதனால் அவற்றின் ஹார்மோனின் செயல்பாட்டை நீடிக்கும்.
வகை 2 நீரிழிவு சிகிச்சையில் ஜி.எல்.பி -1 அனலாக்ஸ்
தற்போது, ரஷ்ய சந்தையில் ஜி.எல்.பி -1 அனலாக்ஸின் இரண்டு மருந்துகள் உள்ளன - பேயட் (எக்ஸனாடைட்) மற்றும் விக்டோசா (லிராகுளுடைடு). இந்த மருந்துகள் மனித ஜி.எல்.பி -1 இன் செயற்கை ஒப்புமைகளாகும், ஆனால் செயல்பாட்டின் காலம் மட்டுமே மிக நீண்டது.
நான் மேலே குறிப்பிட்ட மனித ஹார்மோனின் அனைத்து விளைவுகளையும் அவை முற்றிலும் கொண்டுள்ளன. இது சந்தேகத்திற்கு இடமின்றி ஒரு பிளஸ். மேலும், 6-12 மாதங்களில் உடல் எடை சராசரியாக 4 கிலோ குறைவதும் பிளஸில் அடங்கும். மற்றும் கிளைகேட்டட் ஹீமோகுளோபின் சராசரியாக 0.8-1.8% குறைவு.
கிளைகேட்டட் ஹீமோகுளோபின் என்றால் என்ன, அதை ஏன் கட்டுப்படுத்த வேண்டும், “கிளைகேட்டட் ஹீமோகுளோபின்: நன்கொடை செய்வது எப்படி?
தீமைகள் பின்வருமாறு:
- தோலடி நிர்வாகம் மட்டுமே, அதாவது டேப்லெட் வடிவங்கள் இல்லை.
- ஜி.எல்.பி -1 இன் செறிவு 5 மடங்கு அதிகரிக்கலாம், இது இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளின் ஆபத்தை அதிகரிக்கிறது.
- GLP-1 இன் விளைவுகள் மட்டுமே அதிகரிக்கும்; மருந்து GUI ஐ பாதிக்காது.
- 30-40% இல், குமட்டல், வாந்தி போன்ற வடிவங்களில் பக்க விளைவுகள் காணப்படலாம், ஆனால் அவை இயற்கையில் நிலையற்றவை.
1 மி.கி.யில் 250 எம்.சி.ஜி அளவிலான பீட்டா செலவழிப்பு சிரிஞ்ச் பேனாக்களில் (இன்சுலின் சிரிஞ்ச் பேனாக்களைப் போன்றது) கிடைக்கிறது. பேனாக்கள் 1.2 மற்றும் 2.4 மில்லி அளவுகளில் வருகின்றன. ஒரு தொகுப்பில் - ஒரு பேனா.
நீரிழிவு நோய்க்கான சிகிச்சையானது சகிப்புத்தன்மையை மேம்படுத்த 1 மாதத்திற்கு ஒரு நாளைக்கு 5 எம்.சி.ஜி 2 அளவை அறிமுகப்படுத்துவதன் மூலம் தொடங்குகிறது, பின்னர், தேவைப்பட்டால், டோஸ் ஒரு நாளைக்கு 10 எம்.சி.ஜி 2 முறை அதிகரிக்கப்படுகிறது.
டோஸின் மேலும் அதிகரிப்பு மருந்தின் விளைவை மேம்படுத்தாது, ஆனால் பக்க விளைவுகளின் எண்ணிக்கையை அதிகரிக்கிறது.
பேய்டாவின் ஊசி காலை உணவு மற்றும் இரவு உணவிற்கு ஒரு மணி நேரத்திற்கு முன்பு செய்யப்படுகிறது, உணவுக்குப் பிறகு அதைச் செய்ய முடியாது. ஒரு ஊசி தவறவிட்டால், அடுத்தது கால அட்டவணையின்படி நிர்ணயிக்கப்பட்ட நேரத்தில் செய்யப்படுகிறது. இந்த ஊசி தொடை, வயிறு அல்லது தோள்பட்டையில் தோலடி கொடுக்கப்படுகிறது. இதை உள்நோக்கி அல்லது நரம்பு வழியாக நிர்வகிக்க முடியாது.
மருந்தை இருண்ட, குளிர்ந்த இடத்தில் சேமிப்பது அவசியம், அதாவது, குளிர்சாதன பெட்டி வாசலில், உறைபனியை அனுமதிக்க வேண்டாம். ஊசி போடப்பட்ட ஒவ்வொரு முறையும் சிரிஞ்ச் பேனா குளிர்சாதன பெட்டியில் சேமிக்கப்பட வேண்டும்.
30 நாட்களுக்குப் பிறகு, பேயெட்டாவுடன் கூடிய சிரிஞ்ச் பேனா மருந்து எஞ்சியிருந்தாலும் கூட வெளியே எறியப்படுகிறது, ஏனெனில் இந்த நேரத்திற்குப் பிறகு மருந்து ஓரளவு அழிக்கப்பட்டு விரும்பிய விளைவைக் கொண்டிருக்கவில்லை. இணைக்கப்பட்ட ஊசியுடன் பயன்படுத்தப்படும் மருந்தை சேமிக்க வேண்டாம், அதாவது.
ஒவ்வொரு பயன்பாட்டிற்கும் பிறகு, ஊசியை அவிழ்த்துவிட்டு தூக்கி எறிய வேண்டும், மேலும் புதிய ஊசிக்கு முன் புதிய ஒன்றை அணிய வேண்டும்.
சர்க்கரையை குறைக்கும் பிற மருந்துகளுடன் பைட்டாவை இணைக்கலாம். மருந்து சல்போனிலூரியா தயாரிப்புகளுடன் (மணினில், நீரிழிவு போன்றவை) இணைந்தால், இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைத் தவிர்ப்பதற்காக அவற்றின் அளவைக் குறைக்க வேண்டும்.
இரத்தச் சர்க்கரைக் குறைவைப் பற்றி ஒரு தனி கட்டுரை உள்ளது, எனவே நீங்கள் இணைப்பைப் பின்பற்றவும், நீங்கள் ஏற்கனவே அவ்வாறு செய்யவில்லை எனில் படிக்கவும் பரிந்துரைக்கிறேன். மெட்ஃபோர்மினுடன் இணைந்து பைட்டா பயன்படுத்தப்பட்டால், மெட்ஃபோர்மினின் அளவு மாறாது, ஏனென்றால்
இந்த வழக்கில் இரத்தச் சர்க்கரைக் குறைவு சாத்தியமில்லை.
1 மில்லியில் 6 மி.கி அளவிலான சிரிஞ்ச் பேனாக்களிலும் விக்டோஸ் கிடைக்கிறது. சிரிஞ்ச் பேனாவின் அளவு 3 மில்லி. ஒரு பேக்கிற்கு 1, 2 அல்லது 3 சிரிஞ்ச் பேனாக்கள் விற்கப்படுகின்றன. சிரிஞ்ச் பேனாவின் சேமிப்பும் பயன்பாடும் பைட்டுக்கு ஒத்ததாகும்.
விக்டோசாவுடன் நீரிழிவு நோய்க்கான சிகிச்சையானது ஒரு நாளைக்கு ஒரு முறை ஒரே நேரத்தில் மேற்கொள்ளப்படுகிறது, இது உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் நோயாளியே தேர்வு செய்யலாம். மருந்து தொடை, அடிவயிறு அல்லது தோள்பட்டையில் தோலடி முறையில் நிர்வகிக்கப்படுகிறது.
மேலும், இது இன்ட்ராமுஸ்குலர் மற்றும் இன்ட்ரெவனஸ் நிர்வாகத்திற்கு பயன்படுத்த முடியாது.
விக்டோசாவின் ஆரம்ப டோஸ் ஒரு நாளைக்கு 0.6 மி.கி. 1 வாரத்திற்குப் பிறகு, நீங்கள் ஏற்கனவே படிப்படியாக அளவை 1.2 மி.கி ஆக அதிகரிக்கலாம். அதிகபட்ச டோஸ் 1.8 மி.கி ஆகும், இது டோஸை 1.2 மி.கி ஆக அதிகரித்த 1 வாரத்திற்குப் பிறகு தொடங்கலாம். இந்த டோஸுக்கு மேலே, மருந்து பரிந்துரைக்கப்படவில்லை. பீட்டாவுடன் ஒப்புமை செய்வதன் மூலம், விக்டோஸூவை மற்ற சர்க்கரை குறைக்கும் மருந்துகளுடன் பயன்படுத்தலாம்.
இப்போது மிக முக்கியமான விஷயம் பற்றி - இரண்டு மருந்துகளின் விலை மற்றும் கிடைக்கும் தன்மை. நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிப்பதற்கான முன்னுரிமை மருந்துகளின் கூட்டாட்சி அல்லது பிராந்திய பட்டியலில் இந்த மருந்துகளின் குழு சேர்க்கப்படவில்லை. எனவே, இந்த மருந்துகள் தங்கள் சொந்த பணத்திற்கு வாங்க வேண்டியிருக்கும். வெளிப்படையாக, இந்த மருந்துகள் மலிவானவை அல்ல.
விலை நிர்வகிக்கப்படும் மருந்துகளின் அளவு மற்றும் பேக்கேஜிங் ஆகியவற்றைப் பொறுத்தது. எடுத்துக்காட்டாக, 1.2 மி.கி அளவு கொண்ட பீட்டாவில் 60 டோஸ் மருந்துகள் உள்ளன. இந்த தொகை 1 மாதத்திற்கு போதுமானது. பரிந்துரைக்கப்பட்ட தினசரி டோஸ் 5 எம்.சி.ஜி. இந்த வழக்கில், மருந்து உங்களுக்கு மாதத்திற்கு சராசரியாக 4,600 ரூபிள் செலவாகும்.
இது விக்டோசா என்றால், குறைந்தபட்சம் தினசரி 6 மி.கி அளவைக் கொண்டு, மருந்துக்கு மாதத்திற்கு 3,400 ரூபிள் செலவாகும்.
வகை 2 நீரிழிவு சிகிச்சையில் டிபிபி -4 தடுப்பான்கள்
நான் மேலே சொன்னது போல, டிபெப்டைடில் பெப்டிடேஸ் -4 (டிபிபி -4) என்ற நொதி இன்ரெடின் ஹார்மோன்களை அழிக்கிறது. எனவே, விஞ்ஞானிகள் இந்த நொதியைத் தடுக்க முடிவு செய்தனர், இதன் விளைவாக அவர்களின் சொந்த ஹார்மோன்களின் உடலியல் விளைவை நீடிக்கிறது.
இந்த மருந்துகளின் குழுவில் ஒரு பெரிய பிளஸ் இரு ஹார்மோன்களிலும் அதிகரிப்பு ஆகும் - ஜி.எல்.பி -1 மற்றும் எச்.ஐ.பி, இது மருந்துகளின் விளைவை மேம்படுத்துகிறது.
இந்த ஹார்மோன்களின் அதிகரிப்பு 2 முறைக்கு மேல் உடலியல் வரம்பில் நிகழ்கிறது என்பதும் ஒரு நேர்மறையான புள்ளியாகும், இது இரத்தச் சர்க்கரைக் குறைவு எதிர்வினைகளை முற்றிலும் நீக்குகிறது.
இந்த மருந்துகளை நிர்வகிக்கும் முறையும் ஒரு பிளஸ் என்று கருதலாம் - இவை டேப்லெட் தயாரிப்புகள், ஊசி அல்ல. டிபிபி -4 தடுப்பான்களுக்கு நடைமுறையில் எந்த பக்க விளைவுகளும் இல்லை, ஏனெனில்
ஹார்மோன்கள் உடலியல் வரம்புகளில் அதிகரிக்கின்றன, இது ஒரு ஆரோக்கியமான நபரைப் போல. தடுப்பான்களைப் பயன்படுத்தும் போது, கிளைகேட்டட் ஹீமோகுளோபின் அளவு 0.5-1.8% குறைகிறது.
ஆனால் இந்த மருந்துகள் உடல் எடையில் நடைமுறையில் எந்த விளைவையும் ஏற்படுத்தாது.
இன்று, ரஷ்ய சந்தையில் மூன்று மருந்துகள் உள்ளன - கால்வஸ் (வில்டாக்ளிப்டின்), ஜானுவியா (சிட்டாக்லிப்டின்), ஓங்லிசா (சாக்ஸாக்ளிப்டின்).
இந்த குழுவிலிருந்து வந்த முதல் மருந்து ஜானுவியா ஆகும், இது முதலில் அமெரிக்காவிலும் பின்னர் உலகம் முழுவதும் பயன்படுத்தத் தொடங்கியது. இந்த மருந்தை மோனோ தெரபி மற்றும் பிற சர்க்கரை குறைக்கும் மருந்துகள் மற்றும் இன்சுலின் ஆகியவற்றுடன் பயன்படுத்தலாம். ஜானுவியா நொதியை 24 மணி நேரம் தடுக்கிறது, நிர்வாகத்திற்குப் பிறகு 30 நிமிடங்கள் செயல்படத் தொடங்குகிறது.
25, 50 மற்றும் 100 மி.கி அளவுகளில் மாத்திரைகளில் கிடைக்கிறது. பரிந்துரைக்கப்பட்ட டோஸ் ஒரு நாளைக்கு 100 மி.கி (ஒரு நாளைக்கு 1 முறை), உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் எடுத்துக் கொள்ளலாம். சிறுநீரக செயலிழப்பில், டோஸ் 25 அல்லது 50 மி.கி ஆக குறைக்கப்படுகிறது.
பயன்பாட்டின் விளைவு ஏற்கனவே பயன்பாட்டின் முதல் மாதத்தில் காணப்படுகிறது, உண்ணாவிரதம் மற்றும் போஸ்ட்ராண்டியல் இரத்த குளுக்கோஸ் அளவு இரண்டும் குறைக்கப்படுகின்றன.
சேர்க்கை சிகிச்சையின் வசதிக்காக, ஜானுவியா மெட்ஃபோர்மின் - யானுமேட் உடன் ஒருங்கிணைந்த தயாரிப்பு வடிவத்தில் தயாரிக்கப்படுகிறது. இரண்டு அளவுகளில் கிடைக்கிறது: 50 மி.கி ஜானுவியா + 500 மி.கி மெட்ஃபோர்மின் மற்றும் 50 மி.கி ஜானுவியா + 1000 மி.கி மெட்ஃபோர்மின். இந்த வடிவத்தில், மாத்திரைகள் ஒரு நாளைக்கு 2 முறை எடுக்கப்படுகின்றன.
கால்வஸ் டிபிபி -4 இன்ஹிபிட்டர் குழுவில் உறுப்பினராக உள்ளார். இது உணவைப் பொருட்படுத்தாமல் எடுக்கப்படுகிறது. கால்வஸின் ஆரம்ப டோஸ் ஒரு நாளைக்கு ஒரு முறை 50 மி.கி ஆகும், தேவைப்பட்டால், டோஸ் 100 மி.கி ஆக அதிகரிக்கப்படுகிறது, ஆனால் டோஸ் ஒரு நாளைக்கு 50 மி.கி 2 முறை விநியோகிக்கப்படுகிறது.
கால்வஸ் மற்ற சர்க்கரை குறைக்கும் மருந்துகளுடன் இணைந்து பயன்படுத்தப்படுகிறது.எனவே, கால்வஸ்மெட் போன்ற ஒரு ஒருங்கிணைந்த மருந்து உள்ளது, இது அதன் கலவையில் மெட்ஃபோர்மினையும் கொண்டுள்ளது. 500, 850 மற்றும் 1000 மி.கி மெட்ஃபோர்மினுடன் மாத்திரைகள் உள்ளன, கால்வஸின் அளவு 50 மி.கி.
ஒரு விதியாக, மோனோ தெரபியின் தோல்விக்கு மருந்துகளின் கலவையானது பரிந்துரைக்கப்படுகிறது. கால்வஸ்மெட்டின் விஷயத்தில், மருந்து ஒரு நாளைக்கு 2 முறை எடுத்துக் கொள்ளப்படுகிறது. மற்ற மருந்துகளுடன் இணைந்து, கால்வஸ் ஒரு நாளைக்கு 1 முறை மட்டுமே எடுக்கப்படுகிறார்.
சிறுநீரக செயல்பாட்டின் லேசான குறைபாடுடன், மருந்தின் அளவை மாற்ற முடியாது. ஜானுவியா மற்றும் கால்வஸ் ஆகிய இரண்டு மருந்துகளை ஒப்பிடும் போது, கிளைகேட்டட் ஹீமோகுளோபின், போஸ்ட்ராண்டியல் கிளைசீமியா (சாப்பிட்ட பிறகு சர்க்கரை) மற்றும் உண்ணாவிரத கிளைசீமியா ஆகியவற்றில் ஒரே மாதிரியான மாற்றங்கள் காணப்பட்டன.
டிபிபி -4 இன்ஹிபிட்டர் குழுவின் கடைசி திறந்த மருந்து ஓங்லிசா ஆகும். மருந்து 2.5 மற்றும் 5 மி.கி மாத்திரைகளில் தயாரிக்கப்படுகிறது. இது ஒரு நாளைக்கு 1 முறை உணவைப் பொருட்படுத்தாமல் எடுக்கப்படுகிறது. மோனோ தெரபி வடிவத்திலும், மற்ற சர்க்கரை குறைக்கும் மருந்துகளுடன் இணைந்து பயன்படுத்தப்படுகிறது. ஆனால் இதுவரை யானுவியா அல்லது கால்வஸ் விஷயத்தில் செய்யப்படுவது போல மெட்ஃபோர்மினுடன் சேர்க்கை மருந்து இல்லை.
லேசான சிறுநீரக செயலிழப்புடன், ஒரு டோஸ் சரிசெய்தல் தேவையில்லை, சராசரி மற்றும் கடுமையான கட்டத்துடன், மருந்தின் டோஸ் 2 மடங்கு குறைக்கப்படுகிறது. யானுவியா மற்றும் கால்வஸுடன் ஒப்பிடும் போது, பக்க விளைவுகளின் செயல்திறன் அல்லது அதிர்வெண்ணில் வெளிப்படையான மற்றும் குறிப்பிடத்தக்க வேறுபாடுகள் எதுவும் இல்லை. எனவே, மருந்தின் தேர்வு இந்த மருந்தின் மூலம் மருத்துவரின் விலை மற்றும் அனுபவத்தைப் பொறுத்தது.
துரதிர்ஷ்டவசமாக, இந்த மருந்துகள் முன்னுரிமை மருந்துகளின் கூட்டாட்சி பட்டியலில் சேர்க்கப்படவில்லை, ஆனால் சில பிராந்தியங்களில் உள்ளூர் பட்ஜெட்டின் இழப்பில் பிராந்திய பதிவேட்டில் இருந்து நோயாளிகளுக்கு இந்த மருந்துகளை பரிந்துரைக்க முடியும். எனவே, மீண்டும், நீங்கள் உங்கள் சொந்த பணத்துடன் இந்த மருந்துகளை வாங்க வேண்டும்.
விலையைப் பொறுத்தவரை, இந்த மருந்துகளும் மிகவும் வேறுபட்டவை அல்ல. எடுத்துக்காட்டாக, 100 மி.கி அளவிலான ஜானுவியாவுடன் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க, நீங்கள் சராசரியாக 2,200-2,400 ரூபிள் செலவழிக்க வேண்டும். மேலும் 50 மில்லிகிராம் அளவிலான கால்வஸ் உங்களுக்கு மாதத்திற்கு 800-900 ரூபிள் செலவாகும். ஓங்லிசா 5 மி.கி ஒரு மாதத்திற்கு 1,700 ரூபிள் செலவாகிறது. விலைகள் முற்றிலும் குறிக்கப்படுகின்றன, அவை ஆன்லைன் ஸ்டோர்களில் இருந்து எடுக்கப்படுகின்றன.
இந்த மருந்துகளின் குழுக்கள் யாருக்கு பரிந்துரைக்கப்படுகின்றன? இந்த இரண்டு குழுக்களிலிருந்தும் மருந்துகள் ஏற்கனவே நோயின் அறிமுகத்தின்போது பரிந்துரைக்கப்படலாம், நிச்சயமாக அதை வாங்கக்கூடியவர்களுக்கு. இந்த நேரத்தில் பராமரிப்பது மிகவும் முக்கியமானது, மேலும் கணைய பீட்டா செல்களைக் கூட அதிகரிக்கக்கூடும், பின்னர் நீரிழிவு நோய் நீண்ட காலத்திற்கு நன்கு ஈடுசெய்யப்படும் மற்றும் இன்சுலின் நியமனம் தேவையில்லை.
நீரிழிவு நோயைக் கண்டறிவதற்கு ஒரே நேரத்தில் எத்தனை மருந்துகள் பரிந்துரைக்கப்படுகின்றன என்பது கிளைகேட்டட் ஹீமோகுளோபின் அளவைப் பொறுத்தது.
எனக்கு எல்லாம் இதுதான். இது நிறைய மாறியது, நீங்கள் அதை கையாள முடியுமா என்று கூட எனக்குத் தெரியாது. ஆனால் வாசகர்களிடையே இந்த மருந்துகளை ஏற்கனவே பெறுபவர்கள் இருக்கிறார்கள் என்பது எனக்குத் தெரியும். ஆகையால், மருந்தைப் பற்றிய எனது அபிப்ராயங்களைப் பகிர்ந்து கொள்ளுமாறு நான் உங்களிடம் வேண்டுகோள் விடுக்கின்றேன். புதிய சிகிச்சைக்கு மாற வேண்டுமா அல்லது வேண்டாமா என்று நினைப்பவர்களைக் கண்டுபிடிப்பது பயனுள்ளதாக இருக்கும் என்று நான் நினைக்கிறேன்.
மிகவும் பயனுள்ள மருந்துகள் இருந்தபோதிலும், நீரிழிவு நோயின் ஊட்டச்சத்தை இயல்பாக்குதல் வழக்கமான உடற்பயிற்சியுடன் இணைந்து ஒரு முக்கிய பங்கு வகிக்கிறது.
வகை 2 நீரிழிவு நோய்க்கான சிகிச்சை: புதிய வாய்ப்புகள் மற்றும் நவீன மருந்துகள்

உலகளவில், நீரிழிவு நோயாளிகளின் எண்ணிக்கையில் ஆண்டுதோறும் அதிகரிப்பு ஏற்பட்டுள்ளது. அன்றாட உணவில் எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகள் நிறைய இருப்பதால், பிரச்சினையின் ஒரு பகுதி ஊட்டச்சத்து அம்சங்களுடன் தொடர்புடையது.
ஆனால் நோய் மட்டுமல்ல நோய் பரவுவதற்கு காரணம்.
நீரிழிவு நோயின் முக்கிய காரணிகளில் ஒன்று ஒரு மரபணு முன்கணிப்பு ஆகும் - இதன் பொருள் பெற்றோர்களில் ஒருவரையாவது இந்த வியாதியால் அவதிப்பட்டால் சந்ததியினரில் சர்க்கரை அளவை உயர்த்துவது தவிர்க்க முடியாதது.
மாற்றப்பட்ட குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட நோயாளிகளின் எண்ணிக்கை மிக அதிகமாக இருப்பதால், மருந்துத் தொழில் மிகவும் பயனுள்ள ஆண்டிடியாபெடிக் மருந்துகளை உற்பத்தி செய்கிறது. அவை மக்களுக்கு வாழ்க்கையை எளிதாக்குகின்றன, மேலும் அவர்கள் ஒரு உணவு மற்றும் உடற்பயிற்சி முறையைப் பின்பற்றும்போது, இரத்த சர்க்கரை அளவை முழுமையாகக் கட்டுப்படுத்த அவை பங்களிக்கின்றன.
சல்போனிலூரியாஸ் மற்றும் பிகுவானைடுகளின் வழித்தோன்றல்கள்: மருந்துகளின் தற்போதைய பொருத்தம்
கடந்த நூற்றாண்டின் 60 களில் இருந்து, இரத்த சர்க்கரை அளவை திறம்பட கட்டுப்படுத்த மருந்துகளின் செயலில் வளர்ச்சி தொடங்கியது.
நீரிழிவு நோய்க்கு பயன்படுத்தப்படும் மருந்துகளின் முதல் குழு, மக்களுக்கு உண்மையிலேயே உதவியது, சல்போனிலூரியாக்கள்.
மருந்துகளின் செயல்பாட்டின் சாராம்சம் எளிதானது - அவை கணையத்தின் உயிரணுக்களைத் தூண்டுகின்றன, இது இன்சுலின் உற்பத்திக்கு பொறுப்பாகும். இதன் விளைவாக, ஹார்மோன் சுரப்பு அதிகரிக்கிறது, மேலும் டைப் 2 நீரிழிவு நோயுடன் இரத்த சர்க்கரை குறைகிறது.
சல்போனிலூரியா ஏற்பாடுகள்
மூன்று தலைமுறை சல்போனிலூரியாக்கள் உள்ளன. டோல்பூட்டமைடு மற்றும் கார்பமைடு ஆகியவற்றின் வரையறுக்கப்பட்ட உற்பத்தியை மருந்துத் தொழில் தொடர்ந்தாலும், முதல் குழுவின் மருந்துகள் இன்று நடைமுறையில் பயன்படுத்தப்படவில்லை.
சர்க்கரையை குறைக்கும் முதல் தலைமுறை சல்போனிலூரியாக்கள் உற்பத்தியில் இருந்து முற்றிலும் விலக்கப்படவில்லை. இரண்டாவது மற்றும் மூன்றாவது குழுக்களின் மருந்துகள் தற்போது மருத்துவ நடைமுறையில் மிகவும் பரவலாகப் பயன்படுத்தப்படுகின்றன.
ரஷ்யாவின் பல பிராந்தியங்களில், அவை எல்லா வகை குடிமக்களுக்கும் மட்டுமே கிடைக்கின்றன.
இரண்டாவது மற்றும் மூன்றாம் தலைமுறை சல்போனிலூரியா வழித்தோன்றல்களுடன் தொடர்புடைய நீரிழிவு மாத்திரைகள் பின்வருமாறு:
மிகவும் பிரபலமான கிளிபென்கிளாமைடு, இது முதலில் உருவாக்கப்பட்டது, ஆனால் இன்றுவரை அதன் பொருத்தத்தை இழக்கவில்லை. நீரிழிவு நோயால் பாதிக்கப்பட்ட பல நோயாளிகளில் அதன் வர்த்தக பெயர்கள் “காது மூலம்”:
மணினில் குறிப்பாக பிரபலமானது, ஏனெனில் இது மைக்ரோமயமாக்கப்பட்ட வெளியீட்டு வடிவத்தைக் கொண்டுள்ளது, இது மருந்தை உறிஞ்சுவதற்கு உதவுகிறது.
புதிய (மூன்றாவது) தலைமுறை ஒரு மருந்து - கிளிம்பெரைடு மூலம் குறிக்கப்படுகிறது. இது பின்வரும் வர்த்தக முத்திரைகளின் கீழ் அறியப்படுகிறது:
கிளிமெபரிட் செயல்பாட்டின் பொறிமுறையில் முந்தைய மருந்துகளிலிருந்து வேறுபடுவதில்லை, ஆனால் குறைந்த அளவுகளில் மிகவும் நிலையான விளைவைக் கொண்டிருக்கிறது, மேலும் நோயாளிகளால் நன்கு பொறுத்துக் கொள்ளப்படுகிறது.
வகை 2 நீரிழிவு நோய்க்கான சல்போனிலூரியா தயாரிப்புகளின் முக்கிய நன்மைகள்:
- நல்ல மற்றும் நிலையான விளைவு,
- உயர் சிகிச்சை அட்சரேகை - போதைக்கு பயப்படாமல் நீங்கள் மீண்டும் மீண்டும் அளவை அதிகரிக்கலாம்,
- நல்ல சகிப்புத்தன்மை
- குறைந்த செலவு
- அதிகபட்சம் ஒரு நாளைக்கு இரண்டு முறை,
- பிற ஆண்டிடியாபடிக் முகவர்களுடன் எளிதான பொருந்தக்கூடிய தன்மை,
- தொலைதூர பகுதிகளில் கூட மருந்தகங்களில் கிடைக்கும்.
இருப்பினும், மூன்றாம் தலைமுறையினரின் மருந்துகளின் பயனுள்ள பயன்பாட்டிற்கு, மிக முக்கியமான நிலை அவசியம் - கணையத்தின் செல்கள் குறைந்தபட்சம் மிதமான அளவில் இன்சுலின் உற்பத்தி செய்ய வேண்டும்.
ஹார்மோன் இல்லை என்றால், லாங்கர்ஹான்ஸ் தீவுகளின் வேலையைத் தூண்டுவது அர்த்தமற்றது. நீரிழிவு நோயாளிகளுக்கு குறுக்கிடும் இரண்டாவது காரணி பல வருட பயன்பாட்டிற்குப் பிறகு செயல்திறன் குறைவதாகும்.
சல்போனிலூரியா தயாரிப்புகளுக்கு எதிர்ப்பு உருவாகிறது, இது இரத்த குளுக்கோஸின் அதிகரிப்புக்கு வழிவகுக்கிறது.
இதன் விளைவாக, அளவை அதிகபட்சமாக பொறுத்துக்கொள்ள அல்லது மற்ற ஆண்டிடியாபெடிக் மாத்திரைகளுக்கு மாற்றுவது அவசியம்.
பிகுவானைடுகளில் - வகை 2 நீரிழிவு நோய்க்கான மிகவும் பிரபலமான மருந்துகளில் ஒன்று, தற்போது மெட்ஃபோர்மின் மட்டுமே பரவலாகப் பயன்படுத்தப்படுகிறது.
இதன் முக்கிய நன்மை என்னவென்றால், இது இன்சுலின் ஏற்பிகளின் செயல்பாட்டை மேம்படுத்துகிறது மற்றும் குளுக்கோஸ் வளர்சிதை மாற்றத்தை துரிதப்படுத்துகிறது. இதன் விளைவாக, குறைந்த அளவு ஹார்மோனுடன் கூட, இரத்த சர்க்கரையின் நீடித்த குறைவு சாத்தியமாகும். மெட்ஃபோர்மின் உடல் எடையை குறைக்கிறது மற்றும் பசியைக் குறைக்கிறது, இது பருமனான நோயாளிகளுக்கு முக்கியமானது. மருந்து கிட்டத்தட்ட அனைத்து நவீன ஆண்டிடியாபெடிக் மருந்துகளுடன் இணைக்கப்பட்டுள்ளது.
புதிய வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள்: முக்கிய நன்மைகள்
நீரிழிவு சிகிச்சையில் வெற்றியின் மிக முக்கியமான கூறு உணவுக்குப் பிறகு குளுக்கோஸ் அளவை திறம்பட கட்டுப்படுத்தும் திறன் ஆகும்.
இந்த காலகட்டத்தில்தான் அதன் உயர்வின் அதிகபட்ச உச்சநிலை காணப்படுகிறது, இது நோயின் போக்கை எதிர்மறையாக பாதிக்கிறது. இதனால், குறுகிய-செயல்பாட்டு ஆண்டிடியாபெடிக் முகவர்கள் உருவாக்கப்பட்டன.
கிளினிட்கள் இந்த குழுவிற்கு சொந்தமானவை - repaglinide மற்றும் nateglinide.
ரெபாக்ளின்னைடு (நோவோநார்ம்) பின்வரும் அம்சங்களைக் கொண்டுள்ளது:
- சாப்பிடுவதற்கு சற்று முன் வாய்வழியாக எடுத்துக் கொள்ளப்பட்டது - உணவு இல்லை என்றால், மருந்தின் தேவை மறைந்துவிடும்,
- இரத்தத்தில் உள்ள குளுக்கோஸின் ஒட்டுமொத்த அளவை பாதிக்காமல், கிளைசீமியாவை மட்டுமே போஸ்ட்ராண்டியல் (சாப்பிட்ட பிறகு) குறைக்கிறது,
- வேகமாகவும், சக்திவாய்ந்ததாகவும், குறுகியதாகவும் செயல்படுகிறது,
- உடலில் சேராது, சிறுநீரகங்களால் அவற்றின் பற்றாக்குறை முன்னிலையில் கூட எளிதில் வெளியேற்றப்படுகிறது,
- குறைந்த செலவு - பொது மக்களுக்கு அணுகக்கூடியது,
- எந்தவொரு அடிப்படை ஆண்டிடியாபெடிக் மருந்துகளும் ரெபாக்ளின்னைடில் எளிதில் இணைக்கப்படுகின்றன,
- இது முரண்பாடுகள் மற்றும் பக்க விளைவுகளின் குறைந்த நிறமாலையைக் கொண்டுள்ளது.
ரெபாக்ளின்னைட்டின் முக்கிய தீமை என்னவென்றால், இது மோனோ தெரபிக்கு பயனற்றது. இது நீரிழிவு நோயின் லேசான வடிவங்களுக்கு அல்லது பிற மருந்துகளுடன் இணைந்து பயன்படுத்தப்படலாம். இருப்பினும், மிகவும் பயனுள்ள அடிப்படை முகவர்களின் இருப்பு பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கான முதல் தேர்வு மருந்தாக, ரெபாக்ளின்னைட்டின் சிகிச்சை நன்மைகளை சுருக்குகிறது.
நீரிழிவு நோய்க்கு ஒப்பீட்டளவில் புதிய சிகிச்சை dapagliflozin. செயல்பாட்டின் வழிமுறை தற்போதுள்ள மற்ற ஆண்டிடியாபடிக் மாத்திரைகளிலிருந்து அடிப்படையில் வேறுபட்டது.
இந்த மருந்து சிறுநீரகங்களில் குளுக்கோஸை மறுஉருவாக்கம் செய்வதைத் தடுக்கிறது, இது சிறுநீரில் அதன் வெளியேற்றத்தை அதிகரிக்கிறது. இதன் விளைவாக, பயனுள்ள கணைய உயிரணு செயல்பாடு இல்லாத நிலையில் கூட கிளைசீமியா குறைகிறது.
வர்த்தக பெயரில் ரஷ்ய சந்தையில் வழங்கப்பட்டது "Forsiga".
டபாக்ளிஃப்ளோசினின் முக்கிய பண்புகள்:
- அடிப்படையில் ஒரு புதிய செயல்முறையானது - இலக்கு உறுப்புகள் மற்றும் லாங்கர்ஹான் தீவுகளில் உள்ள இன்சுலின் ஏற்பிகளின் நிலையைப் பொறுத்து இல்லை,
- சிகிச்சையைத் தொடங்க சிறந்தது,
- போதை உருவாகாது, செயல்திறனைக் குறைக்காமல் பல தசாப்தங்களாக இதைப் பயன்படுத்தலாம்,
- உடல் பருமன் நோயாளிகளுக்கு மருந்தின் செயல்பாடு குறைகிறது,
- அதிக செலவு
- டையூரிடிக்ஸ், குறிப்பாக ஃபுரோஸ்மைடுடன் இணைக்க முடியாது,
- அதிக அளவு ஹீமோகுளோபின் மூலம் த்ரோம்போம்போலிக் சிக்கல்களின் அபாயத்தை அதிகரிக்கிறது,
- முதியவர்களில் டைப் 2 நீரிழிவு முன்னிலையில் பயன்படுத்த முடியாது - சிகிச்சையைத் தொடங்குவதற்கான அதிகபட்ச வயது 74 ஆண்டுகள் வரை.
தற்போது, நடைமுறையில், டபாக்ளிஃப்ளோசின் ஒரு குறிப்பிட்ட அளவிற்கு பயன்படுத்தப்படுகிறது, முக்கியமாக உடல் பருமன் இல்லாத இளைஞர்களில். ஆனால் மருந்துக்கு நல்ல வாய்ப்புகள் உள்ளன.
நீரிழிவு நோய்க்கான மருந்து சிகிச்சை தற்போது இல்லாமல் சிந்திக்க முடியாதது தைசோலிடினேடியோன்கள். சமீபத்தில், இந்த குழுவின் மருந்துகள் மருத்துவ நடைமுறையில் மிகவும் பரவலாக பயன்படுத்தப்படுகின்றன. கிளைசீமியாவின் அளவை வெற்றிகரமாக உறுதிப்படுத்தும் பாதுகாப்பான நீண்டகால செயல்பாட்டு மருந்துகளாக அவை தங்களை நிலைநிறுத்திக் கொண்டுள்ளன.
அவை அடிப்படை ஆதரவு சிகிச்சைக்கான வழிமுறையாகும் மற்றும் கட்டாய தினசரி உட்கொள்ளல் தேவைப்படுகிறது. செயல்பாட்டின் பொறிமுறையானது PPARy ஏற்பிகளின் தூண்டுதலாகும், இது இலக்கு உயிரணுக்களில் இன்சுலின் உணர்வை மேம்படுத்துகிறது.
இதன் விளைவாக, கணையத்தால் உற்பத்தி செய்யப்படும் ஹார்மோனின் போதிய அளவு கூட சர்க்கரை அளவை இயல்பாக்குவதற்கு மிகவும் பயனுள்ளதாக இருக்கும்.
தியாசோலிடினியோன்கள் தொடர்பான வகை 2 நீரிழிவு மாத்திரைகள் - roksiglitazon மற்றும் பையோகிளிட்டசோன். அவற்றின் முக்கிய பண்புகள்:
- ஒரு டோஸ் 24 மணி நேர சர்க்கரை கட்டுப்பாட்டை முழுமையாக வழங்குகிறது,
- போஸ்ட்ராண்டியல் சிகரங்களுக்கு எதிராக போதுமான அளவு பாதுகாக்கிறது,
- எளிதான டோஸ் சரிசெய்தல் - 2, 4 மற்றும் 8 மி.கி,
- அதிகப்படியான மருந்துகள் எதுவும் பதிவாகவில்லை,
- வயதானவர்களுக்கு பயன்படுத்தலாம்,
- கொழுப்பைக் குறைக்கிறது
- ஒரே மருந்தாக பொருத்தமானது
- தங்கள் சொந்த இன்சுலின் இல்லாத நிலையில் - இந்த குழுவின் நீரிழிவு மருந்துகள் முற்றிலும் பயனற்றவை,
- பெரும்பாலும் சிகிச்சையின் பின்னணியில், எடிமா ஏற்படுகிறது.
மாதவிடாய் நின்ற காலத்தில் பெண்களுக்கு தியாசோலிடினியோன்கள் எடுக்கும்போது எச்சரிக்கையாக இருக்க வேண்டும். ஒரு சாதாரண சுழற்சி இல்லாத நிலையில் கூட, ரோக்ஸிகிளிட்டசோன் அண்டவிடுப்பைத் தூண்டுகிறது, இது திட்டமிடப்படாத கர்ப்பத்திற்கு வழிவகுக்கும், இது செயற்கையாக குறுக்கிட வேண்டியிருக்கும்.
டைப் 2 நீரிழிவு சிகிச்சையில் சமீபத்திய மருந்துகள்
நீரிழிவு நோயாளிகளின் வாழ்க்கைத் தரத்தை மேம்படுத்த உதவும் மருந்துகளைத் தேடுவதில் நிலையான அறிவியல் முன்னேற்றங்கள் தொடர்ந்து நடைபெற்று வருகின்றன.
சமீபத்திய ஆண்டுகளில், வகை 2 நீரிழிவு நோயில் இரத்த சர்க்கரையை குறைக்க புதிய மாத்திரைகள் தோன்றின - inkretinomimetiki. அவற்றின் செயலின் சாராம்சம் குளுகோகன் பாலிபெப்டைட்டின் செயல்பாட்டின் தூண்டுதல் மற்றும் நீடித்தல் ஆகும்.
இது ஒரு ஹார்மோன் ஆகும், இது லாங்கர்ஹான்ஸ் கலங்களில் இன்சுலின் தொகுப்பை செயல்படுத்துகிறது. இன்ரெடின் மைமெடிக்ஸ் குழுவில் பின்வருவன அடங்கும்:
- sitagliptin,
- saxagliptin,
- vildagliptin,
- linagliptin,
- gozogliptin,
- alogliptin.
எங்கும் நிறைந்த மருத்துவ நடைமுறையில் மிகவும் பிரபலமானது. sitagliptin வர்த்தக பெயரில் "Janow» மற்றும் வில்டாக்ளிப்டின் (கால்வஸ்). நீரிழிவு நோய்க்கான இந்த மாத்திரைகள் பின்வரும் பண்புகளைக் கொண்டுள்ளன:
- ஒரு டோஸுக்குப் பிறகு 24 மணி நேரத்திற்குள் போதுமான கிளைசெமிக் கட்டுப்பாடு,
- பாதகமான எதிர்விளைவுகளின் குறைந்த நிறமாலை
- மோனோ தெரபி மூலம் கூட நோயாளிகளின் வாழ்க்கைத் தரத்தை மேம்படுத்துதல்,
- சல்போனிலூரியா வழித்தோன்றல்கள் மற்றும் இன்சுலின் உடன் இணைக்க வேண்டாம்,
- சிகிச்சையைத் தொடங்க ஏற்றது,
- நீடித்த பயன்பாட்டுடன் கூட போதை மற்றும் ஸ்திரத்தன்மை ஏற்படாது.
வகை 2 நீரிழிவு நோய்க்கு மிகச் சிறந்த கண்ணோட்டத்துடன் சிகிச்சையளிப்பதற்கான மருந்துகள் Incretinomimetics.
குளுக்ககோன் பாலிபெப்டைட் தூண்டுதல்களைப் பற்றிய மேலும் ஆய்வு நோய்களைக் கட்டுப்படுத்துவதில் தீவிர வெற்றியைப் பெறவும், சிகிச்சை முறைகளை நோயாளி பின்பற்றவும் வழிவகுக்கும்.
அவற்றின் பயன்பாடு ஒரு காரணியால் மட்டுமே வரையறுக்கப்பட்டுள்ளது - மாறாக அதிக செலவு, இருப்பினும், வகை 2 நீரிழிவு நோய்க்கு பயன்படுத்தப்படும் இந்த மருந்துகள் கூட்டாட்சி மற்றும் பிராந்திய நன்மைகளில் சேர்க்கப்பட்டுள்ளன.
ஆனால் குளுகோகன் பாலிபெப்டைட் மோசமாக உற்பத்தி செய்யப்படும் மற்றும் வாய்வழி மூலம் அதன் தூண்டுதல் விரும்பிய விளைவைக் கொண்டுவராத நோயாளிகளுக்கு என்ன செய்ய வேண்டும்? வகை 2 நீரிழிவு நோய்க்கான அடிப்படையில் புதிய மருந்துகள் இந்த ஹார்மோனின் ஒப்புமைகளின் ஊசி ஆகும். உண்மையில், இத்தகைய மருந்துகள் ஒரே இன்ரெடினோமிமெடிக்ஸ், ஆனால் பெற்றோருக்குரிய முறையில் நிர்வகிக்கப்படுகின்றன. மாத்திரைகள் எடுப்பதற்கான தேவை முற்றிலும் மறைந்துவிடும்.
இன்ரெடின் மைமெடிக்ஸ் ஊசி இன்சுலினுடன் தொடர்புடையது அல்ல, எனவே, அவை அதன் முழுமையான குறைபாட்டிற்கு பயன்படுத்தப்படுவதில்லை என்பதை கவனத்தில் கொள்ள வேண்டும்.
பெற்றோர் இன்ரெடின் மைமெடிக்ஸ் குழுவில் பின்வருவன அடங்கும்:
- exenatide,
- dulaglutid,
- lixisenatide,
- லிராகுலுடைட் ("சக்ஸெண்டா" என்ற வர்த்தக பெயரில் மிகவும் பிரபலமானது).
இன்சுலின் அல்லாத சார்பு நீரிழிவு நோயாளிகளுக்கு கிளைசெமிக் கட்டுப்பாட்டை நிவர்த்தி செய்வதற்கான புதிய தலைமுறை மருந்துகள் இன்ஜெக்ஷன் இன்ரெடின் மைமெடிக்ஸ் ஆகும். அவை ஒரு நாளைக்கு ஒரு முறை வயிற்று அல்லது தொடையில் தோலடி உட்செலுத்தப்படுகின்றன.
வழக்கமாக, நோயின் கடுமையான வடிவங்களில் கூட, கிளைசீமியாவின் முழுமையான கட்டுப்பாட்டை அடைய முடியும். இருப்பினும், தேவைப்பட்டால், இலக்கு கலங்களில் ஏற்பி செயல்பாட்டை மேம்படுத்த அவற்றை மெட்ஃபோர்மினுடன் இணைக்கலாம்.
கூடுதலாக, டைப் 2 நீரிழிவு இளம் வயதிலேயே உடல் பருமனுடன் இணைந்தால் இதுபோன்ற கலவையானது குறிப்பாக நம்பிக்கைக்குரியது.
கிளைசெமிக் கட்டுப்பாட்டில் ஒரு உண்மையான திருப்புமுனை துலாக்ளூடைடு (ட்ரூலிசிட்டி) ஆகும். இது ஒரு ஊசி போடக்கூடிய இன்ரெடின் மைமெடிக் ஆகும், ஆனால் கூடுதல் நீண்ட கால நடவடிக்கைகளுடன். ஒரு ஊசி 7 நாட்களுக்கு போதுமானது, ஒரு மாதத்திற்கு 4 ஊசி மட்டுமே போதுமானது.
உணவு மற்றும் மிதமான உடல் செயல்பாடுகளுடன் இணைந்து, துலக்ளூடைடு நோயாளிகளுக்கு தரமான வாழ்க்கை முறையை வழிநடத்த அனுமதிக்கும் மற்றும் வகை 2 நீரிழிவு நோய்க்கான மாத்திரைகளை தினசரி உட்கொள்வதை சார்ந்து இருக்காது.
சமீபத்திய ஊசி மருந்துகளின் பயன்பாட்டைக் கட்டுப்படுத்தும் 2 காரணிகள் மட்டுமே உள்ளன - அனைத்து நோயாளிகளும் மாத்திரைகள் வடிவில் மாற்று இருக்கும்போது அதிக ஊசி போடும்போது ஊசி போட ஒப்புக்கொள்வதில்லை.
முடிவுக்கு
எனவே, வகை 2 நீரிழிவு நோய்க்கு பயனுள்ள சிகிச்சைக்கு தற்போது பல சிகிச்சை விருப்பங்கள் உள்ளன. இவை வெவ்வேறு குழுக்களின் டேப்லெட் மருந்துகள், மற்றும் ஊசி மருந்துகள்.
நவீன மருந்துத் துறையின் அம்சங்களைப் புரிந்துகொள்ளும் ஒரு அனுபவமிக்க நிபுணர், எந்தவொரு நோயாளிக்கும் தேவையான சிகிச்சையை எளிதில் தேர்ந்தெடுப்பார், அவருடைய தனிப்பட்ட பண்புகளை கணக்கில் எடுத்துக்கொள்வார். நீரிழிவு நோய்க்கான மருந்துகள் ஒரு நோய்வாய்ப்பட்ட நபருக்கு தேவையான நடைமுறை மற்றும் வசதியை இணைக்கின்றன.
சில ஊசி மருந்துகள் சிகிச்சை முறைகளின் தேவையை வாரந்தோறும் நினைவுபடுத்த அனுமதிக்கின்றன.
மருந்தியல் சிகிச்சையின் புதிய சாத்தியக்கூறுகள் பற்றிய ஆய்வு நிறுத்தப்படாது - இரத்த சர்க்கரையை குறைக்க வசதியான மற்றும் பாதுகாப்பான மருந்துகள் உருவாக்கப்படுகின்றன, இது விரும்பத்தகாத நோயை உருவாக்கும் நோயாளிகளின் எதிர்காலத்தைப் பற்றி நம்பிக்கையுடன் பார்க்க அனுமதிக்கிறது.
இரண்டாவது வகை நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஜானுவியா, ஓங்லிசா மற்றும் கால்வஸ் |

இன்ட்ரெடின்கள் என்பது உயிரியல் ரீதியாக சுறுசுறுப்பான சேர்மங்களின் ஒரு வகை - ஹார்மோன்கள் இரைப்பைக் குழாயில் உற்பத்தி செய்யப்படுகின்றன, அதை உணவில் நிரப்புவதற்கு பதிலளிக்கும்.
இந்த ஹார்மோன்களின் உற்பத்தி கணைய ஹார்மோன் இன்சுலின் மூலம் பீட்டா செல்கள் சுரக்கப்படுவதை மேம்படுத்துகிறது.
இன்க்ரெடின்களுக்கு இரண்டு வகையான ஹார்மோன்கள் உள்ளன. முதல் வகை குளுக்கோன் போன்ற பெப்டைட் -1, மற்றும் இரண்டாவது குளுக்கோஸ் சார்ந்த இன்சுலினோட்ரோபிக் பாலிபெப்டைட் ஆகும்.
இந்த கலவைகள் அல்லது போன்றவை இன்சுலின் உற்பத்தியை பாதிக்கக்கூடும், எனவே இரத்த சர்க்கரை அளவை பாதிக்கும் என்று ஆராய்ச்சி காட்டுகிறது.
நீரிழிவு நோய்க்கு சிகிச்சையில் ஒரு புதிய மைல்கல்லாக இன்ரெடின்களின் பயன்பாடு உள்ளது.
உண்மை என்னவென்றால், சாப்பிட்ட பிறகு இன்ரெடின்களின் செல்வாக்கின் கீழ், இன்சுலின் மொத்த அளவின் 70% வரை உற்பத்தி செய்யப்படுகிறது, இது இரத்த ஓட்டத்தில் வெளியிடப்படுகிறது. இந்த குறிகாட்டிகள் ஆரோக்கியமான நபரின் உடலுடன் தொடர்புடையவை. வகை 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிக்கு, இந்த காட்டி கணிசமாகக் குறைக்கப்படுகிறது.
இரண்டு வகையான ஹார்மோன்களும் குளுகோகன் புரத சேர்மங்களின் குடும்பத்தைச் சேர்ந்தவை. இந்த ஹார்மோன்களின் உற்பத்தி சாப்பிட்ட உடனேயே குடலின் தொலைதூர பகுதிகளில் தொடங்குகிறது. சாப்பிட்ட சில நிமிடங்களில் ஹார்மோன்கள் இரத்த ஓட்டத்தில் நுழைகின்றன.
ஹார்மோன்களின் சுறுசுறுப்பான வாழ்க்கை மிகவும் குறுகியது மற்றும் சில நிமிடங்கள் மட்டுமே அடையும்.
உட்சுரப்பியல் வல்லுநர்களால் இந்த சேர்மங்களைப் பற்றிய ஆய்வு, இந்த பயோஆக்டிவ் சேர்மங்கள் அதிக சிகிச்சை திறன் கொண்டவை என்ற முடிவுக்கு வந்தன.
ஆய்வுகளின் விளைவாக, கணைய பீட்டா உயிரணுக்களின் அப்போப்டொசிஸின் செயல்முறையைத் தடுக்கும் திறன் ஜி.எல்.பி 1 க்கு உள்ளது, மேலும் கணைய திசு உயிரணு மீளுருவாக்கம் செயல்முறையை வலுப்படுத்த உதவுகிறது.
இதையொட்டி, மீட்பு செயல்முறைகள் உயிரணுக்களால் உற்பத்தி செய்யப்படும் இன்சுலின் அளவு அதிகரிக்க பங்களிக்கின்றன.
GLP1 இன் உடலில் வேலை செய்ததன் விளைவாக, பின்வரும் விளைவுகள் வெளிப்படுகின்றன:
- கணைய பீட்டா செல்கள் மூலம் இன்சுலின் உற்பத்தியைத் தூண்டுதல்.
- கணைய திசுக்களின் ஆல்பா செல்கள் மூலம் குளுகோகன் உற்பத்தியின் செயல்முறைகளை அடக்கும் விளைவு.
- வயிற்றைக் காலியாக்கும் செயல்முறையை மெதுவாக்குகிறது.
- பசி குறைந்து, மனநிறைவு அதிகரித்தது.
- இருதய அமைப்பு மற்றும் மத்திய நரம்பு மண்டலத்தின் செயல்பாட்டில் நேர்மறையான விளைவு.
ஜி.எல்.பி 1 இன் தொகுப்பும் உடலில் அதன் செயல்பாடும் அதிக குளுக்கோஸ் மட்டத்தில் மட்டுமே நிகழ்கின்றன. குளுக்கோஸின் குறைவுடன், ஜி.எல்.பி 1 இன் செயல் நிறுத்தப்படுகிறது, இது இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளிலிருந்து உடலைப் பாதுகாக்க உதவுகிறது.
நீரிழிவு சிகிச்சையில் இன்ரெடின் அனலாக்ஸின் பயன்பாடு
இன்று, இன்க்ரெடின்களுடன் தொடர்புடைய இரண்டு குழு மருந்துகள் உள்ளன.
முதல் குழு மனித உடலில் இயற்கையான ஜி.எல்.பி 1 இன் விளைவுகளைப் பிரதிபலிக்கும் மருந்துகள்.
மருந்துகளின் இரண்டாவது குழுவில் டிபிபி -4 இன் உடலில் ஏற்படும் விளைவைத் தடுக்கக்கூடிய மருந்துகள் உள்ளன, இது இன்சுலின் செயல்பாட்டை நீடிக்கிறது.
ரஷ்யாவின் மருந்தியல் சந்தையில், ஜி.எல்.பி 1 க்கு ஒத்த இரண்டு தயாரிப்புகள் உள்ளன.
GLP1 இன் ஒப்புமைகள் பின்வருமாறு:
இந்த மருந்துகள் மனித உடலால் உற்பத்தி செய்யப்படும் ஜி.எல்.பி 1 இன் செயற்கை ஒப்புமைகளாகும், ஆனால் இந்த மருந்துகளுக்கு இடையிலான வேறுபாடு அவற்றின் சுறுசுறுப்பான வாழ்க்கையின் நீண்ட காலமாகும்.
இந்த மருந்துகளின் தீமைகள்:
- தோலடி ஊசி வடிவில் மட்டுமே மருந்துகளின் பயன்பாடு.
- GLP1 இன் செறிவு கணிசமாக அதிகரிக்கக்கூடும். இரத்தச் சர்க்கரைக் குறைவு நிலையின் அறிகுறிகளின் நோயாளியின் தோற்றத்தைத் தூண்டக்கூடியது எது.
- மருந்துகள் GLP1 ஐ மட்டுமே பாதிக்கின்றன, மேலும் மருந்துகள் GUI களில் குறிப்பிடத்தக்க தாக்கத்தை ஏற்படுத்த முடியாது.
- இந்த மருந்துகளைப் பயன்படுத்தும் நோயாளிகளில் பாதி பேர் குமட்டல், வாந்தி போன்ற வடிவங்களில் பக்க விளைவுகளைக் கொண்டுள்ளனர், ஆனால் இந்த பக்க விளைவுகள் நிலையற்றவை.
மருந்துகள் செலவழிப்பு சிரிஞ்ச் பேனாக்களில் தயாரிக்கப்படுகின்றன, இதில் மருந்து 1 மில்லி 250 எம்.சி.ஜி அளவைக் கொண்டுள்ளது. சிரிஞ்ச் பேனா 1.2 அல்லது 2.4 மில்லி அளவைக் கொண்டுள்ளது.
விக்டோசா மற்றும் பீட்டா ஆகியவை தோலடி மருந்துகளாக நிர்வகிக்கப்படும் மருந்துகள் மற்றும் அவற்றின் உள்ளுறுப்பு மற்றும் நரம்பு நிர்வாகம் தடைசெய்யப்பட்டுள்ளது. பிந்தையதை மற்ற சர்க்கரை குறைக்கும் மருந்துகளுடன் எளிதாக இணைக்க முடியும்.
இந்த மருந்துகளின் விலை ரஷ்யாவில் சராசரியாக மாதத்திற்கு 400 ரூபிள் ஆகும், குறைந்தபட்ச தினசரி அளவுகளில் பயன்படுத்தும்போது.
டிபிபி 4 தடுப்பான்களின் நீரிழிவு சிகிச்சையில் பயன்படுத்தவும்
டிபெப்டைல் பெப்டிடேஸ் -4 என்பது என்சைம் ஆகும், இது இன்ரெடின் ஹார்மோன்களின் அழிவை ஊக்குவிக்கிறது.
இந்த காரணத்திற்காக, நீங்கள் அதன் விளைவைத் தடுத்தால், ஹார்மோன்களின் செயல்பாட்டின் காலம் அதிகரிக்கலாம், இது உடலில் இன்சுலின் உற்பத்தியை அதிகரிக்கும்.
ரஷ்ய மருந்து சந்தையில், இந்த மருத்துவ தயாரிப்புகளின் குழு மூன்று மருத்துவ சாதனங்களால் குறிக்கப்படுகிறது.
மருந்து சந்தையில் இத்தகைய மருந்துகள் பின்வருமாறு:
இந்த குழுவில் உள்ள முதல் மருந்துகளில் ஜானுவியாவும் ஒன்றாகும். மோனோ தெரபி மற்றும் சிக்கலான சிகிச்சையில் பயன்படுத்தும்போது மருந்து பயன்படுத்தப்படலாம். மருந்து ஒரு டேப்லெட் தயாரிப்பு வடிவத்தில் கிடைக்கிறது.
ஜானுவியாவின் பயன்பாடு 24 மணிநேரத்திற்கு நொதியின் வேலையைத் தடுக்க உங்களை அனுமதிக்கிறது, மேலும் மருந்து அதை எடுத்துக் கொண்ட 30 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது.
சிகிச்சையின் தொடக்கத்திற்கு ஒரு மாதத்திற்குப் பிறகு மருந்தின் பயன்பாட்டின் விளைவு ஏற்கனவே வெளிப்படுகிறது.
கால்வஸ் டிபிபி 4 தடுப்பான்களின் பிரதிநிதிகளில் ஒருவர். மருந்தின் நன்மை என்னவென்றால், உணவு அட்டவணையைப் பொருட்படுத்தாமல் அதன் பயன்பாடு சாத்தியமாகும்.
வகை 2 நீரிழிவு நோயின் சிக்கலான மற்றும் மோனோதெரபி இரண்டிற்கும் கால்வஸைப் பயன்படுத்தலாம்.
அதிக சர்க்கரையை எதிர்த்துப் போராடும் சமீபத்திய மருந்துகளில் ஓங்லிசாவும் ஒன்றாகும். நீரிழிவு நோயாளிகளுக்கு மாத்திரை தயாரிக்கும் வடிவத்தில் இந்த மருந்து வழங்கப்படுகிறது.
டைப் 2 நீரிழிவு நோயின் மோனோ தெரபி மற்றும் நோயின் சிக்கலான சிகிச்சையில் ஒரு அங்கமாக ஓங்லிசா பயன்படுத்தப்படலாம்.
ஓங்லிசாவைப் பயன்படுத்தும் போது, சிறுநீரகங்களின் இயல்பான செயல்பாட்டில் சிறப்பு கவனம் செலுத்தப்பட வேண்டும். நோயாளிக்கு சிறுநீரக செயலிழப்பு லேசான வடிவம் இருந்தால், எடுக்கப்பட்ட மருந்தின் அளவை சரிசெய்தல் மேற்கொள்ளப்படுவதில்லை, ஆனால் நோயாளிக்கு மிதமான மற்றும் கடுமையான சிறுநீரக செயலிழப்பு இருந்தால், பயன்படுத்தப்படும் மருந்தின் அளவு பாதியாகக் குறைக்கப்படுகிறது.
ஒரு செலவில், மருந்துகள் தங்களுக்குள் அதிகம் வேறுபடுவதில்லை.
இந்த மருந்துகளுடன் சிகிச்சையளிக்க ஒரு நோயாளிக்கு சராசரியாக 2,000 முதல் 2,400 ரூபிள் வரை தேவைப்படும்.
GLP1 மற்றும் DPP4 தடுப்பான்களின் ஒப்புமைகளின் தயாரிப்புகளைப் பயன்படுத்துவதற்கான பரிந்துரைகள்
நோயாளியின் உடலில் ஒரு வியாதி இருப்பதைக் கண்டறிந்த தருணத்திலிருந்தே இரண்டாவது வகை நீரிழிவு நோய்க்கு சிகிச்சையளிக்க இந்த இரண்டு குழுக்களின் மருந்துகளையும் பயன்படுத்தலாம்.
நீரிழிவு நோயின் வளர்ச்சியின் ஆரம்ப கட்டத்தில், கணையத்தின் திசுக்களில் உள்ள பீட்டா உயிரணுக்களின் குளத்தை பராமரிப்பது மற்றும் அதிகரிப்பது முக்கியம். இந்த நிபந்தனை பூர்த்தி செய்யப்படும்போது, நீரிழிவு நோயை நீண்ட காலத்திற்கு ஈடுசெய்ய முடியும் மற்றும் நோய்க்கு சிகிச்சையில் இன்சுலின் சிகிச்சையைப் பயன்படுத்த தேவையில்லை.
பரிந்துரைக்கப்பட்ட மருந்துகளின் எண்ணிக்கை கிளைகேட்டட் ஹீமோகுளோபினுக்கான பகுப்பாய்வின் முடிவுகளைப் பொறுத்தது.
நீரிழிவு சிகிச்சையில் நோயாளிகளுக்கு தீவிரமாக உதவுவதற்கும் அதே நேரத்தில் கணைய பீட்டா உயிரணுக்களின் அதிகபட்ச செயல்பாட்டைப் பேணுவதற்கும் இன்ட்ரெடின்களை அடிப்படையாகக் கொண்ட சிகிச்சை நடவடிக்கைகள் நம்பிக்கையை அளிக்கின்றன.
வயதான நோயாளிகளுக்கு நீரிழிவு நோய்க்கு சிகிச்சையளிக்க இன்ரெடின் வகை மருந்துகளின் பயன்பாடு மிகவும் விரும்பத்தக்கது மற்றும் பாதுகாப்பானது.நோயாளியின் உடலில் இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளின் வளர்ச்சிக்கு இந்த வகை மருந்தின் பயன்பாடு பங்களிக்காது என்பதே இதற்குக் காரணம்.
கூடுதலாக, இந்த மருந்துகளின் பயன்பாடு வயதான நோயாளிகளுக்கு கிளைசீமியாவை தொடர்ந்து கண்காணிக்க தேவையில்லை.
இன்ரெடின்-வகை மருந்துகளுடன் சிகிச்சையானது மருந்து விதிமுறைகளை மீறும் பட்சத்தில் உடலில் கூர்மையான சிதைவின் வளர்ச்சிக்கு வழிவகுக்காது.
இந்த நன்மைகள் முதியோரின் நீரிழிவு சிகிச்சையில் இந்த மருந்துகளின் தேர்வை முதல் வரிசை மருந்துகளாகத் தீர்மானிக்கின்றன.
இந்த கட்டுரையில் உள்ள வீடியோவில் ஒரு இன்வெர்டின் வெபினார் வழங்கப்பட்டுள்ளது.
உங்கள் சர்க்கரையைக் குறிக்கவும் அல்லது பரிந்துரைகளுக்கு பாலினத்தைத் தேர்ந்தெடுக்கவும். தேடுகிறது, கிடைக்கவில்லை. காட்டு. தேடுகிறது. கிடைக்கவில்லை. காண்பி. தேடுகிறது. கிடைக்கவில்லை.
இன்க்ரெடின்கள் மற்றும் இன்ரெடின் மைமெடிக்ஸ் (டிபிபி 4 இன்ஹிபிட்டர்கள் மற்றும் ஜிஎல்பி 1 அகோனிஸ்டுகள்)

நல்ல நாள், வழக்கமான வாசகர்கள் மற்றும் வலைப்பதிவின் விருந்தினர்கள்! உலகெங்கிலும் உள்ள மருத்துவர்கள் ஏற்கனவே பயன்படுத்தும் நவீன மருந்துகளைப் பற்றி இன்று ஒரு கடினமான கட்டுரை இருக்கும்.
நீரிழிவு சிகிச்சையில் டிபெப்டைடில் பெப்டிடேஸ் 4 இன்ஹிபிட்டர்கள் மற்றும் குளுகோகன் போன்ற பெப்டைட் 1 அகோனிஸ்டுகள் குழுவிலிருந்து வரும் மருந்துகள் என்ன? இந்த நீண்ட மற்றும் சிக்கலான சொற்கள் எதைக் குறிக்கின்றன என்பதையும், மிக முக்கியமாக வாங்கிய அறிவை எவ்வாறு பயன்படுத்துவது என்பதையும் இன்று நீங்கள் அறிந்து கொள்வீர்கள்.
இந்த கட்டுரை முற்றிலும் புதிய மருந்துகளில் கவனம் செலுத்தும் - குளுகோகன் போன்ற பெப்டைட் 1 (ஜிஎல்பி 1) மற்றும் டிபெப்டைடில் பெப்டிடேஸ் 4 (டிபிபி 4) தடுப்பான்களின் ஒப்புமைகள். இந்த மருந்துகள் இன்ரெடின் ஹார்மோன்களின் ஆய்வுகளில் கண்டுபிடிக்கப்பட்டன - இன்சுலின் தொகுப்பு மற்றும் இரத்தத்தில் குளுக்கோஸைப் பயன்படுத்துவதில் நேரடியாக ஈடுபடும்.
Incretins மற்றும் வகை 2 நீரிழிவு
ஆரம்பத்தில், தங்களை என்னவென்று நான் உங்களுக்குச் சொல்வேன், ஏனெனில் அவை சுருக்கமாகவும் அழைக்கப்படுகின்றன. இரத்தத்தில் இன்சுலின் அளவை அதிகரிக்கும் உணவு உட்கொள்ளலுக்கு பதிலளிக்கும் விதமாக இரைப்பைக் குழாயில் உற்பத்தி செய்யப்படும் ஹார்மோன்கள் அதிகரிப்பு ஆகும்.
குளுக்கோன் போன்ற பெப்டைட் -1 (ஜி.எல்.பி -1) மற்றும் குளுக்கோஸ் சார்ந்த இன்சுலினோட்ரோபிக் பாலிபெப்டைட் (எச்.ஐ.பி) ஆகிய இரண்டு ஹார்மோன்கள் இன்ரெடின்களுக்கு குறிப்பிடப்படுகின்றன.
கணையத்தின் பீட்டா செல்களில் எச்ஐபி ஏற்பிகள் அமைந்துள்ளன, மேலும் ஜிஎல்பி -1 ஏற்பிகள் பல்வேறு உறுப்புகளில் காணப்படுகின்றன, எனவே, இன்சுலின் உற்பத்தியைத் தூண்டுவதோடு மட்டுமல்லாமல், ஜிஎல்பி -1 ஏற்பிகளை செயல்படுத்துவதும் இந்த ஹார்மோனின் பிற விளைவுகளின் தோற்றத்திற்கு வழிவகுக்கிறது.
GLP-1 இன் விளைவாக தோன்றும் விளைவுகள் இங்கே:
- கணைய பீட்டா செல்கள் மூலம் இன்சுலின் உற்பத்தியைத் தூண்டுதல்.
- கணைய ஆல்பா செல்கள் மூலம் குளுகோகன் உற்பத்தியை அடக்குதல்.
- மெதுவான இரைப்பை காலியாக்குதல்.
- பசியின்மை குறைந்து, மனநிறைவின் உணர்வு அதிகரித்தது.
- இருதய மற்றும் மத்திய நரம்பு மண்டலங்களில் நேர்மறையான விளைவு.
இன்சுலின் ஜி.எல்.பி -1 இன் தொகுப்பு மற்றும் உற்பத்தியை அதிகரிப்பது குளுக்கோஸ் சார்ந்த செயல்முறையாகும். இதன் பொருள் ஹார்மோன் இரத்தத்தில் அதிக அளவு குளுக்கோஸில் மட்டுமே செயல்படுகிறது மற்றும் செயல்படுகிறது, மேலும் குளுக்கோஸ் சாதாரண எண்களுக்கு (சுமார் 4.5 மிமீல் / எல்) குறைந்தவுடன், இன்சுலின் சுரப்பின் தூண்டுதல் நிறுத்தப்படும். இது மிகவும் முக்கியமானது, ஏனெனில் இந்த பொறிமுறையே உடலை இரத்தச் சர்க்கரைக் குறைவுகளிலிருந்து பாதுகாக்கிறது.
முதல் மற்றும் முன்னணி விளைவுடன் எல்லாம் தெளிவாக இருந்தால்: அதிக இன்சுலின் உள்ளது - குறைவான குளுக்கோஸ், பின்னர் இரண்டாவதாக சமாளிப்பது மிகவும் கடினமாக இருக்கும். குளுகோகன் என்பது ஆல்பா செல்கள் தயாரிக்கும் கணைய ஹார்மோன் ஆகும். இந்த ஹார்மோன் இன்சுலின் சரியான எதிர்.
குளுகோகன் கல்லீரலில் இருந்து விடுவிப்பதன் மூலம் இரத்தத்தில் குளுக்கோஸின் அளவை அதிகரிக்கிறது. கல்லீரல் மற்றும் தசைகளில் நம் உடலில் ஒரு ஆற்றல் மூலமாக குளுக்கோஸின் பெரிய இருப்புக்கள் உள்ளன, அவை கிளைகோஜன் வடிவத்தில் உள்ளன என்பதை மறந்துவிடாதீர்கள்.
குளுகோகன் உற்பத்தியைக் குறைப்பதன் மூலம், இன்ரெடின்கள் கல்லீரலில் இருந்து குளுக்கோஸின் வெளியீட்டைக் குறைப்பது மட்டுமல்லாமல், இதன் மூலம் இன்சுலின் தொகுப்பையும் அதிகரிக்கும்.
நீரிழிவு நோயைப் பொறுத்தவரை இரைப்பைக் காலியாக்குவதைக் குறைப்பதன் நேர்மறையான விளைவு என்ன? உண்மை என்னவென்றால், உணவில் உள்ள குளுக்கோஸின் பெரும்பகுதி சிறுகுடலில் இருந்து உறிஞ்சப்படுகிறது.
ஆகையால், உணவு சிறு பகுதிகளில் குடலுக்குள் நுழைந்தால், இரத்த சர்க்கரை மிகவும் மெதுவாகவும், திடீர் தாவல்கள் இல்லாமல் உயரும், இதுவும் ஒரு பெரிய பிளஸ்.
இது சாப்பிட்ட பிறகு குளுக்கோஸை அதிகரிக்கும் சிக்கலை தீர்க்கிறது (போஸ்ட்ராண்டியல் கிளைசீமியா).
டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையில் பசியைக் குறைப்பதன் மற்றும் திருப்தியின் உணர்வை அதிகரிப்பதன் மதிப்பு பொதுவாக மிகைப்படுத்தி மதிப்பிடுவது கடினம். ஜி.எல்.பி -1 ஹைபோதாலமஸில் உள்ள பசி மற்றும் மனநிறைவின் மையங்களில் நேரடியாக செயல்படுகிறது.
எனவே இது ஒரு பெரிய மற்றும் கொழுப்பு பிளஸ்.
இதயம் மற்றும் நரம்பு மண்டலத்தில் ஒரு நேர்மறையான விளைவு இப்போது ஆய்வு செய்யப்பட்டு வருகிறது, மேலும் சோதனை மாதிரிகள் மட்டுமே உள்ளன, ஆனால் எதிர்காலத்தில் இந்த விளைவுகளைப் பற்றி மேலும் அறிந்து கொள்வோம் என்று நான் நம்புகிறேன்.
இந்த விளைவுகளுக்கு மேலதிகமாக, புதிய கணைய உயிரணுக்களின் மீளுருவாக்கம் மற்றும் வளர்ச்சியை ஜி.எல்.பி -1 தூண்டுகிறது மற்றும் பீட்டா செல்கள் தொகுதிகள் அழிக்கப்படுகின்றன என்பது சோதனைகளில் நிரூபிக்கப்பட்டது. எனவே, இந்த ஹார்மோன் கணையத்தை சோர்விலிருந்து பாதுகாக்கிறது மற்றும் பீட்டா செல்கள் நிறை அதிகரிக்க பங்களிக்கிறது.
இந்த ஹார்மோன்களை ஒரு மருந்தாகப் பயன்படுத்துவதைத் தடுப்பது எது? இவை மனித ஹார்மோன்களுக்கு ஒத்ததாக இருப்பதால் இவை கிட்டத்தட்ட சரியான மருந்துகளாக இருக்கும். ஆனால் ஜி.எல்.பி -1 மற்றும் எச்.ஐ.பி மிக விரைவாக அழிக்கப்படுகின்றன (2 நிமிடங்களில் ஜி.எல்.பி -1, மற்றும் 6 நிமிடங்களில் எச்.ஐ.பி) என்சைம் வகை 4 டிபெப்டைடில் பெப்டிடேஸ் (டி.பி.பி -4) உடன்.
ஆனால் விஞ்ஞானிகள் ஒரு வழியைக் கண்டுபிடித்துள்ளனர்.
இன்று உலகில் இரண்டு குழு மருந்துகள் உள்ளன, அவை எப்படியாவது இன்ரெடின்களுடன் தொடர்புடையவை (ஜி.எல்.பி -1 ஜி.யு.ஐ.யை விட நேர்மறையான விளைவுகளைக் கொண்டிருப்பதால், ஜி.எல்.பி -1 உடன் பணிபுரிவது பொருளாதார ரீதியாக லாபகரமானது).
- மனித ஜி.எல்.பி -1 இன் விளைவுகளைப் பிரதிபலிக்கும் மருந்துகள்.
- டிபிபி -4 நொதியின் செயல்பாட்டைத் தடுக்கும் மருந்துகள், இதனால் அவற்றின் ஹார்மோனின் செயல்பாட்டை நீடிக்கும்.
வகை 2 நீரிழிவு சிகிச்சையில் ஜி.எல்.பி -1 அனலாக்ஸ்
தற்போது, ரஷ்ய சந்தையில் ஜி.எல்.பி -1 அனலாக்ஸின் இரண்டு மருந்துகள் உள்ளன - பேயட் (எக்ஸனாடைட்) மற்றும் விக்டோசா (லிராகுளுடைடு). இந்த மருந்துகள் மனித ஜி.எல்.பி -1 இன் செயற்கை ஒப்புமைகளாகும், ஆனால் செயல்பாட்டின் காலம் மட்டுமே மிக நீண்டது.
நான் மேலே குறிப்பிட்ட மனித ஹார்மோனின் அனைத்து விளைவுகளையும் அவை முற்றிலும் கொண்டுள்ளன. இது சந்தேகத்திற்கு இடமின்றி ஒரு பிளஸ். மேலும், 6-12 மாதங்களில் உடல் எடை சராசரியாக 4 கிலோ குறைவதும் பிளஸில் அடங்கும். மற்றும் கிளைகேட்டட் ஹீமோகுளோபின் சராசரியாக 0.8-1.8% குறைவு.
கிளைகேட்டட் ஹீமோகுளோபின் என்றால் என்ன, அதை ஏன் கட்டுப்படுத்த வேண்டும், “கிளைகேட்டட் ஹீமோகுளோபின்: நன்கொடை செய்வது எப்படி?
தீமைகள் பின்வருமாறு:
- தோலடி நிர்வாகம் மட்டுமே, அதாவது டேப்லெட் வடிவங்கள் இல்லை.
- ஜி.எல்.பி -1 இன் செறிவு 5 மடங்கு அதிகரிக்கலாம், இது இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளின் ஆபத்தை அதிகரிக்கிறது.
- GLP-1 இன் விளைவுகள் மட்டுமே அதிகரிக்கும்; மருந்து GUI ஐ பாதிக்காது.
- 30-40% இல், குமட்டல், வாந்தி போன்ற வடிவங்களில் பக்க விளைவுகள் காணப்படலாம், ஆனால் அவை இயற்கையில் நிலையற்றவை.
1 மி.கி.யில் 250 எம்.சி.ஜி அளவிலான பீட்டா செலவழிப்பு சிரிஞ்ச் பேனாக்களில் (இன்சுலின் சிரிஞ்ச் பேனாக்களைப் போன்றது) கிடைக்கிறது. பேனாக்கள் 1.2 மற்றும் 2.4 மில்லி அளவுகளில் வருகின்றன. ஒரு தொகுப்பில் - ஒரு பேனா.
நீரிழிவு நோய்க்கான சிகிச்சையானது சகிப்புத்தன்மையை மேம்படுத்த 1 மாதத்திற்கு ஒரு நாளைக்கு 5 எம்.சி.ஜி 2 அளவை அறிமுகப்படுத்துவதன் மூலம் தொடங்குகிறது, பின்னர், தேவைப்பட்டால், டோஸ் ஒரு நாளைக்கு 10 எம்.சி.ஜி 2 முறை அதிகரிக்கப்படுகிறது.
டோஸின் மேலும் அதிகரிப்பு மருந்தின் விளைவை மேம்படுத்தாது, ஆனால் பக்க விளைவுகளின் எண்ணிக்கையை அதிகரிக்கிறது.
பேய்டாவின் ஊசி காலை உணவு மற்றும் இரவு உணவிற்கு ஒரு மணி நேரத்திற்கு முன்பு செய்யப்படுகிறது, உணவுக்குப் பிறகு அதைச் செய்ய முடியாது. ஒரு ஊசி தவறவிட்டால், அடுத்தது கால அட்டவணையின்படி நிர்ணயிக்கப்பட்ட நேரத்தில் செய்யப்படுகிறது. இந்த ஊசி தொடை, வயிறு அல்லது தோள்பட்டையில் தோலடி கொடுக்கப்படுகிறது. இதை உள்நோக்கி அல்லது நரம்பு வழியாக நிர்வகிக்க முடியாது.
மருந்தை இருண்ட, குளிர்ந்த இடத்தில் சேமிப்பது அவசியம், அதாவது, குளிர்சாதன பெட்டி வாசலில், உறைபனியை அனுமதிக்க வேண்டாம். ஊசி போடப்பட்ட ஒவ்வொரு முறையும் சிரிஞ்ச் பேனா குளிர்சாதன பெட்டியில் சேமிக்கப்பட வேண்டும்.
30 நாட்களுக்குப் பிறகு, பேயெட்டாவுடன் கூடிய சிரிஞ்ச் பேனா மருந்து எஞ்சியிருந்தாலும் கூட வெளியே எறியப்படுகிறது, ஏனெனில் இந்த நேரத்திற்குப் பிறகு மருந்து ஓரளவு அழிக்கப்பட்டு விரும்பிய விளைவைக் கொண்டிருக்கவில்லை. இணைக்கப்பட்ட ஊசியுடன் பயன்படுத்தப்படும் மருந்தை சேமிக்க வேண்டாம், அதாவது.
ஒவ்வொரு பயன்பாட்டிற்கும் பிறகு, ஊசியை அவிழ்த்துவிட்டு தூக்கி எறிய வேண்டும், மேலும் புதிய ஊசிக்கு முன் புதிய ஒன்றை அணிய வேண்டும்.
சர்க்கரையை குறைக்கும் பிற மருந்துகளுடன் பைட்டாவை இணைக்கலாம். மருந்து சல்போனிலூரியா தயாரிப்புகளுடன் (மணினில், நீரிழிவு போன்றவை) இணைந்தால், இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைத் தவிர்ப்பதற்காக அவற்றின் அளவைக் குறைக்க வேண்டும்.
இரத்தச் சர்க்கரைக் குறைவைப் பற்றி ஒரு தனி கட்டுரை உள்ளது, எனவே நீங்கள் இணைப்பைப் பின்பற்றவும், நீங்கள் ஏற்கனவே அவ்வாறு செய்யவில்லை எனில் படிக்கவும் பரிந்துரைக்கிறேன். மெட்ஃபோர்மினுடன் இணைந்து பைட்டா பயன்படுத்தப்பட்டால், மெட்ஃபோர்மினின் அளவு மாறாது, ஏனென்றால்
இந்த வழக்கில் இரத்தச் சர்க்கரைக் குறைவு சாத்தியமில்லை.
1 மில்லியில் 6 மி.கி அளவிலான சிரிஞ்ச் பேனாக்களிலும் விக்டோஸ் கிடைக்கிறது. சிரிஞ்ச் பேனாவின் அளவு 3 மில்லி. ஒரு பேக்கிற்கு 1, 2 அல்லது 3 சிரிஞ்ச் பேனாக்கள் விற்கப்படுகின்றன. சிரிஞ்ச் பேனாவின் சேமிப்பும் பயன்பாடும் பைட்டுக்கு ஒத்ததாகும்.
விக்டோசாவுடன் நீரிழிவு நோய்க்கான சிகிச்சையானது ஒரு நாளைக்கு ஒரு முறை ஒரே நேரத்தில் மேற்கொள்ளப்படுகிறது, இது உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் நோயாளியே தேர்வு செய்யலாம். மருந்து தொடை, அடிவயிறு அல்லது தோள்பட்டையில் தோலடி முறையில் நிர்வகிக்கப்படுகிறது.
மேலும், இது இன்ட்ராமுஸ்குலர் மற்றும் இன்ட்ரெவனஸ் நிர்வாகத்திற்கு பயன்படுத்த முடியாது.
விக்டோசாவின் ஆரம்ப டோஸ் ஒரு நாளைக்கு 0.6 மி.கி. 1 வாரத்திற்குப் பிறகு, நீங்கள் ஏற்கனவே படிப்படியாக அளவை 1.2 மி.கி ஆக அதிகரிக்கலாம். அதிகபட்ச டோஸ் 1.8 மி.கி ஆகும், இது டோஸை 1.2 மி.கி ஆக அதிகரித்த 1 வாரத்திற்குப் பிறகு தொடங்கலாம். இந்த டோஸுக்கு மேலே, மருந்து பரிந்துரைக்கப்படவில்லை. பீட்டாவுடன் ஒப்புமை செய்வதன் மூலம், விக்டோஸூவை மற்ற சர்க்கரை குறைக்கும் மருந்துகளுடன் பயன்படுத்தலாம்.
இப்போது மிக முக்கியமான விஷயம் பற்றி - இரண்டு மருந்துகளின் விலை மற்றும் கிடைக்கும் தன்மை. நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிப்பதற்கான முன்னுரிமை மருந்துகளின் கூட்டாட்சி அல்லது பிராந்திய பட்டியலில் இந்த மருந்துகளின் குழு சேர்க்கப்படவில்லை. எனவே, இந்த மருந்துகள் தங்கள் சொந்த பணத்திற்கு வாங்க வேண்டியிருக்கும். வெளிப்படையாக, இந்த மருந்துகள் மலிவானவை அல்ல.
விலை நிர்வகிக்கப்படும் மருந்துகளின் அளவு மற்றும் பேக்கேஜிங் ஆகியவற்றைப் பொறுத்தது. எடுத்துக்காட்டாக, 1.2 மி.கி அளவு கொண்ட பீட்டாவில் 60 டோஸ் மருந்துகள் உள்ளன. இந்த தொகை 1 மாதத்திற்கு போதுமானது. பரிந்துரைக்கப்பட்ட தினசரி டோஸ் 5 எம்.சி.ஜி. இந்த வழக்கில், மருந்து உங்களுக்கு மாதத்திற்கு சராசரியாக 4,600 ரூபிள் செலவாகும்.
இது விக்டோசா என்றால், குறைந்தபட்சம் தினசரி 6 மி.கி அளவைக் கொண்டு, மருந்துக்கு மாதத்திற்கு 3,400 ரூபிள் செலவாகும்.
வகை 2 நீரிழிவு சிகிச்சையில் டிபிபி -4 தடுப்பான்கள்
நான் மேலே சொன்னது போல, டிபெப்டைடில் பெப்டிடேஸ் -4 (டிபிபி -4) என்ற நொதி இன்ரெடின் ஹார்மோன்களை அழிக்கிறது. எனவே, விஞ்ஞானிகள் இந்த நொதியைத் தடுக்க முடிவு செய்தனர், இதன் விளைவாக அவர்களின் சொந்த ஹார்மோன்களின் உடலியல் விளைவை நீடிக்கிறது.
இந்த மருந்துகளின் குழுவில் ஒரு பெரிய பிளஸ் இரு ஹார்மோன்களிலும் அதிகரிப்பு ஆகும் - ஜி.எல்.பி -1 மற்றும் எச்.ஐ.பி, இது மருந்துகளின் விளைவை மேம்படுத்துகிறது.
இந்த ஹார்மோன்களின் அதிகரிப்பு 2 முறைக்கு மேல் உடலியல் வரம்பில் நிகழ்கிறது என்பதும் ஒரு நேர்மறையான புள்ளியாகும், இது இரத்தச் சர்க்கரைக் குறைவு எதிர்வினைகளை முற்றிலும் நீக்குகிறது.
இந்த மருந்துகளை நிர்வகிக்கும் முறையும் ஒரு பிளஸ் என்று கருதலாம் - இவை டேப்லெட் தயாரிப்புகள், ஊசி அல்ல. டிபிபி -4 தடுப்பான்களுக்கு நடைமுறையில் எந்த பக்க விளைவுகளும் இல்லை, ஏனெனில்
ஹார்மோன்கள் உடலியல் வரம்புகளில் அதிகரிக்கின்றன, இது ஒரு ஆரோக்கியமான நபரைப் போல. தடுப்பான்களைப் பயன்படுத்தும் போது, கிளைகேட்டட் ஹீமோகுளோபின் அளவு 0.5-1.8% குறைகிறது.
ஆனால் இந்த மருந்துகள் உடல் எடையில் நடைமுறையில் எந்த விளைவையும் ஏற்படுத்தாது.
இன்று, ரஷ்ய சந்தையில் மூன்று மருந்துகள் உள்ளன - கால்வஸ் (வில்டாக்ளிப்டின்), ஜானுவியா (சிட்டாக்லிப்டின்), ஓங்லிசா (சாக்ஸாக்ளிப்டின்).
இந்த குழுவிலிருந்து வந்த முதல் மருந்து ஜானுவியா ஆகும், இது முதலில் அமெரிக்காவிலும் பின்னர் உலகம் முழுவதும் பயன்படுத்தத் தொடங்கியது. இந்த மருந்தை மோனோ தெரபி மற்றும் பிற சர்க்கரை குறைக்கும் மருந்துகள் மற்றும் இன்சுலின் ஆகியவற்றுடன் பயன்படுத்தலாம். ஜானுவியா நொதியை 24 மணி நேரம் தடுக்கிறது, நிர்வாகத்திற்குப் பிறகு 30 நிமிடங்கள் செயல்படத் தொடங்குகிறது.
25, 50 மற்றும் 100 மி.கி அளவுகளில் மாத்திரைகளில் கிடைக்கிறது. பரிந்துரைக்கப்பட்ட டோஸ் ஒரு நாளைக்கு 100 மி.கி (ஒரு நாளைக்கு 1 முறை), உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் எடுத்துக் கொள்ளலாம். சிறுநீரக செயலிழப்பில், டோஸ் 25 அல்லது 50 மி.கி ஆக குறைக்கப்படுகிறது.
பயன்பாட்டின் விளைவு ஏற்கனவே பயன்பாட்டின் முதல் மாதத்தில் காணப்படுகிறது, உண்ணாவிரதம் மற்றும் போஸ்ட்ராண்டியல் இரத்த குளுக்கோஸ் அளவு இரண்டும் குறைக்கப்படுகின்றன.
சேர்க்கை சிகிச்சையின் வசதிக்காக, ஜானுவியா மெட்ஃபோர்மின் - யானுமேட் உடன் ஒருங்கிணைந்த தயாரிப்பு வடிவத்தில் தயாரிக்கப்படுகிறது. இரண்டு அளவுகளில் கிடைக்கிறது: 50 மி.கி ஜானுவியா + 500 மி.கி மெட்ஃபோர்மின் மற்றும் 50 மி.கி ஜானுவியா + 1000 மி.கி மெட்ஃபோர்மின். இந்த வடிவத்தில், மாத்திரைகள் ஒரு நாளைக்கு 2 முறை எடுக்கப்படுகின்றன.
கால்வஸ் டிபிபி -4 இன்ஹிபிட்டர் குழுவில் உறுப்பினராக உள்ளார். இது உணவைப் பொருட்படுத்தாமல் எடுக்கப்படுகிறது. கால்வஸின் ஆரம்ப டோஸ் ஒரு நாளைக்கு ஒரு முறை 50 மி.கி ஆகும், தேவைப்பட்டால், டோஸ் 100 மி.கி ஆக அதிகரிக்கப்படுகிறது, ஆனால் டோஸ் ஒரு நாளைக்கு 50 மி.கி 2 முறை விநியோகிக்கப்படுகிறது.
கால்வஸ் மற்ற சர்க்கரை குறைக்கும் மருந்துகளுடன் இணைந்து பயன்படுத்தப்படுகிறது. எனவே, கால்வஸ்மெட் போன்ற ஒரு ஒருங்கிணைந்த மருந்து உள்ளது, இது அதன் கலவையில் மெட்ஃபோர்மினையும் கொண்டுள்ளது. 500, 850 மற்றும் 1000 மி.கி மெட்ஃபோர்மினுடன் மாத்திரைகள் உள்ளன, கால்வஸின் அளவு 50 மி.கி.
ஒரு விதியாக, மோனோ தெரபியின் தோல்விக்கு மருந்துகளின் கலவையானது பரிந்துரைக்கப்படுகிறது. கால்வஸ்மெட்டின் விஷயத்தில், மருந்து ஒரு நாளைக்கு 2 முறை எடுத்துக் கொள்ளப்படுகிறது. மற்ற மருந்துகளுடன் இணைந்து, கால்வஸ் ஒரு நாளைக்கு 1 முறை மட்டுமே எடுக்கப்படுகிறார்.
சிறுநீரக செயல்பாட்டின் லேசான குறைபாடுடன், மருந்தின் அளவை மாற்ற முடியாது. ஜானுவியா மற்றும் கால்வஸ் ஆகிய இரண்டு மருந்துகளை ஒப்பிடும் போது, கிளைகேட்டட் ஹீமோகுளோபின், போஸ்ட்ராண்டியல் கிளைசீமியா (சாப்பிட்ட பிறகு சர்க்கரை) மற்றும் உண்ணாவிரத கிளைசீமியா ஆகியவற்றில் ஒரே மாதிரியான மாற்றங்கள் காணப்பட்டன.
டிபிபி -4 இன்ஹிபிட்டர் குழுவின் கடைசி திறந்த மருந்து ஓங்லிசா ஆகும். மருந்து 2.5 மற்றும் 5 மி.கி மாத்திரைகளில் தயாரிக்கப்படுகிறது. இது ஒரு நாளைக்கு 1 முறை உணவைப் பொருட்படுத்தாமல் எடுக்கப்படுகிறது. மோனோ தெரபி வடிவத்திலும், மற்ற சர்க்கரை குறைக்கும் மருந்துகளுடன் இணைந்து பயன்படுத்தப்படுகிறது. ஆனால் இதுவரை யானுவியா அல்லது கால்வஸ் விஷயத்தில் செய்யப்படுவது போல மெட்ஃபோர்மினுடன் சேர்க்கை மருந்து இல்லை.
லேசான சிறுநீரக செயலிழப்புடன், ஒரு டோஸ் சரிசெய்தல் தேவையில்லை, சராசரி மற்றும் கடுமையான கட்டத்துடன், மருந்தின் டோஸ் 2 மடங்கு குறைக்கப்படுகிறது. யானுவியா மற்றும் கால்வஸுடன் ஒப்பிடும் போது, பக்க விளைவுகளின் செயல்திறன் அல்லது அதிர்வெண்ணில் வெளிப்படையான மற்றும் குறிப்பிடத்தக்க வேறுபாடுகள் எதுவும் இல்லை. எனவே, மருந்தின் தேர்வு இந்த மருந்தின் மூலம் மருத்துவரின் விலை மற்றும் அனுபவத்தைப் பொறுத்தது.
துரதிர்ஷ்டவசமாக, இந்த மருந்துகள் முன்னுரிமை மருந்துகளின் கூட்டாட்சி பட்டியலில் சேர்க்கப்படவில்லை, ஆனால் சில பிராந்தியங்களில் உள்ளூர் பட்ஜெட்டின் இழப்பில் பிராந்திய பதிவேட்டில் இருந்து நோயாளிகளுக்கு இந்த மருந்துகளை பரிந்துரைக்க முடியும். எனவே, மீண்டும், நீங்கள் உங்கள் சொந்த பணத்துடன் இந்த மருந்துகளை வாங்க வேண்டும்.
விலையைப் பொறுத்தவரை, இந்த மருந்துகளும் மிகவும் வேறுபட்டவை அல்ல. எடுத்துக்காட்டாக, 100 மி.கி அளவிலான ஜானுவியாவுடன் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க, நீங்கள் சராசரியாக 2,200-2,400 ரூபிள் செலவழிக்க வேண்டும். மேலும் 50 மில்லிகிராம் அளவிலான கால்வஸ் உங்களுக்கு மாதத்திற்கு 800-900 ரூபிள் செலவாகும். ஓங்லிசா 5 மி.கி ஒரு மாதத்திற்கு 1,700 ரூபிள் செலவாகிறது. விலைகள் முற்றிலும் குறிக்கப்படுகின்றன, அவை ஆன்லைன் ஸ்டோர்களில் இருந்து எடுக்கப்படுகின்றன.
இந்த மருந்துகளின் குழுக்கள் யாருக்கு பரிந்துரைக்கப்படுகின்றன? இந்த இரண்டு குழுக்களிலிருந்தும் மருந்துகள் ஏற்கனவே நோயின் அறிமுகத்தின்போது பரிந்துரைக்கப்படலாம், நிச்சயமாக அதை வாங்கக்கூடியவர்களுக்கு. இந்த நேரத்தில் பராமரிப்பது மிகவும் முக்கியமானது, மேலும் கணைய பீட்டா செல்களைக் கூட அதிகரிக்கக்கூடும், பின்னர் நீரிழிவு நோய் நீண்ட காலத்திற்கு நன்கு ஈடுசெய்யப்படும் மற்றும் இன்சுலின் நியமனம் தேவையில்லை.
நீரிழிவு நோயைக் கண்டறிவதற்கு ஒரே நேரத்தில் எத்தனை மருந்துகள் பரிந்துரைக்கப்படுகின்றன என்பது கிளைகேட்டட் ஹீமோகுளோபின் அளவைப் பொறுத்தது.
எனக்கு எல்லாம் இதுதான். இது நிறைய மாறியது, நீங்கள் அதை கையாள முடியுமா என்று கூட எனக்குத் தெரியாது. ஆனால் வாசகர்களிடையே இந்த மருந்துகளை ஏற்கனவே பெறுபவர்கள் இருக்கிறார்கள் என்பது எனக்குத் தெரியும். ஆகையால், மருந்தைப் பற்றிய எனது அபிப்ராயங்களைப் பகிர்ந்து கொள்ளுமாறு நான் உங்களிடம் வேண்டுகோள் விடுக்கின்றேன். புதிய சிகிச்சைக்கு மாற வேண்டுமா அல்லது வேண்டாமா என்று நினைப்பவர்களைக் கண்டுபிடிப்பது பயனுள்ளதாக இருக்கும் என்று நான் நினைக்கிறேன்.
மிகவும் பயனுள்ள மருந்துகள் இருந்தபோதிலும், நீரிழிவு நோயின் ஊட்டச்சத்தை இயல்பாக்குதல் வழக்கமான உடற்பயிற்சியுடன் இணைந்து ஒரு முக்கிய பங்கு வகிக்கிறது.
வகை 2 நீரிழிவு நோய்க்கான சிகிச்சை: புதிய வாய்ப்புகள் மற்றும் நவீன மருந்துகள்

உலகளவில், நீரிழிவு நோயாளிகளின் எண்ணிக்கையில் ஆண்டுதோறும் அதிகரிப்பு ஏற்பட்டுள்ளது.அன்றாட உணவில் எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகள் நிறைய இருப்பதால், பிரச்சினையின் ஒரு பகுதி ஊட்டச்சத்து அம்சங்களுடன் தொடர்புடையது.
ஆனால் நோய் மட்டுமல்ல நோய் பரவுவதற்கு காரணம்.
நீரிழிவு நோயின் முக்கிய காரணிகளில் ஒன்று ஒரு மரபணு முன்கணிப்பு ஆகும் - இதன் பொருள் பெற்றோர்களில் ஒருவரையாவது இந்த வியாதியால் அவதிப்பட்டால் சந்ததியினரில் சர்க்கரை அளவை உயர்த்துவது தவிர்க்க முடியாதது.
மாற்றப்பட்ட குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட நோயாளிகளின் எண்ணிக்கை மிக அதிகமாக இருப்பதால், மருந்துத் தொழில் மிகவும் பயனுள்ள ஆண்டிடியாபெடிக் மருந்துகளை உற்பத்தி செய்கிறது. அவை மக்களுக்கு வாழ்க்கையை எளிதாக்குகின்றன, மேலும் அவர்கள் ஒரு உணவு மற்றும் உடற்பயிற்சி முறையைப் பின்பற்றும்போது, இரத்த சர்க்கரை அளவை முழுமையாகக் கட்டுப்படுத்த அவை பங்களிக்கின்றன.
சல்போனிலூரியாஸ் மற்றும் பிகுவானைடுகளின் வழித்தோன்றல்கள்: மருந்துகளின் தற்போதைய பொருத்தம்
கடந்த நூற்றாண்டின் 60 களில் இருந்து, இரத்த சர்க்கரை அளவை திறம்பட கட்டுப்படுத்த மருந்துகளின் செயலில் வளர்ச்சி தொடங்கியது.
நீரிழிவு நோய்க்கு பயன்படுத்தப்படும் மருந்துகளின் முதல் குழு, மக்களுக்கு உண்மையிலேயே உதவியது, சல்போனிலூரியாக்கள்.
மருந்துகளின் செயல்பாட்டின் சாராம்சம் எளிதானது - அவை கணையத்தின் உயிரணுக்களைத் தூண்டுகின்றன, இது இன்சுலின் உற்பத்திக்கு பொறுப்பாகும். இதன் விளைவாக, ஹார்மோன் சுரப்பு அதிகரிக்கிறது, மேலும் டைப் 2 நீரிழிவு நோயுடன் இரத்த சர்க்கரை குறைகிறது.
சல்போனிலூரியா ஏற்பாடுகள்
மூன்று தலைமுறை சல்போனிலூரியாக்கள் உள்ளன. டோல்பூட்டமைடு மற்றும் கார்பமைடு ஆகியவற்றின் வரையறுக்கப்பட்ட உற்பத்தியை மருந்துத் தொழில் தொடர்ந்தாலும், முதல் குழுவின் மருந்துகள் இன்று நடைமுறையில் பயன்படுத்தப்படவில்லை.
சர்க்கரையை குறைக்கும் முதல் தலைமுறை சல்போனிலூரியாக்கள் உற்பத்தியில் இருந்து முற்றிலும் விலக்கப்படவில்லை. இரண்டாவது மற்றும் மூன்றாவது குழுக்களின் மருந்துகள் தற்போது மருத்துவ நடைமுறையில் மிகவும் பரவலாகப் பயன்படுத்தப்படுகின்றன.
ரஷ்யாவின் பல பிராந்தியங்களில், அவை எல்லா வகை குடிமக்களுக்கும் மட்டுமே கிடைக்கின்றன.
இரண்டாவது மற்றும் மூன்றாம் தலைமுறை சல்போனிலூரியா வழித்தோன்றல்களுடன் தொடர்புடைய நீரிழிவு மாத்திரைகள் பின்வருமாறு:
மிகவும் பிரபலமான கிளிபென்கிளாமைடு, இது முதலில் உருவாக்கப்பட்டது, ஆனால் இன்றுவரை அதன் பொருத்தத்தை இழக்கவில்லை. நீரிழிவு நோயால் பாதிக்கப்பட்ட பல நோயாளிகளில் அதன் வர்த்தக பெயர்கள் “காது மூலம்”:
மணினில் குறிப்பாக பிரபலமானது, ஏனெனில் இது மைக்ரோமயமாக்கப்பட்ட வெளியீட்டு வடிவத்தைக் கொண்டுள்ளது, இது மருந்தை உறிஞ்சுவதற்கு உதவுகிறது.
புதிய (மூன்றாவது) தலைமுறை ஒரு மருந்து - கிளிம்பெரைடு மூலம் குறிக்கப்படுகிறது. இது பின்வரும் வர்த்தக முத்திரைகளின் கீழ் அறியப்படுகிறது:
கிளிமெபரிட் செயல்பாட்டின் பொறிமுறையில் முந்தைய மருந்துகளிலிருந்து வேறுபடுவதில்லை, ஆனால் குறைந்த அளவுகளில் மிகவும் நிலையான விளைவைக் கொண்டிருக்கிறது, மேலும் நோயாளிகளால் நன்கு பொறுத்துக் கொள்ளப்படுகிறது.
வகை 2 நீரிழிவு நோய்க்கான சல்போனிலூரியா தயாரிப்புகளின் முக்கிய நன்மைகள்:
- நல்ல மற்றும் நிலையான விளைவு,
- உயர் சிகிச்சை அட்சரேகை - போதைக்கு பயப்படாமல் நீங்கள் மீண்டும் மீண்டும் அளவை அதிகரிக்கலாம்,
- நல்ல சகிப்புத்தன்மை
- குறைந்த செலவு
- அதிகபட்சம் ஒரு நாளைக்கு இரண்டு முறை,
- பிற ஆண்டிடியாபடிக் முகவர்களுடன் எளிதான பொருந்தக்கூடிய தன்மை,
- தொலைதூர பகுதிகளில் கூட மருந்தகங்களில் கிடைக்கும்.
இருப்பினும், மூன்றாம் தலைமுறையினரின் மருந்துகளின் பயனுள்ள பயன்பாட்டிற்கு, மிக முக்கியமான நிலை அவசியம் - கணையத்தின் செல்கள் குறைந்தபட்சம் மிதமான அளவில் இன்சுலின் உற்பத்தி செய்ய வேண்டும்.
ஹார்மோன் இல்லை என்றால், லாங்கர்ஹான்ஸ் தீவுகளின் வேலையைத் தூண்டுவது அர்த்தமற்றது. நீரிழிவு நோயாளிகளுக்கு குறுக்கிடும் இரண்டாவது காரணி பல வருட பயன்பாட்டிற்குப் பிறகு செயல்திறன் குறைவதாகும்.
சல்போனிலூரியா தயாரிப்புகளுக்கு எதிர்ப்பு உருவாகிறது, இது இரத்த குளுக்கோஸின் அதிகரிப்புக்கு வழிவகுக்கிறது.
இதன் விளைவாக, அளவை அதிகபட்சமாக பொறுத்துக்கொள்ள அல்லது மற்ற ஆண்டிடியாபெடிக் மாத்திரைகளுக்கு மாற்றுவது அவசியம்.
பிகுவானைடுகளில் - வகை 2 நீரிழிவு நோய்க்கான மிகவும் பிரபலமான மருந்துகளில் ஒன்று, தற்போது மெட்ஃபோர்மின் மட்டுமே பரவலாகப் பயன்படுத்தப்படுகிறது.
இதன் முக்கிய நன்மை என்னவென்றால், இது இன்சுலின் ஏற்பிகளின் செயல்பாட்டை மேம்படுத்துகிறது மற்றும் குளுக்கோஸ் வளர்சிதை மாற்றத்தை துரிதப்படுத்துகிறது. இதன் விளைவாக, குறைந்த அளவு ஹார்மோனுடன் கூட, இரத்த சர்க்கரையின் நீடித்த குறைவு சாத்தியமாகும்.மெட்ஃபோர்மின் உடல் எடையை குறைக்கிறது மற்றும் பசியைக் குறைக்கிறது, இது பருமனான நோயாளிகளுக்கு முக்கியமானது. மருந்து கிட்டத்தட்ட அனைத்து நவீன ஆண்டிடியாபெடிக் மருந்துகளுடன் இணைக்கப்பட்டுள்ளது.
புதிய வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள்: முக்கிய நன்மைகள்
நீரிழிவு சிகிச்சையில் வெற்றியின் மிக முக்கியமான கூறு உணவுக்குப் பிறகு குளுக்கோஸ் அளவை திறம்பட கட்டுப்படுத்தும் திறன் ஆகும்.
இந்த காலகட்டத்தில்தான் அதன் உயர்வின் அதிகபட்ச உச்சநிலை காணப்படுகிறது, இது நோயின் போக்கை எதிர்மறையாக பாதிக்கிறது. இதனால், குறுகிய-செயல்பாட்டு ஆண்டிடியாபெடிக் முகவர்கள் உருவாக்கப்பட்டன.
கிளினிட்கள் இந்த குழுவிற்கு சொந்தமானவை - repaglinide மற்றும் nateglinide.
ரெபாக்ளின்னைடு (நோவோநார்ம்) பின்வரும் அம்சங்களைக் கொண்டுள்ளது:
- சாப்பிடுவதற்கு சற்று முன் வாய்வழியாக எடுத்துக் கொள்ளப்பட்டது - உணவு இல்லை என்றால், மருந்தின் தேவை மறைந்துவிடும்,
- இரத்தத்தில் உள்ள குளுக்கோஸின் ஒட்டுமொத்த அளவை பாதிக்காமல், கிளைசீமியாவை மட்டுமே போஸ்ட்ராண்டியல் (சாப்பிட்ட பிறகு) குறைக்கிறது,
- வேகமாகவும், சக்திவாய்ந்ததாகவும், குறுகியதாகவும் செயல்படுகிறது,
- உடலில் சேராது, சிறுநீரகங்களால் அவற்றின் பற்றாக்குறை முன்னிலையில் கூட எளிதில் வெளியேற்றப்படுகிறது,
- குறைந்த செலவு - பொது மக்களுக்கு அணுகக்கூடியது,
- எந்தவொரு அடிப்படை ஆண்டிடியாபெடிக் மருந்துகளும் ரெபாக்ளின்னைடில் எளிதில் இணைக்கப்படுகின்றன,
- இது முரண்பாடுகள் மற்றும் பக்க விளைவுகளின் குறைந்த நிறமாலையைக் கொண்டுள்ளது.
ரெபாக்ளின்னைட்டின் முக்கிய தீமை என்னவென்றால், இது மோனோ தெரபிக்கு பயனற்றது. இது நீரிழிவு நோயின் லேசான வடிவங்களுக்கு அல்லது பிற மருந்துகளுடன் இணைந்து பயன்படுத்தப்படலாம். இருப்பினும், மிகவும் பயனுள்ள அடிப்படை முகவர்களின் இருப்பு பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கான முதல் தேர்வு மருந்தாக, ரெபாக்ளின்னைட்டின் சிகிச்சை நன்மைகளை சுருக்குகிறது.
நீரிழிவு நோய்க்கு ஒப்பீட்டளவில் புதிய சிகிச்சை dapagliflozin. செயல்பாட்டின் வழிமுறை தற்போதுள்ள மற்ற ஆண்டிடியாபடிக் மாத்திரைகளிலிருந்து அடிப்படையில் வேறுபட்டது.
இந்த மருந்து சிறுநீரகங்களில் குளுக்கோஸை மறுஉருவாக்கம் செய்வதைத் தடுக்கிறது, இது சிறுநீரில் அதன் வெளியேற்றத்தை அதிகரிக்கிறது. இதன் விளைவாக, பயனுள்ள கணைய உயிரணு செயல்பாடு இல்லாத நிலையில் கூட கிளைசீமியா குறைகிறது.
வர்த்தக பெயரில் ரஷ்ய சந்தையில் வழங்கப்பட்டது "Forsiga".
டபாக்ளிஃப்ளோசினின் முக்கிய பண்புகள்:
- அடிப்படையில் ஒரு புதிய செயல்முறையானது - இலக்கு உறுப்புகள் மற்றும் லாங்கர்ஹான் தீவுகளில் உள்ள இன்சுலின் ஏற்பிகளின் நிலையைப் பொறுத்து இல்லை,
- சிகிச்சையைத் தொடங்க சிறந்தது,
- போதை உருவாகாது, செயல்திறனைக் குறைக்காமல் பல தசாப்தங்களாக இதைப் பயன்படுத்தலாம்,
- உடல் பருமன் நோயாளிகளுக்கு மருந்தின் செயல்பாடு குறைகிறது,
- அதிக செலவு
- டையூரிடிக்ஸ், குறிப்பாக ஃபுரோஸ்மைடுடன் இணைக்க முடியாது,
- அதிக அளவு ஹீமோகுளோபின் மூலம் த்ரோம்போம்போலிக் சிக்கல்களின் அபாயத்தை அதிகரிக்கிறது,
- முதியவர்களில் டைப் 2 நீரிழிவு முன்னிலையில் பயன்படுத்த முடியாது - சிகிச்சையைத் தொடங்குவதற்கான அதிகபட்ச வயது 74 ஆண்டுகள் வரை.
தற்போது, நடைமுறையில், டபாக்ளிஃப்ளோசின் ஒரு குறிப்பிட்ட அளவிற்கு பயன்படுத்தப்படுகிறது, முக்கியமாக உடல் பருமன் இல்லாத இளைஞர்களில். ஆனால் மருந்துக்கு நல்ல வாய்ப்புகள் உள்ளன.
நீரிழிவு நோய்க்கான மருந்து சிகிச்சை தற்போது இல்லாமல் சிந்திக்க முடியாதது தைசோலிடினேடியோன்கள். சமீபத்தில், இந்த குழுவின் மருந்துகள் மருத்துவ நடைமுறையில் மிகவும் பரவலாக பயன்படுத்தப்படுகின்றன. கிளைசீமியாவின் அளவை வெற்றிகரமாக உறுதிப்படுத்தும் பாதுகாப்பான நீண்டகால செயல்பாட்டு மருந்துகளாக அவை தங்களை நிலைநிறுத்திக் கொண்டுள்ளன.
அவை அடிப்படை ஆதரவு சிகிச்சைக்கான வழிமுறையாகும் மற்றும் கட்டாய தினசரி உட்கொள்ளல் தேவைப்படுகிறது. செயல்பாட்டின் பொறிமுறையானது PPARy ஏற்பிகளின் தூண்டுதலாகும், இது இலக்கு உயிரணுக்களில் இன்சுலின் உணர்வை மேம்படுத்துகிறது.
இதன் விளைவாக, கணையத்தால் உற்பத்தி செய்யப்படும் ஹார்மோனின் போதிய அளவு கூட சர்க்கரை அளவை இயல்பாக்குவதற்கு மிகவும் பயனுள்ளதாக இருக்கும்.
தியாசோலிடினியோன்கள் தொடர்பான வகை 2 நீரிழிவு மாத்திரைகள் - roksiglitazon மற்றும் பையோகிளிட்டசோன். அவற்றின் முக்கிய பண்புகள்:
- ஒரு டோஸ் 24 மணி நேர சர்க்கரை கட்டுப்பாட்டை முழுமையாக வழங்குகிறது,
- போஸ்ட்ராண்டியல் சிகரங்களுக்கு எதிராக போதுமான அளவு பாதுகாக்கிறது,
- எளிதான டோஸ் சரிசெய்தல் - 2, 4 மற்றும் 8 மி.கி,
- அதிகப்படியான மருந்துகள் எதுவும் பதிவாகவில்லை,
- வயதானவர்களுக்கு பயன்படுத்தலாம்,
- கொழுப்பைக் குறைக்கிறது
- ஒரே மருந்தாக பொருத்தமானது
- தங்கள் சொந்த இன்சுலின் இல்லாத நிலையில் - இந்த குழுவின் நீரிழிவு மருந்துகள் முற்றிலும் பயனற்றவை,
- பெரும்பாலும் சிகிச்சையின் பின்னணியில், எடிமா ஏற்படுகிறது.
மாதவிடாய் நின்ற காலத்தில் பெண்களுக்கு தியாசோலிடினியோன்கள் எடுக்கும்போது எச்சரிக்கையாக இருக்க வேண்டும். ஒரு சாதாரண சுழற்சி இல்லாத நிலையில் கூட, ரோக்ஸிகிளிட்டசோன் அண்டவிடுப்பைத் தூண்டுகிறது, இது திட்டமிடப்படாத கர்ப்பத்திற்கு வழிவகுக்கும், இது செயற்கையாக குறுக்கிட வேண்டியிருக்கும்.
டைப் 2 நீரிழிவு சிகிச்சையில் சமீபத்திய மருந்துகள்
நீரிழிவு நோயாளிகளின் வாழ்க்கைத் தரத்தை மேம்படுத்த உதவும் மருந்துகளைத் தேடுவதில் நிலையான அறிவியல் முன்னேற்றங்கள் தொடர்ந்து நடைபெற்று வருகின்றன.
சமீபத்திய ஆண்டுகளில், வகை 2 நீரிழிவு நோயில் இரத்த சர்க்கரையை குறைக்க புதிய மாத்திரைகள் தோன்றின - inkretinomimetiki. அவற்றின் செயலின் சாராம்சம் குளுகோகன் பாலிபெப்டைட்டின் செயல்பாட்டின் தூண்டுதல் மற்றும் நீடித்தல் ஆகும்.
இது ஒரு ஹார்மோன் ஆகும், இது லாங்கர்ஹான்ஸ் கலங்களில் இன்சுலின் தொகுப்பை செயல்படுத்துகிறது. இன்ரெடின் மைமெடிக்ஸ் குழுவில் பின்வருவன அடங்கும்:
- sitagliptin,
- saxagliptin,
- vildagliptin,
- linagliptin,
- gozogliptin,
- alogliptin.
எங்கும் நிறைந்த மருத்துவ நடைமுறையில் மிகவும் பிரபலமானது. sitagliptin வர்த்தக பெயரில் "Janow» மற்றும் வில்டாக்ளிப்டின் (கால்வஸ்). நீரிழிவு நோய்க்கான இந்த மாத்திரைகள் பின்வரும் பண்புகளைக் கொண்டுள்ளன:
- ஒரு டோஸுக்குப் பிறகு 24 மணி நேரத்திற்குள் போதுமான கிளைசெமிக் கட்டுப்பாடு,
- பாதகமான எதிர்விளைவுகளின் குறைந்த நிறமாலை
- மோனோ தெரபி மூலம் கூட நோயாளிகளின் வாழ்க்கைத் தரத்தை மேம்படுத்துதல்,
- சல்போனிலூரியா வழித்தோன்றல்கள் மற்றும் இன்சுலின் உடன் இணைக்க வேண்டாம்,
- சிகிச்சையைத் தொடங்க ஏற்றது,
- நீடித்த பயன்பாட்டுடன் கூட போதை மற்றும் ஸ்திரத்தன்மை ஏற்படாது.
வகை 2 நீரிழிவு நோய்க்கு மிகச் சிறந்த கண்ணோட்டத்துடன் சிகிச்சையளிப்பதற்கான மருந்துகள் Incretinomimetics.
குளுக்ககோன் பாலிபெப்டைட் தூண்டுதல்களைப் பற்றிய மேலும் ஆய்வு நோய்களைக் கட்டுப்படுத்துவதில் தீவிர வெற்றியைப் பெறவும், சிகிச்சை முறைகளை நோயாளி பின்பற்றவும் வழிவகுக்கும்.
அவற்றின் பயன்பாடு ஒரு காரணியால் மட்டுமே வரையறுக்கப்பட்டுள்ளது - மாறாக அதிக செலவு, இருப்பினும், வகை 2 நீரிழிவு நோய்க்கு பயன்படுத்தப்படும் இந்த மருந்துகள் கூட்டாட்சி மற்றும் பிராந்திய நன்மைகளில் சேர்க்கப்பட்டுள்ளன.
ஆனால் குளுகோகன் பாலிபெப்டைட் மோசமாக உற்பத்தி செய்யப்படும் மற்றும் வாய்வழி மூலம் அதன் தூண்டுதல் விரும்பிய விளைவைக் கொண்டுவராத நோயாளிகளுக்கு என்ன செய்ய வேண்டும்? வகை 2 நீரிழிவு நோய்க்கான அடிப்படையில் புதிய மருந்துகள் இந்த ஹார்மோனின் ஒப்புமைகளின் ஊசி ஆகும். உண்மையில், இத்தகைய மருந்துகள் ஒரே இன்ரெடினோமிமெடிக்ஸ், ஆனால் பெற்றோருக்குரிய முறையில் நிர்வகிக்கப்படுகின்றன. மாத்திரைகள் எடுப்பதற்கான தேவை முற்றிலும் மறைந்துவிடும்.
இன்ரெடின் மைமெடிக்ஸ் ஊசி இன்சுலினுடன் தொடர்புடையது அல்ல, எனவே, அவை அதன் முழுமையான குறைபாட்டிற்கு பயன்படுத்தப்படுவதில்லை என்பதை கவனத்தில் கொள்ள வேண்டும்.
பெற்றோர் இன்ரெடின் மைமெடிக்ஸ் குழுவில் பின்வருவன அடங்கும்:
- exenatide,
- dulaglutid,
- lixisenatide,
- லிராகுலுடைட் ("சக்ஸெண்டா" என்ற வர்த்தக பெயரில் மிகவும் பிரபலமானது).
இன்சுலின் அல்லாத சார்பு நீரிழிவு நோயாளிகளுக்கு கிளைசெமிக் கட்டுப்பாட்டை நிவர்த்தி செய்வதற்கான புதிய தலைமுறை மருந்துகள் இன்ஜெக்ஷன் இன்ரெடின் மைமெடிக்ஸ் ஆகும். அவை ஒரு நாளைக்கு ஒரு முறை வயிற்று அல்லது தொடையில் தோலடி உட்செலுத்தப்படுகின்றன.
வழக்கமாக, நோயின் கடுமையான வடிவங்களில் கூட, கிளைசீமியாவின் முழுமையான கட்டுப்பாட்டை அடைய முடியும். இருப்பினும், தேவைப்பட்டால், இலக்கு கலங்களில் ஏற்பி செயல்பாட்டை மேம்படுத்த அவற்றை மெட்ஃபோர்மினுடன் இணைக்கலாம்.
கூடுதலாக, டைப் 2 நீரிழிவு இளம் வயதிலேயே உடல் பருமனுடன் இணைந்தால் இதுபோன்ற கலவையானது குறிப்பாக நம்பிக்கைக்குரியது.
கிளைசெமிக் கட்டுப்பாட்டில் ஒரு உண்மையான திருப்புமுனை துலாக்ளூடைடு (ட்ரூலிசிட்டி) ஆகும். இது ஒரு ஊசி போடக்கூடிய இன்ரெடின் மைமெடிக் ஆகும், ஆனால் கூடுதல் நீண்ட கால நடவடிக்கைகளுடன். ஒரு ஊசி 7 நாட்களுக்கு போதுமானது, ஒரு மாதத்திற்கு 4 ஊசி மட்டுமே போதுமானது.
உணவு மற்றும் மிதமான உடல் செயல்பாடுகளுடன் இணைந்து, துலக்ளூடைடு நோயாளிகளுக்கு தரமான வாழ்க்கை முறையை வழிநடத்த அனுமதிக்கும் மற்றும் வகை 2 நீரிழிவு நோய்க்கான மாத்திரைகளை தினசரி உட்கொள்வதை சார்ந்து இருக்காது.
சமீபத்திய ஊசி மருந்துகளின் பயன்பாட்டைக் கட்டுப்படுத்தும் 2 காரணிகள் மட்டுமே உள்ளன - அனைத்து நோயாளிகளும் மாத்திரைகள் வடிவில் மாற்று இருக்கும்போது அதிக ஊசி போடும்போது ஊசி போட ஒப்புக்கொள்வதில்லை.
முடிவுக்கு
எனவே, வகை 2 நீரிழிவு நோய்க்கு பயனுள்ள சிகிச்சைக்கு தற்போது பல சிகிச்சை விருப்பங்கள் உள்ளன. இவை வெவ்வேறு குழுக்களின் டேப்லெட் மருந்துகள், மற்றும் ஊசி மருந்துகள்.
நவீன மருந்துத் துறையின் அம்சங்களைப் புரிந்துகொள்ளும் ஒரு அனுபவமிக்க நிபுணர், எந்தவொரு நோயாளிக்கும் தேவையான சிகிச்சையை எளிதில் தேர்ந்தெடுப்பார், அவருடைய தனிப்பட்ட பண்புகளை கணக்கில் எடுத்துக்கொள்வார். நீரிழிவு நோய்க்கான மருந்துகள் ஒரு நோய்வாய்ப்பட்ட நபருக்கு தேவையான நடைமுறை மற்றும் வசதியை இணைக்கின்றன.
சில ஊசி மருந்துகள் சிகிச்சை முறைகளின் தேவையை வாரந்தோறும் நினைவுபடுத்த அனுமதிக்கின்றன.
மருந்தியல் சிகிச்சையின் புதிய சாத்தியக்கூறுகள் பற்றிய ஆய்வு நிறுத்தப்படாது - இரத்த சர்க்கரையை குறைக்க வசதியான மற்றும் பாதுகாப்பான மருந்துகள் உருவாக்கப்படுகின்றன, இது விரும்பத்தகாத நோயை உருவாக்கும் நோயாளிகளின் எதிர்காலத்தைப் பற்றி நம்பிக்கையுடன் பார்க்க அனுமதிக்கிறது.
இரண்டாவது வகை நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஜானுவியா, ஓங்லிசா மற்றும் கால்வஸ் |

Janow, கால்வஸ், விக்டோசா, ஓங்லிசா, பீட்டா ...
நிச்சயமாக நீங்கள் இந்த மருந்துகளின் பெயர்களை நன்கு அறிந்திருக்கிறீர்கள், மேலும் சில வாசகர்கள் கூட நீரிழிவு நோய்க்கான சேர்க்கை அல்லது மோனோ தெரபி வடிவத்தில் தினமும் அவற்றைப் பயன்படுத்துகிறார்கள்.
நீங்கள் நினைவில் வைத்திருந்தால், கோலிசிஸ்டெக்டோமிக்குப் பிறகு நோயாளிகளுக்கு உணவு ஊட்டச்சத்து பற்றிய கட்டுரையில், நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதில் ஒரு புதிய திசையைப் பற்றி எதிர்காலத்தில் சொல்வதாக நாங்கள் உறுதியளித்தோம், இது ஒவ்வொரு நாளும் உட்சுரப்பியல் நிபுணர்களால் நடைமுறையில் அறிமுகப்படுத்தப்பட்டு வருகிறது.
இது இன்ரெடின்களைப் பற்றியது.
இன்று நாம் இந்த குழுவின் ஒவ்வொரு தயாரிப்புகளையும் முடிந்தவரை விரிவாக விவரிக்க முயற்சிப்போம், அவற்றின் இரத்தச் சர்க்கரைக் குறைவின் விளைவின் வழிமுறைகளை விளக்குகிறோம், மேலும் அவற்றின் பயன்பாட்டின் போது காணப்படும் கூடுதல் நேர்மறையான விளைவுகளைப் பற்றியும் சில சொற்களைக் கூறுவோம்.
ஜானுவியஸ், கால்வஸ், விக்டோசா ..
மிக பெரும்பாலும், நோயாளிகள் ஆர்வமுள்ள மருந்துகளில் எது அதிகமாகும்? எது மிகவும் பயனுள்ளதாக இருக்கும்: கால்வஸ், பீட்டா, ஓங்லிசா அல்லது ஜானுவியஸ்? இந்த கேள்விக்கு பதிலளிக்கும் முன், இன்ரெடின்கள் என்றால் என்ன என்று பார்ப்போம்.
இந்த நவீன மருந்துகள் அவற்றின் விளைவை எவ்வாறு மத்தியஸ்தம் செய்கின்றன?
செரிமான மண்டலத்தின் லுமினில் உற்பத்தி செய்யப்படும் இன்ட்ரெடின்களை சிறப்பு ஹார்மோன்களை அழைப்பது வழக்கம். இந்த பொருட்கள் இரத்தத்தில் இன்சுலின் செறிவை அதிகரிக்கும்.
மனித உடலில், உணவுக்கு பதிலளிக்கும் விதமாக இன்ரெடின்களின் தொகுப்பு செயல்படுத்தப்படுகிறது.
2 பெரிய இன்ரெடின் ஹார்மோன்கள் அறியப்படுகின்றன. இவை எச்.ஐ.பி (குளுக்கோஸ் சார்ந்த இன்சுலினோட்ரோபிக் பாலிபெப்டைட்) மற்றும் ஜி.எல்.பி -1 (குளுக்ககன் போன்ற பெப்டைட் -1). GUI களை விட GLP-1 அதிக விளைவுகளைக் கொண்டுள்ளது.
“மல்டிஃபங்க்ஸ்னல் பிசினஸ் கார்டு” இருப்பதால் ஜி.எல்.பி -1 பல்வேறு உறுப்புகளையும் திசுக்களையும் பாதிக்கக்கூடும் என்பதே இதற்குக் காரணம் - அதன் ஏற்பிகள் உடல் முழுவதும் சிதறிக்கிடக்கின்றன, அதே நேரத்தில் எச்ஐபி ஏற்பிகள் கணைய பீட்டா செல்கள் மேற்பரப்பில் மட்டுமே அமைந்துள்ளன சுரப்பி.
ஆகவே, எச்.ஐ.பியின் விளைவுகள் உணவுக்கு பதிலளிக்கும் வகையில் இன்சுலின்-தூண்டுதல் விளைவால் மட்டுமே வரையறுக்கப்படுகின்றன, மேலும் ஜி.எல்.பி -1 இன் விளைவுகள் மிகவும், மிகவும் மாறுபட்டவை. முக்கியவற்றை நாங்கள் பட்டியலிடுகிறோம்:
- இன்சுலின் என்ற ஹார்மோன் உற்பத்தியை செயல்படுத்துதல். மேலே குறிப்பிட்டுள்ளபடி, உணவு உட்கொள்ளலுடன் இன்ரெடின்களின் உற்பத்தியில் அதிகரிப்பு ஏற்படுகிறது. கூடுதலாக, இன்செலின் மூலம் இன்சுலின் உருவாவதைத் தூண்டுவது கிளைசீமியாவின் நேரடி செல்வாக்கின் கீழ் உள்ளது. 5-5.5 mmol / L க்கு மேல் உள்ள இரத்த சர்க்கரை அளவில், இன்சுலின் சுரப்பு செயல்படுத்தப்படுகிறது. நார்மோகிளைசீமியா ஏற்பட்ட பிறகு, இன்சுலின் தூண்டுவதை நிறுத்துகிறது. இன்ரெடின்களின் செயல்பாட்டின் இந்த அம்சத்தின் காரணமாக, இரத்த சர்க்கரையில் குறிப்பிடத்தக்க குறைவு மற்றும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் வளர்ச்சி இல்லை.
- குளுகோகன் தொகுப்பின் தடுப்பு. குளுகோகன் ஒரு இன்சுலின் எதிரி. அதன் உற்பத்தி கணையத்தின் ஆல்பா செல்களில் நிகழ்கிறது. முந்தைய கட்டுரைகளில், குளுகோகன் செயல்பாட்டின் வழிமுறை மீண்டும் மீண்டும் தெரிவிக்கப்பட்டுள்ளது. இப்போது சுருக்கமாக மீண்டும் கூறுவோம்: இந்த ஹார்மோன் கல்லீரலில் இருந்து குளுக்கோஸை வெளியிடுவதன் மூலம் கிளைசீமியாவை அதிகரிக்க உதவுகிறது, இது கிளைகோஜனாக சேமிக்கப்படுகிறது. ஜி.எல்.பி -1 இன் இந்த விளைவு (குளுக்ககன் தொகுப்பின் தடுப்பு) இரத்த சர்க்கரை அளவை இயல்பாக வைத்திருக்க உதவுகிறது, கல்லீரலில் இருந்து குளுக்கோஸின் குறிப்பிடத்தக்க வெளியீட்டைத் தடுக்கிறது.
- ஜி.எல்.பி -1 இன் செல்வாக்கின் கீழ் பசியை அடக்குவது செறிவு மற்றும் பசியின் மையங்களில் அதன் நேரடி விளைவுடன் தொடர்புடையது, அவை உயர் மையத்தில் அமைந்துள்ள ஹைபோதாலமஸ். நீங்கள் புரிந்துகொண்டபடி, பசியைக் குறைப்பதன் மூலம், கூடுதல் பவுண்டுகள் சேகரிப்பதை இன்ரெடின் ஜி.எல்.பி -1 தடுக்கிறது, இது அதன் முக்கிய நன்மைகளில் ஒன்றாகும்.
- இரைப்பை உள்ளடக்கங்களை காலியாக்குவதற்கான வீதம் குறைந்தது. இந்த விளைவு காரணமாக, எடுக்கப்பட்ட உணவு சிறு பகுதிகளில் சிறு குடல் லுமினுக்குள் நகரும். குளுக்கோஸ் முக்கியமாக சிறுகுடலில் உறிஞ்சப்படுவதால், சாப்பிட்ட பிறகு ஹைப்பர் கிளைசீமியாவின் கூர்மையான வளர்ச்சியைத் தவிர்ப்போம்.
- சோர்வை சோகத்திலிருந்து பாதுகாத்தல். ஜி.எல்.பி -1 இன் செல்வாக்கின் கீழ், கணைய பீட்டா உயிரணுக்களின் வளர்ச்சி மற்றும் மீளுருவாக்கம் ஓரளவிற்கு நிகழ்கிறது, அதே நேரத்தில், அவற்றின் அழிவு தடுக்கப்படுகிறது. வேறு வார்த்தைகளில் கூறுவதானால், ஜி.எல்.பி -1 தீவு உயிரணுக்களின் மொத்த வெகுஜனத்தை அதிகரிக்க உதவுகிறது, மேலும் சுரப்பியை முழுமையான சரிவிலிருந்து பாதுகாக்கிறது.
- மத்திய நரம்பு மற்றும் இருதய அமைப்புகளின் செயல்பாட்டை மேம்படுத்துதல். இரத்த நாளங்கள், இதயம் மற்றும் நரம்பு மண்டலத்தின் நிலை குறித்து ஜி.எல்.பி -1 இன் நேர்மறையான விளைவுக்கு சரியான சான்றுகள் எதுவும் இல்லை, ஆனால் இது ஒரு காலப்பகுதி மட்டுமே என்று நாங்கள் கருதுகிறோம். இந்த விஷயத்தில் புதிய சாதனைகள் மற்றும் கண்டுபிடிப்புகளுடன் நீரிழிவு நோயாளிகளை விரைவாக மகிழ்விக்க விஞ்ஞானிகள் எல்லாவற்றையும் செய்கிறார்கள்.
ஜி.எல்.பி -1 பல நேர்மறையான விளைவுகளைக் கொண்டுள்ளது, அதன் அடிப்படையிலான மருந்து வகை 2 நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்க சிறந்த தேர்வாக இருக்கும்.
இருப்பினும், எப்போதும்போல, ஒன்று “ஆனால்” உள்ளது: இது டிபிபி -4 (டிபெப்டைடில் பெப்டிடேஸ் -4) என்ற நொதியால் வெறும் 2 நிமிடங்களில் அழிக்கப்படுகிறது, இது ஹார்மோன் முழுவதுமாக திறந்து அதன் வேலையைச் செய்ய அனுமதிக்கும் பொருட்டு மிக மிகச் சிறியது.
ஐ.எஸ்.யூ 6 நிமிடங்களில் அழிக்கப்படுகிறது, இருப்பினும், இது ஒரு நேர்மறையான விளைவை மட்டுமே கொண்டுள்ளது - இன்சுலின் தொகுப்பை செயல்படுத்துதல், நாம் மேலே குறிப்பிட்டது போல.
இன்று செயற்கை இன்ரெடின் தயாரிப்புகளை உருவாக்குவது குறித்து விஞ்ஞானிகள் கண்டுபிடித்த ஒரு வழி (அல்லது அதற்கு பதிலாக இரண்டு):
- GLP-1 இன் ஒப்புமைகளான மருந்துகளின் குழு மற்றும் இந்த இன்ரெடினின் (விக்டோசா, பீட்டா) உடலியல் விளைவைப் பிரதிபலிக்கிறது.
- டிபிபி -4 என்சைமில் செயல்படும் மருந்துகளின் குழு, இரு இன்ரெடின்களிலும் அதன் விளைவைத் தடுக்கிறது, இது இறுதியில் இரத்தத்தில் எச்.ஐ.பி மற்றும் ஜி.எல்.பி -4 இன் செயலில் உள்ள காலத்தின் அதிகரிப்புக்கு வழிவகுக்கிறது (ஜானுவியா, ஓங்லிசா மற்றும் கால்வஸ்).
விக்டோசா மற்றும் பீட்டா
ஜி.எல்.பி -4 இன் அனலாக்ஸ் மனித உடலில் ஹார்மோனை விட மிக நீண்ட விளைவைக் கொண்டிருக்கின்றன. டைப் 2 நீரிழிவு நோயான பேயெட்டா அல்லது விக்டோசா சிகிச்சையில் நீண்டகால பயன்பாடு கிளைகேட்டட் ஹீமோகுளோபின் 1-1.8% குறைக்க உதவுகிறது, அத்துடன் 10-12 மாதங்களுக்கு சராசரியாக 4-5 கிலோ எடையைக் குறைக்க உதவுகிறது.
மருந்துகள் செலவழிப்பு சிரிஞ்ச் பேனாக்களில் கிடைக்கின்றன: பைட்டா (எக்ஸெனடைடு) - 1 மி.கி.யில் 250 மி.கி., மற்றும் விக்டோசா (லிராகுலுடிட்) - 1 மில்லி 6 மி.கி. காலை உணவு மற்றும் இரவு உணவிற்கு 60 நிமிடங்களுக்கு முன் தோள்பட்டை, வயிறு அல்லது தொடையில் பேட்டா தோலடி செலுத்தப்படுகிறது.
விக்டோசாவை நாளின் எந்த நேரத்திலும், உணவைப் பொருட்படுத்தாமல் நிர்வகிக்க முடியும், ஆனால் ஊசி மருந்துகள் நாளின் ஒரே நேரத்தில் செய்யப்பட வேண்டும், இது நோயாளிக்கு மிகவும் மாற்றாக இருக்கும். மருந்தை நிர்வகிக்கும் நுட்பம் பேயெட்டாவில் உள்ளது.
இரண்டு மருந்துகளும் பிற இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் இணைந்து பயன்படுத்தப்படலாம்.
இது மெட்ஃபோர்மின் என்றால், “டைப் 2 நீரிழிவு சிகிச்சையில் மெட்ஃபோர்மின்” என்ற கட்டுரையுடன் விரிவாக விவாதித்தோம், பின்னர் ஜி.எல்.பி -1 அனலாக்ஸின் முன்னர் நிறுவப்பட்ட அளவைக் குறைக்க வேண்டிய அவசியமில்லை, ஆனால் சல்போனிலூரியா டெரிவேடிவ்களுடன் இணைந்தால், வளர்ச்சியைத் தவிர்க்க டோஸ் குறைக்கப்பட வேண்டும். கடுமையான இரத்தச் சர்க்கரைக் குறைவு.
இந்த மருந்துகளை சேமிக்க, இன்சுலின் சேமிப்போடு ஒப்புமை மூலம், குளிர்சாதன பெட்டி வாசலில் அவசியம். முதல் ஊசி போட்ட தருணத்திலிருந்து அதிகபட்ச அடுக்கு ஆயுள் 30 நாட்கள், நீங்கள் அதை உறைக்க முடியாது. ஒவ்வொரு முறையும் ஒரு புதிய ஊசிக்கு முன், நீங்கள் ஊசியை மாற்ற வேண்டும்.
துரதிர்ஷ்டவசமாக, இந்த மருந்துகளின் குழு அதன் குறைபாடுகளைக் கொண்டுள்ளது, அதாவது: ஒரு மாத்திரை வடிவம் இல்லாதது, அதாவது நோயாளி, இன்சுலின் விஷயத்தைப் போலவே, தொடர்ந்து “ஊசியில் உட்கார வேண்டும்”, மருந்துகள் GLP-1 இன் ஒப்புமைகளே, மற்றும் GUI இல் பாதிக்கலாம், சில நேரங்களில் வாந்தி மற்றும் குமட்டல் போன்ற பக்க விளைவுகள் உள்ளன, அவை தற்காலிக இயல்புடையவை, இரத்தச் சர்க்கரைக் குறைவின் அதிக ஆபத்து உள்ளது, குறிப்பாக ஒருங்கிணைந்த சிகிச்சை, ஒப்பீட்டளவில் அதிக செலவு (சராசரியாக, பேய்டாவின் மாதாந்திர சிகிச்சை உங்களுக்கு $ 150 செலவாகும், மற்றும் விக்டோசா - $ 110-120 எண்கள் முற்றிலும் குறிக்கப்படுகின்றன கள், மருந்துகள் மற்றும் பல்வேறு மருந்தகம் தங்கள் விலை தினசரி டோஸ் பொறுத்து.
துரதிர்ஷ்டவசமாக, வகை 2 நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிப்பதற்கான முன்னுரிமை மருந்துகளின் பட்டியலில் மனித ஜி.எல்.பி -1 இன் ஒப்புமைகள் தற்போது சேர்க்கப்படவில்லை. எனவே நீங்களே வாங்க வேண்டும்.
ஜானுவியஸ், கால்வஸ் மற்றும் ஓங்லிசா
மூன்று மருந்துகளின் செயல்பாட்டின் வழிமுறை டிபிபி -4 என்ற நொதியின் செயல்பாட்டைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளது.
இது மனிதர்களில் அவற்றின் இன்ட்ரெடின் ஹார்மோன்களின் செயல்பாட்டு கால அளவை நீட்டிக்க வழிவகுக்கிறது, மேலும் இது ஜி.எல்.பி -1 மற்றும் ஜி.யு.ஐ இரண்டையும் பற்றியது, இது நிச்சயமாக ஒரு பெரிய பிளஸ் ஆகும்.
ஜானுவியா (சிட்டாக்லிப்டின்), ஓங்லிசா (சாக்சிளிப்டின்) மற்றும் கால்வஸ் (வில்டாக்ளிப்டின்) ஆகியவை டேப்லெட் வடிவத்தில் கிடைக்கின்றன, இது நோயாளிகளுக்கு ஜி.எல்.பி -1 அனலாக்ஸுடன் சிகிச்சையளிப்பதை விட நோயைக் கட்டுப்படுத்துவது மிகவும் எளிதாக்குகிறது.
ஒப்புக்கொள், ஒவ்வொரு நீரிழிவு நோயாளியும் ஒரு நாளைக்கு ஒரு முறை அல்லது இரண்டு முறை வயிற்றில் அல்லது காலில் குத்திக் கொள்ள விரும்புவதில்லை. மாத்திரைகள் எடுத்துக்கொள்வது மிகவும் வசதியானது.
ஹைப்போகிளைசெமிக் எதிர்வினைகள் டிபிபி -4 இன்ஹிபிட்டர்களின் பயன்பாட்டிலிருந்து ஒருபோதும் உருவாகாது, ஜி.எல்.பி -1 இன் ஒப்புமைகளைப் பயன்படுத்தும் போது இது பெரும்பாலும் நிகழ்கிறது. சந்தேகத்திற்கு இடமின்றி ஒரு நன்மை என்னவென்றால், ஜானுவியா மற்றும் இந்த குழுவின் பிற பிரதிநிதிகளில் எந்த பக்க விளைவுகளும் இல்லை என்பது உண்மைதான், ஏனெனில் செயல்பாட்டு வரம்புகளுக்குள் ஹார்மோன்களின் அளவு அதிகரிப்பு ஏற்படுகிறது.
மருந்துகள் ஆண்டுக்கு கிளைகேட்டட் ஹீமோகுளோபின் அளவை 0.7-1.8% குறைக்கின்றன, இருப்பினும், அவற்றின் பின்னணிக்கு எதிராக உடல் எடையில் நடைமுறையில் குறைவு இல்லை.
டிபிபி -4 இன்ஹிபிட்டர் குழுவில் உள்ள பழமையான மருந்து ஜானுவியா ஆகும், இது நொதியின் செயல்பாட்டை 24 மணி நேரம் வரை தடுக்கிறது! எனவே, சாதாரண மதிப்புகளுக்குள் இரத்த குளுக்கோஸ் அளவை பராமரிக்க ஒரு நாளைக்கு ஒரு ஜானுவியா மாத்திரையை எடுத்துக் கொண்டால் போதும்.
ஜானுவியா என்ற மருந்து 25, 50 மற்றும் 100 மி.கி மாத்திரைகள் வடிவில் கிடைக்கிறது. சாப்பிடுவது ஜானுவியாவின் வளர்சிதை மாற்றத்தை பாதிக்காது, உணவுக்கு அரை மணி நேரத்திற்குப் பிறகு மருந்தின் ஆரம்பம் ஏற்கனவே காணப்படுகிறது.
மருந்தின் பயன்பாட்டை இன்சுலின், அதே போல் சர்க்கரையை குறைக்கும் பிற மருந்துகளுடன் இணைக்கலாம். கூடுதலாக, இன்று ரஷ்ய சந்தையில் மெட்ஃபோர்மின் மற்றும் ஜானுவியா ஆகியவற்றைக் கொண்ட ஒருங்கிணைந்த தயாரிப்பு உள்ளது. பெயர் ஒத்திருக்கிறது - யானுமேட் (மெட்ஃபோர்மின் 500 மி.கி + ஜானுவியாவின் 50 மி.கி, மெட்ஃபோர்மின் 1000 மி.கி + ஜானுவியாவின் 50 மி.கி).
கால்வஸ் மற்றும் ஓங்லிசா ஆகியோர் யானுவியாவுக்குச் செய்த செயலில் ஒத்தவர்கள். கால்வஸுக்கும் ஒரு கூட்டு மருந்து உள்ளது - கால்வஸ்மெட், இது ஒரு நாளைக்கு 2 முறை எடுக்கப்பட வேண்டும்.
இந்த மருந்துகளை இன்சுலின் மற்றும் பிற வாய்வழி இரத்தச் சர்க்கரைக் குறைக்கும் முகவர்களுடன் இணைக்கலாம் அல்லது தனிமையில் பரிந்துரைக்கலாம்.
டிபிபி -4 இன்ஹிபிட்டர்களின் மூன்று சுட்டிக்காட்டப்பட்ட பிரதிநிதிகளில் எது சிறந்தது என்று சொல்வது கடினம்; இங்கே எல்லாம் ஏற்கனவே உட்சுரப்பியல் நிபுணரின் தேர்வு மற்றும் ஒவ்வொரு மருந்துகளுடனும் தனித்தனியாக அனுபவம் ஆகியவற்றைப் பொறுத்தது.
ஜானுவியா, ஓங்லிசு மற்றும் கால்வஸுக்கான விலைகள் ஏறக்குறைய ஒரே மாதிரியானவை. எனவே, சராசரியாக, 100 மி.கி அளவிலான யானுவியாவுடன் ஒரு மாத சிகிச்சை உங்களுக்கு $ 70-80, 5 மி.கி - $ 55-60 டோஸில் ஆங்லைஸ், 50 மி.கி - $ 25-30 என்ற அளவில் கால்வஸ் செலவாகும்.
சூரிய பாதுகாப்பு
நீரிழிவு நோய் உள்ளவர்கள் தங்கள் கால்களை கவனித்துக் கொள்ள வேண்டும், ஏனெனில் நீரிழிவு கால்களின் நரம்புகளை பாதிக்கும் மற்றும் குணப்படுத்தும் சிரமங்களை ஏற்படுத்தும். வெட்டுக்கள், தீக்காயங்கள் மற்றும் சோளங்களை குணப்படுத்த முடியாவிட்டால், இது நீரிழிவு நோயாளிகளுக்கு ஆபத்தானது. எனவே, கால்கள் சேதமடைவதைத் தடுப்பது முக்கியம்.
நீரிழிவு நோயாளிகள் வெறுங்காலுடன் நடக்க பரிந்துரைக்கப்படுவதில்லை, ஏனெனில் அவர்கள் தீக்காயங்கள் அல்லது தேய்த்த சோளங்களைப் பெற்றிருப்பதை அவர்கள் கவனிக்க மாட்டார்கள். உங்கள் கால்களை தேய்க்கவோ அல்லது கிள்ளவோ செய்யாத வசதியான காலணிகளை அணிவதும் முக்கியம், ஏனெனில் இது சோளங்களுக்கு வழிவகுக்கும்.
நீங்கள் வெயிலில் இருக்கும்போது, நாள் முழுவதும் உங்கள் கால்களைச் சரிபார்க்கவும். நீரிழிவு நோயாளிகள் கால்விரல்கள் மற்றும் மேல் கால்களில் சன்ஸ்கிரீன் பயன்படுத்தவும் பரிந்துரைக்கப்படுகிறது.
சூரியனில் இருந்து கண் பாதுகாப்பு
சோலார் ரெட்டினோபதி எனப்படும் விழித்திரைக்கு சூரியன் சேதத்தை ஏற்படுத்தக்கூடும் என்பதால், நாம் அனைவரும் நம் கண்களில் நேரடி சூரிய ஒளியைத் தவிர்க்க வேண்டும்.
நீரிழிவு நோய் நீரிழிவு விழித்திரை நோயின் அபாயத்தையும் அதிகரிக்கக்கூடும், இதனால், நீரிழிவு நோயாளிகள் விழித்திரையில் கூடுதல் சேதம் ஏற்படாமல் இருக்க சூரியனிலிருந்து கண்களைப் பாதுகாக்க வேண்டும்.
இரத்த சர்க்கரையை குறைக்க மாத்திரைகள் மற்றும் மருந்துகளின் பட்டியல்
நீரிழிவு நோய் என்பது உடலில் ஏற்படும் கடுமையான வளர்சிதை மாற்றக் கோளாறுகளால் ஏற்படும் நாள்பட்ட நோயாகும். துரதிர்ஷ்டவசமாக, அவரை முற்றிலுமாக குணப்படுத்துவது சாத்தியமில்லை, இதன் பொருள் நோயாளி தனது நிலையை கட்டுப்படுத்துவதற்காக தனது வாழ்க்கையின் இறுதி வரை இரத்த சர்க்கரையை குறைப்பதற்கான சிறப்பு மாத்திரைகளை வைத்திருக்க வேண்டிய கட்டாயத்தில் உள்ளார். நவீன மருந்துகள் பிளாஸ்மா குளுக்கோஸ் அளவை இயல்பாக்க மற்றும் பராமரிக்க உதவும் பல்வேறு மருந்துகளை வழங்குகின்றன.
மருந்து தேவைப்படும்போது

செயலில் உள்ள பொருள் மற்றும் ஒரு குறிப்பிட்ட உறுப்பு மீதான விளைவைப் பொறுத்து, சர்க்கரையை குறைப்பதற்கான அனைத்து மருந்துகளும் பல குழுக்களாக பிரிக்கப்படுகின்றன. நீரிழிவு சிகிச்சையில், ஒரே மாதிரியான மாத்திரைகள் மூலம் நிர்வகிப்பது அரிது, இருப்பினும் ஒருங்கிணைந்த விளைவைக் கொண்ட மருந்துகள் உள்ளன.
வழக்கமாக, மருத்துவர் பல மருந்துகளைத் தேர்ந்தெடுத்து, ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக அவர்களின் நிர்வாகத்திற்கான ஒரு திட்டத்தை உருவாக்குகிறார். தவறான கலவை மற்றும் அதிகப்படியான அளவு நோயாளிக்கு இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சிக்கு வழிவகுக்கும். நீண்டகால நீரிழிவு தொடர்பான நோய்களிலிருந்து ஒரு நோயாளி எடுக்கக்கூடிய பிற மருந்துகளையும் கருத்தில் கொள்ள வேண்டும்.

அதனால்தான் கலந்துகொள்ளும் உட்சுரப்பியல் நிபுணர் மட்டுமே சிகிச்சை முறையைத் தேர்ந்தெடுக்கிறார். சுய மருந்து ஒரு நோய்வாய்ப்பட்ட நபரின் உயிருக்கு நேரடி அச்சுறுத்தலாக உள்ளது.
இரத்த சர்க்கரையை குறைப்பதற்கான மாத்திரைகள் எப்போதும் தேவையில்லை மற்றும் நீரிழிவு நோயாளிகள் அனைவருக்கும் தேவையில்லை.
நோய் இரண்டு வகையாகும்:
- டைப் 2 நீரிழிவு நோயால், இரத்த சர்க்கரையை குறைக்க ஒரு மருந்து எடுத்துக்கொள்வது அவசியமில்லை - உணவு ஊட்டச்சத்தை சீர்குலைக்காமல், உடல் செயல்பாடுகளை கட்டுப்படுத்தாமல் போதும். உணவைத் தவிர்த்துவிட்டால், நோயாளி ஆல்கஹால் குடித்தார் அல்லது அதிக வேலை செய்திருந்தால், அதிக சர்க்கரைக்கு ஒரு மாத்திரையை நீங்கள் எடுத்துக் கொள்ள வேண்டும்.
- டைப் 1 நீரிழிவு நோயைக் கண்டறிந்த நோயாளிகள், இரத்தத்தில் சர்க்கரையைக் குறைக்கும் மருந்துகள் தொடர்ந்து தேவைப்படுகின்றன, அவை இல்லாமல் நோயாளிகள் இறக்கலாம்.
எது, எப்போது எடுக்கப்பட வேண்டும்?
என்ன மருந்துகள் பயன்படுத்தப்படுகின்றன

சர்க்கரையை குறைப்பதற்கான அனைத்து மாத்திரைகளையும் மூன்று பிரிவுகளாக பிரிக்கலாம்:
- கணைய திசு மூலம் இன்சுலின் ஹார்மோன் உற்பத்தியைத் தூண்டுகிறது.
- இன்சுலின் உடலின் உணர்திறனை அதிகரிக்கும்.
- குடல் சளிச்சுரப்பியில் கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதைத் தடுக்கும்.
உயர் பிளாஸ்மா குளுக்கோஸ் அளவை திறம்பட மற்றும் விரைவாக இயல்பாக்குவதற்கும் அதைப் பிடிப்பதற்கும், ஒரே குழுவின் மருந்துகளை விநியோகிப்பது அரிதாகவே சாத்தியமாகும்.
வழக்கமாக நீங்கள் சர்க்கரையை குறைக்கும் மருந்துகளை ஒன்றிணைக்க வேண்டும், மேலும் ஒரு மருத்துவர் பரிந்துரைக்கும் ஒரு குறிப்பிட்ட திட்டத்தின் படி அவற்றை கண்டிப்பாக எடுத்துக் கொள்ளுங்கள்.
கணைய மருந்துகள்
இந்த குழுவிலிருந்து மிகவும் பிரபலமான மருந்தியல் தயாரிப்புகள்:
கணையம் இன்சுலின் என்ற ஹார்மோனை உற்பத்தி செய்கிறது, இது முக்கிய வளர்சிதை மாற்ற செயல்முறைகளை சீராக்க தேவைப்படுகிறது. இன்சுலின் அளவு குறைவாக இருந்தால், அதற்கேற்ப இரத்த குளுக்கோஸ் அளவு அதிகரிக்கும்.

செயல்பாட்டு கணையப் பற்றாக்குறை காரணமாக இன்சுலின் சரியான அளவில் உற்பத்தி செய்யப்படுவதில்லை. நீங்கள் அதன் வேலையை இயல்பாக்கினால், ஹார்மோன் இன்னும் தீவிரமாக வெளியிடப்படும், இரத்த சர்க்கரை குறையும்.
அனைத்து மருந்துகளும் வெவ்வேறு கால அளவுகளைக் கொண்டுள்ளன. எனவே, அவற்றில் சிலவற்றை ஒரு நாளைக்கு இரண்டு அல்லது மூன்று முறை எடுத்துக் கொள்ள வேண்டும், மற்றவர்கள் ஒரு முறை குடிக்கலாம். இன்சுலின் உற்பத்தியின் செயல்முறை தடைபடாமல் இருக்க ஒரே நேரத்தில் இதைச் செய்வது முக்கியம். இந்த குழுவிலிருந்து ஒரே நேரத்தில் இரண்டு மருந்துகளை எடுத்துக்கொள்வது சாத்தியமில்லை, ஏனெனில் ஒரு சிக்கலானது இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியாகும்.
இன்சுலின் உணர்திறன் மருந்துகள்
அவற்றில்:
சில நேரங்களில் கணையம் போதுமான இன்சுலினை உற்பத்தி செய்கிறது, ஆனால் செல்கள் அதை உணரவில்லை, இதன் விளைவாக - உடலில் சாதாரண இன்சுலின் அளவு கூட சர்க்கரையின் அதிகரிப்பு. இந்த வழக்கில், இன்சுலினுக்கு செல் உணர்திறனைத் தூண்டுவது அவசியம்.

இத்தகைய மருந்துகள் முதல் குழுவின் மருந்துகள் மற்றும் தூய இன்சுலின் உடன் நன்கு இணைக்கப்படுகின்றன. அவை பொதுவாக அதிக எடை கொண்ட டைப் 2 நீரிழிவு நோயாளிகளுக்கு பரிந்துரைக்கப்படுகின்றன.
அடிப்படையில், கணையத்தின் செயல்பாட்டில் நிதிகள் எந்த விளைவையும் ஏற்படுத்தாது, அதாவது இரத்தச் சர்க்கரைக் குறைவு போன்ற தீவிரமான மற்றும் ஆபத்தான பக்க விளைவுகளை அவை ஏற்படுத்த முடியாது.
கார்போஹைட்ரேட் உறிஞ்சுதல் மருந்துகள்
இந்த குழுவிலிருந்து இன்று மிகவும் பிரபலமான மருந்து குளுக்கோபே ஆகும். உணவுக்குப் பிறகு சர்க்கரை அளவு எப்போதும் உயரும், கார்போஹைட்ரேட்டுகள் உடைந்து குடல்கள் வழியாக செல்லும்போது, குளுக்கோஸ் அளவு மீண்டும் குறைகிறது. குளுக்கோபாய் குடலில் கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதைத் தடுக்கிறது, இதன் மூலம் அளவை ஏற்றுக்கொள்ளக்கூடிய எல்லைக்குள் வைத்திருக்கிறது.
உயர் இரத்த சர்க்கரைக்கான மிக அப்பாவி (நோயாளியின் கருத்தில்) மருந்துகளை கூட நீங்கள் ஒருபோதும் கட்டுப்பாடில்லாமல் எடுக்கக்கூடாது.
அவை அனைத்தும், விதிவிலக்கு இல்லாமல், உறுப்புகளில் வலுவான பக்க விளைவைக் கொண்டிருக்கின்றன:
- சிறுநீரக
- கல்லீரல்,

அவற்றில் சிலவற்றின் கூறுகள் சில மருந்துகளுக்கு அதிக உணர்திறன் கொண்ட நோயாளிகளுக்கு கடுமையான ஒவ்வாமைகளை ஏற்படுத்துகின்றன. குழந்தையைத் தாங்கி, உணவளிக்கும் காலகட்டத்தில் பெண்கள் குறிப்பாக கவனித்துக் கொள்ள வேண்டும். மாரடைப்பு, பக்கவாதம் மற்றும் நோயாளியின் பிற கடுமையான மற்றும் சிக்கலான நிலைமைகளில், அத்தகைய மருந்துகள் பரிந்துரைக்கப்படுவதில்லை அல்லது பரிந்துரைக்கப்படுவதில்லை, ஆனால் ஒரு மருத்துவமனையில் நிலையான மருத்துவ மேற்பார்வையின் கீழ்.
“Incretins: வகை 2 நீரிழிவு சிகிச்சையில் புதிய வாய்ப்புகள்” என்ற தலைப்பில் விஞ்ஞானப் பணிகளின் உரை
குழந்தைகளில் ஆண்டி-டியூபர்குலஸ் தெரபியின் கீழ் நோயெதிர்ப்பு அமைப்பின் செயல்பாட்டு நிலையில் மாற்றங்கள் ரிக்கலோ என்.ஏ., குமின்ஸ்கா ஓ.யு.
முக்கிய சொற்கள்: ஆன்டிடிபர்குலஸ் மருந்துகள், நச்சு ஹெபடைடிஸ், தைமஸ், டீனேஜர்கள்.
இந்த ஆய்வு நோயெதிர்ப்பு மண்டலத்தின் செயல்பாட்டு நிலையில் ஆன்டிபூபர்குலஸ் சிகிச்சையின் விளைவுகள் குறித்த சமீபத்திய இலக்கியங்களின் பகுப்பாய்வை முன்வைக்கிறது. சிகிச்சையால் தூண்டப்பட்ட ஹெபடைடிஸ் மற்றும் வெவ்வேறு வயதினரின் நோயாளிகளுக்கு நோயெதிர்ப்புத் தடுப்பு வளர்ச்சிக்கு இடையிலான உறவுகளை நாங்கள் விவரித்தோம்.
யுடிசி 616.379-008.64-085.357 சுப்ரன் ஓ.இ.
INCRETINS: வகை 2 நீரிழிவு நோய்களுக்கான சிகிச்சைக்கான புதிய வாய்ப்புகள்
டொனெட்ஸ்க் மாநில மருத்துவ பல்கலைக்கழகம். எம். கார்க்கி
வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது குறித்த தற்போதைய இலக்கியங்களின் ஆய்வு நடத்தப்பட்டுள்ளது. எண்டோஜெனஸ் இன்க்ரெடின்களின் விளைவை அதிகரிப்பதன் அடிப்படையில் ஒரு புதிய குழு ஆண்டிடியாபெடிக் மருந்துகளைப் பயன்படுத்துவதில் குறிப்பாக கவனம் செலுத்தப்படுகிறது.
முக்கிய வார்த்தைகள்: வகை 2 நீரிழிவு நோய், சிகிச்சை, அதிகரிப்பு,
நவீன மருத்துவ நீரிழிவு நோய் பொதுவாக ஏற்றுக்கொள்ளப்பட்ட பெரிய அளவிலான வருங்கால ஆய்வுகளின் முடிவுகளை அடிப்படையாகக் கொண்டது, முதலாவதாக, யு.கே.பி.டி.எஸ் (யுனைடெட் கிங்டமில் வருங்கால நீரிழிவு ஆய்வு) மற்றும் டி.சி.சி.டி (நீரிழிவு நோயின் கட்டுப்பாடு மற்றும் சிக்கல்களுக்கான சோதனை). இந்த ஆய்வுகள் நீரிழிவு நோயில் (டி.எம்) சிறந்த கிளைசெமிக் கட்டுப்பாடு இந்த வலிமையான நோயின் சிக்கல்களின் குறைந்த நிகழ்வு மற்றும் தீவிரத்தை வழங்குகிறது என்று கண்டறிந்துள்ளது. கிளைசீமியாவின் அளவு மற்றும் நீரிழிவு சிக்கல்களின் நேரியல் சார்பு குறிப்பிடப்பட்டுள்ளது, சாதாரண இரத்த குளுக்கோஸ் மதிப்புகள் கூட (ஸ்ட்ராட்டன் ஐ.எம். மற்றும் பலர், 2000, காவ் கே.டி. மற்றும் பலர்., 2004). இது சம்பந்தமாக, நீரிழிவு நோய்க்கான சிகிச்சைக்கான பெரும்பாலான நவீன மருத்துவ வழிகாட்டுதல்களில், இலக்கு கிளைசெமிக் குறிகாட்டிகள் சுட்டிக்காட்டப்படுகின்றன, இது நார்மோகிளைசீமியாவுக்கு முடிந்தவரை நெருக்கமாக உள்ளது.
நீரிழிவு சிகிச்சையின் முடிவுகளை மேலும் கருத்தில் கொள்வது பாரம்பரிய சிகிச்சை முறைகளின் கட்டமைப்பில் நோயின் சிக்கல்களைக் குறைப்பதற்கான வரையறுக்கப்பட்ட திறனை தெளிவாகக் காட்டுகிறது. கிளாசிக் யு.கே.பி.டி.எஸ் ஆய்வில் கூட, கிளைகோலைஸ் செய்யப்பட்ட ஹீமோகுளோபின் (எச்.பி.எல்.சி) இலக்குகள் அடையப்படவில்லை, மேலும் தீவிர சர்க்கரை குறைக்கும் சிகிச்சையானது நோயாளிகளின் உடல் எடை மற்றும் இரத்தச் சர்க்கரைக் குறைவின் நிகழ்வு அதிகரிப்பிற்கு வழிவகுத்தது, மேலும் நுண்ணுயிர் நிகழ்வுகளின் அபாயத்தைக் குறைப்பதைப் போலன்றி, இருதய அபாயங்களை மாற்ற முடியவில்லை ( யுகே வருங்கால நீரிழிவு ஆய்வுக் குழு, 1998).
பல ஆண்டுகளாக இதேபோன்ற முடிவுகள் எடுக்கப்பட்டன மற்றும் டி.சி.சி.டி யின் நீண்டகால முடிவுகளை அதன் தொடர்ச்சியின் ஒரு பகுதியாக பகுப்பாய்வு செய்த விஞ்ஞானிகள். நீரிழிவு தலையீடுகள் மற்றும் சிக்கல்களின் தொற்றுநோயியல் பற்றிய ஒரு ஆய்வு ஆய்வு (EDIC) (நாடன் டி.எம். மற்றும் பலர்., 2005).
கட்டி நோய்க்கான ஆக்கிரமிப்பு சிகிச்சை ஆய்வுகள் - நோயின் நீண்ட போக்கை (VADT) கொண்ட நோயாளிகளுக்கு நீரிழிவு நோயின் பண்புகள் பற்றிய ஆய்வு. நீரிழிவு நோய்க்கான இருதய இடர் மேலாண்மை (ACCORD) மற்றும் நீரிழிவு மற்றும் வாஸ்குலர் நோய் கட்டுப்பாடு: கான்
செயலில் உள்ள பொருட்களின் கட்டுப்பாட்டு வெளியீடு (அட்வான்ஸ்) உடன் ப்ரீடெராக்ஸ் மற்றும் டயமிக்ரான் தயாரிப்புகளின் ட்ரோல் மதிப்பீட்டு சோதனை சிரமங்களின் புறநிலை மற்றும் நீரிழிவு நோயில் தீவிர கிளைசெமிக் கட்டுப்பாட்டின் வரம்புகளின் யதார்த்தத்தைக் காட்டியது. அவர்களில் யாரும் இறப்பைக் குறைக்கவில்லை.மேலும், ACCORD இன் கட்டமைப்பிற்குள் ஆக்கிரமிப்பு சிகிச்சையின் அனைத்து காரணங்களிலிருந்தும் இருதய இறப்பு மற்றும் இறப்பு அதிகரிக்கும் அபாயம் இருந்தது. அதே நேரத்தில், Hbalc இலக்குகள் (உங்களுக்குத் தேவையானதை என்னால் கண்டுபிடிக்க முடியவில்லை? இலக்கியத் தேர்வு சேவையை முயற்சிக்கவும்.
முற்றிலும் புதிய கொள்கைகளின் அடிப்படையில் ஆண்டிடியாபெடிக் மருந்துகளின் வளர்ச்சி மிகவும் ஆர்வமாக உள்ளது. இத்தகைய மருந்துகளுக்கு மிக முக்கியமான தேவை, உயர் சிகிச்சை செயல்திறனுடன், மிகவும் சரியான பாதுகாப்பு சுயவிவரம், அத்துடன் நீரிழிவு நோயின் மேலும் முன்னேற்றத்திற்கும் அதன் சிக்கல்களின் வளர்ச்சிக்கும் பங்களிக்கும் தொடர்புடைய காரணிகளில் நன்மை பயக்கும் விளைவைக் கொடுக்கும் திறன் ஆகும்.
இது ஒரு புதிய வகை வாய்வழி ஆண்டிடியாபெடிக் மருந்துகளுக்கு சொந்தமானது - இது வகை 4 டிபெப்டைடில் பெப்டிடேஸ் தடுப்பான்கள் (டிபிபி -4) என அழைக்கப்படுகிறது, இதன் உருவாக்கம் விஞ்ஞானிகளையும் மருத்துவர்களையும் கணைய தீவு உயிரணுக்களின் பலவீனமான செயல்பாட்டை மீட்டெடுக்கும் சாத்தியத்திற்கு நெருக்கமாக கொண்டு வந்தது. இந்த மருந்துகளின் செயல்பாட்டின் பொறிமுறையானது டிபிபி -4 என்ற நொதியின் தடுப்புடன் தொடர்புடையது, இது இன்ரெடின்களை உடைக்கிறது - உணவுக்கு பதிலளிக்கும் வகையில் இன்சுலின் சுரக்க பங்களிக்கும் இயற்கையான காரணிகள் மற்றும் வெற்று வயிற்றில் மற்றும் போஸ்ட்ராண்டியலில் கிளைசீமியாவின் அளவைக் கட்டுப்படுத்துகின்றன. டைப் 2 நீரிழிவு நோயின் நிலைமைகளின் கீழ், அதன் செயலுக்கு புற திசு எதிர்ப்புடன் இணைந்து இன்சுலின் உருவாவதில் குறைவு, டிபிபி -4 தடுப்பான்களுடன் இன்ரெடின் செயல்பாட்டை நீடிப்பது உணவுக்கு பதிலளிக்கும் விதமாக இன்சுலின் உற்பத்தியை உறுதிசெய்கிறது, அதே நேரத்தில் “கான்ட்ரான்சுலின்” குளுகோகன் ஹார்மோனை அடக்குகிறது. டிபிபி -4 இன்ஹிபிட்டர்களின் இந்த விளைவு உணவு உட்கொள்ளலுக்கு பதிலளிக்கும் வகையில் வகை 2 நீரிழிவு நோயின் இன்சுலின் சுரப்பு பண்பின் மீறலை சரிசெய்ய உதவும், அதாவது. நோயாளிகளுக்கு இன்சுலின் சுரப்பின் உடலியல் சுயவிவரத்தை மேலும் உடலியல் ரீதியாக மாற்ற. மோட்டோ தெரபி வடிவத்தில் அல்லது பிற ஹைப்போகிளைசெமிக் முகவர்களுடன் இணைந்து பயன்படுத்தப்படும் டிபிபி -4 தடுப்பான்கள் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மேம்படுத்துவதற்கு பங்களிக்கின்றன, ஆனால் இது நோயாளியின் உடல் எடையை அதிகரிக்காமல் (சல்போனிலூரியா மருந்துகள் அல்லது கிளிடசோன்களுடன் இணைந்து) மற்றும் வளர்ச்சியின் அபாயத்தை அதிகரிக்காமல் நிகழ்கிறது. இரத்தச் சர்க்கரைக் குறைவு (சல்போனிலூரியா தயாரிப்புகளுடன் இணைந்து).
இன்க்ரெடின்கள் என்பது பெப்டைடுகள் ஆகும், அவை இன்சுலின் குளுக்கோஸ் சார்ந்த சுரப்பைத் தூண்டும் மற்றும் அவற்றின் ஆண்டிடியாபடிக் விளைவு காரணமாக சமீபத்தில் கணிசமான ஆர்வத்தை ஏற்படுத்தியுள்ளன. இன்சுலின் சுரப்பைத் தூண்டுவதோடு மட்டுமல்லாமல், அவை இன்சுலின் உயிரியக்கவியல் அனைத்து நிலைகளையும் மேம்படுத்துகின்றன மற்றும் மேம்பட்ட பி-செல் செயல்பாட்டுடன் தொடர்புடையவை. விலங்கு மாதிரிகளில், அவை பி-கலத்தை சுத்தம் செய்கின்றன, வேறுபாடு மற்றும் பெருக்கம் மற்றும் அப்போப்டொசிஸைக் குறைக்கின்றன என்று முன்கூட்டிய ஆய்வுகள் காட்டுகின்றன, விலங்கு மாதிரிகளில், பி-செல்கள் நிறை அதிகரிப்பதற்கான இணைப்பு நிறுவப்பட்டுள்ளது. குளுக்ககோன் போன்ற பெப்டைட் (ஜி.எல்.பி -1) மற்றும் குளுக்கோஸ் சார்ந்த இன்சுலினோட்ரோபிக் பாலிபெப்டைட் (எச்.ஐ.பி) ஆகியவை என்-கிரெடின்களில் மிகவும் செயலில் உள்ளன. ஜி.எல்.பி -1 என்பது ஒரு நாளமில்லா ஹார்மோன் ஆகும், இது இன்சுலின் சுரப்பைத் தூண்டுவதோடு கூடுதலாக, குளுகோகன் சுரப்பைக் குறைக்கிறது, இதனால் எண்டோஜெனஸ் உருவாவதைத் தடுக்கிறது
குளுக்கோஸ், போஸ்ட்ராண்டியல் இரத்த குளுக்கோஸ் மட்டத்தில் ஏற்ற இறக்கங்களைக் குறைக்கிறது. கூடுதலாக, ஜி.எல்.பி -1 இன் செல்வாக்கின் கீழ், பசியின்மை குறைகிறது, இது குறைவான உணவு உட்கொள்ளல் மற்றும் எடை இழப்புக்கு வழிவகுக்கிறது, இரைப்பைக் குழாயுடன் சேமின் முன்னேற்றத்தை துரிதப்படுத்துகிறது, மேலும் இதய அமைப்பு 1.11 இல் நேர்மறையான விளைவைக் காணலாம். பி கலத்தின் விளைவு இரு இன்ரெடின்களுக்கும் பொதுவானது என்றாலும், ஜி.யு.ஐ குளுக்ககோன் சுரப்பைத் தடுக்காது மற்றும் இரைப்பை காலியாக்குதல் மற்றும் உணவு உட்கொள்ளலை பாதிக்காது. இருப்பினும், லிப்பிட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதில் ஐ.எஸ்.யூ ஒரு பங்கைக் கொண்டிருக்கக்கூடும்.
இன்ரெடின்களின் ஆய்வு கடந்த நூற்றாண்டில் தொடங்கியது. 1902 இல் சிறுகுடலில் உற்பத்தி செய்யப்படும் மற்றும் கணையத்தின் சுரப்பைத் தூண்டும் ஒரு காரணியை பேலிஸ் மற்றும் ஸ்டார்லிங் விவரித்தனர், "இன்க்ரெடின்" என்ற சொல் முதலில் 1932 இல் தோன்றியது. ஐ.எஸ்.யூ - முதல் மனித இன்ரெடின் - 1973 இல், 1987 இல் தனிமைப்படுத்தப்பட்டது. திறந்த மனித ஜி.எல்.பி -1.
1964 இல்"இன்ரெடின் விளைவு" முதன்முதலில் ஒரு பரிசோதனையில் விவரிக்கப்பட்டது, இன்சுலின் சுரப்பிலிருந்து வரும் பதில் நரம்பு நிர்வாகத்துடன் ஒப்பிடும்போது வாய்வழி குளுக்கோஸுடன் அதிகமாக வெளிப்படுகிறது. "இன்ரெடின் விளைவு" கணைய பி செல்கள் மூலம் இன்சுலின் குளுக்கோஸ் சார்ந்த சார்பு சுரக்க வழிவகுக்கிறது. எம். ந au க் மற்றும் பலர் மதிப்பிட்டுள்ளபடி, உணவுக்கு பதிலளிக்கும் விதமாக சுமார் 60% இன்சுலின் சுரக்கிறது 3.4 இன் இந்த விளைவின் விளைவாகும். 1986 இல் வகை 2 நீரிழிவு நோய்க்கான இன்ரெடினின் விளைவு குறைவதைக் கண்டறிந்தது.
புரோக்ளூகான் பெப்டைட் முன்னோடி (ப்ரீப்ரோக்ளூகோன்) இலிருந்து பெறப்பட்ட இரண்டு உயிரியல் ரீதியாக செயலில் உள்ள பெப்டைட் வடிவங்களின் வடிவத்தில் ஜி.எல்.பி -1 உள்ளது. 30 அமினோ அமில எச்சங்களை உள்ளடக்கிய ஐசோஃபார்ம், ஜி.எல்.பி -1 (7-36) -அமைடு, இரத்த ஓட்டத்தில் காணப்படும் ஜி.எல்.பி -1 இன் 80% ஆகும், இது இந்த இன்ரெட்டினின் முக்கிய செயலில் உள்ள பெப்டைட் வடிவமாகும்.
1995 ஆம் ஆண்டில், உடலியல் நிலைமைகளின் கீழ், ஜி.எல்.பி -1 மற்றும் எச்.ஐ.பி சுற்றும் டி.பி.பி -4 நொதியால் பிளவுபட்டுள்ளது என்று காட்டப்பட்டது. இந்த நொதி இரண்டு அமினோ அமில எச்சங்களை என்-டெர்மினல் முனையிலிருந்து அப்படியே உயிரியல் ரீதியாக சுறுசுறுப்பான இன்ட்ரெடின்களின் வடிவங்களிலிருந்து துண்டிக்கிறது, இது ஹார்மோன் செயல்பாட்டில் இருந்து முற்றிலும் இல்லாத சுருக்கப்பட்ட ஹார்மோன் துண்டுகள் உருவாக வழிவகுக்கிறது. குளுக்ககோன் போன்ற பெப்டைட்களின் விளைவுகளை பராமரிப்பதன் மூலம் கிளைசீமியாவின் உடலியல் கட்டுப்பாட்டுக்கு டிபிபி -4 நொதியின் தடுப்பான்களை உருவாக்குவது ஒரு சிறந்த வழியாகும் என்ற கருத்துக்கு இந்த தகவல்கள் அடிப்படையாக அமைந்தன.
டிபிபி -4 குடும்பம் 4 நொதிகளை உள்ளடக்கிய பாலியோல் ஒலிகோபெப்டிடேஸின் துணைக் குடும்பமாகும்: டிபிபி -4, ஃபைப்ரோபிளாஸ்ட் செயல்படுத்தும் புரதம், டிபிபி -8, டிபிபி -9 மற்றும் நொதி செயல்பாடு இல்லாத இரண்டு புரதங்கள்: டிபிபி -4 - இதே போன்ற புரதம் -6 மற்றும் டிபிபி -10 . டிபிபி -4 இந்த குழுவின் மிகவும் பரவலான நொதியாகும், இது மேற்பரப்பு சவ்வுக்கு பிணைக்கப்பட்ட பெப்டிடேஸாக வழங்கப்படுகிறது
செல், மற்றும் கரையக்கூடிய வடிவத்தில், இரத்த பிளாஸ்மாவில் சுழலும். மனிதர்களில், டிபிபி -4 எபிடெலியல் செல்கள், எண்டோடெலியல் தந்துகிகள் மற்றும் லிம்போசைட்டுகளில் வெளிப்படுத்தப்படுகிறது. இரைப்பைக் குழாய், பித்த நாளங்கள், எக்ஸோகிரைன் கணைய செல்கள், சிறுநீரகங்கள், தைமஸ், நிணநீர் குழாய்கள், சிறுநீர்ப்பை, பரோடிட் மற்றும் பாலூட்டி சுரப்பிகள், கல்லீரல், மண்ணீரல், நுரையீரல், மூளை ஆகியவற்றில் வெளிப்பாடு இதில் அடங்கும். டிபிபி -4 766 அமினோ அமில எச்சங்கள் மற்றும் இரண்டு களங்களைக் கொண்டுள்ளது: என்-டெர்மினல் பி-ப்ரொபல்லர் டொமைன் மற்றும் சி-டெர்மினல் ஏ- / ஹைட்ரோலேஸ் டொமைனில். டிபிபி -4 டைமரின் வடிவத்தில் வினையூக்கமாக செயல்படுகிறது, மேலும் பி-ப்ரொபல்லர் மற்றும் ஹைட்ரோலேஸ் டொமைனுக்கு இடையில் ஒரு இடைவெளியைத் திறப்பதன் மூலம் செயலில் உள்ள மையத்திற்கான அணுகல் அடையப்படுகிறது.
டிபிபி -4 இன் அடி மூலக்கூறுகள் பல்வேறு நியூரோபெப்டைடுகள், ஹார்மோன்கள் மற்றும் கெமோக்கின்கள் ஆகும். ஜி.எல்.பி -1 மற்றும் எச்.ஐ.பி ஆகியவை டி.பி.பி -4 இன் எண்டோஜெனஸ் உடலியல் அடி மூலக்கூறுகள் ஆகும், இதன் செறிவு விவோ புழக்கத்தில் நேரடியாக டி.பி.பி -4 இன் செயல்பாட்டுடன் தொடர்புடையது.
கணையம் மற்றும் மூளை உட்பட பல உறுப்புகளில் அமைந்துள்ள குறிப்பிட்ட ஏற்பிகளுடன் பிணைப்பதன் மூலம் இன்ரெடின்களின் உடலியல் விளைவுகள் மேற்கொள்ளப்படுகின்றன. இரத்த ஓட்டத்தில், ஜி.எல்.பி -1 இன் அரை ஆயுள் 60 முதல் 90 விநாடிகள் ஆகும், இது டி.பி.பி -4 என்ற நொதியால் விரைவாக அழிக்கப்படுவதால் ஜி.எல்.பி -1 ஏற்பிகளின் எதிரிகளாக செயல்படக்கூடிய வளர்சிதை மாற்றங்களை உருவாக்குகிறது.
இன்க்ரெடின்கள் நாள் முழுவதும் குடல் செல்களிலிருந்து இரத்த ஓட்டத்தில் வெளியிடப்படுகின்றன, அவற்றின் அளவு உணவு உட்கொள்ளலுக்கு பதிலளிக்கும். எச்.ஐ.பி குடல் கே-செல்கள் மற்றும் ஜி.எல்.பி-
1 - எல்-செல்கள், மற்றும் உட்கொண்ட பிறகு, எச்ஐபி -1 செறிவை விட 10 மடங்கு அதிக செறிவுகளில் இரத்தத்தில் சுழல்கிறது. இரண்டு இன்ரெடின்களும் 6.0 மிமீல் / எல் வரை குளுக்கோஸ் செறிவுகளில் ஒத்த இன்சுலினோட்ரோபிக் விளைவுகளைக் கொண்டுள்ளன, ஆனால் 7.8 மிமீல் / எல் மேலே உள்ள குளுக்கோஸ் மட்டத்தில், இன்சுலின் சுரப்பதில் எச்ஐபி சிறிதளவு தாக்கத்தை ஏற்படுத்துகிறது. GLP-1 போலல்லாமல், GUI குளுகோகன் சுரப்பைத் தடுக்காது. இன்சுலின் சுரப்பதில் ஜி.எல்.பி -1 இன் செல்வாக்கின் அளவு இரத்த பிளாஸ்மாவில் உள்ள குளுக்கோஸின் செறிவைப் பொறுத்தது என்பதால், கிளைசீமியாவின் அளவு சாதாரண மதிப்புகளை நெருங்கும்போது ஜி.எல்.பி -1 இன்சுலின் சுரப்பின் தூண்டுதல் குறைகிறது.
"குடல் - கணையம்" இன் ஹார்மோன் ஒழுங்குமுறையின் கட்டமைப்பிற்குள் உள்ள செயல்பாட்டு உறவு என்டோரோன்சுலர் அச்சு என்று அழைக்கப்படுகிறது.நுரையீரல் அச்சின் விரிவான பரிசோதனை ஆய்வுகள் இயல்பானவை மற்றும் உடல் பருமன் மற்றும் நீரிழிவு போன்ற நோயியல் இயற்பியல் நிலைகளில்
இயல்பான குளுக்கோஸ் அளவிலும், குறிப்பாக, கிளைசீமியாவிலும் இன்சுலின் சுரப்பை அதிகரிப்பதாக இரண்டு வகைகள் உள்ளன.
ஜி.எல்.பி -1 இன் இன்சுலினோட்ரோபிக் விளைவுகள் விலங்கு சோதனைகளில் விரிவாக ஆய்வு செய்யப்பட்டுள்ளன. எனவே, பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட எலிகளில், ஜி.எல்.பி -1 பி உயிரணுக்களின் பதிலளிக்கும் திறனை அதிகரிக்கிறது
ஹைப்பர் கிளைசீமியாவுக்கு. இதேபோல், ஜி.எல்.பி -1 தனிமைப்படுத்தப்பட்ட எலி கணைய பி உயிரணுக்களுடன் சிகிச்சையளிக்கப்படும்போது, செல்கள் குளுக்கோஸ் அளவை உணர்ந்து இன்சுலின் சுரப்புடன் பதிலளிக்கின்றன. பாபூன்கள் மற்றும் கொறித்துண்ணிகளுக்கு ஜி.எல்.பி -1 எதிரிகளின் உட்செலுத்துதல் உண்ணாவிரத பிளாஸ்மா குளுக்கோஸ் செறிவு அதிகரிப்பதற்கும் வாய்வழி குளுக்கோஸ் நிர்வாகத்திற்குப் பிறகு இன்சுலின் செறிவு குறைவதற்கும் வழிவகுத்தது. கடைசி அவதானிப்பு ஜி.எல்.பி -1 இன் செயல்பாட்டை மீறியதன் விளைவாக இன்சுலின் சுரப்பு குறைதல் மற்றும் கிளைசீமியாவின் அதிகரிப்பு என்பதைக் குறிக்கிறது. மேலும், இன்சுலின் சுரப்பு மீதான தூண்டுதல் விளைவுக்கு கூடுதலாக, ஜி.எல்.பி -1 விட்ரோ 4.11 இல் உள்ள ஐலட் செல் கோடுகள் மூலம் இன்சுலின் உயிரியக்கவியல் தூண்டுகிறது.
கிளைசெமிக் நிலை உட்கொள்ளும் வீதம் மற்றும் இரத்த ஓட்டத்தில் இருந்து குளுக்கோஸை அகற்றும் வீதத்தால் தீர்மானிக்கப்படுகிறது. அடிப்படையில், உண்ணாவிரத குளுக்கோஸ் செறிவு கல்லீரலின் குளுக்கோஸ் உற்பத்தி வீதத்திற்கும் புற திசுக்களால் குளுக்கோஸ் எடுக்கும் விகிதத்திற்கும் இடையில் சமநிலையை பராமரிப்பதன் மூலம் சாதாரண வரம்பிற்குள் (3.8-5.6 மிமீல் / எல்) பராமரிக்கப்படுகிறது.
உண்ணாவிரதத்தின் போது ஏற்படும் பிளாஸ்மா குளுக்கோஸ் செறிவு குறைவதற்கு பதிலளிக்கும் விதமாக, குளுகோகன் கணைய ஏ-செல்கள் மூலம் ஒருங்கிணைக்கப்படுகிறது. இது இரத்தத்தில் குளுக்கோஸின் ஓட்டத்தை அதிகரிக்க உதவுகிறது (குளுக்கோஸ் கல்லீரலில் குளுக்கோனோஜெனெசிஸ் மற்றும் கிளைகோஜெனோலிசிஸ் மூலம் உருவாகிறது), இது இரத்த பிளாஸ்மாவில் குளுக்கோஸின் செறிவை ஒரு குறுகிய உடலியல் வரம்பிற்குள் பராமரிக்கிறது.
நியூரோஹுமரல் சிக்னல்களுக்கு பதிலளிக்கும் விதமாகவும், குடலில் உணவு இருப்பதாலும் ஜி.எல்.பி -1 இன் சுரப்பு தொடங்குகிறது. உணவு இரத்தத்தில் குளுக்கோஸின் செறிவை அதிகரிக்கிறது, இது ஜி.எல்.பி -1 மற்றும் ஜி.யு.ஐ ஆகியவற்றின் சுரப்புடன் சேர்ந்து, குளுக்கோஸ் அளவைக் கட்டுப்படுத்தும் இரண்டு பெப்டைட் ஹார்மோன்களின் ஒரே நேரத்தில் சுரக்கக்கூடிய பி செல்களைத் தூண்டுகிறது - இன்சுலின் மற்றும் அமிலின். ஜி.எல்.பி -1 குளுக்கோஸ் சார்ந்த இன்சுலின் சுரப்பை ஏற்படுத்துகிறது. இன்சுலின் உணர்திறன் வாய்ந்த திசுக்கள் (கல்லீரல், தசைகள், கொழுப்பு திசு) மூலம் குளுக்கோஸ் அதிகரிப்பைத் தூண்டுவதன் மூலம் இன்சுலின் போஸ்ட்ராண்டியல் குளுக்கோஸ் அளவை ஒழுங்குபடுத்துகிறது, இதனால் குளுக்கோஸை நீக்குவதை உறுதி செய்கிறது. கூடுதலாக, இன்சுலின் சுரப்பு குளுக்ககோனின் சுரப்பை அடக்குகிறது, இது இன்சுலின் / குளுக்ககோனின் விகிதத்தில் குறைவு மற்றும் கல்லீரலால் குளுக்கோஸ் உற்பத்தியைக் குறைக்கிறது.
எனவே, ஜி.எல்.பி -1 குளுக்கோஸ் ஹோமியோஸ்டாஸிஸை பராமரிக்க உதவுகிறது மற்றும் உணவு உட்கொள்ளலை ஒழுங்குபடுத்துபவராக செயல்படுகிறது மற்றும் பி செல்களை ஆரோக்கியமான நிலையில் பராமரிக்கிறது. குளுக்கோஸ் குறைந்து இயல்பான மதிப்புகளை நெருங்கும்போது ஜி.எல்.பி -1 இன் இன்சுலினோட்ரோபிக் விளைவு குறைகிறது, இதனால் இரத்தச் சர்க்கரைக் குறைவு ஏற்பட வாய்ப்புள்ளது.
குளுக்கோஸின் அளவைப் பொறுத்து கணையத்தின் ஒரு செல்கள் மூலம் குளுக்ககோனின் சுரப்பை ஜி.எல்.பி -1 அடக்குகிறது. இந்த ஜி.எல்.பி விளைவு, குளுகோகனின் சுரப்பை அடக்குவதன் மூலம், குறைவதற்கு வழிவகுக்கிறது
கல்லீரலால் குளுக்கோஸ் உற்பத்தி. சுரப்பைச் சாப்பிட்ட பிறகு, ஜி.எல்.பி -1 இன்சுலின் சுரப்பை மேம்படுத்துகிறது மற்றும் கணையத்தால் குளுகோகன் சுரப்பதைத் தடுக்கிறது, இதன் மூலம் இன்சுலின் மூலம் குளுகோகன் சுரப்பை அடக்குவதை திறம்பட மேம்படுத்துகிறது.
பொதுவாக, ஜி.எல்.பி -1 விளைவுகளின் சேர்க்கை, ஊட்டச்சத்து தூண்டப்பட்ட இன்சுலின் சுரப்புடன், போஸ்ட்ராண்டியல் பிளாஸ்மா குளுக்கோஸ் அளவைக் கட்டுப்படுத்துகிறது. உண்ணாவிரத பிளாஸ்மா குளுக்கோஸ் செறிவு குளுக்கோகனால் தூண்டப்பட்ட குளுக்கோஸுக்கும் இன்சுலினால் தூண்டப்பட்ட நீக்குதலுக்கும் இடையிலான சமநிலையால் தீர்மானிக்கப்படுகிறது. குளுக்கோகன் மற்றும் இன்சுலின் சுரப்புக்கு இடையிலான விகிதம் உடலில் குளுக்கோஸ் ஹோமியோஸ்டாஸிஸை பராமரிக்க குறிப்பிடத்தக்க பங்களிப்பை செய்கிறது.
GLP-1 இன் முக்கியமான செயல்பாடுகளில் ஒன்று இரைப்பைக் காலியாக்கத்தின் வீதத்தின் விளைவு ஆகும், இது போஸ்ட்ராண்டியல் குளுக்கோஸின் மட்டத்தில் ஏற்ற இறக்கங்களில் ஏற்ற இறக்கங்களை பாதிக்கிறது. GpP-1 இன் செல்வாக்கின் கீழ் இரைப்பை காலியாக்கும் செயல்முறையின் கட்டுப்பாடு GLP-1 ஐ பிணைப்பதன் மூலம் GLP-1 ஐ மூளையில் உள்ள GLP-1 ஏற்பிகளுடன் பிணைப்பதன் மூலம் மேற்கொள்ளப்படுகிறது என்று கருதப்படுகிறது, இது வேகஸ் நரம்பின் (n.Vagus) கிளைகளால் பாராசிம்பேடிக் தூண்டுதலுக்கு வழிவகுக்கிறது மற்றும் காலியாகும் செயல்முறையை ஒழுங்குபடுத்துகிறது. வயிறு.
கூடுதலாக, ஜி.எல்.பி -1 வயிற்றில் ஹைட்ரோகுளோரிக் அமிலத்தின் உற்பத்தியைக் குறைக்கிறது, இதன் மூலம் திட உணவுக் கூறுகளை உட்கொள்வதற்கு போதுமான அளவு உத்தரவாதம் அளிக்கிறது. இதனால், ஜி.எல்.பி -1 வயிற்றின் உள்ளடக்கங்களின் செரிமானத்தை சீராக்க உதவுகிறது மற்றும் வயிற்றின் உள் லுமினின் அளவைக் குறைக்கிறது. இதன் ஒட்டுமொத்த விளைவாக, சிறுகுடலுக்குள் ஊட்டச்சத்து நுழைவு வீதத்தைக் கட்டுப்படுத்துவதன் மூலம் குளுக்கோஸ் அளவுகளில் போஸ்ட்ராண்டியல் ஏற்ற இறக்கங்களைக் கட்டுப்படுத்துவதாகும்.
ஜி.எல்.பி -1 உணவு உட்கொள்ளலை மையப்படுத்துவதில் பங்கு வகிக்கிறது. பல்வேறு விலங்கு மாதிரிகளைப் பயன்படுத்தி, மத்திய நரம்பு மண்டலத்தின் பல்வேறு பகுதிகளில் காணப்படும் ஜி.எல்.பி -1 ஏற்பிகள், ஹைபோதாலமஸின் கருக்கள் மற்றும் ஏரியா போஸ்ட்ரீமா உள்ளிட்டவை உணவு உட்கொள்ளலைக் கட்டுப்படுத்தும் பணியில் ஈடுபட்டுள்ளன.
ஹைபோதாலமிக் கருக்கள் மற்றும் ஏரியா போஸ்ட்ரீமாவுக்கு இரத்த-மூளை தடை இல்லை என்பதை வலியுறுத்துவது முக்கியம், இது ஜி.எல்.பி -1 சுற்றோட்ட படுக்கையிலிருந்து இந்த பகுதிகளை அடைய அனுமதிக்கிறது. கொறிக்கும் மூளையின் வென்ட்ரிக்கிள்களில் ஜி.எல்.பி -1 இன் நிர்வாகம் நேரடியாக உணவை உட்கொள்வதில் டோஸ் சார்ந்து குறைக்கப்படுவதாக ஆய்வுகள் தெரிவிக்கின்றன.
ஜி.எல்.பி -1 எதிரிகளின் இன்ட்ராவென்ட்ரிகுலர் நிர்வாகம், இதற்கு மாறாக, உணவு உட்கொள்ளலை அதிகரிக்கிறது, இது உடல் எடை அதிகரிக்க வழிவகுக்கிறது.
ஒரு சுவாரஸ்யமான உண்மை என்னவென்றால், ஆரோக்கியமான கணைய பி உயிரணுக்களை பராமரிப்பதில் ஜி.எல்.பி -1 ஈடுபட்டுள்ளது. எனவே, ஆரோக்கியமான எலிகள் மற்றும் எலிகளுக்கு ஜி.எல்.பி -1 அறிமுகம், மற்றும்
பழைய குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட எலிகளிலும், இது பெருக்கம் மற்றும் கணையத்தில் பி உயிரணுக்களின் எண்ணிக்கையில் அதிகரிப்புக்கு வழிவகுத்தது. விலங்கு மாதிரிகளில், விவோ மற்றும் விட்ரோ ஆகிய இரண்டிலும், வேறுபடுத்தப்படாத கணைய முன்னோடி உயிரணுக்களிலிருந்து பி உயிரணுக்களின் பெருக்கத்தைத் தூண்டுவதோடு கூடுதலாகக் காட்டப்பட்டுள்ளது.
கணைய பி-செல்கள் மீது எச்ஐபியின் செயல்பாட்டின் வழிமுறை பல்வேறு மாதிரிகளில் ஆய்வு செய்யப்பட்டுள்ளது (தனிமைப்படுத்தப்பட்ட பி-கலங்களில், ஒரு துளையிடப்பட்ட கணையத்தில், அப்படியே ஆய்வக விலங்குகளில்). எச்ஐபி மூலக்கூறின் செயலில் உள்ள தளத்தையும் சாதாரண மற்றும் நோயியல் நிலைமைகளில் செல்லுலார் செயல்பாட்டின் வழிமுறைகளையும் அடையாளம் காண குளோன் செய்யப்பட்ட ஏற்பிகளைப் பயன்படுத்தி மேலதிக ஆய்வுகள் நடத்தப்படுகின்றன. ஆகவே, தீவு உயிரணுக்களின் வேறுபாடு மற்றும் மைட்டோஜெனீசிஸைக் கட்டுப்படுத்துவதில் எச்ஐபி பங்கேற்கக்கூடிய மற்றொரு வழிமுறை வெளிப்பட்டது. உடல் பருமன் மற்றும் டைப் 2 நீரிழிவு ஆகியவற்றில் பலவீனமான இன்சுலின் சுரப்பு பற்றிய நன்கு அறியப்பட்ட உண்மைடன், கணைய cells- கலங்களில் எச்ஐபி ஏற்பிகளின் வெளிப்பாட்டின் குறைவு மற்றும் அதனுடன் தொடர்புடைய சிக்னல் பரிமாற்றத்தை அடக்குதல் ஆகியவை கண்டறியப்பட்டன. இந்த உண்மை வகை 2 நீரிழிவு நோய்க்கான இன்ரெடின்களுக்கான உணர்திறன் குறைவதை விளக்குகிறது.
ஆகவே, ஜி.எல்.பி -1 மற்றும் ஜி.யு.ஐ என்ற ஹார்மோன்களின் முக்கிய பண்புகள் குறித்த கிடைக்கக்கூடிய தகவல்கள், உணவு உட்கொள்ளலுக்கு பதிலளிக்கும் விதமாக குடல் செல்கள் சுரக்கும் இந்த ஹார்மோன்களின் முக்கிய பங்கைக் குறிக்கின்றன. கணையத்தின் தீவு செல்கள், இன்சுலின் மற்றும் குளுகோகன் ஆகியவற்றால் உற்பத்தி செய்யப்படும் இரண்டு முக்கிய ஹார்மோன்களின் விகிதத்தை பாதிப்பதன் மூலமும், உணவு உட்கொள்ளலை ஒழுங்குபடுத்துவதன் மூலமும், சைம் ஊக்குவித்தல், பெருக்கம் மற்றும் பி உயிரணுக்களின் வேறுபாடு ஆகியவற்றால் அவற்றின் விளைவு ஓரளவு மேற்கொள்ளப்படுகிறது. செல்கள் மூலம் குளுக்கோஸின் உருவாக்கம் மற்றும் நுகர்வு செயல்முறைகளுக்கு இடையில் ஒரு சமநிலையை பராமரிப்பதை நோக்கமாகக் கொண்ட இந்த ஒட்டுமொத்த விளைவுகள், உடலில் குளுக்கோஸ் ஹோமியோஸ்டாசிஸை ஒழுங்குபடுத்துவதில் தீர்க்கமான பங்கைக் கொண்டுள்ளன.
வகை 2 நீரிழிவு நோயில், இன்ரெடினின் செயல் பாதிக்கப்படுகிறது, ஆனால் வெளிப்புறமாக நிர்வகிக்கப்படும் ஜி.எல்.பி -1 வெற்று வயிற்றில் மற்றும் உணவுக்குப் பிறகு 1-3 செறிவுகளை இயல்பாக்குகிறது.வகை 2 நீரிழிவு நோயாளிகளுக்கு (6 வாரங்களுக்குள்) நீண்டகால தோலடி நிர்வாகத்துடன் கூடிய ஜி.எல்.பி -1 பி உயிரணுக்களின் செயல்பாட்டை மேம்படுத்தியது, குளுக்கோஸ் மற்றும் கிளைகோசைலேட்டட் ஹீமோகுளோபின் (எச்.பி.ஏ 1 சி) குறைந்தது, புற இன்சுலின் உணர்திறன் அதிகரித்தது மற்றும் உடல் எடையைக் குறைத்தது.
இருப்பினும், டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான ஒரு புதிய கருவியாக, இரத்தத்தில் உள்ள எண்டோஜெனஸ் அல்லது எக்ஸோஜெனஸ் ஜி.பி.பி -1 இன் சுழற்சி காலம், டி.பி.பி -4 இன்ஹிபிட்டர்களைப் பயன்படுத்தி ஜி.எல்.பி -1 இன் விரைவான முறிவைத் தடுக்க அறிவுறுத்தப்படுகிறது. இன்சுலின் எதிர்ப்பு, வகை 2 நீரிழிவு, விலங்குகளில் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை போன்ற மாதிரிகளைப் பயன்படுத்தி டிபிபி -4 தடுப்பான்களின் முன்கூட்டிய ஆய்வுகளின் போது இந்த அணுகுமுறையின் உண்மை நிரூபிக்கப்பட்டது, இதில் செறிவு அதிகரிக்கும் என்று காட்டப்பட்டது
குளுக்கோஸ் சகிப்புத்தன்மையின் முன்னேற்றத்துடன் அப்படியே ஹார்மோன் இன்ரெடின் உள்ளது.
ஜி.எல்.பி -1 உள்ளடக்கத்தை அதிகரிக்க பயன்படுத்தக்கூடிய டி.பி.பி -4 இன்ஹிபிட்டர்களின் பயன்பாடு, இன்சுலின் பலவீனமான குளுக்கோஸ் சார்ந்த சுரப்பை மீட்டெடுப்பதற்கான உண்மையான உடலியல் வழி மற்றும் சரியான உயர்த்தப்பட்ட குளுகோகன் அளவை - நீரிழிவு நோயின் சிறப்பியல்புகளான முக்கிய கோளாறுகள்.
கூடுதலாக, டிபிபி -4 இன்ஹிபிட்டர்கள் சோதனையில் ஆன்டிடூமர் செயல்பாட்டை வெளிப்படுத்துகின்றன, சைட்டோகைன்கள் மற்றும் கெமோக்கின்கள் உற்பத்தியை டிரான்ஸ்கிரிப்ஷனல் மட்டத்தில் தூண்டுவதன் மூலம் செயல்படுகின்றன. அதே நேரத்தில், நோயெதிர்ப்பு மறுமொழியின் தகவமைப்பு மற்றும் மரபணு ரீதியாக முன்னரே தீர்மானிக்கப்பட்ட மாறுபாடுகள் பிராந்திய வெளிச்செல்லும் அமைப்பில் நியோபிளாம்கள் மற்றும் நிணநீர் முனைகளுக்குள் உருவாகின்றன, இது எலிகள் 8.11 இல் உள்ள பல கட்டி மாதிரிகள் தொடர்பாக ஒரு சக்திவாய்ந்த ஆன்டினோபிளாஸ்டிக் விளைவை வழங்குகிறது.
செயல்பாட்டின் பொறிமுறையின்படி, டிபிபி -4 தடுப்பான்கள் மற்றொரு புதிய வகை ஆண்டிடியாபெடிக் மருந்துகளுடன் மிகவும் பொதுவானவை - இன்ரெடின் மைமெடிக்ஸ் என்று அழைக்கப்படுபவை. இந்த முகவர்கள் போதுமான கிளைசெமிக் கட்டுப்பாட்டை வழங்குவதற்கான இயற்கை உடலியல் வழிமுறைகளையும் பிரதிபலிக்கின்றனர். இந்த குழுவில் முதல் மருந்து மருந்து பைட்டா (பைட்டா) ஆகும். இந்த மருந்தின் செயலில் உள்ள பொருள் exenatide (செயற்கை exendin-4). ஏப்ரல் 2005 இல் அமெரிக்க உணவு மற்றும் மருந்து நிர்வாகத்தால் (எஃப்.டி.ஏ) பெய்தா அங்கீகரிக்கப்பட்டது.
எக்ஸெனடைடு என்பது தென்மேற்கு அமெரிக்காவில் காணப்படும் மாபெரும் கிலா மான்ஸ்டர் பல்லியின் உமிழ்நீரில் காணப்படும் ஒரு செயற்கை புரத அனலாக் ஆகும். இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவில் திடீர் மாற்றங்களைத் தவிர்க்கவும், அதன் ஒப்பீட்டளவில் நிலையான அளவைப் பராமரிக்கவும் இந்த பொருள் ஊர்வனக்கு மிகவும் அரிதாக, ஆனால் ஏராளமாக சாப்பிடுகிறது.
பல மருத்துவ ஆய்வுகளின் முடிவுகளின்படி, வகை 2 நீரிழிவு நோயாளிகளுக்கு கூட எக்ஸெனடைட்டின் பெற்றோர் நிர்வாகம் நம்பகமான கிளைசெமிக் கட்டுப்பாட்டை (உண்ணாவிரத குளுக்கோஸைக் குறைத்தல் மற்றும் சாப்பிட்ட பிறகு) வழங்குகிறது. சிகிச்சை அளவுகள். கூடுதலாக, மருந்தின் பயன்பாட்டின் பின்னணிக்கு எதிராக, மற்றொரு சாதகமான சிகிச்சை விளைவு குறிப்பிடப்பட்டுள்ளது - அளவைச் சார்ந்த எடை இழப்பு. கணைய பி செல் நியோஜெனீசிஸின் நேரடி தூண்டுதலாக எக்ஸனாடைட் உள்ளது என்று நம்புவதற்கும் காரணங்கள் உள்ளன.
GLP-1 இன் செயற்கை ஊசி ஒப்புமைகள் உருவாக்கப்பட்டு சோதிக்கப்படுகின்றன, அவை சொந்த GLP-1 இலிருந்து அவற்றின் கட்டமைப்பில் சில வேறுபாடுகள் காரணமாக, நீண்ட ஆயுளைக் கொண்டுள்ளன.
டிபிபி -4 இன்ஹிபிட்டர்களை உருவாக்கும் போது, மற்றொரு வழி பயன்படுத்தப்பட்டது: ஜிஎல்பி -1 ஐ இழிவுபடுத்தும் ஒரு நொதியின் மீது செயல்படுவதால், இந்த மருந்துகள் ஜிஎல்பி -1 என்ற ஹார்மோனின் எண்டோஜெனஸ் அளவை செயற்கை அதிகரிப்புகளின் வெளிப்புற நிர்வாகத்தை நாடாமல் அதிகரிக்கின்றன. கூடுதலாக, பெற்றோராக நிர்வகிக்கப்படும் எக்ஸனடைடைப் போலல்லாமல், டிபிபி -4 தடுப்பான்கள் வாய்வழி நிர்வாகத்திற்கான திட அளவு வடிவங்களாக வடிவமைக்கப்படுகின்றன.
தற்போது, வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க டிபிபி -4 தடுப்பான்களின் குழுவிலிருந்து பல மருந்துகள் அனுமதிக்கப்பட்டுள்ளன.மெர்க்கின் சிட்டாக்ளிப்டின் அக்டோபர் 2006 இல் அமெரிக்க உணவு மற்றும் மருந்து நிர்வாகம் மற்றும் மார்ச் 2007 இல் ஐரோப்பிய மருந்துகள் நிறுவனம் ஒப்புதல் அளித்தது, நோவார்டிஸ் வில்டாக்ளிப்டின் ஜூலை 2007 இல் ஐரோப்பிய மருந்துகள் நிறுவனத்தால் அங்கீகரிக்கப்பட்டது. 2009 ஆம் ஆண்டில், ஓங்லிசா (சாக்ஸாக்ளிப்டின்) மருந்து சந்தையில் நுழைந்தது.
ஓங்லிசா (சாக்சிளிப்டின்) ^ எம்.எஸ் -477118), (எஸ்) -3-ஹைட்ராக்ஸிடமண்டில்கிளைசின்-எல்-சிஸ் -4,5-மெத்தனோ-புரோலினிட்ரைல்) என்பது சி 18 எச் 27 ஓ 3 இன் மூலக்கூறு சூத்திரம் மற்றும் 333.4 மூலக்கூறு எடையுடன் டிபிபி -4 இன் நைட்ரைல் கொண்ட தடுப்பானாகும். இது டிபிபி -4 இன் சக்திவாய்ந்த தேர்ந்தெடுக்கப்பட்ட, மீளக்கூடிய போட்டி தடுப்பானாகும், இது K = 0.6-1.3 nmol / L இன் நிலையான தடுப்பைக் கொண்டுள்ளது, இது மெதுவான பிணைப்பு திறனை பிரதிபலிக்கிறது. ஒரு பார்மகோகினெடிக் ஆய்வின்படி, ஆங்லைஸ் (சாக்ஸாக்ளிப்டின்) டிபிபி -4 இன் தடுப்பு என்பது இரண்டு கட்ட செயல்முறை ஆகும், இதில் மீளக்கூடிய கோவலன்ட் காம்ப்ளக்ஸ் “என்சைம்-இன்ஹிபிட்டர்” மற்றும் தடுப்பானின் விலகல் ஆகியவை அடங்கும், இதன் விளைவாக நொதி செயலில் மற்றும் செயலற்ற வடிவத்திற்கு இடையில் மெதுவாக சமநிலைப்படுத்துகிறது.
ஓங்லிசா (சாக்ஸாக்ளிப்டின்) வாய்வழி நிர்வாகத்திற்குப் பிறகு எளிதில் உறிஞ்சப்படுகிறது. ஓங்லிசா (சாக்ஸாக்ளிப்டின்) மற்றும் அதன் முக்கிய வளர்சிதை மாற்றத்தின் இரத்தத்தில் அதிகபட்ச அளவு முறையே 2 மற்றும் 4 மணி நேரத்திற்குப் பிறகு அடையும். மருந்துடன் ஒரே நேரத்தில் சாப்பிடுவது ஓங்லிசா (சாக்ஸாக்ளிப்டின்) இன் மருந்தகக் குறிகாட்டிகளை பலவீனமாக பாதிக்கிறது. இரத்த புரதங்களுடன் ஓங்லிசா (சாக்ஸாக்ளிப்டின்) மற்றும் அதன் வளர்சிதை மாற்றங்களின் பிணைப்பு நடைமுறையில் கவனிக்கப்படவில்லை, எனவே, சில நிலைமைகளில் (கல்லீரல் அல்லது சிறுநீரக செயலிழப்பு) பிளாஸ்மாவில் உள்ள புரதங்களின் செறிவின் மாற்றம் ஓங்லிசா (சாக்ஸாக்ளிப்டின்) விநியோகத்தை பாதிக்காது.
அறிமுகம் வகை 2 நீரிழிவு நோயாளிகளுக்கு ஓங்லிசா (சாக்ஸாக்ளிப்டின்) 24 மணி நேரத்திற்குள் டிபிபி -4 இன் தடுப்பை ஏற்படுத்துகிறது. குளுக்கோஸ் ஏற்றுதலுக்குப் பிறகு, இது 2-3 காரணி மூலம் செயலில் சுழலும் இன்க்ரெடின்களின் (ஜி.எல்.பி -1 மற்றும் எச்.ஐ.பி உட்பட) அளவை அதிகரிக்க வழிவகுக்கிறது, இதன் விளைவாக இன்சுலின் மற்றும் சி-பெப்டைட் செறிவுகளின் அதிகரிப்பு மற்றும் குளுக்ககன் அளவு குறைகிறது.
ஓங்லிசா (சாக்சிளிப்டின்) விட்ரோவில் ஒரு செயலில் உள்ள வளர்சிதை மாற்றத்தின் (பி.எம்.எஸ் -510849) வடிவத்திற்கு வளர்சிதைமாற்றம் செய்யப்படுகிறது, இதன் செயல்பாடு அசல் மூலக்கூறின் பாதி ஆகும். இந்த உயிர் மாற்றம்
கல்லீரலில் சைட்டோக்ரோம் P450 3A4 / 5 (CYP3A4 / 5) அமைப்பின் பங்கேற்புடன் நிகழ்கிறது. கல்லீரல் செயலிழப்புடன், இரத்தத்தில் வளர்சிதை மாற்றத்தின் செறிவு குறைகிறது (7–33% வரை). ஓங்லிசா (சாக்சாக்-லிப்டின்) மற்றும் அதன் முதன்மை வளர்சிதை மாற்றம் இரண்டும் எலிகள், எலிகள், நாய்கள், சினோமொல்கஸ் குரங்குகள், ரீசஸ் குரங்குகள் மற்றும் மனிதர்களின் விட்ரோவில் உள்ள இரத்த பிளாஸ்மாவில் டிபிபி -4 இன் செயல்பாட்டைத் தடுக்கும்.
ஓங்லிசா (சாக்ஸாக்ளிப்டின்) மற்றும் அதன் வளர்சிதை மாற்றம் சிறுநீரகங்கள் மற்றும் கல்லீரல் இரண்டினாலும் உடலில் இருந்து வெளியேற்றப்படுகின்றன. ஓங்லிசா (சாக்ஸாக்ளிப்டின்) (சுமார் 230 மிலி / நிமிடம்) சராசரி சிறுநீரக அனுமதி என்பது சிறுநீரக வடிகட்டலின் வழக்கமான அளவை விட (சுமார் 120 மில்லி / நிமிடம்) அதிகமாக உள்ளது, இது சிறுநீரகங்களால் அதன் செயலில் வெளியேற்றத்தைக் குறிக்கிறது. நிர்வகிக்கப்பட்ட சி 14 இன் 22% ஆங்லைஸ் (சாக்ஸாக்ளிப்டின்) மலத்தில் காணப்பட்டது, ஓரளவு பித்தத்தால் வெளியேற்றப்பட்டது, மற்றும் ஓரளவு உறிஞ்சப்படாத தொடக்கப் பொருளைக் குறிக்கிறது.
ஓங்லிசா (சாக்ஸாக்ளிப்டின்) மற்றும் மெட்ஃபோர்மினுடனான ஆரம்ப சிகிச்சைக்கான ஒருங்கிணைந்த விதிமுறை 24 வாரங்கள் நீடித்த ஒரு ஆய்வில் ஆய்வு செய்யப்பட்டது மற்றும் மோசமாக கட்டுப்படுத்தப்பட்ட வகை 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட 1306 நோயாளிகளுக்கு முன்னர் சிகிச்சை அளிக்கப்பட்டது (அடிப்படை கிளைகேட்டட் ஹீமோகுளோபின் 9.5%) . நோயாளிகள் மெட்ஃபோர்மின் அல்லது ஓங்லைஸ் (சாக்ஸாக்ளிப்டின் 10 மி.கி) அல்லது சாக்ஸாக்ளிப்டின் (5 அல்லது 10 மி.கி) மற்றும் மெட்ஃபோர்மின் (ஒரு நாளைக்கு 500 மி.கி முதல் தொடங்கி, ஒரு நாளைக்கு 2000 மி.கி வரை அதிகரிக்கும்) உடன் மோனோ தெரபிக்கு சீரற்றதாக மாற்றப்பட்டனர். இரண்டு வகையான மோனோ தெரபியை விட ஒருங்கிணைந்த சிகிச்சை மிகவும் பயனுள்ளதாக இருந்தது: மெட்ஃபோர்மினுடன் இணைந்து இரண்டு அளவு சாக்ஸாக்ளிப்டின் ஆரம்ப மதிப்பிலிருந்து கிளைகேட்டட் ஹீமோகுளோபினை 2.5% குறைத்தது, அதே நேரத்தில் சாக்ஸாக்ளிப்டினுடன் மோனோ தெரபி 1.7% மட்டுமே, மற்றும் மெட்ஃபோர்மின் - 2.0%.
சீரற்ற மருந்துப்போலி
மெட்ஃபோர்மின் மோனோதெரபி (1500 மி.கி / நாளுக்கு மேல்) பெற்ற, போதுமான கிளைசெமிக் கட்டுப்பாடு (எச்.பி.ஏ 1 சி = 8%) கொண்ட டைப் 2 நீரிழிவு நோயாளிகளை உள்ளடக்கிய 743 நோயாளிகளை உள்ளடக்கிய ஒரு கட்டுப்படுத்தப்பட்ட இரட்டை-குருட்டு ஆய்வு, சாக்ஸாக்ளிப்டின் கூடுதல் சிகிச்சையாக (24 வாரங்கள் 2.5, 5 அல்லது 10 மி.கி / நாள்) முறையே HbA1c அளவை 0.7%, 0.8% மற்றும் 0.7% குறைத்தது.
மெட்ஃபோர்மின் சிகிச்சையில் ஓங்லிசா (சாக்ஸாக்ளிப்டின்) சேர்க்கப்படும்போது இந்த ஆய்வின் முடிவுகள் கூடுதல் நேர்மறையான விளைவுகளை நிரூபிக்கின்றன: உண்ணாவிரத குளுக்கோஸின் குறைவு (மருந்துப்போலிக்கு ஒப்பிடும்போது 1.33 மிமீல் / எல்) மற்றும் போஸ்ட்ராண்டியல், இது கிளைகேட்டட் ஹீமோகுளோபின் குறிப்பிடத்தக்க குறைவுக்கு வழிவகுத்தது, போஸ்ட்ராண்டியல் குளுக்கோஸ் ஏற்ற இறக்கங்கள் மிகவும் குறைவாக அடிக்கடி. ஓங்லிசா (சாக்ஸாக்ளிப்டின்) படிப்பின் பின்னர் நோயாளியின் உடல் எடையில் புள்ளிவிவர ரீதியாக குறிப்பிடத்தக்க மாற்றங்கள் எதுவும் இல்லை, அத்துடன் மருந்துப்போலி குழுவோடு ஒப்பிடும்போது இரத்தச் சர்க்கரைக் குறைவின் வெளிப்பாடுகளின் அதிகரிப்பு.
மற்றொரு 24 வார ஆய்வில், டைப் 2 நீரிழிவு நோயாளிகள் 768 நோயாளிகள் போதுமானதாக இல்லை
கிளிபென்கிளாமைடு (எச்.எல்.ஏ 1 சி = 8.4%) சப்மக்ஸிமல் அளவுகளுடன், கிளிபெக்லாமைடை 7.5 மி.கி அளவிற்கு 4 வாரங்களுக்கு எடுத்துக் கொண்ட பிறகு, ஓங்க்லிசா (சாக்ஸாக்ளிப்டின்) 2.5 அல்லது 5.0 மி.கி / நாள் கூடுதலாக ஒரு குழு நோயாளிகளுக்கு பரிந்துரைக்கப்படுகிறது, மற்றும் மற்றொன்றில், கிளிபென்க்ளாமைட்டின் அளவு அனுமதிக்கப்பட்ட அதிகபட்சமாக (15 மி.கி / நாள்) அதிகரிக்கப்பட்டது. கிளிபென்கிளாமைட்டின் அதிகரித்த அளவோடு ஒப்பிடும்போது ஓங்லிசா (சசாக்லிப்டின்) சிகிச்சையின் செயல்திறனை அதிகரித்தது: எச்.பி.ஏ 1 சி ஆரம்ப மட்டத்திலிருந்து 0.5-0.6% குறைந்துள்ளது, அதே நேரத்தில் சுமார் 22% நோயாளிகளில் பிபிஏ 1 சி இலக்கு நிலை அடையப்பட்டது (7% க்கும் குறைவாக) கிளிபென்கலாமைடு குழுவோடு ஒப்பிடும்போது, இதில் HbA1c 0.1% அதிகரித்துள்ளது. கிளிபென்க்ளாமைட்டின் அளவை அதிகரிப்பதற்கு மாறாக, ஓங்லிசா (சாக்ஸாக்ளிப்டின்) சேர்த்தல், சாப்பிட்ட பிறகு உண்ணாவிரத கிளைசீமியாவை மேம்படுத்தியது, மேலும் குளுக்கோஸுக்கு பி உயிரணுக்களின் பதிலை அதிகரித்தது.
32 வார ஆய்வில், டைப் 2 நீரிழிவு நோயாளிகளில் 858 வயது வந்தோர் 1,500 மி.கி / மெட்ஃபோர்மினுக்கு மேல் எடுத்து, எச்.எல்.ஏ 1 சி அளவை 6.5-10% க்கும் அதிகமாக எடுத்துக் கொண்டனர், இந்த சிகிச்சையில் 5 மி.கி / நாள் ஓங்க்லிசா (சாக்ஸாக்ளிப்டின்) கூடுதலாகக் காட்டப்பட்டுள்ளது எச்.எல்.ஏ 1 சி-யில் 0.74% குறைவு, இது குழுவில் எச்.எல்.ஏ 1 சி இன் 0.80% குறைவுடன் ஒப்பிடத்தக்கது, இதில் கிளிபிசைடு மெட்ஃபோர்மின் மோனோ தெரபியில் சராசரியாக தினசரி டோஸில் 14.7 மி.கி / நாள் சேர்க்கப்பட்டுள்ளது. சாக்ஸாக்ளிப்டினுடனான கூடுதல் சிகிச்சையானது கிளிபிசைடுடன் ஒப்பிடும்போது உடல் எடை குறைவதோடு, ஓங்க்லிசா குழுவில் கடுமையான கிளைசீமியாவின் அத்தியாயங்கள் இல்லாமல் இரத்தச் சர்க்கரைக் குறைவின் கணிசமான அதிர்வெண்ணும் இருந்தது. இரத்தச் சர்க்கரைக் குறைவு நிகழ்வுகளுக்கு மேலதிகமாக, சிகிச்சையுடன் தொடர்புடைய பிற விரும்பத்தகாத விளைவுகளின் அதிர்வெண் கிளிபிசைடு பெற்றவர்களைக் காட்டிலும் ஆங்லைஸ் பெறும் நோயாளிகளில் கணிசமாகக் குறைவாக இருந்தது.
ஆய்வில், 565 நோயாளிகளுக்கு தியாசோலிடினியோன்கள் (TZD) உடன் சிகிச்சையில் ஓங்லிஸு (சாக்ஸாக்ளிப்டின்) சேர்க்கப்பட்டுள்ளது. 24 வாரங்களுக்குப் பிறகு 2.5 அல்லது 5.0 மி.கி / நாள் சாக்ஸாக்ளிப்டின் சேர்ப்பதன் விளைவாக மருந்துப்போலி குழுவோடு ஒப்பிடும்போது எச்.பி.ஏ 1 சி அளவு மிகவும் தெளிவாகக் குறைந்தது. கிளைகேட்டட் ஹீமோகுளோபினின் இலக்கு நிலை ஆங்லைஸ் (சாக்ஸாக்ளிப்டின்) பெறும் 42% நோயாளிகளில் அடையப்பட்டது, மேலும் கட்டுப்பாட்டு குழுவில் 26% மட்டுமே. சாக்சிளிப்டின் குழுவில் உண்ணாவிரதம் மற்றும் போஸ்ட்ராண்டியல் கிளைசீமியா அளவு குறைந்தது, அதே நேரத்தில் ஒப்பீட்டுக் குழுவில் அது மாறவில்லை.
டிபிபி -4 தடுப்பான்களின் குழுவிலிருந்து வரும் ஆண்டிடியாபெடிக் முகவர்களின் முக்கியமான நன்மை ஒரு நல்ல பாதுகாப்பு சுயவிவரம். மருத்துவ ஆய்வுகள் மூலம் ஆராயும்போது, ஓங்லிசா (சாக்ஸாக்ளிப்டின்) நோயாளிகளால் நன்கு பொறுத்துக் கொள்ளப்படுகிறது. மருந்தை உட்கொண்ட பிறகு எந்தவிதமான பாதகமான நிகழ்வுகளும் இல்லை, இது 40 வாரங்களுக்கு ஒரு முறை ஒங்லிஸ் (சாக்ஸாக்ளிப்டின்) எடுத்துக் கொண்ட 2 வாரங்களுக்குப் பிறகு ஆய்வக சோதனைகள் மூலம் உறுதிப்படுத்தப்பட்டுள்ளது, மருந்தின் பயன்பாடு எலக்ட்ரோ கார்டியோகிராமில் OT இடைவெளியின் அளவுருக்களையும் பாதிக்கவில்லை.
இரத்தச் சர்க்கரைக் குறைவு வழக்குகள் அரிதாக இருந்தன. மருந்தின் பல்வேறு அளவுகளைப் பயன்படுத்தும் ஆய்வுகளில், வெளிப்படையான அளவைச் சார்ந்த பக்க விளைவுகள் எதுவும் குறிப்பிடப்படவில்லை. பாதகமான நிகழ்வுகளின் அதிர்வெண் மற்றும் ஸ்பெக்ட்ரம் கட்டுப்பாட்டு குழுக்களில் (மருந்துப்போலி) இருப்பதைப் போன்றது. மிகவும் பொதுவானது: தலைவலி, மேல் சுவாசக்குழாய் மற்றும் சிறுநீர் உறுப்புகளின் தொற்று, நாசோபார்ங்கிடிஸ். லிம்போசைட்டுகள் அல்லது குறிப்பாக நியூட்ரோபில்களின் எண்ணிக்கையில் எந்த விளைவும் இல்லை, நோயெதிர்ப்பு மண்டலத்தில் எதிர்மறையான விளைவு. கல்லீரல் செயல்பாடு சோதனைகள் உட்பட பிற ஆய்வக சோதனைகளின் முடிவுகளில், விலகல்கள் கண்டறியப்படவில்லை.
எனவே, புதிய ஆண்டிடியாபெடிக் மருந்துகளின் தோற்றம், இதன் விளைவு எண்டோஜெனஸ் இன்ரெடின்களின் விளைவை அதிகரிப்பதை அடிப்படையாகக் கொண்டது, வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையில் புதிய வாய்ப்புகளைத் திறக்கிறது. இந்த மருந்துகளின் 2 வகுப்புகள் (டிபிபி -4 இன்ஹிபிட்டர்கள் மற்றும் ஜிஎல்பி அனலாக்ஸ்) வேதியியல் ரீதியாக வேறுபட்ட மற்றும் கட்டமைப்பு ரீதியாக சுயாதீனமான சேர்மங்களைச் சேர்ந்தவை என்ற போதிலும், அவை ஒரே மாதிரியான செயல்பாட்டு முறையைக் கொண்டுள்ளன, இது இன்சுலின் மற்றும் குளுக்கோன்-கோனின் குளுக்கோஸ் சார்ந்த தொகுப்பின் செயல்முறைகளை பாதிப்பதன் மூலம் குளுக்கோஸ் ஹோமியோஸ்டாசிஸை ஒழுங்குபடுத்துவதில் அடங்கும். , உணவு உட்கொள்ளல் மற்றும் சைம் ஊக்குவிப்பு மீதான விளைவுகள், கணைய பி உயிரணுக்களின் வேறுபாட்டின் பெருக்கம். டி.எல்.பி -4 இன்ஹிபிட்டர்களின் குறிப்பிடத்தக்க நன்மை, ஜி.எல்.பியின் ஊசி ஒப்புமைகளுக்கு மாறாக, டேப்லெட் வடிவத்தில் அவை பயன்படுத்தப்படுவதற்கான சாத்தியமாகும். டிபிபி -4 தடுப்பான்கள் குறிப்பிடத்தக்க பக்க விளைவுகளை ஏற்படுத்தாது, இரத்தச் சர்க்கரைக் குறைவின் நிகழ்வுகளை அதிகரிக்காதது மற்றும் உடல் எடை அதிகரிப்பிற்கு வழிவகுக்காது என்பதும் முக்கியம். டிபிபி -4 தடுப்பான்கள் மோனோ தெரபி வடிவத்திலும், மெட்ஃபோர்மினுடன் இணைந்து, சல்போனிலூரியாவின் வழித்தோன்றல்கள், TZD ஆகிய இரண்டிலும் பயனுள்ளதாக இருக்கும்.
டிபிபி -4 தடுப்பான்களைப் பயன்படுத்துவதற்கான சாத்தியக்கூறுகள் குறித்து புதிய ஆய்வுகளை மேற்கொள்வது வகை 2 நீரிழிவு நோய்க்கான சிகிச்சை மூலோபாயத்தில் இந்த வகை மருந்துகள் நிலையான இடத்தைப் பெற உதவும்.
1. அஹ்ரென் பி. வகை 2 நீரிழிவு நோயின் புதிய உத்தி மருத்துவ பரிசோதனைகளில் சோதிக்கப்பட்டது. குளுகோகன் போன்ற பெப்டைட் 1 (ஜி.எல்.பி -1) நோயினால் ஏற்படும் அடிப்படை / பி. அஹ்ரென். // லகார்ட்டிடிங்கன். - 2005. - எண் 102 (8). - பி .545-549.
2. அஹ்ரென் பி. மேம்படுத்தப்பட்ட உணவு சம்பந்தப்பட்ட (பீட்டா) -செல் செயல்பாடு மற்றும் இன்சுலின் உணர்திறன் டிபெப்டைடில் பெப்டிடேஸ் -4 இன்ஹிபிட்டர் வில்டாக்ளிப்டின் இன்
1CRETINI: சின்செரா D1ABETH இன் L1CUVANN1 இல் NEW1 AMOUNT1. சுற்றி பாருங்கள். சுப்ருன் ஓ.இ.
முக்கிய சொற்கள்: வெள்ளரி நீரிழிவு வகை 2, ஸ்குவாஷ், ஷ்கிரெடினி, சாக்ஷாப்டின், ஒன்ஷா
கெமோமில் வகை 2 பீட்டாவின் வகை 1 இன் சிக்கல்களுக்கு டி 1 டெரதுராவுடன் இன்று ஒரு பார்வை நடத்தியது. நீரிழிவு எதிர்ப்பு மருந்துகளின் புதிய குழுவின் நெரிசலுக்கு குறிப்பிட்ட மரியாதை வழங்கப்பட்டுள்ளது, இது எண்டோஜெனஸ் ஷ்கிரெடிஷ்வின் விளைவின் அடிப்படையில் நிறுவப்பட்டது.
INCRETINS: நீரிழிவு நோய்களின் புதிய ஆற்றல் மெல்லிடஸ் சுப்ரன் ஓ.ஒய்.
முக்கிய சொற்கள்: வகை 2 நீரிழிவு நோய், சிகிச்சை, இன்ரெடின், சாக்ஸாக்ளிப்டின், ஓங்க்லிஸா
சமீபத்திய இலக்கியத்தின் இந்த ஆய்வு வகை 2 நீரிழிவு நோயின் சிகிச்சையின் சிக்கலுக்கு அர்ப்பணிக்கப்பட்டுள்ளது. எண்டோஜெனஸ் இன்க்ரெடின்களுடன் உற்பத்தி செய்யப்படும் விளைவை மேம்படுத்துவதன் அடிப்படையில் ஒரு புதிய குழு ஆண்டிடியாபெடிக் மருந்துகளின் பயன்பாட்டிற்கு சிறப்பு கவனம் செலுத்தப்படுகிறது.
மாத்திரைகள் பற்றி நீங்கள் வேறு என்ன தெரிந்து கொள்ள வேண்டும்
நீரிழிவு நோய்க்கு மருந்துகளை உட்கொள்வது அவசியம் அல்லது தேவையில்லை, கேள்வி இன்னும் சர்ச்சைக்குரியது, ஏனென்றால் அவை அனைத்துமே பக்கவிளைவுகள் மற்றும் பல முரண்பாடுகளைக் கொண்டுள்ளன.
இத்தகைய பக்க விளைவுகள் ஏற்படுவதற்கு நீங்கள் தயாராக இருக்க வேண்டும்:

- பிகுவானைடுகள் - நிலையற்ற மலம், வயிற்றுப்போக்கு, பசியின்மை மற்றும் உணவு மீதான வெறுப்பு, நாக்கில் உலோகத்தின் சுவை, லாக்டிக் அமிலத்தன்மையின் வளர்ச்சி. ஃபோலிக் அமில தயாரிப்புகள் மற்றும் பி வைட்டமின்கள் உதவியுடன் இத்தகைய நிகழ்வுகளை நீங்கள் நடுநிலையாக்கலாம்.
- சல்போனிலூரியா - ஒற்றைத் தலைவலி, டின்னிடஸ், தோலில் தடிப்புகள், கோலிசிஸ்டிக் ஹெபடைடிஸ் வளர்ச்சி மற்றும் சிறுநீரக செயலிழப்பு.
- கார்போஹைட்ரேட் தடுப்பான்கள் - குடலில் வாயுக்கள் உருவாகத் தூண்டும், அடிவயிற்றில் சலசலப்பு, வீக்கம், வாய்வு போன்றவற்றை ஏற்படுத்தும்.
பொதுவாக ஜோடிகளாக பரிந்துரைக்கப்படுகிறது:
- இரண்டு சல்போனிலூரியாக்கள்,
- பிகுவானைடுகள் மற்றும் சல்போனிலூரியா,
- சல்போனிலூரியா மற்றும் இன்க்ரெடின்கள்.
பக்க விளைவுகள் உச்சரிக்கப்பட்டால் அல்லது நோயாளிக்கு ஒரு மருந்துக்கு தனிப்பட்ட சகிப்புத்தன்மை இருந்தால், அது ஒரு அனலாக் மூலம் மாற்றப்படுகிறது.
மாத்திரைகள் தான் பெரும்பாலும் நோயாளியின் உயிரைக் காப்பாற்றுகின்றன. ஆனால் மருந்துகள் ஒரு பீதி அல்ல, நீங்கள் அவற்றை மட்டுமே நம்ப முடியாது மற்றும் மருத்துவரின் பரிந்துரைகளை மீற முடியாது. இது அவசர உதவி மட்டுமே. நீரிழிவு சிகிச்சையின் முக்கிய புள்ளிகள் இன்னும் சரியான ஊட்டச்சத்து மற்றும் ஆரோக்கியமான வாழ்க்கை முறையாகவே இருக்கின்றன.
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
இன்க்ரெடின்களின் கண்டுபிடிப்பு வரலாறு
இன்க்ரெடின்கள் பற்றிய முதல் தகவல் 100 ஆண்டுகளுக்கு முன்பு தோன்றியது. 1902 ஆம் ஆண்டில், பேலிஸ் மற்றும் ஸ்டார்லிங் குடல் சளியில் ஒரு ஹார்மோன் இருப்பதைக் கண்டுபிடித்தனர், இது எக்ஸோகிரைன் கணைய சுரப்பைத் தூண்டுகிறது, மேலும் அதை "சீக்ரெடின்" என்று அழைத்தது.
இருப்பினும், டாக்டர் மூரின் நம்பமுடியாத வெற்றி இருந்தபோதிலும், இந்த கதையின் முடிவு மிகவும் வியத்தகு முறையில் இருந்தது.
இந்த வழக்கு அபாயகரமாக முடிவடைந்த போதிலும், மருந்து சிகிச்சையில் டாக்டர் மூரின் குறிப்பிடத்தக்க வெற்றிகளை ஒருவர் கவனிக்கத் தவற முடியாது, இது இன்ரெடின்களின் முன்னோடியாக மாறியது.1932 ஆம் ஆண்டில் லா பாரே என்பவரால் "இன்ரெடின்" என்ற பெயர் முன்மொழியப்பட்டது, மேல் குடலின் சளியிலிருந்து தனிமைப்படுத்தப்பட்ட மற்றும் இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்தும் திறன் கொண்ட ஹார்மோனுக்கு.
இன்ட்ரெடின் செயல்பாட்டைக் கொண்ட முதல் ஹார்மோன் பன்றி டூடெனனல் சளி சாற்றில் இருந்து தனிமைப்படுத்தப்பட்டது. வயிற்றின் ஹைட்ரோகுளோரிக் அமிலத்தின் சுரப்பைத் தடுக்கும் திறன் காரணமாக, பெப்டைடை “இரைப்பை தடுப்பு பாலிபெப்டைட்” (ஐபிஐ) என்று அழைத்தனர்.
புதிதாக கண்டுபிடிக்கப்பட்ட இந்த பெப்டைட்டின் முக்கிய உயிரியல் விளைவு இன்சுலின் சுரப்பின் குளுக்கோஸ் சார்ந்த தூண்டுதலாகும், இது தொடர்பாக ஐபிஹெச் குளுக்கோஸ் சார்ந்த மற்றும் இன்சுலினோட்ரோபிக் பாலிபெப்டைட் (எச்ஐபி) என மறுபெயரிட முன்மொழியப்பட்டது.
1983 ஆம் ஆண்டில், பெல் மற்றும் வெள்ளெலி புரோக்ளூகோகன் மரபணுவைச் சேர்ந்த சகாக்கள் ஜி.எல்.பி -1 மற்றும் ஜி.எல்.பி -2 ஆகிய இரண்டு குளுக்ககன் போன்ற பெப்டைட்களைக் குறியாக்கும் ஒரு வரிசையை தனிமைப்படுத்தினர். சுட்டி மாதிரிகளில், ஜி.எல்.பி -1 குளுக்கோஸ் சார்ந்த இன்சுலின் சுரப்பைத் தூண்டியது என்று காட்டப்பட்டது, அதாவது.
குளுகோகன் போன்ற குளுக்ககன் போன்ற பெப்டைடுகள் புரோக்ளூகோகன் மரபணுவின் தயாரிப்புகளாகும். கணையத்தில், இந்த மரபணுவைப் படித்ததன் விளைவாக, குளுகோகன் ஒருங்கிணைக்கப்படுகிறது, மற்றும் சிறுகுடலின் எல்-கலங்களில் - ஜி.எல்.பி -1, ஜி.எல்.பி -2 மற்றும் கிளைசின் டின் (என்டோரோகுளகோகன்).
GLP-1 மற்றும் ISU இன் ஒற்றுமைகள் மற்றும் வேறுபாடுகள்

GLP-1 மற்றும் GUI இன் வெளியீடு உணவு, நியூரோஜெனிக் மற்றும் ஹார்மோன் தூண்டுதல்களைப் பொறுத்தது மற்றும் உணவுக்குப் பிறகு உடனடியாக நிகழ்கிறது: 10-15 நிமிடங்களுக்குப் பிறகு இன்க்ரெடின்களின் செறிவில் குறிப்பிடத்தக்க அதிகரிப்பு குறிப்பிடப்படுகிறது.
GLP-1 மற்றும் GUI இன் சுரப்பு குடலில் உள்ள கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதன் மூலம் தூண்டப்படுவதாக ஆராய்ச்சி முடிவுகள் காட்டுகின்றன. புரதங்களின் உறிஞ்சுதல் GLP-1 இன் சுரப்பையும் பாதிக்கிறது. மேலும், கே- மற்றும் எல்-கலங்களிலிருந்து இன்ரெடின் ஹார்மோன்களை வெளியிடுவதற்கு, குடல் சளிச்சுரப்பியுடன் இந்த ஊட்டச்சத்துக்களின் எளிய தொடர்பு போதுமானது, இது இரத்தத்தில் இன்சுலின் அளவு விரைவாக உயர வழிவகுக்கிறது.
இருப்பினும், ஜி.எல்.பி -1 இன் பிளாஸ்மா செறிவு அதிகரிப்பு எல்-செல்களை நேரடியாக செயல்படுத்துவதன் விளைவாக மிக வேகமாக உள்ளது: இந்த செல்கள் பெரும்பாலானவை சிறுகுடலின் தொலைதூர பகுதியில் அமைந்துள்ளன, மேலும் ஊட்டச்சத்துக்கள் இந்த நிலையை அடைய அதிக நேரம் எடுக்கும்.
குடல் இன்ரெடின் வெளியீட்டு எதிர்வினையின் வீதத்தை விளக்கும் மாற்றுக் கோட்பாடு நியூரோஜெனிக் ஒழுங்குமுறைக் கோட்பாடாகும், இது எல்-செல்கள் மேற்பரப்பில் அமைந்துள்ள கோலினெர்ஜிக் மஸ்கரினிக் ஏற்பிகளை செயல்படுத்துவதால் ஜி.எல்.பி -1 சுரப்பதை ஏற்படுத்துகிறது என்பதைக் குறிக்கிறது.
மூன்றாவது கருதுகோள், இன்ரெடின் சுரப்பின் ஆரம்ப தொடக்கத்தை விளக்க வடிவமைக்கப்பட்டுள்ளது, இது பாராக்ரைன் செல்வாக்கின் கோட்பாடு ஆகும். குடல் டி-உயிரணுக்களிலிருந்து வெளியாகும் சோமாடோஸ்டாடின் இன்ரெடின்களின் சுரப்பை அடக்குகிறது, மேலும் சோமாடோஸ்டாட்டின் செயல்பாட்டைத் தடுப்பது ஜி.எல்.பி -1 அளவைக் கூர்மையாக அதிகரிக்கச் செய்கிறது.
ISU மற்றும் GPP-1 இன் பொதுவான பண்புகள்:
- விரைவாக (ஜி.எல்.பி -1 - 2 நிமிடங்களுக்குள், எச்.ஐ.பி - 6 நிமிடங்களுக்குள்) வகை 4 டிபெப்டைடில் பெப்டிடேஸ் என்சைம் (டிபிபி -4) மூலம் செரிக்கப்படுகிறது.
- குடல் சளிச்சுரப்பியின் நுண்குழாய்களின் எண்டோடெலியல் செல்கள் மேற்பரப்பில் டிபிபி -4 இருப்பதால், குடலை விட்டு வெளியேறுவதற்கு முன்பு ஜிஎல்பி -1 அழிக்கப்படுகிறது.
- விலங்கு மாதிரிகளில் (விலங்கு மாதிரிகளில்) அதிகரிப்புக்கு பங்களிப்பு
ISU மற்றும் GLP-1 க்கு இடையிலான வேறுபாடுகள்:
- வரைகலை:
- வயிற்றில் இருந்து உணவை வெளியேற்றுவதை பாதிக்காது
- செறிவு மற்றும் உடல் எடையை பாதிக்காது
- கணைய α- செல்கள் மூலம் குளுகோகன் சுரப்பை பாதிக்காது
- இருதய அமைப்பை பாதிக்காது
- நீரிழிவு நோயாளிகளில் எச்.ஐ.பி சுரப்பு பாதுகாக்கப்படுகிறது
- வகை 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சுரப்பை தூண்டுவதில்லை (அல்லது பலவீனமாக தூண்டுகிறது)
- GLP -1:
- வயிற்றில் இருந்து உணவை வெளியேற்றுவதை மெதுவாக்குகிறது
- உணவு உட்கொள்ளல் மற்றும் உடல் எடையை குறைக்கிறது
- கணைய α- செல்கள் மூலம் குளுகோகன் சுரப்பைக் குறைக்கிறது
- இது இருதய அமைப்பில் சாதகமான விளைவைக் கொண்டுள்ளது
- டைப் 2 நீரிழிவு நோயாளிகளுக்கு ஜி.எல்.பி -1 சுரப்பு குறைகிறது
- வகை 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சுரப்பைத் தூண்டுகிறது
இலக்குகள் மற்றும் GLP-1 இன் செயல்பாட்டின் வழிமுறை
- சர்க்கரை அளவை நீண்ட நேரம் உறுதிப்படுத்துகிறது
- கணைய இன்சுலின் உற்பத்தியை மீட்டெடுக்கிறது
மேலே உள்ள தரவுகளிலிருந்து பின்வருமாறு, வகை 2 நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்க GUI ஐ விட GLP-1 மிகவும் கவர்ச்சிகரமானதாக இருக்கிறது.இது சம்பந்தமாக, பெரும்பாலான ஆய்வுகள் தற்போது உயிரியல் செயல்பாடு பற்றிய ஆய்வு மற்றும் G2P-1 இன் ஒப்புமைகளை T2DM க்கான சிகிச்சையாக உருவாக்குவதில் கவனம் செலுத்துகின்றன.
ஜி.எல்.பி -1 இன் விளைவுகள் பற்றிய விரிவான ஆய்வு கணையத்தில் மட்டுமல்ல, கல்லீரல், வயிறு, மூளை, இதய தசை ஆகியவற்றின் திசுக்களிலும் அதன் நேரடி விளைவைக் காட்டியது.
GLP-1 இன் விளைவுகள் கணையம், சிறுநீரகங்கள், இதயம், வயிறு, நுரையீரல் தீவுகளிலும், புற மற்றும் மத்திய நரம்பு மண்டலத்திலும் காணப்படும் ஏற்பிகளால் (rGPP-1) மத்தியஸ்தம் செய்யப்படுகின்றன.
- கணையத்தின் cells- கலங்களில்
ஜி.எல்.பி -1 கணையத்தின் எண்டோகிரைன் பகுதியில் பல விளைவுகளை ஏற்படுத்துகிறது, ஆனால் அதன் முக்கிய நடவடிக்கை இன்சுலின் சுரக்கக்கூடிய ஆற்றலாகும்.
இந்த விளைவின் வழிமுறை பின்வருமாறு: ஏற்பியுடன் ஜி.எல்.பி -1 இன் தொடர்பு - உள்விளைவு சி.ஏ.எம்.பி அளவின் அதிகரிப்பு - புரத கைனேஸின் தூண்டுதல் - β- கலங்களிலிருந்து இன்சுலின் துகள்களின் எக்சோசைடோசிஸ்.
குளுகோகன் போன்ற பெப்டைட் -1 இன்சுலின் சுரப்பைத் தூண்டுவது குளுக்கோஸ் சார்ந்தது என்பது முக்கியம், அதாவது. ஜி.எல்.பி -1 இன்சுலின் சுரப்பை அதிக கிளைசீமியா மதிப்புகளில் மட்டுமே தூண்டுகிறது. பிளாஸ்மா குளுக்கோஸ் அளவு சாதாரண நிலைக்கு (தோராயமாக 4.5 மிமீல் / எல்) வீழ்ச்சியடைந்தவுடன், ஜிஎல்பி -1 இன் தூண்டுதல் விளைவு மறைந்துவிடும்.
இன்சுலின் சுரப்பைத் தூண்டுவதோடு மட்டுமல்லாமல், ஜி.எல்.பி -1 இன்சுலின் உயிரியக்கவியல் செயல்முறையின் அனைத்து நிலைகளையும் பாதிக்கிறது, அதாவது. அதன் சுரப்புக்கு இன்சுலின் கடைகளைத் தயாரிக்கிறது, இது அதன் சுரப்பைத் தூண்டுவதால் இன்சுலின் கடைகள் குறைவதைத் தடுக்கிறது.

சோதனைப் படைப்புகளில், ஜி.எல்.பி -1 β- கலங்களின் வெகுஜனத்தை பாதிக்கிறது, அவற்றின் பெருக்கம் மற்றும் நியோஜெனீசிஸைத் தூண்டுகிறது மற்றும் அப்போப்டொசிஸைத் தடுக்கிறது. இருப்பினும், இந்த தரவுகளில் தற்போது மனிதர்களில் மருத்துவ சான்றுகள் இல்லை.
- கணையத்தின் ஒரு கலங்களில்
ஜி.எல்.பி -1 குளுகோகன் சுரப்பு குறைவதற்கு காரணமாகிறது.
இந்த விளைவு காரணமாக இருக்கலாம்:
- இன்சுலின் மற்றும் சோமாடோஸ்டாட்டின் சுரப்பைத் தூண்டுவதன் மூலம் α உயிரணுக்களின் மறைமுக தூண்டுதல்.
- GLP-1 ஏற்பிகளும் அவற்றில் காணப்படுவதால் α- கலங்களின் நேரடி தூண்டுதல்.
- டைப் 1 நீரிழிவு நோயாளிகளில் (இன்சுலின் சுரப்பு முழுமையாக இல்லாத நிலையில்), ஜி.எல்.பி -1 இன் நிர்வாகமும் குளுகோகனின் சுரப்பை அடக்கியது மற்றும் கிளைசீமியாவைக் குறைத்தது என்பது α- கலங்களில் ஜி.எல்.பி -1 இன் நேரடி நடவடிக்கையை உறுதிப்படுத்துவதாகும்.
ஜி.எல்.பி -1 ஆல் குளுக்ககோன் சுரப்பை அடக்குவதும் குளுக்கோஸ் சார்ந்தது.
- இரைப்பைக் குழாயின் உயிரணுக்களில் (ஜிஐடி)
Ileum இல் rGPP-1 இன் தூண்டுதல் இரைப்பை குடல் இயக்கம் குறைந்து, இரைப்பை காலியாக்குதல் மற்றும் குளுக்கோஸ் உறிஞ்சுதலை குறைக்கிறது. இதன் விளைவாக, போஸ்ட்ராண்டியல் கிளைசீமியாவின் அளவு குறைவு காணப்படுகிறது. இந்த விளைவு "குடல் பிரேக்" என்று அழைக்கப்படுகிறது.
இந்த நிகழ்வின் சாராம்சம் என்னவென்றால், தூர குடலில் நுழையும் உணவு மேல் குடல் மற்றும் வயிற்றின் இயக்கம் மற்றும் சுரப்பு செயல்பாட்டைத் தடுக்கும் திறன் கொண்டது. இந்த நிகழ்வின் பொறிமுறையானது வாகஸ் நரம்பின் உறுதியான இழைகளை செயல்படுத்துவதோடு, துடிப்பை வெளியேற்றுவதைத் தடுப்பதோடு தொடர்புடையது.
ஆரோக்கியமான தன்னார்வலர்களிடமிருந்து மேற்கொள்ளப்பட்ட ஒரு ஆய்வில், ஜி.எல்.பி -1 இன் நரம்பு நிர்வாகம் இரைப்பைக் காலியாக்கும் விகிதத்தில் ஒரு டோஸ்-சார்பு குறைவை ஏற்படுத்துகிறது என்பதைக் காட்டுகிறது. இதன் விளைவாக, போஸ்ட்ராண்டியல் இரத்த குளுக்கோஸ் அளவு அடித்தள மட்டத்திற்கு குறைகிறது.
ஜி.எல்.பி -1 ஐ அறிமுகப்படுத்துவதன் மூலம் போஸ்ட்ராண்டியல் குளுக்கோஸ் செறிவு குறைவது முக்கியமாக இரைப்பைக் காலியாக்குவதைத் தடுப்பதன் காரணமாக அடையப்படுகிறது, மேலும் கணையத்தால் இன்சுலின் தொகுப்பு அதிகரிப்பதன் காரணமாக மட்டுமல்ல.
ஜி.எல்.பி -1 க்கான ஏற்பிகள் மயோர்கார்டியத்தில் காணப்பட்டன, இது மருத்துவ நடைமுறையில் அதன் பயன்பாட்டைக் கண்டறிந்துள்ளது. RGPP-1 இல்லாத எலிகளின் ஆய்வுகள் இடது வென்ட்ரிக்கிள் மற்றும் டயஸ்டாலிக் செயலிழப்பு ஆகியவற்றின் குறைவான சுருக்கத்தை வெளிப்படுத்தின, மற்றும் நாய் சோதனைகள் GLP-1 இன் நிர்வாகம் இதய செயலிழப்பு உள்ள விலங்குகளில் இதய செயல்பாட்டை மேம்படுத்தலாம், இதய வெளியீட்டை அதிகரிக்கும் என்பதைக் காட்டியது.
மாரடைப்பு இஸ்கெமியா கொண்ட விலங்குகளில், மாரடைப்பு அளவைக் குறைப்பதற்கான ஜி.எல்.பி -1 இன் திறன் நிரூபிக்கப்பட்டது, இது இந்த இன்ரெடிட்டின் இருதய எதிர்ப்புப் பங்கைக் குறிக்கிறது.
கூடுதலாக, கரோனரி இரத்த ஓட்டத்தில் ஜி.எல்.பி -1 இன் மத்தியஸ்தம் செய்யப்படாத ஆர்ஜிபிபி -1 நன்மை பயக்கும் விளைவு கண்டறியப்பட்டது. எனவே, நீடித்த கார்டியோமயோபதி கொண்ட நாய்கள் மீதான பரிசோதனையில், ஜி.எல்.பி -1 வளர்சிதை மாற்றம் (ஜி.எல்.பி -1 (9-36)), டி.பி.பி -4 நொதியால் ஜி.எல்.பி -1 ஐ அழிப்பதன் விளைவாக, மாரடைப்புக்குள் குளுக்கோஸின் ஓட்டத்தை மேம்படுத்துகிறது, இது இடது வென்ட்ரிகுலர் செயல்பாட்டை மேம்படுத்துகிறது இந்த விலங்குகளில்.
RGPP-1 செறிவூட்டல் செயல்முறைக்கு காரணமான ஹைப்போதலாமஸின் கருக்களில் காணப்பட்டதால், இந்த ஏற்பிகளில் ஏற்படும் விளைவு உண்ணும் நடத்தையை பாதிக்கும். எலிகளில், ஜி.எல்.பி -1 இன் மூளையின் வென்ட்ரிக்கிள்களில் அறிமுகமானது உணவு உட்கொள்ளும் நேரத்தையும் அதன் அளவையும் குறைக்க உதவியது, அதே நேரத்தில் ஜி.எல்.பி -1 எதிரிகளை நியமிப்பதன் மூலம் எதிர் விளைவு காணப்பட்டது.
அடுத்தடுத்த சோதனைகள் GLP-1 அகோனிஸ்டுகளின் மத்திய நிர்வாகம் உணவு மற்றும் தண்ணீரின் அதிர்வெண் குறைவதை ஏற்படுத்துகிறது, இது எடை இழப்புக்கு வழிவகுக்கிறது. நீரிழிவு நோயாளிகள் மற்றும் பருமனான மக்களில் ஜி.எல்.பி -1 அகோனிஸ்டுகளின் மருத்துவ பரிசோதனைகளிலும் இதே போன்ற முடிவுகள் பெறப்பட்டன, இந்த மருந்துகளின் புற தோலடி நிர்வாகம் விரைவாக திருப்திக்கு வழிவகுத்தது, உட்கொள்ளும் உணவின் அளவு குறைதல் மற்றும் எடை இழப்பு.
- கல்லீரலில், எலும்பு தசை, கொழுப்பு திசு
கல்லீரலில், ஜி.எல்.பி -1 குளுக்கோனோஜெனீசிஸைத் தடுக்கிறது, அதே நேரத்தில் கொழுப்பு மற்றும் தசை திசுக்களில் இது குளுக்கோஸ் அதிகரிப்பை ஊக்குவிக்கிறது. இருப்பினும், இன்சுலின் மற்றும் குளுகோகன் சுரப்பை ஒழுங்குபடுத்துவதோடு ஒப்பிடும்போது கிளைசீமியாவைக் குறைப்பதில் இந்த விளைவுகள் குறைவான விளைவைக் கொண்டுள்ளன.
எலும்பு மறுஉருவாக்கத்தின் செயல்முறையை ஜி.எல்.பி -1 கட்டுப்படுத்துகிறது என்று சோதனை காட்டுகிறது. ஆர்ஜிபிபி -1 இல்லாத நிலையில், கார்டிகல் ஆஸ்டியோபீனியா மற்றும் எலும்பு மறுஉருவாக்கத்தின் குறிப்பான்கள் மற்றும் எலும்பு மறுஉருவாக்கத்தின் குறிப்பான்கள் எலிகளில் காணப்பட்டன.
- கால்சிட்டோனின் முன்னிலையில் இந்த விளைவுகள் அகற்றப்பட்டன, இது எலும்பு திசுக்களில் ஜி.எல்.பி -1 இன் பாதுகாப்பு விளைவு ஒரு கால்சிட்டோனின் சார்ந்த பொறிமுறையின் மூலம் உணரப்படுகிறது என்பதைக் குறிக்கிறது.
வகை 2 நீரிழிவு நோய்க்கான இன்ரெடின் விளைவு
வகை 2 நீரிழிவு மற்றும் உடல் பருமன் நோயாளிகளில், இன்ரெடின் விளைவில் குறிப்பிடத்தக்க குறைவு உள்ளது, அதாவது. வாய்வழி குளுக்கோஸ் சுமைக்கு பதிலளிக்கும் வகையில் இன்சுலின் சுரப்பு குறைந்தது, அதே நேரத்தில் நரம்பு குளுக்கோஸ் நிர்வாகத்திற்கு பதிலளிக்கும் வகையில் அதன் சுரப்பை பராமரிக்கிறது (படம் 5).
இன்ரெடின் விளைவின் குறைவு கார்போஹைட்ரேட் உட்கொள்ளலுக்கான இன்சுலின் பதிலை மீறுவதாகவும், இதன் விளைவாக இரத்த குளுக்கோஸின் அதிகரிப்புக்கு வழிவகுக்கிறது.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்ரெடின் பதில் குறைவதற்கான காரணங்களை ஆய்வு செய்யும் போது, இது ஜி.எல்.பி -1 இன் குறைந்த சுரப்புடன் தொடர்புடையது என்று கண்டறியப்பட்டது (அப்படியே எச்.ஐ.பி சுரப்புடன்). ப்ரீடியாபயாட்டஸின் கட்டத்தில், ஜி.எல்.பி -1 சுரப்பு குறைவதும் குறிப்பிடப்பட்டுள்ளது, இருப்பினும், டி 2 டி.எம் நோயாளிகளைக் காட்டிலும் குறைவாகவே உச்சரிக்கப்படுகிறது. (படம் 6)
- இன்ட்ரெடின்கள் உணவு உட்கொள்ளும் மற்றும் இன்சுலின் சுரப்பைத் தூண்டும் விதமாக உற்பத்தி செய்யப்படும் இரைப்பை குடல் ஹார்மோன்கள் ஆகும்.
- வாய்வழி மற்றும் நரம்பு குளுக்கோஸ் சுமைக்கு பதிலளிக்கும் வகையில் இன்சுலின் சுரப்பதில் உள்ள வேறுபாடு “இன்ரெடின் விளைவு” ஆகும்.
- இன்சுலின் சுரக்கத்தின் குளுக்கோஸ் சார்ந்த தூண்டுதல் மற்றும் குளுக்கோகன்-சுரப்பியின் குளுக்கோஸ் சார்ந்த தடுப்பு ஆகியவை ஜி.எல்.பி -1 ஆல் வழங்கப்படுகின்றன, அவை இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளுக்கு எதிரான பாதுகாப்பிற்கான வழிமுறைகள்.
- GLP-1 இரைப்பை காலியாக்கும் விகிதத்தில் ஒரு டோஸ்-சார்பு குறைவை ஏற்படுத்துகிறது. இது போஸ்ட்ராண்டியல் இரத்த குளுக்கோஸ் அளவுகளில் குறிப்பிடத்தக்க குறைவுக்கு வழிவகுக்கிறது. மறைமுகமாக, இரைப்பை காலியாக்குவதைத் தடுப்பதன் காரணமாக இந்த விளைவு அடையப்படுகிறது, மேலும் கணையத்தால் இன்சுலின் தொகுப்பின் அதிகரிப்பு காரணமாக மட்டுமல்ல.
- ஆர்.ஜி.பி.பி செயல்படுத்துதல், அத்துடன் இதய தசையில் ஜி.எல்.பி -1 வளர்சிதை மாற்றத்தின் நேரடி விளைவு, ஜி.எல்.பி -1 அனலாக்ஸின் சாதகமான இருதய விளைவுகளை வழங்குகிறது: அதிகரித்த இதய வெளியீடு, மாரடைப்பு பரப்பளவு குறைதல் மற்றும் கரோனரி இரத்த ஓட்டம்.
- ஹைபோதாலமஸின் கருக்களில் ஜி.எல்.பி -1 இன் தாக்கம் விரைவாக திருப்தி அடைவதற்கும், உட்கொள்ளும் உணவின் அளவு குறைவதற்கும், இதன் விளைவாக உடல் எடை குறைவதற்கும் பங்களிக்கிறது.
- ஜி.எல்.பி -1 புற திசு இன்சுலின் எதிர்ப்பைக் குறைக்கிறது மற்றும் கல்லீரல் குளுக்கோஸ் உற்பத்தியைக் குறைக்கிறது.
- ஜி.எல்.பி -1 ஆஸ்டியோபோரோசிஸ் மற்றும் ஆஸ்டியோபீனியாவின் வளர்ச்சியைத் தடுக்கிறது.
- இன்சுலின் எதிர்ப்பைக் கொண்ட நோயாளிகளில், வாய்வழி குளுக்கோஸ் சுமைக்கு பதிலளிக்கும் வகையில் இன்சுலின் சுரப்பதில் கணிசமான குறைவு காணப்படுகிறது, அதே நேரத்தில் அதன் சுரப்பு நரம்பு குளுக்கோஸ் நிர்வாகத்திற்கு விடையிறுக்கும். இன்க்ரெடின் விளைவின் குறைவு கார்போஹைட்ரேட் உட்கொள்ளலுக்கான இன்சுலின் பதிலை பலவீனப்படுத்துவதோடு, இதன் விளைவாக, இரத்த குளுக்கோஸின் அதிகரிப்புக்கு வழிவகுக்கிறது.
- டெடோவ் I.I. மற்றும் பலர். கார்போஹைட்ரேட் மெட்டாபோலிசத்தின் குறிகாட்டிகள் மற்றும் நோயுற்ற உடல்நலத்துடன் நோயாளிகளில் உள்ளவர்களின் உற்பத்தி, பில்லி-பாங்க்ரேடிக் பைபாஸ் அறுவை சிகிச்சை உள்ளிட்டவை // உடல் பருமன் மற்றும் வளர்சிதை மாற்றம். 2014. எண் 1. பி. 24–31.
- மூர் பி. நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதன் மூலம் ac>