WHO வகைப்பாடு: நீரிழிவு நோய்
1999 WHO வகைப்பாடு அங்கீகரிக்கப்பட்டுள்ளது, அதன்படி பின்வரும் வகை நீரிழிவு நோய் வேறுபடுகிறது:
I. வகை 1 நீரிழிவு நோய்: ஏ. ஆட்டோ இம்யூன் பி. இடியோபாடிக்
இரண்டாம். வகை 2 நீரிழிவு நோய்
III ஆகும். நீரிழிவு நோயின் பிற குறிப்பிட்ட வகைகள்: ஏ. பின்வரும் பிறழ்வுகளுடன் பீட்டா-செல் செயல்பாட்டில் மரபணு குறைபாடுகள் பி. இன்சுலின் செயல்பாட்டில் மரபணு குறைபாடுகள் சி. எக்ஸோகிரைன் கணையத்தின் நோய்கள்
டி. எண்டோக்ரினோபதிஸ் ஈ. ரசாயனங்கள் மற்றும் மருந்துகளால் தூண்டப்பட்ட நீரிழிவு நோய் (நிகோடினிக் அமிலம், குளுக்கோகார்ட்டிகாய்டுகள், தைராய்டு ஹார்மோன்கள், டயசாக்ஸைடு, ஒரு-அட்ரினோரெசெப்டர் அகோனிஸ்டுகள், தியாசைடுகள், டைலாண்டின், ஏ-இன்டர்ஃபெரான், தடுப்பூசி, பென்டாமைடின் போன்றவை)
எஃப். நோய்த்தொற்றுகள் (பிறவி ரூபெல்லா, சைட்டோமெலகோவைரஸ், காக்ஸாகி வைரஸ்கள்)
G. நோயெதிர்ப்பு-மத்தியஸ்த நீரிழிவு நோயின் அசாதாரண வடிவங்கள் I. இன்சுலின் ஏற்பிக்கு ஆட்டோ-ஆன்டிபாடிகள்
எச். பிற மரபணு நோய்க்குறிகள் சில நேரங்களில் நீரிழிவு நோயுடன் தொடர்புடையவை (டவுன் நோய்க்குறி, க்ளீன்ஃபெல்டர் நோய்க்குறி, டர்னர் நோய்க்குறி, வொல்ஃப்ராம் நோய்க்குறி, பிரீட்ரீச் அட்டாக்ஸியா, ஹண்டிங்டனின் கோரியா, லாரன்ஸ்-மூன்-பீடில் நோய்க்குறி, போர்பிரியா, மயோடோனிக் டிஸ்ட்ரோபி போன்றவை).
நான்காம். கர்ப்பகால (கர்ப்ப காலத்தில் ஏற்படுகிறது)
(டி.எம் I அல்லது இன்சுலின் சார்ந்த நீரிழிவு நோய், ஐ.டி.டி.எம்)
உறுப்பு-குறிப்பிட்ட தன்னுடல் தாக்க நோய் கணைய தீவுகளின் இன்சுலின் உற்பத்தி செய்யும் பீட்டா செல்களை அழிக்க வழிவகுக்கிறது, இது ஒரு முழுமையான இன்சுலின் குறைபாட்டால் வெளிப்படுகிறது. பீட்டா செல்கள் அழிக்கப்பட்டதன் விளைவாக ஹைப்பர் கிளைசீமியா உருவாகிறது, 90% நிகழ்வுகளில் இந்த செயல்முறை தன்னுடல் தாக்க எதிர்விளைவுகளுடன் தொடர்புடையது, இதன் பரம்பரை தன்மை சில மரபணு குறிப்பான்களின் வண்டியால் உறுதிப்படுத்தப்படுகிறது. மீதமுள்ள 10% நோயாளிகளில், பீட்டா செல்கள் அழிக்கப்படுவதும் இறப்பதும் ஆட்டோ இம்யூன் விளைவுகளுடன் (இடியோபாடிக் டைப் 1 நீரிழிவு நோய்) தொடர்புபடுத்தப்படாத அறியப்படாத காரணங்களால் ஏற்படுகிறது, இந்த வகை நிச்சயமாக ஆப்பிரிக்க அல்லது ஆசிய வம்சாவளியைச் சேர்ந்த மக்களில் குறைந்த எண்ணிக்கையில் மட்டுமே காணப்படுகிறது. 80% க்கும் அதிகமான பீட்டா செல்கள் இறந்து, இன்சுலின் குறைபாடு முழுமையானதாக இருக்கும்போது டைப் 1 நீரிழிவு நோய் தன்னை வெளிப்படுத்துகிறது. டைப் 1 நீரிழிவு நோயாளிகள் நீரிழிவு நோயாளிகளின் மொத்த எண்ணிக்கையில் சுமார் 10% ஆகும்
(டி.எம் II அல்லது இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய், என்ஐடிடிஎம்)
இன்சுலின் எதிர்ப்பு மற்றும் பீட்டா உயிரணுக்களின் சுரப்பு செயலிழப்பு, அத்துடன் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியுடன் லிப்பிட் வளர்சிதை மாற்றம் ஆகியவற்றின் காரணமாக ஹைப்பர் கிளைசீமியாவின் வளர்ச்சியுடன் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மூலம் வெளிப்படும் ஒரு நாள்பட்ட நோய். நோயாளிகளின் இறப்பு மற்றும் இயலாமைக்கு முக்கிய காரணம் முறையான பெருந்தமனி தடிப்புத் தோல் அழற்சியின் சிக்கல்கள் என்பதால், வகை 2 நீரிழிவு நோய் சில சமயங்களில் இருதய நோய் என்று அழைக்கப்படுகிறது. இது ஒரு பரம்பரை முன்கணிப்பு கொண்ட ஒரு பன்முக நோய். பெற்றோர்களில் ஒருவருக்கு வகை II நீரிழிவு முன்னிலையில், வாழ்நாள் முழுவதும் சந்ததிகளில் அதன் வளர்ச்சியின் நிகழ்தகவு 40% ஆகும். ஒரு மரபணு, வகை 2 நீரிழிவு நோய்க்கான முன்கணிப்பை தீர்மானிக்கும் பாலிமார்பிசம் கண்டுபிடிக்கப்படவில்லை. என்ஐடிடிஎம் தட்டச்சு செய்வதற்கான ஒரு பரம்பரை முன்கணிப்பை செயல்படுத்துவதில் அதிக முக்கியத்துவம் வாய்ந்தவை சுற்றுச்சூழல் காரணிகள், குறிப்பாக, வாழ்க்கை முறை பண்புகள்.
நீரிழிவு நோயின் பிற வகைகள்
குழு III இல் ஐக்கியமானது, இன்சுலின் குறைபாட்டின் மிகவும் துல்லியமாக நிறுவப்பட்ட தன்மையால் மேலே உள்ள குழுக்களிடமிருந்து வேறுபடுகிறது: இது இன்சுலின் (துணைக்குழுக்கள் A, B) சுரப்பு அல்லது செயல்பாட்டில் ஒரு மரபணு குறைபாட்டுடன் தொடர்புடையது, கணைய நோய்கள் தீவு கருவியில் (துணைக்குழு சி) பாதிப்பை ஏற்படுத்தும். வளர்சிதை மாற்ற நோய்கள் மற்றும் நோய்க்குறிகள், முரணான ஹார்மோன்களின் (துணைக்குழு டி) அதிகரித்த உற்பத்தி, ரசாயனங்கள் மற்றும் நேரடி நச்சுத்தன்மையைக் கொண்ட மருந்துகளின் வெளிப்பாடு ஆகியவற்றுடன் சில அல்லது கான்ட்ரா-ஆக்சன் (துணைக்குழு E).
எஃப், ஜி, எச் துணைக்குழுக்கள் பிறவி நோய்த்தொற்றுடன் தொடர்புடைய (ரூபெல்லா, சைட்டோமெலகோவைரஸ், காக்ஸாகி வைரஸ்), அரிதான நோயெதிர்ப்பு கோளாறுகள் (இன்சுலின் ஏற்பிக்கு ஆட்டோஆன்டிபாடிகள்) அல்லது அறியப்பட்ட மரபணு நோய்க்குறிகள் ஆகியவற்றுடன் இணைகின்றன, அவை சில சந்தர்ப்பங்களில் நீரிழிவு நோயுடன் இணைக்கப்படுகின்றன.
குழு IV கர்ப்ப காலத்தில் நீரிழிவு நோயை உள்ளடக்கியது, அதிகரித்த இன்சுலின் எதிர்ப்பு மற்றும் ஹைபரின்சுலினீமியாவுடன் தொடர்புடையது, பொதுவாக இந்த குறைபாடுகள் பிரசவத்திற்குப் பிறகு அகற்றப்படுகின்றன. இருப்பினும், இந்த பெண்கள் ஆபத்தில் உள்ளனர், ஏனெனில் அவர்களில் சிலர் பின்னர் நீரிழிவு நோயை உருவாக்குகிறார்கள்.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் கிளாசிக் அறிகுறிகள்
 இந்த நோய் முக்கியமாக உயர் கிளைசெமிக் மட்டத்தால் வெளிப்படுகிறது (இரத்தத்தில் குளுக்கோஸ் / சர்க்கரையின் அதிக செறிவு). வழக்கமான அறிகுறிகள் தாகம், அதிகரித்த சிறுநீர் கழித்தல், இரவு சிறுநீர் கழித்தல், சாதாரண பசி மற்றும் ஊட்டச்சத்துடன் எடை இழப்பு, சோர்வு, பார்வைக் கூர்மையின் தற்காலிக இழப்பு, பலவீனமான உணர்வு மற்றும் கோமா.
இந்த நோய் முக்கியமாக உயர் கிளைசெமிக் மட்டத்தால் வெளிப்படுகிறது (இரத்தத்தில் குளுக்கோஸ் / சர்க்கரையின் அதிக செறிவு). வழக்கமான அறிகுறிகள் தாகம், அதிகரித்த சிறுநீர் கழித்தல், இரவு சிறுநீர் கழித்தல், சாதாரண பசி மற்றும் ஊட்டச்சத்துடன் எடை இழப்பு, சோர்வு, பார்வைக் கூர்மையின் தற்காலிக இழப்பு, பலவீனமான உணர்வு மற்றும் கோமா.
நோய்த்தொற்றியல்
 உலக சுகாதார அமைப்பின் கூற்றுப்படி, தற்போது ஐரோப்பாவில் இந்த நோயால் பாதிக்கப்பட்ட மொத்த மக்கள் தொகையில் 7-8% பேர் பதிவு செய்யப்பட்டுள்ளனர். சமீபத்திய WHO தரவுகளின்படி, 2015 ஆம் ஆண்டில் 750,000 க்கும் அதிகமான நோயாளிகள் இருந்தனர், பல நோயாளிகளில் இந்த நோய் கண்டறியப்படவில்லை (மக்கள் தொகையில் 2% க்கும் அதிகமானவர்கள்). நோயின் வளர்ச்சி வயதுக்கு ஏற்ப அதிகரிக்கிறது, அதனால்தான் 65 வயதிற்கு மேற்பட்ட மக்களிடையே 20% க்கும் அதிகமான நோயாளிகளை எதிர்பார்க்கலாம். கடந்த 20 ஆண்டுகளில் நோயாளிகளின் எண்ணிக்கை இரு மடங்காக அதிகரித்துள்ளது, மேலும் பதிவுசெய்யப்பட்ட நீரிழிவு நோயாளிகளின் தற்போதைய வருடாந்திர அதிகரிப்பு சுமார் 25,000-30,000 ஆகும்.
உலக சுகாதார அமைப்பின் கூற்றுப்படி, தற்போது ஐரோப்பாவில் இந்த நோயால் பாதிக்கப்பட்ட மொத்த மக்கள் தொகையில் 7-8% பேர் பதிவு செய்யப்பட்டுள்ளனர். சமீபத்திய WHO தரவுகளின்படி, 2015 ஆம் ஆண்டில் 750,000 க்கும் அதிகமான நோயாளிகள் இருந்தனர், பல நோயாளிகளில் இந்த நோய் கண்டறியப்படவில்லை (மக்கள் தொகையில் 2% க்கும் அதிகமானவர்கள்). நோயின் வளர்ச்சி வயதுக்கு ஏற்ப அதிகரிக்கிறது, அதனால்தான் 65 வயதிற்கு மேற்பட்ட மக்களிடையே 20% க்கும் அதிகமான நோயாளிகளை எதிர்பார்க்கலாம். கடந்த 20 ஆண்டுகளில் நோயாளிகளின் எண்ணிக்கை இரு மடங்காக அதிகரித்துள்ளது, மேலும் பதிவுசெய்யப்பட்ட நீரிழிவு நோயாளிகளின் தற்போதைய வருடாந்திர அதிகரிப்பு சுமார் 25,000-30,000 ஆகும்.
உலகளவில் வகை 2 நோயின் பரவலானது, இந்த நோயின் ஒரு தொற்றுநோயின் தொடக்கத்தைக் குறிக்கிறது. உலக சுகாதார அமைப்பின் கூற்றுப்படி, தற்போது இது உலகில் சுமார் 200 மில்லியன் மக்களை பாதிக்கிறது, மேலும் 2025 ஆம் ஆண்டில் 330 மில்லியனுக்கும் அதிகமான மக்கள் இந்த நோயால் பாதிக்கப்படுவார்கள் என்று எதிர்பார்க்கப்படுகிறது. பெரும்பாலும் வகை 2 நோயின் ஒரு பகுதியாக இருக்கும் வளர்சிதை மாற்ற நோய்க்குறி, வயது வந்தோரின் 25% -30% வரை பாதிக்கலாம்.
WHO தரத்தின்படி கண்டறிதல்
சில நிபந்தனைகளின் கீழ் ஹைப்பர் கிளைசீமியா இருப்பதை அடிப்படையாகக் கொண்டது நோயறிதல். மருத்துவ அறிகுறிகளின் இருப்பு ஒரு நிலையானது அல்ல, எனவே அவை இல்லாதிருப்பது நேர்மறையான நோயறிதலை விலக்கவில்லை.
குளுக்கோஸ் ஹோமியோஸ்டாசிஸின் நோய் மற்றும் எல்லைக் கோளாறுகளின் நோயறிதல் நிலையான முறைகளைப் பயன்படுத்தி இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை (= சிரை பிளாஸ்மாவில் குளுக்கோஸின் செறிவு) அடிப்படையில் தீர்மானிக்கப்படுகிறது.

- உண்ணாவிரத பிளாஸ்மா குளுக்கோஸ் (கடைசி உணவுக்கு குறைந்தது 8 மணி நேரத்திற்குப் பிறகு),
- சீரற்ற இரத்த குளுக்கோஸ் (உணவு உட்கொள்ளாமல் நாளின் எந்த நேரத்திலும்),
- 75 கிராம் குளுக்கோஸுடன் வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனையின் (பி.டி.டி.ஜி) 120 நிமிடங்களில் கிளைசீமியா.
இந்த நோயை 3 வெவ்வேறு வழிகளில் கண்டறியலாம்:
- நோயின் உன்னதமான அறிகுறிகளின் இருப்பு + சீரற்ற கிளைசீமியா ≥ 11.1 மிமீல் / எல்,
- உண்ணாவிரத கிளைசீமியா ≥ 7.0 மிமீல் / எல்,
- PTTG ≥ 11.1 mmol / l இன் 120 வது நிமிடத்தில் கிளைசீமியா.
இயல்பான மதிப்புகள்
சாதாரண உண்ணாவிரத இரத்த குளுக்கோஸ் மதிப்புகள் 3.8 முதல் 5.6 மிமீல் / எல் வரை இருக்கும்.
சாதாரண குளுக்கோஸ் சகிப்புத்தன்மை பி.டி.டி.ஜியின் 120 நிமிடங்களில் கிளைசீமியாவால் வகைப்படுத்தப்படுகிறது
அறிகுறி நபர்களில் தந்துகி இரத்தத்தில் 11.0 மி.மீ. அறிகுறிகள் ஏதும் இல்லை என்றால், உண்ணாவிரத கிளைசீமியா சோதனை நிலையான நிலைமைகளின் கீழ் செய்யப்படுகிறது.
கிளைசீமியா விரதம் 5.6 மிமீல் / எல் விட பல மடங்கு குறைவாக நீரிழிவு நோயை விலக்குகிறது.
6.9 mmol / l ஐ விட பல மடங்கு அதிகமான கிளைசீமியா நீரிழிவு நோயைக் கண்டறிவதை உறுதிப்படுத்துகிறது.
கிளைசீமியாவுக்கு 5.6 முதல் 6.9 மிமீல் / எல் வரை (உண்ணாவிரத இரத்தத்தில் எல்லை குளுக்கோஸ் அளவு என்று அழைக்கப்படுகிறது) PTTG பரிசோதனை தேவைப்படுகிறது.
குளுக்கோஸ் சகிப்புத்தன்மை சோதனையின் போது, கிளைசீமியாவால் ஒரு நேர்மறையான நோயறிதல் 2 மணி நேரம் கழித்து அல்லது 11.1 மிமீல் / எல் சமமாக குறிக்கப்படுகிறது.
நோயறிதலில் இரத்த குளுக்கோஸிற்கான சோதனை மீண்டும் செய்யப்பட வேண்டும் மற்றும் 2 வரையறைகளின் அடிப்படையில் இருக்க வேண்டும்.
வகை 1 மற்றும் வகை 2 நோய்களின் வேறுபட்ட நோயறிதலுக்கு, மருத்துவ படத்தில் தெளிவற்ற தன்மை இருந்தால், சி-பெப்டைட்களை எண்டோஜெனஸ் இன்சுலின் சுரப்பின் குறிகாட்டியாகப் பயன்படுத்தலாம்.அடித்தள நிலைமைகளின் கீழ் வெற்று வயிற்றில் ஒரு பரிசோதனை மற்றும் வழக்கமான நிலையான காலை உணவுடன் தூண்டப்பட்ட பிறகு பரிந்துரைக்கப்படுகிறது. வகை 1 நீரிழிவு நோயில், அடிப்படை மதிப்பு சில நேரங்களில் பூஜ்ஜியமாகக் கூட குறைக்கப்படுகிறது. வகை 2 உடன், அதன் மதிப்பு இயல்பானது, ஆனால் இன்சுலின் எதிர்ப்பைக் கொண்டு, அதை அதிகரிக்க முடியும். இருப்பினும், வகை 2 நோயின் வளர்ச்சியுடன், சி-பெப்டைட்களின் அளவு குறைகிறது.
தீவிர வகைப்பாடு
- எளிதாக 1 டிகிரி - நார்மோகிளைசீமியா மற்றும் அக்ளைகோசூரியா ஆகியவை உணவின் மூலம் அடையப்படுகின்றன. உண்ணாவிரத இரத்த சர்க்கரை - 8 மிமீல் எல், சிறுநீரில் தினசரி சர்க்கரை வெளியேற்றம் - 20 கிராம் எல் வரை. செயல்பாட்டு ஆஞ்சியோனூரோபதி (இரத்த நாளங்கள் மற்றும் நரம்புகளின் செயலிழப்பு) இருக்கலாம்.
- நடுத்தர (நிலை 2) - கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மீறல்களை இன்சுலின் சிகிச்சையால் ஒரு நாளைக்கு ஒரு கிலோவிற்கு 0.6 யூனிட் வரை ஈடுசெய்ய முடியும். அல்லது சர்க்கரை குறைக்கும் மருந்துகளை எடுத்துக் கொள்ளுங்கள். 14 மி.மீ. ஒரு நாளைக்கு 40 கிராம் / எல் வரை சிறுநீரில் குளுக்கோஸ். சிறு கெட்டோசிஸின் அத்தியாயங்களுடன் (இரத்தத்தில் கீட்டோன் உடல்களின் தோற்றம்), செயல்பாட்டு ஆஞ்சியோபதி மற்றும் நரம்பியல்.
- கடுமையான நீரிழிவு நோய் (நிலை 3) - கடுமையான சிக்கல்கள் தெரியும் (நெஃப்ரோபதி 2, மைக்ரோஅங்கிபதியின் 3 நிலைகள், ரெட்டினோபதி, நரம்பியல்). லேபிள் நீரிழிவு நோயின் அத்தியாயங்கள் உள்ளன (கிளைசீமியாவில் தினசரி ஏற்ற இறக்கங்கள் 5-6 மிமீல் எல்). கடுமையான கெட்டோசிஸ் மற்றும் கெட்டோஅசிடோசிஸ். இரத்த சர்க்கரையை 14 mmol l க்கும் அதிகமாக உண்ணாவிரதம், ஒரு நாளைக்கு 40 g l க்கும் அதிகமான குளுக்கோசூரியா. இன்சுலின் அளவு ஒரு நாளைக்கு 0.7 - 0.8 அலகுகள் / கிலோவுக்கு மேல்.
சிகிச்சையின் போது, மருத்துவர் எப்போதும் நோயின் வளர்ச்சியை உறுதிப்படுத்துவதை நோக்கமாகக் கொண்டுள்ளார். சில நேரங்களில் செயல்முறை நீண்ட நேரம் எடுக்கும். இது படி சிகிச்சையின் கொள்கையின் அடிப்படையில் கட்டப்பட்டுள்ளது. இந்த வகைப்பாட்டின் படி, நோயாளி எந்த கட்டத்தில் உதவிக்காக திரும்பினார் என்பதை மருத்துவர் பார்த்து, ஒரு உச்சநிலையை உயர்த்தும் வகையில் சிகிச்சையை ஏற்பாடு செய்கிறார்.
இழப்பீட்டு அளவின் அடிப்படையில் வகைப்பாடு
- Kompensatsiya- சிகிச்சையின் செல்வாக்கின் கீழ், சாதாரண இரத்த சர்க்கரை அளவுகள் அடையும் போது. சிறுநீரில் சர்க்கரை இல்லை.
- துணை இழப்பீடு - இந்த நோய் மிதமான கிளைசீமியாவுடன் தொடர்கிறது (இரத்த குளுக்கோஸ் 13, 9 மிமீல் எல், குளுக்கோசூரியா 50 கிராம் எல்க்கு மேல் இல்லை) மற்றும் அசிட்டோனூரியா இல்லை.
- சிதைவு - கடுமையான நிலை, 13.9 mmol l க்கு மேல் உள்ள இரத்த குளுக்கோஸ், சிறுநீரில் ஒரு நாளைக்கு 50 g l க்கும் அதிகமாக இருக்கும். அசிட்டோனூரியா (கெட்டோசிஸ்) ஒரு வித்தியாசமான அளவு குறிப்பிடப்பட்டுள்ளது.
நீங்கள் பார்க்க முடியும் என, வகைப்பாடு மருத்துவர்கள் அதிக ஆர்வமாக உள்ளது. இது நோயாளி நிர்வாகத்தில் ஒரு கருவியாக செயல்படுகிறது. அதன் கருத்தில், இயக்கவியல் மற்றும் உண்மையான நிலை தெரியும். ஒரு நபர் ஒரு குறிப்பிட்ட கட்டத்தில் தீவிரத்தன்மையுடனும், ஒரு அளவிலான இழப்பீட்டுடனும் மருத்துவமனையில் சேர்க்கப்படுகிறார் என்று வைத்துக்கொள்வோம், அவருக்கு சரியான சிகிச்சை அளிக்கப்பட்டால், குறிப்பிடத்தக்க முன்னேற்றத்துடன் வெளியேற்றப்படுகிறது. இந்த முன்னேற்றத்தை எவ்வாறு தீர்மானிப்பது? வகைப்பாடு இங்கே பொருத்தமானது.
டைப் 2 நீரிழிவு நோயாளிகள் எண்ணிக்கையில் நன்கு அறிந்தவர்கள் மற்றும் அவர்களின் நிலையை மதிப்பிடுகிறார்கள். அசிட்டோனூரியா, கெட்டோசிஸ் என்றால் என்ன, சுய கட்டுப்பாடு எவ்வளவு முக்கியம் என்பதை அவர்கள் அறிவார்கள். அவர்களைப் பொறுத்தவரை, இது ஒரு நடைமுறைக் கண்ணோட்டத்திலிருந்தும் சுவாரஸ்யமானது.
மருத்துவ படம்
 தாகம், பாலிடிப்சியா மற்றும் பாலியூரியா (நோக்டூரியாவுடன்) உள்ளிட்ட பொதுவான அறிகுறிகள் மேம்பட்ட நோயுடன் தோன்றும்.
தாகம், பாலிடிப்சியா மற்றும் பாலியூரியா (நோக்டூரியாவுடன்) உள்ளிட்ட பொதுவான அறிகுறிகள் மேம்பட்ட நோயுடன் தோன்றும்.
மற்ற சந்தர்ப்பங்களில், சாதாரண பசியின்மை மற்றும் ஊட்டச்சத்து, சோர்வு, திறமையின்மை, உடல்நலக்குறைவு அல்லது பார்வைக் கூர்மையில் ஏற்ற இறக்கங்கள் ஆகியவற்றுடன் நோயாளி எடை இழப்பைக் கவனிக்கிறார். கடுமையான டிகம்பன்சென்ஷனுடன், அது சிராய்ப்புக்கு வழிவகுக்கும். மிக பெரும்பாலும், குறிப்பாக வகை 2 நோயின் தொடக்கத்தில், அறிகுறிகள் முற்றிலும் இல்லை, மற்றும் ஹைப்பர் கிளைசீமியாவின் வரையறை ஒரு ஆச்சரியமாக இருக்கலாம்.
பிற அறிகுறிகள் பெரும்பாலும் மைக்ரோவாஸ்குலர் அல்லது மேக்ரோவாஸ்குலர் சிக்கல்களின் இருப்புடன் தொடர்புடையவை, எனவே நீரிழிவு நோயின் பல ஆண்டுகளுக்குப் பிறகுதான் இது நிகழ்கிறது. புற நரம்பியல், இரைப்பைக் காலியாக்கும் கோளாறுகள், வயிற்றுப்போக்கு, மலச்சிக்கல், சிறுநீர்ப்பை காலியாக்குவதில் உள்ள கோளாறுகள், விறைப்புத்தன்மை மற்றும் பிற சிக்கல்கள், எடுத்துக்காட்டாக, திறமையான உறுப்புகளின் தன்னியக்க நரம்பியல் வெளிப்பாடு, ரெட்டினோபதியில் பார்வை குறைபாடு ஆகியவற்றுடன் கால்களில் பரேஸ்டீசியா மற்றும் இரவு வலி ஆகியவை அடங்கும்.
மேலும், கரோனரி இதய நோயின் வெளிப்பாடுகள் (ஆஞ்சினா பெக்டோரிஸ், இதய செயலிழப்பு அறிகுறிகள்) அல்லது கீழ் முனைகள் (நொண்டி) ஆகியவை நோயின் நீண்ட காலத்திற்குப் பிறகு பெருந்தமனி தடிப்புத் தோல் அழற்சியின் விரைவான வளர்ச்சியின் அறிகுறியாகும், இருப்பினும் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் மேம்பட்ட அறிகுறிகளைக் கொண்ட சில நோயாளிகளுக்கு இந்த அறிகுறிகள் இருக்காது. கூடுதலாக, நீரிழிவு நோயாளிகளுக்கு தொடர்ச்சியான தொற்றுநோய்கள் ஏற்படுகின்றன, குறிப்பாக தோல் மற்றும் மரபணு அமைப்பு, மற்றும் பீரியண்டோபதி மிகவும் பொதுவானது.
நோயைக் கண்டறிவது ஒரு குறுகிய (வகை 1 உடன்) அல்லது அதற்கு மேற்பட்ட (வகை 2 உடன்) காலத்திற்கு முன்னதாகவே உள்ளது, இது அறிகுறியற்றது. ஏற்கனவே இந்த நேரத்தில், லேசான ஹைப்பர் கிளைசீமியா மைக்ரோ மற்றும் மேக்ரோவாஸ்குலர் சிக்கல்களின் உருவாக்கத்தை ஏற்படுத்துகிறது, இது குறிப்பாக வகை 2 நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு, ஏற்கனவே கண்டறியும் நேரத்தில் இருக்கலாம்.
வகை 2 நீரிழிவு நோய்க்கான மேக்ரோவாஸ்குலர் சிக்கல்களின் விஷயத்தில், இன்சுலின் எதிர்ப்பால் வகைப்படுத்தப்படும் ஒரு நிபந்தனையுடன் அதிரோஸ்கெரோடிக் ஆபத்து காரணிகள் (உடல் பருமன், உயர் இரத்த அழுத்தம், டிஸ்லிபிடெமியா, ஹைபர்கோகுலேஷன்) குவிந்து வருவதால் இந்த ஆபத்து பல மடங்கு அதிகரிக்கிறது, மேலும் பல வளர்சிதை மாற்ற நோய்க்குறி (எம்.எம்.எஸ்) என குறிப்பிடப்படுகிறது, வளர்சிதை மாற்ற நோய்க்குறி எக்ஸ் அல்லது ரிவன் நோய்க்குறி.
வகை 1 நீரிழிவு நோய்
 WHO வரையறை இந்த நோயை நீரிழிவு நோயின் அறியப்பட்ட வடிவமாக வகைப்படுத்துகிறது, இருப்பினும், மக்கள்தொகையில் இது பரவலான வகை 2 வியாதியை விட மிகவும் குறைவாகவே காணப்படுகிறது. இந்த நோயின் முக்கிய விளைவு இரத்த சர்க்கரையின் அதிகரித்த மதிப்பு.
WHO வரையறை இந்த நோயை நீரிழிவு நோயின் அறியப்பட்ட வடிவமாக வகைப்படுத்துகிறது, இருப்பினும், மக்கள்தொகையில் இது பரவலான வகை 2 வியாதியை விட மிகவும் குறைவாகவே காணப்படுகிறது. இந்த நோயின் முக்கிய விளைவு இரத்த சர்க்கரையின் அதிகரித்த மதிப்பு.
இந்த வியாதிக்கு அறியப்பட்ட காரணங்கள் எதுவும் இல்லை மற்றும் இளைஞர்களை பாதிக்கிறது, இந்த நேரம் வரை, ஆரோக்கியமான மக்கள். இந்த நோயின் சாராம்சம் என்னவென்றால், சில அறியப்படாத காரணங்களால், மனித உடல் இன்சுலின் உருவாக்கும் கணைய உயிரணுக்களுக்கு எதிராக ஆன்டிபாடிகளை உருவாக்கத் தொடங்குகிறது. எனவே, டைப் 1 நோய்கள், பெரிய அளவில், மல்டிபிள் ஸ்களீரோசிஸ், சிஸ்டமிக் லூபஸ் எரித்மாடோசஸ் மற்றும் பல போன்ற பிற தன்னுடல் தாக்க நோய்களுக்கு நெருக்கமாக உள்ளன. கணைய செல்கள் ஆன்டிபாடிகளால் இறக்கின்றன, இதன் விளைவாக இன்சுலின் உற்பத்தி குறைகிறது.
இன்சுலின் என்பது பெரும்பாலான கலங்களுக்கு சர்க்கரையை கொண்டு செல்ல தேவையான ஹார்மோன் ஆகும். அதன் குறைபாடு ஏற்பட்டால், சர்க்கரை, உயிரணுக்களின் ஆற்றல் மூலமாக இல்லாமல், இரத்தத்திலும் சிறுநீரிலும் சேர்கிறது.
வெளிப்பாடுகள்
வெளிப்படையான அறிகுறிகள் இல்லாமல் நோயாளியின் வழக்கமான பரிசோதனையின் போது இந்த நோயை தற்செயலாக ஒரு மருத்துவர் கண்டுபிடிப்பார், அல்லது சோர்வு, இரவு வியர்வை, எடை இழப்பு, மன மாற்றங்கள் மற்றும் வயிற்று வலி போன்ற பல்வேறு அறிகுறிகள் தோன்றக்கூடும். நீரிழிவு நோயின் உன்னதமான அறிகுறிகளில் ஒரு பெரிய அளவிலான சிறுநீருடன் அடிக்கடி சிறுநீர் கழிப்பது, தொடர்ந்து நீரிழப்பு மற்றும் தாகம் ஆகியவை அடங்கும். இரத்த சர்க்கரை ஏராளமாக உள்ளது, சிறுநீரகங்களில் அது சிறுநீருக்கு கொண்டு செல்லப்படுகிறது மற்றும் தண்ணீரை தனக்கு இழுக்கிறது. அதிகரித்த நீர் இழப்பின் விளைவாக, நீரிழப்பு ஏற்படுகிறது. இந்த நிகழ்வு சிகிச்சையளிக்கப்படாவிட்டால், இரத்தத்தில் சர்க்கரையின் செறிவு ஒரு குறிப்பிடத்தக்க அளவை எட்டினால், அது நனவு மற்றும் கோமாவை சிதைக்க வழிவகுக்கிறது. இந்த நிலை ஹைப்பர் கிளைசெமிக் கோமா என்று அழைக்கப்படுகிறது. டைப் 1 நீரிழிவு நோயாளிகளில், இந்த சூழ்நிலையில் உடலில் கீட்டோன் உடல்கள் தோன்றும், அதனால்தான் இந்த ஹைப்பர் கிளைசெமிக் நிலை நீரிழிவு கெட்டோஅசிடோசிஸ் என்று அழைக்கப்படுகிறது. கீட்டோன் உடல்கள் (குறிப்பாக அசிட்டோன்) ஒரு குறிப்பிட்ட கெட்ட மூச்சு மற்றும் சிறுநீரை ஏற்படுத்துகின்றன.
லடா நீரிழிவு
 இதேபோன்ற கொள்கையின் அடிப்படையில், டைப் 1 நீரிழிவு நோயின் ஒரு சிறப்பு துணை வகை எழுகிறது, இது WHO ஆல் LADA என வரையறுக்கப்படுகிறது (பெரியவர்களில் மறைந்த ஆட்டோ இம்யூனிட்டி நீரிழிவு - பெரியவர்களில் மறைந்திருக்கும் ஆட்டோ இம்யூன் நீரிழிவு நோய்). முக்கிய வேறுபாடு என்னவென்றால், லாடா, “கிளாசிக்” வகை 1 நீரிழிவு நோய்க்கு மாறாக, வயதான வயதிலேயே ஏற்படுகிறது, எனவே வகை 2 நோயால் எளிதில் மாற்ற முடியும்.
இதேபோன்ற கொள்கையின் அடிப்படையில், டைப் 1 நீரிழிவு நோயின் ஒரு சிறப்பு துணை வகை எழுகிறது, இது WHO ஆல் LADA என வரையறுக்கப்படுகிறது (பெரியவர்களில் மறைந்த ஆட்டோ இம்யூனிட்டி நீரிழிவு - பெரியவர்களில் மறைந்திருக்கும் ஆட்டோ இம்யூன் நீரிழிவு நோய்). முக்கிய வேறுபாடு என்னவென்றால், லாடா, “கிளாசிக்” வகை 1 நீரிழிவு நோய்க்கு மாறாக, வயதான வயதிலேயே ஏற்படுகிறது, எனவே வகை 2 நோயால் எளிதில் மாற்ற முடியும்.
வகை 1 நீரிழிவு நோய்க்கான ஒப்புமை மூலம், இந்த துணை வகைக்கான காரணம் தெரியவில்லை.அடிப்படை ஒரு ஆட்டோ இம்யூன் நோயாகும், இதில் உடலின் நோய் எதிர்ப்பு சக்தி இன்சுலின் உற்பத்தி செய்யும் கணையத்தின் செல்களை சேதப்படுத்துகிறது, அதன் குறைபாடு பின்னர் நீரிழிவு நோய்க்கு வழிவகுக்கிறது. வயதானவர்களில் இந்த துணை வகையின் நோய் உருவாகிறது என்பதன் காரணமாக, இன்சுலின் பற்றாக்குறை அதற்கு திசுக்களின் மோசமான பதிலால் மோசமடையக்கூடும், இது பருமனான மக்களுக்கு பொதுவானது.
ஆபத்து காரணிகள்
டைப் 2 நீரிழிவு நோயுள்ள ஒரு பொதுவான நோயாளி ஒரு வயதான நபர், பெரும்பாலும் உடல் பருமன் கொண்டவர், வழக்கமாக உயர் இரத்த அழுத்தம், கொலஸ்ட்ரால் அசாதாரண செறிவுகள் மற்றும் இரத்தத்தில் உள்ள பிற கொழுப்புகள், மற்ற குடும்ப உறுப்பினர்களில் (மரபியல்) வகை 2 நீரிழிவு இருப்பதன் மூலம் வகைப்படுத்தப்படுகிறது.
வகை 2 நீரிழிவு நோய் தோராயமாக பின்வருமாறு உருவாகிறது: இந்த நோயின் வளர்ச்சிக்கு ஒரு மரபணு முன்கணிப்பு உள்ள ஒருவர் இருக்கிறார் (இந்த முன்கணிப்பு பல மக்களில் உள்ளது). இந்த நபர் ஆரோக்கியமற்ற முறையில் வாழ்கிறார் (சாப்பிடுகிறார்) (விலங்குகளின் கொழுப்புகள் குறிப்பாக ஆபத்தானவை), அதிகம் நகராது, பெரும்பாலும் புகைபிடிக்கின்றன, மது அருந்துகின்றன, இதன் விளைவாக அவர் படிப்படியாக உடல் பருமனை உருவாக்குகிறார். வளர்சிதை மாற்றத்தில் சிக்கலான செயல்முறைகள் ஏற்படத் தொடங்குகின்றன. அடிவயிற்று குழியில் சேமிக்கப்படும் கொழுப்பு கொழுப்பு அமிலங்களை கணிசமாக வெளியிடும் குறிப்பிட்ட பண்புகளைக் கொண்டுள்ளது. போதுமான அளவு இன்சுலின் உருவாகும்போது கூட சர்க்கரையை இனி இரத்தத்திலிருந்து உயிரணுக்களுக்கு எளிதில் கொண்டு செல்ல முடியாது. சாப்பிட்ட பிறகு கிளைசீமியா மெதுவாகவும் தயக்கமின்றி குறைகிறது. இந்த கட்டத்தில், நீங்கள் இன்சுலின் செலுத்தாமல் நிலைமையை சமாளிக்க முடியும். இருப்பினும், உணவு மற்றும் பொது வாழ்க்கை முறைகளில் மாற்றம் அவசியம்.
நீரிழிவு நோயின் பிற வகைகள்
நீரிழிவு நோயின் WHO வகைப்பாடு பின்வரும் குறிப்பிட்ட வகைகளைக் குறிக்கிறது:
- கணைய நோய்களில் இரண்டாம் நிலை நீரிழிவு நோய் (நாள்பட்ட கணைய அழற்சி மற்றும் அதன் நீக்குதல், கணையக் கட்டி),
- ஹார்மோன் கோளாறுகள் கொண்ட நீரிழிவு நோய் (குஷிங்ஸ் நோய்க்குறி, அக்ரோமேகலி, குளுக்ககோனோமா, பியோக்ரோமோசைட்டோமா, கான் நோய்க்குறி, தைரோடாக்சிகோசிஸ், ஹைப்போ தைராய்டிசம்),
- செல்கள் அல்லது இன்சுலின் மூலக்கூறுகளில் அசாதாரண இன்சுலின் ஏற்பியுடன் நீரிழிவு.
ஒரு சிறப்பு குழு MODY நீரிழிவு நோய் என்று அழைக்கப்படுகிறது, மேலும் இது ஒற்றை மரபணு கோளாறுகளிலிருந்து எழும் பல துணை வகைகளைக் கொண்ட ஒரு பரம்பரை நோயாகும்.
நோயின் பொதுவான வகைப்பாடு
முதல் மற்றும் இரண்டாவது வகை நோயியலைப் பற்றி மட்டுமே பலருக்குத் தெரியும், ஆனால் நீரிழிவு நோயின் வகைப்பாடு நோயின் பிற வகைகளையும் உள்ளடக்கியது என்பதை சிலர் அறிவார்கள். இவை பின்வருமாறு:
- வகை 1 அல்லது இன்சுலின் சார்ந்த இனத்தின் நோயியல்,
- வகை 2 இன் நோயியல்,
- ஊட்டச்சத்து குறைபாடு நீரிழிவு
- கர்ப்பகால நீரிழிவு நோய் (கர்ப்ப காலத்தில் கண்டறியப்பட்டது),
- பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையின் விளைவாக ஏற்படும் ஒரு நோய்,
- இரண்டாம் நிலை நீரிழிவு நோய், இது பிற நோயியலின் பின்னணிக்கு எதிராக உருவாகிறது.
இந்த அனைத்து வகைகளிலும், நீரிழிவு நோயின் பொதுவான வகைகள் முதல் மற்றும் இரண்டாவது ஆகும்.
WHO வகைப்பாடு
நீரிழிவு நோயின் WHO வகைப்பாடு உலக சுகாதார அமைப்பின் பிரதிநிதிகளால் உருவாக்கப்பட்டது மற்றும் அங்கீகரிக்கப்பட்டது. இந்த வகைப்பாட்டின் படி, நீரிழிவு நோய் பின்வரும் வகைகளாக பிரிக்கப்பட்டுள்ளது:
- வகை 1 நோய்
- வகை 2 நோய்
- பிற வகை நோய்.
கூடுதலாக, WHO வகைப்பாட்டின் படி, நீரிழிவு நோயின் அளவுகள் லேசான, மிதமான மற்றும் கடுமையான நோய் என வேறுபடுகின்றன. ஒரு லேசான பட்டம் பெரும்பாலும் மறைக்கப்பட்ட தன்மையைக் கொண்டுள்ளது, சிக்கல்கள் மற்றும் வெளிப்படையான அறிகுறிகளை ஏற்படுத்தாது. கண்கள், சிறுநீரகங்கள், தோல் மற்றும் பிற உறுப்புகளுக்கு சேதம் விளைவிக்கும் வடிவத்தில் சராசரியுடன் சிக்கல்கள் உள்ளன. கடைசி கட்டத்தில், கடுமையான சிக்கல்கள் காணப்படுகின்றன, இது பெரும்பாலும் ஆபத்தான விளைவைத் தூண்டும்.
இன்சுலின் சார்ந்த போக்கைக் கொண்ட நீரிழிவு நோய்
கணையத்தில் உள்ள பீட்டா செல்கள் மூலம் இன்சுலின் ஹார்மோன் தொகுப்பின் முழுமையான பற்றாக்குறையின் பின்னணியில் டைப் 1 நீரிழிவு நோய் உருவாகிறது. குளுக்கோஸ் இரத்தத்திலிருந்து உடலின் திசுக்களில் ஊடுருவிச் செல்லும் இன்சுலின் என்ற புரத ஹார்மோனுக்கு நன்றி.இன்சுலின் சரியான அளவில் உற்பத்தி செய்யப்படாவிட்டால் அல்லது முற்றிலும் இல்லாவிட்டால், இரத்தத்தில் சர்க்கரையின் செறிவு கணிசமாக அதிகரிக்கிறது, இது நிறைய எதிர்மறையான விளைவுகளை ஏற்படுத்துகிறது. குளுக்கோஸ் ஆற்றலாக செயலாக்கப்படவில்லை, மேலும் சர்க்கரையின் நீடித்த அதிகரிப்புடன், இரத்த நாளங்கள் மற்றும் தந்துகிகள் சுவர்கள் அவற்றின் தொனியையும், நெகிழ்ச்சியையும் இழந்து உடைந்து போகத் தொடங்குகின்றன. நரம்பு இழைகளும் பாதிக்கப்படுகின்றன. அதே நேரத்தில், உடல் ஆற்றல் பட்டினியை அனுபவிக்கிறது, சாதாரண வளர்சிதை மாற்ற செயல்முறைகளை மேற்கொள்ள போதுமான ஆற்றல் அதற்கு இல்லை. ஆற்றல் பற்றாக்குறையை ஈடுசெய்ய, அவர் கொழுப்புகளை உடைக்கத் தொடங்குகிறார், பின்னர் புரதங்கள், இதன் விளைவாக நோயின் கடுமையான சிக்கல்கள் உருவாகின்றன.
இது ஏன் நடக்கிறது
இன்சுலின் சார்ந்த போக்கைக் கொண்ட நோயியலின் முக்கிய காரணம் பரம்பரை. பெற்றோரில் ஒருவர் அல்லது இருவரும் நோயால் பாதிக்கப்பட்டால், குழந்தையில் அதன் வளர்ச்சியின் நிகழ்தகவு கணிசமாக அதிகரிக்கிறது. இன்சுலின் தொகுப்புக்கு காரணமான பீட்டா செல்கள் எண்ணிக்கை பிறப்பிலிருந்து போடப்படுகின்றன என்பதன் மூலம் இது விளக்கப்படுகிறது. இந்த விஷயத்தில், நீரிழிவு அறிகுறிகள் வாழ்க்கையின் முதல் நாட்களிலிருந்தும், பல்லாயிரம் ஆண்டுகளுக்குப் பிறகும் ஏற்படலாம்.
நோயைத் தூண்டும் காரணிகள் பின்வரும் காரணங்களை உள்ளடக்குகின்றன:
- உட்கார்ந்த வாழ்க்கை முறை. போதுமான உடல் உழைப்புடன், குளுக்கோஸ் ஆற்றலாக மாற்றப்படுகிறது, வளர்சிதை மாற்ற செயல்முறைகள் செயல்படுத்தப்படுகின்றன, இது கணையத்தின் செயல்பாட்டை சாதகமாக பாதிக்கிறது. ஒரு நபர் அதிகம் நகரவில்லை என்றால், குளுக்கோஸ் கொழுப்பாக சேமிக்கப்படுகிறது. கணையம் அதன் பணியை சமாளிக்காது, இது நீரிழிவு நோயை ஏற்படுத்துகிறது,
- நிறைய கார்போஹைட்ரேட் உணவுகள் மற்றும் இனிப்புகளை சாப்பிடுவது நீரிழிவு நோயை ஏற்படுத்தும் மற்றொரு காரணியாகும். அதிக அளவு சர்க்கரை உடலில் நுழையும் போது, கணையம் மிகப்பெரிய சுமையை அனுபவிக்கிறது, இன்சுலின் உற்பத்தி தொந்தரவு செய்யப்படுகிறது.
பெண்கள் மற்றும் ஆண்களில், அடிக்கடி ஏற்படும் மன அழுத்தம் மற்றும் மன அழுத்தம் காரணமாக இந்த நோய் அடிக்கடி ஏற்படுகிறது. மன அழுத்தங்களும் அனுபவங்களும் உடலில் நோராட்ரெனலின் மற்றும் அட்ரினலின் ஹார்மோன்களின் உற்பத்தியை ஏற்படுத்துகின்றன. இதன் விளைவாக, நோயெதிர்ப்பு அமைப்பு அதிக சுமை, பலவீனமடைகிறது, இது நீரிழிவு நோயின் வளர்ச்சியைத் தூண்டுகிறது. பெண்களில், வளர்சிதை மாற்ற செயல்முறைகள் மற்றும் ஹார்மோன் சமநிலை ஆகியவை கர்ப்ப காலத்தில் பெரும்பாலும் தொந்தரவு செய்யப்படுகின்றன.
இன்சுலின் சார்ந்த நீரிழிவு வகைப்பாடு
வகை 1 நோயின் வகைப்பாடு பல அளவுகோல்களின்படி நோயியலைப் பிரிக்கிறது. இழப்பீட்டில் வேறுபாடு:
- ஈடுசெய்யப்பட்டது - இங்கே நோயாளியின் கார்போஹைட்ரேட் வளர்சிதை மாற்ற நிலை சாதாரணத்திற்கு அருகில் உள்ளது,
- subcompensated - இரத்த சர்க்கரை செறிவு தற்காலிக அதிகரிப்பு அல்லது குறைவுடன் சேர்ந்து,
- decompensated - இங்கே இரத்தத்தில் உள்ள குளுக்கோஸ் மருந்துகள் மற்றும் ஒரு உணவின் உதவியுடன் குறைக்கப்படுவதில்லை. இத்தகைய நோயாளிகள் பெரும்பாலும் மரணத்திற்கு காரணமான பிரிகோமா, கோமாவை உருவாக்குகிறார்கள்.
சிக்கல்களின் தன்மையால், இன்சுலின் சார்ந்த போக்கைக் கொண்ட இத்தகைய நீரிழிவு நோய்கள் சிக்கலற்றவை மற்றும் சிக்கலானவை என வேறுபடுகின்றன. முதல் வழக்கில், எந்த சிக்கல்களும் இல்லாமல் ஈடுசெய்யப்பட்ட நீரிழிவு நோயைப் பற்றி பேசுகிறோம். இரண்டாவது விருப்பம் பல்வேறு வாஸ்குலர் கோளாறுகள், நரம்பியல், தோல் புண்கள் மற்றும் பிறவற்றோடு சேர்ந்துள்ளது. ஆட்டோ இம்யூன் (அவற்றின் சொந்த திசுக்களுக்கு ஆன்டிபாடிகள் காரணமாக) மற்றும் இடியோபாடிக் (அறியப்படாத காரணம்) ஆகியவை தோற்றத்தால் வேறுபடுகின்றன.
நோயியலின் அறிகுறிகள்
இன்சுலின் சார்ந்த நோய்க்குறியியல் அறிகுறிகளின் விளக்கத்தில் நோயின் பின்வரும் அறிகுறிகள் உள்ளன:
- பாலிடிப்சியா அல்லது தொடர்ச்சியான தாகம். அதிக அளவு தண்ணீரை உட்கொள்வதால், உடல் உயர் இரத்த சர்க்கரையை "நீர்த்த" முயற்சிக்கிறது,
- பெரிய அளவில் திரவத்தை உட்கொள்வதால் பாலியூரியா அல்லது அதிகப்படியான சிறுநீர் கழித்தல், அத்துடன் சிறுநீரில் அதிக சர்க்கரை அளவு,
- பசியின் நிலையான உணர்வு. நோயியல் உள்ளவர்கள் தொடர்ந்து பசியுடன் இருப்பார்கள். திசுக்களின் ஆற்றல் பட்டினியால் இது நிகழ்கிறது, ஏனென்றால் குளுக்கோஸ் அவற்றில் ஊடுருவ முடியாது,
- கூர்மையான எடை இழப்பு. ஆற்றல் பட்டினியால், உடலின் கொழுப்புகள் மற்றும் புரதங்களின் முறிவு ஏற்படுகிறது. இது நோயாளியின் உடல் எடையில் வீழ்ச்சியைத் தூண்டுகிறது,
- வறண்ட தோல்
- தீவிர வியர்வை, அரிப்பு தோல்.
நோயியலின் நீண்ட காலத்திற்கு, வைரஸ் மற்றும் பாக்டீரியா நோய்களுக்கு உடலின் எதிர்ப்பு குறைவது சிறப்பியல்பு. நோயாளிகள் பெரும்பாலும் நாள்பட்ட டான்சில்லிடிஸ், த்ரஷ், வைரஸ் சளி போன்றவற்றால் பாதிக்கப்படுகின்றனர்.
சிகிச்சை அம்சங்கள்
டைப் 1 நீரிழிவு நோயை முற்றிலுமாக குணப்படுத்துவது சாத்தியமில்லை, ஆனால் நவீன மருத்துவம் நோயாளிகளுக்கு அவர்களின் பொது நல்வாழ்வை உறுதிப்படுத்தவும், சர்க்கரை அளவை இயல்பாக்கவும், நோயியலின் கடுமையான விளைவுகளைத் தவிர்க்கவும் புதிய முறைகளை வழங்குகிறது.
நீரிழிவு மேலாண்மை தந்திரங்களில் பின்வருவன அடங்கும்:
- இன்சுலின் கொண்ட மருந்துகளின் பயன்பாடு,
- உணவுக்கட்டுப்பாடு,
- பிசியோதெரபி பயிற்சிகள்
- பிசியோதெரபி,
- நீரிழிவு நோயாளிகளுக்கு குளுக்கோஸ் அளவை சுய கண்காணிப்பு செய்ய, வீட்டில் தேவையான மருந்துகளை சுயாதீனமாக நிர்வகிக்க அனுமதிக்கும் பயிற்சி.
சுமார் 40 - 50% வழக்குகளில் இன்சுலின் கொண்ட மருந்துகளின் பயன்பாடு அவசியம். இன்சுலின் சிகிச்சை ஒரு நபரின் பொது நல்வாழ்வை இயல்பாக்குவதற்கும், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை ஏற்படுத்துவதற்கும், நோயியலின் சாத்தியமான சிக்கல்களை அகற்றுவதற்கும் உங்களை அனுமதிக்கிறது. பெரும்பாலும், ஒரு நோயுடன், எலக்ட்ரோபோரேசிஸ் போன்ற பிசியோதெரபியூடிக் முறை பயன்படுத்தப்படுகிறது. மின்சாரம், தாமிரம், துத்தநாகம் மற்றும் பொட்டாசியம் ஆகியவற்றின் கலவையானது உடலின் வளர்சிதை மாற்ற செயல்முறைகளில் நன்மை பயக்கும்.
நோய்க்கு சிகிச்சையளிப்பதில் அதிக முக்கியத்துவம் வாய்ந்தது சரியான ஊட்டச்சத்து மற்றும் விளையாட்டு. மெனுவிலிருந்து சிக்கலான கார்போஹைட்ரேட்டுகள் மற்றும் சர்க்கரை கொண்ட உணவுகளை விலக்க மருத்துவர்கள் பரிந்துரைக்கின்றனர். இந்த உணவு இரத்த சர்க்கரை கூர்முனைகளைத் தடுக்க உதவுகிறது, இது பல சிக்கல்களைத் தவிர்க்கிறது. மற்றொரு சிகிச்சை முறை தினசரி உடற்பயிற்சி. உடற்பயிற்சி வளர்சிதை மாற்றத்தை நிறுவுவதற்கு வழங்குகிறது, இது கணையத்தின் வேலையை சாதகமாக பாதிக்கிறது. ஒரு விளையாட்டைத் தேர்ந்தெடுக்கும்போது, நடைபயிற்சி, நீச்சல், சைக்கிள் ஓட்டுதல், லைட் ஜாகிங் போன்ற செயல்களுக்கு முன்னுரிமை அளிக்கப்பட வேண்டும்.
இன்சுலின் அல்லாத சார்பு நோய்
இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய் (என்ஐடிடிஎம்) அல்லது வகை 2 நோய் என்பது ஒரு நாளமில்லா நோயியல் ஆகும், இது இன்சுலின் ஹார்மோனுக்கு உடல் திசுக்களின் உணர்திறன் குறைந்து வருகிறது. பரவலைப் பொறுத்தவரை, இந்த நோய் அனைத்து வியாதிகளுக்கிடையில் ஒரு முக்கிய இடத்தைப் பிடித்துள்ளது; புற்றுநோயியல் நோயியல் மற்றும் இதய நோய்கள் மட்டுமே அதற்கு முன்னால் உள்ளன.
எது நோயைத் தூண்டுகிறது
டைப் 2 நீரிழிவு நோய்க்கும் முதல்வையாகவும் உள்ள வித்தியாசம் என்னவென்றால், இந்த விஷயத்தில் இன்சுலின் சரியான அளவில் உற்பத்தி செய்யப்படுகிறது, ஆனால் ஹார்மோன் குளுக்கோஸை உடைக்க முடியாது, இது தொடர்ச்சியான கிளைசீமியாவைத் தூண்டுகிறது.
இன்சுலின்-சுயாதீனமான நோய்க்குறியீட்டின் சரியான காரணத்தை விஞ்ஞானிகளால் தீர்மானிக்க முடியாது, ஆனால் அதே நேரத்தில் அவை சில ஆபத்து காரணிகளை அழைக்கின்றன. அவை பின்வருமாறு:
- பாரம்பரியம்,
- அதிக எடை,
- செயலற்ற வாழ்க்கை முறை
- நாளமில்லா தோற்றத்தின் நோயியல்,
- கல்லீரல் நோய்
- கர்ப்ப காலம்
- ஹார்மோன் கோளாறுகள்
- மன அழுத்தம், சளி மற்றும் தொற்று நோய்கள்.
50 வயதிற்குப் பிறகு மக்கள், உடல் பருமன் கொண்ட இளம் பருவத்தினர், அதே போல் கல்லீரல் மற்றும் கணையத்தின் கடுமையான பலவீனத்தால் பாதிக்கப்பட்ட நோயாளிகள் ஆபத்தில் உள்ளனர் என்று நம்பப்படுகிறது.
நோயின் போக்கின் அம்சங்கள்
முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோய்களும் இதே போன்ற அறிகுறிகளைக் கொண்டுள்ளன, ஏனெனில் இரண்டு நிகழ்வுகளிலும் மருத்துவ படம் சிறுநீர் மற்றும் இரத்தத்தில் சர்க்கரையின் செறிவு அதிகரிப்பதன் காரணமாகும்.
வகை 2 நீரிழிவு நோயின் மருத்துவ வெளிப்பாடுகள்:
- வாய்வழி சளிச்சுரப்பியின் தாகம் மற்றும் வறட்சி,
- கழிப்பறைக்கு அடிக்கடி பயணங்கள், இரவில் கூட சிறுநீர் கழித்தல் குறிப்பிடப்படுகிறது,
- எடை அதிகரிப்பு
- கைகள் மற்றும் கால்களின் கூச்ச உணர்வு,
- நீண்ட குணப்படுத்தும் காயங்கள் மற்றும் கீறல்கள்,
- நிலையான பசி
- பார்வைக் குறைபாடு, பல் பிரச்சினைகள், சிறுநீரக நோய்.
பல நோயாளிகள் குமட்டல், எபிகாஸ்ட்ரிக் வலி, வியர்வை, தூக்கக் கலக்கம் ஆகியவற்றை அனுபவிக்கின்றனர். பெண்களைப் பொறுத்தவரை, த்ரஷ், பலவீனம் மற்றும் முடி உதிர்தல், தசை பலவீனம் போன்ற வெளிப்பாடுகள் சிறப்பியல்பு. ஆண்களைப் பொறுத்தவரை, உடல் செயல்பாடுகளில் குறைவு, ஆற்றலை மீறுதல் என்பது சிறப்பியல்பு. குழந்தை பருவத்தில், அக்குள் கீழ் இருண்ட புள்ளிகள் தோன்றுவது, விரைவான எடை அதிகரிப்பு, சோம்பல், தடிப்புகள் போன்ற அறிகுறிகளுக்கு கவனம் செலுத்துவது மதிப்புக்குரியது.
சிகிச்சை முறைகள்
வகை 1 நோயியலின் சிகிச்சையைப் போலவே, இன்சுலின்-சுயாதீன வகை நோய்க்கு சிகிச்சையில் ஒருங்கிணைந்த அணுகுமுறை தேவைப்படுகிறது. மருந்துகளில், இன்சுலின் உற்பத்தியைத் தூண்டும் மருந்துகள் பயன்படுத்தப்படுகின்றன, ஏனெனில் உற்பத்தி செய்யப்பட்ட ஹார்மோன் உடல் முழுவதும் குளுக்கோஸின் மறுவிநியோகத்தை இனி சமாளிக்க முடியாது. கூடுதலாக, எதிர்ப்பைக் குறைக்கும் முகவர்கள், அதாவது இன்சுலின் திசு எதிர்ப்பு ஆகியவை பயன்படுத்தப்படுகின்றன. இன்சுலின் சார்ந்த நீரிழிவு சிகிச்சையைப் போலன்றி, டைப் 2 நோயியல் சிகிச்சை இரத்தத்தில் கூடுதல் இன்சுலினை அறிமுகப்படுத்துவதை நோக்கமாகக் கொண்டிருக்கவில்லை, ஆனால் ஹார்மோனுக்கு திசு உணர்திறனை அதிகரிப்பதிலும், உடலில் குளுக்கோஸின் அளவைக் குறைப்பதிலும்.
மருந்து சிகிச்சைக்கு கூடுதலாக, அனைத்து நோயாளிகளுக்கும் ஒரு சிறப்பு குறைந்த கார்ப் உணவு ஒதுக்கப்படுகிறது. அதன் சாரம் என்னவென்றால், அதிக கிளைசெமிக் குறியீட்டுடன் கூடிய உணவுகளின் பயன்பாட்டைக் குறைப்பது, புரதம் மற்றும் காய்கறி உணவுகளுக்கான மாற்றம். மற்றொரு வகை சிகிச்சை விளையாட்டு. சார்ஜிங் சர்க்கரை நுகர்வு மற்றும் இன்சுலின் திசு எதிர்ப்பைக் குறைக்கிறது. உடற்பயிற்சியின் போது, குளுக்கோஸில் தசை நார்களின் தேவை அதிகரிக்கிறது, இது சர்க்கரை மூலக்கூறுகளை சிறப்பாக உறிஞ்சுவதற்கு வழிவகுக்கிறது.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் சிக்கல்கள்
நோயின் வகையைப் பொருட்படுத்தாமல், நீரிழிவு நோயின் சிக்கல்கள் மற்றும் அவற்றின் விளைவுகள் நோயாளிகளுக்கு ஏற்படுகின்றன. ஆரம்ப வகை மற்றும் தாமதமான சிக்கல்கள் உள்ளன. ஆரம்பத்தில் பின்வருவன அடங்கும்:
- கெட்டோஅசிடோசிஸ் மற்றும் கெட்டோஅசிடோடிக் கோமா - இந்த நிலைமைகள் முதல் வகை நோயியல் நோயாளிகளுக்கு உருவாகின்றன, இன்சுலின் குறைபாட்டின் பின்னணிக்கு எதிரான வளர்சிதை மாற்றக் கோளாறுகள் காரணமாக எழுகின்றன,
- இரத்தச் சர்க்கரைக் கோமா - சிக்கலானது நீரிழிவு வகையைப் பொறுத்தது அல்ல, இரத்த குளுக்கோஸின் வலுவான அதிகரிப்பு காரணமாக உருவாகிறது,
- ஹைபரோஸ்மோலார் கோமா - கடுமையான நீரிழப்பு மற்றும் இன்சுலின் பற்றாக்குறை காரணமாக ஒரு நிலை ஏற்படுகிறது. அதே நேரத்தில், நபர் ஒரு வலுவான தாகத்தை அனுபவிக்கிறார், சிறுநீரின் அளவு அதிகரிக்கிறது, வலிப்பு, பெரிட்டோனியத்தில் வலிகள் தோன்றும். கடைசி கட்டத்தில், நோயாளி மயக்கம், கோமா ஏற்படுகிறது,
- இரத்தச் சர்க்கரைக் கோமா - முதல் மற்றும் இரண்டாவது வகை நோயியல் உள்ளவர்களுக்கு கண்டறியப்படுகிறது, உடலில் சர்க்கரை அளவு கூர்மையாக குறைவதால் ஏற்படுகிறது. பெரும்பாலும், இன்சுலின் அதிக அளவு காரணமாக இந்த நிலை உருவாகிறது.
நோயின் நீண்ட போக்கில், நீரிழிவு நோயாளிகளுக்கு தாமதமாக சிக்கல்கள் உள்ளன. அவற்றில் எது வெவ்வேறு வகையான நோயியலுக்கு குறிப்பிட்டவை என்பதை அட்டவணையில் காணலாம்.
| சிக்கல்களின் வகை | முதல் வகை | இரண்டாவது வகை |
| நெப்ரோபதி இருதய கோளாறுகள் (ஆஞ்சினா பெக்டோரிஸ், அரித்மியா, மாரடைப்பு) பல் பிரச்சினைகள் (ஈறு அழற்சி, பீரியண்டோன்டிடிஸ், ஸ்டோமாடிடிஸ்) குருட்டுத்தன்மையுடன் ரெட்டினோபதிகள் கண்புரை | விழித்திரை நீரிழிவு கை மற்றும் கால் நோய்க்குறி |
இன்சுலின்-சுயாதீன பாடநெறி நோயாளிகளுக்கு இருதயக் கோளாறுகள் நீரிழிவு இல்லாதவர்களை விட அடிக்கடி உருவாகாது.
கர்ப்பகால நீரிழிவு நோய்
கிளைசீமியாவுடன் சேர்ந்து வரும் மற்றொரு வகை நோய் கர்ப்பகால நீரிழிவு நோய் (ஜி.டி.எம்) ஆகும். இந்த நோய் கர்ப்ப காலத்தில் பெண்களுக்கு மட்டுமே ஏற்படுகிறது. பெரும்பாலான சந்தர்ப்பங்களில், குழந்தை தானாகவே பிறந்த பிறகு இந்த நிலை மறைந்துவிடும், ஆனால் நோய்க்கு சரியான கவனம் செலுத்தப்படாவிட்டால், சிக்கல் வகை 2 நீரிழிவு நோயாக உருவாகலாம்.
தோற்றத்திற்கான காரணங்கள்
ஆய்வுகளின்படி, அத்தகைய பெண்கள் நோயை உருவாக்கும் அபாயத்தில் உள்ளனர்:
- ஒரு பரம்பரை முன்கணிப்புடன்
- அதிகப்படியான உடல் எடை கொண்ட,
- கருப்பை நோயியல்,
- 30 ஆண்டுகளுக்குப் பிறகு பிரசவத்தில் உள்ள பெண்கள்,
- முன்பு கர்ப்பகால நீரிழிவு நோயால் கண்டறியப்பட்ட பெண்கள்.
மேற்கூறிய காரணங்கள் கணைய செயல்பாட்டை பலவீனப்படுத்தும் காரணிகளைத் தூண்டும். உடல் அதிக சுமையை சமாளிக்க முடியாது, இது போதுமான இன்சுலின் உற்பத்தி செய்ய முடியாது, இது சர்க்கரை செறிவு அதிகரிக்க வழிவகுக்கிறது, குளுக்கோஸ் விசுவாசம் குறைகிறது.
கர்ப்பகால நீரிழிவு நோயை எவ்வாறு கண்டறிவது? நோயின் அறிகுறியியல் வகை 2 நீரிழிவு நோயின் வெளிப்பாடுகளுக்கு ஒத்ததாகும். பெண்களில், பின்வரும் அறிகுறிகள் தோன்றும்:
- தாகம்
- நிலையான பசி
- அடிக்கடி சிறுநீர் கழித்தல்
- சில நேரங்களில் அழுத்தம் அதிகரிக்கும்
- பார்வைக் கூர்மை இழக்கப்படுகிறது.
நோயை சரியான நேரத்தில் கண்டறிவதற்கு, ஒரு குழந்தையைத் தாங்கும் காலகட்டத்தில் அனைத்து பெண்களும் பரிசோதிக்கப்பட வேண்டும், தொடர்ந்து இரத்த அழுத்தத்தை அளவிட வேண்டும், மேலும் அவர்களின் உடலில் கவனமாக இருக்க வேண்டும். தாய்வழி ஆரோக்கியத்திற்கு ஆபத்து தவிர, ஜி.டி.எம் கரு நோய்க்குறியியல் ஆபத்தை ஏற்படுத்துகிறது. இந்த வழக்கில், நீரிழிவு கரு நோய்க்கான ஆபத்து உள்ளது, இது கருப்பையில் குழந்தை உருவாவதை மீறுவதற்கு வழிவகுக்கிறது.
சிகிச்சை மற்றும் தடுப்பு
ஜி.டி.எம் உடலில் குளுக்கோஸின் அதிகரிப்புடன் இருப்பதால், நோயின் முக்கிய சிகிச்சையும் தடுப்பும் சர்க்கரை அளவை இயல்பாக்குவதாகும். நிலையில் உள்ள ஒரு பெண் தொடர்ந்து சோதனைகளை எடுக்க வேண்டும், ஒரு சிறப்பு உணவைக் கடைப்பிடிக்க வேண்டும். முக்கிய பணி இனிப்பு மற்றும் அதிக கலோரி உணவுகளை நிராகரித்தல், போதுமான அளவு காய்கறிகள், புரதங்கள், நார்ச்சத்து ஆகியவற்றைப் பயன்படுத்துதல். கூடுதலாக, வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குவதற்கு, ஒரு பெண் பெரும்பாலும் புதிய காற்றில் நடக்கவும், ஜிம்னாஸ்டிக்ஸ் செய்யவும் பரிந்துரைக்கப்படுகிறார். இது சர்க்கரை அளவைக் குறைப்பது மட்டுமல்லாமல், ஒட்டுமொத்த நல்வாழ்வையும் மேம்படுத்த உதவும்.
இரண்டாம் நிலை நீரிழிவு நோய்
வகை 1 மற்றும் வகை 2 நீரிழிவு ஆகியவை நோயியலின் முதன்மை வடிவம். நீரிழிவு நோயின் வகைப்பாடு இரண்டாம் வகை நோயையும் உள்ளடக்கியது. இரண்டாம் நிலை வடிவம் நீரிழிவு நோய் என்று அழைக்கப்படுகிறது, இது வேறு எந்த நோயியல் காரணமாகவும் நிகழ்கிறது. கணைய நோய்கள் காரணமாக அல்லது நாளமில்லா கோளாறுகளின் பின்னணிக்கு எதிராக இரண்டாம் நிலை வடிவம் உருவாகிறது.
சிறப்பியல்பு அறிகுறிகள்
நோயின் மருத்துவ படம் வகை 1 நீரிழிவு நோயின் வெளிப்பாடுகளுக்கு ஒத்ததாக இருக்கிறது, பெரும்பாலும் முழு நோயாளிகளுக்கு ஏற்படுகிறது, மெதுவான போக்கைக் கொண்டுள்ளது. அறிகுறிகளில் பின்வருபவை:
- உலர்ந்த வாய்
- நிலையான தாகம்
- பசியின் அசாதாரண உணர்வு
- அடிக்கடி சிறுநீர் கழித்தல்
- பொது பலவீனம், அக்கறையின்மை, இயலாமை.
தேவையான சிகிச்சை இல்லாமல், நோயியல் இன்சுலின் சிகிச்சை தேவைப்படும் திறந்த வடிவத்திற்கு செல்கிறது.
நோயின் சிகிச்சை நீரிழிவு நோயைத் தூண்டிய அடிப்படை நோய்க்குறியீட்டிற்கு சிகிச்சையளிப்பதை நோக்கமாகக் கொண்டுள்ளது. சிகிச்சை தந்திரங்களைத் தேர்வு செய்ய, நோயாளி ஒரு மருத்துவமனை அமைப்பில் முழு பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும், தேவையான அனைத்து சோதனைகளையும் கடந்து செல்ல வேண்டும்.
வாழ்க்கை முறை மற்றும் ஊட்டச்சத்தின் திருத்தம் சமமாக முக்கியமானது. நோயாளிக்கு ஒரு சிறப்பு உணவு மற்றும் தினசரி உடற்பயிற்சி பரிந்துரைக்கப்படுகிறது. இத்தகைய நடவடிக்கைகள் வளர்சிதை மாற்றத்தை மேம்படுத்தவும், கணையம் மற்றும் நோயால் பாதிக்கப்பட்ட பிற உறுப்புகளின் செயல்பாட்டை மீட்டெடுக்கவும் உதவுகின்றன.
மறைந்த வடிவம்
நீரிழிவு வகைகளில், மறைந்திருக்கும் நீரிழிவு நோய் அல்லது மறைந்திருக்கும் வடிவம் போன்ற நோயின் சிறப்பு வடிவம் உள்ளது. இந்த வகை நோய் மனிதர்களுக்கு மிகவும் ஆபத்தானது என்று பல மருத்துவர்கள் ஒப்புக்கொள்கிறார்கள், ஏனெனில் நோயியலை சரியான நேரத்தில் அடையாளம் காண்பது எப்போதும் சாத்தியமில்லை. அதே நேரத்தில், நோயின் வழக்கமான வடிவத்தின் சிறப்பியல்பு செயல்முறைகள் நோயாளியின் உடலில் நிகழ்கின்றன.
ஏன் எழுகிறது
மற்ற வகை நீரிழிவு நோயைப் போலவே, மறைந்திருக்கும் வடிவமும் இத்தகைய முன்கணிப்பு காரணிகளைக் கொண்டிருக்கலாம்:
- உடலின் உடற்கூறியல் வயதான,
- பரம்பரை முன்கணிப்பு
- உடல் பருமன்
- கர்ப்ப காலம்
- வைரஸ் மற்றும் பாக்டீரியா நோய்கள்.
ஆபத்தில் உள்ளவர்கள் தவறாமல் ஒரு மருத்துவரை சந்திக்கவும், சிறுநீர் மற்றும் சர்க்கரைக்கு இரத்த பரிசோதனை செய்யவும் பரிந்துரைக்கப்படுகிறார்கள்.
பெரும்பாலும், நோயியல் சமீபத்தில் வெளிப்படுகிறது, அதாவது, உச்சரிக்கப்படும் அறிகுறிகள் இல்லாமல். நீரிழிவு நோயைத் தொடங்கக்கூடாது என்பதற்காக, இதுபோன்ற வெளிப்பாடுகளுக்கு நீங்கள் கவனம் செலுத்த வேண்டும்:
- வறண்ட சருமம், அடிக்கடி ஏற்படும் புண்கள்,
- தாகம் மற்றும் வறண்ட வாய்
- எடை மாற்றம் - எடை இழப்பு அல்லது விரைவான எடை அதிகரிப்பு,
- ஒட்டுமொத்த ஆரோக்கியம், மோசமான தூக்கம், எரிச்சல்.
தாமதமான அறிகுறிகளின் சிறப்பியல்புகளில் சருமத்தின் பல்வேறு நோயியல், வாய்வழி குழியின் நோய்கள், ஆண் லிபிடோ குறைதல், இதயம் மற்றும் இரத்த நாளங்களின் நோய்கள் மற்றும் தொட்டுணரக்கூடிய உணர்திறன் மீறல் ஆகியவை அடங்கும்.
முடிவுக்கு
நீரிழிவு நோய் என்பது ஒரு பொதுவான நாளமில்லா நோயாகும், இது அதன் சொந்த மற்றும் பிற நோய்க்குறியீடுகளுக்கு எதிராக ஏற்படலாம். பொதுவான பெயர் இருந்தபோதிலும், இந்த நோய்க்கு பல வகைகள் உள்ளன, அவை ஒவ்வொன்றும் அதன் சிக்கல்களுக்கு ஆபத்தானவை.கடுமையான விளைவுகளைத் தவிர்ப்பதற்கும், நோயியலைக் கட்டுக்குள் கொண்டுவருவதற்கும், நீரிழிவு நோயை சரியான நேரத்தில் கண்டறிந்து அதன் சிகிச்சைக்கு தேவையான அனைத்து நடவடிக்கைகளையும் எடுக்க வேண்டியது அவசியம்.
நீர் அடங்காமை திருத்த
இந்த நோயியல் நிலையின் முதல் விளக்கங்கள் முதன்மையாக அதன் மிக முக்கியமான அறிகுறிகளை எடுத்துக்காட்டுகின்றன - திரவ இழப்பு (பாலியூரியா) மற்றும் தணிக்க முடியாத தாகம் (பாலிடிப்சியா). "நீரிழிவு" (லேட். நீரிழிவு நோய்) என்ற சொல் முதன்முதலில் கிரேக்க மருத்துவரான டெமட்ரியோஸ் ஆஃப் அபமானியாவால் பயன்படுத்தப்பட்டது (கிமு II ஆம் நூற்றாண்டு. ஈ.), பிற கிரேக்க மொழியிலிருந்து வந்தது. ίνωαβαίνω, இதன் பொருள் "கடந்து செல்லுங்கள்".
அந்த நேரத்தில் நீரிழிவு பற்றிய யோசனை இருந்தது - ஒரு நபர் தொடர்ந்து திரவத்தை இழந்து அதை நிரப்புகிறார், “ஒரு சைபான் போல”, இது நீரிழிவு நோயின் முக்கிய அறிகுறிகளில் ஒன்றான பாலியூரியா (அதிகப்படியான சிறுநீர் வெளியீடு) குறிக்கிறது. அந்த நாட்களில், நீரிழிவு ஒரு நோயியல் நிலை என்று கருதப்பட்டது, அதில் உடல் திரவத்தைத் தக்கவைக்கும் திறனை இழக்கிறது.
குளுக்கோஸ் அடங்காமை திருத்து
1675 ஆம் ஆண்டில், தாமஸ் வில்லிஸ் பாலியூரியாவுடன் (சிறுநீரை வெளியேற்றுவது அதிகரித்தது), சிறுநீர் “இனிமையானது” அல்லது “சுவையற்றது” என்று காட்டியது. முதல் வழக்கில், நீரிழிவு என்ற வார்த்தையில் நீரிழிவு என்ற வார்த்தையைச் சேர்த்தார். நோய், லத்தீன் மொழியில் "தேனைப் போல இனிப்பு" (லத்தீன் நீரிழிவு நோய்) என்றும், இரண்டாவதாக - "இன்சிபிடஸ்", அதாவது "சுவையற்றது" என்றும் பொருள். இன்சிபிட் நீரிழிவு இன்சிபிட் என்று அழைக்கப்பட்டது - சிறுநீரக நோய் (நெஃப்ரோஜெனிக் நீரிழிவு இன்சிபிடஸ்) அல்லது பிட்யூட்டரி சுரப்பியின் (நியூரோஹைபோபிஸிஸ்) ஒரு நோயால் ஏற்படும் நோயியல் மற்றும் பலவீனமான சுரப்பு அல்லது ஆண்டிடிரூடிக் ஹார்மோனின் உயிரியல் நடவடிக்கை ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
நீரிழிவு நோயாளிகளின் சிறுநீர் மற்றும் இரத்தத்தின் இனிமையான சுவை சர்க்கரை உள்ளடக்கம் அதிகம் என்பதை மத்தேயு டாப்சன் நிரூபித்தார். நீரிழிவு நோயாளிகளின் சிறுநீர் எறும்புகளை ஈர்க்கிறது என்பதை பண்டைய இந்தியர்கள் கவனித்தனர், மேலும் இந்த நோயை "இனிப்பு சிறுநீர் நோய்" என்று அழைத்தனர். இந்த வார்த்தையின் கொரிய, சீன மற்றும் ஜப்பானிய சகாக்கள் ஒரே ஐடியோகிராமை அடிப்படையாகக் கொண்டவை, மேலும் "இனிப்பு சிறுநீர் நோய்" என்றும் பொருள்.
உயர் இரத்த குளுக்கோஸ்
சிறுநீரில் மட்டுமல்லாமல், இரத்த சீரம் போன்றவற்றிலும் குளுக்கோஸ் செறிவை நிர்ணயிக்கும் தொழில்நுட்ப திறனின் வருகையால், பெரும்பாலான நோயாளிகளில், இரத்த சர்க்கரையின் அதிகரிப்பு முதலில் சிறுநீரில் கண்டறியப்படுவதற்கு உத்தரவாதம் அளிக்காது. இரத்த குளுக்கோஸ் செறிவின் மேலும் அதிகரிப்பு சிறுநீரகங்களுக்கான நுழைவு மதிப்பை விட அதிகமாக உள்ளது (சுமார் 10 மிமீல் / எல்) - கிளைகோசூரியா உருவாகிறது - சிறுநீரில் சர்க்கரையும் கண்டறியப்படுகிறது. நீரிழிவு நோய்க்கான காரணங்கள் பற்றிய விளக்கத்தை மீண்டும் மாற்ற வேண்டியிருந்தது, ஏனெனில் சிறுநீரகங்களால் சர்க்கரையைத் தக்கவைத்துக்கொள்வதற்கான வழிமுறை உடைக்கப்படவில்லை, அதாவது "சர்க்கரை அடங்காமை" எதுவும் இல்லை. அதே நேரத்தில், முந்தைய விளக்கம் ஒரு புதிய நோயியல் நிலை, “சிறுநீரக நீரிழிவு” என்று அழைக்கப்படுகிறது - இரத்த குளுக்கோஸிற்கான சிறுநீரக வாசலில் குறைவு (இரத்த சர்க்கரையின் சாதாரண மட்டத்தில் சிறுநீரில் சர்க்கரையை கண்டறிதல்). ஆகவே, நீரிழிவு இன்சிபிடஸைப் போலவே, பழைய முன்னுதாரணமும் நீரிழிவு நோய்க்கு ஏற்றதல்ல, மாறாக முற்றிலும் மாறுபட்ட நோயியல் நிலைக்கு.
எனவே, "உயர் இரத்த சர்க்கரை" என்ற முன்னுதாரணத்திற்கு ஆதரவாக "சர்க்கரை அடங்காமை" என்ற முன்னுதாரணம் கைவிடப்பட்டது. சிகிச்சையின் செயல்திறனைக் கண்டறிவதற்கும் மதிப்பீடு செய்வதற்கும் இந்த முன்னுதாரணம் இன்று முக்கிய மற்றும் ஒரே கருவியாகும். அதே நேரத்தில், நீரிழிவு பற்றிய நவீன முன்னுதாரணம் உயர் இரத்த சர்க்கரையின் உண்மைக்கு மட்டுப்படுத்தப்படவில்லை. மேலும், “உயர் இரத்த சர்க்கரை” என்ற முன்னுதாரணம் நீரிழிவு நோயின் விஞ்ஞான முன்மாதிரிகளின் வரலாற்றை முடிவுக்குக் கொண்டுவருகிறது, அவை திரவங்களில் சர்க்கரையின் செறிவு பற்றிய கருத்துக்களாகக் குறைக்கப்படுகின்றன.
இன்சுலின் குறைபாடு
பல கண்டுபிடிப்புகள் நீரிழிவு நோய்க்கான காரணங்களின் புதிய முன்னுதாரணம் இன்சுலின் குறைபாடாக வெளிவருவதற்கு வழிவகுத்தன. 1889 ஆம் ஆண்டில், ஜோசப் வான் மெஹ்ரிங் மற்றும் ஆஸ்கார் மின்கோவ்ஸ்கி ஆகியோர் கணையத்தை அகற்றிய பிறகு, நாய் நீரிழிவு அறிகுறிகளை உருவாக்குகிறது என்பதைக் காட்டியது.1910 ஆம் ஆண்டில், சர் எட்வர்ட் ஆல்பர்ட் ஷார்பீ-ஷேஃபர் கணையத்தில் லாங்கர்ஹான்ஸ் தீவுகளால் சுரக்கப்படும் ரசாயனத்தின் குறைபாட்டால் நீரிழிவு நோய் ஏற்பட்டது என்று பரிந்துரைத்தார். லத்தீன் மொழியிலிருந்து இந்த பொருளை இன்சுலின் என்று அழைத்தார் தீவம்இதன் பொருள் "தீவு". கணைய நாளமில்லா செயல்பாடு மற்றும் நீரிழிவு நோயின் வளர்ச்சியில் இன்சுலின் பங்கு 1921 ஆம் ஆண்டில் ஃபிரடெரிக் பன்டிங் மற்றும் சார்லஸ் ஹெர்பர்ட் பெஸ்ட் ஆகியோரால் உறுதிப்படுத்தப்பட்டது. தொலைதூர கணையம் கொண்ட நாய்களில் நீரிழிவு அறிகுறிகளை நீக்குவதன் மூலம் லாங்கர்ஹான்ஸ் ஆரோக்கியமான நாய்கள், பன்டிங், பெஸ்ட் மற்றும் அவர்களின் ஊழியர்கள் (குறிப்பாக வேதியியலாளர் கோலிப்) பெரிய கணையத்திலிருந்து தனிமைப்படுத்தப்பட்ட இன்சுலின் தீவுகளை பிரித்தெடுப்பதன் மூலம் அவற்றை நீக்க முடியும் என்பதைக் காட்டும் வான் மெஹ்ரிங் மற்றும் மின்கோவ்ஸ்கியின் சோதனைகளை அவர்கள் மீண்டும் செய்தனர். கால்நடைகள், மற்றும் 1922 இல் முதல் நோயாளிகளுக்கு சிகிச்சையளிக்க இதைப் பயன்படுத்தினர். டொராண்டோ பல்கலைக்கழகத்தில் சோதனைகள் நடத்தப்பட்டன, ஆய்வக விலங்குகள் மற்றும் பரிசோதனை உபகரணங்கள் ஜான் மேக்லியோட் வழங்கின. இந்த கண்டுபிடிப்புக்காக, விஞ்ஞானிகள் 1923 இல் மருத்துவத்திற்கான நோபல் பரிசைப் பெற்றனர். இன்சுலின் உற்பத்தி மற்றும் நீரிழிவு சிகிச்சையில் அதன் பயன்பாடு வேகமாக உருவாகத் தொடங்கியது.
இன்சுலின் உற்பத்தியில் பணிகளை முடித்த பின்னர், ஜான் மேக்லியோட் 1908 இல் தொடங்கிய குளுக்கோனோஜெனீசிஸை ஒழுங்குபடுத்துவதற்கான ஆய்வுகளுக்குத் திரும்பினார், மேலும் 1932 ஆம் ஆண்டில் பாராசிம்பேடிக் நரம்பு மண்டலம் கல்லீரலில் குளுக்கோனோஜெனீசிஸில் குறிப்பிடத்தக்க பங்கைக் கொண்டுள்ளது என்று முடிவு செய்தார்.
இருப்பினும், இரத்தத்தில் இன்சுலின் ஆய்வு செய்வதற்கான ஒரு முறை உருவாக்கப்பட்டவுடன், நீரிழிவு நோயாளிகளில், இரத்தத்தில் இன்சுலின் செறிவு குறைக்கப்படுவது மட்டுமல்லாமல், கணிசமாக அதிகரித்தது. 1936 ஆம் ஆண்டில், சர் ஹரோல்ட் பெர்சிவல் ஹிம்ஸ்வொர்த் ஒரு படைப்பை வெளியிட்டார், அதில் வகை 1 மற்றும் வகை 2 நீரிழிவு நோய் முதலில் தனி நோய்களாக அறிவிக்கப்பட்டன. இது மீண்டும் நீரிழிவு நோயின் முன்னுதாரணத்தை மாற்றி, அதை இரண்டு வகைகளாகப் பிரித்தது - முழுமையான இன்சுலின் குறைபாடு (வகை 1) மற்றும் உறவினர் இன்சுலின் குறைபாடு (வகை 2). இதன் விளைவாக, நீரிழிவு நோய் குறைந்தது இரண்டு நோய்களில் ஏற்படக்கூடிய ஒரு நோய்க்குறியாக மாறியுள்ளது: வகை 1 அல்லது வகை 2 நீரிழிவு நோய். .
சமீபத்திய தசாப்தங்களில் நீரிழிவு நோயில் குறிப்பிடத்தக்க முன்னேற்றங்கள் இருந்தபோதிலும், நோயைக் கண்டறிதல் இன்னும் கார்போஹைட்ரேட் வளர்சிதை மாற்ற அளவுருக்கள் பற்றிய ஆய்வின் அடிப்படையில் அமைந்துள்ளது.
நவம்பர் 14, 2006 முதல், ஐ.நா.வின் அனுசரணையில், உலக நீரிழிவு தினம் கொண்டாடப்பட்டது; நீரிழிவு ஆய்வில் ஃபிரடெரிக் கிராண்ட் பண்டிங்கின் சிறப்பை அங்கீகரிப்பதால் நவம்பர் 14 இந்த நிகழ்விற்கு தேர்வு செய்யப்பட்டுள்ளது.
கணைய பீட்டா செல்கள் முற்போக்கான அழிவின் காரணமாக உருவாகும் நோய்களின் ஒரு குழுவைக் குறிக்க "டைப் 1 நீரிழிவு நோய்" என்ற சொல் பயன்படுத்தப்படுகிறது, இது புரோன்சுலின் மற்றும் ஹைப்பர் கிளைசீமியாவின் தொகுப்பில் குறைபாட்டிற்கு வழிவகுக்கிறது, ஹார்மோன் மாற்று சிகிச்சை தேவைப்படுகிறது. "டைப் 2 நீரிழிவு நோய்" என்ற சொல் இன்சுலின் எதிர்ப்பைக் கொண்ட கொழுப்பு திசுக்களின் அதிகப்படியான குவிப்பு உள்ளவர்களுக்கு உருவாகும் ஒரு நோயைக் குறிக்கிறது, இதன் விளைவாக கணையத்தின் பீட்டா செல்கள் மூலம் புரோன்சுலின், இன்சுலின் மற்றும் அமிலின் ஆகியவற்றின் அதிகப்படியான தொகுப்பு உள்ளது, "உறவினர் குறைபாடு" என்று அழைக்கப்படுகிறது. நீரிழிவு வகைப்பாட்டின் கடைசி திருத்தம் அமெரிக்க நீரிழிவு சங்கத்தால் ஜனவரி 2010 இல் செய்யப்பட்டது. 1999 முதல், WHO ஆல் அங்கீகரிக்கப்பட்ட வகைப்பாட்டின் படி, வகை 1 நீரிழிவு, வகை 2 நீரிழிவு, கர்ப்பிணி நீரிழிவு மற்றும் "பிற குறிப்பிட்ட வகை நீரிழிவு" ஆகியவை வேறுபடுகின்றன. பெரியவர்களில் மறைந்திருக்கும் ஆட்டோ இம்யூன் நீரிழிவு நோய் (லாடா, “வகை 1.5 நீரிழிவு”) மற்றும் பல அரிய வகை நீரிழிவு நோய்களும் வேறுபடுகின்றன.
மனித மக்களில் நீரிழிவு நோய் பாதிப்பு சராசரியாக 1-8.6% ஆகும், குழந்தைகள் மற்றும் இளம் பருவத்தினரின் நிகழ்வு தோராயமாக 0.1-0.3% ஆகும். கண்டறியப்படாத படிவங்களை கணக்கில் எடுத்துக்கொண்டால், இந்த எண்ணிக்கை சில நாடுகளில் 6% ஐ எட்டக்கூடும். 2002 ஆம் ஆண்டு நிலவரப்படி, உலகில் சுமார் 120 மில்லியன் மக்கள் நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர். புள்ளிவிவர ஆய்வுகளின்படி, ஒவ்வொரு 10-15 வருடங்களுக்கும் நீரிழிவு நோயாளிகளின் எண்ணிக்கை இரட்டிப்பாகிறது, எனவே நீரிழிவு நோய் ஒரு மருத்துவ மற்றும் சமூக பிரச்சினையாக மாறும். ரஷ்ய நீரிழிவு சங்கத்தின் கூற்றுப்படி, சர்வதேச நீரிழிவு கூட்டமைப்பை மேற்கோள் காட்டி, ஜனவரி 1, 2016 நிலவரப்படி, உலகில் 20 முதல் 79 வயது வரையிலான சுமார் 415 மில்லியன் மக்கள் நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர், அவர்களில் பாதி பேருக்கு அவர்களின் நோய் பற்றி தெரியாது.
காலப்போக்கில், டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களின் விகிதம் அதிகரிக்கிறது என்பதையும் கவனத்தில் கொள்ள வேண்டும்.இது மக்களுக்கான மருத்துவ சேவையின் தரத்தில் முன்னேற்றம் மற்றும் வகை 1 நீரிழிவு நோயாளிகளின் ஆயுட்காலம் அதிகரிப்பதன் காரணமாகும்.
இனத்தைப் பொறுத்து நீரிழிவு நோயின் நிகழ்வுகளின் பன்முகத்தன்மையைக் கவனத்தில் கொள்ள வேண்டும். டைப் 2 நீரிழிவு நோய் மங்கோலாய்டுகளிடையே மிகவும் பொதுவானது, எடுத்துக்காட்டாக, இங்கிலாந்தில் மங்கோலாய்ட் இனத்தைச் சேர்ந்தவர்கள் 40 வயதுக்கு மேற்பட்டவர்கள், 20% பேர் டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர், நீக்ராய்டு இனத்தைச் சேர்ந்தவர்கள் இரண்டாவது இடத்தில் உள்ளனர், 40 வயதுக்கு மேற்பட்டவர்களில், நீரிழிவு நோயாளிகளின் விகிதம் 17%. சிக்கல்களின் அதிர்வெண் பலவகைப்பட்டதாகும். மங்கோலாய்ட் இனத்தைச் சேர்ந்தவர் நீரிழிவு நெஃப்ரோபதி மற்றும் கரோனரி இதய நோய்களை உருவாக்கும் அபாயத்தை அதிகரிக்கிறது, ஆனால் நீரிழிவு கால் நோய்க்குறியின் அபாயத்தை குறைக்கிறது. நெக்ராய்டு இனத்தைச் சேர்ந்தவர்கள் பெரும்பாலும் கடுமையான, மோசமாக சிகிச்சையளிக்கக்கூடிய தமனி உயர் இரத்த அழுத்தம் மற்றும் கர்ப்பகால நீரிழிவு நோயின் அடிக்கடி வளர்ச்சியால் வகைப்படுத்தப்படுகிறார்கள்.
2000 ஆம் ஆண்டிற்கான தரவுகளின்படி, ஹாங்காங்கில் அதிக எண்ணிக்கையிலான நோயாளிகள் காணப்பட்டனர், அவர்கள் மக்கள் தொகையில் 12% ஆக உள்ளனர். அமெரிக்காவில், வழக்குகளின் எண்ணிக்கை 10%, வெனிசுலாவில் - 4%, பதிவு செய்யப்பட்ட நோயாளிகளின் மிகச்சிறிய எண்ணிக்கை சிலியில் காணப்பட்டது, இது 1.8% ஆகும்.
உணவுகளில் பல்வேறு வகையான கார்போஹைட்ரேட்டுகள் உள்ளன. அவற்றில் சில, குளுக்கோஸ் போன்றவை, ஆறு-குறிக்கப்பட்ட ஹீட்டோரோசைக்ளிக் கார்போஹைட்ரேட் வளையத்தைக் கொண்டிருக்கின்றன மற்றும் அவை குடலில் மாறாமல் உறிஞ்சப்படுகின்றன. சுக்ரோஸ் (டிசாக்கரைடு) அல்லது ஸ்டார்ச் (பாலிசாக்கரைடு) போன்றவை இரண்டு அல்லது அதற்கு மேற்பட்ட ஒன்றோடொன்று இணைக்கப்பட்ட ஐந்து-குறிக்கப்பட்ட அல்லது ஆறு-குறிக்கப்பட்ட ஹீட்டோரோசைக்கிள்களைக் கொண்டுள்ளன. இந்த பொருட்கள் குளுக்கோஸ் மூலக்கூறுகள் மற்றும் பிற எளிய சர்க்கரைகளுக்கு இரைப்பைக் குழாயின் பல்வேறு நொதிகளால் பிளவுபட்டுள்ளன, இறுதியில் அவை இரத்தத்திலும் உறிஞ்சப்படுகின்றன. குளுக்கோஸைத் தவிர, கல்லீரலில் குளுக்கோஸாக மாறும் பிரக்டோஸ் போன்ற எளிய மூலக்கூறுகளும் இரத்த ஓட்டத்தில் நுழைகின்றன. இதனால், இரத்தத்திலும் முழு உடலிலும் குளுக்கோஸ் முக்கிய கார்போஹைட்ரேட் ஆகும். மனித உடலின் வளர்சிதை மாற்றத்தில் அவளுக்கு ஒரு விதிவிலக்கான பங்கு உண்டு: இது முழு உயிரினத்திற்கும் முக்கிய மற்றும் உலகளாவிய ஆற்றல் மூலமாகும். பல உறுப்புகள் மற்றும் திசுக்கள் (எடுத்துக்காட்டாக, மூளை) குளுக்கோஸை முக்கியமாக ஆற்றலாகப் பயன்படுத்துகின்றன (அதோடு கூடுதலாக, கீட்டோன் உடல்களையும் பயன்படுத்தலாம்).
உடலின் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதில் முக்கிய பங்கு கணையத்தின் ஹார்மோன் - இன்சுலின் மூலம் இயக்கப்படுகிறது. இது லாங்கர்ஹான்ஸ் தீவுகளின் β- கலங்களில் தொகுக்கப்பட்ட ஒரு புரதமாகும் (கணைய திசுக்களில் எண்டோகிரைன் செல்கள் குவிதல்) மற்றும் செல்கள் மூலம் குளுக்கோஸின் செயலாக்கத்தைத் தூண்டுவதற்காக வடிவமைக்கப்பட்டுள்ளது. கிட்டத்தட்ட அனைத்து திசுக்களும் உறுப்புகளும் (எடுத்துக்காட்டாக, கல்லீரல், தசைகள், கொழுப்பு திசு) குளுக்கோஸை அதன் முன்னிலையில் மட்டுமே செயலாக்க முடியும். இந்த திசுக்கள் மற்றும் உறுப்புகள் என்று அழைக்கப்படுகின்றன இன்சுலின் சார்ந்தது. குளுக்கோஸை செயலாக்க மற்ற திசுக்கள் மற்றும் உறுப்புகள் (மூளை போன்றவை) இன்சுலின் தேவையில்லை, எனவே அவை அழைக்கப்படுகின்றன இன்சுலின் சுயாதீனமானது .
சிகிச்சையளிக்கப்படாத குளுக்கோஸ் கல்லீரல் மற்றும் தசைகளில் கிளைகோஜன் பாலிசாக்கரைடு வடிவத்தில் டெபாசிட் செய்யப்படுகிறது (சேமிக்கப்படுகிறது), பின்னர் அவற்றை மீண்டும் குளுக்கோஸாக மாற்றலாம். ஆனால் குளுக்கோஸை கிளைக்கோஜனாக மாற்ற, இன்சுலின் தேவைப்படுகிறது.
பொதுவாக, இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கம் மிகவும் குறுகலாக மாறுபடும்: 70 முதல் 110 மி.கி / டி.எல் (ஒரு டெசிலிட்டருக்கு மில்லிகிராம்) (3.3-5.5 மிமீல் / எல்) காலையில் தூக்கத்திற்குப் பிறகு மற்றும் சாப்பிட்ட பிறகு 120 முதல் 140 மி.கி / டி.எல். கணையம் அதிக இன்சுலினை உற்பத்தி செய்கிறது, இரத்தத்தில் குளுக்கோஸின் அளவு அதிகமாகும் என்பதே இதற்குக் காரணம்.
இன்சுலின் குறைபாடு (வகை 1 நீரிழிவு நோய்) அல்லது உடல் உயிரணுக்களுடன் (வகை 2 நீரிழிவு நோய்) இன்சுலின் தொடர்பு கொள்ளும் வழிமுறையை மீறினால், குளுக்கோஸ் இரத்தத்தில் பெரிய அளவில் குவிந்து (ஹைப்பர் கிளைசீமியா), மற்றும் உடல் செல்கள் (இன்சுலின் அல்லாத சார்பு உறுப்புகளைத் தவிர) அவற்றின் முக்கிய மூலத்தை இழக்கின்றன ஆற்றல்.
நீரிழிவு நோயின் பல்வேறு வகைப்பாடுகள் பல்வேறு வழிகளில் உள்ளன. ஒன்றாக, அவை நோயறிதலின் கட்டமைப்பில் சேர்க்கப்பட்டுள்ளன மற்றும் நீரிழிவு நோயாளியின் நிலை குறித்து மிகவும் துல்லியமான விளக்கத்தை அனுமதிக்கின்றன.
எட்டியோலாஜிக்கல் வகைப்பாடு திருத்து
I. வகை 1 நீரிழிவு நோய் அல்லது இளம் நீரிழிவு நோய், இருப்பினும், எந்த வயதினரும் நோய்வாய்ப்படலாம் (வாழ்நாள் முழுவதும் இன்சுலின் குறைபாட்டின் வளர்ச்சிக்கு வழிவகுக்கும் cell- செல் அழிவு)
* குறிப்பு: பிரிவுகள்: “சாதாரண உடல் எடை கொண்டவர்களில்” மற்றும் “அதிக எடை கொண்டவர்களில்” 1999 இல் WHO ஆல் ரத்து செய்யப்பட்டது மூல குறிப்பிடப்படவில்லை 2148 நாட்கள் .
- இன்சுலின் மற்றும் / அல்லது அதன் ஏற்பிகளின் மரபணு குறைபாடுகள் (அசாதாரணங்கள்),
- எக்ஸோகிரைன் கணையத்தின் நோய்கள்,
- எண்டோகிரைன் நோய்கள் (எண்டோகிரினோபதிஸ்): இட்சென்கோ-குஷிங்கின் நோய்க்குறி, அக்ரோமேகலி, பரவக்கூடிய நச்சு கோயிட்டர், பியோக்ரோமோசைட்டோமா மற்றும் பிற,
- மருந்து தூண்டப்பட்ட நீரிழிவு
- தொற்று தூண்டப்பட்ட நீரிழிவு
- நோயெதிர்ப்பு-மத்தியஸ்த நீரிழிவு நோயின் அசாதாரண வடிவங்கள்,
- நீரிழிவு நோயுடன் இணைந்த மரபணு நோய்க்குறிகள்.
நான்காம். கர்ப்பகால நீரிழிவு நோய் - சில பெண்களில் கர்ப்ப காலத்தில் ஏற்படும் ஹைப்பர் கிளைசீமியாவால் வகைப்படுத்தப்படும் ஒரு நோயியல் நிலை மற்றும் பொதுவாக பிரசவத்திற்குப் பிறகு தன்னிச்சையாக மறைந்துவிடும்.
* குறிப்பு: நீரிழிவு நோயாளிகளுக்கு கர்ப்பத்திலிருந்து வேறுபடுத்தப்பட வேண்டும்.
WHO பரிந்துரைகளின்படி, கர்ப்பிணிப் பெண்களில் பின்வரும் வகையான நீரிழிவு நோய் வேறுபடுகிறது:
- வகை 1 நீரிழிவு கர்ப்பத்திற்கு முன் கண்டறியப்பட்டது.
- வகை 2 நீரிழிவு நோய் கர்ப்பத்திற்கு முன் கண்டறியப்பட்டது.
- கர்ப்பிணி நீரிழிவு நோய் - இந்த சொல் கர்ப்ப காலத்தில் ஏற்பட்ட குளுக்கோஸ் சகிப்புத்தன்மை கோளாறுகளை ஒருங்கிணைக்கிறது.
எளிதான ஓட்டம் திருத்து
நோயின் லேசான (I டிகிரி) வடிவம் குறைந்த அளவிலான கிளைசீமியாவால் வகைப்படுத்தப்படுகிறது, இது வெற்று வயிற்றில் 8 மிமீல் / எல் தாண்டாது, நாள் முழுவதும் இரத்தத்தில் சர்க்கரை உள்ளடக்கத்தில் பெரிய ஏற்ற இறக்கங்கள் இல்லாதபோது, முக்கியமற்ற தினசரி குளுக்கோசூரியா (தடயங்களிலிருந்து 20 கிராம் / எல் வரை). இழப்பீடு உணவு சிகிச்சை மூலம் பராமரிக்கப்படுகிறது. நீரிழிவு நோயின் லேசான வடிவத்துடன், நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிக்கு முன்கூட்டிய மற்றும் செயல்பாட்டு நிலைகளின் ஆஞ்சியோரோபதியைக் கண்டறிய முடியும்.
மிதமான தீவிரம் திருத்து
நீரிழிவு நோயின் மிதமான (II டிகிரி) தீவிரத்தோடு, உண்ணாவிரத கிளைசீமியா ஒரு விதியாக, 14 மிமீல் / எல், கிளைசெமிக் ஏற்ற இறக்கங்கள் நாள் முழுவதும் உயர்கிறது, தினசரி குளுக்கோசூரியா வழக்கமாக 40 கிராம் / எல் தாண்டாது, கெட்டோசிஸ் அல்லது கெட்டோஅசிடோசிஸ் எப்போதாவது உருவாகிறது. நீரிழிவு நோய்க்கான இழப்பீடு உணவு மற்றும் சர்க்கரையை குறைக்கும் வாய்வழி முகவர்களின் நிர்வாகம் அல்லது இன்சுலின் நிர்வாகத்தால் (இரண்டாம் நிலை சல்பமைடு எதிர்ப்பின் போது) ஒரு நாளைக்கு 40 OD ஐ தாண்டாத ஒரு டோஸில் அடையப்படுகிறது. இந்த நோயாளிகளில், பல்வேறு உள்ளூர்மயமாக்கல் மற்றும் செயல்பாட்டு நிலைகளின் நீரிழிவு ஆஞ்சியோநியூரோபதிகளைக் கண்டறிய முடியும்.
கனமான தற்போதைய திருத்தம்
நீரிழிவு நோயின் கடுமையான (III டிகிரி) வடிவம் அதிக அளவு கிளைசீமியாவால் (வெற்று வயிற்றில் 14 மிமீல் / எல்), நாள் முழுவதும் இரத்த சர்க்கரையின் குறிப்பிடத்தக்க ஏற்ற இறக்கங்கள், உயர் குளுக்கோசூரியா (40-50 கிராம் / எல்) ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நோயாளிகளுக்கு 60 OD அல்லது அதற்கு மேற்பட்ட டோஸில் நிலையான இன்சுலின் சிகிச்சை தேவைப்படுகிறது, அவர்களுக்கு பல்வேறு நீரிழிவு ஆஞ்சியோனூரோபதிகள் உள்ளன.
நோய் கண்டறிதல் திருத்த வார்த்தைகளை
ஒரு நோயறிதல் செய்யப்படும்போது, நீரிழிவு வகை முதலிடத்தில் வைக்கப்படுகிறது, வகை 2 நீரிழிவு நோய்க்கு, வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களுக்கு உணர்திறன் (எதிர்ப்புடன் அல்லது இல்லாமல்), நோயின் தீவிரம், பின்னர் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் நிலை, பின்னர் நீரிழிவு நோயின் சிக்கல்கள் பட்டியல் குறிக்கப்படுகின்றன.
ஐ.சி.டி 10.0 இன் படி, நீரிழிவு நோயைக் கண்டறிதல், வகைப்பாட்டின் நிலையைப் பொறுத்து, நோயின் சிக்கலின் E 10-14 பிரிவுகளால் குறியிடப்படுகிறது, இது 0 முதல் 9 வரையிலான காலாண்டு அறிகுறிகளால் குறிக்கப்படுகிறது.
.0 கோமாவுடன் .1 கெட்டோஅசிடோசிஸுடன் .2 சிறுநீரக பாதிப்புடன் .3 கண் புண்களுடன் .4 நரம்பியல் சிக்கல்களுடன் .5 புற சுற்றோட்டக் கோளாறுகளுடன் .6 பிற குறிப்பிட்ட சிக்கல்களுடன் .7 பல சிக்கல்களுடன் .8 குறிப்பிடப்படாத சிக்கல்களுடன் .9 சிக்கல்கள் இல்லை
நீரிழிவு நோய்க்கான ஒரு மரபணு முன்கணிப்பு தற்போது நிரூபிக்கப்பட்டுள்ளது.முதன்முறையாக, அத்தகைய கருதுகோள் 1896 இல் வெளிப்படுத்தப்பட்டது, அதே நேரத்தில் புள்ளிவிவர அவதானிப்பின் முடிவுகளால் மட்டுமே இது உறுதிப்படுத்தப்பட்டது. 1974 ஆம் ஆண்டில், ஜே. நெருப் மற்றும் பலர், ஏ. ஜி. குட்வொர்த் மற்றும் ஜே.
பின்னர், பல மரபணு வேறுபாடுகள் அடையாளம் காணப்பட்டன, அவை நீரிழிவு நோயாளிகளின் மரபணுவில் மற்ற மக்கள்தொகையை விட மிகவும் பொதுவானவை. எனவே, எடுத்துக்காட்டாக, மரபணுவில் பி 8 மற்றும் பி 15 இருப்பது ஒரே நேரத்தில் நோயின் அபாயத்தை சுமார் 10 மடங்கு அதிகரித்தது. Dw3 / DRw4 குறிப்பான்கள் இருப்பது நோயின் அபாயத்தை 9.4 மடங்கு அதிகரிக்கிறது. சுமார் 1.5% நீரிழிவு நோயாளிகள் MT-TL1 மைட்டோகாண்ட்ரியல் மரபணுவின் A3243G பிறழ்வுடன் தொடர்புடையவர்கள்.
இருப்பினும், வகை 1 நீரிழிவு நோயுடன், மரபணு பன்முகத்தன்மை காணப்படுகிறது, அதாவது, மரபணுக்களின் வெவ்வேறு குழுக்களால் இந்த நோய் ஏற்படலாம் என்பதைக் கவனத்தில் கொள்ள வேண்டும். 1 வது வகை நீரிழிவு நோயைத் தீர்மானிக்க உங்களை அனுமதிக்கும் ஒரு ஆய்வக கண்டறியும் அறிகுறி, இரத்தத்தில் உள்ள கணைய cells- கலங்களுக்கு ஆன்டிபாடிகளைக் கண்டறிதல் ஆகும். பரம்பரைத் தன்மை தற்போது முற்றிலும் தெளிவாக இல்லை, பரம்பரை கணிப்பதில் உள்ள சிரமம் நீரிழிவு நோயின் மரபணு பன்முகத்தன்மையுடன் தொடர்புடையது, மற்றும் போதுமான பரம்பரை மாதிரியை உருவாக்குவதற்கு கூடுதல் புள்ளிவிவர மற்றும் மரபணு ஆய்வுகள் தேவைப்படுகின்றன.
நீரிழிவு நோயின் நோய்க்கிரும வளர்ச்சியில், இரண்டு முக்கிய இணைப்புகள் வேறுபடுகின்றன:
- கணையத்தின் எண்டோகிரைன் செல்கள் மூலம் இன்சுலின் போதுமான உற்பத்தி,
- உடலின் திசுக்களின் உயிரணுக்களுடன் (இன்சுலின் எதிர்ப்பு) இன்சுலின் தொடர்புக்கு இடையூறு ஏற்படுவதால், கட்டமைப்பில் மாற்றம் அல்லது இன்சுலின் குறிப்பிட்ட ஏற்பிகளின் எண்ணிக்கை குறைதல், இன்சுலின் கட்டமைப்பில் மாற்றம் அல்லது ஏற்பிகளிலிருந்து செல் உறுப்புகளுக்கு சமிக்ஞை பரிமாற்றத்தின் உள்விளைவு வழிமுறைகளை மீறுதல்.
நீரிழிவு நோய்க்கு ஒரு பரம்பரை முன்கணிப்பு உள்ளது. பெற்றோர்களில் ஒருவர் நோய்வாய்ப்பட்டிருந்தால், வகை 1 நீரிழிவு நோயைப் பெறுவதற்கான நிகழ்தகவு 10%, மற்றும் வகை 2 நீரிழிவு நோய் 80% ஆகும்.
கணையப் பற்றாக்குறை (வகை 1 நீரிழிவு நோய்)
வகை 1 நீரிழிவு நோய்க்கு முதல் வகை கோளாறு பொதுவானது (பழைய பெயர் இன்சுலின் சார்ந்த நீரிழிவு நோய்). இந்த வகை நீரிழிவு நோயின் வளர்ச்சியின் தொடக்கப் புள்ளி கணைய எண்டோகிரைன் செல்கள் (லாங்கர்ஹான்ஸ் தீவுகள்) பெருமளவில் அழிக்கப்படுவதும், இதன் விளைவாக, இரத்த இன்சுலின் அளவு குறைந்து வருவதும் ஆகும்.
வைரஸ் நோய்த்தொற்றுகள், புற்றுநோய், கணைய அழற்சி, கணையத்திற்கு நச்சு சேதம், மன அழுத்த நிலைகள், நோயெதிர்ப்பு மண்டலத்தின் செல்கள் கணைய cells- கலங்களுக்கு எதிராக ஆன்டிபாடிகளை உருவாக்கி அவற்றை அழிக்கும் விஷயத்தில் கணைய நாளமில்லா உயிரணுக்களின் பெருமளவிலான மரணம் ஏற்படலாம். பெரும்பாலான நிகழ்வுகளில் இந்த வகை நீரிழிவு குழந்தைகள் மற்றும் இளைஞர்களின் (40 வயது வரை) சிறப்பியல்பு.
மனிதர்களில், இந்த நோய் பெரும்பாலும் மரபணு ரீதியாக தீர்மானிக்கப்படுகிறது மற்றும் 6 வது குரோமோசோமில் அமைந்துள்ள பல மரபணுக்களின் குறைபாடுகளால் ஏற்படுகிறது. இந்த குறைபாடுகள் கணைய உயிரணுக்களுக்கு உடலின் தன்னுடல் தாக்கத்திற்கு ஒரு முன்னோக்கை உருவாக்குகின்றன மற்றும் β- கலங்களின் மீளுருவாக்கம் திறனை மோசமாக பாதிக்கின்றன.
உயிரணுக்களுக்கு ஆட்டோ இம்யூன் சேதத்தின் அடிப்படை எந்த சைட்டோடாக்ஸிக் முகவர்களால் அவற்றின் சேதம் ஆகும். இந்த புண் ஆட்டோஆன்டிஜென்களின் வெளியீட்டை ஏற்படுத்துகிறது, இது மேக்ரோபேஜ்கள் மற்றும் டி-கொலையாளிகளின் செயல்பாட்டைத் தூண்டுகிறது, இதன் விளைவாக கணைய செல்கள் மீது நச்சு விளைவைக் கொண்ட செறிவுகளில் இன்டர்லூகின்கள் இரத்தத்தில் உருவாகி வெளியிடப்படுகின்றன. சுரப்பியின் திசுக்களில் உள்ள மேக்ரோபேஜ்களால் செல்கள் சேதமடைகின்றன.
தூண்டக்கூடிய காரணிகள் நீடித்த கணைய உயிரணு ஹைபோக்ஸியா மற்றும் உயர் கார்போஹைட்ரேட், கொழுப்புகள் நிறைந்தவை மற்றும் புரத உணவில் குறைவாக இருக்கலாம், இது தீவு உயிரணுக்களின் சுரப்பு செயல்பாடு குறைவதற்கும் நீண்ட காலத்திற்கு அவற்றின் மரணத்திற்கும் வழிவகுக்கிறது.பாரிய உயிரணு இறப்பு தொடங்கிய பின்னர், அவற்றின் தன்னுடல் தாக்க சேதத்தின் வழிமுறை தொடங்குகிறது.
கூடுதல் கணையப் பற்றாக்குறை (வகை 2 நீரிழிவு நோய்) திருத்து
வகை 2 நீரிழிவு நோய்க்கு (வழக்கற்றுப் போன பெயர் - இன்சுலின் அல்லாத சார்பு நீரிழிவு) பத்தி 2 இல் குறிப்பிடப்பட்டுள்ள மீறல்களால் வகைப்படுத்தப்படுகிறது (மேலே காண்க). இந்த வகை நீரிழிவு நோயில், இன்சுலின் இயல்பாகவோ அல்லது அதிகரித்த அளவுகளிலோ கூட உற்பத்தி செய்யப்படுகிறது, இருப்பினும், உடலின் உயிரணுக்களுடன் (இன்சுலின் எதிர்ப்பு) இன்சுலின் தொடர்பு கொள்ளும் வழிமுறை மீறப்படுகிறது.
இன்சுலின் எதிர்ப்பின் முக்கிய காரணம் உடல் பருமனில் உள்ள இன்சுலின் சவ்வு ஏற்பிகளின் செயல்பாடுகளை மீறுவதாகும் (முக்கிய ஆபத்து காரணி, நீரிழிவு நோயாளிகளில் 80% அதிக எடை கொண்டவர்கள்) - ஏற்பிகள் அவற்றின் கட்டமைப்பு அல்லது அளவு மாற்றங்கள் காரணமாக ஹார்மோனுடன் தொடர்பு கொள்ள இயலாது. மேலும், சில வகை டைப் 2 நீரிழிவு நோயால், இன்சுலின் தானே (மரபணு குறைபாடுகள்) தொந்தரவு செய்யப்படலாம். உடல் பருமனுடன் கூடுதலாக, வகை 2 நீரிழிவு நோய்க்கான ஆபத்து காரணிகளும்: முதுமை, புகைபிடித்தல், ஆல்கஹால் குடிப்பது, உயர் இரத்த அழுத்தம், நாள்பட்ட அதிகப்படியான உணவு, உட்கார்ந்த வாழ்க்கை முறை. பொதுவாக, இந்த வகை நீரிழிவு நோய் பெரும்பாலும் 40 வயதுக்கு மேற்பட்டவர்களை பாதிக்கிறது.
வகை 2 நீரிழிவு நோய்க்கான ஒரு மரபணு முன்கணிப்பு நிரூபிக்கப்பட்டுள்ளது, இது ஹோமோசைகஸ் இரட்டையர்களில் நோய் இருப்பதை 100% தற்செயலாகக் குறிக்கிறது. வகை 2 நீரிழிவு நோயில், பெரும்பாலும் இன்சுலின் தொகுப்பின் சர்க்காடியன் தாளங்களின் மீறல் மற்றும் கணைய திசுக்களில் உருவ மாற்றங்கள் ஒப்பீட்டளவில் நீண்ட காலமாக இல்லை.
நோயின் அடிப்படையானது இன்சுலின் செயலிழக்கத்தின் முடுக்கம் அல்லது இன்சுலின் சார்ந்த உயிரணுக்களின் சவ்வுகளில் இன்சுலின் ஏற்பிகளின் குறிப்பிட்ட அழிவு ஆகும்.
இன்சுலின் அழிவின் முடுக்கம் பெரும்பாலும் போர்டோகாவல் அனஸ்டோமோஸின் முன்னிலையில் நிகழ்கிறது, இதன் விளைவாக, கணையத்திலிருந்து இன்சுலின் விரைவாக கல்லீரலுக்குள் நுழைகிறது, அங்கு அது விரைவாக அழிக்கப்படுகிறது.
இன்சுலின் ஏற்பிகளை அழிப்பது தன்னுடல் தாக்க செயல்பாட்டின் விளைவாகும், ஆட்டோஆன்டிபாடிகள் இன்சுலின் ஏற்பிகளை ஆன்டிஜென்களாக உணர்ந்து அவற்றை அழிக்கும்போது, இது இன்சுலின் சார்ந்த உயிரணுக்களின் இன்சுலின் உணர்திறன் கணிசமாகக் குறைவதற்கு வழிவகுக்கிறது. இரத்தத்தில் முந்தைய செறிவில் இன்சுலின் செயல்திறன் போதுமான கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை உறுதிப்படுத்த போதுமானதாக இல்லை.
இதன் விளைவாக, முதன்மை மற்றும் இரண்டாம் நிலை கோளாறுகள் உருவாகின்றன:
முதன்மை
- கிளைகோஜன் தொகுப்பை மெதுவாக்குகிறது
- குளுக்கோனிடேஸ் எதிர்வினை வீதத்தை குறைக்கிறது
- கல்லீரலில் குளுக்கோனோஜெனீசிஸின் முடுக்கம்
- சிறுநீரில் இனிப்புக் கலந்திருக்கும் நோய்
- ஹைப்பர்கிளைசீமியா
- குளுக்கோஸ் சகிப்புத்தன்மை குறைந்தது
- புரத தொகுப்பு மெதுவாக்குகிறது
- கொழுப்பு அமிலத் தொகுப்பை மெதுவாக்குகிறது
- டிப்போவிலிருந்து புரதம் மற்றும் கொழுப்பு அமிலங்களின் வெளியீட்டின் முடுக்கம்
- - கலங்களில் இன்சுலின் விரைவாக சுரக்கும் கட்டம் ஹைப்பர் கிளைசீமியாவால் தொந்தரவு செய்யப்படுகிறது.
கணையத்தின் உயிரணுக்களில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் கோளாறுகளின் விளைவாக, எக்சோசைட்டோசிஸின் வழிமுறை சீர்குலைக்கப்படுகிறது, இது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் கோளாறுகள் அதிகரிக்க வழிவகுக்கிறது. கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மீறலைத் தொடர்ந்து, கொழுப்பு மற்றும் புரத வளர்சிதை மாற்றத்தின் கோளாறுகள் இயற்கையாகவே உருவாகத் தொடங்குகின்றன.
சிக்கல்களின் நோய்க்கிருமிகள் திருத்துதல்
வளர்ச்சி வழிமுறைகளைப் பொருட்படுத்தாமல், அனைத்து வகையான நீரிழிவு நோய்களின் பொதுவான அம்சம் இரத்த குளுக்கோஸ் மற்றும் உடல் திசுக்களில் வளர்சிதை மாற்றக் கோளாறுகள் தொடர்ந்து அதிகரிப்பதால் குளுக்கோஸை அதிகமாக உறிஞ்ச முடியாது.
- குளுக்கோஸைப் பயன்படுத்த திசுக்களின் இயலாமை கெட்டோஅசிடோசிஸின் வளர்ச்சியுடன் கொழுப்புகள் மற்றும் புரதங்களின் வினையூக்கத்தை அதிகரிக்க வழிவகுக்கிறது.
- இரத்தத்தில் குளுக்கோஸின் செறிவு அதிகரிப்பு இரத்தத்தின் சவ்வூடுபரவல் அழுத்தம் அதிகரிக்க வழிவகுக்கிறது, இது சிறுநீரில் நீர் மற்றும் எலக்ட்ரோலைட்டுகளின் கடுமையான இழப்பை ஏற்படுத்துகிறது.
- இரத்த குளுக்கோஸ் செறிவின் தொடர்ச்சியான அதிகரிப்பு பல உறுப்புகள் மற்றும் திசுக்களின் நிலையை எதிர்மறையாக பாதிக்கிறது, இது இறுதியில் நீரிழிவு நெஃப்ரோபதி, நரம்பியல், கண் மருத்துவம், மைக்ரோ மற்றும் மேக்ரோஆஞ்சியோபதி, பல்வேறு வகையான நீரிழிவு கோமா மற்றும் பிற போன்ற கடுமையான சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கிறது.
- நீரிழிவு நோயாளிகளில், நோயெதிர்ப்பு மண்டலத்தின் வினைத்திறன் குறைந்து, தொற்று நோய்களின் கடுமையான போக்கைக் காணலாம்.
- சுவாச உறுப்புகள். நீரிழிவு நோய் பெரும்பாலும் நுரையீரல் காசநோயுடன் இணைக்கப்படுகிறது. நீரிழிவு நோயாளிகளில், தொற்றுநோய் அல்லது மறைக்கப்பட்ட ஃபோசியின் எண்டோஜெனஸ் செயல்பாட்டின் விளைவாக காசநோய் ஏற்படலாம். உடலின் எதிர்ப்பு குறைகிறது, மற்றும் நுரையீரல் காசநோய் பெரும்பாலும் இளம் வயதிலேயே நீரிழிவு நோயாளிகளுக்கு உருவாகிறது.
- இனப்பெருக்க அமைப்பு. நீரிழிவு நோயால், பிறப்புறுப்புகளும் பாதிக்கப்படுகின்றன. ஆண்களில், பாலியல் ஆசை பெரும்பாலும் குறைகிறது அல்லது மறைந்துவிடும், ஆண்மைக் குறைவு ஏற்படுகிறது, பெண்களுக்கு கருவுறாமை, தன்னிச்சையான கருக்கலைப்பு, முன்கூட்டிய பிறப்பு, கருவின் கரு மரணம், அமினோரியா, வுல்விடிஸ், வஜினிடிஸ் ஆகியவை உள்ளன.
- நரம்பு மற்றும் தசை அமைப்புகள். பி. எம். கெஹட் மற்றும் என். நீரிழிவு நோயின் நரம்பு மண்டலத்திற்கு மிகவும் பொதுவான மற்றும் குறிப்பிட்ட சேதம் புற நீரிழிவு நரம்பியல் அல்லது நீரிழிவு பாலிநியூரிடிஸ் (சமச்சீர் பாலிநியூரோபதிஸ்) ஆகும்.
நீரிழிவு நோய், அதே போல், உயர் இரத்த அழுத்தம், ஒரு மரபணு, நோயியல் இயற்பியல், மருத்துவ ரீதியாக பன்முகத்தன்மை கொண்ட நோயாகும்.
நீரிழிவு நோயின் மருத்துவ படத்தில், இரண்டு குழுக்களின் அறிகுறிகளை வேறுபடுத்துவது வழக்கம்: முதன்மை மற்றும் இரண்டாம் நிலை.
முக்கிய அறிகுறிகள் பின்வருமாறு:
- பாலியூரியா - குளுக்கோஸ் கரைந்ததால் சிறுநீரின் சவ்வூடுபரவல் அழுத்தம் அதிகரிப்பதால் ஏற்படும் சிறுநீரின் வெளியேற்றம் அதிகரிக்கும் (பொதுவாக, சிறுநீரில் குளுக்கோஸ் இல்லை). இது இரவில் உட்பட அடிக்கடி ஏராளமான சிறுநீர் கழிப்பதன் மூலம் வெளிப்படுகிறது.
- பாலிடிப்சியா (நிலையான தணிக்க முடியாத தாகம்) - சிறுநீரில் குறிப்பிடத்தக்க அளவு நீர் இழப்புகள் மற்றும் இரத்தத்தின் சவ்வூடுபரவல் அழுத்தம் அதிகரிப்பதன் காரணமாக.
- பாலிஃபாஜி என்பது ஒரு நிலையான தீராத பசி. இந்த அறிகுறி நீரிழிவு நோய்க்கான வளர்சிதை மாற்றக் கோளாறுகளால் ஏற்படுகிறது, அதாவது இன்சுலின் இல்லாத நிலையில் செல்கள் குளுக்கோஸை உறிஞ்சி செயலாக்க இயலாமை (ஏராளமான பசி).
- எடை இழப்பு (குறிப்பாக வகை 1 நீரிழிவு நோயின் சிறப்பியல்பு) நீரிழிவு நோயின் பொதுவான அறிகுறியாகும், இது நோயாளிகளின் பசி அதிகரித்த போதிலும் உருவாகிறது. உயிரணுக்களின் ஆற்றல் வளர்சிதை மாற்றத்திலிருந்து குளுக்கோஸை நிறுத்துவதால் புரதங்கள் மற்றும் கொழுப்புகளின் அதிகரித்த வினையூக்கத்தால் எடை இழப்பு (மற்றும் சோர்வு கூட ஏற்படுகிறது).
வகை 1 நீரிழிவு நோய்க்கு முக்கிய அறிகுறிகள் மிகவும் பொதுவானவை. அவை தீவிரமாக வளர்ந்து வருகின்றன. நோயாளிகள், ஒரு விதியாக, அவர்களின் தோற்றத்தின் தேதி அல்லது காலத்தை துல்லியமாக குறிக்க முடியும்.
இரண்டாம் நிலை அறிகுறிகளில் காலப்போக்கில் மெதுவாக உருவாகும் குறைந்த-குறிப்பிட்ட மருத்துவ அறிகுறிகள் அடங்கும். இந்த அறிகுறிகள் 1 மற்றும் 2 வது வகை நீரிழிவு நோய்க்கு சிறப்பியல்பு:
- சளி சவ்வுகள்,
- உலர்ந்த வாய்
- பொது தசை பலவீனம்
- , தலைவலி
- சிகிச்சையளிக்க கடினமாக இருக்கும் அழற்சி தோல் புண்கள்,
- பார்வைக் குறைபாடு
- வகை 1 நீரிழிவு நோயுடன் சிறுநீரில் அசிட்டோன் இருப்பது. கொழுப்பு இருப்புக்களை எரிப்பதன் விளைவாக அசிட்டோன் உள்ளது.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயைக் கண்டறிதல் முக்கிய அறிகுறிகளின் முன்னிலையில் எளிதாக்கப்படுகிறது: பாலியூரியா, பாலிஃபாகியா, எடை இழப்பு. இருப்பினும், இரத்தத்தில் குளுக்கோஸின் செறிவை தீர்மானிப்பதே முக்கிய கண்டறியும் முறை. கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் தீவிரத்தை தீர்மானிக்க, குளுக்கோஸ் சகிப்புத்தன்மை சோதனை பயன்படுத்தப்படுகிறது.
இந்த அறிகுறிகளின் தற்செயல் நிகழ்வில் நீரிழிவு நோயைக் கண்டறிதல் நிறுவப்பட்டுள்ளது:
- உண்ணாவிரத தந்துகி இரத்தத்தில் சர்க்கரை (குளுக்கோஸ்) செறிவு 6.1 மிமீல் / எல் (லிட்டருக்கு மில்லிமால்) ஐ விட அதிகமாகும், மேலும் உட்கொண்ட 2 மணி நேரத்திற்குப் பிறகு (போஸ்ட்ராண்டியல் கிளைசீமியா) 11.1 மிமீல் / எல்,
- குளுக்கோஸ் சகிப்புத்தன்மை சோதனையின் விளைவாக (சந்தேகத்திற்கிடமான சந்தர்ப்பங்களில்), இரத்த சர்க்கரை அளவு 11.1 மிமீல் / எல் (ஒரு நிலையான மீண்டும்) ஐ விட அதிகமாக உள்ளது,
- கிளைகோசைலேட்டட் ஹீமோகுளோபின் அளவு 5.9% ஐ விட அதிகமாக உள்ளது (5.9-6.5% - சந்தேகத்திற்கு இடமின்றி, 6.5% க்கும் அதிகமானவர்களுக்கு நீரிழிவு நோய் ஏற்பட வாய்ப்புள்ளது),
- சிறுநீரில் சர்க்கரை உள்ளது
- சிறுநீரில் அசிட்டோன் உள்ளது (அசிட்டோனூரியா, (நீரிழிவு இல்லாமல் அசிட்டோன் இருக்கலாம்)).
மிகவும் பொதுவான வகை 2 நீரிழிவு நோய் (மக்கள் தொகையில் 90% வரை). டைப் 1 நீரிழிவு நோய் நன்கு அறியப்பட்டதாகும், இது முழுமையான இன்சுலின் சார்பு, ஆரம்பகால வெளிப்பாடு மற்றும் கடுமையான போக்கால் வகைப்படுத்தப்படுகிறது. கூடுதலாக, நீரிழிவு நோய்க்கு வேறு பல வகைகள் உள்ளன, ஆனால் அவை அனைத்தும் ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு நோயால் மருத்துவ ரீதியாக வெளிப்படுகின்றன.
வகை 1 நீரிழிவு நோய்
டைப் 1 நீரிழிவு நோயின் வளர்ச்சியின் நோய்க்கிருமி பொறிமுறையானது கணையத்தின் எண்டோகிரைன் செல்கள் (கணையத்தின் cells- செல்கள்) இன்சுலின் தொகுப்பு மற்றும் சுரப்பின் பற்றாக்குறையை அடிப்படையாகக் கொண்டது, சில காரணிகளின் (வைரஸ் தொற்று, மன அழுத்தம், ஆட்டோ இம்யூன் ஆக்கிரமிப்பு மற்றும் பிறவற்றின்) விளைவாக அவை அழிவதால் ஏற்படுகின்றன. மக்கள்தொகையில் டைப் 1 நீரிழிவு நோய் பரவுவது நீரிழிவு நோய்களில் 10-15% வரை அடையும். இந்த நோய் குழந்தை பருவத்திலோ அல்லது இளமைப் பருவத்திலோ முக்கிய அறிகுறிகளின் வெளிப்பாடு, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் பின்னணிக்கு எதிரான சிக்கல்களின் விரைவான வளர்ச்சி ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. உடலின் வளர்சிதை மாற்றத்தை இயல்பாக்கும் இன்சுலின் ஊசி முக்கிய சிகிச்சை முறை. இன்சுலின் சிரிஞ்ச், பேனா சிரிஞ்ச் அல்லது சிறப்பு மீட்டரிங் பம்பைப் பயன்படுத்தி இன்சுலின் தோலடி முறையில் செலுத்தப்படுகிறது. சிகிச்சையளிக்கப்படாவிட்டால், வகை 1 நீரிழிவு வேகமாக முன்னேறி கெட்டோஅசிடோசிஸ் மற்றும் நீரிழிவு கோமா போன்ற கடுமையான சிக்கல்களுக்கு வழிவகுக்கிறது. .
வகை 2 நீரிழிவு நோய்
இந்த வகை நோய்க்கான நோய்க்கிருமிகள் இன்சுலின் (இன்சுலின் எதிர்ப்பு) செயலுக்கு இன்சுலின் சார்ந்த திசுக்களின் உணர்திறன் குறைவதை அடிப்படையாகக் கொண்டது. நோயின் ஆரம்ப கட்டத்தில், இன்சுலின் இயல்பான அல்லது அதிகரித்த அளவுகளில் ஒருங்கிணைக்கப்படுகிறது. நோயின் ஆரம்ப கட்டங்களில் நோயாளியின் உணவு மற்றும் எடை இழப்பு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை சீராக்க உதவுகிறது, இன்சுலின் திசு உணர்திறனை மீட்டெடுக்க உதவுகிறது மற்றும் கல்லீரல் மட்டத்தில் குளுக்கோஸ் தொகுப்பைக் குறைக்கிறது. இருப்பினும், நோயின் வளர்ச்சியின் போது, கணையத்தின் cells- செல்கள் மூலம் இன்சுலின் உயிரியக்கவியல் குறைகிறது, இது இன்சுலின் தயாரிப்புகளுடன் ஹார்மோன் மாற்று சிகிச்சையை பரிந்துரைக்க வேண்டியது அவசியம்.
டைப் 2 நீரிழிவு வயதுவந்தோரின் நீரிழிவு நோய்களில் 85-90% வரை அடையும் மற்றும் பெரும்பாலும் 40 வயதிற்கு மேற்பட்டவர்களிடையே வெளிப்படுகிறது, பொதுவாக உடல் பருமனுடன் சேர்ந்துள்ளது. நோய் மெதுவாக உருவாகிறது, நிச்சயமாக லேசானது. மருத்துவப் படத்தில் இணக்கமான அறிகுறிகள் ஆதிக்கம் செலுத்துகின்றன, கெட்டோஅசிடோசிஸ் அரிதாகவே உருவாகிறது. பல ஆண்டுகளாக தொடர்ச்சியான ஹைப்பர் கிளைசீமியா மைக்ரோ மற்றும் மேக்ரோஆஞ்சியோபதி, நெஃப்ரோ- மற்றும் நரம்பியல், ரெட்டினோபதி மற்றும் பிற சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கிறது.
மோடி-நீரிழிவு திருத்து
இந்த நோய் கணைய β- கலங்களின் சுரப்பு செயல்பாட்டில் சரிவுக்கு வழிவகுக்கும் மரபணு குறைபாடுகளால் ஏற்படும் ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் நோய்களின் ஒரு பன்முகத்தன்மை கொண்ட குழு ஆகும். நீரிழிவு நோயாளிகளில் சுமார் 5% பேருக்கு MODY நீரிழிவு நோய் ஏற்படுகிறது. இது ஒப்பீட்டளவில் சிறு வயதிலேயே வேறுபடுகிறது. நோயாளிக்கு இன்சுலின் தேவைப்படுகிறது, ஆனால், வகை 1 நீரிழிவு நோயாளிகளைப் போலல்லாமல், குறைந்த இன்சுலின் தேவை உள்ளது, வெற்றிகரமாக இழப்பீட்டை அடைகிறது. சி-பெப்டைட்டின் குறிகாட்டிகள் இயல்பானவை, கெட்டோஅசிடோசிஸ் இல்லை. இந்த நோய் "இடைநிலை" வகை நீரிழிவு நோய்க்கு நிபந்தனையுடன் காரணமாக இருக்கலாம்: இது வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் சிறப்பியல்புகளைக் கொண்டுள்ளது.
கர்ப்பகால நீரிழிவு நோய்
இது கர்ப்ப காலத்தில் நிகழ்கிறது மற்றும் பிரசவத்திற்குப் பிறகு முற்றிலும் மறைந்துவிடும் அல்லது மிகவும் எளிதாக இருக்கும். கர்ப்பகால நீரிழிவு நோயின் வழிமுறைகள் வகை 2 நீரிழிவு நோய்க்கு ஒத்தவை. கர்ப்பிணிப் பெண்களிடையே கர்ப்பகால நீரிழிவு நோய் தோராயமாக 2-5% ஆகும். பிறப்புக்குப் பிறகு இந்த வகை நீரிழிவு நோய் முற்றிலும் மறைந்துவிடும் என்ற போதிலும், கர்ப்ப காலத்தில் இந்த நோய் தாய் மற்றும் குழந்தையின் ஆரோக்கியத்திற்கு குறிப்பிடத்தக்க தீங்கு விளைவிக்கிறது.கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு உள்ள பெண்கள் பின்னர் வகை 2 நீரிழிவு நோயை உருவாக்கும் அபாயத்தில் உள்ளனர். கருவின் மீது நீரிழிவு நோயின் தாக்கம் குழந்தையின் பிறப்பு நேரத்தில் (மேக்ரோசோமியா), பல்வேறு குறைபாடுகள் மற்றும் பிறவி குறைபாடுகள் ஆகியவற்றில் வெளிப்படுத்தப்படுகிறது. இந்த அறிகுறி வளாகம் நீரிழிவு கருவுறுதல் என விவரிக்கப்படுகிறது.
கூர்மையான திருத்து
கடுமையான சிக்கல்கள் நீரிழிவு நோய் முன்னிலையில் நாட்கள் அல்லது மணிநேரங்களுக்குள் உருவாகும் நிலைமைகள்:
- நீரிழிவு கெட்டோஅசிடோசிஸ் - இடைநிலை கொழுப்பு வளர்சிதை மாற்றத்தின் (கீட்டோன் உடல்கள்) தயாரிப்புகளின் இரத்தத்தில் குவிந்து வருவதால் உருவாகும் ஒரு தீவிர நிலை. இது ஒத்த நோய்கள், குறிப்பாக நோய்த்தொற்றுகள், காயங்கள், செயல்பாடுகள் மற்றும் ஊட்டச்சத்து குறைபாடு ஆகியவற்றுடன் ஏற்படுகிறது. இது நனவு இழப்பு மற்றும் உடலின் முக்கிய செயல்பாடுகளை மீறுவதற்கு வழிவகுக்கும். அவசர மருத்துவமனையில் அனுமதிக்க இது ஒரு முக்கிய அறிகுறியாகும்.
- இரத்தச் சர்க்கரைக் குறைவு - சாதாரண மதிப்பை விட (பொதுவாக 3.3 மிமீல் / எல் கீழே) இரத்த குளுக்கோஸின் குறைவு, சர்க்கரையை குறைக்கும் மருந்துகள், இணக்க நோய்கள், அசாதாரண உடல் செயல்பாடு அல்லது போதிய ஊட்டச்சத்து, வலுவான ஆல்கஹால் உட்கொள்ளல் ஆகியவற்றின் காரணமாக ஏற்படுகிறது. முதலுதவி நோயாளிக்கு சர்க்கரை அல்லது எந்தவொரு இனிப்பு பானத்தையும் கொடுப்பது, கார்போஹைட்ரேட்டுகள் நிறைந்த உணவுகளை சாப்பிடுவது (சர்க்கரை அல்லது தேனை வேகமாக உறிஞ்சுவதற்கு நாக்கின் கீழ் வைக்கலாம்), குளுகோகன் ஏற்பாடுகள் தசையில் அறிமுகப்படுத்தப்பட்டால், 40% குளுக்கோஸ் கரைசல் நரம்புக்குள் செலுத்தப்படுகிறது (முன் 40% குளுக்கோஸ் கரைசலை அறிமுகப்படுத்துவது வைட்டமின் பி உடன் தோலடி முறையில் நிர்வகிக்கப்பட வேண்டும்1 - உள்ளூர் தசை பிடிப்பு தடுப்பு).
- ஹைப்பரோஸ்மோலர் கோமா. இது முக்கியமாக டைப் 2 நீரிழிவு நோயாளிகளின் வரலாற்றில் அல்லது இல்லாமல் வயதான நோயாளிகளுக்கு ஏற்படுகிறது மற்றும் எப்போதும் கடுமையான நீரிழப்புடன் தொடர்புடையது. நோய்க்குறியின் வளர்ச்சிக்கு சில நாட்கள் முதல் வாரங்கள் வரை நீடிக்கும் பாலியூரியா மற்றும் பாலிடிப்சியா ஆகியவை பெரும்பாலும் உள்ளன. வயதானவர்கள் ஹைப்பரோஸ்மோலர் கோமாவுக்கு ஆளாகிறார்கள், ஏனெனில் அவர்கள் பெரும்பாலும் தாகத்தின் கருத்தை மீறுவதை அனுபவிக்கிறார்கள். மற்றொரு சிக்கலான சிக்கல் - சிறுநீரக செயல்பாட்டில் மாற்றம் (பொதுவாக வயதானவர்களில் காணப்படுகிறது) - சிறுநீரில் அதிகப்படியான குளுக்கோஸை அகற்றுவதைத் தடுக்கிறது. இரண்டு காரணிகளும் நீரிழப்பு மற்றும் குறிப்பிடத்தக்க ஹைப்பர் கிளைசீமியாவுக்கு பங்களிக்கின்றன. வளர்சிதை மாற்ற அமிலத்தன்மை இல்லாதது இரத்தத்தில் இன்சுலின் சுற்றும் மற்றும் / அல்லது குறைந்த அளவு கவுண்டரின்சுலின் ஹார்மோன்களின் காரணமாக உள்ளது. இந்த இரண்டு காரணிகளும் லிபோலிசிஸ் மற்றும் கீட்டோன் உற்பத்தியைத் தடுக்கின்றன. ஏற்கனவே தொடங்கியுள்ள ஹைப்பர் கிளைசீமியா குளுக்கோசூரியா, ஆஸ்மோடிக் டையூரிசிஸ், ஹைபரோஸ்மோலரிட்டி, ஹைபோவோலீமியா, அதிர்ச்சி மற்றும் சிகிச்சை இல்லாத நிலையில் மரணத்திற்கு வழிவகுக்கிறது. அவசர மருத்துவமனையில் அனுமதிக்க இது ஒரு முக்கிய அறிகுறியாகும். முன் மருத்துவமனை கட்டத்தில், ஆஸ்மோடிக் அழுத்தத்தை இயல்பாக்குவதற்காக ஹைபோடோனிக் (0.45%) சோடியம் குளோரைடு கரைசல் நரம்பு வழியாக செலுத்தப்படுகிறது, மேலும் இரத்த அழுத்தத்தில் கூர்மையான குறைவுடன், மெசடோன் அல்லது டோபமைன் நிர்வகிக்கப்படுகிறது. இது (பிற கோமாவைப் போல) ஆக்ஸிஜன் சிகிச்சையும் அறிவுறுத்தப்படுகிறது.
- லாக்டாசிடோடிக் கோமா நீரிழிவு நோயாளிகளில், இது இரத்தத்தில் லாக்டிக் அமிலம் குவிவதால் ஏற்படுகிறது மற்றும் பெரும்பாலும் 50 வயதிற்கு மேற்பட்ட நோயாளிகளுக்கு இருதய, கல்லீரல் மற்றும் சிறுநீரக செயலிழப்பு, திசுக்களுக்கு ஆக்ஸிஜன் வழங்கல் குறைதல் மற்றும் இதன் விளைவாக திசுக்களில் லாக்டிக் அமிலம் குவிதல் ஆகியவற்றுக்கு எதிராக ஏற்படுகிறது. லாக்டிக் ஆசிடோடிக் கோமாவின் வளர்ச்சிக்கு முக்கிய காரணம், அமில-அடிப்படை சமநிலையை அமில பக்கத்திற்கு கூர்மையாக மாற்றுவது, நீரிழப்பு, ஒரு விதியாக, இந்த வகை கோமாவுடன் காணப்படவில்லை. அசிடோசிஸ் மைக்ரோசர்குலேஷன் மீறலை ஏற்படுத்துகிறது, வாஸ்குலர் சரிவின் வளர்ச்சி. மேகமூட்டம் மருத்துவ ரீதியாகக் காணப்படுகிறது (மயக்கம் முதல் முழு நனவு இழப்பு வரை), சுவாசக் கோளாறு மற்றும் குஸ்மாலின் சுவாசத்தின் தோற்றம், இரத்த அழுத்தம் குறைதல், மிகக் குறைந்த அளவு சிறுநீர் (ஒலிகுரியா) அல்லது அதன் முழுமையான இல்லாமை (அனூரியா). லாக்டாசிடிக் கோமா நோயாளிகளுக்கு வாயிலிருந்து அசிட்டோனின் வாசனை பொதுவாக நடக்காது, சிறுநீரில் உள்ள அசிட்டோன் தீர்மானிக்கப்படவில்லை. இரத்தத்தில் குளுக்கோஸின் செறிவு சாதாரணமானது அல்லது சற்று அதிகரிக்கும்.பிகுவானைடு குழுவிலிருந்து (ஃபென்ஃபோர்மின், புஃபோர்மின்) சர்க்கரை குறைக்கும் மருந்துகளைப் பெறும் நோயாளிகளுக்கு லாக்டாசிடிக் கோமா பெரும்பாலும் உருவாகிறது என்பதை நினைவில் கொள்ள வேண்டும். முன் மருத்துவமனை கட்டத்தில், அவை நரம்பு வழியாக நிர்வகிக்கப்படுகின்றன 2% சோடா கரைசல் (உமிழ்நீரை அறிமுகப்படுத்துவதன் மூலம், கடுமையான ஹீமோலிசிஸ் உருவாகலாம்) மற்றும் ஆக்ஸிஜன் சிகிச்சை மேற்கொள்ளப்படுகிறது.
தாமதமாக திருத்து
அவை சிக்கல்களின் ஒரு குழு, இதன் வளர்ச்சி மாதங்கள் எடுக்கும், பெரும்பாலான சந்தர்ப்பங்களில் நோயின் போக்கில் பல ஆண்டுகள் ஆகும்.
- நீரிழிவு ரெட்டினோபதி - நுண்ணுயிரிகளின் வடிவத்தில் விழித்திரைக்கு சேதம், பின் புள்ளி மற்றும் புள்ளியிடப்பட்ட இரத்தக்கசிவு, திடமான எக்ஸுடேட்ஸ், எடிமா, புதிய பாத்திரங்களின் உருவாக்கம். இது ஃபண்டஸில் உள்ள ரத்தக்கசிவுடன் முடிவடைகிறது, விழித்திரைப் பற்றின்மைக்கு வழிவகுக்கும். புதிதாக கண்டறியப்பட்ட வகை 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட 25% நோயாளிகளில் ரெட்டினோபதியின் ஆரம்ப கட்டங்கள் தீர்மானிக்கப்படுகின்றன. ரெட்டினோபதியின் நிகழ்வு ஆண்டுக்கு 8% அதிகரிக்கிறது, இதனால் நோய் தொடங்கி 8 ஆண்டுகளுக்குப் பிறகு, 50% நோயாளிகளில் ரெட்டினோபதி கண்டறியப்படுகிறது, மேலும் 20 ஆண்டுகளுக்குப் பிறகு சுமார் 100% நோயாளிகளில். இது வகை 2 உடன் மிகவும் பொதுவானது, அதன் தீவிரத்தின் அளவு நெஃப்ரோபதியின் தீவிரத்தோடு தொடர்புடையது. நடுத்தர வயது மற்றும் வயதானவர்களில் குருட்டுத்தன்மைக்கு முக்கிய காரணம்.
- நீரிழிவு மைக்ரோ- மற்றும் மேக்ரோஆங்கியோபதி என்பது வாஸ்குலர் ஊடுருவலின் மீறல், அவற்றின் பலவீனம் அதிகரிப்பு, த்ரோம்போசிஸின் போக்கு மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சி (ஆரம்பத்தில் நிகழ்கிறது, முக்கியமாக சிறிய பாத்திரங்கள் பாதிக்கப்படுகின்றன).
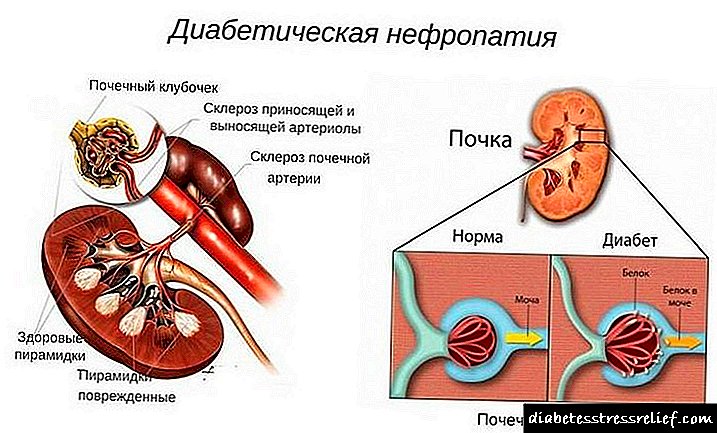
- நீரிழிவு பாலிநியூரோபதி - பெரும்பாலும் கையுறைகள் மற்றும் காலுறைகளின் வகையின் இருதரப்பு புற நரம்பியல் வடிவத்தில், கைகால்களின் கீழ் பகுதிகளில் தொடங்கி. நரம்பியல் புண்கள் மற்றும் மூட்டுகளின் இடப்பெயர்வுகளின் வளர்ச்சியில் வலி மற்றும் வெப்பநிலை உணர்திறன் இழப்பு மிக முக்கியமான காரணியாகும். புற நரம்பியலின் அறிகுறிகள் உணர்வின்மை, எரியும் உணர்வு அல்லது பரேஸ்டீசியா, தொலைதூர முனைகளில் தொடங்கி. அறிகுறிகள் இரவில் தீவிரமடைகின்றன. உணர்திறன் இழப்பு எளிதில் ஏற்படும் காயங்களுக்கு வழிவகுக்கிறது.
- நீரிழிவு நெஃப்ரோபதி - சிறுநீரக பாதிப்பு, முதலில் மைக்ரோஅல்புமினுரியா வடிவத்தில் (சிறுநீரில் அல்புமின் புரதத்தை வெளியேற்றுவது), பின்னர் புரோட்டினூரியா. இது நாள்பட்ட சிறுநீரக செயலிழப்பின் வளர்ச்சிக்கு வழிவகுக்கிறது.
- நீரிழிவு ஆர்த்ரோபதி - மூட்டு வலி, “நொறுக்குதல்”, வரையறுக்கப்பட்ட இயக்கம், சினோவியல் திரவத்தின் அளவு குறைதல் மற்றும் பாகுத்தன்மை அதிகரித்தது.
- நீரிழிவு கண் மருத்துவம், ரெட்டினோபதியுடன் கூடுதலாக, கண்புரை (லென்ஸின் மேகமூட்டம்) ஆரம்ப வளர்ச்சியை உள்ளடக்கியது.
- நீரிழிவு என்செபலோபதி - ஆன்மா மற்றும் மனநிலையில் ஏற்படும் மாற்றங்கள், உணர்ச்சி குறைபாடு அல்லது மனச்சோர்வு, நீரிழிவு நரம்பியல்.
- நீரிழிவு கால் - புற நரம்புகள், இரத்த நாளங்கள், தோல் மற்றும் மென்மையான திசுக்கள், எலும்புகள் மற்றும் மூட்டுகளில் ஏற்படும் மாற்றங்களின் பின்னணியில் ஏற்படும் புருலண்ட்-நெக்ரோடிக் செயல்முறைகள், புண்கள் மற்றும் ஆஸ்டியோ கார்டிகுலர் புண்கள் வடிவத்தில் நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளியின் கால்களுக்கு சேதம். நீரிழிவு நோயாளிகளுக்கு ஊனமுற்றோருக்கு இது முக்கிய காரணம்.
நீரிழிவு நோயால், மனநல கோளாறுகள் உருவாகும் ஆபத்து உள்ளது - மனச்சோர்வு, கவலைக் கோளாறுகள் மற்றும் உண்ணும் கோளாறுகள். முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோயாளிகளுக்கு மக்கள் தொகை சராசரியை விட இரண்டு மடங்கு அதிகமாக மனச்சோர்வு ஏற்படுகிறது. பெரிய மனச்சோர்வுக் கோளாறு மற்றும் வகை 2 நீரிழிவு பரஸ்பரம் ஒருவருக்கொருவர் வாய்ப்பை அதிகரிக்கும். பொது பயிற்சியாளர்கள் பெரும்பாலும் நீரிழிவு நோயில் உள்ள கோமர்பிட் மனநல கோளாறுகளின் அபாயத்தை குறைத்து மதிப்பிடுகின்றனர், இது கடுமையான விளைவுகளுக்கு வழிவகுக்கும், குறிப்பாக இளம் நோயாளிகளுக்கு.
பொதுக் கொள்கைகள் திருத்து
தற்போது, நீரிழிவு நோய்க்கான சிகிச்சையானது இன்னும் உருவாக்கப்படாததால், பெரும்பாலான சந்தர்ப்பங்களில் நீரிழிவு நோய்க்கான சிகிச்சையானது அறிகுறியாகும் மற்றும் நோய்க்கான காரணத்தை அகற்றாமல் இருக்கும் அறிகுறிகளை அகற்றுவதை நோக்கமாகக் கொண்டுள்ளது. நீரிழிவு சிகிச்சையில் மருத்துவரின் முக்கிய பணிகள்:
- கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கான இழப்பீடு.
- சிக்கல்களைத் தடுத்தல் மற்றும் சிகிச்சை செய்தல்.
- உடல் எடையை இயல்பாக்குதல்.
- நோயாளி பயிற்சி.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கான இழப்பீடு இரண்டு வழிகளில் அடையப்படுகிறது: இன்சுலின் செல்களை வழங்குவதன் மூலம், பல்வேறு வழிகளில், நீரிழிவு வகையைப் பொறுத்து, மற்றும் கார்போஹைட்ரேட்டுகளின் சீரான மற்றும் சமமான விநியோகத்தை உறுதி செய்வதன் மூலம், இது ஒரு உணவைப் பின்பற்றுவதன் மூலம் அடையப்படுகிறது.
நீரிழிவு நோயை ஈடுசெய்வதில் மிக முக்கியமான பங்கு நோயாளியின் கல்வி. நீரிழிவு நோய் என்ன, அது எவ்வளவு ஆபத்தானது, ஹைப்போ- மற்றும் ஹைப்பர் கிளைசீமியாவின் அத்தியாயங்களில் அவர் என்ன செய்ய வேண்டும், அவற்றை எவ்வாறு தவிர்ப்பது, இரத்தத்தில் குளுக்கோஸின் அளவை சுயாதீனமாக கட்டுப்படுத்த முடியும் மற்றும் அவருக்கு ஏற்றுக்கொள்ளக்கூடிய உணவின் தன்மை பற்றிய தெளிவான யோசனை நோயாளி அறிந்திருக்க வேண்டும்.
நீரிழிவு வகைகள் (வகைப்பாடு)
இதன் காரணமாக நீரிழிவு நோயின் வகைப்பாடு:
- வகை 1 நீரிழிவு நோய் - இரத்தத்தில் இன்சுலின் ஒரு முழுமையான குறைபாட்டால் வகைப்படுத்தப்படுகிறது
- ஆட்டோ இம்யூன் - ஆன்டிபாடிகள் கணையத்தின் செல்களைத் தாக்கி அவற்றை முற்றிலுமாக அழிக்கின்றன,
- இடியோபாடிக் (தெளிவான காரணம் இல்லாமல்)
- டைப் 2 நீரிழிவு நோய் என்பது இரத்தத்தில் உள்ள இன்சுலின் குறைபாடு ஆகும். இதன் பொருள் இன்சுலின் அளவின் அளவு காட்டி சாதாரண வரம்பிற்குள் உள்ளது, ஆனால் இலக்கு உயிரணுக்களின் (மூளை, கல்லீரல், கொழுப்பு திசு, தசைகள்) சவ்வுகளில் உள்ள ஹார்மோன் ஏற்பிகளின் எண்ணிக்கை குறைகிறது.
- கர்ப்பகால நீரிழிவு என்பது ஒரு கடுமையான அல்லது நாள்பட்ட நிலை, இது ஒரு பெண் கருவைத் தாங்கும்போது ஹைப்பர் கிளைசீமியா வடிவத்தில் தன்னை வெளிப்படுத்துகிறது.
- நீரிழிவு நோய்க்கான பிற (சூழ்நிலை) காரணங்கள் கணைய நோய்க்குறியுடன் தொடர்புடைய காரணங்களால் ஏற்படும் குளுக்கோஸ் சகிப்புத்தன்மையைக் குறைக்கின்றன. தற்காலிகமாகவும் நிரந்தரமாகவும் இருக்கலாம்.
நீரிழிவு வகைகள்:
- , அஃபிஸினாலிஸ்
- தொற்றுக்கள்
- இன்சுலின் மூலக்கூறு அல்லது அதன் ஏற்பிகளின் மரபணு குறைபாடுகள்,
- பிற நாளமில்லா நோயியல் நோய்களுடன் தொடர்புடையது:
- இட்சென்கோ-குஷிங் நோய்,
- அட்ரீனல் அடினோமா,
- கல்லறைகள் நோய்.
தீவிரத்தன்மையால் நீரிழிவு வகைப்பாடு:
- ஒளி வடிவம் - 8 மி.மீ. இன்சுலின் மூலம் மருந்தியல் திருத்தம் தேவையில்லை.
பெரும்பாலும், இந்த கட்டத்தில், நோயின் மருத்துவ வெளிப்பாடுகள் இல்லாமல் இருக்கலாம், இருப்பினும், கருவி நோயறிதலின் போது, புற நரம்புகளுக்கு சேதம் விளைவிக்கும் வழக்கமான சிக்கல்களின் ஆரம்ப வடிவங்கள், விழித்திரை, சிறுநீரகங்கள் மற்றும் இதயத்தின் மைக்ரோ பாத்திரங்கள் ஏற்கனவே கண்டறியப்பட்டுள்ளன.
- இயல்பான தீவிரத்தை -புற இரத்த குளுக்கோஸ் 14 மிமீல் / எல் அடையும், குளுக்கோசூரியா தோன்றும் (40 கிராம் / எல் வரை), வரும் கெட்டோஅசிடோசிஸ் - கீட்டோன் உடல்களில் கூர்மையான அதிகரிப்பு (கொழுப்பு பிரிக்கும் வளர்சிதை மாற்றங்கள்).
உயிரணுக்களின் ஆற்றல் பட்டினியால் கெட்டோன் உடல்கள் உருவாகின்றன. ஏறக்குறைய அனைத்து குளுக்கோஸும் இரத்தத்தில் சுற்றிக் கொண்டு செல்லுக்குள் ஊடுருவாது, மேலும் இது கொழுப்புகளின் கடைகளைப் பயன்படுத்தி ஏடிபி தயாரிக்கத் தொடங்குகிறது. இந்த கட்டத்தில், குளுக்கோஸ் அளவு உணவு சிகிச்சை, வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களின் பயன்பாடு (மெட்ஃபோர்மின், அகார்போஸ் போன்றவை) கட்டுப்படுத்தப்படுகிறது.
சிறுநீரகங்களின் மீறல், இருதய அமைப்பு, பார்வை, நரம்பியல் அறிகுறிகளால் மருத்துவ ரீதியாக வெளிப்படுகிறது.
- கடுமையான படிப்பு - இரத்த சர்க்கரை 14 mmol / l ஐ விட அதிகமாக உள்ளது, 20 - 30 mmol வரை ஏற்ற இறக்கங்கள், 50 mmol / l க்கு மேல் குளுக்கோசூரியா. இன்சுலின் சிகிச்சையில் முழுமையான சார்பு, இரத்த நாளங்கள், நரம்புகள், உறுப்பு அமைப்புகள் ஆகியவற்றின் தீவிர செயலிழப்பு.
ஹைப்பர் கிளைசீமியாவின் இழப்பீட்டு அளவின் அடிப்படையில் வகைப்பாடு:
இழப்பீடு - இது நாள்பட்ட குணப்படுத்த முடியாத நோயின் முன்னிலையில், உடலின் நிபந்தனையான இயல்பான நிலை. இந்த நோய்க்கு 3 கட்டங்கள் உள்ளன:
- ஆப்செட் - உணவு அல்லது இன்சுலின் சிகிச்சை சாதாரண இரத்த குளுக்கோஸ் புள்ளிவிவரங்களை அடைய முடியும். ஆஞ்சியோபதிகளும் நரம்பியல் நோய்களும் முன்னேறவில்லை. நோயாளியின் பொதுவான நிலை நீண்ட காலமாக திருப்திகரமாக உள்ளது. சிறுநீரகங்களில் சர்க்கரை வளர்சிதை மாற்றத்தின் மீறல் இல்லை, கீட்டோன் உடல்கள் இல்லாதது, அசிட்டோன். கிளைகோசைலேட்டட் ஹீமோகுளோபின் "5%" இன் மதிப்பை விட அதிகமாக இல்லை,
- சிubkompensatsii - சிகிச்சையானது இரத்தத்தின் எண்ணிக்கையையும் நோயின் மருத்துவ வெளிப்பாடுகளையும் முழுமையாக சரிசெய்யாது.இரத்த குளுக்கோஸ் 14 மிமீல் / எல் விட அதிகமாக இல்லை. சர்க்கரை மூலக்கூறுகள் சிவப்பு ரத்த அணுக்களை சேதப்படுத்துகின்றன மற்றும் கிளைகோசைலேட்டட் ஹீமோகுளோபின் தோன்றுகிறது, சிறுநீரகங்களில் மைக்ரோவாஸ்குலர் சேதம் சிறுநீரில் ஒரு சிறிய அளவு குளுக்கோஸாக (40 கிராம் / எல் வரை) தோன்றுகிறது. சிறுநீரில் உள்ள அசிட்டோன் கண்டறியப்படவில்லை, இருப்பினும், கெட்டோஅசிடோசிஸின் லேசான வெளிப்பாடுகள் சாத்தியமாகும்,
- திறனற்ற - நீரிழிவு நோயாளிகளின் மிகக் கடுமையான கட்டம். இது பொதுவாக ஒரு நோயின் பிற்பகுதிகளில் அல்லது கணையத்திற்கு மொத்த சேதம் ஏற்படுகிறது, அதே போல் இன்சுலின் ஏற்பிகளுக்கும் ஏற்படுகிறது. இது கோமா வரை நோயாளியின் பொதுவான தீவிர நிலையால் வகைப்படுத்தப்படுகிறது. பண்ணையின் உதவியுடன் குளுக்கோஸ் அளவை சரிசெய்ய முடியாது. ஏற்பாடுகள் (14 mmol / l க்கு மேல்). அதிக சிறுநீர் சர்க்கரை (50 கிராம் / எல்), அசிட்டோன். கிளைகோசைலேட்டட் ஹீமோகுளோபின் கணிசமாக விதிமுறைகளை மீறுகிறது, ஹைபோக்ஸியா ஏற்படுகிறது. ஒரு நீண்ட போக்கில், இந்த நிலை கோமா மற்றும் மரணத்திற்கு வழிவகுக்கிறது.
டயட் தெரபி திருத்து
நீரிழிவு நோய்க்கான உணவு என்பது சிகிச்சையின் அவசியமான பகுதியாகும், அத்துடன் சர்க்கரையை குறைக்கும் மருந்துகள் அல்லது இன்சுலின் பயன்பாடு ஆகும். உணவு இல்லாமல், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு இழப்பீடு சாத்தியமில்லை. டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட சில சந்தர்ப்பங்களில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை ஈடுசெய்ய உணவுகள் மட்டுமே போதுமானவை என்பதை கவனத்தில் கொள்ள வேண்டும், குறிப்பாக நோயின் ஆரம்ப கட்டங்களில். டைப் 1 நீரிழிவு நோயால், நோயாளிக்கு உணவு மிகவும் முக்கியமானது, உணவை மீறுவது ஹைப்போ- அல்லது ஹைப்பர் கிளைசெமிக் கோமாவுக்கு வழிவகுக்கும், சில சந்தர்ப்பங்களில் நோயாளியின் மரணத்திற்கு வழிவகுக்கும்.
நீரிழிவு நோய்க்கான உணவு சிகிச்சையின் குறிக்கோள், நோயாளியின் உடலில் கார்போஹைட்ரேட்டுகளை உட்கொள்வதன் சீரான மற்றும் போதுமான உடல் செயல்பாட்டை உறுதி செய்வதாகும். புரதங்கள், கொழுப்புகள் மற்றும் கலோரிகளில் உணவை சமப்படுத்த வேண்டும். இரத்தச் சர்க்கரைக் குறைவு நோய்களைத் தவிர்த்து, எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளை உணவில் இருந்து முற்றிலும் விலக்க வேண்டும். டைப் 2 நீரிழிவு நோயால், உடல் எடையை சரிசெய்வது பெரும்பாலும் அவசியம்.
நீரிழிவு நோயின் உணவு சிகிச்சையில் முக்கிய கருத்து ஒரு ரொட்டி அலகு. ஒரு ரொட்டி அலகு என்பது 10-12 கிராம் கார்போஹைட்ரேட்டுகள் அல்லது 20-25 கிராம் ரொட்டிக்கு சமமான நிபந்தனை ஆகும். பல்வேறு உணவுகளில் ரொட்டி அலகுகளின் எண்ணிக்கையைக் குறிக்கும் அட்டவணைகள் உள்ளன. பகலில், நோயாளி உட்கொள்ளும் ரொட்டி அலகுகளின் எண்ணிக்கை மாறாமல் இருக்க வேண்டும், உடல் எடை மற்றும் உடல் செயல்பாடுகளைப் பொறுத்து சராசரியாக ஒரு நாளைக்கு சராசரியாக 12-25 ரொட்டி அலகுகள் உட்கொள்ளப்படுகின்றன. ஒரு உணவுக்கு 7 ரொட்டி அலகுகளுக்கு மேல் உட்கொள்ள பரிந்துரைக்கப்படவில்லை, ஒரு உணவை ஒழுங்கமைக்க அறிவுறுத்தப்படுகிறது, இதனால் வெவ்வேறு உணவுகளில் ரொட்டி அலகுகளின் எண்ணிக்கை தோராயமாக ஒரே மாதிரியாக இருக்கும். ஆல்கஹால் குடிப்பதால் ஹைபோகிளைசெமிக் கோமா உள்ளிட்ட தொலைதூர இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும் என்பதையும் கவனத்தில் கொள்ள வேண்டும்.
உணவு சிகிச்சையின் வெற்றிக்கு ஒரு முக்கியமான நிபந்தனை நோயாளிக்கு ஒரு ஊட்டச்சத்து நாட்குறிப்பை வைத்திருப்பது, பகலில் உண்ணும் அனைத்து உணவுகளும் அதில் சேர்க்கப்பட்டு, ஒவ்வொரு உணவிலும் பொதுவாக ஒரு நாளைக்கு உட்கொள்ளும் ரொட்டி அலகுகளின் எண்ணிக்கை கணக்கிடப்படுகிறது.
அத்தகைய உணவு நாட்குறிப்பை வைத்திருப்பது பெரும்பாலான சந்தர்ப்பங்களில் ஹைப்போ- மற்றும் ஹைப்பர் கிளைசீமியாவின் அத்தியாயங்களின் காரணத்தை அடையாளம் காண அனுமதிக்கிறது, நோயாளிக்கு கல்வி கற்பதற்கு உதவுகிறது, சர்க்கரையை குறைக்கும் மருந்துகள் அல்லது இன்சுலின் சரியான அளவை தேர்வு செய்ய மருத்துவருக்கு உதவுகிறது.
நீரிழிவு நோய்க்கான காரணங்கள்

நீரிழிவு நோய் (நீரிழிவு என சுருக்கமாக) ஒரு பாலிட்டாலஜிக்கல் நோயாகும்.
இந்த நோயியல் உள்ள அனைத்து மக்களுக்கும் நீரிழிவு நோயை ஏற்படுத்தும் எந்த ஒரு காரணியும் இல்லை.
நோயின் வளர்ச்சிக்கு மிக முக்கியமான காரணங்கள்:
வகை I நீரிழிவு நோய்:
- நீரிழிவு நோய்க்கான மரபணு காரணங்கள்:
- β இன் பிறவி பற்றாக்குறை - கணையத்தின் செல்கள்,
- இன்சுலின் தொகுப்புக்கு காரணமான மரபணுக்களில் பரம்பரை பிறழ்வுகள்,
- cells - செல்கள் (உடனடி உறவினர்களுக்கு நீரிழிவு நோய் உள்ளது), நோய் எதிர்ப்பு சக்தியின் தன்னியக்க முன்னேற்றத்திற்கான மரபணு முன்கணிப்பு
- நீரிழிவு நோய்க்கான தொற்று காரணங்கள்:
- கணைய அழற்சி (கணையத்தை சேதப்படுத்தும்) வைரஸ்கள்: ரூபெல்லா, ஹெர்பெஸ் வகை 4, மாம்பழம், ஹெபடைடிஸ் ஏ, பி, சி.நீரிழிவு நோயை ஏற்படுத்தும் இந்த வைரஸ்களுடன் மனித நோயெதிர்ப்பு கணையத்தின் உயிரணுக்களை அழிக்கத் தொடங்குகிறது.
வகை II நீரிழிவு பின்வரும் காரணங்களைக் கொண்டுள்ளது:
- பரம்பரை (நெருங்கிய உறவினர்களில் நீரிழிவு நோய் இருப்பது),
- உள்ளுறுப்பு உடல் பருமன்,
- வயது (பொதுவாக 50-60 வயதுக்கு மேற்பட்டவர்கள்)
- குறைந்த ஃபைபர் உட்கொள்ளல் மற்றும் சுத்திகரிக்கப்பட்ட கொழுப்புகள் மற்றும் எளிய கார்போஹைட்ரேட்டுகளின் அதிக உட்கொள்ளல்,
- உயர் இரத்த அழுத்தம்,
- அதிரோஸ்கிளிரோஸ்.
ஆத்திரமூட்டும் காரணிகள்
இந்த காரணிகளின் குழு ஒரு நோயை ஏற்படுத்தாது, ஆனால் ஒரு மரபணு முன்கணிப்பு இருந்தால், அதன் வளர்ச்சியின் வாய்ப்புகளை கணிசமாக அதிகரிக்கிறது.
- உடல் செயலற்ற தன்மை (செயலற்ற வாழ்க்கை முறை),
- உடல் பருமன்
- புகைக்கத்
- அதிகப்படியான குடிப்பழக்கம்
- கணையத்தை பாதிக்கும் பொருட்களின் பயன்பாடு (எடுத்துக்காட்டாக, மருந்துகள்),
- அதிகப்படியான கொழுப்பு மற்றும் உணவில் எளிய கார்போஹைட்ரேட்டுகள்.
நீரிழிவு நோயின் அறிகுறிகள்
நீரிழிவு நோய் ஒரு நாள்பட்ட நோய், எனவே அறிகுறிகள் ஒருபோதும் திடீரென ஏற்படாது. பெண்களில் அறிகுறிகள் மற்றும் ஆண்களில் அறிகுறிகள் கிட்டத்தட்ட ஒரே மாதிரியானவை. நோயுடன், பின்வரும் மருத்துவ அறிகுறிகளின் வெளிப்பாடுகள் மாறுபட்ட அளவுகளுக்கு சாத்தியமாகும்.
- தொடர்ச்சியான பலவீனம், செயல்திறன் குறைந்தது - மூளை செல்கள் மற்றும் எலும்பு தசைகளின் நாள்பட்ட ஆற்றல் பட்டினியால் உருவாகிறது,
- வறண்ட மற்றும் அரிப்பு தோல் - சிறுநீரில் தொடர்ந்து திரவம் இழப்பதால்,
- தலைச்சுற்றல், தலைவலி - நீரிழிவு நோயின் அறிகுறிகள் - பெருமூளைக் குழாய்களின் இரத்த ஓட்டத்தில் குளுக்கோஸ் இல்லாததால்,
- விரைவான சிறுநீர் கழித்தல் - சிறுநீரகங்களின் நெஃப்ரான்களின் குளோமருலியின் நுண்குழாய்களின் சேதத்திலிருந்து எழுகிறது,
- நோய் எதிர்ப்பு சக்தி குறைதல் (அடிக்கடி கடுமையான சுவாச வைரஸ் தொற்று, தோலில் நீடித்த காயம் குணப்படுத்துதல்) - டி இன் செயல்பாடு - செல்லுலார் நோய் எதிர்ப்பு சக்தி பலவீனமடைகிறது, தோல் தொடர்புகள் ஒரு தடுப்பு செயல்பாட்டை மோசமாக செய்கின்றன,
- polyphagia - பசியின் நிலையான உணர்வு - சிறுநீரில் குளுக்கோஸின் விரைவான இழப்பு மற்றும் உயிரணுக்களுக்கு அதன் போதிய போக்குவரத்து காரணமாக இந்த நிலை உருவாகிறது,
- பார்வை குறைவு - காரணம் — விழித்திரையின் நுண்ணிய பாத்திரங்களுக்கு சேதம்,
- பாலிடிப்ஸீயா - அடிக்கடி சிறுநீர் கழிப்பதால் எழும் நிலையான தாகம்,
- கைகால்களின் உணர்வின்மை - நீடித்த ஹைப்பர் கிளைசீமியா குறிப்பிட்ட பாலிநியூரோபதிக்கு வழிவகுக்கிறது - உடல் முழுவதும் உணர்ச்சி நரம்புகளுக்கு சேதம்,
- இதயத்தில் வலி - பெருந்தமனி தடிப்புத் தோல் அழற்சியின் காரணமாக கரோனரி நாளங்களின் குறுகலானது மாரடைப்பு இரத்த வழங்கல் மற்றும் ஸ்பாஸ்டிக் வலி குறைவதற்கு வழிவகுக்கிறது,
- பாலியல் செயல்பாடு குறைந்தது - பாலியல் ஹார்மோன்களை உருவாக்கும் உறுப்புகளில் மோசமான இரத்த ஓட்டத்துடன் நேரடியாக தொடர்புடையது.
நீரிழிவு நோய் கண்டறிதல்
நீரிழிவு நோயைக் கண்டறிவது பெரும்பாலும் தகுதிவாய்ந்த நிபுணருக்கு சிரமங்களை ஏற்படுத்தாது. பின்வரும் காரணிகளின் அடிப்படையில் ஒரு மருத்துவர் ஒரு நோயை சந்தேகிக்க முடியும்:
- ஒரு நீரிழிவு நோயாளி பாலியூரியா (தினசரி சிறுநீரின் அளவு அதிகரிப்பு), பாலிஃபாகியா (நிலையான பசி), பலவீனம், தலைவலி மற்றும் பிற மருத்துவ அறிகுறிகளைப் புகார் செய்கிறார்.
- குளுக்கோஸிற்கான ஒரு முற்காப்பு இரத்த பரிசோதனையின் போது, காட்டி வெற்று வயிற்றில் 6.1 மிமீல் / எல் அல்லது சாப்பிட்ட 2 மணி நேரத்திற்கு பிறகு 11.1 மிமீல் / எல் அதிகமாக இருந்தது.
இந்த அறிகுறியியல் கண்டறியப்பட்டால், நோயறிதலை உறுதிப்படுத்த / மறுக்க மற்றும் காரணங்களைத் தீர்மானிக்க தொடர்ச்சியான சோதனைகள் செய்யப்படுகின்றன.
நீரிழிவு நோயை ஆய்வக கண்டறிதல்
வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை (PHTT)
குளுக்கோஸை பிணைப்பதற்கும், இரத்தத்தில் அதன் இயல்பான அளவை பராமரிப்பதற்கும் இன்சுலின் செயல்பாட்டு திறனை தீர்மானிக்க ஒரு நிலையான சோதனை.
முறையின் சாராம்சம்: காலையில், 8 மணி நேர உண்ணாவிரதத்தின் பின்னணியில், உண்ணாவிரத குளுக்கோஸ் அளவை மதிப்பிடுவதற்கு இரத்தம் எடுக்கப்படுகிறது. 5 நிமிடங்களுக்குப் பிறகு, 250 மில்லி தண்ணீரில் கரைந்த 75 கிராம் குளுக்கோஸை குடிக்க மருத்துவர் நோயாளிக்கு அளிக்கிறார். 2 மணி நேரத்திற்குப் பிறகு, மீண்டும் மீண்டும் இரத்த மாதிரி மேற்கொள்ளப்பட்டு சர்க்கரை அளவு மீண்டும் தீர்மானிக்கப்படுகிறது.
அதே காலகட்டத்தில், நீரிழிவு நோயின் ஆரம்ப அறிகுறிகள் பொதுவாக வெளிப்படும்.
PHTT இன் பகுப்பாய்வை மதிப்பிடுவதற்கான அளவுகோல்கள்:
குறிப்பிட்ட ஆன்டிபாடிகளின் டைட்டர் அதிகமானது, நோயின் ஆட்டோ இம்யூன் எட்டாலஜி அதிகமாக இருக்கும், மேலும் வேகமான பீட்டா செல்கள் அழிக்கப்பட்டு இரத்தத்தில் இன்சுலின் அளவு குறைகிறது.நீரிழிவு நோயாளிகளில், இது பொதுவாக 1:10 ஐ விட அதிகமாக இருக்கும்.
நார்மா - தலைப்பு: 1: 5 க்கும் குறைவாக.
- ஆன்டிபாடி டைட்டர் சாதாரண வரம்பிற்குள் இருந்தால், ஆனால் உண்ணாவிரத குளுக்கோஸ் செறிவு 6.1 ஐ விட அதிகமாக இருந்தால், வகை 2 நீரிழிவு நோயைக் கண்டறிதல் செய்யப்படுகிறது.
இன்சுலின் ஆன்டிபாடிகளின் நிலை
மற்றொரு குறிப்பிட்ட நோயெதிர்ப்பு பகுப்பாய்வு. நீரிழிவு நோயாளிகளுக்கு (வகை 1 நீரிழிவு மற்றும் வகை 2 நீரிழிவு நோய்) வேறுபட்ட நோயறிதலுக்கு இது பயன்படுத்தப்படுகிறது. பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை ஏற்பட்டால், இரத்தம் எடுக்கப்பட்டு, செரோலாஜிக்கல் சோதனை செய்யப்படுகிறது. இது நீரிழிவு நோய்க்கான காரணங்களையும் குறிக்கலாம்.
இன்சுலின் AT இன் விதி 0 - 10 PIECES / ml ஆகும்.
- சி (ஏடி) இயல்பை விட அதிகமாக இருந்தால், நோயறிதல் வகை 1 நீரிழிவு நோயாகும். ஆட்டோ இம்யூன் நீரிழிவு நோய்
- சி (ஏடி) குறிப்பு மதிப்புகளுக்குள் இருந்தால், நோயறிதல் வகை 2 நீரிழிவு நோயாகும்.
நிலை சோதனைஆன்டிபாடிகள்GAD(குளுட்டமிக் அமிலம் டெகார்பாக்சிலேஸ்)
GAD என்பது மத்திய நரம்பு மண்டலத்தின் ஒரு குறிப்பிட்ட சவ்வு நொதியாகும். GAD க்கு ஆன்டிபாடிகளின் செறிவுக்கும் வகை 1 நீரிழிவு நோயின் வளர்ச்சிக்கும் உள்ள தர்க்கரீதியான தொடர்பு இன்னும் தெளிவாக இல்லை, ஆனால் 80% - 90% நோயாளிகளில் இந்த ஆன்டிபாடிகள் இரத்தத்தில் தீர்மானிக்கப்படுகின்றன. முன்கூட்டிய நீரிழிவு நோயைக் கண்டறிவதற்கும் தடுப்பு உணவு மற்றும் மருந்தியல் சிகிச்சையை நியமிப்பதற்கும் ஆபத்து குழுக்களில் AT GAD க்கான பகுப்பாய்வு பரிந்துரைக்கப்படுகிறது.
AT GAD இன் விதிமுறை 0 - 5 IU / ml ஆகும்.
- சாதாரண கிளைசீமியாவுடன் ஒரு நேர்மறையான முடிவு வகை 1 நீரிழிவு நோயின் அதிக ஆபத்தைக் குறிக்கிறது,
- இரத்த குளுக்கோஸ் அளவை உயர்த்திய எதிர்மறை முடிவு வகை 2 நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கிறது.
இரத்த இன்சுலின் பரிசோதனை
இன்சுலின் - எண்டோகிரைன் கணையத்தின் மிகவும் செயலில் உள்ள ஹார்மோன், பீட்டாவில் தொகுக்கப்பட்டுள்ளது - லாங்கர்ஹான்ஸ் தீவுகளின் செல்கள். குளுக்கோஸை சோமாடிக் கலங்களுக்கு கொண்டு செல்வதே இதன் முக்கிய செயல்பாடு. குறைக்கப்பட்ட இன்சுலின் அளவு நோயின் நோய்க்கிரும வளர்ச்சியில் மிக முக்கியமான இணைப்பாகும்.
இன்சுலின் செறிவின் விதிமுறை 2.6 - 24.9 μU / ml ஆகும்
- விதிமுறைக்கு கீழே - நீரிழிவு மற்றும் பிற நோய்களின் சாத்தியமான வளர்ச்சி,
- சாதாரணமாக, கணையக் கட்டி (இன்சுலினோமா).
நீரிழிவு நோயைக் கண்டறிதல்
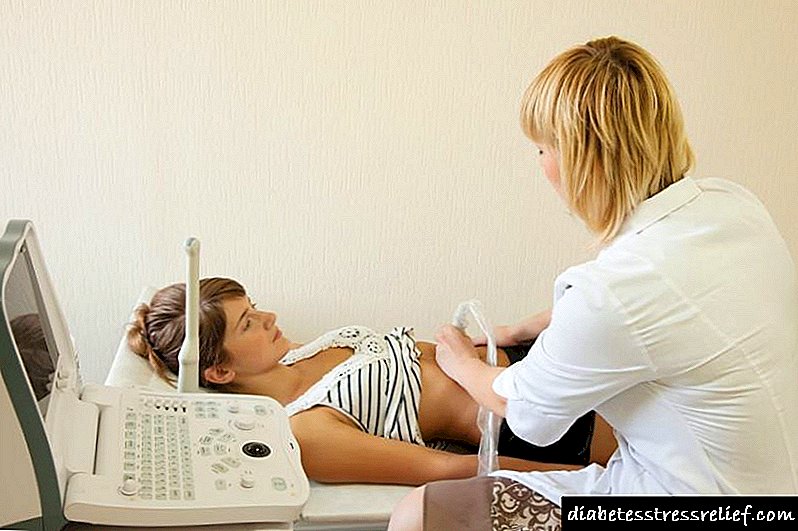
கணையத்தின் அல்ட்ராசவுண்ட்
அல்ட்ராசவுண்ட் ஸ்கேனிங் முறை சுரப்பியின் திசுக்களில் உருவ மாற்றங்களைக் கண்டறிய உங்களை அனுமதிக்கிறது.
பொதுவாக, நீரிழிவு நோயில், பரவலான சேதம் தீர்மானிக்கப்படுகிறது (ஸ்க்லரோசிஸ் தளங்கள் - செயல்பாட்டு திசுக்களுடன் இணைப்பு திசுக்களுடன் மாற்றுதல்).
மேலும், கணையத்தை அதிகரிக்கலாம், எடிமா அறிகுறிகள் இருக்கும்.
கீழ் முனைகளின் பாத்திரங்களின் ஆஞ்சியோகிராபி
கீழ் முனைகளின் தமனிகள் - நீரிழிவு நோய்க்கான இலக்கு உறுப்பு. நீடித்த ஹைப்பர் கிளைசீமியா இரத்தக் கொழுப்பு மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அதிகரிப்புக்கு காரணமாகிறது, இது திசு துளைத்தல் குறைகிறது.
கணினி டோமோகிராஃபில் வாஸ்குலர் காப்புரிமையை ஒரே நேரத்தில் கண்காணிப்பதன் மூலம் இரத்த ஓட்டத்தில் ஒரு சிறப்பு மாறுபட்ட முகவரை அறிமுகப்படுத்துவதே முறையின் சாராம்சம்.
கீழ் கால்களின் மட்டத்தில் இரத்த வழங்கல் கணிசமாகக் குறைக்கப்பட்டால், "நீரிழிவு கால்" என்று அழைக்கப்படுவது உருவாகிறது. நீரிழிவு நோயைக் கண்டறிதல் இந்த ஆராய்ச்சி முறையை அடிப்படையாகக் கொண்டது.
சிறுநீரகங்களின் அல்ட்ராசவுண்ட் மற்றும் இதயத்தின் ECHO KG
சிறுநீரகங்களின் கருவி பரிசோதனை முறைகள், நீரிழிவு நோயைக் கண்டறிதல் முன்னிலையில் இந்த உறுப்புகளுக்கு ஏற்படும் சேதத்தை மதிப்பிட அனுமதிக்கிறது.
இதயம் மற்றும் சிறுநீரகங்களில் மைக்ரோஅங்கியோபதிகள் உருவாகின்றன - அவற்றின் லுமினில் கணிசமான குறைவுடன் வாஸ்குலர் சேதம், எனவே செயல்பாட்டு திறன்களில் சரிவு. இந்த முறை நீரிழிவு நோயின் சிக்கல்களைத் தடுக்க அனுமதிக்கிறது.
விழித்திரை நாளங்களின் விழித்திரை அல்லது ஆஞ்சியோகிராபி
கண்ணின் விழித்திரையின் நுண்ணிய நாளங்கள் ஹைப்பர் கிளைசீமியாவுக்கு மிகவும் உணர்திறன் கொண்டவை, எனவே, நீரிழிவு நோயின் முதல் மருத்துவ அறிகுறிகளுக்கு முன்பே அவற்றில் சேதத்தின் வளர்ச்சி தொடங்குகிறது.
மாறுபாட்டைப் பயன்படுத்தி, கப்பல்களின் குறுகலான அல்லது முழுமையான இடைவெளியின் அளவு தீர்மானிக்கப்படுகிறது. மேலும், ஃபண்டஸில் மைக்ரோரோஷன் மற்றும் புண்கள் இருப்பது நீரிழிவு நோயின் மிக முக்கியமான அறிகுறியாக இருக்கும்.
நீரிழிவு நோயைக் கண்டறிதல் என்பது ஒரு விரிவான நடவடிக்கையாகும், இது மருத்துவ வரலாறு, ஒரு நிபுணரின் புறநிலை பரிசோதனை, ஆய்வக சோதனைகள் மற்றும் கருவி ஆய்வுகள் ஆகியவற்றை அடிப்படையாகக் கொண்டது. ஒரே ஒரு கண்டறியும் அளவுகோலைப் பயன்படுத்தி, 100% சரியான நோயறிதலை நிறுவ முடியாது.
உங்களுக்கு ஆபத்து இருந்தால், இன்னும் விரிவாக அறிய உங்கள் மருத்துவரை அணுகவும்: நீரிழிவு என்றால் என்ன, இந்த நோயறிதலுடன் என்ன செய்ய வேண்டும்.
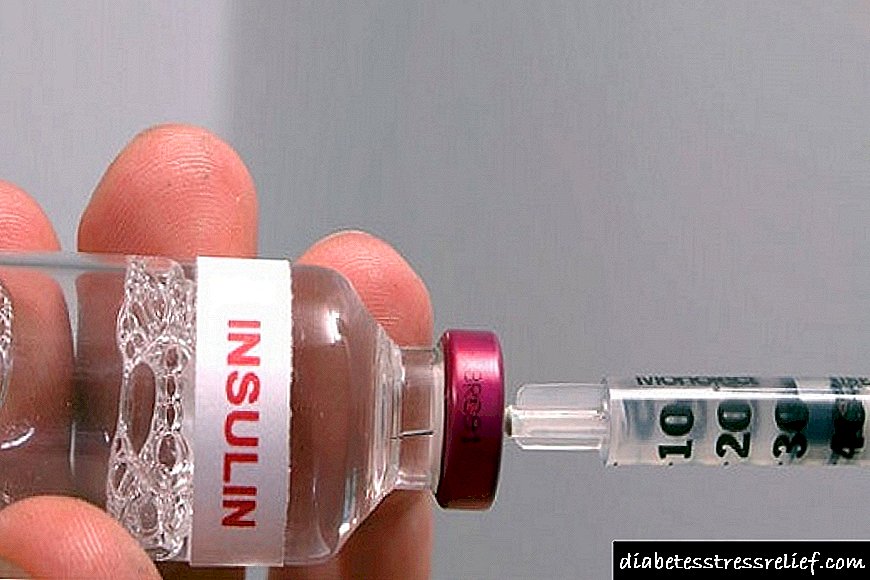
நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது கிளைசீமியா, கொலஸ்ட்ரால், கீட்டோன் உடல்கள், அசிட்டோன், லாக்டிக் அமிலம் ஆகியவற்றின் அளவை சரிசெய்வதற்கும், சிக்கல்களின் விரைவான வளர்ச்சியைத் தடுப்பதற்கும், மனித வாழ்க்கைத் தரத்தை மேம்படுத்துவதற்கும் ஆகும்.
நீரிழிவு நோயில், அனைத்து சிகிச்சை முறைகளையும் பயன்படுத்துவது மிக முக்கியமான அம்சமாகும்.
நீரிழிவு சிகிச்சையில் பயன்படுத்தப்படும் முறைகள்
- மருந்தியல் சிகிச்சை (இன்சுலின் சிகிச்சை),
- உணவு,
- வழக்கமான உடற்பயிற்சி
- நோயின் முன்னேற்றம் மற்றும் சிக்கல்களின் வளர்ச்சியைத் தடுக்க தடுப்பு நடவடிக்கைகள்,
- உளவியல் ஆதரவு.
இன்சுலின் மூலம் மருந்தியல் திருத்தம்
நீரிழிவு நோயாளிகளுக்கு இன்சுலின் ஊசி போடுவதற்கான தேவை, அதன் வகை மற்றும் நிர்வாகத்தின் அதிர்வெண் ஆகியவை கண்டிப்பாக தனிப்பட்டவை மற்றும் அவை நிபுணர்களால் தேர்ந்தெடுக்கப்படுகின்றன (சிகிச்சையாளர், உட்சுரப்பியல் நிபுணர், இருதயநோய் நிபுணர், நரம்பியல் நிபுணர், ஹெபடாலஜிஸ்ட், நீரிழிவு மருத்துவர்). அவை எப்போதும் நீரிழிவு நோயின் அறிகுறிகளுக்கு கவனம் செலுத்துகின்றன, வேறுபட்ட நோயறிதலை நடத்துகின்றன, பரிசோதனை செய்கின்றன மற்றும் மருந்துகளின் செயல்திறனை மதிப்பிடுகின்றன.
இன்சுலின் வகைகள்:
- அதிவேகம் (அல்ட்ராஷார்ட் நடவடிக்கை) - நிர்வாகத்திற்குப் பிறகு உடனடியாக செயல்படத் தொடங்கி 3 முதல் 4 மணி நேரம் வேலை செய்கிறது. சாப்பிட்டதற்கு முன் அல்லது உடனடியாக பயன்படுத்தப்படுகிறது. (இன்சுலின் - அப்பிட்ரா, இன்சுலின் - ஹுமலாக்),
- குறுகிய நடவடிக்கை - நிர்வாகத்திற்குப் பிறகு 20-30 நிமிடங்களுக்கு செல்லுபடியாகும். உணவுக்கு 10 - 15 நிமிடங்களுக்கு முன் கண்டிப்பாக விண்ணப்பிக்க வேண்டியது அவசியம் (இன்சுலின் - ஆக்ட்ராபிட், ஹுமுலின் ரெகுலர்),
- நடுத்தர காலம் - தொடர்ச்சியான பயன்பாட்டிற்குப் பயன்படுத்தப்படுகின்றன மற்றும் உட்செலுத்தப்பட்ட 12 முதல் 18 மணிநேரங்களுக்கு அவை செல்லுபடியாகும். நீரிழிவு நோயின் சிக்கல்களைத் தடுக்க அனுமதிக்கிறது (புரோட்டாஃபான், ஹுமோதர் br),
- நீண்ட நேரம் செயல்படும் இன்சுலின் - தினசரி தொடர்ச்சியான பயன்பாடு தேவை. 18 முதல் 24 மணி நேரம் வரை செல்லுபடியாகும். இது இரத்த குளுக்கோஸ் அளவைக் குறைக்கப் பயன்படாது, ஆனால் அதன் அன்றாட செறிவை மட்டுமே கட்டுப்படுத்துகிறது மற்றும் சாதாரண மதிப்புகளை மீறுவதை அனுமதிக்காது (துஜியோ சோலோஸ்டார், பாசாக்லர்),
- இணைந்துஇன்சுலின் - அல்ட்ராஷார்ட் மற்றும் நீடித்த செயலின் இன்சுலின்கள் பல்வேறு விகிதாச்சாரத்தில் உள்ளன. இது முக்கியமாக வகை 1 நீரிழிவு நோயின் தீவிர சிகிச்சைக்கு பயன்படுத்தப்படுகிறது (இன்சுமன் காம்ப், நோவோமிக்ஸ்).
நீரிழிவு நோய்க்கான உணவு சிகிச்சை
உணவு - நீரிழிவு நோயாளியின் கிளைசீமியாவின் அளவைக் கட்டுப்படுத்துவதில் 50% வெற்றி.
என்ன உணவுகளை உட்கொள்ள வேண்டும்?
- குறைந்த சர்க்கரை மற்றும் அதிக வைட்டமின்கள் மற்றும் தாதுக்கள் கொண்ட பழங்கள் மற்றும் காய்கறிகள் (ஆப்பிள்கள், கேரட், முட்டைக்கோஸ், பீட்
- ஒரு சிறிய அளவு விலங்குகளின் கொழுப்பைக் கொண்ட இறைச்சி (மாட்டிறைச்சி, வான்கோழி, காடை இறைச்சி)
- தானியங்கள் மற்றும் தானியங்கள் (பக்வீட், கோதுமை, அரிசி, பார்லி, முத்து பார்லி)
- மீன் (சிறந்த கடல்)
- பானங்களில், வலுவான தேநீர் அல்ல, பழங்களின் காபி தண்ணீரைத் தேர்ந்தெடுப்பது நல்லது.
எதை நிராகரிக்க வேண்டும்
- இனிப்புகள், பாஸ்தா, மாவு
- செறிவூட்டப்பட்ட சாறுகள்
- கொழுப்பு இறைச்சி மற்றும் பால் பொருட்கள்
- காரமான மற்றும் புகைபிடித்த பொருட்கள்
- மது
சர்க்கரை குறைக்கும் மருந்துகள்
- glibenclamide - கணையத்தில் இன்சுலின் உற்பத்தியைத் தூண்டும் மருந்து.
- repaglinide - பீட்டா செல்களை இன்சுலின் தொகுப்புக்கு தூண்டுகிறது
- அகார்போசை - குடலில் வேலை செய்கிறது, பாலிசாக்கரைடுகளை குளுக்கோஸாக உடைக்கும் சிறு குடல் நொதிகளின் செயல்பாட்டைத் தடுக்கிறது.
- பியோகிளிட்டசோன் - பாலிநியூரோபதி, சிறுநீரகங்களின் மைக்ரோ - மேக்ரோஆங்கியோபதி, இதயம் மற்றும் விழித்திரை ஆகியவற்றைத் தடுப்பதற்கான மருந்து.
நீரிழிவு நோய்க்கான நாட்டுப்புற வைத்தியம்

கிளைசீமியாவின் அளவை சரிசெய்யும் மூலிகைகள், பழங்கள் மற்றும் காய்கறிகளின் பல்வேறு காபி தண்ணீரை தயாரிப்பது பாரம்பரிய முறைகளில் அடங்கும்.
- கிரிதியா அமூர் - பாசியிலிருந்து ஒரு முடிக்கப்பட்ட சாறு. கிரிதியாவின் பயன்பாடு கணைய ஹார்மோன்களின் தொகுப்பில் அதிகரிப்புக்கு காரணமாகிறது: லிபேச்கள், அமிலேஸ்கள், புரதங்கள். இது ஒவ்வாமை எதிர்ப்பு மற்றும் இம்யூனோமோடூலேட்டிங் விளைவையும் கொண்டுள்ளது, நீரிழிவு நோயின் முக்கிய அறிகுறிகளைக் குறைக்கிறது.
- வோக்கோசு வேர் + எலுமிச்சை அனுபவம் + பூண்டு- இந்த தயாரிப்புகளில் அதிக அளவு வைட்டமின் சி, ஈ, ஏ, செலினியம் மற்றும் பிற சுவடு கூறுகள் உள்ளன. அனைத்து அது சுமார் 2 வாரங்களுக்கு அரைக்கவும், கலக்கவும், வலியுறுத்தவும் அவசியம். உணவுக்கு முன் 1 டீஸ்பூன் வாய்வழியாகப் பயன்படுத்துங்கள்.
- ஓக் ஏகோர்ன்ஸ்- நீரிழிவு நோய்க்கு மிகவும் பயனுள்ள தீர்வான டானின் உள்ளது. இந்த பொருள் நோயெதிர்ப்பு சக்தியைத் தூண்டுகிறது, அழற்சி எதிர்ப்பு மற்றும் நீரிழிவு விளைவுகளைக் கொண்டுள்ளது, இரத்த நாளங்களின் சுவர்களை வலுப்படுத்துகிறது, மற்றும் உச்சரிக்கப்படும் வகைகளை விடுவிக்கிறது. ஏகோர்னை தூளாக நசுக்கி ஒவ்வொரு உணவிற்கும் முன் 1 டீஸ்பூன் எடுத்துக் கொள்ள வேண்டும்.
நோய் தடுப்பு
ஒரு மரபணு முன்கணிப்புடன், நோயைத் தடுக்க முடியாது. இருப்பினும், ஆபத்தில் உள்ளவர்கள் கிளைசீமியாவையும் நீரிழிவு நோயின் சிக்கல்களின் வளர்ச்சி விகிதத்தையும் கட்டுப்படுத்த பல நடவடிக்கைகளை எடுக்க வேண்டும்.
- பாதகமான பரம்பரை உள்ள குழந்தைகள் (பெற்றோர், தாத்தா பாட்டி நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர்) வருடத்திற்கு ஒரு முறை இரத்த சர்க்கரை குறித்து ஒரு பகுப்பாய்வு எடுக்க வேண்டும், அதே போல் அவர்களின் நிலை மற்றும் நோயின் முதல் அறிகுறிகளின் தோற்றத்தையும் கண்காணிக்க வேண்டும். மேலும், நீரிழிவு நோயின் முதல் அறிகுறிகளைத் தீர்மானிக்க, நீரிழிவு நோயின் சிக்கல்களைத் தடுக்க, ஒரு கண் மருத்துவர், நரம்பியல் நிபுணர், உட்சுரப்பியல் நிபுணர், இருதயநோய் நிபுணரின் வருடாந்திர ஆலோசனைகள் ஒரு முக்கியமான நடவடிக்கையாக இருக்கும்.
- நீரிழிவு நோயைத் தடுக்க 40 வயதிற்கு மேற்பட்டவர்கள் ஆண்டுதோறும் தங்கள் கிளைசீமியா அளவை சரிபார்க்க வேண்டும்,
- அனைத்து நீரிழிவு நோயாளிகளும் இரத்த சர்க்கரை அளவைக் கட்டுப்படுத்த சிறப்பு சாதனங்களைப் பயன்படுத்த வேண்டும் - குளுக்கோமீட்டர்கள்.
நீரிழிவு நோயைப் பற்றிய எல்லாவற்றையும் நீங்கள் கண்டுபிடிக்க வேண்டும், நீங்கள் என்ன செய்ய முடியும் மற்றும் செய்ய முடியாது, வகையிலிருந்து தொடங்கி உங்களுக்கு குறிப்பாக நோய்க்கான காரணங்களுடன் முடிவடையும், இதற்காக உங்களுக்கு மருத்துவருடன் நீண்ட உரையாடல் தேவை, அவர் ஆலோசனை கூறுவார், தேவையான சோதனைகளுக்கு உங்களை வழிநடத்துவார் மற்றும் சிகிச்சையை பரிந்துரைப்பார்.
மீட்பு முன்கணிப்பு
நீரிழிவு நோய் குணப்படுத்த முடியாத நோயாகும், எனவே மீட்புக்கான முன்கணிப்பு மோசமாக உள்ளது. இருப்பினும், மருந்தியல் இன்சுலின் சிகிச்சையின் நவீன முன்னேற்றங்கள் நீரிழிவு நோயாளியின் வாழ்க்கையை கணிசமாக நீட்டிக்கக்கூடும், மேலும் வழக்கமான உறுப்பு அமைப்புகளின் கோளாறுகளை வழக்கமாக கண்டறிவது நோயாளியின் வாழ்க்கைத் தரத்தில் முன்னேற்றத்திற்கு வழிவகுக்கிறது.