இன்சுலின் ஒவ்வாமை: ஒரு எதிர்வினை சாத்தியம் மற்றும் காரணம் என்ன

ஒரு பெரிய குழுவினருக்கு இன்சுலின் இன்றியமையாதது. இது இல்லாமல், நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒருவர் இறக்கக்கூடும், ஏனென்றால் இதுவரை எந்த ஒப்புமைகளும் இல்லாத ஒரே சிகிச்சை முறை இதுதான். மேலும், 20% மக்களில், இந்த மருந்தின் பயன்பாடு மாறுபட்ட அளவிலான சிக்கலான ஒவ்வாமை எதிர்விளைவுகளை ஏற்படுத்துகிறது. பெரும்பாலும் இது இளம் பெண்களை பாதிக்கிறது, குறைவாகவே - 60 வயதுக்கு மேற்பட்ட வயதானவர்கள்.
நிகழ்வதற்கான காரணங்கள்
சுத்திகரிப்பு மற்றும் அசுத்தங்களின் அளவைப் பொறுத்து, இன்சுலின் பல விருப்பங்கள் உள்ளன - மனித, மறுசீரமைப்பு, போவின் மற்றும் பன்றி இறைச்சி. துத்தநாகம், புரோட்டமைன் போன்ற அதன் கலவையில் உள்ள பொருட்களுக்கு மிகக் குறைவான எதிர்வினைகள் மருந்துக்கு தானே ஏற்படுகின்றன.
மனிதர் மிகக் குறைந்த ஒவ்வாமை கொண்டவர், அதே நேரத்தில் அதிக எண்ணிக்கையிலான எதிர்மறை விளைவுகள் போவின் பயன்பாட்டின் மூலம் பதிவு செய்யப்படுகின்றன.
சமீபத்திய ஆண்டுகளில், அதிக சுத்திகரிக்கப்பட்ட இன்சுலின்கள் பயன்படுத்தப்பட்டுள்ளன, இதில் புரோன்சுலின் 10 μg / g க்கு மேல் இல்லை, இது இன்சுலின் ஒவ்வாமை ஒட்டுமொத்தமாக நிலைமையை மேம்படுத்துவதில் தாக்கத்தை ஏற்படுத்தியுள்ளது.
ஹைபர்சென்சிட்டிவிட்டி பல்வேறு வகுப்புகளின் ஆன்டிபாடிகளால் ஏற்படுகிறது. இம்யூனோகுளோபுலின்ஸ் மின் அனாபிலாக்ஸிஸுக்கும், உள்ளூர் ஒவ்வாமை எதிர்விளைவுகளுக்கு ஐ.ஜி.ஜி மற்றும் தாமதமான வகை ஒவ்வாமைகளுக்கு துத்தநாகம் போன்றவையாகும், அவை கீழே விரிவாக விவரிக்கப்படும்.
முறையற்ற பயன்பாடு காரணமாக உள்ளூர் எதிர்வினைகள் ஏற்படலாம், எடுத்துக்காட்டாக, அடர்த்தியான ஊசி அல்லது மோசமாக தேர்ந்தெடுக்கப்பட்ட ஊசி தளத்தால் தோலைக் காயப்படுத்துதல்.
ஒவ்வாமை வடிவங்கள்
உடனடியாக - கடுமையான அரிப்பு அல்லது சருமத்தில் ஏற்படும் மாற்றங்களின் வடிவத்தில் இன்சுலின் நிர்வாகத்திற்கு 15-30 நிமிடங்களுக்குப் பிறகு நிகழ்கிறது: தோல் அழற்சி, யூர்டிகேரியா அல்லது ஊசி போடும் இடத்தில் சிவத்தல்.
மெதுவான இயக்கம் - அறிகுறிகள் தோன்றுவதற்கு முன், ஒரு நாள் அல்லது அதற்கு மேற்பட்ட காலம் கடக்கக்கூடும்.
மெதுவான இயக்கத்தில் மூன்று வகைகள் உள்ளன:
- உள்ளூர் - ஊசி தளம் மட்டுமே பாதிக்கப்படுகிறது.
- முறையான - பிற பகுதிகள் பாதிக்கப்படுகின்றன.
- ஒருங்கிணைந்த - ஊசி தளம் மற்றும் உடலின் பிற பாகங்கள் என பாதிக்கப்படுகிறது.
வழக்கமாக, ஒரு ஒவ்வாமை தோலில் ஏற்படும் மாற்றத்தில் மட்டுமே வெளிப்படுகிறது, ஆனால் அனாபிலாக்டிக் அதிர்ச்சி போன்ற கடுமையான மற்றும் ஆபத்தான விளைவுகள் சாத்தியமாகும்.
ஒரு சிறிய குழுவில், மருந்துகளை உட்கொள்வது தூண்டுகிறது Generalizeஎதிர்வினைபோன்ற விரும்பத்தகாத அறிகுறிகளால் வகைப்படுத்தப்படும்:
- வெப்பநிலையில் லேசான அதிகரிப்பு.
- பலவீனம்.
- களைப்பு.
- அஜீரணம்.
- மூட்டு வலி.
- மூச்சுக்குழாய் பிடிப்பு.
- விரிவாக்கப்பட்ட நிணநீர் கணுக்கள்.
அரிதான சந்தர்ப்பங்களில், இது போன்ற கடுமையான எதிர்வினைகள்:
- மிக அதிக வெப்பநிலை.
- தோலடி திசு நெக்ரோசிஸ்.
- நுரையீரல் வீக்கம்.
கண்டறியும்
அறிகுறிகள் மற்றும் வரலாற்றின் பகுப்பாய்வின் அடிப்படையில் இன்சுலின் ஒரு ஒவ்வாமை இருப்பதை நோயெதிர்ப்பு நிபுணர் அல்லது ஒவ்வாமை நிபுணர் தீர்மானிக்கிறார். மிகவும் துல்லியமான நோயறிதலுக்கு, உங்களுக்கும் இது தேவைப்படும்:
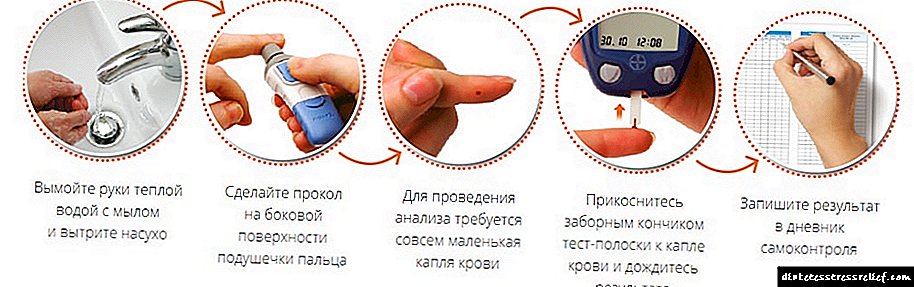
- இரத்த தானம் செய்யுங்கள் (பொது பகுப்பாய்வு, சர்க்கரை அளவு மற்றும் இம்யூனோகுளோபின்களின் அளவை தீர்மானிக்க),
- கல்லீரல் செயலிழப்பின் விளைவாக தோல் மற்றும் இரத்த நோய்கள், தொற்றுகள், தோல் அரிப்பு ஆகியவற்றை விலக்குங்கள்.
- அனைத்து வகையான சிறிய அளவுகளின் மாதிரிகளை உருவாக்கவும். விளைந்த பப்புலின் தீவிரம் மற்றும் அளவு ஆகியவற்றால் செயல்முறைக்கு ஒரு மணி நேரத்திற்குப் பிறகு எதிர்வினை தீர்மானிக்கப்படுகிறது.
ஒவ்வாமை சிகிச்சை
ஒவ்வாமை வகையைப் பொறுத்து, மருத்துவரால் மட்டுமே சிகிச்சை பரிந்துரைக்கப்படுகிறது.
லேசான தீவிரத்தின் அறிகுறிகள் 40-60 நிமிடங்களுக்குள் தலையீடு இல்லாமல் கடந்து செல்கின்றன.
வெளிப்பாடுகள் நீண்ட நேரம் நீடிக்கும் மற்றும் ஒவ்வொரு முறையும் மோசமாகிவிட்டால், டிஃபென்ஹைட்ரமைன் மற்றும் சுப்ராஸ்டின் போன்ற ஆண்டிஹிஸ்டமின்களை எடுக்கத் தொடங்குவது அவசியம்.
உடலின் பல்வேறு பாகங்களில் ஊசி அடிக்கடி செய்யப்படுகிறது, அளவு குறைக்கப்படுகிறது. இது உதவாது என்றால், போவின் அல்லது பன்றி இறைச்சி இன்சுலின் சுத்திகரிக்கப்பட்ட மனிதனால் மாற்றப்படுகிறது, அதில் துத்தநாகம் இல்லை.
ஒரு முறையான எதிர்விளைவு ஏற்பட்டால், அட்ரினலின், ஆண்டிஹிஸ்டமின்கள் அவசரமாக நிர்வகிக்கப்படுகின்றன, அதே போல் ஒரு மருத்துவமனையில் பணியமர்த்தப்படுகின்றன, அங்கு சுவாசம் மற்றும் இரத்த ஓட்டம் துணைபுரிகிறது.
நீரிழிவு நோயாளிக்கு மருந்தின் பயன்பாட்டை முற்றிலுமாக கைவிடுவது சாத்தியமில்லை என்பதால், அளவு தற்காலிகமாக பல முறை குறைக்கப்படுகிறது, பின்னர் படிப்படியாக. உறுதிப்படுத்தலுக்குப் பிறகு, படிப்படியாக (வழக்கமாக இரண்டு நாட்கள்) முந்தைய விதிமுறைக்குத் திரும்பும்.
அனாபிலாக்டிக் அதிர்ச்சி காரணமாக, மருந்து முற்றிலும் ரத்துசெய்யப்பட்டால், சிகிச்சையை மீண்டும் தொடங்குவதற்கு முன், பின்வருபவை பரிந்துரைக்கப்படுகின்றன:
- அனைத்து மருந்து விருப்பங்களின் மாதிரிகளையும் இயக்கவும்.
- சரியானதைத் தேர்வுசெய்க (குறைவான விளைவுகளை ஏற்படுத்தும்)
- குறைந்தபட்ச அளவை முயற்சிக்கவும்.
- அளவை மெதுவாக அதிகரிக்கவும், இரத்த பரிசோதனையைப் பயன்படுத்தி நோயாளியின் நிலையைக் கட்டுப்படுத்தவும்.
சிகிச்சை பயனற்றதாக இருந்தால், இன்சுலின் ஒரே நேரத்தில் ஹைட்ரோகார்டிசோனுடன் நிர்வகிக்கப்படுகிறது.
டோஸ் குறைப்பு
தேவைப்பட்டால், அளவைக் குறைக்கவும், நோயாளி பரிந்துரைக்கப்படுகிறார் குறைந்த கார்ப் உணவுஇதில் சிக்கலான கார்போஹைட்ரேட்டுகள் உட்பட அனைத்தும் வரையறுக்கப்பட்ட அளவுகளில் நுகரப்படுகின்றன. ஒவ்வாமைகளைத் தூண்டும் அல்லது மோசமாக்கும் அனைத்து தயாரிப்புகளும் உணவில் இருந்து விலக்கப்பட்டுள்ளன, இவை பின்வருமாறு:
- பால், முட்டை, சீஸ்.
- தேன், காபி, ஆல்கஹால்.
- புகைபிடித்த, பதிவு செய்யப்பட்ட, காரமான.
- தக்காளி, கத்திரிக்காய், சிவப்பு மிளகு.
- கேவியர் மற்றும் கடல் உணவு.
மெனு உள்ளது:
- புளிப்பு-பால் பானங்கள்.
- தயிர்.
- மெலிந்த இறைச்சி.
- மீன் இருந்து: கோட் மற்றும் பெர்ச்.
- காய்கறிகளிலிருந்து: முட்டைக்கோஸ், சீமை சுரைக்காய், வெள்ளரிகள் மற்றும் ப்ரோக்கோலி.
இந்த அறிகுறிகளில் சில ஒவ்வாமை அல்ல, ஆனால் மருந்தின் அதிகப்படியான அளவைக் குறிக்கலாம்.
- விரல் நடுக்கம்.
- விரைவான துடிப்பு.
- இரவு வியர்வை.
- காலை தலைவலி.
- மன அழுத்தம்.
விதிவிலக்கான சந்தர்ப்பங்களில், அதிகப்படியான அளவு இரவுநேர சிறுநீர் வெளியீடு மற்றும் என்யூரிசிஸ், பசியின்மை மற்றும் எடை அதிகரிப்பு மற்றும் காலை ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கும்.
ஒவ்வாமை உடலுக்கு கடுமையான விளைவுகளை ஏற்படுத்தும் என்பதை நினைவில் கொள்வது அவசியம், எனவே மருந்து எடுத்துக்கொள்வதற்கு முன் முழுமையான பரிசோதனைக்கு உட்படுத்தி சரியான வகை இன்சுலின் தேர்வு செய்ய வேண்டியது அவசியம்.
இன்சுலின் ஒவ்வாமை: ஹார்மோனுக்கு எதிர்வினை இருக்க முடியுமா?
இன்சுலின் தயாரிப்பில், விலங்கு வகை புரதங்கள் பயன்படுத்தப்படுகின்றன. அவை ஒவ்வாமை எதிர்வினைக்கு பொதுவான காரணியாகின்றன. இதன் அடிப்படையில் இன்சுலின் உருவாக்கப்படலாம்:
இன்சுலின் மருந்துகளின் வகைகள்
மறுசீரமைப்பு வகை இன்சுலின் நிர்வாகத்தின் போது பயன்படுத்தப்படுகிறது. தினமும் இன்சுலின் செலுத்தும் நோயாளிகளுக்கு மருந்து எதிர்வினைகள் அதிகரிக்கும் அபாயம் உள்ளது. இது ஹார்மோனுக்கு உடலில் ஆன்டிபாடிகள் இருப்பதால் ஏற்படுகிறது. இந்த உடல்கள்தான் எதிர்வினையின் மூலமாகின்றன.
இன்சுலின் ஒவ்வாமை இரண்டு எதிர்வினைகளின் வடிவத்தில் இருக்கலாம்:
அறிகுறிகள் - முக தோல் ஹைபர்தர்மியா
உடனடி எதிர்வினையின் வெளிப்பாடுகளுடன், ஒரு நபர் இன்சுலின் செலுத்தியவுடன் ஒவ்வாமை அறிகுறிகள் உடனடியாக தோன்றும். நிர்வாக நேரம் முதல் அறிகுறிகளின் ஆரம்பம் வரை அரை மணி நேரத்திற்கு மேல் செல்லவில்லை. இந்த காலகட்டத்தில், ஒரு நபர் வெளிப்பாடுகளுக்கு உட்பட்டிருக்கலாம்:
- ஊசி இடத்திலுள்ள தோலின் ஹைபர்மீமியா,
- அரிக்கும் தடிப்புகள் கொண்ட தோல் வியாதி,
- டெர்மட்டிட்டிஸ்.
உடனடி எதிர்வினை பல்வேறு உடல் அமைப்புகளை பாதிக்கிறது. அறிகுறிகளின் உள்ளூர்மயமாக்கல் மற்றும் அவற்றின் வெளிப்பாடுகளின் தன்மையைப் பொறுத்து அவை வேறுபடுகின்றன:
- உள்ளூர்,
- அமைப்பு,
- ஒருங்கிணைந்த எதிர்வினைகள்.
உள்ளூர் சேதத்துடன், மருந்துகளின் நிர்வாகத்தின் பகுதியில் மட்டுமே அறிகுறிகள் வகைப்படுத்தப்படுகின்றன. ஒரு முறையான எதிர்வினை உடலின் மற்ற பகுதிகளை பாதிக்கிறது, உடல் முழுவதும் பரவுகிறது. இணைப்பின் விஷயத்தில், உள்ளூர் மாற்றங்கள் பிற பகுதிகளில் எதிர்மறை வெளிப்பாடுகளுடன் இருக்கும்.
மெதுவான ஒவ்வாமை மூலம், இன்சுலின் நிர்வாகத்தின் மறுநாளே சேதத்தின் அறிகுறி கண்டறியப்படுகிறது. இது ஊசி பகுதியின் ஊடுருவலால் வகைப்படுத்தப்படுகிறது. ஒவ்வாமை சாதாரண தோல் எதிர்வினைகளின் வடிவத்தில் வெளிப்படுகிறது மற்றும் உடலுக்கு கடுமையான சேதத்தால் வகைப்படுத்தப்படுகிறது.
அதிகரித்த உணர்திறன் மூலம், ஒரு நபர் அனாபிலாக்டிக் அதிர்ச்சி அல்லது குயின்கேவின் எடிமாவை உருவாக்குகிறார்.
தோல்வியின் அறிகுறிகள்
மருந்து நிர்வகிக்கப்படும் போது சருமத்தின் ஒருமைப்பாடு பலவீனமடைவதால், சருமத்தின் மேற்பரப்பில் ஏற்படும் மாற்றங்கள் மிகவும் சிறப்பியல்பு அறிகுறிகளில் ஒன்றாகும். அவற்றை இவ்வாறு வெளிப்படுத்தலாம்:
- பெரும் அச om கரியத்தைத் தரும் ஒரு விரிவான சொறி,
- அதிகரித்த பட்டம் அரிப்பு,
- அரிக்கும் தடிப்புகள் கொண்ட தோல் வியாதி,
- அடோபிக் டெர்மடிடிஸ்.
அறிகுறிகள் - அட்டோபிக் டெர்மடிடிஸ்
உள்ளூர் எதிர்வினைகள் இன்சுலின் உணர்திறன் கொண்ட ஒவ்வொரு நபருடனும் வருகின்றன. இருப்பினும், உடலில் கடுமையான புண்கள் உள்ளன. இந்த வழக்கில், அறிகுறிகள் பொதுவான எதிர்வினையாகத் தோன்றும். ஒரு நபர் அடிக்கடி உணர்கிறார்:
- உடல் வெப்பநிலையில் உயர்வு
- மூட்டு வலி
- முழு உயிரினத்தின் பலவீனம்
- சோர்வு நிலை
- angioedema.
அரிதாக, ஆனால் இன்னும் உடலுக்கு கடுமையான சேதம். இன்சுலின் நிர்வாகத்தின் விளைவாக, பின்வருபவை ஏற்படலாம்:
- காய்ச்சல்,
- நுரையீரல் திசுக்களின் வீக்கம்,
- தோலின் கீழ் நெக்ரோடிக் திசு சேதம்.
மருந்தை அறிமுகப்படுத்திய குறிப்பாக உணர்திறன் கொண்ட நோயாளிகள் பெரும்பாலும் உடலுக்கு விரிவான சேதத்தை அனுபவிக்கின்றனர், அவை மிகவும் ஆபத்தானவை. நீரிழிவு நோயாளிகளில், ஆஞ்சியோடீமா மற்றும் அனாபிலாக்டிக் அதிர்ச்சி தொடங்குகிறது.
இத்தகைய எதிர்வினைகள் உடலுக்கு வலுவான அடியை ஏற்படுத்துவதோடு மட்டுமல்லாமல், மரணத்தையும் ஏற்படுத்தும் என்பதில் நிலைமையின் தீவிரம் உள்ளது.
வலுவான வெளிப்பாடுகள் ஏற்பட்டால், ஒரு நபர் ஆம்புலன்ஸ் அழைக்க வேண்டும்.
இன்சுலின் எடுப்பது எப்படி?
இன்சுலின் ஒரு ஒவ்வாமை எதிர்வினை உடலுக்கு ஒரு சோதனை மட்டுமல்ல. அறிகுறிகள் ஏற்பட்டால், நீரிழிவு நோய்க்கான சிகிச்சை தொடர வேண்டும் என்பதால் நோயாளிகளுக்கு என்ன செய்வது என்று பெரும்பாலும் தெரியாது. இன்சுலின் கொண்ட புதிய மருந்தை சுயாதீனமாக ரத்து செய்து பரிந்துரைக்க இது தடைசெய்யப்பட்டுள்ளது. தேர்வு தவறாக இருந்தால் இது ஒரு எதிர்வினை பலப்படுத்தப்படுவதற்கு காரணமாகிறது.
தோலில் மாதிரிகள் பார்க்கவும். சிறப்பு மருத்துவ நிறுவனங்களில் ஒவ்வாமை நோய் கண்டறிதல் முடிவை தீர்மானிக்க வசதியான வடிவத்தில் நிகழ்கிறது.
ஒரு எதிர்வினை ஏற்படும் போது, நோயாளி உடனடியாக ஒரு மருத்துவரை அணுக வேண்டும். இந்த வழக்கில், மருத்துவர் ஒரு தேய்மானமயமாக்கலை பரிந்துரைக்கலாம். செயல்முறையின் சாராம்சம் தோல் மீது சோதனைகளை நடத்துவதாகும். ஊசி போடுவதற்கான மருந்தின் சரியான தேர்வுக்கு அவை அவசியம்.
ஆய்வின் முடிவு இன்சுலின் ஊசி போடுவதற்கான சிறந்த வழி. செயல்முறை மிகவும் சிக்கலான செயல்பாட்டைக் கொண்டுள்ளது. சில சந்தர்ப்பங்களில் நோயாளி மருந்தைத் தேர்ந்தெடுப்பதற்கான நேரம் குறைவாக இருப்பதால் இது ஏற்படுகிறது.
ஊசி அவசரமாக மேற்கொள்ளப்படாவிட்டால், 20-30 நிமிட இடைவெளியில் தோல் பரிசோதனைகள் செய்யப்படுகின்றன. இந்த நேரத்தில், மருத்துவர் உடலின் எதிர்வினை மதிப்பீடு செய்கிறார்.
உணர்திறன் மிக்கவர்களின் உடலில் மிக மென்மையான செயலின் இன்சுலின்களில், மனித புரதத்தின் அடிப்படையில் உருவாக்கப்பட்ட ஒரு மருந்து தனிமைப்படுத்தப்படுகிறது. இந்த வழக்கில், அதன் ஹைட்ரஜன் குறியீடு நடுநிலையானது. மாட்டிறைச்சி புரதத்துடன் இன்சுலின் எதிர்வினை ஏற்படும் போது இது பயன்படுத்தப்படுகிறது.
ஒரு மருந்தை எவ்வாறு தேர்வு செய்வது?
மாட்டிறைச்சி புரதத்துடன் இன்சுலின் தயாரிப்பிற்கு நோயாளிக்கு எதிர்வினை இருந்தால், அவருக்கு மனித புரதத்தின் அடிப்படையில் ஒரு முகவர் பரிந்துரைக்கப்படுகிறது.
இன்சுலின் என்ற ஹார்மோனுக்கு ஒரு ஒவ்வாமை நோயாளியின் நிலையை எதிர்மறையாக பாதிக்கிறது மற்றும் பிரச்சினைக்கு அவசர தீர்வு தேவைப்படுகிறது, ஏனெனில் நீரிழிவு சிகிச்சையை தொடர்ந்து செய்ய வேண்டும்.
ஒரு மருந்தை சுயாதீனமாக மாற்றுவது தடைசெய்யப்பட்டுள்ளது, ஏனெனில் தவறான தேர்வு செய்யப்பட்டால், உடலின் எதிர்மறை எதிர்வினை அதிகரிக்கும். ஒவ்வாமை அறிகுறிகள் ஏற்பட்டால், நீங்கள் எப்போதும் ஒரு மருத்துவரை அணுக வேண்டும்.
இன்சுலின் தோல் மாதிரிகளுக்கான செயல்முறை, ஒரு குறிப்பிட்ட மருந்துக்கு உடலின் எதிர்வினைகளை வெளிப்படுத்துகிறது.
இன்சுலின் தேர்வு நிறைய நேரம் எடுக்கும். ஒவ்வொரு ஊசி 20-30 நிமிட இடைவெளியில் செய்யப்படுகிறது. தேய்மானமயமாக்கல் என்பது ஒரு சிக்கலான செயல்முறையாகும், ஏனெனில் பெரும்பாலும் நோயாளிக்கு பல மாதிரிகளுக்கு நேரம் இல்லை. தேர்வின் விளைவாக, நோயாளிக்கு ஒரு மருந்து பரிந்துரைக்கப்படுகிறது, அதில் எதிர்மறையான எதிர்வினைகள் எதுவும் இல்லை. சரியான இன்சுலின் தயாரிப்பை உங்கள் சொந்தமாக தேர்வு செய்வது சாத்தியமில்லை, நீங்கள் எப்போதும் ஒரு மருத்துவரை அணுக வேண்டும்.
இன்சுலின் ஒவ்வாமை: ஒரு எதிர்வினை சாத்தியம் மற்றும் காரணம் என்ன

இன்சுலின் எதிர்வினைக்கான காரணங்கள்.
நீரிழிவு நோயாளிகள் தங்கள் இரத்த சர்க்கரையை தினமும் கண்காணிக்க வேண்டும். அதன் அதிகரிப்புடன், நல்வாழ்வை உறுதிப்படுத்த இன்சுலின் ஊசி தேவைப்படுகிறது.
ஹார்மோனின் நிர்வாகத்திற்குப் பிறகு, நிலை உறுதிப்படுத்தப்பட வேண்டும், ஆனால் ஊசி போட்ட பிறகு நோயாளிக்கு இன்சுலின் ஒவ்வாமை ஏற்படுகிறது. இந்த வகையான எதிர்வினை மிகவும் பொதுவானது என்பதை கவனத்தில் கொள்ள வேண்டும் - சுமார் 20-25% நோயாளிகள் அதை எதிர்கொள்கின்றனர்.
உடலின் வெளிநாட்டுப் பொருட்களாக செயல்படும் புரத அமைப்புகளில் இன்சுலின் இருப்பதால் அதன் வெளிப்பாடு ஏற்படுகிறது.
எதிர்வினையின் வெளிப்பாட்டின் அம்சங்கள்
ஒவ்வாமை வெளிப்பாட்டை எது தூண்டக்கூடும்.
மருந்தின் நிர்வாகத்திற்குப் பிறகு, ஒரு பொதுவான மற்றும் உள்ளூர் இயற்கையின் எதிர்வினைகளின் வெளிப்பாடு சாத்தியமாகும்.
பின்வரும் கூறுகள் ஒரு ஒவ்வாமையின் வெளிப்பாட்டைத் தூண்டும்:
- Korrigents
- konservyanty,
- நிலைப்படுத்தி,
- இன்சுலின் ஆகியவை ஆகும்.
எச்சரிக்கை! முதல் ஊசிக்குப் பிறகு ஒவ்வாமை ஏற்படலாம், இருப்பினும், அத்தகைய எதிர்வினை அரிதானது. ஒரு விதியாக, 4 வார பயன்பாட்டிற்குப் பிறகு ஒரு ஒவ்வாமை கண்டறியப்படுகிறது.
எதிர்வினை பல்வேறு அளவு தீவிரத்தன்மையைக் கொண்டிருக்கக்கூடும் என்பதை கவனத்தில் கொள்ள வேண்டும். குயின்கேவின் எடிமாவின் வளர்ச்சி சாத்தியமாகும்.
எதிர்வினையின் வெளிப்பாட்டின் அம்சங்கள்.
நிகழ்வின் தன்மையால் எதிர்வினைகளை பிரிக்கலாம்:
- உடனடி வகை - உட்செலுத்தப்பட்ட 15-30 நிமிடங்களுக்குப் பிறகு தன்னை வெளிப்படுத்துகிறது, உட்செலுத்துதல் இடத்தில் ஒரு சொறி வடிவில் ஒரு எதிர்வினை வடிவத்தில் தன்னை வெளிப்படுத்துகிறது.
- மெதுவான வகை. இது தோலடி ஊடுருவல்களின் வடிவத்தில் தன்னை வெளிப்படுத்துகிறது, இன்சுலின் நிர்வாகத்திற்கு 20-35 மணிநேரங்களுக்குப் பிறகு தன்னை வெளிப்படுத்துகிறது.
| மருத்துவப் போக்கைப் பொறுத்து உடனடி ஹைபர்சென்சிட்டிவிட்டி முக்கிய வடிவங்கள் | |
| வகை | விளக்கம் |
| உள்ளூர் | உட்செலுத்துதல் இடத்தில் வீக்கம் வெளிப்படுகிறது. |
| அமைப்பு | ஊசி இருந்து தொலைதூர இடங்களில் எதிர்வினை தன்னை வெளிப்படுத்துகிறது. |
| கலப்பு | உள்ளூர் மற்றும் முறையான எதிர்வினைகள் ஒரே நேரத்தில் நிகழ்கின்றன. |
உட்செலுத்தலுக்கான விதிகளின் மீறல்கள் - எதிர்வினைக்கு ஒரு காரணமாக.
கூறுகளின் முறையற்ற நிர்வாகத்தின் காரணமாக உள்ளூர் வகை எதிர்வினை ஏற்படக்கூடும் என்பது கவனிக்கத்தக்கது.
இத்தகைய காரணிகள் ஒரு உயிரின எதிர்வினையைத் தூண்டும்:
- குறிப்பிடத்தக்க ஊசி தடிமன்
- இன்ட்ராடெர்மல் ஊசி,
- தோல் சேதம்,
- உடலின் ஒரு பகுதியில் ஊசி தொடர்ந்து இருக்கும்,
- ஒரு குளிர் தயாரிப்பு நிர்வாகம்.
மறுசீரமைப்பு இன்சுலின் பயன்படுத்தி ஒரு ஒவ்வாமை எதிர்வினை ஆபத்தை குறைக்க முடியும். உள்ளூர் எதிர்வினைகள் ஆபத்தானவை அல்ல, ஒரு விதியாக, மருத்துவ தலையீடு இல்லாமல் கடந்து செல்கின்றன.
இன்சுலின் உட்செலுத்தப்பட்ட இடத்தில், ஒரு குறிப்பிட்ட முத்திரை உருவாகலாம், இது தோலின் மேற்பரப்பில் சற்றே உயர்கிறது. பப்புல் 14 நாட்கள் நீடிக்கும்.
எச்சரிக்கை! ஆர்ட்டியஸ்-சாகரோவ் நிகழ்வு ஒரு ஆபத்தான சிக்கலாகும். ஒரு விதியாக, நோயாளி ஒரே இடத்தில் தொடர்ந்து இன்சுலின் செலுத்தினால் ஒரு பப்புல் உருவாகிறது.
இதேபோன்ற பயன்பாட்டிற்கு ஒரு வாரத்திற்குப் பிறகு சீல் உருவாகிறது, அதோடு புண் மற்றும் அரிப்பு ஏற்படுகிறது. ஊசி மீண்டும் பப்புலுக்குள் நுழைந்தால், ஒரு ஊடுருவலின் உருவாக்கம் ஏற்படுகிறது, அதன் அளவு தொடர்ந்து அதிகரித்து வருகிறது.
ஒரு புண் மற்றும் purulent ஃபிஸ்துலா உருவாகிறது, நோயாளியின் உடல் வெப்பநிலையில் அதிகரிப்பு விலக்கப்படவில்லை.
எதிர்வினைகளின் முக்கிய வகைகள்.
நவீன மருத்துவத்தில், பல வகையான இன்சுலின் பயன்படுத்தப்படுகிறது: செயற்கை மற்றும் விலங்குகளின் கணையத்திலிருந்து தனிமைப்படுத்தப்படுகிறது, பொதுவாக பன்றி இறைச்சி மற்றும் போவின். பட்டியலிடப்பட்ட ஒவ்வொரு இனமும் ஒரு ஒவ்வாமையின் வெளிப்பாட்டைத் தூண்டும், ஏனெனில் பொருள் ஒரு புரதம்.
முக்கியம்! உடலின் இதேபோன்ற எதிர்வினை இளம் பெண்கள் மற்றும் வயதான நோயாளிகளால் அடிக்கடி எதிர்கொள்ளப்படுகிறது.
இன்சுலின் ஒவ்வாமை இருக்க முடியுமா? நிச்சயமாக, ஒரு எதிர்வினையின் நிகழ்தகவை விலக்க முடியாது. இது எவ்வாறு வெளிப்படுகிறது என்பதைப் புரிந்துகொள்வது அவசியம் மற்றும் இன்சுலின் சார்ந்த நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிக்கு என்ன செய்வது?
இந்த கட்டுரை வாசகர்களை ஒவ்வாமை வெளிப்பாட்டின் அம்சங்களை அறிமுகப்படுத்தும்.
முக்கிய அறிகுறிகள்
எதிர்வினையின் வெளிப்பாட்டின் அம்சங்கள்.
உள்ளூர் ஒவ்வாமை எதிர்வினையின் சிறிய அறிகுறிகள் பெரும்பாலான நோயாளிகளில் தோன்றும்.
இந்த வழக்கில், நோயாளியைக் கண்டறியலாம்:
- உடலின் சில பகுதிகளில் சொறி, அரிப்புடன் சேர்ந்து,
- அரிக்கும் தடிப்புகள் கொண்ட தோல் வியாதி,
- அடோபிக் டெர்மடிடிஸ்.
ஒரு பொதுவான எதிர்வினை சற்றே குறைவாக அடிக்கடி வெளிப்படுகிறது, இது பின்வரும் அறிகுறிகளால் வகைப்படுத்தப்படுகிறது:
- உடல் வெப்பநிலையில் குறிப்பிடத்தக்க அதிகரிப்பு,
- மூட்டு வலியின் வெளிப்பாடு
- பொது பலவீனம்
- சோர்வு,
- வீங்கிய நிணநீர்
- செரிமான கோளாறுகள்
- ப்ராஞ்சோஸ்பேஸ்ம்,
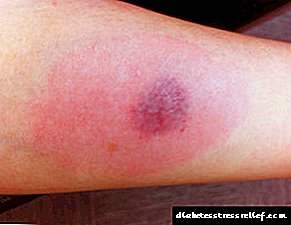
- குயின்கேவின் எடிமா (படம்).
ஒவ்வாமை கொண்ட குயின்கேவின் எடிமா.
மிகவும் அரிதாக வெளிப்படுகிறது:
- திசு நெக்ரோசிஸ்
- நுரையீரல் வீக்கம்,
- அனாபிலாக்டிக் அதிர்ச்சி,
- காய்ச்சல்.
இந்த எதிர்வினைகள் மனித வாழ்க்கைக்கு குறிப்பிடத்தக்க அச்சுறுத்தலை ஏற்படுத்துகின்றன மற்றும் உடனடி மருத்துவ கவனிப்பு தேவை.
எச்சரிக்கை! நோயாளியின் இன்சுலின் தொடர்ந்து பயன்படுத்த வேண்டிய கட்டாயத்தில் இருப்பதால் நிலைமையின் தீவிரம் வெளிப்படுகிறது. இந்த வழக்கில், உகந்த சிகிச்சை முறை தேர்ந்தெடுக்கப்படுகிறது - மனித இன்சுலின் அறிமுகம். மருந்துக்கு நடுநிலை pH உள்ளது.
இந்த நிலை நீரிழிவு நோயாளிகளுக்கு மிகவும் ஆபத்தானது, ஒவ்வாமைக்கான சிறிய அறிகுறிகளையும் கூட நீங்கள் புறக்கணிக்க முடியாது. ஆபத்தான அறிகுறிகளை புறக்கணிப்பதன் விலை மனித வாழ்க்கை.
ஒவ்வாமை எதிர்விளைவுகளுக்கு பரம்பரை முன்கணிப்பு கொண்ட ஒரு நோயாளிக்கு, சிகிச்சையைத் தொடங்குவதற்கு முன்பு மருத்துவர் ஒரு ஒவ்வாமை பரிசோதனையை பரிந்துரைக்கலாம். நோயறிதல் பின்விளைவுகளைத் தடுக்க உதவும்.
மருந்து மாற்றுவதற்கான சாத்தியம் ஒரு நிபுணருடன் விவாதிக்கப்பட வேண்டும்.
இன்சுலின் பயன்படுத்தும் நோயாளிகள் எப்போதும் அவர்களுடன் ஆண்டிஹிஸ்டமைன் வைத்திருக்க வேண்டும் என்பதில் கவனம் செலுத்துவது மதிப்பு - ஒவ்வாமை தாக்குதலை நிறுத்த இது அவசியம். ஒரு குறிப்பிட்ட மருந்தின் பயன்பாட்டின் சாத்தியக்கூறு குறித்து விவாதிக்கவும் ஒவ்வொரு சந்தர்ப்பத்திலும் உங்கள் மருத்துவரிடம் இருக்க வேண்டும்.
கலவையைப் பயன்படுத்துவதற்கான வழிமுறைகள் உறவினர் மற்றும் நீரிழிவு நோயாளிக்குத் தேவையான கட்டமைப்பை எப்போதும் கட்டுப்படுத்தாது.
ஒவ்வாமைகளை எவ்வாறு கண்டறிவது?
ஆய்வக தேர்வுகளின் அம்சங்கள்.
ஒவ்வாமை உண்மையை நிறுவ ஒரு நிபுணரை அணுக வேண்டும். அறிகுறிகளைக் கண்டறிந்து நோயாளியின் வரலாற்றை நிறுவுவதன் அடிப்படையில் நோயறிதல் செய்யப்படுகிறது.
துல்லியமான நோயறிதலுக்கு, உங்களுக்கு இது தேவை:
- இம்யூனோகுளோபின்களின் அளவை தீர்மானிக்க இரத்த பரிசோதனை,
- பொது இரத்த பரிசோதனை
- சர்க்கரைக்கான இரத்த பரிசோதனை,
- அனைத்து வகையான இன்சுலினையும் சிறிய அளவுகளில் அறிமுகப்படுத்துவதன் மூலம் சோதனைகளை நடத்துதல்.
நோயறிதலை நிர்ணயிக்கும் போது, நமைச்சல், நோய்த்தொற்றுகள், இரத்தம் அல்லது தோல் நோய்களைக் கொண்டிருக்கும் காரணத்தை விலக்குவது முக்கியம் என்பது கவனிக்கத்தக்கது.
முக்கியம்! அரிப்பு பெரும்பாலும் கல்லீரல் செயலிழப்பின் விளைவாகும்.
சிகிச்சை முறைகள்
சிகிச்சையின் முறை ஒரு குறிப்பிட்ட நோயாளிக்கு ஒவ்வாமை வகை மற்றும் நீரிழிவு நோயின் போக்கைப் பொறுத்து மருத்துவரால் தீர்மானிக்கப்படுகிறது. ஒரு ஒவ்வாமை எதிர்வினையின் அறிகுறிகள், லேசான அளவிலான தீவிரத்தோடு வெளிப்படுகின்றன, வழக்கமாக ஒரு மணி நேரத்திற்குப் பிறகு அவை தானாகவே மறைந்துவிடும், இந்த நிலைக்கு கூடுதல் தலையீடு தேவையில்லை.
ஒவ்வாமை அறிகுறிகள் நீண்ட காலத்திற்கு இருந்தால், நோயாளியின் நிலை விரைவாக மோசமடைகிறது என்றால் மருந்து வெளிப்பாடு தேவைப்படுகிறது. இதுபோன்ற சந்தர்ப்பங்களில், டிஃபென்ஹைட்ரமைன் மற்றும் சுப்ராஸ்டின் போன்ற ஆண்டிஹிஸ்டமின்களைப் பயன்படுத்த வேண்டிய அவசியம் உள்ளது.
பொதுவான பரிந்துரைகள் பின்வரும் விதிகளுக்கு வந்துள்ளன:
- இன்சுலின் அளவு சற்று குறைக்கப்படுகிறது, ஊசி அடிக்கடி செய்யப்படுகிறது.
- இன்சுலின் உட்செலுத்துதல் தளத்தை நீங்கள் தொடர்ந்து மாற்ற வேண்டும்.
- போவின் அல்லது பன்றி இறைச்சி இன்சுலின் சுத்திகரிக்கப்பட்ட, மனிதனால் மாற்றப்படுகிறது.
- சிகிச்சை பயனற்றதாக இருந்தால், நோயாளிக்கு ஹைட்ரோகார்டிசோனுடன் இன்சுலின் செலுத்தப்படுகிறது.
ஒரு முறையான எதிர்வினை மூலம், அவசர மருத்துவ தலையீடு தேவை. ஆண்டிஹிஸ்டமின்கள், எபினெஃப்ரின், நோயாளிக்கு வழங்கப்படுகின்றன. சுவாசம் மற்றும் இரத்த ஓட்டத்திற்கு ஒரு மருத்துவமனையில் இடம் பெறுவதைக் குறிக்கிறது.
ஒரு நிபுணரிடம் கேள்விகள்
டாட்டியானா, 32 வயது, பிரையன்ஸ்க்
நல்ல மதியம் எனக்கு 4 ஆண்டுகளுக்கு முன்பு நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டது. நான் உடல்நிலை சரியில்லாமல் இருந்தேன் என்ற எனது பொதுவான வெறியைத் தவிர எல்லாம் நன்றாக இருந்தது. இப்போது நான் லெவெமரைக் குத்துகிறேன், சமீபத்தில் நான் வழக்கமாக ஒவ்வாமைகளை எதிர்கொள்கிறேன். உட்செலுத்துதல் இடத்தில் சொறி தோன்றுகிறது, பெரிதும் அரிப்பு. முன்பு, இந்த இன்சுலின் பயன்படுத்தப்படவில்லை. நான் என்ன செய்வது?
நல்ல மதியம், டாட்டியானா. நீங்கள் உங்கள் மருத்துவரைத் தொடர்புகொண்டு எதிர்வினைகளின் உண்மையான காரணத்தை தீர்மானிக்க வேண்டும். லெவெமிர் உங்களுக்கு எப்போது நியமிக்கப்பட்டார்? அதற்கு முன் என்ன பயன்படுத்தப்பட்டது, என்ன மாற்றங்கள் வெளிப்படுத்தப்பட்டன?
பீதி அடைய வேண்டாம், பெரும்பாலும் இது ஒரு ஒவ்வாமை அல்ல. முதலில், உணவை மறுபரிசீலனை செய்யுங்கள், வீட்டு இரசாயனங்களிலிருந்து அவர்கள் பயன்படுத்தத் தொடங்கியதை நினைவில் கொள்ளுங்கள்.
மரியா நிகோலேவ்னா, 54 வயது, பெர்ம்
நல்ல மதியம் நான் ஒரு வாரம் பென்சுலின் பயன்படுத்துகிறேன். அரிப்பு வெளிப்படுவதை நான் கவனிக்க ஆரம்பித்தேன், ஆனால் ஊசி போடும் இடத்தில் மட்டுமல்ல, உடல் முழுவதும். இது ஒரு ஒவ்வாமை? இன்சுலின் நீரிழிவு இல்லாமல் எப்படி வாழ்வது?
வணக்கம், மரியா நிகோலேவ்னா. கவலைப்பட வேண்டாம். எந்தவொரு சந்தர்ப்பத்திலும், நீங்கள் ஒரு மருத்துவரைப் பார்க்க வேண்டும் மற்றும் எந்தவொரு உள் உறுப்புகளின் வேலையிலும் மீறல்கள் வெளிப்படுவதற்கான வாய்ப்பை விலக்க வேண்டும். உடல் முழுவதும் அரிப்பு ஏற்படுவதற்கான காரணம் இன்சுலின் மட்டுமல்ல.
பென்சுலின் ஆரம்பத்தில் பயன்படுத்தப்பட்டதா? இது பன்றி இன்சுலின், இது ஒரு ஒவ்வாமை ஆகும். மனித இன்சுலின் மிகக் குறைந்த ஒவ்வாமை கொண்டது. அதன் உற்பத்தியின் போது, போதுமான சுத்திகரிப்பு மேற்கொள்ளப்படுகிறது, மேலும் இது மனிதர்களுக்கு புரத அன்னியத்தைக் கொண்டிருக்கவில்லை, அதாவது மாற்று பரிந்துரைக்கும் விருப்பங்கள் உள்ளன, ஒரு மருத்துவரை அணுகுவது உறுதி.
நீரிழிவு நோய்க்கான சிகிச்சையில், பல்வேறு இன்சுலின் தயாரிப்புகள் (போவின், பன்றி இறைச்சி, மனித) பயன்படுத்தப்படுகின்றன, அவை சுத்திகரிப்பு அளவிலும், புரதம் அல்லது புரதமற்ற அசுத்தங்களின் உள்ளடக்கத்திலும் வேறுபடுகின்றன. அடிப்படையில், ஒவ்வாமை எதிர்வினைகள் இன்சுலினுக்கே ஏற்படுகின்றன, புரோட்டமைன், துத்தநாகம் மற்றும் மருந்துகளில் உள்ள பிற பொருட்களுக்கு இது மிகவும் குறைவு.
பல்வேறு வகையான மனித இன்சுலின்களைப் பயன்படுத்தும் போது மிகச்சிறிய எண்ணிக்கையிலான ஒவ்வாமை எதிர்வினைகள் காணப்படுகின்றன, மிகப்பெரியது - விலங்கு இன்சுலின் அறிமுகத்துடன்.
மிகவும் நோயெதிர்ப்பு சக்தி போவின் இன்சுலின் ஆகும், மனிதரிடமிருந்து வேறுபாடு மிகவும் உச்சரிக்கப்படுகிறது (A சங்கிலியின் மற்ற இரண்டு அமினோ அமில எச்சங்கள் மற்றும் B சங்கிலியில் ஒன்று). பன்றி இறைச்சி இன்சுலின் குறைவான ஒவ்வாமை கொண்டது (பி சங்கிலியின் ஒரே ஒரு அமினோ அமில எச்சம் மட்டுமே வேறுபட்டது).
மருத்துவ நடைமுறையில் அதிக சுத்திகரிக்கப்பட்ட இன்சுலின் அறிமுகப்படுத்தப்பட்ட பின்னர் இன்சுலின் ஒவ்வாமை நோயாளிகளின் எண்ணிக்கை கணிசமாகக் குறைந்துள்ளது (புரோன்சுலின் உள்ளடக்கம் 10 μg / g க்கும் குறைவாக உள்ளது).
உள்ளூர் எதிர்விளைவுகளின் வளர்ச்சி மருந்துகளின் முறையற்ற நிர்வாகத்துடன் தொடர்புடையதாக இருக்கலாம் (உள்நோக்கி, ஒரு தடிமனான ஊசி மற்றும் தோலுடன் தொடர்புடைய அதிகப்படியான அதிர்ச்சி, ஊசி இடத்தின் முறையற்ற தேர்வு, அதிக குளிர்ச்சியான தயாரிப்பு போன்றவை).
உட்செலுத்தப்பட்ட மருந்துகளுக்கு ஹைபர்சென்சிட்டிவிட்டி பல்வேறு வகுப்புகளின் ஆன்டிபாடிகளின் பங்கேற்புடன் உருவாகிறது. ஆரம்பகால உள்ளூர் ஒவ்வாமை மற்றும் அனாபிலாக்ஸிஸ் பொதுவாக இம்யூனோகுளோபுலின்ஸ் ஈ.
இன்சுலின் தயாரிப்புகளின் நிர்வாகத்திற்கு 5-8 மணி நேரத்திற்குப் பிறகு உள்ளூர் எதிர்வினைகள் ஏற்படுவதும் இன்சுலின் எதிர்ப்பின் வளர்ச்சியும் IgG உடன் தொடர்புடையது.
மருந்தின் நிர்வாகத்திற்குப் பிறகு 12-24 மணிநேரங்களுக்குப் பிறகு உருவாகும் இன்சுலின் ஒவ்வாமை பொதுவாக தாமதமான வகை ஒவ்வாமை எதிர்வினைகளைக் குறிக்கிறது (இன்சுலின் தானே அல்லது மருந்தில் இருக்கும் துத்தநாகம்).
இன்சுலின் ஒவ்வாமையின் அறிகுறிகள்
இன்சுலினுக்கு ஒரு ஒவ்வாமை பெரும்பாலும் ஹைபர்சென்சிட்டிவிட்டியின் லேசான உள்ளூர் எதிர்விளைவுகளின் வளர்ச்சியால் வெளிப்படுகிறது, இது மருந்தின் நிர்வாகத்திற்குப் பிறகு 0.5-1 மணிநேரம் ஏற்படலாம் மற்றும் விரைவாக மறைந்துவிடும் (ஆரம்ப எதிர்வினைகள்), அல்லது ஊசி போட்ட 4-8 மணிநேரம் (சில நேரங்களில் 12-24 மணிநேரம்) - தாமதமான, தாமதமான எதிர்வினைகள், மருத்துவ வெளிப்பாடுகள் பல நாட்கள் நீடிக்கும்.
உள்ளூர் ஒவ்வாமை எதிர்வினையின் முக்கிய அறிகுறிகள் ஊசி போடும் இடத்தில் சிவத்தல், வீக்கம் மற்றும் அரிப்பு.
அரிப்பு உள்ளூர், மிதமானதாக இருக்கலாம், சில நேரங்களில் அது தாங்கமுடியாது மற்றும் சருமத்தின் அண்டை பகுதிகளுக்கும் பரவுகிறது. சில சந்தர்ப்பங்களில், அரிப்பின் தடயங்கள் தோலில் குறிப்பிடப்படுகின்றன.
சில நேரங்களில் இன்சுலின் உட்செலுத்தப்பட்ட இடத்தில், தோலுக்கு மேலே (பப்புல்) உயர்ந்து 2-3 நாட்கள் நீடிக்கும் ஒரு முத்திரை தோன்றக்கூடும்.
அரிதான சந்தர்ப்பங்களில், உடலின் அதே பகுதிக்கு இன்சுலின் தயாரிப்புகளை நீடித்த நிர்வாகம் ஆர்தஸ் நிகழ்வு போன்ற உள்ளூர் ஒவ்வாமை சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கும்.
இந்த வழக்கில், இன்சுலின் நிர்வாகம் தொடங்கிய 3-5-10 நாட்களுக்குப் பிறகு ஊசி இடத்திலுள்ள அரிப்பு, வலி சுருக்கம் தோன்றக்கூடும்.
அதே பகுதியில் தொடர்ந்து ஊசி போடப்பட்டால், ஒரு ஊடுருவல் உருவாகிறது, இது படிப்படியாக அதிகரிக்கிறது, கூர்மையாக வேதனையடைகிறது மற்றும் ஒரு புண் மற்றும் பியூரூல்ட் ஃபிஸ்துலாக்கள் உருவாகிறது, உடல் வெப்பநிலை அதிகரிப்பு மற்றும் நோயாளியின் பொதுவான நிலையை மீறுதல் ஆகியவற்றைக் கட்டுப்படுத்தலாம்.
சிக்கல்கள்
நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளில் 0.2% நோயாளிகளுக்கு முறையான, பொதுவான எதிர்வினைகள் ஏற்படுகின்றன, பெரும்பாலும், மருத்துவ அறிகுறிகள் யூர்டிகேரியா (ஹைபர்மீமியா, ஊசி இடத்திலுள்ள நமைச்சல் கொப்புளங்கள்) மற்றும் மட்டுப்படுத்தப்பட்ட ஆஞ்சியோடீமா குயின்கே எடிமா அல்லது அனாபிலாக்டிக் அதிர்ச்சியின் வளர்ச்சிக்கு மட்டுப்படுத்தப்படுகின்றன. முறையான எதிர்வினைகள் பொதுவாக நீண்ட இடைவெளிக்குப் பிறகு இன்சுலின் சிகிச்சையை மீண்டும் தொடங்குவதோடு தொடர்புடையவை.
முன்னறிவிப்பு மற்றும் தடுப்பு
இன்சுலின் தயாரிப்பை குறைந்த சுத்திகரிக்கப்பட்ட ஒன்றை மாற்றும்போது, ஒவ்வாமை அறிகுறிகள் மறைந்துவிடும். அரிதான சந்தர்ப்பங்களில், கடுமையான முறையான ஒவ்வாமை எதிர்வினைகள் சாத்தியமாகும்.
தடுப்பு இன்சுலின் தயாரிப்புகளின் சரியான தேர்வு மற்றும் ஒவ்வாமை எதிர்விளைவுகளின் போது அவற்றை சரியான நேரத்தில் மாற்றுவதில் அடங்கும்.
இதைச் செய்ய, இன்சுலின் ஒவ்வாமை வெளிப்பாடுகள் மற்றும் தேவையற்ற விளைவுகளை எவ்வாறு நிறுத்துவது என்பதை நோயாளிகள் அறிந்திருக்க வேண்டும்.
இன்சுலின் ஒவ்வாமை
புள்ளிவிவரங்களின்படி, 5-30% வழக்குகளில் இன்சுலின் ஒவ்வாமை ஏற்படுகிறது. நோயியலின் முக்கிய காரணம் இன்சுலின் தயாரிப்புகளில் புரதங்கள் இருப்பதே ஆகும், அவை உடலால் ஆன்டிஜென்களாக உணரப்படுகின்றன. எந்த இன்சுலின் ஹார்மோன் மருந்தையும் பயன்படுத்துவது ஒவ்வாமைக்கு வழிவகுக்கும்.
நவீன மிகவும் சுத்திகரிக்கப்பட்ட பொருட்களின் பயன்பாட்டின் மூலம் இதைத் தவிர்க்கலாம். வெளியில் இருந்து பெறப்பட்ட இன்சுலினுக்கு பதிலளிக்கும் ஆன்டிபாடிகளின் உருவாக்கம் நோயாளியின் மரபணு முன்கணிப்பால் தீர்மானிக்கப்படுகிறது. ஒரே மருந்துக்கு வெவ்வேறு நபர்கள் வெவ்வேறு எதிர்விளைவுகளைக் கொண்டிருக்கலாம்.
இன்சுலின் தயாரிப்புகளுக்கு ஒவ்வாமைக்கான காரணங்கள்
 விலங்கு மற்றும் மனித இன்சுலின் கட்டமைப்பைப் படிக்கும் போது, எல்லா உயிரினங்களிலும், பன்றி இன்சுலின் மனிதனுக்கு மிக நெருக்கமானது, அவை ஒரே ஒரு அமினோ அமிலத்தில் வேறுபடுகின்றன. எனவே, நீண்ட காலமாக விலங்கு இன்சுலின் அறிமுகம் மட்டுமே சிகிச்சை முறையாக இருந்தது.
விலங்கு மற்றும் மனித இன்சுலின் கட்டமைப்பைப் படிக்கும் போது, எல்லா உயிரினங்களிலும், பன்றி இன்சுலின் மனிதனுக்கு மிக நெருக்கமானது, அவை ஒரே ஒரு அமினோ அமிலத்தில் வேறுபடுகின்றன. எனவே, நீண்ட காலமாக விலங்கு இன்சுலின் அறிமுகம் மட்டுமே சிகிச்சை முறையாக இருந்தது.
மாறுபட்ட வலிமை மற்றும் காலத்தின் ஒவ்வாமை எதிர்விளைவுகளின் வளர்ச்சியே முக்கிய பக்க விளைவு. கூடுதலாக, இன்சுலின் தயாரிப்புகளில் புரோன்சுலின், கணைய பாலிபெப்டைட் மற்றும் பிற புரதங்களின் கலவை உள்ளது. கிட்டத்தட்ட எல்லா நோயாளிகளிலும், மூன்று மாதங்களுக்குப் பிறகு இன்சுலின் நிர்வாகத்திற்குப் பிறகு, அதற்கான ஆன்டிபாடிகள் இரத்தத்தில் தோன்றும்.
அடிப்படையில், ஒவ்வாமை இன்சுலின் மூலமாகவே ஏற்படுகிறது, குறைவான அடிக்கடி புரதம் அல்லது புரதமற்ற அசுத்தங்களால் ஏற்படுகிறது. மரபணு பொறியியலால் பெறப்பட்ட மனித இன்சுலின் அறிமுகத்துடன் ஒவ்வாமைக்கான மிகச்சிறிய வழக்குகள் பதிவாகியுள்ளன. மிகவும் ஒவ்வாமை போவின் இன்சுலின் ஆகும்.
அதிகரித்த உணர்திறன் உருவாக்கம் பின்வரும் வழிகளில் நிகழ்கிறது:
- இம்யூனோகுளோபுலின் ஈ வெளியீட்டோடு தொடர்புடைய உடனடி வகை எதிர்வினை. இது 5-8 மணி நேரத்திற்குப் பிறகு உருவாகிறது. உள்ளூர் எதிர்வினைகள் அல்லது அனாபிலாக்ஸிஸ் மூலம் தோன்றும்.
- எதிர்வினை தாமதமான வகை. 12-24 மணி நேரத்திற்குப் பிறகு ஏற்படும் முறையான வெளிப்பாடு. இது யூர்டிகேரியா, எடிமா அல்லது அனாபிலாக்டிக் எதிர்வினை வடிவத்தில் நிகழ்கிறது.
ஒரு உள்ளூர் வெளிப்பாடு மருந்தின் முறையற்ற நிர்வாகத்தின் காரணமாக இருக்கலாம் - ஒரு தடிமனான ஊசி, உள்நோக்கி செலுத்தப்படுகிறது, நிர்வாகத்தின் போது தோல் காயமடைகிறது, தவறான இடம் தேர்வு செய்யப்படுகிறது, அதிகப்படியான குளிரூட்டப்பட்ட இன்சுலின் செலுத்தப்படுகிறது.
இன்சுலின் ஒவ்வாமை வெளிப்பாடுகள்
 20% நோயாளிகளுக்கு இன்சுலின் ஒவ்வாமை காணப்பட்டது. மறுசீரமைப்பு இன்சுலின் பயன்பாட்டின் மூலம், ஒவ்வாமை எதிர்விளைவுகளின் அதிர்வெண் குறைகிறது. உள்ளூர் எதிர்விளைவுகளுடன், உட்செலுத்தப்பட்ட ஒரு மணி நேரத்திற்குப் பிறகு வெளிப்பாடுகள் பொதுவாக கவனிக்கப்படுகின்றன, அவை குறுகிய காலம் மற்றும் சிறப்பு சிகிச்சையின்றி விரைவாக கடந்து செல்கின்றன.
20% நோயாளிகளுக்கு இன்சுலின் ஒவ்வாமை காணப்பட்டது. மறுசீரமைப்பு இன்சுலின் பயன்பாட்டின் மூலம், ஒவ்வாமை எதிர்விளைவுகளின் அதிர்வெண் குறைகிறது. உள்ளூர் எதிர்விளைவுகளுடன், உட்செலுத்தப்பட்ட ஒரு மணி நேரத்திற்குப் பிறகு வெளிப்பாடுகள் பொதுவாக கவனிக்கப்படுகின்றன, அவை குறுகிய காலம் மற்றும் சிறப்பு சிகிச்சையின்றி விரைவாக கடந்து செல்கின்றன.
பின்னர் அல்லது தாமதமாக உள்ளூர் எதிர்வினைகள் உட்செலுத்தப்பட்ட 4 முதல் 24 மணிநேரம் வரை நீடிக்கும் மற்றும் 24 மணிநேரம் நீடிக்கும். பெரும்பாலும், இன்சுலின் அதிக உணர்திறன் கொண்ட உள்ளூர் எதிர்விளைவுகளின் மருத்துவ அறிகுறிகள் சருமத்தின் சிவத்தல், ஊசி போடும் இடத்தில் வீக்கம் மற்றும் அரிப்பு போன்றவை. நமைச்சல் தோல் சுற்றியுள்ள திசுக்களுக்கு பரவுகிறது.
சில நேரங்களில் ஊசி இடத்திலேயே ஒரு சிறிய முத்திரை உருவாகிறது, இது சருமத்தின் மட்டத்திற்கு மேலே உயர்கிறது. இந்த பப்புல் சுமார் 2 நாட்கள் நீடிக்கும். ஆர்ட்டியஸ்-சாகரோவ் நிகழ்வு ஒரு அரிதான சிக்கலாகும். இன்சுலின் தொடர்ந்து ஒரே இடத்தில் நிர்வகிக்கப்பட்டால் அத்தகைய உள்ளூர் ஒவ்வாமை எதிர்வினை உருவாகிறது.
இந்த வழக்கில் சுருக்கம் ஒரு வாரத்திற்குப் பிறகு தோன்றும், புண் மற்றும் அரிப்புடன் சேர்ந்து, ஊசி மீண்டும் அத்தகைய பப்புலில் விழுந்தால், ஒரு ஊடுருவல் உருவாகிறது. இது படிப்படியாக அதிகரிக்கிறது, மிகவும் வேதனையாகிறது மற்றும் ஒரு தொற்று இணைக்கப்படும்போது, அது நீடிக்கிறது. ஒரு புண் மற்றும் purulent ஃபிஸ்துலா உருவாகிறது, வெப்பநிலை உயர்கிறது.
இன்சுலின் ஒவ்வாமை முறையான வெளிப்பாடுகள் அரிதானவை, அத்தகைய எதிர்விளைவுகளால் வெளிப்படுகின்றன:
- சருமத்தின் சிவத்தல்.
- உர்டிகேரியா, நமைச்சல் கொப்புளங்கள்.
- குயின்கேவின் எடிமா.
- அனாபிலாக்டிக் அதிர்ச்சி.
- மூச்சுக்குழாய் பிடிப்பு.
- பாலிஆர்த்ரிடிஸ் அல்லது பாலிஆர்த்ரால்ஜியா.
- அஜீரணம்.
- விரிவாக்கப்பட்ட நிணநீர் கணுக்கள்.
இன்சுலின் சிகிச்சை நீண்ட காலமாக குறுக்கிடப்பட்டு, மீண்டும் தொடங்கப்பட்டால் இன்சுலின் தயாரிப்புகளுக்கு ஒரு முறையான எதிர்வினை வெளிப்படுகிறது.
இன்சுலின் மற்றும் இன்சுலின் எதிர்ப்புக்கு ஒவ்வாமை
நோய்க்காரணம். நோயெதிர்ப்பு வழிமுறைகள் காரணமாக இன்சுலின் ஒவ்வாமை மற்றும் இன்சுலின் எதிர்ப்பு ஆகியவை ஆன்டிபாடிகளால் மத்தியஸ்தம் செய்யப்படுகின்றன. ஒவ்வாமை இன்சுலின் அல்ல, ஆனால் புரதத்தை (எ.கா. புரோட்டமைன்) மற்றும் புரதமற்ற (எ.கா. துத்தநாகம்) அசுத்தங்களை மருந்து உருவாக்குகிறது. இருப்பினும், பெரும்பாலான சந்தர்ப்பங்களில், ஒவ்வாமை இன்சுலின் அல்லது அதன் பாலிமர்களால் ஏற்படுகிறது, இது மனித இன்சுலின் உள்ளூர் ஒவ்வாமை மற்றும் அதிக சுத்திகரிக்கப்பட்ட இன்சுலினுக்கு முறையான எதிர்விளைவுகளால் சாட்சியமளிக்கிறது.
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க போவின், பன்றி இறைச்சி மற்றும் மனித இன்சுலின் ஆகியவை பயன்படுத்தப்படுகின்றன. மனித இன்சுலின் விலங்கு இன்சுலின் விட குறைவான நோயெதிர்ப்பு சக்தி கொண்டது, மற்றும் போர்சின் இன்சுலின் போவினை விட குறைவான நோயெதிர்ப்பு சக்தி கொண்டது. போவின் இன்சுலின் மனித இன்சுலினிலிருந்து A சங்கிலியின் இரண்டு அமினோ அமில எச்சங்கள் மற்றும் பி சங்கிலியின் ஒரு அமினோ அமில எச்சம் மற்றும் பி சங்கிலியின் ஒரு அமினோ அமில எச்சத்தில் பன்றி இன்சுலின் ஆகியவற்றிலிருந்து வேறுபடுகிறது.
மனித மற்றும் போர்சின் இன்சுலின் ஏ-சங்கிலிகள் ஒரே மாதிரியானவை. மனித இன்சுலின் பன்றியை விட குறைவான நோயெதிர்ப்பு சக்தி கொண்டதாக இருந்தாலும், மனித இன்சுலின் ஒவ்வாமை சாத்தியமாகும். இன்சுலின் சுத்திகரிப்பு அளவு அதில் உள்ள புரோன்சுலின் அசுத்தங்களின் உள்ளடக்கத்தால் தீர்மானிக்கப்படுகிறது. முன்னதாக, 10-25 μg / g புரோன்சுலின் கொண்ட இன்சுலின் பயன்படுத்தப்பட்டது; இப்போது 10 μg / g க்கும் குறைவான புரோன்சுலின் கொண்ட அதிக சுத்திகரிக்கப்பட்ட இன்சுலின் பயன்படுத்தப்படுகிறது.
ஆரம்பகால உள்ளூர் ஒவ்வாமை எதிர்விளைவுகளின் நிலையற்ற தன்மை, அதே போல் இன்சுலின் தேய்மானத்திற்குப் பிறகு இன்சுலின் எதிர்ப்பு ஆகியவை IgG ஐத் தடுப்பதன் காரணமாக இருக்கலாம். இன்சுலின் ஊசி போட்ட 8-24 மணிநேரங்களுக்குப் பிறகு உருவாகும் உள்ளூர் ஒவ்வாமை எதிர்வினைகள் இன்சுலின் அல்லது துத்தநாகத்திற்கு தாமதமான வகை ஒவ்வாமை எதிர்விளைவின் விளைவாக இருக்கலாம்.
நோயெதிர்ப்பு மற்றும் நோயெதிர்ப்பு அல்லாத வழிமுறைகள் காரணமாக இன்சுலின் எதிர்ப்பு ஏற்படலாம். நோயெதிர்ப்பு அல்லாத வழிமுறைகளில் உடல் பருமன், கெட்டோஅசிடோசிஸ், எண்டோகிரைன் கோளாறுகள், தொற்று ஆகியவை அடங்கும். நோயெதிர்ப்பு வழிமுறைகள் காரணமாக இன்சுலின் எதிர்ப்பு மிகவும் அரிதானது.
வழக்கமாக இது இன்சுலின் சிகிச்சையின் முதல் ஆண்டில் நிகழ்கிறது, சில வாரங்களுக்குள் உருவாகிறது மற்றும் பல நாட்கள் முதல் பல மாதங்கள் வரை நீடிக்கும். சில நேரங்களில் இன்சுலின் எதிர்ப்பின் போது இன்சுலின் எதிர்ப்பு ஏற்படுகிறது.
மருத்துவ படம்.
உள்ளூர் மற்றும் அமைப்பு ரீதியான எதிர்விளைவுகளுடன் இன்சுலின் ஒவ்வாமை ஏற்படலாம். அவை 5-10% நோயாளிகளில் காணப்படுகின்றன. லேசான உள்ளூர் எதிர்வினைகள் பெரும்பாலும் உருவாகின்றன. கடந்த சில ஆண்டுகளில், இன்சுலின் ஒவ்வாமை எதிர்விளைவுகள் கணிசமாகக் குறைந்துவிட்டன.
உள்ளூர் ஒவ்வாமை எதிர்வினைகள் (எடிமா, அரிப்பு, வலி) ஆரம்ப மற்றும் தாமதமாக இருக்கலாம். உட்செலுத்தப்பட்ட 1 மணி நேரத்திற்குள், சில மணிநேரங்களுக்குப் பிறகு (24 மணிநேரம் வரை) தாமதமாக தோன்றும். சில சந்தர்ப்பங்களில், எதிர்வினை பைபாசிக் ஆகும்: அதன் ஆரம்ப வெளிப்பாடுகள் 1 மணி நேரத்திற்கு மேல் நீடிக்காது, பின்னர் 4-6 மணிநேரங்களுக்குப் பிறகு, தொடர்ந்து வெளிப்பாடுகள் ஏற்படுகின்றன.
சில நேரங்களில் இன்சுலின் உட்செலுத்தப்பட்ட இடத்தில், ஒரு வலிமிகுந்த பப்புல் தோன்றுகிறது, இது பல நாட்கள் நீடிக்கும். பொதுவாக இன்சுலின் சிகிச்சையின் முதல் 2 வாரங்களில் பருக்கள் ஏற்படுகின்றன மற்றும் சில வாரங்களுக்குப் பிறகு மறைந்துவிடும். கடுமையான உள்ளூர் ஒவ்வாமை எதிர்வினைகள், குறிப்பாக இன்சுலின் ஒவ்வொரு அடுத்தடுத்த நிர்வாகத்திலும் தீவிரமடைகின்றன, பெரும்பாலும் ஒரு முறையான எதிர்வினைக்கு முந்தியவை.
இன்சுலின் முறையான ஒவ்வாமை எதிர்வினைகள் ஒப்பீட்டளவில் அரிதானவை. பெரும்பாலும் அவை யூர்டிகேரியாவால் வெளிப்படுகின்றன. முறையான ஒவ்வாமை எதிர்வினைகள் பொதுவாக நீண்ட இடைவெளிக்குப் பிறகு இன்சுலின் சிகிச்சையை மீண்டும் தொடங்குவதன் மூலம் நிகழ்கின்றன.
உள்ளூர் ஒவ்வாமை எதிர்வினைகள் பொதுவாக லேசானவை, விரைவாக விலகிச் செல்லுங்கள் மற்றும் சிகிச்சை தேவையில்லை. மிகவும் கடுமையான மற்றும் தொடர்ச்சியான எதிர்விளைவுகளுக்கு, பின்வருபவை பரிந்துரைக்கப்படுகின்றன:
- எச் 1-தடுப்பான்கள், எடுத்துக்காட்டாக, ஹைட்ராக்ஸைன், பெரியவர்களுக்கு - 25-50 மி.கி வாய்வழியாக ஒரு நாளைக்கு 3-4 முறை, குழந்தைகளுக்கு - 2 மி.கி / கி.கி / நாள் வாய்வழியாக 4 பிரிக்கப்பட்ட அளவுகளில். உள்ளூர் எதிர்வினை நீடிக்கும் வரை, இன்சுலின் ஒவ்வொரு டோஸும் பிரிக்கப்பட்டு வெவ்வேறு பகுதிகளில் நிர்வகிக்கப்படுகிறது. துத்தநாகம் இல்லாத பன்றி அல்லது மனித இன்சுலின் தயாரிப்புகள் பயன்படுத்தப்படுகின்றன.
உள்ளூர் ஒவ்வாமை எதிர்வினைகளை அதிகரிக்கும் போது குறிப்பாக கவனமாக இருக்க வேண்டும், ஏனெனில் இது பெரும்பாலும் அனாபிலாக்டிக் எதிர்வினைக்கு முந்தியுள்ளது. இன்சுலின் சார்ந்த நீரிழிவு நோயின் போது இன்சுலின் சிகிச்சையின் குறுக்கீடு இந்த வழக்கில் பரிந்துரைக்கப்படவில்லை, ஏனெனில் இது நிலை மோசமடைய வழிவகுக்கும் மற்றும் இன்சுலின் சிகிச்சையை மீண்டும் தொடங்கிய பின் அனாபிலாக்டிக் எதிர்வினை அபாயத்தை அதிகரிக்கும்.
அனாபிலாக்டிக் எதிர்வினைகள்:
- இன்சுலினுக்கு அனாபிலாக்டிக் எதிர்வினைகள் மற்ற ஒவ்வாமைகளால் ஏற்படும் அனாபிலாக்டிக் எதிர்வினைகளைப் போலவே சிகிச்சையும் தேவை. அனாபிலாக்டிக் எதிர்வினையின் வளர்ச்சியுடன், இன்சுலின் சிகிச்சையின் தேவை அவசியம் மதிப்பிடப்படுகிறது. இருப்பினும், பெரும்பாலான சந்தர்ப்பங்களில், இன்சுலின் மற்ற மருந்துகளுடன் மாற்றுவது சாத்தியமில்லை. அனாபிலாக்டிக் எதிர்வினையின் வெளிப்பாடுகள் 24-48 மணி நேரம் நீடித்தால், மற்றும் இன்சுலின் சிகிச்சை தடைபட்டால், பின்வருபவை பரிந்துரைக்கப்படுகின்றன: முதலாவதாக, நோயாளி மருத்துவமனையில் சேர்க்கப்படுகிறார், மேலும் இன்சுலின் அளவு 3-4 மடங்கு குறைக்கப்படுகிறது, இரண்டாவதாக, இன்சுலின் டோஸ் சில நாட்களுக்குள் மீண்டும் அதிகரிக்கப்படுகிறது சிகிச்சை. 48 மணி நேரத்திற்கும் மேலாக இன்சுலின் சிகிச்சை தடைபட்டிருந்தால், தோல் சோதனைகளைப் பயன்படுத்தி இன்சுலின் உணர்திறன் மதிப்பிடப்படுகிறது மற்றும் தேய்மானமயமாக்கல் செய்யப்படுகிறது.
இன்சுலின் உடனான தோல் பரிசோதனைகள் மிகக் கடுமையான அல்லது ஒவ்வாமை இல்லாத எதிர்விளைவுகளை ஏற்படுத்தும் மருந்தை தீர்மானிக்க முடியும். மாதிரிகள் இன்சுலின் 10 மடங்கு நீர்த்தங்களின் வரிசையில் வைக்கப்படுகின்றன, அவை உள்நோக்கி செலுத்தப்படுகின்றன.
தேய்மானமயமாக்கல் குறைந்தபட்சத்தை விட 10 மடங்கு குறைவாக இருக்கும் ஒரு டோஸுடன் தொடங்குகிறது, இது தோல் மாதிரிகளை நடத்தும்போது நேர்மறையான எதிர்வினையை ஏற்படுத்துகிறது. இந்த சிகிச்சை ஒரு மருத்துவமனையில் மட்டுமே மேற்கொள்ளப்படுகிறது. முதலில், குறுகிய-செயல்பாட்டு இன்சுலின் தயாரிப்புகள் பயன்படுத்தப்படுகின்றன, பின்னர் நடுத்தர கால மருந்துகள் அவற்றில் சேர்க்கப்படுகின்றன.
தேய்மானமயமாக்கலின் போது இன்சுலின் ஒரு உள்ளூர் ஒவ்வாமை எதிர்விளைவு ஏற்பட்டால், எதிர்வினை நீடிக்கும் வரை மருந்தின் அளவு அதிகரிக்கப்படாது. ஒரு அனாபிலாக்டிக் எதிர்வினையின் வளர்ச்சியுடன், டோஸ் பாதியாக குறைக்கப்படுகிறது, அதன் பிறகு அது மிகவும் சீராக அதிகரிக்கப்படுகிறது. சில நேரங்களில், ஒரு அனாபிலாக்டிக் எதிர்வினையின் போது, டெசென்சிட்டிசேஷன் முறை மாற்றப்பட்டு, இன்சுலின் ஊசிக்கு இடையிலான நேரத்தைக் குறைக்கிறது.
நோயெதிர்ப்பு வழிமுறைகள் காரணமாக இன்சுலின் எதிர்ப்பு:
- இன்சுலின் விரைவாக வளர்ந்து வரும் தேவையுடன், இன்சுலின் எதிர்ப்பின் நோயெதிர்ப்பு அல்லாத காரணங்களை நிராகரிக்கவும், இன்சுலின் அளவை உறுதிப்படுத்தவும் மருத்துவமனையில் அனுமதிக்க வேண்டும். இன்சுலின் எதிர்ப்பின் சிகிச்சைக்கு, சில நேரங்களில் சுத்திகரிக்கப்பட்ட பன்றி அல்லது மனித இன்சுலின் மற்றும் சில சந்தர்ப்பங்களில் அதிக செறிவூட்டப்பட்ட (500 மி.கி / நாள்) இன்சுலின் கரைசல்களுக்கு அல்லது புரோட்டமைன்-துத்தநாக-இன்சுலின் மாற போதுமானது. கூர்மையான வளர்சிதை மாற்ற இடையூறுகள் காணப்பட்டால் மற்றும் இன்சுலின் தேவை கணிசமாக அதிகரித்தால், ப்ரெட்னிசோன் பரிந்துரைக்கப்படுகிறது, 60 மி.கி / நாள் வாயால் (குழந்தைகளுக்கு -1-2 மி.கி / கி.கி / நாள் வாய்). கார்டிகோஸ்டீராய்டு சிகிச்சையின் போது, பிளாஸ்மா குளுக்கோஸ் அளவு தொடர்ந்து கண்காணிக்கப்படுகிறது, ஏனெனில் இன்சுலின் தேவைகளில் விரைவான குறைவுடன் இரத்தச் சர்க்கரைக் குறைவு உருவாகலாம். இன்சுலின் தேவையை குறைத்து உறுதிப்படுத்திய பிறகு, ஒவ்வொரு நாளும் ப்ரெட்னிசோன் பரிந்துரைக்கப்படுகிறது. பின்னர் அதன் டோஸ் படிப்படியாகக் குறைக்கப்படுகிறது, அதன் பிறகு மருந்து ரத்து செய்யப்படுகிறது.
இன்சுலின் ஹார்மோனின் உயிரியல் விளைவுகளுடன் தொடர்புடைய இன்சுலின் தயாரிப்புகளுக்கு பாதகமான எதிர்வினைகள்
தற்போது, அனைத்து இன்சுலின் தயாரிப்புகளும் மிகவும் சுத்திகரிக்கப்பட்டுள்ளன, அதாவது. நடைமுறையில் புரத அசுத்தங்கள் இல்லை, எனவே அவற்றால் ஏற்படும் நோயெதிர்ப்பு பக்க எதிர்வினைகள் (ஒவ்வாமை, இன்சுலின் எதிர்ப்பு, ஊசி இடங்களில் லிபோஆட்ரோபி) தற்போது அரிதானவை.
வகை 1 நீரிழிவு நோய்க்கு இன்சுலின் ஆட்டோஆன்டிபாடிகளைக் கண்டறிவதற்கான ஒப்பீட்டளவில் அதிக அதிர்வெண் இருந்தபோதிலும், வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்களில் இன்சுலின் சிகிச்சையின் நோயெதிர்ப்பு சிக்கல்களின் அதிர்வெண் நடைமுறையில் ஒரே மாதிரியாக இருக்கிறது. நவீன இன்சுலின் உட்செலுத்தப்பட்ட இடத்தில் ஒரு போதை மற்றும் தினசரி ஆய்வு செய்தால், முதல் 2-4 வார சிகிச்சையில் அவை 1-2% வழக்குகளில் கவனிக்கப்படலாம், இது அடுத்த 1-2 மாதங்களில் 90% நோயாளிகளில் தன்னிச்சையாக மறைந்துவிடும், மீதமுள்ளவற்றில் 5% நோயாளிகள் - 6-12 மாதங்களுக்குள்.
மூன்று வகையான உள்ளூர் ஒவ்வாமை எதிர்வினைகள் மற்றும் இன்சுலின் தயாரிப்புகளுக்கு ஒரு முறையான எதிர்வினை ஆகியவை வேறுபடுகின்றன, மேலும் புதிய இன்சுலின் தயாரிப்புகளுக்கு ஒவ்வாமை அறிகுறிகள் விலங்குகளுக்கு முந்தையதைப் போலவே இருக்கின்றன:
- கொப்புள தடிப்புகளுடன் உள்ளூர் உடனடி அழற்சி: ஊசி போட்ட அடுத்த 30 நிமிடங்களுக்குள், ஊசி போடும் இடத்தில் ஒரு அழற்சி எதிர்வினை தோன்றும், இது வலி, அரிப்பு மற்றும் கொப்புளங்களுடன் சேர்ந்து ஒரு மணி நேரத்திற்குள் மறைந்துவிடும். இந்த எதிர்வினை 12-24 மணிநேரங்களுக்குப் பிறகு (பைபாசிக் எதிர்வினை), ஆர்தஸ் நிகழ்வு (இன்சுலின் ஊசி இடத்திலுள்ள ஆன்டிஜென்-ஆன்டிபாடி வளாகங்கள் குவிவதற்கு எதிர்வினை): உச்சநிலை கொண்ட அழற்சி நிகழ்வுகளின் (வலி, எரித்மா) ஊசி இடத்திலுள்ள மறு வளர்ச்சியுடன் இருக்கலாம்: ஊசி இடத்திலுள்ள மிதமான வீக்கம் 4-6 மணிநேரங்களுக்குப் பிறகு இன்சுலின் 12 மணி நேரத்திற்குப் பிறகு உச்சநிலையுடன் உள்ளது மற்றும் சிறிய பாத்திரங்களின் உள்ளூர் புண் மற்றும் நியூட்ரோபிலிக் ஊடுருவல்களால் வகைப்படுத்தப்படுகிறது. மிகவும் அரிதாகவே கவனிக்கப்படுகிறது, உள்ளூர் தாமதமான அழற்சி எதிர்வினை (காசநோய் வகை): நிர்வாகத்திற்குப் பிறகு 8-12 மணிநேரங்கள் 24 மணி நேரத்திற்குப் பிறகு உச்சத்துடன் உருவாகிறது. உட்செலுத்துதல் இடத்தில், ஒரு அழற்சி எதிர்வினை தெளிவான எல்லைகளுடன் நிகழ்கிறது மற்றும் பொதுவாக தோலடி கொழுப்பு, வலி மற்றும் பெரும்பாலும் அரிப்பு மற்றும் வலியுடன் தொடர்புடையது. வரலாற்று ரீதியாக வெளிப்படுத்தப்பட்ட மோனோநியூக்ளியோசைட்டுகளின் பெரிவாஸ்குலர் குவிப்பு, முறையான ஒவ்வாமை: இன்சுலின் நிர்வாகத்திற்குப் பிறகு அடுத்த சில நிமிடங்களில், யூர்டிகேரியா, ஆஞ்சியோடீமா, அனாபிலாக்ஸிஸ் மற்றும் பிற அமைப்பு ரீதியான எதிர்வினைகள் உருவாகின்றன, அவை வழக்கமாக உடனடி வகையின் உள்ளூர் எதிர்வினையுடன் இருக்கும்.
அதே நேரத்தில், இன்சுலின் ஒவ்வாமை, குறிப்பாக உடனடி வகையின் அதிகப்படியான நோயறிதல், மருத்துவ அனுபவம் காண்பிப்பது மிகவும் பொதுவானது - இன்சுலின் ஒவ்வாமை நோயறிதலுடன் அரை வருடத்தில் சுமார் 1 நோயாளி எங்கள் கிளினிக்கில் அனுமதிக்கப்படுகிறார், இது இன்சுலின் சிகிச்சையை மறுப்பதற்கான ஒரு காரணியாக அமைந்தது.
வேறுபட்ட மரபணுவின் ஒவ்வாமையிலிருந்து இன்சுலின் தயாரிப்பிற்கு ஒரு ஒவ்வாமையை வேறுபடுத்துவது கண்டறிவது கடினம் அல்ல, ஏனெனில் இது சிறப்பியல்பு வேறுபடுத்தும் அம்சங்களைக் கொண்டுள்ளது (குறிப்பிட்ட அறிகுறிகள்). இன்சுலின் சிகிச்சையின் 50 ஆண்டுகளுக்கும் மேலாக இன்சுலின் தயாரிப்புகளுக்கு ஒவ்வாமை எதிர்வினைகள் பற்றிய ஒரு பகுப்பாய்வு, ஊசி இடத்திலுள்ள ஒவ்வாமை இல்லாமல் இன்சுலின் (யூர்டிகேரியா போன்றவை) முறையான ஒவ்வாமை எதிர்வினை இல்லை என்பதைக் காட்டியது (அரிப்பு, சிவத்தல், கொப்புளங்கள் தடிப்புகள் முதலியன).
ஆனால் ஒவ்வாமை நோயைக் கண்டறிவது குறித்து இன்னும் சந்தேகம் இருந்தால், நோயாளிக்கு ஒவ்வாமை எனக் கருதப்படும் இன்சுலின் தயாரிப்புடன் நீங்கள் ஒரு சாதாரண உள் பரிசோதனை செய்ய வேண்டும், இதற்காக நீங்கள் இன்சுலின் நீர்த்துப்போக வேண்டிய அவசியமில்லை, ஏனெனில் சந்தேகத்திற்கிடமான சந்தர்ப்பங்களில் கூட அனாபிலாக்டிக் எதிர்வினைகள் இல்லை. இன்சுலின் உடனடி வகை ஒவ்வாமை ஏற்பட்டால், நமைச்சல், சிவத்தல், கொப்புளம், சில நேரங்களில் சூடோபோடியா போன்றவை. சுமார் 20 நிமிடங்களுக்குப் பிறகு இன்சுலின் இன்ட்ராடெர்மல் நிர்வாகத்தின் இடத்தில் தோன்றும்.
5 மிமீ விட பெரிய ஊசி செலுத்தும் இடத்தில் ஒரு கொப்புளம் தோன்றும்போது உடனடி வகை ஒவ்வாமை சோதனை நேர்மறையாகக் கருதப்படுகிறது, மேலும் ஒரு கொப்புளம் 1 செ.மீ க்கும் அதிகமாக இருக்கும்போது எதிர்வினை வெளிப்படுத்தப்படுவதாகக் கருதப்படுகிறது. அனைத்து வகையான உள்ளூர் ஒவ்வாமை எதிர்விளைவுகளையும் விலக்க, ஊசி போட்ட முதல் 20 நிமிடங்களுக்கு இன்ட்ராடெர்மல் இன்சுலின் நிர்வாகத்தின் தளம் கவனிக்கப்பட வேண்டும் 6 மணி நேரம் கழித்து 24 மணி நேரத்திற்குப் பிறகு.
ஒவ்வாமை உறுதிசெய்யப்பட்டால், பிற இன்சுலின் தயாரிப்புகளுடன் பரிசோதனையை நடத்தி, நோயாளிக்கு சிகிச்சையைத் தொடர குறைந்தபட்ச ஒவ்வாமைத் தேர்வு செய்யவும். அத்தகைய இன்சுலின் இல்லை மற்றும் உள்ளூர் எதிர்வினை வெளிப்படுத்தப்பட்டால், ஒரே இடத்தில் நிர்வகிக்கப்படும் இன்சுலின் அளவைக் குறைக்கவும்: தேவையான அளவை பல ஊசி தளங்களாகப் பிரிக்கவும் அல்லது இன்சுலின் டிஸ்பென்சருடன் சிகிச்சையை பரிந்துரைக்கவும்.
உடனடி வகையின் உச்சரிக்கப்படும் உள்ளூர் எதிர்வினையுடன், இன்ட்ராடெர்மல் ஹைபோசென்சிட்டிசேஷன் உதவுகிறது. இந்த சிகிச்சைகள் பொதுவாக தற்காலிகமானவை, ஏனென்றால் வரும் மாதங்களில் இன்சுலின் உடனடி சிகிச்சையின் மத்தியில் இன்சுலின் உள்ளூர் ஒவ்வாமை மறைந்துவிடும்.
இன்ட்ராடெர்மல் பரிசோதனையின் போது இன்சுலினுக்கு ஒரு முறையான ஒவ்வாமை எதிர்வினை உறுதிசெய்யப்பட்டால், இன்சுலின் உடனான ஹைபோசென்சிட்டிசேஷன் மேற்கொள்ளப்படுகிறது, இது பல நாட்கள் முதல் மாதங்கள் வரை ஆகலாம், இன்சுலின் முழு அளவை நிர்வகிக்க வேண்டிய அவசியமில்லை என்றால் (நீரிழிவு கோமா அல்லது நீரிழிவு நோயின் கடுமையான சிதைவு, நீரிழிவு கோமாவின் விரைவான வளர்ச்சியால் நிறைந்தது).
இன்சுலின் (உண்மையில் இன்சுலின் நோய்த்தடுப்பு) உடன் இன்ட்ராடெர்மல் ஹைபோசென்சிடிசேஷனுக்கு பல முறைகள் முன்மொழியப்பட்டுள்ளன, இது இன்சுலின் இன்ட்ராடெர்மல் டோஸின் அதிகரிப்பு விகிதத்தில் கணிசமாக வேறுபடுகிறது. உடனடி வகையின் கடுமையான ஒவ்வாமை எதிர்விளைவுகளின் போது ஹைபோசென்சிடிசேஷன் விகிதம் முதன்மையாக இன்சுலின் அளவை அதிகரிப்பதற்கான உடலின் பதிலால் தீர்மானிக்கப்படுகிறது.
சில நேரங்களில் மிக உயர்ந்த, கிட்டத்தட்ட ஹோமியோபதி, நீர்த்தங்களுடன் தொடங்க பரிந்துரைக்கப்படுகிறது (எடுத்துக்காட்டாக: 1: 100,000). மனித இன்சுலின் தயாரிப்புகள் மற்றும் மனித இன்சுலின் ஒப்புமைகளுக்கு ஒவ்வாமை சிகிச்சையில் இன்று பயன்படுத்தப்படும் ஹைப்போசென்சிடிசேஷன் முறைகள் நீண்ட காலமாக விவரிக்கப்பட்டுள்ளன, இதில் எனது முனைவர் ஆய்வுக் கட்டுரை உட்பட, உடனடி வகையின் கடுமையான ஒவ்வாமை எதிர்விளைவுகளின் 50 வழக்குகள் பற்றி எனது சிகிச்சையின் முடிவுகளை முன்வைக்கிறது.
சிகிச்சை நோயாளி மற்றும் மருத்துவர் இருவருக்கும் மிகவும் சுமையாக உள்ளது, சில நேரங்களில் பல மாதங்களுக்கு இழுத்துச் செல்கிறது. ஆனால் இறுதியில், உதவிக்கு விண்ணப்பித்த அனைத்து நோயாளிகளுக்கும் இன்சுலின் கடுமையான முறையான ஒவ்வாமையிலிருந்து விடுபட முடிந்தது.
இறுதியாக, இன்சுலின் ஒவ்வாமைக்கு சிகிச்சையளிப்பது எப்படி, இது அனைத்து இன்சுலின் தயாரிப்புகளிலும் குறிப்பிடப்பட்டிருந்தால், நோயாளிக்கு சுகாதார காரணங்களுக்காக அவசரமாக இன்சுலின் தேவைப்பட்டால்? நோயாளி நீரிழிவு கோமா அல்லது பிரிகாமில் இருந்தால், கோமாவிலிருந்து அகற்றுவதற்கு தேவையான டோஸில் இன்சுலின் பரிந்துரைக்கப்படுகிறது, ஆண்டிஹிஸ்டமின்கள் அல்லது குளுக்கோகார்ட்டிகாய்டுகளின் ஆரம்ப ஹைப்போசென்சிடிசேஷன் அல்லது நிர்வாகம் இல்லாமல், நரம்பு வழியாகவும் கூட.
இன்சுலின் சிகிச்சையின் உலக நடைமுறையில், இதுபோன்ற நான்கு வழக்குகள் விவரிக்கப்பட்டுள்ளன, அவற்றில் இரண்டு ஒவ்வாமை இருந்தபோதிலும் இன்சுலின் சிகிச்சை மேற்கொள்ளப்பட்டது, மேலும் நோயாளிகள் கோமாவிலிருந்து விலக முடிந்தது, மேலும் இன்சுலின் நரம்பு நிர்வாகம் இருந்தபோதிலும், அவர்கள் ஒரு அனாபிலாக்டிக் எதிர்வினை உருவாக்கவில்லை. மற்ற இரண்டு நிகழ்வுகளில், இன்சுலின் சரியான நேரத்தில் நிர்வாகத்திலிருந்து மருத்துவர்கள் விலகியபோது, நோயாளிகள் நீரிழிவு கோமாவால் இறந்தனர்.
எங்கள் கிளினிக்கில் அனுமதிக்கப்பட்ட நோயாளிகளுக்கு ஒரு மனித இன்சுலின் தயாரிப்பு அல்லது மனித இன்சுலின் அனலாக் என்ற சந்தேகம் இதுவரை எந்தவொரு சந்தர்ப்பத்திலும் உறுதிப்படுத்தப்படவில்லை (இன்ட்ராடெர்மல் சோதனை உட்பட), மற்றும் தேவையான இன்சுலின் தயாரிப்பு நோயாளிகளுக்கு எந்த ஒவ்வாமை விளைவுகளும் இல்லாமல் பரிந்துரைக்கப்பட்டது. .
நவீன இன்சுலின் தயாரிப்புகளுக்கு நோயெதிர்ப்பு இன்சுலின் எதிர்ப்பு, இது இன்சுலின் ஐ.ஜி.எம் மற்றும் ஐ.ஜி.ஜி ஆன்டிபாடிகளால் ஏற்படுகிறது, இது மிகவும் அரிதானது, எனவே, போலி-இன்சுலின் எதிர்ப்பை முதலில் நிராகரிக்க வேண்டும். பருமனான நோயாளிகளில், மிதமான வெளிப்படுத்தப்பட்ட இன்சுலின் எதிர்ப்பின் அறிகுறி 1-2 யூனிட் / கிலோ உடல் எடையின் இன்சுலின் தேவை, மற்றும் கடுமையான - 2 யூனிட் / கிலோவுக்கு மேல். நோயாளிக்கு பரிந்துரைக்கப்பட்ட இன்சுலின் எதிர்பார்த்த இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டிருக்கவில்லை என்றால், நீங்கள் முதலில் சரிபார்க்க வேண்டும்:
- இன்சுலின் பேனாவின் ஆரோக்கியம், குப்பியில் உள்ள இன்சுலின் செறிவின் இன்சுலின் சிரிஞ்சைக் குறிப்பதன் போதுமான அளவு, இன்சுலின் பேனாவிற்கான கெட்டியின் போதுமான அளவு, உட்செலுத்தப்பட்ட இன்சுலின் காலாவதி தேதி, மற்றும் காலாவதி தேதி பொருத்தமானதாக இருந்தால், எப்படியாவது ஒரு புதிய கார்ட்ரிட்ஜை (குப்பியை) மாற்றவும், நோயாளிகளுக்கு இன்சுலின் அதிகரிக்கும் முறையை தனிப்பட்ட முறையில் கண்காணிக்கவும் இன்சுலின் தேவை, முக்கியமாக அழற்சி மற்றும் புற்றுநோயியல் (லிம்போமா),
மேலே கூறப்பட்ட காரணங்கள் அனைத்தும் விலக்கப்பட்டிருந்தால், இன்சுலின் நிர்வகிக்க காவலர் சகோதரிக்கு மட்டும் அறிவுறுத்துங்கள். இந்த நடவடிக்கைகள் அனைத்தும் சிகிச்சையின் முடிவுகளை மேம்படுத்தவில்லை என்றால், நோயாளிக்கு உண்மையான நோயெதிர்ப்பு இன்சுலின் எதிர்ப்பு உள்ளது என்று கருதலாம். வழக்கமாக, ஒரு வருடத்திற்குள், அரிதாக 5 ஆண்டுகளுக்குள், எந்த சிகிச்சையும் இல்லாமல் மறைந்துவிடும்.
நோயெதிர்ப்பு இன்சுலின் எதிர்ப்பைக் கண்டறிவது இன்சுலின் ஆன்டிபாடிகளின் ஆய்வை உறுதிப்படுத்த விரும்பத்தக்கது, இது துரதிர்ஷ்டவசமாக வழக்கமானதல்ல. சிகிச்சையானது இன்சுலின் வகையின் மாற்றத்துடன் தொடங்குகிறது - மனிதரிடமிருந்து மனித இன்சுலின் அனலாக் அல்லது அதற்கு நேர்மாறாக, நோயாளி எந்த சிகிச்சையில் இருந்தார் என்பதைப் பொறுத்து.
நோயெதிர்ப்பு இன்சுலின் எதிர்ப்பு அரிதாக இருந்தால், T2DM உடன், இன்சுலின் உயிரியல் விளைவின் உணர்திறன் குறைவு (“உயிரியல்” இன்சுலின் எதிர்ப்பு) அதன் ஒருங்கிணைந்த அம்சமாகும்.
இருப்பினும், வகை 2 நீரிழிவு நோயாளிகளுக்கு இந்த உயிரியல் இன்சுலின் எதிர்ப்பை மருத்துவ ரீதியாக ஏற்றுக்கொள்ளக்கூடிய முறையால் நிரூபிப்பது கடினம். மேலே சுட்டிக்காட்டப்பட்டபடி, இன்சுலின் எதிர்ப்பு 1 கிலோ உடல் எடையில் அதன் தேவையால் இன்று மதிப்பிடப்படுகிறது.
டைப் 2 நீரிழிவு நோயாளிகளில் பெரும்பான்மையானவர்கள் பருமனானவர்கள் என்பதால், அவர்களின் அதிகரித்த உடல் எடையில் 1 கிலோவிற்கு இன்சுலின் கணக்கீடு வழக்கமாக இன்சுலின் "சாதாரண" உணர்திறனுடன் பொருந்துகிறது. பருமனான நோயாளிகளின் சிறந்த உடல் எடை தொடர்பாக இன்சுலின் உணர்திறனை மதிப்பீடு செய்வது அவசியமா என்பது அமைதியாக இருக்கிறது. கொழுப்பு திசு இன்சுலின் சார்ந்தது மற்றும் அதன் செயல்பாட்டை பராமரிக்க ஒரு குறிப்பிட்ட பகுதியான சுரக்கும் இன்சுலின் தேவைப்படுகிறது என்பதால் பெரும்பாலும் இல்லை.
ஒரு சிகிச்சைக் கண்ணோட்டத்தில், வகை 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் எதிர்ப்பிற்கான கண்டறியும் அளவுகோல்களின் கேள்வி, இன்சுலின் தயாரிப்பிற்கு நோயெதிர்ப்பு இன்சுலின் எதிர்ப்பு இருப்பதாக சந்தேகிக்கப்படும் வரை அவை பொருந்தாது.
தவறான பகுத்தறிவின் விளைவாக 200 யூனிட் / நாள் இன்சுலின் எதிர்ப்பின் அளவுகோல் அறிமுகப்படுத்தப்பட்டது என்பதை கவனத்தில் கொள்ள வேண்டும். நாய்கள் குறித்த ஆரம்ப பரிசோதனை ஆய்வுகளில், அவர்களின் தினசரி இன்சுலின் சுரப்பு 60 அலகுகளுக்கு மேல் இல்லை என்பது கண்டறியப்பட்டது.
1 கிலோ உடல் எடையில் ஒரு நாய்க்கு இன்சுலின் தேவையை கணக்கிட்டு, ஆராய்ச்சியாளர்கள், சராசரி மனித உடல் எடையை கணக்கில் எடுத்துக்கொண்டு, பொதுவாக ஒரு நபரில் 200 அலகுகள் சுரக்கப்படுகின்றன என்று முடிவு செய்தனர். ஒரு நாளைக்கு இன்சுலின். மனிதர்களில் தினசரி இன்சுலின் சுரப்பு 60 அலகுகளுக்கு மேல் இல்லை என்பது பின்னர் கண்டறியப்பட்டது, ஆனால் மருத்துவர்கள் ஒரு நாளைக்கு 200 அலகுகள் இன்சுலின் எதிர்ப்பின் அளவுகோலாக மாறவில்லை.
இன்சுலின் ஊசி இடத்திலுள்ள லிபோஆட்ரோபியின் வளர்ச்சி (தோலடி கொழுப்பு காணாமல் போதல்) இன்சுலின் ஆன்டிபாடிகளுடன் தொடர்புடையது, முக்கியமாக IgG மற்றும் IgM உடன் தொடர்புடையது, மற்றும் இன்சுலின் உயிரியல் விளைவைத் தடுக்கிறது.
இந்த ஆன்டிபாடிகள், அதிக செறிவுகளில் இன்சுலின் தயாரிப்பின் ஊசி தளத்தில் குவிந்து கிடக்கின்றன (ஊசி இடத்திலுள்ள இன்சுலின் ஆன்டிஜெனின் அதிக செறிவு காரணமாக), அடிபோசைட்டுகளில் இன்சுலின் ஏற்பிகளுடன் போட்டியிடத் தொடங்குகின்றன.
மேற்கூறியவற்றின் அடிப்படையில், போர்சின் இன்சுலின் தயாரிப்பிலிருந்து மனித இன்சுலின் தயாரிப்பிற்கு இன்சுலின் வகையை மாற்றுவதற்கான லிபோஆட்ரோபி சிகிச்சையின் செயல்திறன் தெளிவாகிறது: போர்சின் இன்சுலினில் உருவாக்கப்பட்ட ஆன்டிபாடிகள் மனித இன்சுலினுடன் தொடர்பு கொள்ளவில்லை மற்றும் அடிபோசைட்டுகளில் அவற்றின் இன்சுலின் தடுக்கும் விளைவு நீக்கப்பட்டது.
தற்போது, இன்சுலின் ஊசி இடத்திலுள்ள லிபோஆட்ரோபி கவனிக்கப்படவில்லை, ஆனால் அவை நிகழ்ந்தால், மனித இன்சுலின் மனித இன்சுலின் அனலாக்ஸுடன் மாற்றுவது பயனுள்ளதாக இருக்கும் என்று நான் நம்புகிறேன், மாறாக, எந்த இன்சுலின் லிபோஆட்ரோபி உருவாக்கப்பட்டது என்பதைப் பொறுத்து.
இருப்பினும், இன்சுலின் தயாரிப்பிற்கான உள்ளூர் எதிர்விளைவுகளின் சிக்கல் மறைந்துவிடவில்லை.லிபோஹைபர்டிராபி என்று அழைக்கப்படுவது இன்னும் காணப்படுகிறது மற்றும் பெயர் அடிபோசைட் ஹைபர்டிராஃபியுடன் தொடர்புடையது அல்ல, ஆனால் பெயர் தோன்றுவது போல, ஆனால் தோலடி உட்செலுத்தலின் இடத்தில் வடு திசுக்களின் வளர்ச்சியுடன், உள்ளூர் தோலடி கொழுப்பு திசு ஹைபர்டிராஃபியைப் பிரதிபலிக்கும் மென்மையான-மீள் நிலைத்தன்மையுடன்.
இந்த கெலாய்டின் தோற்றம் போலவே இந்த பாதகமான எதிர்வினையின் தோற்றம் தெளிவாக இல்லை, ஆனால் இந்த வழிமுறை அதிர்ச்சிகரமானதாக இருக்கலாம், ஏனெனில் இந்த தளங்கள் முதன்மையாக இன்சுலின் நிர்வாகத்தின் இடத்தையும் ஊசி ஊசியையும் அரிதாக மாற்றும் நபர்களிடையே நிகழ்கின்றன (ஒவ்வொரு ஊசிக்குப் பிறகும் அது நிராகரிக்கப்பட வேண்டும்!).
எனவே, பரிந்துரைகள் வெளிப்படையானவை - லிபோஹைபர்டிராஃபிக் பகுதியில் இன்சுலின் அறிமுகப்படுத்தப்படுவதைத் தவிர்ப்பதற்கு, குறிப்பாக இன்சுலின் உறிஞ்சுதல் குறைந்து கணிக்க முடியாதது என்பதால். ஒவ்வொரு முறையும் இன்சுலின் நிர்வாகத்திற்கான ஊசி தளத்தையும் ஊசியையும் மாற்ற வேண்டியது அவசியம், இது நோயாளிகளுக்கு போதுமான அளவுகளில் வழங்கப்பட வேண்டும்.
இறுதியாக, இன்சுலின் உட்செலுத்துதல் இடத்தில் அழற்சி எதிர்வினைகளை வேறுபடுத்துவது மிகவும் கடினம், அவை பொதுவாக தோலடி கொழுப்பில் உள்ள முத்திரைகள் மூலம் வெளிப்படுகின்றன, ஊசி போட்ட நாளிலேயே நிகழ்கின்றன மற்றும் நாட்கள் அல்லது வாரங்களில் மெதுவாக கரைந்துவிடும். முன்னதாக, அவை அனைத்தும் வழக்கமாக தாமதமான வகை ஒவ்வாமை எதிர்வினையைச் சேர்ந்தவை, ஆனால் இன்சுலின் தயாரிப்புகளின் அதிக சுத்திகரிப்பு காரணமாக, அவை இனி அவ்வாறு கருதப்படுவதில்லை.
இன்சுலின் ஊசி இடத்திலுள்ள "எரிச்சல்" அல்லது அதிக தொழில்முறை - "அழற்சி" போன்ற தெளிவற்ற வார்த்தையால் அவை வகைப்படுத்தப்படலாம். இந்த உள்ளூர் எதிர்விளைவுகளுக்கு மிகவும் பொதுவான இரண்டு காரணங்களை சுட்டிக்காட்டலாம். முதலாவதாக, உட்செலுத்தப்படுவதற்கு முன்பு குளிர்சாதன பெட்டியில் இருந்து எடுக்கப்பட்ட குளிர் இன்சுலின் தயாரிப்பை இது அறிமுகப்படுத்துகிறது.
இன்சுலின் சிகிச்சைக்கு பயன்படுத்தப்படும் குப்பிகளை (கெட்டி கொண்ட இன்சுலின் பேனா) அறை வெப்பநிலையில் சேமிக்க வேண்டும் என்பதை கவனத்தில் கொள்ள வேண்டும். இன்சுலின் தயாரிப்பின் தரம் பாதிக்கப்படாது, குறிப்பாக குப்பியை (கெட்டி) ஒரு மாதத்திற்கும் மேலாகப் பயன்படுத்துவதில்லை, இந்த காலத்திற்குப் பிறகு நிராகரிக்கப்படும் என்ற பொதுவான விதியை நீங்கள் கடைபிடித்தால், இன்சுலின் அதில் இருந்தாலும் கூட.
"நடுநிலை" என்று அழைக்கப்படும் "அமிலமற்றது", இன்சுலின் தயாரிப்புகள் முற்றிலும் கலைக்கப்பட்ட நிலையில் தயாரிக்க வேதியியலாளர்கள் நிறைய முயற்சி செய்தனர். கிட்டத்தட்ட (!) அனைத்து நவீன இன்சுலின் தயாரிப்புகளும் நடுநிலையானவை, லாண்டஸைத் தவிர, இதில் இன்சுலின் படிகமயமாக்கல் மூலம் நீடித்தல் உறுதி செய்யப்படுகிறது. இதன் காரணமாக, உள்ளூர் அழற்சி எதிர்வினைகள் அதன் நிர்வாகத்தில் மற்ற மருந்துகளை விட அடிக்கடி உருவாகின்றன.
சிகிச்சையின் முறை இன்சுலினை தோலடி கொழுப்பின் ஆழமான அடுக்குகளில் செலுத்துவதால் தோலில் வீக்கம் தோன்றாது, இது மிகவும் கவலையாக உள்ளது. இந்த எதிர்வினைகள் சிகிச்சையின் விளைவைப் பாதிக்காது, என் நடைமுறையில் அவை ஒருபோதும் மருந்தை மாற்றுவதற்கான ஒரு காரணியாக மாறவில்லை, அதாவது. எதிர்வினைகள் போதுமான அளவு மிதமானவை.
ஒவ்வொரு இன்சுலின் ஊசிக்குப் பிறகும் இன்சுலின் ஊசியில் ஒழுங்கற்ற மாற்றத்தின் தீங்கைக் கண்டறிவதை நோக்கமாகக் கொண்ட ஒரு சிறப்பு ஆய்வை நாங்கள் மேற்கொண்டோம், மேலும் இன்சுலின் நிர்வாகத்தின் போது மற்றும் இடத்தில் அச om கரியம் அடிக்கடி ஏற்படுவதைக் கண்டறிந்தோம்.
மீண்டும் பயன்படுத்தும்போது ஊசியில் ஏற்படும் மாற்றத்தின் தன்மையைக் கருத்தில் கொண்டு இது தற்செயல் நிகழ்வு அல்ல. அட்ராமாடிக் இன்சுலின் ஊசிகள் தயாரிப்பதற்கான ஒரு சிறப்பு தொழில்நுட்பத்தை உற்பத்தியாளர் உருவாக்கியுள்ளார் என்பதை கவனத்தில் கொள்ள வேண்டும். இருப்பினும், முதல் உட்செலுத்தலுக்குப் பிறகு, ஊசி அட்ராமாடிக் பண்புகளை இழக்கிறது, அடிக்கடி பயன்படுத்துவதால் அது முற்றிலும் பொருத்தமற்றதாகிவிடும். ஊசி தொற்று அடிக்கடி கண்டறியப்பட்டது, குறைந்த அடிக்கடி அது மாற்றப்பட்டது. ஆனால் சில நோயாளிகளில், முதல் ஊசிக்குப் பிறகு ஊசி தொற்று ஏற்பட்டது.
| ஊசியை மாற்றிய நோயாளிகள் | கவனித்த 1 முதல் 7 வது நாளில் இன்சுலின் ஊசி மூலம் வலியை அனுபவித்த நோயாளிகளின் எண்ணிக்கை (%) | ||
| 1 வது நாள் | 4 வது நாள் | 7 வது நாள் | |
| ஒவ்வொரு இன்சுலின் ஊசி முன் | 1 (6) | 4 (27) | 4 (27) |
| 4 வது நாளில் | 2 (13) | 10 (67) | 9 (60) |
| 7 வது நாளில் | 2 (13) | 7 (47) | 10 (67) |
ஊசி தொற்று அடிக்கடி ஏற்பட்டது, அது அடிக்கடி மாற்றப்பட்டது (அட்டவணை 4). ஆனால் சில நோயாளிகளில், முதல் ஊசிக்குப் பிறகு ஊசி தொற்று ஏற்பட்டது.
| நுண்ணுயிரிகளின் வகைகள் ஊசி மீது | நுண்ணுயிரிகளுடன் அதிர்வெண் (நோயாளிகளின் எண்ணிக்கை) ஊசி ஊசியில், ஊசியின் பயன்பாட்டின் அதிர்வெண்ணைப் பொறுத்து | ||
| ஒரு முறை | 12 முறை | 21 முறை | |
| ஸ்டேஃபிளோகோகஸ் கோர்- (Hly +) | 27 (4) | 0 (0) | 33 (5) |
| Corinebact. எஸ்பிபி | — | 6 (1) | 0 (0) |
| கிராம் + மந்திரக்கோலை | 0 (0) | 0 (0) | 6 (1) |
| நுண்ணுயிர் தாவர வளர்ச்சி | 26 | 8 | 40 |
பாரிய இன்சுலின்ஃபோபியா, சில இன்சுலின் தயாரிப்புகளுடன் சிகிச்சையின் பயம், இது பொது மக்களிடையே பரவலாக உள்ளது, இது இன்சுலின் சிகிச்சையின் முற்றிலும் புதிய பக்க விளைவுகளாக மாறியுள்ளது, இது முன்னர் சந்திக்கவில்லை, இது இன்சுலின் தயாரிப்புகளின் உற்பத்திக்கான புதிய தொழில்நுட்பங்களால் தூண்டப்பட்டது.
மத காரணங்களுக்காக பன்றி இறைச்சி இன்சுலின் மூலம் சிகிச்சை மறுப்பது ஒரு எடுத்துக்காட்டு. ஒரு காலத்தில், முக்கியமாக அமெரிக்காவில், மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலினுக்கு எதிராக ஒரு பிரச்சாரம் தொடங்கப்பட்டது.
மேலும், நிர்வகிக்கப்படும் போது, மறுசீரமைப்பு வகை இன்சுலின் பயன்படுத்தப்படுகிறது.
தினமும் இன்சுலின் செலுத்தும் நோயாளிகளில், மருந்துக்கான எதிர்விளைவுகளின் ஆபத்து அதிகரிக்கிறது. இது ஹார்மோனுக்கு உடலில் ஆன்டிபாடிகள் இருப்பதால் ஏற்படுகிறது. இந்த உடல்கள்தான் எதிர்வினையின் மூலமாகின்றன.
இன்சுலின் ஒவ்வாமை இரண்டு எதிர்வினைகளின் வடிவத்தில் இருக்கலாம்:
- உடனடி, மெதுவான இயக்கம்.
உடனடி எதிர்வினையின் வெளிப்பாடுகளுடன், ஒரு நபர் இன்சுலின் செலுத்தியவுடன் ஒவ்வாமை அறிகுறிகள் உடனடியாக தோன்றும். நிர்வாக நேரம் முதல் அறிகுறிகளின் ஆரம்பம் வரை அரை மணி நேரத்திற்கு மேல் செல்லவில்லை. இந்த காலகட்டத்தில், ஒரு நபர் வெளிப்பாடுகளுக்கு உட்பட்டிருக்கலாம்:
- உட்செலுத்துதல் தளத்தில் தோலைப் பறித்தல், யூர்டிகேரியா, தோல் அழற்சி.
உடனடி எதிர்வினை பல்வேறு உடல் அமைப்புகளை பாதிக்கிறது. அறிகுறிகளின் உள்ளூர்மயமாக்கல் மற்றும் அவற்றின் வெளிப்பாடுகளின் தன்மையைப் பொறுத்து அவை வேறுபடுகின்றன:
- உள்ளூர், முறையான, ஒருங்கிணைந்த எதிர்வினைகள்.
உள்ளூர் சேதத்துடன், மருந்துகளின் நிர்வாகத்தின் பகுதியில் மட்டுமே அறிகுறிகள் வகைப்படுத்தப்படுகின்றன. ஒரு முறையான எதிர்வினை உடலின் மற்ற பகுதிகளை பாதிக்கிறது, உடல் முழுவதும் பரவுகிறது. இணைப்பின் விஷயத்தில், உள்ளூர் மாற்றங்கள் பிற பகுதிகளில் எதிர்மறை வெளிப்பாடுகளுடன் இருக்கும்.
மெதுவான ஒவ்வாமை மூலம், இன்சுலின் நிர்வாகத்தின் மறுநாளே சேதத்தின் அறிகுறி கண்டறியப்படுகிறது. இது ஊசி பகுதியின் ஊடுருவலால் வகைப்படுத்தப்படுகிறது. ஒவ்வாமை சாதாரண தோல் எதிர்வினைகளின் வடிவத்தில் வெளிப்படுகிறது மற்றும் உடலுக்கு கடுமையான சேதத்தால் வகைப்படுத்தப்படுகிறது. அதிகரித்த உணர்திறன் மூலம், ஒரு நபர் அனாபிலாக்டிக் அதிர்ச்சி அல்லது குயின்கேவின் எடிமாவை உருவாக்குகிறார்.
ஏழு வயது நீரிழிவு நோயாளிக்கு இன்சுலின் ஒவ்வாமை உள்ளது
இரண்டு வயதில், டெய்லர் பேங்க்ஸ் என்ற ஆங்கிலேயருக்கு டைப் 1 நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டது. இந்த பையனும் இன்சுலின் ஒவ்வாமையைக் காட்டவில்லை என்றால் இது ஆச்சரியமல்ல, அவருக்கு சிகிச்சைக்குத் தேவையான ஊசி. ஒரு குழந்தைக்கு சிகிச்சையளிப்பதற்கான ஒரு சிறந்த முறையை மருத்துவர்கள் இன்னும் கண்டுபிடிக்க முயற்சிக்கின்றனர், ஏனெனில் இந்த ஹார்மோனின் ஊசி பல காயங்கள் மற்றும் தசை சரிவை ஏற்படுத்துகிறது.
சிறிது நேரம், டாக்டர்கள் டெய்லர் இன்சுலின் உட்செலுத்தலை ஒரு துளிசொட்டி மூலம் கொடுக்க முயன்றனர், ஆனால் இது ஒவ்வாமை எதிர்விளைவுகளையும் ஏற்படுத்தியது. இப்போது அவரது பெற்றோர்களான ஜெமா வெஸ்ட்வால் மற்றும் ஸ்காட் பேங்க்ஸ் ஆகியோர் குழந்தையை லண்டனில் உள்ள புகழ்பெற்ற கிரேட் ஆர்மண்ட் ஸ்ட்ரீட் மருத்துவமனைக்கு அழைத்து வந்தனர், அவற்றில் மருத்துவர்கள் கடைசி நம்பிக்கையுடன் உள்ளனர்.
இருப்பினும், குழந்தைகளில் இது மரபியல் காரணமாக நீரிழிவு நோயின் மிகவும் பொதுவான வடிவமாகும். டைப் 2 நீரிழிவு பெரும்பாலும் ஆரோக்கியமற்ற வாழ்க்கை முறை மற்றும் உடல் பருமன் ஆகியவற்றின் விளைவாகும், இந்த விஷயத்தில், இன்சுலின் ஊசி எப்போதும் தேவையில்லை.
இன்சுலின் ஒவ்வாமை என்பது மிகவும் அரிதான நிகழ்வாகும், இது அத்தகைய நோயாளிகளுக்கு சிகிச்சையளிப்பது மிகவும் கடினம். ஒவ்வாமை தாக்குதல்களால் பாதிக்கப்படாமல் டெய்லருக்குத் தேவையான ஹார்மோனை எவ்வாறு பெற முடியும் என்பதை லண்டன் மருத்துவர்கள் இப்போது கண்டுபிடிக்க வேண்டும்