நாள்பட்ட கணைய அழற்சி மற்றும் நீரிழிவு நோய்
| தலைப்பு | மருந்து |
| பார்வை | சுருக்க |
| மொழி | ரஷியன் |
| தேதி சேர்க்கப்பட்டது | 19.06.2015 |
தொடர்ச்சியான கல்வி பீடம் மற்றும் நிபுணர்களை மீண்டும் பயிற்சி செய்தல்
சிகிச்சை, உட்சுரப்பியல் மற்றும் அவசர மருத்துவம் துறை
"கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோய்"
கணைய அழற்சி நீரிழிவு
1. நீரிழிவு நோயின் பல்வேறு வகைப்பாடுகளில் கணைய அழற்சி நீரிழிவு இடம்
2. கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோய்க்கிருமி உருவாக்கம்
3. கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோய் பரவுகிறது
4. கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோயின் மருத்துவ வெளிப்பாடுகள்
4.1 கணைய அழற்சி நீரிழிவு நோயின் நீண்டகால சிக்கல்கள்
5. நாள்பட்ட கணைய அழற்சி கொண்ட நீரிழிவு நோயைக் கண்டறிதல்
6. கணைய அழற்சி நீரிழிவு நோயின் சிகிச்சை அம்சங்கள்
கணையத்தின் எக்ஸோகிரைன் பகுதியின் நோய்களுக்கு இரண்டாம் நிலை நீரிழிவு நோய், அல்லது கணைய நீரிழிவு நோய் என்பது தொடர்ச்சியான ஹைப்பர் கிளைசீமியாவின் நிலை ஆகும், இது ஒரு வாங்கிய கணைய நோயின் விளைவாக உருவாகிறது, இதில் எக்ஸோகிரைன் மற்றும் எண்டோகிரைன் கணைய செயல்பாடுகளை மீறுவது உருவாகிறது. நோயாளிகள் பொதுவாக ஹைப்பர் கிளைசீமியாவுடன் தொடர்புடைய அறிகுறிகளை உருவாக்குகிறார்கள், ஆனால் அவை இரத்தச் சர்க்கரைக் குறைவு மற்றும் கிளைசெமிக் உறுதியற்ற தன்மை ஆகியவற்றின் அபாயத்தை தெளிவாகக் காட்டுகின்றன.
கணைய நோய்கள் தொடர்பான இரண்டாம் நிலை நீரிழிவு நோயை முதன்முதலில் 1788 ஆம் ஆண்டில் சர் தாமஸ் கோவ்லி விவரித்தார், அவர் "34 வயது, வலுவான, ஆரோக்கியமான மற்றும் பருமனான", "நீரிழிவு நோயால் பாதிக்கப்பட்டவர்" மற்றும் "படிப்படியாக தீர்ந்துபோனார், சிகிச்சை இருந்தபோதிலும், அவர் இறுதியாக இறந்தார். " பிரேத பரிசோதனையில், "கணையம் அதன் பொருளில் உறுதியாக பதிக்கப்பட்ட கற்களால் நிரம்பியிருந்தது. அவை பல்வேறு அளவுகளில் இருந்தன. அவற்றின் மேற்பரப்பு மல்பெரி கற்களைப் போல சீரற்றதாக இருந்தது. கணையத்தின் வலது முனை மிகவும் கடினமானது, மேலும் சுருக்கப்பட்டதாகத் தோன்றியது."
100 ஆண்டுகளுக்கு மேலாக, 1889 ஆம் ஆண்டில், மின்கோவ்ஸ்கி நாய்களில் கணையத்தை பரிசோதிப்பது நீரிழிவு நோயை ஏற்படுத்தியது என்பதைக் காட்டியது, மேலும் 1940 ஆம் ஆண்டில், கடுமையான கணைய அழற்சியின் அனைத்து நிகழ்வுகளிலும் குறைந்தது 2% மருத்துவ ரீதியாக கடுமையான நீரிழிவு நோய்க்கு வழிவகுத்தது என்று ஷூமேக்கர் தீர்மானித்தார். கடுமையான கணைய அழற்சி வெளிப்படையான நீரிழிவு நோயால் உச்சக்கட்டத்தை அடைந்தது என்ற உண்மையை ஏற்றுக்கொண்ட போதிலும், குளுக்கோஸ் சகிப்புத்தன்மையின் பொதுவான காரணியாக நாள்பட்ட கணைய அழற்சி அல்லது தொடர்ச்சியான கடுமையான கணைய அழற்சியை மருத்துவர்கள் அங்கீகரிக்கத் தொடங்கினர்.
நீரிழிவு நோய் என்பது உலகளவில் மிகவும் பொதுவான நோயற்ற நோய்களில் ஒன்றாகும். இது அமெரிக்காவில் இறப்புக்கு ஏழாவது முக்கிய காரணமாகும், ஒட்டுமொத்தமாக, நீரிழிவு நோயாளிகளிடையே இறப்பு ஆபத்து நீரிழிவு இல்லாதவர்களின் இரு மடங்காகும். நீரிழிவு நோயாளிகளுக்கு கரோனரி இதய நோய், பக்கவாதம், இறுதி கட்ட சிறுநீரக செயலிழப்பு, குறைந்த மூட்டு இஸ்கெமியா, அத்துடன் பார்வைக் குறைபாடு மற்றும் குருட்டுத்தன்மை ஆகியவை உருவாகும் அபாயம் உள்ளது. சுகாதார பொருளாதாரத்தின் பார்வையில், நீரிழிவு நோயாளிகளுக்கு இது இல்லாதவர்களுடன் ஒப்பிடும்போது குறைந்தது 2-3 மடங்கு அதிக சுகாதார வளங்கள் தேவைப்படுகின்றன. இந்த காரணங்களுக்காகவும், உயர் இரத்த அழுத்தம், டிஸ்லிபிடெமியா மற்றும் உடல் பருமன் உள்ளிட்ட பிற அறியப்பட்ட இருதய ஆபத்து காரணிகளுடன் இணைந்ததன் காரணமாக, ப்ரீடியாபயாட்டீஸ் மற்றும் நீரிழிவு நோயைத் தடுப்பது மற்றும் சரியான நேரத்தில் கண்டறிதல் குறிப்பிடத்தக்க விளைவுகளை ஏற்படுத்துகின்றன.
கடுமையான கணைய அழற்சி என்பது கணையத்தில் ஒரு அழற்சி செயல்முறையாகும், இது பெரிபன்கிரேடிக் திசுக்கள் மற்றும் அமைப்புகள் மற்றும் உறுப்புகளின் பற்றாக்குறை ஆகியவற்றை உள்ளடக்கியது. கடுமையான வருடாந்திர நிகழ்வு கணைய அழற்சியுடன் 13 முதல் 45/100000 பேர் வரை மாறுபடும். கடுமையான கணைய அழற்சி மிகவும் பொதுவான கணைய நோயாகும், மேலும் ஹைப்பர் கிளைசீமியா என்பது முன்கணிப்பு மாதிரிகளில் பயன்படுத்தப்படும் ஒரு பொதுவான ஆரம்ப அறிகுறியாகும். இந்த ஹைப்பர் கிளைசீமியா, ஒரு விதியாக, ஒரு நிலையற்ற நிகழ்வாகக் கருதப்படுகிறது, இது கிட்டத்தட்ட எல்லா நோயாளிகளுக்கும் முற்றிலும் தீர்க்கப்படுகிறது. மருத்துவமனையில் இருந்து வெளியேற்றப்பட்ட பின்னர் குளுக்கோஸ் ஹோமியோஸ்டாஸிஸ் ஏன் அடிக்கடி இடைவிடாது கண்காணிக்கப்படுகிறது என்பதை இது விளக்குகிறது. கடுமையான கணைய அழற்சிக்குப் பிறகு புதிதாக கண்டறியப்பட்ட ப்ரீடியாபயாட்டீஸ் மற்றும் நீரிழிவு நோய் பற்றிய தரவு முரண்பாடாக உள்ளது. சில அறிக்கைகள் குளுக்கோஸ் ஹோமியோஸ்டாஸிஸ் முழுமையாக மீட்டெடுக்கப்படுவதைக் காட்டுகின்றன, மற்றவர்களின் கூற்றுப்படி, நோயாளிகளின் கணிசமான பகுதியில் அதன் கோளாறுகள் நீடிக்கின்றன. கடுமையான நோய்களில் நிலையற்ற ஹைப்பர் கிளைசீமியா நோயாளிகளுக்கு நீரிழிவு நோய் வருவதற்கான ஆபத்து அதிகம் என்று சமீபத்திய ஆய்வில் தெரியவந்துள்ளது. கூடுதலாக, கடுமையான கணைய அழற்சியின் ஒரு அத்தியாயத்திற்குப் பிறகு ப்ரீடியாபயாட்டீஸ் மற்றும் நீரிழிவு நோய்க்கான சாத்தியக்கூறுகள் தெளிவாக இல்லை, அதே போல் கடுமையான கணைய அழற்சியின் காரணமும் தீவிரமும் உள்ளது. கடுமையான கணைய அழற்சி நோய்களில் கால் பகுதியினர் முன்னேறி, நாள்பட்ட நோய்க்கு வழிவகுக்கிறது.
நாள்பட்ட கணைய அழற்சி என்பது ஒரு அழற்சி செயல்முறையாகும், இது முதன்மையாக எக்ஸோகிரைனின் முற்போக்கான மற்றும் மீளக்கூடிய புண் மற்றும் பின்னர் கட்டத்தில், கணையத்தின் எண்டோகிரைன் பாரன்கிமா, அதன் பின்னர் நார்ச்சத்து திசுக்களால் மாற்றப்படுகிறது. கணைய அழற்சி கொண்ட 5 முதல் 12/100000 நபர்களுக்கு நாள்பட்ட நிகழ்வு மாறுபடுகிறது, மேலும் இதன் பாதிப்பு சுமார் 50/100000 பேர். எண்டோகிரைன் கணைய திசுக்களின் ஈடுபாடு நோயின் பிற்பகுதியில் ஏற்படுகிறது. 2013 ஆம் ஆண்டில் ரஷ்ய காஸ்ட்ரோஎன்டாலஜிகல் அசோசியேஷனின் நாள்பட்ட கணைய அழற்சி நோயைக் கண்டறிதல் மற்றும் சிகிச்சையளிப்பதற்கான மருத்துவ வழிகாட்டுதல்களின்படி, நாள்பட்ட கணைய அழற்சியின் மூன்றாம் கட்டத்தில் எக்ஸோகிரைன் மற்றும் எண்டோகிரைன் கணையப் பற்றாக்குறையின் அறிகுறிகள் தோன்றுகின்றன, மேலும் நீரிழிவு நோய் IV ஆம் கட்டத்தில் உருவாகிறது, இது கணையத்தின் அட்ராபியால் வகைப்படுத்தப்படுகிறது.
நோயாளிகள் பொதுவாக ஹைப்பர் கிளைசீமியாவுடன் தொடர்புடைய அறிகுறிகளை உருவாக்குகிறார்கள், ஆனால் அவை இரத்தச் சர்க்கரைக் குறைவு மற்றும் கிளைசெமிக் உறுதியற்ற தன்மையை உருவாக்கும் அபாயத்தை தெளிவாகக் கொண்டுள்ளன. இன்சுலின் அல்லது சல்போனிலூரியா மருந்துகளுடன் தொடர்புடைய இரத்தச் சர்க்கரைக் குறைவு மிகவும் பொதுவானது மற்றும் மிகவும் கடுமையானதாகவும் நீண்ட காலம் நீடிக்கும். குளுக்கோகனின் போதிய சுரப்பு, பலவீனமான கேடகோலமைன் எதிர்வினை மற்றும் கல்லீரலால் குளுக்கோஸ் உற்பத்தியை பலவீனப்படுத்தியதன் காரணமாக குளுக்கோஸை மறுசீரமைத்தல் மற்றும் மீட்டெடுப்பதன் விளைவாக ஹைபோகிளைசீமியா உள்ளது. சிகிச்சை அணுகுமுறையின் பார்வையில், அடிக்கடி ஹைப்போகிளைசெமிக் எதிர்வினைகளைத் தவிர்ப்பதற்கும், வாழ்க்கைத் தரத்தை மேம்படுத்துவதற்கும் பிளாஸ்மா குளுக்கோஸ் அளவை சாதாரண வரம்பை விட சற்று பராமரிக்க வேண்டியது அவசியம்.
கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோயை தவறாகக் கண்டறிவது இந்த நோயாளிகளின் போதிய மருத்துவ சிகிச்சைக்கு வழிவகுக்கிறது, மேலும் இணக்க நிலைமைகளுடன் (செரிமானம், உறிஞ்சுதல் போன்றவை) நோயாளியின் ஊட்டச்சத்து நிலையை பாதிக்கிறது. கூடுதலாக, கணையப் பிரிவின் மிகவும் பொதுவான பயன்பாடு மற்றும் சிஸ்டிக் ஃபைப்ரோஸிஸ் நோயாளிகளின் நீண்டகால உயிர்வாழ்வு, மற்றும், மிக முக்கியமாக, நாள்பட்ட கணைய அழற்சியின் பரவல், கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோய் நீரிழிவு மருத்துவர்கள் மற்றும் இரைப்பைக் குடலியல் நிபுணர்களிடமிருந்து அதிக கவனம் தேவைப்படும் என்று கூறுகிறது.
1. நீரிழிவு நோயின் பல்வேறு வகைப்பாடுகளில் கணைய அழற்சி நீரிழிவு நோயை வைக்கவும்
நீரிழிவு நோயாளிகளுக்கு சிறப்பு மருத்துவ கவனிப்பின் வழிமுறைகளின் 5 வது பதிப்பில் நீரிழிவு நோயைக் கண்டறிவதற்கான தேவைகளின்படி, அத்தகைய நீரிழிவு நோயைக் கண்டறிதல் “நீரிழிவு நோய் காரணமாக (காரணத்தைக் குறிக்கிறது)” போல இருக்க வேண்டும்.
அமெரிக்க நீரிழிவு சங்க வகைப்பாட்டின் படி, கணைய நீரிழிவு வகை 3 நீரிழிவு நோய் (டி 3 சிடிஎம்) ஆகும். நீரிழிவு, பிரீடியாபயாட்டீஸ் மற்றும் இருதய நோய்களுக்கான பரிந்துரைகளில், கணைய நீரிழிவு நோய் “பிற குறிப்பிட்ட வகை நீரிழிவு நோய்: பல நோய்களுக்குப் பிறகு இரண்டாம் நிலை நீரிழிவு நோய் (கணைய அழற்சி, அதிர்ச்சி அல்லது கணைய அறுவை சிகிச்சை)” என வகைப்படுத்தப்பட்டுள்ளது.
எக்ஸோகிரைன் கணையத்தின் நோய்களுக்கு இரண்டாம் நிலை நீரிழிவு நோய்க்கான காரணங்களின் வகைப்பாடு (T3cDM, அமெரிக்க நீரிழிவு சங்கம், 2013)
1. கணைய அழற்சி
2. கணையத்தின் காயம் / பிரித்தல்
3. நியோபிளாசியா
4. சிஸ்டிக் ஃபைப்ரோஸிஸ்
5. ஹீமோக்ரோமாடோசிஸ்
6. ஃபைப்ரோகல்குல் கணைய அழற்சி
7. மற்றவை.
2. கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோயின் நோய்க்கிருமி உருவாக்கம்
கடுமையான கணைய அழற்சியில் ஹார்மோன் கணைய செயலிழப்பின் நோய்க்கிருமி வழிமுறைகள் குறித்து இன்னும் தெளிவான யோசனை இல்லை, அதன் திருத்தத்திற்கு பொதுவான வழிமுறைகள் எதுவும் இல்லை. கணையத்தின் எக்ஸோ- மற்றும் எண்டோகிரைன் செயல்பாடுகளுக்கு இடையிலான நெருங்கிய உடற்கூறியல் மற்றும் செயல்பாட்டு இணைப்புகள் தவிர்க்க முடியாமல் இந்த உறுப்பின் நோய்களில் பரஸ்பர செல்வாக்குக்கு வழிவகுக்கும்.
நீரிழிவு நோய்க்கான கணையத்திற்கு ஏற்படும் சேதம் புற்றுநோயைத் தவிர்த்து விரிவாக இருக்க வேண்டும், இது பீட்டா செல்கள், பிற நோயியல் வழிமுறைகளை குறைப்பதைத் தவிர. மொத்த கணையப் பகுதியைப் பயன்படுத்துவதற்கான அனுபவம் நீரிழிவு நோய்க்கு 80-90% க்கும் அதிகமான கணைய திசுக்களை அகற்ற வேண்டும் என்பதைக் காட்டுகிறது. பலவீனமான குளுக்கோஸ் வளர்சிதை மாற்றத்தை ஏற்படுத்த, மனிதர்களில் ஒரு பகுதியளவு கணையம் பிரித்தல் அளவு 50% க்கும் அதிகமாக இருக்க வேண்டும், அதே நேரத்தில் மொத்த கணைய பிரிப்பு தவிர்க்க முடியாமல் நீரிழிவு நோயை ஏற்படுத்துகிறது. ஆரோக்கியமான மக்களில், 25% வழக்குகளில் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையுடன் ஹெமிபன்க்ரேடெக்டோமி உள்ளது, மேலும், ஒரு விதியாக, சாதாரண குளுக்கோஸ் ஹோமியோஸ்டாசிஸை உறுதிப்படுத்த மீதமுள்ள கணையத்தில் 20-25% க்கும் அதிகமாக தேவையில்லை.
கடுமையான கணைய அழற்சியின் ஒரு பொறிமுறையாக கணைய நொதிகளை முன்கூட்டியே செயல்படுத்தியதன் விளைவாக 1896 ஆம் ஆண்டில், சியாரி கணையத்தின் தானாக செரிமானத்தை முன்மொழிந்தார். ட்ரிப்சினோஜென் செயல்பாட்டைப் பொருட்படுத்தாமல், அசினார் செல்கள் குறைந்தது பாதி சேதமடையக்கூடும் என்பது பின்னர் தெளிவாகியது. இப்போது வரை, கடுமையான கணைய அழற்சியின் சரியான நோய்க்கிருமிகள் முழுமையாக ஆய்வு செய்யப்படவில்லை, இருப்பினும் இது தெளிவாக மிகவும் சார்ந்துள்ளது மற்றும் / அல்லது ஒரு முறையான அழற்சி பதிலால் மத்தியஸ்தம் செய்யப்படுகிறது. உடனடி கணைய நெக்ரோசிஸ் மற்றும் 7-15% இறப்புடன் பல உறுப்பு செயலிழப்புக்கு வழிவகுக்கும் ஒரு முறையான அழற்சி எதிர்வினை 20% நோயாளிகளில் காணப்படுகிறது. சைட்டோகைன்கள், இம்யூனோசைட்டுகள் மற்றும் நிரப்பு அமைப்பு ஆகியவற்றால் மத்தியஸ்தம் செய்யப்படும் அழற்சி அடுக்கை செயல்படுத்துவதன் மூலம் முறையான அழற்சி பதில் பராமரிக்கப்பட்டு கட்டுப்படுத்தப்படுகிறது. அதே நேரத்தில், ஒரு அழற்சி எதிர்ப்பு எதிர்வினை செயல்படுத்தப்படுகிறது, அழற்சி எதிர்ப்பு சைட்டோகைன்கள் மற்றும் சைட்டோகைன் தடுப்பான்களால் மத்தியஸ்தம் செய்யப்படுகிறது. இந்த அழற்சி எதிர்ப்பு எதிர்வினை நோயெதிர்ப்பு மறுமொழியைத் தடுக்கலாம், இது ஹோஸ்ட்டை முறையான தொற்றுநோய்களுக்கு ஆபத்தில் ஆழ்த்துகிறது. சுவாரஸ்யமாக, கணைய பீட்டா செல்கள் இந்த உள் சேத உணரிகளை வெளிப்படுத்துகின்றன, அவை வகை 2 நீரிழிவு நோய்க்கான நோய்க்கிரும வளர்ச்சியிலும் ஈடுபட்டுள்ளன.
கடுமையான கணைய அழற்சியில் உள்ள ஹைப்பர் கிளைசீமியா இன்சுலின் சுரப்பு பலவீனமடைதல், புற குளுக்கோஸ் பயன்பாட்டில் குறைவு மற்றும் கான்ட்ரா-ஹார்மோன் ஹார்மோன்களின் உற்பத்தி அதிகரிப்பதன் காரணமாகும். கடுமையான ஹைப்பர் கிளைசீமியா மிகவும் கடுமையான கணைய அழற்சியுடன் தொடர்புடையது மற்றும் இது ஒரு சாதகமற்ற முன்கணிப்பு காரணியாகும். கடுமையான கணைய அழற்சி நோயாளிகளில் சுமார் 50% நோயாளிகளுக்கு நிலையற்ற ஹைப்பர் கிளைசீமியா மற்றும் குளுக்கோசூரியா ஏற்படுகின்றன. பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையின் அளவு கணைய அழற்சியின் தீவிரத்தின் ஒரு குறிகாட்டியாகும். ஆல்கஹால் மிகவும் கடுமையான கணைய சேதத்தை ஏற்படுத்துகிறது மற்றும் குளுக்கோஸ் சகிப்புத்தன்மையால் ஆல்கஹால் கணைய அழற்சி பெரும்பாலும் சிக்கலாகிறது. கணைய அழற்சியின் தாக்குதலுடன் ஹைப்பர் கிளைசீமியா என்பது கணையத்திற்கு சேதம் மற்றும் இணக்கமான மன அழுத்தத்தின் விளைவாகும். கார்போஹைட்ரேட்டுகளில் வளர்சிதை மாற்றக் கோளாறுகளின் தீவிரம் மற்றும் காலம் இரண்டும் கணைய திசுக்களுக்கு ஏற்படும் சேதத்தின் அளவோடு தொடர்புடையவை. எலிகளில் சோதனைக்குரிய கடுமையான நெக்ரோடிக் கணைய அழற்சியின் ஆரம்ப கட்டத்தைப் பற்றிய ஒரு ஆய்வில் (நோய் தொடங்கியதிலிருந்து 5 மணிநேரம்) கணையத்தின் எக்ஸோகிரைன் பகுதியின் எடிமா, இரத்தக்கசிவு, கொழுப்பு நெக்ரோசிஸ், அசிநார் அழிவு மற்றும் லுகோசைட் ஊடுருவல் ஆகியவற்றைக் காட்டியது, அதே நேரத்தில் எண்டோகிரைன் தீவுகள் ஒரு சாதாரண கட்டமைப்பைத் தக்க வைத்துக் கொண்டன, மற்றும் பி-செல்கள் போதுமான அளவு . இருப்பினும், குளுக்கோஸ் தூண்டுதலுக்கு பதிலளிக்கும் வகையில் இன்சுலின் சுரக்கும் திறன் தெளிவாக பலவீனமடைந்தது (பி> 0.05). கணைய தீவுகளின் கட்டிடக்கலை அண்டை எக்ஸோகிரைன் பகுதிகளில் தெளிவான அழற்சி மாற்றங்களுடன் அப்படியே இருந்தது. பரிசோதனையில் குறிப்பிட்ட ஐலட் செல் குளுக்கோஸ் டிரான்ஸ்போர்ட்டர் (ஜி.எல்.யு.டி 2) குறைந்த செறிவைக் கொண்டிருந்தது, ஆகையால், கடுமையான கணைய அழற்சியில் பலவீனமான இன்சுலின் சுரப்பு குளுக்கோஸை பி கலங்களுக்கு கொண்டு செல்வதில் சிரமத்துடன் தொடர்புடையதாக இருக்கலாம்.
கடுமையான கணைய அழற்சி நோயாளிகளில், ஆரோக்கியமான நபர்களை விட பிளாஸ்மா இன்சுலின் அளவு குறைவாக உள்ளது. குளுக்கோஸ் அல்லது குளுக்ககனுக்கு பதிலளிக்கும் வகையில் இன்சுலின் சுரப்பு பலவீனமடைகிறது, அதே நேரத்தில் அலனைன் உட்செலுத்துதல் பிளாஸ்மா இன்சுலின் அளவை சாதாரணமாக அதிகரிக்க வழிவகுக்கிறது. கடுமையான செயல்முறையின் தீவிரம் குறைவதால், சாதாரண இன்சுலின் உற்பத்தி மீட்டெடுக்கப்படுகிறது. பிளாஸ்மா குளுகோகன் செறிவு அதிகரிக்கிறது, பொதுவாக குறைந்தது 1 வாரத்திற்கு அதிகமாக இருக்கும். கீட்டோஅசிடோசிஸின் வளர்ச்சியையும் நீரிழிவு கோமாவின் அரிதான நிகழ்வையும் விளக்க ஹைப்பர் குளுகோகோனீமியா மற்றும் ஹைபோயின்சுலினீமியாவின் கலவை போதுமானது.
பிளாஸ்மா குளுக்கோஸ் அளவை அதிகரிப்பதோடு மட்டுமல்லாமல், கடுமையான கணைய அழற்சி மற்றும் ஹைப்பர்லிபிடெமியாவின் வரலாறு இல்லாத நோயாளிகளின் சிறுபான்மை நோயாளிகளில், சீரம் லிப்பிட் செறிவு அதிகரிக்கப்படலாம். சீரம் ட்ரைகிளிசரைடுகள்> வகை I, IV அல்லது V ஹைப்பர்லிபிடெமியா (ஃப்ரெட்ரிக்சன் வகைப்பாடு) நோயாளிகளுக்கு 1000-2000 மிகி / டி.எல் கடுமையான கணைய அழற்சிக்கான ஆபத்து காரணி. கடுமையான கணைய அழற்சியின் பின்னர் இலவச கொழுப்பு அமிலங்களின் பிளாஸ்மா செறிவு அதிகரிக்கிறது, இதன் விளைவாக இன்சுலின் சுரப்பு பலவீனமடைகிறது மற்றும் குளுகோகன் மற்றும் கார்டிசோலின் சுரப்பில் இணக்கமான அதிகரிப்பு ஏற்படுகிறது. கடுமையான கணைய அழற்சியின் ஹார்மோன் சூழலில் ஏற்படும் மாற்றங்கள் கெட்டோஅசிடோசிஸின் வளர்ச்சிக்கு பங்களிக்கக்கூடும் என்ற போதிலும், இது ஒரு அரிய நிகழ்வாகும், இது எண்டோஜெனஸ் இன்சுலின் எஞ்சிய சுரப்பைப் பாதுகாப்பதன் காரணமாகவும், லிபோலிசிஸ் மற்றும் கெட்டோஜெனீசிஸைத் தடுக்க போதுமானது மற்றும் குளுகோகனின் போதுமான சுரப்பு காரணமாகவும் உள்ளது.
நாள்பட்ட கணைய அழற்சிக்கு வழிவகுக்கும் நிகழ்வுகளின் சரியான வரிசை முழுமையாக தீர்மானிக்கப்படவில்லை. சோதனை ஆய்வுகள் சேதப்படுத்தும் தூண்டுதல்கள் எதிர்வினை ஆக்ஸிஜன் இனங்கள் வெடிப்பதற்கும், சைட்டோகைன்களின் வெளியீடு மற்றும் ஆக்ஸிஜனேற்றங்களின் குறைவுக்கும் காரணமாகின்றன, இது கணைய அழற்சிக்கு வழிவகுக்கிறது, அதாவது. கணைய அசிநார் செல்கள் மூலம் அப்பிக்கல் எக்சோசைடோசிஸ் தடுப்பு. இந்த செல்கள் விரைவாக புதிதாக ஒருங்கிணைக்கப்பட்ட என்சைம்களை நிணநீர் மற்றும் இரத்த நாளங்களில் சுரக்கின்றன, இதனால் அழற்சி எதிர்வினை ஏற்படுகிறது. புரோஸ்டாக்லாண்டின் உற்பத்தியின் மேலாதிக்க சீராக்கி சைக்ளோஆக்சிஜனேஸ் 2, நாள்பட்ட கணைய அழற்சியில் உள்ள எக்ஸோகிரைன் மற்றும் எண்டோகிரைன் பாகங்களுக்கு சேதம் ஏற்படுவதற்கான நோய்க்கிரும வளர்ச்சியில் முக்கிய பங்கு வகிக்கிறது என்று சமீபத்தில் தெரிவிக்கப்பட்டது.
லாங்கர்ஹான்ஸின் தீவுகள், உண்மையில், அசிநார் செல்களை அழிக்கும் அளவோடு ஒப்பிடும்போது, நன்கு பாதுகாக்கப்படுகின்றன. சில நேரங்களில் கணையம் அதன் உட்சுரப்பியல் கூறுகளின் பாதுகாப்போடு இணைந்து எக்ஸோகிரைன் திசுக்களின் முழுமையான இழப்பு காரணமாக ஒரு அடினோமாட்டஸ் தன்மையைப் பெறலாம்.மீதமுள்ள தீவுகளில், உயிரணுக்களின் எண்டோகிரைன் பகுதியை மறுசீரமைப்பது ஆல்பா செல்களை விட விகிதாசார அளவில் பீட்டா செல்களை இழக்க நேரிடுகிறது, இது சாதாரண 2: 1 விகிதத்தில் மாற்றத்திற்கு வழிவகுக்கிறது. டெல்டா கலங்களின் எண்ணிக்கை, ஒரு விதியாக, இயல்பாகவே உள்ளது, மேலும் பிபி கலங்களின் எண்ணிக்கையில் சிறிது அதிகரிப்பு உள்ளது. சாதாரண அசினஸ் திசுக்களால் சூழப்பட்ட தீவுகள், ஒரு விதியாக, ஒரு சாதாரண சைட்டோலாஜிக்கல் கலவையைக் கொண்டுள்ளன, இது எக்ஸோகிரைன் கணையத்தின் கோப்பை விளைவைக் குறிக்கிறது. நாள்பட்ட கணைய அழற்சியில் ஏற்படும் மாலாப்சார்ப்ஷன் இன்ட்ரெடின்களின் பலவீனமான சுரப்புக்கு வழிவகுக்கும், இது தீவு செல்கள் செயலிழக்க மற்றும் குளுக்கோஸ் சகிப்புத்தன்மையை குறைக்க உதவும்.
வெப்பமண்டலத்தில் ஃபைப்ரோகால்குலஸ் கணைய அழற்சியுடன், நன்கு அங்கீகரிக்கப்பட்ட மருத்துவப் படத்துடன் மிக உயர்ந்த அளவிலான நீரிழிவு நோய் காணப்படுகிறது. இந்த வகை நாள்பட்ட கால்சிஃபைட்டிங் கணைய அழற்சி முக்கியமாக வெப்பமண்டல வளரும் நாடுகளில் குழந்தைகள் மற்றும் இளம் வயது கிராமப்புறங்களில் காணப்படுகிறது. இந்தியாவிலும் சீனாவிலும் நாள்பட்ட கணைய அழற்சி நோய்களில் 60-70% வெப்பமண்டல கணைய அழற்சி தொடர்பானதாக இருக்கக்கூடும் என்று தெரிவிக்கப்பட்டுள்ளது. நீரிழிவு நோயாளிகளில் இதன் பாதிப்பு மிகவும் மாறுபட்டது, இந்தியாவில் 0.5 முதல் 16% வரை மற்றும் நைஜீரியாவில் இன்சுலின் எடுக்கும் இளம் நோயாளிகளில் 80% ஐ அடைகிறது.
நீரிழிவு என்பது நாள்பட்ட கால்சிஃபைடிங் கணைய அழற்சியின் கிட்டத்தட்ட உலகளாவிய தாமத சிக்கலாகும், இது பொதுவாக கணைய அழற்சி தொடங்கிய பத்து ஆண்டுகளுக்குள் உருவாகிறது, ஆனால் நோயாளியின் வயதினருடன் இன்னும் தெளிவாக தொடர்புடையது. பரிசோதனையின்போது பெரும்பாலான நோயாளிகளுக்கு பெரிய அளவிலான கற்கள் உள்ளன, அவற்றில் புரோட்டீன்-கலோரி குறைபாடு, பல்வேறு வெளிப்புற நச்சுகளின் பயன்பாடு, கணையத்தின் குழாய் அசாதாரணங்கள் மற்றும் ஒரு மரபணு முன்கணிப்பு ஆகியவை அடங்கும். இந்த வழக்கில் நீரிழிவு நோய், ஒரு விதியாக, கடுமையானது மற்றும் இன்சுலின் சிகிச்சை தேவைப்படுகிறது, இருப்பினும் நோயியல் மற்றும் இம்யூனோஹிஸ்டோகெமிக்கல் ஆய்வுகள் ஃபைப்ரோகல்குல் கணைய அழற்சி நோயாளிகளின் கணையத்தில் இன்சுலின்-நேர்மறை செல்களை ஓரளவு பாதுகாப்பதைக் குறிக்கின்றன. மீதமுள்ள இன்சுலின் சுரப்பு பெரும்பாலும் ஃபைப்ரோகாலிகுலஸ் கணைய அழற்சி நோயாளிகளுக்கு கீட்டோஅசிடோசிஸின் அரிய வளர்ச்சியை விளக்குகிறது.
கணைய நோய்க்கான குறிப்பிட்ட எட்டியோலாஜிகல் தூண்டுதல்கள் கார்போஹைட்ரேட் சகிப்பின்மைக்கு பங்களிக்கும். எடுத்துக்காட்டாக, ஹைபர்டிரிகிளிசெர்டேமியா இன்சுலின் எதிர்ப்புடன் தொடர்புடையது மற்றும் பொதுவாக மருத்துவ ரீதியாக கடுமையான நீரிழிவு நோய்க்கு வழிவகுக்கிறது. ஆல்கஹால் இன்சுலின் விளைவுகளை பலவீனப்படுத்துகிறது மற்றும் கல்லீரலுக்கு நேரடியாக வெளிப்படுவதன் மூலம் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கு வழிவகுக்கிறது. பரம்பரை கணைய அழற்சி, ஒரு அரிய ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் நோயால், நீரிழிவு ஒரு தாமதமான கட்டத்தில் உருவாகலாம், மேலும் நீண்டகால நீரிழிவு சிக்கல்கள் ஏற்படலாம்.
நீரிழிவு நோயின் நேர்மறையான குடும்ப வரலாறு இளம் வயதிலேயே நீரிழிவு நோயின் வளர்ச்சிக்கு நாள்பட்ட கணைய அழற்சி நோயாளிகளுக்கு முன்கூட்டியே ஏற்படக்கூடும். கணைய அழற்சியுடன் எந்த தொடர்பும் இல்லாமல் நீரிழிவு நோய் பரவுதல் உண்மையில் நீரிழிவு நோயாளிகளின் குடும்பங்களில் அதிகமாக உள்ளது. இருப்பினும், நாள்பட்ட கணைய அழற்சிக்குப் பிறகு நீரிழிவு நோயாளிகளுக்கு எச்.எல்.ஏ வகைகளான பி 8, டிஆர் 3, டிஆர் 4 மற்றும் டிஆர் 3 / டிஆர் 4 ஆகியவற்றின் குறிப்பிடத்தக்க அதிகரிப்பு நிரூபிக்கப்பட்டுள்ளது. நீரிழிவு தொடங்குவதற்கு முன்பு சில நோயாளிகளில் தீவு உயிரணுக்களுக்கான ஆன்டிபாடிகள் காணப்பட்டதால், நீண்டகால கணைய அழற்சிக்கு இரண்டாம் நிலை நீரிழிவு நோயின் வளர்ச்சிக்கு தன்னுடல் எதிர்ப்பு சக்தி பங்களிக்கக்கூடும் என்று கூறப்படுகிறது. இருப்பினும், இது இன்னும் ஒரு முக்கிய அம்சமாகும். ஆட்டோ இம்யூன் நாள்பட்ட கணைய அழற்சி பரவலான வீக்கத்தால் வகைப்படுத்தப்படுகிறது மற்றும் கணையத்தின் எக்ஸோகிரைன் கணையத்தின் மோனோநியூக்ளியர் செல்கள் ஊடுருவலுடன் தொடர்புடைய ஃபைப்ரோஸிஸின் கடுமையான அளவைக் கொண்டுள்ளது. இந்த கோளாறு கடுமையான கணைய எடிமா அல்லது கட்டி உருவாவதை ஏற்படுத்தக்கூடும், மாலாப்சார்ப்ஷன் மற்றும் கொலஸ்டாசிஸ் ஆகியவற்றுடன், சில நேரங்களில் கணைய புற்றுநோய் அல்லது லிம்போமா தவறாக கண்டறியப்படுகிறது.
மரபணு மாற்றங்கள் எண்டோகிரைன் மற்றும் எக்ஸோகிரைன் கணையப் பற்றாக்குறையை ஏற்படுத்தும்; கணைய பீட்டா செல் மீளுருவாக்கம் பலவீனமடைகிறது, இது பீட்டா செல் வெகுஜனத்தின் குறைவை தீர்மானிக்கிறது, இது நாள்பட்ட கணைய அழற்சியில் காணப்படுகிறது.
நாள்பட்ட கணைய அழற்சியின் இழை செயல்முறை பீட்டா-செல் வெகுஜனத்தின் குறைவுக்கு வழிவகுக்கிறது மற்றும் கணையத்தின் தந்துகி சுழற்சியை மாற்றலாம், இது தீவு துளைத்தல் குறைவதற்கும், பீட்டா-கலங்களுக்கு செயலிழப்பு செயலிழப்பு மற்றும் கணைய ஹார்மோன்களின் வெளிச்சத்தில் குறைவுக்கும் வழிவகுக்கிறது. செயல்படும் பீட்டா செல்கள் இழப்பு இன்சுலின் சுரப்பு குறைவதை விளக்குகிறது: கணைய நாளமில்லா திசுக்களின் அதிக இழப்பு, இன்சுலின் சுரப்பு மோசமடைதல் மற்றும் குளுக்கோஸ் சகிப்புத்தன்மையின் அளவு. நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு, லேசான முதல் மிதமான உண்ணாவிரத ஹைப்பர் கிளைசீமியா கொண்ட நாள்பட்ட கணைய அழற்சி, இன்சுலின் அடிப்படை பிளாஸ்மா செறிவு இயல்பானதாகவோ அல்லது மிதமானதாகவோ இருக்கலாம். இருப்பினும், பலவீனமான இன்சுலின் சுரப்பு எப்போதும் இருக்கும். இந்த நோயாளிகளில் இன்சுலின் சுரப்பதற்கான அதிகபட்ச ஆற்றலின் குறைவு வெளிப்படையானது மற்றும் இன்சுலின் சப்ளை குறைவதைக் குறிக்கிறது. பிளாஸ்மா குளுக்கோஸ் அளவு 10 மிமீல் / எல் (180 மி.கி / டி.எல்) ஐ விட அதிகமாக இருக்கும்போது, பிளாஸ்மா இன்சுலின் மற்றும் சி-பெப்டைட் செறிவுகள் பெரும்பாலும் கண்டறியப்படாது.
பீட்டா உயிரணுக்களின் இறப்பு அளவு மற்றும் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையின் தீவிரத்தைப் பொறுத்து அமினோ அமிலங்களுக்கான பீட்டா செல்கள் பதிலும் குறைகிறது.
சி-பெப்டைட்டின் அர்ஜினைன்-தூண்டப்பட்ட சுரப்பு நாள்பட்ட கணைய அழற்சி மற்றும் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட நோயாளிகளுக்கு சாதாரணமாக இருக்கலாம், ஆனால் உண்ணாவிரத ஹைப்பர் கிளைசீமியா நோயாளிகளுக்கு எப்போதும் குறைக்கப்படுகிறது.
எக்ஸோகிரைன் மற்றும் எண்டோகிரைன் செயல்பாடுகள் ஒருவருக்கொருவர் தொடர்புபடுத்துகின்றன, இது எக்ஸோகிரைன் கணைய திசுக்களில் ஏற்படும் அழற்சி செயல்முறை மற்றும் நீரிழிவு நோயின் வளர்ச்சிக்கு இடையேயான நேரடி காரண உறவைக் குறிக்கிறது. வாய்வழி குளுக்கோஸ் உட்கொள்ளலுக்கான இன்சுலின் பதிலுக்கும், கோலிசிஸ்டோகினின்-கணைய அழற்சி (சி.சி.கே-பி.இசட்) இன் நரம்பு நிர்வாகத்திற்குப் பிறகு டூடெனனல் சாற்றில் கணைய நொதிகளின் செறிவுக்கும் இடையே ஒரு துல்லியமான கடித தொடர்பு கண்டறியப்பட்டது. எக்ஸோகிரைன் செயல்பாட்டின் குறைவான கடுமையான குறைபாடுள்ள நோயாளிகளைக் காட்டிலும் ஸ்டீட்டோரியா நோயாளிகளுக்கு சி-பெப்டைட்டின் குறைந்த சுரப்பு உள்ளது.
ஆரோக்கியமான நபர்களில், குளுக்கோஸை உட்கொள்வது இன்சுலின் இன் செறிவூட்டலின் விளைவாக, குளுக்கோஸின் சமமான அளவிலான நரம்பு உட்செலுத்தலை விட இன்சுலின் தீவிரமான சுரப்பை ஏற்படுத்துகிறது. நாள்பட்ட கணைய அழற்சியில், இன்ரெடின் காரணிகளின் சுரப்பு: கோலிசிஸ்டோகினின், காஸ்ட்ரின், என்டோரோகுளகோகன், குளுக்கோஸ் சார்ந்த இன்சுலினோட்ரோபிக் பெப்டைட் (ஜிஐபி) மற்றும் வாசோஆக்டிவ் குடல் பாலிபெப்டைட் மோசமடைகிறது. மறுபுறம், சமீபத்திய ஆய்வுகள் குளுக்ககோன் போன்ற பெப்டைட் -1 (ஜி.எல்.பி -1) அதிகரித்ததாக அறிவித்துள்ளன, நீரிழிவு நோயாளிகளுக்கு கணைய அழற்சிக்கு இரண்டாம் நிலை நோயாளிகளுக்கு வாய்வழி குளுக்கோஸ் நிர்வாகத்திற்கு பதிலளிக்கும் விதமாக சாதாரண அல்லது பலவீனமான சகிப்புத்தன்மை கொண்ட நோயாளிகளுடன் ஒப்பிடும்போது குளுக்கோஸ். நாள்பட்ட கணைய அழற்சிக்கு இரண்டாம் நிலை நீரிழிவு நோயாளிகளுக்கு, கோலிசிஸ்டோகினினுக்கு இன்சுலின் பதில் ஹைப்பர் கிளைசீமியாவின் அளவிற்கு விகிதாசாரமாகும். இதற்கு மாறாக, ஜி.ஐ.பிக்கு பதிலளிக்கும் வகையில் இன்சுலின் சுரப்பு குறைகிறது. ஆயினும்கூட, இரண்டாம் நிலை நீரிழிவு நோயாளிகளுக்கு நாள்பட்ட கணைய அழற்சி நோயாளிகளுக்கு ஜி.எல்.பி -1 உட்செலுத்துதல் இரத்த குளுக்கோஸின் குறைவு மற்றும் சி-பெப்டைட்டின் பிளாஸ்மா செறிவு அதிகரிப்பு ஆகியவற்றுடன் சேர்ந்துள்ளது, இந்த எதிர்வினை ஆரோக்கியமான மக்களில் காணப்படுவதிலிருந்து வேறுபடுவதில்லை. நீரிழிவு நோயில், நாள்பட்ட கணைய அழற்சிக்கு இரண்டாம் நிலை, சமநிலையற்ற இன்ரெடின் அச்சு இருக்கிறதா அல்லது குடல் மற்றும் கணைய ஹார்மோன்களின் சுரப்பு ஒரே நேரத்தில் மாறுமா என்பது தெளிவாகத் தெரியவில்லை. நாள்பட்ட கணைய அழற்சி கொண்ட நீரிழிவு நோயாளிகளுக்கு பிளாஸ்மா ஜிஐபி செறிவு அதிகரிக்கிறது, குறிப்பாக இன்சுலின் திரும்பப் பெற்ற பிறகு. மறுபுறம், நீரிழிவு இல்லாத பாடங்களுடன் ஒப்பிடும்போது அல்லது நீண்டகால கணைய அழற்சி கொண்ட நீரிழிவு நோயாளிகளுடன் ஒப்பிடும்போது பிளாஸ்மா தொடர்பான கோலிசிஸ்டோகினின் அதிகரிப்பு அளவு குறைகிறது.
நாள்பட்ட கணைய அழற்சி நோயாளிகளில், பீட்டா செல்கள் 20-40% வெகுஜனத்தை இழக்கும் வரை சாதாரண உண்ணாவிரத குளுக்கோஸ் செறிவு பொதுவாக பராமரிக்கப்படுகிறது. இருப்பினும், இந்த அளவு பீட்டா செல் வெகுஜன இழப்புடன், குளுக்கோஸ்-மத்தியஸ்த இன்சுலின் வெளியீட்டின் குறிப்பிடத்தக்க குறைபாடும் உள்ளது, இது கோலிசிஸ்டோகினின் மற்றும் அர்ஜினைனுக்கான பதில் இன்னும் சாதாரணமாக இருந்தாலும் கூட. பீட்டா-செல் நிறை 40-60% குறையும் போது இன்ரெடின் காரணிகள் மற்றும் அமினோ அமிலங்களுக்கான பதிலில் மாற்றம் தெளிவாகிறது. இறுதியாக, பீட்டா-செல் நிறை 80-90% க்கும் அதிகமாக குறையும் போது, உண்ணாவிரத ஹைப்பர் கிளைசீமியா மற்றும் பலவீனமான இன்சுலின் சுரப்பு ஆகியவை அனைத்து செயலகங்களுக்கும் பதிலளிக்கும் வகையில் உருவாகின்றன. இந்த நோயாளிகளில் குளுகோகன் சுரப்பு பன்முகத்தன்மை வாய்ந்தது, மேலும் இரண்டு முக்கிய நிலைமைகள் அங்கீகரிக்கப்பட்டுள்ளன. சில நோயாளிகளுக்கு இன்சுலின் மற்றும் குளுகோகன் சுரப்பில் ஒரு கூட்டு குறைபாடு இருக்கும்போது, மற்றவர்கள் கடுமையான ஹைபோயின்சுலினீமியா மற்றும் உயர் பிளாஸ்மா குளுகோகன் செறிவுகளைக் காட்டக்கூடும். கூடுதலாக, அர்ஜினைன் அல்லது அலனைனுடன் தூண்டுதலுக்கு குளுக்ககோனின் பதில் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட 50% நோயாளிகளுக்கு மட்டுமே குறைக்கப்படுகிறது. கணைய நோயின் வளர்ச்சியுடன், இன்சுலின் தூண்டப்பட்ட இரத்தச் சர்க்கரைக் குறைவுக்கு பதிலளிக்கும் ஆல்பா செல்கள் திறன் பலவீனமடைகிறது. இருப்பினும், வாய்வழி குளுக்கோஸ் ஏற்றுதல் பிளாஸ்மா குளுகோகன் அளவுகளில் முரண்பாடான அதிகரிப்புடன் இருக்கலாம், அதே நேரத்தில் ரகசியம் மற்றும் கோலிசிஸ்டோகினினுக்கு குளுகோகன் பதில் சாதாரணமானது அல்லது அதிகரித்தது.
நாள்பட்ட கணைய அழற்சியின் விளைவாக நீரிழிவு நோயாளிகளுக்கு மூலக்கூறு தன்மை மற்றும் குளுகோகன் சுற்றும் மூலத்தைப் பற்றி சர்ச்சை உள்ளது. ஆரோக்கியமான நபர்களின் பிளாஸ்மாவில் குறைந்தது நான்கு வகையான நோயெதிர்ப்பு குளுகோகன் (50,000, 9,000, 3,500 மற்றும் 2,000 க்கும் அதிகமான மூலக்கூறு எடைகள்) தீர்மானிக்கப்பட்டது. 3500 மூலக்கூறு எடையுள்ள குளுகோகன் கணைய தோற்றம் கொண்டது மற்றும் முழுமையான உயிரியல் செயல்பாடுகளைக் கொண்டுள்ளது. அர்ஜினைனுடன் தூண்டுதலுக்கும் சோமாடோஸ்டாடினை அடக்குவதற்கும் பதிலளிக்கும் ஒரே வடிவம் இதுதான். செயல்பாட்டு ஆய்வுகள் மற்றும் குரோமடோகிராஃபிக் பகுப்பாய்வு ஆகியவை நாள்பட்ட கணைய அழற்சியில் குளுகோகனைச் சுற்றும் கணைய தோற்றத்தின் கருதுகோளை ஆதரிக்கின்றன, ஆனால் ரேடியோஇம்முனோஸ்ஸால் அளவிடப்படும் அதன் பிளாஸ்மா செறிவுக்கு என்டோரோபன்கிரேடிக் குளுகோகனின் குறிப்பிடத்தக்க பங்களிப்பும் சாத்தியமாகும். அதன்படி, நீரிழிவு நோயாளிகளுக்கு இரைப்பை குடல் குளுகோகனின் அடிப்படை செறிவு அதிகரிக்கிறது.
3. கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோய் பரவுகிறது
கணைய நோய்கள் தொடர்பாக இரண்டாம் நிலை நீரிழிவு நோய் பற்றிய தகவல்கள் பற்றாக்குறையாகவே இருக்கின்றன, ஆனால் இந்த நோயின் நிகழ்வு பொதுவாக நம்பப்படுவதை விட அதிகமாக இருக்கலாம். பழைய ஆய்வுகளின்படி, நீரிழிவு நோய்க்கு 0.5-1.7% கணைய நீரிழிவு நோய் உள்ளது. மிக சமீபத்திய அறிக்கையில், 1868 ஜேர்மன் நீரிழிவு நோயாளிகளின் ஒரு கூட்டத்தில் 9.2% வழக்குகளில் இரண்டாம் நிலை நீரிழிவு நோய் இருப்பதாக மதிப்பிடப்பட்டுள்ளது, இவர்களுக்காக எக்ஸோகிரைன் கணையப் பற்றாக்குறை மற்றும் அசாதாரண கணைய இமேஜிங் ஆகியவை ஆவணப்படுத்தப்பட்டுள்ளன. எக்ஸோகிரைன் மற்றும் எண்டோகிரைன் கணையப் பற்றாக்குறை மற்றும் வழக்கமான உருவ கணைய மாற்றங்கள் கொண்ட 1922 ஆட்டோஆன்டிபாடி-எதிர்மறை நோயாளிகளின் மற்றொரு கூட்டணியில், 8% வழக்குகள் மட்டுமே நீரிழிவு நோயால் கண்டறியப்பட்டன, அதே நேரத்தில் 80% வழக்குகளில் வகை 2 நீரிழிவு நோய் கண்டறியப்பட்டது மற்றும் 12% நோயாளிகளில் - வகை 1 நீரிழிவு நோய். உண்மையில், இந்த மக்கள்தொகை குழுவில், 76% நோயாளிகளுக்கு நாள்பட்ட கணைய அழற்சி, 8% பேருக்கு ஹீமோக்ரோமாடோசிஸ், 9% கணைய புற்றுநோய், 4% சிஸ்டிக் ஃபைப்ரோஸிஸ் மற்றும் 3% வழக்குகளில் கணையம் பிரித்தல் செய்யப்பட்டது.
அதிகப்படியான ஆல்கஹால் உட்கொள்ளும் மக்கள்தொகை மற்றும் வெப்பமண்டல நாடுகளில் நாள்பட்ட கணைய அழற்சியின் நிகழ்வு அதிகமாக உள்ளது, அங்கு ஃபைப்ரோகல்குல் கணைய அழற்சிக்கு இரண்டாம் நிலை நீரிழிவு நோய் 90% ஐ எட்டக்கூடும், இது நீரிழிவு நோயாளிகளில் 15-20% வரை ஆகும். ஆகவே, கணைய அழற்சி தூண்டப்பட்ட நீரிழிவு நோய் குறைத்து மதிப்பிடப்படலாம், கணைய நீரிழிவு நோயைக் கண்டறிவது பெரும்பாலும் கவனிக்கப்படுவதில்லை, நோயாளிகள் பொதுவாக வகைப்படுத்தப்படுவதில்லை.
கடுமையான கணைய அழற்சி, ப்ரீடியாபயாட்டீஸ் மற்றும் / அல்லது நீரிழிவு நோயாளிகளுடன் 1102 நோயாளிகள் சம்பந்தப்பட்ட 24 வருங்கால மருத்துவ பரிசோதனைகளில் 37% வழக்குகளில் காணப்பட்டது. கடுமையான கணைய அழற்சியின் பின்னர் ப்ரீடியாபயாட்டீஸ், நீரிழிவு நோய் மற்றும் இன்சுலின் சிகிச்சையின் ஒட்டுமொத்த பாதிப்பு முறையே 16%, 23% மற்றும் 15% ஆகும். கடுமையான கணைய அழற்சியின் முதல் அத்தியாயத்திற்குப் பிறகு 12 மாதங்களுக்குள் 15% மக்களில் புதிதாக கண்டறியப்பட்ட நீரிழிவு நோய் உருவாக்கப்பட்டது.
மற்றும் ஆபத்து 5 ஆண்டுகள் கணிசமாக அதிகரித்தது (உறவினர் ஆபத்து 2.7). இன்சுலின் சிகிச்சையைப் பொறுத்தவரை இதேபோன்ற போக்கு காணப்பட்டது.
கடுமையான கணைய அழற்சி நோயாளிகள் பெரும்பாலும் மருத்துவமனையில் இருந்து வெளியேற்றப்பட்ட பின்னர் ப்ரீடியாபயாட்டீஸ் மற்றும் / அல்லது நீரிழிவு நோயை உருவாக்குகிறார்கள், மேலும் அடுத்த 5 ஆண்டுகளில் நீரிழிவு நோய் வருவதற்கான ஆபத்து இரட்டிப்பாகும்.
கடுமையான கணைய அழற்சியின் பின்னர் கிட்டத்தட்ட 40% நோயாளிகளில் பிரீடியாபயாட்டீஸ் மற்றும் / அல்லது நீரிழிவு நோய் காணப்பட்டன, மேலும் கடுமையான கணைய அழற்சியின் பின்னர் கிட்டத்தட்ட 25% நோயாளிகளில் நீரிழிவு நோய் உருவாக்கப்பட்டது, இதில் 70% நிலையான இன்சுலின் சிகிச்சை தேவைப்படுகிறது. கூடுதலாக, கடுமையான கணைய அழற்சியின் தீவிரம் கடுமையான கணைய அழற்சியின் பின்னர் பிரீடியாபயாட்டீஸ் அல்லது நீரிழிவு நோயின் வளர்ச்சியில் சிறிதளவு தாக்கத்தை ஏற்படுத்துவதாகத் தெரிகிறது. கடுமையான கணைய அழற்சி கொண்ட நோயாளிகளுக்கு ப்ரீடியாபயாட்டீஸ் (20%) மற்றும் நீரிழிவு நோய் (30%) ஆகிய இரண்டிலும் சற்றே அதிக பாதிப்பு இருந்தது. கடுமையான கணைய அழற்சியின் பின்னர் பிரீடியாபயாட்டீஸ் அல்லது நீரிழிவு நோய் வருவதற்கான ஆபத்து எட்டாலஜி, அதே போல் வயது மற்றும் பாலினம் ஆகியவற்றிலிருந்து சுயாதீனமாக இருப்பதையும் ஒரு மெட்டா-பின்னடைவு பகுப்பாய்வு காட்டுகிறது. முன்கூட்டிய நீரிழிவு நோய் மற்றும் நீரிழிவு நோய் இரண்டின் வளர்ச்சியும் கடுமையான கணைய அழற்சியின் பின்னர் ஆரம்ப காலங்களில் மிகவும் பொதுவானது. கடுமையான கணைய அழற்சியின் முதல் எபிசோடிற்குப் பிறகு 12 மாதங்களுக்குள் ப்ரீடியாபயாட்டீஸ் மற்றும் நீரிழிவு நோய் பரவுவது முறையே 19% மற்றும் 15% ஆகும். துரதிர்ஷ்டவசமாக, முன்கூட்டிய நீரிழிவு நோயாளிகளுக்கு நீரிழிவு நோய் ஏற்பட்டதா என்பதை தீர்மானிக்க கடுமையான கணைய அழற்சி நோயாளிகளை பரிசோதித்த ஒரே ஒரு ஆய்வு மட்டுமே உள்ளது, ஆனால், நீரிழிவு குறித்த இலக்கியங்களின்படி, நீரிழிவு நோயாளிகளுக்கு நீரிழிவு நோய் வருவதற்கான வாய்ப்புகள் அதிகம்.
கடுமையான கணைய அழற்சி நீரிழிவு நோய்க்கான அங்கீகரிக்கப்பட்ட காரணமாகும். கடுமையான கணைய அழற்சியின் பின்னர் நீரிழிவு நோய்க்கான முக்கிய காரணியாக நெக்ரோசிஸ் காரணமாக (அறுவை சிகிச்சையுடன் அல்லது இல்லாமல்) கணைய உயிரணுக்களின் இழப்பு கருதப்படுகிறது, 70% க்கும் அதிகமான நோயாளிகளில், நெக்ரோசிஸின் அளவு 30% ஐ தாண்டவில்லை, 78% நோயாளிகள் பழமைவாதமாக இருந்தனர். கூடுதலாக, நீரிழிவு நோய் உருவாகும் அபாயத்தில் நோயின் தீவிரத்தன்மையின் எந்த விளைவும் இல்லை. நெக்ரோசிஸிலிருந்து வேறுபட்ட வழிமுறைகள் காரணமாக கடுமையான கணைய அழற்சிக்குப் பிறகு நீரிழிவு உருவாகலாம் என்று இது அறிவுறுத்துகிறது.
ஆட்டோ இம்யூன் மறைந்த நீரிழிவு நோய் மற்றும் டைப் 1 நீரிழிவு நோய் உள்ள நோயாளிகளில் குளுட்டமிக் அமிலம் டெகார்பாக்சிலேஸ் (ஐஏ 2) க்கான ஆன்டிபாடிகள் கண்டறியப்பட்டன. கூடுதலாக, உடல் பருமன் மற்றும் ஹைபர்டிரிகிளிசெர்டேமியா போன்ற சில வளர்சிதை மாற்ற காரணிகள் நோயாளிகளை "கடுமையான வளர்சிதை மாற்ற கணைய அழற்சி" என்று அழைக்கப்படும் கடுமையான கணைய அழற்சி உருவாக்கும் அபாயத்தை அதிகப்படுத்துகின்றன என்றும் சமீபத்தில் இந்த காரணிகள் கடுமையான கணைய அழற்சியின் பின்னர் நீரிழிவு நோயை உருவாக்கும் அபாயத்தை அதிகரிக்கக்கூடும் என்றும் கூறப்படுகிறது.கடுமையான கணைய அழற்சியின் முதல் தாக்குதலுக்கு முன்னர் வளர்சிதை மாற்ற குறிகாட்டிகளில் தரவு எதுவும் கிடைக்கவில்லை என்பதால், கடுமையான கணைய அழற்சியின் பின்னர் ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு நோயின் வளர்ச்சிக்கு முன்கூட்டியே இருக்கும் ஆட்டோஆன்டிபாடிகள், கட்டமைப்பு அல்லது செயல்பாட்டு மாற்றங்கள் குறித்த கேள்விகளுக்கு எதிர்கால ஆய்வுகள் பதிலளிக்க வேண்டும்.
முன்பே இருக்கும் நீரிழிவு நோய் இருப்பது கடுமையான கணைய அழற்சிக்கான ஆபத்து காரணியாக கருதப்படுகிறது என்பதும் குறிப்பிடத்தக்கது, இது கடுமையான கணைய அழற்சியுடன் தொடர்புடைய வளர்சிதை மாற்றங்களுக்கு சிக்கலான அடிப்படையை வலியுறுத்துகிறது.
காலப்போக்கில் நோயின் போக்கைப் பகுப்பாய்வு செய்யும் போது, பொதுவாக ப்ரீடியாபயாட்டீஸ் மற்றும் நீரிழிவு நோய் மற்றும் குறிப்பாக நீரிழிவு நோய் ஆகியவை காலப்போக்கில் குறிப்பிடத்தக்க அளவு அதிகரித்துள்ளன. நீரிழிவு நோயின் பாதிப்பு 45 ஆண்டுகளுக்குப் பிறகு அதிவேகமாக அதிகரிக்கிறது என்பதையும், உயிரணு செயல்பாட்டில் வயதானதன் தாக்கம் மற்றும் உடல் பருமனால் ஏற்படும் இன்சுலின் எதிர்ப்பின் அதிகரிப்பு ஆகியவை இந்த போக்கை ஓரளவு விளக்கக்கூடும் என்பதை அங்கீகரிக்க வேண்டும், இருப்பினும், அளவீட்டு பகுப்பாய்வு வயது அவ்வளவு முக்கியமல்ல என்பதைக் காட்டுகிறது கடுமையான கணைய அழற்சியின் பின்னர் நோயாளிகளிடையே. மற்றொரு சாத்தியமான வழிமுறை என்னவென்றால், 5 ஆண்டுகளுக்குப் பிறகு பரிசோதிக்கப்படுவதற்கு முன்னர் சிலர் கடுமையான கணைய அழற்சியின் தாக்குதலுக்கு ஆளாகியிருக்கலாம். இது சில ஆய்வுகளில் தெரிவிக்கப்பட்டது, ஆனால் இதில் சேர்க்கப்பட்ட பெரும்பாலான படைப்புகளில் இது கணக்கில் எடுத்துக்கொள்ளப்படவில்லை. பிரீடியாபயாட்டீஸ் மற்றும் நீரிழிவு நோயின் அபாயத்தில் கடுமையான கணைய அழற்சியின் தொடர்ச்சியான தாக்குதல்களின் விளைவு பின்தொடர்தல் காலத்துடன் அவற்றின் பரவலை அதிகரிக்கும் என்பதே இதன் பொருள். கடுமையான கணைய அழற்சியின் தொடர்ச்சியான தாக்குதல்கள் கணைய உயிரணுக்களின் இழப்புக்கு பங்களிக்குமா என்பது தெரியவில்லை, நீரிழிவு நோய் மற்றும் தொடர்புடைய நிலைமைகளின் வளர்ச்சிக்கான சாத்தியமான பொறிமுறையாக இது செயல்படுகிறது.
4. கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோயின் மருத்துவ வெளிப்பாடுகள்
நீரிழிவு நோயின் இரண்டாம் நிலை நோயாளிகளுக்கு ஹைப்பர் கிளைசீமியாவுடன் தொடர்புடைய பொதுவான அறிகுறிகள் உள்ளன, ஆனால் இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து அதிகரித்துள்ளது. இன்சுலின் சிகிச்சை அல்லது சல்போனிலூரியா மருந்துகளுடன் தொடர்புடைய ஹைபோகிளைசீமியாவின் அத்தியாயங்கள் மிகவும் பொதுவானவை மற்றும் பொதுவாக மிகவும் கடுமையான மற்றும் நீடித்தவை, இது பெரும்பாலும் மருத்துவமனையில் அனுமதிக்கப்படுவதோடு நோயாளிகள் இறப்பு அபாயத்தை அதிகரிக்கும். கணைய அழற்சியின் பின்னர் இரத்தச் சர்க்கரைக் குறைவு பொதுவானது, இதனால் 20-50% நோயாளிகளில் மரணம் ஏற்படுகிறது. இத்தகைய வியத்தகு படம் எதிர் ஒழுங்குமுறை மீறல் மற்றும் குளுக்கோஸை மீட்டெடுப்பதன் விளைவாகும். பிளாஸ்மா குளுக்கோஸ் செறிவு குறைவதற்கு உடலுக்கு விரைவாக பதிலளிக்க இயலாமை குளுக்கோகனின் போதிய சுரப்பு, குறைக்கப்பட்ட கேடகோலமைன் எதிர்வினை மற்றும் கல்லீரலில் குளுக்கோஸ் உற்பத்தியை பலவீனப்படுத்துதல் ஆகியவற்றால் ஏற்படுகிறது. இரத்தச் சர்க்கரைக் குறைவு அத்தியாயங்களின் நிகழ்வுகளின் அதிகரிப்பு கிளைசெமிக் உறுதியற்ற தன்மையுடன் தொடர்புடையது.
கணைய அழற்சியின் மருந்து அல்லது அறுவைசிகிச்சை சிகிச்சையின் பின்னர் தொடர்ந்து எத்தனால் துஷ்பிரயோகம் நீரிழிவு நோயாளிகளின் வளர்சிதை மாற்ற சமநிலையை பாதிக்கும், ஏனெனில் ஆல்கஹால் குளுக்கோனோஜெனீசிஸைத் தடுக்கிறது, அட்ரினோகார்டிகோட்ரோபிக் ஹார்மோன் மற்றும் வளர்ச்சி ஹார்மோனின் ஹைபோதாலமிக்-பிட்யூட்டரி சுரப்பை பாதிக்கிறது மற்றும் இன்சுலின் எதிர்ப்பைத் தூண்டுகிறது. ஊட்டச்சத்து உட்கொள்ளல் குறைந்து கல்லீரல் கிளைகோஜன் கடைகள் குறைந்துவிட்டால் இரத்தச் சர்க்கரைக் குறைவு குறிப்பாக ஆபத்தானது.
கணைய அழற்சியின் பின்னர் ஆல்கஹால் துஷ்பிரயோகம் என்பது இரத்தச் சர்க்கரைக் குறைவு மற்றும் மரணத்தின் வளர்ச்சியில் ஒரு முக்கிய காரணியாகும். இந்த நோயாளிகளில், இன்சுலின் நிர்வாகத்தை சரியாக கடைப்பிடிப்பது பெரும்பாலும் வளர்சிதை மாற்ற உறுதியற்ற தன்மைக்கு பங்களிக்கிறது.
மறுபுறம், சி-பெப்டைட்டின் எஞ்சிய சுரப்பு இல்லாமல் நோயாளிகளுக்கு கூட கணைய அழற்சி நீரிழிவு நோயில் கெட்டோஅசிடோசிஸ் மற்றும் நீரிழிவு கோமாவின் வளர்ச்சி அரிதானது. இது நிகழும்போது, அவை எப்போதும் தொற்று அல்லது அறுவை சிகிச்சை போன்ற மன அழுத்த நிலைமைகளுடன் தொடர்புடையவை. மீதமுள்ள இன்சுலின் சுரக்கத்தின் உச்சத்தில், கொழுப்பு இருப்புக்கள் குறைந்து வருவதும், குறைந்த லிபோலிசிஸ் வீதமும் கெட்டோசிஸின் அபாயத்திற்கு சிறிதளவு பங்களிக்கின்றன. கெட்டோசிஸுக்கு இதேபோன்ற எதிர்ப்பு வெப்பமண்டல நீரிழிவு நோயில் காணப்படுகிறது, அங்கு ஊட்டச்சத்து குறைபாடு மற்றும் நிறைவுறா கொழுப்புகளின் மிகக் குறைந்த நுகர்வு ஆகியவை கீட்டோன் உடல்களின் தொகுப்பு குறைவதற்கு பங்களிக்கின்றன. கணைய நீரிழிவு நோயாளிகளை கெட்டோஅசிடோசிஸிலிருந்து பாதுகாப்பதில் குளுகோகன் குறைபாட்டின் பங்கு சர்ச்சைக்குரியது. இருப்பினும், கெட்டோசிஸின் வளர்ச்சிக்கு குளுகோகன் அவசியமாக இருக்கலாம் என்ற போதிலும், அதன் குறைபாடு நீரிழிவு கெட்டோஅசிடோசிஸின் வளர்ச்சியை தாமதப்படுத்தலாம் அல்லது மெதுவாக்கலாம்.
கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோயாளிகளுக்கு நிலையான திருப்திகரமான வளர்சிதை மாற்றக் கட்டுப்பாட்டைப் பராமரிப்பதில் உள்ள சிரமங்கள் இந்த பலவீனமான நீரிழிவு பிரிவில் இந்த குழு நோய்களைச் சேர்ப்பதற்கு காரணமாக அமைந்தது.
மாலாப்சார்ப்ஷனுடன் கூடிய எக்ஸோகிரைன் கணையப் பற்றாக்குறை குளுக்கோஸ் கட்டுப்பாட்டின் உறுதியற்ற தன்மைக்கு பங்களிக்கும். ஸ்டீட்டோரியா குளுக்கோஸ் மாலாப்சார்ப்ஷனை ஏற்படுத்தும், இதன் மூலம் போஸ்ட்ராண்டியல் ஹைப்போகிளைசெமிக் எதிர்வினைகளுக்கு பங்களிக்கிறது, அத்துடன் இன்சுலின் சுரக்க மாற்றமும் ஏற்படுகிறது. கணைய நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு நீரிழிவு நோயின் வளர்ச்சி குறிப்பிடத்தக்க எடை இழப்புடன் தொடர்புடையது, இது பொருத்தமான இன்சுலின் சிகிச்சையுடன் கூட சரிசெய்வது கடினம். கூடுதலாக, எடை இழப்பு மட்டுமே இன்சுலின் உணர்திறனை மாற்றும்.
4.1 கணைய அழற்சி நீரிழிவு நோயின் நீண்டகால சிக்கல்கள்
1950 களின் பிற்பகுதியிலிருந்து, நாள்பட்ட கணைய அழற்சிக்குப் பிறகு நீரிழிவு வாஸ்குலர் சிக்கல்களுடன் தொடர்புபடுத்தப்படவில்லை என்பது பொதுவாக புரிந்து கொள்ளப்படுகிறது. இந்த நம்பிக்கையை விளக்குவதற்கு, இல்லாத அல்லது குறைக்கப்பட்ட மரபணு முன்கணிப்பு, எக்ஸோகிரைன் கணையப் பற்றாக்குறை, குறைந்த சீரம் கொழுப்பு, குறைந்த கலோரி உட்கொள்ளல் உள்ளிட்ட பல காரணிகள் கூறப்பட்டன. இருப்பினும், நோயாளிகளின் நீண்டகால ஆயுட்காலம் காரணமாக, நீரிழிவு ஆஞ்சியோபதி நோய்கள் அதிகம் சேகரிக்கப்பட்டன.
நாள்பட்ட கணைய அழற்சி அல்லது கணைய அழற்சிக்குப் பிறகு நீரிழிவு நோயாளிகளுக்கு நீரிழிவு ரெட்டினோபதியின் பாதிப்பு ஆரம்பத்தில் அறிவிக்கப்பட்டவற்றிலிருந்து கணிசமாக வேறுபடுகிறது. மிக சமீபத்தில், நீரிழிவு ரெட்டினோபதியின் மிகவும் துல்லியமான மதிப்பீடு 30-40% நிகழ்வுகளை வெளிப்படுத்தியுள்ளது, இது டைப் 1 நீரிழிவு நோயாளிகளுக்கு காணப்பட்டதைப் போன்றது. ரெட்டினோபதியின் நிகழ்வு ஹைப்பர் கிளைசீமியாவின் காலத்துடன் தொடர்புடையது. ரெட்டினோபதியின் இருப்பு மற்றும் நீரிழிவு நோயின் நேர்மறையான குடும்ப வரலாறு, எச்.எல்.ஏ ஆன்டிஜென்களைக் கண்டறியும் அதிர்வெண், தீவு உயிரணுக்களுக்கு ஆன்டிபாடிகள் இருப்பது அல்லது சி-பெப்டைட்டின் பிளாஸ்மா அளவுகள் ஆகியவற்றுக்கு இடையே வெளிப்படையான முறை எதுவும் இல்லை.
இரண்டாம் நிலை நீரிழிவு நோயில் நீரிழிவு நெஃப்ரோபதியின் நிகழ்வு குறித்து சர்ச்சைகள் தொடர்கின்றன. சில ஆசிரியர்கள் "ஹீமோக்ரோமாடோசிஸ் அல்லது கணைய அழற்சி ஆகியவற்றுடன் இணைந்த இன்ட்ராக்காப்பில்லரி குளோமெருலோஸ்கிளிரோசிஸின் பிரேத பரிசோதனை உறுதிப்படுத்தப்பட்ட ஒருவரைத் கண்டுபிடிக்க முடியவில்லை" என்று தெரிவித்தனர். இருப்பினும், நீரிழிவு நோயாளிகளுக்கு முடிச்சு குளோமெருலோஸ்கிளிரோசிஸ் நோய்கள் மேலும் மேலும் கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி. மொத்த கணைய அழற்சி நோயாளிகளுக்கு நீரிழிவு குளோமெருலோபதியின் சில வழக்குகள் பதிவாகியுள்ளன, ஆனால் ஒரு குறுகிய காலத்தை கருத்தில் கொள்ள வேண்டும் நீரிழிவு சிறுநீரக சேதத்தின் பிற்பகுதிகளைக் கண்டறிவது ஏன் கடினம் என்பதை இது விளக்குகிறது, அதே நேரத்தில் ஆல்புமினுரியா தொடங்குவதற்கு பல ஆண்டுகளுக்கு முன்பே ஆரம்பகால செயல்பாட்டு மாற்றங்களைக் காணலாம். கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோயாளிகளின் 86 நோயாளிகளின் வரிசையில், சிறுநீர் அல்புமின் வெளியேற்றம் 23% நோயாளிகளில் 40 மி.கி / 24 மணிநேரத்திற்கு மேல் தீர்மானிக்கப்பட்டது, மற்றும் ஆல்புமினுரியா நீரிழிவு மற்றும் இரத்த அழுத்தத்தின் காலத்துடன் தொடர்புடையது, ஆனால் நீரிழிவு, எச்.எல்.ஏ ஆன்டிஜென்கள் அல்லது பிளாஸ்மா சி-பெப்டைட் அளவுகளின் குடும்ப வரலாற்றுடன் அல்ல. MAU நோயாளிகளுக்கு ரெட்டினோபதியின் நிகழ்வு கிட்டத்தட்ட இரண்டு மடங்கு அதிகமாக இருந்தது, இது 1 வகை 2 நீரிழிவு நோயாளிகளில் விவரிக்கப்பட்டுள்ள “oculorenal” சங்கம் கணைய நீரிழிவு நோயிலும் ஏற்படுகிறது என்று கூறுகிறது. சிறுநீரக செயலிழப்பின் மற்றொரு ஆரம்ப அறிகுறியான குளோமருலர் ஹைப்பர்ஃபில்ட்ரேஷன், வகை 1 நீரிழிவு நோயைப் போலவே கணைய நீரிழிவு நோயையும் கண்டறிய முடியும். நீரிழிவு சிறுநீரக பாதிப்பு இருந்தபோதிலும், அல்புமின் வெளியேற்ற அளவு 0.5 கிராம் / நாள் அல்லது வெளிப்படையான சிறுநீரக செயலிழப்பு அதிகமாக இல்லை.
கணைய நீரிழிவு நோய்க்கான பொதுவான புகார் நரம்பியல். தொலைதூர பாலிநியூரோபதி அல்லது மோனோநியூரோபதி வழக்குகளில் 10-20% கண்டறியப்படுகின்றன, மேலும் கணைய நோய்களுக்கு இரண்டாம் நிலை நீரிழிவு நோயாளிகளில் 80% க்கும் அதிகமான நோயாளிகளில் பலவீனமான கடத்தல் வேகத்தின் மின் இயற்பியல் அறிகுறிகள் காணப்படுகின்றன. டைப் 1 நீரிழிவு நோயைப் போலவே அதிர்வு உணர்திறன் தொந்தரவு செய்யப்படுவது கண்டறியப்பட்டது.
ரெட்டினோபதி மற்றும் நெஃப்ரோபதி இரண்டையும் போலல்லாமல், நரம்பியல் மற்றும் நீரிழிவு காலத்திற்கும் எந்த உறவும் இல்லை. ஹைப்பர் கிளைசீமியா (புகைபிடித்தல், ஆல்கஹால் மற்றும் மாலாப்சார்ப்ஷன்) தவிர பிற இணக்கமான காரணிகளின் விளைவு காரணமாக இருக்கலாம்.
தன்னியக்க நரம்பு மண்டலத்திலும் மாற்றங்கள் உள்ளன. நாள்பட்ட கணைய அழற்சிக்குப் பிறகு நீரிழிவு நோயால் பாதிக்கப்பட்ட 8% நோயாளிகளில் இருதய அனிச்சைகளின் கோளாறுகள் காணப்பட்டன, அதே நேரத்தில் இந்த நோயாளிகளில் கூடுதலாக 13% நோயாளிகளுக்கு எல்லைக்கோடு குறைபாடு காணப்பட்டது. இருப்பினும், ஹைப்பர் கிளைசீமியாவை நீரிழிவு சோமாடிக் மற்றும் தன்னியக்க நரம்பியல் நோயுடன் தொடர்புபடுத்துவதில் சில எச்சரிக்கையை கடைபிடிக்க வேண்டும், ஏனெனில் இந்த நபர்களில் மது அருந்துதல் பொதுவானது. ஆகவே, கணைய நோய்களுடன் நீரிழிவு நோயாளிகளுக்கு நரம்பியல் நோய்க்கான உண்மையான நோய்க்கிருமி வழிமுறை, பெரும்பாலும், பல காரணிகளை உள்ளடக்கியது.
கணைய நீரிழிவு நோய்களில் மேக்ரோஆங்கியோபதிஸ், குறிப்பாக மாரடைப்பு, அரிதானவை. ஒரு அறிக்கையில், நாள்பட்ட கணைய அழற்சிக்குப் பிறகு நீரிழிவு நோயால் பாதிக்கப்பட்ட 25% நோயாளிகளில் வாஸ்குலர் சிக்கல்கள் கண்டறியப்பட்டன, மேலும் சில தேவைப்படும் ஊனமுற்றோர் அல்லது பைபாஸ் வாஸ்குலர் அறுவை சிகிச்சை. நீரிழிவு நோயின் ஒப்பீட்டளவில் குறுகிய காலம் மற்றும் அடிப்படை கணைய நோய் இந்த நோயாளிகளில் மேக்ரோவாஸ்குலர் சிக்கல்களின் பரவலை மதிப்பிடுவது கடினம். கிடைக்கக்கூடிய ஒரு நீண்டகால அவதானிப்பின் படி, நாள்பட்ட கணைய அழற்சி நோயாளிகளுக்கு இருதய இறப்புகளின் அதிர்வெண் 16% ஆகும், இது கிளாசிக்கல் நீரிழிவு நோயைக் காட்டிலும் குறைவாக உள்ளது.
5. நாள்பட்ட கணைய அழற்சி கொண்ட நீரிழிவு நோயைக் கண்டறிதல்
கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளியை சரியாகக் கண்டறிந்து வகைப்படுத்துவது எப்போதும் எளிதல்ல. நீரிழிவு நோயின் 1 மற்றும் 2 வகைகளின் நீண்டகால இருப்பு கணையத்தின் எக்ஸோகிரைன் பகுதியின் பற்றாக்குறையுடன் சேர்ந்துள்ளது, மேலும் நீரிழிவு நோயாளிகளுக்கு எந்தவொரு சந்தர்ப்பத்திலும் கடுமையான மற்றும் / அல்லது நாள்பட்ட கணைய அழற்சி உருவாக அதிக ஆபத்து உள்ளது.
கணைய அழற்சியின் வரலாற்றைக் கொண்ட நோயாளிகள் எக்ஸோகிரைன் கணைய செயல்பாட்டின் நிலையைப் பொருட்படுத்தாமல் வகை 1 அல்லது வகை 2 நீரிழிவு நோயை உருவாக்கலாம். கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக நீரிழிவு நோயாளிகளை சரியாக வகைப்படுத்த, தற்போது கிடைக்காத பொதுவாக ஏற்றுக்கொள்ளப்பட்ட கண்டறியும் அளவுகோல்கள் நிறுவப்பட வேண்டும். N. எவால்ட் மற்றும் பலர் பின்வரும் அளவுகோல்களைப் பயன்படுத்த பரிந்துரைக்கின்றனர்:
முக்கிய அளவுகோல்கள் (இருக்க வேண்டும்):
- எக்ஸோகிரைன் கணையப் பற்றாக்குறை (மோனோக்ளோனல் மல எலாஸ்டேஸ் -1 சோதனை அல்லது நேரடி செயல்பாட்டு சோதனைகள்)
- இமேஜிங்கின் போது கணையத்தின் நோயியல் (எண்டோஸ்கோபிக் அல்ட்ராசவுண்ட், எம்ஆர்ஐ, சிடி)
- ஆட்டோ இம்யூன் குறிப்பான்களுடன் தொடர்புடைய வகை 1 நீரிழிவு இல்லாதது
- பாலிபெப்டைட்டின் கணைய சுரப்பு இல்லை
- பலவீனமான இன்ரெடின் சுரப்பு (எ.கா., ஜி.எல்.பி -1)
- இன்சுலின் எதிர்ப்பு இல்லை (எ.கா. ஹோமா-ஐஆர் இன்சுலின் எதிர்ப்புக் குறியீடு)
- பலவீனமான பீட்டா செல் செயல்பாடு (எ.கா. ஹோமா-பி, சி-பெப்டைட் / குளுக்கோஸ் விகிதம்)
- சீரம் கொழுப்பு-கரையக்கூடிய வைட்டமின்கள் (ஏ, டி, ஈ மற்றும் கே) குறைந்த அளவு
எவ்வாறாயினும், நீரிழிவு நோயின் புதிய வெளிப்பாடுகள் உண்மையில் நீரிழிவு ஆய்வுக்கான ஐரோப்பிய சங்கம் (ஈ.ஏ.எஸ்.டி) மற்றும் அமெரிக்க நீரிழிவு சங்கம் (ஏ.டி.ஏ) வரையறுக்கப்பட்ட அளவுகோல்களைப் பயன்படுத்த வேண்டும் மற்றும் கணைய நீரிழிவு நோயை சரிபார்க்க வேண்டும். குறைந்த பட்சம், நோயாளி ஒரு வித்தியாசமான மருத்துவப் படத்தைக் காட்டி, இரைப்பைக் குழாயிலிருந்து அறிகுறிகளைப் புகார் செய்தால், கணைய நீரிழிவு நோய் இருப்பதை மருத்துவர் அறிந்திருக்க வேண்டும், மேலும் நோயறிதலைத் தொடங்க வேண்டும்.
நாள்பட்ட கணைய அழற்சி கொண்ட எந்தவொரு நோயாளியும், கணைய அழற்சி நீரிழிவு நோயின் வளர்ச்சிக்கு நிச்சயமாக கண்காணிக்கப்பட வேண்டும். நாள்பட்ட கணைய அழற்சி நோயாளிகளின் ஆரம்ப மதிப்பீட்டில் உண்ணாவிரத கிளைசீமியா மற்றும் எச்.பி.ஏ 1 சி ஆகியவற்றின் மதிப்பீடு இருக்க வேண்டும். இந்த ஆய்வுகள் குறைந்தபட்சம் ஆண்டுதோறும் மீண்டும் செய்யப்பட வேண்டும். அவற்றில் ஏதேனும் நோயியல் கண்டுபிடிப்புகளுக்கு மேலும் நோயறிதல் தேவைப்படுகிறது. சோதனை முடிவுகள் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையை பரிந்துரைத்தால், வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை மேலும் பரிந்துரைக்கப்படுகிறது. கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி காரணமாக வகை 2 நீரிழிவு நோய் மற்றும் நீரிழிவு நோயை வேறுபடுத்துவதற்கு இன்சுலின் மற்றும் / அல்லது சி-பெப்டைட் அளவுகளின் இணக்கமான பகுப்பாய்வு பயனுள்ளதாக இருக்கும்.
இன்சுலின் தூண்டப்பட்ட இரத்தச் சர்க்கரைக் குறைவு, சுரப்பு உட்செலுத்துதல் அல்லது ஊட்டச்சத்துக்களின் கலவையை கணைய பாலிபெப்டைட்டின் பதிலை மதிப்பிடுவது கூடுதல் கண்டறியும் ஆர்வமாக இருக்கலாம். கணைய பாலிபெப்டைட்டின் பதிலின் பற்றாக்குறை கணைய அழற்சி நீரிழிவு நோயை வகை 1 இலிருந்து வேறுபடுத்தி அறிய அனுமதிக்கிறது, மேலும் கடுமையான அல்லது நாள்பட்ட கணைய அழற்சியின் காரணமாக நீரிழிவு நோயை வகை 2 இலிருந்து வகைப்படுத்தலாம் மற்றும் உயர்ந்த கணைய பாலிபெப்டைடுடன். இருப்பினும், கணைய இன்ரெடின் சுரப்பை வழக்கமாக நிர்ணயிப்பது மற்றும் அன்றாட நடைமுறையில் கணைய பாலிபெப்டைட்டின் பதில் ஆகியவை சாத்தியமில்லை.
6. கணைய அழற்சி நீரிழிவு நோயின் சிகிச்சை அம்சங்கள்
நீரிழிவு நோய்க்கான சிகிச்சையின் முக்கிய நோக்கங்கள், அதன் வகையைப் பொருட்படுத்தாமல் பின்வருமாறு: நோயின் அகநிலை மற்றும் புறநிலை அறிகுறிகளை நீக்குதல், நீரிழிவு கோமாவைத் தடுப்பது, நீரிழிவு நோயின் தாமதமான சிக்கல்களின் முன்னேற்றத்தைத் தடுப்பது மற்றும் மெதுவாக்குவது (நீரிழிவு நெஃப்ரோபதி மற்றும் ரெட்டினோபதி, நரம்பியல் போன்றவை). நவீன யோசனைகளின்படி, ஆரோக்கியமான மக்களுக்கு முடிந்தவரை நெருக்கமாக கிளைசீமியாவின் அளவை அடைந்து பராமரிக்கும்போது, நோயின் அகநிலை மற்றும் புறநிலை அறிகுறிகளை நீக்கும் போது பணிகளின் தீர்வு சாத்தியமாகும்.
கணைய அழற்சி நீரிழிவு நோய்க்கான உணவு வகை 1 நீரிழிவு நோய்க்கான உணவுக்கு ஒத்திருக்கிறது, மாலாப்சார்ப்ஷன், வைட்டமின்கள் மற்றும் சுவடு கூறுகளை சரிசெய்ய வேண்டிய அவசியம் தவிர, பகுதியளவு ஊட்டச்சத்து நியமனம் இரத்தச் சர்க்கரைக் குறைவைத் தடுக்கும்.
கடுமையான கணைய அழற்சி 50% நோயாளிகளுக்கு குறிப்பிடத்தக்க ஹைப்பர் கிளைசீமியாவுடன் சேர்ந்துள்ளது, சில சமயங்களில் கெட்டோசிஸ் அல்லது நீரிழிவு கோமாவும் உருவாகலாம். குறிப்பிடத்தக்க ஹைப்பர் கிளைசீமியா, கெட்டோசிஸ் அல்லது கோமா போன்றவற்றில், பிளாஸ்மா குளுக்கோஸ் செறிவு, எலக்ட்ரோலைட்டுகள், கீட்டோன்கள் மற்றும் பிற வளர்சிதை மாற்ற அளவுருக்களை கவனமாக கண்காணிப்பது அவசியம், நீரிழிவு கெட்டோஅசிடோசிஸின் சிகிச்சையின் கிளாசிக்கல் கொள்கைகளுக்கு ஏற்ப நரம்பு திரவ நிர்வாகம் மற்றும் இன்சுலின் உட்செலுத்துதலுடன்.
நீரிழிவு இல்லாத நோயாளிகளுக்கு கூட, சரியான ஊட்டச்சத்து ஆதரவுக்கு ஹைப்பர் கிளைசீமியா முக்கிய தடையாக கருதப்படுகிறது. எனவே, செயற்கை ஊட்டச்சத்தின் போது இன்சுலின் போதுமான அளவு வழங்குவது அவசியம், நீண்டகாலமாக செயல்படும் இன்சுலின் அனலாக்ஸின் பெற்றோர் அல்லது தோலடி நிர்வாகத்தைப் பயன்படுத்துகிறது.கடுமையான கடுமையான கணைய அழற்சி நோயாளிகளை தீவிர சிகிச்சை பிரிவில் உள்ள பலதரப்பட்ட மருத்துவர்கள் குழு நிர்வகிக்க பரிந்துரைக்கப்படுகிறது.
கடுமையான ஃபுல்மினன்ட் கணைய அழற்சி நோயாளிகளுக்கு, கணைய சிகிச்சையை விட, பழமைவாத சிகிச்சையை பரிந்துரைக்க வேண்டும், ஏனெனில் பிந்தையது நீரிழிவு நோயால் பாதிக்கப்படுகிறது. எல்லா சந்தர்ப்பங்களிலும், கடுமையான கணைய அழற்சியின் ஒரு அத்தியாயத்திற்குப் பிறகு 3-6 மாதங்களுக்குப் பிறகு குளுக்கோஸ் சகிப்புத்தன்மையை மதிப்பிட வேண்டும்.
நாள்பட்ட கணைய அழற்சி அல்லது பகுதி கணைய அழற்சி நோயாளிகளில், குளுகோகன் அல்லது உணவு உட்கொள்ளலுக்கு திருப்திகரமான சி-பெப்டைட் பதிலை இன்னும் பராமரிக்கும் நபர்களுக்கு வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்கள் பரிந்துரைக்கப்படலாம். கடுமையான இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைக் குறைக்க நீண்ட காலமாக செயல்படும் சல்போனிலூரியாக்களைக் காட்டிலும் குறுகியதாகும். ஆயினும்கூட, செயல்பாட்டு கல்லீரல் மாதிரிகளில் மாற்றங்கள் உள்ள நோயாளிகளுக்கு வாய்வழி மருந்துகளைப் பயன்படுத்தும்போது எச்சரிக்கையாக இருக்க வேண்டும். மிக சமீபத்தில், ஜி.எல்.பி -1 மற்றும் டிபெப்டைல் பெப்டிடேஸ் 4 இன்ஹிபிட்டர்களைப் பயன்படுத்துவதற்கான வாய்ப்பு பரிந்துரைக்கப்படுகிறது, ஏனெனில் அவற்றின் பிளாஸ்மா குளுக்கோஸ் குறைக்கும் விளைவு இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிப்பதாகத் தெரியவில்லை. இருப்பினும், சில கவலைகள் உள்ளன, ஏனென்றால் கணைய அழற்சியின் அபாயம் அதிகமாக உள்ளதா என்பது இன்னும் தெளிவாகத் தெரியவில்லை, இது இன்ரெடின் சிகிச்சையின் பயன்பாட்டுடன் தொடர்புடையது.
டைப் 1 நீரிழிவு நோயாளிகளை விட, குறிப்பாக இரவில், இன்சுலின் தேவை குறைவாக இருந்தாலும், மொத்த கணைய அழற்சிக்குப் பிறகு இன்சுலின் சிகிச்சை தேவைப்படுகிறது. இதற்கு நேர்மாறாக, போஸ்ட்ராண்டியல் இன்சுலின் தேவை அதிகமாக இருக்கலாம். மொத்த கணைய அழற்சி நோயாளிகளுக்கு இது குறிப்பாக உண்மை, அதே நேரத்தில் நாள்பட்ட கணைய அழற்சி அல்லது பகுதி கணைய அழற்சி கொண்ட இன்சுலின் சார்ந்த நோயாளிகளுக்கு பொதுவாக வகை 1 நீரிழிவு நோய்க்கு ஒத்த இன்சுலின் தேவைகள் உள்ளன. இரவில் மற்றும் வெறும் வயிற்றில் ஹைப்பர் கிளைசீமியாவைக் கட்டுப்படுத்த இன்சுலின் நீண்ட நேரம் செயல்படும் மாலை அளவைப் பயன்படுத்த வேண்டும். நீண்ட காலமாக செயல்படும் அனலாக்ஸ் இன்சுலின் NPH உடன் ஒப்பிடும்போது இரவு நேர இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைக் குறைக்கிறது, எனவே முதல்வருக்கு முன்னுரிமை அளிக்கப்பட வேண்டும். எனவே, குறுகிய மற்றும் நீண்ட நடிப்பு இன்சுலின் ஒப்புமைகளைக் கொண்ட ஒரு உன்னதமான பாசல்-போலஸ் விதிமுறை பொருத்தமானதாக இருக்கலாம். அதிக உந்துதல் மற்றும் படித்த நோயாளிகளில், தொடர்ச்சியான தோலடி உட்செலுத்துதலின் மூலம் இன்சுலின் சிகிச்சையானது கவனமாக வளர்சிதை மாற்றக் கட்டுப்பாட்டை அடைய வெற்றிகரமாகப் பயன்படுத்தப்படுகிறது, அதே நேரத்தில் இரத்தச் சர்க்கரைக் குறைவு மற்றும் கெட்டோசிஸைத் தவிர்க்கிறது.
தேர்ந்தெடுக்கப்பட்ட சிகிச்சையைப் பொருட்படுத்தாமல், இரத்தச் சர்க்கரைக் குறைவு முக்கிய ஆபத்தாகவே உள்ளது. இரத்தச் சர்க்கரைக் குறைவு நிகழ்வுகளின் அதிர்வெண் மற்றும் தீவிரத்தன்மையின் அதிகரிப்பு அதிகப்படியான இன்சுலின், இன்சுலின் உணர்திறன், பலவீனமான எதிர் கட்டுப்பாடு, போதிய உணவு அல்லது ஊட்டச்சத்துக்களை உறிஞ்சுதல், ஆல்கஹால் நுகர்வு மற்றும் கல்லீரல் நோய்கள் உள்ளிட்ட பல காரணிகளின் கலவையின் விளைவாகும். மொத்த கணைய அழற்சி நோயாளிகளுக்கு ஆபத்தான இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து குறிப்பாக அதிகமாக உள்ளது, மேலும் இது பாதுகாப்பான அறுவை சிகிச்சை மற்றும் மருந்து முறைகளைத் தேடத் தூண்டியுள்ளது. ஆகவே, டியோடெனம் மற்றும் பைலோரஸைப் பாதுகாப்பது மிகவும் நிலையான வளர்சிதை மாற்றக் கட்டுப்பாடு மற்றும் இரத்தச் சர்க்கரைக் குறைவின் அத்தியாயங்களைக் குறைப்பதை உறுதி செய்கிறது. இரத்தச் சர்க்கரைக் குறைவுகள், அவை ஏற்பட்டால், ஆக்ரோஷமாக சிகிச்சையளிக்கப்பட வேண்டும், அவற்றின் காரணங்கள் மற்றும் வழிமுறைகள் கவனமாக மதிப்பீடு செய்யப்பட்டு நோயாளிகளுக்கு விளக்கப்பட வேண்டும். கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஏற்படுவதைத் தடுக்க நோயாளிகளுக்கு பயிற்சி அளிக்கப்பட வேண்டும், ஆல்கஹால் மறுப்பது, உடல் செயல்பாடு அதிகரிப்பது, பகுதியளவு சாப்பிடுவது மற்றும் நொதி மாற்று சிகிச்சையைப் பின்பற்றுவது குறித்து கவனம் செலுத்தப்பட வேண்டும். மிக சமீபத்தில், இன்சுலின் சார்புநிலையைத் தடுக்க ஐலட் ஆட்டோட்ரான்ஸ் பிளான்டேஷன் முன்மொழியப்பட்டது. நாள்பட்ட கணைய அழற்சிக்கான சிகிச்சைக்காக மொத்த கணைய அழற்சி செய்தபின் 13 ஆண்டுகள் வரை நிலையான பீட்டா-செல் செயல்பாட்டையும் நல்ல கிளைசெமிக் கட்டுப்பாட்டையும் ஐலட் ஆட்டோட்ரான்ஸ்பிளாண்டேஷன் உறுதி செய்கிறது.
கணைய நோய்களால் பாதிக்கப்பட்ட நோயாளிகளுக்கு நீரிழிவு நோயின் தீவிர "பலவீனம்" காரணமாக, நோயாளியின் கல்வி மற்றும் இரத்த குளுக்கோஸ் அளவை சுய கண்காணிப்பு மிகவும் முக்கியமானது. வீட்டு குளுக்கோஸின் கடுமையான கட்டுப்பாடு மற்றும் இன்சுலின் சிறிய அளவுகளை மீண்டும் மீண்டும் நிர்வகிப்பது, தீவிர கல்வித் திட்டங்களுடன், இந்த நோயாளிகளுக்கு நல்ல, நிலையான வளர்சிதை மாற்றக் கட்டுப்பாட்டுக்கு வழிவகுக்கும். இருப்பினும், அவை குறிப்பிட்ட நடவடிக்கைகளுடன் இருக்க வேண்டும், இதில் ஊட்டச்சத்து நிலையை சரிசெய்தல் மற்றும் நோயாளியின் ஆல்கஹால் திரும்பப் பெறுதல் ஆகியவை அடங்கும். அதிகப்படியான ஆல்கஹால் உட்கொள்வது முற்போக்கான கல்லீரல் பாதிப்புக்கு வழிவகுக்கிறது, இது மட்டும் வளர்சிதை மாற்றத்தைக் குறைக்கும்.
ஸ்டீட்டோரியாவுடன் பலவீனமான உறிஞ்சுதல் இன்பிரெடின் அமைப்பின் கோளாறுகள் மூலம் இரத்தச் சர்க்கரைக் குறைவு மற்றும் பலவீனமான இன்சுலின் சுரப்பு அபாயத்தை அதிகரிக்கிறது. கணைய அழற்சி நீரிழிவு நோயாளிகளுக்கு, அமில-எதிர்ப்பு மருந்துகளுடன் கூடிய என்சைம் சிகிச்சை 20 கிராம் / ஒரு நாளைக்கு குறைவான மலத்துடன் கொழுப்பை வெளியிடுவதைக் குறைக்க வேண்டும். எச் 2 ஏற்பி எதிரிகளுடன் இணக்கமான சிகிச்சை பரிந்துரைக்கப்படுகிறது, ஏனெனில் இரைப்பை அமில சுரப்பைக் குறைப்பது கணைய நொதிகளின் சிதைவைக் குறைக்கிறது. சிக்கலான கார்போஹைட்ரேட்டுகள் நிறைந்த மற்றும் குறைந்த கொழுப்பு நிறைந்த உயர் கலோரி உணவு (நாள் 2500 கிலோகலோரிக்கு மேல்) பரிந்துரைக்கப்படுகிறது. நாள்பட்ட கணைய அழற்சி நோயாளிகளில், கொழுப்பு உட்கொள்வது வயிற்று வலியின் அதிர்வெண் மற்றும் தீவிரத்தை அதிகரிக்கும். எனவே, கொழுப்பு உட்கொள்ளல் மொத்த கலோரி உட்கொள்ளலில் 20-25% ஐ விட அதிகமாக இருக்கக்கூடாது. 3 சிறிய உணவு மற்றும் 2 அல்லது 3 இடைநிலை சிற்றுண்டிகளுடன், சிறியதாகவும், அடிக்கடி உணவாகவும் இருக்க வேண்டும். தேவைப்பட்டால், உணவை எலக்ட்ரோலைட்டுகள், கால்சியம், வைட்டமின் டி மற்றும் பொட்டாசியம் ஆகியவற்றுடன் சேர்க்க வேண்டும். காஸ்ட்ரெக்டோமிக்குப் பிறகு துரிதப்படுத்தப்பட்ட குடல் போக்குவரத்து மற்றும் டம்பிங் நோய்க்குறி ஆகியவை மாலாப்சார்ப்ஷன் மற்றும் நிலையற்ற வளர்சிதை மாற்றக் கட்டுப்பாட்டுக்கு பங்களிக்கக்கூடும். இறுதியாக, வாங்கிய கணைய நோய்க்கு இரண்டாம் நிலை நீரிழிவு நோயாளிகளில், இரத்தச் சர்க்கரைக் குறைவின் அதிக ஆபத்து காரணமாக உகந்த வளர்சிதை மாற்றக் கட்டுப்பாட்டை அடைவது கடினம். பிளாஸ்மா குளுக்கோஸ் அளவை இயல்பை விட சற்று அதிகமாக பராமரிப்பது அடிக்கடி இரத்தச் சர்க்கரைக் குறைவுகளைத் தவிர்ப்பதற்கும் வாழ்க்கைத் தரத்தை மேம்படுத்துவதற்கும் அவசியமாக இருக்கலாம். இந்த நோயாளிகளில் பலர் ஆயுட்காலம் மற்றும் நீரிழிவு சிக்கல்களை உருவாக்கும் அபாயத்தை குறைத்துள்ளனர் என்பதை நினைவில் கொள்ள வேண்டும். கெட்டோஅசிடோசிஸ் அரிதாகவே நிகழ்ந்தாலும், அது திடீரென்று மன அழுத்தத்தின் கீழ் (தொற்று, அறுவை சிகிச்சை போன்றவை) உருவாகலாம், மேலும் இன்சுலின் அளவுகளை சரியான முறையில் சரிசெய்ய வேண்டும்.
கணைய அழற்சி வகைகள்
இந்த நோய் கடுமையான மற்றும் நாள்பட்ட வடிவங்களில் ஏற்படுகிறது.
கடுமையான வடிவத்தில், வீக்கம் காரணமாக, கணைய சாறு டூடெனினத்தின் லுமினுக்குள் செல்லாது, ஆனால் கணையத்தின் திசுக்களை ஜீரணிக்கிறது. இந்த செயல்முறை நோயுற்ற உறுப்புகளின் உயிரணுக்களில் நெக்ரோடிக் மாற்றங்களை ஏற்படுத்துகிறது, குறிப்பாக கடுமையான சந்தர்ப்பங்களில், முழு சுரப்பியின் முழுமையான மரணம்.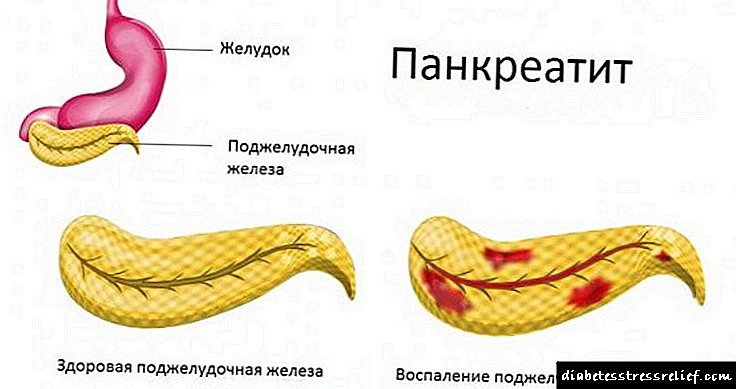
நாள்பட்ட கணைய அழற்சி, காரணத்தைப் பொறுத்து பின்வருமாறு வகைப்படுத்தப்படுகிறது:
- முதன்மை - முதலில் சில காரணங்களால் கணையத்தில் எழுகிறது.
- இரண்டாம் நிலை - பிற உறுப்புகளின் நோய்களின் விளைவாகும்: கோலிசிஸ்டிடிஸ், அல்சர், என்டோரோகோலிடிஸ்.
- பிந்தைய அதிர்ச்சிகரமான - இயந்திர வெளிப்பாடு அல்லது அறுவை சிகிச்சையின் விளைவு. நீரிழிவு நோயின் வழிமுறை
டைப் 1 நீரிழிவு நோய், கணைய அழற்சியுடன், வீக்கமடைந்த கணையக் குழாய்கள் செரிமான நொதிகளை டியோடெனம் 12 இன் லுமினுக்குள் செலுத்தாது மற்றும் சுய செரிமானம் தொடங்குகிறது, உயிரணு திசுக்களை கொழுப்பாக சிதைப்பது, இணைப்பு அல்லது உறுப்பு துண்டுகளின் முழுமையான மரணம். உடல் ஒரு முழுமையான இன்சுலின் குறைபாட்டை அனுபவிக்கிறது, மேலும் இரத்த குளுக்கோஸ் அளவு உயர்கிறது, இது அனைத்து உடல் அமைப்புகளையும் அழிக்கும் வகையில் பாதிக்கிறது.
டைப் 2 நீரிழிவு போதுமான இன்சுலின் உற்பத்தியில் ஏற்படுகிறது. ஆனால் வளர்சிதை மாற்ற வழிமுறைகளின் மீறல் காரணமாக, அது அதன் முக்கிய செயல்பாட்டை நிறைவேற்றாது, இது ஒரு உறவினர் பற்றாக்குறையை உருவாக்குகிறது.
நோயியல் மாற்றங்கள் காலப்போக்கில் குவிந்து நான்கு நிலைகளாக பிரிக்கப்படுகின்றன:
- முதல் கட்டத்தில், குறுகிய கால அதிகரிப்புகள் நீண்ட இடைவெளிகளுடன் குறுக்கிடப்படுகின்றன. சுரப்பியில், நாள்பட்ட அழற்சி உருவாகிறது, முக்கியமாக அரிய வலி நோய்க்குறிகளுடன் சமீபத்தில் பாய்கிறது. இந்த காலம் 10-15 ஆண்டுகள் வரை நீடிக்கும்.
- இரண்டாவது கட்டமானது செரிமான அமைப்பின் மிகவும் வெளிப்படையான செயலிழப்பால் வகைப்படுத்தப்படுகிறது. வீக்கம் கட்டுப்பாடற்ற முறையில் இன்சுலின் இரத்தத்தில் வெளியிடுவதைத் தூண்டுகிறது, இது தற்காலிக இரத்தச் சர்க்கரைக் குறைவுக்கு கூட வழிவகுக்கும். பலவீனமான மலம், குமட்டல், பசியின்மை, இரைப்பைக் குழாயின் அனைத்து பிரிவுகளிலும் வாயு உருவாக்கம் ஆகியவற்றால் பொதுவான நிலை சிக்கலானது.
- கணையத்தின் செயல்பாடு மிகவும் குறைந்துள்ளது. மேலும், வெற்று வயிற்றில் இருந்தால், சோதனைகள் விலகல்களை வெளிப்படுத்தாது, பின்னர் சாப்பிட்ட பிறகு, இரத்த பிளாஸ்மாவில் உள்ள குளுக்கோஸ் சாதாரண நேர இடைவெளியைத் தாண்டி தீர்மானிக்கப்படுகிறது.
- கடைசி கட்டத்தில், இரண்டாம் நிலை நீரிழிவு நோய் உருவாகிறது, இது நாள்பட்ட கணைய அழற்சி நோயாளிகளில் மூன்றில் ஒரு பகுதியை பாதிக்கிறது.
நாள்பட்ட கணைய அழற்சியில் நீரிழிவு நோயின் அம்சங்கள்
ஒன்றை விட இரண்டு நோய்களுக்கு சிகிச்சையளிப்பது மிகவும் கடினம் என்ற முடிவுக்கு வருவது தர்க்கரீதியானதாக இருக்கும். ஆனால் அத்தகைய முடிவின் தோல்வியை நடைமுறை காட்டுகிறது. இரண்டாம்நிலை செயல்முறை பல அம்சங்களைக் கொண்டுள்ளது, அதற்கு நன்றி அதை நன்றாக குணப்படுத்த முடியும்:
- கிட்டத்தட்ட கெட்டோஅசிடோசிஸ் இல்லாமல்,
- இன்சுலின் சிகிச்சை பெரும்பாலும் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கிறது,
- குறைந்த கார்ப் உணவுகளுக்கு நல்லது,
- முதல் கட்டத்தில், நீரிழிவு நோய்க்கான வாய்வழி மருந்துகள் மிகவும் திறம்பட குணப்படுத்தப்படுகின்றன. கணைய நீரிழிவு நோயைத் தடுக்கும் மற்றும் சிகிச்சையளிக்கும்
ஒவ்வொரு நாள்பட்ட கணைய அழற்சி நீரிழிவு நோயின் வளர்ச்சியையும் ஏற்படுத்தாது. சரியான சிகிச்சை மற்றும் கடுமையான உணவு மூலம், நீங்கள் கணையத்தை மேம்படுத்துவது மட்டுமல்லாமல், நீரிழிவு நோயைத் தடுக்கவும் முடியும்.
மருத்துவர் உட்சுரப்பியல் நிபுணர் ஒவ்வொரு தனிப்பட்ட வழக்கிலும் தனிப்பட்ட சிகிச்சையைத் தேர்ந்தெடுக்கிறார். சுரப்பியால் செரிமான நொதிகளின் உற்பத்தியின் குறிகாட்டிகளைப் பொறுத்து, ஒரு திறமையான நிபுணர் இதேபோன்ற செயலின் மருந்து நொதிகளின் அடிப்படையில் மாற்று சிகிச்சையை பரிந்துரைக்கிறார். தேவைப்பட்டால் இன்சுலின் ஊசி போடுவது.
கணைய அழற்சி மற்றும் நீரிழிவு நோய்க்கான ஊட்டச்சத்து

சரியான சிகிச்சையும், உணவை கண்டிப்பாக கடைப்பிடிப்பதும் இந்த கடுமையான நோய்களிலிருந்து முழுமையான குணமடைய வழிவகுக்கும் என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும். அடிக்கடி மற்றும் சிறிய பகுதிகளில் சாப்பிடுங்கள் - ஒரு உணவில் 250-300 கிராம். புரதங்களைக் கொண்ட தயாரிப்புகளுக்கு முன்னுரிமை கொடுங்கள்: சோயா, முட்டை வெள்ளை, இறைச்சி, மீன், கொட்டைகள்.
இரைப்பை சாற்றின் விரைவான சுரப்பைத் தூண்டும் அமில உணவுகளிலிருந்து நீக்குங்கள்: அமிலத்தன்மை வாய்ந்த, காரமான, புகைபிடித்த, வறுத்த, ஆல்கஹால் கொண்ட, அதிக வெப்பம் அல்லது குளிர். ஒரு வார்த்தையில், அனைத்து உணவுகள். இது கணைய சுரப்புக்கு கூடுதல் அழுத்தத்தை ஏற்படுத்தும்.
உணவு முன்னுரிமை வேகவைக்கப்படுகிறது மற்றும் சூடாகவோ அல்லது குளிராகவோ இல்லாமல் சூடாக உட்கொள்ளப்படுகிறது.
சரியான உணவை சுயாதீனமாக தேர்வு செய்வது கடினம் என்றால், பெயர்களில் சேகரிக்கப்பட்ட சிறப்பாக வடிவமைக்கப்பட்ட உணவு பரிந்துரைகளை நீங்கள் பயன்படுத்தலாம்: கணைய அழற்சி நோயாளிகளுக்கு அட்டவணை எண் 5 மற்றும் நீரிழிவு நோயாளிகளுக்கு அட்டவணை எண் 9. ஆனால் இந்த அல்லது அந்த உணவைத் தேர்ந்தெடுப்பதற்கு முன், உங்கள் மருத்துவரிடம் ஆலோசனை பெறுவது அவசியம்.
நோயின் போக்கின் அனைத்து அம்சங்களையும், நோயாளியின் பொதுவான நிலையையும் மட்டுமே கணக்கில் எடுத்துக் கொண்டால், மருத்துவர் ஊட்டச்சத்து குறித்த மிகத் துல்லியமான பரிந்துரைகளை வழங்குகிறார்.
தயாரிப்பு தேர்வு
நோயின் வெவ்வேறு காலகட்டங்களில், உணவு சற்று மாறுபடலாம். எனவே, எடுத்துக்காட்டாக, அரிசி, ஓட்மீல் மற்றும் ரவை ஆகியவற்றை அடிப்படையாகக் கொண்ட இனிப்பு மற்றும் புளிப்பு பழங்கள் அல்லது உணவுகள் நீடித்த கால இடைவெளியில் மிகவும் ஏற்றுக்கொள்ளத்தக்கவை, நோய் மோசமடையும் போது அவை முற்றிலும் விலக்கப்படுகின்றன.
ஒவ்வொரு நோயாளிக்கும் பொருத்தமான தயாரிப்புகள் தனித்தனியாக தேர்ந்தெடுக்கப்பட வேண்டும், கணக்கில் எடுத்துக்கொள்ள வேண்டும்:
- தனிப்பட்ட விருப்பத்தேர்வுகள்
- குளுக்கோஸ் உயர்வு
- எந்த பொருட்களுக்கும் சகிப்புத்தன்மை
- ஊட்டச்சத்துக்களின் ஓரளவு உறிஞ்சுதலின் திருத்தம்.

கடுமையான காலகட்டத்தில், அதிக சர்க்கரை உள்ளடக்கம், கொழுப்பு மற்றும் புகைபிடித்த உணவுகள், பேஸ்ட்ரிகள், வறுத்த உணவுகள், தானியங்கள்: அரிசி, ஓட்மீல், ரவை, மூல பழங்கள் மற்றும் காய்கறிகள், வெள்ளை ரொட்டி ஆகியவற்றைக் கொண்டு சாப்பிடுவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
காய்கறி எண்ணெய்களைப் பொறுத்தவரை, குணப்படுத்தும் பண்புகளைக் கொண்ட முதல் குளிர் அழுத்தத்தின் ஆளி விதை மற்றும் ஆலிவ் ஆகியவற்றை நியாயமான அளவில் பயன்படுத்துவது நல்லது. இது குறைந்த கொழுப்புச் சத்துள்ள பாலையும் சேதப்படுத்தும். பால் உடலை வைட்டமின்கள், தாதுக்கள் மூலம் வளமாக்குகிறது மற்றும் செரிமான மண்டலத்தில் ஏற்படும் அழற்சி செயல்முறைகளை அகற்ற உதவுகிறது.
துரதிர்ஷ்டவசமாக, மக்கள் மிகவும் ஒழுங்கமைக்கப்பட்டிருக்கிறார்கள், ஆரோக்கியத்தின் முழு மதிப்பைப் புரிந்துகொண்டு, அவர்கள் இன்னும் "ஒரு கரண்டியால் தங்கள் கல்லறையைத் தோண்டி எடுக்கிறார்கள்." ஆனால் அதே நாட்டுப்புற ஞானம் நீண்ட காலமாக கணையம் தொடர்பான பிரச்சினைகளுக்கு ஒரு எளிய தீர்வைக் கண்டறிந்துள்ளது - பசி, குளிர் மற்றும் அமைதி.
இந்த எளிய விதியைக் கடைப்பிடிப்பது மற்றும் சிறப்பாக தேர்ந்தெடுக்கப்பட்ட சிகிச்சையைப் பின்பற்றுவது, பெரும்பாலான நோயாளிகள் பல வியாதிகளை சமாளித்து ஆரோக்கியமான, முழு நிலைக்கு திரும்ப முடியும்.