வகை 2 நீரிழிவு நோயின் விளைவுகள் மற்றும் சிக்கல்கள், வகை 1: கடுமையான மற்றும் நாள்பட்ட, அவற்றின் தடுப்பு
நீரிழிவு நோய் சில நேரங்களில் நம் காலத்தின் முக்கிய நோய் என்று அழைக்கப்படுகிறது - ஒவ்வொரு ஆண்டும் இந்த நோயறிதலுடன் கூடிய நோயாளிகளின் எண்ணிக்கை மட்டுமே அதிகரித்து வருகிறது. 2016 ஆம் ஆண்டிற்கான WHO அறிக்கையின்படி, உலகின் வயது வந்தோரின் 8.5% - கிட்டத்தட்ட பன்னிரண்டு பேரில் ஒருவர் - இரத்த சர்க்கரையின் நீண்டகால அதிகரிப்பால் பாதிக்கப்படுகிறார். இருப்பினும், இந்த நோய் எவ்வளவு தீவிரமானது மற்றும் சிகிச்சையின் பற்றாக்குறைக்கு காரணம் என்ன என்பதை சாதாரண மக்கள் பெரும்பாலும் உணரவில்லை. இதன் விளைவாக, இருதய நோய்கள் மற்றும் புற்றுநோயுடன், தொழில்மயமான நாடுகளில் வசிப்பவர்களின் மூன்று "கொலையாளிகளில்" நீரிழிவு நோயும் ஒன்றாகும்.
நீரிழிவு நோய்: நோயின் வகைகள் மற்றும் அறிகுறிகள்
நீரிழிவு என்பது உடலில் பலவீனமான குளுக்கோஸ் வளர்சிதை மாற்றத்துடன் தொடர்புடைய ஒரு நோயாகும். கணையத்தில் தொகுக்கப்பட்ட இன்சுலின் என்ற ஹார்மோன் இந்த பொருளை உறிஞ்சுவதற்கு காரணமாகும். சில காரணங்களால் இன்சுலின் போதுமானதாக இல்லாவிட்டால் அல்லது திசுக்கள் அதற்கு பதிலளிப்பதை நிறுத்திவிட்டால், உணவில் இருந்து நமக்கு கிடைக்கும் சர்க்கரை பாத்திரங்கள் மற்றும் சில உறுப்புகளில் சேரும் (அவற்றில் நரம்பு திசு, சிறுநீரகங்கள், இரைப்பைக் குழாயின் சளி சவ்வு போன்றவை). ஒரு ஏற்றத்தாழ்வு உள்ளது: "ஏராளமானவற்றின் மத்தியில் பசி." சில திசுக்கள் குளுக்கோஸ் இல்லாமல் பாதிக்கப்படுகின்றன, மற்றவர்கள் அதன் அதிகப்படியான சேதமடைகின்றன.
நீரிழிவு நோய் ஏன் ஏற்படுகிறது? இந்த கேள்விக்கு ஒரு தெளிவான பதில் இன்னும் இல்லை, இருப்பினும், விஞ்ஞானிகள் ஒவ்வொரு ஆண்டும் நோயின் வளர்ச்சியின் வழிமுறைகளை தெளிவுபடுத்துகிறார்கள். நோய் இரண்டு வழிகளில் உருவாகிறது என்பது உறுதியாக நிறுவப்பட்டுள்ளது:
- இன்சுலின் உற்பத்தி செய்யும் உயிரணுக்களின் மரணம் ஏற்பட்டால் (மனித உடலின் திசுக்கள் வெளிநாட்டினராகக் கருதப்பட்டு அழிக்கப்படும் நோய் எதிர்ப்பு சக்தி பிழையின் காரணமாக),
- உடல் திசுக்கள் இந்த ஹார்மோனுக்கு எதிர்ப்புத் தெரிவித்தால் - இன்சுலின் எதிர்ப்பு, இது அதிக அளவு உட்கொள்ளும் கார்போஹைட்ரேட் உணவுகளுடன் தொடர்புடையது (இது பருமனான மக்களில் காணப்படுகிறது).
முதல் வழக்கில், மருத்துவர்கள் வகை 1 நீரிழிவு நோயைக் கண்டறியின்றனர். இது இன்னும் குணப்படுத்த முடியாத நோயாகும், இது சரியான நேரத்தில் மருத்துவ கவனிப்பு இல்லாமல் நோயாளியின் மரணத்திற்கு விரைவாக வழிவகுக்கிறது. இரண்டாவது காட்சி வகை 2 நீரிழிவு நோய்க்கு பொதுவானது, இது முதியவர்கள் மற்றும் பருமனான நோயாகும்.
இந்த நோயியல் நோயாளிகளில் 10% க்கும் குறைவானவர்கள் வகை 1 நீரிழிவு நோயால் பாதிக்கப்படுகின்றனர். இது பெரும்பாலும் இளைஞர்களிடையே ஏற்படுகிறது, மேலும் அதன் அறிகுறிகள் விரைவாக வெளிப்படுகின்றன. அவற்றில் மிக அடிப்படையானது:
- அடிக்கடி மற்றும் மிகுந்த சிறுநீர் கழித்தல்,
- பொருத்தமற்ற பசி மற்றும் தாகம்,
- திடீர் எடை இழப்பு (நோயாளி ஒரு சில நாட்களில் 10 கிலோவுக்கு மேல் இழக்க நேரிடும்),
- பலவீனம், மயக்கம், கூர்மையான பார்வைக் குறைபாடு,
- வாயிலிருந்து கரைப்பான் வாசனை.
இந்த அறிகுறிகள் அனைத்தும் பாத்திரங்களில் அதிகப்படியான சர்க்கரையுடன் தொடர்புடையவை: குளுக்கோஸின் செறிவைக் குறைக்க உடல் வீணாக முயற்சிக்கிறது, சிறுநீருடன் அதை நீக்குகிறது. இன்சுலின் ஊசி மூலம் நோயாளிக்கு உதவ முடியாவிட்டால், ஒரு அபாயகரமான விளைவு ஏற்பட வாய்ப்புள்ளது.
டைப் 2 நீரிழிவு நோயின் ஒரு சிறப்பியல்பு நோயின் நீண்ட மறைந்த போக்காகும்: பல ஆண்டுகளாக இன்சுலின் எதிர்ப்பு உள்ளவர்கள் நோயைப் பற்றி அறிந்திருக்க மாட்டார்கள், அதற்கு சிகிச்சையளிக்கக்கூடாது. இதன் விளைவாக, அவர்கள் ஒரு மருத்துவரைப் பார்க்கும்போது, இதயம் மற்றும் இரத்த நாளங்கள், நரம்பு மண்டலம், கண்கள், சிறுநீரகங்கள் மற்றும் தோல் ஆகியவற்றின் நோய்க்குறியீடுகளால் அவர்களின் நிலை பெரும்பாலும் சிக்கலாகிவிடும்.
வகை 2 நீரிழிவு நோய் இருப்பதை பின்வரும் அறிகுறிகளால் கருதுங்கள்:
- வயதான பருமனான மக்களில் இந்த நோய் பெரும்பாலும் காணப்படுகிறது, ஆகையால், இந்த இரண்டு குணாதிசயங்களின் கலவையும் சர்க்கரைக்கான வழக்கமான இரத்த பரிசோதனைகளுக்கான ஒரு சந்தர்ப்பமாகும்,
- கடுமையான அறிகுறிகள் - தாகம், நீரிழிவு நோய், பலவீனம் - பெரும்பாலும் கவனிக்கப்படாது, நோயாளியின் முக்கிய புகார் தோல் அரிப்பு மற்றும் பலவீனம்,
- இதற்கு முன் நிகழாத தொற்று தோல் புண்கள்: ஃபுருங்கிள்ஸ், கார்பன்கல்ஸ், கால்களில் புண்கள் மற்றும் - காயங்களை மெதுவாக குணப்படுத்துதல்,
- வகை 2 நீரிழிவு நோயை சந்தேகிப்பதற்கான காரணம் பெரும்பாலும் சிக்கல்கள்: கண்புரை, கால்கள் மற்றும் மூட்டுகளில் வலி, ஆஞ்சினா பெக்டோரிஸ் போன்றவை.
வகை 1 நீரிழிவு நோய்
நோயறிதலை மருத்துவர் உறுதிப்படுத்திய நாளிலிருந்து - வகை 1 நீரிழிவு நோய் - ஒரு நபரின் வாழ்க்கை மாற்றமுடியாமல் மாறுகிறது. இனிமேல், மரணத்தைத் தவிர்ப்பதற்காக, அவர் தனது உடலில் ஹார்மோன் உற்பத்தியின் பற்றாக்குறையை ஈடுசெய்து, தினமும் இன்சுலின் செலுத்த வேண்டும். கூடுதலாக, நோயாளி தனது வாழ்க்கையின் இறுதி வரை நிர்ணயிக்கப்பட்ட நடத்தை விதிகளை கடைபிடிப்பார், இது சரியான ஒழுக்கத்துடன், நோயின் சிக்கல்களைத் தவிர்க்கவும், முதுமைக்கு பாதுகாப்பாக வாழவும் அனுமதிக்கும்.
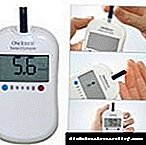
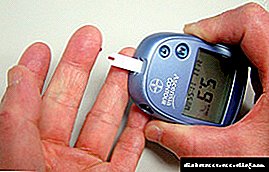
- வாழ்க்கை வழி . இரத்த குளுக்கோஸ் அளவுகளில் ஒரு முக்கியமான மாற்றத்தைத் தடுப்பதற்காக (அதிகரிப்பு மற்றும் குறைவு இரண்டும் கொடியவை மற்றும் கோமாவை ஏற்படுத்தும்), ஒரு வகை 1 நீரிழிவு நோயாளி ஊட்டச்சத்து, உடல் மற்றும் உணர்ச்சி மன அழுத்தத்தை கவனமாக கண்காணிக்க வேண்டிய கட்டாயத்தில் உள்ளார், மன அழுத்தங்கள், வியாதிகள் மற்றும் பிற காரணிகளை கணக்கில் எடுத்துக்கொள்ளலாம் நல்வாழ்வில். இரத்த எண்ணிக்கையைக் கட்டுப்படுத்த, ஒவ்வொரு நோயாளியும் ஒரு வீட்டு இரத்த குளுக்கோஸ் மீட்டரைப் பயன்படுத்துகின்றனர் - இது வீட்டில் சர்க்கரையின் செறிவை அளவிட உங்களை அனுமதிக்கும் ஒரு கருவி. மேலும், நீரிழிவு நோயாளிகள் சோதனை கீற்றுகளைப் பயன்படுத்தி சிறுநீர் குளுக்கோஸை தவறாமல் சரிபார்த்து, ஒவ்வொரு மாதமும் தங்கள் மருத்துவரை சந்திக்கிறார்கள்.
- மருந்துகள் . நீரிழிவு நோயாளியின் முக்கிய மருந்து இன்சுலின் ஆகும், இது மீண்டும் மீண்டும் பயன்படுத்த சிரிஞ்ச் பேனாக்களின் வடிவத்தில் வெளியிடப்படுகிறது. தரநிலையின்படி, நோயாளிக்கு இதுபோன்ற இரண்டு சாதனங்கள் உள்ளன: ஒன்று நீண்ட நேரம் செயல்படும் ஹார்மோனைக் கொண்டுள்ளது (தோலின் கீழ் ஒரு நாளைக்கு 1-2 முறை), மற்றொன்று - "அல்ட்ரா-ஷார்ட்" இன்சுலின், ஒவ்வொரு ஊசிக்குப் பிறகும், நல்வாழ்வில் சில மாற்றங்களுடனும் ஊசி தேவைப்படுகிறது. கூடுதலாக, நோயாளிகள் நோயின் சாத்தியமான சிக்கல்களைத் தடுக்கும் மருந்துகளின் படிப்புகளை எடுத்துக்கொள்கிறார்கள் (எடுத்துக்காட்டாக, பெருந்தமனி தடிப்புத் தடுப்பு அல்லது புற நரம்புகளுக்கு சேதம் ஏற்படுவதற்கான மருந்துகள்).
- உணவில் வகை 1 நீரிழிவு நோயுடன், இது அவசியம், ஆனால் அதன் பணி உணவை மேம்படுத்துவதாகும் (ஊட்டச்சத்துக்களின் சரியான விகிதாச்சாரத்தைக் கவனித்தல்). நோயாளிகள் ரொட்டி முறையை (எக்ஸ்இ) பயன்படுத்தி கார்போஹைட்ரேட்டுகளின் பதிவை வைத்திருக்கிறார்கள், உணவின் போது அவர்கள் எவ்வளவு சர்க்கரை சாப்பிட்டார்கள் என்று மதிப்பிடுகிறார்கள். இன்சுலின் அளவைத் தேர்ந்தெடுக்க இது தேவைப்படுகிறது.
வகை 2 நீரிழிவு நோய்
இது மருந்துகளை அணுகுவதில் மட்டுமல்ல, நோயாளியின் மனநிலையையும் சார்ந்துள்ளது. இரத்த சர்க்கரையை உறுதிப்படுத்துவதற்கான ஒரு முன்நிபந்தனை வாழ்க்கை முறை மற்றும் உணவு முறை குறித்து உட்சுரப்பியல் நிபுணரின் ஆலோசனையைப் பின்பற்றுகிறது. இருப்பினும், இது எளிதானது அல்ல, பெரும்பாலான நோயாளிகளின் வயது மற்றும் பழக்கவழக்கங்களைப் பொறுத்தவரை.
- உணவில் - இந்த நோய்க்கு சிகிச்சையில் மிக முக்கியமான உறுப்பு. கார்போஹைட்ரேட்டுகள் நிறைந்த இனிப்புகள் மற்றும் பிற உணவுகளை மறுப்பது சாதாரண இரத்த குளுக்கோஸ் அளவை மீட்டெடுக்கிறது (நீரிழிவு நோயாளிகளுக்கு அனுமதிக்கப்பட்ட மற்றும் தடைசெய்யப்பட்ட உணவுகள் மற்றும் உணவுகள் பற்றிய தகவல்கள் பெவ்ஸ்னர் மருத்துவ ஊட்டச்சத்து அமைப்பின் அட்டவணை 9 இல் இணைக்கப்பட்டுள்ளன). கூடுதலாக, குறைந்த கலோரி உணவு எடை இழப்புக்கு வழிவகுக்கிறது, வளர்சிதை மாற்றத்தை துரிதப்படுத்துகிறது மற்றும் உடலின் திசுக்கள் மற்றும் உறுப்புகளின் உணர்திறனை இன்சுலின் அதிகரிக்கிறது.
- வாழ்க்கை வழி . எடை இழக்கும் நீரிழிவு நோயாளிகளில், ஒரு நிவாரணம் (அறிகுறிகளின் தற்காலிக மறைவு) இருப்பதாக நிபுணர்கள் குறிப்பிடுகின்றனர். சர்க்கரை அளவு பல ஆண்டுகளாக நிலைபெற்றால், மருத்துவர்கள் முழுமையான மீட்சி பற்றி பேசலாம். ஆனால் அத்தகைய முடிவுக்கு ஒரு தவிர்க்க முடியாத நிலை உடல் பருமனுக்கு எதிரான போராட்டமாகும். எனவே, நீரிழிவு நோயாளிகள் தங்கள் பழக்கங்களை மறுபரிசீலனை செய்ய வேண்டும் - தினசரி உடற்கல்விக்கு கணிசமான நேரத்தை ஒதுக்குங்கள், புகைப்பழக்கத்தை கைவிடுங்கள், உணவில் செல்லுங்கள். நோயியல் உடல் பருமனுடன், இது சுயாதீனமான எடை இழப்புக்கு வாய்ப்பளிக்காது, பேரியாட்ரிக் அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது - வயிற்றின் அளவை அறுவை சிகிச்சை குறைத்தல்.
- மருந்துகள் . உணவின் முதன்மை பங்கு இருந்தபோதிலும், மருந்து சிகிச்சை வகை 2 நீரிழிவு நோயாளிகளை ஊட்டச்சத்து பிழைகளின் விளைவுகளிலிருந்து பாதுகாக்கிறது. சர்க்கரையை குறைக்கும் மருந்துகளைப் பற்றி நாங்கள் பேசுகிறோம், அவை பொதுவாக டேப்லெட் வடிவத்தில் விற்கப்படுகின்றன. அவை உணவில் இருந்து சர்க்கரையை உறிஞ்சுவதைக் குறைக்க உதவுகின்றன, குளுக்கோஸுக்கு திசுக்களின் உணர்திறனை மேம்படுத்துகின்றன மற்றும் நாளமில்லா கணையத்தைத் தூண்டுகின்றன. இந்த அணுகுமுறை பயனற்றதாக மாறிவிட்டால், மருத்துவர் தனது வார்டுக்கு இன்சுலின் பரிந்துரைப்பதை எழுதுகிறார்.
நீரிழிவு நோய் குணப்படுத்த முடியாதது என்று பொதுவாக நம்பப்படுகிறது, மேலும் ஹைப்பர் கிளைசீமியா (உயர் இரத்த குளுக்கோஸ்) கொண்டவர்கள் நீண்ட, மகிழ்ச்சியான வாழ்க்கைக்கு வாய்ப்பில்லை. இருப்பினும், இது அவ்வாறு இல்லை. பெரும்பாலும், நோயாளிகள் தங்கள் உடல்நலத்திற்கு பொறுப்பாக இருக்க கற்றுக்கொடுப்பதற்கும், உடல்களை நல்ல நிலையில் வைத்திருப்பதற்கும், தீங்கு விளைவிக்கும் உணவுகள், ஆல்கஹால் மற்றும் புகையிலை ஆகியவற்றின் பயன்பாட்டை கைவிடும்படி கட்டாயப்படுத்தியதற்கும் நீரிழிவு நோய்க்கு தங்கள் சொந்த வழியில் நன்றியுள்ளவர்களாக இருப்பதாகக் கூறுகிறார்கள். நிச்சயமாக, இந்த நோய் எப்போதுமே சோகமானது, ஆனால் சிகிச்சையின் ஒரு பகுத்தறிவு அணுகுமுறை நோயை ஒரு நட்பு நாடாக மாற்றுவதற்கும் பல தசாப்தங்களாக பல கடுமையான உடல்நலப் பிரச்சினைகளை அகற்றுவதற்கும் ஒரு வாய்ப்பை அளிக்கிறது.
சிக்கல்களின் வளர்ச்சியின் வழிமுறை
நீரிழிவு நோயில், குளுக்கோஸ், உயிரணுக்களுக்குள் ஊடுருவ வேண்டும் (குறிப்பாக தசை மற்றும் கொழுப்பு செல்கள், இவை எல்லா உயிரணுக்களிலும் கிட்டத்தட்ட 2/3 ஐ உள்ளடக்கியது) மற்றும் அவர்களுக்கு ஆற்றலை வழங்கும், இரத்தத்தில் உள்ளது. கூர்மையான “தாவல்கள்” இல்லாமல், அது தொடர்ந்து உயர்த்தப்பட்டால், ஹைப்பரோஸ்மோலரிட்டியை உருவாக்கும் ஒரு பொருளாக இருப்பது (இதன் காரணமாக, திரவம் திசுக்களை விட்டு வெளியேறி இரத்த நாளங்களை நிரம்பி வழிகிறது), இது இரத்த நாளங்கள் மற்றும் இரத்த விநியோக உறுப்புகளின் சுவர்களுக்கு சேதம் ஏற்படுகிறது. இப்படித்தான் “படிப்படியாக”, தாமதமான விளைவுகள் உருவாகின்றன. இன்சுலின் கூர்மையாகத் தவறத் தொடங்கும் போது, அவசரகால மருத்துவ பராமரிப்பு தேவைப்படும் கடுமையான சிக்கல்கள் உருவாகின்றன, அவை இல்லாமல் அவை ஆபத்தான முறையில் முடிவடையும்.
டைப் 1 நீரிழிவு நோயால், இன்சுலின் குறைவாக உள்ளது. இந்த குறைபாடு ஒருவரின் சொந்த ஹார்மோனின் அனலாக் மூலம் நிரப்பப்படாவிட்டால், அது உட்செலுத்தப்பட்டால், சிக்கல்கள் மிக விரைவாக உருவாகி ஒரு நபரின் வாழ்க்கையை குறைக்கின்றன.
வகை 2 நீரிழிவு நோயின் வளர்ச்சியில், சொந்த இன்சுலின் உள்ளது, ஆனால் அதனுடன் இணைந்து செயல்பட வேண்டிய உயிரணுக்களால் அது மோசமாக “உணரப்படுகிறது”. இங்கே, டேப்லெட் மருந்துகளின் உதவியுடன் சிகிச்சை மேற்கொள்ளப்படுகிறது, இது இன்சுலின் தேவையான திசுக்களை "குறிக்க வேண்டும்", இதன் விளைவாக இந்த மருந்துகளின் செயல்பாட்டின் காலத்திற்கு வளர்சிதை மாற்றம் இயல்பாக்கப்படும். இங்கே, கடுமையான சிக்கல்கள் உருவாக வாய்ப்பு குறைவு. ஒரு நபர் தனது நீரிழிவு நோயைப் பற்றி அறியப்பட்ட அறிகுறிகளால் அல்ல, அவர் தாகமாக இருக்கும்போது அல்லது தண்ணீரின் அளவு காரணமாக, இரவில் நீங்கள் கழிப்பறைக்குச் செல்ல வேண்டும், பின்னர் சிக்கல்கள் உருவாகும்போது அது அடிக்கடி நிகழ்கிறது.
வகை 2 நீரிழிவு நோயில், மனித திசு அதன் சொந்த இன்சுலினுக்கு மட்டுமே உணராது. ஊசி மருந்துகளில் ஹார்மோனின் அறிமுகம் வளர்சிதை மாற்றத்தை இயல்பாக்குகிறது. ஆகையால், ஒரு சிறப்பு உணவு மற்றும் சர்க்கரையை குறைக்கும் மருந்துகள் இரத்த சர்க்கரையை 7 மிமீல் / எல் குறைவாக பராமரிக்க முடியாவிட்டால், நினைவில் கொள்ளுங்கள்: ஆயுட்காலம் குறைத்து, அதன் தரத்தை தேவையற்ற பிடிவாதத்திலிருந்து குறைப்பதை விட, வெளிப்புற (வெளிப்புறமாக உணவளிக்கப்பட்ட) இன்சுலின் அளவைத் தேர்ந்தெடுத்து தொடர்ந்து மருந்தை வழங்குவது நல்லது. நிச்சயமாக, அத்தகைய சிகிச்சையை ஒரு திறமையான உட்சுரப்பியல் நிபுணரால் பரிந்துரைக்க வேண்டும், அவர் முதலில் உணவு உண்மையில் உதவாது என்பதை உறுதிப்படுத்த வேண்டும், பின்பற்றப்படாமல் இருக்க வேண்டும்.
கடுமையான சிக்கல்கள்
இந்த சொல் இரத்த குளுக்கோஸின் கூர்மையான அதிகரிப்பு அல்லது குறைவின் விளைவாக உருவாகும் நிலைமைகளைக் குறிக்கிறது, இது மரணத்தைத் தவிர்க்க குறுகிய காலத்தில் அகற்றப்பட வேண்டும். அவை நிபந்தனையுடன் பிரிக்கப்படுகின்றன: 
- இரத்தச் சர்க்கரைக் குறைவு (சர்க்கரை அளவு குறைவாக இருக்கும்போது) யாருக்கு,
- ஹைப்பர் கிளைசெமிக் நிலைமைகள்.
இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்கள்
பெரும்பாலும், இந்த கடுமையான சிக்கலானது இதன் விளைவாக உருவாகிறது:
- இன்சுலின் அதிகப்படியான அளவு (எடுத்துக்காட்டாக, இன்சுலின் அலகுகள் 100-புள்ளி அளவில் கணக்கிடப்பட்டு, 40 அலகுகளால் குறிக்கப்பட்ட ஒரு சிரிஞ்சினால் செலுத்தப்பட்டால், அதாவது டோஸ் 2.5 மடங்கு அதிகமாக இருந்தது) அல்லது சர்க்கரையை குறைக்கும் மாத்திரைகள்,
- ஒரு நபர் மறந்துவிட்டால் அல்லது இன்சுலின் செலுத்தப்பட்ட பிறகு சாப்பிட விரும்பவில்லை, அல்லது சாப்பிட்ட பிறகு, வாந்தி ஏற்பட்டது,
- பிரசவம் உட்பட நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு நபருக்கு உச்சரிக்கப்படும் உடல் உழைப்பு இருந்தது,
- நீரிழிவு நோயாளி ஒரு ஆல்கஹால் கொண்ட பானத்தை எடுத்துக்கொள்கிறார்,
- இரத்த குளுக்கோஸ் அளவைக் குறைக்கும் மருந்துகளை எடுத்துக் கொள்ளும்போது இன்சுலின் டோஸ் சரிசெய்யப்படவில்லை: பீட்டா-தடுப்பான்கள் (அனாபிரிலின், மெட்டோபிரோல், கொர்விட்டால்), கால்சியம், லித்தியம், சாலிசிலிக் அமிலம், வைட்டமின் பி 2, ஃப்ளோரோக்வினொலோன் நுண்ணுயிர் எதிர்ப்பிகள் (லெவோஃப்ளோக்சசின் , ஆஃப்லோக்சசின்) மற்றும் டெட்ராசைக்ளின் தொடர்.
ஹைபோகிளைசீமியா பெரும்பாலும் கர்ப்பத்தின் முதல் மூன்று மாதங்களில், பிரசவத்திற்குப் பிறகு, சிறுநீரக நோயின் விளைவாக சிறுநீரக செயலிழப்பு வளர்ச்சியுடன், நீரிழிவு நோயின் கலவையுடன் அட்ரீனல் பற்றாக்குறை அல்லது ஒரு ஹைப்போ தைராய்டு நிலையில், நாள்பட்ட ஹெபடைடிஸ் அல்லது நீரிழிவு நோயுடன் ஹெபடோசிஸ் அதிகரிப்பதன் விளைவாக ஏற்படுகிறது.
நீரிழிவு நோயால் பாதிக்கப்பட்டவர்கள், குறிப்பாக வகை 1, எளிமையான மற்றும் வேகமாக ஜீரணிக்கும் கார்போஹைட்ரேட்டுகளை (இனிப்புகள், சர்க்கரை, தேன்) எடுத்துக்கொள்வதன் மூலம் உடனடியாக தங்களுக்கு உதவுவதற்காக இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளை தெளிவாக அறிந்து கொள்ள வேண்டும். இல்லையெனில், நபர் விழிப்புடன் இருக்கும்போது இதைச் செய்யாவிட்டால், கோமா வரை நனவின் இடையூறு மிக விரைவாக உருவாகும், இது பெருமூளைப் புறணி இறப்பதற்கு 20 நிமிடங்களுக்கு முன்பு நீங்கள் அதை அகற்ற வேண்டும் (இது குளுக்கோஸ் ஒரு ஆற்றல் பொருளாக இல்லாதிருப்பது மிகவும் உணர்திறன்).
இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள்
இரத்தச் சர்க்கரைக் குறைவு மிகவும் ஆபத்தானது, ஆகவே, குளுக்கோமீட்டர் இல்லாத நிலையில், ஒரு நபர் மயக்கமடைந்து, அந்த நபர் என்ன நோய்வாய்ப்பட்டார், என்ன எடுக்க முடியும் என்று சொல்லக்கூடிய சாட்சிகள் இல்லாமல் இருந்தால், முதலில் செய்ய வேண்டியது ஆம்பூல்களில் இருந்து செறிவூட்டப்பட்ட குளுக்கோஸ் கரைசலை அவரது நரம்புக்குள் செலுத்துவதாகும்.
இரத்தச் சர்க்கரைக் குறைவு இதன் தோற்றத்துடன் தொடங்குகிறது:
- கடுமையான பலவீனம்
- தலைச்சுற்றல்,
- நடுங்கும் கைகள்
- பட்டினி உணர்வுடன்,
- குளிர் வியர்வை
- உதடுகளின் உணர்வின்மை
- தோலின் வலி.
இரவில் இரத்த குளுக்கோஸின் குறைவு ஏற்பட்டால், ஒரு நபருக்கு கனவுகள் ஏற்பட ஆரம்பித்தால், அவர் கூக்குரலிடுகிறார், புரிந்துகொள்ள முடியாத ஒன்றை முணுமுணுக்கிறார், நடுங்குகிறார். நீங்கள் அவரை எழுப்பி, இனிமையான கரைசலைக் குடிப்பதைத் தடுக்காவிட்டால், அவர் “தூங்கிவிடுவார்” ஆழமாகவும் ஆழமாகவும் கோமாவில் மூழ்கிவிடுவார்.
குளுக்கோமீட்டருடன் இரத்த குளுக்கோஸை அளவிடுவது அதன் அளவு 3 மிமீல் / எல் கீழே இருப்பதைக் காண்பிக்கும் ("அனுபவம்" கொண்ட நீரிழிவு நோயாளிகள் சாதாரண எண்களில் கூட அறிகுறிகளை உணரத் தொடங்குவார்கள், 4.5-3.8 மிமீல் / எல்). ஒரு கட்டம் மற்றொன்றை விரைவாக மாற்றுகிறது, எனவே 5-10 நிமிடங்களில் நீங்கள் புரிந்து கொள்ள வேண்டும் (உகந்ததாக - உங்கள் சிகிச்சையாளர், உட்சுரப்பியல் நிபுணர் அல்லது ஆம்புலன்ஸ் அனுப்பியவருக்கு கூட ஒரு தொலைபேசி அழைப்பைப் பயன்படுத்துதல்).
இந்த கட்டத்தில் நீங்கள் இனிப்பு நீர், தேநீர் குடிக்கவில்லை என்றால், கார்போஹைட்ரேட்டுகளை சாப்பிட வேண்டாம் (இனிப்பு பழங்கள் எண்ணாது, ஏனெனில் அதில் குளுக்கோஸ் இல்லை, ஆனால் பிரக்டோஸ் உள்ளது) சர்க்கரை, தேன், இனிப்புகள் அல்லது குளுக்கோஸ் வடிவில், மருந்தகத்தில் தூள் அல்லது மாத்திரைகள் வடிவில் விற்கப்படுகிறது , அடுத்த கட்டம் உருவாகி வருகிறது, அங்கு உதவி ஏற்கனவே கடினமாக உள்ளது:
- ஆக்கிரமிப்பு அல்லது அதிகப்படியான சோம்பல்,
- பைத்தியம் வார்த்தைகள்
- ஒருங்கிணைப்பு மீறல்
- இரட்டை பார்வை பற்றிய புகார்கள், கண்களுக்கு முன்னால் “மூடுபனி” அல்லது “ஈக்கள்” தோற்றம்,
- ஒரு துடிப்பை ஆராயும்போது, அதன் உயர் அதிர்வெண் வெளிப்படும் போது “துடிக்கும்” இதயத்தின் புகார்கள்.
இந்த நிலை மிகவும் குறுகியது. ஒரு நபரை ஒரு சிறிய அளவு இனிப்பு நீரைக் குடிக்க கட்டாயப்படுத்துவதன் மூலம் உறவினர்கள் இன்னும் உதவலாம். ஆனால் அவருடன் தொடர்பு இருந்தால் மட்டுமே இதைச் செய்ய முடியும், மேலும் அவர் தீர்வை விழுங்குவதற்கான வாய்ப்பு அவரை மூச்சுத் திணறல் நிகழ்தகவை விட அதிகமாக உள்ளது. இதுபோன்ற அறிகுறிகளுடன் நீங்கள் இனிப்புகள் அல்லது சர்க்கரையை கொடுக்கக் கூடாது என்பது "சுவாச தொண்டையில்" உணவு வருவதற்கான சாத்தியக்கூறு காரணமாக, நீங்கள் கார்போஹைட்ரேட்டுகளை ஒரு சிறிய அளவு திரவத்தில் மட்டுமே கரைக்க முடியும்.
தாமத அறிகுறிகள்:
- நனவு இழப்பு
- வலிப்பு
- தோல் வெளிர், குளிர், ஒட்டும் வியர்வையால் மூடப்பட்டிருக்கும்.
இந்த நிலையில், 40% குளுக்கோஸ் கரைசலின் 4-5 ஆம்பூல்களுடன் முதலுதவி பெட்டியைக் கொண்ட ஆம்புலன்ஸ் குழு அல்லது எந்தவொரு சுகாதார ஊழியரால் மட்டுமே உதவி வழங்க முடியும். ஊசி ஒரு நரம்பாக மாற்றப்பட வேண்டும், அத்தகைய உதவியை வழங்க அதிகபட்சம் 30 நிமிடங்கள் வழங்கப்படுகிறது.இந்த இடைவெளியில் ஊசி போட உங்களுக்கு நேரம் இல்லையென்றால், அல்லது நெறிமுறையின் குறைந்த இலக்கங்களுக்கு உயர்த்துவதற்கு போதுமான அளவு குளுக்கோஸை 40% உள்ளிடுகிறீர்கள் என்றால், எதிர்காலத்தில் அந்த நபரின் ஆளுமை கணிசமாக மாற்றப்படும் வாய்ப்பு உள்ளது: நிலையான போதாமை மற்றும் திசைதிருப்பல் ஆகியவற்றிலிருந்து ஒரு தாவர (“ஒரு ஆலை போன்றது”) நிலைக்கு. கோமாவின் வளர்ச்சியிலிருந்து 2 மணி நேரத்திற்குள் உதவி வழங்குவதில் முழுமையாக தோல்வியுற்றதால், நபர் இறப்பதற்கான வாய்ப்பு மிக அதிகம். இதற்குக் காரணம் ஆற்றல் பசி, இது மூளை செல்கள் வீக்கம் மற்றும் அவற்றில் ரத்தக்கசிவு தோன்றுவதற்கு வழிவகுக்கிறது.
இரத்தச் சர்க்கரைக் குறைவின் சிகிச்சையானது வீட்டிலோ அல்லது குளுக்கோஸின் குறைவால் அந்த நபர் "பிடிபட்ட" இடத்திலோ தொடங்குகிறது. சிகிச்சை ஆம்புலன்சில் தொடர்கிறது மற்றும் அருகிலுள்ள பலதரப்பட்ட (இது ஒரு உட்சுரப்பியல் துறை உள்ளது) மருத்துவமனையின் தீவிர சிகிச்சை பிரிவில் முடிகிறது. மருத்துவமனையில் அனுமதிப்பது ஆபத்தானது, ஏனென்றால் இரத்தச் சர்க்கரைக் குறைவுக்குப் பிறகு, ஒரு நபருக்கு மருத்துவ மேற்பார்வை மற்றும் எடுக்கப்பட்ட இன்சுலின் அளவை மறுபரிசீலனை செய்ய வேண்டும்.
இரத்தச் சர்க்கரைக் குறைவு தடுப்பு
உங்களுக்கு நீரிழிவு நோய் இருந்தால், உடற்பயிற்சி உங்களுக்கு முரணானது என்று அர்த்தமல்ல. அவர்களுக்கு முன், நீங்கள் 1-2 ரொட்டி அலகுகளால் நுகரப்படும் கார்போஹைட்ரேட்டுகளின் அளவை அதிகரிக்க வேண்டும், பயிற்சியின் பின்னர் அதையே செய்ய வேண்டும். நீங்கள் முகாமுக்குச் செல்ல அல்லது தளபாடங்கள் நகர்த்த திட்டமிட்டால், இது 2 மணி நேரத்திற்கும் மேலாகும், நீங்கள் கால் அல்லது பாதி கூட நிர்வகிக்கப்படும் “குறுகிய” இன்சுலின் அளவைக் குறைக்க வேண்டும். அத்தகைய சூழ்நிலையில், குளுக்கோமீட்டரைப் பயன்படுத்தி உங்கள் சொந்த இரத்த குளுக்கோஸ் அளவையும் கட்டுப்படுத்த வேண்டும்.
நீரிழிவு விருந்தில் புரதங்கள் இருக்க வேண்டும். இந்த பொருட்கள் குளுக்கோஸாக மாறக்கூடும், மேலும் அவை நீண்ட காலமாக இதைச் செய்கின்றன, இரத்தச் சர்க்கரைக் குறைவு இல்லாமல் ஒரு இரவை வழங்குகின்றன.
நீரிழிவு நோயாளியின் ஆல்கஹால் எதிரி. பகலில் தத்தெடுப்பதற்கான அதிகபட்ச அளவு 50-75 கிராம் ஆகும்.
ஹைப்பர் கிளைசெமிக் நிலைமைகள்
இதில் மூன்று வகையான கோமா (மற்றும் முந்தைய, முன் நிலைமைகள்) அடங்கும்:
- ketoatsidoticheskaya,
- அமில லாக்டேட்,
- hyperosmolar.
இந்த கடுமையான சிக்கல்கள் அனைத்தும் இரத்த குளுக்கோஸின் அதிகரிப்பின் பின்னணியில் ஏற்படுகின்றன. அவர்கள் ஒரு மருத்துவமனையில், தீவிர சிகிச்சை பிரிவில் சிகிச்சை பெறுகிறார்கள்.
கீட்டோஅசிடோசிசுடன் இணைந்தது
வகை 1 நீரிழிவு நோயின் பொதுவான சிக்கல்களில் இதுவும் ஒன்றாகும். இது பொதுவாக உருவாகிறது:
- இன்சுலின் அல்லது சர்க்கரையை குறைக்கும் மாத்திரைகளை நீண்ட காலத்திற்குப் பிறகு, இது பொதுவாக பசி, காய்ச்சல், குமட்டல் அல்லது வாந்தி இல்லாத நிலையில் நிகழ்கிறது,
- மேலே உள்ள மருந்துகளை சுய ரத்துசெய்த பிறகு, முக்கியமாக அதே காரணங்களுக்காக இது நிகழ்கிறது,
- கடுமையான அழற்சி நோய்களின் வளர்ச்சி, குறிப்பாக ஒரு தொற்று முகவரியால் ஏற்படும்,
- இன்சுலின் போதுமான அளவு,
- எந்த நாள்பட்ட நோயையும் அதிகரிக்கிறது,
- இன்சுலின் நிர்வாகம் அல்லது காலாவதியான சர்க்கரை குறைக்கும் முகவர்,
- மாரடைப்பு
- , பக்கவாதம்
- காயம்
- அதிர்ச்சி நிலை (திரவ இழப்பு, இரத்த இழப்பு, ஒவ்வாமை - அனாபிலாக்ஸிஸ், நுண்ணுயிர் எதிர்ப்பிகளின் முதல் அளவை எடுத்துக் கொள்ளும்போது நுண்ணுயிரிகளின் வெகுஜன சிதைவு ஆகியவற்றின் விளைவாக),
- சீழ்ப்பிடிப்பு,
- ஏதேனும், குறிப்பாக அவசரநிலை, செயல்பாடு.
இன்சுலின் கூர்மையான குறைபாட்டின் பின்னணியில், குளுக்கோஸ் (முக்கிய ஆற்றல் அடி மூலக்கூறு) உயிரணுக்களுக்குள் நுழைவதை நிறுத்தி, இரத்தத்தில் குவிந்து கிடக்கிறது. இந்த அனுபவத்தின் செல்கள் "ஆற்றல் பசி", இது உடலுக்கு மன அழுத்தத்தை அளிக்கிறது. மன அழுத்தத்திற்கு விடையிறுக்கும் வகையில், “ஸ்ட்ரெஸ் ஹார்மோன்கள்” பெருமளவில் இரத்தத்தில் வெளியிடப்படுகின்றன: அட்ரினலின், கார்டிசோல், குளுகோகன். அவை இரத்த குளுக்கோஸை இன்னும் அதிகரிக்கின்றன. இரத்தத்தின் திரவ பகுதியின் அளவு அதிகரிக்கிறது. குளுக்கோஸாக இருக்கும் சவ்வூடுபரவல் செயலில் உள்ள பொருள், உயிரணுக்களில் இருந்து தண்ணீரை இரத்தத்தில் “இழுக்கிறது” என்பதே இதற்குக் காரணம்.
அதிகரித்த இரத்த அளவால் குளுக்கோஸின் குறிப்பிடத்தக்க செறிவு இன்னும் பெரிதும் குறைக்க முடியாது, எனவே இந்த கார்போஹைட்ரேட்டை அகற்றுவதில் சிறுநீரகங்கள் ஈடுபட்டுள்ளன. ஆனால் அவை குளுக்கோஸுடன் சேர்ந்து, எலக்ட்ரோலைட்டுகளும் (சோடியம், குளோரைடுகள், பொட்டாசியம், புளோரின், கால்சியம்) சிறுநீரில் நுழைகின்றன. தங்களுக்குள் தண்ணீரை ஈர்ப்பதன் மூலம் அவை வெளியேற்றப்படுகின்றன. இதன் விளைவாக, உடலில் நீரிழப்பு ஏற்படுகிறது, சிறுநீரகங்கள் மற்றும் மூளை போதிய இரத்த விநியோகத்தால் பாதிக்கப்படத் தொடங்குகின்றன. "ஆக்ஸிஜன் பட்டினி" என்பது லாக்டிக் அமிலத்தை உருவாக்குவதற்கான சமிக்ஞையை அளிக்கிறது, இதன் விளைவாக இரத்தத்தின் pH அமிலம் பக்கத்திற்கு மாறுகிறது.
அதே நேரத்தில், உடல் தன்னை ஆற்றலுடன் வழங்க வேண்டும், ஏனெனில், குளுக்கோஸ் நிறைய இருந்தாலும், அது உயிரணுக்களுக்கு கிடைக்காது. பின்னர் அது கொழுப்பு திசுக்களில் கொழுப்பின் முறிவை செயல்படுத்துகிறது. கொழுப்பிலிருந்து ஆற்றலுடன் செல்களை வழங்குவதன் “பக்க விளைவு” என்பது கீட்டோன் (அசிட்டோன்) கட்டமைப்புகளின் இரத்தத்தில் தோன்றும். அவை இரத்தத்தின் pH ஐ மேலும் ஆக்ஸிஜனேற்றம் செய்கின்றன, மேலும் உட்புற உறுப்புகளிலும் நச்சு விளைவைக் கொண்டுள்ளன:
- மூளையில் - நனவின் மனச்சோர்வை ஏற்படுத்துகிறது,
- இதயத்தில் - தாளத்தை உடைத்தல்,
- செரிமான மண்டலத்தில், குடல் அழற்சியை ஒத்த அழியாத வாந்தி மற்றும் வயிற்று வலியை ஏற்படுத்துகிறது,
- சுவாசம், நிகழ்வைத் தூண்டும்
கெட்டோஅசிடோசிஸின் அறிகுறிகள்
கெட்டோஅசிடோசிஸ் 4 தொடர்ச்சியான நிலைகளின் வடிவத்தில் தொடர்கிறது:
- கீட்டோன் மிகைப்புடனான. வறண்ட சருமம் மற்றும் சளி சவ்வுகள் காணப்படுகின்றன, நீங்கள் மிகவும் தாகமாக இருக்கிறீர்கள், பலவீனம் மற்றும் மயக்கம் அதிகரிக்கும், பசி குறைகிறது, தலைவலி தோன்றும். இது நிறைய சிறுநீர் ஆகிறது.
- கீட்டோஅசிடோசிசுடன் இணைந்தது. ஒரு நபர் “பயணத்தின்போது தூங்குகிறார்”, இடத்திற்கு வெளியே கேள்விகளுக்கு பதிலளிக்கிறார், அசிட்டோனின் வாசனை அவரிடமிருந்து காற்றில் கேட்கப்படுகிறது. இரத்த அழுத்தம் குறைகிறது, படபடப்பு அதிகரிக்கும், வாந்தி தோன்றும். சிறுநீரின் அளவு குறைகிறது.
- Precoma. ஒரு நபரை எழுப்புவது மிகவும் கடினம், அதே நேரத்தில் அவர் அடிக்கடி பழுப்பு-சிவப்பு நிறத்தில் வாந்தி எடுக்கிறார். வாந்தியெடுக்கும் இடையில், சுவாசத்தின் தாளம் மாறிவிட்டதை நீங்கள் கவனிக்கலாம்: இது அடிக்கடி, சத்தமாகிவிட்டது. கன்னங்களில் ஒரு ப்ளஷ் தோன்றும். அடிவயிற்றைத் தொடுவது வலிமிகுந்த எதிர்வினையை ஏற்படுத்துகிறது.
- கோமா. உணர்வு இழப்பு. மனிதன் வெளிர், அவன் கன்னங்கள் இளஞ்சிவப்பு, அவனது மூச்சு சத்தம், அசிட்டோன் வாசனை.
இந்த நிலையை கண்டறிவது உயர்ந்த இரத்த குளுக்கோஸ் அளவை நிர்ணயிப்பதை அடிப்படையாகக் கொண்டது, அதே நேரத்தில் சர்க்கரை மற்றும் கீட்டோன் உடல்கள் சிறுநீரில் தீர்மானிக்கப்படுகின்றன. பிந்தையதை சிறுநீரில் நனைத்த சிறப்பு சோதனை கீற்றுகள் மூலம் வீட்டில் அடையாளம் காணலாம்.
சிகிச்சையானது மருத்துவமனையின் தீவிர சிகிச்சை பிரிவில் மேற்கொள்ளப்படுகிறது மற்றும் இன்சுலின் குறைபாட்டை ஒரு குறுகிய செயல்பாட்டு மருந்து மூலம் நிரப்புவதில் உள்ளது, இது தொடர்ந்து, மைக்ரோ அளவுகளில், நரம்புக்குள் நிர்வகிக்கப்படுகிறது. சிகிச்சையின் இரண்டாவது "திமிங்கிலம்" என்பது அவர் இழந்த திரவத்தின் ஒரு நபருக்கு, அயனி நிறைந்த தீர்வுகளின் வடிவத்தில், நரம்பு வழியாக திரும்புவதாகும்.
ஹைப்பரோஸ்மோலர் கோமா
இது டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட ஆண்கள் மற்றும் பெண்களில், பொதுவாக வயதானவர்களுக்கு நீரிழிவு நோயின் விளைவாகும். இரத்தத்தில் குளுக்கோஸ் மற்றும் சோடியம் குவிந்ததன் விளைவாக இது எழுகிறது - திசுக்களில் இருந்து எடுக்கப்பட்ட “திரவத்துடன்” செல்கள் நீரிழப்பு மற்றும் வாஸ்குலர் படுக்கையின் வழிதல் ஆகியவற்றை ஏற்படுத்தும் பொருட்கள்.
குடல் தொற்று, விஷம், கடுமையான கோலிசிஸ்டிடிஸ், கணைய அழற்சி, இரத்த இழப்பு மற்றும் டையூரிடிக் மருந்துகள் காரணமாக வாந்தியெடுத்தல் மற்றும் வயிற்றுப்போக்கு ஆகியவற்றின் விளைவாக நீரிழப்பு கலவையின் பின்னணியில் ஹைபரோஸ்மோலார் கோமா ஏற்படுகிறது. இந்த வழக்கில், இன்சுலின் குறைபாடு இருக்க வேண்டும், காயங்கள், தலையீடுகள், ஹார்மோன்கள் ஆகியவற்றால் அதிகரிக்கிறது.
இந்த நிலை படிப்படியாக உருவாகிறது - சில நாட்கள் அல்லது இரண்டு டஜன் நாட்கள். முதலில், நீரிழிவு நோயின் அறிகுறிகள் தீவிரமடைகின்றன: தாகம், சிறுநீரின் அளவு மற்றும் உடல் எடை குறைதல். சிறிய தசைகள் இழுத்தல் தோன்றுகிறது, இது படிப்படியாக அதிகரித்து பிடிப்புகளாக மாறும். மலம் உடைந்துவிட்டது, குமட்டல் மற்றும் வாந்தியெடுத்தல் தோன்றும்
முதல் நாளிலோ அல்லது அதற்குப் பின்னரோ, நனவு தொந்தரவு செய்யப்படுகிறது. முதலில், இது விண்வெளியில் திசைதிருப்பல், பின்னர் பிரமைகள் மற்றும் பிரமைகள். பின்னர், பக்கவாதம் அல்லது என்செபலிடிஸ் இருப்பவர்களுக்கு ஒத்த அறிகுறிகள் உருவாகின்றன: பக்கவாதம், பேச்சுக் குறைபாடு, விருப்பமில்லாத கண் அசைவுகள். படிப்படியாக, ஒரு நபர் மேலும் மேலும் “அசைக்கமுடியாதவர்” ஆகிவிடுவார், அவரது சுவாசம் பெரும்பாலும் மேலோட்டமாக இருக்கும், மேலும் அவர் அசிட்டோனின் வாசனை இல்லை.
சிகிச்சையானது இன்சுலின், திரவம் மற்றும் எலக்ட்ரோலைட்டுகளின் குறைபாட்டை நிரப்புவதோடு, நீரிழிவு நோயின் ஹைபரோஸ்மோலார் சிக்கலை ஏற்படுத்திய நிலைக்கு சிகிச்சையளிப்பதையும் கொண்டுள்ளது. இது மருத்துவமனையின் தீவிர சிகிச்சை பிரிவில் மேற்கொள்ளப்படுகிறது.
லாக்டிக் ஆசிட் கோமா
இந்த சிக்கல் பெரும்பாலும் வகை 2 நீரிழிவு நோயாளிகளுக்கு, குறிப்பாக வயதானவர்களுக்கு (50 வயது மற்றும் அதற்கு மேற்பட்டவர்களுக்கு) உருவாகிறது. இரத்தத்தில் உள்ள லாக்டிக் அமிலத்தின் (லாக்டேட்) உள்ளடக்கம் அதிகரிப்பதே இதன் காரணம். இந்த நிலை இருதய அமைப்பு மற்றும் நுரையீரலின் நோய்களால் தூண்டப்படுகிறது, இதில் திசுக்களின் நாள்பட்ட ஆக்ஸிஜன் பட்டினி உருவாகிறது.
நோயியல் நீரிழிவு நோயின் சிதைவு என தன்னை வெளிப்படுத்துகிறது:
- அதிகரித்த தாகம்
- பலவீனம், சோர்வு,
- ஒரு பெரிய அளவு சிறுநீர்.
லாக்டிக் அமிலம் குவிந்து வருவதால் ஏற்படும் தசை வலி காரணமாக லாக்டிக் அமிலத்தன்மையை நீங்கள் சந்தேகிக்கலாம்.
பின்னர், மிக விரைவாக (ஆனால் இரத்தச் சர்க்கரைக் குறைவு போன்ற நிமிடங்களில் அல்ல), மாநிலத்தின் மீறல் உருவாகிறது:
- நனவின் மாற்றம்
- சுவாச தாளத்தில் மாற்றம்,
- இதய தாள தொந்தரவு,
- இரத்த அழுத்தத்தைக் குறைக்கும்.
இந்த நிலையில், சுவாசக் கைது அல்லது இதய செயலிழப்பு காரணமாக மரணம் ஏற்படலாம், எனவே உடனடியாக மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும்.
நோய் கண்டறிதல் மற்றும் சிகிச்சை
இந்த வகை ஹைப்பர் கிளைசெமிக் கோமாவை ஒரு மருத்துவமனையில் மட்டுமே வேறுபடுத்த முடியும், அதே நேரத்தில் இன்சுலின், திரவ மற்றும் எலக்ட்ரோலைட்டுகளைக் கொண்ட தீர்வுகள், அத்துடன் சோடா மற்றும் இருதய செயல்பாட்டை ஆதரிக்கும் மருந்துகளின் காரத் தீர்வின் சரிபார்க்கப்பட்ட அளவை நிர்வகிப்பதன் மூலம் ஒரு நபருக்கு உதவுகிறது.
தாமதமான சிக்கல்கள்
இந்த விளைவுகள் வாழ்க்கைத் தரத்தையும் கணிசமாக மோசமாக்குகின்றன, ஆனால் அவை படிப்படியாகச் செய்கின்றன, படிப்படியாக வளர்கின்றன.
நாள்பட்ட சிக்கல்களில் இரண்டு பெரிய குழுக்கள் உள்ளன:
- பல்வேறு உறுப்புகளின் வாஸ்குலர் புண்கள்.
- நரம்பு மண்டலத்தின் கட்டமைப்புகளுக்கு சேதம்.
பொதுவாக, இந்த சிக்கல்கள் நோய் தொடங்கிய 20 அல்லது அதற்கு மேற்பட்ட ஆண்டுகளுக்குப் பிறகு உருவாகின்றன. அவை முன்னதாகவே நிகழ்கின்றன, தொடர்ந்து உயர்த்தப்பட்ட குளுக்கோஸ் அளவு இரத்தத்தில் நடைபெறும்.
விழித்திரை
இது நீரிழிவு நோயாளிகளில் அதிகமாகவோ அல்லது குறைவாகவோ லேசான ஒரு பார்வையாகும், மேலும் இது பார்வைக் குறைபாட்டிற்கு வழிவகுக்கிறது. பிற தாமதமான விளைவுகளை விட நீரிழிவு ரெட்டினோபதி பெரும்பாலும் இயலாமைக்கு வழிவகுக்கிறது, இது ஒரு நபரின் பார்வையை இழக்கிறது. ஒரு பார்வையற்ற நபருக்கு, பிற காரணங்களுக்காக, நீரிழிவு வாஸ்குலர் சேதத்தின் விளைவாக 25 பேர் பார்வையற்றவர்கள்.
விழித்திரையின் பாத்திரங்களில் குளுக்கோஸின் நீண்ட கால அதிக செறிவு அவற்றின் குறுகலுக்கு வழிவகுக்கிறது. இந்த நிலைக்கு ஈடுசெய்ய தந்துகிகள் முயற்சி செய்கின்றன, எனவே சில இடங்களில் பை போன்ற புரோட்ரஷன்கள் தோன்றும், இதன் மூலம் இரத்தம் விழித்திரையுடன் தேவையான பொருட்களை பரிமாற முயற்சிக்கிறது. இது மோசமாக மாறும், மற்றும் விழித்திரை ஆக்ஸிஜன் பற்றாக்குறையால் பாதிக்கப்படுகிறது. இதன் விளைவாக, கால்சியம் உப்புகள் மற்றும் லிப்பிட்கள் அதில் வைக்கப்படுகின்றன, பின்னர் அவற்றின் இடத்தில் வடுக்கள் மற்றும் முத்திரைகள் உருவாகின்றன. செயல்முறை வெகுதூரம் சென்றிருந்தால், விழித்திரைப் பற்றின்மை குருட்டுத்தன்மைக்கு வழிவகுக்கும். மேலும், விட்ரஸ் ரத்தக்கசிவு அல்லது கிள la கோமா குருட்டுத்தன்மைக்கு வழிவகுக்கும்.
இந்த நோய் படிப்படியாக மோசமடைந்து வருவதால், காட்சி புலங்களில் குறைவு (இது பக்கங்களில் மோசமாகத் தெரியும்). ஆரம்ப கட்டங்களில் அதை அடையாளம் காண்பது நல்லது, எனவே கண் மருத்துவரிடம் ஒரு பரிசோதனை, கண்களின் அல்ட்ராசவுண்ட் ஸ்கேன், ஒவ்வொரு 6-12 மாதங்களுக்கும் விழித்திரையின் பாத்திரங்களை பரிசோதிப்பது முக்கியம்.
நெப்ரோபதி
இந்த சிக்கலானது நீரிழிவு நோயாளிகளுக்கு ஏற்படுகிறது மற்றும் ஒரு குறிப்பிட்ட சிறுநீரக நோயைக் குறிக்கிறது, இது இறுதியில் சிறுநீரக செயலிழப்பு வளர்ச்சிக்கு வழிவகுக்கிறது. பெரும்பாலும் டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்டவர்கள் அதிலிருந்து இறக்கின்றனர்.
நோய் தொடங்கிய 5-10 ஆண்டுகளுக்குப் பிறகு சிறுநீரின் பகுப்பாய்வில் நீரிழிவு சிறுநீரக சேதத்தின் முதல் அறிகுறிகளைக் கண்டறிய முடியும்.
அதன் வளர்ச்சியில், நெஃப்ரோபதி 3 நிலைகளைக் கடந்து செல்கிறது:
- மைக்ரோஆல்புமினூரியா. ஏறக்குறைய அகநிலை உணர்வுகள் எதுவும் இல்லை; இரத்த அழுத்தம் சற்று அதிகரிக்கும். 24 மணி நேரத்தில் சேகரிக்கப்பட்ட சிறுநீரில், என்சைம் இம்யூனோஅஸ்ஸே, ரேடியோஇம்யூன் மற்றும் இம்யூனோடர்பிடிமெட்ரிக் முறைகள்.
- புரோடீனுரியா. இந்த நிலையில், சிறுநீரில் அதிக அளவு புரதம் இழக்கப்படுகிறது. முன்னர் பாத்திரங்களில் திரவத்தை வைத்திருந்த புரதத்தின் குறைபாடு திசுக்களில் நீர் வெளியேற வழிவகுக்கிறது. குறிப்பாக முகத்தில் எடிமா உருவாகிறது. மேலும், 60-80% மக்களில், "மேல்" மற்றும் "குறைந்த" அழுத்தம் அதிகரிக்கும்.
- நாள்பட்ட சிறுநீரக செயலிழப்பு. சிறுநீரின் அளவு குறைகிறது, தோல் வறண்டு, வெளிர் நிறமாகி, உயர் இரத்த அழுத்தம் குறிப்பிடப்படுகிறது. பெரும்பாலும் குமட்டல் மற்றும் வாந்தியின் அத்தியாயங்கள் உள்ளன, மேலும் நனவும் பாதிக்கப்படுகிறது, இதன் காரணமாக ஒரு நபர் குறைவாகவும் குறைவாகவும் நோக்குடையவராகவும் விமர்சன ரீதியாகவும் மாறுகிறார்.
Macroangiopathy
நீரிழிவு நோய் அவற்றில் உள்ள பெருந்தமனி தடிப்புத் தகடுகளின் வளர்ச்சிக்கு பெரிய பாத்திரங்களில் நிலைமைகளை உருவாக்கும் போது இதுதான் நிலை. எனவே இதயத்திற்கு இரத்தத்தை வழங்கும் பாத்திரங்கள் பாதிக்கப்படுகின்றன (பின்னர் ஆஞ்சினா பெக்டோரிஸ் மற்றும் மாரடைப்பு ஏற்படுகிறது), கீழ் முனைகள் (இது குடலிறக்கத்திற்கு வழிவகுக்கிறது), மூளை (இது என்செபலோபதி மற்றும் பக்கவாதம் உருவாகிறது), அடிவயிறு (மெசென்டெரிக் த்ரோம்போசிஸ் உருவாகிறது).
எனவே, நீரிழிவு என்செபலோபதி முற்போக்கான பலவீனம் மற்றும் வேலை செய்யும் திறன் குறைதல், மனநிலை மாற்றங்கள், பலவீனமான கவனம், சிந்தனை மற்றும் நினைவாற்றல், தலைவலி ஆகியவற்றால் வெளிப்படுகிறது.
காலையின் கால் அசைவுகளில் சிரமம், பின்னர் கடந்து செல்கிறது, கால் தசைகளின் அதிகரித்த சோர்வு, அவற்றில் குளிர் உணர்வு மற்றும் அதிகப்படியான வியர்த்தல் ஆகியவற்றால் கீழ் முனைகளின் மேக்ரோஆங்கியோபதி வெளிப்படுகிறது. மேலும், கால்கள் மிகவும் குளிராகவும், உணர்ச்சியற்றதாகவும், நகங்களின் மேற்பரப்பு மந்தமாகவும், வெண்மையாகவும் மாறும். இந்த கட்டத்திற்குப் பிறகு, அடுத்தது உருவாகிறது, ஒரு நபர் சுறுசுறுப்பாகத் தொடங்கும் போது, அது நடப்பது வேதனையாகிறது. இந்த வலிகள் அமைதியான நிலையில் ஏற்படலாம். கால்களில், தோல் வெளிர் மற்றும் மெல்லியதாக மாறும். இந்த சிக்கலின் கடைசி கட்டம் கால், விரல்கள், கீழ் கால் ஆகியவற்றின் குடலிறக்கம் ஆகும்.
கால்களுக்கு இரத்த விநியோகத்தில் குறைவான கடுமையான இடையூறுகள் இருப்பதால், நாள்பட்ட கோப்பை புண்கள் அவற்றில் தோன்றும்.
நரம்பு மண்டலத்திற்கு சேதம்
இத்தகைய நோயியல், மத்திய மற்றும் புற நரம்பு மண்டலத்தின் பகுதிகள் பாதிக்கப்படும்போது, நீரிழிவு நரம்பியல் என்று அழைக்கப்படுகிறது. இது ஒரு ஆபத்தான சிக்கலின் வளர்ச்சிக்கு வழிவகுக்கும் காரணிகளில் ஒன்றாகும் - ஒரு நீரிழிவு கால், இது பெரும்பாலும் கால் (களை) வெட்டுவதற்கு வழிவகுக்கிறது.
நீரிழிவு நரம்பியல் நோய் ஏற்படுவதற்கு தெளிவான விளக்கம் இல்லை. சில விஞ்ஞானிகள் ஒரு உயர்ந்த குளுக்கோஸ் அளவு எடிமா மற்றும் நரம்பு இழைகளுக்கு சேதம் விளைவிக்கும் என்று நம்புகிறார்கள், இரண்டாவது - நரம்புகளின் முனையங்கள் வாஸ்குலர் சேதம் காரணமாக போதிய ஊட்டச்சத்து காரணமாக பாதிக்கப்படுகின்றன.
நரம்பியல் அதன் வகையைப் பொறுத்து வெவ்வேறு வழிகளில் தன்னை வெளிப்படுத்திக் கொள்ளலாம்:
- உணர்ச்சி நரம்பியல் பலவீனமான உணர்திறன், "நெல்லிக்காய்" அல்லது குளிர்ச்சியின் உணர்வுக்கு வழிவகுக்கிறது, முக்கியமாக கீழ் முனைகளில். அவை முன்னேறும்போது, இந்த அறிகுறிகள் கைகளுக்கு ("கையுறைகள்" பகுதியில்), மார்பு மற்றும் அடிவயிற்றுக்குச் செல்கின்றன. மீறல் மற்றும் வலி உணர்திறன் காரணமாக, ஒரு நபர் தோல் காயங்களை கவனிக்காமல் இருக்கலாம், இது நீரிழிவு நோயில் குணமடைந்து மோசமாக குணப்படுத்தும் போக்கைக் கொண்டுள்ளது.
- இருதய வடிவம் ஓய்வில் ஒரு விரைவான இதயத் துடிப்பால் வெளிப்படுகிறது, இது இதய செயல்பாடுகளை மாற்றியமைக்கிறது.
- இரைப்பை குடல் வடிவம். உணவுக்குழாய் வழியாக உணவுப் பாதை சீர்குலைந்து, வயிற்றின் இயக்கம் துரிதப்படுத்தப்படுகிறது அல்லது மெதுவாகிறது, இது உணவின் செயலாக்கத்தை பாதிக்கிறது. வயிற்றுப்போக்கு மற்றும் மலச்சிக்கலின் மாற்று உள்ளது.
- சாக்ரல் பிளெக்ஸஸின் நரம்புகள் பாதிக்கப்படும்போது யூரோஜெனிட்டல் வடிவம் ஏற்படுகிறது. இது சிறுநீர்ப்பை மற்றும் சிறுநீர்ப்பையின் ஒத்திசைவு, ஆண்களில் விறைப்புத்தன்மை மற்றும் விந்து வெளியேறுதல், பெண்களில் - உலர் யோனி ஆகியவற்றின் மீறலாக வெளிப்படுகிறது.
- தோல் வடிவம் வியர்வை சுரப்பிகளுக்கு சேதம் விளைவிப்பதன் மூலம் வெளிப்படுகிறது, இதன் விளைவாக ஊடாடல்கள் வறண்டு போகின்றன.
நரம்பியல் ஒரு ஆபத்தான சிக்கலாகும், ஏனெனில் ஒரு நபர் தனது உடலில் இருந்து வரும் சிக்னல்களை அங்கீகரிப்பதை மீறுவதால் இரத்தச் சர்க்கரைக் குறைவை உணர முடிகிறது.
நரம்பியல் வடிவம்
இது ஒரு நீரிழிவு பாதத்தின் 60-70% நிகழ்வுகளில் உருவாகிறது; இது புற நரம்புகளுக்கு சேதம் விளைவிப்பதன் விளைவாக எழுகிறது, இது பொதுவாக கால் அல்லது கையின் திசுக்களுக்கு தூண்டுதல்களை அனுப்புவதை நிறுத்துகிறது.
அதிகரித்த மன அழுத்தம் (பெரும்பாலும் ஒரே மற்றும் விரல்களுக்கு இடையில்), அங்கு அழற்சியின் தோற்றம், பின்னர் அல்சரேட்டிவ் குறைபாடுகள் உள்ள பகுதிகளில் இது தோல் தடிமனாக தன்னை வெளிப்படுத்துகிறது. கால் வீங்கி, தொடுவதற்கு வெப்பமாகிறது, பாதத்தின் எலும்புகள் மற்றும் மூட்டுகளும் பாதிக்கப்படுகின்றன, இதன் காரணமாக தன்னிச்சையான எலும்பு முறிவுகள் உருவாகின்றன. புண்கள் மட்டுமல்ல, எலும்பு முறிவுகளும் எப்போதும் வலி உணர்திறன் மீறல் காரணமாக வலியின் தோற்றத்துடன் இருக்காது.
தாமதமாக நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது எப்படி
நீரிழிவு நோயின் சிக்கல்களுக்கு சிகிச்சையளிப்பது "மூன்று தூண்களை" அடிப்படையாகக் கொண்டது:
- குளுக்கோஸ் அளவைக் குறைத்தல், உடலியல் நெறியின் மட்டத்தில் கொண்டு வந்து பராமரித்தல் 4.4 ஐ விடக் குறைவாக இல்லை, ஆனால் 7 மிமீல் / எல் விட அதிகமாக இல்லை. இந்த நோக்கத்திற்காக, இன்சுலின் பயன்படுத்தப்படுகிறது - குறுகிய மற்றும் நீடித்த நடவடிக்கை (வகை 1 நீரிழிவு விஷயத்தில்) அல்லது சர்க்கரையை குறைக்கும் மாத்திரைகள் (வகை 2 நோய்க்கு).
- இன்சுலின் குறைபாட்டின் விளைவாக "வழிதவறிய" வளர்சிதை மாற்ற செயல்முறைகளுக்கு இழப்பீடு. இந்த நோக்கத்திற்காக, ஆல்பா-லிபோயிக் அமில ஏற்பாடுகள் பரிந்துரைக்கப்படுகின்றன (பெர்லிஷன், டயலிபான்), வாஸ்குலர் ஏற்பாடுகள்: பென்டாக்ஸிஃபைலின், ஆக்டோவெஜின், நிகோடினிக் அமிலம். உயர் ஆத்தரோஜெனிக் குறியீட்டின் முன்னிலையில் (இது லிப்பிட் சுயவிவரத்தின் பகுப்பாய்வு மூலம் தீர்மானிக்கப்படுகிறது), கொழுப்பைக் குறைக்கும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன: ஸ்டேடின்கள், ஃபைப்ரேட்டுகள் அல்லது அதன் கலவை.
- குறிப்பாக வளர்ந்த சிக்கலின் சிகிச்சை:
- விழித்திரை நோயுடன், குறிப்பாக ஆரம்ப கட்டங்களில், பார்வை இழப்பைத் தடுக்க விழித்திரையின் லேசர் ஒளிச்சேர்க்கை பயன்படுத்தப்படுகிறது. விட்ரெக்டோமியையும் செய்ய முடியும் - விட்ரஸை அகற்றுதல்.
- இரத்த அழுத்தத்தைக் குறைக்கும் மருந்துகளை ("லிசினோபிரில்", "என்லாபிரில்") நெஃப்ரோபதி பரிந்துரைக்கும்போது, குறைந்த உப்பு உணவு பரிந்துரைக்கப்படுகிறது, ஆற்றல் செலவுகளை ஈடுகட்ட கார்போஹைட்ரேட்டுகளின் அளவு அதிகரிப்பு உணவில் பரிந்துரைக்கப்படுகிறது. நாள்பட்ட சிறுநீரக செயலிழப்பின் வளர்ச்சியுடன், பெரிட்டோனியல் அல்லது ஹீமோடையாலிசிஸ் அறிகுறிகளின்படி குறிக்கப்படுகிறது. சிறுநீரக மாற்று அறுவை சிகிச்சை கூட செய்யப்படலாம்.
- நரம்பியல் நோய்க்கு பி வைட்டமின்களுடன் சிகிச்சை தேவைப்படுகிறது, இது நரம்பிலிருந்து தசை வரை கடத்தலை மேம்படுத்துகிறது. பிளஸ் மத்திய நடவடிக்கை தசை தளர்த்திகள்: கபோபென்டின், ப்ரீகாபலின், கார்பமாசெபைன்.
- நீரிழிவு பாதத்துடன், காயங்களுக்கு சிகிச்சையளிப்பது, முறையான நுண்ணுயிர் எதிர்ப்பிகளை எடுத்துக்கொள்வது, குறைவான அதிர்ச்சிகரமான தோல் காயங்களுக்கு சிறப்பு காலணிகளை அணிவது, மற்றும் உடல் செயல்பாடுகளை நாடுவது அவசியம்.
குழந்தைகளுக்கு நீரிழிவு நோயின் சிக்கல்கள்
ஒரு வகை 1 நோய், இதில் இன்சுலின் குறைபாடு இருப்பதால், பெரும்பாலும் குழந்தை பருவத்தில் உருவாகிறது, குழந்தைகளில் நீரிழிவு நோயின் முக்கிய சிக்கல்கள் கெட்டோஅசிடோசிஸ் மற்றும் இரத்தச் சர்க்கரைக் குறைவு ஆகும். அவை பெரியவர்களைப் போலவே தோன்றும். இரத்தச் சர்க்கரைக் குறைவுடன், நடுக்கம் தோன்றும், உடல் குளிர்ந்த ஒட்டும் வியர்வையால் மூடப்பட்டிருக்கும், குழந்தை உணவு கேட்கலாம்.
சில நேரங்களில் நீரிழிவு நோய் கண்டறியப்பட்ட முதல் அறிகுறி வயிற்று வலி மற்றும் வாந்தியெடுத்தல் ஆகும், இதன் காரணமாக குழந்தை ஒரு தொற்றுநோயிலோ அல்லது அறுவை சிகிச்சை மருத்துவமனையிலோ மருத்துவமனையில் சேர்க்கப்படுகிறது (வலி குடல் அழற்சியுடன் மிகவும் ஒத்திருக்கிறது). மேலும், சர்க்கரையின் அளவை நிர்ணயித்த பின்னர், சில கூடுதல் சோதனைகளை மேற்கொண்ட பிறகு, நீரிழிவு நோயைக் கண்டறிதல் நிறுவப்படுகிறது.
குழந்தைகளுக்கான கடுமையான லாக்டிக் அமிலத்தன்மை மற்றும் ஹைபரோஸ்மோலார் சிக்கல்கள் சிறப்பியல்புடையவை அல்ல, மிகவும் அரிதாகவே உருவாகின்றன.
ஆனால் குழந்தைகளுக்கு குறிப்பிட்ட விளைவுகள் உள்ளன:
- நாள்பட்ட இன்சுலின் குறைபாடு. முறையற்ற முறையில் தேர்ந்தெடுக்கப்பட்ட டோஸ் அல்லது அதன் அங்கீகரிக்கப்படாத குறைவுடன் இது உருவாகிறது. இது வளர்ச்சி குறைபாடு, பருவமடைதல், வளர்ச்சி, இரத்த நாளங்களில் ஏற்படும் சிக்கல்களின் ஆரம்பகால வெளிப்பாடு என தன்னை வெளிப்படுத்துகிறது. சிகிச்சை: டோஸ் விமர்சனம்,
- இன்சுலின் நாள்பட்ட அளவு. அதிகரித்த பசி, உடல் பருமன், ஆரம்ப பருவமடைதல் மற்றும் விரைவான வளர்ச்சியால் இது வெளிப்படுகிறது. காலையில், குழந்தை இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளை உணர்கிறது (பசி, பலவீனம், வியர்வை, நடுக்கம், மோசமான மனநிலை). சிகிச்சை: டோஸ் விமர்சனம்.
தாமதமான சிக்கல்கள், குறிப்பாக மேக்ரோஆங்கியோபதிஸ், வயதுவந்த வகை 2 நீரிழிவு நோயாளிகளுக்கு 10 ஆண்டுகள் அல்லது அதற்கு மேற்பட்ட அனுபவமுள்ளவர்களின் சிறப்பியல்பு, மற்றும் குழந்தைகளில் அரிதாகவே உருவாகின்றன.
ஒரு குழந்தைக்கு நீரிழிவு நோய் வளர்ச்சியடைவதால் அவர் மைக்ரோஆஞ்சியோபதி, சிறுநீரகங்களுக்கு சேதம், இதயம், ஆரம்பகால பெருந்தமனி தடிப்பு வாஸ்குலர் சேதம், ஆஞ்சினா பெக்டோரிஸ் மற்றும் வயதான வயதில் நீண்டகால சிறுநீரக செயலிழப்பு /
நீரிழிவு விளைவுகளின் வளர்ச்சியை எவ்வாறு தடுப்பது
நீரிழிவு நோயின் சிக்கல்களைத் தடுப்பதற்கான முக்கிய தடுப்பு இரத்தத்தில் குளுக்கோஸ் மற்றும் கிளைகேட்டட் ஹீமோகுளோபின் சாதாரண அளவை பராமரிப்பதாகும். இதைச் செய்ய, நீங்கள் ஒரு டாக்டரால் தேர்ந்தெடுக்கப்பட்ட ஒரு இரத்தச் சர்க்கரைக் குறைவு சிகிச்சையை எடுக்க வேண்டும், குறைந்த கார்ப் உணவைப் பின்பற்றுங்கள், உங்கள் சொந்த எடையைக் கட்டுப்படுத்துங்கள், வாழ்க்கைத் தரம் என்ற பெயரில் கெட்ட பழக்கங்களைக் கைவிட வேண்டும். இரத்த அழுத்தம் 130/80 மிமீ எச்ஜி புள்ளிவிவரங்களை தாண்டக்கூடாது என்பதையும் நீங்கள் நினைவில் கொள்ள வேண்டும்.
வழக்கமான ஆய்வுகளுக்கு உட்படுத்த வேண்டியது அவசியம்: இரத்த பரிசோதனைகள், சிறுநீர் பரிசோதனைகள், இரத்த நாளங்களின் டாப்ளெரோகிராபி, ஃபண்டஸ் பரிசோதனை, வாஸ்குலர் அறுவை சிகிச்சை நிபுணர்கள், இருதயநோய் நிபுணர்கள் மற்றும் நரம்பியல் நோயியல் நிபுணர்களின் ஆலோசனைகளை சரியான நேரத்தில் கண்டறிவது. இரத்தத்தை மெல்லியதாக ஆஸ்பிரின் தினசரி உட்கொள்வதை விட்டுவிடாதீர்கள்: இது மாரடைப்பு, பெரிய இரத்த நாள த்ரோம்போசிஸ் அல்லது பக்கவாதம் ஆகியவற்றைத் தடுக்கலாம்.
உங்கள் சொந்த உடலை ஆராய்வதில் சிறப்பு கவனம் செலுத்த வேண்டியது அவசியம், குறிப்பாக காயங்கள், விரிசல் மற்றும் புண்களை முன்கூட்டியே கண்டறிந்து சிகிச்சையளிப்பதற்கான கால்கள். நீரிழிவு பாதத்தைத் தடுக்க:
- உங்கள் கால்களை மின்சார உபகரணங்கள் அல்லது சூடான குளியல் மூலம் அல்ல, ஆனால் கம்பளி சாக்ஸ் மூலம் சூடேற்ற,
- வசதியான காலணிகளை அணியுங்கள்
- ஒவ்வொரு நாளும் கால் பயிற்சிகள்
- நகங்களை ஒரு கோப்புடன் நடத்துங்கள்,
- கழுவிய பின், மென்மையான பொருளைக் கொண்டு உங்கள் கால்களை மெதுவாக துடைத்து, வைட்டமின் கிரீம் மூலம் சருமத்தை ஈரப்படுத்தவும்.
இதைப் படிக்க நீங்கள் ஆர்வமாக இருப்பீர்கள்:
ஆரோக்கியத்தை எவ்வாறு பராமரிப்பது: சிறந்த மருத்துவர் நிகோலாய் அமோசோவின் ஆலோசனை
ஆண்களில் நீரிழிவு நோய், அதைப் பற்றி நீங்கள் என்ன தெரிந்து கொள்ள வேண்டும்
நீரிழிவு நோய்க்கு ஆல்கஹால் மற்றும் குளிர்பானம்
இரத்த சர்க்கரையை பராமரிக்க சிறந்த நீரிழிவு பழங்கள்
ரூயிபோஸ் தேநீரின் நம்பமுடியாத ஆரோக்கிய நன்மைகள்
பகுதிகளின் கேடஸ்ட்ரோபிக் அதிகரிப்பு
சர்க்கரை நுகர்வு மற்றும் உலக சுகாதார அமைப்பு
இன்சுலின் சார்ந்த மற்றும் இன்சுலின் அல்லாத சார்பு நீரிழிவு: வேறுபாடுகள்
நவீன மருத்துவம் இரண்டு வகையான நீரிழிவு நோயை வேறுபடுத்துகிறது.
முதல் வகை இன்சுலின் சார்ந்ததாக அழைக்கப்படுகிறது.
இந்த நோயால், கணையத்தால் இன்சுலின் என்ற ஹார்மோனை சொந்தமாக உற்பத்தி செய்ய முடியாது. இரண்டாவது வகையாக, கணையம் போதுமான இன்சுலின் உற்பத்தி செய்யாது, அல்லது உடல் இந்த பொருளுக்கு பதிலளிக்கவில்லை. கடைசி வகை மற்றொரு வகை நீரிழிவு நோய் - கர்ப்பகால.
இது பெரும்பாலும் எதிர்பார்க்கும் தாய்மார்களுக்கு ஏற்படுகிறது மற்றும் குழந்தை பிறந்த பிறகு மறைந்துவிடும். நோயாளியின் பாலினம் மற்றும் வயதுக்கும் ஒரு குறிப்பிட்ட அர்த்தம் உள்ளது. வகை 1 நீரிழிவு நோயின் வளர்ச்சியை பாலினம் குறிப்பாக பாதிக்கவில்லை என்றால், இரண்டாவது விஷயத்தில் இது பொதுவாக பெண்களுக்கு நிகழ்கிறது. பெரும்பாலும் இது 40 ஆண்டுகளுக்குப் பிறகு நடக்கிறது.
வகை 2 நீரிழிவு நோயின் சிறப்பியல்பு அறிகுறிகள்



இந்த நோயுடன் வகை 2 நீரிழிவு நோயைக் கண்டறிய பயன்படுத்தக்கூடிய வெளிப்புற அறிகுறிகள் எதுவும் இல்லை. இந்த நோய்க்கும் வகை 1 நீரிழிவு நோய்க்கும் உள்ள வேறுபாடுகளில் இதுவும் ஒன்றாகும்.
நோயாளி ஒரு உடல்நலக்குறைவை உணர்கிறார், இது சில நேரங்களில் அதிக வேலை மற்றும் சிறந்த உடல் உழைப்புக்கு காரணமாகிறது. உண்மையில், உடல் ஏற்கனவே ஒரு நோயியல் செயல்முறைக்கு உட்பட்டுள்ளது, இதன் விளைவாக வளர்சிதை மாற்றம் சீர்குலைந்து, நச்சுகள் உருவாகத் தொடங்குகின்றன.
பல நோயாளிகள் அனுபவிக்கும் முக்கிய அறிகுறிகள் இங்கே:

- வறண்ட வாய் மற்றும் நிலையான தாகம்,
- நமைச்சல் தோல்
- நிலையான சோர்வு மற்றும் மயக்கம்,
- பார்வை சிக்கல்கள்: எல்லாம் உங்கள் கண்களுக்கு முன்பாக மங்கலாகலாம்,
- கைகால்களில் கூச்ச உணர்வு
- அடிக்கடி சிறுநீர் கழித்தல்
- சாப்பிட்ட பிறகும் போகாத பசியின் நிலையான உணர்வு.
ஒரு நபர் வியத்தகு முறையில் உடல் எடையை அதிகரிக்கலாம் அல்லது அதற்கு மாறாக அதை இழக்க முடியும். பெரும்பாலும் டைப் 2 நீரிழிவு நோயாளிகளில், நெருக்கமான வாழ்க்கையில் பிரச்சினைகள் தொடங்குகின்றன. பெண்களுக்கு சில நேரங்களில் யோனி தொற்று ஏற்படுகிறது. நோயின் மற்றொரு அறிகுறி வறண்ட தோல் மற்றும் சளி சவ்வுகள் ஆகும்.
ஒரு நபர் சிறுநீருடன் அதிக அளவு திரவத்தை இழப்பதால், அவரது சளி சவ்வுகள் வறண்டு இருக்கும். சருமமும் நெகிழ்ச்சித்தன்மையை இழந்து, மண்ணின் நிறத்தைப் பெறுகிறது. இது அழுக்கு கூட, குறிப்பாக அக்குள் கூட.

வெளிப்புற அறிகுறிகளால் நீரிழிவு நோயைக் கண்டறிவது கடினம் என்பதால், ஆய்வக சோதனைகள் தேவை. முதலாவதாக, இது குளுக்கோஸ் சகிப்புத்தன்மைக்கான ஒரு சோதனை, ஆனால் மற்றவையும் உள்ளன.
உதாரணமாக, கீட்டோன் உடல்களுக்கு சிறுநீர் பரிசோதனை. பல்வேறு காரணங்கள் வகை 2 நீரிழிவு நோயின் வளர்ச்சியைத் தூண்டும்.
அவற்றில் - உயர் இரத்த அழுத்தம், ஆல்கஹால் மற்றும் சிகரெட் துஷ்பிரயோகம், அதிக எடை, உட்கார்ந்த வாழ்க்கை முறை, துரித உணவை விரும்புவது. இந்த நோயை பரம்பரை பரவும்.
டைப் 1 நீரிழிவு நோயைப் போல இன்சுலின் குறைபாடு முக்கியமல்ல. அவரது இரத்தத்தில், இது இயல்பை விட அதிகமாக இருக்கலாம், ஆனால் திசுக்கள் அதற்கான உணர்திறனை இழக்கின்றன.
சர்க்கரை சோதனைகள் மற்றும் பிற கண்டறியும் முறைகள்

மேலே குறிப்பிட்டுள்ள பல அறிகுறிகள் தோன்றினாலும், வகை 2 நீரிழிவு நோயைக் கண்டறிவது மிக விரைவாகும். பகுப்பாய்வு மட்டுமே நோயை துல்லியமாக தீர்மானிக்க முடியும்.
இவற்றில் எளிமையானது சர்க்கரைக்கான சிறுநீர் மற்றும் இரத்த பரிசோதனை ஆகும், இது ஒரு ஆய்வகத்தில் மேற்கொள்ளப்படுகிறது. ஆரோக்கியமான ஒரு நபருக்கு, விதிமுறை 3.3 முதல் 5.5 மிமீல் / எல் வரை காட்டுகிறது. வெறும் வயிற்றில் நோய் கண்டறிதல் மேற்கொள்ளப்பட வேண்டும்.
குளுக்கோஸ் சகிப்புத்தன்மை மற்றும் நீரிழிவு நோயின் மறைந்த வடிவங்களைக் கண்டறிய, நோயாளிக்கு மன அழுத்த சோதனை என்று அழைக்கப்படுகிறது. இதுபோன்ற சந்தர்ப்பங்களில் இரத்த மாதிரி பல முறை செய்யப்படுகிறது.
முதலில், நோயறிதல் வெறும் வயிற்றில் செய்யப்படுகிறது, அடுத்த முறை இனிப்பு சிரப்பைப் பயன்படுத்திய பிறகு. குளுக்கோஸ் உட்கொள்ளலின் விளைவாக குளுக்கோஸ் அளவு 11 மிமீல் / எல் தாண்டும்போது, நீரிழிவு நோய் கண்டறியப்படுகிறது.
சிறுநீரில் சர்க்கரை இருக்கக்கூடாது. இது கண்டுபிடிக்கப்பட்டால், நோயறிதல் முதல் முறையாக மேற்கொள்ளப்படுகிறது என்று முடிவு செய்யலாம், அல்லது நோயாளிக்கான சிகிச்சையை சரிசெய்ய வேண்டும்.
வகை 2 நீரிழிவு நோயின் விரிவான சிகிச்சை

நீரிழிவு இந்த தீர்வைப் பற்றி பயப்படுகின்றது, நெருப்பைப் போல!
நீங்கள் விண்ணப்பிக்க வேண்டும் ...

வகை 2 நீரிழிவு நோய் வெவ்வேறு திசைகளில் கையாளப்படுகிறது. இந்த நோயின் விரிவான சிகிச்சை நல்ல முடிவுகளைத் தருகிறது.
நோயாளி தொடர்ந்து தனது நிலையை கண்காணிக்க வேண்டும்: எடை, அழுத்தம் மற்றும் இரத்த குளுக்கோஸைக் கண்காணிக்கவும். உணவுக்கு முக்கியத்துவம் உண்டு.
பாத்திரங்கள் மற்றும் தமனிகள் ஆரோக்கியமாக இருக்க, நீங்கள் வறுத்த மற்றும் கொழுப்பு நிறைந்த உணவுகளையும், கொழுப்பு அதிகம் உள்ள உணவுகளை (முட்டை, வெண்ணெய்) தவிர்க்க வேண்டும். உப்பு மற்றும் சர்க்கரையின் பயன்பாட்டைக் குறைக்க வேண்டும். நோயாளி தான் உடல் எடையை அதிகரிப்பதாக உணர்ந்தால், உணவை அவசரமாக மதிப்பாய்வு செய்ய வேண்டும்.
உடல் செயல்பாடுகளும் ஒரு முக்கிய பங்கு வகிக்கின்றன. ஒரு நபரின் பல நோய்கள் அசையாமையிலிருந்து எழுகின்றன, எனவே நீங்கள் உடல் உழைப்பில் ஈடுபட வேண்டும், சாத்தியமான பயிற்சிகளை செய்ய வேண்டும். ஒரு மருத்துவரிடம் வழக்கமான பரிசோதனை செய்ய மறக்காதீர்கள்.

கூடுதலாக, சர்க்கரை அளவைக் குறைக்கும் மற்றும் திசுக்களால் இன்சுலின் உற்பத்தியைத் தூண்டும் மருந்துகளை மருத்துவர் பரிந்துரைக்கிறார். சர்க்கரையை குறைக்கும் மருந்துகள் ஸ்டார்லிக்ஸ், மெட்ஃபோர்மின், தியாசோலிடினோன் வழித்தோன்றல்கள் மற்றும் பிற.
நீங்கள் தேவையில்லாமல் இன்சுலின் எடுக்கத் தொடங்கக்கூடாது. பின்னர் அதை மறுப்பது மிகவும் கடினம். உடல் செயல்பாடுகளுடன் இந்த பொருளை தொடர்ந்து உட்கொள்வது குளுக்கோஸ் அளவை வெகுவாகக் குறைத்து இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சிக்கு வழிவகுக்கும்.
மீட்டர் மற்றும் சோதனை கீற்றுகளைப் பயன்படுத்துவதற்கான வழிமுறைகள்
நீரிழிவு நோய் உள்ள ஒவ்வொரு நபருக்கும் இருக்க வேண்டிய மிக முக்கியமான சாதனம் குளுக்கோமீட்டர் ஆகும். இரத்தத்தில் குளுக்கோஸின் அளவை அளவிடவும், இந்த குறிகாட்டிகளுக்கு ஏற்ப உணவை சரிசெய்யவும் இது உங்களை அனுமதிக்கிறது. ஒவ்வொரு மருந்தகத்திலும் நீங்கள் அதை வாங்கலாம், மேலும் பல காப்பீட்டு நிறுவனங்கள் அத்தகைய சாதனம் மற்றும் சோதனை கீற்றுகளை வாங்குவதற்கு பணம் செலுத்துகின்றன.
மீட்டரைப் பயன்படுத்துவதற்கான விரைவான வழிகாட்டி இங்கே:

- அதன் பயன்பாட்டிற்கான விதிகளை கவனமாக படிப்பது அவசியம், பின்னர் உங்கள் கைகளை நன்கு கழுவ வேண்டும். முதலாவதாக, நோயாளி இரத்தத்தை எடுக்கும் பகுதிக்கு இது பொருந்தும். ஒரு விதியாக, இது விரலிலிருந்து எடுக்கப்படுகிறது, ஆனால் புதிய தலைமுறை குளுக்கோமீட்டர்கள் கையின் எந்தப் பகுதியையும் பயன்படுத்த உங்களை அனுமதிக்கின்றன,
- ஒரு பருத்தி பந்தை ஆல்கஹால் ஊறவைக்க வேண்டும். பின்னர் ஒரு துண்டு மாவை மீட்டரின் சாக்கெட்டில் செருகப்படுகிறது,
- பருத்தி கம்பளி மூலம் மாதிரி துடைக்கப்பட வேண்டிய பகுதியை துடைப்பது அவசியம். அது காய்ந்து போகும் வரை காத்திருக்கத் தேவையில்லை: இது மலட்டுத்தன்மையை உறுதிப்படுத்த உதவும்,
- சோதனை துண்டுக்கு ஒரு சொட்டு ரத்தத்தை கசக்க சாதனம் கேட்கும் வரை நீங்கள் காத்திருக்க வேண்டும்,
- ஒரு சிறப்பு லான்செட் மூலம், இது எப்போதும் சேர்க்கப்பட்டுள்ளது, நீங்கள் ஒரு துளி இரத்தத்தை எடுக்க வேண்டும். பின்னர் அது சோதனை துண்டு மீது வைக்கப்படுகிறது.
இப்போது அது முடிவுக்காக காத்திருக்க மட்டுமே உள்ளது. மாதிரி துண்டுக்குள் நுழைந்து மீட்டரால் கண்டறியப்பட்டால், கவுண்டன் தொடங்குகிறது. காத்திருக்கும் நேரம் சாதனத்தின் வகையைப் பொறுத்தது. பழைய தலைமுறையின் சாதனங்கள் வழக்கமாக 20-30 வினாடிகள் எடுக்கும், புதியவை ஐந்து முதல் ஆறு வரை போதும். முடிவு கிடைக்கும்போது, சாதனம் பீப் செய்யும்.

குளுக்கோமீட்டர் ஆப்டியம் ஒமேகா
மருந்தகங்களில் நீங்கள் அத்தகைய சாதனங்களின் பரந்த அளவைக் காணலாம். தேர்ந்தெடுக்கும்போது, சாதனத்தின் விலை மற்றும் சோதனை கீற்றுகளின் விலை ஆகிய இரண்டிலும் நீங்கள் கவனம் செலுத்த வேண்டும். ஆப்டியம் ஒமேகா குளுக்கோமீட்டர் மிகவும் நம்பகமான மற்றும் உகந்த ஒன்றாகும்.
அதன் நன்மைகளில் - ஆய்வின் வேகம், இது 5 வினாடிகளுக்கு மிகாமல், பயன்பாட்டின் எளிமை, அத்துடன் கடந்த ஐம்பது சோதனைகளைப் பற்றிய முடிவுகளைச் சேமிக்கும் திறன்.
பெறப்பட்ட தரவு பதிவு செய்ய விரும்பத்தக்கது. பல ஸ்மார்ட் சாதனங்கள் நினைவகத்தில் தகவல்களைச் சேமிக்கும் திறன் கொண்டவை என்ற போதிலும், நீரிழிவு நோயாளிக்கு அறிகுறிகளைக் கொண்ட ஒரு நோட்புக் மிகவும் வசதியாக இருக்கும். நீரிழிவு நோயாளிக்கு மாதிரியின் அதிர்வெண் ஒரு மருத்துவரிடம் விவாதிக்கப்பட வேண்டும்.
வகை 2 நீரிழிவு நோய்க்கான காரணங்கள்
வகை 2 நீரிழிவு நோய்க்கான குறிப்பிட்ட காரணங்கள் இன்னும் நிறுவப்படவில்லை. இந்த தலைப்பில் ஆராய்ச்சி நடத்தும் உலக விஞ்ஞானிகள் இன்சுலின் உணர்திறன் மற்றும் உயிரணு ஏற்பிகளின் எண்ணிக்கையை மீறுவதன் மூலம் நோயின் தோற்றத்தை விளக்குகின்றனர்: ஏற்பிகள் இன்சுலினுக்கு தொடர்ந்து பதிலளிக்கின்றன, ஆனால் அவற்றின் எண்ணிக்கையில் குறைவு இந்த எதிர்வினையின் தரத்தை குறைக்கிறது. இன்சுலின் உற்பத்தியின் மீறல்கள் ஏற்படாது, ஆனால் கணையத்தின் ஹார்மோனுடன் தொடர்புகொள்வதற்கும் குளுக்கோஸின் முழு உறிஞ்சுதலையும் உறுதி செய்வதற்கான உயிரணுக்களின் திறன் இழக்கப்படுகிறது.
வகை 2 நீரிழிவு நோயின் வளர்ச்சிக்கு பல காரணிகள் அடையாளம் காணப்பட்டுள்ளன:
- ஹார்மோன் அளவுகளில் ஏற்படும் மாற்றங்கள் காரணமாக இளம் பருவத்தினருக்கு பருவமடையும் போது வகை 2 நீரிழிவு நோய் வருவதற்கான ஆபத்து அதிகமாக உள்ளது,
- புள்ளிவிவரங்களின்படி, ஆண்களை விட பெண்கள் இன்சுலின் அல்லாத நீரிழிவு நோயை உருவாக்கும் வாய்ப்பு அதிகம்,
- பெரும்பாலும் இந்த நோய் ஆப்பிரிக்க அமெரிக்க இனத்தின் பிரதிநிதிகளில் காணப்படுகிறது,
- பருமனான மக்கள் நீரிழிவு நோயால் பாதிக்கப்படுகின்றனர்.
சில நேரங்களில் நெருங்கிய உறவினர்களிடையே இந்த நோயைக் காணலாம், இருப்பினும், இந்த நோயியலின் பரம்பரை பற்றிய தெளிவான சான்றுகள் தற்போது பெறப்படவில்லை.
, , , , , , ,
டைப் 2 நீரிழிவு நோயின் வளர்ச்சிக்கு பங்களிக்கும் பிற காரணிகளுடன், நோயின் நோய்க்குறியீட்டில் ஒரு பெரிய பங்கு கெட்ட பழக்கங்களால் செய்யப்படுகிறது: உடல் செயல்பாடு இல்லாமை, அதிகப்படியான உணவு, புகைத்தல் போன்றவை. அடிக்கடி குடிப்பதும் நோயியலின் சாத்தியமான காரணங்களில் ஒன்றாக கருதப்படுகிறது. ஆல்கஹால் கணைய திசுக்களுக்கு சேதத்தைத் தூண்டும், இன்சுலின் சுரப்பைத் தடுக்கிறது மற்றும் அதற்கான உணர்திறனை அதிகரிக்கும், வளர்சிதை மாற்ற செயல்முறைகளுக்கு இடையூறு விளைவிக்கும், மேலும் கல்லீரல் மற்றும் சிறுநீரக செயல்பாட்டை பலவீனப்படுத்துகிறது.
நாள்பட்ட குடிப்பழக்கத்தால் பாதிக்கப்படுபவர்களில், கணையம் கணிசமாகக் குறைக்கப்படுகிறது, மற்றும் இன்சுலின் ஹார்மோனை உற்பத்தி செய்யும் பீட்டா செல்கள் அட்ராஃபி செய்யப்படுகின்றன என்பது சோதனை ரீதியாக நிரூபிக்கப்பட்டுள்ளது.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு இரத்த குளுக்கோஸைக் குறைக்க எத்தனால் திறன் ஒரு பெரிய ஆபத்து. புள்ளிவிவரங்களின்படி, இரத்தச் சர்க்கரைக் கோமாவின் 20% வழக்குகள் ஆல்கஹால் குடிப்பதன் விளைவாக ஏற்படுகின்றன.
சுவாரஸ்யமாக, நோயின் நிகழ்வு ஆல்கஹால் உட்கொள்ளும் அளவைப் பொறுத்தது. எனவே, ஒரு சிறிய அளவு ஆல்கஹால் (ஒரு நாளைக்கு 6-48 கிராம்) குடிக்கும்போது, நீரிழிவு நோய் வருவதற்கான ஆபத்து குறைகிறது, மேலும் ஒரு நாளைக்கு 69 கிராம் அளவுக்கு அதிகமான மதுபானங்களை குடிக்கும்போது, மாறாக, அது அதிகரிக்கிறது.
சுருக்கமாக, வல்லுநர்கள் மது அருந்துவதற்கான முற்காப்பு வீதத்தை தீர்மானித்தனர்:
- ஓட்கா 40 ° - 50 கிராம் / நாள்,
- உலர் மற்றும் அரை உலர் ஒயின் - 150 மில்லி / நாள்,
- பீர் - 300 மில்லி / நாள்.
இனிப்பு ஒயின்கள், ஷாம்பெயின், மதுபானம், காக்டெய்ல் மற்றும் சர்க்கரை கொண்ட பிற பானங்கள் தடைசெய்யப்பட்டுள்ளன.
இன்சுலின் பெறும் நோயாளிகள் மது அருந்திய பின் அதன் அளவைக் குறைக்க வேண்டும்.
சிதைந்த நிலையில், எந்தவொரு மதுபானங்களின் பயன்பாடும் முரணாக உள்ளது.
வெறும் வயிற்றில் ஆல்கஹால் எடுக்க பரிந்துரைக்கப்படவில்லை.
குறைந்த ஆல்கஹால் பட்டம் கொண்ட ஒளி வகைகளைத் தேர்ந்தெடுப்பது பீர் சிறந்தது.
ஆல்கஹால் குடித்த பிறகு, நீங்கள் சிற்றுண்டி சாப்பிடாமல் படுக்கைக்கு செல்லக்கூடாது. சர்க்கரையின் அளவு கூர்மையாக குறைவதால், தூக்கத்தின் போது கூட இரத்தச் சர்க்கரைக் கோமா ஏற்படலாம்.
ஆல்கஹால் மற்றும் டைப் 2 நீரிழிவு ஆகியவற்றை ஒரு பொருளில் இணைக்க முடியும், ஆனால் இது அவசியமா என்று சிந்திக்கவா?
, , , , , ,
சாத்தியமான நீரிழிவு சிக்கல்கள் மற்றும் விளைவுகள்
இந்த நோயால், கார்போஹைட்ரேட் வளர்சிதை மாற்றம் பாதிக்கப்படுகிறது, மேலும் இது போன்ற ஒரு நோயியலின் விளைவாக, உள் உறுப்புகள் செயலிழக்கத் தொடங்குகின்றன.
டைப் 2 நீரிழிவு நோயின் ஒரு பொதுவான சிக்கல் நீரிழிவு கெட்டோஅசிடோசிஸ் ஆகும். கீட்டோன் உடல்கள் அல்லது கொழுப்பு முறிவு பொருட்கள் உடலில் குவிவதால் இது நிகழ்கிறது.
இதன் விளைவாக, ஒரு நபர் அவ்வப்போது நனவை இழக்க நேரிடும், அரிதான சந்தர்ப்பங்களில் நீரிழிவு கோமா ஏற்படுகிறது. முறையற்ற முறையில் தேர்ந்தெடுக்கப்பட்ட அளவு மற்றும் வேறு சில சந்தர்ப்பங்களில், இரத்தச் சர்க்கரைக் குறைவு உருவாகலாம்.
மூளைக்கு இயல்பான செயல்பாட்டிற்கு குளுக்கோஸ் தேவைப்படுகிறது, மேலும் மத்திய நரம்பு மண்டலம் அதன் குறைபாட்டால் பாதிக்கப்படுகிறது. உடலில் குளுக்கோஸ் அதிகமாக இருக்கும்போது ஹைப்பர் கிளைசீமியா நீரிழிவு நோயின் மற்றொரு சிக்கலாக இருக்கலாம்.

சில சந்தர்ப்பங்களில், பிற கடுமையான உடல்நலப் பிரச்சினைகள் எழுகின்றன:
- நீரிழிவு கால்இதில் ஒரு நபரின் கால்கள் பாதிக்கப்படுகின்றன. சில நேரங்களில் குடலிறக்கத்திற்கு வழிவகுக்கும்,
- ஒரு பக்கவாதம், இது பலவீனமான சுழற்சியின் விளைவாகும்,
- மாரடைப்புகரோனரி நாளங்களுக்கு சேதம் காரணமாக,
- பலநரம்புகள்நீரிழிவு நோயாளிகளில் கிட்டத்தட்ட பாதி பேருக்கு ஏற்படுகிறது.
கடுமையான வடிவத்தில் சிக்கல்கள் எழும்போது, நோயாளிகளுக்கு மருத்துவமனையில் அனுமதிக்க வேண்டும். நோயாளிக்கு மருந்துகள், வைட்டமின்கள் பரிந்துரைக்கப்படுகின்றன, தேவைப்பட்டால், அறுவை சிகிச்சை செய்யப்படுகிறது.
வகை 2 நீரிழிவு நோயின் அறிகுறிகள்
வகை 2 நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கும் முதன்மை வெளிப்பாடுகள்:
- குடிக்க நிலையான ஆசை,
- சிறுநீர் கழித்தல் அடிக்கடி,
- ஓநாய் பசி
- உடல் எடையில் ஒரு திசையில் அல்லது இன்னொரு திசையில் உச்சரிக்கப்படும் ஏற்ற இறக்கங்கள்,
- சோம்பல் மற்றும் சோர்வு உணர்வு.
இரண்டாம் நிலை அறிகுறிகள் பின்வருமாறு:
- பலவீனமான நோய் எதிர்ப்பு சக்தி, அடிக்கடி பாக்டீரியா நோய்கள்,
- கால்களில் நிலையற்ற உணர்ச்சி தொந்தரவுகள், ப்ரூரிட்டஸ்,
- பார்வைக் குறைபாடு
- குணப்படுத்த கடினமாக இருக்கும் வெளிப்புற புண்கள் மற்றும் அரிப்பு உருவாக்கம்.
வகை 2 நீரிழிவு பல்வேறு தீவிரத்தன்மை விருப்பங்களுடன் ஏற்படலாம்:
- லேசான பட்டம் - ஊட்டச்சத்தின் கொள்கைகளை மாற்றுவதன் மூலம் அல்லது ஒரு நாளைக்கு சர்க்கரை குறைக்கும் மருந்தின் அதிகபட்ச ஒரு காப்ஸ்யூலைப் பயன்படுத்துவதன் மூலம் நோயாளியின் நிலையை மேம்படுத்த முடியும்.
- நடுத்தர பட்டம் - ஒரு நாளைக்கு சர்க்கரை குறைக்கும் மருந்தின் இரண்டு அல்லது மூன்று காப்ஸ்யூல்களைப் பயன்படுத்தும் போது முன்னேற்றம் ஏற்படுகிறது,
- கடுமையான வடிவம் - சர்க்கரையை குறைக்கும் மருந்துகளுக்கு கூடுதலாக, நீங்கள் இன்சுலின் அறிமுகத்தை நாட வேண்டும்.
கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகளுக்கு ஈடுசெய்யும் உடலின் திறனைப் பொறுத்து, மூன்று நிலைகள் உள்ளன:
- இழப்பீட்டு நிலை (மீளக்கூடியது).
- துணை காம்பன்சேட்டரி நிலை (ஓரளவு மீளக்கூடியது).
- சிதைவின் நிலை (கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மாற்ற முடியாத கோளாறுகள்).
, , , ,
தொடர்புடைய வீடியோக்கள்
வீடியோவில் நீரிழிவு நோய் வகை 1, 2 இன் அறிகுறிகள் மற்றும் அறிகுறிகள் பற்றி:
டைப் 2 இன்சுலின் அல்லாத நீரிழிவு நோயை முழுமையாக குணப்படுத்துவது சாத்தியமில்லை, ஆனால் முறையாக சிகிச்சையளிக்கப்பட்டால், அந்த நபர் ஆரோக்கியமாக இருப்பார். சரியாக தேர்ந்தெடுக்கப்பட்ட உணவு, உடல் செயல்பாடு, ஆரோக்கியமான வாழ்க்கை முறை ஆகியவை விரும்பத்தகாத அறிகுறிகளிலிருந்து விடுபடவும் சிக்கல்களைத் தவிர்க்கவும் உதவும்.
சிக்கல்கள் மற்றும் விளைவுகள்
டைப் 2 நீரிழிவு நோயின் சிக்கல்களுக்கு வாஸ்குலர் அமைப்பு மிகவும் வாய்ப்புள்ளது. வாஸ்குலர் நோய்க்குறியியல் தவிர, பல அறிகுறிகளும் உருவாகலாம்: முடி உதிர்தல், வறண்ட சருமம், நகங்களின் நிலை மோசமடைதல், இரத்த சோகை மற்றும் த்ரோம்போசைட்டோபீனியா.
நீரிழிவு நோயின் கடுமையான சிக்கல்களில், பின்வருவனவற்றை முன்னிலைப்படுத்த வேண்டும்:
- முற்போக்கான பெருந்தமனி தடிப்பு, கரோனரி இரத்த வழங்கல், அத்துடன் கைகால்கள் மற்றும் மூளை திசுக்களின் மீறலைத் தூண்டும்,
- , பக்கவாதம்
- பலவீனமான சிறுநீரக செயல்பாடு,
- விழித்திரைக்கு சேதம்
- நரம்பு இழைகள் மற்றும் திசுக்களில் சீரழிவு செயல்முறைகள்,
- கீழ் முனைகளுக்கு அரிப்பு மற்றும் அல்சரேட்டிவ் சேதம்,
- தொற்று நோய்கள் (சிகிச்சையளிக்க கடினமாக இருக்கும் பாக்டீரியா மற்றும் பூஞ்சை தொற்று),
- இரத்தச் சர்க்கரைக் குறைவு அல்லது ஹைப்பர் கிளைசெமிக் கோமா.
, , , , ,
விளைவுகள்
நீரிழிவு நோய்க்கான சிகிச்சை நடவடிக்கைகள் பொதுவாக சிதைவு நிலையைத் தடுப்பதையும், இழப்பீட்டு நிலையை பராமரிப்பதையும் நோக்கமாகக் கொண்டிருப்பதால், விளைவுகளை மதிப்பிடுவதற்கு இந்த முக்கியமான கருத்துக்களை நாம் அறிந்து கொள்வோம்.
நோயாளியின் இரத்த சர்க்கரை அளவு இயல்பை விட சற்றே அதிகமாக இருந்தால், ஆனால் சிக்கல்களுக்கு எந்தவிதமான போக்கும் இல்லை என்றால், இந்த நிலை ஈடுசெய்யப்பட்டதாகக் கருதப்படுகிறது, அதாவது, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் கோளாறால் உடல் இன்னும் சமாளிக்க முடியும்.
சர்க்கரை அளவு அனுமதிக்கப்பட்ட மதிப்புகளை விட அதிகமாக இருந்தால், மற்றும் சிக்கல்களின் வளர்ச்சிக்கான போக்கு தெளிவாகக் கண்டறியப்பட்டால், இந்த நிலை சிதைந்துவிடும் என்று கூறப்படுகிறது: மருத்துவ உதவி இல்லாமல் உடலை சமாளிக்க முடியாது.
பாடத்தின் மூன்றாவது, இடைநிலை பதிப்பும் உள்ளது: துணைத் தொகையின் நிலை. இந்த கருத்துக்களை இன்னும் துல்லியமாக பிரிக்க, பின்வரும் திட்டத்தைப் பயன்படுத்துகிறோம்.
, , , , , , , , ,
வகை 2 நீரிழிவு நோய்க்கான இழப்பீடு
- வெற்று வயிற்றில் சர்க்கரை - 6.7 மிமீல் / எல் வரை,
- உணவுக்குப் பிறகு 2 மணி நேரம் சர்க்கரை - 8.9 மிமீல் / எல் வரை,
- கொலஸ்ட்ரால் - 5.2 மிமீல் / எல் வரை,
- சிறுநீரில் உள்ள சர்க்கரையின் அளவு 0%,
- உடல் எடை - சாதாரண வரம்புகளுக்குள் ("வளர்ச்சி கழித்தல் 100" சூத்திரத்தின் படி கணக்கிடப்பட்டால்),
- இரத்த அழுத்த குறிகாட்டிகள் - 140/90 மிமீ ஆர்டிக்கு மேல் இல்லை. கலை.
, , , , , , , , ,
வகை 2 நீரிழிவு நோயின் துணைத் தொகை
- வெற்று வயிற்றில் சர்க்கரை அளவு - 7.8 மிமீல் / எல் வரை,
- உணவுக்குப் பிறகு 2 மணி நேரம் சர்க்கரை அளவு - 10.0 மிமீல் / எல் வரை,
- கொழுப்பின் குறிகாட்டிகள் - 6.5 மிமீல் / எல் வரை,
- சிறுநீரில் உள்ள சர்க்கரையின் அளவு 0.5% க்கும் குறைவாக உள்ளது,
- உடல் எடை - 10-20% அதிகரித்துள்ளது,
- இரத்த அழுத்த குறிகாட்டிகள் - 160/95 மிமீ ஆர்டிக்கு மேல் இல்லை. கலை.
சிதைந்த வகை 2 நீரிழிவு நோய்
- வெற்று வயிற்றில் சர்க்கரை அளவு - 7.8 mmol / l க்கும் அதிகமாக,
- உணவுக்குப் பிறகு சர்க்கரை அளவு - 10.0 mmol / l க்கும் அதிகமாக,
- கொழுப்பின் குறிகாட்டிகள் - 6.5 mmol / l க்கும் அதிகமானவை,
- சிறுநீரில் உள்ள சர்க்கரையின் அளவு 0.5% க்கும் அதிகமாகும்,
- உடல் எடை - விதிமுறையின் 20% க்கும் அதிகமானவை,
- இரத்த அழுத்த குறிகாட்டிகள் - 160/95 மற்றும் அதற்கு மேல்.
ஈடுசெய்யப்பட்ட நிலையில் இருந்து சிதைந்த நிலைக்கு மாறுவதைத் தடுக்க, கட்டுப்பாட்டு முறைகள் மற்றும் திட்டங்களை சரியாகப் பயன்படுத்துவது முக்கியம். வீட்டிலும் ஆய்வகத்திலும் வழக்கமான சோதனைகளைப் பற்றி பேசுகிறோம்.
சிறந்த விருப்பம் ஒரு நாளைக்கு பல முறை சர்க்கரை அளவை சரிபார்க்க வேண்டும்: காலையில் வெறும் வயிற்றில், காலை உணவு, மதிய உணவு மற்றும் இரவு உணவிற்குப் பிறகு, படுக்கைக்கு சிறிது நேரத்திற்கு முன்பே. காசோலைகளின் குறைந்தபட்ச எண்ணிக்கை காலையில் காலை உணவுக்கு முன்னும், உடனடியாக படுக்கைக்குச் செல்வதும் ஆகும்.
சிறுநீர் பரிசோதனையில் சர்க்கரை மற்றும் அசிட்டோன் இருப்பதை 4 வாரங்களுக்கு ஒரு முறையாவது கண்காணிக்க பரிந்துரைக்கப்படுகிறது. சிதைந்த நிலையில் - பெரும்பாலும்.
மருத்துவரின் அறிவுறுத்தல்கள் கண்டிப்பாக பின்பற்றப்பட்டால் வகை 2 நீரிழிவு நோயின் விளைவுகளைத் தடுக்க முடியும்.
நீரிழிவு நோயால், ஊட்டச்சத்து மற்றும் வாழ்க்கை முறை குறித்த சிறப்பு விதிகளை நீங்கள் கடைபிடித்தால், அதே போல் உங்கள் மருத்துவரால் பரிந்துரைக்கப்பட்ட மருந்துகளை எடுத்துக் கொண்டால், சிகிச்சை முறையைப் பின்பற்றினால் நீங்கள் முழு வாழ்க்கையை வாழ முடியும்.
உங்கள் நிலையை கவனமாக கண்காணிக்கவும், உங்கள் இரத்த சீரம் சர்க்கரை அளவையும் இரத்த அழுத்தத்தையும் தவறாமல் சரிபார்க்கவும், உங்கள் எடையை கண்காணிக்கவும்.
, , , , , , , ,
வகை 2 நீரிழிவு நோயைக் கண்டறிதல்
நோயியலின் மருத்துவ அறிகுறிகள் ஏற்கனவே ஒரு நபருக்கு வகை 2 நீரிழிவு நோய் என்ற எண்ணத்திற்கு வழிவகுக்கும். இருப்பினும், நோயறிதலை உறுதிப்படுத்த இது போதாது; ஆய்வக கண்டறியும் நடைமுறைகளும் செய்யப்பட வேண்டும்.
இந்த வகை நோயறிதலின் முக்கிய பணி β- செல் செயல்பாட்டின் மீறல்களைக் கண்டறிவது: இது உணவுக்கு முன்னும் பின்னும் சர்க்கரை அளவின் அதிகரிப்பு, சிறுநீரில் அசிட்டோன் இருப்பது போன்றவை. சில நேரங்களில் ஆய்வக சோதனைகள் நோயின் மருத்துவ அறிகுறிகள் இல்லாத நிலையில் கூட நேர்மறையாக இருக்கலாம்: இதுபோன்ற சந்தர்ப்பங்களில், அவர்கள் ஆரம்பத்தில் பேசுகிறார்கள் நீரிழிவு நோயைக் கண்டறிதல்.
ஆட்டோ அனலைசர்கள், சோதனை கீற்றுகள் அல்லது இரத்த குளுக்கோஸ் மீட்டர்களைப் பயன்படுத்தி சீரம் சர்க்கரை அளவை தீர்மானிக்க முடியும். மூலம், உலக சுகாதார அமைப்பின் அளவுகோல்களின்படி, இரத்த சர்க்கரை குறிகாட்டிகள், இரண்டு முறை, வெவ்வேறு நாட்களில், லிட்டருக்கு 7.8 மிமீல் அதிகமாக இருந்தால், நீரிழிவு நோயைக் கண்டறிவது உறுதிப்படுத்தப்படலாம். அமெரிக்க நிபுணர்களைப் பொறுத்தவரை, விதிமுறைகள் சற்று வித்தியாசமாக இருக்கின்றன: இங்கே அவை 7 மிமீல் / லிட்டருக்கும் அதிகமான குறிகாட்டிகளுடன் ஒரு நோயறிதலை நிறுவுகின்றன.
நோயறிதலின் துல்லியம் குறித்து சந்தேகம் இருக்கும்போது 2 மணி நேர வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை செயல்முறை பயன்படுத்தப்படுகிறது. இந்த நடைமுறை எவ்வாறு மேற்கொள்ளப்படுகிறது:
- ஆய்வுக்கு மூன்று நாட்களுக்கு முன்பு, நோயாளி ஒரு நாளைக்கு சுமார் 200 கிராம் கார்போஹைட்ரேட் உணவைப் பெறுகிறார், மேலும் நீங்கள் கட்டுப்பாடு இல்லாமல் திரவத்தை (சர்க்கரை இல்லாமல்) குடிக்கலாம்,
- சோதனை வெறும் வயிற்றில் மேற்கொள்ளப்படுகிறது, கடைசி உணவில் இருந்து குறைந்தது பத்து மணிநேரம் கடந்துவிட்டது,
- இரத்தத்தை ஒரு நரம்பிலிருந்து அல்லது ஒரு விரலிலிருந்து எடுக்கலாம்,
- நோயாளி குளுக்கோஸ் கரைசலை (ஒரு கிளாஸ் தண்ணீருக்கு 75 கிராம்) எடுக்குமாறு கேட்கப்படுகிறார்,
- இரத்த மாதிரி 5 முறை மேற்கொள்ளப்படுகிறது: முதல் - குளுக்கோஸைப் பயன்படுத்துவதற்கு முன்பு, அதே போல் அரை மணி நேரம், ஒரு மணி நேரம், ஒரு மணிநேரம் மற்றும் 2 மணி நேரம் கரைசலைப் பயன்படுத்திய பிறகு.
சில நேரங்களில் இதுபோன்ற ஆய்வு வெற்று வயிற்றில் இரத்த மாதிரியை நடத்துவதன் மூலமும், குளுக்கோஸைப் பயன்படுத்திய 2 மணி நேரத்திற்குப் பிறகு, அதாவது இரண்டு முறை மட்டுமே குறைக்கப்படுகிறது.
சர்க்கரைக்கான சிறுநீர் பரிசோதனை நீரிழிவு நோயைக் கண்டறிய பொதுவாகப் பயன்படுத்தப்படுகிறது, ஏனெனில் சிறுநீரில் உள்ள சர்க்கரையின் அளவு எப்போதும் இரத்த சீரம் உள்ள குளுக்கோஸின் அளவிற்கு ஒத்திருக்காது. கூடுதலாக, சிறுநீரில் சர்க்கரை வேறு காரணங்களுக்காக தோன்றக்கூடும்.
கீட்டோன் உடல்கள் இருப்பதற்கான சிறுநீர் பரிசோதனைகளால் ஒரு குறிப்பிட்ட பங்கு வகிக்கப்படலாம்.
இரத்த சர்க்கரையை கட்டுப்படுத்துவதோடு, நோய்வாய்ப்பட்ட ஒருவர் தவறாமல் என்ன செய்ய வேண்டும்? இரத்த அழுத்தத்தைக் கண்காணித்து அவ்வப்போது இரத்தக் கொழுப்பு பரிசோதனை செய்யுங்கள். மொத்தத்தில் உள்ள அனைத்து குறிகாட்டிகளும் நோயின் இருப்பு அல்லது இல்லாதிருப்பதைக் குறிக்கலாம், அத்துடன் நோயியல் நிலைக்கு இழப்பீட்டின் தரத்தையும் குறிக்கலாம்.
வகை 2 நீரிழிவு நோய்க்கான சோதனைகள் கூடுதல் நோயறிதலுடன் மேற்கொள்ளப்படலாம், இது சிக்கல்களின் வளர்ச்சியை அடையாளம் காண வாய்ப்பளிக்கிறது. இந்த நோக்கத்திற்காக, நோயாளி ஈ.சி.ஜி, வெளியேற்ற யூரோகிராபி, ஃபண்டஸ் பரிசோதனை ஆகியவற்றை அகற்ற பரிந்துரைக்கப்படுகிறது.
, , , , , , , , ,
வகை 2 நீரிழிவு நோய்க்கான சிகிச்சை
நோயின் வளர்ச்சியின் ஆரம்ப கட்டத்தில், சில சமயங்களில் ஊட்டச்சத்து விதிகளைப் பின்பற்றி, மருந்துகளைப் பயன்படுத்தாமல் சிறப்பு உடல் பயிற்சிகளில் ஈடுபடுவது போதுமானது. உடல் எடையை இயல்பு நிலைக்கு கொண்டு வருவது முக்கியம், இது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மீட்டெடுக்கவும், சர்க்கரை அளவை உறுதிப்படுத்தவும் உதவும்.
நோயியலின் அடுத்த கட்டங்களுக்கு சிகிச்சையளிக்க மருந்துகளின் நியமனம் தேவைப்படுகிறது.
டைப் 2 நீரிழிவு நோயாளிகள் பெரும்பாலும் உள் பயன்பாட்டிற்கு ஆண்டிடியாபெடிக் மருந்துகள் பரிந்துரைக்கப்படுகிறார்கள். அத்தகைய மருந்துகளின் வரவேற்பு ஒரு நாளைக்கு குறைந்தது 1 முறையாவது மேற்கொள்ளப்படுகிறது. நிலைமையின் தீவிரத்தை பொறுத்து, மருத்துவர் ஒரு தீர்வைப் பயன்படுத்த முடியாது, ஆனால் மருந்துகளின் கலவையாகும்.
மிகவும் பொதுவான ஆண்டிடியாபெடிக் மருந்துகள்:
- டோல்பூட்டமைடு (பிரமிடெக்ஸ்) - கணையத்தில் செயல்படக்கூடியது, இன்சுலின் சுரப்பை செயல்படுத்துகிறது. வகை 2 நீரிழிவு நோயின் ஈடுசெய்யக்கூடிய மற்றும் துணைத்தொகுப்பு நிலையில் உள்ள வயதான நோயாளிகளுக்கு மிகவும் பொருத்தமானது. சாத்தியமான பக்க விளைவுகளில் ஒரு ஒவ்வாமை எதிர்வினை மற்றும் நிலையற்ற மஞ்சள் காமாலை ஆகியவை அடங்கும்,
- கிளிபிசைடு - போதிய அட்ரீனல் மற்றும் பிட்யூட்டரி செயல்பாட்டைக் கொண்ட வயதான, பலவீனமான மற்றும் மயக்கமடைந்த நோயாளிகளுக்கு சிகிச்சையளிக்க எச்சரிக்கையுடன் பயன்படுத்தப்படுகிறது,
- மன்னில் - இன்சுலின் உணரும் ஏற்பிகளின் உணர்திறனை மேம்படுத்துகிறது. சொந்த கணைய இன்சுலின் உற்பத்தியை அதிகரிக்கிறது. ஒரு மாத்திரையுடன் மருந்து தொடங்கப்பட வேண்டும், தேவைப்பட்டால், மெதுவாக அளவை அதிகரிக்கும்,
- மெட்ஃபோர்மின் - உடலில் இன்சுலின் அளவை பாதிக்காது, ஆனால் கட்டுப்படுத்தப்பட்ட இன்சுலின் விகிதத்தை இலவச இன்சுலின் குறைப்பதன் மூலம் மருந்தியக்கவியலை மாற்ற முடியும். அதிக எடை மற்றும் உடல் பருமன் நோயாளிகளுக்கு பெரும்பாலும் பரிந்துரைக்கப்படுகிறது. சிறுநீரக செயல்பாடு பலவீனமான நோயாளிகளின் சிகிச்சையில் பயன்படுத்தப்படவில்லை,
- அகார்போஸ் - சிறுகுடலில் கார்போஹைட்ரேட்டுகளின் செரிமானம் மற்றும் உறிஞ்சுதலைத் தடுக்கிறது, இது சம்பந்தமாக, கார்போஹைட்ரேட் உணவுகளை உட்கொண்ட பிறகு இரத்த சர்க்கரை செறிவு அதிகரிப்பதைக் குறைக்கிறது. நாள்பட்ட குடல் நோய்க்கும், கர்ப்ப காலத்தில் ஒரு மருந்து பரிந்துரைக்கப்படக்கூடாது,
- மெக்னீசியம் ஏற்பாடுகள் - கணையத்தால் இன்சுலின் உற்பத்தியைத் தூண்டுகிறது, உடலில் சர்க்கரையின் அளவைக் கட்டுப்படுத்துகிறது.
மருந்துகளின் சேர்க்கைகளும் அனுமதிக்கப்படுகின்றன, எடுத்துக்காட்டாக:
- கிளிபிசைடுடன் மெட்மார்பைனின் பயன்பாடு,
- இன்சுலின் உடன் உருமாற்றத்தின் பயன்பாடு,
- தியாசோலிடினியோன் அல்லது நட்லெக்லைனைடுடன் உருமாற்றத்தின் கலவையாகும்.
துரதிர்ஷ்டவசமாக, டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட பெரும்பாலான நோயாளிகளில், மேற்கண்ட மருந்துகள் படிப்படியாக அவற்றின் செயல்திறனை இழக்கின்றன. இத்தகைய சூழ்நிலைகளில், நீங்கள் இன்சுலின் நிதிகளின் பயன்பாட்டிற்கு மாற வேண்டும்.
டைப் 2 நீரிழிவு நோயில் உள்ள இன்சுலின் தற்காலிகமாக (சில வலி நிலைமைகளுக்கு) பரிந்துரைக்கப்படலாம் அல்லது தொடர்ந்து, டேப்லெட் மருந்துகளுடன் முந்தைய சிகிச்சை பயனற்றதாக இருக்கும்போது.
நிச்சயமாக, ஒரு மருத்துவர் ஒரு மருந்தை பரிந்துரைக்கும்போதுதான் இன்சுலின் சிகிச்சையைத் தொடங்க வேண்டும். அவர் தேவையான அளவைத் தேர்ந்தெடுத்து சிகிச்சை முறையைத் திட்டமிடுவார்.
நோயின் சிக்கல்களின் வளர்ச்சியைத் தடுக்க இரத்த சர்க்கரை அளவை முடிந்தவரை ஈடுசெய்ய வசதியாக இன்சுலின் பரிந்துரைக்கப்படலாம். எந்த சந்தர்ப்பங்களில் மருத்துவர் மருந்து சிகிச்சையை இன்சுலின் சிகிச்சைக்கு மாற்ற முடியும்:
- உடல் எடையின் விரைவான இழப்புடன்,
- நோயின் சிக்கலான வெளிப்பாடுகளின் வளர்ச்சியுடன்,
- சர்க்கரை குறைக்கும் மருந்துகளின் வழக்கமான உட்கொள்ளலுடன் நோயியலுக்கு போதுமான இழப்பீடு இல்லை.
இன்சுலின் தயாரிப்பு கலந்துகொள்ளும் மருத்துவரால் தீர்மானிக்கப்படுகிறது. இது விரைவான, இடைநிலை அல்லது நீடித்த இன்சுலின் ஆகும், இது நிபுணரால் முன்மொழியப்பட்ட சிகிச்சை முறைக்கு ஏற்ப தோலடி ஊசி மூலம் நிர்வகிக்கப்படுகிறது.
பயிற்சிகள்
வகை 2 நீரிழிவு நோய்க்கான பயிற்சிகளின் குறிக்கோள், இரத்த சர்க்கரையை உறுதிப்படுத்துவதில் செல்வாக்கு செலுத்துதல், இன்சுலின் செயல்பாட்டை செயல்படுத்துதல், இருதய மற்றும் சுவாச அமைப்புகளின் செயல்பாட்டை மேம்படுத்துதல் மற்றும் செயல்திறனை தூண்டுதல். கூடுதலாக, உடற்பயிற்சி என்பது வாஸ்குலர் நோய்க்குறியீடுகளின் சிறந்த தடுப்பு ஆகும்.
அனைத்து வகையான நீரிழிவு நோய்களுக்கும் பயிற்சிகள் பரிந்துரைக்கப்படலாம். கரோனரி இதய நோய் அல்லது நீரிழிவு நோயால் மாரடைப்பு ஏற்படுவதால், இந்த நோய்களைக் கொண்டு ஜிம்னாஸ்டிக் பயிற்சிகள் மாறுகின்றன.
உடல் செயல்பாடுகளுக்கு முரணாக இருக்கலாம்:
- உயர் இரத்த சர்க்கரை (லிட்டருக்கு 16.5 மிமீல்),
- சிறுநீர் அசிட்டோன்
- முன்கூட்டிய நிலை.
படுக்கை ஓய்வில் இருக்கும் நோயாளிகளுக்கு உடல் பயிற்சிகள், ஆனால் சிதைவு நிலையில் இல்லை, ஒரு உயர்ந்த நிலையில் மேற்கொள்ளப்படுகின்றன. மீதமுள்ள நோயாளிகள் நிற்கும்போது அல்லது உட்கார்ந்திருக்கும்போது வகுப்புகளை நடத்துகிறார்கள்.
வகுப்புகள் எடை இல்லாமல் மேல் மற்றும் கீழ் முனைகள் மற்றும் உடற்பகுதியின் தசைகளுக்கு நிலையான பயிற்சிகளுடன் தொடங்குகின்றன. விரிவாக்கம், டம்ப்பெல்ஸ் (2 கிலோ வரை) அல்லது உடற்பயிற்சி பந்தைப் பயன்படுத்தி, எதிர்ப்பு மற்றும் எடையைப் பயன்படுத்தி வகுப்புகளை இணைக்கவும்.
சுவாச பயிற்சிகளிலிருந்து ஒரு நல்ல விளைவு காணப்படுகிறது. டோஸ் நடைபயிற்சி, சைக்கிள் ஓட்டுதல், ரோயிங், பூல் நடவடிக்கைகள் மற்றும் பனிச்சறுக்கு ஆகியவை வரவேற்கப்படுகின்றன.
சொந்தமாக உடற்கல்வியில் ஈடுபடும் நோயாளி, அவரது நிலை குறித்து கவனம் செலுத்துவது மிகவும் முக்கியம். பசி, திடீர் பலவீனம், கைகால்களில் நடுக்கம் போன்ற உணர்வுகளின் வளர்ச்சியுடன், நீங்கள் உடற்பயிற்சியை முடித்துவிட்டு, நிச்சயமாக சாப்பிட வேண்டும். இயல்பாக்கலுக்குப் பிறகு, அடுத்த நாள் வகுப்புகளை மீண்டும் தொடங்க அனுமதிக்கப்படுகிறது, இருப்பினும், சுமைகளை சற்று குறைக்கிறது.
, , , , , , , ,
இரத்த சர்க்கரை மருந்துகளை எடுத்துக் கொண்டாலும், நீரிழிவு நோய்க்கான ஊட்டச்சத்து அணுகுமுறை மிக முக்கியமானது.சில நேரங்களில் நோயின் லேசான வடிவங்கள் மருந்துகளின் பயன்பாட்டைக் கூட நாடாமல், உணவில் மட்டுமே கட்டுப்படுத்த முடியும். நன்கு அறியப்பட்ட சிகிச்சை அட்டவணையில், வகை 2 நீரிழிவு நோய்க்கான உணவு எண் 9 என வரையறுக்கப்படுகிறது. இந்த உணவின் பரிந்துரைகள் உடலில் பலவீனமான வளர்சிதை மாற்ற செயல்முறைகளை மீட்டெடுப்பதை நோக்கமாகக் கொண்டுள்ளன.
வகை 2 நீரிழிவு நோய்க்கான உணவு சீரானதாக இருக்க வேண்டும் மற்றும் உணவின் கலோரி அளவை கணக்கில் எடுத்துக்கொள்ள வேண்டும். உகந்த தினசரி கலோரி உட்கொள்ளல் உடல் எடையைப் பொறுத்தது:
- சாதாரண எடை - 1600 முதல் 2500 கிலோகலோரி வரை,
- அதிக எடை - 1300 முதல் 1500 கிலோகலோரி வரை,
- II-III பட்டத்தின் உடல் பருமன் - 1000 முதல் 1200 கிலோகலோரி வரை,
- IV பட்டம் உடல் பருமன் - 600 முதல் 900 கிலோகலோரி வரை.
ஆனால் நீங்கள் எப்போதும் உங்களை கலோரிகளில் கட்டுப்படுத்த முடியாது. உதாரணமாக, சிறுநீரக நோய்கள், கடுமையான அரித்மியா, மனநல கோளாறுகள், கீல்வாதம், கடுமையான கல்லீரல் நோய்கள் போன்றவற்றுடன், உணவு சத்தானதாக இருக்க வேண்டும்.
வேகமான கார்போஹைட்ரேட்டுகளை கைவிடவும், கொழுப்பு மற்றும் உப்பு உட்கொள்ளலை கட்டுப்படுத்தவும் பரிந்துரைக்கப்படுகிறது.
, , , , , , , , ,
இயலாமை
டைப் 2 நீரிழிவு நோய்க்கான இயலாமையை ஒதுக்கலாமா வேண்டாமா என்பது மருத்துவ மற்றும் சமூக நிபுணர் அமைப்பால் தீர்மானிக்கப்படுகிறது, நோயாளியை அவரது கலந்துகொள்ளும் மருத்துவர் குறிப்பிடுகிறார். அதாவது, நீங்கள் இயலாமைக்கு விண்ணப்பிக்க வேண்டும் என்று மருத்துவர் முடிவு செய்வார் என்று எதிர்பார்க்கலாம், ஆனால் அதை நீங்களே வற்புறுத்தலாம், உங்களை மறுக்க மருத்துவருக்கு உரிமை இல்லை.
நீங்கள் நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளீர்கள் என்பது உங்களுக்கு ஒரு இயலாமைக்கான வாய்ப்பை வழங்காது. சில உடல் செயல்பாடுகளை மீறும் சந்தர்ப்பத்தில் மட்டுமே இந்த நிலை வழங்கப்படுகிறது, இது நோயாளியின் முழு வாழ்க்கை நடவடிக்கையையும் கட்டுப்படுத்த முடியும். இயலாமைக்கான அளவுகோல்களைக் கவனியுங்கள்:
- குழு III முழு இயக்கத்திற்கும் அல்லது வேலை செய்யும் திறனுக்கும் தடையாக இருக்கும் மிதமான கோளாறுகள் இருப்பதால் நோயின் லேசான மற்றும் மிதமான போக்கிற்கு வழங்கப்படுகிறது. நீரிழிவு நோய் ஈடுசெய்யும் பணியில் இருந்தால், நீங்கள் இன்சுலின் எடுத்துக் கொள்ளாவிட்டால், இயலாமை அனுமதிக்கப்படாது,
- குழு II ஒப்பீட்டளவில் கடுமையான கோளாறுகள் உள்ள நோயாளிகளுக்கு வழங்கப்படுகிறது (II-III பட்டத்தின் ரெட்டினோபதி, சிறுநீரக செயலிழப்பு, II பட்டத்தின் நரம்பியல், என்செபலோபதி போன்றவை),
- குழு I க்கு முழுமையான குருட்டுத்தன்மை, பக்கவாதம், கடுமையான மனநல கோளாறுகள், கடுமையான இருதய பற்றாக்குறை மற்றும் துண்டிக்கப்பட்ட கால்கள் இருப்பதால் கடுமையான நோயாளிகளுக்கு வழங்க முடியும். அன்றாட வாழ்க்கையில் இத்தகைய நோயாளிகள் வெளி உதவி இல்லாமல் செய்ய முடியாது.
நிபுணர் வல்லுநர்கள் (கமிஷன் என்று அழைக்கப்படுபவர்கள்) நோயாளியை பரிசோதித்த பின்னர் ஊனமுற்றோர் குழு வழங்கப்படுகிறது, அவர்கள் குழுவை எவ்வளவு காலம் நியமிக்க வேண்டுமா என்று முடிவு செய்கிறார்கள், மேலும் தேவையான மறுவாழ்வு நடவடிக்கைகளுக்கான விருப்பங்களையும் விவாதிக்கின்றனர்.
ஒரு நிபுணர் குழுவிற்கு இயலாமை குறித்த நிலையான முறையீடு பின்வருமாறு:
- சிறுநீர் மற்றும் இரத்தத்தைப் பற்றிய பொதுவான ஆய்வின் விளைவாக,
- உணவுக்கு முன்னும் பின்னும் இரத்த சீரம் சர்க்கரை பகுப்பாய்வின் விளைவாக,
- அசிட்டோன் மற்றும் சர்க்கரைக்கான சிறுநீர் சோதனை,
- சிறுநீரக மற்றும் கல்லீரல் உயிர் வேதியியல்,
- ஈசிஜி,
- கண் மருத்துவர், நரம்பியல் நிபுணர், சிகிச்சையாளர், அறுவை சிகிச்சை நிபுணரின் முடிவு.
பொதுவான ஆவணங்களிலிருந்து உங்களுக்குத் தேவைப்படலாம்:
- நோயாளியின் சார்பாக எழுதப்பட்ட ஒரு அறிக்கை,
- பாஸ்போர்ட்
- மருத்துவர் பரிந்துரைத்த திசை,
- உங்கள் நோயின் முழு வரலாற்றையும் கொண்ட மருத்துவ அட்டை,
- கல்வி சான்றிதழ்,
- வேலை புத்தகத்தின் நகல்
- தொழிலாளர் நிலைமைகளின் விளக்கம்.
இயலாமையை மீண்டும் வழங்க நீங்கள் விண்ணப்பிக்கிறீர்கள் என்றால், நீங்கள் ஒரு ஊனமுற்றவர் என்று கூறும் சான்றிதழும், முன்பு உங்களுக்கு ஒதுக்கப்பட்ட மறுவாழ்வு திட்டமும் தேவை.
, , , ,
உங்களுக்கு இயலாமை வழங்கப்பட்டதா இல்லையா என்பதைப் பொருட்படுத்தாமல், டைப் 2 நீரிழிவு நோய்க்கு இலவச இன்சுலின் மருந்துகள் மற்றும் பிற நன்மைகளுக்கு விண்ணப்பிக்கலாம்.
உங்களுக்கு வேறு என்ன உரிமை உள்ளது:
- இலவச சிரிஞ்ச்கள் மற்றும் சர்க்கரையை குறைக்கும் மருந்துகளைப் பெறுதல்,
- குளுக்கோஸ் சோதனைகள் மற்றும் இரத்த சர்க்கரையை அளவிடுவதற்கான சாதனங்களின் முன்னுரிமை வரிசை,
- சமூக மறுவாழ்வில் பங்கேற்பு (வேலை நிலைமைகளை எளிதாக்குதல், வேறொரு தொழிலில் பயிற்சி, மறுபயன்பாடு),
- ஸ்பா சிகிச்சை.
நீங்கள் முடக்கப்பட்டிருந்தால், நீங்கள் ஒரு பண நன்மை (ஓய்வூதியம்) பெறுவீர்கள்.
நீரிழிவு நோய் ஒரு நோய் அல்ல, ஆனால் ஒரு வாழ்க்கை முறை என்று அவர்கள் கூறுகிறார்கள். எனவே, நோயாளிகள் நோயியலுக்கு ஏற்றவாறு இருக்க வேண்டும், ஊட்டச்சத்து குறித்து கவனம் செலுத்த வேண்டும், உடல் எடையை கண்காணிக்க வேண்டும், தொடர்ந்து அவர்களின் நிலையை கண்காணிக்க வேண்டும் மற்றும் சோதனைகள் எடுக்க வேண்டும். சரி, டைப் 2 நீரிழிவு என்பது மிகவும் சிக்கலான நோயாகும், உங்களைப் பற்றிய உங்கள் அக்கறையுள்ள அணுகுமுறை மட்டுமே முடிந்தவரை முழு மற்றும் சுறுசுறுப்பான வாழ்க்கையை வாழ உதவும்.