மருந்து க்ளெமாஸ்: பயன்பாட்டிற்கான வழிமுறைகள்
அளவு வடிவம் - மாத்திரைகள்: செவ்வக, தட்டையான, வெளிர் பச்சை நிறத்தில், 3 இணையான குறிப்புகள் மாத்திரையின் அகலத்தில் இருபுறமும் பயன்படுத்தப்பட்டு 4 சம பாகங்களாக பிரிக்கப்படுகின்றன (5 அல்லது 10 துண்டுகள் கொப்புளங்கள், அட்டை அட்டை 3 அல்லது 6 கொப்புளங்கள் ).
செயலில் உள்ள மூலப்பொருள்: கிளிமிபிரைடு, 1 டேப்லெட்டில் - 4 மி.கி.
கூடுதல் கூறுகள்: மைக்ரோ கிரிஸ்டலின் செல்லுலோஸ், மெக்னீசியம் ஸ்டீரேட், செல்லுலோஸ், க்ரோஸ்கார்மெல்லோஸ் சோடியம், புத்திசாலித்தனமான நீல சாயம், குயினோலின் மஞ்சள் சாயம்.
முரண்
- வகை 1 நீரிழிவு நோய்
- லுகோபீனியா,
- கடுமையான சிறுநீரகக் கோளாறு (ஹீமோடையாலிசிஸில் நோயாளிகளுக்கு முரணானது உட்பட),
- கடுமையான கல்லீரல் செயலிழப்பு,
- நீரிழிவு நோய் மற்றும் கோமா, நீரிழிவு கெட்டோஅசிடோசிஸ்,
- உணவின் மாலாப்சார்ப்ஷன் மற்றும் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி (தொற்று நோய்கள் உட்பட) ஆகியவற்றுடன் கூடிய நிலைமைகள்,
- 18 வயதுக்கு உட்பட்டவர்
- கர்ப்பம் மற்றும் பாலூட்டுதல்
- மருந்து அல்லது பிற சல்போனிலூரியா வழித்தோன்றல்கள் மற்றும் சல்போனமைடு மருந்துகளின் கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி.
நோயாளியை இன்சுலின் சிகிச்சைக்கு மாற்ற வேண்டிய சூழ்நிலைகளில் க்ளெமாஸை எச்சரிக்கையுடன் பயன்படுத்த வேண்டும், அதாவது இரைப்பைக் குழாயில் உணவு மற்றும் மருந்துகளின் மாலாப்சார்ப்ஷன் (இரைப்பை பரேசிஸ் மற்றும் குடல் அடைப்பு உட்பட), பெரிய அறுவை சிகிச்சை தலையீடுகள், கடுமையான பல காயங்கள், விரிவான தீக்காயங்கள்.
அளவு மற்றும் நிர்வாகம்
க்ளெமாஸ் வாய்வழியாக எடுத்துக் கொண்டார். தினசரி அளவை ஒரு டோஸில் ஒரு இதயமான காலை உணவுக்கு முன் அல்லது முதல் முக்கிய உணவுக்கு முன் எடுக்க வேண்டும். மாத்திரைகளை மெல்லாமல் விழுங்க வேண்டும், போதுமான அளவு திரவத்துடன் (தோராயமாக ½ கப்) கழுவ வேண்டும். மாத்திரையை எடுத்துக் கொண்ட பிறகு, உணவைத் தவிர்ப்பது பரிந்துரைக்கப்படவில்லை.
இரத்தத்தில் குளுக்கோஸின் செறிவு வழக்கமான தீர்மானத்தின் முடிவுகளைப் பொறுத்து ஆரம்ப மற்றும் பராமரிப்பு அளவுகள் தனித்தனியாக தீர்மானிக்கப்படுகின்றன.
சிகிச்சையின் ஆரம்பத்தில், 1 மி.கி கிளைமிபிரைடு பொதுவாக பரிந்துரைக்கப்படுகிறது (1 /4 மாத்திரைகள்) ஒரு நாளைக்கு 1 முறை. உகந்த சிகிச்சை விளைவை அடைய முடிந்தால், மருந்து தொடர்ந்து அதே அளவிலேயே எடுக்கப்படுகிறது (பராமரிப்பு அளவாக).
கிளைசெமிக் கட்டுப்பாடு இல்லாத நிலையில், தினசரி டோஸ் படிப்படியாக அதிகரிக்கிறது, இரத்தத்தில் குளுக்கோஸின் செறிவை தொடர்ந்து கண்காணிக்கிறது: ஒவ்வொரு 1-2 வாரங்களுக்கும், முதலில் 2 மி.கி வரை, பின்னர் 3 மி.கி வரை, பின்னர் 4 மி.கி வரை (4 மி.கி.க்கு மேல் ஒரு டோஸ் விதிவிலக்கான சந்தர்ப்பங்களில் மட்டுமே பயனுள்ளதாக இருக்கும் ). அதிகபட்சமாக அனுமதிக்கக்கூடிய தினசரி டோஸ் 8 மி.கி.
நோயாளியின் வாழ்க்கை முறையின் அடிப்படையில் மருந்தை உட்கொள்ளும் நேரம் மற்றும் அதிர்வெண் மருத்துவரால் தீர்மானிக்கப்படுகிறது. சிகிச்சை நீண்டது, இரத்த குளுக்கோஸால் கட்டுப்படுத்தப்படுகிறது.
மெட்ஃபோர்மினுடன் இணைந்து பயன்படுத்தவும்
மெட்ஃபோர்மின் எடுக்கும் நோயாளிகளுக்கு கிளைசெமிக் கட்டுப்பாட்டை அடைய முடியாவிட்டால், க்ளெமாஸுடன் சேர்க்கை சிகிச்சை பரிந்துரைக்கப்படலாம். இந்த வழக்கில், மெட்ஃபோர்மினின் டோஸ் அதே மட்டத்தில் பராமரிக்கப்படுகிறது, மேலும் கிளிமிபிரைடு குறைந்தபட்ச டோஸில் பரிந்துரைக்கப்படுகிறது, அதன் பிறகு அது படிப்படியாக அதிகபட்ச தினசரி டோஸ் வரை அதிகரிக்கப்படுகிறது (இரத்தத்தில் குளுக்கோஸின் செறிவைப் பொறுத்து). கூட்டு சிகிச்சை நெருக்கமான மருத்துவ மேற்பார்வையின் கீழ் மேற்கொள்ளப்படுகிறது.
இன்சுலின் இணைந்து பயன்படுத்தவும்
க்ளெமாஸை அதிகபட்ச மருந்தாக ஒரு மருந்தாகப் பெறும் நோயாளிகள் அல்லது மெட்ஃபோர்மினின் அதிகபட்ச டோஸுடன் இணைந்து கிளைசெமிக் கட்டுப்பாட்டை அடைய முடியாவிட்டால், இன்சுலின் உடனான சேர்க்கை சிகிச்சை பரிந்துரைக்கப்படலாம். இந்த வழக்கில், கிளைமிபிரைடின் கடைசியாக பரிந்துரைக்கப்பட்ட டோஸ் மாறாமல் விடப்படுகிறது, மேலும் இன்சுலின் குறைந்தபட்ச டோஸில் பரிந்துரைக்கப்படுகிறது, தேவைப்பட்டால், இரத்தத்தில் குளுக்கோஸின் செறிவு கட்டுப்பாட்டின் கீழ் படிப்படியாக அதிகரிக்கிறது. ஒருங்கிணைந்த சிகிச்சை நெருக்கமான மருத்துவ மேற்பார்வையின் கீழ் மேற்கொள்ளப்படுகிறது.
மற்றொரு வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்திலிருந்து நோயாளியை க்ளெமாஸுக்கு மாற்றுவது
மற்றொரு வாய்வழி ஹைப்போகிளைசெமிக் முகவரிடமிருந்து ஒரு நோயாளியை மாற்றும் போது, கிளிமிபிரைட்டின் ஆரம்ப டோஸ் 1 மி.கி ஆக இருக்க வேண்டும், மற்றொரு மருந்தை அதிகபட்ச அளவில் எடுத்துக் கொண்டாலும் கூட. தேவைப்பட்டால், எதிர்காலத்தில், மேலே விவரிக்கப்பட்ட பொதுவான பரிந்துரைகளுக்கு இணங்க க்ளெமாஸின் அளவு படிப்படியாக அதிகரிக்கப்படுகிறது மற்றும் பயன்படுத்தப்பட்ட இரத்தச் சர்க்கரைக் குறைவு மருந்தின் செயல்திறன், அளவு மற்றும் செயல்பாட்டின் காலம் ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறது. சில சந்தர்ப்பங்களில், குறிப்பாக ஹைபோகிளைசெமிக் முகவரை நீண்ட அரை ஆயுளுடன் பயன்படுத்தும் போது, இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிக்கும் சேர்க்கை விளைவைத் தவிர்ப்பதற்காக, தற்காலிகமாக சிகிச்சையை நிறுத்த வேண்டியது அவசியம் (பல நாட்களுக்கு).
நோயாளியை இன்சுலினிலிருந்து கிளிமிபிரைடுக்கு மாற்றுவது
விதிவிலக்கான சந்தர்ப்பங்களில், டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சையை மேற்கொள்ளும்போது, நோயை ஈடுசெய்யும் மற்றும் கணைய cells- கலங்களின் பாதுகாக்கப்பட்ட சுரப்பு செயல்பாட்டை ஈடுசெய்யும்போது, இன்சுலின் கிளைமிபிரைடுடன் மாற்றப்படலாம். க்ளெமாஸின் வரவேற்பு குறைந்தபட்சம் 1 மி.கி அளவோடு தொடங்குகிறது, பரிமாற்றம் நெருங்கிய மருத்துவ மேற்பார்வையின் கீழ் மேற்கொள்ளப்படுகிறது.
பக்க விளைவுகள்
- வளர்சிதை மாற்றம்: முக்கியமாக மருந்தை உட்கொண்ட சிறிது நேரத்திலேயே ஏற்படும் இரத்தச் சர்க்கரைக் குறைவுகள் (அவை கடுமையான வடிவத்தையும் போக்கையும் கொண்டிருக்கலாம், அவை எப்போதும் எளிதில் நிறுத்தப்படாது),
- செரிமான அமைப்பு: வயிற்று வலி, எபிகாஸ்ட்ரியத்தில் அதிக வலி அல்லது அச om கரியம், குமட்டல், வாந்தி, வயிற்றுப்போக்கு, மஞ்சள் காமாலை, கொலஸ்டாஸிஸ், கல்லீரல் டிரான்ஸ்மினேஸின் அதிகரித்த செயல்பாடு, ஹெபடைடிஸ் (கல்லீரல் செயலிழப்பு வரை),
- ஹீமாடோபாய்டிக் அமைப்பு: அப்லாஸ்டிக் அல்லது ஹீமோலிடிக் அனீமியா, எரித்ரோசைட்டோபீனியா, லுகோபீனியா, கிரானுலோசைட்டோபீனியா, பான்சிட்டோபீனியா, அக்ரானுலோசைடோசிஸ், த்ரோம்போசைட்டோபீனியா (மிதமான முதல் கடுமையானது),
- பார்வை உறுப்பு: சிகிச்சையின் ஆரம்பத்தில் அடிக்கடி - நிலையற்ற பார்வைக் குறைபாடு,
- ஒவ்வாமை எதிர்வினைகள்: யூர்டிகேரியா, தோல் சொறி, அரிப்பு (பொதுவாக லேசானது, ஆனால் முன்னேறலாம், மூச்சுத் திணறல் மற்றும் இரத்த அழுத்தத்தைக் குறைத்தல், அனாபிலாக்டிக் அதிர்ச்சிக்கு வழிவகுக்கும்), சல்போனமைடுகள் மற்றும் பிற சல்போனிலூரியாக்கள் அல்லது ஒத்த பொருட்களுடன் குறுக்கு ஒவ்வாமை, ஒவ்வாமை வாஸ்குலிடிஸ்,
- மற்றவை: சில சந்தர்ப்பங்களில் - ஹைபோநெட்ரீமியா, ஆஸ்தீனியா, ஒளிச்சேர்க்கை, தலைவலி, தாமதமான தோல் போர்பிரியா.
சிறப்பு வழிமுறைகள்
மருத்துவரின் பரிந்துரைகளுக்கு இணங்க க்ளெமாஸை கண்டிப்பாக எடுக்க வேண்டும். வரவேற்பு பிழைகள் (எடுத்துக்காட்டாக, அடுத்த டோஸைத் தவிர்ப்பது) அதிக டோஸின் அடுத்த டோஸால் ஒருபோதும் அகற்ற முடியாது. அத்தகைய பிழைகள் ஏற்பட்டால் அல்லது நியமிக்கப்பட்ட நேரத்தில் அடுத்த டோஸ் சாத்தியமில்லாத சூழ்நிலைகளில் எடுக்க வேண்டிய நடவடிக்கைகள் குறித்து நோயாளி முன்கூட்டியே மருத்துவரிடம் விவாதிக்க வேண்டும். நோயாளி அதிக அளவு எடுத்துக்கொண்டால் உடனடியாக மருத்துவரிடம் தெரிவிக்க வேண்டும்.
தினசரி 1 மி.கி அளவிலான க்ளெமாஸை எடுத்துக் கொண்ட பிறகு இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி என்பது கிளைசீமியாவை உணவில் மட்டுமே கட்டுப்படுத்த முடியும் என்பதாகும்.
டைப் 2 நீரிழிவு நோய்க்கான இழப்பீடு அடைந்தவுடன், இன்சுலின் உணர்திறன் அதிகரிக்கிறது, எனவே கிளிமிபிரைடின் அளவைக் குறைக்க வேண்டியிருக்கும். இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைத் தடுக்க, நீங்கள் தற்காலிகமாக அளவைக் குறைக்க வேண்டும் அல்லது க்ளெமாஸை முழுமையாக ரத்து செய்ய வேண்டும். நோயாளியின் உடல் எடை, வாழ்க்கை முறை அல்லது ஹைபோ- அல்லது ஹைப்பர் கிளைசீமியாவின் வளர்ச்சிக்கு வழிவகுக்கும் பிற காரணிகளில் மாற்றத்துடன் டோஸ் சரிசெய்தல் மேற்கொள்ளப்பட வேண்டும்.
சிகிச்சையின் முதல் வாரங்களில் நோயாளியை குறிப்பாக கவனமாக கண்காணிப்பது அவசியம், ஏனென்றால் இந்த காலகட்டத்தில்தான் இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் அதிகரிக்கிறது. உணவைத் தவிர்க்கும்போது அல்லது ஒழுங்கற்ற முறையில் சாப்பிடும்போது இதே போன்ற நிலை ஏற்படுகிறது.
இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் மென்மையாக்கப்படலாம் அல்லது வயதானவர்கள், தன்னியக்க நரம்பியல் நோயாளிகள் மற்றும் பீட்டா-தடுப்பான்களைப் பெறும் நோயாளிகள், ரெசர்பைன், குளோனிடைன், குவானெடிடின் ஆகியவற்றைப் பெறலாம் என்பதை நினைவில் கொள்ள வேண்டும். கார்போஹைட்ரேட்டுகளை உடனடியாக உட்கொள்வதன் மூலம் இரத்தச் சர்க்கரைக் குறைவை எப்போதும் நிறுத்தலாம் (சர்க்கரை அல்லது குளுக்கோஸ், எடுத்துக்காட்டாக, சர்க்கரை, இனிப்பு தேநீர் அல்லது பழச்சாறு). இந்த காரணத்திற்காக, நோயாளிகள் எப்போதும் குறைந்தது 20 கிராம் குளுக்கோஸை (சுத்திகரிக்கப்பட்ட சர்க்கரையின் 4 துண்டுகள்) எப்போதும் வைத்திருக்க பரிந்துரைக்கப்படுகிறது. இரத்தச் சர்க்கரைக் குறைவு சிகிச்சையில் இனிப்பான்கள் பயனற்றவை.
க்ளெமாஸுடனான சிகிச்சையின் முழு காலமும், இரத்தத்தில் குளுக்கோஸின் செறிவு, கிளைகோசைலேட்டட் ஹீமோகுளோபின் அளவு, கல்லீரல் செயல்பாடு மற்றும் புற இரத்தத்தின் படம் (குறிப்பாக பிளேட்லெட்டுகள் மற்றும் லுகோசைட்டுகளின் எண்ணிக்கை) ஆகியவற்றை தொடர்ந்து கண்காணிக்க வேண்டியது அவசியம்.
மன அழுத்த சூழ்நிலைகளில் (எடுத்துக்காட்டாக, காய்ச்சல், அறுவை சிகிச்சை அல்லது அதிர்ச்சி போன்ற தொற்று நோய்களுடன்), நோயாளியை இன்சுலினுக்கு தற்காலிகமாக மாற்ற வேண்டியிருக்கும்.
சிகிச்சையின் போது, அபாயகரமான செயல்களில் ஈடுபடும்போது எச்சரிக்கையாக இருக்க வேண்டும், இதை செயல்படுத்துவதற்கு எதிர்வினை வீதம் மற்றும் அதிக கவனம் தேவை (வாகனங்களை ஓட்டும்போது உட்பட).
மருந்து தொடர்பு
மற்ற மருந்துகளுடன் க்ளெமாஸை ஒரே நேரத்தில் பயன்படுத்துவதன் மூலம், அதன் செயல்பாட்டில் மாற்றம் சாத்தியமாகும் - பலப்படுத்துதல் அல்லது பலவீனப்படுத்துதல். எனவே, வேறு எந்த மருந்தையும் எடுத்துக்கொள்வதற்கான சாத்தியத்தை உங்கள் மருத்துவரிடம் ஒப்புக் கொள்ள வேண்டும்.
க்ளெமாஸின் இரத்தச் சர்க்கரைக் குறைவு நடவடிக்கையை வலுப்படுத்துவது மற்றும் இதன் விளைவாக, இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி பின்வரும் மருந்துகளுடன் கூட்டு உட்கொள்ளலை ஏற்படுத்தும்: இன்சுலின், மெட்ஃபோர்மின், பிற வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், ஆஞ்சியோடென்சின் மாற்றும் என்சைம் தடுப்பான்கள், அனபோலிக் ஸ்டெராய்டுகள் மற்றும் ஆண் பாலியல் ஹார்மோன்கள், மோனோஅமைசின் ஆக்ஸிலேட்டுகள் அமிலம்), ஆண்டிமைக்ரோபியல் முகவர்கள் - குயினோலோன் வழித்தோன்றல்கள், டெட்ராசைக்ளின்கள், சிம்பதோலிடிக்ஸ் (குவானெடிடின் உட்பட), சில நீண்ட காலமாக செயல்படும் சல்போனமைடுகள் போன்றவை. பங்குகள், fibrates, ஆலோபியூரினல், trofosfamide, fenfluramine, ifosfamide, ஃப்ளூவாக்ஸ்டைன் miconazole, சைக்ளோபாஸ்பமைடு, குளோராம்ஃபெனிகோல், oxyphenbutazone, tritokvalin, azapropazone, fluconazole, sulfinpyrazone, phenylbutazone, pentoxifylline (உயர் அளவுகளில் parenterally நிர்வகிக்கப்படுகிறது) குமரின்.
க்ளெமாஸின் இரத்தச் சர்க்கரைக் குறைவு நடவடிக்கை பலவீனமடைவதும், இதன் விளைவாக, இரத்தத்தில் குளுக்கோஸின் செறிவு அதிகரிப்பதும் பின்வரும் மருந்துகளுடன் கூட்டு நிர்வாகத்தை ஏற்படுத்தக்கூடும்: குளுக்கோகார்டிகோஸ்டீராய்டுகள், தியாசைட் டையூரிடிக்ஸ், மலமிளக்கிகள் (நீண்ட கால பயன்பாட்டுடன்), ஈஸ்ட்ரோஜன்கள் மற்றும் புரோஜெஸ்டோஜென்கள், பார்பிட்யூரேட்டுகள், எபிநெபிரைமெட் நிகோடினிக் அமிலம் (அதிக அளவுகளில்) மற்றும் அதன் வழித்தோன்றல்கள், குளுகோகன், டயசாக்ஸைடு, அசிடசோலாமைடு, பினோதியசின் வழித்தோன்றல்கள், குளோர்பிரோமசைன், ரிஃபாம்பிகின், ஃபெனிடோயின், லித்தியம் உப்புகள், தைராய்டு ஹார்மோன்கள்.
ரெசர்பைன், குளோனிடைன், ஹிஸ்டமைன் எச் தடுப்பான்கள்2ஏற்பிகள் கிளைமிபிரைட்டின் இரத்தச் சர்க்கரைக் குறைவு விளைவை பலவீனப்படுத்தலாம் மற்றும் ஆற்றலாம். இந்த மருந்துகள் மற்றும் குவானெடிடினின் செல்வாக்கின் கீழ், இரத்தச் சர்க்கரைக் குறைவின் மருத்துவ அறிகுறிகளின் பலவீனமான அல்லது முழுமையான இல்லாமை சாத்தியமாகும்.
கிளிமிபிரைடு கூமரின் வழித்தோன்றல்களின் விளைவை பலவீனப்படுத்தலாம் அல்லது மேம்படுத்தலாம்.
எலும்பு மஜ்ஜை ஹீமாடோபாய்சிஸைத் தடுக்கும் மருந்துகளை ஒரே நேரத்தில் பயன்படுத்துவதால், மைலோசப்ரஷன் உருவாகும் ஆபத்து அதிகரிக்கிறது.
ஆல்கஹால் பானங்களின் ஒற்றை அல்லது நாள்பட்ட பயன்பாடு க்ளெமாஸின் இரத்தச் சர்க்கரைக் குறைவு விளைவை மேம்படுத்தவும் பலவீனப்படுத்தவும் முடியும்.
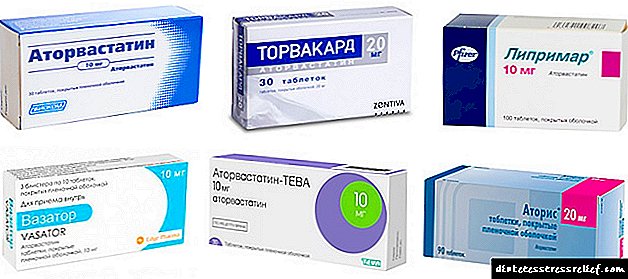
க்ளெமாஸ் என்ற மருந்தின் ஒப்புமைகள்: அமரில், கிளிமிபிரைடு, கிளிமிபிரைட் கேனான், டயமரிட்.
க்ளெமாஸ் (முறை மற்றும் அளவு) பயன்படுத்துவதற்கான வழிமுறைகள்
க்ளெமாஸ் மாத்திரைகள் ஒரு இதயப்பூர்வமான காலை உணவுக்கு முன்பாகவோ அல்லது முதல் பிரதான உணவுக்கு முன்பாகவோ ஒரே டோஸில் வாய்வழியாக எடுக்கப்படுகின்றன. மாத்திரைகளை முழுவதுமாக எடுத்துக் கொள்ளுங்கள், மெல்ல வேண்டாம், ஏராளமான திரவங்களை குடிக்கவும் (சுமார் 0.5 கப்). இரத்த குளுக்கோஸ் செறிவை வழக்கமாக கண்காணிப்பதன் முடிவுகளின் அடிப்படையில் அளவு தனித்தனியாக அமைக்கப்படுகிறது.
ஆரம்ப டோஸ்: ஒரு நாளைக்கு 1 மி.கி 1 நேரம். உகந்த சிகிச்சை விளைவை அடையும்போது, இந்த அளவை பராமரிப்பு அளவாக எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது.
கிளைசெமிக் கட்டுப்பாடு இல்லாத நிலையில், தினசரி டோஸில் படிப்படியாக அதிகரிப்பு சாத்தியமாகும் (1 முதல் 2 வார இடைவெளியில் இரத்த குளுக்கோஸ் செறிவுகளை தொடர்ந்து கண்காணிப்பதன் மூலம்) ஒரு நாளைக்கு 2 மி.கி, 3 மி.கி அல்லது 4 மி.கி. ஒரு நாளைக்கு 4 மி.கி.க்கு மேல் அளவுகள் விதிவிலக்கான சந்தர்ப்பங்களில் மட்டுமே பரிந்துரைக்கப்படுகின்றன.
அதிகபட்ச பரிந்துரைக்கப்பட்ட தினசரி டோஸ்: 8 மி.கி.
சிகிச்சையின் பாடநெறி: நீண்ட காலமாக, இரத்த குளுக்கோஸின் கட்டுப்பாட்டின் கீழ்.
மெட்ஃபோர்மினுடன் இணைந்து பயன்படுத்தவும்
மெட்ஃபோர்மின் எடுத்துக் கொள்ளும் நோயாளிகளுக்கு கிளைசெமிக் கட்டுப்பாடு இல்லாத நிலையில், கிளைமிபிரைடுடன் இணக்க சிகிச்சை சாத்தியமாகும்.
மெட்ஃபோர்மினின் அளவை அதே மட்டத்தில் பராமரிக்கும் போது, கிளைமிபிரைடுடன் சிகிச்சையானது குறைந்தபட்ச டோஸுடன் தொடங்குகிறது, பின்னர் இரத்தத்தில் குளுக்கோஸின் விரும்பிய செறிவைப் பொறுத்து டோஸ் படிப்படியாக அதிகரிக்கிறது, அதிகபட்ச தினசரி டோஸ் வரை.
கூட்டு சிகிச்சை நெருக்கமான மருத்துவ மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும்.
இன்சுலின் இணைந்து பயன்படுத்தவும்
சில சந்தர்ப்பங்களில், க்ளெமாஸுடனான மோனோ தெரபி, அதே போல் மெட்ஃபோர்மினுடன் இணைந்து, விரும்பிய முடிவைக் கொடுக்காது: கிளைசெமிக் கட்டுப்பாட்டை அடைய முடியாது. அத்தகைய சூழ்நிலையில், இன்சுலின் உடன் கிளிமிபிரைடு கலவை சாத்தியமாகும். இந்த வழக்கில், நோயாளிக்கு பரிந்துரைக்கப்பட்ட கிளிமிபிரைட்டின் கடைசி டோஸ் மாறாமல் உள்ளது, மற்றும் இன்சுலின் சிகிச்சையானது குறைந்தபட்ச டோஸுடன் தொடங்குகிறது, இரத்த குளுக்கோஸ் செறிவின் கட்டுப்பாட்டின் கீழ் அதன் அளவை படிப்படியாக அதிகரிக்கும்.
ஒருங்கிணைந்த சிகிச்சைக்கு கட்டாய மருத்துவ மேற்பார்வை தேவை.
மற்றொரு வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்திலிருந்து கிளிமிபிரைடிற்கு மாற்றவும்
ஆரம்ப தினசரி டோஸ்: 1 மி.கி (நோயாளி மற்றொரு வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்தின் அதிகபட்ச அளவைக் கொண்டு கிளிமிபிரைடிற்கு மாற்றப்பட்டாலும் கூட).
சிகிச்சையின் செயல்திறன், பயன்படுத்தப்படும் இரத்தச் சர்க்கரைக் குறைவு முகவரின் அளவின் அளவு மற்றும் செயல்பாட்டின் கால அளவைப் பொறுத்து, க்ளெமாஸின் அளவின் எந்தவொரு அதிகரிப்பும் கட்டங்களில் மேற்கொள்ளப்பட வேண்டும்.
சில சந்தர்ப்பங்களில், குறிப்பாக ஹைபோகிளைசெமிக் மருந்துகளை நீண்ட ஆயுளுடன் எடுத்துக் கொள்ளும்போது, இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தை அதிகரிக்கும் ஒரு சேர்க்கை விளைவைத் தவிர்ப்பதற்காக தற்காலிகமாக (சில நாட்களுக்குள்) சிகிச்சையை நிறுத்த வேண்டியது அவசியம்.
இன்சுலினிலிருந்து கிளிமிபிரைடுக்கு மொழிபெயர்ப்பு
விதிவிலக்கான சந்தர்ப்பங்களில், டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சையை மேற்கொள்ளும்போது, நோயை ஈடுசெய்யும் போது மற்றும் கணைய cells- கலங்களின் சுரப்பு செயல்பாட்டைப் பராமரிக்கும் போது, இன்சுலினை கிளைமிபிரைடுடன் மாற்றுவது சாத்தியமாகும்.
மொழிபெயர்ப்பு ஒரு மருத்துவரின் நெருங்கிய மேற்பார்வையின் கீழ் மேற்கொள்ளப்படுகிறது.
ஆரம்ப டோஸ்: ஒரு நாளைக்கு 1 மி.கி.
பக்க விளைவுகள்
மருந்தின் பயன்பாடு பின்வரும் பக்க விளைவுகளை ஏற்படுத்தும்:
- வளர்சிதை மாற்றம்: மருந்தை உட்கொண்ட சிறிது நேரத்திலேயே, இரத்தச் சர்க்கரைக் குறைவின் எதிர்விளைவுகள் சாத்தியமாகும், இது கடுமையான போக்கையும் வடிவத்தையும் கொண்டிருக்கக்கூடும், அவற்றை எப்போதும் எளிதில் நிறுத்த முடியாது.
- பார்வையின் உறுப்புகள்: சிகிச்சையின் போது (குறிப்பாக அதன் தொடக்கத்தில்), இரத்த குளுக்கோஸின் மாற்றத்துடன் தொடர்புடைய நிலையற்ற காட்சி இடையூறுகள் காணப்படலாம்.
- ஹீமாடோபாய்டிக் அமைப்பு: லுகோபீனியா, அப்லாஸ்டிக் அல்லது ஹீமோலிடிக் அனீமியா, மிதமான முதல் கடுமையான த்ரோம்போசைட்டோபீனியா, பான்சிட்டோபீனியா, அக்ரானுலோசைட்டோசிஸ், எரித்ரோசைட்டோபீனியா மற்றும் கிரானுலோசைட்டோபீனியா.
- செரிமான அமைப்பு: குமட்டல், வாந்தி, வயிற்று வலி, அச e கரியம் அல்லது எபிகாஸ்ட்ரியம், வயிற்றுப்போக்கு, கல்லீரல் நொதிகளின் அதிகரித்த செயல்பாடு, மஞ்சள் காமாலை, கொலஸ்டாஸிஸ், ஹெபடைடிஸ் (கல்லீரல் செயலிழப்பு வளர்ச்சி உட்பட) தாக்குதல்கள்.
- ஒவ்வாமை வெளிப்பாடுகள்: தோல் சொறி, அரிப்பு, யூர்டிகேரியா ஏற்படலாம். பொதுவாக, இத்தகைய எதிர்வினைகள் லேசானவை, ஆனால் சில நேரங்களில் முன்னேறலாம், மூச்சுத் திணறல் (அனாபிலாக்டிக் அதிர்ச்சியின் வளர்ச்சி வரை), இரத்த அழுத்தத்தில் குறைவு. பிற சல்போனிலூரியா வழித்தோன்றல்கள், சல்போனமைடுகள் அல்லது சல்போனமைடுகளுடன் ஒரு குறுக்கு-ஒவ்வாமை எதிர்வினை சாத்தியமாகும், அத்துடன் ஒவ்வாமை வாஸ்குலிடிஸின் வளர்ச்சியும் சாத்தியமாகும்.
- மற்றவை: சில சந்தர்ப்பங்களில், தாமதமாக வெட்டப்பட்ட போர்பிரியா, ஒளிச்சேர்க்கை, ஹைபோநெட்ரீமியா, ஆஸ்தீனியா மற்றும் தலைவலி ஆகியவற்றின் வளர்ச்சி சாத்தியமாகும்.
மருந்தியல் நடவடிக்கை
க்ளெமாஸ் ஒரு வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்து. மருந்தின் முக்கிய செயலில் உள்ள மூலப்பொருள் கிளைமிபிரைடு ஆகும், இது கணைய β- கலங்களிலிருந்து (கணைய விளைவு) இன்சுலின் சுரப்பு மற்றும் வெளியீட்டைத் தூண்டுகிறது, புற திசுக்களின் (தசை மற்றும் கொழுப்பு) உணர்திறனை அதன் சொந்த இன்சுலின் (கூடுதல் கணைய விளைவு) செயல்பாட்டிற்கு மேம்படுத்துகிறது.
ஒற்றை உட்கொள்வதன் மூலம், சிறுநீரகங்கள் எடுக்கப்பட்ட அளவின் 60% வரை திரும்பப் பெறுகின்றன, மீதமுள்ள 40% குடல் வழியாக செல்கின்றன. சிறுநீரில் மாறாத பொருள் கண்டறியப்படவில்லை. டி1/2 சீரம் உள்ள மருந்தின் பிளாஸ்மா செறிவுகளில் 5 - 8 மணிநேரம் ஆகும். T இன் அதிகரிப்பு சாத்தியமாகும்1/2 அதிக அளவுகளில் மருந்து எடுத்த பிறகு.
அளவுக்கும் அதிகமான
க்ளெமாஸின் மதிப்புரைகளின்படி, அதிக அளவு மருந்துகளை உட்கொண்ட பிறகு, இரத்தச் சர்க்கரைக் குறைவு உருவாகலாம், இது 12-72 மணி நேரம் நீடிக்கும், இது சாதாரண இரத்த குளுக்கோஸ் அளவை மீட்டெடுத்த பிறகு மீண்டும் மீண்டும் செய்யலாம்.
இரத்தச் சர்க்கரைக் குறைவு இதன் மூலம் வெளிப்படுகிறது: அதிகரித்த வியர்வை, டாக்ரிக்கார்டியா, பதட்டம், படபடப்பு, அதிகரித்த இரத்த அழுத்தம் மற்றும் பசி, இதய வலி, தலைவலி, அரித்மியா, தலைச்சுற்றல், மயக்கம், குமட்டல், வாந்தி, பதட்டம், அக்கறையின்மை, ஆக்கிரமிப்பு, செறிவு குறைதல், குழப்பம், , பரேசிஸ், நடுக்கம், வலிப்பு, பலவீனமான உணர்வு, கோமா.
அதிகப்படியான அளவுக்கு சிகிச்சையளிக்க, நோயாளிக்கு வாந்தியைத் தூண்டுவது அவசியம். சோடியம் பைகோசல்பேட் மற்றும் செயல்படுத்தப்பட்ட கரியுடன் கூடிய கனமான பானமும் குறிக்கப்படுகிறது.
மருந்தின் அதிக அளவு பயன்படுத்தப்பட்டால், இரைப்பை அழற்சி செய்யப்படுகிறது, பின்னர் சோடியம் பைகோசல்பேட் மற்றும் செயல்படுத்தப்பட்ட கரி ஆகியவை அறிமுகப்படுத்தப்படுகின்றன, அதன் பிறகு டெக்ஸ்ட்ரோஸ் அறிமுகப்படுத்தப்படுகிறது. மேலும் சிகிச்சை அறிகுறியாகும்.
பிற மருந்துகளுடன் தொடர்பு
இதனுடன் ஒரே நேரத்தில் மருந்தின் பயன்பாடு:
- மெட்ஃபோர்மின், இன்சுலின், மற்ற வாய்வழி இரத்த சர்க்கரை குறை முகவர்கள், ஆலோபியூரினல், ஏசிஇ தடுப்பான்கள் ஆண் பாலின ஹார்மோன்கள், உட்சேர்க்கைக்குரிய ஊக்க, குளோராம்ஃபெனிகோல், சைக்ளோபாஸ்பமைடு, பங்குகள், ifosfamide, trofosfamide, fibrates, fenfluramine, sympatholytic, ஃப்ளூவாக்ஸ்டைன் மாவோ தடுப்பான்கள், pentoxifylline, miconazole, ப்ரோபினெசிட், phenylbutazone குமரின் , ஆக்ஸிபென்பூட்டசோன், அசாப்ரோபசோன், சாலிசிலேட்டுகள், குயினோலோன் வழித்தோன்றல்கள், டெட்ராசைக்ளின்கள், சல்பின்பிரைசோன், ஃப்ளூகோனசோல், ட்ரிடோக்வாலின் - ஏற்படுகிறது அதன் இரத்தச் சர்க்கரைக் குறைவின் விளைவின் மரணம்,
- அசிடசோலாமைடு, டயசாக்ஸைடு, பார்பிட்யூரேட்டுகள், சால்யூரிடிக்ஸ், குளுக்கோகார்டிகோஸ்டீராய்டுகள், தியாசைட் டையூரிடிக்ஸ், எபினெஃப்ரின், குளுக்ககோன், நிகோடினிக் அமிலம் மற்றும் அதன் வழித்தோன்றல்கள், பினோதியசின் வழித்தோன்றல்கள், ஈஸ்ட்ரோஜன்கள் மற்றும் புரோஜெஸ்டோஜன்கள், தைராய்டு ஹார்மோன்கள் - அதன் இரத்தச் சர்க்கரைக் குறைவு
- ஹிஸ்டமைன் எச் தடுப்பான்கள்2-ரெசெப்டர்கள், குளோனிடைன், ஆல்கஹால் - இரண்டும் ஹைப்போகிளைசெமிக் விளைவை பலவீனப்படுத்தலாம் மற்றும் அதிகரிக்கலாம்,
- எலும்பு மஜ்ஜை ஹீமாடோபாய்சிஸைத் தடுக்கும் மருந்துகளால், மைலோசப்ரஷன் ஆபத்து அதிகரிக்கிறது.