நீண்ட நடிப்பு இன்சுலின் மற்றும் அதன் பெயர்
இன்சுலின் சிகிச்சைக்கான ஏற்பாடுகள் குறுகிய, நடுத்தர, நீண்ட மற்றும் ஒருங்கிணைந்த நடவடிக்கைகளின் கால அளவு மாறுபடும். நீண்ட இன்சுலின் இந்த ஹார்மோனின் அடிப்படை அளவை சமமாக பராமரிக்க வடிவமைக்கப்பட்டுள்ளது, இது பொதுவாக கணையத்தால் உற்பத்தி செய்யப்படுகிறது. இது வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கும், இரத்த சர்க்கரை கட்டுப்பாடு தேவைப்படும் நிலைமைகளுக்கும் பயன்படுத்தப்படுகிறது.

செயலின் பொறிமுறை
நீண்ட இன்சுலின் என்பது உடலியல் குளுக்கோஸ் அளவை நீண்ட நேரம் பராமரிக்க தேவையான ஒரு நீண்ட நடவடிக்கை மருந்து ஆகும். இது கணையத்தால் பாசல் இன்சுலின் உற்பத்தியைப் பின்பற்றுகிறது மற்றும் குளுக்கோனோஜெனீசிஸின் வளர்ச்சியைத் தடுக்கிறது.
உட்செலுத்தப்பட்ட சுமார் 4 மணி நேரத்திற்குப் பிறகு நீடித்த ஹார்மோனின் செயல்பாட்டைக் காணலாம். உச்ச உள்ளடக்கம் லேசானது அல்லது இல்லாதது, மருந்தின் நிலையான செறிவு 8-20 மணி நேரம் காணப்படுகிறது. நிர்வாகத்திற்குப் பிறகு சுமார் 28 மணி நேரத்திற்குப் பிறகு (மருந்து வகையைப் பொறுத்து), அதன் செயல்பாடு பூஜ்ஜியமாகக் குறைக்கப்படுகிறது.
நீண்ட இன்சுலின் சாப்பிட்ட பிறகு ஏற்படும் சர்க்கரையின் கூர்மையை உறுதிப்படுத்த வடிவமைக்கப்படவில்லை. இது ஹார்மோன் சுரப்பின் உடலியல் மட்டத்தை பிரதிபலிக்கிறது.
மருந்துகளின் வகைகள்
தற்போது, நீண்டகாலமாக செயல்படும் மருந்துகளின் இரண்டு குழுக்கள் பயன்படுத்தப்படுகின்றன - நடுத்தர மற்றும் தீவிர நீண்ட காலம். குறுகிய கால மருந்துகள் என உச்சரிக்கப்படவில்லை என்றாலும், நடுத்தர கால இன்சுலின்கள் உச்ச காலத்தைக் கொண்டுள்ளன. அல்ட்ரா-லாங்-ஆக்டிங் இன்சுலின்ஸ் உச்சமற்றவை. அடித்தள ஹார்மோனின் அளவைத் தேர்ந்தெடுக்கும்போது இந்த அம்சங்கள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன.
| வகை | செல்லுபடியாகும் காலம் | மருந்து பெயர்கள் |
|---|---|---|
| நடுத்தர காலம் இன்சுலின் | 16 மணி நேரம் வரை | ஜென்சுலின் என் பயோசுலின் என் இன்சுமான் பசால் புரோட்டாபான் என்.எம் ஹுமுலின் என்.பி.எச் |
| அல்ட்ரா லாங் ஆக்டிங் இன்சுலின் | 16 மணி நேரத்திற்கும் மேலாக | ட்ரெசிபா நியூ லெவெமிர் லாண்டஸ் |
பின்வரும் அறிகுறிகளுக்கு நீண்ட காலமாக செயல்படும் இன்சுலின் பயன்பாடு பரிந்துரைக்கப்படுகிறது:
- வகை 1 நீரிழிவு நோய்
- வகை 2 நீரிழிவு நோய்
- இரத்த குளுக்கோஸ் செறிவைக் குறைக்க வாய்வழி மருந்துகளுக்கு நோய் எதிர்ப்பு சக்தி,
- அறுவை சிகிச்சை தயாரிப்பு
- கர்ப்பகால நீரிழிவு.
விண்ணப்பிக்கும் முறை
நீண்ட காலமாக செயல்படும் இன்சுலின் இடைநீக்கம் அல்லது ஊசிக்கான தீர்வுகள் வடிவில் கிடைக்கிறது. தோலடி முறையில் நிர்வகிக்கப்படும் போது, மருந்து சிறிது நேரம் கொழுப்பு திசுக்களில் இருக்கும், அது மெதுவாகவும் படிப்படியாகவும் இரத்தத்தில் உறிஞ்சப்படுகிறது.
ஹார்மோனின் அளவு ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக மருத்துவரால் தீர்மானிக்கப்படுகிறது. மேலும், நோயாளி தனது பரிந்துரைகளின் அடிப்படையில் அளவை சுயாதீனமாக கணக்கிட முடியும். விலங்கு இன்சுலினிலிருந்து மனித டோஸுக்கு மாறும்போது, மீண்டும் தேர்ந்தெடுக்க வேண்டியது அவசியம். ஒரு வகை மருந்தை இன்னொருவருடன் மாற்றும்போது, ஒரு மருத்துவரின் கட்டுப்பாடு மற்றும் இரத்த சர்க்கரை செறிவு பற்றிய அடிக்கடி சோதனைகள் அவசியம். மாற்றத்தின் போது, நிர்வகிக்கப்பட்ட டோஸ் 100 அலகுகளைத் தாண்டினால், நோயாளி ஒரு மருத்துவமனைக்கு அனுப்பப்படுவார்.
ஊசி தோலடி முறையில் செய்யப்படுகிறது, ஒவ்வொரு முறையும் வேறு இடத்திற்கு. ட்ரைசெப்ஸ் தசையில், தொப்புளுக்கு அருகிலுள்ள பகுதியில், குளுட்டியல் தசையின் மேல் வெளிப்புறத்தில் அல்லது தொடையின் மேல் ஆன்டிரோலேட்டரல் பகுதியில் இன்சுலின் ஊசி செய்யலாம். இன்சுலின் தயாரிப்புகளை கலக்கவோ நீர்த்தவோ கூடாது. ஊசி போடுவதற்கு முன்பு சிரிஞ்சை அசைக்கக்கூடாது. உள்ளங்கைகளுக்கு இடையில் அதைத் திருப்ப வேண்டியது அவசியம், இதனால் கலவை மிகவும் சீரானதாக மாறி சிறிது வெப்பமடைகிறது. உட்செலுத்தப்பட்ட பிறகு, மருந்தை முழுமையாக நிர்வகிக்க ஊசி தோலின் கீழ் சில நொடிகள் விடப்பட்டு, பின்னர் அகற்றப்படும்.
டோஸ் கணக்கீடு
சாதாரண கணைய செயல்பாடு கொண்ட ஒரு ஆரோக்கியமான நபர் ஒரு நாளைக்கு 24–26 IU இன்சுலின் அல்லது ஒரு மணி நேரத்திற்கு 1 IU ஐ உற்பத்தி செய்கிறார். இது நிர்வகிக்கப்பட வேண்டிய அடிப்படை அல்லது நீட்டிக்கப்பட்ட இன்சுலின் அளவை தீர்மானிக்கிறது. அறுவை சிகிச்சை, பசி, மனோதத்துவ மன அழுத்தம் பகலில் எதிர்பார்க்கப்பட்டால், அளவை அதிகரிக்க வேண்டும்.
அடிப்படை இன்சுலின் அளவைக் கணக்கிட, வெற்று வயிற்று சோதனை செய்யப்படுகிறது. ஆய்வுக்கு 4-5 மணி நேரத்திற்கு முன்பு நீங்கள் உணவை மறுக்க வேண்டும். நீண்ட இன்சுலின் அளவை ஒரே இரவில் தேர்வு செய்ய பரிந்துரைக்கப்படுகிறது. கணக்கீடு முடிவுகள் மிகவும் துல்லியமாக இருக்க, நீங்கள் இரவு உணவை சீக்கிரம் சாப்பிட வேண்டும் அல்லது மாலை உணவைத் தவிர்க்க வேண்டும்.
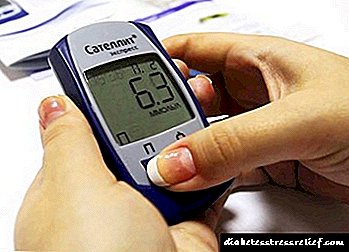
ஒவ்வொரு மணி நேரத்திலும், சர்க்கரை ஒரு குளுக்கோமீட்டருடன் அளவிடப்படுகிறது. சோதனைக் காலத்தில், குளுக்கோஸில் 1.5 மிமீல் உயர்வு அல்லது குறைவு இருக்கக்கூடாது. சர்க்கரை அளவு கணிசமாக மாறியிருந்தால், அடிப்படை இன்சுலின் சரி செய்யப்பட வேண்டும்.
அளவுக்கும் அதிகமான
அதிகப்படியான மருந்துகள் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும். மருத்துவ உதவி இல்லாமல், இது கடுமையான சிக்கல்களுக்கு வழிவகுக்கிறது. மனச்சோர்வு, நரம்பு கோளாறுகள் ஏற்படுகின்றன, ஒரு இரத்தச் சர்க்கரைக் கோமா விலக்கப்படவில்லை, கடினமான சந்தர்ப்பங்களில் இந்த நிலை மரணத்திற்கு வழிவகுக்கும்.
இரத்தச் சர்க்கரைக் குறைவுடன், வேகமாக கார்போஹைட்ரேட்டுகளை உட்கொள்வது அவசரமானது, இது இரத்தத்தில் குளுக்கோஸின் அளவை அதிகரிக்கும். எதிர்காலத்தில், உங்களுக்கு ஒரு மருத்துவரின் கட்டுப்பாடு, ஊட்டச்சத்து திருத்தம் மற்றும் இன்சுலின் ஊசி மருந்துகள் தேவைப்படும்.
முரண்
அனைத்து நோயாளி குழுக்களுக்கும் நீடித்த இன்சுலின் அனுமதிக்கப்படாது. இரத்தச் சர்க்கரைக் குறைவு மற்றும் மருந்துகளின் கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி ஆகியவற்றிற்கு இதைப் பயன்படுத்த முடியாது. இது கர்ப்பிணி பெண்கள் மற்றும் 6 வயதுக்குட்பட்ட குழந்தைகளுக்கு முரணாக உள்ளது.
சாத்தியமான சிக்கல்களின் அபாயத்தை எதிர்பார்த்த நன்மை மீறினால், நிபுணரின் பரிந்துரையின் பேரில் மருந்து பயன்படுத்தப்படலாம். அளவை எப்போதும் மருத்துவரால் கணக்கிட வேண்டும்.
பக்க விளைவுகள்
நீண்ட காலமாக செயல்படும் இன்சுலின் பயன்படுத்தும் போது, அளவை மீறுவது இரத்தச் சர்க்கரைக் குறைவு, கோமா மற்றும் கோமாவை ஏற்படுத்தும் என்பதை மனதில் கொள்ள வேண்டும். ஊசி இடத்திலுள்ள ஒவ்வாமை, சிவத்தல் மற்றும் அரிப்பு ஆகியவை நிராகரிக்கப்படவில்லை.
நீடித்த இன்சுலின் குளுக்கோஸ் கட்டுப்பாட்டுக்கு மட்டுமே நோக்கம் கொண்டது, இது கெட்டோஅசிடோசிஸுக்கு உதவாது. உடலில் இருந்து கீட்டோன் உடல்களை அகற்ற, குறுகிய இன்சுலின் பயன்படுத்தப்படுகிறது.
வகை 1 நீரிழிவு நோயில், நீடித்த இன்சுலின் குறுகிய-செயல்பாட்டு மருந்துகளுடன் இணைக்கப்பட்டு சிகிச்சையின் அடிப்படை உறுப்புகளாக செயல்படுகிறது. மருந்தின் செறிவு ஒரே மாதிரியாக இருக்க, ஒவ்வொரு முறையும் ஊசி தளம் மாற்றப்படுகிறது. நடுத்தரத்திலிருந்து நீண்ட இன்சுலினுக்கு மாறுவது ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும் மற்றும் இரத்த குளுக்கோஸ் அளவை வழக்கமாக அளவிட வேண்டும். டோஸ் தேவைகளை பூர்த்தி செய்யாவிட்டால், மற்ற மருந்துகளைப் பயன்படுத்தி அதை சரிசெய்ய வேண்டும்.
இரவு மற்றும் காலை இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்க, நீண்ட இன்சுலின் செறிவைக் குறைக்கவும், குறுகிய அளவை அதிகரிக்கவும் பரிந்துரைக்கப்படுகிறது. மருந்துகளின் அளவைக் கணக்கிடுவது மருத்துவரால் மேற்கொள்ளப்படுகிறது.
நீங்கள் உணவு மற்றும் உடல் செயல்பாடுகளை மாற்றினால், அதே போல் தொற்று நோய்கள், அறுவை சிகிச்சைகள், கர்ப்பம், சிறுநீரக நோயியல் மற்றும் நாளமில்லா அமைப்பு ஆகியவற்றை மாற்றினால் நீண்ட இன்சுலின் சரி செய்யப்பட வேண்டும். எடை, ஆல்கஹால் நுகர்வு மற்றும் இரத்தத்தில் குளுக்கோஸின் செறிவை மாற்றும் பிற காரணிகளின் செல்வாக்கின் கீழ் ஒரு தெளிவான மாற்றத்துடன் டோஸ் புதுப்பிக்கப்படுகிறது. கிளைகோசைலேட்டட் ஹீமோகுளோபின் அளவைக் குறைப்பதன் மூலம், திடீர் இரத்தச் சர்க்கரைக் குறைவு இரவும் பகலும் ஏற்படக்கூடும் என்பதை மனதில் கொள்ள வேண்டும்.
சேமிப்பு முறை
அட்டை பேக்கேஜிங்கில் நீண்ட நேரம் செயல்படும் இன்சுலின் குளிர்சாதன பெட்டி கதவின் அலமாரியில் சேமிக்கப்பட வேண்டும், அங்கு வெப்பநிலை +2. +8 С. அத்தகைய நிலைமைகளில், அது உறைவதில்லை.
தொகுப்பைத் திறந்த பிறகு, உற்பத்தியின் சேமிப்பு வெப்பநிலை +25 ° C ஐ விட அதிகமாக இருக்கக்கூடாது, ஆனால் அதை குளிர்சாதன பெட்டியில் அகற்றக்கூடாது. பெட்டியை குழந்தைகளுக்கு எட்டாதவாறு வைத்திருங்கள். சீல் செய்யப்பட்ட இன்சுலின் அடுக்கு வாழ்க்கை 3 ஆண்டுகள், திறக்கப்பட்டது - சுமார் ஒரு மாதம்.
அடுத்த தலைமுறை நீண்ட காலமாக செயல்படும் இன்சுலின்
நீரிழிவு நோயாளிகளுக்கு, மனித NPH இன்சுலின் மற்றும் அதன் நீண்ட நடிப்பு ஒப்புமைகள் கிடைக்கின்றன. இந்த மருந்துகளுக்கு இடையிலான முக்கிய வேறுபாடுகளை கீழே உள்ள அட்டவணை காட்டுகிறது.
செப்டம்பர் 2015 இல், புதிய அபாசாக்லர் நீண்ட காலமாக செயல்படும் இன்சுலின் அறிமுகப்படுத்தப்பட்டது, இது எங்கும் நிறைந்த லாண்டஸுக்கு கிட்டத்தட்ட ஒத்ததாக இருக்கிறது.
நீண்ட நேரம் செயல்படும் இன்சுலின்
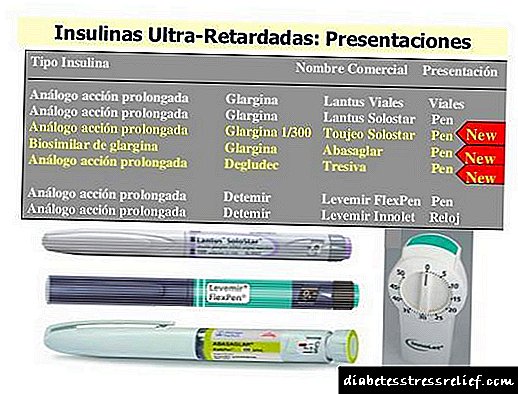
| சர்வதேச பெயர் / செயலில் உள்ள பொருள் | மருந்துகளின் வணிக பெயர் | செயல் வகை | செல்லுபடியாகும் காலம் |
| இன்சுலின் கிளார்கின் கிளார்கின் | லாண்டஸ் லாண்டஸ் | 24 ம | |
| glargine | அபாசாக்லர் அபாசாக்லர் | நீண்ட நடிப்பு இன்சுலின் - ஒரு அனலாக் | 24 ம |
| இன்சுலின் டிடெமிர் டிடெமிர் | லெவெமிர் லெவெமிர் | நீண்ட நடிப்பு இன்சுலின் - ஒரு அனலாக் | 24 ம |
| இன்சுலின் கிளார்கின் | டூஜியோ டோஜோ | கூடுதல் நீண்ட நேரம் செயல்படும் பாசல் இன்சுலின் | > 35 மணி நேரம் |
| Degludec | ட்ரெசிபா ட்ரெசிபா | மிக நீண்ட காலமாக செயல்படும் இன்சுலின் - ஒரு அனலாக் | > 48 ம |
| NPH | ஹுமுல்னின் என், இன்சுலேட்டார்ட், இன்சுமான் பாசல், பொல்ஹுமின் என் | நடுத்தர காலம் இன்சுலின் | 18 - 20 ம |
உணவு மற்றும் மருந்து நிர்வாகம் (எஃப்.டி.ஏ, யு.எஸ். எஃப்.டி.ஏ) - யு.எஸ். சுகாதாரத் துறைக்கு அடிபணிந்த ஒரு அரசு நிறுவனம் 2016 இல் மற்றொரு நீண்டகால இன்சுலின் அனலாக் டூஜியோவுக்கு ஒப்புதல் அளித்தது. இந்த தயாரிப்பு உள்நாட்டு சந்தையில் கிடைக்கிறது மற்றும் நீரிழிவு சிகிச்சையில் அதன் செயல்திறனை நிரூபிக்கிறது.
NPH இன்சுலின் (NPH நியூட்ரல் புரோட்டமைன் ஹெக்டார்ன்)
இது மனித இன்சுலின் வடிவமைப்பில் வடிவமைக்கப்பட்ட செயற்கை இன்சுலின் ஒரு வடிவமாகும், ஆனால் அதை குறைக்க புரோட்டமைன் (மீன் புரதம்) மூலம் செறிவூட்டப்படுகிறது. NPH மேகமூட்டமானது. எனவே, நிர்வாகத்திற்கு முன், நன்றாக கலக்க கவனமாக சுழற்ற வேண்டும்.
NPH என்பது நீண்ட காலமாக செயல்படும் இன்சுலின் மலிவான வடிவம். துரதிர்ஷ்டவசமாக, இது இரத்தச் சர்க்கரைக் குறைவு மற்றும் எடை அதிகரிப்புக்கான அதிக ஆபத்தைக் கொண்டுள்ளது, ஏனெனில் இது செயல்பாட்டில் உச்சரிக்கப்படும் உச்சநிலையைக் கொண்டுள்ளது (இருப்பினும் அதன் விளைவு படிப்படியாகவும், ஒரு போலஸில் உள்ள இன்சுலின் அளவுக்கு விரைவாகவும் இல்லை).
டைப் 1 நீரிழிவு நோயாளிகளுக்கு வழக்கமாக ஒரு நாளைக்கு இரண்டு டோஸ் என்.பி.எச் இன்சுலின் வழங்கப்படுகிறது. மேலும் டைப் 2 நீரிழிவு நோயாளிகள் ஒரு நாளைக்கு ஒரு முறை ஊசி போடலாம். இது அனைத்தும் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவு மற்றும் மருத்துவரின் பரிந்துரைகளைப் பொறுத்தது.
நீண்ட கால இன்சுலின் அனலாக்ஸ்
இன்சுலின், வேதியியல் கூறுகள் மிகவும் மாற்றப்பட்டு அவை மருந்தின் உறிஞ்சுதலையும் விளைவையும் மெதுவாக்குகின்றன, இது மனித இன்சுலின் செயற்கை அனலாக் என்று கருதப்படுகிறது.
லாண்டஸ், அபாசாக்லர், துஜியோ மற்றும் ட்ரெசிபா ஆகியவை பொதுவான அம்சத்தைக் கொண்டுள்ளன - நீண்ட கால நடவடிக்கை மற்றும் NPH ஐ விட குறைவான உச்சநிலை செயல்பாடு. இது சம்பந்தமாக, அவற்றின் உட்கொள்ளல் இரத்தச் சர்க்கரைக் குறைவு மற்றும் எடை அதிகரிக்கும் அபாயத்தைக் குறைக்கிறது. இருப்பினும், அனலாக்ஸின் விலை அதிகம்.
அபாசாக்லர், லாண்டஸ் மற்றும் ட்ரெசிபா இன்சுலின் ஒரு நாளைக்கு ஒரு முறை எடுத்துக் கொள்ளப்படுகின்றன. சில நோயாளிகள் ஒரு நாளைக்கு ஒரு முறை லெவெமிர் பயன்படுத்துகிறார்கள். டைப் 1 நீரிழிவு நோயாளிகளுக்கு இது பொருந்தாது, அவர்களுக்கு மருந்து செயல்பாடு 24 மணி நேரத்திற்கும் குறைவாக இருக்கும்.
ட்ரெசிபா சந்தையில் கிடைக்கும் புதிய மற்றும் தற்போது மிகவும் விலையுயர்ந்த இன்சுலின் வடிவமாகும். இருப்பினும், இது ஒரு முக்கியமான நன்மையைக் கொண்டுள்ளது - இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து, குறிப்பாக இரவில், மிகக் குறைவு.
இன்சுலின் எவ்வளவு காலம் நீடிக்கும்
கணையம் வழியாக இன்சுலின் முக்கிய சுரப்பைக் குறிப்பதே நீண்டகாலமாக செயல்படும் இன்சுலின் பங்கு. இதனால், இரத்தத்தில் இந்த ஹார்மோனின் சீரான அளவு அதன் செயல்பாடு முழுவதும் உறுதி செய்யப்படுகிறது. இது நமது உடல் செல்கள் இரத்தத்தில் கரைந்த குளுக்கோஸை 24 மணி நேரம் பயன்படுத்த அனுமதிக்கிறது.
இன்சுலின் ஊசி போடுவது எப்படி
நீண்ட காலமாக செயல்படும் அனைத்து இன்சுலின்களும் சருமத்தின் கீழ் ஒரு கொழுப்பு அடுக்கு இருக்கும் இடங்களில் செலுத்தப்படுகின்றன. தொடையின் பக்கவாட்டு பகுதி இந்த நோக்கங்களுக்காக மிகவும் பொருத்தமானது. இந்த இடம் மருந்தின் மெதுவான, சீரான உறிஞ்சுதலை அனுமதிக்கிறது. உட்சுரப்பியல் நிபுணரின் நியமனத்தைப் பொறுத்து, நீங்கள் ஒரு நாளைக்கு ஒன்று அல்லது இரண்டு ஊசி போட வேண்டும்.
ஊசி அதிர்வெண்
இன்சுலின் ஊசி மருந்துகளை முடிந்தவரை குறைவாக வைத்திருப்பது உங்கள் குறிக்கோள் என்றால், அபாசாக்லர், லாண்டஸ், டூஜியோ அல்லது ட்ரெசிபா அனலாக்ஸைப் பயன்படுத்தவும். ஒரு ஊசி (காலை அல்லது மாலை, ஆனால் எப்போதும் ஒரே நாளில்) கடிகாரத்தைச் சுற்றி ஒரே மாதிரியான இன்சுலின் வழங்க முடியும்.
NPH ஐத் தேர்ந்தெடுக்கும்போது உகந்த இரத்த ஹார்மோன் அளவைப் பராமரிக்க உங்களுக்கு ஒரு நாளைக்கு இரண்டு ஊசி தேவைப்படலாம். இருப்பினும், இது நாள் மற்றும் செயல்பாட்டின் நேரத்தைப் பொறுத்து அளவை சரிசெய்ய உங்களை அனுமதிக்கிறது - பகலில் அதிகமாகவும், படுக்கை நேரத்தில் குறைவாகவும் இருக்கும்.
பாசல் இன்சுலின் பயன்பாட்டில் இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து
NPH உடன் ஒப்பிடும்போது நீண்ட காலமாக செயல்படும் இன்சுலின் அனலாக்ஸ் ஹைபோகிளைசீமியாவை (குறிப்பாக இரவில் கடுமையான இரத்தச் சர்க்கரைக் குறைவு) ஏற்படுத்தும் வாய்ப்பு குறைவு என்பது நிரூபிக்கப்பட்டுள்ளது. அவற்றைப் பயன்படுத்தும் போது, கிளைகேட்டட் ஹீமோகுளோபின் HbA1c இன் இலக்கு மதிப்புகள் அடையப்படலாம்.
ஐசோஃப்ளான் NPH உடன் ஒப்பிடும்போது நீண்ட காலமாக செயல்படும் இன்சுலின் அனலாக்ஸின் பயன்பாடு உடல் எடையில் குறைவை ஏற்படுத்துகிறது என்பதற்கான ஆதாரங்களும் உள்ளன (இதன் விளைவாக, மருந்து எதிர்ப்பில் குறைவு மற்றும் மருந்தின் ஒட்டுமொத்த தேவை).
நீண்ட நடிப்பு வகை I நீரிழிவு
நீங்கள் டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்டால், உங்கள் கணையத்தால் போதுமான இன்சுலின் தயாரிக்க முடியாது. ஆகையால், ஒவ்வொரு உணவிற்கும் பிறகு, பீட்டா செல்கள் மூலம் இன்சுலின் முதன்மை சுரப்பைப் பிரதிபலிக்கும் நீண்ட காலமாக செயல்படும் மருந்தை நீங்கள் பயன்படுத்த வேண்டும். நீங்கள் ஒரு ஊசி தவறவிட்டால், நீரிழிவு கெட்டோஅசிடோசிஸ் உருவாகும் ஆபத்து உள்ளது.
அபாசாக்லர், லாண்டஸ், லெவெமிர் மற்றும் ட்ரெசிபா இடையே தேர்ந்தெடுக்கும்போது, இன்சுலின் சில அம்சங்களை நீங்கள் அறிந்து கொள்ள வேண்டும்.
- லாண்டஸ் மற்றும் அபாசாக்லர் லெவெமிரை விட சற்றே தட்டையான சுயவிவரத்தைக் கொண்டுள்ளனர், பெரும்பாலான நோயாளிகளுக்கு அவை 24 மணிநேரமும் செயலில் உள்ளன.
- லெவெமிரை தினமும் இரண்டு முறை எடுக்க வேண்டியிருக்கும்.
- லெவெமரைப் பயன்படுத்தி, அளவுகளை நாளின் நேரத்திற்கு ஏற்ப கணக்கிடலாம், இதனால் இரவு நேர இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைக் குறைத்து பகல்நேர கட்டுப்பாட்டை மேம்படுத்தலாம்.
- டூஜியோ, ட்ரெசிபியா மருந்துகள் லாண்டஸுடன் ஒப்பிடும்போது மேற்கண்ட அறிகுறிகளை மிகவும் திறம்பட குறைக்கின்றன.
- சொறி போன்ற மருந்துகளின் பக்க விளைவுகளையும் நீங்கள் கருத்தில் கொள்ள வேண்டும். இந்த எதிர்வினைகள் ஒப்பீட்டளவில் அரிதானவை, ஆனால் அவை ஏற்படலாம்.
- நீங்கள் நீண்ட காலமாக செயல்படும் இன்சுலின் அனலாக்ஸிலிருந்து NPH க்கு மாற வேண்டுமானால், உணவுக்குப் பிறகு மருந்தின் அளவைக் குறைக்க வேண்டியிருக்கும் என்பதை நினைவில் கொள்ளுங்கள்.
வகை II நீரிழிவு நோய்க்கான நீண்ட நடிப்பு இன்சுலின்
வகை II நீரிழிவு நோய்க்கான சிகிச்சை வழக்கமாக சரியான உணவு மற்றும் வாய்வழி மருந்துகளை அறிமுகப்படுத்துவதன் மூலம் தொடங்குகிறது (மெட்ஃபோர்மின், சியோஃபோர், டயாபெட்டன், முதலியன ..). இருப்பினும், இன்சுலின் சிகிச்சையைப் பயன்படுத்த மருத்துவர்கள் கட்டாயப்படுத்தப்படும் சூழ்நிலைகள் உள்ளன.
மிகவும் பொதுவானவை கீழே பட்டியலிடப்பட்டுள்ளன:
- வாய்வழி மருந்துகளின் போதிய விளைவு, சாதாரண கிளைசீமியா மற்றும் கிளைகேட்டட் ஹீமோகுளோபின் அடைய இயலாமை
- வாய்வழி நிர்வாகத்திற்கான முரண்பாடுகள்
- அதிக கிளைசெமிக் விகிதங்களுடன் நீரிழிவு நோயைக் கண்டறிதல், அதிகரித்த மருத்துவ அறிகுறிகள்
- மாரடைப்பு, கரோனரி ஆஞ்சியோகிராபி, பக்கவாதம், கடுமையான தொற்று, அறுவை சிகிச்சை முறைகள்
- கர்ப்ப
நீண்ட காலமாக செயல்படும் இன்சுலின் சுயவிவரம்
ஆரம்ப டோஸ் பொதுவாக 0.2 யூனிட் / கிலோ உடல் எடை. இந்த கால்குலேட்டர் இன்சுலின் எதிர்ப்பு இல்லாதவர்களுக்கு, சாதாரண கல்லீரல் மற்றும் சிறுநீரக செயல்பாடுகளுடன் செல்லுபடியாகும். இன்சுலின் அளவை உங்கள் மருத்துவர் (!) பிரத்தியேகமாக பரிந்துரைக்கிறார்
செயல்பாட்டின் காலத்திற்கு கூடுதலாக (மிக நீளமானது டெக்லுடெக், மிகக் குறைவானது மனித மரபணு பொறியியல் இன்சுலின்-ஐசோபன்), இந்த மருந்துகளும் தோற்றத்தில் வேறுபடுகின்றன. இன்சுலின் NPH ஐப் பொறுத்தவரை, வெளிப்பாட்டின் உச்சநிலை காலப்போக்கில் விநியோகிக்கப்படுகிறது மற்றும் உட்செலுத்தப்பட்ட 4 முதல் 14 மணிநேரங்களுக்கு இடையில் நிகழ்கிறது. நீண்டகாலமாக செயல்படும் இன்சுலின் டிடெமிரின் செயலில் உள்ள அனலாக் ஊசி போடப்பட்ட 6 முதல் 8 மணிநேரங்களுக்கு இடையில் உச்சத்தை அடைகிறது, ஆனால் இது குறைவாகவும் குறைவாகவும் உச்சரிக்கப்படுகிறது.
எனவே இன்சுலின் கிளார்கைன் பாசல் இன்சுலின் என்று அழைக்கப்படுகிறது. இரத்தத்தில் அதன் செறிவு மிகக் குறைவு, எனவே இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து மிகவும் குறைவு.
அல்சைமர் நோய்: காரணங்கள் மற்றும் சிகிச்சை. நீங்கள் தெரிந்து கொள்ள வேண்டியது
இன்சுலின் சிகிச்சைக்கான ஏற்பாடுகள் குறுகிய, நடுத்தர, நீண்ட மற்றும் ஒருங்கிணைந்த நடவடிக்கைகளின் கால அளவு மாறுபடும். நீண்ட இன்சுலின் இந்த ஹார்மோனின் அடிப்படை அளவை சமமாக பராமரிக்க வடிவமைக்கப்பட்டுள்ளது, இது பொதுவாக கணையத்தால் உற்பத்தி செய்யப்படுகிறது. இது வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கும், இரத்த சர்க்கரை கட்டுப்பாடு தேவைப்படும் நிலைமைகளுக்கும் பயன்படுத்தப்படுகிறது.
குழு விளக்கம்
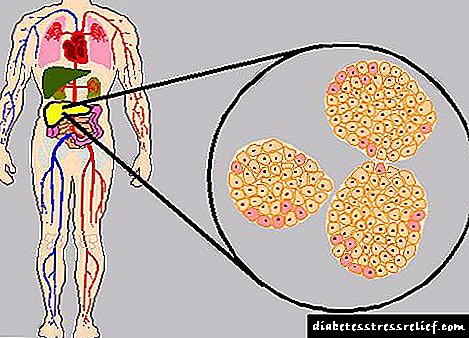
இன்சுலின் தொழில் என்பது வளர்சிதை மாற்ற செயல்முறைகளை ஒழுங்குபடுத்துதல் மற்றும் குளுக்கோஸுடன் செல்களை உணவளித்தல் ஆகும்.இந்த ஹார்மோன் உடலில் இல்லாவிட்டால் அல்லது தேவையான அளவு உற்பத்தி செய்யப்படாவிட்டால், ஒரு நபர் கடுமையான ஆபத்தில் இருக்கிறார், மரணம் கூட.
உங்கள் சொந்தமாக இன்சுலின் தயாரிப்புகளின் குழுவைத் தேர்ந்தெடுப்பது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. மருந்து அல்லது அளவை மாற்றும்போது, நோயாளி கண்காணிக்கப்பட வேண்டும் மற்றும் இரத்த பிளாஸ்மாவில் குளுக்கோஸின் அளவைக் கட்டுப்படுத்த வேண்டும். எனவே, இது போன்ற முக்கியமான சந்திப்புகளுக்கு, நீங்கள் உங்கள் மருத்துவரிடம் செல்ல வேண்டும்.
நீண்ட காலமாக செயல்படும் இன்சுலின்கள், அவற்றின் பெயர்கள் ஒரு மருத்துவரால் வழங்கப்படும், பெரும்பாலும் குறுகிய அல்லது நடுத்தர நடவடிக்கைகளின் பிற மருந்துகளுடன் இணைந்து பயன்படுத்தப்படுகின்றன. பொதுவாக, அவை வகை 2 நீரிழிவு சிகிச்சையில் பயன்படுத்தப்படுகின்றன. இத்தகைய மருந்துகள் தொடர்ந்து குளுக்கோஸை ஒரே மட்டத்தில் வைத்திருக்கின்றன, எந்தவொரு சந்தர்ப்பத்திலும் இந்த அளவுருவை மேலே அல்லது கீழ்நோக்கி விடக்கூடாது.
இத்தகைய மருந்துகள் 4-8 மணி நேரத்திற்குப் பிறகு உடலைப் பாதிக்கத் தொடங்குகின்றன, மேலும் 8-18 மணி நேரத்திற்குப் பிறகு இன்சுலின் அதிகபட்ச செறிவு கண்டறியப்படும். எனவே, குளுக்கோஸின் தாக்கத்தின் மொத்த நேரம் - 20-30 மணி நேரம். பெரும்பாலும், ஒரு நபருக்கு இந்த மருந்தின் ஊசி போடுவதற்கு 1 செயல்முறை தேவைப்படும், குறைவாக அடிக்கடி இது இரண்டு முறை செய்யப்படுகிறது.
உயிர்காக்கும் மருந்தின் வகைகள்
மனித ஹார்மோனின் இந்த அனலாக்ஸில் பல வகைகள் உள்ளன. எனவே, அவை அல்ட்ராஷார்ட் மற்றும் குறுகிய பதிப்பை வேறுபடுத்துகின்றன, நீண்ட மற்றும் ஒருங்கிணைந்தவை.
முதல் வகை உடலை அறிமுகப்படுத்திய 15 நிமிடங்களுக்குப் பிறகு பாதிக்கிறது, மேலும் தோலடி உட்செலுத்தப்பட்ட 1-2 மணி நேரத்திற்குள் இன்சுலின் அதிகபட்ச அளவைக் காணலாம். ஆனால் உடலில் உள்ள பொருளின் காலம் மிகக் குறைவு.
நீண்ட காலமாக செயல்படும் இன்சுலின்ஸை நாம் கருத்தில் கொண்டால், அவற்றின் பெயர்களை ஒரு சிறப்பு அட்டவணையில் வைக்கலாம்.
| மருந்துகளின் பெயர் மற்றும் குழு | செயல் தொடக்க | அதிகபட்ச செறிவு | கால |
| அல்ட்ராஷார்ட் ஏற்பாடுகள் (அப்பிட்ரா, ஹுமலாக், நோவோராபிட்) | நிர்வாகத்திற்குப் பிறகு 10 நிமிடங்கள் | 30 நிமிடங்களுக்குப் பிறகு - 2 மணி நேரம் | 3-4 மணி நேரம் |
| குறுகிய நடிப்பு தயாரிப்புகள் (விரைவான, ஆக்ட்ராபிட் எச்.எம்., இன்சுமன்) | நிர்வாகத்திற்குப் பிறகு 30 நிமிடங்கள் | 1-3 மணி நேரம் கழித்து | 6-8 மணி நேரம் |
| நடுத்தர கால மருந்துகள் (புரோட்டோபான் என்.எம்., இன்சுமன் பசால், மோனோடார்ட் என்.எம்) | நிர்வாகத்திற்குப் பிறகு 1-2.5 மணி நேரம் | 3-15 மணி நேரம் கழித்து | 11-24 மணி நேரம் |
| நீண்ட காலமாக செயல்படும் மருந்துகள் (லாண்டஸ்) | நிர்வாகத்திற்குப் பிறகு 1 மணி நேரம் | இல்லை | 24-29 மணி நேரம் |
முக்கிய நன்மைகள்
மனித ஹார்மோனின் விளைவுகளை மிகவும் துல்லியமாக பிரதிபலிக்க நீண்ட இன்சுலின் பயன்படுத்தப்படுகிறது. அவை நிபந்தனையுடன் 2 வகைகளாகப் பிரிக்கப்படலாம்: சராசரி காலம் (15 மணிநேரம் வரை) மற்றும் அதி-நீண்ட நடவடிக்கை, இது 30 மணிநேரம் வரை அடையும்.

உற்பத்தியாளர்கள் மருந்தின் முதல் பதிப்பை சாம்பல் மற்றும் மேகமூட்டமான திரவ வடிவில் செய்தனர். இந்த ஊசி போடுவதற்கு முன்பு, நோயாளி ஒரு சீரான நிறத்தை அடைய கொள்கலனை அசைக்க வேண்டும். இந்த எளிய கையாளுதலுக்குப் பிறகுதான் அவர் அதை தோலடி முறையில் நுழைய முடியும்.
நீண்ட காலமாக செயல்படும் இன்சுலின் படிப்படியாக அதன் செறிவை அதிகரிப்பதையும் அதே அளவில் பராமரிப்பதையும் நோக்கமாகக் கொண்டுள்ளது. ஒரு குறிப்பிட்ட தருணத்தில், உற்பத்தியின் அதிகபட்ச செறிவின் நேரம் வருகிறது, அதன் பிறகு அதன் நிலை மெதுவாக குறைகிறது.
நிலை வீணாக வரும்போது தவறவிடாமல் இருப்பது முக்கியம், அதன் பிறகு மருந்தின் அடுத்த டோஸ் வழங்கப்பட வேண்டும். இந்த குறிகாட்டியில் கூர்மையான மாற்றங்கள் எதுவும் அனுமதிக்கப்படக்கூடாது, எனவே நோயாளியின் வாழ்க்கையின் பிரத்தியேகங்களை மருத்துவர் கணக்கில் எடுத்துக்கொள்வார், அதன் பிறகு அவர் மிகவும் பொருத்தமான மருந்து மற்றும் அதன் அளவைத் தேர்ந்தெடுப்பார்.
திடீர் தாவல்கள் இல்லாமல் உடலில் மென்மையான விளைவு நீரிழிவு நோயின் அடிப்படை சிகிச்சையில் நீண்ட காலமாக செயல்படும் இன்சுலின் மிகவும் பயனுள்ளதாக இருக்கும். மருந்துகளின் இந்த குழு மற்றொரு அம்சத்தைக் கொண்டுள்ளது: இது தொடையில் மட்டுமே நிர்வகிக்கப்பட வேண்டும், மற்ற விருப்பங்களைப் போல அடிவயிற்றிலோ அல்லது கைகளிலோ அல்ல. இது தயாரிப்பு உறிஞ்சும் நேரத்தின் காரணமாகும், ஏனெனில் இந்த இடத்தில் இது மிகவும் மெதுவாக நிகழ்கிறது.
நிர்வாகத்தின் நேரம் மற்றும் அளவு முகவரின் வகையைப் பொறுத்தது. திரவத்தில் மேகமூட்டமான நிலைத்தன்மை இருந்தால், இது உச்ச செயல்பாடு கொண்ட ஒரு மருந்து, எனவே அதிகபட்ச செறிவு நேரம் 7 மணி நேரத்திற்குள் நிகழ்கிறது. இத்தகைய நிதி ஒரு நாளைக்கு 2 முறை நிர்வகிக்கப்படுகிறது.
 மருந்துகள் அதிகபட்ச செறிவின் உச்சத்தை கொண்டிருக்கவில்லை என்றால், மற்றும் விளைவு கால அளவு வேறுபடுகிறது என்றால், அது ஒரு நாளைக்கு 1 முறை நிர்வகிக்கப்பட வேண்டும். கருவி மென்மையானது, நீடித்த மற்றும் சீரானது. கீழே ஒரு மேகமூட்டமான வண்டல் இல்லாமல் திரவம் தெளிவான நீர் வடிவத்தில் உற்பத்தி செய்யப்படுகிறது. இத்தகைய நீடித்த இன்சுலின் லாண்டஸ் மற்றும் ட்ரெசிபா ஆகும்.
மருந்துகள் அதிகபட்ச செறிவின் உச்சத்தை கொண்டிருக்கவில்லை என்றால், மற்றும் விளைவு கால அளவு வேறுபடுகிறது என்றால், அது ஒரு நாளைக்கு 1 முறை நிர்வகிக்கப்பட வேண்டும். கருவி மென்மையானது, நீடித்த மற்றும் சீரானது. கீழே ஒரு மேகமூட்டமான வண்டல் இல்லாமல் திரவம் தெளிவான நீர் வடிவத்தில் உற்பத்தி செய்யப்படுகிறது. இத்தகைய நீடித்த இன்சுலின் லாண்டஸ் மற்றும் ட்ரெசிபா ஆகும்.
நீரிழிவு நோயாளிகளுக்கு டோஸ் தேர்வு மிகவும் முக்கியமானது, ஏனென்றால் இரவில் கூட ஒரு நபர் நோய்வாய்ப்படலாம். இதை நீங்கள் கணக்கில் எடுத்துக்கொண்டு தேவையான ஊசி சரியான நேரத்தில் செய்ய வேண்டும். இந்த தேர்வை சரியாக செய்ய, குறிப்பாக இரவில், குளுக்கோஸ் அளவீடுகள் இரவில் எடுக்கப்பட வேண்டும். ஒவ்வொரு 2 மணி நேரத்திற்கும் இது சிறந்தது.
நீண்ட காலமாக செயல்படும் இன்சுலின் தயாரிப்புகளை எடுக்க, நோயாளி இரவு உணவு இல்லாமல் இருக்க வேண்டியிருக்கும். அடுத்த இரவு, ஒரு நபர் பொருத்தமான அளவீடுகளை எடுக்க வேண்டும். நோயாளி பெறப்பட்ட மதிப்புகளை மருத்துவரிடம் ஒதுக்குகிறார், அவற்றை ஆராய்ந்த பின்னர், இன்சுலின் சரியான குழுவை, மருந்தின் பெயரைத் தேர்ந்தெடுத்து, சரியான அளவைக் குறிப்பார்.
பகல் நேரத்தில் ஒரு டோஸைத் தேர்ந்தெடுக்க, ஒரு நபர் நாள் முழுவதும் பசியுடன் ஒரே குளுக்கோஸ் அளவீடுகளை எடுக்க வேண்டும், ஆனால் ஒவ்வொரு மணி நேரமும். ஊட்டச்சத்து பற்றாக்குறை நோயாளியின் உடலில் ஏற்படும் மாற்றங்களின் முழுமையான மற்றும் துல்லியமான படத்தை தொகுக்க உதவும்.
பயன்பாட்டிற்கான வழிமுறைகள்
வகை 1 நீரிழிவு நோயாளிகளுக்கு குறுகிய மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின் ஏற்பாடுகள் பயன்படுத்தப்படுகின்றன. பீட்டா உயிரணுக்களின் ஒரு பகுதியைப் பாதுகாப்பதற்கும், கெட்டோஅசிடோசிஸின் வளர்ச்சியைத் தவிர்ப்பதற்கும் இது செய்யப்படுகிறது. இரண்டாவது வகை நீரிழிவு நோயாளிகள் சில சமயங்களில் அத்தகைய மருந்தை வழங்க வேண்டியிருக்கும். இத்தகைய செயல்களின் தேவை எளிமையாக விளக்கப்பட்டுள்ளது: நீரிழிவு வகை 2 முதல் 1 வரை மாறுவதை நீங்கள் அனுமதிக்க முடியாது.
கூடுதலாக, நீண்ட நேரம் செயல்படும் இன்சுலின் காலை விடியல் நிகழ்வை அடக்குவதற்கும், காலையில் பிளாஸ்மா குளுக்கோஸ் அளவை ஒழுங்குபடுத்துவதற்கும் பரிந்துரைக்கப்படுகிறது (வெறும் வயிற்றில்). இந்த மருந்துகளை பரிந்துரைக்க, உங்கள் மருத்துவர் மூன்று வார குளுக்கோஸ் கட்டுப்பாட்டு பதிவை உங்களிடம் கேட்கலாம்.
நீண்ட காலமாக செயல்படும் இன்சுலின் வெவ்வேறு பெயர்களைக் கொண்டுள்ளது, ஆனால் பெரும்பாலும் நோயாளிகள் இதைப் பயன்படுத்துகிறார்கள். அத்தகைய மருந்தை நிர்வாகத்திற்கு முன் அசைக்கத் தேவையில்லை, அதன் திரவம் ஒரு தெளிவான நிறத்தையும் நிலைத்தன்மையையும் கொண்டுள்ளது. உற்பத்தியாளர்கள் பல வடிவங்களில் மருந்தை உற்பத்தி செய்கிறார்கள்: ஓபிசெட் சிரிஞ்ச் பேனா (3 மில்லி), சோலோடார் தோட்டாக்கள் (3 மில்லி) மற்றும் ஆப்டிக்லிக் தோட்டாக்களைக் கொண்ட அமைப்பு.
பிந்தைய உருவகத்தில், 5 தோட்டாக்கள் உள்ளன, ஒவ்வொன்றும் 5 மில்லி. முதல் வழக்கில், பேனா ஒரு வசதியான கருவியாகும், ஆனால் தோட்டாக்கள் ஒவ்வொரு முறையும் மாற்றப்பட வேண்டும், ஒரு சிரிஞ்சில் நிறுவப்படும். சோலோடார் அமைப்பில், நீங்கள் திரவத்தை மாற்ற முடியாது, ஏனெனில் இது ஒரு களைந்துவிடும் கருவி.
அத்தகைய மருந்து குளுக்கோஸால் புரதம், லிப்பிட்கள், எலும்பு தசை மற்றும் கொழுப்பு திசுக்களின் பயன்பாடு மற்றும் அதிகரிப்பு ஆகியவற்றை அதிகரிக்கிறது. கல்லீரலில், குளுக்கோஸை கிளைகோஜனாக மாற்றுவது தூண்டப்படுகிறது, மேலும் இரத்த சர்க்கரையையும் குறைக்கிறது.
ஒரு ஊசி தேவை என்று அறிவுறுத்தல்கள் கூறுகின்றன, மேலும் உட்சுரப்பியல் நிபுணர் அளவை தீர்மானிக்க முடியும். இது நோயின் தீவிரத்தன்மை மற்றும் குழந்தையின் தனிப்பட்ட பண்புகள் ஆகியவற்றைப் பொறுத்தது. வகை 1 அல்லது வகை 2 நீரிழிவு நோயைக் கண்டறிந்த 6 வயதுக்கு மேற்பட்ட குழந்தைகள் மற்றும் பெரியவர்களுக்கு ஒதுக்குங்கள்.
இன்சுலின் ஹார்மோனின் முழுமையான குறைபாடுள்ள ஒரு நபருக்கு, சிகிச்சையின் குறிக்கோள் அடிப்படை மற்றும் தூண்டப்பட்ட இயற்கை சுரப்பை மிக நெருக்கமாக மீண்டும் மீண்டும் செய்வதாகும். அடித்தள இன்சுலின் அளவை சரியான முறையில் தேர்ந்தெடுப்பது பற்றி இந்த கட்டுரை உங்களுக்குச் சொல்லும்.
நீரிழிவு நோயாளிகளிடையே, "இன்னும் பின்னணியை வைத்திருங்கள்" என்ற வெளிப்பாடு பிரபலமானது, இதற்காக நீடித்த-செயல்படும் இன்சுலின் போதுமான அளவு தேவைப்படுகிறது.
நீடித்த இன்சுலின்
அடித்தள சுரப்பைப் பிரதிபலிக்க, அவர்கள் நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலினைப் பயன்படுத்துகிறார்கள். நீரிழிவு நோயாளிகளின் நீரிழிவு மொழியில் சொற்றொடர்கள் உள்ளன:
- “நீண்ட இன்சுலின்”
- “அடிப்படை இன்சுலின்”,
- "பேஸ்"
- நீட்டிக்கப்பட்ட இன்சுலின்
- "நீண்ட இன்சுலின்."
இந்த சொற்கள் அனைத்தும் - நீண்ட நேரம் செயல்படும் இன்சுலின். இன்று, இரண்டு வகையான நீண்ட காலமாக செயல்படும் இன்சுலின் பயன்படுத்தப்படுகிறது.
நடுத்தர கால இன்சுலின் - அதன் விளைவு 16 மணி நேரம் வரை நீடிக்கும்:
- பயோசுலின் என்.
- இன்சுமன் பசால்.
- புரோட்டாபான் என்.எம்.
- ஹுமுலின் என்.பி.எச்.
அல்ட்ரா-லாங்-ஆக்டிங் இன்சுலின் - 16 மணி நேரத்திற்கும் மேலாக வேலை செய்கிறது:
லெவெமிர் மற்றும் லாண்டஸ் மற்ற இன்சுலின்களிலிருந்து வேறுபடுகின்றன, அவை அவற்றின் வெவ்வேறு கால இடைவெளியில் மட்டுமல்லாமல், அவற்றின் வெளிப்புற முழுமையான வெளிப்படைத்தன்மையிலும் வேறுபடுகின்றன, அதே நேரத்தில் மருந்துகளின் முதல் குழு வெள்ளை மேகமூட்டமான நிறத்தைக் கொண்டுள்ளது, மேலும் நிர்வாகத்திற்கு முன்பு அவை உள்ளங்கையில் உருட்டப்பட வேண்டும், பின்னர் தீர்வு ஒரே மாதிரியாக மேகமூட்டமாக மாறும்.
இந்த வேறுபாடு இன்சுலின் தயாரிப்புகளின் வெவ்வேறு முறைகள் காரணமாகும், ஆனால் பின்னர் அது மேலும். சராசரி கால அளவின் மருந்துகள் உச்சமாகக் கருதப்படுகின்றன, அதாவது, அவற்றின் செயலின் பொறிமுறையில், குறுகிய இன்சுலின்களைப் போலவே, மிகவும் உச்சரிக்கப்படாத பாதை தெரியும், ஆனால் இன்னும் ஒரு உச்சநிலை உள்ளது.
அல்ட்ரா-லாங்-ஆக்டிங் இன்சுலின்ஸ் உச்சமற்றதாக கருதப்படுகிறது. ஒரு அடிப்படை மருந்தின் அளவைத் தேர்ந்தெடுக்கும்போது, இந்த அம்சத்தை கணக்கில் எடுத்துக்கொள்ள வேண்டும். இருப்பினும், அனைத்து இன்சுலின்களுக்கும் பொதுவான விதிகள் அப்படியே இருக்கின்றன.
முக்கியம்! உணவுக்கு இடையில் இரத்தத்தில் குளுக்கோஸின் செறிவு சாதாரணமாக இருக்கும் வகையில் நீண்ட நேரம் செயல்படும் இன்சுலின் அளவைத் தேர்ந்தெடுக்க வேண்டும். 1-1.5 mmol / l வரம்பில் சிறிய ஏற்ற இறக்கங்கள் அனுமதிக்கப்படுகின்றன.
வேறு வார்த்தைகளில் கூறுவதானால், சரியான அளவைக் கொண்டு, இரத்த ஓட்டத்தில் குளுக்கோஸ் குறையக்கூடாது அல்லது மாறாக அதிகரிக்கக்கூடாது. காட்டி பகலில் நிலையானதாக இருக்க வேண்டும்.
நீண்ட நேரம் செயல்படும் இன்சுலின் ஊசி தொடையில் அல்லது பிட்டத்தில் செய்யப்படுகிறது என்பதை தெளிவுபடுத்துவது அவசியம், ஆனால் வயிறு மற்றும் கைகளில் அல்ல. மென்மையான உறிஞ்சுதலை உறுதி செய்வதற்கான ஒரே வழி இதுதான். குறுகிய-செயல்பாட்டு இன்சுலின் அதிகபட்ச உச்சத்தை அடைய கை அல்லது அடிவயிற்றில் செலுத்தப்படுகிறது, இது உணவை உறிஞ்சும் காலத்துடன் ஒத்துப்போகிறது.
நீண்ட இன்சுலின் - இரவில் டோஸ்
நீண்ட இன்சுலின் ஒரு டோஸ் தேர்வு ஒரு இரவு டோஸ் தொடங்க பரிந்துரைக்கப்படுகிறது. நீரிழிவு நோயாளி இரவில் இரத்தத்தில் குளுக்கோஸின் நடத்தையை கண்காணிக்க வேண்டும். இதைச் செய்ய, ஒவ்வொரு 3 மணி நேரமும் சர்க்கரை அளவை அளவிடுவது அவசியம், இது 21 மணி நேரத்திலிருந்து தொடங்கி மறுநாள் 6 வது காலைடன் முடிவடைகிறது.
ஒரு இடைவெளியில் குளுக்கோஸ் செறிவில் குறிப்பிடத்தக்க ஏற்ற இறக்கங்கள் மேல்நோக்கி அல்லது, மாறாக, கீழ்நோக்கி காணப்பட்டால், மருந்தின் அளவு தவறாக தேர்ந்தெடுக்கப்பட்டிருப்பதை இது குறிக்கிறது.
 இதேபோன்ற சூழ்நிலையில், இந்த நேரப் பகுதியை இன்னும் விரிவாகப் பார்க்க வேண்டும். உதாரணமாக, ஒரு நோயாளி 6 மிமீல் / எல் குளுக்கோஸுடன் விடுமுறைக்கு செல்கிறார். 24:00 மணிக்கு காட்டி 6.5 மிமீல் / எல் ஆகவும், 03:00 மணிக்கு திடீரென 8.5 மிமீல் / எல் ஆகவும் உயர்கிறது. ஒரு நபர் அதிக அளவு சர்க்கரையுடன் காலையில் சந்திக்கிறார்.
இதேபோன்ற சூழ்நிலையில், இந்த நேரப் பகுதியை இன்னும் விரிவாகப் பார்க்க வேண்டும். உதாரணமாக, ஒரு நோயாளி 6 மிமீல் / எல் குளுக்கோஸுடன் விடுமுறைக்கு செல்கிறார். 24:00 மணிக்கு காட்டி 6.5 மிமீல் / எல் ஆகவும், 03:00 மணிக்கு திடீரென 8.5 மிமீல் / எல் ஆகவும் உயர்கிறது. ஒரு நபர் அதிக அளவு சர்க்கரையுடன் காலையில் சந்திக்கிறார்.
நிலைமை இன்சுலின் இரவு அளவு போதுமானதாக இல்லை மற்றும் டோஸ் படிப்படியாக அதிகரிக்கப்பட வேண்டும் என்பதைக் குறிக்கிறது. ஆனால் ஒன்று “ஆனால்” இருக்கிறது!
இரவில் இத்தகைய அதிகரிப்பு (மற்றும் அதிகமானது) இருப்பதால், அது எப்போதும் இன்சுலின் பற்றாக்குறையை அர்த்தப்படுத்த முடியாது. சில நேரங்களில் இரத்தச் சர்க்கரைக் குறைவு இந்த வெளிப்பாடுகளின் கீழ் மறைக்கப்படுகிறது, இது ஒரு வகையான “மறுபிரவேசம்” செய்கிறது, இது இரத்த ஓட்டத்தில் குளுக்கோஸின் அளவு அதிகரிப்பதன் மூலம் வெளிப்படுகிறது.
- இரவில் சர்க்கரையை அதிகரிக்கும் வழிமுறையைப் புரிந்து கொள்ள, நிலை அளவீடுகளுக்கு இடையிலான இடைவெளியை 1 மணிநேரமாகக் குறைக்க வேண்டும், அதாவது ஒவ்வொரு மணி நேரமும் 24:00 முதல் 03:00 மணி வரை அளவிடப்பட வேண்டும்.
- இந்த இடத்தில் குளுக்கோஸ் செறிவு குறைவதைக் கண்டால், இது ஒரு ரோல்பேக்குடன் முகமூடி அணிந்த “சார்பு வளைவு” என்பது சாத்தியமாகும். இந்த வழக்கில், அடிப்படை இன்சுலின் அளவை அதிகரிக்கக்கூடாது, ஆனால் குறைக்க வேண்டும்.
- கூடுதலாக, ஒரு நாளைக்கு உண்ணும் உணவு அடிப்படை இன்சுலின் செயல்திறனையும் பாதிக்கிறது.
- எனவே, பாசல் இன்சுலின் விளைவை சரியாக மதிப்பிடுவதற்கு, உணவில் இருந்து இரத்தத்தில் குளுக்கோஸ் மற்றும் குறுகிய செயல்பாட்டு இன்சுலின் இருக்கக்கூடாது.
- இதைச் செய்ய, மதிப்பீட்டிற்கு முந்தைய இரவு உணவை முந்தைய நேரத்தில் தவிர்க்க வேண்டும் அல்லது மாற்றியமைக்க வேண்டும்.
அப்போதுதான் உணவும், ஒரே நேரத்தில் அறிமுகப்படுத்தப்பட்ட குறுகிய இன்சுலினும் படத்தின் தெளிவை பாதிக்காது. அதே காரணத்திற்காக, இரவு உணவிற்கு கார்போஹைட்ரேட் உணவுகளை மட்டுமே பயன்படுத்த பரிந்துரைக்கப்படுகிறது, ஆனால் கொழுப்புகள் மற்றும் புரதங்களை விலக்குங்கள்.
இந்த கூறுகள் மிகவும் மெதுவாக உறிஞ்சப்பட்டு பின்னர் சர்க்கரையின் அளவை அதிகரிக்கக்கூடும், இது அடித்தள இரவு இன்சுலின் செயல்பாட்டை சரியான மதிப்பீட்டிற்கு மிகவும் விரும்பத்தகாதது.
நீண்ட இன்சுலின் - தினசரி டோஸ்
பகலில் பாசல் இன்சுலின் சரிபார்க்கவும் மிகவும் எளிதானது, நீங்கள் கொஞ்சம் பசியுடன் இருக்க வேண்டும், ஒவ்வொரு மணி நேரமும் சர்க்கரை அளவீடுகளை எடுத்துக் கொள்ளுங்கள். இந்த முறை எந்த காலகட்டத்தில் அதிகரிப்பு உள்ளது என்பதை தீர்மானிக்க உதவும், இதில் - குறைவு.
இது முடியாவிட்டால் (எடுத்துக்காட்டாக, சிறு குழந்தைகளில்), அடிப்படை இன்சுலின் வேலையை அவ்வப்போது பார்க்க வேண்டும். எடுத்துக்காட்டாக, நீங்கள் முதலில் காலை உணவைத் தவிர்த்துவிட்டு, நீங்கள் எழுந்த தருணத்திலிருந்து அல்லது அடிப்படை தினசரி இன்சுலினுக்குள் நுழைந்த தருணத்திலிருந்து (ஒன்று பரிந்துரைக்கப்பட்டால்) மதிய உணவு வரை ஒவ்வொரு மணிநேரத்தையும் அளவிட வேண்டும். சில நாட்களுக்குப் பிறகு, மதிய உணவுடன், பின்னர் இரவு உணவிலும் கூட இந்த முறை மீண்டும் மீண்டும் செய்யப்படுகிறது.
நீண்ட காலமாக செயல்படும் இன்சுலின் ஒரு நாளைக்கு 2 முறை நிர்வகிக்கப்பட வேண்டும் (லாண்டஸைத் தவிர, அவர் ஒரு முறை மட்டுமே செலுத்தப்படுகிறார்).
கவனம் செலுத்துங்கள்! லெவெமிர் மற்றும் லாண்டஸ் தவிர மேலே உள்ள அனைத்து இன்சுலின் தயாரிப்புகளும் சுரக்க உச்சநிலையைக் கொண்டுள்ளன, இது பொதுவாக ஊசி போடப்பட்ட 6-8 மணிநேரங்களுக்குப் பிறகு நிகழ்கிறது.
எனவே, இந்த காலகட்டத்தில், குளுக்கோஸ் அளவு குறையக்கூடும், இதற்காக "ரொட்டி அலகு" ஒரு சிறிய அளவு தேவைப்படுகிறது.
பாசல் இன்சுலின் அளவை மாற்றும்போது, இந்த நடவடிக்கைகள் அனைத்தும் பல முறை செய்ய பரிந்துரைக்கப்படுகின்றன. பெரும்பாலும், ஒரு திசையில் அல்லது இன்னொரு திசையில் இயக்கவியல் இருப்பதை உறுதிப்படுத்த 3 நாட்கள் போதுமானதாக இருக்கும். முடிவுக்கு ஏற்ப மேலும் நடவடிக்கைகள் எடுக்கப்படுகின்றன.
அடிப்படை தினசரி இன்சுலினை மதிப்பிடும்போது, உணவுக்கு இடையில் குறைந்தது 4 மணிநேரம் கடக்க வேண்டும், அதாவது 5. அல்ட்ராஷார்ட்டை விட குறுகிய இன்சுலின் பயன்படுத்துபவர்களுக்கு, இந்த இடைவெளி மிக நீண்டதாக இருக்க வேண்டும் (6-8 மணி நேரம்). இந்த இன்சுலின்களின் குறிப்பிட்ட நடவடிக்கை காரணமாக இது நிகழ்கிறது.
நீண்ட இன்சுலின் சரியாக தேர்ந்தெடுக்கப்பட்டால், நீங்கள் குறுகிய இன்சுலின் தேர்வைத் தொடரலாம்.
வகை 1 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப்படவில்லை. நிலையை உறுதிப்படுத்த, நோயாளி தினமும் வேண்டும். இந்த ஹார்மோனின் பல வகையான மருந்துகள் உள்ளன, ஆனால் அவற்றில் அடிப்படை நீட்டிக்கப்பட்ட இன்சுலின் ஆகும்.
இன்சுலின் இல்லாமல், உடல் சரியாக செயல்பட முடியாது. இந்த ஹார்மோன் புரதம், கொழுப்பு மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு காரணமாகும். அது இல்லாத நிலையில் அல்லது குறைந்த செறிவில், உடலில் வளர்சிதை மாற்ற செயல்முறைகள் குறைகின்றன. இது ஆபத்தான சிக்கல்களுக்கு வழிவகுக்கிறது.
நீரிழிவு நோயாளிகளுக்கு இன்சுலின் தேவை, குறிப்பாக நீண்ட நேரம் செயல்படும் மருந்துகள். நோயாளியின் சொந்த ஹார்மோன், இன்சுலின் உற்பத்திக்கு பொறுப்பான உயிரணுக்களின் உடலில் இல்லாததால் இந்த நோய் உருவாகிறது, இது வளர்சிதை மாற்ற செயல்முறைகள் மற்றும் குளுக்கோஸ் அளவைக் கட்டுப்படுத்தும். இதனால், நவீன நீண்டகால செயல்படும் மருந்துகள் நோயாளியின் உடல் சீராக செயல்பட அனுமதிக்கின்றன.
நீரிழிவு அதன் சிக்கல்களுக்கு ஆபத்தானது. நோயாளிக்கு வழங்கப்படும் இன்சுலின், எடுத்துக்காட்டாக, நீடித்த நடவடிக்கை, இந்த சிக்கல்களின் வளர்ச்சியைத் தவிர்க்கிறது, இது பெரும்பாலும் மரணத்திற்கு வழிவகுக்கிறது.
நடுத்தர அல்லது நீண்ட காலமாக செயல்படும் இன்சுலினைத் தேர்ந்தெடுக்கும்போது, அவற்றின் பெயர்கள் சில நேரங்களில் குழப்பமடைகின்றன, சுய-மருந்து செய்யாமல் இருப்பது முக்கியம். நீங்கள் மருந்தை மாற்ற வேண்டும் அல்லது தினசரி அளவை சரிசெய்ய வேண்டும் என்றால், உங்கள் மருத்துவரை அணுகவும்.
ஊசி வகைகள்

ஒரு நீரிழிவு நோயாளி தினமும் ஹார்மோன் ஊசி போட வேண்டிய கட்டாயத்தில் உள்ளார், பெரும்பாலும் ஒரு நாளைக்கு பல முறை. அறிமுகப்படுத்தப்பட்ட தினசரி இன்சுலின் நிலையை உறுதிப்படுத்த உதவுகிறது. இந்த ஹார்மோன் இல்லாமல், இரத்த சர்க்கரையை இயல்பாக்குவது சாத்தியமில்லை. ஊசி இல்லாமல், நோயாளி இறந்துவிடுகிறார்.
நவீன நீரிழிவு சிகிச்சைகள் பல வகையான ஊசி மருந்துகளை வழங்குகின்றன. அவை கால அளவு மற்றும் வெளிப்பாட்டின் வேகத்தில் வேறுபடுகின்றன.
குறுகிய, அல்ட்ராஷார்ட், ஒருங்கிணைந்த மற்றும் நீடித்த செயலின் மருந்துகள் உள்ளன.
குறுகிய மற்றும் நிர்வாகத்திற்குப் பிறகு உடனடியாக வேலை செய்யத் தொடங்குகிறது. ஒன்று முதல் இரண்டு மணி நேரத்திற்குள் அதிகபட்ச செறிவு அடையப்படுகிறது, பின்னர் ஊசி விளைவு படிப்படியாக மறைந்துவிடும். பொதுவாக, இத்தகைய மருந்துகள் சுமார் 4-8 மணி நேரம் வேலை செய்யும்.ஒரு விதியாக, அத்தகைய ஊசி மருந்துகள் சாப்பிட்ட உடனேயே வழங்க பரிந்துரைக்கப்படுகிறது, அதன் பிறகு நோயாளியின் இரத்தத்தில் குளுக்கோஸின் செறிவு அதிகரிக்கத் தொடங்குகிறது.
நீடித்த இன்சுலின் சிகிச்சையின் அடிப்படையை உருவாக்குகிறது. இது மருந்தின் வகையைப் பொறுத்து 10-28 மணி நேரம் செயல்படுகிறது. ஒவ்வொரு நோயாளியிலும் நோயின் போக்கின் தன்மையைப் பொறுத்து மருந்துகளின் செயல்பாட்டின் காலம் வேறுபடுகிறது.
நீண்ட காலமாக செயல்படும் மருந்துகளின் அம்சங்கள்

ஒரு நோயாளியின் சொந்த ஹார்மோனை உற்பத்தி செய்யும் செயல்முறையை அதிகபட்சமாக துல்லியமாக பிரதிபலிக்க நீண்ட இன்சுலின் அவசியம். அத்தகைய மருந்துகளில் இரண்டு வகைகள் உள்ளன - நடுத்தர கால மருந்துகள் (சுமார் 15 மணி நேரம் வரை செல்லுபடியாகும்) மற்றும் தீவிர நீண்ட காலமாக செயல்படும் மருந்துகள் (30 மணி நேரம் வரை).
நடுத்தர கால மருந்துகள் சில பயன்பாட்டு அம்சங்களைக் கொண்டுள்ளன. இன்சுலின் ஒரு மேகமூட்டமான சாம்பல்-வெள்ளை நிறத்தைக் கொண்டுள்ளது. ஹார்மோனை அறிமுகப்படுத்துவதற்கு முன், நீங்கள் ஒரு சீரான நிறத்தை அடைய வேண்டும்.
மருந்து அறிமுகப்படுத்தப்பட்ட பிறகு, ஹார்மோனின் செறிவு படிப்படியாக அதிகரிப்பது காணப்படுகிறது. சில கட்டத்தில், மருந்தின் செயலின் உச்சம் வருகிறது, அதன் பிறகு செறிவு படிப்படியாக குறைந்து மறைந்துவிடும். பின்னர் ஒரு புதிய ஊசி போட வேண்டும்.
மருந்துகள் இரத்த சர்க்கரையின் நிலையை திறம்பட கட்டுப்படுத்த, ஊசி மருந்துகளுக்கு இடையில் கூர்மையான தாவல்களைத் தவிர்ப்பதற்காக மருந்தளவு தேர்ந்தெடுக்கப்படுகிறது. நோயாளிக்கு இன்சுலின் அளவைத் தேர்ந்தெடுக்கும்போது, மருந்தின் செயல்பாட்டின் உச்சநிலை எவ்வளவு காலம் நிகழ்கிறது என்பதை மருத்துவர் கணக்கில் எடுத்துக்கொள்கிறார்.
மற்றொரு அம்சம் ஊசி தளம். அடிவயிறு அல்லது கைக்குள் செலுத்தப்படும் குறுகிய-செயல்பாட்டு மருந்துகளைப் போலன்றி, நீண்ட இன்சுலின் தொடையில் வைக்கப்படுகிறது - இது உடலில் போதைப்பொருள் சீராக ஓடுவதன் விளைவை அடைய உங்களை அனுமதிக்கிறது.
இது மருந்தின் செறிவின் மென்மையான அதிகரிப்பு ஆகும், இது அதன் செயல்திறனை ஒரு அடிப்படை ஊசி என தீர்மானிக்கிறது.
எவ்வளவு அடிக்கடி ஊசி போடுவது?
நீடித்த இன்சுலின் பல மருந்துகள் உள்ளன. அவற்றில் பெரும்பாலானவை மேகமூட்டமான நிலைத்தன்மையுடனும், உச்ச செயல்பாட்டின் முன்னிலையினாலும் வகைப்படுத்தப்படுகின்றன, இது நிர்வாகத்திற்குப் பிறகு சுமார் 7 மணி நேரம் நிகழ்கிறது. இத்தகைய மருந்துகள் ஒரு நாளைக்கு இரண்டு முறை நிர்வகிக்கப்படுகின்றன.
சில மருந்துகள் (ட்ரெசிபா, லாண்டஸ்) ஒரு நாளைக்கு 1 முறை நிர்வகிக்கப்படுகின்றன. இந்த மருந்துகள் ஒரு நீண்ட கால வேலை மற்றும் படிப்படியாக உறிஞ்சுதல் ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன, அதாவது செயல்பாட்டின் உச்சநிலை இல்லாமல் - அதாவது, அறிமுகப்படுத்தப்பட்ட ஹார்மோன் செயலின் காலம் முழுவதும் சீராக செயல்படுகிறது. இந்த மருந்துகளின் மற்றொரு அம்சம் என்னவென்றால், அவை மேகமூட்டமான மழைப்பொழிவு இல்லை மற்றும் வெளிப்படையான நிறத்தால் வேறுபடுகின்றன.
ஆலோசனையின் மருத்துவர் ஒரு குறிப்பிட்ட நோயாளிக்கு சிறந்த மருந்தைத் தேர்வுசெய்ய உங்களுக்கு உதவுவார். நிபுணர் நடுத்தர அல்லது நீடித்த செயலின் அடிப்படை இன்சுலினைத் தேர்ந்தெடுத்து சிறந்த மருந்துகளின் பெயர்களைக் கூறுவார். நீங்களே இன்சுலின் தேர்வு செய்ய பரிந்துரைக்கப்படவில்லை.
ஒரு அளவை எவ்வாறு தேர்வு செய்வது?

நீரிழிவு இரவில் தூங்குவதில்லை. ஆகையால், ஒவ்வொரு நோயாளிக்கும் இரவு ஓய்வின் போது சர்க்கரை கூர்மையைத் தவிர்ப்பதற்கு மருந்தின் சரியான அளவைத் தேர்ந்தெடுப்பது எவ்வளவு முக்கியம் என்பதை அறிவார்.
முடிந்தவரை துல்லியமாக அளவைத் தேர்ந்தெடுக்க, ஒவ்வொரு இரண்டு மணி நேரத்திற்கும் ஒரே இரவில் இரத்த சர்க்கரையை அளவிட வேண்டும்.
நீங்கள் இன்சுலின், நீடித்த செயலைப் பயன்படுத்தத் தொடங்குவதற்கு முன், இரவு உணவை மறுக்க பரிந்துரைக்கப்படுகிறது. இரவின் போது, சர்க்கரை அளவு அளவிடப்படுகிறது, பின்னர், இந்த தரவுகளின் அடிப்படையில், மருத்துவருடன் கலந்துரையாடிய பிறகு ஊசியின் தேவையான அளவு தீர்மானிக்கப்படுகிறது.
நீண்ட காலமாக செயல்படும் மருந்துகளின் தினசரி நெறியைத் தீர்மானிக்க ஒரு சிறப்பு அணுகுமுறை தேவைப்படுகிறது. சர்க்கரை அளவை மணிநேர அளவீடுகளுடன் நாள் முழுவதும் உணவை மறுப்பதே சிறந்த வழி. இதன் விளைவாக, மாலை நேரத்திற்குள், நோயாளி நீண்ட காலமாக செயல்படும் விளைவைக் கொண்டு செலுத்தும்போது இரத்த சர்க்கரை எவ்வாறு செயல்படுகிறது என்பதைத் தெரிந்துகொள்வார்.
ஊசி மூலம் சாத்தியமான சிக்கல்கள்

எந்தவொரு இன்சுலின், செயலின் காலத்தைப் பொருட்படுத்தாமல், பல பக்க விளைவுகளை ஏற்படுத்தும். வழக்கமாக, சிக்கல்களுக்கு காரணம் ஊட்டச்சத்துக் குறைபாடு, முறையற்ற முறையில் தேர்ந்தெடுக்கப்பட்ட டோஸ், மருந்து நிர்வாகத் திட்டத்தை மீறுதல். இந்த சந்தர்ப்பங்களில், பின்வரும் விளைவுகளின் வளர்ச்சி சாத்தியமாகும்:
- மருந்துக்கு ஒரு ஒவ்வாமை எதிர்வினை வெளிப்பாடு,
- ஊசி தளத்தில் அச om கரியம்,
- இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி.
உங்களுக்கு தெரியும், நீரிழிவு கோமா வரை இரத்தச் சர்க்கரைக் குறைவு கடுமையான சிக்கல்களுக்கு வழிவகுக்கும். உங்கள் மருத்துவர் பரிந்துரைக்கும் அனைத்து சிகிச்சை வழிமுறைகளையும் கண்டிப்பாக பின்பற்றுவதன் மூலம் இதைத் தவிர்க்கவும்.
சிக்கல்களைத் தவிர்ப்பது எப்படி?

நீரிழிவு நோய் ஒரு தீவிர நோயாகும், அதை சமாளிப்பது கடினம். இருப்பினும், நோயாளியால் மட்டுமே ஒரு வசதியான வாழ்க்கையை உறுதிப்படுத்த முடியும். இதைச் செய்ய, சிக்கல்கள் மற்றும் மோசமான ஆரோக்கியத்தைத் தவிர்க்க உதவும் அனைத்து நடவடிக்கைகளையும் கடைப்பிடிக்க வேண்டியது அவசியம்.
வகை 1 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான அடிப்படை ஊசி, ஆனால் சுய மருந்து ஆபத்தானது. எனவே, நிர்வகிக்கப்படும் மருந்து பற்றி ஏதேனும் கேள்விகள் இருந்தால், நோயாளி ஒரு மருத்துவரை மட்டுமே அணுக வேண்டும்.
ஆரோக்கியமாக உணர, நீங்கள் சரியாக சாப்பிட வேண்டும். இரத்த சர்க்கரை கூர்முனைகளை கட்டுப்படுத்த இன்சுலின் உதவுகிறது, ஆனால் நோயாளி அவர்களைத் தூண்டிவிடாமல் இருக்க எல்லா முயற்சிகளையும் செய்ய வேண்டும். இந்த நோக்கத்திற்காக, நோயாளியின் நிலையை உறுதிப்படுத்த உதவும் ஒரு சிறப்பு உணவை மருத்துவர்கள் பரிந்துரைக்கின்றனர்.
சிகிச்சைக்கு பயன்படுத்தப்படும் எந்த மருந்தும் மருத்துவரின் அறிவுறுத்தல்களின்படி பயன்படுத்தப்பட வேண்டும்.