இன்சுலின் மாத்திரைகள்: அமெரிக்க விஞ்ஞானிகள் நீரிழிவு நோயில் முன்னேற்றம் அடைகிறார்கள்
வகை 1 நீரிழிவு நோய்முன்னர் "சர்க்கரை" என்று அழைக்கப்பட்ட ஒரு நாள்பட்ட நோயாகும், இதில் கணையத்தால் சரியான அளவை உற்பத்தி செய்ய முடியவில்லை இன்சுலின் குளுக்கோஸின் முறிவுக்கு. லாங்கர்ஹான் தீவுகள் தேர்ந்தெடுக்கப்பட்ட முறையில் பாதிக்கப்படுவதே இதற்குக் காரணம், ஆனால் மற்ற செரிமான நொதிகளை உருவாக்கும் மீதமுள்ள சுரப்பி செல்கள் திறன் கொண்டவை. இந்த தேர்ந்தெடுக்கப்பட்ட நோயியலுக்கான காரணங்கள் இன்னும் அறியப்படவில்லை.
துரதிர்ஷ்டவசமாக, தற்போதைய கட்டத்தில், சிகிச்சையின் முறைகளை உருவாக்க இதுவரை யாரும் நிர்வகிக்கவில்லை வகை 1 நீரிழிவு நோய் பல தசாப்தங்களாக, வழக்கமான ஊசி மட்டுமே நோயாளிகளின் உயிரைக் காப்பாற்றியது இன்சுலின், ஆனால் அதனுடன் வரும் கடுமையான உடல்நல சிக்கல்களிலிருந்து அவை காப்பாற்றப்படவில்லை.
மெக்கில் பல்கலைக்கழக ஆராய்ச்சியாளர்கள் முதன்முதலில் ஸ்டெம் செல்களில் செயல்படும் ஒரு மருந்தை உருவாக்க நிர்வகித்தனர், மேலும் அவை இன்சுலின் உற்பத்தி செய்யும் பீட்டா செல்கள், அதே போல் லாங்கர்ஹான்ஸின் தீவுகளை உருவாக்கும் மூன்று வகையான எண்டோகிரைன் செல்கள் போன்றவையாக சிதைவடைகின்றன.
ஆராய்ச்சியாளர்கள் குறிப்பிட்டுள்ளபடி, இந்த கண்டுபிடிப்புக்கு நன்றி, முதன்முறையாக, விஞ்ஞானம் என்றென்றும் செய்யக்கூடிய ஒரு மருந்தை உருவாக்குவதற்கு அருகில் வந்துள்ளது நீரிழிவு நோயைக் கடக்க.
வளர்ச்சியின் சாராம்சம்

நேஷனல் அகாடமி ஆஃப் சயின்சஸ் மெட்டீரியல்ஸ் என்ற பத்திரிகையில், இன்சுலின் மாத்திரைகளின் வளர்ச்சி குறித்து ஒரு அறிக்கை வெளியிடப்பட்டது. இது தெரிந்தவுடன், ஹார்வர்ட் பல்கலைக்கழகம் சில காலமாக இந்த சிக்கலைக் கையாண்டு வருகிறது, ஆனால் சமீபத்தில் தான் பயோ இன்ஜினியரிங் பேராசிரியர் சமீர் மித்ராகோத்ரி உறுதியான முடிவுகளைப் பெற முடிந்தது.
இரைப்பை சாற்றின் விளைவுகளிலிருந்து இன்சுலினைப் பாதுகாக்கும் ஒரு பாலிமர் ஷெல் உருவாக்கப்பட்டுள்ளது, ஆனால் சிறுகுடலின் கார சூழலில் கரைகிறது. அங்கிருந்து, மூலம், இன்சுலின் பிரச்சினைகள் இல்லாமல் உறிஞ்சப்படுகிறது. ஆய்வக ஆய்வுகள் செயல்திறனை நிரூபித்துள்ளன - இப்போது இது மருத்துவ ஆராய்ச்சியின் முறை. முதலில் எலிகள் மீது, பின்னர் தொண்டர்கள் மீது. தொழில்துறை உற்பத்தியில் இவை அனைத்தும் செயல்படுத்தத் தொடங்கும் என்பதால் மட்டுமே.

மேலும், பாலிமர் ஷெல்லின் பயன்பாடு இன்சுலின் ஆயுள் கணிசமாக நீட்டிக்கப்பட்டுள்ளது. இப்போது அது அறை வெப்பநிலையில் இரண்டு மாதங்கள் வரை தாங்கும். இது வகை 1 நீரிழிவு நோயாளிகளின் கனவு, நடைமுறையில் குளிர்சாதன பெட்டிகளுடன் பிணைக்கப்பட்டுள்ளது, இதில் நிலையான இன்சுலின் பொதுவாக சேமிக்கப்படும்.
விளைவுகள்
பொதுவாக, வயிற்று அமிலத்தின் விளைவுகளிலிருந்து சிக்கலான புரதச் சேர்மங்களைப் பாதுகாப்பதற்கான வழியைக் கண்டுபிடிப்பது சிறந்த செய்தி. எல்லாவற்றிற்கும் மேலாக, இன்சுலின் வாய்வழியாக மட்டுமல்லாமல், பல மருந்துகளையும் எடுக்க முடியாது. மேலும் குறைவான ஊசி மருந்துகள் - தொற்றுநோயை அறிமுகப்படுத்துவதற்கான ஆபத்து குறைவு, சருமத்தில் இணைப்பு திசுக்கள் உருவாகுவதை செயல்படுத்துகிறது, மேலும் இரத்த நாளங்களை சேதப்படுத்தும் வாய்ப்பும் குறைகிறது.

மேலும் எவ்வளவு நன்மை அடுக்கு வாழ்க்கையை அதிகரிக்கும் - இதை வெளிப்படுத்துவது கடினம். இது மருந்தியல் நிறுவனங்களுக்கும் கூட நன்மை பயக்கும், ஏனெனில் இது உற்பத்தி மற்றும் விற்பனையின் அளவை விரிவாக்கும். இதன் காரணமாக, இன்சுலின் விலையில் குறைப்பை அடைவது மிகவும் சாத்தியமாகும். தீவிரமாக, மாநில ஸ்பான்சர்ஷிப் திட்டங்களுக்கு இல்லையென்றால், பெரும்பாலான நோயாளிகளுக்கு வாய்ப்பு இருக்காது. மிக உயர்ந்த தரமான இன்சுலின் விலை அதிகம்.
இந்த அற்புதமான கண்டுபிடிப்பில் Joinfo.ua குழுவும் பத்திரிகையாளருமான ஆர்ட்டியம் கோஸ்டின் மனதார மகிழ்ச்சியடைகிறார். வாழ்நாள் முழுவதும் நீரிழிவு நோயால் பாதிக்கப்பட வேண்டிய மில்லியன் கணக்கான மக்களுக்கு வாழ்க்கை எவ்வளவு எளிதாக இருக்கும் என்பதை மிகைப்படுத்தி மதிப்பிடுவது கடினம்.
நீரிழிவு நோயை உருவாக்கும் போக்கை அல்லது அதன் இருப்பைக் குறிக்கும் 10 அறிகுறிகளைப் பற்றி அறிந்து கொள்வது உங்களுக்கு பயனுள்ளதாக இருக்கும் என்றும் நாங்கள் நம்புகிறோம். அது முற்றிலும் யாருக்கும் ஏற்படக்கூடும் என்பதால்.
இன்சுலின் என்ன தயாரிக்கப்படுகிறது?
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
டைப் 1 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க இன்சுலின் முக்கிய மருந்து. சில நேரங்களில் இது நோயாளியை உறுதிப்படுத்தவும், இரண்டாவது வகை நோய்களில் அவரது நல்வாழ்வை மேம்படுத்தவும் பயன்படுகிறது. இந்த பொருள் அதன் இயல்பால் ஒரு ஹார்மோன் ஆகும், இது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை சிறிய அளவுகளில் பாதிக்கும் திறன் கொண்டது. பொதுவாக, கணையம் போதுமான இன்சுலின் உற்பத்தி செய்கிறது, இது இரத்த சர்க்கரையின் உடலியல் அளவை பராமரிக்க உதவுகிறது. ஆனால் கடுமையான நாளமில்லா கோளாறுகளுடன், நோயாளிக்கு பெரும்பாலும் உதவ ஒரே வாய்ப்பு துல்லியமாக இன்சுலின் ஊசி. துரதிர்ஷ்டவசமாக, செரிமான மண்டலத்தில் அது முற்றிலும் அழிக்கப்பட்டு அதன் உயிரியல் மதிப்பை இழப்பதால், அதை வாய்வழியாக (மாத்திரைகள் வடிவில்) எடுக்க முடியாது.
விலங்கு தோற்றம் கொண்ட மூலப்பொருட்களிலிருந்து பெறப்பட்ட ஏற்பாடுகள்
பன்றிகள் மற்றும் கால்நடைகளின் கணையத்திலிருந்து இந்த ஹார்மோனைப் பெறுவது ஒரு பழைய தொழில்நுட்பமாகும், இது இன்று அரிதாகவே பயன்படுத்தப்படுகிறது. பெறப்பட்ட மருந்துகளின் குறைந்த தரம், ஒவ்வாமை எதிர்விளைவுகளை ஏற்படுத்தும் அதன் போக்கு மற்றும் போதுமான அளவு சுத்திகரிப்பு ஆகியவை இதற்குக் காரணம். உண்மை என்னவென்றால், ஹார்மோன் ஒரு புரதப் பொருள் என்பதால், இது ஒரு குறிப்பிட்ட அமினோ அமிலங்களைக் கொண்டுள்ளது.
20 ஆம் நூற்றாண்டின் தொடக்கத்திலும் நடுப்பகுதியிலும், இதேபோன்ற மருந்துகள் இல்லாதபோது, அத்தகைய இன்சுலின் கூட மருத்துவத்தில் ஒரு முன்னேற்றமாக இருந்தது மற்றும் நீரிழிவு நோயாளிகளுக்கு சிகிச்சையை ஒரு புதிய நிலைக்கு கொண்டு செல்ல அனுமதித்தது. இந்த முறையால் பெறப்பட்ட ஹார்மோன்கள் இரத்த சர்க்கரையை குறைத்தன, இருப்பினும், அவை பெரும்பாலும் பக்க விளைவுகள் மற்றும் ஒவ்வாமைகளை ஏற்படுத்தின. அமினோ அமிலங்கள் மற்றும் மருத்துவத்தில் உள்ள அசுத்தங்களின் கலவையில் உள்ள வேறுபாடுகள் நோயாளிகளின் நிலையை பாதித்தன, குறிப்பாக நோயாளிகளின் (குழந்தைகள் மற்றும் வயதானவர்கள்) மிகவும் பாதிக்கப்படக்கூடிய வகைகளில். இத்தகைய இன்சுலின் மோசமான சகிப்புத்தன்மைக்கு மற்றொரு காரணம், மருந்து (புரோன்சுலின்) இல் அதன் செயலற்ற முன்னோடி இருப்பது, இந்த மருந்து மாறுபாட்டில் இருந்து விடுபடுவது சாத்தியமில்லை.
இப்போதெல்லாம், இந்த குறைபாடுகள் இல்லாத மேம்பட்ட பன்றி இறைச்சி இன்சுலின் உள்ளன. அவை ஒரு பன்றியின் கணையத்திலிருந்து பெறப்படுகின்றன, ஆனால் அதன் பிறகு அவை கூடுதல் செயலாக்கம் மற்றும் சுத்திகரிப்புக்கு உட்படுத்தப்படுகின்றன. அவை மல்டிகம்பொனென்ட் மற்றும் எக்ஸிபையண்ட்களைக் கொண்டுள்ளன.
இத்தகைய மருந்துகள் நோயாளிகளால் மிகவும் சிறப்பாக பொறுத்துக்கொள்ளப்படுகின்றன மற்றும் நடைமுறையில் பாதகமான எதிர்விளைவுகளை ஏற்படுத்தாது, அவை நோயெதிர்ப்பு சக்தியைத் தடுக்காது மற்றும் இரத்த சர்க்கரையை திறம்பட குறைக்கின்றன. போவின் இன்சுலின் இன்று மருத்துவத்தில் பயன்படுத்தப்படவில்லை, ஏனெனில் அதன் வெளிநாட்டு அமைப்பு காரணமாக இது மனித உடலின் நோய் எதிர்ப்பு சக்தி மற்றும் பிற அமைப்புகளை எதிர்மறையாக பாதிக்கிறது.
மரபணு பொறியியல் இன்சுலின்
நீரிழிவு நோயாளிகளுக்கு ஒரு தொழில்துறை அளவில் பயன்படுத்தப்படும் மனித இன்சுலின் இரண்டு வழிகளில் பெறப்படுகிறது:
- போர்சின் இன்சுலின் நொதி சிகிச்சையைப் பயன்படுத்தி,
- எஸ்கெரிச்சியா கோலி அல்லது ஈஸ்டின் மரபணு மாற்றப்பட்ட விகாரங்களைப் பயன்படுத்துதல்.
இயற்பியல்-வேதியியல் மாற்றத்துடன், சிறப்பு நொதிகளின் செயல்பாட்டின் கீழ் போர்சின் இன்சுலின் மூலக்கூறுகள் மனித இன்சுலினுக்கு ஒத்ததாகின்றன. இதன் விளைவாக தயாரிக்கப்படும் அமினோ அமில கலவை மனித உடலில் உற்பத்தி செய்யப்படும் இயற்கை ஹார்மோனின் கலவையிலிருந்து வேறுபட்டதல்ல. உற்பத்தி செயல்பாட்டின் போது, மருந்து அதிக சுத்திகரிப்புக்கு உட்படுகிறது, எனவே இது ஒவ்வாமை அல்லது பிற விரும்பத்தகாத வெளிப்பாடுகளை ஏற்படுத்தாது.
ஆனால் பெரும்பாலும், மாற்றியமைக்கப்பட்ட (மரபணு மாற்றப்பட்ட) நுண்ணுயிரிகளைப் பயன்படுத்தி இன்சுலின் பெறப்படுகிறது. உயிரி தொழில்நுட்ப முறைகளைப் பயன்படுத்தி, பாக்டீரியா அல்லது ஈஸ்ட் தானாகவே இன்சுலின் உற்பத்தி செய்யக்கூடிய வகையில் மாற்றியமைக்கப்படுகின்றன.
அத்தகைய இன்சுலின் உற்பத்திக்கு 2 முறைகள் உள்ளன. அவற்றில் முதலாவது ஒரு நுண்ணுயிரிகளின் இரண்டு வெவ்வேறு விகாரங்களை (இனங்கள்) பயன்படுத்துவதை அடிப்படையாகக் கொண்டது. அவை ஒவ்வொன்றும் ஹார்மோன் டி.என்.ஏ மூலக்கூறின் ஒரே ஒரு சங்கிலியை மட்டுமே ஒருங்கிணைக்கிறது (அவற்றில் இரண்டு மட்டுமே உள்ளன, அவை சுழல் முறையில் ஒன்றாக முறுக்கப்படுகின்றன). பின்னர் இந்த சங்கிலிகள் இணைக்கப்பட்டுள்ளன, இதன் விளைவாக வரும் தீர்வில் இன்சுலின் செயலில் உள்ள வடிவங்களை எந்த உயிரியல் முக்கியத்துவத்தையும் கொண்டிருக்காதவற்றிலிருந்து பிரிக்க ஏற்கனவே சாத்தியமாகும்.
எஸ்கெரிச்சியா கோலி அல்லது ஈஸ்ட் மூலம் மருந்தைப் பெறுவதற்கான இரண்டாவது வழி, நுண்ணுயிர் முதலில் செயலற்ற இன்சுலினை உருவாக்குகிறது (அதாவது, அதன் முன்னோடி, புரோன்சுலின்). பின்னர், நொதி சிகிச்சையைப் பயன்படுத்தி, இந்த வடிவம் செயல்படுத்தப்பட்டு மருத்துவத்தில் பயன்படுத்தப்படுகிறது.
இந்த செயல்முறைகள் அனைத்தும் பொதுவாக தானியங்கி, காற்று மற்றும் ஆம்பூல்கள் மற்றும் குப்பிகளுடன் தொடர்பு கொள்ளும் அனைத்து மேற்பரப்புகளும் மலட்டுத்தன்மை கொண்டவை, மேலும் உபகரணங்களுடன் கோடுகள் ஹெர்மெட்டிகல் சீல் வைக்கப்படுகின்றன.
பயோடெக்னாலஜி முறைகள் நீரிழிவு நோய்க்கான மாற்றுத் தீர்வுகளைப் பற்றி சிந்திக்க விஞ்ஞானிகளுக்கு உதவுகின்றன. எடுத்துக்காட்டாக, இன்றுவரை, செயற்கை கணைய பீட்டா செல்கள் உற்பத்தியைப் பற்றிய முன்கூட்டிய ஆய்வுகள் நடத்தப்படுகின்றன, அவை மரபணு பொறியியல் முறைகளைப் பயன்படுத்தி பெறலாம். ஒருவேளை எதிர்காலத்தில் அவை நோய்வாய்ப்பட்ட நபரில் இந்த உறுப்பின் செயல்பாட்டை மேம்படுத்த பயன்படும்.
கூடுதல் கூறுகள்
நவீன உலகில் எக்ஸிபீயர்கள் இல்லாமல் இன்சுலின் உற்பத்தி கற்பனை செய்வது கிட்டத்தட்ட சாத்தியமற்றது, ஏனென்றால் அவை அதன் வேதியியல் பண்புகளை மேம்படுத்தலாம், செயல் நேரத்தை நீட்டிக்கலாம் மற்றும் அதிக அளவு தூய்மையை அடையலாம்.
அவற்றின் பண்புகளால், அனைத்து கூடுதல் பொருட்களையும் பின்வரும் வகுப்புகளாகப் பிரிக்கலாம்:
- நீடிப்பவர்கள் (மருந்தின் நீண்ட கால செயல்பாட்டை வழங்க பயன்படும் பொருட்கள்),
- கிருமிநாசினி கூறுகள்
- நிலைப்படுத்திகள், இதன் காரணமாக மருந்து கரைசலில் உகந்த அமிலத்தன்மை பராமரிக்கப்படுகிறது.
சேர்க்கைகள் நீடிக்கிறது
நீண்ட காலமாக செயல்படும் இன்சுலின்கள் உள்ளன, அதன் உயிரியல் செயல்பாடு 8 முதல் 42 மணி நேரம் வரை நீடிக்கும் (மருந்துகளின் குழுவைப் பொறுத்து). சிறப்புப் பொருள்களைச் சேர்ப்பதன் காரணமாக இந்த விளைவு அடையப்படுகிறது - ஊசி கரைசலில் நீடிப்பவர்கள். பெரும்பாலும், இந்த நோக்கத்திற்காக பின்வரும் கலவைகளில் ஒன்று பயன்படுத்தப்படுகிறது:
மருந்தின் செயல்பாட்டை நீடிக்கும் புரதங்கள் விரிவான சுத்திகரிப்புக்கு உட்படுகின்றன மற்றும் குறைந்த ஒவ்வாமை கொண்டவை (எடுத்துக்காட்டாக, புரோட்டமைன்). துத்தநாக உப்புகள் இன்சுலின் செயல்பாடு அல்லது மனித நல்வாழ்வை மோசமாக பாதிக்காது.
ஆண்டிமைக்ரோபியல் கூறுகள்
இன்சுலின் கலவையில் கிருமிநாசினிகள் அவசியம், இதனால் நுண்ணுயிர் தாவரங்கள் சேமிப்பின் போது பெருக்கி அதில் பயன்படுத்தப்படாது. இந்த பொருட்கள் பாதுகாப்புகள் மற்றும் மருந்துகளின் உயிரியல் செயல்பாட்டைப் பாதுகாப்பதை உறுதி செய்கின்றன. கூடுதலாக, நோயாளி ஒரு குப்பியில் இருந்து தனக்கு மட்டுமே ஹார்மோனை வழங்கினால், மருந்து பல நாட்கள் நீடிக்கும். உயர்தர பாக்டீரியா எதிர்ப்பு கூறுகள் காரணமாக, நுண்ணுயிரிகளின் கரைசலில் இனப்பெருக்கம் செய்வதற்கான தத்துவார்த்த சாத்தியக்கூறு காரணமாக பயன்படுத்தப்படாத மருந்தை தூக்கி எறிய வேண்டிய அவசியம் அவருக்கு இருக்காது.
இன்சுலின் உற்பத்தியில் பின்வரும் பொருட்களை கிருமிநாசினிகளாகப் பயன்படுத்தலாம்:
ஒவ்வொரு வகை இன்சுலின் உற்பத்திக்கும், சில கிருமிநாசினி கூறுகள் பொருத்தமானவை. ஹார்மோனுடனான அவர்களின் தொடர்பு முன்கூட்டிய சோதனைகளின் கட்டத்தில் ஆராயப்பட வேண்டும், ஏனெனில் பாதுகாப்பானது இன்சுலின் உயிரியல் செயல்பாட்டை சீர்குலைக்கக்கூடாது அல்லது அதன் பண்புகளை எதிர்மறையாக பாதிக்கக்கூடாது.
பெரும்பாலான சந்தர்ப்பங்களில் பாதுகாப்புகளைப் பயன்படுத்துவது ஆல்கஹால் அல்லது பிற ஆண்டிசெப்டிக் மருந்துகளுடன் முன் சிகிச்சை இல்லாமல் ஹார்மோனை தோலின் கீழ் நிர்வகிக்க அனுமதிக்கிறது (உற்பத்தியாளர் வழக்கமாக இதை அறிவுறுத்தல்களில் குறிப்பிடுகிறார்). இது மருந்தின் நிர்வாகத்தை எளிதாக்குகிறது மற்றும் ஊசிக்கு முன்பே ஆயத்த கையாளுதல்களின் எண்ணிக்கையை குறைக்கிறது. ஆனால் மெல்லிய ஊசியுடன் ஒரு தனிப்பட்ட இன்சுலின் சிரிஞ்சைப் பயன்படுத்தி தீர்வு நிர்வகிக்கப்பட்டால் மட்டுமே இந்த பரிந்துரை செயல்படும்.
நிலைப்படுத்தி
தீர்வின் pH ஒரு குறிப்பிட்ட மட்டத்தில் பராமரிக்கப்படுவதற்கு நிலைப்படுத்திகள் அவசியம். மருந்தின் பாதுகாப்பு, அதன் செயல்பாடு மற்றும் வேதியியல் பண்புகளின் நிலைத்தன்மை ஆகியவை அமிலத்தன்மையின் அளவைப் பொறுத்தது. நீரிழிவு நோயாளிகளுக்கு ஊசி ஹார்மோன் தயாரிப்பில், பாஸ்பேட்டுகள் பொதுவாக இந்த நோக்கத்திற்காக பயன்படுத்தப்படுகின்றன.
துத்தநாகத்துடன் இன்சுலின், தீர்வு நிலைப்படுத்திகள் எப்போதும் தேவையில்லை, ஏனெனில் உலோக அயனிகள் தேவையான சமநிலையை பராமரிக்க உதவுகின்றன. இருப்பினும் அவை பயன்படுத்தப்பட்டால், பாஸ்பேட்டுகளுக்கு பதிலாக மற்ற இரசாயன சேர்மங்கள் பயன்படுத்தப்படுகின்றன, ஏனெனில் இந்த பொருட்களின் கலவையானது மருந்தின் மழைப்பொழிவு மற்றும் பொருத்தமற்ற தன்மைக்கு வழிவகுக்கிறது. அனைத்து நிலைப்படுத்திகளுக்கும் காட்டப்படும் ஒரு முக்கியமான சொத்து பாதுகாப்பு மற்றும் இன்சுலின் மூலம் எந்த எதிர்விளைவுகளிலும் நுழைய இயலாமை.
ஒவ்வொரு நோயாளிக்கும் நீரிழிவு நோய்க்கான ஊசி மருந்துகளைத் தேர்ந்தெடுப்பதை ஒரு திறமையான உட்சுரப்பியல் நிபுணர் கையாள வேண்டும். இன்சுலின் பணி இரத்தத்தில் சாதாரண அளவிலான சர்க்கரையை பராமரிப்பது மட்டுமல்லாமல், மற்ற உறுப்புகளுக்கும் அமைப்புகளுக்கும் தீங்கு விளைவிப்பதில்லை. மருந்து வேதியியல் நடுநிலை, குறைந்த ஒவ்வாமை மற்றும் முன்னுரிமை மலிவு இருக்க வேண்டும். தேர்ந்தெடுக்கப்பட்ட இன்சுலின் செயல்பாட்டின் காலத்திற்கு ஏற்ப அதன் பிற பதிப்புகளுடன் கலக்க முடிந்தால் இது மிகவும் வசதியானது.
நீரிழிவு வரலாறு
நீரிழிவு நோய் மனிதகுல வரலாற்றோடு தொடர்கிறது. நீரிழிவு நோயின் புதிர் பழமையான ஒன்றாகும்! மரபணு பொறியியல் தொழில்நுட்பங்கள் மற்றும் செல்லுலார் மற்றும் மூலக்கூறு கட்டமைப்புகள் பற்றிய அறிவு உள்ளிட்ட நவீன அறிவியலுக்கு மட்டுமே இதை தீர்க்க முடிந்தது.
- நீரிழிவு ஆய்வு
- நவீன சொல்
- தேதிகளில் நீரிழிவு வரலாறு
- உலகை மாற்றிய மருந்து
- இன்சுலின் முன் சகாப்தம்
- சோபோலேவ் வேலை செய்கிறார்
- இன்சுலின் கண்டுபிடிப்பு
- இன்சுலின் பயன்பாட்டைத் தொடங்குங்கள்
- மரபணு பொறியியல் இன்சுலின்
- நீரிழிவு நோயின் பரிணாம வளர்ச்சியில் ஒரு புதிய கட்டம்
- வகை 1 நீரிழிவு சிகிச்சையில் முன்னேற்றம்
- வகை 2 நீரிழிவு சிகிச்சையில் முன்னேற்றம்

பழங்கால விஞ்ஞானிகள் மற்றும் மருத்துவர்கள், இடைக்காலம் மற்றும் தற்போதுள்ளவர்கள் இந்த சிக்கலை ஆய்வு செய்ய பங்களித்துள்ளனர். நீரிழிவு நோயைப் பற்றி கிரீஸ், எகிப்து, ரோம் ஆகிய நாடுகளில் கி.மு.
இந்த நோயின் அறிகுறிகளை விவரிக்கும் போது, “பலவீனப்படுத்துதல்” மற்றும் “வலி” போன்ற சொற்கள் பயன்படுத்தப்படுகின்றன. இந்த நோயைப் பற்றிய ஆய்வில் என்ன முன்னேற்றம் ஏற்பட்டுள்ளது, நம் காலத்தில் மருத்துவர்கள் என்ன அணுகுமுறையைப் பயன்படுத்துகிறார்கள்?
நீரிழிவு ஆய்வு
நீரிழிவு பற்றிய விஞ்ஞான புரிதலின் வரலாறு பின்வரும் பார்வைகளில் மாற்றத்துடன் தொடர்புடையது:
- நீர் அடங்காமை. பழங்கால கிரேக்க அறிஞர்கள் திரவ இழப்பு மற்றும் தணிக்க முடியாத தாகம் ஆகியவற்றை விவரித்தனர்,
- குளுக்கோஸ் அடங்காமை. பதினேழாம் நூற்றாண்டில், விஞ்ஞானிகள் இனிப்பு மற்றும் சுவையற்ற சிறுநீருக்கு இடையிலான வேறுபாடுகளைக் காட்டினர். "நீரிழிவு" என்ற சொல் முதலில் இந்த வார்த்தையில் சேர்க்கப்பட்டது, இது லத்தீன் மொழியிலிருந்து "தேன் போன்ற இனிப்பு" என்று பொருள்படும். இன்சிபிட் நீரிழிவு நோய் என்று அழைக்கப்பட்டது, இது ஹார்மோன் கோளாறுகள் அல்லது சிறுநீரக நோய்களால் ஏற்படுகிறது,
- உயர்ந்த இரத்த குளுக்கோஸ். இரத்தம் மற்றும் சிறுநீரில் குளுக்கோஸை எவ்வாறு தீர்மானிப்பது என்பதை விஞ்ஞானிகள் அறிந்த பிறகு, முதலில் இரத்த ஹைப்பர் கிளைசீமியா சிறுநீரில் பிரதிபலிக்கக்கூடாது என்பதைக் கண்டுபிடித்தனர். நோய்க்கான புதிய காரணங்கள் பற்றிய விளக்கம் குளுக்கோஸ் அடங்காமை குறித்த பார்வையைத் திருத்த உதவியது, சிறுநீரகங்களால் குளுக்கோஸ் தக்கவைத்துக்கொள்ளும் வழிமுறை தொந்தரவு செய்யப்படவில்லை என்பது தெரியவந்தது,
- இன்சுலின் குறைபாடு. கணையத்தை அகற்றிய பிறகு, நீரிழிவு நோய் ஏற்படுகிறது என்பதை விஞ்ஞானிகள் பரிசோதனை ரீதியாக நிரூபித்துள்ளனர். ரசாயனங்கள் அல்லது “லாங்கர்ஹான்ஸ் தீவுகள்” இல்லாதது நீரிழிவு நோயின் வளர்ச்சியைத் தூண்டுவதாக அவர்கள் பரிந்துரைத்தனர்.
தேதிகளில் நீரிழிவு வரலாறு
நீரிழிவு ஆய்வில் மருத்துவர்கள் எவ்வாறு முன்னேறினர் என்று பார்ப்போம்
- II சி. கி.மு. இ. அபமானியாவைச் சேர்ந்த கிரேக்க மருத்துவர் டெமெட்ரியோஸ் இந்த நோய்க்கு பெயரைக் கொடுத்தார்,
- 1675. பண்டைய ரோமானிய மருத்துவர் அரேட்டாஸ் சிறுநீரின் சர்க்கரை சுவை விவரித்தார்,
- 1869. ஒரு ஜெர்மன் மருத்துவ மாணவர் பால் லாங்கர்ஹான்ஸ் கணையத்தின் கட்டமைப்பை ஆய்வு செய்து சுரப்பி முழுவதும் விநியோகிக்கப்படும் செல்கள் குறித்து கவனத்தை ஈர்த்தார். அவற்றில் உருவாகும் ரகசியம் செரிமான செயல்முறைகளில் முக்கிய பங்கு வகிக்கிறது என்பது பின்னர் தெரியவந்தது,
- 1889. மெஹ்ரிங் மற்றும் மின்கோவ்ஸ்கி விலங்குகளிடமிருந்து கணையத்தை அகற்றி அதன் மூலம் நீரிழிவு நோயை ஏற்படுத்தினர்,
- 1900. விலங்குகள் பற்றிய ஆராய்ச்சியின் போது, நீரிழிவு நோய்க்கும் கணையச் செயல்பாட்டிற்கும் இடையிலான தொடர்பை சோபோலேவ் கண்டுபிடித்தார்,
- 1901.ரஷ்ய ஆராய்ச்சியாளர் சோபோலேவ், இப்போது இன்சுலின் என அழைக்கப்படும் ரசாயனம் கணைய அமைப்புகளால் தயாரிக்கப்படுகிறது என்பதை நிரூபித்தார் - லாங்கர்ஹான்ஸ் தீவுகள்,
- 1920. உணவு பரிமாற்ற முறையை உருவாக்கியது,
- 1920. கணையத்திலிருந்து நாய் இன்சுலின் தனிமைப்படுத்துதல்
1921. கனேடிய விஞ்ஞானிகள் சோபோலேவின் முறைகளைப் பயன்படுத்தினர் மற்றும் தூய இன்சுலின் பெற்றனர், - 1922. மனிதர்களில் இன்சுலின் முதல் மருத்துவ பரிசோதனைகள்,
- 1936. ஹரோல்ட் பெர்சிவல் நீரிழிவு நோயை முதல் மற்றும் இரண்டாவது வகையாகப் பிரித்தார்,
- 1942. வகை 2 நீரிழிவு நோயை பாதிக்கும் ஒரு ஆண்டிடியாபெடிக் மருந்தாக சல்போனிலூரியாவின் பயன்பாடு,
- 50 கள். சர்க்கரை அளவைக் குறைப்பதற்கான முதல் மாத்திரைகள் தோன்றின. வகை 2 நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்க அவை பயன்படுத்தத் தொடங்கின,
- 1960. இரத்த இன்சுலின் அளவிடுவதற்கான நோயெதிர்ப்பு வேதியியல் முறையை கண்டுபிடித்ததற்கான நோபல் பரிசு,
- 1960. மனித இன்சுலின் வேதியியல் அமைப்பு நிறுவப்பட்டது,
- 1969. முதல் சிறிய குளுக்கோமீட்டரின் உருவாக்கம்,
- 1972. எக்ஸ்-கதிர்களைப் பயன்படுத்தி உயிரியல் ரீதியாக செயல்படும் பொருட்களின் கட்டமைப்பை தீர்மானிப்பதற்கான விருது. இன்சுலின் மூலக்கூறின் முப்பரிமாண அமைப்பு நிறுவப்பட்டது,
- 1976. மனித இன்சுலின் தொகுக்க விஞ்ஞானிகள் கற்றுக்கொண்டனர்,
- 1988. வளர்சிதை மாற்ற நோய்க்குறியின் வரையறை,
- 2007. உங்கள் சொந்த எலும்பு மஜ்ஜையில் இருந்து எடுக்கப்பட்ட ஸ்டெம் செல்களைப் பயன்படுத்தி ஒரு புதுமையான சிகிச்சை. இந்த வளர்ச்சிக்கு நன்றி, ஒரு நபருக்கு நீண்ட காலத்திற்கு இன்சுலின் ஊசி தேவையில்லை.
இன்சுலின் முன் சகாப்தம்
கிமு இரண்டாம் நூற்றாண்டில் பண்டைய ரோமானிய மருத்துவர் அரேட்டாஸ் முதலில் இந்த நோயை விவரித்தார். அவர் அவருக்கு ஒரு பெயரைக் கொடுத்தார், கிரேக்க மொழியில் இருந்து "கடந்து செல்லுங்கள்" என்று பொருள். நோயாளிகள் கவனமாக கவனித்தனர், அவர்கள் அதிக அளவில் குடிக்கும் திரவம் முழு உடலிலும் பாய்கிறது என்று நினைத்தவர்கள். நீரிழிவு நோயாளிகளின் சிறுநீர் எறும்புகளை ஈர்க்கிறது என்பதை பண்டைய இந்தியர்கள் கூட கவனித்தனர்.
பல மருத்துவர்கள் இந்த நோய்க்கான காரணங்களை அடையாளம் காண மட்டுமல்லாமல், அதை எதிர்த்துப் போராடுவதற்கான பயனுள்ள வழிமுறைகளையும் கண்டறிய முயன்றனர். இத்தகைய நேர்மையான அபிலாஷைகள் இருந்தபோதிலும், நோயைக் குணப்படுத்த முடியவில்லை, இது நோயாளிகளை வேதனைக்கும் துன்பத்திற்கும் தூண்டியது. மருத்துவ மூலிகைகள் மற்றும் சில உடல் பயிற்சிகள் மூலம் நோயாளிகளுக்கு சிகிச்சையளிக்க மருத்துவர்கள் முயன்றனர். பெரும்பாலும் இறந்தவர்களுக்கு, இப்போது அறியப்பட்டபடி, ஒரு ஆட்டோ இம்யூன் நோய் உள்ளது.
நீரிழிவு நோயாளிகளின் சிறுநீரில் இனிமையான சுவை இருப்பதை மருத்துவர் தாமஸ் வில்லிஸ் கவனித்தபோது, “நீரிழிவு நோய்” என்ற கருத்து பதினேழாம் நூற்றாண்டில் மட்டுமே தோன்றியது. இந்த உண்மை நீண்ட காலமாக ஒரு முக்கியமான கண்டறியும் அம்சமாகும். இதையடுத்து, இரத்தத்தில் சர்க்கரை அளவை உயர்த்தியதை மருத்துவர்கள் கண்டறிந்தனர். ஆனால் சிறுநீர் மற்றும் இரத்தத்தில் இத்தகைய மாற்றங்களுக்கு காரணம் என்ன? பல ஆண்டுகளாக, இந்த கேள்விக்கான பதில் ஒரு மர்மமாகவே இருந்தது.
சோபோலேவ் வேலை செய்கிறார்
நீரிழிவு நோய்க்கு ஒரு பெரிய பங்களிப்பை ரஷ்ய விஞ்ஞானிகள் வழங்கினர். 1900 ஆம் ஆண்டில், லியோனிட் வாசிலீவிச் சோபோலேவ் இன்சுலின் உற்பத்தி குறித்த தத்துவார்த்த மற்றும் சோதனை ஆய்வுகளை மேற்கொண்டார். துரதிர்ஷ்டவசமாக, சோபோலேவ் பொருள் ஆதரவு மறுக்கப்பட்டார்.
விஞ்ஞானி தனது சோதனைகளை பாவ்லோவின் ஆய்வகத்தில் நடத்தினார். சோதனைகளின் போது, லாங்கர்ஹான்ஸின் தீவுகள் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் பங்கேற்கின்றன என்ற முடிவுக்கு சோபோலேவ் வந்தார். நீரிழிவு நோய்க்கு சிகிச்சையளிக்கக்கூடிய ஒரு வேதிப்பொருளை தனிமைப்படுத்த இளம் விலங்குகளின் கணையத்தைப் பயன்படுத்த விஞ்ஞானி பரிந்துரைத்தார்.
காலப்போக்கில், உட்சுரப்பியல் பிறந்து வளர்ந்தது - நாளமில்லா சுரப்பிகளின் வேலையின் அறிவியல். நீரிழிவு நோயின் வளர்ச்சியின் வழிமுறையை மருத்துவர்கள் நன்கு புரிந்துகொள்ளத் தொடங்கியதும் அதுதான். உடலியல் நிபுணர் கிளாட் பெர்னார்ட் உட்சுரப்பியல் நிறுவனர் ஆவார்.
இன்சுலின் கண்டுபிடிப்பு
பத்தொன்பதாம் நூற்றாண்டில், ஜெர்மன் உடலியல் நிபுணர் பால் லாங்கர்ஹான்ஸ் கணையத்தை கவனமாக பரிசோதித்தார், இதன் விளைவாக ஒரு தனித்துவமான கண்டுபிடிப்பு செய்யப்பட்டது. விஞ்ஞானி இன்சுலின் உற்பத்திக்கு காரணமான சுரப்பியின் செல்கள் பற்றி பேசினார். அப்போதுதான் கணையம் மற்றும் நீரிழிவு நோய்க்கு இடையே ஒரு நேரடி உறவு ஏற்படுத்தப்பட்டது.
இருபதாம் நூற்றாண்டின் தொடக்கத்தில், அவருக்கு உதவிய கனேடிய மருத்துவர் ஃபிரடெரிக் பன்டிங் மற்றும் மருத்துவ மாணவர் சார்லஸ் பெஸ்ட் ஆகியோர் கணைய திசுக்களில் இருந்து இன்சுலின் பெற்றனர். நீரிழிவு நோயுள்ள ஒரு நாய் மீது அவர்கள் ஒரு பரிசோதனையை நடத்தினர், அதில் கணையம் வெளியேற்றப்பட்டது.
அவர்கள் அவளது இன்சுலின் ஊசி போட்டு அதன் முடிவைக் கண்டார்கள் - இரத்தத்தில் சர்க்கரை அளவு மிகவும் குறைந்தது. பின்னர், பன்றிகள் போன்ற பிற விலங்குகளின் கணையத்திலிருந்து இன்சுலின் சுரக்கத் தொடங்கியது. கனடிய விஞ்ஞானி சோக சம்பவங்களால் நீரிழிவு நோயை குணப்படுத்த முயற்சிக்கத் தூண்டப்பட்டார் - அவரது நெருங்கிய நண்பர்கள் இருவர் இந்த நோயால் இறந்தனர். இந்த புரட்சிகர கண்டுபிடிப்புக்காக, 1923 இல் மேக்லியோட் மற்றும் பன்டிங் ஆகியோருக்கு உடலியல் அல்லது மருத்துவத்துக்கான நோபல் பரிசு வழங்கப்பட்டது.
பன்டிங்கிற்கு முன்பே, பல விஞ்ஞானிகள் நீரிழிவு நோய்க்கான கணையத்தின் தாக்கத்தை புரிந்து கொண்டனர், மேலும் அவர்கள் இரத்த சர்க்கரையை பாதிக்கும் ஒரு பொருளை தனிமைப்படுத்த முயன்றனர், ஆனால் அவர்களின் முயற்சிகள் அனைத்தும் தோல்வியடைந்தன. இந்த தோல்விகளுக்கான காரணங்களை இப்போது விஞ்ஞானிகள் புரிந்துகொள்கிறார்கள். சிக்கல் என்னவென்றால், விஞ்ஞானிகள் விரும்பிய சாற்றை தனிமைப்படுத்த நேரமில்லை, ஏனெனில் கணைய நொதிகள் இன்சுலினை புரத மூலக்கூறுகளாக ஒருங்கிணைத்தன.
அறுவைசிகிச்சை தலையீட்டின் உதவியுடன், கணையத்தில் அட்ராபிக் மாற்றங்களை ஏற்படுத்தவும், அதன் நொதிகளின் விளைவுகளிலிருந்து இன்சுலின் உற்பத்தி செய்யும் செல்களைப் பாதுகாக்கவும் ஃபிரடெரிக் பன்டிங் முடிவு செய்தார், அதன் பிறகு சுரப்பி திசுக்களில் இருந்து சாற்றை தனிமைப்படுத்த முயற்சிக்கவும்.
அவரது முயற்சிகள் வெற்றி பெற்றன. விலங்குகள் மீதான சோதனைகளுக்கு எட்டு மாதங்களுக்குப் பிறகு, விஞ்ஞானிகள் முதல் நபரைக் காப்பாற்ற முடிந்தது. இரண்டு ஆண்டுகளுக்குப் பிறகு, இன்சுலின் ஒரு தொழில்துறை அளவில் வெளியிடப்பட்டது.
விஞ்ஞானியின் வளர்ச்சி அங்கு முடிவடையவில்லை என்பது சுவாரஸ்யமானது; இளம் கன்றுகளின் கணையத்திலிருந்து இன்சுலின் சாற்றை தனிமைப்படுத்த முடிந்தது, இதில் இன்சுலின் போதுமான அளவில் ஒருங்கிணைக்கப்பட்டது, ஆனால் செரிமான நொதிகள் இன்னும் உருவாக்கப்படவில்லை. இதன் விளைவாக, எழுபது நாட்கள் நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு நாயின் வாழ்க்கையை ஆதரிக்க முடிந்தது.
இன்சுலின் பயன்பாட்டைத் தொடங்குங்கள்
முதல் இன்சுலின் ஊசி பதினான்கு வயது தன்னார்வலரான லியோனார்ட் தாம்சனுக்கு வழங்கப்பட்டது, அவர் வெறுமனே நீரிழிவு நோயால் இறந்து கொண்டிருந்தார். முதல் முயற்சி முற்றிலும் வெற்றிபெறவில்லை, ஏனெனில் டீனேஜரில் ஒரு ஒவ்வாமை எதிர்விளைவின் விளைவாக சாறு மோசமாக சுத்தம் செய்யப்பட்டது.
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
இந்த மருந்தை மேம்படுத்த விஞ்ஞானிகள் தொடர்ந்து கடுமையாக உழைத்தனர், அதன் பிறகு சிறுவனுக்கு இரண்டாவது ஊசி கிடைத்தது, அது அவரை மீண்டும் உயிர்ப்பித்தது. இன்சுலின் வெற்றிகரமாக பயன்படுத்தப்பட்ட செய்தி சர்வதேச உணர்வுகளாக மாறிவிட்டது. விஞ்ஞானிகள் கடுமையான நீரிழிவு சிக்கல்களால் நோயாளிகளை உயிர்த்தெழுப்பினர்.
மரபணு பொறியியல் இன்சுலின்
விஞ்ஞானிகளின் வளர்ச்சியின் அடுத்த கட்டம் மருந்துகளின் கண்டுபிடிப்பு, அதே பண்புகளைக் கொண்டிருக்கும் மற்றும் மனித இன்சுலின் அதே மூலக்கூறு அமைப்பைக் கொண்டிருக்கும். உயிரியக்கவியல் காரணமாக இது சாத்தியமானது, விஞ்ஞானிகள் மனித இன்சுலின் அறிமுகப்படுத்தியுள்ளனர்.
1960 களின் முற்பகுதியில் இன்சுலின் முதல் செயற்கை தொகுப்பு பிட்ஸ்பர்க் பல்கலைக்கழகத்தில் பனகியோடிஸ் கட்ஸோயனிஸ் மற்றும் RFTI ஆச்சனில் ஹெல்முட் ஜான் ஆகியோரால் கிட்டத்தட்ட ஒரே நேரத்தில் மேற்கொள்ளப்பட்டது.
மரபணு ரீதியாக வடிவமைக்கப்பட்ட முதல் மனித இன்சுலின் 1978 ஆம் ஆண்டில் ஆர்தர் ரிக்ஸ் மற்றும் கெயிச்சி டாகுரா ஆகியோரால் பெக்மேன் ஆராய்ச்சி நிறுவனத்தில் ஜெனெண்டெக்கிலிருந்து ஹெர்பர்ட் பாயரின் பங்கேற்புடன் மறுசீரமைப்பு டி.என்.ஏ (ஆர்.டி.என்.ஏ) தொழில்நுட்பத்தைப் பயன்படுத்தி பெறப்பட்டது, அத்தகைய இன்சுலின் முதல் வணிக தயாரிப்புகளையும் உருவாக்கியது - 1980 இல் பெக்மேன் ஆராய்ச்சி நிறுவனம் மற்றும் ஜெனென்டெக் 1982 (ஹுமுலின் என்ற பெயரில்).
நீரிழிவு நோயின் பரிணாம வளர்ச்சியில் ஒரு புதிய கட்டம்
நீரிழிவு சிகிச்சையின் அடுத்த கட்டமாக இன்சுலின் அனலாக்ஸின் வளர்ச்சி. இது நோயாளிகளின் வாழ்க்கைத் தரத்தில் குறிப்பிடத்தக்க முன்னேற்றத்திற்கு வழிவகுத்தது மற்றும் ஒரு முழு வாழ்க்கைக்கு வாய்ப்பளித்தது. இன்சுலின் ஒப்புமைகள் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் ஒத்த ஒழுங்குமுறையை அடைய முடியும், இது ஆரோக்கியமான நபருக்கு இயல்பாகவே உள்ளது.
வழக்கமான இன்சுலின்களுடன் ஒப்பிடும்போது இன்சுலின் ஒப்புமைகள் மிகவும் விலை உயர்ந்தவை, எனவே அனைவருக்கும் வாங்க முடியாது. ஆயினும்கூட, அவர்களின் புகழ் வேகத்தை அதிகரித்து வருகிறது, இதற்கு குறைந்தது மூன்று காரணங்கள் உள்ளன:
- நோயை எதிர்த்துப் போராடுவது மற்றும் நோயாளியின் நிலையை உறுதிப்படுத்துவது எளிது,
- குறைவான அடிக்கடி இரத்த குளுக்கோஸின் கூர்மையான குறைவு வடிவத்தில் ஒரு சிக்கல் உள்ளது, இது கோமாவின் வளர்ச்சியை அச்சுறுத்துகிறது,
- எளிமை மற்றும் பயன்பாட்டின் எளிமை.
வகை 1 நீரிழிவு சிகிச்சையில் முன்னேற்றம்
விஞ்ஞானிகள் ஒரு சிறிய ஆய்வை மேற்கொண்டனர், இதன் போது உடலின் இன்சுலின் உற்பத்தி திறனை மீட்டெடுப்பதற்கான புதிய பரிசோதனை மருந்தின் திறனை வெளிப்படுத்தியது, மேலும் இது ஊசி மருந்துகளின் தேவையை கணிசமாகக் குறைக்கிறது.
டைப் 1 நீரிழிவு நோயாளிகளில் எண்பது நோயாளிகளுக்கு விஞ்ஞானிகள் புதிய மருந்தை பரிசோதித்தனர். ஆட்டோ இம்யூன் எதிர்வினையின் வளர்ச்சியில் தலையிடும் சிடி 3 எதிர்ப்பு ஆன்டிபாடி தயாரிப்பு அவர்களுக்கு வழங்கப்பட்டது. இந்த பரிசோதனையின் போது, பின்வரும் முடிவுகள் பெறப்பட்டன: இன்சுலின் ஊசி போடுவதற்கான தேவை பன்னிரண்டு சதவீதம் குறைந்தது, அதே நேரத்தில் இன்சுலின் உற்பத்தி செய்யும் திறன் அதிகரித்தது.
ஆயினும்கூட, அத்தகைய மாற்று சிகிச்சையின் பாதுகாப்பு மிக அதிகமாக இல்லை. ஹீமாடோபாய்டிக் அமைப்பிலிருந்து பக்க விளைவுகள் ஏற்படுவதே இதற்குக் காரணம். மருத்துவ பரிசோதனைகளின் போது மருந்தை உட்கொண்ட நோயாளிகள் தலைவலி மற்றும் காய்ச்சல் உள்ளிட்ட காய்ச்சல் போன்ற நிலையை அனுபவித்தனர். இந்த மருந்தின் தற்போது இரண்டு சுயாதீன ஆய்வுகள் உள்ளன.
தற்போது அமெரிக்காவில் நடத்தப்பட்டு வரும் ஆய்வுகளையும் கவனத்தில் கொள்ள வேண்டும். டைப் 1 நீரிழிவு நோயுள்ள விலங்குகள் மீது ஏற்கனவே சோதனைகள் நடத்தப்பட்டுள்ளன. புதிய மருந்து பொதுவாக குளுக்கோஸ் அளவுகள் மற்றும் இன்சுலின் ஊசி ஆகியவற்றை தொடர்ந்து கண்காணிப்பதற்கான தேவையை நீக்குகிறது. இது ஒரு டோஸ் மட்டுமே எடுக்கும், இது இரத்தத்தில் சுற்றும், தேவைப்பட்டால், அதன் செயல்படுத்தல் ஏற்படும்.
வகை 2 நீரிழிவு சிகிச்சையில் முன்னேற்றம்
டைப் 2 நீரிழிவு நோய்க்கான சில தற்போதைய சிகிச்சைகள் இன்சுலின் உடலின் உணர்திறனை அதிகரிக்க வடிவமைக்கப்பட்டுள்ளன. இருப்பினும், அமெரிக்க விஞ்ஞானிகள் இந்த நோய்க்கு எதிரான போராட்டத்தில் முற்றிலும் மாறுபட்ட மூலோபாயத்தை பரிந்துரைத்தனர். கல்லீரலில் குளுக்கோஸ் உற்பத்தியை மெதுவாக்குவதே இதன் சாராம்சம்.
விலங்குகள் மீதான ஒரு பரிசோதனையின் போது, கல்லீரலில் ஒரு குறிப்பிட்ட புரதத்தைத் தடுப்பதால், குளுக்கோஸ் உற்பத்தி குறைகிறது மற்றும் இரத்தத்தில் அதன் அளவு குறைகிறது என்று கண்டறியப்பட்டது.
நியூசிலாந்தைச் சேர்ந்த விஞ்ஞானிகள் டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையில் குறிப்பிடத்தக்க முன்னேற்றத்தை ஏற்படுத்த முடிந்தது என்று நம்புகிறார்கள். உடற்பயிற்சி மற்றும் கெரட்டின் சாற்றைப் பயன்படுத்துவதே அவற்றின் முறை.
விஞ்ஞானிகள் மனிதர்களில் மருத்துவ பரிசோதனைகளை மேற்கொண்டனர், இதன் போது நோயாளிகளில் ஒருவர் தூக்கம் மற்றும் செறிவு ஆகியவற்றின் முன்னேற்றத்தைக் கவனித்தார், மற்றவர் இரத்த குளுக்கோஸில் குறிப்பிடத்தக்க குறைவைக் கொண்டிருந்தார். ஐம்பது சதவீத வழக்குகளில், சர்க்கரை அளவு இயல்பு நிலைக்கு திரும்பியது. எந்தவொரு கண்டுபிடிப்புகளையும் பற்றி பேசுவது மிக விரைவில், ஏனெனில் ஆய்வு இன்னும் நடந்து கொண்டிருக்கிறது.
எனவே, நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மரபணு பொறியியல் தொழில்நுட்பங்கள் உண்மையிலேயே ஒரு அதிசயம். ஆயினும்கூட, நீரிழிவு நோயின் தொடர்பு இன்னும் அதன் முக்கியத்துவத்தை இழக்கவில்லை. ஒவ்வொரு ஆண்டும் அதிகமான மக்கள் இந்த பயங்கரமான நோயால் பாதிக்கப்படுகிறார்கள்.
சீரான ஆரோக்கியமான உணவு மற்றும் மிதமான உடல் செயல்பாடு உள்ளிட்ட சரியான வாழ்க்கை முறை ஒரு வியாதியைத் தடுக்க உதவும். உங்கள் பிரச்சினையுடன் சொந்தமாக இருக்க வேண்டாம், ஒரு நிபுணரைத் தொடர்பு கொள்ளுங்கள். மருத்துவர் உங்கள் மருத்துவ வரலாற்றைத் திறந்து, உங்களுக்கு பயனுள்ள பரிந்துரைகளைத் தருவார் மற்றும் சிறந்த சிகிச்சையை பரிந்துரைப்பார்.
நோயிலிருந்து முற்றிலும் விடுபடக்கூடிய ஒரு மருந்தை கண்டுபிடிப்பதற்கான முயற்சியை விஞ்ஞானிகள் நிறுத்தவில்லை. ஆனால் இது நிகழும் வரை, நோயை முன்கூட்டியே கண்டறிவது வெற்றிகரமான மீட்புக்கு முக்கியமாகும் என்பதை நினைவில் கொள்ளுங்கள். மருத்துவரிடம் ஒரு பயணத்துடன் வெளியே இழுக்காதீர்கள், பரிசோதனைக்கு உட்படுத்துங்கள், ஆரோக்கியமாக இருங்கள்!
வகை 2 நீரிழிவு நோய்க்கான மாத்திரைகளின் வகைப்பாடு
 கட்டுரையில் உள்ள தகவல்கள் நீரிழிவு நோயான XXI நூற்றாண்டின் நோய் என்ன என்பதை நேரடியாக அறிந்தவர்களுக்கு புதியதாக இருக்காது, இந்த இலக்கு நிர்ணயிக்கப்படவில்லை. இருப்பினும், டைப் 2 நீரிழிவு மற்றும் அதை எவ்வாறு நடத்துவது என்பது பற்றிய விரிவான மற்றும் முறையான தகவல்கள் தேவைப்படுபவர்களுக்கு இது மிகவும் பயனுள்ளதாக இருக்கும்.
கட்டுரையில் உள்ள தகவல்கள் நீரிழிவு நோயான XXI நூற்றாண்டின் நோய் என்ன என்பதை நேரடியாக அறிந்தவர்களுக்கு புதியதாக இருக்காது, இந்த இலக்கு நிர்ணயிக்கப்படவில்லை. இருப்பினும், டைப் 2 நீரிழிவு மற்றும் அதை எவ்வாறு நடத்துவது என்பது பற்றிய விரிவான மற்றும் முறையான தகவல்கள் தேவைப்படுபவர்களுக்கு இது மிகவும் பயனுள்ளதாக இருக்கும்.
நீரிழிவு பற்றி சுருக்கமாக
நினைவகத்தைப் புதுப்பிக்க, மாறுபட்ட வெற்றிகளுடன், உலகம் இரண்டு வகையான நீரிழிவு நோயுடன் போராடுகிறது என்பது கவனிக்கத்தக்கது. அவர்களின் அடிப்படை வேறுபாடு என்ன?
முதலாவது கணைய செயலிழப்புடன் தொடர்புடையது, இது தேவையான அளவு இன்சுலின் உற்பத்தியை நிறுத்துகிறது, இது இரத்த சர்க்கரையை ஒழுங்குபடுத்துகிறது.
இரண்டாவது வகை சர்க்கரை நோயில், கணையம் போதுமான இன்சுலின் உற்பத்தி செய்கிறது, ஆனால் சில உறுப்புகள் மற்றும் திசுக்கள் இந்த ஒழுங்குமுறை இன்சுலின் சமிக்ஞையை இனி உணரவில்லை.
பின்னர் புரிந்துகொள்ள முடியாத "இன்சுலின் ஜெனரேட்டர்" இந்த ஹார்மோனை மேலும் மேலும் உற்பத்தி செய்யத் தொடங்குகிறது, இது அதன் தொகுப்புக்கு காரணமான பீட்டா செல்கள் ஆரம்பகால உடைகளுக்கு வழிவகுக்கிறது.
இத்தகைய வேறுபாடுகளுக்கு நன்றி நோய்களுக்கு அவற்றின் பெயர்கள் கிடைத்தன:
- முதல் வகை இன்சுலின் சார்ந்ததாகும்.
- இரண்டாவது வகை இன்சுலின்-சுயாதீனமானது.

இப்போது எல்லாம் தெளிவாகிவிட்டது என்று நம்புகிறோம், அடுத்த பகுதிக்குச் செல்வது தர்க்கரீதியானது - வகை 2 நீரிழிவு நோய்க்கு சிகிச்சை. மூலம், இந்த நோய் 90% நோயாளிகளுக்கு இது ஏற்படுகிறது.
வகை 2 நீரிழிவு நோய்க்கான மருந்துகளின் பயன்பாடு
இன்று, டைப் 2 நீரிழிவு நோய்க்கான மருத்துவ சிகிச்சையால் நோயை முற்றிலுமாக விடுவிக்க முடியவில்லை, அதை எப்போதும் மறந்துவிடுகிறது. ஆனால் இது, நீங்கள் புரிந்து கொள்ளும் வகையில், ஒரு வாக்கியம் அல்ல. உணவு மற்றும் ஒத்த மருந்துகளின் பயன்பாடு உங்களை தொடர்ந்து வாழ்க்கையை அனுபவிக்க அனுமதிக்கும் மற்றும் அதன் வண்ணங்களின் பிரகாசத்தை இழக்காது.
சிகிச்சை மூலோபாயத்தை உருவாக்கும்போது, மருத்துவ உதவி உட்பட நான்கு தந்திரோபாய நடவடிக்கைகளை மருத்துவர்கள் கருதுகின்றனர்:
- முதல்: குறைந்த கார்ப் உணவு.
- இரண்டாவது: கார்போஹைட்ரேட்டுகள் குறைவாக உள்ள உணவு + சுறுசுறுப்பான உடல் செயல்பாடுகளைச் சேர்த்தல்.
- மூன்றாவது: நீரிழிவு நோய்க்கான முதல் இரண்டு + மாத்திரைகள், செல்கள் இன்சுலின் உணர்வைத் தூண்டும்.
- நான்காவது: நீரிழிவு நோயின் கடுமையான, மேம்பட்ட வடிவங்களில் ஈடுபட்டுள்ளது. முதல் இரண்டு + இன்சுலின் ஊசி + மருந்துகள்.
சிகிச்சைக்கான முக்கிய மருந்துகள்
சர்க்கரை நோய்க்கு சிகிச்சையளிப்பதில் சாதகமான விளைவைப் பாதிக்கும் மருந்துகளின் விரிவான மதிப்பீட்டை எதிர்பார்த்து, வகை 2 நீரிழிவு நோய்க்கான மாத்திரைகளின் பட்டியல் மிகப் பெரியது மற்றும் பல வகைகளாகப் பிரிக்கப்பட்டது என்பதைக் கவனத்தில் கொள்ள வேண்டும்.
அவை பாதிக்கப்பட்ட உடல்களிலும் இடத்திலும் வேறுபடுகின்றன:
- கணையம்,
- சிறுகுடல்,
- புற திசுக்கள்.
ஒன்றிணைக்கும் அறிகுறி மற்றும் அனைத்து மருந்துகளின் முக்கிய நோக்கம் இரத்த சர்க்கரையின் குறைவு.
முக்கிய குழுக்களில் பின்வருவன அடங்கும்:
- Sulfonylurea. இந்த குழு, கணைய உந்துதல் காரணமாக, சர்க்கரை அளவைக் குறைக்க உதவுகிறது.
- Biguanides. குளுக்கோனோஜெனீசிஸை அடக்குவதன் மூலம் குளுக்கோஸ் எடுக்கும் செயல்முறையைத் தூண்டுவதை அடிப்படையாகக் கொண்டது செயலின் வழிமுறை.
- தைசோலிடினேடியோன்கள். இந்த மருந்துகளை எடுத்துக் கொள்ளும்போது, இன்சுலின் எதிர்ப்பு குறைகிறது, அதாவது செல்கள் இன்சுலினுக்கு தீவிரமாக பதிலளிக்கத் தொடங்குகின்றன, இதனால் இரத்த சர்க்கரை குறைகிறது.
- ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள். வயிறு பல்வேறு கார்போஹைட்ரேட்டுகளை உறிஞ்சும் போது, இந்த மருந்துகள் குடல் செயல்பாட்டைக் குறைக்கின்றன, இதன் விளைவாக குளுக்கோஸ் உள்ளடக்கத்தை குறைக்கிறது.
- Glinides. அவை இன்சுலின் உற்பத்தியை ஊக்குவிக்கின்றன, அதன்படி, இரத்த சர்க்கரையை குறைக்கின்றன.
- Incretins. இன்சுலின் உற்பத்தியை அதிகரிக்கும் மருந்துகளின் புதிய குழு.
சல்போனைல்யூரியாக்களைக்
டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் பணியில், சல்போனிலூரியாவை அடிப்படையாகக் கொண்ட சர்க்கரையை குறைக்கும் மருந்துகள் பல வழிகளில் செயல்படுகின்றன:
- இரத்தத்தில் கிளைகோஜன் இருப்பதைக் குறைக்கவும்,
- இன்சுலின் சுரக்க ஊக்குவிக்கவும்,
- கணைய β- கலங்களின் செயல்பாட்டை செயல்படுத்தவும்.
மருந்துகளின் பெயர்கள்: அமரில், டயாபெட்டன், மினிடியாப், கிளைரெர்ம், மணினில், கிளிக்லாசைடு எம்.வி.
- அனைத்து மருந்துகளும் குறிப்பிடத்தக்க இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளன.
- சில மருந்துகள் (அறிகுறிகளைக் காண்க) இரத்த உறைவுக்கான வாய்ப்பைக் குறைக்கின்றன.
- க்ளிக்லாசைடு எம்.வி போன்ற வழிமுறைகள் - சிறுநீரகங்களை தீவிரமாக பாதுகாக்கின்றன.
- இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து அதிகம் - சர்க்கரை இயல்பை விடக் குறைவு.
- எதிர்ப்பின் விரைவான வளர்ச்சி - இந்த மருந்துகளுக்கு உடலின் எதிர்ப்பு.
- இன்சுலின் உற்பத்தியின் செயல்பாட்டை பாதிக்கும் போது, பசியைத் தூண்டும் அதிக நிகழ்தகவு உள்ளது, இதன் விளைவாக, உடல் எடை அதிகரிக்கும்.
இந்த மருந்துகளின் குழு, உயிரணுக்களை “விழித்தெழச்” செய்கிறது, அவை தாங்களாகவே தயாரிக்கப்பட்ட இன்சுலின் உணர்வைப் பிரதிபலிக்க தூண்டுகின்றன, மேலும் குளுக்கோஸ் உறிஞ்சப்படும்போது குடல்களைக் குறைக்கிறது.
மருத்துவ பரிசோதனைகளின் போது அடையாளம் காணப்பட்ட பாதகமான வெளிப்பாடுகள் வயதானவர்கள் மற்றும் இதயம், கல்லீரல் மற்றும் சிறுநீரக நோய்களால் பாதிக்கப்பட்ட நோயாளிகளுக்கு சில வயது கட்டுப்பாடுகளை விதிக்கின்றன.
பெயர்கள்: மெட்ஃபோர்மின், குளுக்கோபேஜ், சியோஃபோர்.
- அவை அதிகப்படியான இன்சுலின் உற்பத்தியைத் தூண்டுவதில்லை, ஆனால் ஏற்கனவே வளர்ந்த ஹார்மோனின் ஆழ்ந்த நுகர்வுக்கு ஊக்கமளிக்கின்றன, இது கணையத்தை அதிக மன அழுத்தத்திலிருந்து பாதுகாக்கிறது.
- சல்போனிலூரியா குழுவின் வழிமுறைகளுடன் ஒப்பிடும்போது அவை மிகவும் பயனுள்ள விளைவைக் கொண்டுள்ளன.
- அவை பசியை அதிகரிக்காது - இது எடை இழப்புக்கு நன்மை பயக்கும்.
- லிப்பிட் சுயவிவரத்தை (இரத்தத்தில் உள்ள கொழுப்பு) எடுக்கும் செயல்பாட்டில் கணிசமாக மேம்படுத்தப்பட்டுள்ளது.
- ஹீமோஸ்டாசிஸின் பிளேட்லெட் இணைப்பு, சேதமடைந்த பாத்திரங்களில் (குணப்படுத்துதல்) இரத்தக் கட்டிகளை உருவாக்கும் செயல்முறை கணிசமாக மேம்படுத்தப்பட்டுள்ளது.
- இரைப்பை குடல் செயலிழப்பு சாத்தியமான வெளிப்பாடு,
- லாக்டிக் அமிலம் உருவாகும் ஆபத்து விலக்கப்படவில்லை - லாக்டிக் அமிலத்தன்மை.
டாக்டர் மாலிஷேவாவின் வீடியோ:
Α- குளுக்கோசிடேஸ் தடுப்பான்கள்
நீரிழிவு நோயாளிகளின் எதிரிகள் சுக்ரோஸ், மால்டோஸ், ஸ்டார்ச் மற்றும் பிற போன்ற பல்வேறு கார்போஹைட்ரேட்டுகள் ஆகும், இருப்பினும் அவை குடல்களால் உடனடியாக உறிஞ்சப்பட்டு உடலுக்கு குறிப்பிடத்தக்க தீங்கு விளைவிக்கும். பிந்தையவரின் பசியைக் குறைக்க மற்றும் அதன் செயல்பாட்டைக் குறைக்க, α- குளுக்கோசிடேஸ் (ஆல்பா-குளுக்கோசிடேஸ்) தடுப்பான்கள் எடுக்கப்படுகின்றன.
பெயர்கள்: அகார்போஸ், மிக்லிடோல், டயஸ்டாபோல், குளுக்கோபே. அனைத்து தயாரிப்புகளிலும், செயலில் உள்ள பொருள் அகார்போஸ் ஆகும்.
- தடுப்பான்களை எடுத்துக் கொள்ளும்போது, இன்சுலின் அளவு அதிகரிக்காது, அதாவது, இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து இல்லை.
- அகார்போஸ் கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதைக் குறைக்கிறது, நுகரப்படும் கலோரிகளின் எண்ணிக்கையைக் குறைப்பதற்கான நிலைமைகளை உருவாக்குகிறது, இதன் விளைவாக நோயாளியின் எடையைக் குறைக்கிறது.
- அகார்போஸின் நீடித்த நுகர்வு இருதய அமைப்பில் பெருந்தமனி தடிப்புச் செயல்முறைகளின் வளர்ச்சி விகிதத்தைக் குறைக்கிறது என்பது குறிப்பிடத்தக்கது.
- தடுப்பான்கள் இரத்த அமைப்பில் ஒன்றிணைவதில்லை மற்றும் சிக்கல்களால் ஆபத்தானவை அல்ல.
- செரிமான செயல்பாட்டில், சில கார்போஹைட்ரேட்டுகள் நொதி நடவடிக்கைக்கு உட்பட்டவை அல்ல, குடலில் அவை நொதித்தலின் முக்கிய ஆத்திரமூட்டிகளாக இருக்கின்றன, இது வாய்வு மற்றும் வயிற்றுப்போக்கில் வெளிப்படுகிறது.
- பிகுவானைடுகள் மற்றும் சல்போனிலூரியாவுடன் ஒப்பிடும்போது, அகார்போஸ் சர்க்கரையை குறைக்கும் விளைவைக் கொண்டுள்ளது.
 இந்த மருந்துகளின் சிகிச்சை முறை பீட்டா செல்கள் சுரக்கும் இன்சுலின் ஒழுங்குமுறையில் ஈடுபட்டுள்ள பொட்டாசியம் ஏடிபி-சென்சிடிவ் சேனல்களைத் தடுப்பதும், சாப்பிட்ட பிறகு பின்பற்றக்கூடிய ஹைப்பர் கிளைசீமியா (அதிகப்படியான சர்க்கரை) அபாயத்தைக் குறைப்பதும் ஆகும்.
இந்த மருந்துகளின் சிகிச்சை முறை பீட்டா செல்கள் சுரக்கும் இன்சுலின் ஒழுங்குமுறையில் ஈடுபட்டுள்ள பொட்டாசியம் ஏடிபி-சென்சிடிவ் சேனல்களைத் தடுப்பதும், சாப்பிட்ட பிறகு பின்பற்றக்கூடிய ஹைப்பர் கிளைசீமியா (அதிகப்படியான சர்க்கரை) அபாயத்தைக் குறைப்பதும் ஆகும்.
பெயர்கள்: நோவோனார்ம், ஸ்டார்லிக்ஸ், ரெபாக்ளின்னைடு, நட்லெக்லைனைடு.
- இன்சுலினோட்ரோபிக் விளைவு விரைவில் அடையப்படுகிறது - சாப்பிட்ட 7 நிமிடங்களுக்குப் பிறகு,
- களிமண்ணை வழக்கமாக உட்கொள்வதால் இன்சுலின் சுரப்பின் முதல் கட்டத்தை மீட்டெடுப்பது ஏற்படுகிறது
- இந்த குழுவின் மருந்துகள் உணவுக்கு இடையில் இன்சுலின் உகந்த செறிவை வழங்குகின்றன.
- கிளினிட்கள், உடலில் செயல்படுவது, மறைமுகமாக நீரிழிவு நோயாளிகளின் எண்ணிக்கையை அதிகரிக்க தூண்டுகிறது.
- இந்த மருந்துகளின் நீண்டகால பயன்பாடு போதைக்கு வழிவகுக்கிறது, இதன் விளைவாக, அவற்றின் செயல்திறன் குறைகிறது.
உன்னதமான மோதலைப் போலவே, நீரிழிவு நோயை எதிர்ப்பதற்கான மருத்துவ வழிமுறைகளின் முன்னேற்றம் இன்னும் நிற்கவில்லை. கடந்த பத்து ஆண்டுகளில், கருவிப்பெட்டியில் ஒரு உண்மையான திருப்புமுனை செய்யப்பட்டுள்ளது. இன்சுலின் உற்பத்தியை தீவிரமாகத் தூண்டக்கூடிய ஹார்மோன்களின் அற்புதமான குணப்படுத்தும் பண்புகள் - இன்ரெடின்கள் கண்டுபிடிக்கப்பட்டுள்ளன.
அவற்றின் செல்வாக்கின் சாராம்சம் என்னவென்றால், இன்ரெடின்களுக்கு நன்றி சாப்பிட்ட பிறகு, இன்சுலின் 70% க்கும் அதிகமானவை உடலில் சுரக்கப்படுகின்றன. துரதிர்ஷ்டவசமாக, வகை 2 நீரிழிவு நோயாளிகளில், இந்த செயல்முறையின் செயல்பாடு கணிசமாகக் குறைக்கப்படுகிறது.
உடலின் உதவிக்கு இன்சுலின் இனப்பெருக்கம் செயல்படுத்தும் புதிய மருந்துகள் வந்தன.
அவை ஹார்மோன்களின் இரண்டு குழுக்களாக இணைக்கப்பட்டன:
- குளுக்கோன் போன்ற பெப்டைட் -1 அல்லது ஜி.எல்.பி -1 இன் அகோனிஸ்டுகள்.
- குளுக்கோஸ் சார்ந்த இன்சுலினோட்ரோபிக் பாலிபெப்டைட் அல்லது எச்.ஐ.பி.
முரண்பாடுகள் மற்றும் பக்க விளைவுகள்
வெளிநாட்டு மருந்துகளின் பட்டியல் சுகாதார அமைச்சினால் அங்கீகரிக்கப்பட்டுள்ளது, அவற்றின் சுழற்சி ரஷ்யாவில் அனுமதிக்கப்படுகிறது.
மிகவும் பிரபலமான மருந்துகள் இங்கே:
- Exenatide (Baeta) ஜெர்மனியைச் சேர்ந்த ஒரு மருந்து.
- லிராகுலுடைட் ஒரு டேனிஷ் மருந்துக் குழு.
- சிட்டாக்லிப்டின் (ஜானுவியா) - ஒரு டச்சு மருந்து தொழிற்சாலையால் தயாரிக்கப்படுகிறது.
- வில்டாக்ளிப்டின் (கால்வஸ்) - சுவிஸ் உற்பத்தி.
- சாக்சிளிப்டின் ஒரு அமெரிக்க நீரிழிவு மருந்து.
- லினாக்ளிப்டின் (டிரான்செட்டா) - ஜெர்மனியில் தயாரிக்கப்படுகிறது.
- Liksysenatyd ஒரு பிரெஞ்சு தீர்வு.
- அல்பிக்லூட்டைட் (டான்ஜியம்) ஜெர்மனியைச் சேர்ந்த ஒரு மருந்து.
மருத்துவ மாநாட்டின் கருப்பொருள் வீடியோ பொருள்:
நீரிழிவு நோயாளிகள் பயன்படுத்தும் பிற மருந்துகள்
மீண்டும் மீண்டும் குறிப்பிட்டுள்ளபடி, டைப் 2 நீரிழிவு நோயுடன் கூடிய “போர்” சர்க்கரையை குறைக்கும் மருந்துக்கு மட்டுப்படுத்தாமல், எல்லா திசைகளிலும் நடத்தப்படுகிறது.
பக்கவிளைவுகளைத் தவிர்ப்பதற்காகவும், உடலின் செயல்பாட்டு திறன்களை பொதுவாக வலுப்படுத்துவதற்காகவும், மருத்துவர்கள் பல்வேறு நோக்கங்களுக்காக மருந்துகளைப் பயன்படுத்துகின்றனர்:
- உயர் இரத்த அழுத்தக் கட்டுப்பாடு - ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகள்.
- இதய தசைகள் மற்றும் இரத்த நாளங்களை வலுப்படுத்துதல் - கார்டியோ மற்றும் வாசோடோனிக்.
- செரிமான மண்டலத்தின் சீரான செயல்பாட்டிற்கான என்சைமடிக் முகவர்கள்: புரோபயாடிக்குகள் - சிறப்பாக பெறப்பட்ட பாக்டீரியா மற்றும் பிரீபயாடிக்குகள் - புரோபயாடிக்குகளுக்கு “உணவு”.
- வலி நிவாரணிகள் மற்றும் ஆன்டிகான்வல்சண்டுகள். நீரிழிவு நோயின் சிக்கலான பாலிநியூரோபதியை நடுநிலையாக்குவதற்கு இந்த நிதி அவசியம்.
- ஆன்டிகோகுலண்ட்ஸ் என்பது த்ரோம்போஜெனிக் வெளிப்பாடுகளைத் தடுக்கும் மருந்துகள்.
- வளர்சிதை மாற்றத்தை (வளர்சிதை மாற்ற செயல்முறைகள்) மீட்டெடுக்க, ஃபைப்ரேட்டுகள் மற்றும் ஸ்டேடின்கள் பரிந்துரைக்கப்படுகின்றன.
இணைந்து
முக்கிய மருந்துக் குழுக்கள் கருதப்பட்ட கட்டுரையின் பிரிவுகளில், சில நேரங்களில் ஒரே மாதிரியான மருந்துகளின் பிரத்தியேக (மோனோ) பயன்பாடு விரும்பிய முடிவைக் கொடுக்காது என்று வலியுறுத்தப்பட்டது.
சேர்க்கை மருந்துகளின் செயல்திறன் என்று விஞ்ஞானிகள் முடிவு செய்துள்ளனர். இந்த முடிவு உடலின் வெவ்வேறு புள்ளிகளில் செயல்படுவதன் மூலம் சிகிச்சை விளைவை வலுப்படுத்தவும், பக்க விளைவுகளை குறைக்கவும் முடிந்தது.
அத்தகைய வெற்றிகரமான கலவையின் எடுத்துக்காட்டுகளை அட்டவணையில் காணலாம்:
பெயர் மற்றும் சேர்க்கை கலவை
வயதான நீரிழிவு நோயாளிகளுக்கு மருந்துகள்
வயதான மற்றும் வயதான நோயாளிகளுக்கு நீரிழிவு நோயின் பயனுள்ள சிகிச்சைக்கு, நோய்க்கான மருந்து விளைவைத் தவிர, இரண்டு இணக்கமான ஊக்கத் திட்டங்களையும் சேர்க்க வேண்டியது அவசியம்:
- குப்பை உணவை மறுப்பது.
- சாத்தியமான உடல் செயல்பாடுகளை தினசரி வழக்கத்தில் சேர்ப்பது.
கூடுதலாக, சிக்கலான சிகிச்சைக்கு பின்வரும் மருந்துகளின் குழுக்கள் பயன்படுத்தப்படுகின்றன:
- பிகுவானைடுகள்: சியோஃபர், மெட்ஃபோகம்மா, கிளைகுகோஃப், அவண்டமெட், பாகோமெட்.
- சல்போனிலூரியாக்களின் வழித்தோன்றல்கள்: கிளைகிளாஸைடு, கிளைமிபிரைடு, கிளைக்விடோன், கிளிபிசைட் ஜிட்ஸ்.
- கிளிப்டின்கள்: சிட்டாக்ளிப்டின், வில்டாக்ளிப்டின், சாக்சிளிப்டின்.
- ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள்: டயஸ்டாபோல், குளுக்கோபே.
- இன்சுலின்.
ஆண்டிஹைபர்டென்சிவ் மருந்துகள்
இரத்த அழுத்தத்தைக் குறைக்கும் மருந்துகள் ஒரு பெரிய மருந்து குடும்பத்தின் அனைத்து "சகோதரர்களிடமும்" மிக நீண்ட கோடு.
இது தமனி உயர் இரத்த அழுத்தம் (AH) ஆகும், இது ஒரு நீரிழிவு நோய் நோயியல் ஆகும். பெரும்பாலும் அதன் அறிகுறிகள் அடிப்படை நோயின் மருத்துவ படத்தை விட முன்பே ஏற்படுகின்றன.
ஆண்டிஹைபர்டென்சிவ் செயல்பாடுகளைக் கொண்ட மருந்துகளின் பட்டியல் மிகவும் விரிவானது, ஆனால் அவை அனைத்தும் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதில் உதவியாளர்களின் நிலையை கோர முடியாது - இவை அனைத்தும் நிகழும் பக்க விளைவுகளுடன் தொடர்புடையது.
ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகளின் ஐந்து முக்கிய குழுக்களை விஞ்ஞானிகள் வேறுபடுத்துகின்றனர்:
- நீர்ப்பெருக்கிகள். ஸ்டேடின்கள் மற்றும் ஃபைப்ரேட்டுகள்
இந்த குழுவின் நோக்கம் குறைத்து மதிப்பிடுவது கடினம், ஏனென்றால் இது பெருந்தமனி தடிப்பு வாஸ்குலர் புண்களுக்கு எதிரான போராட்டத்தில் ஒரு சிறந்த கருவியாகும்.
ஸ்டேடின்கள் கொழுப்பை உருவாக்கும் செயல்முறையை ஒழுங்குபடுத்துகின்றன, இரத்த நாளங்களின் உள் சுவர்களில் பிளேக்குகளின் தோற்றத்தை எதிர்க்கின்றன.
ஸ்டேடின்களின் குழுவிலிருந்து மருந்துகளின் பட்டியல்:
- pitavastatin,
- simvastatin,
- lovastatin,
- pravastatin,
- Ozuvastatin,
- fluvastatin,
- Atorvastatin.
ட்ரைகிளிசரைட்களின் தொகுப்பைத் தடுப்பதில் ஃபைப்ரேட்டுகள் குவிந்துள்ளன - கல்லீரலில் நடுநிலை கொழுப்புகள் மற்றும் அவற்றை இரத்தத்திலிருந்து அகற்றுகின்றன.
இவை பின்வருமாறு:
டாக்டர் மாலிஷேவாவின் வீடியோ:
நரம்பு
நீரிழிவு நோய் என்றும் அழைக்கப்படுவதால், "இனிப்பு நோய்" இன் நயவஞ்சகம் பல வழிகளில் வெளிப்படுகிறது. சில சந்தர்ப்பங்களில், நமது நரம்பு மண்டலத்தால் கூட அதை எதிர்க்க முடியவில்லை.
அவரது தோல்வி மற்றும் மனச்சோர்வு பின்வரும் வெளிப்பாடுகளைக் கொண்டுள்ளது:
- பெருமூளை பக்கவாதம்,
- நீரிழிவு என்செபலோபதி.
- சமச்சீர் டிஸ்டல் பாலிநியூரோபதி,
- நீரிழிவு நரம்பியல்,
- தன்னியக்க பாலிநியூரோபதி,
- நீரிழிவு அமியோட்ரோபி,
- கிரானியல் நரம்பியல்
- நீரிழிவு கால் நரம்பியல்.
எனவே, நரம்பியக்கடத்திகளின் முக்கிய நோக்கம் மூளையின் வளர்சிதை மாற்றத்தையும் (வளர்சிதை மாற்றம்) மற்றும் அதன் உயிரணுக்களின் அதிகபட்ச ஆற்றல் விநியோகத்தையும் சமநிலைப்படுத்துவதாகும்.
இது நரம்பியக்கடத்திகள் ஆகும், இது மூளையின் நம்பகமான உதவியாளர்களாகும், இது பல்வேறு எதிர்மறை வெளிப்பாடுகளுக்கு எதிர்வினையாற்றுகிறது, இதில் வகை 2 நீரிழிவு நோய் அடங்கும்.
பயன்பாட்டு இருப்பிடங்களின்படி, நரம்பியக்கடத்தல் குழு ஐந்து துணைக்குழுக்களாக பிரிக்கப்பட்டது:
- இரத்த ஓட்ட மருந்துகள்: டிக்லிட், சிங்குமார், க்ளோபிடோக்ரல், ஃபெனிலின், க்ளோபிடோக்ரல், வார்ஃபரின்.
- நூட்ரோபிக்: பைராசெட்டம், செரிப்ரோலிசின், செமாக்ஸ். பிக்காமிலன், செராக்சன்.
- ஆக்ஸிஜனேற்றிகள்: கோர்விடின், குவெர்செட்டின், கிளைசின், ஃப்ளாக்குமின், நியாசின், குளுட்டமைன், காம்ப்ளாட்
- ஒருங்கிணைந்த செயலின் மருந்துகள்: தியோசெட்டம், ஃபெசம்.
- அடாப்டோஜன்கள்: எலியுதெரோகோகஸின் கஷாயம், திரவ ஜின்ஸெங் சாறு, சீன மாக்னோலியா கொடியின் கஷாயம்.
டைப் 2 நீரிழிவு என்பது ஒரு நபரின் முழு வாழ்க்கை முறையையும் வியத்தகு முறையில் மாற்றும் ஒரு தீவிர நோயாகும். இருப்பினும், விரக்தியடைய வேண்டாம்.
நாங்கள் எங்கள் கைகளில் ஒரு ஈசலை எடுத்து, வந்த ஒவ்வொரு நாளும் பிரகாசமான வண்ணங்களுடன் வண்ணமயமாக்குகிறோம், மூன்று முக்கிய கூறுகளை தட்டுகளின் அடிப்படையாக வைக்கிறோம்: குறைந்த கலோரி ஆரோக்கியமான ஊட்டச்சத்து, உகந்த உடல் செயல்பாடு மற்றும் சிக்கலான மருந்துகள்.
என்னை நம்புங்கள், படம் ஆச்சரியமாக இருக்கும்.
கவனமாக இருங்கள்
உலக சுகாதார அமைப்பின் கூற்றுப்படி, உலகில் ஒவ்வொரு ஆண்டும் 2 மில்லியன் மக்கள் நீரிழிவு மற்றும் அதன் சிக்கல்களால் இறக்கின்றனர். உடலுக்கு தகுதியான ஆதரவு இல்லாத நிலையில், நீரிழிவு பல்வேறு வகையான சிக்கல்களுக்கு வழிவகுக்கிறது, படிப்படியாக மனித உடலை அழிக்கிறது.
மிகவும் பொதுவான சிக்கல்கள்: நீரிழிவு குடலிறக்கம், நெஃப்ரோபதி, ரெட்டினோபதி, டிராபிக் புண்கள், இரத்தச் சர்க்கரைக் குறைவு, கெட்டோஅசிடோசிஸ். நீரிழிவு புற்றுநோய் கட்டிகளின் வளர்ச்சிக்கும் வழிவகுக்கும். கிட்டத்தட்ட எல்லா நிகழ்வுகளிலும், ஒரு நீரிழிவு நோயாளி இறந்துவிடுகிறார், வலிமிகுந்த நோயுடன் போராடுகிறார், அல்லது இயலாமை கொண்ட உண்மையான நபராக மாறுகிறார்.
நீரிழிவு நோயாளிகள் என்ன செய்கிறார்கள்? ரஷ்ய அகாடமி ஆஃப் மெடிக்கல் சயின்ஸின் உட்சுரப்பியல் ஆராய்ச்சி மையம் நீரிழிவு நோயை முழுமையாக குணப்படுத்தும் ஒரு தீர்வை தயாரிப்பதில் வெற்றி பெற்றுள்ளது.
ஃபெடரல் திட்டம் "ஹெல்தி நேஷன்" தற்போது நடந்து வருகிறது, இந்த கூட்டமைப்பு ரஷ்ய கூட்டமைப்பு மற்றும் சிஐஎஸ் ஆகியவற்றில் வசிக்கும் ஒவ்வொருவருக்கும் இந்த மருந்து வழங்கப்படுகிறது. இலவச . மேலும் தகவலுக்கு, MINZDRAVA இன் அதிகாரப்பூர்வ வலைத்தளத்தைப் பார்க்கவும்.
முடிவுகளை வரையவும்
இந்த வரிகளை நீங்கள் படித்தால், நீங்களோ அல்லது உங்கள் அன்புக்குரியவர்களோ நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளீர்கள் என்று முடிவு செய்யலாம்.
நாங்கள் ஒரு விசாரணையை நடத்தினோம், ஒரு சில பொருட்களைப் படித்தோம் மற்றும் மிக முக்கியமாக நீரிழிவு நோய்க்கான பெரும்பாலான முறைகள் மற்றும் மருந்துகளை சோதித்தோம். தீர்ப்பு பின்வருமாறு:
அனைத்து மருந்துகளும் கொடுக்கப்பட்டால், அது ஒரு தற்காலிக முடிவு மட்டுமே, உட்கொள்ளல் நிறுத்தப்பட்டவுடன், நோய் கடுமையாக தீவிரமடைந்தது.
ஒரு குறிப்பிடத்தக்க முடிவைக் கொடுத்த ஒரே மருந்து டிஃபோர்ட் ஆகும்.
இந்த நேரத்தில், நீரிழிவு நோயை முழுமையாக குணப்படுத்தக்கூடிய ஒரே மருந்து இதுதான். குறிப்பாக டிஃபோர்ட்டின் வலுவான நடவடிக்கை நீரிழிவு நோயின் ஆரம்ப கட்டங்களில் காட்டப்பட்டது.
நாங்கள் சுகாதார அமைச்சகத்திடம் கோரிக்கை விடுத்தோம்:
எங்கள் தளத்தின் வாசகர்களுக்கு இப்போது ஒரு வாய்ப்பு உள்ளது
விலகல் கிடைக்கும் இலவச!
எச்சரிக்கை! டிஃபோர்ட் என்ற போலி மருந்தை விற்பனை செய்த வழக்குகள் அடிக்கடி வந்துள்ளன.
மேலே உள்ள இணைப்புகளைப் பயன்படுத்தி ஒரு ஆர்டரை வைப்பதன் மூலம், அதிகாரப்பூர்வ உற்பத்தியாளரிடமிருந்து தரமான தயாரிப்பைப் பெறுவது உங்களுக்கு உத்தரவாதம். கூடுதலாக, உத்தியோகபூர்வ இணையதளத்தில் ஆர்டர் செய்யும்போது, மருந்து ஒரு சிகிச்சை விளைவைக் கொண்டிருக்கவில்லை எனில், பணத்தைத் திரும்பப்பெறுவதற்கான உத்தரவாதத்தைப் பெறுவீர்கள் (போக்குவரத்து செலவுகள் உட்பட).
நீரிழிவு நோய்க்கான மருந்துகள்
டயப்நொட் நீரிழிவு காப்ஸ்யூல்கள் என்பது லேபர் வான் டாக்டர் ஜெர்மன் விஞ்ஞானிகளால் உருவாக்கப்பட்ட ஒரு சிறந்த மருந்து. ஹாம்பர்க்கில் புட்பெர்க். நீரிழிவு மருந்துகளில் ஐரோப்பாவில் டையப்நோட் முதல் இடத்தைப் பிடித்தது.
ஃபோப்ரினோல் - இரத்த சர்க்கரையை குறைக்கிறது, கணையத்தை உறுதிப்படுத்துகிறது, உடல் எடையைக் குறைக்கிறது மற்றும் இரத்த அழுத்தத்தை இயல்பாக்குகிறது. வரையறுக்கப்பட்ட கட்சி!
மருந்துகள் 2 குழுக்களாகப் பிரிக்கப்பட்டுள்ளன: டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களுக்கு இன்சுலின், மற்றும் அடிப்படை நோய்களை அகற்றுவதற்கான மருந்துகள். இது பல வகைகளாக வகைப்படுத்தப்படலாம், காலாவதி காட்டிக்கு, செயலின் காலம்:
- குறுகிய நடிப்பு இன்சுலின். இந்த ஹார்மோன் உட்கொண்ட பதினைந்து நிமிடங்களுக்குப் பிறகு செயல்படுகிறது.
- நிர்வாகத்திற்கு 2 மணி நேரத்திற்குப் பிறகு ஒரு நடுத்தர செயல்பாட்டு மருந்து செயல்படுத்தப்படுகிறது.
- நீண்ட நேரம் செயல்படும் இன்சுலின் ஊசி போடப்பட்ட நான்கு, ஆறு மணி நேரத்திற்குப் பிறகு வேலை செய்யத் தொடங்குகிறது.
டைப் 1 நீரிழிவு நோயாளிகளின் உடலில் இன்சுலின் ஊசி மூலம் செலுத்த முடியும், மெல்லிய ஊசி அல்லது பம்புடன் ஒரு சிறப்பு சிரிஞ்சைப் பயன்படுத்துகிறது.
ஒரு நபர் ஆரோக்கியமாக இருந்தால், அவரது கணையம் இரத்த சர்க்கரையை கட்டுப்படுத்த தேவையான அளவு இன்சுலின் உற்பத்தி செய்கிறது. இந்த இணக்கமான வழிமுறை தோல்வியடையும் போது, நீரிழிவு நோய் உருவாகத் தொடங்குகிறது.
டைப் 2 நீரிழிவு நோயைப் பற்றி நாம் பேசுகிறோம் என்றால், அதன் முன்நிபந்தனைகள் இன்சுலின் போதுமான உற்பத்தி அல்லது உடலைப் பயன்படுத்துவதற்கான பலவீனமான திறன்.

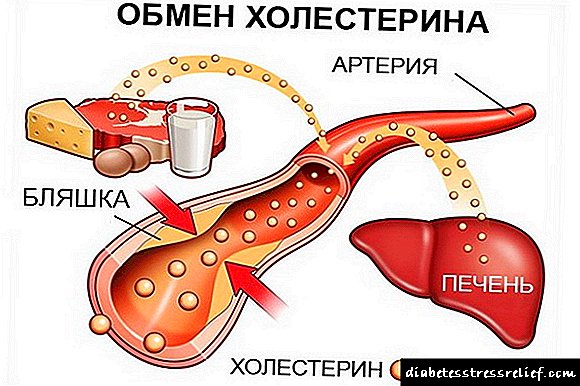
கணைய ஹார்மோன் எதிர்ப்பின் முக்கிய காரணம் கல்லீரல் மற்றும் தசை செல்களில் அதிகப்படியான லிப்பிட் குவிப்பு ஆகும். இது கொழுப்பு, இன்சுலின் உடலை குளுக்கோஸை போதுமான அளவு உட்கொண்டு எரிபொருளாகப் பயன்படுத்தும்படி கட்டாயப்படுத்தும் முழு செயல்முறையையும் சீர்குலைக்கும்.
சர்க்கரை அதிகப்படியான பெரும்பகுதி இரத்த ஓட்டத்தில் உள்ளது, மேலும் இது உடல் திசுக்களை சேதப்படுத்தும், குறிப்பாக அதிக செறிவுகளில். கூடுதலாக, உயர் இரத்த சர்க்கரை ஏற்படலாம்:
- கண்பார்வை மங்குதல்,
- சிறுநீரக நோயியல்
- இதயம் மற்றும் இரத்த நாளங்களின் நோய்கள்.
இந்த காரணத்திற்காக, நவீன விஞ்ஞானிகள் கொழுப்பு உள்ளடக்கத்தை குறைப்பதற்கான ஒரு புதிய முறையை கண்டுபிடிக்கும் பணியில் ஈடுபட்டுள்ளனர். எலிகளில் விஞ்ஞான ஆராய்ச்சியின் போது, அவற்றின் கல்லீரலில் இருந்து கொழுப்பு அகற்றப்பட்டது.
இது சோதனை விலங்குகளுக்கு இன்சுலின் போதுமான அளவு பயன்படுத்த உதவியது, இதன் விளைவாக, அவர்களின் இரத்தத்தில் குளுக்கோஸின் அளவு குறைந்து, நீரிழிவு நோயிலிருந்து விடுபட்டது.
மைட்டோகாண்ட்ரியல் விலகல் முறை
- சர்க்கரை அளவை நீண்ட நேரம் உறுதிப்படுத்துகிறது
- கணைய இன்சுலின் உற்பத்தியை மீட்டெடுக்கிறது
ஒரு நோயாளிக்கு ஒரு மருத்துவர் நீரிழிவு நோயைக் கண்டறியும் போது, சிலர் பயப்படுகிறார்கள், மற்றவர்கள் “நம்பிக்கையுடன்” பார்க்கிறார்கள், ஏனென்றால் விஞ்ஞானம் இன்னும் நிற்கவில்லை, தொடர்ந்து உருவாகி வருகிறது. எந்தவொரு சந்தர்ப்பத்திலும், ஒவ்வொரு நீரிழிவு நோயாளியும் நீரிழிவு சிகிச்சையில் புதியது என்ன என்பதில் ஆர்வமாக உள்ளனர்.
ஒரு ஆரோக்கியமான நபரில், கணையம் இன்சுலின் என்ற ஹார்மோனின் தேவையான அளவை உற்பத்தி செய்கிறது, இது இரத்த சர்க்கரையை கட்டுப்படுத்த உதவுகிறது. உறுப்பின் செயல்பாடு சீர்குலைந்தால், பின்னர் நீரிழிவு நோய் உருவாகிறது.
இரண்டாவது வகையின் நீரிழிவு நோயைப் பற்றி பேசுகையில், அதன் முன்நிபந்தனைகள் உடலில் ஹார்மோனின் போதுமான உற்பத்தி இல்லை, அல்லது இன்சுலின் எதிர்ப்பு காணப்படுகிறது, அதாவது மென்மையான திசுக்கள் ஹார்மோனுக்கு முழு உணர்திறனை இழக்கின்றன, மேலும் குளுக்கோஸை உறிஞ்ச முடியாது.
நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் நவீன முறைகளை கருத்தில் கொள்வது அவசியம். டைப் 2 நீரிழிவு சிகிச்சையில் புதியது என்ன என்பதைக் கண்டறியவும்? மேலும், சமீபத்திய நுட்பங்களின்படி வகை 1 நீரிழிவு நோய்க்கு எவ்வாறு சிகிச்சையளிப்பது என்பதைக் கண்டறியவும்?
வகை 1 நீரிழிவு நோய்க்கான புதிய சிகிச்சைகள்
கணைய செயல்பாடு இல்லாததால் முதல் வகையின் நோயியல் உருவாகிறது, மேலும் நீரிழிவு நோயாளியின் உடலில் இன்சுலின் ஹார்மோன் உற்பத்தி செய்யப்படுவதில்லை. மருத்துவ படம் கடுமையானது, அறிகுறிகள் மிகவும் முற்போக்கானவை.
நோயின் இதயத்தில், மேலே குறிப்பிட்டுள்ளபடி, மனித உடலில் ஹார்மோனை உருவாக்கும் உயிரணுக்களின் அழிவு உள்ளது. இத்தகைய கோளாறுகளுக்கு வழிவகுக்கும் மூல காரணம் நோய்க்கு ஒரு மரபணு முன்கணிப்பு ஆகும்.
மருத்துவ நடைமுறையில், நோயியலைத் தூண்டும் முன்நிபந்தனைகளும் வேறுபடுகின்றன: வைரஸ் இயற்கையின் வியாதிகள், மன அழுத்தம், நரம்பு பதற்றம், நோயெதிர்ப்பு மண்டலத்தின் பலவீனமான செயல்பாடு.
வகை 1 நீரிழிவு நோய்க்கு சிகிச்சையில், மாற்றியமைக்கப்பட்ட கல்லீரல் செல்களை அடிப்படையாகக் கொண்ட புதிய முறைகள் தோன்றின, மேலும் சில சிகிச்சைகளின் செல்வாக்கின் கீழ் இன்சுலின் உற்பத்தி செய்யும் திறன்.
வகை 1 நீரிழிவு சிகிச்சையில், பின்வரும் முறைகளை வேறுபடுத்தி அறியலாம்:
- பழுப்பு கொழுப்பு மாற்று. இந்த செயல்முறை உடலில் குளுக்கோஸை இயல்பாக்குவதை உறுதிசெய்கிறது, அதிக அளவு ஹார்மோனின் தேவையை குறைக்கிறது என்று மருத்துவ ஆய்வுகள் தெரிவிக்கின்றன.
- விஞ்ஞானிகள் ஒரு சிறப்பு தகவல்-வாசிப்பு சாதனத்தின் வடிவத்தில் ஒரு சாதனத்தை உருவாக்கியுள்ளனர், இது லேசர் அச்சு பயன்படுத்தி இரத்தத்தில் சர்க்கரையின் செறிவை தீர்மானிக்கிறது.
- உடலில் ஹார்மோன் உற்பத்தியை வழங்கும் செல்களைத் தாக்காமல் நோயெதிர்ப்பு மண்டலத்தை "கற்றுக்கொள்ள" உதவும் ஒரு தடுப்பூசி வடிவத்தில் ஒரு மருந்து உருவாக்கப்பட்டது. மருந்தின் செல்வாக்கின் கீழ், அழற்சி செயல்முறைகளின் தடுப்பு ஏற்படுகிறது, அவை கணையத்தை நோக்கமாகக் கொண்டுள்ளன.
- 2016-2017 ஆம் ஆண்டில், குளுகோகனை நேரடியாக மூக்கில் செலுத்தும் புதிய இன்ஹேலர் உருவாக்கப்பட்டது. இந்த சாதனம் பயன்படுத்த மிகவும் வசதியானது என்று நம்பப்படுகிறது, மேலும் அதன் விலை மிக அதிகமாக இல்லை.
புதிய தயாரிப்புகளில், லாண்டஸ் சோலோன்டர் என்று அழைக்கப்படும் சனோஃபி-அவென்டிஸ் என்ற மருந்து நிறுவனத்தை ஒருவர் தனிமைப்படுத்த முடியும். டாக்டர்களின் கருத்தின் அடிப்படையில், இது ஒரு மருந்து, இதற்கு நன்றி நீங்கள் முதல் வகை நோய்களுக்கு விரைவில் ஈடுசெய்ய முடியும்.
நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான புதிய முறைகள் பற்றி கட்டுரையில் முதலில் சொல்ல வேண்டியது ஒரு அதிசயத்தை அதிகம் நம்புவதில்லை, ஆனால் இப்போது உங்கள் இரத்த சர்க்கரையை இயல்பாக்குங்கள். இதைச் செய்ய, நீங்கள் ஒரு வகை 1 நீரிழிவு சிகிச்சை திட்டம் அல்லது வகை 2 நீரிழிவு சிகிச்சை திட்டத்தை முடிக்க வேண்டும்.
புதிய நீரிழிவு சிகிச்சைகள் குறித்த ஆராய்ச்சி நடந்து வருகிறது, விரைவில் அல்லது பின்னர் விஞ்ஞானிகள் வெற்றி பெறுவார்கள். ஆனால் இந்த மகிழ்ச்சியான நேரம் வரை, நீங்களும் நானும் பிழைக்க வேண்டும்.
மேலும், உங்கள் கணையம் அதன் இன்சுலினை இன்னும் குறைந்த பட்சம் உற்பத்தி செய்தால், இந்த திறனைப் பேணுவது மிகவும் விரும்பத்தக்கது, அது மங்க விடக்கூடாது.

புதிய நீரிழிவு சிகிச்சைகள் குறித்த ஆராய்ச்சி, இன்சுலின் ஊசி போட வேண்டிய அவசியத்தை நோயாளிகளுக்கு நிவர்த்தி செய்வதற்காக டைப் 1 நீரிழிவு நோய்க்கு பயனுள்ள சிகிச்சையை கண்டுபிடிப்பதில் கவனம் செலுத்தியுள்ளது. டைப் 2 நீரிழிவு நோயால், இன்று நீங்கள் 90% வழக்குகளில் இன்சுலின் இல்லாமல் செய்யலாம், குறைந்த கார்போஹைட்ரேட் உணவை கவனமாக கண்காணித்து, மகிழ்ச்சியுடன் உடற்பயிற்சி செய்தால்.
கீழேயுள்ள கட்டுரையில், டைப் 1 நீரிழிவு நோய்க்கு திறம்பட சிகிச்சையளிக்க எந்தெந்த பகுதிகளில் புதிய முறைகள் உருவாக்கப்படுகின்றன என்பதை நீங்கள் அறிந்து கொள்வீர்கள், அதே போல் தாமதமாகத் தொடங்கும் ஆட்டோ இம்யூன் நீரிழிவு நோயான லாடா.
மனித உடலில் உள்ள இன்சுலின் பீட்டா செல்களை உருவாக்குகிறது என்பதை நினைவில் கொள்க, அவை கணையத்தில் உள்ள லாங்கர்ஹான்ஸ் தீவுகளில் அமைந்துள்ளன. டைப் 1 நீரிழிவு நோய் உருவாகிறது, ஏனெனில் நோயெதிர்ப்பு அமைப்பு பீட்டா செல்களை அழிக்கிறது.
நோயெதிர்ப்பு அமைப்பு ஏன் பீட்டா செல்களைத் தாக்கத் தொடங்குகிறது என்பது இன்னும் துல்லியமாக நிறுவப்படவில்லை. இந்த தாக்குதல்கள் சில வைரஸ் தொற்றுநோய்களை (ரூபெல்லா) தூண்டிவிடுகின்றன, பசுவின் பால் மற்றும் தோல்வியுற்ற பரம்பரை கொண்ட ஒரு குழந்தையின் ஆரம்பகால அறிமுகம்.
புதிய நீரிழிவு சிகிச்சையை உருவாக்குவதன் குறிக்கோள் இயல்பான பீட்டா செல்களை மீட்டெடுப்பதாகும்.
தற்போது, இந்த சிக்கலை தீர்க்க பல புதிய அணுகுமுறைகள் உருவாக்கப்படுகின்றன. அவை அனைத்தும் 3 முக்கிய பகுதிகளாக பிரிக்கப்பட்டுள்ளன:
- கணையம், அதன் தனிப்பட்ட திசுக்கள் அல்லது செல்கள் இடமாற்றம்,
- பீட்டா கலங்களின் மறுபிரசுரம் (“குளோனிங்”),
- immunomodulation - பீட்டா செல்கள் மீது நோயெதிர்ப்பு மண்டலத்தின் தாக்குதலை நிறுத்துங்கள்.
- வகை 2 நீரிழிவு நோய்க்கு எவ்வாறு சிகிச்சையளிக்க வேண்டும்: ஒரு படிப்படியான நுட்பம்
- எந்த உணவை பின்பற்ற வேண்டும்? குறைந்த கலோரி மற்றும் குறைந்த கார்போஹைட்ரேட் உணவுகளின் ஒப்பீடு
- வகை 2 நீரிழிவு மருந்துகள்: விரிவான கட்டுரை
- சியோஃபோர் மற்றும் குளுக்கோஃபேஜ் மாத்திரைகள்
- உடற்கல்வியை அனுபவிக்க கற்றுக்கொள்வது எப்படி
- பெரியவர்கள் மற்றும் குழந்தைகளுக்கான வகை 1 நீரிழிவு சிகிச்சை திட்டம்
- வகை 1 நீரிழிவு உணவு
- தேனிலவு காலம் மற்றும் அதை எவ்வாறு நீட்டிப்பது
- ஒரு குழந்தைக்கு டைப் 1 நீரிழிவு சரியான உணவைப் பயன்படுத்தி இன்சுலின் இல்லாமல் சிகிச்சை அளிக்கப்படுகிறது. குடும்பத்துடன் நேர்காணல்கள்.
- சிறுநீரகங்களின் அழிவை எவ்வாறு குறைப்பது
கணையம் மற்றும் தனிப்பட்ட பீட்டா செல்கள் இடமாற்றம்
டைப் 2 நீரிழிவு நோய் (டி 2 டிஎம்) என்பது ஒரு முறையான நோயாகும், இதன் வளர்ச்சியில் உடல் செல்கள் இன்சுலின் மீதான உணர்திறனை இழந்து குளுக்கோஸை உறிஞ்சுவதை நிறுத்துகின்றன, இதன் விளைவாக அது இரத்தத்தில் குடியேறத் தொடங்குகிறது.
இரத்தத்தில் சர்க்கரை அதிகமாக சேருவதைத் தடுக்க, நீரிழிவு நோயாளிகள் தொடர்ந்து குறைந்த கார்ப் உணவு மற்றும் உடற்பயிற்சியைக் கடைப்பிடிக்க வேண்டும் என்று மருத்துவர்கள் பரிந்துரைக்கின்றனர். இருப்பினும், இந்த நடவடிக்கைகள் எப்போதுமே ஒரு நேர்மறையான முடிவைக் கொடுக்காது, மேலும் நோய் முன்னேறத் தொடங்குகிறது, இது ஒரு நபரை மிகவும் தீவிரமான நிகழ்வுகளுக்குச் செல்லும்படி கட்டாயப்படுத்துகிறது - மருத்துவ சிகிச்சை படிப்புகளுக்கு உட்படுத்த.
ஆனால் டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையில் புதிதாக ஒன்று உள்ளது, இது இப்போது விவாதிக்கப்படும்.
நோய் பற்றி சில வார்த்தைகள்
டைப் 1 நீரிழிவு நோயைப் போலன்றி, டி 2 டிஎம் மிகச் சிறந்த சிகிச்சையளிக்கக்கூடியது, நிச்சயமாக, நீங்கள் அதை சரியான நேரத்தில் தொடங்கினால். இந்த நோயால், கணையத்தின் வேலை பாதுகாக்கப்படுகிறது, அதாவது, உடலில் இன்சுலின் குறைபாடு இல்லை, முதல் விஷயத்தைப் போல. எனவே, மாற்று சிகிச்சை இங்கே தேவையில்லை.
இருப்பினும், டி 2 டிஎம் வளர்ச்சியுடன், இரத்தத்தில் சர்க்கரை அளவு விதிமுறைகளை மீறுகிறது, கணையம் முழுமையாக வேலை செய்யாது என்றும் இன்சுலின் உற்பத்தியை மேம்படுத்துகிறது என்றும் நம்புகிறது. இதன் விளைவாக, உறுப்பு தொடர்ந்து கடுமையான அழுத்தங்களுக்கு ஆளாகிறது, இது அதன் உயிரணுக்களுக்கு படிப்படியாக சேதத்தை ஏற்படுத்துகிறது மற்றும் T2DM ஐ T1DM க்கு மாற்றுகிறது.

ஆகையால், நோயாளிகள் தங்கள் இரத்த சர்க்கரை அளவை தவறாமல் கண்காணிக்க வேண்டும் என்றும், அவை அதிகரிக்கும் போது உடனடியாக அதை சாதாரண வரம்புகளுக்குக் குறைக்கும் நடவடிக்கைகளை எடுக்க வேண்டும் என்றும் மருத்துவர்கள் பரிந்துரைக்கின்றனர். T2DM உடன், ஒரு உணவைப் பின்பற்றி மிதமான உடல் செயல்பாடுகளைச் செய்தால் போதும். இது உதவாது என்றால், நீங்கள் சர்க்கரையை குறைக்கும் மருந்துகளின் உதவியை நாடலாம்.
ஆனால் இந்த நீரிழிவு சிகிச்சைகள் அனைத்தும் காலாவதியானவை. ஒவ்வொரு ஆண்டும் இந்த நோயால் பாதிக்கப்பட்டவர்களின் எண்ணிக்கை அதிகரித்து வருகிறது என்ற உண்மையை கணக்கில் எடுத்துக்கொண்டால், விஞ்ஞானிகள் மற்றும் பல்வேறு மருந்து நிறுவனங்கள் வழங்கும் புதிய வகை 2 நீரிழிவு சிகிச்சையை மருத்துவர்கள் அதிகளவில் பயன்படுத்துகின்றனர்.
இந்த வியாதியைத் தோற்கடிக்க அவர்கள் அனுமதிக்கிறார்களா, அல்லது குறைந்தபட்சம் அதன் முன்னேற்றத்தைத் தடுக்கிறார்களா? இதுவும் இன்னும் பலவும் இப்போது விவாதிக்கப்படும்.
T2DM க்கு சிகிச்சையளிப்பதற்கான புதிய முறைகள் சமீபத்திய தலைமுறையின் மருந்துகளைப் பயன்படுத்த பரிந்துரைக்கின்றன, அவற்றில் கிளிட்டாசோன்கள் என்று அழைக்கப்படுகின்றன. அவை இரண்டு குழுக்களாக பிரிக்கப்படுகின்றன - பியோகிளிட்டசோன்கள் மற்றும் ரோசிகிளிட்டசோன்கள்.
கொழுப்பு மற்றும் தசை திசுக்களின் கருக்களில் அமைந்துள்ள ஏற்பிகளின் தூண்டுதலுக்கு இந்த செயலில் உள்ள பொருட்கள் பங்களிக்கின்றன. இந்த செய்முறைகள் செயல்படுத்தப்படும்போது, குளுக்கோஸ் மற்றும் லிப்பிட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்தும் மரபணுக்களின் படியெடுத்தல்களில் மாற்றம் ஏற்படுகிறது, இதன் விளைவாக உடல் செல்கள் இன்சுலினுடன் தொடர்பு கொள்ளத் தொடங்குகின்றன, குளுக்கோஸை உறிஞ்சி இரத்தத்தில் குடியேறுவதைத் தடுக்கின்றன.
இந்த மருந்துகளின் உட்கொள்ளல் உணவை உண்ணும் நேரத்தைப் பொருட்படுத்தாமல் ஒரு நாளைக்கு 1 முறை மட்டுமே மேற்கொள்ளப்படுகிறது. சிகிச்சையின் ஆரம்பத்தில், அவற்றின் அளவு 15-30 மி.கி ஆகும்.
பியோகிளிட்டசோன் அத்தகைய அளவுகளில் நேர்மறையான முடிவுகளைத் தரவில்லை எனில், அதன் அளவு 45 மி.கி ஆக அதிகரிக்கப்படுகிறது. டி 2 டிஎம் சிகிச்சைக்காக மருந்து மற்ற மருந்துகளுடன் இணைந்து எடுத்துக் கொண்டால், அதன் அதிகபட்ச அளவு ஒரு நாளைக்கு 30 மி.கி.க்கு மிகாமல் இருக்க வேண்டும்.
இந்த சமீபத்திய மருந்துகள் சாப்பிடும் நேரத்தைப் பொருட்படுத்தாமல் ஒரு நாளைக்கு பல முறை வாய்வழியாக எடுத்துக் கொள்ளப்படுகின்றன. சிகிச்சையின் ஆரம்ப கட்டங்களில், ரோசின்லிட்டசோனின் தினசரி அளவு 4 மி.கி (ஒரு நேரத்தில் 2 மி.கி) ஆகும். விளைவு கவனிக்கப்படாவிட்டால், அதை 8 மி.கி ஆக அதிகரிக்கலாம். சேர்க்கை சிகிச்சையை நடத்தும்போது, இந்த மருந்துகள் குறைந்தபட்ச அளவுகளில் எடுக்கப்படுகின்றன - ஒரு நாளைக்கு 4 மி.கி.க்கு மேல் இல்லை.
சமீபத்தில், இந்த மருந்துகள் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க மருத்துவத்தில் அதிகளவில் பயன்படுத்தப்படுகின்றன. ரோசிகிளிட்டிசன்கள் மற்றும் பியோகிளிட்டசோன்கள் இரண்டும் ஏராளமான நன்மைகளைக் கொண்டுள்ளன. அவர்களின் வரவேற்பு வழங்குகிறது:
- இன்சுலின் எதிர்ப்பு குறைந்தது,
- லிபோலிசிஸைத் தடுப்பது, இரத்தத்தில் இலவச கொழுப்பு அமிலங்களின் செறிவு குறைவதற்கு வழிவகுக்கிறது, இது கொழுப்பு திசுக்களின் மறுவிநியோகத்தை எதிர்மறையாக பாதிக்கிறது,
- ட்ரைகிளிசரைட்களில் குறைவு,
- எச்.டி.எல் (உயர் அடர்த்தி கொழுப்புப்புரதங்கள்) இன் இரத்த அளவு அதிகரித்தது.
இந்த அனைத்து நடவடிக்கைகளுக்கும் நன்றி, இந்த மருந்துகளை எடுத்துக் கொள்ளும்போது, நீரிழிவு நோய்க்கு நிலையான இழப்பீடு அடையப்படுகிறது - இரத்தத்தில் சர்க்கரை அளவு எப்போதும் சாதாரண வரம்புகளுக்குள் இருக்கும் மற்றும் நோயாளியின் பொதுவான நிலை மேம்படும்.
தடுப்பூசி
2016 ஆம் ஆண்டில் டைப் 1 நீரிழிவு செய்தி அமெரிக்க சங்கத்திலிருந்து வந்தது, இது நோய்க்கு எதிரான தடுப்பூசியை அறிமுகப்படுத்தியது. வளர்ந்த தடுப்பூசி முற்றிலும் புதுமையானது. இது மற்ற தடுப்பூசிகளைப் போல நோய்க்கு எதிரான ஆன்டிபாடிகளை உருவாக்குவதில்லை. தடுப்பூசி கணைய உயிரணுக்களுக்கு ஒரு குறிப்பிட்ட நோயெதிர்ப்பு சக்தியின் உற்பத்தியைத் தடுக்கிறது.
புதிய தடுப்பூசி மற்ற உறுப்புகளை பாதிக்காமல் கணையத்தை பாதிக்கும் இரத்த அணுக்களை அங்கீகரிக்கிறது. மூன்று மாதங்களாக, 80 தன்னார்வலர்கள் ஆய்வில் பங்கேற்றனர்.
கட்டுப்பாட்டு குழுவில், கணைய செல்கள் சுயாதீனமாக மீட்க முடிகிறது என்று கண்டறியப்பட்டது. இது அவர்களின் சொந்த இன்சுலின் சுரப்பை அதிகரிக்கிறது.
தடுப்பூசியின் நீண்டகால பயன்பாடு இன்சுலின் அளவை படிப்படியாகக் குறைக்க வழிவகுக்கிறது. மருத்துவ பரிசோதனைகளின் போது எந்த சிக்கல்களும் காணப்படவில்லை என்பதை கவனத்தில் கொள்ள வேண்டும்.
இருப்பினும், நீரிழிவு நோயின் நீண்ட வரலாற்றைக் கொண்ட நோயாளிகளுக்கு தடுப்பூசி பயனற்றது. ஆனால் இது நோயின் வெளிப்பாட்டில் ஒரு நல்ல சிகிச்சை விளைவைக் கொண்டிருக்கிறது, காரணம் ஒரு தொற்று காரணியாக மாறும் போது.
பி.சி.ஜி தடுப்பூசி
மாசசூசெட்ஸ் அறிவியல் ஆய்வகம் காசநோயைத் தடுக்கப் பயன்படும் நன்கு அறியப்பட்ட பி.சி.ஜி தடுப்பூசியின் மருத்துவ பரிசோதனைகளை நடத்தியுள்ளது. தடுப்பூசிக்குப் பிறகு, கணையத்தை பாதிக்கக்கூடிய வெள்ளை இரத்த அணுக்களின் உற்பத்தி குறைகிறது என்று விஞ்ஞானிகள் முடிவு செய்தனர். இதனுடன், பீட்டா செல்களை ஆட்டோ இம்யூன் தாக்குதலில் இருந்து பாதுகாக்கும் டி செல்கள் வெளியீடு தூண்டப்படுகிறது.
டைப் 1 நீரிழிவு நோயாளிகளைக் கவனித்து, டி-செல் மக்கள்தொகையில் படிப்படியாக அதிகரிப்பு குறிப்பிடப்பட்டுள்ளது, இது ஒரு பாதுகாப்பு விளைவைக் கொண்டுள்ளது. காலப்போக்கில், அவர்களின் சொந்த இன்சுலின் சுரப்பு இயல்பு நிலைக்கு வந்தது.
4 வார இடைவெளியுடன் இரட்டை தடுப்பூசி போட்ட பிறகு, நோயாளிகள் குறிப்பிடத்தக்க முன்னேற்றத்தைக் காட்டினர். இந்த நோய் தொடர்ச்சியான இழப்பீட்டின் கட்டத்திற்குள் சென்றது. தடுப்பூசி இன்சுலின் ஊசி போடுவதை மறக்க உங்களை அனுமதிக்கிறது.
கணைய பீட்டா செல் இணைத்தல்
நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான ஒரு நல்ல முடிவு உங்கள் சொந்த நோயெதிர்ப்பு மண்டலத்தை ஏமாற்றக்கூடிய சமீபத்திய உயிரியல் பொருள் ஆகும். மாசசூசெட்ஸ் மற்றும் ஹார்வர்ட் பல்கலைக்கழக விஞ்ஞானிகளுக்கு இந்த பொருள் பிரபலமானது. நுட்பம் ஆய்வக விலங்குகளில் வெற்றிகரமாக சோதிக்கப்பட்டது மற்றும் எந்த பக்க விளைவுகளும் ஏற்படவில்லை.
பரிசோதனைக்கு, கணையத்தின் தீவு செல்கள் முன்கூட்டியே வளர்க்கப்பட்டன. ஸ்டெம் செல்கள் அவர்களுக்கு ஒரு அடி மூலக்கூறாக மாறியது, அவை நொதியின் செல்வாக்கின் கீழ் பீட்டா கலங்களாக மாற்றப்பட்டன.
போதுமான அளவு பொருளைப் பெற்ற பிறகு, தீவு செல்கள் ஒரு சிறப்பு ஜெல் மூலம் இணைக்கப்பட்டன. ஜெல் பூசப்பட்ட செல்கள் நல்ல ஊட்டச்சத்து ஊடுருவலைக் கொண்டிருந்தன. இதன் விளைவாக, நீரிழிவு நோயால் பாதிக்கப்பட்ட சோதனை ஆய்வக விலங்குகளுக்கு இன்ட்ராபெரிட்டோனியல் ஊசி பயன்படுத்தி வழங்கப்பட்டது. ஆயத்த தீவுகள் கணையத்தில் பதிக்கப்பட்டன.
காலப்போக்கில், கணையத் தீவுகள் அவற்றின் சொந்த இன்சுலினை உருவாக்குகின்றன, இது நோயெதிர்ப்பு மண்டலத்தின் செல்வாக்கால் வரையறுக்கப்படுகிறது. இருப்பினும், பொருத்தப்பட்ட உயிரணுக்களின் ஆயுட்காலம் ஆறு மாதங்கள் ஆகும். பின்னர் பாதுகாக்கப்பட்ட தீவுகளின் புதிய மாற்று தேவைப்படுகிறது.
பாலிமர் மென்படலத்தில் மூடப்பட்டிருக்கும் ஐலட் கலங்களின் வழக்கமான நிர்வாகம் இன்சுலின் சிகிச்சையை எப்போதும் மறக்க அனுமதிக்கிறது. விஞ்ஞானிகள் நீண்ட ஆயுளுடன் தீவு கலங்களுக்கு புதிய காப்ஸ்யூல்களை உருவாக்க திட்டமிட்டுள்ளனர். மருத்துவ பரிசோதனைகளின் வெற்றி நீண்டகால நார்மோகிளைசீமியாவைப் பராமரிப்பதற்கான தூண்டுதலாக இருக்கும்.
பழுப்பு கொழுப்பு மாற்று
புதிதாகப் பிறந்த குழந்தைகள் மற்றும் விலங்குகள் உறங்கும் நிலையில் பழுப்பு கொழுப்பு நன்கு உருவாகிறது. பெரியவர்களில், இது ஒரு சிறிய அளவில் உள்ளது. பழுப்பு கொழுப்பு திசுக்களின் செயல்பாடுகள்:
- வெப்பநிலை,
- வளர்சிதை மாற்ற முடுக்கம்,
- இரத்த சர்க்கரையின் இயல்பாக்கம்
- குறைக்கப்பட்ட இன்சுலின் தேவைகள்.
நாட்டுப்புற வைத்தியம்
டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட பல நோயாளிகள் நோயை எதிர்த்துப் போராட பாரம்பரிய முறைகளைப் பயன்படுத்துகின்றனர். சில உணவுகள், மூலிகைகள், கட்டணங்கள் இரத்தத்தில் சர்க்கரை அளவைக் குறைக்கலாம் அல்லது அதை இயல்பாக்கலாம். மாற்று, வீட்டு மருத்துவத்திற்கான பிரபலமான தீர்வுகள்:
- பீன்ஸ் (5-7 துண்டுகள்) ஒரே இரவில் அறை வெப்பநிலையில் 100 மில்லி தண்ணீரை ஊற்றவும். வெறும் வயிற்றில், வீங்கிய பீன்ஸ் சாப்பிட்டு திரவத்தை குடிக்கவும். காலை உணவை ஒரு மணி நேரம் தாமதப்படுத்த வேண்டும்.
- 0.2 லிட்டர் தண்ணீர் மற்றும் 100 கிராம் ஓட் தானியங்கள் அடங்கிய ஒரு உட்செலுத்தலை உருவாக்கவும். ஒரு நாளைக்கு மூன்று முறை பயன்படுத்த நான் 0.5 கப் டோஸ் செய்கிறேன்.
- 1 கப் தண்ணீர் (கொதிக்கும் நீர்) மற்றும் 1 டீஸ்பூன் கலவையுடன் இரவுக்கு ஒரு தெர்மோஸை நிரப்பவும். l புழு மரம். காலையில் வடிகட்டி, பதினைந்து நாட்களுக்கு தலா 1/3 கப் குடிக்கவும்.
- சில நடுத்தர கிராம்புகளை பூண்டு அரைக்கும் வரை அரைத்து, தண்ணீர் (0.5 லிட்டர்) சேர்த்து அரை மணி நேரம் சூடான இடத்தில் வற்புறுத்தவும். நீரிழிவு நோய்க்கு, நாள் முழுவதும் தேநீராக குடிக்கவும்.
- 7 நிமிடங்களுக்கு, 30 கிராம் ஐவி சமைக்கவும், 0.5 எல் தண்ணீரில் நனைத்து, பல மணி நேரம் வற்புறுத்தவும், வடிகட்டவும். சேர்க்கை விதிகள்: பிரதான உணவுக்கு முன் குடிக்கவும்.
- நாற்பது அக்ரூட் பருப்புகளின் பகிர்வுகளை சேகரித்து, 0.2 எல் தூய நீரைச் சேர்த்து, ஒரு மணி நேரம் தண்ணீர் குளிக்க வேண்டும்.ஒரு டீஸ்பூன் சாப்பிடுவதற்கு முன் கஷாயத்தை வடிகட்டி குடிக்கவும்.
வகை 2 நீரிழிவு நோய்க்கு சரியான மருந்தைத் தேர்ந்தெடுப்பது மிக முக்கியமான மற்றும் முக்கியமான கட்டமாகும். இந்த நேரத்தில், சர்க்கரையை குறைக்கும் மருந்துகளின் 40 க்கும் மேற்பட்ட ரசாயன சூத்திரங்கள் மற்றும் அவற்றின் வர்த்தக பெயர்களில் ஏராளமானவை மருந்து தொழில் சந்தையில் வழங்கப்படுகின்றன.
- நீரிழிவு நோய்க்கான சிகிச்சைகள் யாவை?
- வகை 2 நீரிழிவு நோய்க்கான சிறந்த மருந்து
- என்ன மருந்துகள் தவிர்க்கப்பட வேண்டும்?
- புதிய நீரிழிவு மருந்துகள்
ஆனால் வருத்தப்பட வேண்டாம். உண்மையில், மிகவும் பயனுள்ள மற்றும் உயர்தர மருந்துகளின் எண்ணிக்கை அவ்வளவு பெரியதல்ல, அவை கீழே விவாதிக்கப்படும்.
நீரிழிவு நோய்க்கான சிகிச்சைகள் யாவை?
இன்சுலின் ஊசி தவிர, "இனிப்பு நோய்" வகை 2 சிகிச்சைக்கான அனைத்து மருந்துகளும் மாத்திரைகளில் கிடைக்கின்றன, இது நோயாளிகளுக்கு மிகவும் வசதியானது. எதைத் தேர்வு செய்வது என்பதைப் புரிந்து கொள்ள, மருந்துகளின் செயல்பாட்டின் பொறிமுறையை நீங்கள் புரிந்து கொள்ள வேண்டும்.
வகை 1 நீரிழிவு நோயாளிகளுக்கு சில நேரங்களில் பரிந்துரைக்கப்படும் ஒரே இரத்த சர்க்கரை குறைக்கும் மாத்திரைகள் மெட்ஃபோர்மின் ஆகும். ஆட்டோ இம்யூன் நீரிழிவு அதிக எடையால் சிக்கலாக இருக்கும் ஒரு சிலருக்கு மட்டுமே அவை பயனுள்ளதாக இருக்கும். அத்தகைய நோயாளிகளில், மெட்ஃபோர்மின் இன்சுலின் திசு உணர்திறனை அதிகரிக்கிறது. இதன் காரணமாக, ஊசி மருந்துகளில் உள்ள ஹார்மோனின் அளவு குறைகிறது, இரத்தத்தில் உள்ள குளுக்கோஸின் அளவு இன்னும் சீராக வைக்கப்பட்டு குதிக்காது.
மெல்லிய, மெல்லிய நீரிழிவு நோயாளிகள் மெட்ஃபோர்மின் எடுத்துக்கொள்வது பயனற்றது. மெட்ஃபோர்மின் மற்றும் வேறு எந்த மூலப்பொருளையும் கொண்ட கூட்டு தயாரிப்புகளைப் பயன்படுத்த வேண்டாம். அவை டைப் 2 நீரிழிவு நோயாளிகளுக்கு மட்டுமே நோக்கம். டைப் 1 நீரிழிவு நோய்க்கான மருத்துவ சிகிச்சையால் எந்த வகையிலும் இன்சுலின் ஊசி மருந்துகளை முழுமையாக மாற்ற முடியாது.

பல நீரிழிவு நோயாளிகள் ஸ்டேடின்ஸ் எனப்படும் அதிக கொழுப்புக்கான மருந்துகளை எடுத்துக்கொள்கிறார்கள். இது மிகவும் சிக்கலான மருந்துகள்.
ஸ்டாடின்கள் மாரடைப்பு அபாயத்தை குறைக்கின்றன, குறிப்பாக ஆண்களில். இரத்தத்தில் கொழுப்பு குறைந்து வருவதால் இது நடக்காது, ஆனால் வேறு காரணங்களுக்காக.
முதல் மாரடைப்பு அபாயத்தை ஸ்டேடின்கள் குறைக்க வாய்ப்பில்லை. அவை பெரும்பாலும் பக்க விளைவுகளை ஏற்படுத்துகின்றன.
இருதய ஆபத்தை மதிப்பிடுவது மற்றும் ஸ்டேடின்களை எடுத்துக்கொள்வதற்கான அறிவுறுத்தல் பற்றி இங்கே மேலும் படிக்கவும்.
டேப்லெட் ஹார்மோனை உருவாக்குதல்

மனித இன்சுலின் மோனோமரின் முப்பரிமாண மாதிரி
ரஷ்ய விஞ்ஞானிகளின் ஆராய்ச்சி கூடுதல் சோதனைக்கு உட்படுத்தப்பட்ட “ரான்சுலின்” என்ற பூர்வாங்க பெயருடன் முழுமையாக முடிக்கப்பட்ட இன்சுலின் தயாரிப்பை வழங்குவதன் மூலம் முடிந்தது.
கலிஃபோர்னியா பல்கலைக்கழகத்தின் அமெரிக்க விஞ்ஞானிகளால் அசாதாரண காப்ஸ்யூல்கள் உருவாக்கப்பட்டது இந்த பகுதியில் ஒரு திருப்புமுனை. அவர்கள் ஒரு பாதுகாப்பு ஷெல்லுடன் ஒரு அற்புதமான காப்ஸ்யூலைக் கண்டுபிடித்தனர், இது இரைப்பைச் சாற்றின் விளைவுகளிலிருந்து உள்ளடக்கங்களைப் பாதுகாக்கிறது மற்றும் அமைதியாக அதை சிறு குடலுக்குள் கொண்டு செல்கிறது.
காப்ஸ்யூலின் உள்ளே சிறப்பு மியூகோடெசிவ் (எந்தவொரு பொருளையும் வைத்திருக்கும் திறன் கொண்ட சிறப்பு பாலிமர்கள்) இன்சுலினில் நனைத்த “திட்டுகள்” உள்ளன.
இணைப்பு தயாரிக்கப்பட்ட பாலிமர் பொருள் குடல் சுவரை ஒட்டிக்கொள்ளும் திறனைக் கொண்டுள்ளது.
குடல் சுவருடன் இணைக்கப்பட்டுள்ளது, இது ஒரு புறத்தில் உள்ள நொதிகளின் தீங்கு விளைவிக்கும் விளைவுகளிலிருந்து இன்சுலினைப் பாதுகாக்கிறது, மேலும் அதில் உள்ள ஹார்மோன் மறுபக்கத்திலிருந்து இரத்த ஓட்டத்தில் உறிஞ்சப்படுகிறது.
செயல்பாட்டின் கொள்கை
இன்சுலின் என்பது கணையம் உற்பத்தி செய்யும் ஹார்மோன் ஆகும். இரத்த ஓட்டத்தின் மூலம், இது திசுக்கள் மற்றும் உறுப்புகளை அடைந்து, அவற்றில் கார்போஹைட்ரேட்டுகளின் ஊடுருவலை உறுதி செய்கிறது.
வளர்சிதை மாற்ற செயல்முறைகள் தொந்தரவு செய்தால், ஒதுக்கப்பட்ட தொகை இந்த நோக்கங்களுக்காக போதுமானதாக இருக்காது. நீரிழிவு நோய் உள்ளது. இன்சுலின் சிகிச்சை தேவை.
இரத்த சர்க்கரையை பராமரிக்க மிகவும் நிரூபிக்கப்பட்ட மற்றும் நம்பகமான வழி, ஒவ்வொரு நோயாளிக்கும் விசேஷமாக கணக்கிடப்பட்ட, ஹார்மோனின் அளவுகளை அறிமுகப்படுத்துவதாகும்.
ஒரு சிறப்பு சிரிஞ்ச் மூலம் நோயாளிகள் ஒரு நாளைக்கு பல முறை ஒரு மருந்தை வழங்க வேண்டிய கட்டாயத்தில் உள்ளனர். அவர்கள் அனைவரும் மருந்து வாய்வழியாகப் பெறக்கூடிய ஒரு காலத்தைக் கனவு காண்பதில் ஆச்சரியமில்லை.
இது பொருளை டேப்லெட் வடிவத்தில் பேக் செய்வது போல் தோன்றும் - மேலும் சிக்கல் தீர்க்கப்படும். ஆனால் அவ்வளவு எளிதல்ல. வயிறு இன்சுலினை ஜீரணிக்க வேண்டிய ஒரு சாதாரண புரதமாக உணர்கிறது.
விஞ்ஞானிகள் பிடிவாதமாக கேள்விக்கு ஒரு தீர்வைத் தேடினர் - வயிற்று அமிலம் அதன் மீது செயல்படாதபடி இதைச் செய்ய முடியுமா?
ஆராய்ச்சி பல கட்டங்களில் நடந்தது.
முதலில், ஒரு அமில சூழலுக்கு பயப்படாத ஒரு ஷெல்லைக் கண்டுபிடிப்பது அவசியம்.
லிபோசோம் என்று அழைக்கப்படுபவற்றில் இன்சுலின் வைக்க முடிவு செய்தோம். இது வயிற்று அமிலத்தின் விளைவுகளிலிருந்து பாதுகாக்கும் உயிரணு சவ்வுகளிலிருந்து உருவாக்கப்பட்ட ஒரு கொழுப்பு காப்ஸ்யூல் ஆகும்.
பாலிஎலக்ட்ரோலைட் மூலக்கூறுகளின் ஒரு அடுக்கின் மற்றொரு ஷெல் ஆண்டிஃபெர்மென்ட் பாதுகாப்பாக மாறியது. இது "அடுக்கு" என்று அழைக்கப்பட்டது. அவள் கரைக்க வேண்டியிருந்தது, மருந்து உறிஞ்சப்பட்டது. ஆனால் உறிஞ்சுதல் ஏற்படவில்லை. நேர்மறையான முடிவை அடைய நிறைய வேலை மற்றும் நேரம் தேவைப்பட்டது.
இந்த நோக்கங்களுக்காக, ரஷ்ய விஞ்ஞானிகள் ஒரு ஹைட்ரஜலை முன்மொழிந்துள்ளனர். ஒரு பாலிசாக்கரைடு சேர்க்கப்பட்டது, இதன் நோக்கம் சிறு குடலின் சுவர்களில் அமைந்துள்ள ஏற்பிகளின் செயல்பாட்டைத் தூண்டுவதாகும். பாலிசாக்கரைடுடன் இணைவதில்லை என்பதற்காக ஹைட்ரஜலுக்குள் ஒரு மருந்து வழங்கப்பட்டது.

நானோ பொறியியலாளர் பாலிசாக்கரைடு காப்ஸ்யூல்களில் இன்சுலின் அல்லது இன்சுலின் மற்றும் சிட்டோசனின் நுண் துகள்களின் நானோகோட்டிங் திட்டம்.
ஃபோலிக் அமிலம் (வைட்டமின் பி 9) பாலிசாக்கரைடாகப் பயன்படுத்தப்பட்டது, இது சிறுகுடலில் விரைவாக உறிஞ்சப்படுவதாக அறியப்படுகிறது. இந்த சொத்து இங்கே மிகவும் பயனுள்ளதாக இருக்கும்.
ஜெல் மற்றும் பாலிமர்களின் எச்சங்கள் அனைத்தும் அமைதியாக சிதைவு தயாரிப்புகளுடன் வெளிவந்தன. மேலும் இன்சுலின் செய்தபின் இரத்தத்தில் உறிஞ்சப்பட்டது. விரும்பிய அளவைக் கணக்கிட்டு கணக்கிட இது உள்ளது.
மாத்திரைகளில் இன்சுலின் செறிவு அதிகரிக்கப்பட வேண்டும் என்பது சோதனை ரீதியாக நிறுவப்பட்டது.
மாத்திரைகளில் மருந்தின் நன்மை
மருந்துகளை வாய்வழியாக எடுத்துக்கொள்வதன் நன்மை வெளிப்படையானது.
நோயாளிகள் நிலையான ஊசி மூலம் சோர்வடைகிறார்கள்.
மாத்திரைகளில் மருந்தின் வலியற்ற டோஸ் வழங்கும்:
- சிரிஞ்ச்களுடன் நிலையான வம்புகளைத் தவிர்ப்பது,
- மலட்டு ஊசிகளின் தேவையற்ற பராமரிப்பு,
- சரியான ஊசி தளத்தைத் தேர்ந்தெடுப்பதற்கான செயல்முறை இல்லாமை,
- ஒரு குறிப்பிட்ட கோணத்தில் ஊசியை அறிமுகப்படுத்தும் போது தீவிர கவனத்தை நீக்குதல்.
நீங்கள் ஒரு டேப்லெட்டை ஒரு வசதியான நேரத்தில் மற்றும் எங்கும் விழுங்கலாம். சிறப்பு அறைகளைத் தேடத் தேவையில்லை. கூடுதல் முயற்சி இல்லாமல் உங்களுடன் சேமித்து எடுத்துச் செல்லலாம். ஊசி மூலம் முடிவில்லாமல் காயப்படுவதை விட ஒரு குழந்தையை மாத்திரையை விழுங்குவது எளிது.
சோதனை ஆய்வுகளில், இது கவனிக்கப்பட்டது: மாத்திரைகளில் உள்ள டோஸ் நோயாளிக்கு பயனுள்ளதாக இருந்தது, அதை சுமார் 4 மடங்கு அதிகரிக்க வேண்டும். இன்சுலின் வாய்வழி நிர்வாகம் நீண்ட காலத்திற்கு ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவைத் தக்கவைக்கிறது என்பதும் கண்டறியப்பட்டுள்ளது.
முழு கிரகத்தின் நீரிழிவு நோயாளிகளும் மாத்திரைகளில் இன்சுலின் மாற மகிழ்ச்சியாக இருப்பார்கள். இது இன்னும் வெகுஜன உற்பத்தியில் தொடங்கப்படவில்லை, பெயர் இல்லை. மாத்திரைகளில் இன்சுலின் தயாரிப்புகளைப் பெறுவது கிட்டத்தட்ட சாத்தியமற்றது - அவற்றின் விலை இன்னும் அதிகமாக உள்ளது.
ஆனால் வலிமிகுந்த ஊசி மருந்துகளிலிருந்து விடுபடும் என்ற நம்பிக்கை தோன்றியது.