குறுகிய-செயல்பாட்டு இன்சுலின்: பயன்பாட்டிற்கான வழிமுறைகள், அறிமுக அட்டவணை
இன்சுலின் சார்ந்த நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான முக்கிய மருந்து இன்சுலின் ஆகும். நோயாளியின் இரத்தத்தில் சர்க்கரையின் நிலையான அளவை பராமரிப்பதே இதன் நோக்கம். நவீன மருந்தியல் பல வகையான இன்சுலின் உருவாக்கியுள்ளது, அவை அவற்றின் செயல்பாட்டின் காலத்தால் வகைப்படுத்தப்படுகின்றன. எனவே, அல்ட்ராஷார்ட் முதல் நீடித்த நடவடிக்கை வரை இந்த ஹார்மோனின் ஐந்து வகைகள் உள்ளன.
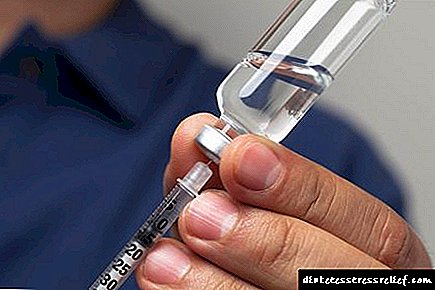
என்ன
இன்சுலின் என்பது கணையத்தின் பீட்டா செல்கள் தயாரிக்கும் ஹார்மோன் ஆகும். விளைவு தொடங்கிய வேகம் மற்றும் செயலின் காலம் ஆகியவற்றால், இது அத்தகைய கிளையினங்களாக பிரிக்கப்பட்டுள்ளது: குறுகிய, அல்ட்ராஷார்ட், நடுத்தர மற்றும் நீண்ட (நீண்ட) கால மருந்துகள். நோயாளியின் நிலை, நோயின் தீவிரம், ஆய்வக சோதனைகளின் அறிகுறிகளைப் பொறுத்து மருத்துவர்கள் சிகிச்சை, மருந்து வகை மற்றும் அளவை பரிந்துரைக்கின்றனர்.
அவசர காலமாக அங்கீகரிக்கப்பட்டது அல்ட்ராஷார்ட் இன்சுலின்அவை மிக விரைவாக செயல்படத் தொடங்குகின்றன, அதாவது அவை இரத்த குளுக்கோஸ் அளவை வியத்தகு முறையில் குறைக்கும்.
குறுகிய இன்சுலின் வெளிப்படுத்தும் அதிகபட்ச சிகிச்சை விளைவு தோலடி ஹார்மோனின் நிர்வாகத்திற்கு அரை மணி நேரத்திற்குப் பிறகு மட்டுமே பதிவு செய்யப்படுகிறது.
உட்செலுத்தலின் விளைவாக, சர்க்கரை அளவு ஏற்றுக்கொள்ளத்தக்க அளவிற்கு சரிசெய்யப்பட்டு, நீரிழிவு நோயாளியின் நிலை மேம்படுகிறது. எனினும் குறுகிய நடிப்பு இன்சுலின் இது உடலில் இருந்து மிக விரைவாக வெளியேற்றப்படுகிறது - 3-6 மணி நேரத்திற்குள், தொடர்ந்து உயர்த்தப்பட்ட சர்க்கரையுடன் நீண்டகால வேலை கொண்ட மருந்துகளின் பயன்பாடு தேவைப்படுகிறது.
வெளிப்பாட்டின் காலத்தால் ஹார்மோன்களின் வகைப்பாடு
முதலில் குறுகிய நடிப்பு இன்சுலின் மருத்துவரால் பரிந்துரைக்கப்பட்ட உணவை மீறக்கூடிய நோயாளிகளுக்கு உருவாக்கப்பட்டது - எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளுடன் உணவுகளை உண்ண வேண்டும். இன்று இது மேம்படுத்தப்பட்டு வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஏற்றது, ஒரு நோய்வாய்ப்பட்ட நபர் சாப்பிட்ட பிறகு இரத்த குளுக்கோஸில் உயரும் சந்தர்ப்பங்களில்.
அதிவேக அல்ட்ரா-ஷார்ட் ஐசிடி என்பது ஒரு வெளிப்படையான பொருள், இது உடனடியாக வேலை செய்யத் தொடங்குகிறது. உதாரணமாக, தீவிர குறுகிய நடிப்பு இன்சுலின் உட்கொண்ட பிறகு, அது ஒரு நிமிடத்தில் ஒரு விளைவை ஏற்படுத்தும் (இரத்தத்தில் சர்க்கரையின் சதவீதத்தை குறைக்கும்). சராசரியாக, அவரது பணி நிர்வாகத்திற்கு 1-20 நிமிடங்களுக்குப் பிறகு தொடங்கலாம். அதிகபட்ச விளைவு 1 மணி நேரத்திற்குப் பிறகு அடையப்படுகிறது, மேலும் வெளிப்பாட்டின் காலம் 3 முதல் 5 மணி நேரம் வரை மாறுபடும். ஹைப்பர் கிளைசீமியாவை அகற்ற விரைவாக சாப்பிடுவது மிகவும் முக்கியம்.
அதிவேகம் குறுகிய இன்சுலின்அத்தியாவசிய மருந்துகள்:
நவீன வேகமாக செயல்படும் இன்சுலின், அத்துடன் அல்ட்ராஷார்ட், வெளிப்படையான கட்டமைப்பைக் கொண்டுள்ளது. இது மெதுவான விளைவால் வகைப்படுத்தப்படுகிறது - பராமரிப்பிற்கு அரை மணி நேரத்திற்குப் பிறகு இரத்த குளுக்கோஸின் குறைவு குறிப்பிடப்படுகிறது. குறுகிய விளைவு 2-4 மணிநேரங்களுக்குப் பிறகு அடையப்படுகிறது, மேலும் உடலுக்கு வெளிப்படும் காலம் நீண்டது - இது 6-8 மணி நேரம் வேலை செய்கிறது. அரை மணி நேரத்திற்குப் பிறகு சாப்பிட மிகவும் முக்கியம் குறுகிய இன்சுலின் உடலில் நுழையும்.
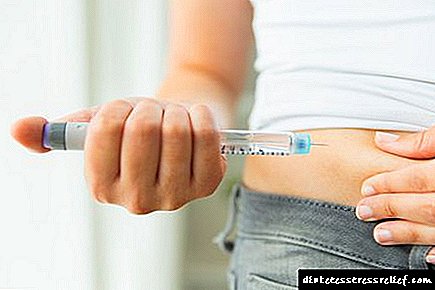
குறுகிய-செயல்பாட்டு இன்சுலின் காலம் 6 முதல் 8 மணி நேரம் வரை
வேகமான அல்ட்ராஷார்ட் செயலின் வழிமுறைகள்:
மருந்து அம்சங்கள்
எல்லா மக்களும் வித்தியாசமாக இருக்கிறார்கள், எனவே இன்சுலின் உடலில் வேறுபட்ட விளைவை ஏற்படுத்தும். மேலும், மருந்தை அறிமுகப்படுத்துவதன் மூலம் சர்க்கரை அளவின் உகந்த குறிகாட்டிகளை அடைவதற்கான நேரம் சராசரி விதிமுறைகளிலிருந்து கணிசமாக வேறுபடுகிறது. மிகப் பெரிய விளைவு இன்சுலின்களால் செலுத்தப்படுகிறது, இது வெளிப்பாட்டின் காலத்திற்குள் நீட்டிக்கப்படுகிறது. எனினும், அது நிரூபிக்கப்பட்டுள்ளது குறுகிய இன்சுலின் சிகிச்சை விளைவின் செயல்திறனைப் பொறுத்தவரை இது சராசரி மற்றும் நீண்ட காலத்திற்கு எந்த வகையிலும் தாழ்ந்ததல்ல. ஆனால் ஒவ்வொரு நோயாளியும் உணவு மற்றும் உடல் செயல்பாடுகளை கடைப்பிடிப்பதன் முக்கியத்துவத்தை நினைவில் கொள்ள வேண்டும்.
உடலில் அறிமுகப்படுத்தப்படும் மிகவும் உகந்த வழி குறுகிய இன்சுலின், அல்ட்ராஷார்ட் போன்றது, வயிற்றுக்குள் செலுத்தப்படும் ஊசி. முக்கிய நிபந்தனைகளில் ஒன்று, சாப்பிடுவதற்கு முன்பு ஒரே நேரத்தில் இரத்தத்தில் உள்ள ஹார்மோனை உட்கொள்வது. பயன்பாட்டிற்கான வழிமுறைகளால் சுட்டிக்காட்டப்பட்டபடி, மருந்தை உட்செலுத்துவதற்கு 20-30 நிமிடங்கள் இருக்க வேண்டும். மருந்தின் செயல்திறன் உணவை தெளிவாக நம்பியுள்ளது.
பிறகு குறுகிய நடிப்பு இன்சுலின் இரத்த ஓட்டத்தில் நுழையுங்கள், ஒரு நபர் கட்டாயம் சாப்பிட வேண்டும், இல்லையெனில் சர்க்கரையின் அளவு கூர்மையாக குறையக்கூடும், இது இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும்.
ஒரு நாளைக்கு ஊசி போடும் எண்ணிக்கை
பெரும்பாலான நோயாளிகளுக்கு ஒரு நாளைக்கு ஒரு ஊசி மட்டுமே தேவைப்படுகிறது. ஒரு விதியாக, இவை இன்சுலின் நடுத்தர மற்றும் நீண்டகால விளைவுகள், அத்துடன் கூட்டு முகவர்கள் (அல்ட்ராஷார்ட் மற்றும் நடுத்தர-செயல்பாட்டு ஹார்மோன்கள் உட்பட). பிந்தையது மிகவும் உகந்தவை, ஏனெனில் அவை வேகமான இன்சுலின் மற்றும் நீண்ட காலமாக செயல்படும் மருந்து ஆகியவை அடங்கும்.
சில நீரிழிவு நோயாளிகளுக்கு, ஒரு நாளைக்கு ஒரு ஊசி போதாது. எடுத்துக்காட்டாக, விமானப் பயணம், உணவகத்தில் திட்டமிடப்படாத இரவு உணவு போன்ற சில தீவிர நிகழ்வுகளில் அவர்கள் விரைவான மறுமொழி கருவிகளைப் பயன்படுத்துகிறார்கள். இருப்பினும், அவற்றின் கணிக்க முடியாத தன்மை காரணமாக அவர்களுக்கு சில குறைபாடுகள் உள்ளன - அவை மிக விரைவாகவும் விரைவாகவும் செயல்படுகின்றன, மேலும் அவை உடலில் இருந்து விரைவாக வெளியேற்றப்படுகின்றன. எனவே, ஆய்வக ஆராய்ச்சி தரவுகளால் வழிநடத்தப்படும் சிகிச்சை முறையை மருத்துவர் பரிந்துரைக்க வேண்டும்.
முதலாவதாக, உண்ணாவிரத கிளைசீமியாவின் அளவை தீர்மானிக்கவும், பகலில் அதன் ஏற்ற இறக்கங்கள். பகலில், இயக்கவியலில் குளுக்கோசூரியாவின் அளவையும் அளவிடவும். இதற்குப் பிறகு, மருந்துகள் பரிந்துரைக்கப்படுகின்றன, பின்னர், ஹைப்பர் கிளைசீமியா மற்றும் குளுக்கோசூரியா குறைந்து வரும் அளவின் கட்டுப்பாட்டின் கீழ், அளவுகளுடன் ஒப்பிடும்போது சரிசெய்யப்படலாம். குளுக்கோகனை தசையில் செலுத்துவதன் மூலமோ அல்லது தோலடி மூலமாகவோ இரத்தச் சர்க்கரைக் குறைவைப் போக்க முடியும்.

இந்த நிலையை சரியான நேரத்தில் நிறுத்த நீரிழிவு நோயாளிகள் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளை அறிந்து கொள்ள வேண்டும்
சிக்கல்கள்
நீரிழிவு சிகிச்சையில் மிகவும் பொதுவான சிக்கலானது இரத்தச் சர்க்கரைக் குறைவு (இரத்த குளுக்கோஸின் கூர்மையான குறைவு) ஆகும், இது பெரிய அளவிலான மருந்துகளை வழங்குவதன் விளைவாக அல்லது உணவில் இருந்து கார்போஹைட்ரேட்டுகளை போதுமான அளவு உட்கொள்வதன் விளைவாக கண்டறியப்படலாம்.
ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலை மிகவும் சிறப்பியல்புடன் வெளிப்படுகிறது: நோயாளி நடுங்கத் தொடங்குகிறார், விரைவான இதயத் துடிப்பு, குமட்டல், பசியின் உணர்வு உள்ளது. பெரும்பாலும் நோயாளி உணர்ச்சியற்றவனாகவும், உதடுகளிலும் நாக்கிலும் சற்று கூச்சமாகவும் உணர்கிறான்.
இந்த நிலையை நீங்கள் அவசரமாக நிறுத்தவில்லை என்றால், நீரிழிவு நோயாளி சுயநினைவை இழக்கக்கூடும், அவருக்கு கோமா ஏற்படலாம். அவர் தனது நிலையை விரைவாக இயல்பாக்க வேண்டும்: இனிமையான ஒன்றை சாப்பிடுங்கள், சிறிது சர்க்கரை எடுத்துக் கொள்ளுங்கள், இனிப்பு தேநீர் குடிக்க வேண்டும்.
உடலின் விளைவுகள் மற்றும் பாதகமான எதிர்வினைகள்
நாளமில்லா அமைப்பை இயல்பாக்குவதற்கான நவீன மருந்துகள் அரிதாக பக்க விளைவுகள் அல்லது ஒவ்வாமைகளுக்கு வழிவகுக்கும். ஆயினும்கூட, அத்தகைய நிபந்தனைகள் மற்றும் மீறல்கள் சாத்தியமாகும்:
- ஒவ்வாமை மற்றும் இன்சுலின் எதிர்ப்பால் ஏற்படும் தோல் நோய்கள் மிகவும் பொதுவான வெளிப்பாடுகளில் ஒன்றாகும்.
- இன்சுலின் சிகிச்சையின் ஆரம்பத்திலேயே பார்வைக் குறைபாடு ஏற்படலாம், அவை 2-3 வாரங்களுக்குள் தானாகவே மறைந்துவிடும்.
- சிகிச்சையின் முதல் நாட்களிலும் தோன்றக்கூடிய எடிமா, தானாகவே போய்விடும்.
- பல ஊசி மருந்துகளின் இடத்தில் ஏற்படும் லிபோடிஸ்ட்ரோபி மிகவும் அரிதான பக்க விளைவுகளில் அடங்கும். லிபோஆட்ரோபி உள்ளன, இது தோலடி கொழுப்பு திசுக்களில் டிஸ்ட்ரோபிக் மாற்றங்களால் வெளிப்படுகிறது, மற்றும் லிபோஹைபெர்டிராபி - தோலடி கொழுப்பின் அதிகப்படியான வளர்ச்சி. இத்தகைய நிலைமைகளைத் தடுக்க, பயன்பாட்டிற்கான வழிமுறை ஊசி தளத்தை அடிக்கடி மாற்ற பரிந்துரைக்கிறது.
- அசுத்தங்களிலிருந்து பொருளின் போதுமான சுத்திகரிப்பு காரணமாக உள்ளூர் எதிர்வினைகள் (சகிக்க முடியாத அரிப்பு, தோலடி முடிச்சுகளின் தோற்றம், உள்ளூர் சொறி) ஏற்படலாம். பெரும்பாலும், விலங்கு இன்சுலின், போவின் அல்லது போர்சின் அடிப்படையில் மருந்துகளைப் பயன்படுத்தும் போது இதுபோன்ற பிரச்சினைகள் ஏற்படுகின்றன.
பாதகமான எதிர்வினைகள் முறையாக ஏற்பட்டால், விலங்குகளின் தொகுப்பு மருந்துகளை மனித அல்ட்ராஷார்ட் மற்றும் குறுகிய இன்சுலின் வழித்தோன்றல்களுடன் மாற்ற பரிந்துரைக்கப்படுகிறது.
| தயாரிப்பு | ரஷ்ய மருந்தகங்களில் விலைகள், தேய்க்க. |
| Apidra | 2076 முதல் |
| Humalog | 1797 முதல் |
| NovoRapid | 1897 முதல் |
| Actrapid | 880 இலிருந்து |
| Insuman | 1047 இலிருந்து |
| Humalin | 1155 இலிருந்து |
நீரிழிவு நோயால் கண்டறியப்பட்ட ஒவ்வொரு நபரும் அவர்களின் உடல்நலம் மற்றும் நிலைக்கு பொறுப்பை மாற்றாமல், அவர்கள் கலந்துகொள்ளும் உட்சுரப்பியல் நிபுணருடன் பணியாற்ற வேண்டும். முதலாவதாக, நீங்கள் சரியாக சாப்பிட வேண்டும், மருந்துகளின் அளவைக் கணக்கிட முடியும், உங்கள் இரத்த குளுக்கோஸ் குறிகாட்டிகளை அறிந்து கொள்ளுங்கள், உடற்பயிற்சி செய்யுங்கள், விளையாட்டு செய்யுங்கள், உங்கள் மருத்துவர் பரிந்துரைக்கும் மருந்துகளுக்கு இடையூறு செய்யக்கூடாது.
நீரிழிவு நோய்க்கான குறுகிய இன்சுலின்
உணவுக்கு 30-40 நிமிடங்களுக்கு முன் குறுகிய இன்சுலின் உடலில் அறிமுகப்படுத்தப்படுகிறது, அதன் பிறகு நீரிழிவு நோயாளி அவசியம் சாப்பிட வேண்டும். இன்சுலின் நிர்வாகத்திற்குப் பிறகு, உணவைத் தவிர்ப்பது அனுமதிக்கப்படாது. நோயாளி தனக்கான சரியான நேரத்தை தனித்தனியாக தீர்மானிக்கிறார், உடலின் பண்புகள், நீரிழிவு நோய் மற்றும் உணவு உட்கொள்ளும் முறை ஆகியவற்றில் கவனம் செலுத்துகிறார்.
 கலந்துகொண்ட மருத்துவரால் பரிந்துரைக்கப்பட்ட அனைத்து விதிகளையும் பின்பற்ற வேண்டியது அவசியம், ஏனெனில் குறுகிய வகை இன்சுலின் அதன் உச்ச செயல்பாட்டைக் கொண்டுள்ளது, இது சாப்பிட்ட பிறகு நோயாளியின் இரத்த சர்க்கரை அதிகரிக்கும் காலத்துடன் ஒத்துப்போக வேண்டும்.
கலந்துகொண்ட மருத்துவரால் பரிந்துரைக்கப்பட்ட அனைத்து விதிகளையும் பின்பற்ற வேண்டியது அவசியம், ஏனெனில் குறுகிய வகை இன்சுலின் அதன் உச்ச செயல்பாட்டைக் கொண்டுள்ளது, இது சாப்பிட்ட பிறகு நோயாளியின் இரத்த சர்க்கரை அதிகரிக்கும் காலத்துடன் ஒத்துப்போக வேண்டும்.
ஒவ்வொரு முறையும் உட்கொள்ளும் உணவின் அளவு ஒரே மாதிரியாக இருந்தது என்பதையும் அறிந்து கொள்வது அவசியம், இதனால் நிர்வகிக்கப்படும் இன்சுலின் அளவு கண்டிப்பாக கணக்கிடப்பட்டது மற்றும் ஹார்மோன் குறைபாட்டை முழுமையாக ஈடுசெய்யும்.
இன்சுலின் அளவின் பற்றாக்குறை இரத்த குளுக்கோஸின் கூர்மையான அதிகரிப்புக்கு வழிவகுக்கும், மேலும் அதிக அளவு, மாறாக, இரத்த சர்க்கரையை வெகுவாகக் குறைக்கிறது. நீரிழிவு நோய்க்கான இரண்டு விருப்பங்களும் ஏற்றுக்கொள்ள முடியாதவை, ஏனெனில் அவை கடுமையான விளைவுகளுக்கு வழிவகுக்கும்.
நீரிழிவு நோயாளிகளுக்கு அவர்கள் சாப்பிட்ட பிறகு அவர்களின் இரத்த குளுக்கோஸ் அளவு உயர்ந்தால் அது பரிந்துரைக்கப்படுகிறது. குறுகிய இன்சுலின் விளைவு சாப்பிட்ட பிறகு சர்க்கரை அளவு அதிகரிக்கும் காலத்தை விட பல மடங்கு அதிகம் என்பதை நோயாளிகள் புரிந்துகொள்வது அவசியம்.
இந்த காரணத்திற்காக, நீரிழிவு நோயாளிகளுக்கு இன்சுலின் நிர்வாகம் இரண்டு முதல் மூன்று மணிநேரங்களுக்குப் பிறகு குளுக்கோஸ் அளவை இயல்பு நிலைக்குக் கொண்டுவருவதற்கும், இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைத் தடுக்கவும் கூடுதல் சிற்றுண்டி வேண்டும்.
குறுகிய நடிப்பு இன்சுலின் எப்படி எடுத்துக்கொள்வது
- பரிந்துரைக்கப்பட்ட குறுகிய இன்சுலின் வகையைப் பொருட்படுத்தாமல், நோயாளி எப்போதும் முக்கிய உணவுக்கு முன்புதான் அதை நிர்வகிக்க வேண்டும்.
- குறுகிய இன்சுலின் வாய்வழியாக எடுத்துக் கொண்டால் சிறந்த விளைவைக் கொடுக்கும், இது நீரிழிவு நோயாளிக்கு மிகவும் நன்மை பயக்கும் மற்றும் பாதுகாப்பானது.
- உட்செலுத்தப்பட்ட மருந்து சமமாக உறிஞ்சப்படுவதற்கு, குறுகிய இன்சுலின் வழங்குவதற்கு முன் ஊசி தளத்தை மசாஜ் செய்வது அவசியமில்லை.
- குறுகிய இன்சுலின் அளவு தனித்தனியாக பரிந்துரைக்கப்படுகிறது. இந்த வழக்கில், பெரியவர்கள் ஒரு நாளைக்கு 8 முதல் 24 அலகுகள் வரை நுழையலாம், மேலும் குழந்தைகள் ஒரு நாளைக்கு 8 யூனிட்டுகளுக்கு மேல் இருக்கக்கூடாது.
நிர்வகிக்கப்படும் ஹார்மோனின் சரியான அளவை நோயாளி சுயாதீனமாகக் கணக்கிட, குறுகிய இன்சுலின் விதி என்று அழைக்கப்படுகிறது. குறுகிய இன்சுலின் ஒரு அளவு ஒரு ரொட்டி அலகு உறிஞ்சுவதற்கு கணக்கிடப்பட்ட ஒரு டோஸ் மற்றும் இரத்த குளுக்கோஸைக் குறைப்பதற்கான ஒரு டோஸ் ஆகியவற்றைக் கொண்டுள்ளது. இந்த வழக்கில், இரண்டு கூறுகளும் பூஜ்ஜியத்திற்கு சமமாக இருக்க வேண்டும்.
- வெற்று வயிற்றில் இரத்த குளுக்கோஸ் அளவு சாதாரணமாக இருந்தால், இந்த விஷயத்தில், சர்க்கரையை குறைப்பதை நோக்கமாகக் கொண்ட இரண்டாவது கூறு பூஜ்ஜியமாக இருக்கும். முதல் மதிப்பு எத்தனை ரொட்டி அலகுகளை உணவுடன் சாப்பிட திட்டமிடப்பட்டுள்ளது என்பதைப் பொறுத்தது.
- வெற்று வயிற்றில் இரத்த சர்க்கரை அளவு அதிகமாக இருந்தால், சுமார் 11.4 மிமீல் / லிட்டருக்கு சமமாக இருந்தால், இந்த விஷயத்தில், குளுக்கோஸைக் குறைப்பதற்கான அளவு 2 அலகுகளாக இருக்கும். பசியின்மையை மையமாகக் கொண்டு, உணவை உட்கொள்ளத் திட்டமிடப்பட்டுள்ள கார்போஹைட்ரேட்டுகளின் அளவை அடிப்படையாகக் கொண்டு அளவு கணக்கிடப்படுகிறது.
- நீரிழிவு நோயாளிக்கு சளி காரணமாக காய்ச்சல் இருந்தால், ஒரு குறுகிய வகை இன்சுலின் பொதுவாக ஒரு குறுகிய காய்ச்சலுக்காக வடிவமைக்கப்பட்ட அளவிலேயே கொடுக்கப்படுகிறது. தினசரி டோஸில் 10 சதவிகிதம் 4 அலகுகள் மற்றும் சாப்பிட வேண்டிய ரொட்டி அலகு அளவு.
குறுகிய இன்சுலின் வகைகள்
இன்று சிறப்பு கடைகளில் நீங்கள் குறுகிய-செயல்பாட்டு இன்சுலின்களின் பரவலான தேர்வைக் காணலாம்:
 விலங்குகளின் கணையத்திலிருந்து பெறப்பட்ட குறுகிய இன்சுலினைத் தேர்ந்தெடுக்கும்போது, சில சந்தர்ப்பங்களில், மனித உடலுடன் பொருந்தாததால் பக்க விளைவுகள் காணப்படலாம் என்பதை புரிந்து கொள்ள வேண்டும்.
விலங்குகளின் கணையத்திலிருந்து பெறப்பட்ட குறுகிய இன்சுலினைத் தேர்ந்தெடுக்கும்போது, சில சந்தர்ப்பங்களில், மனித உடலுடன் பொருந்தாததால் பக்க விளைவுகள் காணப்படலாம் என்பதை புரிந்து கொள்ள வேண்டும்.
இன்சுலின் எந்த வகைப்பாடு தேர்வு செய்யப்பட்டாலும், அளவை எப்போதும் கண்டிப்பாக கடைபிடிக்க வேண்டும்.
நீங்கள் எப்போதும் இன்சுலின் நிர்வாகத்தின் வழக்கமான விதிமுறையைப் பயன்படுத்த வேண்டும், ஊசி தளத்தை மாற்ற வேண்டும் மற்றும் குறுகிய இன்சுலின் சேமித்து பயன்படுத்துவதற்கான விதிகளைப் பின்பற்ற வேண்டும்.
இரத்த சர்க்கரையை அதிகரிக்க இன்சுலின் பயன்பாடு
பல்வேறு காரணங்களால் நோயாளியின் இரத்த சர்க்கரை அதிகரிக்கக்கூடும். ஒரு நீரிழிவு நோயாளிக்கு 10 மிமீல் / லிட்டருக்கு மேல் இரத்த குளுக்கோஸ் இருந்தால், குறுகிய இன்சுலின் கூடுதல் நிர்வாகம் அவசியம்.
செல்லவும் எளிதாக்கும் பொருட்டு, நீரிழிவு நோயாளிகளுக்கு ஒரு சிறப்பு அட்டவணை உருவாக்கப்பட்டுள்ளது, இது இரத்த சர்க்கரையின் சில குறிகாட்டிகளுக்கு இன்சுலின் தேவையான அளவைக் குறிக்கிறது.
| இரத்த சர்க்கரை, மிமீல் / லிட்டர் | 10 | 11 | 12 | 13 | 14 | 15 | 16 |
| இன்சுலின் அளவு | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
இரத்த சர்க்கரையை இயல்பாக்குவதற்கு தேவையான நடவடிக்கைகளை எடுப்பதற்கு முன், இரத்த சர்க்கரை அதிகரிப்பதற்கான காரணத்தை நீங்கள் பகுப்பாய்வு செய்ய வேண்டும். நீங்கள் குளுக்கோஸை மிக விரைவாகவும் அதிக அளவிலும் குறைக்க முடியாது. இன்சுலின் அதிகமாக இருப்பது ஆரோக்கியத்திற்கு மட்டுமே தீங்கு விளைவிக்கும், இது இரத்த சர்க்கரையின் கூர்மையான குறைவுக்கு வழிவகுக்கும். அதன் பிறகு, குளுக்கோஸ் மீண்டும் கூர்மையாக அதிகரிக்கும் மற்றும் நோயாளி சர்க்கரையின் தாவல்களை அனுபவிப்பார்.
இரத்த குளுக்கோஸ் அளவு 16 மிமீல் / லிட்டரை விட அதிகமாக இருந்தால், அட்டவணையில் சுட்டிக்காட்டப்பட்ட அளவை விட அதிகமாக அதிகரிக்க தேவையில்லை. ஒரு குறுகிய வகை இன்சுலின் அளவை 7 அலகுகளில் அறிமுகப்படுத்த பரிந்துரைக்கப்படுகிறது, அதன் பிறகு, நான்கு மணி நேரத்திற்குப் பிறகு, சர்க்கரைக்கான குளுக்கோஸ் மதிப்புகளை அளவிட வேண்டும், தேவைப்பட்டால், ஹார்மோனின் ஒரு சிறிய அளவு சேர்க்கப்பட வேண்டும்.
இரத்தத்தில் சர்க்கரை அளவு நீண்ட காலமாக இருந்தால், நீங்கள் ஒரு மருத்துவரை அணுகி கீட்டோன் உடல்கள் இருப்பதற்கு சிறுநீர் பரிசோதனை செய்ய வேண்டும். குறிப்பாக, யூரிகெட் சிறுநீரில் உள்ள அசிட்டோனைக் கண்டறிய சோதனை கீற்றுகள் பயன்படுத்தப்படலாம். சிறுநீரில் சர்க்கரையை சோதிக்க, யூரிக்லூக்கின் ஒத்த சோதனை கீற்றுகள் பயன்படுத்தப்படுகின்றன.
சிறுநீரில் அசிட்டோனுடன் குறுகிய இன்சுலின் அறிமுகம்
உட்கொள்ளும் உணவில் கார்போஹைட்ரேட்டுகள் இல்லாதபோது, உயிரணுக்களுக்கு ஆற்றல் இல்லாதபோது, அவை கொழுப்புகளை எரிபொருளாகப் பயன்படுத்தும்போது சிறுநீரில் உள்ள அசிட்டோன் சேரக்கூடும்.
உடலில் உள்ள கொழுப்புகளின் முறிவின் போது, அசிட்டோன் என்றும் அழைக்கப்படும் தீங்கு விளைவிக்கும் கீட்டோன் உடல்களின் உற்பத்தி ஏற்படுகிறது. அதே நேரத்தில், இரத்த சர்க்கரை குறைவாக இருக்கக்கூடும் மற்றும் பெரும்பாலும் ஒரு முக்கியமான நிலைக்கு கீழே விழும்.
 அதிக அளவு சர்க்கரை மற்றும் உடலில் அசிட்டோன் இருப்பதால், இரத்தத்தில் இன்சுலின் பற்றாக்குறை காணப்படுகிறது. இந்த காரணத்திற்காக, நீரிழிவு நோயாளி குறுகிய இன்சுலின் தினசரி அளவுகளில் கூடுதலாக 20 சதவிகிதத்தை உடனடியாக நிர்வகிக்க வேண்டும்.
அதிக அளவு சர்க்கரை மற்றும் உடலில் அசிட்டோன் இருப்பதால், இரத்தத்தில் இன்சுலின் பற்றாக்குறை காணப்படுகிறது. இந்த காரணத்திற்காக, நீரிழிவு நோயாளி குறுகிய இன்சுலின் தினசரி அளவுகளில் கூடுதலாக 20 சதவிகிதத்தை உடனடியாக நிர்வகிக்க வேண்டும்.
ஹார்மோனின் நிர்வாகத்திற்கு மூன்று மணி நேரம் கழித்து, இரத்தத்தில் சர்க்கரை அளவு உயர்ந்து, அசிட்டோன் உயர்த்தப்பட்டால், ஒவ்வொரு மூன்று மணி நேரத்திற்கும் ஒரு முறை நீங்கள் மீண்டும் செய்ய வேண்டும்.
உண்மை என்னவென்றால், அசிட்டோன் விரைவாக இன்சுலினை அழிக்கிறது, உடலில் அதன் விளைவைத் தடுக்கிறது. இரத்த குளுக்கோஸில் 10-12 மிமீல் / லிட்டராகக் குறைவு ஏற்பட்டால், நீங்கள் இன்சுலின் சரியான அளவை உள்ளிட்டு வேகமாக கார்போஹைட்ரேட்டுகளை சாப்பிட வேண்டும், அதன் பிறகு நோயாளி படிப்படியாக தனது நிலையான விதிமுறைக்குத் திரும்புகிறார். அசிட்டோன் உடலில் சிறிது நேரம் இருக்கலாம், ஆனால் இரத்தத்தில் குளுக்கோஸின் அளவைக் கண்காணித்து சர்க்கரையை இயல்பாக்குவது முக்கியம்.
அதிகரிக்கும் வெப்பநிலையுடன்
ஒரு நீரிழிவு நோயாளிக்கு 37.5 டிகிரிக்கு மேல் காய்ச்சல் இருந்தால், நீங்கள் இரத்த சர்க்கரையை அளவிட வேண்டும், மேலும் குறுகிய இன்சுலின் அளவை அறிமுகப்படுத்த வேண்டும். வெப்பநிலை மாற்றங்களின் முழு காலத்திலும், உணவுக்கு முன் இன்சுலின் நிர்வகிக்கப்பட வேண்டும்.சராசரியாக, அளவை 10 சதவீதம் அதிகரிக்க வேண்டும்.
உடல் வெப்பநிலை 39 மற்றும் டிகிரிக்கு மேல் அதிகரிப்பதால், இன்சுலின் தினசரி அளவு 20-25 சதவீதம் அதிகரிக்கிறது. அதே நேரத்தில், நீண்ட இன்சுலின் ஊசி போடுவதில் எந்த அர்த்தமும் இல்லை, ஏனெனில் இது அதிக வெப்பநிலையின் செல்வாக்கின் கீழ் விரைவாக சிதைகிறது.
அளவை நாள் முழுவதும் சமமாக விநியோகித்து 3-4 மணி நேரத்திற்குப் பிறகு நிர்வகிக்க வேண்டும். இதற்குப் பிறகு, உடல் வெப்பநிலை இயல்பு நிலைக்கு வரும் வரை, எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளை நீங்கள் சாப்பிட வேண்டும். சிறுநீரில் அசிட்டோன் தோன்றும்போது, மேலே விவரிக்கப்பட்ட இன்சுலின் சிகிச்சைக்கு மாறுவது அவசியம்.
குறுகிய இன்சுலின் உடற்பயிற்சி
 இரத்த குளுக்கோஸ் லிட்டருக்கு 16 மி.மீ.க்கு அதிகமாக இருந்தால், உடலின் நிலையை சீராக்க எல்லா முயற்சிகளையும் செய்ய முதலில் அவசியம். இதற்குப் பிறகுதான், அதிகரித்த உடல் செயல்பாடு அனுமதிக்கப்படுகிறது. இல்லையெனில், இது இரத்த சர்க்கரையின் கூர்மையான அதிகரிப்புக்கு வழிவகுக்கும்.
இரத்த குளுக்கோஸ் லிட்டருக்கு 16 மி.மீ.க்கு அதிகமாக இருந்தால், உடலின் நிலையை சீராக்க எல்லா முயற்சிகளையும் செய்ய முதலில் அவசியம். இதற்குப் பிறகுதான், அதிகரித்த உடல் செயல்பாடு அனுமதிக்கப்படுகிறது. இல்லையெனில், இது இரத்த சர்க்கரையின் கூர்மையான அதிகரிப்புக்கு வழிவகுக்கும்.
இரத்தத்தில் சர்க்கரை அளவு 10 மிமீல் / லிட்டர் வரை இருப்பதால், உடற்கல்வி, மாறாக, உடலில் குளுக்கோஸ் அளவைக் குறைக்க உதவுகிறது. அதிகப்படியான உடற்பயிற்சி இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும். உடல் செயல்பாடு குறுகிய கால இயல்புடையதாக இருந்தால், இன்சுலின் அளவை மாற்ற வேண்டாம், ஆனால் ஒவ்வொரு அரை மணி நேரத்திற்கும் வேகமாக கார்போஹைட்ரேட்டுகளை சாப்பிட பரிந்துரைக்கப்படுகிறது.
நீங்கள் ஒரு நீண்ட உடற்பயிற்சியைத் திட்டமிட்டால், வகுப்புகளின் தீவிரம் மற்றும் கால அளவைப் பொறுத்து இன்சுலின் 10-50 சதவீதம் குறைக்கப்படுகிறது. நீடித்த உடல் செயல்பாடுகளுடன், குறுகிய கூடுதலாக, நீண்ட இன்சுலின் குறைகிறது.
உடற்பயிற்சியின் பின்னர், இரத்தத்தில் சர்க்கரை அளவு இரண்டு முதல் மூன்று நாட்களுக்குப் பிறகு மட்டுமே அதிகரிக்கும் என்பதை நினைவில் கொள்வது அவசியம். இந்த காரணத்திற்காக, நீங்கள் நிர்வகிக்கப்படும் இன்சுலின் அளவை சரிசெய்ய வேண்டும், படிப்படியாக நிலையான ஹார்மோன் உட்கொள்ளும் முறைக்குத் திரும்புகிறது.
தோற்றம் மூலம் இன்சுலின் வகைகள்
இன்சுலின் சிகிச்சையின் பல ஆண்டுகளில், இந்த செயலில் உள்ள பொருளின் பல வடிவவியல் குழுக்கள் உருவாக்கப்பட்டுள்ளன, அவை உடலுக்கு வெளிப்படும் வேகத்தில் வேறுபடுகின்றன.
இவை பின்வரும் கலவையின் இன்சுலின் தயாரிப்புகள்:
- அல்ட்ராஷார்ட் வகை
- குறுகிய வகை
- நடுத்தர நடவடிக்கை
- நீண்ட நடிப்பு
- ஒருங்கிணைந்த வகை.
அவை ஒவ்வொன்றும் வெவ்வேறு அளவிலான நோய்களுக்குப் பயன்படுத்தப்படுகின்றன.
இன்சுலின் பல்வேறு வழிகளில் பெறப்படுகிறது:
- பன்றி உயிரணுக்களிலிருந்து - மோனோடார் அல்ட்ராலாங் அல்லது இன்சுல்ராப் எஸ்.பி.பி.
- போவின் கலங்களிலிருந்து - இன்சுல்ராப் ஜி.எல்.பி அல்லது அல்ட்ராலென்ட்.
- மரபணு ரீதியாக வடிவமைக்கப்பட்டுள்ளது.
மருந்துகளின் கடைசி வகை கலவை உயிர் கிடைக்கும் தன்மை மற்றும் பக்க விளைவுகள் இல்லாத நிலையில் மிகவும் ஏற்றுக்கொள்ளத்தக்கதாக கருதப்படுகிறது, இது பின்வரும் பெயர்களில் இன்சுலின் தயாரிப்புகளின் வடிவத்தில் கிடைக்கிறது:
- Actrapid,
- NovoRapid,
- Lantus,
- இன்சுலின் ஹுமுலின்,
- இன்சுலின் ஹுமலாக்,
- இன்சுலின் நோவோமிக்ஸ்,
- Protafan.
மருந்தின் செயற்கை கலவையின் பெட்டிகளில் என்.எம், மற்றும் விலங்கு தோற்றம் - எம்.எஸ்.
கர்ப்ப காலத்தில் பயன்படுத்தவும்
நோயாளியின் கர்ப்ப காலத்தில் ஆக்டிராபிட் சிகிச்சை அனுமதிக்கப்படுகிறது. காலம் முழுவதும், சர்க்கரை அளவைக் கட்டுப்படுத்துவது மற்றும் அளவை மாற்றுவது அவசியம். எனவே, முதல் மூன்று மாதங்களில், மருந்தின் தேவை குறைகிறது, இரண்டாவது மற்றும் மூன்றாவது காலத்தில் - மாறாக, அது அதிகரிக்கிறது.
பிரசவத்திற்குப் பிறகு, இன்சுலின் தேவை கர்ப்பத்திற்கு முன்பு இருந்த நிலைக்கு மீட்டமைக்கப்படுகிறது.
பாலூட்டலின் போது, ஒரு அளவு குறைப்பு தேவைப்படலாம். நோயாளியின் இரத்த சர்க்கரை அளவை கவனமாக கண்காணிக்க வேண்டும், இதனால் மருந்தின் தேவை உறுதிப்படுத்தப்படும் தருணத்தை தவறவிடக்கூடாது.
கர்ப்பத்தின் போது மற்றும் பிரசவத்திற்குப் பிறகு இது பயன்படுத்த அனுமதிக்கப்படுகிறது, ஏனெனில் தயாரிப்பு குழந்தையின் உடலுக்கு பாதுகாப்பானது. முதல் மூன்று மாதங்களில் தாயில், இன்சுலின் தேவை குறையக்கூடும், அடுத்த மாதங்களில் இது பொதுவாக உயரும். கலந்துகொள்ளும் மருத்துவரின் கடுமையான மேற்பார்வையின் கீழ் சிகிச்சை மேற்கொள்ளப்பட வேண்டும். தாய்வழி இரத்தச் சர்க்கரைக் குறைவு குழந்தைக்கு ஆபத்தானது.
அதிகப்படியான அறிகுறிகள்
அதிகப்படியான அளவு இரத்தச் சர்க்கரைக் குறைவு அல்லது இரத்தச் சர்க்கரைக் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கிறது.
அதன் அறிகுறிகள்:
- பசி,
- பலவீனம்
- தோல் ஈரப்பதம்
- நிறமிழப்பு
- மூச்சுத் திணறல்
- ஆக்கிரமிப்பு மற்றும் எரிச்சல்,
- தலைச்சுற்றல்,
- , தலைவலி
- ஜொள்ளுடன்,
- படபடப்பு,
- கைகால்களில் நடுங்குகிறது
- வலிப்பு
- நனவு இழப்பு.
வழக்கமாக, நோயாளிகள் ஒரு இரத்தச் சர்க்கரைக் குறைவின் முதல் அறிகுறிகளைக் கவனித்து, நடவடிக்கைகளை எடுக்க நிர்வகிக்கிறார்கள்: அவர்கள் இனிப்பு தேநீர், சாறு, மிட்டாய் அல்லது ஒரு சர்க்கரை சாப்பிடுகிறார்கள். இது செய்யப்படாவிட்டால், மிகக் குறுகிய காலத்தில் ஒரு நபர் கோமாவில் விழுவார். இந்த வழக்கில், 40% குளுக்கோஸின் நரம்பு நிர்வாகம் மற்றும் நோயாளியை மருத்துவமனையில் சேர்ப்பது போன்ற வடிவங்களில் அவசர மருத்துவ சேவையை வழங்குவது அவசியம்.
குறுகிய நடிப்பு மருந்துகள்
குறுகிய-செயல்பாட்டு இன்சுலின் குழுவின் மருந்துகளில், பின்வரும் முகவர்கள் வேறுபடுகின்றன:
- இன்சுமன் ரேபிட்,
- ஹுமுலின் வழக்கமான,
- இன்சுலின் சோலுபிஸ்,
- Actrapid,
- ஜென்சுலின் ஆர்.
எளிய இன்சுலின் பின்வருமாறு செயல்படுகிறது:
- நிர்வாகத்தின் அரை மணி நேரத்திற்குப் பிறகு நடவடிக்கை தொடங்கியது,
- 2.5 மணி நேரத்திற்குப் பிறகு இரத்த ஓட்டத்தில் அதிகபட்ச செறிவு,
- வேலையின் காலம் சுமார் 1/4 நாட்கள் ஆகும்.
ஐ.சி.டி சாப்பிட்ட பிறகு அதிக அளவு சர்க்கரை உள்ள நோயாளிகளுக்கு பயன்படுத்தப்படுகிறது மற்றும் மருந்து மூலம் மட்டுமே.
மருந்து தொடர்பு
உட்சுரப்பியல் நடைமுறையில் இன்சுலின் தயாரிப்புகளின் பொதுவான பெயர்களில், பின்வருவனவற்றை வேறுபடுத்தி அறியலாம்:
- லிஸ்ப்ரோ ஹுமலாக்,
- அஸ்பார்ட் நோவோராபிட்,
- குளுசின் அப்பிட்ரா.
மருந்துகளின் கலவையின் விளைவு பின்வரும் அளவுருக்களை அடிப்படையாகக் கொண்டது:
- அனுமதிக்கப்பட்ட முதல் 15 நிமிடங்களில் இரத்தத்தில் இன்சுலின் தீவிரமாக உட்கொள்ளும் ஆரம்பம்.
- செயல்பாட்டின் உச்சநிலை ஒன்றரை மணி நேரத்திற்குப் பிறகு அடையும்.
- நடவடிக்கை 1/6 நாட்கள் நீடிக்கும்.
பல்வேறு நிலைமைகளை சரிசெய்ய பெரும்பாலும் இன்சுலின் அல்ட்ராஷார்ட் வடிவம் பயன்படுத்தப்படுகிறது:
- மனநல கோளாறுகளில் இரத்த குளுக்கோஸ் குறைந்தது.
- விளையாட்டு வீரர்களுக்கு ஒரு அனபோலிக் வடிவத்தில்.
- கடுமையான சோர்வுடன்.
- ஹைப்பர் தைராய்டிசத்துடன்.
- செரிமான மண்டலத்தின் தொனியை மேம்படுத்த.
- ஹெபடைடிஸ் மற்றும் சிரோசிஸ் திருத்தம் செய்ய.
- இதய செயல்பாட்டை மேம்படுத்த மருந்துகளின் ஒரு அங்கமாக.
நடுத்தர கால இன்சுலின் பின்வரும் உருப்படிகளால் குறிக்கப்படுகிறது:
- இன்சுமன் பசால்,
- ஹுமுலின் NPH,
- ஹுமோதர் br
- இன்சுலின் நோவோமிக்ஸ்,
- Protafan.
அவை பின்வரும் வழியில் செயல்படுகின்றன:
- 3 மணி நேரம் கழித்து வேலை தொடங்கவும்.
- நடவடிக்கையின் உச்சம் ஆறாவது மணி நேரத்தில் நிகழ்கிறது.
- மனித உடலில் இருப்பு காலம் அரை நாள் அடையும்.
இது மற்ற இன்சுலின்களுடன் நிர்வகிக்கப்படக்கூடாது.
மருந்தின் விளைவை மேம்படுத்தக்கூடிய பொருட்கள்:
- வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள்,
- , புரோமோக்ரிப்டின்
- MAO, ATP மற்றும் கார்போனிக் அன்ஹைட்ரேஸ் தடுப்பான்கள்,
- சல்போனமைட்ஸ்,
- தேர்வு செய்யாத பீட்டா-தடுப்பான்கள்,
- அனபோலிக் ஸ்டெராய்டுகள்
- octreotide,
- வரை ketoconazole,
- பைரிடாக்சின்,
- சைக்ளோபாஸ்பமைடு,
- டெட்ராசைக்ளின்கள்
- clofibrate,
- லித்தியம் ஏற்பாடுகள்
- மெபண்டஸால்,
- fenfluramine,
- தியோஃபிலைன்
- எத்தனால் கொண்ட தயாரிப்புகள்.
மருந்து பயன்படுத்துவதற்கான வழிமுறைகள்

மருந்தைப் பயன்படுத்துவதற்கான வழிமுறைகள் கிளைசீமியாவின் அளவை அடிப்படையாகக் கொண்டு கணக்கிடப்பட வேண்டும் என்பதைக் குறிக்கின்றன. தேவைப்பட்டால், மருந்து நீண்டகாலமாக செயல்படும் இன்சுலின் அல்லது வாய்வழி சல்போனிலூரியா மருந்துகளுடன் ஒன்றாக நிர்வகிக்கப்படுகிறது.
நோயாளியின் உடலின் அத்தகைய பகுதிகளில் ஊசி மருந்துகள் தோலடி முறையில் செய்யப்படுகின்றன:
ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் அவை மாதத்திற்கு 1 நேரத்திற்கு மேல் பயன்படுத்தப்படாது. ஒருவருக்கொருவர் மிக நெருக்கமாக அமைந்துள்ள இரத்த நாளங்கள் உள்ள இடங்களில் ஊசி கொடுக்க வேண்டாம்.
கல்லீரல் மற்றும் சிறுநீரக பற்றாக்குறை உள்ளவர்களுக்கு அதிக அளவில் புழக்கத்தில் இருக்கும் இன்சுலின் உள்ளடக்கம் மற்றும் அதற்கான குறைவான தேவை இருக்கலாம். இதற்கு கிளைசீமியாவை தொடர்ந்து கண்காணித்தல் மற்றும் மருந்தின் அளவை சரியான நேரத்தில் திருத்துதல் தேவை.
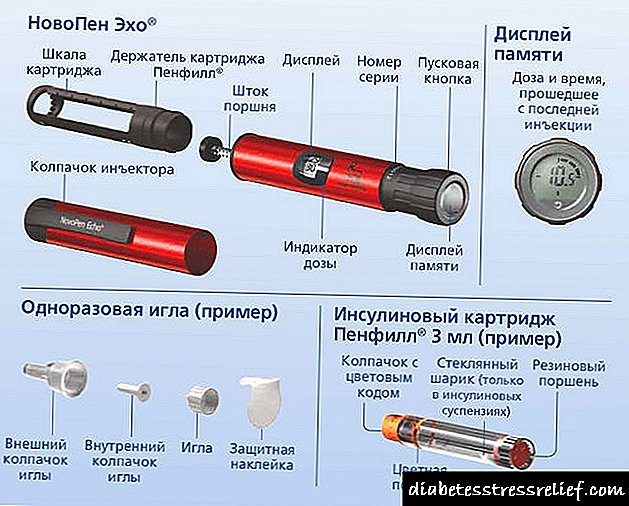
ஹுமலாக் சிரிஞ்ச் பேனா (ஹுமாபென்) இப்போது கிடைக்கிறது; இது பயன்படுத்த மிகவும் வசதியானது. இந்த அலகுக்கு பல விருப்பங்கள் உள்ளன, மிகச்சிறிய அளவு 0.5 அலகுகளில் பட்டம் பெற்றது.
அத்தகைய வழிமுறைகள் விற்பனைக்கு உள்ளன:
- ஹுமாபென் லக்சுரா. தயாரிப்பு ஒரு மின்னணுத் திரை பொருத்தப்பட்டிருக்கிறது, இது கடைசி ஊசி நேரம் மற்றும் நிர்வகிக்கப்பட்ட அளவின் அளவைக் காட்டுகிறது.
- ஹுமாபென் எர்கோ. விலை மற்றும் தரத்தின் சிறந்த விகிதத்தைக் கொண்ட கைப்பிடி.
இன்சுலின் லிஸ்ப்ரோ, மற்றும் ஹுமாபென் சிரிஞ்ச் பேனா ஆகியவை நியாயமான விலையில் விற்கப்படுகின்றன மற்றும் நேர்மறையான மதிப்புரைகளைக் கொண்டுள்ளன.
பகுப்பாய்வு குறிகாட்டிகள் மற்றும் இன்சுலின் உடலின் தனிப்பட்ட தேவைகளின் அடிப்படையில் ஒரு நிபுணரால் அளவைத் தேர்ந்தெடுக்கப்படுகிறது.
"ரின்சுலின் பி" உணவுக்கு 30 நிமிடங்களுக்கு முன் தோலடி, நரம்பு அல்லது உள்முகமாக நிர்வகிக்கப்படுகிறது. மோனோதெரபி மூலம், ஊசி ஒரு நாளைக்கு 3 முறை குறிக்கப்படுகிறது, சிறப்பு தேவைக்கேற்ப, மருத்துவர் ஊசி மருந்துகளின் எண்ணிக்கையை ஆறாக அதிகரிக்க முடியும்.
"NPH" என்ற மருந்து வகை தோலடி மட்டுமே நிர்வகிக்கப்படுகிறது.
ஊசி தளங்களை பின்வரும் இடங்களில் மொழிபெயர்க்கலாம்:
- இடுப்பு,
- பிட்டம்,
- வயிறு (முன்புற வயிற்று சுவர்),
- தோள்களில்.
லிபோடிஸ்ட்ரோபியைத் தவிர்ப்பதற்காக ஊசி புள்ளிகளை தவறாமல் மாற்றுவது அவசியம். இரத்த நாளத்திற்குள் வராமல் இருக்க, நோயாளியின் மருந்தின் சரியான நிர்வாகத்தை கற்பிக்க வேண்டியது அவசியம்.
நிர்வகிக்கப்படும் மருந்து அறை வெப்பநிலையில் இருக்க வேண்டும்.
முரண்
இன்சுலின் பரிந்துரைக்கப்படும் முக்கிய நோய் நீரிழிவு நோய். இது பல வகைகளில் உள்ளது: முதல் (இன்சுலின் சார்ந்த) மற்றும் இரண்டாவது (இன்சுலின்-சுயாதீன) வகையின் நீரிழிவு நோய்.
முதல் வகை நீரிழிவு நோயில், ஹார்மோனின் பயன்பாடு கட்டாயமாகும், இரண்டாவதாக - மருத்துவர் பரிந்துரைத்தபடி, எடுத்துக்காட்டாக, இரத்தத்தில் மிக அதிக அளவு குளுக்கோஸுடன் மேம்பட்ட நீரிழிவு இருந்தால், சர்க்கரையை குறைக்கும் மாத்திரைகளால் குறைக்க முடியாது.
பயன்பாட்டிற்கான பிற அறிகுறிகள்:
- கெட்டோஅசிடோடிக் நிலைமைகள்
- கல்லீரல் அழற்சி மற்றும் சிரோசிஸ்,
- பஸ்டுலர் தோல் நோய்கள்,
- எக்ஸிமா,
- முகப்பரு,
- சொரியாசிஸ்,
- தைராய்டு செயலிழப்பு,
- உடல் நலமின்மை,
- மனச்சிதைவு நோய்,
- சாராய.

மறுசீரமைப்பு டி.என்.ஏ தொழில்நுட்பத்தைப் பயன்படுத்தி லிஸ்ப்ரோ பைபாசிக் இன்சுலின் உருவாக்கப்பட்டது. உயிரணுக்களின் சைட்டோபிளாஸ்மிக் மென்படலத்தின் ஏற்பியுடன் ஒரு தொடர்பு உள்ளது, ஒரு இன்சுலின்-ஏற்பி வளாகம் உருவாகிறது, இது முக்கியமான நொதிகளின் தொகுப்பு உட்பட உயிரணுக்களுக்குள் உள்ள செயல்முறைகளைத் தூண்டுகிறது.
இரத்தத்தில் சர்க்கரையின் செறிவு குறைவது அதன் உள்விளைவு இயக்கத்தின் அதிகரிப்பு மற்றும் செல்களை உறிஞ்சுதல் மற்றும் உறிஞ்சுதல் ஆகியவற்றின் அதிகரிப்பு ஆகியவற்றால் விளக்கப்படுகிறது. கல்லீரலால் அதன் உற்பத்தி வீதத்தில் குறைவு அல்லது கிளைகோஜெனோஜெனீசிஸ் மற்றும் லிபோஜெனீசிஸின் தூண்டுதல் காரணமாக சர்க்கரை குறையக்கூடும்.
லிஸ்ப்ரோ இன்சுலின் என்பது டி.என்.ஏ மறுசீரமைப்பு தயாரிப்பு ஆகும், இது இன்சுலின் பி சங்கிலியின் 28 மற்றும் 29 வது நிலைகளில் லைசின் மற்றும் புரோலின் அமினோ அமில எச்சங்களின் தலைகீழ் வரிசையில் வேறுபடுகிறது. மருந்து 75% புரோட்டமைன் இடைநீக்கம் மற்றும் 25% லிஸ்ப்ரோ இன்சுலின் ஆகியவற்றைக் கொண்டுள்ளது.
மருந்து அனபோலிக் விளைவுகள் மற்றும் குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கொண்டுள்ளது. திசுக்களில் (மூளை திசு தவிர), குளுக்கோஸ் மற்றும் அமினோ அமிலங்கள் கலத்திற்குள் மாறுவது துரிதப்படுத்தப்படுகிறது, இது கல்லீரலில் உள்ள குளுக்கோஸிலிருந்து கிளைகோஜன் உருவாக பங்களிக்கிறது.
இந்த மருந்து வழக்கமான இன்சுலின்களிலிருந்து உடலில் விரைவான நடவடிக்கை மற்றும் குறைந்தபட்ச பக்க விளைவுகளிலிருந்து வேறுபடுகிறது.
மருந்து அதிகமாக உறிஞ்சப்படுவதால், 15 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது. இதனால், உணவுக்கு 10-15 நிமிடங்களுக்கு முன்பு இதை நிர்வகிக்கலாம். வழக்கமான இன்சுலின் அரை மணி நேரத்திற்குள் நிர்வகிக்கப்படுகிறது.
உறிஞ்சுதல் விகிதம் ஊசி தளம் மற்றும் பிற காரணிகளால் பாதிக்கப்படுகிறது. செயலின் உச்சம் 0.5 - 2.5 மணிநேர வரம்பில் காணப்படுகிறது. இன்சுலின் லிஸ்ப்ரோ நான்கு மணி நேரம் செயல்படுகிறது.
டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களுக்கு லிஸ்ப்ரோ இன்சுலின் மாற்றீடு குறிக்கப்படுகிறது, குறிப்பாக மற்ற இன்சுலின் சகிப்புத்தன்மை இல்லாவிட்டால். கூடுதலாக, இது போன்ற சந்தர்ப்பங்களில் பயன்படுத்தப்படுகிறது:
- போஸ்ட்ராண்டியல் ஹைப்பர் கிளைசீமியா,
- கடுமையான வடிவத்தில் தோலடி இன்சுலின் எதிர்ப்பு.
ஹைப்போகிளைசெமிக் வாய்வழி மருந்துகளுக்கு எதிர்ப்பைக் கொண்ட டைப் 2 நீரிழிவு நோய்க்கும் இந்த மருந்து பயன்படுத்தப்படுகிறது.
லிஸ்ப்ரோ இன்சுலின் இடைப்பட்ட நோய்க்குறியீடுகளுக்கு பரிந்துரைக்கப்படலாம்.
இன்சுலின் லிஸ்ப்ரோ பின்வரும் முரண்பாடுகளைக் கொண்டுள்ளது:
- தனிப்பட்ட சகிப்பின்மை,
- ஹைப்போகிளைசிமியா
- இன்சுலின் புற்று.
இத்தகைய ஒவ்வாமை எதிர்விளைவுகளில் சகிப்புத்தன்மை வெளிப்படுகிறது:
- அரிக்கும் தடிப்புகள் கொண்ட தோல் வியாதி,
- காய்ச்சலுடன் ஆஞ்சியோடீமா,
- மூச்சுத் திணறல்
- இரத்த அழுத்தத்தைக் குறைக்கும்.
இரத்தச் சர்க்கரைக் குறைவின் தோற்றம் மருந்தின் அளவை தவறாகத் தேர்வுசெய்கிறது அல்லது தவறு என்பது இருப்பிடம் அல்லது ஊசி போடும் முறையின் தவறான தேர்வாகும். இன்சுலின் இந்த வடிவத்தை நரம்பு வழியாக நிர்வகிக்கக்கூடாது, ஆனால் தோலடி.
மிகவும் அரிதான சந்தர்ப்பங்களில், இரத்தச் சர்க்கரைக் கோமா ஏற்படலாம்.
தோலடி ஊசி தவறாக செய்யப்பட்டால் லிபோடிஸ்ட்ரோபி உருவாகிறது.
ஒரு மருந்தின் அதிகப்படியான அளவின் பின்வரும் அறிகுறிகள் வேறுபடுகின்றன:
- மெத்தனப் போக்கு,
- வியர்த்தல்,
- வலுவான இதய துடிப்பு
- பசி,
- பதட்டம்,
- வாயில் பரேஸ்டீசியா,
- தோலின் வலி,
- , தலைவலி
- நடுங்கும்,
- வாந்தி,
- தூங்குவதில் சிக்கல்
- தூக்கமின்மை,
- மன
- எரிச்சல்,
- பொருத்தமற்ற நடத்தை
- காட்சி மற்றும் பேச்சு கோளாறுகள்,
- கிளைசெமிக் கோமா
- வலிப்புகள்.
ஒரு நபர் நனவாக இருந்தால், டெக்ஸ்ட்ரோஸ் உள்நோக்கி குறிக்கப்படுகிறது. குளுகோகனை நரம்பு வழியாகவும், தோலடி மற்றும் இன்ட்ராமுஸ்குலராகவும் நிர்வகிக்கலாம். இரத்தச் சர்க்கரைக் கோமா உருவாகும்போது, 40% டெக்ஸ்ட்ரோஸ் கரைசலில் 40 மில்லி வரை நரம்பு வழியாக நிர்வகிக்கப்படுகிறது. நோயாளி கோமாவிலிருந்து வெளிப்படும் வரை சிகிச்சை தொடர்கிறது.
பெரும்பாலும், மக்கள் இன்சுலின் லிஸ்ப்ரோவை எதிர்மறையான விளைவுகள் இல்லாமல் பொறுத்துக்கொள்கிறார்கள்.
சில சந்தர்ப்பங்களில், வரவேற்பு செயல்திறன் குறைவதில் வேறுபடலாம்.
- முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோய்.
- கர்ப்ப காலத்தில் நீரிழிவு.
- நீரிழிவு நோயாளிகளுக்கு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் சிதைவுக்கான நிலைமைகள்.
- மருந்தின் கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி.
- கைபோகிலைசிமியா.
மருந்தின் விலை மற்றும் ஒப்புமைகள்
தற்போது, இன்சுலின் லிஸ்ப்ரோ 1800 முதல் 2000 ரூபிள் விலையில் விற்கப்படுகிறது.
வெளிப்புற இன்சுலின் மற்றொரு வகை இரண்டு கட்ட இன்சுலின் அஸ்பார் ஆகும்.
ஒரு சுயாதீனமான முடிவின் அடிப்படையில் நீங்கள் இன்சுலின் லிஸ்ப்ரோவைப் பயன்படுத்த முடியாது என்பதை நினைவில் கொள்வது அவசியம். கலந்துகொண்ட மருத்துவரால் நியமிக்கப்பட்ட பின்னரே மருந்து எடுக்கப்பட வேண்டும். அளவுகளும் மருத்துவரின் பொறுப்பாகும்.
லிஸ்ப்ரோ இன்சுலின் பயன்படுத்துவதற்கான விளக்கமும் விதிகளும் இந்த கட்டுரையில் உள்ள வீடியோவில் வழங்கப்பட்டுள்ளன.
10 மில்லி பாட்டில் "ரின்சுலின் ஆர்" சுமார் 470 ரூபிள் செலவாகும். "ரின்சுலின் என்.பி.எச்" - 530 ரூபிள். தோட்டாக்கள் - 1000 ரூபிள் இருந்து.
நீரிழிவு விமர்சனங்கள்
விக்டோரியா, 38 வயது. நான் அனுபவமுள்ள நீரிழிவு நோயாளி.
நீண்ட காலமாக, டாக்டர்களால் சரியான இன்சுலின் கண்டுபிடிக்க முடியவில்லை, சர்க்கரை தொடர்ந்து குதித்துக்கொண்டிருந்தது, இது பார்வை, சிறுநீரகங்கள் மற்றும் பிற உறுப்புகளில் சிக்கல்களை ஏற்படுத்தியது. ஒரு வருடம் முன்பு, மருத்துவர் ஆன்ட்ராபிட் பரிந்துரைத்தார்.
இரத்தச் சர்க்கரைக் குறைவு தொடர்பான பிரச்சினைகளை நான் மறந்துவிட்டேன், இப்போது முக்கிய விஷயம் சாப்பிட போதுமானது மற்றும் உடல் செயல்பாடுகளுடன் விலகிச் செல்லக்கூடாது. கிளியோவின் பகுப்பாய்வு மூலம் ஆராயும்போது, சர்க்கரை உறுதிப்படுத்தப்படுவது மட்டுமல்லாமல், தொடர்ந்து அதே மட்டத்தில் உள்ளது.
பொதுவாக, இந்த மருந்து நல்ல மதிப்புரைகளைக் கொண்டுள்ளது. நீரிழிவு நோயாளிகள் பயன்பாட்டினை, நியாயமான செலவு மற்றும் செயல்திறனைப் புகாரளிக்கின்றனர். ஆனால் சிலர் இந்த இன்சுலின் தங்களுக்கு பொருந்தவில்லை என்று கூறுகிறார்கள்.
குறுகிய-செயல்பாட்டு இன்சுலின்: மருந்துகளின் பெயர்கள் மற்றும் அவற்றின் பயன்பாடு முறை
| வீடியோ (விளையாட கிளிக் செய்க). |
இன்சுலின் என்பது ஹார்மோன் ஆகும், இது கணையத்தின் நாளமில்லா உயிரணுக்களால் உற்பத்தி செய்யப்படுகிறது. கார்போஹைட்ரேட் சமநிலையை பராமரிப்பதே இதன் முக்கிய பணி.
நீரிழிவு நோய்க்கு இன்சுலின் ஏற்பாடுகள் பரிந்துரைக்கப்படுகின்றன. இந்த நிலை ஹார்மோனின் போதிய சுரப்பு அல்லது புற திசுக்களில் அதன் செயலை மீறுவதன் மூலம் வகைப்படுத்தப்படுகிறது. மருந்துகள் வேதியியல் கட்டமைப்பு மற்றும் விளைவின் காலம் ஆகியவற்றில் வேறுபடுகின்றன. உணவில் உட்கொள்ளும் சர்க்கரையை குறைக்க குறுகிய வடிவங்கள் பயன்படுத்தப்படுகின்றன.
பல்வேறு வகையான நீரிழிவு நோய்களில் இரத்த குளுக்கோஸ் அளவை இயல்பாக்க இன்சுலின் பரிந்துரைக்கப்படுகிறது. ஹார்மோனின் பயன்பாட்டிற்கான அறிகுறிகள் நோயின் பின்வரும் வடிவங்கள்:
| வீடியோ (விளையாட கிளிக் செய்க). |
- வகை 1 நீரிழிவு எண்டோகிரைன் செல்களுக்கு ஆட்டோ இம்யூன் சேதம் மற்றும் முழுமையான ஹார்மோன் குறைபாட்டின் வளர்ச்சி ஆகியவற்றுடன் தொடர்புடையது,
- வகை 2, அதன் தொகுப்பில் உள்ள குறைபாடு அல்லது அதன் செயல்பாட்டிற்கு புற திசுக்களின் உணர்திறன் குறைவு காரணமாக இன்சுலின் குறைபாட்டால் வகைப்படுத்தப்படுகிறது,
- கர்ப்பிணிப் பெண்களுக்கு கர்ப்பகால நீரிழிவு நோய்
- நோயின் கணைய வடிவம், இது கடுமையான அல்லது நாள்பட்ட கணைய அழற்சியின் விளைவாகும்,
- நோயெதிர்ப்பு அல்லாத நோயியல் வகைகள் - வொல்ஃப்ராம், ரோஜர்ஸ், மோடி 5, பிறந்த குழந்தை நீரிழிவு மற்றும் பிறவற்றின் நோய்க்குறிகள்.
சர்க்கரையை குறைக்கும் விளைவுக்கு கூடுதலாக, இன்சுலின் தயாரிப்புகள் ஒரு அனபோலிக் விளைவைக் கொண்டுள்ளன - அவை தசை வளர்ச்சி மற்றும் எலும்பு புதுப்பிப்புக்கு பங்களிக்கின்றன. இந்த சொத்து பெரும்பாலும் உடற் கட்டமைப்பில் பயன்படுத்தப்படுகிறது. இருப்பினும், பயன்பாட்டிற்கான உத்தியோகபூர்வ அறிவுறுத்தல்களில், இந்த அறிகுறி பதிவு செய்யப்படவில்லை, மேலும் ஆரோக்கியமான நபருக்கு ஹார்மோனின் நிர்வாகம் இரத்த குளுக்கோஸின் கூர்மையான வீழ்ச்சியால் அச்சுறுத்துகிறது - இரத்தச் சர்க்கரைக் குறைவு. அத்தகைய நிலை கோமா மற்றும் இறப்பு வளர்ச்சி வரை நனவு இழப்போடு சேர்ந்து கொள்ளலாம்.
உற்பத்தி முறையைப் பொறுத்து, மரபணு ரீதியாக வடிவமைக்கப்பட்ட தயாரிப்புகள் மற்றும் மனித ஒப்புமைகள் தனிமைப்படுத்தப்படுகின்றன. இந்த பொருட்களின் வேதியியல் அமைப்பு மனித இன்சுலினுக்கு ஒத்ததாக இருப்பதால், பிந்தையவற்றின் மருந்தியல் விளைவு மிகவும் உடலியல் ரீதியானது. அனைத்து மருந்துகளும் செயல்பாட்டு காலத்தில் வேறுபடுகின்றன.
பகலில், ஹார்மோன் வெவ்வேறு வேகத்தில் இரத்தத்தில் நுழைகிறது. அதன் அடித்தள சுரப்பு உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் சர்க்கரையின் நிலையான செறிவை பராமரிக்க உங்களை அனுமதிக்கிறது. தூண்டப்பட்ட இன்சுலின் வெளியீடு உணவின் போது ஏற்படுகிறது. இந்த வழக்கில், கார்போஹைட்ரேட்டுகள் கொண்ட உணவுகளுடன் உடலில் நுழையும் குளுக்கோஸின் அளவு குறைகிறது. நீரிழிவு நோயால், இந்த வழிமுறைகள் பாதிக்கப்படுகின்றன, இது எதிர்மறையான விளைவுகளுக்கு வழிவகுக்கிறது. எனவே, நோய்க்கு சிகிச்சையளிப்பதற்கான கொள்கைகளில் ஒன்று, இரத்தத்தில் ஹார்மோன் வெளியீட்டின் சரியான தாளத்தை மீட்டெடுப்பது.
உடலியல் இன்சுலின் சுரப்பு
குறுகிய உட்கொள்ளும் இன்சுலின்ஸ் உணவு உட்கொள்ளலுடன் தொடர்புடைய தூண்டப்பட்ட ஹார்மோன் சுரப்பைப் பிரதிபலிக்கப் பயன்படுகிறது. பின்னணி நிலை ஒரு நீண்ட செயலுடன் மருந்துகளால் ஆதரிக்கப்படுகிறது.
அதிவேக மருந்துகளைப் போலன்றி, உணவைப் பொருட்படுத்தாமல் நீட்டிக்கப்பட்ட வடிவங்கள் பயன்படுத்தப்படுகின்றன.
இன்சுலின் வகைப்பாடு அட்டவணையில் வழங்கப்பட்டுள்ளது:
குறுகிய-செயல்பாட்டு இன்சுலின் என்பது இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்த தேவையான ஒரு குறிப்பிட்ட ஹார்மோன் ஆகும். இது கணையத்தின் தனிப்பட்ட பிரிவுகளின் வேலையை ஒரு குறுகிய காலத்திற்கு செயல்படுத்துகிறது, மேலும் அதிக கரைதிறனைக் கொண்டுள்ளது.
பொதுவாக, இந்த எண்டோகிரைன் உறுப்பு இன்னும் சுயாதீனமாக ஹார்மோனை உற்பத்தி செய்யக்கூடிய நபர்களுக்கு குறுகிய-செயல்பாட்டு இன்சுலின் பரிந்துரைக்கப்படுகிறது. இரத்தத்தில் மருந்துகளின் அதிக செறிவு 2 மணி நேரத்திற்குப் பிறகு குறிப்பிடப்படுகிறது, இது 6 மணி நேரத்திற்குள் உடலில் இருந்து முற்றிலும் அகற்றப்படுகிறது.
மனித உடலில், கணையத்தின் தனிப்பட்ட தீவுகள் இன்சுலின் உற்பத்திக்கு காரணமாகின்றன. காலப்போக்கில், இந்த பீட்டா செல்கள் அவற்றின் செயல்பாடுகளை சமாளிக்காது, இது இரத்த சர்க்கரை செறிவு அதிகரிக்க வழிவகுக்கிறது.
குறுகிய-செயல்பாட்டு இன்சுலின் உடலில் நுழையும் போது, அது ஒரு எதிர்வினையைத் தூண்டுகிறது, இது குளுக்கோஸின் செயலாக்கத்தை செயல்படுத்துகிறது. இது சர்க்கரையை குளுக்கோஜன்கள் மற்றும் கொழுப்புகளாக மாற்ற உதவுகிறது. மேலும், கல்லீரல் திசுக்களில் குளுக்கோஸை உறிஞ்சுவதை நிறுவ மருந்து உதவுகிறது.
மாத்திரைகள் வடிவில் இதுபோன்ற ஒரு வகை மருந்து வகை 1 நீரிழிவு நோய்க்கு எந்த விளைவையும் தராது என்பதை நினைவில் கொள்ளுங்கள். இந்த வழக்கில், செயலில் உள்ள கூறுகள் வயிற்றில் முற்றிலும் சரிந்துவிடும். இந்த வழக்கில், ஊசி அவசியம்.
வசதியான நிர்வாக பயன்பாட்டு சிரிஞ்ச்களுக்கு, பேனா சிரிஞ்ச்கள் அல்லது இன்சுலின் பம்புகள் நிறுவப்பட்டுள்ளன. குறுகிய-செயல்பாட்டு இன்சுலின் ஆரம்ப கட்டங்களில் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க நோக்கம் கொண்டது.
குறுகிய-செயல்பாட்டு இன்சுலின் சிகிச்சை முடிந்தவரை பயனுள்ளதாக இருக்க, பல குறிப்பிட்ட விதிகள் கடைபிடிக்கப்பட வேண்டும்:
- உணவுக்கு முன்புதான் ஊசி அவசியம்.
- பக்க விளைவுகளைத் தடுக்க ஊசி மருந்துகள் வாய்வழியாக நிர்வகிக்கப்படுகின்றன.
- இன்சுலின் சமமாக உறிஞ்சப்படுவதற்கு, ஊசி இடத்தை பல நிமிடங்கள் மசாஜ் செய்ய வேண்டும்.
- செயலில் உள்ள பொருளின் அளவைத் தேர்ந்தெடுப்பது கலந்துகொள்ளும் மருத்துவரால் மட்டுமே இருக்க வேண்டும் என்பதை நினைவில் கொள்ளுங்கள்.
குறுகிய-செயல்பாட்டு இன்சுலின் ஒவ்வொரு டோஸும் தனித்தனியாக கணக்கிடப்பட வேண்டும். இதைச் செய்ய, நோயாளிகள் தங்களை விதியுடன் பழக்கப்படுத்திக்கொள்ள வேண்டும். மருந்தின் 1 டோஸ் உணவு பதப்படுத்துதலுக்காக வடிவமைக்கப்பட்டுள்ளது, இது ஒரு ரொட்டி அலகுக்கு சமமானதாகும்.
இந்த வழிகாட்டுதல்களைப் பின்பற்றவும் முயற்சிக்கவும்:
- இரத்தத்தில் சர்க்கரையின் செறிவு இயல்பானதாக இருந்தால், அதைக் குறைப்பதற்கான மருந்தின் அளவு பூஜ்ஜியமாக இருக்கும். செயலில் உள்ள பொருளின் டோஸ் எத்தனை ரொட்டி அலகுகளை பதப்படுத்த வேண்டும் என்பதன் அடிப்படையில் எடுக்கப்படுகிறது.
- குளுக்கோஸ் அளவு இயல்பை விட கணிசமாக அதிகமாக இருந்தால், ஒவ்வொரு ரொட்டி அலகுக்கும் 2 க்யூப் இன்சுலின் இருக்க வேண்டும். இந்த வழக்கில், நீங்கள் சாப்பிடுவதற்கு முன் அவற்றை உள்ளிட வேண்டும்.
- தொற்று நோய்களின் போது அல்லது அழற்சி செயல்பாட்டில், இன்சுலின் அளவு 10% அதிகரிக்கிறது.
சமீபத்தில், மக்கள் செயற்கை இன்சுலின் மூலம் பிரத்தியேகமாக செலுத்தப்பட்டனர், இது மனித நடவடிக்கைக்கு முற்றிலும் ஒத்ததாகும். இது மிகவும் மலிவானது, பாதுகாப்பானது, எந்த பக்க விளைவுகளையும் ஏற்படுத்தாது. முன்னர் பயன்படுத்தப்பட்ட விலங்கு ஹார்மோன்கள் - ஒரு மாடு அல்லது பன்றியின் இரத்தத்திலிருந்து பெறப்பட்டது.
மனிதர்களில், அவை பெரும்பாலும் கடுமையான ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்தின. குறுகிய-செயல்பாட்டு இன்சுலின் இயற்கை கணைய இன்சுலின் உற்பத்தியை துரிதப்படுத்த வடிவமைக்கப்பட்டுள்ளது. இந்த விஷயத்தில், இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவு கூர்மையான குறைவைத் தூண்டக்கூடாது என்பதற்காக ஒரு நபர் போதுமான உணவை உண்ண வேண்டும்.
எந்த குறுகிய-செயல்பாட்டு இன்சுலின் சிறந்தது என்பதை சந்தேகத்திற்கு இடமின்றி சொல்ல முடியாது. ஒரு மருத்துவர் மட்டுமே இந்த அல்லது அந்த மருந்தை தேர்வு செய்ய வேண்டும். நீட்டிக்கப்பட்ட நோயறிதல் பரிசோதனைக்குப் பிறகு அவர் இதைச் செய்வார். இந்த வழக்கில், நோயின் வயது, பாலினம், எடை, தீவிரத்தை கணக்கில் எடுத்துக்கொள்வது அவசியம்.
குறுகிய-செயல்பாட்டு இன்சுலின் நன்மை என்னவென்றால், அது நிர்வாகத்திற்குப் பிறகு 15-20 நிமிடங்களுக்குள் செயல்படத் தொடங்குகிறது. இருப்பினும், இது பல மணி நேரம் வேலை செய்கிறது. மிகவும் பிரபலமான மருந்துகள் நோவோராபிட், அப்பிட்ரா, ஹுமலாக்.
குறுகிய-செயல்பாட்டு இன்சுலின் 6-8 மணி நேரம் வேலை செய்கிறது, இது அனைத்தும் உற்பத்தியாளர் மற்றும் செயலில் உள்ள பொருளின் அளவைப் பொறுத்தது. இரத்தத்தில் அதன் அதிகபட்ச செறிவு நிர்வாகத்திற்கு 2-3 மணி நேரத்திற்குப் பிறகு நிகழ்கிறது.
பின்வரும் குறுகிய-செயல்பாட்டு இன்சுலின் குழுக்கள் வேறுபடுகின்றன:
- மரபணு பொறியியல் - ரின்சுலின், ஆக்ட்ராபிட், ஹுமுலின்,
- அரை செயற்கை - பயோகுலின், ஹுமோதர்,
- மோனோகாம்பொனென்ட் - மோனோசின்சுலின், ஆக்ட்ராபிட்.
எந்த குறுகிய-செயல்பாட்டு இன்சுலின் சிறந்தது என்பதை சந்தேகத்திற்கு இடமின்றி சொல்ல முடியாது. ஒவ்வொரு வழக்கிலும் ஒரு குறிப்பிட்ட மருந்து கலந்துகொள்ளும் மருத்துவரால் பரிந்துரைக்கப்பட வேண்டும். மேலும், அவை அனைத்தும் வெவ்வேறு அளவுகள், செயலின் காலம், பக்க விளைவுகள் மற்றும் முரண்பாடுகளைக் கொண்டுள்ளன.
நீங்கள் பல்வேறு கால நடவடிக்கைகளின் இன்சுலின் கலக்க வேண்டும் என்றால், அதே உற்பத்தியாளரிடமிருந்து மருந்துகளைத் தேர்வு செய்ய வேண்டும். எனவே அவை ஒன்றாகப் பயன்படுத்தும்போது மிகவும் பயனுள்ளதாக இருக்கும். நீரிழிவு கோமாவின் வளர்ச்சியைத் தடுக்க மருந்துகளின் நிர்வாகத்திற்குப் பிறகு சாப்பிட மறக்காதீர்கள்.
வழக்கமாக, தொடை, பிட்டம், முன்கை அல்லது அடிவயிற்றில் தோலடி நிர்வாகத்திற்கு இன்சுலின் பரிந்துரைக்கப்படுகிறது. மிகவும் அரிதான சந்தர்ப்பங்களில், இன்ட்ராமுஸ்குலர் அல்லது இன்ட்ரெவனஸ் நிர்வாகம் குறிக்கப்படுகிறது. மிகவும் பிரபலமானவை சிறப்பு தோட்டாக்கள், இதன் மூலம் மருந்துகளின் ஒரு குறிப்பிட்ட அளவை தோலடி முறையில் நுழைய முடியும்.
தோலடி ஊசி சாப்பிடுவதற்கு அரை மணி நேரம் அல்லது ஒரு மணி நேரத்திற்கு முன் செய்ய வேண்டும். சருமத்தை காயப்படுத்தாமல் இருக்க, ஊசி தளம் தொடர்ந்து மாறிக்கொண்டே இருக்கிறது. நீங்கள் ஊசி போட்ட பிறகு, நிர்வாகத்தின் செயல்முறையை விரைவுபடுத்த உங்கள் தோலை மசாஜ் செய்யுங்கள்.
செயலில் உள்ள பொருட்கள் இரத்த நாளங்களுக்குள் நுழைவதைத் தடுக்க எல்லாவற்றையும் கவனமாக செய்ய முயற்சி செய்யுங்கள். இது மிகவும் வேதனையான உணர்வுகளுக்கு வழிவகுக்கும். தேவைப்பட்டால், குறுகிய செயல்படும் இன்சுலின் நீடித்த செயலின் அதே ஹார்மோனுடன் கலக்கப்படலாம். இந்த வழக்கில், ஊசி மருந்துகளின் சரியான அளவு மற்றும் கலவை கலந்துகொள்ளும் மருத்துவரால் தேர்ந்தெடுக்கப்பட வேண்டும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட பெரியவர்கள் ஒரு நாளைக்கு 8 முதல் 24 யூனிட் இன்சுலின் எடுத்துக்கொள்கிறார்கள். இந்த வழக்கில், உணவைப் பொறுத்து டோஸ் தீர்மானிக்கப்படுகிறது. கூறுகளுக்கு அதிக உணர்திறன் உள்ளவர்கள் அல்லது குழந்தைகள் ஒரு நாளைக்கு 8 யூனிட்டுகளுக்கு மேல் எடுக்க முடியாது.
உங்கள் உடல் இந்த ஹார்மோனை நன்கு உணரவில்லை என்றால், நீங்கள் அதிக அளவு மருந்துகளை எடுத்துக் கொள்ளலாம். தினசரி செறிவு ஒரு நாளைக்கு 40 அலகுகளுக்கு மிகாமல் இருக்க வேண்டும் என்பதை நினைவில் கொள்ளுங்கள். இந்த வழக்கில் பயன்பாட்டின் அதிர்வெண் 4-6 மடங்கு ஆகும், ஆனால் நீடித்த-செயல்படும் இன்சுலின் மூலம் நீர்த்தப்பட்டால் - சுமார் 3.
ஒரு நபர் நீண்ட காலமாக குறுகிய-செயல்பாட்டு இன்சுலின் எடுத்துக்கொண்டிருந்தால், இப்போது அவரை நீண்டகால நடவடிக்கையின் அதே ஹார்மோனுடன் சிகிச்சைக்கு மாற்ற வேண்டிய அவசியம் ஏற்பட்டால், அவர் ஒரு மருத்துவமனைக்கு அனுப்பப்படுகிறார். அனைத்து மாற்றங்களும் மருத்துவ பணியாளர்களின் நெருக்கமான கண்காணிப்பில் இருக்க வேண்டும்.
உண்மை என்னவென்றால், இதுபோன்ற நிகழ்வுகள் எளிதில் அமிலத்தன்மை அல்லது நீரிழிவு கோமாவின் வளர்ச்சியைத் தூண்டும். இத்தகைய நடவடிக்கைகள் சிறுநீரக அல்லது கல்லீரல் செயலிழப்பால் பாதிக்கப்பட்டவர்களுக்கு குறிப்பாக ஆபத்தானவை.
அதன் வேதியியல் கலவையில் குறுகிய-செயல்பாட்டு இன்சுலின் மனித உடலால் உற்பத்தி செய்யப்படுவதைப் போன்றது. இதன் காரணமாக, இத்தகைய மருந்துகள் அரிதாகவே ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்துகின்றன. மிகவும் அரிதான சந்தர்ப்பங்களில், செயலில் உள்ள பொருளின் ஊசி இடத்திலேயே மக்கள் அரிப்பு மற்றும் எரிச்சலை அனுபவிக்கின்றனர்.
பல வல்லுநர்கள் வயிற்று குழிக்குள் இன்சுலின் செலுத்த பரிந்துரைக்கின்றனர். எனவே அவர் மிக வேகமாக செயல்படத் தொடங்குகிறார், மேலும் இரத்தம் அல்லது நரம்புக்குள் வருவதற்கான நிகழ்தகவு மிகக் குறைவு. உட்செலுத்தப்பட்ட 20 நிமிடங்களுக்குப் பிறகு நீங்கள் நிச்சயமாக இனிமையான ஒன்றை சாப்பிட வேண்டும் என்பதை நினைவில் கொள்ளுங்கள்.
ஊசி போட்ட ஒரு மணி நேரத்திற்குப் பிறகு ஒரு முழு உணவாக இருக்க வேண்டும். இல்லையெனில், இரத்தச் சர்க்கரைக் கோமா உருவாவதற்கான வாய்ப்பு அதிகம். இன்சுலின் நிர்வகிக்கப்படும் நபர் ஒழுங்காகவும் முழுமையாகவும் சாப்பிட வேண்டும். அவரது உணவு காய்கறிகள் அல்லது தானியங்களுடன் உட்கொள்ளும் புரத உணவுகளை அடிப்படையாகக் கொண்டிருக்க வேண்டும்.
நீங்களே அதிக இன்சுலின் செலுத்தினால், இரத்த குளுக்கோஸ் செறிவு கூர்மையாக குறைந்து வருவதன் பின்னணியில் ஹைபோகிளைசெமிக் நோய்க்குறி உருவாகும் அபாயமும் உள்ளது.
பின்வரும் வெளிப்பாடுகளால் அதன் வளர்ச்சியை நீங்கள் அடையாளம் காணலாம்:
- கடுமையான பசி
- குமட்டல் மற்றும் வாந்தி
- தலைச்சுற்றல்,
- கண்களில் கருமை
- இலக்கற்ற,
- அதிகரித்த வியர்வை
- இதயத் துடிப்பு
- கவலை மற்றும் எரிச்சல் ஒரு உணர்வு.
குறுகிய-செயல்படும் இன்சுலின் அதிகப்படியான ஒரு அறிகுறியையாவது உங்களிடம் இருப்பதை நீங்கள் கவனித்தால், உடனடியாக முடிந்தவரை இனிப்பு தேநீர் குடிக்க வேண்டும். அறிகுறிகள் சற்று பலவீனமடையும் போது, புரதங்கள் மற்றும் கார்போஹைட்ரேட்டுகளின் பெரும்பகுதியை உட்கொள்ளுங்கள். நீங்கள் கொஞ்சம் மீட்கும்போது நிச்சயமாக நீங்கள் தூங்க விரும்புவீர்கள்.
குறுகிய-செயல்பாட்டு இன்சுலின் பயன்பாட்டிற்கு சில விதிகளுக்கு இணங்க வேண்டும் என்பதை நினைவில் கொள்ளுங்கள்.
- நீங்கள் மருந்துகளை குளிர்சாதன பெட்டியில் சேமிக்க வேண்டும், ஆனால் உறைவிப்பான் அல்ல,
- திறந்த குப்பிகளை சேமிப்பிற்கு உட்படுத்தாது,
- சிறப்பு பெட்டிகளில் 30 நாட்களுக்கு திறந்த இன்சுலின் சேமிக்க அனுமதிக்கப்படுகிறது,
- திறந்த வெயிலில் இன்சுலின் விடப்படுவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது,
- மருந்தை மற்ற மருந்துகளுடன் கலக்க வேண்டாம்.
மருந்தை வழங்குவதற்கு முன், திரவம் மேகமூட்டமாக மாறியிருந்தால், ஒரு மழைப்பொழிவு தோன்றியதா என்று சோதிக்கவும். சேமிப்பக நிலைமைகளுக்கும், காலாவதி தேதிக்கும் இணங்குவதை தொடர்ந்து கண்காணிக்கவும். இது மட்டுமே நோயாளிகளின் வாழ்க்கை மற்றும் ஆரோக்கியத்தைப் பாதுகாக்க உதவும், மேலும் எந்தவொரு சிக்கல்களின் வளர்ச்சியையும் அனுமதிக்காது.
பயன்பாட்டில் இருந்து ஏதேனும் எதிர்மறையான விளைவுகள் இருந்தால், நீங்கள் உடனடியாக ஒரு மருத்துவரை அணுக வேண்டும், ஏனெனில் இன்சுலின் பயன்படுத்த மறுப்பது மிகவும் கடுமையான விளைவுகளுக்கு வழிவகுக்கும்.
பெரும்பாலும், குறுகிய செயல்படும் இன்சுலின் உடற் கட்டமைப்பில் பயன்படுத்தப்படுகிறது. இது ஒரு நபரின் செயல்திறன் மற்றும் சகிப்புத்தன்மையை அதிகரிக்கிறது, மேலும் உலர்த்தும் போது பயன்படுத்தப்படுகிறது. இத்தகைய மருந்துகளின் சந்தேகத்திற்கு இடமில்லாத நன்மைகளில், ஒரு ஊக்கமருந்து பரிசோதனையால் கூட இரத்தத்தில் இந்த பொருளை தீர்மானிக்க முடியாது - இது உடனடியாக கரைந்து கணையத்தை ஊடுருவுகிறது.
இந்த மருந்துகளை நீங்களே பரிந்துரைப்பது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது என்பதை நினைவில் கொள்ளுங்கள், இது நல்வாழ்வில் சரிவு அல்லது மரணம் போன்ற கடுமையான விளைவுகளுக்கு வழிவகுக்கும். இன்சுலின் எடுத்துக்கொள்பவர்கள் குளுக்கோஸ் செறிவைக் கண்காணிக்க தொடர்ந்து இரத்த தானம் செய்ய வேண்டும்.
குறுகிய-செயல்பாட்டு இன்சுலின்: செயலின் வழிமுறை, மருந்துகளின் வகைகள், பயன்பாட்டு முறை
இன்சுலின் தயாரிப்புகள் இன்சுலின் சார்ந்த மற்றும் இன்சுலின் கோரும் வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் சிக்கலான சிகிச்சையின் ஒரு அங்கமாகும். நோயின் ஆபத்தான சிக்கல்களில் ஒன்று ஹைப்பர் கிளைசெமிக் நெருக்கடி. குறுகிய-செயல்பாட்டு இன்சுலின் மாற்று சிகிச்சை கடுமையான இரத்த விளைவுகளைத் தவிர்த்து, சாதாரண இரத்த குளுக்கோஸ் அளவைப் பராமரிக்க உங்களை அனுமதிக்கிறது.
வளர்சிதை மாற்றக் கோளாறுகள் குளுக்கோஸ் அதிகரிப்பு மற்றும் வெளியேற்றத்தின் செயல்முறைகளில் இடையூறு ஏற்படுத்துகின்றன. பொதுவாக, இது உடலுக்கு ஆற்றல் ஆதாரமாக செயல்படுகிறது. இன்சுலின் என்பது குளுக்கோஸின் விநியோகம் மற்றும் போக்குவரத்தில் ஈடுபட்டுள்ள கணையத்தால் உற்பத்தி செய்யப்படும் ஹார்மோன் ஆகும். நீரிழிவு நோயில், எண்டோகிரைன் அமைப்பு அதை போதுமான அளவில் உருவாக்க முடியவில்லை.
குறுகிய நடிப்பு செயற்கை இன்சுலின் சுமார் 20 ஆண்டுகளுக்கு முன்பு உருவாக்கப்பட்டது. மனித ஹார்மோன் அனலாக் இரண்டு வழிகளில் பெறப்படுகிறது. முதலாவது மரபணு பொறியியல் மூலம்: மரபணு மாற்றப்பட்ட பாக்டீரியாக்களின் தொகுப்பு மற்றும் அவற்றிலிருந்து பெறப்பட்ட புரோன்சுலினிலிருந்து ஒரு ஹார்மோன் உருவாக்கம். இரண்டாவது விலங்கு இன்சுலின் அடிப்படையில் ஒரு ஹார்மோன் தயாரித்தல் - பன்றி இறைச்சி அல்லது போவின்.
நிர்வாகத்திற்குப் பிறகு, குறுகிய இன்சுலின் செல் சவ்வில் உள்ள ஏற்பிகளுடன் பிணைக்கப்பட்டு, பின்னர் நுழைகிறது. ஹார்மோன் உயிர்வேதியியல் செயல்முறைகளை செயல்படுத்துகிறது. கல்லீரல், கொழுப்பு மற்றும் தசை திசுக்களின் இன்சுலின் சார்ந்த உயிரணுக்களில் இது குறிப்பாகத் தெரிகிறது.
இன்சுலின் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துகிறது, இரத்த சர்க்கரையை பாதிக்கிறது. ஹார்மோன் செல் சவ்வு வழியாக குளுக்கோஸின் இயக்கத்தில் ஈடுபட்டுள்ளது, சர்க்கரையை ஆற்றலாக மாற்றுவதை ஊக்குவிக்கிறது. கிளைகோஜன் கல்லீரலில் உள்ள குளுக்கோஸிலிருந்து உருவாகிறது. இன்சுலின் இந்த நடவடிக்கை இரத்த குளுக்கோஸின் குறைவுக்கு வழிவகுக்கிறது, இது நீரிழிவு நோயின் வளர்ச்சியையும் ஹைப்பர் கிளைசீமியா ஏற்படுவதையும் தடுக்கிறது.
இன்சுலின் உறிஞ்சுதல் மற்றும் செயல்பாட்டின் காலம் ஊசி தளம், டோஸ் மற்றும் கரைசலின் செறிவு ஆகியவற்றைப் பொறுத்தது. மேலும், இரத்த ஓட்டம் மற்றும் தசைக் குரல் ஆகியவை செயல்முறையை பாதிக்கின்றன. மருந்துகளின் விளைவு ஒவ்வொரு நோயாளியின் தனிப்பட்ட பண்புகளையும் சார்ந்துள்ளது.
இன்சுலின் அறிமுகம் நீரிழிவு நோயாளிகளுக்கு உடல் எடையைக் கட்டுப்படுத்தவும், கொழுப்பு வளர்சிதை மாற்றத்தை செயல்படுத்தவும், இருதய மற்றும் நரம்பு மண்டலங்களிலிருந்து சிக்கல்கள் ஏற்படுவதைத் தடுக்கவும் அனுமதிக்கிறது.
தோலடி திசு மற்றும் செயலிலிருந்து உறிஞ்சும் காலத்தைப் பொறுத்து இன்சுலின் ஏற்பாடுகள் வேறுபடுகின்றன. நீண்ட இன்சுலின்கள் 1-1.5 நாட்களுக்குள் இரத்தத்தில் குளுக்கோஸின் செறிவை இயல்பாக்க முடியும், உணவு உட்கொள்ளலுடன் தொடர்புபடுத்தாத ஒரு அடிப்படை ஹார்மோனை உருவகப்படுத்துவதன் மூலம்.
இதேபோன்ற விளைவு நடுத்தர கால மருந்துகளால் தயாரிக்கப்படுகிறது. அவற்றின் விளைவு 1-4 மணி நேரத்திற்குப் பிறகு காணப்படுகிறது மற்றும் சுமார் 12-16 மணி நேரம் நீடிக்கும்.
குறுகிய செயல்பாட்டு இன்சுலின் இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைக்கிறது, உணவு உட்கொள்ளலுடன் தொடர்புடைய ஹார்மோனின் வெளியீட்டைப் பிரதிபலிக்கிறது. இது உணவுக்கு அரை மணி நேரத்திற்கு முன் அறிமுகப்படுத்தப்படுகிறது. அல்ட்ராஷார்ட் செயலின் வழிமுறைகள் மிக விரைவான விளைவு.
குறுகிய இன்சுலின் மரபணு ரீதியாக வடிவமைக்கப்படலாம் (ஆக்ட்ராபிட் என்.எம்., ரின்சுலின் ஆர், ஹுமுலின் ரெகுலா), அரை செயற்கை (ஹுமுதார் ஆர், பயோகுலின் ஆர்) அல்லது பன்றி இறைச்சி (ஆக்ட்ராபிட் எம்.எஸ்., மோனோசுன்சுலின் எம்.கே).
நோயாளியின் தனிப்பட்ட பண்புகள், வயது, அறிகுறிகள் மற்றும் நோயின் தன்மை ஆகியவற்றை கணக்கில் எடுத்துக்கொண்டு, மருந்தின் வகை மற்றும் அளவை மருத்துவர் தீர்மானிக்கிறார். இன்சுலின் பயன்படுத்துவதற்கு முன், வழிமுறைகளைப் படிக்க மறக்காதீர்கள். குறுகிய இன்சுலின்களை மோனோ தெரபி அல்லது நீண்ட காலமாக செயல்படும் மருந்துகளுடன் இணைந்து பரிந்துரைக்கலாம்.
பெரியவர்களுக்கு குறுகிய-செயல்பாட்டு இன்சுலின் தினசரி அளவு 8-24 அலகுகள், குழந்தைகளுக்கு - 8 அலகுகளுக்கு மேல் இல்லை. வளர்ச்சி ஹார்மோனை இரத்தத்தில் அதிகரிப்பதன் காரணமாக, இளம் பருவத்தினருக்கான அளவு அதிகரிக்கப்படுகிறது. நோயாளி அளவை சுயாதீனமாக கணக்கிட முடியும். ஹார்மோனின் 1 டோஸ் ரொட்டி அலகு ஒருங்கிணைக்க தேவையான டோஸ் மற்றும் இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைப்பதற்கான டோஸ் ஆகியவற்றைக் கொண்டுள்ளது. இரண்டு கூறுகளும் பூஜ்ஜியத்திற்கு சமம். அதிக எடை கொண்ட நீரிழிவு நோயாளிகளுக்கு, குணகம் 0.1 ஆல் குறைக்கப்படுகிறது, போதிய எடையுடன் அது 0.1 ஆல் அதிகரிக்கப்படுகிறது. புதிதாக கண்டறியப்பட்ட வகை 1 நீரிழிவு நோயாளிகளுக்கு 0.4–0.5 U / kg ஒரு டோஸ் கணக்கிடப்படுகிறது. மருந்தின் வகையைப் பொறுத்து, ஒரு நாளைக்கு 1 முதல் 6 ஊசி மருந்துகள் பரிந்துரைக்கப்படலாம்.
அளவை சரிசெய்யலாம்.கார்டிகோஸ்டீராய்டுகள், கருத்தடை மருந்துகள், ஆண்டிடிரஸன்ட்கள் மற்றும் சில டையூரிடிக்ஸ் ஆகியவற்றுடன் இணைந்து ஹார்மோனுக்கு தனிப்பட்ட எதிர்ப்புடன் அதன் அதிகரிப்பு தேவைப்படுகிறது.
ஒரு சிறப்பு இன்சுலின் சிரிஞ்ச் அல்லது பம்பைப் பயன்படுத்தி மருந்து நிர்வகிக்கப்படுகிறது. அத்தகைய சாதனம் அதிகபட்ச துல்லியத்துடன் செயல்முறை செய்ய அனுமதிக்கிறது, இது வழக்கமான சிரிஞ்ச் மூலம் செய்ய முடியாது. வண்டல் இல்லாமல் தெளிவான தீர்வை மட்டுமே நீங்கள் உள்ளிட முடியும்.
குறுகிய-செயல்பாட்டு இன்சுலின் உணவுக்கு 30-40 நிமிடங்களுக்கு முன் நிர்வகிக்கப்படுகிறது. ஊசி போட்ட பிறகு, உணவைத் தவிர்க்க வேண்டாம். நிர்வகிக்கப்பட்ட ஒவ்வொரு டோஸுக்கும் பிறகு வழங்குவது ஒரே மாதிரியாக இருக்க வேண்டும். பிரதான டிஷ் எடுத்து 2-3 மணி நேரம் கழித்து, நீங்கள் ஒரு சிற்றுண்டி வேண்டும். இது இரத்த குளுக்கோஸ் அளவை பராமரிக்க உதவும்.
இன்சுலின் உறிஞ்சுதல் செயல்முறையை விரைவுபடுத்துவதற்கு, தேர்ந்தெடுக்கப்பட்ட பகுதி உட்செலுத்தப்படுவதற்கு முன்பு சற்று வெப்பமடைய வேண்டும். ஊசி தளத்தை மசாஜ் செய்ய முடியாது. உட்செலுத்துதல் அடிவயிற்று குழியில் தோலடி செய்யப்படுகிறது.
இரத்த சர்க்கரை செறிவு அதிகரிப்பதன் மூலம், பரிந்துரைக்கப்பட்ட போக்கைப் பொருட்படுத்தாமல் இன்சுலின் கூடுதல் அளவு தேவைப்படுகிறது.
குறுகிய-செயல்பாட்டு இன்சுலின் பெரும்பாலும் உடற் கட்டமைப்பில் ஈடுபடும் விளையாட்டு வீரர்களால் பயன்படுத்தப்படுகிறது. ஒரு மருந்தின் விளைவு அனபோலிக் முகவர்களின் விளைவுக்கு சமம். குறுகிய இன்சுலின் உடலின் அனைத்து உயிரணுக்களுக்கும், குறிப்பாக தசை திசுக்களுக்கு குளுக்கோஸின் போக்குவரத்தை செயல்படுத்துகிறது. இது தசையின் தொனியை அதிகரிப்பதற்கும் பராமரிப்பதற்கும் பங்களிக்கிறது. இந்த வழக்கில், டோஸ் மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது. சேர்க்கை படிப்பு 2 மாதங்கள் நீடிக்கும். 4 மாத இடைவெளிக்குப் பிறகு, மருந்து மீண்டும் செய்யப்படலாம்.
16 மிமீல் / எல் குளுக்கோஸ் உள்ளடக்கத்துடன், கடுமையான உடல் உடற்பயிற்சி செய்ய முடியாது. குறிகாட்டிகள் 10 mmol / l ஐ தாண்டவில்லை என்றால், மாறாக, விளையாட்டு விளையாடுவது சர்க்கரையின் செறிவைக் குறைக்க உதவும்.
சில நேரங்களில், உட்கொள்ளும் உணவுகளில் கார்போஹைட்ரேட்டுகளின் குறைபாட்டுடன், உடல் கொழுப்பு திசு இருப்புகளை ஆற்றல் மூலமாகப் பயன்படுத்தத் தொடங்குகிறது. இது பிரிக்கப்படும்போது, அசிட்டோன் எனப்படும் கீட்டோன் உடல்கள் வெளியிடப்படுகின்றன. உயர் இரத்த குளுக்கோஸ் மற்றும் சிறுநீரில் கீட்டோன்கள் இருப்பதைப் பொறுத்தவரை, நோயாளிக்கு குறுகிய இன்சுலின் கூடுதல் நிர்வாகம் தேவைப்படுகிறது - தினசரி டோஸில் 20%. 3 மணி நேரத்திற்குப் பிறகு எந்த முன்னேற்றமும் குறிப்பிடப்படவில்லை என்றால், ஊசி மீண்டும் செய்யவும்.
உயர்ந்த உடல் வெப்பநிலை கொண்ட நீரிழிவு நோயாளிகள் (+37 о to வரை) குளுக்கோமெட்ரி நடத்தி இன்சுலின் எடுக்க வேண்டும். சராசரியாக, தினசரி டோஸ் 10% அதிகரிக்கப்படுகிறது. +39 ° C வரை வெப்பநிலையில், தினசரி டோஸ் 20-25% அதிகரிக்கும். அதிக வெப்பநிலையின் செல்வாக்கின் கீழ், இன்சுலின் விரைவாக அழிக்கப்படுகிறது, எனவே, ஹைப்பர் கிளைசீமியாவின் தோற்றம் சாத்தியமாகும். தினசரி அளவை 3-4 மணி நேர இடைவெளியில் சமமாக விநியோகித்து நிர்வகிக்க வேண்டும்.
இன்சுலினுக்கு ஆன்டிபாடிகள் உருவாகுவது புரதங்களுடனான தொடர்புகளின் மேம்பட்ட எதிர்வினைக்கு வழிவகுக்கும். இது இன்சுலின் எதிர்ப்பை ஏற்படுத்துகிறது. பெரும்பாலும், பன்றி இறைச்சி அல்லது போவின் இன்சுலின் அறிமுகத்துடன் ஹார்மோனுக்கு எதிர்ப்பு காணப்படுகிறது.
குறுகிய செயல்பாட்டு மருந்துகள் அரிதாக பக்க விளைவுகளை ஏற்படுத்துகின்றன. ஒவ்வாமை எதிர்வினைகள் பொதுவாக தோல் அரிப்பு, சிவத்தல் போன்ற வடிவங்களில் நிகழ்கின்றன. சில நேரங்களில் ஊசி இடத்திலுள்ள எரிச்சல் குறிப்பிடப்படுகிறது.
குறுகிய இன்சுலின் அதிகப்படியான அல்லது முறையற்ற பயன்பாட்டின் மூலம், இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறி சாத்தியமாகும், இது இரத்த குளுக்கோஸின் கூர்மையான குறைவால் வகைப்படுத்தப்படுகிறது. இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள்: தலைச்சுற்றல், தலைவலி, கடுமையான பசி, விரைவான இதயத் துடிப்பு, அதிகரித்த வியர்வை, பதட்டம் மற்றும் எரிச்சல். அறிகுறிகளை அகற்ற, நீங்கள் ஒரு குளுக்கோஸ் கரைசலைக் குடிக்க வேண்டும், 15-20 நிமிடங்களுக்குப் பிறகு - போதுமான அளவு புரதம் மற்றும் கார்போஹைட்ரேட்டுகளைக் கொண்ட ஒரு பகுதியை எடுத்துக் கொள்ளுங்கள். படுக்கைக்குச் செல்ல வேண்டாம்: இது இரத்தச் சர்க்கரைக் கோமாவின் தொடக்கத்தைத் தூண்டும்.
குறுகிய செயல்பாட்டு இன்சுலின் விரைவாகவும் திறமையாகவும் இரத்த குளுக்கோஸ் அளவை இயல்பாக்குகிறது. இத்தகைய மாற்று சிகிச்சை நீரிழிவு நோயாளிகளுக்கு முழு வலிமையுடன் வாழவும் சாத்தியமான சிக்கல்களைத் தடுக்கவும் அனுமதிக்கிறது.
தங்கள் சொந்த இன்சுலின் குறைபாடுள்ள நோயாளிகளுக்கு இந்த ஹார்மோன் கொண்ட மருந்துகளின் வாழ்நாள் ஊசி தேவைப்படுகிறது. குறுகிய-செயல்பாட்டு இன்சுலின் நீரிழிவு நோய்க்கான சிக்கலான சிகிச்சையின் ஒருங்கிணைந்த பகுதியாகப் பயன்படுத்தப்படுகிறது. மருந்துகள், அளவுகள் மற்றும் நிர்வாகத்தின் நேரம் சரியாக தேர்ந்தெடுக்கப்பட்டால், இரத்த சர்க்கரையை நீண்ட காலத்திற்கு இயல்பாக்க முடியும், இது "இனிப்பு" நோயின் பல சிக்கல்களைத் தவிர்க்கிறது.
மேலும், ஹார்மோன் தேவை அதிகரிக்கும் காலங்களில் நோயாளியிடமிருந்து சர்க்கரையை நிறுத்த குறுகிய இன்சுலின் பயன்படுத்தப்படலாம்: கெட்டோஅசிடோசிஸ், கடுமையான நோய்த்தொற்றுகள் மற்றும் காயங்களுடன். இன்சுலின் பம்பைப் பயன்படுத்தும் போது, அது பரிந்துரைக்கப்பட்ட ஒரே மருந்தாக இருக்கலாம்.
இரத்த இன் குளுக்கோஸின் அதிகரிப்புக்கு பதிலளிக்கும் விதமாக ஹார்மோனின் உடலியல் சுரப்பை மீண்டும் செய்ய குறுகிய இன்சுலின் வடிவமைக்கப்பட்டுள்ளது. அவர்கள் வழக்கமாக சாப்பிடுவதற்கு அரை மணி நேரத்திற்கு முன்பு அவரை குத்துகிறார்கள். இந்த நேரத்தில், அவர் கொழுப்பு திசுக்களில் இருந்து இரத்தத்தை உறிஞ்சி, சர்க்கரையை குறைப்பதற்கான வேலையைத் தொடங்குகிறார். குறுகிய இன்சுலின் மூலக்கூறு உடலில் உற்பத்தி செய்யப்படும் ஹார்மோனின் அதே அமைப்பைக் கொண்டுள்ளது, எனவே இந்த மருந்துகளின் குழு மனித இன்சுலின் என்று அழைக்கப்படுகிறது. பாட்டில் பாதுகாப்புகள் தவிர வேறு எந்த சேர்க்கைகளும் இல்லை. குறுகிய இன்சுலின் விரைவான, ஆனால் குறுகிய கால செயலால் வகைப்படுத்தப்படுகிறது. மருந்து இரத்த ஓட்டத்தில் நுழைந்தவுடன், இரத்த சர்க்கரை கடுமையாக குறைகிறது, அதன் பிறகு ஹார்மோன் அழிக்கப்படுகிறது.
நீரிழிவு நோயாளிகள் குறுகிய இன்சுலினை தோலடி முறையில் நிர்வகிக்கிறார்கள், அங்கிருந்து அது இரத்தத்தில் உறிஞ்சப்படுகிறது. புத்துயிர் நிலைமைகளில், நரம்பு நிர்வாகம் பயன்படுத்தப்படுகிறது. இந்த முறை நீரிழிவு நோயின் கடுமையான சிக்கல்களை விரைவாக நிறுத்தவும், மீட்பு காலத்தில் ஹார்மோனின் விரைவாக மாறிவரும் தேவைக்கு சரியான நேரத்தில் பதிலளிக்கவும் உங்களை அனுமதிக்கிறது.
தரமாக, குறுகிய இன்சுலின் நடுத்தர மற்றும் நீண்ட காலமாக செயல்படும் மருந்துகளுடன் இணைக்கப்பட்டுள்ளது: குறுகிய உணவுக்கு முன் நிர்வகிக்கப்படுகிறது, மற்றும் நீண்டது - காலையில் மற்றும் படுக்கைக்கு முன். ஹார்மோன் ஊசி மருந்துகளின் எண்ணிக்கை குறைவாக இல்லை மற்றும் நோயாளியின் தேவைகளை மட்டுமே சார்ந்துள்ளது. தோல் சேதத்தை குறைக்க, ஒவ்வொரு உணவிற்கும் முன் 3 ஊசி மற்றும் ஹைப்பர் கிளைசீமியாவை சரிசெய்ய அதிகபட்சம் 3 ஊசி. உணவுக்கு சிறிது நேரத்திற்கு முன்பு சர்க்கரை உயர்ந்தால், சரியான நிர்வாகம் ஒரு திட்டமிட்ட ஊசி மூலம் இணைக்கப்படுகிறது.
உங்களுக்கு குறுகிய இன்சுலின் தேவைப்படும்போது:
- 1 வகை நீரிழிவு நோய்.
- சர்க்கரையை குறைக்கும் மருந்துகள் இனி போதுமானதாக இல்லாதபோது 2 வகை நோய்.
- அதிக குளுக்கோஸ் அளவைக் கொண்ட கர்ப்பகால நீரிழிவு நோய். ஒரு சுலபமான நிலைக்கு, நீண்ட இன்சுலின் 1-2 ஊசி பொதுவாக போதுமானது.
- கணைய அறுவை சிகிச்சை, இது பலவீனமான ஹார்மோன் தொகுப்புக்கு வழிவகுத்தது.
- நீரிழிவு நோயின் கடுமையான சிக்கல்களின் சிகிச்சை: கெட்டோஅசிடோடிக் மற்றும் ஹைபரோஸ்மோலார் கோமா.
- அதிகரித்த இன்சுலின் தேவை காலம்: அதிக வெப்பநிலை நோய்கள், மாரடைப்பு, உறுப்பு சேதம், கடுமையான காயங்கள்.
நீரிழிவு நோயின் தினசரி சிகிச்சையில் இன்சுலின் வழங்குவதற்கான மிகச் சிறந்த வழி தோலடி. இந்த வழக்கில் உறிஞ்சுதலின் வேகம் மற்றும் முழுமை மிகவும் கணிக்கக்கூடியவை, இது சரியான அளவு மருந்துகளை துல்லியமாக தீர்மானிக்க உங்களை அனுமதிக்கிறது. வயிற்றில் ஊசி போடப்பட்டால், தோள்பட்டை மற்றும் தொடையில் சிறிது மெதுவாக, பிட்டம் கூட மெதுவாக இருந்தால் சர்க்கரை குறைக்கும் விளைவு வேகமாக காணப்படுகிறது.
குறுகிய இன்சுலின்கள் நிர்வாகத்திற்குப் பிறகு அரை மணி நேரம் வேலை செய்யத் தொடங்குகின்றன, அதிகபட்ச செயல்திறன் 2 மணிநேரம் ஆகும். உச்சத்திற்குப் பிறகு, நடவடிக்கை விரைவாக கவனிக்கப்படுகிறது. மீதமுள்ள விளைவு நிர்வகிக்கப்படும் ஒற்றை அளவைப் பொறுத்தது. மருந்தின் 4-6 அலகுகள் இரத்தத்தில் நுழைந்தால், 6 மணி நேரத்திற்குள் சர்க்கரை குறைவு காணப்படுகிறது. 16 க்கும் மேற்பட்ட அலகுகளின் டோஸில், நடவடிக்கை 9 மணி நேரம் வரை நீடிக்கும்.
கர்ப்பம் மற்றும் தாய்ப்பால் கொடுக்கும் போது இன்சுலின் அனுமதிக்கப்படுகிறது, ஏனெனில் இது குழந்தையின் இரத்த ஓட்டத்திலும் தாய்ப்பாலிலும் நுழையாது.
அதன் செயல்பாடுகளை நிறைவேற்றிய பின், குறுகிய இன்சுலின் அமினோ அமிலங்கள் உருவாகும்போது உடைகிறது: 60% ஹார்மோன் சிறுநீரகத்திலும், 40% கல்லீரலிலும் பயன்படுத்தப்படுகிறது, ஒரு சிறிய பகுதி சிறுநீரில் மாறாமல் நுழைகிறது.
குறுகிய இன்சுலின் இரண்டு வழிகளில் பெறப்படுகிறது:
- மரபணு ரீதியாக வடிவமைக்கப்பட்ட இந்த ஹார்மோன் பாக்டீரியாவால் ஒருங்கிணைக்கப்படுகிறது.
- அரை-செயற்கை, பன்றி ஹார்மோன் நொதிகளின் மாற்றத்தைப் பயன்படுத்துகிறது.
மருந்தின் இரண்டு வகைகளும் மனிதர்கள் என்று அழைக்கப்படுகின்றன, ஏனெனில் அவற்றின் அமினோ அமில கலவை மூலம் அவை நம் கணையத்தில் உருவாகும் ஹார்மோனை முழுவதுமாக மீண்டும் செய்கின்றன.
பொதுவான மருந்துகள்:
இரத்த சர்க்கரையை சீராக்க மருந்துத் தொழில் பல்வேறு வகையான ஹார்மோன் மருந்துகளை உற்பத்தி செய்கிறது. அவற்றில் ஒன்று குறுகிய நடிப்பு இன்சுலின். இது நீரிழிவு நோயாளிகளுக்கு இரத்த குளுக்கோஸை குறுகிய காலத்தில் இயல்பாக்கும் திறன் கொண்டது, இது ஒரு தவிர்க்க முடியாத கருவியாக மாறும்.
அத்தகைய இன்சுலின் அறிமுகப்படுத்தப்பட்டவுடன், அது குளுக்கோஸை உறிஞ்சுவதோடு தொடர்புடைய வளர்சிதை மாற்ற செயல்முறைகளை கரைத்து விரைவாக இயல்பாக்குகிறது.
நீண்ட காலமாக செயல்படும் மருந்துகளைப் போலன்றி, அவை எந்தவிதமான சேர்க்கைகளும் இல்லாமல் தூய ஹார்மோன் தீர்வை மட்டுமே கொண்டிருக்கின்றன. அறிமுகத்திற்குப் பிறகு, அவை விரைவாக வேலை செய்யத் தொடங்குகின்றன, அதாவது ஒப்பீட்டளவில் குறுகிய காலத்தில் அவை இரத்த சர்க்கரை அளவைக் குறைக்கின்றன என்பது பெயரிலிருந்து தெளிவாகத் தெரிகிறது. ஆனால் அதே நேரத்தில், அவர்கள் நடுத்தர கால நடவடிக்கைகளின் மருந்துகளை விட வேகமாக தங்கள் செயலை நிறுத்துகிறார்கள், பின்வரும் திட்டத்தின் எடுத்துக்காட்டில் காணலாம்:
குறுகிய இன்சுலின் தனியாக அல்லது நீண்ட காலமாக செயல்படும் ஹார்மோன்களுடன் இணைந்து பயன்படுத்தப்படுகிறது. இது ஒரு நாளைக்கு 6 முறை வரை நுழைய அனுமதிக்கப்படுகிறது. பெரும்பாலும், அவை இதுபோன்ற சந்தர்ப்பங்களில் பரிந்துரைக்கப்படுகின்றன:
- புத்துயிர் சிகிச்சை,
- இன்சுலின் நிலையற்ற உடல் தேவை,
- அறுவை சிகிச்சை தலையீடுகள்
- முறிவுகள்,
- நீரிழிவு சிக்கல்கள் - கெட்டோஅசிடோசிஸ்.
குறுகிய இன்சுலின் எவ்வளவு நேரம் வேலை செய்கிறது, அது எப்போது உச்சம் பெறுகிறது?
தோலடி நிர்வாகத்துடன், மருந்தின் மிக நீண்ட விளைவு காணப்படுகிறது, இது 30-40 நிமிடங்களுக்குள் நிகழ்கிறது, சாப்பிட்ட உணவின் செரிமானம் ஏற்படும் போது.
மருந்தை உட்கொண்ட பிறகு, இன்சுலின் நடவடிக்கையின் உச்சநிலை 2-3 மணி நேரத்திற்குப் பிறகு அடையப்படுகிறது. காலம் நிர்வகிக்கப்படும் அளவைப் பொறுத்தது:
- 4 UNITS - 6 UNITS என்றால், இயல்பாக்குதலின் காலம் சுமார் 5 மணி நேரம்,
- 16 அலகுகள் அல்லது அதற்கு மேற்பட்டதாக இருந்தால், அது 6-8 மணிநேரத்தை எட்டும்.
நடவடிக்கை காலாவதியான பிறகு, மருந்து கான்ட்ரா-ஹார்மோன் ஹார்மோன்களால் உடலில் இருந்து வெளியேற்றப்படுகிறது.
பல குறுகிய-செயல்பாட்டு இன்சுலின் தயாரிப்புகள் உள்ளன, அவற்றில் அட்டவணையில் இருந்து வரும் மருந்துகள் மிகவும் பிரபலமாக உள்ளன:
பட்டியலிடப்பட்ட இன்சுலின்கள் மனித மரபணு பொறியியல் என்று கருதப்படுகின்றன, மோனோடார் தவிர, இது பன்றி என குறிப்பிடப்படுகிறது. குப்பிகளில் கரையக்கூடிய தீர்வு வடிவில் கிடைக்கிறது. அனைத்தும் வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க நோக்கம் கொண்டவை. நீண்ட காலமாக செயல்படும் மருந்துகளுக்கு முன்பு பெரும்பாலும் பரிந்துரைக்கப்படுகிறது.
கர்ப்பிணி மற்றும் பாலூட்டும் பெண்களுக்கு மருந்துகள் முரணாக இல்லை, ஏனெனில் இந்த வகை இன்சுலின் நஞ்சுக்கொடியிலும், தாய்ப்பாலிலும் ஊடுருவாது.
மருந்தியலில் இது சமீபத்திய கண்டுபிடிப்பு. இரத்த சர்க்கரையை இயல்பாக்குவதன் மூலம், அதன் உடனடி செயலில் இது மற்ற உயிரினங்களிலிருந்து வேறுபடுகிறது. மிகவும் பரிந்துரைக்கப்பட்ட மருந்துகள்:
இந்த மருந்துகள் மனித ஹார்மோனின் ஒப்புமைகளாகும். நீங்கள் உணவை எடுக்க வேண்டிய சந்தர்ப்பங்களில் அவை வசதியானவை, ஆனால் செரிமானத்திற்கு இன்சுலின் அளவைக் கணக்கிடுவது கடினம். நீங்கள் முதலில் சாப்பிடலாம், பின்னர் அளவைக் கணக்கிட்டு நோயாளியை முளைக்கலாம். இன்சுலின் செயல் வேகமாக இருப்பதால், உணவை ஒருங்கிணைக்க நேரம் இருக்காது.
இந்த அல்ட்ராஷார்ட் இன்சுலின் நீரிழிவு நோயாளிகள் தங்கள் உணவை உடைத்து, பரிந்துரைக்கப்பட்டதை விட அதிக இனிப்புகளை சாப்பிடும்போது பயன்படுத்த வடிவமைக்கப்பட்டுள்ளது. பொதுவாக இதுபோன்ற சந்தர்ப்பங்களில் சர்க்கரையின் கூர்மையான அதிகரிப்பு உள்ளது, இது சுகாதார சிக்கல்களுக்கு வழிவகுக்கும். பின்னர் இந்த மருந்துகள் உதவக்கூடும். சில நேரங்களில், நோயாளி சுமார் 40 நிமிடங்கள் காத்திருக்க முடியாது, மற்றும் உணவுக்கு முன்பே மீறும்போது, மீண்டும் இந்த வகை இன்சுலின் செலுத்தப்படலாம்.
உணவில் உள்ள அனைத்து விதிகளையும் பின்பற்றும் நோயாளிகளுக்கு இத்தகைய இன்சுலின் பரிந்துரைக்கப்படுவதில்லை. பெரும்பாலும், சர்க்கரையின் கூர்மையான தாவலுக்கான ஆம்புலன்ஸ் மட்டுமே.
நீரிழிவு நோயைக் கண்டறிந்த கர்ப்பிணிப் பெண்களுக்கு இது முரணாக இல்லை. கர்ப்பத்தின் நச்சுத்தன்மை இருந்தாலும், விண்ணப்பிக்க அனுமதிக்கப்படுகிறது.
அல்ட்ராஷார்ட் இன்சுலின் நன்மை என்னவென்றால்:
- இரவில் அதிகரித்த இரத்த சர்க்கரையின் அதிர்வெண்ணைக் குறைக்கவும், குறிப்பாக கர்ப்பத்தின் ஆரம்பத்தில்,
- அறுவைசிகிச்சை பிரிவின் போது எதிர்பார்க்கும் தாயில் சர்க்கரையை விரைவாக இயல்பாக்க உதவுங்கள்,
- சாப்பிட்ட பிறகு சிக்கல்களின் அபாயத்தை குறைக்கவும்.
இந்த மருந்துகள் மிகக் குறுகிய காலத்தில் சர்க்கரையை இயல்பாக்கும் அளவுக்கு பயனுள்ளதாக இருக்கும், அதே நேரத்தில் டோஸ் மிகக் குறைவாக நிர்வகிக்கப்படுகிறது, இது பல்வேறு சிக்கல்களைத் தடுக்க உதவுகிறது.
குறுகிய இன்சுலின் கணக்கிடுவது எப்படி - நீரிழிவு நோயாளிகளுக்கு சூத்திரங்கள்
குறுகிய-செயல்பாட்டு இன்சுலின் ஒரு டோஸைக் கணக்கிடுவதற்கு பல்வேறு முறைகள் உள்ளன, அவற்றை கீழே காணலாம்:
குறுகிய-செயல்பாட்டு இன்சுலின் நிர்வாகத்தின் ஒரு டோஸ் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை மட்டுமல்ல, உட்கொள்ளும் உணவையும் சார்ந்துள்ளது. எனவே, கணக்கீட்டிற்கு பின்வரும் உண்மைகளை கருத்தில் கொள்வது மதிப்பு:
- கார்போஹைட்ரேட்டுகளுக்கான அளவீட்டு அலகு ரொட்டி அலகுகள் (XE) ஆகும். எனவே, 1 XE = 10 கிராம் குளுக்கோஸ்,
- ஒவ்வொரு XE க்கும் நீங்கள் 1 யூனிட் இன்சுலின் உள்ளிட வேண்டும். மிகவும் துல்லியமான கணக்கீட்டிற்கு, இந்த வரையறை பயன்படுத்தப்படுகிறது - 1 யூனிட் இன்சுலின் ஹார்மோனை 2.0 மிமீல் / எல் குறைக்கிறது, மேலும் 1 எக்ஸ்இ கார்போஹைட்ரேட் உணவு 2.0 மிமீல் / எல் ஆக உயர்கிறது, எனவே ஒவ்வொரு 0.28 மிமீல் / எல் 8 க்கும் அதிகமாக, 25 மிமீல் / எல், 1 யூனிட் மருந்து நிர்வகிக்கப்படுகிறது,
- உணவில் கார்போஹைட்ரேட்டுகள் இல்லை என்றால், இரத்தத்தில் உள்ள ஹார்மோனின் அளவு நடைமுறையில் அதிகரிக்காது.
கணக்கீடுகளை எளிதாக்க, இது போன்ற ஒரு நாட்குறிப்பை வைக்க பரிந்துரைக்கப்படுகிறது:
கணக்கீடு எடுத்துக்காட்டு: உணவுக்கு முன் குளுக்கோஸ் அளவு 8 மிமீல் / எல் ஆக இருந்தால், 20 கிராம் கார்போஹைட்ரேட் உணவு அல்லது 2 எக்ஸ்இ (+4.4 மிமீல் / எல்) சாப்பிட திட்டமிடப்பட்டுள்ளது என்றால், சர்க்கரை அளவு சாப்பிட்ட பிறகு 12.4 ஆக உயரும், அதே சமயம் விதிமுறை 6. ஆகையால், 3 யூனிட் மருந்துகளை அறிமுகப்படுத்த வேண்டியது அவசியம், இதனால் சர்க்கரை குறியீடு 6.4 ஆக குறைகிறது.
இன்சுலின் எந்த அளவும் கலந்துகொள்ளும் மருத்துவரால் சரிசெய்யப்படுகிறது, ஆனால் அது 1.0 PIECES ஐ விட அதிகமாக இருக்கக்கூடாது, இது அதன் 1 கிலோவுக்கு கணக்கிடப்படுகிறது. இது அதிகபட்ச அளவு.
அதிகப்படியான அளவு சிக்கல்களுக்கு வழிவகுக்கும்.
பொதுவாக, மருத்துவர் பின்வரும் விதிகளை பின்பற்றுகிறார்:
- டைப் 1 நீரிழிவு நோய் சமீபத்தில் கண்டறியப்பட்டால், 0.5 யூனிட் / கிலோவுக்கு மேல் இல்லாத அளவு பரிந்துரைக்கப்படுகிறது.
- ஆண்டில் நல்ல இழப்பீட்டுடன், டோஸ் 0.6 U / kg ஆகும்.
- வகை 1 நீரிழிவு நோயில் உறுதியற்ற தன்மை காணப்பட்டால், சர்க்கரை தொடர்ந்து மாறுகிறது, பின்னர் 0.7 U / kg எடுக்கப்படுகிறது.
- நீரிழிவு நோயைக் கண்டறிவதன் மூலம், டோஸ் 0.8 IU / kg ஆகும்.
- கெட்டாசிடோசிஸுடன், 0.9 U / kg எடுக்கப்படுகிறது.
- கடைசி மூன்று மாதங்களில் கர்ப்பம் 1.0 யூனிட் / கிலோ என்றால்.
அனைத்து வகையான இன்சுலின் பொதுவாக உணவுக்கு முன் ஒரே மாதிரியாக நிர்வகிக்கப்படுகிறது. மனித உடலில் பெரிய இரத்த நாளங்கள் கடந்து செல்லாத பகுதிகளைத் தேர்ந்தெடுக்க பரிந்துரைக்கப்படுகிறது, தோலடி கொழுப்பு வைப்புக்கள் உள்ளன.
சிரை நிர்வாகத்துடன், இன்சுலின் நடவடிக்கை உடனடியாக இருக்கும், இது தினசரி சிகிச்சையில் ஏற்றுக்கொள்ள முடியாதது. எனவே, மருந்தின் தோலடி நிர்வாகம் பரிந்துரைக்கப்படுகிறது, இது இரத்தத்தில் இன்சுலின் சீரான உறிஞ்சுதலுக்கு பங்களிக்கிறது.
நீங்கள் அடிவயிற்றைத் தேர்வு செய்யலாம், ஆனால் தொப்புளிலிருந்து 6 செ.மீ சுற்றளவில் குத்த வேண்டாம். உட்செலுத்தப்படுவதற்கு முன், நீங்கள் இந்த பகுதியை கழுவ வேண்டும் மற்றும் சோப்பு மற்றும் கைகளால் கைகளை கழுவ வேண்டும். செயல்முறைக்கு தேவையான அனைத்தையும் தயார் செய்யுங்கள்: ஒரு செலவழிப்பு சிரிஞ்ச், மருந்துடன் ஒரு பாட்டில் மற்றும் ஒரு காட்டன் பேட். மருந்தின் காலாவதி தேதியை சரிபார்க்கவும்!
அடுத்து, நீங்கள் பின்வரும் வழிமுறைகளைப் பின்பற்ற வேண்டும்:
- சிரிஞ்சிலிருந்து தொப்பியை அகற்றி, ரப்பர் தொப்பியை விட்டு விடுங்கள்.
- ஊசியை ஆல்கஹால் கொண்டு சிகிச்சையளிக்கவும், மருந்துடன் கவனமாக பாட்டிலுக்குள் நுழையவும்.
- சரியான அளவு இன்சுலின் சேகரிக்கவும்.
- ஊசியை வெளியே எடுத்து காற்றை வெளியே விடுங்கள், ஒரு துளி இன்சுலின் குறையும் வரை சிரிஞ்சின் உலக்கை வழிநடத்தும்.
- கட்டைவிரல் மற்றும் கைவிரல் கொண்டு, தோல் ஒரு சிறிய மடிப்பு செய்யுங்கள். தோலடி கொழுப்பு அடுக்கு தடிமனாக இருந்தால், 90 டிகிரி கோணத்தில் ஊசியை மெல்லியதாக அறிமுகப்படுத்துகிறோம் - ஊசி 45 டிகிரி கோணத்தில் சற்று சாய்ந்திருக்க வேண்டும். இல்லையெனில், ஊசி தோலடி அல்ல, ஆனால் உள்முகமாக இருக்கும். நோயாளிக்கு அதிக எடை இல்லை என்றால், மெல்லிய மற்றும் சிறிய ஊசியைப் பயன்படுத்துவது நல்லது.
- மெதுவாகவும் சீராகவும் இன்சுலின் செலுத்தவும். நிர்வாகத்தின் போது வேகம் ஒரே மாதிரியாக இருக்க வேண்டும்.
- சிரிஞ்ச் காலியாக இருக்கும்போது, தோலின் கீழ் இருந்து ஊசியை விரைவாக அகற்றி மடிப்பை விடுவிக்கவும்.
- சிரிஞ்ச் ஊசியில் ஒரு பாதுகாப்பு தொப்பியை வைத்து அதை நிராகரிக்கவும்.
நீங்கள் தொடர்ந்து ஒரே இடத்தில் குத்த முடியாது, ஒரு ஊசியிலிருந்து இன்னொரு இடத்திற்கு தூரம் சுமார் 2 செ.மீ இருக்க வேண்டும். மாற்று ஊசி: முதலில் ஒரு தொடையில், பின்னர் இன்னொரு இடத்தில், பின்னர் பிட்டத்தில். இல்லையெனில், கொழுப்புச் சுருக்கம் ஏற்படலாம்.
ஹார்மோனை உறிஞ்சுவதற்கான விகிதம் கூட இடத்தின் தேர்வைப் பொறுத்தது.எல்லாவற்றையும் விட வேகமாக, இன்சுலின் அடிவயிற்றின் முன் சுவரிலிருந்தும், பின்னர் தோள்கள் மற்றும் பிட்டம் மற்றும் பின்னர் தொடைகளின் முன்னால் இருந்து உறிஞ்சப்படுகிறது.
அடிவயிற்றில் ஊசி போடுவது சிறந்தது, இதனால் அவர்கள் சாப்பிட்டவுடன் நடவடிக்கை வேகமாக நிகழ்கிறது.
இன்சுலின் வழங்கும் நுட்பத்தைப் பற்றி மேலும் அறிய, இந்த கட்டுரை அல்லது பின்வரும் வீடியோவைப் பார்க்கவும்:
முடிவில், நீங்கள் ஒரு குறுகிய-செயல்பாட்டு மருந்தை சுயாதீனமாக தேர்வு செய்ய முடியாது, மருத்துவரின் பரிந்துரை இல்லாமல் அதன் அளவை மாற்ற முடியாது என்பது கவனிக்கத்தக்கது. எண்டோகிரைனாலஜிஸ்ட்டுடன் சேர்ந்து, அதன் நிர்வாகத்திற்கான ஒரு திட்டத்தை அபிவிருத்தி செய்வது அவசியம். உட்செலுத்துதல் தளத்தை தொடர்ந்து மாற்றுவது, மருந்தை சரியாக சேமிப்பது, காலாவதி தேதிகளை கண்காணிப்பது நல்லது. மற்றும் சிறிய மாற்றங்கள் மற்றும் சிக்கல்களில், ஒரு மருத்துவரை அணுகவும்.
வெய்ன், ஏ.எம். ஹைப்பர்சோம்னிக் நோய்க்குறி / ஏ.எம். வேனே. - எம் .: மருத்துவம், 2016 .-- 236 பக்.
சுகோசெவ் கோவா நோய்க்குறி / சுகோசேவ், அலெக்சாண்டர். - எம்.: ஆட் மார்ஜினெம், 2018 .-- 304 சி.
அக்மானோவ், எம்.எஸ். நீரிழிவு நோய். நீங்கள் தெரிந்து கொள்ள வேண்டிய அனைத்தும் (+ டிவிடி-ரோம்) / எம்.எஸ். Akhmanov. - எம் .: திசையன், 2010 .-- 352 பக்.

என்னை அறிமுகப்படுத்துகிறேன். என் பெயர் எலெனா. நான் 10 ஆண்டுகளுக்கும் மேலாக உட்சுரப்பியல் நிபுணராக பணியாற்றி வருகிறேன். நான் தற்போது எனது துறையில் ஒரு தொழில்முறை நிபுணர் என்று நம்புகிறேன், மேலும் தளத்திற்கு வருகை தரும் அனைத்து பார்வையாளர்களுக்கும் சிக்கலான மற்றும் அவ்வளவு பணிகளைத் தீர்க்க உதவ விரும்புகிறேன். தேவையான அனைத்து தகவல்களையும் முடிந்தவரை தெரிவிப்பதற்காக தளத்திற்கான அனைத்து பொருட்களும் சேகரிக்கப்பட்டு கவனமாக செயலாக்கப்படுகின்றன. இணையதளத்தில் விவரிக்கப்பட்டுள்ளவற்றைப் பயன்படுத்துவதற்கு முன்பு, நிபுணர்களுடன் கட்டாய ஆலோசனை எப்போதும் அவசியம்.